Тромб оторвался причина: Оторвался тромб. Что это значит и какие будут последствия? | НГС55
Венозный тромбоз – что это, симптомы
Венозный тромбоз относят к острым заболеваниям. Причин для его возникновения много, основные – это нарушение структуры венозной стенки во время операции, травмы, лучевой и химиотерапии, замедление скорости кровотока, повышенная свертываемость крови.
По причине возникновения венозные тромбозы делятся на несколько видов:
- застойные (характерны для варикозного расширения вен нижних конечностей из-за давления крови на вены)
- воспалительные (появляются после перенесенных инфекций, травм, инъекций, иммуноаллергических процессов)
- тромбозы при нарушении системы гемостаза (сопутствуют онкологии, болезням обмена веществ, патологии печени, тромбофилиям)
Тромбозы вен можно так же разделить по локализации:
- тромбоз поверхностных (подкожных) вен нижних конечностей (в клинической практике обозначается как тромбофлебит, является частым осложнением варикозного расширения вен – воспаление в стенках вен повышает склонность к образованию тромбов)
- тромбоз глубоких вен нижних конечностей
Характерные симптомы тромбофлебита поверхностных вен:
- Постоянная тянущая, жгучая боль по ходу тромбированных вен, которая может ограничивать движения в пораженной конечности
- Покраснение кожи в области пораженной вены
- Локальное (местное) повышение температуры в области пораженной вены
- Повышенная чувствительность в пораженном участке конечности
- Умеренная отечность в области лодыжек и нижней трети голеней
- Расширение мелких подкожных вен
Формирование тромба может начаться на любом участке венозной системы, но чаще всего — в глубоких венах голени.
Типичные симптомы, наблюдаемые при тромбозе глубоких вен, включают в себя:
- Отек всей конечности либо ее части
- Изменение цвета кожных покровов (развитие цианоза – синюшности кожи нижних конечностей) или усиление рисунка подкожных вен
- Распирающая боль в конечности
Тромбы обычно локализуются в венах голеней, бёдер и таза.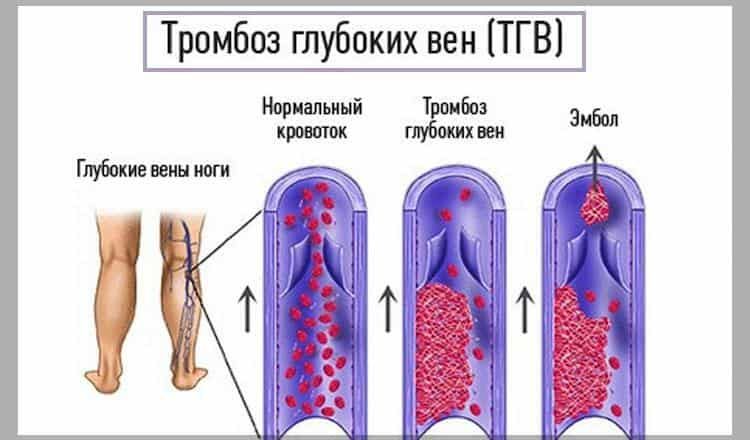 Человек может не подозревать, что у него есть тромб, до тех пор, пока тромб не вызывает существенных препятствий току крови или частицы тромба не отрываются. При развитии тромбоза в венах нижних конечностей может появиться отек и боль в ноге.
Человек может не подозревать, что у него есть тромб, до тех пор, пока тромб не вызывает существенных препятствий току крови или частицы тромба не отрываются. При развитии тромбоза в венах нижних конечностей может появиться отек и боль в ноге.
Венозный тромбоз очень опасен и представляет большую угрозу для жизни и здоровья человека. Тромб, образованный в глубоких венах голени, может с током крови переместиться в легочную артерию, вызвав частичное или полное нарушение кровотока в ней (это состояние называется тромбоэмболия легочной артерии). Венозный тромбоз не всегда проходит бесследно и после перенесенного тромбоза у человека может развиться так называемая посттромботическая болезнь, которая проявляется в постоянном отеке конечности и образовании трофических язв.
Венозный тромбоз и его наиболее опасное осложнение – тромбоэмболия лёгочных артерий (ТЭЛА) – наиболее частые спутники многих пациентов терапевтических и хирургических стационаров.
Тромбоэмболия Легочной Артерии (ТЭЛА) – тяжелое жизнеугрожающее заболевание, при котором происходит полное или частичное закрытие просвета легочной артерии тромбом. Как правило, ТЭЛА является осложнением тромбоза глубоких вен ног.
Признаки, наблюдаемые при ТЭЛА, разнообразны и малоспецифичны.
Наиболее часто встречаются:
- Одышка различной степени выраженности (от незначительной до выраженной)
- Боль в грудной клетке (в большинстве случаев «плевральная», усиливающаяся при дыхании)
- Кровохарканье – редкий симптом, может повышаться температура тела, позже может присоединиться кашель (как правило, указанные признаки наблюдаются при небольшой эмболии мелких ветвей легочной артерии)
- Шок или резкое снижение давления при развитии массивного поражения легочной артерии, могут отмечаться нарушения сознания
При обнаружении симптомов, описанных выше, следует незамедлительно обратиться за медицинской помощью в ближайшее медицинское учреждение!
Источники:
- Кириенко А.
 И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с. - Кириенко и соавт. .«Российские клинические рекомендации по диагностике, лечению и профилактике венозных тромбоэмболических осложнений», журнал Флебология 2015;4 (2):3-52
- Иоскевич Н.Н. Практическое руководство по клинической хирургии: Болезни органов грудной клетки, сосудов, селезенки и эндокринных желез. Минск. Высшая школа.2002. 479 с.
SARU.ENO.19.06.1021
симптомы, возможные последствия, причины отрыва и лечение
Многим знакомо такое понятие, как «тромб» или «тромбоз». В последнее время заболевание стало встречаться значительно чаще. Тромб — это кровяной сгусток, который формируется в сосудах. В любой момент он может лопнуть, а это очень опасно. Важно знать, что если при отрыве тромба не оказать своевременную помощь, то наступает мгновенная смерть. Поэтому каждый должен знать, что следует делать до приезда «Скорой помощи».
Почему появляются кровяные сгустки
Специалисты считают, что главными факторами в образовании сгустков крови являются:
- слишком густая кровь. Причиной этой патологии являются болезни аутоиммунного типа и онкозаболевания;
- повреждение стенок кровеносных сосудов вирусами, бактериями, из-за воспалительных процессов или механических воздействий;
- гиподинамия, сердечно-сосудистые болезни;
- сдавливание сосудов, что способствует замедлению кровообращения и загустению крови;
- плохая свертываемость крови.
Виды тромбов
Чтобы в организме человека образовался тромб, для этого необходимо определенное время и следующие факторы:
- постоянное замедление скорости тока крови по сосудам;
- повреждение сосудистых стенок;
- приобретенная или наследственная патология свертывания крови.
Образование тромбов является сложным биохимическим процессом, который происходит довольно медленно.
Тромбообразование может поразить любые сосуды — это могут быть большие магистральные артерии, аорта, венозные синусы, кардиальные камеры, а также вены, расположенные на ноге.
Последствие отрыва тромба зависит от того, где он сформировался, сколько времени ему понадобится, чтобы добраться до жизненно важных органов человека и насколько он сможет перекрыть поток крови. Также большое значение имеет вид сгустка.
Тромбы могут быть следующих видов:
- Центральный — держится на стенке сосуда фибриновыми тяжами, задерживает нормальный кровоток, разрыв может произойти в любой момент.
- Пристеночный — является начальной формой тромбообразования, перекрывает сосуд частично.
- Окклюзирующий — просвет сосуда закупорен полностью.
- Флотирующий — кровяной сгусток довольно подвижный, существует большой риск обрывания.
- Блуждающий — он передвигается по сосудам вместе с кровью.
Если вовремя выявить наличие центрального, пристеночного и флотирующего тромба, то можно избежать отрыва и полного перекрытия сосуда и спасти пациента от серьезных проблем.
Когда произошла полная закупорка, результат лечения зависит от ее места расположения. Очень плохо, когда отрывается тромб, находящийся в ноге, тогда блуждающий кровяной сгусток, добравшись до легочной артерии, перекрывает приток крови до кардиальных камер, нарушается насосная функция, сердце при этом останавливается и человек умирает.
Причины отрыва сгустков крови
Образовавшийся в просвете кровеносного сосуда сгусток очень опасен для жизни человека, который часто живет и даже не догадывается о его присутствии в организме. Ведь в любое время он может оторваться. Часто бывают случаи, когда человек, который ранее ни на что не жаловался, и вдруг занимаясь спортом или выполняя привычную работу, чувствует резкую и боль и теряет сознание — это значит оторвался тромб.
Причина отрыва тромба у человека:
- активное занятие спортом;
- тяжелая физическая работа;
- механическая травма;
- резко поднялось артериальное давление;
- резкие перепады температуры воздуха или атмосферного давления;
- сначала человек долгое время находится в неподвижности, а затем получает большую физическую нагрузку.
Чтобы стало более понятно, почему отрывается тромб, как пример можно привести смертельную тромбоэмболию после перелета на самолете. Пассажир, который имеет врожденное нарушение свертывания крови и варикозное заболевание, находится длительное время в неподвижном состоянии. Формированию сгустка крови еще сопутствуют перепады давления, обезвоживание. После приземления авиалайнера, человек подымает тяжелый груз и при этом пристеночный тромб отрывается и становится блуждающим — закупорка коронарных артерий и наступление смерти только дело времени.
Признаки наличия тромбов в организме
Если оторвался тромб, симптомы напрямую зависят от того, где он расположен. В поверхностных венах его можно легко нащупать. В этом месте вена уплотнена, отечна, кожа горячая, при прикосновении чувствуется боль. Если сгусток крови находится в глубоких венах, то человек чувствует озноб, лихорадку, жар, боль и синюшность в месте поражения.
Когда тромб образовался в ноге, то лодыжка отекает, человек чувствует боль и судороги в икроножной мышце. На поздней стадии заболевания кожа в пораженном месте приобретает коричневый цвет — это главный признак тромбоза. Кроме этого, повышается температура тела.
При локализации тромбов в сосудах головы у больного происходит нарушение координации движений, речи, наблюдается асимметрия лица, паралич ног и рук. Если кровяной сгусток обрывается, риск инсульта значительно повышается.
При формировании тромба в сосудах кишечника больной на начальной стадии болезни может ничего о нем не подозревать. Прогрессируя, недуг проявляется перитонитом. Тогда у человека появляются тошнота, рвота, запор, боли в животе.
Если тромб образуется в сердце, это сопровождается болезненными ощущениями. Его отрыв может статьпричиной инфаркта миокарда.
Самую большую опасность представляет собой сгусток, который находится в легких. Если он лопается и перекрывает кровеносный сосуд, человек начинает задыхаться, а затем совсем перестает дышать. Обычно, вначале он ничего не чувствует, вплоть до предсмертного состояния.
Оказание первой помощи
Отрыв тромба является очень опасным состоянием, которое может привести к серьезным осложнениям, и не так редко к смерти.
Следует отметить, что оказать настоящую медицинскую помощь в домашних условиях вряд ли получится. Поэтому, как только появился признак отрыва тромба, первое что следует делать — это незамедлительно вызывать скорую помощь. Только в условиях стационара, при соответствующем лечении, у человека появится шанс выжить.
Первая помощь должна быть оказана как можно быстрее, ведь на кону стоит человеческая жизнь. Обычно в таком случае вводятся антикоагулянты, например, Гепарин или другие его аналоги и фибринолитики такие, как Фибринолизин, Тромбофлюкс. Если есть такая необходимость, то сгусток крови могут удалить с помощью катетера.
Лекарственные препараты можно употреблять только по назначению и под присмотром врача. Это делается в медицинском учреждении. Назначая то или другое лекарство, специалист учитывает индивидуальные особенности пациента, чтобы не вызвать внутреннее кровотечение.
Диагностические процедуры
Чтобы правильно поставить диагноз, следует провести ряд исследований:
- УЗИ сосудов. Это исследование помогает выявить наличие тромбов в сосудах нижних конечностей, установить их размер и местонахождение.

- УЗИ органов.
- МРТ и КТ.
- Флебография. По сути — это рентген с контрастным компонентом, с помощью которого обследуются сосуды нижних и верхних конечностей.
- ЭКГ и Эхокардиография.
- Рентген легких.
Проведение лечения
Как правило, лечение тромбозов проводится только в стационаре под наблюдением опытных врачей. Существует несколько способов такого лечения:
- терапия с помощью медикаментов. Больному вводятся антикоагулянты, которые снижают свертываемость крови и разжижают ее;
- шунтирование кровеносных сосудов с установкой кава-фильтров;
- хирургическое вмешательство;
- другие лечебные мероприятия, такие как лечебная физкультура, массаж;
- низкохолестериновая диета.
При любой операции на кровеносных сосудах через некоторое время могут появиться новые тромбы, которые могут порваться. Поэтому необходимы регулярные профилактические мероприятия сосудистых заболеваний, а также своевременное их лечение.
Важно знать, что от вида тромба, где он расположен и какого он размера, зависит способ его лечения. Чтобы обезопасить себя от образования кровяных сгустков, следует вести подвижный образ жизни, следить за своим питанием, заниматься спортом.
Питание при тромбозе
Больному кроме медикаментозной терапии назначается специальное лечебное питание. Если у человека появились тромбы, его питание должно быть вегетарианским, в рационе должно присутствовать большое количество пищи, которая разжижает кровь. К таким продуктам относятся: овсянка, продукты пчеловодства, чернослив, авокадо, лимоны, имбирь. При тромбозе рекомендованы рыба и морепродукты, орехи кешью (другие запрещены), пшеница, свежевыжатый овощной сок.
Если больной не придерживается рекомендаций своего врача и не соблюдает необходимую диету, то это может иметь серьезные последствия, которые будут стоить ему не только здоровья, а может даже и жизни.
Больной не должен употреблять продукцию богатую витаминами К и С. К таким продуктам относятся цветная и морская капуста, помидоры, апельсины, шиповник, печень, укроп, петрушка, киви.
При тромбообразовании запрещены следующие продукты:
- пища богатая холестерином и трансжирами;
- копченые, жирные, сладкие и очень соленые продукты;
- полуфабрикаты;
- фастфуд;
- алкогольные напитки.
Данные продукты увеличивают вязкость крови, что ухудшает ее продвижение по сосудам, провоцируют образование кровяных сгустков. При соблюдении этих простых рекомендаций можно обезопасить себя от появления тромбов, а если они уже есть, то улучшить состояние здоровья.
Тромбоэмболия легочной артерии
Эмболия легочных сосудов
Эмболия легочных сосудов — это блокада (закупорка) одной или более артерий в легких. В большинстве случаев эмболия легочных сосудов вызывается кровяными сгустками (тромбами), которые перемещаются из других частей тела, чаще всего из нижних конечностей.
Тромбоэмболия легочной артерии (ТЭЛА) преимущественно является осложнением тромбоза глубоких вен.
ТЭЛА может возникнуть у относительно здоровых людей. Общие симптомы включают в себя внезапную и необъяснимую одышку, боли в груди и кашель, который может сопровождаться отделением кровянистой мокроты.
ТЭЛА может быть жизнеугрожающим состоянием, но незамедлительное лечение противотромботическими препаратами может снизить смертельный риск до минимального уровня. Принятие мер по предотвращению тромбообразования в нижних конечностях может также защитить Вас от тромбоэмболии.
Симптомы
Симптомы тромбоэмболии могут варьироваться в зависимости от количества вовлеченных в процесс артерий, размера тромба и общего состояния здоровья.
Основные симптомы:
- Одышка.
 Этот симптом обычно возникает внезапно, не завися от физической активности.
Этот симптом обычно возникает внезапно, не завися от физической активности. - Боль в груди, похожа на сердечный приступ. Боли усиливаются при глубоком дыхании, кашле, наклонах или приеме пищи. Боли усугубляются при напряжении и не проходят при расслаблении.
- Кашель. Кашель может сопровождаться кровавой мокротой.
Другие симптомы, которые могут сопровождать ТЭЛА
- хрипы;
- отеки нижних конечностей, как правило, одной нижней конечности;
- синюшность кожи;
- потливость;
- быстрое и нерегулярное сердцебиение;
- слабый пульс;
- головокружение или обморок.
Причины
Тромбоэмболия возникает при закупорки легочной артерии кровяным сгустком (тромбом). Эти кровяные сгустки образуются, как правило, в глубоких венах нижних конечностей, хотя возможны случаи эмболии из других частей тела. Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Иногда эмболия легочных сосудов происходит за счет:
- жировой ткани, при переломах кости;
- пузырьков воздуха;
- частей распадающейся опухоли.
Поражение редко бывает одиночным, как правило, закупорка происходит несколькими тромбами одновременно. Легочная ткань, кровоснабжаемая закупоренной артерией лишается питательных веществ, что может привести к ее гибели. Это, в свою очередь, создает трудности снабжения кислородом других частей тела.
Факторы риска
Тромбоз, приводящий к ТЭЛА, может развиться у любого человека, но некоторые факторы повышают риск этого заболевания.
Тромбоз
Длительная иммобилизация.
Кровяные сгустки чаще формируются в нижних конечностях в периоды бездействия, такие как:- Длительный постельный режим. Будучи прикованным к постели в течение длительного периода после операции, инфаркта, перелома ноги или любого другого серьезного заболевания, Вы становитесь более подверженным тромбообразованию в нижних конечностях.

- Длительные путешествия. Сидя в тесном положении во время длительных перелетов или поездок на автомобиле, замедляется ток крови в венах, это способствует тромбообразованию в сосудах нижних конечностей.
Возраст. Пожилые люди более склоны к образованию кровяных сгустков.
Варикозная болезнь. Тонкие клапаны, расположенные внутри крупных вен способствуют кровотоку в правильном направлении. Однако, эти клапаны склонны к разрушению с возрастом. При нарушении их работы кровь застаивается в ногах, что приводит к тромбозам.
Дегидратация. У пожилых людей выше риск обезвоживания, что повышает риск тромбоза.
Другие заболевания. Также пожилые люди склонны к другим сопутствующим заболеваниям, которые могут повышать риск тромбообразования — такие как протезирование суставов, опухоли или заболевание сердца.
Наследственность. Высокий риск тромбоза, если Вы или Ваши ближайшие родственники сталкивались с этим заболеванием в прошлом. Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Хирургическое лечение. Хирургическая операция — это одна из наиболее важных причин тромбообразования, особенно протезирование коленного или тазобедренного суставов. Во время подготовки костей к искусственным суставам, окружающие ткани повреждаются и могут проникнуть в кровоток и стимулировать тромбообразование. Длительная иммобилизация после любой операции может способствовать тромбозу. Также риск повышается в зависимости от длительности наркоза.
Риск тромбообразования выше при:
- Заболеваниях сердца. Высокое артериальное давление и другие сердечно-сосудистые заболевания способствуют тромбозам.
- Беременность. Вес ребенка, сдавливающий вены таза, может замедлить кровоток в венах нижних конечностей, это повышает риск тромбоза.

- Опухоль. Некоторые опухоли, в частности рак поджелудочной железы, яичников и легких повышает концентрации в крови субстанций, стимулирующих тромбоз, что также усугубляется последующей химиотерапией.
- Повторные случаи тромбоза. Если Вы однажды перенесли тромбоз глубоких вен в прошлом, то вы находитесь в группе повышенного риска тромбообразования.
Образ жизни
Риск тромбоза повышают:
- Курение. Курение табака предрасполагает к повышенной свертываемости крови, а это в свою очередь может привести к тромбозу.
- Избыточная масса тела. Избыточный вес повышает риск тромбоза — особенно у курящих женщин, страдающих артериальной гипертензией.
- Препараты эстрогена. Эстроген, содержащийся в оральных контрацептивах и в лекарствах заместительной терапии повышают риск тромбоза, особенно если вы курите или страдаете ожирением.
Методы диагностики
ТЭЛА бывает трудно диагностировать, особенно у пациентов, страдающих заболеванием сердца или легких. Для этого могут понадобиться такие исследования как:
Рентгенография органов грудной клетки. Это неинвазивное исследование позволяет оценить состояние легких и сердца на снимке. Несмотря на то, что по рентгенограмме нельзя поставить диагноз ТЭЛА и снимок даже может выглядеть нормально при ее наличии, рентгенография необходима для исключения заболеваний, имитирующих эмболию.
Спиральная компьютерная томография. Обычная компьютерная томография регистрирует рентгеновские лучи с разных углов, после чего сопоставляет их в двухмерный снимок внутренних органов. При проведении спиральной КТ сканнер вращается вокруг вашего тела для создания трехмерного изображения. Этот тип КТ может зафиксировать патологические образования с гораздо большей точностью и скоростью, чем обычная КТ. При подозрении на ТЭЛА, обычно проводят внутривенную инъекцию контрастного вещества и незамедлительно снимают спиральную компьютерную томограмму.
Ангиография легочных артерий. Во время этого исследования мягкая трубочка (катетер) вводится в крупную вену — обычно в паховой области — и проводится через правое предсердие и желудочек в легочные артерии. Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Анализ крови на Д-димер. Это исследование определяет белок, синтезируемый при отрыве тромба из любого участка тела. Негативный результат — хороший маркер того, что тромб не свежий. Положительный результат предполагает свежую эмболию, но для окончательного диагноза необходимы дополнительные исследования.
Ультразвуковое исследование. Этот неинвазивный тест, известный как дуплексное сканирование вен, использует высокочастотные звуковые волны для определения тромбов в венах. Во время этого исследования врач использует устройство, называемое трансдьюсером, испускающее звуковые волны, для визуализации вен. Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощное магнитное поле для формирования детальных изображений внутренних органов. МР-исследование показано беременным женщин с целью минимизации облучения плода и пациентам с почечной недостаточностью.
Лечение
Незамедлительное лечение эмболии легочной артерии необходимо для предотвращения серьезных осложнений и даже смерти.
Лекарственные препараты
Препараты для лечения ТЭЛА включают:
Антикоагулянты. Гепарин срабатывает быстро при внутривенном введении. Варфарин и ривароксабан выпускаются в таблетированной форме. Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Тромболитики. В то время, как тромбы обычно рассасываются самостоятельно, существуют препараты, ускоряющие этот процесс. Так как эти препараты могут вызывать внезапные и тяжелые кровотечения, они используются только в жизнеугрожающих ситуациях.
Хирургические и другие процедуры
В некоторых случаях доктор может принять решение для проведения одной из следующих процедур:
Удаление тромба. Если у вас имеется крупный тромб в легочной артерии, врач может провести тонкую трубочку (катетер) через кровеносные сосуды и аспирировать (извлечь) тромб. Бывает затруднительно удалить тромб, таким образом, и эта процедура не всегда успешна.
Установка фильтра в нижней полой вене. Катетер также может быть использован для установки фильтра в главную вену — нижнюю полую вену — несущую кровь от нижних конечностей к правым отделам сердца. Этот фильтр отлавливает тромбы, с током крови, направляющиеся к легким.
Хирургическое лечение. Если у вас шок и тромболитическая терапия не приносит результатов, может понадобиться экстренная операция. Целью операции является удаление максимально большого числа тромбов, особенно при наличии крупного тромба в главной легочной артерии.
Профилактика
Профилактика ТЭЛА включает в себя предотвращение образования тромбоз в глубоких вен.
Тактика предотвращения тромбоза в больнице включает:
Антикоагулянтную терапию. Антикоагулянт, такой как гепарин, назначают всем с риском тромбобразования после операции, также как и людям с некоторыми заболеваниями сердца, инфарктом, осложнениями опухолей или ожогов. Вам могут назначить прием варфарина внутрь на несколько дней перед крупной операцией для снижения риска тромбообразования.
Компрессионный трикотаж
Компрессионный трикотаж. Компрессионные чулки постоянно сдавливают ноги, помогая венам и мышцам двигать кровь более эффективно. Это безопасный, простой и недорогой способ предотвратить застой крови.
Это безопасный, простой и недорогой способ предотвратить застой крови.
Пневматические компрессии. Этот способ лечения включает бедренные манжеты или манжеты для голени, которые автоматически надуваются каждые несколько минут, массажируя и сжимая вены нижних конечностей, что улучшает кровоток.
Физическая активность. Ранняя активизация после хирургического вмешательства способствует предотвращению ТЭЛА и ускоряет общее восстановление. Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Профилактика во время путешествий. Длительное сидение во время перелета или автомобильной поездки повышает риск развития тромбоза вен нижних конечностей. Для предотвращения этого:
Совершите прогулку. Прохаживайтесь вдоль самолета один раз в час. Если вы за рулем, то совершайте остановки с такой же периодичностью. Совершите несколько глубоких приседаний.
Упражнения сидя. Сгибайте, разгибайте и вращайте стопу в голеностопном суставе, нажмите ногами на сиденье напротив вас, поднимайте и опускайте ноги на пальцах стопы. Не сидите длительное время со скрещенными ногами.
Антикоагулянты, по рекомендации врача. Если у вас в анамнезе есть тромбоз глубоких вен, обсудите со своим врачом возможности длительных путешествий, для которых вы можете самостоятельно ввести себе длительно действующий гепарин накануне поездки. Также обсудите с врачом необходимость введения гепарина на обратном пути.
Пейте больше воды. Вода — лучшая жидкость, предотвращающая обезвоживание, которое способствует тромбообразованию. Избегайте приема алкоголя и кофеина, приводящих к потере жидкости.
Отрыв тромба причины: Почему человек умирает от отрыва тромба: главные симптомы и провоцирующие смерть факторы – 10.05.2019
Отрыв тромба одна из частых причин смерти людей. Причем зачастую внезапно от этого погибают совсем молодые и здоровые люди, у которых никаких проблем с организмом ранее не было.
«Обозреватель» решил разобраться в проблеме и рассказал о главных факторах, а также о том, как можно обезопаситься от этой беды, передает «Диалог.UA».
Наверняка вы слышали истории о том, что, казалось бы, здоровый на вид человек внезапно умер. А причиной стало то, что у него произошел отрыв тромба и «тромбанул в легкие», точнее артерию легких. Эти случаи внезапной смерти шокируют родных и близких людей. Что это значит? Можно ли обезопаситься от подобного исхода?
Чтобы понять, отчего такое возможно, нужно представить, что есть в организме сгусток, который ждет своего часа.
Для запуска патологического процесса необходимы следующие основные условия:
Тромб не должен полностью перекрывать просвет сосуда – не обтурирующий – тогда он может перемещаться беспрепятственно внутри сосуда. Чаще всего такой сгусток образуется в сосудах нижних конечностей и в полостях сердца.
Кровоток должен быть с достаточной скоростью, чтобы мог произойти отрыв тромба.
Как отрывается тромб
Опасность кровяного сгустка в том, что он способен перемещаться по кровеносной системе на достаточные расстояния. Еще одна особенность состоит в том, что эмбол может делиться на несколько более мелких по размеру кусочков, которые вызывают закупорку нескольких сосудов.
В качестве примера можно привести тромбоэмболию легочной артерии (ТЭЛА) – серьезное заболевание, часто приводящее к быстрой смерти пациента. Происхождение сгустка – вены ног.
Поэтому следует обратить особое внимание на варикоз и тромбофлебит вен нижних конечностей. Именно сгустки в глубоких венах голени приводят к тяжелому последствию — закупорке артерии легких.
Однако, сложно предугадать, почему произошла катастрофа именно в этот момент. Например, пациент после хирургической операции уже готовится у выписке, но тут вдруг возникает тромбоэмболия. Поэтому следует достаточно сил приложить для профилактики тромбоза и лечения тромбов.
Как распознать
Как понять, что тромб оторвался? Симптомы зависит от того, какой именно сосуд поражен. При закупорке артерии возникает острая нехватка кислорода и питательных веществ того органа, который этой артерией кровоснабжается. Сначала возникает ишемия, а затем некроз.
Чаще всего встречаются следующие варианты :
Когда поражается артерия головного мозга, возникает инсульт. Признаками становится нарушение чувствительности или двигательной активности конечностей, наступает паралич. Может перекосить лицо (оно становится не симметричным), изменяется речь, трудно выговаривать слова, глотать пищу.
Поражаются коронарные артерии — развивается инфаркт миокарда. Характерными признаками является боль за грудиной. Она может быть давящего, пекущего, сжимающего характера. Может быть только лишь в области сердца, а может отдавать в любую или обе руки, межлопаточную область, шею, нижнюю челюсть или живот.
При закупорке сосудов кишечника развивается мезентериальный тромбоз. Возникает боль в животе, некроз кишечника с развитием перитонита.
Тромбируется артерия руки или ноги — развивается гангрена конечности. Сначала пораженная конечность становится бледнее и холоднее, чем здоровая. А затем происходит некроз тканей.
Тромбоз артерии легких – очень опасное заболевание. Когда развивается такое поражение, человек начинает задыхаться. Затем синеет, перестает дышать. Начинается это, как правило, внезапно, на фоне полного благополучия. Если вдруг появились такие признаки, то срочно нужна помощь медиков. При остановке дыхания и сердцебиения следует делать массаж сердца и искусственную вентиляцию легких .
Бывает так, что тромб оторвался и перекрыл вену. Симптомы при этом тоже различаются в зависимости от того, какая именно вена поражена. Особенность сгустка в вене по сравнению с артерией в том, что нарушение оттока крови приводит в застойным явлениям и размножению микроорганизмов. Поэтому воспаляются сначала окружающие ткани, а затем может возникнуть заражение крови (сепсис).
Итак, чаще всего такие поражения:
Произошла закупорка вен ноги — конечность краснеет, отекает, болит.
При поражении воротной вены возникает цирроз печени, боль в животе.
Закупорились вены, несущие кровь от мозга — возникает боль в шее, головная боль, нарушение зрения.
Профилактика
Чтобы тромб в организме не образовался, необходимо следить за вязкостью крови. Если вы состоите в группе риска, то доктор может посчитать нужным назначить антиагрегантные препараты (например, аспирин). Их следует принимать регулярно. В случае пренебрежения пациента советам доктора может произойти тромбоз. Особенно опасно поражение артерии легких – это может привести к молниеносной смерти. Не следует и самостоятельно начинать прием данных лекарств, так как не всем они подходят. Обязательно проконсультируйтесь с вашим врачом.
Важную роль в образовании сгустка играет неподвижный образ жизнии вынужденное положение тела. Например, после операции необходимо соблюдать постельный режим, у многих людей работа связана с длительным стоянием, сидением. Поэтому следует периодически двигаться. При необходимости рекомендуется эластическое бинтование нижних конечностей. Полезно заниматься физическими упражнениями (каждый выбирает по своему усмотрению). Особенно хороши пешие прогулки и плавание.
Рацион должен состоять из той пищи, благодаря которой снижается уровень холестерина в крови. Следует употреблять много овощей, фруктов, зелени. Также в рационе должны присутствовать продукты, которые способствуют уменьшению свертываемости крови (свекла, зеленый чай, вишня). При соблюдении всех правил (поддержание вязкости крови, питание и подвижный образ жизни) предотвращают появление тромбов и их последствия. А при первых же симптомах оторвавшего сгустка следует обратиться за медпомощью!
Как бороться
Тактика лечения зависит от того, где тромб расположен. Если произошел тромбоз артерий, то необходимо делать срочное лизирование (растворение) эмбола. Так, например, при закупорке сосудов головного мозга возникает инсульт, сосудов сердца – инфаркт миокарда, сосудов кишечника – мезентериальный тромбоз. Для восстановления кровотока оптимальное время – не более двух часов с момента катастрофы. Применяют терапевтические и хирургические методы лечения.
Так, например, при закупорке сосудов головного мозга возникает инсульт, сосудов сердца – инфаркт миокарда, сосудов кишечника – мезентериальный тромбоз. Для восстановления кровотока оптимальное время – не более двух часов с момента катастрофы. Применяют терапевтические и хирургические методы лечения.
Лечение артериальной закупорки, проводится с помощью лекарственных препаратов
Лекарственное лечение артериальной закупорки представляет собой прием препаратов, способствующих растворению тромба (тромболитиков) и облегчению симптомов. При процессе в венах тактика лечения может быть другой. Все зависит от того, какова степень опасности. Бывает так, что тромб перемещается свободно и беспрепятственно по вене (так называемый флотирующий тип), тогда устанавливают на вену выше тромба специальный фильтр. При отрыве тромба он не пройдет дальше .
Применяют также антикоагулянты (гепарин и др.) для стабилизации тромба. В результате происходит восстановление кровотока. Когда не помогают лекарства или отрыв тромба угрожает жизни, то применяют хирургические методы лечения. Все они направлены на восстановление кровотока. Главная задача – это механическое удаление тромба. Также проводят стентирование – устанавливают стент внутри сосуда, таким образом расширяя его просвет. Шунтирование – это создание дополнительного сосуда в обход закупоренному.
При имеющихся тромбах в сосудах или в полости сердца, то не стоит пускать на самотек этот факт. Следует принимать лекарства строго в той дозировке и периодичности, как назначил доктор. Старайтесь не залеживаться и не засиживаться на долгое время, ходите побольше пешком. Если необходимо, то применяйте тугое бинтование. Самолечением тоже заниматься не стоит. Может вы приверженец лечением народными методами или пиявками, то проконсультируйтесь с доктором, прежде чем начать какое-нибудь лечение.
Напомним, 9 мая в Москве с российским журналистом Доренко посреди дороги произошло смертельное ЧП.
Сергей Доренко ехал на мотоцикле и внезапно потерял сознание. Врачи делали все возможное, чтобы спасти журналиста.
Врачи делали все возможное, чтобы спасти журналиста.
По предварительным данным у Доренко оторвался тромб.
Медики назвали главные причины отрыва тромба « БНК
В группе риска находятся люди, ведущие малоподвижный образ жизни, страдающие ожирением, хроническими и онкологическими заболеваниями, злоупотребляющие алкоголем и заядлые курильщики.
фото Виктора Бобыря
Оторвавшийся тромб часто является причиной смертей, наступивших в результате острых сердечно-сосудистых катастроф, пишет «Российская газета».
По словам заместителя директора по научной работе Университетской клиники МГУ имени М. В. Ломоносова профессора Симона Мацкеплишвили, иногда большой тромб может оторваться и c током крови перемещаться по сосудам, закупоривая их в критических местах.
Если это случается в легочной артерии, то смерть наступает в течение нескольких секунд. Тромб также может спровоцировать тяжелейший инсульт, если он образовался в левом предсердии при мерцательной аритмии и «выстрелил» из сердца в сосуды головного мозга.
Между тем, чаще тромбы не отрываются, а образовываются, растут и в какой-то момент становятся причиной обширного инфаркта миокарда, который чаще всего приводит к смерти. Среди основных причин образования тромбов — долгое малоподвижное состояние, злоупотребление алкоголем, курение и хронические заболевания, говорится в материале аif.ru.
Многие считают, что одним из самых эффективных способов профилактики образования тромбов является употребление большого количества воды. Как пояснил профессор, организм человека так устроен, что ощущение жажды возникает только при первых признаках обезвоживания организма. Поэтому не стоит заставлять пить себя два литра воды в день (как то часто рекомендуется), если не хочется. Норма воды зависит от климата, в котором проживает человек, его комплекции, образа жизни, возраста и так далее. То есть, для каждого она индивидуальна.
Недавно ученые из Московского физико-технического института и НМИЦ гематологии Минздрава создали технологию предотвращения образования тромбов, основанную на ультразвуке, напоминает «РГ».
COVID-19 – самый странный вирус: под ударом и легкие, и мозг, и кишечник
Фото Валерий Шарифулин/ТАССПопробуем разобраться с тем, что уже ясно сейчас и обозначить белые пятна на карте территории под названием «Коронавирус COVID-19».
Не просто пневмонияЕще месяц назад европейский, американские, российские врачи, казалось, знали, с чем имеют дело. Новый коронавирус представлялся разновидностью респираторной инфекции с летальностью несколько выше обычной, причем от вполне ожидаемого осложнения – пневмонии.
В самых тяжелых случаях она приводит к респираторному дистресс-синдрому, когда пораженные легкие не способны функционировать в нормальном режиме, падает сатурация, то есть насыщение крови кислородом, без которого страдают все ткани и органы пациента.
В этой логике главной заботой правительств всех стран стало обеспечение систем здравоохранения аппаратами искусственной вентиляции легких – ИВЛ.
И врачи, и широкая публика прожили примерно месяц в убеждении, что при адекватном количестве ИВЛ пациенты с тяжелым течением COVID-19 будут обеспечены медицинской помощью, а значит, все, кого в принципе можно спасти, выживут. Все, однако, оказалось, несколько сложнее.
По разным данным, от 50 до 89% пациентов, помещенных на ИВЛ, спасти не удалось.
В том ли дело, что у них уже не было шанса, либо в том, что ИВЛ производит механическую растяжку и повреждение легких, пока неясно, однако первоначальный план помощи пересматривается.
Появились и новые сведения. Точнее так: один из факторов, который фиксировался медиками почти с самого начала, теперь оказался в центре их внимания.
Тромб – ключевое слово19 марта 2020 российские СМИ сообщили о первой смерти от COVID-19 в нашей стране. В одной из больниц Москвы умерла 79-летняя женщина с тяжелой пневмонией, вызванной коронавирусом.
В одной из больниц Москвы умерла 79-летняя женщина с тяжелой пневмонией, вызванной коронавирусом.
Через два дня, однако, последовало официальное опровержение: как показало вскрытие, причина смерти женщины – оторвавшийся тромб, а не инфекция. Была ли у нее пневмония, в опровержении не уточняется.
Тромб – это сгусток крови, сформировавшийся в кровеносном сосуде или в полости сердца. Опасность тромбов в том, что они мешают крови течь по сосудам и снабжать органы кислородом. Тромбоз – это образование тромба. Самое опасное осложнение при тромбозе – тромбоэмболия, то есть закупорка кровяного русла. Когда говорят, что у человека «оторвался тромб», это значит, что сгусток крови отделился от стенки сосуда и угрожает перекрыть вену или артерию, оставив органы без кислорода.Сегодня мы знаем то, что еще полтора месяца назад было неочевидно. Вскрытия погибших от COVID-19 в разных странах показывают: очень у многих легкие перегружены многочисленными сгустками крови и именно поэтому утратили способность функционировать. Нередко крупные тромбы отрываются и с током крови перемещаются в разных направлениях, вызывая в том числе инсульты и инфаркты.
Американские врачи сообщают о смертях от инсультов у людей 30-40 с небольшим лет, которые даже не знали, что были заражены, не имели никаких симптомов, и наличие у них COVID-19 было установлено только после того, как они были доставлены в больницу в тяжелом состоянии и протестированы.
Врачи отмечают также, что количество внезапных смертей дома у жителей Нью-Йорка увеличилось в четыре раза, и, весьма вероятно, их можно объяснить именно этим осложнением.
Аналогичными наблюдениями делятся итальянские и греческие врачи, а профессор Джованни Ландони, реаниматолог больницы Сан-Рафаэль в Милане, даже предложил новое название заболевания: «обструктивный тромбовоспалительный синдром, вызванный COVID-19, поражающий легочные сосуды».
По подсчетам голландских ученых, примерно треть всех больных с COVID-19, поступающих в отделения интенсивной помощи, имеют тромботические осложнения.
«Чем дольше мы наблюдаем, тем больше мы убеждаемся в том, что тромбы являются крупнейшим игроком при тяжелом течении болезни и смертности от COVID-19», – говорит доктор Бехнуд Бикдели, один из соавторов статьи о тромбозе и тромбоэмболии при коронавирусе, опубликованной в JACC (Журнале Американского колледжа кардиологии).
В российских медицинских источниках часто употребляется термин «ДВС-синдром», описывающий то же явление.
Диссеминированное внутрисосудистое свертывание – это патологический процесс, характеризующийся образованием диссеминированных тромбов в сосудах, транспортирующих кровь к тканям и от тканей.В чем причина такого сценария?
В ответе на этот вопрос ученые и медики, наблюдающие сходную картину, отнюдь не едины.
Цитокиновый шторм или прямая атака? Фото Артем Геодакян/ТАССЕсть простое и логичное объяснение, основанное на том, что подобный процесс не уникален и случается и при других заболеваниях.
Когда клеткам организма угрожает опасность, для противостояния ей включается иммунная система человека. В случае с вирусным патогеном иммунные клетки и молекулы стремятся обезвредить вирус, подавить его размножение. Так происходит, например, при гриппе и многих других инфекциях и, чаще всего, победив врага, иммунная система «отзывает» своих бойцов.
Однако у некоторых людей – у каких именно, предугадать далеко не всегда возможно – происходит гиперактивация иммунной системы. Определенный ее этап получил название «цитокиновый шторм»: иммунные молекулы цитокины продуцируются в нарастающих количествах и атакуют не только вирус, но и сами ткани организма, в том числе, эпителий – стенки кровеносных сосудов.
Сгустки крови изначально образуются для «починки» стенок, но лавинообразный процесс приводит к их переизбытку, закупорке сосудов, гибели тканей и органов (полиорганной недостаточности).
Есть, однако, и другая точка зрения, совсем не безосновательная. Ряд медиков считает, что вирус атакует стенки сосудов напрямую, так как они богаты белками-рецепторами АПФ2 – входными воротами COVID-19 в клетку.
По данным CDC (Американского центра контроля за заболеваемостью), среди пациентов с тяжелым течением COVID-19 гораздо больше (порядка половины) тех, кто изначально страдал заболеваниями сердечно-сосудистой системы, чем тех, у кого были хронические заболевания легких (примерно треть). Еще треть страдала диабетом, который, как известно, тоже негативно сказывается на состоянии сосудов.
В пользу этой версии говорит и тот факт, что были зафиксированы отдельные случаи инфарктов у пациентов с коронавирусом без респираторных симптомов.
«Довольно быстро был сделан вывод о том, что COVID-19 ассоциирован с гипер-воспалительной реакцией. Я, однако, не видел убедительных данных в пользу того, что это именно так», – говорит Джозеф Левитт, пульмонолог-реаниматолог Медицинской школы Стэнфордского университета.
Он обеспокоен тем, что терапевтическое вмешательство, направленное на подавление воспалительного ответа (например, препарат тоцилизумаб), может привести к продолжению активного размножения вируса и его атаке тканей и органов.
В протоколы оказания помощи пациентам с тяжелым течением болезни, вызванной коронавирусом, практически во всех странах входят антикоагулянты, препараты, предотвращающие тромбоз, либо разрушающие тромбы. Используют их и российские врачи.
Это важная терапия, однако, к сожалению, не всегда эффективная и имеющая побочные эффекты. Подробно об этом можно прочитать в интервью доктора Татьяны Кирсановой, старшего научного сотрудника НМИЦ АГП им. Кулакова.
Ускользающий патоген Иллюстрация на основе графики из sciencemag.org«Есть ли другой вирус, который вел бы себя столь же странным образом, как этот, в части разнообразия проявлений?» – спрашивает Карл Циммер, авторитетный научный журналист.
Ученые признаются, что COVID-19, действительно, ускользает от понимания, как ни один другой известный на сегодняшний день патоген.
Легкие – это эпицентр атаки, но, как мы уже описали выше, страдают кровеносные сосуды, сердце, мозг, причем не только от инсульта. Происходит это потому, что большая часть тканей в организме имеет достаточное количества рецепторов АПФ2, «впускающих» вирус.
Есть предположение, что вирус движется вверх по нервным окончаниям и проникает в мозг через обонятельную луковицу – именно этим, скорее всего, и объясняется такой симптом при COVID-19, как утрата восприимчивости к запахам.
Среди осложнений у тяжелых пациентов наблюдался энцефалит (воспаление мозга) с «симпатическим штормом» – гиперактивацией симпатической нервной системы, приводящей к симптомам, напоминающим судороги.
Задокументированы и несколько случаев синдрома Гийена-Барре, при котором иммунная система пациента атакует нервные клетки, вызывая мышечную слабость, а в тяжелых случаях – паралич.
Страдает кишечник, страдают почки. По данным китайских исследований, пациенты с острым повреждением почек от COVID-19 имели риск смерти в 5 раз выше, чем без него. Исследования проводилось на небольших выборках пациентов, при этом у 27% полностью отказали почки, и около 60% демонстрировали симптомы их острого повреждения.
Доктор Дженнифер Фронтера – через Медицинский центр Университета Нью-Йорка, в котором она работает, прошли уже тысячи пациентов с новым коронавирусом – говорит, что острое повреждение почек встречается очень часто, и на первый план начинает выходить не ИВЛ, а аппаратура для почечного диализа, протокол которого для больных COVID-19 сейчас разрабатывается в Центре.
Читайте также:Простые правила поведения, которые защитят от коронавируса
Реаниматолог из Франции о том, как теряет коллег, о нетипичных осложнениях и родах с COVID-19
«Живем, как будто у каждого ветрянка»: 12 вопросов Денису Проценко, главврачу больницы в КоммунаркеА как дела с терапиями?
Похоже, что наши надежды не оправдал ни Плаквенил (гидрохлорохин), благодаря американскому президенту получивший широкую публичную известность, ни Калетра (лопинавир).
Противоречивы данные по противовирусному препарату ремдесивир. В китайских исследованиях он провалился, однако в США ремдесивир только что был одобрен для применения в экстренных случаях на основании положительных результатов исследования, проведенного Национальным институтом здравоохранения, но пока что не опубликованного.
Актерма (тоцилизумаб), препарат с иммуносупрессивным действием, продолжает тестироваться. Результаты первых двух фаз еще не опубликованы, однако пресс-релизы внушают надежду.
Антикоагулянты являются обоснованной стратегией, однако четкого понимания, какие именно препараты работают и в каких случаях, пока что нет.
Пандемия нового коронавируса не только обнажила кризис систем здравоохранения во многих странах мира, но и стала своего рода научным кризисом.
И как бы нам ни хотелось надеяться на его скорое преодоление, приходится признать, что несмотря на подвижничество врачей и неусыпный труд ученых, мы все еще в самом начале пути.
Источники:
How does coronavirus kill? Clinicians trace a ferocious rampage through the body, from brain to toes
We Still Don’t Know How the Coronavirus Is Killing Us
Оторвался тромб что это
Причины появления тромбов
Тромбы в сосудах — это кровяные сгустки, которые закупоривают артерии и вены. В большинстве случаев образование тромбов происходит в сосудах ног. Причины закупорки сосудов бывают следующими:
- физические повреждения сосудистых стенок;
- замедленное кровообращение;
- появление атеросклеротических бляшек;
- повышенная свертываемость крови;
- последствия оперативного вмешательства;
- длительное обездвиженное положение тела пациента.
Тромбы в артериях появляются вследствие отложения на стенках сосудов холестерина, который становится причиной образования бляшек. Вокруг бляшки скапливаются фибрины и тромбоциты, образуется сгусток, полностью закрывающий просвет сосуда. В самом начале своего возникновения тромб мягкий, однако постепенно приобретает плотную структуру. Тромбы в венах возникают на фоне таких болезней крови, как тромбофлебит и флеботромбоз.
Самое опасное для жизни человека, если тромб оторвался в крупных кровеносных сосудах. Последствия отрыва могут быть следующими:
- закупорка крупных кровеносных сосудов;
- инфаркт;
- тромбоэмболия легких;
- инсульт;
- смерть пациента.
Сгустки не могут отрываться в мелких кровеносных сосудах, потому что кровь по ним движется с недостаточной скоростью и давлением.
Виды тромбов и причины их отрыва
Тромбы бывают различных видов, все зависит от того, в каком месте они расположены:
- На сосудистых стенках формируются пристеночные образования, они не могут оторваться, так как не препятствуют движению крови.
- Полностью закрывают просвет окклюзирующие сгустки. Они мешают свободному кровотоку.
- Опасны флотирующие тромбы, имеющие в основании тонкую ножку. Они легко отрываются и являются причиной закупорки артерии в легких.
- Эмболы — передвигающиеся сгустки, которые свободно циркулируют с потоком крови.
Причины отрыва кровяных сгустков могут быть следующими:
- затрудненное движение крови и большая скорость кровотока;
- нахождение тромба в венах ног, полости сердца и артериях.
Следует понимать, когда сгусток оторвался, то он может разделиться на множество образований и закупорить сразу несколько сосудов.
Как понять, что тромб оторвался
Симптомы оторвавшегося тромба у пациентов различные, зависит это от того, в каком сосуде произошла закупорка. Если произошел отрыв в сосудах головного мозга, следует предполагать инсульт. У больного отмечается нарушение речи, глотания, асимметрия лица. При серьезном повреждении сосудов головного мозга может быть нарушение тактильной чувствительности и движений.
Иногда тромб закупоривает сосуды, снабжающие кровью головной мозг, тогда у пациента наблюдаются сильные болезненные ощущения в шее и голове, нарушается зрение.
Признаки оторвавшегося тромба в коронарной артерии, а также ее закупорка и повреждение будут немного иные. Возникают давящие и острые болезненные ощущения в груди, возможен инфаркт миокарда. В основном такие боли локализуются в области расположения сердца, что значит повреждение сердечных сосудов. Иногда болевые ощущения могут отдавать в нижнюю челюсть, живот, шею, руки и межлопаточную область.
Тромб, закупоривший сосуд в кишечнике, является причиной перитонита и сильных болей в животе. Когда может оторваться тромб в ноге и закупорить сосуды, тогда наблюдается посинение конечностей, снижение температуры в поврежденной ноге, покраснение, отечность и сильные боли. При несвоевременном лечении развивается гангрена, из-за которой ногу могут ампутировать. Закупорка вен нижних конечностей происходит постепенно, поэтому обычно ее успевают вылечить. Лечение преимущественно хирургическое.
Закупорка сосудов в легких развивается молниеносно. У больного наблюдается кислородное голодание, посинение кожных покровов, продолжительная одышка, остановка сердцебиения и дыхания. В таком случае нужно срочно вызывать скорую помощь. Только врачи знают, что делать, и можно ли спасти человека при легочной эмболии. Если помощь не оказана вовремя, эмболия приводит к смерти пациента.
Первая помощь больному
Если у больного обнаружены симптомы отрыва тромба, нужно предпринять следующие действия:
- больного срочно уложить в постель и помочь ему принять удобное положение;
- вызвать кардиологическую бригаду скорой помощи;
- на поврежденный участок желательно приложить охлаждающий компресс.
Место, где оторвался тромб, категорически запрещено согревать. До приезда кардиологической бригады больному можно дать анальгетики и спазмолитики для снятия болей и спазмов. После того как поставлен диагноз тромбоз, больной должен всегда держать эти медикаменты при себе. Предрасположенность к образованию тромбов в сосудах можно определить заранее. В таком случае врач сможет рассказать пациенту и родным, как действовать при оторвавшемся тромбе.
Диагностика тромбоза и группы риска
Когда тромбоз обнаружен вовремя, можно избежать оперативного вмешательства и проблем со здоровьем. Если человек входит в одну из групп риска, нужно регулярно проходить обследование, направленное на выявление заболеваний крови. Сделать это можно с помощью следующих методов:
- тест генерации тромбина;
- тромбодинамика;
- протромбиновый тест.
Появление симптомов оторвавшегося тромба — основной признак запущенности заболевания. В группу риска входят:
- мужчины, достигшие 40 лет, так как у них меняется показатель свертываемости крови;
- женщины после наступления менопаузы;
- имеющие лишний вес, который в несколько раз повышает риск появления тромбов, так как на стенках сосудов откладывается холестерин;
- люди с неправильным режимом питания;
- пьющие много алкоголя;
- люди, имеющие сидячую работу или низкую физическую активность;
- беременные и недавно родившие женщины;
- больные после хирургических операций брюшной полости и крупных суставов;
- онкологические пациенты.
В группу риска входят люди с болезнями, которые приводят к повышению свертываемости крови.
Правила профилактики
Во избежание образования тромбов и их отрыва, необходимо соблюдать профилактические меры. Особенно это необходимо, если человек входит в группу риска. К профилактическим мероприятиям относятся:
- Соблюдение диеты и правильного режима питания. Надо меньше употреблять в пищу продуктов, богатых холестерином. Нельзя есть постоянно наваристые бульоны, маргарин, жареную пищу. Нужно употреблять продукты, которые понижают свертываемость крови, например, цитрусовые, брокколи, вишня, зеленый чай.
- Принимать антикоагулянты, например, Аспирин. Он понижает свертываемость крови. Однако принимать его можно только по назначению врача.
- Требуется физическая активность, ежедневно нужно проводить кардиотренировки. Это поможет уменьшить свертываемость крови, укрепить сердечную мышцу, ускорить кровообращение.
- Если совершаются регулярные длительные перелеты и поездки, нужно носить специальное компрессионное белье.
Последствия отрыва тромба в сердце и легких могут быть самыми плачевными, поэтому нужно регулярно посещать врача и заниматься лечением заболевания.
Тромбоз сопровождается формирование кровяного сгустка в сосудах, перекрывающим отток крови. Патологический процесс развивается в результате нарушения свертываемости крови. Главная опасность заболевания заключается в высоком риске отрывания тромба и его перемещении по кровеносной системе. Смерть от тромба возникает по причине закупорки артерий жизненно важных органов – мозга, кишечника, сердца, легких и т.д. На спасение человека выделяется несколько минут. Успеть принять меры за этот непродолжительный период непросто.
В статье расскажем:
Образование тромба
Тромб в сосудах формируется в результате повышения свертываемости крови. В медицине эту патологию называют гиперкоагуляцией. Причины её развития заключаются в злоупотреблении алкоголем или курением, длительном приеме определенных медикаментов, наследственных заболеваниях сосудистой системы и т.д.
В возрасте после 40 лет риск развития болезни увеличивается. Это обусловлено естественным замедлением обменных процессов в организме, что сказывается на состоянии сосудов. Замедлить эти процессы можно и в более молодом возрасте.
Раннии стадии этих заболеваний не опасны при своевременном обращении к врачу, но если запустить болезнь с каждым днем к образовавшейся пробке будут добавляться новые кровяные элементы увеличивающие ее.
Этому способствует низкий уровень физической активности, вредные привычки и лишний вес. По статистике, у мужчин тромбоз возникает в два раза чаще, чем у женщин.
Тромбоз способен развиваться на фоне других заболеваний – сахарного диабета, варикозного расширения вен, атеросклероза, лейкоза и после перенесения инфаркта миокарда. У женщин тромб может сформироваться во время вынашивания ребенка из-за давления, оказываемого маткой на другие органы.
Еще одна причина его появления – длительный прием оральных контрацептивов. Перед их применением необходимо сдать анализ, показывающий состав крови.
Расширение зрачков, сбивчивое дыхание, судороги и потеря сознания считаются основными признаками того, что человек умирает по причине отсоединения тромба.
Почему происходит отрыв?
Долгое время болезнь может протекать в скрытой форме. Со временем тромб увеличивается в размерах, заполняя основную часть полости сосуда. Его отсоединение возможно в результате быстрого потока крови или по причине неполноценности ножки флотирующего тромба, а также из-за наличия просвета в сосуде.
В последующем сгусток начинает уплотняться, что затрудняет его лечение. Жидкость, которая в нем содержится, постепенно проступает наружу. Это предшествует его отрыванию от сосудистой стенки. Находясь в свободном плавании, тромб способен попасть в любой орган человеческого тела.
Как определить, что у человека оторвался тромб?
Смерть от тромба мгновенная, поэтому каждому следует знать, какую помощь оказать больному и как выявить патологию. Симптоматика нахождения тромба в свободном плавании зависит от места его локализации.
Следует ориентироваться на следующие данные:
- При попадании сгустка в коронарную артерию возникает чувство давления в области сердца. В некоторых случаях болевой синдром отдает в нижнюю челюсть, шею, область между лопатками и живот. Из-за болезненных ощущений может нарушаться функция дыхания.
- Сосредоточение тромба в нижних конечностях провоцирует покраснение и отек, сопровождающийся сильными болевыми ощущениями. В более осложненных случаях развивается гангрена, которая приводит к полной потере конечности.
- При поражении легочных артерий отмечаются трудности с дыханием. Фиксируется его остановка. Может присутствовать отдышка и посинение кожных покровов.
- Попадание тромба в сосуды головного мозга приводит к нарушению речи и глотательного рефлекса. Появляется характерная асимметрия лица в результате его онемения.
- В случае расположения тромба в области кишечника появляются сильные боли в животе. Закупорка сосудов в этой области провоцирует развитие перитонита. Он становится причиной внезапной смерти.
При ярко выраженных проявлениях тромбоэмболии следует обеспечить первую помощь пациенту. Признаки смерти констатирует медицинская бригада скорой помощи. До её прибытия необходимо поместить больного в удобное положение, обеспечив доступ к кислороду.
Если человек чувствует надвигающиеся симптомы инсульта или инфаркта, ему следует позвать на помощь. Далеко не всегда такая ситуация кончается смертью. Существует возможность спасти пациента, если вовремя доставить его в стационар.
Людям, имеющим склонность к нарушению свертываемости крови, категорически запрещено курить и принимать крепкие алкогольные напитки.
Когда наиболее вероятен летальный исход?
Перемещаясь по кровеносной системе, тромб может остановиться в любом месте. Если это произойдет, последует смерть. Этому способствует полная остановка кровообращения в том органе, где сосредоточен тромб.
На этой почве развивается застой крови, воспалительный процесс и сепсис. В дальнейшем возникает некроз тканей, что полностью останавливает их функционирование.
Смерть от тромба мгновенная!
В том случае, если ткани сгустка остаются рыхлыми можно решить проблему консервативным путем. На высокую вероятность летального исхода указывают прямые признаки ишемической болезни, инфаркта или инсульта. Они сопровождаются резким ухудшением самочувствия человека.
Как лечат тромбоз вен и артерий?
После выявления тромбоза проводится комплексное лечение, подразумевающее прием лекарственных средств и введение инъекций. При необходимости проводится операция. Лечение производится только в условиях стационара. Пациент принимает антикоагулянты.
Внутримышечно вводят инъекции с веществами, способствующими растворению тромба. С этой целью используют препараты: Фибринолизин, Стрептокиназу и Тромбофлюкс. В случае развития аритмии назначают Эликвис, Прадакса или Ривароксабан.
Особое значение уделяется формированию рациона. В нем должно присутствовать большое количество продуктов с содержанием витамина K. Он принимает участие в процессах свертываемости крови. Запас этого витамина можно восполнить, употребляя в пищу шпинат, капусту, зелень и мясные блюда.
Эмболия верхних и нижних конечностей развивается медленней других разновидностей патологического процесса. Несмотря на это, к лечению следует приступать незамедлительно.
Меры профилактики
Чтобы избежать тромбообразования в области сердца, головного мозга и других жизненно важных органов, следует вовремя предпринять профилактические меры. Особое значение они имеют при наследственной расположенности человека к сосудистым патологиям. Профилактика нужна и в том случае, если периодически увеличиваются показатели свертываемости крови.
Профилактические меры заключаются в следующем:
- Желательно отказаться от употребления продуктов с большим содержанием холестерина. Его избыток в организме провоцирует структурные изменения сосудистой стенки, что становится причиной формирования тромба.
- На процесс кровообращения оказывает влияние уровень физической активности человека. При малоподвижном образе жизни образуются застойные процессы, приводящие к появлению тромба. Аналогичным образом действует тесная одежда, ношение обуви на высоком каблуке и т.д.
- Людям с нарушением состава крови и сосудистыми патологиями не рекомендуется подвергать организм чрезмерному перегреву или переохлаждению. По этой причине необходимо отказаться от посещения бани и сауны.
- При нарушении кровообращения в нижних конечностей показан массаж, ношение компрессионного белья и принятие лечебных ванночек. Желательно избегать переизбытка нагрузок на ногах.
- В демисезонный период следует принимать витаминные комплексы, предотвращающие развитие авитаминоза.
- При необходимости длительного приема гормональных препаратов или медикаментов, оказывающих влияние на свертываемость, следует регулярно сдавать общий анализ крови.
Отличия тромба от посмертного сгустка
При проведении диагностических манипуляций важно знать об отличиях тромба от посмертного сгустка. Если в первом случае консервативная терапия эффективна, во втором – она не поможет.
Тромбы формируются в результате атеросклеротических изменении структуры сосудов. Сгустки являются тромбом, покинувшим свое изначальное местоположение. Они считаются более опасны, как для здоровья, так и для жизни в целом.
В качестве первой помощи пациенту нужно дать анальгетики и спазмолитики, чтобы облегчить боль.
Тромб отличается внешними данными. Он имеет гофрированную структуру и блеклую поверхности. Основание тромба плотно крепится к стенке сосуда. Посмертный сгусток находится в «свободном плаванье». Еще одно отличие тромба от посмертного свертка крови заключается в цвете.
Тромбы имеют серо-красный или темно-красный оттенок. Посмертные сгустки отличаются мягкой структурой и блестящей поверхностью. Они не прикреплены к сосудам, поэтому их с легкостью извлекают при проведении операции.
Медики советуют регулярно проходить обследование, выявляющее наличие тромба до момента его перемещения по кровеносной системе. Это позволяет сохранить жизнь и избежать нежелательных осложнений.
Тромб (др.-греч. θρόμβος — ком, сгусток) — прижизненный сгусток крови в просвете кровеносного сосуда или в полости сердца, образующийся в результате активации системы свертывания крови и возникающий в ответ на повреждение сосуда. Участвует в процессах гемостаза.
В ряде случаев, при гиперкоагуляции, образование тромбов может приводить к развитию патологических процессов. Так, например, следствием образования пристеночного тромба может быть развитие атеросклеротическое поражение с выраженным изменением интимы сосуда. Через гиперплазированную стенку сосуда под интиму проникают различные вещества из крови, вызывая в ней воспалительный процесс с последующей жировой дегенерацией участка. Следующий шаг — отложение и конденсация на эндотелии фибрина. В настоящее время можно с уверенностью утверждать, что атеросклероз, тромбоз и воспаление — взаимно связанные между собой явления. [1]
Содержание
Виды тромбов [ править | править код ]
В зависимости от строения и внешнего вида различают белый, красный, смешанный (слоистый) и гиалиновый тромбы (различаются особенностями и темпами тромбообразования).
- Белые тромбы состоят из тромбоцитов, фибрина и лейкоцитов, образуются медленно при быстром токе крови (чаще в артериях).
- Красные тромбы, помимо тромбоцитов и фибрина, содержат большое число эритроцитов, образуются быстро при медленном токе крови (обычно в венах).
- Смешанные тромбы встречаются чаще всего. Они имеют слоистое строение — слоистый тромб — и пестрый вид, содержат элементы как белого, так и красного тромба. В смешанном тромбе различают головку (имеет строение белого тромба), тело (собственно смешанный тромб) и хвост (имеет строение красного тромба). Головка прикреплена к эндотелиальной выстилке сосуда, что отличает тромб от посмертного сгустка крови. Слоистые тромбы образуются чаще в венах, в полости аневризмыаорты и сердца.
- Гиалиновые тромбы — редко содержат фибрин, состоят из разрушенных эритроцитов, тромбоцитов и преципитирующих белков плазмы; при этом тромботические массы напоминают гиалин. Такие тромбы встречаются в капилярах.
В зависимости от размеров относительно просвета в сосуде различают: Тромбы пристеночные, когда большая часть просвета свободна или закупоривающие, обтурирующие просвет (обтурирующий тромб)
- Пристеночный тромб обнаруживается часто в сердце на клапанном или париетальном эндокарде при его воспалении (тромбоэндокардит), в ушках и между трабекулами при хронической сердечной недостаточности (порок сердца, хроническая ишемическая болезнь сердца), в крупных артериях при атеросклерозе, в венах при их воспалении (тромбофлебит), в аневризмах сердца и сосудов.
- Закупоривающий (окклюзирующий) тромб образуется чаще в венах и мелких артериях при росте пристеночного тромба, реже — в крупных артериях и аорте.
В зависимости от места образования различают:
- Иногда тромб, который начал образовываться в венах, например голени, быстро растет по току крови, достигая собирательных венозных сосудов, например нижней полой вены. Такой тромб называют прогрессирующим.
- Растущий тромб левого предсердия может отрываться от эндокарда. Находясь свободно в полости предсердия, он «отшлифовывается» движениями крови и принимает шаровидную форму — шаровидный тромб.
- Тромб в аневризмах называют дилатационным.
Жизненный цикл тромба [ править | править код ]
- Образование тромба (тромбоз). Происходит вследствие активации свёртывающей системы крови что приводит к сгущению и свёртыванию (коагуляция). Причину образования сгустка внутри сосуда описывает Триада Вирхова.
- Рост и изменения тромба. Увеличение размеров тромба происходит путём наслоения тромботических масс на первичный тромб, причем рост тромба может происходить как по току, так и против тока крови. Наблюдается при угнетении процессов фибринолиза.
- Отрыв тромба от стенки сосуда. Чтобы предотвратить возможное развитие тромба, необходимо следить за здоровьем и своевременно лечить заболевания, приводящие к образованию тромбов. Лечением этих заболеваний занимаются флебологи и ангиохирурги (сосудистые хирурги).
- Закупорка тромбом кровеносных сосудов (тромбоэмболия).
- Реканализация тромба.
Диагностика [ править | править код ]
Активация системы гемостаза, потенциально способная привести к развитию тромбоза, сопровождается появлением в крови специфических маркеров. Данные маркеры, отражающие степень повышения гемостатического потенциала крови, диагностируются в лабораторных условиях. Наиболее детально изученный маркер активации гемостаза — D-димеры. В последнее десятилетие появились и новые комплексные подходы, претендующие на особую роль в распознавании тромботической готовности, основная характеристика которых сводится к возможности оценки напряжения конечного этапа свертывания — генерации тромбина и фибринообразования при сложении всех потенциальных векторов активации системы гемостаза (тест генерации тромбина, тест тромбодинамики). [2]
Для визуализации имеющихся тромбов часто используется ультразвуковое сканирование венозной системы, компьютерная томография, сцинтиграфия. Использование спектральной допплерографии позволяет точно измерять кровоток внутри просвета вен.
Удаление зуба не остановит кровотечение — Stonebridge DentalMcKinney, TX Dentistry — ваш стоматолог McKinney
Как ухаживать за удалением зуба
После удаления зуба важно соблюдать соответствующие процедуры ухода в течение как минимум 24 часов после удаления зуба. Если после удаления зуба кровотечение не прекратилось, немедленно свяжитесь с нами, и мы определим, как лучше всего решить проблему. Хотя эта страница содержит полезные и общие рекомендации по послеоперационному уходу, которым необходимо следовать после удаления зуба, ваша ситуация может быть особой ситуацией.Вот почему так важно обсудить ваш план послеоперационного ухода с Stonebridge Dental, чтобы мы могли предоставить вам индивидуальный уход.
- Остановить кровотечение при удалении зуба
- Остановите кровотечение марлей.
- Поместите кусок чистой влажной марли поверх лунки зуба.
- Сверните или сложите в квадрат. Это будет та часть, которая лежит поверх раны, поэтому это важно.
- Плотно прикусите марлю на 45-60 минут.
- Следите за тем, чтобы марля всегда располагалась хорошо и достаточно большой, чтобы она давила прямо на место удаления зуба.
- Одним из основных компонентов чая является дубильная кислота, которая способствует образованию тромбов, что делает чайные пакетики эффективным средством остановки кровотечения.
- Следуйте тем же инструкциям, что и с марлей, указанной выше.
- Остановите кровотечение марлей.
- Убедитесь, что сгусток крови остается в лунке зуба
- Сгустки крови, образующиеся в пустой лунке, являются важным фактором в процессе заживления.Вы должны быть осторожны, чтобы не нарушить его формирование.
- Есть много шагов, которые необходимо предпринять, чтобы защитить развивающийся тромб в течение первых 24 часов после удаления зуба.
- Избегать сильного полоскания или плевания
- Держитесь подальше от горячих жидкостей
- Минимизируйте разницу давления воздуха. Избегайте создания давления во рту или носовых пазухах, так как это может вытолкнуть настоящий тромб из лунки. Это означает, что вам следует избегать курения или использования соломинки, поскольку они вызывают всасывание.Избегайте сморкаться и чихать с открытым ртом. Не играйте на духовых инструментах в течение нескольких дней, чтобы снизить чувствительность.
- Свести к минимуму действия, затрудняющие остановку кровотечения
- Избегайте сложной работы или физических упражнений. Вам следует вообще избегать сгибания и подъема тяжелых предметов. Постарайтесь расслабиться хотя бы 1-2 дня после удаления зуба.
- Когда вы отдыхаете или спите, постарайтесь лечь так, чтобы ваша голова была выше вашего сердца.Это снизит артериальное давление и поможет остановить кровотечение.
- Будьте готовы к набуханию
- При удалении зуба ткани травмируются, набухают и вызывают повышенную чувствительность. Набухание может быть небольшим или очень большим.
- Не курить
- У курильщиков после удаления зуба будет больше осложнений, включая повышенное кровотечение. Избегайте курения в течение как минимум 48 часов после удаления зуба.
- Еда
- После удаления зуба ешьте только мягкую или жидкую пищу в течение как минимум первых 24 часов после операции.
- Ничего не жуйте энергично.
- Избегайте твердой или хрустящей пищи, которая может еще больше травмировать место удаления и вызвать дальнейшее кровотечение.
- Не употребляйте горячие жидкости, так как они растворяют тромб.
Если вы испытываете сильную боль, немедленно свяжитесь с нами, чтобы мы могли прописать вам лекарства для удаления зуба.
Сухая лунка после удаления зуба — причины, профилактика и лечение
Опубликовано: .
Предотвращение и лечение сухого гнезда
Сухая лунка — частое осложнение после удаления зуба, особенно после удаления коренных зубов. Когда зуб удаляется, лунка — это оставшееся пространство. После извлечения на лунке образуется сгусток крови, необходимый для правильного заживления.Если сгусток крови не формируется должным образом или преждевременно смещается, развивается состояние, известное как сухая лунка. Розетка выглядит сухой и пустой.
Если образуется сухая лунка, вы это знаете — это очень болезненно! Боль возникает из-за того, что без защитного слоя из сгустка крови обнажается костная ткань. Костная ткань чрезвычайно чувствительна, особенно при контакте с воздухом.
Точная причина сухой розетки неизвестна. Иногда они развиваются без видимых причин.Однако есть несколько факторов, которые увеличивают ваши шансы на создание сухой розетки:
Сложное удаление
Травма ткани во время сложного удаления может повлиять на образование сгустка крови.
Кость или фрагменты корня, оставшиеся после операции
Иногда в лунке остаются очень маленькие костные фрагменты или фрагменты корня, особенно после сложного удаления. Эти фрагменты могут препятствовать образованию тромба.
Инфекция в лунке
Бактерии мешают правильному образованию тромбов.
Курение, питье через соломинку или плевание
Втягивающее действие при всасывании и сила, прилагаемая при плевании, могут вытеснить сгусток крови. Чихание и кашель также могут выбить сгусток крови.
Твердая, хрустящая или липкая пища
Твердая или хрустящая пища может вытеснить сгусток крови. Липкая еда может вытягивать защитный сгусток прямо из розетки.
Чистка щеткой и сильное полоскание
В течение первых 24 часов после удаления зуба не чистите щеткой место удаления и не полощите с усилием.
Первые 24–48 часов после операции — наиболее критическое время для образования сухой лунки. Однако сухая лунка может образоваться в любое время в течение первых 7 дней после операции.
Если образовалась сухая лунка, немедленно обратитесь к стоматологу. Дантист очистит лунку, удалит весь мусор, а затем наложит на нее лечебную повязку. Медикаментозная повязка снимает боль и способствует заживлению. Вам будут даны инструкции по уходу на дому, чтобы ускорить процесс заживления.
Сухая розетка: симптомы, причины, лечение, профилактика
Вы, наверное, думаете, что вырывание зуба — не самое приятное занятие.И вы, несомненно, ожидаете после этого некоторого дискомфорта. Но это нормально, скажете вы. Вы можете терпеть это, когда вам нужно. Но если боль становится интенсивной и, возможно, даже усиливается через несколько дней, это может быть симптомом состояния, называемого сухой лункой или альвеолярным оститом.
Только у очень небольшого процента людей — от 2 до 5% людей — после удаления зуба развивается сухая лунка. Тем не менее, тем, у кого он есть, сухая розетка может быть неудобной. К счастью, это легко поддается лечению.
Гнездо — это отверстие в кости, где был удален зуб.После удаления зуба в лунке образуется сгусток крови, защищающий находящуюся под ним кость и нервы. Иногда этот сгусток может сместиться или раствориться через пару дней после экстракции. В результате кость и нерв подвергаются воздействию воздуха, пищи, жидкости и всего остального, что попадает в рот. Это может привести к инфекции и сильной боли, которая может длиться 5-6 дней.
Кто может высохнуть в розетке?
У некоторых людей может быть больше шансов получить сухую лунку после удаления зуба.Сюда входят люди, которые:
- курят
- имеют плохую гигиену полости рта
- имеют зубы мудрости удален
- имеют более серьезную травму во время операции по удалению зуба
- принимают противозачаточные таблетки
- имеют в анамнезе сухую лунку после операции. вырывание зубов
Полоскание и обильное плевание или питье через соломинку после удаления зуба также могут повысить риск высыхания лунки.
Каковы симптомы сухой розетки?
Если вы посмотрите на то место, где был удален зуб, вы, вероятно, увидите отверстие, выглядящее сухим.Вместо темного сгустка крови будет просто беловатая кость. Боль обычно начинается примерно через 2 дня после удаления зуба. Со временем он становится более серьезным и может доходить до вашего уха.
Другие симптомы сухой лунки включают неприятный запах изо рта и неприятный запах и привкус во рту.
Как обрабатывается сухая розетка?
Чтобы облегчить дискомфорт, можно принимать нестероидные противовоспалительные препараты (НПВП), например аспирин или ибупрофен. Иногда этих лекарств, отпускаемых без рецепта, недостаточно, чтобы облегчить боль.В этом случае ваш врач может назначить более сильное лекарство или обезболить пораженный участок.
Продолжение
Ваш стоматолог очистит лунку зуба, удалив из нее любые загрязнения, а затем заполнит лунку лечебной повязкой или специальной пастой для ускорения заживления. Вам, вероятно, придется каждые несколько дней приходить к стоматологу для смены повязки, пока лунка не начнет заживать и боль не уменьшится.
Ваш стоматолог может назначить антибиотики, чтобы предотвратить инфицирование лунки.Чтобы ухаживать за сухой лункой в домашних условиях, стоматолог может порекомендовать вам ежедневно полоскать рот соленой водой или специальным средством для полоскания рта.
Что можно сделать, чтобы предотвратить высыхание розетки?
Поскольку курение является большим фактором риска возникновения сухости в розетке, избегайте сигарет, сигар и любых других табачных изделий в течение дня или около того после операции. Если вы принимаете противозачаточные таблетки, спросите своего стоматолога о проведении экстракции в день, когда вы получаете самую низкую дозу эстрогена. Гормон может влиять на способность крови к свертыванию.Кроме того, посоветуйтесь со своим стоматологом о других принимаемых вами лекарствах, которые могут мешать нормальному свертыванию крови.
После операции не пить через соломинку и не плеваться в течение первых нескольких дней. Также не полощите рот больше, чем рекомендует стоматолог. Если вы все-таки полоскаете, делайте это осторожно. Обязательно посещайте стоматолога для всех запланированных контрольных посещений.
Узнайте, как остановить кровотечение после удаления зуба
Кровотечение после удаления зуба обычно случается у многих людей.При удалении зуба необходимо кровотечение для образования сгустка, который, в свою очередь, необходим для правильного заживления. Однако есть случаи, когда кровотечение продолжается из-за невозможности образования сгустка. Если это происходит, вероятно, существует основная проблема, которая требует дальнейшего обследования у стоматолога.
Продолжайте читать, чтобы лучше понять, как и почему это делается, что делать после удаления зубов и как справиться с кровотечением и другими осложнениями.В частности, мы сосредоточимся на том, как предотвратить или остановить любое стойкое кровотечение после удаления зуба.
Меры предосторожности после удаления зубаПосле удаления зуба вашему ребенку стоматолог поместит небольшой кусок марли на место удаления и попросит ребенка прикусить его. Это оказывает давление на рану и останавливает первоначальное кровотечение. Ваш стоматолог предоставит вам дополнительную марлю, которую можно будет принести домой, на случай, если вашему ребенку понадобится еще марля, чтобы остановить кровотечение.
В зависимости от тяжести кровотечения вашему стоматологу, возможно, придется заменить марлю один или два раза перед отъездом. Когда кровотечение частично прекратится, вас отправят домой, полагая, что кровотечение полностью прекратится в ближайшее время.
Дома не забудьте время от времени проверять марлю вашего ребенка. Замените его, как только он пропитается кровью.
Как остановить кровотечение после удаления зубаИзбегайте чрезмерного кровотечения, воздерживаясь от этих действий в течение нескольких дней после процедуры:
- Не ешьте твердую и горячую пищу. В течение первых трех дней ваш ребенок не должен употреблять твердые или трудные для пережевывания продукты, такие как орехи и семена, твердые овощи, попкорн и тому подобное. Также следует избегать горячих жидкостей. Вместо этого давайте ему мягкую пищу, например, картофельное пюре, йогурт и мороженое. Мороженое лучше всего давать после удаления зуба, так как холод может эффективно уменьшить кровотечение.
- Не используйте соломинку. Всасывание или отрицательное давление, создаваемое при питье через соломинку, может нарушить образование сгустка или сместить сгусток, который, возможно, уже образовался.Это может привести к болезненному осложнению, которое называется сухостью лунки. Убедитесь, что ваш ребенок не пользуется соломинкой как минимум три дня.
- Не чистите место удаления зубов. Как и в случае с соломинкой, чистка места удаления щеткой также может нарушить образование сгустка и затруднить заживление. Мало того, щетка, касающаяся раны, тоже может быть довольно болезненной. Обязательно скажите своему ребенку, что чистить щеткой область, где был вырван зуб, категорически запрещено.
- Не касайтесь этой области языком. Дети из любопытства склонны ощупывать место удаления языком. Этого следует избегать, потому что это нарушит образование сгустка и замедлит заживление.
- Не полоскать рот. Каким бы соблазнительным это ни казалось, следует избегать частого и обильного полоскания, так как это также может привести к высыханию розетки. Чтобы избавиться от привкуса крови, сотрите кровь со рта ребенка чистым куском марли.
- Не плюй. Как и в случае с предыдущими пунктами в нашем списке, плевание также может вызвать высыхание гнезда, поэтому лучше избегать этого, независимо от того, насколько это заманчиво.
- Избегайте физических нагрузок. Следует избегать интенсивных занятий, таких как спорт и игры на свежем воздухе, в течение нескольких дней. Скажите ребенку, чтобы он расслабился, позвольте ранке сначала зажить, и он / она вернется к игре в кратчайшие сроки.
- Не говори слишком много. Это должно быть большой проблемой, так как дети не совсем разговорчивы после того, как им вырвали зуб. Но на всякий случай лучше всего отговорить их, особенно в первый день.
Если вы следовали этим советам, но у вашего ребенка по-прежнему наблюдалось обильное кровотечение в течение нескольких дней, обратитесь к стоматологу, чтобы узнать, что делать дальше.
Что можно есть или пить после удаления зуба?Независимо от того, был ли удален молочный зуб или все зубы мудрости, послеоперационный уход очень важен. Вы должны следить за тем, что едят ваши дети, и посоветовать ему / ей не жевать всего пару дней.
Что делать, если они голодны или хотят пить? Вот список того, что вы можете дать своему ребенку после удаления зуба или хирургического удаления зубов мудрости.
Еда и напитки, которые можно употреблять после удаления зуба:- Яблочное пюре и печеные яблоки
- Авокадо
- Бульоны и супы
- Макаронные изделия
- Яичница
- Кабачок
- Смузи (не пейте через соломинку; используйте ложку)
Ваш ребенок не захочет есть так много через пару дней после процедуры, но вы должны поощрять его, потому что правильное питание способствует более быстрому заживлению.Предложите ему яйца, йогурт и другие продукты с высоким содержанием белка.
Вредит ли удаление зуба?Ваш стоматолог проведет местную анестезию, чтобы ребенок ничего не почувствовал, когда зуб или зубы будут удалены. Для удаления зубов мудрости некоторые стоматологи также используют седативные средства, чтобы ваш ребенок заснул во время процедуры. Когда он / она просыпается, процедура завершена, но следует ожидать следующего:
- Кровотечение, которое должно прекратиться через пару минут
- Дискомфорт, который сохраняется от пары дней до недели
- Отек от слабого до умеренного
Для борьбы с ними ваш стоматолог может прописать некоторые лекарства, такие как парацетамол и ибупрофен.Эти лекарства не вызывают привыкания и абсолютно безопасны даже для детей.
Что мне делать в период восстановления?Для оптимального заживления сделайте все возможное, чтобы у вашего ребенка не образовалась сухая лунка. Сухая лунка — болезненное осложнение при удалении, которое может возникнуть, когда сгусток крови в месте удаления не образуется или смещается. Без надлежащего сгустка кости и нервы остаются открытыми, что делает их уязвимыми для инфекций. Признаки сухой розетки следующие:
- Зловонное дыхание
- Вкус во рту
- Отсутствие видимого сгустка
- Сильная боль, сохраняющаяся в течение суток
Сильное кровотечение — еще одно осложнение при удалении зуба.Минимальное кровотечение после процедуры — это нормально, но если кровотечение становится обильным и неконтролируемым, вам следует немедленно вернуться к стоматологу. Ваш стоматолог должен определить источник проблемы и предложить соответствующее лечение. Обильное кровотечение иногда может указывать на состояние, известное как артериовенозные мальформации или АВМ. Около 5% АВМ поражают челюсть.
Сколько времени нужно, чтобы рана после удаления зуба полностью зажила?Если вы последуете советам стоматолога и по-настоящему позаботитесь о месте удаления, рана начнет заживать через несколько дней.Если зубы мудрости удалены, закрытие раны займет немного больше времени. Через пару месяцев место удаления следует полностью заживить и закрыть.
Заживление костей занимает не менее трех месяцев, но ваш ребенок не заметит этого, как только вышележащие десны срастутся. Если вы видите, что участок удаления заживает слишком долго или кажется, что он вообще не заживает, назначьте встречу со своим стоматологом, чтобы определить возможные причины.
Почему проводится удаление зуба?Есть несколько причин, по которым следует удалить зуб.Самая частая причина — обширный кариес, из-за которого зуб невозможно сохранить. Другой — когда молочный зуб сохраняется дольше, чем должен быть, что препятствует прорезыванию следующего постоянного зуба. И для большинства людей зуб мудрости, возможно, придется удалить из-за защемления (невозможности прорезывания) или прорезывания в необычном положении.
Хотя многим детям и взрослым в какой-то момент потребуется удаление зубов, не всем нужно удалять зубы.Если вы поощряете своего ребенка соблюдать надлежащую гигиену полости рта и регулярно водите его / ее к стоматологу, кариес и / или смещение или неправильное положение зубов будут обнаружены на ранней стадии. Соответствующее лечение будет оказано еще до того, как проблема усугубится. Что касается зубов мудрости, могут быть и другие показания для их удаления, в том числе:
- Скученность зубов — Если для прорезывания зубов мудрости недостаточно места, может потребоваться их съемная часть, чтобы они не давили на соседние зубы и не разрушали их.
- Боль и припухлость в этой области — И то, и другое может быть признаком прорезывания зуба мудрости, но они также могут указывать на перикоронит. Перикоронит — это воспаление ткани десны, окружающей прорезывающийся зуб мудрости.
- Угловой рост — В большинстве случаев зубы мудрости не растут так вертикально, как должны. Если они растут под углом, они могут повредить соседний зуб.
Чаще всего зубы мудрости удаляют еще до появления каких-либо симптомов, чтобы избежать осложнений в будущем.Однако обратите внимание, что некоторым людям не нужно удалять зубы мудрости, в то время как у других их вообще не было.
зубов мудрости, если они прорезываются, вылезут в любое время в возрасте от 17 до 21 года или где-то в середине 20-х годов. Если они не прорезываются в этом возрасте, скорее всего, они пострадали или не сформировались.
Ищете стоматолога, который может помочь с удалением зуба? Найдите ближайшего к вам стоматолога-партнера Kool Smiles!
Что такое сухая лунка и когда можно перестать беспокоиться после удаления зуба
Сухая лунка, о которой опасаются, — одно из наиболее частых осложнений, возникающих после удаления зуба, особенно зуба мудрости.Если вам только что удалили зуб и у вас усилилась боль, вы можете задаться вопросом, что такое сухая лунка. И, что еще хуже, есть ли у меня сухая розетка?
Поскольку я люблю метафоры, я хочу, чтобы вы думали об удалении зуба как об озере. Да, как озеро или пруд. После удаления зуба кровь заполняет место, где был зуб. Кровь — это то, что позволяет телу исцеляться. Точно так же, как озеро необходимо наполнить водой, для удаления зуба нужна кровь для заживления.
Происходит то, что кровь смывается, и участок слишком быстро высыхает.Когда сгусток крови теряется, в этом месте не хватает клеток крови и питательных веществ, необходимых для заживления. Сухая розетка подобна озеру в засуху. Озеро высохло.
Хорошая новость в том, что сухая розетка — обычное дело, и есть способы ее легко исправить. В этой статье мы исследуем эту тему. Мы поговорим о том, как предотвратить появление сухой лунки, как лечить ее дома или в офисе, какие лекарства лучше принимать без рецепта, что не принимать, и я даже покажу вам, как выглядит сухая розетка. нравиться.И, если вы выздоравливаете, вы, вероятно, задаетесь вопросом, когда я смогу перестать беспокоиться о сухой розетке? Конечно, мы ответим и на это.
Что такое сухая розетка
Сухая лунка обычно возникает через 2-3 дня после удаления зуба. Это одно из самых частых осложнений после удаления зуба. Приблизительно в 3% случаев удаления зубов образуется сухая лунка, а при удалении зубов мудрости — в 30%.
Сразу после удаления зуба организм привозит кровь к этому месту.В течение первых нескольких часов кровь начинает свертываться и покрывает область удаления. Сгусток крови содержит целебные вещества, тромбоциты и клетки крови, а также защищает кости и ткани.
В некоторых случаях кровь разжижается слюной, которая смывает ее, в других случаях образуется сгусток крови, но его можно удалить после его образования. Когда сгусток крови теряется в течение первой недели после заживления, развивается сухая лунка. Он оставляет рану более открытой, что повышает чувствительность этой области и может сделать ее более подверженной инфекциям, воспалениям и более медленному заживлению.
Симптомы сухих розеток
Сухая лунка возникает довольно рано в процессе заживления, обычно через два-три дня после удаления зуба. Часто пациенты могут сказать, что в этой области стало лучше, а затем внезапно боль усилилась. Если пациенту было удалено несколько зубов, как в случае с зубом мудрости, область с сухой лункой будет ощущаться иначе, чем другие. Все сайты вообще будут тендеры, но это другое. Кажется, что сухая лунка более воспалена и болезненна, чем остальные.
Так на что похоже сухая розетка? Эта область ощущается как ноющая, пульсирующая боль, которая может исходить от нее. У нижней челюсти более высокая вероятность развития сухой лунки, чем у верхней. Пациенты с сухой лункой на нижней челюсти часто отмечают, что боль распространяется от области зуба вдоль челюсти к уху.
Давайте рассмотрим симптомы сухой лунки в виде четкого списка:
- Пульсирующая, пульсирующая, ноющая боль, внезапно усиливающаяся
- Излучающая боль
- Воспаление или припухлость в области
- Ощущение жара в области вытяжки
- Неприятный запах изо рта
- Неприятный привкус во рту
Как выглядит сухая розетка
Сухая лунка выглядит воспаленной и раздраженной.Это место может быть трудно определить неподготовленному глазу. Ключевой особенностью является то, что десны смыкаются с задержкой над местом удаления по сравнению с обычным удалением зуба. Давайте посмотрим на несколько изображений того, как выглядят сухие розетки, чтобы дать вам представление о том, как это выглядит.
Да, и если вам интересно, сколько времени требуется, чтобы закрыть отверстие после удаления зуба, ознакомьтесь с этой статьей.
Как предотвратить высыхание розеток и причины высыхания розеток?
Механический : Наиболее частые причины сухости глазницы — это сосание через соломинку или сигарету, а также сильное полоскание рта.Все эти действия создают силу на сгустке крови, который находится в месте заживления, и могут случайно вызвать его смещение или смывание.
Курение : Курение не только механически препятствует заживлению, но и никотин ухудшает заживление и уменьшает образование новых кровеносных сосудов, тем самым увеличивая вероятность сухости лунки.
Инфекция : заживление после удаления инфицированного зуба имеет более высокую вероятность развития сухой лунки.Бактерии и гной в этой области могут вызвать вторичную инфекцию во время заживления и помешать процессу образования сгустка. Многие стоматологи и хирурги-стоматологи назначают антибиотики после удаления зуба, чтобы предотвратить инфекцию, пока удаление зуба заживает.
Biologic : Есть медицинские факторы, которые увеличивают вероятность высыхания лунки. Одним из факторов является наличие в анамнезе системных заболеваний, таких как неконтролируемый диабет и некоторые аутоиммунные заболевания. Кроме того, было показано, что такие лекарства, как оральные контрацептивы, немного повышают риск появления сухости в лунках.
Чтобы узнать больше о том, что можно и чего нельзя делать для лучшего заживления после удаления зуба, прочтите эту статью.
Обработка сухих гнезд
Лечение в офисе:
Итак, вот в чем дело. Если после удаления зуба прошло два или три дня, умеренная боль, отек и болезненность являются относительно нормальным явлением. Не пугайтесь слишком сильно, но если вы чувствуете, что боль усиливается, возможно, у вас образовалась сухая лунка. Позвоните своему лечащему стоматологу или хирургу-стоматологу. Сухие розетки легко диагностируются и лечатся.
Ваш стоматолог может попросить вас прийти на прием. Если они определят, что у вас образовалась сухая лунка, лечение будет обычным и простым. Обычно дантист обезболит пораженный участок и очистит его. Ключ к процессу — удалить все раздражители и позволить крови наполнять область, эффективно возобновляя исцеление.
Некоторые стоматологи помещают полоску марли с лекарством в место поражения, но не все это делают. Ключ в том, чтобы просто позволить сгустку крови снова сформироваться, с лекарством или без него, место снова начнет заживать.
Важно понимать, что на месте добычи сразу не станет лучше. Он по-прежнему будет болеть, но через 1–3 дня он должен почувствовать себя лучше. Держитесь, вы на правильном пути. Иногда сухая лунка также заражается, если на ней попадают еда или бактерии. В этих случаях стоматолог или хирург-стоматолог могут прописать дополнительный антибиотик или лекарственное средство для полоскания рта, обычно хлоргексидин.
Домашние средства:
Если вы не можете сразу войти в офис, держите пищу подальше от места, чтобы она не застряла и не раздражала сухую розетку.Чтобы облегчить боль, можно использовать теплые компрессы. Обычно помогает окунуть чистую салфетку в таз с водой, которую нагревали в микроволновой печи в течение 20-30 секунд.
Для снятия боли обычно рекомендуется принимать лекарства, прописанные стоматологом, или лекарства, отпускаемые без рецепта, например ибупрофен, каждые 6-8 часов. Отличной альтернативой ибупрофену является напроксен, который обычно действует значительно дольше, чем ибупрофен. А если вы не можете принимать НПВП из-за проблем с желудком или по другим причинам, следующей лучшей альтернативой станет ацетаминофен.
Некоторые пациенты также считают, что несколько капель гвоздичного масла могут помочь, если поместить его в место удаления. Гвоздичное масло часто можно найти в аптеках, магазинах здорового питания и даже продуктовых магазинах. Гвоздичное масло помогает временно облегчить боль в сухой лунке. Вы можете повторять несколько раз в день, пока не доберетесь до офиса для уточнения. Ваш лечащий стоматолог все равно должен оценить это место, даже если вы лечите его дома.
Что не брать
Когда вы испытываете боль, вас можно убедить попробовать что-нибудь, чтобы облегчить боль.Но как человек, который видел это миллион раз, я могу помочь вам отказаться от лекарств, которые будут тратить ваше время зря.
Когда у вас сухая лунка, большинство людей думают, что онемение десен — их первый выбор. Поэтому они ищут гелевые анальгетики, такие как орагель или дентек эвгенол, чтобы попытаться обезболить десны. Эти продукты отлично справляются с такими вещами, как язвы во рту, ожоги и т. Д. Но обычно они не так полезны при сухости глазниц.
Причина в том, что боль из-за сухой лунки глубоко проникает внутрь области.Трудно обезболить область, где возникает боль, растирая ее гелем, и это может привести к усилению боли, если постоянно беспокоить область заживления.
Когда я могу перестать беспокоиться о сухой розетке
Если вы думаете, что у вас сухая розетка, первое, что вас интересует, как долго прослужит сухая розетка, верно? Я знаю, мне следовало поставить этот ответ первым, но для контекста он лучше подходит здесь. К счастью, ответ на вопрос, когда можно перестать беспокоиться о сухой розетке, прост.
Большинство сухих розеток держатся 7-10 дней. Небольшой процент продержится дольше недели.
Обычно вы находитесь в чистом состоянии и, вероятно, не разовьете сухую лунку после первой недели удаления зуба.
Как предотвратить высыхание розетки
Первые 3-4 дня после удаления зуба являются наиболее важными для предотвращения высыхания лунки. Как и в большинстве случаев, проблему легче предотвратить, чем лечить. Здесь действует тот же принцип.
Прежде всего, обязательно следуйте конкретным инструкциям, рекомендованным вашим стоматологом или челюстно-лицевым хирургом.Это включает в себя прием прописанных лекарств в соответствии с указаниями. Если стоматолог прописывает антибиотик внутрь, обязательно пройдите весь курс. Избегайте использования полосканий для рта, если вы не обсудили это со своим стоматологом.
Следование инструкциям для ваших конкретных обстоятельств — лучший способ предотвратить пересыхание розетки. Если вы жаждете еще большего спокойствия, вот мои главные советы, как предотвратить пересыхание розетки.
Лучшие советы по профилактике:
- Без полоскания в течение 24 часов (затем только ОЧЕНЬ бережное полоскание через 24 часа; Избегайте ополаскивателей для рта, содержащих спирт в течение 2 недель)
- Не пить через соломинку в течение 10 дней
- Не курить 72 часа (но в идеале 1 неделю)
- Избегайте острой пищи
- Избегайте хрустящей пищи (чипсы, орехи, попкорн и т. Д.).) Для творческих советов читайте: Что есть после удаления зуба
- Избегайте алкоголя в течение 1 недели
- Ограничение физической активности на 5-7 дней, например, тяжелых физических нагрузок или тяжелого физического труда на работе
Кто более подвержен риску?
Как мы уже говорили, сухая лунка — одно из наиболее частых осложнений после удаления зуба. Есть несколько ситуаций, когда осложнение может развиться с большей вероятностью. У вас повышенный риск появления сухой розетки, если вы:
- Удаляли зуб мудрости
- Имеются в анамнезе сухие розетки
- Удалили зуб на нижней челюсти
- Имеете аутоиммунное заболевание, такое как волчанка, реутоидный артрит и т. Д.
- При удалении большого прорезавшегося зуба, например первого, второго или третьего моляра
- Принять противозачаточные
- Курильщик
- Удалили зуб, инфицированный
- Плохая гигиена полости рта в анамнезе
- Принимать лекарства, препятствующие свертыванию крови
Собираем все вместе
Если вам удалили зуб и вы выздоравливаете, держитесь там.С сухой лункой или без нее заживление интенсивное в течение нескольких дней, но довольно быстро проходит. Десны ротовой полости заживают примерно в 2,5 раза быстрее, чем кожа человека. Если вы можете сравнить заживление шишки или синяка на коже с удалением зуба, вы обнаружите, что ротовая полость заживает намного быстрее. Надеюсь, эта маленькая жемчужина знаний утешит вас.
Чтобы завершить восхитительно сухую статью о случайно засохших розетках, я оставлю вас с этой последней мыслью.
Знаете ли вы, что зубная фея существует уже несколько десятилетий? Средняя сумма денег, оставленная зубной феей в 1950 году, составляла 25 центов. В 1985 году он составлял 1 доллар, а сейчас — 5 долларов. Некоторые зубные феи особенно щедры, ожидая хорошего поведения.
Зубная ферма — прекрасная профессия. Возможно, когда-нибудь.
Симптомы, факторы риска и лечение
Сухая лунка — это осложнение, которое может возникнуть после удаления зуба.Это болезненное состояние, которое может потребовать дальнейшего вмешательства стоматолога.
После того, как стоматолог удаляет зуб, обычно на месте зуба образуется сгусток крови. Сгусток защищает подлежащую кость, ткани и нервы по мере заживления участка. Однако в некоторых случаях сгусток крови не образуется или смещается, оставляя обнаженными кость и нервы.
Это известно как сухая лунка или альвеолярный остит.
При правильном уходе можно избежать высыхания розетки. Если он все же разовьется, это временное состояние, которое быстро исчезнет при соответствующем лечении.
Узнайте больше о сухой розетке здесь.
Не у всех развивается сухая лунка после удаления зуба. Стоматологи не уверены в том, что вызывает это, но некоторые эксперты говорят, что определенные факторы могут увеличить риск.
К ним относятся:
- курение
- использование жевательного табака
- использование противозачаточных таблеток или заместительная терапия эстрогенами
- несоблюдение инструкций по уходу после удаления зуба
- плохая гигиена полости рта
- наличие инфекций в деснах или вокруг зубов участок удаления
- имел сухую лунку в прошлом
- с использованием соломинки для питья после удаления зуба
Симптомы сухой лунки могут различаться, но могут включать:
- сильную боль в месте удаления
- отсутствие сгустка крови в месте удаления
- видимая кость в месте удаления
- неприятный запах изо рта
- неприятный привкус во рту
- боль, идущая от лунки зуба к уху, глазам, вискам или шее на той же стороне
Боль может начаться сразу после удаления зуба или в течение нескольких дней.Это может продолжаться несколько дней.
Хотя после удаления зуба возникает определенная боль и дискомфорт, сильная или усиливающаяся боль не является нормальным явлением.
Любой, кто испытывает сильную боль, которая не проходит после удаления зуба, должен обратиться к своему врачу или стоматологу, чтобы диагностировать или исключить сухость лунки или другие осложнения.
Стоматолог или хирург-стоматолог могут заподозрить сухость лунки, если после удаления зуба человек испытывает сильную боль. Однако они также осмотрят человека на предмет каких-либо других осложнений.
При необходимости они могут порекомендовать рентген, чтобы исключить инфекцию кости или увидеть, остались ли фрагменты кости или корни удаленного зуба.
Основная цель лечения сухой лунки — обезболивание. В следующих разделах более подробно рассматриваются некоторые варианты лечения.
В клинике
Стоматолог может сделать следующее, чтобы помочь человеку справиться с симптомами:
Дома
После того, как стоматолог или хирург-стоматолог обработает сухую лунку в клинике, пациенту необходимо будет продолжить лечение на дому. несколько дней.
Домашнее лечение обычно включает в себя осторожное промывание лунки физиологическим раствором или лекарственным средством в течение нескольких дней и продолжение приема обезболивающих по мере необходимости.
Людям с сухой лункой следует посещать стоматолога или хирурга-стоматолога для последующего наблюдения, чтобы обеспечить надлежащее заживление.
Медикаментозное лечение сухой лунки поможет облегчить боль и ускорить заживление, но также важен уход за собой в домашних условиях.
Советы по образу жизни, которые могут помочь человеку справиться с сухостью лунки, включают:
- отказ от жевания и курения табака
- осторожное полоскание рта теплой водой несколько раз в день или как рекомендует стоматолог
- осторожность при чистке зубов вокруг пораженная область
- обильное питье прозрачных жидкостей
- отказ от продуктов, которые могут вызвать раздражение области
- отказ от газированных напитков
- использование горячих и холодных компрессов на челюсть или щеку в соответствии с указаниями
Отказ от курения может помочь защитить здоровье полости рта человека в более общем смысле.
Перед операцией человек, которому удаляют зуб, может сделать следующее, чтобы снизить риск развития сухости лунки:
- Бросить курить или употреблять другие табачные изделия, включая жевательный табак.
- Выберите квалифицированного и опытного стоматолога для удаления зуба.
- Приостановите прием любых лекарств, которые препятствуют свертыванию крови, если это посоветует врач или стоматолог.
Сразу после операции хирург-стоматолог примет несколько мер предосторожности, чтобы предотвратить высыхание лунки.К ним относятся:
- упаковка пораженного участка стерильной марлей
- назначение антибактериального средства для полоскания рта или геля для полости рта для использования после операции
- назначение антибиотиков, при необходимости
Вернувшись домой, человек может предпринять дальнейшие шаги для предотвращения высыхания лунки. . К ним относятся:
- отдых после операции
- отказ от занятий спортом и других занятий, которые могут выбить сгусток крови
- пить много воды и избегать газированных, горячих и алкогольных напитков
- есть только мягкую пищу на следующий день после операции хирургическая
- осторожность во время еды, чтобы не повредить рану, пока она не заживет
- избегать любых табачных изделий в течение первых нескольких дней после операции
- соблюдать правила гигиены полости рта
- избегать области непосредственно вокруг заживающей раны при чистке зубов для первый день после операции
Пациенту также следует проконсультироваться со своим стоматологом, чтобы убедиться, что не развились другие осложнения.
Здесь вы найдете несколько советов по сохранению здоровья зубов и десен.
Сухая лунка — болезненное состояние, которое может возникнуть после удаления зуба. Это случается, когда в полости не образуется тромб для защиты обнаженных тканей.
Всем, кто испытывает сильную или усиливающуюся боль после удаления зуба, следует обратиться к стоматологу. Они примут меры, чтобы облегчить боль, и предложат способы лечения сухой лунки в домашних условиях, пока она не заживет.
Кровотечение из лунки зуба после удаления
Постоянное кровотечение после удаления зуба — редкое, но хорошо известное послеоперационное осложнение стоматологической хирургии.Это может быть вызвано множеством факторов, которые делятся на местные и системные причины.
Местные причины
- Раздражение тромба
Это обычно происходит, когда тромбу в лунке не дают стабилизироваться. Среди основных причин — сильное полоскание, беспокойство лунки языком или невозможность надавить на лунку марлей
. - Гиперемические ткани
Это означает, что область вокруг удаленного зуба очень воспалена и набухла с мелкими кровеносными сосудами.Следовательно, после удаления зуба вероятность того, что кровотечение станет более стойким, возрастет.
- Потребление горячей пищи или напитков
Помимо возможности нарушения сгустка, высокая температура, вероятно, увеличивает кровоток и, следовательно, вызывает преждевременное кровотечение
- Сложная или длительная экстракция
При длительной процедуре удаления повреждение тканей обычно бывает более серьезным. Это приведет к еще большему воспалению. Также существует более высокая вероятность перелома костной лунки.Все это способствовало бы увеличению частоты стойких кровотечений.
Системные причины
- Высокое кровяное давление
Пациенты с показателями артериального давления 160/100 мм рт. Ст. Или выше более склонны к кровотечению. Это может быть вызвано либо невыявленным заболеванием, либо беспокойством из-за процедуры, либо пациентом, который просто забывает принимать свои обычные лекарства. В идеале удаление должно быть отложено, а пациент направлен к своему практикующему врачу для корректировки артериального давления.
- Потребление лекарств, влияющих на свертываемость
Все больше и больше людей принимают лекарства, такие как аспирин или варфарин, от различных заболеваний. Эти лекарства нарушают формирование стабильного сгустка и могут быть причиной кровотечения после удаления, если стоматолог не подозревает об этом. Большинство из них не потребуют значительных изменений в приеме лекарств, однако в более сложных случаях следует принимать меры предосторожности.
- Нарушения свертываемости крови
У лиц с такими состояниями, как гемофилия A или B (отсутствие определенных факторов свертывания крови), тромбоцитопения (низкое количество тромбоцитов), можно ожидать кровотечения после экстракции, если состояние не будет идентифицировано.Перед проведением экстракции необходимо направление к врачу или гематологу, чтобы убедиться, что необходимые факторы свертывания крови и тромбоциты восстановлены.
Пациенты могут знать, а могут и не знать, что их состояние здоровья или лекарства подвергают их определенному риску, поэтому важно выявить эти вопросы, когда пациенты заполняют анкету истории болезни до начала лечения.
Обычно кровотечение после удаления происходит из-за того, что пациент не следовал инструкциям после удаления, правильно прикусив марлю, а также часто полоскал и сплевывал.
Обычно это большой сгусток крови, который образуется над лункой зуба, фактически не останавливая кровотечение. Это приводит к образованию красной желеобразной массы, которая постепенно увеличивается в размерах по мере того, как из лунки продолжает сочиться кровь. Пока большой сгусток остается на месте, лунка не прекращает кровотечение.
Лечение кровотечения после удаления зуба
- Давление вручную на марлевую повязку, наложенную на эту область, стоматолог использует для остановки кровотечения.Размер марли должен быть небольшим, чтобы просто закрыть отверстие для извлечения. Используемую марлю можно смочить, чтобы кровь не сворачивалась в марле и сгусток крови не смещался при снятии марли.
- Небольшое количество крови смешано со слюной. Таким образом, пациента не следует слишком беспокоить по поводу того, сколько крови у него или нее потеряно.
- После процедуры удаления зуба пациенту рекомендуется крепко прикусить (не жевать) марлю не менее 30 минут.Марлю нужно подержать во рту 30-45 минут. Пациенту следует постараться свести к минимуму разговоры в течение как минимум 2-3 часов после удаления зуба.
- После хирургического удаления зуба мудрости в течение 2–3 дней может наблюдаться легкое выделение жидкости, может быть слюна с оттенком крови.
Чего следует избегать, чтобы не было кровотечений
- Вы не должны курить в течение как минимум 48 часов после удаления, так как это может помешать заживлению. Курение может дополнительно создать отрицательное давление, которое может сместить сгусток и в дальнейшем привести к сухости лунки.
- Также рекомендуется не сосать и не плевать слишком много, что создает отрицательное давление и может вызвать механическое раздражение места удаления зуба. После удаления зуба нельзя пить воду через соломинку.
- Рекомендуется отдыхать и не выполнять изнурительные упражнения в течение 24 часов после удаления, которые могут повысить кровяное давление и впоследствии стимулировать кровотечение.
Действия, которые необходимо предпринять, если кровотечение не проходит
- Во-первых, вам следует избегать интенсивного полоскания рта, так как это может вывести сгусток, образовавшийся в месте удаления.
- Затем вы можете снова поместить кусок марли (предоставленный стоматологом) на место удаления зуба и подержать его там минимум 30 минут, чтобы кровотечение остановилось. Следует аккуратно прикусить марлевый тампон с постоянным давлением.
- Как вариант, вы также можете откусить 30 минут от чайного пакетика. Чайный пакетик нужно смочить водой, а затем сложить пополам. Дубильная кислота, содержащаяся в чае, уменьшает кровотечение за счет сужения кровеносных сосудов.
- Если вы не можете смочить чистый хлопковый носовой платок.(На этом этапе не используйте папиросную бумагу или вату.) Оберните его в тампон так, чтобы он был достаточно узким, чтобы поместиться между зубами по обе стороны от лунки, но достаточно широким, чтобы покрыть всю лунку. Он должен быть достаточно большим, чтобы при смыкании зубов пыж оказывал сильное давление на лунку.
- Если кровотечение не проходит через 30 минут постоянного давления, обратитесь за советом к стоматологу.
Что происходит, когда меня видит стоматолог?
- Дантист (если не тот, кто проводил удаление) обычно тщательно изучает события, приведшие к удалению и после него
- Будет задано несколько вопросов о любых медицинских состояниях, которые были пропущены ранее, например.пропущенные лекарства, заболевания крови, высокое кровяное давление и т. д.
- Если состояние здоровья подтверждено, будет выполнено срочное направление к соответствующему практикующему врачу для дальнейшего лечения.
- При отсутствии соответствующего заболевания стоматолог может предпринять следующие действия:
- Очистите и промойте лунку зуба, чтобы определить место и наличие кровотечения, и удалите желеобразный сгусток крови, упомянутый ранее
- Удаление любого инородного тела, которое могло застрять в лунке, нарушая тем самым образование сгустка.
- Наложение кровоостанавливающей повязки на глазницу и указание прикусить марлю, наложенную на глазницу. Эта повязка действует как каркас для прикрепления тромбоцитов и факторов свертывания крови.
- При необходимости можно наложить некоторые стежки.
- Стоматолог может прописать транексамовую кислоту, которая стабилизирует сгусток
Кровотечение через несколько дней после удаления зуба
Кровотечение, которое возникает через несколько дней после удаления зуба, называется вторичным кровотечением.Это происходит из-за инфицирования раны, которое вызывает потерю сгустка и эрозию сосудов в грануляционной ткани.

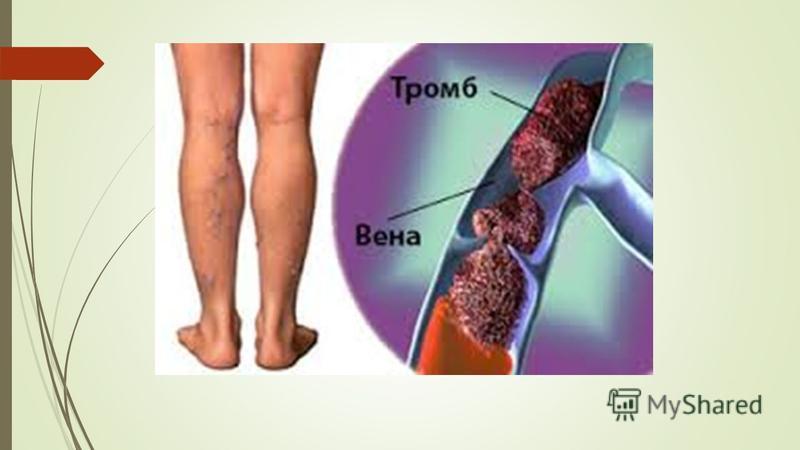 И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.
И., Панченко Е.П., Андрияшкин В.В. Венозный тромбоз в практике терапевта и хирурга.-М: Планида, 2012.-336с.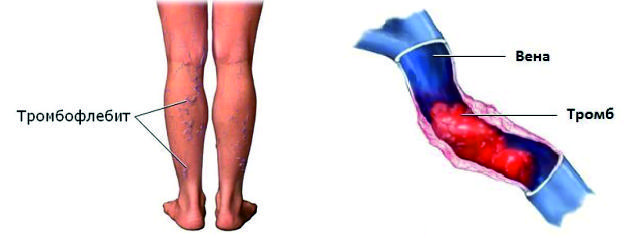
 Этот симптом обычно возникает внезапно, не завися от физической активности.
Этот симптом обычно возникает внезапно, не завися от физической активности.