Спонтанная стенокардия симптомы: Nie znaleziono strony — Внутренняя Mедицина
причины, симптомы, лечение стенокардии в Москве – Консультация и обследование – Кардиология в Клинике № 1
Обследование и лечение
Стенокардия проявляется приступами сердечной боли, возникающей вследствие того, что миокард в недостаточной степени снабжается кровью. Причины такого явления очевидны – ишемическое сужение артерий, не пропускающее поток крови в должном объеме или спазматические процессы.
Причины развития заболевания
Основной причиной стенокардии является ишемия, развивающаяся на фоне многолетнего отложения на внутренних стенках артерий атеросклеротических бляшек. Постепенно увеличиваясь, этот слой уменьшает просвет артерии, на фоне этого увеличивается давление крови на стенки, сам сосуды теряют эластичность и становятся более жесткими. По суженным артериям приток крови патологически уменьшается, как следствие – миокард не получает приносимых с ней витаминов и кислорода в количестве, необходимом для нормального функционирования.
В развитии стенокардии участвуют различные факторы риска, важно отметить, что они являются едиными для всех болезней сердечно-сосудистого спектра:
- Сахарный диабет и другие эндокринологические расстройства.
- Избыточная масса тела.
- Наследственная предрасположенность.
- Повышенное артериальное давление
- Высокий уровень холестерина и липопротеинов низкой плотности
- Низкий уровень липопротеинов высокой плотности
- Преимущественно сидячий образ жизни с недостаточностью физической активности.
- Курение, алкоголь, другие вредные привычки.
- Профессиональные факторы, например, постоянные чрезмерные физические нагрузки.
- Хроническое недосыпание.
Значительно реже стенокардия возникает на фоне инфекционных и инфекционно-аллергических поражений. Провоцирует приступы стенокардии также эмоциональное напряжение.
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Симптомы стенокардии
Острая боль возникает в участке верхней или нижней трети грудины, значительно реже в эпигастральной области, под левой лопаткой или в левом плече. Боль может иррадиировать в обе руки или только в левую, в шею и даже в челюстную зону. Характер боли у пациентов со стенокардией различается, но преимущественно это ощущения сдавливание или сильного жжения. Иногда боль становится невыносимой, сопровождается развитием у человека страха смерти, необъяснимой тревожности. Продолжительность ишемической боли в большинстве случаев 5-10 мин, реже – до 15 мин.
Боль может иррадиировать в обе руки или только в левую, в шею и даже в челюстную зону. Характер боли у пациентов со стенокардией различается, но преимущественно это ощущения сдавливание или сильного жжения. Иногда боль становится невыносимой, сопровождается развитием у человека страха смерти, необъяснимой тревожности. Продолжительность ишемической боли в большинстве случаев 5-10 мин, реже – до 15 мин.
Также у пациента наблюдается:
- Повышенное потоотделение.
- Нестабильная дисфункция миокарда, например, систолическое артериальное давление.
Степени развития заболевания
Стенокардия бывает стабильной и нестабильной. Первая категория подразделяется на:
1 степень – плохо поддается диагностике, проявляется только при длительных физических нагрузках.
2 степень – подъемы по лестнице даются с большим трудом, в малейшей стрессовой ситуации возникает тахикардия и давящее ощущение в груди. В состоянии физического или эмоционального покоя – дискомфорт проходит.
В состоянии физического или эмоционального покоя – дискомфорт проходит.
3 степень – даже незначительные нагрузки вызывают приступ, также его может спровоцировать изменение погоды.
4 степень – крайне опасная для человека стадия стенокардии. Противопоказаны элементарные нагрузки и любые волнения. Приступы могут возникать даже, когда человек отдыхает и абсолютно не нервничает.
Нестабильная стенокардия подразделяется на:
- Возникшую впервые – серьезный повод заподозрить у пациента сердечную ишемию.
- Прогрессирующую – состояние постепенно ухудшается, приступы учащаются и усиливаются.
- Постинфарктная – стенокардия развивается впервые после перенесенного инфаркта или хирургического вмешательства.
- Спонтанная (стенокардия покоя) – возникает неожиданно без явных на то причин.
К какому врачу обратиться?
Любые тревожные признаки, характеризующие патологические процессы в сердце – это повод незамедлительно отправиться на прием к кардиологу. Самолечение, использование народных методов или советов врачей, которые получили другие больные – недопустимо. Каждый клинический случай стенокардии уникален – он спровоцирован различными факторами, имеет различную степень выраженности, поэтому без индивидуальной диагностики и разработанной конкретно для вас программы лечения одолеть болезнь не получится.
Самолечение, использование народных методов или советов врачей, которые получили другие больные – недопустимо. Каждый клинический случай стенокардии уникален – он спровоцирован различными факторами, имеет различную степень выраженности, поэтому без индивидуальной диагностики и разработанной конкретно для вас программы лечения одолеть болезнь не получится.
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Диагностика стенокардии
- Электрокардиограмма.
- Последовательный анализ сердечных биомаркеров (например, КФК, тропонина, миоглобина и др.)
- Полный анализ крови с определением уровня гемоглобина
- Биохимический анализ сыворотки крови (включая магний и калий)
- Физическое тестирование больного в стабильном состоянии
- Рентгенография грудной клетки
- ЭХО ЭКГ
- Компьютерная томографическая ангиография
- Магнитно-резонансная ангиография
- Однофотонная эмиссионная компьютерная томография
- Магнитно-резонансная томография
- Перфузионная визуализация миокарда
- Холтеровское мониторирование
При проведении дифференциальной диагностики у пациента необходимо исключить аортальный стеноз и гипертрофическую кардиомиопатию, которые сопровождаются гемодинамическую стенокардию. Существенную диагностическую ценность имеют инструментальные методы исследования.
Существенную диагностическую ценность имеют инструментальные методы исследования.
Лечение стенокардии
Лечение стенокардии зависит от тяжести состояния. Чаще всего при терапии подбирают тактику воздействия с целью:
- Снижения потребности миокарда в кислороде
- Улучшения кровоснабжения миокарда
- Оценки риска прогрессирования заболевания миокарда или осложнений, связанных с лечением.
В тяжелых случаях применяется и хирургический метод – шунтирование коронарных артерий.
Записаться на прием к специалисту, без очередей, в удобное время
+7 (495) 641-06-06
Записаться
Записаться на консультацию к кардиологу
Лучшие кардиологи частного Многопрофильного Медицинского Центра «Клиника №1» — это опытные специалисты, которые помогут вам избавиться от серьезных болезней сердца и сосудов. Если после диагностики будет выявлена стенокардия, мы назначаем пациентам адекватное и эффективное лечение, рассказываем о прогнозах и дальнейшей профилактике. Под контролем профессионалов победить болезнь будет легче, а значит, вы можете рассчитывать на долгую жизнь без боли в сердце.
Если после диагностики будет выявлена стенокардия, мы назначаем пациентам адекватное и эффективное лечение, рассказываем о прогнозах и дальнейшей профилактике. Под контролем профессионалов победить болезнь будет легче, а значит, вы можете рассчитывать на долгую жизнь без боли в сердце.
Записаться на платный прием к кардиологу по доступной цене можно на удобное время по телефону «Клиники №1» или с помощью формы обратной связи на сайте медучреждения.
г. Москва, ул. Краснодарская, дом. 52, корп. 2
+7 (495) 152-33-19
Работаем в будние дни и выходные с 8.00 до 21.00
Цены на консультацию и прием врача кардиолога
| Название | Стоимость |
|---|---|
| Измерение АД | 60,00 |
| Консультация после МРТ/МСКТ | 540,00 |
| Первичная консультация пульмонолога | 1800,00 |
| Первичный прием кардиолога (консультация) | 1800,00 |
| Первичный приём ревматолога | 1800,00 |
| Повторная консультация пульмонолога | 960,00 |
| Повторный прием кардиолога | 960,00 |
| Повторный приём ревматолога | 960,00 |
| Предоперационное обследование кардиологом (приём врача, ЭКГ, расшифровка) | 2460,00 |
| Расшифровка ЭКГ | 600,00 |
| Снятие ЭКГ | 360,00 |
| Суточное мониторирование АД | 2400,00 |
| Суточное мониторирование ЭКГ по Холтеру | 3000,00 |
| ЭКГ с нагрузкой | 1950,00 |
Диагностика и терапия вазоспастической стенокардии в эпоху инвазивного лечения ИБС: описание клинических случаев | Карпов Ю.
 А., Булкина О.С., Лопухова В.В., Козловская И.Л., Чернова Н.А., Бязрова Ф.Ф., Рябыкина Г.В., Лютикова Л.Н., Полевая Т.Ю., Миронов В.М., Самко А.Н.
А., Булкина О.С., Лопухова В.В., Козловская И.Л., Чернова Н.А., Бязрова Ф.Ф., Рябыкина Г.В., Лютикова Л.Н., Полевая Т.Ю., Миронов В.М., Самко А.Н.В 1959 г. М. Принцметал описал заболевание сердца, связанное со спазмом коронарных артерий. Это заболевание до сегодняшнего дня носит его имя и называется стенокардией Принцметала. В его основе лежит динамический стеноз коронарных артерий, который приводит к развитию ишемии независимо от наличия их структурных изменений и чаще всего происходит в неизмененных артериях, хотя в ряде случаев сочетается с их атеросклеротическим поражением (фиксированным стенозом). Синонимами стенокардии Принцметала являются термины «вариантная», «ангиоспастическая» и наиболее часто используемый в настоящее время – «вазоспастическая» стенокардия (ВС).
Типичные проявления ВС – серии кратковременных болей вне связи с нагрузкой, часто в ранние утренние часы, купирующиеся нитроглицерином и сопровождающиеся преходящим подъемом сегмента ST. При сочетании атеросклероза коронарных артерий и спазма коронарной артерии, как в месте стеноза, увеличивающего его степень, так и в непораженном атеросклерозом участке сосуда, клинические проявления ишемии миокарда могут быть типичными как для стенокардии напряжения, так и для ВС.

Несмотря на успехи в диагностике ишемической болезни сердца (ИБС) с помощью инвазивных процедур, для постановки диагноза вариантной стенокардии ведущими остаются симптомы и динамические изменения ЭКГ.
Распространенность заболевания в европейской популяции невелика; в структуре госпитализаций по поводу нестабильной стенокардии его доля составляет около 2%. Мужчины болеют в 5 раз чаще, чем женщины. Редкая встречаемость вариантной стенокардии, иногда нечеткая клиническая картина и невысокая воспроизводимость инструментальных результатов обусловливают трудности в постановке диагноза и, как следствие, ошибки в лечении, в т. ч. стентирование и шунтирование спазмированных участков коронарных артерий, ошибочно принятых за атеросклеротические стенозы.
В связи с особым патогенетическим механизмом, который обусловлен в основном спазмом артерии, ВС требует особого лечения, в котором основное место занимают средства, вызывающие расслабление мышечных элементов коронарного сосуда. Такими лекарствами на сегодняшний день являются анатагонисты кальция и нитраты. По эффективности на первом месте стоят недигидропиридиновые антагонисты кальция, и в первую очередь верапамил. Блокаторы β-адренергических рецепторов при данной форме стенокардии часто могут провоцировать вазоспазм и ухудшать течение болезни.
Такими лекарствами на сегодняшний день являются анатагонисты кальция и нитраты. По эффективности на первом месте стоят недигидропиридиновые антагонисты кальция, и в первую очередь верапамил. Блокаторы β-адренергических рецепторов при данной форме стенокардии часто могут провоцировать вазоспазм и ухудшать течение болезни.
Клинический случай 1
Больной А., 52 года, поступил в РКНПК 23.07.12 г. с жалобами на давяще-жгущую боль и ощущение кома за грудиной, возникающие при ускорении темпа ходьбы и периодически в покое, купирующиеся в течение нескольких минут после приема дозы изосорбид-спрея, и повышение АД максимально до 160/90 мм рт. ст.
Из анамнеза: клиника стенокардии напряжения возникла около 6 мес. назад, когда периодически по утрам по дороге на работу больной стал отмечать появление давяще-жгущих болей и кома за грудиной, которые проходили при снижении темпа ходьбы. Через 1 мес. после появления описанных болей обратился в поликлинику по месту жительства. Тогда же выявлена артериальная гипертензия, уровень АД при измерении составил 150/60 мм рт. ст. Были назначены бисопролол 2,5 мг, ацетилсалициловая кислота (АСК) 100 мг, периндоприл 5 мг, амлодипин 5 мг. После начала терапии почувствовал ухудшение в виде учащения ангинозных приступов (стали возникать каждый день по несколько раз), сокращения дистанции безболевой ходьбы, снижения толерантности к физическим нагрузкам, появления коротких приступов стенокардии покоя. Еще через 2 мес. в НДО РКПК проведены ХМ-ЭКГ по стандартной методике (в 3 отведениях) и тредмил-тест. При ХМ-ЭКГ ишемическая динамика не зарегистрирована, в т. ч. и при максимальной ЧСС (150 уд./мин), нарушений ритма сердца, эпизодов брадикардии, пауз не выявлено. Проба на ишемию с физической нагрузкой положительная. При ЧСС 103 уд./мин регистрировались элевация сегмента ST до 2 мм в отведениях II, III, aVF и депрессия сегмента ST около 1 мм в V1–4, сопровождавшаяся болевым приступом. Боль прошла через 1 мин после приема 1 дозы изосорбид-спрея, ЭКГ вернулась к исходной на 3-й мин отдыха, достигнутая мощность – 4,6 МЕТ.
ст. Были назначены бисопролол 2,5 мг, ацетилсалициловая кислота (АСК) 100 мг, периндоприл 5 мг, амлодипин 5 мг. После начала терапии почувствовал ухудшение в виде учащения ангинозных приступов (стали возникать каждый день по несколько раз), сокращения дистанции безболевой ходьбы, снижения толерантности к физическим нагрузкам, появления коротких приступов стенокардии покоя. Еще через 2 мес. в НДО РКПК проведены ХМ-ЭКГ по стандартной методике (в 3 отведениях) и тредмил-тест. При ХМ-ЭКГ ишемическая динамика не зарегистрирована, в т. ч. и при максимальной ЧСС (150 уд./мин), нарушений ритма сердца, эпизодов брадикардии, пауз не выявлено. Проба на ишемию с физической нагрузкой положительная. При ЧСС 103 уд./мин регистрировались элевация сегмента ST до 2 мм в отведениях II, III, aVF и депрессия сегмента ST около 1 мм в V1–4, сопровождавшаяся болевым приступом. Боль прошла через 1 мин после приема 1 дозы изосорбид-спрея, ЭКГ вернулась к исходной на 3-й мин отдыха, достигнутая мощность – 4,6 МЕТ. Доза β-блокатора увеличена до 5 мг/сут, затем – до 10 мг/сут, к терапии добавлены мононитраты. Самочувствие ухудшалось, в ночь накануне госпитализации была серия ночных приступов стенокардии, купировавшихся нитратами. На момент поступления принимал бисопролол 10 мг/сут, мононитраты замедленного высвобождения 50 мг/сут, периндоприл 10 мг, амлодипин 10 мг, АСК 100 мг, клопидогрел 75 мг, аторвастатин 20 мг. Из факторов риска: ИБС, курение (длительно по 3 пачки в день, к моменту госпитализации по полпачки в день). Семейный анамнез не отягощен. В числе сопутствующих заболеваний: аллергия на метамизол натрия. По данным эзофагогастродуоденоскопии имела место язвенная болезнь двенадцатиперстной кишки в стадии ремиссии.
Доза β-блокатора увеличена до 5 мг/сут, затем – до 10 мг/сут, к терапии добавлены мононитраты. Самочувствие ухудшалось, в ночь накануне госпитализации была серия ночных приступов стенокардии, купировавшихся нитратами. На момент поступления принимал бисопролол 10 мг/сут, мононитраты замедленного высвобождения 50 мг/сут, периндоприл 10 мг, амлодипин 10 мг, АСК 100 мг, клопидогрел 75 мг, аторвастатин 20 мг. Из факторов риска: ИБС, курение (длительно по 3 пачки в день, к моменту госпитализации по полпачки в день). Семейный анамнез не отягощен. В числе сопутствующих заболеваний: аллергия на метамизол натрия. По данным эзофагогастродуоденоскопии имела место язвенная болезнь двенадцатиперстной кишки в стадии ремиссии.
Во время осмотра при поступлении ангинозных болей не было, объективный статус без особенностей. Было начато обследование пациента в рамках подготовки к срочной коронароангиографии (КАГ).
Пациент был подготовлен к КАГ, однако в биохимическом анализе крови было выявлено значительное повышение уровня трансаминаз (АЛТ – 1126 Ед/л, АСТ – 560 Ед/л). Учитывая стабилизацию состояния (приступы стенокардии после поступления в клинику не рецидивировали), нормальный уровень кардиоспецифических ферментов, ангиографическое исследование было отложено до уточнения причин гиперферментемии. Статины были отменены, проводилось лечение нитратами, β–блокаторами, антиагрегантами. При уточнении данных анамнеза оказалось, что за 2 дня до госпитализации больной употреблял алкоголь. В ходе ангиографического исследования 24.07.12 г. обнаружен гемодинамически значимый стеноз (80%) дистального сегмента правой коронарной артерии (ПКА) в устье задней нисходящей артерии. Выполнена баллонная ангиопластика (ТБКА) ПКА с имплантацией стента Resolute Integrity 4,0х12 мм, остаточный стеноз составил 0%.
Учитывая стабилизацию состояния (приступы стенокардии после поступления в клинику не рецидивировали), нормальный уровень кардиоспецифических ферментов, ангиографическое исследование было отложено до уточнения причин гиперферментемии. Статины были отменены, проводилось лечение нитратами, β–блокаторами, антиагрегантами. При уточнении данных анамнеза оказалось, что за 2 дня до госпитализации больной употреблял алкоголь. В ходе ангиографического исследования 24.07.12 г. обнаружен гемодинамически значимый стеноз (80%) дистального сегмента правой коронарной артерии (ПКА) в устье задней нисходящей артерии. Выполнена баллонная ангиопластика (ТБКА) ПКА с имплантацией стента Resolute Integrity 4,0х12 мм, остаточный стеноз составил 0%.
На следующий день после ТБКА у пациента вновь стало возникать ощущение дискомфорта в грудной клетке, менее интенсивное, чем до стентирования, кратковременное, купирующееся нитратами. При ХМ-ЭКГ в 12 отведениях 25–26.07.12 г. (рис. 1), было зарегистрировано 10 эпизодов динамики ST-T: в виде элевации до 0,63 мВ в отведениях II, III, avF, депрессии до 0,46 мВ в отведениях V1–V3 и avL. Продолжительность эпизодов – от 1 до 3 мин. В 4 случаях динамика сопровождалась жалобами на боли в груди, которые купировались как медикаментозно (нитроспрей), так и спонтанно.
Продолжительность эпизодов – от 1 до 3 мин. В 4 случаях динамика сопровождалась жалобами на боли в груди, которые купировались как медикаментозно (нитроспрей), так и спонтанно.
При повторной КАГ: ранее установленный стент проходим, гемодинамически значимых стенозов не обнаружено. Однако во время процедуры отмечался спазм проксимальной трети ПКА, устраненный интракоронарным введением нитроглицерина.
Таким образом, у больного А. было обнаружено 2 типа поражения коронарных артерий. По результатам КАГ от 24.07.12 г. обнаружен атеросклеротический стеноз коронарных артерий, проведено успешное стентирование пораженного участка. Сохранявшаяся после стентирования симптоматика приступов стенокардии была связана с преходящим спазмом коронарных артерий, что подтверждено при КАГ 25.07.12 г. (рис. 2).
Была проведена коррекция терапии: β-блокаторы отменены, назначены антагонисты кальция (верапамил замедленного высвобождения в дозе 360 мг/сут). После снижения уровня трансаминаз до допустимых значений назначена терапия статинами. По данным контрольного обследования перед выпиской и через 3 мес. после выписки при ХМ-ЭКГ ишемическая динамика не зарегистрирована, проба на ишемию с физической нагрузкой отрицательная.
По данным контрольного обследования перед выпиской и через 3 мес. после выписки при ХМ-ЭКГ ишемическая динамика не зарегистрирована, проба на ишемию с физической нагрузкой отрицательная.
Клинический случай 2
Больной К., 42 года, поступил в отделение с жалобами на давящие боли, возникающие чаще ночью и при психоэмоциональной нагрузке, купирующиеся приемом нитроглицерина, а также на кратковременные эпизоды потери сознания, возникающие на фоне болей.
Из анамнеза (рис. 3): с 2002 г. отмечает повышение АД максимально до 150/90 мм рт. ст. С 2007 г. беспокоят боли в грудной клетке, преимущественно ночью. В июне 2008 г. госпитализировался в стационар г. Владикавказа с диагнозом «не-Q-инфаркт миокарда передней локализации», проводилось консервативное лечение, были назначены β-блокаторы, нитраты, антиагреганты, иАПФ.
В ноябре 2008 г. больной был госпитализирован в 1-е клиническое отделение РКНПК. При проведении суточного мониторирования ЭКГ на фоне терапии был зарегистрирован 41 эпизод элевации сегмента ST в отведении V5. Все эпизоды отмечались в ночное время. Была проведена КАГ, по результатам которой выявлен стеноз в передней нисходящей артерии 70% и выполнена ангиопластика со стентированием пораженного участка. К терапии был добавлен нифедипин замедленного высвобождения 40 мг/сут и проведено повторное ХМ-ЭКГ, было отмечено уменьшение количества эпизодов элевации сегмента ST до 2 в сутки. Была рекомендована терапия АСК, клопидогрелом, нифедипином, бисопрололом и аторвастатином. На фоне лечения состояние оставалось удовлетворительным, приступов стенокардии не было. Через 6 мес. самостоятельно отменил нифедипин СЛ и статины, прием остальных препаратов продолжал. С февраля 2010 г. отмечалось возобновление стенокардии покоя, преимущественно в ночное время, с эпизодами потери сознания. В дневное время толерантность к физическим нагрузкам оставалась высокой. 9.04. 2010 г. больной был госпитализирован в 4-е клиническое отделение РКНПК для обследования и лечения. Из факторов риска ИБС – курение в течение длительного времени по 2 пачки в день.
Все эпизоды отмечались в ночное время. Была проведена КАГ, по результатам которой выявлен стеноз в передней нисходящей артерии 70% и выполнена ангиопластика со стентированием пораженного участка. К терапии был добавлен нифедипин замедленного высвобождения 40 мг/сут и проведено повторное ХМ-ЭКГ, было отмечено уменьшение количества эпизодов элевации сегмента ST до 2 в сутки. Была рекомендована терапия АСК, клопидогрелом, нифедипином, бисопрололом и аторвастатином. На фоне лечения состояние оставалось удовлетворительным, приступов стенокардии не было. Через 6 мес. самостоятельно отменил нифедипин СЛ и статины, прием остальных препаратов продолжал. С февраля 2010 г. отмечалось возобновление стенокардии покоя, преимущественно в ночное время, с эпизодами потери сознания. В дневное время толерантность к физическим нагрузкам оставалась высокой. 9.04. 2010 г. больной был госпитализирован в 4-е клиническое отделение РКНПК для обследования и лечения. Из факторов риска ИБС – курение в течение длительного времени по 2 пачки в день. Семейный анамнез не отягощен. Из сопутствующих состояний – врожденная единственная правая почка и осколочное ранение головы в 2000 г.
Семейный анамнез не отягощен. Из сопутствующих состояний – врожденная единственная правая почка и осколочное ранение головы в 2000 г.
В отделении была начата терапия антиагрегантами, статинами и антиангинальными препаратами в полном объеме, однако в течение следующих нескольких дней отмечалось учащение эпизодов стенокардии покоя. К терапии был добавлен эноксапарин натрия в лечебной дозе. При КАГ выявлены множественные стенозы коронарных артерий (рис. 4). Процедура сопровождалась интенсивными ангинозными болями с транзиторными элевациями сегмента ST в грудных отведениях. При интракоронарном введении нитроглицерина развивалась гипотония. В связи с сохраняющимся ангинозным приступом вводился тримеперидин, процедура ангиографии была завершена, и больной был переведен в блок интенсивной терапии. После купирования болевого синдрома ЭКГ вернулась к норме.
На этом этапе обсуждалась возможность хирургического лечения. Однако в связи с выявлением динамического изменения просвета в проксимальном сегменте ПКА было решено продолжить наблюдение. При ХМ-ЭКГ, проведенном на следующий день на фоне терапии антитромботическими препаратами, бисопрололом, амлодипином, мононитратами, было зарегистрировано 17 эпизодов элевации сегмента ST, максимально до 9,3 мм (рис. 5), и 15 эпизодов депрессии сегмента ST, максимально до 4 мм. Все эпизоды регистрировались в ночное время.
При ХМ-ЭКГ, проведенном на следующий день на фоне терапии антитромботическими препаратами, бисопрололом, амлодипином, мононитратами, было зарегистрировано 17 эпизодов элевации сегмента ST, максимально до 9,3 мм (рис. 5), и 15 эпизодов депрессии сегмента ST, максимально до 4 мм. Все эпизоды регистрировались в ночное время.
Учитывая полученные результаты и ранее уже установленный диагноз ВС, терапия была изменена. Бисопролол отменен. Назначен верапамил замедленного высвобождения в дозе 240 мг/сут. На этом фоне ангинозные боли прекратились, по данным суточного мониторирования ишемические изменения отмечались только в ночные часы: количество эпизодов элевации сегмента ST снизилось до 5 раз за ночь, а депрессий сегмента ST – до 3 раз. После увеличения дозы верапамила до 360 мг/сут при повторном мониторировании ишемической динамики зарегистрировано не было. При контрольной КАГ (рис. 6) признаков стенозирования коронарных артерий не выявлено, ранее установленный стент проходим. Было рекомендовано продолжать терапию, проводимую в отделении. Спустя 4,5 года в разговоре по телефону больной сообщил об отсутствии болей в грудной клетке, в т. ч. на фоне отмены терапии.
Спустя 4,5 года в разговоре по телефону больной сообщил об отсутствии болей в грудной клетке, в т. ч. на фоне отмены терапии.
Обсуждение
Ключевую роль в возникновении вазоспазма играет локальная гиперреактивность мышечного слоя крупной эпикардиальной коронарной артерии. Внутриклеточным механизмом ВС может быть дисфункция Na+/H+-обменных каналов, K+-ATФ-зависимых каналов, что приводит к избыточному накоплению в миоците кальция, а также повышенная активность Rho-киназы – фермента, усиливающего сопряжение кальция с миозиновыми цепями [1]. Вазоспазм у одного и того же больного развивается при воздействии различных медиаторов: гистамина, адреналина, дофамина, серотонина, эндотелина, тромбоксана А2, ацетилхолина и др. Снимается этот спазм неспецифическими агентами: нитратами и антагонистами кальция за счет разобщения кальция и миозиновых цепей.
Определенный вклад в развитие спазма вносит эндотелиальная дисфункция. Эндотелий сосуда обладает модулирующим эффектом на функцию гладкомышечного слоя, обеспечивая ответную реакцию гладкомышечных клеток на воздействие различных стимулов. При сохранной функции эндотелия и продукции им вазодилатирующего агента NO воздействие ацетилхолина на сосудистую стенку приводит к расширению коронарной артерии. При эндотелиальной дисфункции из-за недостаточной активности NO-синтазы развивается дефицит NO, и ацетилхолин вызывает вазоконстрикцию либо вазоспазм. Этот механизм спазма с развитием ишемии имеет доминирующее значение при микрососудистой стенокардии (ранее называвшейся X синдромом), но при ВС он также возможен [2, 3].
При сохранной функции эндотелия и продукции им вазодилатирующего агента NO воздействие ацетилхолина на сосудистую стенку приводит к расширению коронарной артерии. При эндотелиальной дисфункции из-за недостаточной активности NO-синтазы развивается дефицит NO, и ацетилхолин вызывает вазоконстрикцию либо вазоспазм. Этот механизм спазма с развитием ишемии имеет доминирующее значение при микрососудистой стенокардии (ранее называвшейся X синдромом), но при ВС он также возможен [2, 3].
Подтверждением вышесказанного является выявление у больных с ВС мутаций β-адренергических рецепторов и генов, отвечающих за активность NO-синтазы [4].
Одним из заболеваний, поражающих эндотелий и приводящих к его дисфункции, является атеросклероз. С другой стороны, вазоспазм приводит к поражению эндотелия, способствуя локальному усилению атерогенеза. Таким образом, вазоспазм и атеросклероз усугубляют друг друга [5]. У европейцев вазоспазм и фиксированные стенозы часто выявляются у одного пациента, в отличие от азиатов, у которых сочетание вазоспазма с атеросклерозом практически не наблюдается. По данным ВСУЗИ показано, что у большинства больных вариантной стенокардией имеют место утолщение интимы коронарных артерий и начальные признаки атеросклероза [6]. Существуют работы, в которых показана возможность прогрессирования атеросклероза вследствие повреждения эндотелия за счет коронароспазма и регресса атеросклероза на фоне лечения спазма [7].
По данным ВСУЗИ показано, что у большинства больных вариантной стенокардией имеют место утолщение интимы коронарных артерий и начальные признаки атеросклероза [6]. Существуют работы, в которых показана возможность прогрессирования атеросклероза вследствие повреждения эндотелия за счет коронароспазма и регресса атеросклероза на фоне лечения спазма [7].
Следующий механизм ВС – дисбаланс вегетативной нервной системы, выявляемый у пациентов с ВС, например при анализе вариабельности ритма сердца с эпизодами гиперваготонии и гиперсимпатикотонии. Он определяет развитие вазоспазма в ночные часы, при психоэмоциональном напряжении и эффективность плексэктомии, которая устраняет влияние симпатической нервной системы, опосредуемое звездчатым ганглием, и способствует прекращению приступов ВС [8].
При диагностике ВС особенно важен анализ симптомов и анамнеза больного. Ангинозный приступ часто характеризуется больными как чувство дискомфорта, давления, кома в горле, изжоги, но может быть и типичным болевым, возникающим в покое. Между тем, у каждого пациента может отмечаться индивидуальная суточная периодичность, приступы чаще возникают в покое ночью и в ранние утренние часы, нередко протекают в виде серий общей продолжительностью 30–60 мин. Для болевого синдрома при ВС характерно длительное нарастание боли с более быстрым разрешением. Как правило, прием нитроглицерина боль купирует [9]. Именно такими были симптомы у больных А. и К. Течению ВС свойственна сезонность, чередование холодных и горячих фаз. Важной особенностью больных ВС является в целом сохранная переносимость физических нагрузок, хотя она изменяется в течение суток вместе с порогом ишемии, т. е. при преимущественно ночных приступах днем переносимость нагрузки может быть очень хорошей. Ярким примером этого является больной К., который не мог спать ночью из-за болей в груди, но, тем не менее, успешно преследовал правонарушителей в дневное время во время работы в полиции.
Между тем, у каждого пациента может отмечаться индивидуальная суточная периодичность, приступы чаще возникают в покое ночью и в ранние утренние часы, нередко протекают в виде серий общей продолжительностью 30–60 мин. Для болевого синдрома при ВС характерно длительное нарастание боли с более быстрым разрешением. Как правило, прием нитроглицерина боль купирует [9]. Именно такими были симптомы у больных А. и К. Течению ВС свойственна сезонность, чередование холодных и горячих фаз. Важной особенностью больных ВС является в целом сохранная переносимость физических нагрузок, хотя она изменяется в течение суток вместе с порогом ишемии, т. е. при преимущественно ночных приступах днем переносимость нагрузки может быть очень хорошей. Ярким примером этого является больной К., который не мог спать ночью из-за болей в груди, но, тем не менее, успешно преследовал правонарушителей в дневное время во время работы в полиции.
В диагностике ВС важное значение имеет электрокардиографическое исследование в 12 отведениях в момент приступа стенокардии и в динамике – при его прекращении [10]. Для ВС наиболее типичны преходящие элевации сегмента ST, которые могут сопровождаться реципрокными депрессиями. После прекращения приступа ЭКГ возвращается к норме. Характерна также суточная динамика с максимальным числом элеваций в ночные часы. Динамика ЭКГ при ВС может быть болевой и безболевой. Возможны депрессии как единственное проявление вазоспазма. Часто, несмотря на типичную клинику и наличие ишемии, динамика ЭКГ не регистрируется, что затрудняет диагностику. В связи с этим, а также с учетом кратковременности приступов особо важное значение имеет суточное холтеровское мониторирование ЭКГ (ХМ-ЭКГ). Целесообразно длительное мониторирование в течение 48–72 ч, т. к., по выражению Браунвальда, ВС «приходит и уходит», и приступ с динамикой ЭКГ довольно сложно зарегистрировать. Мы считаем (и это соответствует мировым тенденциям) [10], что целесообразно проводить мониторирование в 12 отведениях, т. к. в часто выбираемых при ХМ-ЭКГ отведениях V1,5,6 ишемическая динамика может отсутствовать или проявляться только в виде депрессий сегмента ST, как это было в случае больного А.
Для ВС наиболее типичны преходящие элевации сегмента ST, которые могут сопровождаться реципрокными депрессиями. После прекращения приступа ЭКГ возвращается к норме. Характерна также суточная динамика с максимальным числом элеваций в ночные часы. Динамика ЭКГ при ВС может быть болевой и безболевой. Возможны депрессии как единственное проявление вазоспазма. Часто, несмотря на типичную клинику и наличие ишемии, динамика ЭКГ не регистрируется, что затрудняет диагностику. В связи с этим, а также с учетом кратковременности приступов особо важное значение имеет суточное холтеровское мониторирование ЭКГ (ХМ-ЭКГ). Целесообразно длительное мониторирование в течение 48–72 ч, т. к., по выражению Браунвальда, ВС «приходит и уходит», и приступ с динамикой ЭКГ довольно сложно зарегистрировать. Мы считаем (и это соответствует мировым тенденциям) [10], что целесообразно проводить мониторирование в 12 отведениях, т. к. в часто выбираемых при ХМ-ЭКГ отведениях V1,5,6 ишемическая динамика может отсутствовать или проявляться только в виде депрессий сегмента ST, как это было в случае больного А. , у которого подъемы ST были только в отведениях, соответствующих 3-му стандартному и avF- отведениям.
, у которого подъемы ST были только в отведениях, соответствующих 3-му стандартному и avF- отведениям.
Нагрузочные пробы. Тест с физической нагрузкой для ВС не является диагностическим, но иногда (у 10–30% больных) физическая нагрузка может провоцировать вазоспазм [11]. В этом случае проба будет положительной. Наиболее характерна для ВС элевация сегмента ST, что отражает трансмуральную ишемию (как это было у больного А). Также проба с физической нагрузкой может оказаться положительной при сочетании ВС и коронарного атеросклероза. На ЭКГ в этом случае чаще регистрируется типичная для субэндокардиальной ишемии депрессия сегмента ST.
КАГ. КАГ – метод, позволяющий визуализировать коронароспазм, который может быть однососудистым и многососудистым. Характерными особенностями вазоспазма при ВС является его малая протяженность, проксимальная локализация, развитие в артериях более 1,5 мм в диаметре. У европейцев спазм чаще однососудистый, т. е. развивается в одной артерии. По частоте локализации спазма лидирует ПКА, затем ЛКА, после – огибающая артерия [1]. При этом чаще всего фокус спазма фиксирован (наиболее типичен проксимальный сегмент ПКА), как у больного А., реже спазм мигрирует по артерии. Многососудистый спазм, подобный спазму у больного К., встречается крайне редко и в основном у азиатов. Такой спазм, в основном диффузный, как у больного К. Он чаще приводит к развитию острого инфаркта миокарда, более протяженный, характерна гиперреактивность не затронутых спазмом артерий, повышен базальный тонус коронарных артерий.
При этом чаще всего фокус спазма фиксирован (наиболее типичен проксимальный сегмент ПКА), как у больного А., реже спазм мигрирует по артерии. Многососудистый спазм, подобный спазму у больного К., встречается крайне редко и в основном у азиатов. Такой спазм, в основном диффузный, как у больного К. Он чаще приводит к развитию острого инфаркта миокарда, более протяженный, характерна гиперреактивность не затронутых спазмом артерий, повышен базальный тонус коронарных артерий.
Важно отличать патологический спазм коронарных артерий от физиологической вазоконстрикторной реакции (до 10–30%), развивающейся у здоровых людей при активации симпатической нервной системы, например, в ответ на охлаждение, и способствующей адекватной перфузии миокарда; спастической реакции сосуда возле АСБ за счет дисфункции эндотелия при атеросклерозе; спастической реакции на коронарный проводник. Спазм при ВС сопровождается уменьшением просвета артерии на 75–99%, как правило, с развитием глубокой, трансмуральной ишемии миокарда, при этом на ЭКГ чаще всего регистрируются элевации сегмента ST.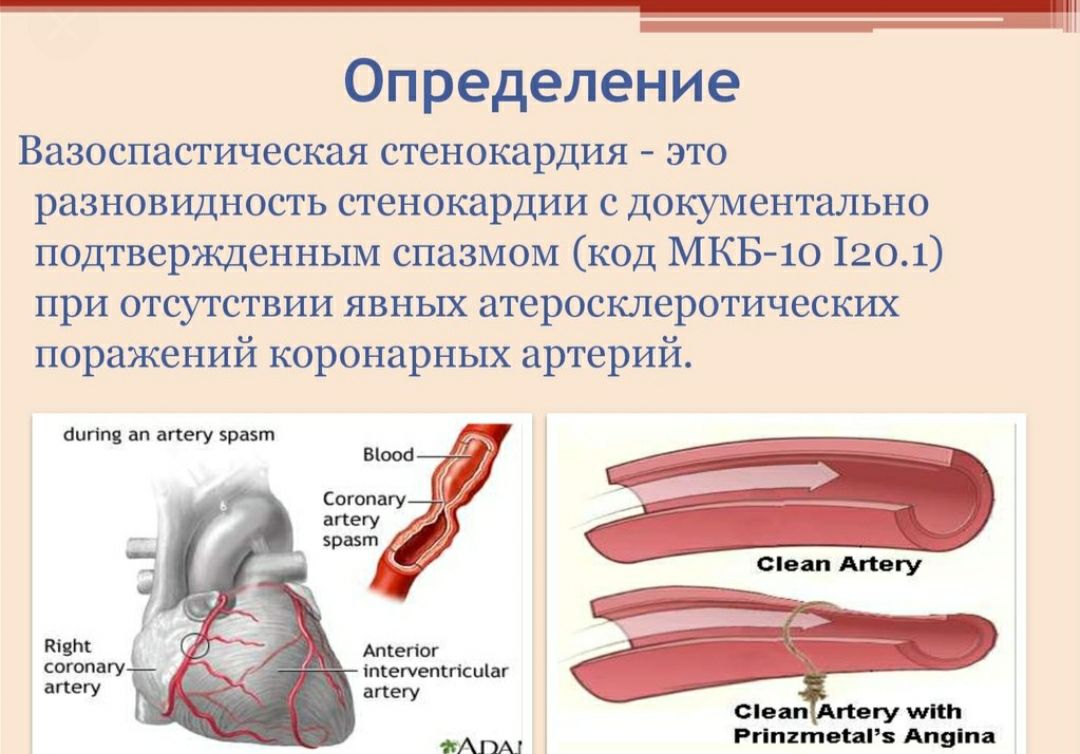 Ишемия с элевациями ST при вазоспазме имеет преходящий характер (до 20–30 мин). В большинстве случаев при внутрикоронарном введении нитроглицерина вазоспазм разрешается. Однако время от момента введения до разрешения вазоспазма варьирует. В литературе описаны случаи, когда реакция на нитроглицерин была расценена как отрицательная и пациенту планировалось проведение эндоваскулярного лечения, однако на следующий день стеноз при контрастировании не выявлялся [12].
Ишемия с элевациями ST при вазоспазме имеет преходящий характер (до 20–30 мин). В большинстве случаев при внутрикоронарном введении нитроглицерина вазоспазм разрешается. Однако время от момента введения до разрешения вазоспазма варьирует. В литературе описаны случаи, когда реакция на нитроглицерин была расценена как отрицательная и пациенту планировалось проведение эндоваскулярного лечения, однако на следующий день стеноз при контрастировании не выявлялся [12].
В описанных нами случаях трудность диагностики связана с тем, что кроме вазоспазма у обоих больных имело место атеросклеротическое поражение артерий, подтвержденное коронароангиографическим исследованием. Больному К. за 2 года до поступления была проведена ТБКА, устранившая сужение коронарной артерии. Поэтому возобновление симптомов и выявленные при ангиографии многососудистые стенозирующие изменения сосудов убеждали врачей в прогрессе атеросклероза. Тем более, что множественное поражение сосудов у европейцев очень редко является проявлением сосудистого спазма. Первоначально лечащие врачи больного К. обсуждали хирургическое лечение. Однако обнаруженное динамическое изменение просвета ПКА при КАГ позволило предположить вклад ВС в картину КАГ и принять правильное решение, т. е. отложить реваскуляризацию и назначить антагонисты кальция. В литературе, между тем, описаны случаи позднего распознавания истинной, вазоспастической, причины ангинозных болей уже после выполнения операции коронарного шунтирования (КШ) [13].
Первоначально лечащие врачи больного К. обсуждали хирургическое лечение. Однако обнаруженное динамическое изменение просвета ПКА при КАГ позволило предположить вклад ВС в картину КАГ и принять правильное решение, т. е. отложить реваскуляризацию и назначить антагонисты кальция. В литературе, между тем, описаны случаи позднего распознавания истинной, вазоспастической, причины ангинозных болей уже после выполнения операции коронарного шунтирования (КШ) [13].
Для диагностики ВС в ходе КАГ могут быть применены диагностические пробы. Они делятся на разрешающие и провокационные. С точки зрения безопасности разрешающие пробы наиболее предпочтительны. Чаще всего проводится интракоронарное введение нитроглицерина с последующим разрешением вазоспазма, как это происходило у больного А. Однако спонтанный вазоспазм при КАГ обнаруживается нечасто, в этом случае при подозрении на ВС возникает необходимость в провокационных пробах. В международных и российских рекомендациях чаще всего фигурируют четыре способа их проведения: две фармакологические, с введением алкалоидов спорыньи (эргоновина, эргометрина, метилэргометрина) или ацетилхолина, а также холодовая и гипервентилляционная пробы. Последние две являются более безопасными в отношении развития рефрактерного вазоспазма, но по информативности уступают фармакологическим.
Последние две являются более безопасными в отношении развития рефрактерного вазоспазма, но по информативности уступают фармакологическим.
Самыми мощными констрикторами являются алкалоиды спорыньи – эргометрин и эргоновин, а также их производные. В рекомендациях Европейского кардиологического общества (ЕКО) предлагается внутрикоронарное введение препарата дробно в возрастающих дозах до 60 мкг. Это эквивалентно интракоронарному введению ацетилхолина в дозах до 200 мкг. Внутривенное введение вазоконстрикторов не рекомендуется. У пациента, не имеющего ВС, указанные дозы не вызовут вазоспазма крупной артерии. При визуализации вазоспазма (сужение просвета на 75–90% по отношению к максимальному) предпочтительно ввести нитроглицерин, не дожидаясь развития ангинозного приступа. Данная проба позволяет также дифференцировать ВС от кардиального синдрома Х, при котором провокация приступа стенокардии также происходит, сопровождается ишемической динамикой, а спазм коронарной артерии не визуализируется. Проба с эргоновином имеет самую высокую чувствительность, но сопряжена с высоким риском осложнений. К ним относятся рефрактерный спазм с развитием инфаркта миокарда, жизнеугрожающие брадиаритмии и желудочковые аритмии. Возможны вазоконстрикторные реакции в области атеросклеротических бляшек [14]. Проба противопоказана при распространенном и многососудистом атеросклерозе, сниженной фракции выброса левого желудочка, аортальном стенозе, недавно перенесенном инфаркте миокарда, жизнеугрожающих нарушениях ритма и проводимости. Менее чувствительна, но более безопасна проба с интракоронарным введением ацетилхолина. В связи с риском развития атриовентрикулярной блокады может быть оправданна временная электрокардиостимуляция. Отношение к провокационным пробам неоднозначное. В США применение эргометрина запрещено, а эргоновина – ограничено. В рекомендациях ЕКО 2013 г. КАГ с применением нитратов или антагонистов кальция соответствует I классу рекомендаций, проба с провокаторами вазоспазма – IIa классу, в рекомендациях АКА 2011 г.
Проба с эргоновином имеет самую высокую чувствительность, но сопряжена с высоким риском осложнений. К ним относятся рефрактерный спазм с развитием инфаркта миокарда, жизнеугрожающие брадиаритмии и желудочковые аритмии. Возможны вазоконстрикторные реакции в области атеросклеротических бляшек [14]. Проба противопоказана при распространенном и многососудистом атеросклерозе, сниженной фракции выброса левого желудочка, аортальном стенозе, недавно перенесенном инфаркте миокарда, жизнеугрожающих нарушениях ритма и проводимости. Менее чувствительна, но более безопасна проба с интракоронарным введением ацетилхолина. В связи с риском развития атриовентрикулярной блокады может быть оправданна временная электрокардиостимуляция. Отношение к провокационным пробам неоднозначное. В США применение эргометрина запрещено, а эргоновина – ограничено. В рекомендациях ЕКО 2013 г. КАГ с применением нитратов или антагонистов кальция соответствует I классу рекомендаций, проба с провокаторами вазоспазма – IIa классу, в рекомендациях АКА 2011 г. с применением нитратов – соответствует классу I и проба с провокаторами вазоспазма – классу IIb или III (в зависимости от наличия и выраженности сопутствующего атеросклероза) [10, 15].
с применением нитратов – соответствует классу I и проба с провокаторами вазоспазма – классу IIb или III (в зависимости от наличия и выраженности сопутствующего атеросклероза) [10, 15].
При обследовании наших больных провокационные пробы не проводили, т. к. у обоих больных при КАГ возникал спонтанный спазм. Разрешающая проба с введением нитроглицерина оказалась в нашем случае эффективной у больного А. У больного К. введение нитроглицерина было малоэффективно, возможно в связи с ограничением дозы из-за гипотонии и прекращения КАГ ранее, чем был купирован приступ стенокардии. В связи с этим восстановление нормального диаметра коронарных артерий после прекращения спазма не было визуализировано.
Помимо характерной клиники заподозрить у больного ВС помогает отсутствие классических факторов риска атеросклероза, кроме курения, сравнительно молодой возраст, а также наличие часто сочетающихся с ней заболеваний: болезнь Рейно, мигрень, «аспириновая» астма, синдром Бругада, инсулинорезистентность, воспалительные заболевания. Для вазоспазма описан ряд триггеров: курение, употребление кокаина и алкоголя даже в малых дозах, гипервентиляция, физическая нагрузка, холод, гипомагнезиемия, ботулизм, а также применение ряда лекарств: β–блокаторов, НПВП, АСК, триптанов (используются при лечении мигрени), фторурацила, пропофола, амоксициллина. Для кардиологов особенно важно знание провокационной роли β-блокаторов для развития спазма коронарной артерии при стенокардии Принцметала. Именно эти препараты являются средством выбора для лечения ИБС в связи с их отрицательным хронотропным и инотропным эффектом, спасающим миокард от нехватки кислорода в условиях ишемии из-за атеросклероза питающих сосудов. У больных с ВС реакция сосудов на применение β-блокаторов специфическая. Специфика больных с ВС заключается в том, что структура и функция β2-рецепторов, отвечающих за вазодилатацию, у них изменена. Вазоспазм у большинства больных с ВС усиливается при блокировании β-блокаторами и без того ослабленных β2-рецепторов, в то время как α-рецепторы, способствующие вазоконстрикции, активируются [9].
Для вазоспазма описан ряд триггеров: курение, употребление кокаина и алкоголя даже в малых дозах, гипервентиляция, физическая нагрузка, холод, гипомагнезиемия, ботулизм, а также применение ряда лекарств: β–блокаторов, НПВП, АСК, триптанов (используются при лечении мигрени), фторурацила, пропофола, амоксициллина. Для кардиологов особенно важно знание провокационной роли β-блокаторов для развития спазма коронарной артерии при стенокардии Принцметала. Именно эти препараты являются средством выбора для лечения ИБС в связи с их отрицательным хронотропным и инотропным эффектом, спасающим миокард от нехватки кислорода в условиях ишемии из-за атеросклероза питающих сосудов. У больных с ВС реакция сосудов на применение β-блокаторов специфическая. Специфика больных с ВС заключается в том, что структура и функция β2-рецепторов, отвечающих за вазодилатацию, у них изменена. Вазоспазм у большинства больных с ВС усиливается при блокировании β-блокаторами и без того ослабленных β2-рецепторов, в то время как α-рецепторы, способствующие вазоконстрикции, активируются [9]. Неселективные β–блокаторы и монотерапия β-блокаторами не рекомендованы при ВС. Если β-блокаторы не ухудшают течение болезни, а особенно если имеет место атеросклеротическое поражение коронарного русла, их применение может быть оправданным.
Неселективные β–блокаторы и монотерапия β-блокаторами не рекомендованы при ВС. Если β-блокаторы не ухудшают течение болезни, а особенно если имеет место атеросклеротическое поражение коронарного русла, их применение может быть оправданным.
В описанных нами клинических случаях назначение β-блокаторов усилило симптомы стенокардии. Учащение приступов коррелировало с увеличением доз β-блокаторов. После установления правильного диагноза ВС β-блокаторы были отменены, что вместе с добавлением вазодилататоров привело к прекращению приступов и исчезновению динамических изменений ЭКГ.
Известно, что АСК снижает синтез простациклина и простагландинов, что может приводить к усилению коронароспазма у части больных ВС. В связи с наличием атеросклероза и проведением ТБКА лечение АСК у наших больных было продолжено и провокации вазоспазма не вызывало.
Интерес также представляют препараты группы триптанов, широко применяемые для лечения мигрени. Являясь производными алкалоидов спорыньи, они способны вызывать коронароспазм, аналогичный эргометриновому.
В новых рекомендациях ЕКО по лечению ИБС ведению пациентов с ВС, которая встречается не так редко, как предполагалось ранее, уделяется особое внимание. Сегодня, когда часто применяется стентирование и КШ коронарных артерий, необходимо помнить о вазоспазме как возможной причине ИБС. Для данной группы больных предпочтительным является назначение антагонистов кальция и нитратов. Оправданно также применение статинов, направленное на улучшение функции эндотелия. Прием β-блокаторов при данной патологии может привести к ухудшению состояния, поэтому их назначения, по возможности, следует избегать.
Литература
1. Crea F., Lanza G.A. Vasospastic Angina // E-Journal of Cardiology Practice. Vol. 2. № 09.
2. Першуков И.В., Самко А.Н., Павлов Н.А. и др. Состояние эндотелий-зависимой и эндотелий-независимой функций неизмененных и малоизмененных коронарных артерий у больных с болевым синдромом в грудной клетке // Кардиология. 2000. № 1. С.13–20.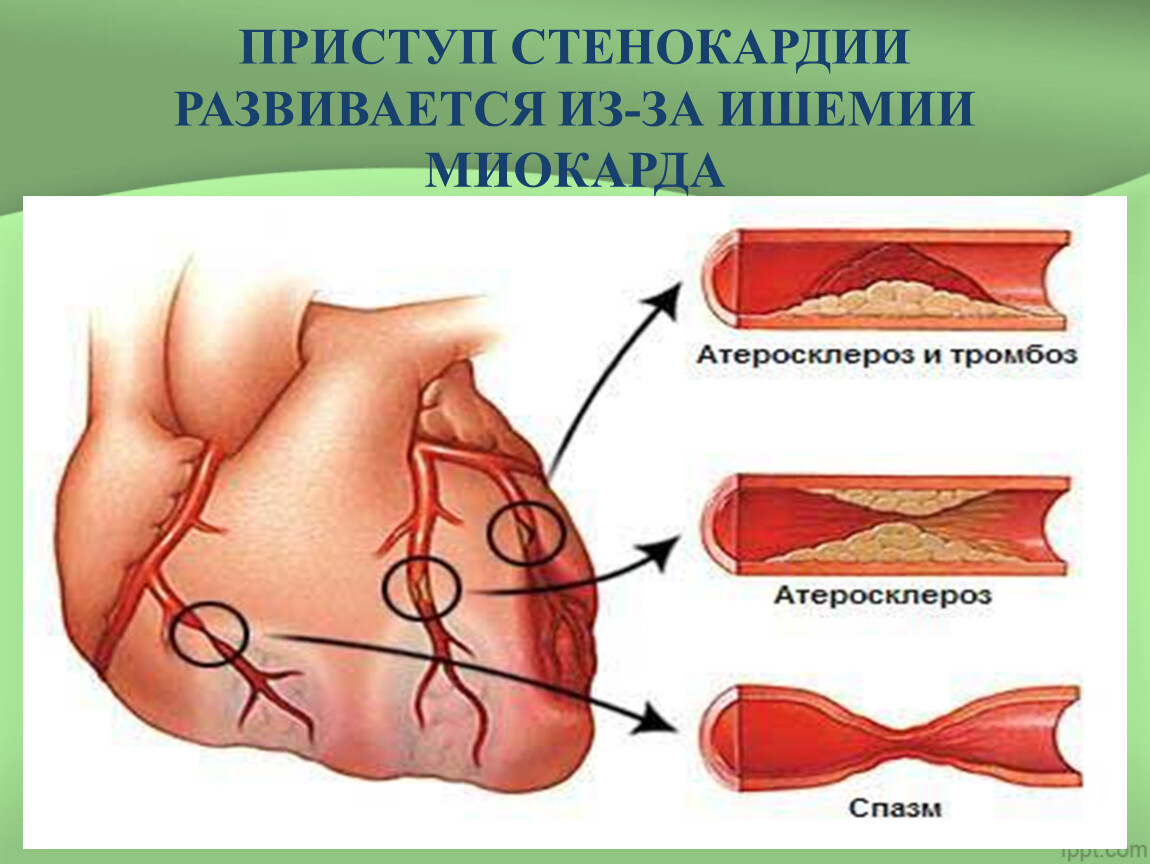
3. Sun H., Mohri M., Shimokawa H. et al. Coronary microvascular spasm causes myocardial ischemia in patients with vasospastic angina // J. Am. Coll. Cardiol. 2002. Vol. 39. P. 847.
4. Kaski J.C., Arroyo-Espliguero In. R. Variant Angina Pectoris. Crawford M.H., DiMarco J.P., Paulus W.J. // Cardiology, 3rd Ed. Section 2, ch. 23.
5. Иванова О.В., Соболева Г.Н., Карпов Ю.А. Эндотелиальная дисфункция — важный этап развития атеросклеротического поражения сосудов (обзор литературы — 1) // Тер. арх. 1997. № 6. С. 75–78.
6. Masakazu Yamagishi, Kunio Miyatake, Jun Tamai, Satoshi Nakatani, Jun Koyama, Steven E. Nissen. Intravascular ultrasound detection of atherosclerosis at the site of focal vasospasm in angiographically normal or minimally narrowed coronary segments // JACC. 1994. Vol. 23, Issue 2. P. 352–357.
7. Ozaki Y., Keane D., Serruys P. Progression and regression of coronary stenosis in the long-term follow-up of vasospastic angina // Circulation.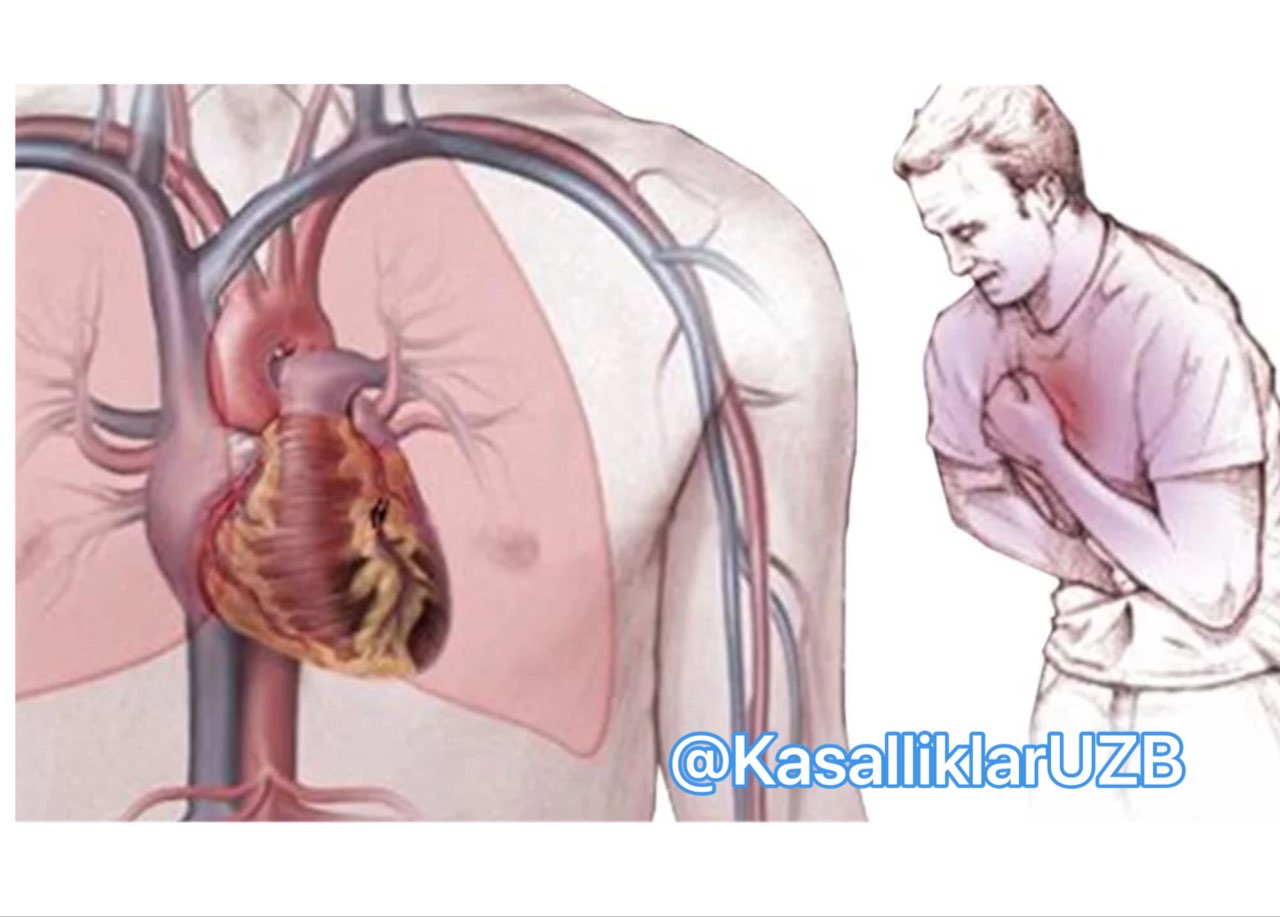 1995. Vol. 92. P. 2446–2456.
1995. Vol. 92. P. 2446–2456.
8. Bertrand M.E., Lablanche J.M., Tilmant P.Y. et al. Complete denervation of the heart (autotransplantation) for treatment of severe, refractory coronary spasm // Am. J. Cardiol. 1981. Vol. 47. P. 1375.
9. Bonow, Mann, Zipes, Libby. Braunwald’s heart disease. A textbook of cardiovascular medicine.Ninth edition. Elsevier, 2012. Vol. 2. P.1196.
10. 2013 ESC guidelines on the management of stable coronary artery disease. The Task Force on the management of stable coronary artery disease of the European Society of Cardiology // Eur. Heart J. 2013. Vol.34. P. 2949–3003.
11. Lahiri A., Subramanian B., Millar-Craig M. et al. Exercise-induced S-T segment elevation in variant angina // Am. J. Cardiol. 1980. Vol. 45. P. 887.
12. Turgut O., Tandogan I., Sarikaya S. Spontaneous resolution of mid-segment coronary vasospasm previously unresponsive to intracoronary nitroglycerin // Neth Heart J. 2011. Vol. 19(7–8). P. 355–356.
13. Ahooja V. Multivessel Coronary Vasospasm Mimicking Triple-Vessel Obstructive Coronary Artery Disease // J. Invas. Cardiol. Vol. 19. Issue 7.
14. Карпов Ю.А.. Нестабильная стенокардия: вопросы патогенеза, клиники, прогноза и лечения: дис. д-ра мед. наук. Всесоюз. кардиол. науч. центр АМН СССР, 1990.
15. Levine G.N., Bates E.R., Blankenship J.C. et al. 2011 ACCF/AHA/SCAI guideline for percutaneous coronary intervention: a report of the American College of Cardiology Foundation/American Heart Association Task Force on Practice Guidelines and the Society for Cardiovascular Angiography and Interventions // Circulation. 2011. Vol. 124. P.e574–651.
.
Нестабильная стенокардия симптомы и признаки проявления
Жгучая острая боль может настигнуть больного как в состоянии покоя, так и после физической нагрузки. Симптомы, наиболее характерные для нестабильной формы стенокардии, появляются после поднятия по лестнице, курения, перенесенного потрясения, принятия спиртного, переедания. Душный воздух в помещении в том числе способен спровоцировать приступ стенокардии, но многие заболевшие также реагируют на холодную погоду. Если стабильная стенокардия легко устраняется при помощи медикаментов, то признаки НС плохо купируются, а сами приступы становятся более длительными и интенсивными.
Душный воздух в помещении в том числе способен спровоцировать приступ стенокардии, но многие заболевшие также реагируют на холодную погоду. Если стабильная стенокардия легко устраняется при помощи медикаментов, то признаки НС плохо купируются, а сами приступы становятся более длительными и интенсивными.
Нестабильная стенокардия — это самый тяжелый период в течении ИБС, характеризующийся вероятным развитием инфаркта миокарда. Наибольшая опасность НС — внезапный летальный исход до приезда бригады врачей. Поэтому любые боли в груди требуют медицинского наблюдения.
Постинфарктная стенокардия, встречающаяся приблизительно у 40 % больных, перенесших инфаркт, опасна развитием некроза.
То, как проявляется нестабильная стенокардия, во многом определяется типом синдрома, поскольку НС может быть впервые возникшей, прогрессирующей, спонтанной, вариантной, постинфарктной. Класс тяжести можно выявить на обследовании.
Пациенту, не обладающему медицинскими знаниями, невозможно самостоятельно выставить диагноз. Однако нужно обратить внимание на следующие симптомы:
Однако нужно обратить внимание на следующие симптомы:
- Давящие боли в области грудины с отдачей в одну или обе руки, челюсть, шейный отдел позвоночника.
- Одышка с приступами.
- Ощущение нехватки воздуха.
- Боли, усиливающиеся при рядовых действиях вроде бритья или домашней работы.
- Испарина.
- Слабость.
- Учащение пульса.
- При прогрессировании — отсутствие реакции на нитроглицерин, усиление симптомов даже в состоянии покоя и ночью.
Переносимость физических нагрузок при НС резко снижается. Но главный симптом — отсутствие обезболивания после препаратов. В этом случае обращение ко врачу должно быть незамедлительным. Основная опасность стенокардии в возрастающем риске инфаркта, острой левожелудочковой недостаточности и внезапной коронарной смерти.
Стенокардия — Симптомы, признаки, причины, дигностика и лечение
Впервые возникшая стенокардия (ВВС) — болезнь, которая длится менее 1 месяца и отличается полиморфным течением. ВВС трансформируется чаще всего в стабильную стенокардию, но при неблагоприятном развитии может перерасти в прогрессирующую.
ВВС трансформируется чаще всего в стабильную стенокардию, но при неблагоприятном развитии может перерасти в прогрессирующую.
Прогрессирующая стенокардия — следствие стабильной стенокардии. Приступы более длительны, а симптоматика — ярко выражена. Отмечается снижение переносимости физнагрузок, обширной иррадиацией болевых ощущений. При прогрессирующем течении снижается эффективность привычной дозы нитроглицерина.
Стенокардия Принцметала (спонтанная, вариантная, вазоспастическая) диагностируется намного реже, чем другие виды. Возникает чаще вследствие атеросклероза. Вариантная стенокардия проявляется в ночное время или в состоянии покоя, когда любые раздражители и нагрузки отсутствуют. Для приступа спонтанной стенокардии характерно недостаточное кровоснабжение сердца — выраженная ишемия.
Гемодинамическая стенокардия проявляется чрезмерно учащенным сердцебиением (тахикардией), появлением чувства тревоги, безосновательного страха, потливостью. Присутствуют также классические симптомы: тянущая боль за грудиной, одышка. Приступы бывают кратковременными (по несколько минут) и затяжными (могут длиться пару дней).
Присутствуют также классические симптомы: тянущая боль за грудиной, одышка. Приступы бывают кратковременными (по несколько минут) и затяжными (могут длиться пару дней).
Синдром Х или микрососудистая стенокардия возникает у людей, преимущественно женщин, с нормальными или малоизмененными коронарными артериями, но положительными нагрузочными тестами. Чаще всего развивается на фоне имеющейся дисфункции эндотелия сосудов.
Все формы стенокардии нуждаются в квалифицированном наблюдении, медикаментозной терапии, а иногда — в оперативном лечении. Наиболее опасной для жизни считается любой вид нестабильной стенокардии из-за своей непредсказуемости и острого течения.
Факторы риска — что может спровоцировать стенокардию
Все причины стенокардии условно делят на модифицированные (поддающиеся изменению) и немодифицированные (изменению не поддаются).
К немодифицированным факторам риска относятся мужской пол, отягощенная наследственность и возраст, начиная от 40 лет.
Факторы риска, которые поддаются изменению:
- Лишний вес (ожирение). При индексе массы тела выше 26 возрастает риск развития патологий ССС. Это объясняется повышенной нагрузкой на сердечно-сосудистую систему.
- Малоподвижный образ жизни (гиподинамия). Умеренные физические нагрузки способствуют укреплению сердечной мышцы и являются эффективной профилактикой ишемической болезни, инфаркта и других заболеваний ССС.
- Дислипидемия, повышенный уровень холестерина в крови — провоцирует развитие атеросклероза, и, как итог — стенокардии.
- Нерациональное питание — пища, богатая жирами животного происхождения, холестерином.
- Артериальная гипертензия — повышенное артериальное давление. Чем выше АД, тем выше вероятность развития стенокардии или усугубления тяжести состояния.
- Нарушения углеводного обмена — это сахарный диабет тип 2, гипергликемия.
 Отягчающий фактор, усугубляющий состояние при ишемической болезни.
Отягчающий фактор, усугубляющий состояние при ишемической болезни. - Вредные привычки — курение. Никотин вызывает спазм сосудов, в том числе коронарных артерий и может привести к повышению артериального давления и обкрадыванию сердечной мышцы кислородом.
- Гипергомоцистенемия — у 30 % и более пациентов, имеющих стенокардию, уровень гомоцистеина повышен по сравнению с нормой.
Факторами, непосредственно провоцирующими стенокардический приступ, является физическое или психическое напряжение (стресс).
Стенокардия
Одна из разновидностей ишемической болезни сердца — стенокардия или хроническая ишемия миокарда. Эта патология чаще возникает в зрелом возрасте и имеет неуклонно прогрессирующее течение. Нередко приступ стенокардии осложняется сердечной недостаточностью, инфарктом миокарда, остановкой сердца.
Центр семейной медицины «ВЕРА» оказывает амбулаторную помощь пациентам с хроническими формами ИБС: стенокардия, кардиосклероз, нарушения ритма.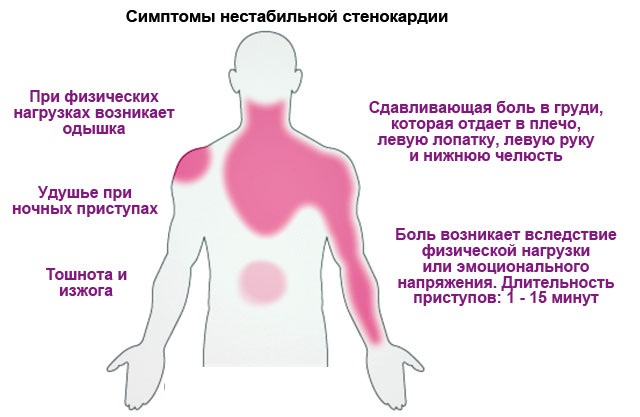 Несмотря на то, что прогнозы выживаемости при прогрессировании ишемии миокарда условно неблагоприятны, мы активно поддерживаем наших пациентов при лечении. Мы уверены, что правильно подобранная терапия значительно замедляет развитие патологии, продлевает жизнь человека.
Несмотря на то, что прогнозы выживаемости при прогрессировании ишемии миокарда условно неблагоприятны, мы активно поддерживаем наших пациентов при лечении. Мы уверены, что правильно подобранная терапия значительно замедляет развитие патологии, продлевает жизнь человека.
В чем суть заболевания?
Стенокардию принято считать клиническим синдром, возникающим на фоне первичной неполноценности коронарного кровообращения. Сужение, недостаточная проходимость коронарного русла ведет к тому, что ткани миокарда не получают достаточного количества кислорода с артериальной кровью. Длительная гипоксия или кислородное голодание тканей приводит к их трофическим изменениям, неспособности выполнять свои функции.
Проявления синдрома практически одинаковы у мужчин и женщин. А вот, частота встречаемости у мужчин среднего и старшего возраста значительно выше.
Стенокардия: признаки
Состояние характеризуется:
- периодическим возникновением болезненных дискомфортных ощущений за грудиной;
- специфической локализацией, иррадиацией болей — ощущения возникают за грудиной, могут отдавать в левую руку, плечо, шею, левую подлопаточную зону, нижнюю челюсть;
- узнаваемым характером болевых ощущений — это боли давящие, сжимающие, жгучие;
- сходными провокационными факторами — приступ возникает внезапно после физической или эмоциональной нагрузки, стресса, приёма жирной пищи, резких изменениях температурного режима;
- умеренной длительностью криза — не более 15 минут;
- способностью быстро исчезать при устранении провоцирующих факторов или приеме нитроглицерина.

Иногда приступ может развиваться ночью, проявлять себя нестандартно: болями в эпигастральной области, диспептическими расстройствами. При тяжелых формах стенокардии, во время приступа могут наблюдаться признаки развития сердечной недостаточности — отеки, одышка, потливость, расстройства сознания.
Формы стенокардии
В настоящее время, чаще используется следующее разделение патологи:
- стенокардия напряжения — состояние возникает под влиянием конкретных условий, увеличении нагрузки на миокард и разделяется на четыре класса.
- стенокардия покоя — развитие приступа не зависит от увеличения нагрузки на миокард.
В зависимости от постоянства возникновения приступов выделяется:
- стабильная стенокардия — боли возникают при с определенной периодичностью под влиянием сходных факторов-провокаторов;
- нестабильная стенокардия — состояние, не имеющее четкой привязки к провоцирующему фактору.

К состоянию нестабильной патологии может относиться:
- впервые возникшая стенокардия;
- прогрессирующая — имеет место постепенное учащение, удлинение, увеличениеинтенсивностиприступов, заметное снижение эффективностинитроглицерина;
- ранняя постинфарктная стенокардия — возникает в течение двух недель после перенесенного инфаркта миокарда, его оперативного лечения;
- спонтанная или вазоспастическая стенокардия. Патологию могут называть вариантная или Принцметала. Возникновение ангинозного приступа не имеет видимых связей с какими-либо факторами-провокаторами. Приступ имеет более тяжелое затяжное течение, устойчивость к нитроглицерину.
Причины возникновения
Основная причина развития заболевания заключается в первичных нарушениях коронарного кровотока. Болезнь возникает, когда компенсаторные механизмы организма оказываются несостоятельными. Несоответствие потребностей сердечной мышцы в кислороде и притоком к ней артериальной крови ведет к ишемии миокарда. Нарушения коронарного кровоснабжения могут возникать на фоне:
Нарушения коронарного кровоснабжения могут возникать на фоне:
- атеросклеротических поражений сосудов;
- реже, после перенесенных инфекционных или инфекционно-аллергических поражений сосудистого русла.
Провокационными факторами для развития приступа служат: эмоциональное истощение, постоянные стрессы, несоответствующая возрасту физическая нагрузка.
Диагностика
Диагностика стенокардии часто бывает затруднена из-за многообразия вариативных проявлений патологии. Самостоятельно заметить развитие болезни невозможно. Именно поэтому ежегодные профилактические осмотры кардиолога рекомендуется проводить всем без исключения людям старше сорокапятилетнего возраста.
Для установления верного диагноза кардиологи могут назначать:
- специфические лабораторные тесты — анализы крови: клинический, на биохимические маркеры, гормоны щитовидной железы, оценку индекса гликемии;
- инструментальные исследования — ЭКГ, эхокардиография, Холтер-мониторинг, сцинтиграфия, коронарография.

Наши специалисты:
Шабанова Ольга Александровна
Волкова Светлана Юрьевна
Лечение
Адекватное лечение патологии должно начинаться с первых же минут ее обнаружения. От своевременности проведения необходимой первой помощи часто зависит жизнь пациента.
Кардиологи центра семейной медицины «ВЕРА» принимают пациентов с острой болью за грудиной без очереди. В какой кабинет идти и к какому врачу обратиться с признаками стенокардии всегда подскажут в регистратуре.
В зависимости от типа патологии, мы можем рекомендовать пациенту:
- медикаментозное лечение — прием антиагрегантов, адреноблокаторов, седативных средств, симптоматический прием обезболивающих психотропных или иных препаратов;
- коррекцию образа жизни и питания — отказ от вредных привычек, диету, избегание стрессов;
- оперативное лечение — аортокоронарное шунтирование, ангиопластику, стентирование.

Любые методики лечения направляются на предотвращение опасных осложнений стенокардии, уменьшение неприятной симптоматики. Мы боремся за то, чтобы каждый пациент со стенокардией смог продолжать полноценную жизнь максимально долго.
диагностика и лечение в СПБ
Кардиологи медицинского центра «Таурас-Мед» оказывают помощь пациентам со стенокардией. Клиника оснащена современным оборудованием для проведения комплексной диагностики стенокардии сердца, выяснения причин развития состояния и оценки рисков. Лечение назначают в соответствии с результатами обследования, а также с учетом сопутствующих заболеваний.
Причины и виды стенокардии
Дискомфорт при приступе стенокардии обусловлен выработкой медиаторов боли сердечной мышцей при дефиците кислорода. Механизм развития состояния заключается в нарушениях притока крови к сердцу через коронарные сосуды в результате сужения их просвета (из-за тромба, атеросклеротической бляшки или вазоспазма). Симптоматику провоцируют только выраженные нарушения гемодинамики в результате сокращения диаметра сосуда на 50-70%. Это значит, что симптомы появляются при серьезном поражении артерий.
Симптоматику провоцируют только выраженные нарушения гемодинамики в результате сокращения диаметра сосуда на 50-70%. Это значит, что симптомы появляются при серьезном поражении артерий.
В зависимости от особенностей приступов выделяют следующие виды патологического состояния:
- Стабильная стенокардия напряжения. Дискомфорт возникает на фоне физических нагрузок. Исходя из толерантности к нагрузкам, выделяют 4 класса стенокардии.
- Нестабильная стенокардия. Симптомы нарастают даже при стабильной нагрузке. Постепенно увеличивается их частота, продолжительность, интенсивность, появляются новые жалобы. Выделяют впервые возникшую, прогрессирующую и постинфарктную стенокардию.
- Спонтанная стенокардия. Дискомфорт в сердце возникает внезапно в результате вазоспазма. Приступы развиваются на фоне полного благополучия, нередко во время сна.
Симптомы стенокардии напряжения включают давящие боли в груди, повышение артериального давления, потливость, слабость, головокружение. При других формах стенокардии клиника может несколько отличаться. Например, при спонтанных приступах пациенты предъявляют жалобы на тягостное ощущение за грудиной, панические атаки, страх смерти, затрудненное дыхание.
При других формах стенокардии клиника может несколько отличаться. Например, при спонтанных приступах пациенты предъявляют жалобы на тягостное ощущение за грудиной, панические атаки, страх смерти, затрудненное дыхание.
Если у Вас остались вопросы, позвоните нам по телефону: +7 812 603-44-71
Администраторы медицинского центра «Таурас-Мед» всегда готовы проконсультировать Вас.
Диагностика и лечение
Диагностика стенокардии проводится на основании жалоб пациента и данных анамнеза. Чтобы установить причины состояния, проводят ЭКГ непосредственно во время приступа, а также холтеровское мониторирование в течение суток. Лабораторная диагностика включает общий и биохимический анализы крови, исследование липидного профиля. Инструментальная диагностика в виде коронарографии проводится при подозрении на серьезные поражения коронарных сосудов.
Принципы лечения стенокардии следующие:
- симптоматическая терапия направлена на купирование и профилактику возникновения приступов;
- патогенетическая терапия направлена на замедление прогрессирования стеноза коронарных артерий, устранение причин вазоспазма;
- комплексное лечение сопутствующих заболеваний (проводят лечение атеросклероза, артериальной гипертензии, эндокринных и метаболических нарушений).

В комплексной терапии проводят коррекцию образа жизни. Пациенту рекомендуют отказаться от вредных привычек, нормализовать режим дня и оптимизировать физические нагрузки.
В случае неэффективности консервативных мер и высокого риска осложнений пациента госпитализируют и принимают решение о возможности хирургического лечения ишемической болезни сердца.
Куда обращаться с признаками стенокардии?
Симптомы стенокардии — повод как можно скорее обратиться к врачу-кардиологу. Специалисты медицинского центра «Таурас-Мед» проводят диагностику и лечение стенокардии. Записаться на прием к врачу можно по телефону или через форму на сайте.
Стенокардия Принцметала — причины, симптомы, диагностика и лечение
Стенокардия Принцметала — это разновидность стенокардии, развивающаяся в покое в результате спазма коронарных артерий и протекающая с тяжелыми длительными приступами. Ангинозные боли при стенокардии Принцметала обычно возникают в ночные или утренние часы, носят интенсивный характер, сопровождаются тахикардией, нарушением сердечного ритма, профузным потом, гипотонией, обмороком. Диагностика стенокардии Принцметала основывается на регистрации ЭКГ, проведении суточного ЭКГ-мониторирования, нагрузочных тестов, коронарографии. Медикаментозная терапия стенокардии Принцметала включает прием антиагрегантов, нитратов (во время приступа и профилактически), антагонистов кальция.
Диагностика стенокардии Принцметала основывается на регистрации ЭКГ, проведении суточного ЭКГ-мониторирования, нагрузочных тестов, коронарографии. Медикаментозная терапия стенокардии Принцметала включает прием антиагрегантов, нитратов (во время приступа и профилактически), антагонистов кальция.
Общие сведения
Стенокардия Принцметала (вазоспастическая, вариантная, спонтанная стенокардия) – клиническая форма стенокардии покоя, возникающая вследствие коронарного ангиоспазма при отсутствии повышения метаболических потребностей сердечной мышцы до наступления приступа. Вазоспастическая стенокардия получила свое название по имени американского кардиолога М. Принцметала, впервые описавшего данную форму заболевания в 1959 году.
В клинической кардиологии заболевание относится к редким вариантам ИБС, который встречается у 2-5% больных. Выделение стенокардии Принцметала в отдельную форму обусловлено существенными особенностями ее клинического течения, диагностики и лечения. Стенокардии Принцметала может являться изолированным синдромом либо сочетаться со стенокардией напряжения. Стенокардией Принцметала обычно страдают лица среднего возраста (30-50 лет), т. е. в целом контингент больных с вазоспастической стенокардией моложе, чем пациенты с нестабильной стенокардией, развивающейся на фоне коронарного атеросклероза.
Стенокардии Принцметала может являться изолированным синдромом либо сочетаться со стенокардией напряжения. Стенокардией Принцметала обычно страдают лица среднего возраста (30-50 лет), т. е. в целом контингент больных с вазоспастической стенокардией моложе, чем пациенты с нестабильной стенокардией, развивающейся на фоне коронарного атеросклероза.
Стенокардия Принцметала
Причины
В основе стенокардии Принцметала лежит внезапный резкий преходящий спазм крупной ветви венечной артерии до состояния критической или тотальной обструкции, что приводит к сокращению или значительному уменьшению притока крови к миокарду.
Главным этиологическим фактором является атеросклероз, нередко еще в своей начальной стадии. Пациенты со стенокардией Принцметала, как правило, являются злостными курильщиками и часто имеют различные сопутствующие заболевания (артериальную гипертензию, холецистит, язвенную болезнь, аллергические реакции и др.), характеризующиеся дисбалансом в состоянии вегетативной нервной системы и склонностью к сосудистым спазмам.
Приступы стенокардии Принцметала могут вызываться локальным или общим охлаждением, эмоциональным стрессом, гипервентиляцией, сопровождающейся дыхательным алкалозом, однако чаще возникают без видимых причин. Характерным признаком стенокардии Принцметала служит развитие приступов в состоянии покоя, при отсутствии провоцирующих факторов либо при выполнении обычной, хорошо переносимой физической нагрузки.
Патогенез
Спазм сосудистой стенки и уменьшение просвета коронарной артерии могут быть обусловлены повышением активности симпатической и парасимпатической нервной системы, а также вазоконстрикторным действием серотонина, гистамина, тромбоксана. Важным моментом является функциональное состояние эндотелия венечных артерий: эндотелиальная дисфункция и коагуляции крови играет существенную роль в патогенезе коронарной болезни.
У 95% больных со стенокардией Принцметала в коронарных артериях не развивается гемодинамически значимого стеноза. Сосудистый спазм обычно возникает в субэпикардиальной (проксимальной) части артерий, в области ее атеросклеротически измененного участка, однако может диффузно охватывать всю артерию с ее мельчайшими ответвлениями. При стенокардии Принцметала возможен спазм морфологически не измененных венечных артерий.
Сосудистый спазм обычно возникает в субэпикардиальной (проксимальной) части артерий, в области ее атеросклеротически измененного участка, однако может диффузно охватывать всю артерию с ее мельчайшими ответвлениями. При стенокардии Принцметала возможен спазм морфологически не измененных венечных артерий.
Симптомы стенокардии Принцметала
Приступы развиваются в покое, обычно ночью или в ранние утренние часы. Возможен вариант возникновения ангинозных болей во время повседневной умеренной физической нагрузки, часто в одно и то же время суток.
Клинически приступ стенокардии Принцметала характеризуется внезапным появлением болей в сердце, интенсивного давящего, жгучего, режущего характера. На высоте приступа возникает профузное потоотделение, тахикардия, артериальная гипотония (иногда, напротив, отмечается повышение АД), головная боль, тошнота, бледность кожных покровов, обморочное состояние. Может иметь место нарушение сердечного ритма и проводимости, чаще по типу трепетания предсердий, пароксизмальной желудочковой тахикардии, желудочковой экстрасистолии; атриовентрикулярной блокады, блокады ножек пучка Гиса; в редких случаях — фибрилляции желудочков.
Приступ стенокардии Принцметала продолжается от 5 до 15 минут, иногда до получаса, переносится пациентом намного тяжелее, чем приступ обычной стенокардии, трудно купируется. Приступы могут повторяться сериями, несколько раз подряд с промежутками в 2-15 минут; в других случаях приступы носят одиночный, спорадический характер, возникая один раз в сутки, неделю, месяц. Вне приступов пациенты чувствуют себя практически здоровыми.
Осложнения
Основными клиническими особенностями стенокардии Принцметала служат более тяжелые и длительные ангинозные приступы, возникающие в покое, протекающие с выраженными вегетативными нарушениями, жизнеугрожающими расстройствами ритма и проводимости. На фоне приступа стенокардии Принцметала может развиться обширный трансмуральный инфаркт миокарда с исходом в аневризму сердца или наступить внезапная остановка сердца.
Диагностика
Основным объективным диагностическим критерием стенокардии Принцметала служит ЭКГ, зарегистрированная во время приступа. Классическим признаком стенокардии Принцметала является подъем S-T-сегмента, характерный для трансмуральной ишемии миокарда. В отличие от инфаркта миокарда, при котором подъем соответствующего сегмента держится около месяца, при стенокардии Принцметала данные изменения регистрируются кратковременно, обычно в течение 5–20 мин., пока длятся ангинозные боли.
Классическим признаком стенокардии Принцметала является подъем S-T-сегмента, характерный для трансмуральной ишемии миокарда. В отличие от инфаркта миокарда, при котором подъем соответствующего сегмента держится около месяца, при стенокардии Принцметала данные изменения регистрируются кратковременно, обычно в течение 5–20 мин., пока длятся ангинозные боли.
Менее специфичными электрокардиографическими признаками стенокардии Принцметала могут служить расширение и увеличение амплитуды зубца R, заострение или инверсия зубца U, нарушения сердечного ритма и проводимости. Последующее холтеровское ЭКГ-мониторирование позволяет выявить преходящие эпизоды ишемии, возникающие без значимых изменений ЧСС, что подтверждает факт вазоконстрикции.
При подозрении на стенокардию Принцметала, для индукции ангиоспазма, проводятся провокационные пробы с гипервентиляцией, с введением эргометрина, ацетилхолина, ишемический тест, холодовый тест. Нагрузочные исследования (велоэргометрия, тредмил-тест) выявляют относительно высокую толерантность к физическим нагрузкам. При коронарографии у половины пациентов со стенокардией Принцметала обнаруживается отсутствие функционально значимого (более 50%) стеноза венечных артерий.
При коронарографии у половины пациентов со стенокардией Принцметала обнаруживается отсутствие функционально значимого (более 50%) стеноза венечных артерий.
Лечение стенокардии Принцметала
Больные должны быть госпитализированы. Целью лечения служит устранение ангиоспазма и ишемии миокарда, уменьшение вероятности возникновения аритмий, острого инфаркта миокарда и внезапной коронарной смерти. С целью купирования приступов стенокардии Принцметала назначается нитроглицерин сублингвально; в дальнейшем рекомендуется прием нитратов пролонгированного действия.
Одновременно (или вместо нитратов) назначаются антагонисты кальция (нифедипин, верапамил, дилтиазем), расширяющие коронарные и коллатеральные артерии. При обструктивных заболеваниях коронарных артерий к терапии добавляются b-блокаторы. Больным со стенокардией Принцметала также показан прием малых доз антиагрегантов (ацетилсалициловой кислоты).
Следует помнить, что при резком прекращении лечения большими дозами нитратов и антагонистами кальция, может развиваться синдром отмены, выражающийся в увеличении частоты ангинозных приступов до 50% и более, развитии острого инфаркта миокарда. При сочетании стенокардии Принцметала с тяжелым атеросклерозом коронарных сосудов возможно хирургическое лечение — аорто-коронарное шунтирование, ангиопластика и стентирование коронарных артерий.
При сочетании стенокардии Принцметала с тяжелым атеросклерозом коронарных сосудов возможно хирургическое лечение — аорто-коронарное шунтирование, ангиопластика и стентирование коронарных артерий.
Прогноз и профилактика
Риск осложнений стенокардии Принцметала напрямую связан со степенью коронарной обструкции, длительностью, частотой и тяжестью приступов. При отсутствии обструктивного поражения венечных артерий риск внезапной коронарной смерти крайне низок и составляет около 0,5% в год. В случае длительных, часто повторяющихся и тяжелых приступов стенокардии Принцметала вероятность летального исхода возрастает до 20-25%.
Поскольку стенокардия Принцметала рассматривается как один из вариантов прогрессирующей коронарной недостаточности (нестабильной стенокардии), все пациенты должны состоять на диспансерном учете у кардиолога. Профилактические мероприятия включают борьбу с гиперлипидемией, отказ от курения, нормализацию тонуса ВНС.
Стенокардия — Симптомы и причины
Обзор
Стенокардия — это тип боли в груди, вызванный уменьшением притока крови к сердцу. Ангина (an-JIE-nuh или AN-juh-nuh) — симптом ишемической болезни сердца.
Стенокардия, также называемая стенокардией, часто описывается как сдавливание, давление, тяжесть, стеснение или боль в груди. Некоторые люди с симптомами стенокардии говорят, что стенокардия ощущается как тиски, сжимающие их грудь, или как тяжелый груз, лежащий на груди.Стенокардия может быть новой болью, которую необходимо проверить у врача, или повторяющейся болью, которая проходит после лечения.
Хотя стенокардия встречается относительно часто, ее все же трудно отличить от других типов боли в груди, например, дискомфорта от несварения желудка. Если у вас возникла необъяснимая боль в груди, немедленно обратитесь за медицинской помощью.
Симптомы
Симптомы стенокардии включают боль и дискомфорт в груди, которые можно описать как давление, сдавливание, жжение или чувство полноты.
У вас также могут быть боли в руках, шее, челюсти, плече или спине.
Другие симптомы стенокардии включают:
- Головокружение
- Усталость
- Тошнота
- Одышка
- Потение
Эти симптомы должны быть немедленно оценены врачом, который может определить, есть ли у вас стабильная стенокардия или нестабильная стенокардия, которая может быть предвестником сердечного приступа.
Стабильная стенокардия — наиболее частая форма стенокардии.Обычно это происходит, когда вы напрягаетесь и уходит с отдыхом. Например, боль, возникающая при подъеме в гору или в холодную погоду, может быть стенокардией.
Характеристики стабильной стенокардии
- Развивается, когда ваше сердце работает сильнее, например, когда вы тренируетесь или поднимаетесь по лестнице
- Обычно можно предсказать, и боль обычно аналогична предыдущим типам боли в груди, которые у вас были
- Длится недолго, возможно, пять минут или меньше
- Исчезает раньше, если вы отдыхаете или принимаете лекарства от стенокардии
Степень тяжести, продолжительность и тип стенокардии могут различаться.Новые или другие симптомы могут сигнализировать о более опасной форме стенокардии (нестабильная стенокардия) или сердечном приступе.
Характеристики нестабильной стенокардии (неотложная медицинская помощь)
- Возникает даже в состоянии покоя
- Это изменение вашей обычной картины стенокардии
- Неожиданно
- Обычно протекает тяжелее и длится дольше, чем стабильная стенокардия, может быть 30 минут или дольше
- Может не исчезнуть после отдыха или приема лекарств от стенокардии
- Может сигнализировать о сердечном приступе
Есть еще один тип стенокардии, называемый вариантной стенокардией или стенокардией Принцметала.Этот тип стенокардии встречается реже. Это вызвано спазмом артерий сердца, который временно снижает кровоток.
Характеристики вариантной стенокардии (стенокардия Принцметала)
- Обычно возникает в состоянии покоя
- Часто бывает тяжелым
- Может сниматься лекарствами от стенокардии
Стенокардия у женщин
Симптомы стенокардии у женщин могут отличаться от симптомов стенокардии у мужчин. Эти различия могут привести к задержке обращения за лечением.Например, боль в груди является частым симптомом у женщин со стенокардией, но может быть не единственным симптомом или наиболее распространенным симптомом у женщин. У женщин также могут быть такие симптомы, как:
- Тошнота
- Одышка
- Боль в животе
- Дискомфорт в шее, челюсти или спине
- Колющая боль вместо давления в грудной клетке
Когда обращаться к врачу
Если боль в груди длится дольше нескольких минут и не проходит, когда вы отдыхаете или принимаете лекарства от стенокардии, это может быть признаком сердечного приступа.Позвоните в службу 911 или в скорую медицинскую помощь. Организуйте транспортировку. Езжайте в больницу только в крайнем случае.
Если дискомфорт в груди стал для вас новым симптомом, важно обратиться к врачу, чтобы выяснить, что вызывает боль в груди, и получить соответствующее лечение. Если у вас диагностирована стабильная стенокардия, и она ухудшается или меняется, немедленно обратитесь за медицинской помощью.
Причины
Стенокардия возникает из-за снижения притока крови к сердечной мышце.Ваша кровь несет кислород, который необходим вашей сердечной мышце для выживания. Когда ваша сердечная мышца не получает достаточно кислорода, это вызывает состояние, называемое ишемией.
Наиболее частой причиной снижения притока крови к сердечной мышце является ишемическая болезнь сердца (ИБС). Ваши сердечные (коронарные) артерии могут сужаться из-за жировых отложений, называемых бляшками. Это называется атеросклерозом.
В периоды низкой потребности в кислороде — например, когда вы отдыхаете — сердечная мышца может по-прежнему функционировать в условиях пониженного кровотока, не вызывая симптомов стенокардии.Но когда вы увеличиваете потребность в кислороде, например, во время тренировок, это может привести к стенокардии.
- Стенокардия стабильная. Стабильная стенокардия обычно возникает из-за физической активности. Когда вы поднимаетесь по лестнице, занимаетесь спортом или ходите, вашему сердцу требуется больше крови, но суженные артерии замедляют кровоток. Помимо физической активности, другие факторы, такие как эмоциональный стресс, низкие температуры, обильная пища и курение, также могут сужать артерии и вызывать стенокардию.
Стенокардия нестабильная. Если жировые отложения (бляшки) при разрыве кровеносного сосуда или образуются тромбы, они могут быстро заблокировать или уменьшить кровоток через суженную артерию. Это может внезапно и резко снизить приток крови к сердечной мышце. Нестабильная стенокардия также может быть вызвана сгустками крови, которые блокируют или частично блокируют кровеносные сосуды вашего сердца.
Нестабильная стенокардия усиливается и не проходит после отдыха или обычных лекарств. Если кровоток не улучшается, ваше сердце испытывает недостаток кислорода и происходит сердечный приступ.Нестабильная стенокардия опасна и требует неотложной помощи.
- Стенокардия Принцметала. Этот тип стенокардии вызван внезапным спазмом в коронарной артерии, который временно сужает артерию. Это сужение снижает приток крови к сердцу, вызывая сильную боль в груди. Стенокардия Принцметала чаще всего возникает в покое, обычно в течение ночи. Атаки, как правило, происходят кластерами. Эмоциональный стресс, курение, лекарства, сужающие кровеносные сосуды (например, некоторые лекарства от мигрени) и употребление запрещенного наркотика кокаина могут вызвать стенокардию Принцметала.
Факторы риска
Следующие факторы риска повышают риск ишемической болезни сердца и стенокардии:
- Употребление табака. Жевательный табак, курение и длительное воздействие пассивного курения повреждают внутренние стенки артерий, в том числе артерии, ведущие к сердцу, позволяя отложениям холестерина накапливаться и блокировать кровоток.
- Диабет. Диабет увеличивает риск ишемической болезни сердца, которая приводит к стенокардии и сердечным приступам, ускоряя атеросклероз и повышая уровень холестерина.
- Высокое кровяное давление. Со временем высокое кровяное давление повреждает артерии, ускоряя их затвердевание.
- Высокий уровень холестерина или триглицеридов в крови. Холестерин — основная часть отложений, которые могут сужать артерии по всему телу, в том числе те, которые питают ваше сердце. Высокий уровень холестерина липопротеидов низкой плотности (ЛПНП), также известного как «плохой» холестерин, увеличивает риск стенокардии и сердечных приступов. Высокий уровень триглицеридов, типа жира в крови, связанного с вашим рационом, также вреден для здоровья.
- Семейный анамнез сердечных заболеваний. Если член семьи страдает ишемической болезнью сердца или перенес сердечный приступ, у вас повышенный риск развития стенокардии.
- Пожилой возраст. Мужчины старше 45 и женщины старше 55 имеют больший риск, чем молодые люди.
- Недостаток упражнений. Малоподвижный образ жизни способствует высокому уровню холестерина, высокому кровяному давлению, диабету 2 типа и ожирению. Однако важно проконсультироваться с врачом перед тем, как начинать программу упражнений.
- Ожирение. Ожирение связано с высоким уровнем холестерина в крови, высоким кровяным давлением и диабетом, которые увеличивают риск стенокардии и сердечных заболеваний. Если у вас избыточный вес, вашему сердцу приходится усерднее работать, чтобы снабжать организм кровью.
- Напряжение. Стресс может увеличить риск стенокардии и сердечных приступов. Слишком сильный стресс, равно как и гнев, также могут поднять ваше кровяное давление. Выбросы гормонов, вырабатываемые во время стресса, могут сузить ваши артерии и усугубить стенокардию.
Осложнения
Боль в груди, возникающая при стенокардии, может вызывать дискомфорт при выполнении некоторых обычных действий, таких как ходьба. Однако наиболее опасным осложнением является сердечный приступ.
Общие признаки и симптомы сердечного приступа включают:
- Давление, ощущение полноты или давящую боль в центре груди, которая длится более нескольких минут
- Боль, распространяющаяся за пределы груди на плечо, руку, спину или даже на зубы и челюсть
- Нарастающие эпизоды боли в груди
- Тошнота и рвота
- Длительная боль в верхней части живота
- Одышка
- Потение
- Обморок
- Надвигающееся чувство гибели
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь за неотложной медицинской помощью.
Профилактика
Вы можете помочь предотвратить стенокардию, сделав те же изменения в образе жизни, которые могут улучшить ваши симптомы, если у вас уже есть стенокардия. К ним относятся:
- Бросить курить.
- Мониторинг и контроль других состояний здоровья, таких как высокое кровяное давление, высокий уровень холестерина и диабет.
- Соблюдение здоровой диеты и поддержание здорового веса.
- Повышение физической активности после одобрения врача.Старайтесь уделять умеренной активности 150 минут в неделю. Кроме того, рекомендуется заниматься силовыми тренировками по 10 минут два раза в неделю и растягиваться три раза в неделю по 5-10 минут каждый раз.
- Снижение уровня стресса.
- Ограничение употребления алкоголя двумя или меньшими порциями в день для мужчин и одной порцией в день или меньше для женщин.
- Делать ежегодную прививку от гриппа, чтобы избежать сердечных осложнений из-за вируса.
Все о стенокардии Принцметала или спазме коронарной артерии
Стенокардия Принцметала, которую теперь чаще называют вазоспастической стенокардией или вариантной стенокардией, отличается от типичной «классической» стенокардии по нескольким важным аспектам.Его причина различна, его клиническая картина, как правило, отличается, и как его диагноз, так и лечение, как правило, отличаются от классической стенокардии.
patrickheagney / Getty ImagesЧто такое стенокардия Принцметала?
Стенокардия не всегда вызвана закупоркой, вызванной типичной ишемической болезнью сердца (ИБС). Иногда стенокардия может возникнуть у людей, коронарные артерии которых полностью очищены от атеросклеротических бляшек. У некоторых людей стенокардия может возникнуть из-за внезапного спазма одной из коронарных артерий — артерий, которые снабжают кровью сердце.
Стенокардия Принцметала, или вазоспастическая стенокардия, вызывается спазмом коронарной артерии.
Спазм коронарной артерии может вызвать ишемию (кислородное голодание) в части сердечной мышцы, снабжаемой пораженной артерией, что приводит к стенокардии. Хотя стенокардия Принцметала может иметь важные последствия, включая сердечный приступ и опасные для жизни сердечные аритмии, ее почти всегда можно очень эффективно вылечить, если ей поставлен правильный диагноз.
Не сердечный приступ, но может быть такое ощущение
Боль в груди, которую люди испытывают при стенокардии Принцметала, неотличима от классической типичной стенокардии, вызванной атеросклерозом.Как и при типичной стенокардии, люди со стенокардией Принцметала часто описывают один или несколько из нескольких симптомов, включая сжатие в груди, сдавливание, давление, полноту, тяжесть или узел в груди, боль или жжение. Такой «дискомфорт» в груди может сопровождаться одышкой, тошнотой или потливостью и / или сердцебиением. Эти симптомы часто сохраняются в течение 15 минут и более. В отличие от типичной стенокардии, которая обычно возникает при физической нагрузке или стрессе, стенокардия Принцметала чаще возникает в состоянии покоя.Фактически, люди чаще всего испытывают стенокардию Принцметала в самое тихое время дня — между полуночью и ранним утром.
Эта комбинация симптомов иногда заставляет людей со стенокардией Принцметала думать, что у них сердечный приступ. В каком-то смысле это может быть неплохо, потому что люди, которые думают, что у них сердечный приступ, с большей вероятностью обратятся за медицинской помощью. И чем раньше будет диагностирована стенокардия Принцметала, тем быстрее можно будет эффективно вылечить ее.
Кто заболевает стенокардией Принцметала?
Стенокардия Принцметала чаще встречается у женщин, чем у мужчин.Люди с этим заболеванием часто относительно молоды, довольно здоровы и обычно имеют очень мало факторов риска типичных сердечных заболеваний, за исключением курения. Курение обычно является основным фактором, провоцирующим стенокардию у людей с этим заболеванием, потому что табачные изделия могут вызвать спазм артерий. Вегетативная нервная система также может играть роль.
Кокаин или амфетамины также могут спровоцировать стенокардию Принцметала. Наркоманы со стенокардией Принцметала гораздо чаще страдают необратимым (или смертельным) повреждением сердца, чем люди, не злоупотребляющие психоактивными веществами, которые страдают этим заболеванием.
Эндотелиальная дисфункция, состояние, при котором внутренняя оболочка (т.е. эндотелий) артерий не работает нормально, также может быть фактором, но не основной причиной. Эндотелиальная дисфункция также связана с сердечным синдромом x, синдромом Рейно. феномен, мигрень и головные боли И, как оказалось, люди со стенокардией Принцметала часто также страдают мигренью.
Более серьезные последствия стенокардии Принцметала гораздо чаще возникают у курильщиков и людей, злоупотребляющих кокаином или амфетаминами.
Как диагностируют стенокардию Принцметала
Стенокардия Принцметала возникает, когда область внутри одной из главных коронарных артерий внезапно приходит в спазм, временно перекрывая приток крови к сердечной мышце, снабжаемой этой артерией. Во время этих эпизодов электрокардиограмма (ЭКГ) показывает резкое повышение «сегмента ST» — те же изменения ЭКГ, которые обычно наблюдаются при сердечных приступах. Нитраты обычно очень быстро снимают спазм, возвращая коронарную артерию в норму.
Итак, врачи ищут для диагностики стенокардии Принцметала:
- типичная «ангинозная» боль в груди,
- с резкими изменениями на ЭКГ,
- , которые устраняются введением нитратов,
- с «нормальными» коронарными артериями, продемонстрированными при катетеризации сердца.
Во многих случаях врач не будет присутствовать во время настоящего приступа стенокардии. То есть человек со стенокардией Принцметала поступит на обследование после того, как стенокардия пройдет.В этих случаях диагностическое тестирование может включать амбулаторное мониторирование ЭКГ в течение нескольких недель (поиск спонтанных эпизодов стенокардии, сопровождающихся изменениями ЭКГ) или стресс-тестирование. (Хотя стенокардия Принцметала обычно возникает в состоянии покоя, примерно у 20% людей с этим заболеванием стенокардия может быть спровоцирована во время теста с физической нагрузкой.)
Однако иногда для постановки диагноза необходима катетеризация сердца с «провокационным тестированием». Поскольку стенокардия Принцметала вызвана спазмом коронарной артерии, а не фиксированной закупоркой артерии, катетеризация обычно показывает «нормальные» коронарные артерии.Кроме того, поскольку стенокардия Принцметала — не единственный вид стенокардии, который можно увидеть при нормальных коронарных артериях, для постановки правильного диагноза может потребоваться демонстрация того, что спазм коронарной артерии может быть спровоцирован.
Два типа препаратов, ацетилхолин и эрговин, часто используются для попытки вызвать коронарный спазм во время катетеризации сердца. Такое обследование помогает поставить правильный диагноз.
С помощью теста на гипервентиляцию пациента инструктируют глубоко и быстро дышать в течение полных шести минут — что сделать гораздо труднее, чем может показаться, — в то время как ЭКГ непрерывно записывается, а эхокардиография выполняется для поиска признаков коронарной артерии. спазм артерий.Этот тест особенно полезен для людей, у которых частые эпизоды тяжелой стенокардии Принцметала. Это, как правило, не так полезно для тех, у кого эпизоды более спорадические или редкие.
Тестирование с ацетилхолином или эргоновином проводится во время катетеризации сердца. Этот вид тестирования дает более точный диагноз, чем тест на гипервентиляцию. В этом тесте один из этих препаратов вводится внутривенно (эргоновин) или непосредственно в коронарную артерию (ацетилхолин).У людей со стенокардией Принцменталя это часто вызывает тот же локализованный спазм коронарной артерии, который вызывает их симптомы. Этот локализованный спазм можно визуализировать во время процедуры катетеризации. В настоящее время тестирование с ацетилхолином считается более безопасным, чем тестирование с эргоновином, и является предпочтительным инвазивным провокационным тестом.
Перспективы и последствия
Хотя в целом прогноз у пациентов со стенокардией Принцменталя неплохой, это состояние может вызвать опасные и потенциально смертельные сердечные аритмии.Тип спровоцированной аритмии зависит от пораженной коронарной артерии. Например, если поражена правая коронарная артерия, это может вызвать блокаду сердца, а если поражена левая передняя нисходящая артерия, это может привести к желудочковой тахикардии.
И хотя сердечные приступы редки при стенокардии Принцметала, они могут возникать, вызывая необратимое повреждение сердечной мышцы. Адекватное лечение стенокардии Принцменталя значительно снижает риск таких осложнений. Фактически, получив эффективное лечение, люди с этим заболеванием могут рассчитывать на полноценный и здоровый образ жизни.
Лечение
Если у вас стенокардия Принцметала, вам (как и всем) важно контролировать все факторы сердечного риска. Но в вашем случае особенно важно избегать табачных изделий, которые являются мощными стимуляторами спазма коронарных артерий.
Блокаторы кальциевых каналов часто являются препаратами первой линии, применяемыми при вазоспастической стенокардии. Если требуется дополнительное лечение, к блокатору кальциевых каналов можно добавить нитрат.
Кроме того, вы можете обсудить со своим врачом использование статинов — класса лекарств, которые не только снижают уровень холестерина, но и улучшают функцию эндотелия, поскольку последние данные показывают, что статины могут помочь предотвратить спазм коронарной артерии.
К лекарствам, которые могут вызвать спазм коронарной артерии и которых обычно следует избегать, относятся многие бета-адреноблокаторы и некоторые лекарства от мигрени, в частности Имитрекс (суматриптан). Аспирин следует применять с осторожностью, так как он может усугубить вазоспастическую стенокардию.
Слово от Verywell
Стенокардия Принцметала — это необычное заболевание, которое вызывает стенокардию из-за спазма коронарной артерии. Хотя стенокардия Принцметала иногда может приводить к тяжелым последствиям (особенно у курильщиков или людей, злоупотребляющих кокаином или амфетаминами), обычно ее можно очень успешно лечить после постановки правильного диагноза.
Нестабильная стенокардия | Американская кардиологическая ассоциация
Нестабильная стенокардия, иногда называемая острым коронарным синдромом, вызывает неожиданную боль в груди и обычно возникает в состоянии покоя. Наиболее частой причиной является снижение притока крови к сердечной мышце, потому что коронарные артерии сужены из-за скоплений жира (атеросклероз), которые могут разорваться, вызывая повреждение коронарного кровеносного сосуда, что приводит к свертыванию крови, что блокирует поток крови к сердечной мышце.
Нестабильная стенокардия требует неотложной помощи. Если у вас появился новый, усиливающийся или постоянный дискомфорт в груди, вам необходимо обратиться в скорую помощь. У вас может быть сердечный приступ, который увеличивает риск тяжелой сердечной аритмии или остановки сердца, что может привести к внезапной смерти. Узнайте о нестабильной форме стенокардии под названием стенокардия Принцметала.
Причины нестабильной стенокардии:
Сгустки крови, частично или полностью блокирующие артерию, вызывают нестабильную стенокардию.Сгустки крови могут образовываться, частично растворяться, а затем снова образовываться, и стенокардия может возникать каждый раз, когда сгусток блокирует кровоток в артерии. Узнайте больше о чрезмерной свертываемости крови.
Симптомы нестабильной стенокардии
Боль или дискомфорт:
- Часто возникает во время отдыха, сна или при незначительных физических нагрузках
- Сюрприз
- Может длиться дольше, чем стабильная стенокардия
- Отдых или лекарства обычно не помогают.
- Со временем может стать хуже
- Может привести к сердечному приступу
Лечение нестабильной стенокардии
Во-первых, вашему лечащему врачу необходимо будет найти заблокированную часть или части коронарных артерий, выполнив катетеризацию сердца.В этой процедуре катетер направляется через артерию на руке или ноге в коронарные артерии, а затем через катетер вводится жидкий краситель. Высокоскоростные рентгеновские снимки фиксируют движение красителя по артериям, и врачи могут определить закупорку, отслеживая поток. Оценить, насколько хорошо работает ваше сердце, также можно во время катетеризации сердца. Посмотреть иллюстрацию катетеризации сердца (ссылка откроется в новом окне).
Затем, в зависимости от степени закупорки коронарной артерии, ваш врач обсудит с вами следующие варианты лечения:
- Чрескожное коронарное вмешательство (ЧКВ) может потребоваться для открытия заблокированной коронарной артерии.Вкратце, эта процедура включает катетеризацию сердца с последующим использованием катетера с небольшим надувным баллоном на конце. Посмотреть иллюстрацию сердечного катетера (ссылка откроется в новом окне). Баллон надувается, сжимая отложения жировых бляшек, расположенных на внутренней выстилке коронарной артерии. Затем баллон сдувается и катетер извлекается. За этой процедурой часто следует установка стента, чтобы затем поддерживать сосуд коронарной артерии открытым, чтобы улучшить приток крови к сердечной мышце.
- Операция по шунтированию коронарной артерии может быть показана в зависимости от степени закупорки коронарной артерии и истории болезни. В этой процедуре кровеносный сосуд используется для направления крови вокруг заблокированной части артерии, образуя своего рода обходной путь.
Перед любой из этих процедур врач должен найти заблокированную часть или части коронарных артерий. Он или она проведет катетер через артерию на руке или ноге в коронарные артерии, а затем введет жидкий краситель через катетер.Высокоскоростные рентгеновские снимки фиксируют движение красителя по артериям, и врачи могут определить закупорку, отслеживая поток. Оценить работу сердца также можно во время катетеризации сердца.
За дополнительной информацией обращайтесь к своему врачу.
Спонтанная диссекция коронарной артерии (SCAD)
Обзор
ДокторЛесли Чо, директор женского сердечно-сосудистого центра и заведующая отделением профилактической кардиологииЧто такое спонтанное расслоение коронарной артерии?
Стенка артерии состоит из тонких слоев ткани. При спонтанном расслоении (сонной или коронарной) артерии (SCAD) слои разделяются, и кровь просачивается между ними. Кровь застревает между слоями, вызывая выпуклость в стенке, которая блокирует артерию. Это блокирует или частично блокирует приток крови к сердцу и может вызвать сердечный приступ (если это полная закупорка) или боль в груди (если это частичная закупорка).
SCAD — редкое заболевание, и врачи и ученые продолжают расширять свои знания о нем с помощью исследований.
Кто разрабатывает SCAD?
SCAD может возникнуть в любом возрасте, но большинство случаев возникает у здоровых людей в возрасте от 30 до 50 лет. SCAD гораздо чаще встречается у женщин, чем у мужчин. В одном исследовании 440 случаев SCAD, которые произошли в одной больнице в период с 1931 по 2008 год, 98 процентов были связаны с женщинами.
Каковы факторы риска SCAD?
Врачи не знают точно, что вызывает SCAD и можно ли его предотвратить.Хотя еще многое предстоит узнать о SCAD, следующие факторы, по-видимому, увеличивают риск:
- Женский пол.
- Беременность или роды, предполагающие, что SCAD связана с изменениями гормонов или объема крови, которые происходят во время беременности. Одна треть всех случаев SCAD происходит во время беременности или вскоре после родов.
- Фибромускулярная дисплазия (ящур), заболевание, вызывающее аномальное развитие клеток в стенке артерии.
- Экстремальные упражнения.
- Основное воспалительное заболевание кровеносных сосудов, такое как волчанка.
- Заболевание соединительной ткани, подобное синдрому Марфана.
- Очень высокое кровяное давление.
- Употребление кокаина.
Симптомы и причины
Каковы симптомы SCAD?
Для многих людей первым признаком SCAD является сердечный приступ, потому что расслоение вызвало полную закупорку артерии.Даже если коронарная артерия не заблокирована полностью, симптомы такие же, как при сердечном приступе, потому что сердце не получает достаточно крови:
- Боль в груди
- Учащенное сердцебиение
- Одышка
- Потение
- Необычная усталость
- Тошнота
- Головокружение
SCAD — срочная ситуация. Человек, испытывающий боль в груди самостоятельно или в сочетании с любым из других симптомов, должен или позвонить по номеру 911.
Ведение и лечение
Как лечится SCAD?
Лечение SCAD зависит от симптомов и тяжести заболевания, от боли в груди до сердечного приступа.SCAD — редкое заболевание, и сердечный приступ, вызванный SCAD, не является типичным сердечным приступом. По этим причинам важно, чтобы человек с SCAD лечился у врача, имеющего опыт диагностики и лечения этого заболевания. Лечение может включать любое из следующих действий или их сочетание:
- Позвольте расслоению зажить.
- Разжижители крови (например, варфарин) для снижения риска образования тромбов.
- Другие лекарства, такие как бета-адреноблокаторы, особенно для больных ящуром.
- Стенты.
- Шунтирование.
Каковы сложности SCAD?
Наиболее серьезным осложнением является возможность повторного расслоения. О втором вскрытии сообщалось до 17 процентов людей после первого вскрытия. Люди с ящуром имеют более высокий риск этого. Если врач считает, что у пациента высокий риск повторного расслоения, его можно оставить в больнице на несколько дней для наблюдения, но второе рассечение может произойти через несколько месяцев или лет.Невозможно предсказать это и, к сожалению, предотвратить это.
Перспективы / Прогноз
Каковы перспективы (прогноз) для людей с SCAD?
Как правило, выживают хорошо люди, пережившие начальное событие — боль в груди или сердечный приступ.SCAD — редкое заболевание, и информации о нем пока немного. У врачей и ученых недостаточно данных, чтобы знать долгосрочную перспективу и прогноз.
Какие исследования проводятся по SCAD?
Докторам нужно многое узнать о лечении и профилактике SCAD. Национальный институт здоровья спонсирует исследования в нескольких крупных медицинских центрах, чтобы попытаться определить причины этого. Клиника Мэйо возглавляет базу данных / регистр пациентов с SCAD (независимо от того, были ли они пациентами в клинике Мэйо).Собирая данные о пациентах с SCAD, исследователи могут определить закономерности заболеваемости SCAD, причины и ассоциации, которые могут служить ориентиром для будущих исследований.
Жить с
Какой вид последующего наблюдения необходимо после диагностики SCAD?
Очень важно, чтобы люди с SCAD находились под наблюдением врача, который знаком с этим заболеванием и лечил пациентов с ним.Человек с SCAD должен следовать инструкциям своего врача относительно регулярных посещений и приема лекарств. Врач может порекомендовать ежегодную КТА или МРА для контроля состояния коронарных артерий.
Ресурсы
Доктора различаются по качеству из-за разной подготовки и опыта; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем значительнее становятся эти различия в качестве и тем большее значение они имеют.
Очевидно, что врач и больница, которые вы выберете для комплексного специализированного медицинского обслуживания, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца и сосудов семьи Миллер.
Кливлендская клиника Сердечно-сосудистого института Специалисты по сердечно-сосудистой медицине
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие специалисты диагностируют и лечат пациентов с SCAD:
Чтобы записаться на прием, позвоните в отдел кардиоваскулярной медицины по телефону 800.223.2273, добавочный номер 46697 или запишитесь на прием через Интернет.
Узнайте больше о нашей клинике ящура и SCAD
Вы также можете воспользоваться консультацией MyConsult о втором мнении через Интернет.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, поговорите в чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистых заболеваний семьи Миллер по номеру 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики аномального сердцебиения и определения наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
* Откроется новое окно браузера с этой ссылкой. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя. Ознакомьтесь с нашими фактами и цифрами, и если у вас возникнут вопросы, не стесняйтесь их задавать.
Спонтанное расслоение коронарной артерии — Симптомы — Причины
Ваши коронарные артерии состоят из трех слоев. SCAD возникает, когда один или несколько внутренних слоев коронарной артерии отрываются от внешнего слоя.
Кровь может течь в пространство между слоями, и образуется тромб, уменьшающий кровоток по артерии.
Это может привести к сердечному приступу, так как кровоснабжение сердца заблокировано.Или остановка сердца, когда сердце перестает перекачивать кровь по вашему телу.
SCAD — это редкое сердечное заболевание, которое возникает внезапно без явного предупреждения. Чаще всего встречается у женщин в возрасте до 50 лет. В настоящее время это состояние невозможно предсказать или предотвратить.
Те, у кого SCAD, в целом здоровы. Они часто не курят, страдают диабетом и обычно не страдают избыточным весом или ожирением. Часто это факторы риска, которые могут увеличить вероятность сердечного приступа. Это означает, что SCAD часто неправильно диагностируется или диагностика задерживается.
Каковы симптомы спонтанного расслоения коронарной артерии (SCAD)?
Симптомы очень похожи на симптомы стенокардии (боль или дискомфорт в груди) или сердечного приступа.
Вы можете почувствовать тяжесть или стеснение в груди. Это может распространиться на ваши руки, шею, челюсть, спину или живот. Вы также можете почувствовать одышку, тошноту, потливость и головокружение.
Если артерия полностью заблокирована, у вас может быть сердечный приступ. Если у вас есть боль в груди или любой из вышеперечисленных симптомов, немедленно позвоните по номеру 999.
Что вызывает SCAD?
К сожалению, мы еще мало знаем о SCAD или о том, почему это происходит. Это часто возникает неожиданно, но, в отличие от многих случаев ишемической болезни сердца (ИБС), это состояние, по-видимому, не поддается профилактике.
Необходимы дальнейшие исследования, чтобы помочь нам лучше понять это редкое состояние.
Что мы точно знаем, так это то, что:
- SCAD чаще всего возникает в подростковом возрасте и в конце 60-х годов
- у многих людей с SCAD будет мало или совсем не будет традиционных факторов риска сердечно-сосудистых заболеваний
- не менее 80% людей с SCAD — женщины
- это может часто происходить во время или вскоре после беременности.
Как диагностируется SCAD?
SCAD диагностируется после события. Например, после сердечного приступа. В настоящее время изучаются возможные факторы риска. Но, как следует из названия «спонтанный», это не то, что мы можем предсказать на данном этапе.
Симптомы такие же, как и при сердечном приступе, поэтому заболевание обычно диагностируется с помощью анализов крови, ЭКГ и коронарной ангиограммы.
Как лечится SCAD?
Лечение SCAD будет варьироваться от человека к человеку в зависимости от их состояния и серьезности симптомов.
Большинству людей будет сделана коронарная ангиограмма, и после этого SCAD можно лечить следующими способами:
- с лекарствами для предотвращения образования тромбов и при необходимости снижения артериального давления
- путем введения стента в пораженную артерию
- перенес операцию по аортокоронарному шунтированию для восстановления кровотока (хотя это бывает редко).
Кардиологическая реабилитация
Если у вас сердечный приступ, вас обычно направляют в службу кардиологической реабилитации для получения совета специалиста, поддержки и физической активности.Однако они доступны не во всех регионах.
Кардиологическая реабилитация — это сочетание упражнений в безопасном месте, обучения, релаксации и психологической поддержки. Он направлен на то, чтобы помочь вам выздороветь и как можно более полноценно вернуться к своей жизни.
Буклет о сердечном приступе
Этот буклет предназначен для людей, перенесших сердечный приступ, их родственников и друзей. В нем объясняется, что такое сердечный приступ и как его лечить, включая первичную коронарную ангиопластику.Здесь также есть информация о выздоровлении после сердечного приступа.Что вы можете сделать, чтобы оставаться здоровым.
Закажите или загрузите сейчас
Дополнительная информация и поддержка:
Диагностика SCAD может пугать. Многие пациенты со SCAD испытывают чувство изоляции из-за редкости заболевания.
В Великобритании и во всем мире растет число пациентов с SCAD. Они поддерживают друг друга через различные социальные сети, в том числе:
Спазм коронарной артерии: что это такое и варианты лечения
Недостаточно диагностированное состояние, называемое спазмом коронарной артерии, также известное как вариантная стенокардия или стенокардия Принцметала, вызывает боль в груди у многих людей.Профессор Колин Берри объясняет состояние старшей кардиологической медсестре Эмили МакГрат.
Что такое спазм коронарной артерии?
Это стеснение в груди или боль, вызванная сужением сердечной артерии. Также может быть боль в руке или челюсти.
Эти симптомы могут возникать спонтанно или в результате холода, физических упражнений или стресса.
Эти симптомы могут возникать спонтанно или в результате холода, физических упражнений или стресса. В некоторых случаях они могут быть связаны с менструальным циклом.В отличие от стенокардии, вызванной жировыми бляшками, которые блокируют артерии, ведущие к сердцу, она вызвана спазмом мышечного слоя в стенке кровеносного сосуда, что приводит к временной закупорке артерии.
У некоторых пациентов наблюдается и спазм коронарной артерии, и микрососудистая стенокардия (проблемы с мельчайшими артериями, кровоснабжающими сердце) или даже закупорка, вызванная жировыми бляшками.
Это то же самое, что стенокардия Принцметала или вазоспастическая стенокардия?
Да, это также называется вазоспастической стенокардией, и исторически она была известна как стенокардия Принцметала или вариантная стенокардия.
Как диагностируется спазм коронарной артерии?
Ангиограмма используется для получения рентгеновского изображения сердечных артерий, в то время как врач вводит дозу химического вещества, называемого ацетилхолином, которое должно вызвать расслабление кровеносных сосудов. Если кровеносный сосуд вместо этого сужается (спазм сосудов), мы можем диагностировать спазм коронарной артерии.
Что вызывает спазм коронарной артерии?
В организме есть химические вещества, вызывающие сужение кровеносных сосудов, и другие химические вещества, вызывающие расслабление кровеносных сосудов.Стресс может вызвать сужение коронарных артерий, если слишком много сжимающих химикатов и недостаточно расслабляющих. Спазм может быть связан с участками воспаления в стенке кровеносного сосуда.
Какие варианты лечения спазма коронарной артерии?
Лечат блокаторами кальциевых каналов, такими как верапамил или дилтиазем. Эти лекарства работают, останавливая всасывание кальция в мышечных клетках кровеносных сосудов, что расслабляет кровеносные сосуды.Ингибиторы АПФ и статины также могут помочь здоровью кровеносных сосудов.
Каковы перспективы этих пациентов?
У некоторых это проходит само по себе. Для других это сохраняется в течение многих лет. В некоторых случаях спазм сосудов может вызвать не только стенокардию, но и сердечный приступ — серьезное и опасное для жизни событие.
У кого возникает спазм коронарной артерии?
Женщины и мужчины могут быть затронуты в равной степени. Заболевание может возникнуть в любом возрасте, но особенно у людей старше 50 лет.
Какая доступна поддержка?
В настоящее время эта группа пациентов пользуется очень слабой поддержкой.Многим ставят неправильный диагноз, они месяцами сталкиваются с повторяющейся болью в груди, и им могут сказать, что больше нет никакой помощи. Эти пациенты могут чувствовать себя лишенными поддержки и не осознавать, что у многих людей такая же проблема. Существует группа в Facebook для людей со спазмом коронарной артерии, или вы можете связаться с другими участниками сообщества BHF HealthUnlocked.
Насколько распространен спазм коронарной артерии?
Недавно мы провели исследование коронарной микрососудистой стенокардии (CorMicA), финансируемое BHF. Исследование показало, что у половины пациентов, получивших коронарную ангиограмму, сердечные артерии не закупорены.
У четырех из пяти пациентов со стенокардией без закупорки сердечной артерии был спазм коронарной артерии или микрососудистая стенокардия, или и то, и другое. Из них примерно у 17% спазм коронарной артерии возникает сам по себе.
Исследование показало, что у половины пациентов, получивших коронарную ангиограмму, сердечные артерии не закупорены.
Еще у 20% он сочетается с микрососудистой стенокардией. Таким образом, по крайней мере у каждого третьего пациента со стенокардией, но без закупорки, наблюдается спазм коронарной артерии.(У других пациентов наблюдается микрососудистая стенокардия без спазма коронарной артерии.)
Также возможно сделать компьютерную томографию, которая показывает, что коронарные артерии чистые. Однако компьютерная томография не может показать, есть ли проблемы с мелкими сосудами или вазоспазм. Нормальный результат компьютерной томографии может дать ложную уверенность. Это означает, что они могут получить не лучшее лечение.
Наше исследование CorMicA было первым, которое показало, что регулярное тестирование этих состояний уточняет диагноз и означает, что может быть назначено наилучшее индивидуальное лечение.Это приводит к улучшению стенокардии и качества жизни.
Вариант стенокардии — обзор
Патофизиология
Стенокардия возникает в результате ишемии миокарда, которая вызвана дисбалансом между потребностями миокарда в O 2 и поступлением кислорода в миокарде. 6 Пациент с ишемической болезнью сердца или ИБС может протекать бессимптомно в покое или при умеренной нагрузке, потому что в этих условиях коронарные артерии способны доставлять достаточное количество кислорода в миокард.Любое дополнительное увеличение потребности миокарда в O 2 выше этого критического уровня, который варьируется от пациента к пациенту, приводит к степени дефицита O 2 и развитию ишемии миокарда с последующим появлением клинических проявлений ангинозных болей. (или других синдромов ишемической болезни сердца, таких как острый инфаркт миокарда и аритмии).
Боль при стенокардии может быть связана с метаболическими изменениями, производимыми в ишемизированном миокарде. Такие химические вещества, как аденозин, брадикинин, гистамин и серотонин, высвобождаются из ишемических клеток.Они действуют на внутрисердечные симпатические нервы, которые идут к сердечному сплетению и симпатическим ганглиям на уровне от C7 до T4. Затем импульсы передаются через спинной мозг в таламус и кору головного мозга. 53 Дальнейшие доказательства этой теории получены от пациентов со спонтанной стенокардией (т. Е. Появлением ангинозной боли, когда пациент находится в состоянии покоя). Повышение артериального давления и частоты сердечных сокращений, наблюдаемое во время приступов острой стенокардии, постоянно наблюдается до появления боли.Изменения на электрокардиограмме также происходят за 1–3 минуты до появления боли. Эти факторы указывают на то, что накопление продуктов метаболизма ишемии происходит до стимуляции болевых волокон.
К наиболее опасным явлениям, наблюдаемым во время приступа стенокардии, относятся продолжающееся повышение артериального давления и тахикардия. Оба создают потенциально опасную систему обратной связи. Потребность миокарда в O 2 возрастает по мере того, как рабочая нагрузка на сердце продолжает расти (с увеличением артериального давления и учащенного сердцебиения).Если коронарные артерии не могут доставлять необходимый кислород, увеличивается ишемия миокарда, что, в свою очередь, увеличивает вероятность острых, возможно фатальных, желудочковых нарушений ритма и инфаркта миокарда. Очень важным становится быстрое лечение приступа стенокардии.
Было продемонстрировано, что спазм коронарной артерии (вариантная стенокардия Принцметала) возникает либо спонтанно, либо при воздействии холода, при воздействии препаратов, производных спорыньи, используемых для лечения мигрени, или при механическом раздражении сердечным катетером. 47, 53–56 Спазм наблюдается в крупных коронарных артериях, здоровых или атеросклеротических, что приводит к снижению коронарного кровотока.

 Отягчающий фактор, усугубляющий состояние при ишемической болезни.
Отягчающий фактор, усугубляющий состояние при ишемической болезни.



