Пульс 70 ударов в минуту у женщины что значит: лечение в Москве, причины и симптомы
ПУЛЬС: ВАШЕ ОСНОВНОЕ РУКОВОДСТВО | Пульсометры Polar
Ваше сердце, безусловно, самая важная мышца вашего тела, и поддержание его силы имеет важное значение для вашего здоровья в целом. Тем не менее, когда мы думаем о тренировках, мы обычно сосредоточены на укреплении самых видимых мышц. Упражнения также помогают поддерживать наше сердце в отличной форме, поэтому как мы можем определить, насколько здорово наше сердце? Вот где понимание вашего пульса имеет решающее значение.
ЧТО ТАКОЕ ПУЛЬС?
Все мы знаем, каково наше сердцебиение. Этот стук в груди, когда вы собираетесь выступить перед аудиторией или после того, как вы бежали к автобусу, – это наше сердце, работающее сверхурочно. Обычно мы этого не замечаем, но сердце, конечно, постоянно бьется. Это важный признак того, что мы живы.
Так каков именно ваш пульс? Это измерение, которое показывает, сколько раз ваше сердце бьется в минуту. Подсчитывая эти удары, мы можем получить уникальное представление о своем здоровье и физической форме.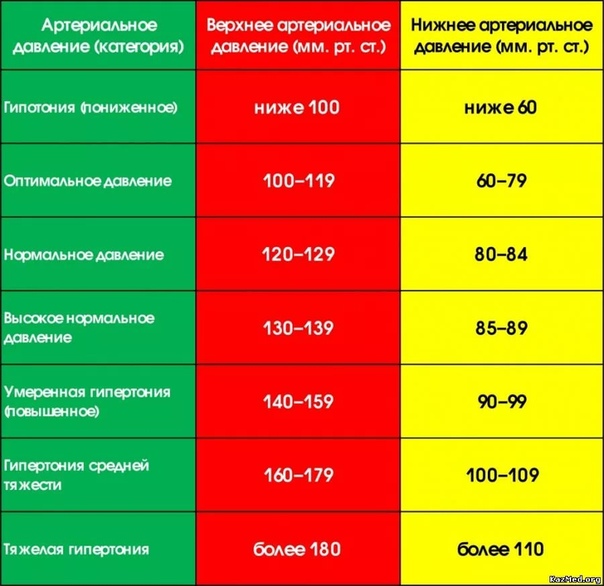
Вы можете проверить свой пульс, определив пульс на шее или запястье и посчитав, сколько ударов происходит за 15 секунд. Затем умножьте это число на четыре, чтобы рассчитать свои удары в минуту.
Для наиболее точного измерения используйте нагрудный датчик пульса или фитнес-часы, которые могут отслеживать частоту пульса на запястье. Вам не нужно заниматься математикой, так как ваше устройство будет отслеживать ваши данные о частоте пульса за вас.
Как и все в жизни, когда дело доходит до вашего пульса, нет ничего нормального. Все разные, потому что мы все уникальны, с разным сочетанием возраста, уровня физической подготовки и образа жизни.
Но есть средняя частота пульса, приведенные ниже показатели – отличный способ измерить работоспособность вашего сердца и увидеть, как оно сравнивается со средними значениями и изменяется с течением времени. Измеряя частоту сердечных сокращений в разное время, например, когда вы отдыхаете или когда вы активны, вы можете не только отслеживать здоровье своего сердца, но и составлять план тренировок для повышения его производительности.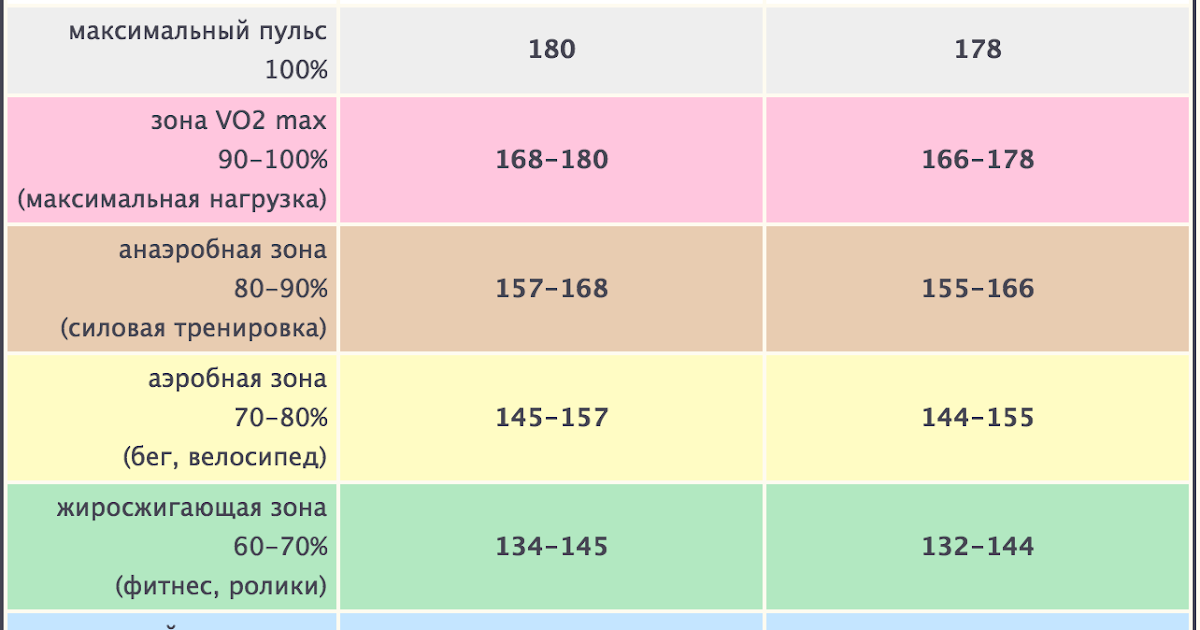
МАКСИМАЛЬНАЯ ЧАСТОТА ПУЛЬСА
Вы когда-нибудь выкладывались на максимум? Потеете до тех пор, пока не почувствуете, что больше не можете потеть? Скорее всего, вы тренировались на самом интенсивном уровне, который могло выдержать ваше сердце.
Когда вы тренируетесь таким образом , можно измерить максимальную частоту сердечных сокращений, но вы также можете ее оценить. Для взрослых: вычтите свой возраст из 220 (например, 220-30 лет = 190), и это должно дать вам общее представление о вашей максимальной частоте пульса.
Конечно, есть и другие факторы, помимо вашего возраста, которые могут повлиять на ваш пульс. Уровень вашей физической подготовки, независимо от того, находитесь ли вы в состоянии стресса или принимаете какие-либо лекарства, влияющие на частоту сердечных сокращений (например, бета-блокаторы), повлияет на ваш результат, но приведенное выше уравнение является хорошим ориентиром.
ПУЛЬС В СОСТОЯНИИ ПОКОЯ
Неудивительно, что противоположностью вашего максимального пульса является частота пульса в состоянии покоя. Однако интересно знать, что это конкретное измерение – один из лучших способов понять ваше общее состояние здоровья и уровень аэробной подготовки. Да, расслабляясь, вы можете понять, как работает ваше сердце, когда оно активно!
Однако интересно знать, что это конкретное измерение – один из лучших способов понять ваше общее состояние здоровья и уровень аэробной подготовки. Да, расслабляясь, вы можете понять, как работает ваше сердце, когда оно активно!
Легко измерить состояние покоя, проверив свой пульс утром. Убедитесь, что это происходит до того, как вы пили кофе – или даже проверяли телефон, если он вызывает у вас стресс. Идея состоит в том, чтобы провести это измерение, когда вы полностью расслаблены.
У среднего здорового взрослого человека пульс в состоянии покоя составляет от 60 до 100 ударов в минуту. Если вы в хорошей форме и ваше число ниже 60, не волнуйтесь. У большинства хорошо тренированных спортсменов частота ритма сердца составляет около 40 ударов в минуту.
ПУЛЬС ВО СНЕ
Хотя частота сердечных сокращений во время сна не является показателем, позволяющим оценить ваше общее состояние здоровья, есть и другие способы понять, на что похож ваш отдых и восстановление за ночь.
Обнаружение состояний сна и бодрствования по вашим движениям ночью может дать ценную информацию о сне, особенно, с точки зрения продолжительности и возможных перебоев. Некоторые расстройства при которых вы на мгновение перестаете дышать в течение ночи, могут вызвать нагрузку на ваше сердце, поэтому важно знать свои привычки сна.
ЗОНЫ ЧАСТОТЫ ПУЛЬСА
Существует пять зон частоты пульса. Как только вы узнаете свой максимум, вы можете рассчитать эти различные этапы как процент от общей суммы.
Например, зона 4 – это «жесткая зона», и именно здесь вы будете тренироваться на 80-90% от вашего максимума (почти ваш максимум, но не совсем). В то время как зона 2 – это «легкая зона», в которой вы будете тренироваться на 60-70% от вашего максимума (звучит легко, но это одна из ваших лучших зон для регулярных тренировок).
ЦЕЛЕВАЯ ЧАСТОТА ПУЛЬСА ВО ВРЕМЯ ТРЕНИРОВКИ
Зоны пульса – отличные ориентиры для составления плана тренировок, потому что они помогут убедиться, что вы включаете различные тренировки. Ваша целевая частота пульса во время тренировки составляет от 50% до 85% от вашего максимума, так как это улучшит вашу кардиореспираторную выносливость. Таким образом, создав план тренировок, включающий различные упражнения из этого диапазона, вы получите максимальную отдачу от того, что вы вкладываете.
Ваша целевая частота пульса во время тренировки составляет от 50% до 85% от вашего максимума, так как это улучшит вашу кардиореспираторную выносливость. Таким образом, создав план тренировок, включающий различные упражнения из этого диапазона, вы получите максимальную отдачу от того, что вы вкладываете.
АЭРОБИКА
Часто при слове «аэробика» мы представляем из женщин 80-х, выполняющих повторяющиеся упражнения в разноцветных лосинах. Однако этот термин означает «с воздухом» и относится ко всему, что увеличивает ваше дыхание и частоту сердечных сокращений на длительный период. Подумайте о беге, плавании, езде на велосипеде или других видах кардио. Противоположностью аэробике являются анаэробные, «безвоздушные» упражнения, требующие экстремальных усилий на короткое время, например, поднятие тяжестей или тренировки HIIT .
Тренировки с аэробным порогом – отличный способ использовать упражнения низкой интенсивности для длительных тренировок. Подумайте о легких пробежках или циклах, которые вы можете поддерживать в постоянном темпе в течение длительного периода.
ИЗМЕНЧИВОСТЬ СЕРДЕЧНОГО РИТМА
Вам можете думать, что ваше сердцебиение так же стабильно, как тикающие часы, сохраняя одно и то же время с каждым пульсом. На самом деле, частота пульса постоянно меняется.
Это физиологическое явление известно как вариабельность сердечного ритма (ВСР). Она измеряет (в миллисекундах) интервал между последовательными ударами сердца, отслеживая изменение. Даже здоровое, стабильное сердце будет существенно различаться между ударами. Удивительно, но высокий показатель ВСР – признак здорового сердца.
ВСР может многое сказать о физическом и психическом здоровье человека. Это также отличный инструмент, который можно использовать при испытании нового режима тренировок, поскольку он покажет, насколько хорошо ваше тело к нему адаптируется.
VO2MAX
Итак, ваше сердце – не единственный жизненно важный орган, который вы используете во время тренировок. Ваши легкие работают вместе с сердцем, чтобы обеспечить перекачку достаточного объема (V) кислорода (O 2 ) через вашу кровь к мышечной ткани, которая сжигает кислород, чтобы поддерживать вашу жизнедеятельность. Таким образом, ваш VO2max – это способ измерения максимальной скорости, с которой ваш организм использует кислород во время максимальной работы.
Ваши легкие работают вместе с сердцем, чтобы обеспечить перекачку достаточного объема (V) кислорода (O 2 ) через вашу кровь к мышечной ткани, которая сжигает кислород, чтобы поддерживать вашу жизнедеятельность. Таким образом, ваш VO2max – это способ измерения максимальной скорости, с которой ваш организм использует кислород во время максимальной работы.Тест на VO2max – отличный способ определить, в какой форме вы находитесь, потому что он показывает, как ваше сердце, легкие, кровеносные сосуды и мышцы работают вместе. Если у вас высокий показатель VO2max, это означает, что ваша сердечно-сосудистая система и мышцы настроены, например, на то, чтобы бегать дальше и дольше.
Так как же узнать свой показатель VO2max? Стандартным способом измерения этого является лабораторный тест с использованием беговой дорожки или велотренажера. В качестве альтернативы вы можете использовать датчик частоты сердечных сокращений, чтобы оценить свой результат с помощью фитнес-теста Polar .
Тахикардия — Кардиология | Хирсланден Швейцария
Сердце взрослого человека, в среднем, бьётся в диапазоне между 60 и 90 ударами в минуту. Если пульс в состоянии покоя превышает 100 ударов в минуту, то говорят об ускоренном сердцебиении (тахикардия). Частота сердечных сокращений более 300 ударов в минуту идентифицируется как фибрилляция желудочков. Фибрилляция желудочков фактически сопоставима с [остановкой сердца] и приводит напрямую к смерти, если в наикратчайший срок не будет проведена дефибрилляция в качестве реанимационной меры. Пульс в состоянии покоя менее 60 ударов в минуту означает замедленное сердцебиение ( брадикардия). У спортсменов и хорошо натренированных людей пульс в состоянии покоя в диапазоне между 50 и 60 уд./мин., напротив, признается нормальным. Для неритмичного сердцебиения или аритмии характерны внеочередные, дополнительные сокращения сердца (экстрасистолы) и перебои в работе сердца. Особая форма, мерцательная аритмия, описана отдельно в посвященном ей разделе.
Особая форма, мерцательная аритмия, описана отдельно в посвященном ей разделе.
Типичные жалобы при нарушениях ритма сердца – это ощутимое учащенное сердцебиение (сердце „выпрыгивает“ из груди), и неритмичное сердцебиение (сердце „спотыкается“ и сильно „стучит“). „Спотыкание“ сердца в большинстве случаев является выражением внеочередных, дополнительных ударов сердца (экстрасистолы). Часто они являются безобидными, однако за ними также могут скрываться серьёзные заболевания. Если дополнительно с этим появляются боли в груди, головокружение, одышка с нехваткой воздуха, усталость или даже обморочные состояния, то при таких жалобах необходимо обязательно обследоваться у специалистов.
Разные заболевания могут вызвать возникновение нарушений ритма сердца. К ним относятся такие заболевания сердца, как стенокардия, (также называемая „грудная жаба“), инфаркт сердца, дефекты клапанов сердца, слабость сердечной мышцы (сердечная недостаточность) или воспаления сердечной мышцы. Но также и гиперфункция щитовидной железы (гипертиреоз), наркотики или отдельные медикаменты могут обуславливать нарушения сердечного ритма. Но не редко определить органическую причину возникновения нарушения ритма сердца не удаётся.
Но также и гиперфункция щитовидной железы (гипертиреоз), наркотики или отдельные медикаменты могут обуславливать нарушения сердечного ритма. Но не редко определить органическую причину возникновения нарушения ритма сердца не удаётся.
Электрокардиограмма (ЭКГ) – это самый важные метод исследования при нарушениях ритма сердца. Часто на основании данных ЭКГ можно сделать заключение, какая патология лежит в основе нарушения ритма сердца. Как, например, некоординированная электрическая активность предсердий при электрическом проведении возбуждения (мерцательная аритмия), нарушение проводимости импульсов от предсердия на желудочки (АВ-блокада) или внеочередные дополнительные сердцебиения (экстрасистолы).
Лечение зависит от вида и причины нарушения ритма сердца. Возможности лечения охватывают медикаменты (антиаритмические препараты), операции, кардиостимуляторы или электрофизиологические методы.
О вреде курения — ТОГБУЗ «ГКБ им. Арх. Луки г.
 Тамбова»
Тамбова»О вреде курения
В России курит почти треть всего населения в возрасте от 15 лет и старше. Самые безобидные последствия курения жёлтые зубы, неприятный запах изо рта, неприятный запах от волос, неприятный вкус во рту по утрам. Это всего лишь капля никотина в море вашего здоровья. По статистике курящие в 13 раз чаще страдают болезнями сердца, в 10 раз – язвой желудка. Курильщики составляют 96 – 100% всех больных раком легких. Каждый седьмой долгое время курящий болеет – тяжким недугом кровеносных сосудов.
Никотин относится к нервным ядам, в малых дозах он возбуждает нервные клетки, способствует учащению дыхания и сердцебиения. В норме пульс 65-70 ударов в минуту, после выкуренной сигареты он увеличивается на 10-20 ударов. В больших дозах тормозит, а затем парализует деятельность клеток ЦНС в том числе вегетативной. Расстройство нервной системы проявляется понижением трудоспособности, дрожанием рук, ослаблением памяти.
Никотин воздействует и на железы внутренней секреции, в частности на надпочечники, которые при этом выделяют в кровь гормон – адреналин, вызывающий спазм сосудов, повышение артериального давления и учащение сердечных сокращений. Пагубно влияя на половые железы, никотин способствует развитию у мужчин половой слабости.
Рак у курящих людей возникает в 20 раз чаще, чем у некурящих. Чем дольше человек курит, тем больше у него шансов умереть от этого тяжёлого заболевания. Статистические исследования показали, что у курящих людей часто встречаются раковые опухоли и других органов – пищевода, желудка, гортани, почек, рак нижней губы.
Очень часто курение ведет к развитию хронического бронхита, в результате образуются бронхоэктазы с тяжёлыми последствиями – пневмосклерозом, эмфиземой легких, с так называемым легочным сердцем, ведущему к недостаточности кровообращения.
Курящие подвергают опасности не только себя, но и окружающих людей. В медицине появился даже термин «Пассивное курение». В организме некурящих людей после пребывания в накуренном и не проветренном помещении определяется значительная концентрация никотина. Отрицательно воздействует курение на умственную деятельность человека. У курильщиков постепенно ослабевает память, появляются головные боли, раздражительность, бессонница, утомляемость, а затем развивается неврастения. Заболеваемость язвенной болезнью желудка и двенадцатиперстной кишки среди курящих вдвое выше, чем у тех, кто не курит.
В медицине появился даже термин «Пассивное курение». В организме некурящих людей после пребывания в накуренном и не проветренном помещении определяется значительная концентрация никотина. Отрицательно воздействует курение на умственную деятельность человека. У курильщиков постепенно ослабевает память, появляются головные боли, раздражительность, бессонница, утомляемость, а затем развивается неврастения. Заболеваемость язвенной болезнью желудка и двенадцатиперстной кишки среди курящих вдвое выше, чем у тех, кто не курит.
Организм женщин, которые курят, подвергается особой опасности. Бездетность курящих женщин составляет 41,5%, заболевания щитовидной железы 36,2%, преждевременный климакс 65%. Появляются преждевременные морщины, грубеют черты лица, кожа приобретает пепельно-серый оттенок, голос становится сиплым. Курение беременной женщины повышает риск самопроизвольного аборта, низкого веса новорожденного и отставаний в развитии ребенка. Курильщицы имеют более высокий риск внематочной беременности и большую вероятность преждевременных родов. Женщины, курящие во время беременности, имеют на 20-50% более высокий риск смерти плода и младенца по сравнению с некурящими. Курение во время беременности и младенчества является одним из важнейших факторов смерти младенца, которого можно избежать.
Женщины, курящие во время беременности, имеют на 20-50% более высокий риск смерти плода и младенца по сравнению с некурящими. Курение во время беременности и младенчества является одним из важнейших факторов смерти младенца, которого можно избежать.
К сожалению, как правило, как бы не были устрашающи последствия курения – люди не бросают курить, пока ясно не почувствуют пагубное действие на себе и близких людях. Всегда лучше учиться на чужих ошибках и обращать внимание на грустную статистику, которая ясно говорит о том, что курение приносит исключительно вред.
Никогда не поздно бросить курить!
Бесплатная «Горячая линия»
Консультативного центра помощи в отказе от потребления табака:
8-800-200-0-200
причины, симптомы и лечение в клинике Мединеф в Санкт-Петербурге и Киришах
Лучшее лечение сердечной недостаточности — это ее профилактика, которая включает в себя лечение артериальной гипертонии, профилактику атеросклероза, здоровый образ жизни, физические упражнения и диету (в первую очередь, ограничение соли).
Лечение сердечной недостаточности, начатое на самых ранних стадиях, значительно улучшает жизненный прогноз пациента.
Главной функцией сердца является снабжение кислородом и питательными элементами всех органов и тканей организма, а также выведение продуктов их жизнедеятельности. В зависимости от того, отдыхаем мы или активно работаем, телу требуется различное количество крови. Для адекватного обеспечения потребностей организма частота и сила сердечных сокращений, а также размер просвета сосудов могут значительно варьироваться.
Диагноз «сердечная недостаточность» означает, что сердце перестало в достаточной мере снабжать ткани и органы кислородом и питательными веществами. Заболевание обычно имеет хроническое течение, и пациент может много лет жить с ним, прежде чем будет поставлен диагноз.
По всему миру десятки миллионов людей страдают от сердечной недостаточности, и количество пациентов с таким диагнозом увеличивается каждый год. Наиболее распространенной причиной сердечной недостаточности является сужение артерий, снабжающих кислородом сердечную мышцу. Хотя болезни сосудов развиваются в сравнительно молодом возрасте, проявление застойной сердечной недостаточности наблюдается чаще всего у пожилых людей.
По статистике среди людей старше 70 лет, у 10 из 1 000 пациентов диагностируется сердечная недостаточность. Болезнь чаще встречается у женщин, т.к. у мужчин высок процент смертности непосредственно от заболеваний сосудов (инфаркт миокарда), прежде чем они разовьются в сердечную недостаточность.
Другими факторами, обуславливающими развитие этой болезни, являются гипертония, алкогольная и наркотическая зависимость, изменения в структуре клапанов сердца, гормональные нарушения (например, гипертиреоз — избыточная функция щитовидной железы), инфекционные воспаления сердечной мышцы (миокардиты) и др.
Классификации сердечной недостаточности
В мире принята следующая классификация, основанная на эффектах, проявляющихся на разных стадиях болезни:
Класс 1: нет ограничений физической активности и влияния на качество жизни пациента.
Класс 2: слабые ограничения физической активности и полное отсутствие неудобств во время отдыха.
Класс 3: ощутимое снижение работоспособности, симптомы исчезают во время отдыха.
Класс 4: полная или частичная потеря работоспособности, симптомы сердечной недос -таточности и боль в груди проявляются даже во время отдыха.
Симптомы сердечной недостаточности
В зависимости от характера течения заболевания различают острую и хроническую сердечную недостаточность.
Проявлениями болезни являются:
- замедление скорости общего кровотока,
- уменьшение количества крови, выбрасываемого сердцем,
- повышение давления в сердечных камерах,
- скопление избыточных объемов крови, с которыми не справляется сердце, в так называемых «депо» — венах ног и брюшной полости.
Слабость и быстрое утомление являются первыми симптомами сердечной недостаточности.
В связи с неспособностью сердца справляться со всем объемом циркулирующей крови, избыток жидкости из кровяного русла скапливается в различных органах и тканях тела, как правило, в ступнях, икрах, бедрах, животе и в печени.
В результате повышения давления и скопления жидкости в легких может наблюдаться такое явление, как диспное, или нарушение дыхания. В норме кислород легко проходит из богатой капиллярами ткани легких в общий кровоток, однако при скоплении жидкости в легких, что наблюдается при сердечной недостаточности, кислород не в полной мере проникает в капилляры. Низкая концентрация кислорода в крови стимулирует учащение дыхания. Зачастую пациенты просыпаются по ночам от приступов удушья.
Например, американский президент Рузвельт, страдавший от сердечной недостаточности долгое время, спал сидя в кресле из-за проблем с нарушением дыхания.
Выход жидкости из кровяного русла в ткани и органы может стимулировать не только проблемы дыхания и расстройства сна. Пациенты резко прибавляют в весе из-за отеков мягких тканей в области ступней, голени, бедер, иногда и в области живота. Отеки явственно чувствуются при нажатии пальцем в этих местах.
В особо тяжелых случаях жидкость может скапливаться внутри брюшной полости. Возникает опасное состояние — асцит. Обычно асцит является осложнением запущенной сердечной недостаточности.
Когда определенное количество жидкости из кровяного русла выходит в легкие, возникает состояние, характеризуемое термином «отек легких». Отек легких нередко встречается при хронически текущей сердечной недостаточности и сопровождается розовой, кровянистой мокротой при кашле.
Недостаточность кровоснабжения оказывает свое влияние на все органы и системы человеческого организма. Со стороны центральной нервной системы, особенно у пожилых пациентов, может наблюдаться снижение умственной функции.
Левая сторона или правая сторона?
Различные симптомы сердечной недостаточности обусловлены тем, какая сторона сердца вовлечена в процесс. Например, левое предсердие (верхняя камера сердца) принимает наполненную кислородом кровь из легких и нагнетает ее в левый желудочек (нижняя камера), который, в свою очередь, качает кровь в остальные органы. В случае, если левая сторона сердца не может эффективно продвигать кровь, она забрасывается обратно в легочные сосуды, а избыток жидкости проникает через капилляры в альвеолы, вызывая трудности с дыханием. Другими симптомами левосторонней сердечной недостаточности являются общая слабость и избыточное отделение слизи (иногда с примесью крови).
Правосторонняя недостаточность возникает в случаях затруднения оттока крови из правого предсердия и правого желудочка, что бывает, например, при плохой работе сердечного клапана. В результате повышается давление и накапливается жидкость в венах, оканчивающихся в правых камерах сердца — венах печени и ног. Печень увеличивается в объеме, становится болезненной, а ноги сильно опухают. При правосторонней недостаточности наблюдается такое явление, как никтурия или повышенное ночное мочеиспускание.
При застойной сердечной недостаточности почки не могут справляться с большими объемами жидкости, и развивается почечная недостаточность. Соль, которая в норме выводится почками вместе с водой, задерживается в организме, обуславливая еще большую отечность. Почечная недостаточность обратима и исчезает при адекватном лечении главной причины — сердечной недостаточности.
Причины сердечной недостаточности
Существует множество причин развития сердечной недостаточности. Среди них наиболее важное место занимает ишемическая болезнь сердца или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности. Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардит) или ревматическим заболеванием.
Воспаления сердечной мышцы, вызванные инфекцией, алкогольным или токсическим поражением, также приводит к развитию сердечной недостаточности.
Следует добавить, что в некоторых случаях невозможно установить точную причину, вызвавшую недостаточность. Такое состояние называется идиопатической сердечной недостаточностью.
Диагностика сердечной недостаточности
При помощи стетоскопа врач выслушивает необычные шумы в легких, возникающие вследствие присутствия жидкости в альвеолах. Наличие жидкости в той или иной области организма можно обнаружить также при помощи рентгена.
Доктор выслушивает шумы в сердце, возникающие при наполнении и выбросе крови, а также при работе клапанов сердца.
Посинение конечностей (цианоз), часто сопровождаемое ознобом, свидетельствует о недостаточной концентрации кислорода в крови и является важным диагностическим признаком сердечной недостаточности.
Отечность конечностей диагностируется при надавливании пальцем. Отмечается время, требуемое для разглаживания области сжатия.
Для оценки параметров сердца используются такие методики, как эхокардиограмма и радионуклидная кардиограмма.
При катетеризации сердца тонкая трубка вводится через вену или артерию непосредственно в сердечную мышцу. Данная процедура позволяет измерить давление в сердечных камерах и выявить место закупорки сосудов.
Электрокардиограмма (ЭКГ) позволяет графически оценить изменения размера и ритма сердца. Кроме того, с помощью ЭКГ можно увидеть, насколько эффективна лекарственная терапия.
Каковы защитные силы организма для борьбы с недостаточностью?
В случаях, когда орган или система организма не в состоянии справляться со своими функциями, включаются защитные механизмы и другие органы или системы принимают участие в решении возникшей проблемы. То же наблюдается и в случае сердечной недостаточности.
Во-первых, происходят изменения со стороны сердечной мышцы. Камеры сердца увеличиваются в размере и работают с большей силой, чтобы большее количество крови поступало к органам и тканям.
Во-вторых, увеличивается частота сердечных сокращений.
В-третьих, запускается компенсаторный механизм, называемый ренин-ангиотензиновой системой. Когда количество крови, выбрасываемое сердцем, сокращается и меньше кислорода поступает ко внутренним органам, почки немедленно начинают выработку гормона — ренина, который позволяет задерживать соль и воду, выводимые с мочой, и возвращать их в кровяное русло. Это приводит к увеличению объема циркулирующей крови и повышению давления. Организм должен быть уверен, что достаточное количество кислорода поступает к мозгу и другим жизненно важным органам. Этот компенсаторный механизм, однако, эффективен только на ранних стадиях болезни. Сердце оказывается не способным в течение многих лет работать в усиленном режиме в условиях повышенного давления.
Лечение сердечной недостаточности
Для медикаментозной терапии сердечной недостаточности используются такие группы препаратов: диуретики, сердечные гликозиды, сосудорасширяющие средства (нитраты), блокаторы кальциевых каналов, бета-блокаторы и другие. В особо тяжелых случаях проводится хирургическое лечение.
Диуретики используются с 50-х годов 20-го столетия. Препараты помогают работе сердца, стимулируя выведение избытка соли и воды с мочой. В результате уменьшается объем циркулирующей крови, снижается артериальное давление, облегчается кровоток.
Наиболее важной при сердечной недостаточности является группа препаратов, производных растения наперстянки или «сердечные гликозиды». Эти лекарственные вещества впервые были открыты в 18 веке и широко применяются по сей день. Сердечные гликозиды влияют на внутренние обменные процессы внутри клеток сердца, увеличивая силу сердечных сокращений. Благодаря этому ощутимо улучшается кровоснабжение внутренних органов.
В последнее время для лечения сердечной недостаточности применяются новые классы лекарств, например, сосудорасширяющие средства (вазодилататоры). Эти препараты в первую очередь влияют на периферические артерии, стимулируя их расширение. В результате, благодаря облегчению тока крови по сосудам, улучшается работа сердца. К сосудорасширяющим средствам относятся нитраты, блокаторы ангиотензинпревращающего фермента, блокаторы кальциевых каналов.
В экстренных случаях проводят хирургическое вмешательство, что особенно необходимо, когда недостаточность вызвана нарушениями со стороны сердечных клапанов.
Существуют ситуации, когда единственным способом сохранения жизни пациенту является пересадка сердца.
Прогнозы
По оценкам около 50% пациентов с поставленным диагнозом сердечной недостаточности, проживают с этим заболеванием более 5 лет. Однако прогнозы у каждого отдельного пациента зависят от степени тяжести болезни, сопутствующих заболеваний, возраста, эффективности терапии, образа жизни и многого другого. Лечение данного заболевания преследует следующие цели: улучшение работы левого желудочка сердца, восстановление трудоспособности и улучшение качества жизни пациента.
Вы можете записаться на прием по телефону: 8 (812) 603-03-03
Мы находимся по адресу г. Санкт-Петербург, ул. Боткинская д. 15, к. 1
(5 минут ходьбы от ст. м. Пл. Ленина, выход на ул. Боткинская).
Какой пульс считается нормальным? | Вопрос-ответ
Пульс (от лат. pulsus — удар, толчок) — периодические, связанные с сокращениями сердца, колебания стенок сосудов, обусловленные динамикой их кровенаполнения и давления в них в течение одного сердечного цикла. Различают артериальный, венозный и капиллярный пульс.
Нормальные показатели пульса проявляются его ритмичностью и частотой колебаний в минуту. Нормальный пульс у человека подразумевает соблюдение ритмичности появления пульсовых волн, которые регистрируются одинаково часто за одну единицу времени. В ситуации, когда появление пульсовых волн носит хаотичный характер, речь идёт об аритмичном пульсе. Среднестатистическая нормальная частота пульса человека ограничивается отметкой от 60 до 90 ударов в минуту. Такая частота пульса отмечается у приоритетного большинства здоровых людей, которые находятся в состоянии физического и психоэмоционального спокойствия.
От чего зависит показатель пульса?
Значение нормального пульса варьируется в зависимости от возраста и пола человека. Сердце и сосуды увеличивают размер по мере взросления, из-за чего происходит перестройка сердечно-сосудистой системы. Например, у детей сердце меньше, чем у взрослых, поэтому им требуется больше сердечных сокращений для прокачки того же объёма крови, что и у зрелых людей. Поэтому их пульс выше. Кроме того, нормальный пульс у мужчин имеет сравнительно меньшие значения, нежели у представительниц женского пола.
Зависимость значения пульса (ударов в минуту) от возраста выглядит следующим образом:
От рождения до 1 месяца:
- средний показатель — 140
- минимальное значение — 110
- максимальное — 170
От 1 месяца до 1 года:
- средний показатель — 132
- минимальное значение — 102
- максимальное — 162
От 1 до 2 лет:
- средний показатель — 124
- минимальное значение — 94
- максимальное — 154
От 4 до 6 лет:
- средний показатель — 106
- минимальное значение — 86
- максимальное — 126
От 6 до 8 лет:
- средний показатель — 98
- минимальное значение — 78
- максимальное — 118
От 8 до 10 лет:
- средний показатель — 88
- минимальное значение — 68
- максимальное — 108
От 10 до 12 лет:
- средний показатель — 80
- минимальное значение — 60
- максимальное — 100
От 12 до 15 лет:
- средний показатель — 75
- минимальное значение — 55
- максимальное — 95
От 15 до 50 лет:
- средний показатель — 70
- минимальное значение — 60
- максимальное — 80
От 50 до 60 лет:
- средний показатель — 74
- минимальное значение — 64
- максимальное — 84
От 60 лет и старше:
- средний показатель — 79
- минимальное значение — 69
- максимальное — 89
Что ещё влияет на изменение пульса у человека?
Показатели нормального пульса у одного и того же человека могут значительно варьироваться в зависимости от окружающей среды и состояния физической активности. Так, при спокойной длительной ходьбе частота нормального пульса может достигать 100 ударов в минуту, в то время как при беге или плавании он может увеличиваться в среднем до 120 ударов. При этом увеличение частоты пульса до 130 ударов в минуту для здорового человека не является показанием для прекращения физической активности, в то время как уровень 170 ударов в минуту является пограничным, и кардиологи не рекомендуют подвергать организм такой нагрузке.
Кроме того, помимо определения частоты пульса при физической активности, следует регистрировать время, в течение которого пульс нормализуется после прекращения упражнений. При нормальных условиях пульс должен нормализоваться не более чем через пять минут.
Также показатель пульса может значительно отклоняться от нормы в течение дня, например, при следующих обстоятельствах:
- при трапезе, употреблении спиртного или медикаментов;
- при ощущении голода;
- при тяжёлой мыслительной работе;
- после процедуры массажа;
- в состоянии засыпания;
- при менструации;
- при нахождении на солнце, морозе, в непосредственной близости к огню.
как определяется болезнь на ЭКГ, расшифровка результатов – статьи о здоровье
Оглавление
Сегодня сердечно-сосудистые заболевания являются самой распространенной причиной смерти людей. Сократить смертность позволяют современные методы диагностики различных патологий. Одним из таких методов является ЭКГ (электрокардиограмма) – определение показателей сердечного ритма. Данное обследование является очень простым, неинвазивным (не травмирующим ткани) и информативным. В рамках диагностики регистрируется активность сердечной мышцы. Результаты исследования фиксируются на бумажной ленте и могут тут же оцениваться врачом.
Когда назначается диагностика?
Сделать ЭКГ пациентам рекомендуют при:
- Выраженных болях в области груди
- Одышке даже в покое
- Постоянных головокружениях и обморочных состояниях
- Непереносимости физических нагрузок
- Выявленных при первичной диагностике шумах в сердце
Также исследование проводится при высоких показателях артериального давления (постоянных или периодически возникающих), нарушениях сердечного ритма, ревматизме, сахарном диабете. ЭКГ проводят при передозировке некоторыми медицинскими препаратами.
Частью обязательного обследования электрокардиограмма является при:
- Беременности. Диагностика необходима в связи со сменой круга кровообращения
- Оценке профессиональной пригодности человека
- Стандартной диспансеризации
- Подготовке к оперативным вмешательствам
Существуют и другие показания к проведению ЭКГ. Вы можете получить направление на электрокардиограмму у своего врача или самостоятельно записаться на диагностику.
Как расшифровать диаграмму работы сердца?
Работа сердечной мышцы на кардиограмме представлена в виде непрерывной линии с цифро-буквенными обозначениями и различными отметками. План расшифровки ЭКГ включает анализ всего полученного графика, который может быть выполнен только специалистом. Правильно «прочесть» результаты способны не только кардиологи, но и терапевты и фельдшеры. Зачастую от своевременной расшифровки всех данных зависит не только здоровье, но и жизнь пациента.
При анализе данных специалисты обращают внимание на такие важные показатели, как:
- Интервалы
- Зубцы
- Сегменты
Важно! Существуют достаточно строгие показатели нормы ЭКГ, в некоторых случаях даже малейшие отклонения могут свидетельствовать о нарушениях работы сердечной мышцы. Но исключить или подтвердить патологию может только врач.
Это связано с рядом факторов:
- Показания кардиограммы в определенных состояниях (например, при беременности) могут отличаться от нормы, но не свидетельствовать о наличии заболевания
- Нельзя делать выводы по отдельным показателям. Расшифровка проводится только комплексно и включает оценку всех параметров
- В некоторых случаях информативными являются только результаты, полученные при определенных условиях (под нагрузкой, в динамике и др.)
Определить, что значат конкретные результаты ЭКГ, может лишь специалист! Не пытайтесь сравнивать разные исследования между собой и не делайте выводы на основе отдельных данных. Поручите эту работу профессионалам! Так вы гарантированно получите правильный диагноз и не будете бояться патологий, которых у вас на самом деле нет.
Нормы ЭКГ
Нормальная электрокардиограмма здорового человека выглядит следующим образом:
Обратите внимание! Нормы указаны для взрослого человека! У детей они являются другими.
Патологии
Во время снятия электрокардиограммы можно выявить следующие нарушения:
- Синусовая аритмия. В некоторых случаях она является нормой у детей и молодых людей. Такой ритм при патологии свидетельствует о физиологических нарушениях. Синусовая аритмия требует наблюдения у кардиолога, особенно в случаях, когда пациент имеет предрасположенность к заболеваниям сердечно-сосудистой системы
- Синусовая брадикардия. Такая патология характеризуется частотой сердечных сокращений около 50 ударов в минуту. Данная брадикардия возникает и у здоровых людей во время сна, а также у спортсменов
- Экстрасистолия. Данный дефект ритма проявляется в хаотичном, слишком частом или редком биении сердца. Пациенты могут жаловаться на неприятные толчки за грудиной, покалывания, ощущения пустоты в желудке, чувство внезапного страха
- Синусовая тахикардия. При такой патологии частота сердечных сокращений превышает 90 ударов в минуту. Она может возникать при физической или эмоциональной нагрузке и у здоровых людей. Также синусовая тахикардия сопровождает прием алкогольных напитков, энергетиков и крепкого кофе. В этих случаях она носит временный характер. При патологии пациенты жалуются на периодические сердцебиения даже в состоянии покоя и не на фоне приема определенных напитков
- Пароксизмальная тахикардия. Данное состояние характеризуется учащенным сердцебиением. Возникает приступ, который длится от нескольких минут до нескольких суток. Пульс при этом может превышать показатель в 200 и даже 250 ударов в минуту
- WPW-синдром. Он является подвидом наджелудочковой тахикардии и характеризуется увеличенной частотой сердечных сокращений и ощущением нехватки воздуха, замираниями сердца и усиленным сердцебиением. Также для патологии характерны обмороки, одышка, головокружения
- CLC. При такой патологии пациенты жалуются на учащенный сердечный ритм
- Мерцательная аритмия. Данное заболевание может носить как постоянный, так и периодический характер. Пациенты с мерцательной аритмией жалуются на выраженные трепетания сердца, испытывают чувство тревоги и даже паники
Выделяют и другие патологические состояния. Все они требуют наблюдения у кардиолога и регулярного полного обследования, которое включает не только ЭКГ, но и проведение иных исследований. Нередко точный диагноз пациенту можно поставить только после оценки целого ряда показателей, полученных после лабораторной и инструментальной диагностики.
Как записаться к кардиологу?
Если вы планируете сделать ЭКГ и получить консультацию специалиста, вам нужно записаться на прием в нашу клинику. Для этого достаточно позвонить по номеру +7 (812) 336-33-33 . Наш специалист ответит на все ваши вопросы, озвучит стоимость диагностики и особенности подготовки к ней.
Преимущества проведения ЭКГ в МЕДСИ
- Аппараты экспертного класса. Они позволяют получать точные результаты диагностики и сокращать время проведения исследования
- Опытные врачи-кардиологи. Наши специалисты регулярно проходят обучение и повышают уровень квалификации. Это позволяет им не только грамотно проводить обследование пациентов, но и быстро ставить диагноз и назначать адекватное лечение даже самых опасных патологий
- Возможности для проведения ЭКГ с расшифровкой в СПб на дому. Наш специалист может приехать к вам и выполнить исследование. Он тут же расшифрует его, поставит диагноз и назначит необходимые лекарственные препараты или направит на госпитализацию
- Возможность прохождения ЭКГ в день обращения. Вам не придется долго ждать. Просто запишитесь на процедуру в удобное для вас время
- Грамотные консультации кардиолога по результатам обследования. Наш специалист расшифрует ЭКГ, расскажет о нормах и отклонениях от них. В кратчайшие сроки вам будет поставлен точный диагноз
Не откладывайте обследование на потом даже при небольших признаках заболеваний сердечно-сосудистой системы!
аритмии и заболевания проводящей системы
Оригинал: Coronavirus disease 2019 (COVID-19): Arrhythmias and conduction system disease
Автор: Jordan M Prutkin, MD et al
Опубликовано: UpToDate 29.09.2020
Перевод: Екатерина Злотникова, Александр Королёв, Полина Якушева, Фонд профилактики рака
ВВЕДЕНИЕ
Коронавирусы — важные патогены человека и животных. В конце 2019 года новый коронавирус стал причиной ряда случаев пневмонии в Ухане, городе в провинции Хубэй, Китай. Новый вирус быстро распространился, что привело к глобальной пандемии. Заболевание назвали COVID-19, что означает «коронавирусная болезнь 2019»1. А вирус, вызывающий COVID-19, — «коронавирусом тяжелого острого респираторного синдрома-2» (SARS-CoV-2), ранее он упоминался как 2019-nCov.
Понимание COVID-19 быстро развивается. В этой теме будут обсуждаться эпидемиология, клинические особенности, диагностика и лечение аритмий и заболеваний проводящей системы у пациентов с COVID-19. Клинические проявления, диагностика и ведение других сердечных проявлений (например, острый коронарный синдром, сердечная недостаточность и т. д.) и некардиальные симптомы COVID-19 подробно обсуждаются в других разделах:
Циркулирующие в обществе коронавирусы — коронавирус тяжелого острого респираторного синдрома (SARS) и коронавирус ближневосточного респираторного синдрома (MERS) — обсуждаются отдельно. См. «Coronaviruses», «Severe acute respiratory syndrome (SARS)» и «Middle East respiratory syndrome coronavirus: Virology, pathogenesis, and epidemiology». («Коронавирусы», «Тяжелый острый респираторный синдром (ТОРС)» и «Ближневосточный респираторный синдром коронавируса: вирусология, патогенез и эпидемиология»).
ЭПИДЕМИОЛОГИЯСуществуют надежные доказательства того, что пациенты с сердечно-сосудистыми заболеваниями, в частности, с аритмией, откладывают обращение за медицинской помощью (см. «Coronavirus disease 2019 (COVID-19): Myocardial infarction and other coronary artery disease issues», «Коронавирусная болезнь 2019 (COVID-19): инфаркт миокарда и другие проблемы, связанные с ишемической болезнью сердца», раздел «Снижения количества госпитализаций»). К примеру, одно из исследований реестра в Дании обнаружило снижение количества обращений с симптомами мерцательной аритмии [AF] на 47 % в марте 2020 года во время трех недель локдауна, по сравнению с соответствующими неделями 2019 года [4].
Следующие два исследования говорят об увеличении риска остановки сердца вне больницы во время пандемии. Этот факт может быть связан с инфицированием COVID-19, стрессом из-за пандемии или задержками в обращении за медицинской помощью пациентами с сердечно-сосудистыми заболеваниями.
- В исследовании, проведенном в Италии, наблюдалось увеличение частоты внебольничных остановок сердца во время пика пандемии COVID-19 2020 года почти на 60 % по сравнению с аналогичным периодом 2019 года [5].
- В исследовании, проведенном во Франции, совокупная частота внебольничных остановок сердца за двухмесячный период с февраля по апрель 2020 года увеличилась на 52 % по сравнению с 2019 г. [6].
Распространенность аритмий и заболеваний проводящей системы (и сердечно-сосудистых заболеваний в целом) у пациентов с COVID-19 варьируется от популяции к популяции. В большинстве доступных отчетов не обозначены специфические причины учащенного сердцебиения или тип аритмии. Гипоксия и нарушение электролитного баланса, которые, как известно, способствуют развитию тяжелых аритмий, часто встречались в отчетах о тяжелых случаях течения COVID-19. Таким образом, точное влияние COVID-19 на развитие аритмий у бессимптомных пациентов со средней формой тяжести, а также критических и выздоровевших пациентов неизвестно [7].
- В 137 случаях из провинции Хубэй 10 пациентов (7,3 %) отмечали учащенное сердцебиение как один из начальных симптомов [8].
- В исследовании 138 пациентов из Уханя, которые были госпитализированы с пневмонией, ассоциированной с COVID-19, аритмии были отмечены у 17 % из всей когорты пациентов и у 44 % пациентов, которые были помещены в ОРИТ [9].
Пневмония, по-видимому, является наиболее частым серьезным проявлением инфекции, которая характеризуется, прежде всего, лихорадкой, кашлем, одышкой и двусторонними инфильтратами при визуализации грудной клетки. Наиболее распространенные клинические признаки, о которых сообщалось в начале заболевания, включают лихорадку (99 %), усталость (70 %), сухой кашель (59 %), анорексию (40 %), миалгию (35 %), одышку (31 %) и выделение мокроты (27 %) [9]. Некардиальные проявления COVID-19 подробно обсуждаются отдельно. (См. «Coronavirus disease 2019 (COVID-19): Critical care and airway management issues» и «Coronavirus disease 2019 (COVID-19): Diagnosis».)
Подавляющее большинство пациентов с системным заболеванием, протекающим по типу COVID-19, не будет иметь симптомов или признаков аритмии или заболевания проводящей системы. Тахикардия (с учащенным сердцебиением или без него) может возникать на фоне других симптомов, связанных с болезнью (например, температуры, одышки, боли и т. д.). Следующие данные были получены на основании различных когорт:
- В когорте из провинции Хубэй 7,3 % сообщили, что учащенное сердцебиение — симптом [8, 10].
- Из 4250 пациентов с COVID-19 многоцентровой когорты в Нью-Йорке 260 (6,1 %) показали QTc больше 500 миллисекунд на момент поступления [11]. Однако в другом исследовании 84 пациентов, получавших гидроксихлорохин и азитромицин, базовый QTc составлял 435 миллисекунд до приема этих препаратов [12].
- Среди 393 пациентов с COVID-19 из другой когорты в Нью-Йорке предсердные аритмии чаще встречались у пациентов, которым требовалась искусственная вентиляция легких (17,7 против 1,9 %) [13].
- Из 187 пациентов с COVID-19 из китайской когорты 11 пациентов (5,9 %) имели желудочковые тахиаритмии при госпитализации [14].
- В централизованном американском исследовании 700 пациентов, госпитализированных с COVID-19 (11 % поступили в ОИТ), у девяти случился сердечный приступ, хотя только у одного пациента наблюдалась тахикардия типа TdP, требующая электрошока (у восьми пациентов была ЭАБП/ асистолия) [15]. Ни у одного пациента не было стойкой мономорфной желудочковой тахикардии, фибрилляции желудочков или полной остановки сердца. В целом у 25 пациентов была фибрилляция предсердий, у 9 — выраженная брадиаритмия и у 10 — неустойчивая ЖТ. О внебольничной остановке сердца говорилось выше. (См. «Эпидемиология»)
- Из китайской когорты 136 пациентов с тяжелой пневмонией на фоне COVID-19, которые после госпитализации перенесли остановку сердца и попытку реанимации. Предполагалось, что большинство остановок сердца носили респираторный характер, а у подавляющего большинства пациентов исходная цикличность не могла быть восстановлена стимуляцией электрошоком (асистолия в 90 %, электрическая активность без пульса в 4 %) [16]. Восстановление спонтанной циркуляции (13 %), выживаемость до 30 дней (3 %) и выживаемость без поражения неврологической функциональности (1 %) в этой находящейся в критическом состоянии когорте были чрезвычайно низкими. О внебольничной остановке сердца говорилось выше. (См. «Эпидемиология»)
Другие пациенты, у которых может быть обнаружена аритмия:
- Пациенты с другими сердечно-сосудистыми осложнениями, такими как повреждение миокарда или ишемия миокарда и COVID-19. («Coronavirus disease 2019 (COVID-19): Myocardial infarction and other coronary artery disease issues» и «Coronavirus disease 2019 (COVID-19): Myocardial injury»).
- Пациенты с гипоксией, шоком (септическим или кардиогенным) или с признаками распространенного системного воспаления [17]. (См. «Coronavirus disease 2019 (COVID-19): Critical care and airway management issues»).
- Пациенты с электролитными нарушениями (например, гипокалиемия), которые предрасполагают к развитию аритмий. (См. «Clinical manifestations and treatment of hypokalemia in adults», section on ‘Cardiac arrhythmias and ECG abnormalities’ и «Hypomagnesemia: Clinical manifestations of magnesium depletion», section on ‘Cardiovascular’).
- Пациенты, которые получают QT-пролонгирующую терапию и у которых может развиться полиморфная желудочковая тахикардия (VT). (См.’Patients with polymorphic ventricular tachycardia (torsades de pointes)’ ниже).
- Пациенты с лихорадкой, которая может приводить к проявлению сердечных каналопатий, таких как синдром Бругада и синдром удлиненного интервала QT [18,19]. (См. ‘Brugada syndrome’ ниже и «Brugada syndrome: Clinical presentation, diagnosis, and evaluation» и «Congenital long QT syndrome: Epidemiology and clinical manifestations»).
ЭКГ
Большинству пациентов, у которых есть подозрение на COVID-19, и, в частности, пациентам с тяжелой формой заболевания или применяющим препараты, пролонгирующие QT, должны провести базовую электрокардиограмму (ЭКГ) при первом обращении в медицинское учреждение [20].
В идеале, это должна быть ЭКГ с 12 отведениями, но может быть достаточно ЭКГ с одним или несколькими отведениями от телеметрического мониторинга или нескольких положений отведений от ручного устройства ЭКГ для минимизации воздействия на пациента [21]. Это позволит зафиксировать исходную морфологию QRS-T, если у пациента появятся признаки/симптомы, указывающие на повреждение миокарда или острый коронарный синдром. Кроме того, базовая ЭКГ позволяет фиксировать интервал QT (и скорректированный QTc). Важно отметить, что QTc необходимо контролировать, если начата QT-пролонгирующая терапия (например, азитромицин, хлорохин и т. д.) с целью снизить риск развития LQTS. (См. «Acquired long QT syndrome: Clinical manifestations, diagnosis, and management» и ‘Patients receiving QT-prolonging treatments’ ниже).
Непрерывный мониторинг ЭКГ
При отсутствии зафиксированных нарушений сердечного ритма, подозрений на ишемию миокарда или других стандартных показаний непрерывный мониторинг ЭКГ не требуется. Однако многие больницы используют постоянный мониторинг ЭКГ (в сочетании с автоматическим считыванием показаний артериального давления и мониторингом сатурации кислородом) как часть инфекционного контроля для пациентов с установленной или подозреваемой инфекцией COVID-19 вместо стандартных проверок жизненно важных функций, выполняемых медсестринским персоналом. Эта практика уменьшает количество медицинского персонала, взаимодействующего с пациентом, тем самым снижает риск для работников здравоохранения и сохраняет средства индивидуальной защиты.
Трансторакальная эхокардиография
Хотя у некоторых пациентов могут развиться сердечные проявления, включая повреждение миокарда, начальная трансторакальная эхокардиограмма не считается необходимой для всех пациентов. Медицинский персонал может рассмотреть вопрос использования УЗИ у койки пациента для целенаправленного обследования. (См. «Coronavirus disease 2019 (COVID-19): Myocardial injury»).
ДИАГНОСТИКА АРИТМИЙАритмии чаще всего диагностируются на основе комбинации жизненных показателей и анализа ЭКГ, в идеале — ЭКГ в 12 отведениях, хотя также можно использовать фрагмент непрерывной ЭКГ. Тахикардия фиксируется при пульсе более 100 ударов в минуту, в то время как большинство брадиаритмий фиксируются при пульсе менее 50–60 ударов в минуту.
Наиболее распространена у пациентов с COVID-19 синусовая тахикардия, но наиболее вероятные патологические аритмии включают в себя мерцательную аритмию, трепетание предсердий и мономорфный или полиморфный VT.
Дифференциация между различными тахикардиями, основанная на регулярности (т.е. регулярной или нерегулярной) и ширине QRS (т. н. узком или широком комплексе QRS), требует только поверхностной ЭКГ. (См. «Narrow QRS complex tachycardias: Clinical manifestations, diagnosis, and evaluation» and «Wide QRS complex tachycardias: Approach to the diagnosis»).
Брадиаритмия, в том числе прекращение активности синусового узла, или атриовентрикулярная блокада сердца с медленными выскальзывающими ритмами, обычно не видна, но ее можно идентифицировать с помощью поверхностной ЭКГ. (См. «Sinus node dysfunction: Clinical manifestations, diagnosis, and evaluation» и «Second degree atrioventricular block: Mobitz type II» и «Third degree (complete) atrioventricular block»).
Диагноз приобретенного LQTS может быть поставлен пациенту с достаточным удлинением интервала QT на поверхностной ЭКГ в сочетании с приемом лекарств или другим клиническим сценарием (например, гипокалиемией или гипомагниемией), который вызывает пролонгацию интервала QT. В идеале, диагноз ставится после просмотра полной ЭКГ с 12 отведениями, но иногда фрагмента непрерывной ЭКГ с одним отведением достаточно, если невозможно получить полную ЭКГ с 12 отведениями. Приобретенное удлинение интервала QT, как правило, обратимо при устранении основной причины, например, прекращении приема лекарств, вызывающих нарушение, или коррекции электролитных нарушений. (См. ‘Management’ ниже.)
В целом, средний QTc у здоровых людей в постпубертатном возрасте составляет 420 ± 20 миллисекунд. Обычно значения QTc 99 % доверительного интервала составляют 470 миллисекунд у постпубертатных мужчин и 480 миллисекунд у постпубертатных женщин [22]. QTc больше 500 миллисекунд считается значением намного выше нормы для мужчин и женщин.
ВЕДЕНИЕ ПАЦИЕНТОВПациенты с полиморфной желудочковой тахикардией (torsades de pointes). У всех пациентов с torsades de pointes (TdP) нужно немедленно оценить симптомы, показатели жизнедеятельности и уровень сознания, чтобы определить степень их гемодинамической стабильности.
Нестабильные пациенты. Пациенты с устойчивой TdP обычно гемодинамически нестабильны, с выраженными симптомами или не имеют пульса и должны получать лечение в соответствии со стандартными реанимационными алгоритмами [23], включая кардиоверсию/дефибрилляцию (algorithm 1, и algorithm 2, и algorithm 3 (доступно при наличии подписки на UpToDate). Первоначальное лечение антиаритмическими препаратами, за исключением внутривенного магния сульфата, не показано для гемодинамически нестабильных или не имеющих пульса пациентов. Полное обсуждение стандартных подходов к базовому жизнеобеспечению и расширенному сердечному жизнеобеспечению представлено отдельно. (См. «Basic life support (BLS) in adults» and «Advanced cardiac life support (ACLS) in adults»).
Стабильные пациенты. Состояние пациентов с TdP, которые были гемодинамически стабильны при обследовании, может измениться быстро и без предупреждения. Поэтому терапию большинству пациентов нужно провести незамедлительно. Стабильный пациент — это тот, у которого обычно отсутствуют признаки гемодинамического компромисса, но могут быть частые повторяющиеся случаи TdP. За такими пациентами нужно постоянно следить и часто повторно оценивать состояние в связи с возможностью быстрого ухудшения при сохранении TdP. (См. «Acquired long QT syndrome: Clinical manifestations, diagnosis, and management», section on ‘Management’.)
Для пациентов с одним эпизодом TdP может быть достаточным лечение магнием внутривенно, наряду с коррекцией метаболических/электролитных нарушений и/или удалением любых ухудшающих состояние препаратов. Пациент должен находиться под тщательным наблюдением, пока не нормализуется электролитный баланс и интервал QT не приблизится к норме.
Стандартный метод лечения для взрослых состоит из внутривенного струйного введения 2 грамм магния сульфата (4 мл 50-процентного раствора [т.е. 500 мг/мл], смешанного с 5 % водным раствором декстрозы до общего объема 10 мл или больше) [24,25]. Это соответствует дозировке 8,12 ммоль магния. Скорость введения магния зависит от конкретной клинической ситуации. У пациентов с остановкой сердца без признаков пульса введение производится в течение одной-двух минут. У пациентов без остановки сердца введение должно производиться в течение 15 минут, так как быстрое введение магния может стать причиной гипотонии и асистолии. Некоторым пациентам также было назначено непрерывное введение со скоростью от 3 до 20 мг/мин.
Для пациентов с множественными эпизодами самозаканчивающихся TdP используются те же методы лечения, что и для пациентов с одним эпизодом (т.е. внутривенное введение магния, коррекция метаболических/электролитных нарушений и/или удаление любых ухудшающих состояние препаратов), а также дополнительные вмешательства для увеличения частоты сердечных сокращений, например, искусственное ускорение сердечного ритма с целью подавления эктопических очагов автоматизма и/или инфузия изопротеренола внутривенно.
Пациенты с другими аритмиями. Лечение других аритмий в условиях инфекции COVID-19 ничем не отличается от стандартного ведения этих состояний. Пожалуйста, обратитесь к следующим темам, чтобы получить больше информации:
Мерцательная аритмия и другие суправентрикулярные тахикардии:
Мономорфный VT:
Заболевания проводящей системы:
Пациенты, получающие QT-пролонгирующие препараты. Наблюдается недостаток данных о том, влияют ли гидроксихлорохин или хлорохин на процесс лечения COVID-19. Помимо этого, в июне 2020 года Административное управление США по контролю качества пищевых продуктов и лекарственных препаратов (FDA) отозвало экстренное разрешение на применение этих препаратов для пациентов с тяжелыми случаями COVID-19, ссылаясь на то, что их известные и потенциальные преимущества больше не являются значительными в свете известных и потенциальных рисков [26]. Несмотря на это, многие пациенты проходят лечение гидроксихлорохином или хлорохином [12, 27], которые структурно сходны с хинидином и обладают эффектами QT-пролонгирования за счет блокады активации калиевого канала IKr (hERG / Kv11.1) [7, 28-30]. Другие препараты с QT-пролонгирующим эффектом также могут быть использованы при COVID-19 (table 1). Кроме того, хлорохин и гидроксихлорохин метаболизируются CYP3A4, поэтому уровни в плазме других лекарств, которые ингибируют этот цитохром, могут повышаться [28].
Мониторинг удлинения интервала QT. Исходное значение QTc пациента нужно измерить до введения любых препаратов, которые могут продлить QT интервал [31]. При назначении пациентам препаратов для продления интервала QT необходимо продолжать активное обсуждение преимуществ и рисков этих препаратов с учетом базового риска (включая базовые интервалы QTc, уровни электролита и др.), предполагаемое или подтвержденное преимущество подобной терапии, а также наблюдение значительного удлинения интервала QT или TdP. Данные различных когортных исследований пациентов с COVID-19, получавших один или несколько препаратов, удлиняющих интервал QT, предполагают умеренное увеличение QTc (от 20 до 30 миллисекунд) у большинства пациентов, хотя ответ у отдельного пациента может быть более выраженным [32,33].
Пациенты с базовым интервалом QT ≥ 500 миллисекунд (с QRS ≤ 120 миллисекунд) подвержены повышенному риску значительного удлинения интервала QT и полиморфного VT [34]. У таких пациентов нужно попытаться скорректировать любые сопутствующие электролитные аномалии (например, гипокальциемия, гипокалиемия и/или гипомагниемия), с целевой концентрацией калия около 5 миллиэкв/л. Даже пациентам с нормальным интервалом QT нужно прекратить прием любых препаратов, пролонгирующих QT, которые не критично важны для экстренной помощи пациенту (например, ингибиторы протонной помпы и т. д.) (table 1) [35].
В целом, пациенты со следующими интервалами QTc имеют низкий риск значительного удлинения интервала QT и полиморфного VT:
- QTc < 460 миллисекунд у препубертатных мужчин / женщин
- QTc < 470 миллисекунд у постпубертатных мужчин
- QTc < 480 миллисекунд у женщин в постпубертатном возрасте
Лучший метод получения интервала QT — ЭКГ с 12 отведениями, но в связи с загруженностью персонала это не всегда возможно. ЭКГ с одним отведением может занизить интервал QT, поэтому стоит использовать систему телеметрии с несколькими отведениями для контроля интервала QT. Сообщалось также об амбулаторном приеме гидроксихлорохина, но нет четких указаний относительно того, как контролировать таких пациентов. Технологии амбулаторного мониторинга ЭКГ, в том числе использование мобильных или переносимых технологий (например, мобильная кардиологическая амбулаторная телеметрия), считаются надежными альтернативами, когда потребность превышает возможности стандартного телеметрического мониторинга [36]. В исследовании 100 пациентов, в котором ЭКГ в одном отведении была записана с помощью умных часов в трех разных местах (левое запястье, левая лодыжка, левая боковая стенка грудной клетки), 94 % пациентов смогли получить точный интервал QT, который коррелировал с ЭКГ в 12 отведениях [37]. Также важно, чтобы пациенты, проходящие курс лечения препаратами, пролонгирующими QT, своевременно сообщали о любых новых симптомах, включая учащенное сердцебиение, обморок или предобморочное состояние. Они также должны сообщать о клинических изменениях, которые могут привести к гипокалиемии, таких, как гастроэнтерит или начало диуретической терапии.
В частности, когда одновременно используется более одного пролонгирующего QT агента, мы рекомендуем один из следующих подходов. Независимо от выбранного подхода, непрерывная динамическая оценка интервала QT, а также преимуществ и рисков терапии является обязательной.
Один протокол был опубликован в клинике Майо с использованием приведенных выше пороговых значений QTc. [38] Если через два-три часа после введения дозы гидроксихлорохина или другого агента, пролонгирующего QT, наблюдается увеличение QTc до ≥ 500 миллисекунд или если изменение интервала QT составляет ≥ 60 миллисекунд, следует провести повторную оценку риска TdP в сравнении с преимуществами препарата, и нужно предпринять следующие шаги:
- Признать, что существует повышенный риск TdP.
- Прекратить прием всех других препаратов, продлевающих QT.
- Скорректировать все электролитические нарушения.
- Назначить пациенту непрерывную телеметрию, расположить в доступе переносной дефибриллятор или разместить электроды внешнего дефибриллятора.
- При развитии TdP следует прекратить прием всех препаратов, продлевающих QT.
Другой протокол предлагает снимать ЭКГ перед началом терапии и снова через четыре часа после введения гидроксихлорохина или других противовирусных препаратов, только если имеется врожденный или приобретенный синдром удлиненного интервала QT, пациенты уже принимают другие пролонгирующие QT препараты или у пациентов имеется структурное заболевание сердца или брадикардия [28]. Еще одну ЭКГ можно провести через один-три дня. В большинстве других случаев ЭКГ или другой метод контроля интервала QTc другим методом можно провести через 24 часа после начала терапии. Если QTc увеличивается до ≥ 500 миллисекунд, если изменение интервала QT составляет ≥ 60 миллисекунд или если развивается желудочковая эктопия, этот протокол предписывает провести кардиологическую консультацию.
Был разработан показатель риска для прогнозирования удлинения интервала QT у госпитализированных пациентов, хотя и не обязательно для пациентов с COVID-19 [39,40]. Он классифицирует пациентов как имеющих низкий, средний или высокий риск развития TdP, что позволяет определить необходимость непрерывной телеметрии при использовании лекарств, пролонгирующих QT, особенно если ресурсы ограничены, и в случае низкого риска пациента можно наблюдать амбулаторно.
Синдром Бругада. Поскольку существует повышенный риск желудочковых аритмий в условиях лихорадки, людям с синдромом Бругада крайне необходимо агрессивно снижать температуру ацетаминофеном. Людям с высоким риском, например, пациентам со спонтанной ЭКГ по типу 1 и обмороками в анамнезе, стоит обратиться в отделение неотложной помощи, если температура не снижается ацетаминофеном [28]. (См. «Brugada syndrome: Prognosis, management, and approach to screening», section on ‘Treatment’).
ВАЖНАЯ ИНФОРМАЦИЯ ДЛЯ ТЕХ, КТО ВЕДЕТ ПАЦИЕНТОВ С COVID-19Дополнением к наилучшей медицинской помощи для каждого пациента служит инфекционный контроль, который ограничивает передачу вируса. Это важный компонент медицинской помощи пациентам с подозрением или с подтвержденным COVID-19 [7, 41-45].
Стационарное лечение и консультации. Подход к уходу за госпитализированными пациентами с подозрением или с подтвержденным COVID-19 незначительно отличается с целью уменьшить негативное воздействие (и распространение) COVID-19 на медиков. В целом, количество людей, непосредственно взаимодействующих с пациентом, и время, проведенное в помещении с ним, должны быть сведены к минимуму. Следует поддерживать социальное дистанцирование как с пациентом, так и с коллегами.
Следующие шаги сведут к минимуму воздействие на персонал и ограничат использование СИЗ в случаях, когда это возможно:
- Если пациент стабилен, его должен осмотреть лечащий врач и, если необходимо, один семейный врач или опытный специалист.
- Во время ежедневного осмотра стабильных пациентов один человек из команды первичной медицинской помощи должен войти в помещение, чтобы провести необходимый физический осмотр, а остальная часть команды должна принимать участие в осмотре дистанционно через видеочат или по телефону.
- Обычные консультации насчет аритмии, особенно у стабильных пациентов с данными ЭКГ, подтверждающими конкретную аритмию или нарушение проводимости, можно производить, не заходя в комнату пациента, просмотрев имеющиеся записи и данные мониторинга ЭКГ.
- Рассмотрите возможность телеметрического мониторинга пациентов с аритмией, тем самым уменьшая потребность в контактном мониторинге жизненных показателей.
- Используйте палаты с окнами в дверях, чтобы наблюдать за состоянием пациентов, не заходя в палату. Также с пациентами можно связаться по телефону для решения повседневных вопросов.
Процедуры по лечению аритмии. Для того, чтобы максимально использовать имеющиеся ресурсы системы здравоохранения для лечения пациентов с COVID-19 во время пандемии, а также минимизировать потенциальное воздействие на медицинский персонал бессимптомных носителей вируса, выборочные и плановые процедуры следует отложить до более позднего времени. Обоснование решения о временной отмене любой процедуры нужно довести до пациента и задокументировать в медицинской карте. И наоборот, срочные и полусрочные процедуры необходимо проводить, когда ощутимые преимущества процедуры для пациента перевешивают риски использования ресурсов и воздействия на медицинский персонал.
Примеры типов процедур в каждой категории [7, 41]:
Срочные (существенный риск декомпенсации, госпитализации или смерти в случае задержки процедуры):
- Абляция рефракторной вентрикулярной тахикардии у пациента с гемодинамическими нарушениями.
- Катетерная абляция непрерывной, гемодинамически значимой, имеющей тяжелое симптоматическое выражение тахикардии (суправентрикулярная VT [SVT]/мерцательная аритмия [AF]/трепетание предсердий) резистентной к антиаритмическим препаратам, контролю частоты сердечных сокращений и/или кардиоверсии.
- Катетерная абляция при синдроме Вольфа-Паркинсона-Уайта или предшествующей фибрилляции предсердий с обмороком или остановкой сердца.
- Проверка электродов на неисправность у пациента с кардиостимулятором или имплантируемым кардиовертером-дефибриллятором (ИКД), получающего неподходящую терапию.
- Замена генератора у пациентов, зависящих от кардиостимулятора, прибор у которых находятся находится в состоянии плановой замены (ERI) или когда срок службы устройства заканчивается.
- Замена кардиостимулятора или генератора ИКД при минимальном заряде батареи в зависимости от конкретных клинических ситуаций.
- Вторичная профилактика ИКД.
- Имплантация кардиостимулятора при полной блокаде сердца, атриовентрикулярной блокаде или антриовентрикулярной блокаде высокой степени с выраженной симптоматической дисфункцией синусового узла с длительными паузами.
- Извлечение электродов/устройства при инфекции, включая пациентов, резистентных к антибиотикам при эндокардите, бактериемии или гнойной инфекции.
- Ресинхронизирующая сердечная терапия в условиях тяжелой рефрактерной сердечной недостаточности у пациентов, указанных в рекомендациях.
- Кардиоверсия высокосимптомных предсердных аритмий или быстрых желудочковых ритмов, не контролируемых с помощью лекарств.
- Трансэзофагальная эхокардиограмма для пациентов, нуждающихся в срочной кардиоверсии.
Полусрочные (эти процедуры не считаются срочными, но должны быть выполнены своевременно согласно клиническому сценарию):
- Абляция вентрикулярной тахикардии при рефрактерной рекуррентной вентрикулярной тахикардии.
- Абляция суправентрикулярной тахикардии у пациентов с рефрактерной суправентрикулярной тахикардией, которая требует посещения отделения неотложной медицинской помощи
- Замена генератора имплантируемого сердечного электрического устройства (СИЭУ) при статуса батареи ERI, который не является срочным.
- Первичная профилактика ИКД у пациентов с особенно высоким риском угрожающей жизни желудочковой аритмии.
Несрочные (эти процедуры могут быть отложены на недели или месяцы):
- Аблация при желудочковой экстрасистолии
- Аблация наджелудочковой тахикардии
- Аблация при фибрилляции и трепетании предсердий у стабильных пациентов без сердечной недостаточности, без значительного риска госпитализации в случае переноса процедуры, или в случае высокого риска осложнений процедуры из-за сопутствующих заболеваний
- Электрофизиологическое тестирование для оценки стабильной тахиаритмии или брадикардии.
- Первичная профилактика с помощью ИКД, которая имеет среднюю срочность.
- Ресинхронизационная терапия сердца у стабильных пациентов.
- Обновление кардиологического электронного имплантируемого устройства
- Имплантация кардиостимулятора при дисфункции синусового узла, АВ блокады Мобитца I, других типов стабильной АВ блокады не высокой степени или синдрома тахи-бради у пациентов с легкой симптоматикой.
- Замена кардиостимулятора или генератора ICD у пациентов, у которых осталось более 6 недель работы от батареи
- Извлечение неинфицированных устройств/электродов, если только функция устройства не зависит от извлечения электродов и повторной имплантации.
- Кардиоверсия при стабильных аритмиях с легко переносимыми симптомами
- Окклюзия ушка левого предсердия, у пациентов, которым назначена антикоагуляция.
- Чреспищеводная эхокардиограмма для рутинной оценки клапанов или закрывающих устройств LAA и кардиоверсий, которые могут быть выполнены после соответствующего периода антикоагуляции.
- Установка имплантируемого петлевого регистратора
- Проведение пробы с пассивным ортостазом (тилт-тест)
Периоперационное управление имплантируемым электрическим устройством. При проведении хирургического вмешательства или эндоскопической процедуры у пациентов с имплантируемым электронным устройством важно знать, является ли пациент зависимым от ЭКС, есть ли у пациента ИКД и проводится ли терапия посредством него, необходимо также оценить вероятность возникновения электромагнитных помех во время процедуры (например, при электрокоагуляции и т.п.). Можно применить магнит у пациента с зарегистрированным или подозреваемым COVID-19 при процедурах с высокой вероятностью электромагнитных помех, которые могут привести к нарушению работы ЭКС или ИКД, чтобы приостановить антитахиаритмическую терапию c помощью ИКД или произвести асинхронную стимуляцию в кардиостимуляторе [42]. Это позволит пациенту безопасно пройти через необходимое вмешательство без перепрограммирования имплантируемого электрического устройства, таким образом снижая риск для медицинского персонала и сохраняя СИЗ.
Стандартный подход к обслуживанию имплантируемого электрического устройства, который включает перепрограммирование устройства при личном присутствии пациента до и после процедуры, обсуждается отдельно. (См. «Perioperative management of patients with a pacemaker or implantable cardioverter-defibrillator»).
Диагностика (техническая) имплантируемых электрических устройств. Большинство пациентов и имплантируемых устройств в настоящее время предполагают диагностику прибора – при очном визите, либо в удаленном режиме. Для обеспечения социального дистанцирования в период пандемии COVID-19 мы рекомендуем диагностику имплантируемых электрических устройств в удаленном режиме для подавляющего большинства стабильных пациентов [42].
Однако остаются определенные ситуации, когда диагностика имплантируемых электрических устройств в режиме очного визита может быть предпочтительным вариантом [7, 42]:
- Подозрение на неисправность имплантируемого электрического устройства, включая:
— Некорректный ритм, задаваемый ЭКС или изменения, отмечаемые при мониторинге ЭКГ или телеметрии
— Сбой в проведении ИКД терапии при подтвержденной устойчивой желудочковой тахиаритмии - Клинически значимые сбои в работе ИКД или подозрение на то, что срок службы батареи подходит к концу, отмечаемое при удаленном мониторинге, телеметрии или амбулаторном мониторинге.
- Эпизоды срабатывания ИКД (разряды), предобмороки или обмороки, связанные с аритмией – для изменения программных настроек.
- Невылеченные устойчивые желудочковые аритмии у пациентов с ИКД.
- Ухудшение симптомов, вызывающих подозрение на аритмию или некорректную работу устройства у пациентов, которые не находятся на удаленном мониторинге показателей.
- Необходимость в перепрограммировании ЭКС или ИКД у пациентов, устройства которых подают звуковые или вибро предупреждения.
- Оценка мерцательной аритмии (ФП) у пациентов с инсультом и при отсутствии четкого подтверждения ФП на ЭКГ или при телеметрии.
- Пациентам с имплантированными электронными устройствами, которым требуется срочное проведение МРТ, рекомендуется выполнить КТ-исследование в качестве замены, если возможно (чтобы минимизировать необходимость дополнительных контактов с другим медицинским персоналом или представителем производителя устройства). Если исследование несрочное, МРТ следует отложить.
- Пациенты, находящиеся в приемном отделении, где удаленный мониторинг недоступен. Удаленный мониторинг должен применяться везде, где возможно. Можно попросить членов семьи доставить имеющееся у пациента домашнее оборудование для мониторинга в больницу.
После выполнения контрольных мероприятий с электронным имплантируемым устройством важно продезинфицировать все части оборудования для программирования (например, программный щуп и кабель), которые были в контакте с пациентом. Если доступно, можно использовать одноразовые пластиковые чехлы для щупа, чтобы минимизировать загрязнение, также следует поднять вопрос об устройстве для настройки специально для пациентов с подтвержденным COVID-19 или с подозрением на него.
Магнит в форме кольца можно использовать в качестве альтернативы полному процессу проверки устройства или перепрограммированию, чтобы уменьшить воздействие на медицинский персонал со стороны пациентов с электронными имплантируемыми устройствами [43]. Если у госпитализированного пациента ЭКС не имеет возможности удаленного мониторинга и корректная работа устройства под вопросом, временное поднесение магнита в форме кольца в зону над ЭКС — безопасный способ быстро обнаружить, способен ли ЭКС передавать задающие ритм электрические стимулы, которые могут оказать достаточное воздействие на сердце. Применение магнита переведет ЭКС в режим асинхронной стимуляции сердечного ритма. В зависимости от производителя и программных настроек это может включать изменения в частоте стимуляции, что может приводить к некорректному отображению статуса батареи (например, включению индикатора плановой замены) или к наличию захвата миокарда. В дополнение, демонстрация желудочкового захвата может служить в качестве базовой проверки функциональности ЭКС и позволяет избежать полной диагностики прибора. (См. «Perioperative management of patients with a pacemaker or implantable cardioverter-defibrillator».)
Пациенты, нуждающиеся в сердечно-легочной реанимации (СЛР) — как правило, базовая СЛР (BLS) и интенсивная терапия по поддержанию сердечной деятельности (ACLS) пациентам с COVID-19 должны осуществляться стандартным способом, так же как у пациентов без COVID-19, со следующими исключениями (алгоритм 2 и алгоритм 3) [7, 44, 46] (См. «Basic life support (BLS) in adults», section on ‘Resuscitation of patients with COVID-19’):
- Любой персонал, оказывающий помощь пациенту с подозрением или с подтвержденным COVID-19, должен надеть подходящие СИЗ перед входом в помещение: костюм, перчатки, защиту для глаз и респиратор (например, N95). Если поставки респираторов ограничены, CDC допускает использование лицевых масок в качестве приемлемой альтернативы (в дополнение к контактной предосторожности и защите глаз), но респираторы должны быть надеты во время процедур, приводящих к образованию аэрозолей, например, интубации. Подходящие СИЗ всегда должны быть выданы до начала взаимодействия с пациентом, даже если это приведет к задержке реанимационных мероприятий [47,48].
- Количество людей, участвующих в реанимационных мероприятиях, должно быть сведено к минимуму. Как правило, команда состоит из руководителя бригады, анестезиолога, дыхание (если пациент еще не интубирован), человек, ведущий записи, и персонал, который проводит компрессию грудной клетки, дефибрилляцию и вводит медикаменты (часто, данные участники могут сменять друг друга,чтобы отдыхать после выполнения компрессий грудной клетки).
- У пациентов с COVID-19, которые еще не были интубированы в момент остановки сердца, раннюю интубацию должен провести сотрудник, который имеет наибольшие шансы на успех с первой попытки, с использованием всей возможной техники, которая может облегчить процесс (например, видеоларингоскопия). Компрессии грудной клетки могут быть остановлены на время интубации, а интубация (энодтрахеальной трубкой с манжетой) может быть выполнена перед началом стандартного 2-х минутного цикла компрессий грудной клетки и ранней дефибрилляции, т.к. это позволяет контролировать потенциальное распространение переносимых по воздуху капель.
- Вместо ручных компрессий у взрослых и подростков, которые соответствуют минимальным требованиям по росту и весу, можно применять механическое устройство для компрессий грудной клетки, если оно доступно.
- У пациентов, находящихся в критическом состоянии, уже интубированных и находившихся в прон-позиции (положение на животе) в момент остановки сердца, СЛР можно попробовать выполнить в этом же положении, выполняя компрессии руками, помещенными поверх позвонков Т7/10 [46,49]. Дефибрилляцию можно провести с помощью размещения электродов в передне-задней позиции. Пациента нужно повернуть в положение на спине для проведения СЛР только если это можно сделать без отсоединения оборудования, иначе это может привести к попаданию в воздух вирусным частиц [50].
- В случаях СЛР вне стационара непрофессиональные реаниматоры должны выполнять СЛР только с помощью компрессий грудной клетки, используя лицевую маску или тканевую защиту. Автоматический наружный дефибриллятор можно применять и использовать по стандартному протоколу, если он доступен (См «Automated external defibrillators» и «Basic life support (BLS) in adults», section on ‘Defibrillation’).
Начальная терапия с использованием антиаритмические препаратов, за исключением магния сульфата, не показана для гемодинамически нестабильных или не имеющих пульса пациентов.Полное обсуждение стандартных подходов к базовой СЛР (BLS) и интенсивной терапии по поддержанию сердечной деятельности (ACLS) представлено отдельно (См. «Basic life support (BLS) in adults» и «Advanced cardiac life support (ACLS) in adults»).
ССЫЛКИ НА РУКОВОДЯЩИЕ МАТЕРИАЛЫ СООБЩЕСТВСсылки на руководящие материалы сообществ и правительственных организаций определенных стран и регионов мира приводятся в отдельном документе. (См. «Society guideline links: Coronavirus disease 2019 (COVID-19) – International public health and government guidelines», «Society guideline links: Coronavirus disease 2019 (COVID-19) – Guidelines for specialty care» и «Society guideline links: Coronavirus disease 2019 (COVID-19) – Resources for patients».)
ИНФОРМАЦИЯ ДЛЯ ПАЦИЕНТОВUpToDate предлагает два типа образовательных материалов для пациентов
«The Basics» (базовые) и «Beyond the Basics» (продвинутые). Базовые написаны простым языком на уровне чтения для 5-6 класса, и они отвечают на четыре или пять ключевых вопросов, которые могут возникнуть у пациента по поводу данного состояния. Эти статьи лучше всего подходят для пациентов, которым нужен общий обзор и которые предпочитают короткие, простые материалы. Продвинутые учебные материалы длиннее, сложнее и более детализированные. Эти статьи написаны на уровне чтения 10–12-го класса и лучше всего подходят для пациентов, которые хотят получить подробную информацию и знакомы с базовой медицинской терминологией.
Вот образовательные статьи для пациентов, которые имеют отношение к этой теме. Мы рекомендуем вам распечатать или отправить эти материалы по электронной почте своим пациентам. (Вы также можете найти статьи по обучению пациентов по различным предметам, выполнив поиск по «patient education» и ключевым словам, представляющим интерес).
ЗАКЛЮЧЕНИЕ И ВЫВОДЫ- Подавляющее большинство пациентов с ассоциированными с COVID-19 системными заболеваниями не будут иметь симптомов или признаков аритмии или заболеваний проводящей системы. Однако к пациентам, у которых может наблюдаться аритмия, относятся пациенты с повреждением миокарда, ишемией миокарда, гипоксией, шоком, нарушением электролитного баланса или получающие QT-пролонгирующие препараты. (См. ‘Signs and symptoms’ выше).
- Всем пациентам с подозрением на COVID-19 следует провести ЭКГ при первом обращении за медицинской помощью. В идеале выполнить ЭКГ с 12 отведениями, но ЭКГ с одним или несколькими отведениями от телеметрического мониторинга может быть достаточным в этой ситуации для минимизации воздействия на пациента со стороны персонала. Непрерывный мониторинг ЭКГ и эхокардиография требуются не всем пациентам, но могут использоваться в отдельных ситуациях. (См. ‘Cardiovascular testing’ выше).
- Пациенты с устойчивой полиморфной желудочковой тахикардии типа «пируэт» (TdP) обычно становятся гемодинамически нестабильными, с тяжелыми симптомами или отсутствием пульса и должны получать лечение по стандартным реанимационным алгоритмам, включая кардиоверсию/дефибрилляцию (algorithm 1, algorithm 2 и algorithm 3). Пациенты с TdP, гемодинамически стабильные на данный момент, могут оставаться стабильными или стать нестабильными очень быстро и без предупреждения. Достаточным может быть лечение в/в введением магния сульфата одновременно с коррекцией метаболических/электролитных нарушений и/или прекращением применения любых провоцирующих негативные изменения препаратов, хотя пациенты с часто повторяющимися эпизодами могут требовать дополнительных вмешательств. (См. ‘Patients with polymorphic ventricular tachycardia (torsades de pointes)’ выше).
- Врачи должны иметь данные об исходном значении QT у пациентов, получающих QT-пролонгирующие препараты до того, как их назначат. Если QT впоследствии увеличивается до ≥ 500 миллисекунд или, если изменение интервала QT составляет ≥ 60 миллисекунд от базовой ЭКГ, следует пересмотреть риск в сравнении с преимуществом продолжения лечения препаратом, пролонгирующим QT, с учетом возможной корректировки дозы или дополнительного вмешательства. (См. ‘Patients receiving QT-prolonging treatments’ выше).
- Подход к уходу за госпитализированными пациентами с подозрением или с подтвержденным COVID-19 немного отличается с целью уменьшить воздействие (и распространение) COVID-19 на медицинский персонал. В целом, количество людей, непосредственно взаимодействующих с пациентом, и время, проведенное в комнате, должны быть сведены к минимуму. Следует поддерживать социальное дистанцирование как с пациентом, так и с другими членами команды. (См. ‘Inpatient care and consultation’ выше и ‘Arrhythmia-related procedures’ выше).
- Подходы к диагностике имплантируемых электрических устройств и периоперационное управление такими устройствами приводятся в тексте. Следует использовать стратегии, исключающие очный визит пациентов. (См. ‘Cardiac implantable electrical device interrogations’ выше и ‘Perioperative cardiac implantable electrical device management’ выше).
- Как правило, базовая СЛР (BLS) и интенсивная терапия по поддержанию сердечной деятельности (ACLS) пациентам с COVID-19 должны осуществляться стандартным способом, так же, как у пациентов без COVID-19. Однако любой персонал, работающий с такими пациентами, должен надеть соответствующие СИЗ (костюм, перчатки, защита глаз, респиратор или лицевая маска) перед входом в помещение, количество участников процесса СЛР должно быть сведено к минимуму, раннюю интубацию нужно провести пациентам, которые не были интубированы на момент остановки сердца. (См. ‘Patients requiring cardiopulmonary resuscitation (CPR)’ выше).
Что о вас говорит частота пульса в состоянии покоя
Все мы знаем, как важно поддерживать здоровье сердца. Но вы можете не осознавать, что можете понять, насколько здорово ваше сердце, всего лишь двумя пальцами и 30 секундами. Как? Измеряя частоту пульса в состоянии покоя (ЧСС).
Ваша частота сердечных сокращений — это количество ударов вашего сердца в минуту, когда вы находитесь в состоянии покоя. Если у вас диагностировано сердечное заболевание, такие факторы, как принимаемые вами лекарства и природа вашего сердечного заболевания, могут повлиять на вашу RHR.Для остальных из нас частота сердечных сокращений может дать приблизительное представление о том, насколько хорошо функционирует сердечная мышца.
«Это жизненно важный признак, который может отражать улучшение здоровья сердца или потенциальную проблему со здоровьем», — говорит Стивен Кетейян, доктор философии, директор по профилактической кардиологии в Henry Ford Health System.
Что означает ваше RHR
«Нормальная» частота сердечных сокращений составляет от 60 до 100 ударов в минуту. Показатель RHR ниже 60 может указывать на то, что вы в более хорошей физической форме и, возможно, связан с улучшением функции сердца.Частота сердечных сокращений, превышающая 100 ударов в минуту, может отражать стресс, чрезмерное потребление кофеина или болезнь.
«Если у вас RHR выше 100 или ниже 50, который не может быть объяснен очевидными факторами, такими как участие в регулярной программе упражнений, вам следует обратиться к врачу», — говорит доктор Кетейян.
RHR более 100 может быть признаком инфекции, сердечной аритмии или обострения проблемы с сердцем. Исследования связывают повышенный RHR, особенно у мужчин, с повышенным риском преждевременной смерти.
Низкий RHR, около 50 ударов в минуту или меньше, также может быть красным флагом. Это особенно верно, если вы испытываете такие симптомы, как головокружение. «Это может быть признаком проблем с электрическими проводящими путями в сердце», — говорит доктор Кетейян.
Как измерить RHR
Важно измерять частоту пульса в состоянии покоя. Не измеряйте его в течение часа после тренировки или стрессового события. Фактически, согласно Американской кардиологической ассоциации, лучше всего измерять свою RHR с утра, даже до того, как вы встанете с постели.
Хотя существует множество инструментов и приложений для измерения RHR, все, что вам действительно нужно, это таймер. Вот как:
- Повернув ладонь вверх, поместите указательный и средний пальцы на запястье со стороны большого пальца вдоль линии, по которой будет носить ремешок для часов. Вы должны почувствовать пульс. Вы также можете найти пульс на шее сбоку примерно на 1-2 дюйма ниже уха.
- Установите таймер на 30 секунд, затем подсчитайте количество ударов, которое вы чувствуете в течение этого окна.
- Удвойте количество ударов в минуту, чтобы получить количество ударов в минуту, которое и составляет вашу RHR.
Для достижения наилучших результатов убедитесь, что вы действительно отдыхаете, прежде чем начать. Затем рекомендуется повторить процесс один или два раза, чтобы убедиться, что он согласован.
Как изменить RHR
Помимо пола и генетики, на RHR могут влиять различные контролируемые факторы, включая стресс, беспокойство, некоторые виды лекарств, утреннюю чашку кофе или «энергетический» напиток с кофеином и многое другое.Регулярные упражнения — надежный способ снизить частоту сердечных сокращений.
«Если вы начнете программу упражнений, вы можете рассчитывать на снижение RHR до одного удара в минуту за каждую неделю или около того, пока вы тренируетесь, до 10 или 12 ударов», — объясняет доктор Кетейян. У элитных спортсменов на выносливость нередко можно увидеть RHR выше 30 или ниже 40.
Другие способы снизить RHR:
- Бросить курить: Никотин — стимулятор. Курение не только увеличивает сердцебиение, но и увеличивает риск развития сердечных заболеваний.
- Не злоупотребляйте напитками: Несмотря на то, что алкоголь является депрессантом, употребление более четырех порций в день для женщин и пяти для мужчин может перегрузить ваше сердце и заставить его биться быстрее.
- Смените лекарства: Некоторые лекарства, отпускаемые без рецепта (например, лекарства для похудания, некоторые лекарства от простуды), и лекарства, отпускаемые по рецепту, могут повысить вашу RHR. Если вы заметили учащение пульса после начала приема нового лекарства, поговорите со своим врачом об альтернативах.
Чтобы найти врача в Генри Форде, посетите сайт henryford.com или позвоните по телефону 1-800-HENRYFORD (436-7936).
Хотите получить дополнительную информацию от наших экспертов в области велнеса? Подпишитесь сегодня, чтобы получать еженедельные электронные письма с нашими последними советами.
Доктор Стивен Кетейян — директор по профилактической кардиологии, который принимает пациентов в больнице Генри Форда Вест Блумфилд, Медицинском центре Генри Форда — Ливония и Медицинском центре Генри Форда — Второй авеню в Детройте.
Ваша целевая частота пульса — Brigham and Women’s Hospital
Чтобы улучшить состояние сердечно-сосудистой системы, вам необходимо повысить частоту пульса до определенного уровня и удерживать его на этом уровне в течение 20 минут. В идеале вы должны работать в пределах от 50 до 75 процентов максимальной частоты пульса, диапазона, называемого целевой частотой пульса.
Возраст 20 лет
- Целевая частота пульса: (50-75%) 100-150 ударов в минуту
- Ave. Максимальная частота пульса (100%): 200
Возраст 25 лет
- Целевая частота пульса: (50-75%) 98-146 ударов в минуту
- Ave.Максимальная частота пульса (100%): 195
Возраст 30 лет
- Целевая частота пульса: (50-75%) 95-142 ударов в минуту
- Ave. Максимальная частота пульса (100%): 190
Возраст 35 лет
- Целевая частота пульса: (50-75%) 93-138 ударов в минуту
- Ave. Максимальная частота пульса (100%): 185
Возраст 40 лет
- Целевая частота пульса: (50-75%) 90-135 ударов в минуту
- Ave. Максимальная частота пульса (100%): 180
Возраст 45 лет
- Целевая частота пульса: (50-75%) 88-131 ударов в минуту
- Ave.Максимальная частота пульса (100%): 175
Возраст 50 лет
- Целевая частота пульса: (50-75%) 85-127 ударов в минуту
- Ave. Максимальная частота пульса (100%): 170
Возраст 55 лет
- Целевая частота пульса: (50-75%) 83-123 ударов в минуту
- Ave. Максимальная частота пульса (100%): 165
Возраст 60 лет
- Целевая частота пульса: (50-75%) 80-120 ударов в минуту
- Ave. Максимальная частота пульса (100%): 160
Возраст 65 лет
- Целевая частота пульса: (50-75%) 78-116 ударов в минуту
- Ave.Максимальная частота пульса (100%): 155
Возраст 70 лет
- Целевая частота пульса: (50-75%) 75-113 ударов в минуту
- Ave. Максимальная частота пульса (100%): 150
Когда вы тренируетесь, время от времени останавливайтесь, чтобы проверить пульс и убедиться, что ваш уровень активности не слишком высокий или слишком низкий. Измерьте пульс в течение пяти секунд после остановки, потому что ваш пульс начинает падать, когда вы прекращаете двигаться. Подсчитайте свой пульс в течение 10 секунд и умножьте это число на шесть, чтобы получить вашу частоту в минуту.
Если вы новичок в тренировках или не занимались какое-то время, начинайте медленно! В течение первых недель стремитесь достичь числа в нижней части диапазона вашей целевой ставки. Медленно повышайте уровень интенсивности до верхнего предела диапазона.
Идеальная частота пульса в состоянии покоя • MyHeart
Что такое нормальная частота пульса? Все хотят знать, что является нормальным, особенно когда речь идет о здоровье сердца. Основные вопросы, которые часто задают или ищут в Интернете, включают:
- Как определить частоту пульса?
- Что такое нормальная частота пульса или пульса?
- Что такое нормальная частота пульса в состоянии покоя?
- Что такое нормальная частота пульса при тренировке?
На эти вопросы легко ответить, и они могут предоставить обнадеживающую информацию для тех, кто обеспокоен состоянием своего сердца.
Когда дело доходит до сердцебиения, кардиологи обращают внимание на две основные части: ритм и частоту. Существует три разных ритма сердцебиения: 1) регулярный, 2) регулярно нерегулярный или 3) нерегулярно нерегулярный (например, фибрилляция предсердий). Безусловно, наиболее распространенным сердечным ритмом является регулярный ритм, который обычно является синусовым ритмом (то есть нормальной системой кардиостимулятора сердца) у подавляющего большинства людей. В оставшейся части этого поста предполагается, что ваше сердце находится в синусовом ритме, и будет обсуждаться частота сердечных сокращений.
Как определить пульс?
CDC / Аманда Миллс
Измерьте пульс на внутренней стороне запястья на стороне большого пальца или на стороне шеи рядом с гортани (т. Е. Голосовой ящик или кадык).
- Кончиками первых двух пальцев (указательного и среднего) слегка надавите на кровеносные сосуды на запястье или шее.
- Подсчитайте свой пульс по количеству ударов за 60 секунд (1 минуту) или посчитайте свой пульс по количеству ударов за 10 секунд и умножьте на 6, чтобы найти количество ударов в минуту.
Что такое нормальная частота пульса или частота пульса в состоянии покоя?
Существует три основных способа классификации пульса: 1) нормальный, 2) быстрый и 3) медленный.
- Частота сердечных сокращений в состоянии покоя составляет 60–100 ударов в минуту.
- Частота сердечных сокращений в состоянии покоя высокая (тахикардическая) более 100 ударов в минуту.
- Частота сердечных сокращений в состоянии покоя низкая (т. Е. Брадикардическая) менее 60 ударов в минуту. (Прочтите нашу статью Низкая частота пульса)
Частота сердечных сокращений в состоянии покоя позволяет прогнозировать продолжительность жизни и сердечно-сосудистые заболевания, а имеющиеся данные свидетельствуют о том, что она также является важным маркером исхода сердечно-сосудистых заболеваний, включая сердечную недостаточность. Нормальная частота пульса обычно составляет 60-100 ударов в минуту в состоянии покоя. (сидя, расслабляясь и т. Д.). Однако недавние исследования (здесь и здесь) показали, что идеальная частота пульса в состоянии покоя составляет 50-70 ударов в минуту. Хорошо известно, что средняя частота пульса в состоянии покоя для хорошо подготовленных спортсменов составляет 40-60 ударов в минуту! Частота сердечных сокращений может резко измениться во время сна или при повседневной активности и физических упражнениях. Обычно частота сердечных сокращений будет медленнее во время сна, быстрее во время повседневной деятельности или во время упражнений и быстро восстановиться до уровня покоя после упражнений.Это означает, что ваше сердце имеет соответствующую вариабельность сердечного ритма и восстановление, что связано с хорошим здоровьем сердца. Ваш пульс в состоянии покоя также можно использовать для оценки того, сколько энергии использует ваше тело, или вашей основной скорости метаболизма.
Что такое нормальная частота пульса при тренировке?
Чтобы определить нормальную частоту сердечных сокращений во время тренировки, сначала необходимо определить максимальную частоту сердечных сокращений, прогнозируемую для вашего возраста. Вот обобщенное уравнение для прогнозирования максимальной частоты сердечных сокращений (HRmax) у здоровых взрослых:
HRmax = 208 — (0.7 x возраст)
Например, для 20-летнего человека максимальная прогнозируемая по возрасту частота пульса будет 194 удара в минуту, а для 65-летнего человека максимальная прогнозируемая по возрасту частота пульса будет составлять 163 удара в минуту. Обычно используется упрощенное уравнение максимальной частоты сердечных сокращений с прогнозом возраста (например, 220 — возраст), но оно переоценивает максимальную частоту сердечных сокращений у молодых людей и все чаще недооценивает максимальную частоту сердечных сокращений у пожилых людей.
Физическая активность важна для предотвращения сердечно-сосудистых заболеваний — причины смерти №1 в мире.Американская кардиологическая ассоциация (AHA) рекомендует следующее для физической активности:
- Не менее 30 минут аэробной активности средней интенсивности, по крайней мере, пять дней в неделю, всего 150 минут ИЛИ не менее 25 минут аэробной активности высокой интенсивности, по крайней мере, три дня в неделю, всего 75 минут. Например, прогулка средней интенсивности должна соответствовать 100 шагам в минуту или 3000 шагам за 30 минут.
- Упражнения для укрепления мышц средней и высокой интенсивности не менее двух дней в неделю для дополнительной пользы для здоровья.
Итак, что определяет упражнения «средней интенсивности» или «высокой интенсивности» в отношении частоты сердечных сокращений? После того, как вы определили максимальную частоту сердечных сокращений, мы сможем определить, какой должна быть ваша частота сердечных сокращений на основе интенсивности тренировки.
- Как правило, во время тренировки необходимо, чтобы частота пульса составляла 50–90% от максимальной частоты пульса. Этот диапазон следует рассматривать как вашу общую целевую частоту пульса во время тренировки.
- Целевая частота пульса при выполнении упражнений средней интенсивности составляет 50-70% от максимальной частоты пульса.
- Целевая частота пульса при высокоинтенсивных упражнениях составляет 70-90% от максимальной частоты пульса.
- Целевая частота пульса во время сердечного стресс-теста для оценки сердечно-сосудистых заболеваний составляет 85% от вашей максимальной частоты пульса. Это подтверждается AHA и Американским колледжем кардиологов (ACC), а также дополнительными научными исследованиями, определяющими оптимальную верхнюю границу частоты пульса во время упражнений.
Помните, что упражнения могут включать в себя (но не ограничиваются) ходьбу, бег трусцой, бег, плавание, езду на велосипеде, подъем по лестнице, высокоинтенсивные интервальные тренировки (HIIT) или занятия спортом — любое занятие, которое вы считаете наиболее интересным или приятным.
Тема веб-сайта разработана modafinilresearch.com, где вы можете узнать о модафиниле онлайн
Частота сердечных сокращений в состоянии покоя — очень простой, но невероятно важный показатель сердечно-сосудистых заболеваний и смерти среди населения в целом. В настоящее время признано, что положительная модификация профилей здоровья с высоким риском с помощью строгой диеты и программ упражнений может снизить риск и связана с улучшением частоты сердечных сокращений в состоянии покоя, вариабельности сердечного ритма и восстановления частоты сердечных сокращений. Возьмите под контроль свое здоровье!
4.51/5 (1,602)Что такое нормальная частота пульса?
Частота сердечных сокращений — это количество ударов сердца в минуту (ударов в минуту). Частота сердечных сокращений выше или ниже установленного диапазона здоровых значений может указывать на сердечное заболевание или другие проблемы со здоровьем. Здоровая частота пульса в состоянии покоя (также известная как нормальная частота пульса) для мужчин и женщин составляет от 50 до 70 ударов в минуту. Более низкая частота отдыха обычно указывает на то, что сердце работает более эффективно. Было показано, что более низкая частота сердечных сокращений статистически снижает вероятность сердечно-сосудистых заболеваний.
Есть также факторы, не связанные со здоровьем, которые могут повлиять на частоту сердечных сокращений: сидит человек или стоит, его эмоциональное состояние или температура воздуха вокруг него. Ожидается, что частота пульса будет колебаться, но любые частоты, постоянно выходящие за пределы утвержденного диапазона, могут стать поводом для беспокойства. Если частота сердечных сокращений внезапно увеличивается без очевидной причины или возникает чувство головокружения, немедленно обратитесь к врачу.
Как определить частоту пульса
К счастью, есть очень простой метод определения вашей собственной частоты пульса.Удерживайте двумя пальцами самые сильные точки пульса и запишите количество ударов в течение 60 секунд.
Лучшие места для обнаружения пульса:
- Сторона шеи
- Запястья
- Внутри локтя
- Верх стопы
Низкая частота пульса
Частота сердечных сокращений может быть на низком уровне, не беспокоясь, если человек находится в хорошей физической форме, спит или принимает лекарства, такие как бета-блокаторы. Однако, если частота сердечных сокращений ниже 50 ударов в минуту по причинам, отличным от перечисленных, считается, что это брадикардия, что означает «медленное сердце».Это может указывать на болезнь сердца (сердечный приступ), болезнь Лайма, брюшной тиф, гиперкалиемию или недостаточную активность щитовидной железы. Также следует беспокоиться, если не удается повысить частоту сердечных сокращений даже во время тренировки.
Быстрый пульс
Тяжелые упражнения, стимуляторы (например, кофеин или кокаин) или возбужденное состояние — все это нормальные причины учащенного сердцебиения. Беременность и обезвоживание — это физические состояния, которые также вызывают учащение пульса. Тахикардия — это состояние, при котором сердце бьется слишком быстро (выше 100 ударов в минуту).Это состояние может не проявляться симптомами, но при отсутствии лечения может вызвать сердечные осложнения и необратимые аномалии.
Врачи рекомендуют сердечно-сосудистую деятельность, чтобы снизить частоту сердечных сокращений. Увеличение количества упражнений укрепляет сердце и улучшает нормальную частоту сердечных сокращений, помогая этому жизненно важному органу функционировать более эффективно. Когда сердцу не приходится так усердно работать, чтобы снабжать клетки крови кислородом, частота сердечных сокращений замедляется. Американская кардиологическая ассоциация заявляет, что максимальная частота пульса никогда не должна превышать 200 ударов в минуту.Это максимальное количество уменьшается с возрастом. Максимальная частота пульса у 20-летнего взрослого составляет 200 ударов в минуту, а у 50-летнего — 170 ударов в минуту.
Важно контролировать частоту сердечных сокращений. Ваше сердцебиение служит надежным индикатором вашего уровня физической подготовки и общего состояния здоровья. К счастью, это легко определить с помощью пальцев и секундомера. Обратитесь к врачу, если вас беспокоит, что у вас нет нормальной частоты пульса. Если ваши удары в минуту ниже 50 ударов в минуту или выше 100 ударов в минуту, посетите одну из наших клиник, которая является частью UrgentMED.Заботливый и знающий медицинский персонал может провести быстрое обследование в районе Лос-Анджелеса, где посетители всегда приветствуются.
Знайте свои числа: пульс
Персоналом Mayo Clinic
Чем лучше вы понимаете свой пульс, тем больше вы можете максимизировать свои движения, чтобы дать сердцу хорошую тренировку.
Какая у вас частота пульса?
Ваша частота сердечных сокращений или пульс — это количество ударов вашего сердца в минуту.Ваша частота пульса в состоянии покоя — это сердце, перекачивающее наименьшее количество крови, которое вам нужно, потому что вы не тренируетесь. Если вы сидите или лежите — и вы спокойны, расслаблены и не больны — ваш пульс обычно составляет от 60 до 100 ударов в минуту.
Другие факторы, которые могут повлиять на частоту сердечных сокращений, включают:
- Температура воздуха
Когда температура или влажность повышаются, сердце перекачивает больше крови, поэтому ваш пульс или частота сердечных сокращений могут увеличиваться. - Положение тела
Иногда при переходе из положения сидя в положение стоя ваш пульс может немного учащаться.Через несколько минут он должен вернуться к нормальной скорости. - Эмоции
Если вы испытываете стресс, тревогу или чувствуете себя невероятно счастливым, ваши эмоции могут повысить частоту сердечных сокращений. - Размер тела
Размер тела обычно не увеличивает частоту сердечных сокращений. Однако если вы страдаете ожирением, вы можете увидеть более высокую частоту сердечных сокращений в состоянии покоя. - Использование лекарств
Лекарства, блокирующие адреналин, как правило, замедляют частоту сердечных сокращений. Лекарства для щитовидной железы могут поднять его.
Почему ваш пульс имеет значение
Упражнения для сердечно-сосудистой системы, также называемые кардио или аэробными упражнениями, сохраняют здоровье вас и вашего сердца. Этот конкретный тип упражнений увеличивает частоту сердечных сокращений и ускоряет сердцебиение на несколько минут за раз. Сердечно-сосудистые упражнения укрепляют ваше сердце, позволяя ему более эффективно перекачивать кровь, что улучшает приток крови ко всем частям вашего тела. Он также повышает уровень липопротеинов высокой плотности, или ЛПВП, или «хороший» холестерин, и снижает уровень липопротеинов низкой плотности, или ЛПНП, или «плохой» холестерин.Это может привести к меньшему накоплению налета в артериях.
Узнайте, почему вам следует отслеживать физическую активность.
Что считается нормальным?
Ваша целевая частота пульса — это минимальная частота пульса за определенный промежуток времени, необходимая для достижения уровня энергии, необходимого для хорошей тренировки сердца. Чтобы определить целевую частоту сердечных сокращений для максимальных нагрузок на сердечно-сосудистую систему, первым делом необходимо определить максимальную частоту сердечных сокращений.
Ваша максимальная частота пульса составляет 220 минус ваш возраст.Ваша целевая частота пульса для умеренных упражнений составляет примерно 50–85% от вашей максимальной частоты пульса.
Среднее значение по возрасту в качестве общего ориентира:
- 20: 100–170 ударов в минуту
- 30: 95–162 удара в минуту
- 35: 93–157 ударов в минуту
- 40: 90–153 ударов в минуту
- 45: 88–149 ударов в минуту
- 50: 85–145 ударов в минуту
- 55: 83–140 ударов в минуту
- 60: 80–136 ударов в минуту
- 65: 78–132 ударов в минуту
- 70: 75–128 ударов в минуту
Что вы можете сделать
- Медленный старт.
Если вы только начинаете программу упражнений, стремитесь к нижнему пределу целевой зоны частоты пульса. Затем постепенно увеличивайте интенсивность. - Попробуйте интервальные тренировки.
Интервальная тренировка, которая включает короткие периоды (15–60 секунд) упражнений с более высокой интенсивностью, чередующиеся с более длительными, менее напряженными упражнениями, эффективно улучшает состояние сердечно-сосудистой системы и безопасна для людей с существующими сердечными заболеваниями и диабетом 2 типа. - Пройдите «тест разговора».»
Если вы можете вести разговор короткими предложениями во время тренировки, вы, вероятно, находитесь в диапазоне умеренной интенсивности. Вы будете дышать быстрее, у вас появится легкий пот и вы почувствуете некоторое напряжение в мышцах. Если вы работаете при высокой интенсивности вы не сможете сказать больше, чем несколько слов, не переводя дыхание. Если вы умеете петь во время тренировки, вы, вероятно, находитесь в диапазоне низкой интенсивности, поэтому сделайте шаг вперед.
Узнайте больше о том, как достичь желаемой частоты пульса.
Знай свои числа
Многие носимые трекеры активности могут отслеживать частоту сердечных сокращений во время тренировок и периодически в течение дня. Если у вас нет трекера активности, вы можете использовать лучевую артерию на запястье или сонную артерию на шее. Если у вас болезнь сердца или длительный диабет, лучше использовать артерию на запястье.
Чтобы определить частоту пульса вручную:
- Найдите артерию, которую вы собираетесь использовать для определения частоты пульса.
- Кончиками первых двух пальцев слегка надавите на артерию.
- Подсчитайте свое сердцебиение в течение 30 секунд и умножьте на два, чтобы найти общее количество ударов в минуту.
Если у вас слишком высокий пульс, расслабьтесь. Если он слишком низкий, добавьте немного интенсивности и подтолкните себя, чтобы пульс приблизился к целевому. Если вы только начинаете тренироваться, стремитесь к более низкому диапазону в вашей целевой зоне и постепенно увеличивайте его с течением времени.
Узнайте больше о том, как измерить пульс.
Аномальная частота пульса
Если вы испытываете нерегулярное сердцебиение, включая учащенное сердцебиение, медленное сердцебиение или ощущение трепетания в груди, возможно, у вас сердечная аритмия. Проблемы с сердечным ритмом или сердцебиением могут возникать, когда электрические импульсы, координирующие ваше сердцебиение, не работают должным образом, заставляя ваше сердце биться слишком быстро, слишком медленно или нерегулярно.
Если вы считаете, что у вас проблемы с сердечным ритмом, обратитесь к ближайшему кардиологу.
Для безопасности наших пациентов, персонала и посетителей в клинике Mayo действуют строгие правила маскировки. Любой, кто был показан без маски, был либо записан до COVID-19, либо зарегистрирован в зоне, где нет ухода за пациентами, где соблюдалось социальное дистанцирование и другие протоколы безопасности.
И рост частоты сердечных сокращений для людей в возрасте 50 лет связан с повышенным риском сердечных заболеваний в течение следующих 11 лет — ScienceDaily
Частота сердечных сокращений в состоянии покоя 75 ударов в минуту в среднем возрасте связана с удвоением риска ранней смерти от всех причин — по крайней мере, среди мужчин, — показывает исследование, опубликованное в онлайн-журнале Open Heart .
И увеличение числа мужчин в возрасте от 50 лет связано с повышенным риском сердечных заболеваний в течение следующих 11 лет, как показывают исследования.
Частота сердечных сокращений в состоянии покоя — число ударов сердца в минуту, когда тело находится в состоянии покоя — обычно изменяется с возрастом, при этом более низкие частоты указывают на улучшение состояния сердечно-сосудистой системы и более эффективную работу сердца. Считается, что частота сердечных сокращений в состоянии покоя от 50 до 100 ударов в минуту находится в пределах нормы.
Исследователи хотели выяснить, какое влияние может иметь частота сердечных сокращений в состоянии покоя на верхнем пределе нормального диапазона на долгосрочное здоровье и риск ранней смерти (до 75 лет), и могут ли изменения частоты сердечных сокращений с течением времени быть важный.
Они изучили случайно выбранную группу мужчин в возрасте 50+ из общей популяции, все из которых родились в 1943 году в Гетеборге, Швеция.
В 1993 г. 798 из 1450 анкет заполнили вопросы об образе жизни, семейном анамнезе сердечно-сосудистых заболеваний и уровне стресса. И они прошли комплексное медицинское обследование, которое включало их частоту сердечных сокращений в состоянии покоя.
Это было разделено на четыре категории: 55 или менее ударов в минуту; 56-65 ударов в минуту; 66-75 ударов в минуту; и более 75 ударов в минуту.
Частота сердечных сокращений в состоянии покоя была снова измерена в 2003 и 2014 годах среди тех, кто был еще жив и желал принять участие в эти временные точки (654 и 536 соответственно), чтобы отслеживать любые изменения в частоте сердечных сокращений в период с 1993 по 2003 год и любое лечение или случаи смерти вызвано болезнью сердца / инсультом или чем-либо еще, до 2014 года.
В течение 21-летнего периода мониторинга 119 (чуть менее 15%) из первоначальных 798 мужчин умерли, не дожив до 71 года; У 237 (почти 28%) развились сердечно-сосудистые заболевания; и 113 (чуть более 14%) заболели ишемической болезнью сердца.
Мужчины, у которых частота сердечных сокращений в состоянии покоя в 1993 г. была выше 55 ударов в минуту, чаще курили, менее физически активны и испытывали больший стресс, чем те, у которых частота сердечных сокращений была ниже.
У них также была более высокая вероятность наличия других факторов риска сердечно-сосудистых заболеваний, таких как повышенное кровяное давление и вес.
Однако частота пульса в состоянии покоя 75+ ударов в минуту в 1993 году, тем не менее, была связана с примерно вдвое более высоким риском смерти от любой причины, от сердечно-сосудистых заболеваний и от ишемической болезни сердца, по сравнению с частотой пульса в состоянии покоя 55 или ниже.
А частота сердечных сокращений в состоянии покоя, которая была стабильной в период с 1993 по 2003 год, когда мужчины были в возрасте от 50 до 60 лет, была связана с снижением риска сердечно-сосудистых заболеваний на 44 процента в течение следующих 11 лет по сравнению с частотой сердечных сокращений в состоянии покоя, которая увеличивалась более этот период.
Более того, каждое дополнительное увеличение частоты сердечных сокращений было связано с повышением риска смерти от любой причины на 3%, повышением риска сердечно-сосудистых заболеваний на 1% и повышением риска ишемической болезни сердца на 2%.
Это обсервационное исследование, и поэтому оно не может установить причину, кроме того, исследование было ограничено только мужчинами, и возраст участников мог сам по себе быть влиятельным фактором, отмечают исследователи.
Но полученные данные имеют клиническое значение, они предполагают, что мониторинг изменений частоты пульса в состоянии покоя с течением времени может быть важным для выявления будущего риска сердечно-сосудистых заболеваний.
История Источник:
Материалы предоставлены BMJ . Примечание. Содержимое можно редактировать по стилю и длине.
Понимание вашей целевой частоты пульса
Практически все упражнения хороши. Но чтобы быть уверенным, что вы получаете максимальную отдачу от свою тренировку, оставаясь при этом на безопасном для вас уровне, вы можете контролировать как тяжело твое сердце работает.
Стремление к так называемой «целевой частоте сердечных сокращений» может помочь вам в этом, говорит кардиолог Джонса Хопкинса Сет Мартин, доктор медицины, магистр медицины и здравоохранения. Думайте об этом как о «золотом пятне» между недостаточной нагрузкой и перенапряжением.
Что такое целевая частота пульса?
Ваша целевая частота пульса — это диапазон чисел, которые отражают, насколько быстро должно биться ваше сердце во время тренировки. «Более высокая частота сердечных сокращений — это хорошая вещь, которая ведет к улучшению физической формы», — говорит кардиолог Джонса Хопкинса Майкл Блаха, доктор медицины, магистр медицины. Во время тренировки вы можете отслеживать частоту сердечных сокращений и пытаться достичь этой целевой зоны. Врачи также используют целевую частоту сердечных сокращений для интерпретации результатов сердечного стресс-теста.
Как определить целевую частоту пульса
Во-первых, это помогает узнать частоту пульса в состоянии покоя, — говорит Мартин.Найдите свой пульс (хорошее место на внутренней стороне запястья, со стороны большого пальца). Затем посчитайте количество ударов в минуту — это ваша частота пульса в состоянии покоя. (В качестве альтернативы вы можете измерить свой пульс в течение 30 секунд и удвоить его.) Средняя частота пульса в состоянии покоя составляет от 60 до 100, — говорит он. Чем больше вы в хорошей форме, тем ниже частота пульса в состоянии покоя; для людей в хорошей форме — от 40 до 50 ударов в минуту.
Целевая частота пульса обычно выражается в процентах (обычно от 50 до 85 процентов) от вашей максимальной безопасной частоты пульса.Максимальная частота зависит от вашего возраста, вычитаемого из 220. Таким образом, для 50-летнего человека максимальная частота пульса составляет 220 минус 50, или 170 ударов в минуту. При уровне нагрузки 50 процентов ваша цель будет составлять 50 процентов от этого максимума, или 85 ударов в минуту. При 85-процентном уровне нагрузки ваша цель будет 145 ударов в минуту. Следовательно, целевая частота пульса, к которой должен стремиться 50-летний мужчина во время тренировки, составляет от 85 до 145 ударов в минуту.
Но есть более простой способ выяснить это, если вы хотите пропустить математику: наденьте устройство для отслеживания физической формы или выполните упражнения на беговой дорожке или другом тренажере, который рассчитывает для вас целевую частоту сердечных сокращений, — предлагает Блаха.
Полезные советы по частоте пульса
- Начните с самого начала. Прежде чем чрезмерно беспокоиться о частоте пульса, говорит Мартин, лучше просто начать двигаться. Если раньше вы мало тренировались, начните с того места, где вам удобно (около 50 процентов максимальной частоты пульса), и постепенно увеличивайте нагрузку с течением времени.
- Слушайте свое тело. Ваше тело предоставляет другие индикаторы того, насколько тяжело ему работать, которые вам нужно учитывать, а также частоту сердечных сокращений.
