Признаки депрессии у женщин после 50 лет: Депрессии у женщин, манифестирующие в период климактерия
Депрессии у женщин, манифестирующие в период климактерия
Женщины климактерического возраста составляют около 5% всей мировой популяции [1]. По данным эпидемиологических исследований, патология климактерического периода встречается у 35—80% женщин [2—4]. Поскольку соответствующие расстройства снижают качество жизни и заставляют больных обращаться к врачам различных специальностей, то они представляют собой социо-экономическую и психосоциальую проблему [5].
Климакс1 — явление физиологическое, связанное с угасанием менструальной и детородной функции. Однако при определенных условиях и под влиянием неблагоприятных факторов он становится патологическим и проявляется климактерическим, или менопаузальным, синдромом, включающим вегетативно-сосудистые (вазомоторные), обменно-эндокринные и психические нарушения [2, 3, 6]. Сугубо «климактерическими» считаются приливы жара к голове и верхней части туловища, ночная потливость, атрофический вагинит [1, 2, 7], являющиеся проявлениями снижения уровня эстрогенов.
Психические нарушения в той или иной степени обязательно присутствуют в структуре климактерического синдрома, а в ряде случаев являются доминирующими. Их наличие связывается с гипоталамической природой синдрома — нарушением регуляции в системе гипоталамус — гипофиз — кора надпочечников [1, 2]. Рассматривается [1, 3, 10] и возможная обусловленность психических расстройств, особенно аффективных, снижением уровня монаминов, моноаминоксидазы, эндорфинов, что также связывают с возрастным снижением уровня эстрогенов.
Однако течение климактерия зависит не только от биологических, но и психологических, социальных, культуральных факторов. С одной стороны, естественный процесс нейроэндокринной перестройки становится «почвой», напрягающей адаптационные механизмы [3, 8].
С другой стороны, психосоциальный аспект климактерического синдрома обусловлен социальным положением женщины в обществе с его традиционным отношением к проблемам старения [4, 11], где этот процесс считается показателем увядания и заката жизни [5, 8, 12]. Это делает факт климактерия причиной психотравмирующей ситуации. В такой ситуации особую значимость для женщины приобретают семейное положение, взаимоотношения с мужем, детьми, друзьями, здоровье близких, наличие работы, материальное обеспечение. Эти факторы могут либо способствовать адаптации женщины в переходный период, либо затруднять ее [8], обусловливая декомпенсацию психического состояния и возникновение психических нарушений [8].
Возникновение климактерических расстройств, их дальнейшее течение, а также характер психических нарушений некоторые авторы [1, 4] связывают и с преморбидными личностными особенностями. Установлено [4, 12], что такие черты характера, как неуверенность в себе, склонность к тревожности, эмоциональная зависимость, эгоцентризм, плохая приспособляемость в обществе, бедность межперсональных взаимоотношений, способствуют появлению климактерических нарушений; женщины с негативным отношением к менопаузе и низким уровнем удовлетворенности жизнью в большей степени страдают от климактерического синдрома.
Проявляющиеся в период климактерия психические нарушения различны по своей клинической симптоматике, что создает [3, 8] диагностические трудности. Такие затруднения особенно часто возникают в случаях манифестации психических расстройств, особенно аффективного круга [6].
Цель настоящей работы — изучение клинических особенностей манифестирующих в период перименопаузы депрессий, разработка их дифференциально-диагностических критериев и обоснование терапевтической тактики.
Материал и методы
В условиях амбулатории и стационара Клиники психиатрии им. С.С. Корсакова Первого Московского государственного медицинского университета им. И.М. Сеченова клиническим и клинико-катамнестическим методами обследованы 150 женщин в возрасте от 41 года до 65 лет.
Большинство женщин до обращения в клинику проходили обследование и лечение (часто длительное, в течение многих лет) у гинекологов, эндокринологов, терапевтов. Часть больных обратились в клинику в связи с психическими расстройствами, впервые возникшими на фоне патологически протекающего климактерия.
Результаты и обсуждение
В изученных случаях было выделено 4 разновидности депрессии: климактерическая — у 46 больных, психогенная — у 35, эндогенная в рамках маниакально-депрессивного психоза (МДП) — у 42, инволюционная — у 27. У половины обследованных пациенток — 77 (51,3%) на момент обращения в клинику отмечалась пременопауза. В числе больных с климактерической депрессией в пременопаузе были 32 (69,6%) женщины, психогенной — 25 (71,4%), эндогенной — 20 (47,6%). Все больные инволюционной меланхолией находились в постменопаузе, только у двух из них ранее отмечались явления пременопаузы. Возраст наступления менопаузы составлял 49—50 лет и по группам достоверно не различался (см. таблицу), что соответствует среднему возрасту наступления менопаузы в популяции женщин Москвы [2].
Все больные инволюционной меланхолией находились в постменопаузе, только у двух из них ранее отмечались явления пременопаузы. Возраст наступления менопаузы составлял 49—50 лет и по группам достоверно не различался (см. таблицу), что соответствует среднему возрасту наступления менопаузы в популяции женщин Москвы [2].
Возрастные и временны΄е параметры, характеризующие период климактерия у женщин с депрессивными расстройствами
Ранняя менопауза была у 11 (15,6%) пациенток, из них 3 (18,8%) страдали климактерической депрессией, 2 (20%) — невротической, 3 (13,6%) — эндогенной, 3 (11,1%) — инволюционной, что свидетельствует о достаточно высокой частоте наступления менопаузы в молодом возрасте у женщин с выраженной аффективной патологией в рамках климактерического синдрома и психических заболеваний.
У большинства пациенток — 125 (83,3%) отмечались явления пременопаузы. Средний возраст наступления пременопаузы различался в группах женщин с разным характером депрессии (см.
 В популяции продолжительность пременопаузы 18±1,2 мес, что достоверно меньше, чем у больных первых трех групп.
В популяции продолжительность пременопаузы 18±1,2 мес, что достоверно меньше, чем у больных первых трех групп.Таким образом, с одной стороны психические нарушения сопутствуют патологически протекающему климактерию, с другой — возникшие в пременопаузе заболевания (невротические, эндогенные депрессии) способствуют уменьшению сроков пременопаузы, т. е. влекут за собой эндокринную гинекологическую дисфункцию.
Согласно концепции W. Utian и D. Serr [9], климактерический симптомокомплекс представляет собой «соматопсихосоциокультуральный» синдром, однако роль каждого фактора в генезе различных психических расстройств климактерического периода неоднозначна. Если при психогенной депрессии психическая травма является основным этиологическим моментом, то при климактерической депрессии — дополнительным средством, утяжеляющим течение патологического процесса. При эндогенных заболеваниях психогении отводится роль лишь провоцирующего или разрешающего фактора.
Анамнез социального положения женщин показал, что около 1/3 обследованных имели высшее образование, т. е. уровень образования был значительно выше, чем в популяции. Однако это может быть связано с тем, что образованные женщины чаще обращаются за помощью к психиатру. При сравнении этого показателя в группах наиболее высокий уровень образования оказался у больных невротической и климактерической депрессией, а самый низкий — у пациенток с инволюционной меланхолией (у 55,5% — лишь незаконченное среднее образование). Тем не менее больные с климактерической депрессией оказались менее адаптированными в социальном плане, не были удовлетворены своим социальным статусом.
е. уровень образования был значительно выше, чем в популяции. Однако это может быть связано с тем, что образованные женщины чаще обращаются за помощью к психиатру. При сравнении этого показателя в группах наиболее высокий уровень образования оказался у больных невротической и климактерической депрессией, а самый низкий — у пациенток с инволюционной меланхолией (у 55,5% — лишь незаконченное среднее образование). Тем не менее больные с климактерической депрессией оказались менее адаптированными в социальном плане, не были удовлетворены своим социальным статусом.
Что касается семейного положения, то большинство женщин (80,0%) на момент обследования были замужем. Больше замужних женщин было среди больных инволюционной меланхолией (85,2%), меньше — среди пациенток с невротической депрессией (77,1%), климактерической (69,8%) и МДП (66,7%). Наибольший процент незамужних женщин (15,2%) оказался среди больных климактерической депрессией. Больше всего разведенных было в группе МДП (19,0%) и психогенной депрессии (14,0%).

Анализ генеалогических данных показал, что наследственная отягощенность теми или иными заболеваниями была различной у пациенток с климактерической депрессией и психическими заболеваниями. У родственников первой и второй степени родства больных климактерической депрессией чаще встречались климактерический синдром (19,6%), ранняя менопауза (10,9%), сердечно-сосудистая патология (13,0%). У больных неврозами была выявлена отягощенность психическими расстройствами, в основном пограничного уровня, не повлекшими за собой вмешательства психиатра (22,9%), и алкоголизмом (14,3%). Родственники больных МДП чаще страдали эндогенными заболеваниями (21,4%), в ряде случаев (7,1%) начавшимися в климактерии. Наследственность больных инволюционной меланхолией в меньшей степени была отягощена психической патологией (11,1%) и алкоголизмом (7,4%) и ни одного случая заболевания не было связано по времени с пременопаузой.
Вазомоторные проявления климактерического синдрома в большей степени были представлены у больных климактерической депрессией. Типичные симптомы, приливы и потливость, отмечались у 84,8% пациенток, причем у большинства больных они возникали в пременопаузе (91,3%). «Предвестники» климактерического синдрома, в том числе и психопатологические симптомы (плохое настроение, слабость, нежелание что-либо делать, снижение активности и др.) у 67,4% появлялись сначала в рамках предменструального синдрома. Циклические колебания состояния (псевдопредменструальный синдром) у половины больных сохранялись и после наступления менопаузы, их выраженность становилась заметна на фоне заместительной гормональной терапии.
Все сказанное, в том числе динамика депрессивной симптоматики под влиянием гормональной психофармакологической терапии, позволили нам представить дифференциально-диагностические особенности каждой из выделенных депрессий.
Климактерическая депрессияЭта депрессия развивается в структуре климактерического синдрома наряду с вегетативно-сосудистыми и обменно-эндокринными расстройствами преимущественно в пременопаузе. Такая депрессия сопровождается соматовегетативными нарушениями и характеризуется подавленным безрадостным настроением с плаксивостью, снижением интереса к собственной личности и окружающему, уменьшением активности, ощущением возрастных изменений, страхом перед надвигающейся старостью и тревожными опасениями за свое здоровье. Причиной климактерической депрессии является дефицит эстрогенов, нарушение адаптационных механизмов в нейроэндокринной системе. У таких пациенток обычно не меняется или повышается аппетит и половое влечение, а нарушения сна связаны с ночными приливами жара. Выраженность депрессии зависит от тяжести и длительности патологического климактерия, при этом ее глубина ограничивается уровнем дистимии.
Такая депрессия сопровождается соматовегетативными нарушениями и характеризуется подавленным безрадостным настроением с плаксивостью, снижением интереса к собственной личности и окружающему, уменьшением активности, ощущением возрастных изменений, страхом перед надвигающейся старостью и тревожными опасениями за свое здоровье. Причиной климактерической депрессии является дефицит эстрогенов, нарушение адаптационных механизмов в нейроэндокринной системе. У таких пациенток обычно не меняется или повышается аппетит и половое влечение, а нарушения сна связаны с ночными приливами жара. Выраженность депрессии зависит от тяжести и длительности патологического климактерия, при этом ее глубина ограничивается уровнем дистимии.
Такая депрессия возникает после значимой психической травмы (потеря, утрата) и не зависит от тяжести климактерических соматовегетативных проявлений. По тяжести психогенную депрессию делят на невротическую и более глубокую — реактивную. Клиническая картина реактивной депрессии характеризуется обычно коротким периодом оцепенения, нарушением сна, аппетита, потерей массы тела, с последующим нарастанием аффективных расстройств с чувством вины и раскаяния. По мере стихания остроты переживаний «забытая» на время вегетативно-сосудистая симптоматика выступает на первый план и иногда проявляется сильнее, чем прежде. Больные переключаются в своих переживаниях с психогенной ситуации на свое здоровье, что приводит к развитию ипохондрической симптоматики. При невротической депрессии эмоциональные нарушения менее выражены, не достигают состояния ступора, мрачной безысходности и бесперспективности, доходящей до нежелания жить в создавшейся ситуации. Суицидальные мысли при невротической депрессии представлены обычно на вербальном уровне и вызваны пессимистической оценкой будущего и временным отсутствием утешающей перспективы. У таких больных часто нарушено засыпание из-за постоянных воспоминаний, связанных с травмирующей ситуацией, сон поверхностный.
Клиническая картина реактивной депрессии характеризуется обычно коротким периодом оцепенения, нарушением сна, аппетита, потерей массы тела, с последующим нарастанием аффективных расстройств с чувством вины и раскаяния. По мере стихания остроты переживаний «забытая» на время вегетативно-сосудистая симптоматика выступает на первый план и иногда проявляется сильнее, чем прежде. Больные переключаются в своих переживаниях с психогенной ситуации на свое здоровье, что приводит к развитию ипохондрической симптоматики. При невротической депрессии эмоциональные нарушения менее выражены, не достигают состояния ступора, мрачной безысходности и бесперспективности, доходящей до нежелания жить в создавшейся ситуации. Суицидальные мысли при невротической депрессии представлены обычно на вербальном уровне и вызваны пессимистической оценкой будущего и временным отсутствием утешающей перспективы. У таких больных часто нарушено засыпание из-за постоянных воспоминаний, связанных с травмирующей ситуацией, сон поверхностный. Климактерические вегетативно-сосудистые нарушения отходят на второй план (дезактуализируются) и вновь становятся актуальными после разрешения ситуации или затухания остроты переживаний.
Климактерические вегетативно-сосудистые нарушения отходят на второй план (дезактуализируются) и вновь становятся актуальными после разрешения ситуации или затухания остроты переживаний.
Она может манифестировать в период пременопаузы или перименопаузы и характеризуется типичными для нее проявлениями — подавленным настроением с душевной болью (тоска), утратой прежних интересов и способности получать удовольствие, снижением энергии и активности, пессимистической оценкой прошлого, настоящего и будущего, снижением самооценки и уверенности в себе (вплоть до идей самообвинения и самоуничижения), нарушением сна (ранние пробуждения), уменьшением аппетита и массы тела, снижением или исчезновением полового влечения. Хотя депрессия в этих случаях начинается на фоне климактерической дисфункции, она не зависит от выраженности климактерических симптомов. Приливы у этих больных не являются основной жалобой. С нарастанием глубины депрессии они исчезают совсем и проявляются вновь на выходе из нее. Это необходимо учитывать при оценке прогноза приступа заболевания, т. е. появление приливов и других вегетативных симптомов свидетельствует о более легком, невротическом уровне расстройства.
Это необходимо учитывать при оценке прогноза приступа заболевания, т. е. появление приливов и других вегетативных симптомов свидетельствует о более легком, невротическом уровне расстройства.
Из приведенных описаний следует, что роль климактерия в генезе депрессивных состояний неоднозначна. Климактерический синдром и сопровождающая его депрессия представляют собой болезнь нарушенной адаптации вследствие патологически протекающей гормональной перестройки. При развитии реактивной (психогенная) депрессии климактерий является почвой, ослабляющей защитные силы организма и создающей благоприятные условия для воздействия психогенного фактора. В случае манифестации эндогенной депрессии климактерий выполняет триггерную роль в реализации генетической предрасположенности. Об этом необходимо помнить при назначении терапии женщинам, страдающим депрессией.
Инволюционная депрессияВ истории психиатрии существовали различные точки зрения на природу психических нарушений, возникающих в период климактерия и после менопаузы. Еще 100 лет назад E. Kraepelin выдвинул концепцию инволюционных психозов, прежде всего инволюционной меланхолии (депрессия), этиологически связанной с инволюционными соматическими процессами и климаксом, характеризующейся длительным течением и проявляющейся тревогой, двигательным беспокойством и ипохондрией. В последующем В.Н. Гиляровский (1938) выделил расстройства климактерического периода и инволюционные психозы. Тем не менее в дальнейшем одни психиатры считали их самостоятельными расстройствами, этиологически и патогенетически связанными с климактерием, другие доказывали, что это спровоцированная гормональной перестройкой поздняя манифестация маниакально-депрессивного психоза (рекуррентная депрессия). В западной и американской литературе, вопреки противоположным мнениям, до недавнего времени сохранялось представление о нозологической самостоятельности инволюционных психозов, но в связи с синдромологическим подходом к оценке психических расстройств в МКБ-10 и американских классификациях инволюционных психозов (в частности меланхолии) нет, хотя клиническая картина большой депрессии, начавшейся после 50 лет, отличается от депрессии с более ранним началом, укладываясь в классическое описание инволюционной меланхолии.
Еще 100 лет назад E. Kraepelin выдвинул концепцию инволюционных психозов, прежде всего инволюционной меланхолии (депрессия), этиологически связанной с инволюционными соматическими процессами и климаксом, характеризующейся длительным течением и проявляющейся тревогой, двигательным беспокойством и ипохондрией. В последующем В.Н. Гиляровский (1938) выделил расстройства климактерического периода и инволюционные психозы. Тем не менее в дальнейшем одни психиатры считали их самостоятельными расстройствами, этиологически и патогенетически связанными с климактерием, другие доказывали, что это спровоцированная гормональной перестройкой поздняя манифестация маниакально-депрессивного психоза (рекуррентная депрессия). В западной и американской литературе, вопреки противоположным мнениям, до недавнего времени сохранялось представление о нозологической самостоятельности инволюционных психозов, но в связи с синдромологическим подходом к оценке психических расстройств в МКБ-10 и американских классификациях инволюционных психозов (в частности меланхолии) нет, хотя клиническая картина большой депрессии, начавшейся после 50 лет, отличается от депрессии с более ранним началом, укладываясь в классическое описание инволюционной меланхолии.
Наши исследования показывают, что инволюционная меланхолия, в отличие от рекуррентной депрессии, развивается не на фоне климактерических нарушений в пременопаузе, а в постменопаузе, когда гормональная перестройка подходит к концу и климактерические симптомы (приливы, потливость) к моменту начала заболевания практически не наблюдаются. Основными жалобами у таких больных являются различные ощущения болевого (алгии), гиперэстетического и сенестопатического (неприятные тягостные ощущения) характера. Клиническая картина инволюционной меланхолии характеризуется тревожной депрессией с беспокойством, суетливостью, опасениями за свое здоровье, сверхценными и бредовыми ипохондрическими идеями. Больные убеждены в наличии у них неизлечимого соматического заболевания (рак, инфаркт миокарда, непроходимость кишечника и др.), что при объективном обследовании не подтверждается.
В некоторых случаях болезненные переживания принимают крайние формы отрицания функционирования отдельных органов и целых систем: «стынет кровь», «разложился и не работает кишечник», «нет стула, не выделяется моча». Могут присоединяться бредовые идеи обнищания, разорения, неотвратимой гибели, принимающие иногда грандиозные масштабы: «все гибнет», «конец света», грядет «всеобщая катастрофа». Во избежание «жутких мучений» во время этих катастроф больные могут принимать решение покончить жизнь самоубийством. Иногда пытаются убить детей, внуков, чтобы спасти их от неминуемой гибели и мучений. Тревожная симптоматика достигает апогея в тревожно-боязливом возбуждении с растерянностью, безысходностью, метаниями, повторением одних и тех же слов (меланхолический раптус). Инволюционная депрессия отличается длительным течением. Приступ болезни — единственный в жизни, но может продолжаться от нескольких месяцев до 5—6 лет. Возможно полное выздоровление, особенно при своевременном и правильном лечении. С назначением терапии заболевание довольно часто принимает волнообразное течение: улучшение состояния на фоне лечения чередуется с ухудшениями. Декомпенсации состояния способствуют психические травмы, соматические болезни и социальные проблемы.
Могут присоединяться бредовые идеи обнищания, разорения, неотвратимой гибели, принимающие иногда грандиозные масштабы: «все гибнет», «конец света», грядет «всеобщая катастрофа». Во избежание «жутких мучений» во время этих катастроф больные могут принимать решение покончить жизнь самоубийством. Иногда пытаются убить детей, внуков, чтобы спасти их от неминуемой гибели и мучений. Тревожная симптоматика достигает апогея в тревожно-боязливом возбуждении с растерянностью, безысходностью, метаниями, повторением одних и тех же слов (меланхолический раптус). Инволюционная депрессия отличается длительным течением. Приступ болезни — единственный в жизни, но может продолжаться от нескольких месяцев до 5—6 лет. Возможно полное выздоровление, особенно при своевременном и правильном лечении. С назначением терапии заболевание довольно часто принимает волнообразное течение: улучшение состояния на фоне лечения чередуется с ухудшениями. Декомпенсации состояния способствуют психические травмы, соматические болезни и социальные проблемы.
При терапии депрессивных расстройств в период климактерия необходимо учитывать не только их различный генез, взаимосвязь и взаимовлияние с климактерическими симптомами, но и побочные эффекты антидепрессантов и других психотропных средств, которые могут способствовать ухудшению соматического состояния (например, увеличению массы тела), что в свою очередь вызывает дополнительную фиксацию больных на своем здоровье. Поэтому препаратами выбора обычно являются те, которые обладают минимумом побочных эффектов, хорошей переносимостью, достаточно быстрым действием. При амбулаторном лечении особенно важно избегать сонливости и излишнего седативного эффекта в дневное время [8, 13—15].
Психогенная депрессия купируется антидепрессантами и транквилизаторами. При эндогенной депрессии патогенетически обосновано лечение антидепрессантами в сочетании с другими симптоматическими средствами в соответствии с клинической картиной заболевания.
Опубликован целый ряд работ, в которых показана эффективность селективных ингибиторов обратного захвата серотонина (СИОЗС) и селективных ингибиторов обратного захвата норадреналина при лечении депрессий климактерического периода, в частности пароксетина [17, 18], флуоксетина [19], циталопрама, эсциталопрама, венлафаксина [20, 21]. Препараты группы СИОЗС (флуоксетин, пароксетин, сертралин, циталопрам) показаны женщинам, страдающим тревожной депрессией с сопутствующими обменно-эндокринными нарушениями (увеличение массы тела, повышение сексуального влечения), так как наряду с антидепрессивным и анксиолитическим эффектами эти препараты обладают в той или иной степени аноректическим действием и снижают либидо. Также появились исследования по эффективному использованию флувоксамина [16, 22], венлафаксина и миртазапина [20, 23] для лечения депрессий, ассоциированных с менопаузой. При этом отмечается, что в отличие от СИОЗС, их эффективность в отношении депрессий климактерического периода не зависит от сопутствующей заместительной гормональной терапии [21].
Препараты группы СИОЗС (флуоксетин, пароксетин, сертралин, циталопрам) показаны женщинам, страдающим тревожной депрессией с сопутствующими обменно-эндокринными нарушениями (увеличение массы тела, повышение сексуального влечения), так как наряду с антидепрессивным и анксиолитическим эффектами эти препараты обладают в той или иной степени аноректическим действием и снижают либидо. Также появились исследования по эффективному использованию флувоксамина [16, 22], венлафаксина и миртазапина [20, 23] для лечения депрессий, ассоциированных с менопаузой. При этом отмечается, что в отличие от СИОЗС, их эффективность в отношении депрессий климактерического периода не зависит от сопутствующей заместительной гормональной терапии [21].
Гендерные различия в реагировании на терапию антидепрессантами отмечают многие авторы [24, 25]. Помимо отличий в эффективности наблюдается худшая переносимость антидепрессантов у женщин, особенно в пожилом возрасте, за счет более выраженных побочных эффектов и нежелательных лекарственных взаимодействий [25]. В этой связи представляют интерес исследования эффективности и переносимости агомелатина по сравнению с другими антидепрессантами в зависимости от пола и возраста пациентов.
В этой связи представляют интерес исследования эффективности и переносимости агомелатина по сравнению с другими антидепрессантами в зависимости от пола и возраста пациентов.
Вальдоксан (агомелатин), являющийся агонистом мелатониновых МТ1- и МТ2-рецепторов и антагонистом серотониновых 5-НТ2с-рецепторов, благодаря своему уникальному механизму действия обладает высокой антидепрессивной эффективностью при депрессиях различного генеза и разной степени тяжести, включая тяжелые эндогенные депрессивные состояния [26]. В частности, было показано, что депрессия у женщин чаще проявляется атипичными симптомами, коморбидными психическими и соматическими нарушениями, большей склонностью к побочным эффектам [24, 25]. Тем не менее эффективность агомелатина оказалась одинаково высокой по сравнению с плацебо и у мужчин, и у женщин [24] Вместе с тем отсутствие таких побочных эффектов, как прибавка массы тела, сексуальная дисфункция, отсутствие излишней седации в дневное время, делают его привлекательным для лечения депрессий у женщин, особенно в период климактерия и постменопаузы. Результаты многих исследований эффективности и переносимости агомелатина позволяют его рассматривать как препарат первой линии при лечении депрессий [26].
Результаты многих исследований эффективности и переносимости агомелатина позволяют его рассматривать как препарат первой линии при лечении депрессий [26].
Вальдоксан, кроме действия на все симптомы депрессии, обеспечивает восстановление нарушенных при депрессии суточных ритмов [26], поэтому, в отличие от других антидепрессантов, особенно эффективен при депрессивных состояниях, сопровождающихся нарушениями сна, суточными колебаниями настроения. Как известно, при климактерических депрессиях вазомоторные симптомы (приливы жара, потливость) в большей степени проявляются в ночное время [2, 3, 8] что связано, по всей видимости, с дисбалансом нейроэндокринных суточных ритмов. Назначение вальдоксана, по нашим наблюдениям, целесообразно и с этих позиций.
Что касается гормональной терапии, то она обычно проводится по рекомендациям гинекологов-эндокринологов на основе клинической дифференциации эндогенного и психического статуса. При климактерической депрессии, развивающейся по типу эффекта «домино», важно купировать в первую очередь типичные климактерические симптомы, что можно осуществить с помощью гормональных средств. Улучшение соматического состояния в этих случаях может приводить к уменьшению выраженности депрессивных явлений (чаще астенодепрессивных, легких тревожно-депрессивных). При психогенной депрессии гормональные препараты применяют лишь в случае выраженных клинических проявлений дефицита эстрогенов (приливы, остеопороз). При эндогенной депрессии гормональная терапия не рекомендуется, так как она может приводить к углублению депрессии.
Улучшение соматического состояния в этих случаях может приводить к уменьшению выраженности депрессивных явлений (чаще астенодепрессивных, легких тревожно-депрессивных). При психогенной депрессии гормональные препараты применяют лишь в случае выраженных клинических проявлений дефицита эстрогенов (приливы, остеопороз). При эндогенной депрессии гормональная терапия не рекомендуется, так как она может приводить к углублению депрессии.
По данным зарубежной литературы, для проведения заместительной гормональной терапии все больше возникает противопоказаний не столько из-за психических, сколько из-за соматических осложнений: повышения риска ишемической болезни сердца и тромбоэмболической болезни [18]. Поэтому продолжается активный поиск альтернативных методов с использованием психофармакологических препаратов. Возможно применение антидепрессантов в сочетании с препаратами, обладающими вегетотропной и антипароксизмальной активностью (прилив — это приступ, пароксизм), малыми дозами нейролептиков (сонапакс, этаперазин) и антипароксизмальных средств (депакин, финлепсин).
В качестве альтернативного или дополняющего метода при климактерических депрессиях применяется психотерапия [27, 28].
Таким образом, депрессивные расстройства у женщин, возникающие в период климактерия, имеют различное происхождение, тяжесть, клиническую «окраску», сочетание с соматовегетативными и обменно-эндокринными нарушениями и требуют индивидуального подхода к подбору терапии, в частности антидепрессантов. При этом особое внимание нужно уделять переносимости препаратов, возможности возникновения нежелательных для женщин побочных эффектов.
Конфликт интересов отсутствует.
1В работе использованы общепринятые термины. Климактерический период (климактерий) — период от конца репродуктивной стадии до полного прекращения функции яичников. Выделяют две фазы климактерия — пременопаузу и постменопаузу, которые разделены менопаузой — основным климактерическим феноменом. Менопауза — это последнее маточное кровотечение, обусловленное гормональной функцией яичников.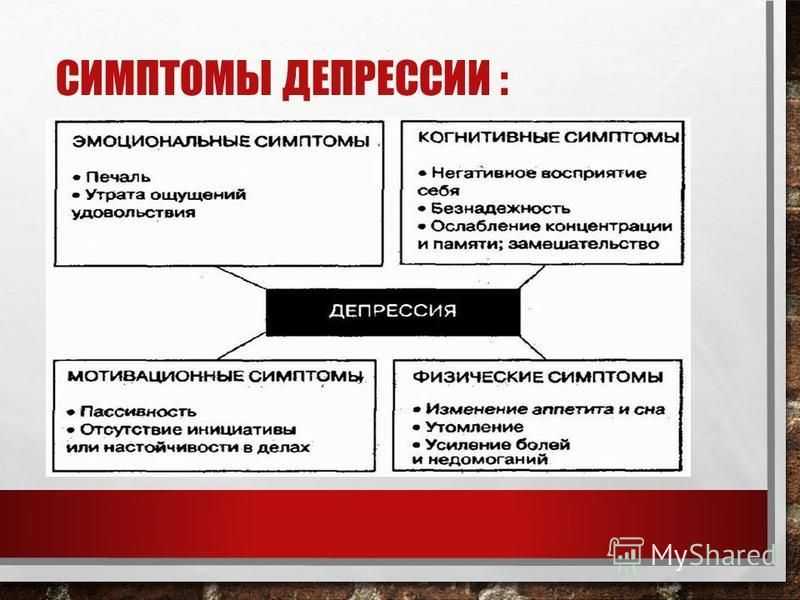 Пременопауза — начальный период снижения функции яичников, клинически характеризующийся нерегулярными менструациями. Постменопауза — период от последней менструации до полного прекращения функции яичников. Прекращение менструаций до 45 лет расценивают как раннюю менопаузу, после 55 лет — как позднюю.
Пременопауза — начальный период снижения функции яичников, клинически характеризующийся нерегулярными менструациями. Постменопауза — период от последней менструации до полного прекращения функции яичников. Прекращение менструаций до 45 лет расценивают как раннюю менопаузу, после 55 лет — как позднюю.
Почему у женщин в возрасте старше 50 лет часто меняется настроение
Менопауза — это период физиологических изменений, которые обычно сопровождаются эмоциональными реакциями. Осознание окончания детородного периода может быть горьким и болезненным, а происходящие изменения у многих вызывают беспокойство по поводу внешней привлекательности. У большинства женщин период менопаузы проходит без развития тяжелых психологических нарушений, но перепады настроения могут существенно снизить качество жизни.
Существует несколько стадий менопаузы, каждая из которых имеет специфические признаки. Перименопауза — это период, в который отмечают снижение уровня эстрогенов в организме. В это время начинают появляться неприятные симптомы, такие как перепады настроения и приливы. Когда у женщины в течение 12 мес не совершается менструальный цикл, наступает период менопаузы, за которым следует постменопауза. При этом эмоциональные симптомы несколько изменяются. С начала до конца весь описанный процесс может занимать 2–10 лет.
Когда у женщины в течение 12 мес не совершается менструальный цикл, наступает период менопаузы, за которым следует постменопауза. При этом эмоциональные симптомы несколько изменяются. С начала до конца весь описанный процесс может занимать 2–10 лет.
По данным Североамериканского общества менопаузы (North American Menopause Society), США, 23% женщин испытывают перепады настроения до, во время или после менопаузы. Для женщин, принимающих гормональные препараты или прошедших процедуру удаления матки, эмоциональные колебания — первый признак начала наступления менопаузы.
Многие из эмоциональных реакций связаны со снижением уровня эстрогенов в организме женщины в период менопаузы. Особенно это касается раздражительности, усталости, стресса, забывчивости, тревожности и нарушения концентрации внимания.
Ученые выделяют 5 наиболее распространенных эмоциональных симптомов менопаузы.
Раздражительность. Около 70% женщин отмечают раздражительность как основную эмоциональную проблему на ранних стадиях менопаузы. При этом происходит снижение терпимости и начинают раздражать некоторые вещи, которые раньше не вызывали беспокойства.
При этом происходит снижение терпимости и начинают раздражать некоторые вещи, которые раньше не вызывали беспокойства.
Депрессия — распространенный и тяжелый «побочный эффект» менопаузы, который испытывает 1 из 5 женщин в этот период жизни.
Тревожность. Многие женщины отмечают напряженность, повышенную возбудимость, беспокойство и панические атаки в период менопаузы. У некоторых женщин тревожность развивается в этом возрасте впервые. Если в прошлом уже отмечали такой симптом, в период менопаузы его выраженность может увеличиваться.
Сентиментальность и эпизоды плаксивости. При изменении гормонального фона женщина может заплакать в ситуации, которая прежде не вызывала у нее таких эмоций. Слезы помогают уменьшить стресс и снять эмоциональное напряжение.
Бессонница усугубляет перепады настроения, поскольку снижает качество жизни человека. В период менопаузы такое нарушение испытывают 40–50% женщин.
По мнению специалистов, существуют 2 основных фактора риска появления значительных перепадов настроения в период менопаузы: тяжелый предменструальный синдром и эпизоды депрессии и других психических расстройств в молодости.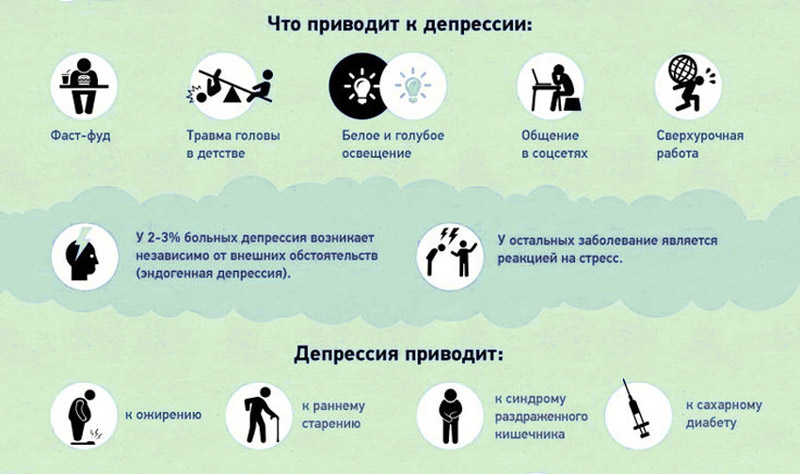
Некоторые женщины отмечают, что в период менопаузы у них развиваются забывчивость и нарушение концентрации внимания. Есть научные данные о снижении когнитивных способностей в этот период. Обычно такие проблемы исчезают, когда наступает период постменопаузы.
Чтобы справиться с перепадами настроения, ученые рекомендуют обратиться за психологической или медицинской помощью. Для лечения симптомов менопаузы обычно применяют гормональную терапию, но этот метод связан с определенными рисками для здоровья. Биоидентичные гормоны можно также получить из некоторых продуктов питания, например, соя и фенхель содержат фитоэстрогены — растительные аналоги женских половых гормонов. При приливах и склонности к депрессии полезны некоторые виды антидепрессантов.
Оптимальный способ борьбы с неприятными симптомами менопаузы — комбинация стандартного лечения и здорового образа жизни. Ученые выявили, что физическая активность, диета, здоровый сон и дружеская поддержка могут помочь женщинам справиться с эмоциональными симптомами.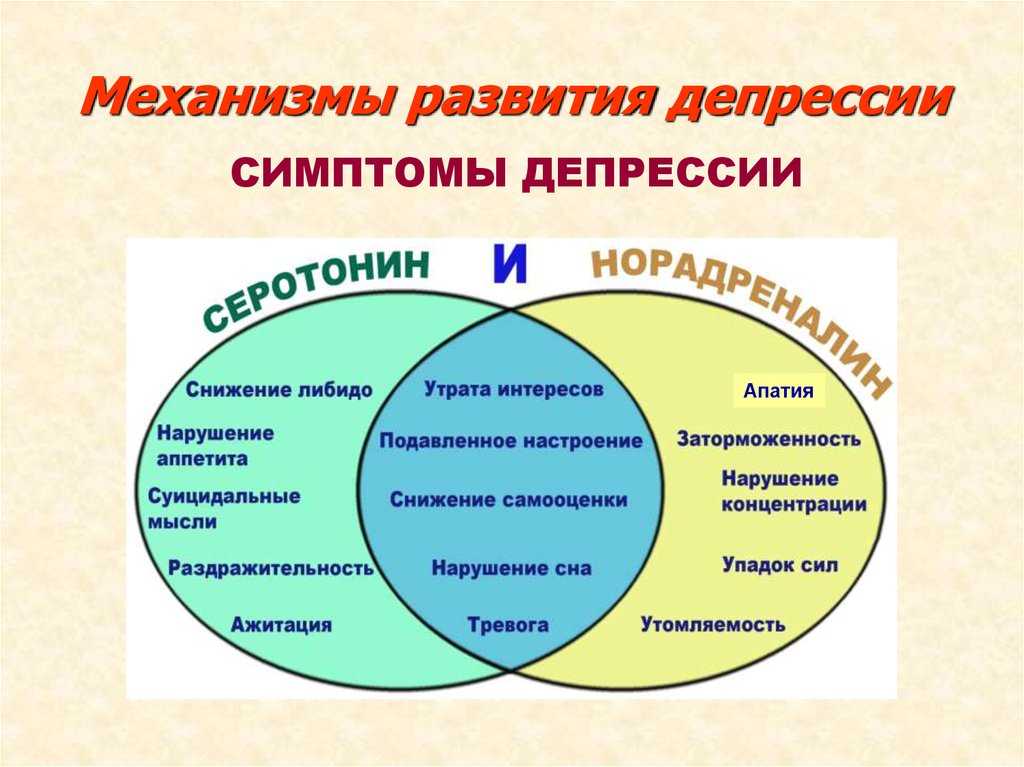 Считают, что китайская гимнастика, йога и медитация способны улучшить настроение, уменьшить выраженность стресса, раздражительность и другие проявления менопаузы.
Считают, что китайская гимнастика, йога и медитация способны улучшить настроение, уменьшить выраженность стресса, раздражительность и другие проявления менопаузы.
По материалам www.newsmedicalnet.com
типов, причин, симптомов и лечения
депрессия
Типы, причины, симптомы и лечение
(Фото: iStock)
Различные формы депрессии
У женщин много ролей в жизни. Мать, жена, сотрудник, друг, целитель, опекун, и этот список можно продолжить. Сложность всех этих ролей может вызывать взлеты и падения на протяжении всей жизни. Некоторые из этих изменений настроения могут быть связаны с жизненными событиями (например, ссорой с другом) или с гормонами (например, беременностью, менструальным циклом). В общем, через несколько дней ваши эмоции, как правило, выравниваются, и вы больше не чувствуете себя подавленным. Но если вы страдаете депрессией, ваши «падения» не проходят через несколько дней и могут мешать вашей повседневной жизни и отношениям. Это может быть изнурительным циклом и может произойти из-за ряда причин. Симптомы могут длиться недели, месяцы или годы и могут быть прерывистыми или разовыми.
Это может быть изнурительным циклом и может произойти из-за ряда причин. Симптомы могут длиться недели, месяцы или годы и могут быть прерывистыми или разовыми.
Депрессия почти в два раза чаще поражает женщин , чем мужчин, и, как правило, у женщин другие причины, чем у мужчин. Способствующие факторы включают репродуктивные гормоны, различную реакцию женщин на стресс и социальное давление, уникальное для жизненного опыта женщины. Ниже перечислены различные формы депрессии, наиболее распространенные среди женщин.
Большая депрессия Большая депрессия — это тяжелая форма депрессии, при которой женщина теряет способность находить удовольствие в деятельности, которая когда-то считалась приятной. Кроме того, это влияет на способность женщины нормально и эффективно работать, спать и есть и обычно негативно влияет на межличностные и социальные отношения. При большой депрессии, также известной как большое депрессивное расстройство, ваше депрессивное состояние может сохраняться в течение длительного периода времени и часто сопровождается низкой самооценкой.
Это особая форма депрессии, возникающая после рождения ребенка, которую часто называют «бэби-блюз». Типичные симптомы депрессии проявляются через несколько месяцев после родов, а у некоторых женщин они могут проявиться еще во время беременности.
Стойкое депрессивное расстройствоСчитающееся более легкой формой депрессии, это продолжительное депрессивное настроение, которое длится два года и более. Серьезные депрессивные эпизоды (т. е. более тяжелые формы депрессии) все еще могут возникать во время персистирующего депрессивного расстройства.
Предменструальное дисфорическое расстройство Депрессия, связанная с менструальным циклом женщины. При этой форме депрессии сильные перепады настроения, тревога и негативные мысли проявляются за неделю до начала менструации и исчезают с ее началом. Депрессивные симптомы достаточно серьезны, чтобы негативно влиять на межличностные отношения и мешать повседневной деятельности.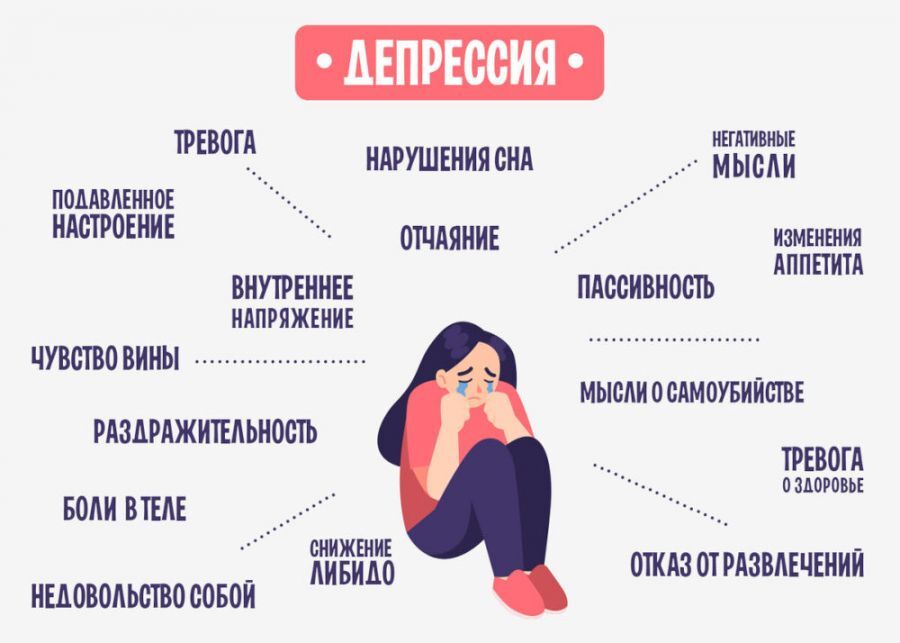
Среди факторов, отличающих депрессию у женщин и мужчин, можно выделить следующие:
Женщины испытывают тревогу и страх; мужчины чувствуют себя защищенными
Женщины винят себя в депрессии; мужчины обвиняют других
Женщины обычно чувствуют себя грустными, бесполезными и апатичными в депрессии; мужчины склонны к раздражительности и гневу
Женщины чаще избегают конфликтов в состоянии депрессии; мужчины чаще создают конфликты
Женщины обращаются к еде и друзьям, чтобы заняться самолечением; мужчины обращаются к алкоголю, телевидению, сексу или спорту для самолечения
Женщины чувствуют себя вялыми и нервными; мужчины чувствуют себя взволнованными и беспокойными
Женщины легко рассказывают о своих чувствах неуверенности в себе и отчаянии; мужчины скрывают чувство неуверенности в себе и отчаяния, считая это признаком слабости
Что вызывает депрессию у женщин?
Существует множество генетических, гормональных, психологических и социальных факторов, которые играют роль при описании причины депрессии у женщин.
С биологической точки зрения, депрессия передается по наследству — с научными данными, что некоторые генетические особенности более склонны к депрессии, тогда как некоторые генетические особенности более устойчивы к ней. Однако считается, что факторы окружающей среды взаимодействуют с генетической предрасположенностью. То есть только потому, что вы можете быть более склонны к депрессии из-за ваших генов, здоровые семейные и социальные отношения могут повысить устойчивость.
Другие биологические и гормональные факторы также могут повышать вероятность депрессии. Проблемы с беременностью, фертильностью, перименопаузой, менопаузой и менструальными циклами увеличивают факторы риска развития депрессии у женщин. Большинство из них связано с гормональным дисбалансом и быстрыми колебаниями репродуктивных гормонов. Проблемы со здоровьем в целом, особенно хронические заболевания или инвалидность, могут спровоцировать депрессию у женщин, как и изменения в медицинской жизни, такие как частые диеты и отказ от курения.
Женщины более склонны к психологическим причинам депрессии, чем мужчины. Имея тенденцию быть более эмоциональными, женщины чаще перефразируют негативные мысли во время приступов депрессии. Плакать, разговаривать с друзьями и пересказывать причины своего депрессивного состояния — это нормальная реакция, но исследования показали, что размышления о депрессии могут продлить ее и даже усугубить. Напротив, мужчины склонны отвлекать себя от своего депрессивного состояния, что, как было показано, сокращает продолжительность симптомов. Дополнительными психологическими факторами, которые больше влияют на женщин, чем на мужчин, являются негативные образы тела и депрессия, вызванная стрессом. Женщины более склонны к стрессу, чем мужчины, потому что повышенный уровень прогестерона предотвращает выравнивание уровня гормонов стресса. Проблемы с негативным образом тела обычно начинаются в подростковом возрасте и, по-видимому, связаны с началом полового созревания у женщин.
Навыки выживания, выбор отношений и образ жизни влияют на женщин иначе, чем на мужчин. Как женщина, у вас больше шансов развить депрессию из-за проблем в браке или отношениях, проблем с балансом между работой и личной жизнью, финансовых проблем и стрессовых жизненных событий, включая потерю любимого человека.
В дополнение к биологическим, психологическим и социальным причинам депрессии, упомянутым выше, Национальные институты здравоохранения указывают на следующие факторы повышенного риска депрессии у женщин:
Death of a parent before age 10
Job loss, relationship problems, divorce
Physical or sexual abuse during childhood
History of mood disorders
Use of certain medications
Признаки и симптомы
Признаки и симптомы депрессии варьируются от женщины к женщине. Некоторые из наиболее распространенных признаков и симптомов перечислены ниже:
чувства пустоты, безнадежности, отчаяния и грусти
раздражительность, беспокойство и вина
Чувство истощения, тяжелая усталость
Потеря интереса к ранее приятным занятиям
.
 запомнить подробности
запомнить подробностиСуицидальные мысли или попытки самоубийства
Нарушения сна; сон слишком много или слишком мало, бессонница
Изменения аппетита — есть слишком много или слишком мало контроль
Перепады настроения и чувство плаксивости
Панические атаки
Чувство напряжения
Отсутствие интереса к повседневной деятельности и отношениям
Варианты лечения
Если вы женщина и страдаете депрессией, лучше сразу обратиться за лечением, чтобы улучшить качество своей жизни. Вашим первым курсом действий должен быть визит к врачу или специалисту в области психического здоровья. Ваш врач задаст вам ряд вопросов и проведет тесты, чтобы исключить основное заболевание, вызывающее вашу депрессию, или определить, могут ли определенные лекарства быть причиной вашего подавленного психического состояния. Ваш лечащий врач также задаст вам ряд вопросов о ваших симптомах: как долго они длятся, когда они начались, серьезность ваших симптомов, насколько они постоянны (частота рецидивов) и история депрессии в вашей семье. Если ваш врач подозревает, что вы можете страдать от депрессии, он или она направит вас к специалисту по психическому здоровью, который сможет официально поставить диагноз вашего состояния и дать рекомендации по лечению.
Если ваш врач подозревает, что вы можете страдать от депрессии, он или она направит вас к специалисту по психическому здоровью, который сможет официально поставить диагноз вашего состояния и дать рекомендации по лечению.
Наиболее распространенные варианты лечения женщин, страдающих депрессией, включают лекарства и терапию. Обязательно сообщите своему врачу, если вы беременны или можете забеременеть во время лечения, поскольку некоторые лекарства для лечения депрессии могут повлиять на вашего растущего ребенка. Если у вас депрессия, врач может назначить вам антидепрессанты, чтобы помочь вам справиться с депрессией и уменьшить ее симптомы. Если вы начинаете принимать антидепрессанты для подавления настроения, важно следить за своими симптомами и отмечать любые побочные эффекты. Некоторые побочные эффекты антидепрессантов могут усугубить депрессию у небольшого процента людей. В частности, было обнаружено, что повышенный риск суицидальных мыслей, суицидальных попыток и раздражительности связан с использованием антидепрессантов у некоторых людей. Другие более распространенные побочные эффекты включают:
Другие более распространенные побочные эффекты включают:
NAUSEA
головные боли
нарушения сна
Агитация
Сексуальные проблемы
Несмотря на эти проблемы, обычно уменьшаются со времен.
Терапия также оказалась очень эффективным методом лечения депрессии. Когнитивно-поведенческая терапия (КПТ) является одной из наиболее распространенных форм разговорной терапии или психотерапии при лечении депрессии. Этот метод терапии фокусируется на обучении новым способам мышления и механизмам преодоления, когда наступает депрессия. Кроме того, терапия помогает женщинам понять сложные отношения и понять, как их улучшить, а также как изменить привычки, которые могут способствовать их депрессии. В дополнение к индивидуальной терапии групповая терапия или семейная терапия являются полезным методом лечения депрессии, если семейный стресс является фактором, способствующим вашему депрессивному состоянию.
К сожалению, частота ошибочных диагнозов депрессии у женщин может достигать 50%, и менее половины женщин, страдающих тяжелой депрессией, когда-либо обращаются за лечением. К счастью, депрессия показала высокие показатели успешности лечения. Более 80% женщин с депрессией успешно лечатся антидепрессантами, терапией или их комбинацией.
В дополнение к лекарствам и терапии приведенные ниже методы самопомощи могут помочь улучшить ваше настроение, если вы страдаете от депрессии:
Не держите свои чувства взаперти — найдите группу поддержки с людьми, которым вы доверяете ночь идеальна
Медитируйте, занимайтесь йогой или практикуйте другие методы релаксации
Если вы или ваш близкий человек страдаете от депрессии, вы не одиноки. Обратитесь за помощью в подавленном настроении, чтобы улучшить качество жизни. Если вы не знаете, к кому обратиться, попробуйте следующие ресурсы:
Семейные врачи
Программы помощи сотрудникам
Центры психического здоровья
Социальные агентства
ПИССЬ.

Поликлиники государственных больниц
Медицинские организации
Примечания: Статья впервые опубликована 29 марта., 2016 г. и последнее обновление от 25 августа 2022 г.
Признаки депрессии у женщин, за которыми стоит следить
Чувство грусти — нормальная реакция на жизненные трудности. Когда эта печаль становится всеохватывающей, можно поднять красный флаг. Депрессия может охватывать все сферы жизни женщины. От того, как вы думаете, до того, как вы справляетесь с повседневными делами, такими как еда, сон и работа, депрессия может покрыть весь ваш мир густым облаком темного, густого тумана. Депрессия может лишить вас энергии и чувства надежды, оставив ощущение пустоты и беспомощности.
Женщины почти в два раза чаще подвержены депрессии, чем мужчины. Некоторые профессионалы предполагают, что, возможно, это связано с тем, что женщины имеют большее количество факторов в жизни, которые являются результатом многих ролей, которые они могут выполнять: жена, мать, друг, опекун, работник, целитель и так далее. Каждая роль сама по себе довольно сложна и может вызвать много взлетов и падений. Добавьте несколько таких ролей в свой репертуар, и вашим «падениям» будет труднее найти путь обратно «наверх», что может побудить вас обратиться за помощью. Другие предполагают, что это может быть связано с биологическими причинами, включая более сильную генетическую предрасположенность или колебания уровня гормонов.
Каждая роль сама по себе довольно сложна и может вызвать много взлетов и падений. Добавьте несколько таких ролей в свой репертуар, и вашим «падениям» будет труднее найти путь обратно «наверх», что может побудить вас обратиться за помощью. Другие предполагают, что это может быть связано с биологическими причинами, включая более сильную генетическую предрасположенность или колебания уровня гормонов.
Для получения дополнительной информации о нашем Центре лечения депрессии для женщин
Звоните по телефону (855) 409-0204 Сейчас
По данным Всемирной организации здравоохранения, около 350 миллионов человек во всем мире страдают депрессией. Национальная ассоциация психического здоровья утверждает, что примерно каждая восьмая женщина испытывает симптомы депрессии в какой-то момент своей жизни. Адекватное лечение получают менее половины больных депрессией. Поскольку распространенность депрессии очень высока и серьезна, важно знать основные признаки депрессии. Первым шагом к борьбе с любым расстройством является изучение его симптомов.
Признаки депрессии у женщин
Депрессия может быть от легкой до умеренной, с такими симптомами, как отсутствие аппетита, проблемы со сном, отсутствие интереса к повседневной деятельности и повторяющиеся мысли о самоубийстве или смерти. В дополнение к этим подавляющим чувствам существует несколько других симптомов депрессии.
Чувство вины, бесполезности и безнадежности
Чувство вины, неуверенность в себе и безрадостное мировоззрение являются характерными клиническими симптомами депрессии. Некоторые женщины могут проявлять повышенное чувство вины, чрезмерно обвиняя себя в совершенных ими ошибках. Женщины с депрессией чаще винят себя, чем других.
Беспокойство
Женщины, страдающие депрессией, склонны к тревоге и страху. Тревога — это больше, чем просто нервозность из-за того, что что-то произошло или вот-вот произойдет. Тревожные расстройства свирепо мешают душевному покою человека, нападая на него вплоть до зацикленности на мельчайших вещах и доводя до паранойи. Приступ тревоги может отправить женщину в еще более глубокую яму тьмы, из которой будет трудно выбраться.
Приступ тревоги может отправить женщину в еще более глубокую яму тьмы, из которой будет трудно выбраться.
Изоляция
Некоторые женщины, страдающие симптомами депрессии, считают, что социальная активность не может быть чрезмерна, и в результате стремятся к изоляции. Изоляция или избегание социальной активности и социальных контактов является частью состояния, известного с медицинской точки зрения как адгедония, которая представляет собой потерю удовольствия от действий, которые когда-то доставляли удовольствие. Это центральная характеристика депрессии. Адгедония является одним из самых ранних признаков расстройства.
Усталость
Согласно исследованию, опубликованному в журнале Psychiatry в 2004 году, усталость является еще одним распространенным симптомом депрессии у женщин. Одно исследование, опубликованное в журнале European Neuropsychopharmacology в 2000 году, показало, что 73 процента из 78 463 респондентов считают усталость основным симптомом депрессии.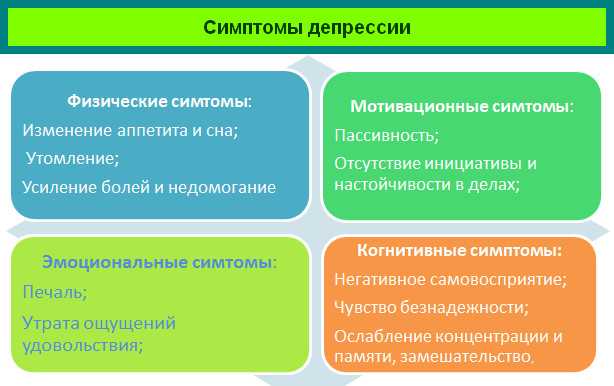
Вот как усталость является ведущим симптомом депрессии: нейротрансмиттер в нашем мозгу, известный как серотонин, отвечает за создание чувства счастья. Эпинефрин, другой нейротрансмиттер, отвечает за выработку энергии. При клинической депрессии уровень серотонина, вырабатываемого мозгом, снижается, что приводит к снижению выработки адреналина. Этот процесс приводит к хронической усталости.
Раздражительность и гнев
Наряду с непреодолимым чувством отчаяния для депрессии характерен другой набор эмоций – раздражительность и гнев. Женщинам с депрессией может показаться, что они разваливаются из-за самых тривиальных обстоятельств. При депрессии что угодно может спровоцировать вспышку.
Согласно недавним исследованиям, симптомы раздражительности и гнева во время депрессии могут быть клиническими маркерами более тяжелой и сложной формы большого депрессивного расстройства.
Что повышает вероятность депрессии у женщин?
Несколько факторов повышают риск депрессии у женщин, включая биологические, межличностные, личностные и психологические факторы.
Некоторые эксперты считают, что женщины имеют повышенный риск депрессии из-за гормональных изменений, которые происходят в течение всей их жизни. От полового созревания до беременности, менструации и менопаузы женщины сталкиваются со многими гормональными колебаниями, которые могут способствовать развитию депрессии.
Женщины, которые совмещают работу с воспитанием детей, матери-одиночки или женщины, которые испытывают больше стресса в результате своей повседневной жизни, подвергаются повышенному риску развития депрессии.
Другие факторы, которые могут способствовать развитию депрессии у женщин, включают:
- Расстройства настроения в раннем репродуктивном возрасте в анамнезе
- Расстройства настроения в семейном анамнезе
- Постоянный социальный или психологический стресс
- Потеря родителей в раннем возрасте из 10
- Использование некоторых лекарств
- Физическое или сексуальное насилие в детстве
- Потеря системы социальной поддержки
Несмотря на эти подавленные чувства, депрессия поддается лечению.

 запомнить подробности
запомнить подробности