После замены тазобедренного сустава когда можно ходить без костылей: Как правильно ходить с тростью после замены тазобедренного сустава
Реабилитация после эндопротезирования коленного сустава
Реабилитация после эндопротезирования коленного сустава
Эндопротезирование коленного сустава – сложная хирургическая операция, в ходе которой больные или поврежденные поверхности сустава заменяют на искусственные. Материалы, из которых сделаны эндопротезы, высокотехнологичны. Благодаря им выполняется восстановление утраченной функции коленного сустава, избавление пациента от сильных болей и возвращение нормальной подвижности.
Необходимость данной операции возникает, когда медикаментозное лечение не дало желаемых результатов и сустав продолжает разрушаться. Чаще всего, показаниями для операции служат:
- износ родных суставов,
- посттравматические осложнения,
- последствия таких заболеваний как артроз, инфекционные, онкологические заболевания.
Значимость реабилитационной программы
Успешно выполненная операция эндопротезирования – это только 60% гарантии выздоровления, остальные 40% – реабилитация и труд самого пациента.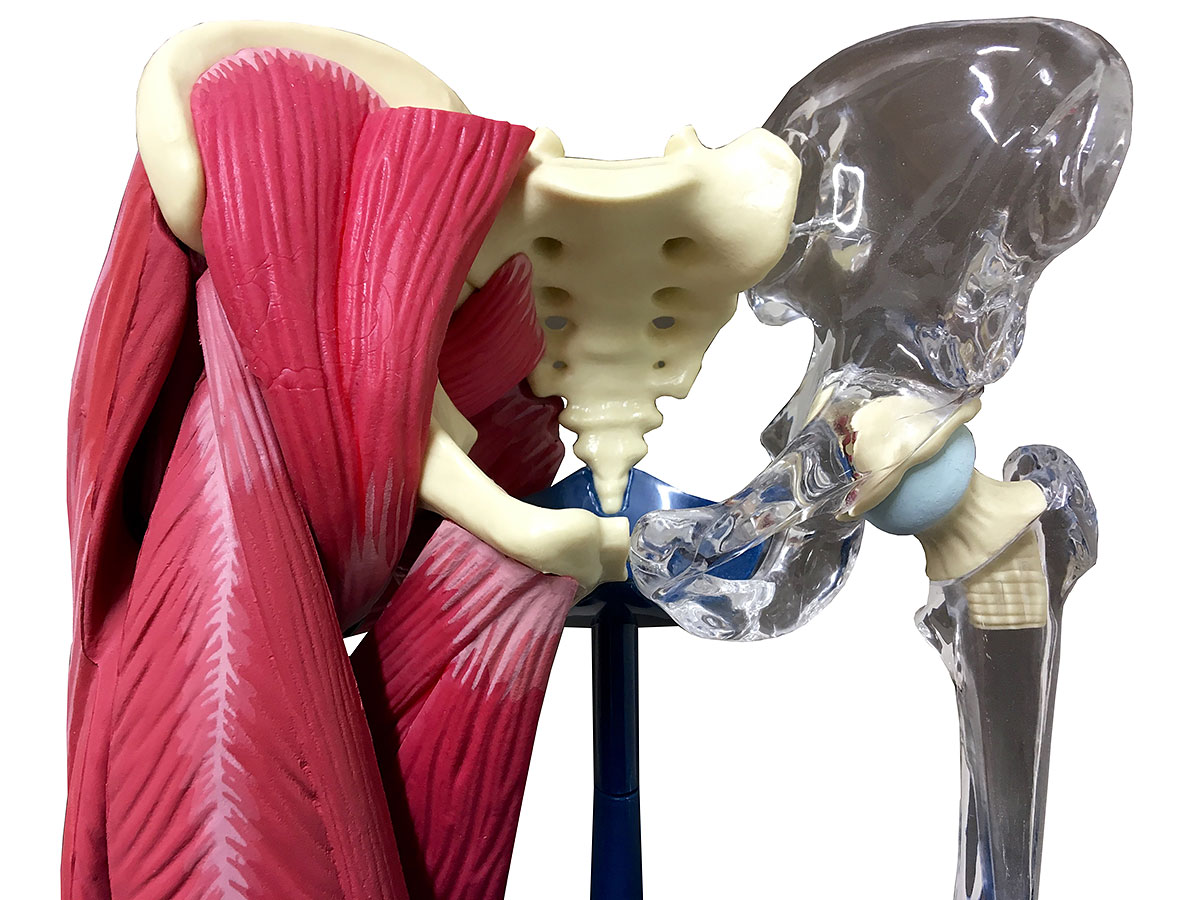
- Дать возможность эндопротезу максимально вжиться в организм, обеспечить ему правильную, безопасную функциональность. Не достаточно просто сделать операцию, пациент должен уверенно и безболезненно ходить, амплитуда движения коленного сустава должна быть нормальная, движения легкие и без дискомфорта.
- Обучить пациента как правильно носить эндопротез, как не допустить его преждевременного износа, как обезопасить себя от повреждения эндопротеза и опасного травмирования.
- Разработать коленный сустав, восстановить силу мышц и чувство баланса.
Проигнорировав обращение к врачу вы или нарушите целостность и функциональность эндопротеза, повлекая за этим травмы родных структур, или, уже своими бездействиями, сведете всю суть операции до снятия болевых ощущений, оставив при этом функциональность колена на минимуме. Пренебрегая восстановительной программой и не давая суставу и мышцам нужной нагрузки, происходит атрофия тканей, при которой полного выздоровления будет добиться очень сложно и долго.
Длительность реабилитации
Комплексное лечение после таких операций занимает 5-6 месяцев. Как правило, это зависит от предварительной физической подготовки пациента, его возраста, наличия дополнительных повреждений, срока после операции, когда пациент начал восстановительные мероприятия и, безусловно, желания.
Первичная программа восстановления в домашних условиях
Восстанавливаться после установки эндопротеза следует начать уже в первый день операции. Это простые физические упражнения, которые вы можете выполнить в больничной палате или дома. Они помогут вам:
- разработать новый сустав,
- улучшить кровообращение,
- предотвратить образование тромбов.
Обычно выполняется стандартный набор упражнений:
- Сгибание и разгибание стопы.
- Сгибание колена лежа на кровати на спине.

- Для выпрямления колена – лежа на кровати, положите под голеностоп валик, стопа не должна касаться кровати. Сокращайте четырехглавую мышцу.
Мы настоятельно не рекомендуем вам самостоятельно назначать себе лечебную физкультуру. Количество повторений, правильную технику выполнения и интенсивность назначает врач-реабилитолог. Также задачами Вашего лечащего врача-реабилитолога в день операции является провести инструктаж для того, чтобы Вы знали, как правильно обращаться с эндопротезом, как предотвратить возможные осложнения, а также научить Вас:
- Правильно ходить с костылями/тростью.
- Правильно вставать и ложиться в постель.
- Правильно садиться и вставать со стула.
- Правильно подниматься и спускаться по лестнице.
Реабилитация в домашних условиях сопровождается регулярными визитами к своему врачу-реабилитологу или в специализированный медицинский центр.
Реабилитация в медицинском центре Артромед
К полноценной программе реабилитации пациента допускают после того, как зажили послеоперационные раны. Назначая Вам программу восстановления, врач-реабилитолог медицинского центра Артромед учитывает множество факторов, основные из них:
Назначая Вам программу восстановления, врач-реабилитолог медицинского центра Артромед учитывает множество факторов, основные из них:
- Причина проведения операции,
- Как скоро после травмы/заболевания была проведена операция (несколько дней – годы),
- Состояние здоровья пациента,
- Уровень физической подготовки пациента,
- Возраст пациента и т.п.
Центр Артромед использует следующие мероприятия в восстановлении пациентов:
- Противоотёчная терапия
- Лимфодренажный массаж
- Пассивная разработка коленного сустава
- Магнитотерапия
- Электромиостимуляция
- Ультразвуковая терапия (по показаниям).
Комплекс таких мероприятий позволяет нам:
- Снять отечность после операции
- Научить ходить пациента без помощи костылей/трости
- Восстановить силу мышц
- Восстановить амплитуду движения в коленном суставе
- Восстановить чувство баланса
- Вернуть пациента к его привычной физической активности.

Средняя длительность реабилитации после таких операций – 5-6 месяцев. Как правило, это зависит от предварительной физической подготовки пациента, его возраста, наличия дополнительных повреждений, срока после операции, когда пациент начал восстановительные мероприятия и, безусловно, желания. То, как скоро Вы вернетесь к своей прежней, здоровой, физической активности зависит только от вас.
Эффективность реабилитации в домашних условиях в большинстве случаев значительно ниже, чем в клинике. Причиной снижения эффективности является банальная лень и отсутствие дисциплины. Не пропускайте тренировки в реабилитационном центре, не откладывайте их на потом, чем более ответственно вы подойдете к реабилитации, тем эффективнее и быстрее добьетесь наилучшего результата.
Возможные осложнения во время реабилитации и как их избежать
Как и у любая другая хирургическая операция, эндопротезирование коленного сустава может повлечь за собой определенные осложнения. Человеческий организм очень сложен, поэтому предугадать как он отреагирует на изменения, порой, невозможно. Такие осложнения как аллергии, образование кровяных сгустков, разрушение кости рядом с эндопротезом (остеолиз), развитие инфекции – вполне вероятны после данной операции. Однако, не стоит волноваться, согласно статистике, у 9 из 10 пациентов операция не повлекла за собой никаких осложнений.
Человеческий организм очень сложен, поэтому предугадать как он отреагирует на изменения, порой, невозможно. Такие осложнения как аллергии, образование кровяных сгустков, разрушение кости рядом с эндопротезом (остеолиз), развитие инфекции – вполне вероятны после данной операции. Однако, не стоит волноваться, согласно статистике, у 9 из 10 пациентов операция не повлекла за собой никаких осложнений.
Чаще всего осложнения возникают из-за несоблюдения пациентом правил ношения эндопротеза, игнорирования реабилитационных мероприятий. Результатом становится повреждение или перелом импланта, повреждение собственных структур коленного сустава, возвращение болей и дискомфорта.
Рекомендации на восстановительном периоде:
- Ходите не спеша, осторожно, не опирайтесь на больную ногу.
- При вставании с стула и постели делайте упор на здоровую ногу.
- Поднимаясь с кровати выпрямите и вытяните вперед больную ногу.
- Смотрите под ноги, не ходите без посторонней поддержки по скользкой и не ровной поверхности.
 Если дома скользкие полы мы советуем Вам постелить резиновый коврик.
Если дома скользкие полы мы советуем Вам постелить резиновый коврик. - Не поднимайте тяжести.
Преимущества лечения в клинике Artromed в городе Одесса:
- Высококвалифицированная команда врачей.
- Новейшее оборудование.
- Современные методы лечения и восстановительных мероприятий.
- Использование эффективных европейских методик.
- Индивидуальный подход к каждому пациенту.
- Реабилитация проходит индивидуально под постоянным присмотром и руководством врача-реабилитолога. Групповые занятия ЛФК исключены.
- Удобный для Вас график посещения центра, без очередей, строго по записи. Звоните нам и записывайтесь на консультацию.
Для записи на первичную консультацию с врачом звоните нам по контактному номеру на сайте.
Костыли после эндопротезирования тазобедренного и коленного суставов
Применение костылей или специальных ходунков необходимо каждому человеку, перенесшему эндопротезирование любого крупного сустава нижней конечности. Ходьба с помощью опорных приспособлений – это важная часть реабилитации. Она помогает пациентам поддерживать хорошую физическую форму в послеоперационном периоде и они могут быстрее восстановиться и вернуться к привычному образу жизни.
Ходьба с помощью опорных приспособлений – это важная часть реабилитации. Она помогает пациентам поддерживать хорошую физическую форму в послеоперационном периоде и они могут быстрее восстановиться и вернуться к привычному образу жизни.
После замены ТБС.
Многие врачи рекомендуют больным заранее приобрести костыли и научиться ходить на них. Более того, во многих частных клиниках специалисты подбирают пациентам наиболее подходящие средства опоры и учат пользоваться ими. Все это позволяет избежать неприятностей и осложнений в реабилитационном периоде.
После операции вставайте с кровати только с разрешения лечащего врача. Используйте их ровно столько, сколько он скажет. Не отказывайтесь от ходьбы с ними раньше времени. Подобная самодеятельность может иметь неприятные последствия.
Зачем нужны костыли
Эндопротезирование тазобедренного или коленного сустава – это хирургическое вмешательство, в ходе которого повреждаются не только кости, но и мягкие ткани ноги. После операции у пациентов восстанавливается анатомическая целостность сустава, но не функции нижней конечности. Для того, чтобы начать самостоятельно передвигаться, больному требуется немало времени. В этот период ему необходимо использовать вспомогательные приспособления для ходьбы.
После операции у пациентов восстанавливается анатомическая целостность сустава, но не функции нижней конечности. Для того, чтобы начать самостоятельно передвигаться, больному требуется немало времени. В этот период ему необходимо использовать вспомогательные приспособления для ходьбы.
Основные цели их применения:
- Защитить человека от падения. В первые дни после операции больного нередко беспокоят общая слабость и головокружение. Прооперированная нога как правило ослаблена и не функциональна, имеет отек и болезненность. В это время они служат отличной опорой, на которую он может положиться в нужный момент. Когда человек начинает много передвигаться, они поддерживают его во время передышек. Пациент может ходить сколько потребуется без риска упасть, ведь они обеспечивают две дополнительные точки опоры.
- Уменьшить нагрузку на больную ногу. Во время ходьбы с костылями пациент лишь немного опирается на прооперированную конечность. Неполная нагрузка позволяет максимально ограничить травматизацию ноги, не перегружать совсем недавно имплантированные элементы и создать хорошие условия для заживления послеоперационной раны.
 Благодаря этому реабилитационный период протекает более благоприятно, а функции ноги восстанавливаются быстрее. А костная ткань может без стрессов прорастать в поры эндопротеза.
Благодаря этому реабилитационный период протекает более благоприятно, а функции ноги восстанавливаются быстрее. А костная ткань может без стрессов прорастать в поры эндопротеза.
Отметим, что использовать костыли могут только лица с хорошо развитыми мышцами торса, плечевого пояса и верхних конечностей. У них должно быть достаточно силы для поддержания своего тела в нужном для ходьбы положении. Что касается пожилых, слишком слабых и больных людей, они не всегда имеют возможность пользоваться приспособлениями. Как правило, врачи рекомендуют таким пациентам ходить с ходунками.
Какие лучше?
Чаше всего используются подлоктевой тип. Они очень легкие и маневренные по сравнению с подмышечными. Ими проще манипулировать в ограниченном пространстве.
Ими проще манипулировать в ограниченном пространстве.
Как правильно ходить на костылях
Принцип очень прост, суть его заключается в том, чтобы «больная» нога всегда находилась между двух костылей.
- Когда делаем шаг «здоровой» ногой, «больная» остается на месте вместе с костылями на одной линии.
- Когда делаем шаг больной ногой, вес тела целиком переносится на здоровую ногу, а больная, вместе с двумя костылями на одной линии делает шаг.
Со временем Вы перейдете на перекрестный шаг, он полностью совпадает с ходьбой без костылей, когда делая шаг левой ногой, вперед подается правая рука, когда шагаете правой ногой, подается левая рука. Это прирожденный стереотип походки, поэтому какие-то дополнительные комментарии не требуется, это придет само.
Черным указана больная нога, обратите внимание, что она всегда находится между двух костылей.
Другой пример.
Как долго использовать костыли
Минимальный срок использования костылей после эндопротезирования – 6 недель. Если во время операции или в послеоперационном периоде возникли осложнения – скорее всего вам придется ходить с ними немного дольше. Это касается тех случаев, когда в ходе хирургического вмешательства врачи меняли сразу оба коленных или тазобедренных сустава.
Если во время операции или в послеоперационном периоде возникли осложнения – скорее всего вам придется ходить с ними немного дольше. Это касается тех случаев, когда в ходе хирургического вмешательства врачи меняли сразу оба коленных или тазобедренных сустава.
Противопоказания к раннему отказу:
- наличие остеопороза или явных дефектов костной ткани;
- интраоперационные расколы костей;
- реконструктивные операции, требующие проведения костной пластики или применения дополнительных фиксирующих приспособлений;
- имплантация бедренного компонента проксимальной фиксации, который крепится в губчатой кости вертельной области;
- большая масса тела пациента.
В разных клиниках эндопротезирование выполняют по различным методикам. К примеру, в больницах Российской Федерации тазобедренные суставы меняют, предварительно сделав большой разрез мягких тканей бедра. В европейских клиниках операцию делают по малоинвазивной методике. В ходе хирургического вмешательства хирурги не рассекают мышцы, а лишь раздвигают их. Естественно, во втором случае реабилитация будет проходить легче, а человек сможет отказаться от костылей намного раньше.
Естественно, во втором случае реабилитация будет проходить легче, а человек сможет отказаться от костылей намного раньше.
Факт! При нормальном течении реабилитационного периода человек начинает понемногу ходить без опоры уже на 4-5 неделю. Поначалу ему разрешают самостоятельно пройти 5-10, затем – 20-30 метров.
Почему так важно вовремя отложить костыли
Ранняя активизация пациента с полной нагрузкой на прооперированную ногу ускоряет реабилитацию и способствует быстрому восстановлению функций конечности. Поэтому врачи следят за тем, чтобы больные как можно раньше начинали садиться, вставать с постели и ходить. Ведь чем больше человек будет двигаться и заниматься лечебной физкультурой – тем быстрее он вернется к привычному образу жизни.
На определенном этапе реабилитации костыли начинают мешать больному передвигаться, физически пациент готов ходит без них, но морально нет. В этой ситуации человеку лучше полностью отказаться от их использования. В противном случае он будет «цепляться» за дополнительные средства опоры, что негативно скажется на состоянии мышц и замедлит восстановление.
В противном случае он будет «цепляться» за дополнительные средства опоры, что негативно скажется на состоянии мышц и замедлит восстановление.
Многие пациенты поначалу боятся передвигаться самостоятельно. В большинстве случаев их страхи необоснованны и лишь мешают им вынуждая на протяжении нескольких месяцев ходить с тростью, хотя нужды в этом нет. В результате они понапрасну теряют время и собственными руками тормозят реабилитацию.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнееМалоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнееИспользование трости после эндопротезирования
Во многих источниках вы можете найти информацию о том, что после отказа от костылей больные должны еще несколько недель ходить с тростью. Это не совсем верно. Трость нужна лишь слабым пожилым людям и пациентам с осложнениями. Всем остальным использовать данное приспособление не нужно.
Трость нужна лишь слабым пожилым людям и пациентам с осложнениями. Всем остальным использовать данное приспособление не нужно.
Напрасное применение дополнительных средств опоры приводит к тому, что пациенты «эмоционально привязываются к трости». Казалось бы, сроки после операции и физическое состояние позволяют им самостоятельно передвигаться, однако делать этого они не могут. Чтобы подобного не случилось с вами – откажитесь от ходунков, костылей и тростей нужно как можно раньше. Естественно, делайте это только с разрешения лечащего врача.
Сколько ходить на костылях после эндопротезирования
Эндопротезирование — это операция по замене сустава имплантантом, имеющего форму здорового сустава и позволяющего выполнять весь комплекс возможных движений.
Основные виды эндопротезирования:
- Тазобедренного сустава.
- Коленного сустава.
- Голеностопного сустава.
- Суставов кисти.
- Суставов стопы.
Мы подробнее рассмотрим применение костылей при эндопротезировании тазобедренного и коленного суставов.
Подготовка к операции
Научитесь ходить на костылях. Если вы научитесь заранее, то реабилитационный период займёт меньше времени.
Приведите свою физическую форму в порядок. Врач поможет вам составить комплекс упражнений, помогающий укрепить мышцы рук и ног. Это поможет вам быстрее и легче начать пользоваться костылями.
Вылечите зубы. Чтобы избежать инфекционных осложнений, нужно заранее посетить стоматолога и, если нужно, вылечить кариес. После эндопротезирования лечить зубы можно будет только через год после операции.
Бросьте курить. Это снизит риск осложнений и улучшит заживление.
Как правильно и сколько времени ходить на костылях после эндопротезирования
Начинать ходить на костылях после эндопротезирования можно только с разрешения врача.
Процесс восстановления после эндопротезирования тазобёдренного сустава занимается несколько месяцев. Это зависит от вашего возраста, состояния здоровья и степенью повреждения до операции.
Всё это время нагрузки и продолжительность ходьбы нужно увеличивать постепенно. При перемещении больной ноги немного её сгибайте в колене.
Ходить лучше несколько раз в день, но не более 30 минут за раз. Особую осторожность нужно соблюдать при подъёме по ступенькам. Не нужно за раз проходить более одного лестничного пролёта в первые два месяца.
Полезные советы:
- Не сидите более 20 минут в одной позе.
- При сидении таз должен находиться выше коленей.
- При надевании обуви и носков пользуйтесь посторонней помощью.
- Не поднимайте тяжестей.
- С большой осторожностью выполняйте сгибание, вращение и аддукцию (скрещивание) ног.

- Спите на спине, чтобы во сне не согнуть прооперированную ногу.
Обычно с костылями ходят не более 3-х месяцев. Потом можно перейти на трость, с которой ходят ещё 3-5 месяцев.
Пропустил 14 месяцев из-за уникальной травмы
Осенью 2019-го 30-летний Коломейцев неожиданно стал игроком стартового состава «Локо», а в январе 2020-го продлил контракт до лета. Неожиданно – потому что почти два месяца нового сезона сидел на лавке, а до этого не играл из-за проблем с тазобедренным суставом 1 год 2 месяца и 14 дней. О той травме Александр сказал удивительную вещь: после нее он учился ходить обычным шагом и просто перешагивать через барьеры, а клинику, где дали бы гарантию на восстановление, искали три месяца. Некоторые предлагали ставить протез сустава, а это – завершение карьеры.
Головин встретился с Коломейцевым на «Кубке «ПариМатч» Премьер» в Катаре и записал историю, от которой стынет кровь.
***
До лета 2018-го моя единственная серьезная травма в жизни – повреждение мениска. Мне было 18-19 лет. Сделал операцию в России, с тех пор он не беспокоил. Болячки вообще не преследовали – в детстве что-то было с пяткой, когда еще играл в мини-футбол. Но даже не помню подробностей. Просто наступать было больно. Походил по врачам – все обошлось.
Мне было 18-19 лет. Сделал операцию в России, с тех пор он не беспокоил. Болячки вообще не преследовали – в детстве что-то было с пяткой, когда еще играл в мини-футбол. Но даже не помню подробностей. Просто наступать было больно. Походил по врачам – все обошлось.
В детстве все мечтают быть чемпионами мира, играть в европейских топ-клубах. А с возрастом понимаешь, что мечты становятся приземленнее – играть в Премьер-лиге, выйти в Лигу чемпионов. И вот весной 2018 года мы выиграли чемпионат России. Но на сборах после победы я получил ту самую травму. Было обидно: у меня первая Лига чемпионов – а я ее пропущу. Но воспринимал спокойно, понимал, что шанс еще будет.
Травма случилась не в один момент – не на тренировке, в игре или в столкновении. Но именно повреждение на тренировке помогло выявить изменения, которые развивались у меня годами. Хрящ в тазобедренном суставе стирался постепенно, при этом не давал о себе знать. Беспокоило другое – то бедро, то в колено отдавало. Доктора не могли понять, в чем проблема. Делали МРТ коленных суставов – ничего ужасного не находили. Плюс сначала сильно боли не мешали: я тренировался, играл.
Делали МРТ коленных суставов – ничего ужасного не находили. Плюс сначала сильно боли не мешали: я тренировался, играл.
Летом 2018-го в конце первого сбора в Австрии на тренировке неудачно упал, и появилась боль в тазобедренном суставе. Казалось, простое воспаление, да и при лечении была хорошая динамика, боль довольно быстро ушла. На выходных казалось, что все прошло. Думал, больше не повторится. Приехал на второй сбор, стал тренироваться с командой. Но пара дней – и заболело еще сильнее: стало больно просто ногу поднимать. Понял, что проблема глубже. В Москве сделали МРТ. На нем и обнаружили изменения в суставе: серьезную изношенность хрящей.
Возможно, если бы раньше выяснили причину, можно было не доводить дело до операции, вылечить уколами. Я не знаю. Задавал этот вопрос всем докторам, сходятся во мнении, что уколы бы не помогли. Травма никак не давала о себе знать. И найти ее не могли: например, на медосмотрах при трансфере из клуб в клуб проверяют колени, спину, голеностоп, а тазобедренный сустав не смотрят.
Когда поняли, что проблема в нем, врачи в Москве консультировались со специалистами не только из России, но и Италии, Германии, Финляндии и Испании – выясняли, у кого еще случалось подобное, как это переносить, где оперироваться. Так поняли, что это нетипичная травма для футбола. Информация из европейских клиник показала, что то ли вообще никому, то ли всего одному футболисту из-за такого диагноза делали операцию.
Почему это произошло у меня, я не знаю до сих пор. Просто от нагрузки, от беговой работы. Чем тяжелее тренировка – тем больше воспалялось. Хотя боль спортсмены переносят спокойнее. У нас мышца заболит, перенапряжется – не обращаем внимания. Здесь то же самое – болит и болит. Тренировался даже через боль, но проблему все же надо было решать.
***
Операцию не делали три месяца. Пытались вылечить уколами – курс по пять уколов гиалуроновой кислотой раз в неделю. Для сустава это что-то вроде смазки. Также делали уколы в сустав факторов роста, противоспалительные препараты.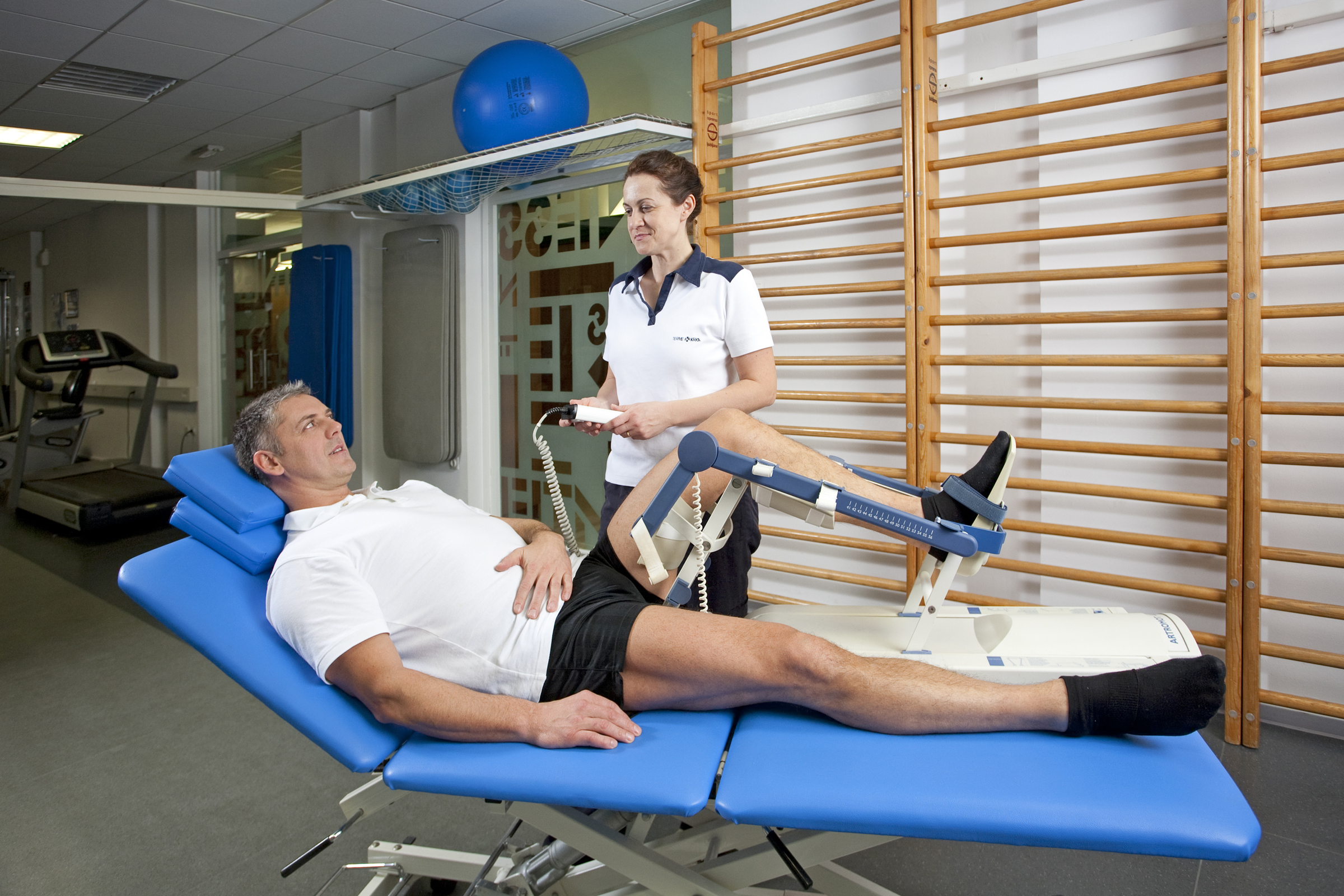
Важно было укрепить мышцы и подготовить бедро все же на случай операции. Во время консервативного лечения я ходил в зал и бассейн, потом начал тренироваться – бегать индивидуально. Вроде стало получше. Дальше перешел к команде – появилась футбольная нагрузка: смена направлений, рывки. Опять заболело. После этого решили оперировать.
Операция была в октябре 2018-го. С июля врачи нашего клуба общались с иностранными коллегами, собирали информацию, думали какую именно операцию надо делать. Не все больницы и доктора были готовы, не все давали гарантии. Кто-то в Германии вообще предлагал поменять сустав – а это сразу завершение карьеры, потому что кость, в которую ставят протез сустава, просто не выдержит нагрузок профессионального футболиста и сломается.
В итоге сделали в Мадриде, стоимость около 12 тысяч евро за саму операцию и три-четыре дня в клинике в начале реабилитации. Специалист лечит и консультирует игроков «Реала» с проблемами с тазобедренным суставом. Операция длилась часа три под общим наркозом.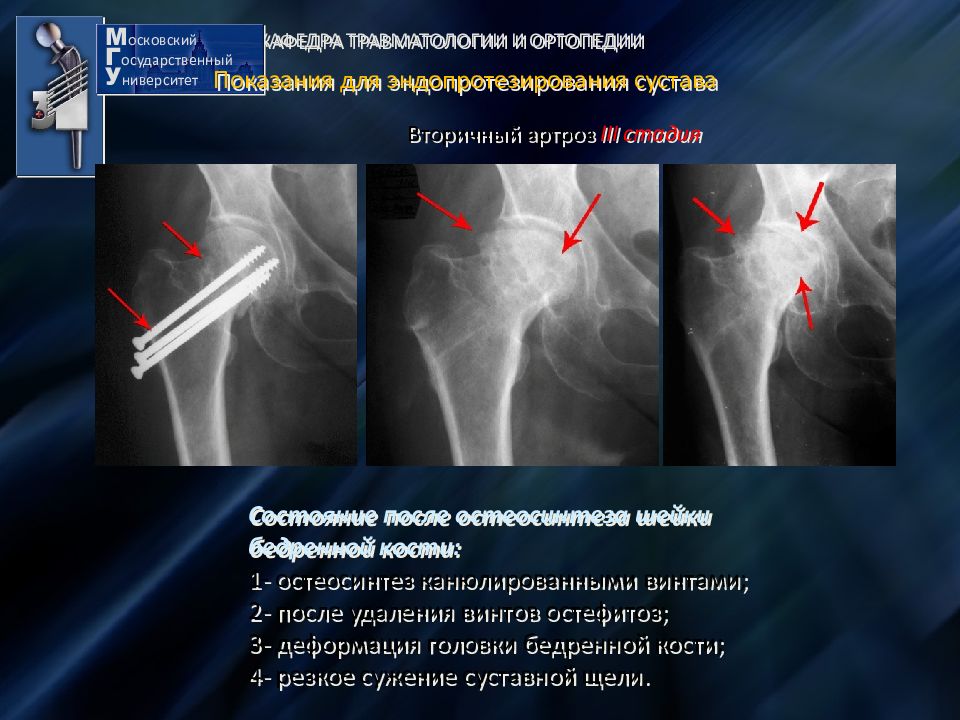 Помню, первые ощущения после того, как очнулся: открыл глаза – никого нет. Пришли доктор с переводчиком – что-то рассказали, опять уснул. Снова проснулся – опять не понимаю, где я, сколько времени. Опять рассказали – головой кивал «да-да», но потом забывал, отключался и спрашивал заново.
Помню, первые ощущения после того, как очнулся: открыл глаза – никого нет. Пришли доктор с переводчиком – что-то рассказали, опять уснул. Снова проснулся – опять не понимаю, где я, сколько времени. Опять рассказали – головой кивал «да-да», но потом забывал, отключался и спрашивал заново.
Суть операции: через несколько маленьких проколов в районе тазобедренного сустава мне почистили хрящ и восстановили его там, где его уже не было. Плюсом к этому сделали проколы в хряще – просто перфорацию, так хрящ быстрее восстанавливается. Собрали обратно и зашили.
***
Три недели после операции я ходил на двух костылях, на ногу вообще не наступал. Запрещали. Максимум – упражнения на сгибание и разгибание сустава с физиотерапевтом. Дальше перешел на один костыль и разрешили опираться на одну ногу. Не всем весом тела, а просто для поддержки. Тогда начал переступать через барьеры, что-то с мячом делать, чтобы не концентрироваться на шаге. Не думать о травме, когда наступаешь на ногу. Еще сразу после снятия швов можно крутить велосипед и ходить в бассейн – делал там упражнения на подвижность сустава: махи.
Еще сразу после снятия швов можно крутить велосипед и ходить в бассейн – делал там упражнения на подвижность сустава: махи.
Дальше – тренажерный зал, укреплял мышцы. Когда они столько времени неподвижны, понятно, что уходят, пропадают. Надо их заново закачивать. Сначала вообще без веса, потом – добавлял. После этого шли более активные упражнения и уже переходил на бег.
В начале реабилитация – это очень скучно. Кажется, что делаешь одно и то же, везде занимаешься один, ощущения не самые приятные. В день уходило по два-три часа, но все равно тягостно. Приезжал на базу, шел на процедуры к физиотерапевтам, потом зал и снова процедуры. На первом этапе еще все упражнения были легкими. Чем ближе к полю, тем становилось неприятнее. Например, плавание без остановки, без пауз. Или – то плывешь только на руках, то – только на ногах. Все забивалось, дыхалке тяжело. Хорошо еще, что я плаваю хорошо.
В быту тоже возникали сложности. Например, нельзя было ровно сидеть – сгибать ногу в коленях под прямым углом. Надо было выпрямлять ее. Из-за этого неудобно ложиться и вставать с кровати. Нельзя водить машину – это делала супруга. На туалет тоже садился с прямой ногой: сложно, неудобно, но как-то получалось. Сам корячился, пытался. То же самое с ванной – находил способы, как залезть: ставил костыли, два шага прыгал на одной ноге, стоял на ней. Так и над туалетом стоял – для равновесия мог только большим пальцем травмированной ноги почувствовать землю, чтобы не завалиться.
Выйти куда-то в таком состоянии трудно, даже с ребенком погулять. Все дни, кроме часов реабилитации на базе, я проводил дома. Надоедало, но в целом воспринял ситуацию спокойно – жуткие мысли не лезли. Наоборот, хотелось скорее восстановиться, особенно, когда началась реабилитация. Наверное, что-то проскакивали, но не так, что загрузился этим, постоянно думал, что не восстановлюсь. Такое больше было до операции. При любой серьезной травме в голове прокручиваешь варианты, которые могут быть. Понимаешь, что операции бывают неудачными, можно не восстановиться. Много чего передумал. Но варианта о том, что делать после завершения карьеры, так и не придумал. Хотя с возрастом все больше размышляю об этом.
Во время реабилитации я не то что бы учился ходить заново. Просто я учился ходить обычным шагом, вышагивать: правая рука – левая нога. Была боязнь, что нога не держит: наступишь – упадешь. Начинал постепенно, опирался по чуть-чуть. Думаю, вряд ли бы упал – нога выдержала бы. Но в голове сидели мысли именно про падение. Когда долго не ходишь – отвыкаешь. Думаешь, вдруг что-то заболит, мышца не выдержит. Такое есть у всех, кто на костылях и не может наступать на ногу.
Хождение через барьеры и велосипед даются еще для координации. Чтобы ровно держать колени, правильно опираться, нога поднималась под ровным углом. Конечно, тяжело представить, как можно ходить неправильно. Но после костылей – можно.
***
Весь период восстановления я находился на связи с нашими врачами и доктором, который делал операцию. Он давал рекомендации. Даже летал к нему несколько раз – отвечал, что все идет нормально. Хвалил меня, восстановление действительно шло с опережением графика.
Когда понял, что хожу без костылей, могу все сам сделать, появилось облегчение.
Впервые на газон я вышел в декабре 2018-го, через два месяца после операции. Вся команда уже улетела в отпуск, остался один физиотерапевт – с ним я начинал бегать. В Новый год не бегал, но в отпуске работал больше остальных. Съездил отдохнуть, кажется, в Дубай – там крутил велосипед, ходил в зал.
В январе 2019-го поехал на сборы с «Локо» – сначала работал индивидуально в Катаре, потом в Марбелье подключался к команде, игровым упражнениям. Первое время на игровых тренировках ощущался дискомфорт, все было онемевшее в районе шва, скованное, напряженное. Не больно, просто неудобно. Была и боязнь снова травмироваться, жалел себя. Да и в команде понимали – ставили в упражнения без борьбы, делали нейтральным.
Со временем прошло. Весной уже попадал в заявку на матчи РПЛ, но не выпускали. Не знаю почему – выйти на замену я был готов. Хотя, может, мне это только казалось. Наверное, тренеры видели лучше или просто решили не рисковать – понимали, что за пять игр до конца сезона сильно не помогу команде, и лучше снова пройти сборы, почувствовать уверенность.
Сейчас боли и неуверенности точно не ощущаю. Следить за суставом тоже особо не нужно – только делать МРТ раз в год, проверять, в каком он состоянии. Еще хожу к физиотерапевтам, чтобы они были в курсе. Как, конечно, и врачи команды. Все это – для перестраховки. Делаю также профилактические упражнения, профилактику своих проблем у нас делают практически все в команде. Футболу прямо сейчас ничего не мешает. В будущем хочется играть как можно дольше. Чувствую, что сил для этого – полно.
***
Пока я не играл, клуб платил мне полную зарплату. Об этом можно говорить разное, профессии тоже разные, но те, кто против полной зарплаты – наверное, у них и нет таких травм. Я могу получить травму и закончить с футболом. А человек пришел с больничного и спокойно работает до 60 лет. В футболе другие риски.
Без футбола тяжело. Когда начал тренироваться с командой, особенно во время сезона, ходил на игры, думал: «Сколько можно сидеть?». И неважно – готов или не готов. Охота играть. Очень хотелось поиграть в Лиге чемпионов. Да и на первых тренировках вышел – желание огромное, носился как сумасшедший. Потом силы кончались. Футбол в этот момент воспринимал не как работу, а как эмоцию, игру.
Депрессии при этом у меня не было. Понимал, что я не загулял, не сам пропустил турнир по ошибке. Это травма, ничего страшного. Тем более в следующем году мы вышли в Лигу чемпионов. На тот момент не получилось, значит, так должно быть. В этот момент главное меньше думать о плохом. И представлять, как наберешь форму и будешь правильно играть.
Мне еще повезло – рядом все время находилась жена. Даже полетела со мной на операцию. Сразу сказала: «Вместе поедем». Для нее не было других вариантов, по-другому быть не могло. Я же день-два вообще не вставал – лежал под капельницей, в туалет ходил в утку.
Во время реабилитации Катя всегда возила на базу – а потом ждала, забирала. Не помню, говорил ли, но она знает: она мегажена. И это для нее нормальная ситуация. Я предлагал ездить на такси, хотел, чтобы она меньше заморачивалась, но она была против: «Я с тобой, помогу».
***
Любая травма выбивает из привычного ритма. Не скажу, что эта сильно поменяла жизнь, но я думал: «А что после футбола? Что, если закончить?». Когда включаешься в процесс – такие вопросы уходят. Да и хочется подольше быть в футболе.
Физическая форма отличная. И это не только мои ощущения, но и данные GPS-датчиков, в которых мы тренируемся. По их результатам я сейчас даже в лучшей форме, чем до травмы.
Мыслей о травмах, сомнений и страхов у меня нет. Все, как и до этого: главное – хорошо сыграть, выиграть. Мотивация и здоровье – как в детстве: мечтаю о Лиге чемпионов и думаю про чемпионство.
Эндопротезирование голеностопного сустава — замена голеностопа в Клиническом Госпитале на Яузе
Показания к эндопротезированию
- Длительный болевой синдром в области голеностопного сустава.
- Выраженное ограничение подвижности в суставе, контрактура.
Противопоказания
- Необратимое разрушение сустава, выраженная деформация костей стопы, не позволяющие правильно установить эндопротез.
- Острые воспалительные заболевания (инфекционные и асептические) в зоне планируемой операции (в костях, мягких тканях, на коже).
- Остеопороз (разреженность костной ткани) в нижних отделах ноги.
- Значимые нарушения кровоснабжения и иннервации оперируемой конечности.
- Длительная гормонотерапия накануне операции.
- Острые инфекционные заболевания в недавнем прошлом.
- Состояние иммунодефицита.
- Декомпенсированные соматические заболевания (сердечная недостаточность, сахарный диабет и пр.)
- Детский возраст (из-за продолжающегося роста ребёнка).
Консультация ортопеда-травматолога
В первую очередь необходима очная консультация ортопеда-травматолога. Только опытный травматолог, специализирующийся на лечении патологии стопы и голеностопного сустава, может правильно оценить его состояние и возможности лечения – консервативного или оперативного, определить необходимость и возможность эндопротезирования. Для этого нужно провести рентгенографию сустава в 2х проекциях и компьютерную томографию голеностопного сустава.
Если принято решение о замене сустава, пациент проходит предоперационное обследование (лабораторное – анализы крови, мочи; ЭКГ, флюорографию, консультации смежных специалистов – стоматолога, уролога/гинеколога, терапевта), а доктор планирует операцию.
Записаться к врачу
Как проходит операция
Операция проводится под эпидуральной анестезией. Делается укол в области позвоночника, «отключающий» чувствительность тела ниже пояса на время операции.
- Разрезав мягкие ткани, хирург бережно отодвигает в сторону нервы, сосуды и связки, не пересекая их, но обеспечивая доступ к суставу.
- Далее врач удаляет суставную сумку, рубцово изменённые ткани и очень экономно иссекает деформированные участки большеберцовой и таранной костей, формирующих голеностопный сустав.
- Затем в подготовленное ложе устанавливает все компоненты искусственного сустава, в том числе полимерный вкладыш, служащий прокладкой между металлическими деталями.
- Установка эндопротеза производится методом пресс-фит (плотной посадкой в кость). Имплант имеет особое покрытие, облегчающее его врастание в костную ткань. Это позволяет эндопротезу прочно фиксироваться в кости.
- Затем хирург накладывает швы на мягкие ткани.
После операции делается рентгеновский снимок для контроля правильности установки протеза.
По окончании операции сустав фиксируется ортезом. Пациент переводится в стационар госпиталя.
Стационар
- В стационаре пациент находится под круглосуточным медицинским наблюдением.
- Он располагается в 1-2 местной палате, с душевыми, с удобными функциональными кроватями, к которым подведен кислород.
- У каждого пациента имеется индивидуальный монитор состояния жизненно важных функций.
- В первые дни проводится антибактериальная, антикоагулянтная и обезболивающая терапия.
- Пациенты обеспечены вкусным питанием, учитывающим рекомендации лечащего врача.
- В стационаре пациент остаётся 5-6 дней после операции.
Реабилитация после эндопротезирования голеностопного сустава
Ортез носят 4-6 недель, в зависимости от исходного состояния сустава и костной ткани. Он обеспечивает суставу неподвижность и время на приживание эндопротеза.
Вставать разрешается на 2-й день после операции.
Ходить с помощью костылей без нагрузки на прооперированную ногу можно на 2-3-й день после операции.
Активная реабилитация начинается после снятия ортеза и включает:
- Регулярное ежедневное аккуратное выполнение упражнений для разработки сустава.
- Физиотерапевтические процедуры для стимулирования регенеративных процессов, улучшения кровоснабжения и питания тканей, рассасывания отёков и гематом.
- Периодические осмотры врачом-ортопедом с проведением контрольных рентгеновских снимков через 3, 6 и 9 месяцев после операции. Далее ежегодно.
Длительность послеоперационного восстановления зависит от многих факторов – состояния костной ткани, объёма операции, возраста и соматического здоровья пациента, выполнения им всех рекомендаций врача и др. У некоторых практически полное восстановление функций сустава происходит уже через 3 месяца, у других – функция восстанавливается частично и через более длительное время (до года).
Записаться на прием
Замена голеностопного сустава – отзывы пациентов
Эндопротезирование голеностопного сустава по отзывам большинства пациентов:
- избавляет от болей,
- возвращает способность к передвижению,
- улучшает походку,
- расширяет спектр доступных движений в голеностопном суставе,
- восстанавливает трудоспособность,
- повышает качество жизни.
Сколько стоит замена голеностопного сустава
Посмотреть стоимость замены голеностопного сустава в нашем госпитале можно в разделе «Цены» в блоке «Травматология и ортопедия».
Эндопротезирование голеностопного сустава по квоте в нашей клинике не проводится. Выбирая клинику для проведения эндопротезирования голеностопного сустава в Москве, обращайте основное внимание не на цену, а на уровень квалификации врачей, оснащённость клиники и отзывы пациентов.
Наши специалисты
показания, цена, реабилитация – Операция по фиксации голеностопного, тазобедренного сустава, сустава руки, пальцев – Клиника ЦКБ РАН в Москве
Фиксация сустава кисти и других суставов
Артродез – это хирургическая операция, нацеленная на полное обездвижение пораженного сустава, который не поддается терапевтическому лечению и не может быть заменен путем эндопротезирования. Если такой сустав причиняет боль и не обеспечивает опорную и двигательную функцию, есть смысл рассмотреть возможность артродеза. Важно понимать, что это крайний случай, когда другие методы не эффективны. Отсутствие трения останавливает разрушение сустава и снимает болевой симптом. Но после обездвижения сустав навсегда срастается в одном положении.
Виды артродеза
В зависимости от локализации патологии, пациенту может быть назначен один из следующих видов артродеза:
- Внесуставной – операция данного типа зачастую проводится при туберкулезных поражениях сустава и не предполагает вскрытия суставной сумки. Для фиксации используется специальный костный трансплантат. После обездвижения хрящи постепенно окостеневают.
- Внутрисуставной – операция предусматривает вскрытие суставной капсулы, хрящ удаляется, также может быть удалена синовиальная оболочка. Кости фиксируются в заранее выбранном положении с помощью металлических пластин или штифтов. Данная разновидность операции является наиболее распространенной.
- Компрессионный – данная методика проведения артродеза может быть применима к внесуставному и внутрисуставному протоколу. Суть ее заключается в том, что недвижимое положении сустава обеспечивается с помощью компрессионно-дистракционных аппаратов (Илизарова, Гришина, Гудушаури и т.д.).
- Смешанный – в сложных случаях может потребоваться использование и костного трансплантата, и металлического штифта. Чаще всего этот метод используется при множественных разрушениях суставов на стопе или патологии тазобедренного сустава.
Показания к проведению
- Артроз на последней стадии;
- Деформирующий артрит, как следствие костного туберкулеза;
- Частичная или полная потеря двигательной функции;
- Травмы сухожилий сгибающих пальцы, неподлежащие восстановлению;
- Старые вывихи со смещением;
- Воспалительные процессы в суставе;
- Деформация суставов, вызванная полиомиелитом;
- «Вялый сустав»;
- Бурсит большого пальца на стопе;
- Косолапость.
Противопоказания для артродеза сустава
Пациенту будет отказано в проведении операции в следующих случаях:
- Возраст до 12 лет (в период активного роста костного аппарата подобные операции противопоказаны), а также старше 60 лет;
- Варикозная болезнь, склонность к образованию тромбов;
- Сердечнососудистые патологии;
- Наличие в суставах гнойно-воспалительных процессов;
- Свищи, невыясненной этиологии;
- Аллергия на наркоз.
Проведение операции
Операция проводится под общим наркозом и длится порядка 2,5 часов. Если у пациента есть противопоказания в виде непереносимости обычной анестезии, ему может быть предложена альтернатива в виде эпидуральной анестезии. Тогда всю операцию он будет находиться в сознании.
В зависимости от того, о каком суставе идет речь, артродез имеет собственный протокол, которого важно как можно более точно придерживаться. По завершении операции пациент переводится в стационар под временное наблюдение медперсонала.
Независимо от того, была ли проведена операция артродеза кисти или артродез стопы, необходимо помнить о признаках осложнений. Так, заметив изменение цвета кожи вокруг гипса (покраснение, посерение) или проступившие сквозь повязку пятна крови, ощущая дергающую нарастающую боль – стоит немедленно обратиться к врачам.
Послеоперационная реабилитация
Планируя операцию, необходимо настроится на довольно длительный процесс восстановления. Реабилитация после артродеза суставов нижних конечностей или таза займет порядка года. Самый быстрый реабилитационный период после операции артродеза пальца – до 4 месяцев.
Суть реабилитации при любом артродезе заключается в необходимости полного покоя сустава, чтобы дать возможность хрящам анкилизироваться. Для этого используют гипсование. Сроки ношения повязки после артродеза:
- голеностопного сустава – 3-5 месяцев, ходить в это время можно на костылях;
- коленного сустава – 3-4 месяца, без опоры на оперированную ногу можно передвигаться на костылях;
- тазобедренного сустава – 6-7 месяцев.
- После артродеза плюснефалангового сустава спустя несколько недель пациент может спокойно ходить при условии ношения специальной ортопедической обуви с фиксирующим элементом.
Чтобы в этот период предотвратить потерю мышечного тонуса, пациенту может быть назначена физиотерапия – лазер, магнитофорез, ультразвук, массаж. После снятия гипсовой повязки наступает черед лечебной физкультуры. При этом занятия необходимо проводить под присмотром реабилитолога.
Где делают артродез суставов в Москве?
Специалисты ЦКБ РАН помогут избавиться от постоянного болевого синдрома пациентам с разрушенными или стертыми суставами. Приходите на консультацию, чтобы выяснить для себя возможность восстановления двигательной и опорной функции или же убедиться, что артродез – это единственный вариант жить без боли.
Вывихи бедренной кости в тазобедренном суставе (в т.ч. вывихи головки эндопротеза, эндопротезирование тазобедренного сустава, перипротезные переломы)
Тазобедренный сустав самый большой и мощный сустав в человеческом теле, отвечающий за такие функции, как движения бедрами, подъем и опускание, сгибание и разгибание ног, а также принимающий участие в наклонах корпуса. Вывих бедренной кости в тазобедренном суставе – это травма, при которой происходит смещение головки бедренной кости за пределы вертлужной впадины. Данные вывихи составляют не более 5% от числа всехвывихов. Вывихи можно разделить на 2 типа: передние и задние вывихи. Передние вывихи встречаются крайне редко и представляют собой смещение головки бедренной кости вниз с разрывом капсулы сустава. Задний вывих случается чаще, в результате него головка тазобедренного сустава выскакивает назад.
В случаях, когда тазобедренный сустав утрачивает свои функции (стирается гладкий хрящ, который обеспечивает легкоескольжение головки бедра в вертлужной впадине) и любые движения вызывают нестерпимую боль, пациентам проводят операцию эндопротезирования. Эндопротез – это искусственный заменитель какого-либо органа человека (выполняющий его функцию), который располагается внутри тела человека. Эндопротезирование тазобедренного сустава – это операция по замене пораженных компонентов сустава на эндопротез, которыйо бладает анатомической формой здорового сустава и дает возможностьосуществлятьполный объём движений. Вывихи поле такой операции происходят весьма редко, но случаются, и в основном это вывихи головки эндопротеза.
Основные причины травматизации.
Чаще всего такие травмы происходят при дорожно-транспортных происшествиях, также при падениях с высоты, при взрывах и обвалах.
- Причинами вывихов головки эндопротеза являются:
- Суставные поверхностисоприкасаются плохо
- Избыточная масса тела
- Чрезмерная нагрузка на искусственный сустав после операции
- Возможное проникновение в полость сустава инфекции
- Некачественная установка эндопротеза
- Истирание суставов и др.
Признаки вывиха.
Симптомы вывихов здорового сустава и эндопротеза одинаковы.
- Острая боль в районе бедра
- Встать на травмированную ногу невыносимо
- Невозможность совершать движения в тазобедренном суставе.
- Явная деформация тазобедренного сустава (в зависимости от вида вывиха)
- Вынужденное положение ноги (в зависимости от вида вывиха)
- Усиление боли при попытке каких-либо движений травмированной ногой
- Отечность и кровоизлияние в области ягодицы, паха и бедренной кости
Диагностика.
Включает в себя:
Специалисты.
Лечение.
Лечение должно проводиться в отделении травматологии квалифицированными специалистами.
- Вывих бедренной кости без каких-либо осложнений вправляют под общим наркозом закрытым способом (с помощью различных методик вправления).
- Оперативное лечение показано в случаях, когда к вывиху добавляются переломы шейки или кости бедра. (Если при вывихе бедра повреждается хрящ (что может привести в отдаленном периоде к коксартрозу), возникает необходимость в эндопротезировании тазобедренного сустава).
- Наложение гипсовой лонгеты или скелетного вытяжения на 3-4 недели.
- После этого в течение 10 недель пациенту рекомендуют ходить на костылях и назначают реабилитационные процедуры.
Реабилитация.
Процесс восстановления после вывиха бедра:
- Физиотерапия
- Лечебная гимнастика
- Массаж
- Витаминотерапия
При соблюдении всех рекомендаций врачей – прогноз выздоровления благоприятный.
Перипротезные переломы.
Перипротезные переломы могут возникнуть после эндопротезирования. Представляют собой перелом в зоне компонентов эндопротеза. Это серьезное осложнение, требующее хирургического вмешательства. Из-за развития остеопороза лечение этих переломов затруднено.
Облегчение хромоты после полной замены тазобедренного сустава —
Многие люди, перенесшие полную замену тазобедренного сустава, имели значительно измененную походку или хромали в течение некоторого времени до операции. Помимо уменьшения боли, облегчение хромоты является приоритетом для многих в период выздоровления. Улучшение способности и эффективности ходьбы — многогранный процесс. После замены сустава, пораженного артритом, мышцы и ткани, окружающие сустав, должны восстановить элементы, необходимые для оптимального движения.
Тазобедренный сустав сложен в том смысле, что он движется в нескольких направлениях и требует большой силы, чтобы вытолкнуть нас из кресел, подняться по лестнице и вперед во время ходьбы. После замены тазобедренного сустава большинству людей будет не хватать силы, в то время как другим не хватит гибкости и подвижности бедра для достижения плавного шага.
Тазобедренный сустав требует баланса между гибкостью и силой, чего может быть непросто. В послеоперационный период необходимо включить как укрепляющие упражнения, так и упражнения на гибкость.Ваша реабилитационная бригада должна предоставить вам упражнения для восстановления движений и силы с учетом ваших индивидуальных потребностей. Ниже приведены некоторые основные примеры упражнений, которые вы можете получить. Важно отметить, что каждый случай уникален, и следование рекомендациям вашего хирурга и физиотерапевта имеет важное значение для успешного исхода операции. Некоторые из этих упражнений могут не подходить для определенных людей в зависимости от хирургической техники и рекомендаций.
Фиг.4 растяжка
Лежа на спине с выпрямленной здоровой ногой, согните пораженную ногу. Позвольте пораженному колену выпасть в сторону, не позволяя тазу вращаться. Вы можете почувствовать растяжение передней, задней или боковой поверхности бедра. Эта растяжка не должна быть болезненной. Задержитесь на 10-15 секунд, затем вернитесь в исходное положение. Повторить 5 раз.
Раскладушка
Лежа на здоровом боку, оба колена согнуты под углом 90 градусов, а бедра согнуты под углом примерно 15 градусов, поднимите только верхнее колено, удерживая ступни вместе.Избегайте вращения таза. Поднимите колено как можно выше, не поворачивая таз и бедра назад. Повторить 8-12 раз. Сделайте 2-3 подхода, отдыхая между подходами по 20 секунд.
Растяжка складного ножа
Лежа на спине на краю кровати или стола, подтяните колено здоровой ноги к груди. Пусть пораженная нога свисает с края кровати или стола в расслабленном положении. Вы должны почувствовать растяжение бедра и бедра.Задержитесь на 10-15 секунд, затем вернитесь в исходное положение. Повторить 5 раз.
Скотт Сиверлинг, физиотерапевт и сертифицированный клинический специалист-ортопед, является клиническим руководителем в Центре интегративного ухода больницы специальной хирургии .
Ответы на вопросы по замене тазобедренного сустава
Как узнать, что у меня проблема с бедром?
У вас могут возникнуть проблемы с бедром, если вы начнете испытывать дискомфорт или скованность, например, постепенное усиление боли в паху, бедре или ягодице.Есть даже некоторые упражнения, которые вы можете попробовать дома, чтобы узнать, нужно ли вам лечение боли в бедре или вокруг него.
Если вы чувствуете боль в бедре при ходьбе или изо всех сил пытаетесь надеть носки и обувь без дискомфорта в области бедер, пора обратиться к врачу.
Что мне делать, если у меня артрит бедра?
Если у вас артрит тазобедренного сустава, ваш врач может назначить такие меры, как похудание, чтобы уменьшить давление на бедро, оставаться активным, чтобы поддерживать мобильность, и принимать парацетамол или ибупрофен, чтобы уменьшить дискомфорт.
Возможно, пришло время заменить тазобедренный сустав, если:
- Боль сохраняется или возобновляется с течением времени
- Боль в бедре во время и после тренировки
- Боль в бедре делает половой акт болезненным
- вы просто не чувствуете себя мобильным, как хотелось бы.
Если это так, ваш врач осмотрит вас и направит на рентген для подготовки к операции по замене тазобедренного сустава.
Как я узнаю, что готов к операции по замене тазобедренного сустава?
Когда ваша боль постоянно мешает повседневной жизни, и вы не можете заниматься повседневными делами, например ходить на работу, делать покупки, готовить, убираться или даже спать без обезболивающих, пришло время заменить бедро.
Что происходит после операции по замене тазобедренного сустава?
После операции по замене тазобедренного сустава вы можете рассчитывать на восстановление в больнице от трех до четырех дней. Большинство пациентов сразу встают, ходят на костылях или ходунках и одеваются без посторонней помощи.
С каждым днем ты будешь чувствовать себя сильнее; любая боль, которую вы почувствуете в результате операции, быстро пройдет, и большинство пациентов говорят, что их послеоперационная боль меньше, чем боль, которую они пережили до операции.
По возвращении домой пациентам с эндопротезом тазобедренного сустава рекомендуется выполнять упражнения. Обычно они садятся за руль через четыре недели и свободно передвигаются через шесть недель.
Пациенты с эндопротезом тазобедренного сустава естественным образом устают после операции, поэтому лучше не записывать в дневник слишком много дел в течение первых шести недель после операции и обязательно лежать два или три раза в день.
Потребуется ли мне физиотерапия после замены тазобедренного сустава?
Физиотерапия является неотъемлемой частью восстановления после замены тазобедренного сустава, потому что наращивание силы мышц вокруг нового сустава поможет вам вернуться к своей обычной деятельности.
После операции по замене тазобедренного сустава вы будете посещать физиотерапевта один раз в неделю в течение первых четырех-шести недель. Ваш физиотерапевт даст вам четкие советы о том, что вы можете и чего нельзя делать, и направит вас к восстановлению подвижности и уверенности.
Ваша обычная программа упражнений может включать сеансы гидротерапии. Они отлично подходят для восстановления после замены тазобедренного сустава, потому что движение в воде заставляет ваши мышцы работать сильнее, а тепло и вес воды заставляют вас чувствовать себя комфортно и поддерживать.
Может ли операция по замене тазобедренного сустава восстановить мое здоровье?
Замена тазобедренного сустава изменила жизнь миллионов людей за последние 60 лет. Среди множества преимуществ, которые оно приносит, замена бедра позволяет вам наслаждаться жизнью без обезболивающих, снова прийти в форму, улучшить осанку, подвижность и уверенность в себе, помогая вам выглядеть и чувствовать себя моложе.
Для получения дополнительной информации о замене тазобедренного сустава посетите нашу страницу, посвященную замене бедра.
Последнее обновление Среда, 26 февраля 2020 г.
3 упражнения для избавления от хромоты после операции по замене тазобедренного сустава
Многие пациенты, перенесшие полную замену тазобедренного сустава, в течение некоторого времени перед операцией испытывали хромоту.Замены тазобедренного сустава при травмах случаются редко. Большинство замен тазобедренного сустава выполняется людям, у которых возникли проблемы с тазобедренным суставом в результате старения и нормального износа. Эти упражнения уменьшат боль и потенциально уменьшат предоперационную хромоту. Это общий приоритет для многих при восстановлении после замены тазобедренного сустава.
Это некоторые из упражнений, которые помогут вам восстановить полный диапазон движений. Важно отметить, что каждый случай уникален, и для успешного выздоровления необходимо следовать рекомендациям вашего хирурга и физиотерапевта.Однако некоторые из этих упражнений могут не подходить для определенных людей, исходя из конкретных рекомендаций и хирургических методов для разных пациентов.
Улучшение вашей способности ходить прямо, удобно и быстро состоит из множества слоев. После восстановления сустава, пораженного артритом, ткани, окружающие сустав и связанные с ним мышцы, также должны отреагировать и восстановить силу.
Тазобедренный сустав чрезвычайно сложен. Поскольку оно движется во многих направлениях и получает силу от окружающих его мускулов, бедро содержит систему событий, работающих гармонично.Чтобы подтолкнуть нас вперед, двигать вверх, сохранять равновесие, подниматься по лестнице, бегать или ходить вперед и назад — бедро должно быть очень сильным.
После замены тазобедренного сустава большинству людей не хватает силы, гибкости или диапазона движений вокруг тазобедренного сустава для достижения оптимальной функциональности. Для правильного функционирования тазобедренному суставу требуется сочетание гибкости и силы, что может быть сложной задачей для восстановления после подросткового возраста. По этой причине в послеоперационную физиотерапию необходимо включить как укрепляющие упражнения, так и упражнения на гибкость.Ваш терапевт должен напрямую общаться с врачом, чтобы давать вам упражнения для восстановления движения и силы. Ваш план восстановления должен быть адаптирован к вашим индивидуальным потребностям и сопровождать вас на каждом этапе пути.
——-
Стретч №1
Лежа на спине, согните колено на оперированной ноге, вторую ногу удерживая прямой. Не позволяя тазу вращаться, позвольте пораженному колену выпасть в сторону. Y Это растяжение ощущается спереди, сзади и сбоку от бедра.Хотя это не должно быть болезненно, вначале вы обязательно почувствуете давление и слабость. Удерживайте эту растяжку примерно на 15 секунд и начните заново. Это нужно повторить 5 раз.
——
Стретч №2
Лежа на «хорошем» боку с согнутыми коленями, поднимите верхнее колено и держите ступни вместе. Колени должны быть согнуты примерно на 90 градусов, а бедра — примерно на 15 градусов. Не позволяйте тазу вращаться во время этого упражнения. Поднимая колено как можно выше, не поворачивая таз, дышите 1 долгую секунду сверху и снова опустите ногу.Сделайте это примерно 10 раз. После 1 подхода отдохните 20 секунд и повторите это упражнение еще 2 подхода.
—–
Стретч №3
Подойдите к краю стола для упражнений. Лежа на спине, потяните «добро» к груди. Пока вы делаете это, позвольте вашей восстанавливающейся ноге болтаться в расслабленном состоянии. Эта растяжка создаст некоторое напряжение в передней части бедра и в бедре. Задержитесь в этом положении на 10-15 секунд и вернитесь в полностью расслабленное положение.Снова начните с самого начала, повторяя это упражнение примерно 5 раз.
Как мне вернуться после операции, если я не могу ходить?
Каждый раз, когда вы проходите операцию на стопе, например, реконструкцию связок, наступает период, когда вы не должны нести вес. Во многих случаях, когда вам делают замену коленного или тазобедренного сустава, ваш врач хочет, чтобы вы немедленно пошли пешком. Однако при многих процедурах стопы и голеностопного сустава движение не способствует подвижности и заживлению — оно мешает ему.
Научиться передвигаться после операции на стопе может показаться сложной задачей, но правильный уход за суставами во время восстановления после операции на стопе имеет решающее значение для возвращения к нормальной деятельности. Вы не хотите проходить операцию, но пренебрегаете надлежащими протоколами восстановления и обнаруживаете, что повторяете цикл снова и снова.
Наш врач, специализирующийся на лечении стопы и голеностопного сустава, доктор Кнайдел, уделяет особое внимание обеспечению наилучших результатов для своих пациентов в APEX Orthopaedics & Sports Medicine. Даже после операции он остается рядом со своими пациентами, пока они полностью не выздоровеют и не почувствуют себя лучше.Для него процесс выздоровления не менее важен, если не более важен, чем сама операция.
Читайте дальше, чтобы узнать больше о типах операций на стопе, восстановлении после операции на стопе и о том, как действовать после операции.
Анатомия стопы и голеностопного сустава
Сложность восстановления проистекает из сложности самих стопы и голеностопного сустава. Как и другие суставы тела, стопа и голеностопный сустав состоят из костей, нервов, мышц, связок и сухожилий, чтобы стабилизировать область и обеспечить полный диапазон движений.Одно из самых больших различий между стопой, голеностопным суставом и другими суставами — это количество костей.
Например, тазобедренный сустав образован шарообразной головкой бедренной кости (бедра), сочлененной с тазобедренным суставом (вертлужной впадиной) — двумя частями, которые создают движение в различных плоскостях. С другой стороны, стопа и лодыжка представляют собой совокупность суставов; вы можете представить это как группу мелких костей, работающих в гармонии. Некоторые суставы важны, что означает, что они более подвижны; другие считаются несущественными с биомеханической точки зрения (но это не значит, что они менее важны).
Обладая прочными связками, поддерживающими суставы, ступня и лодыжка могут двигаться правильно, не причиняя боли. Однако это не всегда так. Когда анатомические элементы становятся поврежденными или имеют аномалии, это может сильно повлиять на чью-то повседневную жизнь, в том числе на способность ходить.
Важность стабильности голеностопного сустава и суставов во время восстановления
Стабильность суставов играет решающую роль в способности ходить. Во время процесса восстановления избегание нагрузки на стопу и лодыжку способствует правильному заживлению связок и сухожилий.Это позволяет вам стать достаточно сильным, чтобы начать физиотерапию, а затем вернуться к обычным занятиям.
Как определяется нестабильность?
Пациенты с тяжелой нестабильностью часто посещают доктора Кнайделя и жалуются, что они часто «выкручивают лодыжку» или их лодыжка продолжает «подгибаться». Это типичный признак хронического растяжения связок голеностопного сустава из-за слабости связок. Если состояние не такое серьезное, у пациентов может быть легкая нестабильность, которая может постепенно снижать физическую работоспособность.Например, если кто-то бегает, небольшая нестабильность может привести к снижению времени бега.
Нестабильность также может сопровождаться неконтролируемой болью и опухолью, которая не проходит сама собой. В этом случае важно, чтобы врач тщательно обследовал вашу лодыжку, включая надлежащее сканирование (например, рентгеновские снимки или МРТ).
Во многих случаях нестабильность возникает в результате травмы связки после растяжения связок голеностопного сустава. Помните, что связки являются основными стабилизаторами голеностопного сустава; окружающие их сухожилия являются вторичными стабилизаторами.Поэтому всякий раз, когда у вас растяжение связок голеностопного сустава, укрепление этих вторичных стабилизаторов (особенно малоберцовых сухожилий) жизненно важно для самовосстановления связок.
После того, как вы провели около шести недель без лодыжки, вам нужно защитить связки корсетом и восстановить сухожилия. Это позволяет разорвать цикл нестабильности и предотвратить травмы в будущем.
Неустойчивость возникает только из-за растяжения связок?
Нет, нестабильность не ограничивается растяжениями.Нестабильность также может быть результатом генерализованной слабости связок или заболеваний, вызывающих расшатывание суставов (например, синдром Элерса-Данлоса). Однако в большинстве случаев это посттравматический характер, то есть первоначальная травма привела к нестабильности.
Типы операций на стопе и голеностопном суставе в APEX Orthopaedics
В зависимости от вашего состояния доктор Кнайдель предлагает различные операции на стопе и голеностопном суставе. Многие процедуры требуют, чтобы вы не стояли на ногах, чтобы ускорить заживление и эффективное восстановление.Некоторые из этих процедур включают:
Дополнительное иссечение ладьевидной кости
В младенчестве и раннем детстве многие кости начинаются с менее прочного хряща, который не кальцинировался, поэтому дополнительная ладьевидная кость обычно не вызывает проблем до тех пор, пока не появится. Когда процесс кальцификации начинается в стопе, добавочная ладьевидная кость затвердевает в кость, сидящую на внутренней центральной арке. Обычно это начинается в подростковом возрасте (около 12-13 лет).
Во многих случаях пациенты обращаются к доктору.Кнайдель считает, что у них растяжение связок, хотя на самом деле это лишняя кость. Чтобы решить эту проблему, он выполняет дополнительное иссечение ладьевидной кости, при котором удаляется лишняя кость, чтобы облегчить боль и дискомфорт.
Хирургия предплюсневой кости
Тарзальная коалиция — это аномальное соединение между костями задней части стопы (тарзальными костями). Подобно синдрому добавочной ладьевидной кости, эта связь не часто вызывает проблемы до подросткового возраста. Коалиции предплюсны могут привести к боли, скованности и серьезному плоскостопию.Хирургия может включать удаление соединения (перемычки) или сплавление суставов.
Перенос сухожилия
Разрывы сухожилий могут возникать в результате травмы или повторяющихся движений, которые усиливают давление на лодыжку. Серьезность разрыва играет огромную роль в вариантах лечения. Некоторым может помочь фиксация и инъекции, в то время как другим, возможно, придется перенести операцию.
Многие пожилые пациенты страдают хроническим воспалением ахиллова сустава, что может затруднить маневрирование при выполнении повседневных задач.Этим пациентам доктор Кнайдель выполняет пересадку сухожилия и реконструирует ахилловый сустав с помощью сухожилия, которое сгибает большой палец ноги.
Реконструкция связки Брострома
На сегодняшний день хроническое растяжение связок голеностопного сустава является наиболее частым заболеванием, которое доктор Кнайдель лечит в своей практике. Как врач, занимающийся растяжением связок голеностопного сустава, доктор Кнайдел часто выполняет реконструкцию связок Брострома для лечения хронических растяжений голеностопного сустава. Во время операции он начинает с артроскопии, при которой он направляет небольшую камеру (артроскоп) в сустав, чтобы очистить рубцовую ткань.После этого он делает небольшой разрез (около 2–3 дюймов) над связками на боковой поверхности лодыжки. Оттуда он ремонтирует две связки:
Передняя таранно-фибулярная связка (ATFL): ATFL является наиболее часто травмируемой связкой после растяжения связок и важна для стабилизации голеностопного сустава и предотвращения инверсии.
Пяточно-фибулярная связка (CFL): CFL также важна для предотвращения инверсии, особенно во время тыльного сгибания (направление пальцев стопы вверх).
Обычно восстановление связок включает наложение швов с последующим укреплением этих швов покрытием сухожилий на лодыжке. В некоторых случаях доктор Кнайдель может добавить дополнительные подкрепления через внутреннюю скобу, которая представляет собой шов, прикрепленный к двум винтам, тянущимся от таранной кости (голеностопная кость непосредственно под большеберцовой костью) до малоберцовой кости (меньшая кость ноги латеральнее большеберцовой кости). .
Восстановление после операции на стопе и чего ожидать
Большинство операций на стопе и голеностопном суставе, которые выполняет доктор Кнайдель, являются амбулаторными, поэтому вам не нужно беспокоиться о том, чтобы провести ночь в больнице.В большинстве случаев доктор Кнайдель использует для хирургии хирургический центр, а не больницу, что обеспечивает более низкий уровень инфицирования и более приятную атмосферу.
Непосредственно после операции доктор Кнайдель наложит гипс, и вам придется оставаться без веса в течение шести недель.
Вы пойдете в офис, чтобы несколько раз сменить гипс после операции. По истечении первых двух недель у вас будет первый повторный визит. Это дает доктору Кнайделу возможность оценить рану и наложить более удобную повязку.Во время вашего второго визита он полностью снимает ваши слепки, повторно осматривает рану, удаляет скобки и повторно накладывает гипс. Через шесть недель большинство пациентов снимают гипс, могут ходить с корсетом и могут начинать физиотерапию.
Имейте в виду, что после операции никто не возвращается на 100%. Если вам 30 лет, у вас не будет такой же реакции, как у 18-летнего человека. Однако многие пациенты могут вернуться к 95% и не беспокоиться о своей травме или боли.Цель состоит в том, чтобы дать вам возможность вернуться к спорту и повседневной жизни с послеоперационной стопой и / или лодыжкой. Чтобы добиться этого, вы должны принять надлежащие меры предосторожности и научиться передвигаться, не прикладывая веса к ступне и лодыжке.
Как передвигаться после операции на стопе
Несмотря на то, что ходьба не рассматривается, есть способы маневрировать в повседневных задачах, не оказывая дополнительного давления на стопу. Если у вас когда-нибудь возникнут конкретные вопросы, связанные с вашей жизненной ситуацией, вы всегда можете поговорить с доктором.Kneidel за персональными советами и предложениями.
Используйте инструменты и приспособления
Во время восстановительного периода после операции на стопе, не несущего нагрузку, костыли часто являются хорошим выбором, чтобы передвигаться без ходьбы. Костыли действительно требуют силы верхней части тела, поэтому, если это не работает для вас, есть еще что-то, называемое вспомогательным роликом. С помощью ролика вы кладете колено на его поверхность, что позволяет вам скользить, не беспокоясь об истощении верхней части тела. Некоторым пациентам также полезны iWalk (альтернатива костылям, которые можно накинуть на колено), или ходунки работают, чтобы передвигаться.
Воспользуйтесь преимуществами вашей системы поддержки
Если у вас дома есть хорошая система поддержки, попросите их максимально помочь вам с задачами. Таким образом, вам не придется беспокоиться о том, чтобы передвигаться на ноге. Например, если вы обычно готовите, возможно, ваш супруг (а) готовит чаще, даже если это всего несколько раз в неделю. Близкие родственники или друзья также могут помочь с небольшими задачами, например, взять пульт от телевизора или принести стакан воды. Цель состоит в том, чтобы двигаться как можно меньше, если это возможно.
Все в порядке с временной ограниченностью подвижности
В конце концов, вам придется смириться с меньшей мобильностью. Есть вещи, которые вы не сможете делать (например, тренироваться), поэтому подготовка вашего мышления к этим изменениям может помочь справиться с разочарованием. Когда вы не так беспокоитесь о том, чтобы повсюду перемещаться, вы можете больше сосредоточиться на исцелении своего тела, чтобы, когда придет время, вы могли наслаждаться свободной прогулкой без боли.
Познакомьтесь с доктором Кнайделем в APEX Orthopaedics & Sports Medicine
Доктор.Кнайдель — наш единственный врач, специализирующийся на диагностике и лечении ортопедической стопы и голеностопного сустава. В 2002 году он получил стипендию по вопросам стопы и голеностопного сустава в Американском институте спортивной медицины, и с тех пор он расширил свою практику, чтобы служить маленьким детям, подросткам и взрослым. С его преданностью своим пациентам и страстью к проблемам со стопами и лодыжками, он предлагает лучшее лечение для своих пациентов.
Модель частной практикиAPEX гарантирует, что доктор Кнайдель может предоставить своим пациентам максимальную ценность, не связанную со скрытыми платежами или чрезмерными ценами.
В основе его успеха лежит правильная диагностика. Прием к доктору Кнайделу включает в себя высококачественные технологии для точного определения основных заболеваний опорно-двигательного аппарата пациента. Оттуда он сможет лучше понять, какое лечение стопы и голеностопа подойдет вам лучше всего.
Для тщательного обследования у доктора Кнайделя позвоните нам по телефону 913-642-0200 или назначьте встречу сегодня.
Назначить встречу
Меры предосторожности после операции на тазобедренном суставе
Меры предосторожности в отношении тазобедренного сустава — важные рекомендации для тех, кто недавно перенес операцию на тазобедренном суставе по замене тазобедренного сустава и купированию боли в суставах.Меры предосторожности в отношении тазобедренного сустава — это способы передвижения, которые помогают предотвратить вывих бедра или отделение нового сустава до тех пор, пока сустав не заживет. Пока вы находитесь в больнице, медицинский персонал будет часто напоминать вам о соблюдении этих мер предосторожности. Когда вы вернетесь домой, вам нужно будет не забыть следовать за ними самостоятельно.
Перед днем операции вы можете сделать пару знаков «Соблюдайте меры предосторожности в отношении тазобедренных суставов» и повесьте их у кровати, в вашем любимом месте для сидения и в ванной.Вывих бедра может быть очень серьезным, поэтому важно соблюдать меры предосторожности в отношении бедра, пока врач не разрешит отказываться от . Обычное время для соблюдения мер предосторожности в области тазобедренного сустава составляет около 6 недель, но зависит от того, как быстро вы выздоравливаете, и от типа операции, которую вы перенесли.
Ваш новый тазобедренный сустав
Протез тазобедренного сустава
Тазобедренный сустав шаровидный. Гнездо — это вертлужная впадина , в тазу, а шарик — это верхний «выступ» на бедренной кости или бедре.
После операции по замене тазобедренного сустава мяч может выскользнуть из лунки, когда тазобедренный сустав помещается в определенные уязвимые положения до того, как мягкие ткани вокруг тазобедренного сустава успевают заживать (анатомия бедра). При операции на бедре хирург открывает мягкие ткани суставной капсулы и разделяет толстые мышцы ягодиц и верхней части бедра для доступа к суставу. После замены тазобедренного сустава этим мышцам и растянутым тканям требуется достаточно времени, чтобы заживать вокруг нового сустава и укрепляться, чтобы удерживать сустав на месте.
После заживления тазобедренного сустава новый сустав будет удерживаться на месте мышцами и рубцовой тканью. Полный процесс заживления может занять до шести месяцев и более в зависимости от состояния вашего здоровья до операции на бедре. Соблюдение мер предосторожности в отношении тазобедренного сустава поможет обеспечить заживление замены бедра без осложнений, связанных с вывихом сустава. Соблюдайте меры предосторожности в отношении бедер, когда сидите, стоите и лежите. Соблюдение мер предосторожности в отношении тазобедренного сустава ограничит движение вашего нового тазобедренного сустава до полного заживления и поможет предотвратить вывих.
Зачем соблюдать меры предосторожности в отношении бедра?
Рентген вывихнутого протеза бедра
Меры предосторожности в области тазобедренного сустава необходимы для предотвращения вывиха нового бедра во время его заживления. Суставная капсула и окружающие мышцы помогают удерживать шарообразную часть по центру впадины нового бедра. Если эти ткани были разрезаны или растянуты во время операции, существует повышенный риск того, что мяч может быть вытеснен из лунки, пока эти ткани заживут. Меры предосторожности используются для удержания тазобедренного сустава в безопасном положении, которое предотвратит вывих, удерживая мяч от давления на заживающие ткани.В зависимости от вашей ситуации ваш хирург может посоветовать вам соблюдать эти меры предосторожности в течение 6–12 недель после операции, пока ткани укрепляются.
Подход вашего хирурга к открытию суставной капсулы решит, какие меры предосторожности вам необходимо соблюдать. Если капсула открывается с переднего края, это называется передним доступом ; отверстие с задней стороны капсулы называется задним доступом ; , открытый сбоку, называется боковым подходом . Задний доступ — это тип, выполняемый наиболее часто, хотя использование переднего доступа становится все более распространенным.Обсуждаемые здесь меры предосторожности в основном относятся к заднему доступу.
Понимание языка вашего хирурга
Давайте посмотрим правде в глаза, мы все получили пакет или раздаточный материал, который подсказывает нам, как позаботиться о себе. Но в большинстве случаев мы можем прочитать только половину, а то, что мы можем прочитать, мы не можем понять. Можно подумать, они написали это для медицинского журнала. И, возможно, они это сделали. Хирурги говорят на том языке, который они знают, и у них не так много времени, чтобы редактировать и готовить раздаточные материалы в наиболее удобном для вас виде.
В качестве мер предосторожности в отношении тазобедренного сустава ваш хирург скажет: «Не поворачивайте внутренне на ваше бедро слишком далеко на ». Итак, вы думаете: «Что это значит и насколько далеко?» Слишком далеко — легко — тогда ваше бедро выскакивает из гнезда. Ты не хочешь этого делать. Очень больно и опасно. Поворот означает поворот, внутреннее вращение означает поворот внутрь — или, в данном случае, «не поворачивайте пальцы ног внутрь (косолапость)».
Пальцы ног — хороший индикатор положения головки нового сустава.Если пальцы ног повернуты внутрь, повернется голова (см. Рисунки ниже). Если вы повернетесь слишком далеко внутрь, ваше бедро выскочит не на своем месте (то есть вывихнет). Самое безопасное положение — держать пальцы ног прямо вперед. Если вы лежите, сидите, стоите или идете, направьте пальцы ног прямо вперед.
Если вы перенесли замену передней части тазобедренного сустава, ваш хирург или его помощник могут посоветовать: «Не поворачивайте бедро слишком сильно наружу». Наружное вращение означает поворот пальцев ног наружу, в отличие от косолапого.Пальцы ног отражают положение бедра, поэтому, когда пальцы ног направлены наружу, подушечка бедра поворачивается внутрь. Если он повернется слишком далеко, он может выскочить вперед (т.е. вывихнуть). Опять же, самое безопасное положение — держать пальцы ног прямо вперед.
Итог, старайтесь всегда держать пальцы ног прямо вперед.
Обязательно уточните, какие индивидуальные меры предосторожности вы применяете для тазобедренного сустава, перед медицинской бригадой до и после операции.
Это действительно полезная и недорогая серия видео по замене тазобедренного сустава
Как можно вывихнуть бедро
Давайте рассмотрим несколько примеров того, как ваше бедро может вывихнуться.Вам придется немного поработать воображением, но это поможет вам понять, что происходит в суставе и что вы можете сделать, чтобы предотвратить вывих.
Как бедро, нога и ступня работают вместе
На этом изображении показан тазобедренный сустав — место, где нога соединяется с тазом. Как вы можете видеть в области внутри красного круга, когда пальцы ног указывают прямо вперед, мяч на головке бедренной кости хорошо прикрыт вертлужной впадиной (чашкой).
Когда вы поворачиваете ногу наружу или внутрь, вся ваша нога поворачивается, изменяя, какая часть шара на головке бедренной кости покрыта впадиной в вашем тазе.Например, когда вы слишком сильно поворачиваете ногу внутрь (косоугольный или внутренний поворот), задняя часть мяча становится менее закрытой гнездом. С другой стороны, если вы слишком сильно повернете ногу наружу (внешнее вращение), передняя часть мяча станет меньше покрыта впадиной.
Следующие рисунки иллюстрируют это более подробно:
На изображении справа вы смотрите на бедро сзади, то есть как если бы вы смотрели на человека, стоящего перед вами, и он смотрит вперед.В этом положении ступня человека направлена прямо вперед. Вы можете увидеть, насколько хорошо мяч обычно входит в гнездо на бедре в этом положении. Это наиболее устойчивое положение бедра.
Поворот пальцев ног внутрь (см. Ниже — направление серой стрелки) поворачивает бедренную кость и мяч наружу (направление зеленой стрелки), т. Е. Меньшее покрытие лунки на задней части мяча. В здоровом бедре мышцы и связки удерживают мяч в лунке. Однако сразу после операции эти связки и мышцы были растянуты и / или повреждены, и им нужно время для заживления, чтобы предотвратить вывих.Из-за этого, если шар повернуть достаточно далеко, он может выскочить из задней части гнезда (т. Е. Вывихнуть). Вот почему, пока ваше бедро заживает, вам нужно соблюдать меры предосторожности.
Этот конкретный сценарий верен, если у вас был задний доступ (через спину). Если у вас был передний доступ (через переднюю часть), ткани в передней части повреждены, и верно обратное (то есть представьте, что стрелки идут в противоположных направлениях).
Когда бедро поднимается к груди (направление зеленой стрелки), бедро и мяч поворачиваются в направлении серой стрелки.Опять же, если вы недавно перенесли операцию и мяч повернут достаточно далеко, он может выскочить из гнезда. То же самое происходит, когда вы наклоняетесь.
Так как далеко можно выскочить, наклонившись? Хорошее практическое правило — правило 90 градусов. Этот угол между розовой и черной линиями составляет 90 градусов ( слева, ) . Одна линия представляет вашу грудь, а другая — бедро — неважно, какая из них какая.Если вы стоите или сидите, ваша спина будет розовой линией. Если вы лежите, ваша спина будет черной линией. Чтобы защитить бедро, никогда не допускайте, чтобы угол между грудью и бедром составлял более 90 градусов (см. Схему предосторожности в отношении бедер 1 ниже)
Ниже приведены изображения мер предосторожности для тазобедренного сустава (в основном предназначенные для доступа к задней поверхности бедра) . Просматривая список того, что можно и чего нельзя делать, подумайте о картинках выше и о том, как соблюдение приведенных ниже мер предосторожности поможет сохранить бедро в безопасном положении .ПРИМЕЧАНИЕ. «Пораженная нога» — это нога с новым протезом бедра.
Всегда сидите так, чтобы бедра были выше колен.
Вытяните пальцы ног прямо вперед; не поворачивайте пальцы пораженной ноги внутрь.
Меры предосторожности в отношении бедер при стоянии или ходьбе
- Ни в коем случае не скрещивайте ноги или щиколотки!
- Держите пальцы ног вперед
- не поворачивайте стопу пораженной ноги внутрь (косолапость)
- Не наклоняйтесь и не приседайте.
- Не поворачивайте плечи и не поворачивайте талию к пораженной ноге, удерживая эту ступню неподвижно. Поднимите ступню на пораженной ноге и поверните все тело в направлении пораженной ноги.
- Делайте небольшие шаги в том направлении, в котором вы хотите повернуть, в основном своей «хорошей» ногой.
- Не наступайте на поверхности, где ваше колено будет выше бедер.
Если у вас был передний доступ:
- Не позволяйте колену пораженной ноги заходить за бедро при ходьбе (это также называется вытягиванием ноги).
- Держите пальцы ног вперед, носки не выворачивайте
- Нет широких шагов вперед или назад (т. Е. Без отведения бедра)
Меры предосторожности в отношении бедер в положении сидя
- Ни в коем случае не скрещивайте ноги!
- Не садитесь там, где ваши бедра находятся на одном уровне или ниже колен.
- Добавьте подушку к сиденью стула, чтобы бедра были выше колен.
- Не наклоняйтесь вперед, когда садитесь, и не раскачивайтесь вперед, вставая из сидячего положения.
- Не наклоняйтесь вперед, сидя, как при попытке к чему-то.
- Сядьте на стулья с подлокотниками. Используйте подлокотники кресла для поддержки и контроля своих движений, когда вы сидите или стоите. Это снимает нагрузку с ваших ног и бедер. Это также может помешать вам естественным образом наклоняться вперед для равновесия или качаться вперед, чтобы встать.
- Сделайте вставать и двигаться не реже одного раза в час.
Меры предосторожности в отношении бедер в положении лежа
- Ни в коем случае не скрещивайте ноги
- Не подтягивайте колени к груди.
- Не позволяйте пальцам ноги поворачиваться внутрь.
- Не лежите на боку от протезного бедра. Если вы лежите на здоровом боку, держите подушку между ног, чтобы они не перекрещивались. Также убедитесь, что ваша ступня находится на подушке, чтобы пальцы ног не свисали и не поворачивались внутрь.
- Не наклоняйтесь вперед, когда отдыхаете в постели, например, чтобы поправить одеяла или подушки.
- Спите на спине с подушкой между ног. Многие люди спрашивают, могут ли они лечь на живот после замены бедра.Проблема, лежащая на животе, заключается в том, что из-за этого ноги вывернуты слишком далеко или слишком далеко внутрь. Спросите своего хирурга, можно ли вам спать на животе.
Не сгибайте бедра более чем на 90 градусов. Не прижимайте колени к груди.
Не поворачивайте пальцы ног (или колени) внутрь.
Не скрещивайте ноги. Не позволяйте ноге пересекать среднюю линию вашего тела.
Дополнительные меры предосторожности в отношении тазобедренных суставов во время повседневной жизни
Ограничения вашего передвижения влияют на вашу повседневную деятельность и то, как вы ее делаете.Эти изменения могут помочь вам справиться с этими новыми ограничениями.
- Не используйте боль как руководство к тому, что вы можете и что не можете делать. Используйте лед, чтобы уменьшить боль и отек. Приветствуется максимальная мобильность!
- Используйте приподнятое сиденье унитаза. Поднятое сиденье унитаза может предотвратить раскачивание тела вперед при вставании. Это частая причина вывиха бедра.
- Добавьте временные поручни или поручни в местах, где вам нужна поддержка, например, возле туалета, душа или ванны.
- Не спускайся в ванну. Можно использовать специальную скамейку, чтобы оседлать ту сторону ванны, на которой вы можете сидеть во время купания. Отрегулируйте скамью так, чтобы в сидячем положении ваши бедра были выше коленей.
- Используйте вспомогательные приспособления для купания. Во время купания не следует наклоняться вперед или вперед.
- Используйте регулируемый стул для душа, чтобы не упасть. Обязательно отрегулируйте высоту так, чтобы ваши бедра были выше колен, когда вы сидите.
- Попросите кого-нибудь помочь вам надеть носки и обувь.Если вы наклонитесь, чтобы сделать это самостоятельно, тазобедренный сустав может легко сместиться.
- Воспользуйтесь помощью, чтобы одеться. Не наклоняйтесь, чтобы подтянуть штаны или завязать обувь.
- Не поднимайте больше тридцати фунтов. Все, что вы поднимаете, добавляет вес, который должен выдерживать ваш новый протез бедра.
- Не садитесь за руль в течение как минимум шести-восьми недель после операции на бедре. При езде в качестве пассажира вам может потребоваться добавить подушку в сиденье, чтобы ваши бедра были выше колен.Положите на сиденье пластиковый пакет. Это поможет вам легко выскользнуть из машины, не наклоняясь вперед.
- Ограничьте подъем по лестнице. При подъеме по лестнице «здоровая» нога должна сначала сделать шаг, а затем поднять больную ногу на ту же ступеньку. Затем поднимите свою трость. Спускаясь по лестнице, положите трость на нижнюю ступеньку, затем опустите пораженную ногу на следующую ступеньку и, наконец, ступите на ту же ступеньку своей «здоровой» ногой.
Таким образом, для предотвращения вывиха нового бедра (выполняется через задний доступ) есть трех основных правил, которым необходимо следовать (стоя, сидя или лежа):
- Всегда держите бедра выше колен.
- Никогда не скрещивайте ноги в коленях или щиколотках. Расставьте ноги.
- Никогда не поворачивайте пальцы ног внутрь. Когда вы лежите, держите пальцы ног направленными к потолку.
- Также важно не поворачивать свое тело в сторону места операции, так как это приведет к тому, что бедро окажется в таком же положении, как если бы пальцы ног были повернуты внутрь.
Предотвращение падений
Помимо неправильного движения новым бедром, вы также можете вывихнуть бедро при падении.Поэтому важно не допускать падений не только во время заживления бедра, но и после него. Вот несколько способов предотвратить падение:
- Не поднимайтесь по лестнице с руками. Держитесь за поручни.
- Убедитесь, что вы всегда можете видеть, куда идете.
- Не берите с собой слишком тяжелые вещи.
- Используйте табуретку, не стойте на стульях или мебели.
Если у вас вывих бедра
Вывих искусственного бедра встречается редко, но может произойти после операции.Чаще всего это происходит в первые несколько месяцев после операции. Если бедро вывихнуто, это произойдет за доли секунды без предупреждения. Если происходит вывих бедра, у вас может возникнуть «ощущение скольжения», вы услышите хлопающий звук или увидите, как ваша пораженная нога укорачивается и поворачивается внутрь, вызывая боль в бедре или колене. Вывихнутое бедро может больше не выдерживать вес. Обычно это совершенно очевидно, когда у вас вывих бедра, потому что вы, вероятно, почувствуете сильную боль в паху и не сможете полностью двигать новым бедром.Если это случилось с вами, звоните 911.
Однако в редких случаях новый сустав может вывихнуться без какой-либо значительной боли или симптомов. Если вам кажется, что у вас вывих бедра, важно как можно скорее обратиться за медицинской помощью. Немедленно позвоните своему хирургу. Не пытайтесь вставать или ходить с вывихнутым бедром. Стояние с вывихнутым бедром увеличивает нагрузку на сустав и может привести к еще большему повреждению. Попросите кого-нибудь немедленно позвонить вашему хирургу. Если ваш хирург велит вам отправиться в больницу, вызовите скорую помощь.
Не пытайтесь вставать или ходить с вывихнутым бедром. Попросите кого-нибудь позвонить вашему хирургу.
Важно быстро устранить дислокацию:
- Тазобедренный сустав часто можно уменьшить без хирургического вмешательства (т. Е. С помощью манипуляции с мячом обратно в гнездо). Часто используется легкая анестезия и обезболивающие.
- Ортез обычно устанавливается после, чтобы предотвратить повторный вывих. Это обычная практика, когда вывих произошел без очевидной причины.
- В крайнем случае хирургу придется снова оперировать. Эти случаи обычно включают: вывихи, которые игнорируются в течение длительного времени, множественные вывихи за короткий период времени и вывихи, которые невозможно исправить без хирургического вмешательства.
Вопросы о мерах предосторожности при бедрах
В. Можно ли иметь ребенка после замены тазобедренного сустава?
A. В целом нормально иметь ребенка после замены тазобедренного сустава.Вы должны поговорить со своим хирургом о своих проблемах и обязательно сообщить своему акушеру / гинекологу, что у вас протез бедра.
В. Как долго мне следует пользоваться приподнятым сиденьем унитаза?
A. Назначение приподнятого сиденья унитаза — удерживать бедра выше колен во время сидения (в данном случае на унитазе), что является одной из мер предосторожности для бедер. Вы должны использовать приподнятое сиденье унитаза до тех пор, пока врач соблюдает меры предосторожности в отношении бедер. Обычно на 6 недель.
В. Могу ли я спать на животе после замены бедра?
A. Одна из мер предосторожности в отношении бедра — не поворачивать пальцы ног внутрь, чтобы предотвратить вывих бедра. Когда вы лежите на животе, ваши ноги обычно поворачиваются внутрь. Можно спать на животе после того, как врач сказал, что можно перестать соблюдать меры предосторожности в отношении бедер. При перекатывании или переворачивании на живот или с живота на спину положите подушку между коленями. Тем не менее, не забудьте спросить свою хирургическую бригаду об их конкретных инструкциях по сну.
В. Можно ли лечь или спать на боку с новым бедром?
A. Да, вы можете лежать или спать на операционной стороне, но не в течение первых 6 недель, так как в области рубца может возникнуть некоторый дискомфорт. Если вы спите на боку и спите на нерабочей стороне, вам следует спать с подушкой между колен в течение первых 6 недель. Лежание на пораженной стороне не вызовет вывиха.
В. Когда я смогу набрать вес на новом бедре?
А .В большинстве случаев сразу. В некоторых более необычных ситуациях ваш хирург может ограничить весовую нагрузку.
В. Как долго мне понадобятся ходунки?
A. Вам понадобится помощь при ходьбе в течение примерно 6 недель. Вы начнете с ходунков, а затем будете использовать трость, в зависимости от того, насколько быстро вы прогрессируете в процессе заживления.
В. Могу ли я получить разрешение на парковку для инвалидов?
A. Офис вашего хирурга может помочь вам получить разрешение.
Позаботьтесь о своем новом тазобедренном суставе
Очень важно, чтобы вы заботились о себе, соблюдая меры предосторожности в отношении тазобедренного сустава после замены сустава до тех пор, пока об этом вам говорит врач.Игнорирование мер предосторожности после операции на бедре увеличивает риск вывиха бедра. Вывихи бедра могут остаться незамеченными, поскольку они не всегда связаны с болью. Соблюдение мер предосторожности в области тазобедренного сустава — лучший способ убедиться, что вывих не произойдет и, возможно, останется незамеченным.
Обратите внимание, что информация в этой статье носит чисто информативный характер и ни в коем случае не должна использоваться вместо советов профессионалов.
Другие статьи о замене тазобедренного сустава
Информация, представленная здесь — в порядке графика — может помочь вам узнать, чего ожидать при замене тазобедренного сустава от планирования до восстановления.
Восстановление после артроскопической операции по восстановлению коленного сустава
Время восстановления зависит от обстоятельств каждого человека. Возраст, травма, состояние здоровья, а также способность и приверженность физиотерапии — все это влияет на время заживления. Однако важно понимать, что на то, чтобы почувствовать себя лучше, может потребоваться много месяцев. Артроскопическая пластика коленного сустава в минимально инвазивной хирургии использует местную или спинальную анестезию, небольшие разрезы и обеспечивает меньшее кровотечение, более быстрое заживление и меньшее повреждение мягких тканей.Артроскопия часто проводится амбулаторно. Реконструкция ПКС и восстановление разрыва мениска часто выполняются артроскопически одновременно. Специалисты-ортопеды в отделении Orthopaedic Specialists North County являются экспертами в артроскопических процедурах на коленях.
Артроскопическая реконструкция связки ПКС
В среднем полное выздоровление после реконструкции ПКС у здоровых, активных пациентов составляет 6-9 месяцев. Оперативное заживление занимает 6-8 недель. Программа реабилитации по восстановлению диапазона движений, укреплению мышц и восстановлению баланса станет частью вашего выздоровления.Патенты могут ожидать отек и жесткость.
Пациенты идут домой сразу после операции с костылями и корсетами, а также с рецептом на обезболивающее. Лекарства могут понадобиться в течение 2-3 недель. Реабилитация начинается в течение недели после операции.
Костыли будут использоваться до тех пор, пока пациент не сможет ходить без хромоты на восстановленном колене, что занимает около 2 недель после операции. Колено будет опухать 2-3 месяца. Пациенты будут проинструктированы об использовании льда для уменьшения отека.
Если одновременно разрывают и ремонтируют мениск, костыли потребуются на более длительный срок. Общее время восстановления при восстановлении передней крестообразной связки с восстановлением мениска составляет 12–16 недель, и оно зависит от каждого пациента.
Пациенты могут садиться за руль после приема обезболивающих, но при поражении правого колена пациенту необходимо подождать 4-6 недель, прежде чем возобновить вождение.
Если у пациента есть офисная работа, он может вернуться через 7 дней после операции. Однако, если их работа требует много стоять, пациенту следует подождать до 4-6 недель после операции.
Возобновление занятий спортом будет зависеть от типа ремонта, и ваш хирург определит, когда вы можете возобновить занятия спортом.
Артроскопическая операция по поводу разрыва мениска (менискэктомия)
Артроскопическая операция по удалению всего или части разорванного мениска — это обычная операция. Артроскопическая хирургия — это амбулаторная операция в тот же день с местной или региональной анестезией.
Неосложненная менискэктомия устранит большую часть боли довольно быстро, но для устранения отека и скованности требуется время.Для полного заживления может потребоваться 4-5 месяцев. Сразу после операции пациент должен иметь возможность нести вес на колене, стоя или ходя. Костыли понадобятся в течение 2-7 дней после операции. Реабилитация для получения полной ROM должна происходить в течение 1-2 недель. Тяжелая работа или спорт могут быть ограничены в течение первых 4-6 недель.
Сложное артроскопическое восстановление разрыва мениска требует полной иммобилизации колена пациента в течение 2 недель после операции. Затем следует 2 недели ограниченного движения перед возобновлением повседневной деятельности.Лечебная физкультура начинается сразу после операции. Пациент должен иметь возможность выдерживать нагрузку на колено, стоя или ходя, сразу после операции с использованием корсета.
Ожидается, что пациент будет ходить на костылях в течение 4-6 недель после операции. Реабилитация предназначена для контроля скованности и отеков, достижения максимального диапазона движений и ходьбы с полной нагрузкой. Пациенты с малоэффективной работой могут вернуться к работе через 1-2 недели после операции, водить машину через 4-6 недель и вернуться к тяжелой работе или спорту через 3-6 месяцев после операции.
Артроскопическое лечение повреждения суставного хряща
Суставной хрящ — это хрящ на конце костей. Повреждение может произойти в результате травмы или естественного износа. Артроскопия используется для удаления отслоившихся кусочков хряща. Процедура микроперелома делает крошечные отверстия в костном мозге поврежденного хряща для образования нового хряща.
После операции необходимо защитить сустав до заживления хряща. В течение первых нескольких недель после операции не разрешается поднимать вес.Физиотерапия для восстановления подвижности может включать непрерывную пассивную двигательную терапию, которая постоянно перемещает сустав через ROM. Реабилитация направлена на укрепление суставов и мышц.
Слезы сухожилия надколенника
Сухожилие надколенника прикрепляется к мышцам колена, чтобы помочь вам выпрямить ногу. Небольшие слезы могут ухудшить качество жизни и затруднить ходьбу, но обычно не требуют хирургического вмешательства. Скорее, пациент будет носить бандаж и проходить физиотерапию в течение 3-6 недель, пока заживет сухожилие.
Хирургические варианты: артроскопическая операция или полностью открытая операция. Более крупные разрывы и разрывы являются инвалидизирующими травмами и обычно требуют открытого хирургического вмешательства для восстановления полноценной функции колена.
Хирургическое вмешательство может быть амбулаторной процедурой или кратковременным пребыванием в больнице со спинальной анестезией или общей анестезией. Реабилитация начинается на столе в операционной. Сразу после операции пациенту потребуется обезболивание и применение льда для уменьшения отека. Через 2 недели после операции будут сняты швы или скобки.
Пациенту будет установлен длинный бандаж или иммобилайзер для коленного сустава, который проходит от бедра до середины икры, чтобы нога оставалась неподвижной в течение 2-4 недель; так что костыли нужны. Физиотерапия для восстановления подвижности, включая непрерывную пассивную двигательную терапию, которая постоянно перемещает сустав через ROM. Реабилитация направлена на укрепление суставов и мышц.
Без нагрузки в течение 2 недель. Затем касание пальцами ног костылями. Через 2-6 недель пациент может нести около 25-50% своего веса.Упражнения, которые помогут вам справиться с полной массой тела. Вождение автомобиля при операции на левой ноге, при автоматической передаче и отсутствии обезболивающих.
Примерно в 4-6 недель, ходит без костылей, но все еще в корсете. Начинается более интенсивная физиотерапия. К 12 неделям ходить без корсета. Если операция на правом колене, двигайтесь с автоматической коробкой передач, когда скоба снята. Физическая терапия будет назначена в зависимости от потребностей пациента, состояния здоровья и типа разрыва, а также хирургического вмешательства. Полное выздоровление может занять 6-12 месяцев.
Пациентам целесообразно проконсультироваться со специалистами-ортопедами Северного округа в Сан-Диего, чтобы получить наилучшую доступную ортопедическую помощь.
Информация для пациентов об ортопедических заболеваниях.
Лодыжка > Артрит > Процедуры
Итого Замена лодыжки
Введение в лечение
Во время замены лодыжки верхняя часть лодыжка (таранная кость) и нижняя часть большеберцовой кости (большеберцовая кость) заменяются металлическими и полиэтиленовыми компонентами.Ты обычно получают некоторый диапазон движений в лодыжке, поскольку по сравнению с артритом лодыжки. Однако вы не можете иметь полный диапазон движений здоровой лодыжки. Протезный сустав может двигаться вверх, вниз и из стороны в сторону. достаточно хорошо, чтобы вы могли выполнять обычные повседневные дела очередной раз. Вы можете быть кандидатом на полную замену лодыжки если у вас тяжелый изнурительный артрит и вы то, что врачи называют пациентом с «низким спросом».Пациенты с низким спросом обычно находятся в возрасте 50 лет. или 60, не имеют лишнего веса и не очень активные люди. В отличие от замены коленного сустава, пациенты нуждаются в быть очень осторожными при использовании протезов лодыжек, и кандидатам на замену обычно не разрешается сильно напрягали их лодыжку. Новые дизайны для замены голеностопного сустава были разработаны недавно и долгосрочные исследования не доказали, как долго вы протез лодыжки может длиться долго.Но краткосрочные исследования был очень обнадеживающим для новых протезов лодыжек. Если вы страдаете от сильной боли и не можете ходить больше, чем несколько блоков, замена лодыжки может быть хороший способ снять дискомфорт и восстановить движение в лодыжке.
| Подготовка к операции | [вверху] |
Решения, которые вы принимаете, и действия, которые вы предпримете перед операцией, могут быть так же важно, как и сама процедура, для обеспечения здорового восстановление.
Приор перед возвращением домой из больницы убедитесь, что вы получили все необходимое оборудование, когда добраться до дома. Это могут быть костыли или предметы домашнего обихода. чтобы облегчить передвижение по дому. Вам следует получите рецепт на любой из них от своего врача перед тем, как пойти домой из больницы.
Любая физические проблемы или изменения в вашем общем состоянии здоровья, например, о лихорадке или инфекции, следует сообщить вашего хирурга, и вы должны уведомить своего хирурга о любые новые лекарства, которые вы принимаете.
Узнать потенциальные риски и преимущества операции, задав вопрос Ваш хирург любые вопросы, которые помогут вам лучше понять процедуру. Также может помочь поговорить с кто-то другой, кто перенес такую же операцию.
Если возможно, прекратите использование любых противовоспалительных лекарства, особенно аспирин, за неделю до операции, для предотвращения чрезмерного кровотечения во время процедуры.
Кому снизить риск заражения, улучшить заживление и уменьшить осложнения, попробуйте бросить курить или уменьшить количество ты куришь. Как правило, у курильщиков инфекция выше. и частота осложнений в целом.
Если возможно, потренируйтесь ходить на костылях, чтобы готовы использовать их после операции. Выполняя некоторые базовые упражнения на укрепление рук за несколько недель до до операции может облегчить использование костылей.
Получение второе мнение другого квалифицированного хирурга часто бывает желательно, особенно в редких или уникальных случаях.
Кому проверьте, сертифицирован ли ортопед, выполняющий операцию или подходящие, позвоните в Американский совет по ортопедии. Хирургия по телефону 919-929-7103.
В большинстве медицинских центров вы обратитесь к «пациенту». допуска »для проверки вашей операции.Там могут быть отдельные зоны регистрации для амбулаторных амбулаторных больных (пациенты уходят домой в тот же день после операции) и для ночная стационарная операция, поэтому обязательно спросите своего врач или помощник по этому поводу. После того, как вы проверили в больницу, вы попадете в зону ожидания, где заключительные приготовления сделаны. Обязательное оформление документов завершено, и ваша лодыжка может быть побрита, хотя это не всегда нужно.Вам будет предложено изменить в больничную одежду и, если возможно, снимите часы, очки, зубные протезы и украшения. У вас будет возможность поговорить с вашим хирургом-ортопедом или ассистент и познакомьтесь с анестезиологом или медсестрой анестезиолог (медсестра, прошедшая аспирантуру провести анестезию под наблюдением анестезиолога).В руку могут быть введены капельницы (внутривенные). В настоящее время. Затем вы будете ходить или кататься на носилках. в операционную. Большинство пациентов не принимают седативные препараты. пока они не войдут в операционную. Вот некоторые важные шаги, которые следует помнить в день операции:
Вы вам, вероятно, скажут ничего не есть и не пить после полночь накануне операции.Это будет снизить риск рвоты под наркозом.
Упорядочить чтобы кто-то отвез вас домой, когда вас выпустят.
Износ свободные шорты, спортивные штаны или другая одежда который будет удобно сидеть поверх короткой повязки на ноге или шина при выписке из больницы.
Дубль это легко.Сохранение хорошего настроения поможет облегчить любые нервы или беспокойство по поводу операции. Отвлекающие факторы например, читать, смотреть телевизор, болтать с посетители или разговор по телефону также могут помочь.
Во время операции по замене голеностопного сустава ваш ортопед хирург заменит поврежденные части вашей лодыжки стык с искусственными материалами.Искусственные компоненты и материалы, используемые при полной замене лодыжки, могут позволить лодыжке свободно двигаться, хотя слегка ограниченный диапазон движений. Металлы различаются и может включать сплавы кобальта, хрома, титана, или нержавеющая сталь. Пластиковый материал сверхвысокий вес. молекулярный полиэтилен (UHWMPE), материал, который чрезвычайно прочный и износостойкий.»Бесцементный» совместные замены были разработаны. Бесцементный шов замены напрямую зависят от плотной, интимной посадки между протезом и костью. Кость прорастает в щели на поверхности протеза. Этот процесс занимает время, и ваш хирург-ортопед обычно ограничивает вес, который вы можете перенести на лодыжку, пока это происходит.Полная замена лодыжки обычно требует около трех часов на исполнение. Дается спинальная анестезия чтобы обезболить вас ниже пояса, а вы обычно успокоительный, чтобы вы проспали всю процедуру.
После введена анестезия, хирургическая бригада разместит вы на столе в операционной и очистите кожу с антисептическими растворами.
В зависимости от вашего размера и предпочтений хирурга. подход, кожный разрез длиной около 12 сантиметров делается поверх щиколотки.
капсула сустава и подлежащие мягкие ткани, такие как поскольку связки, мышцы и сухожилия разделены и, при необходимости отрежьте, чтобы хирург мог получить доступ ваш голеностопный сустав.
Ваш хирург использует устройства, называемые ретракторами, чтобы удерживать стороны раны открытой.
После обнажая таранную кость и основание большеберцовой кости, ваш хирург обычно делает плоские надрезы для подготовки поверхности кости специальной пилой для кости.
Обычно, сделаны искусственные таранные и большеберцовые компоненты металлической основы с пластиковой подкладкой (металлической).Эти компоненты с металлической основой закреплены на месте методом пресс-посадки. Пресс-фитинг подготавливает пространство, а затем заполняет его предметом немного большего размера. Например, если поставить большой колышек в маленьком отверстии, большой колышек будет сложно удалять.
В в некоторых случаях винты обеспечивают дополнительную устойчивость и фиксация на искусственных компонентах.
После детали на месте, лодыжка и берцовая кость возвращены (уменьшены) в нормальное положение. Ваш затем лодыжку перемещают в разные стороны, чтобы оценить движение и устойчивость по отношению к другой лодыжке.
В в некоторых случаях небольшая дренажная трубка, выходящая из кожи может быть помещен в рану, чтобы предотвратить скопление жидкости.
восстанавливаются связки, сухожилия и мышцы голеностопного сустава со швами.
слои раны ушивают швами. Повязка накладывается на рану и вокруг места выхода дренажа. Ваша лодыжка иммобилизована в послеоперационной лодыжке. Затем вас доставят в комнату восстановления.
После операции по замене голеностопного сустава вы будете перевезен в комнату восстановления, где вы будете тесно наблюдается в течение одного-двух часов, пока немедленные эффекты анестезии стираются.Ваша лодыжка будет приподнята и фиксируется в шине, когда вы просыпаетесь. Послеоперационный период шины на голеностопный сустав обычно делаются U-образной формы. гипсовая шина на внутренней и внешней стороне лодыжки который оборачивается вокруг пятки. Это обездвиживает вашу лодыжку, но его легче снять, чем гипсовую повязку на короткую ногу. Вы не сможете увидеть свой разрез, завернутый в шину, и обычно после операция.У вас может быть трубка, выходящая снизу ваша повязка, которая представляет собой дренаж для предотвращения попадания жидкости накапливается в ране. Этот сток обычно удаляется в течение двух дней после операции. Если у вас возникли трудности мочеиспускание после анестезии, у вас может быть трубка, называемая мочевой катетер, вставленный в мочевой пузырь, который позволяет моча покинуть ваш организм.Мочевой катетер обычно удаляются в течение одного-двух дней после операции. Замена лодыжки может вызвать значительное количество боль, и будут прописаны адекватные обезболивающие для тебя. Обычно вас подключают к внутривенному (IV) устройство для обезболивания, контролируемое пациентом (PCA), которое доставляет обезболивающие в безопасных количествах, когда вы толкаетесь кнопка.Некоторым пациентам может быть назначено пероральное или внутримышечное введение. обезболивающие. Обычно у вас могут быть посетители не раньше чем через 30 минут после операции, если ваш врач чувствует вы в стабильном состоянии. Ваша температура, кровь давление и сердцебиение будет контролировать медсестра кто с помощью врача определит когда вы будете готовы покинуть палату восстановления и быть доставлен в больничную палату для дальнейшего послеоперационного забота.В некоторых случаях вас могут доставить в палату. для интенсивной терапии или мониторинга сердца, если у вас есть особые послеоперационные медицинские потребности. Большинство пациентов проводят два до трех дней в больнице перед отъездом домой.
| Послеоперационное лечение в больнице | [вверху] |
После операции по замене голеностопного сустава большинство здоровых пациентов оставаться в больнице от двух до трех дней.Тем не мение, некоторым пациентам может потребоваться более длительное пребывание в больнице из-за ранее существовавших медицинских проблем или медицинских проблем что может возникнуть после операции. Есть небольшие риски инфекции после обширной операции на голеностопном суставе. Хотя бывает менее чем у пяти процентов пациентов лодыжка кровоснабжение может быть не таким хорошим, как у других частей тела и вы можете быть предрасположены к инфекции.Потому что ты не можешь увидеть свой разрез внутри гипсовой повязки, важно сообщите врачу, если почувствуете дискомфорт. Пациенты не отправляются домой, пока они не продемонстрируют, что они безопасно идти домой. Каждый пациент индивидуален и может иметь разные критерии возможности вернуться домой. В общем, продолжительность вашего пребывания в больнице зависит от суммы обезболивания, которое вам нужно.Вы получите жидкости и лекарства через внутривенную (в / в) линию до тех пор, пока вы можете пить достаточное количество жидкости без тошноты или рвота. Большинство пациентов могут выпить что-нибудь на ночь после операции и съесть что-нибудь более существенное на следующее утро. Обязательно попросите обезболивающие как только вы почувствуете приближение боли, потому что лекарства наиболее эффективны при нарастающей боли, а не от боли, которая уже присутствует.Ваши медсестры не будут дать вам больше, чем прописал врач, и что считается безопасным. Врачи прописывают костыли чтобы помочь вам передвигаться, не перегружая лодыжка. На следующий день после операции вы обычно встречаетесь с физическим терапевт, который учит вас пользоваться костылями и помогает вы ходите по больнице. Вы, скорее всего, не сможете нести вес на лодыжке около шести недель после операция.Ваш врач может сделать рентгеновский снимок вашей пятки. и лодыжку перед выпиской из больницы. Вам следует договоритесь, чтобы кто-нибудь отвез вас домой, когда вас выпишут.
В течение четырех-пяти дней после операции по замене голеностопного сустава, вам следует держаться подальше от ног, поднять лодыжку выше уровень вашего сердца, и перемещайтесь по дому, как как можно меньше.Вы должны постараться отдохнуть и избегать слишком много движения в течение как минимум недели. Костыли обычно назначаются примерно на восемь недель, чтобы вы могли вес вашего тела с лодыжки. Отдыхая с лодыжкой повышенный помогает оттоку крови от лодыжки и может контролировать отек. Чем больше веса вы набираете лодыжки, тем больше у вас шансов помешать заживлению процесс в лодыжках.Домашние задачи, требующие Вам может быть трудно встать на ноги в первый раз шесть недель. Может быть полезно иметь кого-нибудь рядом дом, чтобы помочь с любыми физическими делами. Ты сможешь получить указание вернуться в кабинет врача для регулярных осмотров после операции. Перевязочное покрытие ваша рана внутри вашей послеоперационной шины на лодыжке обычно не нужно менять, пока не будет снята шина примерно через 10-14 дней после операции.Типичное продолжение график после выписки из больницы может выглядеть следующим образом:
Десять до 14 дней — сняты швы и лодыжка помещается в съемный ходунок, который можно носить внутри твоей обуви. Упражнения на диапазон движений начинаются после около двух недель. Хотя замена голеностопного сустава является основным операция, хорошо двигать лодыжкой, чтобы циркулировать кровь.Однако вам нужно продолжать пользоваться костылями. и не опираться на лодыжку в общей сложности примерно через шесть недель после операции.
Шесть через несколько недель после операции — Вернитесь на осмотр. Возможно получить рентгеновские лучи. Если ваш врач видит признаки заживления в лодыжке вы обычно можете начать нести некоторый вес. Нагрузка увеличивается по мере того, как вы можете терпеть боль.
восемь недели после операции — после двух недель частичного нагрузка на протез лодыжки, возможно, вы комфортно нести вес тела без костылей или другая поддержка.
Начались упражнения на растяжку и укрепление два через несколько недель после операции и постепенно прогрессируют по мере того, как мягкие ткани лодыжки исцелить и как вы можете терпеть деятельность.Длина реабилитации может варьироваться в зависимости от вашего возраста, другие медицинские проблемы, общее состояние здоровья и исцеление потенциал. В целом, большинство пациентов могут чувствовать себя сильными. снова в лодыжке после месяца или двух физических терапия. Лечебная физкультура полезна после операции научить вас, как правильно передвигаться в соответствии с инструкциями вашим хирургом с помощью ходунков, костылей, или другое вспомогательное устройство.Многие пациенты предпочитают более простой в использовании ходунки или «четверная трость», особый тип трость, прикрепленная к широкой основе с четырьмя маленькими «ножками» это более стабильно, чем стандартная трость. Ключ работать с вашим терапевтом, чтобы найти подходящий баланс между низкоударными и несущими нагрузками. Слишком много упражнений и упражнений с высокой отдачей могут уменьшить продолжительность жизни искусственной лодыжки, но для поддержания плотности костей необходима некоторая нагрузка.В сочетании со здоровым питанием упражнения также могут помочь вам похудеть, что снижает нагрузку на ваши искусственные лодыжка.
РАСТЯЖКА
Ваш физиотерапевт поможет вам безопасно
восстановите диапазон движений вашей новой искусственной лодыжки.
Некоторые пациенты получают облегчение от ежедневной растяжки.
АЭРОБИЧЕСКИЕ УПРАЖНЕНИЯ
Врачи обычно рекомендуют не менее 30 минут упражнений с низкой нагрузкой в день для пациентов при артрите.Обычно рекомендуются прогулки и плавание. Вам следует избегать действий, которые создают стресс для вашего лодыжки, как бег и тяжелая атлетика. Большинство силы, необходимой, чтобы чувствовать себя устойчиво на ногах может быть достигнуто просто ходьбой и поднятием тяжестей. Постарайтесь проходить несколько кварталов в день. Увеличить длину ваших прогулок, когда ваша лодыжка станет сильнее.
УСИЛЕНИЕ
Силовые тренировки обычно сосредоточены на перемещении легких весов. через полный контролируемый диапазон движений. Ваш физиотерапевт обычно учит вас двигаться медленно через все движение с достаточным сопротивлением проработайте мышцы, не напрягая протез. После того, как физиотерапевт научит вас правильному программу упражнений, важно уделять время каждому день для выполнения предписанных упражнений.
После замены голеностопного сустава, у вас больше нет хряща в лодыжке, поэтому артрит больше не может беспокоить вашу лодыжку. Но твой новый сустав не идеальная бионическая лодыжка. Вам нужно предпринять шаги чтобы не повредить протез. Это всегда важно чтобы избежать травм лодыжки. Падения и травмы в целом Замена лодыжки может повредить ваш протез и потребовать больше хирургии.В отличие от колена и бедра, у хирургов есть сложнее выполнить ревизионную операцию по восстановлению замена лодыжки. Операция по сращению голеностопного сустава обычно единственный выход, если ваша искусственная лодыжка повреждена. Наиболее частая причина повреждения замены лодыжки ослабление компонентов на лодыжке или большеберцовой кости из-за стресса, чрезмерного использования или остеолиза (костная поглощение вокруг компонентов).Вы, вероятно, будете не сможете бегать на протезе лодыжки, что делает вернуться в спорт сложно. Однако боль в лодыжке должен уйти, и вы сможете гулять по городу, через парк, и в целом комфортно добираться вокруг. Вы должны уметь играть в гольф и заниматься другими делами. легкие, пешие прогулки. Чтобы предотвратить повреждение ваша искусственная лодыжка, врачи обычно рекомендуют соблюдайте следующие меры предосторожности:
Избегайте все, что заставляет боль длиться более часа или два.
Выполнить контролируемый диапазон двигательной активности, не перегружающий сустав.
Избегать сильное воздействие на лодыжку во время повседневной деятельности.

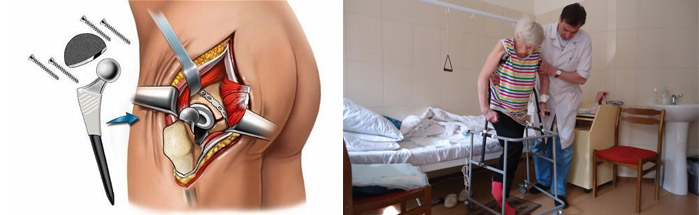
 Если дома скользкие полы мы советуем Вам постелить резиновый коврик.
Если дома скользкие полы мы советуем Вам постелить резиновый коврик.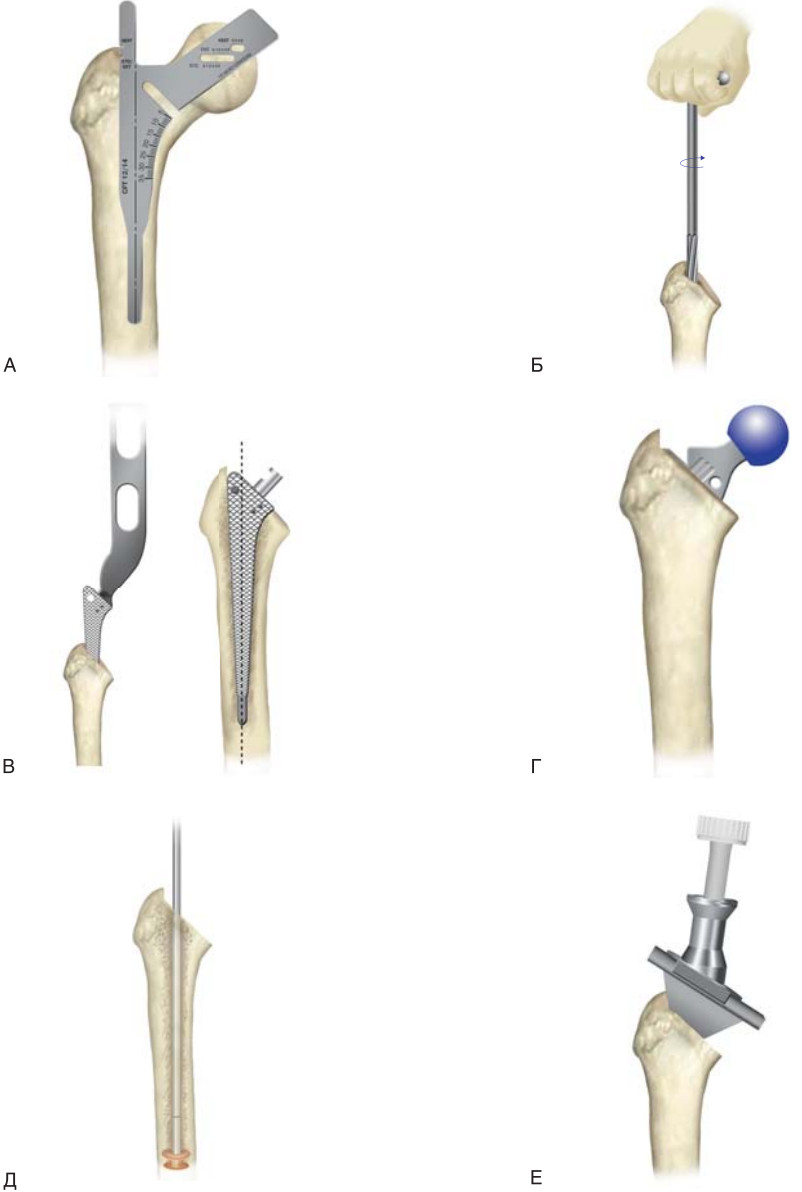 Благодаря этому реабилитационный период протекает более благоприятно, а функции ноги восстанавливаются быстрее. А костная ткань может без стрессов прорастать в поры эндопротеза.
Благодаря этому реабилитационный период протекает более благоприятно, а функции ноги восстанавливаются быстрее. А костная ткань может без стрессов прорастать в поры эндопротеза.