Подготовка к операции по эндопротезированию тазобедренного сустава: Эндопротезирование (замена) тазобедренного сустава
Подготовка к эндопротезированию тазобедренного сустава. Клиника «ZARTA»
Подготовка к эндопротезированию тазобедренного сустава. Заболевания тазобедренного сустава занимают одно из ведущих мест среди всех дегенеративно-дистрофических заболеваний организма человека после 40 лет.Тазобедренный сустав – это один из крупнейших и подвижных суставов тела человека. От имеет достаточно сложную и прочную конструкцию. Надежность работы тазобедренного сустава обеспечивают: суставная сумка, связки и большое количество мышц. Именно от качественного состояния и функциональных возможностей этих тканей зависит трофика хрящевых поверхностей в суставе, количество суставной смазки, возможность выполнять физиологические движения в тазобедренном суставе. Подготовка к эндопротезированию тазобедренного сустава напрямую влияет на заживление и самочуствие после эндопротезирования тазобедренного сустава.
Поэтому физическая подготовка к операции по замене тазобедренного сустава просто необходима. Для того чтобы Вы получили лучшие результаты, в нашем центре используются передовые методики терапии: Декомпрессионная кинезиотерапия, NEURAC терапия, ударно-волновая терапия, тракционная терапия, механотерапия, физиотерапия и др. Программа физической реабилитации строится на комплексном использовании различных методов и персональном подходе.
Для того чтобы Вы получили лучшие результаты, в нашем центре используются передовые методики терапии: Декомпрессионная кинезиотерапия, NEURAC терапия, ударно-волновая терапия, тракционная терапия, механотерапия, физиотерапия и др. Программа физической реабилитации строится на комплексном использовании различных методов и персональном подходе.
Подготовка к операции направлена на:
- улучшение кровообращения и микроциркуляции;
- улучшение трофики тканей, хрящей и костей;
- увеличение силы мышц ног, рук и спины;
- уменьшение болевых ощущений;
- улучшения движения в суставе;
- психоэмоциональная подготовка;
Основные преимущества дооперационной физической реабилитации в периоде после операции:
- лучшее качественное состояние мышц, ускоряет заживление тканей
- лучшая сила мышц ног, позволяет надежнее фиксировать эндопротез
- лучшая сила мышц рук, облегчает передвижение на костылях и с тросточкой
- быстрое восстановление физиологических двигательных возможностей в суставе
- уменьшение вероятности развития операционных и послеоперационных осложнений
- ускорения сроков полного восстановления организма
Дооперационная подготовка пациентов к эндопротезированию тазобедренного сустава Текст научной статьи по специальности «Клиническая медицина»
Лкарю
To
General Practitioner
, що практикуе
Травма
УДК 616. 728.2-089.163/.843
728.2-089.163/.843
DOI: 10.22141/1608-1706.2.19.2018.130657
Климовицкий Р.В.1, Филиппенко В.А.2, Тяжелов А.А.2, Гончарова Л.Д.1, Стауде В.А.2 1НИИ травматологии и ортопедии ДонНМУ, г. Лиман, Украина
2ГУ «Институт патологии позвоночника и суставов имени профессора М.И. Ситенко НАМН Украины», г. Харьков, Украина
Резюме. Актуальность. Проанализировано влияние мышц — стабилизаторов таза на сохранение по-стурального баланса у больных коксартрозом и выдвинута рабочая гипотеза, согласно которой позиционная адаптация компонентов эндопротеза тазобедренного сустава во время операции определяется состоянием этих мышц. Цель работы — разработка методики предоперационной лечебной физкультуры, положительно влияющей на состояние мышц — горизонтальных стабилизаторов таза, для оптимизации позиционной адаптации эндопротеза тазобедренного сустава во время операции.
 Результаты. Клиническая апробация разработанной методики предоперационного лечения показала, что после проведения курса лечебной физкультуры перед операцией некоторые пациенты отмечали снижение уровня боли, увеличение объема движений в больном тазобедренном суставе, субъективное улучшение опороспособности скомпрометированной конечности и улучшение качества жизни. Сравнение величины плеча силы абдукторов до операции и после выполнения эндопротезирования показало, что ни в одном случае не отмечено расхождение показателей более чем на 5 мм, что говорит о том, что позиционная адаптация компонентов эндопротеза тазобедренного сустава зависит от состояния мягких тканей, окружающих тазобедренный сустав. Это позволяет утверждать, что устранение мышечной контрактуры аддукторов и сгибателей бедра, а также восстановление эластичности и силы абдукторов и разгибателей бедра обеспечивают оптимальную позиционную адаптацию компонентов эндопротеза тазобедренного сустава. Выводы. Предварительные исследования показали, что у больных, получавших до операции специальный курс лечебной физкультуры, благодаря устранению мышечной контрактуры и восстановлению эластичности и силы абдукторов и разгибателей бедра обеспечивается оптимальная позиционная адаптация компонентов эндопротеза тазобедренного сустава, однако подтверждение достоверности исследований требует дальнейших наблюдений.
Результаты. Клиническая апробация разработанной методики предоперационного лечения показала, что после проведения курса лечебной физкультуры перед операцией некоторые пациенты отмечали снижение уровня боли, увеличение объема движений в больном тазобедренном суставе, субъективное улучшение опороспособности скомпрометированной конечности и улучшение качества жизни. Сравнение величины плеча силы абдукторов до операции и после выполнения эндопротезирования показало, что ни в одном случае не отмечено расхождение показателей более чем на 5 мм, что говорит о том, что позиционная адаптация компонентов эндопротеза тазобедренного сустава зависит от состояния мягких тканей, окружающих тазобедренный сустав. Это позволяет утверждать, что устранение мышечной контрактуры аддукторов и сгибателей бедра, а также восстановление эластичности и силы абдукторов и разгибателей бедра обеспечивают оптимальную позиционную адаптацию компонентов эндопротеза тазобедренного сустава. Выводы. Предварительные исследования показали, что у больных, получавших до операции специальный курс лечебной физкультуры, благодаря устранению мышечной контрактуры и восстановлению эластичности и силы абдукторов и разгибателей бедра обеспечивается оптимальная позиционная адаптация компонентов эндопротеза тазобедренного сустава, однако подтверждение достоверности исследований требует дальнейших наблюдений.
Ключевые слова: функция мышц тазового пояса; позиционная адаптация компонентов эндопротеза
© «Травма» / «Травма» / «Trauma» («Travma»), 2018
© Видавець Заславський О.Ю. / Издатель Заславский А.Ю. / Publisher Zaslavsky O.Yu., 2018
Для корреспонденции: Тяжелов Алексей Алимович, доктор медицинских наук, профессор, ГУ «Институт патологии позвоночника и суставов имени профессора М.И. Ситенко Национальной академии медицинских наук Украины», ул. Пушкинская, 80, г. Харьков, 61024, Украина; e-mail: [email protected]
For correspondence: A. Tyazhelov, MD, PhD, Professor, State Institution «Sytenko Institute of Spine and Joint Pathology of the Academy of Medical Sciences of Ukraine’, Pushkinskaya st., 80, Kharkiv, 61024, Ukraine; e-mail: alzhar3001@gmail.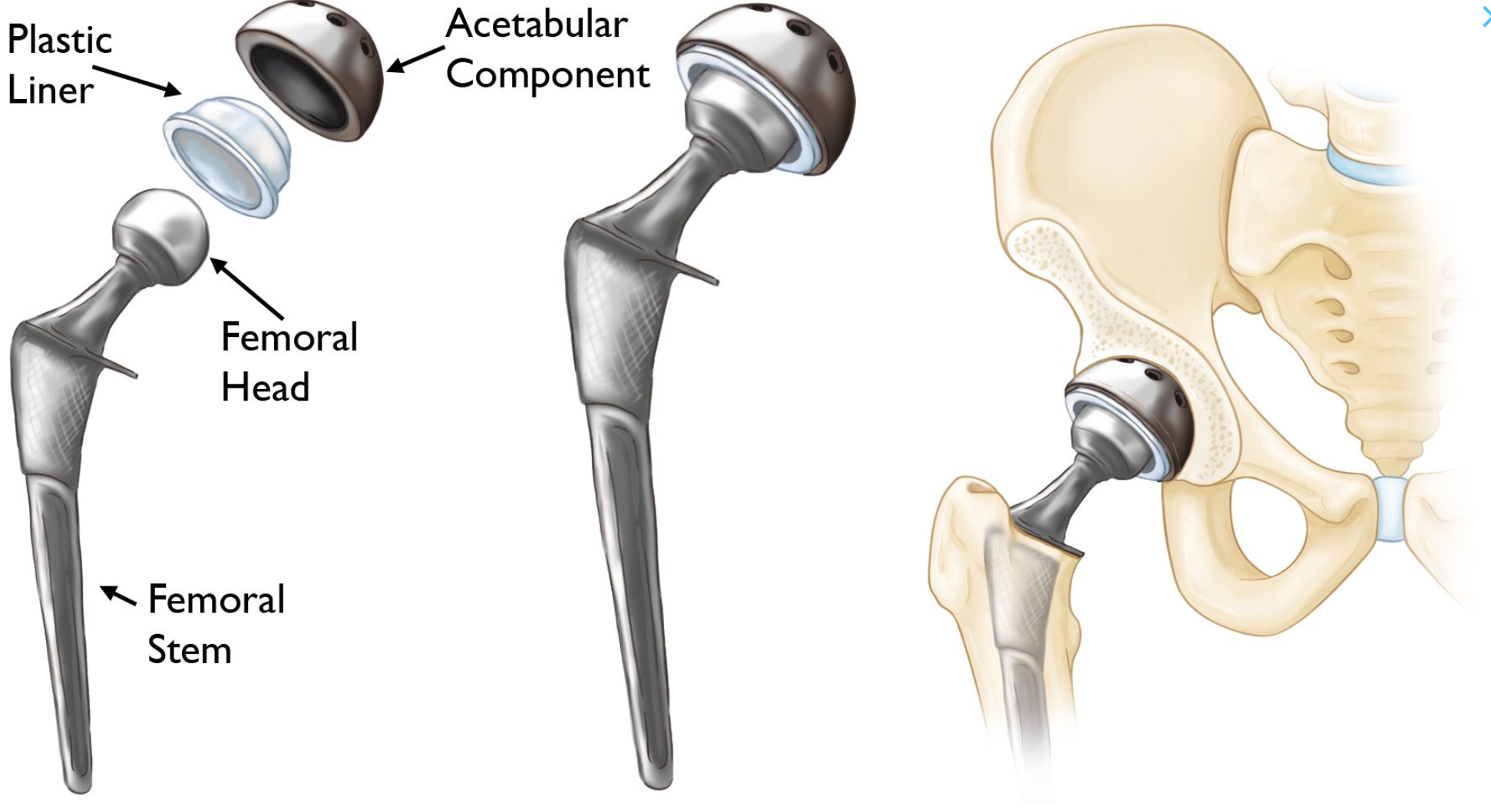 com
com
Дооперационная подготовка пациентов к эндопротезированию тазобедренного
сустава
Введение
Боль и нарушение функции тазобедренного сустава являются наиболее частыми клиническими симптомами у больных как с первичным, так и с вторичным коксартрозом. Нарушения функции тазобедренного сустава проявляются сгибательно-приводящей контрактурой сустава, относительным (проекционным) укорочением конечности, нарушением работы мышц тазового пояса [1, 2]. Указанные изменения встречаются практически у всех пациентов.
Сгибательно-приводящая контрактура сустава и относительное укорочение конечности в обязательном порядке приводят к изменению положения таза и изменениям в пояснично-крестцовом отделе позвоночника, а также к изменению работы мышц тазового пояса и поясничного отдела, отвечающих за сохранение вертикальной позы [3, 4]. Изменение положения таза является следствием компенсаторного процесса, направленного на устранение разницы в длине нижних конечностей. Но при этом развиваются вторичные деформации поясничного отдела позвоночника и крест-цово-тазового перехода [5].
Изменение положения таза является следствием компенсаторного процесса, направленного на устранение разницы в длине нижних конечностей. Но при этом развиваются вторичные деформации поясничного отдела позвоночника и крест-цово-тазового перехода [5].
Рабочей гипотезой данной работы стало предположение о зависимости позиционной адаптации компонентов эндопротеза тазобедренного сустава во время операции от состояния мышц тазового пояса. Мышцы являются основным динамическим фактором компенсации вертикальной позы и прямохождения при нарушении формы позвоночника и таза [6], поэтому целью данной работы была разработка комплекса предоперационного восстановительного лечения, ориентированного на повышение эластичности и снижение тонуса приводящих мышц и сгибателей бедра с одновременным повышением тонуса и сократительной способности отводящих мышц и разгибателей бедра, а также восстановление объема движений в тазобедренном суставе.
Материалы и методы
Задачами предоперационного восстановительного лечения были:
— уменьшение болевого синдрома в пределах имеющегося диапазона активных движений;— увеличение тонуса и силы мышц-стабилизаторов поясничного отдела позвоночника, абдукторов, разгибателей и внутренних ротаторов бедра;
— увеличение эластичности мышечных групп антагонистов: аддукторов, сгибателей, наружных ротаторов бедра;
— увеличение объема пассивных движений в тазобедренном суставе;
— подготовка пациента к занятиям лечебной физкультурой (ЛФК) после операции.
Уменьшения мышечных контрактур и болезненности при движениях мы достигаем с помощью упражнений, которые следует выполнять из облегченного исходного положения. Увеличения силы мышц тазового пояса добиваемся за счет упражнений с противодействием максимальному сопротивлению при гравита-
ционно разгруженном суставе. Особое внимание уделяем мышцам живота и длинным мышцам спины для коррекции наклона таза и увеличенного поясничного лордоза.
Для увеличения объема движений в тазобедренном суставе рекомендуем выполнять активные упражнения из облегченного исходного положения при гравитационной разгрузке сустава вытяжением или специальными эластичными тягами, а также использовать маховые и пассивные упражнения. Повышенный тонус определенных мышечных групп (аддукторы, флексоры тазобедренного сустава), способствующий образованию контрактуры сустава, мы предлагаем устранить при помощи релаксирующих техник и пассивных упражнений.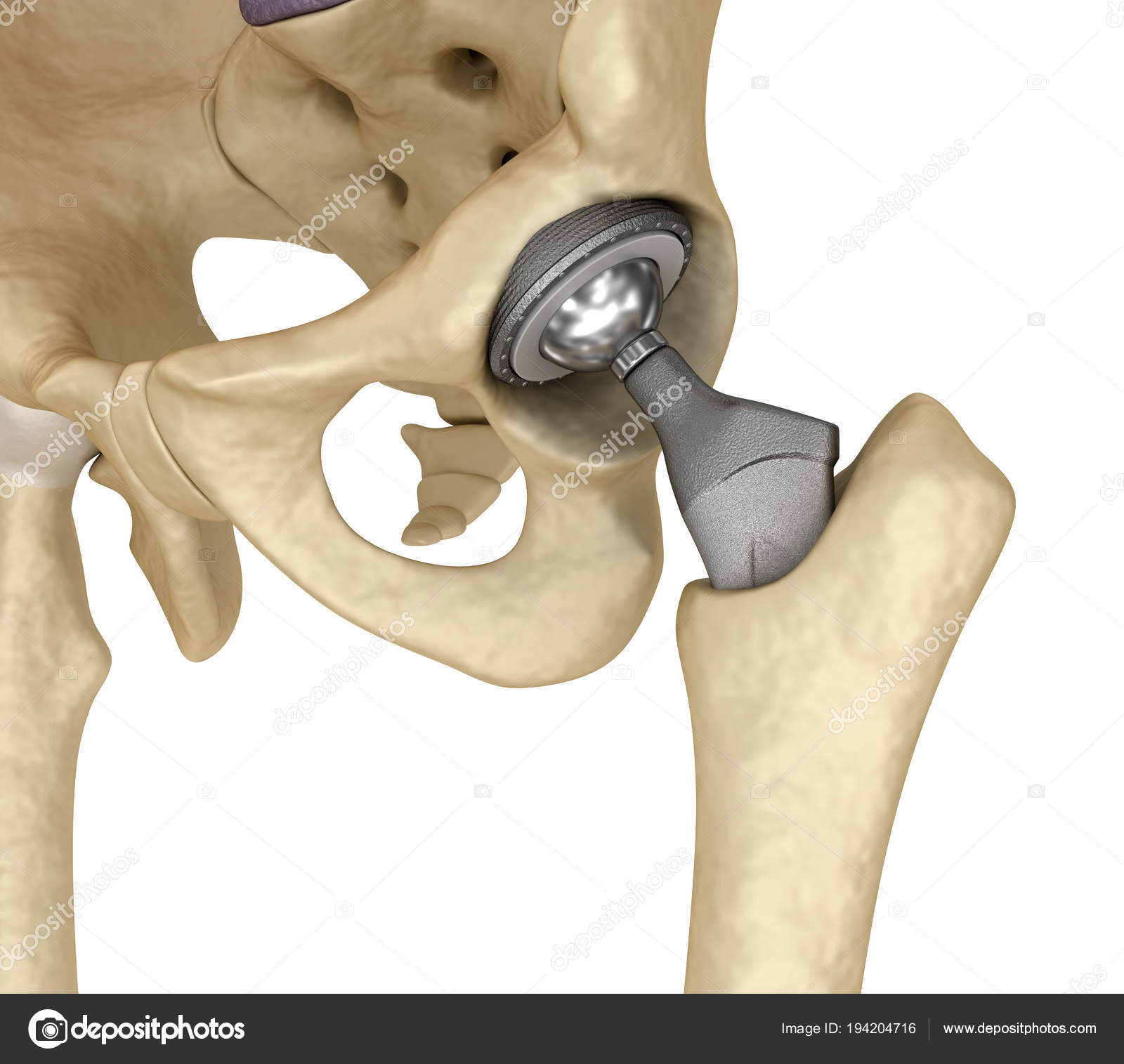
Уменьшению болевого синдрома способствует экстензия нижней конечности. Рекомендуем проводить дозированное манжеточное вытяжение в течение 5—7 дней в начале курса консервативного лечения, выполняя часть упражнений с манжеточным вытяжением конечности. Это создает благоприятные условия для увеличения амплитуды движений в тазобедренном суставе.
Ниже приводим разработанный нами комплекс ЛФК.
Дыхательная гимнастика
1. Брюшное дыхание. Исходное положение (и.п.) — стоя, ноги на ширине плеч. Вдохнуть воздух носом, максимально опустив диафрагму вниз, и надуть живот. Выдохнуть носом, максимально втянув живот, диафрагму подтянуть вверх.
2. Грудное дыхание. И.п. — то же. Вдохнуть воздух носом, плечи приподнять вверх, максимально наполнить воздухом грудную клетку. Выдохнуть носом, опустить плечи, сжать грудную клетку, втянуть живот. Повторить 8—10 раз.
Предлагаемый нами комплекс предоперационной ЛФК направлен на то, чтобы подготовить суставно-связочный аппарат и костно-мышечную систему пациентов к эндопротезированию тазобедренного сустава. Он ориентирован главным образом не столько на уменьшение самой контрактуры сустава, сколько на повышение эластичности мышц тазового пояса и капсулы тазобедренного сустава, т.е. на активизацию функциональных возможностей мышц, что, по нашему мнению, может облегчить позиционную адаптацию компонентов эндопротеза во время операции.
Следует помнить, что многие пациенты перед операцией длительное время имеют сгибательно-приводя-щие контрактуры тазобедренного сустава, сопутствующие изменения в поясничном отделе позвоночника, страдают из-за болевого синдрома..jpg) Поэтому не следует требовать от пациентов с первых дней занятий выполнения упражнений с максимальной амплитудой
Поэтому не следует требовать от пациентов с первых дней занятий выполнения упражнений с максимальной амплитудой
Упражнения, направленные на тренировку активного контроля поясничного лордоза
Рисунок 1
И.п. — лежа на спине. Ноги согнуты в коленях, руки вдоль туловища ладонями вниз. На вдохе грудную клетку поднять вверх, прогнув поясничный лордоз вверх
Рисунок 2
На выдохе вернуться в и.п., втянуть живот. Повторить 8-10 раз
Рисунок 3
А
И.п. — стоя вертикально перед зеркалом, ноги на ширине плеч, руки вдоль туловища.
А. На вдохе расслабить прямую мышцу живота и прогнуть поясничный лордоз вперед.
На вдохе расслабить прямую мышцу живота и прогнуть поясничный лордоз вперед.
Б. На выдохе напрячь мышцы нижней части живота (m. transversus abdominis) и поясницы, чтобы максимально выпрямить туловище. Повторить 8-10 раз
Обучение методике симметричных упражнений
Рисунок 4
Яркие ленты закрепить на уровне края реберных дуг (под грудью) и крыльях таза.
И.п. — стоя перед зеркалом, ноги на ширине плеч, руки вдоль туловища. Стать так, чтобы ленты были расположены параллельно друг другу.
Поднять правую ногу, согнутую в коленном суставе на 90 градусов, ленты при этом должны быть параллельны горизонту.
Повторить 40-50 раз каждой ногой
Продолжение
Селективные упражнения
Рисунок 5
Упражнения для укрепления m. trans-versus abdominis
trans-versus abdominis
А. И.п. — лежа на спине, руки вдоль туловища, ноги согнуты в коленях
Б. Отвести согнутую правую ногу вправо, левая нога на месте. Вернуться в и.п. Повторить 50-150 раз.
Аналогично выполнить левой ногой
Рисунок 6
Упражнения для укрепления m. tensor fascia latae, m.m. gluteus.
И.п. — лежа на боку. Выполнить подъем верхней ноги до угла 30 градусов. Повторить 50-150 раз.
Аналогично выполнить другой ногой
Рисунок 6 А
И.п. — лежа на спине. Концентрические (ноги разведены) и эксцентрические (ноги сведены) сокращения отводящих мышц тазобедренного сустава с использованием резинового амортизатора
Рисунок 6 Б
И.п. — лежа на спине, ноги подняты вверх. Разведение ног — эксцентрическая фаза, сведение ног — концентрическая фаза
Рисунок 7
Упражнения для укрепления m. iliopsoas, m. gluteus.
И.п. — лежа на боку. Согнуть верхнюю ногу в тазобедренном и коленном суставах, удерживая ось ноги параллельно опоре.
Повторить 50-150 раз.
Аналогично выполнить другой ногой
А
Б
Продолжение
Рисунок 8
Упражнения для укрепления m. quadra-tus lumborum, m.m. adductor. И.п. — лежа на боку, руки перед собой. Подъем обеих ног до угла 30 градусов. Повторить 20-30 раз и один раз зафиксировать положение на 20-30 секунд.
Аналогично выполнить на другом боку
Рисунок 9
Более сложный вариант выполнения предыдущего упражнения — с вытянутой рукой вверх
Рисунок 10
Упражнение для укрепления т. егейог вртае «лодочка». И.п. — лежа на животе, руки вверх. Одновременно поднять руки и ноги вверх, как показано на рис. 11.
Повторить 20-30 раз и один раз зафиксировать положение на 20-30 секунд
Упражнения для укрепления мышц туловища и пояснично-тазового перехода
Рисунок 11
Боковая планка. И.п. — лежа на боку на согнутой в локте руке. Верхняя рука — вдоль туловища. Поднять таз и вытянуться. Повторить 20-30 раз. Аналогично выполнить на другом боку
Рисунок12
Боковая планка с вытянутой вверх рукой. Выполняется так же, как и предыдущее упражнение, в сочетании с подъемом верхней руки из положения вдоль туловища в положение руки вверх, как указано на рис. 13
Рисунок 13
Планка на животе. Повторить 20-30 раз и один раз зафиксировать положение на 20-30 секунд
Рисунок 14
И.п. — стоя в упоре на коленях. Одновременно поднять правую руку и левую ногу. Выполнить 20-30 раз. Повторить левой рукой и правой ногой
Продолжение
Рисунок 15
Планка на спине. И.п. — лежа на спине на локтях. Поднять таз, как показано на рис. 16, с опорой на локти и стопы. Повторить 20-30 раз и один раз зафиксировать положение на 20-30 секунд
Упражнения для растяжения капсулы тазобедренного сустава
Рисунок 16
И.п. — лежа на спине. Подтянуть колено максимально близко к животу таким образом, чтобы почувствовать, что капсула тазобедренного сустава растянулась. Зафиксировать положение на 30-60 секунд. Повторить 6-8 раз
Рисунок 17
И.п. — лежа на спине. Подтянуть оба колена максимально близко к животу таким образом, чтобы почувствовать, что капсула тазобедренных суставов растянулась. Зафиксировать положение на 30-60 секунд. Повторить 6-8 раз
Рисунок 1
И.п. — стоя, ноги на ширине плеч. Руки на бедрах. Выставить правую ногу вперед и перенести вес тела на правый тазобедренный сустав. Задержаться в этом положении на 5-10 секунд. Повторить 10-12 раз. Аналогично выполнить с упором на левую сторону
Окончание
Рисунок 19
А
И.п. — стоя, ноги на ширине плеч. Руки на бедрах.
А. Растягивание сгибателей тазобедренного сустава на левой ноге (нога прямая).
Б. Левая (задняя) нога согнута в коленном суставе (пятка приподнята от пола), обеспечивая более глубокое растягивание левой подвздошно-поясничной и прямой мышц бедра
Рисунок 20
И.п. — лежа на спине. Растягивание глубоких вращателей левого тазобедренного сустава. Плечи и спина должны быть плотно прижатыми к полу, согните колено под углом 90 градусов и расположите бедро поперек туловища
движений в суставе или с максимальной силой мышц. Нужно понимать, что выполнение упражнений больными с патологией тазобедренного сустава может отличаться от приведенных на рисунках. Однако рисунки дают представление о методике и направленности выполнения упражнений и понимание конечной цели занятий ЛФК.
Результаты работы апробированы на группе из 10 пациентов с односторонним коксартрозом, которым применялась разработанная нами методика до-операционного лечения. Результаты лечения и эффективность предлагаемой методики оценивали по разработанной нами методике оценки функции мышц, отвечающих за постуральный баланс.
Результаты и обсуждение
Разработанная нами методика предоперационной ЛФК была использована в клинической практике отделения эндопротезирования НИИ травматологии и ортопедии ДонНМУ (г. Лиман) у 10 пациентов в возрасте от 48 до 68 лет, среди которых женщин было 6, мужчин — 4.
Длительность заболевания до обращения в клинику составляла от 1 года (один пациент) до 11 лет (один пациент). Чаще всего длительность заболевания составляла 3—5 лет.
Все пациенты при обращении в клинику отмечали боли в тазобедренном суставе. Умеренный характер болей (до 4—5 баллов по визуально-аналоговой шкале (ВАШ)) отмечал один пациент, девять пациентов жаловались на сильные боли в тазобедренном суставе (от 7 до 9 баллов по ВАШ).
Девять человек отмечали хромоту, четверо пользовались тростью в качестве дополнительной опоры, трое пациентов имели двустороннюю патологию тазобедренного сустава. Все больные без исключения при ходьбе демонстрировали боковые наклоны туловища (признак Дюшена) и неспособность удержать таз горизонтально при одноопорном стоянии (симптом Тренделенбурга). Все пациенты без исключения имели сгибательно-приводящую контрактуру тазобедренного сустава, причем у семи пациентов величина сгибания бедра превышала 20°, а величина приведения — 10°.
Учитывая, что указанные клинические признаки отражают состояние мышечной системы, мы исследовали функцию мышц, отвечающих за постуральный баланс, которая оценена согласно разработанной нами методике [7]. Средняя оценка по группе составила 55,4 ± 11,2 балла, что соответствует оценке «плохая функция мышц». Минимальная оценка составила 44 балла, максимальная — 62 балла. Только у одного пациента функция мышц, отвечающих за постуральный
баланс, оценена как удовлетворительная (62 балла). У всех остальных больных оценка функции указанных мышц не превышала 59 баллов.
Всем пациентам проведено комплексное клини-ко-рентгенологическое и лабораторное обследование. После проведения обследования и постановки показаний к тотальному бесцементному эндопротезирова-нию тазобедренного сустава всем пациентам выполнен разработанный нами курс дооперационной ЛФК.
После проведения курса ЛФК восемь пациентов отметили снижение уровня боли на 1—2 балла в сравнении с уровнем боли до начала лечения. Два пациента не смогли ответить определенно. Увеличение объема движений в больном тазобедренном суставе отмечено по окончании курса ЛФК у четверых больных. Все пациенты отмечали субъективное улучшение опороспособности скомпрометированной конечности и улучшение качества жизни.
Перед операцией пациентам выполнялась рентгенография тазобедренного сустава для подбора компонентов эндопротеза, по которой нами выполнены рентгенометрические исследования величины плеча абдукторов по описанной нами ранее методике.
После выполнения оперативного вмешательства всем больным вычислялась величина общего бедренного офсета оперированного тазобедренного сустава. Сравнение величины плеча силы абдукторов до операции и после выполнения эндопротезирования показало, что ни в одном случае не отмечено расхождение показателей более чем на 5 мм, то есть показатели практически не изменились. Это подтверждает наше предположение о том, что позиционная адаптация компонентов эндопротеза тазобедренного сустава зависит от состояния мягких тканей, окружающих тазобедренный сустав, главным образом от состояния мышц тазового пояса; позволяет утверждать, что устранение мышечной контрактуры аддукторов и сгибателей бедра и восстановление эластичности и силы абдукторов и разгибателей бедра обеспечивают оптимальную позиционную адаптацию компонентов эндопротеза тазобедренного сустава, что облегчает выполнение оперативного вмешательства; создает хорошую основу для последующей послеоперационной реабилитации, что подтверждается исследованием функции мышц, отвечающих за постуральный баланс.
Исследование функции мышц, отвечающих за по-стуральный баланс, согласно разработанной нами методике выполнено повторно спустя 6 месяцев после операции тотального бесцементного эндопротезиро-вания тазобедренного сустава.
Показатель функции мышц, обеспечивающих сохранение вертикальной позы, у больных группы клинической апробации, получавших до операции курс ЛФК, к 6-му месяцу после операции составил 84,2 ± 6,1, что соответствует оценке «хорошее состояние мышц». Сравнивая полученные результаты с аналогичными до операции, следует отметить не только качественное увеличение балльного показателя, но и снижение величины стандартного отклонения, что говорит о большей однородности группы.
Выводы
Таким образом, мы можем утверждать, что у больных, получавших до операции специальный курс ЛФК, благодаря устранению мышечной контрактуры и восстановлению эластичности и силы абдукторов и разгибателей бедра обеспечивается оптимальная позиционная адаптация компонентов эндопротеза тазобедренного сустава. Это создает необходимые биомеханические условия для восстановления работы абдукционного механизма тазобедренного сустава, а функциональные показатели мышц, отвечающих за постуральный баланс, к 6-му месяцу после операции восстанавливаются до уровня, который соответствует оценке «хорошее состояние мышц» при оценке по предложенной нами методике.
Однако для подтверждения статистической достоверности полученных результатов необходимы дальнейшие исследования и увеличение числа наблюдений.
Конфликт интересов. Авторы заявляют об отсутствии какого-либо конфликта интересов при подготовке данной статьи.
Список литературы
1. Неверов В.А, Мирошниченко О.И., Мирошниченко А.П. Особенности реабилитации пациентов после неинфекционных осложнений тотального эндопротези-рования тазобедренного сустава // Вестник хирургии им. И.И. Грекова. — 2016. — № 2. — С. 66-72.
2. Лоскутов А.Е. Эндопротезирование тазобедренного сустава: Монография / Под ред. проф. А.Е. Лоскутова. — Д.:Лира, 2010. — 344с.
3. Does total hip arthroplasty restore native hip anatomy? Three-dimensional reconstruction analysis/ T.Y. Tsai, D. Di-mitriou, G. Li, Y.M. Kwon // International Orthopaedics (SICOT). — 2014. — 38. — P. 1577-1583. — doi: 10.1007/ s00264-014-2401-3.
4. Beaulieu M.L., Lamontagne M, Beaule P.E. Lower limb biomechanics during gait do not return to normal following total hip arthroplasty // Gait and Posture. — 2010. — № 32. — P. 269-273.
5. Arokoski M.H., Arokoski J.P., Haara M, Kankaanpaa M, Vesterinen M, Niemitukia L.H., Helminen H.J. Hip muscle strength and muscle cross sectional area in men with and without hip osteoarthritis // J. Rheumatol. — 2002 Oct. —29(10). — Р. 2185-95.
6. Условия сохранения горизонтального равновесия таза при повреждении мышц (экспериментальное моделирование мышечного пояснично-тазового баланса) / Тяжелов А.А., Карпинский М.Ю., Гончарова Л.Д., Кли-мовицкий Ф.В., Лобанов Г.В., Боровой И.С. // Травма. — 2014. — Т. 15, № 4. —С. 24-30.
7. Климовицкий Р. В. Усовершенствованная методика клинической оценки функциональной активности мышц тазового пояса, отвечающих за сохранение постурального баланса / Р.В. Климовицкий, А.А. Тяжелов, Л.Д. Гончарова // Ортопедия, травматология и протезирование. — 2017. — № 4. — С. 28-33.
Получено 18.02.2018 ■
Клмовицький Р.В.1, Флпенко В.А.2, Тяжелов О.А.2, ГончароваЛ.Д.1, Стауде В.А.2 1НД1 травматологи та ортопед» ДонНМУ, м. Лиман, Украина
2ДУ «1нститут патологи хребта та суглобiв ¡м. проф. М.1. Ситенка НАМН Украни», м. Харюв, Украина
Дооперацмна шдготовка пащенпв до
Резюме. Актуальтсть. Проанал1зовано вплив м’язш — стабь лiзаторiв таза на збереження постурального балансу у хворих на коксартроз i висунута робоча ппотеза, згiдно з якою позицшна адаптацiя компонентiв ендопротеза кульшового суглоба щд час операцп визначаеться станом цих м’язiв. Мета роботи — роз-робка методики передоперацшно’1 лжувально! ф1зкультури, що позитивно впливае на стан м’язш — горизонтальних стабшза-торiв таза, для оптим1зац1’1 позицшно’1 адаптацп компонентiв ендопротеза кульшового суглоба щд час операцп. Матерiали та методи. Розроблено методику вправ, що виконуються з по-легшеного вихщного положення. Для збшьшення сили м’язш тазового пояса вправи виконують 1з протид1ею максимальному опору при гравиацшно розвантаженому суглоб1. Для збшьшен-ня обсягу рух1в у кульшовому суглоб1 вправи виконують при гра-виацшному розвантаженн1 суглоба витягненням або спещаль-ними еластичними тягами, використовуються махов1 1 пасивн1 вправи. П1двищений тонус м’язових груп (аддуктори, флексори) усувають за допомогою релаксуючих технж 1 пасивних вправ. Тонус гшотроф1чних м’яз1в (абдуктори, екстензори) щдвищу-ють стимулюючим масажем. Больовий синдром знижуемо шляхом екстензп нижньо’1 к1нц1вки за рахунок дозованого манжет-кового витягнення, так само виконуемо частину вправ. Резуль-тати роботи апробоват на груп1 з 10 пащенпв з односторонн1м коксартрозом, яким застосовувалася розроблена нами методика дооперацшного л1кування. Результати лжування та ефектив-тсть пропоновано’1 методики оцшювали за розробленою нами
ендопротезування кульшового суглоба
методикою оцшки функцп м’яз1в, що вщповщають за посту-ральний баланс. Результати. Клтчна апробацш розроблено’1 методики передоперацшного лжування показала, що п1сля про-ведення курсу лжувально! ф1зкультури перед операц1ею деяк1 пац1енти вщзначали зниження р1вня болю, зб1льшення обсягу рух1в у хворому кульшовому суглоб1, суб’ективне полшшення опороздатност1 скомпрометовано’1 к1нц1вки 1 полшшення якост1 життя. Поргвняння величини плеча сили абдукгоргв до операцй 1 п1сля виконання ендопротезування показало, що в жодному ви-падку не вщзначено розб1жност1 показниюв бшьше нгж на 5 мм, що говорить про те, що позицшна адаптацы компонента ендопротеза кульшового суглоба залежить в1д стану м’яких тканин, яю оточують кульшовий суглоб. Це дозволяе стверджувати, що усунення м’язово’1 контрактури аддукторгв 1 згиначгв стегна, а також в1дновлення еластичност1 1 сили абдукторов 1 розгинач1в стегна забезпечують оптимальну позицшну адаптацию компонента ендопротеза кульшового суглоба. Висновки. Попередт дослщження показали, що у хворих, як1 отримували до операцй спецальний курс лжувально! ф1зкультури, завдяки усуненню м’язово’1 контрактури 1 в1дновленню еластичност1 1 сили абдук-торгв 1 розгиначгв стегна забезпечуеться оптимальна позицшна адаптац1я компонента ендопротеза кульшового суглоба, однак щдтвердження в1рог1дност1 дослщжень вимагае подальших спо-стережень.
Ключовi слова: функц1я м’язгв тазового пояса; позиц1йна адаптац1я компонентов ендопротеза
R.V. Klimovitsky1, V.A. Filippenko2, A.A. Tyazhelov2, L.D. Goncharova1, V.A. Staude2
Research Institute of Traumatology and Orthopedics of Donetsk National Medical University, Lyman, Ukraine 2State Institution «Sytenko Institute of Spine and Joint Pathology of the Academy of Medical Sciences of Ukraine», Kharkiv, Ukraine
Preoperative preparation of patients for hip joint replacement
Abstract. Background. The influence of muscles — pelvic stabilizers on preservation of the postural balance in patients with coxarthrosis was analyzed, and the working hypothesis was developed, according to which the positional adaptation of the hip endoprosthesis components during surgery is determined by the state of these muscles. The purpose of the work is to develop a method for preoperative physical therapy, which has a positive effect on the state of muscles — horizontal pelvic stabilizers, to optimize the positional adaptation of the hip endoprosthesis components during surgery. Materials and methods. The method of exercises performing from the facilitated initial position is developed. To increase the strength of pelvic muscles, exercises are being performed with counteraction to maximum resistance, with a gravitationally unloaded joint. To increase the volume of movements in the hip joint, exercises are performed on gravitationally unloaded joint with elongation or using special elastic traction, using swaying and passive exercises. Increased tone of muscle groups (adductors, flexors) is eliminated by means of relaxing techniques and passive exercises. The tone of hypotrophic muscles (abductors, extensors) is increased by stimulating massage. The pain syndrome is reduced by the extension of the lower limb due to the dose cuff extraction, as well as part of the exercises. The results of the work were tested in a group of 10 patients with unilateral coxarthrosis, in whom we used a method of preoperative treatment developed by us. The results of treatment and
the effectiveness of the proposed method were evaluated according to our method for evaluating the function of the muscles responsible for the postural balance. Results. Clinical testing of the developed method ofpreoperative treatment showed that after the course of exercise therapy before surgery, some patients noted a decrease in the pain level, increase in the movements of the affected hip joint, subjective improvement in support ability of the compromised limb and improved quality of life. Comparison of the size of the abductor moment arm before surgery and after arthroplasty showed that in any case, there was no discrepancy in the indicators of more than 5 mm, suggesting that the positional adaptation of the hip endoprosthesis components depends on the state of soft tissues surrounding the hip joint. And it can be argued that eliminating the muscular contracture of adductors and hip flexors, as well as restoring the elasticity and strength of the abductors and extensor hips, provides optimal positional adaptation of the hip endoprosthesis components. Conclusions. Previous studies have shown that patients receiving a special course of exercise therapy, due to the elimination of muscular contracture and restoration of elasticity and strength of abductors and hip extensors, provide optimal positional adaptation of the hip endoprosthesis components, but confirmation of the reliability of the research requires further observations. Keywords: function of pelvic muscles; positional adaptation of en-doprosthesis components
Эндопротезирование тазобедренного сустава – подготовка к операции
Тотальное эндопротезирование тазобедренного сустава
Подготовка к операции
Медицинский осмотр
Если вы решитесь на операцию, ваш хирург попросит вас пройти ряд осмотров. Это необходимо для того, чтобы убедиться, что уровень вашего здоровья позволяет провести вам операцию и успешно пройти процесс восстановления. Многие пациенты с хроническими заболеваниями, как например, заболевания сердца, также должны быть проконсультированы специалистами перед операцией.
Лабораторные анализы
Анализы крови и мочи, ЭКГ и рентгенограмма органов грудной клетки могут помочь спланировать операцию должным образом.
Подготовка кожных покровов
У вас не должно быть каких-либо инфекционных поражений или раздражений кожи перед операцией. Если что-либо из этого присутствует, свяжитесь с вашим доктором для назначения лечения и улучшения состояния перед операцией.
Забор крови
Возможно, вас попросят сдать свою кровь перед операцией. Она будет храниться на случай, если потребуется вам после операции.
Препараты
Вы должны сообщить хирургу обо всех препаратах, которые вы принимаете. Он проконсультирует вас относительно того, какие препараты нужно отменить, а какие вы можете продолжить принимать.
Снижение веса
Если у вас избыточный вес, ваш доктор может порекомендовать вам снизить его перед операцией для минимизации нагрузки на новый сустав и возможного снижения рисков операции.
Стоматологический осмотр
Хотя частота инфекционных осложнений после операции не высока, инфекция может развиться, если бактерии попадут в кровоток. Поскольку попасть в кровь бактерии могут во время стоматологических процедур, крупные стоматологические вмешательства должны быть завершены перед операцией протезирования. Рутинная чистка зубов должна быть отложена на несколько недель после операции.
Осмотр уролога
Пациенты, имеющие в анамнезе историю недавних или частых инфекций мочевыводящих путей должны пройти осмотр уролога перед операцией. Пожилые мужчины с заболеваниями простаты должны пройти соответствующее лечение перед вмешательством.
Планирование социальной адаптации
Хотя вы сможете ходить с костылями или ходунками сразу после операции, вам потребуется помощь в течение нескольких недель в приготовлении пищи, совершении покупок, принятии душа и стирке белья.
Адаптация вашего дома
Всего несколько изменений в доме значительно облегчат передвижение по нему во время восстановительного периода:
- Надежно закрепленные рейлинги или поручни в душе или ванной комнате
- Дополнительные поручни на протяжении всех лестниц в доме
- Устойчивое кресло с правильной посадкой, позволяющей расположить колени ниже бедренных суставов, с подлокотниками и регулируемой спинкой
- Приподнятое сиденье в туалете
- Устойчивый табурет или скамейка для душа
- Губка (мочалка) и шланг душа должны быть достаточно длинными, чтобы не испытывать никакого неудобства.
- Необходимо обзавестись устройством для надувания носков и длинным рожком для обуви, чтобы предотвратить излишние сгибания и наклоны
- Анатомические подушки для кресел, диванов и машины, чтобы обеспечить правильную посадку – колени должны быть ниже тазобедренных суставов
- Спрячьте все ковры и провода, лежащие на полу, там где вы ходите по дому.
Определите себе “восстановительный центр” – место где вы будете проводить большинство времени. Такие вещи, как телефон, пульты от бытовой электроники, чтиво и лекарства должны быть легко доступными.
Тотальное эндопротезирование тазобедренного сустава
14 вопросов о боли в суставе
Аваскулярный некроз бедренной кости
Эндопротезирование тазобедренного сустава — как проходит операция, после операции, боли, подготовка
Эндопротезирование тазобедренного сустава — как проходит операция, после операции, боли, подготовкаЭндопротезирование тазобедренного сустава позволяет лечить случаи повреждения сустава, в тех случаях, когда консервативное лечение противопоказано или не было успешным.
Что такое эндопротезирование тазобедренного сустава
Общая процедура замены тазобедренного сустава это замена сустава с использованием металлических протезов. В настоящее время наиболее широко используемые протезы изготавливаются из титанового сплава, но их также можно цементировать на костные протезы из различных металлических сплавов.
«Сердце» протеза, то есть сустав, подверженный движению (и, следовательно, износу), не изготовлен из титана и может состоять из различных материалов: хром-кобальтовых сплавов, керамики или соединений этих материалов с полиэтиленом.
В настоящее время все протезы являются модульными, состоящие из отдельных частей, которые в настоящий момент собраны, чтобы лучше адаптироваться к анатомии отдельного пациента и избежать, при необходимости, замены всего имплантата.
Например, при имплантации протеза молодому пациенту цель состоит в том, чтобы избежать использования цемента и постараться максимально сохранить костную ткань.
Как происходит эндопротезирование тазобедренного сустава
Перед операцией делают рентген и дают программирование предоперационной фазы, хирург выбирает протез.
Процедура обычно практикуется при эпидуральной анестезии, но в зависимости от ситуации анестезиолог может выбрать лучшее решение. Хирургическая техника также использует минимально инвазивный подход с небольшими кожными разрезами, что сводит к минимуму воздействие на мышцы .
После операции следует пребывание в больнице (в среднем 15 дней): пассивные и активные мобилизационные упражнения выполняются в течение первых двух дней постельного режима в положении лежа на спине с втягивающейся подушкой между ног. При необходимости пациент может оставаться в вертикальном положении раньше (на один день). Относительная «изоляция» пациента от инфекции важна в послеоперационном периоде.
Преимущества эндопротезирование тазобедренного сустава
Имплантация протеза тазобедренного сустава считается альтернативой, к которой прибегают, когда консервативное лечение невозможно или не увенчалось успехом . Появление технологически более совершенных материалов и инновационных хирургических процедур значительно улучшило результаты этого типа операций, слабыми сторонами которых остаются риск разрыва или вывиха протеза, постоянство рубца.
Боли после эндопротезирования тазобедренного сустава
Процедура обычно проводится под эпидуральной анестезией . Пациент не чувствует боли во время операции. За исключением первых этапов послеоперационного курса, когда хирургическая рана в сочетании с эффектами анестезии может вызывать боль и дискомфорт у пациента, боль обычно исчезает в первые несколько дней.
Риски, связанные с хирургическим вмешательством, включают в себя: инфекции, тромбоз глубоких вен, кровоизлияние, остеонекроз, сосудистые и неврологические повреждения, риски, связанные с анестезией.
С использованием минимально инвазивных методов всегда выполняется позиционирование полного традиционного протеза, сводя к минимуму хирургические травмы, с более короткой продолжительностью госпитализации и более быстрым временем восстановления.
Каким пациентам могут выполнять эндопротезирование тазобедренного сустава
Основную роль играет степень повреждения сустава, возраст, качество жизни, состояние здоровья.
Протезы головки бедренной кости предпочтительны у молодых пациентов, особенно если это мужчины, не подвержены аллергии и при отсутствии некроза головки черепа или деформаций суставов.
В случае минимально инвазивного хирургического лечения пациент не должен иметь избыточного веса, тромбоза глубоких вен, сердечных и сердечно-сосудистых нарушений.
После операции по замене сустава необходимо:
Антитромботическая профилактика гепарином должна проводиться в течение 30-40 дней после операции.
Перед операцией пациент получает инструкции по упражнениям для восстановления суставов и мышц, которые будут повторяться на этапе реабилитации и которые пациент может выполнить дома позже.
Удаление стежка обычно делается через две недели . Пациенту дается дата первой проверки, а затем ему необходимо каждые 1 или 2 года проходить рентгенологическое и ортопедическое обследование, чтобы проверить функциональность сустава и целостность протеза.
Подготовка к операции эндопротезирования тазобедренного сустава
Перед операцией важно продолжать выполнять постоянную физическую активность, совместимую с болью . Приблизительно за месяц до операции все предварительные оценки выполнены. В некоторых случаях, отобранных анестезиологом, мы выполняем предварительный анализ крови, то есть собираем в разное время кровь пациента для повторного использования во время операции.
За неделю до операции вас попросят прекратить прием некоторых препаратов, препятствующих нормальному свертыванию крови, таких как аспирин. В связи с операцией необходимо носить удобную одежду, такую как комбинезон, обувь с резиновой подошвой и низкими каблуками, а также костыли.
После операции требуются чулки против образования тромбов.
Операции по эндопротезированию суставов: подготовка к операции
Подготовка к операции по эндопротезированию
Подготовительный этап перед эндопротезированием тазобедренного сустава занимает от месяца до полугода. Срок зависит от ситуации и самочувствия пациента, соблюдения им рекомендаций специалиста.
Подготовка к оперативному вмешательству начинается с обсуждения и выяснения всех нюансов, которые касаются работы сустава. Важно понять принцип работы и быть готовым пройти период реабилитации.
Снизить риски можно несколькими способами:
- Исключение вероятности, что в организм проникнет инфекция;
- Повышение иммунитета. Не исключается приём средств, которые его поднимают;
- Организм готовится к предстоящей реабилитации. Для этого используются физические нагрузки;
- Снижается предполагаемая нагрузка на новый сустав. Это делается точным и последовательным соблюдением рекомендаций и снижением избыточной массы тела.
На этапе выбора эндопротеза, врач может рекомендовать начать сбрасывать лишний вес, если окажется, что он у вас есть. Похудение пойдёт вам на пользу, и тело не будет давать лишнюю нагрузку на новый сустав.
Страх перед операцией может быть устранён работой с психологом. К нему рекомендуют обратиться тем, кто имеет панический страх перед процедурой. Перед операцией важен позитивный настрой.
Оснащение операционного блока
- Информационная Система OR1. С её помощью на монитор выводится вся история пациента, можно поддерживать видеосвязь с другими медицинскими центрами и хирургами;
- Операционный стол Trumpf имеет сменные столешницы. Это исключает необходимость лишний раз передвигать пациента;
- Система освещения Trilux;
- Силовое оборудование Aesculap и хирургические инструменты;
- Наркозно-дыхательное оборудование Dräger;
- Углекислотные лазерные установки АСКЛЕПИОН;
- Эндоскопические стойки KARL STORZ;
- Высокочастотные аппараты Soring с моно- би -, а так же аргоноплазменной коагуляцией;
- Мобильная рентгенустановка (С-дуга) Ziehm;
Наш госпиталь имеет 5 операционных залов, где проводится около 4500 операций в год (профиль вертебрология и ортопедия). Операционные трансформируются под любой вид операции.
Зал для операций соответствует 1А классу по чистоте. Есть система навесных медиамостов с ассортиментом высокоточного оборудования.
Есть система ламинарных потолков, где во время операции подаётся клинически чистый воздух. Он стеной защищает зону операции от попадания микробов.
Методы эндопротезирования суставов
В нашем центре используются малоинвазийные методы операций. Их плюсы:
- Сокращение периода госпитализации и реабилитации после операции;
- Снижение риска осложнений после операции по эндопротезированию коленного сустава;
- Минимум травматичности для организма;
- Сокращение срока периода реабилитации.
Импланты для замены суставов
Для проведения операций используются инновационные имплантаты мировых известных производителей (Швейцария, Германия, США).
Они подбираются с учётом особенностей пациента и обладают подтверждённой международным регистром репутацией. Имплантаты для операции по замене тазобедренного сустава изготавливаются из титана, керамики или высокопрочного пластика.
Этапы подготовки к операции эндопротезирования суставов
Любое вмешательство в организм человека воспринимается как сильный стресс. В ситуации, когда требуется установить эндопротез, возникает множество рисков, которые могут вызвать отторжение эндопротеза. Любой пациент находится в состоянии подготовиться к процессу лечения и восстановления, тем самым увеличив шансы благоприятного исхода.
Почему нужно готовиться к операции
Чтобы минимизировать риск, требуется:
- исключить попадание инфекции в организм, в т. ч. полное медицинское обследование и лечение зубов как потенциальных источников;
- обеспечить хорошее состояние иммунитета, что может потребовать приема дополнительных препаратов, усиливающих его;
- подготовить организм к будущей реабилитации с помощью физических нагрузок и закаливания;
- снизить потенциальную нагрузку на новый сустав, что требует нормализации веса и правильного выполнения упражнений.
В зависимости от состояния пациента и степени его активности в выполнении рекомендаций врача подготовка к операции по эндопротезированию тазобедренного сустава может занимать от 1 до 5–6 месяцев.
С чего начинают подготовку к операции
В процессе обсуждения с лечащим врачом необходимо выяснить все нюансы, которые связаны с работой сустава. Это позволит понять принцип работы и подготовиться к реабилитации. Еще на этапе подбора эндопротеза врач может рекомендовать параллельно начать сбрасывать вес, если он излишний.
Дополнительными рекомендациями являются:
- сдача собственной крови, чтобы использовать ее в случае необходимости;
- проведение исследований крови, позволяющих определить ее свертываемость, группу, основные биохимические показатели;
- профилактика хронических заболеваний, обострение которых может испортить картину реабилитации;
- повышение иммунной защиты организма;
- определение индивидуальных факторов, влияющих на ход операции: аллергия на препараты, индивидуальная непереносимость каких-то лекарственных средств и т. д.
Врач может также рекомендовать обратиться к психологу, который позволит снять страх перед операцией. Ведь отличное состояние пациента и его эмоциональный настрой гарантируют успех всего дела.
Многие клиники заранее создают руководство пациенту. Эндопротезирование тазобедренного сустава – сложная операция, поэтому есть моменты которые нужно повторить неоднократно. Подобные брошюры помогают не только человеку, отправленному на хирургический стол, но и его близким.
Эндопротезирование колен в Чехии: гарантии, цены, реабилитация, отзывы и статистика.
Узнать подробнееМалоинвазивное эндопротезирование в Чехии: врачи, реабилитация, сроки и цены.
Узнать подробнееДействия врача и пациента за месяц до операции
Примерно за 4 недели до операции лабораторные и инструментальные исследования. Их целью является определение факторов, которые потребуют коррекции перед эндопротезированием. В частности, назначаются:
- проверка легких с помощью рентгенографии;
- электрокардиограмма;
- общий анализ крови;
- общий анализ мочи.
Если будут выявлены отклонения от нормы, то врач назначит соответствующее лечение. За оставшийся срок можно ликвидировать причины, которые будут являться противопоказаниями для проведения операции.
На этом же этапе врачом может быть рекомендовано выполнение комплекса упражнений, способствующих успешной реабилитации после установки эндопротеза. Если в процессе их выполнения пациент чувствует сильную боль, то нужно прекратить тренировки. После дополнительной консультации комплекс упражнений может быть скорректирован или выявлена проблема возникновения этой боли.
Часто люди неправильно выполняют гимнастику, потому что долгое время в их жизни физическая активность отсутствовала. Лучше всего посмотреть видео реабилитационных центров, где разбираются основные ошибки. Если упражнение неясно, обязательно спросить про него у врача-ортопеда.
Что делать за 2–3 недели до операции
В этот период происходит встреча с врачом-анестезиологом, который с учетом индивидуальных характеристик пациента, особенно его возраста, подбирает вид наркоза. В некоторых случаях прием лекарственных средств от имеющихся хронических заболеваний может быть отменен, чтобы организм очистился. Это снижает риск отторжения импланта и повышает вероятность хорошего самочувствие при наркозе. Если врач не спросил про прием препаратов на постоянной основе, следует ему об этом напомнить.
Примерно за 2 недели до назначенного срока следует приобрести или взять на прокат специальное оборудование и костыли. Многие врачи рекомендуют начать тренировку ходьбы на костылях еще до операции.
Параллельно врач должен осмотреть состояние кожных покровов. Если будут отмечены раздражения, язвочки и любые другие отклонения, то избавиться от них можно за оставшееся время. Следует также завершить все личные дела, потому что в последние перед эндопротезированием дни свободного времени практически не будет.
Если родственники проживают далеко, то самостоятельно придется продумать вопрос об обустройстве домашнего пространства. Необходимо убрать все предметы, которые несут потенциальную опасность для человека на костылях и после эндопротезирования:
- скользкие коврики;
- неудобные или скользкие сиденья;
- высокие пороги, растянутые электрические шнуры.
Обязательно следует установить как можно больше средств, позволяющих цепляться за них, чтобы перемещаться по квартире. На время реабилитации с первых дней будет необходимо устойчивая скамья для купания, плотное сиденье для фиксации суставов, трость-рукоять, чтобы не наклоняться, надевая обувь, длинная мочалка.
В оставшуюся неделю
За последние дни подготовка к операции вступит в финишную стадию. На этом этапе будут проведены контрольные обследования крови и мочи. Также в обязательную программу подготовки входит:
- осмотр врачом, чтобы исключить начало или развитие каких-либо заболеваний;
- исключение из пищи продуктов, которые увеличивают отечность или осложнения после хирургического вмешательства;
- определение потенциальных доноров крови, если ранее она не была сдана;
- сбор личных вещей для госпитализации, включая средства для реабилитации и небольшие домашние тренажеры;
- определение лиц, которые будут сопровождать пациента после операции
Анестезиолог может выдать препарат, который нужно принимать за день до времени медицинской процедуры. За 12 часов до операции обычно запрещается употребление пищи и воды. Дополнительно может быть установлена очистительная клизма.
Среди вещей, которые нужно взять с собой в больницу, нужно взять:
- мочалку, моющие средства;
- полотенца;
- туалетную бумагу, салфетки;
- зубную щетку и пасту;
- сменное белье;
- свободную одежду для выписки.
С собой в больницу не рекомендуется брать ювелирные украшения, кредитные карты, электроприборы и ценные вещи. Фен, мобильный телефон и планшет в современном мире являются исключениями. При необходимости другие предметы реабилитации должны быть готовы принести близкие. Если у человека никого нет, можно воспользоваться услугами социального сопровождения.
Хорошая и своевременная подготовка позволит снять суетливость пациента, морально настроиться на замену сустава и быстро приступить к восстановлению двигательной активности. Только от желания человека зависит то, как быстро наступит день эндопротезирования. Ведь нарушая рекомендации врача, можно отсрочить операцию.
Эндопротезирование суставов в Москве. Стоимость услуги, показания, подготовка, методика проведения в медицинских центрах «К+31»
Операция
Эндопротезирование суставов проводится после тщательного обследования, выявляющего показания и противопоказания к проведению хирургического вмешательства. На основе диагностических данных осуществляется подбор необходимых компонентов искусственного сустава (эндопротеза).
Замена сустава может быть полной или частичной. При частичном эндопротезировании суставов меняются только изношенные части сустава, при полном эндопротезировании происходит замена всего сустава.
Многолетняя практика специалистов клиники, применение новейших хирургических методов и новейших современных искусственных суставов от ведущих производителей, а также возможности высокоточного оборудования позволяют избежать осложнений в эндопротезировании суставов и добиться эффективных результатов в восстановлении двигательной активности пациента. Благодаря операции эндопротезирования вы навсегда забудете о многолетней боли и скованности в суставах.
Реабилитация
Специалисты К+31 отмечают, что особенности реабилитационного периода в большей степени определяются поведением пациента. Если следовать профессиональным рекомендациям врача, период восстановления после операции пройдет быстрее и легче. Кроме того, сложность реабилитации после эндопротезирования связана с давностью и «запущенностью» патологического процесса, по поводу которого выполнялось операция. Более ранее обращение за помощью значительно сокращает время восстановления и количество затраченных на реабилитацию после эндопротезирования усилий.
Пациенты с тяжелыми затяжными заболеваниями суставов проходят специальное лечение в отделении реабилитации и восстановления К+31. Профессиональное взаимодействие ортопедов- хирургов, травматологов и ортопедов-реабилитологов обеспечивает эффективное лечение и восстановление даже в самых сложных, безнадежных случаях. Немного усердия – и даже ваша родная, зачастую уже совсем забытая походка будет восстановлена!
Как подготовиться к операции по замене тазобедренного сустава
Модульная программа урегулирования бедер в США
Добровольный отзыв компании Stryker of Rejuvenate и тазобедренные ножки ABG II Modular-Neck
Эндопротезы бедра
Эндопротез тазобедренного сустава предназначен для использования у людей с заболеваниями суставов, возникшими в результате дегенеративного и ревматоидного артрита, аваскулярного некроза, перелома шейки бедра или функциональной деформации бедра.
Операция по замене сустава не подходит для пациентов с определенными типами инфекций, любыми психическими или нервно-мышечными расстройствами, которые могут создать неприемлемый риск нестабильности протеза, нарушения фиксации протеза или осложнений послеоперационного ухода, нарушенного костного фонда, незрелости скелета, серьезной нестабильности протеза. сустав или чрезмерная масса тела.
Как и любая операция, операция по замене сустава сопряжена с серьезными рисками, которые включают, помимо прочего, боль, инфекцию, перелом кости, изменение длины обработанной ноги (бедра), жесткость сустава, сращение тазобедренного сустава, ампутацию, периферические невропатии (нервные повреждение), нарушение кровообращения (включая тромбоз глубоких вен (сгустки крови в ногах)), мочеполовые расстройства (включая почечную недостаточность), желудочно-кишечные расстройства (включая паралитическую непроходимость кишечника (нарушение пищеварительной функции кишечника)), сосудистые расстройства (включая тромб (сгустки крови) ), кровопотеря или изменения артериального давления или сердечного ритма), бронхолегочные нарушения (включая эмболию, инсульт или пневмонию), сердечный приступ и смерть.
Риски, связанные с имплантатом, которые могут привести к ревизии имплантата, включают вывих, расшатывание, перелом, повреждение нервов, образование гетеротопической кости (аномальный рост кости в ткани), износ имплантата, чувствительность к металлу и / или инородному телу, дисбаланс мягких тканей. , остеолиз (локализованная прогрессирующая потеря костной массы), звуки во время движения и реакция на частицы мусора. Бедренные имплантаты могут не обеспечивать такие же ощущения или рабочие характеристики, как у нормального здорового сустава.
Представленная информация предназначена только для образовательных целей. Поговорите со своим врачом, чтобы решить, подходит ли вам операция по замене сустава. Индивидуальные результаты различаются, и не все пациенты вернутся к одному и тому же уровню активности. Срок службы любой замены сустава ограничен и зависит от нескольких факторов, таких как вес пациента и уровень активности. Ваш врач посоветует вам стратегии, которые потенциально могут продлить срок службы устройства, в том числе избегать активных действий, таких как бег, а также поддерживать здоровый вес.Важно строго следовать инструкциям врача относительно послеоперационной активности, лечения и последующего ухода. Спросите своего врача, подходит ли вам замена сустава.
Stryker Corporation или другие ее подразделения или другие корпоративные аффилированные лица владеют, используют или подавали заявки на следующие товарные знаки или знаки обслуживания: Mako, Mobile Bearing Hip, Stryker. Вместе с нашими клиентами мы стремимся улучшить здравоохранение. Все остальные товарные знаки являются товарными знаками соответствующих владельцев или владельцев.
GSNPS-PE-88_17997
Информация об операции по замене тазобедренного сустава
Главная |
Анатомия | Артрит |
Бедро
Замена |
Чего ожидать от
День хирургии |
Почта
Оперативное лечение |
Бедра
Реабилитация | Нехирургические альтернативы | Жизнь после замены тазобедренного сустава
Предоперационный и операционный день
Когда вы и ваш хирург-ортопед решите, что полная замена тазобедренного сустава подходит вам, вот вам представление о том, что вы можете ожидать в дни и недели, предшествующие операции, а также в день операции.Предоперационная процедура
Вы и ваш хирург-ортопед можете принять участие в первичной хирургической консультации. Это посещение может включать предоперационный рентген, полный медицинский и хирургический анамнез, физический осмотр и полный список лекарств и аллергии. Во время этого визита ваш хирург-ортопед, скорее всего, изучит процедуру и ответит на любые ваши вопросы.
Ваш хирург-ортопед может потребовать, чтобы вы прошли полное медицинское обследование у терапевта или семейного врача, так как вам нужно будет пройти медицинское освидетельствование перед прохождением этой обширной процедуры.Ваш терапевт может проинструктировать вас о том, нужно ли вам сдавать кровь до операции, если вам потребуется переливание крови после операции.
Кроме того, ваш хирург-ортопед может попросить вас проконсультироваться с физиотерапевтом, чтобы обсудить период восстановления, программу реабилитации и важные меры предосторожности, а также проинструктировать вас о упражнениях, которые вы можете начать перед операцией, которые значительно облегчат выздоровление.
Ваш врач и больница могут также потребовать, чтобы вы посетили приемное отделение перед операцией для предварительной сертификации процедуры в вашей страховой компании.
Наконец, поддержание хорошего физического здоровья до операции также улучшит период восстановления и общий послеоперационный результат. Подготовка к госпиталю
Вы можете принести в больницу следующие предметы для операции по замене тазобедренного сустава: Одежда: нижнее белье, носки, футболки, шорты для реабилитации. Обувь: прогулочная или теннисная обувь для реабилитации; тапочки для больничной палаты Вспомогательные средства для ходьбы: ходунки, трость, инвалидное кресло или костыли, если они использовались до операции. Информация о страховании
За день до операции вы должны соблюдать обычную диету.НЕ ЕШЬТЕ И НЕ ПЕЙТЕ ПОСЛЕ ПОЛУНОЧИ. Следуйте инструкциям врача относительно приема лекарств в дни, предшествующие операции. Наконец, постарайтесь получить долгий и спокойный ночной сон. День хирургии
Утром в день операции вас доставят в больницу и отвезут в соответствующее предоперационное отделение. Медсестра потратит несколько минут на подготовку вас к операции, измерив показатели жизненно важных функций, начав вливание жидкости и введя лекарства по мере необходимости. Вас попросят опорожнить мочевой пузырь непосредственно перед операцией и удалить все украшения, контакты, зубные протезы и т. Д.Вы переоденетесь в больничную одежду, вас положат на носилки и доставят в операционную. Анестезиолог встретится с вами и рассмотрит лекарства и процедуры, используемые во время хирургического вмешательства. Хирургия и восстановление
После завершения хирургической операции вы будете переведены в палату восстановления для пристального наблюдения. Персонал реабилитационной палаты будет внимательно следить за вашим артериальным давлением, частотой сердечных сокращений, дыханием и температурой тела.Особое внимание будет уделено кровообращению и ощущениям в ступнях и ногах. Когда вы проснетесь и ваше состояние стабилизируется, вас переведут в вашу комнату.
Хотя протоколы могут отличаться от больницы к больнице, вы можете разбудить некоторые или все из следующего:
- Большая повязка, наложенная на хирургическую область.
- Отсасывающий контейнер hemovac с трубками, ведущими непосредственно в операционную зону. Это устройство позволяет медсестрам измерять и записывать количество дренажа, теряемого из раны после операции.
- Внутривенное введение будет продолжено после операции, чтобы обеспечить адекватное введение жидкости. Внутривенное введение также может использоваться для введения антибиотиков или других лекарств.
- В мочевой пузырь мог быть вставлен катетер, поскольку побочные эффекты лекарств часто затрудняют мочеиспускание.
- Для снижения риска тромбоза глубоких вен (ТГВ) можно использовать эластичный шланг. Кроме того, к вашим ногам можно приложить компрессионное приспособление, чтобы еще больше предотвратить ТГВ.
- К вашему IV может быть подключено устройство для обезболивания, управляемое пациентом, или устройство PCA. Это устройство позволяет контролировать относительное количество и частоту приема обезболивающего. Устройство настроено на подачу заранее определенного количества обезболивающего при каждом нажатии кнопки устройства. Аппарат запрограммирован так, что вы не можете передозировать обезболивающее.
Обычно вас размещают на этаже больницы с другими пациентами, перенесшими хирургические процедуры.В результате медперсонал хорошо обучен управлению послеоперационной программой после полной замены тазобедренного сустава.
Операция по замене тазобедренного сустава: как подготовиться
При подготовке к операции по замене тазобедренного сустава следует помнить о нескольких вещах. Возможно, вам придется скорректировать прием некоторых лекарств, например антикоагулянтов. И вам нужно подготовить свой дом, чтобы вам было легко и безопасно передвигаться по нему во время выздоровления.
Полная замена тазобедренного сустава, также известная как полное эндопротезирование тазобедренного сустава, представляет собой удаление «шарнирной впадины» исходного тазобедренного сустава и замену протезом (искусственным суставом). Эта операция обычно проводится, когда состояние тазобедренного сустава серьезно ухудшилось, и другие методы лечения оказались неэффективными.
Поскольку это сложная процедура, вам придется спланировать пребывание в больнице и длительный период восстановления. Продолжайте читать, чтобы узнать, как вы подготовитесь к полной замене бедра.
sturti / E + / Getty ImagesРасположение
В первый день вы приедете в больницу и начнете подготовку к операции. Полная замена тазобедренного сустава обычно не проводится амбулаторно или в отдельно стоящем хирургическом центре.
При полной замене тазобедренного сустава вам следует ожидать пребывания в больнице от одного до трех дней, обычно оставаясь в стационаре на две ночи. В первые дни после операции ваш врач должен будет контролировать вашу частоту сердечных сокращений, артериальное давление, давление и уровень кислорода.
Вас обследуют на предмет таких осложнений, как образование тромбов или чрезмерного кровотечения в результате операции — эти проблемы следует выявлять и немедленно лечить. Ваши врачи и медсестры помогут вам справиться с болью и посоветуют, как продолжить выздоровление дома.
Что надеть
Перед приездом на операцию вас могут попросить вымыться дома со специальным мылом. Оказавшись в больнице, вашу кожу снова очистят, чтобы предотвратить заражение.
Первое, что вы сделаете по прибытии в больницу, — это переоденетесь в больничную одежду.
Вы можете принести с собой сменную одежду после операции, но, поскольку вы пробудете в больнице несколько дней, вы можете попросить кого-нибудь принести вам свежую одежду, когда придет время уходить.
Еда и напитки
За несколько дней до операции ваш врач даст вам конкретные инструкции о том, как подготовиться. Ваш врач должен посоветовать вам:
- Ничего не ешьте и не пейте после полуночи в ночь перед операцией
- Ничего не ешьте и не пейте в день операции до вашего приезда
- Что если у вас есть что-нибудь выпить в день операции, предпочтительнее прозрачные жидкости.
Если у вас есть лекарства, которые вам нужно принимать, обычно можно принимать лекарства, запивая водой, но сначала обязательно проконсультируйтесь с врачом по этому поводу.
Прием пищи или питья перед операцией может вызвать осложнения при анестезии. Если у вас есть еда или питье в желудке, это может увеличить вероятность рвоты, а жидкость может попасть в легкие — состояние, называемое аспирацией.
Лекарства
Очень важно обсудить с врачом ваши регулярные лекарства задолго до дня операции.Некоторые лекарства, такие как разбавители крови, могут увеличить риск серьезных хирургических осложнений. Эти или другие лекарства, возможно, придется скорректировать или отменить.
Убедитесь, что вы тщательно следуете инструкциям по прекращению приема лекарств или их корректировке перед операцией. Некоторые лекарства, которые вам может потребоваться прекратить за несколько дней или недель до операции, включают:
- Нестероидные противовоспалительные препараты , такие как ибупрофен и аспирин. Их следует прекратить примерно за неделю до операции.Они могут увеличить риск кровотечения во время операции.
- Рецептурные препараты для разжижения крови , возможно, придется отменить перед операцией, но ваш врач посоветует вам, как и когда прекратить прием этих лекарств. Некоторые препараты этой группы включают клопидогрель (Плавикс), эноксапарин (Ловенокс), варфарин (Кумадин) и апиксабан (Эликвис). Разжижители крови длительного действия, такие как кумадин (варфарин), возможно, необходимо будет заменить на другой, более короткий разжижитель крови, такой как инъекции Ловенокса, в качестве моста к операции.
- Витамины и добавки , которые вы обычно принимаете, следует подробно перечислить и обсудить с врачом. Хотя они кажутся безвредными, они могут оказывать негативное воздействие на ваше тело во время операции. Некоторые добавки, которые врач может посоветовать вам избегать в течение недель до и после операции, включают витамин Е, женьшень, глюкозамин, рыбий жир и гинкго билоба.
Что взять с собой
Вам также захочется упаковать следующие предметы во время пребывания в больнице:
- Карточка медицинского страхования
- Идентификатор
- Халат или свободная одежда
- Слипоны
- Туалетные принадлежности
- Комфортная одежда для терапии, которую легко надевать и снимать
- Сотовый телефон и зарядное устройство
- Книга, электронная книга или занятие для отдыха.
Не приносите с собой в больницу ценные вещи или украшения.
Изменения образа жизни перед операцией
Перед операцией вам может потребоваться внести некоторые изменения в образ жизни, чтобы обеспечить хорошее выздоровление. Если вы курите, ваш врач попросит вас бросить курить как можно скорее перед операцией — в идеале, по крайней мере, за два месяца до операции. Употребление табака может повлиять на вашу способность выздоравливать.
Если у вас есть проблемы с зубами, вы должны лечить их как минимум за две недели до операции.
Стоматологические процедуры могут увеличить вероятность попадания бактерий в кровоток. Это может привести к инфицированию нового тазобедренного сустава. Обязательно сообщите своему врачу, если вам потребуются срочные стоматологические процедуры за несколько недель до операции.
Вы также можете подумать о будущем и подготовиться дома, чтобы помочь вам после операции. Они могут включать:
- Удаление ковриков
- Расчистка дорожек по всему дому
- Закрепите или переместите провода или кабели, которые могут споткнуться или упасть
- Установка поручней или поручней
- Установка приподнятого сиденья унитаза
- Крепление кресла для ванны или душа
- Покупка ричера или захватного инструмента
- Есть компрессионные носки или другой поддерживающий шланг
- Как найти рожок для обуви или другое приспособление, которое поможет вам надеть носки и обувь, не сгибаясь
- Размещение повседневных предметов в удобном для них месте
После операции у вас будет ограниченная подвижность.Запланируйте, чтобы с вами останавливался друг или родственник, в идеале в течение первых нескольких дней или недель. Если у вас нет никого, кто мог бы остаться с вами, сообщите об этом своему врачу, и он, возможно, сможет организовать вам помощь.
Вам также понадобится кто-то, кто отвезет вас домой, когда вас выпишут из больницы, и кто-то, кто отвезет вас на терапию и последующие визиты.
Слово Verywell
Замена тазобедренного сустава — серьезная операция. Перед операцией вы можете испытывать сильную боль, но имейте в виду, что эта операция очень сложна и выздоровление займет много времени.В конце концов, у вас должно быть меньше боли после заживления замены бедра, но правильная подготовка перед операцией может помочь улучшить ваше заживление и общее выздоровление.
Подготовка к восстановлению после операции по замене тазобедренного сустава
Если у вас запланирована замена тазобедренного сустава, вы можете выполнить несколько задач заранее, чтобы подготовить свой дом (и свой разум) к выздоровлению.
Дин Митчелл / Getty ImagesПосле операции вы, вероятно, пройдете собеседование с эрготерапевтом и физиотерапевтом о вашей домашней обстановке.Они постараются понять проблемы, с которыми вы столкнетесь по прибытии домой, чтобы помочь вам безопасно подготовиться к ним.
Проведение инвентаризации вашего дома поможет вам отстаивать свои потребности после замены бедра. Возможно, вы даже захотите распечатать этот список, записать ответы и отметить принятые меры безопасности. Берите свои записи с собой в больницу, чтобы сделать процесс собеседования более эффективным.
Краткое примечание о мерах предосторожности при бедрах
Ваш хирург может попросить вас ограничить некоторые движения, пока вы восстанавливаетесь после операции по замене тазобедренного сустава.Конкретные ограничения будут зависеть от того, как была проведена ваша операция. Например, если хирург входит в ваше бедро спереди (спереди), вы не сможете повернуть наружу или вытянуть ногу. Если хирург применяет меры предосторожности при заднем доступе (сзади), ваши бедра не должны сгибаться более чем под углом 90 градусов к туловищу, вы не должны скрещивать ноги и не должны направлять пальцы ног внутрь.
Хронология
Время восстановления варьируется от человека к человеку, но для планирования вы можете оценить примерно четыре-шесть недель, прежде чем вы сможете ходить по дому без ходунков.Запланируйте примерно месяц или два, прежде чем вы сможете вернуться к вождению; ваш врач очистит вас для этого действия. Обычно до полного выздоровления проходит около шести месяцев.
Кто будет рядом, чтобы помочь?
Объем доступной вам помощи повлияет на ваше планирование и будет фактором, определяющим, как скоро вы сможете безопасно вернуться домой, сможете ли вы получить пользу от пребывания в реабилитационном центре и подойдет ли вам домашнее лечение.
- Кто будет водить вас на прием?
- Кто может побегать за вас?
- Кто сможет помочь с приготовлением еды?
- Кто сможет оказать базовую помощь, например, надеть компрессионные носки?
Где вы будете проводить время?
К каким частям вашего дома вам понадобится доступ в первые недели после операции? Сосредоточьте свои подготовительные усилия на этих областях.
Если у вас есть спальня на первом этаже, подумайте о том, чтобы временно сделать ее своей основной спальней, если это еще не сделано. Если вам необходимо подняться по лестнице, примите меры, чтобы ограничить поездку одним разом в день.
Комфортное место для дневного отдыха нельзя недооценивать. Если это стул, в идеале он должен быть достаточно прочным, чтобы вы могли отталкиваться руками, когда стоите. Если это диван, убедитесь, что он не настолько низок, чтобы ваши колени были выше талии, когда вы сидите, так как это будет противоречить ограничениям.
Подготовка дома для ходьбы
По возвращении домой вам, скорее всего, понадобятся ходунки. Чтобы оценить, поместятся ли ходунки в ванных комнатах и т. Д., Вы можете взять рулетку и установить ее на 30 дюймов, чтобы получить общее представление о ширине, которую вы будете потребность (средний ходунок составляет от 24 до 28 дюймов). Глубина стандартного ходунка обычно составляет около 20 дюймов, поэтому, если у вас узкий проход, вы можете измерить, можно ли уклониться от него.
Если есть узкие места для навигации, сообщите об этом своему физиотерапевту, и он посоветует вам, как лучше всего это сделать.
Ходунки также добавляют еще четыре ноги, чтобы за что-то зацепиться, поэтому уберите коврики и любые другие опасности споткнуться.
Подготовка кухни
Помимо планирования того, что вы будете есть, это поможет спланировать логистику подготовки и принятия пищи. Вы не хотите, чтобы было слишком много тяги или изгиба.
- Убирайте из шкафов часто используемые предметы, требующие вставания на цыпочки
- Перемещайте предметы из нижних шкафов, которые требуют изгиба более чем на 90 градусов
- Поместите часто используемые предметы на прилавки
- Переместите нужные вам предметы из морозильных камер в подвалах и гаражах в основную морозильную камеру
- Если у вас есть обеденный стул с подлокотниками, запланируйте его использовать для отталкивания в положение стоя
Подготовка ванной комнаты
После того, как вы определите, какую ванную (а) вы будете использовать, и убрав коврики, вам нужно будет выполнить еще пару задач.
Когда вы сидите на унитазе, ваши колени выше бедер? В таком случае сиденье унитаза расположено слишком низко. Ваш терапевт, скорее всего, порекомендует вам купить или одолжить приподнятое сиденье для унитаза.
Душ — это то место, где я наиболее тщательно советую пациентам по вопросам безопасности из-за риска падения. Есть несколько способов сделать душ более безопасным.
Независимо от того, есть ли у вас ванна или душевая кабина, вы можете выбрать сиденье для душа. Если сомневаетесь, спросите своего терапевта, какой вариант сиденья вам подходит.
Если у вас есть ванна-душ, есть большая вероятность, что терапевт действительно попросит вас попрактиковаться в том, чтобы принять душ, поскольку это один из самых сложных приемов после операции. Если у вас есть поручни, обратите внимание, где они находятся, так как терапевт захочет максимально точно имитировать обстановку вашего дома.
Обратите внимание, что вешалки для полотенец и мыльницы не считаются поручнями, так как они не рассчитаны на удержание вашего веса. Если у вас нет поручней, возможно, сейчас самое время их установить.
Подготовка спальни
Первое, что вы захотите сделать по возвращении домой, — это отправиться спать, чтобы вздремнуть. Убедитесь, что ваша спальня готова к этому.
- Сделайте вашу одежду доступной.
- Убедитесь, что вам не нужно наступать на цыпочки, чтобы дотянуться до чего-либо в глубине шкафа
- Достаньте из нижнего ящика все, что вам нужно.
- Если вы нервничаете из-за высокой кровати, отметьте ее высоту и попросите своего физического специалиста или старшего помощника помочь вам попрактиковаться в том, чтобы садиться и выходить.
Домашние животные
Общение с вашим питомцем может быть важным аспектом вашего процесса заживления, но вы также должны быть уверены, что ваш маленький пушистый комок будет хорошо ухожен во время процесса выздоровления. Это означает, что ему / ей может понадобиться провести время с кем-нибудь еще в первые дни дома. Или попросите кого-нибудь поесть и прогуляться.
Предметы, которые вы можете взять напрокат / купить
В этой статье я упомянул несколько вещей, которые могут сделать ваш дом более безопасным.Вот еще несколько вещей, которые вы можете заранее приобрести или взять взаймы. Если вы решили подождать, терапевт может посоветовать вам, какие предметы потребуются.
- Ричер
- Сиденье для душа
- Губка для купания на длинной ручке
- Рожок для обуви с длинной ручкой
- Носок
- Подставка для унитаза / комод
- Уокер
- Ходунки или корзина
- Немного хороших вещей для отдыха. Есть ли хорошая книга, сериал, какое-нибудь ремесло, которым вы давно хотели заняться?
Если эта статья вызвала некоторые вопросы или опасения по поводу вашего возвращения домой, запишите их, положите список в свою больничную сумку и поделитесь этим списком со своим терапевтом.
Подготовка к операции по замене сустава
Подготовка к операции по полной замене сустава начинается за несколько недель до фактической даты операции. Ваш врач может попросить вас предпринять следующие шаги:
I. Что делать перед заселением
II. День хирургии
III. Когда вы вернетесь домой
I. Что делать перед заселением
Подготовка к полной замене сустава начинается за несколько недель до операции.Как правило, вас могут попросить:
- Сдать кровь –Хотя некоторые общие операции на суставах не требуют переливания крови, кровь может потребоваться до или после операции. Вы можете использовать донорскую кровь или заранее спланировать самостоятельное донорство крови. У вас также может быть член семьи или друг с той же группой крови, с которой вы назначаете пожертвование специально для вас.
- Выполняйте упражнения под наблюдением врача — Чтобы добиться наилучшего хирургического опыта, важно иметь максимально хорошее общее состояние здоровья.Увеличение силы верхней части тела важно для облегчения маневрирования ходунками или костылями после операции. Укрепление нижней части тела для увеличения силы ног перед операцией может сократить время восстановления.
- Пройдите общий медицинский осмотр — Ваш лечащий врач должен пройти осмотр для оценки общего состояния здоровья и выявления любых заболеваний, которые могут помешать хирургическому вмешательству или выздоровлению.
- Пройдите стоматологический осмотр — Хотя инфекции после замены сустава не распространены, инфекция может возникнуть, если бактерии попадают в кровоток.Поэтому стоматологические процедуры, такие как удаление и пародонтология, должны быть завершены до операции по замене сустава.
- Пересмотрите лекарства — Ваш хирург-ортопед может сказать вам, какие безрецептурные, рецептурные лекарства и травяные добавки не следует принимать перед операцией.
- Бросьте курить — Отказ от привычки особенно важен перед серьезной операцией, чтобы снизить риск послеоперационных проблем с легкими и улучшить заживление.
- Похудеть — Для пациентов с избыточным весом похудание помогает снизить нагрузку на новый сустав.
- Назначьте предоперационный визит — Перед операцией важно встретиться с медицинскими работниками в больнице, чтобы обсудить ваш личный план медицинского обслуживания, включая анестезию, предотвращение осложнений, обезболивание и диету. Принесите письменный список перенесенных операций, лекарств и дозировок, которые вы обычно принимаете дома.
- Пройдите лабораторные анализы — Ваш хирург может назначить анализы крови, мочи, ЭКГ или кардиограмму, а также рентген грудной клетки, чтобы подтвердить, что вы готовы к операции.Эти тесты должны быть выполнены в течение 14 дней после запланированной операции, чтобы считаться приемлемыми.
- Заполните формы — вам нужно будет заполнить форму согласия для вашего хирурга, подтверждающую, что вы согласны на операцию и что вы знаете о связанных рисках, а также больничные формы о вашей прошлой истории, лекарствах, предыдущих операциях, страховая и платежная информация.
- Приготовьте еду — Вы можете приготовить еду заранее и заморозить ее, чтобы она была готова к вашему возвращению.
- Посоветуйтесь с физиотерапевтом — Физиотерапевт записывает исходную информацию, включая измерения текущего уровня боли, функциональных способностей, наличия отека, а также доступных движений и силы. Вы также будете практиковать послеоперационные упражнения, используя ходунки или костыли.
- План послеоперационного реабилитационного ухода — Получателям полной замены сустава может потребоваться помощь дома в течение первых нескольких недель, включая купание, одевание, приготовление еды и транспортировку.Если вы не можете попросить кого-нибудь помочь вам по дому, возможно, вам придется остаться в реабилитационном центре или в учреждении квалифицированного медицинского ухода. Медицинский социальный работник может помочь с организацией. Посещения терапевта на дому следует закончить, когда вы сможете безопасно покинуть дом, и следует начать амбулаторную физиотерапию.
- Пост в ночь перед операцией — Запрещается есть и пить после полуночи перед операцией; однако вы можете почистить зубы или выпить несколько глотков воды, если вам нужно принять лекарства. Обсудите с врачом или медсестрой необходимость приема таких лекарств, как инсулин, таблетки от сердца или артериального давления, чтобы не пропустить их.
- Промойте зону операции антисептическим раствором. — Используйте антисептические щетки для чистки, предоставленные вашей медицинской бригадой накануне вечером и утром перед операцией, чтобы снизить риск заражения. Сообщите медсестре, если у вас аллергия на йод или мыло. Если возможно, промойте волосы шампунем. Вы должны удалить весь лак с ногтей и макияж. Не брейте ноги в течение 3-4 дней после операции.
Подготовка дома
Некоторые обычные вещи в вашем доме теперь могут быть опасными.Во избежание падений вы должны удалить или остерегаться:
- Длинный телефон или электрические шнуры, проложенные поперек пола
- Коврики свободные или ковровые
- Мебель, о которой можно споткнуться на лестницах и в коридорах
- Стопки книг, стопки журналов, почты и т. Д.
- Домашние животные, которые будут встречаться на вашем пути
- Разливы воды на голых полах
- Голая плитка для ванной или скользкий пол
- Обледенение или плесень на ступеньках на улице
Также поможет:
- Разложите наиболее часто используемую кухонную утварь и продукты на полках и прилавках, которые легко доступны.
- Имейте под рукой стул или табуретку на кухне, чтобы сидеть, готовя и готовя пищу.
- Оставляйте наиболее часто используемую посуду на решетке для посуды, а наиболее часто используемые продукты — в наиболее доступных шкафах.
- Имейте тележку на колесиках, чтобы доставлять продукты из холодильника на прилавок и с прилавка на стол.
- Имейте походную сумку или фартук с карманами для переноски мелких предметов, таких как очки, книги, столовое серебро и т. Д.
- Прикрепите к ходунку подстаканник, чтобы носить напитки в закрытых чашках.
- Найдите кого-нибудь, кто будет заботиться о ваших питомцах или кормить их.
Упаковка ваших сумок
Обязательно возьмите с собой в больницу эти вещи:
- Тренажеры с закрытой пяткой и нескользящей подошвой
- Халат или накидка до колен для прогулок по залам
- Средства по уходу, такие как шампунь, зубная паста, дезодорант и т. Д.
- Список лекарств, которые вы в настоящее время принимаете дома, включая название, силу и частоту приема каждого лекарства
- Справки из банка крови, если вы сдавали собственную кровь
- Список аллергий (на продукты питания, одежду, лекарства и т. Д.).) и как вы реагируете на каждый из них
- Любые учебные материалы, полученные на подготовительных классах
- Копия вашего завещания о проживании и доверенности на медицинское обслуживание, если она у вас есть. По закону персонал больницы должен запрашивать их при поступлении. Они сделают копию вашей медицинской карты и вернут оригинал.
- Копия страховой карты
- Ходунки, если они у вас уже есть, и список другого адаптивного оборудования, которое может быть у вас дома, с вашим именем на всем оборудовании, которое вы приносите в больницу
- Очки, слуховые аппараты и другие предметы, которыми вы пользуетесь каждый день
- Короткие платья, пижамы, нижнее белье, носки / чулки и один комплект уличной одежды для домашнего ношения
- Оставьте украшения, кредитные карты, ключи и чековые книжки дома.Берите с собой денег только на такие предметы, как газета, журнал и т. Д.
Меры предосторожности при бедрах
После того, как у вас появится новое бедро, вам нужно будет соблюдать некоторые правила безопасности. Это поможет вам быстрее вылечиться и предотвратит вывих нового бедра. Одно из этих правил — всегда сидеть так, чтобы колени были ниже бедер. Поэтому перед операцией осмотрите свой дом, чтобы узнать, нужно ли вам что-нибудь адаптировать, сидя:
- На краю кровати
- В любимом кресле
- На диван
- В унитаз
- На сиденье вашего автомобиля
Если в любой из этих ситуаций ваши колени не ниже бедер, вам нужно будет изменить высоту, сделав приспособления, например подперевшись подушками или купив приподнятое сиденье для унитаза.
II. День Операции
Чего ожидать от жизни
Ваше пребывание в больнице продлится примерно так:
Перед операцией
- Приехать в больницу в назначенное время.
- Завершите процесс приема.
- Пройдите окончательную предоперационную оценку жизненно важных функций и общего состояния здоровья.
- Снимите все личные вещи — зубные протезы, слуховые аппараты, шпильки, парики, украшения, очки, контактные линзы, лак для ногтей, все нижнее белье — и оставьте их с семьей или друзьями во время операции.Вы будете одеты в больничный халат и больше ничего.
- Будет проведено несколько проверок, чтобы убедиться, что заменяется правильный сустав: ваш хирург рассмотрит ваш рентгеновский снимок и отметит область, на которой будет выполняться операция; Медперсонал проверит подписанную вами форму согласия, чтобы убедиться, что она соответствует процедуре, указанной в списке операционной.
- Заключительная встреча с анестезиологом и медсестрой операционной.
- Старт IV (внутривенный) катетер для введения жидкости и антибиотиков.
- Транспортировка в операционную.
В хирургии
Многие люди будут с вами в операционной во время вашей 1-3-часовой операции, в том числе:
- Хирург-ортопед (ы) — ваш врач (ы), который будет выполнять операцию.
- Анестезиолог или медсестра-анестезиолог — врач или медсестра, которые делают вам анестезию.
- Медсестра — медсестра, которая передает врачам инструменты, необходимые им во время операции.
- Циркуляционная медсестра — медсестра, которая приносит вещи хирургической бригаде.
Ваш хирург и анестезиолог или медсестра-анестезиолог помогут вам выбрать лучшую анестезию для вашей ситуации. Независимо от того, какой у вас наркоз, будьте уверены, вы не почувствуете операцию. Варианты включают:
- Общая анестезия — Вас усыпляют. Незначительные осложнения, такие как тошнота и рвота, обычны, но обычно их можно контролировать и разрешить в течение 1-2 дней.
- Эпидуральная анестезия — Вы чувствуете онемение ниже пояса после введения лекарства в спину.(Это также используется для рожениц.)
- Спинальный — Как и при эпидуральной анестезии, вы чувствуете онемение ниже пояса с помощью лекарства, введенного вам в спину.
Вы можете вставить любое из следующего:
- Внутривенная трубка (IV) — вставляется в руку и используется для восполнения потерь жидкости во время операции, введения обезболивающих или введения антибиотиков и других лекарств.
- A Катетерная трубка — может быть помещена в мочевой пузырь, чтобы помочь вашей медицинской бригаде следить за потреблением и выделением жидкости.Чаще всего его удаляют на следующий день после операции.
- A Дренажная трубка. Ее можно вставить в место перевязки, чтобы уменьшить скопление крови и жидкости в разрезе.
Эластичные чулки наденут на ноги, чтобы улучшить кровоток. У вас также могут быть компрессионные ножные насосы, обернутые вокруг ваших ног и подключенные к аппарату, который продувает их воздухом для улучшения кровотока и уменьшения вероятности образования тромбов.
Сразу после
После операции вы проведете не менее часа в палате восстановления.Пока вы там, ваше кровяное давление и частота сердечных сокращений будут тщательно контролироваться, пока вы не стабилизируете себя. У вас будет маска на лицо для кислорода.
Вы обнаружите, что на операционную область наложена большая повязка для поддержания чистоты и впитывания любой жидкости. Если вам сделали замену бедра, вы также можете заметить клиновидную подушку (отводящую подушку) V-образной формы между ног. Это позволит сохранить ваше новое бедро в лучшем положении, пока вы находитесь в постели.
Получатели замены коленного сустава могут использовать тренажер непрерывного пассивного движения (CPM) для непрерывного сгибания и выпрямления четырехглавой мышцы колена (мышцы бедра).Этот тренажер, установленный под вашей ногой в постели, помогает предотвратить жесткость колена после операции.
Снова в вашей комнате
После того, как ваше состояние стабилизируется после операции, вас доставят в вашу больничную палату, где вы продолжите наблюдать за вашими жизненно важными показателями и хирургической повязкой. После того, как вы освоитесь, несколько членов вашей бригады могут зайти, чтобы сориентировать вас в повседневной жизни в больнице.
Обезболивание
Некоторые пациенты после операции испытывают дискомфорт в спине.Это вызвано общей болезненностью операционного поля и длительным отсутствием движений до, во время и после операции. Периодическая смена положения помогает снять дискомфорт и предотвратить повреждение кожи.
Вы сможете получить лекарство от боли, чтобы вы могли передвигаться без особого дискомфорта. Обязательно поговорите со своим врачом перед операцией о вариантах лечения боли. Вы можете получить обезболивающее через капельницу, эпидуральную анестезию, уколы или таблетки.
Дыхание
Сразу после операции медицинская бригада будет часто напоминать вам делать глубокие вдохи и кашлять.Очень важно делать это хотя бы каждые 2 часа. Глубокое дыхание может помочь предотвратить пневмонию или другие проблемы, которые могут замедлить ваше выздоровление и продлить пребывание в больнице.
Ваш врач может попросить вас использовать устройство, называемое стимулирующим спирометром, которое помогает вам правильно дышать и выдыхать. Регулярное его употребление поможет очистить легкие.
Ваша диета
Сразу после операции вы можете придерживаться диеты, состоящей из прозрачных жидкостей или мягкой пищи в зависимости от переносимости.Если позже запор станет проблемой, попробуйте:
- Ежедневное употребление 5-7 порций свежих фруктов и овощей
- Горячий завтрак с горячим напитком ежедневно
- Увеличение количества клетчатки в вашем рационе за счет цельнозерновых злаков и хлеба
- Пить по крайней мере 6-8 8oz. стаканов воды ежедневно
- Максимальное повышение физической активности
Позиционирование
Если вы больны тазобедренным суставом, изголовье больничной койки не должно подниматься более чем на 70 градусов в течение первых нескольких дней после операции.Если вы сядете слишком высоко, искусственный мяч может вылететь из тазобедренного сустава.
Если у вас колено, ваш врач может назначить шину для ноги, называемую иммобилайзером, чтобы вы не сгибали колено. Его следует носить, когда вы встаете с постели или ночью, когда вы спите.
Сотрудник поможет вам повернуться и изменить положение в постели. Убедитесь, что вы не поворачиваете ногу, когда поворачиваетесь в постели, при этом между ног должна быть подушка.Избегайте отдыха с подушкой под коленом.
Осуществление
Вас осмотрит физиотерапевт, который объяснит вам упражнения и меры предосторожности, чтобы избежать опасных движений. Вы можете быть удивлены тем, как скоро после операции по замене сустава пациентам предлагают встать и начать двигаться — часто уже в день операции. Чем быстрее вы снова начнете двигаться, тем скорее вы сможете вернуть себе независимость. Физиотерапевт обычно рекомендует легкие упражнения для накачивания голеностопного сустава и ягодичные мышцы, как только вы очнетесь после операции и сможете их выполнять.
По мере выздоровления
В первые дни после операции ваш хирург-ортопед, медсестры и физиотерапевты будут внимательно следить за вашим состоянием и прогрессом.
Вы потратите много времени на тренировку нового сустава и продолжите упражнения на глубокое дыхание, чтобы предотвратить заложенность легких. Постепенно ваше обезболивающее будет уменьшено, капельница будет удалена, ваша диета перейдет на твердую пищу, и вы станете все более мобильным.
Физиотерапия для пациентов с коленными суставами направлена на диапазон движений.Плавные движения, такие как тренажер CPM, помогут вам согнуть и выпрямить колено. Ваша нога может быть приподнята, чтобы слить лишнюю жидкость.
Ваш физиотерапевт также выполнит упражнения, которые помогут улучшить подвижность колен и начнут тренировать бедра и мышцы бедра. Движения голеностопного сустава помогают избавиться от отека ноги и предотвращают образование тромба. Когда вы стабилизируетесь, физиотерапевт поможет вам встать на небольшую прогулку на костылях или ходунках.
Пациенты с тазобедренным суставом начинают физиотерапию вскоре после пробуждения после операции, а физиотерапевт помогает вам переместиться с больничной койки на стул. Ко второму дню вы начнете ходить на большие расстояния с помощью костылей или ходунков. Большинство пациентов могут безопасно опускать вес, стоя или ходя. Однако, если ваш хирург использовал протез без цемента, вас могут попросить ограничить вес, который вы несете на ноге, когда вы встаете и ходите.
Пациенты с тазобедренным суставом также будут выполнять упражнения для тонуса и укрепления мышц бедра и бедра, а также движения в области лодыжки и колена, чтобы избавиться от отека ноги.
Отправят ли вас сразу домой или в реабилитационный центр, будет зависеть от оценки ваших способностей врачом. В общем, если вы живете с кем-то, кто будет вам помогать, выписка домой является обычной процедурой. Куратор примет меры для дальнейшей физиотерапии дома или в амбулаторных условиях. Большинство пациентов могут отправиться прямо домой, если их хирург и физиотерапевты сочтут это безопасным.
Если вы живете один или находитесь дома в условиях, когда ваша безопасность является под вопросом, поскольку вы не достигли своих целей выписки, вас могут рекомендовать для помещения в реабилитационный центр.Эти средства обычно доступны для пациента в течение 3-5 дней с акцентом на возвращение пациента домой в течение короткого периода времени после активного решения любых проблем с независимостью пациента. Если вы живете один или не продвигаетесь достаточно быстро на терапевтических сеансах, и маловероятно, что вы сможете сделать это в условиях реабилитации, может быть рекомендовано подострое учреждение для более длительного периода восстановления. Страховое покрытие для этого постбольничного пребывания варьируется в зависимости от состояния и плана, и его необходимо обсудить с пациентом, менеджером по лечению и страховой компанией в соответствии с требованиями.
Перед тем, как вас выпишут домой, вы должны иметь возможность безопасно ложиться и вставать с постели, пройти до 100 футов с костылями или ходунками, безопасно подниматься и спускаться по лестнице, посещать ванную комнату и постоянно помнить о соблюдении мер предосторожности в отношении бедра, чтобы предотвратить вывих. перед отъездом домой. Эти задачи должны быть выполнены самостоятельно или с минимальной помощью.
Перед выпиской из больницы
Перед тем, как выписаться из больницы, вы научитесь:
- Ложиться и вставать с постели самостоятельно
- Пройдите по коридору с ходунками или костылями
- Самостоятельно входить и выходить из душа
- Сесть и встать со стула
- Управление ступеньками дома
- Садитесь в машину и выходите из нее
III.Когда вы вернетесь домой (
)Чего ожидать, чего ждать и как безопасно восстановить
Когда вы выпадете из больницы, вашей семье нужно будет принести дополнительные подушки, чтобы вы могли сесть в машину. Удобнее всего будет сидеть на переднем сиденье. Ваш физиотерапевт покажет вам, как лучше всего входить и выходить.
Все лампы будут отключены. Все, что должно остаться, — это повязка на месте раны. Если вас проинструктировали использовать клин для похищения, вам все равно нужно будет использовать его ночью, когда вы спите.
Вам нужно будет продолжать принимать лекарства, назначенные врачом. Вас могут отправить домой с рецептами для предотвращения образования тромбов, некоторые из которых требуют контроля крови два раза в неделю. Обязательно принимайте обезболивающее за 30 минут до упражнений — боль легче предотвратить, чем потом ее преследовать.
Ваш хирург может порекомендовать принимать поливитамины с железом ежедневно в течение месяца. Вам также могут посоветовать принимать 1-2 аспирина с энтеросолюбильным покрытием в день в течение 6 недель и принимать нестероидные противовоспалительные препараты от боли и отека, если вы не принимаете препараты для разжижения крови, такие как кумадин или ловенокс.Проконсультируйтесь с врачом о мерах предосторожности при приеме этих разжижающих кровь препаратов.
Меры предосторожности в отношении бедра
После замены тазобедренного сустава вам нужно будет соблюдать некоторые важные правила безопасности, чтобы предотвратить вывих. Вот некоторые из наиболее часто рекомендуемых мер предосторожности. Обсудите их со своим хирургом и обсудите, сколько месяцев вам понадобится для соблюдения этих или любых других правил безопасности, предписанных после операции:
- Не сгибайте бедро выше 90 °
- Не скрещивайте ноги; держать колени на расстоянии 12-18 дюймов
- Не наклоняйтесь вперед, сидя на стуле
- Не садитесь на стул без подлокотников
- Не наклоняйтесь вперед, сидя в кровати
- Не сидите более 60 минут за раз; часто вставай и гуляй
- Не садитесь на унитаз или комод без ручек или боковых подлокотников
- Не позволяйте колену двигаться внутрь за пупок
- Не выворачивайте и не выворачивайте ноги
- Используйте подушки между ног на ночь, чтобы ваши бедра были правильно выровнены
Специальное оборудование
Спросите у терапевта о специальном оборудовании, которое поможет вам выполнять рутинные дела самостоятельно, не подвергая бедро опасности вывиха.Эти инструменты включают:
- Перевязочные палочки — для помощи в надевании и снятии штанов или нижнего белья
- Длинные рожки для обуви — для облегчения надевания обуви
- Эластичные шнурки для обуви — для превращения вашей обуви в слипоны
- Grabber — поможет вам подбирать вещи, не наклоняясь, доставать предметы с высоких и низких полок, складывать одежду в стиральные и сушильные машины с фронтальной загрузкой и т. Д.
- Губка с длинной ручкой — помогает дотянуться, не растягиваясь ненадлежащим образом
- Мыло на веревке — для предотвращения сгибания предметов в душе
- Насадка для женской бритвы — для безопасного бритья ног
- Комод с приподнятым сиденьем — правильное положение коленей ниже бедер
- Скамейки и поручни для ванны — для повышения безопасности ванной комнаты
- Ручной душ — для мытья сидя
- Тряпка для перьев с длинной ручкой — для вытирания высоких и низких предметов
- Johnny Mop с длинной ручкой — для мытья ванны или душа
Меры предосторожности в отношении колен
- Никогда не отдыхайте, подложив подушку под колено — вы можете потерять способность выпрямлять колено.
- Тщательно следуйте инструкциям врача о том, какой вес вы можете набрать на прооперированной ноге:
- Без нагрузки — без контакта ступней с землей
- Коснитесь опоры груза — коснитесь ногой земли только для равновесия
- Частичная нагрузка — обычно от четверти до половины веса тела
- Грузоподъемность как допустимая — максимально комфортная
- Не перекладывайте прооперированную ногу на неоперированную ногу
- Продолжайте пользоваться ходунками или костылями после операции в соответствии с рекомендациями врача или физиотерапевта
Уход за разрезами
Держите разрез чистым и сухим и проверяйте его ежедневно.Если вы заметили какой-либо из этих симптомов, позвоните своему врачу:
- Температура выше 100º
- Дренаж из разреза
- Покраснение вокруг разреза
- Увеличение опухоли вокруг разреза
- Разрез горячий на ощупь
- Боль в груди
- Заложенность грудной клетки
- Проблемы с дыханием
- Боль в икре или отек ног
Не принимайте душ и не садитесь в ванну, пока хирург не разрешит это действие.
Скобы или швы будут удалены через 10–14 дней после операции.Ваш разрез заживет, а опухоль и синяк исчезнут в течение следующих нескольких недель.
Упражнение
Вернувшись домой, продолжайте выполнять программу упражнений, которую вы изучили в больнице.
Вы можете посетить своего физиотерапевта для нескольких процедур на дому. Это необходимо для того, чтобы вы были в безопасности как дома, так и возле него, а также садились в машину и выходили из нее. Ваш физиотерапевт порекомендует вашу безопасность, пересмотрит вашу программу упражнений и продолжит работать с вами над диапазоном движений колен и мерами предосторожности в области бедер, чтобы избежать вывиха.
Ожидайте восстановления сил и выносливости, когда вы начнете больше выполнять свой обычный распорядок дня. Посещения терапевта на дому следует закончить, когда вы сможете безопасно покинуть дом, и следует начать амбулаторную физиотерапию.
На следующих страницах приведены некоторые примеры распространенных упражнений, которые обычно рекомендуются в программе домашних упражнений. Однако ваш хирург-ортопед и физиотерапевт наметят конкретный план, которому вы должны следовать. Вы можете обратиться к следующим страницам, чтобы помочь вам в выполнении рекомендуемых упражнений.
Подготовка к операции | Руководство по вашей программе замены суставов
За день до операции кто-нибудь позвонит вам с 14:00 до 17:00 и сообщит запланированное время операции и предоставит любые дополнительные сведения, которые могут вам понадобиться.
Примечание. Если ваша операция состоится в понедельник, вам позвонят в пятницу днем.
Вечер (а) до операции
- Используйте предоперационное мыло в соответствии с указаниями вашего хирурга (в следующем разделе рассматриваются инструкции по использованию этого мыла).
- Пожалуйста, ознакомьтесь с инструкциями по соблюдению анестезии перед операцией натощак.
План доставки в больницу (если применимо к вам)
- Удостоверение личности с фотографией, страховые карты и доплата
- Очки с футляром, слуховые аппараты и аппарат CPAP или BiPAP с маской (запишите настройки)
- Доверенность (при наличии)
- Ваши любимые средства личной гигиены
- Туфли на хорошем каблуке (кроссовки, лоферы)
- Брюки свободного кроя (домашняя одежда или шорты) для перевязок / перевязок
- Пациенты могут временно запутаться после операции; изображения близких могут помочь вам избежать этого, равно как и кроссворды или книга
- Сотовый телефон (с зарядным устройством, на котором указано ваше имя)
- Ходунки (приносите только для примерки, если ваши ходунки не были куплены и рассчитаны не для вас)
Планируйте оставить дома следующие предметы
- Облегающая одежда и шлепанцы (угроза безопасности)
- Ювелирные изделия, кредитные карты, ценные вещи, крупные суммы наличных денег
- Лекарства, если не указано иное
Принятие душа непосредственно перед операцией
Для уменьшения микробов и риска заражения:
- Часто мойте руки и очищайте кожу ежедневно.
- Следуйте инструкциям врача по купанию и сохранению сухой повязки, если она у вас осталась после операции.
Для подготовки к операции промойте специальным антисептическим мылом, например Hibiclens или Bactoshield. Это мыло, доступное в местных аптеках (если оно не было получено в кабинете хирурга или во время предварительного тестирования), содержит 4% хлоргексидина глюконата. Если у вас аллергия на этот или другие ингредиенты, перечисленные на бутылке, НЕ используйте эти продукты. Поговорите со своим провайдером об альтернативах.
Если у вас положительный результат на стафилококк (стафилококк / MRSA), следуйте дополнительным инструкциям в Приложении 6 к руководству в формате PDF относительно графика предоперационной очистки кожи.
За одну или две ночи до операции и утром в день операции примите душ или ванну с Bactoshield, Hibiclens или альтернативой по запросу хирурга.
Используйте обычное мыло и шампунь для следующих участков, тщательно промойте, чтобы удалить остатки:
Для всех остальных областей применения Hibiclens или Bactoshield следует заменить обычным мылом.Используйте этот продукт как жидкое мыло, нанося его непосредственно на кожу и осторожно смывая. Не трите и не трите кожу. Тщательно смойте теплой водой.
Не используйте Hibiclens или Bactoshield в:
- Голова, лицо, уши или рот
- Область половых органов
После мытья с антисептическим мылом нельзя:
- Вымойте обычным мылом
- Нанесите лосьоны, пудры или духи на участки, очищенные антисептическим мылом
- Используйте средства для удаления волос или побрейтесь на операционном поле или рядом с ним за 48 часов до процедуры
Не используйте средства для удаления волос и не брейтесь на месте операции или рядом с ней в течение 48 часов до процедуры.
Подготовка к операции по замене тазобедренного сустава
После того, как пациент и хирург приняли решение продолжить полную замену тазобедренного сустава (THR), что нужно сделать, чтобы подготовиться к этой операции?
Оптимизация медицинских условийВажно прикоснуться к базе с вашим терапевтом. Ваш хирург напишет вашему терапевту, информируя его / ее о предстоящей операции THR. Убедитесь, что ваше заболевание (например, гипертония, астма, диабет) находится под контролем как можно лучше.
В некоторых случаях ваш хирург может порекомендовать обратиться к врачу-специалисту для оценки пригодности к операции и анестезии. Этот врач может помочь в планировании лечения диабета и приема лекарств, препятствующих свертыванию крови, которые часто прерываются во время операции. Они также могут приходить каждый день, пока вы находитесь в больнице, чтобы убедиться, что ваши хронические заболевания адекватно излечиваются в периоперационный период.
Если у вас есть какие-либо инфекции (зубные, кожные или другие) — их необходимо вылечить и контролировать до операции.Перед операцией необходимо заживить кожные язвы, язвы или трещины на коже, особенно на операционной ноге.
Ожирение — серьезная проблема, которая увеличивает риски, связанные с операцией THR и анестезией. Повышается риск инфицирования, кровопотери, тромбоза глубоких вен и послеоперационной инфекции грудной клетки. Ожирение также снижает долговечность любого вставленного имплантата из-за повышенного износа опорных поверхностей при нагрузке. Снижение веса является важной стратегией перед THR — важно видеть своего терапевта и придумать план питания и легких упражнений.Для тех, у кого заметно избыточный вес, иногда важно провести бариатрическую операцию по уменьшению желудка, прежде чем перейти к THR.
Курение также является серьезной проблемой для здоровья, которая может повлиять на риски хирургического вмешательства и анестезии. Отказ от курения до операции имеет жизненно важное значение, и отказ от курения в рамках обследования перед процедурой до THR поможет вашему выздоровлению и общему здоровью в долгосрочной перспективе.
ЛекарстваПрием препаратов для разжижения крови необходимо прекратить до проведения THR.Распространенными примерами являются варфарин / кумадин, клопидогрель или плавикс / исковер. Часто эти лекарства назначают для лечения сердечных заболеваний или для снижения риска инсульта. Ваш хирург часто связывается с лечащим врачом или организует для вас посещение врача для разработки плана безопасного прекращения приема этих лекарств и того, когда возобновлять их прием, если это необходимо. Противовоспалительные препараты и аспирин также разжижают кровь, и их необходимо прекратить за 7-10 дней до операции. Если у вас есть какие-либо опасения по поводу принимаемых вами лекарств и необходимости их отмены / изменения, обратитесь за разъяснениями к своему хирургу.
ТестыПредоперационные тесты являются обязательными перед операцией THR. Вам понадобится кровь за неделю до операции. Это необходимо для определения гемоглобина, уровней лейкоцитов и тромбоцитов, уровней электролитов и функции почек, а также для определения групп крови и перекрестного сопоставления, чтобы кровь была доступна при необходимости. ЭКГ проводится для проверки основных сердечных аномалий. Чтобы убедиться в отсутствии инфекции, проводится анализ мочи. Если вам не делали рентген бедра в последнее время (в течение последних 6 месяцев), то это также можно сделать.Иногда могут потребоваться другие тесты — рентген грудной клетки, профили свертывания крови и т. Д.
ФитнесОбычно те, кто был в хорошей физической форме до операции, выздоравливают быстрее. К сожалению, артрит тазобедренного сустава обычно приводит к ухудшению физического состояния, с которым трудно справиться до операции. Прикосновение к базе с физиотерапевтом, который может предложить «Программу предварительной подготовки», может быть действительно полезным и дать представление о типах упражнений / техник, необходимых для движения после операции.
Предварительный приемОбычно это происходит за неделю или две до операции в соответствующей больнице.Вы встретитесь с медперсоналом и иногда с врачами отделения, которые объяснят, что будет происходить в больнице — до и после операции. Они также организуют поставки оборудования — подъемник сиденья для унитаза, более высокий стул для сидения с подлокотниками, палку для захвата груза, а иногда и ходунки и костыли. Важно, чтобы вы посетили это занятие.
Планировка домаК тому времени, когда вы вернетесь домой после операции THR, вы должны быть в состоянии пройти разумное расстояние с костылями или подходящим вспомогательным средством для ходьбы и уметь самостоятельно принимать душ / туалет и одеваться.Возможно, вам понадобится помощь с приготовлением еды, покупками и домашними делами — важно заранее спланировать эти мероприятия. Очень важно иметь стул, на котором вы можете удобно сидеть, колени ниже уровня бедер. Руки на этом стуле помогут подняться из сидячего положения. Поручни в ванной могут быть полезны, как и рожок для обуви с длинной ручкой и приспособление для носков. У вас должна быть палка для захвата, которая позволит вам захватывать предметы без чрезмерного сгибания вашего нового бедра. Удаление ковров и ослабленных электрических шнуров в местах, где вы ходите, может предотвратить нежелательное падение.Разумно организовать «центр восстановления» рядом с любимым креслом, где вы можете проводить значительное количество времени каждый день — иметь под рукой такие вещи, как телефон, пульт от телевизора, материалы для чтения и лекарства / напитки (желательно безалкогольные).
