Пневмония у лежачих больных: Гипостатическая пневмония у лежачих больных симптомы и лечение
Пневмония у лежачих больных | Стационар «Новая медицина»
Пневмония – болезнь, которая не так уж и редко встречается у больных лежачих людей. При этом возникает она, как правило, не вследствие вирусов или грибков, а из-за попадания небольших частей пищи в дыхательные пути при кормлении лежачего. Вспомогательным фактором служит так же замедленное кровообращение, которое появляется при малой подвижности тела. Со временем пневмония у лежачего может перерастать в более опасные формы, а потому основная задача близких ему людей – выявить заболевание.
Симптомы пневмонии у лежачих больных
Бессимптомность – опасный сопутствующий фактор данного заболевания, который присутствует на ранних стадиях. Выявить наличие пневмонии практически не представляется возможным из-за фоновых болезней пациента.
Диагностировать пневмонию сложно из-за того, что симптомы могут относиться и к иным заболеваниям. Первым тревожным сигналом является сухой кашель, который со временем только усиливается у больного.
Кашель может ужесточаться в ночное время суток и проявляться приступами. Так же пневмония у лежачих больных выражается частыми одышками. Дыхание становится хрипящим, в некоторых случаях может повышаться температура тела, пациента может лихорадить по ночам.
Следующий симптом пневмонии у лежачего характеризуется выделением мокроты желтого цвета, в тяжелых случаях – с прожилками крови. Если к этому моменту больному назначают рентген, то снимок указывает на наличие данного заболевания, на нем проступают темные пятна, которые свидетельствуют о мокроте.
Пневмония у лежачих больных может протекать длительное время практически бессимптомно на фоне ослабленных запасов организма. При сдаче крови на анализ результаты могут показать совсем незначительные отличия. А потому важно выявить заболевание на первоначальных стадиях для продуктивного лечения, потому как лечение антибиотиками на поздних стадиях может только усугубить ситуацию.
Застойная пневмония, клиническая картина
С течением времени, из-за бездействия со стороны окружающих людей, пневмония у лежачих больных может приобретать застойный характер. Развитию воспалительного процесса способствует мокрота в легких, которую пациент не в состоянии откашлять. Затруднения с циркуляцией воздуха в легких провоцирует развитие вредных бактерий. На данной стадии отчетливо слышится влажный хрип, дыхание затруднено – это признаки застойной пневмонии у лежачих больных.
Развитию воспалительного процесса способствует мокрота в легких, которую пациент не в состоянии откашлять. Затруднения с циркуляцией воздуха в легких провоцирует развитие вредных бактерий. На данной стадии отчетливо слышится влажный хрип, дыхание затруднено – это признаки застойной пневмонии у лежачих больных.
Чтобы не ухудшать состояние больного и не доводить болезнь до поздних стадий, которые тяжело поддаются лечению, важно проявлять заботу о пациенте. Застойная пневмония у лежачих, как правило, возникает в нижних частях легких, заполняя постепенно орган.
Пневмония у лежачих пожилых людей
Помимо прочих заболеваний, провоцирующих пневмонию, существует еще и возрастной фактор. К группе повышенного риска относятся люди старше шестидесяти лет, особенно перенесшие такие заболевания как:
- рак,
- инсульт,
- травмы рук или ног,
- прочие заболевания легких.
С возрастом у людей происходят изменения в легочных тканях, утрачивается способность глубокого дыхания, вследствие чего повышается риск появления пневмонии у лежачих пожилых. Застойная пневмония у лежачих пожилых людей – серьезный фактор, снижающий продолжительность их жизни. Чем дольше медлить с лечением, тем ниже будет эффективность приема лекарственных препаратов позднее. К зрелым пациентам важно проявлять особое внимание, реагировать на любые изменения или необычные проявления в поведении организма. Застойная пневмония у лежачих лечится курсом антибиотиков и постоянной вентиляцией бронхов, после чего пациент переходит на муколические и отхаркивающие препараты.
Застойная пневмония у лежачих пожилых людей – серьезный фактор, снижающий продолжительность их жизни. Чем дольше медлить с лечением, тем ниже будет эффективность приема лекарственных препаратов позднее. К зрелым пациентам важно проявлять особое внимание, реагировать на любые изменения или необычные проявления в поведении организма. Застойная пневмония у лежачих лечится курсом антибиотиков и постоянной вентиляцией бронхов, после чего пациент переходит на муколические и отхаркивающие препараты.
Пневмония у лежачего, прогноз
Прогноз пневмонии у лежачего прямо пропорционален степени запущенности болезни и общего состояния человека. Если на ранних стадиях заболевание не было выявлено, дальнейшее лечение антибиотиками может только спровоцировать привыкание вредоносных бактерий. Так же многое зависит от возраста пациента. У пожилых больных риск летального исхода повышен.
В случае если болезнь выявлена вовремя, при приеме медикаментов, ингаляциях и кислородных терапиях выздоровление наступает в среднем через месяц. Лечебная гимнастика и правильное питание с учетом приема необходимых витаминов и минералов так же способствует скорейшей поправке.
Лечебная гимнастика и правильное питание с учетом приема необходимых витаминов и минералов так же способствует скорейшей поправке.
Профилактика пневмонии у лежачих
Помимо лекарственных препаратов и лечебных процедур важно не забывать о профилактике заболевания. Уход за больным поможет предотвратить рецидив:
- больному рекомендуется постоянно находиться в тепле, совершать прогревания, не переохлаждать организм,
- пациенту нужно избавляться от стрессовых ситуаций, которые могут провоцировать нервные напряжения,
- питание больного должно быть сбалансированным, рекомендуются «полезные» диеты с употреблением в пищу минералов и необходимых для поддержания здоровья витаминов,
- отказ от употребления алкогольных напитков и курения,
- пациенту необходимо дышать свежим воздухом, для этого необходимо проветривать помещение, пропускать свежий воздух,
- больные-аллергики должны избегать продуктов, которые могут вызвать аллергические реакции.

Также важно помнить, что у пожилых людей иммунитет значительно ниже, чем у молодых, а потому их лечение проходит медленнее и с возможными осложнениями. Постоянное наблюдение за пациентом поможет выявить любые отклонения.
Обратитесь за помощью
Уход за пожилыми людьми – прямая прерогатива их близких, особенно если их родные нуждаются в помощи и опеке. Быстрое обращение за квалифицированной помощью профессионалов снижает риск возникновения серьезных стадий заболевания. Благодаря дому престарелых пожилые люди имеют возможность вести контроль своего здоровья с помощью врачей-специалистов. Люди зрелого возраста, находящиеся в болезненном состоянии, требуют постоянного внимания и заботы. Пансионат для пожилых людей Новая медицина дарит эту заботу, помогая родным пациента в оказании помощи и поддержке в борьбе с серьезными заболеваниями.
Пневмония у пожилых и лиц старческого возраста
Пневмония (или воспаление легких) является одной из форм острой респираторной инфекции, при которой поражается легочная ткань и нарушается нормальный кислородный обмен между воздухом и кровью. Легкие состоят из небольших пузырьков, называемых альвеолами, которые при дыхании у здорового человека наполняются воздухом. При пневмонии альвеолы заполняются гноем и жидкостью, что делает дыхание болезненным и ограничивает поступление кислорода. При поражении большой части легких развивается острая дыхательная недостаточность.
Легкие состоят из небольших пузырьков, называемых альвеолами, которые при дыхании у здорового человека наполняются воздухом. При пневмонии альвеолы заполняются гноем и жидкостью, что делает дыхание болезненным и ограничивает поступление кислорода. При поражении большой части легких развивается острая дыхательная недостаточность.
Пневмония — это тяжёлое заболевание и представляет опасность для любого человека, но особенно тяжело она протекает у людей пожилого и старческого возраста. Кроме того, по статистике люди старшего возраста, при прочих равных условиях, имеют большую вероятность заболеть пневмонией. Это вызвано общим ослаблением иммунитета у пожилых людей, негативными возрастными изменениями организма, снижением его адаптивных способностей и наличием различных хронических заболеваний, приобретенных человеком в течение жизни. Наиболее тяжело пневмония протекает у пожилых людей на фоне сахарного диабета, онкологических болезней, атеросклероза, гипертонии, болезней системы кровообращения, заболеваний почек и печени, хронических болезней легких, алкоголизма. Как правило, к пожилому возрасту у человека есть хотя бы одна из этих болезней. Особенно опасна пневмония для малоподвижных и лежачих больных. У пожилых людей смертность при пневмонии намного выше, чем у пациентов молодого и среднего возраста.
Как правило, к пожилому возрасту у человека есть хотя бы одна из этих болезней. Особенно опасна пневмония для малоподвижных и лежачих больных. У пожилых людей смертность при пневмонии намного выше, чем у пациентов молодого и среднего возраста.
Причины развития пневмонии
Часто причиной возникновения пневмонии является попадание в легкие бактерий (пневмококков, стафилококков). Бактериальная пневмония может развиться после инфекции верхних дыхательных путей – простуды или гриппа. Многие случаи пневмонии вызваны вирусами. В некоторых случаях причиной пневмонии могут быть микоплазмы, грибы или паразиты, но это случается редко. Медицина также выделяет пневмонии, вызванные воздействием химических веществ и ожогами дыхательных путей.
Классификация пневмонии
В зависимости от объема поражения легкого пневмонию подразделяют на очаговую, долевую (крупозную) и тотальную пневмонию. Очаговой пневмонии часто предшествует вирусная инфекция верхних дыхательных путей (грипп, аденовирусная инфекция, и т. д.). Само же заболевание нередко начинается постепенно с повышения температуры и появления сухого кашля. При очаговой пневмонии поражаются преимущественно нижние отделы легких с локализацией воспалительного процесса на ограниченном участке легочной ткани. Долевая (крупозная) пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом начинается с острых проявлений — озноба и резкого повышения температуры тела до 39-40°C. Практически одновременно с этим из-за сопутствующего поражения плевры отмечается появление боли в грудной клетке. При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Тотальная пневмония распространяется на все легкое.
д.). Само же заболевание нередко начинается постепенно с повышения температуры и появления сухого кашля. При очаговой пневмонии поражаются преимущественно нижние отделы легких с локализацией воспалительного процесса на ограниченном участке легочной ткани. Долевая (крупозная) пневмония характеризуется поражением как минимум доли легкого с обязательным вовлечением в процесс плевры. Заболевание при этом начинается с острых проявлений — озноба и резкого повышения температуры тела до 39-40°C. Практически одновременно с этим из-за сопутствующего поражения плевры отмечается появление боли в грудной клетке. При крупозной пневмонии кашель присоединяется в течение дня и уже изначально может носить характер влажного. Тотальная пневмония распространяется на все легкое.
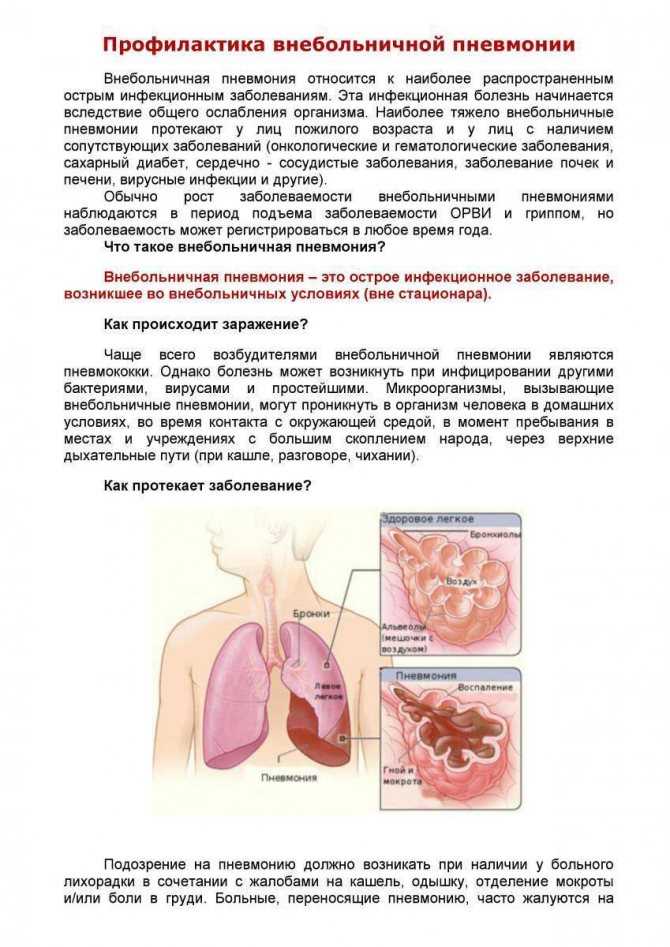
По условиям возникновения пневмонии разделяют на внебольничную и внутрибольничную.
Внебольничная пневмония — это пневмония, которая развилась вне лечебного учреждения или в первые 48 часов после госпитализации. Внутрибольничная пневмония наблюдается у пациентов, которые находятся в больнице и проходят лечение от другого заболевания или живут в учреждениях длительного ухода. У таких пациентов на фоне ослабленного иммунитета, приема лекарств, нахождения на аппарате ИВЛ организм не справляется с попадающими в дыхательные пути бактериями, начинается воспалительный процесс и, как следствие, развивается пневмония. Поскольку внутрибольничной пневмонией заболевают уже нездоровые ослабленные пациенты, чаще всего преклонного возраста, она отличается особенно тяжелым течением и высокой летальностью.
У таких пациентов на фоне ослабленного иммунитета, приема лекарств, нахождения на аппарате ИВЛ организм не справляется с попадающими в дыхательные пути бактериями, начинается воспалительный процесс и, как следствие, развивается пневмония. Поскольку внутрибольничной пневмонией заболевают уже нездоровые ослабленные пациенты, чаще всего преклонного возраста, она отличается особенно тяжелым течением и высокой летальностью.
Для маломобильных и лежачих людей старшего возраста особенно опасна застойная пневмония. Застойная или гипостатическая пневмония развивается из-за нарушений в малом круге кровообращения на фоне основного хронического заболевания. В результате застоя крови и недостаточной вентиляции легких происходит скопление мокроты, что ведет к возникновению патогенной флоры в легких. В группе риска находятся пожилые люди, прикованные к постели в результате травм, хирургических операций, имеющие онкологические и сердечно-сосудистые заболевания. Застойная пневмония наиболее трудна в диагностике, поскольку клинические симптомы могут быть смазаны на фоне основного заболевания.
Симптомы пневмонии в пожилом возрасте
Течение и симптомы пневмонии в пожилом возрасте обычно отличаются от ее проявлений у молодых людей. Начало пневмонии в пожилом возрасте редко бывает острым и ярко выраженным. Болезнь начинается постепенно, пожилой человек не всегда может выделить характерные для нее симптомы и отделить их от общего фона или симптомов основных хронических болезней.
Если у молодых людей пневмония практически с самого начала сопровождается высокой температурой и сильным ознобом, то у возрастных пациентов температура не поднимается или сохраняется на субфебрильном уровне (37,1-38).
Тяжелый кашель с мокротой и боли в грудной клетке при пневмонии у пожилых людей также могут быть не ярко выраженными. У пожилых часто бывает сухой кашель без отхождения мокроты.
Характерным симптомом пневмонии у пожилых людей является одышка, которая появляется резко и даже в положении сидя или лежа.
Позже появляются слабость, сонливость, заторможенность, потеря аппетита, нарушение мочеиспускания и общее ухудшение состояния здоровья. Многие пациенты старшего возраста и их родственники могут не распознать не характерные для пневмонии симптомы, что откладывает своевременную диагностику и лечение.
Многие пациенты старшего возраста и их родственники могут не распознать не характерные для пневмонии симптомы, что откладывает своевременную диагностику и лечение.
Из-за интоксикации организма и отсутствия лечения у пожилых людей происходит поражение нервной системы, которое может проявляться в спутанности сознания, головокружениях, потере памяти, трудности в ориентации во времени и пространстве, неадекватном поведении. Особенно сложно диагностировать пневмонию у возрастных пациентов с когнитивными нарушениями, у которых эти симптомы есть в связи с основным заболеванием.
Диагностика
Основным методом диагностики является рентгенологическое обследование грудной клетки, которое показывает объем поражения легких. При необходимости делается компьютерная томография. Для выявления причины болезни и подбора эффективной лекарственной терапии нужны результаты общего и биохимического анализов крови и выделяемой мокроты.
Лечение пневмонии
Для лечения пневмонии необходим максимально точный диагноз с выявлением возбудителя заболевания (бактерия, вирус, и пр. ). В случае бактериальной пневмонии назначаются антибиотики, которые можно принимать в виде таблеток при легкой форме, или в виде внутримышечных/внутривенных инъекций. Больным также прописывают таблетки и сиропы для устранения симптомов, рекомендуются витамины, режим дня, диета, дыхательные упражнения для восстановления и укрепления иммунитета.
). В случае бактериальной пневмонии назначаются антибиотики, которые можно принимать в виде таблеток при легкой форме, или в виде внутримышечных/внутривенных инъекций. Больным также прописывают таблетки и сиропы для устранения симптомов, рекомендуются витамины, режим дня, диета, дыхательные упражнения для восстановления и укрепления иммунитета.
Пневмония и ее последствия в пожилом возрасте
Последствия перенесенной пневмонии в пожилом возрасте во многом зависят от своевременной диагностики и начала лечения. При небольшом очаге воспаления и сразу начатом лечении есть большая вероятность полного выздоровления без негативных последствий.
Однако, вследствие затрудненной диагностики и позднего обращения к врачу, пневмонии у возрастных пациентов часто поражают большие участки легких, и у многих наблюдается двустороннее воспаление. Тотальная двусторонняя пневмония особенно опасна осложнениями. В пожилом возрасте при недостатке кислорода возрастает нагрузка на сердце, что может привести к миокардитам, аритмии, острой сердечной недостаточности. К другим серьезным осложнениям после пневмонии относятся отек легких, астма, плеврит, отек легких, нарушения дыхания и хроническая боль в груди.
К другим серьезным осложнениям после пневмонии относятся отек легких, астма, плеврит, отек легких, нарушения дыхания и хроническая боль в груди.
Легочная недостаточность – это частое осложнение у лежачих пациентов, которое возникает из-за долгого нахождения в одном положении и нарушения нормальной вентиляции легких. Что нужно делать для профилактики застойных процессов:
- Регулярно сажайте больного, переворачивайте и меняйте его положение.
- Переворачивайте на живот и проводите профилактический массаж грудной клетки.
- Занимайтесь дыхательной гимнастикой.
- Купите надувной шарик, чтобы больной надувал его для тренировки легких.
- Регулярной проветривайте комнату.
- Соблюдайте режим питания – оно должно быть частым и небольшими порциями.
- Для разжижения мокроты давайте обильное теплое питье.
- Следите за важными жизненными показателями организма – температура, давление, пульс, уровень сахара – чтобы не пропустить ухудшение состояния больного.

Госпитальная пневмония убивает пациентов. Есть простой способ остановить это.
Четыре года назад, когда Карен Джулиано отправилась в больницу Бостона для операции по замене тазобедренного сустава, ей дали бледно-розовое ведерко туалетных принадлежностей, выдаваемых пациентам во многих больницах. Внутри были салфетки, кусковое мыло, дезодорант, зубная паста и, без сомнения, самая ужасная зубная щетка, которую она когда-либо видела.
«Я не мог в это поверить. У меня есть зубная щетка без щетины, — сказала она. «Должно быть, он не прошел через станок для щетины. Это была просто палка».
Большинству пациентов бесполезная больничная зубная щетка доставит легкое неудобство. Но для Джулиано, профессора сестринского дела Массачусетского университета в Амхерсте, это стало напоминанием о широко распространенном «слепом пятне» в больницах США: ошеломляющих последствиях нечищенных зубов.
Больничные пациенты, которые не чистят зубы или не чистят зубы сами, считаются основной причиной сотен тысяч случаев пневмонии в год у пациентов, не подключенных к аппарату искусственной вентиляции легких.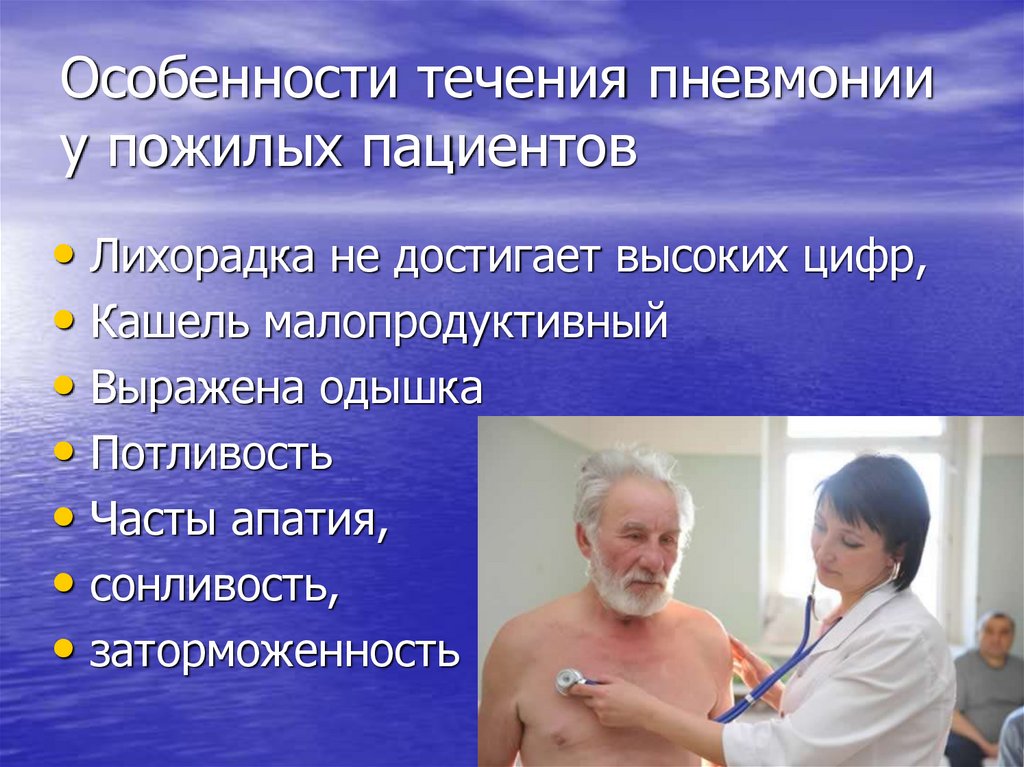 По словам Джулиано и других экспертов, пневмония является одной из наиболее распространенных инфекций, возникающих в медицинских учреждениях, и в большинстве случаев это внутрибольничная пневмония без искусственной вентиляции легких, или NVHAP, которая убивает до 30% инфицированных.
По словам Джулиано и других экспертов, пневмония является одной из наиболее распространенных инфекций, возникающих в медицинских учреждениях, и в большинстве случаев это внутрибольничная пневмония без искусственной вентиляции легких, или NVHAP, которая убивает до 30% инфицированных.
Но в отличие от многих инфекций, которые поражают больницы, федеральное правительство не требует от больниц сообщать о случаях NVHAP. В результате немногие больницы понимают происхождение болезни, отслеживают ее возникновение или активно работают над ее профилактикой, говорят эксперты.
Многих случаев NVHAP можно было бы избежать, если бы персонал больниц более добросовестно чистил зубы прикованным к постели пациентам, согласно растущему количеству рецензируемых научных работ. Вместо этого многие больницы часто пропускают чистку зубов, чтобы отдать предпочтение другим задачам, и предоставляют только дешевые, неэффективные зубные щетки, часто не подозревая о последствиях, говорит Дайан Бейкер, профессор сестринского дела в штате Сакраменто, который более десяти лет изучал NVHAP.
«Я скажу вам, что сегодня подавляющее большинство из десятков тысяч медсестер в больницах понятия не имеют, что пневмония возникает из-за микробов во рту», — сказал Бейкер.
Пневмония возникает, когда микробы вызывают инфекцию в легких. Хотя на долю NVHAP приходится большинство этих случаев, исторически ему не уделялось такого же внимания, как пневмонии, связанной с вентиляторами, которую легче идентифицировать и изучать, поскольку она возникает среди узкого подмножества пациентов.
NVHAP, представляющий риск практически для всех пациентов больниц, часто вызывается бактериями изо рта, которые собираются в биопленке на нечищенных зубах и попадают в легкие при аспирации. Пациенты подвергаются более высокому риску, если они лежат горизонтально или остаются неподвижными в течение длительного времени, поэтому NVHAP также можно предотвратить, приподнимая голову и чаще вставая с постели.
По данным Национальной организации по профилактике NV-HAP, которая была основана в 2020 году, эта пневмония поражает примерно 1 из каждых 100 пациентов больницы и убивает от 15% до 30% из них. Для тех, кто выжил, болезнь часто продлевает их пребывание в больнице до 15 дней и повышает вероятность того, что они будут повторно госпитализированы в течение месяца или переведены в отделение интенсивной терапии.
Джон Макклири, 83 года, из Миллинокета, Мэн, заразился вероятным случаем NVHAP в 2008 году после того, как он сломал лодыжку при падении и провел 12 дней на реабилитации в больнице, сказала его дочь, Кэти Дэй, медсестра на пенсии. и выступать в Сети действий по обеспечению безопасности пациентов.
и выступать в Сети действий по обеспечению безопасности пациентов.
Макклири оправился от перелома, но не от пневмонии. Через два дня после того, как он вернулся домой, из-за инфекции в его легких его срочно доставили обратно в больницу, где у него развился сепсис, и он провел несколько недель в лечении, прежде чем его перевели в изолятор в доме престарелых.
Он умер через несколько недель, истощенный, в значительной степени глухой, неспособный есть и часто «слишком слабый, чтобы набирать воду через соломинку», — сказала его дочь. После заражения пневмонией он больше никогда не ходил.
«Это было поразительное нападение на его тело, от того, что он был здесь, навещая меня за неделю до своего падения, до его смерти всего через несколько месяцев», — сказал Дэй. «И всего этого можно было избежать».
Хотя эксперты описывают NVHAP как широко игнорируемую угрозу, ситуация, похоже, меняется.
В прошлом году группа исследователей, в которую входили Джулиано и Бейкер, а также представители Центров по контролю и профилактике заболеваний, Управления здравоохранения ветеранов и Совместной комиссии, опубликовала исследовательский документ с призывом к действию, надеясь запустить «Национальный разговор здравоохранения о профилактике NVHAP».
Совместная комиссия, некоммерческая организация, чья аккредитация может решить судьбу больниц, рассматривает вопрос о расширении стандартов инфекционного контроля, включив в него больше заболеваний, включая NVHAP, заявила Сильвия Гарсия-Хаучинс, ее директор по профилактике и контролю инфекций.
Отдельно ECRI, некоммерческая организация, занимающаяся вопросами безопасности здравоохранения, в этом году назвала NVHAP одной из главных проблем безопасности пациентов.
Джеймс Дэвис, эксперт по инфекциям ECRI, сказал, что распространенность NVHAP, хотя и вызывает тревогу, вероятно, «недооценена» и, вероятно, ухудшилась по мере того, как больницы переполнялись пациентами во время пандемии коронавируса.
— Мы знаем только то, что сообщается, — сказал Дэвис. «Может быть, это верхушка айсберга? Я бы сказал, по-моему, вероятно».
Чтобы лучше измерить состояние, некоторые исследователи призывают к стандартизированному определению наблюдения за NVHAP, что могло бы со временем открыть дверь для федерального правительства, чтобы обязать сообщать о случаях или стимулировать профилактику. Исследователи все настойчивее призывают больницы не ждать, пока федеральное правительство примет меры против NVHAP.
Исследователи все настойчивее призывают больницы не ждать, пока федеральное правительство примет меры против NVHAP.
Бейкер сказала, что она говорила с сотнями больниц о том, как предотвратить NVHAP, но еще тысячи еще не взялись за дело.
«Мы не просим какое-то большое оборудование стоимостью 300 000 долларов, — сказал Бейкер. «Две вещи, которые лучше всего свидетельствуют о предотвращении этого вреда, — это то, что в любом случае должно происходить при стандартном лечении — чистка зубов и мобилизация пациентов».
Эти данные получены из нескольких исследований, которые показывают, что эти две стратегии могут привести к резкому снижению уровня заражения.
В Калифорнии исследование, проведенное в 21 больнице Kaiser Permanente, показало изменение приоритетов ухода за полостью рта и поднятие пациентов с постели, чтобы снизить частоту внутрибольничной пневмонии примерно на 70%. В Медицинском центре Саттера в Сакраменто благодаря более качественному уходу за полостью рта число случаев НВГП сократилось в среднем на 35% в год.
В Региональном медицинском центре Орландо во Флориде в медицинском и хирургическом отделениях, где пациентам оказывался усиленный уход за полостью рта, показатели NVHAP снизились на 85% и 56% соответственно по сравнению с аналогичными отделениями, получавшими обычный уход. Аналогичное исследование проводится в двух больницах штата Иллинойс.
И самые убедительные результаты получены в больнице для ветеранов в Салеме, штат Вирджиния, где пилотная программа по уходу за полостью рта в 2016 году снизила частоту НВГП на 92% — всего за 19 спасено примерно 13 жизней.месяцы. Программа HAPPEN Initiative была распространена на Управление здравоохранения ветеранов, и эксперты говорят, что она может послужить образцом для всех больниц США.
Мишель Лукаторто, руководитель службы медсестер, возглавляющая HAPPEN, сказала, что программа обучает медсестер наиболее эффективной чистке зубов пациентов и обучает пациентов и их семьи взаимосвязи между уходом за полостью рта и профилактикой НВГП. Хотя может показаться, что чистка зубов не требует обучения, Лукаторто провел сравнение с тем, как коронавирус показал, что многие американцы плохо выполняют другую рутинную гигиеническую практику: моют руки.
Хотя может показаться, что чистка зубов не требует обучения, Лукаторто провел сравнение с тем, как коронавирус показал, что многие американцы плохо выполняют другую рутинную гигиеническую практику: моют руки.
«Иногда мы ищем самое сложное вмешательство», — сказала она. «Мы всегда ищем эту новую операцию по шунтированию или какое-то новое техническое оборудование. И иногда я думаю, что мы упускаем из виду простые вещи, которые мы можем сделать в нашей практике, чтобы спасти жизни людей».
ИСПРАВЛЕНИЕ (12 июля 2022 г., 13:31 по восточному времени): в предыдущей версии этой статьи был неверно указан родной город Джона Маклири, защитника Сети действий по обеспечению безопасности пациентов. Он из Миллинокета, штат Мэн, а не из Бангора.
Опасности неподвижности — Straight A Сестринское дело
Ключевое понятие, о котором вы услышите практически с первого дня обучения в школе медсестер, — неподвижность. Если ваше представление о том, чтобы быть медсестрой, связано с тем, чтобы укладывать больных людей и укладывать их в кровати, то вас, мой друг, ждет сюрприз. Как бы здорово ни звучало уютно лежать в постели, когда мы больны, на самом деле это одна из худших вещей, которые мы можем сделать.
Как бы здорово ни звучало уютно лежать в постели, когда мы больны, на самом деле это одна из худших вещей, которые мы можем сделать.
В этом уроке мы рассмотрим основные причины, по которым неподвижность является врагом номер один в уходе за больными. Готовый?
Неподвижность приводит к повреждению кожи
Когда мы думаем о неподвижности, наверное, первое, что приходит на ум, это повреждение кожи. Неподвижные пациенты подвергаются огромному риску возникновения пролежней и расстройств, связанных с влажностью, вследствие недержания мочи.
Для всех пациентов, особенно с ограниченной подвижностью, необходимо внимательно следить за любыми костными выступами, такими как лопатка и крестец, а также за областью промежности в целом, если у пациента наблюдается недержание мочи. Очень важно, чтобы эти пациенты были чистыми и сухими, и мы часто используем барьерные кремы, чтобы стул и моча не попали на кожу.
Каждое обследование с головы до пят включает осмотр кожи, особенно в зонах риска. Покраснение — это первый признак того, что кожа не получает достаточного количества кислорода из-за сжатия. Если вы надавите на покрасневшую область, и она побледнеет (ненадолго побледнеет), значит, эта кожа все еще получает перфузию, но существует очень высокий риск превращения в пролежень. Небледное покраснение означает, что кожа уже была повреждена, и может потребоваться агрессивное лечение, чтобы предотвратить серьезную рану.
Покраснение — это первый признак того, что кожа не получает достаточного количества кислорода из-за сжатия. Если вы надавите на покрасневшую область, и она побледнеет (ненадолго побледнеет), значит, эта кожа все еще получает перфузию, но существует очень высокий риск превращения в пролежень. Небледное покраснение означает, что кожа уже была повреждена, и может потребоваться агрессивное лечение, чтобы предотвратить серьезную рану.
Что вы собираетесь с этим делать?
Тщательная оценка состояния кожи, защитные кремы, содержание пациента в чистоте и сухости, использование специального матраса или вафельного матраса… и повышение подвижности.
Неподвижность приводит к угнетению дыхательной функции
Пациенты, которые мало двигаются, мало дышат, отхаркивают мокроту и тренируют легкие. Это настраивает пациента на общее ухудшение дыхания и пневмонию. Без регулярных упражнений дыхательные мышцы ослабевают, что приводит к дальнейшему ухудшению дыхания. А без глубокого дыхания и кашля слизь и любые болезнетворные микроорганизмы имеют тенденцию накапливаться в легких, подвергая пациента высокому риску развития пневмонии. Стимулирующий спирометр — это устройство, которое мы рекомендуем пациентам использовать, чтобы помочь держать легкие открытыми и предотвратить возникновение пневмонии и ухудшения состояния органов дыхания.
А без глубокого дыхания и кашля слизь и любые болезнетворные микроорганизмы имеют тенденцию накапливаться в легких, подвергая пациента высокому риску развития пневмонии. Стимулирующий спирометр — это устройство, которое мы рекомендуем пациентам использовать, чтобы помочь держать легкие открытыми и предотвратить возникновение пневмонии и ухудшения состояния органов дыхания.
Что вы собираетесь с этим делать?
Контролируйте глубину дыхания, оценивайте кашель, контролируйте SpO2, используйте IS, поощряйте кашель/глубокое дыхание, лечите боль, но будьте осторожны с чрезмерной седацией и… увеличивайте подвижность.
Неподвижность приводит к запорам
Когда тело замедляется, желудочно-кишечный тракт следует за ним. Добавьте немного опиоидов, и у вашего пациента очень высокий риск запоров. Мало того, что это неудобно для пациента, у запора есть свой собственный набор проблем. К ним относятся такие вещи, как фекальные закупорки, геморрой (который может кровоточить и даже быть опасным для жизни), анальные трещины и выпадение прямой кишки. Тяжелый запор может вызвать перфорацию кишечника (опасная для жизни неотложная ситуация) и снижение притока крови к участкам кишечника, что может привести к ишемии и даже смерти.
Тяжелый запор может вызвать перфорацию кишечника (опасная для жизни неотложная ситуация) и снижение притока крови к участкам кишечника, что может привести к ишемии и даже смерти.
Что вы собираетесь с этим делать?
Поощряйте питье (обезвоживание усугубляет запоры), давайте размягчители стула, слабительные и клизмы по мере необходимости, приучайте пациента к туалету и… увеличивайте подвижность!
Неподвижность приводит к почечной дисфункции
Влияние неподвижности и длительного постельного режима на почечную систему многофакторно.
- Снижение СКФ, приводящее к уменьшению экскреции продуктов жизнедеятельности с мочой.
- Повышенный риск образования камней в почках из-за обратного заброса мочи в почки.
- Скопление мочи в почечных чашечках указывает на ИМП.
- Задержка мочи может возникнуть из-за отсутствия давления на мочевой пузырь со стороны органов брюшной полости.
 Без этого дополнительного давления на мочевой пузырь в вертикальном положении позывы к мочеиспусканию уменьшаются, даже когда мочевой пузырь полон. Кроме того, при использовании подкладного судна или писсуара полностью опорожнить мочевой пузырь сложнее, что также провоцирует задержку мочи у пациента. Со временем этот чрезмерно растянутый мочевой пузырь приводит к тому, что рецепторы растяжения теряют чувствительность. Без промывания мочевого пузыря и мочевыводящих путей при мочеиспускании пациенты с задержкой мочи подвергаются повышенному риску ИМП.
Без этого дополнительного давления на мочевой пузырь в вертикальном положении позывы к мочеиспусканию уменьшаются, даже когда мочевой пузырь полон. Кроме того, при использовании подкладного судна или писсуара полностью опорожнить мочевой пузырь сложнее, что также провоцирует задержку мочи у пациента. Со временем этот чрезмерно растянутый мочевой пузырь приводит к тому, что рецепторы растяжения теряют чувствительность. Без промывания мочевого пузыря и мочевыводящих путей при мочеиспускании пациенты с задержкой мочи подвергаются повышенному риску ИМП. - Если также присутствует недержание мочи или кала, это является еще одним огромным фактором риска ИМП, поскольку бактерии мигрируют в мочевыводящие пути.
Что вы собираетесь с этим делать?
Поощряйте питье, чтобы продолжать стимулировать эти рецепторы растяжения, поднимайте пациента к унитазу для мочеиспускания (или попросите мужчин встать), следите за задержкой мочи с помощью сканера мочевого пузыря и повышайте подвижность!
Неподвижность приводит к физическому истощению
Без упражнений и активности с нагрузкой неподвижность приводит к контрактурам, деминерализации костей и катаболическому распаду мышечной и мышечной ткани. Пациенты будут заметно слабее даже после нескольких дней постельного режима, а длительные периоды неподвижности могут резко повлиять на их способность ходить без посторонней помощи или даже выполнять ADL.
Пациенты будут заметно слабее даже после нескольких дней постельного режима, а длительные периоды неподвижности могут резко повлиять на их способность ходить без посторонней помощи или даже выполнять ADL.
Что вы собираетесь с этим делать?
Оценка мышечной силы, поощрение упражнений в постели, консультация физиотерапевта, выполнение упражнений на двигательную активность, использование вспомогательных устройств, таких как ходунки, и… увеличение подвижности!
Неподвижность приводит к дисбалансу электролитов
Уровни натрия имеют тенденцию к снижению при неподвижности и постельном режиме из-за снижения уровня АДГ, хотя в конечном итоге они стабилизируются, когда активируется высвобождение альдостерона. Однако повышенная секреция альдостерона вызывает потерю калия с мочой, что приводит к гипокалиемии. Кроме того, концентрация кальция в плазме увеличивается по мере деминерализации кости и может проявляться в течение нескольких дней.
Что ты собираешься с этим делать?
Мониторинг электролитов сыворотки, замена или лечение по мере необходимости и… увеличение подвижности!
Неподвижность способствует психологической дисфункции
Исследования показали, что неподвижность способствует психологическому ухудшению. Рандомизированное исследование интубированных пациентов показало, что те, кто получает раннюю физиотерапию, переносят вдвое меньше дней делирия, чем пациенты, которые не увеличивают физическую активность. И это определенно не ограничивается пациентами на искусственной вентиляции легких. Потеря сенсорной информации, сопровождающая неподвижность, изоляция, скука и потеря независимости, являются ключевыми факторами в развитии или обострении депрессии, беспокойства и спутанности сознания.
Что вы собираетесь с этим делать?
Обследуйте пациента на наличие спутанности сознания, депрессии, беспокойства. Поместите часы и дату/календарь в поле зрения. Убедитесь, что у пациента надеты очки или слуховой аппарат. При необходимости переориентируйте пациента и увеличьте подвижность!
Убедитесь, что у пациента надеты очки или слуховой аппарат. При необходимости переориентируйте пациента и увеличьте подвижность!
Неподвижность приводит к ТГВ
Без активности кровь имеет тенденцию скапливаться в нижних конечностях, что провоцирует образование тромбов в глубоких венах. Тромбоз глубоких вен (ТГВ) является значительным фактором риска легочной эмболии.
Что вы собираетесь с этим делать?
Убедитесь, что пациент носит SCD в постели, выполняет протезирование лодыжки и получает фармакологическую профилактику, если это оправдано (lovenox, гепарин), и… увеличьте подвижность!
Неподвижность приводит к падениям
Из-за слабости, спутанности сознания и ортостатической гипотензии, которые могут возникнуть при неподвижности, эти пациенты подвержены высокому риску падений.
Что ты собираешься с этим делать?
Мобилизация в постели для повышения выносливости, попросите о консультации физиотерапевта, научите пациента медленно вставать, убедитесь, что свет вызова находится в пределах досягаемости, держите сбитых с толку пациентов рядом с постом медсестры, убедитесь, что надкроватный столик находится в пределах досягаемости, кровать низкая и заперт, и… увеличить мобильность!
Неподвижность приводит к нарушению метаболизма глюкозы
Было показано, что продолжительность постельного режима всего семь дней связана с резистентностью к инсулину и нарушением метаболизма глюкозы. Исследования, посвященные ранней мобилизации пациентов в ОИТ, показали значительное снижение потребности в инсулине, что позволяет предположить, что она может быть столь же эффективной, как и интенсивная инсулинотерапия, для поддержания эугликемии у пациентов с искусственной вентиляцией легких. В другом исследовании изучалось, что произошло с резистентностью к инсулину у участников, когда количество их шагов уменьшилось до менее 1000 шагов в день. Их резистентность к инсулину увеличилась, уровень глюкозы в крови увеличился и у пациентов старше 65 лет не возвращался к исходному уровню, когда их нормальный уровень активности возобновлялся. Другими словами, чтобы способствовать нормальному метаболизму глюкозы, как можно скорее мобилизуйте этих пациентов… особенно пожилых.
Исследования, посвященные ранней мобилизации пациентов в ОИТ, показали значительное снижение потребности в инсулине, что позволяет предположить, что она может быть столь же эффективной, как и интенсивная инсулинотерапия, для поддержания эугликемии у пациентов с искусственной вентиляцией легких. В другом исследовании изучалось, что произошло с резистентностью к инсулину у участников, когда количество их шагов уменьшилось до менее 1000 шагов в день. Их резистентность к инсулину увеличилась, уровень глюкозы в крови увеличился и у пациентов старше 65 лет не возвращался к исходному уровню, когда их нормальный уровень активности возобновлялся. Другими словами, чтобы способствовать нормальному метаболизму глюкозы, как можно скорее мобилизуйте этих пациентов… особенно пожилых.
Что вы собираетесь с этим делать?
Контролируйте уровень сахара в крови, вводите инсулин по мере необходимости, рассмотрите диету с постоянным содержанием углеводов и… увеличьте подвижность!
Как повысить мобильность
Повышение мобильности означает не просто «передвигать пациента по коридору на расстояние 60 футов три раза в день». Мобилизация будет адаптирована для каждого отдельного пациента и не является единым подходом, подходящим для всех.
Мобилизация будет адаптирована для каждого отдельного пациента и не является единым подходом, подходящим для всех.
Что следует учитывать при повышении мобильности:
- Физическая подготовка пациента (или ее отсутствие)
- Любые ограничения – физические или медицинские
- Способность пациента переносить активность (гемодинамика, респираторный статус, сердечный статус)
- Способность пациента следовать инструкциям
- Риск падения пациента
- Какие ресурсы потребуются – оборудование или персонал
- Цели и пожелания пациента
- И, конечно же, приказ МО
В общем, вы максимально увеличите активность для этого пациента. Вот некоторые примеры:
- Пассивный диапазон движения и изменение положения не реже чем каждые два часа.

- Сидение в положении «пляжного кресла», положение на многих кроватях интенсивной терапии, которое принимает положение, подобное стулу, без необходимости поднимать пациента.
- Болтаться или сидеть на краю кровати — мы будем делать это даже с интубированными пациентами, и это прекрасная возможность осмотреть кожу на их спине и сделать небольшой массаж с лосьоном… большинству людей это ОБОЖАЕТ!
- Подъем пациента к кардиологическому креслу — это плоское кресло, которое легко пересаживается с кровати на кресло. Как только пациент оказывается в кресле, его поднимают в положение кресла, а пациента пристегивают ремнями безопасности.
- Вспомогательное стояние, при котором пациент опирается на ноги/ступни, но поддерживается ремнями и подлокотниками. (ссылка на изображения: https://www.arjo.com/siteassets/inriver/resources/i/icu-mobility-solutions.broch.us)
- Поднимание пациента с постели для приема пищи — доктор часто приказывает это, но даже если они этого не сделают, все равно будет отличной идеей, если ваш пациент сможет это терпеть!
- Ходить по палате — это отличный первый шаг, если вы не уверены, как пациент перенесет дополнительную активность.

- Ходить по коридорам – это конечная цель многих пациентов!
Итак, вот оно… некоторые из основных опасностей неподвижности и то, как вы (и ваш пациент) можете с этим бороться.
Слушайте это в аудиозаписи 154-й серии подкаста Straight A Nursing!
Ссылки
Браммель, Н. Э., и Жирар, Т. Д. (2013). Профилактика делирия в отделении интенсивной терапии. Клиники интенсивной терапии
Knight, J. et al. (2019). Эффекты постельного режима 4: Почечная, репродуктивная и иммунная системы. Nursing Times , 115 (3), 51–54.
ЛуБуоно, К. (2018, 15 августа). Диабет и постельный режим . Доктор примет вас сейчас. http://www.thedoctorwillseeyounow.com/content/diabetes/art5649.html
Клиника Мэйо. (н.д.). Запор — симптомы и причины . Клиника Майо. https://www.mayoclinic.


 Без этого дополнительного давления на мочевой пузырь в вертикальном положении позывы к мочеиспусканию уменьшаются, даже когда мочевой пузырь полон. Кроме того, при использовании подкладного судна или писсуара полностью опорожнить мочевой пузырь сложнее, что также провоцирует задержку мочи у пациента. Со временем этот чрезмерно растянутый мочевой пузырь приводит к тому, что рецепторы растяжения теряют чувствительность. Без промывания мочевого пузыря и мочевыводящих путей при мочеиспускании пациенты с задержкой мочи подвергаются повышенному риску ИМП.
Без этого дополнительного давления на мочевой пузырь в вертикальном положении позывы к мочеиспусканию уменьшаются, даже когда мочевой пузырь полон. Кроме того, при использовании подкладного судна или писсуара полностью опорожнить мочевой пузырь сложнее, что также провоцирует задержку мочи у пациента. Со временем этот чрезмерно растянутый мочевой пузырь приводит к тому, что рецепторы растяжения теряют чувствительность. Без промывания мочевого пузыря и мочевыводящих путей при мочеиспускании пациенты с задержкой мочи подвергаются повышенному риску ИМП.
