Первые симптомы шизофрении у мужчин: Шизофрения: симптомы, диагностика и лечение
сдать анализ в лаборатории KDLmed
Шизофрения – это серьезное расстройство психики, при котором больной страдает галлюцинациями (чаще всего слуховыми), у него искажается интерпретация реальности, начинается бред (ложные фиксированные убеждения), нарушения мышления, поведения. Социальная активность человека зависит от степени тяжести заболевания. Примерно 10 % больных совершают самоубийство, около 80 % испытывают депрессию хотя бы раз в жизни.
Средний возраст начала заболевания у мужчин – 18 лет, у женщин – 25. С годами тяжесть заболевания может уменьшаться, наиболее сложный период – первые 5-10 лет.
Вопреки распространенному мнению, шизофрения не является раздвоением личности.
Это пожизненное хроническое заболевание, которое требует постоянного лечения: приема лекарственных препаратов и психотерапии.
Синонимы русские
Болезнь Блейлера, дискордантный психоз, шизофренический психоз, шизофрения латентная, параноидная шизофрения, раннее слабоумие.
Синонимы английские
Schizophrenia, Schizophrenic disorder, Schizophrenic psychosis, Dementia praecox.
Симптомы
За 12-24 месяца до начала заболевания в некоторых случаях могут появляться небольшие искажения восприятия, познавательной функции, снижается способность испытывать удовольствие, наблюдаются трудности в решении проблем, раздражительность, подозрительность, социальная изоляция. У мужчин первые симптомы шизофрении чаще всего появляются в 16-20 лет, у женщин – примерно в 25. В детском возрасте и после 45 лет шизофрения начинается крайне редко.
Симптомызаболевания делятся на группы.
1. Позитивные симптомы.
- Бред – ложные убеждения. Пациент может считать, что ему угрожают, за ним следят, его преследуют. Ему может казаться, что отрывки из книг, газет, фильмов адресованы непосредственно ему. Шизофреник может считать, что другие способны читать его мысли, что мысли и поступки вложены в него внешними силами.

- Галлюцинации – это образы, возникающие в сознании. Они могут быть слуховыми, зрительными, обонятельными, вкусовыми, тактильными. Наиболее распространены при шизофрении слуховые: больной может слышать голоса, комментирующие его действия, разговаривающие друг с другом, делающие критические или оскорбительные замечания. Галлюцинации могут быть крайне неприятны для больного и даже вести к угрожающим последствиям, например если голоса приказывают ему сделать что-либо, способное нанести вред окружающим.
- Расстройства мышления – деорганизованное мышление с бессвязной речью, с постоянными переходами от одной темы к другой.
- Неадекватное поведение может проявляться детской наивностью, глупостью, возбуждением, не соответствующим ситуации внешним видом и поступками, беспричинной радостью или грустью.
2. Негативные симптомы.
- Потеря интереса к повседневной деятельности, пренебрежение личной гигиеной.
- Отсутствие эмоций.
- Нарушение способности планировать свои действия.

- Социальная изоляция, отсутствие мимики, невыразительность лица, отсутствие зрительного контакта при общении.
- Бедность речи: односложные ответы, немногословность.
- Проблемы с осмыслением информации, абстрактным мышлением, пониманием социальных связей. Теряется способность решать проблемы, понимать чужие точки зрения, анализировать собственный опыт.
- Расстройства внимания, памяти.
Симптомышизофрении часто приводят к нарушению социализации больного: он может потерять работу, семью, друзей, перестать заботиться о себе.
Примечательно, что люди с шизофренией часто не осознают своей болезни и считают себя здоровыми, отказываясь от лечения.
Общая информация о заболевании
Шизофрения – это серьезное психическое расстройство, при котором у больного наблюдаются галлюцинации, искажается интерпретация реальности, присутствует бред, нарушается мышление, поведение, социальная адаптация.
Хотя причины заболевания на данный момент не установлены, известно, что шизофрения имеет биологическую основу – повреждение мозговой структуры: увеличение желудочков мозга, уменьшение некоторых его областей, нарушение активности биологически активных веществ (дофамина и глутамата).
Считается, что шизофрению могут вызывать генетические факторы и факторы, воздействующие на плод во время беременности и родов:
- генетическая предрасположенность – если у обоих родителей шизофрения, риск развития шизофрении у ребенка составляет 40 %;
- осложнения во время беременности, родов или в первые годы жизни, например недоедание матери во время беременности, грипп, перенесенный женщиной во 2-м триместре беременности, резус-несовместимость ребенка с матерью, низкая масса тела при рождении, гипоксия (кислородное голодание) и др.
Шизофрения – хроническое заболевание, которое необходимо лечить в течение всей жизни человека. Примерно за 1-2 года до начала заболевания могут появляться искажения восприятия, мышления больного, наблюдаются трудности в решении проблем, раздражительность, подозрительность, социальная изоляция. Начало заболевания (бред, галлюцинации) бывает внезапным (в течение недель или месяцев) или медленным (в течение нескольких лет. ) Степень выраженности заболевания может быть разной – от легкой до тяжелой.
) Степень выраженности заболевания может быть разной – от легкой до тяжелой.
Типы течения шизофрении: а) эпизодический – с обострениями и ремиссиями, б) непрерывный. Наиболее сложный период заболевания составляет первые 5-10 лет с начала шизофрении, после чего наступает примерно 10-летняя стабильность. Затем тяжесть заболевания может снижаться.
Выделяют следующие формы шизофрении:
- параноидная – характеризуется бредом и слуховыми галлюцинациями, при этом мышление и эмоциональная сфера не страдают;
- дезорганизованная – характеризуется дезорганизацией речи, поведения, неадекватностью;
- кататоническая – нарушение активности – либо обездвиженность, либо чрезмерная активность и принятие вычурных поз;
- недифференцированная – сочетание различных симптомов заболевания;
- резидуальная – когда после шизофрении с ярко выраженными симптомами следует длительный период умеренно выраженных негативных симптомов.
При отсутствии лечения шизофрения может привести к серьезным проблемам психики и поведения человека:
- самоубийство, нанесение вреда собственному здоровью, примерно 10 % больных совершают суицид;
- депрессия – у 80 % шизофреников она бывает минимум раз в жизни;
- злоупотребление алкоголем, наркотиками;
- бездомность, асоциальность;
- агрессивность – при бредовых идеях преследования; галлюцинациях, призывающих к насилию и несоблюдении назначенного лечения.

Кто в группе риска?
- Имеющие родственников, больных шизофренией.
- Подвергшиеся воздействию вирусов, токсинов, недоеданию (особенно в первом
10 ранних симтомов шизофрении, которые нельзя пропустить
Будьте особенно внимательны к себе, если вам 20–30 лет: люди этого возраста в группе повышенного риска.
В следующем году шизофренией заболеют Schizophrenia Symptoms, Patterns and Statistics and Patterns ещё полтора миллиона человек по всему миру. Правда, не все из них поймут это сразу.
Чем опасна шизофрения
Коварство заболевания заключается в том, что его жертвы искренне считают, будто здоровы, и отказываются от визита к врачу. Тем временем психическое расстройство прогрессирует и лечить его становится всё сложнее.
Финал так себе: у шизофреника меняется поведение, он теряет друзей и поддержку, зачастую остаётся без работы, забывает, как заниматься элементарным бытовым самообслуживанием. А в итоге становится просто опасен для окружающих и самого себя. «Голоса в голове», которые могут приказать открыть в квартире газ и поднести к плите спичку, или, например, отомстить продавцу, который якобы продал отравленный хлеб, — это о них, о шизофрениках.
А в итоге становится просто опасен для окружающих и самого себя. «Голоса в голове», которые могут приказать открыть в квартире газ и поднести к плите спичку, или, например, отомстить продавцу, который якобы продал отравленный хлеб, — это о них, о шизофрениках.
Это психическое расстройство невозможно Schizophrenia — Symptoms and causes вылечить полностью, но его можно скорректировать так, чтобы оно не снижало качество жизни заболевшего человека. И чем раньше начать, тем выше вероятность успеха. Главное в этом деле — не пропустить самые ранние симптомы, которые свидетельствуют о развитии ментального расстройства.
10 ранних симптомов шизофрении
Присматриваться к себе надо уже в юности.
Вопреки стереотипам, шизофрения — болезнь молодых.
Самое коварное десятилетие жизни — между 20 и 30 годами: именно в таком возрасте Schizophrenia: When Do Symptoms Usually Start? у большинства пациентов впервые диагностируют данное психическое расстройство. У людей младше 12 и старше 40 лет заболевание начинается редко.
У людей младше 12 и старше 40 лет заболевание начинается редко.
Ранние признаки шизофрении весьма разнообразны. Но можно выделить несколько общих моментов Schizophrenia Symptoms and Coping Tips .
1. Изменение гигиенических привычек
Например, раньше человек обязательно чистил зубы дважды в день, а с некоторых пор вспоминает о щётке лишь время от времени. Если вообще вспоминает. Или следил за свежестью одежды, а теперь регулярно «забывает» менять носки.
Также нехорошим симптомом является заторможенность. Положим, у кого‑то была привычка принимать душ по 5–10 минут, а теперь та же процедура растягивается на 20. На это тоже стоит обратить внимание.
2. Равнодушие к мнению окружающих
Чаще всего способность не зависеть от мнения окружающих людей — черта даже полезная. Но не всегда. Если человеку настолько плевать на тех, кто рядом, что он не стесняется при людях ковырять в носу, или грызть ногти, или неделями щеголять немытой головой, это нехороший признак.
3. Изменение социальных привычек в сторону самоизоляции
Этот симптом распознать проще всего. Человек, который раньше был экстравертом и легко заводил знакомства, вдруг начинает избегать контактов и старается не выходить из дома. А если вышел — прячет взгляд и пытается как можно быстрее вернуться обратно.
Иногда стремление к социальной самоизоляции проявляется в увлечении религией или философскими течениями.
4. Враждебность, подозрительность, агрессивная реакция на критику
5. Неадекватные эмоции
Например, во время радостных событий человек может выражать равнодушие или даже плакать. Наоборот, в трагические моменты он хихикает или ведёт себя излишне оживлённо.
Другой вариант — эмоции полностью исчезают. Человек становится похож на робота, по которому не поймёшь, рад он или страдает, нравится ему происходящее вокруг или нет. Иногда надвигающаяся шизофрения проявляется и в полной потере эмпатии: заболевающий может спокойно смотреть на сцены мучения животных и людей.
Человек становится похож на робота, по которому не поймёшь, рад он или страдает, нравится ему происходящее вокруг или нет. Иногда надвигающаяся шизофрения проявляется и в полной потере эмпатии: заболевающий может спокойно смотреть на сцены мучения животных и людей.
6. Потеря выразительности взгляда и мимики
Этот симптом можно охарактеризовать одним словосочетанием — «скучное лицо».
7. Расстройства сна
В любой форме. Например, человек может страдать от бессонницы или, напротив, начинает спать сутки напролёт.
8. Проблемы с вниманием и концентрацией
Человеку становится сложно сосредоточиться на одной задаче. Его внимание постоянно рассеивается, он легко перескакивает с темы на тему.
9. Появление странных или иррациональных утверждений
К примеру, человек вдруг начинает свято верить в теории заговоров. Или регулярно выдаёт сентенции вроде «шеф сегодня опоздал на работу — это, наверное, потому, что вчера много пил» или «мы завтра не сдадим отчёт, потому что солнце садится в тучу, а это знак».
Спрашивать, на какой логике основаны эти утверждения, без толку (смотрите четвёртый пункт).
10. Неорганизованная речь
Общие признаки неорганизованной речи включают в себя:
- частое использование неологизмов — выдуманных слов, которые имеют значение только для того, кто их создал;
- настойчивость, то есть повторение одних и тех же слов и утверждений;
- любовь к использованию рифмующихся слов, несмотря на их бессмысленность или оскорбительность;
- неспособность поддерживать разговор на заданную тему без уходов в воспоминания и пространные рассуждения.
Что делать, если заметили симптомы шизофрении у себя или близких
Все перечисленные выше признаки не обязательно говорят о развитии шизофрении. Они могут быть следствием стресса или особым образом сложившихся жизненных обстоятельств. А может, вы просто не так поняли. И, положим, человек стал затворником и перестал мыть голову просто потому, что перешёл на фриланс, где ему почти не надо выходить из дома, а не это вот всё.
Тем не менее за симптомы стоит понаблюдать. Если их становится всё больше, они усугубляются, крайне желательно поговорить об этом хотя бы с терапевтом. Ещё лучше — обратиться к психотерапевту, чтобы он помог установить, чем вызваны перемены в образе жизни и мышления.
Если шизофрения будет отловлена на раннем этапе, её, возможно, удастся скорректировать терапевтически — без применения медикаментозных средств. В более сложных случаях потребуется приём лекарств‑антипсихотиков.
Как не заболеть шизофренией
А вот это — сложный вопрос. Учёные ещё не до конца разобрались в механизмах развития заболевания. Предполагается, что его провоцируют сразу несколько факторов — в частности, генетическая предрасположенность, которая накладывается на некоторые травмирующие события.
Вот что может увеличить риск развития шизофрении:
- Недоедание или вирусные заболевания, перенесённые матерью во время беременности.
- Психическое или физическое насилие, пережитое в детстве и подростковом возрасте.

- Слишком активная иммунная система. Её активность может быть вызвана скрытым внутренним воспалением или аутоиммунными заболеваниями.
- Приём психотропных веществ в подростковом или юношеском возрасте.
К сожалению, надёжного способа предотвратить шизофрению не существует. Всё, что можно сделать, — стараться избегать потенциально опасных факторов. Действуйте так:
- Учитесь справляться со стрессом.
- Регулярно делайте физические упражнения. Спорт позитивно влияет на мозг и психическое здоровье.
- Откажитесь от алкоголя, никотина, наркотиков.
- Ешьте здоровую пищу, в которой достаточно витаминов и питательных веществ.
Источник:
http://lifehacker.ru/simptomy-shizofrenii/
Шизофрения
Как говорят психиатры, шизофрения – одно из самых распространенных заболеваний психики, но при этом одно из самых малоизученных, поскольку ее проявления слишком многообразны и могут маскироваться под другие психические расстройства. Больше всего при шизофрении страдают мышление и эмоции, поэтому человек начинает видеть мир искаженно и ирреально. При этом зачастую близкие больного могут не догадываться, что с ним происходит что-то неладное, а сам пациент до последнего считает, что он в полном порядке. Шизофрения, хоть и не вылечивается до конца, поддается медикаментозной коррекции, поэтому человек может жить обычной жизнью – учиться, строить карьеру и даже обзаводиться семьей.
Больше всего при шизофрении страдают мышление и эмоции, поэтому человек начинает видеть мир искаженно и ирреально. При этом зачастую близкие больного могут не догадываться, что с ним происходит что-то неладное, а сам пациент до последнего считает, что он в полном порядке. Шизофрения, хоть и не вылечивается до конца, поддается медикаментозной коррекции, поэтому человек может жить обычной жизнью – учиться, строить карьеру и даже обзаводиться семьей.
Как правило, шизофрения развивается при генетической предрасположенности под воздействием так называемых «пусковых» факторов: сильная психическая травма в детстве, хронический стресс во взрослом возрасте, черепно-мозговые травмы, инфекционные заболевания головного мозга и другие патологии, алкоголизм, наркомания и токсикомания.
Симптомы шизофрении
Чаще всего шизофрения начинается с изменений в поведении и настроении человека. Еще недавно он был добрый и общительный, а вдруг стал замкнутый и отстраненный или наоборот – агрессивный и раздражительный, причем даже по отношению к самым близким людям. Больной перестает интересоваться окружающим миром, его не интересует, что происходит вокруг или в его собственной семье. Шизофреник становится равнодушен к своим увлечениям и хобби, он может перестать следить за собой – не умываться, не стричься, ходить в одной и той же грязной одежде. Многие пациенты жалуются на головную боль, тяжесть в затылке, слабость и бессонницу. Некоторые перестают испытывать голод или жажду, не чувствуют холод или жару. На ранних стадиях заболевания могут появиться навязчивые движения – у человека может дергаться уголок рта, рука или плечо, трястись руки или дрожать ноги.
Больной перестает интересоваться окружающим миром, его не интересует, что происходит вокруг или в его собственной семье. Шизофреник становится равнодушен к своим увлечениям и хобби, он может перестать следить за собой – не умываться, не стричься, ходить в одной и той же грязной одежде. Многие пациенты жалуются на головную боль, тяжесть в затылке, слабость и бессонницу. Некоторые перестают испытывать голод или жажду, не чувствуют холод или жару. На ранних стадиях заболевания могут появиться навязчивые движения – у человека может дергаться уголок рта, рука или плечо, трястись руки или дрожать ноги.
Также сильно меняются речь и мышление. Словарный запас становится скудным, пациент отвечает на вопросы неохотно, односложно, или наоборот – его речь слишком экспрессивная, простой вопрос может вызвать настоящий поток сознания. Некоторые пациенты даже начинают выдумывать новые слова, уверяя, что они существуют на самом деле.
Ранние симптомы шизофрении :
- стремление изолироваться от других людей, замкнутость;
настороженное или враждебное отношение к окружающим;
равнодушие к собственному виду и потребностям;
односложная скудная речь или, наоборот, поток сознания;
приступы смеха или плача без видимых причин;
– При шизофрении гипоталамус начинает вырабатывать в огромных количествах дофамин (это такой гормон, отвечающий за психоэмоциональное состояние человека). Именно бешеная выработка дофамина провоцирует появление у больного навязчивых идей, галлюцинации и бред, проблемы с речью, неконтролируемые движения. Для шизофрении наиболее характерны слуховые галлюцинации. Человек слышит то, чего нет, в собственной голове он слышит голос, который диктует ему, что делать. Этот воображаемый голос может стать лучшим другом человека – поддерживать его, советовать, утешать или критиковать. Также весьма распространены при шизофрении и тактильные галлюцинации: пациенту может казаться, что его обливают кипятком или ледяной водой, что по нему ползают тысячи насекомых или змей. Некоторые пациенты всерьез верят, что внутри них кто-то живет: например, ночью через ухо залез паук, и теперь плетет внутри мозга паутину, – рассказывает д.м.н., психотерапевт-психоаналитик Марат Нуртдинов.
Именно бешеная выработка дофамина провоцирует появление у больного навязчивых идей, галлюцинации и бред, проблемы с речью, неконтролируемые движения. Для шизофрении наиболее характерны слуховые галлюцинации. Человек слышит то, чего нет, в собственной голове он слышит голос, который диктует ему, что делать. Этот воображаемый голос может стать лучшим другом человека – поддерживать его, советовать, утешать или критиковать. Также весьма распространены при шизофрении и тактильные галлюцинации: пациенту может казаться, что его обливают кипятком или ледяной водой, что по нему ползают тысячи насекомых или змей. Некоторые пациенты всерьез верят, что внутри них кто-то живет: например, ночью через ухо залез паук, и теперь плетет внутри мозга паутину, – рассказывает д.м.н., психотерапевт-психоаналитик Марат Нуртдинов.
К симптомам шизофрении так же относятся апатия и суицидальные мысли, изоляция от окружающего мира, проблемы с речью, невозможность переключиться на другой род деятельности, проблемы с памятью и резкие перепады настроения.
Источник:
http://www.kp.ru/putevoditel/zdorove/shizofreniya/
У меня шизофрения
Что делать, если у меня шизофрения? Это вопрос часто задают пациенты. Диагноз шизофрения — на сегодняшний день этот диагноз не означает крах жизни и надежд, это не приговор. На сегодняшний день шизофрения поддаётся лечению. Условий для успешного лечения два: грамотный врач и четкое выполнение всех его рекомендаций.
Психоз, частый спутник этого заболевания, — острое нарушение психической деятельности, при котором теряется связь реальность и самим собой. Часто психотическое состояние сопровождается бредом, галлюцинациями, психическим и двигательным возбуждением. Психоз встречается при эндогенных психических болезнях: шизофрении, биполярном аффективном расстройстве, бредовых и аффективных расстройствах, эпилепсии и некоторых других; а так же при экзогенных отравлениях психоактивными веществами, тяжелых инфекциях и длительных телесных заболеваниях с развитием недостаточности органов, травмах и других повреждениях головного мозга.
Невроз это полностью обратимое функциональное расстройство психики, связанное с перенесенным стрессом или психотравмирующей ситуацией. Клиника невроза настолько разнообразна, что на первый взгляд может укладывать в любое психическое, неврологическое или соматическое заболевание. Главное отличие невроза от другой болезни: нетипичность симптомов и их сочетаний. Не смотря на то, что человек испытывает настоящие страдания, врачу не удается увидеть четкую картину ни в одного заболеваний. Кроме того, невротическое расстройство часто сопровождается тревогой. Эти причины заставляют страдающего психическим дискомфортом человека искать и находить у себя самые разнообразные болезни. Прежде чем попасть к врачу-психотерапевту, такие пациенты многие месяцы и даже годы обивают пороги поликлиник и диагностических центров, не находя существенных причин своих симптомов.>
Что делать если у меня шизофрения?
Шизофрения, это хорошо изученное психическое заболевание, проявления которого успешно контролируются приемом современных антипсихотических препаратов. Так же в некоторых прогрессивных медицинских учреждениях используются специальные программы социально-психологической помощи.
Так же в некоторых прогрессивных медицинских учреждениях используются специальные программы социально-психологической помощи.
Наша психиатрическая клиника специализируется на диагностике и лечении любых видов шизофрении. Мы имеем все необходимое для правильной и точной диагностики эндогенных психических заболеваний. Специалисты медицинского центра «Преображение» используют только проверенные лекарственные препараты, позволяющие достигать наилучшего эффекта в лечении шизофрении. Нами разработана специальная комплексная программа реабилитации больных шизофренией, включающая физиопроцедуры, длительную психологическую поддержку и другие методы оздоровления психики и организма в целом, для скорейшего возвращения человека к своему привычному ритму жизни.
Поэтому, на вопрос, что делать, если у меня шизофрения, мы ответим — приходите к нам в клинику, мы обязательно Вам поможем.
Отличие психозов и неврозов
Клиника Преображение получила главную награду от Российского фонда защиты прав потребителей за качество предоставления медицинских услуг.
Психозы делятся на эндогенные и экзогенные. Эндогенные не имеют видимой причины возникновения и связаны с общим эндогенным процессом поражения психики. К ним относятся психозы при шизофрении, маниакально-депрессивном психозе и другие.
Экзогенные психозы делятся на:
- симптоматические — большая группа психозов, проявляющихся при инфекционных и тяжелых соматических болезнях;
- алкогольный галлюциноз — возникает на фоне резкого отказа от алкоголя;
- психозы на фоне отравления лекарственными препаратами и промышленными ядами;
- органические — вследствие органического поражения головного мозга;
- сенильные — старческие психозы;
- в зависимости от преобладания симптоматики, психозы делятся на параноидальные, депрессивные, маниакальные и ипохондрические.
Так же психозы бывают:
- острые — обострение психического состояния на фоне хронического психического заболевания;
- реактивные — временные состояния со всей клиникой психоза, возникающие под влиянием сильного психоэмоционального потрясения, но полностью обратимые.

Психозы часто путают с острыми невротическими состояниями.
Среди неврозов различают:
- фобии и страхи;
- тревожные невротические расстройства — основными симптомами является общая тревога и панические атаки;
- обсессивно-компульсивное расстройство — невроз, проявляющийся навязчивостью;
- диссоциативные расстройства — связанные с раздвоением личности;
- соматоформные расстройства — состояния, в основе которых преобладают телесные симптомы: боль, жжение, онемение и другие чувственные проявления, не имеющие связь с каким-либо соматическим заболеванием;
- другие невротические расстройства — это психогенные (истерические неврозы, неврастения и синдромы дереализации и деперсонализации.
У меня шизофрения?
Отличить эндогенное психическое заболевание от невротического расстройства можно только на консультации врача-психиатра. Более того, постановка диагноза шизофрении требует длительной госпитализации в психиатрической больнице, где человека будет наблюдать целая группа специалистов: психиатров, психотерапевтов и клинических психологов. При необходимости для дифференциальной диагностики может быть назначена консультация невролога и других соматических врачей, а так же дополнительная аппаратная и лабораторная диагностика. Заочно или через интернет поставить диагноз, а тем более назначить лечение невозможно. Если вас беспокоит душевный дискомфорт обязательно посетите кабинет психиатра-психотерапевта или обратитесь к родственникам и близким людям, которые помогут вам связаться с специалистом и получить необходимую помощь.
При необходимости для дифференциальной диагностики может быть назначена консультация невролога и других соматических врачей, а так же дополнительная аппаратная и лабораторная диагностика. Заочно или через интернет поставить диагноз, а тем более назначить лечение невозможно. Если вас беспокоит душевный дискомфорт обязательно посетите кабинет психиатра-психотерапевта или обратитесь к родственникам и близким людям, которые помогут вам связаться с специалистом и получить необходимую помощь.
Прогноз если есть шизофрения
Психоз, это всегда тяжелое психическое заболевание, заметное окружающим. При психозах человек часто не критичен к своему состоянию и плохо ориентируется в себе как личности, окружающем пространстве и времени. Он как бы погружается в свой воображаемый мир, не понимает где находится, плохо представляет какой сейчас день и время суток, плохо дифференцирует и описывает что с ним сейчас происходит. С таким человеком сложно установить контакт. Шизофрения и некоторые другие эндогенные психические болезни приводят к разрушению привычной картины мира и дефекту личности, что делает человека инвалидом не способным к труду или созданию семьи.
Невроз всегда протекает с сохранением критики к своему состоянию. Человек понимает от чего страдает и может четко описать свой душевный и физический дискомфорт. Сохраняется связь с людьми и окружающим миром. Часто близкие могут даже не догадываться, что происходит в душе данного человека. Не смотря на тяжелые страдания, такие пациенты сохраняют способность к продуктивной деятельности, хотя это дается им с трудом. Неврозы никогда не приводят человека к инвалидизации или разрушению личности.
Особенности лечения — если у меня шизофрения
Состояние острого или реактивного психоза требует незамедлительной госпитализации в острое отделение психиатрической больницы. Такой пациент представляет опасность как для себя, так и окружающих его людей. Ему требуется круглосуточный контроль со стороны медицинского персонала. Основное лечение — медикаментозное. Психотерапия и реабилитация носят вспомогательный характер. Шизофрения и другие хронические психические болезни лечатся длительным или пожизненным прием специальных медикаментозных препаратов. Больного с психозом лечит врач-психиатр.
Больного с психозом лечит врач-психиатр.
Основное лечение невроза — психотерапия, где человек развивает в себе взрослую часть личности, учится продуктивно реагировать на любые трудности и управлять своей жизнью. Иногда назначают лекарственную терапию для снития сильной тревожности, стабилизации фона настроения и борьбы с бесоницей. Обычно это необходимо на первых порах лечения невроза. Терапия невротических расстройств проходит амбулаторно и лишь в редких случаях требуется помещения пациента в клинику неврозов или прохождение лечения на дневном стационаре. Пациенту с неврозом прежде всего нужно обращаться за консультацией к врачу-психотерапевту.
Источник:
http://preobrazhenie.ru/u-menya-shizofreniya/
Приступ шизофрении: что это такое и как с ним бороться?
Развитие такого психического расстройства, как шизофрения, обязательно сопровождается внешними проявлениями. Приступ шизофрении может иметь различный характер, указывая на степень тяжести и форму недуга. Изучение проявлений недуга является очень важным для постановки диагноза. Что представляют собой приступы, какими они бывают и как с ними бороться – рассмотрим подробнее.
Изучение проявлений недуга является очень важным для постановки диагноза. Что представляют собой приступы, какими они бывают и как с ними бороться – рассмотрим подробнее.
Что такое приступ шизофрении
Шизофрения – это тяжелое психическое заболевание, которое носит хронический характер. Данный недуг может развиваться в двух стадиях: обострение и ремиссия. Их продолжительность и периодичность возникновения зависят от своевременности и правильности назначенного лечения.
Симптоматика
При патологии может наблюдаться полная апатия и безразличие ко всему окружающему
Приступ шизофрении является симптомом обострения заболевания. Он может проявляться по-разному, однако специалисты выделяют несколько общих симптомов, присущих всем формам данного недуга. Рассмотрим их подробнее:
- У больного нарушается речь, он не способен поддерживать логичный разговор. Нередко возникает бред и спутанность сознания.
- Отсутствие воли. Человек становится безынициативным, неспособным совершать самостоятельные поступки.

- Отсутствие каких-либо эмоций или же неадекватная реакция на какие-либо действия.
- Развитие всевозможных фобий, наиболее частой из которых является паранойя.
- Мания величия, ощущения собственной важности без каких-либо причин.
Одним из первых симптомов приступа является крайняя обеспокоенность человека, появившаяся без каких-либо причин. Больной может жаловаться на атаки несуществующих голосов, утверждать, что он общается с вымышленными личностями или существами.
На фоне сильного психического расстройства, у него может развиться бессонница. Проснувшись, пациент начинает ходить из угла в угол, не в силах успокоиться.
Наблюдаются проблемы с аппетитом. На фоне обострения шизофрении он может как отсутствовать вовсе, так и повышаться до невероятных пределов. К примеру, шизофреники способны в течение одного приема пищи съедать порции, в несколько раз превышающие их дневную норму.
Одним из частых проявлений шизофрении является внезапная вспышка агрессии.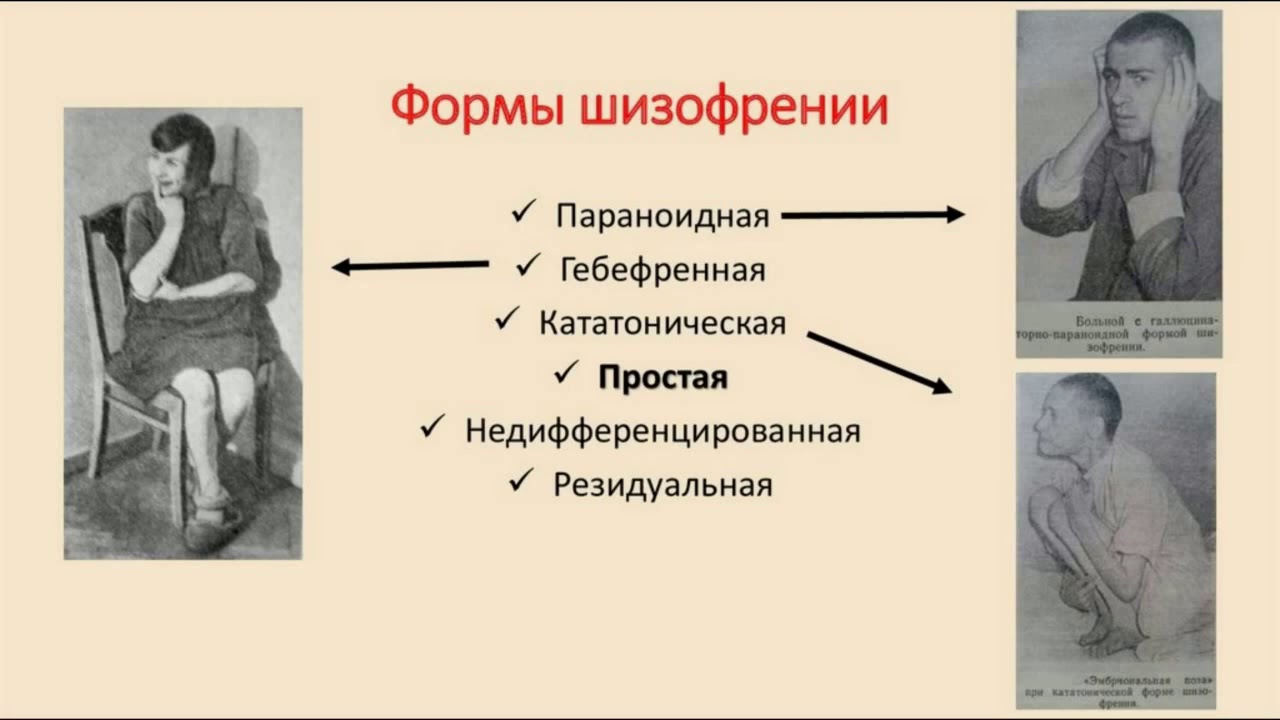 Больной может нападать на окружающих или же забиваться в угол, отказываясь от какого-либо общения. Он становится замкнутым и нелюдимым.
Больной может нападать на окружающих или же забиваться в угол, отказываясь от какого-либо общения. Он становится замкнутым и нелюдимым.
Многие пациенты при развитии приступа шизофрении стремятся сбежать из дома. У них развивается недоверчивость, в результате которой они могут и вовсе перестать узнавать близких людей.
Длительность
Квалифицированная помощь врача необходима, так как без неё состояние больного с психическим расстройством будет ухудшаться
Установить длительность шизофренического припадка с высокой точностью невозможно. Это будет зависеть от индивидуальных особенностей личности, формы болезни, сопутствующих обстоятельств. Рассмотрим, сколько длится приступ шизофрении более подробно. Согласно общим данным выделяют две фазы, каждая из которых занимает определенный временной отрезок:
- Острая фаза. Обострение состояния больного продолжается около 2-х месяцев. Это проявляется ухудшением мышления, памяти, больной теряет интерес к учебе, работе или хобби.
 Со временем состояние усугубляется проявлениями апатии, безынициативности. Часто больной жалуется на чрезмерную потливость, головокружение и головную боль, частое сердцебиение, тревожность и страхи. Несмотря на всю сложность проявлений, при своевременной терапии очень высокие шансы на продолжительную устойчивую ремиссию.
Со временем состояние усугубляется проявлениями апатии, безынициативности. Часто больной жалуется на чрезмерную потливость, головокружение и головную боль, частое сердцебиение, тревожность и страхи. Несмотря на всю сложность проявлений, при своевременной терапии очень высокие шансы на продолжительную устойчивую ремиссию. - Стабилизация состояния. Данная стадия наступает после успешного купирования приступов. В среднем процесс длится более 6-ти месяцев. Симптоматика шизофрении проявляется в лёгкой форме, бред и галлюцинации беспокоят больного крайне редко. Успешность терапии и её продолжительность на стадии стабилизации зависят от правильности терапии и содействия родственников пациента.
Снятие приступа
Что делать при приступе шизофрении? При развитии приступа необходимо сделать все возможное для того, чтобы не допустить перехода заболевания в острую форму. Поэтому чем быстрее будет купирован приступ – тем лучше. Поэтому при первых же симптомах заболевания следует обратиться к специалисту.
Устранение приступа обычно подразумевает три этапа:
- Останавливающая терапия. Предполагает быстрое и эффективное снятие психоза. Данный этап является наиболее важным, поскольку он направлен на подавление позитивной симптоматики шизофрении. В рамках останавливающей терапии больной должен принять определенную дозу сильного нейролептика, который позволит избавиться от галлюцинаций, бреда, кататонии и гебефрении.
- Стабилизирующая терапия. Направлена на закрепление тех результатов, которые были получены в рамках купирующей терапии. Задача такого лечения – окончательно снять позитивную симптоматику во всех ее проявлениях. Как правило, в рамках стабилизирующей терапии больному даются слабые нейролептики.
- Поддерживающая терапия. Ее целью выступает предотвращение обострений недуга, поддержание психики больного в стабильном состоянии. Сюда относятся как препараты, так и различные виды психологического воздействия на пациента.
Медикаментозное снятие приступа
Лекарственное средство можно принимать, только если его прописал врач
Основными препаратами, применяемыми при лечении шизофрении, являются нейролептики. Относительно особенностей воздействия, их можно разделить на два вида:
Относительно особенностей воздействия, их можно разделить на два вида:
- Сильные. Такие препараты способны эффективно воздействовать на психику пациента, подавив приступ шизофрении. Однако использовать их следует с большой осторожностью, поскольку они способны вызвать целый ряд побочных эффектов.
- Слабые. Эти средства обладают седативным эффектом, не оказывая сильного воздействия на психику. Чаще всего их применяют в качестве поддерживающей терапии при лечении обострений шизофрении или же при ремиссии заболевания.
Касательно эффективности, нейролептики делятся на следующие группы:
- Типичные. Это традиционные средства, которые были разработаны еще в середине прошлого века. Некоторые из них с успехом применяются в психиатрии и по сей день. Речь идет о следующих препаратах: Галоперидол, Модитен, Мажептил и т. д.
- Атипичные. Препараты нового образца были изобретены в 80-х годах прошлого века. Их отличием от вышеописанных средств является повышенная эффективность при меньшем количестве побочных эффектов и противопоказаний.
 Речь идет о следующих препаратах: Рисполепт, Лепонекс и Оланзапин.
Речь идет о следующих препаратах: Рисполепт, Лепонекс и Оланзапин.
Некоторые атипичные нейролептики прописываются больным в тех случаях, если предварительная терапия типичными лекарствами не дала желаемых результатов.
Психотерапия
Психотерапевтические методики обычно используются в качестве сопроводительного лечения, позволяющего повысить эффективность медикаментозной терапии. Однако опытный врач сможет использовать психотерапию для купирования приступа. С этой целью чаще всего применяются следующие методики:
- Личные беседы с пациентом. Врач может предпринять попытку успокоить пациента, помогая ему отличить реальность от иллюзии.
- Гипнотическое воздействие. Чтобы успокоить пациента, врач может ввести его в транс.
В дальнейшем, когда симптомы приступа шизофрении будут устранены, больной может быть направлен на групповые занятия, для прохождения когнитивно-поведенческой терапии. Это позволит ему закрепить полученные результаты и не допустить рецидива заболевания.
Ремиссия и прогноз
Больным нужно систематически посещать врача и придерживаться всех его указаний и рекомендаций в плане лечения
Фаза ремиссии не означает полного исцеления от шизофрении. К сожалению, современная медицина не в силах побороть данное психическое заболевание полностью. Но если какие-либо признаки расстройства отсутствуют на протяжении полугода, то можно говорить о вхождении в фазу ремиссии. Если первый случай проявления шизофрении (психотический эпизод) был замечен родственниками, правильно и своевременно пролечен специалистом, то вероятность достичь стойкой ремиссии значительно выше.
По статистике около 30% пациентов возвращаются к нормальной жизнедеятельности и не испытывают дискомфорта в повседневной жизни. Еще приблизительно 30% больных имеют частичные проявления шизофрении: у них могут сохраняться идеи о преследовании, ухудшается мышление и память. Но такие люди не теряют способности работать и вести умеренную социальную жизнь. При условии, что они регулярно проходят обследование, своевременно принимают лекарства и имеют постоянную поддержку психотерапевта, шансы дожить до глубокой старости без рецидивов значительно возрастают.
Около 40% больных шизофренией имеют очень сложную форму болезни, при которой полностью утрачивается способность к нормальной жизнедеятельности и социальной адаптации. Качество жизни таких людей очень сильно снижается. Для таких пациентов доктора настаивают на получении группы инвалидности. Им необходима пожизненная медикаментозная поддержка и регулярная госпитализация для поддержания их состояния.
Источник:
http://mozg.expert/shizofreniya/pristup-shizofrenii/
Болезнь или плохой характер? Как выявить шизофрению
Они живут среди нас. Многие, как и все, ходят на работу, женятся, заводят детей. По каким признакам можно вычислить человека с шизофренией? И стоит ли опасаться?
Наш эксперт – врач-психиатр, профессор кафедры психиатрии ФДПО РНИМУ им. Н. И. Пирогова, вице-президент Российского общества психиатров, почётный член Всемирной психиатрической ассоциации, член совета Европейской ассоциации психиатров, доктор наук Пётр Морозов.
К людям с этим диагнозом принято относиться настороженно и даже с опаской. Кто их знает, что они могут выкинуть! А вдруг начнут с ножом кидаться? На самом же деле типичный портрет больного шизофренией существенно отличается от того, который рисует нам воображение.
Настоящих буйных мало
Примерно 1% людей в мире (где-то 24 миллиона мужчин и женщин) страдают этим хроническим заболеванием, при котором нарушаются процессы мышления и восприятия. Шизофрения может проявиться в любом возрасте, но чаще поражает молодых (15–30 лет). По наследству она напрямую не передаётся, но генетика повышает риски. Как и пристрастие к алкоголю и наркотикам.
В фильмах и книгах зачастую используются образы психически больных убийц. Но, по данным статистики, 90–95% тяжких преступлений совершается психически здоровыми людьми. А люди с шизофренией в 10–20 раз чаще становятся жертвами преступлений, чем исполнителями. Ведь они обычно не лезут на рожон, а, наоборот, замыкаются в себе, ищут уединения. Мир для них – источник опасности, поэтому, как правило, они ведут себя тихо, а агрессию чаще направляют не на других, а на себя. По статистике, каждый десятый больной шизофренией совершает самоубийство. Так что их надо не столько опасаться, сколько защищать.
Мир для них – источник опасности, поэтому, как правило, они ведут себя тихо, а агрессию чаще направляют не на других, а на себя. По статистике, каждый десятый больной шизофренией совершает самоубийство. Так что их надо не столько опасаться, сколько защищать.
Впрочем, формы у болезни разные. При одних человек полностью теряет личность, становясь опасным для себя и окружающих. Или уходит в свой мир, отгораживаясь от реальности нерушимой стеной. Таким людям необходимо лечение в психиатрическом стационаре. Но при некоторых формах заболевания (при условии своевременно начатого лечения) они вполне могут жить нормально. Даже при наличии инвалидности такие люди способны работать, но только если их профессия не требует повышенного внимания и ответственности и не связана с высоким нервно-психическим напряжением. Конечно, водителями, военнослужащими, пилотами и дежурными по электростанциям им не быть. Вредное производство и работа в ночную смену – тоже не для них. А вот с удалённой, интеллектуальной творческой деятельностью многие из больных шизофренией отлично справляются.
Позитив и негатив
Правда, на практике лечение шизофрении редко оказывается своевременным. Ведь её первые симптомы часто возникают в подростковом возрасте и обычно списываются на трудности пубертатного периода. Затем – на сложный характер, тяжёлые жизненные обстоятельства, реакцию на стресс. У женщин эта болезнь нередко обостряется в период менопаузы или после родов – а это, как известно, тоже не самые спокойные моменты в жизни. Поэтому часто шизофрения долго остаётся нераспознанной.
Выделяют две большие группы признаков болезни: негативные и позитивные. Это не значит, что одни из них плохие, а другие хорошие. Просто при негативных симптомах человек теряет какие-то функции, а при позитивных, наоборот, проявляется то, чего раньше не было.
Негативные симптомы
- Апатия, исчезновение любых интересов. Что воля, что неволя – всё равно. Человек может перестать следить за собой, забывает поесть.
- Неадекватность, повышенная раздражительность, агрессия.
 Обычно немотивированные приступы злости человек демонстрирует по отношению к самым близким. Все прочие при этом могут долгое время ничего не замечать.
Обычно немотивированные приступы злости человек демонстрирует по отношению к самым близким. Все прочие при этом могут долгое время ничего не замечать. - Самоизоляция, депрессия. Больной перестаёт искать встреч с друзьями, резко ограничивает круг общения. Депрессия и шизофрения – не одно и то же, но очень часто сопутствуют друг другу.
- Снижение эмоционального отклика. Больные теряют способность сопереживать или радоваться. Любые их эмоции становятся бедными.
Позитивные симптомы
- Галлюцинации. Могут быть слуховыми (голоса в голове) и зрительными (видения, необычно яркие сны).
- Бред. Сначала появляются навязчивые идеи, фобии, затем – идеи сверхценного характера, а после – уже бред. Страхи при шизофрении – необычные. Например, больные могут панически бояться чем-то заразиться (мизофобия), из-за чего по сто раз на дню моют руки. Нередко встречается боязнь собак (кинофобия) и даже книг (библиофобия).
 А ещё могут возникать неоправданная подозрительность и беспочвенная ревность. Появление фобий – хоть и опасный симптом, но ещё не свидетельство болезни. Например, мизофобией страдали поэт Владимир Маяковский и дипломат Георгий Чичерин, хотя шизофрении у них не было.
А ещё могут возникать неоправданная подозрительность и беспочвенная ревность. Появление фобий – хоть и опасный симптом, но ещё не свидетельство болезни. Например, мизофобией страдали поэт Владимир Маяковский и дипломат Георгий Чичерин, хотя шизофрении у них не было. - Беспорядочное мышление. Страдают логика, процессы анализа и синтеза. Суждения становятся непоследовательны. Часто у больных – проблемы с чувством юмора, ассоциативным и абстрактным мышлением. Зато проявляется склонность к бессмысленному мудрствованию, бесцельным рассуждениям.
- Психомоторное возбуждение. Оно может проявляться в совершении неадекватных или ненужных действий. И в повышенной говорливости.
Взять под контроль
Лекарства от шизофрении (нейролептики, антипсихотики) – исключительно рецептурные. Выписывают их психиатры. Принимать их надо постоянно и длительно, часто – пожизненно. Но многие люди не доходят до ПНД, боясь, что их поставят на учёт, что перечеркнёт всю их дальнейшую жизнь. Поэтому лечатся частным образом, и не всегда адекватно. Антипсихотики первых двух поколений недостаточно эффективны и безопасны, так как действуют менее целенаправленно и могут давать ряд побочных явлений (увеличение веса, развитие диабета и сердечно-сосудистых заболеваний). Лекарства третьего поколения работают гораздо лучше, так как действуют более целенаправленно. Такие лекарства позволяют контролировать шизофрению и дают возможность больным вернуться к полноценной жизни.
Поэтому лечатся частным образом, и не всегда адекватно. Антипсихотики первых двух поколений недостаточно эффективны и безопасны, так как действуют менее целенаправленно и могут давать ряд побочных явлений (увеличение веса, развитие диабета и сердечно-сосудистых заболеваний). Лекарства третьего поколения работают гораздо лучше, так как действуют более целенаправленно. Такие лекарства позволяют контролировать шизофрению и дают возможность больным вернуться к полноценной жизни.
Источник:
http://aif.ru/health/life/bolezn_ili_plohoy_harakter_kak_vyyavit_shizofreniyu
лечение, симптомы и признаки у женщин и мужчин
Вялотекущая шизофрения – одна из разновидностей шизофренического расстройства, при которой симптоматика развивается постепенно. Клиническая картина патологии смазана, что затрудняет своевременную диагностику и лечение.
Диагноз вялотекущая шизофрения
Эта разновидность шизофренического расстройства диагностируется с частотой 0,1 – 0,4%. На ранних стадиях установить диагноз вялотекущая шизофрения довольно сложно, потому что шизофренические психозы и явные продуктивные признаки патологии отсутствуют. Преобладающая симптоматика может составлять картину как одной, так и другой болезни.
На ранних стадиях установить диагноз вялотекущая шизофрения довольно сложно, потому что шизофренические психозы и явные продуктивные признаки патологии отсутствуют. Преобладающая симптоматика может составлять картину как одной, так и другой болезни.
Чтобы подтвердить диагноз, психиатру необходимо провести тщательный анализ личных данных пациента, определить, встречались ли случаи заболевания шизофренией среди кровных родственников. Немаловажно обращать внимание на наличие продуктивной симптоматики, такой, как:
- расстройство самовосприятия;
- странные, необъяснимые ощущения в теле;
- зрительные, вкусовые, слуховые галлюцинации;
- беспричинная тревожность;
- паранойя.
Симптомы вялотекущей шизофрении
Первые признаки болезни зачастую начинают проявляться уже в подростковом возрасте, однако время проявления патологии установить проблематично, так как клиническая картина смазана. Отличие вялотекущей шизофрении от расстройства классической формы в том, что бред и галлюцинации у больного полностью отсутствуют. Человек перестает проявлять активность и заинтересованность к окружающим событиям. Со временем круг его интересов сужается, поведение становится чудаковатым, мышление и речь – демонстративные, вычурные.
Человек перестает проявлять активность и заинтересованность к окружающим событиям. Со временем круг его интересов сужается, поведение становится чудаковатым, мышление и речь – демонстративные, вычурные.
По мере прогрессирования симптомы вялотекущей шизофрении обостряются. Больной начинает испытывать необоснованные страхи, его преследуют навязчивые мысли, депрессия. Свои действия воспринимаются будто со стороны, эпизодически беспокоят:
- паранойя;
- разного рода фобии;
- признаки истерии;
- частые смены настроения;
- повышенная утомляемость.
Симптоматика нарастает постепенно, иногда и годами. Поэтому расстройство сложно вовремя заметить окружающим и самому больному, чем и опасна болезнь.
С учетом развивающихся симптомов, выделяют такие стадии патологии:- Латентная. Характеризуется слабовыраженной симптоматикой, зачастую протекает незаметно даже для родных. Больной отказывается общаться с окружающими, покидать дом, заниматься важными делами.
 Нередко проявляется депрессивный настрой, нервное перевозбуждение.
Нередко проявляется депрессивный настрой, нервное перевозбуждение. - Активная. Признаки расстройства становятся ярковыраженными, поэтому даже окружающие видят, что с человеком что-то не так. Галлюцинации и бред при такой форме шизофрении отсутствуют, поэтому даже на активной стадии диагностика патологии затруднена. Больного часто беспокоят приступов панической атаки, необоснованные страхи и переживания.
- Ослаблення. Симптоматика исчезает, состояние возвращается к норме. При вялотекущей шизофрении период затишья может длиться десятилетиями.
Если своевременно диагностировать и начать лечение патологии, удастся существенно замедлить прогрессирование симптоматики.
Признаки вялотекущей шизофрении
Признаки вялотекущей шизофрении отличаются в зависимости от того, какой вариант психического расстройства прогрессирует:- Неврозоподобная вялотекущая шизофрения. Зачастую проявляется страхами и навязчивостью. Человеку страшно находиться в многолюдных открытых местах, он боится заразиться какой-то страшной, неизлечимой болезнью, отказывается передвигаться на определенном виде транспорта и т.
 д. Все эти фобии нередко сопровождаются неврозами, навязчивыми мыслями и действиями.
д. Все эти фобии нередко сопровождаются неврозами, навязчивыми мыслями и действиями. - Психопатоподобная шизофрения. Часто протекает с таким явлением, как деперсонализация. По мере прогрессирования больной человек начинает думать, что он потерял связь со своим «я», прошлой жизнью и событиями в ней. У таких больных со временем развивается бесчувственность, никакие события не могут вызывать у них эмоций, душевного отклика. Нередко такой вид шизофрении сопровождается истерией, бредовыми идеями, необратимыми личностными изменениями.
Вялотекущая шизофрения у мужчин
В первую очередь изменения касаются поведения мужчины. Он становится холоден, проявляет отчужденность и неприязнь даже к людям, которые его любят. Человек может без видимых причин разозлиться, нагрубить. Еще один признак, по которому распознается вялотекущая шизофрения у мужчин – апатия, бездеятельность. Стоит насторожиться и присмотреться к мужчине, который внезапно оставил ранее любимую работу, потерял интерес к хобби, которое раньше приносило ему удовольствие и наслаждение.
По мере прогрессирования патологии происходят изменения во внешнем виде больного. Он перестает следить за личной гигиеной, ему все равно, какую одежду носить. Человек замыкается в себе, отказывается общаться со знакомыми, иногда полностью обрывает связи с внешним миром, предпочитая жить в своем внутреннем мирке.
Вялотекущая шизофрения у женщин
Вялотекущая шизофрения у женщин зачастую проявляется в возрасте 20 – 25 лет, реже первые симптомы становятся заметными после 30-ти лет. Первым признаком может стать навязчивость, необоснованные страхи, не имеющие смысла ритуалы. К примеру, женщина не зайдет в квартиру, пока не сосчитает до 15-ти, либо несколько раз обойдет стул, прежде чем сесть на него. При этом больная абсолютно не осознает абсурдности своих действий, не понимает, почему окружающие так подозрительно не нее смотрят.
Другие характерные признаки вялотекущей шизофрении у женщин:- психопатоподобное поведение;
- беспричинная агрессия, раздражительность;
- исчезновение заинтересованности к происходящим событиям, эмоциональный холод;
- манерность, неадекватное поведение;
- симптомы деперсонализации.

Вялотекущая шизофрения у подростков
Вялотекущая шизофрения у подростков проявляется в период начала полового созревания – 11 – 12 лет. Окружающие замечают у подростка повышенную эмоциональность, склонность к депрессии, параноидальные мысли. Другие характерные признаки:- Изменение манеры речи. Подросток не может правильно и логично выражать мысли, нередко он бросает бессмысленные фразы, которые вообще не уместны при конкретном разговоре.
- Проблемы в учебе. Болезнь мешает качественно выполнять обязанности, решать важные задачи, двигаться к целям, преодолевать препятствия.
- Проблемы в концентрации внимания. Подросток постоянно рассеян, заторможен, неадекватен.
- Проблемы с социализацией. Парень либо девушка избегают прямого взгляда, нехотя идет на контакт, не может полноценно выразить свои мысли.
Вялотекущая шизофрения у детей
Вялотекущая шизофрения у детей может начать проявляться с 7-ми лет. Ребенок начинает вести себя неадекватно, всего боится, разговаривает с невидимым собеседником. Другие проявления болезни:
Другие проявления болезни:- Паранойя. Ребенку кажется, что каждый человек, даже близкий, хочет обидеть и унизить его.
- Беспричинный страх. Дети начинают панически бояться даже обыденных вещей, постепенно страхи усугубляются.
- Изоляция. На фоне шизофренического расстройства ребенок перестает проявлять интерес к игрушкам, развлечениям. Он отказывается от общения с другими детьми, не может построить дружеские отношения.
- Чрезмерная капризность. У детей с вялотекущей шизофренией резко и беспричинно меняется настроение.
- Проблемы с речью. Прогрессирующая болезнь приводит к проблемам с умением логично и последовательно высказывать свои мысли. Такие дети часто неадекватно ведут разговор, выдавая фразы, не имеющие никакого отношения к теме обсуждаемого.
Лечение вялотекущей шизофрении
Прежде чем начать лечение вялотекущей шизофрении, психиатр клиники «Спасение» понаблюдает за больным в течение нескольких месяцев, и только после этого установит окончательный диагноз. В это время врач постоянно беседует с родственниками пациента, расспрашивает о его поведении, анализирует данные и динамику их развития.
Кроме этого, пациенту дается направление на такие диагностические исследования:
В это время врач постоянно беседует с родственниками пациента, расспрашивает о его поведении, анализирует данные и динамику их развития.
Кроме этого, пациенту дается направление на такие диагностические исследования:- магнитно-резонансная и компьютерная томография;
- энцефалография;
- дуплексное сканирования;
- психологические тесты;
- нейротестирование.
Лечение этого вида шизофренического расстройства назначается комплексное. Специалисты клиники «Спасение» используют современные, безопасные, эффективные методы терапии, которые помогают остановить прогрессирование патологии, сохранить работоспособность больного и адаптацию в социуме.
В клинике «Свобода» для лечения используются такие методы:- Медикаментозная терапия. Назначаются лекарственные препараты: нейролептики, транквилизаторы, средства, нормализующие работу нервной системы. Схема терапии подбирается с учетом индивидуальных показаний. Препараты, применяемые в нашей клинике, не вызывают побочных эффектов, не содержат вредных веществ, не оказывают влияние на психику и способность нормально мыслить.
- Психотерапия. Сеансы психотерапии помогают исправить поведенческую реакцию пациента, повысить его самооценку, не допустить изоляции от семьи и социума, сохранить работоспособность. Психотерапевт учит больного контролировать мысли и эмоции, правильно вести себя в обществе, не отчаиваться и не впадать в депрессию в случае неудач и поражений.
- Инструктаж. На протяжении всего периода лечения специалисты проводят с больным индивидуальные консультации. Советуют, как вести себя в семье, обществе, какую деятельность лучше выбрать, чтобы чувствовать себя комфортно и безопасно.
- Работа с семьей. Врачи-психиатры обязательно взаимодействуют и с родственниками больного. Они рассказывают родным, как вести себя с человеком, страдающим вялотекущей шизофренией, как помочь и поддержать его в сложных ситуациях, при каких симптомах лучше обратиться в больницу.
В периоды ремиссии связь с доктором не обрывается. Врач регулярно разговаривает и консультирует больного, по мере необходимости корректирует список медикаментозных средств. Для шизофреников полезны групповые занятия, во время которых люди, оказавшиеся в одинаковой ситуации, делятся проблемами и опытом их устранения. Общение проходит под наблюдением психиатра, который также принимает участие в разговоре, дает полезные советы и рекомендации.
Чтобы вялотекущая шизофрения не прогрессировала и больной чувствовал себя нормально, помимо приема медикаментозных средств необходимо придерживаться таких правил:- Соблюдать режим дня. Ложиться спать, просыпаться, принимать пищу, гулять и отдыхать в одно и то же время.
- Гулять на свежем воздухе. Полезны ежедневные прогулки в парке, можно кататься на велосипеде, роликах, скейтборде. Лучше прогуливаться, когда на улице не слишком жарко, в противном случае перегрев приводит к ухудшению состояния.
- Исключить стрессовый фактор. Лучше избегать конфликтов и стрессовых ситуаций, которые являются причиной нервных перегрузок и всплеска негативных эмоций.
- Нормализовать питание. При психических расстройствах из меню лучше исключить продукты, стимулирующие нервную систему – кофе, крепкий чай, жирные, острые, соленые блюда, алкоголь.
- Подключить легкий спорт. Физическая активность благоприятно влияет на весь организм. Ежедневная утренняя зарядка, плавание, йога, фитнесс способствуют выработки гормонов радости, стимулируют кровообращение, тренируют мышцы, повышают стрессоустойчивость.
В клинике «Спасение» высококвалифицированные специалисты успешно лечат шизофренические расстройства. Если больному требуется госпитализация, его помещают в стационар, где за состоянием наблюдает команда врачей. Лечение в клинике недорогое, цены на услуги открыты, в них включена стоимость всех необходимых процедур. Здесь можно действительно получить реальную помощь и вылечиться от психического расстройства.
Матери больных шизофренией: медицинские и психологические аспекты проблемы. Обзор литературы | Мрыхина
Шизофрения: актуальность проблемы, распространенность, бремя, проблемы лечения
Шизофрения является одной из центральных проблем современной психиатрии. Распространенность ее составляет от 0,3 до 2,0 %, первичная заболеваемость — от 0,3 до 1,2 % [1].
Шизофрения поражает любую возрастную категорию населения, 90 % больных — лица в возрасте от 15 до 55 лет. Больные шизофренией занимают около 50 % коек в психиатрических стационарах; они также являются основным контингентом при предоставлении амбулаторной психиатрической помощи [2]. Шизофрения входит в десятку заболеваний с наибольшей инвалидизацией, более 90 % больных этой патологией являются инвалидами [3]. Шизофрения является бременем для общества: в общем списке экономических потерь от болезней ВОЗ, рассчитанном с использованием индекса DALYs (Disability-Adjusted Life Year), в возрастной группе от 15 до 44 лет шизофрения занимает 8 место (2,6 %), опережая ишемическую болезнь сердца, цереброваскулярную болезнь и медицинские последствия войн. Прямые экономические затраты, связанные с ней, составляют 0,2—0,25 % ВВП, косвенные оцениваются, как минимум, втрое выше [2][4]. С шизофренией связано ухудшение социального познания, обычно имеет место социальная изоляция, часто встречаются трудности в работе, проблемы с долгосрочной памятью и вниманием [5]. При некоторых формах шизофрении может нарушаться функция речи, возникают грубые двигательные нарушения [6].
Обращает на себя внимание, что пубертатный период является критическим для начала заболевания шизофренией. У 38 % мужчин и 21 % женщин с диагнозом шизофрения заболевание дебютировало в возрасте до 18 лет [6]. У пациентов с диагнозом шизофрения могут возникать как психотические симптомы, так и неспецифические проявления социальной изоляции, раздражительность, дисфория [7].
Эффективность лечебно-реабилитационных мероприятий при шизофрении остается недостаточной, значительная часть больных является социально неадаптированными. Современные концепции оказания психиатрической помощи отмечают важную роль социальной адаптации и социальной реабилитации в комплексе лечебно-профилактических мероприятий при шизофрении [8]. Однако, несмотря на активизацию в последние годы научных поисков в этом направлении, вопросы социальной реабилитации и реадаптации больных шизофренией остаются одним из наиболее уязвимых мест системы оказания психиатрической помощи. Система реабилитации больных шизофренией, которая существует сегодня, в значительной мере формализована, обезличена, не учитывает глубины социальной дезадаптации больного и особенностей его социального функционирования и, как следствие, имеет низкую эффективность [9].
Основой обеспечения полной и адекватной оценки психического состояния и психосоциальной адаптации пациентов является технология определения функционального диагноза, который отражает клинико-функциональные особенности больного.
Исследование состояния индивидуальной системной интеграции биопсихосоциальных особенностей больного с помощью функционального диагноза дает возможность качественно оценить особенности шизофренического процесса в контексте патодинамического, психологического и социального компонентов, что позволяет определить полноту приспособления больного к окружающей среде.
Общие принципы функционального психиатрического диагноза были заложены Абрамовым В.А., Пуца С.А., Кутько И.И. [10], которые считали, что функциональный диагноз — это оценка результата осознания и интеллектуальной обработки больным патологического процесса, сложившегося в результате него социальной ситуации, индивидуальной приспособленности и взаимодействия больного с социальным окружением. Однако, к сожалению, эта технология не была широко внедрена в реальной клинической практике психиатрии, оставаясь дополнительным механизмом, который врачи-психиатры использовали по собственному желанию и на свое усмотрение.
Современные концепции развития шизофрении
В происхождении шизофрении общепринятой является стресс-диатезная модель, в которой причинами развития болезни является не только наследственный фактор, но и средовый и социальный [10]. При заболевании одного из родителей риск наследования шизофрении составляет 11 %, при болезни у обоих родителей — до 42 % [11].
Большое значение придаётся отклонениям в развитии головного мозга, когда сверхпороговые внешние раздражители приводят к прогрессирующему процессу, которая проявляется психопатологической (позитивной и негативной) симптоматикой [12].
Что касается нейрохимических процессов, огромное значение имеют следующие нарушения:
- Нарушения дофаминовой нейромедиации.
Установлено, что дефицит префронтального дофамина и гипо стимуляция Д1-рецепторов имеют значение в развитии негативных и когнитивных проявлений [13]. Избыток субкортикального дофамина и гиперстимуляция Д2-рецепторов приводят к появлению продуктивных нарушений [14]. Концептуальные доказательства значимости дофаминовой дисфункции были представлены в ключевой публикации Арвида Карлссона в 1963 г. (Нобелевский лауреат 2000 г.) [15]. Основа концепции — наблюдения, показавшие, что психостимуляторы стимулируют дофаминовые рецепторы, а нейролептики их блокируют [16]. Выяснено, что блокада дофаминовых рецепторов приводит к экстрапирамидным нарушениям и гиперпролактинемии. При исследования действия нейролептиков был доказан эффект, который связан не только с их действием на D2-рецепторы, а также со способностью ингибировать 5-НТ2-серотониновые рецепторы. В дальнейшем было доказано, что некоторые атипичные нейролептики (клозапин, оланзапин) оказывают своё действие на серотониновые рецепторы сильнее, чем на дофаминовые [17]. Так была установлена вовлеченность серотониновой системы в формирование дофаминового дисбаланса.
- Нарушения глутаматной нейротрансмиссии.
Суть концепции — снижение проведения нервных импульсов в мозге больных из-за ингибирования глутаматных рецепторов NMDA-типа. Поиск сосредоточился на препаратах, стимулирующих NMDA-рецепторы [18]. Выяснено, что эти рецепторы связаны с 5HT2a-рецепторами, и сейчас эту концепцию корректнее называть серотонин- глутаматной. Накоплены убедительные данные, что дисфункция серотонин-глутаматного комплекса определяет предрасположенность к галлюцинациям.
- Аутоиммунные нарушения.
Гипотеза появилась в 60-70-е гг. прошлого века [19]. Основа — обнаружение в крови антител к компонентам мозга. Достоинство гипотезы — экспериментальное подтверждение. В настоящее время не вызывает сомнений вовлеченность иммунной системы в патогенез шизофрении [20]. Недостатки — невозможность объяснить полиморфизм клинической симптоматики. Кроме того, аутоантитела обнаруживаются при многих (если не при всех) психических расстройствах [21].
- Нарушения метаболизма кинуренов.
Основа — у больных шизофренией в ликворе выявляется повышенный уровень кинуреновой кислоты, которая образуется в головном мозге в процессе метаболизма незаменимой аминокислоты триптофана. Триптофан при шизофрении метаболизируется по кинурениновому пути в 95 % случаях, так как происходит активация фермента в астроцитах факторами гуморального иммунитета. В результате кинуреновая кислота накапливается в головном мозге. Единственным известным антагонистом глутаматных рецепторов является кинуреновая кислота. В результате её накопления происходит развитие глута- матергической гипофункции и реципрокной дофаминергической гиперфункции [22][23]. При накоплении кинуреновой кислоты происходит снижение содержания серотонина и развитие депрессивной симптоматики при шизофрении. В настоящее время ингибиторы фермента, направляющего обмен триптофана по кинуреновому пути, рассматриваются как перспективный класс препаратов в лечении шизофрении.
Роль салиенса (salience)
Салиенс — это способность идентифицировать значимые стимулы и отделять их от малозначимых, фоновых. В основе функции внимания лежит феномен салиенса, который обеспечивает научение и выживание особи и позволяет ему сфокусировать ограниченные перцептивные и когнитивные ресурсы на важных наборах данных, поступающих из различных сенсорных систем [24].
Нарушение салиенса при шизофрении является стержневым феноменом. Некоторые исследователи [25] предлагают сгруппировать в будущих классификациях расстройства шизофренического спектра в группу «синдромов дизрегуляции салиенса». Мезолимбические и лимбические структуры являются основным нейроанатомическим субстратом салиенса. Основным нейромедиатором, участвующим в формировании реакции на значимый стимул, является дофамин, который преобразует эмоционально нейтральный бит информации в эмоционально окрашенную (положительную или отрицательную) реакцию, т. е. в «салиентное событие».
- Kapur [26]. предположил, что имеющее место при шизофрении гипердофаминергическое патологическое состояние лимбической системы приводит к нарушению адекватного распределения салиентных событий в ответ на различные внутренние и внешние стимулы. Это нарушение обусловливает широкий спектр позитивных симптомов шизофрении (галлюцинаторно-бредовые симптомы, дезорганизация мышления и др.).
Роль матери в происхождении шизофрении у сына
Биологические аспекты
Не вызывает сомнения, что генетические факторы играют важную роль в развитии шизофрении. О причастности генов к развитию шизофрении свидетельствуют многочисленные результаты генетических исследований. Скорее всего, шизофрения является полигенным заболеванием, а риск при наследовании каждого отдельного гена является малым. Так, оба монозиготные близнецы не всегда болеют шизофренией, для развития этого заболевания также нужны пусковые факторы окружающей среды [27].
Риск развития шизофрении в течение жизни в общей популяции составляет около 1 %, у монозиготных близнецов — 35—60 %, у дизиготных — 10—30 %, сиблингов, больных шизофренией — 10 %, у ребенка, один из родителей которого страдает шизофренией, — 10—17 %, у ребенка, оба родителя которого болеют шизофренией, — 30—40 % [28].
В классическом исследовании Torrey E.F. et al. [29] была подвергнута оценке информация от семей моно- зиготных близнецов, которые не конкордантны по шизофрении. В каждой паре близнецов определялся возраст развития шизофрении и отличия близнецов друг от друга. Интересно, что в некоторых парах (30 %) изменения отмечались еще в раннем возрасте (0-5 лет), а в большинстве случаев симптомы возникли в подростковом и молодом возрасте, как и ожидали исследователи.
Семейные периоды обострений отражают эндогенные циклические процессы организма, оказывающие неспецифическое влияние на патогенетические механизмы психических заболеваний, способствуя в некоторых случаях их клиническому проявлению. Надо думать, что эти биоритмы возникли и генетически закрепились в процессе филогенеза, своеобразного для каждой отдельной семьи. Выявление «семейного стереотипа» в развитии клинической картины болезни применяется в медико-генетическом прогнозировании и оценке развития шизофрении у близких родственников [30].
Согласно генетической теории развития шизофрении, в возникновении данного заболевания принимают участие определенные гены-кандидаты шизофрении, создающие предрасположенность к болезни, которая не всегда реализуется. В большинстве случаев нарушения при данной патологии находят в трех хромосомных регионах: 22q11, 1q42 / 11q14, X-хромосома. В 2014 г. в журнале Nature была опубликована научная работа [31], которая была названа самым масштабным исследованием шизофрения-ассоциированных вариаций однонуклеотидных полиморфизмов: их было обнаружено 108. Там можно встретить аномалии DRD2 (дофаминовый D2- рецепторов), а также большое количество генов, которые принимают участие в глутаматергической нейротрансмиссии и синаптической пластичности: GRM3, GRIN2A, СРР, GRIA1.
Отдельного внимания заслуживают вариации генов CACNA1C, CACNB2 и CACNA1I, участвующих в работе кальциевого канала, что может расширить предыдущие выводы о патогенезе шизофрении. Существует идея, что генетические дефекты создают дисбаланс в работе меди- аторных систем головного мозга в результате нарушения нейротрансмиссии, арборизации, синаптогенеза, селекции нейронов во время созревания мозга и нарушения функций отдельных звеньев реализации синаптического сигнала (нейромедиаторных, систем внутриклеточных мессенджеров, систем гормонов и энзимов, мембранных комплексов) [32][33].
А.В. Снежневский [34] предположил, что амфетамин является провоцирующим фактором для «патоса шизофрении» и вызывает «экспериментальную» модель шизофрении. Длительное употребление метамфетамина вызывает более тяжелую психопатологическую симптоматику и заметно уменьшает плотность переносчиков дофамина в головном мозге, которая может быть стойким даже после прекращения употребления метамфетамина. При уменьшении плотности переносчиков дофамина остаётся стойкая психопатологическая симптоматика у потребителей метамфетамина, включая психотическую [35][36].
Нарушения внутриутробного развития связаны с психическими расстройствами взрослых за счет дизре- гуляции гипоталамо-гипофизарно-надпочечниковой оси (ГДП-оси), что приводит к повышенному уровню глюкокортикоидов и воспаления [37]. Одна из гипотез, объясняющих формирование шизофрении, отмечает, что такие ранние патологии, как внутриутробные инфекции, материнское голодание, ограничение внутриутробного роста, кесарево сечение, а также пре- и перинатальная гипоксия, вероятно, приводят к деструкции нервной ткани и повышению риска развития шизофрении.
Ряд исследований указывают на биологические механизмы, лежащие в основе данных ассоциаций, и включают неправильное функционирование ренинангиотензи- новой системы, возбужденную плацентарную функцию и эпигенетическую регуляцию экспрессии генов [38]. Кроме того, связанные с цитокинами воспалительные ответы на внутриутробную инфекцию могут привести к аномальному развитию головного мозга, развитию психоза в более позднее время и, как было показано, вызвать измененную гликемическую регуляцию и избыточное отложение жира у взрослых [39].
Гипотеза внутриутробных нарушений предусматривает важную биологическую связь между аномальным внутриутробным развитием, риском шизофрении и соматическими расстройствами. В 2016 г. Nielson et al. [40] опубликовали ретроспективный анализ, в котором было показано, что анемия и инфекции у матери были связаны с повышенным риском развития шизофрении. Согласно этому исследованию, наличие анемии и инфекций у матери приводило увеличению риска развития шизофрении у новорожденных в 2,49 раз. В исследовании было установлено, что материнская инфекция и анемия могут представлять два независимых фактора риска развития шизофрении. Однако авторы не приняли во внимание один объединяющий фактор, представляющий собой дефицит цинка, который, как известно, часто ассоциируется с анемией, являясь фактором предрасположенности к инфекциям и нарушениям развития мозга [41].
Как свидетельствуют данные, проявления токсикоза матери во время беременности, употребление ею лекарственных средств и перенесенные детские заболевания в раннем возрасте отрицательно коррелируют с фактором продолжительности шизофрении [42].
Гипоксия плода, перинатальная травма, осложнения наследственность (наличие наследственных психических, неврологических и других заболеваний у родителей), резус-несовместимость или несовместимость по группе крови между плодом и матерью коррелируют с неблагоприятным течением шизофрении [43].
В меньшей степени ухудшает течение шизофрении низкий уровень образования в преморбиде [44]. Перенесенные заболевания матерью во время беременности, в том числе инфекционного характера, особенно вирус гриппа, повышают фактор, связанный с ранней манифестацией заболевания [45][46].
Так, перинатальная гриппозная инфекция приводит к ограничению выделения нейронами реелина, регулирующего кортико-гипокампальную миграцию нейронов, а это вызывает слабость тех структур мозга, которые поражаются при шизофрении в первую очередь [47][48]. Вирусные гипотезы генеза шизофрении допускают как прямое влияние нейротропных вирусов на нейроны, которое приводит к разрушению этих клеток, так и опосредованное,
Инфекция в постнатальном периоде играет свою роль в этиологии шизофрении. Нейроинфекция, перенесенная в возрасте до 14 лет, приводит к высокому риску заболеваемости шизофренией во взрослом возрасте. Замечена корреляционная связь между детским менингитом, перенесенным в возрасте до пяти лет, и психозами во взрослом возрасте. Повышает риск манифестации шизофрении токсоплазма гондии как внутриклеточный паразит, являясь одним из этиологических агентов, действующим до и после рождения ребенка.
Поздний возраст родителей при зачатии, осложнения во время родов (затяжной период потуг, стремительные роды, дополнительная стимуляция, вакуум-экстракция плода, наложение акушерских щипцов, долгий безводный промежуток), низкая оценка по шкале Апгар при рождении и употребления алкоголя в доманифестном периоде повышают фактор, связанный с низким уровнем социального функционирования [49].
В результате проведенных многочисленных исследований, проводимых с 1929 г., выявлена связь между заболеванием шизофренией и сезоном рождения. В статье Torrey E.F. et al. [50] опубликованы результаты работы по этой теме, в которой были проанализированы данные исследований сезонности рождения больных шизофренией в южном и северном полушариях. Отмечено превалирующее число рождений больных шизофренией в период с декабря по май [51]. Mortensen P.B. et al. [52] отмечают увеличение рождений больных шизофренией в феврале и марте. Вильянов В.Б. и Егоров С.В. [53] занимались изучением сезонности рождения больных шизофренией в России. Наибольшее количество рождений, по их данным, приходилось на март. Были отмечены различия, связанные с половой принадлежностью. У мужчин пики рождаемости приходились на март и июль, у женщин — только на март Другие авторы также указывали на различия сезонности рождений больных шизофренией в зависимости от биологического пола. Среди женщин, страдающих шизофренией, японские исследователи выявили преобладание числа рождений в зимне-весенние время, что не было замечено у мужчин [54].
Психологические аспекты
Большинство психологических факторов риска действуют длительное время: в течение детства и взрослой жизни, непосредственно до манифестации психоза. Большое значение придается ряду факторов, воздействующих на ребёнка в возрасте до трех лет, таких как «невозможность сформировать объект привязанности», «наличие холодной, эмоционально незрелой матери», «ранняя потеря родителей», «жестокое отношение или сексуальное развращение в малолетнем возрасте, прежде всего, лицами из группы первичной поддержки ребенка», «особенности воспитания ребенка» [55].
Специфическое воспитание ребенка. Впервые в Израиле было доказано влияние воспитания ребенка на реализацию риска манифестации шизофрении [56]. Во время наблюдения двух групп детей, рожденных от больных шизофренией родителей, дети, воспитывающиеся в своей родной семье, были выделены в первую группу, а дети другой группы росли в сельскохозяйственной коммуне, где условия жизни были близки к идеальным, по мнению основателей коммуны. Через 25 лет оказалось, что у второй группы детей шизофрения и аффективные заболевания встречались чаще, чем у детей, выросших в семье. Исследователи пришли к выводу, что воспитание детей в семье, пусть даже неблагополучных по своему заболеванию, понижает риск развития психических расстройств.
Нарушение родительской привязанности. Отмечена корреляционная связь с атипичностью взаимодействия в системе мать — младенец, в дальнейшем повышающая риск манифестации шизофрении в зрелом возрасте. Отмечено атипичное взаимодействие в системе мать — ребёнок у матерей детей, у которых в зрелом возрасте были диагностированы шизофрения и шизоформные расстройства. Потому в психологии возникло понятие «шизогенная мать» — доминантная, внутренне эмоционально отчужденная по отношению к ребёнку женщина, которая использует ребёнка как социальный проект для достижения своих целей и при этом в своем поведении демонстрирует ребёнку непоследовательность по отношению к нему (от чрезмерного контроля до агрессии, хотя бы только вербальной). Несомненно, что шизогенная мать не может являться единственной или главной причиной возникновения и развития шизофрении, но спровоцировать формирование более высокого уровня шизоидности, последующие драматичные психологические проблемы и социальную дезадаптацию может. Такие психические нарушения, как маниакальные, тревожные или депрессивные расстройства не были подтверждены для матерей детей другими психическими нарушениями [57].
Исторически изначально возникло понятие именно «шизофреногенная», а не «шизогенная» мать. Еще Зигмунд Фрейд указывал на возможные психологические причины возникновения шизофрении. Фрейд предполагал, что если родители впадают в крайности в воспитании ребёнка (например, родители чрезмерно суровы, холодны и отчуждены или, наоборот, проявляют излишнюю заботу о ребёнке), то ребёнок испытывает психологическое напряжение и у него развиваются ответные реакции (психологические защиты). По мнению Фрейда, у ребёнка возникают психологические процессы регрессии и попытки восстановить контроль своего Эго над ситуацией. Уходя от непосильного для детской психики эмоционального напряжения, ребенок «сбегает» в мир, где ему было хорошо — регрессирует в детство и там впадает в крайности нарциссизма и эгоцентричной заботы исключительно о своих нуждах. То есть ребёнок отвечает крайними мерами на крайности родителей. Однако, взрослея, ребенок не может оставаться в состоянии регрессии в детство, так как родители и окружающая действительность принудительно «выдёргивают» ребёнка оттуда (ведь требования к взрослеющему ребёнку возрастают), и тогда взрослеющий ребёнок пытается восстановить контроль своего Эго над ситуацией. Так возникают мании преследования и величия. По мнению Зигмунда Фрейда, примерно так возникает и развивается шизофрения у человека в результате воздействия воспитания родителей. Таким образом, Фрейд поставил вопрос и шизофреногенных родителях.
Однако понятие «шизофреногенная мать» было подробно разработано не Зигмундом Фрейдом, а Фридой Фромм-Рейчман в 1948 г. [58]. По её мнению, шизофреногенная мать — холодная доминантная женщина, не обращающая достаточного внимания на потребности ребёнка. Для шизофреногенной матери ребёнок — социальный проект, а не маленький любимый человек. Такие матери могут демонстрировать героическое преодоление трудностей в рождении и воспитании ребенка, своё материнское самопожертвование, а на самом деле использовать условный социальный проект «Ребёнок» для достижения своих целей в жизни. Шизогенная мать не делает целенаправленных осознанных усилий по формированию высокого уровня шизоидности у своего ребенка (который впоследствии испытывает закономерные последствия шизоидности во взрослой жизни). Шизогенная мать отдает приоритеты своим жизненным целям и идет на поводу у свойств своего характера (личности). Она не контролирует своё поведение по отношению к ребёнку, шизоидный ребёнок у нее получается просто и логично, как следствие её поведения. Шизогенная мать вполне может любить своего ребёнка, но себя, свою личность и свои жизненные цели она любит значительно больше. Меняться для целей воспитания психологически благополучного и социально адаптивного ребенка или, по крайней мере, контролировать свои эмоции и поведение, шизогенная мать не может или не хочет.
Усыновление детей с высоким семейным риском шизофрении. Дети, усыновлённые с высоким семейным риском заболевания шизофренией, подвержены высокому риску заболевания. Усыновленные дети, мать которых больна шизофренией, имели более высокую заболеваемость шизофренией, биполярным расстройством и другими тяжелыми психическими расстройствами.
Жестокое отношение и сексуальное надругательство. Жестокое обращение, в том числе и сексуальное надругательство над ребенком, увеличивают риск психотических расстройств, в частности шизофрении, в зрелом возрасте. Влияние на мозг малолетнего ребенка травматических событий приводит к нейробиологическим изменениям, подобным тем, что описаны при шизофрении, — к нарушению дифференциации моноаминовых нейротрансмиттерных трактов и процесса синаптического сокращения с сохранением избыточной плотности дофаминергических рецепторов в гипокампальных структурах, вентрикулодилатации, медиобазальной и церебральной атрофии, активации гипоталамо-гипофизарно-надпочечниковой системы. Достоверно установлена связь между жестоким обращением с ребенком в течение первых трех лет его жизни и риском заболевания шизофренией в течение последующего времени, что объясняется диатез-стрессовой моделью психоза.
Детская психическая травма тесно связана с нейрокогнитивными нарушениями, что аналогично когнитивным нарушениям при заболевании шизофрении. Особенно выделяют нарушения эмоциональной когниции и социальной перцепции человека. Подобные нарушения очень часто являются предикторами шизофрении, которые в основном манифестируют в зрелом возрасте.
Сочетание биологических и психологических факторов развития шизофрении
Шизофрения имеет полиэтиологический и мультифакториальный этиопатогенез [59][60][61]. Широко обсуждается вопрос о влиянии факторов внешней среды на клинический фенотип заболевания [62]. В анамнезе пациентов с расстройствами шизофренического спектра чаще встречались такие факторы как перенесенные инфекционные и соматические заболевания матерью во время беременности, употребление алкоголя матерью во время беременности, употребление алкоголя больными в подростковом возрасте, не достигавшее уровня зависимости, гипоксия плода или перинатальная травма при рождении, проблемы с группой первичной поддержки в семье больного в детском возрасте (чаще антисоциальные родители, жестокое обращение с ребенком), токсикоз беременности у матери, кризисные взаимоотношения в семьи (физическое или сексуальное насилие, злоупотребление алкоголем), миграция в другую культурную среду [63].
Болезнь сына как фактор, влияющий на здоровье матери
Психологически бывает непросто адаптироваться к социальной роли материнства вообще, еще сложнее принять ситуацию рождения ребенка с пороками развития или дальнейшее диагностирование у него психического заболевания. Патологическое восприятие матерью ситуации заболевания ребенка, дальнейшее формирование дисгармоничных внутрисемейных отношений негативно отражается на психическом состоянии всех членов семьи, искажая модель их взаимоотношений, нарушая социальное поведение матери и усложняя адекватную социализацию больного ребенка [64].
По данным литературы, для матерей детей с ограниченными возможностями характерны сомнения в ценности собственной личности, высокая конфликтность, развитие идей самообвинения за рождение ребенка с пороками. Нередко проявления повышенного самоконтроля выступают в роли защитного механизма, который помогает в сокрытии данных переживаний [65]. Матери больных детей имеют низкий уровень осознанности «Я», проявляют стремление скрыть от себя и других неприятную информацию. Выделяют следующие психологические особенности матерей больных детей: деформацию самоотношения, выраженную в его отрицательном эмоциональном фоне, неуверенность в себе, наличие разнообразных внутренних конфликтов, патологическую систему защиты, представленную интенсивным и ригидным проявлением защитных механизмов рационализации, реактивного образования и проекции, а также неосознанное стремление психологической самозащиты, выраженное в интенсивном проявлении социальной желательности и отрицании собственных болезней. Поверхностность адаптации может проявиться в виде тяжелых патологий при изменении социальных условий жизни. Соответственно, матери больных детей нуждаются в предоставлении психокоррекционной помощи, направленной на формирование положительного эмоционально-ценностного отношения к себе, повышение уровня осознания, обучению адекватным формам поведения [66].
Г.А. Мишина (1998) [67] изучала варианты сотрудничества в родительско-детских парах. Отклонения в психофизическом развитии детей раннего возраста автор рассматривала не только как возможное следствие органических и функциональных нарушений, но и как проявления, обусловленные отсутствием адекватных способов сотрудничества родителей с детьми и дефицитом общения. Она сделала вывод, что родители, воспитывающие ребенка с шизофренией, обладают неэмоциональным характером сотрудничества, не умеют создавать ситуацию совместной деятельности, обладают неадекватной позицией по отношению к ребенку. Почти в каждой семье, воспитывающей ребенка, больного шизофренией, зачастую присутствуют самые разнообразные эмоции, небезопасные для матери и для больного ребенка.
Ниже приведены несколько распространенных нездоровых психологических установок [68]:
- Непринятие ситуации. Внутренний эгоизм женщины, отсутствие жалости, сочувствия и любви к больному ребенку.
- Поиск виноватых. При такой позиции происходит вражда между всеми членами семьи. Это еще больше усложняет ситуацию и исключает сотрудничество в семье.
- Перенос вины на ребенка. Происходит изоляция ребёнка в семье, конфликтные ситуации, в результате чего ухудшается его психическое и физическое состояние.
- Ошибочный стыд. Причина того, что в России инвалиды не имют возможности полноценно участвовать в социальной жизни, что приводит к стрессовой ситуации для больного и усугубляет его состояние, так как он рискует быть оторванным от общества и сверстников [69].
- Комплекс вины. Проявлятся усиленной гиперопекой больного ребенка. Это может привести к психологическому нарушению его поведения, что ещё больше усилит его дезадаптацию.
- Самоунижающее настроение, которое проявляется в виде запущенных комплексов. Такая ситуация не ведет к улучшению его состояния.
- Синдром жертвы, проявляется в отсутствии увидеть в ребенке личность, склонность к «страданиям» и в демонстративности поведения.
- Мания «отличия». Такие настроения исключают помощь и поддержку со стороны других людей и приводят к изоляции от общества.
- Потребительское настроение вырабатывает привычку внушать себе, ребёнку и окружающим людям, что его состояние только ухудшается. Это приводит к исключению полноценной социализации больного ребенка.
- «Убийственная жалость», когда опекун самоутверждается за счет больного ребенка. Единственной целью в жизни преподносится уход за больным ребёнком. Собственная значимость измеряется степенью нужности инвалиду.
В эмпирическом исследовании «Социально-психологические проблемы у детей с ОВЗ» 2015 г. Политик О.И. [70] подробно раскрывает зависимость развития ребенка с шизофренией от отношений с матерью и её собственного отношения к себе. Автор отмечает: «Мать начинает тяготиться своим материнским статусом, так как прилагает много усилий для воспитания ребенка». Появляется раздражительность, невротизация, чувство обременённости родительской обязанностью. У родителей было выявлено чувство вины за «неправильное воспитание», которое устранялось посредством строгого отношения к ребенку (54,5 %) или самоустранения (18,2 %), что является показателем деформации воспитательного подхода. Дети становятся суетливыми, драчливыми, они постоянно кричат, плачут, бывают сильно возбуждены, формируется тревожность и враждебность, что часто трактуется как капризность и избалованность. О.И. Политик пишет: «Чувство вины за неправильное воспитание побуждает родителей бессознательно создавать стрессовую ситуацию: частые наказания, окрики, желание настоять на родительском праве». Автор заключает, что депривация родительских отношений коррелирует с нарушениями эмоционального и речевого развития.
Выводы
Таким образом, можно говорить о наличии очевидного взаимного влияния междубольным шизофренией ребёнком и его матерью. С одной стороны, оно может проявляться в виде того, что определенный ряд личностных особенностей матери сопровождается формированием высоких показателей шизоидности и невротичности ребенка. Конечно, наличие определенного психологического типа матери (как единственной причины) недостаточно для возникновения и развития шизофрении, но последующее развитие у ребенка личностных нарушений, как пограничного состояния между нормой и патологией, уже может быть почвой для развития болезни при наличии других более весомых причин (например, наследственных). С другой стороны, заболевание ребенка может быть значимым стрессорным фактором для матери, приводящим к формированию у неё проявлений эмоционального напряжения и психологической дезадаптации, что, в свою очередь, может негативно сказываться не только на особенностях её взаимоотношений с ребёнком, но и на особенностях протекания его заболевания. Механизмы формирования такого «порочного круга» малоизучены даже теоретически, не говоря уже о том, что в рутинной психиатрической практике эти вопросы не попадают в фокус внимания врача-психи- атра, не учитываются при разработке стратегии терапии. Однако параметры взаимодействия матери и ребенка, уровень их взаимной эмпатии, может иметь важное значение для формирования комплайенса при лечении шизофрении, так как «проводником» терапии по отношению к маленькому пациенту является именно мать. Также несомненно, что уровень психического здоровья матери является важным ресурсом для поддержания жизнеспособности всей семейной системы и, в частности, необходимым условием для организации адекватной терапии больного шизофренией ребёнка. Поэтому изучение вопросов взаимовлияния больного шизофренией и его матери, разработка способов коррекции возникающих при этом проблем являются важной научной и практической задачей современной психиатрии.
1. Смулевич А.Б. Малопрогредиентная шизофрения и пограничные состояния. — М.: МЕД пресс-информ, 2009.
2. Дьяченко Л.И. Организация психиатрической помощи больным шизофренией //Шизофрения: новые подходы к терапии : Сборник научных работ Украинского НИИ клинической и экспериментальной неврологии и психиатрии и Харьковской городской клинической психиатрической больницы № 15 (Сабуровой дачи), 1995.
3. Tandon R., Keshavan M.S., Nasrallah H.A. Schizophrenia: Just the Facts What we know // Schizophr Res. – 2008. – V.102(1-3). – P.1-18. doi: 10.1016/j.schres.2008.04.011.
4. Психическое здоровье: усиление борьбы с психическими расстройствами. // Информационный бюллетень Всемирной организации здравоохранения. – 2010. – № 220. – 12 с.
5. Jones P. Cannon M. The new epidemiology of schizophrenia // Psychiatr. Clin. Nort. Am. — 1998. — V. 21(1). — Р. 1-25.
6. Roffman J.L., Brohawn D.G., Nitenson A.Z., Macklin E.A., Smoller J.W., Goff D.C. Genetic Variation Throughout the Folate Metabolic Pathway Influences Negative Symptom Severity in Schizophrenia // Schizophr. Bull. — 2013. – V.39(2). — P. 330-8. doi: 10.1093/schbul/sbr150
7. Susser E., Neugebauer R., Hoek H.W., Brown A.S., Lin S., et al. Schizophrenia after prenatal famine. Further evidence // Arch. Gen. Psychiatry. — 1996. — V. 53(1). – Р. 25-31. DOI: 10.1001/archpsyc.1996.01830010027005
8. Абриталин Е.Ю., Александровский Ю.А., Ананьева Н.И., и др. Психиатрия: национальное руководство (2-е издание, переработанное и дополненное). — Москва, 2018.
9. Górna K., Jaracz K., Jaracz J., Kiejda J., Grabowska-Fudala B., Rybakowski J. Social functioning and quality of life in schizophrenia patients: relationship with symptomatic remission and duration of illness // Psychiatia Polska. – 2014. – № 48(2). – P. 277– 288. (in Polish)
10. Абрамов В.А., Пуцай С.А., Кутько И.И. Функциональная диагностика психических заболеваний (методические рекомендации) – Донецк: Донецкий госмединститут; 1990.
11. Семенов С.Ф. Некоторые особенности клиники и течения шизофрении с явлениями аутоиммунизации антигенами головного мозга // Журнал невропатологии и психиатрии — 1964. — Т. 64. — № 3. — С. 398.
12. Семенов С.Ф. Шизофрения. — Киев: Медицинское издательство УССР; 1961.
13. Смулевич А.Б. Малопрогредиентная шизофрения и пограничные состояния. — М.: МЕД пресс-информ; 2009.
14. Фуллер Торри Э. Шизофрения. Книга в помощь врачам, пациентам и членам их семей. — СПб.: Питер Пресс; 1996.
15. Карлссон A. Прогресс дофаминовой теории шизофрении: Справочное издание для врачей. — 2003.
16. Александровский Ю. А. Предболезненные состояния и пограничные психические расстройства (этиология, патогенез, специфические и неспецифические симптомы, терапия). — М.: Литтерра; 2010.
17. Бухановский А.О., Вилков Г.А., Дубатова И.В., Перехов А.Я., Черенков С.А. Применение плазмофереза при шизоаффективных психозах // «Аффективные и шизоаффективные психозы». Материалы конференции. — М., 1998. — C. 408–409.
18. Котельников Г.П., Шпигель А.С, Кузнецов С.И., Лазарев В.В. Введение в доказательную медицину. Научно обоснованная медицинская практика: пособие для врачей — Самара: СамГМУ, 2001.
19. Дубатова И.В., Вилков Г.А. Опыт применения основных параметров функций определенных систем гомеостаза для диагностики, прогнозирования и лечения эндогенных психозов // Научно-практическая конференция психиатров Юга России «Психиатрия на рубеже тысячелетий». Материалы конференции. — Ростов н/Д, 1999. — C. 164–166.
20. Дубатова И.В. Влияние «шоковых» методов терапии на процессы свободнорадикального окисления и антиоксидантной защиты у больных шизофренией // I научная сессия РГМУ . Материалы сессии. — Ростов-на-Дону, 1996. — C. 39.
21. Краткий курс психиатрии. Под редакцией д. м. н. Солдаткина В.А. — Ростов-на-Дону; 2019.
22. Жислин С.Г. Очерки клинической психиатрии. — М.: Медицина, 1965.
23. Зацепицкий Р.А. Психологические аспекты психотерапии больных неврозами. В кн. Актуальные вопросы медицинской психологии. — Л.: Медицина, 1974. — С. 54–69.
24. Исурина Г.Л., Карвасарский Б.Д., Ледер С., Ташлыков В.А., Тупицын Ю.Я. Развитие патогенетической концепции неврозов и психотерапии В.Н. Мясищева на современном этапе. В кн.: Теория и практика медицинской психологии и психотерапии. – СПб., 1994. – С. 100-109.
25. Rössler W., Salize H.J., van Os J., Riecher-Rössler A. Size of burden of schizophrenia and psychotic disorders. // Eur Neuropsychopharmacol – 2005. – V.15 (4). – P. 399–409. DOI: 10.1016/j.euroneuro.2005.04.009
26. Kapur S. Psychosis as a state of aberrant salience: a framework linking biology, phenomenology, and pharmacology in schizophrenia // Am J Psychiatry. – 2003. – V.160(1). – P.13-23. DOI: 10.1176/appi.ajp.160.1.13
27. Harrison P.J., Weinberger D.R. Schizophrenia genes, gene expression, and neuropathology: on the matter of their convergence // Molec. Psychiatry. — 2005. – V.10(1). – P. 40-68. DOI: 10.1038/sj.mp.4001558
28. Owen M.J., Williams N.M., O’Donovan M.C. The molecular genetics of schizophrenia: new findings promise new insights // Molec. Psychiatry. — 2004. — V.9(1). — P. 1427. DOI: 10.1038/sj.mp.4001444
29. Torrey E.F., Taylor E.H., Bracha H.S., Bowler A.E., McNeil T.F., et al. Prenatal origin of schizophrenia in a subgroup of discordant monozygotic twins // Schizophr. Bull. — 1994. — V. 20(3). — P. 42332. DOI: 10.1093/schbul/20.3.423
30. Бухановский А.О. Некоторые особенности клиники семейной шизофрении. Автореферат — 1977. 20-25.
31. Schizophrenia Working Group of the Psychiatric Genomics Consortium. Biological insights from 108 schizophrenia-associated genetic loci. // Nature. — 2014. — №5.- Р.421-427. doi: 10.1038/nature13595.
32. Laruelle M. The role of endogenous sensitization in the pathophysiology of schizophrenia: Implications from recent brain imaging studies // Brain Research Reviews. — 2000.- Vol. 31, №1-2.- P.371-384.
33. Lisman J.E., Coyle J.T., Green R.W., Javitt D.C., Benes F.M., et al. Circuit-based framework for understanding neurotransmitter and risk gene interactions in schizophrenia // Trends in Neuroscience.- 2008.- Vol.31, №5.- Р.234-242. doi: 10.1016/j.tins.2008.02.005
34. Личко А.Е., Битенский В.С. Подростковая наркология. — СПб., 1991.
35. Sekine Y., Iyo M., Ouchi Y., Matsunaga T., Tsukada H., et al. Methamphetamine-Related Psychiatric Symptoms and Reduced Brain Dopamine Transporters Studied With PET // American Journal of Psychiatry. — 2001. – V.158(8). – P. 1206—1214. DOI: 10.1176/appi.ajp.158.8.1206
36. Volkow ND. Drug Abuse and Mental Illness: Progress in Understanding Comorbidity // Am J Psychiatry. – 2001. – V.158(8). – P.1181-3. DOI: 10.1176/appi.ajp.158.8.1181
37. Fabrega H. The self and schizophrenia: a cultural perspective. // Jr Schizophr Bull. – 1989. – V.;15(2). – P.277-90. DOI: 10.1093/schbul/15.2.277
38. Chou IJ, Kuo CF, Huang YS, Grainge MJ, Valdes AM, et al. Familial Aggregation and Heritability of Schizophrenia and Co-aggregation of Psychiatric Illnesses in Affected Families. // Schizophr Bull. – 2017. – V.43(5). – P.1070-1078. doi: 10.1093/schbul/sbw159.
39. Self-consciousness: an integrative approach from philosophy, psychopathology and the neurosciences. Kircher T., David AS eds. — Cambridge University Press; 2003.
40. Nelson C.W. Remembering Austin L. Hughes. // Infect Genet Evol. – 2016. – V.40. – P.262-265. doi: 10.1016/j.meegid.2016.02.030
41. Martin B., Wittmann M., Franck N., Cermolacce M., Berna F., Giersch A. Temporal structure of consciousness and minimal self in schizophrenia. // Front Psychol. – 2014. – V.5. – P.1175. doi: 10.3389/fpsyg.2014.01175.
42. Houston J.E., Murphy J., Shevlin M., Adamson G. Cannabis use and psychosis: Re-visiting the role of childhood trauma. // Psychol. Med. – 2011. – V. 41(11). – P. 2339–2348. doi: 10.1017/S0033291711000559
43. Konings M., Stefanis N., Kuepper R., de Graaf R., ten Have M., et al. Replication in two independent population-based samples that childhood maltreatment and cannabis use synergistically impact on psychosis risk // Psychol. Med. – 2012. – № 42(1). – P. 149–159. doi: 10.1017/S0033291711000973
44. Manrique-Garcia E., Zammit S., Dalman C., Hemmingsson T., Andreasson S., Allebeck P. Cannabis, schizophrenia and other non-affective psychoses: 35 years of follow-up of a population-based cohort // Psychol Med. – 2012. – № 42(6). – P. 1321–8. doi: 10.1017/S0033291711002078.
45. Parakh P., Basu D. Cannabis and psychosis: Have we found the missing links? // Asian. J. Psychiatr. – 2013. – № 6(4). – P. 281–287. doi: 10.1016/j.ajp.2013.03.012
46. Varese F., Smeets F., Drukker M., Lieverse R., Lataster T., et al. Childhood adversities increase the risk of psychosis: a metaanalysis of patientcontrol, prospective- and cross-sectional cohort studies // Schizophr Bull. – 2012. – № 38(4). – P. 661–671. doi: 10.1093/schbul/sbs050.
47. Доброхотова Т.А. Нейропсихиатрия. — М.: БИНОМ; 2006.
48. Лоури С., Макинтош А. Шизофрения (Ч.2). — М.: Медиа Сфера; 2003.
49. Csernansky J.G., Schindler M.K., Splinter N.R., Wang L., Gado M., et al. Abnormalities of thalamic volume and shape in schizophrenia // Am. J. Psychiatry.- 2004.- №161.- Р.896-902. DOI: 10.1176/appi.ajp.161.5.896
50. Torrey E.F., Rawlings R.R., Ennis J.M., Merrill D.D., Flores D.S. Birth seasonality in bipolar disorder, schizophrenia, schizoaffective disorder and stillbirths // Schizophr Res. – 1996. – V. 21(3). – P. 141–149.
51. Barker D.A, Shergill S.S., Higginson I., Orrell M.W. Patients’ views towards care received from psychiatrists // Brit J Psychiatry. – 1996. –V. 168 (5). – Р. 641-646. DOI: 10.1192/bjp.168.5.641
52. Mortensen P.B., Pedersen C.B., Westergaard T., Wohlfahrt J., Ewalde H., et al. Effects of family history and place and season of birth on the risk of schizophrenia // NEJM. – 1999. – V. 340. – P. 603–608. DOI: 10.1056/NEJM199902253400803
53. Вильянов В.Б, Егоров С.В. Сезонные факторы в рождении больных шизофренией // Успехи современного естествознания. – 2002. – № 2 – С. 31-36
54. Cheng C., Loh el-W., Lin C.H., Chan C.H., Lan T.H. Birth seasonality in schizophrenia: effects of gender and income status // Psychiatry Clin Neurosci. – 2013. – V. 67; N. 6. – P. 426-456. doi: 10.1111/pcn.12076.
55. Ruggeri M., Lasalvia A., Dall’Agnola R., van Wijngaarden B., Knudsen H.C., et al. Development, internal consistency and reliability of the Verona service satisfaction scale – European Version. EPSILON Study 7. European Psychiatric Services: Input Linced Outcome Domains and Needs // Brit J Psychiatry. – 2000. – V. 39. – Р. 41-48.
56. Malm U., Lewander T.; OTP Research group at the University of Gotlenburg; UKU; Scandinavian Society for Psychopharmacology. Consumer satisfaction in schizophrenia. A 2 year randomized controlled study of two community-based treatment programs // Nord J Psychiatry. – 2001. – V. 55 (Suppl. 44). – Р. 91-96. DOI: 10.1080/080394801317084446
57. Marriage K., Petrie J., Worling D. Consumer satisfaction with an adolescent inpatient psychiatric unit // Can J Psychiatry. – 2001. – V. 46 (10). – Р. 969-975. DOI: 10.1177/070674370104601011
58. Комер Р. Патопсихология поведения: нарушения и патология психики: пер. с англ. — СПб.: Прайм-ЕВРОЗНАК; М.: ОЛМА-пресс, 2005.
59. Vilain J., Galliot A.M., Durand-Roger J., Leboyer M., Llorca P.M., et al. Environmental risk factors for schizophrenia: A review. // Encephale. – 2013. – V.39(1). – P.19-28. doi: 10.1016/j.encep.2011.12.007.
60. Brown A.S. Exposure to prenatal infection and risk of schizophrenia. // Front Psychiatry. – 2011. – V.2. – P.63-67. doi: 10.3389/fpsyt.2011.00063
61. McGrath J., Welham J., Scott J., Varghese D., Degenhardt L., et al. Association between cannabis use and psychosis-related outcomes using sibling pair analysis in a cohort of young adults. // Arch Gen Psychiatry. – 2010. – V.67(5). – P.:440-7. doi: 10.1001/archgenpsychiatry.2010.6.
62. Cullen A.E., Fisher H.L., Roberts R.E., Pariante C.M., Laurens K.R. Daily stressors and negative life events in children at elevated risk of developing schizophrenia. // Br J Psychiatry. – 2014. – V.204. – P.354-360. doi: 10.1192/bjp.bp.113.127001
63. Green J.G., McLaughlin K.A., Berglund P.A., Gruber M.J., Sampson N.A., et al. Childhood adversities and adult psychiatric disorders in the national comorbidity survey replication I: associations with first onset of DSM-IV disorders. // Arch Gen Psychiatry. – 2010. – V.67(2). – P.113-23. doi: 10.1001/archgenpsychiatry.2009.186.
64. Бочелюк В.И., Турубаров А.В. Психология людей с ограниченными возможностями. Учебный посибник. — М .: «Центр учебной литературы»; 2011.
65. Калинина Н.В. Хайрудинова Г.И. Психологические особенности родителей, воспитывающей детей с ограниченными возможностями здоровья, интегрируемых в инклюзивную образовательную среду // European Social Science Journal (Европейский журнал социальных наук). — 2013. — № 12. — Т. 2. — С. 156-160.
66. Московкина А.Г. Социально-экономическая модель семьи ребенка с ОВЗ. // Журнал «Педагогические технологии» Наука и Школа. – 2017. — № 3. – C.. 147 -151.
67. Мишина Г.А. Пути формирования сотрудничества родителей с детьми раннего возраста с отклонениями в развитии : Дис. … канд. пед. Наук. — Москва, 1998.
68. Симак О.Я., Солдаткин В.А. Семья больного шизофренией как перспективный фокус внимания // Неделя науки — 2016. Материалы Всероссийского молодёжного форума с международным участием; 2016. — С. 506-509.
69. Kanner L. Follow-up study of eleven autistic children originally reported in 1943. // J Autism Child Schizophr. – 1971. – V.1(2). – P.119-45.
70. Политика О.И. Социально-психологические проблемы у детей с ОВЗ. // Вестник УГУЭС. – 2015. — №3(13) – С. 64-72
Шизофрения у женщин, первые признаки и особенности болезни
Шизофрения у женщин, симптомы и лечение
Шизофрения — достаточно тяжелое психическое заболевание, которое подразумевает психическое расстройство, чаще всего сразу несколько.
Данное заболевание практически всегда связано с нарушением человеческого мышления.
Все расстройства имеют отличия, человек не может полноценно жить и понимать, что вокруг него происходит, нарушается психика. Женщины, имеющие шизофрению, чаще всего сложнее переносят болезнь. Про признаки и симптомы шизофрении у мужчин читайте также на нашем сайте.
Причины шизофрении у женщин
Болезнь не может появиться из ниоткуда, такое заболевание может иметь наследственный характер, передаваться из поколения в поколение. Также следует понимать, что на генетическом уровне передается несколькими генами одновременно, это доказано современными специалистами.
Основные причины проявления болезни можно разделить на несколько групп:
- Биологические. Причиной могут быть последствия серьезных инфекционных заболеваний, генетика, различные факторы иммунные, вследствие интоксикации организма разными веществами;
- Психологические. К такой группе можно отнести депрессию, замкнутость, зацикленность человека самого на себе, и даже элементарные вещи, как неряшливость и обидчивость могут привести к шизофрении, зачастую у женщин может возникать после родов;
- Социальные. Вследствие возникновения стрессовой ситуации, семейные отношения, и проживание в большом городе.
Большинство ученых утверждают, что невозможно причину указать единую, чаще всего это происходит в комплексе.
Женщины страдают данным недугом значительно больше, чем мужчины, так как они менее стрессоустойчивы и имеют меньшие показатели социальной адаптации, более мнительные, чем сильный пол.
Симптомы шизофрении
Очень часто, во многих случаях можно заметить проявление следующих симптомов означающих наличие шизофрении у женщин в их поведении.
Это выглядит следующим образом: у пациентки происходит личностное изменение.
Шизофрения — достаточно прогрессирующее заболевание, которое если не лечить, может привести к плачевной ситуации
Пристальное внимание необходимо уделить эмоциональным характеристикам: радость, состояние веселья, грусть, проявления гнева, человек при шизофрении зачастую находиться в состоянии апатии.
Женщина перестает интересоваться всем происходящим вокруг, ей становиться безразлична семья, не уделяет внимание мужу, детям. Работа становиться неинтересной, иногда это приводит к потере рабочего места. Пропадает полноценный интерес к жизни.
Иногда больная полностью перестает за собой следить, не проводит гигиенические процедуры, вследствие чего появляется неприятный запах, голова постоянно засаленная, грязная, пропадает интерес к уборке жилья и приготовления еды.
Также проявление болезни может иметь кататонический характер, человек замирает в одной позе, молчит, нет никакой реакции на общение, перестает кушать и пить.
Видео: Послеродовая депрессия
Речь перестает быть нормальной, несвязанные предложения и выражения, тема разговора постоянно меняется.
Но при всех этих проявлениях, человеческий интеллект не меняется, все что пациент мог до заболевания, может выполнять и заболев, но только при побуждении окружающих к тому или иному действию.
Признаки болезни
Средний возрастной период проявления шизофрении у женского пола это 20-30 лет, но бывают и редкие исключения проявления у детей подростков, стариков
Одними из первых признаков, по которым можно определить заболевание у женщин могут быть:
- Неадекватные психические реакции и поведение;
- Возникновение галлюцинаций, человека посещают странные идеи;
- Агрессивность на пустом месте;
- Постоянная раздражительность;
- Человек становиться навязчивым, требует что-то постоянно;
- Эмоциональное равнодушие ко всему.
Женщины зачастую приобретают различного рода страхи и опасения, появляются так называемые ритуалы, перед тем как совершить какое-либо действие, выполняется дополнительные, предшествующие манипуляции.
Раздвоение личности
Например, перед тем как сесть на скамейку, несколько раз обойти вокруг нее и прочие подобные действия.
При проявлении психических нарушений, человек может вести себя крайне вызывающе и неестественно, привлекая к себе внимание, громкий разговор, наигранный смех.
Основные признаки заболеваемости:
- Депрессия — довольно часто проявляется у людей, страдающих шизофренией. Этот симптом является психосоциальным нарушение психики. Следствием депрессии может быть серьезный психоз, развитие слабоумия. Существует два признака депрессивного состояния: психические переживания, общее состояние здоровья. Депрессия сопровождается острой болью живота, проявляется диарея, которая сопровождается рвотой. Находясь в таком состоянии, появляется излишняя раздраженность, человек обретает бессонницу. Данное проявление наиболее поддается лечебному процессу.
- Мутации личности — больной не понимает кто он. Может возникать процесс раздвоения личности. Например, человек одновременно разговаривает разными голосами, думая при этом, что она как две разные личности, выясняя различного рода обстоятельства у самого себя.
- Внешние признаки — на лице человека не проявляются мимические способности, голос приобретает монотонность и механичность, полная неухоженность, одежда в непонятном состоянии, рваная. Но по внешним критериям не всегда можно поставить диагноз.
Шизофрения после родов
Первые признаки шизофрении у слабого пола могут возникнуть после родовой деятельности
Такое явление называют послеродовой психоз. Роды не могут оказать непосредственное влияние на заболевание данной болезнью.
При беременности у женщины происходят большие гормональные изменения, а заболевание носит генный характер. Так же дают свое физические и психологические нагрузки.
Лечение заболевания
Очень важным моментом при лечении является вовремя начать процедуры, обратиться к специалисту за помощью.
Основной группой препараторов для лечения шизофрении являются нейролептики
Для второстепенного применения используют антидепрессанты.
Действие нейролептиков позволяет снизить галлюцинации, возникновение бредовых замыслов, убирают необоснованную агрессию.
Такие препараты способны остановить прогрессию тяжелого заболевания шизофрения, но в комплексе дополнительно требуется и психологические занятия.
Наряду с медикаментозным лечением применяют психотерапию, направленную на социальную адаптацию пациента.
Психотерапия
Лечение у женщин занимает достаточно длительный период времени. После достижения эффекта, дозы препаратов начинают снижать.
При остром проявлении шизофрении больного помещают в стационар, это связанно с опасностью, которая грозит окружающим. Женщина может нести большую опасность детям, что может привести к необратимым процессам.
Постоянно требуется проводить поддерживающее лечение, чтобы исключить повторное возникновение обострения и проявления шизофрении.
Внимание: Не занимайтесь самолечением — при первых признаках заболевания обратитесь к врачу!
Видео: Как распознать шизофрению?
Заключение
Можно сделать выводы — за помощью врачей следует обращаться как можно раньше, не затягивая до серьезных проявлений.
Близкие и окружающие люди могут поспособствовать улучшению состояния, уделяя как можно больше внимания и заботы.
Негатив, который может быть проявлен в сторону заболевшей женщины, может усилить проявление шизофрении и это может привести к плохим результатам и даже к самоубийству.
Каждый должен понимать, что нужно беречь не только себя, но и близких людей.
Первые симптомы шизофрении у женщин
Татьяна Ефимова предлагает статью на тему: «первые симптомы шизофрении у женщин» с детальным описанием.
Первые признаки шизофрении у женщин: поведение
Шизофрения – расстройство психики, имеющее хроническую сферу. Развитие заболевания затрагивает как мыслительные, так и эмоциональные процессы, что приводит к формированию дефекта личности. По мнению специалистов, данное заболевание чаще встречается у мужчин, чем у женщин. Однако, по мнению Ю.В. Сейку, вероятность развития шизофрении не зависит от половой принадлежности. В этой статье мы рассмотрим, как проявляется шизофрения у женщин, признаки и симптомы, характерные для этой болезни.
Шизофрения у женщин — хроническое психическое расстройство, которое затрагивает эмоциональную и мыслительную сферуМеханизм развития
Рассматриваемая болезнь имеет наследственные корни. Исследователи, занимающиеся изучением человеческого генетического кода, смогли обнаружить определенный ген, который отвечает за формирование расстройства психики. По мнению ученых, существует вероятность, что в генетическом коде человека имеется несколько подобных генов. Также следует сказать о том, что наличие этого гена не является основной причиной развития патологии. В медицинской практике встречаются случаи, когда люди с «дефектными» генами, полноценно проживают свою жизнь. Но здесь следует обратить внимание на то, что наличие «дефектных» генов может вызвать различные психические расстройства у дальнейшего потомства.
В той ситуации, когда один из родителей болен шизофренией, риск развития этого же заболевания у ребенка составляет примерно пятнадцать процентов. Когда рассматриваемое заболевание имеется у обоих родителей, риск увеличивается до пятидесяти процентов. В связи с этим, при диагностировании расстройства психики, врач должен расспросить пациента о наличии данного заболевания у ближайших родственников. Такие заболевания, как дистимия и расстройство личности, а также склонность к суициду у близких родственников, могут помочь определиться специалисту со стратегией лечения. Помимо генетической предрасположенности, на развитие различных психических расстройств влияют такие факторы, как:
- яркие эмоциональные потрясения;
- наркозависимость;
- злоупотребление спиртными напитками.
Послеродовая шизофрения
Послеродовая вялотекущая шизофрения у женщин имеет характерное сходство с послеродовым психозом. В этой ситуации, сами роды выступают в качестве пускового механизма, который приводит к развитию заболевания.
Шизофрения — заболевание, имеющее наследственную природуЕсли у роженицы имеются генетические дефекты, существует высокая вероятность развития рассматриваемой болезни. Изменения гормонального фона, физические и психологические нагрузки как во время вынашивания плода, так и самих родов, могут стать причиной развития расстройства психики. Также следует упомянуть о том, что в роли пускового механизма могут выступить и другие факторы, так как основная причина болезни — наличие «дефектных» генов.
Клиническая картина
По мнению специалистов, существует определенный возраст, в котором проявляются первые признаки развития болезни. Чаще всего расстройство психики диагностируется в возрасте от двадцати до двадцати пяти лет. Значительно реже наблюдается появление болезни в более юном или зрелом возрасте.
Первые признаки шизофрении у женщин поведение изменяют полностью. Навязчивость, перемены в настроении, повышенная раздражительность и проявление беспочвенной агрессии являются основными симптомами психического расстройства. Дополняют клиническую картину такие элементы, как приступы галлюцинаций, эмоциональная отчужденность, потеря интереса к жизни и бредовые идеи.
Зачастую первые признаки психического расстройства выражаются в появлении навязчивого страха и бессмысленных действий. В качестве примера можно привести ситуацию, в которой женщина несколько раз протирает стул, перед тем как на него сесть. Погружение в собственные мысли сопровождается полной отрешенностью от реальности и отсутствием действий, объяснимых с точки зрения логики. Нередко рассматриваемая болезнь проявляется в виде страха перед различными заболеваниями. В такой ситуации женщина начинает приписывать себе различные симптомы. Паразиты, мигрирующие в различные части тела, гнилые внутренние органы, обратная циркуляция крови – лишь малая часть фантастических болезней, которые приписывают себе больные шизофренией.
Специалисты говорят о том, что общение с другими душевнобольными может привести к тому, что пациенты начнут приписывать себе новые симптомы и заболевания. С точки зрения медицины, жалобы пациентов являются выражением проблем с восприятием и осознанием собственной проблемы. В большинстве ситуаций эта клиническая картина проявляется при вялотекущей шизофрении.
Значительно реже, расстройство психики сочетается с деперсонализацией. Это приводит к тому, что больной полностью перестает воспринимать себя. Увидев свое отражение в зеркале, женщина может сказать о том, что отражающийся человек ей не знаком. Также существует и психопатоподобная форма заболевания. Плаксивость, попытка привлечения внимания, манерное поведение и яркое проявление собственных эмоций становится цикличным состоянием, из которого больной не может найти выход самостоятельно.
Признаки шизофрении у женщин способны проявиться в 20-25-летнем возрастеПриступы галлюцинаций
Начальный этап шизофрении в острой форме, характеризуется появлением бредовых идей и приступами галлюцинаций. У женщин пожилого возраста наиболее часто диагностируются слуховые галлюцинации. В голове больного появляются голоса, которые комментируют и осуждают поведение женщины. В некоторых ситуациях, больной слышит несколько голосов, один из которых одобряет, а второй осуждает поведение шизофреника. В некоторых случаях, подобные голоса могут управлять поведением женщины, отдавая ей приказы совершить те или иные поступки. Такой пациент представляет опасность как для самого себя, так и для ближайшего окружения.
Бредовые идеи – еще одно проявление женской шизофрении. Мания преследования, ревность, придирчивое отношение к собственным физическим недостаткам – лишь малая часть проявления рассматриваемого расстройства. Мания преследования характеризуется появлением навязчивой идеи о том, что за жизнью больного ведется пристальное наблюдение сотрудниками правоохранительных органов. Встречающиеся в повседневной жизни люди могут восприниматься в качестве агентов спецслужб, что приводит к появлению страха покинуть собственный дом. В совокупности с этим, женщины проявляют беспричинную ревность. Многие больные начинают воспринимать окружающих женщин, как потенциальных любовниц своих мужей.
В качестве примера можно привести реальную ситуацию, в которой больная подозревала своего мужа в измене с ее лечащим врачом. В период обострения психического расстройства, она кричала о том, что лечащий врач специально удерживает её в клинике, для того, чтобы беспрепятственно жить с её мужчиной. Больная нередко проявляла агрессию в отношении врача. После того как началась ремиссия, больная осознала всю абсурдность собственных убеждений.
Самыми первыми проявлениями болезни могут быть внезапные навязчивые действия, страхи, разного рода бессмысленные высказыванияЗачастую у женщин больных шизофренией проявляется бред воздействия. Больные ощущают, что их мыслями и поведением управляют неведомые силы. Эта ситуация может быть осложнена уверенностью в том, что больная подвергается критике и обсуждению со стороны окружающих. Одно из проявлений шизофрении – бред, касающийся собственных физических недостатков. Признание своего уродства приводит к тому, что женщина может полностью отказаться от еды, только для того, чтобы скинуть несуществующие лишние килограммы.
Симптомы и признаки легкой формы шизофрении у женщин могут проявляться в виде беспричинной агрессии, негативного восприятия окружающих и эмоционального расщепления. Последний признак выражается в виде противоречивых чувств к одному и тому же человеку.
Этапы развития заболевания
Проявление шизофрении у женщин напрямую зависит от этапа развития болезни. Специалисты выделяют несколько условных стадий этого заболевания:
- Начальный этап – зарождение болезни, сопровождающееся незначительным проявлением вышеописанных симптомов.
- Развернутый этап – наиболее выраженный период развития расстройства психики, сопровождающийся множественными симптомами.
- Дефективный этап – приступы галлюцинаций и параноидального бреда сменяются личностными изменениями и нарушением сознания.
Далеко не всегда течение болезни идет в соответствии с этой схемой. У определенной части пациентов, симптомы свойственные разным этапам развития шизофрении, проявляются на момент зарождения болезни. В некоторых случаях, специалисты отмечают отсутствие бреда или приступов галлюцинации.
Как изменяется поведение
Своевременно обнаружить развитие шизофрении можно благодаря определенным изменениям в женском поведении. Эмоциональная отчужденность, холодность, потеря интереса к жизни являются главными признаками прогрессирующего заболевания.
Долгое нахождение в одном положении, без проявления активности — один из первых сигналов опасного заболевания.
Отсутствие эмоций и интереса к жизни — полностью изменяют женское поведение. В таком состоянии женщина перестает использовать косметику, следить за собой и исполнять свои домашние обязанности. Отношения супругов холодны и со стороны жены проявляется видное пренебрежение собственной семьей.
Такие симптомы, как бред, приступы галлюцинаций и беспричинная агрессия лишь слабые проявления расстройства психики. На более поздних этапах развития, болезнь приводит к личностным изменениям. Больной человек теряет связь не только с окружающим его миром, но и самим собой. На этом этапе шизофрении наблюдается полная безэмоциональность и апатия. Женщину перестает интересовать её семья и работа. Следует обратить внимание на то, что в этой ситуации больше всего страдают именно дети. Отсутствие материнской заботы, поддержки и любви в детском возрасте может отразиться на дальнейшей судьбе ребенка.
Апатия и отсутствие эмоций распространяется на многие сферы семейной жизни. Зачастую больные не проявляют интереса к собственному внешнему виду, поэтому их облик становится неприятен для окружающих. Изменения в сознании наблюдаются не сразу, а лишь на определенном этапе прогресса патологии. Нередко, больные погружаются в собственный мир, придумывая новые слова или выражения. При общении с больными можно заметить то, что тема разговора их редко интересует, и они переключаются с темы на тему на одной из фраз, не заканчивая предложение полностью.
Методы терапии
Как лечить шизофрению? Данное заболевание требует особого подхода к лечению. В большинстве случаев, специалисты используют нейролептики для лечения этой патологии. В состав комплексного лечения входят тимостабилизаторы, ноотропные препараты и антидепрессанты. Нейролептики применяются для того, чтобы снизить выраженность приступов галлюцинаций и полностью ликвидировать кататонические проявления болезни. Чаще всего специалисты назначают пациентам такие препараты, как «Аминазин» и «Тизерцин».
Особое значение при лечении расстройства у женщин имеет поддержка близкихЛичностный дефект, который выражается изменением эмоционального и когнитивного восприятия, устранить полностью практически невозможно. Для того чтобы замедлить прогресс, используются нейролептики из атипичной группы. К таким медикаментам относятся «Оланзапин» и «Кветиапин». К сожалению, даже применение сильнодействующих препаратов не позволяет остановить прогресс полностью. Лечение рассматриваемой патологии довольно длительный процесс. Для того чтобы ликвидировать острую форму проявления клинических симптомов, требуется не менее двух месяцев.
Для того чтобы стабилизировать состояние больного, и закрепить полученный результат, требуется три месяца реабилитации в условиях клиники. Также специалисты говорят о том, что после снятия основных симптомов, характерных для психического расстройства, следует продолжать терапию в течение следующих шести месяцев. Только длительное лечение позволит предупредить рецидив и возможный дальнейший прогресс шизофрении. Особое внимание уделяется моменту возвращения пациента в социум. Больной должен в обязательном порядке посещать сеансы психотерапии, которые позволят ему вернуть собственную жизнь.
Шизофрения: симптомы и признаки у женщин
У слабого пола шизофрения проявляется немного позже, чем у мужчин — к 25-30 годам, нередко имеет вялотекущую форму с периодическими обострениями.
Первые симптомы
- Резкие перепады настроения;
- Легкая депрессия;
- Возможны слуховые и зрительные галлюцинации;
- Сильная раздражительность, возможна агрессия;
- Самооценка нередко неоправданно завышена;
- Появляются навязчивые мысли и страхи;
- Становится непросто выразить свою мысль словами;
- Снижается доминанта ухода за собой, соблюдения правил личной гигиены.
Особенности симптоматики
Очень долго может практически не проявляться, характерна вялотекущая форма шизофрении. Этот факт дает трудности при диагностике и лечении заболевания. Если симптомы шизофрении у женщины выражены не сильно, она поначалу может и не обращаться к врачу, считая свои изменения в психике следствием возрастного кризиса. Явные симптомы могут проявиться тогда, когда уже поздно применять амбулаторное лечение и контролировать состояние как самой женщине, так и врачам.
Является ли шизофрения наследственным заболеванием
Ученые не пришли к единому мнению, наследственное это заболевание или проявляется при воздействии внешних факторов. Однако есть некоторые доказательство того, что шизофрения передается по наследству:
- Если в паре однояйцевых близнецов один заболел, то риск вероятности развития шизофрении для второго составляет около пятидесяти процентов;
- Если близнецы разнояйцевые, то при заболевании шизофренией одного из них риск, что заболеет второй, составляет 18-20 процентов;
- Если близкие родственники (родители, бабушки и дедушки) болеют, то вероятность заболеть у детей — около пятидесяти процентов.
Возможные причины развития
- Как упоминалось выше, генетическая предрасположенность является ведущим фактором развития болезни. Но по наследству передается лишь склонность к развитию шизофрении (нарушение в хромосомах), то есть она может еще и не развиться;
- Важным фактором является течение беременности женщины: были ли она осложнена инфекционными заболеваниями;
- У больных обнаруживается высокий уровень дофамина в крови;
- Тактика воспитания родителей играет большую роль: если она противоречива или же ребенка воспитывают жестоко, риск проявления шизофрении и других психических заболеваний более высок; также он повышен у детей из неблагополучных семей;
- К группе риска относятся дети со следующими особенностями поведения: трудности в концентрации внимания, стремление к соблюдению внешних ритуалов, различные искажения в мыслительной деятельности;
- Люди, употребляющие наркотики, рискуют заболеть шизофренией.
Как не пропустить первые признаки болезни
«Тревожный звоночек» — это галлюцинации. Очень нездоровый признак шизофрении у женщин, требует незамедлительного обращения к врачу-психиатру. Но на начальной стадии их может и не быть. Однозначно нарушается мышление, способности к обобщению и классификации, затрудняется логическое мышление. Женщина наотрез отказывается делать то, что раньше делала регулярно. Развивающаяся шизофрения сказывается и на социальных контактах: раздражительность, уход в себя, нежелание общаться с людьми.
Основной симптом — нарушение мышления
- Женщина перестает ставить перед собой какие-либо цели, то есть не понимает, зачем что-то делает или говорит, склонна пускать в пространные рассуждения, которые ни к чему в итоге не ведут;
- Появляются никому не известные ассоциации, больная может использовать новые, неизвестные слова;
- Мышление становится параноидальным — женщине зачастую кажется, что за ней следят;
- Проблема восприятия — больной человек воспринимает намного больше, чем может понять и осмыслить, его представление о реальности искажается.
- Нарушение памяти, особенно это касается памяти о недавно случившихся событиях, больной также может не узнавать знакомых.
Бред и галлюцинации
В бреду больные шизофренией разговаривают сами с собой или с воображаемым собеседником, их речь бессвязна, не имеет смысла.
Галлюцинации могут быть как слуховыми (больные слышат голоса), так и зрительными — видят вспышки, искры, полосы, размеры предметов сильно искажаются в глазах больных.
Нарушения в эмоциональной сфере
- Симптомы депрессии у женщин — подавленное настроение, мысли о самоуничтожении в сочетании с симптомами шизофрении: паранойей, галлюцинациями;
- Симптомы, напоминающие манию — повышенная разговорчивость, бессвязная речь, бред, ускорение движений, беспричинное повышение настроения
Как женщины воспринимают свое заболевание
Чаще всего в момент обострения больной шизофренией человек не осознает, что он болен, он слишком увлечен свои текущим состоянием, чтоб понять, что что-то не так. В периоды ремиссии женщина, разумеется, пугается проявлений своего заболевания. Ей очень сложно адаптироваться к социуму, так как люди ее не понимают и видят, что она неадекватно реагирует.
Формы шизофрении у женщин
Простая и кататоническая формы
При простой форме шизофрении отсутствуют галлюцинации и бред, но поведение человека меняется: пропадает целеустремленность, женщина становится замкнутой, необщительной, эмоции становятся вялыми, речь — скудной, односложной.
Кататоническая форма — проявляется в странных неадекватных движениях и позах, в совокупности с другими симптомами болезни.
Прочие формы шизофрении
- Вялотекущая — свойственны приступообразные проявления болезни;
- Параноидальная — у человека панический страх преследования, поведение неадекватно, речь неразборчива;
- Маниакальная форма — характеризуется навязчивыми идеями и резкими колебаниями настроения;
- Алкогольная — «белая горячка», характеризуется агрессией, раздражительность, галлюцинациями
Шизофрения плохо поддается лечению, она лишь корректируется психотерапией и приемом психотропных препаратов.
Как распознать шизофрению у женщин?
Иногда во время стрессовых ситуаций можно наблюдать неадекватное поведение человека. Возможно, это проявляются первые симптомы шизофрении. Но без квалифицированного исследования и специальных тестов, которые проводит врач-психиатр, установить правильный диагноз практически невозможно.
У женщин данное заболевание имеет довольно сложную симптоматику. Но даже при проявлении первоначальных симптомов необходима срочная консультация доктора. Так как провести лечение в ранней стадии, до обострения, и при этом максимально снизить уровень расстройства психики больного значительно легче. Также в этом случае необходимо участие и полная поддержка родных и близких, что немаловажно для женщин.
Такая патология как шизофрения в основном передается по наследству. Но не только наследственный фактор может способствовать данному заболеванию. Спровоцировать болезнь могут и различные стрессовые ситуации, злоупотребление спиртными напитками, а также различные психоактивные вещества.
Послеродовая женская шизофрения
Иногда психические расстройства, имеющие все признаки шизофрении, наблюдаются у женщин, только что родивших ребенка. Называется такое состояние «послеродовой психоз». В этом случае роды всего лишь провоцируют данную болезнь. Значительные изменения в гормональной системе в период беременности и физические нагрузки, возникшие в момент родов, выполняют функцию пускового механизма заболевания.
У таких категорий женщин проявляются различные психические расстройства, в основном они имеют генетическую природу.
Первые признаки шизофрении
Данное заболевание может встречаться у людей разной возрастной категории, даже у детей. Но в основном шизофрения проявляется в 20 – 25 лет.
У женщин можно наблюдать следующие симптомы заболевания шизофренией:
- навязчивость;
- внезапная агрессия и сильная раздражительность;
- галлюцинации;
- высказывание различных бредовых идей;
- утрата всех жизненных интересов;
- безразличие и полное отсутствие эмоций.
У женщин первоначальные признаки шизофрении обычно появляются внезапно и имеют характер навязчивых страхов. Их поведение становится неадекватным, они начинают высказывать различные бредовые идеи. При этом они полностью погружаются в свои болезненные волнения и абсолютно не обращают внимания на удивленные взгляды окружающих людей. Им самим их поведение совершенно не кажется абсурдным.
Первые признаки болезни могут проявляться также в виде необоснованных переживаний о наличии какого-либо серьезного заболевания. Женщина, страдающая психическим расстройством, может с упоением расписывать свое болезненное состояние.
Иногда у них наблюдается такое состояние, когда после общения с людьми, имеющими такую же патологию, они начинают придумывать и ощущать новые симптомы болезни, такие же, о которых они услышали. Такое состояние происходит у женщин, у которых наблюдается вялотекущая шизофрения.
Начало болезни может быть выражено психическим состоянием. Например, чтобы привлечь к себе внимание окружающих, женщина начинает очень громко смеяться или истерически рыдать. Такое поведение наблюдается довольно часто.
В некоторых случаях шизофрения проявляет себя в виде деперсонализации. Это когда женщина не узнает своего отражения в зеркале, утверждая при этом, что это абсолютно другой человек, а не она сама.
Стадии шизофрении
В медицине выделяется несколько стадий заболевания шизофренией у женщин:
- первоначальная стадия. Период, когда болезнь начинает едва проявлять себя некоторыми симптомами;
- развернутая стадия — когда наступает очевидное расстройство психики человека. В этот период наблюдается большое количество симптомов заболевания;
- стадия аффекта — происходит, когда галлюцинации и нервозные проявления переходят в состояние апатии и нарушения мышления.
Но данная болезнь не всегда может протекать по определенной схеме. Иногда наблюдаются случаи, когда нарушение эмоций присутствует при начальной стадии заболевания. В некоторых случаях галлюцинации и бред не присутствуют.
Шизофрения считается прогрессирующей болезнью. В процессе заболевания со временем женщина теряет свою личность. У нее пропадают все эмоции, радость и веселье, ненависть и гнев. В этот период наступает полная апатия. Ее не интересуют даже собственные дети. Она перестает выполнять обязанности жены и матери перед своей семьей.
Лечение женской шизофрении занимает довольно длительный период времени. Первоначально ведется активная терапия с применением инъекций. Затем выполняется стабилизирующее лечение. Помимо медикаментозного лечения, в данном случае необходимо проводить восстанавливающие сеансы психотерапии.
Симптомы и признаки шизофрении у женщин
Шизофрения – это разновидность психического расстройства, которое проявляется распадом мыслительных процессов, восприятия, эмоциональных реакций. Одно из значимых характеристик заболевания – его полиморфность, то есть многообразие симптомов.
Шизофрения у женщин диагностируется так же часто, как и у мужчин, но развивается она в более позднем возрасте. Если у представителей мужского пола болезнь манифестирует в 20-28 лет, то женщинам диагноз выставляют в период от 26 до 32 лет. Дети и пожилые люди от патологии страдают редко. Для престарелого возраста дебют болезни не характерен.
Шизофрения редко возникает сама по себе, она сочетается с депрессией, тревожными расстройствами, алкоголизмом. Больные склонны к попыткам суицида.
Женщины, проживающие в городах, страдают от шизофрении чаще, чем сельчанки. Причины этого факта на сегодняшний день остаются невыясненными.
В развитии болезни существенное влияние отводится наследственности. К другим факторам риска относятся:
- психологические травмы;
- аномалии развития головного мозга;
- стрессы;
- перенесенное в детстве насилие;
- особенности воспитания девочек;
- беременность и пр.
Ученые сходятся во мнении, что шизофрения относится к мультифакторным заболеваниям.
Первые симптомы
Заболевание отличается плавным развитием, оно не манифестирует остро и резко. Чтобы не пропустить его начало, нужно знать первые признаки шизофрении у женщин. К ним относятся:
- Повышенная раздражительность.
- Мрачное настроение, неприязнь к окружающим людям.
- Странности в поведении.
- Ангедония. Этот симптом проявляется тем, что у больной пропадает способность получать удовольствие от тех занятий, которые раньше доставляли ей радость.
- Заострение черт характера.
- Слабая степень сосредоточения на любых занятиях.
- Снижение потребности в контактах с окружающими людьми.
Эти симптомы сложно назвать специфическими, но близкие люди не могут не заметить подобные изменения в поведении девушки. Странности возникают не сразу, они набирают силу постепенно, в течение 2 и более лет. Подобные отклонения являются предвестниками первого приступа.
Начальные признаки, которые характерны именно для женской шизофрении:
- Проходящие кратковременные бредовые мысли.
- Отрывочные галлюцинации.
- Ипохондрия.
Манифест болезни может приходиться на подростковый возраст, либо на начало взрослой жизни. Здоровые девушки тщательно следят за своей внешностью. С развитием шизофрении появляется неопрятность, неряшливость. Попытка поговорить с больной о проблемах в ее поведении часто приводит к агрессии.
Женщины с шизофренией не понимают, чем их поведение не устраивает других людей. Они начинают все больше ограждаться от контактов, отказываются от общения с подругами и молодыми людьми.
Если от шизофрении страдает мать, то дети заболевают в 5 раз чаще, по сравнению с теми семьями, в которых болен отец.
Продуктивные симптомы
Шизофрения способна давать продуктивные симптомы у женщин, не получавших терапию на ранних стадиях ее развития. К ним относятся проявления, которых в норме быть не должно – это галлюцинации, параноидальные идеи и бред.
На ранних этапах преобладают слуховые галлюцинации. Больной кажется, что в ее голове звучат чужие голоса. Иногда женщины рассказывают о том, что с ними разговаривают предметы. Голоса способны комментировать поведение шизофреника, могут угрожать, отдавать приказы. Они спорят между собой или что-то обсуждают.
Реже возникают тактильные галлюцинации и совсем редко – зрительные. Близкие люди должны понимать, что для больной они не являются выдуманными. Она действительно их видит или чувствует.
Бредовые идеи отличаются разнообразием:
- Бред воздействия. Больная считает, что какие-то силы влияют на ее сознание и тело. Это могут быть инопланетяне, духи, представители ФСБ и пр. Способы оказания воздействия кажутся женщине вполне реальными. Задействованными могут быть гаджеты, телевидение, магия, гипноз, телепатия.
- Бред преследования. Женщина полагает, что за ней все время ведется слежка.
- Бред ревности. Пациентка убеждена на 100%, что супруг ей изменяет.
- Дисморфофобический бред. Женщина полагает, что она некрасивая, либо у нее есть определенное уродство, которое мешает ей жить. Она зацикливается на этой мысли.
- Бред величия. Пациентка уверена, что она исключительная, что у нее имеются невероятные способности.
- Бред самообвинения. Женщина убеждена, что она виновата во всех бедах и болезнях окружающих ее людей.
К другим признакам болезни относятся навязчивые идеи. Женщина не в состоянии избавиться от преследующих ее мыслей. У большинства больных возникают идеи глобального масштаба, например, о катастрофе во вселенной.
Обострение случается осенью и весной. Специалисты связывают этот факт с авитаминозом и повышенной выработкой серотонина.
К позитивным симптомам также относятся иллюзии, неадекватное поведение, расстройства речи, мышления и движений. Мысли пациентки не связные, высказывания односложные, зачастую лишены смысловой нагрузки.
Негативные симптомы
Негативные симптомы – это те проявления, которые выражаются утратой способности планировать будущее и замечать радость в обыденной жизни. К ним относятся:
- Изоляция от общества.
- Постоянно сниженное настроение.
- Отказ от общения с людьми.
- Отсутствие эмоций. Женщине становятся безразличны страдания и радости близких родственников и друзей. Она уходит в свой мир.
- Пассивность.
- Тяга к бродяжничеству.
- Отсутствие собственной точки зрения.
- Ограниченность интересов.
- Снижение либидо. У женщин пропадает интерес к противоположному полу.
- Отказ от еды. У многих пациенток с течением времени развивается анорексия. Хотя на ранних стадиях развития патологии нередко наблюдается обжорство.
- Пренебрежение гигиеническими правилами. Больные перестают выполнять такие привычные действия, как стирка одежды, чистка зубов, мытье волос и пр. Они приобретают неряшливый внешний вид.
Признаки шизофрении у женщин молодого возраста чаще всего не имеют яркого проявления, если болезнь не приобретает злокачественное течение. Девушки отказываются посещать учебу, не ходят на свидания с парнями, не гуляют с подругами. Они любят находиться в одиночестве, в своих мыслях и переживаниях.
Речь отличается сумбурными фразами. Возможно появление слов, которые женщина самостоятельно выдумала. Ответы на вопросы прерывистые, редко передают полный смысл.
Часто пациенты с шизофренией страдают от алкоголизма. Больные начинают принимать спиртные напитки не из-за того, что это им нравится, а из-за склонности к воспроизведению поведения людей из близкого окружения. Они не будут чувствовать удовольствия от совершаемых поступков.
Ведущим признаком болезни является нарушение структуры собственного эго. Сюда относятся такие симптомы, как:
- Отчуждение от окружающего мира.
- Подверженность чужому влиянию.
- Аутизм.
- Существование в 2 реальностях: в настоящей и вымышленной жизни.
Последние исследования доказывают, что в лечении шизофрении значение имеет отношение социума к больному человеку. Принятие измененной личности в обществе позволяет снизить риск развития осложнений и психозов. К больной женщине нельзя относиться как к сумасшедшей. В толерантном мире это понятие по отношению к человеку не применимо.
Особенности течения женской шизофрении
Женская шизофрения имеет ряд отличий. Среди них:
- Позднее начало. Первый заметный приступ возникает в возрасте около 30 лет.
- Скрытая от большинства окружающих шизофрения. Вялотекущая болезнь приводит к тому, что ее лечение отодвигается на неопределенные сроки.
- Продолжительная депрессия.
- Склонность к истерикам.
- Чрезмерная раздражительность.
Сложности в диагностике объясняются тем, что женщины отличаются повышенной эмоциональностью. Плохое настроение и агрессию часто списывают на предменструальный синдром, гормональные сдвиги. Поэтому латентная шизофрения может быть диагностирована даже через несколько десятков лет после своего манифеста.
Некоторые ученые склонны считать беременность пусковым фактором к развитию болезни. Однако рождение ребенка может стать критичным только для тех пациенток, у которых имелась генетическая предрасположенность к нарушениям психики.
У таких женщин наблюдается выраженная послеродовая депрессия, которая может сочетаться с симптомами шизофрении. Усугубляет ситуацию отсутствие общения, перестройка гормонального фона, стресс, испытанный при родах, ответственность за новорожденного. Если вовремя не распознать проявления патологии, больная может нанести вред не только себе, но и ребенку.
Шизофрения – это не повод для прекращения рода. Больные женщины могут становиться матерями и воспроизводить здоровое потомство.
Осложнения и последствия
Шизофрения, признаки которой у женщин протекают в легкой форме, не наносит серьезного вреда здоровью. Стадии ремиссии сменяются периодами обострений редко. До бреда и галлюцинаций дело не доходит. Негативная симптоматика будет прогрессировать медленно, не приводя к развитию острых психозов.
Маниакальный вид расстройства представляет большую опасность. На первый план выходят навязчивые идеи, бред преследования. В пиковые моменты человек может нанести ущерб себе и окружающим. Нередко дело доходит до суицида.
Маниакально-депрессивный синдром заканчивается самоубийством в 15% случаев.
К другим последствиям шизофрении относятся:
- Ожирение или анорексия
- Потеря памяти, слабоумие.
- Бессонница, кошмарные сновидения, хроническая усталость.
- Депрессия после острого приступа шизофрении. Симптомы основного заболевания могут полностью отсутствовать, на первый план выходит подавленное настроение.
- Паркинсонизм.
- Невозможность социального взаимодействия.
- Заболевания сердечно-сосудистой системы.
- Утрата трудоспособности.
Шизофрения опасна не только для личности женщины, но и для окружающих ее людей. Поэтому во время обострения тяжелой формы патологии требуется госпитализация.
Лечение и профилактика
Зная, как на ранних стадиях проявляется шизофрения у молодых женщин, можно вовремя начать лечение и не допустить тяжелых осложнений. Первоочередной задачей становится устранение продуктивных симптомов.
Препаратами выбора являются атипичные нейролептики. Их прием позволяет избавиться от ведущих проявлений болезни. В отличие от других лекарственных средств, они реже вызывают позднюю дискинезию. Терапию дополняют бензодиазепинами и нормотимиками. Если добиться положительного эффекта не удается, женщине может быть назначена электросудорожная и инсулиношоковая терапия.
Большую часть времени пациентки могут находиться на домашнем режиме лечения. Госпитализация, с передачей в стационар, требуется в стадии обострения, при наличии позитивных симптомов помешательства.
Когда патологические симптомы болезни будут устранены, с пациенткой начинает работать психотерапевт. Важно привлекать к лечению всех членов семьи и близких родственников. Это позволяет грамотно организовать психологическую поддержку, которая является важным условием успешной терапии.
Специфических мер профилактики болезни не существует. Невозможно однозначно предсказать, разовьется ли она у конкретного человека. В целом, принадлежность к женскому полу и поздний манифест относятся к прогностически благоприятным факторам. Сюда же входят отсутствие галлюцинаций и бреда.
Шизофрения не является синонимом безумия. При ее своевременном выявлении, грамотной терапии и при поддержке близких людей, женщина может прожить до глубокой старости. Однако нужно настроиться на то, что лечиться придется постоянно, так как полного избавления от психического расстройства добиться на сегодняшний день невозможно.
“Развитие шизофрении у женщин: виды, первые симптомы и схемы лечения”
4 комментария
Шизофрения — это одна из патологий, входящих в состав эндогенной группы психозов. Ее генезис обусловлен развитием разнообразных функциональных нарушений в организме, с развитием признаков, независящих от влияния каких-либо внешних факторов. Что является характерным признаком, отличающим ее от иных состояний психических расстройств. В действительности, шизофрения представляет собой хроническое заболевание с признаками нарушения у пациентов процессов восприятия окружающей действительности и правильного мышления, не утрачивая при этом, своего интеллектуального уровня.
Шизофрения совершенно не означает, что больной обязательно должен страдать умственной неполноценностью. Его ай-кью (интеллектуальный коэффициент) может соответствовать уровню любого здорового человека – от низкого, до самого высокого. И тому немало примеров – знаменитый шахматист Б. Фишер или Нобелевский лауреат математик Д. Нэш и многие другие знаменитости, болели шизофренией, и их уж никак нельзя назвать умственно отсталыми.
В дословном переводе шизофрения означает – «заболевание с признаками расколотого (расщепленного) сознания». Это означает, что у пациента с хорошим «ай-кью» и памятью, со всеми слажено работающими и взаимодействующими органами чувств, и адекватно воспринимающим мозгом информацию, происходят сбои в обработке данных системой саморегуляции – сознанием.
Обычно такие проявления возникают эпизодически. Частота их обострений у каждого больного индивидуальна. Иногда шизофренические эпизоды могут напоминать о себе на протяжении всей жизни лишь считанные разы, остальное же время определяется состоянием ремиссии, когда человек совершенно нормален без каких-либо признаков болезни.
Опасна ли шизофрения?
Прежде всего, опасности при шизофрении подвергается сам пациент. Состояние психоза может вызывать у него признаки бредово-галлюцинаторного сознания, при котором он способен намеренно или ненамеренно совершать суицидальные попытки, либо подвергнуться насилию. К тому же, длительный прием лечебных препаратов от шизофрении может спровоцировать развитие патологий в легких, сердце и сосудах, что создает риск летальности пациентов от таких заболеваний.
Большинство пациентов-шизофреников не представляют опасности для окружения. Наоборот, они самоизолируются, многие способны пристраститься к алкоголю и наркотикам, отгородившись таким образом от близких и друзей, находясь наедине в своем внутреннем мире. Лишь у небольшого процента пациентов с признаками шизофрении, поведение может проявляться агрессивностью. Такие больные стоят на учете, и при необходимости подвергаются принудительной госпитализации.
Совершенно необоснованно считается, что развитие болезни превалирует у мужчин. С одинаковой частотой она проявляется и у многих женщин. Рассмотрим подробней, как все происходит.
Признаки и симптомы шизофрении у женщин
Начальное становление личности женщин происходит обычно на этапе пубертата. Тогда же происходит и проявление личностных дефектов – отсутствие естественных инстинктов или иных нарушений, усугубляющих восприятие внешних явлений в периодах гормональных нарушений.
Подтолкнуть к развитию заболевания способно чувство недовольства и наличие комплексов. К примеру, по поводу своих внешних параметров, не соответствующих идеальным формам, особенно если женщина отличается невротическим характером. В дальнейшем, это дает ей весомый повод для уклонения от своего чисто женского «предназначения».
Как правило, начальные признаки и симптомы шизофрении у женщин проявляются к 30-ти годам и редко отмечаются у женщин зрелого возраста. Они могут развиваться на фоне:
- «семейного климата», провоцирующего депрессии состояния и неврозы;
- послеродовой депрессии;
- отсутствия способности самостоятельного решения проблем, после затяжного стресса;
- надуманных «комплексов жертвы» и фобий;
- искаженности индивидуальных особенностей.
По результатам исследования, шизофреническая патология относится к генетически обусловленным болезням, развивающимся вследствие наследственной генной мутации. Хотя и очень редко, но иногда болезнь является последствием перенесенных ранее тяжелых инфекций.
По типу клинических симптомов выраженность шизофренических расстройств обусловлена развитием различных видов болезни:
- Маниакального, характеризующегося проявлением навязчивой маниакальной одержимостью (идеей фикс).
- Шизофрении паранаидального вида с чувством мании преследования и надуманных опасностей.
- Видом скрытого заболевания с самой разнообразной симптоматикой, которая тяжело систематизируется.
- Гебефренического вида патологии с нарушениями процессов мышления, нестабильностью настроений и сложностью в общении.
- Легким видом шизофринии – с простыми симптомами различных нарушений, но без признаков бреда и галлюцинаций.
- Биполярным видом, который трудно идентифицировать из-за неоднозначности симптомов – перепады эмоциональных нарушений в сочетании с депрессивных и маниакальных состояний.
Очень важно выявить заболевание в начале его формирования, так как на этом этапе помочь женщине гораздо легче. При малейшем подозрении на шизофрению необходимо обратить внимание на поведение и настроение женщины.
Первые признаки болезни
Проявление первых признаков шизофрении у женщин можно заметить сразу:
- По изменению манеры разговаривать. Сложности в построении длинных предложений, тяжелому подбору нужных слов. Сложностями в доходчивом объяснении;
- По наличию скучной мимики лица, либо вовсе ее отсутствии;
- Наличию рассеянного взгляда;
- Отсутствию полного абстрактного мышления и всякого интереса к чему-либо;
- Женщина трудно переносит чужие взгляды и ведет себя невразумительно.
При наличии даже одного из этих первых шизофренических признаков, следует срочно попасть на консультацию к врачу-психиатру. Не исключено, что женщине понадобиться безотлагательная медицинская помощь.
Общая клиническая картина
Развитие общих клинических признаков заболевания – это долгий процесс. Он можем растянуться на годы, и весь этот период у пациенток отмечается вялотекущая симптоматика шизофрении. На фоне полного здоровья и оптимизма, появляются эпизоды апатии. Часто фальшивый оптимизм сменяется депрессивным состоянием, больная «погружается в себя» и избегает каких-либо контактов.
- Признаки эмоциональных нарушений
Развиваться шизофрения у женщин может по разным причинам, но первый способствующий фактор – это эмоциональная нестабильность и потрясения.
Развернутая клиника заболевания проявляется у слабого пола эмоциональной подавленностью с признаками больного воображения, глупыми суждениями и бредовыми, нелепыми мыслями. Теряется способность к сочувствию даже к самым родным и близким людям, к семье – они воспринимаются как чужие.
У шизофреников не бывает выразительной мимики, они лишены эмоций, на лице характерная бледность. Горе или радость не могут изменить их эмоциональный настрой. Механическую схожесть с роботом им дает монотонность голоса. Такие пациенты не проявляют интерес к когда-то любимой работе и увлечениям. Начинается поиск смысла всей жизни и философствующие рассуждения на эту тему.
- Симптоматика нарушенного мышления
Среди основных симптомов шизофрении у женщин – нарушенное сознание. Психиатр может выявить нарушения при проведении специального теста на шизофрению по картинкам, хотя распознать ее могут и близкие больному, члены семьи – по неспособности абстрактного мышления больной или склонности к нелогичному парадоксальному поведению.
Нарушается способность различать схожие предметы, появляются симптомы эхолалии – почти непрерывное повторение, услышанного выражения. При этом, ничего не изменяя и не добавляя к нему своих слов.
- Развитие визуальных иллюзий (галлюцинации)
Запущенная болезнь провоцирует развитие бредовых состояний, формируются признаки тактильных, звуковых и обонятельных галлюцинаций. Надуманные фантазии проявляются у больных как в реальной жизни – они погружаются словно в другой мир с реальным звуком голосов, где чувствуют себя просто отлично. Их внутренний мир заполнен бредовыми фантазиями и пробудить в нем женские инстинкты совершенно нет возможности.
У больных возникают подозрения, что их преследуют, испытывают на них опасные опыты и воздействуют гипнозом. В голове рисуются живые картины другой жизни, как в кино, с населением различных невероятных существ. При этом проявляются неприятные запахи и звуки. В голове жужжит, сверлит и стреляет. Со временем происходит окончательная трансформация личности, которая может стремиться к суициду.
Вышеописанная симптоматика — это только «цветочки» легкого проявления шизофрении, но бывают проявления более масштабного характера с признаками грубости, злобы и агрессии, даже к близкому окружению. Женщина может пуститься «во все тяжкие», бродяжничать, полностью прекратить ухаживать за собой. Внешние симптомы проявляются:
- спутанными, грязными волосами;
- неаккуратной или рваной одеждой;
- неприятным запахом из полости рта.
Диагностика и лечение шизофрении
Начальный этап шизофрении диагностируется довольно сложно. Для окончательного вердикта важна динамика состояния пациента в течение полугода, с характеристикой всех видоизменений симптомов. Лишь после подтверждения подозрения, проводится комплексное обследование с применением:
- МРТ диагностики, для изучения сегментарной активности мозга на различных его участках.
- Электроэнцефалографии, выявляющей биоэлектрическую активность мозга.
- Доплерографии помогающей исключить сосудистые патологии.
- Психологических и нейротестов, для выявления нарушений в познавательных признаках и нервной системе.
- Диагностической анализации всех систем организма.
- Обследование на наркотики, вирус гепатита и спинномозговой жидкости.
- Тесты на выявления склонности к психическим заболеваниям – цветовой, тест пятен или логический тест.
Лечение шизофрении у женщин – это длительный процесс. Активная медикаментозная терапия направлена на купирование острых симптомов болезни – этот этап может продлиться до двух месяцев. Следующий этап предусматривает стабилизирующее лечение, в процессе которого дозы препаратов снижаются до полного закрепляющего эффекта. Длительность курса – до 3-х месяцев. Во избежание прогрессирования и рецидивов шизофрении в течение полугода, а иногда и дольше, наступает этап поддерживающего лечения.
Препараты медикаментозной терапии
При лечении шизофрении могут назначаться различные препараты группы антидепрессантов, ноотропов, тимостабилизирующих средств и витаминных комплексов, но они играют в лечении второстепенную роль. Основа лечебной терапии – препараты группы нейролептиков.
Для купирования галлюцинаторных, бредовых, кататонических и агрессивных проявлений назначаются – препараты типичных нейролептиков типа «Тизарцина», «Галоперидола», «Трифтазина» и «Аминазина».
Для замедления нарастаний дефектов личностного характера применяют нейролептические медикаменты атипичной структуры — это «Кветиапин», «Оланзапин» или «Рисперидон».
Автор статьи: Татьяна Ефимова
Позвольте представиться. Меня зовут Татьяна. Я уже более 8 лет занимаюсь психологией. Считая себя профессионалом, хочу научить всех посетителей сайта решать разнообразные задачи. Все данные для сайта собраны и тщательно переработаны для того чтобы донести как можно доступнее всю необходимую информацию. Перед применением описанного на сайте всегда необходима ОБЯЗАТЕЛЬНАЯ консультация с профессионалами.
✔ Обо мне ✉ Обратная связь Оценка 5 проголосовавших: 3симптомы и признаки у мужчин
По мнению специалистов, симптомы и признаки шизофрении у мужчин обозначаются в более раннем возрасте по сравнению с женщинами. К тому же, анализ поведения позволяет своевременно обнаружить склонность к психическим расстройствам и избежать обострения заболевания.
Содержание материала:
Шизофрения у мужчин – причины возникновения
Шизофренией называют прогрессирующее психическое заболевание хронического типа, для которого характерны изменения в эмоциональной, волевой, а также мыслительной поведенческой реакции. Неоднозначность проявлений расстройства свидетельствует о наличии нескольких поэтапно возникающих синдромов.
Наиболее частым спутником шизофрении считается дезорганизованность речи больного, появление галлюцинаций и снижение социального функционирования.
Заболевание возникает на фоне патологических процессов в головном мозге. Однако причины, которые ведут к развитию болезни, еще не изучены полностью.
На данный момент нейробиологи установили лишь часть факторов, провоцирующих развитие шизофрении:
- наследственная предрасположенность. Развитие патологии происходит при суммировании дефектных генов каждого из родителей. Дефектные гены, полученные от предков, рано или поздно выражаются в расстройстве психики, даже если у родителей не наблюдалось явных отклонений. Склонность к депрессии или эмоциональная холодность нередко присущи людям с вялотекущей формой болезни;
- влияние внешней среды. Условия и образ жизни человека способны повлиять на его психическое состояние. Отклонения в поведении могут возникать под воздействием переутомления, недосыпов и стрессов, употребления алкоголя и наркотических веществ, сложной семейной ситуации, чрезмерной умственной нагрузке.
Также благоприятной почвой для развития болезни считаются черепно-мозговые травмы и другие тяжелые заболевания.
В силу того, что мужчины более сдержанны эмоционально, склонны к употреблению алкоголя и отличаются выраженными личностными характеристиками, мужская шизофрения наблюдается чаще, чем женская, носит хроническую форму и считается неизлечимой.
Как проявляется шизофрения у мужчин?
Читайте также: шизофрения: симптомы и признаки
Случаи заболевания мужчин шизофренией не были редкостью и в древние времена. Но в наши дни патология стала более распространенным явлением. Тем не менее, для медиков и ученых шизофренические расстройства психики продолжают оставаться недостаточно изученными.
В отличие от женской шизофрении, у мужчин заболевание характеризуется непрерывностью течения. Поэтому важно как можно раньше обратить внимание на появление сигналов о возможном развитии расстройства.
Многие мужчины активны в социальной жизни, а значит распознать зарождение опасного состояния психики можно, просто анализируя поведения человека в социуме и обращая внимание на появившиеся изменения. Проявление расстройства психики начинается с поступков, которые в обычной ситуации не всегда представляются адекватными.
Холодность мужчины к жене вызывает, как правило, чувство ревности, равнодушие к матери объясняется эгоизмом, а неприязнь к чему-либо расценивается, как следствие усталости или потери интереса. Так происходит потому, что близкие люди не понимают, что он болен, и пытаются оправдать его поведение.
Постепенно уровень отстраненности от социума возрастает. Мужчина становится неряшливым и замкнутым. Решить возникающие проблемы путем простого разговора не представляется возможным, поскольку больной человек избегает общения не только с друзьями и знакомыми, но и с близкими родственниками.
Первые признаки мужской шизофрении
Чаще всего, первые признаки шизофрении у мужчин остаются без должного внимания окружающих. Появление ранних симптомов шизофрении возможно, начиная с 15-летнего возраста.
Большинство родителей считают этот период в жизни ребенка переходным и стараются не слишком остро воспринимать неадекватность его поведения.
Первое, на что стоит обратить внимание — внезапные перемены в характере, настроении и поведении подростка. Личностные изменения могут проявляться в замкнутости, отсутствии интереса к вещам, которые прежде представляли интерес, снижение или чрезмерное увеличение эмоциональности.
Типичным признаком ранней шизофрении считается зацикленность на внешнем виде, при условии, что оснований для недовольства действительно нет.
Подростки нередко отказываются воспринимать свою внешность такой, какая она есть. Себя они могут видеть слишком толстыми или уродливыми. Последствия такого видения не всегда безопасны. К примеру, отказ от еды, чтобы похудеть, чаще всего приводит к анорексии.
Основные признаки шизофрении у мужчин
Развитие шизофрении у мужчин зрелого возраста не всегда проявляется в острой форме.
Наиболее заметный признак развивающегося расстройства — постоянные перепады настроения, состояния, когда эмоциональность и активность внезапно сменяются отрешенностью и потерей интереса к окружающему миру.
Несмотря на признаки расстройства, больные продолжают работать и выполнять ежедневные обязанности, а личностные изменения стараются подавлять.
Тем не менее, чтобы определить зарождение психических отклонений, не обязательно быть квалифицированным специалистом. Достаточно обратить внимание на специфические изменения в поведении мужчины при шизофрении.
Наиболее серьезные изменения в психике больного происходят при развитии шизофрении в возрасте 20-30 лет.
Особенности поведения при шизофреническом состоянии
Одно из характерных проявлений болезни — отсутствие визуального контакта. Больные шизофренией не могут выдерживать прямой взгляд и стараются отвести глаза в сторону. Кроме того, у мужчин постепенно меняется мышление, пропадает желание учиться, или использовать ранее полученные знания и опыт.
На фоне эмоциональной холодности, в речи больного человека появляется много философских понятий, его одолевают малопонятные идеи, которые ему кажутся гениальными, но воспринимаются окружающими как бред.
В этот период у людей с психическим расстройством могут возникать фобии — мания преследования, чувство необоснованного страха за свою жизнь. Такие люди пытаются принять меры по своей защите — наглухо зашторивают окна, запирают двери на все замки, а в предлагаемой им еде ищут признаки яда.
Несмотря на кажущееся слабоумие больных шизофренией, уровень их интеллекта остается прежним.
Симптомы различных видов шизофрении у мужчин
Несмотря на то, что галлюцинации и бред часто сопровождают развитие шизофрении, эти признаки не следует расценивать в качестве основных симптомов. Существует ряд других заболеваний, для которых характерна подобная симптоматика, например, алкоголизм.
К основным симптомам заболевания относятся:
- возникновение дефектов речи;
- снижение уровня эмоциональности;
- неадекватная реакция на приятные события, отсутствие удовольствия;
- потеря интереса к работе или учебе;
- потеря концентрации внимания;
- мысли о преследовании и подстерегающей опасности;
- приступы агрессии без причины;
- состояние апатии и равнодушия;
- нетипичность эмоциональных проявлений.
Звуковые, обонятельные, вкусовые или зрительные галлюцинации, а также бредовые идеи, возникающие на фоне перечисленных симптомов, служат дополнительным признаком шизофрении.
Под воздействием галлюцинаций человек теряет связь с реальностью и способен нанести вред не только окружающим, но и себе.
Характерные темы бредовых идей — подозрение на слежку и преследование, воздействие неведомых сил на мысли больного. Нередко людям с шизофренией кажется, будто окружающие смеются над ними, обсуждая или перешептываясь у них за спиной.
Без должной психологической помощи больному мужчине, поддержке родных и общения, состояние шизофрении усиливается и может привести к полной потере работоспособности.
Виды и особенности заболевания
Развитие шизофрении может проходить по нескольким сценариям, отличающимся по скорости течения, особенностям клинической картины и стадиям. Для определения вида заболевания специалисты применяют специальную классификацию расстройства.
Для непрерывной формы патологии характерен постепенный уход больного в собственный мир при отсутствии ремиссий. Таким людям показано постоянное пребывание в стационаре.
При вялотекущей форме симптомы заболевания почти не проявляются. Чаще всего, патология наблюдается у мужчин в зрелом и пожилом возрасте.
Приступообразная форма выражается в периодических обострениях и периодах покоя.
Типы болезни и их симптомы
В зависимости от специфики клинических проявлений шизофрению подразделяют на следующие типы:
- кататонический. Наблюдается у мужчин в возрасте 20-30 лет. Характеризуется нарушением двигательных функций на фоне полного сохранения сознания;
- параноидальный, наиболее распространенный. Наблюдается в 30-40-летнем возрасте. Характеризуется навязчивым бредом, искажением восприятия себя, галлюцинациями на фоне незначительно угнетенной эмоциональной и волевой сферы;
- гебефренический, один из самых сложных в проявлении и лечении. Характеризуется нарушениями в эмоциональной и волевой сфере. Поведение больных становится бессмысленным, сопровождается гримасничаньем, хихиканьем или манерностью;
- простой. Проявляется в любом возрасте. Ведет к постепенной деградации.
Развитие шизофрении, выявленной на ранних этапах, может быть остановлено, или замедлено, при условии адекватного лечения.
Диагностика заболевания
Основанием для подозрения на шизофрению считается наличие хотя бы двух характерных симптомов, наблюдающихся у мужчины в течение полугода.
Для подтверждения или отклонения диагноза необходимы обследования психиатров и неврологов, а также ряд мероприятий исследовательского характера:
- сканирование мозга посредством МРТ;
- тестирование с целью определения психических отклонений;
- мониторинг сна;
- компьютерная томография;
- реоэнцефалографическое исследование головного мозга.
Обязательным условием диагностического обследования считается тщательное изучение анамнеза, выяснение возможности наследственной предрасположенности к болезни, и исключение других видов психических патологий.
Методы лечения шизофрении у мужчин
Для устранения симптомов заболевания и поддержки стабильного психоэмоционального состояния применяют комплексное лечение — с помощью медикаментов и психологической терапии.
Возможность медикаментозного лечения шизофрении стала доступна в середине прошлого столетия, когда были открыты антипсихотические препараты — нейролептики. Правильный выбор препарата означает не только лечебное воздействие на нервную систему, но и сведение к минимуму количество возможных побочных реакций, таких как спазмы или дрожание рук.
Форма и сроки антипсихотического лечения медикаментами определяются тяжестью состояния пациента и формой его заболевания. Важная задача медиков — добиться понимания пациентом необходимости приема лекарственных препаратов.
При достижении осознанного отношения к терапии, на фоне отсутствия агрессивности, дальнейшее лечение разрешается проходить в домашних условиях.
Терапия психологического и социального характера предусматривает моральную поддержку, выбор правильной тактики поведения при общении с больным мужчиной, а также обеспечение комфортных условий его жизни.
Утеря личностных качеств больными шизофренией признана необратимым явлением.
Шизофрения у мужчин: профилактика
Профилактические мероприятия уместны при генетической предрасположенности мужчины, а также при наличии обострений шизофрении в анамнезе.
Первичная профилактика предусматривает сбор сведений о психическом здоровье предков и близких родственников и прогнозирование степени риска развития заболевания.
При подтверждении диагностических прогнозов необходимо полностью исключить прием алкогольных напитков и обеспечить прием нейролептических препаратов согласно рекомендациям врача. Кроме того, следует избегать любых психических нагрузок.
Способность самостоятельной адаптации в обществе у больных шизофренией нарушается, поэтому задача врачей и близких не допустить потери связи человека с реальностью и его полного выпадения из общества.
Распознавание симптомов шизофрении у подростков
Шизофрению бывает трудно обнаружить у подростков. Иногда бывает трудно увидеть разницу между обычным подростковым капризом и признаками более серьезного заболевания, хотя это заболевание обычно начинается в позднем подростковом или юношеском возрасте.
Это помогает узнать, за какими симптомами следует обращать внимание и когда следует проконсультироваться с врачом.
На что обращать внимание
Симптомы у подростков могут проявляться постепенно в течение нескольких дней, недель, нескольких месяцев и более.Это называется продромальным периодом. Ранние симптомы шизофрении иногда могут быть похожи на симптомы других проблем, таких как тревога или депрессия.
Особенно сначала симптомы могут быть похожи на типичные для подростков годы: плохие оценки, смена друзей, проблемы со сном или раздражительность.
Но у подростков есть некоторые ранние признаки, которые проявляются в изменении мышления, эмоций и поведения.
Изменения в мышлении
- Отсутствие концентрации или способности следить за ходом мыслей
- Видеть или слышать то, что нереально (галлюцинации)
- Спутать телевизор и мечты с реальностью
- Странные идеи, которые могут не осуществиться смысл (например, думать, что родители крадут вещи или что ими владеет злой дух)
- Паранойя — думать, что люди гонятся за ними или говорить о них
- Необоснованное зацикливание на прошлом
Изменения в эмоциях
- Чрезвычайно капризный или раздражительный
- Вспышки гнева
- Сильный страх или беспокойство
Изменения в поведении
- Немигающее, пустое выражение лица
- Неловкие или необычные движения лица или тела
- Разговор с самим собой, используя странную речь, которую вы не понимает или быстро меняет темы
- Неприемлемые ответы, такие как смех во время грустного фильма
- Проблемы с «чтением» социальных сигналов у других
- Проблемы с поиском и поддержанием друзей
- Все больше и больше изолированности
- Плохой уход за собой и уход за собой
- Злоупотребление психоактивными веществами
- Угрожающее поведение
Когда позвонить врачу
Если вы заметили подобные симптомы, вашему ребенку нужно немедленно обратиться к врачу.Это особенно верно, если кто-либо из членов их семьи болел шизофренией.
Врач задаст вашему подростку вопросы об их мышлении и поведении, возможно, проведет краткий медицинский осмотр и сдаст им анализ крови или мочи, чтобы убедиться, что в этом нет другого заболевания или проблемы, связанной с употреблением наркотиков.
Продолжение
Для постановки диагноза шизофрения симптомы должны длиться не менее 6 месяцев и не связаны с каким-либо другим медицинским или психиатрическим заболеванием.Иногда для постановки точного диагноза требуется больше 6 месяцев, исходя из того, как симптомы проявляются с течением времени.
Продолжение
Ваш семейный врач может направить вас к психиатру, который работает с подростками. Психиатр имеет специальную подготовку по диагностике и лечению шизофрении.
Если у вашего подростка есть заболевание, лучше всего подойдет комбинация лечения. Это могут быть лекарства, индивидуальная и семейная терапия.
О диагнозе бывает сложно услышать.Но при правильном лечении люди с шизофренией поступают в колледж, сохраняют работу и ведут семейную жизнь.
Как начинается шизофрения?
Аддингтон А.М., М. Горник, Дж. Дакворт и др. «GAD1 (2q31.1), который кодирует декарбоксилаза глутаминовой кислоты (GAD-67) связана с дебютом в детском возрасте шизофрения и потеря объема серого вещества коры ». Molecular Psychiatry 10 (2005): 581-588.Американская психиатрическая ассоциация. Диагностическое и статистическое руководство по психическим расстройствам, пятое издание .Вашингтон, округ Колумбия: Американская психиатрическая ассоциация, 2013 г.
Американская психиатрическая ассоциация. Диагностическое и статистическое руководство по психическим расстройствам Расстройства, четвертое издание, редакция текста ; Вашингтон, округ Колумбия: Американская психиатрическая ассоциация, 2000.
Ашок, А.Х., Дж. Боуг и В.К. Ерагани. «Пол Ойген Блейлер и происхождение термина шизофрения». Индийский журнал психиатрии 54 (1) янв.-март. 2012: 95-96.
Бейкер, Ф.М., и К.С. Белл.«Вопросы психиатрического лечения афроамериканцев». Психиатрическая служба 50 марта 1999: 362-368.
Бересфорд, К., С. Хепберн, Р.Г. Росс. «Последующее наблюдение в течение 6 и 8 лет». Клинический ребенок Психология и психиатрия 10 (2005): 429-439.
Берман И. «Обсессивно-компульсивные симптомы при шизофрении». Psychiatric Times ноябрь 2001 г.
Бриш Р., А. Саниотис, Р. Вольф и др. «Роль дофамина при шизофрении с нейробиологической и эволюционной точки зрения: старомодно, но все еще в моде.« Frontiers in Psychiatry May 2014.
Bond, G.« Активное внебольничное лечение людей с тяжелыми психическими заболеваниями ». Университет Индианы — Университет Пердью Индианаполис, март 2002 г., Индианаполис, Индиана.
Cascade, E.F., A.H. Kalali, and P.F. Бакли. «Текущее лечение шизофрении: Монотерапия антипсихотиками по сравнению с комбинированной терапией ». Psychiatry 5.5 May 2008: 28-30.
Чанпаттанаа В. и М.Л.С. Chakrabhandb. «Комбинированная ЭСТ и нейролептическая терапия в Рефрактерная к лечению шизофрения: прогноз исхода.» Психиатрические исследования 105,1 дек. 2001: 107-115.
Чобанян А.В., Бакрис Г.Л., Блэк Х.Р. и др. «Седьмой отчет Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления: отчет JNC 7». Журнал Американской медицинской ассоциации 289.19 (2003): 2560-2572.
Дэвис, Э.Дж. «Аспекты развития шизофрении и родственных расстройств: возможные последствия для стратегий лечения». Британский журнал психиатрии августа.2007.
ДеВилдер, Дж. Э. «Профилактика шизофрении и тяжелых психических заболеваний». Американская академия социальной работы и социального обеспечения 2015: 1-29.
Диксон, Л., Д. Перкинс и К. Калмс. «Наблюдение за рекомендациями: Практическое руководство для
Лечение пациентов с шизофренией. «PsychiatryOnline.com. Сентябрь 2009 г.
Европейский колледж нейропсихофармакологии». Ученые открывают области мозга, которые могут быть предназначен для лечения пациентов с шизофренией, которые «слышат голоса».» Science Daily 2017.
Фитцджеральд, М.» Шизофрения и аутизм / синдром Асперсера: совпадение и различие. « Клиническая нейропсихиатрия 9.4 (2012): 171-176.
Флейшхакер, В. В., и А. М. Симма.» Управление продромом шизофрении ». Современные антипсихотики, Справочник по экспериментальной фармакологии, том 212 . Эд. Г. Гросс и М.А. Гейер. Берлин: Springer, 2012. 125–134.
Friedman, JI, T. Vrijenhoek, S. Markx, et al.«Вариации дозировки гена CNTNAP2 связаны с шизофренией и эпилепсией». Molecular Psychiatry 13 марта 2008: 261-266.
Габровсек, В.П. «Стационарная групповая терапия больных шизофренией». Психиатрия Данубина 21.1 (2009): 67-72.
Джентиле, С. «Антипсихотическая терапия на ранних и поздних сроках беременности. обзор «Oxford University Press, 2008.
Гурзис, П., А. Катривану и С. Бератис.» Симптоматология начальной продромальной фазы шизофрении.» Schizophrenia Bulletin 28.3 (2002): 415-429.
Грегори А., П. Малликарджун и Р. Аптегроув.» Лечение депрессии при шизофрении: систематический обзор и метаанализ «. British Journal of Psychiatry 2017.
Hadlich, SJ, A. Kirov, and T. Lampinen. «Что вызывает шизофрению?» Science Nov. 2010: 1-16.
Hedgecoe, A. «Шизофрения и повествование о просвещенной генетике. » Общественные науки 31 (2001): 875.
Холлис, К. «Предвестники развития у детей и подростков. шизофрения и аффективные психозы: диагностическая специфичность и преемственность с размерами симптомов ». The British Journal of Psychiatry 182 (2003): 37-44.
Ховард Р., П. В. Рабинс и М. В. Симан и др.« Шизофрения с поздним началом и шизофрения с очень поздним началом -подобный психоз: международный консенсус ». Американский журнал психиатрии 157 (2000): 172-178.
Husseini, A., и Д. Джанакос. «15-минутный визит». Уход за пациентами 40 (2006): 9-10.
Ябленский А.В., Морган В.С. Зубрик, К. Бауэр и др. «Беременность, роды и неонатальные осложнения в популяции женщин с шизофренией и серьезными аффективными расстройствами». Am J Psychiatry 162.1, январь 2005: 79-91.
Хоррами, С. «Гений, безумие и мужественность: прекрасный ум исследован. через мужскую модель ». Мужчины и мужественность 5 (2002): 116.
Kraam, A., and P. Phillips. «Гебефрения: концептуальная история». История психиатрии Ноябрь 2012 г.
Кришнадас Р., С. Раманатха, Э. Вонг и др. «Остаточные негативные симптомы дифференцируют когнитивные функции у клинически стабильных пациентов с шизофренией и биполярным расстройством». Исследование лечения шизофрении Июнь 2014 г.
Kyziridis, T.C. «Записки по истории шизофрении». Немецкий журнал Психиатрия 8 (2005): 42-48.
Leucht, S., C. Corves, D. Arbter, et al. «Второе поколение против антипсихотических препаратов первого поколения для лечения шизофрении: метаанализ». Ланцет 373 (2009): 31-41.
Lin, K.M, and F. Cheung. «Проблемы психического здоровья для американцев азиатского происхождения». Психиатрическая больница Сервисы 50 июня 1999: 774-780.
Марин, Х. «Латиноамериканцы и психиатрические препараты: обзор». Психиатрическая Times 20.10 октября 2003 г.
Маттай А.К., Дж.Л. Хилл и Р.К. Ленрут. «Лечение ранней шизофрении». Текущее мнение в психиатрии 23 июля 2010 г.
МакГрат, Дж., С. Саха, Д. Чант и Дж. Велхэм. «Шизофрения: краткий обзор заболеваемости, распространенности и смертности ». Epidemiologic Reviews 30.1 (2008): 67-76.
McGurk, S.R., K.T. Mueser, P.D. Harvey, et al.« Когнитивные и симптоматические предикторы результаты работы для клиентов с шизофренией в условиях поддерживаемой занятости ». Психиатрическая служба 54 авг.2003: 1129-1135.
Meador-Woodruff, J.H., and J.E. Kleinman. «Нейрохимия шизофрении: глутаматергические аномалии». Нейропсихофармакология: пятое поколение прогресса, Пятое издание . Эд. Кеннет Л. Дэвис, Деннис Чарни, Джозеф Т. Койл и Чарльз Немерофф. Филадельфия, Пенсильвания: Lippincott, Williams & Wilkins, 2002: 717-728.
Meltzer, H.Y. «Клозапин: баланс между безопасностью и превосходной антипсихотической эффективностью». Клиническая шизофрения и родственные психозы Oct.2012: 134-144.
Meyer, I.H. «Предрассудки, социальный стресс и психическое здоровье у лесбиянок, геев и бисексуалы: концептуальные вопросы и данные исследований ». Психологические Бюллетень 129.5 (2003): 674-697.
Мингоя Г., Вагнер Г., Лангбейн К. и др. «Сетевая активность в режиме по умолчанию при шизофрении изучается в состоянии покоя с использованием вероятностного ICA». Исследование шизофрении 2012: 1-7.
Nemade, R., and M. Dombeck. «Симптомы, закономерности, статистические данные и закономерности шизофрении.»Август 2009.
Новичок, J.W.» Метаболический риск во время лечения антипсихотиками. « Клинические данные Therapeutics 26 декабря 2004 г .: 1936-1946 гг.
Пфистер, Р.Д. «Потребление средств массовой информации подростками и восприятие психических заболеваний». Американский университет, Вашингтон, округ Колумбия, 2014 г.
Президент и научные сотрудники Гарвардского колледжа. «Шизофрения и биполярное расстройство могут иметь общие генетические корни». Harvard Mental Health Lett 25 декабря 2009 г .: 7.
Рид Дж. И Р. Бенталл. «Шизофрения и детские невзгоды». Американский журнал Психиатрия 167 июнь 2010: 717-718.
Росс, Р.Г. «Психотические и маниакальные симптомы во время стимулирующего лечения синдрома дефицита внимания и гиперактивности». Американский журнал психиатрии 163.7 (2006): 1149-1152.
Шульце-Люттер, Ф. «Субъективные симптомы шизофрении в исследованиях и клинике: основная концепция симптомов». Бюллетень по шизофрении 35.1 января 2009: 5-8.
Семпл, Д.М., А.Н. Макинтош, С. Лори. «Каннабис как фактор риска психоза: системный обзор». Журнал психофармакологии 19 (2005): 187.
Соренсен, Х.Дж., Э.Л. Мортенсен, J.M. Reinisch и S.A. Mednick. «Связь между пренатальным воздействием бактериальных инфекция и риск шизофрении ». Schizophrenia Bulletin 35.3 May 2009: 631-637.
Велинг В., Э. Сассер, Дж. Ван Ос, Дж. П. Маккенбах и др.»Этническая плотность районы и распространенность психотических расстройств среди иммигрантов «. Американец Journal of Psychiatry Декабрь 2007: 1-8.
Веллиган Д.И. и Л.Д. Альфы. «Негативные симптомы при шизофрении: важность идентификация и лечение ». Psychiatric Times 25.3 марта 2008 г.
Volkow, N.D.« Расстройства, связанные с употреблением психоактивных веществ при шизофрении: клинические последствия коморбидность ». Бюллетень по шизофрении 35.3 мая 2009 г.: 469-472.
Вассерман С., А. Вейсман де Мамани и П. Манди. «Критика родителей и атрибуции своих взрослых детей с высокоэффективным аутизмом или шизофрения ». Аутизм 14 (2010): 127-138.
Вудберри, К.А., Джулиано А.Дж., и Л.Дж. Сейдман.« Преморбидный IQ при шизофрении: метааналитический обзор ». Американский журнал психиатрии 165 (2008 ): 579-587.
10 самых распространенных признаков шизофрении
Галлюцинации, бред, неорганизованное мышление и поведение… знание этих признаков и того, как они выглядят, может быть хорошим шагом к правильному плану лечения.
Шизофрения — это хроническое психическое заболевание, которое влияет на поведение, мысли и чувства человека.
Заболевание входит в число 15 основных причин инвалидности в мире. Обычно диагноз ставится в возрасте от 16 до 30 лет, после того как человек пережил свой первый психотический эпизод. Маленькие дети редко болеют шизофренией.
Но симптомы шизофрении со временем развиваются медленно. Вы можете начать видеть признаки в раннем подростковом возрасте, такие как:
- испытывают значительное снижение оценок или производительности
- внезапно возникают проблемы с ясным мышлением или концентрацией
- подозрительность к другим или параноидальные мысли
- тратят больше и больше времени в одиночестве
- новые страстные идеи, которые кажутся странными другим
- странные чувства или кажущееся отсутствие чувств
- меньший интерес или отсутствие интереса к тому, как они выглядят
- , которым трудно отличить то, что есть реальные и ненастоящие
- неспособность четко говорить или изо всех сил пытается общаться с другими
Симптомы обычно делятся на одну из трех категорий:
- Положительные симптомы. Они не видят реальность так, как другие люди. Они также могут видеть, слышать, нюхать или пробовать на вкус то, чего не видят другие.
- Симптомы отрицательные. Это вещи, которые необычно отсутствуют в их жизни. У них нет интереса и у них нет мотивации делать большинство вещей, включая все, от встреч с друзьями до обычных повседневных дел.
- Когнитивные симптомы. У них проблемы с вниманием, концентрацией и запоминанием вещей.
Люди с шизофренией имеют множество симптомов, которые могут различаться по степени тяжести. Вот 10 самых распространенных из них:
Когда у человека с шизофренией появляются галлюцинации, он видит, слышит, нюхает или пробует на вкус вещи, которых не существует.
Но для этого человека то, что он видит, слышит, обоняет или пробует на вкус, очень реально. Это может сбивать с толку или расстраивать, если вам небезразличен человек, у которого галлюцинации.
Иногда они могут долго слышать голоса, прежде чем кто-либо их заметит.
Эти голоса могут исходить от людей, которых они знают, или людей, которых они не знают. Они могут осуждать их или угрожать им. Они также могут быть повествованием о том, что человек делает или требующим от него выполнения определенных действий.
Иногда голос вовсе не является голосом — это звук, похожий на свист или шипение.
Заблуждения, которые часто называют вместе, отличаются от галлюцинаций.
Заблуждения — это ложные представления о вещах, которые могут показаться другим странными или нелогичными.Даже если вы представите человеку факты, доказывающие, что его идея не основана на реальности, он вряд ли передумает.
Человек, страдающий заблуждениями, может полагать, что люди по телевидению или радио посылают ему секретные сообщения, призывающие их что-то делать. Или они могут полагать, что им грозит опасность, или конкретный человек или группа людей пытаются причинить им вред.
Людям с бредом бывает трудно сконцентрироваться. Они могут запутаться или почувствовать, что их мысли заблокированы.
Когда мышление «дезорганизовано», это означает, что человеку, страдающему шизофренией, трудно держать свои мысли или речь в порядке.
У них могут быть проблемы с запоминанием вещей или выполнением задач. Они могут начать говорить, а затем внезапно остановиться, потому что не могут вспомнить, что они говорили. Или они могут переходить от темы к теме во время разговора. Иногда они придумывают слова.
Если они испытывают серьезные симптомы, их невозможно понять.У них может быть «словесный салат» — набор слов, сложенных вместе в бессмысленном порядке.
Или они могут просто перестать говорить.
Часто у больных шизофренией бывает анозогнозия. Это означает, что они не осознают, что у них болезнь. Это отличается от отрицания. Они не способны мыслить достаточно ясно, чтобы что-то отрицать. Анозогнозия может затруднить лечение шизофрении.
Когнитивные трудности — еще один частый признак шизофрении, хотя, по общему признанию, они могут возникать и при различных других состояниях.У человека могут быть проблемы с вниманием, концентрацией и запоминанием вещей.
Подобно неорганизованному мышлению, это может затруднить им разговор.
Эти симптомы также могут мешать кому-то узнавать что-то новое или запоминать встречи. Им может быть сложно использовать только что изученную информацию или принимать решения, влияющие на их жизнь.
В общем, чрезмерно возбужденные люди кажутся гиперактивными и постоянно двигаются. Им может быть трудно долго сидеть на месте, и они будут очень, взволнованы вещами вокруг них.
Все время от времени возбуждаются, но это перевозбуждение бывает разным. И их речь, и движения могут быть быстрыми, и иногда у них может быть «всплеск» энергии, который, кажется, исходит из ниоткуда.
Их возбуждение может повлиять на их способность есть или спать, и это может затруднить разговор с другими людьми. Или они могут так много двигаться и говорить так быстро, что истощают себя.
У людей с шизофренией резкие движения и возбудимость обычно связаны с симптомами психоза, такими как галлюцинации или бред.
Люди, страдающие манией — симптомом биполярного расстройства I типа — могут также проявлять перевозбуждение из-за дополнительной энергии и незначительной потребности во сне. Поэтому, если вы замечаете это у себя или у кого-то еще, подумайте о том, чтобы поговорить с психиатром, чтобы получить правильный диагноз.
Некоторые люди с шизофренией имеют преувеличенное мнение о себе, иногда называемое манией величия. Они могут думать, что превосходят других или обладают экстраординарными способностями. Они также могут ошибочно полагать, что они очень богатые, умные, известные или влиятельные.
В зависимости от серьезности симптома, они могут только поверить этим вещам о себе, но не что-либо сделать с этим. Или это может повлиять на их отношение к себе.
В тяжелых случаях они будут думать, что обладают несколькими особыми качествами. Часто они действуют в соответствии с этими убеждениями способами, которые могут показаться странными или даже опасными для них самих или других.
Когда человек с шизофренией эмоционально отдаляется от вещей, он постепенно перестает заботиться обо всех аспектах повседневной жизни.У них отсутствует желание что-то делать, а друзья или семья не могут побудить их присоединиться к занятиям.
Когда вы разговариваете с человеком, который эмоционально замкнут, он может казаться отстраненным и не заинтересованным в разговоре.
По мере продвижения они начинают терять всякий интерес к разговору с другими и могут в конечном итоге полностью замкнуться. Они также перестают иметь какое-либо эмоциональное обязательство заботиться о себе или своих личных потребностях, и в этом им может потребоваться помощь.
Характерным признаком шизофрении является отсутствие эмоционального выражения.Люди с этим заболеванием могут мало или вообще не реагировать на хорошие или плохие новости.
Они также начинают меньше показывать мимику и жесты во время разговора. Когда они говорят, их голос может стать «плоским».
Интересно, что исследования показывают, что, хотя они кажутся «деревянными», их внешнее выражение может отличаться от того, что они чувствуют внутри.
Иногда у них могут быть необъяснимые и кажущиеся неуместными реакции на вещи, такие как непреодолимый гнев или неуместный смех.
Еще один классический признак шизофрении — это стремление сформировать обобщения или мыслить за пределами твердой идеи или концепции.
Людям с этим заболеванием может быть трудно понять вещи, которые не являются физическими или реальными. У них также могут быть трудности с пониманием пословицы, сравнения или метафоры, потому что они могут интерпретировать вещи только буквально.
Они склонны отвлекаться на реальное и буквальное и могут быть не в состоянии понять, что означает рассказ или проводимое сравнение.
Неорганизованное поведение может включать в себя странное поведение, такое как улыбка или смех без видимой причины или разговор сам с собой. Он также может включать в себя движения, которые, кажется, происходят без причины, или даже стресс или раздражение без четкой причины.
Люди, страдающие шизофренией, могут относиться к ним по-детски глупо. Или они могут быть растрепаны или странно одеты. В некоторых случаях они также могут демонстрировать несоответствующее сексуальное поведение, например публичную мастурбацию.
Кататоническое поведение может включать в себя неподвижность или отсутствие движения, отказ что-либо делать или говорить.
Кто-то может также делать много необычных движений, которые, кажется, не имеют цели. Вы можете застать их намеренно в странных позах или заметить их необычные жесты или гримасы.
Люди с шизофренией также могут иметь эхолалию (повторение того, что говорят другие) или эхопраксию (повторение того, как другие двигаются).
Есть много общих признаков шизофрении, и вам не нужно иметь их все, чтобы врач диагностировал это состояние.
Если вы хотите узнать больше о симптомах шизофрении, прочтите нашу подробную статью или пройдите наш тест по шизофрении.
Если вы узнали несколько из этих симптомов и обеспокоены тем, что у вас или у вашего близкого может быть шизофрения, вы всегда можете обратиться к специалисту по психическому здоровью за дополнительной поддержкой. Они смогут подтвердить диагноз и составить индивидуальный план лечения.
Хотя шизофрения может быть тяжелым заболеванием, с ней можно справиться с помощью правильных инструментов и поддержки. Раннее лечение увеличит ваши шансы на успешное лечение.
Как пол, возраст и другие факторы риска влияют на заболеваемость и течение болезни
Основные симптомы психоза — бред, галлюцинации и нарушения мышления — не уникальны для расстройства, традиционно называемого шизофренией.Они возникают и на ранних стадиях различных заболеваний головного мозга. Психоз кажется заранее сформированной реакцией человеческого мозга. Большинство проявлений шизофрении характеризуется продромальной стадией, которая длится несколько лет и приводит к максимальным социальным последствиям. Заболеваемость шизофренией резко возрастает, достигая пика у мужчин в возрасте от 15 до 25 лет. У женщин он достигает первого пика в возрасте от 15 до 30 лет и второго, более плоского пика в возрасте менопаузы (44-49 лет). После этого в более позднем возрасте заболеваемость снижается до плато.В отличие от результатов большинства крупномасштабных эпидемиологических исследований, в которых используется верхний возрастной предел от 45 до 55 лет, шизофрения — это заболевание любого возраста. Риск на всю жизнь одинаков для обоих полов. Более низкая заболеваемость у женщин в пременопаузе объясняется подавляющим действием эстрогена на дофаминовые рецепторы. Этому гормональному защитному эффекту противодействует генетический эффект высокой семейной нагрузки. При длительном течении болезни, цензурированном справа до 11,2 года после первой госпитализации, количество эпизодов психотических рецидивов колеблется от 0 до 29 при среднем значении 3.Размер положительных симптомов приводит к наибольшему количеству рецидивов и наименьшей продолжительности обострений со средней продолжительностью два месяца. Размеры депрессивных и негативных симптомов показывают, что обострения длится в среднем почти шесть месяцев. После первого эпизода болезни количество симптомов резко снижается, достигнув плато через пять лет после первой госпитализации. Отрицательные симптомы выходят на плато через 2–3 года у женщин и через 5 лет у мужчин. Депрессия — наиболее частый тип симптома при длительном течении болезни.В свете этих результатов будут обсуждаться актуальные вопросы лечения.
1. Введение
Шизофрения, определяемая как расстройство, характеризуется симптомами, которые искажают или частично блокируют некоторые основные функции человеческого разума, такие как внешнее и внутреннее восприятие и память. В этом отношении шизофрения — это расстройство, которое затрудняет или искажает контроль реальности во время эпизодов острой симптоматики, а в некоторых случаях также навсегда.
Психические расстройства, связанные с потерей контроля над реальностью, могут иметь серьезные последствия как для пострадавшего, так и для общества.По этой причине выяснение их причин долгое время было одной из главных задач психиатрических исследований. С момента первой попытки Эмиля Крепелина [1] определить шизофрению как унитарное расстройство, применив к ней диагноз «раннее слабоумие», мы наблюдали более ста лет исследований шизофрении. Учитывая все эти усилия, к настоящему моменту мы должны знать основные причины расстройства, способы его успешного лечения и последствия, которые оно вызывает. Но правда в том, что что касается симптомов, приводящих к выраженной социальной инвалидности и снижению качества жизни, т.е.е., негативные симптомы и когнитивные нарушения, достигнут лишь скромный прогресс.
Определение диагноза Эмиль Крепелин исходил как из основного возраста начала (прекокс), так и из исхода (деменция) конструкции заболевания, которую он назвал ранней деменцией. Диагностические признаки молодого возраста начала заболевания до 45 лет и неблагоприятного исхода, часто напоминающего деменцию, в те дни с энтузиазмом принимались и продолжали использоваться в клинической практике. Это частично изменилось после того, как концепция шизофрении Ойгена Блейлера [2] пришла на смену раннему слабоумию Крепелина, которое в Европе произошло быстрее и шире, чем в США.
Однако оба эти критерия неверны: у большинства пациентов, страдающих так называемым ранним слабоумием, никогда не развивается подлинное слабоумие даже после длительного периода болезни, а начало болезни довольно часто встречается и после 60 лет. Это были причины, по которым швейцарский психиатр Ойген Блейлер [2] расширил диагноз и заменил «раннее слабоумие» на «шизофрению». Но ни термин «шизофрения», ни «раздвоение разума» не дают точного описания истинной природы расстройства.Расщепление личности или диссоциативное расстройство личности сегодня означает состояние, при котором пострадавший принимает две или более различных идентичностей, каждая из которых не осознает друг друга. В отличие от шизофрении раздвоение личности не связано с психозом.
Присвоение расстройству нового названия Ойген Блейлер также представил дополнительные концепции, предназначенные для объяснения данной патологии, такие как аутизм, амбивалентность, ассоциативные расстройства, ни одно из которых не является специфическим для шизофрении и, следовательно, не квалифицируется как надлежащее описание.То же верно и в отношении концепций болезней и их основных причин, предложенных Блейлером. Все это просто отражает тот факт, что мы просто еще не знаем, что такое шизофрения на самом деле.
2. Материалы, методы и результаты
Когда мы намеревались пролить свет на эту мрачную главу исследования шизофрении, мы сначала искали результаты и проблемы, которые при воспроизведении и разрешении обещали дать понимание фундаментальных проблем. характер расстройства.
2.1. Половая разница в возрасте начала заболевания
Достаточно фундаментальным открытием нам показалось то, что наблюдали Крепелин [3] и некоторые другие исследователи после него, а именно, что женщины, как правило, были на несколько лет старше мужчин при первом поступлении в стационар. диагностика шизофрении [4]. В то время этому явлению еще не существовало правдоподобного объяснения. В поисках одного из них мы сначала должны были проверить, действительно ли эта разница в возрасте при первом поступлении была вызвана разницей в возрасте начала заболевания. Возраст первого госпитализации зависит не только от возраста начала заболевания, но и от ряда факторов окружающей среды, таких как возраст, когда впервые был поставлен диагноз, социокультурные и социально-экономические факторы, от различий в системах здравоохранения и от того, оплачивается ли стационарное лечение. сами пациенты, медицинская страховка или государство.
Наша первая социальная гипотеза заключалась в том, что зарождающаяся шизофрения и ее продромальная стадия у неработающих женщин в их домашней среде воспринимаются позже, чем у работающих мужчин. Во время нашего исследования, проведенного в Дании и районе Мангейма в Германии, женщины детородного возраста, работающие на оплачиваемой работе, явно составляли меньшинство в обоих местах. Мы сравнили возраст первого госпитализации между работающими и неработающими мужчинами и женщинами по данным национальных датских регистров психиатрических больных и Мангеймских психиатрических регистров в сотрудничестве с P.Команда Мунк-Йоргенсена [5]. Мы обнаружили, что в обоих центрах исследования обе группы женщин, как работающих, так и неработающих, были на несколько лет старше своих коллег-мужчин при первом поступлении. Это было важным открытием.
2.1.1. Результаты исследования IRAOS Data
Получив этот результат, мы должны были найти способ точного определения возраста начала шизофрении. С этой целью мы разработали «Интервью для ретроспективной оценки начала и течения шизофрении и других психозов», IRAOS [6, 7].Инструмент позволяет оценить как время появления первых симптомов, так и время начала болезни. Получение ретроспективных данных о проявлении признаков болезни помогает определить возраст, в котором человек впервые соответствует диагностическим критериям шизофрении, установленным в международных системах классификации. Используя этот инструмент, мы обнаружили среднюю разницу в возрасте 2,9 года при появлении первого в истории признака болезни и разницу в возрасте 3,6 года при появлении первого психотического симптома любого типа.Как показано на Рисунке 1, средний возраст при первом поступлении составил 28,2 года для мужчин и 32,2 года для женщин (разница в 4,0 года). Средний возраст кульминации первого эпизода заболевания, определяемый максимальным количеством положительных симптомов, представленных пациентами, составлял 27,8 года для мужчин и 32,1 года для женщин (разница в 4,3 года) [8]. Все определения начала болезни давали примерно одинаковые по размеру половые различия.
В этом результате удивительным было то, что половые различия не проявились после проявления первого психотического эпизода, например, как следствие разворачивающегося процесса биологического заболевания, но уже в значительной степени присутствовали, когда самые первые появились признаки беспорядка.Это означало, что при поиске факторов, объясняющих половые различия, мы должны были сосредоточить внимание на причинах, действующих на более ранних стадиях и, вероятно, биологических по своей природе.
2.1.2. Межнациональные сравнения
Поскольку IRAOS является культурно нейтральным инструментом, мы смогли сравнить данные о половой разнице в возрасте начала заболевания между различными географическими регионами, например, странами, политическими системами и этническими группами. Мы начали с анализа данных о шизофрении при первой госпитализации из датского национального регистра случаев (1976) и данных о случаях первого эпизода из Немецкого исследования шизофрении A (возраст) B (начало) C (курс) (1987–1989).Два набора данных были составлены с использованием сопоставимых критериев. Анализ проводился совместно с нашими датскими коллегами [5, 9]. Результаты представлены на рисунке 2.
Возрастные распределения мужчин и женщин, изображенные слева, отличаются от таковых справа в двух отношениях: во-первых, в исследовании ABC Schizophrenia Study данные о начале шизофрении были собраны для пробандов по возрасту. колеблется от 12 до 59 лет от населения около 1,5 миллиона, проживающего в районе городов Мангейм и Гейдельберг, округа Рейн-Неккар и восточного Пфальца, тогда как данные датского регистра были получены от всего датского населения численностью около 5 человек. .2 миллиона без каких-либо возрастных ограничений. Второе отличие заключалось в том, что, как мы и ожидали, возрастные распределения для обоих участков показали высокий первый пик в раннем взрослом возрасте — выше для мужчин, чем для женщин, — и второй пик для женщин в возрасте менопаузы, но этот второй пик наступления переменился. примерно на 5 лет позже, в среднем, в Дании (рис. 2, справа, ), чем данные по Германии (рис. 2, слева, ). Разница в один год и несколько месяцев была бы разумной, потому что немецкие данные основывались на возрасте начала первого психотического симптома и датских данных о возрасте при первой госпитализации, но это не объясняет большую часть (2- 3 года) разницы, которую мы обнаружили.
Чтобы объяснить неожиданную остальную часть этой разницы в возрасте в структуре дебютов шизофрении между датскими и немецкими женщинами, мы составили рандомизированную стратифицированную выборку из 116 пациентов, поступивших в первую госпитализацию с диагнозом шизофрения или родственного расстройства из датского регистра. и получили истории болезни из больниц, где они лечились. Мы сделали это в сотрудничестве с нашими датскими коллегами и с разрешения региональных властей [10, 11]. Используя версию IRAOS с описанием случая, мы определили для этой выборки 1) возраст появления первого психотического симптома и 2) возраст при выполнении диагностических критериев диагноза шизофрении (т.е., самый ранний момент времени, когда у пациентов действительно появилось достаточное количество симптомов, позволяющих им поставить диагноз в соответствии с Международной классификацией болезней МКБ-9). Таким образом, мы убедились, что данные Дании и Мангейма основаны на идентичных определениях возраста в начале болезни.
Мы не ожидали достижения того результата, которого мы добились: в то время как 51% датских мужчин, явно отвечающих диагностическим критериям шизофрении, получили этот диагноз при выписке из больницы, соответствующий показатель для женщин составил только 32%.По данным Mannheim, такой половой разницы в возрасте ни при появлении первого психотического симптома, ни при выполнении диагностических критериев шизофрении не выявлено [10]. Следовательно, было разумно предположить, что по сравнению с пациентами-мужчинами датские психиатры — в то время в основном мужчины — были менее склонны ставить своим вновь поступившим пациентам-женщинам непопулярный диагноз шизофрении. Как показал анализ истории болезни, они предпочитали своим пациентам-женщинам более мягкие и нечеткие диагнозы, такие как пубертатный кризис, психогенный психоз, острая параноидальная реакция или пограничный синдром.Суть проверки этой гипотезы, таким образом, заключалась в том, что когда идентичные диагностические критерии (Международная классификация болезней, МКБ-9) применялись как к датским, так и к данным Мангейма, наблюдалась ранее наблюдаемая транснациональная разница в возрасте во втором, более плоском пике заболеваемости женской шизофренией. исчез, и этот пик для датских женщин также пришелся на ту же возрастную группу, что и в Мангейме, а именно от 45 до 49 лет (см. рис. 2 , слева ).
Затем мы приступили к тестированию транснациональной и транскультурной стабильности половой разницы в возрасте начала в более широком диапазоне стран, потому что до этого мы сосредоточились на двух достаточно однородных в культурном отношении европейских странах.Глобальное сравнение было бы невозможным из-за отсутствия достаточно подробных данных из достаточно большого числа международных эпидемиологических исследований шизофрении.
По этой причине мы выбрали наилучший на тот момент доступ к международным данным для решения этого вопроса [12]: в сотрудничестве с Н. Сарториусом и А. Джабленским мы проанализировали данные исследования ВОЗ в 10 странах (DOSMed) [13, 14 ]. Данные были собраны с использованием идентичных определений и инструментов на четырех участках в трех странах с низким уровнем дохода (Агра / Индия, Чандигарх / Индия, Кали / Колумбия и Ибадан / Нигерия) и на семи участках в странах с высоким уровнем дохода (Орхус / Дания, Москва / СССР, Гонолулу / США, Прага / CSFR, Нагасаки / Япония, Ноттингем / Англия и Дублин / Ирландия).Средний возраст первого контакта, который мы обнаружили, был на 3,4 года выше для женщин, чем для мужчин, что подтверждает наши предыдущие результаты (рис. 3) [12]. И в большинстве исследовательских центров возраст начала заболевания был явно выше у женщин, как показано на Рисунке 3. Редкие исключения (например, в Гонолулу / США и Агре / Индии половая разница в возрасте первого контакта составляла всего 0,3 и 0,4 года соответственно) в основном объяснялись ошибочными методами сбора данных.
Делая вывод из этих результатов, разумно ожидать, что половая разница, заключающаяся в том, что женщины на несколько лет старше мужчин в момент начала шизофрении, неизбежно возникнет в любой точке мира при условии применения надежных методов исследования.
Британский метаанализ 46 отобранных эпидемиологических исследований выявил значительную, но лишь небольшую разницу между полами примерно в год в возрасте начала шизофрении [15]. Разница по полу была значительно больше в эпидемиологических исследованиях с использованием критериев DSM (Диагностическое и статистическое руководство по психическим расстройствам), чем в исследованиях, основанных на критериях МКБ. В последнем случае половое различие даже не имело значения. Об обратном половом различии, аналогичном по размеру, сообщалось в азиатских странах.Однако внимательный взгляд на метаанализ показывает, что этот результат был основан только на очень небольшом количестве публикаций из нескольких стран и что изученное местное население было небольшим. Исследование из Эфиопии и одно исследование из Индии даже сообщили о более высоком возрасте начала заболевания у мужчин. Два индийских исследования, включенных в анализ, в частности, показали серьезные недостатки в способах определения возраста пробандов и репрезентативности образцов при первом поступлении. В первом [16] из этих двух индийских исследований около половины дат рождения пациентов не были официально зарегистрированы и должны были основываться на информации, предоставленной пациентами и / или членами их семей.По причинам местной культуры, особенно незамужним женщинам, если их возраст не был подтвержден документально, обычно сообщалось, что они были моложе 18 лет [B.N. Гангадхар, личное сообщение]. Вероятно, второе индийское исследование [17] тоже было омрачено этими проблемами определения возраста пробандов, но авторы об этом не упоминают. Это второе исследование было основано на истории болезни двух довольно небольших выборок (N = 70 в каждой), поступивших в один и тот же центр психического здоровья из двух разных штатов. В то время как пациенты из одного штата показали половую разницу, т.е.е., более высокий возраст начала у мужчин, чем у женщин, те из другого штата не показали значительной разницы. Недостатки репрезентативности изученных выборок также относятся к некоторым другим исследованиям, включенным в метаанализ, без учета поправок. Следовательно, можно сделать вывод, что результаты этого метаанализа не могут считаться действительно достоверными.
В нескольких других обзорах, посвященных разнице полов в возрасте начала шизофрении в различных небольших национальных группах [4, 18–21], также сообщается о более низком возрасте начала шизофрении у мужчин, чем у женщин, и, таким образом, несмотря на проблему небольшого числа почти всегда подтверждали наш вывод.
2.2. Распределение приступов в жизненном цикле
Стратегия, которую мы до сих пор применяли в нашей исследовательской деятельности, то есть последовательная проверка гипотез и формулирование новых вопросов и новых гипотез на основе достигнутых результатов, оказалась успешной. Придерживаясь этой стратегии, мы начали долгосрочный исследовательский проект, вышеупомянутое исследование ABC Schizophrenia Study [22, 23], которое, как мы надеялись, приблизит нас на несколько шагов к достижению нашей цели по выяснению некоторых аспектов конструкции болезни, называемой шизофренией.В этом проекте, применяя описанный подход, мы исследовали течение шизофрении от начала до предпсихотической продромальной стадии и до долгосрочного течения, а также некоторые из внутренних и внешних факторов риска и защитных факторов.
2.2.1. Сравнение мужчин и женщин
До сих пор мы обсуждали возраст начала болезни у мужчин и женщин на основе различных последовательных определений этого события (проявление первого признака болезни любого типа, проявление первого негативного симптома, первый положительный симптом, из максимума положительных симптомов и первого обращения) в течение начавшегося расстройства.Поскольку шизофрения — это заболевание для всех возрастов, мы должны взглянуть на возрастное распределение по полу в начале болезни на протяжении жизненного цикла. В исследовании ABC Schizophrenia Study мы проанализировали возрастное распределение в начале болезни для мужчин и женщин в возрасте до 60 лет и получили интригующую общую картину [24]:
Как показано на рисунке 4, в соответствии с эпидемиологическими данными из Германии и Дании. на Рисунке 2, у мужчин начало резко возрастать примерно в возрасте 15 лет и достигает максимума в раннем взрослом возрасте в возрасте от 15 до 24 лет.За этим максимумом следует устойчивое снижение, которое заканчивается плато с возрастом от 40 до 60 лет.
Напротив, у женщин рост наступления в молодости несколько медленнее. Они достигают первого, немного более плоского пика по сравнению с мужчинами в возрасте от 15 до 30 лет, как уже показано на Рисунке 2. Последующее непрерывное снижение сопровождается вторым пиком, несколько более плоским, чем первый, в возрасте от 45 до 49 лет. опять же, как мы ранее видели на датских данных. В этой возрастной группе женские проявления значительно отличаются от мужских по частоте.Только в возрасте от 50 до 54 лет частота женских дебютов наконец выходит на плато.
Поскольку наша выборка исследования ABC была ограничена возрастом 60 лет и моложе, мы изучили другую выборку из 1109 последовательных первых госпитализаций, отличных от выборки ABC и не ограниченных возрастом. В эту выборку вошли первые госпитализации с диагнозом расстройство шизофренического спектра (МКБ-9) в Центральный институт психического здоровья, психиатрическое учреждение, расположенное в Мангейме, Германия, и обслуживающее город и его окрестности [22] .Мы обнаружили, что начало шизофренического психоза действительно возникает как у мужчин, так и у женщин в пожилом и очень старом возрасте.
Анализ частоты расстройств шизофренического спектра на протяжении всего жизненного цикла показывает, что пожизненный риск примерно одинаков как для мужчин, так и для женщин. Напротив, большинство крупных международных эпидемиологических исследований сообщают о более высоком риске в течение жизни для мужчин, чем для женщин ( см. Ниже ). Причина в том, что все эти исследования использовали от 45 до 55 лет в качестве верхнего возрастного предела, таким образом, частично или полностью исключая более высокие показатели заболеваемости женщин в постменопаузе.Наиболее выраженные различия в заболеваемости между мужчинами и женщинами приходятся на определенные фазы жизни: более высокая заболеваемость среди мужчин в первой половине жизни и более высокая заболеваемость среди женщин в возрасте менопаузы во второй половине жизни. Второй пик заболеваемости у женщин означает, что женщины, наконец, догоняют заболеваемость во второй половине жизни. В результате оба пола подвергаются почти одинаковому риску в течение жизни, который в настоящее время составляет 13,21 на 100 000 для мужчин и 13,14 на 100 000 для женщин в возрасте 60 лет [25]. Как уже говорилось, эти цифры расходятся с данными ряда эпидемиологических исследований по этой теме, поскольку в этих исследованиях сообщается о более высоком пожизненном риске для мужчин [26–31].
2.2.2. Заболеваемость и симптомы в группах более молодого и старшего возраста
Если верно, что шизофрения может проявляться в любом возрасте, от юности до старости, мы должны убедиться, что во всех этих случаях мы действительно имеем дело с одним и тем же заболеванием. Определенные описательные различия выявлены в отдельных популяционных эпидемиологических исследованиях, не исключающих более старшего возраста начала заболевания, например, в исследовании, проведенном van Os и коллегами [32]. Это исследование было сосредоточено на приступах шизофрении в Нидерландах в период с 1978 по 1992 год и в Англии и Уэльсе с 1976 по 1978 год.Это методологически сложное популяционное исследование на двух наборах данных продемонстрировало, что даже в возрастных диапазонах от 60 до 75 лет и старше и от 60 до 90 лет и старше существует значительный количественный риск возникновения расстройства шизофренического спектра (рис. 5). Анализ симптомов показал, что параноидные и вторичные иллюзии чаще встречаются в случаях с первым началом в пожилом возрасте, чем в более молодых возрастных группах.
Это грубое указание на то, что впервые возникшие случаи могут различаться по своим симптомам в зависимости от возраста, побудило нас сравнить проявление симптомов в первых эпизодах расстройства шизофренического спектра на протяжении всего жизненного цикла.Мы основали наш анализ на пятилетнем возрасте начальных групп от 15-19 до 75 лет и старше для мужчин и женщин в нашей второй выборке исследования из 1109 первых госпитализаций по поводу шизофрении [22].
Большинство симптомов, которые мы рассматривали в первых эпизодах болезни, не обнаруживали каких-либо существенных возрастных различий, за исключением шизофрении, начавшейся в детстве и в ранней юности. Возникновение симптомов первого ранга, описанных Куртом Шнайдером и включенных в диагноз шизофрении МКБ-9 (определенные бредовые идеи, галлюцинации и нарушения мышления), также не зависело от возраста.Однако было два аспекта симптомов, которые противоречили этой схеме: систематизированный бред и бред преследования, то есть параноидальные и бредовые явления (рис. 6). Частота бреда преследования выросла с почти нуля в молодом возрасте до почти 30% для мужчин и до более 40% для женщин в пожилом возрасте. Аналогичная картина наблюдалась и с систематизированными заблуждениями: их частота увеличивалась с первоначально примерно 30% до почти 50% для мужчин и более 60% для женщин соответственно. Частота бессвязности и нарушений самосознания упала с высоких значений в самой молодой группе до почти нуля в самой старшей.Эти противоположные возрастные тенденции были линейными по типу и значимыми.
Симптомы, которые заметно различались по частоте в пожилом возрасте — в частности, систематизированный бред, но также и параноидальный бред — имеют сложную природу и содержат когнитивный компонент обработки первичных симптомов, таких как тяжелая тревога. Они сложны, потому что состоят из нескольких функциональных компонентов. Обычно они также имеют когнитивный компонент, что означает, что с помощью этих симптомов люди, испытывающие их, пытаются справиться, например, с серьезной тревогой, возникающей из бредовой веры в то, что им причинен вред по внешним причинам (параноидальные), или симптомы встроены во всеобъемлющую бредовую систему. система, построенная как объяснение пугающих событий или переживаний.Еще одной характеристикой такого когнитивного совладания посредством систематизированных заблуждений является экстернализация, то есть приписывание неприятных переживаний, личных неудач и неудач или чувства вины внешним причинам. Такое поведение довольно часто встречается и у пожилых людей, не страдающих шизофренией. Очевидно, что возраст оказывает значительное влияние на основные симптомы шизофрении.
Напротив, клиническая картина детской шизофрении практически не характеризуется какими-либо симптомами или отсутствием каких-либо симптомов, обладающих четким когнитивным компонентом.Типичными для расстройства в этом возрасте являются первичные или элементарные симптомы, такие как диффузное, иногда очень тяжелое состояние тревоги, колеблющиеся расстройства внимания, глубоко измененное восприятие себя и других, элементарные искажения собственного опыта, такие как вера в то, что мысли являются внушение извне в сознание и симптомы умственного замешательства [34, 35]. Чувство непосредственности в сочетании со значительной психической дезорганизацией, отраженной в этих симптомах, вероятно, является следствием все еще довольно нестабильной структуры личности в том возрасте, когда умственное, особенно когнитивное, развитие все еще продолжается, и созревание мозга, которое лежит в основе умственной зрелости, еще не подошел к концу.Этот психологический феномен развития является причиной того, что психозы в детстве и в раннем возрасте могут оказывать такое разрушительное воздействие на основные функции личности.
Как следствие этих факторов, начало шизофрении в детстве — очень редко — и в молодости, по-видимому, связано с особенно тяжелыми социально-экономическими последствиями в дальнейшем течении расстройства [34-40].
В более старшем возрасте, когда личность созрела и достигла более стабильной структуры личности, а когнитивные функции полностью развиты, патологический процесс шизофрении больше не может больше нарушать основные структуры и центральные функции личности.Как следствие, будет меньше психической дезорганизации и социальных нарушений и больше симптомов когнитивного и проективного совладания, то есть приписывания неприятных или пугающих переживаний внешним причинам. Кроме того, из-за снижения эмоциональной напряженности в пожилом возрасте шизофрения с поздним началом имеет тенденцию вызывать симптомы, в меньшей степени характеризующиеся эмоциональным динамизмом.
2.3. Объяснение половой разницы в возрасте начала заболевания
Вернемся к половому различию в возрасте начала заболевания. Поскольку кажется разумным предположить, что женщины на несколько лет старше мужчин на любой стадии зарождающейся шизофрении, кроме более старшего возраста, мы сталкиваемся с вопросом о том, что вызывает это фундаментальное различие в развитии болезни.
Графики, иллюстрирующие возрастное распределение мужчин и женщин в начале шизофрении на рисунках 2 и 4, показывают, что факторы созревания по-разному определяют динамику патологического процесса у мужчин и женщин вплоть до среднего возраста. После этого возраста, включая возраст менопаузы у женщин, система, управляющая проявлением расстройства, создает пожизненный риск, очень похожий по размеру для обоих полов. Такое возрастное распределение, особенно пик заболеваемости женщин в возрасте менопаузы, указывает на причинную гипотезу.
В основе распространения шизофрении у женщин может быть эффект эстрогена. Секреция этого полового гормона резко возрастает в период полового созревания и быстро снижается, как только женщины достигают менопаузы. Действие мужского полового гормона тестостерона на организм также резко возрастает в молодом возрасте, но не показывает быстрого снижения, сравнимого с действием эстрогена в возрасте менопаузы.
Это может означать, что более плоский рост заболеваемости женщин в молодом возрасте и второй пик в возрасте менопаузы указывают на своего рода защитный эффект, способный предотвратить начало болезни у некоторых женщин в течение определенного периода времени.Как только эти женщины достигают менопаузы, защитный эффект заканчивается, и болезни, предотвращаемые до тех пор, проявляются. Возможное альтернативное объяснение более низкого возраста начала заболевания у мужчин и более серьезных симптомов в первой половине жизни может заключаться в том, что тестостерон способен ускорять проявление шизофрении, другими словами: он оказывает эффект, противоположный эффекту эстрогена. Мы проверили обе гипотезы в экспериментах на животных.
2.3.1. Защитный эффект эстрогена
Мы проверили, как два половых гормона влияют на дофаминергическое поведение.Эффект от четырехнедельного применения эстрогена сравнивали с применением тестостерона в трех группах животных (крысы): (1) группа 1 получала дофаминергическую стимуляцию апоморфином, (2) группа 2 включала имитацию стимуляции и (3) группа 3 нестимулировалась. , но животные, получавшие плацебо. Только в группе, получавшей эстроген, наблюдалась нейролептическая блокада дофаминергического поведения. Гистохимический анализ показал, что эстроген подавляет регуляцию D 2 -рецепторов [41, 42], что является признаком того, что эстроген оказывает антипсихотический эффект.Напротив, тестостерон не показал такого эффекта.
Вывод, который можно сделать из этих результатов, состоит в том, что эстроген в основном определяет половую разницу в возрасте начала шизофрении. Гипотеза эстрогена с тех пор была подтверждена экспериментально. Исследования показали, что от средних до высоких доз эстрадиола в качестве дополнения к классической антипсихотической терапии, соответствующей руководящим принципам лечения, наблюдается дополнительный антипсихотический эффект у женщин детородного возраста с диагнозом шизофрения или шизоаффективное расстройство [43–47].
2.3.2. Влияние семейной нагрузки на половую разницу в возрасте начала
Каким бы убедительным ни казался этот результат, все еще остается вопрос, является ли эффект эстрогена единственным мыслимым нейрофизиологически эффективным механизмом, способным вызвать половую разницу в возрасте начала шизофрении. Есть веские причины для того, чтобы задать этот вопрос, поскольку, согласно исследованиям, опубликованным DeLisi et al. [48] и Альбус и Майер [49], двойняшки и братья и сестры людей с диагнозом шизофрения не показывают или имеют меньшую половую разницу в возрасте начала.Мы проверили гипотезу о том, что генетическая нагрузка способна противодействовать защитному эффекту эстрогена. Мы сравнили подростков первой степени родственников больных шизофренией с подростками, не имеющими такой семейной нагрузки. И действительно, у пробандов с семейной шизофренией не было значительных половых различий в возрасте начала, и этот результат был объяснен исключительно значительным уменьшением возраста начала у женщин, а не мужчин, пробандов с семейной шизофренией [50] (рис. 7).
В 4,9 года разница в возрасте начала заболевания между женщинами с семейной нагрузкой и женщинами, не имеющими такой нагрузки, была немного больше, чем разница в возрасте между соответствующими группами мужчин, на возраст начала которой семейная нагрузка не оказала значительного влияния. На основании этого результата мы пришли к выводу, что воздействие генетической нагрузки на шизофрению должно быть более сильным, чем гормональный эффект, снижающий шизофрению.
2.4. Факторы риска, связанные с возрастом
Объяснив половую разницу в возрасте начала шизофрении до возраста менопаузы, мы были заинтригованы, чтобы выяснить, как возраст и другие основные факторы риска могут влиять на возраст начала шизофрении у мужчин и женщин во второй половине жизни.Мы изучили нашу выборку ABC первых эпизодов болезни и обнаружили, что с возрастом влияние как семейной нагрузки на расстройство шизофренического спектра, так и пре-, пери- и постнатального повреждения мозга неуклонно снижается как у мужчин, так и у женщин [50]. Однако уменьшение влияния этих факторов риска, похоже, не способствует объяснению противоположных возрастных тенденций в симптоматологии, то есть усиления параноидальных симптомов и уменьшения расстройств самости и диффузных бредовых состояний с возрастом.Тот факт, что влияние генетической нагрузки и факторов риска окружающей среды на начало болезни наиболее велико в молодом возрасте, вероятно, также способствует объяснению того, почему, помимо повышенной уязвимости, связанной с еще неполным созреванием, начало шизофрении в детстве или юности характеризуется еще большим количеством факторов. тяжелая диффузная патология, о которой говорилось ранее.
Рациональное когнитивное совладание с расстройством с помощью систематизированных и параноидальных иллюзий и тенденции к экстернализации, как уже говорилось, вероятно, представляют собой типы реакции, типичные для пожилых и очень пожилых людей.Они вызваны вторичными факторами риска, такими как потеря слуха и субъективное чувство одиночества [52, 53]).
Важным возрастным фактором является социально негативное поведение молодых мужчин. По сравнению с мужчинами в возрасте 40 лет и старше и женщинами любого возраста более молодые мужчины с диагнозом шизофрения демонстрируют значительно более высокую частоту агрессивного поведения, пренебрежения к себе и некоторых других типов социально неблагоприятного поведения [54]. Тот же возрастной образец социально негативного поведения также проявился в нашей контрольной выборке мужчин, не страдающих шизофренией, которую мы взяли из населения нашей области исследования.Это означает, что мужчины, страдающие шизофренией, демонстрируют социально негативное поведение, превышающее то, что считается «нормальной» личностной чертой их здоровых сверстников. Однако в обеих группах мужчин, как с шизофренией, так и без нее, после 40 лет социально негативные типы поведения становятся значительно реже. С этого возраста на дальнейшее социальное течение шизофрении у мужчин влияет процесс болезни, а не различные возрастные формы поведения.
2,5. Течение шизофрении
Сосредоточив внимание на возрастных и половых аспектах начала болезни и симптоматологии, мы до сих пор рассматривали аспекты течения болезни лишь мимолетно.Давайте теперь исследуем, как продромальное, краткосрочное, среднесрочное и долгосрочное течение расстройства шизофренического спектра зависит от внутренних (связанных с заболеванием) и внешних (окружающих) факторов. Мы также рассмотрим социальный курс, определяемый социальными нарушениями пациентов, связанными с болезнью, с одной стороны, и типом и количеством социальных последствий, то есть изменениями в социально-экономических, профессиональных и семейных условиях, от которых пациенты страдают в течение всего курса лечения. их болезни, с другой стороны.
2.5.1. Социальный курс
В исследовании ABC мы проанализировали, как возраст и социальный статус в начале болезни влияют на дальнейший социальный курс пациентов. Что касается того, насколько часто пациенты испытывают социальный упадок во время болезни, пациенты с ранним началом, у которых расстройство развивается до окончания школы и / или профессионального обучения, в дальнейшем ходе болезни страдают лишь умеренным социальным упадком. Вместо этого, поскольку раннее начало болезни препятствует социальному развитию и выражается в недостижении общих ступеней социально-экономического подъема, они скорее страдают от социальной стагнации.Напротив, люди, которые уже прошли обычные этапы социального развития до того, как заболели в среднем или старшем возрасте, рискуют пережить выраженный социальный упадок. Молодые люди, окончившие школу и профессиональную подготовку и имеющие многообещающую профессиональную карьеру, занимают промежуточное положение с точки зрения социального упадка [9, 55] (см. Рисунок 8).
В пожилом возрасте, когда люди вышли на пенсию и перестали работать и изменения социально-экономических условий, типичные для этого возраста, уже произошли, риск социального упадка в результате возникновения шизофрении довольно невелик.Ситуация выглядит иначе и сильно варьируется в том, что касается других сопутствующих социальных характеристик течения болезни, таких как количество и качество социальных контактов, а также диапазон и доступность досуга. Предварительным условием для того, чтобы избежать социально-экономических потерь из-за болезни в пожилом возрасте, является наличие пенсионных схем и / или системы здравоохранения, которые гарантируют адекватное проживание, лечение и уход — как в западных обществах — через государственное обеспечение и / или частное страхование.В таких условиях риск объективного социального упадка в старости практически отсутствует. Иная ситуация в странах, где отсутствует адекватное обеспечение старости: там доля бедных социальных слоев шизофрении, как правило, самая большая среди людей, заболевших в старости после окончания трудовой жизни [56–59].
На Рисунке 8 мы изобразили, как экономическая независимость пациентов, которая обычно отражает финансово стабильные трудовые отношения, развивается в возрастном диапазоне до 59 лет, т.е.е., обычный трудоспособный возраст, как индикатор социального течения и исхода шизофрении.
Как уже упоминалось, максимум шизофрении и шизофренико-подобных расстройств наступает в возрасте от 15 до 25 лет для мужчин и в возрасте от 15 до 30 лет для женщин. В западной культуре это периоды жизни, характеризующиеся наиболее выраженным индивидуальным социально-экономическим развитием. Как следствие, более раннее начало заболевания у мужчин, как правило, связано с более выраженными социальными последствиями, тогда как более позднее начало заболевания у женщин приводит к менее серьезным социальным последствиям.Эта половая разница отражается на уровне социальной компетентности пациентов и даже влияет на среднесрочный (5-летний) социальный курс и исход у пациентов-мужчин. Еще одним фактором, неблагоприятно влияющим на социальную компетентность молодых мужчин в раннем и среднесрочном течении болезни, является упомянутый выше факт, что шизофрения явно усугубляет нормальное социально негативное мужское поведение.
Чтобы дать пример социального курса от продромальной стадии шизофрении от начала до первого поступления, мы изобразили на Рисунке 9 доли пациентов и контрольной группы, состоящих в браке или живущих в стабильном партнерстве (> 1 года).
Как видно из рисунка, большее количество здоровых женщин, чем женщин с шизофренией или здоровых мужчин, вступают в брак или вступают в стабильные партнерские отношения в раннем взрослом возрасте. Частично этот результат объясняется тем фактом, что во время нашего исследования в среднем женщины в Германии были на несколько лет моложе своих сверстников-мужчин, когда выходили замуж. С возрастом доля здоровых мужчин, состоящих в браке или живущих в стабильных партнерских отношениях, также заметно увеличивается, но явно отстает от доли здоровых женщин.Напротив, соответствующие доли мужчин и женщин с шизофренией демонстрируют неуклонное снижение, что приводит к значительным отличиям от их здоровых сверстников при первом поступлении [54].
По мере развития болезни, не изображенной на рисунке, количество разводов растет как среди мужчин, так и среди женщин. Но большая часть пациентов женского пола, чем мужчин, способна находить новых партнеров и вступать в повторный брак, в то время как все больше их коллег-мужчин живут одни.В основе этих половых различий лежит нормальное поведение, связанное с полом, и это также относится к социально негативным поведенческим чертам молодых пациентов мужского пола. Женщины в среднем обладают лучшими коммуникативными навыками и большей сексуальностью, чем мужчины. Но шизофрения также необратимо снижает их связывающие способности, что приводит к высокому уровню разводов среди пациенток.
2.5.2. Долгосрочный социальный курс
Что касается долгосрочного социального курса, мы повторно обследовали пробандов из нашей выборки первого эпизода ABC в среднем 12 человек.Через 3 года после первой госпитализации, где бы мы ни могли связаться с ними, дома, в больнице или в доме престарелых. Полученные нами результаты о социальном течении шизофрении были обнадеживающими. Чуть менее трети испытуемых (32,7%) имели постоянную работу, как и при первом поступлении [23]. Однако этот результат не был действительно репрезентативным, потому что из-за верхнего возрастного предела выборки 59 лет при первом поступлении некоторые из пробандов уже вышли на пенсию до последующего наблюдения. 24 из первоначальной выборки из 232 полностью обследованных пациентов умерли (8 из них явно и еще 7, вероятно, покончили жизнь самоубийством) [23].
2.5.3. Долгосрочный курс лечения симптомов
Для подробного анализа долгосрочного течения болезни мы подвергли цензуре истории болезни пробандов через 11,2 года (= 134 месяца), самый короткий промежуток времени между первым поступлением и последующим наблюдением (диапазон : 11,2-14,6 лет). Таким образом, мы получили одинаковую продолжительность болезни для всех пробандов [23].
Частота эпизодов психотического рецидива (психотический рецидив определялся как двухнедельный период ухудшения психотических симптомов, предшествовавший и за которым, соответственно, четыре недели, в течение которых симптомы либо отсутствовали, либо уменьшались), в среднем составляла три на пациента из общего числа. курс 11.2 года. При минимальном количестве рецидивов 0 и максимуме 29 было много вариаций, указывающих на высокую степень гетерогенности течения болезни [23] и отсутствие заметной связи с приверженностью к лечению антипсихотиками.
Помимо течения шизофрении как такового, мы также проанализировали, как развивались отдельные измерения симптомов — положительный, отрицательный, депрессивный и маниакальный. Судя по средствам, симптомы постоянно уменьшались по этим параметрам; однако цифры для маниакального измерения были слишком малы, чтобы их можно было включить в этот анализ.Снижение началось при первом поступлении, длилось максимум пять лет и отличалось по скорости. После этого все размеры симптомов показали платообразное течение без какого-либо дальнейшего снижения или усиления симптомов. Не было обнаружено значительных половых различий ни по положительным, ни по депрессивным признакам. По параметру негативных симптомов женщины достигли плато раньше, чем мужчины, то есть через два-три года после первой госпитализации по сравнению с четырьмя-пятью годами для мужчин.С этого момента не только все размеры симптомов, но и течение шизофрении как таковое не показывали существенных изменений в смысле ухудшения или дальнейшего выздоровления [23]. Это важное открытие указывает на то, что после пятилетней истории болезни шизофрения и ее основные симптомы имеют тенденцию становиться довольно стабильными, не претерпевая дальнейшего улучшения или ухудшения в будущем.
Помимо отслеживания хода упомянутых общих параметров симптомов и подсчета отдельных эпизодов болезни на основе определенной продолжительности, мы также подробно рассмотрели обострения, независимо от их продолжительности.В среднем в два месяца положительные симптомы проявлялись самыми короткими обострениями, а отрицательные и депрессивные симптомы — самыми продолжительными при средней продолжительности почти пять месяцев соответственно [23].
Подводя итог, для длительного симптомно-зависимого течения шизофрении характерна изначально высокая степень неоднородности, а после нескольких лет болезни — значительно меньшая неоднородность как по общей клинической картине, так и по основным параметрам симптомов. Все патологические аспекты имеют общее течение, которое сначала показывает резкое снижение основных симптомов, за которым после пятилетней истории болезни следует более или менее стабильная средняя частота симптомов.Единственное исключение из этого паттерна — положительные симптомы, которые быстрее уменьшаются после начала болезни и выходят на плато уже через два-три года после этого события. Еще одно исключение состоит в том, что в отношении негативных симптомов пациенты женского пола начинают выходить на плато на один-два года раньше, чем пациенты мужского пола. Единственные другие половые различия, наблюдаемые при длительном течении шизофрении, ограничиваются возрастом начала болезни до возраста менопаузы и последствиями, которые половые различия вызывают в среднесрочном течении болезни и социальном течении до старости.
2.6. Генетические аспекты, возраст начала и тяжесть симптомов
Поскольку ранний возраст начала в значительной степени генетически детерминирован, в то время как очень позднее начало расстройства шизофренического спектра не обнаруживает четкого генетического компонента, снова возникает вопрос, является ли возраст начала а тяжесть первого эпизода шизофрении обычно может быть связана с более или менее выраженной семейной нагрузкой.
Asarnow [62] проанализировал 24 исследования высокого риска. В большинстве этих исследований изучались дети, биологическим родителем которых был поставлен диагноз шизофрения.Три из включенных выборок характеризовались отклонениями в поведении, указывающими на то, что пробанды подвержены риску шизофрении. 24 исследования различались по качеству. Независимо от методологических недостатков, исследования показали, что дети и подростки с высоким семейно-генетическим риском имеют тенденцию проявлять признаки «нейроинтегративных» проблем, социальных нарушений и ранних симптомов, особенно в среднем детстве и подростковом возрасте, а также умеренный дефицит внимания, обработки информации. , нейромоторная функция и социальное поведение.Это означает, что высокая генетическая нагрузка связана с повышенным риском раннего начала заболевания, как мы показали на выборке ABC Schizophrenia, и со значительно более тяжелой психопатологией по сравнению с шизофренией с поздним началом, в основе которой лежит меньшая генетическая нагрузка.
Огромные успехи, достигнутые в молекулярно-генетических исследованиях за последние несколько лет, значительно улучшили наше понимание генетической передачи риска шизофрении, несмотря на неспособность окончательно решить этот вопрос.Давным-давно стало ясно, что только малая часть шизофрении передается по менделевским законам наследования. В таких случаях риск шизофрении обычно связан с дальнейшими нейробиологическими нарушениями, такими как умственная отсталость, периферические пороки развития и т. Д. Эти данные, однако, не дают указаний на способы передачи в подавляющем большинстве генетически детерминированных случаев расстройства шизофренического спектра.
Сложный способ передачи риска шизофрении определяется генами предрасположенности или риска, каждый из которых составляет лишь небольшую часть, менее 2%, от общего риска заболевания [63, 64].Эти гены восприимчивости широко распространены и в общей популяции, где они встречаются в разных группах и различаются по частоте. Однако подавляющее большинство этих генов риска, существующих в геноме здоровых людей, не способны вызвать проявление шизофрении.
Систематический общегеномный анализ недавно дал количественную информацию о количестве генов риска и, таким образом, позволил подтвердить математические оценки наследственности, предложенные на основе эпидемиологических исследований близнецов и семей.Эти анализы выявили значительно меньшую наследственность, но мы пока не знаем, как объяснить эту разницу.
Редактирование генов, недавно разработанный метод выделения и удаления отдельных генов с помощью рестрикционных ферментов, позволил исследователям проводить селективные целевые операции с цепями ДНК. С помощью этого метода удалось удалить патогенные аминокислотные последовательности, возникшие в результате мутаций. Сначала патогенные гены вырезаются с использованием техники генной хирургии, а затем кусок собственной нормальной ДНК организма вставляется в разрыв в качестве замены патогенной последовательности.
Этот тип генной хирургии в настоящее время практикуется на растениях и изолированных видах животных. У людей его применение будет ограничено мононуклеарными наследственными заболеваниями, а в редких случаях оно уже успешно применяется. Трудно представить себе, что достаточное количество из огромного набора генов предрасположенности к шизофрении, идентифицированных к настоящему времени, можно было бы модифицировать с помощью генной хирургии, чтобы предотвратить материализацию генетического риска шизофрении. Генная хирургия просто нецелесообразна при шизофрении, потому что невозможно удалить и заменить такое большое количество генов риска, каждый из которых несет лишь слабый эффект, и не вызвать нежелательных побочных эффектов.
3. Выводы
Основной фактор, лежащий в основе риска шизофрении, по-видимому, имеет генетическую природу. Но шизофрения — это не наследственное заболевание. Используемый способ передачи — сложный. Проявление шизофрении регулируется комбинацией внутренних и внешних факторов риска, которые не только вызывают психоз как основной синдром, но и определяют сам процесс болезни, включая негативные симптомы и социальные нарушения.
Социальные последствия, от которых страдают пациенты из-за своих негативных симптомов и социальных нарушений, меняются в зависимости от культурной среды, в то время как основные симптомы в основном не изменяются в зависимости от культуры.
Основной синдром шизофрении — психоз — не является дискретным расстройством с единой причиной. Это может быть вызвано несколькими факторами. Например, психоз может развиться как реакция на определенные интоксикации (например, каннабис, кокаин и мескалин) или быть вызван острой тяжелой дисфункцией головного мозга (состояние спутанности сознания, делирий). Он также может возникать как предварительный симптом нейробиологических дегенеративных процессов, например, на ранних стадиях болезни Альцгеймера, или быть вызван центральными поражениями при рассеянном склерозе и при редких наследственных заболеваниях, таких как хорея Хантингтона.
Шизофрения — традиционное понятие с более чем вековой историей. Сегодня, в результате накопленных нами знаний, его лучше рассматривать более дифференцированно и разбивать на компоненты. Основное расстройство, состоящее из иллюзий и галлюцинаций, представляет собой тип дисфункциональной единицы, вероятно, представляющей заранее сформированный образец реакции человеческого мозга. Как уже упоминалось, это может быть вызвано различными заболеваниями головного мозга или церебральными процессами. В этих случаях единственный способ лечить это — воздействовать на лежащую в основе патологию.С помощью лекарств, способных подавлять сверхактивную функциональную сеть передатчиков и синапсов, можно добиться лишь симптоматического лечения основного синдрома, но вряд ли можно облегчить негативные и когнитивные симптомы и социально-экономические последствия.
3.1. Природа и течение шизофрении
Основной синдром конструкта болезни, называемый шизофренией, — галлюцинации, бред и расстройства мышления — встречается в той же самой форме, и его пожизненный риск проявляется примерно с той же частотой в любой точке мира, где изучались эти вопросы. .В основе симптомов психоза, вероятно, лежит одна из редких заранее сформированных моделей реакции человеческого мозга. Это, по-видимому, верно и в отношении паттернов реакций депрессии и слабоумия. Основные причины психоза — различные типы нейробиологической дисфункции мозга — неоднородны. Их причинное лечение редко возможно и может быть достигнуто только путем лечения основной патологии при условии, что она может быть идентифицирована. Единственное доступное лечение психоза при шизофрении — симптоматическая терапия.Основная патология при шизофрении связана с множеством этиологических факторов риска, которые приводят к проявлению основного синдрома и некоторых его компонентов, таких как депрессия или социальные нарушения.
Эти этиологические факторы риска включают в себя в первую очередь первичные факторы риска, такие как генетическая нагрузка, пре-, пери- и постнатальные осложнения и ранние инфекции головного мозга, например вирусный энцефалит у детей. Дополнительными факторами риска являются возраст, пол и некоторые социально значимые поведенческие предрасположенности, например.g., социально негативное поведение молодых людей — явление, встречающееся как у людей, страдающих шизофренией, так и у здоровых людей.
Множественность причин, лежащих в основе шизофрении, отражается в большом разнообразии типов течения болезни. Примерно в пятой части всех случаев шизофрения вызывает только один психотический эпизод без каких-либо социально-экономических последствий. Небольшая часть случаев шизофрении является прогрессирующей по типу и связана с нарушениями в нескольких сферах жизни, а также с незначительным уменьшением объема мозга.
У большинства людей с диагнозом шизофрения наблюдается умеренное уменьшение объема головного мозга, которое акцентируется локально (гиппокамп, височная и префронтальная кортикальные области) и уже присутствует в начале болезни. У небольшой части пациентов уменьшение объема головного мозга прогрессирует медленно, в основном сопровождается нарастанием когнитивного дефицита, но без деменции, сопоставимой с типом болезни Альцгеймера.
Как уже говорилось, основной фактор риска шизофрении имеет генетический характер, но его влияние тем слабее, чем позже наступает болезнь.Гены, несущие высокий риск шизофрении, встречаются редко и обычно связаны с хромосомными дефектами или другими подобными тяжелыми аномалиями. Большинство пациентов с шизофренией обладают генами риска, но каждый из этих генов составляет не более 2% от общего риска [63, 64], и они также широко распространены в общей популяции. Полногеномный анализ насчитал более тысячи таких генов риска.
Существует также множество факторов окружающей среды, которые увеличивают риск шизофрении.
Первому психотическому эпизоду обычно предшествует препсихотическая продромальная стадия, которая длится несколько лет. За ним следует более короткая продромальная стадия психоза перед первым обращением за лечением. Большинство неблагоприятных последствий расстройства возникают на этих ранних стадиях болезни. Длительный продромальный период без лечения является предиктором неблагоприятного течения болезни.
Лучшее лечение психоза, вызванного основным заболеванием, — это терапия, нацеленная на это состояние.Причинной терапии шизофрении пока нет. Современное лечение психотических симптомов способно уменьшить острые психотические симптомы и предотвратить психотические рецидивы. Самая большая проблема в лечении шизофрении — отсутствие эффективной терапии негативных симптомов и когнитивных нарушений, основных причин социальных последствий, связанных с расстройством. Еще одна проблема связана с депрессивным настроением — наиболее частым симптомом, который пациенты проявляют на протяжении болезни.Это тоже требует таргетной терапии.
Доступность данных
Ранее опубликованные данные ABC Schizophrenia Study и связанных исследований были использованы для поддержки этого исследования и доступны в статьях, опубликованных Хайнцем Хефнером в качестве первого или соавтора в различных психиатрических журналах. Эти предыдущие исследования и наборы данных цитируются в соответствующих местах в тексте как [5–12, 18, 22–25, 33, 41, 42, 50, 51, 54, 55, 60, 61].
Конфликт интересов
Автор заявляет об отсутствии потенциального конфликта интересов.
Благодарности
Исследование ABC Schizophrenia, описанное в данной статье, финансировалось Немецким исследовательским фондом (Deutsche Forschungsgemeinschaft, DFG) как часть Специального исследовательского отделения (Sonderforschungsbereich) 258 Центрального института психического здоровья с 1 января 1987 г. , до 30 декабря 1998 г. и с 1 января 1999 г. по 31 мая 2012 г. как самостоятельный проект.
Детская шизофрения | Детская национальная больница
Что такое шизофрения?
Шизофрения — одно из самых сложных расстройств психического здоровья.Это серьезное хроническое нарушение работы мозга, которое вызывает искаженное мышление, странные чувства, необычное поведение и использование языка и слов.
Что вызывает шизофрению?
Не существует единой причины, вызывающей шизофрению. Считается, что химический дисбаланс в головном мозге является наследственным фактором, необходимым для развития шизофрении. однако более вероятно, что многие факторы — генетические, поведенческие и экологические — играют решающую роль в развитии этого состояния.
Считается, что шизофрения наследуется многофакторно. Многофакторное наследование означает участие многих факторов. Факторы обычно являются как генетическими, так и средовыми, когда комбинация генов от обоих родителей, в дополнение к неизвестным факторам окружающей среды, порождает признак или состояние. Часто многофакторные признаки затрагивают один пол (мужской или женский) чаще, чем другой. Похоже, что существует другой порог выражения, а это означает, что один пол с большей вероятностью покажет проблему, чем другой.Чуть больше мужчин заболевают шизофренией в детстве; однако к подростковому возрасту шизофрения в равной степени поражает мужчин и женщин.
Кто страдает шизофренией?
Шизофрения редко встречается у детей в возрасте до 12 лет и ее трудно выявить на ранних стадиях. Внезапное появление психотических симптомов шизофрении часто происходит в среднем и позднем подростковом возрасте. Статистика показывает, что шизофрения поражает 1 процент населения США. Ребенок, родившийся в семье, в которой один или несколько членов семьи страдает шизофренией, имеет больше шансов заболеть шизофренией, чем ребенок, рожденный в семье, не болевшей шизофренией.
После того, как человеку поставили диагноз шизофрении в семье, вероятность того, что у брата или сестры также будет диагностирована шизофрения, составляет от 7 до 8 процентов. Если у одного из родителей шизофрения, вероятность того, что ребенок заболеет, составляет 10 процентов. Риски увеличиваются при наличии нескольких пострадавших членов семьи.
Каковы симптомы шизофрении?
У детей с шизофренией изменения поведения могут происходить медленно, с течением времени или внезапно. Ребенок может постепенно стать более застенчивым и замкнутым.Они могут начать говорить о странных идеях или страхах и начать больше цепляться за родителей. Одна из наиболее тревожных и загадочных характеристик шизофрении — внезапное проявление ее психотических симптомов. Психотические заболевания относятся к идеям, восприятию или чувствам, которые сильно искажены от реальности. Ниже приведены наиболее частые симптомы шизофрении. Однако каждый ребенок может испытывать симптомы по-разному.
Ранние предупреждающие признаки шизофрении у детей могут включать:
- искаженное восприятие реальности (трудности с отличием снов от реальности)
- спутанное мышление, например, спутывание телевизора с реальностью
- подробные и странные мысли и идеи
- подозрительность или паранойя (боязнь, что кто-то или что-то может причинить им вред)
- галлюцинации (видеть, слышать или ощущать то, что нереально, например слышать голоса, говорящие им что-то сделать)
- бред (идеи, которые кажутся реальными, но являются не основано на реальности)
- крайняя капризность
- сильная тревога или страх
- плоский аффект (отсутствие эмоционального выражения при разговоре)
- трудности с выполнением школьных заданий
- социальная изоляция (серьезные проблемы с поиском и поддержанием друзей)
- дезорганизованность или кататоническое поведение (внезапное возбуждение и замешательство, сидение и пристальное внимание, как если бы он был обездвижен)
- странное поведение, например, ребенок старшего возраста может значительно регрессировать и начать вести себя как ребенок младшего возраста
Симптомы шизофрении часто классифицируются как положительные (симптомы, включая бред, галлюцинации и странное поведение), отрицательные ( симптомы, включая плоский аффект, отстраненность и эмоциональную невосприимчивость), дезорганизованная речь (включая непонятную речь) и дезорганизованное или кататоническое поведение (включая заметные перепады настроения, внезапную агрессию или замешательство, сопровождаемые внезапной неподвижностью и пристальным взглядом).
Симптомы шизофрении у детей схожи с симптомами шизофрении у взрослых, однако дети чаще (в 80 процентах диагностированных случаев) испытывают слуховые галлюцинации и обычно не испытывают бреда или формальных нарушений мышления до среднего подросткового возраста или старше. Эти симптомы шизофрении могут напоминать другие проблемы или психические расстройства. Всегда консультируйтесь с врачом вашего ребенка для постановки диагноза.
Как диагностируется шизофрения?
Шизофрения у детей и подростков обычно диагностирует детский и подростковый психиатр.Другие специалисты в области психического здоровья обычно участвуют в завершении комплексной оценки психического здоровья для определения индивидуальных потребностей в лечении.
Лечение шизофрении
Специфическое лечение шизофрении будет назначено врачом вашего ребенка на основании:
- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Степень заболевания
- Тип шизофрении
- Переносимость вашего ребенка для конкретных лекарств или методов лечения
- Ожидания относительно течения состояния
- Ваше мнение или предпочтения
Шизофрения — серьезное психическое заболевание.Лечение шизофрении комплексное. Комбинация методов лечения часто необходима для удовлетворения индивидуальных потребностей ребенка или подростка, страдающего шизофренией. Лечение направлено на уменьшение симптомов, связанных с заболеванием. Типы лечения, которые могут быть полезны для ребенка или подростка с шизофренией, могут включать:
- Лекарства (также называемые психофармакологическим лечением; для уменьшения симптомов шизофрении), включая следующие:
- Антипсихотические препараты (ранее известные как нейролептики) — лекарства, которые действуют против симптомов психотического заболевания, но не лечат болезнь.Этот специализированный класс лекарств может уменьшить симптомы или уменьшить тяжесть симптомов и используется в основном для лечения навязчивых, навязчивых и тревожных мыслей человека с шизофренией. Они разработаны, чтобы минимизировать тяжесть иллюзий и галлюцинаций, которые испытывает ребенок.
- Агенты, стабилизирующие настроение, такие как литий или вальпроевая кислота, особенно в начальной фазе эпизода болезни
- Индивидуальная и семейная психотерапия
- Специальные образовательные или структурированные программы деятельности, которые могут включать.обучение социальным навыкам, профессиональная подготовка, логопедия и языковая терапия
- Группы самопомощи и поддержки
Профилактика шизофрении
Профилактические меры по снижению заболеваемости шизофренией в настоящее время неизвестны. Однако выявление и раннее вмешательство могут улучшить качество жизни детей и подростков, больных шизофренией. Лечение наиболее эффективно, когда симптомы первого психотического эпизода устраняются должным образом и быстро.Ребенку или подростку, которому прописаны лекарства для лечения шизофрении, крайне важно соблюдать режим. Дозировки и типы лекарств могут нуждаться в периодической корректировке для поддержания эффективности. Для получения дополнительной информации всегда консультируйтесь с лечащим врачом вашего ребенка.
Каковы симптомы шизофрения?Поведение людей с шизофренией часто бывает очень странно и шокирует. Это изменение в поведении, когда люди не могут отличить между тем, что реально, и тем, что нет, называется «психозом» или «психотический эпизод.»The Американец Психиатрическая ассоциация опубликовала рекомендации, которые используются для классифицируйте людей с психическими расстройствами. Самые последние рекомендации: содержится в книге под названием Диагностические и статистические Руководство по психическим расстройствам, пятое издание (известное как DSM-5 коротко). DSM-5 описывает несколько симптомов, которые ДОЛЖНЫ быть у человека. прежде, чем он или она будут классифицированы как страдающие шизофренией. Эти симптомы включать два или более из следующих вариантов поведения в течение как минимум один месяц:
Когда у людей проявляется любой из этих пяти симптомов, считается, что они находятся в «активная фаза» беспорядка. Часто люди с шизофренией имеют более легкие симптомы до и после активная фаза. Есть три основных типа шизофрении. Все люди, у которых есть шизофрения потеряла связь с реальностью.Три основных типа шизофрения:
|
Предикторы шизофрении — обзор | Британский медицинский бюллетень
Аннотация
Шизофрения — этиологически гетерогенный синдром, который обычно явно проявляется в подростковом и раннем взрослом возрасте, но во многих случаях незначительные нарушения нейроинтегративной функции присутствуют с рождения; следовательно, это считается расстройством с компонентом развития нервной системы.Самый сильный выявленный фактор риска — это семейный риск с генетической нагрузкой. Другие факторы риска включают осложнения при беременности и родах, инфекции во время беременности, нарушения раннего нейромоторного и когнитивного развития и частое употребление каннабиса в подростковом возрасте. К сожалению, на сегодняшний день невозможно использовать предикторы расстройства, которые были идентифицированы при первичных профилактических вмешательствах в общей популяции. Однако некоторые авторы утверждают, что в будущем можно будет снизить риск развития шизофрении с помощью общей политики в области здравоохранения.В клинических условиях полезно обозначить возможные ранние факторы риска, по крайней мере, семейный риск психоза, особенно у детей, подростков и молодых взрослых психически больных. Кроме того, в будущем у нас могут быть прогностические модели, объединяющие данные генетических факторов шизофрении, антенатальных факторов риска, детского и подросткового развития и клинической симптоматики, а также структурных и функциональных аномалий мозга.
ВведениеШизофрения может быть самым тяжелым из психических заболеваний. 1 Симптомы шизофрении традиционно делятся на положительные симптомы, такие как слуховые галлюцинации и бред, и отрицательные симптомы, такие как социальная изоляция, сглаженный аффект, плохая мотивация и подавленное настроение. 2 Расчетная распространенность в течение жизни составляет около 1%, варьируясь от 0,5% до 1,5% в разных частях мира, 3 с исключительно высокими показателями в некоторых популяционных изолятах. 4 Менее чем у половины (20–40%) пациентов с диагнозом шизофрения или расстройства шизофренического спектра было обнаружено значительное клиническое улучшение после наблюдения в среднем в течение 5–6 лет. 5, 6 Исход шизофрении в развивающихся странах считается в целом более благоприятным. 7
Было обнаружено, что риск шизофрении несколько выше у мужчин, чем у женщин, при этом коэффициент заболеваемости составляет 1,3–1,4. 8 Шизофрения имеет тенденцию развиваться позже у женщин, но, по-видимому, нет никаких различий между мужчинами и женщинами в самых ранних симптомах и признаках во время продромальной фазы. 9 В развивающихся странах не было обнаружено значительных половых различий в заболеваемости. 10
Шизофрения — этиологически гетерогенный синдром, который обычно проявляется в подростковом и раннем взрослом возрасте с появлением психотических симптомов. 9 В настоящее время шизофрения считается нарушением психического развития 11 , патогенез которого восходит к гестации и раннему детству; 12 может также присутствовать нейродегенеративный элемент 13 . Существует семейный компонент, который, вероятно, будет в основном генетическим 3, 14, 15 .Недавно были идентифицированы различные гены-кандидаты, которые могут способствовать развитию шизофрении. 16, 17 Однако было обнаружено, что факторы окружающей среды также играют роль в этиологии заболевания. 18 Было высказано предположение, что небольшая часть вариации предрасположенности к шизофрении может быть объяснена уникальными факторами окружающей среды, как биологическими, так и психосоциальными. 15 Причины заболевания до сих пор не выяснены.Тем не менее, некоторые факторы риска, в основном биологические компоненты, были идентифицированы.
В этом обзоре мы стремимся описать возможные факторы риска, участвующие в развитии шизофрении. Мы сделали это посредством выборочного обзора литературы, сосредоточив внимание на событиях во время беременности, детства и юности. 19, 20 Преморбидные предикторы делятся на генетические, биологические и психосоциальные факторы риска на разных этапах ранней жизни.
Генетические факторыИсследования близнецов, усыновлений и семей дают убедительные доказательства того, что генетические факторы играют важную роль в семейной агрегации шизофрении. 21 Шизофрения имеет высокую наследуемость, с 10-кратным увеличением риска для братьев и сестер пробандов. Тем не менее, 85% больных шизофренией не имеют родственников первой степени родства. 22 Недавние данные указывают на роль нескольких генов-кандидатов в этиологии шизофрении; к ним относятся гены белков, таких как Neuregulin 1 (в хромосомном положении 8p), дисбиндин (в 6p), катехол- O -метилтрансфераза (в 22q), рецептор 5-HT2A (в 13q) и белок G72 (d -аминокислотная оксидаза) (при 13q). 16, 23 Эти гены-кандидаты, по-видимому, участвуют в развитии нервной системы, то есть в структуре мозга и в системах нейротрансмиттеров, таких как серотонинергическая, глутаматергическая и дофаминергическая системы. 4, 23 Метаанализ исследований сцепления при сканировании генома выявил области, которые могут повышать восприимчивость к шизофрении в различных популяциях многих хромосом, особенно 2q, но также 5q, 3p, 11q, 6p, 1q, 22q, 8p, 20q, 14p, 16q, 18q, 10p, 15q, 6q и 17q. 17 В настоящее время не существует тестов, которые могут обнаружить гены предрасположенности к шизофрении в клинических условиях. В самом деле, даже ставился под вопрос, можно ли определить генетический вклад с помощью стратегий сцепления, поскольку он может быть эпигенетическим, то есть связанным с экспрессией генов, а не с вариацией последовательности. 24 Семейная предрасположенность к шизофрении связана не только с самим синдромом шизофрении, но также с «шизофреническими» расстройствами личности и, вероятно, с некоторыми нешизофреническими неаффективными психозами. 25
Наследование является сложным. Вероятно, что взаимодействуют многие гены и многие факторы окружающей среды. Однако наследственность — это вероятность, а не судьба. 4 Сообщается, что уровень конкордантности между монозиготными близнецами составляет примерно 30–65% по сравнению с 5–15% у дизиготных близнецов. 4, 26, 27 Следовательно, если один из близнецов болен шизофренией, относительный риск для другого близнеца может возрасти до 50 у монозиготных близнецов и до ~ 5–15 у дизиготных близнецов. 4, 26 , 27 Клинические картины, встречающиеся у нешизофренических монозиготных близнецов, варьируются от дублирования шизофренического психоза до шизотипического и параноидного расстройства личности до невротических симптомов и даже клинической нормальности. 27
Взаимодействие генотип-окружающая среда можно определить как генетический контроль чувствительности к факторам окружающей среды или экологический контроль экспрессии генов. 28 Результаты финского исследования усыновления подтверждают роль взаимодействия генотипа и окружающей среды в развитии шизофрении. 18, 29 Таким образом, некоторые генотипы более склонны к развитию болезни в случае воздействия определенных факторов окружающей среды. В случае взаимодействия генотипа и окружающей среды болезни будут иметь тенденцию группироваться в семьях не из-за прямых генетических эффектов, а потому, что родственники более уязвимы для повышающего риск воздействия преобладающих факторов риска окружающей среды. 30 Wahlberg et al. 31 обнаружил, что у приемных родителей с риском шизофрении было больше психических расстройств, чем у приемных родителей без такого риска, если их приемные родители имели повышенные коммуникативные отклонения, т.е.е. неоднозначная и трудная для понимания языковая продукция.
Факторы риска шизофрении во время беременности и родовБыло идентифицировано множество пре- и перинатальных факторов риска шизофрении, хотя они, как правило, имеют умеренный эффект с типичным отношением шансов или относительным риском ~ 2. Эти факторы включают дородовой контакт с гриппом, особенно во втором триместре, и другие респираторные инфекции, краснуху во время беременности, связанные с гипоксией акушерские осложнения, низкий вес при рождении и задержку внутриутробного роста (только у мужчин).Пока что доказательства дородового стресса и недоедания во время беременности менее надежны. 32
Пренатальные инфекцииРазличные исследования показали 5-8% зимне-весеннее превышение рождений при шизофрении. Среди других объяснений, инфекции рассматривались как реальная возможность. 33 Например, есть подозрение, что материнский грипп А во время беременности имеет связь с шизофренией у потомства. 32 Доказательства носили в основном экологический характер с неточным измерением воздействия, которое обычно определялось по эпидемиям гриппа среди населения или по воспоминаниям матери о гриппозной инфекции после беременности. 34 Такие данные позволяют предположить, что потомство матерей, которые были во втором триместре беременности при контакте с гриппом А, в два раза чаще болеют шизофренией, чем те, кто вообще не подвергался антенатальному контакту или контактировал раньше или позже во время беременности. 35, 36 Однако не во всех исследованиях с использованием этой методологии были воспроизведены эти результаты. 37 Важно отметить, что в первом исследовании с использованием серологически подтвержденного пренатального контакта с гриппом Brown et al . 34 обнаружили, что контакт с гриппом, особенно в течение первого триместра, может увеличить риск шизофрении (отношение шансов 7,0; 95% доверительный интервал 0,7–75,3). Однако доверительный интервал широк и включает единицу, поэтому результаты могут быть несколько ненадежными. Пренатальный контакт с краснухой также был связан с неаффективным психозом. 38
Голод во время беременностиДефицит питания во время беременности может играть роль в возникновении некоторых случаев шизофрении. 39 Риск шизофрении увеличился в 2 раза у детей, подвергшихся голоданию на ранних сроках беременности и зачатых в разгар голода во время голландской голодной зимы 1944–1945 годов; 39 причинно-следственная связь все еще остается предметом споров. Врожденные дефекты центральной нервной системы были связаны с дородовым голодом в той же популяции. 32
Акушерские осложненияАкушерские осложнения были связаны с шизофренией у детей в многочисленных исследованиях. 40, 41 Большинство доказательств было получено из исследований случай-контроль, но по крайней мере одно популяционное проспективное когортное исследование показало связь между тяжелыми акушерскими осложнениями (операционно определяемыми как перинатальное повреждение головного мозга) и будущей шизофренией. 42 Geddes et al. 40 пришли к выводу на основании метаанализа, что некоторые аномалии беременности и родов связаны с развитием шизофрении, возможно, через гипоксию.Были выявлены значимые связи между шизофренией и преждевременным разрывом плодных оболочек, сроком беременности <37 недель и использованием реанимации или инкубатора, тогда как связи между шизофренией и массой тела при рождении <2500 г или введением щипцов имели пограничное значение. 40 Обзор Cannon et al. 41 пришел к выводу, что с шизофренией в значительной степени связаны три группы осложнений: осложнения беременности (кровотечение, диабет, несовместимость резус, преэклампсия), аномальный рост и развитие плода (низкий вес при рождении, врожденные пороки развития, уменьшение окружности головы) и осложнения родов (атония матки, асфиксия, экстренное кесарево сечение).В Нигерии было обнаружено, что количество акушерских осложнений и травм головного мозга у детей увеличивается среди взрослых пациентов с шизофренией по сравнению с пациентами с манией. 43 Эти факторы риска не могут быть специфичными для шизофрении; возможно, что они также предрасполагают к другим психическим расстройствам, таким как аффективные расстройства. 32, 44
Психосоциальные факторы во время беременности и родовНекоторые исследования предполагают связь между дородовым стрессом и шизофренией.Было обнаружено, что дети матерей, чей муж умер во время беременности, имеют значительно более высокий уровень шизофрении по сравнению с детьми, потерявшими отца в младенчестве на первом году жизни. 45 Было обнаружено, что в Нидерландах заболеваемость шизофренией несколько выше у лиц, подвергшихся in utero войнам и наводнениям, чем у контрольных субъектов. 46, 47
В когорте родившихся в Северной Финляндии 1966 г. риск более поздней шизофрении среди нежеланных детей был повышен 2.В 4 раза по сравнению с разыскиваемыми или несвоевременными детьми, даже после поправки на смешение социально-демографических, беременных и перинатальных переменных. 48 Нежелательность может быть маркером признаков, связанных с риском у матери или ребенка. В той же когорте уровень шизофрении у потомков матерей с антенатальной депрессией был повышен в 1,5 раза, но эта связь не была статистически значимой. 49, 50 Те матери больных шизофренией, у которых есть психотические родственники первой степени родства, страдали депрессивным настроением во время беременности в два раза чаще, чем другие матери.Семейный риск психоза, включая генетический риск психоза, может объяснить повышенную распространенность депрессивного настроения во время беременности среди матерей потомков, у которых развилась шизофрения.
Возможные факторы риска шизофрении в детском и подростковом возрасте Нарушения раннего развитияПроспективно собранные измерения преморбидной функции неизменно выявляли нейромоторные аномалии и задержки в развитии.В британской когорте родившихся в 1946 году детей с прешизофренией было обнаружено отставание моторного и речевого развития к возрасту 2 лет. 51 В когорте родившихся в Северной Финляндии 1966 года возраст, в котором дети научились стоять, ходить и приучать себя к горшку, был связан с последующим риском шизофрении и других психозов; более ранние вехи снижали риск, тогда как более поздние вехи увеличивали его. 52 Пушка и др. 53 показали в когорте новорожденных из Новой Зеландии, что дети, у которых развилось шизофреноформное расстройство, имели устойчиво плохую двигательную функцию по сравнению с повторными измерениями в детстве.В новаторском исследовании с использованием домашних фильмов, снятых в детстве, люди до шизофрении могли отличаться от своих здоровых братьев и сестер по зрителям, которые были слепы к психиатрическим результатам. 54
УрбанизацияПо словам Бойделла и Мюррея, 55 , существуют убедительные доказательства, по крайней мере, в западных странах, что рождение в городе и / или проживание в городе в детстве связано с повышенным риском шизофрении.В шведском исследовании заболеваемость шизофренией была выше среди мужчин, выросших в городах, по сравнению с мужчинами, выросшими в сельской местности. 56 Было обнаружено, что в Дании риск шизофрении в столице вдвое выше, чем в сельской местности. 57 Причина этой находки неизвестна. Некоторые гипотетические объяснения, которые могут объяснить различия между городом и деревней, включают дородовые и послеродовые инфекции, избирательную миграцию, генетические факторы и различия в доступности психиатрических услуг 57 .
МиграцияМиграция связана с повышенным риском шизофрении, особенно среди второго поколения, рожденного на новой родине. 55 Было обнаружено, что у людей африканского и карибского происхождения, проживающих в Великобритании, заболеваемость шизофренией увеличивается в 2,4–18 раз. 58 Среди других возможных объяснений были сообщения, связывающие социальную изоляцию с шизофренией. 55 Сообщается, что уровень заболеваемости среди мигрантов значительно выше, чем среди лиц местного происхождения, при этом медиана коэффициента заболеваемости составляет 4.6. 10
Прочие факторы семейного окруженияВ британской когорте родившихся за 1946 год шизофрения у потомства была связана с проблемами в общем понимании матерью своих детей и их воспитании (отношение шансов 5,8). 51 Goldstein 59 пришел к выводу, что отклонение от общения в семье увеличивает риск шизофрении. Положительные отношения как с матерью, так и с отцом могут защитить от шизофрении среди детей из группы высокого риска. 60 Эти находки можно объяснить взаимодействием ген-среда.
В финских исследованиях некоторые возможные стрессовые факторы обычно не связывают с шизофренией. Очень раннее временное разлучение с родителями и перевод в соответствующие дома престарелых сразу после рождения из-за туберкулеза в семье не предсказывали шизофрению, 61 , равно как и проживание в неполной семье в детстве, 62 низкий социально-экономический статус , 63 или размер семьи происхождения и множественности. 64 Связь между детским социально-экономическим статусом и шизофренией еще полностью не решена. 65 В некоторых исследованиях было обнаружено, что низкий или высокий социально-экономический статус в семье происхождения является, по крайней мере, умеренным фактором риска шизофрении, в то время как другие исследования не сообщают о повышенном риске. 65
Лишь несколько детских инфекций были связаны с шизофренией, и с разными результатами. В когорте родившихся в Северной Финляндии в 1966 году была обнаружена связь между вирусными инфекциями центральной нервной системы у детей и шизофренией. 66 Инфекции могли нарушить функционирование нервных клеток или иммунный ответ. Однако в британской когорте родившихся в 1958 году шизофрения не была связана с обычным детским заболеванием, а была связана с неврологическими легкими симптомами и ранее перенесенным менингитом и туберкулезом. 67 В другом финском исследовании не было обнаружено, что вирусологически подтвержденные инфекции центральной нервной системы у детей увеличивают риск шизофрении. 68
Преморбидное злоупотребление каннабисомШизофрения связана с дисфункцией дофаминергической, серотонинергической и глутаматергической нейротрансмиссии, на которую также может влиять злоупотребление психоактивными веществами. 69 Употребление каннабиса было связано с несколько повышенным риском шизофрении в зависимости от дозы у 50 000 шведских призывников (скорректированное отношение шансов для линейной тенденции составило 1,2). 70 В обзоре Arseneault et al. 71 из пяти проспективных популяционных исследований, употребление каннабиса, по оценкам, дает общее двукратное увеличение относительного риска поздней шизофрении на индивидуальном уровне. В частности, курильщики каннабиса с генетической уязвимостью или некоторыми исходными психиатрическими симптомами имеют повышенный риск шизофрении. 72 На уровне населения прекращение употребления каннабиса может снизить заболеваемость шизофренией примерно на 8%, если существует причинно-следственная связь. 71 В исследовании с участием 2400 молодых немцев было установлено, что употребление каннабиса вызывает умеренное повышение риска психотических симптомов (при последующем наблюдении через 4 года скорректированное отношение шансов составило 1,7), но оказывает гораздо более сильное влияние на лица с признаками предрасположенности к психозу. 73
Преморбидная когнитивная и учебная успеваемостьБольные шизофренией, если рассматривать их как группу, имеют интеллектуальные нарушения, некоторые из которых предшествуют появлению психотических симптомов.Было обнаружено, что у лиц, у которых позже развивается шизофрения, показатели интеллекта ниже среднего по стандартным показателям интеллекта в детстве, подростковом и юношеском возрасте, а также у них более низкий преморбидный IQ, чем у населения в целом (обзор Aylward et al. 74 ). чем выше IQ, тем выше риск развития шизофрении в дальнейшем. 51, 75, 76
Плохая успеваемость в школе может рассматриваться как преморбидный признак. Повторная оценка, трудности с завершением последнего уровня школьного образования, а также социальные и поведенческие трудности также оказались факторами риска развития шизофрении. 75 В когорте родившихся в Северной Финляндии в 1966 году у 14-летних детей, которые были ниже ожидаемого нормального уровня, вероятность развития шизофрении в три раза выше, чем у учащихся нормального класса, но с низкими школьными оценками (по оценке учителей по оценке успеваемости). ) не предсказал шизофрению. 75 Преемственность развития, на которую указывает раннее отклонение в развитии на первом году жизни, связанное с более низкой успеваемостью в школе в возрасте 16 лет, была обнаружена сильнее у детей, у которых психозы развиваются в более позднем возрасте, чем у детей нормальной контрольной группы и тех, кто госпитализирован для непсихотического психического расстройства. 76, 77
Нейроанатомические отклоненияШизофрения связана с нейроанатомическими аномалиями. До сих пор неясно, предшествуют ли они появлению симптомов или прогрессивно развиваются во время болезни. 78 Было проведено одно исследование, в котором магнитно-резонансные изображения мозга были получены от 75 субъектов, которые находились в группе сверхвысокого риска развития психоза. 78 Было обнаружено, что некоторые аномалии серого вещества, связанные с психозом, предшествуют появлению явных симптомов.Было обнаружено, что у субъектов, у которых развился психоз, было меньше серого вещества в правой медиальной височной, боковой височной и нижней лобной коре и в поясной коре с обеих сторон, чем у лиц, у которых болезнь не развивалась. 78 Процессы нейробиологического ухудшения, приводящие к шизофрении, могут быть активными за 1-2 года до фактического начала болезни и через 2-3 года после ее начала. 22
Модель развития нервной системыРазвитие мозга начинается антенатально и продолжается в детстве и подростковом возрасте, а структуры мозга могут зависеть от сочетания биологических событий и психосоциальных факторов. 79 Ранние аномалии могут оказывать неблагоприятное воздействие на развитие нервной системы и аберрантную нервную систему, что в конечном итоге приводит к психопатологии. 80 Расстройства, характеризующиеся этим процессом, которые обычно проявляются в течение первых нескольких лет жизни, традиционно называются нарушениями развития нервной системы; примеры — аутизм и фенилкетонурия. Когда появились доказательства того, что шизофрения характеризовалась не только психотическими симптомами, которые появились в подростковом и раннем взрослом возрасте, но и во многих случаях имели место отклонения (когнитивные, поведенческие и морфологические), относящиеся к раннему детству и пери- и даже пренатальному периоду , была предложена модель патогенеза нервного развития. 81, 82 Модель развития нервной системы оказалась чрезвычайно влиятельной в исследованиях шизофрении, и многочисленные исследования предоставили доказательства, подтверждающие ее принципы. Однако, несмотря на это, ключевые патофизиологические нарушения в заболевании и их точная связь с предполагаемыми этиологическими факторами до сих пор четко не изучены. На рисунке 1 показана модель развития на протяжении жизни с возможными этиологическими компонентами и компонентами течения болезни. 83 Рисунок 1 был изменен из статьи Исоханни и др. . 83
Рис. 1
Модель развития шизофренических психозов на протяжении всей жизни с возможными этиологическими компонентами и компонентами течения болезни. Изменено из Isohanni M, Isohanni I, Koponen M, et al. , (2004) Текущие отчеты психиатрии 6 , 168–75. Разрешение получено от правообладателя.
Рис. 1
Модель развития шизофренических психозов на протяжении всей жизни с возможными этиологическими компонентами и компонентами течения болезни.Изменено из Isohanni M, Isohanni I, Koponen M, et al. , (2004) Текущие отчеты психиатрии 6 , 168–75. Разрешение получено от правообладателя.
ОбсуждениеШизофрения — этиологически гетерогенный синдром, который обычно явно проявляется в подростковом и раннем взрослом возрасте, но во многих случаях незначительные нарушения нейроинтегративной функции присутствуют с рождения.
Можно провести различие, по крайней мере теоретически, между индикаторами риска, которые являются проявлениями риска, но не сами по себе причинными факторами, и модификаторами риска, которые находятся на прямом причинном пути.На практике бывает очень сложно различить эти два понятия. Несмотря на то, что в исследованиях ранних факторов риска шизофрении, как правило, вносились поправки на смешивающие факторы, все еще может быть много модификаторов риска, которые еще не изучены. Прогнозирование в смысле обнаружения ранних причин или фрагментов причин полностью отличается от попыток предсказать, кто заболеет шизофренией, и последнее искусство в решающей степени зависит от того, на какую популяцию изучается. Риск шизофрении, по-видимому, значительно выше в случае близкого родства с больным человеком, чем у тех, кто подвергается воздействию предполагаемых факторов окружающей среды, о которых говорилось выше. 4 Тем не менее, даже семейный риск с историей близкого психотического родственника может быть бесполезен для практических целей прогнозирования и первичной профилактики среди населения в целом.
Можно подумать, что сложность прогнозирования того, у кого может развиться шизофрения, помешает проведению первичных профилактических вмешательств. Даже в этом случае утверждалось, что, по крайней мере, теоретически возможно снизить риск развития шизофрении с помощью общей политики в области здравоохранения, способствующей положительным тенденциям во время беременности, родов, детства и подросткового возраста, которые могут принести пользу здоровью и психическому здоровью на протяжении всей жизни. 84– 86 . Тем не менее, на частоту шизофрении может повлиять индустриализация и общее развитие страны от бедности к богатству за счет сложной комбинации эффектов, таких как цефалопазовая диспропорция, вторичная по отношению к изменениям в питании, и увеличение выживаемости младенцев после улучшения акушерской и неонатальной помощи. 87
Кажется разумным, что информация о риске употребления запрещенных наркотиков (особенно каннабиса) должна предоставляться подросткам и (молодым) взрослым, особенно тем, кто находится в семейном риске психоза или проявляет неспецифические продромальные признаки.Одно из конкретных предложений может заключаться в усилении внимания и ухода во время беременности и родов матерям с психозами, а также матерям, у которых был психотический близкий родственник, хотя эффективность таких конкретных вмешательств, как это, еще не было проверено. В клинических условиях полезно обозначить возможные ранние факторы риска, по крайней мере, семейный риск психоза, особенно у детей, подростков и молодых взрослых психически больных. Также следует предпринять усилия для выявления и попытки найти хорошие модели для лечения пациентов с продромальными симптомами с высоким риском в начальной фазе шизофрении, 88 , даже если такая практика и вторичная профилактика могут сопровождаться риском побочных эффектов введенное лечение, стресс и стигматизация 89 .Кроме того, в будущем у нас могут быть прогностические модели, объединяющие данные генетических факторов шизофрении, антенатальных факторов риска, детского и подросткового развития и клинической симптоматики, а также структурных и функциональных аномалий мозга.
БлагодарностиРабота была поддержана грантами Фонда Сигри и Ане Гилленберг, Фонда Ялмари и Раухи Ахокас, Финской академии, Фонда Сигрид Джуселиус и Медицинского исследовательского института Стэнли.
Список литературы 1(
2001
)Brave New Brain. Преодоление психических заболеваний в эпоху генома
. Нью-Йорк: Oxford University Press, 2, Schultz SK, Andreasen NC (
2003
) Симптомы шизофрении. В: Hirsch SR, Weinberger D (eds)Schizophrenia.
Оксфорд: Блэквелл,25
–33.3, Jones P (
1996
) Шизофрения. JNeurol Neurosurg Psychiatry
,60
,604
–13,4, О’Донован М.С., Готтесман II (
2004
) Шизофрения. В: McGuffin P, Owen MJ, Gottesman II (eds)Psychiatric Genetics and Genomics
. Оксфорд: Oxford University Press,247
–66,5, an der Heiden W (
2003
) Течение и исход шизофрении.В: Hirsch SR, Weinberger D (eds)Schizophrenia
. Оксфорд: Блэквелл,101
–41,6, Koskinen J, Veijola J et al. (
2005
) Излечение от шизофренических психозов в когорте родившихся в Северной Финляндии в 1966 году.J Clin Psychiatry
,66
,375
–83,7, Wanderling J (
2000
) Пересмотр различия между развитыми и развивающимися странами в течении и исходе шизофрении: результаты ISoS, совместного проекта ВОЗ по последующим действиям.Международное исследование шизофрении.Schizophr Bull
,26
,835
–46,8, Kahn RS, Selten JP (
2003
) Половые различия в риске шизофрении: данные метаанализа.Arch Gen Psychiatry
,60
,565
–71,9(
2003
) Продромальный период, начало и раннее течение шизофрении. В: Murray RM, Jones PB, Susser E, van Os J, Cannon M (eds)Эпидемиология шизофрении
.Кембридж: Издательство Кембриджского университета,124
–47.10, Saha S, Welham J, El Saadi O, MacCauley C, Chant D (
2004
) Систематический обзор заболеваемости шизофренией: распределение показателей и влияние пола, городской принадлежности, статуса мигранта и методологии.BMC Med
,2
,13.
Доступно в Интернете по адресу: http://www.biomedcentral.com/1741-7015/2/1311(
1995
) От невропатологии к нервному развитию.Ланцет
,346
,552
–7,12, Мюррей Р.М. (
1998
) Неонатальное происхождение шизофрении.Arch Dis Child
,78
,1
–3,13, Cotter D, Bramon E, Murray RM (
2002
) Является ли шизофрения результатом процессов развития или дегенеративных процессов?J Neural Transm
,63
(Suppl),129
–47.14(
1991
)Schizophrenia Genesis. Истоки безумия
. Нью-Йорк: W.H. Freeman.15, Marshall EJ, Coid B et al. (
1999
) Оценка наследственности психотических расстройств: серия психозов близнецов Модсли.Arch Gen Psychiatry
,56
:162
–8,16, Гулд Т.Д. (
2003
) Концепция эндофенотипа в психиатрии: этимология и стратегические намерения.Am J Psychiatry
,160
:636
–45,17, Левинсон Д.Ф., Wise LH и др. (
2003
) Мета-анализ сканирования генома шизофрении и биполярного расстройства. Часть II: Шизофрения.Am J Hum Genet
,73
,34
–48,18, Wynne LC, Sorri A et al. (
2004
) Взаимодействие генотипа и окружающей среды при расстройстве шизофренического спектра.Долгосрочное наблюдение за финскими усыновленными.Br J Психиатрия
,184
,216
–22,19(
1997
) Ранние истоки шизофрении.Br Мед. Бык
,53
,135
–55,20, Isohanni I, Koponen H et al. (
2004
) Предвестники психоза в развитии. CurrPsychiatry Rep
,6
,168
–75.21, Кендлер К.С. (
2005
) Шизофрения: генетика. В: Sadock BJ, Sadock VA (eds)Комплексный учебник психиатрии Каплана и Садока
(8-е изд.), Vol. 1. Филадельфия, Пенсильвания: Lippincott – Williams & Wilkins,1354
–7022, Johannessen JO (
1996
) Раннее выявление и лечение шизофрении: обоснование.Schizophrenia Bull
,22
,201
–22.23, О’Донован М.С., Оуэн М.Дж. (
2005
) Генетика шизофрении и биполярного расстройства: рассекающий психоз.J Med Genet
,42
,193
–204,24, Shaw SH, Crow TJ et al. (
2002
) Сканирование всего генома на сцепление с хромосомными областями в 382 парах братьев и сестер с шизофренией или шизоаффективным расстройством.Am J Psychiatry
,159
,803
–12,25, Wynne LC, Läksy K et al. (
2003
) Генетические границы спектра шизофрении: данные исследования шизофрении в финских приемных семьях.Am J Psychiatry
,160
,1587
–94,26, Gottesman II (
2000
) Двойные исследования шизофрении: от согласований лука и стрел до звездных войн Mx и функциональной геномики.Am J Med Genet
,97
,12
–17.27(
2000
) Исследования близнецов при шизофрении с особым упором на цифры соответствия.Am J Med Genet
,97
,4
–11,28, Eaves LJ (
1986
) Модели совместного воздействия генотипа и окружающей среды на предрасположенность к психическим заболеваниям.Am J Psychiatry
,143
,279
–89.29, Wynne LC, Sorri A et al. (
2002
) Взаимодействие генотипа и окружающей среды в исследовании финской приемной семьи. Взаимодействие между генами и окружающей средой? В: Häfner H (ed)Риск и защитные факторы при шизофрении
. Дармштадт: Steinkopff Verlag,29
–38.30J, Marcekis M (
1998
) Экогенетика шизофрении.Schizophr Res
,32
,127
–35.31, Wynne LC, Hakko H et al. (
2004
) Взаимодействие генетического риска и коммуникационного отклонения приемных родителей: продольное прогнозирование психических расстройств приемных родителей.Psychol Med
,34
,1531
–42.32, Kendell R, Susser E, Jones P (
2003
) Пренатальные и перинатальные факторы риска шизофрении.В: Murray RM, Jones PB, Susser E, van Os J, Cannon M (eds)Эпидемиология шизофрении
. Кембридж: Издательство Кембриджского университета,74
–99,33, Миллер Дж., Роулингс Р., Йолкен Р.Х. (
1997
) Сезонность рождений при шизофрении и биполярном расстройстве: обзор литературы.Schizophr Res
,28
,1
–38,34, Begg MD, Gravenstein S et al. (
2004
) Серологические доказательства пренатального гриппа в этиологии шизофрении.Arch Gen Psychiatry
,61
,774
–80,35, Machon RA, Huttunen MO, Bonett D (
1988
) Шизофрения взрослых после пренатального контакта с эпидемией гриппа.Arch Gen Psychiatry
,45
,189
–92,36, Sham P, Takei N, Glover G, Murray RM (
1991
) Шизофрения после внутриутробного воздействия эпидемии гриппа A2 1957 года.Ланцет
,337
,1248
–50,37, Done DJ (
1992
) Пренатальный контакт с гриппом не вызывает шизофрении.Br J Психиатрия
,161
,390
–3,38, Коэн П., Гринвальд С., Сассер Э. (
2000
) Неэффективный психоз после дородового контакта с краснухой.Am J Psychiatry
,157
,438
–43.39, Neugebauer R, Hoek HW et al. (
1996
) Шизофрения после дородового голода. Дополнительные доказательства.Arch Gen Psychiatry
,53
,25
–31,40, Verdoux H, Takei N et al. (
1999
) Шизофрения и осложнения беременности и родов: метаанализ индивидуальных данных пациентов.Schizophr Bull
,25
,413
–23.41, Jones PB, Murray RM (
2002
) Акушерские осложнения и шизофрения: исторический и метааналитический обзор.Am J Psychiatry
,159
,1080
–92,42, Rantakallio P, Hartikainen A-L, Isohanni M, Sipilä P (
1998
) Шизофрения как отдаленный исход беременности, родов и перинатальных осложнений: 28-летнее наблюдение за общей когортой родившихся населения Северной Финляндии 1966 года.Am J Psychiatry
,155
,355
–64,43, Bamidele R, Raji O (
1994
) Ранняя травма мозга и шизофрения у нигерийских пациентов.Am J Psychiatry
,151
,368
–71,44, Cardascia L, Zen T et al. (
2000
) Акушерские осложнения у пациентов с депрессией — популяционное исследование случай-контроль. JАффектные расстройства
,61
,101
–6,45, Niskanen P (
1978
) Пренатальная потеря отца и психические расстройства.Arch Gen Psychiatry
,35
,429
–31,46J, Selten JP (
1998
) Пренатальное воздействие материнского стресса и последующей шизофрении. Вторжение в Нидерланды в мае 1940 года.Br J Психиатрия
,172
,324
–6,47, van der Graaf Y, van Duursen R, Gispen-de Wied CC, Kahn RS (
1999
) Психотическое заболевание после внутриутробного воздействия голландского наводнения 1953 года.Schizophr Res
,35
,243
–5,48, Рантакаллио П., Исоханни М., Джонс П., Партанен У. (
1996
) Нежелательность беременности и шизофрения у ребенка.Br J Психиатрия
,169
,637
–40,49(
2003
) Разделение родителей при рождении и депрессивное настроение матери в связи с беременностью, шизофренией и преступностью в потомстве.Acta Universitatis Ouluensis Medica D
,740
. Оулу: Издательство Университета Оулу Доступно в Интернете по адресу: http://herkules.oulu.fi/isbn9514270800.50, Вейола Дж., Рантакаллио П., Йокелайнен Дж., Джонс П. Б., Исоханни М. (
2004
) Шизофрения у потомков матерей с антенатальной депрессией — 31 год наблюдения в когорте рожденных в Северной Финляндии в 1966 году.Schizophr Res
,66
,79
–81,51, Роджерс Б., Мюррей Р., Мармот М. (
1994
) Факторы риска развития ребенка для взрослой шизофрении в британской когорте 1946 года рождения.Ланцет
,344
,1398
–1402,52, Jones PB, Moilanen K et al. (
2001
) Ранние этапы развития шизофрении и других психозов у взрослых.31-летнее наблюдение когорты родившихся в Северной Финляндии 1966 г.Schizophr Res
,52
,1
–19,53, Caspi A, Moffit TE et al. (
2002
) Данные раннего детства, нарушения общего развития, характерные для шизофреноформного расстройства, получены в когорте продольных рождений.Arch Gen Psychiatry
,59
,449
–56,54, Lewine RJ (
1990
) Прогнозирование шизофрении у взрослых на основе домашних фильмов пациентов.Am J Psychiatry
,147
,1052
–6,55, Мюррей Р. (
2003
) Урбанизация, миграция и риск шизофрении. В: Murray RM, Jones PB, Susser E, van Os J, Cannon M (eds)Эпидемиология шизофрении
. Кембридж: Издательство Кембриджского университета,49
–67,56, Дэвид А., Андреассон С., Аллебек П. (
1992
) Шизофрения и городская жизнь.Ланцет
,340
,137
–40,57, Pedersen CB, Westergaard T et al. (
1999
) Влияние семейного анамнеза, места и времени рождения на риск шизофрении.N Engl J Med
,340
,603
–8,58, Маккензи К., Маллен Р., Мюррей Р. (
1999
) Ямайский психиатр оценивает диагнозы в лондонской психиатрической больнице.Br J Психиатрия
,175
,283
–5,59(
1987
) Проект высокого риска Калифорнийского университета в Лос-Анджелесе.Schizophr Bull
,13
,505
–14,60, ЛаБри Дж., Картер Дж. и др. (
2002
) Восприятие родительско-детских отношений в семьях с высоким риском и исход шизофрении у взрослых потомков.J Psychiatr Res
,36
,41
–7.61, Veijola J, Joukamaa M et al. (
2003
) Разлучение с матерью при рождении и шизофрения — долгосрочное наблюдение за детьми из финского дома рождественских тюленей.Schizophr Res
,60
,13
–19,62, Sauvola A, Moring J et al. (
1998
) Психиатрические расстройства, леченные в стационаре, у взрослых с неполным и неполным семейным прошлым: 28-летнее наблюдение когорты родившихся в Северной Финляндии 1966 года.Fam Process
,37
,335
–44,63, Isohanni M, Moring J et al. (
1997
) Повышен ли риск раннего начала шизофрении у детей в высшем социальном классе?Schizophr Res
,23
,245
–52,64, Mäkikyrö T, Jokelainen J, Nieminen P, Järvelin M-R, Isohanni M (
2000
) Связана ли большая множественность с психическими расстройствами потомства, которые лечатся в больницах? 28-летнее наблюдение когорты родившихся в Северной Финляндии 1966 г.Социальная психиатрия Психиатр Эпидемиол
,35
,104
–8,65, Susser E (
2003
) Изучение социально-экологических влияний при шизофрении: концептуальные и дизайнерские проблемы. В: Murray RM, Jones PB, Susser E, van Os J, Cannon M (eds)Эпидемиология шизофрении
. Кембридж: Издательство Кембриджского университета,5
–17,66, Rantakallio P, Veijola J, Jones P, Jokelainen J, Isohanni M (
2004
) Инфекции центральной нервной системы в детстве и риск шизофрении.Eur Arch Psychiatry Clin Neurosci
,254
,9
–13,67, Done DJ, Crow TJ (
2002
) Психозы взрослых, общие детские инфекции и неврологические легкие признаки в национальной когорте новорожденных.Br J Психиатрия
,181
,387
–92,68, Mautemps N, Haukka J, Hovi T, Lönnqvist J (
2003
) Вирусные инфекции центральной нервной системы у детей и шизофрения у взрослых.Am J Psychiatry
,160
,1183
–5,69, Tzavara ET, Carruthers R et al. (
2003
) Различные психотомиметики действуют через общий сигнальный путь.Наука
,302
,1412
–15,70, Аллебек П., Андреассон С., Лундберг И., Льюис Г. (
2002
) Самостоятельно сообщалось об употреблении каннабиса как фактора риска шизофрении у шведских призывников 1969 года: историческое когортное исследование.BMJ
,325
,1199.
71, Кэннон М., Виттон Дж., Мюррей Р.М. (
2004
) Причинная связь между каннабисом и психозом: изучение доказательств.Br J Психиатрия
,184
,110
–17,72, Grech A, Phillips P et al. (
2003
) Какая связь между злоупотреблением психоактивными веществами и шизофренией? В: Murray RM, Jones PB, Susser E, van Os J, Cannon M (eds)Эпидемиология шизофрении
.Кембридж: Издательство Кембриджского университета,317
–42,73, Krabbendam L, Spauwen J, Kaplan C, Lieb R, Wittchen H-U, van Os J (
2005
) Проспективное когортное исследование употребления каннабиса, предрасположенности к психозу и психотических симптомов у молодых людей.BMJ
,330
,11
–14,74, Walker E, Battes B (
1984
) Интеллект и шизофрения: метаанализ исследования.Schizophr Bull
,10
,430
–59,75, Ярвелин М.-Р, Ниеминен П. и др. (
1998
) Успеваемость в школе как предиктор психиатрической госпитализации во взрослой жизни. 28-летнее наблюдение в финской когорте родившихся в 1966 году.Psychol Med
,28
,967
–74,76, Исоханни И., Исоханни М., Джонс П. (
2003
) Школа и шизофрения — обзор.В: Grispini A (ed)Профилактические стратегии для шизофренических расстройств
. Рим: Джованни Фиорити,244
–68,77, Murray G, Jokelainen J, Croudace T, Jones PB (
2004
) Устойчивость маркеров развития в детском и подростковом возрасте и риск шизофренических психозов во взрослой жизни. 34-летнее наблюдение когорты родившихся в Северной Финляндии в 1966 году.Schizophr Res
,71
,213
–25.78, Velakoulis D, McGorry PD et al. (
2003
) Нейроанатомические аномалии до и после начала психоза: сравнение поперечного и продольного МРТ.Ланцет
,361
,281
–8,79(
2001
) Обзор роли мозга в когнитивном развитии человека.Brain Cogn
,45
,44
–51.80, Cannon TD (
1999
) Процессы нервного развития в онтогенезе и эпигенезе психопатологии.Dev Psychopathol
,11
,375
–93,81, Lewis SW (
1987
) Является ли шизофрения расстройством психического развития?BMJ Clin Res Ed
,295
,681
–2,82(
1987
) Влияние нормального развития мозга на патогенез шизофрении. ArchGen Psychiatry
,44
,660
–9,83, Isohanni I, Koponen H et al. (
2004
) Предвестники психоза в развитии.Curr Psychiatry Rep
,6
,168
–75,84, Haukka JK, Tanskanen AJ, Lönnqvist JK (
1999
) Снижение заболеваемости шизофренией среди финских когорт, родившихся с 1954 по 1965 год. ArchGen Psychiatry
,56
,733
–40,85, Jones P, Mäkikyrö T, Moring J, Rantakallio P, Isohanni M (
2000
) Ранняя ассоциация шизофрении в общей когорте родившихся населения Северной Финляндии 1966 года.Int J Психическое здоровье
,29
,84
–90,86(
2003
) Профилактика шизофрении — несбыточная мечта.В: Murray RM, Jones PB, Susser E, van Os J, Cannon M (eds)Эпидемиология шизофрении.
Кембридж: Издательство Кембриджского университета,427
–39,87(
1995
) Временные тенденции в шизофрении: изменения акушерских факторов риска с индустриализацией.Schizophr Bull
,21
,483
–500,88, Миллер Т.Дж., Вудс С.В. (
2001
) Предварительные исследования по выявлению и вмешательству при шизофренических психозах: текущие оценки пользы и риска.Schizophr Bull
,27
:563
–70,89, Юнг А., Филлипс Л. (
2001
) Этика и раннее вмешательство при психозах: не отставать от темпа и идти в ногу.Schizophr Res
,51
:17
–29.Заметки автора
* Кафедра психиатрии, Университет Оулу, Финляндия, † Кафедра психиатрии, Университетская больница Оулу, Финляндия, Психиатрическая больница Муурола, Финляндия, § Кафедра психиатрии, Кембриджский университет, Великобритания, и ¶ Кафедра диагностической радиологии, Университет Оулу Больница
© Автор 2005.Опубликовано Oxford University Press от имени Британского Совета. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
. .






 Со временем состояние усугубляется проявлениями апатии, безынициативности. Часто больной жалуется на чрезмерную потливость, головокружение и головную боль, частое сердцебиение, тревожность и страхи. Несмотря на всю сложность проявлений, при своевременной терапии очень высокие шансы на продолжительную устойчивую ремиссию.
Со временем состояние усугубляется проявлениями апатии, безынициативности. Часто больной жалуется на чрезмерную потливость, головокружение и головную боль, частое сердцебиение, тревожность и страхи. Несмотря на всю сложность проявлений, при своевременной терапии очень высокие шансы на продолжительную устойчивую ремиссию. Речь идет о следующих препаратах: Рисполепт, Лепонекс и Оланзапин.
Речь идет о следующих препаратах: Рисполепт, Лепонекс и Оланзапин. Обычно немотивированные приступы злости человек демонстрирует по отношению к самым близким. Все прочие при этом могут долгое время ничего не замечать.
Обычно немотивированные приступы злости человек демонстрирует по отношению к самым близким. Все прочие при этом могут долгое время ничего не замечать. А ещё могут возникать неоправданная подозрительность и беспочвенная ревность. Появление фобий – хоть и опасный симптом, но ещё не свидетельство болезни. Например, мизофобией страдали поэт Владимир Маяковский и дипломат Георгий Чичерин, хотя шизофрении у них не было.
А ещё могут возникать неоправданная подозрительность и беспочвенная ревность. Появление фобий – хоть и опасный симптом, но ещё не свидетельство болезни. Например, мизофобией страдали поэт Владимир Маяковский и дипломат Георгий Чичерин, хотя шизофрении у них не было. Нередко проявляется депрессивный настрой, нервное перевозбуждение.
Нередко проявляется депрессивный настрой, нервное перевозбуждение. д. Все эти фобии нередко сопровождаются неврозами, навязчивыми мыслями и действиями.
д. Все эти фобии нередко сопровождаются неврозами, навязчивыми мыслями и действиями.