Перелом со смещением шейки бедра: Перелом шейки бедра: неприятность эту мы переживем
Перелом шейки бедренной кости › Болезни › ДокторПитер.ру
Перелом шейки бедренной кости – очень серьезная проблема. По статистике, таких переломов – 6 % от всех переломов. И 90 % из них – у людей старше 65 лет.
Признаки
При переломе шейки бедренной кости возникает боль в области тазобедренного сустава, особенно при попытке пошевелить ногой. Сустав выглядит неестественно, опереться на ногу невозможно. Нога несколько укорочена по сравнению со второй ногой. Стопа при этом повернута наружу. Пациент не может самостоятельно вернуть стопу в нормальное положение. Не может он и оторвать пятку от поверхности кровати (синдром прилипшей пятки).
Описание
Бедренная кость – самая длинная трубчатая кость организма. На ее верхнем конце есть головка, которая прилегает к вертлужной впадине, образуя тазобедренный сустав. Эта головка соединена с телом кости при помощи шейки бедренной кости (которую часто называют шейкой бедра, хоть это и неправильно).
При переломе шейки бедренной кости разрываются кровеносные сосуды, питающие сустав. Поэтому костный отломок, оставшийся в капсуле, оказывается без питания. Через некоторое время он может начать рассасываться. Этот процесс называется остеонекрозом.
Опасность перелома шейки бедренной кости не только в том, что отломок может рассосаться, но и в том, что кость может не срастись. Особенно плохо она срастается у пожилых людей.
Когда пациенту по каким-либо причинам невозможно сделать операцию, он прикован к постели. У пожилых людей в этой ситуации обостряются сопутствующие заболевания, обостряется сердечная недостаточность, а из-за сниженной вентиляции легких развивается пневмония. Все это может привести к летальному исходу. Известно, что 30 % получивших такую травму умирают в течение года.
Причин перелома шейки бедренной кости несколько. Причем у молодых и пожилых пациентов они отличаются. У молодых это спортивные травмы и несчастные случаи, а у пожилых – падения с высоты собственного роста.
Существует три вида переломов шейки бедренной кости – субкапитальный перелом, при котором линия перелома находится у самой головки бедра, трансцервикальный, при котором линия перелома находится посередине шейки бедра и базисцервикальный, при котором линия перелома находится в начале шейки бедра. И от места перелома зависит его лечение. Чем ближе перелом к головке кости, тем труднее он срастается. Перелом также может быть со смещением или без него, закрытый или открытый. Важен также и угол перелома. Чем более вертикальна линия перелома, тем труднее будет он срастаться. Перелом также бывает полным и неполным.
При переломе шейки бедренной кости возможны осложнения: тромбоз глубоких вен, инфекционные заболевания, потеря крови, пролежни, остеонекроз.
Диагностика
Диагноз «перелом шейки бедренной кости» ставит травматолог на основании осмотра пациента, данных анамнеза и результатов рентгенографии. В некоторых случаях рентгенограммы недостаточно, требуется магнитно-резонансная томография.
Лечение
Существует несколько способов лечения перелома шейки бедренной кости. Консервативное лечение используют, только если пациенту по каким-либо причинам, например, после недавнего инфаркта миокарда, невозможно провести операцию. Пациента иммобилизируют, а ногу вытягивают. При этом необходима интенсивная физиотерапия грудной клетки, чтобы снизить риск пневмонии. Также нужен тщательный уход, чтобы предотвратить появление пролежней.
Но чаще при переломе шейки бедра делают операцию. Существует несколько методов оперативного вмешательства, и выбор того или иного из них зависит от сложности перелома и состояния пациента.
Один из методов оперативного лечения – это репозиция и внутренняя фиксация. Репозиция – это совмещение отломков бедренной кости. Однако совмещают их не так, как они были до перелома, а так, чтобы перелом стал более простым. То есть, линия их совмещения должна проходить как можно более горизонтально. После этого кости фиксируют относительно друг друга. У молодых пациентов их фиксируют тремя винтами. Существуют и сложные металлические конструкции для фиксации отломков, но их используют только при сложных переломах.
Репозиция – это совмещение отломков бедренной кости. Однако совмещают их не так, как они были до перелома, а так, чтобы перелом стал более простым. То есть, линия их совмещения должна проходить как можно более горизонтально. После этого кости фиксируют относительно друг друга. У молодых пациентов их фиксируют тремя винтами. Существуют и сложные металлические конструкции для фиксации отломков, но их используют только при сложных переломах.
Если перелом грозит остеонекрозом, при сильном смещении отломков, сложном переломе или есть риск несращения отломков, делают эндопротезирование тазобедренного сустава. Заменяться могут только шейка и головка сустава (однополюсное эндопротезирование) или шейка, головка и вертлужная впадина (тотальное эндопротезирование).
Профилактика
Профилактика перелома шейки бедренной кости должна быть направлена на профилактику остеопороза, предупреждение травм и предотвращение падений. Для этого нужно употреблять в пищу больше продуктов, содержащих кальций и витамин D, заниматься спортом и избавляться от вредных привычек – курения и алкоголя. Также нужно регулярно проверять остроту зрения.
Также нужно регулярно проверять остроту зрения.
© Доктор Питер
Лечение переломов костей — лечение переломов ноги и шейки бедра.
Мы гарантируем эффективное лечение при переломе любой тяжести, включая открытые, закрытые, паталогические, переломы со смещением. Кроме того, специалисты помогут устранить последствия травм и избавиться от дефектов.Современное оборудование клиники, используемое при хирургическом лечении, позволяет минимизировать болезненные ощущения, как во время операций, так и во время восстановительного периода. Врачи обладают большим практическим опытом, что помогает разрабатывать самую оптимальную программу лечения и реабилитации.
Комплексная диагностика, проводимая при первом обращении, необходима для определения самого эффективного (хирургического или консервативного) способа лечения.
Одно из главных условий, которое необходимо соблюдать для получения стойкого результата – лечение должно проходить в стационарных условиях. Только в этом случае процесс лечения будет быстрым, а реабилитация эффективной.
Только в этом случае процесс лечения будет быстрым, а реабилитация эффективной.
Мы предлагаем нашим пациентам выбор: в зависимости от ваших возможностей и желания, вы можете проводить лечение либо в дневном, либо в круглосуточном стационаре.
- Для фиксации мы применяем самые современные перевязочные материалы, включая полимерный (пластиковый) гипс. Это прекрасная замена традиционного гипса – полимерная повязка не только прекрасно фиксирует, но и, благодаря своим качествам, позволяет чувствовать себя комфортно в период восстановления. Легкая, влагостойкая и воздухопроницаемая повязка легко принимает форму контуров тела, что минимизирует дискомфорт.
- Фиксация отломков при смещениях происходит с помощью пластин и штифтов из материалов самого высокого качества.
- Выбор анестезиологического пособия зависит как от состояния пациента и его физиологических особенностей, так и от его желания – мы предоставляем все виды наркоза, включая самый современный, ксеноновый.
 Оптимальная анестезия подбирается исходя из всех условий.
Оптимальная анестезия подбирается исходя из всех условий.
Реанимационное отделение клиники, оснащенное самым современным оборудованием, позволяет, при необходимости, контролировать состояние пациента после хирургического вмешательства.
Восстановительная программа реабилитационного курса разрабатывается только в индивидуальном порядке. Реабилитация включает в себя физиотерапию, лечебную гимнастику и другие терапевтические процедуры, посредством которых восстановление после перелома происходит максимально быстро.
Травма кисти
Перелом лучевой кости руки
Самый частый перелом кисти руки – это перелом дистального эпиметафиза лучевой кости («в типичном месте») в сочетании с переломом шиловидного отростка локтевой кости.
Это вид травм подвержен определенной сезонности: количество пострадавших особенно возрастает во время гололеда. Чаще всего перелом головки лучевой кости случается при падении на вытянутую руку.
Переломы лучевой кости по классификации Ассоциации остеосинтеза (АО) делятся на три типа – А, В и С в зависимости от сложности: от А (самых простых внесуставных переломов лучевой кости без смещения) до С (сложных раздробленных внутрисуставных переломов лучевой кости с выраженным смещением). Для каждого типа травмы характерно наличие своего метода лечения.
Для каждого типа травмы характерно наличие своего метода лечения.
Диагностика перелома головки лучевой кости не вызывает затруднений: при первоначальном осмотре выявляется деформация, боль, патологическая подвижность. Для уточнения вида и сложности травмы проводится рентгенография, которая дает адекватную картину имеющейся ситуации. В некоторых вариантах внутрисуставных переломов лучевой кости со смещением, для большей визуализации иногда выполняется компьютерная томография.
При лечении закрытых переломов лучевой кости типа А (так называемый, вколоченный перелом лучевой кости), как правило используется закрытая репозиция и накладывается гипсовая повязка.
Одна из проблем, которая может возникнуть при консервативном методе лечения перелома лучевой кости – это вторичное смещение отломков. Поэтому после репозиции и наложения гипсовой лангеты необходимо следить, чтобы повязка не сдавливала руку, лежала достаточно плотно, но не туго, а после спадения отека (на 5-7 сутки) необходимо выполнить рентген-контроль – чтобы убедиться, что не наступило вторичное смещение.
Если имеется тенденция к вторичному смещению, то рекомендуется оперативное лечение.Для этого используется несколько методик остеосинтеза:
- остеосинтез тремя спицами по Капанджи
- остеосинтез пластинами с угловой стабильностью, которые разработаны специально для дистального отдела лучевой кости
Переломы типов В и С в 99 % случаев имеют тенденцию к смещению, то есть являются заведомо нестабильными. В зависимости от их локализации и от степени повреждения суставной поверхности, возможны два оперативных варианта лечения:
- остеосинтез пластинами с угловой стабильностью для дистального отдела лучевой кости
- наложение дистракционных аппаратов (при внутрисуставных, сильно раздробленных переломах), которое используются в том случае, когда наложение пластины вызывает технические сложности, связанные с наличием большого количества отломков маленького размера, остеопороза и др.
Остеосинтез спицами и пластинами, как правило, сочетается с обязательным наложением гипсовой повязки на несколько недель.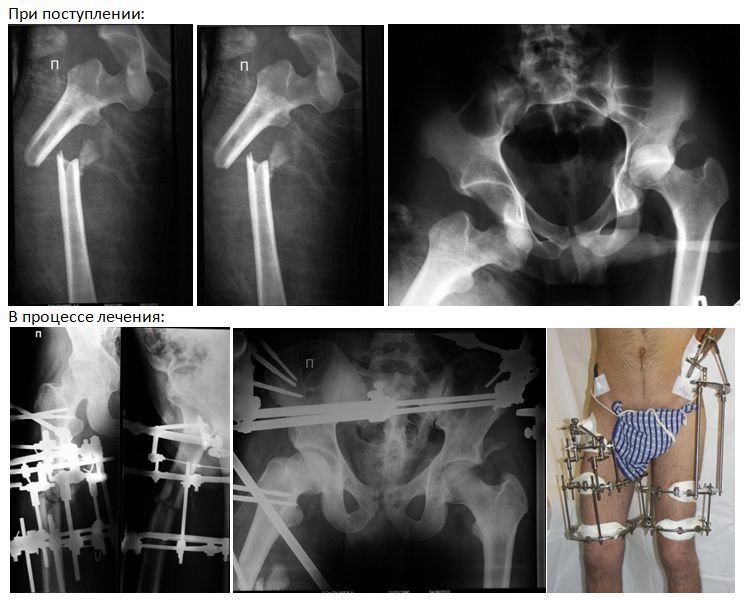 Это необходимо для меньшей травматизации тканей в области операции, для лучшего спадения отека и уменьшения болезненных ощущений.
Это необходимо для меньшей травматизации тканей в области операции, для лучшего спадения отека и уменьшения болезненных ощущений.
Также в послеоперационном периоде необходимо применять физиотерапию и лечебную физкультуру.
В последнее время есть тенденция к тому, что во время любой операции при внутрисуставных повреждениях (перелом лучевой кости со смещением), обязательно осуществляется контроль репозиции отломков при помощи артроскопа, что позволяет полностью устранить смещение отломков и значительно снизить риск развития деформирующего артроза.
Самое серьезное осложнение при травмах данной локализации – это комплексный регионарный болевой синдром, который развивается, как правило, при консервативном лечении, но также бывает и после сильно травматичных операций.
При консервативной терапии этот синдром возникает в ситуации, когда были осуществлены неоднократные и травматичные попытки репозиции, либо была наложена неотмоделированная гипсовая повязка. В этом случаев повязка сдавливает поврежденную конечность, что приводит к нарушению кровоснабжения и, как следствие, влечет за собой развитие комплексного регионарного болевого синдрома.
Перелом ладьевидной кости
Также очень часто встречаются переломы ладьевидной кости кисти. Они могут быть как изолированными, так и связанными с вывихом кисти чрезладьевидно-перилунарные вывихи. Выбор метода лечения такого перелома руки зависит от времени, прошедшего с момента травмы и от степени негативных изменений в области ладьевидной кости.
При свежих переломах без смещения накладывается гипсовая повязка, через 6 недель производится рентген-контроль, и если на снимке нет признаков процесса сращения, производится остеосинтез ладьевидной кости. В случае чрезладьевидно-перилунарного вывиха выполняется устранение вывиха, репозиция ладьевидной кости и остеосинтез специальным титановым винтом, обеспечивающий адекватную компрессию отломков, что необходимо для сращения.
В более застарелых случаях, когда присутствует кистозная перестройка кости, в лечении сочетают различные варианты костной пластики.
Если существуют выраженные признаки деформирующего артроза в области ладьевидной кости, также возможны различные варианты лечения переломов костей:
- удаление ладьевидной кости и формирование частичных артродезов кистевого сустава
- протезирование кости за счет перикарбоновых протезов (очень распространенных в зарубежной практике)
- полный артродез кистевого сустава – в том случае, если никакие другие варианты не приносят человеку облегчения и не способствуют снижению болевого синдрома
Для диагностики, кроме визуального осмотра, показано выполнение рентгенографии и компьютерной томографии. В некоторых ситуациях имеет смысл проведение ангиографии травмированной конечности для определения степени васкуляризации (кровоснабжения) поврежденной кости.
В некоторых ситуациях имеет смысл проведение ангиографии травмированной конечности для определения степени васкуляризации (кровоснабжения) поврежденной кости.
Переломы пястных костей
Переломы пястных костей – травма, которая чаще всего случается при ударах кулаком о твердые предметы. Лечение этого вида травмы зависит от ее локализации.
При переломе головки лучевой кости целесообразно выполнение остеосинтеза спицами либо остеосинтез пластиной.
Перелом диафизов пястных костей лечится при помощи остеосинтеза штифтами (стабильный остеосинтез) по методике, разработанной под руководством профессора В. Ф. Коршунова. Это достаточно простая и эффективная методика, которая позволяет из двух маленьких разрезов (по 1- 1,5 см) сделать репозицию и ввести штифт внутрь кости. Эта методика позволяет полностью восстановить функцию кисти практически через неделю после операции. Через полгода после установки, при наличии признаков сращения в области перелома, штифт удаляется.
Перелом в области основания пястных костей фиксируется, в основном, при помощи спиц. Косые и винтообразные переломы можно фиксировать винтами для минифрагментов в сочетании, при необходимости, с пластинами для накостного остеосинтеза.
Переломы фаланг пальцев кисти: остеосинтез спицами и микровинтов для мини-фрагментов.
Повреждение сухожилий кисти
При свежих повреждениях сухожилий кисти (как сухожилий сгибателей, так и разгибателей) выполняется шов. К сожалению, при наложении шва на сухожилие-сгибатель существует определенная сложность, заключающаяся в том, что сухожилие, как правило, повреждается в области фиброзного канала, в «мертвой зоне». Шов в этой области часто не приводит к желаемому результату. В последнее время разрабатываются специальные швы, которые позволяют быстро активизировать больного в послеоперационном периоде для полного восстановления функций поврежденной конечности.
В застарелых ситуациях повреждений сухожилий-сгибателей выполняется двухэтапная пластика. На первом этапе в области сухожильного канала удаляется рубцовая ткань и туда помещается специальный силиконовый протез. Через полгода, после того как вокруг него сформируется новый канал для сухожилия, он замещается трансплантантом другого сухожилия (либо со стопы, либо с кисти).
На первом этапе в области сухожильного канала удаляется рубцовая ткань и туда помещается специальный силиконовый протез. Через полгода, после того как вокруг него сформируется новый канал для сухожилия, он замещается трансплантантом другого сухожилия (либо со стопы, либо с кисти).
Повреждение нерва
Повреждение лучевого нерва чаще всего случается во время переломов плечевой кости. Травматическое повреждение нерва может возникнуть даже в том случае, если на него не было прямого воздействия – лишь за счет рубцовых процессов в области заживления раны. Лечение повреждения лучевого нерва в этом случае производится при помощи операции, направленной на освобождение нерва от сдавливания.
Во всех случаях свежего повреждения периферических нервов необходимо выполнение эпиневрального шва. Только в этом случае можно рассчитывать на наиболее полное восстановление функции поврежденного нерва.
В случаях застарелого повреждения, при отсутствии дефекта нерва после выделения его из рубцовой ткани, возможно выполнение вторичного эпиневрального шва. При наличие дефекта нерва необходимо выполнение пластики нерва, чаще всего трансплантатом из n. suralis.
При наличие дефекта нерва необходимо выполнение пластики нерва, чаще всего трансплантатом из n. suralis.
Внутри- и внесуставные переломы области тазобедренного сустава
Переломы проксимальной трети бедренной кости
Переломы проксимальной трети бедренной кости наблюдаются в пожилом возрасте и сопровождаются тяжелой инвалидизацией и высокой степенью смертности.
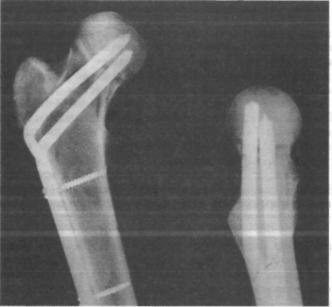
Предложено много классификаций переломов бедренной кости. Чаще всего разделяют внутрикапсульные и внекапсульные переломы. Внутрикапсульные переломы затрагивают шейку бедренной кости.
Классификация внутрикапсульных переломов Гардена (Garden) основана на рентгенологических изменениях, видимых в передне-задней (боковой) проекции:
1 степень – неполный перелом под головкой. Трабекулы шейки приобретают вальгусное направление -наружный поворот в сторону от средней линии. Угол хода трабекул становится больше 180 градусов (норма 160 градусов). Сам перелом стабилен.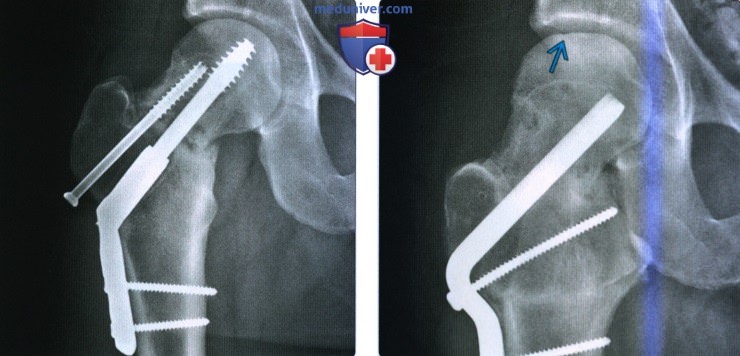
2 степень – это полный перелом без смещения. Головка приведена, но соотношение с шейкой сохранено. Перелом стабилен.
3 степень – это полный перелом с частичным смещением. Головка приведена с осевой ротацией. Шейка по отношению к головке имеет варусную деформацию.
4 степень – полный перелом с полным смещением. Бедренная кость ротирована наружу и смещена вверх, головка остается в суставной впадине. Такой перелом нестабилен.
Перелом шейки бедренной кости 1 типа
Перелом шейки бедра 2 типа.
Перелом шейки бедра 3 типа.
Перелом шейки бедра 4 типа.
Внекапсульные переломы могут быть межвертельными и подвертельными. Эти типы переломов не затрагивают шейку бедренной кости.
Межвертельный перелом проксимальной трети бедренной кости с отломком малого вертела. Рентгенограмма в передней прекции, фрагмент.
Подвертельный перелом проксимальной трети бедренной кости. Рентгенограмма в передней прекции, фрагмент.
Основным методом диагностики переломов является рентгенологический, при неясности, дополняемый КТ и изредка исследованием в центрах МРТ СПб . МРТ тазобедренных суставов играет вспомогательную роль для оценки состояния окружающих мягких тканей, уточнения степени артроза тазобедренного сустава. Кроме того, МРТ необходима при подозрении на патологический перелом. МРТ показывает отек костного мозга, формирование костной мозоли. Мы рекомендуем МРТ в СПб пройти в одном из наших центров при всех видах повреждений тазобедренных суставов.
МРТ тазобедренных суставов играет вспомогательную роль для оценки состояния окружающих мягких тканей, уточнения степени артроза тазобедренного сустава. Кроме того, МРТ необходима при подозрении на патологический перелом. МРТ показывает отек костного мозга, формирование костной мозоли. Мы рекомендуем МРТ в СПб пройти в одном из наших центров при всех видах повреждений тазобедренных суставов.
Помимо переломов изредка встречается смещение головки бедренной кости из вертлужной впадины. Такое явление может быть осложнением протезирования тазобедренного сустава.
Переломы шейки бедра | Педиатрическое ортопедическое общество Северной Америки (POSNA)
Учебное пособие
Ключевые точки:
- Редкие травмы, связанные с высокой энергией и политравмой
- Классификация Дельбета широко используется, включает 4 типа и является прогностическим признаком аваскулярного некроза
- Лечение является срочным и зависит от типа перелома и возраста пациента
- Осложнениями, связанными с этими переломами, являются остеонекроз, несращение и преждевременное закрытие кожного покрова
Описание:
Переломы шейки бедра и включают переломы проксимального эпифиза бедра, шейки бедра и межвертельной области бедра.
Дельбет классифицировал переломы шейки бедра на четыре типа, что дает рекомендации по лечению и прогнозу (рис. 1):
Тип 1 — трансэпифизарные переломы
Тип 2 — трансцервикальные переломы
Тип 3 — шейно-вертельные переломы
Тип 4 — межвертельные переломы
Эпидемиология:
Переломы шейки бедра составляют <1% всех переломов у педиатрических пациентов и <1% всех переломов бедра (Canale 1977, Boardman 2009, Ratliff 1962).Клинические результаты:
Эти пациенты не могут выдерживать нагрузку на травмированную конечность. У них может быть укороченная и вывернутая наружу конечность, а перелом может быть связан с другими политравмами (травмы головы, травмы живота и т. Д.).Исследования изображений:
Обычные рентгенограммы — это основной метод визуализации для диагностики и классификации перелома шейки бедренной кости у детей. При попытке сделать боковую рентгенограмму поперек стола следует проявлять осторожность, чтобы переместить неповрежденную конечность, чтобы не сместить перелом на травмированной стороне.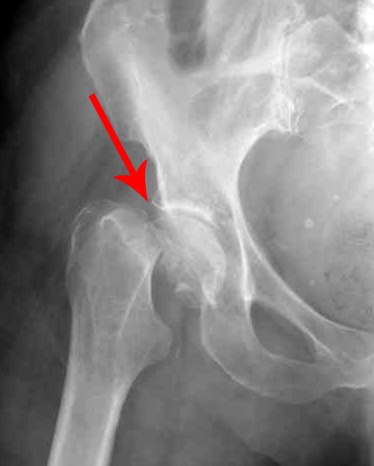 КТ или МРТ могут играть роль в сопутствующих переломах-вывихах шейки бедренной кости, чтобы лучше определить характер травмы (Lee 2010).
КТ или МРТ могут играть роль в сопутствующих переломах-вывихах шейки бедренной кости, чтобы лучше определить характер травмы (Lee 2010).Этиология:
Переломы шейки бедра встречаются редко и обычно вызваны травмами с высокой энергией, такими как автомобильные аварии, падения с высоты или столкновения пешеходов с транспортными средствами. Переломы шейки бедра также могут быть вызваны неправильным обращением. Различные костные поражения, общие для проксимального отдела бедренной кости, такие как костные кисты или фиброзная дисплазия, также могут способствовать переломам шейки бедренной кости.(Swiontowski 2009) Переломы шейки бедра также могут возникать у детей с остеопенией, вторичной по отношению к другим состояниям (церебральный паралич, мышечная дистрофия и т. Д.).Обращение:
Лечение варьируется от закрытой репозиции и колючей повязки до открытой репозиции и внутренней фиксации. Капсулотомия рекомендована для удаления внутрикапсулярной гематомы и потенциального снижения риска АВН.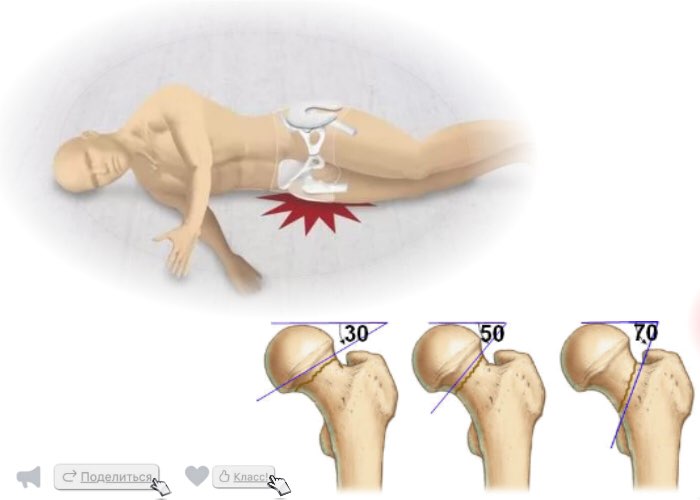 Лечение определяется классификацией Дельбета, смещением, возрастом и размером пациента.
Лечение определяется классификацией Дельбета, смещением, возрастом и размером пациента.Переломы 1 типа (трансэпифизарные)
- Закрытая редукция и иммобилизация колючей проволокой
- Учитывается при несмещенных или минимально смещенных переломах в возрасте до 4 лет
- Внутренняя фиксация
- Подходит для детей старшего возраста или со смещенными переломами
- Закрытая репозиция или открытая репозиция выполняется для достижения анатомического выравнивания
- Гладкая фиксация штифтом может быть приемлемой для маленьких детей раннего возраста, если им наложена гипсовая повязка
- Канюлированная винтовая фиксация для детей старшего возраста и подростков
- Закрытая редукция и иммобилизация колючей проволокой
- Учитывается только для переломов без смещения или минимального смещения в возрасте до 4 лет
- Внутренняя фиксация
- Подходит для детей старшего возраста или со смещенными переломами
- Закрытая редукция или открытая редукция выполняется для достижения адекватного выравнивания
- Гладкая фиксация штифтом может быть приемлемой для маленьких детей раннего возраста, если им наложена гипсовая повязка
- Канюлированная винтовая фиксация подходит для детей старшего возраста и подростков.

- Для достижения адекватной фиксации может потребоваться пересечение физики
- Если фиксация останавливается незадолго до физиса, следует рассмотреть возможность иммобилизации колосовидной повязки
- Закрытая редукция и иммобилизация колючей проволокой
- Переломы без смещения или с минимальным смещением до возраста 3-4 лет
- Может потребоваться визуализация поперечного сечения, чтобы подтвердить адекватность репозиции и ее сохранение в гипсе
- Закрытая репозиция, фиксация штифтом и иммобилизация при помощи колосовой повязки
- Можно рассматривать для детей до 6 лет
- Жесткая внутренняя фиксация
- Учитывать при переломах со смещением у детей старше 3 лет
- Закрытая репозиция или открытая репозиция через переднебоковой доступ
- Проксимальная бедренная пластина или компрессирующий тазобедренный винт
 Тем детям, которые не могут поддерживать нормальную или частичную нагрузку, рекомендуется 8-10 недель наложения гипсовой повязки. У старшего подростка с жесткой фиксацией может начаться частичная
Тем детям, которые не могут поддерживать нормальную или частичную нагрузку, рекомендуется 8-10 недель наложения гипсовой повязки. У старшего подростка с жесткой фиксацией может начаться частичная переносить вес в течение 2 недель (Swiontowski 2009).
Осложнения:
Аваскулярный некроз
Показатели варьируются от 0 до 92% (Riley 2014). Мета-анализ показал, что частота остеонекроза составляет 38% для переломов типа 1, 28% для переломов типа 2, 18% для переломов типа 3 и 5% для переломов типа 4.(Moon 2006) Другое недавнее исследование 44 пациентов показало, что частота переломов 1-4 типов составляет 50%, 28%, 8% и 10% соответственно (Riley 2014).Отсроченное объединение / без объединения
Отсроченное или несращение может быть связано с методом лечения. По возможности предпочтительна внутренняя фиксация, которая может снизить частоту несращений. (Bali 2011) Сообщаемая частота составляет 1-10% переломов. (Boardman 2009) Подвертельная вальгусная остеотомия без костного трансплантата преобразует силу поперек перелома за счет сдвига. компрессии и является предпочтительным методом лечения несращений шейки бедра.(Канале, 1977)
компрессии и является предпочтительным методом лечения несращений шейки бедра.(Канале, 1977)Преждевременное закрытие кожного покрова
Это может не вызывать значительного неравенства в длине конечностей из-за прочной природы дистального отдела бедренной кости, однако степень несоответствия будет зависеть от возраста ребенка на момент остановки физического развития (Hamilton 1961). из-за травмы или из-за фиксации, которая пересекает физическую часть тела. Частичная остановка роста может вызвать coxa vara или valga.Похожие видео:
Артикулы:
- Bali K, Sudesh P, Patel S.Кумар v, Шайни У, Диллон МС. Переломы шейки бедра у детей: наш 10-летний опыт. Clin Orthop Surg. 2011; 2 (4): 302-8.Epub 2011 1 декабря
- Бордман М., Герман М., Бак Б., Пизутилло П. Переломы бедра у детей. JAAOS. 2009; 17: 162-173.
- Canale ST, Bourland WL: Перелом шеи и межвертельной области бедренной кости у детей. J Bone Joint Surg Am. 1977; 59: 431-443
- Гамильтон СМ.
 Переломы шейки бедра у детей. JAMA 178: 799-801.1961.
Переломы шейки бедра у детей. JAMA 178: 799-801.1961. - Ли DH, Парк Дж. У., Ли Ш. Трансэпифизарный перелом шейки бедра у ребенка с 2 широко смещенными фрагментами Salter-Harris III эпифиза головки бедренной кости. J Orthop Trauma. 2010; 24 (2): 125-9.
- Moon ES, Mehlman CT. Факторы риска аваскулярного некроза после переломов шейки бедренной кости у 242 детей: 25 случаев в Цинциннати и метаанализ 360 случаев. J Orthop Trauma. 2006. 20: 323–329.
- Ratliff AH. Переломы шейки бедра у детей.J Bone Joint Surg Br. 1962; 44-В: 528-42.
- Riley PM Jr, Morscher MA, Gothard MD, Riley PM Sr. Ранее время сокращения не уменьшало частоту остеонекроза головки бедренной кости при переломах бедра у детей. J Orthop Trauma. 2014, 2 сентября [Epub перед печатью]
- Swiontkowksi MF. Переломы и вывихи бедра и таза. В: Green NE и Swiontkowksi MF, ред. Скелетная травма у детей. 4-е изд. Филадельфия, Пенсильвания: Сондерс; 2009: 355-396.
Ведущие участники:
Систематический обзор методов лечения переломов шейки бедренной кости без смещения у пациентов старше 65 лет с акцентом на частоту сращений и аваскулярный некроз | Журнал ортопедической хирургии и исследований

Каннус П., Парккари Дж., Сиванен Х., Хейнонен А., Вуори И., Ярвинен М. Эпидемиология переломов бедра. Кость. 1996; 18 (1 доп.): 57с – 63с.
CAS Статья PubMed Google Scholar
Гуллберг Б., Джонелл О., Канис Дж. Мировые прогнозы перелома бедра. Osteoporos Int. 1997. 7 (5): 407–13.
CAS Статья PubMed Google Scholar
Cooper C, Campion G, Melton 3rd LJ.Переломы бедра у пожилых людей: мировая проекция. Osteoporos Int. 1992. 2 (6): 285–9.
CAS Статья PubMed Google Scholar
Томсен Н.О., Дженсен С.М., Сковгаард Н., Педерсен М.С., Паллесен П., Соэ-Нильсен Н.Х. и др. Наблюдатель за изменчивостью рентгенологической классификации переломов шейки бедренной кости с использованием системы Гардена. Int Orthop. 1996. 20 (5): 326–9.
CAS Статья PubMed Google Scholar

Lasanianos N, Kanakaris N, Giannoudis PV. Скрытый перелом вертлужной впадины, предшествующий перелому шейки бедренной кости. Ортопедия. 2009; 32 (8). DOI: 10.3928 / 01477447-200
-28.
Мелвин Дж. С., Маташевски П., Сколаро Дж., Болдуин К., Мехта С. Роль компьютерной томографии в диагностике и лечении переломов шейки бедренной кости у пожилых пациентов. Ортопедия. 2011; 34 (2): 87. DOI: 10.3928 / 01477447-20101221-18.
Florschutz AV, Langford JR, Haidukewych GJ, Koval KJ.Переломы шейки бедра: текущее ведение. J Orthop Trauma. 2015; 29 (3): 121–9.
Артикул PubMed Google Scholar
Миллер Б.Дж., Каллаган Дж. Дж., Крам П., Карам М., Марш Дж. Л., Noiseux NO. Изменение тенденций в лечении переломов шейки бедра: обзор базы данных американского совета по ортопедической хирургии. J Bone Joint Surg Am. 2014; 96 (17): e149. DOI: 10.2106 / jbjs.m.01122.
Артикул PubMed Google Scholar

Рааймакерс Е.Л., Марти РК. Безоперационное лечение ретинированных переломов шейки бедра. Проспективное исследование 170 случаев. J Bone Joint Surg Br. 1991. 73 (6): 950–4.
CAS PubMed Google Scholar
Taha ME, Audige L, Siegel G, Renner N. Факторы, прогнозирующие вторичное смещение после безоперационного лечения переломов шейки бедренной кости без смещения. Arch Orthop Trauma Surg. 2015; 135 (2): 243–9. DOI: 10.1007 / s00402-014-2139-9.
Артикул PubMed Google Scholar
Ма С., Ван К., Тонг З., Чжан М., Ван В. Результат безоперационного лечения переломов шейки бедренной кости Garden I. Inj Int J Care Inj. 2006. 37 (10): 974–8. DOI: 10.1016 / j.injury.2006.04.136.
Артикул Google Scholar
Buord JM, Flecher X, Parratte S, Boyer L, Aubaniac JM, Argenson JN. Переломы шейки бедренной кости Garden I у пациентов в возрасте 65 лет и старше: возможно ли консервативное функциональное лечение? Orthop Traumatol. 2010. 96 (3): 228–34.
2010. 96 (3): 228–34.
Google Scholar
Филлипс Дж., Кристи Дж. Перелом шейки бедренной кости без смещения: результаты лечения 100 пациентов, получавших одинарную фиксацию гвоздем Уотсона-Джонса. Травма, повреждение. 1988. 19 (2): 93–6.
CAS Статья PubMed Google Scholar
Чен В.Ч., Ю СВ, Цзэн И.С., Су Джи, Тул Ю.К., Чен В.Дж. Лечение переломов шейки бедра без смещения у пожилых людей.J Trauma Inj Infect Crit Care. 2005. 58 (5): 1035–9. DOI: 10.1097 / 01.ta.0000169292.83048.17.
Артикул Google Scholar
Bentley G, ОБРАБОТКА. Переломы шейки бедра без смещения. Clin Orthop Relat Res. 1980; 152: 93–101.
Google Scholar
Маннингер Дж., Казар Г., Салач Т., Варга А. Консервативное или хирургическое лечение несмещенных (ретинированных) переломов шейки бедренной кости? Unfallchirurgie. 1990. 16 (3): 116–21.
1990. 16 (3): 116–21.
CAS Статья PubMed Google Scholar
Cserhati P, Kazar G, Manninger J, Fekete K, Frenyo S. Безоперационное или оперативное лечение переломов шейки бедренной кости без смещения: сравнительное исследование 122 неоперативных и 125 оперативно пролеченных случаев. Травма, повреждение. 1996. 27 (8): 583–8.
CAS Статья PubMed Google Scholar
Helbig L, Werner M, Schneider S, Simank HG. Переломы шейки бедренной кости Garden I: консервативное против оперативного лечения. Ортопад. 2005. 34 (10): 1040–5.
CAS Статья PubMed Google Scholar
Авторы не указаны. Веб-сайт Программы критических навыков оценки, Великобритания. http://www.casp-uk.net. Дата последнего обращения 31 мая 2013 года.
Chiu FY, Lo WH, Yu CT, Chen TH, Chen CM, Huang CK. Чрескожная фиксация при переломах шейки бедренной кости без смещения головного мозга.Inj Int J Care Inj. 1996. 27 (1): 53–5. DOI: 10.1016 / 0020-1383 (95) 00157-3.
Чрескожная фиксация при переломах шейки бедренной кости без смещения головного мозга.Inj Int J Care Inj. 1996. 27 (1): 53–5. DOI: 10.1016 / 0020-1383 (95) 00157-3.
CAS Статья Google Scholar
Хан С.К., Сон Х.С., Ким Р., Кан Ш. Клинические результаты лечения переломов шейки бедра садового типа 1 и 2 у пациентов старше 70 лет. Eur J Trauma Emerg Surg. 2015. DOI: 10.1007 / s00068-015-0528-6.
PubMed Google Scholar
Ким Дж. У., Бьюн С. Е., Чанг Дж. С..Клинические результаты ранней внутренней фиксации при переломах шейки бедренной кости без смещения и ранней полной переносимости веса у пожилых пациентов. Arch Orthop Trauma Surg. 2014. 134 (7): 941–6. DOI: 10.1007 / s00402-014-2003-у.
Артикул PubMed Google Scholar
Lapidus LJ, Charalampidis A, Rundgren J, Enocson A. Внутренняя фиксация переломов шейки бедренной кости Garden I и II: наклон кзади не повлиял на частоту повторных операций у 382 последовательных тазобедренных суставов в течение минимум 5 лет. J Orthop Trauma. 2013. 27 (7): 386–90.
J Orthop Trauma. 2013. 27 (7): 386–90.
Артикул PubMed Google Scholar
Манохара Р., Лян С., Хуанг Д., Кришна Л. Фиксация канцелярскими винтами при переломах шейки бедра без смещения у пожилых людей. J Orthop Surg (Гонконг). 2014; 22 (3): 282–6.
Артикул Google Scholar
Rogmark C, Flensburg L, Fredin H. Переломы шейки бедренной кости без смещения — нет проблем? Последовательное исследование 224 пациентов, получавших внутреннюю фиксацию.Травма, повреждение. 2009. 40 (3): 274–6.
Артикул PubMed Google Scholar
Дженсен Дж., Хог Дж. Переломы шейки бедра. Контрольное исследование после безоперационного лечения переломов 1 и 2 стадии по Гардену. Травма, повреждение. 1983; 14 (4): 339–42.
CAS Статья PubMed Google Scholar

Рааймакерс ЭЛ. Безоперационное лечение ретинированных переломов шейки бедра.Травма, повреждение. 2002; 33 Дополнение 3: C8–14.
Артикул PubMed Google Scholar
Verheyen CC, Smulders TC, van Walsum AD. Высокая частота вторичного смещения при консервативном лечении ретинированных переломов шейки бедра у 105 пациентов. Arch Orthop Trauma Surg. 2005. 125 (3): 166–8. DOI: 10.1007 / s00402-004-0791-1.
Артикул PubMed Google Scholar
Уотсон А., Чжан И., Битти С., Пейдж RS.Проспективное рандомизированное контролируемое исследование по сравнению динамического бедренного винта и винтовой фиксации при несмещенных субкапитальных переломах бедра. ANZ J Surg. 2013. 83 (9): 679–83. DOI: 10.1111 / j.1445-2197.2012.06256.x.
Артикул PubMed Google Scholar
Бьоргуль К., Рейкерас О.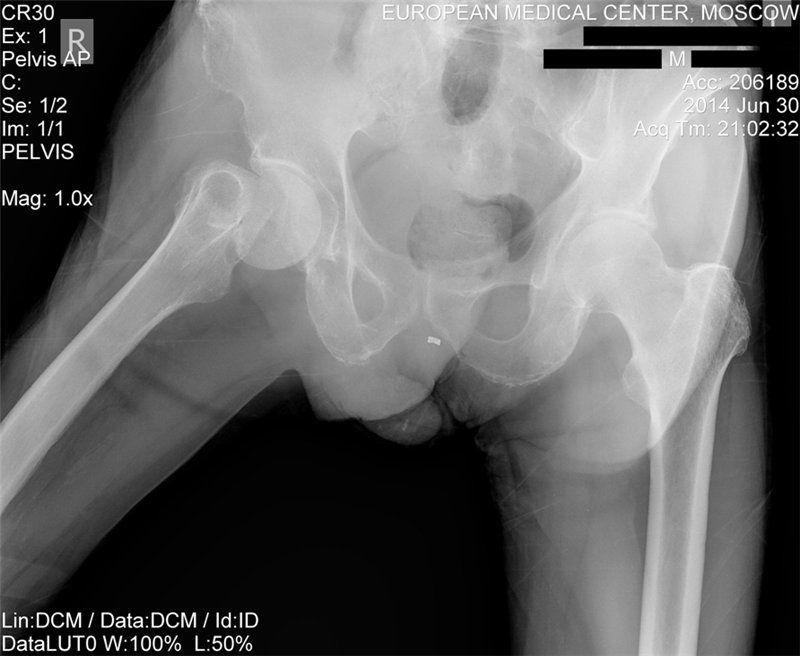 Исход переломов шейки бедренной кости без смещения и с умеренным смещением. Acta Orthop. 2007. 78 (4): 498–504. DOI: 10.1080 / 17453670710014149.
Исход переломов шейки бедренной кости без смещения и с умеренным смещением. Acta Orthop. 2007. 78 (4): 498–504. DOI: 10.1080 / 17453670710014149.
Артикул PubMed Google Scholar
Conn KS, Паркер MJ. Несмещенные внутрикапсулярные переломы бедра: результаты внутренней фиксации у 375 пациентов. Clin Orthop Relat Res. 2004; 421: 249–54.
Артикул Google Scholar
Хуэй А.С., Андерсон Г.Х., Чоудри Р., Бойл Дж., Грегг П.Дж. Внутренняя фиксация или гемиартропластика при переломах шейки бедра без смещения у восьмидесятилетних детей. J Bone Joint Surg Br. 1994. 76 (6): 891–4.
CAS PubMed Google Scholar
Ли Й.С., Чен Ш., Цуанг Ю. Х., Хуанг Х. Л., Ло Т. Ю., Хуанг С. Р.. Внутренняя фиксация переломов шейки бедра без смещения у пожилых людей: ретроспективное сравнение методов фиксации. J Trauma. 2008. 64 (1): 155–62. DOI: 10.1097 / TA.0b013e31802c821c.
J Trauma. 2008. 64 (1): 155–62. DOI: 10.1097 / TA.0b013e31802c821c.
Артикул PubMed Google Scholar
Макки Д., Мохамед А.М., Гадияр Р., Паттерсон М. Добавление антиротационного винта к динамическому бедренному винту при переломах шейки бедра. Ортопедия.2013; 36 (7): e865–8. DOI: 10.3928 / 01477447-20130624-15.
Артикул PubMed Google Scholar
Паркер М., Коули С., Палиал В. Внутренняя фиксация внутрикапсулярных переломов бедра с помощью динамической фиксирующей пластины: двухлетнее наблюдение за 320 пациентами. Bone Joint J. 2013; 95-b (10): 1402–5. DOI: 10.1302 / 0301-620x.95b10.31511.
CAS Статья PubMed Google Scholar
Паркер М.Дж., Рагхаван Р., Гурусами К. Частота возникновения осложнений при заживлении переломов после переломов шейки бедренной кости. Clin Orthop Relat Res. 2007; 458: 175–9. DOI: 10.1097 / BLO.0b013e3180325a42.
2007; 458: 175–9. DOI: 10.1097 / BLO.0b013e3180325a42.
PubMed Google Scholar
Паркер М.Дж., Уайт А., Бойл А. Фиксация по сравнению с гемиартропластикой при несмещенных внутрикапсулярных переломах бедра. Травма, повреждение. 2008. 39 (7): 791–5. DOI: 10.1016 / j.injury.2008.01.011.
Артикул PubMed Google Scholar
Сиканд М., Венн Р., Моран К.Г. Смертность после операции по поводу несмещенных внутрикапсулярных переломов бедра. Травма, повреждение. 2004. 35 (10): 1015–9. DOI: 10.1016 / j.injury.2004.01.004.
CAS Статья PubMed Google Scholar
Stromqvist B, Hansson LI, Nilsson LT, Thorngren KG. Фиксация крючком при переломах шейки бедра. Двухлетнее последующее исследование 300 случаев. Clin Orthop Relat Res. 1987; (218): 58-62.
Yih-Shiunn L, Chien-Rae H, Wen-Yun L.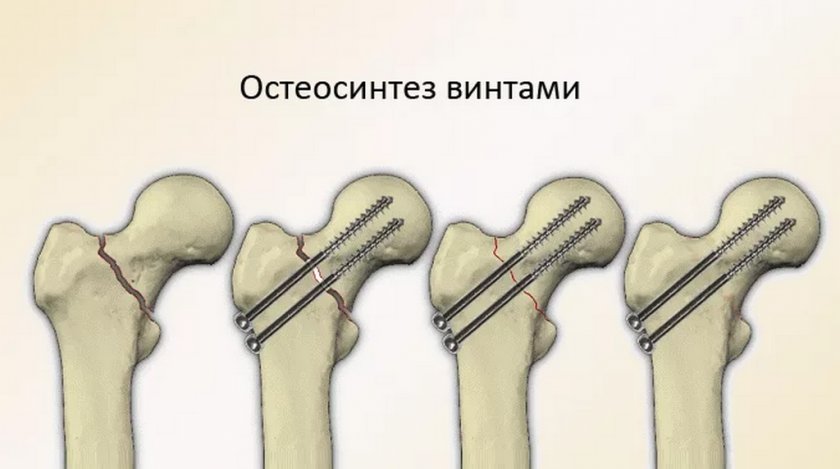 Хирургическое лечение переломов шейки бедра без смещения у пожилых людей. Int Orthop. 2007. 31 (5): 677–82. DOI: 10.1007 / s00264-006-0243-3.
Хирургическое лечение переломов шейки бедра без смещения у пожилых людей. Int Orthop. 2007. 31 (5): 677–82. DOI: 10.1007 / s00264-006-0243-3.
Артикул PubMed Google Scholar
Упасани В., Кишан С., Ока Р., Махар А., Рохмиллер М., Принг М. и др. Биомеханический анализ фиксации одним винтом для эпифиза головки бедренной кости со смещением: необходимо ли большее количество нитей поперек физического тела для стабильности? J Pediatr Orthop.2006. 26 (4): 474–8. DOI: 10.1097 / 01.bpo.0000217732.24041.81.
Артикул PubMed Google Scholar
Miyanji F, Mahar A, Oka R, Pring M, Wenger D. Биомеханическое сравнение винтов с полной и частичной резьбой для фиксации эпифиза головки бедренной кости со смещением. J Pediatr Orthop. 2008. 28 (1): 49–52. DOI: 10.1097 / bpo.0b013e31815a5fa4.
Артикул PubMed Google Scholar

Zhao F, Zhou Z, Yan Y, Yuan Z, Yang G, Yu H и др. Влияние фиксации на неоваскуляризацию при заживлении костей. Med Eng Phys. 2014; 36 (11): 1436–42. DOI: 10.1016 / j.medengphy.2014.07.002.
Артикул PubMed Google Scholar
Gierer P, Mittlmeier T. Перелом шейки бедра. Unfallchirurg. 2015; 118 (3): 259–70. DOI: 10.1007 / s00113-014-2729-6.
CAS Статья PubMed Google Scholar
Bachiller FG, Caballer AP, Portal LF. Аваскулярный некроз головки бедренной кости после перелома шейки бедра. Clin Orthop Relat Res. 2002. 399: 87–109.
Артикул Google Scholar
Linde F, Andersen E, Hvass I, Madsen F, Pallesen R. Аваскулярный некроз головки бедренной кости после фиксации перелома. Травма, повреждение. 1986. 17 (3): 159–63.
CAS Статья PubMed Google Scholar

Бродетти А. Кровоснабжение шейки и головки бедренной кости в связи с повреждающим действием гвоздей и шурупов. J Bone Joint Surg. 1960; 42-В: 794–801.
Google Scholar
Зловодски М., Бхандари М., Кил М., Хэнсон Б.П., Шемич Э. Восприятие классификации Гарденом переломов шейки бедра: международный опрос 298 хирургов-ортопедов-травматологов. Arch Orthop Trauma Surg. 2005. 125 (7): 503–5. DOI: 10.1007 / s00402-005-0022-4.
Артикул PubMed Google Scholar
Осложнения и функциональные исходы переломов шейки бедра со смещением у пациентов моложе 70 лет — Просмотр полного текста
Введение:
Пациенты моложе 70 лет со смещением шейки бедра находятся в тяжелом состоянии. FNF (перелом шейки бедренной кости) связан с низким уровнем активности, болью в бедре и значительным снижением качества жизни (качества жизни). Люди с высокоэнергетическими переломами, вызванными e. грамм. автомобильные аварии или падения с большой высоты, в целом здоровы и часто имеют нормальное качество костей шейки бедра. В этих случаях ФНФ редко поражает шейку бедренной кости, а скорее поражает вертельную область или диафиз бедренной кости. Относительно молодые люди с низкоэнергетическими переломами, как правило, имеют дополнительную болезненность или более низкое качество костей. В литературе указано, что 5% всех перемещенных ФНФ приходится на пациентов в возрасте 55–70 лет. В период с 2005 по 2012 год в Норвежском регистре артропластики и в Норвежском регистре переломов бедра было зарегистрировано 3535 пациентов в возрасте от 55 до 70 лет.Незначительные исследования и отсутствие консенсуса и рекомендаций по надлежащему лечению этих пациентов делают выбор лечения и экономический аспект здравоохранения большой проблемой. В этом исследовании мы стремимся ответить, могут ли пациенты в возрасте 55-70 лет со смещенными и низкоэнергетическими ФНФ, получавшие THA (тотальная артропластика тазобедренного сустава), лучший функциональный результат, чем остеосинтез (стабилизация с помощью тазобедренных штифтов), и могут ли пациенты: Связанные факторы, которые предрасполагают к FNF?
грамм. автомобильные аварии или падения с большой высоты, в целом здоровы и часто имеют нормальное качество костей шейки бедра. В этих случаях ФНФ редко поражает шейку бедренной кости, а скорее поражает вертельную область или диафиз бедренной кости. Относительно молодые люди с низкоэнергетическими переломами, как правило, имеют дополнительную болезненность или более низкое качество костей. В литературе указано, что 5% всех перемещенных ФНФ приходится на пациентов в возрасте 55–70 лет. В период с 2005 по 2012 год в Норвежском регистре артропластики и в Норвежском регистре переломов бедра было зарегистрировано 3535 пациентов в возрасте от 55 до 70 лет.Незначительные исследования и отсутствие консенсуса и рекомендаций по надлежащему лечению этих пациентов делают выбор лечения и экономический аспект здравоохранения большой проблемой. В этом исследовании мы стремимся ответить, могут ли пациенты в возрасте 55-70 лет со смещенными и низкоэнергетическими ФНФ, получавшие THA (тотальная артропластика тазобедренного сустава), лучший функциональный результат, чем остеосинтез (стабилизация с помощью тазобедренных штифтов), и могут ли пациенты: Связанные факторы, которые предрасполагают к FNF?
Фон:
Смещение низкоэнергетических ФНФ у пациентов в возрасте 55 — 70 лет обычно лечится внутренней фиксацией или имплантацией протеза. Несколько рандомизированных исследований для пациентов старше 70 лет сравнивают THA с другими вариантами лечения [1,2,3,4,5]; исследования не обнаружили более высокой смертности или заболеваемости THA. Большинство ортопедов, вероятно, порекомендуют закрытую репозицию и остеосинтез пациентам моложе 60 лет [6]. Процедуры винтовой фиксации часто бывают короче и менее инвазивными, но риск необходимости новой операции из-за неудачи выше, чем при протезировании. При повторной операции риск осложнений выше, чем при первой операции.Как это влияет на смертность, заболеваемость и функциональный результат в этой группе пациентов, неясно. Исследования показали более низкую заболеваемость и более раннюю смертность, чем при протезировании [7,8,9]. С другой стороны, частота повторных операций из-за неудачного остеосинтеза составляет 28–42% по сравнению с примерно 10% для THA; более поздние исследования показывают, что частота повторных операций по поводу THA составляет 5% [1,2,3,4,5,10]. Это имеет как клиническое, так и социально-экономическое значение.
Несколько рандомизированных исследований для пациентов старше 70 лет сравнивают THA с другими вариантами лечения [1,2,3,4,5]; исследования не обнаружили более высокой смертности или заболеваемости THA. Большинство ортопедов, вероятно, порекомендуют закрытую репозицию и остеосинтез пациентам моложе 60 лет [6]. Процедуры винтовой фиксации часто бывают короче и менее инвазивными, но риск необходимости новой операции из-за неудачи выше, чем при протезировании. При повторной операции риск осложнений выше, чем при первой операции.Как это влияет на смертность, заболеваемость и функциональный результат в этой группе пациентов, неясно. Исследования показали более низкую заболеваемость и более раннюю смертность, чем при протезировании [7,8,9]. С другой стороны, частота повторных операций из-за неудачного остеосинтеза составляет 28–42% по сравнению с примерно 10% для THA; более поздние исследования показывают, что частота повторных операций по поводу THA составляет 5% [1,2,3,4,5,10]. Это имеет как клиническое, так и социально-экономическое значение. Исследование McKinley и Robinson (2002) пришло к выводу, что THA после неудачного остеосинтеза (винтовой фиксации) была связана со значительно более высокой распространенностью определенных осложнений, чем THA в качестве первого вмешательства [11].Frihagen и соавторы сообщили о примерно вдвое большем количестве осложнений при протезировании после неудачного остеосинтеза (винтовой фиксации), чем при протезировании в качестве первого вмешательства [12]. Молодые пациенты с низкоэнергетической ФНФ часто страдают другими заболеваниями и состояниями, которые могут увеличить риск неудачного остеосинтеза. Причинами могут быть прием лекарств (стероиды, лекарства от эпилепсии), алкоголизм или другие виды злоупотребления психоактивными веществами, а также наличие факторов риска остеопороза [13]. Несколько обзорных статей и метаанализов пришли к выводу, что THA связана с более низким уровнем осложнений и лучшим функциональным результатом, чем другие альтернативы лечения [7,9,14,15].Большинство ортопедических отделений в Норвегии лечат смещенные ФНФ у пациентов в возрасте до 70 лет с помощью закрытой репозиции и остеосинтеза или с помощью различных видов протезной хирургии.
Исследование McKinley и Robinson (2002) пришло к выводу, что THA после неудачного остеосинтеза (винтовой фиксации) была связана со значительно более высокой распространенностью определенных осложнений, чем THA в качестве первого вмешательства [11].Frihagen и соавторы сообщили о примерно вдвое большем количестве осложнений при протезировании после неудачного остеосинтеза (винтовой фиксации), чем при протезировании в качестве первого вмешательства [12]. Молодые пациенты с низкоэнергетической ФНФ часто страдают другими заболеваниями и состояниями, которые могут увеличить риск неудачного остеосинтеза. Причинами могут быть прием лекарств (стероиды, лекарства от эпилепсии), алкоголизм или другие виды злоупотребления психоактивными веществами, а также наличие факторов риска остеопороза [13]. Несколько обзорных статей и метаанализов пришли к выводу, что THA связана с более низким уровнем осложнений и лучшим функциональным результатом, чем другие альтернативы лечения [7,9,14,15].Большинство ортопедических отделений в Норвегии лечат смещенные ФНФ у пациентов в возрасте до 70 лет с помощью закрытой репозиции и остеосинтеза или с помощью различных видов протезной хирургии. Остеосинтез обычно выполняется с помощью рентгеноскопии на прозрачном освещенном растяжном столе и с помощью некоторых типов канюлированных винтов (тазобедренные штифты). Гемипротезы или тотальные протезы бедра используются для операции по замене суставов.
Остеосинтез обычно выполняется с помощью рентгеноскопии на прозрачном освещенном растяжном столе и с помощью некоторых типов канюлированных винтов (тазобедренные штифты). Гемипротезы или тотальные протезы бедра используются для операции по замене суставов.
Целей по проекту:
Составить карту факторов, связанных с пациентом, которые предрасполагают к смещению ФНФ у пациентов в возрасте 55–70 лет.
Составьте карту плотности кости, измеренную с помощью Dexa для двух типов хирургических процедур., Составьте карту осложнений и функционального результата после остеосинтеза (с 2 винтами) или THA у пациентов в возрасте от 55 до 70 лет со смещенным FNF в рандомизированном многоцентровом исследовании
Порядок обучения:
Это рандомизированное многоцентровое исследование пациентов, оперированных либо с THA, либо с остеосинтезом (с 2 винтами), в котором сравниваются функциональный результат, осложнения и повторные операции для 2 групп.Для исследования подходят все пациенты в возрасте от 55 до 70 лет со смещенными ФНФ после низкоэнергетической травмы. Перед включением пациент подписывает информационный лист, утвержденный НЭК. Данные пациента записываются до, во время и после операции, а также при выписке. Дополнительный контроль проводится через 4 и 12 месяцев.
Перед включением пациент подписывает информационный лист, утвержденный НЭК. Данные пациента записываются до, во время и после операции, а также при выписке. Дополнительный контроль проводится через 4 и 12 месяцев.
Исключенные пациенты будут получать то же лечение, которое выбрали бы для них местные больницы, независимо от исследования. Если закрытая репозиция не приводит к удовлетворительному положению и высока вероятность того, что остеосинтез не удастся, будет проведена операция по протезированию.
Рандомизация будет стратифицирована для каждой больницы и далее рандомизирована по блокам с анонимным размером блока. Письменное информированное согласие будет получено. Пациенту будет присвоен регистрационный номер, а затем он будет рандомизирован для выбора одного из двух вариантов лечения. Это будет сделано с заранее изготовленными непрозрачными запечатанными конвертами с регистрационным номером, который содержит информацию о методе лечения. Расчеты мощности показывают, что для выявления разницы в 10 баллов по шкале HHS (оценка Харриса Хипа) (со стандартным отклонением 15), статистической мощности 80% и уровню значимости 5% необходимо около 36 пациентов в каждой группе.Кроме того, следует ожидать, что около 15-20% участников в обеих группах прекратят исследование. Из предыдущих исследований мы предполагаем, что разница в 10 баллов по шкале Harris Hip между группами является клинически значимой разницей. Если рассматривать вторичные конечные точки, осложнения и повторные операции и делать предположение, что около 30% осложнений будут обнаружены в группе остеосинтеза и только 10% осложнений в группе протезирования, то в каждой группе потребуется 59 пациентов. Результат репозиции и остесинтез будет записан после операции.Для проверки оптимальности закрытого редуктора и размещения винтов будет использоваться балльная система [20]. Их исследование разделено на две группы, в которых пациенты в одной из групп должны лечиться с помощью закрытой репозиции и остеосинтеза с помощью рентгеноскопии. Другая рука должна быть обработана THA, цементированным или обратным гибридом. Работа с 2 винтами быстрее, чем у THA.
Дежурный ортопед включает и рандомизирует пациентов. Тесты на физический и умственный уровень функционирования будут проводиться после операции исследователем или координатором исследования.Пациенты будут включены в обычную программу неотложной помощи и будут оперированы последовательно в соответствии с приоритетом медицинского обслуживания. Никакая операция не будет отложена из-за включения в исследование. Главный хирург или ассистент должны были сделать не менее 25 аналогичных операций ранее, чтобы иметь возможность оперировать пациента, включенного в исследование.
Бюджет:
Мы подаем заявки на финансирование из разных источников. Основное финансирование будет предоставлено обычным бюджетом больниц. Дополнительные расходы, необходимые для проведения измерений Dexa, будут покрываться за счет операционного бюджета.Будут изыскиваться средства на «покупку дополнительного времени». Работа будет выполняться в обычные рабочие часы и в пределах текущей заработной платы исследователей и физиотерапевтов, если не будет получено финансирование. Заработная плата частично занятых сотрудников исследовательских сотрудников будет изыскиваться извне. Мы подадим заявку на финансирование дополнительных амбулаторных консультаций, но в случае неудачи они также будут профинансированы из обычного бюджета больницы.
Этика, конфиденциальность и защита данных:
Проект одобрен Региональным независимым этическим комитетом 3 июля 2013 г., 2013/1023 Региональный комитет по этике медицинских и медицинских исследований (REC) Юго-Востока.Включение такой группы пациентов требует тщательного планирования и определения целей. Результаты тестирования и другая информация, которая будет записана в исследовании, будут использоваться только для достижения цели проекта. Вся информация будет обрабатываться анонимно без идентификации пациентов (имена, личные номера или другая соответствующая информация). Код связывает пациентов с информацией и тестами через список имен. После завершения проекта информация будет удалена в соответствии с внутренними правилами.Только уполномоченный персонал в рамках проекта может связать реальных пациентов со списком имен. Информация о FNF будет отправлена в Норвежский регистр переломов бедра в Бергене только в случае согласия пациента. Участие в исследовании добровольное. Пациенты могут в любой момент и без объяснения причин отказаться от участия в исследовании. Это не повлечет за собой последствий для дальнейшего лечения. Пациенты, желающие участвовать, подпишут форму информированного согласия.
Научное и клиническое значение / переводческие науки:
Существует мало исследований и всего лишь гипотетическое предположение, что перелом шейки бедренной кости со смещением в возрасте 55–70 лет может быть вызван более низким качеством кости и остеопорозом.По-прежнему необходимы высококачественные исследования, особенно в отношении заболеваемости и лечения остеопороза в Норвегии. Проект позволит нам получить ценную информацию о лечении, функциональном исходе и осложнениях у пациентов в возрасте 55–70 лет со смещенной ЛНБ в Норвегии при рассмотрении данных из Норвежского реестра переломов бедра. На основании современной литературы имеется ограниченная информация об общем состоянии здоровья, типе остеопороза и психическом статусе в этой группе. Исследование позволит расширить знания об этой популяции и поможет выбрать один из вариантов лечения ФНФ у пациентов в возрасте от 55 до 70 лет.Клинические результаты прояснят выбор лечения между редукцией и остеосинтезом по сравнению с THA. Таким образом, проект способствует научному переводу знаний между клинической наукой и клинической практикой.
Произошла ошибка при настройке пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки вашего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Внутритазовое смещение перелома шейки бедренной кости через запирательное отверстие
Несмотря на своевременное и надлежащее лечение, переломы шейки бедра со смещением часто являются разрушительными травмами для молодого пациента. Риск отрицательных последствий еще больше усиливается с увеличением смещения и вертикальных переломов. Открытая анатомическая репозиция с жесткой внутренней фиксацией необходима для максимального заживления переломов шейки бедренной кости со смещением.В литературе сообщалось об успешном первичном остеосинтезе переломов шейки бедренной кости со значительным смещением у молодого пациента. Мы представляем уникальный случай открытой репозиции и внутренней фиксации высокоэнергетического перелома шейки бедра с выдавливанием головки через запирательное отверстие в таз без сопутствующей травмы вертлужной впадины или таза.
1. Введение
Переломы шейки бедренной кости со смещением являются потенциально разрушительными травмами для молодого пациента [1].Несмотря на соответствующее и своевременное лечение, значительное количество этих травм, независимо от того, переходит в аваскулярный некроз (АВН), нарушение фиксации и несращение с частотой от 10 до 45% [2–4]. Это объясняется слабым кровоснабжением головки бедренной кости, которое может нарушаться даже при переломах без смещения [5, 6].
Увеличивающееся смещение и вертикальный характер перелома увеличивают риск осложнений после фиксации [7]. Следовательно, при переломах со смещением открытая анатомическая репозиция с внутренней фиксацией необходима для максимального увеличения потенциала заживления [8–10].
В литературе сообщалось об успешном первичном остеосинтезе переломов шейки бедренной кости со значительным смещением у молодого пациента [11–13]. Предыдущие сообщения об интрузии головки бедренной кости в таз после перелома шейки бедренной кости были дополнительно описаны в ситуации с переломом таза [12] или центральным переломом вертлужной впадины [13]. Мы представляем уникальный случай открытой репозиции и внутренней фиксации высокоэнергетического перелома шейки бедра с выдавливанием головки через запирательное отверстие в таз без сопутствующей травмы вертлужной впадины или таза.
2. Презентация случая
23-летняя женщина с политравмой, поступившая в наш травматологический центр 1-го уровня после безудержного переворота автомобиля. По прибытии пациент был гемодинамически стабильным, настороженным и готовым к сотрудничеству. При первичном осмотре были выявлены явные деформации правого плеча и правого бедра, а также болезненная вывихнутая наружу левая нижняя конечность. Правое плечо было открыто, но сосудисто-нервные повреждения всех конечностей сохранены.
Рентгенограммы продемонстрировали открытый оскольчатый перелом дистального отдела правой плечевой кости, короткий косой перелом дистального диафиза правой бедренной кости и полный перелом шейки левой бедренной кости с медиальным смещением (рис. 1 (а)).Компьютерная томография показала внутритазовое расположение головки бедренной кости, которая вышла через запирательное отверстие (Рисунки 1 (b) и 1 (c)).
Больной в срочном порядке доставлен на оперативную фиксацию. Учитывая ее возраст и степень тяжести травмы, было принято решение попробовать открытую репозицию и внутреннюю фиксацию головки бедренной кости.
Пациент был помещен на спину на стол для переломов и был использован доступ Смита – Петерсона, аналогичный периацетабулярной остеотомии.Мы начали с остеотомии передней верхней подвздошной ости и отразили портняжник дистально. Затем было удалено нижележащее соединенное сухожилие прямой мышцы бедра, обнажив разорванную переднюю капсулу и место перелома. Затем мы приступили к восстановлению головы, которая сместилась в таз и не могла быть восстановлена с помощью этого доступа. Промежуток между абдукторами бедра и брюшной мускулатурой был идентифицирован и перенесен до гребня подвздошной кости, где подвздошная кость отделилась от подвздошной кости.Бедро было согнуто, чтобы расслабить подвздошно-поясничное сухожилие. Затем над лобковым гребнем медиальнее выпуклости поместили ретрактор Хомана. В таз глубоко в подвздошную мышцу вводили чашечный подъемник, чтобы вытолкнуть головку бедренной кости изнутри таза. С другой стороны, подвздошно-капсульная мышца была отделена от тазобедренной капсулы, и капсула была рассечена по линии шеи. Комбинация выталкивания головки изнутри таза с помощью подъемника чашки и извлечения головки из капсулы позволила нам извлечь смещенную головку бедренной кости.
Место перелома обработано, головка бедренной кости заменена. Анатомическая репозиция была получена при прямой визуализации, после чего была достигнута временная фиксация гладкими спицами Киршнера 2,0 мм. Затем шейка была окончательно зафиксирована четырьмя канюлированными компрессионными винтами без головки с частичной резьбой 6,0 мм (рис. 2 (а) и 2 (b)). Остеотомия была восстановлена двумя винтами с лагом 3,5 мм. Затем в тех же условиях была выполнена внешняя фиксация перелома правой диафизарной бедренной кости с последующей обработкой раны, орошением и внешней фиксацией открытого перелома левой плечевой кости.
Пациентка поступила в послеоперационный период, во время которого ей была проведена окончательная фиксация правого бедра на 2-й день и открытый перелом правой плечевой кости на 4-й день. На 7-й день после операции ее выписали домой. в течение четырех недель, а затем постепенно вернулась к полной нагрузке на восемь недель. Рентгенограммы при контрольном осмотре через месяц продемонстрировали минимальный интервал заживления, хотя оборудование оставалось на месте без признаков отказа или миграции.Пациент продолжал испытывать боль при увеличении передвижений, а серийные рентгенограммы, полученные через три и четыре месяца, продемонстрировали постепенный отказ оборудования и смещение перелома, несмотря на появление костной мозоли и отсутствие признаков АВН (рис. 3). Ожирение пациента и несоблюдение нагрузки, вероятно, в определенной степени способствовали разрушению конструкции, что потребовало последующей тотальной артропластики тазобедренного сустава.
3. Обсуждение
Открытая репозиция и внутренняя фиксация (ORIF) должны быть предприняты у физиологически молодого пациента с переломом шейки бедренной кости со смещением.Хотя риск несращения и АВН одинаково высок, особенно в случаях значительного смещения и девитализации головки бедренной кости [14], альтернативой является острая артропластика бедра. Однако артропластика не оптимальна для более молодого населения, учитывая их возраст и высокий уровень активности. Помимо перелома шейки бедренной кости со смещением у молодого пациента (обычно принимается младше 65 лет), ORIF также показан, если не удается добиться приемлемой закрытой репозиции, или в условиях задней коммуникации [8, 10].Острая анатомическая открытая репозиция с жесткой внутренней фиксацией позволяет максимально увеличить потенциал заживления и, по крайней мере, помогает пациенту выжидать в случае необходимости замены тазобедренного сустава.
При рассмотрении фиксации при переломах шейки бедра со смещением наиболее распространенными вариантами являются канюлированные винты или конструкция с подвижными винтами для бедра. В ряде исследований сравнивали эти две конструкции [15–17]. Канюлированные винты требуют меньшего рассечения мягких тканей и нарушения кровоснабжения и требуют меньшего удаления кости у молодых пациентов, эффективно сохраняя более жизнеспособную кость и оптимизируя васкуляризацию [4, 18].Скользящие бедренные винты, хотя и более сильные, требуют более обширного рассечения и удаления большего количества кости, особенно у молодых людей. Канюлированные винты требуют параллельного позиционирования, что очень важно, поскольку это положение вызывает сжимающие силы, которые стимулируют заживление [1, 4, 8]. Скользящие бедренные винты могут быть полезны для обеспечения интраоперационной компрессии и преодоления осложнений, связанных с отсутствием параллельного позиционирования при использовании канюлированных винтов. Однако плохая фиксация и потеря репозиции могут произойти в результате неудовлетворительного контроля проксимального фрагмента во время установки стягивающего винта [16].В проспективном рандомизированном контролируемом исследовании, сравнивающем канюлированные винты и динамические бедренные винты, Watson et al. не обнаружили разницы в частоте сращения, остеонекрозе или функциональном исходе [15]. Учитывая молодой возраст нашего пациента и отличное качество кости, мы решили оптимизировать количество жизнеспособной кости, минимизировать дальнейшее повреждение мягких тканей и, таким образом, выбрали фиксацию канюлированными винтами. Кроме того, мы использовали антеградные винты без головки при переднем хирургическом вывихе бедра. Это дало нам максимальное представление об уменьшении и оптимальном сжатии трещины.В то время как ретроградные винты или конструкция скользящего бедренного винта, безусловно, являются вариантом и, по общему признанию, будут легче извлекать в условиях тотального эндопротезирования тазобедренного сустава, чтобы уменьшить существенно смещенный перелом, мы были вынуждены выполнить хирургический вывих бедра. В этом случае мы почувствовали, что фиксация и сжатие, обеспечиваемые антеградными винтами, превосходят то, что мы могли бы достичь с помощью ретроградных винтов. В настоящее время нет литературы в пользу того или иного метода.
Предыдущие исследования показали неоднозначные результаты после внутренней фиксации переломов шейки бедренной кости со значительным смещением [18–20]. Meinhard et al. сообщают о случае внутритазового вывиха головки бедренной кости из-за центрального перелома вертлужной впадины у 27-летнего полицейского после столкновения с мотоциклом с высокой энергией [13]. Авторы выполнили заднебоковой доступ и смогли доставить голову и шею через перелом вертлужной впадины. Перелом шейки бедренной кости фиксировали четырьмя лаг-винтами с частичной резьбой.При двухлетнем наблюдении пациент вернулся к полноценной деятельности без боли, а рентгенограммы продемонстрировали сохранность суставной щели без признаков АВН. Хотя этим авторам удалось восстановить голову с помощью заднебокового доступа, положение на спине с передним доступом оставляет хирургу возможность использовать подвздошно-паховый доступ (как в нашем случае).
Баба и др. сообщают о случае интрузии головки бедренной кости в таз после перелома шейки бедренной кости и перелома таза у 25-летнего мужчины [12].Авторы выполнили жесткую внутреннюю фиксацию после открытого переднего извлечения значительно смещенного фрагмента, но сообщили о последующей АВН головки бедренной кости, а также о гетеротопической оссификации и анкилозе бедра. Однако у пациента не было симптомов, несмотря на ограниченный диапазон движений через пять лет после операции. Следовательно, даже в условиях АВН пациенты могут не нуждаться в переходе на артропластику тазобедренного сустава в течение некоторого времени. Это поддерживает открытую репозицию и внутреннюю фиксацию как жизнеспособную временную меру.Пациент в нашем случае показал некоторое улучшение после открытой репозиции и внутренней фиксации при краткосрочном наблюдении и смог вернуться к нагрузке. Однако в конечном итоге трещина переросла в несращение, что привело к усталости оборудования и возможному отказу (рис. 4). Ее избыточный вес в 100 кг, возможно, увеличил поперечные силы в месте перелома и, в конечном итоге, способствовал преждевременному разрушению конструкции. В результате пациент был подвергнут временному лечению, но в конечном итоге был переведен на полное эндопротезирование тазобедренного сустава почти через 12 месяцев после первоначальной фиксации из-за симптоматического несращения.
Schicho и Riepl сообщают о случае 33-летнего мужчины с вывихом головки бедренной кости в мошонку после трехчастного перелома вертела [11]. Фрагмент был извлечен через разрез мошонки, и авторы выполнили открытую репозицию с внутренней фиксацией проксимальной блокирующей пластиной бедра. При заключительном 14-месячном наблюдении компьютерная томография показала заживление перелома без признаков АВН. Хотя в данном случае перелом носил более базисервикальный характер, даже в тех случаях, когда основное кровоснабжение нарушено, коллатеральное кровообращение и реваскуляризация редко могут поддерживать жизнеспособность головки и шейки бедренной кости [3].
В нашем случае получена анатомическая репозиция. Было обнаружено, что точность и метод репозиции оказывают наиболее значительное влияние на заживление [1]. Поэтому, несмотря на высокую вероятность АВН в таких случаях, авторы рекомендуют извлечение головки бедренной кости и анатомическую редукцию с жесткой внутренней фиксацией для максимального увеличения потенциала заживления. Если у пациента продолжится АВН или несращение, как в данном случае, артропластика остается вариантом. Восстановительное артропластика после неудачной внутренней фиксации обычно дает сравнительно благоприятные результаты по сравнению с первичной артропластикой, несмотря на более высокий риск таких осложнений, как инфекция и вывих [21, 22].
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации этой статьи.
Переломы шейки бедра — Core EM
Анатомия бедра
Определение : Перелом проксимального отдела бедра через шейку, которая соединяет головку бедренной кости с диафизом бедренной кости
Механизм
- Пожилые люди: падение энергии является наиболее частой причиной
- Янг: высокоэнергетическая травма
Эпидемиология (Скиннер 2014, Эгол 2015)
- Примерно 6.3 миллиона переломов бедра во всем мире к 2050 году
- 50% переломов бедра в США связаны с шейкой бедра
- 80% женщин, 20% мужчин
- Старые >> Молодые
- Белый> Черный
Системы классификации трещин
- Pauwel — по угловым изломам с горизонтальной плоскостью
- Сад — по степени вальгусного смещения
- Тип I — неполный / вальгусный удар
- Тип II — Полный и несмещенный на виде спереди и сбоку
- Тип III — в сборе с частичным вытеснением
- Тип IV — Полностью вытеснен
- Для целей ED можно просто классифицировать как «перемещенный» или «несмещенный»
Классификация Пауэлса (интранет.tdmu.edu.ua)
Подробнее
Ультразвуковой подкаст: серия 24 — Бедренный нерв
Стил М., Стаббс А.М. Травмы бедра и бедра. В: Tintinalli JE, Stapczynski J, Ma O,
Йили Д.М., Меклер Г.Д., Клайн Д.М. ред. Неотложная медицина Тинтиналли: комплексное учебное пособие, 8e New York, NY: McGraw-Hill; 2016.
Smith WR et al. Глава 2. Хирургия костно-мышечной травмы. В: Скиннер HB, McMahon PJ. ред. Текущая диагностика и лечение в ортопедии, 5e New York, NY: McGraw-Hill; 2014 г.
Список литературы
Brauer CA et al. Заболеваемость и смертность от переломов бедра в США. JAMA 2009; 302 (14): 1573-9. PMID: 19826027
Egol, KA et al. Глава 29. Переломы шейки бедра. Справочник переломов. 2015. Ссылка
Hakkarinen, DK. Магнитно-резонансная томография выявляет скрытые переломы бедра, пропущенные с помощью 64-срезовой компьютерной томографии. J Emerg Med. 2012; 43 (2) 303-7. PMID: 22459594
Schnell S et al. Годовая смертность пациентов, пролеченных в рамках программы перелома бедра для пожилых людей.Geriatr Orthop Surg Rehabil 2010: 1 (1): 6-14. PMID: 23569656
Скиннер, Гарри Б. и Патрик Дж. МакМахон. Современная диагностика и лечение в ортопедии. McGraw-Hill Education, 2014.
.Thomas RW et al. Достоверность исследования оккультных переломов бедра с помощью мультидетекторной компьютерной томографии. Br J Rad 89.1060 (2016). PMID: 26838948
Рентгенологические особенности перелома, позволяющие прогнозировать невозможность внутренней фиксации переломов шейки бедренной кости со смещением
Введение
Осложнения, связанные с фиксацией переломов шейки бедра со смещением при внутренней фиксации, сопровождаются высокой летальностью и заболеваемостью.Целью данного исследования является изучение пред- и послеоперационных рентгенографических характеристик перелома в зависимости от возраста пациента и частоты повторных операций, вызванных неудачей фиксации.
Методы
Предоперационные рентгенограммы всех пациентов с переломом проксимального отдела бедренной кости в период с января 2004 г. по декабрь 2012 г. ретроспективно оценивались на предмет типа перелома и вывиха (передняя и боковая проекция). В исследование были включены пациенты с переломом шейки бедренной кости со смещением, получавшие закрытое репозицию и внутреннюю фиксацию.Послеоперационные рентгенограммы оценивались по адекватной репозиции перелома и правильному положению имплантата. Регистрировались характеристики пациентов и исходы с точки зрения возникновения нарушений фиксации (разрыв имплантата, несращение имплантата) и частота повторных операций.
Результаты
Сто сорок девять пациентов поступили с переломом шейки бедренной кости со смещением и лечили внутренней фиксацией. Нарушение фиксации наблюдалось у 34 (23%) пациентов; Остеонекрозом страдали 9 пациентов. Всего 37 (25%) пациентов перенесли повторные операции из-за осложнений, связанных с фиксацией.

 Оптимальная анестезия подбирается исходя из всех условий.
Оптимальная анестезия подбирается исходя из всех условий.
 Переломы шейки бедра у детей. JAMA 178: 799-801.1961.
Переломы шейки бедра у детей. JAMA 178: 799-801.1961.