Давление 60 на 40 у пожилого человека: Как поднять давление пожилому человеку в домашних условиях?
Памятка пожилому человеку «Безопасность начинается дома
Остро стоит вопрос профилактики травматизма у пожилых людей. Ежегодно десятки тысяч человек старше 65 лет обращаются за медицинской помощью в больницы и травматологические пункты. Руководствуясь мировой статистикой, можно выделить следующие виды травматизма пожилых людей: Падения. До 60 % населения старше 65 лет обращается в лечебные учреждения с ушибами и тупыми травмами. Женщины страдают от падений чаще, чем мужчины такого же возраста. Переломы. 15–20 % пожилых людей обращаются в травматологические пункты с такими повреждениями различной сложности. Ожоги и обморожения. До 60 % населения старше 65 лет госпитализируют по этим причинам. Травмы, полученные при автомобильных, железнодорожных и других катастрофах. Они приводят к осложнениям здоровья различной степени, а иногда и к летальному исходу. В результате полученных повреждений около 40 % пожилых людей становятся инвалидами. Они до конца своей жизни зависят от родственников и медицинских работников. Риск получения травмы напрямую зависит от образа жизни и поведения людей старшего возраста. Чтобы предотвратить печальное развитие событий, специалисты разработали для них памятку по профилактике травматизма: Не поднимайте массивные вещи, не носите тяжелые сумки. Пожилым людям не рекомендуется поднимать вес свыше 3 кг. Не напрягайте спину, не делайте резкие наклоны или повороты, порывистые движения телом. Не нагибайтесь, поднимая предмет с пола. Для этого пожилому человеку лучше присесть или опереться на одно колено. Не используйте стулья, табуреты, пуфики, чтобы достать высоко расположенные предметы. Возьмите переносную лестницу (стремянку) или попросите кого-нибудь помочь. Положите в ванной комнате нескользящие коврики на резиновой основе, закрепите их на полу. При купании осторожно обращайтесь с гладкими предметами. Чтобы не поскользнуться на мокром мыле, не допускайте его падения в ванну или на пол. Для безопасного использования сделайте в мыльном бруске отверстие и протяните в него шнурок.
Риск получения травмы напрямую зависит от образа жизни и поведения людей старшего возраста. Чтобы предотвратить печальное развитие событий, специалисты разработали для них памятку по профилактике травматизма: Не поднимайте массивные вещи, не носите тяжелые сумки. Пожилым людям не рекомендуется поднимать вес свыше 3 кг. Не напрягайте спину, не делайте резкие наклоны или повороты, порывистые движения телом. Не нагибайтесь, поднимая предмет с пола. Для этого пожилому человеку лучше присесть или опереться на одно колено. Не используйте стулья, табуреты, пуфики, чтобы достать высоко расположенные предметы. Возьмите переносную лестницу (стремянку) или попросите кого-нибудь помочь. Положите в ванной комнате нескользящие коврики на резиновой основе, закрепите их на полу. При купании осторожно обращайтесь с гладкими предметами. Чтобы не поскользнуться на мокром мыле, не допускайте его падения в ванну или на пол. Для безопасного использования сделайте в мыльном бруске отверстие и протяните в него шнурок. По окончании купания в ванной вынимайте пробку в сидячем положении и только после этого вставайте. Не поднимайтесь слишком быстро, если сидите или лежите. У пожилых людей при изменении положения тела может снизиться артериальное давление. Попытка резко встать приведет к слабости и возможному падению. В квартире пожилого человека оптимальная температура должна быть не ниже +20 °С. Длительное нахождение в прохладном помещении приводит к снижению температуры тела и сонливости. В таком состоянии пожилой человек может легко оступиться и упасть. Регулярно проверяйте остроту зрения, носите очки в соответствии с рекомендациями врача. Неподходящие очки искажают перспективу и могут стать причиной травмоопасной ситуации. Не носите обувь на скользящей подошве. Для пожилых людей лучше подойдут изделия на резиновой платформе. Будьте осторожны на скользких лестницах и мощеных полах. С целью предупреждения уличного травматизма ознакомьтесь с памяткой для пожилых людей: В зимнее время старайтесь выходить на улицу только в сопровождении кого-либо из членов семьи.
По окончании купания в ванной вынимайте пробку в сидячем положении и только после этого вставайте. Не поднимайтесь слишком быстро, если сидите или лежите. У пожилых людей при изменении положения тела может снизиться артериальное давление. Попытка резко встать приведет к слабости и возможному падению. В квартире пожилого человека оптимальная температура должна быть не ниже +20 °С. Длительное нахождение в прохладном помещении приводит к снижению температуры тела и сонливости. В таком состоянии пожилой человек может легко оступиться и упасть. Регулярно проверяйте остроту зрения, носите очки в соответствии с рекомендациями врача. Неподходящие очки искажают перспективу и могут стать причиной травмоопасной ситуации. Не носите обувь на скользящей подошве. Для пожилых людей лучше подойдут изделия на резиновой платформе. Будьте осторожны на скользких лестницах и мощеных полах. С целью предупреждения уличного травматизма ознакомьтесь с памяткой для пожилых людей: В зимнее время старайтесь выходить на улицу только в сопровождении кого-либо из членов семьи. Если такой возможности нет, во избежание падения на улице используйте трость. При переходе дороги не стесняйтесь попросить помощи у окружающих людей. Будьте осторожны на лестнице. В непогоду (снегопад, гололед, дождь) старайтесь не выходить из дома на улицу. Для пожилых людей такие погодные условия особенно травмоопасны. Сделайте небольшой запас продуктов длительного хранения, а молоко и хлебобулочные изделия попросите купить родственников или соседей. Пожилые люди всегда должны рассчитывать свои силы и физические возможности. Это позволит снизить количество опасных ситуаций и избежать бытовых травм. Придерживайтесь правил из памятки для пожилых людей.
Если такой возможности нет, во избежание падения на улице используйте трость. При переходе дороги не стесняйтесь попросить помощи у окружающих людей. Будьте осторожны на лестнице. В непогоду (снегопад, гололед, дождь) старайтесь не выходить из дома на улицу. Для пожилых людей такие погодные условия особенно травмоопасны. Сделайте небольшой запас продуктов длительного хранения, а молоко и хлебобулочные изделия попросите купить родственников или соседей. Пожилые люди всегда должны рассчитывать свои силы и физические возможности. Это позволит снизить количество опасных ситуаций и избежать бытовых травм. Придерживайтесь правил из памятки для пожилых людей.
Особенности питания пожилых людей
По многовековым наблюдениям, продолжительность жизни землян постоянно растет. Если в начале прошлого века средняя продолжительность жизни составляла 35-40 лет и 50- летние считались глубокими стариками, то к концу 20 века средняя продолжительность жизни увеличилась до 70-75 лет.
Согласно возрастной классификации Всемирной организации здравоохранения, биологический возраст в настоящее время существенно изменился. От 25 до 44 лет– это молодой возраст;44-60 лет –это средний возраст;60-75 лет — пожилой возраст;75-90 лет — старческий возраст; 90 лет и старше – это долгожители. Причем во многих развитых странах наблюдается увеличение людей пожилого, старческого возрастов и долгожителей.
От 25 до 44 лет– это молодой возраст;44-60 лет –это средний возраст;60-75 лет — пожилой возраст;75-90 лет — старческий возраст; 90 лет и старше – это долгожители. Причем во многих развитых странах наблюдается увеличение людей пожилого, старческого возрастов и долгожителей.
Ученые не пришли к единому мнению относительно причин столь резкого увеличения продолжительности жизни. Одни связывают это с развитием цивилизации: от пещерной жизни человек перешел в теплые жилища, обеспечил себя достаточным количеством пищи, медицинским обслуживанием и т.п. Другие объясняют это эволюционным развитием рода человеческого…
Как бы там ни было, но немаловажное влияние на жизнедеятельность человека любого возраста, а тем более пожилого, оказывает питание.
Изменения, происходящие в организме пожилых людей
Процесс старения человека проявляется закономерным развитием изменений структуры и функции различных органов, в том числе и органов пищеварительной системы. Наиболее выраженные изменения наблюдаются со стороны ротовой полости:
- Сохранившиеся зубы имеют желтоватый оттенок и различную степень стертости.

- Уменьшается объем ротовой полости, слюнных желез, исчезают нитевидные сосочки языка, атрофируются мимические и жевательные мускулатура, кости лицевого черепа.
- С возрастом снижается продукция слюны, поэтому у пожилых и старых людей довольно часто наблюдается сухость во рту, трещины губ и языка.
- По мере старения человека пищевод несколько удлиняется и искривляется вследствие увеличения кифоза грудного отдела позвоночника, расширения дуги аорты.
- С возрастом увеличивается частота рефлюкса (обратный заброс содержимого желудка в пищевод), что связано со снижением тонуса мускулатуры пищеводного сфинктера.
- Увеличивается общая длина кишечника, чаще наблюдается удлинение отдельных участков толстой кишки.
- Изменяется микрофлора кишечника: увеличивается количество бактерий гнилостной группы, уменьшается — молочно – кислых, что способствует росту продукции эндотоксинов и в конечном итоге нарушению функционального состояния кишечника и развитию патологического процесса.

- Происходит уменьшение массы печени.
- Желчный пузырь увеличивается в объеме за счет удлинения, увеличения тонуса мускулатуры стенки пузыря, что также способствует застою желчи. Этот фактор в сочетании с повышенным выделением холестерина создает предпосылки для развития желчнокаменной болезни у людей пожилого и старческого возраста.
- Атрофические изменения поджелудочной железы развиваются уже после 40 лет.
Неправильное питание в пожилом возрасте нередко приводит к таким серьезным заболеваниям, как хронический гастрит,язвенная болезнь, хронический гепатит, хронический панкреатит, хронический колит, сахарный диабет и др.
Во избежание таких болезней необходимо: строго соблюдать принципы питания,удовлетворять потребность организма в пищевых веществах, придерживаться режима питания.
Соблюдения принципов питания
При организации питания пожилых людей необходимо учитывать прежде всего снизившиеся возможности пищеварительной системы.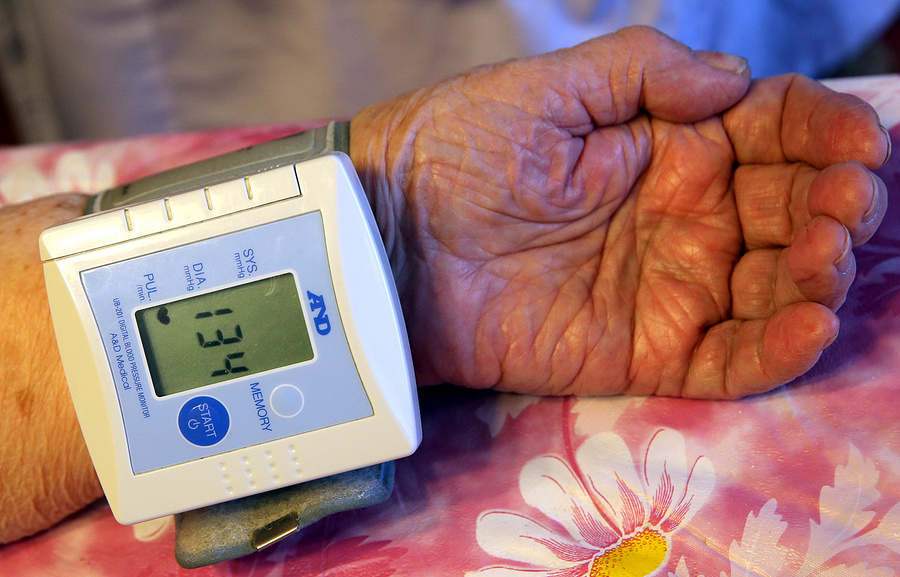
- умеренность,т.е. некоторое ограничение питания в количественном отношении.
- обеспечениевысокой биологической полноценности питанияза счет включения достаточных количеств витаминов, биомикроэлементов, фосфолипидов, полиненасыщенных жирных кислот, незаменимых аминокислот и др.
- обогащениепитания естественными антисклеротическими веществами, содержащимися в значительном количестве в некоторых пищевых продуктах.
Потребность в пищевых веществах
Полное удовлетворение потребностей стареющего организма в пищевых веществах – гарантия защиты от болезней. В чем проявляется эта потребность?
- Потребность в белках.Снижениеобщей работоспособности в пожилом возрасте и нередко прекращение интенсивной физической работы является основанием для уменьшения нормы белка. Однако у пожилых людей сохраняется потребность в регенерации восстановления изношенных, отживающих клеток, для чего требуется белок (тем больше, чем выше изнашиваемость тканей).

- Потребность в жирах. Жиры в питании лиц пожилого возраста необходимо ограничивать. Установлена связь обильного потребления жира с развитием атеросклеротического процесса. Наряду со сливочным маслом необходимо использовать и растительное. Оно в количестве 20-25 г в сутки обеспечивает достаточное поступление тех веществ, которые необходимы в пожилом возрасте (полиненасыщенные жирные кислоты и др.).
- Потребность в углеводах. В общепринятой формуле сбалансированного питания количество углеводов в среднем в 4 раза превышает количество белка.Такое соотношение белка и углеводов приемлемо для лиц пожилого возраста только при активном, подвижном образе жизни. При малой физической нагрузке количество углеводов должно быть снижено. Желательны в качестве источников углеводов продукты из цельного зерна (ржаной и пшеничный хлеб из обойной муки и др.), а также картофель и другие овощи. Следует использовать также продукты, в которых содержится много клетчатки и пектиновых веществ.
 Клетчатка способствует выведению из организма холестерина.
Клетчатка способствует выведению из организма холестерина.
Особую ценность представляют сырые овощи и фрукты, которые оказывают наиболее активное биологическое действие.
- Потребность в витаминах.Витамины, благодаря своим свойствам, способны в известной степени тормозить процессы старения. Особое значение имеют витамины, оказывающие нормализующее влияние на состояние сосудистой и нервной систем, а также витамины, участвующие в реакциях, связанных с торможением развития склеротического процесса, это витамины: С, Р, В12,В6.
- Потребность в минеральных веществах.Сбалансированность минеральных веществ в питании лиц пожилого возраста необходима в меньшей степени, чем в зрелом и среднем возрасте.
Особое значение в минеральном обмене пожилых людей имеет кальций. Его избыток приводит к отложению солей в стенках кровеносных сосудов, в суставах, хрящах и других тканях.
В настоящее время общепризнанной нормой кальция для пожилых людей является норма, принятая для взрослых, т. е. 800 мг. в сутки.
е. 800 мг. в сутки.
- Важным минеральным элементом в пожилом возрасте является магний.Он оказывает антиспазматическое и сосудорасширяющее действие, стимулирует перистальтику кишечника и способствует повышению желчевыделения. Установлено влияние магния на снижение холестерина в крови. При недостатке магния повышается содержание кальция в стенках сосудов. Основными источниками магния в питании человека служат злаковые и бобовые продукты. Суточная потребность в магнии составляет 400 мг.
- Калий также играет большую роль в пожилом возрасте и старости .Он повышает выделение из организма воды и хлорида натрия.Кроме того, калий усиливает сердечные сокращения. В повседневном обеспечении калием участвуют все продукты пищевого рациона. Однако, в пожилом возрасте наиболее выгодным источником калия являются изюм, урюк, картофель.
- Для людей пожилого возрастажелательно усиление щелочной ориентации питания за счет повышенного потребления молока и молочных продуктов, картофеля, овощей и фруктов.

- Для Беларуси в целомхарактерна йододефицитная недостаточность. Поэтому поступление йода в стареющий организм имеет важное значение. Необходимо проводить профилактику йододефицита путем применения йодированной соли или употребления суточной дозы йодида калия – 150 мкг.
Режим питания
В пожилом возрасте режим питания имеет особое значение для профилактики старения организма. Основными принципами режима питания пожилых людей являются:
- прием пищи строго в одно и то же время;
- ограничение приема большиого количеств пищи;
- исключение длительных промежутков между приемами пищи.
Рекомендуется четырехразовое питание. Может быть установлен режим питания с приемом пищи пять раз в день. Такой режим наиболее рационален в старческом возрасте, когда пищу следует принимать меньшими порциями и чаще обычного. При 4-х разовом питании пищевой рацион распределяется следующим образом:на первый завтрак – 25 %,на второй завтрак –15 %,на обед –35 % и на ужин –25 % от суточного рациона.
Примерный дневной рацион для людей пожилого возраста
Первый завтрак: омлет – 100г., каша овсяная молочная – 150г., чай с молоком – 150/50г.
Второй завтрак: свежие фрукты или ягоды – 150г., печеное яблоко – 130 г.
Обед: салат из морковки со сметаной – 100г., щи вегетарианские (с растительным маслом) – 250 г., рыба отварная, запеченная с картофельным пюре -85/150г., компот – 150г.
Полдник: отвар шиповника — 150 мл.. овощной или фруктовый сок – 200 мл.
Ужин: Творожный пудинг – 100г., голубцы, фаршированные овощами (на растительном масле) – 150 г.
На ночь: Кефир – 200 мл.
На весь день: хлеб – 250-300г., сахар – 30 г., масло сливочное – 10г.
В чем же секрет активного долголетия?
По мнению генетиков, биологический возраст человека «заведен» на 150 лет.
Что же не надо и что надо делать, чтобы прожить хотя бы 100 лет?
Лень и переедание – наиболее опасные пороки, укорачивающие жизнь.
Злоба, зависть, уныние, тоска, нетерпимость – основные причины, приводящие к болезням и укорачивающие жизнь.
Что помогает человеку жить долго и счастливо?
Сильная привязанность к свободе и независимости. Всегда оставаться внутренне свободным и независимым.
- Придерживаться принципов здорового образа жизни.
- Соблюдать режим труда, активного отдыха и рационального питания.
- Хочешь не болеть и прожить подольше – двигайся.
- Несложные физические упражнения и прогулки – необходимы пожилому человеку больше, чем еда.
- Умеренные и посильные физические нагрузки могут дать пятикратное увеличение выработки эндорфинов — гормонов счастья.
- Отказ от вредных привычек (курение, потребление алкогольных напитков и др.).
- Активная работа мозга для сохранения памяти и ясности ума. Не давать одряхлению мозга: продолжать профессионально работать, помогать молодым коллегам, писать статьи, книги, учить иностранные языки, решать кроссворды, заучивать стихи и т.
 п.
п. - Следить за пульсом и артериальным давлением. В норме частота сердечных колебаний равна 60-70 ударам в минуту. Артериальное давление в 60 лет и старше не должно превышать 160 на 80-90 мм.рт.ст.
Необходимо всегда помнить:
Долго может жить только счастливый человек, а это зависит от него самого!
В Минздраве назвали атипичные симптомы COVID-19 у пожилых людей :: Общество :: РБК
Фото: Кирилл Зыков / АГН «Москва»
Коронавирусная инфекция у пожилых людей может протекать атипично, в связи с чем у пациентов могут возникать такие симптомы, как бред, тахикардия и снижение артериального давления. Об этом говорится в седьмой версии методических рекомендаций Минздрава по профилактике и лечению заболевания.
Об этом говорится в седьмой версии методических рекомендаций Минздрава по профилактике и лечению заболевания.
В документе отмечается, что у пожилых пациентов может наблюдаться атипичная картина заболевания без лихорадки, кашля или одышки. Симптомы могут быть легкими и не соответствовать тяжести заболевания.
«Атипичные симптомы COVID-19 у пациентов пожилого и старческого возраста включают делирий, падения, функциональное снижение, конъюнктивит», — говорится в документе.
Оперштаб Москвы назвал долю соблюдающих режим самоизоляции пожилых людейК делирию — то есть к нарушению мыслительных способностей и способности понимать происходящее — также склонны пожилые пациенты с деменцией, болеющие коронавирусной инфекцией. «В некоторых случаях, по показаниям, необходимо рекомендовать консультацию психиатра», — говорится в рекомендациях.
«В некоторых случаях, по показаниям, необходимо рекомендовать консультацию психиатра», — говорится в рекомендациях.
В середине марта на фоне эпидемии COVID-19 власти Москвы и Подмосковья обязали всех жителей старше 65 лет и страдающих хроническими заболеваниями соблюдать режим самоизоляции. Выходить на улицу пожилым людям предлагается только в случае крайней необходимости (в магазин или аптеку).
Впоследствии требование также решили распространить на регионы.
Скорость распространения коронавируса в России
Случаев за сутки
Источник: Федеральный и региональные оперштабы по борьбе с вирусом
Данные по России i
Риски имплантации зубов у пожилых пациентов
СОДЕРЖАНИЕ
- Что препятствует имплантации в пожилом возрасте
- Возможна ли имплантация зубов у пожилых пациентов
- Стоит ли ставить импланты после 60 лет
- Какие особенности имплантации при диабете
- Какие особенности имплантации при остеопорозе
- Возможна ли имплантация при сердечно-сосудистых заболеваниях
- Как на имплантацию могут повлиять болезни щитовидной железы
- Какие методы имплантации рекомендуются возрастным пациентам
- Как приживаются импланты у пожилых людей
Несмотря на то, что имплантация — хирургическая операция, она не имеет строгих ограничений по верхней границе возраста. Пройти процедуру можно и в 60, и в 70, и даже в 80 лет. Главное, чтобы не было специфических противопоказаний, и общее состояние здоровья позволяло проводить подобные процедуры.
Пройти процедуру можно и в 60, и в 70, и даже в 80 лет. Главное, чтобы не было специфических противопоказаний, и общее состояние здоровья позволяло проводить подобные процедуры.
Производители имплантов выпускают несколько десятков линеек, рассчитанных на щадящую установку в сложных условиях. Искусственные корни отличаются по размерам, конструкции, типу покрытия, ширине нарезки и другим показателям. Это расширяет возможности имплантации у пожилых, но есть свои особенности:
- Рыхлая костная ткань с участками остеопороза не способствует хорошей первичной стабилизации.
- Приобретенные заболевания ухудшают приживление и питание костной ткани.
- Застарелый пародонтоз и плохая гигиена повышают опасность инфицирования и отторжения имплантов.
Мы подготовили перечень основных проблем, с которыми сталкиваются врачи нашей клиники «АкадемСтом» при проведении имплантации пожилым.
Что препятствует имплантации в пожилом возрасте?
Основными проблемами, мешающими процессу вживления импланта или его стабилизации в кости, являются:
- Сниженный иммунитет.
 С каждым годом состояние иммунной системы ухудшается. Клетки крови, участвующие в образовании факторов иммунитета, теряют активность и вырабатываются организмом со сниженной интенсивностью.
С каждым годом состояние иммунной системы ухудшается. Клетки крови, участвующие в образовании факторов иммунитета, теряют активность и вырабатываются организмом со сниженной интенсивностью. - Проблемы со свертывающей системой крови. Несмотря на их наличие, всегда можно подобрать менее травматичный принцип лечения, например — бескровную имплантацию.
- Нарушение восприятия анестезии. При проведении процедуры придется тщательней выбирать анестетик, чтобы хорошо обезболить операционное поле.
- Участки сильной атрофии кости. Помимо остеопороза еще одной специфической проблемой костной ткани является ее атрофия. Она развивается постепенно на месте утраченных зубов.
Обращающиеся к нам возрастные пациенты нередко имеют полную или частичную адентию — отсутствие зубов на одной или обеих челюстях. В этом случае подбирается подходящая методика, чтобы протезироваться быстрее и без дополнительных операций.
Возможна ли имплантация зубов у пожилых пациентов? Если да, то к чему стоит готовиться?
Имплантация у взрослых людей возможна практически в любом возрасте. Если к нам в клинику приходит пациент, чей возраст старше 55 лет, мы знаем, что нужно приложить больше усилий, чтобы получить результат:
Если к нам в клинику приходит пациент, чей возраст старше 55 лет, мы знаем, что нужно приложить больше усилий, чтобы получить результат:
- Придется чаще приходить на прием. Врач будет тщательней контролировать ход приживления, чтобы предупредить развитие воспаления и отторжение импланта.
- Понадобится тщательное обследование. Особенно важно, чтобы разрешение на процедуру дал терапевт, наблюдающий человека. Наличие диабета и гипертонии для ряда имплантационных методик строгим противопоказанием не является.
- Нужно будет пройти психологическую подготовку. Высокий уровень стресса преодолевается за счет назначения легких седативных (успокаивающих) препаратов, разговора по душам, во время которого врач развеет сомнения и страхи пациента.
Стоит ли ставить импланты после 60 лет?
Имплантация для людей, перешагнувших 60-летний рубеж своей жизни, не противопоказана. Наоборот, успешно выполненное несъемное протезирование на имплантах улучшает пищеварение, а значит — и питание организма. Поэтому не стоит страдать от функциональных расстройств челюстного аппарата.
Наоборот, успешно выполненное несъемное протезирование на имплантах улучшает пищеварение, а значит — и питание организма. Поэтому не стоит страдать от функциональных расстройств челюстного аппарата.
Наши врачи при сборе данных о пациенте и во время лечения выслушивают все жалобы, чтобы сократить риск неудачи во время имплантации. Заботятся о здоровье пациентов. Всегда вежливы, радушны и стараются помочь.
Какие особенности имплантации при диабете?
Благодаря достижениям современной стоматологи, такой диагноз, как диабет, больше не является прямым противопоказанием к имплантации. Его негативное действие заключается в большем времени приживления и частом развитии воспаления.
Поэтому перед процедурой пациент проходит подготовку, и если диабет хорошо поддается контролю — уровень сахара держится в норме на получаемом лечении, значит процесс ранозаживления будет протекать без особенностей. Главное, соблюдать врачебные рекомендации и поддерживать гигиену ротовой полости.
Какие особенности имплантации при остеопорозе?
Этот недуг часто поражает женщин в менопаузе. Гормональная перестройка организма не проходит бесследно, и у некоторых на фоне потери кальция развиваются очаги остеопороза. Это участки, где кость перестает быть твердой, становясь рыхлой. В такое место вживлять имплант нельзя, так как не будет первичной стабилизации. Наращивание кости позволит улучшить показатели костной ткани.
Также врач может предложить метод имплантации, рассчитанный на обход проблемной зоны. Стоит отметить, что протезирование на имплантах хорошо сказывается на общем состоянии кости при остеопорозе. Деструктивные процессы на фоне улучшившегося кровообращения прекращаются, и новые очаги не появляются.
Возможна ли имплантация при сердечно-сосудистых заболеваниях? Если да, то в чем ее особенности?
Не проводится вживление имплантов людям, недавно перенесшим инфаркт. В остальных случаях для людей с заболеваниями сердца и сосудов наши стоматологи всегда стараются найти альтернативную методику для более легкого и щадящего вживления.
По сути, наличие проблем с сердечно-сосудистой системой никак не влияет на приживляемость импланта. Просто повышенный уровень стресса (боязнь, переживания) может негативно сказаться на общем самочувствии, оказывая дополнительную нагрузку на сердечную деятельность.
Также значение может иметь наличие гипертонии. Повышенное давление во время процедуры может привести к кровотечению. Поэтому сердечникам назначается подготовительная терапия — седативные и гипотензивные (снижающие давление) препараты.
Как на имплантацию могут повлиять болезни щитовидной железы? Что может предпринять врач?
Щитовидная железа вырабатывает гормоны, оказывающие непосредственное влияние на многие процессы. Обмен веществ, сердечная деятельность — все это контролируется при ее участии. Заболевания щитовидки негативно сказываются на жизнедеятельности, но при условии медикаментозной коррекции противопоказанием к имплантации не являются. Если проведение операции разрешил регулярно наблюдающий человека терапевт, то можно назначать дату процедуры.
Какие методы имплантации рекомендуются возрастным пациентам?
В геронтологической практике (при лечении возрастных пациентов) в нашей стоматологии «АкадемСтом» чаще используются методы, сокращающие нагрузку на организм. Речь идет об одномоментной имплантации с немедленной нагрузкой:
- Процедура Immediate Load с немедленным надеванием нагружаемого протеза. Существует сразу несколько ее разновидностей, позволяющих замещать утраченные зубы (протокол «All-on-4» или «All-on-6»).
Данная методика имеет несколько преимуществ перед другими. При ее проведении не требуется наращивание кости, ведь установка импланта может проводиться под углом — чтобы избежать участков с атрофией.
Стоит отметить, что при использовании методики Immediate Load вживление происходит более щадящим способом. Не нужно сильно сверлить кость и травмировать ткани. Достаточно сделать небольшой прокол и аккуратно вкрутить через него в кость титановый стержень.
Протезирование на этих имплантах проводится сразу (в течение 1-7 дней после операции). Для людей, которые годами носили «вставные челюсти» или вовсе были беззубыми, наличие зубов, напоминающих свои собственные, очень много значит. Они эстетичные и ничем не похожи на искусственные.
Для людей, которые годами носили «вставные челюсти» или вовсе были беззубыми, наличие зубов, напоминающих свои собственные, очень много значит. Они эстетичные и ничем не похожи на искусственные.
В ряде случаев при постоянном протезировании может выбираться особый тип протеза — с искусственной десной. При его применении не потребуется дополнительная работа по установке формирователя десны. Зубы будут выглядеть эстетично даже при имеющемся дефиците тканей, вызванном усадкой из-за атрофии. Их можно будет легко подправить и скорректировать впоследствии прямо в ротовой полости.
Требуется ли наращивание костной ткани?
В большинстве случаев, если есть возможность, стоматологи нашей клиники стараются подобрать более щадящий и быстрый экспресс-метод лечения, чтобы избежать наращивания кости при атрофии. Однако если процедура неизбежна, мы проводим ее возрастным пациентам по тем же показаниям, что и остальным.
Низкая высота кости, истончение в ширину — из-за этих проблем размещение импланта может оказаться невозможным. Особенно это критично для верхней челюсти. Альвеолярный гребень чрезвычайно подвержен атрофии, и уже через 2,5-3 месяца после утраты зуба кость начинает рассасываться в этом месте.
Особенно это критично для верхней челюсти. Альвеолярный гребень чрезвычайно подвержен атрофии, и уже через 2,5-3 месяца после утраты зуба кость начинает рассасываться в этом месте.
При наличии подобной проблемы стоматолог может предложить пациенту закрытый или открытый синус-лифтинг челюсти. Предпочтительней закрытый — он более щадящий и бескровный. При его проведении не нужно ждать, пока костная ткань сформируется. Можно сразу устанавливать имплант, и остеоинтеграция — сращение с костью — будет проходить по мере созревания костных тканей.
Отметим также, что если есть возможность использовать современный метод и обойтись без наращивания кости, стоматологи «АкадемСтом» стараются порекомендовать пациенту этот протокол лечения. Наращивание продляет сроки терапии и отдаляет конечный результат — постоянное несъемное протезирование.
Как приживаются импланты у пожилых людей?
Имплантация в пожилом возрасте, сделанная при использовании одной из малотравматичных методик и соблюдении требований, обычно протекает без особенностей. Высокая приживляемость позволяет назначать ее людям за 80 лет. Благодаря своевременному лечению можно восстановить недостающие зубы и перестать носить неудобный и некрасивый съемный протез!
Высокая приживляемость позволяет назначать ее людям за 80 лет. Благодаря своевременному лечению можно восстановить недостающие зубы и перестать носить неудобный и некрасивый съемный протез!
% PDF-1.3
%
132 0 объект
>
эндобдж
xref
132 83
0000000016 00000 н.
0000002546 00000 н.
0000002929 00000 н.
0000002964 00000 н.
0000003264 00000 н.
0000003401 00000 п.
0000003497 00000 н.
0000003593 00000 н.
0000003689 00000 н.
0000003785 00000 н.
0000003881 00000 н.
0000003977 00000 н.
0000004073 00000 н.
0000004169 00000 п.
0000004293 00000 н.
0000004418 00000 н.
0000004688 00000 п.
0000005328 00000 н.
0000005984 00000 п.
0000006627 00000 н.
0000006681 00000 п.
0000007092 00000 н.
0000007599 00000 н.
0000007968 00000 п.
0000009027 00000 н.
0000009199 00000 н.
0000009264 00000 н.
0000009550 00000 н.
0000009775 00000 н.
0000010189 00000 п.
0000011384 00000 п.
0000012025 00000 п.
0000013029 00000 п.
0000013670 00000 п.
0000014317 00000 п.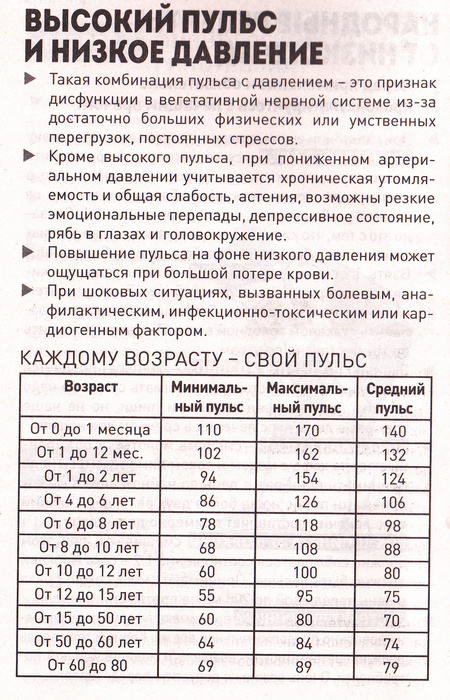 0000015560 00000 п.
0000016767 00000 п.
0000017959 00000 п.
0000018124 00000 п.
0000018769 00000 п.
0000019416 00000 п.
0000020069 00000 п.
0000020106 00000 п.
0000020412 00000 п.
0000020752 00000 п.
0000021976 00000 п.
0000022472 00000 п.
0000023818 00000 п.
0000024642 00000 п.
0000027820 00000 н.
0000033588 00000 п.
0000038735 00000 п.
0000040431 00000 п.
0000042565 00000 п.
0000042626 00000 п.
0000042973 00000 п.
0000043189 00000 п.
0000043597 00000 п.
0000043954 00000 п.
0000044178 00000 п.
0000044438 00000 п.
0000044653 00000 п.
0000045852 00000 п.
0000046096 00000 п.
0000048018 00000 п.
0000048368 00000 н.
0000048426 00000 п.
0000048636 00000 н.
0000048734 00000 п.
0000048830 00000 н.
0000048945 00000 п.
0000049089 00000 н.
0000049173 00000 п.
0000049314 00000 п.
0000049416 00000 п.
0000049520 00000 п.
0000049675 00000 п.
0000049777 00000 п.
0000049881 00000 п.
0000050018 00000 п.
0000050129 00000 п.
0000050242 00000 п.
0000001956 00000 н.
0000015560 00000 п.
0000016767 00000 п.
0000017959 00000 п.
0000018124 00000 п.
0000018769 00000 п.
0000019416 00000 п.
0000020069 00000 п.
0000020106 00000 п.
0000020412 00000 п.
0000020752 00000 п.
0000021976 00000 п.
0000022472 00000 п.
0000023818 00000 п.
0000024642 00000 п.
0000027820 00000 н.
0000033588 00000 п.
0000038735 00000 п.
0000040431 00000 п.
0000042565 00000 п.
0000042626 00000 п.
0000042973 00000 п.
0000043189 00000 п.
0000043597 00000 п.
0000043954 00000 п.
0000044178 00000 п.
0000044438 00000 п.
0000044653 00000 п.
0000045852 00000 п.
0000046096 00000 п.
0000048018 00000 п.
0000048368 00000 н.
0000048426 00000 п.
0000048636 00000 н.
0000048734 00000 п.
0000048830 00000 н.
0000048945 00000 п.
0000049089 00000 н.
0000049173 00000 п.
0000049314 00000 п.
0000049416 00000 п.
0000049520 00000 п.
0000049675 00000 п.
0000049777 00000 п.
0000049881 00000 п.
0000050018 00000 п.
0000050129 00000 п.
0000050242 00000 п.
0000001956 00000 н. трейлер
] / Назад 133747 >>
startxref
0
%% EOF
214 0 объект
> поток
hb«`f`Tf`c`>
трейлер
] / Назад 133747 >>
startxref
0
%% EOF
214 0 объект
> поток
hb«`f`Tf`c`>
Постпрандиальная гипотензия: простое лечение, но трудности с диагностикой | Журналы геронтологии: серия A
За последние два десятилетия было опубликовано все больше работ по постпрандиальной гипотензии.Постпрандиальная гипотензия теперь признана очень частым клинически значимым расстройством у пожилых людей (1,2).
У здоровых пожилых людей снижение артериального давления, вызванное приемом пищи, является обычным, но в основном бессимптомным (2). У пожилых людей с артериальной гипертензией наблюдается повышенная частота постпрандиальной гипотензии. Пациенты с сердечной недостаточностью, обмороками или болезнью Паркинсона; пациенты на диализе; а люди с вегетативной дисфункцией, как правило, имеют более тяжелую постпрандиальную гипотензию (2–5).У этих пациентов распространенность постпрандиальной гипотензии колеблется от 40% до более 80%. Постпрандиальная гипотензия также широко распространена у очень старых пациентов с депрессией. Лечение нортриптилином или пароксетином не влияло на реакции и симптомы постпрандиального артериального давления (6). В больницах и институтах распространенность постпрандиальной гипотензии у пожилых людей выше, чем в сообществе, из-за более высокой частоты сопутствующих состояний и заболеваний и увеличения количества лекарств, которые все могут влиять на регуляцию артериального давления.Практически все пожилые обитатели домов престарелых страдают постпрандиальной гипотензией (7). Почти у 40% этих пациентов систолическое артериальное давление снижается более чем на 20 мм рт.ст. в течение 75 минут после еды (7,8).
Лечение нортриптилином или пароксетином не влияло на реакции и симптомы постпрандиального артериального давления (6). В больницах и институтах распространенность постпрандиальной гипотензии у пожилых людей выше, чем в сообществе, из-за более высокой частоты сопутствующих состояний и заболеваний и увеличения количества лекарств, которые все могут влиять на регуляцию артериального давления.Практически все пожилые обитатели домов престарелых страдают постпрандиальной гипотензией (7). Почти у 40% этих пациентов систолическое артериальное давление снижается более чем на 20 мм рт.ст. в течение 75 минут после еды (7,8).
Постпрандиальная гипотензия, вероятно, встречается чаще, чем ортостатическая гипотензия. В этом выпуске журнала Vloet и его коллеги предоставляют дополнительные доказательства того, что у пожилых пациентов, поступающих в больницы, постпрандиальная гипотензия чрезвычайно распространена. Из 85 последовательных ослабленных гериатрических пациентов у 67% была постпрандиальная гипотензия, а у 52% была диагностирована ортостатическая гипотензия (9). У 81% пациентов наблюдалась постпрандиальная гипотензия или ортостатическая гипотензия. Сообщалось, что ортостатическая гипотензия и постпрандиальная гипотензия возникают часто, но не обязательно одновременно у гериатрических пациентов, что предполагает различные патофизиологические механизмы (2). Основные механизмы, вызывающие постпрандиальную гипотензию, остаются неясными (2,10). Очевидно, что степень постпрандиальной внутренней гиперемии является важным фактором (11,12). Другими основными факторами, по-видимому, являются нарушение функции барорефлекса, неадекватное увеличение сердечного выброса после приема пищи и недостаточная компенсация симпатической нервной системы (2).
У 81% пациентов наблюдалась постпрандиальная гипотензия или ортостатическая гипотензия. Сообщалось, что ортостатическая гипотензия и постпрандиальная гипотензия возникают часто, но не обязательно одновременно у гериатрических пациентов, что предполагает различные патофизиологические механизмы (2). Основные механизмы, вызывающие постпрандиальную гипотензию, остаются неясными (2,10). Очевидно, что степень постпрандиальной внутренней гиперемии является важным фактором (11,12). Другими основными факторами, по-видимому, являются нарушение функции барорефлекса, неадекватное увеличение сердечного выброса после приема пищи и недостаточная компенсация симпатической нервной системы (2).
Наше текущее понимание постпрандиальной гипотензии ограничено отсутствием стандартизированного клинически значимого определения. Jansen и Lipsitz (2) определили постпрандиальную гипотензию, аналогичную ортостатической гипотензии, как снижение систолического артериального давления на 20 мм рт.ст. или более в течение 2 часов после начала приема пищи или когда абсолютный уровень систолического артериального давления после еды падает ниже 90 мм рт. Ст., А препрандиальное систолическое артериальное давление превышает 100 мм рт. Постпрандиальная гипотензия возникает как в положении сидя, так и в положении лежа на спине и может быть обнаружена в любое время приема пищи.Хотя это обнаруживается не во всех исследованиях, похоже, что постпрандиальная гипотензия более распространена и более выражена по утрам. В этом выпуске журнала Vloet и его коллеги (13) показывают, что постпрандиальная гипотензия наиболее распространена утром и наименее распространена вечером. Кроме того, пробные обеды во время обеда вызвали значительно более короткие постпрандиальные гипотензивные периоды, и у этих пациентов почти не было симптомов по сравнению с пациентами во время завтрака или обеда. Кроме того, Puisieux и его коллеги (14) показали, что пожилые люди, поступившие в гериатрическое отделение краткосрочного пребывания для оценки падений и обмороков, имели более высокую распространенность постпрандиальной гипотензии во время завтрака, чем в другое время.
Ст., А препрандиальное систолическое артериальное давление превышает 100 мм рт. Постпрандиальная гипотензия возникает как в положении сидя, так и в положении лежа на спине и может быть обнаружена в любое время приема пищи.Хотя это обнаруживается не во всех исследованиях, похоже, что постпрандиальная гипотензия более распространена и более выражена по утрам. В этом выпуске журнала Vloet и его коллеги (13) показывают, что постпрандиальная гипотензия наиболее распространена утром и наименее распространена вечером. Кроме того, пробные обеды во время обеда вызвали значительно более короткие постпрандиальные гипотензивные периоды, и у этих пациентов почти не было симптомов по сравнению с пациентами во время завтрака или обеда. Кроме того, Puisieux и его коллеги (14) показали, что пожилые люди, поступившие в гериатрическое отделение краткосрочного пребывания для оценки падений и обмороков, имели более высокую распространенность постпрандиальной гипотензии во время завтрака, чем в другое время. Поскольку наиболее вероятно, что постпрандиальная гипотензия возникает после завтрака, оценку снижения артериального давления, связанного с приемом пищи, следует проводить утром.
Поскольку наиболее вероятно, что постпрандиальная гипотензия возникает после завтрака, оценку снижения артериального давления, связанного с приемом пищи, следует проводить утром.
Время падения постпрандиального систолического артериального давления варьируется для каждого человека. Период измерения артериального давления для выявления постпрандиальной гипотензии должен составлять не менее 90 минут. Явное снижение артериального давления после приема пищи может быть обнаружено почти сразу после еды с минимальным уровнем артериального давления уже через 15 минут после еды примерно у 15% пациентов.Постпрандиальное артериальное давление обычно достигает надира в течение 30–60 минут у 70% пациентов. Однако у оставшихся 15% пациентов снижение систолического артериального давления проявляется уже через 75 минут после еды (2). Включая период отдыха продолжительностью не менее 10 минут для измерения артериального давления перед приемом пищи, общее время теста на прием пищи занимает не менее 2 часов, что делает эти тесты довольно трудоемкими. Это может быть причиной того, что тесты на прием пищи для оценки постпрандиальной гипотензии не всегда включаются в гериатрическую оценку.Постпрандиальная гипотензия легко обнаруживается при ручном или автоматическом измерении артериального давления. Амбулаторный мониторинг артериального давления — ценный и полезный метод исследования изменений артериального давления, связанных с приемом пищи, у пожилых пациентов (9,14). Лишь в нескольких исследованиях использовался амбулаторный мониторинг артериального давления. Не существует стандартного определения постпрандиальной гипотензии при использовании этих устройств. Grodzicki и соавторы определили постпрандиальную гипотензию как снижение среднего систолического артериального давления на 20 мм рт.ст. или более в течение 2 часов после еды (15).Интервалы между записями артериального давления не превышали 30 минут. Среднее систолическое артериальное давление в течение двухчасового периода может недооценивать реальное снижение артериального давления.
Это может быть причиной того, что тесты на прием пищи для оценки постпрандиальной гипотензии не всегда включаются в гериатрическую оценку.Постпрандиальная гипотензия легко обнаруживается при ручном или автоматическом измерении артериального давления. Амбулаторный мониторинг артериального давления — ценный и полезный метод исследования изменений артериального давления, связанных с приемом пищи, у пожилых пациентов (9,14). Лишь в нескольких исследованиях использовался амбулаторный мониторинг артериального давления. Не существует стандартного определения постпрандиальной гипотензии при использовании этих устройств. Grodzicki и соавторы определили постпрандиальную гипотензию как снижение среднего систолического артериального давления на 20 мм рт.ст. или более в течение 2 часов после еды (15).Интервалы между записями артериального давления не превышали 30 минут. Среднее систолическое артериальное давление в течение двухчасового периода может недооценивать реальное снижение артериального давления. Я рекомендую измерять артериальное давление и частоту сердечных сокращений с интервалом от 10 минут до 2 часов после начала еды.
Я рекомендую измерять артериальное давление и частоту сердечных сокращений с интервалом от 10 минут до 2 часов после начала еды.
Постпрандиальная гипотензия была связана с падениями, обмороками, головокружением, нестабильностью, коронарными событиями, инсультом и общей смертностью при долгосрочном наблюдении (2,8,12,16-19).Наличие симптомов зависит от снижения кровоснабжения конкретного органа. Например, ишемическая боль в груди может быть вызвана постпрандиальной гипотензией или может быть связана с повышенным сердечным выбросом, компенсирующим гипотензию. Помимо симптоматической постпрандиальной гипотензии, бессимптомное цереброваскулярное повреждение связано с постпрандиальной гипотензией (8). У большинства пожилых людей падения и обмороки многофакторны, и их разрешение требует тщательной оценки.Как следствие, постпрандиальная гипотензия представляет собой важную медицинскую и экономическую проблему. Постпрандиальная гипотензия чаще встречается и более выражена у пожилых пациентов, переживших падение (18), и составляет 6-8% синкопальных эпизодов (9,19). В группе пациентов с необъяснимыми синкопальными состояниями, полученными при обычном стационарном обследовании, у половины была постпрандиальная гипотензия (12). Удивительно, но недавно опубликованные рекомендации по лечению обмороков не касались влияния приема пищи на кровяное давление у пожилых людей (20).Постпрандиальная гипотензия упоминается как возможная причина или обстоятельство обморока как часть ортостатической гипотензии в европейских рекомендациях. Хотя несколько авторов указали на связь постпрандиальной гипотензии, падений и обмороков, в этих рекомендациях не дается никаких рекомендаций по измерению артериального давления во время приема пищи для диагностики постпрандиальной гипотензии или по лечению для предотвращения постпрандиальной гипотензии.
В группе пациентов с необъяснимыми синкопальными состояниями, полученными при обычном стационарном обследовании, у половины была постпрандиальная гипотензия (12). Удивительно, но недавно опубликованные рекомендации по лечению обмороков не касались влияния приема пищи на кровяное давление у пожилых людей (20).Постпрандиальная гипотензия упоминается как возможная причина или обстоятельство обморока как часть ортостатической гипотензии в европейских рекомендациях. Хотя несколько авторов указали на связь постпрандиальной гипотензии, падений и обмороков, в этих рекомендациях не дается никаких рекомендаций по измерению артериального давления во время приема пищи для диагностики постпрандиальной гипотензии или по лечению для предотвращения постпрандиальной гипотензии.
Высокий процент пожилых пациентов, страдающих постпрандиальной гипотензией, также был обнаружен в группе, госпитализированной для оценки падений и обмороков (14).Постпрандиальное снижение оксигенации коры головного мозга, как определено с помощью спектроскопии в ближнем инфракрасном диапазоне, было значительно больше у пациентов с обмороком; Эти изменения оксигенации объясняют, почему эти пациенты более уязвимы перед ишемическими церебральными симптомами (21). В исследовании Vloet et al. (9) две трети пациентов с постпрандиальной гипотензией имели симптомы. Симптомы постпрандиальной гипотензии включали сонливость, тошноту, головную боль и боль в груди. У пяти пациентов развились постпрандиальные обмороки.Примечательно, что о головокружении не сообщалось у пациентов с постпрандиальной гипотензией, тогда как это наиболее важный симптом ортостатической гипотензии. Эти исследователи сообщили, что между симптомами постпрандиальной гипотензии и ортостатической гипотензии было мало общего. Период времени гипотонии может играть роль в типе симптомов. Ортостатическая гипотензия — это более кратковременное явление, тогда как постпрандиальная гипотензия в целом длится дольше. Другой фактор может заключаться в том, что церебральные симптомы зависят от степени нарушения церебральной перфузии, независимо от того, вызвано ли это ортостатической или постпрандиальной гипотензией.
В исследовании Vloet et al. (9) две трети пациентов с постпрандиальной гипотензией имели симптомы. Симптомы постпрандиальной гипотензии включали сонливость, тошноту, головную боль и боль в груди. У пяти пациентов развились постпрандиальные обмороки.Примечательно, что о головокружении не сообщалось у пациентов с постпрандиальной гипотензией, тогда как это наиболее важный симптом ортостатической гипотензии. Эти исследователи сообщили, что между симптомами постпрандиальной гипотензии и ортостатической гипотензии было мало общего. Период времени гипотонии может играть роль в типе симптомов. Ортостатическая гипотензия — это более кратковременное явление, тогда как постпрандиальная гипотензия в целом длится дольше. Другой фактор может заключаться в том, что церебральные симптомы зависят от степени нарушения церебральной перфузии, независимо от того, вызвано ли это ортостатической или постпрандиальной гипотензией.
Хотя у пожилых людей может наблюдаться резкое падение артериального давления после приема пищи, у большинства из них на момент проведения теста симптомы отсутствуют. Итак, какие пожилые пациенты с постпрандиальной гипотензией подвержены риску падений и обмороков? Было бы полезно в повседневной практике, если бы мы могли ориентироваться на наших пациентов с риском симптоматической постпрандиальной гипотензии. В исследовании Le Couteur с соавторами (17) постпрандиальная гипотензия не была связана с риском падения.Только у тех людей, у которых систолическое артериальное давление после приема пищи было ниже 115 мм рт.ст., риск падения значительно увеличился. Эти исследователи предположили, что абсолютный уровень постпрандиального артериального давления больше связан с риском появления симптомов, чем с величиной постпрандиального снижения артериального давления. У 10% жителей домов престарелых было обнаружено снижение постпрандиального систолического артериального давления до менее 100 мм рт. Ст. (7). У двух процентов этих жителей появились симптомы надира артериального давления; у одного резидента развилась ишемическая боль в груди, а у другого — правосторонняя слабость и глобальная афазия.
Итак, какие пожилые пациенты с постпрандиальной гипотензией подвержены риску падений и обмороков? Было бы полезно в повседневной практике, если бы мы могли ориентироваться на наших пациентов с риском симптоматической постпрандиальной гипотензии. В исследовании Le Couteur с соавторами (17) постпрандиальная гипотензия не была связана с риском падения.Только у тех людей, у которых систолическое артериальное давление после приема пищи было ниже 115 мм рт.ст., риск падения значительно увеличился. Эти исследователи предположили, что абсолютный уровень постпрандиального артериального давления больше связан с риском появления симптомов, чем с величиной постпрандиального снижения артериального давления. У 10% жителей домов престарелых было обнаружено снижение постпрандиального систолического артериального давления до менее 100 мм рт. Ст. (7). У двух процентов этих жителей появились симптомы надира артериального давления; у одного резидента развилась ишемическая боль в груди, а у другого — правосторонняя слабость и глобальная афазия. По нашему собственному опыту мы не смогли подтвердить связь между симптомами и снижением артериального давления ниже 115 мм рт. Напротив, некоторые пожилые пациенты могут переносить чрезвычайно низкие уровни постпрандиального систолического артериального давления, особенно когда они хронически подвергаются низкому артериальному давлению. В недавних исследованиях Vloet et al. (9,13) абсолютный уровень систолического артериального давления после еды не указывал на наличие симптомов во время пробного завтрака. Однако эти пациенты в исследованиях Vloet и коллег не наблюдались в течение более длительного периода времени.Пожилые пациенты с артериальной гипертензией более подвержены недостаточной перфузии головного мозга из-за снижения кровотока, связанного как с возрастом, так и с гипертонией (2). У этих пациентов с гипертонией смещение порога церебральной ауторегуляции может объяснить церебральные постпрандиальные симптомы при более высоких уровнях артериального давления. Мы предполагаем, что как сильное падение постпрандиального артериального давления, так и низкие абсолютные уровни систолического артериального давления подвергают ослабленных пожилых пациентов с сопутствующей патологией высокому риску развития симптоматической постпрандиальной гипотензии.
По нашему собственному опыту мы не смогли подтвердить связь между симптомами и снижением артериального давления ниже 115 мм рт. Напротив, некоторые пожилые пациенты могут переносить чрезвычайно низкие уровни постпрандиального систолического артериального давления, особенно когда они хронически подвергаются низкому артериальному давлению. В недавних исследованиях Vloet et al. (9,13) абсолютный уровень систолического артериального давления после еды не указывал на наличие симптомов во время пробного завтрака. Однако эти пациенты в исследованиях Vloet и коллег не наблюдались в течение более длительного периода времени.Пожилые пациенты с артериальной гипертензией более подвержены недостаточной перфузии головного мозга из-за снижения кровотока, связанного как с возрастом, так и с гипертонией (2). У этих пациентов с гипертонией смещение порога церебральной ауторегуляции может объяснить церебральные постпрандиальные симптомы при более высоких уровнях артериального давления. Мы предполагаем, что как сильное падение постпрандиального артериального давления, так и низкие абсолютные уровни систолического артериального давления подвергают ослабленных пожилых пациентов с сопутствующей патологией высокому риску развития симптоматической постпрандиальной гипотензии. Частое отсутствие симптомов, связанных со снижением артериального давления на 20 мм рт. Ст. Или более после приема пищи, делает ценность этого определения неопределенной. Кроме того, симптоматическая постпрандиальная гипотензия может возникнуть без снижения систолического артериального давления как минимум на 20 мм рт. Если определенное снижение систолического артериального давления, связанное с приемом пищи, превышает порог ауторегуляции головного мозга, у пациентов могут появиться симптомы. Следовательно, необходимы дополнительные исследования для выявления факторов, приводящих к симптоматической постпрандиальной гипотензии.
Частое отсутствие симптомов, связанных со снижением артериального давления на 20 мм рт. Ст. Или более после приема пищи, делает ценность этого определения неопределенной. Кроме того, симптоматическая постпрандиальная гипотензия может возникнуть без снижения систолического артериального давления как минимум на 20 мм рт. Если определенное снижение систолического артериального давления, связанное с приемом пищи, превышает порог ауторегуляции головного мозга, у пациентов могут появиться симптомы. Следовательно, необходимы дополнительные исследования для выявления факторов, приводящих к симптоматической постпрандиальной гипотензии.
Помимо серьезности постпрандиальной гипотензии, с клинической точки зрения остается вопрос, почему у большинства пациентов нет симптомов после каждого приема пищи. Если предположить, что пожилой человек с постпрандиальной гипотензией ест по крайней мере два раза в день, конечно, не каждый прием пищи сопровождается симптомами, такими как падения или приступы обморока. По-видимому, несколько факторов должны взаимодействовать вместе, чтобы нарушить церебральную перфузию до такой степени, что возникнут симптомы. В нескольких исследованиях не удалось продемонстрировать аддитивный эффект ортостатической гипотензии.Однако хорошо известная вариабельность ортостатической гипотензии может играть роль в определенные моменты (18). Следует обратить внимание на возможную связь с обезвоживанием, анемией, синдромом каротидного синуса и приемом сердечно-сосудистых препаратов с гипотензивным действием. В целом, нам нужно больше информации о постпрандиальной гипотензии и ее влиянии на церебральный кровоток и оксигенацию. Новые методы, такие как спектроскопия в ближнем инфракрасном диапазоне, позволяют легко использовать неинвазивный прикроватный мониторинг для непрерывной оценки изменений церебральной оксигенации и объема крови (21–23).
По-видимому, несколько факторов должны взаимодействовать вместе, чтобы нарушить церебральную перфузию до такой степени, что возникнут симптомы. В нескольких исследованиях не удалось продемонстрировать аддитивный эффект ортостатической гипотензии.Однако хорошо известная вариабельность ортостатической гипотензии может играть роль в определенные моменты (18). Следует обратить внимание на возможную связь с обезвоживанием, анемией, синдромом каротидного синуса и приемом сердечно-сосудистых препаратов с гипотензивным действием. В целом, нам нужно больше информации о постпрандиальной гипотензии и ее влиянии на церебральный кровоток и оксигенацию. Новые методы, такие как спектроскопия в ближнем инфракрасном диапазоне, позволяют легко использовать неинвазивный прикроватный мониторинг для непрерывной оценки изменений церебральной оксигенации и объема крови (21–23).
Ведение постпрандиальной гипотензии включает сочетание фармакологических и нефармакологических вмешательств. Адекватное лечение артериальной гипертензии и ограничение использования диуретиков и нитратов могут улучшить постпрандиальную гипотензию и облегчить симптомы. Одним из наиболее важных предлагаемых мер при лечении постпрандиальной гипотензии является ограничение размера приема пищи. Имеются данные о том, что снижение количества углеводов в пище снижает величину и продолжительность постпрандиальной гипотензии (11,24).Кроме того, пожилые пациенты с постпрандиальной гипотензией испытывали меньше и менее серьезные симптомы после небольшого приема пищи по сравнению с пробными приемами пищи с нормальным или большим количеством углеводов (24). Таким образом, уменьшение размера и увеличение частоты приема пищи — это простое, экономичное и успешное вмешательство в лечение постпрандиальной гипотензии у пожилых пациентов.
Одним из наиболее важных предлагаемых мер при лечении постпрандиальной гипотензии является ограничение размера приема пищи. Имеются данные о том, что снижение количества углеводов в пище снижает величину и продолжительность постпрандиальной гипотензии (11,24).Кроме того, пожилые пациенты с постпрандиальной гипотензией испытывали меньше и менее серьезные симптомы после небольшого приема пищи по сравнению с пробными приемами пищи с нормальным или большим количеством углеводов (24). Таким образом, уменьшение размера и увеличение частоты приема пищи — это простое, экономичное и успешное вмешательство в лечение постпрандиальной гипотензии у пожилых пациентов.
Другой клинически важной мерой лечения постпрандиальной гипотензии является ходьба после еды (2,25).У ослабленных пожилых пациентов с постпрандиальной гипотензией повышалось постпрандиальное артериальное давление и частота сердечных сокращений во время ходьбы. Этот эффект не сохраняется, когда они прекращают ходить, поэтому пациенты с симптоматической постпрандиальной гипотензией должны ходить и продолжать двигаться или садиться.
Постпрандиальная гипотензия — распространенное состояние среди пожилых людей, и ее следует рассматривать у любого пожилого пациента с падениями, обмороками, головокружением или сердечными или церебральными ишемическими симптомами. Обследование на предмет постпрандиальной гипотензии должно быть включено в обследование.Скрининг также важен для бессимптомных пожилых пациентов с риском постпрандиальной гипотензии. Необходимы дальнейшие исследования для определения патофизиологии, в частности факторов, приводящих к гипоперфузии головного мозга. Необходимы дальнейшие эпидемиологические исследования для определения значимости постпрандиальной гипотензии по отношению к возникновению симптомов. Наконец, как указали Фишер и его коллеги (26), нам нужны руководящие принципы для определения симптоматической постпрандиальной гипотензии и того, как и когда измерять артериальное давление после еды.
Список литературы
1 Липсиц Л.А., Найквист Р.П. , Вей Дж. Ю., Роу Дж. В.. Постпрандиальное снижение артериального давления у пожилых людей.
, Вей Дж. Ю., Роу Дж. В.. Постпрандиальное снижение артериального давления у пожилых людей.
N Engl J Med.
1983
;309
:81
-83.2Янсен Р.В., Липсиц, Лос-Анджелес. Постпрандиальная гипотензия: эпидемиология, патофизиология и клиническое ведение.
Ann Intern Med.
1995
;122
:286
-295,3Мехагноул-Шиппер Д. Д., Боерман Р. Х., Хефнагельс WHL, Янсен RWMM.Влияние леводопы на ортостатическую и постпрандиальную гипотензию у пожилых пациентов с паркинсонизмом.
J Gerontol A Biol Sci Med Sci.
2001
;56A
:M749
-M755.4Mehagnoul-Schipper DJ, Colier WNJM, Hoefnagels WHL, Verheugt FWA, Jansen RWMM. Эффекты фуросемида по сравнению с каптоприлом на постпрандиальную и ортостатическую гипотензию, а также на оксигенацию мозга у пациентов в возрасте ≥ 70 лет с сердечной недостаточностью.
Am J Cardiol.
2002
;90
:596
-600.5 van Kraaij DJ, Jansen RW, Bouwels LH, Hoefnagels WH. Отмена фуросемида улучшает постпрандиальную гипотензию у пожилых пациентов с сердечной недостаточностью и с сохраненной систолической функцией левого желудочка.
Отмена фуросемида улучшает постпрандиальную гипотензию у пожилых пациентов с сердечной недостаточностью и с сохраненной систолической функцией левого желудочка.
Arch Intern Med.
1999
;159
:1599
-1605,6Mehagnoul-Schipper DJ, Hulsbos HP, Hoefnagels WHL, Jansen RWMM. Влияние нортриптилина и пароксетина на постпрандиальную и ортостатическую гипотензию у очень старых пациентов с депрессией.
J Am Geriatr Soc.
2003
;51
: Дополнение:S227
,7Вайткявичюс П.В., Эссервейн Д.М., Мейнард А.К., О’Коннор ФК, Флег JL. Частота и важность снижения артериального давления после приема пищи у пожилых пациентов в домах престарелых.
Ann Intern Med.
1991
;115
:865
-870,8Кохара К., Цзян Ю. Постпрандиальная гипотензия связана с бессимптомным цереброваскулярным повреждением у пациентов с эссенциальной гипертензией.
Гипертония.
1999
;33
:565
-568,9 Vloet LC, Pel-Littel RE, Jansen PA, Jansen RWMM. Высокая распространенность постпрандиальной и ортостатической гипотензии среди гериатрических пациентов, госпитализированных в голландские больницы.
Высокая распространенность постпрандиальной и ортостатической гипотензии среди гериатрических пациентов, госпитализированных в голландские больницы.
J Gerontol A Biol Sci Med Sci.
2005
;60A
:1271
-1277.10Morley JE. Постпрандиальная гипотензия. Конечная атака биг-мака.
J Gerontol A Biol Sci Med Sci.
2001
;56A
:M741
-M743.11Станечек О., Аббас-Терки Н, Лёв Ф, Зибер СС. Полный желудок, но пустая голова.
J Am Geriatr Soc.
2001
;49
:1262
-1263,12Янсен Р.В., Коннелли К.М., Келли Ганьон М.М., Паркер Дж. А., Липсиц, Лос-Анджелес. Постпрандиальная гипотензия у пожилых пациентов с необъяснимыми обмороками.
Arch Intern Med.
1995
;155
:945
-952,13Vloet LC, Smits R, Jansen RWMM. Влияние приема пищи в разное время на кровяное давление и симптомы у гериатрических пациентов с постпрандиальной гипотензией.
J Gerontol A Biol Sci Med Sci.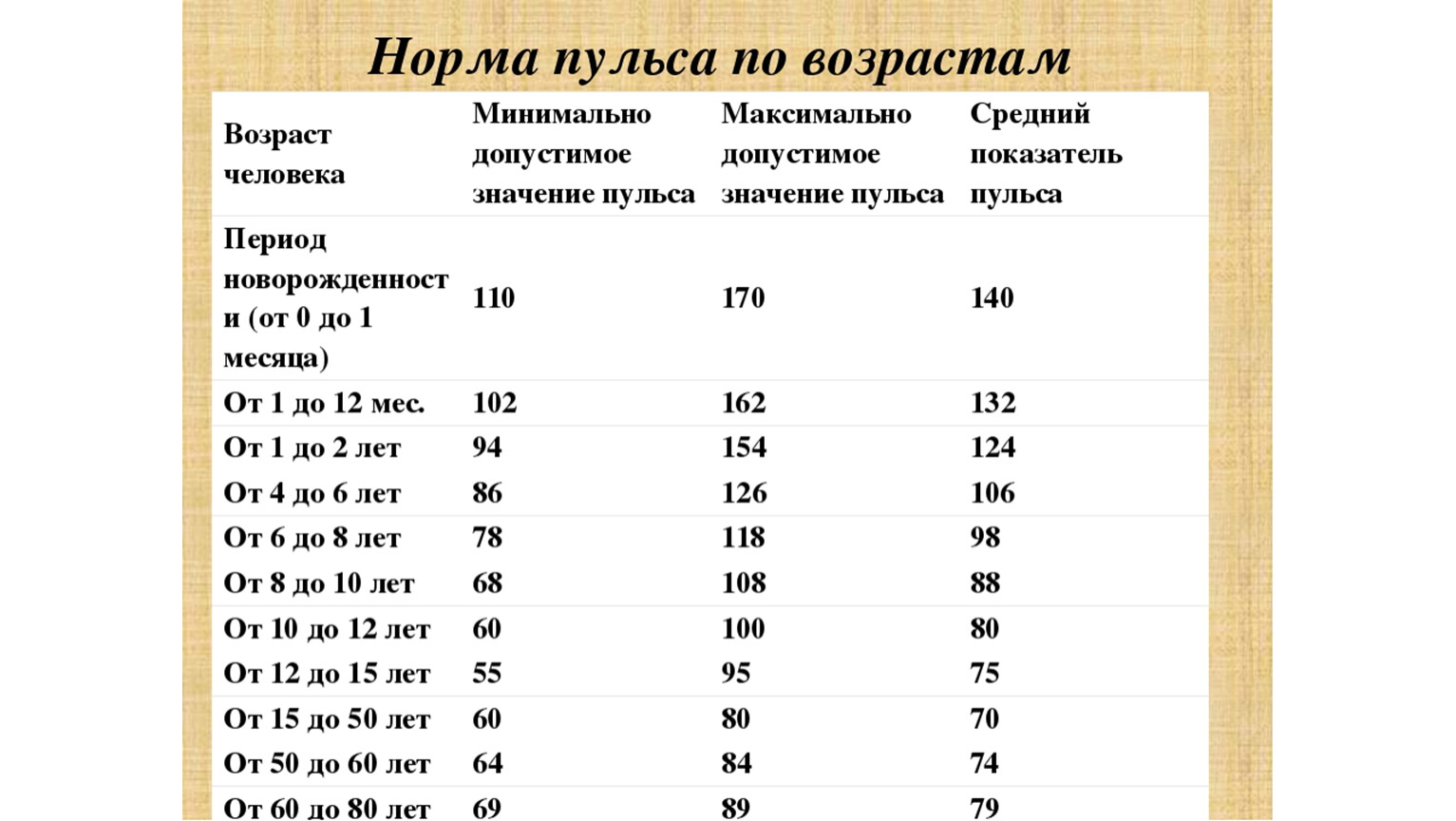
2003
;58A
:M1031
-M1035.14Puisieux F, Bulckaen H, Fauchais AL, Drumez S, Salomez-Granier F, Dewailly P. Амбулаторный мониторинг артериального давления и постпрандиальная гипотензия у пожилых людей с падениями или обмороками.
J Gerontol A Biol Sci Med Sci.
2000
;55A
:M535
-M540.15Grodzicki T, Rajzer M, Fagard R, et al. Амбулаторный мониторинг артериального давления и постпрандиальная гипотензия у пожилых пациентов с изолированной систолической гипертензией.
J Hum Hypertens.
1998
;12
:161
-165,16Aronow WS, Ahn C. Связь постпрандиальной гипотензии с частотой падений, обмороков, коронарных событий, инсульта и общей смертности при последующем наблюдении через 29 месяцев у 499 пожилых жителей дома престарелых.
J Am Geriatr Soc.
1997
;45
:1051
-1053,17Le Couteur DG, Fisher AA, Davis MW, McLean AJ. Постпрандиальные реакции систолического артериального давления у пожилых людей в интернатах: связь с риском падения.
Геронтология.
2003
;49
:260
-264,18Maurer MS, Karmally W., Rivadeneira H, Parides MK, Bloomfield DM. Вертикальная осанка и постпрандиальная гипотензия у пожилых людей.
Ann Intern Med.
2000
;133
:533
-536,19Липсиц, Лос-Анджелес, Плучино, Ви-Ю, Роу, Дж. У. Обморок у пожилых людей в специализированных учреждениях: влияние множества патологических состояний и ситуационного стресса.
J Chronic Dis.
1986
;39
:619
-630,20Brignole M, Alboni P, Benditt D, et al. Рекомендации по ведению (диагностике и лечению) обмороков. Обновление 2004 года.
Eurospace.
2004
;6
:467
-537,21Мехагноул-Шиппер Д. Д., Колиер В. Н., Хефнагельс WHL, Янсен RWMM. Изменения церебральной оксигенации у пожилых пациентов с синкопальными состояниями после еды стоя.
J Am Geriatr Soc.
2003
;51
: (Доп.):S82
-S83.22Mehagnoul-Schipper DJ, van der Kallen BFW, Colier WNJM, et al. Одновременные измерения изменений церебральной оксигенации во время активации мозга с помощью спектроскопии в ближнем инфракрасном диапазоне и функциональной МРТ у здоровых молодых и пожилых людей.
Hum Brain Mapp.
2002
;16
:14
-23,23van Lieshout JJ, Wieling W, Karemaker JM, Sechre NH. Обморок, церебральная перфузия и оксигенация.
J Appl Physiol.
2003
;94
:833
-848.24Vloet LCM, Mehagnoul-Schipper DJ, Hoefnagels WHL, Jansen RWMM. Влияние пищи с низким, нормальным и высоким содержанием углеводов на артериальное давление у пожилых пациентов с постпрандиальной гипотензией.
J Gerontol A Biol Sci Med Sci.
2001
;56A
:M744
-M748.25Oberman AS, Harada RK, Cagnon MM, Kiely DK, Lipsitz LA. Влияние постпрандиальной ходьбы на гипотензию, связанную с приемом пищи, у ослабленных пожилых пациентов.
Am J Cardiol.
1999
;84
:1130
-1132,26Фишер А.А., Дэвис М.В., Ле Кутер Д.Г. Влияние приема пищи в разное время на кровяное давление и симптомы у гериатрических пациентов с постпрандиальной гипотензией.
J Gerontol A Biol Sci Med Sci.
2005
;60A
:184
-185 ответ автора 185–186.Американское геронтологическое общество
Обморок (обморок) — Причины | Американское гериатрическое общество
Обморок обычно вызван временным уменьшением притока крови к мозгу.Обморок не считается заболеванием само по себе, а скорее симптомом одного или нескольких, возможно, серьезных состояний. Некоторые из возможных причин практически безвредны. Однако некоторые из них могут быть опасными для жизни. Часто обморок может быть вызван множеством разных причин.
У пожилых людей наиболее частыми причинами обмороков являются ортостатическая гипотензия, рефлекторные обмороки и болезни сердца.
Ортостатическая гипотензия
Ортостатическая гипотензия — это медицинский термин, обозначающий внезапное падение артериального давления.Когда вы внезапно встаете, иногда возникает головокружение, но если это случается часто или приводит к обмороку, это может означать, что вашему организму сложно поддерживать нормальное кровяное давление. Ортостатическая гипотензия может быть вызвана:
- Лекарства, часто применяемые для лечения высокого кровяного давления.
- Падение артериального давления сразу после еды. (Это называется постпрандиальной гипотензией.)
Рефлексный обморок
Рефлекторный обморок обычно является побочным эффектом синдрома каротидного синуса, состояния, при котором датчики давления в одной из сонных артерий на шее становятся сверхчувствительными.Вы можете усугубить это состояние, если будете носить одежду с узким воротником, слишком быстро поворачивать голову и шею или принимать определенные лекарства. Ваш лечащий врач проведет специальное обследование, чтобы определить, является ли это причиной обморока.
Болезни сердца
Обморок, связанный с проблемами с сердцем, может быть серьезным. Это может быть вызвано:
- Сужение аортального клапана сердца (так называемый аортальный стеноз)
- Нерегулярный сердечный ритм
- Обморок может быть вызван, в частности, необычно низкой частотой сердечных сокращений (также называемой брадикардией).Брадикардия (частота сердечных сокращений менее 60 ударов в минуту) является наиболее частой сердечной причиной обмороков у пожилых людей.
- Сердечная недостаточность
- Сердечный приступ
Другие причины
- Заболевания головного мозга или нервной системы
- Это включает инсульты или сужение кровеносных сосудов в головном мозге. Помимо обморока, некоторые другие признаки этих состояний включают головокружение, проблемы со зрением, потерю контроля над мочевым пузырем, неспособность потоотделения, трудности с переносом жары, запоры, хроническую усталость или эректильную дисфункцию.
- Обезвоживание
- С возрастом ваши почки перестают функционировать так хорошо, как раньше, и вы не всегда пьете достаточно жидкости. Это может привести к обезвоживанию и падению объема крови, что может снизить кровяное давление.
- С возрастом ваш механизм жажды не работает так хорошо, как раньше, и ваше тело не сообщает вам, когда вы обезвоживаетесь. Это может привести к падению объема крови, даже если вы не поймете, что вам нужно что-то выпить.
- Лекарства
- Полифармация — это использование нескольких разных лекарств для разных состояний. Полифармация может привести к обморокам из-за лекарственного взаимодействия и побочных эффектов. Ваш лечащий врач изучит ваш список прописанных и отпускаемых без рецепта лекарств, чтобы выяснить, могут ли они быть связаны с эпизодом обморока.
Последнее обновление: июнь 2020
Здоровые и нездоровые диапазоны артериального давления для пациентов с инсультом
Генри Хоффман
Пятница, 14 сентября 2018 г.
Наше кровяное давление служит окном в здоровье нашей сердечно-сосудистой системы.Когда артериальное давление слишком высоко или падает слишком низко, это может быть сигналом о том, что кровеносные сосуды изо всех сил пытаются снабжать кровью каждый орган тела. Если это произойдет, может возникнуть опасность инсульта, почечной недостаточности, сердечного приступа и связанных с ним осложнений.
Если ваш врач посоветовал вам контролировать артериальное давление путем изменения диеты, физических упражнений или приема лекарств, вам может быть интересно, что означают цифры вашего артериального давления и почему так важно поддерживать их баланс.Это руководство призвано пролить свет на то, как измеряется артериальное давление, и какую роль оно играет в поддержании здоровья и прочности всех наших органов.
Что такое артериальное давление и как его измеряют?Мышцы сердца совершают цикл между сокращением и состоянием покоя. Когда сердце сокращается, оно посылает кровь по сосудам в органы тела. Артериальное давление измеряет вес крови, пульсирующей против ваших артерий, когда она течет по телу в этом цикле сердцебиения.
Вы, вероятно, в некоторой степени знакомы с общей системой измерения с двумя числами с самого начала приема врача, когда медицинский работник измеряет и сообщает ваше кровяное давление. Число вверху — это ваше систолическое артериальное давление — давление сердечных сокращений, а диастолическое число внизу — это давление, когда ваше сердце находится в состоянии покоя между ударами. Числа рассчитываются с использованием единицы измерения, называемой мм рт. Ст. Или миллиметры ртутного столба.
Если что-либо ограничивает или замедляет кровоток через сердце, это, в свою очередь, приводит к осложнениям в системе кровообращения и во всех связанных с ней органах.Когда все в организме работает в тандеме, артериальное давление должно оставаться в пределах нормального диапазона, чтобы все системы правильно снабжались энергией.
Как артериальное давление связано с инсультом?С течением времени высокое кровяное давление (также известное как гипертония) влияет на структуру и эластичность кровеносных сосудов, заставляя их сужаться и становиться менее эластичными. Когда сгусток образуется и застревает в закупоренном или суженном кровеносном сосуде, возникающий недостаток кислорода в мозге вызывает ишемический инсульт.Чем дольше эта область мозга остается без кровотока — и, обязательно, кислорода, — тем больше может быть повреждений. Геморрагические инсульты также возникают в результате чрезмерного износа кровеносных сосудов и их разрыва.
Очень внезапный скачок артериального давления, известный как гипертонический криз, является частым признаком серьезной основной или непосредственно угрожающей жизни проблемы. При таком внезапном повышении давления кровеносные сосуды не могут надолго поддерживать приток крови к мозгу.
С другой стороны, низкое систолическое артериальное давление может быть не менее опасным, чем гипертония. В отличие от гипотонии, организм испытывает самый опасный для жизни уровень шока, когда артериальное давление падает слишком низко. Как и гипертония, низкое кровяное давление может привести к осложнениям, включая головокружение, проблемы с дыханием, болезни сердца или почек, а также инсульт.
Каковы здоровые и нездоровые диапазоны артериального давления для людей, подверженных риску инсульта?Чтобы избежать сердечно-сосудистых осложнений, артериальное давление должно оставаться как можно ближе к 120/80.Как упоминалось ранее, 120 — это систолическое (активное) число, а 80 — диастолическое (в состоянии покоя) давление между ударами сердца. Любое систолическое число от 120 до 140 (или диастолическое от 80 до 90) квалифицируется как предгипертензия, что может указывать на основную проблему в общем здоровье или образе жизни.
В нижнем диапазоне каждый человек по-разному реагирует на числа ниже 120/80. Некоторые могут испытывать симптомы низкого кровяного давления намного раньше, чем другие, или в разное время в своей жизни.Как правило, осложнения от гипотонии значительно увеличиваются, когда артериальное давление падает ниже 90/60.
Люди в гипертоническом кризе — с артериальным давлением около 180/120 — подвержены высокому риску инсульта, независимо от того, перенесли ли они инсульт в своей жизни или нет. На этом уровне экстремального давления кровеносные сосуды могут быть не в состоянии поддерживать свою структуру и позволять крови и сгусткам течь должным образом по всему телу.
Важно, чтобы каждый человек с низким или высоким кровяным давлением регулярно консультировался с врачом, чтобы убедиться, что их уникальные случаи свидетельствуют о том, что тело является здоровым и уравновешенным.
Стратегии поддержания безопасного артериального давленияХотя некоторые симптомы несбалансированного артериального давления могут быть довольно очевидными, например, головокружение, боль в груди или одышка, многие люди долго не осознают, что у них есть риск проблем, связанных с артериальным давлением.
Многие факторы риска можно устранить с помощью изменения образа жизни. Контроль над диетой и режимом физических упражнений — одна из наиболее важных стратегий для поддержания баланса артериального давления.Избегайте диеты с высоким содержанием сахара, натрия, насыщенных жиров и холестерина и создайте простой и приятный распорядок дня, который соответствует вашему образу жизни. Последовательность является ключевым моментом, поэтому обязательно вносите изменения, которые вы можете поддерживать и развивать.
Сигаретный дым, как первый, так и вторичный, может повредить кровеносные сосуды. Врачи также не рекомендуют употреблять больше одного-двух алкогольных напитков в день, так как алкоголь может добавить в кровь опасный уровень триглицеридов, укрепляющих артерии.
Поскольку некоторые факторы риска, такие как возраст, раса или генетика, невозможно устранить, пристальное наблюдение за своим кровяным давлением с помощью врача — лучшая защита от инсульта. Это особенно важно после перенесенного инсульта. Как высокое, так и низкое артериальное давление увеличивают риск повторного ишемического инсульта, и регулярные упражнения, контролируемая диета и прием назначенных лекарств в соответствии с рекомендациями врача могут помочь компенсировать этот риск.
Измерение артериального давления — это простой метод мониторинга общего состояния здоровья организма.До, во время или после кризиса со здоровьем работайте в тандеме со своей медицинской бригадой, чтобы следить за любыми постепенными или внезапными изменениями артериального давления, которые повышаются или опускаются ниже целевого уровня здоровья 120/80. Здесь, в Saebo, мы стремимся поддерживать и выздоравливать после инсульта всех выживших и их семей. Saebo предлагает широкий ассортимент товаров, в которых передовые технологии сочетаются с научно обоснованными методами реабилитации. Наши предложения и сеть терапевтов, обученных Saebo, могут помочь вам или вашим близким получить все необходимые инструменты для максимального восстановления после инсульта.
Весь контент, представленный в этом блоге, предназначен только для информационных целей и не предназначен для замены профессиональных медицинских консультаций, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или 911. Вы полагаетесь на любую информацию, предоставленную сайтом Saebo, исключительно на свой страх и риск.
Болезнь сердца — увеличенное сердце
Сердце — это мышечный насос размером с сжатый кулак. Увеличенное сердце — это не состояние само по себе, а симптом основной проблемы, из-за которой сердце работает тяжелее, чем обычно.
Пожилые люди подвержены повышенному риску увеличения сердца. Другое название увеличенного сердца — кардиомегалия.
Диапазон основных проблем, которые могут привести к увеличению сердца, может быть:
- патологическим — связанным с фактическим заболеванием сердечной мышцы
- физиологическим — связанным с другими причинами, которые перегружают сердечную мышцу, такими как высокое кровяное давление или заболевания щитовидной железы.
Симптомы увеличенного сердца
В некоторых случаях увеличенное сердце протекает бессимптомно (не имеет симптомов).
Когда симптомы действительно возникают, это может быть связано с тем, что сердце не может эффективно перекачивать кровь, и это приводит к синдрому, известному как застойная сердечная недостаточность. Симптомы могут включать:
- проблемы с дыханием
- одышку
- головокружение
- нерегулярное сердцебиение (аритмия)
- учащенное сердцебиение
- задержка жидкости.
Причины увеличения сердца
Некоторые из многих причин увеличения сердца включают:
- ишемическая болезнь сердца — жировые отложения или бляшки, накапливающиеся внутри одной или нескольких коронарных (сердечных) артерий. Это постоянное «заиливание» называется атеросклерозом и приводит к сужению артерии. Это уменьшает подачу кислорода, который является топливом для насоса
- высокого кровяного давления (гипертония) — кровь перекачивает через артерии с большей силой, чем обычно, что создает нагрузку на сердце.Причины повышенного артериального давления включают ожирение и малоподвижный образ жизни.
- идиопатическая дилатационная кардиомиопатия — заболевание сердечной мышцы, причина которого неизвестна. Увеличенное или «расширенное» сердце — один из наиболее распространенных типов кардиомиопатии. Наиболее частыми симптомами кардиомиопатии у пациентов являются одышка и отек лодыжек. К более редким симптомам относятся головокружение и боль в груди.
- миокардит — сердечная инфекция, которая обычно вызывается вирусом.У человека может сначала быть вирусное заболевание, а затем симптомы застойной сердечной недостаточности
- Заболевание сердечного клапана — например, неисправный митральный клапан позволяет крови течь в обратном направлении, что означает, что пораженная камера сердца должна сокращаться с большей силой, чем обычно
- ишемия сердца — снижение притока крови к сердцу. Это состояние может вызвать боль в сердце (стенокардию)
- предыдущий сердечный приступ — ослабленная сердечная мышца может увеличиваться, чтобы не отставать от перекачивания крови по телу
- заболевание щитовидной железы — щитовидная железа регулирует многие метаболические функции.Без лечения заболевание щитовидной железы может привести к высокому кровяному давлению, высокому уровню холестерина в крови, нерегулярному сердцебиению и увеличению сердца. увеличить
- недостаток физических упражнений — малоподвижный образ жизни является известным фактором риска для ряда состояний, включая ишемическую болезнь сердца и высокое кровяное давление
- пожилой возраст — с возрастом наши артерии теряют часть своей эластичности.Это «уплотнение» кровеносных сосудов вызывает высокое кровяное давление, которое является фактором риска увеличения сердца.
Диагностика увеличенного сердца
Диагностика увеличенного сердца выполняется с помощью ряда тестов, включая:
- история болезни — включая физический осмотр
- рентген грудной клетки — это позволяет врачу увидеть общую форму и размер сердце и легкие
- эхокардиограмма — звуковые волны, отправленные на специальный аппарат, представляют изображение бьющегося сердца, поэтому врач может видеть сердце, когда его камеры сокращаются и расслабляются
- Допплеровское исследование — показывает кровоток через сердечные клапаны и оценивает нормально ли функционируют клапаны.
- электрокардиограмма — измеряет электрическую активность сердца и позволяет оценить сердечный ритм и признаки перенесенного инфаркта или ишемии.
Лечение увеличенного сердца
Лечение зависит от основной причины, но варианты могут включать:
- лекарства, чтобы остановить дальнейшее увеличение сердца
- для решения основной проблемы (например, с помощью диеты, отказа от курения, физических упражнений и лекарств для контроля высокого кровяного давления или операция по замене неисправного сердечного клапана)
- регулярные сердечно-сосудистые упражнения
- переход на диету с низким содержанием жиров
- диетические корректировки для снижения уровня холестерина в крови
- частые медицинские осмотры, чтобы убедиться в правильности лечения работают.
Куда обратиться за помощью
Пожилые люди и эпилепсия | Общество эпилепсии
Есть много возможных причин развития эпилепсии в более позднем возрасте. Важная часть исследования эпилепсии включает проверку других состояний, которые могут выглядеть как эпилептические припадки. Большинству людей с диагнозом эпилепсия назначают противоэпилептические препараты (ПЭП).
В число специалистов, участвующих в вашем лечении эпилепсии, могут входить невролог (врач, специализирующийся на заболеваниях мозга и нервной системы) или гериатр (врач, специализирующийся на лечении пожилых людей) и ваш терапевт.
Диагноз эпилепсии может повлиять на вашу жизнь по-разному или не повлиять вовсе. Вы можете задаться вопросом, как отреагируют ваша семья и друзья или как эпилепсия может повлиять на вашу повседневную жизнь, досуг или условия проживания. Некоторые простые меры могут помочь повысить вашу безопасность дома и на улице.
Что такое эпилепсия?
Эпилепсия — это неврологическое заболевание (поражающее мозг и нервную систему). Эпилепсия означает, что у вас, как правило, возникают судороги, которые начинаются в головном мозге.
Сегодня мы знаем об эпилепсии больше, чем раньше. Мы знаем, что многие старые заблуждения об эпилепсии неверны. Эпилепсией нельзя заразиться от другого человека. Это не проблема психического здоровья и не вызывает деменции.
Для обозначения припадков используются разные слова, такие как «припадки», «атаки» или «забавные повороты». У некоторых людей бывают приступы, похожие на припадки, но не связанные с эпилепсией (см. Ниже «эпилепсия или что-то еще?»).Когда мы используем слово «припадок», мы имеем в виду эпилептический припадок.
Подробнее о , что такое эпилепсия.
Существуют ли разные типы изъятия?
Мы часто думаем о припадках как о судорожных припадках, когда кто-то падает в обморок и его тело дергается, но существуют разные типы эпилептических припадков. Тип припадка зависит от того, какая область его мозга поражена и что контролирует эта часть мозга.
Подробнее о различных типах изъятия.
Приступ
Большинство припадков случаются без предупреждения, длятся непродолжительное время и прекращаются без какого-либо специального лечения. Обычно вам не нужно вызывать скорую помощь, но в некоторых случаях скорая помощь должна быть вызвана. Узнайте больше в нашем разделе первой помощи .
После захвата
Восстановление после припадка может занять некоторое время. У вас может болеть голова, вы чувствуете сильную усталость и хотите спать. У вас может быть «постиктальный» (после приступа) период, когда вы чувствуете замешательство или на какое-то время теряете память.В очень редких случаях на какое-то время может наблюдаться некоторое онемение части тела (так называемый паралич Тодда). Через короткое время вы можете снова почувствовать себя нормальным, или вам могут потребоваться часы или дни, чтобы почувствовать себя полностью выздоровевшим.
Как диагностируется эпилепсия?
Эпилепсия — это склонность к повторным припадкам, поэтому единичный одноразовый припадок обычно не классифицируется как эпилепсия. Тем не менее, рекомендуется, чтобы врач исследовал любой отдельный приступ, так как могут быть разные причины.
Если у вас был один или несколько приступов, ваш терапевт должен направить вас к специалисту. Обычно это будет невролог (врач, специализирующийся на заболеваниях головного мозга и нервной системы) или гериатр (или «лечащий врач пожилых людей» — врач, специализирующийся на медицинской помощи пожилым людям). В идеале это должен быть тот, кто также специализируется на эпилепсии.
Во многом диагностика эпилепсии основана на выяснении того, что происходит во время необычных событий, которые у вас были, поэтому ваш специалист может попросить вас подробно описать, что произошло до, во время и после события.Если вы не можете вспомнить, что произошло, кто-то другой, кто видел, что произошло, может дать описание. Этот человек может либо пойти с вами на прием, либо написать описание, которое вы должны взять с собой. Специалист может поговорить с человеком по телефону во время вашего приема. См. Наше руководство по записи информации о вашем припадке для диагностики.
О чем спросит специалист?
- Как вы себя чувствовали до припадка? Вы устали? Вы что-нибудь ели или пили? Вам нехорошо? Были ли у вас стрессы или беспокойства по поводу чего-либо?
- Что произошло во время самого изъятия? Вы чувствовали себя странно? Вы двигались необычным образом? Как долго длился припадок?
- Как вы себя чувствовали потом? Вы были в замешательстве? Вы устали? У вас болела голова или нужно было спать?
Если ни вы, ни кто-либо другой не можете описать свои приступы, ваш специалист может предложить кратковременное пребывание в больнице для обследования.
Тесты для диагностики эпилепсии
Существуют тесты, которые могут помочь диагностировать эпилепсию. Сами по себе тесты не могут подтвердить или исключить эпилепсию, но они могут дать дополнительную информацию, которая поможет выяснить, почему у вас приступы.
Эпилепсия или что-то еще?
Не все «забавные повороты» происходят из-за эпилепсии. Некоторые другие заболевания могут выглядеть как эпилептические припадки. Также могут быть разные судороги. По этим причинам иногда бывает трудно диагностировать эпилепсию.
Другие состояния, которые могут выглядеть как эпилептические припадки, включают обморок (обморок, который имеет множество возможных причин, включая падение артериального давления) или очень низкий уровень сахара в крови, который может наблюдаться у людей, получающих лечение от диабета. Проблемы с кровообращением и сердцем тоже могут выглядеть как эпилепсия. Симптомы транзиторной ишемической атаки (ТИА или «мини-инсульт») иногда можно спутать с приступом, поскольку они затрагивают одну сторону тела или человек может временно не говорить.
Поэтому ваши врачи могут попытаться исключить другие причины, кроме эпилепсии. Они могут попросить вас сделать анализы крови, электрокардиограмму (ЭКГ) или другие анализы, чтобы проверить, как работает ваше сердце. Если другое заболевание обнаруживается на ранней стадии, это может помочь вам и вашим врачам справиться с ним.
Почему у меня сейчас эпилепсия?
Существует множество возможных причин эпилепсии, но некоторые причины чаще встречаются в более позднем возрасте.
По мере того, как мы становимся старше, кровеносные сосуды, снабжающие мозг кровью, могут становиться уже и тверже, что может влиять на приток крови и, следовательно, кислорода к мозгу.Наиболее частыми причинами приступов, начинающихся в более зрелом возрасте, являются цереброваскулярные, что означает изменения или повреждение кровеносных сосудов вокруг мозга.
У некоторых людей, перенесших инсульт, может быть один или несколько припадков. Однако это не обязательно, и во многих случаях приступы не связаны с инсультами.
Ваш врач или специалист может сказать вам, что вызвало вашу эпилепсию, хотя причину не всегда можно найти. Выяснение того, какой у вас тип припадков, полезно как для вас, так и для ваших врачей.Это связано с тем, что решение о лечении частично зависит от типа припадков.
Реагирование на диагноз
При диагностике эпилепсии у вас может быть много эмоций. Эпилепсия у всех разная, и она может повлиять на вашу жизнь по-разному или не повлиять вовсе. Вы можете почувствовать шок, злость, оцепенение или недоверие. Возможно, вы помните время, когда с эпилепсией не справлялись так хорошо, как сегодня. Вы даже можете почувствовать облегчение: то, что с вами происходит, имеет название и лечение.
Примирение с эпилепсией
Большинство людей живут полной жизнью с эпилепсией. Однако некоторым людям трудно смириться со своим диагнозом. Они могут избегать того, что обычно делают, в случае припадка. Они могут чувствовать себя изолированными или подавленными, если чувствуют, что жизнь изменилась после развития эпилепсии. Эти чувства могут повлиять на уверенность в себе и качество жизни. Это может быть, а может и нет, и ваше отношение к эпилепсии со временем может измениться.
Self management UK проводит бесплатные курсы для всех, кто страдает хроническим заболеванием. Курсы охватывают такие вопросы, как расслабление и преодоление усталости, и могут помочь вам лучше контролировать влияние эпилепсии на вас.
Если вас беспокоят судороги, возможно, есть способы изменить свой образ жизни, сохранив при этом возможность делать то, что вы обычно делаете. Многие занятия можно сделать безопаснее, если рядом будет кто-то, кто знает, как помочь, если у вас припадок.Сохранение умственной и физической активности может помочь сделать эпилепсию частью вашей жизни, а не самой важной ее частью.
Подробнее о упражнениях и диете и питании.
Подробнее о эпилепсии и настроении.
Как моя семья и друзья могут отреагировать?
Если вам поставили диагноз эпилепсия, реакция семьи и друзей может быть разной.


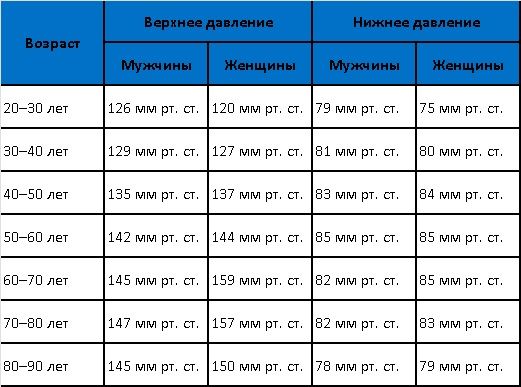

 Клетчатка способствует выведению из организма холестерина.
Клетчатка способствует выведению из организма холестерина.
 п.
п. С каждым годом состояние иммунной системы ухудшается. Клетки крови, участвующие в образовании факторов иммунитета, теряют активность и вырабатываются организмом со сниженной интенсивностью.
С каждым годом состояние иммунной системы ухудшается. Клетки крови, участвующие в образовании факторов иммунитета, теряют активность и вырабатываются организмом со сниженной интенсивностью.