Перелом шейки бедра у пожилых людей последствия: Перелом шейки бедра: неприятность эту мы переживем
Ведение гериатрических переломов бедра на основе протокола — достижения для медицинских работников . Во главе с отделением ортопедии Медицинского центра Нью-Йоркского Пресвитерианского/Колумбийского университета многопрофильная команда, в состав которой входят представители ортопедии, анестезиологии, гериатрии, сестринского дела, физиотерапии и социальной работы, ежемесячно собирается для разработки передового опыта, который может быть реализован во всем учреждении. .
«С возрастом количество переломов шейки бедра увеличивается в геометрической прогрессии», — говорит Р. Кумар Кадияла, доктор медицины, доктор медицинских наук , хирург-ортопед из Колумбийского университета с опытом работы в области травматологии и хирургии рук/верхних конечностей, а также член рецензирующей группы. «По большому счету, хрупкие переломы у людей в возрасте от 70 до 80 лет почти всегда связаны с определенной степенью остеопороза или плохим здоровьем костей. И с возрастом у них появляется больше сопутствующих заболеваний и, вероятно, сердечные, неврологические или легочные проблемы».
«Убедиться, что пожилые пациенты настолько здоровы, насколько это возможно, перед операцией по поводу перелома шейки бедра требует быстрой и тщательной медицинской оценки без длительного медицинского обследования, которое в долгосрочной перспективе не изменит исход пациента».
— Доктор Р. Кумар Кадияла
Доктор Кадияла сравнивает процесс стандартизации протоколов лечения перелома шейки бедра с протоколами, разработанными для лечения инсульта, когда время имеет решающее значение. «Мы считаем, что при переломе шейки бедра определенные виды лечения также следует проводить в пределах возможностей», — говорит он. «Мы задокументировали, и исследования показали, что переломы бедра, вылеченные оперативно, имеют лучшие общие результаты для пациентов. С этой целью одной из рекомендаций будет ускорение операции в течение 24–48 часов после поступления».
Х. Джон Купер, доктор медицинских наук , специалист по реконструктивной ортопедической хирургии взрослых с акцентом на первичное и ревизионное эндопротезирование тазобедренного и коленного суставов, также является членом команды, разрабатывающей протокол перелома шейки бедра.
«Большинству пациентов со смещенными переломами шейки бедренной кости лучше всего подходит эндопротезирование тазобедренного сустава, — продолжает д-р Купер. «Мы применяем новейшие рекомендации по передовой практике лечения, используя хирургию тазобедренного сустава с передним доступом, которая сводит к минимуму повреждение мягких тканей и позволяет этим пациентам быстрее стать мобильными. Это мышечно-сберегающий подход, который приводит к меньшей боли и потребности в наркотических средствах в послеоперационном периоде.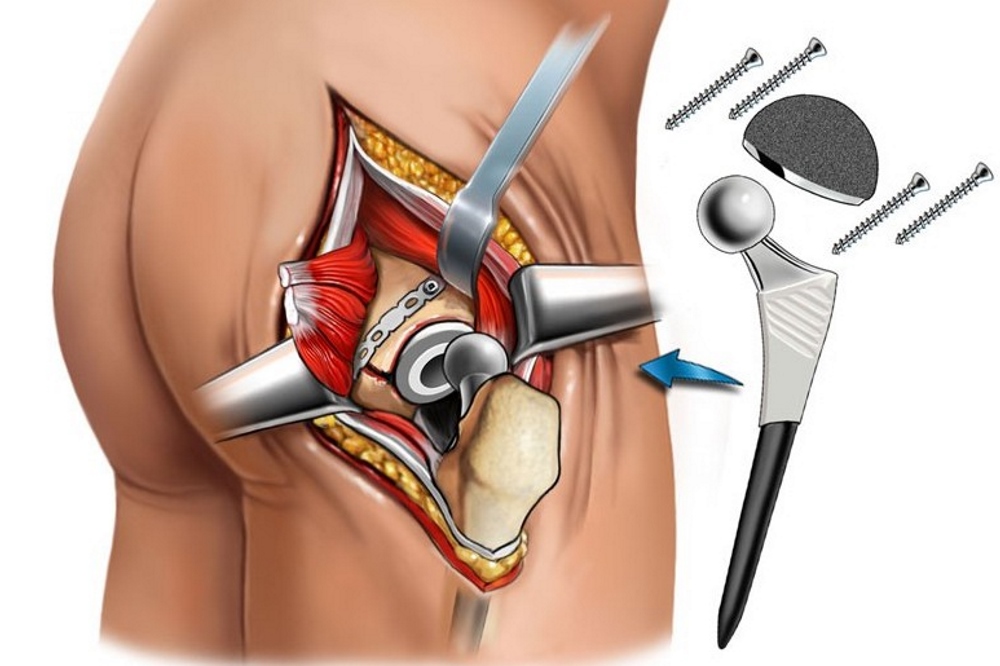
Д-р Купер специально изучил разнообразие вариантов лечения пациентов с переломами шейки бедра в различных учреждениях. «Влияют ли эти выборы на конечный результат с точки зрения того, кто будет заботиться об этих пациентах, когда о них позаботятся, какая операция будет выполнена, в какую службу они будут госпитализированы и куда их выпишут? Какая из всех этих переменных оказывает наибольшее влияние на смертность, частоту осложнений, частоту повторных госпитализаций и другие исходы?» Исследование доктора Купера получило исследовательскую награду на собрании Американской ассоциации хирургов тазобедренного и коленного суставов в 2017 году и будет опубликовано в ближайшем выпуске Журнал эндопротезирования .
«То, как мы лечим пожилых пациентов с переломом шейки бедра, не сильно изменилось за последнее десятилетие или около того, но возможность быстро провести операцию имеет ключевое значение», — говорит доктор Кадияла. Медицинские осложнения у пациентов после переломов бедра могут включать когнитивные неврологические изменения, проблемы с сердцем или легкими, образование тромбов, желудочно-кишечное кровотечение, инфекцию мочевыводящих путей, анемию и пролежни. Увеличение продолжительности пребывания в связи с этими осложнениями часто приводит к длительному пребыванию в медицинских учреждениях длительного пребывания.
Медицинские осложнения у пациентов после переломов бедра могут включать когнитивные неврологические изменения, проблемы с сердцем или легкими, образование тромбов, желудочно-кишечное кровотечение, инфекцию мочевыводящих путей, анемию и пролежни. Увеличение продолжительности пребывания в связи с этими осложнениями часто приводит к длительному пребыванию в медицинских учреждениях длительного пребывания.
«В отличие от пациентов того же возраста, которые планируют плановую тотальную замену тазобедренного или коленного сустава и являются относительно здоровыми, у нас нет возможности оптимизировать здоровье пациентов с острым переломом бедра до операции», — говорит д-р Кадияла. «Убедиться, что пожилые пациенты настолько здоровы, насколько это возможно, перед операцией по поводу перелома шейки бедра требует быстрой и тщательной медицинской оценки без длительного медицинского обследования, которое в долгосрочной перспективе не изменит исход пациента».
«Обсуждение этих вопросов с хирургами-ортопедами из других нью-йоркско-пресвитерианских кампусов, а также с нашими поставщиками медицинских и анестезиологических услуг помогает нам понять точки зрения друг друга и позволяет нам внедрить комплексный передовой подход к лечению этих тяжелых травм и сложных травм. пациентов и оптимизировать их результаты», — добавляет д-р Купер.
пациентов и оптимизировать их результаты», — добавляет д-р Купер.
«Хотя мы хотим применять единые передовые практические рекомендации во всех нью-йоркских пресвитерианских кампусах и региональных больницах, мы понимаем, что будут небольшие отклонения», — говорит доктор Кадияла. «Но если мы сможем предотвратить медицинские осложнения и избежать длительного пребывания в реабилитационном центре или выписки в дом престарелых, все выиграют».
«Команда также ищет способы обеспечить пациентам оптимальный уход, когда они возвращаются домой», — добавляет доктор Кадияла. «Наши социальные работники и менеджеры по уходу продолжают участвовать, чтобы способствовать их безопасному выздоровлению».
Эффективность комплексной периоперационной оценки перелома бедра у пожилых людей
На этой странице Цель состоит в том, чтобы наблюдать за эффектом комплексной гериатрической оценки (CGA) в периоперационном периоде перелома шейки бедра. Методы . С октября 2018 г. по октябрь 2021 г.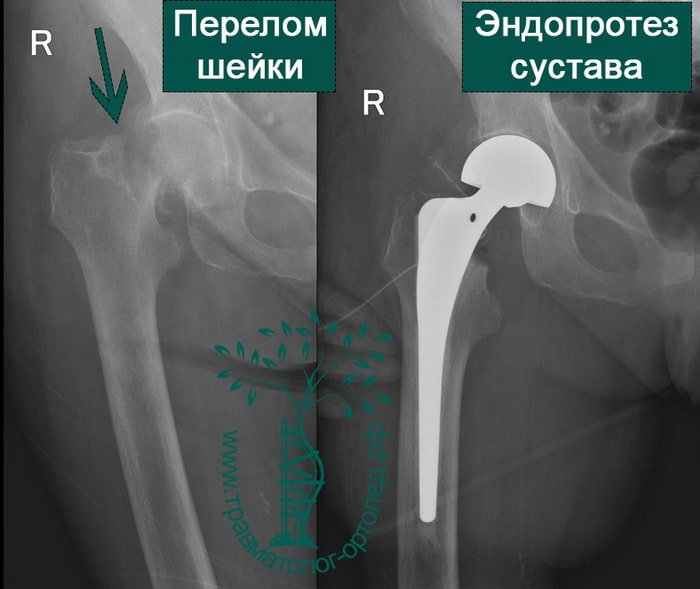 155 пациентов в возрасте старше 65 лет с диагнозом «перелом шейки бедра», пролеченных хирургическим путем в отделении травматологической ортопедии больницы общего профиля Медицинского университета Нинся, методом проспективного исследования были случайным образом разделены на две группы. В общей сложности 70 случаев в группе CGA прошли периоперационную комплексную гериатрическую оценку, а 85 случаев в контрольной группе получили обычные медицинские консультации. Результаты . Пожилые пациенты с переломами шейки бедра имеют высокий индекс коморбидности. Больные с аномальной повседневной активностью до травмы составили 55 %, аномальная норма питания — 58,1 %, когнитивная, тревожно-депрессивная — 81,8 %, 77,3 % больных находились в состоянии слабости. Между двумя группами не было существенных различий по возрасту, полу, степени ASA, типу перелома и режиму операции, но были значительные различия в частоте операций через 48 часов (9).0045 χ 2 = 22,153; P ≤ 0.
155 пациентов в возрасте старше 65 лет с диагнозом «перелом шейки бедра», пролеченных хирургическим путем в отделении травматологической ортопедии больницы общего профиля Медицинского университета Нинся, методом проспективного исследования были случайным образом разделены на две группы. В общей сложности 70 случаев в группе CGA прошли периоперационную комплексную гериатрическую оценку, а 85 случаев в контрольной группе получили обычные медицинские консультации. Результаты . Пожилые пациенты с переломами шейки бедра имеют высокий индекс коморбидности. Больные с аномальной повседневной активностью до травмы составили 55 %, аномальная норма питания — 58,1 %, когнитивная, тревожно-депрессивная — 81,8 %, 77,3 % больных находились в состоянии слабости. Между двумя группами не было существенных различий по возрасту, полу, степени ASA, типу перелома и режиму операции, но были значительные различия в частоте операций через 48 часов (9).0045 χ 2 = 22,153; P ≤ 0.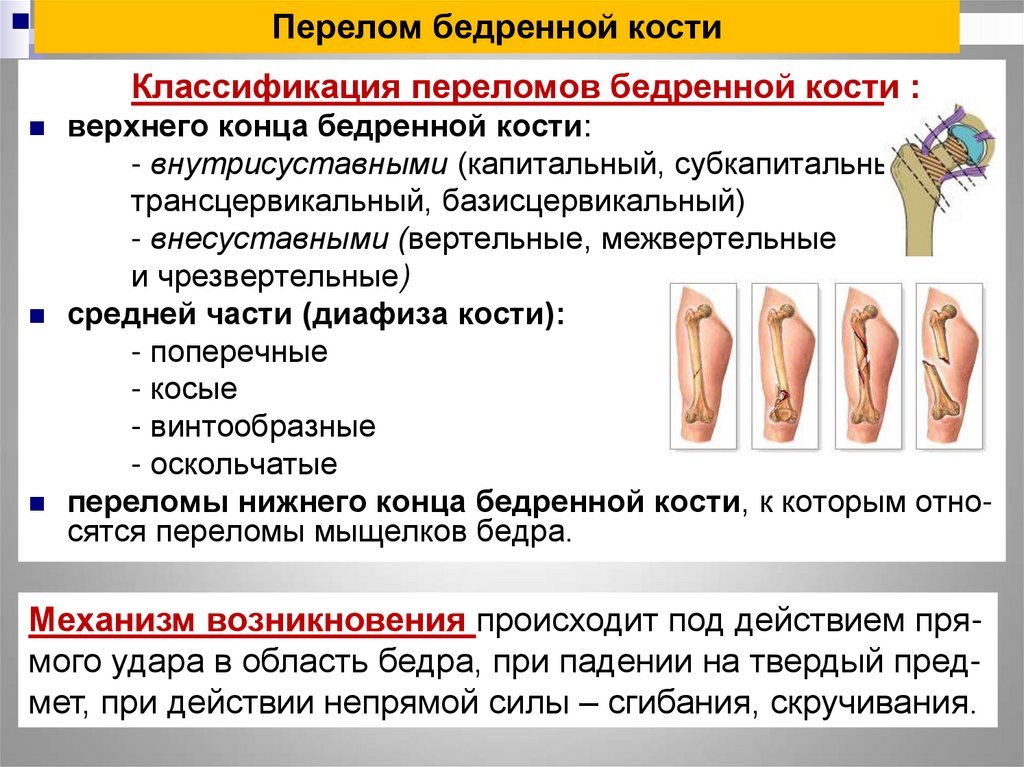 001), preoperative waiting time ( Z = −6.387; P ≤ 0.001), total hospital stay ( Z = −11.756; P ≤ 0.001), and incidence of postoperative delirium ( χ 2 = 23,897; P ≤ 0,001). Выводы . Внедрение CGA сократило предоперационное время ожидания и общее пребывание в стационаре, увеличило 48-часовую частоту операций и уменьшило частоту послеоперационного делирия.
001), preoperative waiting time ( Z = −6.387; P ≤ 0.001), total hospital stay ( Z = −11.756; P ≤ 0.001), and incidence of postoperative delirium ( χ 2 = 23,897; P ≤ 0,001). Выводы . Внедрение CGA сократило предоперационное время ожидания и общее пребывание в стационаре, увеличило 48-часовую частоту операций и уменьшило частоту послеоперационного делирия.
1. Введение
Число пожилых пациентов с остеопорозными переломами увеличивается, и этот тип перелома шейки бедра в пожилом возрасте серьезно влияет на качество жизни и даже выживаемость пациентов. При переломах шейки бедра в пожилом возрасте рекомендуется раннее хирургическое лечение. Некоторые рекомендации и консенсус предполагают, что операцию следует выполнять в течение 48 часов, что может уменьшить осложнения длительного постельного режима и послеоперационную смертность [1]. Однако трудность лечения таких переломов заключается в комплексном лечении и лечении в периоперационном периоде. Пожилые пациенты с переломом шейки бедра часто осложняются целым рядом основных соматических заболеваний. Некоторые больные длительно принимают различные препараты, что затрудняет работу с ними врачей-ортопедов в периоперационном периоде, а также становится важной причиной отсрочки операции [2]. В настоящее время пропагандируемым режимом лечения является междисциплинарный режим сотрудничества между врачами-ортопедами, внутренними врачами и анестезиологами и даже режим совместного управления между гериатрами и ортопедами, чтобы эффективно учиться друг у друга и компенсировать свои слабости в лечении. сокращение предоперационного времени ожидания и общего пребывания в стационаре, чтобы обеспечить эффективность лечения переломов шейки бедра у пожилых людей [3]. Комплексная гериатрическая оценка (CGA) — это междисциплинарная модель оценки и лечения, которая может быстро вносить коррективы в соответствии с условиями операции, сокращать количество ненужных предоперационных обследований, повышать частоту операций в течение 48 часов, сокращать общую продолжительность пребывания в стационаре, улучшать показатели ежедневной активности.
Пожилые пациенты с переломом шейки бедра часто осложняются целым рядом основных соматических заболеваний. Некоторые больные длительно принимают различные препараты, что затрудняет работу с ними врачей-ортопедов в периоперационном периоде, а также становится важной причиной отсрочки операции [2]. В настоящее время пропагандируемым режимом лечения является междисциплинарный режим сотрудничества между врачами-ортопедами, внутренними врачами и анестезиологами и даже режим совместного управления между гериатрами и ортопедами, чтобы эффективно учиться друг у друга и компенсировать свои слабости в лечении. сокращение предоперационного времени ожидания и общего пребывания в стационаре, чтобы обеспечить эффективность лечения переломов шейки бедра у пожилых людей [3]. Комплексная гериатрическая оценка (CGA) — это междисциплинарная модель оценки и лечения, которая может быстро вносить коррективы в соответствии с условиями операции, сокращать количество ненужных предоперационных обследований, повышать частоту операций в течение 48 часов, сокращать общую продолжительность пребывания в стационаре, улучшать показатели ежедневной активности. перед выпиской и снизить частоту послеоперационного делирия [4]. В этом исследовании метод комплексной оценки пожилых людей использовался для оценки периоперационного периода пожилых пациентов с переломом шейки бедра, а пациенты с аномальными баллами или пациенты с высоким риском в основном подвергались вмешательству, чтобы наблюдать эффект применения метода CGA в периоперационный период перелома шейки бедра.
перед выпиской и снизить частоту послеоперационного делирия [4]. В этом исследовании метод комплексной оценки пожилых людей использовался для оценки периоперационного периода пожилых пациентов с переломом шейки бедра, а пациенты с аномальными баллами или пациенты с высоким риском в основном подвергались вмешательству, чтобы наблюдать эффект применения метода CGA в периоперационный период перелома шейки бедра.
2. Материалы и методы
2.1. Критерии включения
Критерии включения включают следующее: (1) возраст старше 65 лет; (2) диагноз: перелом шейки бедра, межвертельный перелом бедренной кости или перелом малого вертела; (3) клинические симптомы и данные визуализации были диагностированы как перелом шейки бедра; и (4) члены семьи и пациенты согласились участвовать в этом исследовании.
2.2. Критерии исключения
Критерии исключения включают следующее: (1) патологический перелом; (2) старый перелом; (3) множественные переломы; и (4) пациенты с противопоказаниями или невозможностью завершения операции. Это исследование было рассмотрено и одобрено комитетом по этике Главного госпиталя Медицинского университета Нинся. Все испытуемые были проинформированы об исследовании и подписали информированное согласие.
Это исследование было рассмотрено и одобрено комитетом по этике Главного госпиталя Медицинского университета Нинся. Все испытуемые были проинформированы об исследовании и подписали информированное согласие.
2.3. Случай Источник
С октября 2018 г. по октябрь 2021 г. у 155 пациентов старше 65 лет был диагностирован перелом шейки бедра, и они получили хирургическое лечение в ортопедическом отделении Главного госпиталя Медицинского университета Нинся. Пациенты были разделены на две группы по методу таблицы случайных чисел. В общей сложности 70 случаев в группе CGA прошли периоперационную комплексную оценку пожилых людей. В контрольной группе было 85 случаев. После того, как две группы выполнили условия операции, операция была организована как можно скорее и завершена в течение 48 часов после госпитализации. Существенных различий между двумя группами по возрасту, полу, степени ASA, типу перелома и режиму операции не было (таблица 1).
2.4. Операция
После поступления улучшается плановое обследование и устраняются хирургические противопоказания; после оценки CGA или медицинской консультации было выполнено хирургическое вмешательство.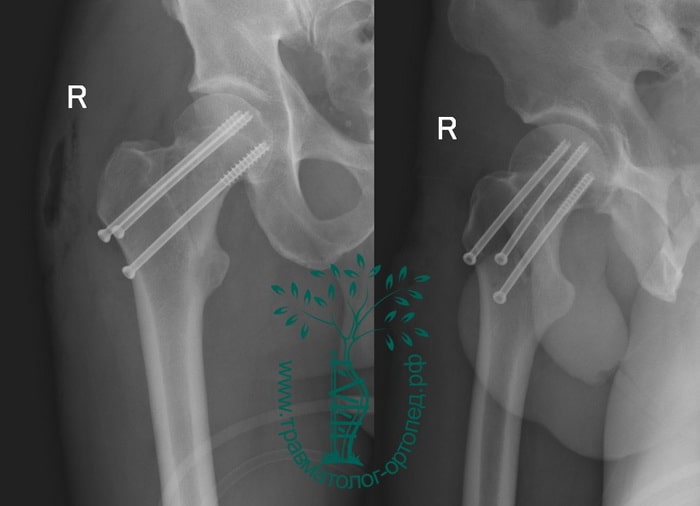 У пациентов с переломами шейки бедра без смещения применяли закрытую репозицию и фиксацию канюлированными винтами [5]. Смещенный тип лечили половинным или тотальным эндопротезированием тазобедренного сустава. Интрамедуллярная или экстрамедуллярная фиксация применялась у больных с межвертельным переломом [6]. Нестабильный тип лечили интрамедуллярной фиксацией.
У пациентов с переломами шейки бедра без смещения применяли закрытую репозицию и фиксацию канюлированными винтами [5]. Смещенный тип лечили половинным или тотальным эндопротезированием тазобедренного сустава. Интрамедуллярная или экстрамедуллярная фиксация применялась у больных с межвертельным переломом [6]. Нестабильный тип лечили интрамедуллярной фиксацией.
2.5. Содержание комплексной оценки и мер вмешательства для пожилых людей
Гериатр заполняет комплексную гериатрическую оценку и записывает форму оценки. Соответствующие меры вмешательства должны быть приняты для пациентов с высоким риском. Содержание включает следующее. (1) Оценка основных медицинских заболеваний: всесторонне понять основные медицинские заболевания пациентов, быстро скорректировать внутренние медицинские заболевания в соответствии с условиями операции, сократить время ожидания и время консультации, а также сократить ненужное предоперационное обследование. (2) Мини-нутриционная оценка (оценка MNA-SF): энтеральное питание следует оказывать пациентам с недостаточностью питания (≤11), чтобы способствовать быстрому послеоперационному восстановлению. [7] (3) Оценка физической активности (шкала Bathel ADL): для пациентов с высоким риском послеоперационных падений (≤60) необходимо проводить эффективную профилактику или вмешательство посредством обучения, реабилитационной помощи и применения профилактики падений. инструменты врачей-ортопедов и медсестер. (4) Когнитивную функцию оценивали по шкале Mini-cog и шкале MMSE, а также по тревоге и депрессии. Врачи-анестезиологи и врачи-ортопеды должны уменьшить использование бензодиазепинов и опиоидных анальгетиков во время или после операции у пациентов с высоким риском делирия, плохой послеоперационной когнитивной функцией (Mini-cog: ≥1, MMSE: ≤17), тревогой (SAS: ≤50) и депрессия (SAS: ≤ 52). Ранняя психологическая консультация и медикаментозное вмешательство (оланзапин и дроперидол) были проведены при увеличении количества членов семьи. Постарайтесь свести вмешательство к минимуму, переведя в отделение интенсивной терапии. V. Оценка слабости (оценка FRAIL): для пациентов с ослабленным состоянием (≥3) необходимо улучшить состояние питания, усилить реабилитационные упражнения [8], усилить уход за больными и предотвратить повторное падение после операции.
[7] (3) Оценка физической активности (шкала Bathel ADL): для пациентов с высоким риском послеоперационных падений (≤60) необходимо проводить эффективную профилактику или вмешательство посредством обучения, реабилитационной помощи и применения профилактики падений. инструменты врачей-ортопедов и медсестер. (4) Когнитивную функцию оценивали по шкале Mini-cog и шкале MMSE, а также по тревоге и депрессии. Врачи-анестезиологи и врачи-ортопеды должны уменьшить использование бензодиазепинов и опиоидных анальгетиков во время или после операции у пациентов с высоким риском делирия, плохой послеоперационной когнитивной функцией (Mini-cog: ≥1, MMSE: ≤17), тревогой (SAS: ≤50) и депрессия (SAS: ≤ 52). Ранняя психологическая консультация и медикаментозное вмешательство (оланзапин и дроперидол) были проведены при увеличении количества членов семьи. Постарайтесь свести вмешательство к минимуму, переведя в отделение интенсивной терапии. V. Оценка слабости (оценка FRAIL): для пациентов с ослабленным состоянием (≥3) необходимо улучшить состояние питания, усилить реабилитационные упражнения [8], усилить уход за больными и предотвратить повторное падение после операции.
2.6. Диагностические критерии делирия
В соответствии с диагностическими критериями Диагностического и статистического руководства по психическим расстройствам (Четвертая редакция) этот делирий может быть диагностирован при наличии следующих критериев: острое начало и флюктуирующее состояние, невнимательность, нарушение мышления и уровень меняется сознание. Делирий можно диагностировать при наличии 1 и 2 и наличии 3 и 4. Послеоперационный делирий можно диагностировать со дня после операции до 7-го дня после операции [9].].
2.7. Послеоперационное наблюдение
После операции пациенты находились под наблюдением по телефону или при повторном амбулаторном обследовании, им делали рентгенографию до заживления перелома, направляли функциональные упражнения на бедро и наблюдали до заживления перелома.
2.8. Статистический анализ
Критерий Колмогорова-Смирнова используется для оценки того, соответствуют ли данные измерений нормальному распределению. Тест t используется для данных непрерывных измерений и соответствия нормальному распределению. Критерий суммы рангов Манна-Уитни U использовался для сравнения между группами данных измерений, которые не соответствовали нормальному распределению. Pearson используется для секретных данных χ 2 осмотр. Данные были подвергнуты статистическому анализу с помощью программного обеспечения для анализа SPSS20.0. P < 0,05 был статистически значимым.
Тест t используется для данных непрерывных измерений и соответствия нормальному распределению. Критерий суммы рангов Манна-Уитни U использовался для сравнения между группами данных измерений, которые не соответствовали нормальному распределению. Pearson используется для секретных данных χ 2 осмотр. Данные были подвергнуты статистическому анализу с помощью программного обеспечения для анализа SPSS20.0. P < 0,05 был статистически значимым.
3. Результаты
3.1. Коморбидное состояние
Не было существенной разницы между группой CGA и контрольной группой. Однако результаты показали, что пациенты имели высокий индекс коморбидности (табл. 2).
3.2. CGA перелома бедра
Часть содержания оценки связана с деменцией пациента или его неспособностью понимать и сотрудничать при заполнении шкалы оценки. Пациенты с аномальной повседневной активностью до травмы составляли 55%, аномальная норма питания — 58,1%, аномальная частота психологических оценок, таких как когнитивные функции, тревога и депрессия, — 81,8%, а пациенты в слабом состоянии — 77,3%. (таблица 3).
(таблица 3).
3.3. 48-часовая частота операций, предоперационное ожидание, продолжительность пребывания в больнице, частота послеоперационного делирия и оценка ADL перед выпиской послеоперационный делирий (табл. 4).
Проведение гериатрической комплексной оценки может улучшить оценку врачом-ортопедом общего состояния пациентов, количественно оценить основные заболевания, сопутствующие состояния, способность к активности, питание, когнитивную тревогу, депрессию и слабость, а также осуществить целенаправленное профилактическое вмешательство и меры лечения, чтобы, наконец, улучшить 48-часовую частоту операций и сократить предоперационное ожидание и общее время госпитализации, а также снизить частоту послеоперационного бреда. Тем не менее, не было существенной разницы в баллах ADL между двумя группами до выписки (таблица 4).
4. Обсуждение
Частота переломов шейки бедра у пожилых людей постепенно увеличивается [10], с длительным пребыванием в стационаре, высокими медицинскими затратами, высокой частотой осложнений и высокой смертностью, что влечет за собой серьезное экономическое и человеческое бремя для семья и страна. Согласно рекомендациям AAOS в США и консенсусу специалистов по диагностике и лечению переломов шейки бедра у пожилых людей в Китае [11, 12], операция по поводу переломов в течение 48 часов может снизить частоту осложнений и смертность. В связи с тем, что больные часто осложнены различными заболеваниями внутренних органов, им необходима очная консультация и стабилизация внутренних заболеваний. Перед операцией им необходимы различные обследования и повторные консультации. Кроме того, важной причиной задержки операции являются пероральные антикоагулянты [13, 14]. С целью сокращения времени ожидания перед операцией Григорян и соавт. [15] проанализировали и обобщили 18 исследований и обнаружили, что совместное лечение переломов бедра у пожилых людей врачами-ортопедами и гериатрами может сократить продолжительность пребывания в стационаре и снизить внутрибольничную и отдаленную смертность. Ву и др. [16] и др. предположили, что совместный режим ведения ортопедии и гериатрии может сократить предоперационное время ожидания и время госпитализации пациентов и повысить эффективность лечения переломов бедра у пожилых людей.
Согласно рекомендациям AAOS в США и консенсусу специалистов по диагностике и лечению переломов шейки бедра у пожилых людей в Китае [11, 12], операция по поводу переломов в течение 48 часов может снизить частоту осложнений и смертность. В связи с тем, что больные часто осложнены различными заболеваниями внутренних органов, им необходима очная консультация и стабилизация внутренних заболеваний. Перед операцией им необходимы различные обследования и повторные консультации. Кроме того, важной причиной задержки операции являются пероральные антикоагулянты [13, 14]. С целью сокращения времени ожидания перед операцией Григорян и соавт. [15] проанализировали и обобщили 18 исследований и обнаружили, что совместное лечение переломов бедра у пожилых людей врачами-ортопедами и гериатрами может сократить продолжительность пребывания в стационаре и снизить внутрибольничную и отдаленную смертность. Ву и др. [16] и др. предположили, что совместный режим ведения ортопедии и гериатрии может сократить предоперационное время ожидания и время госпитализации пациентов и повысить эффективность лечения переломов бедра у пожилых людей. Кроме того, исследования Ву и других показали, что применение модели междисциплинарного сотрудничества может сократить предоперационное пребывание в койко-днях, общее пребывание в больнице, время послеоперационной активности вне постели у пожилых пациентов с переломом шейки бедра, снизить расходы на госпитализацию и послеоперационные осложнения. и более способствует восстановлению функции бедра, чем традиционная модель. Чтобы быть более стандартизированным и нормализованным, наш метод исследования был скорректирован с учетом Китайского руководства по диагностике и лечению старческого остеопороза 2018 года. В процессе исследования в любой момент стандартизируйте процесс согласно требованиям руководства [17]. Приведенные выше исследования показывают, что гериатрическое или мультидисциплинарное сотрудничество может повысить эффективность лечения переломов шейки бедра у пожилых людей, сократить продолжительность пребывания в стационаре и снизить уровень смертности [18]. Благодаря рутинной предоперационной CGA это исследование может более полно понять общее состояние пациентов, сократить количество консультаций и время ожидания, а также уменьшить количество ненужных предоперационных обследований, чтобы улучшить 48-часовую частоту операций и сократить предоперационное время ожидания и общую госпитализацию.
Кроме того, исследования Ву и других показали, что применение модели междисциплинарного сотрудничества может сократить предоперационное пребывание в койко-днях, общее пребывание в больнице, время послеоперационной активности вне постели у пожилых пациентов с переломом шейки бедра, снизить расходы на госпитализацию и послеоперационные осложнения. и более способствует восстановлению функции бедра, чем традиционная модель. Чтобы быть более стандартизированным и нормализованным, наш метод исследования был скорректирован с учетом Китайского руководства по диагностике и лечению старческого остеопороза 2018 года. В процессе исследования в любой момент стандартизируйте процесс согласно требованиям руководства [17]. Приведенные выше исследования показывают, что гериатрическое или мультидисциплинарное сотрудничество может повысить эффективность лечения переломов шейки бедра у пожилых людей, сократить продолжительность пребывания в стационаре и снизить уровень смертности [18]. Благодаря рутинной предоперационной CGA это исследование может более полно понять общее состояние пациентов, сократить количество консультаций и время ожидания, а также уменьшить количество ненужных предоперационных обследований, чтобы улучшить 48-часовую частоту операций и сократить предоперационное время ожидания и общую госпитализацию. время. На основе данных можно обнаружить, что внедрение CGA может повысить скорость работы в течение 48 часов до 28,6%, но эта доля все еще невелика. Причинами могут быть отсутствие организации экстренной госпитализации или операции по зеленому коридору [19].], задержка оценки, задержка работы в выходные дни и другие факторы. Общая продолжительность пребывания сократилась до 20,8 суток. Однако по сравнению с зарубежными или отечественными крупными медицинскими центрами это все же дольше [20]. На продолжительность пребывания влияет множество факторов, в том числе не только медицинские, но и некоторые социальные факторы [21].
время. На основе данных можно обнаружить, что внедрение CGA может повысить скорость работы в течение 48 часов до 28,6%, но эта доля все еще невелика. Причинами могут быть отсутствие организации экстренной госпитализации или операции по зеленому коридору [19].], задержка оценки, задержка работы в выходные дни и другие факторы. Общая продолжительность пребывания сократилась до 20,8 суток. Однако по сравнению с зарубежными или отечественными крупными медицинскими центрами это все же дольше [20]. На продолжительность пребывания влияет множество факторов, в том числе не только медицинские, но и некоторые социальные факторы [21].
Делирий является частым осложнением после операции по поводу перелома шейки бедра у пожилых людей [22]. Это может не только продлить пребывание в больнице и увеличить медицинские расходы, но также вызвать деменцию и серьезно повлиять на реабилитацию пациентов [23]. Патогенез делирия неясен, но предоперационная целенаправленная профилактика и вмешательство являются эффективным профилактическим и лечебным мероприятием. CGA — это мультидисциплинарная модель оценки и лечения. Благодаря комплексному обследованию пожилых пациентов мы всесторонне собираем информацию о физических, психических и других информационных потребностях пожилых пациентов, включая медицинское обследование (диагностика заболеваний, осложнения в пожилом возрасте и прием нескольких лекарств), оценку физических способностей (способность к самообслуживанию, подвижность, способность к равновесию), а также психопсихологическая оценка, социально-экономические факторы и оценка окружающей среды. CGA предназначен не только для самого заболевания, но и для общего состояния пожилых пациентов [24] и не только обращает внимание на физические состояния, но также уделяет больше внимания когнитивным и психологическим состояниям [25, 26]. В настоящее время влияние ХГА на периоперационное вмешательство у пожилых пациентов с переломом шейки бедра неоднозначно, и исследований по ХГА в Китае очень мало [27]. У пациентов с переломом шейки бедра старше 65 лет выполнение КГА может снизить уровень смертности по сравнению с традиционной группой.
CGA — это мультидисциплинарная модель оценки и лечения. Благодаря комплексному обследованию пожилых пациентов мы всесторонне собираем информацию о физических, психических и других информационных потребностях пожилых пациентов, включая медицинское обследование (диагностика заболеваний, осложнения в пожилом возрасте и прием нескольких лекарств), оценку физических способностей (способность к самообслуживанию, подвижность, способность к равновесию), а также психопсихологическая оценка, социально-экономические факторы и оценка окружающей среды. CGA предназначен не только для самого заболевания, но и для общего состояния пожилых пациентов [24] и не только обращает внимание на физические состояния, но также уделяет больше внимания когнитивным и психологическим состояниям [25, 26]. В настоящее время влияние ХГА на периоперационное вмешательство у пожилых пациентов с переломом шейки бедра неоднозначно, и исследований по ХГА в Китае очень мало [27]. У пациентов с переломом шейки бедра старше 65 лет выполнение КГА может снизить уровень смертности по сравнению с традиционной группой. Форни и др. [28] у пациентов с переломом шейки бедра старше 70 лет с хирургическим лечением выполняли КГА, что позволяет снизить смертность, сократить продолжительность пребывания в стационаре и снизить скорость функциональной потери. Хемпениус и др. [28, 29] показали, что выполнение КГА при переломах шейки бедра в пожилом возрасте позволяет снизить частоту послеоперационного делирия. Приведенные выше результаты полностью показывают, что ХГА может снизить частоту делирия после перелома шейки бедра у пожилых людей, снизить послеоперационную смертность и уменьшить потерю функции тазобедренного сустава. Это исследование также показало, что CGA может оценить группу высокого риска послеоперационного делирия до операции, а эффективные меры лечения и таргетные препараты могут снизить частоту послеоперационного делирия.
Форни и др. [28] у пациентов с переломом шейки бедра старше 70 лет с хирургическим лечением выполняли КГА, что позволяет снизить смертность, сократить продолжительность пребывания в стационаре и снизить скорость функциональной потери. Хемпениус и др. [28, 29] показали, что выполнение КГА при переломах шейки бедра в пожилом возрасте позволяет снизить частоту послеоперационного делирия. Приведенные выше результаты полностью показывают, что ХГА может снизить частоту делирия после перелома шейки бедра у пожилых людей, снизить послеоперационную смертность и уменьшить потерю функции тазобедренного сустава. Это исследование также показало, что CGA может оценить группу высокого риска послеоперационного делирия до операции, а эффективные меры лечения и таргетные препараты могут снизить частоту послеоперационного делирия.
5. Выводы
CGA является важным инструментом адъювантной терапии в гериатрии. Результаты этого исследования показывают преимущества CGA при применении у пожилых пациентов с переломом шейки бедра, чтобы врачи-ортопеды могли более полно понять общую ситуацию пожилых людей, оценить и приспособиться к условиям операции в кратчайшие сроки, сократить время ненужных консультаций. , подождите и ненужные предоперационные обследования, а также повысить эффективность лечения перелома шейки бедра у пожилых людей, что заслуживает клинического продвижения.
, подождите и ненужные предоперационные обследования, а также повысить эффективность лечения перелома шейки бедра у пожилых людей, что заслуживает клинического продвижения.
Доступность данных
Наборы данных, использованные и проанализированные в ходе текущего исследования, можно получить у соответствующего автора по обоснованному запросу.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
J. F. Walker, Y. Yang, M. J. Moore et al., «Широко распространенная палеополиплоидия, конфликт генов и непокорные отношения среди плотоядных Caryophyllales», American Journal of Botany , том. 104, нет. 6, стр. 858–867, 2017.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Х. М. Паюламми, Х. К. Пихлаямяки, Т. Х. Лууккаала, Дж. Дж. Йоусмаки, П. Х. Йокипи и М. С. Нуотио, «Влияние внутрибольничной комплексной гериатрической оценки на краткосрочную смертность во время программы ортогогериатрического перелома бедра — какие пациенты получают пользу» большинство?» Geriatr Orthop Surg Rehabil , vol.
 8, нет. 2017. Т. 4. С. 183–191.
8, нет. 2017. Т. 4. С. 183–191.Просмотр:
Сайт издателя | Google Scholar
R. Biber, K. Singler, M. Curschmann-Horter, S. Wicklein, C. Sieber и H. J. Bail, «Внедрение совместно управляемого гериатрического центра переломов сокращает пребывание в больнице и время до лечения». операции у пожилых больных с переломом шейки бедренной кости», Архив ортопедической и травматической хирургии , т. 1, с. 133, нет. 11, стр. 1527–1531, 2013.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Y. Zhou, Y. Rui, P. Lu et al., «[Прогресс исследования моделей совместного управления междисциплинарной командой для гериатрического лечения перелома бедра]», Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi , vol. 34, нет. 1, стр. 132–138, 2020.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Y.
 Rui, X. Qiu, J. Zou et al., «[Клиническое применение мультидисциплинарного совместного управления при гериатрических переломах бедра]», Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi , об. 33, нет. 10, стр. 1276–1282, 2019.
Rui, X. Qiu, J. Zou et al., «[Клиническое применение мультидисциплинарного совместного управления при гериатрических переломах бедра]», Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi , об. 33, нет. 10, стр. 1276–1282, 2019.Посмотреть по адресу:
Сайт издателя | Google Scholar
Y. Zhou, Y. Ni, X. Li, H. Chen и Y. Rui, «[Исследования прогресса в лечении перелома шейки бедра у пожилых людей]», Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi , vol. 33, нет. 8, стр. 1033–1040, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
C. Zeng, N. E. Lane, M. Englund et al., «Внутрибольничная смертность после эндопротезирования тазобедренного сустава в Китае: анализ большой национальной базы данных», The Bone & Joint Journal , vol. 101-б, вып. 10, стр. 1209–1217, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М.
 Барони, Р. Серра, В. Боккарди и др., «Ортогериатрическое совместное лечение улучшает клинические исходы перелома шейки бедра у пожилых людей», Osteoporosis International , vol. 30, нет. 4, стр. 907–916, 2019.
Барони, Р. Серра, В. Боккарди и др., «Ортогериатрическое совместное лечение улучшает клинические исходы перелома шейки бедра у пожилых людей», Osteoporosis International , vol. 30, нет. 4, стр. 907–916, 2019.Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Хехт, К. А. Сли, П. Б. Гуделл, С. Л. Тейлор и П. Р. Волински, «Прогностическое моделирование для гериатрических пациентов с переломом бедра: раннее хирургическое вмешательство и делирий оказывают наибольшее влияние на продолжительность пребывания в больнице», Журнал Американская академия хирургов-ортопедов , vol. 27, нет. 6, стр. e293–e300, 2019.
Посмотреть на:
Сайт издателя | Google Scholar
Ю. Цзян, Ю. Луо, Х. Лю и др., «Тенденции сопутствующих заболеваний и послеоперационных осложнений у пожилых пациентов с переломом бедра с 2000 по 2019 год: результаты когорты с переломом бедра в третичной больнице».
 Ортопедическая хирургия , том. 13, нет. 6, стр. 1890–1898, 2021.
Ортопедическая хирургия , том. 13, нет. 6, стр. 1890–1898, 2021.Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. К. Кузен, Б. Шафрот, Б. Поблете и др., «Внедрение гериатрического центра переломов для лечения переломов шейки бедра с целью снижения смертности и заболеваемости: обсервационное исследование», Архив ортопедической и травматической хирургии , вып. 139, стр. 1705–1712, 2019.
Посмотреть по адресу:
Сайт издателя | Google Scholar
M. Gregersen, M.M. Mørch, K. Hougaard и E.M. Damsgaard, «Гериатрическое вмешательство у пожилых пациентов с переломом бедра в ортопедическом отделении», J Inj Violence Res , vol. 4, нет. 2, стр. 51–57, 2012 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
F.
 Xing, W. Chen, C. Long, F. Huang, G. Wang и Z. Xiang, «Послеоперационные результаты применения транексамовой кислоты у гериатрических пациентов с травмами, получавших интрамедуллярные стержни проксимального отдела бедра: a систематический обзор и метаанализ» Ортопедия и травматология: хирургия и исследования , том. 106, нет. 1, стр. 117–126, 2020.
Xing, W. Chen, C. Long, F. Huang, G. Wang и Z. Xiang, «Послеоперационные результаты применения транексамовой кислоты у гериатрических пациентов с травмами, получавших интрамедуллярные стержни проксимального отдела бедра: a систематический обзор и метаанализ» Ортопедия и травматология: хирургия и исследования , том. 106, нет. 1, стр. 117–126, 2020.Посмотреть по адресу:
Сайт издателя | Google Scholar
А. В. Кристиано, Х. К. Эльзевир, С. Саркер, Г. Агриантонис, Д. Джозеф и Р. Хасия, «Улучшение результатов после перелома шейки бедра в больнице социальной защиты с помощью стандартизированного протокола перелома шейки бедра», HIP Международный , том. 31, нет. 5, стр. 696–699, 2021.
Посмотреть по адресу:
Сайт издателя | Академия Google
К. В. Григорян, Х. Джаведан и Дж. Л. Рудольф, «Ортогериатрические модели ухода и исходы у пациентов с переломом бедра: систематический обзор и метаанализ», Journal of Orthopedic Trauma , vol.
 28, нет. 3, стр. e49–55, 2014.
28, нет. 3, стр. e49–55, 2014.Посмотреть по адресу:
Сайт издателя | Google Scholar
X. Wu, M. Yang, and P. Zhang, «Гериатрическое ортопедическое совместное лечение сокращает время до операции и пребывание в больнице у пожилых пациентов с переломом бедра», J Clin Odthop Re , vol. 2, стр. 96–100, 2017 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М. Юаньчжэн, В. Ипэн и Л. Цян, «Китайское руководство по диагностике и лечению старческого остеопороза», Китайский журнал практической терапии внутренних болезней , том. 29, pp. 38–61, 2018.
Посмотреть по адресу:
Google Scholar
C. Soong, P. Cram, K. Chezar et al., «Влияние комплексной стационарной программы перелома бедра на продолжительность проживание и расходы» Журнал ортопедической травмы , том.
 30, нет. 12, стр. 647–652, 2016 г.
30, нет. 12, стр. 647–652, 2016 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
C. Wang, Y. Chang, Y. Zheng et al., «[Применение междисциплинарной группы врачей и медсестер по периоперационному лечению гериатрических переломов бедра]», Zhongguo Xiu Fu Chong Jian Wai Ke За Чжи , том. 33, нет. 10, стр. 1283–1286, 2019.
Посмотреть по адресу:
Сайт издателя | Академия Google
A. Van Heghe, G. Mordant, J. Dupont, M. Dejaeger, M.R. Laurent и E. Gielen, «Влияние моделей ортогериатрической помощи на исходы у пациентов с переломом бедра: систематический обзор и метаанализ». Calcified Tissue International , vol. 110, нет. 2, стр. 162–184, 2021.
Посмотреть по адресу:
Сайт издателя | Google Scholar
М.
 Лоиззо, Ф. Галло и Д. Карузо, «Уменьшение осложнений и общих затрат на здравоохранение при лечении переломов шейки бедра: ретроспективное исследование применения диагностического терапевтического пути в больнице общего профиля Козенца», стр. 9.0045 Ann Ig , vol. 30, нет. 3, стр. 191–199, 2018.
Лоиззо, Ф. Галло и Д. Карузо, «Уменьшение осложнений и общих затрат на здравоохранение при лечении переломов шейки бедра: ретроспективное исследование применения диагностического терапевтического пути в больнице общего профиля Козенца», стр. 9.0045 Ann Ig , vol. 30, нет. 3, стр. 191–199, 2018.Посмотреть по адресу:
Сайт издателя | Google Scholar
C. Bliemel, L. Oberkircher, D.A. Eschbach et al., «Влияние болезни Паркинсона на лечение неотложной помощи и среднесрочные функциональные результаты у гериатрических пациентов с переломом бедра», Archives of Orthopedic and Traumatic Surgery , том. 135, нет. 11, стр. 1519–1526, 2015.
Посмотреть по адресу:
Сайт издателя | Академия Google
Л. Хейзер, Р. Рамасон, Дж. А. Д. К. Молина, В. В. Л. Чан, С. И. Лунг и Э. Квек, «Интегрированный путь лечения переломов бедра (IHFCP): снижение осложнений и улучшение результатов», Сингапурский медицинский журнал , 2021.

Посмотреть по адресу:
Сайт издателя | Google Scholar
C. Mittal, H.C.D. Lee, K.S. Goh et al., «Программа ValuedCare: модель охраны здоровья населения для предоставления основанной на фактических данных помощи в континууме лечения пациентов с переломом бедра в Восточном Сингапуре», Журнал ортопедической хирургии и исследований , том. 13, нет. 1, с. 129, 2018.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Линч, Р. З. Шабан и Д. Мэсси, «Оценка ортогериатрической модели ухода в австралийской больнице третичного уровня», Международный журнал ортопедического и травматологического ухода , том. 19, нет. 4, стр. 184–193, 2015 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
K.
 Milisen, M.D. Foreman, I.L. Abraham et al., «Междисциплинарная программа вмешательства под руководством медсестры при делирии у пожилых пациентов с переломом бедра», Журнал Американского гериатрического общества , том. 49, нет. 5, стр. 523–532, 2001.
Milisen, M.D. Foreman, I.L. Abraham et al., «Междисциплинарная программа вмешательства под руководством медсестры при делирии у пожилых пациентов с переломом бедра», Журнал Американского гериатрического общества , том. 49, нет. 5, стр. 523–532, 2001.Посмотреть по адресу:
Сайт издателя | Google Scholar
Х. Дж. Робертс, Дж. Барри, К. Нгуен и др., «Премия Джона Чарнли, 2021 г.: основанная на протоколе стратегия при использовании гемиартропластики или тотального эндопротезирования тазобедренного сустава при переломах шейки бедра снижает смертность, продолжительность госпитализации и осложнения», The Bone & Joint Journal , vol. 103-б, вып. 7 Приложение B, стр. 3–8, 2021 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
S. Forni, F. Pieralli, A. Sergi, C. Lorini, G. Bonaccorsi, and A.
 Vannucci, «Смертность после перелома шейки бедра у пожилых людей: роль мультидисциплинарного подхода и время до операции» в ретроспективном обсервационном исследовании 23 973 пациентов», Архив геронтологии и гериатрии , том. 66, стр. 13–17, 2016 г.
Vannucci, «Смертность после перелома шейки бедра у пожилых людей: роль мультидисциплинарного подхода и время до операции» в ретроспективном обсервационном исследовании 23 973 пациентов», Архив геронтологии и гериатрии , том. 66, стр. 13–17, 2016 г.Посмотреть по адресу:
Сайт издателя | Академия Google
Л. Хемпениус, Дж. П. Дж. Слаетс, Д. ван Ассельт, Г. Х. де Бок, Т. Виггерс и Б. Л. ван Леувен, «Результаты гериатрического вмешательства для предотвращения развития послеоперационного делирия у ослабленных пожилых онкологических больных: отчет о многоцентровом , рандомизированное, контролируемое исследование», PLoS One , vol. 8, нет. 6, ID статьи e64834, 2013 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2022 Tao Zhu et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.

 8, нет. 2017. Т. 4. С. 183–191.
8, нет. 2017. Т. 4. С. 183–191. Rui, X. Qiu, J. Zou et al., «[Клиническое применение мультидисциплинарного совместного управления при гериатрических переломах бедра]», Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi , об. 33, нет. 10, стр. 1276–1282, 2019.
Rui, X. Qiu, J. Zou et al., «[Клиническое применение мультидисциплинарного совместного управления при гериатрических переломах бедра]», Zhongguo Xiu Fu Chong Jian Wai Ke Za Zhi , об. 33, нет. 10, стр. 1276–1282, 2019. Барони, Р. Серра, В. Боккарди и др., «Ортогериатрическое совместное лечение улучшает клинические исходы перелома шейки бедра у пожилых людей», Osteoporosis International , vol. 30, нет. 4, стр. 907–916, 2019.
Барони, Р. Серра, В. Боккарди и др., «Ортогериатрическое совместное лечение улучшает клинические исходы перелома шейки бедра у пожилых людей», Osteoporosis International , vol. 30, нет. 4, стр. 907–916, 2019.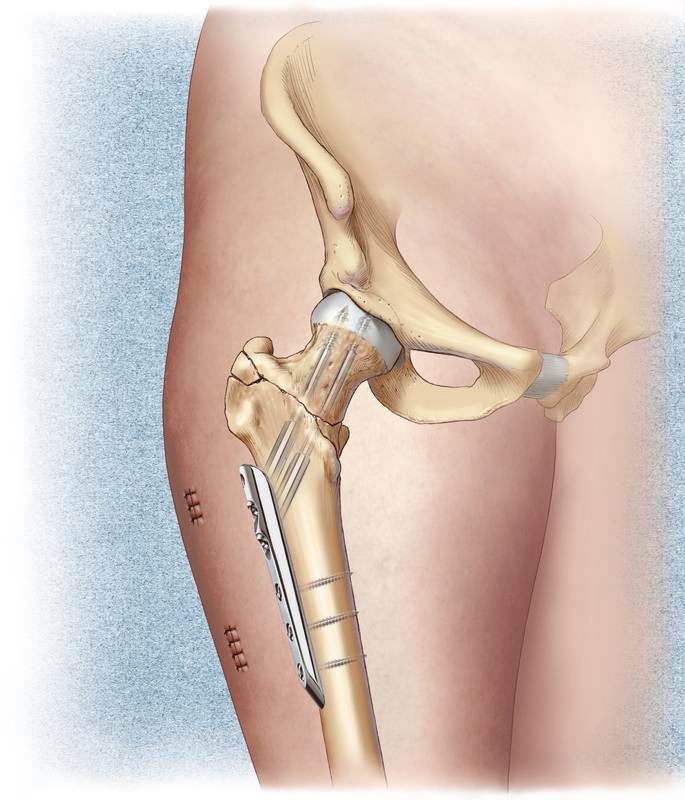 Ортопедическая хирургия , том. 13, нет. 6, стр. 1890–1898, 2021.
Ортопедическая хирургия , том. 13, нет. 6, стр. 1890–1898, 2021. Xing, W. Chen, C. Long, F. Huang, G. Wang и Z. Xiang, «Послеоперационные результаты применения транексамовой кислоты у гериатрических пациентов с травмами, получавших интрамедуллярные стержни проксимального отдела бедра: a систематический обзор и метаанализ» Ортопедия и травматология: хирургия и исследования , том. 106, нет. 1, стр. 117–126, 2020.
Xing, W. Chen, C. Long, F. Huang, G. Wang и Z. Xiang, «Послеоперационные результаты применения транексамовой кислоты у гериатрических пациентов с травмами, получавших интрамедуллярные стержни проксимального отдела бедра: a систематический обзор и метаанализ» Ортопедия и травматология: хирургия и исследования , том. 106, нет. 1, стр. 117–126, 2020.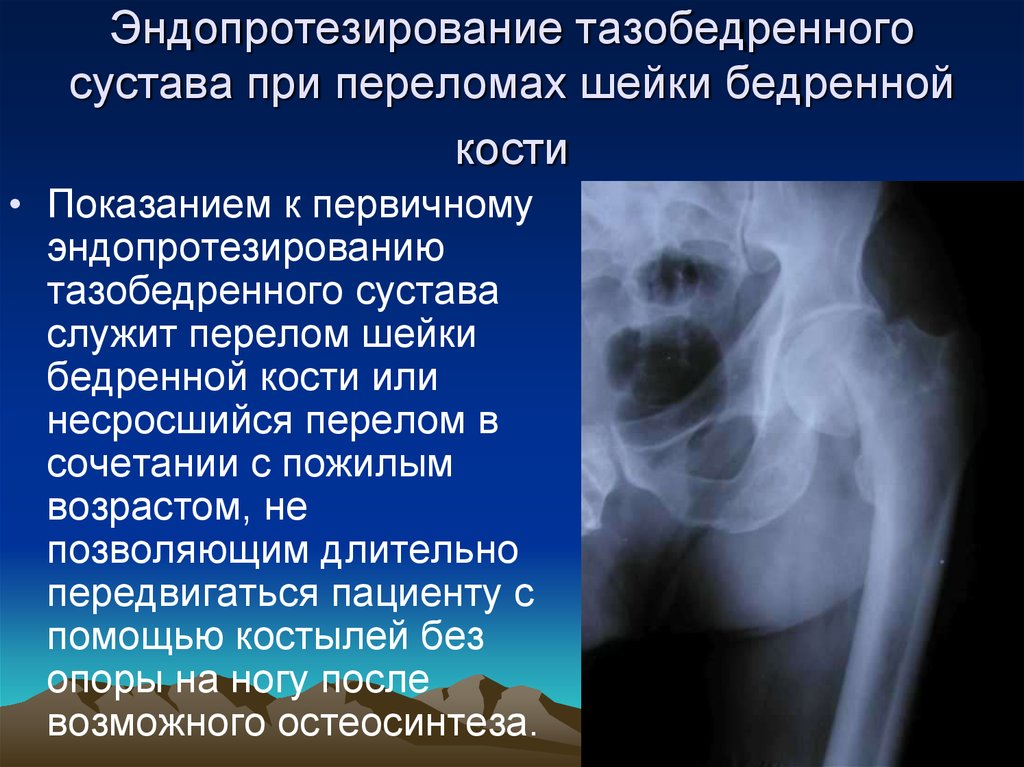 28, нет. 3, стр. e49–55, 2014.
28, нет. 3, стр. e49–55, 2014. 30, нет. 12, стр. 647–652, 2016 г.
30, нет. 12, стр. 647–652, 2016 г. Лоиззо, Ф. Галло и Д. Карузо, «Уменьшение осложнений и общих затрат на здравоохранение при лечении переломов шейки бедра: ретроспективное исследование применения диагностического терапевтического пути в больнице общего профиля Козенца», стр. 9.0045 Ann Ig , vol. 30, нет. 3, стр. 191–199, 2018.
Лоиззо, Ф. Галло и Д. Карузо, «Уменьшение осложнений и общих затрат на здравоохранение при лечении переломов шейки бедра: ретроспективное исследование применения диагностического терапевтического пути в больнице общего профиля Козенца», стр. 9.0045 Ann Ig , vol. 30, нет. 3, стр. 191–199, 2018.