Паркинсон симптомы болезни: Болезнь Паркинсона – причины возникновения, признаки и симптомы, лечение болезни Паркинсона
Ночные симптомы болезни Паркинсона и подходы к их коррекции
Болезнь Паркинсона (БП) — это «болезнь 24 часов» и симптомы, проявляющиеся в ночное время, т.е. с момента, когда больной отправляется ко сну и до момента, когда больной просыпается и встает с постели, являются неотъемлемой частью клинической картины заболевания [4]. Фактически у всех пациентов с БП выявляются симптомы, проявляющиеся в ночное время, приводящие к нарушению сна и значительно ухудшающие качество жизни [4, 6, 14]. Среди них выделяют моторные и немоторные симптомы [6, 18, 19].
К моторным ночным симптомам относятся ночные акинезия и акатизия, крампи, ночная дистония, синдром беспокойных ног (СБН), периодические движения конечностями и психомоторное возбуждение во сне. Акинезия (гипокинезия) представляет собой снижение спонтанной двигательной активности и выявляется у 65% больных БП [6, 14, 18]. У некоторых больных в вечернее и ночное время возникает чувство беспокойства, заставляющее их совершать движения (ночная акатизия).
У 20% больных БП ночью возникают крампи — болезненные непроизвольные мышечные спазмы, чаще в мышцах голеней и стоп, реже — в двуглавой мышце плеча или разгибателях пальцев кисти, продолжающиеся от нескольких секунд до нескольких минут. В большинстве случаев крампи наблюдаются в покое; они могут быть спровоцированы интенсивной физической нагрузкой, приемом алкоголя, недостатком сна, курением, переохлаждением или перегреванием, нарушением водно-электролитного баланса [6, 18].
У 10% больных БП выявляется ночная миоклония — кратковременные мышечные подергивания, обычно во время медленного сна на фоне длительного лечения леводопой, чаще у больных с дневными дискинезиями [18].
Синдром беспокойных ног (СБН) характеризуется неприятными ощущениями в нижних конечностях в покое в вечернее и ночное время, вынуждающим больного совершать устраняющие их движения и приводящие к нарушению сна.
Ночные лекарственные дискинезии относятся к моторным симптомам БП. Чаще они представлены хореиформным гиперкинезом, оромандибулярной дискинезией, реже — миоклонией, тиками. Ночная дистония периода выключения часто бывает болезненной и значительно нарушает сон.
Двигательная активность во время фазы сна с быстрым движением глазных яблок (БДГ) выявляется примерно у 20% больных. Психомоторное возбуждение во сне с БДГ может проявляться сноговорением, криком, стонами, элементарными или более сложными движениями конечностей и туловища, иногда весьма активными и чреватыми опасностью травмы больного или лежащего рядом с ним родственника. Иногда симптом появляется за несколько месяцев или лет до основных моторных симптомов БП и может рассматриваться как первый признак заболевания [6, 18].
Немоторные ночные симптомы
представлены нарушениями сна, вегетативными нарушениями, аффективными и психотическими расстройствами. Нарушения сна — один из наиболее значимых немоторных симптомов БП. Фактически все пациенты с БП страдают от различных видов таких нарушений (трудность засыпания, поверхностный сон с частыми ночными пробуждениями, раннее пробуждение и тесно связанная с ними чрезмерная дневная сонливость). В 1817 г. Д. Паркинсон отметил, что нарушения сна являются важным компонентом дрожательного паралича.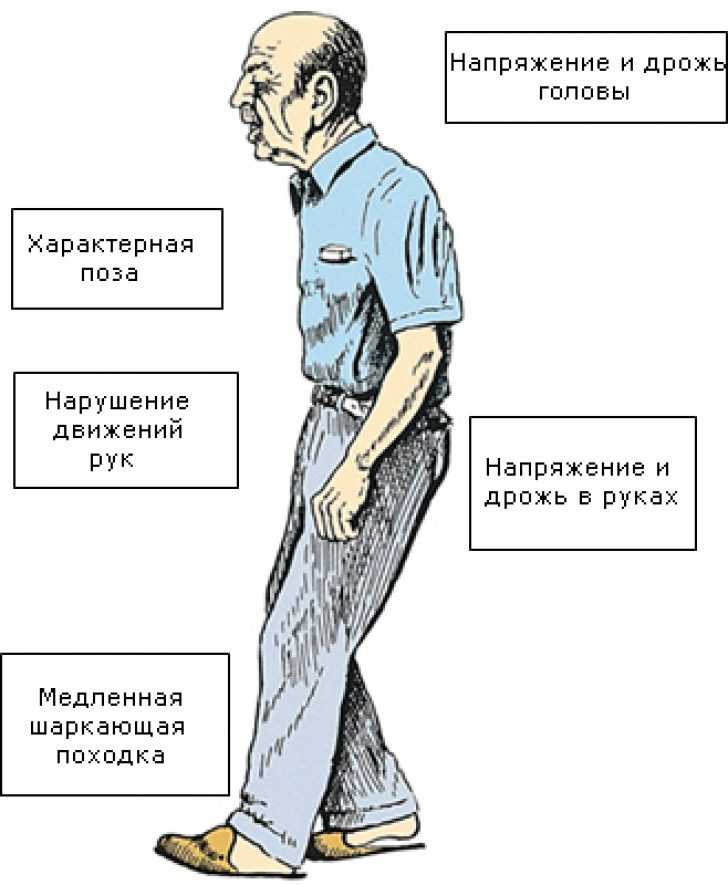 Чаще всего дневная сонливость вызывается нарушениями ночного сна, в свою очередь расстраивая ночной сон и замыкая порочный круг. Дневная сонливость у пациентов с БП может быть вызвана приемом лекарственных препаратов, депрессией, апноэ сна, прогрессированием самого заболевания.
Чаще всего дневная сонливость вызывается нарушениями ночного сна, в свою очередь расстраивая ночной сон и замыкая порочный круг. Дневная сонливость у пациентов с БП может быть вызвана приемом лекарственных препаратов, депрессией, апноэ сна, прогрессированием самого заболевания.Кроме основных двигательных нарушений при БП встречаются вегетативные расстройства, более выраженные на поздних стадиях заболевания, наряду с двигательными, когнитивными и аффективным нарушениями являющиеся неотъемлемой частью клинической картины заболевания. При этом они никогда не выходят на первый план в клинической картине, хотя на поздних стадиях заболевания обычно достаточно выражены. К ним относятся нарушения моторики кишечника с тенденцией к запорам, импотенция, ортостатическая гипотензия, себоррея, потеря массы тела, болевые ощущения, панические атаки, гипергидроз, нарушения мочеиспускания. Вегетативные расстройства в ночное время представлены нарушением мочеиспускания (никтурия, ночное недержание мочи), гипергидрозом и паническими атаками ночи.
Аффективные расстройства у больных БП проявляются в виде депрессии, апатии, реже — маниакального синдрома.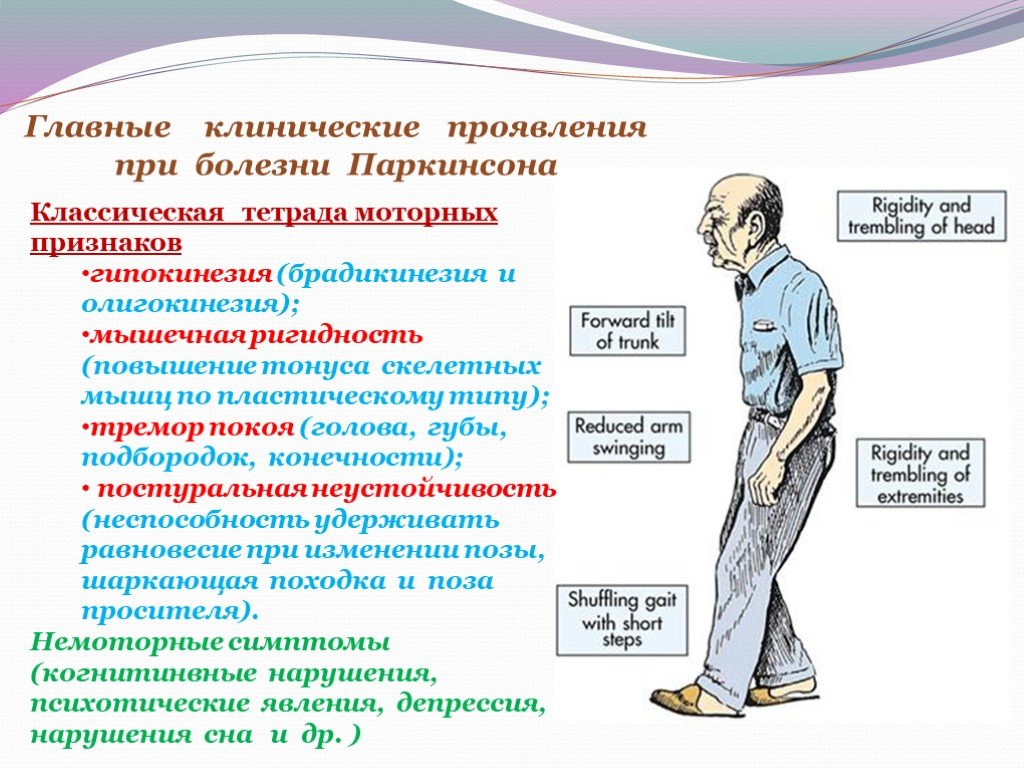 Одним из самых частых их вариантов является депрессия, которая выявляется на любой стадии БП, но в 30% случаев предшествует ее первым двигательным проявлениям. У значительной части больных БП наблюдаются повышенная тревожность, раздражительность, эмоциональная лабильность и негативизм.
Одним из самых частых их вариантов является депрессия, которая выявляется на любой стадии БП, но в 30% случаев предшествует ее первым двигательным проявлениям. У значительной части больных БП наблюдаются повышенная тревожность, раздражительность, эмоциональная лабильность и негативизм.
Психические расстройства также возможны на любой стадии БП, в 50-60% случаев на поздних стадиях развиваются спонтанно, но чаще бывают связаны с действием противопаркинсонических средств, при назначении нового препарата, либо при повышении дозы или изменении схемы приема ранее назначенного средства. Спектр психических расстройств, наблюдаемых при БП, весьма широк и он может включать и психотические состояния с галлюцинациями, иллюзиями, бредом и делирием. Своеобразным эквивалентом психотических расстройств являются яркие устрашающие сновидения и ночные кошмары, которые нередко предшествуют более явным психотическим нарушениям или сопровождают их.
В течение последних нескольких десятилетий для лечения больных БП применяются двухкомпонентные препараты, содержащие леводопу и ингибитор периферической ДОФА-декарбоксилазы (ДДК), вызывающий торможение периферического декарбоксилирования леводопы.
Основными причинами развития моторных флюктуаций, в том числе ночной акинезии при БП, являются колебания концентрации леводопы в плазме крови из-за короткого периода полужизни двухкомпонентных препаратов (леводопа/ингибитор ДДК), что в свою очередь ассоциируется с пульсирующей нефизиологической стимуляцией дофаминовых рецепторов.
Применение трехкомпонентного препарата леводопы нового поколения — сталево (леводопа/карбидопа/энтакапон) позволяет создать более равномерную концентрацию леводопы в плазме крови, что обеспечивает более постоянную, близкую к физиологическим условиям стимуляцию дофаминовых рецепторов.
К преимуществам препарата сталево можно отнести более высокую биодоступность леводопы, удлинение периода полужизни леводопы в крови до 85%, более стабильную и высокую концентрация леводопы в крови, удлинение продолжительности действия каждой принятой дозы леводопы. Леводопа в составе сталево лишается своего главного недостатка — короткого периода полужизни в плазме, который предопределяет пульсирующую стимуляцию дофаминовых рецепторов полосатого тела. Таким образом, комбинация леводопы с карбидопой и энтакапоном, входящая в состав сталево, может обеспечивать более физиологичную тоническую активацию дофаминовых рецепторов [13, 15].
Леводопа в составе сталево лишается своего главного недостатка — короткого периода полужизни в плазме, который предопределяет пульсирующую стимуляцию дофаминовых рецепторов полосатого тела. Таким образом, комбинация леводопы с карбидопой и энтакапоном, входящая в состав сталево, может обеспечивать более физиологичную тоническую активацию дофаминовых рецепторов [13, 15].
Фармакокинетическое исследование биодоступности однократной дозы 200 мг трехкомпонентной формы леводопы/карбидопы/энтакапона, принятой перед сном, показало, что концентрация леводопы в плазме крови была более стабильной после приема трехкомпонентного препарата, чем после приема 200 мг леводопы с постепенным высвобождением лекарственного средства [12].
Задачей настоящего исследования являлось изучение эффективности нового трехкомпонентного препарата леводопы сталево в коррекции ночных моторных симптомов заболевания при приеме однократной вечерней дозы.
Материал и методы
В Центре экстрапирамидных заболеваний были обследованы 73 пациента с БП.
В процессе исследования пациенты с БП были распределены на две группы. В основную группу вошли 53 больных БП с ночными симптомами, группу сравнения составили 20 больных БП без симптомов, проявляющихся в ночное время. Для изучения частоты и характера ночных симптомов была выбрана контрольная группа из 10 практически здоровых людей соответствующего возраста. Все три группы были сопоставимы по полу и возрасту. В группе исследования коррекция ночных симптомов БП была максимально индивидуализирована. У каждого пациента определялся спектр ночных симптомов и, в зависимости от их характера, проводилась коррекция дофаминергической терапии с использованием трехкомпонентного препарата леводопы сталево; 63 больным БП с ночными симптомами вечерний прием леводопы заменялся на сталево в дозе, эквивалентной той дозе леводопы, которую пациент принимал в составе двухкомпонентного препарата. Пациенты принимали сталево однократно перед сном на протяжении 3 мес.
В основной группе преобладали пациенты со степенью тяжести заболевания 3-3,5 балла и акинетико-ригидной формой БП, а в группе сравнения — со степенью тяжести 2-2,5 балла и смешанной формой заболевания. Степень тяжести БП определялась по модифицированной шкале Хена-Яра [10]; двигательные нарушения — с помощью количественной шкалы UPDRS (III часть) [7]. Динамика повседневной активности оценивалась с использованием шкал Schwab and England и UPDRS (II часть). Выраженность аффективных нарушений определялась с помощью шкал оценки тревоги [9] и депрессии Гамильтона [8].
Степень тяжести БП определялась по модифицированной шкале Хена-Яра [10]; двигательные нарушения — с помощью количественной шкалы UPDRS (III часть) [7]. Динамика повседневной активности оценивалась с использованием шкал Schwab and England и UPDRS (II часть). Выраженность аффективных нарушений определялась с помощью шкал оценки тревоги [9] и депрессии Гамильтона [8].
Качество жизни больных БП изучалось с помощью опросника состояния качества жизни больных БП PDQ — 39 [16, 17]. Оценка нарушений сна проводилась с помощью шкалы сна при болезни Паркинсона [5] и шкалы сонливости Epworth [1, 11]. Выраженность ночных симптомов оценивалась по шкале комплексной оценки факторов, нарушающих сон при БП, разработанной на кафедре неврологии Российской медицинской академии последипломного образования, в Центре экстрапирамидных заболеваний. В целях более объективной оценки характера и степени выраженности моторных, немоторных и фармакологических факторов, нарушающих сон при БП, а также определения эффективности противопаркинсонической терапии была разработана Шкала комплексной оценки факторов, нарушающих сон при БП, позволяющая оценить 16 наиболее часто встречающихся моторных, немоторных и фармакологических факторов (осложнения неадекватной фармакотерапии).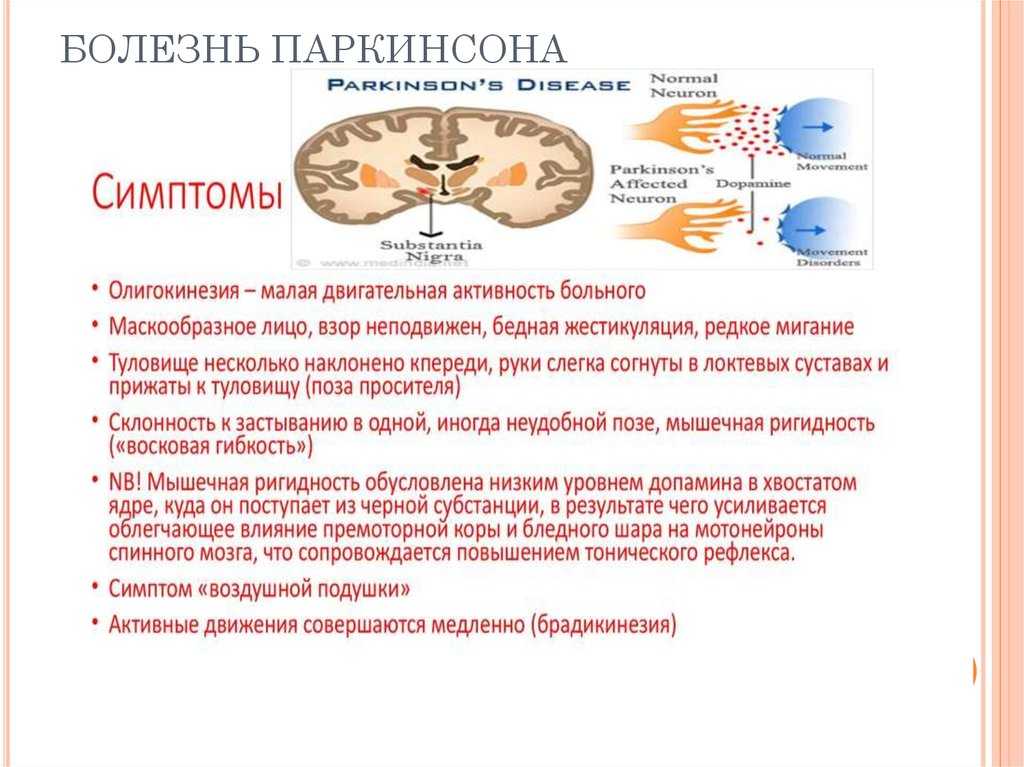
К моторным факторам были отнесены ночная акинезия, частота встречаемости которой составила 41,7%, крампи — 30,1%, ночная акатизия — 7,7%, СБН — 5,8%, ПДК — 3,8%. Немоторные факторы включали никтурию, которая выявлялась у 71,8%, аффективные расстройства — 52,4%, ночное недержание мочи — 23,3% и гипергидроз — 8,7%, а также панические атаки ночи — 0,9%. К фармакологическим факторам были отнесены чрезмерная дневная сонливость, частота встречаемости которой составила 62,2%, мышечная дистония — 23,3% и психотические расстройства, такие как ночные кошмары — 20,3%, галлюцинации — 8,7%, психомоторное возбуждение во сне — 8,7%, иллюзии восприятия — 3,8%. У одного и того же пациента обычно наблюдалось сочетание нескольких ночных симптомов БП.
Пациенты, включенные в исследование, не подвергались круглосуточному наблюдению медицинского персонала и полисомнографическому контролю во время ночного сна. Тщательный опрос пациентов, родственников, ухаживающего персонала, спящих в одной комнате с больным, а также использование современных шкал позволили получить объективные данные.
Статистический анализ проводился с использованием программного пакета Statistica 6.
Результаты и обсуждение
Наиболее частыми ночными симптомами БП у обследованных больных были никтурия (71,8%), аффективные расстройства (52,4%), акинезия (41,7%) и крампи (30,1%). Отмечалась также дневная сонливость (62,2%). Выявлена корреляция между выраженностью ночных симптомов и клинической формой БП (r= –0,4; p<0,001), а также степенью тяжести БП по Хену-Яру (r=0,5; p<0,05). Ночные симптомы были более выражены при акинетико-ригидной форме, большей степени тяжести и более быстром темпе прогрессирования БП. Они чаще всего проявлялись на стадии 3-3,5 (по Хену-Яру) и обычно дебютировали на 6-9-м году заболевания.
После коррекции ночных моторных симптомов БП в группе исследования отмечалось достоверное уменьшение их выраженности (p<0,05), определяемой по шкале комплексной оценки факторов, нарушающих сон при БП (табл. 2).
2).
Динамика выраженности нарушений сна в основной группе до и после коррекции ночных симптомов представлена в табл. 3.
Таким образом, выявлено статистически достоверное уменьшение выраженности ночных симптомов БП, в том числе нарушений сна в основной группе после их коррекции (p<0,0001). Улучшение наблюдалось у 28,4% больных.
Выраженность дневной сонливости по шкале Epworth в основной группе после коррекции ночных симптомов БП уменьшилась с 9,3±3,9 до 7,2±2,6 балла (p<0,001).
Выраженность эмоциональных нарушений по шкалам депрессии и тревоги Гамильтона после коррекции ночных моторных симптомов БП уменьшилась на 28% (табл. 4).
У 33,1% пациентов основной группы достоверно (на 33,1%) (p<0,001) улучшились после коррекции ночных симптомов БП показатели повседневной активности по шкале Schwab and England — они выросли с 59,8±10,4 до 79,6±10,5 баллов.
По опроснику качества жизни PDQ-39 после коррекции ночных симптомов БП также наблюдалась положительная динамика показателей качества жизни у пациентов основной группы. Так, до коррекции оценка по PDQ-39 составляла 67,4±24,4 балла, после коррекции — 51,3±27,1 балла (улучшение на 24%, p<0,001).
Так, до коррекции оценка по PDQ-39 составляла 67,4±24,4 балла, после коррекции — 51,3±27,1 балла (улучшение на 24%, p<0,001).
Таким образом, в основной группе больных БП после коррекции ночных моторных симптомов трехкомпонентным препаратом сталево отмечалось достоверное улучшение показателей качества жизни по данным опросника качества жизни PDQ-39 (p<0,001), позволяющее сделать вывод, что ночные симптомы значительно ухудшают качество жизни пациентов с БП.
Таким образом, результаты исследования свидетельствуют о необходимости диагностики, оценки степени выраженности и комплексного лечения широкого спектра ночных симптомов, встречающихся у больных БП, что позволяет существенно улучшить показатели качества жизни и повседневной активности. Выраженность ночных симптомов зависит от клинической формы, степени тяжести и темпа прогрессирования БП. Ночные симптомы чаще всего проявлялись на развернутых стадиях БП и на 6-9-м году заболевания. Среди больных БП с акинетико-ригидной формой заболевания и более быстрым темпом прогрессирования ночные симптомы встречаются значительно чаще и наиболее выражены.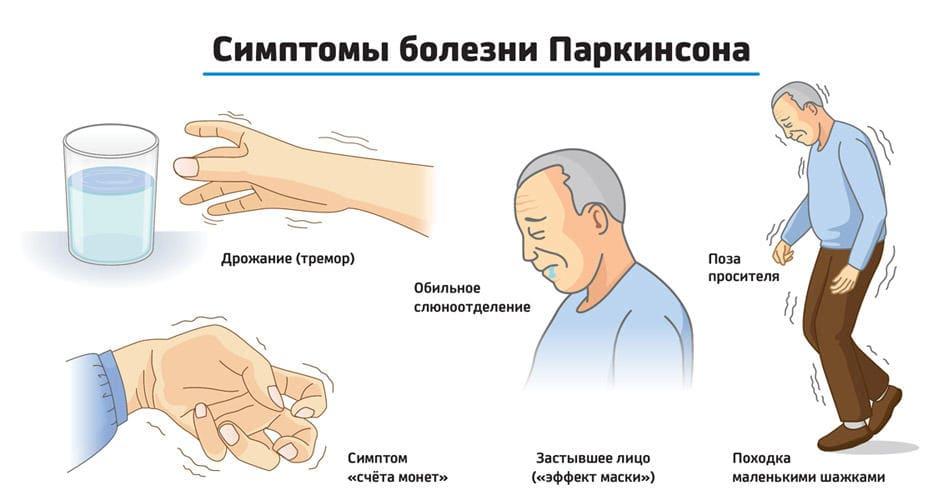 Наличие в клинической картине БП ночных симптомов значительно увеличивает степень выраженности эмоциональных нарушений.
Наличие в клинической картине БП ночных симптомов значительно увеличивает степень выраженности эмоциональных нарушений.
Широкий спектр ночных симптомов и их комбинаций у пациентов с БП требует индивидуального подхода к проведению корригирующей терапии. Назначение однократно перед сном трехкомпонентного препарата сталево на протяжении 3 мес пациентам с ночными симптомами БП приводило к статистически значимому уменьшению их выраженности, что позволяло значительно уменьшить эмоциональные расстройства, а также улучшить показатели повседневной активности и качества жизни больных БП.
Болезнь Паркинсона — диагностика и лечение в медицинском центре «Андреевские больницы
Выберите клинику на карте
Вопрос врачу
Оставить отзыв
Клиника в Мытищах Мытищи, Олимпийский проспект, 29
Клиника в Троицке Троицк, Академическая площадь, 3
Клиника в Красногорске
Красногорск, ул.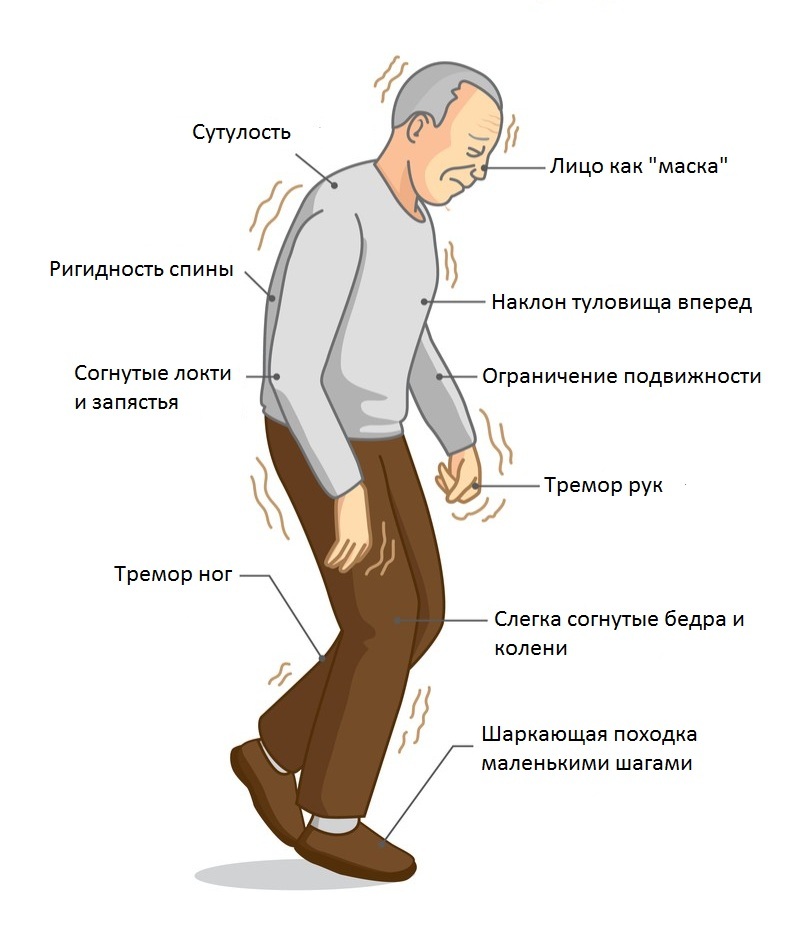 Спасская, д.1, корп 3
Спасская, д.1, корп 3
Клиника на Варшавке Москва, Варшавское шоссе, д.89
Клиника на Ленинском Москва, Ленинский проспект, 66, помещение 1
Клиника в Мытищах Мытищи, Олимпийский проспект, 29
Клиника в Троицке Троицк, Академическая площадь, 3
Клиника в Красногорске Красногорск, ул. Спасская, д.1, корп 3
Клиника на Варшавке Москва, Варшавское шоссе, д.89
Клиника на Ленинском Москва, Ленинский проспект, 66, помещение 1
Клиника в Королеве Королев, ул. Пионерская, д.30, к.9
string(21) «klinika_v_mytishchakh»
Клиника в Мытищах Мытищи, Олимпийский проспект, 29
string(18) «klinika_v_troitske»
Клиника в Троицке Троицк, Академическая площадь, 3
string(22) «klinika_v_krasnogorske»
Клиника в Красногорске
Красногорск, ул. Спасская, д.1, корп 3
Спасская, д.1, корп 3
string(20) «klinika_na_varshavke»
Клиника на Варшавке Москва, Варшавское шоссе, д.89
string(20) «klinika_na_leninskom»
Клиника на Ленинском Москва, Ленинский проспект, 66, помещение 1
Главная
Заболевания
Болезнь Паркинсона
ПричиныСимптомыДиагностикаЛечениеПрофилактика
Болезнь Паркинсона — это хроническое заболевание, характеризующееся прогрессирующими изменениями в головном мозге. Характерными признаками патологии является дрожание конечностей, ригидность мышц, изменении связности речи и так далее.
Наиболее часто заболевание развивается после 60 лет. В то же время встречаются случаи, когда патология диагностируется у людей после 40 лет.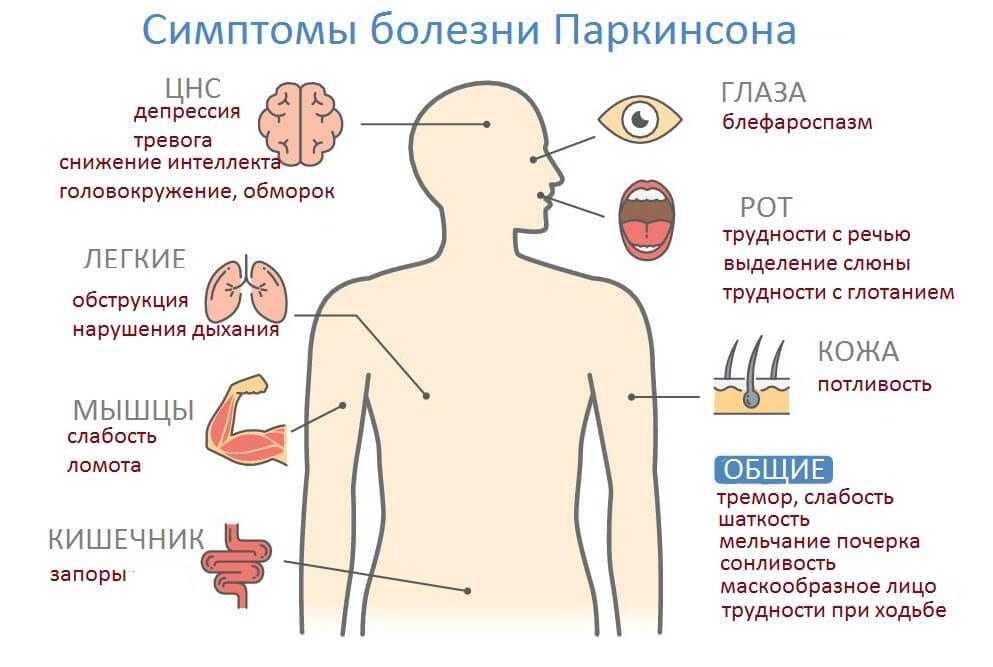 Данное заболевание характеризуется длительным течением, которое рано или поздно приводит к инвалидизации.
Данное заболевание характеризуется длительным течением, которое рано или поздно приводит к инвалидизации.
Причины болезни Паркинсона
Основной причиной патологии является разрушение нервных окончаний, вырабатывающих дофамин. Именно это вещество отвечает за плавность передачи нервных импульсов. Болезнь Паркинсона характеризуется уменьшением выработки дофамина. В норме его количество уменьшается с возрастом, но при данном заболевании происходит резкое снижение выработки, что приводит к определенным симптомам.
Существует мнение, что к данному заболеванию склонны люди с наследственной предрасположенностью.
Существует мнение, что заболевание может развиться у людей, деятельность которых связана с токсическими веществами, например гербицидами. Некоторые лекарственные препараты также могут в будущем привести к развитию патологии. Сюда относятся препараты, используемые в психиатрии и при лечении эпилепсии.
Симптомы болезни Паркинсона
Заболевание на начальных стадиях проявляется слабовыраженными симптомами.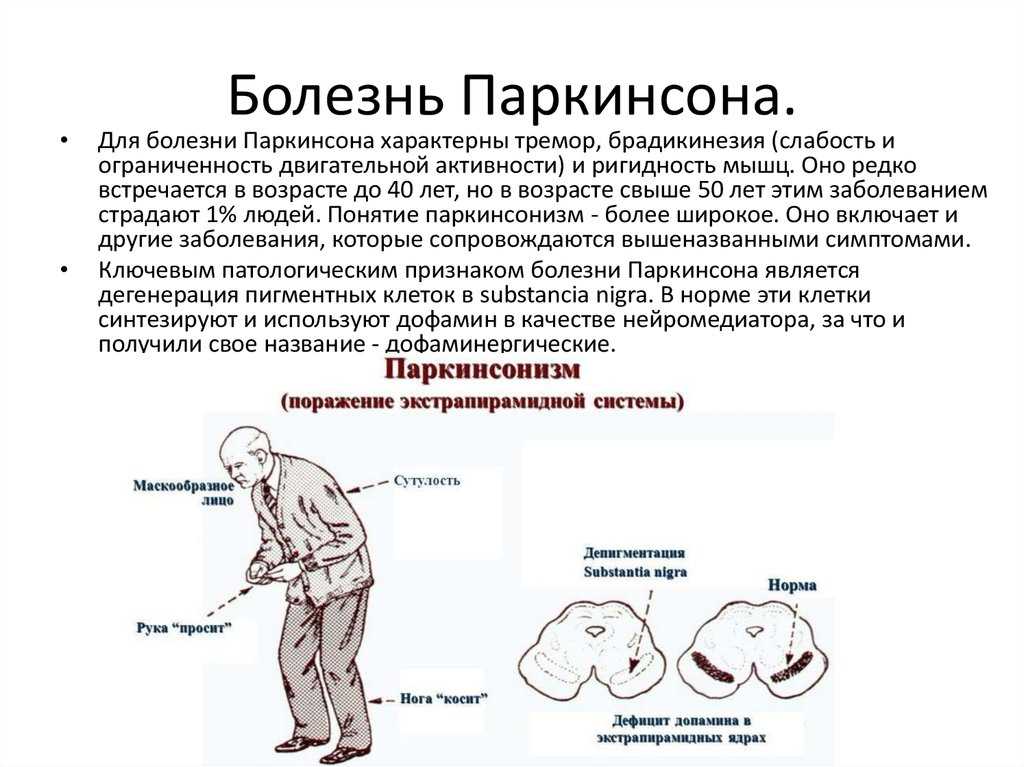 Такие признаки, как дрожание кончиков пальцев или отсутствие движения рук во время ходьбы, редко обращают на себя внимание. Также можно наблюдать снижение настроения, упадок сил, депрессию и бессонницу. Действия, которые раньше требовали определенного времени, например бритье, теперь длятся дольше.
Такие признаки, как дрожание кончиков пальцев или отсутствие движения рук во время ходьбы, редко обращают на себя внимание. Также можно наблюдать снижение настроения, упадок сил, депрессию и бессонницу. Действия, которые раньше требовали определенного времени, например бритье, теперь длятся дольше.
Существуют симптомы, которые напрямую указывают на данное заболевание:
- Тремор, который начинается с незаметного дрожания пальцев рук. С прогрессированием болезни появляется тремор на нижних конечностях. Кроме того, может быть нарушение чувствительности и слабость. Следует заметить, что тремор становится более выраженным во время стрессовых ситуаций.
- Замедление движения. При этом больные становятся медлительными, неловкими, а движения — неточными. Может быть нарушение походки.
- Ригидность мышечного слоя приводит к скованности движения и даже боли. В результате этого больные стараются меньше двигаться и практически весь день проводят сидя или лежа.

- С прогрессированием заболевания может быть нарушение походки, вплоть до потери равновесия.
- Нарушение речи значительно затрудняет общение, что приводит к еще большей депрессии и замкнутости.
- На поздних стадиях заболевания может наблюдаться слюнотечение и нарушение глотания.
- Иногда патология приводит к слабоумию, особенно когда сочетается с другими поражениями нервной системы.
Диагностика болезни Паркинсона
Диагноз выставляется на основании обследования пациента, проведения анализа крови, компьютерная или магнитно-резонансная томография, а также позитронная эмиссионная томография.
Лечение болезни Паркинсона
Лечение заболевания проводится в течение всей жизни и заключается в поддержании состояния пациента. Из лекарственных средств используются леводопа, карбидоп, бромокриптин, М-холиноблокаторы, селегилин и так далее. Схема лечения подбирается сугубо индивидуально и корректируется в зависимости от симптомов и эффективности.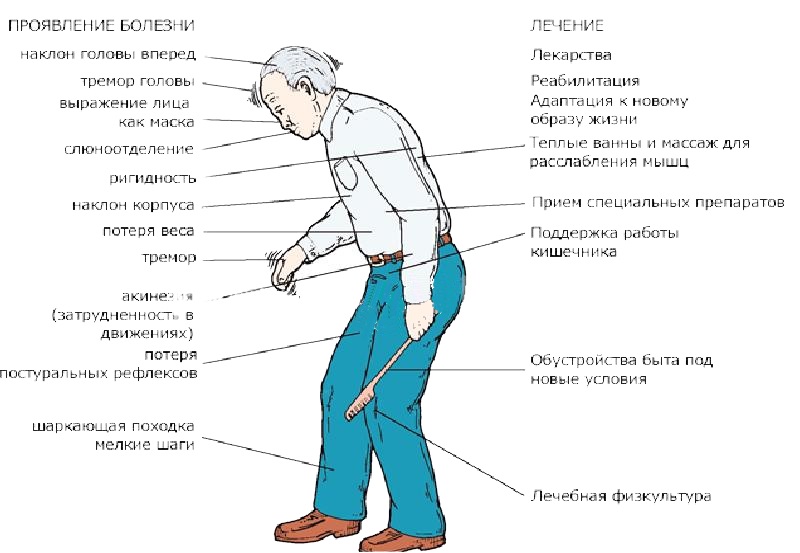
Профилактика болезни Паркинсона
Профилактика патологии чаще всего основывается на ведении активного образа жизни, сбалансированном питании, исключении воздействия токсических веществ и, как следствие, отказ от вредных привычек.
Взрослые специалисты по лечению заболевания Болезнь Паркинсона
НеврологНевролог (Клиника в Красногорске)Невролог (Клиника в Мытищах)Невролог (Клиника в Троицке)Невролог (Клиника на Варшавке)Невролог (Клиника на Ленинском)Невролог (Клиника в Королеве)
В начало страницы
Возврат к списку
Болезнь Паркинсона | UCLA Health
Болезнь Паркинсона: симптомы, лечение, диагностика
Врачи-специалисты: команда нейрохирургов
Определение
Что такое болезнь Паркинсона?
Болезнь Паркинсона — это двигательное расстройство, которое вызывает непроизвольные движения и ригидность, а также неправильную походку и осанку. Это вызвано дисбалансом между двумя химическими веществами, которые передают сигналы от мозга, дофамином и ацетилхолином.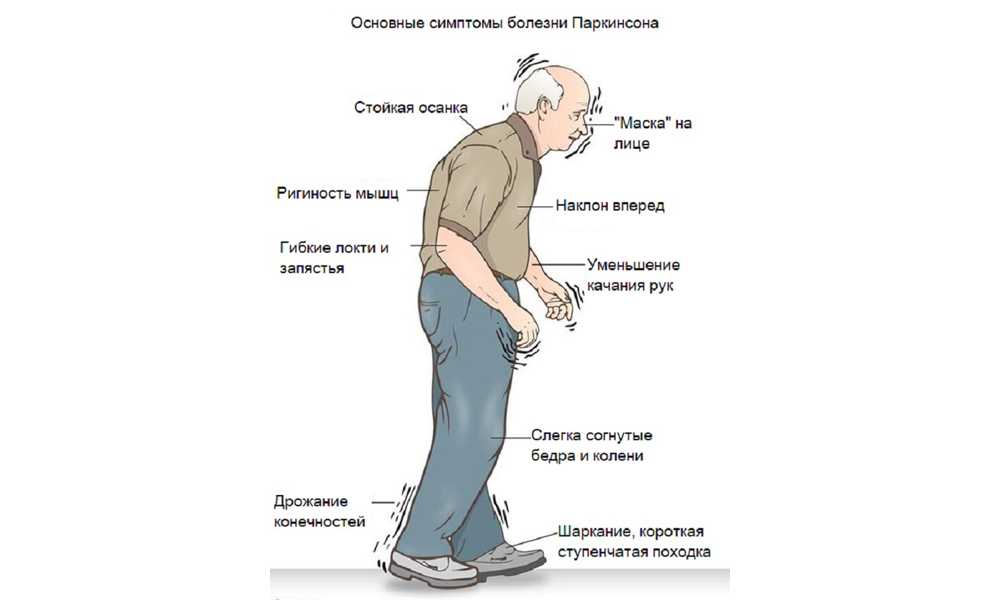 Большинство случаев болезни Паркинсона идиопатический — означает, что у них нет известной причины. Врачи понимают, как болезнь влияет на мозг этих пациентов, но они не знают, что вызывает дегенеративный процесс. У небольшого числа пациентов — около 5 процентов — заболевание может быть вызвано некоторыми лекарствами, токсинами или рекреационным наркотиком MPTP.
Большинство случаев болезни Паркинсона идиопатический — означает, что у них нет известной причины. Врачи понимают, как болезнь влияет на мозг этих пациентов, но они не знают, что вызывает дегенеративный процесс. У небольшого числа пациентов — около 5 процентов — заболевание может быть вызвано некоторыми лекарствами, токсинами или рекреационным наркотиком MPTP.
Если у вас диагностирована болезнь Паркинсона, вы можете беспокоиться о том, как непроизвольный тремор и другие физические симптомы повлияют на вашу повседневную жизнь. Хотя медикаментозное лечение является терапией первой линии, не все пациенты хорошо реагируют на лекарства. Калифорнийский университет в Лос-Анджелесе предлагает этим пациентам еще один вариант: операцию по глубокой стимуляции мозга.
В Южной Калифорнии и США наша программа нейромодуляции при двигательных расстройствах и болях Калифорнийского университета в Лос-Анджелесе является ведущим центром хирургического лечения болезни Паркинсона.
Глубокая стимуляция мозга для лечения болезни Паркинсона – история Тони
Симптомы болезни Паркинсона
Пациенты с диагнозом болезни Паркинсона могут испытывать следующие симптомы: , пальцы ног и лицо, часто только на одной стороне тела
Хирургия глубокой стимуляции мозга при болезни Паркинсона в Калифорнийском университете в Лос-Анджелесе
Если у вас диагностирована болезнь Паркинсона, врач сначала пропишет вам лекарство. Есть много доступных лекарств, которые улучшают симптомы, но они имеют много побочных эффектов, включая тошноту, галлюцинации и импульсивное поведение. Некоторые пациенты хорошо реагируют на лекарства в течение многих лет, прежде чем у них появятся побочные эффекты. У этих пациентов действие лекарств может начать быстро прекращаться, или они могут стать чрезвычайно чувствительными к лекарствам и испытывать слишком много движений (дискинезия) 9.0005
Есть много доступных лекарств, которые улучшают симптомы, но они имеют много побочных эффектов, включая тошноту, галлюцинации и импульсивное поведение. Некоторые пациенты хорошо реагируют на лекарства в течение многих лет, прежде чем у них появятся побочные эффекты. У этих пациентов действие лекарств может начать быстро прекращаться, или они могут стать чрезвычайно чувствительными к лекарствам и испытывать слишком много движений (дискинезия) 9.0005
Глубокая стимуляция мозга — это хирургический вариант, доступный для пациентов с непереносимостью лекарств или с серьезными побочными эффектами. Эта процедура включает в себя имплантацию электродов или проводов глубоко в мозг, чтобы изменить нерегулярную активность мозга. В результате улучшается двигательная функция у пациентов с болезнью Паркинсона. Он чаще используется для лечения болезни Паркинсона, чем любое другое двигательное расстройство.
Глубокая стимуляция мозга при болезни Паркинсона: я кандидат?
Глубокая стимуляция мозга не является лекарством, но может облегчить симптомы болезни Паркинсона, когда лекарства не помогают. Только вы и ваш врач можете решить, подходит ли вам эта хирургическая процедура. Вам может быть показана глубокая стимуляция мозга, если:
Только вы и ваш врач можете решить, подходит ли вам эта хирургическая процедура. Вам может быть показана глубокая стимуляция мозга, если:
- У вас идиопатическая болезнь Паркинсона. Пациенты с атипичным паркинсонизмом не являются кандидатами.
- У вас хорошая двигательная функция и независимость во время вашего наилучшего «включенного» состояния при приеме препарата Синемет.
Узнайте больше о глубокой стимуляции мозга
Симптомы болезни Паркинсона: 7 ранних признаков
Каковы ранние признаки болезни Паркинсона?
Болезнь Паркинсона (БП) — это неврологическое двигательное расстройство, которым, по данным Национального института здравоохранения (NIH), страдают примерно 500 000 человек в США.
Некоторые ранние симптомы включают:
- судорожный почерк или другие изменения письма
- тремор, особенно пальцев, кистей или стоп
- неконтролируемые движения во время сна
- ригидность конечностей или замедление движений (брадикинезия)
- изменения голоса
- ригидное выражение лица или маскировка
- сутулость
PD, начинается с клеток головного мозга называются нейронами, которые контролируют движение. Нейроны производят вещество под названием дофамин. Болезнь Паркинсона начинается, когда нейроны умирают, а уровень дофамина в мозгу снижается. Считается, что недостаток дофамина приводит к симптомам, влияющим на то, как вы двигаетесь.
Нейроны производят вещество под названием дофамин. Болезнь Паркинсона начинается, когда нейроны умирают, а уровень дофамина в мозгу снижается. Считается, что недостаток дофамина приводит к симптомам, влияющим на то, как вы двигаетесь.
Ранние признаки болезни Паркинсона легко не заметить, особенно если они возникают спорадически. Возможно, пришло время обратиться к врачу, если вы замечаете симптомы, которые продолжают появляться.
Внезапное изменение размера вашего почерка может быть ранним признаком болезни Паркинсона. Люди с болезнью Паркинсона с трудом контролируют движения из-за изменений в головном мозге. Это может затруднить мелкую моторику, например письмо.
Микрография — это медицинский термин, обозначающий «мелкий почерк». У пациентов с болезнью Паркинсона почерк часто выглядит судорожным. Отдельные буквы имеют тенденцию быть меньше, чем обычно, а слова расположены близко друг к другу. Человек с БП может начать писать письмо своим обычным почерком, но постепенно начнет писать более мелким шрифтом.
Тремор, пожалуй, самый узнаваемый признак болезни Паркинсона. Легкое подергивание или тряска пальца, руки или ноги является обычным явлением. Человек, испытывающий тремор, вероятно, будет единственным человеком, который заметит его на ранних стадиях болезни Паркинсона.
Тряска будет усиливаться и становиться заметной для окружающих, по мере прогрессирования состояния. Обычно тремор наиболее заметен в состоянии покоя.
У всех время от времени возникают проблемы со сном. Ворочание и ворочание приобретают новый смысл, когда у вас болезнь Паркинсона.
Ранние признаки заболевания могут включать множество неконтролируемых движений, причем не только время от времени, но и на регулярной основе. Пинки, толчки, размахивание руками и даже падение с кровати могут быть признаками серьезной проблемы.
Болезнь Паркинсона в основном поражает взрослых старше 60 лет. На этом этапе жизни вы можете чувствовать скованность и немного замедляться по утрам. Это совершенно нормальное явление для многих здоровых людей.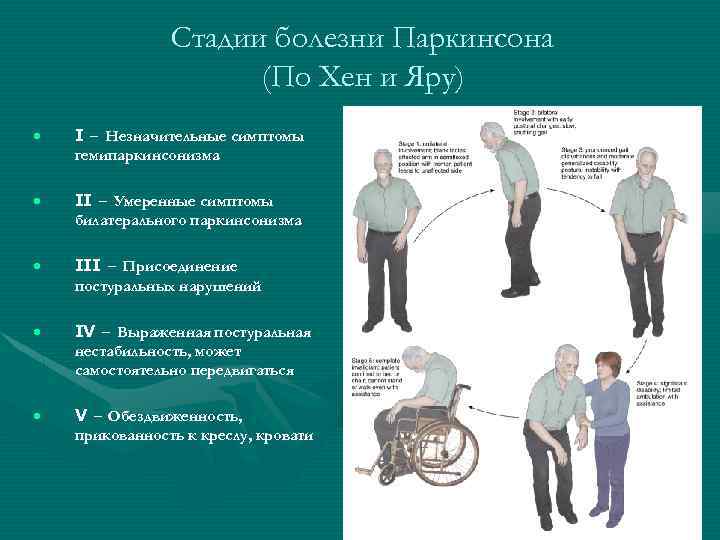 Отличие болезни Паркинсона в том, что скованность и медлительность, которые она вызывает, не исчезают, когда вы встаете и начинаете свой день.
Отличие болезни Паркинсона в том, что скованность и медлительность, которые она вызывает, не исчезают, когда вы встаете и начинаете свой день.
Скованность конечностей (ригидность) и замедление движений (брадикинезия) появляются на ранних стадиях БП. Эти симптомы вызваны поражением нейронов, контролирующих движение. Человек с болезнью Паркинсона заметит более резкие движения и более нескоординированные движения, чем раньше. Со временем у человека может развиться характерная «шаркающая походка».
Болезнь Паркинсона по-разному влияет на движения, в том числе на то, как вы говорите. Возможно, вы знакомы с невнятной речью пациентов с прогрессирующей болезнью Паркинсона. Менее драматические изменения голоса могут возникать на ранних стадиях заболевания.
Ваша дикция, скорее всего, останется кристально ясной на ранних стадиях болезни Паркинсона. Однако вы можете непреднамеренно говорить тише. Люди на ранних стадиях болезни Паркинсона часто говорят низким тоном, хриплым голосом или с небольшой интонацией.
Болезнь Паркинсона может влиять на естественные выражения лица в дополнение к общей моторике. Люди часто отмечают, что у некоторых людей с болезнью Паркинсона взгляд пуст.
Это явление, называемое маскировкой, является распространенным признаком раннего БП. Заболевание может затруднить движение и контроль над мелкими мышцами лица. У пациентов может быть очень серьезное выражение лица, даже когда разговор идет беззаботно и оживленно. Люди с болезнью Паркинсона также реже моргают.
Широкие, неконтролируемые, непроизвольные движения при болезни Паркинсона не происходят в одночасье. Сначала осанка будет меняться незначительно, а затем постепенно ухудшаться.
Согнутая поза, которую также можно описать как наклон и сутулость, является ранним признаком болезни Паркинсона. Эта поза связана с потерей координации и баланса, влияющей на тело.
Травмы спины также могут вызывать сутулость, но пациенты с травмами спины могут в конечном итоге снова выпрямиться после периода заживления.

