Отказывают почки симптомы у пожилого человека: Почечная недостаточность у пожилых людей
Нефролог о том, из-за чего отказывают почки и как распознать болезнь по анализам
Нефролог Республиканского центра медицинской реабилитации и бальнеолечения в Минске Ольга Валовик всю свою профессиональную карьеру очень подробно изучает болезни почек. На примере своих пациентов она видит, что безвыходных ситуаций не бывает. Сегодня люди, получающие почечно-заместительную терапию, учатся, работают, путешествуют, их жизнь продолжается, но с некоторыми изменениями привычного ритма и уклада. Диализ «смягчает» проявления почечной недостаточности, а пересадка почки возвращает людям полноценную жизнь.
В интервью TUT.BY Ольга Валовик рассказала, из-за чего болят почки, какие симптомы говорят о почечной недостаточности и на что надо обращать внимание в своих анализах мочи и крови.
Ольга Валовик окончила Минский государственный медицинский университет по специальности «лечебное дело». Работает в Республиканском центре медицинской реабилитации и бальнеолечения в Минске.
«Повышенный креатинин в крови — повод заподозрить почечную недостаточность»
— Из-за чего чаще всего болят почки?
— Чаще всего это происходит при остром воспалительном процессе, но в этом случае у человека, скорее всего, будет еще и высокая температура и воспалительные изменения в общем анализе крови и мочи: увеличено количество лейкоцитов и эритроцитов. При этом потеря белка с мочой также может увеличиться — более 0,15 грамма за сутки.
Воспалительного процесса в почке с хорошим анализом мочи не бывает. Если анализ мочи в норме, нет повышенной температуры, а пациент говорит, что у него болевой синдром — проблемы не с почками.
Нужно обратить внимание и на общий анализ крови. При воспалительном процессе количество лейкоцитов будет выше 9, а палочкоядерных будет больше 6%.
— СОЭ в крови тоже будет повышена?
— Норма СОЭ — до 15 мм/час. При воспалительном процессе СОЭ, как правило, повышается. Вместе с тем, важно понимать, что незначительное повышение СОЭ при отсутствии других признаков воспалительного процесса в организме не всегда является признаком патологии. Есть такое понятие, как синдром ускоренной скорости оседания эритроцитов.
— Как болят почки?
— Если это острый воспалительный процесс, то болит поясница. Чтобы оценить болевой синдром, врачи применяют прием «поколачивания». Пациент поворачивается к нам спиной, мы прикладываем свою руку, а второй по ней стучим. Если пациент на это никак не реагирует, то у него, как правило, острого воспаления в почках нет.
— Пиелонефрит может возникнуть из-за того, что посидел на холодном?
— Да. При местном переохлаждении может возникнуть инфекция нижних мочевых путей, «подняться» вверх с развитием острого пиелонефрита. Вообще, инфекция нижних мочевых путей (цистит, уретрит) — это наиболее частая причина развития острого пиелонефрита.
При местном переохлаждении может возникнуть инфекция нижних мочевых путей, «подняться» вверх с развитием острого пиелонефрита. Вообще, инфекция нижних мочевых путей (цистит, уретрит) — это наиболее частая причина развития острого пиелонефрита.
Очень редко бывает гематогенный пиелонефрит — он переносится кровью. Это происходит у людей со сниженным иммунитетом (на фоне ВИЧ, применения иммуносупрессивных препаратов) при развитии сепсиса, то есть генерализованной инфекции.
Очень важно вовремя лечить инфекцию мочевых путей у беременных и у пациентов с сахарным диабетом. Если этого не сделать, то повышается риск развития пиелонефрита с различными осложнениями.
— Пиелонефрит может быть хроническим?
— Может. Обычно хронический пиелонефрит развивается вторично у пациентов с уже существующей патологией мочевыводящих путей: мочекаменной болезнью, поликистозом почек, врожденными аномалиями мочевыводящих путей.
Если нет причины для нарушений оттока мочи из почек, то развитие хронического пиелонефрита маловероятно.
— С подозрением на какие заболевания терапевты направляют пациентов к нефрологу?
— Основная патология, которой занимаются нефрологи, — это хроническая болезнь почек. Она развивается из-за гломерулонефрита, сахарного диабета, артериальной гипертензии, наследственной патологии почек, генетических заболеваний, врожденных аномалий мочевых путей, ревматологических болезней и патологии почек у беременных.
К нефрологам направляют из-за повышенного уровня креатинина и мочевины в крови, наличия белка или эритроцитов в моче, хронической инфекции мочевыводящих путей, артериальной гипертензии, которая не поддается лечению, при изменениях в почках, которые видны на УЗИ, из-за длительного приема нестероидных противовоспалительных, мочегонных, при планировании беременности, если во время предыдущих беременностей у женщины были проблемы с почками.
Креатинин — продукт метаболизма мышечной массы. Его уровень будет ниже, если у человека есть парезы или параличи, когда не работают какие-то мышцы. При значительной физической нагрузке, например, у спортсменов и активно занимающихся фитнесом людей, уровень креатинина будет несколько выше. Также более высокие цифры креатинина могут быть у людей с ожирением.
При значительной физической нагрузке, например, у спортсменов и активно занимающихся фитнесом людей, уровень креатинина будет несколько выше. Также более высокие цифры креатинина могут быть у людей с ожирением.
«Почки за сутки фильтруют около 1500 литров крови»
— Из-за чего возникает почечная недостаточность?
— Частая причина острой почечной недостаточности — употребление нестероидных противовоспалительных лекарств. Особенно если их принимают совместно с ингибиторами АПФ — эти препараты назначают для снижения артериального давления. И вот эта комбинация довольно опасна. Эти препараты влияют на почечные сосуды: одни на входящую артерию, а вторые — на исходящую. Давление в артериях выравнивается, почки перестают фильтровать кровь и может возникнуть острая почечная недостаточность.
Да, к этим лекарствам могут быть строгие медицинские показания, тогда их принимать можно — но только по назначению врача и под его контролем, с мониторингом уровня креатинина в крови. А бывает, что люди пьют эти таблетки, пытаясь сбить повышенную температуру, по три штуки в день, при этом врач им их не назначал. Исходом такого «лечения» может стать острая почечная недостаточность, особенно в условиях обезвоживания на фоне высокой температуры тела.
А бывает, что люди пьют эти таблетки, пытаясь сбить повышенную температуру, по три штуки в день, при этом врач им их не назначал. Исходом такого «лечения» может стать острая почечная недостаточность, особенно в условиях обезвоживания на фоне высокой температуры тела.
У пожилых людей острая почечная недостаточность довольно часто возникает из-за того, что они пьют мало воды. Норма — 30 мл на 1 кг массы тела в сутки. Исключения могут быть только для людей с кардиологическими проблемами, когда сердце не справляется и появляются отеки. В этом случае количество воды для пациента должен ограничить лечащий врач.
Также бывает, что к нам поступают пациенты с почечной недостаточностью на фоне отравления. Была история, когда мужчина вместе с женой красили стены погреба и отравились парами толуола. Он содержится в обычной краске.
— Почему из-за этого отказали почки?
— Почка — это орган-труженик. Он фильтрует и выводит все, что человек съел, выпил, чем подышал. Почки работают в круглосуточном режиме, и за сутки фильтруют около 1500 литров крови. Аминокислоты и другие полезные вещества идут на работу организма, а все остальное — мочевина, креатинин, азотистые основания и шлаки — выводятся с мочой.
Почки работают в круглосуточном режиме, и за сутки фильтруют около 1500 литров крови. Аминокислоты и другие полезные вещества идут на работу организма, а все остальное — мочевина, креатинин, азотистые основания и шлаки — выводятся с мочой.
Эта семейная пара надышалась толуолом — и почки не справились. Насколько я знаю, мужчина уже поправился, а его супруга еще в клинике.
— Почечная недостаточность может быть хронической. Как она развивается?
— Сейчас мы используем термин «хроническая болезнь почек». Она имеет пять стадий. Первые две протекают без нарушения почечной функции, а начиная с третьей стадии, имеет место хроническая почечная недостаточность.
Основные причины хронической болезни почек мы уже обсуждали, но важно отметить, что сегодня наиболее частыми причинами развития хронической болезни почек у нас, как и во всем мире, являются вторичные поражения почек у пациентов с артериальной гипертензией и сахарным диабетом.
— Что происходит с почками из-за сахарного диабета и артериальной гипертензии?
— Артериальная гипертензия и сахарный диабет поражают почечные сосуды, нарушается кровоток в почечных фильтрах и происходит постепенная утрата их функции.
Камни в почках образовались из-за водопроводной воды
— Откуда в почках появляются коралловидные камни?
— На это может повлиять наследственный фактор, нарушение обменных процессов в организме.
Еще есть такое эндокринологическое состояние, как гиперпаратиреоз. Это избыточная продукция паратгормона увеличенной паращитовидной железой. В итоге нарушается обмен кальция и фосфора. В итоге в крови повышается уровень кальция, который может откладываться в почках в виде коралловидных камней. Человека лечат от мочекаменной болезни, а потом выясняется, что причиной камней в почках являлся гиперпаратиреоз, и надо было лечить в первую очередь его.
— Образование камней зависит от того, что ты ешь?
— Коралловидных камней, как правило, — нет, а вот обычных — может.
Камни могут возникнуть при определенных пищевых предпочтениях, в том числе и из-за воды, которую вы пьете. У меня наблюдалась семья с оксалурией, то есть у них в моче были оксалаты.
Выяснилось, что эта семья пьет воду из-под крана, а в ней много солей кальция, а из этих солей впоследствии образовались камни. Жесткую воду обязательно нужно фильтровать.
— Почечная недостаточность может привести к гемодиализу?
— Она к нему и приводит. И хотя полностью остановить почечную недостаточность невозможно — процесс гибели клубочков можно вполне успешно затормозить и, тем самым, отсрочить начало диализа. При помощи советов нефролога многие люди пересматривают свой образ жизни, привычки и начинают жить по-новому. При этом чем раньше врачи выявят заболевание, тем больше шансов, что процесс можно будет остановить.
— Какую еду любят почки?
— Здоровое питание. Почки не любят экстрактивные вещества, консерванты, потому что им приходится это все фильтровать. Из своей практики могу сказать, что у людей, которые готовят домашнюю еду, не едят полуфабрикатов, блюда из кулинарии, колбасы, сосиски, консервы, копчености, анализы лучше и более благоприятно протекает болезнь.
«Человек может даже не почувствовать, как отказали почки»
— Сколько в Беларуси пациентов на диализе?
— Распространенность терминальной стадии хронической болезни почек, которая требует диализа — 350 человек на 1 млн жителей. В Минске есть несколько центров для гемодиализа, а сателлитные центры есть по всей стране. Как правило, диализ проводят три раза в неделю по четыре часа. Не надо думать, что люди на диализе ведут затворнический образ жизни: многие из них путешествуют по миру и проходят диализ в той стране, куда едут. Сейчас мир очень сильно изменился, всегда есть возможность вести свой привычный образ жизни.
Пациенты на диализе на сегодняшний день существенно «постарели». В 2007 году, когда я ездила на стажировку в Великобританию, нас отвели в отделение диализа, и я была удивлена тому, что там одни пожилые пациенты. У нас тогда на диализе была почти одна молодежь. Сейчас у нас такая же картина, как в Великобритании, а прошло всего лишь 12 лет. Средний возраст пациентов на диализе в Беларуси среди мужчин — 50 лет, женщин — 58−60 лет.
Средний возраст пациентов на диализе в Беларуси среди мужчин — 50 лет, женщин — 58−60 лет.
Все пациенты на диализе являются потенциальными кандидатами на пересадку почки. Трансплантация почки позволяет значительно улучшить качество и увеличить продолжительность жизни человека с терминальной стадией хронической болезни почек.
— Что человек чувствует, когда начинают отказывать почки?
— Может и ничего не чувствовать. Почка — это орган с огромными резервными возможностями. Даже будучи поврежденными, почки стараются обеспечить свою функцию по выведению токсичных веществ. Признаки заболевания могут появиться в некоторых случаях только при снижении почечной функции менее 30%.
Из-за длительного бессимптомного течения почечных заболеваний люди часто обращаются за помощью на поздних стадиях хронической почечной недостаточности. В моей практике был случай, когда парень собирался идти в армию: во время обследования у него выявили низкий уровень гемоглобина и отправили к гастроэнтерологу. А оказалось, что у него почки практически не работают, осталось всего пять процентов от их нормальной функции. Мы экстренно взяли его на диализ.
А оказалось, что у него почки практически не работают, осталось всего пять процентов от их нормальной функции. Мы экстренно взяли его на диализ.
И при этом молодого человека ничего не беспокоило. Организм приспособился к такому состоянию.
— Понимаю, что рак почек — тема онкологов, но нефрологи в своей практике с ним сталкиваются?
— Иногда мы его выявляем первыми по результатам ультразвукового обследования и направляем данных пациентов к онкологам.
— Почки при раке могут болеть?
— Как правило, нет, но если опухоль возникла в лоханке почки и нарушен отток мочи, то такое возможно.
— Что нужно делать, чтобы не было проблем с почками?
— Для профилактики нужно правильно питаться, бросить курить, больше двигаться, контролировать свой вес, артериальное давление, уровень сахара, избегать бесконтрольного использования токсичных для почек лекарств: обезболивающих и антибиотиков.
Если у человека есть артериальная гипертензия или сахарный диабет, а это факторы риска развития почечной патологии, то ему желательно один раз в год сдавать общий анализ мочи, анализ мочи на альбуминурию, делать биохимическое исследование крови с оценкой уровня глюкозы, холестерина, креатинина и расчетом скорости клубочковой фильтрации.
Читайте также:
Сестринский уход при почечной недостаточности в доме престарелых в Краснодаре
Болезни почек у пожилых людей – не редкость. Одной из них является почечная недостаточность. Почки являются фильтром, который регулирует уровень жидкости в организме человека. Это важнейший жизненно важный орган. Если он начинает плохо работать и дает сбой, человек это чувствует, ухудшается работа всего организма. В результате развития тяжелой болезни (например, рак почки) может возникать почечная недостаточность у пожилых людей.
Как правило, ее диагностируют нечасто, так как отказывают почки у пожилого человека постепенно, симптомы не являются ярко выраженными. Из-за процессов старения организм постепенно отключает участки органа. Если у человека есть заболевания сосудов, то процесс происходит быстрее. Существует несколько стадий болезни: латентная, компенсированная, интермиттирующая и терминальная.
Признаки почечной недостаточности у женщин пожилого возраста
Первыми симптомами почечной недостаточности у пожилых женщин являются: быстрая утомляемость, проблемы со сном, слабость, отсутствие аппетита, частое мочеиспускание по ночам, отеки вокруг глаз. На следующей стадии у пожилого человека регулярно возникает тошнота и рвота, усиливается слабость, возникает сонливость, сухость и горечь во рту, подергивание нижних конечностей, повышается давление. На последней стадии возникает одышка, человек заметно худеет, его преследует рвота и диарея, резко меняется настроение, возникает запах изо рта, анемия.
На следующей стадии у пожилого человека регулярно возникает тошнота и рвота, усиливается слабость, возникает сонливость, сухость и горечь во рту, подергивание нижних конечностей, повышается давление. На последней стадии возникает одышка, человек заметно худеет, его преследует рвота и диарея, резко меняется настроение, возникает запах изо рта, анемия.
Неотложная помощь при острой почечной недостаточности (ОПН)
Если болезнь протекает тяжело, это в любой момент может привести к резкому ухудшению состояния здоровья человека. Острая почечная недостаточность имеет 4 стадии развития. На первом этапе возникают почечные колики, возникает нарушение кровообращения органа и сепсис. Чем раньше вы обратитесь за помощью, тем меньше негативных последствий возникнет в организме больного человека. На втором этапе заметно меняется количество мочи. Ее может быть либо чрезмерно мало, либо она может отсутствовать. Диагностировать болезнь можно по повышенному давлению, точнее установит диагноз врач. Если вовремя не оказать помощь, у человека возникнет отек мозга.
Если вовремя не оказать помощь, у человека возникнет отек мозга.
Следующий этап – восстановительный. У человека выделяется более 4 литров мочи в день, что неизменно приводит к обезвоживанию и потере необходимых элементов. Последний этап выздоровления довольно длительный. При своевременной диагностике и правильном лечении человек может восстановить полноценное функционирование органов. В это время, даже при хронической почечной недостаточности, пожилому человеку требуется уход.
Лучше всего на период реабилитации больного человека оформить в пансионат для пожилых и престарелых людей “Долгожители” в Краснодаре. Здесь ему будет оказан полноценный сестринский уход при почечной недостаточности. Сотрудники будут круглосуточно следить за состоянием его здоровья и отслеживать малейшие изменения. Сестры милосердия проконтролируют прием медикаментов и пищи, помогут в осуществлении гигиены, походом в туалет или сменой подгузника. Мы принимаем людей даже в тяжелом состоянии, так как готовы осуществить всеобъемлющий уход и оказать необходимую помощь.
Как я живу с почечной недостаточностью — Wonderzine
Если сделать пересадку вовремя не удалось (а удаётся крайне редко, потому что подходящую почку ещё надо найти), то, когда почки начинают совсем отказывать, проводится диализ. Это процедура, которая имитирует работу почек, то есть очищает кровь от продуктов распада и выводит лишнюю жидкость. Диализ бывает двух видов: гемодиализ и перитонеальный диализ. В случае гемодиализа очищение выполняет диализный аппарат, который забирает кровь, очищает её и возвращает обратно — обычно эта процедура длится четыре-пять часов, и её проводят три раза в неделю в специальном диализном центре. Чтобы очистить кровь качественно, скорость должна быть довольно высокой, и нельзя просто ввести толстые диализные иглы в вену и артерию с тонкими стенками. Поэтому на руке формируют так называемый сосудистый доступ — сшивают сосуды, образуя интенсивный поток крови; это называется фистула. Сама подготовка фистулы — это целая операция; потом нужно тренировать руку эспандером, чтобы укреплять стенки сформированного сосуда, но при этом нагружать слишком сильно нельзя.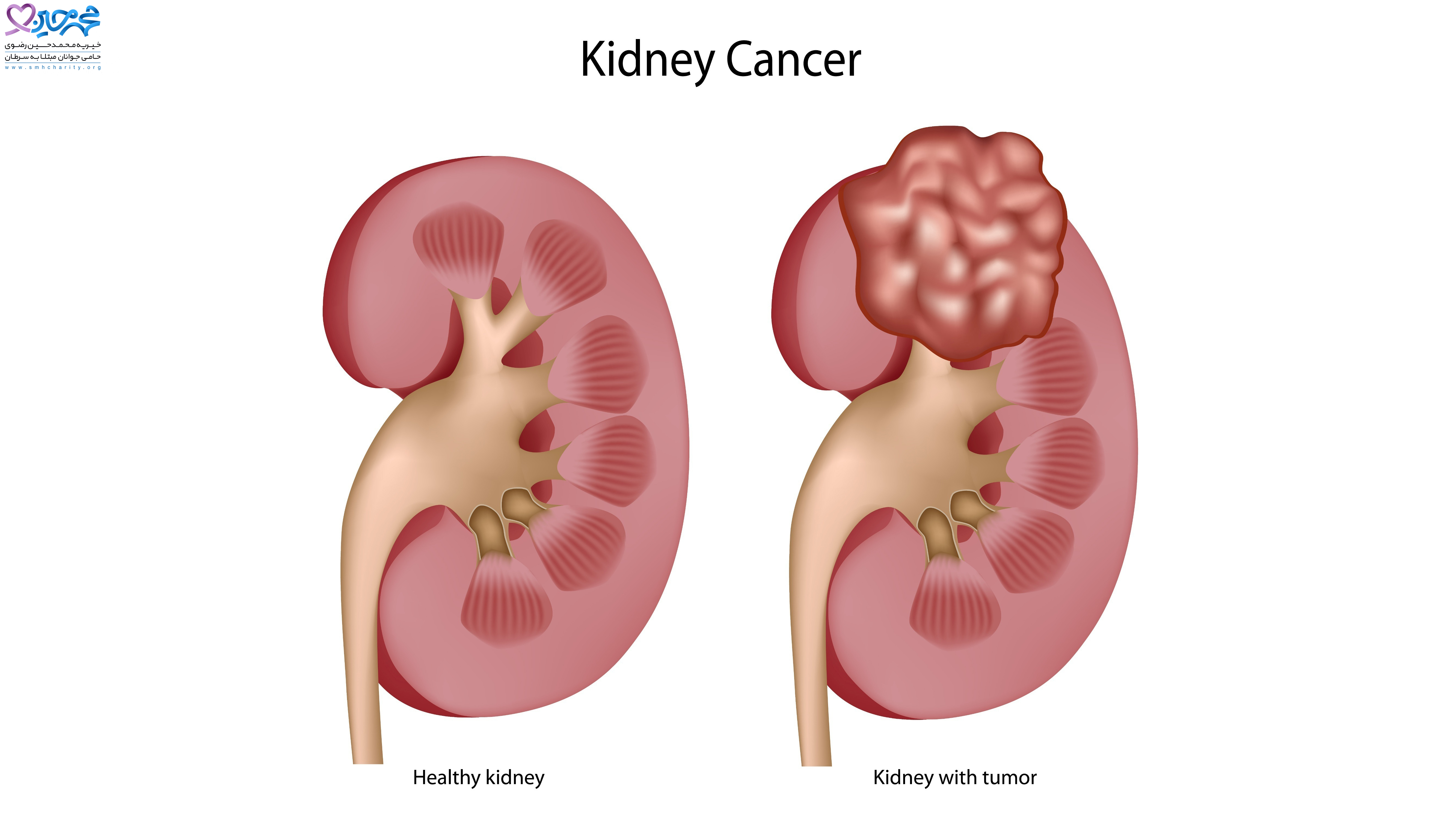
Когда выяснилось, что у меня четвёртая стадия почечной недостаточности, я стала готовиться к тому, что наступит пятая — и мне понадобится диализ. Я знала наизусть все симптомы отказа почек и постоянно искала их у себя: это отёки, странный привкус во рту, изменение запаха кожи, слабость, головокружение, анемия, тошнота, отсутствие аппетита, увеличение веса из-за внутренних отёков. У меня ничего не болело, но мне было страшно: кольцо на пальце немного давит — неужели отёк? Я расспрашивала близких, не пахнет ли у меня изо рта, и вообще невероятно загоняла себя; мне всё время казалось, что завтра я окажусь на диализе.
Уравновесить своё психологическое состояние помогли две вещи: работа с психологом и получение максимально подробной информации о диализе и людях, которые уже через него прошли. Занятия с психологом помогли отвлечься от тяжёлых мыслей и начать оценивать свои перспективы трезво, без лишнего драматизма. В плане информации для меня открытием стал форум доктора Денисова. Это место, где люди с заболеваниями почек могут пообщаться друг с другом и задать любые медицинские или психологические вопросы. Я очень благодарна доктору Денисову за этот форум — это группа поддержки и кладезь информации для любого человека с почечной недостаточностью.
Это место, где люди с заболеваниями почек могут пообщаться друг с другом и задать любые медицинские или психологические вопросы. Я очень благодарна доктору Денисову за этот форум — это группа поддержки и кладезь информации для любого человека с почечной недостаточностью.
К сожалению, почечные заболевания не развиваются линейно: на фоне относительной стабильности может наступить резкое ухудшение. Благодаря информации с форума я поняла, что мне нужно формировать сосудистый доступ заранее — иначе можно оказаться в ситуации, когда доступа нет и диализ долго проводят через подключичный катетер, идущий напрямую в сосуды сердца — этот способ используется, но в идеале он краткосрочный. Я набралась смелости, отправилась к сосудистому хирургу, и мне сделали фистулу. Хотя показатели ещё позволяли жить без диализа, меня прикрепили к диализной станции — они есть и в государственных учреждениях, и коммерческие (но субсидируемые государством). Любой гражданин РФ имеет право на такую терапию за счёт государства; кроме того, человек на диализе может получить первую группу инвалидности, чаще всего бессрочно. Бесплатный диализ можно проходить (по предварительной договорённости) в любом городе страны, и это позволяет путешествовать по России.
Бесплатный диализ можно проходить (по предварительной договорённости) в любом городе страны, и это позволяет путешествовать по России.
Хроническая почечная недостаточность
Хроническая почечная недостаточность (ХПН) — часто выявляемая патология у кошек. Частота выявления этой патологии нарастает с возрастом пациентов, и, по данным нескольких исследований, обнаруживается у 1/3 всех обследованных старых кошек. Выявление и лечение ХПН требует значительных диагностических и терапевтических усилий.
Хроническая почечная недостаточность — прогрессирующее, необратимое разрушение почек, которое может протекать незаметно для владельцев до тех пор, пока функция почек не будет утрачена на 70%.
Этиология хронической почечной недостаточности
Под ХПН понимается состояние, при котором у больного наблюдается не менее 2 недель азотемия почечного происхождения. Азотемия — это повышение содержания в сыворотке крови азота мочевины (АМС) и креатинина (КС).
Любой патологический процесс, сопровождающийся разрушением почечной ткани, может привести к ХПН. Соответственно, известно множество причин, вызывающих ХПН у кошек. Идентификация причины ХПН в каждом конкретном случае обычно требует проведения следующих исследований: анализа биохимического профиля сыворотки крови, клинического анализа мочи, исследования микрофлоры мочи, рентгенографии и УЗИ органов брюшной полости. Больным ХПН, с почками нормальных или несколько увеличенных размеров, следует также проводить пункционную биопсию почек с последующим цитологическим исследованием полученных биоптатов.
Наиболее частым результатом гистологического исследования тканей почек у кошек с ХПН является выявление хронического интерстициального фиброза (называемого также хроническим тубулоинтерстициальным нефритом или хроническим интерстициальным нефритом). Это процесс, характеризующийся воспалением интерстициальной и клубочковой ткани почек.
Причины ХПН
У ХПН может быть одна или несколько причин. Наиболее типичными факторами, способствующими ее возникновению, являются возраст, генетическая предрасположенность, обменные нарушения, отравления, воспалительные процессы в ротовой полости, заболевания мочевыводящей системы, а так же аутоиммунные состояния. В последние годы большое внимание уделяется повышенному кровяному давлению, низкому уровню калия, использованию окислителей в диетах и заболеваниям полости рта, как возможным факторам, способствующим развитию ХПН. Исследования показали, что некоторые породы имеют большую предрасположенность к ХПН. Кошки пород Мейн-кун, британская и родственные ей, абиссинская, сиамская, русская голубая, бурманская и балийская больше подвержены ХПН, чем кошки других пород.
Наиболее типичными факторами, способствующими ее возникновению, являются возраст, генетическая предрасположенность, обменные нарушения, отравления, воспалительные процессы в ротовой полости, заболевания мочевыводящей системы, а так же аутоиммунные состояния. В последние годы большое внимание уделяется повышенному кровяному давлению, низкому уровню калия, использованию окислителей в диетах и заболеваниям полости рта, как возможным факторам, способствующим развитию ХПН. Исследования показали, что некоторые породы имеют большую предрасположенность к ХПН. Кошки пород Мейн-кун, британская и родственные ей, абиссинская, сиамская, русская голубая, бурманская и балийская больше подвержены ХПН, чем кошки других пород.
Хотя ХПН может возникнуть в любом возрасте, обычно от нее страдают пожилые кошки. Благодаря усовершенствованным диетам для кошек, достижениям в области ветеринарии и домашнему содержанию кошек, теперь они живут намного дольше и их организмы в конечном итоге изнашиваются так же, как и организмы людей.
Симптомы заболевания ХПН
Даже если кошка будет на диете, будет принимать лекарства и проходить инфузионную терапию, в конечном итоге начнут проявляться по крайней мере некоторые из симптомов, перечисленных ниже.
Не у всех кошек проявятся все симптомы:
- Чрезмерное мочеиспускание
- Повышенная жажда
- Тошнота и позывы к рвоте
- Облизывание губ
- Скрежет или треск в челюсти
- Рвота (прозрачной или пенистой жидкостью и пищей)
- Слюнотечение
- Обезвоживание
- Кошка сидит над миской с водой, сгорбившись
- Потеря аппетита
- Снижение веса
- Потеря мышечной массы
- Истощение
- Ухудшение волосяного покрова
- Неприятный запах изо рта (запах аммиака)
- Вялость
- Чувствительность к звуку
- Поедание наполнителя из лотка
- Слабость
- Депрессия
- Язвы во рту
- Отслоение сетчатки
- Также могут возникать судороги, понижение температуры тела, кома.

ХПН неизлечима, но этим состоянием можно какое-то время управлять. В основе управлении ХПН является контроль количества продуктов обмена веществ, проходящих через почки. Поскольку способность оставшихся нефронов выводить конечные продукты обмена веществ из организма ограничена, идея состоит в том, чтобы снизить количество этих продуктов до такого уровня, с которым смогут справиться нефроны. Этот эффект достигается при помощи сочетания диеты, лекарственных препаратов и гидратационной терапии (диуреза).
Сейчас осуществляются исследования, направленные на замедление развития ХПН при помощи ингибиторов АПФ и блокаторов кальциевых каналов. Эти препараты расширяют сосуды, таким образом, снижая кровяное давление и улучшая кровообращение без нанесения вреда почкам. Трансплантация почек и диализ уже также возможны. Пересадка почки должна рассматриваться не как исцеление, а как вариант лечения ХПН у кошки. Однако опыт проведения подобных операций в отечественной ветеринарной медицины не был удачным.
У этого заболевания существуют стадии и подстадии
Классификация болезней почек по IRIS:
Стадия 1 (неазотемическая ХПН):
Нормальный креатинин(менее 140 мкмоль/л), но имеются другие нарушения, указывающие на почечную недостаточность(например: реномегалия, протеинурия, плохая мочевая концентрационная способность.)
Стадия 2 (слабая ХПН):
Креатинин выше 140-250 мкмоль/л. Этот нижний уровень около 140 ммоль/л может находиться в пределах нормированной области значений.
Стадия 3 (умеренная ХПН):
Креатинин плазмы 251-439 мкмоль/л.
Стадия 4 (сильная ХПН):
Кошки на этой стадии ХПН имеют уровни креатинина более 440 мкмоль/л.
Подстадии ХПН:
- Непротеинуриновая менее 0,2 белка
- Пограничная протеинуриновая 0,2–0,4
- Протеинуриновая более 0,4
Прогноз
Самая большая проблема при лечении ХПН заключается в том, что владельцы замечают изменения в состоянии животного только на поздний стадиях дегенерации почечной ткани. Обычно проходит еще некоторое время до того как владелец решит показать кошку врачу. Пока функциональную активность сохраняет хотя бы 30% нефронов, животное выглядит здоровым. А когда признаки заболевания проявляются, процесс уже необратим. Поэтому успешно контролировать ХПН возможно только, если она выявлена при биохимическом исследовании крови на ранних стадиях. К сожалению, ежегодная диспансеризация животного пока не стала привычной процедурой в нашей стране. Мало кто из владельцев осознает, что многих проблем с животным удалось бы избежать благодаря ежегодному обследованию и решению проблем на ранних стадиях.
Обычно проходит еще некоторое время до того как владелец решит показать кошку врачу. Пока функциональную активность сохраняет хотя бы 30% нефронов, животное выглядит здоровым. А когда признаки заболевания проявляются, процесс уже необратим. Поэтому успешно контролировать ХПН возможно только, если она выявлена при биохимическом исследовании крови на ранних стадиях. К сожалению, ежегодная диспансеризация животного пока не стала привычной процедурой в нашей стране. Мало кто из владельцев осознает, что многих проблем с животным удалось бы избежать благодаря ежегодному обследованию и решению проблем на ранних стадиях.
Поскольку 99,9% кошек попадают на прием в состоянии декомпенсации, когда организм уже не может справиться с последствиями нарушения функции почек.
На 1 и 2 стадии заболевания прогноз осторожный. В 3 и 4 стадиях- неблагоприятный. В каждом конкретном случае дать точный прогноз владельцу животного всегда трудно, поскольку гистологическое исследование проводиться крайне редко и врач только по косвенным признакам может определить состояние почечной ткани. Иногда кошка с креатинином более 800 мкмоль/л после курса инфузионной терапии дает положительную динамику и в течении длительного времени неплохо чувствует себя на лечебной диете. А в других случаях при уровне креатинина 300–400 мкмоль/л животное не отвечает на терапию и погибает.
Иногда кошка с креатинином более 800 мкмоль/л после курса инфузионной терапии дает положительную динамику и в течении длительного времени неплохо чувствует себя на лечебной диете. А в других случаях при уровне креатинина 300–400 мкмоль/л животное не отвечает на терапию и погибает.
Всегда следует тщательно взвесить свои возможности. Курс лечения может растянуться на неделю и более. Требует затрат времени и денег. И нет никаких гарантий что животное поправится. В такой ситуации каждый владелец делает выбор исходя из своих жизненных принципов и возможностей.
Лечение ХПН
По возможности стараются бороться с причиной, вызвавшей развитие ХПН, хотя это далеко не всегда возможно. У кошек с гломерулонефритом или нефротическим синдромом следует выявить причины, вызвавшее данные заболевания (например, лейкемию кошек или вирус иммунодефицита). Лечение при этом должно быть направлено на снижение выраженности протеинурии, отеков и, особенно, на ослабление воспалительного процесса в клубочках. Гипоальбуминемия, обусловленная потерей белка через капилляры клубочка, является исходной причиной отека, и поэтому соответствующее клиническое лечение требует точных знаний степени протеинурии. Лучше всего оценивать количество теряемого с мочой белка с помощью комплексной оценки содержания альбумина и креатинина в сыворотке (АС и КС) и отношения содержаний белка в моче (БМ) и КС (БМ/КС). Поскольку для кошек с ХПН характерна сильная вариабельность степени протеинурии, фоновое (до начала лечения) значение отношения БМ/КС следует определять у каждого больного как минимум дважды.
Гипоальбуминемия, обусловленная потерей белка через капилляры клубочка, является исходной причиной отека, и поэтому соответствующее клиническое лечение требует точных знаний степени протеинурии. Лучше всего оценивать количество теряемого с мочой белка с помощью комплексной оценки содержания альбумина и креатинина в сыворотке (АС и КС) и отношения содержаний белка в моче (БМ) и КС (БМ/КС). Поскольку для кошек с ХПН характерна сильная вариабельность степени протеинурии, фоновое (до начала лечения) значение отношения БМ/КС следует определять у каждого больного как минимум дважды.
Другими причинами возникновения ХПН у кошек могут быть бактериальная инфекция почек, периренальный псевдокистоз, почечнокаменная болезнь и лимфосаркома почек. В таких случаях специфическое лечение должно быть направлено на первичное заболевание.
Поскольку основная функция почек- выделение конечных продуктов обмена веществ, при нарушении в работе почек такие продукты обмена накапливаются в крови, что приводит к интоксикации организма. Соответственно, терапия направлена на снижение потребления белка как главного источника токсичных метаболитов и на борьбу с интоксикацией. Кроме того, почки продуцируют ряд гормонов и биологически активных веществ. При ХПН страдает и эта их функция, что приводит к ряду нарушений. Итак, развитие уремического симптома связано со снижением выделительной функции почек. Это симптомокомплекс, проявляющейся у всех животных независимо от причины заболевания: депрессия, сонливость, слабость, потеря массы тела, рвота, потеря аппетита.
Соответственно, терапия направлена на снижение потребления белка как главного источника токсичных метаболитов и на борьбу с интоксикацией. Кроме того, почки продуцируют ряд гормонов и биологически активных веществ. При ХПН страдает и эта их функция, что приводит к ряду нарушений. Итак, развитие уремического симптома связано со снижением выделительной функции почек. Это симптомокомплекс, проявляющейся у всех животных независимо от причины заболевания: депрессия, сонливость, слабость, потеря массы тела, рвота, потеря аппетита.
Для борьбы с интоксикацией необходимо снизить количество потребляемого с кормом белка и провести инфузионную терапию. Кошке делают курс внутривенных вливаний растворов. А когда появится аппетит, переводят на лечебную диету с пониженным содержанием белка и фосфора. Очень важно увеличить потребление животным жидкости, поэтому даже при нормальном аппетите можно делать подкожные инъекции физиологического раствора или раствора Рингера по 20–40 мл/кг в сутки. Часто владельцы сталкиваются с тем. Что кошка не хочет есть диетический корм. Эту проблему решить сложно. Но необходимо. Ряд фирм выпускает лечебные диеты для кошек: Пурина, Хиллс, Ямс, Роял Канин. Если кошка не ест корм одной фирмы, попробуйте другую. Есть сухие корма, есть консервированные. Некоторые кошки едят с рук владельца маленькими порциями. Сложнее составить правильный рацион из натуральных кормов, следует учитывать. Что количество белка в корме не должно превышать 3,8–4,5 г/кг веса животного. Однако. Достаточно трудно высчитать содержание белка в рационе из натуральных продуктов.
Что кошка не хочет есть диетический корм. Эту проблему решить сложно. Но необходимо. Ряд фирм выпускает лечебные диеты для кошек: Пурина, Хиллс, Ямс, Роял Канин. Если кошка не ест корм одной фирмы, попробуйте другую. Есть сухие корма, есть консервированные. Некоторые кошки едят с рук владельца маленькими порциями. Сложнее составить правильный рацион из натуральных кормов, следует учитывать. Что количество белка в корме не должно превышать 3,8–4,5 г/кг веса животного. Однако. Достаточно трудно высчитать содержание белка в рационе из натуральных продуктов.
Большое значение в патогенезе ХПН играет повышение содержания в крови фосфора. Из-за повреждения нефронов фосфор не выводится с мочой и накапливается в крови. Поэтому во всех диетах при почечной недостаточности уровень фосфора не превышает 0,5% сухого веса суточного рациона. Кроме того, назначаются препараты, связывающие фосфор в кишечнике.
В настоящее время стало очевидным, что причина значительного распространения почечной недостаточности среди кошек связана со способностью их организма концентрировать мочу и в сниженном потреблении жидкости. Это особенность кошек унаследована ими от предков- жителей полупустынь. Поэтому хочется еще раз обратить внимание владельцев: стимулируйте потребление воды любыми способами!!! Кошка должна выпивать не менее 30 мл жидкости на килограмм веса! Какими же способами? Нужно учитывать, что кошки очень чувствительны к запахам. Поэтому воду надо давать в керамической посуде- она не придает воде запах. Вода должна быть всегда чистой! Кошек привлекает блеск водного зеркала, поэтому наливаем миску до краев. По дому надо расставить несколько мисок. Если кошка лакает текущую воду, включить кран или поставить фонтанчик (они продаются в цветочных магазинах).
Это особенность кошек унаследована ими от предков- жителей полупустынь. Поэтому хочется еще раз обратить внимание владельцев: стимулируйте потребление воды любыми способами!!! Кошка должна выпивать не менее 30 мл жидкости на килограмм веса! Какими же способами? Нужно учитывать, что кошки очень чувствительны к запахам. Поэтому воду надо давать в керамической посуде- она не придает воде запах. Вода должна быть всегда чистой! Кошек привлекает блеск водного зеркала, поэтому наливаем миску до краев. По дому надо расставить несколько мисок. Если кошка лакает текущую воду, включить кран или поставить фонтанчик (они продаются в цветочных магазинах).
Почечная недостаточность приводит к таким нарушениям как гипокалиемия- понижение калия в крови, метаболический ацидоз. Эти состояния выявляются при проведении биохимического анализа крови и корректируются медикаментозно. Надо понимать, что даже стабильному животному с диагнозом ХПН необходимо проводить исследования крови раз в 2–3 месяца.
Как было сказано выше, при ХПН развиваются патологии, связанные с нарушением эндокринной функции почек:
Наиболее часто проявляется анемия как следствие снижения синтеза почками эритропоэтина. Анемия проявляется при проведении клинического анализа крови. Корректируется анемия препаратом эритропоэтин в дозировке 50–100 Ед на кг веса 2–3 раза в неделю. Параллельно назначают препараты железа. Цель лечения- достичь показателя гематокрита 30–35%. Повышение уровня фосфора в крови и снижение синтеза кальцитриола в почках приводят у животных с ХПН к развитию вторичного гиперпаратиреоза. Значительная часть клинических нарушений у животных с уремией сопровождается избытком паратгормона. Доказана роль избытка паратгормона в развитии уремической остеодистрофии.
При почечной недостаточности у кошек обычно развивается системная гипертония. Тяжелая форма системной гипертонии может привести к кровоизлияниям в сетчатке и/или ее отслоению, судорогам, гипертрофии миокарда и прогрессирующему повреждению почек. Гипертония средней или слабой степени может давать осложнения, но это следует установить. Лечение гипертонии начинают с измерения артериального давления или идентификации органа, причиной повреждения которого является непосредственно системная гипертония. Измерения артериального давления должны проводиться опытным специалистом у больного в состоянии покоя (не менее, чем пять последовательных регистрации). Наиболее удобным непрямым методом измерения артериального давления у кошек является ультразвуковая допплерометрия центральной артерии.
Гипертония средней или слабой степени может давать осложнения, но это следует установить. Лечение гипертонии начинают с измерения артериального давления или идентификации органа, причиной повреждения которого является непосредственно системная гипертония. Измерения артериального давления должны проводиться опытным специалистом у больного в состоянии покоя (не менее, чем пять последовательных регистрации). Наиболее удобным непрямым методом измерения артериального давления у кошек является ультразвуковая допплерометрия центральной артерии.
Противогипертоническая терапия включает в себя диету с пониженным содержанием натрия на фоне приема ИАКФ (например эналаприла в дозе 0,5–2 мг/кг per os каждые 12–24 часа или беназеприла в дозе 0,25-2 мг/кг per os каждые 12–24 часа) или антагонистов кальциевых каналов (например амлодипина в дозе 0,625–1,25 мг per os каждые 24 часа на одно животное). Комбинации лекарств подбираются в зависимости от эффективности их действия на артериальное давление у данного больного.
Для определения необходимых доз противогипертонических препаратов нужно следить за эффективностью лечения. Эффект лечения оценивается путем систематических измерений артериального давления и определения КС первоначально каждые 2 недели и затем, когда эффективная доза установлена, каждые 3–6 месяцев. В процессе лечения производится корректировка доз. В качестве побочных эффектов при лечении гипертонии могут наблюдаться угнетение функции почек, общая слабость и обмороки, связанные с гипотонией.
Часто у кошек с заболеваниями почек наблюдается прогрессирующее угнетение почечной функции. Причинами этого служат либо развитие первичного заболевания, ставшего причиной ХПН, либо вторичные факторы, такие как избыточное поступление фосфатов с кормом или гипертония в системных или клубочковых сосудах.
Таким образом, для замедления развития болезни почек необходимо контролировать процессы протекания первичного заболевания и вторичные факторы, которые могут вызывать дальнейшее повреждение почек. Например, животным с азотемией показана диета с пониженным содержанием фосфора и препаратами, связывающими фосфор в тонком кишечнике (см. выше). Для кошек, страдающих умеренной ХПН с азотемией, предлагается рацион со сниженным содержанием белка (см. выше),. При средней и тяжелой форме азотемии для уменьшения степени тяжести заболеваний показана диета со сниженным содержанием белка.
Например, животным с азотемией показана диета с пониженным содержанием фосфора и препаратами, связывающими фосфор в тонком кишечнике (см. выше). Для кошек, страдающих умеренной ХПН с азотемией, предлагается рацион со сниженным содержанием белка (см. выше),. При средней и тяжелой форме азотемии для уменьшения степени тяжести заболеваний показана диета со сниженным содержанием белка.
Снижение системного артериального давления и внутригломелурярного давления позволяет замедлить развитие гломелуросклероза и интерстициального фиброза.
Хочется еще раз отметить, что ХПН не излечивается. Животное, состояние которого удалось стабилизировать, нуждается в постоянном мониторинге. Каждые 2–6 мес (в зависимости от тяжести заболевания) необходимо привозить животное в клинику для обследования.
Профилактика хронической почечной недостаточности
Избитая фраза «Заболевание легче профилактировать, чем лечить» для хронической почечной недостаточности является абсолютной истиной. Как Вы уже поняли, если признаки заболевания проявились, вылечить его невозможно. Врачу остается лишь бороться с симптомами заболевания насколько это возможно.
Как Вы уже поняли, если признаки заболевания проявились, вылечить его невозможно. Врачу остается лишь бороться с симптомами заболевания насколько это возможно.
В странах более развитой культурой содержания домашних животных ежегодные диспансеризации являются правилом. В нашей стране это, к сожалению, исключение.
Мы надеемся, что владельцы кошек, прочитав эту статью, осознают необходимость ежегодного обследования животного и ранней терапии заболевания.
Каждый владелец кошки должен с самого раннего возраста питомца организовать правильное кормление, следить за потреблением воды.
Перенесенные вирусные заболевания и отравления так же могут стать причиной ХПН.Врожденные патологии почек, например поликистоз, становятся причиной развития ХПН у молодых животных. Такие патологии выявляются при ультрозвуковом обследовании органов брюшной полости.
Помните, кошки предрасположены к развитию ХПН! Чтобы ваш питомец оставался здоровым и радовал вас много лет, проконсультируйтесь с врачом как лучше организовать его кормление, содержание. Как правильно и своевременно проходить обследования. И придерживайтесь этих рекомендаций. Здоровье вашего питомца в ваших руках!
Как правильно и своевременно проходить обследования. И придерживайтесь этих рекомендаций. Здоровье вашего питомца в ваших руках!
Автор статьи ветеринарный врач Юрьев Ю.Н.
При использовании материалов статьи ссылка на сайт обязательна.
Осложнения коронавируса: страдают легкие, сердце, почки и мозг. Это надолго или навсегда?
Автор фото, Getty Images
Вот уже полгода ученые и медики пытаются оценить вред, который наносит человеческому организму Covid-19, однако, несмотря на более чем 400 тыс. летальных исходов, миллионы переболевших и тысячи исследований и отчетов, картина так до конца и не прояснилась.
Данные, полученные британскими исследователями, свидетельствуют, что первичные симптомы заболевания могут проявляться, исчезать и вновь проявляться в течение 30 и более дней, что заметно дольше официального двухнедельного периода, обозначенного экспертами ВОЗ.
А для кого-то болезнь может означать лишь начало долгой и мучительной борьбы с вирусом, которая может обернуться новым «посткоронавирусным синдромом».
По данным авторитетного журнала Science, этот коронавирус «творит такие вещи, какие не творила ни одна болезнь, известная человечеству».
Пока власти принимали одну меру за другой в попытке остановить распространение инфекции, а медики (тщетно) искали лекарство или вакцину, способные побороть болезнь, мы узнавали о коронавирусе все новые подробности, и наше представление о нем менялось, причем в некоторых аспектах — в корне.
Поначалу казалось, что это обычное респираторное заболевание вроде SARS или птичьего гриппа, однако позже выяснилось, что коронавирус (его официальное название SARS-CoV-2) может затронуть легкие, мозг, носоглотку, глаза, сердце, кровеносные сосуды, печень, почки и кишечник, то есть буквально все жизненно важные органы.
По результатам уже проведенных исследований, Covid-19 сопровождается целым набором самых разнообразных симптомов, и для тех, кто переболел в тяжелой форме, долговременные последствия могут быть самыми серьезными: от рубцевания легочной ткани и отказа почек до воспаления сердечной мышцы, аритмии, повреждения печени, когнитивных нарушений, психозов, сопровождающихся резкой сменой настроения, и многого другого.
То, как заболевание отразится на людях в долгосрочной перспективе, еще предстоит выяснить в полной мере, однако уже сейчас есть много указаний на то, что последствия этого заболевания продолжают испытывать даже те, кто переболел коронавирусом в достаточно легкой форме.
Есть и еще один важный вопрос: может ли вирус SARS-CoV-2 сохраняться в человеческом организме в дормантном состоянии, и не проявит ли он себя через несколько лет в том или ином виде?
Ничего удивительного в этом не будет, говорят медики, ведь известны вирусы, которые ведут себя именно так. К примеру, после того, как человек переболел ветрянкой, вирус герпеса, который ее вызвал, никуда не исчезает, он может тихо прятаться десятилетиями, а потом при удобном случае вылиться в болезненный опоясывающий лишай.
А вирус, вызывающий гепатит B, через много лет может привести к раку печени.
Даже вирус Эбола, обнаруженный спустя много месяцев у выживших пациентов в глазной жидкости, впоследствии вызывает слепоту у 40% инфицированных.
Поэтому, учитывая тот факт, что SARS-CoV-2 предпочитает легкие, врачи заподозрили, что именно там в первую очередь вирус способен вызывать необратимые изменения.
Легкие
Еще в марте специалисты Уханьского технологического университета сообщали, что у 66 из 70 пациентов, переживших пневмонию на фоне Covid-19, компьютерная томография обнаружила видимые повреждения в легких.
Автор фото, Getty Images
Подпись к фото,У некоторых пациентов функции легких могут не восстановиться полностью
Эти повреждения варьировались от закупорки кровеносных сосудов в альвеолах до рубцевания легочной ткани. Такое рубцевание, или утолщение ткани, называется легочным фиброзом и может привести к одышке. В настоящее время не существует способов остановить или повернуть вспять этот процесс.
«Фиброз может стабилизироваться и не меняться со временем, это верно. У некоторых пациентов функции легких могут не восстановиться полностью, однако последствия этого не будут столь уж существенными, — поясняет профессор Лестерского университета Луиза Уэйн. — Но бывают и случаи прогрессирующего фиброза, а это по-настоящему опасно, потому что рано или поздно он убивает».
Кроме того, еще до введения в Британии жесткого карантина Факультет медицины интенсивной терапии (FICM) — профессиональная медицинская организация, отвечающая за подготовку британских врачей-реаниматологов, предупреждал, что пациенты с тяжелой формой Covid-19 могут получить столь сильные повреждения легких, что на восстановление им понадобится до 15 лет.
FICM подчеркивал, что у многих пациентов, поступивших в отделения реанимации, развивался острый респираторный дистресс-синдром (ОРДС) — сильнейшее воспаление легких, при котором жидкость из крови попадает в альвеолы, что делает дыхание невозможным без специального аппарата.
Учитывая историю повреждения легочной ткани у пациентов, переболевших SARS и MERS, группа медиков под руководством радиолога Мелины Хоссейни из Калифорнийского университета в Лос-Анджелесе настоятельно рекомендует вести мониторинг пациентов, переболевших Covid-19, и проверять их легкие «на предмет оценки долгосрочного или перманентного повреждения, включая фиброз».
Сердце и кровеносные сосуды
По мере того, как врачи пытаются оценить ущерб, нанесенный различным органам пациентов, переболевших Covid-19, они сталкиваются с вполне ожидаемой проблемой: люди, страдающие заболеваниями легких, сердца, почек или крови, как правило, и становились первыми жертвами коронавируса, и в их случае болезнь чаще всего протекала тяжело. Поэтому не всегда можно определить, к чему привел вирус, а что уже было повреждено до него.
Однако ясно одно: когда симптомы инфекции начинают проявляться, функции многих органов нарушаются, и отказ одного ведет за собой отказ других.
Свою роль играет и острый воспалительный процесс, который приводит к инсультам и инфарктам.
Автор фото, Getty Images
Подпись к фото,Коронавирус может вызывать повреждение сердечной мышцы и образование тромбов в крови
Как говорится в отчете за март, опубликованном в специализированном медицинском журнале JAMA Cardiology, повреждения сердечной мышцы были отмечены почти у 20% из 416 обследованных пациентов в уханьских больницах.
Там же, но уже в реанимационных отделениях, аритмия была отмечена у 44% из 36 пациентов.
Медики связывают это с гиперцитокинемией, или цитокиновым штормом, потенциально смертельной реакцией организма, который запускает неконтролируемую активацию иммунных клеток, что ведет к разрушению тканей очага воспаления. Такая реакция наблюдалась у некоторых больных коронавирусом.
В частности, возникает воспаление сердечной мышцы (миокардит), что сбивает электрические импульсы, ведет к артимии и нарушает циркуляцию крови, вызывая одышку.
Осложнения на сердечно-сосудистую систему характерны не только для Covid-19: миокардит могут вызывать многие вирусные заболевания. И хотя большинство пациентов выздоравливает, у некоторых повреждения сердечной мышцы носят необратимый характер.
Более того, Covid-19 негативно влияет и на саму кровь. У 38% из 184 пациентов с коронавирусом, попавших в реанимацию в Голландии, была выявлена повышенная свертываемость крови, и почти у трети из них обнаружились тромбы.
Почки
Хотя коронавирус поражает в первую очередь легкие, у некоторых пациентов инфекция переходила и на почки.
Согласно проведенным в Китае выборочным исследованиям, у 27% из 85 пациентов, попавших в уханьские больницы с коронавирусом, были отмечены проблемы с почками.
По результатам другого исследования, у 59% из почти 200 пациентов, госпитализированных в провинциях Хубэй и Сычуань, в моче наблюдался белок, свидетельствующий об инфекции, а у 44% присутствовала и кровь, что говорит о серьезном поражении почек.
Причем у пациентов с острой почечной недостаточностью (ОПН) риск летального исхода был в 5 раз выше, чем у обычных больных коронавирусом.
Мозг
Автор фото, Getty Images
Подпись к фото,Ученые еще не установили, как именно коронавирус воздействует на мозг
Из 214 исследованных пациентов с Covid-19 треть продемонстрировала неврологические симптомы, включая головокружение, головную боль и когнитивные расстройства.
Пока что ученые лишь гадают, что именно вызвало эти симптомы. Однако существующие теории сфокусированы на том, как вирус воздействует на нейроны — нервные клетки. Упоминается и потеря вкуса и запаха, и воспалительные процессы (таким образом на вирус реагирует наша иммунная система), и нехватка кислорода, которую ощущали некоторые больные.
Когнитивные расстройства могут быть связаны с пребыванием пациентов в реанимации, это еще называют временным помутнением рассудка, или делирием, когда у человека возникают галлюцинации, впрочем, чаще это наблюдается у пожилых людей.
И хотя симптомы, как правило, со временем пропадают, некоторые из них могут сохраняться. По словам врачей, восстановление когнитивных функций у переболевших коронавирусом сильно зависит от возраста, коморбидности (то есть сосуществования у пациента двух или более заболеваний или расстройств) и тяжести течения самой болезни.
Как указывает профессор реабилитационной медицины Королевского колледжа Лондона Линн Тернер-Стокс, вирус может затрагивать мозг даже тех пациентов, которые переболели в достаточно легкой форме.
А по словам профессора Кембриджского университета Эда Буллмора, у нас уже есть достаточно оснований полагать, что SARS-CoV-2 вызывает «нейротоксическое заболевание», которое приводит к «своего рода изменению ментального состояния пациента».
«Мы точно не знаем, что именно вызывает эту нейротоксичность, — признается профессор Буллмор. — Может быть, вирус заражает мозг, может быть, реакция нашей иммунной системы на вирус ведет к повреждению нейронов, или все дело в крови, которая поступает в мозг. На данный момент возможны все эти варианты».
В статье использованы материалы Independent, Los Angeles Times и Mail Online.
Минздрав признал коронавирус особо опасным для людей с болезнями почек :: Общество :: РБК
«Помимо больных ХБП у 20–30% пациентов, госпитализированных с COVID-19, развивается почечная недостаточность, повышающая потребности в диализе», — отметил профессор. «Вместе с перепрофилированием больниц для оказания помощи пациентам с COVID-19 это может нарушить обеспеченность больных ХБП программным диализом», — пояснил он.
Шилов также дал советы пациентам с болезнями почек о поведении во время эпидемии в дополнение к общепринятым мерам самоизоляции и профилактики.
Читайте на РБК Pro
«Если вы пациент с терминальной почечной недостаточностью на гемодиализе, то вы в группе риска по тяжелому течению коронавирусной инфекции. Вам следует предпринять следующее. Запаситесь всем необходимым, включая медикаменты», — рекомендовал главный нефролог. При вспышке вируса в районе проживания необходимо запастись на две-три недели здоровой, подходящей для выбранной диеты пищей, чистой водой и лекарствами, чтобы не посещать места скопления людей.
В случае заболевания или подозрения на заражение коронавирусом нужно сообщить об этом в свое отделение диализа, чтобы врачи решили, нужно ли проходить тест на COVID-19, и подготовились к прибытию. Кроме того, пациент должен сообщить персоналу о повышенной температуре, кашле, чихании сразу же по прибытии в диализный центр.
Если пациент, который контактировал с зараженными коронавирусом, нуждается в процедурах диализа, ему необходимо немедленно сообщить об этом в диализный центр и выполнять инструкции персонала.
«Надевайте хирургическую маску по прибытии в центр и не снимайте до самого отъезда, в том числе в течение всего сеанса диализа. При чихании используйте одноразовые носовые платки и выбрасывайте их после каждого использования. Рекомендуется проводить тщательную обработку дезинфектантами», — посоветовал Шилов.
Если диализ нужен при повышенной температуре и признаках ОРВИ, то пациента сначала направят в приемное отделение или специальное отделение для больных с коронавирусной инфекцией для осмотра специалистами.
Скорость распространения коронавируса в России Случаев за сутки Источник: Федеральный и региональные оперштабы по борьбе с вирусом Данные по России i
Что «любят», а что «не любят» почки?
Поскольку сегодня день почек, то продолжим тему о них. В наше время почки работают с огромной перегрузкой . За обезвреживание вредных веществ, попавших в организм человека, кто в организме отвечает? — В первую очередь, два органа — печень и почки.
Узнаем, что же «любят», а что «не любят» почки? Начнём с того, что любят:
— Почки любят сухой тёплый воздух . В тепле расширяются кровеносные сосуды почек. Улучшается их кровоснабжение. Но особенно полезно сухое тепло.
— Здоровые почки любят, чтобы человек выпивал достаточно большое количество воды . Если нет отёков (скрытых или явных), нет почечной или сердечной недостаточности, надо пить не менее 2 литров в сутки. Лишнюю воду почки выведут с мочой. Причём они без труда смогут выводить вместе с лишней водой все вредные вещества, которые надо удалить. А если воды потребляется мало, то почкам приходится её удерживать в организме, экономить. Мочи образуется меньше. А для вывода большого количества вредных веществ, мочу приходится сильно концентрировать. Это труднее для почек.
— Почки любят, конечно, чистую воду . Если вода загрязнена, то почкам приходится удалять с мочой не только токсические вещества, попавшие с пищей и образующиеся в самом организме, но и вредные вещества, содержащиеся в самой выпитой воде. Это опять-таки лишняя нагрузка. Так что надо употреблять чистую воду. Летом желательно давать «почкам отпуск». Пить, хотя бы некоторое время, чистую колодезную или родниковую воду.
— Почки любят продукты и лекарственные растения, оказывающие лёгкое мочегонное и дезинфицирующее мочевые пути действие . Это — арбуз, огурцы, петрушка, укроп, сельдерей, шиповник, берёзовый сок, земляника, земляничный лист и другие.
— Почки любят горизонтальное положение тела . При этом у них улучшается кровоснабжение. Это, может быть, не имеет особого значения для здоровых почек, но надо учитывать, если с почками не всё в порядке. При не совсем здоровых почках надо побольше лежать. Желателен дневной отдых в горизонтальном положении.
Что не любят почки?
— Почки не любят холод . Опасно сидеть на чём-то холодном и сыром, на камне, на сырой земле. Кстати, по этой причине заболевания почек часто возникают у туристов, рыбаков, у ночующих в холодных условиях. Опасно долго находиться в холодной воде. Перед и после пребывания в холодной воде надо разогреваться, чтобы почки не успели переохладиться. Пиелонефриты – основная опасность для неопытных «моржей».
— Опасно вообще, а в пожилом возрасте особенно, в холодное время года носить короткие куртки, женщинам — ходить в лёгких юбках с тонкими колготками. Лучше тёплые брюки.
— Почки не любят большого количества соли в рационе . Ведь почкам приходится излишнюю соль выводить. Лучше пищу недосаливать. Соленое есть нерегулярно, а как праздничные блюда.
— Почки не любят чрезмерного количества белковой животной пищи . Ведь белки не складируются и не расщепляются до углекислого газа и воды, как углеводы и жиры. Излишние белки расщепляются с образованием конечных продуктов азотистого распада: креатинина, мочевины, мочевой кислоты, которые небезвредны и должны выводиться почками. Поэтому модные сейчас белковые диеты для похудания – это просто удар по почкам.
— Почки не любят злоупотребления алкоголем . Если с почками не всё в порядке – осторожнее. Кстати, у лиц, злоупотребляющих алкоголем, значительно чаще бывают раки мочевого пузыря.
— На почки плохо действуют хронические очаги инфекции . Потому что они дают постоянную, пусть и небольшую интоксикацию, а почки должны выводить токсические вещества. Кроме того, микробы из этих очагов могут попадать в кровь. А затем в почки. И вызывать воспалительные заболевания почек.
Учитывая эти правила берегите свои почки.
Пожилые люди с заболеванием почек
Проблемы с почками очень распространены у пожилых людей и могут значительно ухудшить качество жизни в пожилом возрасте или даже привести к летальному исходу. В то время как большинство пациентов могут работать со своими терапевтами для лечения симптомов и осложнений снижения функции почек, для некоторых пациентов важно проконсультироваться с командой, в которую входят специалисты как по нефрологии, так и по гериатрической медицине, чтобы определить основную причину, контролировать ухудшение симптомов и осложнения , и оценить варианты лечения.К ним относятся пациенты с новым появлением аномалий в моче и потерей функции почек (более быстрой, чем ожидалось), с системными заболеваниями, которые могут повлиять на почки, и пациентов с серьезной потерей функции почек, приближающейся к почечной недостаточности.
Клиника гериатрических заболеваний почек Michigan Medicine была создана, чтобы помочь пожилым пациентам и их опекунам справиться с проблемами острых и хронических заболеваний почек.
Признаки и симптомыРяд признаков указывает на проблемы с функцией почек, в частности:
- Протеинурия — повышенный уровень белка в моче
- Гематурия — кровь в моче, чаще всего обнаруживается только при специальном анализе мочи
- Повышенный креатинин сыворотки крови
- Электролитный дисбаланс
- Гипертония (высокое кровяное давление), которую трудно контролировать с помощью лекарств
Когда эти симптомы наблюдаются у пожилых пациентов, врачи могут подозревать либо воспаление почек — состояние, называемое гломерулонефритом , либо повреждение фильтрующего блока, приводящее к утечке большого количества белка с мочой, что называется как нефротический синдром .Пожилым пациентам с этими состояниями может быть полезна более специализированная гериатрическая помощь, которую предлагает наша клиника.
Диагностика и лечениеНесмотря на то, что существуют устоявшиеся методы диагностики и лечения заболеваний почек, каждый вариант сопряжен с определенным уровнем риска. Для пожилых пациентов эти риски могут перевешивать преимущества стандартного лечения, или альтернативные методы лечения могут быть столь же эффективными с меньшими рисками. Наша команда нефрологов, гериатров и социальных работников умеет помогать пациентам и их близким взвесить возможные варианты и определить наилучший курс действий, задав такие вопросы:
Стоит ли делать биопсию почки?Биопсия почки — самый надежный инструмент для точной диагностики конкретной причины проблемы с почками.Он не только позволяет различать разные типы гломерулонефрита и нефротического синдрома, но и определять шансы на восстановление функции почек (насколько сильно воспаление и рубцевание почки?). Следовательно, это может быть очень полезно при принятии решения о лечении. Но решение пройти биопсию почки непросто, особенно для пожилого пациента. Как и любая хирургическая процедура, здесь есть риски, и эти риски выше у пациентов с плохим здоровьем, у пациентов с другими хроническими заболеваниями, такими как диабет, болезни сердца или гипертония, а также у тех, кто принимает несколько лекарств.
Помощь пациентам и их семьям в принятии правильного решения — одна из важнейших целей нашей команды. Независимо от вашего выбора, мы продолжим работать с вами, чтобы управлять вашим состоянием как можно более эффективно.
Подходите ли вы после постановки диагноза для стандартной терапии?Лекарства, обычно используемые для лечения заболеваний почек, в том числе иммунодепрессанты от гломерулонефрита и нефротического синдрома, препараты для снижения артериального давления и диуретики, имеют побочные эффекты и представляют дополнительный риск для пожилых пациентов.Альтернативные варианты лечения могут иметь меньше побочных эффектов, но также могут быть не такими эффективными. Специалисты по гериатрии в нашей клинике, включая врачей, социальных работников и диетологов, обладают опытом как в консультировании пациентов по вариантам лечения, так и в предоставлении индивидуального лечения и управления питанием. Мы делаем все возможное, чтобы координировать все эти услуги во время одного визита в клинику.
Стоит ли рассматривать диализ? А как насчет пересадки почки?Некоторые пациенты, наблюдаемые в нашей клинике, имеют почечную недостаточность или близкую к ней (терминальная стадия почечной недостаточности или ТПН), для которых стандартным лечением является диализ или трансплантация почки.Наша команда работает для пациентов, планирующих диализ, и помогает им подготовиться к переходу на лечение к нефрологу в местном диализном центре, если они выберут этот шаг. Мы также поддерживаем пациентов, которые отказываются от диализа, и сделаем все возможное, чтобы помочь им справиться с осложнениями, связанными с ТПН. Это может включать привлечение врачей и медсестер, специализирующихся на паллиативной помощи и уходе в хосписе.
Хотя трансплантация почек сейчас чаще проводится у пожилых пациентов, этот вариант подходит не всем.Состояние здоровья человека, сопутствующие заболевания, а также ожидания в отношении функций и повседневной жизни — все это факторы, которые следует учитывать и обсуждать.
Независимо от того, какой вариант выберет пациент, наша команда продолжает оказывать любую необходимую поддержку, будь то индивидуальное лечение осложнений почечной недостаточности или подготовка к переходу на диализ, трансплантацию или паллиативную помощь.
О клинике- Клиника гериатрической болезни почек работает по пятницам во второй половине дня в Центре здоровья и гериатрии Ист-Анн-Арбор.
- Клиника открыта для взрослых в возрасте 65 лет и старше с проблемами почек.
- В нашу команду входят нефрологи и социальные работники, которые работают бок о бок со специалистами по гериатрии. Такой командный подход позволяет нам адаптировать уход, который мы оказываем пожилым пациентам с пониженной функцией почек.
Направляющие врачи, пациенты и члены семьи могут связаться с клиникой напрямую по телефону (734) 764-6831 или по бесплатному телефону (877) 865-2167.
Каковы признаки почечной недостаточности в конце жизни? Перекресток
Почечная недостаточность, которую иногда называют почечной недостаточностью, является последней стадией хронического заболевания почек. Почки пациента постепенно теряют способность фильтровать лишнюю жидкость из крови, создавая скопление в организме. На этом этапе пациенту необходим диализ или трансплантация почки. Если ни один из этих вариантов недоступен, или если пациент решает отказаться от этого лечения, уход в хосписе может помочь обеспечить максимально комфортное оставшееся время пациента.
Как член семьи, осуществляющий уход за человеком с почечной недостаточностью, важно, чтобы вы могли распознавать признаки и симптомы терминальной почечной недостаточности. Зная, как определять признаки, вы можете помочь близкому человеку получить правильную помощь, когда она больше всего нужна.
Каковы признаки почечной недостаточности в конце жизни?
К наиболее частым признакам почечной недостаточности в конце жизни относятся:
- Задержка воды / отек ног
- Потеря аппетита, тошнота и рвота
- Путаница
- Одышка
- Бессонница и проблемы со сном
- Зуд, судороги и подергивания мышц
- Моча очень мало или совсем не моча
- Сонливость и утомляемость
Советы по управлению симптомами почечной недостаточности в конце жизни.
Есть несколько различных способов помочь близкому человеку справиться с симптомами терминальной почечной недостаточности. Возможно, самое ценное, что вы можете сделать, — это выслушать любимого человека и постараться как можно лучше решить его проблемы. Однако, если в какой-то момент вы не уверены, чем можете помочь, или если пациент не может эффективно общаться, мы рекомендуем обратиться к его лечащему врачу.
Что вы можете сделать для любимого человека.
Помимо лечения симптомов, вы, как семейный помощник по уходу, можете помочь, сообщив врачу пациента и персоналу хосписа, какие признаки почечной недостаточности в конце жизни вы наблюдаете.Кроме того, как близкий человек вы можете помочь пациенту навести порядок в своих делах. И, наконец, если это еще не было сделано, как можно скорее связавшись с поставщиком услуг хосписа.
Как хоспис может помочь при терминальной почечной недостаточности.
Помимо помощи в распознавании признаков почечной недостаточности в конце жизни, хоспис может помочь членам семьи в удовлетворении их собственных потребностей. В команду Crossroads Hospice & Palliative Care входят медсестры, волонтеры, помощники, социальные работники и врачи, которые предоставляют множество различных услуг, от личной гигиены, такой как уход за телом и купание, до помощи в лечении пациента.
Если вы хотите узнать больше о том, как Crossroads может помочь, мы рекомендуем вам связаться с нами сейчас, выбрав один из вариантов «Получить помощь» на синей панели справочного центра вверху этой страницы.
Признаки смерти по болезни.
Узнайте о конкретных признаках конца жизни общих болезней и недугов:
Дополнительные ресурсы по окончании срока службы.
Старение и болезни почек | Национальный фонд почек
Заболевание почек может развиться в любое время, но у людей старше 60 лет больше шансов заболеть, чем нет.С возрастом люди стареют и их почки.
По последним оценкам исследователей из Университета Джона Хопкинса, более 50 процентов пожилых людей старше 75 лет страдают заболеваниями почек. Было обнаружено, что заболевание почек чаще встречается у людей старше 60 лет по сравнению с остальной частью населения в целом.
«Многие люди не понимают, что с возрастом мы теряем функцию почек», — сказала Бет Пираино, доктор медицины, президент Национального фонда почек. «К сожалению, пожилые американцы могут не осознавать, что они подвергаются повышенному риску, пока не станет слишком поздно.«
Национальный фонд почек (NKF) призывает всех старше 60 лет проходить обследование на заболевание почек. NKF рекомендует ежегодно проходить скрининг с помощью простого теста на альбумин мочи, который проверяет наличие белка в моче — самого раннего признака поражения почек, — а также сдавать анализ крови на функцию почек. Помимо пожилых людей, NKF рекомендует также ежегодно проходить скрининг членов других групп высокого риска, таких как люди с диабетом, высоким кровяным давлением и / или семейным анамнезом почечной недостаточности.
Заболевание почек часто развивается медленно, с небольшими симптомами, и многие люди не осознают его, пока болезнь не прогрессирует. Осведомленность о заболевании почек, особенно для тех, кто находится в группе риска, является первым шагом к предотвращению или замедлению прогрессирования заболевания почек.
«Повреждение почек может проявляться в снижении почечной фильтрации или снижении содержания белка в моче», — сказал Морган Грэмс, доктор медицинских наук, из Медицинской школы Блумберга Джонса Хопкинса. «Если это признают и оценивают как пациенты, так и их врачи, можно управлять риском осложнений.«
Факты о заболевании почек:
- Болезнь почек ежегодно убивает больше людей, чем рак груди или простаты.
- Национальный фонд почек рекомендует ежегодный скрининг на заболевание почек всем лицам старше 60 лет.
- Факторы риска заболевания почек включают: высокое кровяное давление, диабет, камни в почках, семейный анамнез почечной недостаточности, длительный прием безрецептурных обезболивающих и возраст старше 60 лет.
- Более 37 миллионов американцев — каждый седьмой взрослый — страдают хроническим заболеванием почек, и большинство из них не знают об этом.
- Из более чем 120 000 американцев, включенных в национальный список ожидания трансплантации органов, более 98 000 ждут, когда почка спасет жизнь.
У трети пожилых людей есть хроническая болезнь почек 3 стадии
Со временем ваши почки могут начать работать менее эффективно, чем раньше. Эти два бобовидных органа в нижней части спины необходимы для вашего здоровья, поэтому стоит знать, что у вас может быть это распространенное заболевание.
Как врач-терапевт, Алина Лившиц, доктор медицины, в клинике Fairview Clinics — Andover, говорит, что хроническая болезнь почек 3 стадии — одна из наиболее частых тем, о которых ее спрашивают.Здесь она отвечает на ваши вопросы и дает несколько советов.
Q: Что такое хроническая болезнь почек?
A: Почки фильтруют кровь, выводят продукты жизнедеятельности из организма и перерабатывают полезные материалы. Итак, хроническая болезнь почек — это постепенная потеря этих функций. Описывается поэтапно. Например, если у кого-то есть стадия 3, это означает, что его почки фильтруют примерно половину того, что должно быть, позволяя некоторым жидкостям, электролитам и отходам накапливаться в вашем теле.Людям со стадией 5 часто требуется диализ несколько раз в неделю для фильтрации крови.
Q: Кто наиболее подвержен риску развития хронической болезни почек?
A: Основные причины — высокое кровяное давление и диабет. Если у вас есть один из них, я рекомендую поговорить с врачом о вашем риске развития хронического заболевания почек.
Q : Как мне узнать, есть ли оно у меня?
A: Хроническая болезнь почек часто начинает развиваться, даже если вы этого не замечаете.Симптомы могут появиться на стадии 3. У тех, у кого есть симптомы, они могут включать усталость, отек вокруг лодыжек или глаз, необычно светлую мочу, более частое мочеиспускание или потерю аппетита.
К счастью, некоторые простые тесты могут помочь нам измерить функцию почек и диагностировать заболевание почек.
Q: Поддается ли лечению?
A: Как только вы перейдете на стадию 3, она обычно считается необратимой. Хорошая новость заключается в том, что большинство пациентов со стадией 3 не переходят на более тяжелые стадии.Но важно работать с врачом, чтобы справиться с этим заболеванием.
Q: Что делать, если у меня хроническая болезнь почек?
A: Мой лучший совет —
- Пейте достаточно жидкости — от шести до восьми чашек напитков без кофеина в день.
- Избегайте таких лекарств, как ибупрофен и напроксен, так как они могут быть вредными для людей с заболеванием почек. Ацетаминофен обычно безопасен, если в течение 24 часов потребляется менее трех граммов.
- Ознакомьтесь с инструкциями по всем остальным лекарствам, отпускаемым без рецепта. Если они предупреждают вас не принимать его, если у вас заболевание почек, обратитесь к фармацевту или своему лечащему врачу за дополнительной информацией.
- Управляйте высоким кровяным давлением или диабетом. Держать эти условия под контролем важно для ваших почек.
- Регулярно посещайте врача, чтобы оставаться максимально здоровым.
Острое повреждение почек — NHS
Острое повреждение почек (ОПН) — это когда почки внезапно перестают нормально работать.Он может варьироваться от незначительной потери функции почек до полной почечной недостаточности.
ОПП обычно возникает как осложнение другого серьезного заболевания. Это не результат физического удара по почкам, как следует из названия.
Этот тип поражения почек обычно наблюдается у пожилых людей, которые плохо себя чувствуют из-за других заболеваний, а также поражены почки.
Важно, чтобы ОПП выявляли на ранней стадии и своевременно лечили.
Без быстрого лечения в организме может накапливаться ненормальный уровень солей и химических веществ, что влияет на способность других органов работать должным образом.
Если почки полностью отключаются, это может потребовать временной поддержки диализного аппарата или привести к смерти.
Симптомы острой почечной недостаточности
Симптомы ОПН включают:
- плохое самочувствие или тошнота
- понос
- обезвоживание
- писает меньше обычного
- путаница
- сонливость
Даже если он не прогрессирует до полной почечной недостаточности, к ОПП следует отнестись серьезно.
Он действует на все тело, изменяет то, как некоторые лекарства обрабатываются организмом, и может усугубить некоторые существующие заболевания.
ОПП отличается от хронической болезни почек, при которой почки постепенно теряют функцию в течение длительного периода времени.
Кто подвержен риску острого повреждения почек?
У вас больше шансов получить ОПП, если:
- вы старше 65 лет
- у вас уже есть проблема с почками, например, хроническая болезнь почек
- у вас длительное заболевание, например сердечная недостаточность, заболевание печени или диабет
- вы обезвожены или не можете самостоятельно поддерживать потребление жидкости
- у вас закупорка мочевыводящих путей (или существует риск этого)
- у вас тяжелая инфекция или сепсис
- вы принимаете определенные лекарства, в том числе нестероидные противовоспалительные препараты (НПВП, например ибупрофен) или лекарства от кровяного давления, например ингибиторы АПФ или диуретики; диуретики обычно полезны для почек, но могут стать менее полезными, если человек обезвожен или страдает тяжелым заболеванием
- Вам назначили аминогликозиды — разновидность антибиотиков; опять же, это проблема только в том случае, если человек обезвожен или болен, и их обычно дают только в условиях больницы
Причины острой почечной недостаточности
Большинство случаев ОПП вызвано снижением притока крови к почкам, обычно у тех, кто уже плохо себя чувствует из-за другого заболевания.
Это снижение кровотока может быть вызвано:
- Низкий объем крови после кровотечения, чрезмерной рвоты или диареи или сильного обезвоживания
- Сердце, выкачивающее меньше крови, чем обычно, в результате сердечной недостаточности, печеночной недостаточности или сепсиса
- Проблемы с кровеносными сосудами, такие как воспаление и закупорка кровеносных сосудов в почках (редкое состояние, называемое васкулитом)
- некоторые лекарства, которые могут влиять на кровоснабжение почек — другие лекарства могут вызывать необычные реакции в самих почках
ОПП также может быть вызвана проблемой с самой почкой, например гломерулонефритом.
Это может быть вызвано реакцией на некоторые лекарства, инфекции или жидкий краситель, используемый в некоторых типах рентгеновских лучей.
Это также может быть результатом закупорки, влияющей на дренаж почек, например:
Диагностика острого повреждения почек
Врач может заподозрить ОПП, если вы:
- в группе риска и внезапно заболел
- получить симптомы AKI
ОПП обычно диагностируется с помощью анализа крови, чтобы измерить уровень креатинина, химического продукта жизнедеятельности, вырабатываемого мышцами.
Если в вашей крови много креатинина, это означает, что ваши почки не работают так, как должны.
Вас также могут попросить сдать образец мочи и сделать ультразвуковое сканирование почек для выявления любых закупорок.
Узнайте больше об ОПП у детей
Выявление основной причины
Мочу можно проверить на белок, клетки крови, сахар и продукты жизнедеятельности, что может дать ключ к разгадке основной причины.
Врачам также необходимо знать о:
Ультразвуковое сканирование должно выявить, является ли причина закупоркой мочевыделительной системы, например, увеличенной простатой или опухолью мочевого пузыря.
Лечение острой почечной недостаточности
Лечение ОПН зависит от причины и степени тяжести заболевания.
Вам может понадобиться:
- для увеличения потребления воды и других жидкостей при обезвоживании
- антибиотики, если у вас инфекция
- , чтобы прекратить прием некоторых лекарств (по крайней мере, пока проблема не будет решена)
- мочевой катетер, тонкая трубка, используемая для дренирования мочевого пузыря в случае закупорки
Возможно, вам придется лечь в больницу.
Большинство людей с ОПН полностью выздоравливают, но у некоторых в результате развивается хроническая болезнь почек или длительная почечная недостаточность.
В тяжелых случаях может потребоваться диализ, когда аппарат фильтрует кровь, чтобы избавить организм от вредных отходов, дополнительной соли и воды.
Профилактика острого повреждения почек
Лица, подверженные риску ОПП, должны контролироваться с помощью регулярных анализов крови, если они заболели или начали принимать новые лекарства.
Также полезно проверить, сколько у вас мочи.
Любые настораживающие признаки ОПН, такие как рвота или выделение небольшого количества мочи, требуют немедленного обследования на предмет ОПН и лечения.
Людям, страдающим обезвоживанием или подверженным риску обезвоживания, может потребоваться капельное введение жидкости.
Любое лекарство, которое, кажется, усугубляет проблему или напрямую повреждает почки, необходимо прекратить, по крайней мере, временно.
Национальный институт здравоохранения и повышения квалификации (NICE) разработал подробные инструкции по профилактике, выявлению и лечению ОПП.
Прочтите руководство NICE
Осложнения острой почечной недостаточности
Наиболее серьезные осложнения острого повреждения почек:
- Высокий уровень калия в крови — в тяжелых случаях это может привести к мышечной слабости, параличу и нарушениям сердечного ритма
- Жидкость в легких (отек легких)
- Кислая кровь (метаболический ацидоз), вызывающая тошноту, рвоту, сонливость и одышку
Последняя проверка страницы: 25 февраля 2019 г.
Срок следующего рассмотрения: 25 февраля 2022 г.
Хроническая болезнь почек: симптомы, причины и лечение
Хроническая болезнь почек — это медленная и прогрессирующая потеря функции почек в течение нескольких лет.В конце концов, у человека разовьется необратимая почечная недостаточность.
Хроническая болезнь почек, также известная как хроническая почечная недостаточность, хроническая почечная недостаточность или хроническая почечная недостаточность, распространена гораздо шире, чем люди думают; он часто остается незамеченным и недиагностированным до тех пор, пока болезнь не разовьется.
Люди нередко осознают, что у них хроническая почечная недостаточность, только тогда, когда их функция почек снижается до 25 процентов от нормы.
По мере развития почечной недостаточности и серьезного нарушения функции органа в организме может быстро накапливаться опасный уровень отходов и жидкости.Лечение направлено на остановку или замедление прогрессирования заболевания — обычно это делается путем устранения его первопричины.
Краткие сведения о хронической болезни почек
Вот некоторые ключевые моменты о хронической болезни почек. Более подробная и вспомогательная информация находится в основной статье.
- Общие симптомы включают кровь в моче, высокое кровяное давление и усталость.
- Причины включают диабет и определенные заболевания почек, в том числе поликистоз почек.
- Хроническое заболевание почек неизлечимо, а это означает, что лечение направлено на уменьшение симптомов.
- Диагноз обычно ставится после анализов крови, сканирования почек или биопсии.
Хроническая почечная недостаточность, в отличие от острой почечной недостаточности, является медленным и постепенно прогрессирующим заболеванием. Даже если одна почка перестает функционировать, другая может выполнять нормальные функции.Обычно признаки и симптомы становятся заметными только тогда, когда болезнь достаточно далеко продвинулась и состояние не стало тяжелым; к этому времени большая часть повреждений необратима.
Важно, чтобы у людей с высоким риском развития почечной недостаточности регулярно проверялась функция почек. Раннее обнаружение может значительно помочь предотвратить серьезное повреждение почек.
Наиболее частые признаки и симптомы хронической болезни почек включают:
- анемия
- кровь в моче
- темная моча
- снижение умственной активности
- снижение диуреза
- отек — опухшие ступни, руки и лодыжки (лицо при сильном отеке)
- утомляемость (усталость)
- гипертония (высокое кровяное давление)
- бессонница
- кожный зуд, может стать постоянным
- потеря аппетита
- мужская неспособность достичь или поддерживать эрекцию (эректильная дисфункция)
- учащенное мочеиспускание, особенно ночью
- мышечные спазмы
- мышечные судороги
- тошнота
- боль в боку или в средней или нижней части спины
- одышка (одышка)
- белок в моче
- резкое изменение массы тела
- необъяснимые головные боли
Изменения скорости клубочковой фильтрации позволяют оценить, насколько далеко зашло заболевание почек является.В Великобритании и многих других странах стадии заболевания почек классифицируются следующим образом:
Стадия 1 — СКФ в норме. Однако признаков заболевания почек обнаружено не было.
Стадия 2 — СКФ ниже 90 миллилитров, обнаружены признаки заболевания почек.
Стадия 3 — СКФ ниже 60 миллилитров, независимо от того, были ли обнаружены признаки заболевания почек.
Стадия 4 — Показатель GRF ниже 30 миллилитров, независимо от того, были ли обнаружены признаки заболевания почек.
Стадия 5 — СКФ ниже 15 миллилитров. Произошла почечная недостаточность.
Большинство пациентов с хронической болезнью почек редко прогрессируют после стадии 2. Важно, чтобы заболевание почек было диагностировано и вылечено на ранней стадии, чтобы предотвратить серьезное повреждение.
Пациентам с сахарным диабетом следует ежегодно сдавать анализ на микроальбуминурию (небольшое количество белка) в моче. Этот тест может выявить раннюю диабетическую нефропатию (раннее повреждение почек, связанное с диабетом).
В настоящее время не существует лекарства от хронической болезни почек. Однако некоторые методы лечения могут помочь контролировать признаки и симптомы, снизить риск осложнений и замедлить прогрессирование заболевания.
Пациентам с хроническим заболеванием почек обычно необходимо принимать большое количество лекарств. Лечение включает:
Лечение анемии
Гемоглобин — это вещество в красных кровяных тельцах, которое переносит жизненно важный кислород по всему телу. Если уровень гемоглобина низкий, у пациента анемия.
Некоторым пациентам с заболеванием почек, страдающим анемией, требуется переливание крови. Пациенту с заболеванием почек обычно приходится принимать добавки железа либо в форме ежедневных таблеток сульфата железа, либо иногда в виде инъекций.
Баланс фосфатов
Люди с заболеванием почек не могут должным образом выводить фосфаты из своего организма. Пациентам будет рекомендовано снизить потребление пищевых фосфатов — обычно это означает сокращение потребления молочных продуктов, красного мяса, яиц и рыбы.
Высокое кровяное давление
Высокое кровяное давление — обычная проблема для пациентов с хроническим заболеванием почек. Важно снизить артериальное давление, чтобы защитить почки и, следовательно, замедлить прогрессирование заболевания.
Кожный зуд
Антигистаминные препараты, такие как хлорфенамин, могут помочь облегчить симптомы зуда.
Лекарства от болезней
Если токсины накапливаются в организме из-за того, что почки не работают должным образом, пациенты могут чувствовать себя плохо (тошнота).Лекарства, такие как циклизин или метаклопрамид, помогают облегчить недомогание.
НПВП (нестероидные противовоспалительные препараты)
НПВП, такие как аспирин или ибупрофен, следует избегать и принимать только по рекомендации врача.
Завершающая стадия лечения
Это когда почки функционируют менее чем на 10-15 процентов от нормальной производительности. Меры, которые использовались до сих пор — диета, лекарства и методы лечения, контролирующие основные причины, — уже недостаточны. Почки пациентов с терминальной стадией заболевания почек не могут справиться с процессом удаления отходов и жидкости самостоятельно — пациенту потребуется диализ или трансплантация почки, чтобы выжить.
Большинство врачей стараются отложить необходимость диализа или трансплантации почки как можно дольше, поскольку они несут в себе риск потенциально серьезных осложнений.
Диализ почек
Существует два основных типа диализа почек. У каждого типа также есть подтипы. Это два основных типа:
Гемодиализ : кровь откачивается из тела пациента и проходит через диализатор (искусственная почка). Примерно трижды в неделю пациенту проводится гемодиализ.Каждый сеанс длится не менее 3 часов.
Эксперты теперь признают, что более частые сеансы приводят к лучшему качеству жизни пациента, но современные домашние диализные аппараты делают возможным более регулярное использование гемодиализа.
Перитонеальный диализ: Кровь фильтруется в брюшной полости пациента; в брюшной полости, которая содержит обширную сеть крошечных кровеносных сосудов. В брюшную полость имплантируется катетер, в который вводится и сливается диализный раствор до тех пор, пока это необходимо для удаления отходов и лишней жидкости.
Трансплантат почки
Донор и реципиент почки должны иметь одинаковую группу крови, белки клеточной поверхности и антитела, чтобы свести к минимуму риск отторжения новой почки. Братья и сестры или очень близкие родственники обычно являются лучшими донорами. Если живой донор невозможен, начнутся поиски донора трупа (мертвого человека).
Соблюдение правильной диеты жизненно важно для эффективного лечения почечной недостаточности. Ограничение количества белка в рационе может помочь замедлить прогрессирование заболевания.
Диета также может помочь облегчить симптомы тошноты.
Для контроля гипертонии необходимо тщательно регулировать потребление соли. Потребление калия и фосфора со временем также может потребоваться ограничить.
Витамин D
Пациенты с заболеванием почек обычно имеют низкий уровень витамина D. Витамин D необходим для здоровья костей. Витамин D, который мы получаем от солнца или пищи, должен быть активирован почками, прежде чем организм сможет его использовать. Пациентам можно назначить альфакальцидол или кальцитриол.
Задержка жидкости
Людям с хроническим заболеванием почек необходимо соблюдать осторожность при приеме жидкости. Большинству пациентов будет предложено ограничить потребление жидкости. Если почки не работают должным образом, пациент гораздо более подвержен накоплению жидкости.
Почки осуществляют сложную систему фильтрации в нашем организме — лишние отходы и жидкие вещества удаляются из крови и выводятся из организма.
В большинстве случаев почки могут выводить большинство отходов, производимых нашим организмом.Однако, если приток крови к почкам нарушен, они не работают должным образом из-за повреждения или болезни, или если отток мочи затруднен, могут возникнуть проблемы.
В большинстве случаев прогрессирующее поражение почек является результатом хронического заболевания (длительного заболевания), например:
- Диабет — хроническое заболевание почек связано с диабетом 1 и 2 типа. не контролируется должным образом, избыток сахара (глюкозы) может накапливаться в крови. Заболевания почек не распространены в течение первых 10 лет диабета; чаще это происходит через 15-25 лет после установления диагноза диабета.
- Гипертония (высокое кровяное давление) — высокое кровяное давление может повредить клубочки — части почек, участвующие в фильтрации продуктов жизнедеятельности.
- Затрудненный отток мочи — если отток мочи заблокирован, он может вернуться обратно в почки из мочевого пузыря (пузырно-мочеточниковый рефлюкс). Блокированный поток мочи увеличивает давление на почки и нарушает их функцию. Возможные причины включают увеличенную простату, камни в почках или опухоль.
- Болезни почек — включая поликистоз почек, пиелонефрит или гломерулонефрит.
- Стеноз почечной артерии — почечная артерия сужается или блокируется до того, как войдет в почку.
- Определенные токсины — включая топливо, растворители (например, четыреххлористый углерод) и свинец (а также краски на основе свинца, трубы и паяльные материалы). Даже некоторые украшения содержат токсины, которые могут привести к хронической почечной недостаточности.
- Проблема развития плода — если почки не развиваются должным образом у будущего ребенка, пока он развивается в утробе матери.
- Системная красная волчанка — аутоиммунное заболевание. Собственная иммунная система организма атакует почки, как если бы они были чужеродной тканью.
- Малярия и желтая лихорадка — известно, что они вызывают нарушение функции почек.
- Некоторые лекарства — чрезмерное употребление, например, НПВП (нестероидных противовоспалительных средств), таких как аспирин или ибупрофен.
- Незаконное употребление психоактивных веществ — таких как героин или кокаин.
- Травма — резкий удар или физическое повреждение почки (ей).
Факторы риска
Следующие состояния или ситуации связаны с более высоким риском развития заболевания почек:
- семейный анамнез заболевания почек
- возраст — хроническое заболевание почек гораздо чаще встречается у людей старше 60
- атеросклероз
- непроходимость мочевого пузыря
- хронический гломерулонефрит
- врожденное заболевание почек (заболевание почек при рождении)
- сахарный диабет — один из наиболее распространенных факторов риска
- гипертония
- красная волчанка
- чрезмерное воздействие некоторых токсинов
- серповидно-клеточный болезнь
- некоторые лекарства
Врач проверит признаки и расспросит пациента о симптомах.Также можно заказать следующие анализы:
- Анализ крови — может быть заказан анализ крови, чтобы определить, адекватно ли отфильтровываются отходы. Если уровни мочевины и креатинина постоянно высоки, врач, скорее всего, диагностирует терминальную стадию заболевания почек.
- Анализ мочи — анализ мочи помогает определить, есть ли в моче кровь или белок.
- Сканирование почек — Сканирование почек может включать магнитно-резонансную томографию (МРТ), компьютерную томографию (КТ) или ультразвуковое сканирование.Цель состоит в том, чтобы определить, есть ли какие-либо препятствия для оттока мочи. Это сканирование также может выявить размер и форму почек — на поздних стадиях заболевания почек почки меньше и имеют неровную форму.
- Биопсия почки — извлекается небольшой образец ткани почек и исследуется на предмет повреждения клеток. Анализ почечной ткани помогает поставить точный диагноз заболевания почек.
- Рентгеновский снимок грудной клетки — здесь проводится проверка на отек легких (задержка жидкости в легких).
- Скорость клубочковой фильтрации (СКФ) — СКФ — это тест, который измеряет скорость клубочковой фильтрации — он сравнивает уровни продуктов жизнедеятельности в крови и моче пациента. СКФ определяет, сколько миллилитров отходов почки могут отфильтровать в минуту. Почки здоровых людей обычно могут фильтровать более 90 мл в минуту.
Если хроническая болезнь почек прогрессирует до почечной недостаточности, возможны следующие осложнения:
- анемия
- поражение центральной нервной системы
- сухость кожи или изменение цвета кожи
- задержка жидкости
- гиперкалиемия, когда уровень калия в крови повышается может привести к повреждению сердца
- бессонница
- нижнее половое влечение
- мужская эректильная дисфункция
- остеомаляция, когда кости становятся слабыми и легко ломаются
- перикардит, когда мешкообразная оболочка вокруг сердца воспаляется
- язвы желудка
- слабая иммунная система
Управление хроническим заболеванием
Некоторые состояния повышают риск хронического заболевания почек (например, диабета).Контроль за состоянием может значительно снизить вероятность развития почечной недостаточности. Люди должны следовать инструкциям, советам и рекомендациям своего врача.
Диета
Здоровая диета, включающая большое количество фруктов и овощей, цельнозерновые и нежирное мясо или рыбу, поможет снизить кровяное давление.
Физическая активность
Регулярные физические упражнения идеальны для поддержания нормального уровня артериального давления; он также помогает контролировать хронические состояния, такие как диабет и болезни сердца.Люди должны проконсультироваться с врачом, чтобы программа упражнений соответствовала их возрасту, весу и состоянию здоровья.
Отказ от употребления определенных веществ
В том числе злоупотребление алкоголем и наркотиками. Избегайте длительного воздействия тяжелых металлов, например свинца. Избегайте длительного воздействия топлива, растворителей и других токсичных химикатов.
Терминальная стадия почечной недостаточности (ТПН)
Что такое почечная недостаточность?
Почечная недостаточность — это временное или постоянное повреждение почек, которое приводит к потере нормальной функции почек.Есть два разных типа почечной недостаточности — острая и хроническая. Острая почечная недостаточность начинается внезапно и потенциально обратима. Хроническая почечная недостаточность медленно прогрессирует в течение как минимум трех месяцев и может привести к необратимой почечной недостаточности. Причины, симптомы, лечение и исходы острых и хронических заболеваний различны.
Состояния, которые могут привести к острой или хронической почечной недостаточности, могут включать, помимо прочего, следующее:
| Острая почечная недостаточность | Хроническая почечная недостаточность |
|---|---|
| Инфаркт миокарда. Сердечный приступ может иногда приводить к временной почечной недостаточности. | Хроническая почечная недостаточность Хроническая почечная недостаточность Диабетическая нефропатия. Диабет может вызывать необратимые изменения, ведущие к повреждению почек. |
| Рабдомиолиз. Повреждение почек, которое может произойти из-за разрушения мышц. Это состояние может возникнуть в результате сильного обезвоживания, инфекции или других причин. | Хроническая почечная недостаточность Хроническая почечная недостаточность Гипертония. Хроническое высокое кровяное давление (гипертония) может привести к необратимому повреждению почек. |
| Снижение кровотока к почкам на время. Это может произойти из-за потери крови или шока. | Хроническая почечная недостаточность Хроническая почечная недостаточность Волчанка (СКВ). Хроническое воспалительное / аутоиммунное заболевание, которое может поражать кожу, суставы, почки и нервную систему. |
| Непроходимость или закупорка мочевыводящих путей. | Хроническая почечная недостаточность Хроническая почечная недостаточность Длительная непроходимость или закупорка мочевыводящих путей. |
| Гемолитико-уремический синдром. Обычно вызванная инфекцией кишечной палочки, почечная недостаточность развивается в результате обструкции мелких функциональных структур и сосудов внутри почки. | Хроническая почечная недостаточность Хроническая почечная недостаточность Синдром Альпорта. Наследственное заболевание, вызывающее глухоту, прогрессирующее поражение почек и дефекты глаз. |
| Прием некоторых лекарств, которые могут вызвать отравление почек. | Хроническая почечная недостаточность Хроническая почечная недостаточность Нефротический синдром. Состояние, имеющее несколько различных причин. Нефротический синдром характеризуется содержанием белка в моче, низким содержанием белка в крови, высоким уровнем холестерина и отеком тканей. |
| Гломерулонефрит. Заболевание почек с поражением клубочков.Во время гломерулонефрита клубочки воспаляются и ухудшают способность почек фильтровать мочу. У некоторых людей гломерулонефрит может привести к хронической почечной недостаточности. | Хроническая почечная недостаточность Хроническая почечная недостаточность Поликистоз почек. Генетическое заболевание, характеризующееся ростом многочисленных кист, заполненных жидкостью в почках. |
| Любое состояние, которое может нарушить приток кислорода и крови к почкам, например остановка сердца. | Хроническая почечная недостаточность Хроническая почечная недостаточность Цистиноз. Наследственное заболевание, при котором аминокислота цистин (обычное соединение, строящее белок) накапливается в определенных клеточных телах почек, известных как лизосомы. |
Хроническая почечная недостаточность Хроническая почечная недостаточность Интерстициальный нефрит или пиелонефрит. Воспаление мелких внутренних структур почек. |
Что такое терминальная стадия почечной недостаточности (ТПН)?
Терминальная стадия почечной недостаточности — это когда почки не работают.
Каковы симптомы почечной недостаточности?
Симптомы острой и хронической почечной недостаточности могут быть разными. Ниже приведены наиболее частые симптомы острой и хронической почечной недостаточности. Однако каждый человек может испытывать симптомы по-разному.Симптомы могут включать:
Острая (Симптомы острой почечной недостаточности во многом зависят от первопричины):
Кровоизлияние
Лихорадка
Слабость
Усталость
Сыпь
Диарея или кровавая диарея
Плохой аппетит
Сильная рвота
Боль в животе
Боль в спине
Мышечные судороги
Нет диуреза или высокий диурез
История недавней инфекции (фактор риска острой почечной недостаточности)
Бледная кожа
Носовые кровотечения
История приема некоторых лекарств (фактор риска острой почечной недостаточности)
Травма в анамнезе (фактор риска острой почечной недостаточности)
Отек тканей
Воспаление глаза
Определяемое новообразование в брюшной полости
Воздействие тяжелых металлов или токсичных растворителей (фактор риска острой почечной недостаточности)
Хроническая токсичность:
Плохой аппетит
Рвота
Боль в костях
Головная боль
Бессонница
Зуд
Сухая кожа
недомогание
Усталость при легкой активности
Мышечные судороги
Большой диурез или его отсутствие
Рецидивирующие инфекции мочевыводящих путей
Недержание мочи
Бледная кожа
Неприятный запах изо рта
Нарушение слуха
Определяемое новообразование в брюшной полости
Набухание ткани
Раздражительность
Плохой мышечный тонус
Изменение умственной активности
Металлический привкус во рту
Симптомы острой и хронической почечной недостаточности могут напоминать другие состояния или медицинские проблемы.Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется почечная недостаточность?
В дополнение к физическому осмотру и полной истории болезни диагностические процедуры почечной недостаточности могут включать следующее:
Анализы крови. Анализы крови определяют количество клеток крови, уровень электролитов и функцию почек
Анализы мочи
УЗИ почек (также называемое сонографией). Неинвазивный тест, в котором датчик пропускают через почку, производя звуковые волны, которые отражаются от почки, передавая изображение органа на видеоэкран. Тест используется для определения размера и формы почки, а также для обнаружения новообразований, камней в почках, кисты или других препятствий или аномалий.
Биопсия почки. Эта процедура включает в себя извлечение образцов тканей (с помощью иглы или во время операции) из тела для исследования под микроскопом; чтобы определить наличие рака или других аномальных клеток.
Компьютерная томография (также называемая компьютерной томографией или компьютерной томографией). Диагностическая процедура визуализации, при которой используется комбинация рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела. Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки. Контрастная КТ обычно не может быть проведена при почечной недостаточности.
Как лечить острую и хроническую почечную недостаточность?
Специфическое лечение почечной недостаточности определит врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Степень заболевания
Тип заболевания (острое или хроническое)
Основная причина болезни
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по течению болезни
Ваше мнение или предпочтение
Лечение может включать:
Госпитализация
Введение жидкостей внутривенно (IV) в больших объемах (для восполнения истощенного объема крови)
Диуретическая терапия или лекарственные препараты (для увеличения диуреза)
Тщательный мониторинг важных электролитов, таких как калий, натрий и кальций
Лекарства (для контроля артериального давления)
Особые диетические требования
В некоторых случаях у пациентов могут развиться серьезные электролитные нарушения и уровень токсичности определенных продуктов жизнедеятельности, которые обычно выводятся почками.У пациентов также может развиться перегрузка жидкостью. В этих случаях может быть показан диализ.
Лечение хронической почечной недостаточности зависит от степени сохраняющейся функции почек. Лечение может включать:
Лекарства (для помощи в росте, предотвращения потери плотности костной ткани и / или для лечения анемии)
Диуретическая терапия или лекарственные препараты (для увеличения диуреза)
Особые ограничения или изменения диеты
Диализ
Трансплантация почки
Что такое диализ?
Диализ — это процедура, которая регулярно проводится людям, страдающим острой или хронической почечной недостаточностью или имеющим ТПН.Процесс включает в себя удаление ненужных веществ и жидкости из крови, которые обычно выводятся почками. Диализ также может использоваться для людей, которые подвергались воздействию токсичных веществ или принимали их внутрь, чтобы предотвратить почечную недостаточность. Можно проводить два типа диализа, в том числе следующий:
Перитонеальный диализ. Перитонеальный диализ выполняется путем хирургического введения специальной мягкой полой трубки в нижнюю часть живота рядом с пупком.После установки трубки в брюшную полость закапывается специальный раствор — диализат. Брюшная полость — это пространство в брюшной полости, в котором находятся органы и выстланы двумя специальными мембранными слоями, называемыми брюшиной. Диализат остается в брюшной полости на определенный период времени, который определяет врач. Диализирующая жидкость абсорбирует продукты жизнедеятельности и токсины через брюшину. Затем жидкость сливают из брюшной полости, измеряют и выбрасывают.Существует три различных типа перитонеального диализа: непрерывный амбулаторный перитонеальный диализ (CAPD), непрерывный циклический перитонеальный диализ (CCPD) и прерывистый перитонеальный диализ (IPD).
CAPD не требует машины. Обмены, часто называемые проходами , могут производиться от трех до пяти раз в день в часы бодрствования. CCPD требует использования специального диализного аппарата, который можно использовать дома. Этот тип диализа проводится автоматически, даже когда вы спите.IPD использует тот же тип аппарата, что и CCPD, но лечение занимает больше времени. IPD можно проводить дома, но обычно это делается в больнице.
Возможные осложнения перитонеального диализа включают инфекцию брюшины или перитонит, когда катетер входит в тело. Перитонит вызывает жар и боли в животе. Диету для перитонеального диализа будет составлять диетолог, который поможет вам выбрать питание в соответствии с предписаниями врача. Обычно:
У вас могут быть особые потребности в белке, соли и жидкости.
У вас могут быть особые ограничения по содержанию калия.
Возможно, вам придется снизить потребление калорий, поскольку сахар в диализате может вызвать увеличение веса.
Гемодиализ. Гемодиализ может выполняться дома, в диализном центре или в больнице квалифицированными специалистами в области здравоохранения. Особый тип доступа, называемый артериовенозной (АВ) фистулой, вводится хирургическим путем, обычно в руку.Это включает соединение артерии и вены вместе. Также может быть установлен внешний центральный внутривенный катетер, но он менее распространен при длительном диализе. После того, как доступ будет установлен, вы будете подключены к большому аппарату для гемодиализа, который сливает кровь, омывает ее специальным диализатным раствором, который удаляет ненужные вещества и жидкость, а затем возвращает ее в кровоток.
Гемодиализ обычно проводится несколько раз в неделю и длится от четырех до пяти часов.Из-за продолжительности гемодиализа может быть полезно принести материалы для чтения, чтобы скоротать время во время этой процедуры. Во время лечения вы можете читать, писать, спать, разговаривать или смотреть телевизор.
Дома гемодиализ проводится с помощью партнера, часто члена семьи или друга. Если вы решите пройти домашний гемодиализ, вы и ваш партнер пройдете специальную подготовку.
Возможные осложнения гемодиализа включают мышечные судороги и гипотензию (внезапное падение артериального давления).Гипотония может вызвать головокружение, слабость или тошноту. Побочных эффектов можно избежать, соблюдая правильную диету и принимая лекарства, назначенные врачом. Диетолог будет работать с вами, чтобы спланировать ваше питание в соответствии с предписаниями вашего врача. Обычно:
Вы можете есть продукты с высоким содержанием белка, такие как мясо и курица (животные белки).
У вас могут быть ограничения по содержанию калия.
Возможно, вам придется ограничить количество выпиваемого напитка.
Возможно, вам следует избегать соли.
Возможно, вам придется ограничить потребление продуктов, содержащих минеральный фосфор (например, молоко, сыр, орехи, сушеные бобы и безалкогольные напитки).
Долгосрочная перспектива
ESRDЛюди с ESRD живут дольше, чем когда-либо. Процедуры диализа (как гемодиализ, так и перитонеальный диализ) не излечивают от ТПН, но помогут вам почувствовать себя лучше и жить дольше.С годами ТПН может вызывать другие проблемы, такие как болезнь костей, высокое кровяное давление, повреждение нервов и анемия (слишком мало эритроцитов). Вам следует обсудить с врачом методы профилактики и варианты лечения этих потенциальных проблем.
.
