Отек легких причины и последствия у пожилых: Отек легких у пожилых людей: симптомы, профилактика
Отек легких у пожилых людей: симптомы, профилактика
Сердечная мышца с возрастом начинает работать всё хуже и хуже, метаболизм замедляется, проходимость сосудистых каналов нарушается. Но некоторые процессы, связанные со старением, особенно опасны. Речь – об отёке лёгких у пожилых пациентов. Это заболевание стремительно развивается, остро протекает и может привести к смертельному исходу.
Причины развития отёка лёгких
Отёком называют синдром, при котором в интерстиции начинает накапливаться жидкость. Существует несколько разновидностей отёков: мембранный и гидростатический. При гидростатическом отёке уровень жидкости растёт из-за повышенного давления в кровеносных каналах.
Причин для появления такого заболевания может быть множество:
- Патологии сердечно-сосудистой системы. Если аномалия выражена очень ярко, то в лёгочном круге кровообращения будет неизбежно расти давление.
- Закупорка сосудов тромбами. К появлению тромбов в сосудах склонны те пациенты, которые страдают от гипертонии и/или варикоза. Причём при прогрессии патологии старый тромб может оторваться, а на его месте образуется новый. К лёгочной артерии и её каналам тромб может попасть с кровотоком. Когда диаметр закупорки и сосудистого канала совпадёт, сформируется затор.
- В теле человека присутствуют экзогенные и эндогенные токсины.
- Пациент страдает от заболеваний, при которых уменьшается концентрация протеина.
- Повышенное давление, гипертония.
- Краш-синдром.
Это далеко не все причины, по которым может развиться отёк лёгких у пожилых людей. Однако все перечисленные факторы являются наиболее распространёнными.
Этапы развития патологии
Основные этапы развития болезни:
- Повысится давление в капиллярах. Во время этого процесса проницаемость стенок капилляров, участвующих в лёгочном кровообращении, начинает резко уменьшаться, из-за чего ткань выводится в лёгочные интерстициальные ткани.
 Со временем лёгочные альвеолы впитают в себя большое количество сторонней жидкости и потеряют способность участвовать в газообмене. Это причина, из-за которой при отёке лёгких пожилые пациенты испытывают приступы удушья, а их кожа синеет.
Со временем лёгочные альвеолы впитают в себя большое количество сторонней жидкости и потеряют способность участвовать в газообмене. Это причина, из-за которой при отёке лёгких пожилые пациенты испытывают приступы удушья, а их кожа синеет. - Постепенно онкотическое кровяное давление понизится.
- Альвеоло-капиллярная оболочка потеряет свою целостность.
Любые подозрительные симптомы, указывающие на обострение патологии, должны сопровождаться обращением к врачу. При первых же признаках нужно вызвать скорую помощь.
Симптоматика заболевания
У отёка лёгких есть несколько разновидностей. Заболевание можно условно разделить на четыре вида, в зависимости от скорости течения болезни:
- моментальный;
- острый;
- затяжной;
- подострый.
Спровоцировать развитие синдрома может порой даже эмоциональный фон человека, его чрезмерная активность и т. д.
Первичные симптомы отёка лёгких у пожилых:
- дыхание становится более частым;
- периодически пациента накрывает длительный кашель;
- во время дыхания или кашля слышны влажные хрипы, которые нарастают с каждым днём;
- проявляется сильная одышка.
Обычно на начальном этапе пациенты жалуются на состояние сдавленности в груди, затем в грудной клетке проявляется сильная боль, учащённое дыхание, а дальше появляется одышка. Вдыхать и выдыхать воздух становится трудно, поэтому пациент пытается откашляться.
На начальном этапе развития синдрома пациента мучает сухой кашель, который довольно быстро сменяется влажным. Изо рта выделяется мокрота с пенистыми розоватыми выделениями. При тяжёлых случаях мокрота отходит не только через ротовую полость, но и через носовую.
Одним из важнейших факторов, который позволяет точно выявить прогрессию синдрома, является клокочущее дыхание. В такой момент больные паникуют, испытывают чувство страха, мысли в голове путаются, а сознание затуманивается.
При моментальном или остром отёке лёгких в пожилом возрасте прогноз для жизни удручающий. Большинство пациентов спасти не удаётся. Но вот при затяжной или подострой форме шанс спасти больного гораздо выше.
Большинство пациентов спасти не удаётся. Но вот при затяжной или подострой форме шанс спасти больного гораздо выше.
Диагностические мероприятия
Для выявления синдрома проводят два вида диагностики: простую и дифференциальную.
Методы простой диагностики:
- Сбор информации и изучение клинической картины. Если больной находится в сознании, а отёк лёгких не протекает в острой форме, то врач для подтверждения диагноза обязан собрать анамнез, измерить пульс больного, его давление, использовать перкуссию грудной клетки.
- БАК-анализы. Они помогают выявить первичную причину развития заболевания (например, инфаркт).
- Анализ концентрации газов в кровотоке.
- Рентген грудной клетки. Это обычно помогает подтвердить или опровергнуть наличие жидкости в лёгочных тканях.
- ЭКГ. Помогает выявить аномалии сердечной мышцы.
- Катетеризация лёгочной артерии.
Окончательный диагноз лечащий врач может поставить только после подробнейшего изучения клинической картины пациента, проведения всех видов анализов и обследований.
Как оказать первую помощь
Первую помощь больному, у которого возник отёк лёгких, должны оказать окружающие:
- Прежде всего посадите пострадавшего поудобнее, его ноги должны свисать с сиденья. Это поможет снизить количество поступающей в лёгочный круг крови.
- В отдельных случаях можно дать пациенту медикаментозные препараты. Например, если отёк был спровоцирован заболеванием сердца, то необходимо положить под язык пострадавшему нитроглицерин. Могут также помочь мочегонные препараты, которые снижают венозный возврат (например, Фуросемид). Такое лекарство вводится внутривенно, но дозировка подбирается только врачом.
- Далее для снижения венозного возврата нужно наложить манжету на ногу или руку. Это частично пережмёт вены, оставив лишь небольшой приток воздуха под давящую манжету. Особенно полезно при отёке лёгких у лежачих пожилых больных.
- До приезда скорой помощи нужно дать пациенту успокоительные препараты (отлично подходит Реланиум).
 Во время этой процедуры количество катехоламинов в кровотоке снизится, венозный приток крови к сердечной мышце тоже уменьшится.
Во время этой процедуры количество катехоламинов в кровотоке снизится, венозный приток крови к сердечной мышце тоже уменьшится. - Если у больного вдруг появилась пена, то нужно смочить ватный тампон в медицинском спирте и дать его понюхать больному. Вдыхая пары этилового спирта в течение десяти минут, пациент сможет продержаться до приезда врачей скорой помощи. Однако порой реакция на спиртовые пары может быть совсем неожиданной – вместо облегчения больной может почувствовать, что ему не хватает воздуха. В таком случае тампон нужно сразу же убрать от носа.
Медицинская помощь
Экстренная терапия включает в себя следующие процедуры:
- Использование кислородной маски (оксигенация). Если случай экстренный, то подача кислорода через маску заменяется искусственной вентиляцией лёгких.
- Пациенту вводится морфин в качестве болеутоляющего и успокоительного средства.
- Вводится также Аминофиллин, который помогает вывести излишки натрия из организма, расширить бронхи и улучшить кровообращение в почечных железах.
- Одновременно с этим врачи контролируют артериальное давление пациента. Если оно превышает норму, то больному вводят нитропруссид натрия, а если АД слишком низкое, то вводится добутамин.
Дальнейшая терапия включает в себя приём медикаментозных препаратов. Врач может назначить:
- гормональные препараты;
- антибиотические средства;
- гепатопротекторы;
- антигистаминные средства.
Осложнения
Главное, чем грозит отёк лёгких у пожилого человека, – недостаток кислорода в тканях. Даже если болезнь была купирована, мозг переживёт серьёзные изменения, пострадают ткани сердца и лёгких.
Также среди других серьёзных последствий перенесённого отёка лёгких можно выделить:
- формирование застойных явлений в лёгких;
- ишемию органов;
- эмфизему.
Из-за кислородного голодания у пациента ухудшится память, в дневное время суток его постоянно будет клонить в сон, будет ощущаться общая вялость, настроение начнёт ухудшаться. За собственным состоянием придётся тщательно следить, чтобы вовремя заметить серьёзные ухудшения и обратиться к врачу.
За собственным состоянием придётся тщательно следить, чтобы вовремя заметить серьёзные ухудшения и обратиться к врачу.
Отёк лёгких в пожилом возрасте – это серьёзная патология. Даже если болезнь проявилась в затяжной или подострой форме, риск развития осложнений после терапии велик. Моментальный или острый синдром практически не позволяет спасти пациента. Так что при первых симптомах, указывающих на развитие заболевания, нужно пройти обследование и обратиться к врачу, чтобы не было слишком поздно.
Отек легких у пожилого человека
Что такое отек легких
Отек легких у пожилого человека представляет собой патологическое состояние, при наличии которого характерно скопление жидкости в легких. Вследствие этого скопления в организме наблюдаются нарушения газообмена и дефицит кислорода.
Также последствиями отека легких могут являться развитие тканевой гипоксии и ацидоза.
При отсутствии своевременного медицинского вмешательства отек легких у пожилого человека может иметь фатальные последствия.
Симптомы отека легких
Существует большое количество разнообразных симптомов, при наличии которых можно предположить развитие отека легких у пожилого человека. Среди них:
- давящие, болевые ощущения в грудной клетке;
- учащенное сердцебиение;
- ощущение общей слабости;
- удушье;
- головокружение;
- немотивированные возбуждение или испуг;
- слабый пульс;
- падение артериального давления;
- головная боль;
- ярко выраженный кашель;
- повышенное потоотделение.
Причины отека легких
Причины отека легких могут быть различны:
- заболевания сердечно-сосудистой системы — сердечная недостаточность, артериальная гипертензия, инфаркт миокарда, атеросклеротический кардиосклероз;
- осложнения заболеваний дыхательных путей — хронический бронхит, бронхиальная астма, туберкулез;
- инфекционные заболевания — грипп, острая респираторная вирусная инфекция (ОРВИ), корь.

Также среди причин, которые влияют на возникновение и развитие отека легких, находятся цирроз печени, панкреатит, дифтерия, эмфизема, кровоизлияния и опухоли.
Лечение отека легких
Лечение отека легких у пожилого человека представляет собой комплекс мероприятий, направленный на устранение последствий отека, лечение заболевания, которое привело к отеку, а также на меры профилактики:
- недостаток кислорода в организме — устраняется при помощи ингаляции кислорода;
- наличие жидкости в легких — использование различных мочегонных препаратов помогает убрать из легких жидкость;
- профилактика — в качестве профилактики возможно использование антибиотиков.
Вам стало сложно ухаживать за вашим близким человеком? Дом престарелых в Гатчине «Родные люди» будет рад вам помочь.
Мы предлагаем:
- комфортное размещение;
- качественное 5-разовое питание;
- круглосуточную опеку;
- профессиональные консультации врачей;
- присмотр медсестер.
прогноз для жизни, симптомы, причины
Содержание статьи:
Отек легких у пожилых людей может развиваться как осложнение сердечных заболеваний, респираторных инфекций, пневмонии, отравления. Это тяжелое состояние для человека любого возраста, но особенно пожилого. Компенсаторные возможности в этом возрасте снижены, поэтому организму сложнее справиться с патологией.
Отек легких — угрожающее жизни состояние, вызванное скоплением жидкости в легочной тканиЧто происходит в легких
В легочном интерстиции, а в дальнейшем и в альвеолах, скапливается жидкость, которая пропотевает из легочных капилляров (транссудат). Из-за выхода жидкости в альвеолы нарушается газообмен, что приводит к тяжелой дыхательной недостаточности.
Причины
Отек легких (ОЛ) – это не отдельное заболевание, а синдром, который развивается как осложнение многих заболеваний.
Кардиогенная форма
Кардиогенный ОЛ возникает как проявление левожелудочковой сердечной недостаточности. К развитию патологии могут приводить следующие заболевания:
Механизм развития кардиогенной формы отека связан с повышением давления в легочных капиллярах. Это возникает из-за повышения диастолического давления в левом желудочке.
Левый желудочек не может сократиться настолько, чтобы вытолкнуть всю кровь из полости в аорту. Это приводит к повышению давления сначала в левом желудочке, а затем и в левом предсердии. Так как в левое предсердие впадают легочные вены, то со временем давление повышается и в малом круге кровообращения. Жидкость пропотевает сначала в интерстициальную ткань, а затем и в альвеолы.
По такому же принципу легкие отекают из-за гиперволемии (повышения объема крови).
Гиперволемия может развиваться как осложнение инфузионной терапии.
Некардиогенная форма
Токсический ОЛ у пожилых людей встречается чаще, чем у других возрастных категорий. В основе некардиогенного отека лежит повреждение аэрогематического барьера. В результате этого происходит нарушение проницаемости жидкости в интерстициальное пространство и альвеолы. Это возможно при следующих состояниях:
Механизм развития отека легких при этих состояниях связан с действием токсинов (ядов, бактериальных экзотоксинов, метаболитов при почечной недостаточности и др.) на эндотелий легочных капилляров.
Симптомы
Симптомы заболевания развиваются резко, в течение нескольких минут. Возникает одышка, возбуждение, больному становится трудно дышать, он пытается принять сидячее положение и упереться руками.
Могут развиваться и другие симптомы, которые зависят от первичного заболевания:
- При инфаркте миокарда на первый план выходит интенсивная боль, которая локализуется за грудиной.
 Артериальное давление при этом будет понижено из-за левожелудочковой недостаточности.
Артериальное давление при этом будет понижено из-за левожелудочковой недостаточности. - При гипертоническом кризе основной симптом – повышение артериального давления. Дополнительно возникает головная боль, покраснение кожи лица.
- При пневмонии или септическом состоянии помимо основных симптомов будет наблюдаться еще и повышение температуры тела.
- При ожоге дыхательных путей желудочным содержимым развитию всех симптомов будет предшествовать рвота.
Диагностика
При ОЛ нужно немедленно обратиться за неотложной медицинской помощью. Врач проведет осмотр, назначит дополнительные анализы и соответствующее лечение.
В первую очередь (одновременно с неотложными мероприятиями) врач проведет физикальное исследование:
- аускультацию легких – при этом выслушиваются хрипы и крепитация;
- измерение артериального давления – может быть как пониженным, так и повышенным;
- аускультацию сердца – при кардиогенном отеке наблюдается приглушенность или неритмичность сердечных тонов.
ОЛ нужно дифференцировать от тромбоэмболии легочной артерии (ТЭЛА), когда тромб попадает в легочные сосуды и приводит к их закупорке. Также диагностика направлена на выявление причины, так как при разных формах отека лечение отличается.
Читайте также:5 признаков приближения инфаркта
8 симптомов почечной недостаточности
10 популярных продуктов, которые нельзя есть на завтрак
Лечение
Лечение включает в себя несколько направлений – неотложные мероприятия на догоспитальном этапе, ингаляция кислорода, медикаментозная терапия в стационаре. Тактика терапии зависит от формы заболевания – кардиогенная или некардиогенная.
Лечить отек легких дома, при помощи подручных средств категорически противопоказано. Необходимо оказание квалифицированной медицинской помощи.
Как помочь больному дома
Отек легких – это неотложное состояние, которое требует немедленного медицинского вмешательства. Первую помощь можно оказать до приезда скорой помощи в домашних условиях. Как облегчить состояние:
- Придать человеку сидячее положение с опущенными вниз ногами.
- Обеспечить доступ свежего воздуха – открыть окно, проветрить комнату.
- Расстегнуть одежду, если она сдавливает шею и грудную клетку.
- Горячие ножные ванночки. Они усиливают прилив крови к ногам, уменьшая возврат к малому кругу кровообращения.
- При возможности можно наложить жгуты или манжеты на конечности. Это замедлит развитие симптомов.
После приезда скорой помощи нужно следовать инструкциям медицинского персонала. Дальнейшее лечение включает в себя прием медикаментозных препаратов, которые назначаются врачом в зависимости от причины и тяжести состояния.
При появлении симптомов отека легких требуется неотложная медицинская помощьОсновное лечение
Медикаментозная терапия ОЛ у пожилых людей включает в себя использование общих и этиотропных препаратов. Основное лечение включает в себя применение следующих лекарственных средств:
У пожилых людей много сопутствующих заболеваний, что затрудняет подбор лечения. Например, нитраты противопоказаны для лечения больных с митральным или аортальным стенозом, артериальной гипотензии, а также при выраженной тахикардии.
При назначении медикаментозной терапии обязательно нужно определить причину отека и сопутствующую патологию.
При ОЛ лечение также направлено на улучшение оксигенации крови, для этого используется респираторная поддержка. Через лицевую маску или носовые канюли больному подают кислород. Используют дыхательные смеси с высоким содержанием кислорода – 60–100%. Подачу кислорода осуществляют через пеногасители, например, этиловый спирт.
Лечение в зависимости от причины
При ОЛ также применяется лечение, направленное на избавление от причины:
- При кардиогенном шоке используются препараты, которые повышают сократительную способность миокарда и тонус сосудов.
 К первой группе относятся сердечные гликозиды (Коргликон), ко второй – Дофамин, Добутамин, Левосимендан.
К первой группе относятся сердечные гликозиды (Коргликон), ко второй – Дофамин, Добутамин, Левосимендан. - При нарушении сердечного ритма используются антиаритмические препараты, например, Амиодарон, Лидокаин.
- При пневмонии назначаются антибактериальные средства.
- При гипертоническом кризе дополнительно назначаются препараты, снижающие артериальное давление – бета-блокаторы, ингибиторы АПФ.
Последствия для жизни
Прогноз зависит от нескольких факторов: своевременности оказания помощи, сопутствующей патологии и тяжести состояния. Опасность заболевания заключается в развитии острой дыхательной недостаточности. Из-за этого страдает не только дыхательная системы, но и все органы, которые не получают достаточное количество кислорода.
Во многих случаях прогноз неблагоприятный. Пожилой возраст – это один из факторов риска, который утяжеляет течение болезни.
При ОЛ больные умирают от асфиксии. При раннем начале лечения (на стадии интерстициального отека) возможно полное выздоровление. Во многом прогноз зависит от причины, при кардиогенном шоке или сепсисе смертность в несколько раз выше.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
частые причины, прогноз на будущее
Старение организма приводит к множеству необратимых процессов — ухудшение кровообращения, снижение подвижности, сбои в работе сердца. Такие изменения у пожилых людей могут спровоцировать отек легких, который опасен летальным исходом. Нередко прогноз выживаемости после отечности неутешительный, состояние может развиваться так быстро, что медицина становится бессильна.
Причины легочных отеков в зрелом возрасте
Вероятность развития такого недуга зависит от состояния здоровья человека, и не всегда от возраста. В основном в группу риска попадают люди, страдающие заболеваниями сердца, почек и легких.
В основном в группу риска попадают люди, страдающие заболеваниями сердца, почек и легких.
Особенно повышается риск отечности при злоупотреблении алкоголем и курении.
Наиболее частыми причинами являются:
Сбой в работе левого желудочка сердца, отвечающего за малый круг кровообращения.
Тромбоз легочной артерии, который развивается у людей с варикозным расширением вен или гипертонией.
Перенасыщение токсинами, которые ухудшают капиллярную оболочку альвеол. В этом случае к отеку легких может привести длительное употребление токсичных лекарственных препаратов, таких как фенталин, а также радиация и прием наркотиков путем вдыхания.
Порок митрального клапана или инфаркт миокарда увеличивают давление в малом круге кровообращения, что дает нагрузку на легочные капилляры и приводит к выделению жидкости в альвеолах.
Цирроз печени и нефротический синдром почек провоцируют уменьшение белка в крови, что приводит к увеличению проницаемости капилляров в легких.
Отек после травмы мозга или инсульта нарушает кровообращение и снижает уровень кислорода в крови, что способствует усиленному выделению жидкости за пределы капилляров.
Заболевания легких и бронхов — ХОБЛ, рак, астма, недостаточность.
Высокогорная болезнь, при которой у человека развивается недостаточность, если он находится на расстоянии выше трех километров над уровнем моря.
Также развитию отека легких способствует артериальная гипертензия, диабетическая кома, изменения в оттеке лимфы — патологии, которые нередко встречаются у пожилых людей.
Симптомы недуга
Развивается отек легких достаточно быстро, и может длиться от 5 минут до 5 часов. В основном такое состояние наступает ночью или перед рассветом.
Развиваются симптомы следующим образом:
- учащается покашливание, которое переходит в приступы кашля, усиливающегося в положении лежа;
- даже в состоянии покоя у человека развивается одышка;
- боль в грудной клетке усиливается и возникает ощущение сдавливания из-за нехватки кислорода;
- дыхание становится поверхностным и клокочущим, человек не может сделать глубокий вдох;
- рост количества сердечных сокращений в минуту, который провоцируется нехваткой кислорода и состоянием паники;
- изменяется цвет кожи больного из-за скопления углекислого газа, цвет становится бледным с цинковым оттенком;
- вены в области шеи расширены в связи со сбоем работы кровеносной системы;
- критически увеличивается артериальное давление;
- при невмешательстве медработников, сознание у человека становится спутанное, пульс ослабевает и дыхание прекращается.

В процессе прогрессирования отечности человек принимает положение сидя, опираясь руками на стул или кровать, в такой момент может возникнуть паническое состояние и страх смерти, который развивается при невозможности нормально вдохнуть воздух.
Лечение отека легкого
Отек легких это серьезное состояние, которое нельзя вылечить самостоятельно, и только при срочной госпитализации увеличивается вероятность спасения жизни.
В отделении интенсивной терапии больного стараются стабилизировать, применяя различные препараты в зависимости от причин возникновения:
- при повышенном давлении назначают капельницу нитроглицерина, разведенного с раствором хлорида натрия;
- морфин поможет снять боль;
- если причиной отечности является тромбоэмболия легочной артерии, врач назначает гепарин;
- при снижении сердцебиения используется атропин;
- если отек спровоцирован бронхоспазмом, врач назначает введение преднизолона;
- введение плазмы применяется при низком уровне белка в крови;
- для выведения жидкости используют фуросемид.
Все препараты назначаются врачом индивидуально и вводятся через катетер. Отдельно стоит обратить внимание на психологическое состояние больного, после перенесенного отека легких.
Нередко требуется седативная терапия для улучшения эмоционального фона.
Доврачебная помощь
Справиться с отеком легких в домашних условиях невозможно. При первых признаках необходимо вызвать скорую помощь, но уже в первые минуты развития состояния можно оказать больному доврачебную поддержку, которая способствует кратковременному сдерживанию состояния:
- необходимо придать больному человеку сидячее или полусидячее положение;
- ничто не должно сдавливать грудь и горло;
- нужно максимально предоставить доступ к свежему воздуху;
- если есть под рукой, положить под язык больного таблетку нитроглицерина.

Читайте подробнее: Неотложной помощи при легочных отеках
Главное, не допускать панического состояния у больного, так как это может повысить давление и усугубить ситуацию.
Профилактические меры
Людям, предрасположенным к отеку легких необходимо тщательно следить за состоянием здоровья и придерживаться следующих правил:
- проходить профилактический осмотр у врача;
- избегать чрезмерных физических нагрузок, которые вызывают одышку;
- употреблять меньше соленых и острых продуктов;
- следить за эмоциональным состоянием;
- контролировать потребление воды;
- беречься от острых респираторных заболеваний.
Пожилому человеку нужно придерживаться рекомендаций врача и отказаться от самолечения, так как высокая концентрация некоторых препаратов может усугубить ситуацию.
Последствия
Независимо от причин возникновения, отек легких несет серьезные последствия. Даже при быстром снятии острого состояния, организм человека испытывал кислородное голодание, которое может привести к гибели клеток мозга, сердечной мышцы легких. Развиваются такие заболевания, как ишемия сердца, легочная недостаточность и эмфизема. Пожилые люди начинают испытывать общую слабость, сонливость и проблемы с памятью.
Если у пожилого человека выявлены заболевания сердца, легких, почек, а также диабет, стоит особенно внимательно относиться к своему здоровью, чтобы избежать осложнения в виде легочной отечности. Необходимо придерживаться диетического питания, исключить соль, большое количество жидкости и исключить серьезные физические нагрузки.
Сильный отек ног, причины, симптомы, как снять отеки с ног?
Причины, симптомы отека ног, как снять?
Что такое отек ног?
Отек ног – это переполнение клеток и межклеточного пространства мышечных тканей ног жидкостью. Таким патологическим изменениям чаще всего подвергаются дистальные сегменты нижних конечностей – голени и стопы. Этот феномен связан с самой высокой функциональной нагрузкой, которая выполняется стопами и голенями человека в процессе жизнедеятельности, и самым низким их положением по отношению к центральным частям тела при пребывании в вертикальном положении.
Этот феномен связан с самой высокой функциональной нагрузкой, которая выполняется стопами и голенями человека в процессе жизнедеятельности, и самым низким их положением по отношению к центральным частям тела при пребывании в вертикальном положении.
Вся жидкость в организме находится в сосудистом и межклеточном пространствах. От баланса между ними зависит возможность и степень нарастания отека.
В этом саморегулирующемся механизме ключевые звенья принадлежат:
Гидростатическому давлению крови на сосудистую стенку;
Гидродинамическим характеристикам кровотока;
Показателям осмотической и онкотической активности плазмы и межклеточного пространства.
Отеки ног могут иметь разную степень выраженности, но они всегда являются свидетельством дисбаланса между фактическими возможности физиологических механизмов регуляции обмена жидкости и нагрузкой на межклеточное пространство. Отеки ног могут быть как приспособительной нормальной реакцией организма к условиям внешней среды, так и первым проявлением серьезных заболеваний.
Симптомы сильных отеков ног
Понять и заподозрить наличие отечности ног можно на основании определенных симптомов. Они могут иметь разную степень выраженности, и при этом способны оставаться на стабильном уровне или прогрессировать. В первом случае говорят о физиологических механизмах появления отечного синдрома. Во втором – однозначно о патологии. Поэтому рассматривая подобные вопросы, нельзя обойти стороной любые проявления отеков, которые могут свидетельствовать об опасном заболевании.
К тревожным можно отнести такие симптомы:
Пастозность. Представляет собой диффузное легкое пропитывание кожи и подкожной клетчатки голеней в нижней трети и области голеностопного сустава по всей окружности на обеих конечностях. О её наличии свидетельствуют легкие следы, остающиеся после сильного надавливания на кожу передней поверхности голени в проекции большеберцовой кости. Такое же диагностическое значение принадлежит и следам от носков;
Такое же диагностическое значение принадлежит и следам от носков;
Локальная отечность. Как правило, она располагается на одной или двух конечностях в области лодыжек или по окружности голеностопного сустава;
Выраженный отек одной или обеих голеней или стоп. При этом он распространяется до уровня коленного сустава или даже выше. После надавливания на кожу остается большое углубление, которое длительное время не расправляется;
Трофические расстройства кожи, обусловленные отеком. Возникают исключительно при сильных отеках, вызывающих перерастяжение кожи. На этом фоне развивается усиленное истечение жидкости с поверхности кожи и появляются трещины, которые трансформируются в эрозии,раны, трофические язвы и дерматит.
Причины отёка ног
Отек ног – это не отдельное заболевание, а симптом, который должен быть правильно истолкован в отношении определения возможной причины его появления. Можно выделить несколько групп заболеваний, проявляющихся отеками ног. Все эти болезни и основные дифференциально-диагностические критерии приведены в таблице:
Группа причинных заболеваний
Как выглядит отек
Отеки ног у здоровых людей, обусловленные перегрузкой нижних конечностей и гидростатическим влиянием на сосуды микроциркуляторного русла на фоне длительного пребывания в вертикальном положении.
Отекают обе голени и стопы в одинаковой степени. Отек представлен пастозностью в нижней трети по всей окружности голеней. Появляется вечером после стоячей или физически тяжелой работы. После отдыха такие отеки проходят.
Отеки ног, как признак сердечной недостаточности
При заболеваниях сердца, сопровождающихся недостаточностью кровообращения, возникает постоянный застой в венах. Это проявляется отеком разной плотности и распространенности: от мягкого и незначительного при начальных стадиях, до плотного и распространенного до коленного сустава при декомпенсации. Отекают обе конечности. В утренние часы отек может немного уменьшаться.
Отеки ног при почечных патологиях
Голени и стопы больше всего отекают при нефритическом синдроме и тяжелой почечной недостаточности. Обязательна одинаковая выраженность на обеих конечностях. В отличие от кардиальных отеков, эти отеки более выражены в утренние часы, а к вечеру уменьшаются. Отечность лица характерна в большей степени, чем нижних конечностей.
Отеки ног при заболеваниях венозной системы конечностей (варикоз, тромбофлебит, посттромбофлебитический синдром)
Отеки обязательно односторонние, а если двухсторонние, то с преимущественным поражением одной из голеней. Такие отеки очень стойкие и плотные. Резко усиливаются после пребывания в вертикальном положении, особенно неподвижном. Больше всего выражен отек окололодыжечной области. После пребывания в горизонтальном положении отечность уменьшается.
Отеки ног при заболеваниях лимфатической системы конечностей (рожистое воспаление и его последствия, лимфовенозная недостаточность, лимфедема)
Как и венозные, отеки расположены преимущественно с одной стороны. Отличаются особенно высокой плотностью и стойкостью. Редко уменьшаются от каких-либо манипуляций и действий. Характерное проявление отека лимфатического происхождения – локализация на тыльной поверхности стопы в виде подушки.
Отеки ног при патологии костно-суставной системы
Практически всегда односторонние, ограниченные, локализуются в области пораженного сустава или кости, сопровождаются болезненностью и нарушением функций опоры и ходьбы.
Отеки ног при воспалительных и гнойно-инфильтративных заболеваниях кожи и мягких тканей, при травмах конечностей
Отек носит ограниченный характер. Выраженность может быть разной. При укусах и травмах отек распространяется вокруг очага. При глубоких гнойниках весь пораженный сегмент увеличивается в объеме.
Для переломов более характерна локальная отечность в месте перелома, для разрывов связок и растяжений – распространенный отек по типу гематомы.
Другие причины отека ног:
Микседема и гипотиреоз;
Предменструальный синдром и беременность;
Гиперальдостеронизм и гиперфункция надпочечников;
Алиментарное истощение и кахексия другого происхождения;
Нейропаралитические сосудистые расстройства на фоне патологии нервной системы.
Отек мягкий, равномерный, располагается на обеих конечностях. Исключение составляют случаи заболеваний нервной системы, сопровождающиеся односторонним параличом.
В такой ситуации отек локализуется на пораженной конечности. Эти отеки относительно стабильны на протяжении суток, но могут усиливаться к вечеру. Они не достигают большой выраженности, за исключением случаев декомпенсации заболеваний и утяжеления общего состояния, обусловленного присоединением других причин усиления отечности.
При определении возможных причин появления отеков ног обязательно учитывается общее состояние и сопутствующие симптомы. Если таковые имеются – это однозначно патологические отеки, требующие медицинского вмешательства!
Как снять отеки с ног?
Лечение отеков ног – не всегда правильное и благодарное дело. Ведь устранение симптома не может избавить человека от болезни. Поэтому правильнее заниматься лечением не отеков, а болезни, которая привела к их появлению. Исключение составляют случаи гидростатических отеков у здоровых людей на фоне перенапряжения ног.
Дифференцированная лечебная тактика при отеках ног может быть такой:
Гидростатические отеки у лиц, не имеющих патологии:
Ограничение физических нагрузок на ноги;
Периодические разгрузки для икроножных мышц в виде их возвышенного положения, гимнастики и массажа;
Использование компрессионного трикотажа (чулки, гольфы, колготки), которые помогают удержать жидкость в сосудистом пространстве путем компрессии мягких тканей;
Специализированных мероприятий не требуется в связи с физиологическим происхождением отеков. Допустимо использование мазей и гелей, описанных в разделе «лечение отеков венозного происхождения».
Кардиальные и почечные отеки:
Мочегонные средства. Используются различные петлевые (фуросемид, лазикс, трифас), тиазидные (индапамид, гипотиазид) и калийсберигающие (верошпирон, спиронолактон) диуретики. Кратность приема, лекарственная форма и длительность лечения зависят от степени сердечной недостаточности. Выраженные отеки лечатся инъекционными петлевыми диуретиками с постепенным переходом на таблетированный приём идентичных препаратов или средств из другой группы. Для продолжительной противоотёчной терапии лучше всего подходят тиазидные диуретики в комбинации с верошпироном;
Кратность приема, лекарственная форма и длительность лечения зависят от степени сердечной недостаточности. Выраженные отеки лечатся инъекционными петлевыми диуретиками с постепенным переходом на таблетированный приём идентичных препаратов или средств из другой группы. Для продолжительной противоотёчной терапии лучше всего подходят тиазидные диуретики в комбинации с верошпироном;
Препараты калия (панангин, аспаркам). Обязательно входят в состав медикаментозной терапии петлевыми диуретиками. Это нужно для того, чтобы компенсировать потерю ионов калия, которые выводятся с мочой при стимуляции диуреза. Но такие препараты противопоказаны при почечной недостаточности.
Кардиопротекторные средства. Не оказывают непосредственного противоотечного эффекта, но укрепляют сердечную мышцу, слабость которой становится причиной сердечной недостаточности и отеков ног.
Отеки венозного происхождения:
Компрессия голеней и стоп эластичными бинтами или специальными трикотажными изделиями. Это мероприятие должно быть первым в комплексном лечении отечного синдрома, так как оно не только помогает в борьбе с отеками голеней, но является действительно хорошим методом профилактики прогрессирования венозной недостаточности. Главное, соблюдать все правила эластичного бинтования;
Флеботоники (эскузан, троксевазин, детралекс, нормовен). Механизм противоотечного действия препаратов этой группы заключается в укреплении стенок вен и сосудов микроциркуляторного русла. Флеботоники растительного происхождения (эскузан) могут назначаться и при отсутствии явных признаков варикоза, если при этом имеется выраженная пастозность, выходящая за рамки обычного гидростатического отека;
Кроворазжижающие средства (аспекард, кардиомагнил, лоспирин, клопидогрель). Механизм уменьшения отечности ног связан с понижением вязкости крови. Если она становится более жидкой, то улучшается её отток, а это предотвращает застой и пропотевание в ткани в виде отеков;
Местные препараты в виде мази и геля (лиотон гель, гепариновая мазь, троксевазин, гепатромбин, веногепанол, аэсцин, венитан). Локальное их нанесение достаточно эффективно, как при венозной патологии, так и при отеках на фоне привычной усталости ног в результате перенапряжения.
Локальное их нанесение достаточно эффективно, как при венозной патологии, так и при отеках на фоне привычной усталости ног в результате перенапряжения.
Мочегонные средства при отеках ног
Мочегонные средства при отеках ног имеют общее название – диуретики.
Они, в свою очередь, подразделяются на несколько классов:
Салуретики, которые могут быть представлены: петлевыми препаратами (Буметанид, Торасемид, Этакриновая кислота, Лазикс, Фуросемид), тиазидными средствами (Циклометиазид, Гипотиазид), ингибиторами карбоангидразы (Диакарб, Ацетазоламид) и сульфонамидами (Клопамид, Хлорталидон).
Мочегонные калийсберегающие, среди которых: Спиронолактон, Амилорид, Верошпирон, Триамтерен, Эплеренон.
Осмотические – это Маннит и Мочевина.
Все эти препараты отличаются по эффективности, по продолжительности действия и по скорости наступления терапевтического эффекта. Они обладают показаниями и противопоказаниями и назначаются исключительно врачом в соответствии с имеющейся у пациента болезнью.
Иногда сильная отёчность появляется при падении, либо травмировании нижней конечности. Такая ситуация требует немедленного участия медицинского работника, способного поставить правильный диагноз и оказать первую помощь. Если человек, получивший травму, испытывает сильные болевые ощущения даже при лёгком движении.
Часто к вечеру взрослые люди обнаруживают неприятный симптом. Это – опухшие ноги. Когда возникает отек, сразу возникает ощущение тяжести ног. Даже маленькие стопы превращаются в подобие тумбочек. Бывает, что это заболевание не даёт болевых симптомов – по крайней мере, на начальной стадии.
Народная медицина предлагает такой эффективный метод борьбы с отеками ног: 1 чайную ложку синего василька нужно залить 250 гр. кипятка и дать 8-9 часов настояться. Цвет настоя имеет желто-коричневый оттенок, зависящий от свежести сырья (молодые соцветия дают более насыщенный оттенок).
Источник:
http://www.ayzdorov. ru/lechenie_oteknog_chto.php
ru/lechenie_oteknog_chto.php
Отеки ног у женщин и мужчин – причины и лечение в домашних условиях
Что делать, если опухают, отекают и болят ноги?
Если отечность ног впервые появилась без видимых причин, тогда причины надо выяснять.
Необходимы обследования: УЗИ почек, щитовидной железы, исследование сосудов нижних конечностей, ЭКГ. Женщинам необходимо посетить гинеколога.
Многие люди знают, почему отекают ноги в их случае.
Причины отеков могут быть следующие:
1. Заболевания сердечно — сосудистой системы
2. Патология почек
3. Варикозное расширение вен.
В этой статье мы рассмотрим лечение отеков ног народными средствами по рецептам и отзывам из газеты «Вестник ЗОЖ».
Почему отекают ноги – причины и лечение. Советы врача.
Летом, с началом теплых дней, особенно к вечеру, часто отекают ноги у женщин. Что делать, в чем причина, как снять отек ног народными средствами? На эти вопросы отвечает главврач московской клиники «Медси» Гусейнова Зульфия Гусейновна.
Чтобы не было излишней жажды, сократите употребление соленых, острых, жирных блюд, сладостей, специй, откажитесь от газированных напитков.
Почему отекают ноги у женщин летом.
Отечность тесно связана с количеством выпиваемой жидкости. Летом мы больше пьем, поэтому появляются отеки.
Отек ног у женщин так же напрямую связан с жаркой погодой, так как под воздействием солнца у них активизируется гормональный фон, что является причиной задержки жидкости в организме женщины.
Что делать, чтобы избежать отечности в жару? Не столько меньше пить, сколько ограничивать продукты, которые могут стать причиной усиления жажды: Если резко сократить поступление жидкости в организм, вода наоборот будет откладываться в тканях про запас, что станет причиной отека ног.
Что делать, если опухают ноги. Как быстро снять отек ног в домашних условиях.
Если отекают ноги, прежде всего надо пройти обследования, уточнить диагнозы своих болезней, чтобы понять и искоренить причины. До уточнения диагноза можно быстро снять отеки ног в домашних условиях с помощью мочегонных препаратов. Но надо помнить, что это довольно мощное лекарство, к тому же мочегонные средства увеличивают выведение полезных микроэлементов из организма, особенно калия.
До уточнения диагноза можно быстро снять отеки ног в домашних условиях с помощью мочегонных препаратов. Но надо помнить, что это довольно мощное лекарство, к тому же мочегонные средства увеличивают выведение полезных микроэлементов из организма, особенно калия.
Эффективные мочегонные средства от отеков
Мочегонный препарат гипотиазид применяется разово и не более 12,5 мг.
Сейчас гораздо чаще применяется мочегонный препарат – верошпирон. Он относится к калийсберегающим, применяют его ежедневно по 25 мг, но не более 7-8 дней.
Мочегонные препараты лучше принимать в соответствии с биологическим ритмом человека, а это 5-6 утра для почек, и строго натощак. Но прежде, чем хвататься за таблетки, воспользуйтесь мочегонными травами: толокнянкой, кукурузными рыльцами, брусничным листом, готовым почечным сбором. Все эти народные средства можно купить в аптеке. Настои мочегонных трав можно принимать 1-2 месяца.
Помогут и наружные средства: гель лиотон 1000 и мазь троксевазин. Особенно хороши эти средства, если причина отека – варикозная болезнь.
Почему отекают ноги — видео советы с Еленой Малышевой.
Что делать, если ноги отекают и болят. Почему возникает боль при отеке.
Лекарственные препараты от боли при отеках ног.
Если болят и отекают ноги, значит, организм не справляется с выведением лишней жидкости. Боль появляется потому, что отекшие ткани сдавливают не только сосуды, но и нервные окончания.
Снять боль при отеке помогут нестероидные противовоспалительные мази: диклофенак, кетанол. наносите мазь на отечные места легкими движениями снизу вверх. Если боль очень сильная, примите обезболивающее внутрь, а лучше спазмолитики – папаверин или но-шпу.
В летнюю жару полезно принимать сосудистые препараты курсом продолжительностью 1-2 месяца: детралекс, троксевазин, трентал, аскорутин.
Почему отекают ноги у дачников. Профилактика отечности.
Советы из газеты «Вестник ЗОЖ» 2013 г., №11, стр. 12-13.
- Причиной отека ног у дачников в основном является сосудистая патология, женщины и мужчины на даче проводят много времени в статичных неудобных позах. Это тормозит отток крови из кровеносных сосудов нижних конечностей. Вены и бедренные артерии оказываются зажатыми. Чтобы этого не происходило, лучше работать, сидя на низенькой табуретке.
- Каждые полчаса нужно делать небольшой перерыв, разминать мышцы, ходить по участку.
- Каждые 2 часа делайте перерыв побольше и выполняйте упражнения: махи, потряхивания ступнями, поднимайтесь на носки, вытягивайте носочки на себя. Икроножные мышцы начнут сокращаться и вытолкнут венозную кровь обратно в русло, застоя крови и отечности не будет.
- Очень полезны контрастные ванночки и прохладный душ. Поливая грядки, не забудьте полить ноги холодной водой. Это способствует резкому сокращению мышц и сосудов, лишняя жидкость выводится из нижних конечностей.
- Вместо чая пейте отвар петрушки, она обладает легким мочегонным эффектом, и массой других достоинств. Очень полезно есть и свежие огурцы с грядки, они хорошо утоляют жажду и снимают отечность.
- Не надевайте носки с тугими резинками, от этого у многих к вечеру ноги сильно отекают, могут возникнуть судороги. А компрессионные чулки при варикозной болезни носите обязательно.
Что делать, если сильно отекли ноги. Как снять отек отваром льняного семени.
Если отекли ноги, снять отек быстро и эффективно поможет льняное семя.
Доктор медицинских наук, профессор Желнов В. В. советует принимать читателям газеты «Вестник ЗОЖ», страдающим от этой проблемы отвар льняного семени по такому рецепту: 4 ст. л. семени залить 1 литром воды и кипятить 10-15 минут, настоять 1 час. Пить в горячем виде по полстакана 6-8 раз в день. Курс лечения – 3 недели, однако результат будет заметен уже через 10-12 дней. (Источник: газета «Вестник ЗОЖ» 2011 г., №9 стр. 19)
(Источник: газета «Вестник ЗОЖ» 2011 г., №9 стр. 19)
Отзыв о лечении льняным семенем.
У женщины были сильные отеки ног. Избавиться от них помог отвар льняного семени. Она заваривала 4 ст. л. семян льна 1 литром воды и кипятила 10 минут. Укутав кастрюлю с отваром, настаивала 1 час. Пила, не процеживая по 100 мл каждые 2 часа. В день получалось 6-8 приемов. Через 2 недели отечность полностью прошла. (Источник: газета «Вестник ЗОЖ» 2013 г., №17 стр. 30)
Избавиться от отеков ног поможет льняное семя.
Снять отек ног в домашних условиях мужчине удалось за 3 недели. Он брал 4 ст. ложки льняного семени, заливал 1 литром горячей воды, кипятил 10-15 минут. Настаивал в теплом месте 1 час. Можно процедить, но мужчина пил отвар льняного семени, не процеживая, через каждые 2 часа по несколько глотков умерено горячим. Для вкуса добавлял в отвар лимонный сок. Но можно и любой другой. Результат — отличный. (Рецепт из газеты «Вестник ЗОЖ» 2015 г., №14 с. 29)
Убрать отеки на ногах в домашних условиях поможет петрушка
Петрушка – самое эффективное народное средство, помогающая убрать отеки на ногах в домашних условиях. Петрушка помогает избавиться от отечности любой локализации. Ее применяют в виде настоев внутрь и наружно в виде масок на отечные места. Многочисленные отзывы читателей «Вестника ЗОЖ» доказывают эффективность такого лечения.
Лечение отеков простым народным средством — настоем петрушки и лимона.
Вылечить отеки на ногах мужчине удалось при помощи народного средства. Он прокрутил на мясорубке примерно 200 г петрушки вместе с корнями. 1 стакан этой массы залила двумя стаканами крутого кипятка, укутал и настаивал до утра. Утром настой процедил и добавил сок, отжатый из одного лимона.
Пил лекарство по 1/3 стакана 2 раза в день, утром и вечером. После 2-х дней приема – 3 дня перерыв. Лечение продолжать до полного выздоровления. (Источник: газета «Вестник ЗОЖ» 2011 г., №10 стр. 32)
Как вылечить отеки ног петрушкой и лимоном.

По утрам стали появляться отеки ног у женщины. Вылечить отечность ног помогло народное средство, которое женщина прочитала в ЗОЖ за 2011 год №10 (см. выше). Все сделала точно по рецепту. Пила домашнее лекарство по той же схеме. Ноги быстро пришли в норму. (Источник: газета «Вестник ЗОЖ» 2015 г., №2 с. 13)
Лечение отечности семенами петрушки.
Очень эффективное средство для лечения отеков при сердечной недостаточности – петрушка. Лучше всего применять порошок из семян петрушки в сухом виде по 0,5 г 3 раза в день с едой. Или отвар семян – 1 ст. ложка на 1 стакан кипятка, варить 10 минут, настоять ночь, принимать по 1 ст. л. 5 раз в день, независимо от приема пищи. (Источник: газета «Вестник ЗОЖ» 2002 г., №19, стр. 11)
Как избавиться от отеков ног с помощью лопуха.
Лечение отеков лопухом в домашних условиях.
Мужчине удалось быстро избавиться от отеков ног при помощи листьев лопуха. Он прикладывал их светлой стороной на голени, обматывал сверху эластичным бинтом. Держал 3 часа. После трех процедур отечность уменьшилась, после десяти – прошла совсем. И вот уже целый год нет рецидивов. Так помогли листья лопуха. (Источник: газета «Вестник ЗОЖ» 2010 г., №17 стр. 30)
Как снять отеки с ног лопухом
У женщины стали отекать голени, она привязывала листья лопуха шершавой стороной к коже, избавиться от отечности удалось за несколько процедур. (Источник: газета «Вестник ЗОЖ» 2009 г., №18 стр. 32)
Лечение сердечного отека после инсульта и инфаркта
У лежачих больных после инсульта и инфаркта часто отекают ноги. В этом случае помогут листья лопуха. Зимой можно использовать сухие листья. Листья надо залить кипятком и тепло укутать на несколько часов. Перед сном достать листья, чуть отжать, обернуть ими проблемные места, затем замотать широкими лентами х/б ткани, сверху полиэтилен и эластичный бинт.
Летом использовать свежие листья — обернуть в 2-3 слоя, укутать.
В этом лечении главное, чтобы коже было жарко. К утру больная конечность становиться такой же с виду, как и здоровая. (Источник: газета «Вестник ЗОЖ» 2006 г., №15, стр. 33)
К утру больная конечность становиться такой же с виду, как и здоровая. (Источник: газета «Вестник ЗОЖ» 2006 г., №15, стр. 33)
Отеки ног у женщин при варикозе
Избавиться от варикозной отечности помог простой массаж
Много лет у женщины был варикоз и отек ноги в щиколотке с синюшным пятном выступающих вен был. Врачи всегда замечали это, но никаких рекомендаций не давали. Как-то женщина прочитала, что после ванны или обмывания ног надо массировать их легкими движениями от ступни до паха, а затем смазывать гепариновой мазью или детским кремом. Женщина стала делать эту процедуру каждый день, главное здесь – систематичность. Темные пятна давно исчезли, спадает и отечность.
(Источник: газета «Вестник ЗОЖ» 2015 г., №3 с. 31)
Отек ног при варикозе убрал компресс из гепариновой мази.
Когда от работы на огороде загудят, отекут голени или набухнут вены, поможет снять эти явления гепариновая мазь. Тюбика в 25 г хватает на 5 процедур. Надо намазать отекшее место этой мазью, обернуть полиэтиленом, забинтовать и сверху надет чулок. После этого лечь на 2 часа отдыхать. Поначалу могут начаться сильные боли, но надо перетерпеть. Один день обрабатывать одну конечность, второй день – другую. Когда тюбик закончится, сделать перерыв на неделю. Затем повторить лечение. (Источник: газета «Вестник ЗОЖ» 2005 г., №13 стр. 28)
Настойка каланхоэ вылечит отечность.
У женщины стали часто отекать щиколотки. Она перестала есть соленое, стала меньше пить, но результатов не было. Подруга подсказала растирать проблемные места настойкой каланхоэ. Листья надо размять в кашицу. Заполнить банку наполовину и залить доверху водкой. Настаивать 3 дня, не процеживать. Женщина делала растирания на ночь, через неделю все пришло в норму. (Источник: газета «Вестник ЗОЖ» 2008 г., №17 стр. 30)
Если ноги отекают и покрыты синей сеткой вен, нужно регулярно натирать их до полного исчезновения отечности и синевы настойкой из свежих листьев каланхоэ на водке. !/4 бутылки заполнить прокрученными на мясорубке листьями и залить 60-70% спиртом доверху. Настоять 2-3 недели, процедить и использовать (Источник: газета «Вестник ЗОЖ» 2006 г., №3 стр. 3)
!/4 бутылки заполнить прокрученными на мясорубке листьями и залить 60-70% спиртом доверху. Настоять 2-3 недели, процедить и использовать (Источник: газета «Вестник ЗОЖ» 2006 г., №3 стр. 3)
Лечение отеков ног народными средствами.
Вот еще несколько эффективных народных методов, которые помогли читателям газеты «Вестник ЗОЖ» избавиться от отеков на ногах.
Домашнее лечение отеков ног окопником.
Читательница ЗОЖ услышала на остановке разговор двух женщин о том, что окопник хорошо помогает, если ноги отекают и болят. У женщины тоже опухали ноги. Она приготовила целебную настойку. Корни хорошо промыла и измельчила, заполнила ими литровую банку на 1/3, доверху залила водкой. Окопник настаивать надо не менее 3-х недель. За это время настойка потемнеет, и корни тоже превратятся из белых в коричневые.
Результат домашнего лечения окопником превзошел все ожидания – отечность спала, боли полностью прошли. Раньше женщина едва ходила, теперь без труда ходит быстрым шагом на дачу. Она натирала настойкой голени и ступни (Источник: газета «Вестник ЗОЖ» 2011 г., №17 с. 9).
Если сильно отекают ноги, лечитесь укропным семенем.
1 ст. л. с горкой укропного семени залить 300 мл кипятка. 150 г настоя выпить утром натощак, 150 г выпить вечером перед сном. Курс 21 день.
Женщина пропила так два курса. Третий курс она принимала только 150 мл настоя только перед сном.
Результат такой. Она диабетик 11 лет. Ноги были, как у слона, еле ходила. После проведенного лечения пропали онемение, отечность, перестали болеть вены. Укропную воду продолжает пить для профилактики. (Источник: газета «Вестник ЗОЖ» 2008 г., №16, стр. 31)
Лечение отеков домашними средствами.
Для лечения отеков ног женщина использует следующие средства:
Отвар льна. 4 ст. ложки семян льна заливает 1 литром воды, кипятит 15 минут, настаивает 1 час. Пьет в теплом виде по 0,5 стакана 6-8 раз в день.
Отвар из корней шиповника. 2 ст. ложки измельченных корней заливает стаканом кипятка, кипятит 15 минут на слабом огне, настаивает 30 минут. Процеживает и пьет по 1 ст. л. 4 раза в день.
2 ст. ложки измельченных корней заливает стаканом кипятка, кипятит 15 минут на слабом огне, настаивает 30 минут. Процеживает и пьет по 1 ст. л. 4 раза в день.
Компресс из спелых помидор — отличное народное средство, чтобы снять отек ног в домашних условиях. Помидоры надо размять в кашицу, наложить на проблемные зоны, закрепить и держать 7-8 часов.
Помогают и теплые ножные ванны: на 5 литров воды 1 ст. л. яблочного уксуса.
Во время лечения ограничивать употребление соли и жидкости. (Источник: газета «Вестник ЗОЖ» 2014 г., №3 с. 37)
Как быстро и эффективно убрать отеки ног спорышем.
У женщины после операции появилась отечность нижних конечностей. Убрать отеки с ног удалось с помощью отвара спорыша. 3 ч. л. травы надо заварить в 0,5 л кипятка. Через 4 часа процедить и пить по 1/4 стакана 4 раза в день. Пить лучше через соломинку, чтобы сберечь зубы. (Источник: газета «Вестник ЗОЖ» 2004 г., №17 стр. 26)
Как лечить отеки на ногах травяным компрессом.
Если у вас болят и отекают ноги, появилась хромота, нарвите листьев лопуха, подорожника, мелко порубите, добавьте черного хлеба, немного соли, все разотрите в кашицу, добавьте мазь Вишневского. Эту массу сложите в ткань и привяжите к больному месту. (Источник: газета «Вестник ЗОЖ» 2010 г., №1 стр. 36)
Как вылечить отек ног домашней мазью.
У женщины был сильный отек ног, давнишний, страшный. Снять отек в домашних условиях помогла простая мазь. Готовила женщина домашнюю мазь так: растопила кусок воска размером со спичечный коробок, добавила 1 стакан нерафинированного подсолнечного масла и половину желтка предварительно сваренного вкрутую яйца.
Этой мазью мазала отечную голень, обматывала полосами разорванной простыни, затем надевала чулок. Провела 17 сеансов – опухоли спали полностью, опухшие ноги пришли в норму. (Источник: газета «Вестник ЗОЖ» 2005 г., №24 с. 26)
Чтобы убрать отеки на ногах, принимайте сок свежих огурцов.

Пить по 1/3 стакана 2-3 раза в день. Солить нельзя. (Источник: газета «Вестник ЗОЖ» 2011 г., №16 стр. 31)
Источник:
http://www.bolezni-koji.ru/oteki-nog/
Отеки ног: виды, причины, симптомы и лечение
Отек — это накопление жидкости в тканях, особенно под кожей, вызванное задержкой жидкости в организме.
Существует много видов и причин отеков. Отек легких, например, поражает легкие, а отек ног вызывает опухание и отекание ног.
Отеки чаще всего встречаются под кожей на руках, кистях рук, ногах, стопах, лодыжках, но также могут затронуть мышцы, кишечник, легкие, мозг и глаза. Самыми первыми признаками отеков являются набор веса, опухание ног или мешки под глазами.
Они могут возникнуть из-за проблем с кровообращением, инфекций, недоедания, отмирания тканей, болезней печени, переизбытка жидкости и электролитов в организме. Обычно все начинается медленно и постепенно или, наоборот, резко и внезапно. Это довольно распространенная проблема, однако она может быть признаком более серьезного заболевания.
Раньше отек называли водянкой или гидропсией.
Несколько фактов об отеках
Вот несколько ключевых моментов об отеках. Подробнее читайте ниже.
- Отек появляется, когда излишки жидкости задерживаются в тканях.
- Всегда есть первопричина появления отеков или какое-то заболевание.
- Симптомы зависят от причины, они появляются постепенно.
- Для лечения отеков создано огромное количество лекарственных средств.
Симптомы
Проявление отеков будет зависть от причины, вызывающей их, вида отёков и их локализации, однако общими симптомами являются боль, припухлость и напряженная кожа.
У человека с отеками может наблюдаться:
- опухшая, натянутая и блестящая кожа;
- после нажатия на кожу остается углубление в течение нескольких секунд;
- отечность лодыжек, лица и глаз;
- боли в разных частях тела и ограничение подвижности суставов;
- набор или потеря веса;
- вены на руках и шеи становятся очень заметными;
- высокое давление и учащенный пульс;
- головная боль;
- боль в животе;
- изменения в привычной работе кишечника;
- тошнота и рвота;
- спутанность сознания;
- зрительные галлюцинации.

Виды отеков
Существует много видов отеков. Каждый из них указывает на какие-либо проблемы со здоровьем. Вот несколько самых распространенных.
Периферический отек: Это вид отеков локализуется в основном на лодыжках, ногах, руках, кистях и в легких. Признаками такого отека являются отечность тканей, припухлости кожи и трудности с передвижением частей тела.
Отек легких: Избыток жидкости собирается в легких, затрудняя дыхание. Это может быть результатом либо застойной сердечной недостаточности, либо сильной травмы легких. Это очень серьезное заболевание, которое нуждается в неотложной медицинской помощи и может привести к дыхательной недостаточности и смерти.
Отек головного мозга: Отек локализуется в мозге. Он может возникнуть по целому ряду причин, многие из которых потенциально опасны для жизни. Симптомами отека мозга являются головная боль, боль или дискомфорт в шее, частичная или полная потеря зрения, изменение сознания или психического состояния, тошнота, рвота и головокружение.
Макулярный отек: Это серьезное осложнение диабетической ретинопатии. Отек возникает в макуле, части глаза, которая отвечает за детализированное центральное зрение. Человек перестает различать цвета и замечает ухудшения своего зрения.
Отеки могут появится и в других местах тела, но те, что упомянуты выше, являются наиболее распространенными. Если вы страдаете от отеков, помните, что отек это следствие какого-то заболевания или сбоя в организме. Поэтому если отеки появляются у вас постоянно, значит пришло время обратиться к врачу, чтобы узнать, как избавиться от отеков ног, рук, лица и других частей тела.
Причины отеков
Причинами отеков являются следующие проблемы со здоровьем.
Сердечная недостаточность
Если у одной или двух нижних камер сердца есть проблемы с перекачкой крови, она начинает собираться в конечностях, вызывая отек.
Повреждения или болезни почек
Если у человека есть заболевания почек, тогда вероятнее всего существуют проблемы с выведением излишков жидкости из организма и натрия из крови. Кровеносные сосуды при этом испытывают колоссальное давление, из-за чего часть жидкости в прямом смысле просачивается в межтканевое пространство. Отек появляется при этом на ногах и вокруг глаз.
Кровеносные сосуды при этом испытывают колоссальное давление, из-за чего часть жидкости в прямом смысле просачивается в межтканевое пространство. Отек появляется при этом на ногах и вокруг глаз.
Повреждение клубочков и капилляров в почках, которые фильтруют отходы и выводят излишек жидкости из крови, может привести к нефротическому синдрому. Одним из симптомов этого заболевания является низкий уровень альбумина в крови и отекание.
Болезнь печени
Цирроз печени негативно сказывается на ее функционировании. Он приводит к изменениям в секреции гормонов и химических веществ, регулирующих жидкости в организме, и снижению выработки белка. Из-за этого излишки жидкости просачиваются сквозь стенки сосудов в окружающие ткани.
Цирроз также является причиной повышенного давления в воротной вене, большой вене, которая переносит кровь из кишечника, селезенки и поджелудочной железы в печень. При болезнях печени отеки появляются обычно на ногах и в районе брюшной полости.
Некоторые лекарственные препараты
Есть лекарства, которые значительно повышают риск отечности:
- сосудорасширяющие средства или препараты
- блокаторы кальциевых каналов
- нестероидные противовоспалительные препараты (НПВП)
- эстрогены
- некоторые химиотерапевтические препараты
- некоторые препараты для лечения диабета, такие как тиазолидиндионы (глитазоны)
Беременность
Во время беременности организм женщин вырабатывает гормоны, которые способствуют задержке жидкости, поэтому больше жидкости и натрия остается внутри тела. Причины отечности нижних конечностей, лица и кистей рук во время вынашивания ребенка в большинстве случаев связано с этим.
Когда женщина во время беременности привыкла спать или отдыхать на спине, увеличенная матка и плод сдавливают нижнюю полую вену, что в свою очередь затрудняет циркуляцию крови по бедренным венам. Так появляются отеки ног причины которых кроются именно в передавливании этой большой вены.
Во время беременности кровь свертывается легче, что увеличивает риск развития тромбоза глубоких вен (ТГВ) — еще одна причина у женщин, от чего отекают ноги.
Эклампсия, которая является результатом гипертонии во время беременности, также может вызывать отек.
Неправильное питание
Неправильное питание повышает риск развития отеков, а именно:
- чрезмерное потребление соли людьми, склонными к появлению отеков
- недоедание, когда отек является следствием низкого уровня белка в крови
- недостаточное потребление витаминов B1, B6 и B5
Диабет
Осложнениями диабета являются:
- заболевания сердечно-сосудистой системы
- острая почечная недостаточность
- острая печеночная недостаточность
- энтеропатия с потерей белка (заболевание желудочно — кишечного тракта)
Перечисленное выше и некоторые лекарственные средства от диабета могут привести к отекам.
Диабетический макулярный отек -это скопление излишков жидкости в сетчатке глаза при диабете.
Поражение головного мозга
Причины образования отеков в головном мозге:
Травма головного мозга: даже незначительный удар по голове может привести к появлению отека в головном мозге.
Инсульт: тоже может стать причиной отека мозга.
Опухоль головного мозга: вокруг опухоли всегда собирается много жидкости, в особенности во время образования новых кровеносных сосудов.
Аллергия
Некоторые продукты питания или укусы насекомых могут вызвать отек лица или кожи у людей, склонных к аллергии или с повышенной чувствительностью. Сильный отек может быть симптомом анафилаксии. Отек горла перекрывает доступ кислорода к легким, человек не может дышать. Необходима срочная медицинская помощь.
Проблемы с конечностями
Тромб: Любая закупорка сосудов не дает крови циркулировать нормально. По мере увеличения давления на вену жидкость начинают просачиваться в окружающие ткани, вызывая отек.
Варикозное расширение вен: Это заболевание является следствие нарушений работы клапанов сердца. Повышенная нагрузка на вены приводит к тому, что стенки сосудов расширяются, теряют свою эластичность и начинают выпирать над поверхностью кожи. Поэтому риск образования отека из-за постоянного давления также очень велик.
Киста, новообразование или опухоль: Любое новообразование может вызвать отеки, если оно пережимает лимфатический проток или вену.
Лимфедема: Лимфатическая система выводит избыток жидкости из тканей. Любое повреждение лимфосистемы, такое, как операция, инфекция или опухоль, может привести к отеку.
Другие причины
Длительная неподвижность: Пациенты, которые долгое время прикованы к кровати или инвалидному креслу, часто страдают от отеков. Это связано с двумя факторами: давление веса тела и высвобождение антидиуретического гормона из гипофиза.
Большая высота: В сочетании с физическими нагрузками большая высота увеличивает риск появления отеков. Острая горная болезнь может привести к отеку легких и мозга.
Ожоги и солнечные ожоги: Кожа реагирует на термическое воздействие, удерживая жидкость. Это вызывает локальный отек.
Инфекция или воспаление: Любая ткань тела, подвергшаяся воздействию инфекции или воспалительному процесса, может стать отечной. Обычно это более всего заметно на коже.
Менструация и ПМС: Во время менструального цикла у ровень гормонов постоянно колеблется. За несколько дней до критических дней уровень прогестерона ниже, чем обычно, и это может вызвать задержку жидкости.
Оральные контрацептивы: Любой препарат с содержанием эстрогена способствует удержанию жидкости. Нередко бывает так, что женщина набирает в весе при начале приема оральных контрацептивов. Это зачастую является причиной, почему отекают ноги у женщин .
Менопауза: Во время менопаузы колебания гормонов могут вызвать задержку жидкости. Заместительная гормональная терапия также может вызывать отек.
Болезнь щитовидной железы: Гормональный дисбаланс, связанный с заболеваниями щитовидной железы, могут привести к отеку.
Диагностика
В первую очередь с проблемами отекания нужно обратиться к терапевту.
Врач проведет обследование пациента и спросит у него о:
- истории его болезней
- его нынешнем состоянии здоровья
- как долго наблюдаются симптомы и признаки отеков
- симптомы носят постоянный характер или появляются время от времени
- были ли отеки ранее
- принимаемых препаратах
Чтобы выяснить, почему опухают ноги, что конкретно вызывает отек у мужчин, или подтвердить диагноз, врач назначает дополнительные анализы или исследования:
- рентген грудной клетки
- анализ крови
- анализ мочи
- печеночные пробы
- сердечно-сосудистые пробы
- узи конечностей на наличие тромбов
Тип исследования будет зависеть от причины и лечение тоже. Человеку с отеком головного мозга может потребоваться КТ или МРТ.
Лечение
Лечение также будет зависеть от причины отека.
Диуретики — это лекарственные средства, способствующие выведению излишков жидкости из организма путем увеличения производства мочи почками. Разные виды этих препаратов работают по-разному.
Курс лечения и виды препаратов подбираются лечащим врачом в зависимости от типа отека. И только врач решает, как лечить и бороться с тем или иным условием и что при этом нужно делать, чтобы наступило долгожданное избавление от дискомфорта.
Какие домашние или народные средства помогают убирать отеки?
Есть несколько простых советов и способов, которые помогут снизать отечность и предотвратить их появление:
- снизить потребление соли
Компрессионные чулки уменьшают отечность и дискомфорт, возникающий при этом.
Массажист или физиотерапевт может помочь убрать лишнюю жидкость, массируя проблемные участки тела по направлению к сердцу.
Д ля лечения некоторых видов отеков используется кислород, например, пациенты с кардиогенным отеком легких зачастую испытывают проблемы с дыханием и нехваткой кислорода.
При макулярном отеке рекомендовано дышать кислородом через нос для улучшения зрения.
Было обнаружено, что гипербарическая оксигенация увеличивает риск отека легких.
Осложнения
Если не лечиться от отеков, это может привести к:
- обширным отекам с болями, которые со временем становятся сильнее
- сложностям при сгибании и разгибании конечностей и ходьбе
- растянутой и зудящей коже
- инфекциям в области отека
- появлению рубцов между тканями
- плохому кровообращению
- потере эластичности вен, артерий и суставов
- изъязвлению кожи
Любое заболевание или недомогание нужно лечить вовремя, чтобы избежать в будущем проблем со здоровьем.
Источник:
http://fitzdrav.com/zdorove/pochemu-otekayut-nogi.html
Почему отекают ноги, руки и лицо и что с этим делать
Отёк может быть полезным. Но чаще всего он сигнализирует, что с вашим здоровьем что-то не так.
Это «не так» может варьироваться от «ничего страшного» до перспективы скорого летального исхода. Поэтому не оставляйте отёчность без внимания.
Когда надо срочно звонить в скорую
Немедленно обращайтесь за медицинской помощью, если наблюдаете следующие симптомы Leg Swelling: When to Call the Doctor :
- отёк появился внезапно и быстро увеличивается в размерах;
- он (вне зависимости от места появления) сопровождается одышкой, болью в груди;
- одновременно с появлением отёка вы чувствуете беспокойство, сильное головокружение или головную боль;
- у вас опухла только одна нога.
Звонить в скорую необязательно, но постарайтесь как можно быстрее проконсультироваться с врачом, если:
- отёчность (речь о любой части тела) не проходит со временем;
- у вас есть болезни сердца, печени или почек;
- опухшая область покраснела и кажется горячей на ощупь;
- отёк сопровождается лихорадкой;
- вы беременны.
Что такое отёк
Отёк возникает, когда в тканях тела задерживается вода. Чаще всего такое случается EDEMA с ногами — жидкость скапливается в районе ступней, щиколоток, лодыжек. Но нередко отёки можно обнаружить и на других частях тела — руках, животе, лице.
Лишняя вода появляется из кровеносных сосудов: ведь она основа плазмы крови.
Когда кровь застаивается на том или ином участке, влагу начинает выдавливать через стенки сосудов в межклеточное пространство. Есть и другие варианты: когда стенки сосудов по тем или иным причинам становятся более проницаемыми или в тканях есть вещество, задерживающее выведение лишней жидкости. Что именно у вас, зависит от причины отёка.
Откуда берётся отёк
Вот наиболее распространённые причины What Is Edema? .
1. Вы получили травму или ожог
Глубокая царапина, укус пчелы, вывихнутая лодыжка, ожог — любую из травм, затронувших внутренние слои кожи, наш организм считает опасностью. И реагирует на неё отёком. Чем больше жидкости из кровеносных сосудов в районе повреждения, тем больше там белых кровяных телец, способных побороть возможную инфекцию.
2. Вы слишком много или мало пьёте
В первом случае почки не успевают вывести лишнюю жидкость из организма. В плазме крови скапливается много воды, её выдавливает сквозь стенки сосудов.
Во втором, когда жидкости катастрофически не хватает, организм начинает делать её запасы в межклеточном пространстве. Поэтому отёки нередко появляются в жару. Они сигнал о том, что вы приближаетесь к обезвоживанию.
Кстати, большие дозы алкоголя тоже провоцируют нехватку жидкости. С соответствующими «опухшими» последствиями по утрам.
3. Вы съели много солёного
В норме лишняя жидкость из межклеточного пространства уходит туда же, откуда и пришла: вновь возвращается в сосудистую систему. Но соль удерживает воду в тканях. В результате любовь к солёной рыбке или маринованным огурцам нередко оборачивается отёчностью.
Кстати, тем же влагоудерживающим эффектом обладает и гиалуроновая кислота, которую применяют в омолаживающих уколах красоты. Если перестараться с инъекциями, вместо юного лица можно получить опухшее.
4. Вы сели на диету с низким содержанием белка
Если организму не хватает протеинов, его ткани, в том числе и стенки кровеносных сосудов, становятся менее эластичными и легче пропускают влагу в межклеточное пространство. Поэтому причиной отёчности могут стать и популярные летом овощные либо фруктовые разгрузочные дни.
5. Вы слишком долго находились в одной позиции
Про связь между застоем кровообращения и отёчностью мы упоминали выше. Этот вид отёков чаще всего затрагивает ноги — например, если вы слишком долго стояли или сидели — и руки, если они находились в неудобной позиции.
6. Вы женщина и у вас ПМС
Гормональные колебания при предменструальном синдроме часто сопровождаются Water retention: Relieve this premenstrual symptom накоплением и задержкой жидкости в тканях.
7. Вы беременны
Как и в предыдущем случае, виноваты колебания гормонального фона. Эта же причина срабатывает, если вы приближаетесь к климаксу или принимаете оральные контрацептивы.
8. Вы принимаете некоторые лекарства
Отёчность может быть побочным эффектом даже невинных, на первый взгляд, препаратов EDEMA :
- популярных обезболивающих — например, средств на основе ибупрофена или напроксена;
- лекарств от высокого кровяного давления;
- некоторых средств, применяемых при диабете;
- стероидов.
9. У вас аллергия
В ответ на проникший в организм аллерген находящиеся рядом с местом его наибольшей концентрации сосуды выпускают в ткань жидкость, чтобы быстрее нейтрализовать и вывести опасность.
10. У вас серьёзное заболевание, связанное с работой внутренних органов
Такую ситуацию можно предположить, если отёчность становится хронической, то есть проявляется регулярно, день за днём. Вот несколько заболеваний и нарушений, заставляющих ткани накапливать излишнюю влагу.
- Хроническая сердечная недостаточность. Сердце не может эффективно качать кровь, поэтому та застаивается в кровеносных сосудах, что и приводит к отёку. Чаще всего страдают ноги, но сердечная недостаточность также проявляется отёком в области живота.
- Болезни почек. Повреждённые почки не справляются с выводом лишней воды из организма. Обычно отёчность возникает на ногах и вокруг глаз.
- Гепатиты и цирроз. В этом случае жидкость чаще всего скапливается в ногах и в брюшной полости.
- Хроническая венозная недостаточность. Повреждения или слабые стенки вен на ногах приводят к тому, что кровь задерживается в нижних конечностях, провоцируя отёк. Это опасное состояние: застой крови иногда приводит к образованию тромбов. Если такой тромб оторвётся и уйдёт в кровоток, то может заблокировать работу сердца. Поэтому сильный отёк на одной из ног — показание к срочному вызову скорой.
- Лимфостаз. Так называются сбои в работе лимфатической системы. Именно она помогает очищать ткани от избытка жидкости. Лимфостаз нередко возникает при ожирении или лечении рака.
Как убрать отёк
Это зависит от того, что именно стало его причиной. Если она понятна — например, вас укусила оса, вы поцарапались или перебрали вчера на вечеринке, можно не волноваться: с такими отёками организм в абсолютном большинстве случаев справляется самостоятельно.
Если же ноги, руки, лицо опухают регулярно и вы не знаете, чем именно это вызвано, не затягивайте с визитом к терапевту. Врач установит диагноз и не пропустит опасных для здоровья и жизни нарушений.
Хорошие новости: если речь не идёт о действительно опасных заболеваниях, вы можете устранить задержку жидкости, чуть изменив образ жизни:
- Ограничьте употребление соли и алкоголя.
- Не допускайте обезвоживания.
- Больше двигайтесь — это не даст застаиваться крови.
- Посоветуйтесь с врачом по поводу приёма мочегонных средств — это могут быть, например, аптечные чаи с мочегонным эффектом или препараты-диуретики.
- Ешьте больше продуктов, содержащих магний. Этого микроэлемента много в овсянке, бананах, миндале, брокколи, свёкле. Можно принимать и аптечные добавки, но по этому поводу обязательно проконсультируйтесь с терапевтом.
- Выделите время для массажа: так можно улучшить Systematic Review of Efficacy for Manual Lymphatic Drainage Techniques in Sports Medicine and Rehabilitation: An Evidence-Based Practice Approach вывод лишней жидкости из тканей. Только обязательно переговорите с врачом! Есть ситуации, когда массаж противопоказан.
Источник:
http://lifehacker.ru/otekayut-nogi/
Отекают ноги
Привычная обувь стала тесна к вечеру, а лодыжки распухли – это признак отечности, которая может сопровождаться болью и ощущением усталости в ногах.
Единичные случаи отека ног вполне естественны, если на улице жаркая погода, вы много и долго ходили, носили неудобную одежду и обувь или совершали длительный авиаперелет.
Но когда такой симптом начинает проявляется регулярно, это – повод задуматься о своем здоровье и обратиться за консультацией к врачу.
- Почему отекают ноги?
- Отечность ног – в чем причина?
- Возможные заболевания
- Профилактика отечности
- Как лечить отеки ног?
Отек представляет собой скопление излишней жидкости в тканях. В естественных условиях, при отсутствии патологий, организм выводит ее через венозную систему самостоятельно.
В случае же, если опухание конечностей беспокоит вас часто и сопровождается тревожными симптомами – такими, как: появление узелков на венах, темных участков на коже, сосудистых звездочек; часто возникающие синяки и гематомы, даже при небольших ушибах и надавливаниях – это может быть сигналом о проблемах с сосудами и развитии таких заболеваний, как тромбофлебит и варикоз.
Почему отекают ноги?
С проблемой опухания ног сталкиваются и мужчины, и женщины. Неприятные ощущения обычно усиливаются к вечеру.
К частым причинам отека ног можно отнести:
- Употребление в течение суток большого количества жидкости.
Лишняя влага не успевает проводиться сосудами и поступает в межклеточное пространство.
Длительное сидение на слишком мягких и невысоких стульях, неудобная поза (закинута нога на ногу).
В обоих случаях происходит пережатие крупных вен, и кровь плохо поступает в ноги.
С такой проблемой зачастую сталкиваются люди, которые занимаются бегом, ходьбой, силовыми упражнениями.
Неудобная одежда и обувь.
Многим женщинам знакомы ощущения усталости ног при ношении туфель на высоких каблуках. Из-за неестественного положения стопы и увеличения нагрузки на носок ухудшается кровоснабжение и может возникать припухлость. Схожая проблема возникает, когда подошва обуви совсем плоская. Привычка носить узкие брюки и джинсы также может привести к ухудшению кровообращения.
У полных людей из-за нарушений обмена веществ и более высокой нагрузки на ноги может возникать отечность.
У беременных женщин в результате повышенной нагрузки на ноги и гормональных изменений могут появляться отеки. Но также это может сигнализировать о гестозе (серьезном заболевании сосудов), поэтому при частых отеках ног в III триместре или после родов нужно срочно обратиться к врачу.
Отечность ног – в чем причина?
В зависимости от причин, выделяют 7 видов отеков ног.
Застойные отеки
Часто возникают при варикозе и тромбофлебите, когда нарушается нормальный кровоток и работа венозных клапанов. Происходит застой крови в венах, увеличивается давление на стенки сосудов, что приводит к их истончению и попаданию крови в ткани.
Варикозные отеки
Как можно догадаться из названия, данный вид отечности характерен при варикозном расширении вен. На ранних стадиях заболевания опухание происходит периодически и лучше поддается лечению, на более поздних – возникают молочные и синие отеки, которые могут сопровождаются болью, повышением температуры, изменением цвета кожи, развитием трофических язв.
Гидремические отеки
Появляются из-за скопления излишней жидкости в тканях, которое происходит на фоне нарушения работы почек, при котором снижается их фильтрационная функция.
Нейропатические отеки
Встречаются у диабетиков и у людей, страдающих алкоголизмом.
Кахектические отеки
Являются симптомом белково-энергетической недостаточности, которая возникает на фоне недостатка белковой пищи в рационе, хронических формах анемии, злокачественных новообразованиях.
Аллергические отеки
Проявляются как реакция организма на какой-либо аллерген. Возникают внезапно в сочетании с покраснением кожи и зудом. Сходят при приеме антигистаминных препаратов.
Механические отеки
Появляются при травмах: ушибах, переломах, передавливании сосудов.
Возможные заболевания
Помимо уже описанных причин, отеки ног могут быть симптомами различных заболеваний, таких как:
При патологиях почек, в том числе, таких заболеваниях, как гломерулонефрит и пиелонефрит, отечность появляется, в первую очередь, на лице (припухшие веки) и позже переходит на конечности.
Цирроз печени
При циррозе отекание ног сопровождается расширением и кровотечением из пищевода, асцитом, увеличением геморроидальных вен и печеночной недостаточностью.
Истощение организма
При длительном голодании, заболеваниях ЖКТ (при которых из организма быстро выводятся белки), алкоголизме часто отекают голени и стопы.
Варикозное расширение вен
Отеки после длительного стояния на ногах в сочетании с заметным расширением вен являются одним из основных симптомов при варикозе нижних конечностей.
Тромбоз и тромбофлебит
Оба заболевания связаны с закупориванием сосуда тромбом. Так как в конечность резко перестает поступать кровь, нога внезапно и сильно распухает, появляется гиперемия и локальное уплотнение ткани.
При тромбозе, после первого проявления, отек не проходит, симптом переходит в стадию посттромбофлеботического синдрома.
При данном заболевании происходит опухание голени и стопы (чаще – одностороннее), с последующим распространением на бедро. На начальной стадии отек проходит при своевременном лечении, при дальнейшем прогрессировании болезни может стать постоянным, а в запущенных случаях приобретает плотную структуру, начинаются фиброзные разрастания на пораженных участках.
Болезни суставов При патологиях суставов, плоскостопии возникают отеки вокруг зоны локализации проблемы.
Профилактика отечности
Чтобы избавиться от отеков ног и избежать развития заболеваний, рекомендуется:
– носить удобную и подходящую по размеру обувь, которая не давит, а держится на ноге слегка свободно. Лучше отказаться от туфель на высоком каблуке или иметь комфортную пару на замену в течение дня.
– при сидячей работе менять положение ног, не сидеть подолгу со скрещенными или поджатыми ногами.
– периодически массировать отекающие части.
– контролировать свой вес и рацион.
– для того, чтобы вечером снять усталость, перед сном рекомендуется поднимать ноги в положении лежа выше уровня сердца (для этого под них можно подложить подушку или валик), это позволит нормализовать кровообращение.
Как лечить отеки ног?
В первую очередь, если симптом начал беспокоить вас часто, необходимо обратиться в врачу. Обследование, которое он назначит, позволит выявить причины отечности и спланировать дальнейшее лечение.
Стандартные методы диагностики включают:
– осмотр доктором проблемной области;
– сбор информации о состоянии пациента в формате опроса;
– лабораторные исследования крови и мочи;
– при необходимости, проводится инструментальное обследование (МРТ, КТ и т.д.).
Основная задача последующей терапии – не только устранить отек, а выявить причину или заболевание, его вызывающее. Тибетская медицина придерживается именно такой концепции и наряду с современными методами диагностики использует традиционные методы, которые позволяют эффективно бороться с болезнью, без хирургического вмешательства, использования таблеток и инъекций.
Врачи клиники “Наран” составляют индивидуальную программу лечения, которая включает рекомендации по коррекции питания и образа жизни, прием тибетских фитопрепаратов, комплекс процедур.
Тибетские фитопрепараты обладают рядом замечательных свойств, которые дают им большие преимущества в лечении отеков ног по сравнению с химическими средствами западной медицины. Они воздействуют на все органы и системы, улучшают работу внутренних органов, нормализуют деятельность эндокринной и нервной систем, стабилизируют обмен лимфы.
На ранних стадиях заболеваний вен хороший результат дают физиотерапевтические процедуры, которые позволяют улучшить состояние пациента и избежать дальнейшего развития болезни.
С отеками ног позволяют успешно бороться следующие методы восточной медицины:
- точечный массаж – нормализует и восстанавливает адекватное функционирование внутренних органов, способствует улучшению лимфо- и кровообращения во всем организме.
- иглоукалывание – нормализует энергообмен в организме, стимулирует проведение нервного импульса к клеткам, улучшает циркуляцию жидкостей в организме, что благотворно влияет на предотвращение отеков ног.
- вакуум-терапия – способствует нормализации крово- и лимфотока в организме, устраняет застои.
- стоунтерапия – нормализует обменные процессы в организме, капиллярное и венозное кровообращение, укрепляет стенки сосудов, изгоняет из органов и тканей токсины, лишнюю жидкость, слизь, жир.
- моксотерапия – мягкое тепло от тлеющей полынной сигары способствует повышению жизненной энергии, улучшению циркуляции крови, устранению энергетических блоков, стимулированию внутренних сил, улучшает процесс обмена веществ.
- масляно-травяные компрессы «хормэ» – улучшают обмен веществ, устраняют застойные явления.
- гирудотерапия – препятствует тромбообразованию, восстанавливает микроциркуляцию крови, лимфы, межклеточной жидкости, устраняет застой в тканях, снимает отек.
Источник:
http://naran.ru/simptomy/oteki-nog/
Диагностика и лечение отека легких у животных, ветцентр Воронцова
Отек легких – это патологическое состояние, при котором жидкая часть крови выпотевает и скапливается в межклеточном пространстве (интерстиции) легких или легочных альвеолах.
Легкие – основной орган дыхательной системы, именно в нем происходит газообмен. Правое и левое легкие образованы окруженными соединительной тканью бронхами, бронхиолами, альвеолярными ходами и альвеолами. Непосредственно газообмен в легких происходит в ацинусах. Это функциональная единица легкого, представленная бронхиолами, альвеолярными ходами и альвеолами. Альвеолы – это пузырьки, через которые идут капилляры, несущие кровь. Внутренняя поверхность альвеол выстлана специфическими эпителиальными клетками – респираторным эпителием. Его клетки тесно прилежат к клеткам кровеносных сосудов, благодаря чему и возможно осуществление обогащения крови кислородом.
Причины отека легких и что происходит
Отек легких может развиваться по 3 основным механизмам:
- Повышенное гидростатическое давление в сосудах малого круга кровообращения (когда при остром повышении давления в капилляре нарушается его проницаемость и жидкая часть крови выходит в интерстициальную ткань легкого). Это происходит при различных пороках сердца, кардиомиопатии, эндокардите и других заболеваниях сердца, а также при объемных и быстрых внутривенных инфузиях.
- Снижение онкотического давления крови (в этом случае возникает разница между онкотическим давлением крови и онкотическим давлением межклеточной жидкости, и для того чтобы сравнять эту разницу, жидкость из сосуда выходит во внеклеточное пространство — интерстиций). Такой механизм развивается при гипопротеинемии.
- Повышение проницаемости капиллярно-альвеолярных мембран (в результате какого-либо повреждения нарушается белковая структура капиллярно-альвеолярных мембран с выходом жидкости в интерстициальное пространство). Этот процесс наблюдается при пневмонии, различных интоксикациях, синдроме диссеминированного внутрисосудистого свертывания крови.
Развитию отека легких также может способствовать почечная недостаточность, укус змеи, тепловой удар, электротравма, черепно-мозговая травма.
Виды отека легких
Таким образом учитывая механизм, по которому развивается патология, различают кардиогенный, некардиогенный и смешанный отек легких.
Кардиогенный (так называемый сердечный) отек легких развивается по причине увеличения гидростатического давления в системе малого круга кровообращения, ведущего к возникновению острой левожелудочковой недостаточности. При этом важна любая причина, приводящая к повышению давления в легочной артерии. Быстро нарастающее гидростатическое давление в малом круге кровообращения приводит к патологическому выпотеванию жидкости в легочную ткань, а затем и в альвеолы. Чаще всего кардиогенный отек легких развивается на фоне артериальной гипертензии, кардиосклероза, различных пороков сердца.
Некардиогенный отек легких – это скопление жидкости в интерстициальной ткани легкого и альвеолах, не связанное с заболеванием сердца. Возникает скорее из-за повышения проницаемости капилляров, а не в результате повышения гидростатического давления в отличие от кардиогенного отека легких. Встречается главным образом у собак, реже у кошек. Наиболее распространенные причины включают в себя обструкцию верхних дыхательных путей (паралич гортани, инородные тела, абсцессы), черепно-мозговую травму, отравление дымом, сепсис, анафилактический шок у кошек.
Отек легких симптомы
Отек легких у животных – это критическое состояние, требующее неотложной помощи. Сопровождается заболевание следующими симптомами:
- одышка,
- учащенное дыхание,
- беспокойное поведение,
- цианоз (синюшность) слизистых оболочек ротовой полости,
- обильное выделение пенистой розовой мокроты, которую можно принять за рвотные массы или слюну,
- тахикардия,
- дыхание с открытым ртом у кошек.
Симптомы могут появиться внезапно в зависимости от причины, вызвавшей отек, и приводят к тяжелой дыхательной недостаточности, представляющей угрозу для жизни животного.
Как диагностируют отек легких у кошек и собак
Диагноз основывается на основании клинических признаков, аускультации (прослушивания) легких, данных рентгенографического исследования. При аускультации отмечаются диффузные влажные хрипы. При лабораторных исследованиях крови иногда отмечают лейкоцитоз, гиперазотемию, повышение активности печеночных ферментов.
При эхокардиографическом исследовании можно исключить кардиологические патологии, приводящие к отеку легких.
Золотым стандартом диагностики отека легких является рентгенография грудной полости в двух взаимно перпендикулярных проекциях. На рентгеновском снимке выявляют понижение прозрачности легочной ткани, расширение и «размытость» корней легких. Эти изменения могут быть как диффузными и затрагивать все доли легких, так и очаговыми, что встречается реже.
Заболевание дифференцируют от других патологий, сопровождающихся одышкой: коллапс трахеи, паралич гортани, обструкция верхних дыхательных путей, новообразования, тромбоэмболия у кошек.
Отек легких на рентгене у животных
Как лечить отек легких у кошек и собак
Лечение включает в себя:
- ограничение физической активности животного,
- минимизацию стресса,
- оксигенотерапию (ингаляция кислородом),
- медикаментозную поддержку.
Необходимо назначение диуретических препаратов (фуросемид, маннит), глюкокортикоидов (дексаметазон, преднизолон), в некоторых случаях целесообразно использование успокоительных препаратов (ацепромазин). Также показано использование вазодилататоров (нитроглицерин), бронхолитиков (эуфиллин).
При некардиогенном отеке легких проводится лечение основного заболевания, в частности лечение гипопротеинемии. Данные мероприятия направлены на купирование дыхательной недостаточности, коррекцию нарастающего кислородного голодания, профилактику шокового состояния.
Интенсивная терапия по поводу отека легких должна проводиться до полной стабилизации состояния животного. Чаще всего таким пациентам требуется стационарное наблюдение для постоянного мониторинга, возможности проведения дополнительных обследований и реанимационных мероприятий в случае ухудшения.
Прогнозы
Выздоровление и прогнозы зависят от основной причины, вызвавшей отек легких. В среднем выздоровление происходит чаще всего в течение 24-72 часов и далее не требует назначения специальной терапии. В тяжелых случаях развивается так называемый респираторный дистресс-синдром, который приводит к гибели животного.
Своевременное обращение за помощью для животных с явлениями одышки и немедленное оказание помощи таким пациентам необходимо для профилактики осложнений и улучшения прогнозов в лечении данного состояния.
Лечение отека легких в ветцентре Воронцова
При любых признаках отека легкого у вашего питомца — срочно обращайтесь к ветеринарному врачу. Ветклиника Воронцова находится в ЮАО, недалеко от пересечения МКАД и Каширского шоссе. Точный адрес: Совхоз им. Ленина, дом 3а (смотрите схему проезда), метро Домодедовская, Орехово, Зябликово, Красногвардейская. Имеется стационар.
ВСЕ ЦЕНЫ И УСЛУГИ
Записывайтесь по телефонам:
+7(495) 740-48-59
+7(936) 001-03-04
Интинская городская больница. Грипп
Грипп (influenza) — острозаразное вирусное инфекционное заболевание дыхательных путей. Вирусы обычно передаются от человека человеку при кашле и чихании. Инкубационный период заболевания длится обычно 1 – 4 дня, после чего у человека начинают проявляться первые симптомы болезни, включающие головную боль, повышение температуры, потерю аппетита, слабость, а также общее недомогание.
Болезнь длится примерно неделю. Большинству больных помогает выздороветь соблюдение постельного режима и прием аспирина, иногда возникают осложнения в виде пневмонии (это может быть первичная послегриппозная вирусная пневмония или вторичная бактериальная пневмония). Любой вид пневмонии может закончиться смертью больного в результате происшедшего кровоизлияния в легкие. Основными бактериями, являющимися причиной развития вторичной инфекции у человека, являются бактерии видов Streptococcus pneumoniae, Haemophilus influcnzae и Staphylococcus aureus, для подавления которых применяется соответствующая антибиотикотерапия. Перенесенный грипп создает в организме человека иммунитет только к определенному штамму или одному типу вируса; то же относится и к иммунизации.
Возбудители гриппа относятся к семейству ортомиксовирусов, включающему 3 рода вирусов гриппа: А, В, С. Вирусы гриппа содержат РНК, наружную оболочку, в которой размещены 2 антигена (гемагглютинин и нейраминидаза), способные менять свои свойства, особенно у вируса типа А. Изменение гемагглютинина и нейраминидазы обусловливает появление новых подтипов вируса, которые вызывают обычно более тяжелые и более массовые заболевания.
Согласно Международной номенклатуре, обозначение штаммов вируса включает следующие сведения: род, место изоляции, номер изолята, год изоляции, разновидность гемагглютинина (Н) и нейраминидазы (N). Например: A/Сингапур/l/57/h3N2 (вирус рода А, выделенный в 1957 г. в Сингапуре, имеющий разновидность антигенов h3N2).
С вирусами рода А связывают пандемии гриппа. Вирусы гриппа В не вызывают пандемий, но локальные «волны» подъема заболеваемости могут захватить одну или несколько стран. Вирусы гриппа С вызывают спорадические случаи заболевания. Вирусы гриппа устойчивы к низким температурам и замораживанию, но быстро погибают при нагревании.
Вирусы гриппа рода А подразделяются на многие серотипы. Постоянно возникают новые антигенные варианты. Вирус гриппа быстро погибает при нагревании, высушивании и под влиянием различных дезинфицирующих агентов. Грипп обусловливает снижение иммунологической реактивности.
Изменчивость вируса гриппа общеизвестна. Эта изменчивость антигенных и биологических свойств является фундаментальной особенностью вирусов гриппа типов А и В. Изменения происходят в поверхностных антигенах вируса — гемагглютинине и нейраминидазе. Вероятнее всего это эволюционный механизм приспособляемости вируса для обеспечения выживаемости. Новые штаммы вирусов, в отличие от своих предшественников не связываются специфическими антителами, которые накапливаются в популяции. Существует два механизма антигенной изменчивости: относительно небольшие изменения (антигенный дрейф) и сильные изменения (антигенный шифт).
Антигенный дрейф происходит в период между пандемиями у всех типов вирусов (А, В и С). Это незначительные изменения в структуре поверхностных антигенов (гемагглютинина и нейраминидазы), вызываемые точечными мутациями в генах, которые их кодируют. Как правило, такие изменения происходят каждый год. В результате таких изменений возникают эпидемии, так как защита от предыдущих контактов с вирусом сохраняется, хоть она и недостаточна.
Антигенный шифт происходит через нерегулярные интервалы времени (10 – 40 лет), появляются вирусы с сильными отличиями от основной популяции. Эти изменения серьезно затрагивают антигенную структуру гемагглютинина, а реже и нейраминидазы. В настоящее время механизм образования новых штаммов вирусов гриппа окончательно не ясен. Одна из существующих теорий основана на рекомбинации генов вируса гриппа животных (птиц, свиней) и человека. Многие типы животных (птицы, свиньи, лошади, морские млекопитающие и др., включая человека) могут быть инфицированы вирусом гриппа А. Некоторые типы вирусов типа А могут инфицировать несколько типов животных. Вирус гриппа содержит 8 молекул РНК. Если в одном организме встречаются два разных вируса гриппа, то они могут обмениваться фрагментами нуклеиновой кислоты друг с другом. Другая теория стоит на позициях рецикличного появления вируса в человеческой популяции.
В результате антигенного шифта образуются абсолютно новые штаммы вирусов, против которых подавляющее большинство населения не имеет иммунитета. Такие непредсказуемые изменения до сегодняшнего дня наблюдались только у вирусов типа А. В результате антигенного шифта развиваются пандемии во всех возрастных группах. И чем сильнее изменился вирус, тем тяжелее пандемии.
Вирус гриппа попадает в верхние дыхательные пути, проникает в цилиндрический мерцательный эпителий, где начинается его активная репродукция, приводящая к повреждению клеток. Воротами инфекции являются верхние отделы респираторного тракта. Вирус гриппа избирательно поражает цилиндрический эпителий дыхательных путей, особенно трахеи. Повышение проницаемости сосудистой стенки приводит к нарушению микроциркуляции и возникновению геморрагического синдрома (кровохарканье, носовые кровотечения, геморрагическая пневмония, энцефалопатия). Наиболее типичным является поражение слизистой оболочки трахеи, но при тяжелых формах болезни в процесс вовлекаются все отделы воздухоносных путей до альвеол. Клетки мерцательного эпителия подвергаются деструкции, нередко слущиваются, заполняя просветы бронхов.
В настоящее время известно, что в патогенезе поражения трахеобронхиального дерева несомненную роль играет иммунный ответ организма, выработка интерлейкинов, фактора некроза опухоли, иммуноглобулинов, а также состояние лимфоидной ткани бронхов и трахеи. Особое значение придают активным формам кислорода, который генерируют нейтрофилы под воздействием вируса гриппа. В результате серии химических реакций радикалы кислорода превращаются в высокотоксичные химические соединения (гипохлорид, сульфоксид и др.), обладающие мощным цитотоксическим эффектом. Под действием окислителей особенно страдают мембраны клеток. Утрата барьерных функций клеточными мембранами является важнейшим условием распространения вирусов от клетки к клетке вплоть до их повреждения и генерализации инфекции.
Вирусемия является обязательной фазой патологического процесса. Вирус оказывает повреждающее воздействие на эндотелий сосудов (преимущественно зоны микроциркуляции) легких, сердца, нервной системы и других органов.
Происходит повышение проницаемости стенок сосудов, развитие периваскулярного отека, склонность к тромбообразованию, нарушение гемостаза, что ведет за собой отек и полнокровие легких, мозга и других органов. Наиболее часто поражаются легкие, при этом страдает не только трахеобронхиальное дерево, но и альвеолы, альвеолоциты II порядка, разрушается сурфактант, выстилающий поверхность альвеол и не дающий им спадаться. Альвеолы деформируются, спадаются, заполняются транссудатом, что усугубляет тяжесть поражения легких.
Таким образом, при гриппе имеет место специфическое вирусное поражение легких, обусловленное повреждающим действием на клетки свободных радикалов кислорода, нарушениями микроциркуляции, гемостаза, сурфактантной системы, в результате чего развивается локальный либо распространенный отек легочной ткани, иногда респираторно-токсический дистресс-синдром.
Поражение нервной системы при гриппе также имеет сложный генез: повреждающее действие вируса, размножение его в эпендиме и хориоидальном эпителии мозговых желудочков, гипоксия и пр.
Следствием массивной вирусемии, токсинемии может стать инфекционно-токсический шок, проявляющийся угрожающими для жизни состояниями: острой сердечно-сосудистой недостаточностью, отеком легких, мозга, ДВС-синдромом, почечной недостаточностью. Тяжесть патологического процесса связана с вирулентностью вируса, состоянием иммунной системы больного. Гриппозная инфекция обусловливает иммунодефицитное состояние, что способствует присоединению вторичных бактериальных инфекций, нередко стафилококковой этиологии. Это приводит к обострению различных хронических заболеваний (ревматизма, хронической пневмонии, пиелита, холецистита, дизентерии, токсоплазмоза и пр.), а также к возникновению вторичных бактериальных осложнений. Вирус сохраняется в организме больного обычно в течение 3 – 5 дней от начала болезни, а при осложнении пневмонией — до 10 – 14 дней.
Источник инфекции — больной человек, в том числе и с атипичными формами без выраженной лихорадки и интоксикации. Заражение происходит воздушно-капельным путем. Грипп протекает в виде эпидемий (от небольших вспышек до пандемий). Ведущую роль в эпидемическом процессе играет антигенная изменчивость вируса, особенно вируса А. К новому антигенному варианту возбудителя у населения отсутствует иммунитет, что является причиной быстрого распространения инфекции. В межэпидемический период вирус сохраняется в организме человека, определяя спорадическую заболеваемость, а также в организме животных и птиц.
Симптомы, течение
Основные симптомы гриппа следующие:
- повышение температуры тела;
- обильное потоотделение;
- слабость;
- светобоязнь;
- суставные и мышечные боли;
- головная боль;
- боль в горле;
- сухой болезненный кашель;
- насморк.
Инкубационный период продолжается от 12 до 48 ч. Типичный грипп начинается остро, нередко с озноба или познабливания, быстро повышается температура тела, и уже в первые сутки лихорадка достигает максимального уровня (38 – 40 оС). Отмечаются признаки общей интоксикации (слабость, адинамия, потливость, боль в мышцах, сильная головная боль, боль в глазах) и симптомы поражения дыхательных путей (сухой кашель, першение в горле, саднение за грудиной, осиплость голоса). При обследовании отмечаются гиперемия лица и шеи, инъецирование сосудов, повышенное потоотделение, брадикардия, гипотония. Выявляется поражение верхних дыхательных путей (ринит, фарингит, ларингит, трахеит). Особенно часто поражается трахея, тогда как ринит иногда отсутствует (акатаральная форма гриппа). Характерны гиперемия и своеобразная зернистость слизистой оболочки зева. Язык обложен, может быть кратковременное расстройство стула. Осложнения со стороны ЦНС проявляются в виде менингизма и энцефалопатии. Характерны лейкопения, нейтропения; СОЭ в случаях без осложнений не повышается. Легкие формы гриппа иногда могут протекать без лихорадки (афебрильная форма гриппа). Осложнения: пневмонии (до 10 % всех больных и до 65 % госпитализированных больных гриппом), фронтиты, гаймориты, отиты, токсическое повреждение миокарда.
Во время эпидемии гриппа диагноз трудностей не представляет. В межэпидемическое по гриппу время это заболевание встречается редко (3 – 5 % всех случаев ОРЗ) и протекает часто в виде легких и стертых форм. В этих случаях грипп трудно отличить от ОРЗ другой этиологии. Для подтверждения диагноза гриппа используется обнаружение вируса в материале из зева и носа, а также выявление нарастания титра специфических антител при исследовании парных сывороток: первая сыворотка берется до 6-го дня заболевания, вторая — через 10 – 14 дней; диагностическим является нарастание титров антител в 4 раза и более.
Осложнения
Из осложнений гриппа наиболее тяжелым является инфекционно-токсический шок, клинически проявляющийся следующими основными синдромами: острой сердечно-сосудистой недостаточностью, отеком легких, отеком мозга, диссеминированным внутрисосудистым свертыванием. Эти синдромы могут возникать изолированно или в сочетании друг с другом. При острой сердечно-сосудистой недостаточности наблюдаются бледность и цианоз кожных покровов, тахикардия, падение артериального давления. Следует иметь в виду, что у больных, страдающих гипертонической болезнью, падение артериального давления не достигает сразу критического уровня, а снижение его до нормальных величин должно быть расценено как тревожный сигнал.
При начинающемся отеке легких больные жалуются на затрудненное дыхание, принимают вынужденное положение. Грозный прогностический признак — пенистая мокрота с прожилками крови. У таких больных аускультативно определяются крупнопузырчатые хрипы в нижних отделах легких, укорочение перкуторного звука. Отек мозга чаще развивается у детей и лиц пожилого и старческого возраста и проявляется нарушением сознания, менингизмом.
Степень инфекционно-токсического шока определяет тяжесть инфекции. Молниеносная (гипертоксическая) форма гриппа обусловлена бурным развитием инфекционно-токсического шока II – III степени в первые сутки болезни. Малейшее подозрение на признаки сердечно-сосудистой недостаточности, отека легких, мозга, геморрагического синдрома являются основанием для немедленной госпитализации скорой помощью.
Тяжесть инфекции связана также с поражением легких вирусом гриппа, которое возникает на 1 – 2 день болезни. Для него характерна клинико-рентгенологическая картина различной степени выраженности отека легких, реже респираторно-токсического дистресс-синдрома. Рентгенологически для вирусного поражения легких типичны изменения, которые раньше расценивались как интерстициальные пневмонии. Однако никаких признаков пневмонии при этих изменениях нет, а имеющаяся симптоматика связана преимущественно с сосудистым полнокровием, периваскулярным отеком. Если не присоединяется бактериальная инфекция, то вышеописанные нарушения купируются в течение 7 – 10 дней.
Наиболее частым осложнением гриппа является воспаление легких. Частота пневмоний колеблется от 15 % при гриппе А (HINI) до 26 – 30 % при гриппе А (h4N2) и В. Наиболее частым этиологическим фактором, вызывающим острую пневмонию, осложняющую грипп, особенно в период эпидемий, является стафилококк. Много реже грипп осложняется тяжело протекающей острой пневмонией, вызванной эшерихиями, синегнойной палочкой, клебсиеллами и другими бактериями. Острую стафилококковую пневмонию, осложняющую грипп, отличают тяжесть общего состояния, выраженная сердечно-сосудистая и дыхательная недостаточность, относительно скудные поначалу физикальные находки в легких, не соответствующие тяжелому состоянию больных, быстрое прогрессирование, множественность и массивность очагов поражения легочной ткани с наклонностью к абсцедированию, геморрагический характер воспаления, частое вовлечение в патологический процесс плевры. Рентгенологически на фоне различной выраженности и протяженности воспалительной инфильтрации, отека межуточной ткани легких и относительно небольшой реакции прикорневых лимфоузлов часто выявляются множественные буллы, имитирующие каверны или абсцессы, и та или иная заинтересованность плевры.
Острая стафилококковая пневмония может осложнить течение гриппа в любое время. В первые дни уловить начало стафилококковой пневмонии трудно, так как в этот период в клинической картине доминируют симптомы тяжелого гриппа: сильная головная боль, разбитость, многократная рвота, носовые и иные кровотечения, мучительный кашель, боль за грудиной, осиплость голоса и др. Физикальные проявления пневмонии скудны, но о ее присоединении могут говорить одышка, цианоз, тахикардия, ознобы, гнойная мокрота с примесью крови, боль в боку при дыхании и кашле. В более поздние сроки (после третьего дня болезни) о возникновении этого осложнения свидетельствуют быстрое ухудшение общего состояния на фоне стихания проявлений гриппозной инфекции, новая лихорадочная волна (возможно парадоксальное снижение температуры тела, не соответствующее тяжелому состоянию больных), усиление кашля, появление крови в мокроте, плевральные боли, одышка, цианоз и др.
Крайне тяжело протекающие острые стафилококковые пневмонии чаще осложняют грипп в период нарастания и на высоте эпидемии. Если во время эпидемии врач встречается с тяжелой пневмонией, сочетающейся с симптомами гриппа (на последние часто не обращают внимания и не учитывают в диагностике!), то он должен подумать о стафилококковой природе поражения легких и назначить соответствующее лечение, не дожидаясь результатов бактериологического исследования мокроты. При различных вариантах «молниеносного» гриппа всегда имеются условия для возникновения бактериальных осложнений, часто на основании клинических данных невозможно исключить наличие последних.
Из других осложнений, встречающихся достаточно часто (2 – 8 %), следует отметить мастоидит бактериальной природы, синуситы, отит. Редко наблюдаются энцефалит, менингит, невриты, миокардиодистрофия. После перенесенного гриппа в результате снижения иммунологической реактивности обостряются хронические заболевания (бронхит, тонзиллит, пиелит, туберкулез, ревматизм). Кроме того, вследствие поражения при гриппе эндотелия сосудов ухудшается течение всех сердечно-сосудистых заболеваний, особенно у людей пожилого и старческого возраста. Поэтому в период и после эпидемии гриппа так часто возникают инфаркты миокарда, инсульты и другие тяжелые осложнения сосудистой патологии.
Диагностика
Диагноз в период эпидемии не представляет трудности и основывается на клинико-эпидемиологических данных.
В межэпидемический период диагноз «грипп» должен быть подтвержден лабораторно. Ранняя диагностика — исследование мазков слизистой из зева и носа методом флюоресцирующих антител. Применяют также серологический метод исследования, являющийся ретроспективным, так как антитела к вирусу гриппа для подтверждения диагноза необходимо обнаружить в парных сыворотках, взятых в первые дни болезни, а затем через 5 – 7 дней. Диагностическим является нарастание титра в 4 раза и более. При исследовании периферической крови обычно определяется лейкопения, умеренный палочкоядерный сдвиг, нормальная СОЭ.
Отек легких | Пациент
Отек легких — это избыток водянистой жидкости в легких.
Людям с внезапным появлением отека легких обычно требуется срочная госпитализация. Лечение включает кислород, лекарства для удаления лишней жидкости из легких (диуретики) и другие лекарства, которые помогают сердцу работать более эффективно. Дальнейшее лечение будет зависеть от причины отека легких. Отек легких может быть опасным для жизни, особенно без неотложной медицинской помощи.
Что такое отек легких?
Легочные означает «дело с легкими», а отек означает чрезмерное скопление водянистой жидкости в организме. Отек — это то же самое, что отек — в разных странах его пишут по-разному. Итак, отек легких — это избыток водянистой жидкости в легких. Жидкость скапливается в тканях и многих воздушных мешочках легких, затрудняя дыхание.
Отек легких — частое заболевание у пожилых людей, но очень редко у молодых людей.Около 1 из 15 человек в возрасте 75–84 лет и чуть более 1 из 7 человек в возрасте 85 лет и старше страдают сердечной недостаточностью.
Симптомы
Симптомы отека легких могут включать:
Другие симптомы могут включать беспокойство или беспокойство, снижение уровня сознания и чрезмерное потоотделение. У вас может быть голубой оттенок губ или пальцев.
Причины
Отек легких чаще всего вызывается сердечной недостаточностью (в этом случае это называется кардиогенным отеком легких).Однако это может быть вызвано другими состояниями, не влияющими напрямую на сердце (некардиогенный отек легких).
Отек легких может возникнуть по следующим причинам:
- Повышение давления в кровеносных сосудах легких. Это часто происходит при сердечной недостаточности, когда сердце перекачивает кровь менее эффективно.
- Повреждение очень мелких кровеносных сосудов (капилляров) в легких, из-за чего в легкие попадает больше жидкости. Это происходит при повреждении легких — например, при вдыхании дыма или пневмонии.
- Неспособность сосудов (лимфатических сосудов) выводить жидкость из легких.
Кардиогенная сердечная недостаточность : отек легких часто вызывается сердечной недостаточностью. Когда сердце не может эффективно перекачивать кровь в организм, количество крови, остающейся в венах, по которым кровь проходит через легкие в левую часть сердца, увеличивается. Когда давление в этих кровеносных сосудах увеличивается, жидкость выталкивается в воздушные пространства (альвеолы) в легких. Эта жидкость снижает нормальное движение кислорода через легкие, что может привести к одышке.См. Брошюры под названием «Анатомия сердца и дыхательной системы». Они объясняют функцию сердца и легких и взаимодействие между ними, которое обычно поддерживает стабильный уровень жидкости.
Сердечная недостаточность, приводящая к отеку легких, может быть вызвана рядом различных причин. К ним могут относиться:
Подробнее о сердечной недостаточности читайте в отдельной брошюре «Застойная сердечная недостаточность».
Некардиогенный отек легких : отек легких также может быть вызван другими состояниями, помимо сердечных, в том числе:
Как диагностируется отек легких?
Осмотр врача включает:
- Проверка частоты и ритма вашего сердцебиения (пульса).
- Проверка артериального давления.
- Проверка, насколько быстро вы дышите.
- Прослушивание с помощью стетоскопа аномальных шумов в легких, указывающих на наличие аномальной жидкости.
- Прослушивание шумов в сердце, указывающих на проблемы с сердечными клапанами.
Возможные анализы
К ним относятся:
- Анализы крови, которые проводятся для поиска:
- Анемия.
- Функция почек
- Уровни солей в крови.
- Был ли отек легких вызван сердечным приступом.
- Вещество, называемое натрийуретическим пептидом, обычно повышается у людей с сердечной недостаточностью.
- Мониторинг уровня кислорода в крови с помощью пульсоксиметрии, при которой датчик помещается на тонкий участок кожи, например на кончик пальца.
- Рентген грудной клетки для выявления признаков сердечной недостаточности или любой другой проблемы с легкими, например пневмонии.
- Ультразвуковое сканирование сердца (эхокардиограмма), чтобы увидеть, есть ли проблемы с сердечной мышцей (такие как слабость, толщина, неспособность правильно расслабиться, негерметичные или узкие сердечные клапаны или жидкость, окружающая сердце).
- «Отслеживание сердца» (электрокардиограмма или ЭКГ) для поиска признаков сердечного приступа или проблем с сердечным ритмом.
Как лечится отек легких?
Людям с внезапным появлением отека легких обычно требуется срочная госпитализация. Им требуется лечение кислородом (если уровень кислорода в организме низкий), лекарства для удаления лишней жидкости из легких (диуретики) и другие лекарства, которые помогают сердцу работать более эффективно. Эти лекарства обычно вводятся через вены (внутривенно или внутривенно).
Дальнейшее лечение зависит от причины отека легких. См. Также отдельную брошюру «Застойная сердечная недостаточность».
Также необходимо срочное лечение причины отека легких, например, лечение сердечного приступа, высотной болезни или острого повреждения почек.
Если кислород и лекарства не помогают лечить отек легких, может потребоваться использование аппарата искусственной вентиляции легких или других методов, помогающих дышать, до тех пор, пока отек легких не пройдет.
Есть ли осложнения?
Если отек легких продолжается, он может вызвать повышение давления в правой части сердца и, в конечном итоге, вызвать отказ правого желудочка. Отказ правого желудочка может вызвать жидкий отек ног (отек), жидкий отек живота (живота), называемый асцитом, а также застой и отек печени.
Перспективы
Перспективы (прогноз) зависят от причины отека легких. Отек легких может проходить быстро или медленно.Однако это также может быть опасным для жизни, особенно без неотложной медицинской помощи.
Отек легких: лечение, причины и симптомы
Отек легких возникает, когда жидкость накапливается в воздушных мешочках легких — альвеолах, что затрудняет дыхание. Это нарушает газообмен и может вызвать дыхательную недостаточность.
Отек легких может быть острым (внезапное начало) или хроническим (проявляющимся медленнее с течением времени). Если это остро, это классифицируется как неотложная медицинская помощь, требующая немедленного вмешательства.
Наиболее частой причиной отека легких является застойная сердечная недостаточность, при которой сердце не может справляться с потребностями организма.
Лечение отека легких обычно направлено на улучшение дыхательной функции и устранение источника проблемы. Обычно это включает в себя дополнительный кислород и лекарства для лечения основных заболеваний.
Краткие сведения об отеке легких
- Отек легких — это состояние, связанное с накоплением жидкости в легких.
- Внезапный (острый) отек легких требует неотложной медицинской помощи.
- Симптомы включают одышку, кашель, снижение толерантности к физической нагрузке или боль в груди.
Чтобы поднять уровень кислорода в крови пациента, кислород подается либо через лицевую маску, либо через канюли — крошечные пластиковые трубочки в носу. Дыхательная трубка может быть помещена в трахею, если необходим вентилятор или дыхательный аппарат.
Если анализы покажут, что отек легких вызван проблемой в системе кровообращения, пациенту будут назначены внутривенные лекарства, которые помогут удалить объем жидкости и контролировать кровяное давление.
При нормальном дыхании маленькие воздушные мешочки в легких — альвеолы - заполняются воздухом. Кислород попадает внутрь, а углекислый газ выводится. Отек легких возникает при переполнении альвеол.
Когда альвеолы затоплены, возникают две проблемы:
- Кровоток не может получить достаточно кислорода.
- Организм не может правильно избавиться от углекислого газа.
Общие причины включают:
Помимо прямого повреждения легких, как и при ОРДС, другие причины включают:
- травмы головного мозга, такие как мозговое кровотечение, инсульт, травма головы, операция на головном мозге, опухоль или судороги
- на большой высоте
- Переливание крови
Кардиогенный отек легких
Отек легких, вызванный прямой проблемой с сердцем, называется кардиогенным.
Застойная сердечная недостаточность — частая причина кардиогенного отека легких; в этом состоянии левый желудочек не может откачивать достаточно крови, чтобы удовлетворить потребности организма.
Это вызывает повышение давления в других частях системы кровообращения, заставляя жидкость попадать в воздушные мешочки легких и другие части тела.
Другие проблемы с сердцем, которые могут привести к отеку легких, включают:
- Перегрузка жидкостью — это может быть результатом почечной недостаточности или внутривенной инфузионной терапии.
- Неотложная гипертоническая болезнь — сильное повышение артериального давления, вызывающее чрезмерную нагрузку на сердце.
- Выпот в перикарде с тампонадой — скопление жидкости вокруг мешочка, покрывающего сердце. Это может снизить способность сердца перекачивать кровь.
- Тяжелые аритмии — это может быть тахикардия (учащенное сердцебиение) или брадикардия (медленное сердцебиение). Любой из них может привести к ухудшению работы сердца.
- Тяжелый сердечный приступ — это может повредить сердечную мышцу, что затрудняет сцеживание крови.
- Аномальный клапан сердца — может повлиять на отток крови из сердца.
Причины отека легких, не связанные с нарушением функции сердца, называются некардиогенными; они обычно вызваны ОРДС (острым респираторным дистресс-синдромом). Это сильное воспаление легких, которое приводит к отеку легких и значительным затруднениям дыхания.
Острый отек легких вызывает значительные затруднения дыхания и может появиться без предупреждения.Это экстренная ситуация, требующая немедленной медицинской помощи. Без надлежащего лечения и поддержки это может привести к летальному исходу.
Наряду с затрудненным дыханием, другие признаки и симптомы острого отека легких могут включать:
- кашель, часто с розовой пенистой мокротой
- чрезмерное потоотделение
- беспокойство и беспокойство
- чувство удушья
- бледная кожа
- свистящее дыхание
- учащенный или нерегулярный сердечный ритм (учащенное сердцебиение)
- боль в груди
Если отек легких является хроническим, симптомы обычно менее серьезны, пока система организма не перестанет его компенсировать.Типичные симптомы включают:
- затрудненное дыхание в горизонтальном положении (ортопноэ)
- отек (отек) ступней или ног
- быстрое увеличение веса из-за скопления избыточной жидкости
- пароксизмальная ночная одышка — эпизоды тяжелой внезапной одышки ночью
- усталость
- усиление одышки при физической нагрузке
Отек легких возникает, когда жидкость собирается внутри легких, в альвеолах, что затрудняет дыхание.Множественный выпот также включает жидкость в области легких, которую иногда называют «вода в легких».
Однако при плевральном выпоте водная жидкость собирается в слоях плевры, расположенных вне легких. Это может быть следствием сердечной недостаточности, цирроза или тромбоэмболии легочной артерии. Это также может произойти после операции на сердце.
Отек легких может совпадать с пневмонией, но это другое состояние. Пневмония — это инфекция, которая часто возникает как осложнение респираторной инфекции, например гриппа.
Иногда бывает трудно различить эти два понятия. Если человек или член семьи могут предоставить подробную историю болезни, это поможет врачу поставить правильный диагноз и назначить правильное лечение.
Поделиться на PinterestИногда рентген грудной клетки может помочь в диагностике отека легких.Пациент сначала пройдет медицинский осмотр. Врач будет использовать стетоскоп, чтобы выслушать легкие на предмет потрескивания и учащенного дыхания, а также сердце на предмет аномальных ритмов.
Будут проведены анализы крови для определения уровня кислорода в крови; врач часто назначает другие анализы крови, в том числе:
- уровни электролитов
- функция почек
- функция печени
- показатели крови и маркеры сердечной недостаточности
УЗИ сердца, эхокардиограмма и электрокардиограмма ( ЭКГ) может помочь определить состояние сердца.
Рентген грудной клетки можно использовать, чтобы увидеть, есть ли жидкость в легких или вокруг них, и проверить размер сердца.Также можно заказать компьютерную томографию грудной клетки.
Пациенты с повышенным риском развития отека легких должны следовать советам своего врача, чтобы держать свое состояние под контролем.
Если проблема заключается в застойной сердечной недостаточности, соблюдение здоровой, хорошо сбалансированной диеты и поддержание здоровой массы тела может помочь снизить риск эпизодов отека легких в будущем.
Регулярные упражнения также улучшают здоровье сердца:
- Уменьшение потребления соли — избыток соли может привести к задержке воды.Это увеличивает нагрузку на сердце.
- Снижение уровня холестерина — высокий уровень холестерина может привести к жировым отложениям в артериях, что, в свою очередь, увеличивает риск сердечного приступа и инсульта и, следовательно, отека легких.
- Отказ от курения — табак увеличивает риск ряда заболеваний, включая болезни сердца, болезни легких и проблемы с кровообращением.
Отек легких, вызванный высотой, можно свести к минимуму путем постепенного подъема, приема лекарств перед поездкой и избегания чрезмерных нагрузок при подъеме на большую высоту.
Типы, причины, симптомы, лечение и диагностика
Что такое отек легких?
Отек легких — это скопление жидкости в легких. Это может затруднить дыхание.
Когда вы делаете вдох, ваши легкие должны наполняться воздухом. Если у вас отек легких, они наполняются жидкостью. Когда это происходит, кислород из воздуха не может попасть из легких в кровь , там, где он необходим.
Симптомы отека легких
Острый отек легких возникает внезапно и может быть опасным для жизни.Если у вас есть какие-либо из этих симптомов, немедленно позвоните 911:
- Внезапная одышка, особенно после активности или в положении лежа
- Ощущение, что вы тонете или у вас падает сердце
- Беспокойство
- Проблемы с дыханием с сильным потоотделением
- Дыхание, которое звучит пузырчатым, хрипящим , или задыхающимся
- Кашель розовый, пенистый слюн
- Кожа холодная и липкая или выглядит синей или серой
- Быстрое, неравномерное сердцебиение (сердцебиение)
- Ощущение головокружения, слабости или потливости, которые могут сигнализировать о падении артериального давления.
Когда проблема возникает с течением времени, это называется хронический отек легких. Вы можете:
- Усталость
- Быстро набрать вес (это может быть признаком накопления жидкости и застойной сердечной недостаточности)
- У вас больше проблем с дыханием, чем обычно, когда вы активны
- Отекли ноги и ступни
- Проблемы с дыханием в положении лежа
- Просыпаться ночью с ощущением одышки, которое улучшается, если вы сядете
- Свистящее дыхание
Причины отека легких
Существует два основных типа отека легких: кардиогенный и некардиогенный.
Кардиогенный отек легких
Этот тип вызван проблемами с сердцем.
Во многих случаях левый желудочек (одна из камер сердца) не может откачивать кровь, которая поступает через кровеносные сосуды из легкого. Это создает нарастание давления и жидкости.
Узкие артерии, повреждение сердечной мышцы, проблемы с сердечным клапаном и высокое кровяное давление — это те состояния, которые могут ослабить ваш левый желудочек.
Некардиогенный отек легких
Этот тип не связан с проблемами сердца.Другие причины включают:
- Острый респираторный дистресс-синдром (ARDS)
- Сгустки крови
- Операция на головном мозге или такие состояния, как судороги и травмы головы
- Высокое давление в груди после блокирования дыхательных путей
- Контакт с аммиаком, хлор или другие токсины
- Вдыхание дыма, содержащего определенные химические вещества
- Повреждение легких после удаления сгустков крови
- Почти утопление
- Реакция на некоторые лекарства, включая аспирин
- Передозировка опиоидов
- Переливание крови
- Вирусные инфекции
- Пневмония
- Отравление крови или сепсис
Продолжение
Отек легких также может быть вызван пребыванием на большой высоте, обычно выше 8000 футов.Альпинисты должны спуститься вниз и обратиться за медицинской помощью, если у них есть:
- Дискомфорт в груди
- Кашель
- Кашель с пенистой слюной, в которой может быть немного крови
- Быстрое, нерегулярное сердцебиение
- Лихорадка
- Головная боль
- Одышка в активном состоянии, которая со временем усиливается
- Проблемы при ходьбе в гору, что приводит к затруднениям при ходьбе по плоской поверхности
Отек легких vs.Плевральный выпот и пневмония
Отек легких легко спутать с некоторыми другими заболеваниями легких.
Плевральный выпот
В отличие от отека легких, при котором жидкость собирается внутри ваших легких, плевральный выпот накапливается в слоях ткани, выстилающих легкие снаружи и внутреннюю часть груди. Симптомы включают боль в груди, одышку и сухой кашель. Это может быть вызвано такими проблемами, как сердечная недостаточность, тромбы, пневмония, заболевание почек и туберкулез.
Пневмония
Пневмония также приводит к скоплению жидкости в крошечных воздушных мешочках в легких, но это вызвано инфекцией, вызванной вирусом, бактериями или грибком. Симптомы включают боль в груди, кашель, усталость, жар, одышку и проблемы с желудком. Пневмония иногда может вызвать отек легких.
Диагностика отека легких
Чтобы помочь своему врачу выяснить, что происходит, вам может потребоваться:
- Ответить на вопросы о вашей истории болезни
- Пройдите медицинский осмотр
- Сделайте рентген грудной клетки, чтобы врач мог изучить ваше сердце и легкие
- Пройдите тесты на сердце, чтобы определить, насколько хорошо ваше сердце бьется
- Пройдите анализ крови, чтобы узнать, сколько кислорода и углекислого газа в вашей крови
Лечение отека легких
Если у вас проблемы с дыханием и у вас низкий уровень кислорода, вы сразу получите кислород.Вы можете получить его через маску для лица или через трубку, вставленную в ноздри.
Ваше лечение будет зависеть от того, что вызывает отек легких. Будь то ваше сердце, лекарства или болезнь, ваш врач попытается разобраться с проблемой, которая ее вызвала.
Врач может прописать лекарство, например мочегонное средство, для снижения давления на сердце и легкие.
Профилактика отека легких
Некоторые изменения образа жизни могут предотвратить отек легких или помочь контролировать состояние.Сохраняйте свое сердце здоровым по:
Если вы собираетесь куда-нибудь на большой высоте, постарайтесь привыкнуть к медленному изменению высоты. Поговорите со своим врачом о лекарствах, которые могут снизить вероятность развития отека легких на большой высоте.
Почему отек легких является проблемой
Отек легких — серьезное заболевание, которое возникает, когда избыток жидкости начинает заполнять воздушные мешочки легких (альвеолы). Когда альвеолы заполнены жидкостью, они не могут в достаточной степени добавлять кислород в кровь или удалять из нее углекислый газ.Таким образом, отек легких вызывает значительные затруднения дыхания и часто может стать опасной для жизни проблемой.
КАТЕРИНА КОН / НАУЧНАЯ ФОТОБИБЛИОТЕКА / Getty ImagesПочему отек легких — это проблема
В альвеолах происходит настоящая работа легких. В альвеолярных воздушных мешочках свежий воздух, которым мы дышим, поступает в непосредственной близости от капилляров, по которым кровь с низким содержанием кислорода поступает из тканей тела. (Эта бедная кислородом кровь только что перекачивается из правой части сердца в легкие через легочную артерию.)
Через тонкие стенки альвеол происходит критический газообмен между воздухом в альвеолярном мешке и «отработанной» кровью в капиллярах. Кислород из альвеол поглощается капиллярной кровью, а углекислый газ из крови диффундирует в альвеолы. Кровь, теперь снова богатая кислородом, переносится в левую часть сердца, которая перекачивает ее в ткани. «Использованный» альвеолярный воздух выдыхается в атмосферу, когда мы дышим.
Сама жизнь зависит от эффективного обмена газов в альвеолах.
При отеке легких некоторые альвеолярные мешочки заполняются жидкостью. Критический обмен газов между вдыхаемым воздухом и капиллярной кровью больше не может происходить в альвеолах, заполненных жидкостью. Если поражено достаточное количество альвеол, возникают тяжелые симптомы. А если отек легких станет обширным, может наступить смерть.
Симптомы
Отек легких может возникать остро, и в этом случае он обычно вызывает сильную одышку (одышку), а также кашель (который часто дает розовую пенистую мокроту) и хрипы.Внезапный отек легких также может сопровождаться сильным беспокойством и сердцебиением. Внезапно возникший отек легких часто называют «внезапным отеком легких», и чаще всего он указывает на внезапное ухудшение основной сердечной проблемы. Например, острый коронарный синдром может вызвать внезапный отек легких, как и острая стрессовая кардиомиопатия.
Острый отек легких всегда требует неотложной медицинской помощи и может привести к летальному исходу.
Хронический отек легких, который часто наблюдается при сердечной недостаточности, имеет тенденцию вызывать симптомы, которые со временем усиливаются и ослабевают, поскольку поражается большее или меньшее количество альвеол.Распространенными симптомами являются одышка при физической нагрузке, ортопноэ (затрудненное дыхание в положении лежа), приступообразная ночная одышка (при ночном пробуждении с сильной одышкой), утомляемость, отек ног (отек) и увеличение веса (из-за скопления жидкости).
Причины отека легких
Врачи обычно делят отек легких на один из двух типов: отек легких и внесердечный отек легких.
Сердечный отек легких
Заболевания сердца — наиболее частая причина отека легких.Сердечный отек легких возникает, когда основная проблема с сердцем вызывает повышение давления в левой части сердца. Это высокое давление передается назад через легочные вены к альвеолярным капиллярам. Из-за повышенного давления в легочных капиллярах жидкость просачивается из капилляров в альвеолярное воздушное пространство, и возникает отек легких.
Практически любое сердечное заболевание может в конечном итоге привести к повышению левостороннего сердечного давления и, как следствие, к отеку легких.Наиболее частыми видами сердечных заболеваний, вызывающими отек легких, являются:
При хроническом сердечном отеке легких повышенное давление в капиллярах может в конечном итоге вызвать изменения в легочных артериях. В результате может возникнуть высокое давление в легочной артерии, состояние, называемое легочной гипертензией. Если правая сторона сердца должна перекачивать кровь против повышенного давления в легочной артерии, в конечном итоге может развиться правосторонняя сердечная недостаточность.
Внесердечный отек легких
При некоторых заболеваниях альвеолы могут заполняться жидкостью по причинам, не связанным с повышенным сердечным давлением.Это может произойти, когда капилляры в легких повреждаются, и, как следствие, они становятся «протекающими» и позволяют жидкости проникать в альвеолы.
Наиболее частой причиной такого несердечного отека легких является острый респираторный дистресс-синдром (ОРДС), который вызывается диффузным воспалением в легких. Воспаление повреждает альвеолярные стенки и способствует накоплению жидкости. ОРДС обычно наблюдается у тяжелобольных пациентов и может быть вызван инфекцией, шоком, травмой и рядом других состояний.
Помимо ОРДС, внесердечный отек легких также может быть вызван:
- Тромбоэмболия легочной артерии
- Высотная болезнь
- Наркотики (особенно героин и кокаин)
- Вирусные инфекции
- Токсины (например, вдыхание хлора или аммиака)
- Неврологические проблемы (например, травма головного мозга или субарахноидальное кровоизлияние)
- Отравление дымом
- На грани утопления
Диагностика
Оперативная постановка правильного диагноза отека легких имеет решающее значение, и особенно важно правильно диагностировать первопричину.
Диагностика отека легких обычно выполняется относительно быстро путем проведения физического обследования, измерения уровня кислорода в крови и рентгенографии грудной клетки.
Как только отек легких был обнаружен, необходимо немедленно предпринять шаги для определения первопричины. В этих усилиях очень важен медицинский анамнез, особенно если в анамнезе есть болезни сердца (или повышенный риск сердечно-сосудистых заболеваний), употребление наркотиков, воздействие токсинов или инфекций или факторы риска тромбоэмболии легочной артерии.
Электрокардиограмма и эхокардиограмма часто очень полезны для выявления основного заболевания сердца. Если есть подозрение на заболевание сердца, которое не может быть продемонстрировано неинвазивным тестированием, может потребоваться катетеризация сердца. Если есть подозрение не на сердечную причину, может потребоваться ряд других тестов.
Внесердечный отек легких диагностируется, когда отек легких присутствует в отсутствие повышенного давления в левой части сердца.
Лечение отека легких
Непосредственной целью лечения отека легких является уменьшение скопления жидкости в легких и восстановление нормального уровня кислорода в крови.Кислородная терапия практически всегда проводится сразу. При наличии признаков сердечной недостаточности также назначают диуретики срочно. Лекарства, расширяющие кровеносные сосуды, например нитраты, часто используются для снижения давления в сердце.
Если уровень кислорода в крови остается критически низким, несмотря на такие меры, может потребоваться искусственная вентиляция легких. Механическая вентиляция может использоваться для увеличения давления в альвеолах и возврата части скопившейся жидкости в капилляры.
Однако окончательное лечение отека легких — будь то сердечное заболевание или не сердечная причина — требует выявления и лечения основной медицинской проблемы.
Слово Verywell
Отек легких — серьезное заболевание, вызванное избытком жидкости в альвеолах легких. Чаще всего это связано с сердечным заболеванием, но также может быть вызвано рядом некардиальных медицинских проблем. Его лечат путем быстрого устранения основной причины с помощью диуретиков, а иногда и искусственной вентиляции легких.
Острая дыхательная недостаточность у пожилых людей: диагностика и прогноз | Возраст и старение
Аннотация
Острая дыхательная недостаточность (ОПН) у пациентов старше 65 лет часто встречается в отделениях неотложной помощи (ЭД) и является одним из ключевых симптомов застойной сердечной недостаточности (ЗСН) и респираторных заболеваний. В MEDLINE был проведен поиск опубликованных исследований на английском языке с января 1980 г. по август 2007 г. с использованием слов «острая одышка», «острая дыхательная недостаточность (ОРН)», «сердечная недостаточность», «пневмония», «тромбоэмболия легочной артерии (ТЭЛА)». ключевые слова и подборка статей о пациентах в возрасте 65 лет и старше.Рассмотрены возрастные структурные изменения дыхательной системы, их последствия для клинической оценки и патофизиологии ОПН. ЗСН — наиболее частая причина ОПН у пожилых людей. Неправильный диагноз, который является частым, и неправильное лечение ЭД связаны с неблагоприятными исходами. Натрийуретические пептиды (BNP) типа B помогают установить точный диагноз ХСН. Мы должны рассматривать неинвазивную вентиляцию легких (НИВ) у пожилых пациентов, госпитализированных с ХСН или ацидотической хронической обструктивной болезнью легких (ХОБЛ), у которых не наблюдается улучшения при медикаментозном лечении.Необходимы дальнейшие исследования ОПН у пожилых пациентов.
Введение
Посещения пожилыми людьми составляют 12–21% всех обращений в отделения неотложной помощи [ 1 ]. Кроме того, исследования показали прогрессивное увеличение числа обращений за помощью в приемную неотложную помощь пожилых пациентов в последнее десятилетие. От 30 до 50% всех посещений отделения неотложной помощи пожилыми пациентами заканчиваются госпитализацией. Наконец, при поступлении в отделение пожилым пациентам неотложной помощи с большей вероятностью потребуется койка в отделении интенсивной терапии [ 2 ].Острая дыхательная недостаточность (ОПН) является частой жалобой пожилых пациентов с ЭД и основным клиническим проявлением сердечной [застойной сердечной недостаточности (ЗСН)] и респираторных заболеваний [ 3 ].
В этой статье будут обобщены возрастные структурные изменения дыхательной системы и их последствия в клинической практике. Также будут рассмотрены причины, трудности в диагностике, лечении и прогнозе ОПН у пожилых пациентов.
В MEDLINE был проведен поиск опубликованных исследований на английском языке с января 1980 г. по август 2007 г. по ключевым словам «острая одышка», «острая дыхательная недостаточность», «сердечная недостаточность», «пневмония», «тромбоэмболия легочной артерии (ТЭЛА)». подбор статей о пациентах в возрасте 65 лет и старше.
Физиологические изменения в зависимости от возраста
Перед обсуждением ARF необходимо принять во внимание несколько изменений, связанных со старением.
Легочная функция
Податливость грудной стенки прогрессивно снижается с возрастом, предположительно, это связано со структурными изменениями внутри грудной клетки [ 4 , 5].
Общая емкость легких не меняется с возрастом, но функциональная остаточная емкость и остаточный объем увеличиваются.Существует повышенная тенденция к закрытию дыхательных путей при малых объемах (старческая эмфизема), связанная с потерей поддерживающих тканей вокруг дыхательных путей [ 4 ]. Поскольку значительная часть периферических дыхательных путей не влияет на зоны газообмена (низкое соотношение V / Q), а также из-за уменьшения площади альвеол, старение классически считалось, что старение сопровождается прогрессирующим снижением давления кислорода в артериальной крови (PaO 2 ). Фактически, недавние исследования не обнаружили значительной корреляции между PaO 2 и возрастом [ 6 ].Из-за уменьшения количества тестов на форсированный выдох (т. Е. Увеличения сопротивления дыхательных путей) обструктивный паттерн может существовать даже у некурящих женщин. Более того, исследования показывают, что дисфункция ß-адренорецепторов объясняет меньшую реакцию на бронходилатацию у пожилых астматиков [ 7 ].
Другие общие важные изменения включают потерю диафрагмальной массы и прочности с возрастом [ 8 ]. Наконец, вследствие плохого нутритивного статуса, снижения функции Т-клеток, снижения мукоцилиарного клиренса, плохой проходимости зубов с колонизацией ротоглотки и дисфункции глотания (болезнь Паркинсона, болезнь Альцгеймера и инсульт) внебольничная (ВП) и аспирационная пневмония являются чрезвычайно часто встречается у пожилых пациентов [ 9 ].
Кроме того, снижение чувствительности респираторных центров к гипоксемии, гиперкапнии или добавлению резистивных нагрузок приведет к снижению респираторной реакции в случаях ОПН; и может отсрочить постановку диагноза из-за плохого восприятия респираторных нарушений [ 4 ].
Сердечно-сосудистые изменения
Физиологические изменения сердечно-сосудистой системы включают уменьшение числа миоцитов, внутренней сократимости, резерва коронарного кровотока, податливости желудочков и модуляцию инотропии, опосредованную β-адренорецепторами.
Стареющее сердце увеличивает сердечный выброс за счет увеличения ударного объема, а не за счет увеличения частоты сердечных сокращений. Однако этот компенсаторный механизм зависит от эффективного вклада предсердий в позднее диастолическое наполнение (> 30% у пожилых пациентов) [ 10 ]. Этим объясняется частота ХСН, вызванной быстрой фибрилляцией предсердий у пожилых людей.
Сердечная и дыхательная системы зависимы. Например, (1) приступ пневмонии достаточно, чтобы вызвать обострение сердечной недостаточности, (2) снижение сердечного выброса, сопровождающее септический шок, является причиной ОПН, вызванной гипоперфузией диафрагмы, ведущей к гиповентиляции альвеол и остановке дыхания.
Прочие соответствующие изменения
Снижение скорости клубочковой фильтрации (примерно на 45% к 80 годам) с возрастом имеет важные последствия с точки зрения дозирования лекарств, так как большинство лекарств выводится через почки [ 2 ].
Большинство исследований показали дисбаланс между прокоагулянтными / антифибринолитическими и антикоагулянтными факторами, что может способствовать увеличению частоты возникновения ПЭ.
Определение и патофизиология острой дыхательной недостаточности
Дыхательная система состоит из двух частей: легкого, т.е.е. газообменный орган и насос [ 11 ]. Насос состоит из грудной клетки, включая дыхательные мышцы (в основном диафрагму), контроллеры дыхания в центральной нервной системе и пути, которые соединяют центральные контроллеры с дыхательными мышцами (спинной и периферический нервы). ARF — это состояние, при котором дыхательная система не выполняет одну или обе функции газообмена, то есть оксигенацию (PaO 2 <60 мм рт. Ст.) И / или удаление диоксида углерода (артериальное давление диоксида углерода (PaCO 2 ). > 45 мм рт. Ст.) [ 11 ].Оба пороговых значения просто служат в качестве общего ориентира в сочетании с историей и клинической оценкой пациента. Таким образом, ОПН можно было заподозрить по «простым» клиническим критериям: полипноэ> 30 в минуту, сокращение дополнительных инспираторных мышц, абдоминальное дыхание, цианоз ортопноэ и астериксис. Ортопноэ часто связано со всеми причинами ОПН и не является ни разумным, ни специфическим предиктором ЗСН [ 3 ].
Четыре патофизиологических механизма, связанных с гипоксемической ОПН (1) неравенство вентиляции / перфузии, которое является основным механизмом в условиях неотложной помощи (ЗСН или пневмония), (2) повышенный шунт (острый респираторный дистресс-синдром), (3) альвеолярная гиповентиляция [ хроническая обструктивная болезнь легких (ХОБЛ)] и (4) диффузное нарушение (фиброз легких) [ 11 ].
Отказ помпы (или отказ вентиляции) приводит к гиповентиляции альвеол с увеличением PaCO 2 (Таблица 1). Ответственные механизмы — уменьшение минутной вентиляции и увеличение мертвого пространства. У пожилых пациентов основной причиной является тяжелая гиперинфляция с уплощением диафрагмы и снижением механической активности инспираторных мышц (обострение ХОБЛ) [ 4 ].
Таблица 1Основные причины острой дыхательной недостаточности (адаптировано из [ 11 ])
| Снижение центрального влечения |
| Морфин (или другие препараты: седативные средства) |
| Заболевания центральной нервной системы (энцефалит , инсульт, травма) |
| Нарушение нервно-мышечной передачи |
| Травма спинного мозга, поперечный миелит, столбняк, боковой амиотрофический склероз, полиомиелит, синдром Гийена-Барре |
| Мышечная дистрофия, атрофия неиспользования |
| Нарушения грудной стенки и плевры |
| Кифосколиоз |
| Травма грудной стенки 906 |
| Острая астма |
| Острое обострение хронической обструктивной болезни легких |
| Застойная сердечная недостаточность и некардиогенный отек легких (острый респираторный дистресс-синдром) |
| 0 |
| 0 Пневмония Обструкция верхних дыхательных путей |
| Рак легкого, легочный фиброз |
| Пневмоторакс, плевральный выпот |
| Бронхоэктаз |
| Сосудистые заболевания |
| Другое |
| Тяжелый сепсис или септический шок, другой шок |
| Снижение центрального привода | |||||||||||||||||||||||||||||||||||||||||||||||||
| Морфин (или другое препараты: седативные средства) | |||||||||||||||||||||||||||||||||||||||||||||||||
| Заболевания центральной нервной системы (энцефалит, инсульт, травма) | |||||||||||||||||||||||||||||||||||||||||||||||||
| Нарушение нервно-мышечной передачи | |||||||||||||||||||||||||||||||||||||||||||||||||
| Травма спинного мозга, поперечный миелит, столбняк, боковой амиотрофический склероз, гильомиелит, бариомиелит синдром | |||||||||||||||||||||||||||||||||||||||||||||||||
| Миастения, ботулизм | |||||||||||||||||||||||||||||||||||||||||||||||||
| Мышечные аномалии | |||||||||||||||||||||||||||||||||||||||||||||||||
| Мышечная дистрофия, атрофия неиспользования | |||||||||||||||||||||||||||||||||||||||||||||||||
| Грудная стенка и плевральные аномалии грудная клетка, разрыв диафрагмы) | |||||||||||||||||||||||||||||||||||||||||||||||||
| Заболевания легких и дыхательных путей | |||||||||||||||||||||||||||||||||||||||||||||||||
| Острая астма | |||||||||||||||||||||||||||||||||||||||||||||||||
| Острое обострение хронической обструктивной болезни легких | |||||||||||||||||||||||||||||||||||||||||||||||||
| Застойная сердечная недостаточность отек легких (острый респираторный дистресс-синдром) | |||||||||||||||||||||||||||||||||||||||||||||||||
| Пневмония , туберкулез | |||||||||||||||||||||||||||||||||||||||||||||||||
| Обструкция верхних дыхательных путей | |||||||||||||||||||||||||||||||||||||||||||||||||
| Рак легкого, фиброз легких | |||||||||||||||||||||||||||||||||||||||||||||||||
| Сосудистые заболевания | |||||||||||||||||||||||||||||||||||||||||||||
| Тромбоэмболия легочной артерии | |||||||||||||||||||||||||||||||||||||||||||||
| Тяжелое кровохарканье | |||||||||||||||||||||||||||||||||||||||||||||
| Другие | |||||||||||||||||||||||||||||||||||||||||||||
| Тяжелый столовый сепсис 907 1 907 907 907 907 907 907 907 дыхательная недостаточность (адаптировано из [ 11 ])
|

 Со временем лёгочные альвеолы впитают в себя большое количество сторонней жидкости и потеряют способность участвовать в газообмене. Это причина, из-за которой при отёке лёгких пожилые пациенты испытывают приступы удушья, а их кожа синеет.
Со временем лёгочные альвеолы впитают в себя большое количество сторонней жидкости и потеряют способность участвовать в газообмене. Это причина, из-за которой при отёке лёгких пожилые пациенты испытывают приступы удушья, а их кожа синеет. Во время этой процедуры количество катехоламинов в кровотоке снизится, венозный приток крови к сердечной мышце тоже уменьшится.
Во время этой процедуры количество катехоламинов в кровотоке снизится, венозный приток крови к сердечной мышце тоже уменьшится.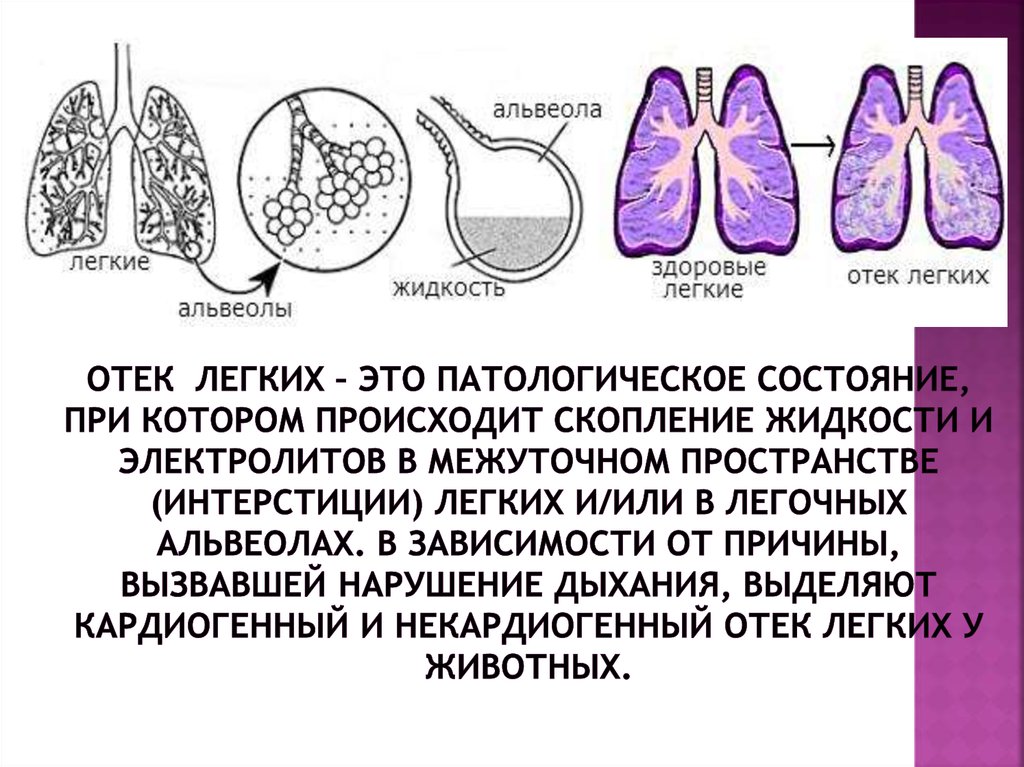
 Артериальное давление при этом будет понижено из-за левожелудочковой недостаточности.
Артериальное давление при этом будет понижено из-за левожелудочковой недостаточности. К первой группе относятся сердечные гликозиды (Коргликон), ко второй – Дофамин, Добутамин, Левосимендан.
К первой группе относятся сердечные гликозиды (Коргликон), ко второй – Дофамин, Добутамин, Левосимендан.

