Остеопороз лечение в пожилом возрасте: симптомы и лечение у женщин и мужчин
Остеопороз у пожилых пациентов | Дудинская
ВВЕДЕНИЕ
За последние столетия значительно увеличилась ожидаемая продолжительность жизни во всем мире, что привело к появлению новых задач перед современной медициной. Необходимо глубокое изучение процессов старения, знание которых позволит улучшить качество жизни пожилых пациентов. Пациенты пожилого и старческого возраста, нуждающиеся в уходе, отнесены к группе старческой астении, которая включает в себя различные параметры, определяемые как самим пациентом при помощи специальных гериатрических шкал и опросников (потеря веса, слабость, утомляемость, снижение физической активности), так и при участии медицинского работника с помощью специальных тестов, оценивающих, в частности, скорость передвижения, снижение силы кисти [1]. Различные гериатрические синдромы, выявляемые у пожилых людей, взаимосвязаны между собой [2]. Так, потеря веса или саркопения характеризуются не только снижением мышечной массы, но и впоследствии развитием остеопороза. Остеопороз характеризуется низкой минеральной плотностью кости (МПК) и нарушением микроархитектуры костной ткани, что приводит к повышенной хрупкости костей и увеличению частоты низкотравматичных переломов у пациентов пожилого и старческого возраста. Кость является динамичной структурой, и на протяжении большей части жизни (за исключением детского и старческого возраста) в ней поддерживаются в равновесии процессы остеосинтеза и резорбции костной ткани. Какие-либо нарушения в процессе остеосинтеза приводят к снижению МПК. Несмотря на то что остеопороз по клиническим рекомендациям считается системным заболеванием, существует также и локальный остеопороз, который чаще всего является частым поттравматическим осложнением. Системный остеопороз подразделяется на первичный (наследственный, ювенильный, идиопатический, инволютивный) и вторичный. Большую часть всех системных остеопорозов составляет первичный инволютивный остеопороз (около 85%), который делится на постменопаузальный (I тип) и на сенильный (II тип) [3, 4].
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ СЕНИЛЬНОГО ОСТЕОПОРОЗА
Старческий, или сенильный, остеопороз зависит от различных факторов: самого процесса старения, наличия сопутствующих заболеваний, образа жизни, физической активности, лекарственной терапии, гормонального статуса. Сенильный остеопороз поражает в равной степени как женщин, так и мужчин, что было подтверждено во многих исследованиях, например, в Роттердамском исследовании [5], проведенном в 2004 г. Сенильный остеопороз связан не только с усилением активности остеокластов, но и с уменьшением количества и активности остеобластов, что замедляет образование кости и приводит к уменьшению общей костной массы.
В настоящее время известно, что хроническое воспаление, являющееся важным механизмом инициации и развития старения, влияет и на процессы, протекающие в костной ткани. Так, значительную роль в ремоделировании кости играют провоспалительные цитокины, такие как ИЛ-6, ФНО-α, ИЛ-1, среди которых ИЛ-6 и ИЛ-1 являются мощными стимуляторами дифференцировки и активации остеокластов, что приводит к активной резорбции кости, а ФНО-α не только стимулирует резорбцию костной ткани, но и ингибирует образование новой кости. Кроме того, через воздействие ИЛ-1 и ФНО-α активируется индуцируемый путь синтеза оксида азота. Этот путь синтеза оксида азота ингибирует продукцию новых остеобластов и может индуцировать апоптоз остеобластов.
С возрастом происходят определенные гормональные изменения: меняется уровень гормона роста, половых гормонов и инсулиноподобного фактора роста (ИФР). Было отмечено у людей старого и пожилого возраста повышение уровня ИФР-связывающего белка, снижающего биодоступность ИФР и нейтрализующего его функциональную активность. В норме ИФР увеличивает количество активных остеобластов через стимуляцию пролиферации и дифференцировки мезенхимальных клеток костного мозга в остеобласты.
Значительный вклад в патогенез старения кости вносит дефицит витамина D, нарастающий с возрастом. В отсутствие нарушений метаболизма в организме 1,25-дигидроксивитамин D3, или кальцитриол (активная форма витамина D), обеспечивает всасывание кальция в кишечнике, снижение уровня паратгормона (путем прямого и опосредованного воздействия), приводя таким образом к снижению резорбции костной ткани. Соответственно, даже легкий дефицит витамина D может привести к вторичному гиперпаратиреозу с последующим развитием остеопороза. Снижение содержания в организме витамина D в пожилом возрасте может быть связано не только со снижением потребления пищи, содержащей витамин D, по причине снижения аппетита, социально-экономических факторов, изменения вкусовых особенностей пациента, но и замедлением его образования из провитамина D3 в коже, нарушением синтеза активной формы витамин D (1,25-дигидроксивитамин D3) в почках, которые также вовлекаются в процесс старения [6]. В связи с ухудшением всасывания кальция в кишечнике у людей старше 65 лет и в результате – снижением его уровня в сыворотке крови, по механизму отрицательной обратной связи увеличивается выработка паратгормона, который для нормализации уровня кальция в крови вымывает его из костей, активируя процесс резорбции костной ткани [7].
В отсутствие нарушений метаболизма в организме 1,25-дигидроксивитамин D3, или кальцитриол (активная форма витамина D), обеспечивает всасывание кальция в кишечнике, снижение уровня паратгормона (путем прямого и опосредованного воздействия), приводя таким образом к снижению резорбции костной ткани. Соответственно, даже легкий дефицит витамина D может привести к вторичному гиперпаратиреозу с последующим развитием остеопороза. Снижение содержания в организме витамина D в пожилом возрасте может быть связано не только со снижением потребления пищи, содержащей витамин D, по причине снижения аппетита, социально-экономических факторов, изменения вкусовых особенностей пациента, но и замедлением его образования из провитамина D3 в коже, нарушением синтеза активной формы витамин D (1,25-дигидроксивитамин D3) в почках, которые также вовлекаются в процесс старения [6]. В связи с ухудшением всасывания кальция в кишечнике у людей старше 65 лет и в результате – снижением его уровня в сыворотке крови, по механизму отрицательной обратной связи увеличивается выработка паратгормона, который для нормализации уровня кальция в крови вымывает его из костей, активируя процесс резорбции костной ткани [7].
Характерной чертой сенильного остеопороза является равномерность поражения костной ткани: губчатой кости в осевом скелете, кортикальной кости в конечностях. В результате при сенильном остеопорозе наиболее характерные места переломов – позвонки (клиновидные безболевые переломы) и шейка бедренной кости, тогда как при постменопаузальном остеопорозе поражается губчатая кость, и наблюдаются компрессионные переломы позвонков, сопровождающиеся сильной болью [3, 7].
ФАКТОРЫ РИСКА ОСТЕОПОРОЗА
Диагностировать остеопороз до развития осложнений заболевания, то есть до того, как произойдет перелом, – достаточно трудная задача, однако, зная факторы риска, остеопороза и переломов, можно наблюдать пациентов, входящих в группу риска и предотвратить в дальнейшем прогрессирование заболевания.
Таблица 1. Факторы риска остеопороза
Основные факторы риска остеопороза и переломов костей | Клинические факторы риска, включенные в инструмент FRAX | ||
Модифицируемые факторы риска | Немодифицируемые факторы риска | Возраст | Ревматоидный артрит |
Системный прием ГК более трех месяцев (А) | Возраст старше 65 лет (А) | Пол | Вторичные причины остеопороза: СД 1 типа, несовершенный остеогенез взрослых, длительно нелеченый тиреотоксикоз, гипогонадизм или преждевременная менопауза (<40 лет), хроническое недоедание или мальабсорбция и хроническая болезнь печени |
Табакокурение (А) | Женский пол (А) | Предшествующий остеопоротический перелом (включая переломы позвонков с клинической картиной и без нее) | Переломы бедра у родителей в анамнезе |
Недостаточное потребление кальция (А) | Белая (европеоидная) раса (В) | МПК шейки бедра | Курение (на данный момент) |
Дефицит витамина D (А) | Предшествующие переломы (А) | Низкий индекс массы тела (ИМТ, кг/м2) | Прием алкоголя (3 или более порций/сут) |
Злоупотребление алкоголем (А) | Низкая МПК (А) | Пероральный прием глюкокортикоидов ≥5 мг/сут в эквиваленте преднизолона в течение >3 месяцев (вне зависимости от давности) | |
Низкая физическая активность (В) | Склонность к падениям (А) | ||
Длительная иммобилизация (В) | Наследственность (семейный анамнез остеопороза) (А) | ||
Гипогонадизм у мужчин и женщин* (А) | |||
Снижение клиренса креатинина и/или клубочковой фильтрации (В) | |||
ИМТ <20 кг/м2 и/или вес менее 57 кг (А) | |||
Примечания: МПК – минеральная плотность кости; ИМТ – индекс массы тела; * – низкий уровень тестостерона у мужчин с соответствующей симптоматикой и ранняя менопауза у женщин (ранее 45 лет).
ОСОБЕННОСТИ ГЕРИАТРИЧЕСКИХ БОЛЬНЫХ
С возрастом происходят структурная перестройка и инволютивные процессы в различных органах и тканях, снижается репаративная функция организма, что значительно уменьшает функциональные способности органов и тканей и создает определенные трудности при работе с пациентами пожилого и старческого возраста. Характерной чертой пожилых пациентов и одной из самых значимых проблем, ухудшающих диагностику, лечение и профилактику остеопороза, является полиморбидность. Наличие многочисленной разнообразной симптоматики сопутствующих заболеваний зачастую не позволяет быстро распознать остеопороз и его осложнения. Переломы часто являются случайной находкой на рентгенограмме, например, клиновидный перелом тела позвонка, который может долгое время скрываться под маской остеохондроза. Возможны обратные случаи, когда при недиагностированной онкопатологии метастазы в области тела позвонка с переломом изначально могут быть расценены как проявление остеопороза. Таким образом, при полиморбидности возможна как гиподиагностика, так и гипердиагностика заболевания, может наблюдаться сочетание остеопороза с другими заболеваниями со сходной клинической картиной и взаимным отягощением течения друг друга.
Для гериатрических больных характерны стертость течения многих заболеваний, присутствие неклассических симптомов или их полное отсутствие. Остеопороз у пожилого пациента без каких-либо жалоб при переломе позвонка можно сравнить с течением пневмонии без сильного повышения температуры и кашля. Стертость клинической картины затрудняет диагностический поиск, а пациент обращается за помощью к специалисту на более поздних стадиях при развитии осложнений.
Синдром старческой астении, выявляемый в старшей возрастной группе, тесно ассоциирован с развитием саркопении, остеопороза и повышением частоты падений и переломов в 1,2–2,8 раза. Пациенты со старческой астенией в 1,2–1,8 раза чаще подвергаются госпитализациям в сравнении с общей популяцией людей пожилого и старческого возраста [2]. Характерной чертой гериатрических пациентов, госпитализированных в стационар, является возрастание риска падений при увеличении койко-дней в стационаре, повышение вероятности заражения внутрибольничными инфекциями, тяжело поддающимися лечению.
Характерной чертой гериатрических пациентов, госпитализированных в стационар, является возрастание риска падений при увеличении койко-дней в стационаре, повышение вероятности заражения внутрибольничными инфекциями, тяжело поддающимися лечению.
Следующая особенность пациентов гериатрического профиля – социально-психическая дезадаптация, связанная со значительными изменениями в жизни пациента: выход на пенсию, снижение социальной и физической активности, часто ухудшение экономического положения. В результате перечисленных причин у пожилого пациента может развиться депрессия [10].
ПАДЕНИЯ И ПЕРЕЛОМЫ У ПОЖИЛЫХ
У молодых лиц падение обычно не приводит к каким-либо серьезным последствиям в отличие от пожилых пациентов. У пациентов пожилого и старческого возраста падения могут быть вызваны различными причинами, обусловленными неврологическими нарушениями, плохо контролируемым уровнем глюкозы крови при сахарном диабете, использованием некоторых лекарственных препаратов, например, бензодиазепинов, головокружениями различного генеза, различными заболеваниями нижних конечностей. Падения в пожилом возрасте чаще, чем у более молодых лиц, приводят к переломам, снижающим физическую активность пациентов и увеличивающим риск смертности. Переломы у пациентов гериатрического профиля могут происходить даже при нормальной МПК, поэтому чем старше пациент, тем падения становятся все более значимым фактором риска переломов. Основные факторы риска переломов можно разделить на внутренние (пол, возраст и т.д.) и внешние (слабое освещение в помещении, кресла без ручек, высокие ступени и др.) [4]. При сравнении пациента, у которого снижена МПК, но отсутствуют другие факторы риска или они минимальны, и пациента с более чем четырьмя факторами риска и нормальной МПК, считается, что у второго риск падения выше, однако риск перелома остается выше у первого. Соответственно, важной задачей лечащего врача становится профилактика падения и повышение МПК. Однако если перелом случился, то данному пациенту, согласно клиническим рекомендациям, выставляется диагноз остеопороза и начинается лечение, независимо от результатов денситомерии или FRAX (если отсутствуют другие заболевания опорной системы) [8].
Существенная разница между заживлением перелома у молодых и у пожилых пациентов связана с возрастным ухудшением процессов восстановления поврежденной костной ткани. У пожилых людей нарушается и снижается не только остеогенная дифференцировка, но и ангиогенез вследствие уменьшения активности эндотелиальных клеток гемостатического пути, факторов роста, нейрохимических медиаторов. При нарушении или ограничении ангиогенеза и нестабильности перелома происходит активация другого механизма – эндохондральное окостенение с проникновением сосудов и клеток-предшественниц из мезенхимы в новообразованную хондрогенную ткань, что приводит к ухудшению заживления перелома и формирования кортикальной кости.
Минерализация и прочность костной ткани оцениваются по нескольким параметрам при проведении денситометрии: костный минеральный компонент (КМК) и МПК. Оба эти параметра характеризуют количество минерализованной костной ткани, однако КМК определяется длиной сканирующего пути (г/см), а МПК определяет количество костной ткани в сканируемой площади (г/см2). Низкие показатели КМК и МПК в сочетании с первым переломом могут запускать «каскад переломов» [4–9, 11]. Женщины с большей вероятностью, чем мужчины, переносят первый и все последующие переломы. Согласно Рейкьявикскому исследованию, структура повторных переломов была похожа на первый, при этом риск второго перелома сразу после первого был существенно высок, снижался со временем, однако с каждым годом отмечалось умеренное увеличение риска повторного перелома на 5%. Через год после первого перелома риск повторного был в 2,7 раза выше, чем в общей популяции, при этом статистически значимой разницы между мужчинами и женщинами выявлено не было. Наряду с повторными переломами большой проблемой является хроническая боль, которая присутствует у 75% пациентов, в связи с которой многие ежедневно принимают нестероидные противовоспалительные препараты [7, 12].
ПРИНЦИПЫ ЛЕЧЕНИЯ ОСТЕОПОРОЗА У ПОЖИЛЫХ
Перед назначением лечения пациентам пожилого и старческого возраста необходимо тщательно оценить пользу и риск назначаемой терапии. Подобная осторожность связана с более высокой частотой лекарственных осложнений у пожилых людей по сравнению с больными молодого и среднего возраста, с полипрагмазией в данной возрастной группе, в связи с чем назначение длительного медикаментозного лечения негативно сказывается на приверженности пациента к терапии, с возрастным снижением чувствительности рецепторов, что может повлиять на фармакодинамику препарата. С пациентом и по возможности с родственниками должна быть проведена беседа о необходимости назначаемой терапии, ее рисках и осложнениях [10].
Подобная осторожность связана с более высокой частотой лекарственных осложнений у пожилых людей по сравнению с больными молодого и среднего возраста, с полипрагмазией в данной возрастной группе, в связи с чем назначение длительного медикаментозного лечения негативно сказывается на приверженности пациента к терапии, с возрастным снижением чувствительности рецепторов, что может повлиять на фармакодинамику препарата. С пациентом и по возможности с родственниками должна быть проведена беседа о необходимости назначаемой терапии, ее рисках и осложнениях [10].
Лечение остеопороза имеет несколько основных направлений – увеличение прочности костной ткани, снижение или полное прекращение потери костной массы, нормализация процессов костного ремоделирования, снижение риска падения и переломов, улучшение функциональной активности пациента. В первую очередь важным компонентом лечения пациентов с остеопорозом является немедикаментозное лечение, основанное на изменении образа жизни. Некоторым пациентам для повышения МПК при небольшом его снижении достаточно скорректировать питание и увеличить время пешей прогулки на полчаса. Существуют обучающие программы и школы остеопороза, информирующие пациентов об остеопорозе и мерах профилактики первичных и повторных переломов [4, 10].
Препараты кальция и витамина D, содержащие колекальциферол, являются обязательным компонентом терапии остеопороза наряду с патогенетической терапией, оказывая положительное влияние на баланс и мышечную силу и снижая, таким образом, риск падений и переломов [3]. Активные метаболиты витамина D или их аналоги могут быть назначены пациентам с выраженной гипокальциемией или терминальной хронической почечной недостаточностью по абсолютным показаниям или пожилым пациентам со скоростью клубочковой фильтрации меньше 60 мл/мин и высоким риском падений по относительным показаниям. Прием данных препаратов существенно увеличивает всасывание кальция в кишечнике, и снижает уровень паратгормона в крови и требует частого мониторирования уровня кальция в сыворотке крови и моче. Сенильному остеопорозу может сопутствовать синдром мальабсорбции, когда ухудшается всасывание кальция и снижается чувствительность к рецепторам витамина D, что определяет необходимость назначения активных метаболитов витамина D также в данной группе пациентов [3, 4, 6].
Сенильному остеопорозу может сопутствовать синдром мальабсорбции, когда ухудшается всасывание кальция и снижается чувствительность к рецепторам витамина D, что определяет необходимость назначения активных метаболитов витамина D также в данной группе пациентов [3, 4, 6].
В качестве базовой медикаментозной патогенетической терапии используют препараты, которые условно можно поделить на антирезорбтивные, которые подавляют костную резорбцию через воздействие на остеокласты, увеличивают минерализацию костной ткани, и анаболические, которые увеличивают образование костной ткани, повышая костную массу и улучшая архитектонику кости. К антирезорбтивным препаратам относятся бисфосфонаты, селективные модуляторы эстрогеновых рецепторов, деносумаб. Анаболическим препаратом, представленным в отечественной практике, является терипаратид. Для лечения остеопороза у мужчин применяются азотсодержащие бисфосфонаты (алендронат, золедроновая кислота), деносумаб и терипаратид. Для лечения постменопаузального остеопороза можно также использовать ряд препаратов из группы бисфосфонатов – ризедронат, ибандронат.
Выбор в пользу того или иного препарата зависит от тяжести остеопороза, наличия противопоказаний, предпочтений пациента. Так, в случае бисфосфонатов возможно внутривенное и пероральное применение препаратов. Однако нет данных об эффективности ибандроната в профилактике переломов у пожилых людей [3]. Применение золедроновой кислоты в исследовании HORIZON Pivotal Fracture Talk (HORIZON-PFT) доказало эффективность у женщин в постменопаузе со средним возрастом 73 года в снижении риска переломов позвонков, бедер и внепозвоночных переломов. В опубликованном в 2010 г. сводном анализе исследований HORIZON PFT и HORIZON-RFT снижение риска перелома бедра не соответствовало статистической значимости у пациентов ≥75 лет, что могло быть связано с недостаточным объемом выборки или влиянием других внескелетных факторов риска на переломы бедра, увеличивающихся с возрастом. Ризедронат также не подтвердил значимое снижение риска переломов бедра в группе лиц старше 80 лет. Полученные данные могут быть связаны с тем, что бисфосфонаты, повышая МПК, не влияют на внескелетные факторы риска переломов, такие как нарушения походки, равновесия и риск падения, значимые в пожилой группе [3].
Полученные данные могут быть связаны с тем, что бисфосфонаты, повышая МПК, не влияют на внескелетные факторы риска переломов, такие как нарушения походки, равновесия и риск падения, значимые в пожилой группе [3].
Деносумаб продемонстрировал по результатам исследования FREEDOM у лиц в возрасте ≥75 лет безопасность и значительное снижение риска переломов бедра на 62%, позвонков и внепозвоночных переломов до той же степени, что и у более молодых лиц [3].
Применение стронция ранелата у женщин со средним возрастом 76,7 года снизило через 5 лет риск переломов позвонков и внепозвоночных переломов на 31%, однако наличие повышенного риска сердечно-сосудистых событий, в т.ч. инфаркта миокарда, и венозной тромбоэмболии, не позволяет его применять у лиц старше 75 лет [3].
Терипаратид показан для лечения преимущественно тяжелых форм остеопороза (один или более переломов тел позвонков, перелом проксимального отдела бедра, множественные повторные переломы костей скелета) с продолжительностью лечения до 18–24 месяцев, после чего может быть продолжена терапия бисфосфонатами (алендронат), так как данная схема приводит к дальнейшему увеличению МПК у женщин в постменопаузальном периоде [4, 7, 13]. Однако анализ, проведенный в группе лиц старше 75 лет по изучению влияния терипаратида выявил, что риск переломов позвонков и внепозвоночных переломов статистически значимо не различался у молодых и пожилых пациентов [14]. Не было существенной разницы и в переносимости препарата. Таким образом, возраст не влияет на безопасность и эффективность терипаратида в профилактике переломов. Необходимость ежедневного подкожного введения препарата создает определенные трудности для пожилых людей. Другой анаболический препарат, абалопаратид, продемонстрировал в сравнительном исследовании ACTIVE последовательное снижение риска переломов позвонков и внепозвоночных переломов в разных возрастных группах, но он пока не зарегистрирован в России [15].
МЕРЫ ПРОФИЛАКТИКИ ОСТЕОПОРОЗА
Самым важным в практике врача-гериатра является предотвращение развития заболевания. Для этого в первую очередь важен образ жизни пациента. Если у больного не присутствует необходимый минимум физической нагрузки и нет соответственного его состоянию рациона питания, то резко возрастают риски развития остеопороза, падений и переломов. При отсутствии необходимой физической нагрузки у пациента снижается мышечная сила, а редкая избыточная активность лишь оказывает избыточное давление на кости скелета. Для поддержания нормальной плотности костной ткани нужна умеренная регулярная физическая нагрузка. Так, например, из физических нагрузок самым эффективным видом является ходьба и некоторые упражнения на равновесие и увеличение мышечной силы, однако запрещаются прыжки и бег, которые могут спровоцировать падение. В рацион необходимо включить продукты, богатые кальцием, магнием, и полностью отказаться от курения и употребления алкоголя. Для тех, у кого имеется высокий риск развития перелома бедра, рекомендуется ношение постоянного бедренного протектора.
Для этого в первую очередь важен образ жизни пациента. Если у больного не присутствует необходимый минимум физической нагрузки и нет соответственного его состоянию рациона питания, то резко возрастают риски развития остеопороза, падений и переломов. При отсутствии необходимой физической нагрузки у пациента снижается мышечная сила, а редкая избыточная активность лишь оказывает избыточное давление на кости скелета. Для поддержания нормальной плотности костной ткани нужна умеренная регулярная физическая нагрузка. Так, например, из физических нагрузок самым эффективным видом является ходьба и некоторые упражнения на равновесие и увеличение мышечной силы, однако запрещаются прыжки и бег, которые могут спровоцировать падение. В рацион необходимо включить продукты, богатые кальцием, магнием, и полностью отказаться от курения и употребления алкоголя. Для тех, у кого имеется высокий риск развития перелома бедра, рекомендуется ношение постоянного бедренного протектора.
Служба профилактики повторных переломов в первую очередь направлена на предотвращение падений. Для снижения риска падений в первую очередь стоит лечить или контролировать сопутствующие заболевания (гипертоническая болезнь, анемия, сахарный диабет, неврологические заболевания и др.). С пациентом следует провести беседу о том, что различные внешние факторы (высокие ступеньки и др.) могут привести к падению и в дальнейшем сильно снизить качество жизни. Для уменьшения риска падения пациент может пользоваться тростью, ему следует носить более устойчивую обувь на низкой платформе или низком каблуке.
С низкой МПК почти всегда связана саркопения, которая соответствует более низкой способности выполнять повседневную нагрузку. В совокупности это может влиять на более высокую вероятность развития осложнений после перелома, увеличения затраты ресурсов здравоохранения. И в данном случае самой лучшей профилактикой являются оптимизация статуса питания и восполнение дефицита питательных веществ, в частности увеличение содержания белка в питании до 1,5 г/кг массы тела. После произошедшего перелома для врача важной задачей является эффективное обезболивание пациента. Не только нестероидные противовоспалительные препараты, но и терипаратид влияют на снижение болевого синдрома в области спины. Необходимо быстрое назначение медикаментозной антиостеопоротической терапии, максимально краткосрочная иммобилизация, после которой должны проводиться физиотерапевтическое лечение и ранняя активизация пациента уже на этапе постельного режима. Все проводимые процедуры должны быть согласованы с врачом-травматологом [3, 4, 8, 16].
После произошедшего перелома для врача важной задачей является эффективное обезболивание пациента. Не только нестероидные противовоспалительные препараты, но и терипаратид влияют на снижение болевого синдрома в области спины. Необходимо быстрое назначение медикаментозной антиостеопоротической терапии, максимально краткосрочная иммобилизация, после которой должны проводиться физиотерапевтическое лечение и ранняя активизация пациента уже на этапе постельного режима. Все проводимые процедуры должны быть согласованы с врачом-травматологом [3, 4, 8, 16].
ЗАКЛЮЧЕНИЕ
В пожилом возрасте распространенность остеопороза и переломов, ассоциированных с ним, увеличивается, особенно среди пациентов со старческой астений. Значимое социально-экономическое, медицинское бремя переломов у пожилых людей требует обязательной повсеместной диагностики остеопороза, переломов и незамедлительного лечения в данной возрастной группе. Наряду с применением кальция и витамина D, являющихся важными компонентами в лечении остеопороза в пожилом возрасте, необходимо обязательное патогенетическое лечение, которое еще больше будет снижать риск переломов, особенно переломов позвонков. У пожилых людей со старческой астенией с установленным остеопорозом лечение может быть даже более эффективным, чем у более молодых пациентов.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
1. Dent E, Morley JE, Cruz-Jentoft AJ, et al. Physical Frailty: ICFSR International Clinical Practice Guidelines for Identification and Management. J. Nutr. Health Aging. 2019;23(9):771-787. doi: https/doi.org/10.1007/s12603-019-1273-z.
2. Ткачева О.Н., Рунихина Н.К., Котовская Ю. В., и др. Ведение пациентов со старческой астенией в первичном звене здравоохранения. Учебное пособие для врачей – М.: Изд-во РАМН, 2016. [Tkacheva ON, Runikhina NK, Kotovskaya YuV, et al. Vedenie pacientov so starcheskoi asteniei v pervichnom zvene zdravooxranenia. Uchebnoe posobie dlya vrachei. Moscow: Izd-vo RAMN; 2016. (In Russ).].
В., и др. Ведение пациентов со старческой астенией в первичном звене здравоохранения. Учебное пособие для врачей – М.: Изд-во РАМН, 2016. [Tkacheva ON, Runikhina NK, Kotovskaya YuV, et al. Vedenie pacientov so starcheskoi asteniei v pervichnom zvene zdravooxranenia. Uchebnoe posobie dlya vrachei. Moscow: Izd-vo RAMN; 2016. (In Russ).].
3. Gielen E, Bergmann P, Bruyère O, et al. Osteoporosis in Frail Patients: A Consensus Paper of the Belgian Bone Club. Calcif. Tissue Int. 2017;101(2):111-131. doi: https/doi.org/10.1007/s00223-017-0266-3.
4. Клинические рекомендации по профилактике и ведению больных с остеопорозом. Издание 2-ое, дополненное. / Под ред. Лесняк О.М. — Ярославль: ИПК «Литера», 2013. [Lesnyak OM, editor. Klinicheskie rekomendacii po profilaktike i vedeniju bol’nyh s osteoporozom. Izdanie 2-oe, dopolnennoe. Yaroslavl’: IPK «Litera»; 2013 (In Russ).].
5. de Liefde II, van der Klift M, de Laet CEDH, et al. Bone mineral density and fracture risk in type-2 diabetes mellitus: the Rotterdam Study. Osteoporos. Int. 2005;16(12):1713-1720. doi: https/doi.org/10.1007/s00198-005-1909-1.
6. Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е., и др. Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых // Проблемы Эндокринологии. — 2016. — Т. 62. — №4. — C. 60-84. [Pigarova EA, Rozhinskaya LY, Belaya JE, et al. Russian Association of Endocrinologists recommendations for diagnosis, treatment and prevention of vitamin D deficiency in adults. Problems of Endocrinology. 2016;62(4):60-84. (In Russ).] doi: https/doi.org/10.14341/probl201662460-84.
7. Lau AN, Adachi JD. Bone Aging. In: Nakasato Y, Yung R, editors. Geriatric Rheumatology. New York: Springer, NY; 2011, p.11-17. Doi: https://doi.org/10.1007/978-1-4419-5792-4.
Lau AN, Adachi JD. Bone Aging. In: Nakasato Y, Yung R, editors. Geriatric Rheumatology. New York: Springer, NY; 2011, p.11-17. Doi: https://doi.org/10.1007/978-1-4419-5792-4.
8. Мельниченко Г.А., Белая Ж.Е., Рожинская Л.Я., и др. Краткое изложение клинических рекомендаций по диагностике и лечению остеопороза // Остеопороз и остеопатии. — 2016. — Т. 19. — №3. — С. 28-36. [Melnichenko GA, Belaya ZE, Rozhinskaya LY, et al. Summary of Clinical Guidelines for the Diagnosis and Treatment of Osteoporosis of the Russian Association of Endocrinologists. Osteoporosis and Bone Diseases. 2016;19(3):28-36. (In Russ).]. doi: https/doi.org/10.14341/osteo2016328-36.
9. Karlsson MK, Magnusson H, von Schewelov T, Rosengren BE. Prevention of falls in the elderly—a review. Osteoporos. Int. 2013;24(3):747-762. doi: https/doi.org/10.1007/s00198-012-2256-7.
10. Рожинская Л.Я. Диагностика и лечение остеопороза // Клиническая геронтология. — 2007. — Т. 13. – №2. — С. 37-46. [Rozhinskaja LYa. Diagnostika i lechenie osteoporoza // Klinicheskaja gerontologija. 2007;13(2):37-46 (In Russ).].
11. Qi H, Sheng Y, Chen S, et al. Bone mineral density and trabecular bone score in Chinese subjects with sarcopenia. Aging Clin. Exp. Res. 2019;31(11):1549-1556. doi: https/doi.org/10.1007/s40520-019-01266-8.
12. Johansson H, Siggeirsdóttir K, Harvey NC, et al. Imminent risk of fracture after fracture. Osteoporos. Int. 2016;28(3):775-780. doi: https/doi.org/10.1007/s00198-016-3868-0.
13. Мазуров В.И., Лесняк О.М., Белова К.Ю., и др. Алгоритмы выбора терапии остеопороза при оказании первичной медико-санитарной помощи и организации льготного лекарственного обеспечения отдельных категорий граждан, имеющих право на получение государственной социальной помощи. Системный обзор и резолюция Экспертного совета Российской ассоциации по остеопорозу // Профилактическая медицина. — 2019. — №1. — С. 57-65. [Mazurov VI, Lesnyak OM, Belova KY, et al. Algorithm for selection of drug for osteoporosis treatment in primary care and in organization of provision with medicinal products of citizens eligible for state social assistance. Review of the literature and position of Russian Association on Osteoporosis Expert Council. Profilakticheskaya meditsina. 2019;22(1):57. (In Russ.)] doi: https/doi.org/10.17116/profmed20192201157.
Мазуров В.И., Лесняк О.М., Белова К.Ю., и др. Алгоритмы выбора терапии остеопороза при оказании первичной медико-санитарной помощи и организации льготного лекарственного обеспечения отдельных категорий граждан, имеющих право на получение государственной социальной помощи. Системный обзор и резолюция Экспертного совета Российской ассоциации по остеопорозу // Профилактическая медицина. — 2019. — №1. — С. 57-65. [Mazurov VI, Lesnyak OM, Belova KY, et al. Algorithm for selection of drug for osteoporosis treatment in primary care and in organization of provision with medicinal products of citizens eligible for state social assistance. Review of the literature and position of Russian Association on Osteoporosis Expert Council. Profilakticheskaya meditsina. 2019;22(1):57. (In Russ.)] doi: https/doi.org/10.17116/profmed20192201157.
14. Boonen S, Marin F, Mellstrom D, et al. Safety and Efficacy of Teriparatide in Elderly Women with Established Osteoporosis: Bone Anabolic Therapy from a Geriatric Perspective. J. Am. Geriatr. Soc. 2006;54(5):782-789. doi: https/doi.org/10.1111/j.1532-5415.2006.00695.x.
15. Cosman F, Hattersley G, Hu M-y, et al. Effects of Abaloparatide-SC on Fractures and Bone Mineral Density in Subgroups of Postmenopausal Women With Osteoporosis and Varying Baseline Risk Factors. J. Bone Miner. Res. 2017;32(1):17-23. doi: https/doi.org/10.1002/jbmr.2991.
16. Fahrleitner-Pammer A, Langdahl BL, Marin F, et al. Fracture rate and back pain during and after discontinuation of teriparatide: 36-month data from the European Forsteo Observational Study (EFOS). Osteoporos. Int. 2010;22(10):2709-2719. doi: https/doi.org/10.1007/s00198-010-1498-5.
Остеопороз у женщин в пожилом возрасте: лечение и профилактика
Дата публикации: .
Врач-невролог
Кахнович В.И.
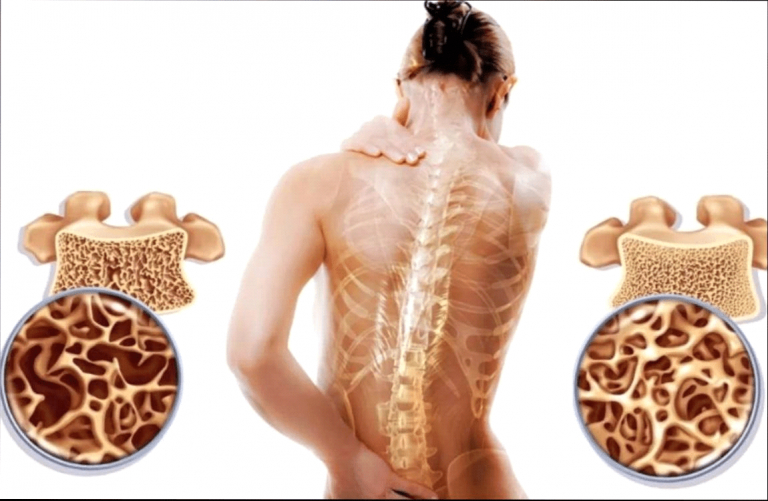
Остеопороз позвоночника относится к прогрессирующим системным заболеваниям, поражающим скелет человека, кости при этом теряют плотность, становятся рыхлыми. Часто это становится причиной различных переломов, деформации позвоночника.
Особенно актуальна проблема остеопороза позвоночника среди пожилых людей.
Проведенные эпидемиологические исследования четко доказывают, что среди женщин в возрастной группы 60-70 лет каждая третья страдает остеопорозом, после 70 лет — у 92,5% женщин и у 52% мужчин наблюдается четкая симптоматика этого заболевания.
В развитии остеопороза позвоночника основную роль играет несогласованность процессов формирования (минерализации) молодой костной ткани и разрушения (деструкции) старой. Организм либо не в состоянии формировать нужное количество новой ткани за определенный промежуток времени, либо процесс разрушения старой происходит быстрее необходимого. Оба этих процессов могут происходить одновременно. Поэтому очень важна профилактика остеопороза у женщин, особенно в пожилом возрасте.
Признаки остеопороза
Обязательно следует обратиться к врачу, если обнаружены:
- признаки сильной утомляемости;
- расслоение и хрупкость ногтей;
- признаки судорог в ногах;
- пародонтоз;
- признаки боли в пояснице или костях;
- избыточный зубной налет;
- признаки раннего поседения;
- учащенное серцебиение;
- искривление позвоночника;
- переломы костей.
Выявлены определенные факторы, предрасполагающие к развитию остеопороза:
- женский пол, доказано, что женщины, особенно белой или азиатской расы, невысокого роста, худощавого телосложения больше подвергаются риску развития остеопороза позвоночника, чем мужчины;
- возраст, чем старше человек, тем выше вероятность развития болезни, у женщин в постменопаузальный период снижается количество эстрогенов в организме, что приводит к повышению вероятности переломов, деформации костей;
- генетическая предрасположенность, риск заболеваемости выше у тех людей, у кого ближайшие родственники имеют различные патологии костной ткани;
- отсутствие достаточного количества некоторых гормонов в организме: андрогенов у мужчин и эстрогенов у женщин тоже может стать причиной остеопороза позвоночника;
- признаки нарушения менструального цикла, его нерегулярность и болезненность;
- лекарства и длительное их применение, например, противосудорожных препаратов или кортикостероидов, которые способствуют вымыванию кальция из костей;
- курение, алкоголь, образ жизни с низкой двигательной активностью;
- опухоли костей, слабое развитие мышц.

Недостаток кальция и витамина D3 в употребляемых продуктах питания, различные отклонения пищевого поведения, например, анорексия или булимия. Все перечисленные факторы развития остеопороза можно условно подразделить на две подгруппы: на немодифицируемые (повлиять на которые невозможно: пол, возраст, генетика) и модифицируемые (поддающиеся коррекции: образ жизни, отношение к алкоголю, курению, характер питания, лекарства).
Особый риск развития заболевания возникает у женщин с наступлением менопаузы — постменопаузальный остеопороз. Доказано, что начиная 50-летнего возраста, минерализация костей у женщин пожилого возраста происходит намного медленнее, чем у мужчин.
В первую очередь это связано с постепенным снижением выработки гормонов в яичниках, после прекращения их работы костная масса теряет 3% в год в течение нескольких первых лет, затем — по 1-2% в год. Характерная черта менопаузального остеопороза — кифоз (вдовий горб) и снижение роста женщины, которые возникают вследствие деформации позвоночника. В этот период увеличивается вероятность переломов, особенно переломов запястья, шейки бедра, компрессионных переломов позвоночника.
Диагностика и лечение остеопороза у женщин пожилого возраста осложняется тем, что на ранних стадиях он протекает бессимптомно или малосимптомно, маскируясь под другие заболевания, такие как артроз конечностей или шейный остеохондроз.
Зачастую складывается такая ситуация, что остеопороз в пожилом возрасте выявляется случайно, например, после спонтанного перелома.
Как правило, заболевание на такой стадии уже запущено, что наносит серьезный ущерб здоровью. Поэтому следует обращать пристальное внимание на боли в спине, мышцах, поясничном и грудном отделах позвоночника, тазовых костях, особенно в возрасте от 50-ти лет, чтобы вовремя распознать начинающийся остеопороз и немедленно начать лечить его. Помимо этого, желательно время от времени проводить обследование, направленное на раннюю диагностику остеопороза при наличии каких-либо факторов риска.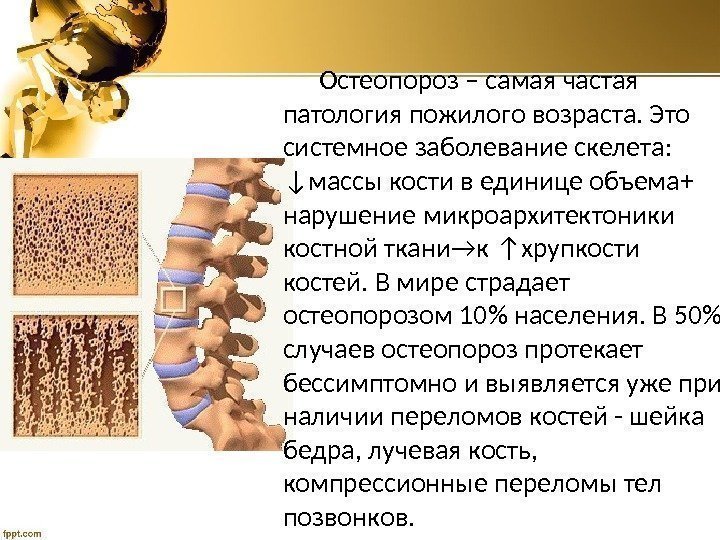
Перечисленные симптомы не могут со 100%-й уверенностью свидетельствовать о наличии или отсутствии заболевания, точными диагностическими методами являются только рентгенография и метод костной денситометрии, определяющим костную массу и степень минерализации костной ткани.
Широкое применение в диагностике остеопороза в пожилом возрасте имеют биохимические исследования, показывающие скорость костного обмена, состояние основных маркеров костной ткани.
Профилактика и методы лечения остеопороза у женщин
Всем известно, что нужно не только лечить болезни, но и заниматься их профилактикой на всех этапах жизнедеятельности. В случае остеопороза речь идет о специфических периодах в жизни женщины (переходный возраст, беременность, лактация, климакс), в которых происходят наибольшие изменения в костной ткани. Остеопороз у женщин в пожилом возрасте включает в себя следующие меры профилактики.
- Правильное рациональное питание и препараты, которые необходимо добавлять в еду. Пища должна содержать большое количество кальция и витамина D3: молочные продуты, рыба, орехи, зелень. Суточная потребность в кальции — 1000 мг, в витамин D3 — 400 МЕ. Во время беременности и лактации эти нормы повышаются.
- Регулярные и сбалансированные физические нагрузки, ходьба, лечебная гимнастика.
- Отказ от курения и злоупотребления кофеина, алкоголя.
- Специальные препараты необходимо принимать с осторожностью, применять лекарства, вымывающие кальций из костей (например, стероидов).
- В период постменопаузы — гормональная заместительная терапия и прописанные врачем препараты.
- Остеопороз у женщин в пожилом возрасте лечат врачи нескольких специализаций: ревматологи, иммунологи, эндокринологи, невропатологи. Важно не только непременно снять возникающий болевой синдром, но и выявить и лечить основное заболевание, ставшее причиной остеопороза, и укрепить костную ткань.
Постменопаузальный период
В постменопаузальный период коррекция остеопороза представляет собой комплексную работу по двум направлениям.
- Классические мероприятия для лечения заболевания постменопаузальный остеопороз. В этом случае необходимо принимать кальцийсодержащие лекарства и препараты в комплексе с витамином D3, физиотерапия и лечение сопутствующих заболеваний.
- Гормональная заместительная терапия, корректирующая недостаток женского гормона эстрогена.
Источники:
Интернет-ресурсы
http://etospina.ru
http://www.f-med.ru
http://www.diagnos.ru
Остеопороз — Лесняк О.М. — Клинические рекомендации – 2009г.
ОСТЕОПОРОЗ: профилактика и лечение | #07/99
Кто в наибольшей степени подвержен риску заболевания остеопорозом?
Какое обследование должен провести врач общей практики?
Можно ли снизить риск переломов?
Веками вдовий горб считался свидетельством того, что жизнь женщины подходит к концу. Сегодня же мы не только знаем о заболеваемости и смертности, связанных с остеопорозом, но и владеем целым рядом мер, позволяющих проводить профилактику и лечение этого состояния.
| Рисунок 1. Выраженный кифоз в разгаре остеопороза. Эстрогены ингибируют резорбцию кальция, поэтому потеря массы костей выражена у женщин после наступления менопаузы |
В детстве масса костей нарастает, достигая наивысшего значения к 25-летнему возрасту; максимальная масса определяется наследственными факторами. Затем, до 35-40 лет, костная масса остается стабильной, после чего начинает снижаться. У женщин скорость ее уменьшения возрастает с наступлением менопаузы.
Потеря минерального вещества кости сопровождается изнашиванием с возрастом белкового и других матриксных компонентов кости. Такая потеря массы костей и разрушение микроархитектоники костной ткани приводят к увеличению хрупкости кости и повышают риск переломов [1].:max_bytes(150000):strip_icc()/Depositphotos_4816125_original-56a05f8f5f9b58eba4b02749.jpg)
Рост заболеваемости остеопорозом с возрастом показан на рис. 3. Каждая третья женщина и каждый двенадцатый мужчина в течение жизни подвергаются перелому, обусловленному остеопорозом.
- Каковы же причины остеопороза?
С возрастом и у мужчин и у женщин уменьшается всасывание кальция в кишечнике, что дополняется снижением уровня витамина Д вследствие его недостаточного поступления с пищей и кратковременного пребывания на солнце. Эта недостаточность ведет к повышенной секреции паратгормона и выводу кальция из костей.
| Рисунок 2. Тяжелое расслоение позвонков и остеопения |
Снижение нагрузки также способствует потере костной ткани.
Резорбции кальция из костей препятствуют эстрогены, однако у женщин с наступлением менопаузы их выработка существенно снижается, поэтому потеря костной массы усиливается.
К развитию остеопороза приводит множество заболеваний, среди которых отметим длительную пременопаузальную аменорею, овариоэктомию, раннюю менопаузу, гиперпаратиреоз, гипертиреоз, синдром мальабсорбции, хронические заболевания печени и почек, длительную иммобилизацию и прием стероидов. Группы повышенного риска [2] перечислены в табл. 1.
— пременопаузальная аменорея более 6 месяцев, не связанная с беременностью — гистерэктомия хотя бы с одним сохраненным яичником в возрасте до 45 лет
— текущее или планируемое длительное применение стероидов (>7,5 мг преднизолона ежедневно в течение трех месяцев и более) — остеопороз в семейном анамнезе (особенно перелом бедра у матери) |
Массу кости в шейке бедра и поясничном позвонке измеряют методом двойной энергетической рентгенографической абсорбциометрии (ДЭРА). По данным ДЭРА, снижение массы кости более чем на 2,5 стандартных отклонения от наивысшего ее значения свидетельствует об остеопорозе, а значение массы между 1 и 2,5 отклонениями ниже наивысшего ее значения определяется как остеопения [3]. Поскольку ДЭРА доступна не во всех районах Великобритании, часто не представляется возможным провести это исследование у привязанного к дому старика.
По данным ДЭРА, снижение массы кости более чем на 2,5 стандартных отклонения от наивысшего ее значения свидетельствует об остеопорозе, а значение массы между 1 и 2,5 отклонениями ниже наивысшего ее значения определяется как остеопения [3]. Поскольку ДЭРА доступна не во всех районах Великобритании, часто не представляется возможным провести это исследование у привязанного к дому старика.
Клинические проявления остеопороза в разгар болезни сводятся к выраженному кифозу и характеризуются уменьшением роста, провисанием живота, связанным с тем, что нижние ребра накрывают гребни подвздошных костей.
Большинство пациентов, перенесших минимальный травматический перелом бедренной кости или позвонков (при отсутствии других причин), также страдают от остеопороза, и в этих случаях целесообразно начать прием кальция даже при невозможности выполнить ДЭРА, особенно если пациент относится к группе риска (табл. 1).
За исключением ДЭРА, не существует никаких других экстенсивных методов исследования, но следует выполнить еще несколько простых скрининговых проб для исключения сопутствующих заболеваний.
Результаты определения уровня гемоглобина, СОЭ или вязкости крови, содержания кальция, фосфатов и щелочной фосфотазы, мочевины и электролитов, ТТГ, функциональных печеночных проб и белков крови должны выявить гиперпаратиреоз, остеомаляцию, гипертиреоз, хронические заболевания печени или почек и миелому.
Некоторые профилактические мероприятия подходят всем без исключения. В идеале профилактика должна начинаться в раннем детстве и включать адекватное поступление в организм кальция с витамином D и регулярные упражнения для оптимизации максимальной костной массы.
| Рисунок 3. Растущая с возрастом заболеваемость остеопорозом у женщин |
Следовательно, регулярные физические упражнения и адекватное количество кальция и витамина D помогут сохранить кости. Недавно Отдел здравоохранения выпустил руководство [2], рекомендующее ежедневный прием по меньшей мере 700 мг кальция взрослым в сочетании с 400 МЕ витамина D в течение всей жизни, а Национальное общество по остеопорозу предлагает как минимум 1000 мг кальция в день.
Недавно Отдел здравоохранения выпустил руководство [2], рекомендующее ежедневный прием по меньшей мере 700 мг кальция взрослым в сочетании с 400 МЕ витамина D в течение всей жизни, а Национальное общество по остеопорозу предлагает как минимум 1000 мг кальция в день.
Очень важно убедиться, что пожилой пациент получает необходимое количество кальция, так как у большинства пожилых людей питание недостаточное. На практике гораздо легче уговорить пациента принимать кальций с витамином D, чем пытаться изменить диету.
Следует поощрять регулярные физические нагрузки, но в действительности нелегко изменить сидячий образ жизни, закрепленный годами бездеятельности. Наиболее легко выполнимой формой активности являются пешие прогулки, а некоторые пациенты начинают заниматься танцами, специальными упражнениями или водной аэробикой.
Иногда утрата близкого человека может послужить стимулом для более активной жизни, что помогает лечебному процессу. Пока непонятно, насколько интенсивной должна быть физическая активность для поддержания костной системы. Курение и избыточное потребление алкоголя, бесспорно, увеличивают риск остеопороза, в чем необходимо убедить пациента.
Нужно попытаться определить группу пациентов повышенного риска до того, как случится первый перелом; во многих случаях этому способствует компьютерное ведение записей
.По возможности следует проводить скрининг пациентов группы повышенного риска с помощью ДЭРА; при обнаружении остеопороза или остеопении назначается дополнительная терапия.
Заместительная гормональная терапия (ЗГТ) предотвращает остеопороз; по некоторым данным, пятилетний прием заместительных препаратов снижает частоту переломов на 25-50%, а десятилетний — на 50-75%.
К сожалению, потеря костной массы возобновляется с прекращением лечения и все благоприятное воздействие терапии на кости быстро утрачивается, к тому же в настоящее время немногие женщины охотно принимают ЗГТ без определенных целей.
Согласно последним данным, бисфосфонаты, назначенные сразу по наступлении менопаузы, также предотвращают потерю массы костей и могут составить альтернативный способ профилактики.
- Лечение остеопороза у пожилых людей
Важно, чтобы лечение получали пациенты группы повышенного риска переломов, а именно те, у которых остеопороз подтвержден ДЭРА, или в анамнезе имелись минимальные травматические переломы бедра или позвонков (при отсутствии других медицинских объяснений), или принимающие ежедневно не менее 7,5 мг преднизолона в течение полугода. Каждая шестая женщина подвержена риску перелома бедренной кости и позвонков в течение жизни, и, следовательно, большинство пожилых женщин должны удовлетворять данным критериям.
| Рисунок 4. Увеличение минеральной плотности кости у женщин моложе и старше 65 лет, леченных эстрогенами |
Однажды начатая, терапия продолжается пожизненно, за исключением случаев отмены стероидов и нормализации костной плотности.
Следует убеждать пациентов в целях профилактики регулярно заниматься упражнениями, включающими поднятие тяжестей, принимать кальций с витамином D, бросать курить и неумеренно употреблять алкоголь. Кальций и витамин D замедляют скорость разрушения костей, и имеются данные о снижении под их влиянием частоты переломов в старости [5]. Можно назначить добавку, содержащую 500 мг кальция и 400 МЕ витамина Е ежедневно, но такого количества недостаточно для лечения установленного остеопороза.
ЗГТ столь же эффективна в старости, сколь и сразу после менопаузы (рис. 4), но в старшем возрасте женщины чаще отказываются от нее.
Главная причина тому — страх возобновления цикла, однако риск кровотечения существенно снижен при приеме новых комбинированных эстрогенгестогенных препаратов с гонадомиметиком тиболоном, наиболее подходящих для женщин пожилого возраста.
| Рисунок 5. Перелом бедра. Риск перелома может быть снижен за счет обеспечения безопасности в доме |
Аргументом в пользу ЗГТ может служить снижение наполовину смертности от сердечно-сосудистых заболеваний и уменьшение вероятности развития болезни Альцгеймера, но если пожилая женщина не соглашается на ЗГТ, переубедить ее невозможно.
Незначительное увеличение риска развития рака молочной железы и матки и венозной тромбоэмболии исключают назначение ЗГТ женщинам, в анамнезе которых есть упоминания об этих заболеваниях.
Недавно для профилактики переломов позвонков лицензирован ралоксифен — селективный модулятор эстрогеновых рецепторов (СМЭР), увеличивающий массу костей [7].
Вероятно, такое лечение снижает риск развития рака молочной железы, изредка вызывает влагалищные кровотечения, но, к сожалению, при этом сохраняется риск венозной тромбоэмболии, как и при ЗГТ. Если будет доказано, что он снижает частоту переломов у женщин с остеопорозом, то это будет прекрасное лекарственное средство, подходящее для пожилых.
Алендронат натрия и этидронат лицензированы для лечения остеопороза и зачастую более приемлемы для пожилых женщин, чем ЗГТ. Они увеличивают массу кости и снижают частоту переломов позвонков, а в случае алендроната — также бедра и кисти [8]. Добавка кальция, применяемая при этом, не пользуется популярностью, поэтому имеет смысл заменить ее альтернативным препаратом кальция, выбор которых достаточно велик.
Изредка алендронат вызывает неприятные расстройства пищеварения, иногда появляются сообщения о язвенных поражениях пищевода. Важно, чтобы пациент аккуратно следовал рекомендациям производителя и принимал препарат каждое утро по крайней мере за 30 минут до еды, запивая стаканом воды, и не ложился вновь в постель до завтрака. К сожалению, некоторые женщины не в состоянии соблюдать этот режим и, таким образом препятствуют лечению.
ЗГТ и бисфосфонаты составляют ось лечения пожилых женщин с остеопорозом, но некоторые женщины не могут или не хотят принимать гормональные препараты или не переносят бисфосфонаты. Среди других возможностей назовем кальцитриол или кальцитонин. Кальцитриол время от времени вызывает гиперкальциемию, поэтому при его приеме необходим мониторинг содержания кальция в сыворотке. Кальцитонин в настоящее время доступен только в инъекционной форме, пациентам это неудобно, кроме того, лечение часто связано с неприятными побочными эффектами, такими как тошнота и приливы.
В прошлом использовали анаболические стероиды и флюорид, но результат от их приема весьма умеренный, а действие ограничивается побочными эффектами, поэтому их не рекомендуется применять. В специализированных отделениях изучаются и другие различные агенты.
- Переломы: предотвращение и лечение
- Предшествующие падения
- Преклонный возраст
- Ослабление нижних конечностей
- Нарушение равновесия и походки
- Использование вспомогательных средств при ходьбе
- Нарушение зрения
- Опасности, связанные с окружающей средой
- Прием седативных, снотворных или психотропных средств
- К развитию остеопороза приводят следующие заболевания: длительная пременопаузальная аменорея, овариоэктомия, ранняя менопауза, гиперпаратиреоз, гипертиреоз, синдром мальабсорбции, хронические заболевания печени и почек, длительная иммобилизация и прием стероидов
- По данным двойной энергетической рентгенографической абсорбциометрии (ДЭРА), снижение массы кости более чем на 2,5 стандартных отклонения от ее наивысшего значения свидетельствует об остеопорозе, а значение массы между 1 и 2,5 отклонениями ниже наивысшего ее значения определяется как остеопения
- Клинические проявления остеопороза в разгар болезни сводятся к выраженному кифозу, характеризуются снижением роста, провисанием живота, связанным с тем, что нижние ребра накрывают гребни подвздошных костей.
 Большинство пациентов, перенесших минимальный травматический перелом бедренной кости или позвонков, также страдают от остеопороза
Большинство пациентов, перенесших минимальный травматический перелом бедренной кости или позвонков, также страдают от остеопороза - Регулярные упражнения и адекватный прием кальция вместе с витамином D помогают сохранить кости. Взрослым рекомендуется ежедневно в течение жизни принимать по крайней мере 700 мг кальция и 400 МЕ витамина D
- Заместительная гормональная терапия предотвращает остеопороз; по некоторым данным, пятилетний прием заместительных препаратов снижает частоту переломов на 25-50%, а десятилетний — на 50-75%. К сожалению, потеря костной массы возобновляется с прекращением лечения, и все благоприятное воздействие терапии на кости быстро утрачивается
- Основой лечения пожилых женщин с остеопорозом является ЗГТ и бисфосфонаты, но некоторые женщины не могут или не хотят принимать гормональные заместительные препараты, а другим не помогают бисфосфонаты. Среди других терапевтических возможностей отметим ралоксифен, кальцитриол и кальцитонин
Риск перелома в будущем возрастает в пять раз у тех пациентов, у которых уже были минимальные травматические переломы. Но этой опасности можно избежать, если принимать профилактические меры и проводить лечение низкой костной массы, как описано выше. Риск перелома у данного пациента зависит не только от массы костей и силы удара, но и от риска падения.
Этот риск определяется целым рядом факторов (табл. 2), которые в общем можно разделить на связанные с нарушением нейромышечной функции и ятрогенные факторы, такие как применение снотворных и психотропных средств [2].
|
|
Важно пересмотреть необходимость регулярного использования таких препаратов и избавиться от уже ненужных. Нейромышечную функцию помогают восстановить регулярные физические нагрузки, а в некоторых случаях помогает физиотерапия.
Нейромышечную функцию помогают восстановить регулярные физические нагрузки, а в некоторых случаях помогает физиотерапия.
Хорошо известно, что большинство несчастных случаев происходит дома, где пожилой человек проводит основную часть времени. Дома опасности подстерегают пожилого человека буквально на каждом шагу, например, плохое освещение, потертые ковры, провисшие электрические провода. Изо всех сил надо стараться убедить пациентов и их родных (что обычно эффективнее) сделать жилище более безопасным.
Пациенты из группы повышенного риска, такие как немощные старики с переломами в анамнезе, могут носить бедренные протекторы, снижающие риск переломов при регулярном использовании. К сожалению, пациенты не всегда соглашаются их носить, и в моменты наивысшего риска, например, когда пациент ночью выбирается из постели и отправляется в ванную, протектора, как правило, не оказывается на месте.
Пациентам с переломом позвонков подбирают подходящий анальгетик, при этом стараясь избежать избыточного седативного эффекта, чтобы не увеличивать риск падений.
Боль вообще может представлять значительную проблему у таких пациентов, но использование кальцитонина в ежедневной дозе 100 МЕ в течение 3-8 недель может принести значительное облегчение.
Приветствуется ранняя мобилизация, чтобы уменьшить потерю костной массы и поддержать нейромышечные функции.
Кого следует направлять в госпиталь? В некоторой степени это зависит от местных возможностей. Имеет смысл направить к специалисту пациентов с непереносимостью ЗГТ и бисфосфонатов, а также тех, у кого заметно уменьшается рост, прогрессирует кифоз, а также хрупкость костей и увеличивается частота переломов, несмотря на лечение.
Больные со вторичным остеопорозом, обусловленным другими заболеваниями, иногда нуждаются в направлении к соответствующему специалисту.
Физиотерапия и/или трудовая терапия также может быть полезна для улучшения нейромышечной функции и снижения риска падений. Недавнее рандомизированное исследование людей, прошедших такую терапию вследствие падения, показало, что после ее приема существенно снизился риск последующих падений.
Литература1. NIH consensus development conference. Diagnosis, prophylaxis and treatmen of osteoporosis // Am. J. Med. 1993; 94: 646-650.
2. Quick reference primary care guide on the prevention and treatment of osteoporosis // Department of Health, June 1998.
3. Kanis J. A., Melton L. J., Christiansen C., Johnston C. C., Khaltaev N. The diagnosis of osteoporosis // J. Bone Min. Res. 1994; 8: 1137-1141.
4. Hosking D., Chilvers C. E. D., Christiansen C. et al. Prevention of bone loss with alendronate in postmenopausal women under 60 years of age // N. Engl. J. Med. 1998; 338: 485-492.
5. Chapuy M. C., Arlot M. E., Duboef F. et al. Vitamin D and calcium to prevent hip fractures in elderly women // N. Engl. J. Med. 1992; 327: 1637-1642.
6. Marx C. W., Dailey G. E., Cheney C., Vint V. C., Muchmore D. B. Do estrogens improve bone mineral density in osteoporotic women over age 65 // J. Bone Min. Res. 1992; 7: 1275-12 79.
7. Delmas P. D. Bjarnason N. H., Mitlak B. H. et al. Effects of raloxifene on bone mineral density, serum cholesterol concentrations and uterine endometriun in postmenopausal women // N. Engl. J. Med. 1997: 337: 1641-1647.
8. Black D. M., Cummings S. R., Karpf D. B. et al. Randomised trial of effect of alendronate on risk of fracture in women with existing vertebral fractures // Lancet 1996; 348:1535-1541.
Обратите внимание!
Что вызывает остеопороз у пожилых людей: симптомы, лечение
Остеопорозом называется заболевание, которое характеризуется снижением плотности костей. При данном недуге значительно повышается риск переломов костей. Остеопороз нельзя назвать старческим заболеванием. Данная болезнь поражает все возрастные слои населения, но наиболее подвержены ей люди, старше 60 лет.
Согласно статистическим данным остеопороз у пожилых людей в 50% случаев встречается после наступления 80-тилетнего возраста. После 50 лет данным заболеванием страдает лишь 5% общего количества людей данной возрастной категории. Медики утверждают, что остеопороз необходимо лечить на самых первых стадиях развития заболевания. В таких случаях существует большая возможность приостановки развития болезни.
Что вызывает остеопороз у пожилых
Остеопороз в пожилом возрасте характеризуется резорбцией (рассасыванием) костной ткани. С возрастом организму сложнее компенсировать разрушения из-за слабого костеобразования.
С возрастом организму сложнее компенсировать разрушения из-за слабого костеобразования.
Часто развитие остеопороза провоцируют такие заболевания, как:
- Тиреотоксикоз (повышение числа тиреоидных гормонов).
- Синдром Иценко-Кушинга (повышение глюкокортикоидных гормонов).
- Гипогонадизм (снижение уровня половых гормонов).
- Гиперпаратиреоз (избыточная продукция парагормона).
- Сахарный диабет 1 типа (повышенный уровень глюкозы в крови).
- Гипопитуитаризм (недостаточность функции гипофиза).
- Почечная недостаточность (нарушение функционирования почек)
- Синдром мальабсорбции (потеря питательных веществ организмом).
- Ревматоидный артрит (воспаление соединительной ткани).
- Саркоидоз (образование в тканях плотных узелков).
Часто развитие остеопороза провоцирует дефицит витамина D, который необходим организму для регуляции всасывания кальция кишечником.
Другие причины остеопороза:
- Малоподвижный образ жизни.
- Вредные привычки: курение и злоупотребление алкоголем.
- Наследственный фактор.
- Несбалансированное питание.
Симптоматика остеопороза
Остеопороз – одно из наиболее коварных заболеваний. В большинстве случаев оно не проявляется, поэтому первым признаком болезни становится перелом костной ткани.
Медики утверждают, что признаками остеопороза может также служить старческая сутулость и судороги ног в ночное время суток. Многие пожилые люди, страдающие данным недугом, отмечали, что начали подозревать о наличии подобной проблемы после регулярных болей в пояснице или между лопатками.
Другие симптомы остеопороза:
-
Боль в области шейных позвонков.

- Ярко выраженная сутулость.
- Снижение массы тела.
- Пародонтоз.
- Повышенная хрупкость ногтей.
- Уменьшение роста на пару сантиметров.
- Ранняя седина.
- Обильное выпадение волос.
- Слабость зубов.
- Увеличение частоты сердечных сокращений.
Диагностика
Для диагностики заболевания стоит обратиться к травматологу-ортопеду. Врач на основании анамнеза изначально направляет больного на рентген. При помощи данного исследования медик определяет плотность костей и оценивает потерю костной ткани.
Помимо рентгена пациенту потребуется пройти денситометрию (исследование, показывающее изменение в структуре костной ткани).
Необходимые анализы:
- Анализ крови на кальций.
- Анализ плазмы на фосфор и щелочные фосфатазы.
- Анализ крови на маркеры остеопороза.
- Анализ на гормоны щитовидной железы.
Лечение
Сегодня полностью вылечить заболевание невозможно. Лечение остеопороза заключается в предупреждении новых повреждений и частичном восстановлении тканей.
Лечение, обычно назначаемое врачом, предусматривает:
- Соблюдение диеты.
- Прием медикаментов.
- Занятия гимнастикой.
Для лечения заболевания применяются биофосфонаты. Они предупреждают разрушение коллагеновых волокон. Также для лечения часто прописываются гормоны и стероидные препараты, которые восстанавливают костную ткань и снимают воспалительные процессы.
Употребление кальция в лечении является одним из самых важных правил. Кальций помогает восполнить дефицит этого элемента в организме, повысить плотность костной ткани. Препараты кальция назначаются только с витамином D для лучшего усвоения макроэлемента.
Препараты кальция назначаются только с витамином D для лучшего усвоения макроэлемента.
Гимнастика при остеопорозе для пожилых людей должна проводиться под присмотром медика, специализирующегося на ЛФК. Контроль должен осуществляться по причине высокого риска получения травм и переломов в случае неправильного исполнения упражнений.
Заключение
Врачи уверяют, что предотвратить развитие остеопороза намного легче, чем его вылечить, поэтому, как можно раньше стоит принимать профилактические меры. С целью профилактики рекомендовано осуществлять контроль за массой тела.
Большой вес увеличивает нагрузку на позвоночный столб и суставы. Также необходимо ежедневно заниматься гимнастикой и отказаться от подъёмов тяжестей. Разрешается поднимать не больше 3 кг. Для профилактики очень важно правильно питаться, исключить из своего рациона все вредные продукты.
Остеопороз у пожилых людей
Остеопороз – распространенная проблема пожилых людей. Диагностика и лечение в Калуге.
В последние десятилетия в мире наряду с ростом продолжительности жизни увеличивается количество пожилого населения. По данным статистики в США увеличилось количество зарегистрированных гериатрических перелом вертлужной впадины и костей таза на 21%. Напротив, в России на фоне остеопороза зарегистрировано 1540 переломов проксимального отдела бедренной кости, 2426 переломов костей предплечья, 1068 переломов костей плеча. Данных по тазу нет. Складывается впечатление, что пациентов с такой проблемой в России просто не существует.
Чтобы разобраться с острой на сегодняшний день проблемой лечения остеопороза, мы обратились к оперирующему ортопеду-травматологу Клиники Боли – Крендикову Валентину Викторовичу. Он имеет большой опыт в лечении этого заболевания, в том числе и оперативного.
— Валентин Викторович, с чем связано увеличение случаев остеопороза?
— Остеопороз на сегодняшний день — это довольно распространенная проблема. Связанно это с прогрессирующим старением населения. К примеру, через 10 лет средний возраст жителей Германии и Франции будет составлять 42 года, а в 98 году он равнялся 35 годам.
Связанно это с прогрессирующим старением населения. К примеру, через 10 лет средний возраст жителей Германии и Франции будет составлять 42 года, а в 98 году он равнялся 35 годам.
— Может ли остеопороз быть причиной перелома костей таза?
— Скорее не столько причиной, сколько наличием особенностей при травмах. Когда говорят о переломах костей таза, то подразумевают высокоэнергетические повреждения, связанные с ДТП или падением с высоты. Такие травмы, сопряжены с тяжелым шоком и высокой летальностью. В связи с этим, разработаны и внедрены в практику чёткие алгоритмы диагностики, лечения и реабилитации данной группы больных. Неужели у пожилых пациентов как-то по-другому? На самом деле, есть ряд особенностей. При сохранении прочности и эластичности связочного аппарата и надкостницы, у таких пациентов имеется снижение плотности костной ткани. Поэтому, в отличие от молодых, во время травмы происходит своего рода имплозия – взрыв, направленный внутрь кости. Как следствие, у данной группы пациентов отсутствует значимая кровопотеря и травма не сопровождается шоком. Так же у пожилых имеется сопутствующая хроническая патология и при длительном постельном режиме очень быстро развиваются гипостатические осложнения (тромбоз глубоких вен ног, пневмония, нарушения пассажа по кишечнику, пролежни), которые могут привести к фатальным последствиям.
— Валентин Викторович, можно ли выявить начало заболевания?
— Остеопороз довольно сложно выявить на ранних стадиях, потому что клинически он никак не проявляется. И зачастую об этом диагнозе пациент узнает довольно поздно — когда произошел перелом, связанный с остеопорозом.
— Почему такое происходит?
— Жалобы весьма неспецифичные, что может пустить даже врача по ложному следу. Боли, преимущественно, локализуются в паху, нижней части спины, ягодичной и пояснично-крестцовой областях, нередко, с иррадиацией в ногу. Такая картина часто может интерпретироваться как обострение пояснично-крестцового остеохондроза с корешковым синдромом, либо коксартроза.
Такая картина часто может интерпретироваться как обострение пояснично-крестцового остеохондроза с корешковым синдромом, либо коксартроза.
При осмотре больного большое внимание нужно уделить сбору анамнеза. Имеется ли у пациента остеопороз, хронические системные заболевания по поводу которых он принимает гормональные препараты, сахарный диабет, онкологические заболевания органов малого таза, которые лечили лучевой терапией. Пациенты не всегда рассказывают о наличии травмы, так как не придают ей особого значения. Обязательно во время осмотра необходимо выполнить нагрузочные пробы на таз – боковое сдавление тазовых костей, которое приводит к усилению болевого синдрома в паховой или ягодичной области, так же целесообразно проверить «симптом прилипшей пятки».
— Как диагностировать наличие остеопороза у пациента?
— В рутинной практике диагностика нередко ограничивается стандартной рентгенографией таза в передне-задней проекции. Этого, зачастую, недостаточно. Так как повреждения не всегда сопровождаются смещением, а визуализация задних отделов таза затруднена за счёт сложной анатомии и газов в толстом кишечнике. Поэтому, необходимо тщательно анализировать такие рентгенограммы у пациентов с подозрением на повреждение костей таза. Дополнительно необходимо выполнять рентгенограммы in-let, out-let. На которых более качественно можно оценить тазовое кольцо и крестец. Для более детальной диагностики используется рентгеновская компьютерная томография (РКТ) с мультипланарной обработкой и 3D моделированием. Не смещенные переломы крестца на РКТ визуализируются достаточно плохо, поэтому специалист, который оценивает такое исследование должен быть предельно внимательным. Стресс-переломы крестца лучше диагностируются при помощи магнитно-резонансной томографии (МРТ).
Для диагностики остеопороза используют:
- анализ крови на фосфор, кальций, витамин д, щелочную фосфотазу.
- денситометрию.

— Валентин Викторович, а как лечится остеопороз?
— Как известно, хорошая классификация определяет подходы к лечению. Поэтому применять существующую классификацию повреждений таза, целью которой является определение степени нестабильности и кровопотери, у пожилых пациентов, ввиду вышеописанных особенностей, не целесообразно. В связи с этим Романсом и Хофманом в 2013 году была предложена новая классификация таких повреждений, в которой выделяют 4 типа:
1 тип – перелом лонной кости с одной стороны без смещения;
2 тип – перелом лонной, седалищной кости и крестца с одной стороны без смещения;
3 тип – перелом на уровне переднего и заднего полукольца таза с одной стороны со смещением;
4 тип – двусторонние или Н-образные переломы крестца или задних отделов подвздошных костей.
В первую очередь, у пожилых пациентов лечение должно быть направлено на профилактику гипостатических осложнений (путем ранней активизации) и создание условий для сращения перелома (путем стабилизации перелома и проведения лечения остеопороза).
При 1 типе пациенты должны получать консервативное лечение. Применяются анальгетики, постельный режим, адекватная иммобилизация в виде специализированного тазового бандажа, а также ранняя активизация при помощи ходунков. По мере снижения болевого синдрома двигательный режим можно расширить. Пациенты, у которых был выявлен остеопороз, должны получать специализированное лечение.
При 2-ом типе также проводится консервативное лечение в полном объеме. Если болевой синдром сохраняется, а также выявляются признаки нестабильности в области переломов таза, то должна выполняться операция (малоинвазивный остеосинтез костей таза). Перед и после операции обязательно используется рентгеноскопия под нагрузкой для определения фокуса нестабильности и оценки качества достигнутой фиксации. Пациента активизируют в течение первых трех суток после операции. Полная нагрузка разрешена через 12 недель.
Пациента активизируют в течение первых трех суток после операции. Полная нагрузка разрешена через 12 недель.
Пациенты с 3-м и 4-м типом повреждений после установки диагноза должны быть прооперированы в ближайшее время. Активизация и послеоперационное ведение ничем не отличается от пациентов со 2-ым типом.
— Развито ли в России направление лечения остеопороза?
— По моему опыту выявляемость переломов костей таза, связанных с остеопорозом крайне низкая. Поэтому в России нет опыта лечения таких пациентов. Я занимаюсь этой проблемой с 2016. На сегодняшний момент под моим наблюдением находится 89 пациентов с низкоэнергетическими переломами костей таза. Из них двое мужчин и 87 женщин. Преимущественно, это пациенты со вторым и третьим типом переломов. 30% получали консервативное лечение с положительным эффектом – удалось купировать болевой синдром и добиться сращения переломов. 70% пациентам потребовалась операция – малоинвазивный остеосинтез костей таза. Операция проводится под спинномозговой или эпидуральной анестезией, сопровождается незначительной кровопотерей (порядка 100 мл), является высокотехнологичной и отработанной в нашей клинике. После операции пациенты могут быть активизированы на вторые суки. Пребывание на стационарном лечении в среднем составляет 3 дня. Я имею опыт 78 операций по данной патологии, что составляет порядка 27 случаев в год.
— А если болезнь не выявлена и отсутствует лечение?
— При отсутствии лечения мы можем столкнуться с гиподинамическими осложнениями, которые способны привести к летальным исходам. При неправильной оценке типа повреждения и отсутствии своевременного лечения мы имеем риск возникновения не сращения переломов костей таза, которые не поддаются консервативной терапии, и обрекают пациента на большую хирургическую операцию с непредсказуемым результатом. Ведь боль в тазу – это вовсе не «спутник возраста», а, возможно, весьма серьёзная проблема, влияющая на качество жизни. Поэтому, прошу и коллег быть внимательным к пожилым пациентам, чтобы предотвратить ситуации, в которых мы не сможем им помочь.
Поэтому, прошу и коллег быть внимательным к пожилым пациентам, чтобы предотвратить ситуации, в которых мы не сможем им помочь.
— Есть ли профилактика остеопороза?
— Для профилактики остеопороза необходимо: правильно питаться (соблюдать баланс по БЖУ, употреблять продуктам богате кальцием и омегакислотами), сохранять физическую активность, принимать витамин Д.
— Куда можно обратиться к Вам для консультации по этому вопросу?
— Я работаю в Калужской Клинике Боли, в нашей клинике вы можете пройти обследование на остеопороз и получить квалифицированную консультацию по профилактике или лечению остеопороза.
— Валентин Викторович, что Вы можете порекомендовать нашим читателям?
— Быть внимательными к своему здоровью. При возникновении болевых синдромов своевременно обращаться к докторам, чтобы вовремя получить врачебную помощь и избежать осложнений.
Применение терипаратида в лечении тяжелого остеопороза в гериатрической практике: описание клинического случая | Дудинская
АКТУАЛЬНОСТЬ
Для людей пожилого и старческого возраста характерна высокая распространенность остеопороза, что увеличивает риск переломов, также повторных. Переломы, возникающие при остеопорозе в пожилом возрасте, приводят к катастрофическим последствиям и являются неблагоприятным осложнением заболевания. Распространенность остеопоротических переломов прогрессивно возрастает с увеличением возраста. В настоящий момент кумулятивная частота переломов бедра у женщин старше 80 лет составляет около 30% [1]. Доля переломов тел позвонков у женщин старше 80 лет составляет до 40% всех вертебральных остеопоротических переломов [2]. Остеопороз и остеопоротические переломы и по сей день остаются серьезной медицинской экономической и социальной проблемой, несмотря на огромные успехи, достигнутые в диагностике и лечении данного заболевания.
При работе с пациентами пожилого и старческого возраста с остеопорозом большое внимание следует уделять их функциональной активности и наличию синдрома старческой астении (СА), или «хрупкости». Это «всеобъемлющий» гериатрический синдром, характеризующийся возраст-ассоциированным снижением физиологического резерва и функций многих систем организма, приводящий к повышенной уязвимости организма пожилого человека к воздействию эндо- и экзогенных факторов, с высоким риском развития неблагоприятных исходов для здоровья, потери автономности и смерти [3].
Для скрининговой оценки гериатрического статуса пожилого пациента рекомендован опросник «Возраст не помеха», состоящий из 7 вопросов (табл. 1). Пациентов с результатом 5 баллов и более по данному опроснику рекомендовано направлять в гериатрический кабинет для выполнения комплексной гериатрической оценки и разработки индивидуального плана ведения. Пациентам с результатом 3–4 балла рекомендовано проведение краткой батареи тестов физического функционирования для уточнения гериатрического статуса [3].
Таблица 1. Опросник «Возраст не помеха»
1 | Похудели ли Вы на 5 кг и более за последние 6 месяцев? | да/нет |
2 | Испытываете ли Вы какие-либо ограничения в повседневной жизни из-за снижения зрения или слуха? | да/нет |
3 | Были ли у Вас в течение последнего года травмы, связанные с падением? | да/нет |
4 | Чувствуете ли Вы себя подавленным, грустным или встревоженным на протяжении последних недель? | да/нет |
5 | Есть ли у Вас проблемы с памятью, пониманием, ориентацией или способностью планировать? | да/нет |
6 | Страдаете ли Вы недержанием мочи? | да/нет |
7 | Испытываете ли Вы трудности в перемещении по дому или на улице? (Ходьба до 100 метров или подъем на 1 лестничный пролет) | да/нет |
В ряде исследований установлено, что СА ассоциирована с повышением риска падений, снижением минеральной плотности костной ткани, ухудшением качества жизни, функциональных возможностей и, соответственно, ростом летальности пациентов с данным состоянием [4]. Это, в свою очередь, повышает риск самопроизвольных падений: у пожилых людей через каждые 10 лет частота падений увеличивается на 10%. Падения становятся причиной серьезных повреждений в 10–15% случаев, а переломов – в 5% случаев [5].
Это, в свою очередь, повышает риск самопроизвольных падений: у пожилых людей через каждые 10 лет частота падений увеличивается на 10%. Падения становятся причиной серьезных повреждений в 10–15% случаев, а переломов – в 5% случаев [5].
Существует прямая зависимость между числом перенесенных ранее переломов и вероятностью развития новых переломов – так называемый «каскад переломов» при остеопорозе. Причем риск повторного перелома значительно выше, если ранее были отмечены переломы типичных для остеопороза локализаций (проксимального отдела бедра, позвонков и плеча).
Пожилые пациенты с остеопоротическими переломами должны быть отнесены к группе «хрупких» пожилых с высоким риском повторных переломов и снижения функциональной активности, качества жизни и увеличения смертности [6].
Несмотря на рост заболеваемости остеопорозом и его осложнений у пожилых людей данное заболевание остается недодиагностированным и недооцененным, особенно у лиц старше 80 лет. Пожилые пациенты в возрасте 80+ довольно редко включались в известные проведенные рандомизированные клинические исследования (РКИ), а пациенты с синдромом СА не были описаны ни в каких исследованиях по остеопорозу.
Серьезной проблемой в лечении остеопороза у лиц старшего поколения становится неэффективность проводимой антирезорбтивной терапии вследствие возрастного снижения костеобразования. Нередки случаи продолжающего снижения плотности кости, возникновения повторных переломов на фоне проводимой терапии остеопороза [7].
Профилактика повторных переломов у гериатрических пациентов представляет собой систему профилактических, реабилитационных и лечебных мероприятий, направленных на снижение риска падений, выбор эффективной терапии, снижение риска повторных переломов.
ОПИСАНИЕ СЛУЧАЯ
Пациентка Т., 89 лет, обратилась с жалобами на боли в костях, грудном и поясничном отделе позвоночника, усиливающиеся при движениях, трудности при ходьбе, страх падений, снижение памяти, снижение аппетита, недержание мочи.
Из анамнеза известно, что менопауза наступила в 42 года, глюкокортикостероиды не получала, эпизодов плохого питания или синдрома мальабсорбции в течение жизни не было, молочные продукты не ограничивает. С возраста 69 лет перенесла множественные переломы, произошедшие при минимальной травме: в 69 лет – перелом правой лучевой кости, с 70 по 75 лет – компрессионные переломы ThXI и LI, в 78 лет – перелом шейки правой бедренной кости (эндопротезирование), в 83 года – ThIX и LIII, в 88 лет – ThXII.
Переломы у матери отрицает, однако вспоминает наличие у нее выраженного кифоза в пожилом возрасте.
Среди сопутствующих заболеваний примечательна гипертоническая болезнь, по поводу которой постоянно принимает периндоприл 5 мг в сутки, торасемид 10 мг в сутки.
Диагноз остеопороза установлен в возрасте 78 лет, когда после выявленных компрессионных переломов тел позвонков проведена денситометрия, показавшая снижение минеральной плотности кости (МПК) по Т-критерию в позвонках до –4,9 SD (табл. 2).
Таблица 2. Динамика лабораторных и инструментальных показателей крови пациентки Т. исходно и на фоне антиостеопоротического лечения
Параметр | 78 лет | 88 лет (10 лет антирезорбтивной терапии) | 89 лет (12 месяцев терапии терипаратидом) | Референсные значения, единицы измерения |
Кальций общий | 2,21 | 2,22 | 2,36 | 2,15–2,55 ммоль/л |
Фосфор | 1,10 | 1,12 | 1,03 | 0,87–1,45 ммоль/л |
Креатинин | 86 | 84 | 81 | 44,0–80,0 мкмоль/л |
Щелочная фосфатаза | 69 | 40 | 83 | 0–240 ЕД/л |
Паратгормон | – | 78,9 | 39,2 | 15–65 пг/мл |
25(ОН)D3 | – | 8,9 | 44,9 | Целевое значение от 30 нг/мл |
С-терминальный телопептид коллагена 1 типа (Ctx) | – | 0,01 | 0,127 | 0,01–0,28 нг/мл |
N-терминальный пропептид проколлагена 1 типа (P1NP) | – | 12,3 | 106,7 | 15–115 нг/мл |
Остеокальцин | 8,0 | 46,4 | 15–46 нг/мл | |
L1 | –4,1 | –3,7 | –2,6 | Т-критерий, SD |
L2 | –4,4 | –3,3 | –2,7 | Т-критерий, SD |
L3 | –4,9 | –4,0 | –2,9 | Т-критерий, SD |
L4 | –4,1 | –3,2 | –3,1 | Т-критерий, SD |
L1–L4 | –4,9 | –3,9 | –3,1 | Т-критерий, SD |
Neck | –3,7 | –2,7 | –2,4 | Т-критерий, SD |
Total hip | –3,0 | –2,8 | –2,3 | Т-критерий, SD |
FRAX для всех переломов | 46 | 23 | 19 | % |
FRAX для переломов бедра | 29 | 17 | 11 | % |
10-летний риск переломов по FRAX на момент диагностики заболевания составил 46% для всех переломов и 29% для переломов бедра. В течение 5 лет пациентка получала антирезорбтивную терапию алендронатом, далее в течение двух лет пероральную форму ибандроната, затем проведены три последовательных инфузии золедроновой кислоты, однако на фоне данной терапии происходили повторные низкотравматичные переломы. Периодически принимала комбинированные препараты кальция и витамина D.
В течение 5 лет пациентка получала антирезорбтивную терапию алендронатом, далее в течение двух лет пероральную форму ибандроната, затем проведены три последовательных инфузии золедроновой кислоты, однако на фоне данной терапии происходили повторные низкотравматичные переломы. Периодически принимала комбинированные препараты кальция и витамина D.
Пациентка проживает с дочерью в 3-комнатной квартире (7 этаж 10-этажного дома) в отдельной комнате. Передвигается по квартире самостоятельно без трости. Выходит на улицу в сопровождении родственников 1–2 раза в неделю, во время прогулок – использует трость. Приготовление пищи и покупку продуктов осуществляют родственники. Прием пищи – 2–3 раза в день. Прием лекарственных препаратов осуществляется под контролем родственников согласно списку. Образование среднее специальное, по профессии – технолог.
Результаты обследования в возрасте 88 лет (2017 г).
Рост 153 см (потеря в росте с молодости 8 см), вес 49 кг, ИМТ = 20,9 кг/м2.
Результат оценки по опроснику «Возраст не помеха» – 4 балла (наличие травм, связанных с падением, снижение памяти и способности планирования, недержание мочи, трудности в передвижении).
Результат краткой батареи тестов физического функционирования, включающий тест на равновесие («стопы вместе», «полутандемное положение» и «тандемное положение» стоп), тест скорости ходьбы и тест 5 подъемов со стула без помощи рук, составил 6 баллов, что свидетельствует о наличии у пациентки синдрома СА.
Далее была проведена комплексная гериатрическая оценка (КГО), включающая оценку физического здоровья, функционального статуса, состояния когнитивных функций, эмоционального состояния и социального статуса (табл. 3).
Таблица 3. Комплексная гериатрическая оценка пациентки Т.
Тест | Результат | Интерпретация |
Краткая шкала оценки питания, баллы | 22,5/30 | Риск развития недостаточности питания |
Базовая функциональная активность (индекс Бартел), баллы | 90/100 | Умеренная зависимость от посторонней помощи |
Инструментальная функциональная активность (шкала Лоутона), баллы | 4/8 | Значительное снижение инструментальной активности |
Скорость ходьбы, м/с | 0,7 | Снижение мобильности и нарушение баланса. |
Тест «Встань и иди», с | 16 | |
Способность удерживать равновесие, с | «стопы вместе» более 10 с полутандемное положение – 3 с | |
Кистевая динамометрия, кг | правая рука – 22 левая рука – 16,5 | Кистевая мышечная сила на нижней границе нормы |
Тест рисования часов, балы | 10/10 | Умеренное когнитивное расстройство полифункционального неамнестического генеза |
Краткая шкала оценки психического статуса, баллы | 28/30 | |
Монреальская шкала оценки когнитивных функций, баллы | 25/30 | |
Гериатрическая шкала депрессии, баллы | 4/15 | Низкий риск депрессии |
Оценка физического здоровья показала наличие стрессового недержания мочи, 2 эпизода падений за последний год – дома и вне дома – в дневное время, снижение зрения на оба глаза, наличие ортостатической гипотензии, хронического болевого синдрома (боль в области поясничного отдела позвоночника, которая продолжалась более 3 мес, с интенсивностью до 8 баллов по визуально-аналоговой шкале) и наличие риска развития недостаточности питания. Были выявлены трудности при пережевывании пищи, особенно мясной, связанные с плохо подобранными зубными протезами.
Функциональный статус пациентки соответствовал умеренной зависимости от посторонней помощи (требуется помощь при подъеме по лестнице, передвижении вне дома, ведении домашнего хозяйства, приеме лекарств, приготовлении пищи). Снижение скорости ходьбы, нарушение баланса и наличие повторных падений в анамнезе свидетельствовали о высоком риске падений в будущем, риск падений по шкале Морсе также оказался высоким, составив 65 баллов. Результаты тестов для оценки когнитивных функций соответствовали умеренному когнитивному расстройству полифункционального неамнестического генеза в рамках цереброваскулярной болезни.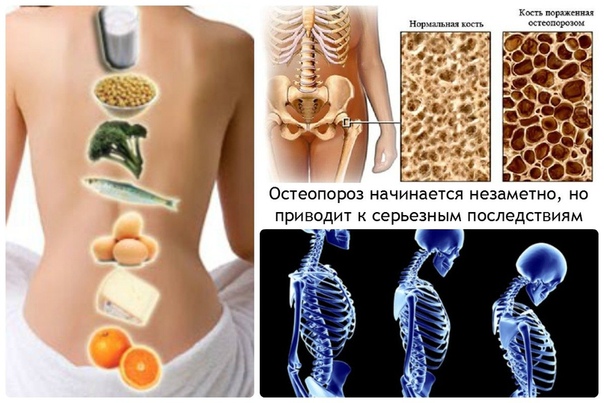 Оценка эмоционального состояния не выявила признаков депрессивного расстройства.
Оценка эмоционального состояния не выявила признаков депрессивного расстройства.
Врачом-гериатром были даны рекомендации по питанию (разнообразное питание с достаточным содержанием белка – не менее 70 г в сутки, использование дополнительного питания в форме сиппинга), питьевому режиму (около 1,5 л в сутки), занятиям с инструктором ЛФК (упражнения для тренировки баланса и мышечной силы), рекомендации по обустройству быта для снижения риска падений, подбору обуви, когнитивному тренингу, рекомендованы консультации окулиста и стоматолога-ортопеда, проведена коррекция лекарственной терапии (отмена торасемида с учетом недержания мочи и наличия ортостатической гипотензии, повышение дозы периндоприла до 10 мг– целевой уровень АД определен на уровне 135–145/70–80 мм рт.ст.).
При обследовании был выявлен выраженный дефицит витамина D3 (25(ОН)D3) (8,9 нг/мл с повышением ПТГ до 78 пг/мл), в связи с чем на первом этапе проведена коррекция приемом масляного раствора колекальциферола 50 000 МЕ 2 раза в неделю в течение 6 нед с поддержанием уровней приемом 15 000 МЕ в неделю, также ежедневно принимались комбинированные препараты карбоната кальция (500 мг) и витамина D3 (200–400 МЕ).
Для оценки возможности продолжения и прогнозирования эффекта от дальнейшей антирезорбтивной терапии проведена оценка маркеров костного метаболизма, уровни которых были низкими: остеокальцин – 8,0 нг/мл (11–43), С-терминальный телопептид коллагена 1 типа (CTX) – 0,01 нг/мл (0,01–0,28), N-терминальный пропептид проколлагена 1 типа (P1NP) – 12,3 нг/мл (15–115).
С учетом проведенного лабораторного и инструментального исследования пациентке был выставлен диагноз: Сенильный остеопороз тяжелого течения с наличием множественных патологических переломов костей скелета. 10-летний риск переломов по FRAX 46%. Дефицит витамина D. Синдром старческой астении.
С учетом полного подавления костного метаболизма, сохранения низкой МПК, значимого снижения СТХ на фоне 11-летнего лечения бисфосфонатами и, несмотря на это, произошедших новых тяжелых низкоэнергетических переломов, эффективность дальнейшего применения антирезорбтивных препаратов была расценена как низкая и пациентке назначен терипаратид 20 мкг ежедневно подкожно.
Первая инъекция препарата была сделана под руководством медсестры, проведено обучение родственников пациентки, и дальнейшие инъекции больная проводила самостоятельно под руководством родственников.
В течение 11 мес на фоне лечения новых переломов не было, при этом пациентка отметила повышение толерантности к физической нагрузке и значимое снижение болевого синдрома в области поясничного отдела позвоночника – до 5 баллов по визуально-аналоговой шкале. Было выполнено оперативное лечение по замене хрусталика левого глаза, подобраны очки и проведена замена зубных протезов. У пациентки повысилась физическая активность: стала ежедневно гулять не менее получаса в день.
При проведении КГО в динамике через год было отмечено небольшое увеличение мобильности (скорость ходьбы 0,8 м/с, тест «Встань и иди» 15 с) и кистевой мышечной силы пациентки (правая рука 24 кг, левая рука 19 кг), а также улучшение статуса питания (пациента набрала 2 кг веса, результат оценки по Краткой шкале питания составил 24/30 баллов). Оценка когнитивных функций не выявила ухудшения. Эмоциональное состояние оставалось стабильным.
Результат рентгенденситометрического исследования после 12 мес лечения терипаратидом представлен на рисунке 2. Принято решение продолжить терапию терипаратидом еще на 6–8 мес с последующим переводом пациентки на антирезорбтивную терапию (деносумаб).
Основными результатами лечения пациентки терипаратидом стало отсутствие новых переломов, уменьшение болей в спине, повышение функционального статуса.
При проведении денситометрии отмечено повышение МПК в позвонках +21% (до –3,1 SD), в бедре +4% (–2,3 SD). Остеокальцин повысился на +580%, существенно увеличились P1NP (+867%) и СТХ +1270%, что отражает активацию костного обмена под действием терипаратида (табл. 2).
ОБСУЖДЕНИЕ
Ведение пациентов с синдромом СА требует особенно тщательного взвешивания риска и пользы, так как зачастую агрессивное лечение, частые госпитализации, проведение избыточных диагностических процедур, массивная лекарственная терапия в ситуациях, не угрожающих жизни, могут привести к превышению риска над пользой таких мероприятий и к снижению функционального статуса и качества жизни пациента.
Оценка гериатрического статуса пожилых пациентов должна быть многосторонней и включать информацию о наличии медицинских проблем, функциональных возможностях, состоянии когнитивных функций, наличии эмоциональных расстройств, а также социальных проблемах пациентов. Всесторонняя оценка важна для составления и организации плана ведения и реабилитационных мероприятий, определения целей долгосрочного медицинского обслуживания, в том числе на завершающем этапе жизни.
Методы обследования, представленные в таблице 4, основаны на доменном гериатрическом подходе, разработаны для рутинного применения в повседневной медицинской практике врачами и медсестрами и не требуют длительного обучения. Выполнения такой доменной оценки при каждом контакте с пациентом не требуется, однако ее следует запланировать как часть ежегодного обследования, а также при наличии клинических показаний. Как минимум в ходе консультации следует выяснить, каковы функциональные возможности пациента, а также оценить состояние его когнитивных функций. Основная цель такой оценки заключается в обнаружении проблем или потребностей пациента, которые могут быть скорректированы. Например, своевременное обнаружение потребности в средствах обеспечения мобильности, диетологическом вмешательстве, выявление когнитивных нарушений или необходимости в поддержке при самообслуживании могут иметь фундаментальное значение для пожилых пациентов и привести к улучшению клинических последствий.
Таблица 4. Компоненты комплексной гериатрической оценки
Домен | Компоненты домена | Инструменты оценки |
Физическое здоровье | Хронические заболевания | Данные анамнеза и медицинской документации |
Зрение и слух | Тест шепотной речи Таблица Розенбаума | |
Ортостатическая гипотония | Ортостатическая проба | |
Антропометрия | Измерение роста и веса | |
Статус питания | Индекс массы тела | |
Краткая шкала оценки питания | ||
Лекарственная терапия | Критерии STOPP/START Алгоритм «7 шагов» Шкала антихолинергической нагрузки | |
Наличие необходимых вакцинаций | Данные анамнеза, амбулаторной карты | |
Функциональная активность | Базовая функциональная активность | Индекс Бартел |
Инструментальная функциональная активность | Шкала Лоутона | |
Мобильность | Тест «Встань и иди» Скорость ходьбы Тест на способность поддерживать равновесие Краткая батарея тестов физического функционирования | |
Мышечная сила | Кистевая динамометрия | |
Психическое здоровье | Когнитивные функции | Тест рисования часов Мини-Ког Краткая шкала оценки психического статуса Монреальская шкала оценки когнитивных функций Батарея тестов лобной дисфункции |
Эмоциональное состояние | Гериатрическая шкала депрессии Шкала оценки здоровья Корнельская шкала депрессии | |
Социально-экономические проблемы | · Семейный статус, наличие супруга/супруги или партнера · Круг общения и социальных контактов · Жилищные условия · Финансовые возможности · Рабочая активность, профессия · Образование · Возможность заниматься привычной деятельностью – уборка дома, приготовление пищи, покупка продуктов и т. · Потребность в уходе и предпочтения пациентов, связанные с уходом · Потеря близких, стрессы, случившиеся в жизни, психологические проблемы, умение справляться с ними и с психологическими проблемами · Злоупотребление алкоголем, наркомания у близких, окружающих пациента людей · Религиозность · Жестокое обращение · Безопасность быта | |
В приведенном клиническом примере представлена пациентка старческого возраста с синдромом СА и тяжелым остеопорозом, отягощенным множественными патологическими переломами. Немаловажную роль в патогенезе как остеопороза, так и синдрома СА и саркопении играет дефицит витамин D3. Проспективные эпидемиологические исследования показали, что дефицит витамина D3 в пожилом возрасте ассоциирован с когнитивным снижением и повышением риска не только синдрома СА, но и когнитивных нарушений, в том числе и болезни Альцгеймера. Критическим в этом отношении считается снижение содержания витамина D3 ниже 10 нг/мл [8]. Снижение концентрации витамина D3 в пожилом и старческом возрасте происходит вследствие снижения всасываемости кальция в кишечнике, уменьшения поступления его с пищей, замедления его образования в коже из провитамина D3. Наибольшее значение в патогенезе сенильного остеопороза имеет дефицит активных метаболитов витамина D вследствие снижения его синтеза в почках. При сенильном остеопорозе играют определенную роль и различные проявления резистентности к витамину D3 – т.е. дефицит рецепторов 1,25(ОН)2D3. Эти изменения вызывают развитие транзиторной гипокальциемии, отрицательного баланса кальция в организме, что приводит к пролиферации паратиреоцитов и усилению продукции паратиреоидного гормона, что компенсируется резорбцией костной ткани [9]. Дефицит половых гормонов в пожилом возрасте вместе с недостатком активных метаболитов витамина D3 приводит к мышечной слабости, нарушениям нервно-мышечной проводимости, координации движений и развитию когнитивных нарушений [10]. Эти явления способствуют повышению частоты падений у пожилых людей и увеличению риска переломов костей, среди которых наиболее грозными являются переломы проксимальных отделов бедренной кости. В данном клиническом примере у пациентки выявлен выраженный дефицит витамина D3, который был скорректирован приемом холекальциферола до целевых значений.
Эти явления способствуют повышению частоты падений у пожилых людей и увеличению риска переломов костей, среди которых наиболее грозными являются переломы проксимальных отделов бедренной кости. В данном клиническом примере у пациентки выявлен выраженный дефицит витамина D3, который был скорректирован приемом холекальциферола до целевых значений.
У пожилых людей a priori риск падений и ассоциированных с ними переломов выше, чем в молодом и среднем возрасте. Поэтому всех пациентов 60 лет и старше рекомендуется опрашивать на предмет падений с травмами или без в течение предшествующих 12 мес, наличия изменений походки и/или способности поддерживать равновесие, страха возможности падения. Врач должен задать пациенту 3 ключевых вопроса:
- Были ли у Вас в течение последнего года травмы, связанные с падением, или падения без травм?
- Чувствуете ли Вы неустойчивость, когда встаете или идете?
- Боитесь ли Вы падения?
Положительный ответ на любой из этих вопросов требует оценки риска падения, которая проводится с помощью опросника самооценки риска падений и шкалы Морсе для оценки риска падений у госпитализированных пациентов (табл. 5–7).
Таблица 5. Шкала оценки риска падений Морсе (Morse Fall Scale)
Категории | Варианты ответов | Количество баллов |
Падение в анамнезе | Нет | 0 |
Да | 25 | |
Сопутствующие заболевания (≥1 диагноза) | Нет | 0 |
Да | 15 | |
Имеет ли пациент вспомогательное средство для перемещения | Постельный режим/помощь медсестры | 0 |
Костыли/палка/ходунки | 15 | |
Придерживается при перемещении за мебель | 30 | |
Проведения внутривенной терапии (наличие в/в катетера) | Нет | 0 |
Да | 20 | |
Функция ходьбы | Норма/постельный режим/обездвижен | 0 |
Слабая | 10 | |
Нарушена | 20 | |
Оценка пациентом собственных возможностей и ограничений (ментальный/психический статус) | Знает свои ограничения | 0 |
Переоценивает свои возможности или забывает о своих ограничениях | 15 | |
Итого: | 65 |
Примечание. Ответы пациентки выделены цветом.
Ответы пациентки выделены цветом.
Таблица 6. Оценка риска падений
Оценка риска | Баллы | Действия |
Нет риска | 0 | Тщательный основной медицинский уход |
Низкий уровень | 5–20 | |
Средний уровень | 25–45 | Внедрение стандартизированных вмешательств для профилактики падений |
Высокий уровень | ≥46 | Внедрение специфических вмешательств, направленных на профилактику падений |
Примечание. Ответы пациентки выделены цветом.
Таблица 7. Шкала самооценки риска падений
Обведите Да или Нет для каждого утверждения | ||
Да = 2 балла | Нет = 0 баллов | Я падал(а) в течение последнего года. |
Да = 2 балла | Нет = 0 баллов | Я использую (или мне советовали использовать) трость или ходунки для безопасного передвижения. |
Да = 1 балл | Нет = 0 баллов | Иногда я чувствую неустойчивость при ходьбе. |
Да = 1 балл | Нет = 0 баллов | Я опираюсь на мебель при передвижении по дому |
Да = 1 балл | Нет = 0 баллов | Я боюсь упасть. |
Да = 1 балл | Нет = 0 баллов | Мне необходимо опираться на руки, чтобы встать со стула. |
Да = 1 балл | Нет = 0 баллов | Мне трудно подняться на бордюр. |
Да = 1 балл | Нет = 0 баллов | У меня часто возникает потребность срочно посетить туалет для мочеиспускания |
Да = 1 балл | Нет = 0 баллов | Мои ноги утратили чувствительность. |
Да = 1 балл | Нет = 0 баллов | Я принимаю лекарства, которые вызывают головокружению или заставляют меня чувствовать себя более усталым(ой), чем обычно. |
Итого: 10 баллов 4 и более баллов – высокий риск падений Менее 4 баллов – невысокий риск падений | ||
Примечание. Ответы пациентки выделены цветом.
Также необходимо оценивать и факторы риска падений: снижение зрения и слуха, недержание мочи, когнитивные нарушения, депрессия, снижение мобильности, полипрагмазия, ортопедические проблемы, неправильно подобранные трости и ходунки и т.п. Каждый из выявленных факторов риска и гериатрических синдромов требует коррекции.
Пожилые люди, перенесшие однократное падение, имеют в 2–3 раза более высокую вероятность повторных падений. От 20 до 30% падений приводят к таким повреждениям, как рваные раны, переломы и травмы головного мозга. Около 90% переломов у пожилых людей ассоциировано с падениями. А однажды случившийся перелом у пожилого человека запускает «каскад переломов» или «эффект домино»: после первого перелома вероятность последующего перелома увеличивается в 3 раза, после второго – в 5 раз, а после третьего – в 8 раз. Согласно прогнозам, к 2050 г. частота переломов проксимального отдела бедра во всем мире возрастет на 310% у мужчин и на 240% у женщин. С остеопоротическими переломами связано больше дней госпитализации, чем при других болезнях, таких как рак молочной железы, инфаркт миокарда, сахарный диабет и др. Летальность составляет 20–24% в течение первого года после перелома шейки бедра. При этом количество переломов на фоне проводимой терапии сенильного остеопороза растет с возрастом и зависит от снижения процессов костеобразования в пожилом и старческом возрасте [11].
Наша пациентка вследствие перенесенных множественных переломов испытывала обоснованный страх падений. При этом по данным гериатрического обследования риск падений был высоким. В ходе комплексного подхода к профилактике и лечению синдрома падений и остеопороза проведено обучение самой пациентки и ее родственников, осуществляющих уход и проживающих с ней в квартире, принципам снижения риска падений: правила обустройства квартиры и быта, обеспечение безопасности в ванной комнате, оснащение поручнями коридоров и комнаты пациентки, наличие противоскользящих ковриков и т.п.
В ходе комплексного подхода к профилактике и лечению синдрома падений и остеопороза проведено обучение самой пациентки и ее родственников, осуществляющих уход и проживающих с ней в квартире, принципам снижения риска падений: правила обустройства квартиры и быта, обеспечение безопасности в ванной комнате, оснащение поручнями коридоров и комнаты пациентки, наличие противоскользящих ковриков и т.п.
Последние несколько лет сопровождались существенными достижениями в диагностике и лечении остеопороза, однако, несмотря на это, масштабы этой проблемы остаются значимыми и катастрофическими как для пациентов и здравоохранения, так и для общества. Широкий выбор антиостеопоротических препаратов у лиц пожилого и старческого возраста зачастую не дает существенных результатов в лечении остеопороза в связи с тем, что принцип действия подавляющего большинства лекарственных средств – подавление остеокласт-опосредованной резорбции костной ткани. В описанном клиническом примере у пациентки имеется классический «каскад переломов»: 7 переломов за 19 лет. В соответствии с последним консенсусом, изданным Международным фондом остеопороза (IOF) [12], неэффективное лечение характеризуется по крайней мере одним из перечисленных ниже пунктов:
- за время лечения произошли два и более низкоэнергетических перелома, на фоне лечения в двух последовательных измерениях отмечена потеря МПК на 4% в бедре и 5% – в позвонках;
- не было снижения маркеров костной резорбции на 25% и более для антирезорбтивных препаратов или повышения маркеров костеобразования на более 25% при применении анаболической терапии в сочетании с потерей МПК.
Наличие 4 низкоэнергетических переломов на фоне проводимого лечения остеопороза у данной пациентки указывает на неэффективность лекарственной терапии и диктует необходимость смены класса антиостеопоротического препарата. Применительно к представленной пациентке с учетом низких уровней маркеров костеобразования костноанаболическая терапия терипаратидом является терапией выбора.
Терипаратид представляет собой рекомбинантный человеческий паратгормон (ПТГ 1–34), с ежедневным подкожным способом введения в дозе 20 мкг/сут с помощью предзаполненной шприц-ручки. Периодическое применение паратгормона приводит к увеличению количества и активности остеобластов, что ведет к увеличению костной массы и улучшению скелетной архитектоники как трабекулярной, так и кортикальной костной ткани [13, 14]. Мембраны выстилающих костную поверхность «спящих» остеобластов и стромальных клеток костного мозга экспрессируют на своей поверхности рецепторы к паратгормону, и прерывистое повышение его в крови стимулирует эти клетки через модуляцию уровней цАМФ и цАМФ-зависимой протеинкиназы А. Рецептор к ПТГ также активирует протеинкиназа-С-кальциевый регуляторный путь, стимулирующий пролиферацию мезенхимальных клеток в остеобласты [14]. Точный сигнальный путь, ответственный за анаболический эффект паратгормона, неизвестен, но различные пути его влияния могут определять его дальнейшие анаболические и катаболические эффекты.
Подавление антагониста Wnt-β-катенинового пути, склеростина, является одним из объяснений анаболического действия терипаратида; также вклад в анаболические эффекты терипаратида вносит стимуляция регуляторных путей MAPK (митоген-активируемой протенкиназы), фосфолипазы А и D, влияя таким образом на дифференцировку, пролиферацию и активность остеобластов, стимулирование дифференцировки и активации покоящихся клеток костной выстилки, увеличение продолжительности жизни остеобластов и остеоцитов путем ингибирования их апоптоза [15]. Анаболическое действие терипаратида выражается в повышении минеральной плотности кости на 9,7% в позвонках и 2,8% в шейке бедра после 18 мес терапии, повышении преимущественно маркеров костеобразования, снижении риска возникновения переломов позвонков на 65%, появления новых тяжелых или множественных переломов позвонков на 84–94% и внепозвоночных переломов – на 53% [16].
У данной пациентки проведение ежедневных самостоятельных инъекций терипаратида не составило особых сложностей для нее самой и для ее родственников, что может объясняться удобной формой выпуска терипаратида. Приверженность к лечению была высокой. Уже после 7 мес лечения отмечаются положительное влияние на МПК и риск переломов, выраженные клинические улучшения в виде повышения физической активности, снижения выраженности болевого синдрома, без проявления каких-либо нежелательных явлений. Лабораторно-инструментальные исследования показали активацию костного обмена, прирост минеральной плотности кости. Новых переломов не наблюдалось.
Приверженность к лечению была высокой. Уже после 7 мес лечения отмечаются положительное влияние на МПК и риск переломов, выраженные клинические улучшения в виде повышения физической активности, снижения выраженности болевого синдрома, без проявления каких-либо нежелательных явлений. Лабораторно-инструментальные исследования показали активацию костного обмена, прирост минеральной плотности кости. Новых переломов не наблюдалось.
ЗАКЛЮЧЕНИЕ
Комплексное гериатрическое ведение пациента с ранее случившимся переломами и профилактика падений и повторных переломов потенциально позволяют сократить расходы на здравоохранение вследствие предотвращения госпитализации, снижения расходов на содержание функционально ограниченного пациента, уменьшение инвалидизации пациентов. Гериатрический подход позволяет активно выявлять и корректировать существующие факторы риска, которые могут быть не учтены ранее, таким образом повышая вероятность благополучного исхода. В отношении медикаментозной терапии остеопороза у лиц пожилого и старческого возраста наиболее благоприятный профиль (соотношение эффективности и безопасности) имеет костноанаболическая терапия. Учитывая патогенетические особенности сенильного остеопороза, важно учитывать не только резорбцию кости, но и снижение ее образования. Терипаратид по механизму действия принципиально отличается от антирезорбтивных препаратов и является анаболическим средством лечения остеопороза даже у пациентов с тяжелым остеопорозом с множественными переломами, получавших ранее длительное лечение антирезорбтивными препаратами.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации в обезличенной форме в журнале «Ожирение и метаболизм».
Источник финансирования. Подготовка и публикация рукописи проведены на личные средства авторского коллектива.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с публикацией настоящей статьи.
Участие авторов. Все авторы внесли значимый вклад в проведение исследования и подготовку статьи, прочли и одобрили финальную версию статьи перед публикацией.
«Осторожно: остеопороз!»
Доктор Иванов объясняет, как защитить себя от болезни «хрупких костей» в любом возрасте
При остеопорозе наши кости становятся настолько хрупкими, что могут легко ломаться даже при обычном кашле или чихании. В настоящее время это заболевание на четвертом месте в мире по распространенности после сахарного диабета, болезней сердца и онкологии. Причем остеопороз приходит не только к старикам, его рискуют заработать все, кто ведет неправильный образ жизни. Подробно о методах лечения и профилактики рассказал в своей статье невролог, остеопат клиники Luciano Александр Иванов.
ЧТО ТАКОЕ ОСТЕОПОРОЗ
Совсем недавно я завершил очередной курс повышения квалификации по вертеброневрологии на моей любимой кафедре неврологии и мануальной терапии Казанской государственной медицинской академии. Как всегда, было много интересных лекций и клинических разборов сложных пациентов.
На прошедшем курсе меня особенно заинтересовала проблема остеопороза. В своей практике мне часто приходится иметь дело с пожилыми пациентами, в том числе с диагнозом остеопороза. Поэтому я хочу посвятить этой теме свою очередную статью и рассказать вам, дорогой читатель, о профилактике этого заболевания. Думаю, об этом нужно знать не только тем, кто уже столкнулся с его признаками, но и каждому здравомыслящему человеку, потому что у всех нас есть пожилые родственники, родители, бабушки и дедушки. Профилактика остеопороза позволит избежать смертельных осложнений.
Остеопороз – это заболевание, при котором наши кости теряют свою прочность и становятся настолько хрупкими, что могут легко ломаться даже при обычном кашле или чихании. При этом диагноз обычно ставят уже после случившегося перелома – например, перелома позвоночника или шейки бедра.
По данным всемирной организации здравоохранения (ВОЗ), остеопороз занимает «почетное» четвертое место среди самых распространенных неинфекционных заболеваний в мире после болезней сердечно-сосудистой системы, онкологии и сахарного диабета. Остеопороз является частой причиной перелома шейки бедра у пожилых людей. Несмотря на то что женщины больше подвержены риску появления остеопороза, с возрастом возможность получить это заболевание у мужчин возрастает.
ФАКТОРЫ РИСКА ПО ОСТЕОПОРОЗУ
Эксперты ВОЗ выделяют две группы факторов риска по остеопорозу: управляемые (человек может корректировать свое состояние с помощью образа жизни) и неуправляемые (не зависят от образа жизни человека). Другими словами, появление остеопороза может зависеть как от нашего повседневного поведения, так и не зависеть от него.
К управляемым факторам риска по остеопорозу относят вредные привычки (курение, злоупотребление алкоголем), дефицит кальция и витамина Д в питании и низкая физическая активность.
Неуправляемые факторы – возраст старше 65 лет, женский пол, наличие остеопороза у родственников, эндокринные заболевания (сахарный диабет, гипотиреоз), низкий вес, ранняя менопауза (до 45 лет), длительный прием гормонов (глюкокортикостероидов).
ОСТЕОПОРОЗ – ПРОЦЕСС ЕСТЕСТВЕННЫЙ!
Следует отметить, что развитие остеопороза – процесс физиологический, и в дальней перспективе это заболевание разовьется у всех. Но, как иногда шутят некоторые врачи, не все мы доживем до остеопороза. Особенно актуальна проблема остеопороза в наши дни, поскольку за последние десятилетия резко выросла средняя продолжительность предстоящей жизни. К 2030 году прогнозируют увеличение этого показателя в развитых странах до 92 — 93 лет! Таким образом, население планеты Земля стремительно стареет. Остеопороз нельзя вылечить, но его можно и нужно контролировать! Остеопороз приводит к инвалидизации, что говорит о социально-экономическом характере проблемы. Однако в нашей стране не предусмотрены дотации на лекарства для лечения остеопороза.
Однако в нашей стране не предусмотрены дотации на лекарства для лечения остеопороза.
К КАКОМУ ВРАЧУ ОБРАТИТЬСЯ?
Проблемой остеопороза занимаются врачи разных специальностей: терапевт, эндокринолог, невролог, ревматолог, ортопед-травматолог.
Врач поставит диагноз «остеопороз», исходя из данных клинического осмотра, данных рентгена и денситометрии, лабораторных анализов. Денситометрия позволяет определить минеральную плотность кости и выявить остеопороз на ранней стадии. Из лабораторных показателей врач попросит проверить уровень кальция в крови и витамин Д, половые гормоны и гормон паращитовидной железы (паратгормон).
ВНЕШНИЕ ПРИЗНАКИ ОСТЕОПОРОЗА
Иногда остеопороз можно увидеть невооруженным глазом. Выраженное нарушение осанки у пожилых людей в виде «горба» – один из кричащих признаков. Снижение роста на более чем 2 см в год или более 4 см в течение жизни, а также увеличение расстояния от затылка до стены более чем на 5 см при измерении роста – важные диагностические маркеры остеопороза. Появление резкой боли в спине, например, при кашле или чихании, как следствие перелома, также нередко при запущенном остеопорозе.
ПРОФИЛАКТИКА И ЛЕЧЕНИЕ ОСТЕОПОРОЗА
Итак, диагноз поставлен. Что дальше? Врач определит стратегию лечения, основа которой – воздействие на управляемые факторы риска остеопороза, исходящие из образа жизни. Изменение образа жизни – ключевой момент! А это отказ от вредных привычек и повышение физической активности. Пожилому человеку бывает сложно перестроить образ жизни в силу консервативности ума, поэтому очень важны помощь и поддержка близких людей. В качестве физической активности подойдут лечебная физкультура, дыхательная гимнастика, скандинавская ходьба.
В питании должно быть достаточно продуктов, богатых кальцием. Нежирные кисломолочные продукты, крупы, сухофрукты, бобовые, а также орехи содержат много кальция. Важно: питание должны быть максимально разнообразным! Для профилактики остеопороза рекомендуется добавлять препараты кальция в дозировке не менее 1500 мг в день. Препарат подберет врач.
Важно: питание должны быть максимально разнообразным! Для профилактики остеопороза рекомендуется добавлять препараты кальция в дозировке не менее 1500 мг в день. Препарат подберет врач.
Рекомендую также прием солнечных ванн и пребывание на свежем воздухе не менее 15 минут в день. Этого достаточно для выработки витамина D в коже. Однако у пожилых людей могут быть проблемы с выработкой данного витамина в силу возраста, в этом случае врач назначит прием витамина D в виде капель.
В нашем регионе дефицит витамина D весьма распространен из-за недостатка солнечных дней. Поэтому в качестве профилактики дефицита витамина D у детей и взрослых рекомендуется принимать с 1 октября по 1 апреля ежедневно 500–1000 мг витамина Д (1–2 капли водного раствора витамина Д3 колекальциферола).
Для лечения остеопороза используют медикаменты, которые замедляют разрушение кости. Препараты подбирает врач на приеме.
СЛУЧАЙ ИЗ ПРАКТИКИ
Вспоминается один случай из жизни. Когда я только начинал работать в одном из нижегородских санаториев, к нам приехала пожилая дама, весьма активная, подвижная, из той породы, которые никогда не обращаются к врачам и не проходят медицинские осмотры. Рекомендации врача-терапевта она игнорировала. Женщина много двигалась и во время очередной пробежки почувствовала резкую боль в пояснице. После осмотра и рентгенографии выявили признаки компрессионного перелома одного из тел позвонков поясничного отдела, которые сдавили спинномозговые корешки. В ходе обследования выявили остеопороз и назначили соответствующее лечение. Что произошло? В результате бега увеличилась нагрузка на поясничный отдел позвоночника, костная ткань была уже разрежена и хрупка, что привело к перелому.
ОСТЕОПАТИЯ И ОСТЕОПОРОЗ
В бытность свою врачом санатория мне несколько раз приходилось сталкиваться с ситуациями, когда усердные массажисты, войдя в раж, «ломали» своих пожилых пациентов в прямом смысле этого слова. При работе с пожилыми людьми не учитывались возрастной аспект и риск наличия остеопороза. В медицине это называется ятрогенией, или врачебной ошибкой, поэтому я всегда учу своих специалистов по массажу быть деликатными и учитывать возраст пациентов, чтобы не навредить. В этом плане методы остеопатии незаменимы. Остеопатический подход мягок, но эффективен, поскольку мы работаем на уровне соединительнотканных оболочек (фасций) мышц. Остеопатия при работе с возрастными пациентами может проводиться даже при остеопорозе с целью улучшения общего самочувствия, ускорения процессов заживления и выздоровления. Остеопатия снимает мышечное напряжение, болевой синдром, улучшает психоэмоциональное состояние пожилого человека.
При работе с пожилыми людьми не учитывались возрастной аспект и риск наличия остеопороза. В медицине это называется ятрогенией, или врачебной ошибкой, поэтому я всегда учу своих специалистов по массажу быть деликатными и учитывать возраст пациентов, чтобы не навредить. В этом плане методы остеопатии незаменимы. Остеопатический подход мягок, но эффективен, поскольку мы работаем на уровне соединительнотканных оболочек (фасций) мышц. Остеопатия при работе с возрастными пациентами может проводиться даже при остеопорозе с целью улучшения общего самочувствия, ускорения процессов заживления и выздоровления. Остеопатия снимает мышечное напряжение, болевой синдром, улучшает психоэмоциональное состояние пожилого человека.
РЕЗЮМЕ
- Остеопороз распространен в пожилом возрасте у женщин и мужчин и является причиной инвалидизации.
- Малоподвижный образ жизни, вредные привычки, несбалансированное питание и хронические эндокринные болезни – факторы риска остеопороза.
- Необходимо вовремя выявлять остеопороз и как можно раньше начинать его профилактику и лечение.
- Модификация (изменение) образа жизни и медикаменты – основа лечения и профилактики остеопороза.
Остеопатия безопасна и может быть использована при работе с пожилыми людьми с признаками остеопороза.
Будьте здоровы!
Александр Иванов
Мнение автора может не совпадать с позицией редакции
ВЕДЕНИЕ ОСТЕОПОРОЗА У ПОЖИЛЫХ ЖЕНЩИН
Остеопороз характеризуется низкой минеральной плотностью костей (МПК) и плохим качеством костей, что приводит к снижению прочности костей и увеличению риска переломов. Остеопоротические переломы связаны с повышенной заболеваемостью и смертностью, особенно у пожилых людей, а также с высокими расходами на здравоохранение. Риск хрупких переломов увеличивается с возрастом, независимо от МПК. Для лечения остеопороза доступно множество терапевтических агентов, однако данные об их эффективности и безопасности для пожилых людей ограничены. Апостериорный анализ данных проспективных рандомизированных плацебо-контролируемых клинических испытаний препаратов для лечения постменопаузального остеопороза показал аналогичный ответ у пожилых женщин в постменопаузе по сравнению с более молодыми женщинами в постменопаузе. В этой статье рассматриваются данные о лечении остеопороза у пожилых женщин и даются предложения по долгосрочному лечению в клинической практике. ( Annals of Long-Term Care: Clinical Care and Aging 2009; 17 [10]: 35-39 ).
Апостериорный анализ данных проспективных рандомизированных плацебо-контролируемых клинических испытаний препаратов для лечения постменопаузального остеопороза показал аналогичный ответ у пожилых женщин в постменопаузе по сравнению с более молодыми женщинами в постменопаузе. В этой статье рассматриваются данные о лечении остеопороза у пожилых женщин и даются предложения по долгосрочному лечению в клинической практике. ( Annals of Long-Term Care: Clinical Care and Aging 2009; 17 [10]: 35-39 ).
_________________________________________________________________________________________________________________________________________________
Введение
Остеопороз — системное заболевание скелета, от которого страдают миллионы людей во всем мире. Приблизительно 30% всех женщин в постменопаузе страдают остеопорозом в Соединенных Штатах, и по крайней мере 40% этих женщин перенесут один или несколько переломов из-за хрупкости в оставшуюся жизнь, 1,2 , причем частота переломов увеличивается с возрастом. 2 Остеопороз диагностируется путем измерения минеральной плотности костной ткани пациента (МПК) с помощью двухэнергетической рентгеновской абсорбциометрии (ДРА) и применения критериев, установленных Всемирной организацией здравоохранения (ВОЗ). 3 Пациент со значением МПК не менее чем на 2,5 стандартных отклонения ниже средней МПК в контрольной популяции молодых взрослых (Т-балл ≤ -2,5) в шейке бедра, бедренной кости, поясничном отделе позвоночника или 33% (одно- третий) радиус, если его измерить, классифицируется как остеопороз. Диагноз остеопороза также может быть поставлен у пациента с хрупким переломом независимо от МПК, при условии, что другие причины перелома были рассмотрены и не обнаружены.
Факторы риска перелома, не зависящие от МПК, включают возраст, предыдущий перелом, наличие у родителей перелома бедра, курение в настоящее время, терапию глюкокортикоидами, ревматоидный артрит и чрезмерное употребление алкоголя. 3 Частота остеопоротических переломов увеличивается с возрастом и связана с расходами на здравоохранение более 17 миллиардов долларов в год в США. 4 К сожалению, немногочисленные исследования медикаментозной терапии остеопороза включали данные у женщин в постменопаузе в возрасте 75 лет и старше, чтобы помочь таким пациентам с высоким риском.В этой статье рассматриваются доказательства лечения остеопороза у пожилых женщин в постменопаузе с акцентом на бисфосфонаты (класс препаратов, наиболее часто используемый для лечения остеопороза) и терипаратид (костный анаболический агент для пациентов с высоким риском переломов).
3 Частота остеопоротических переломов увеличивается с возрастом и связана с расходами на здравоохранение более 17 миллиардов долларов в год в США. 4 К сожалению, немногочисленные исследования медикаментозной терапии остеопороза включали данные у женщин в постменопаузе в возрасте 75 лет и старше, чтобы помочь таким пациентам с высоким риском.В этой статье рассматриваются доказательства лечения остеопороза у пожилых женщин в постменопаузе с акцентом на бисфосфонаты (класс препаратов, наиболее часто используемый для лечения остеопороза) и терипаратид (костный анаболический агент для пациентов с высоким риском переломов).
Нефармакологическая терапия
Универсальные рекомендации Национального фонда остеопороза (NOF) для всех взрослых старше 50, независимо от риска перелома, включают: (1) минимум 1200 мг элементарного кальция в день; (2) витамин D3 800-1000 МЕ в день; (3) регулярные упражнения по поднятию тяжестей и укреплению мышц; (4) отказ от курения сигарет и чрезмерного употребления алкоголя; и (5) предотвращение падений. 3
Слабость у пожилых людей, определяемая совокупностью признаков и симптомов (например, непреднамеренная потеря веса, мышечная слабость, снижение энергии и выносливости, медленная походка, низкая физическая активность), связана с повышенным риском падений, инвалидности, потери независимость и смертность. 5,6 Падения вызывают особую озабоченность у пожилых людей и являются частой причиной хрупких переломов. 7 В исследовании остеопоротических переломов 8 , в котором участвовали 6724 женщины в возрасте 69 лет и старше, у слабых женщин был повышенный риск падений, переломов и смерти по сравнению с здоровыми женщинами, причем корреляция между дряхлостью и этими исходами сохраняется. у женщин в возрасте 80 лет и старше.Дряхлость — это динамическое состояние, не совсем неизбежное следствие преклонного возраста, 9 , что предполагает, что соответствующие вмешательства могут снизить хрупкость и риск ее последствий.
Падения и связанные с падением травмы являются обычным явлением у пожилых людей, и их риск увеличивается с возрастом. 10 Были оценены многие виды вмешательств, направленных на снижение риска падений, включая тренировку ходьбы и равновесия, физические упражнения, вспомогательные устройства и изменения окружающей среды.Систематические обзоры показали, что многофакторные программы и программы для улучшения мышечной силы и баланса могут значительно снизить риск падений, 11,12 , хотя об их эффективности в сокращении травм, связанных с падениями, известно меньше. Пожилые люди подвержены высокому риску дефицита витамина D, 13 , причем дефицит витамина D связан с мышечной слабостью, нарушением равновесия и падениями. 14 Мета-анализ двойных слепых исследований показал, что добавление витамина D в достаточно высоких дозах (700-800 МЕ в день) снижает риск переломов бедра и других непозвоночных переломов у пожилых амбулаторных пациентов и пациентов, находящихся в стационаре. 15
Фармакологическая терапия
NOF рекомендует фармакологическую терапию для пациентов с высоким риском перелома в соответствии с любым из следующих условий: (1) предыдущий перелом бедра или позвонка; (2) Т-балл -2,5 или ниже в шейке бедренной кости или поясничном отделе позвоночника или Т-балл в диапазоне остеопении (от -1,0 до -2,5) в шейке бедренной кости или поясничном отделе позвоночника с 10-летней вероятностью серьезного заболевания. остеопоротический перелом 20% и более или 10-летняя вероятность перелома шейки бедра 3% и более при использовании U.S. Адаптация Инструмента оценки риска переломов ВОЗ (FRAX). 16 Решение о лечении и способах лечения пожилых людей осложняется важной ролью слабости и падений в патогенезе переломов, 17 , при этом ни один из этих клинических факторов риска не включен в FRAX. Медикаментозная или витаминная терапия, вероятно, не изменит слабость и падения, за исключением, возможно, витамина D. 15
15
После принятия решения о лечении фармакологическим средством необходимо выбрать наиболее подходящий препарат.Факторы, которые следует учитывать при выборе лекарства, включают сопутствующие заболевания, предпочтения пациентов и предыдущий опыт приема лекарств, а также ожидаемую эффективность и безопасность лекарства для конкретного пациента. Ниже приводится обзор данных рандомизированных контролируемых клинических испытаний бисфосфонатов и терипаратида в лечении остеопороза у пожилых людей. Ралоксифен и кальцитонин лосося не обсуждаются из-за отсутствия доказанной эффективности в сокращении непозвоночных переломов, что является серьезной проблемой для пожилых людей; ралоксифен имеет дополнительные недостатки у пожилых людей из-за повышенного риска венозных тромбоэмболических событий и фатального инсульта у пациентов с высоким риском ишемической болезни сердца.
Бисфосфонаты
Как класс, бисфосфонаты являются высокоэффективными антирезорбтивными агентами, которые стабилизируют или повышают МПК, останавливают ухудшение микроархитектуры кости и снижают риск переломов. Бисфосфонаты, одобренные Управлением по контролю за продуктами и лекарствами США (FDA), включают алендронат, ризедронат, ибандронат и золедроновую кислоту. Потенциальные проблемы безопасности при терапии остеопороза бисфосфонатами включают непереносимость со стороны желудочно-кишечного тракта, реакции острой фазы, гипокальциемию, остеонекроз челюсти, фибрилляцию предсердий, хроническую скелетно-мышечную боль, нарушение функции почек и низкотравматические субвертельные переломы бедренной кости.Недавние обзоры показывают, что у пациентов, надлежащим образом отобранных для лечения, эти риски очень малы по сравнению с ожидаемой пользой от снижения риска переломов 18,19
Алендронат . Исследование фракционного вмешательства (FIT) 20,21 показало, что алендронат снижает риск переломов у женщин с постменопаузальным остеопорозом (PMO). Апостериорный анализ данных 3658 женщин, включенных в FIT (возраст 55-80 лет на исходном уровне и возраст 60-85 лет на момент закрытия исследования), показал, что алендронат снижает риск симптоматических переломов в диапазоне возрастов 22 ( рисунок ).Общая частота клинических переломов неуклонно возрастала с увеличением возраста во время исследования. По сравнению с плацебо, лечение алендронатом было связано с меньшим количеством переломов бедра, позвоночника, запястья или сложных переломов (бедра, позвоночника, запястья), независимо от возраста. Алендронат был одинаково эффективен в снижении риска симптоматических переломов у женщин в возрасте от 75 до 85 лет по сравнению с женщинами моложе 65 лет. Исходные данные предполагают снижение относительного риска перелома шейки бедра примерно на 60% для женщин старше 80 лет.В этом анализе для каждой конечной точки перелома было рассчитано количество пациенто-лет в группе риска (PYR) для каждой возрастной группы (от 55 до <65, от 65 до <70, от 70 до <75 и от 75 до 85 лет). Пациенты могут относиться к более чем одной возрастной группе; например, женщина, вступившая в исследование в возрасте 72 лет и выбывшая в возрасте 77 лет, внесла бы 3 PYR в возрастную группу от 70 до <75 лет и 2 PYR в возрастную группу 75-85 лет. Пациенты старше 80 лет во время исследования составили около 8% PYR: 485 для алендроната и 468 для плацебо.Количество переломов (составная конечная точка - переломы позвоночника, бедра и запястья) у пациентов старше 80 лет составило 9 в группе алендроната и 22 в группе плацебо. Абсолютное снижение риска комбинированного события для алендроната по сравнению с плацебо составило 65, 80, 111 и 161 женщину с переломами на 10 000 PYR в возрасте от 55 до 65 лет, от 65 до 70 лет, от 70 до менее 75 лет и от 75 до 85 лет. группы соответственно ( Рисунок ). Был сделан вывод, что алендронат эффективен для снижения риска симптоматических остеопоротических переломов у женщин независимо от возраста.
Апостериорный анализ данных 3658 женщин, включенных в FIT (возраст 55-80 лет на исходном уровне и возраст 60-85 лет на момент закрытия исследования), показал, что алендронат снижает риск симптоматических переломов в диапазоне возрастов 22 ( рисунок ).Общая частота клинических переломов неуклонно возрастала с увеличением возраста во время исследования. По сравнению с плацебо, лечение алендронатом было связано с меньшим количеством переломов бедра, позвоночника, запястья или сложных переломов (бедра, позвоночника, запястья), независимо от возраста. Алендронат был одинаково эффективен в снижении риска симптоматических переломов у женщин в возрасте от 75 до 85 лет по сравнению с женщинами моложе 65 лет. Исходные данные предполагают снижение относительного риска перелома шейки бедра примерно на 60% для женщин старше 80 лет.В этом анализе для каждой конечной точки перелома было рассчитано количество пациенто-лет в группе риска (PYR) для каждой возрастной группы (от 55 до <65, от 65 до <70, от 70 до <75 и от 75 до 85 лет). Пациенты могут относиться к более чем одной возрастной группе; например, женщина, вступившая в исследование в возрасте 72 лет и выбывшая в возрасте 77 лет, внесла бы 3 PYR в возрастную группу от 70 до <75 лет и 2 PYR в возрастную группу 75-85 лет. Пациенты старше 80 лет во время исследования составили около 8% PYR: 485 для алендроната и 468 для плацебо.Количество переломов (составная конечная точка - переломы позвоночника, бедра и запястья) у пациентов старше 80 лет составило 9 в группе алендроната и 22 в группе плацебо. Абсолютное снижение риска комбинированного события для алендроната по сравнению с плацебо составило 65, 80, 111 и 161 женщину с переломами на 10 000 PYR в возрасте от 55 до 65 лет, от 65 до 70 лет, от 70 до менее 75 лет и от 75 до 85 лет. группы соответственно ( Рисунок ). Был сделан вывод, что алендронат эффективен для снижения риска симптоматических остеопоротических переломов у женщин независимо от возраста.
Ризедронат. Эффективность и безопасность ризедроната в снижении риска позвоночных и невертебральных переломов у женщин в постменопаузе с остеопорозом, в том числе у женщин старше 75 лет, изучалась в трех рандомизированных двойных слепых контролируемых трехлетних исследованиях: Программа вмешательства на бедро ( HIP), 23 Vertebral Efficacy with Risedronate Therapy — Multinational (VERT-MN), 24 и VERT-North America (VERT-NA) .25 VERT-MN и VERT-NA включали женщин в постменопаузе в возрасте до 85 лет. в то время как в HIP были включены женщины, стратифицированные по возрасту 70-79 лет с документально подтвержденным остеопорозом, а возраст 80 лет и старше был выбран в первую очередь из-за наличия по крайней мере одного некелетного фактора риска остеопороза.VERT-MN сообщил о значительном сокращении переломов позвонков, а VERT-NA сообщил о значительном сокращении переломов позвонков и непозвоночных переломов при приеме ризедроната по сравнению с плацебо. При HIP лечение ризедронатом было связано со снижением риска перелома шейки бедра у женщин в возрасте 70-79 лет с подтвержденным остеопорозом (n = 5445), но не у женщин в возрасте 80 лет и старше, выбранных в первую очередь на основе клинических факторов риска перелома. (n = 3886). В подгруппе из 941 пожилой женщины, у которой был выявлен остеопороз (Т-балл = -2.5 или ниже), частота перелома шейки бедра составляла 7,2% у пациентов, получавших ризедронат, и 9,7% у пациентов, получавших плацебо (P = 0,37). Апостериорный объединенный анализ данных HIP, VERT-NA и VERT-MN позволил оценить безопасность и эффективность ризедроната у 1392 женщин в возрасте 80 лет и старше с остеопорозом. 26 Через 1 год лечения частота новых переломов позвонков была на 81% ниже в группе ризедроната по сравнению с плацебо (P <0,01), а через 3 года лечения частота была на 44% ниже в группе ризедроната по сравнению с с плацебо (P = 0.003). Ризедронат хорошо переносился и имел профиль безопасности, сравнимый с профилем безопасности плацебо. Был сделан вывод, что ризедронат эффективен и безопасен у пожилых пациентов с остеопорозом, а также у более молодых пациентов.
Был сделан вывод, что ризедронат эффективен и безопасен у пожилых пациентов с остеопорозом, а также у более молодых пациентов.
Ибандронат. Значительное снижение риска перелома позвонков было показано в 3-летнем исследовании ибандроната по сравнению с плацебо у 2946 женщин в возрасте 55-80 лет с PMO. 27 Анализ подгрупп этого исследования не показал влияния возраста на переносимость в группе ежедневного приема ибандроната, группе прерывистого приема ибандроната или группе плацебо.Пациенты в возрасте 70 лет и старше не подвергались повышенному риску желудочно-кишечных событий при пероральном приеме ибандроната по сравнению с более молодыми пациентами или пациентами, получавшими плацебо. В ретроспективном когортном исследовании eValuation of IBandronate Efficacy (VIBE) 28 сравнивали риск переломов у 7345 пациентов, принимающих ибандронат ежемесячно, с 56 837 пациентами, принимающими бисфосфонат еженедельно. Первичный анализ не показал существенной разницы в риске перелома бедра, непозвонка и любого клинического перелома между группами, а также снижение риска переломов позвонков в группе ибандроната.Результаты были аналогичными при анализе чувствительности для подгруппы пациентов в возрасте 65 лет и старше, предполагая эквивалентное снижение риска переломов при применении ибандроната в этой возрастной группе по сравнению с более молодыми пациентами.
Золедроновая кислота. Результаты для здоровья и снижение заболеваемости с помощью золедроновой кислоты Один раз в год (HORIZON) — Исследование основных переломов (PFT) с PMO.Лечение золедроновой кислотой снижало риск переломов по сравнению с плацебо с хорошим профилем безопасности. 29,30 Исследование HORIZON-Recurrent Fracture Trial (HORIZON-RFT) 30 продемонстрировало снижение риска переломов у пациентов в возрасте 50 лет и старше, которые начали лечение золедроновой кислотой вскоре после операции по поводу перелома бедра. Апостериорный анализ данных HORIZON-PFT в подгруппах по возрасту показал, что реакция МПК бедра была одинаковой во всех возрастных категориях (<70, 70-79 и ≥ 80 лет). 31 В HORIZON-RFT апостериорный анализ подгрупп показал устойчивое увеличение МПК в бедре во всех возрастных категориях, в том числе в возрасте 85 лет и старше.32
Апостериорный анализ данных HORIZON-PFT в подгруппах по возрасту показал, что реакция МПК бедра была одинаковой во всех возрастных категориях (<70, 70-79 и ≥ 80 лет). 31 В HORIZON-RFT апостериорный анализ подгрупп показал устойчивое увеличение МПК в бедре во всех возрастных категориях, в том числе в возрасте 85 лет и старше.32
Терипаратид
FIT оценил безопасность и эффективность терипаратида (рекомбинантного паратиреоидного гормона человека [1-34]) по сравнению с плацебо у 1637 женщин в возрасте 42-86 лет, 33 продемонстрировав значительное снижение риска переломов при применении терипаратида. . В ретроспективном анализе, сравнивающем эффект лечения в подгруппах, определенных по возрасту (<75 или ≥75 лет), не было выявлено возрастных различий в маркерах обновления костной ткани, МПК шейки бедренной кости, переломах позвонков, новых переломах непозвоночной хрупкости, потере роста и т.д. гиперурикемия и гиперкальциемия. 34 Также не было различий в побочных эффектах, возникших при лечении, по возрасту. В ходе 18-месячного рандомизированного двойного слепого контролируемого исследования терипаратид сравнивали с алендронатом у 428 женщин и мужчин с остеопорозом, вызванным глюкокортикоидами. 35 Это исследование, в которое были включены пациенты в возрасте от 22 до 89 лет, показало, что МПК увеличивалась больше у пациентов, получавших терипаратид, чем алендронат, с меньшим количеством новых переломов позвонков в группе терипаратида, чем в группах алендроната (0.6% против 6,1% соответственно; P = 0,004).
Соответствие и постоянство
Врачи обычно не соблюдают клинические рекомендации по лечению остеопороза, особенно у пожилых пациентов, 36 , возможно, из-за множественности и неоднородности рекомендаций и конкурирующих приоритетов. Когда назначается лекарство от остеопороза, пациенты всех возрастов не соблюдают режим лечения и не проявляют настойчивость, 37 , что вызывает дополнительные опасения у пожилых людей из-за факторов, которые включают несколько сопутствующих лекарств и нарушение памяти.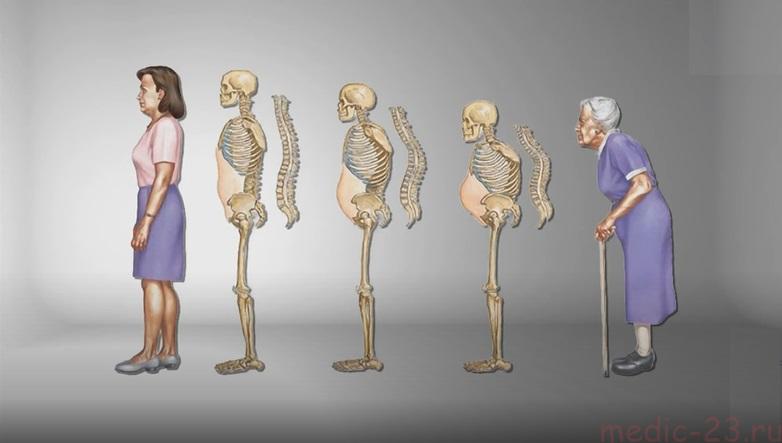 Многие или большинство пациентов, которым прописаны лекарства для лечения остеопороза, не принимают их правильно или в течение достаточного периода времени, чтобы в полной мере воспользоваться снижением риска переломов. Из множества вмешательств, которые были предприняты для улучшения приверженности к терапии, регулярный контакт с врачом — одно из немногих, которые, как было показано, помогают в рандомизированном контролируемом клиническом исследовании. 38
Многие или большинство пациентов, которым прописаны лекарства для лечения остеопороза, не принимают их правильно или в течение достаточного периода времени, чтобы в полной мере воспользоваться снижением риска переломов. Из множества вмешательств, которые были предприняты для улучшения приверженности к терапии, регулярный контакт с врачом — одно из немногих, которые, как было показано, помогают в рандомизированном контролируемом клиническом исследовании. 38
Стратегии долгосрочного лечения остеопороза у пожилых людей
Все пациенты, независимо от возраста и риска переломов, должны быть проинформированы о важности здорового образа жизни и правильного питания для поддержания оптимального здоровья скелета.Тем, кто подвержен высокому риску падения, следует рассмотреть возможность вмешательства для улучшения мышечной силы и равновесия, повышения безопасности окружающей среды, надлежащего использования вспомогательных устройств и сведения к минимуму воздействия лекарств, которые могут иметь седативный эффект, вызывать гипотонию или нарушать равновесие. Лечение остеопороза начинается с оценки риска перелома, обычно с определения МПК в сочетании с клиническими факторами риска.
Когда риск перелома высок, о чем свидетельствует низкая МПК, предыдущий перелом или высокая оценка 10-летней вероятности перелома с помощью FRAX, может быть показана фармакологическая терапия.Выбор препарата должен основываться на индивидуальных соображениях пациента, включая сопутствующие заболевания, сопутствующие лекарства, финансовые ресурсы, конкурирующие приоритеты в области здравоохранения, ожидаемую продолжительность жизни, предпочтения и ожидаемую приверженность и настойчивость к терапии. Общие проблемы у пожилых людей, которые могут привести к отказу от перорального приема бисфосфонатов, включают нарушения пищевода, мальабсорбцию и неспособность оставаться в вертикальном положении в течение 30-60 минут после приема дозы.
Для эффективного использования пероральных бисфосфонатов пациент должен понимать и соблюдать процедуры дозирования, а также быть надежным в приеме лекарства через соответствующие промежутки времени. Оптимальная продолжительность продолжения терапии неизвестна, но долгосрочные данные о применении алендроната показывают, что он эффективен и безопасен как минимум в течение 10 лет. FIT Long-term Extension (FLEX) 39 оценивал эффекты продолжения или прекращения приема алендроната после 5 лет лечения. Было обнаружено, что у тех, кто прекратил лечение, было умеренное снижение МПК, постепенное повышение маркеров обновления костной ткани и повышенный риск клинических переломов позвонков по сравнению с теми, кто продолжал лечение, в то время как риск непозвоночных переломов и морфометрических переломов позвонков был аналогичным в группе пациентов. обе группы.Биопсия подвздошной кости у субъектов FLEX, получавших лечение в течение 10 лет, не показала каких-либо качественных отклонений, при этом во всех образцах наблюдалась двойная маркировка тетрациклином. Подгрупповой анализ данных FLEX показал, что риск непозвоночных переломов повышался у женщин в группе отмены, когда МПК была в остеопоротическом диапазоне после 5 лет терапии алендронатом. 40 Частота переломов бедра, оцененная в другом исследовании баз данных административных исков, была увеличена среди женщин, соблюдающих терапию бисфосфонатами в течение 2 лет, которые впоследствии прекратили терапию, что позволяет предположить, что прекращение лечения не рекомендуется в этих условиях. 41
Оптимальная продолжительность продолжения терапии неизвестна, но долгосрочные данные о применении алендроната показывают, что он эффективен и безопасен как минимум в течение 10 лет. FIT Long-term Extension (FLEX) 39 оценивал эффекты продолжения или прекращения приема алендроната после 5 лет лечения. Было обнаружено, что у тех, кто прекратил лечение, было умеренное снижение МПК, постепенное повышение маркеров обновления костной ткани и повышенный риск клинических переломов позвонков по сравнению с теми, кто продолжал лечение, в то время как риск непозвоночных переломов и морфометрических переломов позвонков был аналогичным в группе пациентов. обе группы.Биопсия подвздошной кости у субъектов FLEX, получавших лечение в течение 10 лет, не показала каких-либо качественных отклонений, при этом во всех образцах наблюдалась двойная маркировка тетрациклином. Подгрупповой анализ данных FLEX показал, что риск непозвоночных переломов повышался у женщин в группе отмены, когда МПК была в остеопоротическом диапазоне после 5 лет терапии алендронатом. 40 Частота переломов бедра, оцененная в другом исследовании баз данных административных исков, была увеличена среди женщин, соблюдающих терапию бисфосфонатами в течение 2 лет, которые впоследствии прекратили терапию, что позволяет предположить, что прекращение лечения не рекомендуется в этих условиях. 41
Терипаратид следует назначать пациентам с очень высоким риском переломов (например, с очень низким T-критерием или предыдущим переломом). Терипаратид не следует назначать пациентам с предшествующим облучением скелета внешним пучком или имплантатом, костной болезнью Педжета, злокачественными новообразованиями скелета (первичными или метастатическими), необъяснимым повышением щелочной фосфатазы в сыворотке крови или другим метаболическим заболеванием костей, кроме остеопороза. потенциальные проблемы у пожилых людей.Утвержденная продолжительность терапии терипаратидом — не более 24 месяцев. Курс терапии терипаратидом должен сопровождаться антирезорбтивным агентом, обычно бисфосфонатом, поскольку в противном случае эффект, достигаемый с помощью терипаратида, скорее всего, скоро будет утрачен.
Усилия по улучшению долгосрочной приверженности и настойчивости к терапии должны включать обучение пациента и семьи целям терапии, а также преимуществам и потенциальным рискам лечения. Поскольку побочные эффекты, предполагаемые побочные эффекты и страх побочных эффектов являются частыми причинами прекращения лечения, пациенты должны регулярно наблюдаться для решения проблем, которые возникают, и при необходимости изменять план лечения.
Сводка
Частота остеопоротических переломов увеличивается с возрастом, независимо от МПК. Большинство клинических испытаний вмешательств, направленных на снижение риска переломов у женщин с PMO, охватывали широкий возрастной диапазон пациентов; большая часть данных об эффективности и безопасности у пожилых людей была получена в результате апостериорного анализа подгрупп. Большая часть данных свидетельствует о том, что нефармакологические и фармакологические методы лечения, которые эффективны и безопасны для женщин в раннем постменопаузе, столь же безопасны и эффективны для пожилых женщин в постменопаузе.Особые проблемы, вызывающие беспокойство при долгосрочном лечении остеопороза у пожилых людей, включают сопутствующие лекарства с потенциальными лекарственными взаимодействиями и эффектами, которые могут нарушить равновесие и риск падения. Необходимы долгосрочные проспективные клинические испытания нефармакологических и фармакологических вмешательств у пожилых людей, чтобы лучше понять патогенез переломов в этой популяции и определить оптимальные стратегии лечения.
Д-р Агирре не сообщает о финансовых отношениях.
Доктор Левецки получает следующую поддержку: Грант / Поддержка исследований — Merck, Eli Lilly, Novartis, санофи авентис, Amgen, Pfizer, Wyeth, Roche, GSK, Procter & Gamble; Консультант, Консультативный совет, Бюро спикеров или спонсируемые выступления — Merck, Eli Lilly, Novartis, Procter & Gamble, санофи авентис, Roche, GSK, Wyeth, Servier, Amgen, Upsher-Smith; Прямой акционер — General Electric и Procter & Gamble.
Доктор Агирре работает в Центре медицинских наук Университета Нью-Мексико, Альбукерке; и докторЛевецки работает в Центре клинических исследований и остеопороза Нью-Мексико, Альбукерке.
Реальная эффективность лечения остеопороза у пожилых людей
Фармацевтическая профилактика вторичных переломов у женщин старше 80 лет является редкостью по сравнению с более молодыми женщинами, и, вероятно, этому есть несколько причин. Неуверенность в эффективности лечения, опасения по поводу полипрагмазии, слабости и ограниченной продолжительности жизни, взгляды на естественное старение и снижение самооценки пациентов в пожилом возрасте — это факторы, которые частично могут объяснить это несоответствие.Это исследование было направлено на изучение реальной эффективности лечения остеопороза у пожилых женщин (80+) по сравнению с более молодыми женщинами (60–79 лет).
Использование нерандомизированных ретроспективных данных для оценки эффективности никогда не может заменить рандомизированные испытания, потому что анализ всегда будет ограничен некоторой степенью систематической ошибки. Тем не менее, реальная эффективность может стать важным дополнением в том, что можно эффективно собрать большие выборки для изучения сравнительной эффективности, подгрупп, взаимодействий или редких событий безопасности.Возможно, даже более важным является то, что исследования могут проводиться для фактического контекста и населения, в котором лечение используется в клинической практике. Мы решили проанализировать лечение самых старых пожилых женщин по сравнению с более молодыми женщинами с нескольких аспектов, чтобы они могли дополнять и подтверждать друг друга.
Анализ 1: процентное изменение МПК у пролеченных женщин 60–79 лет и 80 лет и старше
Процентное изменение МПК TH было в основном одинаковым в обеих возрастных группах, а среднее процентное изменение МПК TH с течением времени у пролеченных пациентов составило очень похоже на то, что сообщалось в рандомизированном контролируемом исследовании продолжительностью до 10 лет Bone с коллегами [21]. Помимо отсутствия рандомизации и плацебо-контроля, подходы различались тем, что наш анализ проводился на выборке с повторными измерениями МПК у пациентов, начинающих лечение (≥ 2 сканирований DXA). Естественным следствием этого является то, что при последующем наблюдении МПК оценивалась у разных людей в разные моменты времени. Существует риск систематической ошибки в том, что количество и время измерения МПК могут быть связаны с результатами измерения, но такой четкой закономерности не наблюдалось. Отдельный анализ развития МПК при индивидуальном лечении выходил за рамки этого исследования, но, возможно, стоит вернуться к этому в будущих исследованиях.
Помимо отсутствия рандомизации и плацебо-контроля, подходы различались тем, что наш анализ проводился на выборке с повторными измерениями МПК у пациентов, начинающих лечение (≥ 2 сканирований DXA). Естественным следствием этого является то, что при последующем наблюдении МПК оценивалась у разных людей в разные моменты времени. Существует риск систематической ошибки в том, что количество и время измерения МПК могут быть связаны с результатами измерения, но такой четкой закономерности не наблюдалось. Отдельный анализ развития МПК при индивидуальном лечении выходил за рамки этого исследования, но, возможно, стоит вернуться к этому в будущих исследованиях.
Изменение МПК у пациентов, полностью стойких к лечению во время последующего наблюдения, в целом было выше, как и ожидалось. Как и для всей популяции МПК, не было статистически значимой разницы в линейном изменении МПК в год между женщинами 60–79 лет и 80+ лет. В соответствии с предыдущими исследованиями устойчивости к лечению остеопороза и его исходов [22, 23], эти результаты еще раз подтверждают важность продолжения лечения пациентами до тех пор, пока оно клинически мотивировано.
Анализ 2: заболеваемость у пролеченных пациентов, использованных в качестве собственного контроля (0–3 месяца против 4–15 месяцев)
Используя метод, первоначально предложенный Абельсоном [10], мы могли показать, что частота переломов была выше в течение первых трех месяцев. месяцев после начала лечения по сравнению с последующими 12 месяцами. Эта закономерность была неизменной для обеих возрастных групп и для всех трех проанализированных исходов переломов. IRR были одинаковыми между возрастными группами с IRR (для всех возрастов вместе) 0,65, 0,74, 0,34 и 0.81 для любой перелом , перелом бедра , перелом позвонка и NHNV соответственно. Эти оценки сопоставимы с результатами, полученными Abelson et al. [10], а также оценки из метаанализа РКИ бисфосфонатов, проведенного NICE, в котором сообщалось о значениях HR 0,85, 0,45 и 0,79 для перелома бедра , перелома позвонка и перелома не позвонка , соответственно [ 24]. Однако одно только такое сравнение не может подтвердить метод, который основан на предположении, что первые 3 месяца лечения являются репрезентативными для нелеченого риска пациента [25] и что лечение полностью эффективно в течение следующих 12 месяцев.Этот подход полезен, поскольку он позволяет сравнивать группы с разными характеристиками, используя пациентов в качестве собственного контроля. Более типичные сравнения, когда группы или продукты сравниваются друг с другом, часто подвержены смещению показаний, когда причины группового распределения индивида связаны с переменной результата. Такую предвзятость можно устранить, используя шкалу предрасположенности или многомерную корректировку, но незаметное искажение может затруднить интерпретацию результатов [26].
Однако одно только такое сравнение не может подтвердить метод, который основан на предположении, что первые 3 месяца лечения являются репрезентативными для нелеченого риска пациента [25] и что лечение полностью эффективно в течение следующих 12 месяцев.Этот подход полезен, поскольку он позволяет сравнивать группы с разными характеристиками, используя пациентов в качестве собственного контроля. Более типичные сравнения, когда группы или продукты сравниваются друг с другом, часто подвержены смещению показаний, когда причины группового распределения индивида связаны с переменной результата. Такую предвзятость можно устранить, используя шкалу предрасположенности или многомерную корректировку, но незаметное искажение может затруднить интерпретацию результатов [26].
Анализ 3: частота переломов и смертность, связанные с лечением остеопороза, по сравнению с кальцием / витамином D после клинического перелома у женщин 80 лет и старше
Этот анализ ясно показал, что выбор лечения после перелома у самых пожилых людей не является случайным. И это несмотря на то, что оценка риска перелома с измерением МПК и / или лечением в этой группе является редкостью, и большинство шведских пациентов, перенесших перелом в возрасте старше 80 лет, будут иметь риск перелома, требующий лечения, независимо от наличия других факторов риска.Например, 10-летняя вероятность серьезного остеопоротического перелома у шведской 80-летней женщины с предыдущим переломом, нормальным ИМТ и отсутствием других факторов риска оценивается алгоритмом FRAX в 39% (https: // www. .sheffield.ac.uk / FRAX). Более того, наше предыдущее исследование влияния факторов риска на пожилых людей показало, что факторы, помимо общей МПК бедра и предыдущего перелома, добавляли ограниченную ценность оценке риска перелома (примечание: данные о риске падений, курении и наследственности не были доступны. ) [14].Терапия кальцием / витамином D не рекомендуется для профилактики переломов у шведских пациентов <80 лет, но, как было показано в метаанализе, дает умеренное снижение риска у пациентов> 80 лет, с объединенным RR в диапазоне от 0,95 до 0,84, в зависимости от типа перелома. [27]. Помимо того, что в качестве стандартного средства сравнения в плацебо-контролируемых РКИ по остеопорозу, кальций / витамин D был выбран в качестве средства сравнения, поскольку эти пациенты также были оценены как нуждающиеся в каком-либо лечении после перелома.Тем не менее, некоторые характеристики пациентов и показатели смертности явно различались при сравнении пациентов, получавших алендронат и кальций / витамин D после перелома. Пациенты, получавшие только кальций / витамин D, чаще имели переломы шейки бедра и реже переломы позвонков, чем индексный перелом, имели больше сопутствующих заболеваний и более чем в два раза чаще получали лекарственные препараты в упаковке, что указывает на более высокую потребность в помощь, например, уход на дому или различные специальные жилые помещения.Смертность была вдвое выше у пациентов, получавших кальций / витамин D, что в некоторой степени может быть результатом избежания переломов, но все же предполагает, что решения о лечении в этой популяции могут быть больше ориентированы на заболеваемость, чем на риск переломов. Исключение пациентов с переломом шейки бедра в анализе чувствительности не повлияло существенно на эту интерпретацию (коэффициент смертности 0,58), что указывает на то, что различия в смертности лишь частично могут быть объяснены наблюдаемыми различиями в распределении индексных типов переломов.В скорректированном многомерном анализе переломов лечение остеопороза было связано с 23% меньшим риском любого перелома по сравнению с кальцием / витамином D, но эту оценку следует интерпретировать с осторожностью, учитывая различия в профилях пациентов. Точно такое же снижение риска было оценено Axelsson et al. [11], которые изучали алендронат по сравнению с отсутствием лечения аналогичным образом и на популяции, но с необработанными подобранными контрольными группами вместо кальция / витамина D. Более сбалансированные группы, достигнутые Аксельссоном и коллегами с сопоставлением, уменьшили разницу в смертности между группами (HR 0.
[27]. Помимо того, что в качестве стандартного средства сравнения в плацебо-контролируемых РКИ по остеопорозу, кальций / витамин D был выбран в качестве средства сравнения, поскольку эти пациенты также были оценены как нуждающиеся в каком-либо лечении после перелома.Тем не менее, некоторые характеристики пациентов и показатели смертности явно различались при сравнении пациентов, получавших алендронат и кальций / витамин D после перелома. Пациенты, получавшие только кальций / витамин D, чаще имели переломы шейки бедра и реже переломы позвонков, чем индексный перелом, имели больше сопутствующих заболеваний и более чем в два раза чаще получали лекарственные препараты в упаковке, что указывает на более высокую потребность в помощь, например, уход на дому или различные специальные жилые помещения.Смертность была вдвое выше у пациентов, получавших кальций / витамин D, что в некоторой степени может быть результатом избежания переломов, но все же предполагает, что решения о лечении в этой популяции могут быть больше ориентированы на заболеваемость, чем на риск переломов. Исключение пациентов с переломом шейки бедра в анализе чувствительности не повлияло существенно на эту интерпретацию (коэффициент смертности 0,58), что указывает на то, что различия в смертности лишь частично могут быть объяснены наблюдаемыми различиями в распределении индексных типов переломов.В скорректированном многомерном анализе переломов лечение остеопороза было связано с 23% меньшим риском любого перелома по сравнению с кальцием / витамином D, но эту оценку следует интерпретировать с осторожностью, учитывая различия в профилях пациентов. Точно такое же снижение риска было оценено Axelsson et al. [11], которые изучали алендронат по сравнению с отсутствием лечения аналогичным образом и на популяции, но с необработанными подобранными контрольными группами вместо кальция / витамина D. Более сбалансированные группы, достигнутые Аксельссоном и коллегами с сопоставлением, уменьшили разницу в смертности между группами (HR 0. 88), но вместо этого ограничили возможность изучения того, как эти популяции могут быть охарактеризованы в клинических условиях. Независимо от того, полезен ли подход, использованный в настоящем исследовании для измерения эффективности, стоит отметить, сколько пациентов старше 80 лет получают только кальций / витамин D после перелома, но которым, возможно, будет полезно лечение остеопороза (примерно в 4 раза больше, чем лечение остеопороза. размер группы).
88), но вместо этого ограничили возможность изучения того, как эти популяции могут быть охарактеризованы в клинических условиях. Независимо от того, полезен ли подход, использованный в настоящем исследовании для измерения эффективности, стоит отметить, сколько пациентов старше 80 лет получают только кальций / витамин D после перелома, но которым, возможно, будет полезно лечение остеопороза (примерно в 4 раза больше, чем лечение остеопороза. размер группы).
Ограничения
При изучении эффективности лечения в реальных условиях предполагается, что пациенты должны лечиться без строгих критериев или частых посещений, соблюдение режима лечения не является обязательным и происходит переключение между курсами лечения.Помимо этого, анализ ограничен несколькими аспектами в контексте вывода относительно эффективности. Отсутствие рандомизации приведет к смещению показаний, когда ненаблюдаемые характеристики, неравномерно распределенные между группами исследования, могут быть связаны с результатом. Кроме того, с течением времени золедронат все чаще распространялся напрямую через больницы, а не из аптек. Поскольку в Реестр прописанных лекарств заносятся только лекарства, отпускаемые в аптеках, вполне вероятно, что некоторым пациентам, которым, по всей видимости, прописали только кальций / витамин D, также был назначен золедронат в течение периода последующего наблюдения, что следует учитывать при интерпретации связь с риском перелома, обнаруженная в анализе 3.
08 Доказательная база лечения остеопороза у пожилых людей | Возраст и старение
После пятидесятилетнего возраста распространенность остеопороза и частота остеопоротических переломов значительно возрастают с возрастом. Однако парадоксально, что в решающих испытаниях обычных лекарств, используемых для лечения остеопороза, в основном принимали участие участники в возрасте до 80 лет, что заставило некоторых усомниться в возможности использования этих лекарств среди пожилых людей. В этом выступлении исследуются доказательства, накопленные для лечения остеопороза у более ослабленных пожилых людей.
Исследование FOSIT показало снижение на 47% невертебральных переломов при приеме алендроната у людей в возрасте до 84 лет, а исследование долгосрочного лечения у лиц в возрасте до 91 года показало значительное улучшение плотности костей позвоночника и бедра. Апостериорный анализ исследования ризедроната HIP у людей в возрасте 70–100 лет с установленным остеопорозом показал снижение количества переломов бедра на 47%. В исследованиях с золедроновой кислотой Horizon количество переломов было значительно сокращено в популяции до 89 лет, а смертность снизилась на 28%, при этом половина участников была старше 75 лет.Интересно, что апостериорный анализ показал, что у тех участников, которым в конечном итоге была проведена только одна инфузия, через 3 года наблюдалось уменьшение всех клинических переломов.
Испытание деносумаба Freedom проводилось на популяции в возрасте до 90 лет со значительным сокращением переломов во всех возрастных группах. Исследования с анаболическим агентом терипаратидом показали, что уменьшение позвоночных и невертебральных переломов происходило как в возрастных группах младше, так и старше 75 лет. Испытания недавно разработанных препаратов абалопаратида и ромосозумаба показали значительное сокращение переломов у пациентов в возрасте до 86 и 90 лет соответственно.
В настоящее время имеется достаточно доказательств, позволяющих предположить, что для лечения остеопороза следует рассматривать самых пожилых людей, а также уделять особое внимание снижению падений.
© Автор (ы) 2019. Опубликовано Oxford University Press от имени Британского гериатрического общества. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Мужской остеопороз у пожилых
Остеопороз в настоящее время признан важной проблемой общественного здравоохранения у пожилых мужчин, поскольку переломы из-за хрупкости осложняются повышением заболеваемости, смертности и социальных затрат. Этот обзор содержит обзор последних результатов в патофизиологии, диагностике и лечении мужского остеопороза, с особым вниманием к пожилому населению.
Этот обзор содержит обзор последних результатов в патофизиологии, диагностике и лечении мужского остеопороза, с особым вниманием к пожилому населению.
1. Введение
Остеопороз — системное заболевание скелета, характеризующееся пониженной плотностью кости и ухудшением ее микроархитектуры; это приводит к увеличению риска переломов [1].
Переломы костей — серьезная проблема со здоровьем у все более пожилого населения. Пожилые люди, страдающие переломами бедренной кости, умрут в течение года (15–25%) или станут зависимыми (50%) [2, 3].Одиночный перелом позвонка в два раза увеличивает риск последующего перелома бедренной кости в течение года, а множественные переломы позвонков ухудшают качество жизни пациентов и увеличивают смертность [4]. Серьезные остеопоротические переломы запястья, позвоночника и бедра являются социальным и экономическим бременем; в развитых странах пожизненный риск остеопоротических переломов запястья, бедра или позвоночника составляет от 30% до 40%, что очень близко к риску ишемической болезни сердца [5, 6].
Хотя остеопороз воспринимается широким населением как женское заболевание, каждый восьмой мужчина в возрасте старше 50 лет будет иметь перелом из-за хрупкости в течение своей жизни; Наиболее частыми участками переломов из-за хрупкости у мужчин являются предплечья, позвонки и бедра, но также переломы других участков, таких как ребра, таз и ключица, связаны с мужским остеопорозом [7–9].
Почти 30% переломов бедра происходит у мужчин [10], а смертность в течение первого года после перелома бедра выше у мужчин по сравнению с женщинами [11, 12]; по сравнению с женщинами у мужчин, страдающих переломами бедренной кости, риск смертности увеличивается в 2-3 раза [11]; причина такого гендерного различия неизвестна.
Мужчины не испытывают быстрой потери костной массы, как женщины, после менопаузы [13]; вместо; с возрастом они претерпевают медленную потерю костной массы [14]; потеря костной массы начинается к шестой декаде со средней скоростью 0. От 5% до 1,0% в год и сопровождается ростом числа переломов [15].
От 5% до 1,0% в год и сопровождается ростом числа переломов [15].
Принимая во внимание эти данные, остеопороз у пожилых мужчин следует рассматривать как серьезную проблему для общественного здравоохранения и как опасное для жизни заболевание; Несмотря на это соображение, мужской остеопороз все еще остается недиагностированным и недолеченным заболеванием. Таким образом, целью данной статьи является обзор современных знаний о патофизиологии, диагностике и лечении остеопороза у пожилых мужчин.
2. Патофизиология мужского остеопороза у пожилых людей
Кость — это живая ткань, которая подвергается непрерывному ремоделированию из-за комбинированного действия костных клеток: остеобластов (OB), которые создают новый костный матрикс, и остеокластов (OC), которые резорбируют кость.Внутри костного матрикса остеоциты (OS), зрелая форма OB, регулируют метаболизм кости, управляя активностью OB и OC. При остеопорозе деятельность OB и OC не сбалансирована с повышенной резорбцией кости и уменьшением отложения кости; этот дисбаланс оборачивается потерей костной массы и повышенным риском переломов.
Некоторые заболевания нарушают баланс между образованием кости и резорбцией кости и вызывают потерю костной массы; у женщин от 20 до 40% остеопороза является вторичным по отношению к экстраскелетным заболеваниям, а у мужчин этот процент возрастает до 65% [16, 17].
Помимо вторичных причин, старение является основной причиной потери костной массы как у мужчин, так и у женщин; он вызывает потерю костной массы из-за гормональных изменений и возрастной дисфункции остеобластов.
2.1. Гормональные изменения во время старения
Гормональные изменения во время старения ответственны за потерю костной массы; в частности, снижение уровня половых стероидов и относительное увеличение кортизола отрицательно влияют на ремоделирование костей.
Широко признано, что снижение концентрации половых стероидов с возрастом связано со снижением плотности костей и повышенным риском переломов у мужчин [18–20]; тем не менее, снижение уровня тестостерона у мужчин происходит постепенно и не характерно для всего пожилого населения. Снижение биодоступного эстрадиола больше, чем тестостерона, по-видимому, является причиной потери костной массы у пожилых мужчин. Недавняя статья о широкой когорте мужчин, участвовавших в исследовании MrOs, показывает, что мужчины с самым низким уровнем биодоступности эстрадиола имели более высокий риск переломов, тогда как мужчины с самым низким уровнем свободного тестостерона не имели повышенного риска переломов после корректировки на эстрадиол [21]. Таким образом, авторы предполагают, что более высокая биодоступность эстрадиола, чем тестостерона, является причиной повышенного риска переломов у пожилых мужчин.
Снижение биодоступного эстрадиола больше, чем тестостерона, по-видимому, является причиной потери костной массы у пожилых мужчин. Недавняя статья о широкой когорте мужчин, участвовавших в исследовании MrOs, показывает, что мужчины с самым низким уровнем биодоступности эстрадиола имели более высокий риск переломов, тогда как мужчины с самым низким уровнем свободного тестостерона не имели повышенного риска переломов после корректировки на эстрадиол [21]. Таким образом, авторы предполагают, что более высокая биодоступность эстрадиола, чем тестостерона, является причиной повышенного риска переломов у пожилых мужчин.
Известно, что избыток эндогенных и экзогенных глюкокортикоидов оказывает вредное воздействие на кости; глюкокортикоиды влияют на кости в основном за счет снижения функции OB [22]. Действие глюкокортикоидов зависит от экспрессии 11 изоферментов бета-гидроксистероиддегидрогеназы, которые взаимно преобразуют активный кортизол и неактивный кортизон. Костная ткань способна превращать кортизон в активный кортизол благодаря этому ферменту, экспрессия которого увеличивается с возрастом [23]. Таким образом, пожилые люди более чувствительны к эндогенным и экзогенным глюкокортикоидам; это приводит к относительному гиперкортизолизму и, возможно, к повреждению костей.
2.2. Возрастная дисфункция остеобластов
У пожилых людей функция OB снижается с последующим снижением костеобразования; процессы, вовлеченные в этот механизм, были изучены с противоречивыми результатами; Проанализированы возрастные изменения набора, дифференциации и функции OB.
OB возникают в результате дифференцировки скелетных мезенхимальных стволовых клеток (MSC). Предковые МСК способны дифференцироваться in vitro в OB, адипоциты или хондроциты [24] и самообновляться [25].Было высказано предположение, что пониженная способность MSC дифференцироваться в OB может играть роль в связанной со старением потере костной массы; однако исследования на людях показывают противоречивые результаты. Некоторые исследования показывают возрастное снижение количества МСК, способных дифференцироваться в OB [26–28], тогда как другие этого не делают [29–32]. Таким образом, разумно предположить, что возрастные изменения количества МСК, способных дифференцироваться в OB, не играют существенной роли в патофизиологии мужского остеопороза в пожилом возрасте.
Некоторые исследования показывают возрастное снижение количества МСК, способных дифференцироваться в OB [26–28], тогда как другие этого не делают [29–32]. Таким образом, разумно предположить, что возрастные изменения количества МСК, способных дифференцироваться в OB, не играют существенной роли в патофизиологии мужского остеопороза в пожилом возрасте.
Способность MSC дифференцироваться в OB также изучалась, и недавняя работа, выполненная на мышах, предполагает, что возраст нарушает эту способность [33, 34]. Таким образом, это может быть одним из механизмов, объясняющих снижение костеобразования с возрастом.
Более того, OB могут изменять свое окружение, приобретая типичный стареющий секреторный фенотип, включающий воспалительные цитокины, факторы роста и протеазы [35, 36], тем самым способствуя увеличению активности OC и потере костной массы.
2.3. Дефицит витамина D
Хорошо известно, что витамин D играет важную роль в регуляции метаболизма кальция и что его дефицит приводит к деминерализации костей и увеличению риска переломов [37].
Более 80% витамина D поступает из кожного синтеза, тогда как только 20% поступает с пищей; холекальциферол превращается в свою активную форму 1,25-дигидроксивитамин D3 [1,25 (OH) D3] путем двух гидроксилирований в печени и почках. Клетки почек гидроксилируют витамин D благодаря ферменту 1-альфа-гидроксилазе, который находится под контролем ПТГ.
1,25 (OH) D3 связывает свой ядерный рецептор (VDR) и способствует гомеостазу кальция и фосфора; в клетках тонкого кишечника активация VDR увеличивает абсорбцию кальция и поддерживает соответствующий уровень кальция, таким образом улучшая минерализацию костей [38].
Если потребление кальция снижается, повышается уровень паратгормона и больше витамина D превращается в 1,25 (OH) D3; эта активная форма витамина D увеличивает уровень кальция, стимулируя активность ОК, тем самым увеличивая резорбцию костей с высвобождением кальция и фосфора в кровоток [38, 39].
Не существует глобального консенсуса относительно подходящего порогового значения для определения гиповитаминоза D: сывороточный 25 (OH) D в диапазоне от 25 до 75 нмоль / л использовался для определения гиповитаминоза D [40, 41]. Это отсутствие консенсуса приводит к различной распространенности гиповитаминоза D от 1 до 80% [42–44]. Несмотря на эти наблюдения, известно, что гиповитаминоз D широко распространен среди взрослого населения обоих полов и что частота гиповитаминоза D увеличивается с возрастом из-за изменений в образе жизни, а также из-за снижения кожного синтеза [45].
По вышеупомянутым причинам гиповитаминоз D необходимо учитывать в диагностических процессах мужского остеопороза у пожилых людей, и необходимо гарантировать правильное добавление витамина D для обеспечения максимальной эффективности лечения.
3. Диагностика остеопороза у мужчин
Как и у женщин, диагностика остеопороза у мужчин основана на измерении минеральной плотности костной ткани (МПК). На основе измерения МПК критерии, используемые для диагностики, устанавливаются Всемирной организацией здравоохранения (ВОЗ).ВОЗ определила пациентов с остеопорозом, у которых МПК ниже стандартных отклонений ( T -балл) по сравнению с контрольной группой и страдающих тяжелым остеопорозом пациентов с таким же порогом МПК и наличием одного или нескольких переломов из-за хрупкости [ 46].
Во избежание предвзятости из-за индивидуальной вариабельности, места скелета и техники, ВОЗ рекомендовала использовать уникальную эталонную популяцию (NHANES III, женщины в возрасте 20–29 лет), шейку бедренной кости в качестве места для диагностики и единая технология: двойная эмиссионная рентгеновская абсорбциометрия (DXA) [47–49].Таким образом, диагноз остеопороза у мужчин достигается путем сравнения измеренной МПК с МПК в контрольной группе женщин. Широкий метаанализ более чем 39 000 первичных данных подтвердил это предположение, показав, что МПК, относящаяся к популяции NHANES III, предсказывает риск переломов как у мужчин, так и у женщин [50].
Руководящие принципы Общества эндокринологов [51] и Osteoporosis Canada [52] рекомендуют использование позвоночника и бедра для диагностики остеопороза, но разрешают использование дистального отдела лучевой кости, когда сканирование позвоночника или бедра не может быть интерпретировано, и для мужчин с гиперпаратиреоз или получение андрогенной депривационной терапии рака простаты.
BMD сама по себе не учитывает механические свойства всей кости [53, 54]; Таким образом, было выполнено несколько подходов для определения параметров качества кости, которые будут использоваться при клинической оценке остеопороза у мужчин. Эти подходы основаны на наблюдении гендерных различий в архитектуре кости как различий в размере кости [55]; также процесс старения вызывает изменения в морфологии кости, которые могут быть причиной повышенного риска переломов, например, уменьшение размера остеонов [56–58] и увеличение диаметра гаверсовских каналов [56].
Недавние исследования также подтверждают роль внутрикортикальной пористости и ее распределения в определении возрастного риска переломов и гендерных различий. В частности, повышенная пористость коры головного мозга у пожилых мужчин может быть одним из факторов, определяющих повышенный риск переломов [59, 60].
Несмотря на эти убедительные доказательства половых и возрастных различий в качестве костей, ВОЗ и Международный фонд остеопороза не рекомендуют клиническую оценку этих параметров при оценке риска клинических переломов при остеопорозе у мужчин [49].
Оценка клинических факторов риска низкой МПК может помочь в выявлении пациентов, подлежащих скринингу с помощью ДРА. В крупных исследованиях с повышенным риском переломов у мужчин были связаны несколько факторов риска, таких как низкий индекс массы тела, возраст, предшествующий перелом в анамнезе, гипогонадизм, инсульт, чрезмерное употребление алкоголя, курение, длительное употребление кортикостероидов, недавние падения, нарушение здоровья нервно-мышечная функция и диабет [61, 62].
После выявления пациентов с низкой МПК перед лечением необходимо исключить вторичный остеопороз.Несколько состояний вызывают вторичный остеопороз, резюмируемые следующим образом:
Основные причины вторичного остеопороза у мужчин (данные [53, 63]) Алкоголизм. Хроническое обструктивное заболевание легких. Со стороны желудочно-кишечного тракта: синдромы мальабсорбции, воспалительные заболевания кишечника, глютеновая спру, первичный билиарный цирроз, гастрэктомия. Плохое питание: низкий уровень витамина D в сыворотке крови, низкий уровень кальция. Гиперкальциурия. Эндокринные нарушения: гипертиреоз, гиперпаратиреоз, гиперкортизолизм.Гипогонадизм: идиопатическая терапия, депривация андрогенов при раке простаты. Лекарственные средства: противосудорожные препараты, химиотерапевтические средства, глюкокортикоиды, гормон щитовидной железы. Нервно-мышечные расстройства. Посттрансплантационный остеопороз. Мастоцитоз. Злокачественные новообразования. Ревматоидный артрит. Аутоиммунные заболевания, отличные от ревматоидного артрита. Более полный обзор причин вторичного остеопороза у мужчин выходит за рамки настоящего обзора. Соответственно, читатель может обратиться к двум недавно опубликованным статьям для подробного обзора [62, 64].
4. Лечение
Целью лечения мужского остеопороза является снижение риска переломов; однако большинство клинических испытаний с профилактикой переломов в качестве первичной конечной точки проводилось на женщинах. В исследовании у мужчин обычно рассматриваются суррогатные конечные точки, такие как изменения МПК и маркеров обновления костной ткани, использование суррогатных маркеров вместо уменьшения переломов оправдано на основе терапевтической эквивалентности; изменения МПК, наблюдаемые у мужчин, сопоставимы с изменениями, наблюдаемыми у женщин; таким образом, предполагается, что эффективность в сокращении переломов также будет аналогичной [49].
Прежде чем рассматривать данные об эффективности лечения, важно сосредоточиться на том, кого следует лечить.
4.1. Кого лечить?
МПК не является единственным определяющим фактором риска переломов, поскольку было продемонстрировано, что у пациентов мужского пола с непозвоночными переломами только 21% имеет показатель T ниже [8]. Таким образом, предполагая, что показатель BMD T- не может использоваться в качестве порогового значения для выбора лечения, необходимо учитывать другие факторы риска, кроме BMD, чтобы решить, кого лечить.
С этой целью ВОЗ разработала алгоритм, который объединяет клинические факторы риска с измерением МПК. Алгоритм, называемый инструментом оценки риска переломов (FRAX), оценивает 10-летнюю вероятность перелома бедра или большого остеопоротического перелома у мужчин и женщин [64]. FRAX учитывает возраст, пол, вес, рост, предыдущий перелом, историю перелома бедра у родителей, текущее курение, вторичный остеопороз, воздействие глюкокортикоидов, ревматоидный артрит, потребление трех или более единиц алкоголя в день и МПК, измеренную с помощью DXA в бедренной кости. шеи, если таковая имеется, для оценки риска перелома.В зависимости от эпидемиологии переломов в разных странах могут использоваться разные модели FRAX. FRAX находится в свободном доступе по адресу http://www.shef.ac.uk/FRAX/index.aspx.
Были предложены другие инструменты оценки риска разрушения [52, 65, 66]; Эффективность этих инструментов не изучалась широко среди мужского населения.
Рекомендации по лечению мужского остеопороза различаются в разных странах; Наличие хрупкого перелома из-за остеопороза в качестве показания к лечению часто встречается в различных руководствах.Рекомендации по лечению мужского остеопороза от Национального фонда остеопороза [67], эндокринного общества [51] и Osteoporosis Canada [52] приведены в таблице 1.
| ||||||||||||||||
| CAROC: Канадская ассоциация радиологов и остеопороза. | ||||||||||||||||
4.2. Какое лечение?
Наряду с фармакологическим лечением целесообразно обеспечить адекватное потребление кальция и витамина D и регулярную физическую активность с упражнениями с отягощением и избегать употребления алкоголя и табака. Все руководства включают рекомендации по немедикаментозному лечению [48, 51, 52]. Стратегии предотвращения падений предложены NOF и Osteoporosis Canada [48, 52].
Все руководства включают рекомендации по немедикаментозному лечению [48, 51, 52]. Стратегии предотвращения падений предложены NOF и Osteoporosis Canada [48, 52].
Есть некоторые данные, свидетельствующие об активной роли добавок кальция и витамина D в предотвращении переломов у пожилых мужчин [68], тогда как физические упражнения могут играть более важную роль в снижении риска падений [69], чем в повышении МПК. .
Алендронат [70], ризедронат , [71] и золедроновая кислота [72], как было показано, снижают риск переломов хрупкости позвонков у мужчин и одобрены FDA.Среди них только ризедронат оказался эффективным в сокращении непозвоночных [73] и бедренных [74] переломов у мужчин. Бисфосфонаты доказали свою эффективность также при остеопорозе у мужчин, вторичном по отношению к глюкокортикоидам [75] или терапии андрогенной депривации [63, 76, 77].
Деносумаб недавно был одобрен FDA для лечения остеопороза у мужчин; FDA одобрило новое показание после изучения данных исследования ADAMO. Исследование ADAMO показало, что у мужчин с низкой МПК лечение деносумабом увеличивает МПК и снижает резорбцию костной ткани независимо от исходного уровня тестостерона, статуса МПК, предполагаемого риска перелома или возраста [78].Деносумаб также одобрен для увеличения костной массы у пациентов, получающих андрогенную терапию по поводу неметастатического рака простаты [79].
Лечение с помощью ежедневных подкожных инъекций 1–34 паратироидного гормона ( терипаратид ) было одобрено FDA для лечения первичного остеопороза у мужчин [80], а также остеопороза, вызванного глюкокортикоидами [81].
В Европе Strontium Ranelate также одобрен для лечения мужского остеопороза; Увеличение МПК поясничного отдела позвоночника и бедра у мужчин с остеопорозом, полученное с помощью этого препарата, аналогично таковому у женщин [82].
Как известно, гипогонадизм сопровождается повышенным метаболизмом костной ткани и повышенным риском переломов [83, 84]; Таким образом, представляется интересным оценить эффект лечения тестостероном при остеопорозе у мужчин. Некоторые обсервационные исследования показывают, что лечение тестостероном снижает метаболизм костной ткани и увеличивает МПК, в то время как влияние на риск переломов не оценивалось [84, 85].
Некоторые обсервационные исследования показывают, что лечение тестостероном снижает метаболизм костной ткани и увеличивает МПК, в то время как влияние на риск переломов не оценивалось [84, 85].
Тем не менее, из-за неблагоприятного воздействия на гематокрит, простату и сердечно-сосудистую систему, а также из-за отсутствия данных по профилактике переломов, заместительная терапия тестостероном, несмотря на то, что показана при симптоматическом гипогонадизме, не показана для лечения мужского остеопороза.Таким образом, пациентам с симптоматическим гипогонадизмом и остеопорозом рекомендуется лечение, отличное от тестостерона, для предотвращения переломов [49].
4.3. Будущее лечения: некоторые перспективы
Новые методы лечения находятся в стадии разработки; в частности, антитела к склеростину, оданакатиб (ингибитор катепсина-К) и абалопаратид (аналог пептида, родственного ПТГ) находятся на продвинутых стадиях клинической оценки, тогда как другие, как антагонисты диккопф-1 и кальцилитики, находятся на более ранних клинических и доклинических стадиях. развития.
Антитела к склеростину увеличивают образование костной ткани, ингибируя склеростин (SOST). SOST продуцируется в основном остеоцитами и ингибирует путь Wnt; ингибирование пути Wnt снижает образование и активность OB и, как следствие, снижает образование кости. Ингибирование SOS антителами увеличивает активность OB. В настоящее время изучаются два моноклональных антитела к склеростину: Romosozumab [86] и Blosozumab [87]. Оба антитела безопасны и эффективны для увеличения МПК у женщин в постменопаузе; кроме того, оба препарата были эффективны в увеличении маркеров образования кости и снижении маркеров резорбции кости; тем не менее, ромосозумаб находится на более продвинутой стадии разработки.
Ромосозумаб оказывает схожее действие как у мужчин, так и на женщин с низкой костной массой [88], тогда как исследований по применению Блосозумаба у мужчин не проводилось. Испытания фазы 3 с применением ромосозумаба у мужчин с остеопорозом (Clinical trials.gov: NCT02186171) продолжаются, в то время как испытания Blosozumab при остеопорозе у мужчин еще не проводились.
Odanacatib специфически нацелен на протеазу катепсин-K, которая играет роль в активности резорбции ОК; в частности, этот белок высвобождается ОК и разрушает белки костного матрикса.Оданакатиб снижает резорбцию кости, не влияя на количество ОК, и, следовательно, сохраняет костеобразование [89]. В исследовании III фазы оданакатиб в дозе 50 мг один раз в неделю значительно увеличивает МПК и улучшает структуру костей по сравнению с плацебо у женщин в постменопаузе [90]. Рандомизированное плацебо-контролируемое исследование фазы III препарата Оданакатиб у мужчин с остеопорозом продолжается (клинические испытания: NCT01120600).
Абалопаратид представляет собой аналог пептида, родственного ПТГ, который действует как анаболический агент и увеличивает активность OB.Результаты исследования фазы II показывают, что абалопаратид эффективен для увеличения МПК как в поясничном отделе позвоночника, так и в шейке бедра [91]. В настоящее время исследований абалопаратида у мужчин с остеопорозом нет.
Другие препараты, нацеленные на ингибиторы и активаторы пути Wnt, в настоящее время находятся на ранней стадии разработки; наиболее многообещающим представляется антитело против диккопф-1 (Dkk-1). Доклинические данные свидетельствуют о том, что ингибирование действия DKK-1 оказывает анаболический эффект на кости [92]; тем не менее, данные о людях, подтверждающие эти выводы, отсутствуют.Фаза I испытания антитела против DDK-1 (RN546), зарегистрированного как клиническое испытание NCT01293487, завершена, но в настоящее время результаты не опубликованы.
Другими потенциальными кандидатами в качестве анаболических препаратов при остеопорозе являются кальцилитические агенты; эти препараты действуют как антагонисты кальций-чувствительных рецепторов (например, ронакалерет, JTT-305 / MK-5442 и AXT914) и стимулируют эндогенную пульсирующую секрецию ПТГ. Несмотря на некоторые многообещающие данные о животных, до настоящего времени кальцилитические препараты не проявляли анаболической активности костей [93, 94].
5. Выводы
Хотя частота переломов у мужчин увеличивается из-за старения населения, мужской остеопороз остается недиагностированным и недолеченным заболеванием. Тем не менее, растет понимание этой проблемы как серьезной проблемы общественного здравоохранения.
Переломы, вызванные остеопорозом, увеличивают заболеваемость и смертность пожилых мужчин вместе со значительным увеличением расходов на общественное здравоохранение.
Патофизиология первичного мужского остеопороза включает гормональные изменения и клеточное старение.Более 65% переломов у мужчин вызваны вторичным остеопорозом.
Клинические рекомендации по лечению остеопороза у мужчин включают диагностику хрупких переломов, измерение МПК и оценку риска переломов в основном с помощью FRAX.
Утвержденные фармакологические методы лечения показали свою эффективность при мужском остеопорозе; тем не менее, необходимы дополнительные исследования для изучения эффективности предотвращения непозвоночных переломов и изучения сравнительной эффективности различных методов лечения остеопороза у мужчин.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Лечение остеопороза: лекарства могут помочь
Лечение остеопороза: лекарства могут помочь
Лечение остеопороза может включать прием лекарств наряду с изменением образа жизни. Получите ответы на некоторые из самых распространенных вопросов о лечении остеопороза.
Персонал клиники МэйоЕсли вы проходите курс лечения остеопороза, вы делаете шаг в правильном направлении для здоровья своих костей.Но, возможно, у вас есть вопросы по поводу вашей терапии. Подходит ли вам лекарство, которое вы принимаете? Как долго ты это будешь принимать? Почему ваш врач рекомендует еженедельно принимать таблетки, если ваш друг принимает таблетку только раз в месяц?
Какие лекарства от остеопороза обычно пробуют в первую очередь?
Бисфосфонаты обычно являются препаратами первого выбора для лечения остеопороза. К ним относятся:
- Алендронат (Фосамакс), еженедельная таблетка
- Ризедронат (Актонел), еженедельные или ежемесячные таблетки
- Ибандронат (Бонива), ежемесячная таблетка или ежеквартальная внутривенная (IV) инфузия
- Золедроновая кислота (Рекласт), ежегодная инфузия в / в
Еще одно распространенное лекарство от остеопороза — деносумаб (Prolia, Xgeva).Не связанный с бисфосфонатами, деносумаб может применяться у людей, которые не могут принимать бисфосфонаты, например у некоторых людей с пониженной функцией почек.
Деносумаб вводится мелкими инъекциями под кожу каждые шесть месяцев. Если вы принимаете деносумаб, вам, возможно, придется принимать это на неопределенный срок, если только ваш врач не переведет вас на другой препарат. Недавние исследования показывают, что после прекращения приема препарата может возникнуть высокий риск переломов позвоночника, поэтому важно, чтобы вы принимали его постоянно.
Каковы общие побочные эффекты таблеток бисфосфоната?
Основными побочными эффектами таблеток бисфосфонатов являются расстройство желудка и изжога. Не ложитесь и не наклоняйтесь в течение 30-60 минут, чтобы лекарство не попало обратно в пищевод. Большинство людей, которые следуют этим советам, не имеют этих побочных эффектов.
Таблетки бисфосфоната плохо всасываются желудком. Может помочь прием лекарства натощак, запивая стаканом воды. Не кладите больше ничего в желудок в течение 30-60 минут, после чего вы можете есть, пить другие жидкости и принимать другие лекарства.
Есть ли преимущества у бисфосфонатов для внутривенного введения по сравнению с таблетками?
Внутривенные формы бисфосфонатов, такие как ибандронат и золедроновая кислота, не вызывают расстройства желудка. И некоторым людям может быть проще запланировать ежеквартальную или ежегодную инфузию, чем не забывать принимать еженедельные или ежемесячные таблетки.
Внутривенные бисфосфонаты вызывают у некоторых людей легкие симптомы гриппа, но обычно только после первой инфузии. Вы можете уменьшить эффект, принимая ацетаминофен (тайленол и другие) до и после инфузии.
Могут ли лекарства от остеопороза повредить кости?
Очень редкое осложнение при приеме бисфосфонатов и деносумаба — перелом или трещина в середине бедренной кости. Эта травма, известная как атипичный перелом бедренной кости, может вызвать незаметную боль в бедре или паху, которая может постепенно усиливаться.
Бисфосфонаты и деносумаб также могут вызывать остеонекроз челюсти — редкое состояние, при котором часть челюстной кости заживает медленно или не заживает, как правило, после удаления зуба или другой инвазивной стоматологической операции.Это чаще встречается у людей с раком, поражающим кость, которые принимают гораздо большие дозы бисфосфонатов, чем те, которые обычно используются при остеопорозе.
Следует ли мне взять отпуск от приема бисфосфонатов?
Риск развития атипичного перелома бедренной кости или остеонекроза челюсти увеличивается с увеличением продолжительности приема бисфосфонатов. Поэтому ваш врач может посоветовать вам временно прекратить прием этого типа лекарств. Эта практика известна как наркологический отпуск.
Однако, даже если вы перестанете принимать лекарство, его положительный эффект может сохраниться. Это потому, что после нескольких лет приема бисфосфонатов лекарство остается в вашей кости.
Из-за этого затяжного эффекта большинство экспертов считают, что для людей, которые хорошо себя чувствуют во время лечения — тех, у кого нет переломов костей и которые сохраняют плотность костей — разумно отказаться от приема бисфосфоната после его приема в течение пяти лет.
Используются ли гормоны для лечения остеопороза?
Эстроген, иногда в сочетании с прогестином, когда-то широко использовался для лечения остеопороза.Это лечение может увеличить риск образования тромбов, рака эндометрия, рака груди и, возможно, сердечных заболеваний. Сейчас он обычно предназначен для женщин с высоким риском переломов, которые не могут принимать другие препараты от остеопороза.
Женщины, которые рассматривают заместительную гормональную терапию для уменьшения симптомов менопаузы, таких как приливы, могут повлиять на улучшение здоровья костей при оценке преимуществ и рисков лечения эстрогенами. Текущие рекомендации гласят, что нужно использовать самую низкую дозу гормонов в течение самого короткого периода времени.
Ралоксифен (Evista) имитирует благотворное влияние эстрогена на плотность костей у женщин в постменопаузе без некоторых рисков, связанных с эстрогеном. Прием этого препарата может снизить риск некоторых видов рака груди. Приливы жара — частый побочный эффект. Ралоксифен также может увеличить риск образования тромбов.
Как действуют лекарства от остеопороза?
На протяжении всей жизни здоровые кости постоянно ломаются и восстанавливаются. С возрастом — особенно после менопаузы — кости разрушаются быстрее.Поскольку восстановление костей не успевает за темпами, кости разрушаются и становятся слабее.
Большинство лекарств от остеопороза снижают скорость разрушения костей. Некоторые работают, ускоряя процесс наращивания костей. Любой из этих механизмов укрепляет кость и снижает риск переломов.
Какие лекарства помогают ускорить процесс наращивания костей?
К препаратам, строящим кости, относятся:
- Терипаратид (Фортео)
- Абалопаратид (Тимлос)
- Ромосозумаб (четность)
Эти типы лекарств обычно предназначены для людей с очень низкой плотностью костей, у которых были переломы или у которых остеопороз вызван стероидными препаратами.
Терипаратид и абалопаратид требуют ежедневных инъекций. Исследования на лабораторных крысах показали увеличение риска рака костей, поэтому эти лекарства не используются у людей с высоким риском рака костей. До сих пор не было обнаружено увеличения заболеваемости раком костей у людей, принимавших эти лекарства.
Ромосозумаб вводится в виде ежемесячной инъекции в офисе вашего врача. Это новый препарат, и о долгосрочных побочных эффектах известно меньше, но его не назначают людям, недавно перенесшим инсульт или сердечный приступ.Лечение прекращается после 12 месячных доз.
Эти препараты для наращивания костей можно принимать только один или два года, и после прекращения их польза начинает быстро исчезать. Чтобы защитить сформировавшуюся кость, вам нужно начать принимать стабилизирующие кости лекарства, такие как бисфосфонат.
Может ли одно лекарство успешно лечить остеопороз?
Не полагайтесь исключительно на лекарства как на единственное средство от остеопороза. Эти методы также важны:
- Упражнение. Физическая активность с весовой нагрузкой и упражнения, улучшающие равновесие и осанку, могут укрепить кости и снизить вероятность перелома. Чем больше вы активны и в хорошей форме с возрастом, тем меньше вероятность того, что вы упадете и сломаете кость.
- Полноценное питание. Соблюдайте здоровую диету и убедитесь, что вы получаете достаточно кальция и витамина D.
- Бросить курить. Курение сигарет ускоряет потерю костной массы.
- Ограничьте употребление алкоголя. Если вы решите употреблять алкоголь, делайте это умеренно.Для здоровых женщин это означает до одного напитка в день. Для здоровых мужчин это будет до двух напитков в день.
- Остеопороз: углубленно. Национальный институт артрита и костно-мышечной и кожных заболеваний. https://www.niams.nih.gov/health-topics/osteoporosis/advanced. По состоянию на 9 июня 2020 г.
- Goldman L, et al., Eds. Остеопороз. В: Медицина Гольдмана-Сесила. 26-е изд. Эльзевир; 2020. https://www.clinicalkey.com.По состоянию на 9 июня 2020 г.
- Eastell R, et al. Фармакологическое лечение остеопороза у женщин в постменопаузе: Руководство по клинической практике эндокринного общества. Журнал эндокринологии и метаболизма. 2019; DOI: 10.1210 / jc2009-00221.
- Ferri FF. Остеопороз. В: Клинический советник Ферри 2020. Elsevier; 2020. https://www.clinicalkey.com. По состоянию на 9 июня 2020 г.
- Rosen HN, et al. Обзор лечения остеопороза у женщин в постменопаузе. https: // www.uptodate.com/contents/search. По состоянию на 9 июня 2020 г.
- Rosen HN. Риски терапии бисфосфонатами у пациентов с остеопорозом. https://www.uptodate.com/contents/search. По состоянию на 9 июня 2020 г.
- Bone HG, et al. 10 лет лечения деносумабом у женщин в постменопаузе с остеопорозом: результаты рандомизированного исследования FREEDOM фазы 3 и открытого расширения. Ланцетный диабет и эндокринология. 2017; DOI: 10.1016 / S2213-8587 (17) 30138-9.
- Кернс А.Е. (заключение эксперта).Клиника Майо. 15 июня 2020 г.
Продукты и услуги
- Книга: Руководство клиники Майо по профилактике и лечению остеопороза
- Книга: Клиника Майо Решение менопаузы
.
Остеопороз (ОП) — наиболее распространенный тип заболевания костей, характеризующийся снижением плотности костей, что может привести к переломам.Кость — это живая ткань, и существующая кость постоянно заменяется новой. ОП возникает, когда организм не может сформировать достаточно новой кости или когда организм реабсорбирует слишком много кости, или и то, и другое. ОП молчит, пока ты не сломаешься. Чаще всего возникают переломы бедра, позвоночника и запястья. Из-за остеопороза около половины всех женщин старше 50 лет в течение жизни имеют перелом бедра, запястья или позвонка. Кто подвержен риску ОП?
Как диагностируется остеопороз?
|
Кому подойдет DEXA?
Остеопороз в значительной степени можно предотвратить, и люди, у которых уже есть остеопороз, могут замедлить его прогрессирование и снизить риск развития переломов. Основная цель лечения людей с остеопорозом — предотвращение переломов костей. Комплексная программа лечения включает в себя правильное питание, упражнения и предотвращение падений, которые могут привести к переломам. Ваш врач может также назначить одно из нескольких лекарств, которые замедляют или останавливают потерю костной массы или создают новую кость, увеличивают плотность костной ткани и снижают риск переломов. Если вы принимаете лекарства для профилактики или лечения остеопороза, важно также получать рекомендованные количества кальция и витамина D. Не забудьте обсудить со своим ревматологом, показана ли DEXA как часть вашей комплексной программы здравоохранения. Щелкните здесь, чтобы загрузить PDF-файл. |
Пожилые люди и старение — Остеопороз
На этой странице:
Проблема
Остеопороз — это потеря плотности костей у пожилых людей, которая может вызвать болезненные переломы, инвалидность и деформацию.Хотя наследственность и размер костей влияют на развитие остеопороза, часто можно предотвратить, отсрочить или уменьшить потерю костной массы за счет здорового образа жизни.
Фон
Остеопороз поражает обоих полов, но чаще встречается у женщин. По оценкам, примерно каждая четвертая женщина и каждый восьмой мужчина в возрасте старше 50 лет в Канаде страдают остеопорозом.
Кости постоянно обновляются естественным путем.Но с возрастом этот процесс становится менее эффективным, и минеральная плотность костной ткани теряется. Когда минеральная плотность костной ткани ниже нормальной, но недостаточно низка, чтобы классифицировать ее как остеопороз, это называется остеопенией. Остеопороз приводит к тому, что кости со временем становятся очень тонкими и слабыми, что увеличивает риск переломов. Его часто называют «тихим вором», потому что потеря костной массы протекает бессимптомно.
Когда кости серьезно ослаблены остеопорозом, даже простые движения, такие как наклонение, чтобы взять сумку с продуктами, или сильное чихание, могут привести к переломам.
Влияние остеопороза на здоровье
Переломы запястья, позвоночника и бедра чаще всего связаны с остеопорозом. Переломы костей, возникающие в этих областях в результате падения с высоты стоя или ниже, называются переломами хрупкости и являются свидетельством остеопороза.
Переломы бедра из-за остеопороза — серьезная проблема для пожилых людей.Смертность значительно увеличивается после перелома шейки бедра, и менее чем у 50% пострадавших от этой травмы происходит функциональное восстановление, а многие становятся инвалидами навсегда. Около 25% пациентов после перелома шейки бедра проживают в учреждениях длительного ухода в течение года и более.
Обычно нет предупреждающих признаков остеопороза, пока не произойдет перелом. Однако есть способы предотвратить, отсрочить и вылечить остеопороз.
Факторы риска остеопороза
Женщины особенно подвержены риску остеопороза.В период менопаузы уровень эстрогена, который помогает сохранить здоровье женских костей, резко падает. Многие женщины испытывают большую потерю костной массы во время менопаузы.
Заместительная гормональная терапия может помочь уменьшить падение уровня эстрогена во время менопаузы, предотвращая и даже корректируя потерю костной массы. Однако могут быть неблагоприятные последствия для здоровья, в том числе повышенный риск рака груди. Поговорите со своим врачом о том, что может вам подойти.
Хотя у мужчин обычно большая костная масса, чем у женщин, они также могут страдать от остеопороза.
Помимо возраста, есть несколько факторов, которые увеличивают риск развития остеопороза. В их числе:
- семейный анамнез остеопороза
- остеопения
- малая масса тела
- диета с низким содержанием кальция
- низкий уровень физической активности
- удаленные яичники или ранняя менопауза (до 45 лет) без заместительной гормональной терапии
- менопауза миновала
- витамин D дефицит
- курение
- чрезмерное потребление кофеина (более четырех чашек кофе, чая или колы в день) или чрезмерное употребление алкоголя (более двух порций в день)
- длительное пероральное употребление некоторых лекарств, таких как кортизон, преднизон или противосудорожные средства
Минимизация риска
Если у вас есть некоторые из факторов риска, перечисленных выше, поговорите со своим врачом о прохождении теста на плотность костной ткани и примите профилактические меры для снижения риска.Вот несколько способов защитить свои кости.
- Ешьте хорошо. Всем канадцам рекомендуется правильно питаться и быть активными каждый день, следуя советам, содержащимся в документе Eating Well with Canada’s Food Guide , чтобы снизить риск хронических заболеваний, таких как остеопороз.
- Включите кальций в свой рацион. Людям старше 50 требуется 1200 мг кальция каждый день. С возрастом ваше тело перестает усваивать кальций, поэтому важны продукты, богатые кальцием, и вам может потребоваться добавка кальция.Продукты, богатые кальцием, включают молоко и молочные продукты; лосось и сардины с костями; бобы; семена подсолнечника и кунжута; брокколи и другая зелень; инжир; и ревень.
- Достаточно витамина D . Кальций с трудом усваивается организмом без витамина D . В дополнение к руководству по продуктам питания Canada , которое рекомендует всем канадцам старше двух лет потреблять 500 мл (две чашки) молока каждый день, все люди старше 50 должны принимать ежедневную добавку в размере 400 МЕ витамина D .Людям, которые не пьют молоко или обогащенные соевые напитки, скорее всего, потребуется дополнительный источник витамина D . Большую часть года в Канаде (с октября по март и дольше в далеких северных широтах) солнце недостаточно сильное, чтобы производить витамин D в коже. Кожа также имеет пониженную способность производить витамин D с возрастом.
- Будьте активны каждый день. Кости становятся сильнее с повышением активности. Включите в свой распорядок регулярные упражнения с весовой нагрузкой, такие как танцы, прогулки, походы или теннис.Упражнения, улучшающие баланс и координацию, такие как йога, плавание тай-чи и упражнения на гибкость, помогут уменьшить количество падений и предотвратить переломы. Попробуйте несколько занятий, пока не найдете то, что вам подходит.
- Избегайте курения. У курильщиков более высокая скорость потери костной массы и более высокий риск переломов, чем у некурящих. Курящие женщины также склонны вступать в менопаузу в более раннем возрасте, чем некурящие. Это означает, что в более раннем возрасте происходит более быстрая потеря костной массы.
- Предотвращение падений. Если у вас диагностирован остеопороз или у вас есть какие-либо факторы риска, предотвращение падений особенно важно. Программа упражнений, соответствующая вашим способностям, поможет. Наденьте удобную обувь, которая хорошо поддерживает. Следите за неровностями земли, тротуаров и полов. Не спешите сесть на автобус, не отвечайте на телефонные звонки или звонки в дверь. Сделайте свой дом безопасным, чтобы снизить риск несчастных случаев. См. . Нужна дополнительная информация? ниже и получите копию The Safe Living Guide .
Если вам уже поставили диагноз остеопороз или остеопения, поговорите со своим врачом о лекарствах, которые могут помочь с вашим заболеванием.
Некоторые люди с остеопорозом страдают от перелома или хронической боли из-за сжатия или мышечных спазмов. Ваш врач может помочь вам найти правильное обезболивающее для ваших симптомов и, возможно, порекомендовать другие методы лечения, которые могут помочь, включая лед и тепло, релаксационную терапию, иглоукалывание и другие альтернативные способы борьбы с болью.
Роль правительства Канады
Health Canada и Агентство общественного здравоохранения Канады стремятся помочь канадцам улучшить свое здоровье и благополучие, продвигая и поддерживая регулярную физическую активность и здоровое питание.
В частности, Агентство общественного здравоохранения распространяет информацию о здоровом старении и поощряет укрепление здоровья пожилых людей, снижение риска и стабилизацию хронических состояний, таких как остеопороз.
Агентство также работает с заинтересованными сторонами на всех уровнях, чтобы обеспечить лидерство в профилактике хронических заболеваний и борьбе с ними. Это достигается за счет разработки политики и программ, надзора и развития образования.
Нужна дополнительная информация?
Для получения дополнительной информации об остеопорозе обращайтесь по следующему телефону:
Информационный листок по остеопорозу для пожилых людей Канадского агентства общественного здравоохранения.
Чтобы узнать больше о правильном питании, обратитесь к Канадскому справочнику по продуктам питания
Чтобы заказать копию «Руководства по безопасному проживанию», позвоните по телефону (613) 952-7606
Osteoporosis Canada по телефону 1-800-463-6842 или (416) 696-2663 в Торонто
Общество артрита, 1-800-321-1433
Агентство общественного здравоохранения Канадского центра профилактики и контроля хронических заболеваний.
Дополнительные статьи по вопросам здоровья и безопасности можно найти на веб-сайте It’s Your Health
Вы также можете позвонить по бесплатному телефону 1-866-225-0709 или TTY по телефону 1-800-465-7735.
Оригинал: март 2007 г.
Обновлено: октябрь 2007 г.
© Ее Величество Королева Справа Канады, представленная министром здравоохранения, 2007 г.


 Большинство пациентов, перенесших минимальный травматический перелом бедренной кости или позвонков, также страдают от остеопороза
Большинство пациентов, перенесших минимальный травматический перелом бедренной кости или позвонков, также страдают от остеопороза

 Высокий риск падений
Высокий риск падений д.
д.
 5 — шейка бедра, бедра или поясничный отдел позвоночника; — оценка от -1,0 до -2,5 в шейке бедра или поясничном отделе позвоночника
5 — шейка бедра, бедра или поясничный отдел позвоночника; — оценка от -1,0 до -2,5 в шейке бедра или поясничном отделе позвоночника