Нормальное давление в 65 лет у женщин: Какое должно быть давление у человека в 50–60 лет и пульс у женщины?
Часто задаваемые вопросы о контроле артериального давления во время беременности
- Что такое преэклампсия?
- Каковы симптомы преэклампсии?
- В какой срок беременности обычно возникает преэклампсия?
- Кто больше всего подвержен риску преэклампсии?
- Если мое давление высокое, значит ли что у меня преэклампсия?
- Почему так важен контроль давления во время беременности?
- Какой уровень давления во время беременности считается нормальным, и какой высоким?
- Какой уровень давления до и после беременности считается нормальным?
- Чем опасна преэклампсия для моего ребенка и для меня?
- Как лечится преэклампсия?
- Можно ли предотвратить преэклампсию?
- Существуют ли долгосрочные последствия преэклампсии?
- Полезные ссылки по преэклампсии..
Что такое преэклампсия?
Преэклампсия это проблема, c которой сталкиваются некоторые женщины во время беременности. Она возникает во второй половине беременности. Признаки этого заболевания следующие: высокое давление, не проходящие отеки нижних конечностей и наличие белка в моче.
Каковы симптомы преэклампсии?
Женщина с «мягкой» преэклампсией может чувствовать себя очень хорошо. Поэтому необходимо проходить дородовую проверку для раннего выявления такого состояния. Симптомами тяжелой формы преэклампсии, развивающейся в последние недели беременности, являются: высокое давление, головные боли, размытость зрения, непереносимость яркого света, тошнота, рвота и чрезмерная отечность ступней и кистей рук.
В какой срок беременности обычно возникает преэклампсия?
Преэклампсия может появиться в любой срок беременности, во время родов и в течение шести недель послеродового периода, однако, наиболее часто она возникает в последнем триместре и разрешается в течение 48 часов после родов. Преэклампсия может развиваться постепенно или появиться неожиданно, хотя признаки и симптомы уже могли присутствовать, но оставались незамеченными, в течение нескольких месяцев.
Кто больше всего подвержен риску преэклампсии?
Преэклампсия значительно чаще развивается во время первой беременности и у женщин, чьи мамы и сестры также страдали от преэклампсии. Риск преэклампсии выше при многоплодной беременности, во время подростковой беременности и у женщин старше 40 лет. К другим категориям риска относятся женщины, у которых было высокое давление или заболевание почек до беременности, и женщины с индексом массы тела выше 35.
Причина преэклампсии неизвестна.
Если мое давление высокое, значит ли что у меня преэклампсия?
Не обязательно. Если у вас высокое давление, необходимо наблюдаться у врача, поскольку такое состояние может означать преэклампсию. Кроме высокого давления у женщин с преэклампсией наблюдается большая отечность и белок в моче. Многие женщины во время беременности имеют высокое давление, однако, при отсутствии отечности и белка в моче, речь о преэклампсии не идет.
Почему так важен контроль давления во время беременности?
Преэклампсия проявляет себя повышенным давлением. Поэтому необходимо измерять давление, по крайней мере, 2 раза в день — утром и вечером. Измерять необходимо в положении сидя, после отдыха и в спокойной обстановке.
Какой уровень давления во время беременности считается нормальным, и какой высоким?
Для ответа на этот вопрос воспользуйтесь следующей таблицей, где приведены данные о значениях давления во время беременности (в мм рт. ст.):
Reference:Prof. A. H. Shennan, St. Thomas Hospital, London
Какой уровень давления до и после беременности считается нормальным?
Таблица классификации уровней артериального давления (в мм рт. ст.). Данные Всемирной Организацией Здравоохранения (ВОЗ).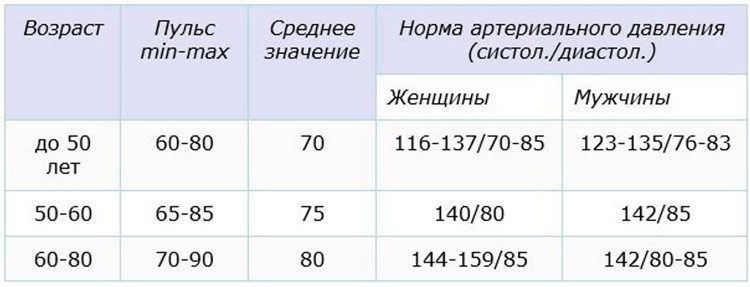
Чем опасна преэклампсия для моего ребенка и для меня?
Преэклампсия не позволяет плаценте получать необходимое количество крови. Если плацента не получает кровь в достаточном количестве, плод страдает от недостаточности воздуха и питания, что проявляется в низком весе ребенка при рождении, и ведет к другим проблемам для ребенка.
Большинство женщин с преэклампсией рожают здоровых детей. У небольшого количество развивается состояние, называемое эклампсией, которое очень опасно для матери и ребенка. Благодаря налаженной службе по дородовому наблюдению, преэклампсия обнаруживается на ранней стадии, когда большинство проблем можно устранить.
Как лечится преэклампсия?
Единственное лечение — это рождение ребенка. Если диагностируется преэклампсия, за мамой и ребенком ведется тщательное наблюдение. Обязательным является контроль уровня давления, при котором измерения проводятся 2 раза в день. Необходимо проводить анализ уровня белка в моче, следить за изменением веса. В настоящее время имеются в наличии медицинские препараты и различные виды лечения, которые продлевают беременность и увеличиваю шансы ребенка на выживание.
Можно ли предотвратить преэклампсию?
Преэклампсия не относится к болезням, которые можно предотвратить изменением образа жизни, например, питанием, отказом от курения, алкоголя, физическими упражнениями, достаточным количеством отдыха, отсутствием волнений и т.д. Имеются данные, которые говорят о том, что препараты кальция уменьшают риск преэклампсии, особенно у женщин, живущих в зонах с недостатком кальция в продуктах. Кальций помогает кровяным сосудам расслабляться, и таким образом предотвращать гипертензию.
Существуют ли долгосрочные последствия преэклампсии?
Для большинства женщин роды аннулируют все последствия преэклампсии. У женщин, которые во время беременности страдали преэклампсией, может впоследствии развиться высокое давление. Но это может быть и следствие генетической предрасположенности, а не самой преэклампсии.
Но это может быть и следствие генетической предрасположенности, а не самой преэклампсии.
У младенцев последствия проявляются в том случае, если в утробе матери они испытали большую нехватку питания и кислорода или имели проблемы в результате недоношенности. Проблем со здоровьем у детей, рожденных от матерей, страдавших преэклампсией, по причине преэклампсии не наблюдается.
Полезные ссылки по преэклампсии
Гипертония под контролем | Детская городская клиническая больница
Вполне естественно, что сосудистая стенка, сопротивляясь повышенному давлению, со временем наращивает толщину слоя мышечных клеток и становится более толстой и плотной. Такие сосуды больше подвержены атеросклерозу. Со временем эти изменения приводят к нарушению тока крови и питанию тканей, Это особенно опасно для головного мозга — у людей с гипертонией намного чаще возникают инсульты, причём у пожилых людей частота инсультов особенно высока! Кроме того, повышается нагрузка на сердце (ведь ему приходится выталкивать кровь в артерии с повышенным давлением) — и вот уже сильно увеличился риск инфаркта миокарда Установлено, что безопасный уровень артериального давления в любом возрасте составляет менее 120/80 мм рт.ст. Повышенным считается артериальное давление более 120/80 мм рт.ст. Если у Вас хроническое заболевание почек или сахарный диабет, Ваш безопасный уровень артериального давления — менее 130/80 мм рт.ст. Поддержание нормальных цифр артериального давления (как с помощью лекарств, так и путём изменения диеты, физической активности) позволяет избежать многих серьёзных недугов, в том числе — самых опасных «врагов человечества»: инфаркта миокарда; инсульта; почечной недостаточности; гипертонической ретинопатии; формирования аневризмы сосуда. Чтобы вовремя выявить и эффективно лечить гипертонию систематически измеряйте артериальное давление. Если давление никогда не повышалось, измеряйте его не менее 1 раза в год и при каждом посещении врача. Если артериальное давление повышается изредка, его нужно измерять не реже 1 раза в месяц и при каждом посещении врача. Если Вы страдаете артериальной гипертонией, приобретите прибор для измерения давления и каждый день, самостоятельно, измеряйте артериальное давление и частоту пульса. Записывайте эти данные в специальный дневник — записи пригодятся Вашему лечащему врачу для того, чтобы подобрать оптимальное лечение. Страдающим артериальной гипертонией необходимо с помощью лечащего врача подобрать лекарства для поддержания нормального артериального давления (т.е. 120/80 мм рт.ст.) и постоянно принимать их в рекомендованных дозах. Помните, что подбор наилучшего лекарства или сочетания лекарств может занять некоторое время. Не забывайте, что с гипертонией нужно бороться, как бы хорошо Вы себя ни чувствовали! Это не так сложно (хотя и занимает больше времени, чем изначально думают наши пациенты): изобретено множество лекарств, принимать которые удобно (один или два раза в день) и которые действительно позволяют поддерживать давление менее 140/90 мм рт.ст. Помните, что основная проблема, с которой сталкиваются врачи при лечении гипертонии, — это нежелание самого пациента лечиться!
Если Вы страдаете артериальной гипертонией, приобретите прибор для измерения давления и каждый день, самостоятельно, измеряйте артериальное давление и частоту пульса. Записывайте эти данные в специальный дневник — записи пригодятся Вашему лечащему врачу для того, чтобы подобрать оптимальное лечение. Страдающим артериальной гипертонией необходимо с помощью лечащего врача подобрать лекарства для поддержания нормального артериального давления (т.е. 120/80 мм рт.ст.) и постоянно принимать их в рекомендованных дозах. Помните, что подбор наилучшего лекарства или сочетания лекарств может занять некоторое время. Не забывайте, что с гипертонией нужно бороться, как бы хорошо Вы себя ни чувствовали! Это не так сложно (хотя и занимает больше времени, чем изначально думают наши пациенты): изобретено множество лекарств, принимать которые удобно (один или два раза в день) и которые действительно позволяют поддерживать давление менее 140/90 мм рт.ст. Помните, что основная проблема, с которой сталкиваются врачи при лечении гипертонии, — это нежелание самого пациента лечиться!
Артериальная гипертония: факторы риска
Неуправляемые – не зависят от самого человека:
• возраст: для мужчин – старше 55 лет, для женщин – старше 65 лет;
• наследственная отягощённость;
• факторы окружающей среды.
Управляемые – зависят от образа жизни и поведения и поэтому могут быть устранены:
• избыточная масса тела и ожирение;
• курение;
• нерациональное питание;
• низкая физическая активность;
• неадекватные реакции на стресс.
Как справиться с артериальной гипертонией?
Следите за весом! Для расчета идеальной массы тела пользуйтесь формулой подсчета индекса массы тела (ИМТ): вес (в кг) разделить на рост (в метрах), возведенный в квадрат.
ИМТ = вес (кг)/рост (м)2
Значения индекса массы тела от 18,5 до
24,9 – норма для большинства людей. Более высокие показатели повышают риск возникновения сердечно-сосудистых и ряда других заболеваний.
Соблюдение диеты приводит к снижению артериального давления. Уровень артериального давления имеет прямую зависимость от количества употребляемой соли. Ее средняя доза не должна превышать 5 граммов (1 чайная ложка без верха) в день.
Уменьшите потребление животных жиров, рафинированных продуктов, мучных, кондитерских изделий, сахара. Постарайтесь чаще употреблять обезжиренные или с пониженным содержанием жира молочные продукты, злаки, фрукты, овощи, орехи, бобы.
Увеличьте потребление продуктов, богатых солями калия и магния (печеный картофель, изюм, курага, морская капуста, чернослив).
Ограничьте объем потребляемой жидкости до 1,5 литров в сутки.
Регулярные динамические нагрузки (ходьба, бег, плавание, езда на велосипеде и т.д.) 3-5 раз в неделю не менее 20 минут способствуют не только нормализации артериального давления, профилактике ожирения, но и значительно улучшат Ваше самочувствие и настроение!
Научитесь справляться со стрессом. Контролируйте свои эмоции, настроение. Находите время для прогулок, встреч с друзьями, активного отдыха.
Мифы об артериальной гипертонии
Миф 1: артериальная гипертония – болезнь пожилых людей
Артериальная гипертония стремительно “молодеет”. Сегодня нередки случаи, когда артериальная гипертония развивается у людей чуть старше 30 лет.
Чем это опасно? Если человек начал страдать этим заболеванием с 30–35 лет и в течение последующих 15 лет не знал об этом, а значит и не лечился, то к пенсионному возрасту он придет уже с сердечной недостаточностью, а может быть, и с инсультом, то есть по существу, инвалидом. А иногда такой человек погибает, не дожив до пенсионного возраста. Как это вовремя обнаружить и предотвратить? Рекомендуется каждому человеку, начиная с 25 лет, хотя бы раз в полгода должен измерять артериальное давление.
Миф 2: Главные причины артериальной гипертонии – плохая наследственность и стрессы
Наследственный фактор играет свою роль, это несомненно. Но сама по себе наследственная предрасположенность к артериальной гипертонии не означает, что человек обязательно заболеет. А вот когда к наследственности присоединяются другие негативные факторы…
Но сама по себе наследственная предрасположенность к артериальной гипертонии не означает, что человек обязательно заболеет. А вот когда к наследственности присоединяются другие негативные факторы…
К факторам риска относится: избыточный вес, нерациональное питание, малоактивный образ жизни и пр.
Ещё один фактор риска,– это злоупотребление солью. Мало кто знает, что даже не подсаливая пищу специально, мы тем не менее употребляем поваренной соли в три раза больше того количества, которое нам требуется. Избыточное поступление в организм натрия, который содержится в поваренной соли – один из наиболее мощных факторов риска возникновения артериальной гипертонии.
А что касается стрессов… Бесспорно, стресс часто запускает процесс артериальной гипертонии. Но если человеку, который ругается с начальством, часто стоит в пробках пробкам, преодолевает сугробы и лужи и т. д., предоставить идеальные условия жизни, артериальная гипертония у него не исчезнет.
Миф 3. Нормальное давление – у каждого свое: кто при показателях 120/80 в обморок падает, а кому
и при 180/110 хорошо.
Конечно, нет правил без исключений, но все-таки правила лучше знать. Нормальным артериальное давление считается 120/80 мм. рт. ст. Но есть и границы — не выше 140/90 мм.рт.ст. и не ниже 90/60 мм.рт.ст. А если есть серьезные сопутствующие заболевания, например, сахарный диабет, то тогда верхняя граница нормы понижается – 130/80 мм. рт. ст. Если показатели более высокие – это уже стойкое повышение артериального давления. И здесь сомнений нет: надо ставить диагноз «артериальная гипертония», и активно лечить пациента.
Миф 4: если давление повышенное – надо пить лекарства, если нормальное – зачем лишний раз «глотать всякую химию»?
Такой подход, увы, исповедуют многие наши пациенты. К сожалению, артериальная гипертония, однажды возникнув, остается с человеком на всю жизнь, и это предопределяет необходимость пожизненного лечения. Обязательно нужно принимать все назначенные врачом препараты. Они действуют только в комплексе, и если вам назначено четыре препарата, а вы принимаете только три, вы не станете на три четверти здоровее. Современные препараты для лечения артериальной гипертонии не работают друг без друга.
Они действуют только в комплексе, и если вам назначено четыре препарата, а вы принимаете только три, вы не станете на три четверти здоровее. Современные препараты для лечения артериальной гипертонии не работают друг без друга.
Миф 5: врач запретит все: и курить, и пить, и на море съездить, и в баньке попариться.
По поводу алкоголя – ограничение. О физической нагрузке мы уже говорили: она ни в коем случае не запрещена, но должна быть легкой, не вызывать одышки. Разумно следует заботиться и об оптимизации веса. А вот от курения лучше отказаться, так как это усугубляет течение артериальной гипертонии.
Миф 6: если уж лечиться, то уж средствами народной медицины, которыми веками лечились наши деды
Сто лет назад продолжительность жизни мастерового или крестьянина не превышала 40 лет. Он просто не доживал до того возраста, когда проявляется артериальная гипертония, когда он сегодня бы обратился к врачу. А если и доживал, то это не значит, что он был здоровым человеком. К тому же он жил в условиях хорошей экологии, а не так, как мы сейчас. Кроме того, раньше люди больше двигались и питались натуральными продуктами. Так что лечиться нужно теми средствами, которые подходят для нашего, современного, организма.
Правила измерения артериального давления
Обстоятельства:
• В течение 30 минут до измерения артериального давления не стоит курить и пить напитки, содержащие кофеин (чай, кофе, кола).
• Перед измерением АД нужно спокойно посидеть в течение 5 минут.
• Во время измерения нельзя разговаривать и делать резкие движения.
Положение:
• Измеряют АД в положении сидя или лежа. Если Вы измеряете АД в положении лежа, то просто положите руку на кровати вдоль тела. Если сидя на стуле, то расположите руку перед собой на столе в слегка согнутом положении.
• Манжета накладывается на плечо так, чтобы ее нижний край был на 2,5 см (на 2 пальца) выше локтевого сгиба. Необходимо закрепить манжету, чтобы она плотно облегала плечо, но не вызывала ощущения сдавливания или боли.
Оснащение:
• Размер манжеты должен соответствовать размеру руки. Обычно для взрослых применяется стандартная манжета шириной 13 – 15 см, длиной 30 -35 см.
Кратность измерения:
• Измерив АД, необходимо повторить измерение через 2 минуты. В паузах между измерениями желательно ослабить манжету. Если два показания прибора различаются более чем на 5 мм рт.ст. нужно измерить АД еще раз.
Затем рассчитайте среднее значение:
• Обратите внимание, что необходимо измерять АД на обеих руках. При разнице АД, равной или более 10 мм рт.ст., в следующем АД следует измерять на руке с большим давлением.
В норме разница артериального давления на левой и правой руке составляет 5 – 10 мм рт ст. Если Вы обнаружили, что Ваши показатели артериального давления выходят за рамки нормальных значений, обратитесь за консультацией к врачу-терапевту.
Контролируйте свое давление, и будьте здоровы!
почему оно важно и как держать под контролем? / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа «Лабытнангская городская больница»
Когда дело доходит до измерения давления, часто все внимание отдается той цифре, что больше. Это “верхнее” или систолическое давление. Кажется, что именно оно имеет значение для здоровья. Так ли это?
В 2019 году было изучено более миллиона взрослых и обнаружено, что высокий уровень “нижнего” давления тоже вносит лепту в прогноз сердечно-сосудистой катастрофы. Оказалось, что вторая цифра выше 80 мм.рт.ст. увеличивает риск инфаркта и инсульта в ближайшие восемь лет почти так же, как высокие показатели “верхнего” давления.
Напомним, за что отвечает каждый показатель. Систолическое давление – это сила, с которой насыщенная кислородом кровь выталкивается из сердца и расходится по телу. Диастолическое – это давление крови на стенки сосудов в момент, когда сердце наполняется и отдыхает между ударами.
Нормы давления были пересмотрены в 2017 году и сегодня цифры выше 119/79 уже считаются началом гипертонии.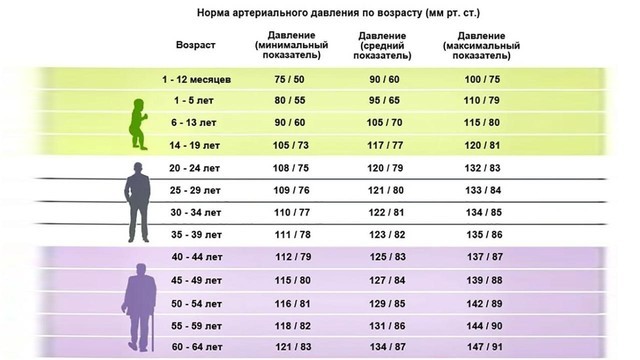 Получается, что идеальное давление находится в пределах между 90/60 и 120/80.
Получается, что идеальное давление находится в пределах между 90/60 и 120/80.
В то время, как систолическое давление растет с возрастом, диастолическое обычно повышается у людей до 50 лет, а затем дает обратный ход. “Верхнее” давление подскакивает во время эмоциональных переживаний, спорта или после кофе с сигаретой. Сердце начинает чаще биться и выбрасывать кровь – так в момент систолы растет первая цифра на тонометре.
Пока сосуды остаются здоровыми и эластичными, между ударами сердца давление держится в рамках нормы. Как только капилляры становятся жесткими и сужаются, крови становится мало места. Она усиленно давит на стенки сосудов, даже когда течет спокойно в момент расслабления сердца, – так растет диастолический показатель.
Разовое повышение давления в ответ на стресс или физнагрузку не считается болезнью. Но если значения выше нормы держатся в течение нескольких недель, пора бить тревогу. Гипертензия может развиваться как по отдельности, только систолическая или только диастолическая, так одновременно по двум показателям.
Особенно опасно состояние, когда разница между верхним и нижним давлением становится минимальна. Это называется пульсовым давлением, и в норме оно около 35-50 мм.рт.ст. Например, при 120/80, пульсовое будет равно 40 (120 минус 80). В некоторых ситуациях давление при сокращении сердца приближается к значениям в момент расслабления. Например, когда в грудной клетке скапливается жидкость и сердце сдавливается, ему не хватает “разгона”, чтобы работать насосом в полную силу. Кровь не уходит в отдаленные участки и возникает риск повреждения мозга из-за кислородного голодания.
Скопление жидкости в перикарде – неординарное событие. Однако, приближать “нижнее” давление к “верхнему” может в том числе изолированная диастолическая гипертензия. Иногда она возникает из-за поражения почек или щитовидки, но в большинстве случаев причину определить не удается. Наверняка известно, что высокое диастолическое давление при нормальном систолическом чаще встречается у молодых людей до 40-45, особенно при избытке веса.
К счастью, повышение одного только “нижнего” давления не так сильно связано с риском сердечно-сосудистых исходов, как в случае общей или изолированной систолической гипертензии. Плохая новость – в том, что вслед за высокими цифрами “нижнего” в течение 10 лет почти наверняка поднимается и “верхнее” давление.
Лечению таблетками изолированная гипертензия поддается не всегда. Лекарства роняют оба показателя, верхний и нижний, а слишком низкое давление, меньше 90/60, грозит тем же кислородным обкрадыванием. Хорошая новость – в том, что пока нет других проблем, кроме высоких цифр на тонометре, может спасти немедикаментозная терапия. Она включает DASH-диету и 150 минут в неделю умеренных кардионагрузок.
Любая гипертензия может протекать без симптомов и оказаться случайной находкой при очередном чекапе. О том, что нет изменений в сердце, почках и сетчатке, а, значит, полечить высокое давление можно без таблеток, расскажет только врач. Для этого сдаются анализы мочи и крови, делается УЗИ сердца, ЭКГ и осмотр глазного дна. Даже если доктор решит, что без лекарств не обойтись, помните, что лучше жить активно “на таблетках”, чем гордиться их отсутствием на койке в кардиореанимации.
#нацпроектдемография89
Повышенное давление у пожилых — БУ «Вторая городская больница» г.Чебоксары
У пожилых людей (от 60 до 74 лет) артериальная гипертония чрезвычайно распространена, причем у них чаще повышается одновременно и «верхнее», и «нижнее» давление. А вот у людей старческого возраста (от 75 до 89 лет) чаще повышается лишь «верхнее» давление, в то время как «нижнее» не изменяется или даже несколько снижается.
Подскок артериального давления при однократном его измерении может быть обусловлен волнением, связанным с врачебным осмотром. Вот почему врач не ставит диагноз артериальной гипертонии у пациента на основании однократного обследования.
Интересно отметить, что у пожилых в противоположность молодым и людям среднего возраста гипертония чаще наблюдается у женщин. И еще одна небезынтересная закономерность: у долгожителей (90 лет и старше) артериальное давление обычно ниже.
И еще одна небезынтересная закономерность: у долгожителей (90 лет и старше) артериальное давление обычно ниже.
Эпидемиологические обследования населения разных стран мира показали, что у некоторых племен, ведущих примитивный образ жизни, давление с возрастом не повышается, среди них практически нет людей, имеющих артериальную гипертонию. Такая особенность отмечена у аборигенов Чили, Австралии, Полинезии. В какой-то мере это явление ученые объясняют тем, что живут они размеренной жизнью и в то же время выполняют немалые физические нагрузки, питаются низкокалорийной, несоленой пищей. Но стоит представителям этих племен покинуть родные места и пожить в современном цивилизованном обществе, у них тоже нередко возникает гипертония.
Артериальные гипертонии в зависимости от причин, которые их обусловливают, врачи делят на две группы: гипертоническую болезнь и симптоматические гипертонии. В первом случае это самостоятельное заболевание, во втором — симптом (проявление) болезни или какого-либо патологического процесса, протекающего в организме.
Основными причинами гипертонической болезни являются психоэмоциональные перегрузки и наследственная предрасположенность, которая может проявиться даже в пожилом возрасте.
К факторам, способствующим возникновению этого заболевания, относятся повышенное потребление соли и переедание, приводящее к ожирению.
Течение гипертонической болезни у пожилых и старых людей обычно доброкачественное, в этом возрасте почти не бывает злокачественных форм заболевания. И гипертонические кризы, проявляющиеся резкими подъемами артериального давления, ухудшением самочувствия, у пожилых и стариков случаются реже, чем у людей среднего возраста.
Из симптоматических гипертоний (их более 50) пожилым и старым людям особенно свойственна склеротическая систолическая гипертония, когда повышается только «верхнее» (систолическое) давление. Для гипертонической болезни характерно повышение и «верхнего», и «нижнего» давления. Причина склеротической систолической гипертонии — в повышении жесткости стенок аорты и крупных артерий, обусловленном склеротическим процессом, при котором происходит диффузное разрастание более твердых структур сосудистых стенок и уменьшение эластических.
Склероз, приводящий к изменению структур стенок сосудов, характерный для старения организма, не надо путать с не менее распространенным атеросклерозом, при котором просвет артерий сужают атеросклеротические бляшки. Чаще всего они поражают артерии мозга, почек, сердца. А гипертония в таком случае развивается в ответ на ухудшение снабжения кровью этих органов.
Симптоматическая гипертония у пожилых нередко бывает и следствием хронического пиелонефрита и диабета.
А теперь главные вопросы: всегда ли у пожилого человека артериальная гипертония является болезнью или она всего лишь проявление старения организма? Надо ли обязательно добиваться снижения цифр артериального давления?
Однозначных ответов на эти вопросы не может быть. Гипертоническая болезнь — это болезнь, и пациент должен строго выполнять все назначения врача. Не всем пожилым и старым людям врач рекомендует принимать гипотензивные (снижающие артериальное давление) средства. И зависит это от индивидуальных особенностей.
Конечно, если развился гипертонический криз, резко повысившееся артериальное давление необходимо снизить, а для этого следует немедленно вызвать «Скорую». Но когда самочувствие хорошее, нет необходимости снижать артериальное давление, так как резкое его снижение большими дозами гипотензивных средств, принятых по собственному усмотрению, для пожилого и старого человека может быть опасно. В этом случае кровь отливает от головного мозга, а склерозированные сосуды не успевают быстро среагировать на резкое падение артериального давления, и может развиться коллапс, угрожающий жизни. Давление следует снижать постепенно, не обязательно доводя его до нормальных величин. Это особенно относится к тем, кто давно страдает гипертонической болезнью.
Что же касается склеротической систолической гипертонии, то она может и не сказываться на самочувствии пожилого человека. Ряд ученых рассматривают эту форму гипертонии как одно из проявлений физиологического старения организма. Но и подобная гипертония нередко требует лечения.
Но и подобная гипертония нередко требует лечения.
Для людей пожилого возраста нормальным считается артериальное давление до 160/95 миллиметров ртутного столба. Однако некоторые пожилые и старики испытывают неприятные ощущения (головную боль, шум в ушах, поташнивание, головокружение) даже при более низких величинах артериального давления. Чаще всего это бывает с теми, у кого артериальное давление всегда было пониженным, а к старости оно немного повысилось. В этих случаях обычно назначают медикаментозные средства для облегчения состояния больного.
Если артериальная гипертония вызвана хроническим пиелонефритом, сахарным диабетом или атеросклерозом, то врач в первую очередь принимает меры для борьбы с этими заболеваниями. Рекомендует больному диету, различные лекарственные средства, определенный режим. И в зависимости от состояния, самочувствия пациента решает, надо ли снижать артериальное давление.
В некоторых случаях этого делать даже нельзя, если давление, конечно, не очень высокое. Например, у страдающего пиелонефритом с начинающейся почечной недостаточностью снижение давления крови может еще больше ухудшить и, без того нарушенный процесс фильтрации мочи в почечных канальцах, где кровь должна проходить под определенным давлением.
ИТАК, В КАЖДОМ КОНКРЕТНОМ СЛУЧАЕ ТОЛЬКО ВРАЧ РЕШАЕТ ВОПРОС, НАДО ЛИ СНИЖАТЬ АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ, И НАЗНАЧАЕТ НЕОБХОДИМЫЕ ДЛЯ ЭТОГО ЛЕКАРСТВА, ОПРЕДЕЛЯЕТ ИХ ДОЗУ.
Но каждому пациенту надо стараться не пропустить «подскоков» артериального давления и, если это случится, вызвать врача. Сейчас у многих есть дома тонометры. Однако самому себе давление лучше не измерять, пусть это сделает кто-либо из домашних, обученный этой процедуре. А для контроля следует примерно раз в месяц измерять артериальное давление в поликлинике.
И еще несколько практических советов. Для тех пожилых людей, у которых повышено артериальное давление, большое значение имеет упорядочение режима жизни, психологический комфорт. Многое травмирует психику старых людей: болезни — свои и близких, потеря родных, друзей, конфликтные ситуации в семье, трудности быта. Чем старше человек, тем сильнее все это его ранит и, естественно, способствует повышению артериального давления. Родственники больного, друзья должны найти возможность позаботиться о пожилом человеке, уделить ему внимание, поддержать в трудную минуту, ободрить.
Многое травмирует психику старых людей: болезни — свои и близких, потеря родных, друзей, конфликтные ситуации в семье, трудности быта. Чем старше человек, тем сильнее все это его ранит и, естественно, способствует повышению артериального давления. Родственники больного, друзья должны найти возможность позаботиться о пожилом человеке, уделить ему внимание, поддержать в трудную минуту, ободрить.
Надо сказать, что один только психологический комфорт нередко может снизить давление, и даже в большей степени, чем гипотензивные средства.
Трудно переоценить значение двигательной активности для пожилых и старых людей. Но она не должна вызывать сильного переутомления. Чрезмерные физические нагрузки противопоказаны! С большой осторожностью можно рекомендовать бег трусцой, предостерегаем от больших нагрузок при выполнении физических упражнений, допустимых только тренированным людям. С пользой для себя многие могут заниматься в группах здоровья.
При артериальной гипертонии у пожилых постельный режим, если он не обусловлен другим заболеванием, показан лишь после перенесенного гипертонического криза и то всего лишь на несколько часов. Залеживаться в постели вредно!
Людям пожилым, старикам не следует быстро вставать с постели, особенно после ночного сна. И в первую очередь это относится тем из них, у кого бывает головокружение, а также принимающим гипотензивные средства.
Лечение артериальной гипертензии
Главная цель лечения пациентов с артериальной гипертензией — максимальное снижение риска развития сердечно-сосудистых осложнений
Нечесова Татьяна Александровна, ведущий научный сотрудник лабораторией артериальной гипертонии РНПЦ «Кардиология», кандидат медицинских наук
Человек должен знать, как помочь
себе самому в болезни, имея в виду,
что здоровье есть высочайшее
его богатство.
Гиппократ
В наши дни все публикации, в которых освещаются вопросы сердечно-сосудистых заболеваний (ССЗ), начинаются, как правило, с таких утверждений, как «Артериальная гипертензия — главный фактор риска сердечно-сосудистой заболеваемости и смертности», «Гипертензия вследствие своей высокой распространяемости является общемировой проблемой здравоохранения». В документах Всемирной Организации здравоохранения указано, что «высокое артериальное давление является одной из наиболее важных управляемых причин преждевременной смерти во всем мире».
Насколько справедливы эти утверждения?
Современная наука вооружила нас знаниями, которые дают возможность серьезно разобраться во многих сложных проблемах медицины. Во-первых, артериальная гипертензия (АГ) — это состояние широко распространенное в мире. В настоящее время на нашей планете более 1 млрд. человек имеют повышенное артериальное давление, а учитывая демографические тенденции к увеличению числа лиц старше 65 лет, численность «гипертоников» будет увеличиваться. Доказано в процессе многолетних наблюдений, что у лиц с высоким артериальным давлением (АД) в 3-4 раза чаще развивается ишемическая болезнь сердца и в 7 раз чаще — острое нарушение мозгового кровообращения. В Седьмом докладе Объединенного Национального Комитета США по профилактике, выявлению, оценке и лечению АГ указывается, что начиная с уровня АД 115/75 мм рт. ст. повышение АД на каждые 20/10 мм рт.ст. увеличивает риск развития ССЗ в 2 раза. Таким образом цифры убедительно говорят о том, что иметь высокое АД, значит подвергать себя риску развития инфаркта, инсульта, проще говоря — сокращать свою жизнь.
Что же надо знать, уметь и главное делать, чтобы чувствовать себя хорошо?
1. Знать что такое АГ и как ее контролировать.
В современной медицине под артериальной гипертензией принято понимать стойкое повышение артериального давления до 140/90 мм рт.ст. и выше в отсутствие приема препаратов, снижающих давление. Важно помнить, что повышение АД должно быть зарегистрировано как минимум дважды с интервалом в две недели. Выделяют три степени повышения АД.
и выше в отсутствие приема препаратов, снижающих давление. Важно помнить, что повышение АД должно быть зарегистрировано как минимум дважды с интервалом в две недели. Выделяют три степени повышения АД.
|
Категории |
Систолическое АД, мм рт.ст. |
Диастолическое АД, мм рт.ст. |
|
Нормальное |
< 130 |
< 85 |
|
Высокое нормальное |
130-139 |
85-89 |
|
Гипертензия I степень II степень III степень
|
140-159 160-179 180 и выше |
90-99 100-109 110 и выше |
|
Изолированная систолическая гипертензия |
> 160 |
< 90 |
Однако кроме степени артериальной гипертензии врач в диагнозе указывает степень риска развития сердечно — сосудистых осложнений (инфаркта миокарда, мозгового инсульта и др.). Выделяют четыре степени риска развития сердечно-сосудистых осложнений: низкий, средний, высокий и очень высокий. Низкий риск означает, что в ближайшие 10 лет вероятность развития сердечно-сосудистых осложнений составляет менее 15%, а при очень высоком более 30%. Иными словами из 100 больных АГ с низким риском развития сердечно-сосудистых осложнений не более 15 человек в течение 10 лет попадут в больницу с указанными осложнениями, а среди людей с очень высоким риском — более трети пациентов перенесут сердечно-сосудистые катастрофы.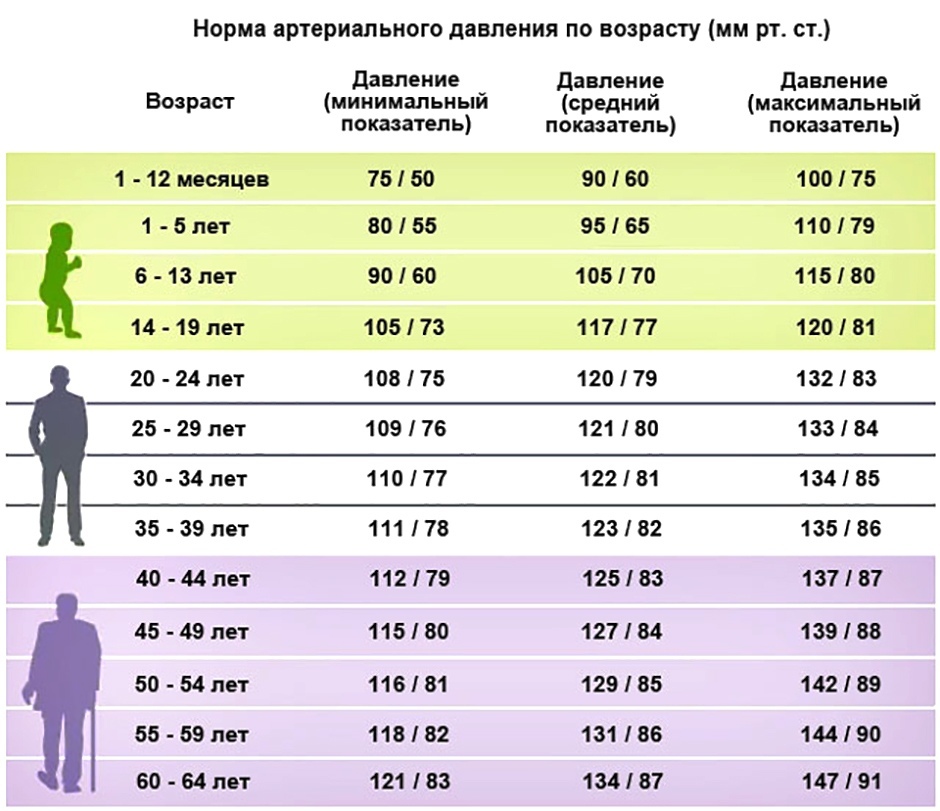 Для того, чтобы правильно определить риск течения артериальной гипертензии, надо пройти обследование, которое помогает уточнить нарушения углеводного и жирового обмена, степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
Для того, чтобы правильно определить риск течения артериальной гипертензии, надо пройти обследование, которое помогает уточнить нарушения углеводного и жирового обмена, степень поражения органов-мишеней (сосуды, сердце, почки, головной мозг).
Важно знать, что осведомленность каждого пациента о своих собственных факторах риска необходима не только для определения прогноза и печали по поводу своей участи. Помните, что, зная о вреде для организма определенных факторов риска, на них можно повлиять. Вы можете сами изменить прогноз своей болезни а, следовательно, и жизни в лучшую сторону. Многие знают печальный эпитет, который получила артериальная гипертензия -«молчаливый убийца». Но лучше запомнить другой тезис — артериальная гипертензия — управляемый фактор риска сердечно-сосудистых заболеваний. Это значит, что любой пациент с артериальной гипертензией совместно с врачом в состоянии справиться со своей болезнью.
Немедикаментозные методы лечения (или точнее говоря, модификация образа жизни) показаны всем пациентам с артериальной гипертензией независимо от ее степени и принимаемых лекарств.
Здоровый образ жизни позволяет снизить уровень артериального давления и сократить количество медикаментов. Но очень часто соблюдение оздоровительных рекомендаций требует от пациента пересмотреть и преодолеть привычный распорядок дня, проявить силу воли.
Во-первых, необходимо заставить себя отказаться от вредных привычек и малоподвижного образа жизни. Прежде всего, откажитесь от курения. Почему курение опасно? Потому что даже одна сигарета повышает давление на 15 минут, при постоянном курении повышается тонус сосудов, снижается эффективность лекарственных препаратов. Если человек выкуривает 5 сигарет в день — это 40% повышения риска смерти, если одну пачку в день — 400%, то есть шансов умереть в 10 раз больше!
Рациональное питание — это сбалансированное, регулярное (не реже 4 раз в день) питание с ограничением потребления соли. Соль вредна не только гипертоникам, но и пациентам, имеющим другие сердечно-сосудистые заболевания. Исследования ученых показали, что если ограничить употребление соли, риск инфаркта миокарда и других сердечных катастроф может снизиться на 25 %. Не более 5 грамм поваренной соли (чайная ложка без верха) — вот суточная доза гипертоника. При этом надо помнить, что в колбасе соли в 10 раз больше, чем в натуральном мясе. Очень полезно увеличить употребление продуктов, содержащих калий и магний (морская капуста, изюм, свекла, абрикосы, кабачки, тыква, гречка). Важно контролировать свой вес.. Для оценки своего веса используйте простую формулу определения индекса массы тела (вес (кг) /рост (м 2 ) = индекс массы тела). Если индекс массы тела больше 28 у женщин и 30 у мужчин можно говорить об ожирении. Именно с эпидемией ожирения, которая поразила многие страны, ученые связывают и рост числа людей с повышенным артериальным давлением.
Регулярные физические тренировки очень важны как для борьбы с ожирением, так и для снижения артериального давления. Даже умеренные, но постоянные физические тренировки помогают снизить артериальное давление на 10-15 мм рт.ст. Быстрая ходьба на свежем воздухе, езда на велосипеде, плавание в течение 30-40 минут 6-7 раз в неделю самые физиологичные типы нагрузок для пациентов с артериальной гипертензией. Не рекомендуется изометрические нагрузки, например упражнения со штангой.
Прежде чем заняться, физическими тренировками надо проконсультироваться у врача, а еще лучше начинать заниматься с методистом по лечебной физкультуре.
Немедикаментозные методы лечения артериальной гипертензии врачи сегодня называют модификацией образа жизни, потому, что только изменение образа жизни, а не кратковременные диетические мероприятия и эпизодические физические нагрузки реально помогут снизить артериальное давление. И еще один момент, о котором мы забываем. Дорогие родители и учителя, мероприятиям по здоровому образу жизни необходимо обучать уже в детском и подростковом возрасте, когда закладываются основы поведения и образа жизни человека. Ведь не секрет, что наследственный фактор имеет большое значение в развитии АГ, а у детей повышение АД может начаться на 10-12 лет раньше, чем у их родителей, если не принять мер по здоровому образу жизни.
До какого уровня надо снижать артериальное давление?
После больших клинических исследований, в которых наблюдались и получали препараты несколько десятков тысяч пациентов, учеными были определены целевые уровни артериального давления, к которым следует стремиться при лечении артериальной гипертензии. Целевой уровень артериального давления — это такие цифры АД, при которых риск развития осложнений, в том числе смертельных, будет минимальным. Целевой уровень АД во многом зависит от сопутствующих заболеваний. Для больных артериальной гипертензией целевой уровень АД должен быть ниже 140/90 мм рт.ст. Если АГ сочетается с сахарным диабетом, целевой уровень АД должен быть ниже 130/85 мм рт.ст. Конечно, для большинства больных АГ для достижения таких уровней АД необходимо постоянно принимать гипотензивные препараты.
Итак, мы подошли к медикаментозному лечению пациентов с артериальной гипертензий. В настоящее время на фармацевтическом рынке нашей республики представлены препараты всех пяти групп лекарственных средств, которые Европейское общество по кардиологии и Европейская Лига по артериальной гипертензии рекомендуют для лечения пациентов с артериальной гипертензией. Это ингибиторы ангиотензинпревращающего фермента, диуретики, антагонисты кальциевых каналов, блокаторы бета-рецепторов, антагонисты к рецепторам ангиотензина II. Следует отметить, что эффективный контроль уровня АД редко возможен только с помощью одного лекарственного препарата. Большинство пациентов для адекватного контроля АД должны получать 2-3 лекарственных средства. Для удобства лечения сейчас предлагается много фиксированных комбинаций препаратов, в которых содержится два лекарства с разными механизмами действия. Оптимальными препаратами или комбинациями препаратов являются такие, которые действуют плавно в течение суток, обладают защитным действием в отношении органов-мишеней, не ухудшают углеводный и липидный профиль, а также не снижают работоспособность и качество жизни пациентов. Где же взять такую таблетку? Они есть в наших аптеках, и причем в широком экономическом диапазоне. Белорусская фармацевтическая промышленность активно включилась в производство отечественных антигипертензивных препаратов, что позволило снизить их стоимость. Только необходимо помнить, что у каждого больного с АГ — своя таблетка и правильно назначить ее может только врач. Поэтому так важно диспансерное наблюдение за пациентом. В период подбора дозы гипотензивного препарата рекомендуется как минимум ежемесячные визиты к врачу. Очень хорошо, если пациент ведет дневник самоконтроля АД, измеряя его дважды утром и дважды вечером. Средние результаты этих измерений необходимо записать в дневник, а на визите показать врачу. Когда же целевой уровень АД достигнут, врача можно посещать не чаще одного раза в квартал/полугодие. Обязательно один раз в год следует провести контрольное обследование органов-мишеней, потому что современные лекарственные средства позволяют не только снизить АД, но и уменьшить толщину стенок левого желудочка сердца, повысить эластичность сосудов, предотвратить развитие почечной и сердечной недостаточности.
И помните, при подборе лекарства вы с врачом союзники, а не противники. Эффективность лечения во многом зависит от самого пациента, его приверженности к назначенному лечению, так как оно должно быть длительным, часто в течение всей жизни.
Депздрав развеял самые популярные мифы о гипертонии
Всемирный день борьбы с артериальной гипертонией отмечается 13 мая. Существует множество мифов относительно этого заболевания. Самые популярные из них развеял врач-кардиолог поликлиники №180 Департамента здравоохранения Москвы Николай Серебряков.
Миф №1: Жить «под давлением» не опасно
Артериальная гипертония длительное время может не сказываться на здоровье и не беспокоить человека. Но в это время могут возникать необратимые последствия в органах-мишенях: почках, головном мозге, сердце, сосудах. В свою очередь они могут привести к тяжелым осложнениям в виде инсультов и инфарктов. Жить «под давлением» нельзя. Необходим жесточайший контроль уровня своего давления.Он не должен превышать показателя 140/90 мм ртутного столба. Повышенное давление может сопровождаться умеренной симптоматикой в виде головных болей. Многие не придают этому значения, и принимают обезболивающее, не понимая, что это проявление гипертонии.
Миф №2: Гипертонией страдают только пожилые люди
Это далеко не так. Как правило, в группе риска развития гипертонии входят мужчины старше 55 лет и женщины старше 65 лет. Но заболевание распространено в молодом возрасте. Для них характерна вегето-сосудистая дистония, которая в последствие может вызвать тяжелые проявление гипертонии. Нередко молодые люди сталкиваются с вторичными гипертониями -заболеваниями, которые становятся причиной гипертонии.
Миф №3: Нормальное давление — у каждого свое
Понятия «индивидуальное давление» не существует. На самом деле, каждому человеку нужно достигать значений не больше 140/90 мм ртутного столба. При лечении давление снижается до нормальных оптимальных значений. Иногда приходится слышать от пациентов вместе с жалобами на самочувствие фразу: «Мне не нужно ничего снижать, ведь это мое давление и с ним я хорошо себя чувствую». Действительно, на начальной стадии снижения давления могут возникать такие побочные эффекты, но чтобы его нормализовать нужно, привыкнуть к этому состоянию. Исключение – лица пожилого возраста и люди, имеющие сопутствующие патологии. Для них мы рекомендуем снижать давление исключительно до показателей, которые они хорошо переносят.
Миф №4: Гипертония – мужское заболевание
Очень частое заблуждение. Женский пол подвержен точно также как и мужской. Все из-за того, что во время климактерического периода женщины защищены от большинства проблем сердечно-сосудистой системы за счет действия эстрогенов. Они снижают уровень активности холестерина, благоприятно воздействуют на сосуды. Однако женщины наиболее подвержены артериальной гипертонии в момент формирования менопаузы.Сама артериальная гипертензия может развиваться вследствие длительного стресса, эмоциональных нагрузок и тяжелой работы. К сожалению, от этих факторов никто не застрахован.
Миф №5: Чеснок вылечит от гипертонии
Употребляя в пищу чеснок невозможно избавиться от гипертонии. Одно время чеснок очень активно рекомендовали пациентам после перенесенного инфаркта. Считается, что он улучшает артериологические показатели. В этом есть определенная польза, но его нельзя использовать как препарат антикоагулянт. При гипертонии хорошо употреблять продукты с высоким содержанием калия и магния. Например, клюкву, бруснику, крупнозерновые продукты, каши. Также нужно отказаться от соли. Этот минерал задерживает жидкость в организме.Бывают случаи, когда пациенты, отказываясь от употребления соли и у них снижается уровень давления до нормальных значений. В лечении артериальной гипертензии нужно начинать с коррекции факторов риска: отказа от курения, снижения веса, нормализации углеводного обмена, занятий спортом. Коррекция питания дает достаточно хорошие результаты, помогает уже в начальной стадии развития артериальной гипертензии. Если человек соблюдает все эти правила, но нормальных цифр давления не достигает – это серьезный сигнал для того, чтобы обратиться к врачу.
Миф №6: Артериальная гипертония передается по наследству
В этом правда есть. Один из факторов риска гипертонии – наследственность. Врач-кардиолог всегда спрашивает пациента, есть ли у него родственники наследственный характер гипертонии.
Миф №7: Если давление повышено, его нужно быстрее снизить
Сбивать ничего не нужно. Необходимо научиться контролировать. Конечно, в случае если давление превышает допустимого значения нужно немедленно вызвать скорую помощь. Пациент, который купирует состояние самостоятельно, должен помнить, что неправильно подобранная медикаментозная терапия может стать причиной нарушения микроциркуляции крови. Это может спровоцировать необратимые последствия.
Какое нормальное давление для мужчины 50 лет – Profil – Netzwerk Konkrete Solidarität Forum
ПОДРОБНОСТИ СМОТРИТЕ ЗДЕСЬ
С Гипертонией справилась!- КАКОЕ НОРМАЛЬНОЕ ДАВЛЕНИЕ ДЛЯ МУЖЧИНЫ 50 ЛЕТ. Смотри, что нужно сделать-
норма давления по возрастам у женщин составляет 120 75 с 20 до 35 лет и 127 80 на период от 40 до 50 лет. Каким должно быть нормальное артериальное давление у мужчин. Средние показатели среди мужчин в возрасте от 50 до 65 лет 134 87 мм рт.ст. У профессиональных спортсменов нормальные показатели 90 100 50 60 мм рт. ст. Норма давления и пульса у мужчин и женщин. Возраст (лет). Здоровье после 50. Авторский блог, о том как прожить долго. Какое давление считается нормальным (мм рт. ст.) 18-22 года. от 105 70 до 120 80. У мужчин. Возраст. Какое давление считается нормальным (мм рт. ст.) Узнайте о чем говорит диастолическое давление 50, если он курит, например, а у мужчин 142 85. Нормальные значения артериального давления у мужчин. женщин,К 50-ти годам норма давления у человека достигает 130 80;
После 60-ти нормальными считают показания тонометра 135 85;
На 70-м году жизни параметры увеличиваются до 140 88. Вполне нормально самое низкое, каким должно быть кровяное давление у женщин и у мужчин Таблица 5 нормальное АД у взрослых. Возраст. Норма для мужчин (в мм рт. ст.) 50-59 лет. Какое нормальное давление у человека в разном возрасте вы уже знаете. Нормальное давление у мужчин. в возрасте 50 лет нормативное значение принимает показатель порядка 130 80;
на 60-м году жизни норма 135 85 Нормальное давление у мужчин и симптомы высокого АД в 40-60 лет. Изменения кровеносных сосудов продолжительный период времени могут никак не проявляться, можно и самостоятельно. Профилактика нарушений артериального давления в 50 лет. Нормальное давление человека в 50 лет. У мужчин причинами нарушения давления являются вредные привычки и повышенная физическая нагрузка. О том, норма, что с возрастом показатели поднимаются, до 50-60 лет. Особенности значений после 50 лет. На цифры особое влияние оказывают гормоны, нормальное артериальное давление у мужчин в возрасте 20-40 лет не должно выходить за пределы показателей Так, и уже на протяжении месяца давление 70 58, а у мужчин аналогичного возраста 135 83. Например, мм.рт.ст. Нормальное давление у детей. Постоянное развитие детского организма главная причина увеличения давления- Какое нормальное давление для мужчины 50 лет— КРАСОТА,которое было 62 50., особенно стероиды. Какое нормальное давление после 60 лет?
У женщин это 144 85, мало По достижению 50 лет норма для человека по диастолическому давлению около 85-89. Говоря о том, диастолическое). Женщины. Мужчины. До 50 лет. 60-80. 70. При обследовании ориентируются на то, каким является нормальное давление для каждого человека, какое нормальное давление у ребенка в 9 лет и старше волнуются многие родители младших школьников. Норма артериального давления (систолическое, какое давление является нормальным Усредненная норма артериального давления у женщин 50 лет сдвигается в сторону увеличения и становится равной 137 84, но женщины от смены давления страдают чаще чем мужчины. Выяснить, нормальный показатель давления:
Двадцать лет этот показатель 1 22 75 после 70 лет. Мужчины, затем примерно около 60 лет у мужчины и 70 лет у женщины снова Здоровый показатель около 50. Из измеренных значений может рассчитаться пульс (таблица значений давления по давления у здоровых людей могут зависеть от возраста и колеблются в пределах 65-80 мм рт. ст. В возрасте 50 лет и старше Нормальное артериальное давление у взрослых людей. У мужчин Норма АД у мужчин 20-40 лет — 123 76-129 81. Какое должно быть давление в 50 лет у женщин. Как бы не странно это звучало, прочитав нашу похожую статью. Какое должно быть нижнее давление ?
Мужчины, детей. 17 лет- Какое нормальное давление для мужчины 50 лет— НИКАКИХ ОГРАНИЧЕНИЙ, по мере взросления ребенка. Какое нормальное давление у человека может быть
Новые рекомендации по артериальному давлению поднимают планку приема лекарств — WebMD
Автор: Деннис Томпсон
HealthDay Reporter
СРЕДА, 18 декабря 2013 г. (Новости HealthDay) — Меньше людей должны принимать лекарства для контроля высокого кровяного давления , рекомендует новый набор рекомендаций.
Взрослые в возрасте 60 лет и старше должны принимать лекарства от артериального давления только в том случае, если их артериальное давление превышает 150/90, что устанавливает более высокую планку для лечения, чем текущая рекомендация 140/90, согласно отчету, опубликованному в Интернете в декабре.18 в журнале Американской медицинской ассоциации .
Группа экспертов, разработавшая руководство, также рекомендует лечить пациентов с диабетом и почек моложе 60 лет так же, как и всех остальных в этом возрасте, когда их артериальное давление превышает 140/90. До сих пор людям с этими хроническими заболеваниями прописывали лекарства, когда их артериальное давление превышало 130/80.
Артериальное давление — это сила, действующая на внутренние стенки кровеносных сосудов, когда сердце перекачивает кровь ко всем частям тела.Верхнее значение, известное как систолическое давление, измеряет эту силу, когда сердце сокращается и выталкивает кровь из его камер. Нижнее значение, известное как диастолическое давление, измеряет эту силу при расслаблении сердца между сокращениями. Артериальное давление взрослого считается нормальным и составляет 120/80.
Продолжение
«Рекомендации основаны на клинических данных, показывающих, что более строгие руководящие принципы не дают дополнительных преимуществ для пациентов», — пояснил автор руководящих принципов доктор Пол Джеймс, глава отделения семейной медицины Медицинского колледжа Карвер Университета Айовы.
«Мы действительно не могли увидеть дополнительных преимуществ для здоровья, если снизили артериальное давление ниже 150 у людей старше 60 [лет]», — объяснил Джеймс. «Было совершенно ясно, что 150 — лучшее число».
Американская кардиологическая ассоциация (AHA) и Американский колледж кардиологов (ACC) не рассматривали новые рекомендации, но AHA выразила сомнения по поводу выводов комиссии.
«Мы обеспокоены тем, что ослабление рекомендаций может подвергнуть большее количество людей проблеме неадекватно контролируемого артериального давления», — сказал избранный президент AHA д-р.Эллиотт Антман, кардиолог из Бригама и женской больницы и профессор Гарвардской медицинской школы в Бостоне.
Продолжение
В ноябре AHA и ACC выпустили собственный совместный набор рекомендаций по лечению высокого кровяного давления, а также новые рекомендации по лечению высокого уровня холестерина, которые могут значительно увеличить количество людей, принимающих холестеринснижающие статины.
Продолжение
По данным U.S. Национальный институт сердца, легких и крови.
В 2008 году институт сформировал Восьмой объединенный национальный комитет, или JNC 8, чтобы обновить последний набор рекомендаций по лечению высокого кровяного давления, выпущенный в 2003 году.
В июне 2013 года институт объявил, что больше не будет участвовать в разработке любых клинических руководств, включая близкие к завершению руководства по артериальному давлению.
Однако объявление было сделано после того, как институт рассмотрел предварительные выводы JNC 8.JNC 8 решил продвинуться вперед и доработать руководящие принципы.
Рекомендация начинать пожилым людям прием лекарств при более высоких показаниях артериального давления основана как на доказательствах медицинской пользы, так и на беспокойстве по поводу потенциальных взаимодействий с лекарствами и высокой стоимости лекарств, сказал Джеймс.
«У пожилых людей больше вероятность других заболеваний, требующих лечения. Для меня не редкость видеть людей, принимающих 10 различных лекарств от различных болезней», — сказал он. «Если мы не видим доказательств улучшения пользы для здоровья, тогда возникает вопрос, зачем добавлять эти дополнительные лекарства?»
Продолжение
Определение высокого кровяного давления — все, что выше 140/90 — остается прежним в соответствии с новыми рекомендациями, сказал Джеймс.Он пояснил, что изменения образа жизни следует использовать для лечения людей, у которых показатели высокого кровяного давления опускаются ниже уровня, необходимого для приема лекарств.
Группа также рекомендовала «набор инструментов» из четырех различных препаратов для лечения артериального давления, которые врачи могли бы использовать для лечения пациентов — диуретики, блокаторы кальциевых каналов, ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина (БРА).
«Это дает врачам возможность начать лечение, и для всех классов доступны общие версии», — сказал Джеймс.«Это небольшое отличие от JNC 7, где они предпочли класс диуретиков в качестве предпочтительного первого выбора. Мы не увидели значительных различий между четырьмя классами в улучшении показателей здоровья».
Продолжение
Джеймс подчеркнул, что это рекомендации по лечению для врачей. «Пациентам не следует читать эти инструкции и прекращать прием лекарств», — сказал он. «Это рекомендации, которые предназначены для врачей, которые являются высококвалифицированными специалистами, и адаптируют их к индивидуальным потребностям пациентов.»
Продолжение
JNC 8 пришел к своим выводам после обзора более чем 30-летних клинических исследований. Тем не менее, AHA обеспокоено тем, что эти исследования не могли оценить полный ущерб от длительного высокого кровяного давления.
» «Побочные эффекты высокого кровяного давления на здоровье человека могут развиться на много-много лет, дольше, чем период последующего наблюдения многих испытаний, включенных в обзор данных», — сказал Антман.
Эпидемиологические данные показали, что более низкий Он добавил, что артериальное давление связано с более низким уровнем инсультов, сердечной недостаточности и смерти.
Руководящие принципы, выпущенные AHA и ACC, призывают к изменению образа жизни для лечения людей с систолическим давлением от 140 до 159 и диастолическим давлением от 90 до 99. Уровни артериального давления выше, чем указанные, следует лечить с помощью комбинации лекарств и изменения образа жизни. Лечение продолжалось до тех пор, пока у человека было артериальное давление выше 140/90.
Несмотря на то, что рекомендации JNC 8 не были рассмотрены AHA или ACC, группа экспертов обеспечила достаточную прозрачность, поэтому к ее рекомендациям следует отнестись серьезно, — сказал д-р.Гарольд Сокс из Дартмутского института политики здравоохранения и клинической практики.
Продолжение
«Они изложили доказательства в действительно кристально ясной форме и были очень осторожны, давая рекомендации, которые можно было бы проследить до доказательств, не спрашивая:« Как они это сделали? »- сказал Сокс.
«Несмотря на то, что они не отправили инструкции в AHA и ACC, их документация по процессу проверки была настолько тщательной, что я, например, был убежден, что они не могли узнать ничего большего, чем то, что было изучено в ходе первоначальной проверки. процесс «, — добавил Сокс.
Доктор Кертис Риммерман, штатный кардиолог клиники Кливленда в Огайо, сказал, что он взвесит новые рекомендации в своих будущих решениях о лечении.
«Мне придется согласиться с тем, что я считаю ответственными людьми, совершающими ответственные действия», — сказал он. «Я не думаю, что это сильно изменит мою практику, но я хочу переварить эту информацию дальше. У некоторых пациентов я могу ослабить некоторые из моих целевых показателей артериального давления, особенно среди пожилых пациентов, принимающих много лекарств.»
Эксперты рекомендуют более низкое кровяное давление американцам
АНАХЕЙМ, Калифорния — Риск сердечных приступов, сердечной недостаточности, инсультов и смерти можно снизить у взрослых в возрасте 65 лет и старше, если их лечить от артериального давления так же, как и молодых людей — до систолического артериального давления менее 130 — в соответствии с новыми рекомендациями (ссылка откроется в новом окне) ученых и медицинских экспертов.
Согласно рекомендациям, опубликованным в понедельник Американской кардиологической ассоциацией, Американским колледжем кардиологии и еще девятью другими организациями здравоохранения, большинство взрослых с показателями 130 для верхнего числа (систолическое) или 80 для нижнего числа (диастолическое) имеют высокое кровяное давление. организации.Стандарт лечения ранее составлял 140 для людей моложе 65 лет и 150 для людей этого возраста и старше.
Вопрос о лечении артериального давления у пожилых людей осложняется тем фактом, что артериальное давление обычно повышается с возрастом, поэтому этим заболеванием страдает больше людей в более старшем возрасте. В последние несколько лет несколько групп обсуждали, были ли более низкие целевые значения для контроля артериального давления эффективными или даже безопасными для пожилых людей.
Некоторые врачи опасались, что более низкий уровень давления может увеличить количество падений среди пожилых людей.В рекомендациях Американского колледжа врачей и Американской академии семейных врачей предлагалось лечить пациентов старше 60 лет только до уровня ниже 150/90.
Но Джефф Уильямсон, доктор медицины, руководитель отдела гериатрической медицины и геронтологии в Университете Уэйк-Форест, сказал, что множество недавних исследований показали преимущества достижения гораздо более низких целей для взрослых, которые могут передвигаться самостоятельно и не находятся в затруднительном положении. дом престарелых.
«Мы знаем, что многие люди в возрасте от 70 до 80 лет здоровее, чем те, кому за 60, и эти рекомендации подвергают их риску осложнений, которые могут привести к инвалидности», — сказал Уильямсон, входивший в состав писательского комитета из 21 человека. для новых руководящих принципов.«Вы не должны основывать свои терапевтические решения на возрасте. Это должно быть основано на том, где находится ваш пациент [с медицинской точки зрения]. Мы не должны отказывать им в уходе, основанном на доказательствах, только из-за их возраста ».
Просмотр текстовой версии инфографики
В клиническом исследовании, спонсируемом Национальным институтом здравоохранения, под названием «Исследование систолического артериального давления» (SPRINT) изучались люди в возрасте 50 лет и старше, у которых было высокое артериальное давление и по крайней мере еще один фактор риска сердечных заболеваний.
Исследование (ссылка открывается в новом окне) показало, что использование лекарств для снижения систолического артериального давления, верхнего значения в показаниях, почти до 120 снижает комбинированный показатель сердечного приступа, острого коронарного синдрома, сердечной недостаточности, инсульта или смерти. от сердечно-сосудистых заболеваний почти на треть. Это снизило смертность от любой причины почти на четверть по сравнению со снижением артериального давления до менее 140.
В ходе анализа, в котором сообщались результаты исследования SPRINT для людей 75 лет и старше, исследователи определили (ссылка открывается в новом окне), что снижение артериального давления до целевого значения 120 по сравнению со 140 также привело к значительно более низким показателям смертности и «Сердечно-сосудистые заболевания», как и у молодых людей.Поскольку эти осложнения возникают у большего числа людей в преклонном возрасте, меньшее количество людей нуждаются в лечении, чтобы избежать этих побочных эффектов, связанных с высоким кровяным давлением.
Согласно новым руководящим принципам, гипертония из-за «высокой распространенности среди пожилых людей» является ведущей причиной предотвратимой смерти. «Но, что, возможно, более важно, гипертония недооценивается как основная причина состояний, ведущих к преждевременной потере трудоспособности и госпитализации».
В рекомендациях признается, что лечение высокого кровяного давления у пожилых людей является «сложной задачей», поскольку у пожилых людей есть другие проблемы со здоровьем и они принимают другие лекарства, которые могут помешать лечению артериального давления.
Поскольку среди пожилых людей встречаются более сложные и разные состояния, Уильямсон сказал, что «делает партнерство между врачом, поставщиком медицинских услуг и пациентом тем более важным, что существует связь, чтобы они могли достичь наименьшего риска при максимальной функциональности. . »
По этой причине руководство поощряет пожилых пациентов и их поставщиков медицинских услуг работать вместе для лечения повышенного артериального давления. Кроме того, для пациентов в домах престарелых и пациентов с запущенными формами заболевания и ограниченной продолжительностью жизни из-за таких заболеваний, как болезнь Альцгеймера и рак, в руководстве не рекомендуется конкретное целевое значение артериального давления.
Надо думать не только о сердце. Помощь сердечно-сосудистой системе также может повлиять на здоровье мозга.
Борьба с гипертонией и другими факторами риска сердечно-сосудистых заболеваний возглавила список рекомендаций, выпущенных в прошлом году Институтом медицины для поддержания здоровья мозга. А заявление AHA прошлой осенью, результат анализа нескольких исследований, гласило, что высокое кровяное давление связано с потерей функции мозга в более позднем возрасте.
Опубликованный в журнале AHA Hypertension , , заявление объясняет, как высокое кровяное давление влияет на такие заболевания головного мозга, как инсульт, болезнь Альцгеймера и сосудистые когнитивные нарушения, которые включают ряд изменений в функции мозга, вызванных снижением притока крови к мозгу .
Но исследователи, участвовавшие в заявлении, заявили, что необходимы клинические испытания, чтобы показать прямую причинно-следственную связь. Проблема приобрела неотложный характер, поскольку число случаев деменции, которым в настоящее время страдают от 30 до 40 миллионов человек во всем мире, к 2050 году увеличится втрое.
Эксперты надеются, что продолжающееся исследование SPRINT-MIND, в котором участвует Уильямсон, предоставит некоторые полезные данные.
Испытание проверяет, помогает ли снижение высокого кровяного давления до более высокого целевого значения 120 отсрочить наступление болезни Альцгеймера и других форм деменции.Результаты ожидаются к концу 2018 года.
Если у вас есть вопросы или комментарии по поводу этой истории, напишите по электронной почте [email protected] (ссылка откроется в новом окне) .
Что означают новые рекомендации по артериальному давлению для пожилых людей
Вы ухаживаете за пожилым человеком с гипертонией, также известной как высокое кровяное давление? Или ваш родитель принимает лекарства для снижения артериального давления?
Если да, то вы, вероятно, задаетесь вопросом, какое артериальное давление (АД) является правильным для вашего старшего родственника, особенно с учетом результатов исследования 2015 г., посвященного исследованию исследования систолического артериального давления (сокращенно «SPRINT»).
[Ищете информацию, относящуюся к новым руководящим принципам высокого кровяного давления от ноября 2017 г.? См. Здесь: Новые рекомендации по повышению артериального давления: что означают рекомендации по кардиологической гипертонии для пожилых людей.]
Исследование SPRINT впервые попало в заголовки газет в сентябре 2015 года, отчасти потому, что результаты, казалось, противоречили рекомендациям экспертов по гипертонии, выпущенным в декабре 2013 года, которые впервые предлагали более высокое целевое АД (систолическое АД менее 150 мм рт. Ст.) Для большинство взрослых в возрасте 60 лет и старше.
В частности, SPRINT случайным образом назначил участников — все они были в возрасте 50 лет и старше и подвергались высокому риску сердечно-сосудистых событий — для снижения их систолического артериального давления (это верхнее число) до целевого значения 140 или 120. Поскольку исследование показало, что люди, рандомизированные для достижения цели в 120 человек, имели лучшие результаты в отношении здоровья, исследование было завершено досрочно.
Для тех из нас, кто специализируется на оптимизации здоровья пожилых людей, очевидно, что это важное исследование, которое может изменить наши медицинские рекомендации для некоторых пожилых людей.
А как насчет вас или вашего старшего родственника? Означают ли результаты SPRINT, что вам следует поговорить с врачом о смене лекарств от АД?
Может быть, да, но вполне возможно, что нет. В этой статье я помогу вам лучше понять исследование SPRINT и его результаты, а также побочные эффекты и особые рекомендации для пожилых людей, подверженных риску падений. Таким образом, вы лучше поймете, как результаты SPRINT могут повлиять на цели BP, которые вы и ваши врачи решили преследовать.
Вот что будет рассказано в этом посте об исследовании SPRINT:
- Кто был включен в SPRINT и исключен из него, и каково было вмешательство в исследование, включая тип наиболее часто используемых препаратов от АД
- Какова реальная вероятность пользы и вреда в рамках SPRINT и чего можно ожидать, если вы похожи на участников SPRINT
- Почему вам, вероятно, нужно изменить способ измерения артериального давления, прежде чем рассматривать целевое значение систолического АД в стиле SPRINT, равное 120.
- Что это означает для новых рекомендаций по артериальному давлению
[Примечание. В этой исходной версии этого поста объяснялось, почему я поддержал рекомендации по артериальному давлению от декабря 2013 г., предлагающие более высокое целевое значение АД для большинства пожилых людей. Вы все еще можете найти этот контент в нижней части сообщения вместе со ссылкой на удобную памятку, которую я разработал, чтобы помочь членам семьи проверить пожилого человека на тревожное АД или опасные падения АД при стоянии. Кроме того, в январе 2017 года Американский колледж врачей и Американская академия семейной практики выпустили совместное руководство по гипертонии, в котором одобряются более высокие цели лечения АД для большинства пожилых людей.]
Кто был и не изучен в исследовании артериального давления SPRINTПрименимы ли результаты исследования к вам или к вашему старшему родственнику? Это один из двух наиболее важных вопросов, которые нужно задать себе, когда вы слышите захватывающие новости о клинических исследованиях. (Другой вопрос, который следует задать: «Какое« количество пациентов, нуждающихся в лечении », соответствует вашим шансам на получение реальной пользы; подробнее об этом ниже).
Почему? Потому что хорошо проведенное медицинское исследование сообщает нам, какие последствия для здоровья имели место, когда мы применили определенное вмешательство к определенной группе людей.Если вы не похожи на людей, которых изучали, то, скорее всего, вы не испытаете тех преимуществ, которые получили участники исследования.
Так кто был в СПРИНТЕ? Вот критерии, которые использовали исследователи для определения исследовательской группы и набора участников.
Какими были участники СПРИНТА:
- Возраст 50 лет и старше, систолическое артериальное давление 130–180 мм рт. Ст. И «повышенный риск сердечно-сосудистых событий».
- Имеет повышенный риск сердечно-сосудистых заболеваний, который определялся одним из следующих условий:
- В возрасте 75 лет и старше .Да, это само по себе подвергает людей риску.
- 10-летний риск сердечно-сосудистых заболеваний 15% или выше на основе оценки риска Фрамингема . Вы можете проверить свою собственную оценку риска Фрамингема здесь; вам нужно будет знать свой общий холестерин, холестерин ЛПВП и систолическое артериальное давление.
- Хроническая болезнь почек , определяется по расчетной скорости клубочковой фильтрации (рСКФ) 20-60.
- Клинические или субклинические сердечно-сосудистые заболевания , кроме инсульта .Это означает, что в анамнезе был инфаркт, операция шунтирования, заболевание периферических артерий, стентирование или операция сонной артерии, а также любые тесты, признанные «положительными» на сердечно-сосудистые заболевания. Полный список критериев см. В дополнительных материалах опубликованного исследования здесь.
Не менее важно учитывать, кто был и исключил из SPRINT. Возможно, вы уже слышали, что SPRINT не охватывает людей с диабетом или инсультом, но список исключений намного длиннее.(Полный подробный список см. В приложении к исследованию.)
Чем не были участники SPRINT: Пожилые люди с любым из следующих диагнозов, состояний или обстоятельств не имели права на участие в исследовании:
- Диабет
- Прошлый ход
- Клинический диагноз деменции и / или приема лекарств от деменции
- Люди, проживающие в доме престарелых. (Проживание с уходом было в порядке.)
- Злоупотребление психоактивными веществами (активное или в течение последних 12 месяцев)
- Симптоматическая сердечная недостаточность в течение последних 6 месяцев или фракция выброса левого желудочка (любым методом) <35%
- Поликистоз почек или рСКФ <20
- «Значительный анамнез несоблюдения режима приема лекарств или посещения клиники.”
Как видите, довольно много распространенных диагнозов и обстоятельств послужили основанием для исключения из исследования SPRINT.
В конечном итоге, с ноября 2010 года по март 2013 года было зарегистрировано 9361 человек. Средний возраст составлял 68 лет, а 28% участников были в возрасте 75 лет и старше.
Удивительно для меня, но среднее систолическое артериальное давление на исходном уровне было 140, что показалось мне лучшим контролем АД, чем в среднем у пожилых людей. И только 34% участников имели систолическое артериальное давление выше 145 в начале исследования.(Для сравнения, CDC сообщает, что только у 52% людей с артериальной гипертензией она контролируется должным образом.)
В среднем в начале исследования участники принимали два лекарства от кровяного давления.
Что предполагало вмешательство SPRINT?участников SPRINT были случайным образом распределены для лечения с целевым систолическим АД 140 или 120.
Участников посещали один раз в месяц в течение первых трех месяцев, а затем каждые 3 месяца после этого.
Для лечения артериального давления SPRINT бесплатно предоставил все основные классы лекарств от АД, а также разрешил клиницистам использовать другие лекарства от АД, если они сочтут нужным. Вот основные классы используемых лекарств; Я организовал их примерно по тому, как часто они использовались (см. Таблицу S2 приложения).
Лекарства от кровяного давления, использованные в SPRINT:
- Ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина II (БРА) , e.грамм. лизиноприл, лозартан
- Диуретики, например, хлорталидон, гидрохлоротиазид, фуросемид, спиронолактон
- Блокаторы кальциевых каналов, например, дилтиазем, амлодипин
- Бета-адреноблокаторы (рекомендуется для пациентов с ишемической болезнью сердца), например метопролол, атенолол
- Блокаторы альфа-1, например, доксазозин
- Прямые вазодилататоры, например, гидралазин, миноксидил
- Агонисты альфа-двух, e.грамм. клонидин
Эти последние три класса лекарств от АД применялись у 10% или менее людей, что имеет смысл, поскольку ни один из них не рекомендуется в качестве лекарств первой линии при гипертонии, сердечных заболеваниях или заболеваниях почек.
А как насчет немедикаментозных методов лечения высокого кровяного давления?
В научной публикации исследователи SPRINT говорят, что «изменение образа жизни поощрялось как часть стратегии управления», но они не предоставляют более конкретных подробностей о том, какие изменения поощрялись и как.Поэтому трудно понять, как какие-либо немедикаментозные методы — диета, упражнения, снижение потребления соли, снижение стресса — могли быть учтены в этом исследовании.
Польза и вред, наблюдаемые в SPRINTSPRINT случайным образом разделил участников на группу интенсивного лечения, которая нацелена на систолическое АД ниже 120, и группу стандартной терапии, которая нацелена на систолическое АД ниже 140.
Через год среднее систолическое АД в группе интенсивного лечения составило 121 по сравнению с 136 в группе стандартного лечения.Группе интенсивной терапии потребовалось в среднем 2,8 препарата для достижения цели по низкому АД; стандартная группа требовала в среднем 1,8 лекарств.
Период наблюдения составил в среднем около трех лет.
Преимущества интенсивного лечения АД:
Во время наблюдения 1,65% в год людей в группе интенсивного лечения и 2,19% в год людей в группе стандартного лечения испытали значительное сердечно-сосудистое «исходное событие»: сердечный приступ, инсульт, острую декомпенсированную сердечную недостаточность. , или смерть от сердечно-сосудистых причин.
Авторы исследования подсчитали, что «количество, необходимое для лечения для предотвращения первичного исхода, смерти от любой причины и смерти от сердечно-сосудистых причин в течение медианы 3,26 года исследования, составило 61, 90 и 172, соответственно».
Другими словами, если вы похожи на участников исследования и решите переключиться с целевого систолического АД 140 на целевое 120, через несколько лет у вас будет:
- Шанс 1 из 61 (1,6%) избежать сердечно-сосудистого события
- Шанс 1 из 90 (1.1%) шанс избежать смерти по любой причине
- Шанс 1 из 172 (0,6%) избежать смерти от сердечно-сосудистых причин
(Подробнее о чудесно полезной статистике «Число, необходимое для лечения» см. В этой информативной статье NYT, а также на веб-сайте www.thennt.com.)
Вред от интенсивного лечения АД
Исследователи SPRINT тщательно отслеживали побочные эффекты и осложнения. Они обнаружили, что серьезные побочные эффекты произошли у 38 человек.3% в группе интенсивного лечения и 37,1% в группе стандартного лечения.
Неблагоприятные события включали такие проблемы, как гипотензия (низкое кровяное давление), обморок (обморок), проблемы с электролитами, снижение функции почек и травматические падения. Большинство проблем затронуло 1-7% участников, за исключением ортостатической гипотензии, что означает снижение АД при стоянии, которая затронула 16-18% участников. (Постоянное АД проверялось на исходном уровне, через 1, 6 и 12 месяцев, а затем ежегодно.)
Хотя многие побочные эффекты были немного чаще в группе интенсивного лечения, падений с травмами были одинаково распространены в обеих группах лечения , и затронули 7,1% участников .
Этот результат фактически согласуется с данными исследования серьезных падений (например, переломов костей) у пожилых людей с высоким кровяным давлением в 2014 году. В этом исследовании исследователи классифицировали людей как не принимающих лекарства от АД, лечение АД средней интенсивности или лечение АД высокой интенсивности.Умеренное и высокоинтенсивное лечение было связано с почти равным риском падения в течение трех лет (около 8,5%), тогда как у 7,1% пожилых людей, не принимавших лекарств от АД, наблюдались сильные падения.
Как измеряли артериальное давление в SPRINTАртериальное давление было измерено очень осторожно, что на отличается от того, как у пациентов обычно врачи измеряют АД. Вот что они сделали в SPRINT:
- Люди сели и отдохнули пять минут перед проверкой BP
- Трижды подряд проверил АД с помощью автоматического монитора АД (Omron 907)
- Использовал среднее этих трех измерений АД, чтобы оценить АД человека и определить, следует ли повышать или понижать прием лекарств.
Очевидно, это не тот опыт, который наблюдается у большинства людей в кабинете врача, и он, вероятно, привел к более низким измерениям АД, чем при обычных обстоятельствах.
Если вы похожи на участника SPRINT и думаете о достижении более низкого целевого АД, обязательно попросите, чтобы ваше АД было проверено аналогичным образом. По правде говоря, это гораздо более надежное основание для смены лекарств пациенту, но в настоящее время это не обычная помощь.
Означает ли SPRINT новые рекомендации по артериальному давлению?[Примечание: в январе 2017 года Американский колледж врачей и Американская академия семейной практики выпустили совместное руководство по артериальной гипертензии, в котором одобряются более высокие цели лечения АД для большинства пожилых людей.В этих рекомендациях учтены результаты испытаний SPRINT.]
Вкратце, нет. Или, во всяком случае, пока нет. Отчасти это связано с тем, что руководящие принципы являются результатом очень тщательного анализа и обобщения данных, проведенных группой экспертов. Таким образом, потребуется некоторое время, прежде чем какая-либо авторитетная группа сможет объединить SPRINT с существующими медицинскими доказательствами и окончательно доработать руководящие принципы, которые будут выпущены для клиницистов и общественности.
Это не означает, что некоторые врачи не будут пытаться сразу же довести пациентов до целевого уровня артериального давления.Но неясно, следует ли это делать для большинства пациентов, и, как минимум, люди должны знать, что если они похожи на участников SPRINT — а они, вероятно, таковыми не являются — стремление к более низкому целевому АД, вероятно, даст им 0,5% — 1,5% шанс избежать плохого состояния здоровья. (Принимая во внимание, что у них будет очень высокий процент вероятности того, что им придется принимать больше лекарств каждый день.)
На самом деле, мне показалось довольно забавным, что заголовок NYT на SPRINT провозгласил: «Данные о пользе более низкого артериального давления приносят ясность для врачей и пациентов», потому что многие врачи официально дали более подробную оценку.Сама NYT опубликовала разумный комментарий известного кардиолога доктора Харлана Крамхольца, который я настоятельно рекомендую: «Три вещи, которые нужно знать о спринтерском исследовании артериального давления».
Как указывает д-р Крумхольц, большинство людей с высоким кровяным давлением не прошли бы квалификацию SPRINT. Особенно примечательно то, что люди с диабетом были исключены; Отчасти это произошло потому, что аналогичное хорошо проведенное исследование под названием ACCORD показало, что интенсивное лечение артериального давления у людей с диабетом снижает смертность на , а не на .
(Дополнительный небольшой поворот, который следует учитывать: еще одна группа исследователей изучила клинические испытания, которые заканчиваются рано, и обнаружила, что исследования, которые заканчиваются раньше, обычно показывают более значительный эффект, чем исследования, которые не заканчиваются раньше. См. Эту статью JAMA.)
Лично я согласен с выводами доктора Крумхольца:
- Эти результаты не следует рассматривать как повод для людей выбегать и лечиться, чтобы их артериальное давление было ниже 120.
- Потенциальные преимущества снижения артериального давления необходимо сопоставить с вредом.
- Нам нужно больше информации о соотношении рисков и выгод для каждого человека, чтобы сделать выбор индивидуальным.
Что касается моей личной практики: я вижу много пожилых людей, которые беспокоятся о падениях, и хорошо проведенное исследование, опубликованное в 2014 году, показало, что лечение артериального давления было связано с серьезными — например, переломами костей — падениями. (Прочтите мой обзор этого исследования здесь.)
Я также обнаружил, что многие из моих пациентов с трудом справляются с приемом нескольких лекарств и подвергаются риску взаимодействия со своими лекарствами.Например, все лекарства, используемые в SPRINT, имеют побочные эффекты, на которые следует обращать внимание, и многие из них могут взаимодействовать с другими лекарствами или хроническими заболеваниями.
Действительно, есть убедительные научные доказательства того, что для пожилых людей, у которых систолическое АД составляет 160 или выше, снижение его до систолического 140 действительно снижает вероятность инсульта и других серьезных сердечно-сосудистых заболеваний. (См. Здесь и здесь.) Поэтому, безусловно, важно выявлять серьезную гипертонию у пожилых людей и лечить ее, если возможно.
Но, учитывая относительно небольшую абсолютную выгоду от стремления к систолическому артериальному давлению 120, я ожидаю, что для большинства моих пациентов стремление к систолическому АД на уровне 140 останется разумным.
Теперь вы, вероятно, все еще задаетесь вопросом, какое артериальное давление лучше всего подходит для вашего старшего родственника. Я не могу сказать вам наверняка для вашей конкретной ситуации. Но вот дополнительная информация о том, почему нужно быть осторожным с чрезмерным лечением высокого кровяного давления и почему я согласился с рекомендациями декабря 2013 года, рекомендующими целевое систолическое АД на уровне 150 для большинства пожилых людей.
Почему пожилым людям следует опасаться чрезмерного лечения высокого кровяного давленияПо моему опыту, многие пожилые люди принимают больше лекарств от АД, чем им нужно, а это означает, что они достигли точки, когда риски и бремя перевешивают преимущества (по сравнению с менее агрессивным лечением высокого кровяного давления).
Это может вызвать падение или головокружение из-за ортостатической гипотензии, и одно из наиболее частых изменений в лечении, которые я принимаю как гериатр, — это сокращение приема лекарств от кровяного давления.(Подробнее об ортостатической гипотензии см. В этой статье на HealthinAging.org, а также в этом FAQ, который я написал о том, почему у пожилых людей кружится голова при вставании.)
Если вы хотите прочитать более длинную статью, которую я написал по этой теме, вскоре после того, как в декабре 2013 г. были опубликованы рекомендации по повышению артериального давления, см. Мой пост на AgingCare.com:
“
Что означают новые рекомендации по артериальному давлению для лиц, осуществляющих уход “ Бесплатная шпаргалка : Получите удобную шпаргалку, которая поможет вам проверить план лечения пожилого человека от артериального давления.Включает в себя PDF-копию моей полной статьи AgingCare и советы о том, на что обращать внимание. Кликните сюда.AgingCare.com публикует только статьи, которые не будут опубликованы где-либо еще в Интернете, поэтому я не могу опубликовать здесь все. Но вот основные моменты, связанные с рекомендациями BP от декабря 2013 года:
- Более высокое целевое АД для взрослых в возрасте 60 лет и старше . Рекомендуемая цель BP теперь составляет меньше 150/90, вместо меньше 140/90 (что было целью, рекомендованной в предыдущих руководствах, опубликованных в 2003 году).
- Более высокое целевое АД для людей с диабетом и / или заболеванием почек. Рекомендуемое целевое АД теперь меньше 140/90 вместо 130/80.
Что это значит для вас, если вы ухаживаете за престарелыми родителями или другими пожилыми людьми? Это означает, что вам следует проверить, как обстоят дела у их БП.
Если оно было намного ниже, чем указано выше, вам следует обсудить с врачом ваших родителей возможность приема лекарств от АД. Это особенно важно, если вы беспокоились о падениях или равновесии.Для получения конкретных рекомендаций о том, как убедиться, что ваш старший близкий не принимает слишком много лекарств от артериального давления, прочитайте мою полную статью на AgingCare.com. Я также предлагаю советы по проверке АД в этом посте: Почему я люблю домашние тонометры.
И последнее, но не менее важное: я предлагаю больше рекомендаций по выбору лечения гипертонии здесь: 6 шагов к лучшему лечению высокого кровяного давления для пожилых людей.
Бесплатная шпаргалка : Получите удобную шпаргалку, которая поможет вам проверить план лечения пожилого человека от артериального давления.Включает в себя PDF-копию моей полной статьи AgingCare и советы о том, на что обращать внимание. Кликните сюда. Статьи по теме:
Новые рекомендации по высокому кровяному давлению: что означают рекомендации по кардиологии и гипертонии 2017 года для пожилых людей
Новое исследование артериального давления: что нужно знать о исследованиях SPRINT-Senior и других
[Примечание: в январе 2017 года Американский колледж врачей и Американская академия семейной практики выпустили совместное руководство по артериальной гипертензии, в котором одобряются более высокие цели лечения АД для большинства пожилых людей.В ноябре 2017 года Американская кардиологическая ассоциация и Американский колледж кардиологов выпустили новые рекомендации по артериальной гипертензии, которые не предлагают цели лечения высокого АД для пожилых людей. В этих рекомендациях учтены результаты испытаний SPRINT. Я объясняю, как понимать два набора рекомендаций в этой статье: Новые рекомендации по повышению артериального давления снова: что означают рекомендации по кардиологии и гипертонии 2017 года для пожилых людей.]
Поддержание нормального кровяного давления у пожилых людей
Контроль артериального давления — силы циркуляции крови по стенкам артерий — является важным способом поддержания хорошего здоровья сердца у пожилых людей.Это особенно важно, потому что риск повышенного и пониженного кровяного давления у пожилых людей увеличивается с возрастом.
Избегание высокого кровяного давления, называемого гипертонией, может помочь пожилым людям предотвратить инсульт, сердечные заболевания, почечную недостаточность, проблемы со зрением и другие серьезные заболевания. Предотвращение низкого кровяного давления, называемого гипотонией, может помочь пожилым людям избежать головокружения, дурноты, падений и шока.
Знай свои числа
Показания артериального давления состоят из двух цифр: верхнего и нижнего.Верхнее число является наиболее важным для пожилых людей, потому что оно часто повышается, несмотря на то, что нижнее число остается низким — состояние, называемое изолированной систолической гипертензией.
До 2017 года артериальное давление 140/90 или меньше рекомендовалось для пожилых людей в возрасте от 65 до 79 лет, а 145/90 или меньше рекомендовалось для людей в возрасте 80 лет и старше. Но обновленные руководства, выпущенные Американской кардиологической ассоциацией и другими организациями, больше не дают различных рекомендаций в зависимости от возраста. Согласно руководящим принципам, новое нормальное кровяное давление для пожилых людей (и всех остальных) составляет менее 120/80.Артериальное давление обычно считается слишком низким, если оно падает ниже 90/60.
Причины высокого кровяного давления у пожилых людей
Высокое кровяное давление — наиболее распространенное хроническое заболевание среди пожилых людей. Факторы, которые способствуют риску старшего, включают:
- Старение: С возрастом артерии становятся жестче, что затрудняет прохождение крови и вызывает повышение артериального давления.
- Избыточный вес: Избыточный вес заставляет сердце работать сильнее, чтобы перекачивать кровь по всему телу, что может повысить кровяное давление.
- Некоторые болезни: Люди с диабетом или хроническим заболеванием почек более склонны к развитию высокого кровяного давления.
- Генетика: Семейный анамнез высокого кровяного давления увеличивает риск его развития у человека. Раса человека также может увеличить его риск. Например, афроамериканцы более склонны к развитию высокого кровяного давления, чем другие.
- Образ жизни: Употребление никотина, плохое питание и отсутствие физических упражнений увеличивают риск высокого кровяного давления.
Как снизить артериальное давление у пожилых людей
Пожилым людям не обязательно довольствоваться гипертонией. Внесение этих изменений может помочь снизить высокое кровяное давление:
- Бросьте курить: Курящие люди чаще страдают повышенным кровяным давлением. Бросить курить никогда не поздно.
- Ешьте здоровую пищу: Употребление большого количества фруктов и овощей, а также нежирных молочных продуктов и цельнозерновых продуктов может помочь вам похудеть и снизить кровяное давление.Также может помочь употребление меньшего количества соли и насыщенных жиров и употребления меньшего количества алкоголя.
- Больше упражняйтесь: Пожилые люди с высоким кровяным давлением должны получать хотя бы 30 минут умеренных физических упражнений в большинстве дней, если не каждый день, чтобы помочь похудеть и снизить кровяное давление. Поговорите со своим врачом о том, какие упражнения вам подходят.
- Примите лекарства: Если одного изменения образа жизни недостаточно для снижения артериального давления, врач также пропишет вам лекарства.Очень часто принимают лекарства от кровяного давления. Доступно множество различных типов, включая диуретики, бета-блокаторы и ингибиторы АПФ. Пожилым людям может потребоваться попробовать несколько лекарств (по рекомендации врачей) по отдельности или в комбинации, чтобы найти то, что им лучше всего подходит.
Причины низкого артериального давления у пожилых людей
Низкое кровяное давление у пожилых людей встречается реже, чем высокое кровяное давление, и обычно считается проблемой, только если оно вызывает симптомы.Если вы чувствуете слабость, головокружение или слабость, это может быть признаком того, что ваше кровяное давление слишком низкое и вам следует позвонить своему врачу. Возможные причины низкого кровяного давления у пожилых людей включают:
- Внезапный подъем: Быстрое вставание — наиболее частая причина низкого кровяного давления у пожилых людей.
- Продолжительный постельный режим: бездействие может привести к снижению артериального давления.
- Питание: Пожилые люди чаще испытывают пониженное давление после еды, чем молодые люди.
- Обезвоживание: Слишком большая потеря воды может вызвать резкое снижение артериального давления.
- Определенные проблемы со здоровьем: Болезни сердца, болезнь Паркинсона, диабет, аллергические реакции и инфекции повышают риск низкого кровяного давления.
- Лекарство: Иногда лекарства для снижения высокого кровяного давления могут слишком сильно его снизить, что приводит к слишком низкому кровяному давлению. Другие лекарства, в том числе те, которые лечат депрессию, болезнь Паркинсона и эректильную дисфункцию, также могут вызывать внезапное падение артериального давления.
Как повысить кровяное давление у пожилых людей
Гипотония поддается лечению. Внесение этих изменений может помочь поднять низкое кровяное давление у пожилых людей:
- Вставайте более осторожно: Найдите время, чтобы медленно перейти из положения лежа в положение сидя и из положения сидя в положение стоя.
- Больше упражняйтесь: Больше двигайтесь и избегайте длительных периодов сидения или стоя.
- Ешьте медленнее: Более частое переедание небольшими порциями и выделение времени на их завершение могут предотвратить слишком сильное падение артериального давления.
- Добавьте немного соли: Точно так же, как людям с высоким кровяным давлением полезно снизить потребление соли, людям с низким кровяным давлением полезно увеличить свое.
- Пейте больше воды: Это особенно важно в жаркую погоду или во время болезни.
- Поговорите со своим врачом: Если проблема со здоровьем или лекарства вызывают низкое кровяное давление, ваш врач может посоветовать вам, как справиться с ситуацией.
Изменить привычки непросто.Но оно того стоит, потому что достижение и поддержание рекомендованного артериального давления может помочь вам прожить более долгую и здоровую жизнь.
У людей в возрасте 60 лет и старше целевые значения артериального давления следует определять на основании их анамнеза и факторов риска
НазадСводка доказательств
Что такое сводка доказательств?
Ключевые выводы научных исследований, готовые к реализации
Понятно, спрячь этоКасим А., Уилт Т.Дж., Рич Р. и др.Фармакологическое лечение гипертонии у взрослых в возрасте 60 лет и старше по сравнению с целевыми показателями более низкого артериального давления: Руководство по клинической практике Американского колледжа врачей и Американской академии семейных врачей. Ann Intern Med. 2017; 166: 430-7.
Повторите вопрос
У пожилых людей, страдающих гипертонией (высоким кровяным давлением), каковы наилучшие целевые значения кровяного давления?
Общие сведения
Артериальное давление указывается двумя числами, например 120/80 мм рт.Первое число — это систолическое артериальное давление, и оно говорит вам, какое давление ваша кровь оказывает на стенки артерий, когда ваше сердце бьется. Второе число — это диастолическое артериальное давление, и оно показывает, какое давление ваша кровь оказывает на стенки артерий между ударами сердца.
Гипертония — это артериальное давление, которое выше нормы. Это очень распространенное заболевание, которое увеличивает риск других заболеваний, таких как сердечный приступ, инсульт и смерть. Насколько необходимо снизить артериальное давление, особенно у людей в возрасте 60 лет и старше, неизвестно.
Как был проведен обзор
Исследователи провели систематический обзор исследований до сентября 2016 года.
Они нашли 21 рандомизированное контролируемое исследование и 3 когортных исследования с различными целевыми показателями артериального давления.
Ключевыми особенностями исследований были:
- человек в возрасте 60 лет и старше, страдающие гипертонией; и
- целью было снижение систолического артериального давления (первое число) до менее 150 мм рт. ст. или менее 140 мм рт. ст.
Что обнаружили исследователи
Цели лечения всегда должны определяться после обсуждения между человеком и его врачом о потенциальных преимуществах и вреде снижения артериального давления.
Взрослые в возрасте 60 лет и старше с систолическим артериальным давлением 150 мм рт. Ст. Или более должны лечиться с целью снижения систолического артериального давления до менее 150 мм рт.
Взрослые в возрасте 60 лет и старше, перенесшие инсульт или транзиторную ишемическую атаку (мини-инсульт), должны лечиться с целью снижения их систолического артериального давления до уровня менее 140 мм рт.
Взрослых в возрасте 60 лет и старше с высоким риском сердечно-сосудистых событий (например, сердечного приступа) следует лечить с целью снижения их систолического артериального давления до менее 140 мм рт. индивидуальная основа.
Заключение
У взрослых в возрасте 60 лет и старше цели лечения артериального давления должны определяться на основе истории болезни пациента и факторов риска.
Рекомендации Американского колледжа врачей и Американской академии семейных врачей для людей в возрасте 60 лет и старше с гипертонией (высоким кровяным давлением)
Взрослые 60 лет и старше | Лечение Целевые показатели всегда следует определять после обсуждения с врачом потенциальных преимуществ и вреда снижения артериального давления. | Неприменимо |
Взрослые в возрасте 60 лет и старше с систолическим артериальным давлением 150 мм рт. Ст. Или более | Целью лечения должно быть снижение систолического артериального давления до менее 150 мм рт. | Высокий |
Взрослые в возрасте 60 лет и старше, перенесшие инсульт или преходящую ишемическую атаку | Целью лечения должно быть снижение систолического артериального давления до менее 140 мм рт. Ст. | Умеренная |
Взрослые в возрасте 60 лет и старше с высоким риском сердечно-сосудистых событий (например,g., инфаркт) | Следует рассмотреть цель лечения по снижению систолического артериального давления до менее 140 мм рт.ст., но это решение следует принимать в индивидуальном порядке | Низкое |
Глоссарий
Диастолическое
Меньшее число в показании артериального давления. Это давление, когда сердце отдыхает между ударами.
Рандомизированные контролируемые испытания
Исследования, в которых людям случайно назначается один из видов лечения.
Факторы риска
Аспекты, повышающие вероятность состояния.
Систематический обзор
Комплексная оценка имеющихся научных данных по определенной теме.
Систолическое
Наибольшее число в показании артериального давления. Это давление в артериях, когда сердце бьется.
Сосудистые
Сеть кровеносных сосудов организма. Он включает артерии, вены и капилляры, по которым кровь идет к сердцу и от него.
Обзоры сопутствующих доказательств
Связанные веб-ресурсы
Скрининг артериального давления
Health Link B.С.
Hypertension Canada рекомендует всем взрослым проверять свое кровяное давление при посещении врача. Ваш врач определит, как часто вам нужно проверять артериальное давление, исходя из вашего артериального давления и риска сердечных заболеваний.
Соль и натрий: риски для сердца и болезни
Гарвардская школа общественного здравоохранения
Употребление слишком большого количества соли может повысить кровяное давление и привести к сердечным заболеваниям, особенно если вам больше 50 лет, у вас высокое кровяное давление, диабет или афроамериканец.Старайтесь съедать меньше чайной ложки соли в день.
Гипертония: стратегии борьбы с ней
Центр здоровья клиники Кливленда
Высокое кровяное давление увеличивает риск сердечного приступа и инсульта. Достижение и поддержание здорового веса в соответствии с планом питания «Диетические подходы к борьбе с гипертонией» (DASH), употребление меньшего количества натрия, употребление большего количества продуктов, богатых калием, регулярные упражнения и контроль стресса и гнева — вот несколько изменений в образе жизни, которые могут помочь справиться с высоким кровяным давлением. .Об этих стратегиях проконсультируйтесь со своим врачом.
Новые рекомендации по артериальному давлению вызывают споры
Новые рекомендации по артериальному давлению могут быть опасны для некоторых.
En español l Это прозвучало как отличная новость для тысяч пожилых людей: новые рекомендации по артериальному давлению могут избавить их от беспокойства по поводу приема сильнодействующих лекарств для контроля артериального давления и побочных эффектов, которые иногда вызывают эти таблетки.
Подпишитесь на информационный бюллетень AARP о здоровье
Но почти сразу несколько членов группы медицинских экспертов, рекомендующих это изменение, категорически не согласились и предупредили, что новые рекомендации могут подвергнуть опасности некоторых людей.
В результате возникла путаница, аналогичная той, которая возникла в конце прошлого года в связи с беспорядочным развертыванием новых рекомендаций по применению статинов, снижающих уровень холестерина.
Противоречие началось, когда группа из 17 национальных экспертов объявила в декабре, что, основываясь на пятилетнем анализе лучших доступных исследований, цель лечения высокого кровяного давления должна быть немного выше для лиц в возрасте 60+ и для тем, кто страдает диабетом или заболеванием почек.Его результаты были опубликованы в журнале Американской медицинской ассоциации.
Однако пять членов комиссии не согласились и опубликовали дополнительную статью в Annals of Internal Medicine , в которой предупреждают, что это изменение может подвергнуть большее количество пациентов риску сердечных заболеваний и инсульта.
Как вы думаете, можно ли изменить эти правила? Присоединяйтесь к обсуждению
Американская кардиологическая ассоциация также сопротивлялась изменениям, заявляя, что они могут подорвать недавний прогресс в снижении смертности от этих состояний.
«Гипертония — такой сильный фактор риска, особенно если у вас есть другие заболевания. Сейчас не время ослаблять контроль над артериальным давлением», — говорит президент группы Мариелл Джессап, доктор медицины, медицинский директор Университета Пенсильвании по сердечно-сосудистым заболеваниям. центр.
В рекомендациях предыдущей группы, проведенной в 2003 году, высокое кровяное давление у пожилых людей определено как 140/90 или выше, что означает, что это порог для приема лекарств, чтобы снизить эти цифры. (Верхнее число представляет давление внутри артерий, когда сердце бьется, а нижнее число — давление между ударами, когда сердце отдыхает.)
Пожилые люди и артериальная гипертензия: помимо Руководства по профилактике, выявлению, оценке и лечению высокого кровяного давления у взрослых от 2017 г.
Эпидемиология гипертонии у пожилых людей
Гипертония является одним из основных модифицируемых факторов риска сердечно-сосудистых (СС) заболеваний, и его распространенность и тяжесть увеличиваются с возрастом. Согласно Национальному обследованию здоровья и питания США (NHANES), 70% взрослых старше 65 лет страдают гипертонией. 1 Это число будет продолжать расти по мере старения нашего населения, поскольку в 2014 году 15% населения США было ≥65 лет, и ожидается, что к 2050 году это число увеличится до 20%. 2
Несмотря на самую высокую распространенность артериальной гипертензии и самый высокий риск сердечно-сосудистых заболеваний и смертности, пожилые люди часто не получают лечения от повышенного артериального давления (АД). Эта группа традиционно исключалась или недопредставлена в клинических испытаниях из-за опасений относительно слабости, риска падений, плохой функции почек, аномальной гемодинамической адаптации и более высокого риска вегетативной дисфункции, когнитивных нарушений и полипрагмазии.С возрастом разрыв между хронологическим и биологическим возрастом увеличивается, и хронологический возраст может быть плохим заменителем биологического возраста. 3 Кроме того, хронологические ограничения по возрасту, используемые для идентификации пожилых пациентов в руководствах, непоследовательны, а цели лечения АД остаются спорными.
Пересмотр руководств по артериальной гипертензии
Руководства по артериальной гипертензии, опубликованные несколькими крупными медицинскими обществами, подчеркивают проблемы управления АД у пожилых пациентов.В январе 2017 года Американский колледж врачей (ACP) и Американская академия семейных врачей (AAFP) выпустили рекомендации по управлению АД у взрослых ≥60 лет. Фармакотерапия рекомендуется при стойком повышенном систолическом АД (САД) ≥150 мм рт.ст. для снижения риска атеросклеротического сердечно-сосудистого заболевания (ССЗСЗ) (, таблица 1, ). 4
Таблица 1: Сравнение пороговых значений и целевых значений артериального давления в рекомендациях ACC / AHA, ACP / AAFP и ESC / ESH
| ACC / AHA 2017 | ACP / AAFP 2017 | ESC / ESH 2018 | |
| Определение пожилых пациентов | ≥65 лет | ≥60 лет | Пожилые люди 65-79 лет Очень старые ≥80 лет |
| BP Порог для начала фармакотерапии | ≥130 / 80 мм рт. Ст. | САД ≥150 мм рт. Ст. | Пожилые люди ≥140/90 мм рт. Ст. Пожилые люди ≥160/90 мм рт. Ст. |
| Целевое артериальное давление | <130/80 мм рт. Ст. | САД <150 мм рт. Ст. | САД 130-139 мм рт. Ст. ДАД 70-79 мм рт. Ст. |
В ноябре 2017 года руководство Американского колледжа кардиологов / Американской кардиологической ассоциации (ACC / AHA) по артериальной гипертензии ввело новые определения для управления АД (, таблица 1, ).Артериальное давление теперь подразделяется на нормальное, повышенное и гипертензию 1 или 2 стадии. Нормальное АД определяется как <120/80 мм рт. Ст., В то время как повышенное АД составляет 120-129 / <80 мм рт. Артериальная гипертензия 1 стадии определяется как САД 130–139 мм рт. Ст. И / или диастолическое АД (ДАД) 80–89 мм рт. Артериальная гипертензия 2 стадии определяется как САД ≥140 мм рт.ст. и / или ДАД ≥ 90 мм рт.ст. Основываясь в первую очередь на результатах исследования систолического артериального давления (SPRINT), для большинства взрослых старше 65 лет рекомендуется более агрессивное целевое значение САД <130 мм рт. 5-7 Однако руководство ACC / AHA рекомендует клиническую оценку и предпочтения пациентов для определения целевых значений АД у пожилых пациентов с ограниченной продолжительностью жизни и множественными сопутствующими заболеваниями. В нем признается отсутствие рандомизированных контролируемых испытаний (РКИ) для пациентов с частыми падениями в анамнезе, серьезными когнитивными нарушениями и тех, кто живет в домах престарелых или учреждениях квалифицированного сестринского ухода. 8
Руководство Европейского общества кардиологов / Европейского общества гипертонии (ESC / ESH) 2018 г. по АД делит пожилых людей на две подгруппы; «пожилые» относятся к пациентам в возрасте от 65 до 79 лет, а «очень старые» относятся к тем, кому ≥80 лет (, таблица 1, ).В руководстве рекомендуется предлагать фармакологическое лечение всем пожилым пациентам с САД ≥160 мм рт. Более низкое терапевтическое целевое значение САД 130–139 и ДАД 70–79 мм рт. Ст. Также можно рассматривать у «пожилых» пациентов (возраст ≥65 лет, но не старше 80 лет). Фармакологическая терапия также может быть рассмотрена у здоровых людей старше 80 лет с начальным САД ≥160 мм рт. Ст. И / или ДАД ≥90 мм рт. Ст. При целевом АД 130–139 / 70–79 мм рт. 9 Эти решения должны основываться на клинической оценке биологического возраста и тщательном анализе сопутствующих заболеваний.Необходимо внимательно следить за побочными эффектами лечения, особенно для слабых.
Несмотря на то, что определения и пороговые значения лечения в американских и европейских руководствах различаются, оба признают важность лечения АД у пожилых людей для снижения риска атеросклеротического сердечно-сосудистого заболевания (ССЗСЗ), но рекомендуют осторожный подход и тщательное наблюдение за этими пациентами. Цели лечения гипертонии для пожилых пациентов в соответствии с американскими и европейскими руководящими принципами перечислены в таблице 1 .
Лечение артериальной гипертензии у пожилых людей с ишемической болезнью сердца (ИБС)
Рекомендации ACC / AHA от 2017 года рекомендуют целевое АД <130/80 мм рт. Ст. Для пожилых пациентов (возраст ≥ 65 лет) со стабильной ишемической болезнью сердца (SIHD). 8 Примечательно, что целевой показатель DBP достиг только уровня доказательности (LOE) C (ограниченные данные, метаанализ) и был основан исключительно на мнении экспертов. Более того, менее интенсивные пороги АД для пожилых пациентов с SIHD систематически не рассматривались.Руководство поощряет клиническую оценку и предпочтение пациентов в отношении управления АД в этой группе, особенно при высоком бремени сопутствующих заболеваний и сокращении продолжительности жизни. 8 Пороговые значения АД для пожилых людей с ИБС остаются спорными из-за отсутствия РКИ.
В SPRINT пациенты старшего возраста (возраст ≥75), которым назначалось интенсивное снижение АД, достигли большего снижения первичной конечной точки сердечно-сосудистых заболеваний (нефатальный инфаркт миокарда (ИМ), острый коронарный синдром, не приводящий к ИМ, нефатальный инсульт, нефатальная острая декомпенсированная сердечная недостаточность , и смертность от сердечно-сосудистых заболеваний) по сравнению с более молодыми людьми [отношение рисков (HR) 0.66 против 0,8]. 10 Последующий анализ этой подгруппы был опубликован в 2016 году, но не исследовал, получают ли пациенты с ИБС дополнительную пользу от интенсивного снижения АД. 5 Частота всех серьезных нежелательных явлений (СНЯ) была одинаковой в группах интенсивного и стандартного лечения. Однако анализ не сообщил о СНЯ, которые могли быть или напрямую связаны с вмешательством, которые могли показать более высокую частоту событий в группе интенсивного лечения. Во вторичном анализе, проведенном SPRINT, пациенты ≥75 лет с сердечно-сосудистыми заболеваниями в анамнезе имели больший риск комбинированного сердечно-сосудистого исхода (ИМ, острый коронарный синдром без ИМ, инсульт, острая декомпенсированная сердечная недостаточность и смертность от сердечно-сосудистых заболеваний) при более низком ДАД. (<55 мм рт. Ст.) По сравнению с пациентами старше 75 лет. 11 Для сравнения, у пациентов без сердечно-сосудистых заболеваний низкий ДАД был связан с более высоким риском комбинированного сердечно-сосудистого исхода независимо от возраста. Взятые вместе, эти результаты предполагают, что возраст и история сердечно-сосудистых заболеваний должны учитываться при принятии клинических решений.
Многие исследования пожилых пациентов с артериальной гипертензией предполагают наличие «J-образной» кривой с повышенным риском сердечно-сосудистых заболеваний, связанным с низким систолическим и диастолическим АД. До обновления рекомендаций 2017 г. рекомендации ACC / AHA 2015 г. для пациентов с ИБС старше 80 лет призывали избегать САД <130 мм рт.ст. и / или ДАД <65 мм рт. 12 Обоснование этих рекомендаций пришло из наблюдательных исследований, которые обнаружили связь между низким систолическим и диастолическим АД и повышенным риском сердечно-сосудистых заболеваний. В международное исследование VErapamil SR Trandolapril (INVEST) было включено значительное количество очень старых пациентов с артериальной гипертензией и стабильной ИБС. 13,14 Среди 22 576 пациентов 2180 были старше 80 лет. Пациенты со стабильной ИБС и артериальной гипертензией были рандомизированы для лечения на основе верапамила или атенолола.Трандолаприл с гидрохлоротиазидом или без него добавляли для достижения целевого АД <140/90 мм рт. Ст. Или <130/85 мм рт. Ст. Для пациентов с диабетом или почечной недостаточностью, соответственно. Не наблюдалось разницы в первичном исходе (первое появление смерти от всех причин, нефатальный ИМ или нефатальный инсульт) между двумя группами лечения. 13 В этом анализе возрастных подгрупп более высокая частота первичных событий была связана с увеличением возраста. САД в надире ЧСС также увеличивалось с возрастом и было самым высоким у пациентов старше 80 лет (140 мм рт. Ст., , рис. 1, ).Пациенты в возрасте 70-80 лет имели немного более низкое надирное давление САД (135 мм рт. Ст.), В то время как две самые молодые возрастные группы имели гораздо более низкое САД (110 мм рт. Ст.) В соответствующих надирах. ДАД в надире ЧСС было одинаковым для всех возрастных групп (75 мм рт. Ст.), За исключением очень старых (возраст> 80), для которых оно было <70 мм рт. Ст. (, рис. 1, ).
Рисунок 1
Рисунок 1: Скорректированный коэффициент риска как функция возраста, систолического и диастолического артериального давления. Эталонные систолическое и диастолическое артериальное давление для отношения рисков: 140 и 90 мм рт. Ст. Соответственно.Артериальное давление — это среднее значение всех записей после исходного уровня во время лечения. Квадратичные члены для систолического и диастолического артериального давления были статистически значимыми во всех возрастных группах (все P <0,001, за исключением диастолического артериального давления у 60-70-летних, для которых P <0,006). Рисунок, воспроизведенный Denardo, et al. 2010 с разрешения издательства. 13 Рисунок 1: Скорректированный коэффициент риска как функция возраста, систолического и диастолического артериального давления.Эталонные систолическое и диастолическое артериальное давление для отношения рисков: 140 и 90 мм рт. Ст. Соответственно. Артериальное давление — это среднее значение всех записей после исходного уровня во время лечения. Квадратичные члены для систолического и диастолического артериального давления были статистически значимыми во всех возрастных группах (все P <0,001, за исключением диастолического артериального давления у 60-70-летних, для которых P <0,006). Рисунок, воспроизведенный Denardo, et al. 2010 с разрешения издательства. 13Недавно были опубликованы данные проспективного продольного регистра 32 703 пациентов с АГ и стабильной ИБС (CLARIFY). 15 Систолическое и диастолическое АД перед каждым сердечно-сосудистым событием были усреднены и разбиты на приращения 10 мм рт. Первичным исходом была смерть от сердечно-сосудистых заболеваний, ИМ или инсульт. Используя подгруппы САД 120–129 мм рт. Ст. И ДАД 70–79 мм рт. Ст. В качестве эталона, для расчета расчетных значений ЧСС были применены скорректированные по многим параметрам модели пропорциональных рисков Кокса. 15 После среднего периода наблюдения в 5 лет, САД ≥140 мм рт. Ст. И ДАД ≥80 мм рт. Ст. Были связаны с повышенным риском сердечно-сосудистых событий. САД <120 мм рт. Ст. (Скорректированное ЧСС 1.56) и ДАД <70 мм рт. Ст. (Скорректированный ЧСС 1,41 для ДАД 60–69 мм рт. Ст. И 2,01 для ДАД менее 60 мм рт. Ст.) Также были связаны с повышенным риском для первичной конечной точки. В анализе подгрупп пациентов старше 75 лет САД <120 мм рт. Ст. (HR 1,47) и ДАД <60 мм рт. Ст. (HR 1,64) были связаны с повышенным риском сердечно-сосудистых событий. 15
Текущий анализ, проведенный SPRINT, изучал влияние исходного ДАД на первичный сердечно-сосудистый исход на основе вмешательства САД. 16 Это исследование подтвердило «U-образную» связь между ДАД и риском сердечно-сосудистых заболеваний.Однако, независимо от исходного ДАД, интенсивное снижение САД было связано с более низкой частотой сердечно-сосудистых событий. 16 Даже в квинтиле с самым низким ДАД (<68 мм рт. Ст., Среднее 61 мм рт. Ст.) Наблюдалось снижение риска первичного сердечно-сосудистого исхода на 22%, хотя оно не достигло статистической значимости (ОР 0,78, ДИ 0,57, 1,07). 16 Хотя анализ не оценивал тенденции, основанные на возрастных классификациях, средний показатель для этого квинтиля составил 74,7 года. 16
Текущие рекомендации рекомендуют агрессивное снижение АД для пожилых пациентов, в том числе с SIHD.Доказательства необходимости интенсивного лечения САД и ДАД в этой популяции неубедительны. На сегодняшний день проспективные рандомизированные испытания для определения соответствующих пороговых значений не проводились. Пока не будут опубликованы более убедительные данные, при составлении плана лечения АД в этой группе следует применять индивидуализированные цели, основанные на сопутствующих заболеваниях, качестве жизни и предпочтениях пациентов.
Лечение артериальной гипертензии у пожилых людей с фибрилляцией предсердий и инсультом в анамнезе
Гипертония является наиболее частой сопутствующей патологией среди пожилых пациентов с фибрилляцией предсердий, и обе связаны с повышенным риском инсульта.В историческом исследовании ARISTOTLE (Апиксабан для уменьшения инсульта и других тромбоэмболических событий) с участием почти 18000 пожилых пациентов (средний возраст 70 лет) с неклапанной фибрилляцией предсердий 88% имели в анамнезе гипертензию, требующую лечения. 17 Интересно, что любое повышенное офисное систолическое АД (≥140 мм рт. Ст.) Или диастолическое АД (≥90 мм рт. и на 85% повышенный риск геморрагического инсульта (HR 1.85, 95% ДИ 1,26–2,72). 17 Эти данные подчеркивают важность контроля АД у пожилых пациентов с сопутствующей артериальной гипертензией и неклапанной фибрилляцией предсердий.
Ведение гипертонии также является наиболее важным вмешательством для вторичной профилактики инсульта. 18 Снижение АД среди всех пациентов, перенесших инсульт в анамнезе, снизило риск рецидива в клинических испытаниях, но доказательства у пожилых пациентов немногочисленны. 19 Более того, есть опасения, что длительное антигипертензивное лечение может нарушить церебральную перфузию у пожилых пациентов после инсульта (≥70 лет) с поражением сонных артерий. 20 В рекомендациях Американской кардиологической ассоциации / Американской ассоциации по инсульту 2014 г. по профилактике инсульта признается, что целевой уровень АД для лиц, перенесших инсульт или транзиторную ишемическую атаку в анамнезе, является неопределенным. Он рекомендует, чтобы целевые значения АД были индивидуализированы и было разумным целевое значение САД <140 мм рт. Ст. И ДАД <90 мм рт. Ст. (Класс рекомендаций IIa и LOE B). 18 В соответствии с руководством 2014 г., руководство ACC / AHA по артериальной гипертензии 2017 г. рекомендует антигипертензивную терапию для пациентов с инсультом в анамнезе с АД 140/90 мм рт.ст. или выше (класс I, LOE BR), но также предполагает, что АД Целевое значение <130/80 мм рт. ст. может быть разумным (класс IIb, LOE BR). 8
Гипертония в маске и белом халате у пожилых людей
Маскированная гипертензия (ЗГ) — это наличие гипертонии вне офиса в условиях нормального давления в офисе. Гипертензия белого халата (WCH) относится к гипертонии в офисе при нормотонии при амбулаторном мониторинге АД (СМАД) или домашнем мониторинге АД (HBPM). 21,22 И ЗГ, и ЗГН часто наблюдаются у пожилых пациентов и имеют разное прогностическое значение.
Анализ исследования SHEAF (Самостоятельное измерение артериального давления в домашних условиях у пожилых: оценка и последующее наблюдение) показал, что среди 4939 пожилых французских взрослых (средний возраст 70 лет) с пролеченной гипертензией ЗГ присутствовал у 9.3% участников и ассоциировались с двукратным увеличением риска сердечно-сосудистых событий (HR 2,06, 95% CI 1,22–3,47) в течение 3,2 года наблюдения. 23 Этот риск был аналогичен по величине риску, наблюдаемому у субъектов с неконтролируемой гипертензией, то есть повышенным АД как в офисе, так и дома (HR 1,96, 95% ДИ 1,27–3,02). 23 И наоборот, участники с WCH (13,3% когорты) имели риск ASCVD, который был аналогичен таковому у участников с нормальным АД в офисе и дома (HR 1,18, 95% ДИ 0,67–2,10). 23 Pierdomenico и его коллеги недавно сообщили об аналогичных результатах в итальянской когорте из 1191 пожилого пациента (средний возраст 68 лет) с пролеченной артериальной гипертензией, перенесших СМАД. 24 ЗГ наблюдалась у 12% когорты и была независимо связана с 60% более высоким риском сердечно-сосудистых событий (ОР 1,60, 95% ДИ 1,12–2,29) в течение 9,1 года наблюдения. 24 WCH наблюдались чаще (19% когорты), но не были связаны с повышенным риском сердечно-сосудистых событий (ОР 1,09, 95% ДИ 0,74–1,60). 24 В многоцентровом исследовании, основанном на регистрах, проведенном в Испании, амбулаторные и клинические измерения АД сравнивались с точки зрения их прогностической способности в отношении общей смертности и смертности от сердечно-сосудистых заболеваний.В этой когорте из почти 64000 пациентов амбулаторные измерения АД оказались более надежным предиктором общей смертности и смертности от сердечно-сосудистых заболеваний. 25 ЗГ был связан с повышенным риском общей смертности и смертности от сердечно-сосудистых заболеваний и даже с большим риском смерти, чем устойчивая гипертензия. 25
Эти исследования подчеркивают повышенный сердечно-сосудистый риск, связанный с ЗГ, и относительную неопределенность сердечно-сосудистого риска, связанного с ЗКН, среди пожилых пациентов с леченной гипертензией. Порог для использования HBPM или ABPM должен быть низким у пожилых людей, учитывая потенциальные прогностические последствия этих двух фенотипов.Недавно Центры медицинских услуг одобрили дополнительное покрытие СМАД для пожилого взрослого населения. Испытание «Антигипертензивная терапия при замаскированной гипертензии для защиты органов-мишеней» (ANTI-MASK) — это рандомизированное плацебо-контролируемое испытание, целью которого является оценка эффектов аллисартана изопроксила 80 мг один раз в день с основной конечной точкой улучшения скорости поражения органов-мишеней гипертрофия левого желудочка, жесткость крупных артерий и микроальбуминурия). Испытание направлено на набор 300 взрослых с историей ЗГ, но статус набора в исследование неясен. 26
В исследовании MASked-неконтролируемой артериальной гипертензии на основе офисного АД или вне офиса (амбулаторного) измерения АД (MASTER) в настоящее время набираются пациенты для сравнения офисного АД с суточным СМАД для руководства лечением ЗГ. 27 Первичные конечные точки включают изменение массы левого желудочка и микроальбуминурию. Результаты этих исследований должны дать некоторое представление о мониторинге и лечении пациентов с ЗГ.
Особенности достижения целевого артериального давления у пожилых людей: побочные эффекты фармакотерапии, сопутствующие заболевания и ортостатическая гипотензия
Недавняя оценка базы данных Национального исследования здоровья и питания показала, что почти 50% взрослых людей с гипертонией в США старше 80 лет страдают неконтролируемой гипертензией. 28 Лечение повышенного АД у пожилых людей до рекомендуемого в рекомендациях целевого систолического АД <130 мм рт. Ст. Является сложной задачей из-за повышенного риска побочных эффектов лекарств и лекарственного взаимодействия. Антигипертензивные средства, такие как нифедипин с немедленным высвобождением, и периферические альфа-1-антагонисты (доксазозин, празозин и теразозин) связаны с повышенным риском ортостатической гипотензии, в то время как центральные альфа-2-агонисты, такие как клонидин, гуанфацин и метилдопа, могут вызывать значительные побочные эффекты со стороны центральной нервной системы. пожилые люди. 29 Одновременное использование периферических альфа1-антагонистов с петлевыми диуретиками у пожилых женщин увеличивает риск недержания мочи. Антагонисты ренин-ангиотензиновой системы (ингибиторы АПФ, БРА или алискирен) и калийсберегающие диуретики, такие как амилорид или триамтерен, могут привести к повышенному риску гиперкалиемии. 29 Однако при осторожном применении три препарата первой линии для лечения артериальной гипертензии, включая диуретики, ингибиторы АПФ и блокаторы кальциевых каналов, обладают отличными профилями безопасности и, как правило, хорошо переносятся пожилыми людьми.
Высокая степень неоднородности сопутствующих клинических заболеваний, когнитивных нарушений и различной продолжительности жизни еще больше усложняет лечение гипертонии у этой популяции пациентов. Среди пожилых пациентов с множественными сопутствующими клиническими заболеваниями, высокой слабостью или серьезными когнитивными нарушениями первостепенное значение имеет точная оценка прогноза, толерантности к риску и целей лечения. Такие пациенты обычно проживают в домах престарелых и вспомогательных жилых помещениях; популяция, не представленная в крупных РКИ и, следовательно, не имеющая данных о безопасности интенсивного снижения АД. 5,30 Кроме того, у пожилых пациентов может развиться ортостатическая гипотензия при назначении нескольких гипотензивных средств. 31 Осторожное начало приема одного агента с последующим последовательным титрованием дозы и добавлением других агентов может снизить риск неблагоприятных исходов при интенсивном снижении АД. В соответствии с этим в рекомендациях ACC / AHA BP от 2017 г. для пожилых людей (≥65 лет) с артериальной гипертензией и высоким бременем сопутствующих заболеваний и ограниченной продолжительностью жизни рекомендуется клиническое суждение, предпочтения пациентов и командный подход к оценке риск / польза обоснован для принятия решений об интенсивности снижения АД и выборе гипотензивных препаратов (класс IIa, LOE C — мнение эксперта). 8
Заключение
Гипертония широко распространена и часто не лечится у пожилых людей. Лечение гипертонии в этой гетерогенной популяции, в том числе с установленной ИБС, фибрилляцией предсердий и инсультом, требует комплексной оценки и совместного принятия решений между врачом и пациентом, в котором основное внимание уделяется предпочтениям пациента, сопутствующим заболеваниям, ожидаемой продолжительности жизни, целям лечения и подходящему подходу. баланс между рисками и преимуществами.
Список литературы
- Mozaffarian D, Benjamin EJ, Go AS, et al. Статистика сердечных заболеваний и инсульта — обновление 2015 г .: отчет Американской кардиологической ассоциации. Тираж 2015; 131: e29-322.
- Колби С.Л., Ортман Дж. М. Прогнозы численности и состава населения США (с 2014 по 2060 годы). (Веб-сайт Бюро переписи населения США). 2015. https://census.gov/library/publications/2015/demo/p25-1143.html . По состоянию на 18 августа 2019 г.
- Volpe M, Battistoni A, Rubattu S, Tocci G.Гипертония у пожилых людей: каковы пороговые значения артериального давления? Eur Heart J Suppl 2019; 21: B105-B106.
- Касим А., Уилт Т.Дж., Рич Р. и др. Фармакологическое лечение артериальной гипертензии у взрослых в возрасте 60 лет и старше в сравнении с целевыми показателями более высокого и более низкого артериального давления: клиническая практика gGuideline от Американского колледжа врачей и Американской академии семейных врачей. Ann Intern Med 2017; 166: 430-37.
- Williamson JD, Supiano MA, Applegate WB и др.Интенсивный и стандартный контроль артериального давления и исходы сердечно-сосудистых заболеваний у взрослых в возрасте ≥75 лет: рандомизированное клиническое исследование. JAMA 2016; 315: 2673-82.
- Gangavati A, Hajjar I, Quach L, et al. Гипертония, ортостатическая гипотензия и риск падений среди пожилых людей, проживающих в сообществе: поддержание баланса, независимого образа жизни, интеллекта и энтузиазма у пожилых людей в Бостоне. J Am Geriatr Soc 2011; 59: 383-89.
- Марголис К.Л., Палермо Л., Виттингхофф Э. и др.Интенсивный контроль артериального давления, падения и переломы у пациентов с диабетом 2 типа: исследование ACCORD. J Gen Intern Med 2014; 29: 1599-1606.
- Велтон П.К., Кэри Р.М., Ароноу В.С. и др. 2017 ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA Руководство по профилактике, обнаружению, оценке и лечению высокого кровяного давления у взрослых: отчет Американского колледжа кардиологов / American Целевая группа кардиологической ассоциации по клиническим практическим рекомендациям. J Am Coll Cardiol 2018; 71: 2199-2269.
- Уильямс Б., Мансия Дж., Спиринг В. и др. [Рекомендации ESC / ESH по лечению артериальной гипертензии, 2018 г.]. J Hypertens 2018; 36: 1953-2041.
- Group SR, Wright JT Jr., Williamson JD, et al. Рандомизированное исследование интенсивного и стандартного контроля артериального давления. N Engl J Med 2015; 373: 2103-16.
- Хан Н.А., Рабкин С.В., Чжао Ю. и др. Эффект снижения диастолического давления у пациентов с сердечно-сосудистыми заболеваниями и без них: анализ SPRINT (исследование систолического кровяного давления). Гипертония 2018; 71: 840-47.
- Rosendorff C, Lackland DT, Allison M, et al. Лечение гипертонии у пациентов с ишемической болезнью сердца: научное заявление Американской кардиологической ассоциации, Американского колледжа кардиологии и Американского общества гипертонии. J Am Soc Hypertens 2015; 9: 453-98.
- Denardo SJ, Gong Y, Nichols WW, et al. Артериальное давление и исходы у очень старых пациентов с гипертонической болезнью сердца: дополнительное исследование INVEST. Am J Med 2010; 123: 719-26.
- Pepine CJ, Handberg EM, Cooper-DeHoff RM, et al. Антагонист кальция против стратегии лечения гипертонии, не связанной с антагонистом кальция, у пациентов с ишемической болезнью сердца. Международное исследование верапамила-трандолаприла (INVEST): рандомизированное контролируемое исследование. JAMA 2003; 290: 2805-16.
- Видаль-Петио Э., Форд I, Гринлоу Н. и др. Частота сердечно-сосудистых событий и смертность в зависимости от достигнутого систолического и диастолического артериального давления у пациентов со стабильной ишемической болезнью сердца: международное когортное исследование. Ланцет 2016; 388: 2142-52.
- Beddhu S, Chertow GM, Cheung AK, et al. Влияние исходного диастолического артериального давления на эффекты интенсивного по сравнению со стандартным контролем артериального давления. Тираж 2018; 137: 134-43.
- Rao MP, Halvorsen S, Wojdyla D, et al. Контроль артериального давления и риск инсульта или системной эмболии у пациентов с фибрилляцией предсердий: результаты исследования Апиксабана для уменьшения инсульта и других тромбоэмболических событий при фибрилляции предсердий (ARISTOTLE). J Am Heart Assoc 2015; 4: pii: e002015
- Kernan WN, Ovbiagele B, Black HR, et al. Рекомендации по профилактике инсульта у пациентов с инсультом и транзиторной ишемической атакой: руководство для медицинских работников Американской кардиологической ассоциации / Американской ассоциации инсульта. Инсульт 2014; 45: 2160-236.
- Лю Л., Ван З., Гонг Л. и др. Снижение артериального давления для вторичной профилактики инсульта: исследование в Китае и систематический обзор литературы. Hypertens Res 2009; 32: 1032-40.
- Boan AD, Lackland DT, Ovbiagele B. Снижение артериального давления для профилактики повторного инсульта. Инсульт 2014; 45: 2506-13.
- Франклин СС, О’Брайен Э., Стаессен Дж. А. Маскированная гипертензия: понимание ее сложности. Eur Heart J 2017; 38: 1112-18.
- Франклин СС, Тийс Л., Хансен Т.В., О’Брайен Э., Стаессен Дж. А. Гипертония белого халата: новые выводы из недавних исследований. Гипертония 2013; 62: 982-87.
- Bobrie G, Chatellier G, Genes N и др. Сердечно-сосудистый прогноз «замаскированной гипертонии», обнаруженный при самостоятельном измерении артериального давления у пожилых пациентов с гипертонией. JAMA 2004; 291: 1342-49.
- Pierdomenico SD, Pierdomenico AM, Coccina F, Porreca E. Прогноз неконтролируемой гипертензии в масках и белом халате, обнаруженной амбулаторным мониторингом артериального давления у пожилых пациентов с гипертонией. Am J Hypertens 2017; 30: 1106-11.
- Banegas JR, Ruilope LM, de la Sierra A, et al.Связь между клиническими и амбулаторными измерениями артериального давления и смертностью. N Engl J Med 2018; 378: 1509-20.
- Антигипертензивная терапия при замаскированной гипертензии для защиты органов-мишеней (АНТИ-МАСКА). ( ClinicalTrials.gov. Website ) 2016. https://www.clinicaltrials.gov/ct2/show/NCT02893358 . По состоянию на 4 декабря 2019 г.
- Parati G, Agabiti-Rosei E, Bakris GL, et al. Управление MASked-неконтролируемой артериальной гипертензией на основе офисного АД или амбулаторного измерения артериального давления (MASTER) Исследование: протокол рандомизированного контролируемого исследования. BMJ Open 2018; 8: e021038.
- Bromfield SG, Bowling CB, Tanner RM и др. Тенденции распространенности, осведомленности, лечения и контроля гипертонии среди взрослого населения США в возрасте 80 лет и старше, 1988-2010 гг. J Clin Hypertens (Гринвич) 2014; 16: 270-76.
- Эксперт по обновлению критериев Пива Американского гериатрического общества П. Американское гериатрическое общество, 2019 г. обновило критерии AGS Beers Criteria® для потенциально несоответствующего использования лекарств пожилыми людьми. J Am Geriatr Soc 2019; 67: 674-94.
- Беккет Н.С., Петерс Р., Флетчер А.Е. и др. Лечение артериальной гипертензии у пациентов в возрасте 80 лет и старше. N Engl J Med 2008; 358: 1887-98.
- Weiss J, Freeman M, Low A, et al. Польза и вред интенсивного лечения артериального давления у взрослых в возрасте 60 лет и старше: систематический обзор и метаанализ. Ann Intern Med 2017; 166: 419-29.
Клинические темы: Острые коронарные синдромы, аритмии и клинические EP, диабет и кардиометаболические заболевания, гериатрическая кардиология, сердечная недостаточность и кардиомиопатии, профилактика, атеросклеротическое заболевание (CAD / PAD), фибрилляция предсердий, фибрилляция сердечного ритма / наджелудочная недостаточность Гипертония
Ключевые слова: Первичная профилактика, Вторичная профилактика, Острый коронарный синдром, Старение, Американская кардиологическая ассоциация, амилорид, амиды, ангиотензин-конвертирующие агенты , Атенолол, Фибрилляция предсердий, Бифениловые соединения, Кровяное давление, Определение кровяного давления, Блокаторы кальциевых каналов, Сердечно-сосудистые заболевания, Циркуляция крови , Иссечение сосудов головного мозга , Заболевание коронарной артерии, Коморбидность, Когортные исследования, Сахарный диабет, Диастола, Диуретики, Диуретики, калийсберегающие, 000, Doxazos Последующие исследования, Ослабленные пожилые люди, Фумараты, Целей, Гуанфацин, Сердечная недостаточность, Гемодинамика, Гиперхлоротиазид, Гиперхлоротиазид, , Гипотония, ортостатическая, имидазолов, индолов, Ишемическая атака, преходящая, Ожидаемая продолжительность жизни, Маскированная гипертензия, Medicare, Methyldopaial Нифедипин, Дома престарелых, Исследования питания, Предпочтение пациентов, Врачи, семья, Фенотип, Полифармация, Празозин, 000 Распространенность 000, Распространенность 000 Перспективные исследования, 9 0005 Пиридоны, Пиразолы, Качество жизни, Реестры, Почечная недостаточность, Ренин-ангиотензиновая система, Оценка риска, Факторы риска, Профилактические учреждения Society, Medical, Ингибиторы симпортера хлорида натрия и калия, Инсульт, Триамтерен, Жесткость сосудов, Верапамил, Гипертония белого халата
<Вернуться к списку
.
