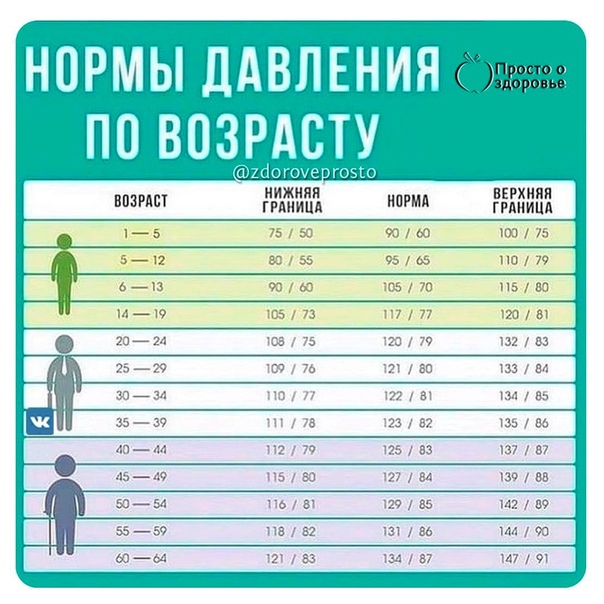
Норма давления 50 лет: Какое должно быть давление у человека в 50–60 лет и пульс у женщины?
Норма глазного давления при глаукоме: что делать при отклонениях, как снизить
Внутриглазное давление (ВГД) – это важный показатель стабильности сложной системы органа зрения, который определяется содержанием водянистой влаги во внутренних камерах глаза, а также состоянием механизмов ее продукции и оттока.
Водянистая влага необходима для поддержания объема глазного яблока. Она выполняет важную функцию питания структур глаза, в которых нет кровеносных сосудов, определяет внутреннюю иммунную защиту оболочек, представляет собой светопреломляющую среду. Выделяется эта жидкость желеобразной консистенции специальными отростками цилиарного тела, затем она попадает в полость задней камеры глазного яблока, откуда через зрачок омывает переднюю камеру. Угол передней камеры глаза – место обратного попадания субстанции в кровоток. От состояния этого отдела глаза зависит степень нарушений ВГД и форма глаукомы при его повышении.
Любые нарушения внутриглазного давления обусловлены изменениями нормального содержания этой жидкости. Главным серьезным проявлением повышения ВГД считается глаукома – название группы заболеваний, которые представляют собой внутриглазную гипертонию.
Чаще всего глаукома развивается с возрастом. Поэтому всем людям после 40 лет рекомендуется проходить регулярные профилактические осмотры у офтальмолога с обязательной тонометрией – измерением ВГД. Это позволяет выявить повышенное глазное давление на ранних стадиях и своевременно отреагировать на симптомы заболевания.
Показатели нормы глазного давления
Определение внутриглазного давления происходит на приеме у окулиста. Способы измерения этого показателя могут быть различными. Существует традиционный ручной по Маклакову и автоматический на специальном приборе — бесконтактная пневмотонометрия при помощи оценки сопротивления роговицы глаза воздушному потоку, также активно развивается ультразвуковая диагностика.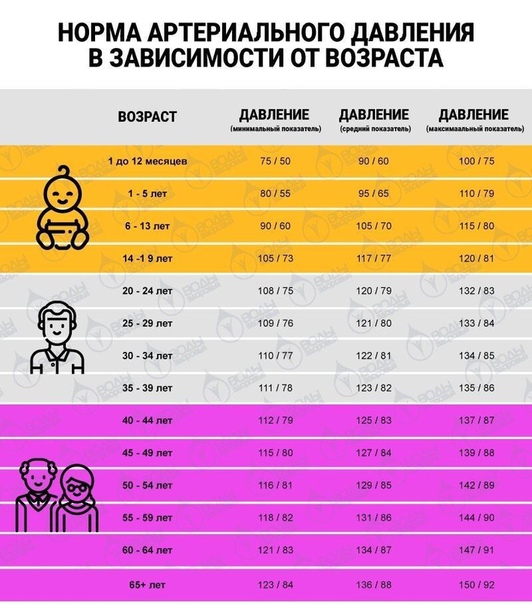
Контактный метод с использованием специального офтальмологического прибора считается наиболее достоверным, однако процедура связана с некоторыми неудобствами для пациента – не каждый может спокойно перенести воздействие инородных предметов на поверхность глазного яблока. Бесконтактные методики подходят для скрининговых исследований – первичного определения цифры ВГД.
Обычное внутриглазное давление обеспечивает эффективный обмен веществ внутри структур глаза, микроциркуляцию по кровеносным сосудам, поддержание правильного расположения светопреломляющих сред и оптических элементов глазного аппарата. Диапазон значений нормального ВГД по всем отечественным и международным рекомендациям составляет 10-20 мм. рт. ст.
Могут быть естественные физиологические колебания этого значения до 6 мм. рт. ст., связанные с перепадами атмосферного давления, изменением артериального и внутричерепного показателей, а также разницей во времени суток. В сумеречных условиях допускается увеличение ВГД на 3 мм. рт. ст. за счет постоянного напряжения зрительной системы. Усредненные значения параметра составляют от 15-16 до 10-21 мм. рт. ст.
Кроме того, что результаты могут быть различными в зависимости от выбранного метода исследования и особенностей аппаратуры, значение внутриглазного давления в обоих глазах обычно незначительно различается. Это считается вариантом нормы.
В последнее время офтальмологи всего мира переходят на стандарты персонализированной медицины, определяя индивидуальную норму – рабочее ВГД, при котором риски развития глаукомы у человека минимальные. Это значение может отличаться от усредненных цифр и даже выходить за общепринятый нормальный диапазон. Важно, что при превышении глазным давлением индивидуальной нормы у конкретного человека показатель ВГД может все равно не преодолеть порог в 21 мм. рт. ст., но при этом в разы повышать вероятность возникновения глаукомы.
Отсутствие персонализированного подхода становится причиной пропуска начальных стадий заболевания примерно в трети случаев. При этом измерение «рабочего ВГД» способно предотвратить диагностические и лечебные ошибки. Также именно уровень толерантного внутриглазного давления является ориентиром и целевым значением во время лечения глаукомы любого происхождения и степени тяжести.
Причины отклонений
Когда говорят об изменениях внутриглазного давления, с большей вероятностью речь идет о ситуации повышенного ВГД. Это состояние встречается гораздо чаще, оно вызывает ряд угрожающих симптомов и становится причиной обращения к офтальмологу.
Две основные ситуации, при которых наблюдается повышение давления внутри глаза:
- глаукома – заболевание с развитием опасных изменений зрительной системы;
- офтальмогипертензия – подразумевает отсутствие выраженного негативного воздействия на глаза, однако может быть предварительным этапом развития глаукомы.
Повышение показателей ВГД связано с избыточной продукцией водянистой влаги, ее недостаточным оттоком или сочетанием этих механизмов.
Причинами развития отклонений таких процессов от нормы могут быть различные факторы, начиная от проблем непосредственно с органом зрения и заканчивая любыми патологиями в организме, которые вторично приводят к нарушению функций сохранения внутриглазного давления. Именно поэтому офтальмолог во время приема тщательно собирает анамнез – расспрашивает не только о нарушении зрения и специфических симптомах патологий своего профиля, но и уточняет семейную историю болезни, наличие хронических заболеваний, присутствие дополнительных факторов риска, бытовые условия и особенности профессиональной деятельности. Такие не характерные для офтальмологии сведения помогают установить причину развития глаукомы, а для ее успешного лечения необходимо полностью исключить все факторы, повышающие внутриглазное давление.
Приводить к изменениям ВГД могут любые заболевания внутренних органов:
- Болезни сердечно-сосудистой системы. Наиболее частые нарушения системы кровообращения – это атеросклероз, поражения сердечной мышцы, клапанов сердца, аритмии, изменения системы проведения сердечных импульсов, пороки, варикозное расширение вен, тромбофлебиты, изменения лимфотока. Особенно опасна артериальная гипертензия – доказана связь между артериальным и внутриглазным давлением.
- Вегетососудистая дистония. Споры об этом диагнозе ведутся давно, однако патология имеет место в случаях, когда выявить другую объективную причину перепадам давления и ярким эмоциональным реакциям не удается.
- Эндокринные заболевания. Наиболее частый диагноз, с которым приходится сталкиваться эндокринологам, – это сахарный диабет. Результат болезни – нарушение всех видов метаболизма, в том числе изменение нормальных механизмов продукции и оттока водянистой влаги камер глаза. Частой причиной глаукомы становится дисфункция щитовидной железы – ее сниженная или повышенная активность влияет на все виды метаболизма в организме.
- Неврологические заболевания. Диэнцефальный синдром, последствия острых нарушений мозгового кровообращения, хронические патологии развития нервной системы и другие болезни приводят к изменению иннервации внутренних структур органа зрения, что может вызывать повышение ВГД.
- Болезни почек. Изменения работы почечных сосудов влечет за собой патологии кровоснабжения всех органов.
- Системные заболевания. Васкулиты, волчанка, склеродермии и многие другие тяжелые аутоиммунные патологии могут стать причиной развития любых нарушений, в том числе глаукомы.
Также к формированию повышенного ВГД могут приводить травмы, интоксикации различными химическими агентами и другие вредные факторы окружающей среды. Выявить причину развития глаукомы удается не всегда.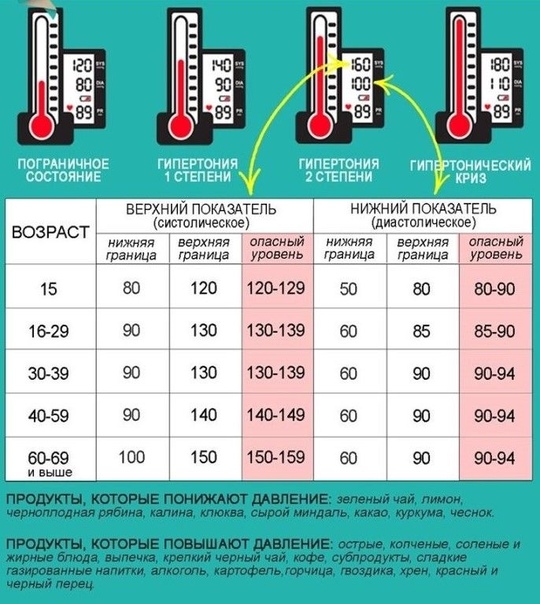 Поэтому офтальмологи начинают универсальное лечение, которое помогает снизить внутриглазное давление независимо от причин его появления.
Поэтому офтальмологи начинают универсальное лечение, которое помогает снизить внутриглазное давление независимо от причин его появления.
Как проявляется повышенное глазное давление
Первые признаки глаукомы чаще всего незаметны даже для самого пациента. Поэтому обращение к офтальмологу обычно происходит уже на поздних стадиях, когда заболевание дает яркие симптомы. Особенно обращать внимание на малейшие изменения привычных функций зрения необходимо людям с наследственной предрасположенностью – наличие повышенного офтальмотонуса у любого из родственников увеличивает вероятность развития глаукомы в разы.
Особенно важно заметить такие признаки:
- ощущение давления внутри глаз;
- болезненные ощущения при движениях глазными яблоками;
- головные боли, не связанные с другими причинами, устойчивые к влиянию медикаментозных средств;
- кровоизлияния вследствие нарушения целостности глазных сосудов;
- быстрое развитие усталости во время работы за компьютером или чтения книг;
- затуманивание зрения после сна или длительного закрытия глаз;
- нарушения четкости зрения при быстрой смене фокусировки на близко и далеко расположенных объектах;
- изменения остроты зрения при переходе из хорошо освещенного помещения в темное;
- прогрессирующее ухудшение четкости изображения предметов.
Хотя эти симптомы не являются специфическими, они могут указывать на высокую вероятность развития глаукомы и при грамотных действиях врача позволяют правильно поставить диагноз, своевременно начать лечение заболевания.
Как стабилизировать состояние при повышении ВГД
Обычно внутриглазное давление повышается постепенно. Признаки глаукомы нарастают за достаточно длительный срок – это позволяет глазному аппарату адаптироваться к изменчивым условиям и сохранить свои функции, насколько это возможно. Однако существует одна опасная ситуация – приступ закрытоугольной глаукомы, во время которого перекрывается угол передней камеры глаза, вызывая резкое нарушение нормального оттока водянистой влаги из внутриглазного пространства. Отреагировать на это состояние необходимо экстренно, иначе может произойти атрофия внутриглазной части зрительного нерва. Это приводит к необратимой потере зрения.
Однако существует одна опасная ситуация – приступ закрытоугольной глаукомы, во время которого перекрывается угол передней камеры глаза, вызывая резкое нарушение нормального оттока водянистой влаги из внутриглазного пространства. Отреагировать на это состояние необходимо экстренно, иначе может произойти атрофия внутриглазной части зрительного нерва. Это приводит к необратимой потере зрения.
Стабилизируют состояние при повышении ВГД обычно при помощи медикаментозных средств. Существуют специальные капли, инстилляции которых внутрь глаза способны нормализовать метаболические процессы, улучшить отток водянистой влаги и наладить процессы питания оболочек глаза.
Также применяют микрохирургические техники. Во время оперативного вмешательства можно быстро устранить причину глаукомы и обеспечить оптимальные механизмы продукции и выведения внутриглазной жидкости. Однако хирургические операции не всегда обеспечивают длительный эффект, и часто приходится повторять их проведение в случае рецидива.
Артериальное давление
Наверняка всем доводилось слышать жалобы знакомых на повышенное артериальное давление, гипертонию. Как правило, мы не обращаем внимания на подобные жалобы, и уж тем более – редко следим за собой. А ведь повышение артериального давления чревато инфарктами и инсультами в дальнейшем. Это первый звоночек сердечной недостаточности, которая не сулит ничего хорошего.
Наверняка всем доводилось слышать жалобы знакомых на повышенное артериальное давление, гипертонию. Как правило, мы не обращаем внимания на подобные жалобы, и уж тем более – редко следим за собой. А ведь повышение артериального давления чревато инфарктами и инсультами в дальнейшем. Это первый звоночек сердечной недостаточности, которая не сулит ничего хорошего.
Гипертония – бич многих людей. И страдают ей отнюдь не только люди старшего возраста, но и молодежь, которая в силу собственной юности вовсе не склонна думать о болезнях, и уж тем более – заниматься самодиагностикой. Однако, несмотря на возраст, причиной плохого самочувствия может быть именно повышенное артериальное давление.
Однако, несмотря на возраст, причиной плохого самочувствия может быть именно повышенное артериальное давление.
Вот вы измеряли свое артериальное давление? Не по показаниям врача, а просто так, ради интереса? Измерьте его прямо сейчас, и оцените результат. Нормой являются показания тонометра 120/80 мм рт.ст. Все что выше – это уже артериальная гипертония (АГ). Причем гипертонии абсолютно все равно, сколько вам лет.
Инфаркту и инсульту, впрочем, тоже.
В настоящее время активно проводятся исследования взаимосвязи повышенного артериального давления и рисков развития инфарктов и инсультов. Весьма вероятно, что в скором времени «зона риска» будет начинаться от 135/85 мм рт.ст. Доказано, что если ваше артериальное давление держится в рамках 110-120/60-85 мм рт.ст., то вероятность инсульта или инфаркта для вас минимальна. Но риск развития этих заболеваний увеличивается в два раза, если верхнее (систолическое) давление увеличится на 20 единиц, а нижнее (диастолическое) всего на 10!
Во многих странах, включая и Россию, не более 50% от общего числа тех, кто в действительности страдает гипертонией, знают о том, что их артериальное давление выше положенного. И только половина из этих 50% пытается с этим бороться.
Большинство полагают, что если давление немного выше нормы, то это «ничего страшного». Ничего ведь не болит? Ну и ладно. А ведь к себе и своему здоровью нельзя относиться попустительски. И последствия подобной беззаботности могут быть весьма огорчительными. Специалистам нашего лечебного заведения ежедневно приходится сталкиваться с пациентами, которые пренебрегли лечением при первых признаках заболевания. Результаты удручающие: инвалидность, смена образа жизни не в интересную сторону, укоризненные вздохи родственников, вынужденных обслуживать больного…
За собой нужно следить. И нужно внимательно относиться с несвойственному ухудшению самочувствия и вовремя принимать меры по его устранению. Самые первые признаки гипертонии, казалось бы, никак с ней не связаны: частые головные боли, потеря общего тонуса, давление в области сердца. Мы часто надеемся, что это все кратковременно, и пройдет само собой. Увы, но не пройдет.
Самые первые признаки гипертонии, казалось бы, никак с ней не связаны: частые головные боли, потеря общего тонуса, давление в области сердца. Мы часто надеемся, что это все кратковременно, и пройдет само собой. Увы, но не пройдет.
При подобном ухудшении самочувствия нужно в первую очередь измерить свое артериальное давление. В случае, если вы обнаружите, что оно выше положенного и динамическое отслеживание показателей не обнаруживает снижения, нужно обратиться к врачу. Самолечение здесь неуместно. Как и во многих других случаях, самостоятельное принятие лекарственных средств попросту «смажет» картину заболевания, и врачу будет сложно правильно поставить диагноз и назначить эффективное лечение. Не откладывайте визит к врачу: своевременное начало борьбы поможет сохранить здоровье.
Повышенное артериальное давление, даже если оно внешне никак не дает о себе знать, влияет в первую очередь на стенки артерий, которые питают все органы человека: сердце, мозг, почки, глаза. Нарушение строения артериальной сосудистой стенки делает невозможной нормальную работу указанных органов. И «сбои» в их работе и дают клиническую картину гипертонии в дальнейшем.
Сердце – самый важный орган. И, наверное, лишним будет говорить о том, как важно слушать его стук… Повышенное артериальное давление увеличивает толщину стенок сосудов, снижая попутно их тонус. Сердечная мышца левого желудочка разрастается и теряет способность нормально работать. Если при этом уровень холестерина крови пациента выше нормы, то это приводит к образованию склеротических бляшек, что чревато тромбозом коронарных артерий, и как следствие – стенокардией и инфарктом.
Подобным же образом повышенное артериальное давление приводит к дисфункции сосудов головного мозга. Изменения в стенках сосудов могут вызывать их спазм, затем тромбоз и инсульт. Кроме того, если у пациента наблюдается аневризма головного мозга, спровоцированная врожденной предрасположенностью, то повышенное артериальное давление приводит к разрыву аневризмы и обширному кровоизлиянию. Даже если повышенное артериальное давление не приводит к атеросклеротическому тромбозу артерий головного мозга, оно может стать причиной локунарного инсульта или локунарной болезни (отмиранию клеток мозга из-за резкого подъема артериального давления). Однако современные компьютерные технологии помогают вовремя диагностировать это заболевание и назначить эффективное лечение.
Даже если повышенное артериальное давление не приводит к атеросклеротическому тромбозу артерий головного мозга, оно может стать причиной локунарного инсульта или локунарной болезни (отмиранию клеток мозга из-за резкого подъема артериального давления). Однако современные компьютерные технологии помогают вовремя диагностировать это заболевание и назначить эффективное лечение.
Напоминаем наш адрес:
191014, Санкт-Петербург (СПБ), Литейный пр., д.55А
тел./факс: + 7 (812) 600-7777
Клиника «Скандинавия»
Более подробную информацию смотрите на странице «контакты».
С ДАВЛЕНИЕМ НЕ ШУТЯТ — Амбулаторно-поликлиническое медицинское учреждение
КАКОЕ ДАВЛЕНИЕ СЧИТАЕТСЯ НОРМАЛЬНЫМ, А КАКОЕ ПОВЫШЕННЫМ?
Большинство людей с ходу ответят на этот вопрос: нормальное артериальное давление, конечно, это 120 на 70 мм рт ст. Давление выше 120/70 считается повышенным.
Правильно? И да, и нет. Цифры 120/70 – это действительно хорошее, идеальное давление. В том случае, если вы молоды, если вам 20 лет, у вас нет ни грамма лишнего веса, и если вы готовитесь в космонавты.
Но если вам лет 30-35, или вы чуть полноваты, или мало двигаетесь, то нормальное для вас давление – 130/80. Хотя 120/70 – тоже хорошо, даже еще лучше. Только вот волноваться из-за разницы плюс-минус 10 единиц совершенно не нужно.
Ну а что там с «ужасными» 140/90? Это много или нет?
В 20 лет 140/90 действительно многовато. Это говорит о склонности к повышенному давлению, склонности к гипертонии. Но это еще не катастрофа. Повторю, в 20 лет 140/90 – только предвестник возможных грядущих неприятностей.
А вот в возрасте 40 лет и старше 140/90 – это норма! Нормальное давление! Причем это – азбука, этому учат на втором курсе мединститута!
Ведь с годами давление повышается практически у любого человека, особенно если он – не блаженный буддийский монах, живущий высоко в горах.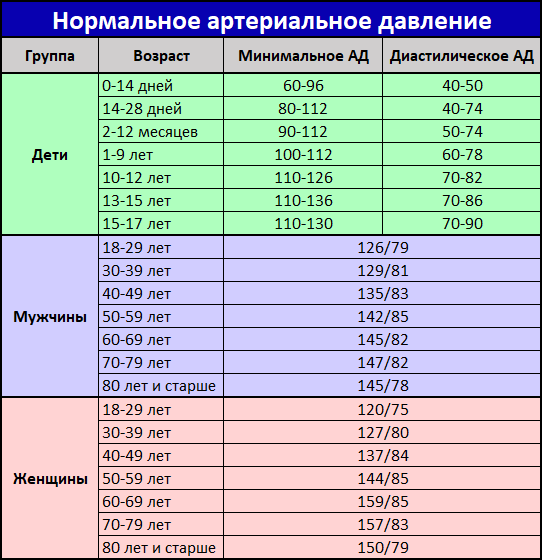 И уже на втором курсе мединститутов будущих врачей учат, что начиная с 40-45 лет нормальным считается давление 130/80 – 140/90.
И уже на втором курсе мединститутов будущих врачей учат, что начиная с 40-45 лет нормальным считается давление 130/80 – 140/90.
А сбивать давление нужно только в том случае, если оно поднялось выше 150/90 или 150/100.
Видимо, кто-то учится в институте спустя рукава. Или слишком зомбирован представителями фармкомпаний. И, став врачом, бывший студент забывает о том, чему его учили в мединституте.
«Ах, — говорит он своему 50-летнему пациенту, – у вас 140/90, вам нужно срочно пить таблетки. А то ужас-ужас-ужас!»
Уточняю. Из-за 140 на 90 ужаса не будет. Никакого. И сбивать 140/90 не надо. И даже 150/90 сбивать не обязательно. Особенно если ваш организм их спокойно переносит.
Вот если давление поднялось до 160, и особенно если оно продолжает расти, стоит принять меры. Но необязательно сразу пить таблетки, есть и другие варианты.
Глазное давление: норма, повышенное, пониженное
Внутриглазное давление (ВГД) — это давление жидкости, которой наполнен глаз. Очевидно, что в идеале оно должно быть в норме. Большинство опасается высокого давления, однако и пониженное – тоже плохо: глаз не может поддерживать правильную форму, недостаток жидкости ведет к ухудшению очищения соседних тканей.
Избыточное давление вызывают повышенный приток или нарушение оттока жидкости.
Среди причин такого отклонения от нормы выделяют:
- анатомические особенности
- наследственность
- возрастные изменения
- неполадки сердечно-сосудистой системы
Если повышенное внутриглазное давление не нормализовать, это может послужить толчком к серьезному заболеванию — глаукоме. Заболевание коварно, в запущенных случаях ведет к полной и необратимой слепоте.
Нормальным давление считается в диапазоне от 10 до 20 миллиметров ртутного столба (мм рт. ст.).
Норма относительна, как, к примеру, у артериального давления. Отталкиваться от сухой статистики населения и шаблонно пользоваться ею в лечении конкретного человека нельзя.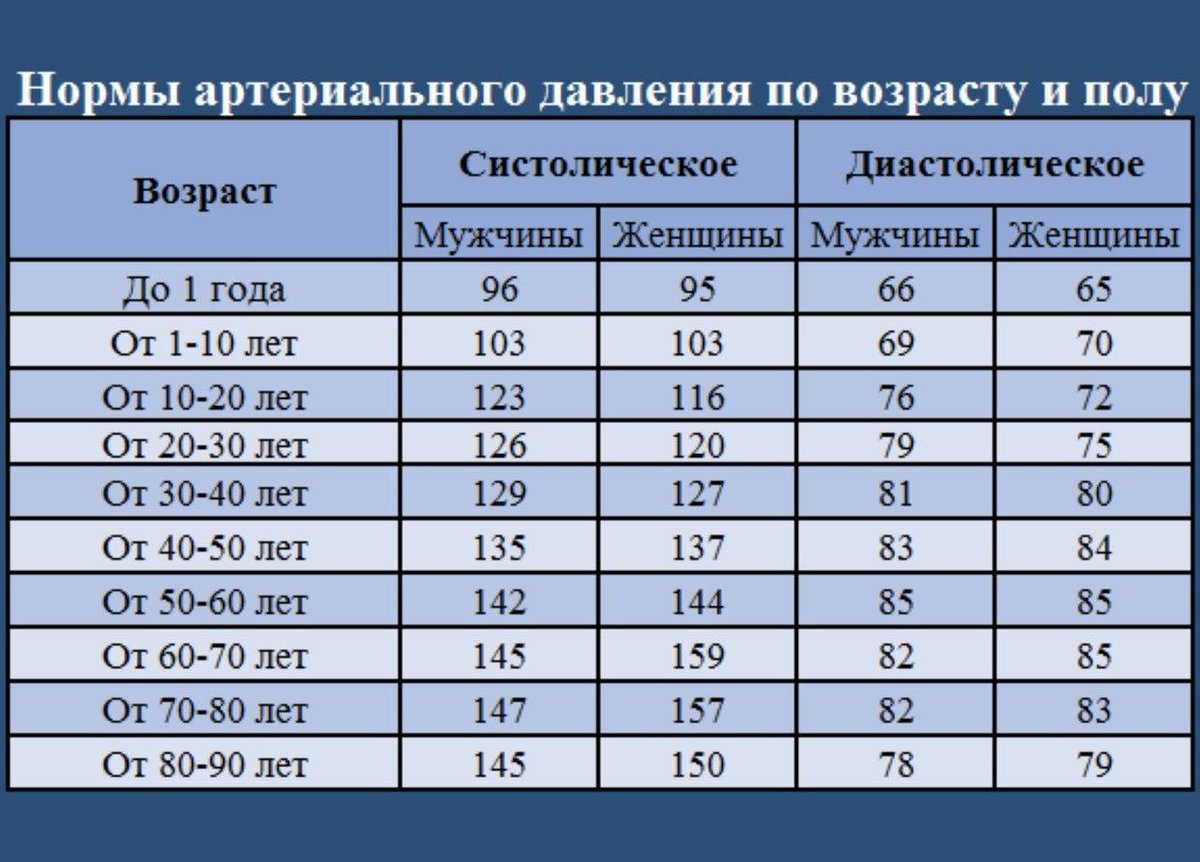 Есть люди, у которых при давлении 20 мм рт. ст. нет глаукомы, однако у 50% людей с диагностированной глаукомой давление ниже 21 мм рт. ст. Заболевание зависит не только от давления, но ВГД — это единственный фактор, на который мы можем влиять, понижая его при помощи капель или лазером.
Есть люди, у которых при давлении 20 мм рт. ст. нет глаукомы, однако у 50% людей с диагностированной глаукомой давление ниже 21 мм рт. ст. Заболевание зависит не только от давления, но ВГД — это единственный фактор, на который мы можем влиять, понижая его при помощи капель или лазером.
Как измерять глазное давление
Способы измерения ВГД делятся на две группы: контактные (когда есть соприкосновение с роговицей глаза) и бесконтактные.
- Пальпаторный — способ самый давний, требующий от доктора высокой квалификации, опыта и особой чувствительности кончиков пальцев. ВГД считалось существенно повышеным, если глазное яблоко на ощупь твердоватое, а если мягкое — давление в норме. Конечно, подобный вид диагностики (даже при наличии необходимых навыков), не дает точности в определении степени отклонения от нормы, поэтому сейчас не используется.
- Тонометрический метод предусматривает контактирование прибора с роговицей. По этой причине измерение производят под местной анестезией. Чтобы визуализировать результат используют красители. Линия соприкосновения четко видна. Значение ВГД вычисляют при помощи специальных таблиц.
- Бесконтактный — современный и безболезненный способ, дающий возможность точно измерить глазное давление (используется в нашей клинике). Бесконтактные тонометры оставили контактные методики позади, ведь:
- анестезия и красители не нужны;
- возможность повреждения роговицы, инфицирования или неприятных ощущений исключена;
- процедура не занимает времени — ВГД измеряется за несколько секунд;
- все необходимые измерения выдаются автоматически.
Бесконтактная тонометрия подходит детям и пациентам с повышенной чувствительностью.
- Рикошетная тонометрия Icare — наш основной метод. Незаменим для круглосуточного контроля внутриглазного давления. Ранее для того контроля люди были вынуждены ложиться в стационар, а сейчас благодаря последнему слову техники — тонометру Icare Home, пациенты с глаукомой могут измерять свое давление дома, хоть каждые 10 минут.
 Жизненный ритм остается без изменений, что усиливает правдивость полученных данных. В стационаре пациент просто лежит и ничего не делает, соответственно давление снижается.
Жизненный ритм остается без изменений, что усиливает правдивость полученных данных. В стационаре пациент просто лежит и ничего не делает, соответственно давление снижается.
Кстати, спрос на этот аппарат настолько велик, что в клинике мы его почти не видим.
Рикошетный принцип измерения предусматривает касание легчайшим (одноразовым!) датчиком роговицы буквально на мгновение. Это безопасная, безболезненная и гигиеничная процедура.
Обезболивание, капли или особые навыки для такой тонометрии не нужны.
Повышенное глазное давление: симптомы
Прямых симптомов не наблюдается, пока давление не превысит очень высокую отметку — 40 или 50 мм. рт. ст. Вот тогда пациент уже ощущает дискомфорт остро. Это может быть головная боль, тошнота или какое-то иное недомогание. При среднем повышении глаз не краснеет, боли нет, и на зрение это никак не влияет. В домашних условиях ничего не определишь.
Без регулярных профилактических обследований пропустить начало глаукомы легко, потому ее и окрестили «безмолвным похитителем зрения».
Статистика по возрастам
Заболеть может любой человек, независимо от возраста. Отметим лишь тот факт, что дети менее подвержены этому заболеванию, чем подростки и взрослые.
- Если вы старше 65 лет, то вероятность того, что у вас есть глаукома — 20%
- От 70 лет – 30%
- От 85 лет – 40%
С возрастом естественный отток жидкости из глаз становится хуже. Процесс может усугубить катаракта, при которой уплотнившийся хрусталик начинает занимать больше места. Как ни печально это сознавать, старение — фактор, повышающий вероятность возникновения глаукомы.
Профилактика необратимых последствий повышенного ВГД — это осмотр офтальмолога, особенно после достижения 40 лет. В идеале — раз в 6 месяцев, в крайнем случае, не реже раза в год.
Своевременно и верно поставленный диагноз — самое главное. Никакой другой профилактики нет, а степень ущерба напрямую зависит от упущенного времени.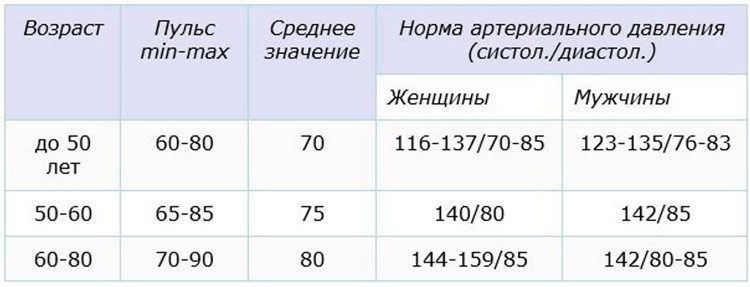 Чем раньше выявлено заболевание, тем быстрее принимаются меры по сохранению зрения.
Чем раньше выявлено заболевание, тем быстрее принимаются меры по сохранению зрения.
В наше время слепнуть от глаукомы не должен никто! Слепота настигает того, у кого глаукому обнаруживают поздно, и глазной нерв поврежден слишком сильно.
Пациент на приеме жалуется: когда паркуюсь, все время стену задеваю, да и без машины, случается, ударяюсь плечом о дверной косяк. Ухудшается боковое зрение. К сожалению, это уже запущенный случай. Лечение нужно начинать, когда никаких признаков нет. А чтобы «поймать» глаукому на ранней стадии, нужно специальное оборудование, которое сегодня может выявить недуг на 7-8 лет раньше, чем было возможно до недавнего времени. Пациент вооружен знанием и начинает следовать рекомендациям, следить за ВГД, регулярно измерять, и, как только повышается давление – лечить. Тем самым буквально меняя свою судьбу, ведь важность зрения в повседневной жизни переоценить невозможно.
И все же, какие факторы могут повлиять на ВГД?
Переутомление глаз. Зрение – процесс пассивный. Неважно, проводите ли вы большую часть дня, всматриваясь в экран компьютера, постоянно вяжете или работаете швеей. Утомление проявляется сухостью глаз — они могут начать слезиться, чесаться, краснеть, «печь», «колоть» и т.д. Это происходит из-за того, что смотрящие на шов или монитор, реже моргают. Вместо нормы 10-15 раз в минуту – всего 5-6 раз.
Получается, чтобы избежать вредного влияния утомления, всего-то и нужно, что чаще моргать?
Безусловно, но при этом важно не «проморгать» посещение доктора. Не устаем напоминать: шансы пациента в диагностике, лечении и результатах ограничены возможностями врача – уровнем его образования, опыта и классом аппаратуры. И есть только одно место, где мы собрали все самое новое и лучшее… шутка, конечно, но одно из таких мест – клиника Василия Шевчика, где к вашему зрению отнесутся со всей серьезностью.
Для информации, или методы лечения глаукомы
Многие офтальмологи начинают лечение глаукомы с глазных капель. Капают до тех пор, пока лекарства не начнут терять способность снижать глазное давление пациента. Клиника Шевчика рекомендует рассмотреть другой вариант — селективную лазерную трабекулопластику (SLT). Это вид лазерной операции, предназначенный для лечения глаукомы путем снижения внутриглазного давления за счет активации естественных путей отвода жидкости из глаза. СЛТ чаще используется как следующий шаг лечения. Однако современные исследования показали, что дополнительное лечение с помощью лазера привело к лучшему и более длительному контролю ВГД с одной стороны, и употреблению меньшего количества лекарств пациентами, с другой.
Капают до тех пор, пока лекарства не начнут терять способность снижать глазное давление пациента. Клиника Шевчика рекомендует рассмотреть другой вариант — селективную лазерную трабекулопластику (SLT). Это вид лазерной операции, предназначенный для лечения глаукомы путем снижения внутриглазного давления за счет активации естественных путей отвода жидкости из глаза. СЛТ чаще используется как следующий шаг лечения. Однако современные исследования показали, что дополнительное лечение с помощью лазера привело к лучшему и более длительному контролю ВГД с одной стороны, и употреблению меньшего количества лекарств пациентами, с другой.
В зависимости от индивидуальных особенностей заболевания, СЛТ может стать лучшим выбором первого шага лечения.
Лечение медикаментами
Врач прописывает капли, понижающие ВГД, а также улучшающие кровоснабжение и обмен веществ. Иногда этого вполне достаточно для остановки прогрессирования заболевания.
Оперативное лечение
При более серьезных формах глаукомы назначают оперативное вмешательство. В зависимости от вида глаукомы и очага поражения, операцию делают лазером или вскрывают глазное яблоко. К сожалению, даже операция не дает полного излечения. Основная задача — снижение ВГД для остановки прогресса заболевания. Во избежание рецидива впоследствии требуются регулярные офтальмологические осмотры.
Составляя план лечения доктор отталкивается от стадии, до которой успело развиться заболевание. Чтобы правильно ее оценить, необходимо комплексное обследование под контролем специалиста высокой квалификации. В клинике «Микрохирургия глаза Василия Шевчика» классные офтальмологи работают по самым современным американским и европейским протоколам, и в их распоряжении новейшая аппаратура для диагностики и лечения нарушений, вызванных отклонениями внутриглазного давления.
Интересные факты
- Глазное давление ведет себя по-разному у разных народностей и наций.
- У афроамериканцев в 10 раз чаще встречается глаукома даже когда ВГД в норме, а вот у выходцев из Восточной Европы нередко встречается особый вид глаукомы, которая ведет себя очень странно по сравнению с «обычной».
 При так называемой псевдоэксфолиационной глаукоме образуются хлопья, оседающие в дренажах глаза, и своим присутствием провоцируют возникновение катаракты и глаукомы.
При так называемой псевдоэксфолиационной глаукоме образуются хлопья, оседающие в дренажах глаза, и своим присутствием провоцируют возникновение катаракты и глаукомы.
- Обычные солнцезащитные очки при глаукоме носить нельзя, потому что они вызывают повышение ВГД. В этом случае подойдут специальные с зелеными линзами.
- Глаукома коснулась почти 9% населения Земли.
- Описаны случаи, позволяющие предполагать вероятность вирусной природы глаукомы. Когда болезнь одновременно проявлялась одинаково у людей, долго живущих вместе в тесном контакте, но не являющихся кровными родственниками.
Что такое брадикардия и как она выявляется с помощью технологии PAD запатентованной компанией Микролайф
Брадикардия — это медицинский термин, употребляющийся для обозначения низкой частоты сердечных сокращений. Частота сердечных сокращений находится в определенных пределах и поддерживает физиологическое давление крови и питание организма.
A. Определение брадикардии и ее пределы
В медицине существует целый ряд различных определений брадикардии. В большинстве случаев речь идет о частоте меньше, чем 60 ударов в минуту, но некоторые медицинские источники ссылаются на частоту 55 ударов в минуту … 50 ударов в минуту.
Причиной различия определений брадикардии является то, что клинические симптомы брадикардии во многом зависят от специфических групп пациентов.
B. Причины брадикардии
Обычно выделяют три главные причины:
1. Патология регулировки частоты сердечных сокращений
Низкая частота биения сердца может происходить по причине сердечно-сосудистых нарушений, которые имеют либо:
— кардиологическое происхождение (например, синдром слабости синусового узла, блокада сердца)
— экстракардиологическое происхождение (например, изменения в работе вегетативной нервной системы).
2. Лекарственные средства
Различные лекарственные средства могут быть причиной брадикардии. Некоторые из них, в частности, применяются для лечения гипертензии (например, блокаторы рецепторов).
Некоторые из них, в частности, применяются для лечения гипертензии (например, блокаторы рецепторов).
3. Адаптация к тренировкам
Высокий уровень физического напряжения может привести к значительному повышению объема сердечного удара (например, у велосипедистов), что зачастую ассоциируется с сердечной брадикардией. Такое состояние должно расцениваться как физиологическая адаптация, вызванная тренировками.
C. Диагностика брадикардии с помощью технологии IHB
Брадикардия может быть выявлена технологией IHB. Все полученные и квалифицированные периоды пульсации в ходе осциллометрического измерения анализируются с помощью высокоточного детектирования и классификации модулем S/W.
Этот встроенный алгоритм автоматически проверяет, являются ли входящие импульсы статистически равными или же они ниже так называемой границы разделения брадикардийной частоты пульса (PFBDS). Граница разделения частоты пульса определяется следующим образом:
PFBDS / [ударов в минуту] = 49 [ударов в минуту].
Граница разделения брадикардийной частоты в 49 ударов в минуту ниже, чем, например, 55 ударов в минуту.
Причинами этого могут быть:
1. Высокая специфичность технологии IHB по выявлению брадикардии
Технология IHB, разработанная компанией Микролайф, представляет собой технологию с исключительно высокой специфичностью в отношении выявления аритмии пульса. Она применяется для минимизации ложноположительных результатов аритмии. Высокая специфичность этого метода привела к потребности установки более строгих пределов брадикардии.
С выбранным пределом около 50 ударов в минуту достигается исключительная специфичность. Это значит, что большинство пользователей, которые в данное время получают результаты с символом IHB, страдают относительной брадикардией в момент измерения.
2. Брадикардия вызванная лекарствами
Некоторые схемы лечения гипертензии и большое количество лекарств в качестве главного или побочного эффекта, могут понижать частоту сердечных сокращений. Многие пациенты хорошо воспринимают частоту сердечных сокращений от 60 до 50 ударов в минуту. Однако, если частота сердечных сокращение падает ниже 50 ударов в минуту это тревожный сигнал, который должен отражаться во время измерения, что и делает технология IHB.
Многие пациенты хорошо воспринимают частоту сердечных сокращений от 60 до 50 ударов в минуту. Однако, если частота сердечных сокращение падает ниже 50 ударов в минуту это тревожный сигнал, который должен отражаться во время измерения, что и делает технология IHB.
3. Брадикардия, вызванная тренировками
Спортсмены, женщины и мужчины, в результате тренировки могут развить брадикардию. Нет никакой необходимости в раздражающем для этой категории людей символе аритмии около 50 и 60 ударов в минуту. Тем не менее, частота ниже 50 ударов в минуту должна отражаться, поскольку может быть связана с патологическим падением частоты.
Forschungsinstitut für klinische Medizintechnik
Silberhälden 6
D — 71732 Tamm GermanyTamm, 13 июля, 2005
Гипертонией можно управлять
Специалистами «Красноярского Загорья» разработана диагностическая программа «Нормализация артериальной гипертензии», позволяющая выявить причины повышенного артериального давления и в последующем эффективно лечить гипертоническую болезнь и ее последствия. О коварстве гипертонической болезни, о необходимости и важности лечения мы беседуем с руководителем программы, врачом-кардиологом, кандидатом медицинских наук Александром Константиновичем Макушкиным.
Александр Константинович, Вы много лет успешно лечите артериальную гипертензию в «Загорье» . Чем отличается Ваша методика лечения этой болезни?
Методика не моя – это рекомендации Национального Института Сердца, Лёгких и Крови, США, аббревиатура – «JNC-7» (т.е. это рекомендации 7-го Объединённого Национального Комитета/ NIHLB). Это основополагающий документ – национальные рекомендации по лечению болезни «Артериальная Гипертензия» в США. С разными вариациями этот документ стал основой для Национальных рекомендаций всех индустриальных стран (Европа, Австралия и т.п.)
Таким образом, и санаторий Загорье предлагают действительно современный медицинский продукт, соответствующий сегодняшним мировым правилам и методам лечения артериальной гипертензии.
Несмотря на остроту проблемы, многие не знают точно, какое давление следует считать повышенным. Давайте внесем ясность.
Давайте внесём. «Сосудистое здоровье» сохраняется при артериальном давлении (АД ) уровня 115\75mmHg и меньше.
Откровенная Гипертония, уже требующая вмешательств – это АД уровня 140\90 mmHg и выше.
Гипертония безотлагательных решений о лечении — это АД-160\100 mmHg.
И при любом из этих вариантов симптомного сопровождения может не быть, а высокие цифры давления будут. Разумнее повышенным считать любое АД больше 120\80 mmH (предгипертония), а гипертонией называть АД от 140\90mmHg, к очень высокой гипертонии относить АД от 160\100mmHg.
Проблема не в цифре, а в том, что скорость развития фатальных событий резко нарастает после преодоления очередного рубежа «беспечности» по отношению к себе. Скорость нарастания «плохих» событий связана и с сопутствующими болезнями. Например, для пациента с диабетом лекарственная коррекция уровня АД необходима и на стадии «предгипертензии», т.к. скорость потери почками способности к фильтрации связана не столько с сахаром крови, сколько с присутствием системной или внутрипочечной гипертензии
Пред гипертония или предгипертензия – это предвестник. А есть еще первичная и вторичная гипертония. Сколько вообще степеней у этой болезни?
Первичная гипертензия — это самый частый вариант, до 95% всех случаев повышения АД. Это «эссенциальная» гипертензия, т. е. болезнь, когда точно причину определить не удаётся. Как правило, причин несколько, они генетически обусловлены, но только пациент сам вынуждает генетику проявлять себя. Существуют «реализаторы» такой генетической склонности к гипертонии: возраст, чрезмерное потребление пищевой соли, ожирение, некоторые лекарства и т. п. Без реализаторов генетическая склонность к гипертензии останется в виде потенциальной возможности и себя никак не проявит, т.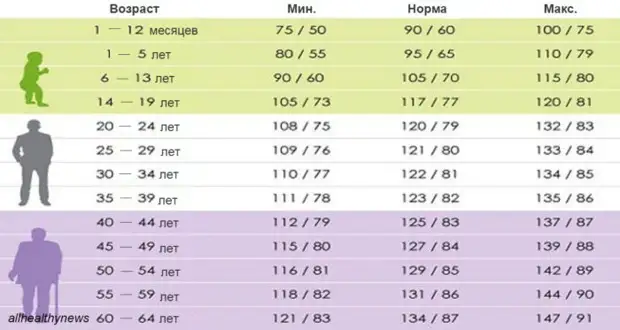 е. ты будешь здоров, пока будешь избегать ситуаций реализации своих генетических склонностей.
е. ты будешь здоров, пока будешь избегать ситуаций реализации своих генетических склонностей.
Вторичная гипертензия — это, когда вначале заболевает орган, способный влиять на уровень АД, он болеет и изменяется, а потом, уже вторично, как следствие, повышается уровень артериального давления. Это гипертония «устраняемых» причин: например, если растущая атерома почечной артерии уменьшит просвет сосуда на 70%, то в ответ на ишемию почка повышает артериальное давление. Когда сосудистый хирург устраняет стеноз артерии, то АД может вновь стать нормальным.
Что касается степеней, в индустриальных странах принято выделять 2 степени гипертонии: «плохая» АД >140\90mmHg, и «очень плохая АД >160\100mmHg. По определению и то и другое давление требуют коррекции, обычно медикаментозной. Но всё зависит от ситуации, если, например, пациент с Ожирением снизит вес на 20-50кг, то гипертония покинет его, и давление долго будет в норме, в течение всего периода нормального веса.
Именно поэтому в программе вашей клиники «Коррекция артериальной гипертензии» такое внимание уделяется диагностике?
Да, так как сама гипертензия асимптомна, т.е. обычно не имеет проявлений, никаких, до периода пока пациент не доживёт до осложнений такой, прежде «немой», гипертензии.
Узнать, есть ли артериальная гипертензия, можно только измерив уровень АД – это главная и универсальная диагностика, которую дополняют данные ЭКГ и эхокардиографии.
Гипертензия поражает не сразу весь организм, а изначально органы мишени: сосуды, сердце, почки, мозг. Для пациента, не ощущающего высокого АД, именно характерные перемены в органах-мишенях являются понятным основанием для поступка, для начала лечения гипотензивными таблетками и для использования безлекарственных способов снижения АД. А чтобы узнать, есть ли изменения в этих органах мишенях и нужна более подробная диагностика – эхокардиография, электрокардиография, анализы крови, мочи, УЗИ почек и щитовидной железы, скрининг-тест «на депрессию».
Теперь понятно, почему в диагностике участвуют такие узкие специалисты, как эндокринолог, например.
Как мы уже говорили, причиной гипертензии может быть патология какого-то органа — особая генетически модулированная болезнь почек – поликистоз или эндокринная патология — активно работающий узел в щитовидной железе или гипофункция железы. Если подавить активность такого «нехорошего» узла или устранить его хирургическим путём, то исчезнет склонность к гипертоническим кризам, т. е. потенциально пациент может выздороветь.
Александр Константинович, получается, чтобы прийти к вам в клинику и заняться своим здоровьем, надо, по крайней мере, иметь для этого повод. А как человек может узнать о болезни, если симптомов нет?
Как потом выясняется, кое-какие симптомы все же есть. Просто не всегда им уделяется внимание – головная боль, звон у шах, головокружение и т.д. А самый простой способ — измерить тонометром артериальное давление. Даже если ничего не беспокоит, исходя из нормального и здорового интереса и заботы о себе и своем здоровье. Норма – это когда меньше или равно 120\80mmHg. Все остальное – уже повод обратить на себя внимание.
Основанием решения о борьбе с «высоким давлением» могут быть слова в описании ЭКГ: «Блокада правой или левой ножки пучка Гиса». Есть «блокада» — считай, что ты узнал о том, как гипертензия уже командует сердцем и изменяет структуру проводящего миокарда. Или в заключении эхокардиографии приведены слова: «расширение левого предсердия». Можешь поверить, что это и есть гипертония и именно высокое давление вынудило увеличиться эту камеру сердца, а вот период рассуждений для тебя закончился. Если есть структурные изменения, то уже не «думать» надо, а действовать, в т.ч. и снижать давление лекарствами.
А как часто надо измерять давление?
Если лечение подобрано и АД стабильно снизилось до целевой нормы, то измерять можно не часто.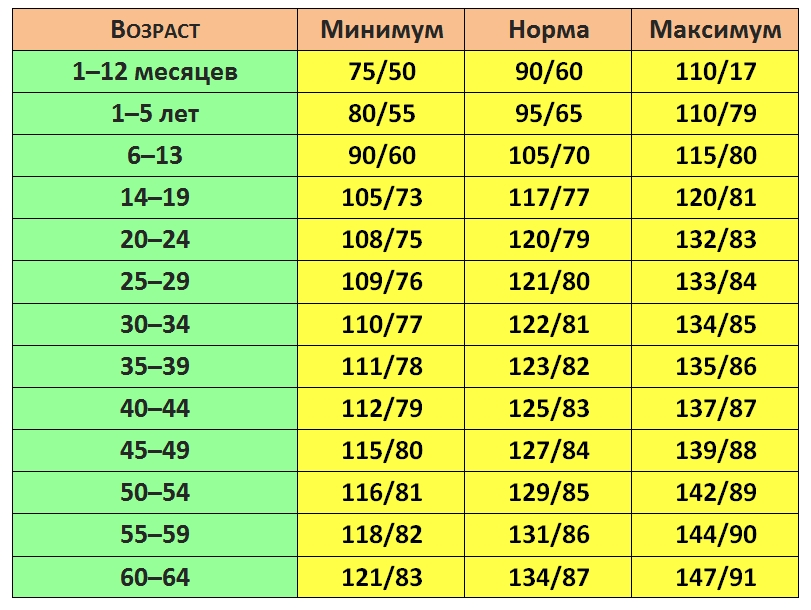 Для простого контроля это может быть и 1 раз в неделю. Но в период, когда фарм-лечение подбирается, понятно, что измерять приходится много чаще. Частота «измерений АД» — это проблема сиюминутного статуса, проблема ситуации. Неуверен – измеряй часто, уверен – один раз в неделю или один раз в день. Важно помнить, что бытовое повышение давления не сопровождается ощущениями и не имеет симптомов
Для простого контроля это может быть и 1 раз в неделю. Но в период, когда фарм-лечение подбирается, понятно, что измерять приходится много чаще. Частота «измерений АД» — это проблема сиюминутного статуса, проблема ситуации. Неуверен – измеряй часто, уверен – один раз в неделю или один раз в день. Важно помнить, что бытовое повышение давления не сопровождается ощущениями и не имеет симптомов
Естественно, что не следует впадать в психоз и измерять АД десять раз на день. Разумно знать уровень АД утром и убедиться, что сохранён нормальный циркадный биоритм суточной динамики давления, т.е. в норме АД ночью ниже, чем днём. Если, например,
Вы измеряете АД в 23часа или в 1час ночи и видите цифры 130\85mmHg или выше, то это «плохое» АД и следует исключить «поломку» биоритма. Ночное высокое АД – это всегда очень значимый сигнал и уже здесь тянуть нельзя, пора принимать решение: «Надо собой заняться». Кроме того, повышенное ночное давление всегда чему-то сопутствует: в первую голову исключают хроническую болезнь почек, диабет, депрессию и т.п. Надёжно оценивается биоритм суточного хода давления и выявляется гипертензия ситуаций (офисная гипертония или гипертония «белых воротничков») при суточной записи артериального давления (СМАД-исследование).
Бывает, что давление всегда слегка повышено. Можно назвать его «рабочим» и обязательно ли его снижать?
Здесь важнее слово «всегда». Если АД слегка повышено, но «всегда», то коррекция АД обязательна. «Рабочее» давление — это термин «несведущих и незнающих». Отсутствие симптомов и отсутствие недомогания при повышенном АД — не признак здоровья и силы, а, с высокой вероятностью, это свидетельство васкулярного риска и клеймо неправильного отношения к себе. Термин «рабочее давление» — глупость, хотя глупость обиходная и почти привычная.
Получается, что людям с пониженным давлением, т.е. гипотоникам вообще ничего не грозит?
Почему ничего не грозит? Грозит, но не болезни сосудов и возраста. «Начальник» может грозить, когда низкое давление свидетельство крайней усталости или эмоционального срыва. Но чаще невысокое АД — это признак потенциального здоровья. Иногда гипотензия — симптом болезни, но в таких случаях и других симптомов много, поэтому болезнь от здоровья отличить не сложно.
«Начальник» может грозить, когда низкое давление свидетельство крайней усталости или эмоционального срыва. Но чаще невысокое АД — это признак потенциального здоровья. Иногда гипотензия — симптом болезни, но в таких случаях и других симптомов много, поэтому болезнь от здоровья отличить не сложно.
При обращении к врачу, он, как правило, сразу назначает таблетки. Можно ли избежать приема медикаментов, и на какой стадии они становятся необходимы.
При гипертонии АД становится ниже, когда меняется стереотип поведения пациента:
— Когда снижается вес пациента с избыточной массой тела растёт интенсивность и длительность активных физических нагрузок, ходьбы
— Когда резко ограничивается пищевая соль.
— Когда прекращаются провокации повышения АД курением
Эффективнее одновременно использовать и не медикаментозные приёмы снижения АД и фармакологическое лечение гипертонии. Когда уровень АД стабильно нормален, то можно пробовать снижать дозировки гипотензивных средств почти до полной их отмены, хотя последнее бывает не часто.
Многие не хотят принимать лекарства, считая, что потом уже не смогут без них обойтись. А дозы будут все возрастать. Это так?
Эта проблема вне ситуации «хочу/не хочу». Твёрдо понятно, что зависимости длительного приёма гипотензивных средств нет. Пациент к лекарству не привязан. Для некоторых препаратов важно соблюдать требование постепенного снижения доз перед полной отменой. Конечно, обойтись без препарата пациент сможет, но давление опять повысится со всеми последующими событиями. Сами по себе дозы лекарства расти не будут, если изначально назначена эффективная доза. Нередко пациент принимает лекарство, но АД не контролируется и не снижается до целевого уровня, поэтому болезнь медленно прогрессирует и в результате может появиться необходимость изменения комбинации и доз лекарства.
Если диагноз уже поставлен, то дальнейшая жизнь – это сплошные ограничения.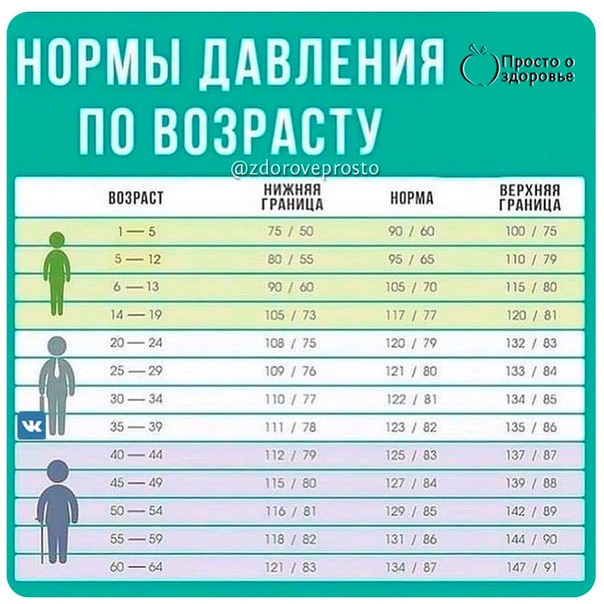 Нельзя курить, употреблять алкоголь, есть много соли, ограничивать себя во многом. Не повредит ли такая резкая перестройка на новый режим?
Нельзя курить, употреблять алкоголь, есть много соли, ограничивать себя во многом. Не повредит ли такая резкая перестройка на новый режим?
Удовольствие не мыться, не убирать в комнате и на столе из той же категории ограничений – но такого рода вопросы это проблемы подростка — тинейджера. Большая часть людей, столкнувшись с необходимостью, осознанно и без особого труда, выбирают: «не курить, есть фрукты, двигаться». Это больше проблема моды и привычек, а не категория сложностей резкого перехода или катастрофы перестроек. После каждой сигареты артериальное давление повышается на какое-то время; те, кто выкуривают 15-30 сигарет в сутки «нежно» бьют себя «молотком» по голове до 30 раз за день. Понятно, что потом появляются основания обдумывать — какое же лекарство от гипертонии самое сильное?
Александр Константинович, а можно ли вообще вылечить гипертонию насовсем?
Иногда можно, иногда нет – важно не обманывать себя. Следует понимать, что хоть гипертония и коварна, но она отлично управляема. Сама-то гипертония симптомов не имеет, и, в этом смысле, нет оснований её бояться, а фатальные осложнения этой скрытной и молчаливой болезни надёжно исключаются при адекватном снижении артериального давления до Целевого Уровня.
Сколько можно «протянуть», если ты хронический гипертоник? Есть ли шанс при уже хронической гипертензии избежать инфаркта и инсульта?
Без коррекции высокого давления шансов избежать фатальных осложнений гипертонической болезни нет ни у кого и в 100% — это вопрос только времени. С инсультом ты обязательно будешь обузой для близких. Такой же сладкой становиться жизнь, когда из-за одышки ты не можешь идти по кухне, не можешь спать лёжа – без лечения впереди много радостей. Если же АД адекватно снизить до целевого уровня, то Инфаркт и Инсульт и Одышка не смогут сделать хуже качество жизни, а продолжительность жизни «от современных таблеток» точно увеличивается.
Доктор Мясников о профилактическом обследовании
Пульс — периодические колебания объема сосудов, связанные с сокращениями сердца, обусловленные динамикой их кровенаполнения и давления в них в течение одного сердечного цикла. У среднестатистического здорового человека нормальный пульс в состоянии покоя равняется 60−80 ударам в минуту.Следует измерять пульс в одно и то же время и в одном и том же положении. Наиболее точные значения можно получить, если подсчитать пульс в течение одной минуты.
Некоторые считают: чем экономичнее обменные процессы, тем меньшее количество ударов делает сердце человека за единицу времени, тем больше продолжительность жизни. Учитесь считать пульс и чаще применяйте полученные навыки в повседневной жизни! Практикуйтесь на себе, на знакомых, друзьях, коллегах и обязательно на членах семьи.
Необходимо обращать внимание на следующие особенности. Частота пульса здорового человека в течение дня колеблется. Так, самые низкие значения пульса наблюдаются ранним утром и поздним вечером. Наиболее высоких значений пульс достигает ближе к вечеру. В положении лежа пульс ниже, чем в положении сидя и тем более стоя. Таким образом, следует измерять пульс в одно и то же время и в одном и том же положении. Лучше всего делать это по утрам, лёжа, сразу после пробуждения. Наиболее точные значения можно получить, если подсчитать пульс в течение одной минуты.
Не следует проверять пульс, если вы только что поели, выпили вина или приняли лекарство, если вы очень голодны, только что занимались тяжелой физической или умственной работой, делали массаж, принимали ванну, сидели у огня, находились на солнце или морозе, плохо выспались или у вас критические дни.
Учащение пульса (более 100 ударов в минуту) называется тахикардией и требует внимания. Оно может быть поводом для обращения к врачу. Пульс реже 50 ударов в минуту называется брадикардией и также требует особого внимания, может быть, даже большего, чем при тахикардии.
Ритм пульса определяется интервалами между отдельными пульсовыми ударами. У здорового человека пульсовые временные интервалы всегда одинаковы. Аритмия — это неправильность пульса, характеризуемая неодинаковыми интервалами. Выявить аритмию можно при ручном измерении пульса, но еще лучше это позволяют сделать некоторые модели цифровых измерителей артериального давления, снабженные измерителем пульса и определителем аритмии. Неритмичный пульс имеет множество разновидностей, от вполне безобидных до смертельно опасных, поэтому при обнаружении надо немедленно обратиться к врачу и сделать электрокардиограмму. Важный показатель — насколько быстро восстанавливается пульс после физической нагрузки. У всех сильно бьётся сердце после подъёма по лестнице, но если оно у вас продолжает сильно и учащённо биться после 2−3 минут отдыха, то это уже повод для беспокойства.
У здорового человека пульсовые временные интервалы всегда одинаковы. Аритмия — это неправильность пульса, характеризуемая неодинаковыми интервалами. Выявить аритмию можно при ручном измерении пульса, но еще лучше это позволяют сделать некоторые модели цифровых измерителей артериального давления, снабженные измерителем пульса и определителем аритмии. Неритмичный пульс имеет множество разновидностей, от вполне безобидных до смертельно опасных, поэтому при обнаружении надо немедленно обратиться к врачу и сделать электрокардиограмму. Важный показатель — насколько быстро восстанавливается пульс после физической нагрузки. У всех сильно бьётся сердце после подъёма по лестнице, но если оно у вас продолжает сильно и учащённо биться после 2−3 минут отдыха, то это уже повод для беспокойства.
Целевые показатели артериального давления могут измениться с возрастом — Harvard Health Blog
Каковы новые целевые значения нормального артериального давления и как они изменились для пожилых людей? Сдерживать высокое кровяное давление — это хорошо, если только вы не хрупкий пожилой человек. Тогда это может быть вредно. Это удивительный результат исследования более 2000 пожилых людей, опубликованного в Интернете в архиве Archives of Internal Medicine .
Не заблуждайтесь: высокое кровяное давление — определенная опасность для здоровья.Он повреждает артерии сердца, почек и всего тела, что приводит к сердечному приступу, сердечной недостаточности, инсульту, почечной недостаточности и другим серьезным проблемам со здоровьем. Вот почему многие врачи рекомендуют агрессивные меры для снижения высокого кровяного давления.
Но по мере того, как мы узнаем о других условиях, универсальный подход не работает. То, что правильно для контроля артериального давления у 50-летнего человека, может не сработать для хилого 80-летнего.
Артериальное давление для пожилых и пожилых людей Исследователи изучили информацию, собранную в рамках U. S. Национальное обследование здоровья и питания. У участвовавших в нем людей проверяли артериальное давление; они также прошли тест на ходьбу, который измерил, сколько времени им потребовалось, чтобы преодолеть 20 футов. Основываясь на этом тесте, исследователи разделили участников на три группы: те, кто завершил 20-футовую прогулку менее чем за восемь секунд, те, кому потребовалось больше времени, и те, кто не смог завершить прогулку.
S. Национальное обследование здоровья и питания. У участвовавших в нем людей проверяли артериальное давление; они также прошли тест на ходьбу, который измерил, сколько времени им потребовалось, чтобы преодолеть 20 футов. Основываясь на этом тесте, исследователи разделили участников на три группы: те, кто завершил 20-футовую прогулку менее чем за восемь секунд, те, кому потребовалось больше времени, и те, кто не смог завершить прогулку.
Нормальное артериальное давление — это систолическое давление менее 120 и диастолическое давление менее 80.Систолическое давление (верхнее число в показателе артериального давления) относится к давлению в артериях, когда сердце бьется. Диастолическое давление (нижнее число) измеряет давление в артериях между ударами сердца. Но когда и как лечить артериальное давление для достижения конкретной цели, будет зависеть от множества факторов, таких как ваш возраст и другие факторы риска сердечно-сосудистых заболеваний.
Среди пожилых людей более высокое систолическое артериальное давление (верхнее значение артериального давления) было связано с большей вероятностью смерти в течение пятилетнего исследования только среди более быстро ходящих людей.Среди участников, которые не могли даже пройти 20 футов, у тех, у кого было высокое кровяное давление, было на меньше вероятности смерти .
«Пожилым немощным людям может помочь немного более высокое кровяное давление», — сказала HealthDay автор исследования Мишель Одден, эпидемиолог общественного здравоохранения из Университета штата Орегон. «Поскольку кровеносные сосуды с возрастом становятся более жесткими, может потребоваться большее давление, чтобы кровь продолжала перекачивать кровь к центральным органам, таким как мозг и сердце».
Также возможно, что использование нескольких лекарств для снижения артериального давления у ослабленных пожилых людей может принести больше вреда, чем пользы.Это потому, что все лекарства имеют побочные эффекты, и эти побочные эффекты могут иметь большее влияние на пожилых и слабых взрослых, чем их более здоровые аналоги.
Новое определение высокого кровяного давления впервые за 14 лет: 130 — новый максимум
Особенности
- Высокое кровяное давление теперь определяется как показания 130 мм рт. Ст. И выше для измерения систолического артериального давления или значения 80 и выше для измерения диастолического давления.Это изменение от старого определения 140/90 и выше, отражающее осложнения, которые могут возникнуть при этих более низких цифрах.
- В первом обновлении всеобъемлющих руководств США по обнаружению и лечению артериального давления с 2003 г. исключена категория предгипертонии .
- Хотя примерно на 14 процентов больше людей будет диагностировано высокое кровяное давление и проконсультированы по поводу изменения образа жизни, будет лишь небольшое увеличение числа тех, кому будут прописаны лекарства.
- Понижая определение высокого кровяного давления, руководство рекомендует более раннее вмешательство для предотвращения дальнейшего повышения кровяного давления и осложнений гипертонии.
Запрещено до 12:30 9:13 ПТ / 15:30 ET Понедельник, 13 ноября 2017 г.
АНАХЕЙМ, Калифорния, 13 ноября 2017 г. — Высокое кровяное давление следует лечить раньше, изменив образ жизни, а у некоторых пациентов — с помощью лекарств — 130/80 мм рт.ст., а не 140/90 — в соответствии с первыми всеобъемлющими новыми руководящими принципами высокого кровяного давления. более чем за десять лет.Рекомендации публикуются Американской кардиологической ассоциацией (AHA) и Американским колледжем кардиологов (ACC) для выявления, профилактики, лечения и лечения высокого кровяного давления.
Руководящие принципы были представлены сегодня на конференции Ассоциации в 2017 году в Анахайме, ведущей всемирной конференции по сердечно-сосудистой системе для обмена последними достижениями в области сердечно-сосудистой науки для исследователей и клиницистов.
Вместо 1 из 3 U. S. взрослых, имеющих высокое кровяное давление (32 процента) согласно предыдущему определению, новые рекомендации приведут к тому, что почти половина взрослого населения США (46 процентов) будет иметь высокое кровяное давление или гипертонию. Однако, по словам авторов, количество взрослых в США, которым потребуются антигипертензивные препараты, лишь незначительно увеличится. Эти рекомендации, первое обновление, предлагающее врачам исчерпывающие рекомендации по ведению взрослых с высоким кровяным давлением с 2003 года, призваны помочь людям справиться с потенциально смертельным заболеванием гораздо раньше.
S. взрослых, имеющих высокое кровяное давление (32 процента) согласно предыдущему определению, новые рекомендации приведут к тому, что почти половина взрослого населения США (46 процентов) будет иметь высокое кровяное давление или гипертонию. Однако, по словам авторов, количество взрослых в США, которым потребуются антигипертензивные препараты, лишь незначительно увеличится. Эти рекомендации, первое обновление, предлагающее врачам исчерпывающие рекомендации по ведению взрослых с высоким кровяным давлением с 2003 года, призваны помочь людям справиться с потенциально смертельным заболеванием гораздо раньше.
В новых рекомендациях подчеркивается важность использования правильной техники для измерения артериального давления. По словам авторов, уровни артериального давления должны основываться в среднем на двух-трех измерениях, по крайней мере, в двух разных случаях.
Высокое кровяное давление является вторым по величине числом предотвратимых болезней сердца и смертей от инсульта после курения. Он известен как «тихий убийца», потому что часто не имеет симптомов, несмотря на его роль в значительном повышении риска сердечных заболеваний и инсульта.
Пол К. Велтон, MB, MD, M.Sc., ведущий автор руководящих принципов, опубликованных в журнале American Heart Association, Hypertension и Journal of the American College of Cardiology , отметил опасность уровней артериального давления. между 130-139 / 80-89 мм рт.
«Вы уже вдвое увеличили риск сердечно-сосудистых осложнений по сравнению с людьми с нормальным уровнем артериального давления», — сказал он. «Мы хотим быть откровенными с людьми — если у вас уже есть удвоение риска, вам нужно об этом знать.Это не означает, что вам нужны лекарства, но это желтый свет, свидетельствующий о том, что вам нужно снизить кровяное давление, в основном немедикаментозными методами «.
Категории артериального давления в новом руководстве:
Нормальный: Менее 120/80 мм рт.

Повышенный: верхнее число (систолическое) между 120-129 и нижнее число (диастолическое) менее 80;
Стадия 1: систолическое между 130–139 или , диастолическое между 80–89;
Стадия 2: систолическое не менее 140 или диастолическое не менее 90 мм рт.
Гипертонический криз: верхнее число превышает 180 и / или нижнее число превышает 120, при этом пациенты нуждаются в немедленной смене лекарств, если нет других признаков проблем, или в немедленной госпитализации, если есть признаки повреждения органов.
Новые рекомендации исключают категорию предгипертонии, которая использовалась для артериального давления с верхним (систолическим) значением в пределах 120–139 мм рт. Ст. Или нижним значением (диастолическим) между 80–89 мм рт. Люди с такими показаниями теперь будут классифицированы как имеющие повышенную (120–129 и менее 80) или стадию I гипертонии (130–139 или 80–89).
Предыдущие руководства классифицировали 140/90 мм рт. Ст. Как гипертонию 1 стадии. Согласно новым рекомендациям, этот уровень классифицируется как гипертензия 2 стадии.
Ожидается, что влияние новых рекомендаций будет наибольшим на молодых людей. Согласно докладу, распространенность высокого кровяного давления, как ожидается, утроится среди мужчин в возрасте до 45 лет и удвоится среди женщин до 45 лет.
Повреждение кровеносных сосудов начинается вскоре после повышения артериального давления, сказал Уэлтон, профессор глобального общественного здравоохранения Шоу Чван в Школе общественного здравоохранения и тропической медицины и Медицинской школе Тулейнского университета в Новом Орлеане. «Если вы собираетесь сосредоточиться только на событиях, это игнорирует процесс, когда он начинается.Риск уже растет, когда тебе за 40 ».
В рекомендациях подчеркивается важность домашнего мониторинга артериального давления с использованием проверенных устройств и соответствующей подготовки медицинских работников для выявления «гипертонии белого халата», которая возникает, когда давление повышается в медицинских учреждениях, но не в повседневной жизни. Домашние показания также могут идентифицировать «замаскированную гипертензию», когда давление в медицинских условиях является нормальным, но повышается дома, что требует лечения с соблюдением образа жизни и, возможно, лекарств.
Домашние показания также могут идентифицировать «замаскированную гипертензию», когда давление в медицинских условиях является нормальным, но повышается дома, что требует лечения с соблюдением образа жизни и, возможно, лекарств.
«Похоже, что люди с гипертонией в белом халате не имеют такого же повышенного риска, как люди с действительно устойчивым высоким кровяным давлением», — сказал Велтон. «Маскированная гипертония более опасна, и ее очень важно распознать, потому что эти люди, похоже, имеют такой же риск, как и люди с устойчивым высоким кровяным давлением».
Другие изменения в новом руководстве включают:
Назначение лекарств от гипертонии I стадии только в том случае, если у пациента уже было сердечно-сосудистое событие, такое как сердечный приступ или инсульт, или он имеет высокий риск сердечного приступа или инсульта в зависимости от возраста, наличия сахарного диабета, хронического заболевания почек или расчетов атеросклеротического риска (с использованием того же калькулятора риска, который используется при оценке высокого уровня холестерина).
Признавая, что многим людям потребуется два или более типов лекарств для контроля артериального давления, и что люди могут принимать таблетки более последовательно, если несколько лекарств объединены в одну таблетку.
Определение социально-экономического статуса и психосоциального стресса как факторов риска высокого кровяного давления, которые следует учитывать в плане лечения пациента.
Новые рекомендации были разработаны Американской кардиологической ассоциацией, Американским колледжем кардиологии и девятью другими медицинскими организациями.Они были написаны группой из 21 ученого и эксперта в области здравоохранения, которая просмотрела более 900 опубликованных исследований. Руководство прошло тщательный систематический анализ и процесс утверждения. Каждая рекомендация классифицируется по силе (классу) рекомендации, за которой следует уровень доказательств, подтверждающих рекомендацию. Рекомендации классифицируются I или II, при этом класс III указывает на отсутствие пользы или вреда. Уровень доказательств означает качество доказательств. Уровни A, B и C-LD обозначают доказательства, полученные в результате научных исследований, в то время как уровень C-EO содержит доказательства экспертного заключения.
Рекомендации классифицируются I или II, при этом класс III указывает на отсутствие пользы или вреда. Уровень доказательств означает качество доказательств. Уровни A, B и C-LD обозначают доказательства, полученные в результате научных исследований, в то время как уровень C-EO содержит доказательства экспертного заключения.
Новое руководство является преемником седьмого отчета Объединенного национального комитета по профилактике, выявлению, оценке и лечению высокого кровяного давления (JNC7), выпущенного в 2003 году и находящегося под контролем Национального института сердца, легких и крови (NHLBI). . В 2013 году NHLBI попросил AHA и ACC продолжить управление подготовкой рекомендаций по гипертонии и другим факторам риска сердечно-сосудистых заболеваний.
Соавторы: Роберт М. Кэри, доктор медицины, заместитель председателя авторского комитета; Уилберт С.Aranow, MD; Дональд Э. Кейси младший, доктор медицины, магистр медицины, магистратуры и медицины; Карен Дж. Коллинз, MBA; Шерил Деннисон Химмельфарб, Р.Н., А.Н.П., доктор философии; Sondra M. DePalma, M.H.S., P.A.-C, C.L.S .; Сэмюэл Гиддинг, доктор медицины; Кеннет А. Джамерсон, доктор медицины; Дэниел У. Джонс, доктор медицины; Eric J. MacLaughlin, Pharm.D .; Пол Мантнер, доктор философии; Брюс Овбиагеле, доктор медицинских наук, магистр наук; Сидни С. Смит младший, доктор медицины; Crystal C. Spencer, J.D .; Рэндалл С. Стаффорд, доктор медицины, доктор философии; Сандра Дж. Талер, доктор медицины; Рэндал Дж. Томас, доктор медицины, магистр наук; Ким А. Уильямс, старший, М.D .; Джефф Д. Уильямсон, доктор медицины, M.H.S. и Джексон Т. Райт, младший, доктор медицинских наук, от имени Целевой группы Американского колледжа кардиологов / Американской кардиологической ассоциации по клиническим практическим рекомендациям. Информация об авторах и наши партнерские организации перечислены в Интернете и в приложении к рукописи.
Дополнительные ресурсы:
###
Американская кардиологическая ассоциация / Американская ассоциация инсультов получает финансирование в основном от частных лиц. Фонды и корпорации также делают пожертвования и финансируют определенные программы и мероприятия. Строгие правила соблюдаются, чтобы эти отношения не влияли на научное содержание ассоциации. Финансовая информация Американской кардиологической ассоциации, включая список взносов от производителей фармацевтических препаратов и устройств, а также поставщиков медицинского страхования, доступна по адресу www.heart.org/corporatefunding .
Фонды и корпорации также делают пожертвования и финансируют определенные программы и мероприятия. Строгие правила соблюдаются, чтобы эти отношения не влияли на научное содержание ассоциации. Финансовая информация Американской кардиологической ассоциации, включая список взносов от производителей фармацевтических препаратов и устройств, а также поставщиков медицинского страхования, доступна по адресу www.heart.org/corporatefunding .
Об Американской кардиологической ассоциации
Американская кардиологическая ассоциация, ведущая мировая добровольная организация здравоохранения, занимающаяся борьбой с сердечно-сосудистыми заболеваниями, занимается спасением людей от болезней сердца и инсульта — двух основных причин смерти в мире.Мы объединяемся с миллионами добровольцев, чтобы финансировать инновационные исследования, бороться за более сильную политику общественного здравоохранения и предоставлять спасательные инструменты и информацию для предотвращения и лечения этих заболеваний. Базирующаяся в Далласе ассоциация — старейшая и крупнейшая в стране добровольная организация, занимающаяся борьбой с сердечными заболеваниями и инсультом. Чтобы узнать больше или принять участие, позвоните по телефону 1-800-AHA-USA1, посетите heart.org или позвоните в любой из наших офисов по всей стране. Следуйте за нами в Facebook и Twitter.
Об Американском кардиологическом колледже
Американский колледж кардиологии — это профессиональный центр для всей команды, занимающейся сердечно-сосудистыми заболеваниями.Миссия Колледжа и его более чем 52 000 членов — преобразовать сердечно-сосудистую систему и улучшить здоровье сердца. ACC играет ведущую роль в формировании политики, стандартов и руководящих принципов в области здравоохранения. Колледж управляет национальными реестрами для измерения и улучшения ухода, предлагает сердечно-сосудистую аккредитацию больницам и учреждениям, обеспечивает профессиональное медицинское образование, распространяет исследования сердечно-сосудистой системы и предоставляет полномочия специалистам по сердечно-сосудистой системе, которые соответствуют строгим квалификациям. Чтобы узнать больше, посетите сайт acc.org или подпишитесь на @ACCinTouch в Twitter и Facebook.
Чтобы узнать больше, посетите сайт acc.org или подпишитесь на @ACCinTouch в Twitter и Facebook.
Для сообщений СМИ: 214-706-1173
AHA — Мэгги Фрэнсис: 214-706-1382; [email protected]
ACC — Николь Наполи: 202-669-1465; [email protected]
Для общественных запросов: 1-800-AHA-USA1 (242-8721)
heart.org и strokeassociation.org
Irish Heart Blood Давление — Irish Heart
Артериальное давление есть у всех.Наше кровяное давление — это просто объем работы, которую должно выполнять наше сердце, чтобы перекачивать кровь по телу.
Что такое артериальное давление?
Высокое кровяное давление (или гипертония) обычно протекает бессимптомно. Если его не лечить или не держать под контролем, это один из основных факторов риска сердечных заболеваний и инсульта. Лечение и выявление вполне возможно, но все начинается с вас.
Артериальное давление измеряется двумя числами
Первое число показывает кровяное давление, когда оно самое высокое i.е. когда сердечная мышца выдавливает кровь — это называется систолическим давлением.
Второе число — когда сердце расслабляется и позволяет крови течь обратно в сердце — это называется диастолическим давлением.
Какой нормальный уровень?
Нормальный уровень артериального давления обычно составляет от 120 (систолическое) до 80 (диастолическое). Если ваше артериальное давление 140 превышает 90 или выше (или 140 превышает 80, если у вас диабет), вам следует обсудить это значение со своим врачом.
Почему важно артериальное давление
Чем выше ваше кровяное давление, тем выше риск сердечного приступа или инсульта, сердечной недостаточности, почечной недостаточности и нарушения кровообращения в ногах. Этих проблем можно избежать, если контролировать артериальное давление.
Этих проблем можно избежать, если контролировать артериальное давление.
Более половины всех взрослых в Ирландии старше 45 лет имеют высокое кровяное давление. Примерно 4 из 5 мужчин и 2 из 3 женщин с высоким кровяным давлением не получают лечения. Продолжайте читать, и мы поможем это изменить.
Если вам поставили диагноз «высокое кровяное давление», это означает, что ваше кровяное давление постоянно выше, чем должно быть. К счастью, есть несколько способов уменьшить его, о которых мы поговорим ниже.
Есть ли признаки или причины?
Часто нет единой причины высокого кровяного давления. Ряд факторов может повышать кровяное давление, и высокое кровяное давление, как правило, передается по наследству.
Человек с высоким кровяным давлением может хорошо выглядеть и чувствовать себя, но у него редко возникают какие-либо симптомы.Единственный способ узнать, есть ли у вас высокое кровяное давление, — это измерить его.
С возрастом повышается и кровяное давление. Кроме того, избыточный вес, употребление слишком большого количества алкоголя, употребление слишком большого количества натрия (содержится в соли) и недостаточное употребление свежих фруктов и овощей могут привести к повышению артериального давления.
Однако, вопреки распространенному мнению, высокое кровяное давление не является заболеванием нервных или сильно нервных людей и не вызвано стрессовым образом жизни.
У очень небольшого числа людей есть конкретная первопричина высокого кровяного давления, такая как проблемы с почками, опухоли надпочечников и проблемы с щитовидной железой. Лечение этих состояний может привести к нормализации артериального давления.
Проверяем, чего ожидать
Наше кровяное давление меняется с возрастом и зависит от того, насколько вы активны до измерения. Если вы нервничаете или беспокоитесь, результат измерения может быть выше обычного.Одно высокое значение не обязательно означает, что у вас серьезно высокое кровяное давление.
Ваш врач обычно сначала хочет несколько раз проверить ваше кровяное давление. Чем больше у вас показаний артериального давления, тем точнее будет ваш диагноз, особенно если артериальное давление колеблется в течение дня и ночи.
Технически, у вас высокое кровяное давление, если ваше систолическое кровяное давление составляет 140 мм рт. Ст. Или выше, или если ваше диастолическое кровяное давление составляет 90 мм рт. Ст. Или выше — после нескольких измерений.Но опять же, помните, что высокое кровяное давление можно лечить.
Если ваше артериальное давление больше 140 или 90, рекомендуется контролировать его в течение 24 часов. Для этого мониторинга используется небольшое устройство на поясе на талии, прикрепленное к манжете для измерения артериального давления на руке. Это даст вашему врачу гораздо больше информации, чтобы решить, нужно ли вам лечение.
Когда и как проверять артериальное давление
Старайтесь регулярно проверять свое кровяное давление и спрашивайте, какие у вас значения.Единственный способ позаботиться о высоком кровяном давлении и узнать, есть ли у вас высокое кровяное давление, — это измерить его. Если он высокий, спросите врача, как лучше его снизить.
Если вам больше 30 лет, лучше всего проверять артериальное давление каждый год. Если ваше кровяное давление на грани высокого (около 140 на 90), вам нужно будет чаще проверять его у врача или медсестры.
Многие аптеки теперь предлагают проверку артериального давления, а некоторые проводят круглосуточный мониторинг артериального давления. Иногда ваш врач посоветует вам купить надежный тонометр и регулярно измерять артериальное давление дома.
Как повысить кровяное давление
Эти небольшие шаги или изменения в образе жизни могут помочь снизить артериальное давление, а иногда и умеренно повышенное артериальное давление до нормального уровня; но для большинства людей также потребуются таблетки, снижающие артериальное давление.
1. Знайте свой уровень артериального давления
Знать это — первый шаг к повышению артериального давления. Лучше всего контролировать высокое кровяное давление вы и ваш врач.Сделайте запись сейчас, чтобы проверить свое кровяное давление, или просто позвоните своему фармацевту сегодня на две минуты — это может спасти вам жизнь.
2. Стремитесь к здоровому весу
Держите вес на уровне, соответствующем вашему росту и телосложению. Если у вас избыточный вес, даже потеря 10% лишнего веса может помочь снизить кровяное давление. См. Наш раздел о том, как похудеть для советов и мотивации.
3.Ешьте меньше соли и обработанной пищи и ешьте больше фруктов и овощей
Именно натрий в соли вызывает проблемы, связанные с высоким кровяным давлением. Все типы соли, включая морскую соль, йодированную соль, чесночную соль и луковую соль, содержат натрий, поэтому они оказывают такое же влияние на ваше здоровье, как и обычная поваренная соль.
Использование соли с низким содержанием натрия может означать, что вы используете больше, чтобы получить соленый вкус, и, следовательно, потребляете такое же количество соли. Лучший совет — использовать альтернативные ароматизаторы, такие как черный перец, специи или лимонный сок.
Чтобы ваше кровяное давление оставалось на нормальном уровне, сократите или исключите добавление соли в пищу и ешьте меньше обработанных пищевых продуктов с высоким содержанием соли. Наша карта Food Shopping Card поможет вам разобраться в этикетках продуктов и сделать правильный выбор. Кроме того, добавляйте больше свежих овощей, фруктов и цельнозерновых злаков в свои повседневные приемы пищи.
4. Употребляйте меньше алкоголя
Употребление большого количества алкоголя может повысить кровяное давление и может вызвать повреждение печени и сердца.Небольшое количество алкоголя может обеспечить некоторую защиту от сердечных заболеваний, но недостаточно доказательств, чтобы рекомендовать включать алкоголь в диету, полезную для сердца.
Если вы все же пьете, пожалуйста, распределите потребление алкоголя на неделю и не употребляйте алкоголь в некоторые дни. Не пейте больше рекомендованных верхних пределов: 17 стандартных порций (SD) в неделю для мужчин и 11 стандартных порций в неделю для женщин.
- 1 пинта = 2 стандартных напитка
- 1 маленький бокал вина (100 мл) = 1 стандартный напиток
- 1 спирт — разовая мера в пабе = 1 стандартный напиток
- 1 бутылка вина (750 мл) = 7 стандартных напитков
5.Будьте активнее
Нам всем необходимо быть физически активными с умеренной интенсивностью не менее 30 минут 5 дней в неделю. Увеличение нашей активности до 60 минут приносит еще большую пользу для здоровья.
Такие занятия, как ходьба, езда на велосипеде, плавание и танцы — все это отлично, и 30–60 минут можно распределить на два-три занятия в день.
Наши тела и сердце созданы для активности. Дополнительным бонусом является то, что любая деятельность, например ходьба, способствует как здоровью сердца, так и расслаблению.
См. Наш раздел о том, как стать активным, для получения советов и мотивации. Если у вас очень высокое кровяное давление, проконсультируйтесь с врачом, прежде чем начинать какую-либо деятельность.
6. Избегайте других факторов риска
Чем больше у вас факторов риска сердечно-сосудистых заболеваний, тем срочнее нужно контролировать артериальное давление. Это также относится к людям с сердечным приступом или инсультом в анамнезе.
Курение — Курение и высокое кровяное давление — два серьезных фактора, которые могут вызвать сердечный приступ или инсульт.Вы можете значительно снизить этот риск, бросив курить. Ознакомьтесь с нашим разделом «Отказ от курения» или получите квалифицированную помощь на телефонной линии для бросающих курить National Smokers ’.
Сейчас есть много средств, которые помогут вам остановиться. Просто обратитесь к своему семейному врачу, фармацевту, в местный офис HSE или позвоните по бесплатному телефону Национальной службы по отказу от курения 1800 201 203. Если вы не готовы бросить курить, постарайтесь сократить количество выкуриваемых сигарет и составьте план, чтобы бросить курить.
Высокий холестерин — Высокий уровень холестерина часто ассоциируется с высоким кровяным давлением.Если у вас высокое кровяное давление, врач должен проверить уровень холестерина. Употребление менее жирной пищи, а также большого количества фруктов и овощей поможет поддерживать здоровый уровень холестерина.
Диабет — Диабет также может быть связан с высоким кровяным давлением, и ваш врач проверит вашу мочу (или кровь) на сахар.
7. Низкое артериальное давление
Если ваше кровяное давление падает, когда вы встаете, вызывая головокружение или обморок, это называется постуральной гипотензией (или пониженным кровяным давлением).Если это произойдет, вы должны сообщить своему врачу и измерить артериальное давление, когда вы встаете. Эти симптомы могут усугубляться таблетками от кровяного давления.
8. Всегда бери таблетки
Таблетки, снижающие артериальное давление, предотвращают преждевременное старение кровеносных сосудов и сердца и снижают риск инсульта. Если вам прописали таблетки от высокого кровяного давления, вам, как правило, придется принимать их пожизненно. Всегда принимайте таблетки в соответствии с предписаниями и никогда не прекращайте их прием, не сообщив врачу.Данные показывают, что таблетки от высокого кровяного давления снижают риск инсульта.
Как правило, таблетки для измерения артериального давления имеют мало побочных эффектов. Примерно через месяц вы обычно узнаете, как они вам подходят. Если вы обнаружите, что таблетка вам не подходит или если вы не хотите принимать несколько таблеток в день, сообщите об этом своему врачу, а не терпите молчание. Ваш врач может переключить вас на другой тип таблеток или на одну таблетку, которая действует по-разному.
Иногда таблетка не контролирует артериальное давление; Затем ваш врач может увеличить дозу, добавить еще одну таблетку или переключить вас на другую таблетку.
Кровяное давление — Ресурсы
Будьте активны
Похудеть
Здоровое питание
Соль
Отказ от курения
Холестерин
Новые рекомендации по артериальному давлению | Omron Healthcare
Год назад определение того, что считать здоровым артериальным давлением, изменилось.Мужчины и женщины, которые раньше находились в верхней части нормы — то, что называлось «предгипертонией», теперь считались гипертониками.
130/80 стал новым высокимДо ноября 2017 года уровень 140/90 и выше считался гипертоническим. Теперь значение систолического артериального давления (большее число) 130 мм рт. Ст. И диастолическое измерение 80 мм рт. Ст. (Меньшее число) являются базовыми показателями высокого артериального давления.
Новые рекомендации ACC / AHA по артериальному давлению: время регистрации
Прошло больше года с тех пор, как были опубликованы новые рекомендации по артериальному давлению, и 103 миллиона американцев были повторно классифицированы с высоким артериальным давлением.Это почти каждый второй из нас. Как поживаешь?
Артериальное давление
Категория
Систолическое давление, мм рт. Ст.
(верхнее число)
Диастолическое, мм рт. Ст.
(нижнее число)
Обычный
Менее 120
и
Менее 80
Повышенный
120–129
и
Менее 80
Высокое артериальное давление
Гипертония 1 стадии
130 до 139
или
от 80 до 89
Высокое артериальное давление
Гипертоническая болезнь 2 стадии
140 и выше
или
90 и выше
Скорая помощь при гипертонии
Немедленно обратитесь к врачу
выше 180
и /
или
Более 120
Источник: Руководство по клинической практике высокого кровяного давления Американского колледжа кардиологов и Американской кардиологической ассоциации, 2017 г.
Новая норма: <120 более <80Артериальное давление менее 120 мм рт. Ст. для систолического и менее 80 мм рт. Ст. для диастолического считается нормальным.Изменяющиеся правила открыли глаза многим людям и семьям. Другие не знают, как изменилась их картина здоровья за последний год.
Что означают изменения артериального давления для многих американцев В ноябре прошлого года почти половина взрослого населения США считалась страдающей гипертонией. Серьезно пострадала возрастная группа моложе 45 лет, которая утроила предыдущие показатели для мужчин и вдвое — для женщин.
Хотя изменения могут показаться пугающими, они скорее тревожный сигнал, чем плохие новости.Благодаря осознанию новые цифры помогают в большей степени охватить влияние высокого кровяного давления на большее количество людей.
Американский колледж кардиологов (ACC) и Американская кардиологическая ассоциация (AHA) изменили рекомендации по артериальному давлению как минимум по двум причинам:
- Для учета осложнений, которые могут возникнуть при меньших числах
- Для более раннего вмешательства
Изменения изменяют наше представление о том, что сейчас считается повышенным кровяным давлением, , 120–129 мм рт. Ст. И менее 80 мм рт. Ст. .Повышенное артериальное давление может перерасти в полноценную гипертонию. Это также может быть опасно для беременных женщин и их младенцев.
Более низкие цифры могут вызвать риск беременностиХотя повышенное (по сравнению с высоким) артериальное давление может не проявляться какими-либо симптомами, оно может представлять опасность для ребенка, включая низкую рождаемость и даже выкидыш. Этот тип высокого или повышенного артериального давления отличается от преэклампсии, состояния, которое может развиться на 20 неделе беременности.
Мониторинг артериального давления в домашних условиях зарекомендовал себя как безопасный способ для беременных женщин следить за своим артериальным давлением между визитами к врачу.
Причины артериального давленияНекоторые причины высокого кровяного давления лучше известны большинству американцев. К ним относятся употребление алкоголя, высокое потребление натрия, малоподвижный образ жизни, ожирение, курение и высокий уровень стресса . Другие причины высокого кровяного давления могут быть менее известны или менее очевидны:
- Апноэ сна
- Заболевания надпочечников и щитовидной железы
- атеросклероз
- генетика
- Болезнь почек
- старение
Гипертонию часто называют «тихим убийцей» из-за отсутствия у нее явных симптомов.Но как только он достигает 180 выше 110 мм рт. Ст., Он становится гипертоническим кризом и может проявлять такие признаки, как:
- затуманенное зрение или двоение в глазах
- одышка
- головокружение
- головная боль
- тошнота или рвота
- Носовое кровотечение
- учащенное сердцебиение
Преждевременные роды или проблемы с почками, сердцем и легкими могут вызывать высокое кровяное давление у новорожденных и младенцев .Они могут испытывать неспособность к развитию, судороги, раздражительность, вялость или респираторный дистресс .
Дети старшего возраста могут иметь такие симптомы, как головная боль, усталость, помутнение зрения, носовые кровотечения, и паралич Белла или неспособность контролировать лицевые мышцы с одной стороны.
Наряду с домашним наблюдением и назначенными лекарствами, высокое кровяное давление можно лечить с помощью изменения образа жизни.Поддержание здорового веса, физические упражнения, правильное питание, снижение натрия, ограничение алкоголя и отказ от курения — все это может помочь поддерживать артериальное давление в пределах нормы.
Отказ от сердечных приступов и инсультов
Около половины людей с нелеченым высоким кровяным давлением умирают от болезней сердца, а еще треть из них умирает от инсульта. Для Omron Healthcare Going for Zero ™ означает объединение усилий для обмена технологиями, образованием и личными обязательствами — быстрое движение к миру без сердечных приступов и инсультов.
Когда следует беспокоиться о своем кровяном давлении
Гипертония или высокое кровяное давление — серьезная проблема. Ситуация настолько тревожная, что у доктора Рамаканта Панды из Мумбаи общая гипертония, скорее всего, в ближайшем будущем перерастет в эпидемию, поскольку в ближайшие два года от нее пострадает примерно треть населения.Нормальное кровяное давление
Когда показания ниже 120 (систолическое) и 80 (диастолическое), ваше кровяное давление полностью в норме.Но когда оно превышает 140/90, это явный признак того, что сила вашей крови слишком сильно давит на стенки ваших артерий.
(По данным Гарвардской медицинской школы)
Что такое систолическое и диастолическое артериальное давление?
Артериальное давление измеряется двумя числами — 120/80 считается нормальным артериальным давлением. Первое число, то есть 120, — это систолическое артериальное давление, а второе число, то есть 80, — диастолическое артериальное давление.
Первое число, систолическое артериальное давление, измеряет давление в ваших кровеносных сосудах, когда ваше сердце бьется. Второе число, диастолическое артериальное давление, измеряет давление в кровеносных сосудах, когда ваше сердце отдыхает (между двумя ударами сердца).
Что делает высокое кровяное давление?
Высокое кровяное давление может навредить вашему телу в течение многих лет, даже до появления каких-либо симптомов. Высокое кровяное давление заставляет ваше сердце работать тяжелее, что делает вас предрасположенным к сердечным заболеваниям, инсульту, проблемам со зрением и почечной недостаточности.
Люди, страдающие гипертонией, если не лечить их правильно и вовремя, могут умереть от болезней сердца, вызванных плохим кровотоком. Ниже приведены подробные сведения о проблемах, вызванных высоким уровнем крови.
Повреждение артерий: Повышенный кровоток из-за гипертонии может повредить и сузить ваши артерии. Здоровые артерии сильные, эластичные и гибкие, по которым свободно течет кровь.
Повредите свой мозг: Как и ваше сердце, ваш мозг зависит от хорошего кровоснабжения, чтобы выжить и эффективно работать.Но высокое кровяное давление может вызвать инсульт, слабоумие и когнитивные нарушения.
Повредить почки: Функция почек зависит от здоровья кровеносных сосудов. Почки фильтруют отходы и лишнюю жидкость из крови, что невозможно сделать, если ваши кровеносные сосуды не в хорошем состоянии. Высокое АД также может привести к рубцеванию почки и аневризме почечной артерии (выпуклость в стенке кровеносного сосуда).
Повредите глаза: Высокое АД может повредить кровеносные сосуды глаза, что приведет к повреждению зрительного нерва и сетчатки.
Другими проблемами, вызванными высоким кровяным давлением, являются сексуальная дисфункция, потеря костной массы и проблемы со сном.
Артериальное давление повышается так быстро, что иногда может потребоваться неотложная медицинская помощь и может потребоваться немедленная госпитализация.
В этой ситуации высокое кровяное давление может вызвать:
— Инсульт
— Повреждение артерий
— Потеря памяти и изменения личности
— Обман боли и сердечный приступ
— Почечная недостаточность
— Внезапное нарушение работы сердца
С какого возраста следует начинать проверять артериальное давление?
По словам врачей, высокое давление может случиться в любой момент.Если вы давно не проверяли АД, вам следует проверить его сейчас. Предположение, что вы молоды и ясны, может быть опасным. Д-р Приянка Рохатги из больницы Аполло говорит: «Люди в возрасте 22 лет страдают от высокого кровяного давления, что заставляет нас проявлять осторожность и проверять АД каждый раз, когда мы посещаем врача». Доктор Ромил Тикку, терапевт, Max Hospital, добавляет, что с ростом числа случаев гипертонии необходимо обязательно проверять артериальное давление не реже одного раза в год, начиная с 18 лет.
Доктор Ромил Тикку, терапевт, Max Hospital, говорит: «С увеличением числа случаев гипертонии, нужно обязательно проверять свое кровяное давление не реже одного раза в год, начиная с 18 лет».
Высокое АД часто встречается среди мужчин младше 35 лет
Сегодня гипертония страдает больше молодых мужчин, чем когда-либо, и самая большая проблема заключается в том, что она не проявляет никаких симптомов.
Исследование
Исследования утверждают, что молодые мужчины чаще имеют высокое диастолическое давление.С другой стороны, у пожилых мужчин обычно более высокое систолическое давление, что приводит к усилению жесткости артерий.
Почему все больше молодых людей страдают от повышенного АД
Растущие показатели ожирения среди молодых людей и увеличение ИМТ частично объясняются тем, что молодые люди страдают гипертонией. Рост ожирения напрямую связан с увеличением случаев гипертонии.
Изменения артериального давления с возрастом
Вероятнее всего, с возрастом у вас будет повышенное артериальное давление.Исследования показывают, что у 80 процентов людей старше 65 лет высокое кровяное давление. Систолическое артериальное давление повышается с возрастом, а диастолическое число снижается.
Если в молодости у вас было высокое кровяное давление, с возрастом это может стать серьезной проблемой. Даже если вы контролируете это в более молодом возрасте, все равно есть вероятность, что цифры (чтение) будут увеличиваться с возрастом.
Связь между возрастом и АД
У нас больше шансов увидеть рост АД с возрастом. Но почему так? Это происходит потому, что ваше сердце не работает так эффективно, как в молодости.Кроме того, другие изменения, такие как гормоны и артерии, также могут привести к проблеме. Люди старше 65 лет также обычно содержат больше соли в пище, потому что их вкусовые рецепторы становятся менее чувствительными.
Когда стоит волноваться?
Не существует определенного возраста, с которого следует начинать проверять артериальное давление. Каждый раз, когда вы посещаете своего врача для регулярного осмотра или на грипп, проверяйте свое АД, и если ваше АД всегда оказывается 120/80, вы можете проверять его каждые два года.
Если ваше АД даже немного выше 120/80 (предгипертония), вам необходимо проверять его не реже одного раза в год или часто, если ваш врач рекомендует.
Если ваше артериальное давление выше 140/90, вам нужно контролировать еще больше. Независимо от вашего возраста, вы всегда должны знать свое АД. Поскольку с возрастом ваше кровяное давление повышается, никогда не бывает слишком рано и никогда не поздно узнать об этом.
Артериальное давление — обзор
Детерминанты уровней артериального давления
Артериальное давление определяется насосным действием левого желудочка сердца; следовательно, уровень артериального давления в любой точке артериального сосудистого компартмента отражает функционирование левого желудочка.Во время каждого сокращения левого желудочка (называемого систолой) наивысшее системное давление, создаваемое в артериях, называется «систолическим давлением». Когда левый желудочек перестает сокращаться, сердечный клапан, контролирующий отток из левого желудочка в аорту, закрывается, и левый желудочек расслабляется и наполняется (между ударами). Эта фаза сердца называется диастолой. Во время диастолы артериальное давление падает, так как артериальная кровь быстро выходит из артериального отсека в капилляры.Самое низкое артериальное давление во время этой фазы покоя левого желудочка называется «диастолическим давлением». Скорость падения артериального давления в первую очередь контролируется артериолами терминального сопротивления, расположенными на стыке артерии с капиллярами, которые измеряют скорость оттока крови из артерий. Второй фактор — это интервал между ударами, время между сокращениями левого желудочка, частота сердечных сокращений (ЧСС). При постоянном сопротивлении артериолы увеличение ЧСС может увеличить кажущееся диастолическое давление, поскольку у крови меньше времени для выхода из артериального отсека.Третий фактор — отскок проводящих артерий, эффект энергии ветра, который поддерживает артериальное давление во время диастолы. Диастолическое давление также косвенно определяется систолическим давлением, поскольку повышение систолического давления приводит к более высокой начальной точке, от которой артериальное давление может снижаться между сокращениями. Это приводит к более высокому исходному диастолическому давлению. В нормально функционирующем и сокращающемся сердце самый низкий уровень системного артериального давления достигается непосредственно перед следующим сокращением.Таким образом, систолическое давление отражает множественные факторы — действие сердца, сопротивление оттоку из артериального отсека и эффект Виндкесселя.
Разница между систолическим и диастолическим давлением называется «пульсовым давлением». Пульсовое давление, которое ощущается элементами кровеносных сосудов, недавно было признано потенциальным фактором развития как системной артериальной гипертензии, так и повреждения артериальной стенки, способствующего атеросклерозу.
Артериальное давление зависит от многих факторов.К ним относятся возраст, пол, масса тела, уровень физической подготовки, текущая физическая активность и все виды поведения, например, стресс, еда, питье и упражнения. На артериальное давление также могут влиять многие агенты, как рецептурные, так и безрецептурные препараты, растительные продукты, энергетические напитки с кофеином, психоактивные препараты и наркотики. Кроме того, артериальное давление постоянно изменяется в зависимости от изменений, вызванных изменениями интервалов между ударами сердца, периодами отдыха и сна, а также уровнями психологического стресса.
Что такое нормальное артериальное давление?
Высокое кровяное давление может повредить ваши кровеносные сосуды, сердце, легкие и почки. Важно поддерживать артериальное давление в пределах нормы. Но что нормально? Это зависит от вашего возраста и других факторов.
Показания артериального давления
Артериальное давление выражается двумя числами. Верхнее число — систолическое артериальное давление. Это самое высокое давление, которое возникает, когда ваше сердце действительно бьется. Второе число — диастолическое.Это значение показывает артериальное давление, когда ваше сердце расслабляется. Ваше кровяное давление меняется в течение дня. Ночью он ниже и повышается незадолго до того, как вы проснетесь. Он достигает максимума в середине дня, а затем падает к вечеру.
Высокое и низкое кровяное давление
Общепринятый стандарт для «нормального» кровяного давления составляет от 90/60 до менее 120/80. Если ваше кровяное давление постоянно ниже 90/60, у вас низкое кровяное давление. Артериальное давление от 120/80 до 140/90 по-прежнему считается нормальным.Однако большинство врачей порекомендуют изменить образ жизни, если вы находитесь в этом диапазоне. Уровень выше 140/90 считается высоким кровяным давлением или гипертонией. При артериальном давлении в этом диапазоне или выше могут быть рекомендованы лекарства.

 Жизненный ритм остается без изменений, что усиливает правдивость полученных данных. В стационаре пациент просто лежит и ничего не делает, соответственно давление снижается.
Жизненный ритм остается без изменений, что усиливает правдивость полученных данных. В стационаре пациент просто лежит и ничего не делает, соответственно давление снижается. При так называемой псевдоэксфолиационной глаукоме образуются хлопья, оседающие в дренажах глаза, и своим присутствием провоцируют возникновение катаракты и глаукомы.
При так называемой псевдоэксфолиационной глаукоме образуются хлопья, оседающие в дренажах глаза, и своим присутствием провоцируют возникновение катаракты и глаукомы.