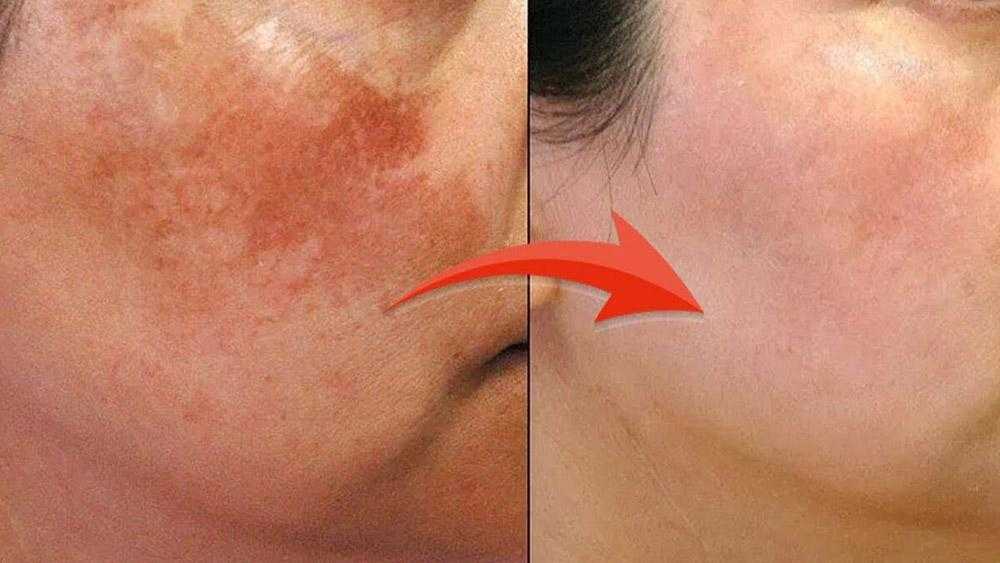
На щеке появилось пятно коричневое: Мелазма — пигментные пятна на коже — СПБ ГБУЗ «Кожно-венерологический диспансер № 4»
Причины появления пигментных пятен на лице и способы их лечения. Аппаратные методики, мезотерапия и биоревитализация
Как только солнце становится более активным, сразу напоминает о себе гиперпигментация. Эта проблема может беспокоить людей разного возраста и пола. Пятна различного цвета, формы и размера часто локализуются на лице и руках, на груди и на спине. Избавиться от них довольно сложно. Те, кто с ними знаком с детства, знает про сок петрушки и огурца. Однако народные средства чаще бесполезны в борьбе с гиперпигментацией. Это обусловлено разнообразием её причин.
Почему образуются пигментные пятна?
Цвет кожи человека обусловлен наличием в её клетках нескольких видов пигментов, включая меланин. Меланоциты, которые его производят, находятся на границе между поверхностным и глубоким слоями кожи. Их функция – нейтрализовать солнечное излучение и не дать ему разрушить ткани кожи. Ведь кожный покров является защитной оболочкой тела человека. Как только солнечное излучение начинает проникать в дерму, меланоциты продуцируют пигмент меланин. Он накапливается в виде гранул в коже, чтобы поглощать ультрафиолетовое излучение и нейтрализовать продукты окисления в клетках. Выработка меланина регулируется гормонами, синтез которых контролируется головным мозгом. В норме образовавшийся меланин со временем отшелушивается вместе с поверхностным слоем кожи в процессе его обновления.
Их функция – нейтрализовать солнечное излучение и не дать ему разрушить ткани кожи. Ведь кожный покров является защитной оболочкой тела человека. Как только солнечное излучение начинает проникать в дерму, меланоциты продуцируют пигмент меланин. Он накапливается в виде гранул в коже, чтобы поглощать ультрафиолетовое излучение и нейтрализовать продукты окисления в клетках. Выработка меланина регулируется гормонами, синтез которых контролируется головным мозгом. В норме образовавшийся меланин со временем отшелушивается вместе с поверхностным слоем кожи в процессе его обновления.
Причины появления пигментных пятен
Таким образом существует ряд основных причин появления пигментных пятен:
- Избыток ультрафиолетового излучения – самая основная причина гиперпигментации. Интенсивный загар приводит к повреждению меланоцитов и других клеток. В результате пигмент может вырабатываться в больших количествах и накапливаться в эпидермисе и дерме.
- Нарушение гормонального фона после приёма гормонсодержащих лекарств, во время беременности или менопаузы, при заболеваниях эндокринных желез.
 Изменяется процесс выработки меланина и его естественной утилизации.
Изменяется процесс выработки меланина и его естественной утилизации. - Перепады температур и стресс приводят к ослаблению защитных механизмов кожи, и меланин продуцируется активнее или в больших количествах.
- Травмы и воспаления – это частая причина пигментных пятен на лице, особенно после акне или каких-либо ранок. Затяжное заживление повреждённой кожи активизирует выработку меланина, а также усиление кровообращение в зоне травмы или воспаления. Поэтому кожа вокруг прыщей или рубцов темнеет.
- Приём лекарств, повышающих светочувствительность, увеличивает количество меланоцитов в коже.
Способы лечения пигментных пятен
В зависимости от причин появления пигментные пятна на лице и теле могут устраняться монотерапией или комплексным сочетанием лечебных и косметических методов. Перед проведением лечения необходимо провести диагностику кожи аппаратной системой FotoFinder для определения:
- природы гиперпигментации
- глубины залегания пигмента
- динамики развития гиперпигментации
- состояния кожи, окружающей пигментное пятно.

Виды лечения пигментных пятен в зависимости от причины их возникновения
Причина пигментных пятен | Метод лечения | Специфика воздействия |
Частое и длительное пребывание на солнце | — поверхностные пилинги — фракционный фототермолиз (лазерный пилинг) — уход GeneO+ — средства с SPF-защитой — косметика, содержащая витамины, антиоксиданты, отбеливающие компоненты. | — отшелушивание пигментации вместе с поверхностным роговым слоем — отшелушивание и разрушение пигментных клеток лазером — отшелушивание, осветление, насыщение витаминами. |
Гормональный дисбаланс | — гормональная терапия и лечение заболевания, стимулирующего гиперпигментацию. | — устранение фактора, провоцирующего гиперпигментацию. |
Перепады температур и стресс | — приём витаминных комплексов — мезотерапия — биоревитализация | — повышение защитных свойств кожи — насыщение кожи витаминами, влагой, антиоксидантами |
Травмы и воспаления | — противовоспалительная терапия — соблюдение правил ухода за кожей — мезотерапия — фототерапия IPL | — ускорение процесса заживления и устранение воспаления — защита от попадания бактерий, вызывающих воспаление — повышение местного иммунитета — антисептическое воздействие, запаивание расширенных кровеносных сосудов, разрушение пигмента |
Вид терапии определяется врачом-дерматологом индивидуально в каждом конкретном случае. При необходимости может потребоваться консультация эндокринолога, андролога, гинеколога и других специалистов. Сочетанные методы лечения дают более быстрый и более заметный результат при удалении пигментных пятен. Цена терапии зависит от выбранных методов и количества сеансов, подобранных врачом под тип пигментации и особенности пациента.
Сочетанные методы лечения дают более быстрый и более заметный результат при удалении пигментных пятен. Цена терапии зависит от выбранных методов и количества сеансов, подобранных врачом под тип пигментации и особенности пациента.
- Назад
- Вперёд
- Все материалы
- Инъекции
- Коррекция фигуры
- Купероз
- Лифтинг/Подтяжка
- Омоложение
- Пигментация
- Постакне
- Растяжки/Стрии
- Родинки и новообразования
- Розацеа
- Целлюлит
- Шрамы (рубцы)
Наши специалисты
Саидова Татьяна
Главный врач клиники «Академия косметологии Premium Aesthetics»
стаж — 27 лет
Записаться
Демидион Диана
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 11 лет
Записаться
Колдашова Мария
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 11 лет
Записаться
Токарская Виктория
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 18 лет
Записаться
Ильялова Екатерина
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 22 года
Записаться
Баранова Елена
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 23 года
Записаться
Сафонова Анна
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 13 лет
Записаться
Коротких Ксения
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 5 лет
Записаться
Шилина Татьяна
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 30 лет
Записаться
Лузина Ирина
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 15 лет
Записаться
Цешинская Дарья
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 18 лет
Записаться
Фролова Оксана
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 16 лет
Записаться
Олейниченко Елена
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 5 лет
Записаться
Якименко Ирина
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 11 лет
Записаться
Новикова Елена
Врач клиники «Академия косметологии Premium Aesthetics»
стаж — 11 лет
Записаться
причины появления, симптомы заболевания, диагностика и способы лечения
Подтверждаю Подробнее
ЭКО
Менопауза
Гепатит
5150 24 Ноября
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Хлоазма: причины появления, симптомы, диагностика и способы лечения.
Определение
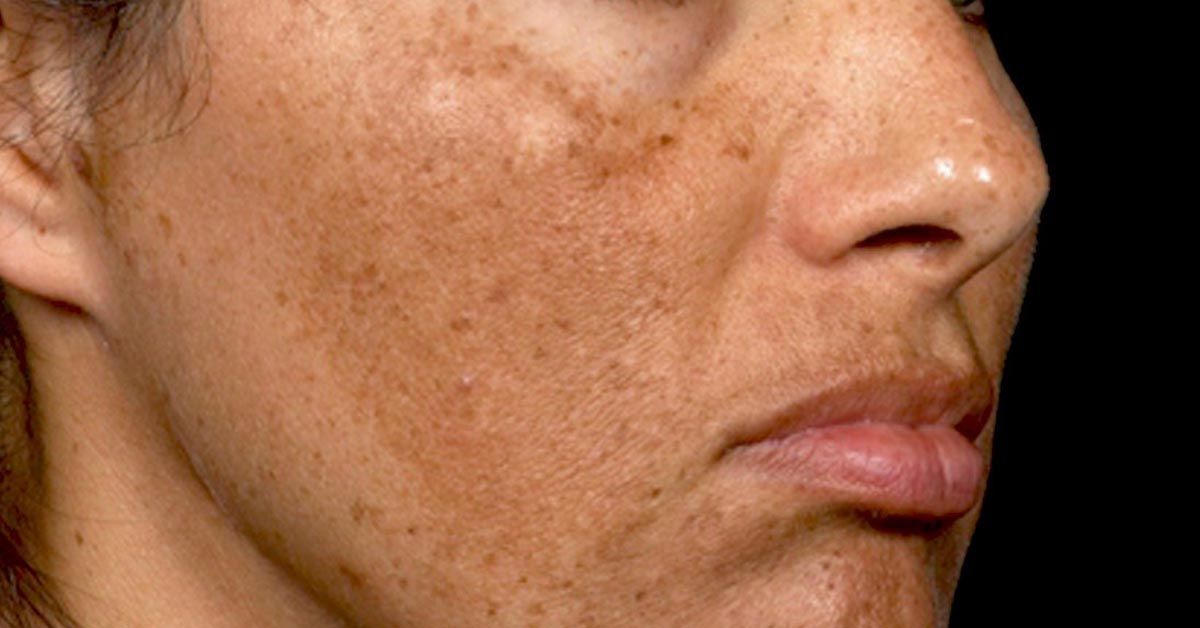
Хлоазма – это приобретенный ограниченный гипермеланоз, или гиперпигментация кожи (нарушение процесса образования пигмента меланина в сторону усиления). Зерна меланина накапливаются в клетках базального и шиповатого слоев эпидермиса, увеличивается количество меланосом в поверхностных слоях дермы. Пятна темно-желтого или темно-коричневого цвета чаще появляются у женщин в возрасте от 20 до 50 лет, имеют неправильную форму и обычно локализуются на коже лица — в области щек, верхней губы, вокруг глаз, на висках и переносице.
Хлоазма возникает у беременных, пациентов с хроническими заболеваниями печени, женщин, у которых диагностируются воспалительные процессы гинекологической сферы, или использующих препараты для оральной контрацепции.
Причины появления хлоазмы
Точная причина возникновения хлоазмы неизвестна. Существуют наблюдения, говорящие о генетической предрасположенности к избыточному образованию меланина – известны случаи заболевания сразу у нескольких членов семьи. Значимую роль в развитии хлоазмы играет воздействие солнечного света – обострения возникают после длительного пребывания на солнце и угасают, когда инсоляция отсутствует.
Нередко хлоазма появляется во время беременности, поэтому ее другое название — «маска беременных». Этот вид дисхромии частично или полностью исчезает в послеродовый период после возобновления менструаций. Однако остаточные явления могут сохраняться в течение довольно длительного периода.
Хлоазма может манифестировать на фоне приема гормональных противозачаточных препаратов, у пациенток с опухолями яичников, поскольку существует связь между усиленной продукцией меланина и изменением уровня половых гормонов эстрогена и прогестерона.
К факторам риска, провоцирующим образование хлоазмы, относят:
- беременность, климакс;
- вирусный гепатит, цирроз печени, туберкулез;
- воспалительные заболевания половых органов у женщин;
- прием оральных контрацептивов;
- избыточную инсоляцию, включая искусственный загар.

Классификация заболевания
В зависимости от локализации очагов на лице различают следующие клинические формы заболевания:
- центрофациальная хлоазма – располагается в центре лба, на носу, в области верхней губы, подбородка;
- молярная хлоазма – располагается на щеках и крыльях носа;
- мандибулярная (нижнечелюстная) хлоазма – располагается на коже нижней челюсти.
По клиническому течению выделяют:
- проходящие формы – пятна исчезают самостоятельно, без лечения;
- персистирующие формы – пятна уменьшаются во время лечения, прогресс заболевания замедляется, но полностью гиперпигметация не проходит.
В зависимости от уровня отложения пигмента меланина различают:
- эпидермальный тип;
- дермальный тип;
- смешанный тип.
Симптомы хлоазмы
Для хлоазмы характерны различного размера светло-коричневые, темно-коричневые или неоднородно окрашенные пятна неправильной формы, единичные или множественные. Как правило, они располагаются симметрично на открытых участках кожи лица, реже — на шее, в зоне декольте. Пятна имеют четкие неровные границы, не приподняты над поверхностью кожи, могут сливаться между собой. Хлоазма не доставляет физического дискомфорта, поскольку не сопровождается шелушением, зудом и болезненностью.
Как правило, они располагаются симметрично на открытых участках кожи лица, реже — на шее, в зоне декольте. Пятна имеют четкие неровные границы, не приподняты над поверхностью кожи, могут сливаться между собой. Хлоазма не доставляет физического дискомфорта, поскольку не сопровождается шелушением, зудом и болезненностью.
У беременных пятна хлоазмы могут локализоваться на средней линии живота, в области сосков и наружных половых органов.
Диагностика хлоазмы
Диагноз «хлоазма» устанавливается врачом на основании осмотра и сбора анамнеза – для исключения врожденного или поствоспалительного характера гиперпигментации.
Более детальное изучение пигментных пятен специалист проводит с помощью метода дерматоскопии. Дерматоскоп представляет собой прибор, предназначенный для осмотра поверхностных и глубоких слоев кожи под 10-кратным (иногда и более) увеличением. Дерматоскопия широко применяется в современной дерматологии и косметологии и позволяет выявлять злокачественные изменения на ранних стадиях, а также наблюдать в динамике пигментные пятна для оценки эффективности лечения.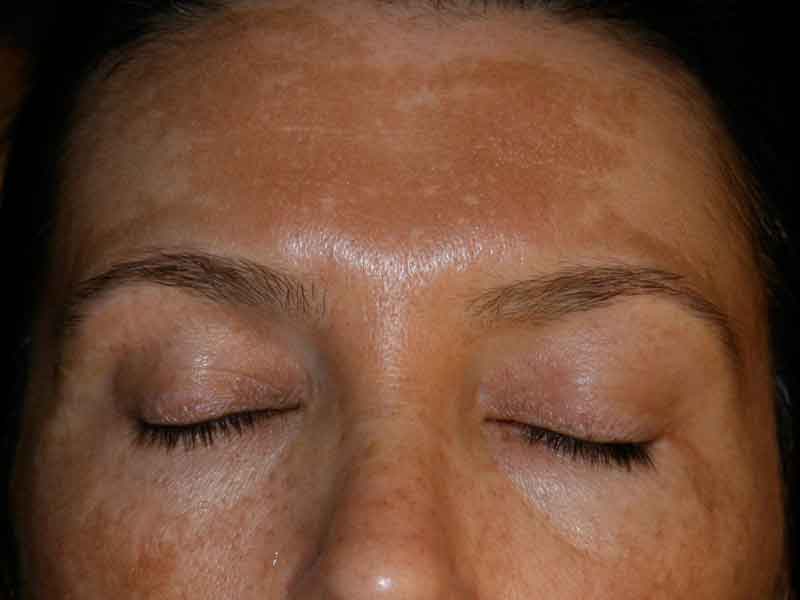
Использование лампы Вуда (ультрафиолетовой лампы) помогает различить эпидермальный и дермальный тип хлоазмы.
Лабораторная диагностика включает определение уровня половых гормонов в крови: эстрадиола, прогестерона, лютеинизирующего гормона, тестостерона.
Эстрадиол (E2, Estradiol)
Синонимы: Анализ крови на эстрадиол. 17-beta-estradiol. Краткая характеристика определяемого вещества Эстрадиол Эстрадиол – стероидный гормон с максимальной эстро…
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Прогестерон (Progesterone)
Синонимы: Прогестин; Гестаген. P4; Pregn-4-ene-3,20-dione.
Краткое описание определяемого вещества Прогестерон
Прогестерон образуется в яичниках и в небольшом к.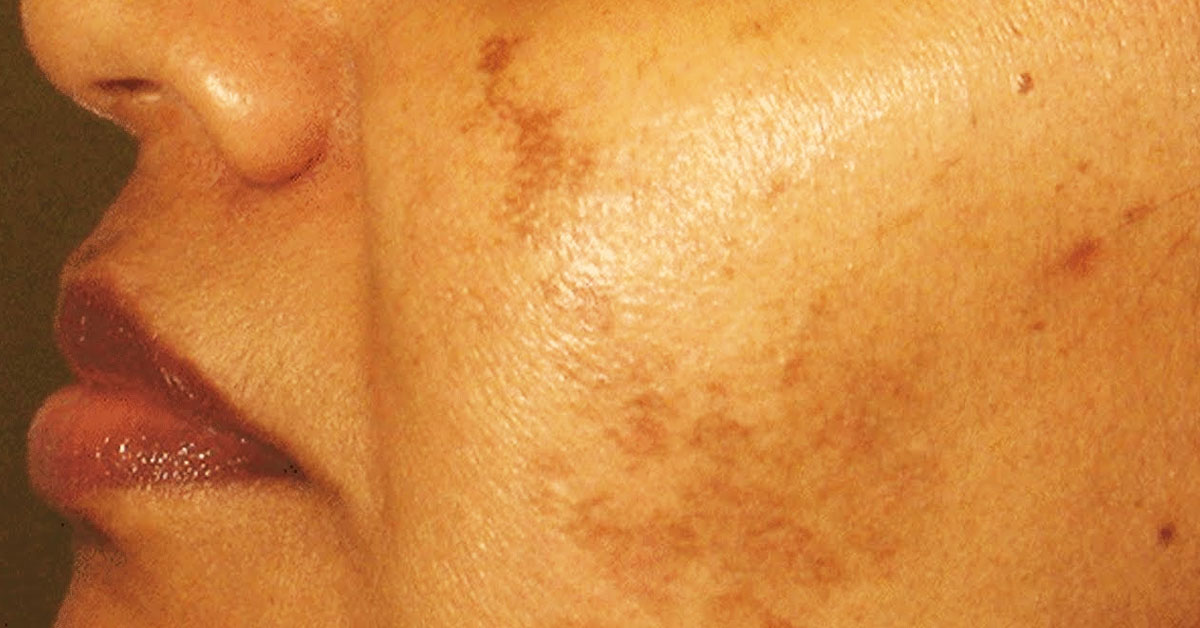 ..
..
До 1 рабочего дня
Доступно с выездом на дом
705 руб
В корзину
Лютеинизирующий гормон (ЛГ, Luteinizing Hormone, LH)
Синонимы: Гликопротеидный гонадотропный гормон; Лютеотропин; Лютропин. Luteinizing hormone; LH; Lutropin; Interstitial cell stimulating hormone; ICSH. Краткая характеристика определяемо…
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Тестостерон (Testosterone)
Тестостерон – основной андрогенный гормон.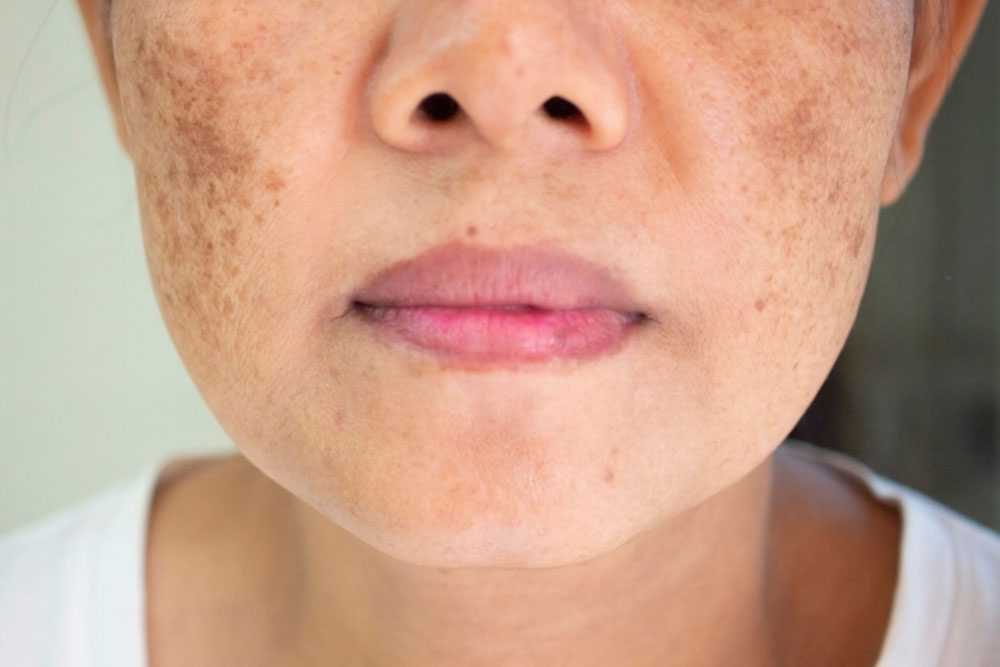 Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вир…
Тест используют в диагностике нарушений полового развития и гипогонадизма у мужчин; нарушений цикла, бесплодия, вир…
До 1 рабочего дня
Доступно с выездом на дом
715 руб
В корзину
Поскольку в ряде случаев гиперпигментация может быть одним из проявлений опухоли яичника, проводится ультразвуковое исследование (УЗИ) органов малого таза.
УЗИ органов малого таза (матка, придатки)
Ультразвуковое сканирование органов женской репродуктивной системы для оценки формы и размеров, а также исключения патологии.
2 390 руб Записаться
При подозрении на злокачественную природу новообразования назначают анализ крови на онкомаркёр яичников – СА.
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ. Antinuclear Antibody; ANA; Antinuclear factor; ANF. Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, И…
До 3 рабочих дней
Доступно с выездом на дом
915 руб
В корзину
CA-125 (Антиген раковый 125, Cancer Antigen 125)
Синонимы: Анализ крови на СА-125; Углеводный антиген-125; Опухолевый антиген CA 125; Раковый антиген СА 125; Онкомаркер рака яичников. CA-125 tumor marker, Cancer Antigen – 125; Carbohydrate antige…
До 1 рабочего дня
Доступно с выездом на дом
1 010 руб
В корзину
К каким врачам обращаться
Обследованием и лечением пациентов с гиперпигментацией занимаются врачи-дерматологи. Поскольку развитие заболевания может быть связано с нарушениями гормонального фона, нередко в процессе обследования и лечения участвует
Поскольку развитие заболевания может быть связано с нарушениями гормонального фона, нередко в процессе обследования и лечения участвует
гинеколог
.
Лечение хлоазмы
Доброкачественные гиперпигментации не оказывают влияния на здоровье в целом, не перерождаются в злокачественные новообразования, но их появление на лице нередко приносит психологический дискомфорт.
Для эффективного лечения хлоазмы в первую очередь необходимо устранить причину, которая спровоцировала развитие этого заболевания. Например, если хлоазма возникла как результат заболевания печени, то в первую очередь восстанавливают функцию этого органа. В случаях, когда хлоазма стала следствием гормональных нарушений, назначают препараты, корректирующие это состояние, меняют или полностью отменяют оральные контрацептивы и т.д.
Прежде, чем приступать к косметическому удалению пятен хлоазмы, необходимо убедиться, что в состав используемых на регулярной основе средств ухода за кожей не входят фотосенсибилизирующие ингредиенты — ретиноиды, альфа- и бета-гидроксикислоты и т. д.
д.
В арсенале современной косметологии есть немало методов, направленных на коррекцию пигментных пятен. Их назначение является компетенцией врача-дерматолога. В случаях, когда хлоазма локализуется в эпидермисе, часто удается ограничиться депигментирующими косметическими препаратами, в состав которых входят арбутин, койевая, аскорбиновая и азелаиновая кислоты, гидрохинон, руцинол и другие активные вещества, обладающие отбеливающими свойствами. Кроме того, выполняют мезотерапевтические процедуры, а также химические пилинги (фитиновый, ретиноевый, пировиноградный, азелаиновый, гликолевый и др). В случае неэффективности лечения применяют аппаратные процедуры — микродермабразию, лазерную шлифовку или лазерный пилинг.
При дермальной хлоазме рекомендуются процедуры с использованием фракционного или неодимового лазеров.
Осложнения
Хлоазма не имеет осложнений, которые могли бы влиять на жизнедеятельность человека, однако приносит немалый психологический дискомфорт.
Профилактика хлоазмы
Основным профилактическим мероприятием является ограничение пребывания на открытом солнце, исключение посещения соляриев и использование солнцезащитных средств даже в пасмурную погоду.
При использовании гормональных контрацептивов необходимо обсудить с гинекологом возможность их отмены.
Ряд лекарственных препаратов и косметических средств обладают фотосенсибилизирующим действием – повышают чувствительность кожи к солнечным лучам. Врач поможет подобрать их аналоги, что позволит минимизировать риск дальнейшего развития хлоазмы.
Источники:
- Мелазма – Европейские рекомендации.
- Курбанова Д.Ч. Проблема распространенности хлоазмы и мелазмы у женщин. Бюллетень науки и практики, журнал. Т.5, №7. 2019.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Синдром Ретта
20211 18 Октября
Кератоконус
335 18 Октября
Косолапость
19725 17 Октября
Показать еще
Климакс
Менопауза
Сахарный диабет
Дефицит железа
Гиперплазия эндометрия
Гиперплазия эндометрия: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Потеря сознания
Судороги
Остановка дыхания
Инсульт
Сахарный диабет
Цирроз
Гепатит
Пиелонефрит
Кома, или коматозное состояние
Кома: причины появления, симптомы, диагностика и способы лечения.
Подробнее
ЭКО
Диарея
Бесплодие
Импотенция
Варикоцеле
Варикоцеле: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Гепатит
Сифилис
Желтуха
Цирроз печени
Цирроз печени: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Бесплодие
Аборт
ЭКО
Маточное кровотечение
Тазовая боль
Эндометрит
Эндометрит: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Мелазма: симптомы, диагностика и лечение
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое меланодермия?
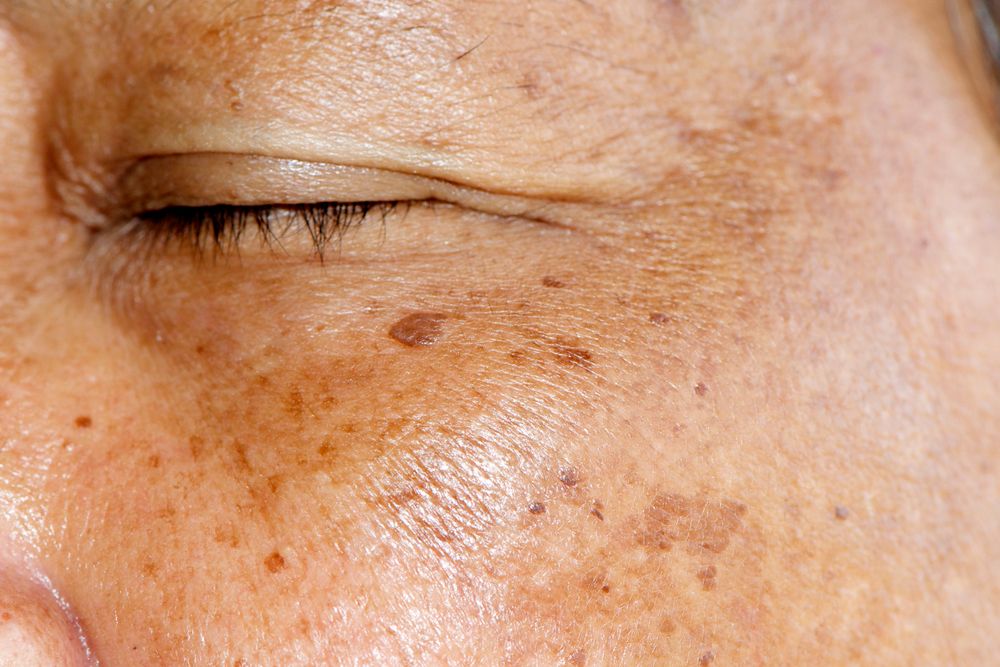
Мелазма — распространенное кожное заболевание. Состояние вызывает темные, обесцвеченные пятна на коже.
Ее также называют хлоазмой или «маской беременности», когда она возникает у беременных женщин. Заболевание гораздо чаще встречается у женщин, чем у мужчин, хотя мужчины тоже могут им болеть. По данным Американской академии дерматологии, 90 процентов людей, у которых развивается меланодермия, составляют женщины.
Мелазма вызывает пятна обесцвечивания. Пятна темнее, чем ваш обычный цвет кожи. Обычно это происходит на лице и является симметричным, с соответствующими отметинами на обеих сторонах лица. На других участках тела, которые часто подвергаются воздействию солнца, также может развиться меланодермия.
Коричневатые пятна обычно появляются на:
- щеках
- лбу
- переносице
- подбородке
Также может возникать на шее и предплечьях. Изменение цвета кожи не наносит физического вреда, но вы можете стесняться того, как это выглядит.
Изменение цвета кожи не наносит физического вреда, но вы можете стесняться того, как это выглядит.
Если вы заметили эти симптомы меланодермии, обратитесь к врачу. Они могут направить вас к дерматологу, врачу, который специализируется на лечении кожных заболеваний.
Не совсем ясно, что вызывает меланодермию. Люди с более темной кожей подвержены большему риску, чем люди со светлой кожей. Чувствительность к эстрогену и прогестерону также связана с этим заболеванием. Это означает, что противозачаточные таблетки, беременность и гормональная терапия могут спровоцировать меланодермию. Стресс и заболевания щитовидной железы также считаются причинами меланодермии.
Кроме того, воздействие солнца может вызвать меланодермию, поскольку ультрафиолетовые лучи воздействуют на клетки, контролирующие пигмент (меланоциты).
Визуального осмотра пораженного участка часто бывает достаточно для диагностики меланодермии. Чтобы исключить конкретные причины, ваш лечащий врач может также провести некоторые анализы.
Одним из методов исследования является обследование с помощью лампы Вуда. Это особый вид света, который удерживается на вашей коже. Это позволяет вашему лечащему врачу проверить наличие бактериальных и грибковых инфекций и определить, сколько слоев кожи поражает меланодермия. Чтобы проверить наличие серьезных кожных заболеваний, они также могут выполнить биопсию. Это включает в себя удаление небольшого кусочка пораженной кожи для тестирования.
У некоторых женщин меланодермия исчезает сама по себе. Обычно это происходит, когда это вызвано беременностью или противозачаточными таблетками.
Медицинский работник может назначить кремы, которые могут осветлить кожу. Они также могут назначить местные стероиды, чтобы осветлить пораженные участки. Если они не работают, возможны химические пилинги, дермабразия и микродермабразия. Эти процедуры удаляют верхние слои кожи и могут помочь осветлить темные пятна.
Эти процедуры не гарантируют, что меланодермия не вернется, и в некоторых случаях меланодермия не может быть полностью облегчена. Возможно, вам придется вернуться для последующих визитов и придерживаться определенных методов лечения кожи, чтобы снизить риск возвращения меланодермии. К ним относятся минимизация пребывания на солнце и ежедневное использование солнцезащитного крема.
Возможно, вам придется вернуться для последующих визитов и придерживаться определенных методов лечения кожи, чтобы снизить риск возвращения меланодермии. К ним относятся минимизация пребывания на солнце и ежедневное использование солнцезащитного крема.
Несмотря на то, что не все случаи меланодермии исчезают при лечении, есть вещи, которые вы можете сделать, чтобы не допустить ухудшения состояния и свести к минимуму появление обесцвечивания. К ним относятся:
- использование косметики для маскировки обесцвеченных участков
- прием назначенных лекарств
- ежедневное использование солнцезащитного крема с SPF 30
- ношение широкополой шляпы, которая защищает лицо или обеспечивает тень вы будете находиться на солнце в течение длительного периода времени.
Если вы стесняетесь своей мелазмы, поговорите со своим врачом о местных группах поддержки или консультантах. Встреча с другими людьми с этим заболеванием или разговор с кем-то могут помочь вам почувствовать себя лучше.

Мелазма: симптомы, диагностика и лечение
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Что такое меланодермия?
Мелазма — распространенное кожное заболевание. Состояние вызывает темные, обесцвеченные пятна на коже.
Ее также называют хлоазмой или «маской беременности», когда она возникает у беременных женщин. Заболевание гораздо чаще встречается у женщин, чем у мужчин, хотя мужчины тоже могут им болеть. По данным Американской академии дерматологии, 90 процентов людей, у которых развивается меланодермия, составляют женщины.
Мелазма вызывает пятна обесцвечивания. Пятна темнее, чем ваш обычный цвет кожи. Обычно это происходит на лице и является симметричным, с соответствующими отметинами на обеих сторонах лица. На других участках тела, которые часто подвергаются воздействию солнца, также может развиться меланодермия.

Коричневатые пятна обычно появляются на:
- щеках
- лбу
- переносице
- подбородке
Также может возникать на шее и предплечьях. Изменение цвета кожи не наносит физического вреда, но вы можете стесняться того, как это выглядит.
Если вы заметили эти симптомы меланодермии, обратитесь к врачу. Они могут направить вас к дерматологу, врачу, который специализируется на лечении кожных заболеваний.
Не совсем ясно, что вызывает меланодермию. Люди с более темной кожей подвержены большему риску, чем люди со светлой кожей. Чувствительность к эстрогену и прогестерону также связана с этим заболеванием. Это означает, что противозачаточные таблетки, беременность и гормональная терапия могут спровоцировать меланодермию. Стресс и заболевания щитовидной железы также считаются причинами меланодермии.
Кроме того, воздействие солнца может вызвать меланодермию, поскольку ультрафиолетовые лучи воздействуют на клетки, контролирующие пигмент (меланоциты).

Визуального осмотра пораженного участка часто бывает достаточно для диагностики меланодермии. Чтобы исключить конкретные причины, ваш лечащий врач может также провести некоторые анализы.
Одним из методов исследования является обследование с помощью лампы Вуда. Это особый вид света, который удерживается на вашей коже. Это позволяет вашему лечащему врачу проверить наличие бактериальных и грибковых инфекций и определить, сколько слоев кожи поражает меланодермия. Чтобы проверить наличие серьезных кожных заболеваний, они также могут выполнить биопсию. Это включает в себя удаление небольшого кусочка пораженной кожи для тестирования.
У некоторых женщин меланодермия исчезает сама по себе. Обычно это происходит, когда это вызвано беременностью или противозачаточными таблетками.
Медицинский работник может назначить кремы, которые могут осветлить кожу. Они также могут назначить местные стероиды, чтобы осветлить пораженные участки. Если они не работают, возможны химические пилинги, дермабразия и микродермабразия.
 Эти процедуры удаляют верхние слои кожи и могут помочь осветлить темные пятна.
Эти процедуры удаляют верхние слои кожи и могут помочь осветлить темные пятна.Эти процедуры не гарантируют, что меланодермия не вернется, и в некоторых случаях меланодермия не может быть полностью облегчена. Возможно, вам придется вернуться для последующих визитов и придерживаться определенных методов лечения кожи, чтобы снизить риск возвращения меланодермии. К ним относятся минимизация пребывания на солнце и ежедневное использование солнцезащитного крема.
Несмотря на то, что не все случаи меланодермии исчезают при лечении, есть вещи, которые вы можете сделать, чтобы не допустить ухудшения состояния и свести к минимуму появление обесцвечивания. К ним относятся:
- использование косметики для маскировки обесцвеченных участков
- прием назначенных лекарств
- ежедневное использование солнцезащитного крема с SPF 30
- ношение широкополой шляпы, которая защищает лицо или обеспечивает тень вы будете находиться на солнце в течение длительного периода времени.


 Изменяется процесс выработки меланина и его естественной утилизации.
Изменяется процесс выработки меланина и его естественной утилизации.



 Эти процедуры удаляют верхние слои кожи и могут помочь осветлить темные пятна.
Эти процедуры удаляют верхние слои кожи и могут помочь осветлить темные пятна.