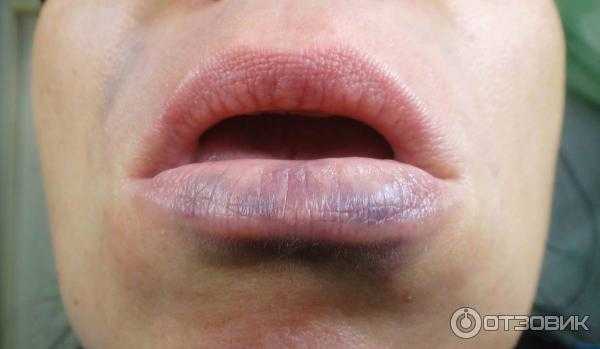
На лице фиолетовое пятно на: Фиолетовые точки. Синие пятна на теле
Огромное фиолетовое пятно сосудов на лице двухлетней девочки лечат лазером
Комсомольская правда
ЗДОРОВЬЕНовости медицины
Надежда БАС
4 августа 2013 8:00
На процедуры может уйти до 16 лет
Матильда Каллаган родилась с врожденной болезнью
Эта британская малышка — храбрая девочка, которой врачи при рождении прогнозировали не более двух часов жизни. В октябре Матильде Каллаган исполнится три года, однако наверняка только её семья может поистине знать, насколько тяжелыми они выдались для девчушки. Когда Матильда родилась, незнакомые люди не редко спрашивали ее родителей, как случилось, что они не уследили за крошкой: вероятно, её обожгли у радиатора.
Все дело в том, что Матильда Каллаган родилась с врожденной болезнью, одним из симптомов которой является большое количество выглядящих как фиолетовые родинки сосудистых опухолей, которые располагаются в основном на лице. До родов родители девочки, ровно, как и врачи, даже не подозревали о каких-то проблемах: беременность протекала хорошо.
Матильда перенесла множество операций еще будучи младенцем
Когда Матильда родилась у Ребекки и Пола, ни ее родители, ни медики не поверили своим глазам – специалисты сначала предположили, что темно-фиолетовый цвет кожи малышки возник из-за возможных ушибов. Но спустя полчаса стало ясно – это не гематомы от ушибов, а родинка. Не заставил себя долго ждать и страшный диагноз — синдром Стерджа-Вебера — редкое неврологическое и заболевание, характеризуется поражением кожи в виде ангиом и невусов на лице, глаукомой, которая влияет на зрение, эпилептическими припадками, нарушениями мозгового кровообращения и умственной отсталостью.
Вероятно, во время столь страшного врачебного приговора, чья-то жизнь обрывается навсегда, так и не начавшись. Но это не о семье Каллаган: родители решили бороться, не смотря на то, что у малышки было большинство из названных симптомов. Кроме этого, она не могла дышать и кушать: состояние малышки было настолько плохим, что операцию решили не откладывать и провели сразу после рождения.
Позже, чтобы избавить ее от постоянных судорог, Матильде сделали гемисферэктомию — операция, которая включает в себя удаление или отключение половины мозга. Наряду с этим у девочки было два отверстия в сердце, что еще больше осложняло ее состояние. Сейчас девочка уже чувствует себя лучше, а между тем, её родители рассказывают, что даже не представляют что «могли поступить иначе».
Девчушку впереди еще ждут бесчисленные операции, переливания крови и исследования, но ее родители полны решимости бороться за дочь. Вероятно, это и есть один из самых ярких примеров человеческой любви и храбрости, а также силы и непреодолимого желания к жизни маленькой Матильды.
Возрастная категория сайта 18+
Сетевое издание (сайт) зарегистрировано Роскомнадзором, свидетельство Эл № ФС77-80505 от 15 марта 2021 г.
И.О. ШЕФ-РЕДАКТОРА САЙТА — КАНСКИЙ ВИКТОР ФЕДОРОВИЧ.
АВТОР СОВРЕМЕННОЙ ВЕРСИИ ИЗДАНИЯ — СУНГОРКИН ВЛАДИМИР НИКОЛАЕВИЧ.
Сообщения и комментарии читателей сайта размещаются без предварительного редактирования. Редакция оставляет за собой право удалить их с сайта или отредактировать, если указанные сообщения и комментарии являются злоупотреблением свободой массовой информации или нарушением иных требований закона.
АО «ИД «Комсомольская правда». ИНН: 7714037217 ОГРН: 1027739295781 127015, Москва, Новодмитровская д. 2Б, Тел. +7 (495) 777-02-82.
Исключительные права на материалы, размещённые на интернет-сайте www.kp.ru, в соответствии с законодательством Российской Федерации об охране результатов интеллектуальной деятельности принадлежат АО «Издательский дом «Комсомольская правда», и не подлежат использованию другими лицами в какой бы то ни было форме без письменного разрешения правообладателя.
Приобретение авторских прав и связь с редакцией: [email protected]
причины, особенности, удаление — МСЗ.РФ
Гемангиома — доброкачественная опухоль, развивающаяся из эндотелия: тканей, выстилающих кровеносные сосуды. Иногда это заболевание называют еще «младенческой» или «инфантильной гемангиомой». Выглядит дефект на коже как пятно с нечеткими краями, цвет которого может быть как темно-красным, так и всех оттенков фиолетового.
Иногда это заболевание называют еще «младенческой» или «инфантильной гемангиомой». Выглядит дефект на коже как пятно с нечеткими краями, цвет которого может быть как темно-красным, так и всех оттенков фиолетового.
Бывает гемангиома у детей с момента рождения, но чаще всего она появляется в первые два месяца жизни новорожденного ребенка, что крайне пугает родителей. Между тем, для серьезных тревог нет никаких оснований: новообразование никогда не перерождается в злокачественную опухоль и не причиняет физической боли малышу. Исключение составляют случаи, когда гемангиома травмируется (например, одеждой), что приводит к кровотечению из сосудистого образования и формированию раневой поверхности, которая может в дальнейшем инфицироваться. Подобная ситуация требует безотлагательного хирургического лечения.
У гемангиомы есть одна положительная особенность: у детей от одного года до 2 – 3 лет происходит процесс инвалюции гемангиомы, то есть самостоятельно уменьшается в размере, вплоть до полного исчезновения!
Особенности локализации гемангиомы
Как правило, располагается гемангиома на лице у ребенка: на губе, на щеке или на лбу. Поскольку, по статистике, эта болезнь встречается чаще у девочек, чем у мальчиков, то вред косметического дефекта трудно переоценить.
Поскольку, по статистике, эта болезнь встречается чаще у девочек, чем у мальчиков, то вред косметического дефекта трудно переоценить.
Однако бывает локализация кожной гемангиомы у детей и на волосистой части головы, на конечностях или на туловище. При этом она может быть как единичной (1–2 пятна в поле зрения), так и множественной, когда у ребенка встречается 3 и более гемангиом, часто сочетающиеся с гемангиомами паренхиматозных органов (печень, селезенка, легкие и почки).
Причины и симптомы заболевания
В настоящее время медицина еще не может точно ответить на вопрос, отчего и как появляется гемангиома у ребенка. По одной из теорий, где-то на этапе ангиогенеза (т.е. закладки кровеносных сосудов во время внутриутробного развития) происходит генетический сбой. К числу факторов риска, которые являются причиной появления гемангиомы у детей, врачи относят:
- — недоношенную беременность,
- — поздние первые роды,
- — ОРВИ, перенесенные беременной в 1-м триместре,
- — прием в период беременности различных лекарственных препаратов,
- — нарушение плацентарного кровообращения у плода,
- — вредные привычки матери (употребление алкоголя и никотина),
- — проживание в период беременности в районе с плохой экологией.

Виды гемангиомы
В настоящее время наиболее объективно обоснованной является классификация Международного общества по изучению сосудистых аномалий ISSVA, 2014 года. В ней выделена очаговая форма инфантильной гемангиомы, которая имеет несколько типов: простой, глубокий и смешанный тип.
1. Простой тип
Второе название капиллярной гемангиомы у ребенка — простая. Как правило, она расположена в верхних слоях дермы и видна невооруженным глазом. Имеет гладкую поверхность и не возвышается над уровнем кожи. Если на нее надавить (например, прозрачным стеклом), то цвет ее побледнеет, а после прекращения давления окраска восстановится в прежнем объеме.
2. Глубокий тип
Глубокий тип (кавернозную гемангиому) у ребенка врачи еще называют каверномой. Чаще всего она локализуется в нижних слоях кожи и подкожно.
3. Смешанный тип
О таком виде гемангиомы говорят, когда у новообразования одновременно есть признаки как капиллярной ангиодисплазии, так и кавернозной: т. е. присутствует как надкожный, так и подкожный очаг.
е. присутствует как надкожный, так и подкожный очаг.
Стадии заболевания
Заболевание может развиваться несколько лет. В развитии гемангиомы выделяют 2 стадии: роста (или стадия пролиферации) и рассасывания (или стадия инволюции). В период первых шести месяцев жизни гемангиома, в большинстве случаев, активно растет, поэтому удаление гемангиомы у детей до года не практикуется — врачи наблюдают и надеются, что произойдет инволюция. Однако при быстром увеличении образования большинство специалистов рекомендуют, не ожидать начала непредсказуемого по течению периода инволюции, а осуществлять безотлагательное лечение, в целях предотвращения возможных или устранения уже возникших осложнений. Период рассасывания (инволюции) начинается с 1 года и длится до 3 и более лет, при этом ткани гемангиомы претерпевают фиброзно-жировое замещение. В результате у 20 – 50% детей возможна деформация кожных покровов, а у 10% – сохраняются резидуальные сосудистые элементы.
Методы лечения гемангиомы у детей
Что делать, если у ребенка гемангиома не только диагностирована, но и есть тенденция к ее росту? Прежде всего, не отчаиваться: малышу можно помочь. Причем не обязательно сразу при помощи операции! В настоящее время существуют многочисленные лечебные методы общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли, гемангиомы у детей (*).
Причем не обязательно сразу при помощи операции! В настоящее время существуют многочисленные лечебные методы общего, системного, и локального воздействия на патологическую ткань доброкачественной сосудистой опухоли, гемангиомы у детей (*).
Медикаментозная терапия
При множественных гемангиомах на теле врачи начинают лечение с назначения кортикостероидов и вета-адреноблокаторов. Курс составляет не менее 8 месяцев и проходит под контролем кардиолога, поскольку эти препараты часто оказывают негативные побочные действия на организм в целом. Этот метод лечения входит в базовую программу ОМС.
Криотерапия
Используется для разрушения небольших капиллярных гемангиом при помощи кратковременного воздействия жидким азотом.
Склерозирование
Применяется при глубоких кавернозных гемангиомах небольшого размера. В опухоль вводят специальный раствор, который склерозирует (вызывает появление тромба) питающий крупный кровеносный сосуд, что приводит к ее рассасыванию.
Электрокоагуляция
Используется для устранения небольших простых гемангиом с помощью воздействия на них высокочастотного тока.
Магниевая терапия
Метод эффективен для ликвидации объемных кавернозных гемангиом. С этой целью их заполняют частицами магния, что должно перевести заболевание в стадию инволюции.
Лазерная хирургия
Удаление гемангиомы у детей лазером на сегодняшний день считается самым оптимальным способом лечения, доказавшим свою эффективность и безопасность. В московском НИИ НДХиТ хирурги запатентовали уникальную методику удаления гемангиом при помощи прибора «ИРЭ-Полюс». Его работа основана на комплексном воздействии на опухоль волнами различной длины, разрушающими воду и гемоглобин — два ключевых компонента, из которых состоят гемангиомы. Данный феномен позволяет радикально выполнять фотодеструкцию всего объема патологических тканей гемангиомы, включая глубокую подкожную часть, без повреждения окружающих тканевых структур, что создает оптимальные условия для улучшения местных регенеративных процессов, способствующим лучшим результатам лечения. Метод включен в базовую программу ОМС. Подробнее о методике и том, как попасть на лечение, читайте здесь.
Метод включен в базовую программу ОМС. Подробнее о методике и том, как попасть на лечение, читайте здесь.
Хирургическое иссечение
Традиционная хирургическая операция, предполагающая наличия шва, применяется в крайнем случае: если по соседству имеются крупные кровеносные сосуды, а гемангиома отличается высокой скоростью кровотока или имеет слишком узкое основание. Метод входит в базовую программу ОМС.
Какой метод лечения гемангиомы самый лучший?
Огромное значение играет выбор врачом правильной тактики лечения. Каждая гемангиома по-своему уникальна и требует строго индивидуального подхода. Поэтому мы не сразу решаемся удалять гемангиомы детям. В любом случае, это новообразование надо наблюдать. Одному ребенку показан лазер, а для другого наиболее эффективным и наименее травматичным будет как раз классическое хирургическое иссечение. Например, если за ухом расположена большая гемангиома, нависающая как «гребень петуха», то после хирургического вмешательства останется лишь крохотный рубец-полосочка, тогда как лазерное воздействие может привести не к такому хорошему эстетическому результату.
Гемангиома у новорожденного
Конечно, чем меньше ребенок, тем страшнее родителям решиться отдать его хирургам, даже если речь идет не о металлическом скальпеле, а о лазерном луче. Стоит ли откладывать удаление гемангиомы? Этот вопрос надо в обязательном порядке обсуждать с лечащим врачом. Порой родители теряются, к какому врачу обратиться с ребенком с гемангиомой? К дерматологу? К терапевту? Правильный ответ только один: к детскому сосудистому хирургу. Только он, наблюдая динамику развития гемангиомы, может сказать, есть ли надежда на ее инволюцию или все-таки придется вмешаться хирургии.
По статистике, большая часть гемангиом самостоятельно рассасывается после первого года жизни ребенка. Если же к 2 – 3 годам этого не произошло, а, напротив, пятно увеличивается в размере по мере взросления ребенка, то оперативного вмешательства не избежать.
Возможные осложнения гемангиомы
После того, как удаляют гемангиому, у детей, как правило, не бывает никаких серьезных осложнений.
Другое дело — отдаленные последствия гемангиомы, лечением которой не занимались вовсе. Бывает и так, что в надежде на типично русский «авось», родители слишком долго ждут самостоятельного исчезновения гемангиомы. Если этого не происходит у ребенка к 6 –7 годам, помимо того, что гемангиома может стать причиной тяжелых психологических комплексов, есть вероятность и нарушения в работе различных систем организма. Так, если локализация опухоли на языке, то по мере роста может быть затруднена речь и возникнут проблемы при жевании. Гемангиома на веке у ребенка чревата снижением остроты зрения. А локализация на ушной раковине может вызвать нарушение слуха.
|
Не откладывайте решение проблемы на завтра — уже сегодня, при наличии полиса ОМС, независимо от того, где вы проживаете, у вас есть право удалить гемангиому своему ребенку у лучших хирургов Москвы! Отправьте заявку на плановую госпитализацию через информационный проект «Москва — столица здоровья» или обратитесь по телефону горячей линии: +7 (495) 587-70-88. Услуги проекта по информированию граждан, как и медицинская помощь пациентам в больнице предоставляются бесплатно. |
ОСТАВИТЬ ЗАЯВКУ |
(*) Обращаем внимание на то, что решение о выборе того или иного метода лечения принимается врачами, в зависимости от индивидуальных показаний и противопоказаний конкретного пациента.
Материал подготовлен совместно с экспертом: Александром Генриховичем Дорофеевым,
к.м.н., детским хирургом, врачом высшей категории НИИ НДХиТ
Источник: информационный проект
«Москва – столица здоровья»
Пурпура Информация | Гора Синай
Пятна крови; Кожные кровоизлияния
Пурпура — это пурпурные пятна и пятна, которые появляются на коже и слизистых оболочках, включая слизистую оболочку рта.
Пурпура Шенлейна-Геноха чаще наблюдается у детей, чем у взрослых, и часто возникает после инфекции верхних дыхательных путей. Он вызывает кожную сыпь с кровоизлиянием в кожу (петехии и пурпура). Кровотечения также могут возникать из желудочно-кишечного тракта и почек.
Пурпура Шенлейна-Геноха чаще наблюдается у детей, чем у взрослых, и часто возникает после инфекции верхних дыхательных путей.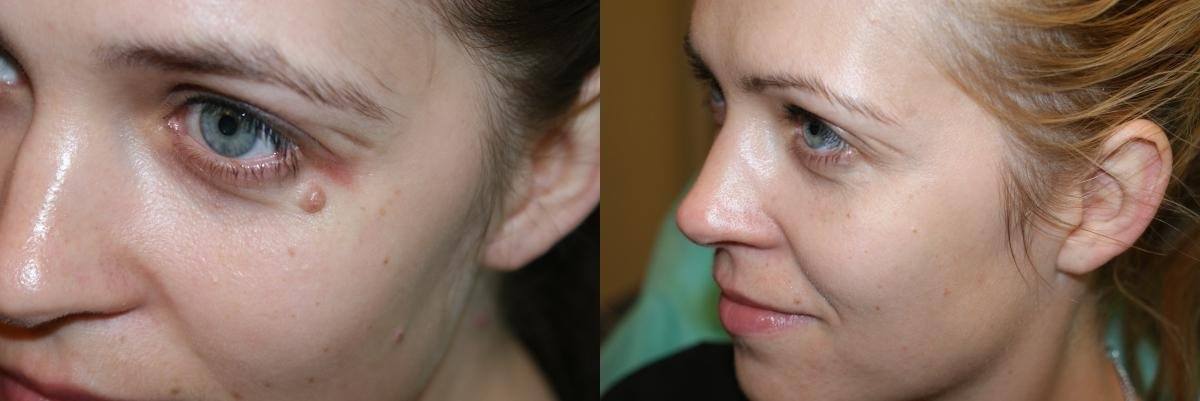 Он вызывает кожную сыпь с кровоизлиянием в кожу (петехии и пурпура). Кровотечения также могут возникать из желудочно-кишечного тракта и почек.
Он вызывает кожную сыпь с кровоизлиянием в кожу (петехии и пурпура). Кровотечения также могут возникать из желудочно-кишечного тракта и почек.
Пурпура Шенлейна-Геноха чаще наблюдается у детей, чем у взрослых, и часто возникает после инфекции верхних дыхательных путей. Он вызывает кожную сыпь с кровоизлиянием в кожу (петехии и пурпура). Кровотечения также могут возникать из желудочно-кишечного тракта и почек.
Пурпура Шенлейна-Геноха чаще наблюдается у детей, чем у взрослых, и часто возникает после инфекции верхних дыхательных путей. Он вызывает кожную сыпь с кровоизлиянием в кожу (петехии и пурпура). Кровотечения также могут возникать из желудочно-кишечного тракта и почек.
Менингококцемия представляет собой опасную для жизни инфекцию, которая возникает при проникновении менингококка Neisseria meningitidis в кровоток. Кровоизлияния в кожу (петехии и пурпура) могут возникать.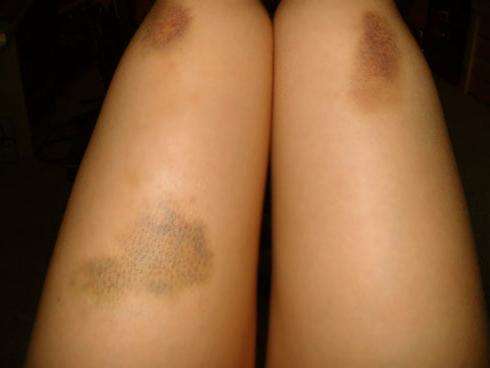 Ткань на участках может отмереть (некротизироваться или стать гангренозной). Если человек выживает, участки заживают с образованием рубцов.
Ткань на участках может отмереть (некротизироваться или стать гангренозной). Если человек выживает, участки заживают с образованием рубцов.
Менингококцемия представляет собой опасную для жизни инфекцию, которая возникает при проникновении менингококка Neisseria meningitidis в кровоток. Обычно наблюдается кровоизлияние в кожу (петехии и пурпура), и ткани в этих областях могут отмереть (некротизироваться или стать гангренозными). Если пациент выживает, участки заживают с рубцеванием. На этом снимке видно больше кровоизлияний и небольшое отмирание тканей.
Пятнистая лихорадка Скалистых гор вызывается организмом Rickettsia rickettsii и передается при укусе клеща. Это серьезная инфекция, вызывающая классическую сыпь примерно через 9 лет.0% инфицированных. Это типичный вид сыпи. Есть много симптомов, которые влияют на весь организм (системные).
Менингококцемия представляет собой опасную для жизни инфекцию, которая возникает, когда бактерия Neisseria meningitidis проникает в кровоток. Обычно происходит кровоизлияние в кожу (петехии и пурпура), и ткань может отмереть (некротизироваться или стать гангренозной). Если пациент выживает, участки заживают с рубцеванием.
Обычно происходит кровоизлияние в кожу (петехии и пурпура), и ткань может отмереть (некротизироваться или стать гангренозной). Если пациент выживает, участки заживают с рубцеванием.
Соображения
Пурпура возникает, когда мелкие кровеносные сосуды просачиваются под кожу.
Пурпура размером от 4 до 10 мм (миллиметров) в диаметре. Когда пятна пурпуры менее 4 мм в диаметре, их называют петехиями. Пятна пурпуры размером более 1 см (сантиметра) называются экхимозами.
Тромбоциты способствуют свертыванию крови. У человека с пурпурой может быть нормальное количество тромбоцитов (нетромбоцитопеническая пурпура) или низкое количество тромбоцитов (тромбоцитопеническая пурпура).
Причины
Нетромбоцитопеническая пурпура может быть вызвана:
- Амилоидозом (заболеванием, при котором в тканях и органах накапливаются аномальные белки)
- Нарушения свертываемости крови
- Врожденный цитомегаловирус (состояние, при котором младенец инфицирован вирусом, называемым цитомегаловирусом, до рождения)
- Синдром врожденной краснухи
- Препараты, влияющие на функцию тромбоцитов или факторы свертывания крови пурпура)
- Гемангиома (патологическое разрастание кровеносных сосудов в коже или внутренних органах)
- Воспаление кровеносных сосудов (васкулит), такое как пурпура Шенлейна-Геноха, вызывающая пурпуру приподнятого типа
- Изменения давления, которые происходят во время вагинальных родов
- Скюрги (дефицит витамина С)
- Использование стероидов
- Определенные инфекции
- Повреждение
Тромбоцитопеничные целевые средства могут быть из -за ограничений
 тромбоцитопеническая пурпура (ИТП) — нарушение свертываемости крови
тромбоцитопеническая пурпура (ИТП) — нарушение свертываемости кровиКогда обращаться к медицинскому работнику
Если у вас есть признаки пурпуры, позвоните своему поставщику медицинских услуг и запишитесь на прием.
Чего ожидать в вашем кабинете Посетите
Медицинский работник осмотрит вашу кожу и спросит о вашей истории болезни и симптомах, в том числе:
- Это первый раз, когда у вас появились такие пятна?
- Когда они появились?
- Какого они цвета?
- Они похожи на синяки?
- Какие лекарства вы принимаете?
- Какие еще проблемы со здоровьем у вас были?
- У кого-нибудь в вашей семье есть подобные пятна?
- Какие еще симптомы у вас есть?
Можно сделать биопсию кожи. Для определения причины пурпуры могут быть назначены анализы крови и мочи.
Для определения причины пурпуры могут быть назначены анализы крови и мочи.
Динулос JGH. Принципы диагностики и анатомии. В: Динулос JGH, изд. Клиническая дерматология Хабифа . 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2021:глава 1.
Кухни CS. Пурпура и другие гемоваскулярные нарушения. В: Kitchens CS, Kessler CM, Konkle BA, Streiff MB, Garcia DA, eds. Консультативный гемостаз и тромбоз . 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2019:глава 10.
Последнее рассмотрение: 19.06.2021
Рецензировал: Рамин Фатхи, доктор медицины, FAAD, директор Phoenix Surgical Dermatology Group, Феникс, Аризона. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Когда синяк требует медицинской помощи?
Все знакомы с синяками и обычно никогда не задумываются о них.
 Вы просыпаетесь с синяком и думаете, как он появился? Так что же на самом деле происходит под кожей и в какой момент следует обратиться к врачу при синяке?
Вы просыпаетесь с синяком и думаете, как он появился? Так что же на самом деле происходит под кожей и в какой момент следует обратиться к врачу при синяке?Когда мягкие ткани тела получают легкую травму, мелкие вены и капилляры (мельчайшие кровеносные сосуды в вашем теле) под кожей иногда разрываются, и вытекают эритроциты. Когда кровь скапливается под кожей, она становится черной, синей, фиолетовой, коричневой или желтой. Внешнего кровотечения нет, если кожа не вскрывается. Размер и тяжесть ушиба зависят от того, какая сила была приложена во время травмы.
Что означают разные цвета синяка?
Различные цвета синяка указывают на возраст травмы. Когда организм разрушает эритроциты, синяк меняет цвет и является естественной частью процесса заживления. Вот цвета типичного синяка и их значение:
Красный
Синяки часто начинаются с красных пятен на коже, потому что под кожей скапливается свежая, богатая кислородом кровь.
Синий, фиолетовый или черный
Через 1-2 дня вытекающая кровь начинает терять кислород и менять цвет. В зависимости от размера, расположения и серьезности синяка он может иметь оттенки синего, фиолетового или черного цвета.
Желтый или зеленый
Через 5-10 дней после первоначальной травмы ваш синяк начнет приобретать желтый или зеленый оттенок. Эти цвета являются результатом соединений биливердина и билирубина, которые вырабатываются, когда организму необходимо расщепить гемоглобин (кровь).
Желтовато-коричневый или светло-коричневый
Это последняя стадия кровоподтеков, обычно возникающая через 10-14 дней после первоначальной травмы.
Чем отличается синяк от гематомы?
Синяки также называют ушибами. Гематомы похожи на синяки, за исключением того, что они более серьезные и симптомы развиваются гораздо быстрее. Они также больше, глубже и, как правило, имеют более значительный отек, чем типичный синяк. Гематомы на голове, лице и животе могут вызывать тяжелые симптомы. Если у вас возникли какие-либо из следующих симптомов после травмы головы, лица или живота, мы рекомендуем посетить одну из наших клиник, чтобы избежать дальнейших осложнений.
Гематомы на голове, лице и животе могут вызывать тяжелые симптомы. Если у вас возникли какие-либо из следующих симптомов после травмы головы, лица или живота, мы рекомендуем посетить одну из наших клиник, чтобы избежать дальнейших осложнений.
Головка
Внутричерепные гематомы могут вызывать головные боли, рвоту, тошноту, невнятную речь и спутанность сознания.
Лицо
Септальные гематомы вызывают отек и синяк в области носа и области под глазами. Вы также можете испытывать носовые кровотечения или прозрачную жидкость, вытекающую из носа.
Брюшная полость
Абдоминальные гематомы вначале могут не вызывать никаких симптомов, но могут вызывать отек, болезненность и боль.
Когда обращаться за медицинской помощью при ушибе
Синяки, как правило, представляют собой поверхностные повреждения, которые заживают сами по себе без медицинской помощи, и люди могут безопасно лечить их дома.