На коже рук красные пятна: Красные пятна на ладонях — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Что такое атопический дерматит? — Первая Клиника Измайлово доктора Бандуриной
Атопический дерматит является самым ранним проявлением аллергии и возникает при кишечных дисбактериозах в ответ на непереносимость продуктов питания.
Атопический дерматит заболевание, которое диагностируют у детей первого, реже второго года жизни. В это время кожа у малыша особенно тонкая и чувствительная, поэтому она сразу отражает внутренние проблемы. Атопический дерматит манифестирует кожными проявлениями на лице, туловище, конечностях. Часто первые проявления возникают на втором месяце жизни. Они могут начаться и позже, но никак не раньше, поэтому все проявления на коже, которые появляются на первом месяце жизни объясняются другими причинами. Кожа становится плотноватой на ощупь, сухой, шелушащейся. Далее атопический дерматит может развиваться в виде сухих красноватых пятен нечетких или, наоборот, очень четких очертаний на разгибательных поверхностях ручек и ножек, иногда присоединяется мокнутие. Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Атопический дерматит является самым ранним проявлением аллергии и возникает при кишечных дисбактериозах в ответ на непереносимость продуктов питания.
Атопический дерматит заболевание, которое диагностируют у детей первого, реже второго года жизни. В это время кожа у малыша особенно тонкая и чувствительная, поэтому она сразу отражает внутренние проблемы. Атопический дерматит манифестирует кожными проявлениями на лице, туловище, конечностях. Часто первые проявления возникают на втором месяце жизни. Они могут начаться и позже, но никак не раньше, поэтому все проявления на коже, которые появляются на первом месяце жизни объясняются другими причинами. Кожа становится плотноватой на ощупь, сухой, шелушащейся.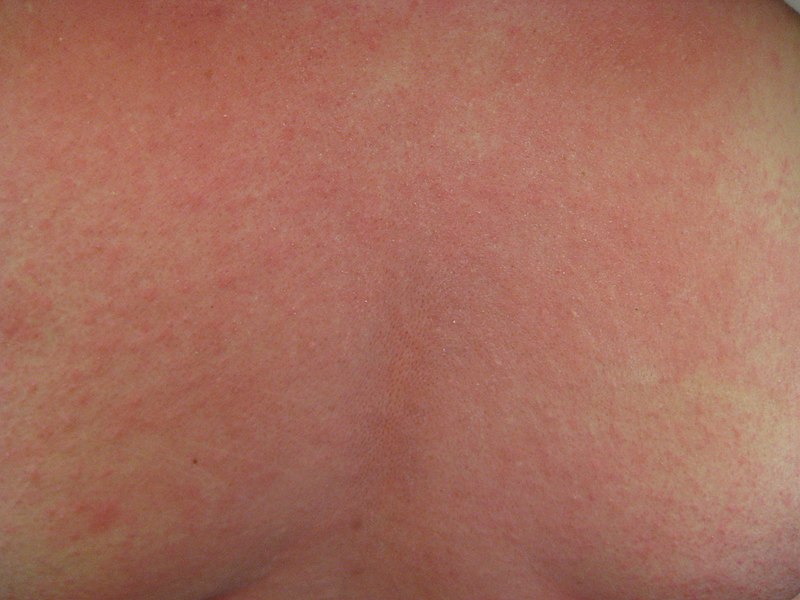 Далее атопический дерматит может развиваться в виде сухих красноватых пятен нечетких или, наоборот, очень четких очертаний на разгибательных поверхностях ручек и ножек, иногда присоединяется мокнутие. Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Далее атопический дерматит может развиваться в виде сухих красноватых пятен нечетких или, наоборот, очень четких очертаний на разгибательных поверхностях ручек и ножек, иногда присоединяется мокнутие. Или красные пятна, покрытые шелушащейся корочкой, могут располагаться в локтевых сгибах, подколенных ямках — над сгибателями ручек и ножек, часто мокнут, особенно к вечеру, в складочках образуются трещинки и могут очень беспокоить малыша. Так начинает формироваться заболевание, которое называется нейродермит.
Неудивительно, что даже минимальные кожные проявления у малыша очень огорчают мам, так как хорошо известно, что они свидетельствуют о предрасположенности к аллергии. Конечно, такая кожа более уязвима – ее защитные свойства страдают, и на ней чаще развивается инфекция, но основная опасность в другом. Нередко именно с атопического дерматита начинается «аллергический марш» — последовательные проявления аллергии на коже, в дыхательной системе, ЛОР — органах. Поэтому, если «аллергический марш» вовремя не остановить, возможно развитие аллергических процессов на бронхах – бронхиальной астмы. Недаром раньше атопический дерматит называли словом «диатез», что означало предрасположение к аллергии.
Недаром раньше атопический дерматит называли словом «диатез», что означало предрасположение к аллергии.
Раньше считалось, что атопический дерматит развивается из-за наследственного дефекта иммунной системы. Малыши, которые получили этот дефект от родителей, особенно от мамы, предрасположены к аллергии. Причем эта аллергия может долгое время не проявляться, но если организм попадает в неблагоприятные условия, то запускается механизм развития аллергии. Сейчас хорошо известно, что даже если есть отягощенная наследственность, аллергия совсем не обязательно разовьется. Более того – это общая задача врача и родителей — не допустить, чтобы механизм аллергии запустился и начал раскручиваться.
Так вот, пусковым крючком, который запускает «аллергический марш» являются кишечные проблемы у малыша. Родители должны помнить, что в окружающей среде: в воздухе, на пеленках, на коже матери находятся самые разнообразные микробы. Когда они попадают к малышу – часть из них погибает. Приживаются те, для которых кишечник крохи представляет собой благоприятную среду обитания. Здесь очень многое зависит от кишечного содержимого, то есть от того, чем питается малыш. Если в кишечнике поселятся «неправильные» микробы – они могут повредить кишечную стенку и способствовать развитию пищевой аллергии. Поэтому важно восстановить и поддерживать хорошее состояние кишечника. А ДЛЯ ЭТОГО НУЖНО, ЗАМЕТИВ ПРИЗНАКИ НЕБЛАГОПЛУЧИЯ, ИДТИ К ВРАЧУ. Специалисты Клиники доктора Бандуриной готовы оказать профессиональную помощь всем жителям ВАО (Измайлово, Гольяново, Преображенское, Новогиреево)
Здесь очень многое зависит от кишечного содержимого, то есть от того, чем питается малыш. Если в кишечнике поселятся «неправильные» микробы – они могут повредить кишечную стенку и способствовать развитию пищевой аллергии. Поэтому важно восстановить и поддерживать хорошее состояние кишечника. А ДЛЯ ЭТОГО НУЖНО, ЗАМЕТИВ ПРИЗНАКИ НЕБЛАГОПЛУЧИЯ, ИДТИ К ВРАЧУ. Специалисты Клиники доктора Бандуриной готовы оказать профессиональную помощь всем жителям ВАО (Измайлово, Гольяново, Преображенское, Новогиреево)
Для начала несколько обязательных правил вскармливания, без которых невозможно привести кишечник в порядок. ЭТИХ ПРАВИЛ ВСЕГО ТРИ: 1. ОТКАЗАТЬСЯ ОТ СЛАДКОГО. Это правило важно как для кормящей мамы, так и для малыша 2. НЕ ОБЕДНЯТЬ СВОЙ РАЦИОН отказом от ценных продуктов – молока, мяса, птицы, овощей 3. ВЕСТИ ПИЩЕВОЙ ДНЕВНИК, чтобы выявить причину раздражения кожи. В пищевой дневник записывается все, что съела за день кормящая мама и ребенок, если он получает что-нибудь, кроме грудного молока. Прежде всего, для мам, которые кормят ребенка грудью и считают, что причиной стало грудное молоко. Помните, ГРУДНОЕ МОЛОКО НЕ «ПОРТИТСЯ» ОТ БОРЩА. Не обедняйте свой рацион – мясо, рыба, курица, творог, молоко и овощи (в том числе морковка, капуста и свекла) обязательно должны присутствовать в вашем рационе. Адресуюсь к любительницам сладкой жизни — ГРУДНОЕ МОЛОКО МОЖЕТ «ИСПОРТИТЬСЯ» ОТ СЛАДКОГО. Пересмотрите свой рацион – исключите сладкие продукты — откажитесь от тортиков, пряников и конфет, меда, варенья и сладких йогуртов, не стоит употреблять виноград, бананы и сухофрукты в любых количествах. Лишний сахар легко перейдет в кровь, а сладкое молоко является отличной питательной средой для развития дисбактериоза – это ответ, почему можно борщ, а нельзя сахар. В кишечнике разовьется неправильная флора — тут же вздуется животик и вспыхнут щечки.
Прежде всего, для мам, которые кормят ребенка грудью и считают, что причиной стало грудное молоко. Помните, ГРУДНОЕ МОЛОКО НЕ «ПОРТИТСЯ» ОТ БОРЩА. Не обедняйте свой рацион – мясо, рыба, курица, творог, молоко и овощи (в том числе морковка, капуста и свекла) обязательно должны присутствовать в вашем рационе. Адресуюсь к любительницам сладкой жизни — ГРУДНОЕ МОЛОКО МОЖЕТ «ИСПОРТИТЬСЯ» ОТ СЛАДКОГО. Пересмотрите свой рацион – исключите сладкие продукты — откажитесь от тортиков, пряников и конфет, меда, варенья и сладких йогуртов, не стоит употреблять виноград, бананы и сухофрукты в любых количествах. Лишний сахар легко перейдет в кровь, а сладкое молоко является отличной питательной средой для развития дисбактериоза – это ответ, почему можно борщ, а нельзя сахар. В кишечнике разовьется неправильная флора — тут же вздуется животик и вспыхнут щечки.
То же самое советую мамам, у которых малыши получают заменители грудного молока – выбирайте не очень сладкую смесь. Малышам «с красными щечками» лучше подходят кисломолочные адаптированные смеси. Обратите внимание на каши — предпочтение следует отдавать натуральным, так как каши быстрого приготовления, особенно сладкие, тоже лакомое блюдо для вредных бактерий. Овощные пюре для деток с атопическим дерматитом должны состоять большей частью из кабачка и брюссельской и цветной капусты, меньшей частью из морковки и тыквы, так как красные овощи – это тоже хорошая питательная среда для вредных бактерий. Деткам, у которых уже более разнообразный рацион, следует записывать все съеденное и выпитое за день. В случае если атопический дерматит обострится, пищевой дневник поможет доктору точно установить причину и избежать ненужных ограничений в еде.
Обратите внимание на каши — предпочтение следует отдавать натуральным, так как каши быстрого приготовления, особенно сладкие, тоже лакомое блюдо для вредных бактерий. Овощные пюре для деток с атопическим дерматитом должны состоять большей частью из кабачка и брюссельской и цветной капусты, меньшей частью из морковки и тыквы, так как красные овощи – это тоже хорошая питательная среда для вредных бактерий. Деткам, у которых уже более разнообразный рацион, следует записывать все съеденное и выпитое за день. В случае если атопический дерматит обострится, пищевой дневник поможет доктору точно установить причину и избежать ненужных ограничений в еде.
Во многих случаях выполнения этих простых правил достаточно, чтобы щечки «погасли», ушла сухость, и вернулся ровный здоровый тон кожи. Иногда доктор назначит дополнительное лечение – порекомендует специальные препараты для того, чтобы в кишечнике жили нормальные микробы – лакто- и бифидумбактерии. Уход за кожей малыша должен быть особенно тщательным. Во-первых, постарайтесь как можно меньше держать ребенка в памперсе. Иногда памперсы становятся причиной раздражения промежности – развивается особый вид атопического дерматита – пеленочный дерматит. Если такое произошло, попробуйте использовать другой вид. Почаще «гуляйте» без памперса. Ребенок должен оставаться голеньким как можно дольше, причем в комнате не должно быть жарко – оптимальная температура около 20-ти градусов. Холодные ручки и ножки – это не признак того, что ребенок замерз – он просто «экономит» тепло, суживая сосуды. Не бойтесь, что кроха замерзнет, если такое случится, он даст вам об этом знать.
Во-первых, постарайтесь как можно меньше держать ребенка в памперсе. Иногда памперсы становятся причиной раздражения промежности – развивается особый вид атопического дерматита – пеленочный дерматит. Если такое произошло, попробуйте использовать другой вид. Почаще «гуляйте» без памперса. Ребенок должен оставаться голеньким как можно дольше, причем в комнате не должно быть жарко – оптимальная температура около 20-ти градусов. Холодные ручки и ножки – это не признак того, что ребенок замерз – он просто «экономит» тепло, суживая сосуды. Не бойтесь, что кроха замерзнет, если такое случится, он даст вам об этом знать.
Хороший эффект дают ванночки с чистотелом. Малыша можно купать в травах каждый день при обычной температуре (от 37 до 34). Если проявления значительные – температуру воды рекомендуют на градус снизить.
Для лечения атопического дерматита применяют различные кремы и мази:
В некоторых случаях, если кожные проявления очень сильные, и они беспокоят малыша, врач может назначить гормональные мази. Они помогут очень быстро убрать острые проявления, и, если применяются коротким курсом, вреда не принесут.
Они помогут очень быстро убрать острые проявления, и, если применяются коротким курсом, вреда не принесут.
Мази, содержащие цинк, можно применять более длительно, они практически безвредны и очень хорошо снимают воспаление – на глазах уменьшают покраснение, делают кожу тоньше, выглаживают ее.
Сейчас предлагается большое количество комбинированных мазей или кремов. Например, содержащие цинк и защиту от клещей и микробов, которые очень любят селиться на ослабленной дерматитом нежной детской коже. Или содержащие специальные вещества и витамины для скорейшего заживления кожи. Следует помнить, что наружные мази, хотя и улучшают внешний вид ребенка, но развитие аллергического процесса в организме не останавливают. Если ребенку вовремя не оказать квалифицированной помощи, аллергия будет продолжать развиваться и расширять формы проявления. Многие доктора избегают назначать кожные мази, так как опасность представляют не сами кожные проявления – если они не беспокоят ребенка, то это только косметический дефект. Наоборот, по состоянию кожи можно судить о том, и насколько успешно идет лечение кишечника и насколько эффективна предложенная диета.
Наоборот, по состоянию кожи можно судить о том, и насколько успешно идет лечение кишечника и насколько эффективна предложенная диета.
Атопический дерматит – это не приговор. Помните, что здоровье ребенка в ваших руках. Такой подход позволяет не только уменьшить внешние проявления болезни, но и приостановить развитие аллергического процесса.
Автор статьи – Татьяна Юрьевна Бандурина, педиатр, доктор медицинских наук.
Красные пятна на руках — Ваш дерматолог
Руки можно назвать нашей визитной карточкой. Большинство заболеваний имеют свои проявления на коже.
Если кожа рук покрывается красными пятнами, человек начинает стесняться своей внешности, носить одежду с длинными рукавами либо перчатки.
Также сыпь может вызывать неприятные ощущения: зуд, жжение и сухость кожи. Что делать в такой ситуации?
Содержание
- Нужно ли лечить болезнь?
- Экзема
- Лечение
- Псориаз
- Лечение псориаза
- Аллергическая реакция
- Лечение
- Лишай
- Лечение микроспории
- Укусы насекомых
- Пиодермиты
- Кольцевидная гранулема
- Заключение
- Видео
Нужно ли лечить болезнь?
Прежде чем начать лечение, нужно определиться в его необходимости.
Иногда покраснение рук вызвано естественными причинами. К примеру, кисти рук краснеют на морозе, сильном ветре или в ледяной воде. Это происходит из-за резкого спазма мелких сосудов.
Такое состояние не требует особой терапии. Просто нужно устранить провоцирующий фактор (зайти в помещение) и медленно согреть руки.
[warning]Если вы находились на морозе длительно, и кожа на руках покрылась пузырями, велика вероятность обморожения. Срочно обратитесь за помощью в больницу! По дороге укутайте конечности теплым одеялом.[/warning]
Если руки чешутся и шелушатся, значит, красные пятна вызваны каким-то заболеванием. Что это может быть?
Экзема
Экзема очень часто проявляется именно на кистях рук. Это незаразное заболевание, которое вызвано и раздражением кожи внешней средой, и нарушением работы внутренних органов. Такая болезнь является достаточно сложной, тяжело поддается лечению и часто рецидивирует.
При экземе руки сильно чешутся и шелушатся.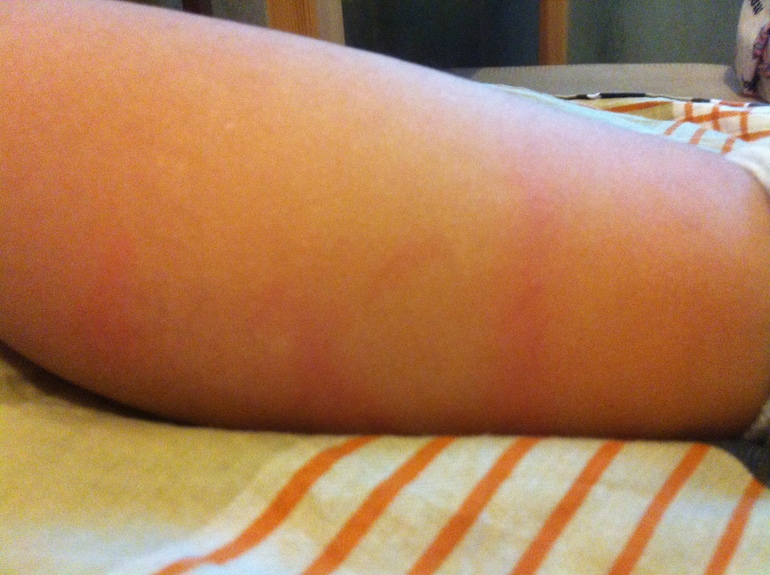 Красные пятна состоят из мельчайших пузырьков. Если пузырек вскрыть, появится розовая влажная эрозия. Подсыхают они с образованием корочек. Эрозии часто инфицируются бактериями, что осложняет течение болезни. При экземе руки выглядят неопрятно, и пациенты стесняются своего заболевания.
Красные пятна состоят из мельчайших пузырьков. Если пузырек вскрыть, появится розовая влажная эрозия. Подсыхают они с образованием корочек. Эрозии часто инфицируются бактериями, что осложняет течение болезни. При экземе руки выглядят неопрятно, и пациенты стесняются своего заболевания.
Лечение
Терапия такого заболевания комплексная. Пораженные участки кожи обрабатывают гормональными мазями (гидрокортизоновая, преднизолоновая). Также назначают антигистаминные средства, чтобы снять зуд (Тавегил, Кларитин).
Обязательно нужны успокоительные препараты, чтобы уменьшить нервозность (настойка валерианы, пустырника). Если присоединилась бактериальная инфекция, потребуются комбинированные мази с антибиотиком: Банеоцин, Левомеколь.
Псориаз
Псориаз – это хроническое заболевание, которое вызывает покраснение и шелушение кожных покровов. Болезнь может появиться в любом месте тела, в том числе и на руках. Обычно это участки кожи, которые чаще всего подвергаются трению, к примеру, локти. При длительном течении болезнь может поражать даже ногтевые пластины.
Обычно это участки кожи, которые чаще всего подвергаются трению, к примеру, локти. При длительном течении болезнь может поражать даже ногтевые пластины.
Сыпь при псориазе выглядит как сухие красные бляшки, чуть приподнятые над поверхностью кожи. Из-за чрезмерной сухости кожных покровов они покрыты серебристо-серым налетом.
Псориаз ногтей Псориаз на рукахЛечение псориаза
Болезнь хроническая, потому тяжело поддается терапии. Для пациентов очень важна психологическая помощь, потому что часто при псориазе развивается социофобия (пациенты стесняются своего тела и боятся выходить «в люди»).
Из медикаментозной терапии в лечении заболевания помогают иммуносупрессоры (Эфализумаб, Тимодепрессин, Симулект).
Аллергическая реакция
Кожа рук очень подвержена и аллергическим проявлениям. Потому что именно руки контактируют с различными бытовыми химическими средствами, моющими порошками и гелями.
Руками мы также ощупываем новые предметы, берем немытые фрукты и овощи. Если после описанных действий кожные покровы покрылись красными пятнами любого вида, которые нестерпимо зудят, – скорее всего, это контактная аллергия.
Если после описанных действий кожные покровы покрылись красными пятнами любого вида, которые нестерпимо зудят, – скорее всего, это контактная аллергия.
Также на руках можно встретить и крапивницу (уртикария). Это острая и стремительная аллергическая реакция, похожая на ожоги от крапивы. Кожа конечности покрывается ярко-красными волдырями, которые сильно чешутся. Очаг поражения быстро нарастает.
Контактная аллергия на пальцах Крапивница на рукеЛечение
Лечение аллергии начинают с устранения провоцирующих факторов. В качестве медикаментов принимают антигистаминные препараты (Дезлоратадин, Цетиризин). Быстрое действие оказывает Супрастин.
[note]При возникновении отека тканей и затруднения дыхания необходимо ввести Преднизолон внутривенно или внутримышечно (дозировка – 1/мг/кг).[/note]
Лишай
Очень часто виновником красных пятен на руках является лишай. Это грибковое заболевание кожи.
Очаг микроспории на предплечьеСуществуют несколько видов патологии. Руки обычно поражает микроспория. Источник инфекции – больное животное или человек.
Руки обычно поражает микроспория. Источник инфекции – больное животное или человек.
При микроспории на руках образуются овальные или округлые красно-розовые пятна с четкой границей. В центре очага кожа шелушится.
Волоски в месте поражения высотой не больше 5 мм, они окружены чехлом из грибка.
Лечение микроспории
Болезнь заразна, потому, в первую очередь, нужно ограничить контакт с другими людьми и тщательно дезинфицировать предметы общего пользования. Пораженную кожу обрабатывают противогрибковыми мазями (Кетоконазол) в течение 3-4 недель.
Укусы насекомых
Руки особенно часто подвергаются укусам насекомых, потому что в жаркую погоду все мы предпочитаем одежду с коротким рукавом.
После укуса комара или мошки на коже остается красное пятно с возвышенным центром, которое незначительно чешется. Лечить такой укус не нужно, он сам пройдет в течение нескольких дней. Можно обрабатывать пораженную кожу Фенистилом дважды в день.
Если вас ужалила пчела, овод или шершень, то пятно будет гораздо больших размеров. При возникновении аллергической реакции кожа будет отекать, конечность увеличится в размерах.
При возникновении аллергической реакции кожа будет отекать, конечность увеличится в размерах.
В качестве первой помощи постарайтесь достать жало из места укуса. После обработайте кожу антисептиком и выпейте любой противоаллергический препарат.
[note]При укусе шершня лучше обратиться в медучреждение.[/note]
Укус мошки Укус пчелыПиодермиты
С таким видом красных пятен на коже сталкивался каждый. Пиодермия – это бактериальная кожная инфекция. Вызывают ее чаще всего стафилококки. Пиодермиты бывают разной степени тяжести:
Фолликулит- остиофолликулит и фолликулит – поражение кожи и волосяного фолликула, характеризуется гнойничком с красным ореолом;
- фурункул и карбункул – тяжелое заболевание, которое проявляется глубоким некрозом (омертвением) тканей. В процесс вовлекается даже подкожно-жировая клетчатка. Размеры образования от 2 до 25-30 см.
Легкие формы пиодермии лечат антибактериальными мазями (Левомеколь, Тетрациклин). При тяжелом заболевании антибиотики принимают внутрь (Цефтриаксон, Амоксиклав).
Кольцевидная гранулема
Кольцевидные красные пятна на руках могут быть вызваны анулярной гранулемой. Это неспецифическая реакция иммунной системы в ответ на раздражитель.
Кольцевидная гранулемаСыпь представлена единичными очагами, которые никак не беспокоят пациента. Постепенно они увеличиваются в размерах. Пятно имеет двойное окрашивание: в центре кожа светло-розовая, край обычно ярко-красный.
Заболевание разрешается само по себе в течение нескольких лет.
Заключение
Чтобы точно определить природу красных пятен на руках, нужно обратиться к дерматологу. Доктор подскажет, как правильно лечить болезнь.
Независимо от этиологии заболевания, на время лечения нужно защищать кожу рук от химического воздействия. Мойте посуду и делайте уборку только в резиновых перчатках! Не используйте увлажняющих кремов и других косметических средств без консультации с врачом.
Видео
🖐 Красные круглые пятна на руках. Клинический случай №794
Аллергия На Коже. Аллергический Дерматит. Крапивница У Взрослых
Аллергический Дерматит. Крапивница У Взрослых
СЫПЬ.КОЖНЫЙ ЗУД.КРАСНЫЕ ПЯТНА НА ТЕЛЕ.СПОСОБЫ ИЗБАВЛЕНИЯ.
Красные пятна на теле
Дерматит на руках — причины и лечение, фото начальной стадии, симптомы, народные средства лечения
Тревожные признаки того, что внутренним органам нужна помощь. Сердце, печень почки и…
Гранулема кольцевидная. Как лечить гранулему кольцевидную.
Пятна на теле похожие на лишай
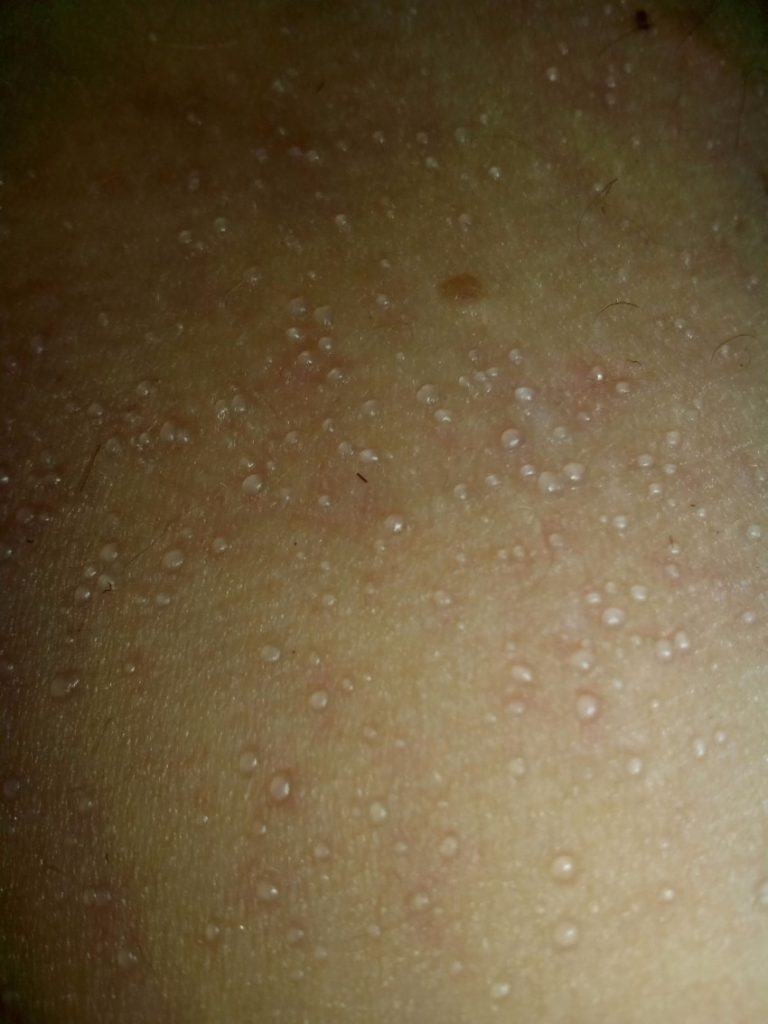
Красные пятна и «прыщи» на руках? / Куриная кожа (chicken skin)
Пятна на коже: розовые или белые — как вылечить.
Экзема рук — Консультанты по дерматологии
Перейти к содержимому Экзема рукСыпь на руках, также называемая дерматитом рук или экземой рук, может быть вызвана многими факторами.
Сыпь на руках чрезвычайно распространена. Многие люди начинают с сухих, потрескавшихся рук, которые позже становятся пятнистыми, красными, чешуйчатыми и воспаленными. Что вызывает сыпь на руках?
Многие люди начинают с сухих, потрескавшихся рук, которые впоследствии становятся пятнистыми, красными, чешуйчатыми и воспаленными. Многие предметы могут раздражать кожу. К ним относятся чрезмерное воздействие воды, слишком сухого воздуха, мыла, моющих средств, растворителей, чистящих средств, химикатов, резиновых перчаток и даже ингредиентов средств по уходу за кожей и личной гигиены. Когда кожа становится красной и сухой, даже так называемые «безвредные» вещи, такие как вода и детские товары, могут раздражать сыпь, усугубляя ее. Ваш врач попытается выяснить, какое вещество в вашей повседневной жизни может вызывать или способствовать возникновению проблемы. Часто ваша кожа становится лучше, если вы замените продукты или полностью избежите ингредиентов.
Многие предметы могут раздражать кожу. К ним относятся чрезмерное воздействие воды, слишком сухого воздуха, мыла, моющих средств, растворителей, чистящих средств, химикатов, резиновых перчаток и даже ингредиентов средств по уходу за кожей и личной гигиены. Когда кожа становится красной и сухой, даже так называемые «безвредные» вещи, такие как вода и детские товары, могут раздражать сыпь, усугубляя ее. Ваш врач попытается выяснить, какое вещество в вашей повседневной жизни может вызывать или способствовать возникновению проблемы. Часто ваша кожа становится лучше, если вы замените продукты или полностью избежите ингредиентов.
Склонность к кожным реакциям часто передается по наследству. Люди с такими наклонностями могут иметь в анамнезе сенную лихорадку и/или астму. У них также могут быть пищевые аллергии и состояние кожи, называемое атопическим дерматитом или экземой. Их кожа может краснеть и чесаться, что указывает на аллергию, после контакта со многими веществами, которые могут не беспокоить кожу других людей.
Ваш дерматолог будет работать с вами, чтобы выявить и определить возможные причины сыпи на руках. Может раздражение? Может быть это аллергия? Как детектив, ваш дерматолог задаст много вопросов. Сюда может входить информация о предыдущих высыпаниях, наличии в анамнезе сенной лихорадки или астмы или любых других медицинских проблемах. Дерматолог также захочет узнать, каким вещам подвергаются ваши руки в течение всего дня, какими кремами или лосьонами вы наносите кожу и носите ли вы перчатки. Врач может осмотреть ваши руки, ноги и остальную часть кожи, чтобы определить, что вызывает сыпь. Ваш врач может назначить специальные тесты, чтобы увидеть, есть ли у вас кожная инфекция или другие проблемы. Ваш дерматолог может сделать соскоб кожи и осмотр под микроскопом, пока вы ждете в кабинете. Большинство причин обычно относятся к одному из трех типов: внешне вызванная «контактная» сыпь, внутренняя кожная реакция или грибковая инфекция.
Если ваш врач подозревает, что сыпь вызвана аллергией на какое-либо внешнее вещество, может быть проведена кожная проба. Это включает в себя тестирование кожи на руках или спине, чтобы увидеть, какие конкретные ингредиенты могут вызывать реакцию вашей кожи. Если это так, вы получите список продуктов, которые содержат эти ингредиенты.
Как лечить сыпь на руках?Ваш дерматолог может предложить комбинацию методов лечения вашей кожи. Возможно, вам может понадобиться пероральный антибиотик, если присутствует инфекция. Также могут быть назначены лечебные мази или кремы. Будьте уверены, что не используйте это в сочетании с другими кремами для рук, если ваш врач не одобряет. Если кажется, что назначенный крем не помогает, немедленно сообщите об этом своему врачу. Вы можете ускорить процесс заживления, держа руки подальше от других раздражителей. Обсудите со своим врачом, чего следует избегать, пока ваша кожа заживает.
Действительно ли важна защита рук? Может пройти несколько месяцев, прежде чем ваши руки придут в норму. Независимо от причины вашей сыпи, вы хотите, чтобы ваша рука зажила и оставалась здоровой. Есть способы побаловать их сейчас и уменьшить вероятность повторного появления сыпи в будущем:
Независимо от причины вашей сыпи, вы хотите, чтобы ваша рука зажила и оставалась здоровой. Есть способы побаловать их сейчас и уменьшить вероятность повторного появления сыпи в будущем:
- Защитите руки от мыла, моющих средств и других химикатов, надев виниловые перчатки, которые можно приобрести в местных продуктовых магазинах и аптеках. Имейте четыре или пять пар и держите их на кухне, в ванной, детской и прачечной. Имейте другие пары для работы по дому и в саду. Избегайте резиновых/латексных перчаток, так как многие люди чувствительны к ним. Всегда заменяйте любые перчатки, в которых образовались отверстия. Высушивайте перчатки между работами по очистке. Надевайте перчатки, даже когда складываете белье, чистите овощи или работаете с цитрусовыми или помидорами.
- По возможности используйте автоматические посудомоечные машины. По возможности избегайте мытья посуды или одежды вручную.
- Когда вы моете руки, используйте теплую воду и очень мало мыла. Снимайте кольца всякий раз, когда моете руки или работаете с ними, потому что они задерживают мыло и влагу рядом с кожей.

- Находясь на открытом воздухе в прохладную погоду, надевайте кожаные перчатки без подкладки, чтобы предотвратить сухость и растрескивание кожи. Всегда используйте продукт, рекомендованный дерматологами, чтобы ваши руки были мягкими и эластичными. Наносите его столько раз в день, сколько вам нужно.
- Если тип выполняемой вами работы затрагивает ваши руки, поговорите со своим руководителем о том, как вы и другие сотрудники можете лучше защитить свою кожу.
Экзема рук не заразна. Хотя некоторые грибковые инфекции могут выглядеть как экзема, важно показать сыпь дерматологу, который может провести соответствующие анализы. Сыпь на руках иногда временно выглядит хуже, пока они заживают, а иногда сыпь просто возвращается. Постарайтесь вспомнить, какое вещество или какая деятельность вызвала недавнюю «вспышку». Сообщите об этом своему врачу. Поскольку многие виды сыпи на руках могут носить стойкий характер, важно принимать лекарства, поддерживать связь с врачом и не отчаиваться.
Перейти к началу
Дерматит рук | Поддержка кожи
ДЕРМАТИТ РУК
Каковы цели этой брошюры?
Эта брошюра написана, чтобы помочь вам больше узнать о причинах и лечении дерматита рук.
Что такое дерматит рук?
Дерматит рук также называют экземой рук. Это распространено и может затронуть примерно одного из каждых 20 человек. Это может начаться в детстве как часть врожденной склонности к экземе, но чаще всего встречается у подростков и взрослых. Дерматит рук может быть кратковременной, преходящей проблемой. Однако у некоторых людей это длится годами и может иметь большое влияние на повседневную жизнь.
Кто чаще всего заболевает дерматитом рук?
Люди, переболевшие экземой в детстве (атопическая экзема), а также работающие на работах с частым контактом с водой (мокрые работы), имеют высокий риск заболеть дерматитом рук.
Что вызывает дерматит рук?
У многих людей дерматит рук возникает из-за прямого повреждения кожи агрессивными химическими веществами, а также раздражителями , особенно мылом, моющими средствами и повторяющимся контактом с водой.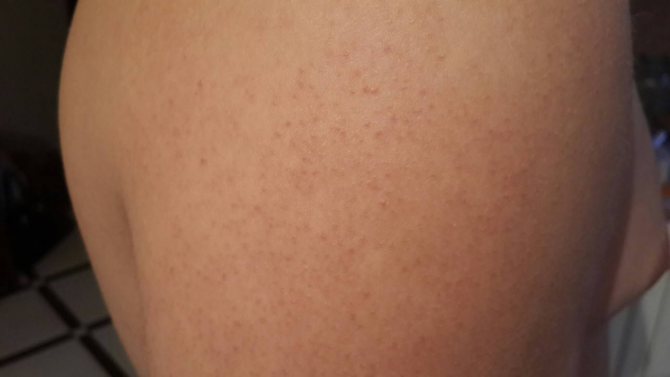 Это называется раздражающим контактным дерматитом.
Это называется раздражающим контактным дерматитом.
Контакт кожи с аллергенами, такими как духи, металлы, резина или кожа, также может вызвать дерматит у людей с аллергией на эти вещества. Это называется аллергическим контактным дерматитом.
Однако во многих случаях причиной дерматита рук пациента является неизвестная , и нет идентифицируемого триггера. Также часто у кого-то есть более одной причины дерматита рук, например, сочетание атопического дерматита и раздражающего или аллергического контактного дерматита.
Является ли дерматит рук наследственным?
Нет, это не наследственное; однако склонность к дерматиту рук может передаваться в семьях вместе с атопическим дерматитом, астмой и сенной лихорадкой.
Каковы симптомы дерматита рук?
Пораженные участки кожи кажутся горячими, болезненными, огрубевшими, чешуйчатыми и зудящими. Могут быть маленькие зудящие волдыри или болезненные трещинки.
Как выглядит дерматит рук?
При дерматите рук кожа воспалена, покраснела и опухла, с поврежденной, высохшей или чешуйчатой поверхностью, что придает ей шелушащийся вид. Могут быть потрескавшиеся участки, которые кровоточат и сочатся. Иногда на ладонях или по бокам пальцев можно увидеть небольшие водянистые пузырьки. Могут быть затронуты различные части руки, такие как перепонки пальцев, мясистые кончики пальцев или центр ладоней. Существует несколько различных моделей дерматита рук, но они обычно не говорят нам о его причине, и картина может меняться со временем у одного человека.
Дерматит рук может быть инфицирован бактериями, называемыми стафилококками или стрептококками. Это вызывает большее покраснение, болезненность, корки, просачивание и пятна или прыщи.
Как диагностируется дерматит рук?
Диагностика дерматита рук проводится путем тщательного осмотра кожи. Осмотр других участков тела подтвердит, что экзема локализована на руках, или предполагает более широкое кожное заболевание.
Осмотр других участков тела подтвердит, что экзема локализована на руках, или предполагает более широкое кожное заболевание.
Чтобы определить причину дерматита рук, необходимо изучить характер дерматита рук и выделить потенциальные триггеры.
Пластырная проба используется, чтобы выяснить, не вызывает ли аллергический контактный дерматит аллергия (например, на металл). Обычно это делается в отделении дерматологии. Это может быть одной из нескольких причин дерматита рук человека. Тесты проводятся в течение нескольких дней и в последний день должны быть прочитаны и объяснены экспертом. Большинство взрослых проверяются на наличие 50 или более распространенных аллергий. Также могут быть проверены более конкретные аллергены в зависимости от истории дерматита рук пациента.
Могут ли другие кожные заболевания выглядеть как дерматит рук?
Псориаз рук может быть похож на дерматит, особенно когда на ладонях имеются толстые чешуйчатые пятна. Стригущий лишай или грибковая инфекция также вызывают зудящие чешуйчатые высыпания. Эти состояния обычно начинаются на стопах или в паху, но могут распространяться на руки и ногти и иногда поражают только одну руку. Образцы кожи с пораженных участков можно отправить на грибковый анализ (микологию), если это необходимо исключить.
Эти состояния обычно начинаются на стопах или в паху, но могут распространяться на руки и ногти и иногда поражают только одну руку. Образцы кожи с пораженных участков можно отправить на грибковый анализ (микологию), если это необходимо исключить.
Какие профессии часто вызывают дерматит рук?
К профессиям с высоким риском дерматита рук относятся уборщики, сиделки, люди, ухаживающие за маленькими детьми, повара, парикмахеры, механики, врачи, дантисты, медсестры, флористы, операторы машин, ароматерапевты, косметологи и строители. Любая работа, связанная с повторяющимся контактом с водой или мытьем рук более 10 раз в день («мокрая работа»), имеет повышенный шанс вызвать дерматит рук.
Можно ли вылечить дерматит рук?
В большинстве случаев лечение контролирует состояние, но не излечивает его. Раннее выявление и лечение могут помочь избежать давних проблем, связанных с дерматитом рук. У людей с аллергическим контактным дерматитом избегание контакта с аллергеном (аллергенами) может помочь или даже вылечить дерматит рук.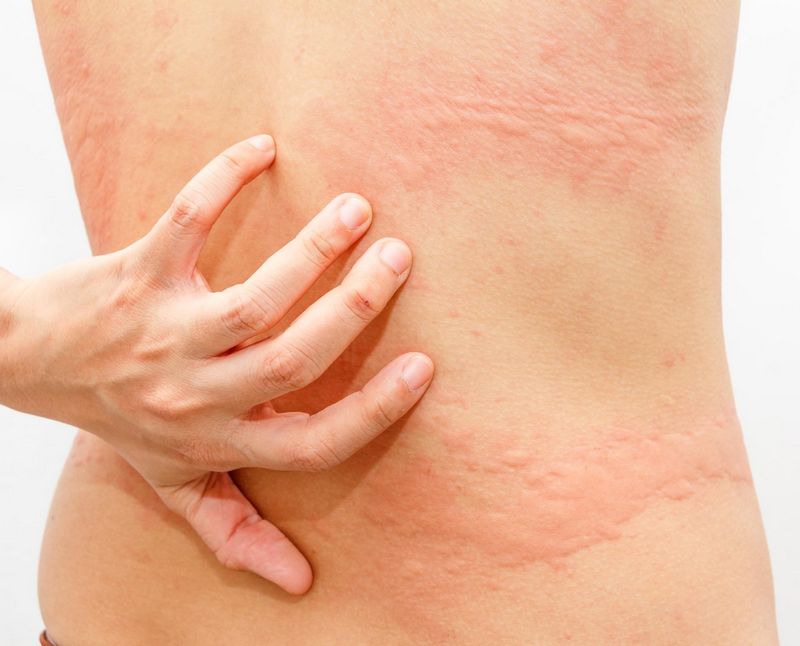
Как лечить дерматит рук?
Увлажняющие средства (смягчающие средства) являются неотъемлемой частью лечения дерматита рук. Они помогают восстановить поврежденную внешнюю кожу и удерживают влагу внутри кожи, делая ее снова мягкой и эластичной. Их следует наносить несколько раз в течение дня и всякий раз, когда кожа становится сухой. Они также служат для снижения риска вторичной бактериальной инфекции.
ОСТОРОЖНО : В этом буклете упоминаются «смягчающие средства» (увлажняющие средства). Смягчающие средства, кремы, лосьоны и мази содержат масла, которые могут загореться. При контакте смягчающих средств с повязками, одеждой, постельным бельем или волосами существует опасность их воспламенения от открытого пламени или курения сигарет. Чтобы снизить риск возгорания, пациентам, использующим средства по уходу за кожей или волосами, рекомендуется быть очень осторожными вблизи открытого огня, чтобы снизить риск возгорания одежды, волос или постельного белья.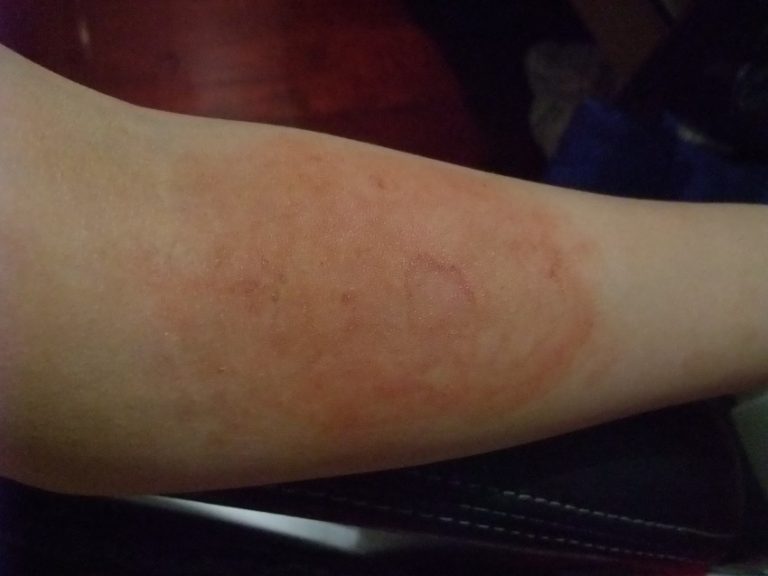 В частности, следует избегать курения сигарет и нахождения рядом с курящими людьми или с использованием открытого огня, особенно в постели. Свечи также могут загореться. Рекомендуется ежедневно стирать одежду, контактирующую со смягчающими средствами, а также регулярно стирать постельное белье.
В частности, следует избегать курения сигарет и нахождения рядом с курящими людьми или с использованием открытого огня, особенно в постели. Свечи также могут загореться. Рекомендуется ежедневно стирать одежду, контактирующую со смягчающими средствами, а также регулярно стирать постельное белье.
Использование увлажняющих средств в качестве заменителей мыла очень важно, поскольку они очищают кожу, не высушивая и не повреждая ее, как жидкое мыло и кусковое мыло.
Стероидные кремы и мази являются наиболее часто назначаемым средством для лечения дерматита рук. Они облегчают симптомы и успокаивают воспаленную кожу. Обычно требуются более сильные стероиды, так как мягкие стероиды (1% гидрокортизон) не действуют на толстую кожу. Их наносят до двух раз в сутки. Если ими злоупотреблять, есть риск истончения кожи. Однако при использовании в соответствии с рекомендациями врача или медсестры местные стероиды обычно не вызывают этих проблем.
Антигистаминные таблетки не всегда помогают при дерматите рук.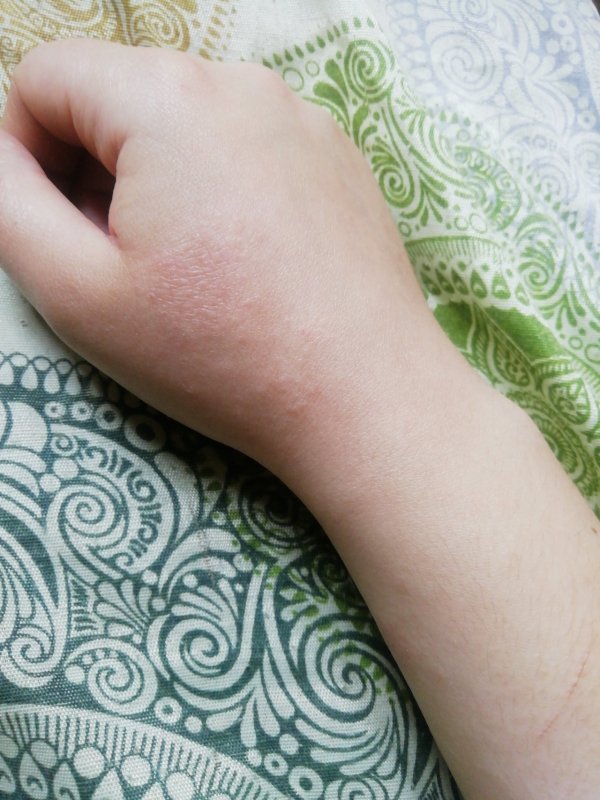
Ингибиторы кальциневрина — это кремы и мази, используемые для лечения дерматита вместо стероидов. Хотя они могут работать хуже, чем сильные стероиды, они не несут никакого риска истончения кожи. Они часто могут вызывать жжение или покалывание после нанесения.
Ультрафиолетовая (УФ) терапия — это стационарное лечение очень тяжелого дерматита рук. Он включает в себя посещение больницы для лечения два или три раза в неделю в течение примерно шести недель.
Стероидные таблетки можно давать в течение нескольких недель при сильном обострении дерматита рук. Дозу обычно снижают постепенно в течение нескольких недель. Длительное применение нецелесообразно из-за побочных эффектов.
Длительное применение нецелесообразно из-за побочных эффектов.
Алитретиноин основан на витамине А и назначается специалистами при тяжелом длительном дерматите рук. Курс лечения обычно длится до 6 месяцев. Его ни в коем случае нельзя принимать во время беременности. Дополнительную информацию о важных побочных эффектах, связанных с алитретиноином, см. в брошюре ПЛОХО.
Системные иммунодепрессанты — это сильнодействующие препараты, иногда назначаемые специалистами для лечения тяжелого дерматита рук. Эти используемые лекарства включают азатиоприн, циклоспорин и метотрексат. Эти методы лечения обычно предназначены для более тяжелых случаев или когда другие варианты лечения не помогли контролировать симптомы. Они не подходят для всех людей. Люди, принимающие эти таблетки, должны находиться под тщательным наблюдением и регулярно сдавать анализы крови.
Профилактика дерматита рук – что я могу сделать?
Всегда используйте защитные перчатки на работе и дома при контакте с раздражающими химическими веществами и водой. Наденьте хлопчатобумажные перчатки или выберите перчатки с хлопковой подкладкой, если вам приходится работать в течение более длительного времени.
Наденьте хлопчатобумажные перчатки или выберите перчатки с хлопковой подкладкой, если вам приходится работать в течение более длительного времени.
Лучший выбор материала перчаток (резина, ПВХ, нитрил и т. д.) зависит от того, с какими химическими веществами или аллергенами приходится работать. Перчатки должны быть чистыми и сухими внутри и не порванными.
У некоторых людей есть коробки с нитриловыми перчатками на кухне и в ванной, чтобы не забыть использовать их при приготовлении пищи, мытье поверхностей и мытье волос.
Если перчатки нельзя носить, перед контактом с раздражителями следует нанести защитный крем. После воздействия тщательно вымойте руки заменителем мыла, ополосните, тщательно высушите, затем увлажните.
В BAD есть брошюра Как ухаживать за руками.
Где я могу получить дополнительную информацию о дерматите рук?
Веб-сайт Управления по охране труда и технике безопасности: www.hse.gov.uk/food/dermatitis.htm
Для получения подробной информации об исходных материалах обращайтесь в Отдел клинических стандартов (clinicalstandards@bad.