Лечение дистрофии мышц: Мышечная дистрофия — Лечение в многопрофильной семейной клинике «К медицина»
Мышечная дистрофия Полное описание: причины, симптомы, диагностика, лечение
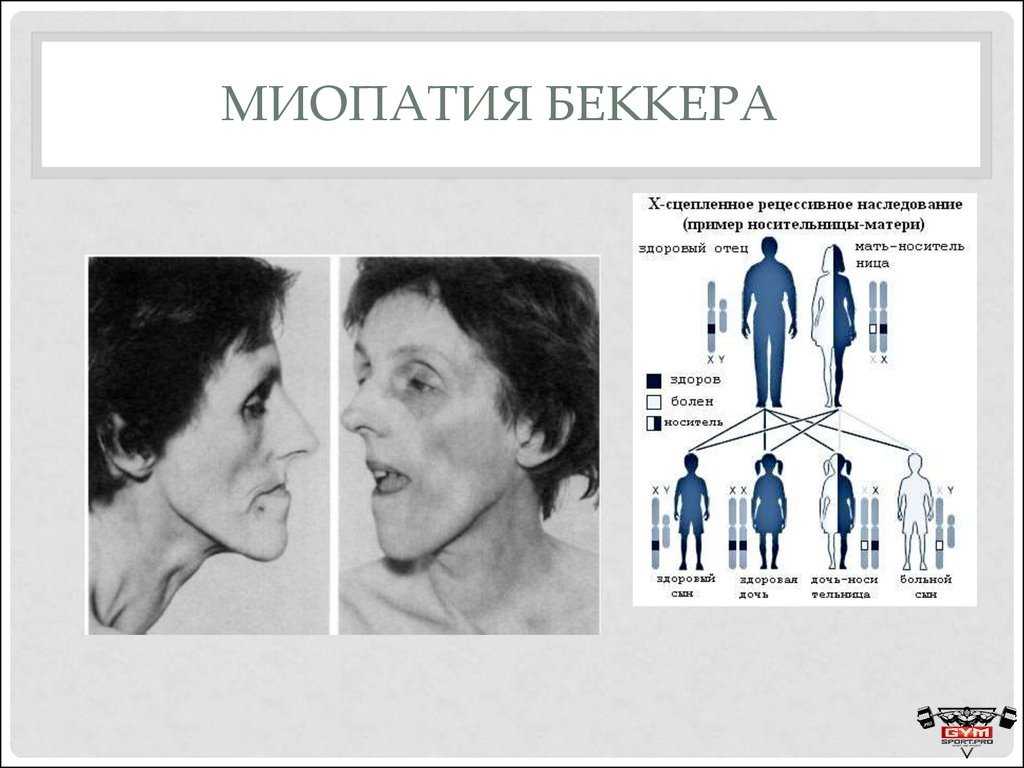
Мышечная дистрофия (миодистрофия) — это целая группа наследственных заболеваний, для которых характерны слабость и дегенерация мышц скелета. Подобные патологии обычно протекают без болевых ощущений и потери чувствительности. Пораженные недугом мышцы увеличиваются в размерах, ложно создавая впечатление окрепшей мускулатуры. Наиболее распространенные миодистрофии — Эрба-Рота, Эмери-Дрейфуса, Ландузи-Дежерина и дистрофия Беккера.
Виды
Выделяют несколько разновидностей мышечной дистрофии:
— Прогрессирующая Дюшена — составляет 50% от общего числа заболеваний. Патология характерна для лиц мужского пола. Все дело в Х-половой хромосоме, которая передается от матери к сыну. Девочки, в свою очередь, являются носителями.
— Прогрессирующая дистрофия Беккера — для такой формы характерно более медленное развитие с не ярко выраженной симптоматикой.
— Плече-лопаточно-лицевая миопатия (Ландузи-Дежерина) — поражает мужчин и женщин. Наследуется по аутосомно-доминантному, аутосомно-рецессивному или Х-связанному типу.
Причины возникновения
Как было сказано выше, основная причина возникновения мышечной дистрофии — патологии в половых генах. Медицине известно порядка 25 мутаций, которые становятся причиной нарушения процесса выработки белка дистрофина. Он отвечает за нормальную работу мышечных волокон. Недостаток дистрофина приводит к повреждению клеток и истощению мембраны.
Симптомы и признаки
Для мышечной дистрофии характерны следующие симптомы:
Симптомы прогрессирующей мышечной дистрофии:
— снижение тонуса в мышцах;
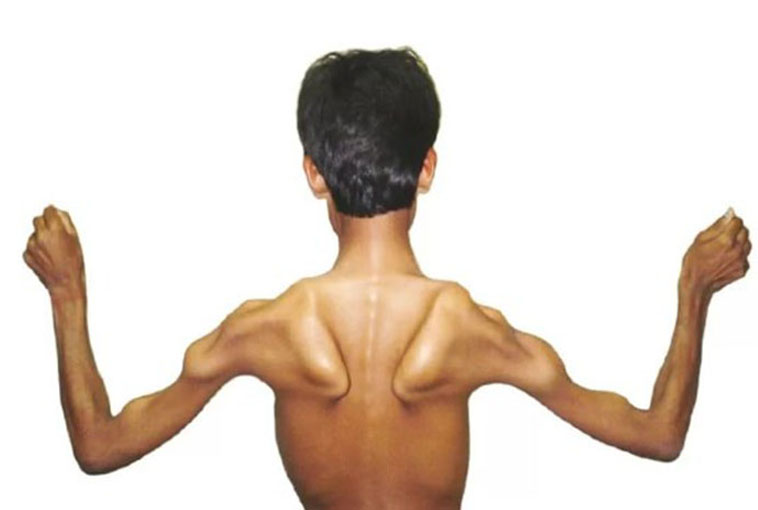
— атрофия скелетных мышц;
— нарушения в походке и частые падения;
— трудности при беге или быстрой ходьбе;
— снижение или полная утрата физических навыков;
— усталость и общий упадок сил;
— разрастание мышечной ткани на месте разрушенного волокна.
Какой врач лечит
Лечением мышечной дистрофии занимается врач-невролог. Специалист этого профиля подберет наиболее точный способ диагностики и назначит подходящую терапию. В нашей клинике работают опытные врачи, которые распознают миодистрофию на ранней стадии и примут все необходимые меры.
Методы диагностики
Определить мышечную дистрофию возможно несколькими способами. Чаще всего врачи назначают комплекс диагностических мероприятий:
— анализ присутствия фактов мышечной дистрофии в семье;
— электромиография;
— исследование участка пораженной мышцы под микроскопом;
— электромиография;
— МРТ мягких тканей.
Магнитно-резонансная терапия — наиболее информативный метод метод. Под действием радиоволн и магнитного поля получаются снимки, позволяющие идентифицировать пораженную мышцу и степень ее разрушения.
Методы лечения
Мышечная дистрофия успешно лечится, если вовремя принять меры. Невролог выбирает схему в зависимости от формы заболевания и степени тяжести. Полностью избавиться от заболевания не получится, но облегчить симптоматику и предупредить осложнения реально.
Комплексный подход к лечению мышечной дистрофии включает в себя следующие этапы:
— Назначение кортикостероидов;
— Прием анаболических гормонов;
— Включение в ежедневный рацион БАДов;
— Занятие ЛФК;
— Сбалансированная диета.
Результаты
Правильно назначенное лечение и своевременная диагностика дистрофии гарантируют избавление от симптоматики и предупреждение развития осложнений. Именно по этой причине важно обратиться к врачу при первых клинических проявлениях заболеваниях, а также в том случае, если в роду имели место быть подобные случаи.
Реабилитация и восстановление образа жизни
Самый негативный прогноз у пациентов с дистрофией Дюшена. В остальных случаях дальнейшее развитие зависит от формы патологии и других факторов. Больному следует придерживаться врачебных рекомендаций, избегать изнурительных физических нагрузок, вести здоровый образ жизни и соблюдать назначенные врачом дозировки.
В остальных случаях дальнейшее развитие зависит от формы патологии и других факторов. Больному следует придерживаться врачебных рекомендаций, избегать изнурительных физических нагрузок, вести здоровый образ жизни и соблюдать назначенные врачом дозировки.
Образ жизни при мышечной дистрофии
Своевременное обращение к врачу для проведения обследования, умеренная физическая активность и правильное питание помогут пациенту продлить состояние ремиссии. При успешном лечении больной может полностью избавиться от симптоматики и вернуться к привычному образу жизни, но с определенными ограничениями. Пациентам с диагнозом мышечная дистрофия потребуется скорректировать рацион, обогатить его витаминами и избавиться от вредных привычек.
МЫШЕЧНАЯ ДИСТРОФИЯ – ROMMER International Fizik Tedavi ve Rehabilitasyon Tıp Merkezi
Что такое мышечная дистрофия?
Мышечная болезнь (МБ) – это название группы заболеваний, вызывающих прогрессирующую слабость и потерю мышечной массы. Заболевания мышц часто возникают в раннем возрасте. Хотя врожденные мышечные дистрофии начинают проявляться симптомами с рождения, симптомы других заболеваний этой группы обычно проявляются после трехлетнего возраста.
Заболевания мышц часто возникают в раннем возрасте. Хотя врожденные мышечные дистрофии начинают проявляться симптомами с рождения, симптомы других заболеваний этой группы обычно проявляются после трехлетнего возраста.
Мышечная Дистрофия Дюшенна (МДД) – наиболее распространенное врожденное мышечное заболевание. Поскольку заболевание передается по Х-хромосоме, большинство пациентов составляют мужчины. Заболеваемость этой болезнью составляет 1 / 3.500 у мужчин и одно заболевание на миллион женщин. Сегодня описано более 30 заболеваний мышечной дистрофии. Эти болезни классифицируются и различаются в зависимости:
- Гены, вызывающие заболевания,
- Пораженные мышцы,
- Возраст появления симптомов,
- Возраста прогрессирования заболевания.
Что вызывает мышечную дистрофию?
Мышечная дистрофия может быть генетической или возникать в результате изменений генов. При мышечных дистрофиях Дюшенна и Беккера наблюдается дефицит синтеза белка дистрофина, который генетически отвечает за питание мышц. Поскольку ген дистрофина находится на Х-хромосоме и сцеплен с Х-хромосомой, заболевание очень часто встречается у мужчин.
Поскольку ген дистрофина находится на Х-хромосоме и сцеплен с Х-хромосомой, заболевание очень часто встречается у мужчин.
Каковы симптомы мышечной дистрофии?
Большинство симптомов врожденных заболеваний мышц проявляются в детском или подростковом возрасте. Врожденная мышечная дистрофия возникает только при рождении или в течение первых 2 месяцев и может наблюдаться у представителей обоих полов. Общие симптомы заболевания:
- Ходьба на цыпочках
- Слабость мышц, частое падение
- Рецидив мышечных судорог
- Затруднения при вставании, подъеме по лестнице, беге и прыжках
- Наличие искривленного позвоночника (сколиоз).
Мышечная Дистрофия Дюшенна (МДД) является наиболее распространенной среди мышечных дистрофий, начинает проявлять симптомы в возрасте 3-5 лет. Иногда это может произойти в более раннем возрасте с такими симптомами, как позднее начало ходьбы, слабость в мышцах и падение во время ходьбы. Как правило, первая находка – невозможность выпрямить голову из положения лежа из-за слабости мышц шеи.
Как прогрессирует мышечная дистрофия?
Большинство врожденных заболеваний мышц, кроме раннего МДД, начинаются в возрасте 10-20 лет. МДД у детей прогрессирует медленно (за счет уменьшения мышечной силы) и может достигать уровня, при котором им может понадобиться инвалидная коляска в возрасте 7-12 лет.
Этим людям может потребоваться помощь в развитии движений рук, ног и тела в подростковом возрасте. Большинство пациентов теряются в возрасте 20 лет из-за респираторных или сердечных заболеваний. Разрушение мышц при МДД не вызывает боли у пациента.
Как диагностируются мышечная дистрофия?
Частые падения детей заставляют семьи обращаться к врачу.
- Анализ крови: КК очень высокий, применяются генетические тесты;
- Биопсия мышц: показывает изменения в мышцах;
- ЭМГ: указывает на нарушения проводимости и сокращения мышц;
- Тесты на мышечную силу и рефлекс помогают поставить диагноз.
Каким должно быть лечение при мышечной дистрофии?
Методов лечения МДД пока нет. Стероидные препараты, некоторые устройства и физиотерапия могут быть использованы для расширения диапазона движений пациентов.
В дополнение к физиотерапии могут использоваться поддерживающие методы, такие как трудотерапия, логопедия и легочная реабилитация. Упражнения следует выполнять на уровне, не вызывающем утомления. Чтобы у детей не развилось ожирение, необходимо избегать сладких, мучных продуктов и напитков, таких как кола.
При лечении следует стремиться подарить ребенку счастливое детство.
У пациентов с МДД следует носить специальную повязку, в том числе на лодыжках, чтобы лодыжки не смотрели вниз, особенно в положении лежа.
Матери, которым известно, что они носители МДД, должны пройти генетическое тестирование. В результате генетических тестов при новых беременностях в значительной степени станет понятно, есть у плода МДД или нет.
Мышечная дистрофия > Информационные бюллетени > Йельская медицина
Обзор
Мышечная дистрофия – это группа из более чем 30 различных заболеваний, которые нарушают нормальный процесс наращивания и восстановления мышц в организме, вызывая необратимые повреждения. По мере прогрессирования мышечной дистрофии люди испытывают разную степень слабости и проблемы с контролем мышц. Некоторые могут ходить и передвигаться самостоятельно до конца жизни, но большинству пациентов в конечном итоге понадобится инвалидное кресло.
Мышечная дистрофия поражает детей и взрослых. Поскольку расстройство настолько разнообразно, может быть сложно правильно поставить диагноз и начать лечение. Однако при надлежащем уходе пациенты с мышечной дистрофией могут поддерживать хорошее качество жизни. В Yale Medicine наши врачи не только лечат ваше заболевание, но и помогают включить лечение во все аспекты вашей жизни.
Что такое мышечная дистрофия?
Пациенты с мышечной дистрофией имеют генетическую мутацию, которая нарушает в организме процесс создания белков для построения мышц и регенерации тканей. Со временем мышечные волокна разрушаются, что приводит к прогрессирующей мышечной слабости и нарушению координации.
Мышечная дистрофия встречается редко, и наиболее распространенными мышечными дистрофиями (Дюшенна и Беккера) страдают 14 из каждых 100 000 мужчин в возрасте от 5 до 24 лет.
Какие существуют типы мышечной дистрофии?
Существует девять широких категорий мышечных дистрофий, каждая из которых подразделяется на различные подтипы в зависимости от тяжести, генетики, семейного анамнеза, возраста начала и других характеристик заболевания.
- Беккер: Эта группа заболеваний похожа на мышечную дистрофию Дюшенна, но имеет широкий спектр симптомов и прогрессирования заболевания. Пациенты, вероятно, начинают замечать мышечную слабость в детстве или в раннем подростковом возрасте. У некоторых пациентов быстро прогрессирует мышечная слабость, и в подростковом и 20-летнем возрасте им необходимо пользоваться инвалидной коляской. Другие пациенты смогут ходить до 30-40 лет. Показатели выживаемости различаются, но многие пациенты доживают до 50 и даже 60 лет.
- Врожденный: Эта группа мышечных дистрофий характеризуется ранним появлением симптомов, которые обычно проявляются еще до того, как ребенку исполнится 2 года. Люди с врожденной мышечной дистрофией испытывают широкий спектр симптомов. Дети с врожденной мышечной дистрофией будут испытывать прогрессирующую слабость скелетных мышц, которые соединяются с костями и суставами. Эта слабость может быть легкой у некоторых детей, в то время как другие могут никогда не научиться ходить.

- Дистальный: Дистальная мышечная дистрофия — это группа состояний, связанных со слабостью дистальных мышц или мышц голеней и стоп, предплечий и кистей. Слабость также может распространяться на мышцы, окружающие сердце и легкие, и некоторым пациентам в конечном итоге может понадобиться респиратор. Но дистальная мышечная дистрофия обычно прогрессирует медленно. Большинство пациентов заметят первые симптомы в возрасте 40, 50 или 60 лет.
- Дюшенна: Наиболее распространенная форма мышечной дистрофии, Дюшенна составляет около 50 процентов всех случаев. В основном поражает мальчиков, и симптомы начинают проявляться в раннем детстве. Обычно мышечная слабость сначала появляется в бедрах, плечах, плечах и ногах. Исторически сложилось так, что дети с болезнью Дюшенна могли рассчитывать только на то, чтобы дожить до подросткового возраста. Но недавние достижения в области ухода за больными увеличили продолжительность жизни. Благодаря ранней диагностике и интенсивной медицинской помощи пациенты сегодня могут дожить до 30–40 лет.

- Emery-Dreifuss: Мышечная дистрофия Emery-Dreifuss, поражающая преимущественно мальчиков, обычно проявляется до 10-летнего возраста, но ее диагностируют и у детей старшего возраста. Большинство пациентов испытывают контрактуры или укорочение мышц в позвоночнике, шее и суставах конечностей. Они также могут испытывать мышечную слабость и опущение лица. Почти у всех с Эмери-Дрейфусом разовьются какие-либо проблемы с сердцем, и многим требуется кардиостимулятор или кардиологическое устройство. Многие пациенты умирают в раннем взрослом возрасте из-за этих сердечных осложнений.
- Facioscapulohumeral: У большинства больных появляется мышечная слабость на лице, плечах и плечах. Обычно эта слабость затрагивает одну сторону тела больше, чем другую. Симптомы обычно возникают в детстве или в молодом взрослом возрасте, но редко могут возникать в среднем возрасте. Описана также инфантильная форма ФСГ. Тяжесть состояния бывает разной. Некоторые пациенты могут вести нормальный образ жизни, другим потребуется инвалидное кресло и респираторная помощь.

- Пояс и конечности: Эта группа состояний характеризуется слабостью мышц, окружающих плечи и бедра. Поясно-конечностная мышечная дистрофия часто прогрессирует медленно, а иногда процесс дегенерации мышц временно приостанавливается. Симптомы могут начаться в детстве, подростковом или взрослом возрасте. Оба пола одинаково подвержены риску.
- Миотоническая дистрофия: Это состояние, которое обычно поражает мышцы лица пациента, часто проявляется в раннем подростковом возрасте. Первым симптомом обычно является сокращение лица — пациенты не могут расслабить лицевые мышцы после движения ими. Другие признаки заболевания включают мышечную слабость, мышечную атрофию и атрофию яичек у мужчин. Люди с легкими формами миотонической дистрофии имеют нормальную продолжительность жизни. Миотоническая дистрофия в основном поражает членов одной семьи, хотя бывают редкие случаи, когда кто-то страдает этим заболеванием, не унаследовав его.
- Окулофарингеальная: Эта форма мышечной дистрофии обычно сначала вызывает опущение век и слабость мышц лица и горла.
 Симптомы обычно начинаются у пациентов в возрасте от 40 до 50 лет и могут привести к проблемам со зрением и речью. В конце концов, мышечная слабость также будет распространяться с лица и головы на плечи, бедра и конечности.
Симптомы обычно начинаются у пациентов в возрасте от 40 до 50 лет и могут привести к проблемам со зрением и речью. В конце концов, мышечная слабость также будет распространяться с лица и головы на плечи, бедра и конечности.
Как диагностируется мышечная дистрофия?
В некоторых случаях окончательный диагноз могут поставить генетические тесты крови пациента. Диагностические методы, такие как исследования нервной проводимости (NCS), позволяют оценить функцию нервов и мышц, помогая выявить мышцы, пораженные этим заболеванием. Врачи также могут провести биопсию мышц для диагностики.
Ранняя диагностика мышечной дистрофии может помочь пациентам подготовиться к будущим симптомам и добиться лучшего качества жизни. Для пациентов с семейной историей мышечной дистрофии доступно генетическое тестирование.
Как лечить мышечную дистрофию?
Пациентов с мышечной дистрофией следует лечить как можно скорее, чтобы улучшить качество жизни и предотвратить будущие осложнения. Лечение может помочь пациентам предотвратить опасные падения и подготовиться к любым проблемам с сердцем или дыханием, которые могут возникнуть. Хотя лекарства от мышечной дистрофии не существует, некоторые пациенты могут избавиться от судорог или спазмов, принимая миорелаксанты.
Лечение может помочь пациентам предотвратить опасные падения и подготовиться к любым проблемам с сердцем или дыханием, которые могут возникнуть. Хотя лекарства от мышечной дистрофии не существует, некоторые пациенты могут избавиться от судорог или спазмов, принимая миорелаксанты.
Другие могут обнаружить, что ношение ортопедических стелек на ногах помогает сохранить подвижность. В конце концов, может потребоваться хирургическое вмешательство для исправления тяжелых деформаций позвоночника или снятия тяжелых контрактур (подтяжка сухожилий). Клиницисты Йельского медицинского центра консультируют пациентов по стратегиям изменения диеты на более мягкую пищу, которая облегчит прием пищи , или по внесению изменений в домашних условиях, чтобы помочь лучше двигаться.
В крайних случаях необходимыми элементами лечения могут стать дыхательные аппараты и трубки для кормления. Мышечная дистрофия также является областью активных фармацевтических исследований, и несколько препаратов находятся на стадии одобрения.
Эти исследовательские препараты действуют по-разному. Некоторые работают над замедлением прогрессирования заболевания и поддержанием мышечной функции, в то время как другие используют так называемые методы «редактирования генов» для восстановления способности организма создавать белки, необходимые для нормального поддержания мышц. Один препарат, Аталурен, уже одобрен в Европе для лечения мышечной дистрофии Дюшенна.
Как мышечная дистрофия влияет на качество жизни?
«Каждый пациент будет иметь индивидуальный опыт с различными уровнями функционального спада», — сказал Хунед Патва, доктор медицинских наук, содиректор нейромышечной программы. «Врачи здесь, чтобы следить за этим заболеванием, предвидеть любые проблемы, которые могут возникнуть у пациента, и принимать решения на раннем этапе.
«Когда пациенты проходят лечение в специализированной клинике мышечной дистрофии, сообщается о большей удовлетворенности пациентов и лучшем общем качестве жизни», — сказал Патва. Кроме того, у большинства пациентов есть основные опекуны, обычно члены семьи, которые заботятся о растущих потребностях. По словам Патвы, лица, осуществляющие уход за пациентами, лечившимися в клиниках MDA, также сообщают о более высоком уровне удовлетворенности.
Кроме того, у большинства пациентов есть основные опекуны, обычно члены семьи, которые заботятся о растущих потребностях. По словам Патвы, лица, осуществляющие уход за пациентами, лечившимися в клиниках MDA, также сообщают о более высоком уровне удовлетворенности.
Что делает подход Йельской медицины к мышечной дистрофии уникальным?
В течение последних 20 лет нейромышечная программа Йельского университета была сертифицирована Ассоциацией мышечной дистрофии (MDA). Эта сертификация делает Yale Medicine одной из 200 клиник в стране, обладающих особой квалификацией для диагностики и лечения пациентов с мышечной дистрофией.
Кроме того, программа Йельской медицины по мышечной дистрофии стала 13-й клиникой в стране, которая была названа сертифицированным центром лечения Дюшенна некоммерческой организацией Parent Project Muscular Dystrophy.
Пациенты, проходящие лечение в Yale Medicine, будут иметь доступ к ресурсам, предоставляемым MDA, таким как консультации по финансовым услугам. Клиницисты Йельского университета являются высококвалифицированными специалистами по нервно-мышечным заболеваниям и имеют доступ к лучшим доступным диагностическим инструментам.
Клиницисты Йельского университета являются высококвалифицированными специалистами по нервно-мышечным заболеваниям и имеют доступ к лучшим доступным диагностическим инструментам.
Поскольку мышечная дистрофия может привести к широкому спектру симптомов, в клинике используется подход к лечению, в котором участвуют специалисты по респираторным заболеваниям, сердечным заболеваниям, нарушениям глотания и обезболиванию. Клиницисты также имеют доступ к клинике инвалидных колясок на территории кампуса и к оценке ортопедии. Помимо предоставления высококачественной клинической помощи, исследователи Йельской медицины также изучают причины нервно-мышечных расстройств и изучают возможные методы лечения.
Симптомы, лечение, типы и причины
Мышечная дистрофия (МД) представляет собой группу из более чем 30 генетических заболеваний, вызывающих прогрессирующую слабость и потерю мышечной массы. Хотя лекарства нет, лекарства и физиотерапия могут уменьшить симптомы и замедлить прогрессирование заболевания.
Генетические изменения вызывают МД. Эти мутации изменяют то, как организм производит и поддерживает здоровую мышечную ткань.
МД чаще встречается у мужчин, чем у женщин. Наиболее распространенная форма, мышечная дистрофия Дюшенна (МДД), поражает примерно 1 из 3500 новорожденных мальчиков. Хотя это обычно поражает маленьких детей, другие варианты могут появиться во взрослом возрасте.
В настоящее время лекарство от болезни не существует. Физиотерапия и некоторые лекарства могут замедлить его прогрессирование и улучшить качество жизни человека. Исследователи работают над разработкой генной терапии, которая может дать надежду людям с определенными типами МД.
Прочтите дополнительную информацию, чтобы узнать о различных типах МД, о причинах его возникновения и о том, как с ним справиться.
MD — это группа из более чем 30 состояний, которые приводят к мышечной слабости и дегенерации. По мере прогрессирования состояния становится труднее двигаться. Это может повлиять на дыхание и работу сердца, что может быть опасным для жизни.
В зависимости от типа и тяжести болезни человека последствия могут быть легкими и медленно прогрессировать в течение средней продолжительности жизни. В других случаях она может быть агрессивной, быстро прогрессировать и укорачивать жизнь человека.
В настоящее время нет способа предотвратить или обратить вспять MD. Однако различные виды терапии и медикаментозного лечения могут улучшить качество жизни человека и замедлить прогрессирование симптомов.
Хотя существует множество типов МД, МДД является наиболее распространенным. В этом разделе будут рассмотрены симптомы МДД, но симптомы каждого вида МД могут различаться.
Ранние симптомы могут включать:
- переваливающуюся походку
- боль и скованность в мышцах
- трудности при беге и прыжках
- ходьба на носочках чем обычно
- частые падения
По мере прогрессирования заболевания становятся более вероятными следующие симптомы:
- неспособность ходить
- укорочение мышц и сухожилий, еще больше ограничивающее движение
- проблемы с дыханием, которые могут потребовать вспомогательного дыхания
- искривление позвоночника, если мышцы недостаточно сильны, чтобы поддерживать его структуру
- ослабление сердечной мышцы, приводящее к проблемам с сердцем
- затрудненное глотание с риском аспирационной пневмонии
В настоящее время лекарства от БМ нет. Лекарства и различные методы лечения могут замедлить прогрессирование заболевания и улучшить подвижность человека.
Лекарства и различные методы лечения могут замедлить прогрессирование заболевания и улучшить подвижность человека.
Наркотики
Различные лекарства могут лечить MD. Врач может назначить:
- кортикостероиды
- противосудорожные препараты
- иммунодепрессанты
Если у человека МДД, ему могут делать инъекции препаратов, нацеленных на определенные гены. Люди с МДД имеют мутацию в гене, который вырабатывает дистрофин, белок, который защищает и строит мышечную ткань. Люди со специфическими генными мутациями могут иметь право на эту генную терапию, и исследователи работают над разработкой новых генных терапий, которые могут остановить или обратить вспять потерю мышечной массы.
Физиотерапия
Следующие методы лечения могут помочь человеку, живущему с MD:
- Физиотерапия: Упражнения на подвижность и растяжку могут помочь в борьбе с напряжением мышц и сухожилий, также известным как контрактуры.
 Стандартные аэробные упражнения с низкой нагрузкой, такие как ходьба и плавание, также могут помочь замедлить прогрессирование симптомов.
Стандартные аэробные упражнения с низкой нагрузкой, такие как ходьба и плавание, также могут помочь замедлить прогрессирование симптомов. - Помощь при дыхании: Поскольку мышцы, используемые для дыхания, ослабевают, человеку могут потребоваться устройства, помогающие ему дышать во время сна. В тяжелых случаях им может потребоваться использование аппарата искусственной вентиляции легких.
- Средства передвижения: Трости, инвалидные коляски и ходунки могут помочь человеку оставаться мобильным.
- Подтяжки: Удерживают мышцы и сухожилия в растянутом состоянии, замедляя их укорочение.
Несмотря на то, что у специалистов пока нет лекарства от БМ, продолжающиеся исследования различных методов лечения могут дать надежду.
Генозаместительная терапия
Исследователи обнаружили специфический ген, участвующий в БМ. Следовательно, замена гена для создания отсутствующего белка дистрофина может помочь в лечении людей с МД.
Однако при таком подходе возникают проблемы, в том числе способность иммунной системы отторгать новый белок и большой размер гена дистрофина. Существуют также трудности с доставкой нового гена непосредственно в скелетную мышцу.
Лекарства для задержки атрофии мышц
Вместо того, чтобы воздействовать на гены, вызывающие МД, некоторые исследователи пытаются замедлить прогрессирующую атрофию мышц.
В нормальных условиях мышцы могут восстанавливаться. Исследования по контролю или увеличению этих ремонтов могут принести пользу некоторым людям с MD.
Исследование стволовых клеток
Исследователи изучают возможность использования мышечных стволовых клеток для лечения БМ. В текущих проектах изучаются наиболее полезные типы клеток и способы их доставки в скелетные мышцы.
Трансплантация миобластов
На ранних стадиях БМ тип стволовых клеток, называемый миобластами, восстанавливает и заменяет поврежденные мышечные волокна. Как только миобласты изнашиваются, мышцы постепенно превращаются в соединительную ткань.
В некоторых исследованиях были предприняты попытки вставить модифицированные клетки миобластов в мышцы, чтобы заменить истощенные естественные миобласты.
Хотя наиболее распространенным типом МД является МДД, существует несколько различных типов. Они могут возникать на разных этапах жизни и прогрессировать с разной скоростью. Типы МД включают:
- МДД: Вызывается мутациями в гене дистрофина, симптомы обычно проявляются в возрасте до 3 лет. Это вызывает прогрессирующую потерю мышечной массы, и большинство детей с этим заболеванием передвигаются в инвалидном кресле к 12 годам.
- Becker (BMD): Мутации гена дистрофина также вызывают BMD. Он похож на МДД, но прогрессирует медленнее и появляется позже.
- Миотонический синдром (MMD или болезнь Штейнерта): Это наиболее частая форма, которая начинается у взрослых и обычно проявляется в возрасте 20–30 лет. Это предотвращает расслабление мышц после их сокращения и часто начинается с мышц лица и шеи.

- Врожденный (ВМД): Этот тип проявляется от рождения до 2 лет и встречается у всех полов. Некоторые формы прогрессируют медленно, в то время как другие могут развиваться быстро и вызывать значительную инвалидность.
- Пояс-конечность (LGMD): Этот MD начинается в детстве или подростковом возрасте. У людей с MD пояса конечностей могут возникнуть проблемы с поднятием передней части стопы, что делает распространенной проблемой спотыкание.
- Окулофарингеальная (OPMD): Обычно появляется после 40 лет. Сначала поражаются веки, горло и лицо, затем плечи и таз.
Генетические изменения вызывают МД, и каждый тип обусловлен различным набором мутаций. Однако все мутации не позволяют организму вырабатывать дистрофин, белок, необходимый для наращивания и восстановления мышц.
Хотя дистрофин составляет небольшой процент от общего количества белков в мышцах, он является важной молекулой для их нормального функционирования. Он склеивает различные части мышечной ткани вместе и связывает их с сарколеммой или внешней мембраной.
Он склеивает различные части мышечной ткани вместе и связывает их с сарколеммой или внешней мембраной.
Если дистрофин отсутствует или деформирован, этот процесс работает неправильно. Это ослабляет мышцы и может повредить мышечные клетки.
При МДД дистрофин почти полностью отсутствует. И наоборот, при МПК дистрофина меньше или его недостаточно.
Врачи могут использовать различные тесты для диагностики MD:
- Ферментный анализ: Поврежденные мышцы вырабатывают креатинкиназу (КК). Повышенные уровни КФК без других типов мышечных повреждений могут свидетельствовать о МД.
- Генетическое тестирование: Врачи могут проводить скрининг генетических мутаций, возникающих при БМ.
- Мониторинг сердца: Электрокардиография и эхокардиограммы позволяют обнаружить изменения в сердечной мышце. Это особенно полезно для диагностики миотонической МД.
- Мониторинг легких: Проверка функции легких может предоставить дополнительную информацию.

- Электромиография: Врач вводит иглу в мышцу для измерения электрической активности. Результаты могут показать признаки мышечного заболевания.
- Биопсия: Удаление части мышцы и ее исследование под микроскопом могут выявить признаки БМ.
Ожидаемая продолжительность жизни людей с МД зависит от типа и тяжести симптомов.
Раньше люди с МДД обычно не доживали до 20 лет. Однако новые варианты лечения увеличивают среднюю продолжительность жизни.
В настоящее время средняя продолжительность жизни людей с МДД составляет 31 год, но это зависит от наличия у человека искусственной вентиляции легких по мере прогрессирования заболевания. Ожидаемая продолжительность жизни увеличилась благодаря достижениям медицины, и многие люди с МДД могут рассчитывать на возраст 40 лет и старше.
Жизнь с MD может быть сложной для людей и их близких.
Ассоциация мышечной дистрофии помогает людям, страдающим этим заболеванием. Он оказывает эмоциональную, физическую и финансовую поддержку людям, которые ведут свою жизнь с MD.
Он оказывает эмоциональную, физическую и финансовую поддержку людям, которые ведут свою жизнь с MD.
Если врач диагностирует у человека МД, ему необходимо больше узнать о том, как жить с этим заболеванием. Человек или его близкие могут обратиться к врачу:
- Как это состояние повлияет на мою жизнь?
- Каков наилучший сценарий, а какой наихудший?
- Какие методы лечения наиболее эффективны для меня?
- Есть ли клинические испытания, в которых я могу участвовать?
- Можно ли иметь детей?
- Что я могу ожидать от своего тела с точки зрения симптомов, способности двигаться и функционировать с течением времени?
- К каким специалистам здравоохранения мне нужно обратиться?
- Как я могу предотвратить или лечить осложнения, которые могут со временем возникнуть из-за БМ, например, проблемы с сердцем?
MD — это группа из более чем 30 генетических заболеваний, поражающих мышцы.
Наиболее распространенным типом является МДД, вызывающая быструю атрофию мышц и прогрессирующую слабость с раннего детства.




 Симптомы обычно начинаются у пациентов в возрасте от 40 до 50 лет и могут привести к проблемам со зрением и речью. В конце концов, мышечная слабость также будет распространяться с лица и головы на плечи, бедра и конечности.
Симптомы обычно начинаются у пациентов в возрасте от 40 до 50 лет и могут привести к проблемам со зрением и речью. В конце концов, мышечная слабость также будет распространяться с лица и головы на плечи, бедра и конечности. Стандартные аэробные упражнения с низкой нагрузкой, такие как ходьба и плавание, также могут помочь замедлить прогрессирование симптомов.
Стандартные аэробные упражнения с низкой нагрузкой, такие как ходьба и плавание, также могут помочь замедлить прогрессирование симптомов.