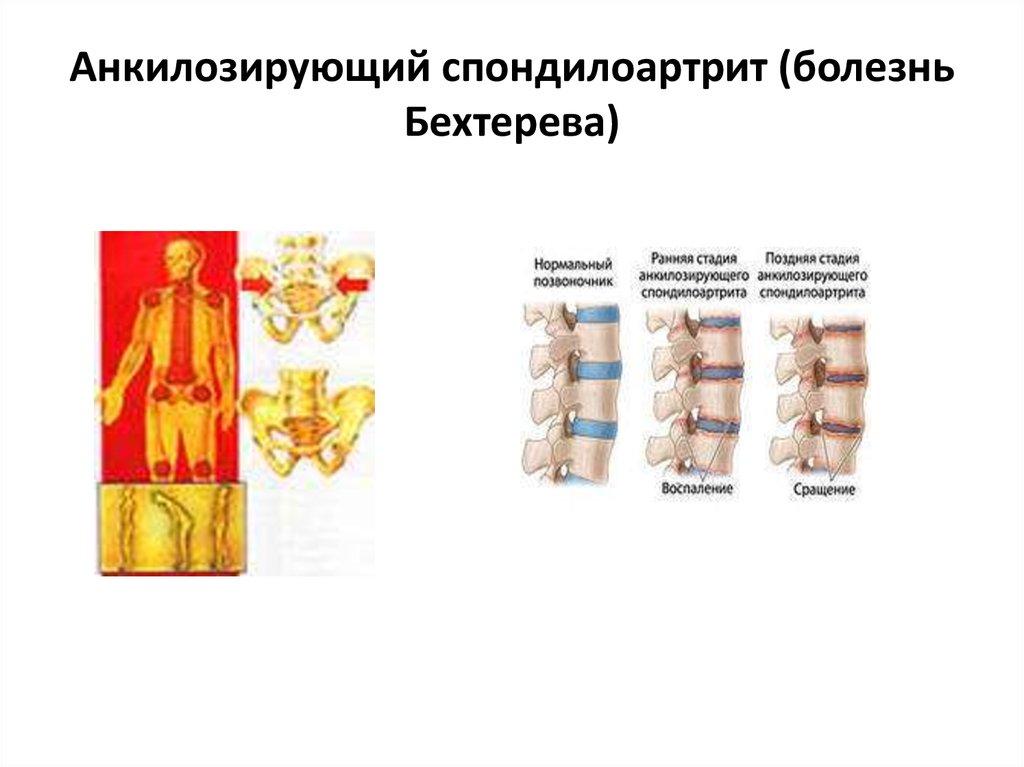
Лечение анкилозирующего спондилоартрита: Лечение болезни Бехтерева
Лечение анкилозирующего спондилоартрита в Запорожье
(098) 309 03 03
(099) 309 03 03
ул. Св. Николая, 53а ул. Добролюбова, 19 ул. Днепровская, 24
г. Запорожье. Работаем ежедневно с 8:00.
(093) 309 03 03
Написать в Viber
Онлайн-декларация
Профессиональная диагностика и эффективное лечение болезни Бехтерева у мужчин и женщин в Клинике Святого Николая
Спондилоартрит, болезнь Бехтерева, анкилозирующий спондилоартрит – все эти названия указывают на одну патологию – воспаление межпозвоночных суставов с последующим ограничением их подвижности. Локализуется во всех отделах позвоночника а также в костях таза, могут поражаться и другие суставы.
Причины возникновения
Анкилозирующий спондилоартрит чаще возникает у мужчин, нежели у женщин. Соотношение примерно 9:1. Точно сказать, что провоцирует болезнь Бехтерева и каковы причины ее развития трудно сказать. Предполагается, что влияние оказывают:
Соотношение примерно 9:1. Точно сказать, что провоцирует болезнь Бехтерева и каковы причины ее развития трудно сказать. Предполагается, что влияние оказывают:
- Наследственность (важную роль играет антиген HLA-В27, который передается по наследству)
- Триггеры – хронические инфекции (особенно ЖКТ, мочеполовой системы), стресс, переохлаждение, регулярное действие вибрации
- Тяжелый физический труд
- Уже имеющиеся заболевания суставов или позвоночника
- Травмы позвоночного столба
Также усугубить течение болезни и ускорить переход от первой стадии к последующим могут сопутствующие заболевания. К группе риска относятся и люди с нарушениями гормонального фона, аллергическими заболеваниями, хроническими воспалительными патологиями органов ЖКТ и малого таза.
Записаться к врачу
Симптомы Болезни Бехтерева
Основные проявления спондилоартрита, это:
- Чувство скованности в поясничном отделе позвоночника, особенно после длительного отдыха
- Ноющие боли в пояснице, иногда они отдают в пах или распространяются по внешней поверхности бедра
- Боль усиливается при движении, дыхании, кашле
- Могут присоединяться симптомы артрита
- С течением времени симптомы начинают появляться и в грудном, шейном отделах позвоночника
- Больных беспокоят частые воспалительные процессы в области глаз (конъюнктивит, иридоциклит)
Если спондилоартрит поражает шейный отдел, присоединяются такие симптомы, как шаткость походки, головные боли, могут даже развиваться судороги.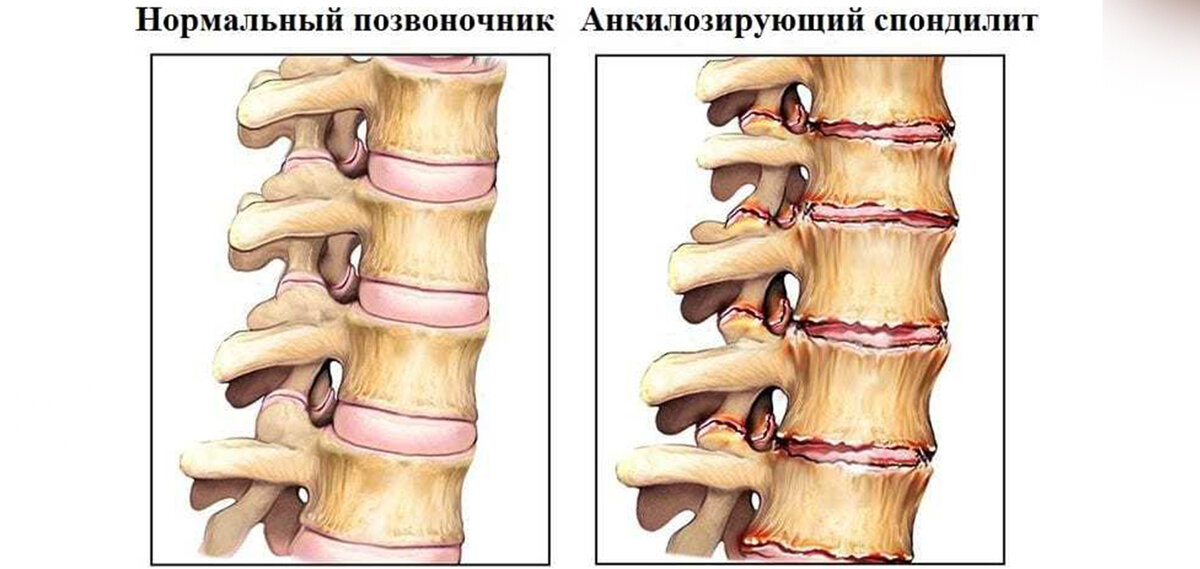
В более редких случаях патология затрагивает не позвоночник, а суставы нижних или верхних конечностей.
Помимо всего прочего, страдает работа внутренних органов:
- Поражается сердце (миокардит, деформация и кальцификация клапанов)
- Почки (амилоидоз)
- Сосуды (атеросклероз)
- Глаза (потеря зрения)
Диагностика и методы профилактики Бехтерева
При первом обращении к специалисту Клиники Святого Николая с подозрением на спондилоартрит, доктор уточняет жалобы, тщательно собирает анамнез заболевания и факторы риска. Далее специалист проведет ревматологический осмотр, в который входит пальпация и перкуссия, различные функциональные пробы. Чтобы получить исчерпывающую картину заболевания, доктор использует лабораторные и инструментальные методы:
- Общеклиническое исследование крови
- Обнаружение антигена HLA-B27
- Рентген позвоночного столба или суставов
- МРТ
- УЗИ
С целью исключения осложнений может быть проведена рентгенография органов грудной клетки, УЗИ сердца и крупных сосудов, УЗИ органов брюшной полости и почек. Все назначения и анализы подбираются доктором индивидуально с учетом особенностей течения болезни у каждого пациента. Что касается профилактики спондилоартрита, вся ее суть сводится к избеганию триггерных факторов и коррекции образа жизни:
Все назначения и анализы подбираются доктором индивидуально с учетом особенностей течения болезни у каждого пациента. Что касается профилактики спондилоартрита, вся ее суть сводится к избеганию триггерных факторов и коррекции образа жизни:
- Переохлаждения
- Стрессов
- Травм
- Своевременному лечению очагов хронических инфекций
- Правильному рациону питания
- Регулярной умеренной физической активности
Лечение анкилозирующего спондилоартрита
Болезнь Бехтерева без надлежащего лечения приводит к пагубным последствиям — значительно снижает качество жизни, приводит к потере трудоспособности и даже инвалидности. Поэтому советуем доверить свое здоровье в руки специалистов Клиники Святого Николая во избежание возможных осложнений.
Анкилозирующий спондилоартрит требует незамедлительного лечения. Если пациент обратится на начальных стадиях болезни, то может быть назначена медикаментозная терапия:
- НПВС (для уменьшения болевого синдрома и снятия воспаления)
- Кортикостероиды и иммунодепрессанты (для подавления активности иммунной системы)
- Блокаторы ФНО (фактора некроза опухолей)
В запущенных случаях назначается хирургическое лечение – эндопротезирование пораженных суставов, различные операции на позвоночном столбе.
Вне периодов обострения для восстановления подвижности позвоночника рекомендуется выполнять лечебную гимнастику под присмотром врача, кинезитерапию. Важно помнить, что даже если при лечении ваше состояние улучшилось, нужно все равно регулярно наблюдаться у врача и проходить профилактические курсы терапии.
Записаться к врачу
Каковы преимущества лечения в Клинике Святого Николая
- Современное диагностическое оборудование для максимально качественного обследования пациентов, позволяющее выявить патологию на ранних стадиях
- Прием ведут квалифицированные ревматологи и специалисты других областей медицины
- Используется комплексный мультидисциплинарный подход к любой патологии
- Персонализированные методы лечения, которые подбираются с учетом особенностей течения болезни у каждого пациента
- Уютные кабинеты, комфортная зона ожидания, оборудованный стационар для удобства клиента
Удобства для посетителей Клиники Святого Николая
Собственная парковка
Оплата картой
Онлайн-запись
Аптека в здании
Собственная лаборатория
Электронная медкарта
Анкилозирующий спондилоартрит (болезнь Бехтерева) | Med & Care
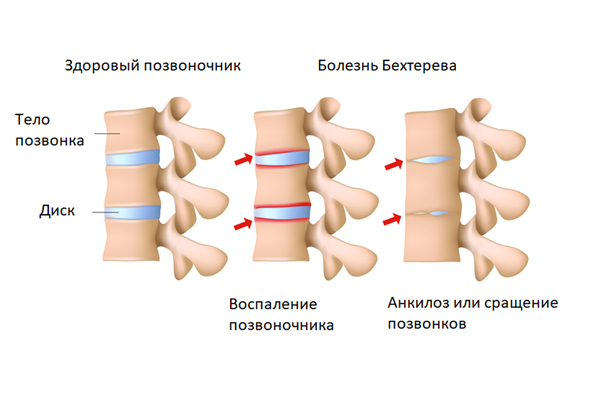
Анкилозирующий спондилит (патология названа в честь известнейшего русского врача В. М. Бехтерева, впервые описавшего его в 1892 г.) – это прогрессирующее хроническое воспалительное заболевание, поражающее преимущественно позвоночник, крестцово-подвздошные сочленения, а также паравертебральные мягкие ткани. В результате этой болезни в структурах опорно-двигательного аппарата появляются необратимые изменения, такие как срастания суставных поверхностей, ведущие к развитию анкилозов.
М. Бехтерева, впервые описавшего его в 1892 г.) – это прогрессирующее хроническое воспалительное заболевание, поражающее преимущественно позвоночник, крестцово-подвздошные сочленения, а также паравертебральные мягкие ткани. В результате этой болезни в структурах опорно-двигательного аппарата появляются необратимые изменения, такие как срастания суставных поверхностей, ведущие к развитию анкилозов.
Основанием возникновения ББ является проявление агрессивности иммунитета в отношении клеток собственных суставов и связок (происходит как бы неадекватный иммунный ответ). При этом иммунная система организма ошибочно воспринимает некоторые его ткани как чужеродные, и именно это является причиной иммунной агрессии.
Распространенность болезни Бехтерева относительно невелика, составляет примерно 4–5 человек на 1000. Мужчины болеют в 5-7 раз чаще, чем женщины. Заболевание начинается в молодом или среднем активном возрасте (в 16 – 40 лет).
Причины и механизмы развития анкилозирующего спондилита
Полностью этиология ББ не изучена до сих пор. Но в последние годы было установлено наличие генетической предрасположенности к данному недугу, обусловленной присутствием антигена «HLA-В27», активизирующегося, в основном, у мужчин в период после полового созревания. В связи с этим в их организмах начинают вырабатываться специфические антитела, действие которых направлено на собственные элементы соединительной ткани, участвующие в формировании связочного и суставного аппаратов. При этом в последних образуются воспалительные реакции, ведущие к рассасыванию (резорбции) хряща с заменой его на фиброзную (рубцовоподобную) ткань, с последующим отложением в ней солей кальция и в дальнейшем – разрастанием костной ткани. В результате этого сначала появляется тугоподвижность в суставах, затем – ограничение движений в них и, наконец, развивается анкилоз, характеризующийся срастанием сочленяющихся суставных поверхностей.
Но в последние годы было установлено наличие генетической предрасположенности к данному недугу, обусловленной присутствием антигена «HLA-В27», активизирующегося, в основном, у мужчин в период после полового созревания. В связи с этим в их организмах начинают вырабатываться специфические антитела, действие которых направлено на собственные элементы соединительной ткани, участвующие в формировании связочного и суставного аппаратов. При этом в последних образуются воспалительные реакции, ведущие к рассасыванию (резорбции) хряща с заменой его на фиброзную (рубцовоподобную) ткань, с последующим отложением в ней солей кальция и в дальнейшем – разрастанием костной ткани. В результате этого сначала появляется тугоподвижность в суставах, затем – ограничение движений в них и, наконец, развивается анкилоз, характеризующийся срастанием сочленяющихся суставных поверхностей.
Первоначально воспаление чаще всего наблюдается в крестцово-подвздошных сочленениях, затем – в межпозвонковых (соединяющих тела позвонков), и, постепенно распространяясь все выше, уже локализуется и в реберно-позвоночных отделах грудной клетки. Гораздо реже спондилоартрит одновременно протекает в крупных суставных структурах тела – плечевых, коленных, тазобедренных, и совсем редко – в мелких суставах стоп или кистей.
Гораздо реже спондилоартрит одновременно протекает в крупных суставных структурах тела – плечевых, коленных, тазобедренных, и совсем редко – в мелких суставах стоп или кистей.
По мере прогрессирования патологии вышеперечисленные области опорно-двигательной системы человека «выключаются» из движения, повышенная или несвойственная нагрузка компенсаторно «падает» на расположенные рядом отделы, что способствует появлению в них дистрофических изменений (остеопороза, остеохондроза, спондилеза, спондилоартритов, синовитов, миозитов). Это, безусловно, влияет на самочувствие больных и на их двигательную активность.
Так, например, если анкилоз возникает в реберно-позвоночных сочленениях грудной клетки, то объем её движений при дыхании постепенно уменьшается, пока почти полностью не исчезает, и тогда больные дышат только за счет экскурсий диафрагмы. Это ведет к появлению одышки при малейшей нагрузке, образованию дыхательной недостаточности. У одной трети заболевших может в той или иной мере наблюдаться поражение и других структур организма: например, развитие миокардитов, клапанных пороков сердца или аортитов (при вовлечении в процесс сердечно-сосудистой системы), иногда возможно нарушения в работе органов зрения (увеиты, иридоциклиты, эписклериты), мочевыводящих путей (нефриты, циститы), и т.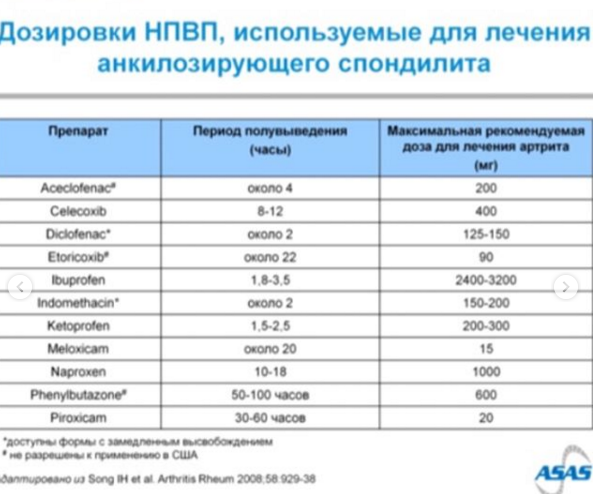 д.
д.
Основные клинические проявления
- Одной из наиболее частых жалоб пациентов является болезненность в нижней части спины и ягодицах, чаще всего дающая о себе знать по ночам и в покое, сопровождающаяся утренней скованностью, но ослабевающая после небольшой физической нагрузки. Постепенно боль «поднимается» выше, со временем она ощущается уже в спине и межлопаточной области, а позже – в области шеи. Для таких людей характерна «поза просителя», что связано с анкилозом межсуставных отростков шейного и верхнегрудного отделов позвоночника, приведшим к формированию кифоза различной степени выраженности.
- При этом может наблюдаться появление одышки и отсутствие возможности полноценного глубокого вдоха всей грудной клеткой. Это в значительной мере снижает качество жизни больных, а также их трудоспособность и ведет к инвалидизации.
- Нередко возникают также боли в сердце, тахикардия или аритмия, что может быть симптомом миокардита, поражением клапанов или нарушения проводимости (например, атриовентрикулярная блокада).

- В некоторых случаях при выраженных изменениях в позвоночном столбе может наблюдаться компрессия корешков спинного мозга, что не только сопровождается сильным болевым синдромом или, наоборот, развитием парестезий (снижением кожной чувствительности), но может привести и к нарушению работы тазовых органов.
- Иногда может отмечаться болезненность в местах фиксации сухожилий к костям (например – к остистым отросткам позвоночника), подошвенной фасции, ахиллова сухожилия – к пяточному бугру, сухожилий косых мышц живота – к гребням подвздошных костей, и т.д.
- При затрагивании органов зрения пациенты могут жаловаться на боли в глазах, непереносимость яркого света, быструю утомляемость глазных мышц и даже нарастающую потерю зрения.
Прогноз заболевания в настоящее время – относительно благоприятный, благодаря современным методам лекарственной терапии. Тем не менее, патология имеет тенденцию к постепенному прогрессированию, и через 25-40 лет после ее начала возможно снижение подвижности, затем потеря функции межпозвонковых и крестцово-подвздошных суставных структур, нередко приводящих к инвалидизации. Наиболее актуально это также при вовлечении в процесс хотя бы одного тазобедренного сустава, или же шейного отдела позвоночника (это ведет к компрессии спинного мозга с вероятностью развития подвывиха между первым и вторым шейными позвонками). Поражения почек встречаются реже, адекватное, своевременное назначение нестероидных противовоспалительных препаратов помогает снизить вероятность появления нефропатии и других проявлений болезни Бехтерева.
Наиболее актуально это также при вовлечении в процесс хотя бы одного тазобедренного сустава, или же шейного отдела позвоночника (это ведет к компрессии спинного мозга с вероятностью развития подвывиха между первым и вторым шейными позвонками). Поражения почек встречаются реже, адекватное, своевременное назначение нестероидных противовоспалительных препаратов помогает снизить вероятность появления нефропатии и других проявлений болезни Бехтерева.
Методы диагностирования анкилозирующего спондилоартрита
- Диагностика крови при активности воспалительного процесса может выявить ускорение СОЭ и повышение концентрации СРБ, а у длительно болеющих в половине случаев удается обнаружить нормохромную анемию. Если в сыворотке крови отслеживается повышение креатинина, то предполагают наличие развивающейся хронической почечной недостаточности. В то же время следует помнить, что присутствие антигена HLA-B27 является косвенным и неспецифическим признаком анкилозирующего спондилоартрита.

- Исследование мочи при возникновении нефропатии помогает обнаружить белок (протеинурия) и микрогематурию – небольшого количества эритроцитов как проявление IgA-нефропатии.
- Полипозиционная (в прямой, боковой, косых проекциях и с функциональными пробами) рентгенография или компьютерная томография крестцово-подвздошных суставов и вышележащих отделов позвоночника выявляет ограничение подвижности и специфические рентгенологические изменения (сакроилеит, спондилоартрит, рано или поздно приводящие к формированию анкилозов, деформации позвоночного столба по типу «бамбуковой палки», а также к его кифотическим искривлениям различной степени, вплоть до формирования небольшого горба.
- Рентгенография периферических суставов позволяет увидеть в них дегенеративно-дистрофические аномалии, также ведущие к нарушению функций, развитию остеопороза, кистовидной перестройке, формированию краевых остеофитов, и т.
 д.
д. - Ультразвуковое исследование обладает более высокой чувствительностью при выявлении энтезита. УЗИ тазобедренных суставов – для обнаружения восспалительного поражения и наличия выпота.
- Остеосцинтиграфия (сканирование) – для диагностики костной системы позвоночника.
- ЭКГ и ЭхоКГ помогают определить признаки нарушения проводимости, формирования клапанной недостаточности и других изменений.
- Консультации «узких» специалистов (кардиолога, офтальмолога, нейрохирурга, ревматолога, нефролога) проводятся по показаниям.
Принципы лечения болезни Бехтерева
Общие рекомендации
В профессиональной деятельности больным ББ противопоказаны все типы движений, способствующие усугублению кифоза. В то же время не рекомендуется носить корсеты, но все же следует, по возможности, сохранять прямую осанку. Спать необходимо на упругом, средней жёсткости, (не мягком) матрасе и на тонкой подушке. При езде на автомобиле желательно использовать специальный подголовник, чтобы исключить вероятность «хлыстовой» травмы. В качестве лечебной физкультуры – предпочтительнее водные виды спорта (плавание), а также упражнения, способствующие растяжению связок и мышц. Пациенты с ББ должны находиться на диспансерном наблюдении у ревматолога, посещать его не реже 1 раза в год со сдачей соответствующих анализов и проведением рентгенологического обследования.
В качестве лечебной физкультуры – предпочтительнее водные виды спорта (плавание), а также упражнения, способствующие растяжению связок и мышц. Пациенты с ББ должны находиться на диспансерном наблюдении у ревматолога, посещать его не реже 1 раза в год со сдачей соответствующих анализов и проведением рентгенологического обследования.
Медикаментозная терапия
Проводится нестероидными противовоспалительными средствами различной степени длительности – НПВП:
Короткодействующие нестероидные препараты (диклофенак, индометацин, вольтарен), для снятия легкого воспаления и болевого синдрома. Но их отмена через сутки–двое вернет пациента к прежним негативным ощущениям. Кроме того, эти средства не способны предотвратить развитие анкилозов.
Длительнодействующие противовоспалительные нестероидные медикаменты (сульфасалазин, метотрексат) используют при высокой интенсивности воспалительного процесса, в том числе, с вовлечением периферических суставов, но их может прописать только врач.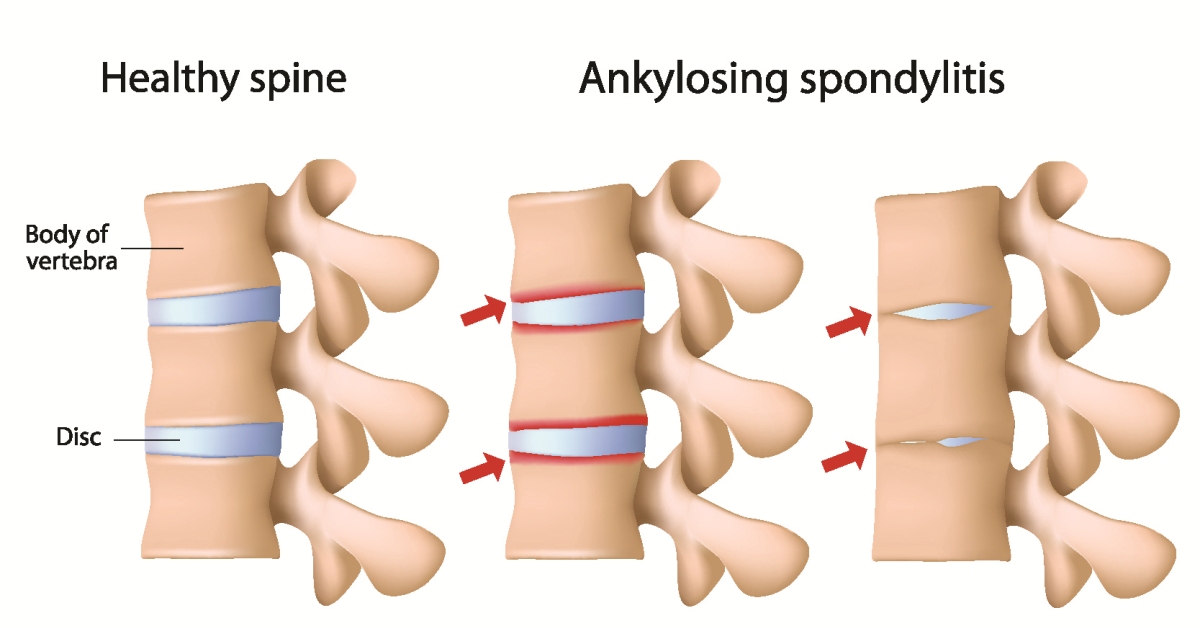
Моноклональные антитела – блокаторы ФНО-α (этанерцеп, адалимумаб, инфликсимаб) назначает только специалист при воспалении высокой интенсивности, которое не удается снизить НПВП.
Глюкокортикоиды (преднизолон, дексаметазон, дипроспан) при данном заболевании применяют локально внутрисуставные введения, (в том числе и в крестцово-подвздошные суставы).
Миорелаксанты (мидокалм и т.п.) и другие виды симптоматической лекарственной терапии назначают обычно по показаниям.
Физиотерапия – фонофорез, ультразвук, электро- и лазеротерапия, УВТ.
Иглорефлексотерапия, мануальная терапия, лечебный массаж, ЛФК.
Оперативное вмешательство
- Артропластика проводится при тяжелых повреждениях тазобедренного сустава и при отсутствии положительных перспектив его консервативного лечения.
- При выраженном грудном кифозе в некоторых случаях прибегают к остеотомии, что способствует улучшению качества жизни больного.

- Протезирование клапанов сердца проводят по жизненным показаниям.
- При развитии атриовентрикулярной блокады (нарушения проводимости) устанавливают кардиостимулятор.
Новые методы лечения анкилозирующего спондилита
В этой статье
Абхиджит Данве, доктор медицинских наук, как сообщила Халли Левин
Я изучал и лечил анкилозирующий спондилоартрит (АС) почти 10 лет. Это форма аксиального спондилоартрита (аксСпА). Это тип воспалительного артрита, который в первую очередь поражает позвоночник и крестцово-подвздошные суставы, которые соединяют нижний отдел позвоночника с тазом. На ранних стадиях он называется нерентгенологическим аксСпА, потому что его повреждение обычно еще не проявляется на рентгенограмме. Но на поздней стадии, когда он становится очевидным, он известен как анкилозирующий спондилоартрит (АС).
К сожалению, многие люди с АС остаются недиагностированными в течение 8-11 лет. До 5% пациентов с хронической болью в спине на самом деле имеют АС или его раннюю форму, аксСпА. Но если вы жалуетесь на боль в спине своему врачу, они обычно просто отправляют вас на рентген поясничного отдела позвоночника или нижней части спины. Это не поможет им обнаружить заболевание, поскольку первые признаки возникают в крестцово-подвздошных суставах. И может пройти до 10 лет, прежде чем эти изменения появятся на обычных рентгеновских снимках. Врачи, лечащие боли в спине, также не осведомлены об этом заболевании. В результате мы иногда теряем это окно возможностей для выявления и лечения людей с АС на более ранних стадиях.
Но если вы жалуетесь на боль в спине своему врачу, они обычно просто отправляют вас на рентген поясничного отдела позвоночника или нижней части спины. Это не поможет им обнаружить заболевание, поскольку первые признаки возникают в крестцово-подвздошных суставах. И может пройти до 10 лет, прежде чем эти изменения появятся на обычных рентгеновских снимках. Врачи, лечащие боли в спине, также не осведомлены об этом заболевании. В результате мы иногда теряем это окно возможностей для выявления и лечения людей с АС на более ранних стадиях.
Быстрая диагностика
К счастью, около 10 лет назад были выпущены новые рекомендации, которые позволяют нам, врачам, диагностировать пациентов раньше. В настоящее время всем с подозрением на аксСпА и неубедительными рентгенологическими снимками рекомендуется также пройти МРТ крестцово-подвздошных суставов. Важно попросить своего врача направить вас к ревматологу, если у вас хроническая боль в спине, которая длится более 3 месяцев, начинается постепенно в возрасте до 45 лет, усиливается в покое и улучшается при физической нагрузке.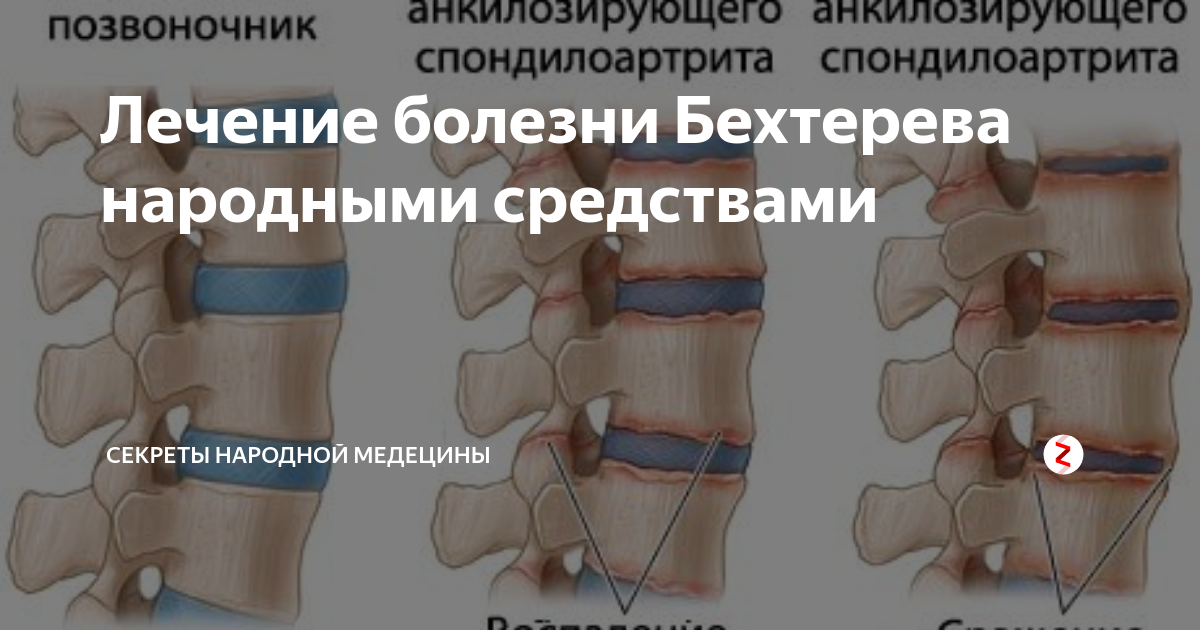 Это специалист, специально обученный диагностике и лечению воспалительных заболеваний, поражающих суставы и кости, таких как аксСпА. Они обследуют вас на другие симптомы, связанные с этим заболеванием, включая боль в спине, которая будит вас посреди ночи, боль в пятке или стопе (подошвенный фасциит) или воспаление в других частях тела, таких как глаза (так называемый ирит). или увеит), псориаз кожи и воспаление кишечника (так называемая болезнь Крона). Они также могут заказать анализ крови для выявления HLA-B27, гена, который повышает ваши шансы заболеть аксСпА. Помните, чем раньше вам поставят диагноз, тем быстрее вы сможете начать лечение, которое может помочь улучшить симптомы, ослабить воспаление и, возможно, предотвратить необратимое повреждение суставов.
Это специалист, специально обученный диагностике и лечению воспалительных заболеваний, поражающих суставы и кости, таких как аксСпА. Они обследуют вас на другие симптомы, связанные с этим заболеванием, включая боль в спине, которая будит вас посреди ночи, боль в пятке или стопе (подошвенный фасциит) или воспаление в других частях тела, таких как глаза (так называемый ирит). или увеит), псориаз кожи и воспаление кишечника (так называемая болезнь Крона). Они также могут заказать анализ крови для выявления HLA-B27, гена, который повышает ваши шансы заболеть аксСпА. Помните, чем раньше вам поставят диагноз, тем быстрее вы сможете начать лечение, которое может помочь улучшить симптомы, ослабить воспаление и, возможно, предотвратить необратимое повреждение суставов.
Известные разработки
К счастью, теперь у нас есть много отличных препаратов для лечения как аксСпА, так и АС. Почти половина всех людей хорошо реагируют на нестероидные противовоспалительные препараты (НПВП), такие как напроксен и индометацин. Но если вы этого не сделаете, вы можете попробовать целый класс препаратов, известных как блокаторы фактора некроза опухоли (ФНО). Когда у вас есть какое-либо заболевание, ваше тело вырабатывает слишком много белков, называемых цитокинами, которые усиливают воспаление по всему телу. Со временем это приводит к повреждению суставов и костей. Блокаторы ФНО, вводимые в виде инъекций, останавливают выработку некоторых из этих цитокинов.
Но если вы этого не сделаете, вы можете попробовать целый класс препаратов, известных как блокаторы фактора некроза опухоли (ФНО). Когда у вас есть какое-либо заболевание, ваше тело вырабатывает слишком много белков, называемых цитокинами, которые усиливают воспаление по всему телу. Со временем это приводит к повреждению суставов и костей. Блокаторы ФНО, вводимые в виде инъекций, останавливают выработку некоторых из этих цитокинов.
Долгое время это были единственные доступные лекарства. Но за последние несколько лет FDA одобрило два новых инъекционных препарата: иксекизумаб (Taltz) и секукинумаб (Cosentyx). Оба они блокируют другой тип воспалительного цитокина, называемый интерлейкином-17 или ИЛ-17. Обычно IL-17 помогает вашему организму защищаться от инфекций. Но слишком много его может вызвать воспаление суставов, эрозию костей и сращение костей. Эти препараты нацелены на другие цитокины, чем ингибиторы ФНО, поэтому есть надежда, что они могут помочь тем, кому не помогли ингибиторы ФНО.
Ингибиторы Янус-киназы (JAK) — это новейший класс препаратов, одобренных FDA для лечения анкилозирующего спондилита. Двумя ингибиторами JAK, одобренными для этого применения, являются тофацитиниб и упадацитиниб. Третий исследуется в надежде, что он будет доступен в будущем. Это лекарства, традиционно используемые для лечения ревматоидного артрита, псориатического артрита и язвенного колита. Они ингибируют несколько цитокинов, играющих ключевую роль в прогрессировании анкилозирующего спондилита. Как и биологические препараты, они воздействуют на вашу иммунную систему, но они также отличаются от биологических препаратов. Они подавляют различные мишени в вашем теле, чтобы предотвратить сверхактивные реакции иммунной системы до того, как они начнутся. Ингибиторы JAK более удобны, чем биологические препараты, поскольку их можно принимать перорально.
[TMA1]https://spondylitis.org/research-new/new-treatment-approved-for-ankylosing-spondylitis-fda-oks-first-jak-inhibitor/
[TMA2]https://creakyjoints . org/about-arthritis/axial-spondyloarthritis/axspa-treatment/fda-approves-upadacitinib-for-anklosing-spondylitis/В настоящее время проводятся исследования, чтобы разработать еще больше. Существует новый класс пероральных препаратов, ингибиторы янус-киназы (JAK), которые обещают многообещающие результаты. Эти ингибиторы блокируют специфические ферменты (JAK1, JAK2 и JAK3), которые сигнализируют вашим клеткам о необходимости усилить воспаление. Одно исследование показало, что люди, которые принимали ингибитор JAK в течение чуть более 3 месяцев, имели в два раза больше шансов получить сильный ответ, чем те, кто принимал плацебо или поддельные таблетки. Два препарата, тофацитиниб и упадацитиниб, проходят клинические испытания. В течение следующего года мы должны узнать, получат ли они одобрение FDA.
org/about-arthritis/axial-spondyloarthritis/axspa-treatment/fda-approves-upadacitinib-for-anklosing-spondylitis/В настоящее время проводятся исследования, чтобы разработать еще больше. Существует новый класс пероральных препаратов, ингибиторы янус-киназы (JAK), которые обещают многообещающие результаты. Эти ингибиторы блокируют специфические ферменты (JAK1, JAK2 и JAK3), которые сигнализируют вашим клеткам о необходимости усилить воспаление. Одно исследование показало, что люди, которые принимали ингибитор JAK в течение чуть более 3 месяцев, имели в два раза больше шансов получить сильный ответ, чем те, кто принимал плацебо или поддельные таблетки. Два препарата, тофацитиниб и упадацитиниб, проходят клинические испытания. В течение следующего года мы должны узнать, получат ли они одобрение FDA.
Существует еще один класс препаратов, называемых ингибиторами интерлейкина-23, таких как гуселкумаб и рисанкизумаб, которые не менее интересны. Они нацелены на цитокин, известный как интерлейкин-23 (IL-23), который также сигнализирует вашим клеткам, чтобы они производили больше другого воспалительного цитокина, интерлейкина-17 или IL-17.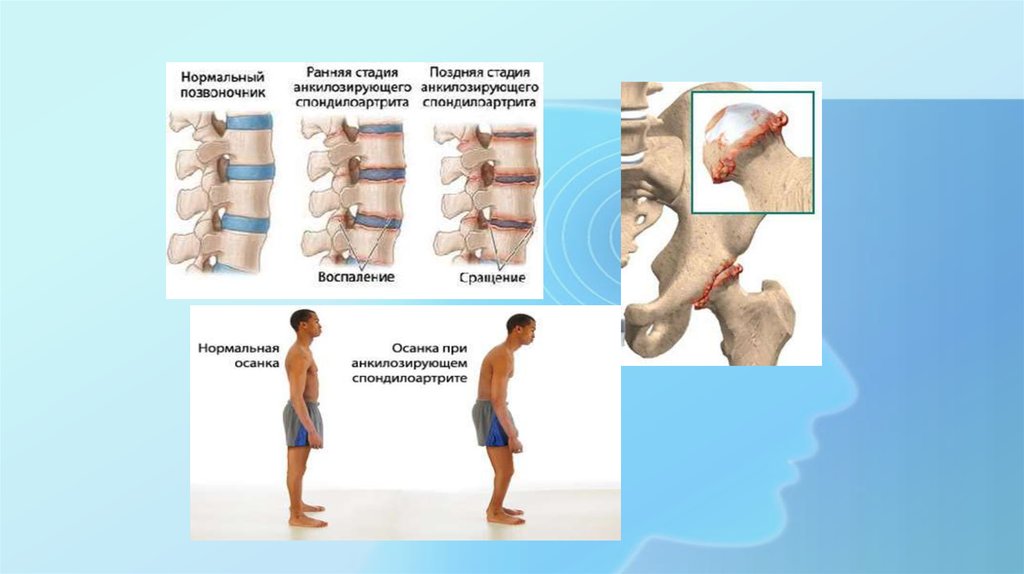 Когда Ил-23 блокируется, прекращается производство Ил-17. Это помогает облегчить воспаление в суставах и снижает вероятность необратимого повреждения.
Когда Ил-23 блокируется, прекращается производство Ил-17. Это помогает облегчить воспаление в суставах и снижает вероятность необратимого повреждения.
Важность изменения образа жизни
В то время как наши методы лечения становятся все лучше и лучше, я говорю своим пациентам, что их недостаточно. Образ жизни играет ключевую роль, когда речь идет о контроле над симптомами и улучшении подвижности. Ежедневный диапазон движений и упражнения на растяжку особенно важны. Они улучшают гибкость и уменьшают жесткость, отек и боль. Вам также необходимо регулярно заниматься физическими упражнениями, в том числе упражнениями на силу и равновесие.
Я также подчеркиваю своим пациентам, что если они курят, им нужно бросить. Курение вредно для здоровья каждого, но особенно вредно для людей с воспалительными заболеваниями, такими как аксСпА и АС. Исследования показывают, что это может усугубить такие симптомы, как боль и проблемы с подвижностью. Люди с аксСпА и АС также чаще страдают депрессией или тревогой. Важно обратиться за помощью, будь то через группы поддержки или разговорную терапию. Это может помочь вам справиться с болезнью.
Важно обратиться за помощью, будь то через группы поддержки или разговорную терапию. Это может помочь вам справиться с болезнью.
© 2021 WebMD, LLC. Все права защищены.
ИСТОЧНИК: Абхиджит Данв, доктор медицинских наук, Йельская медицина.
Лекарства, используемые для лечения анкилозирующего спондилита
Существует ряд различных типов и классов лекарственных средств, используемых для лечения анкилозирующего спондилоартрита и родственных заболеваний. Обратите внимание, что разные люди реагируют на разные лекарства с разным уровнем эффективности. Таким образом, может потребоваться время, чтобы найти наиболее эффективный курс лечения.
См. нашу таблицу лекарств: обновленный список лекарств от спондилоартрита
Нестероидные противовоспалительные препараты (НПВП)
НПВП являются наиболее часто используемым классом лекарств для лечения боли и скованности, связанных со спондилоартритом. Ибупрофен, например, является универсальным НПВП и содержится в безрецептурных болеутоляющих средствах, таких как Адвил и Мотрин.
Иногда для облегчения симптомов анкилозирующего спондилоартрита и связанных с ним заболеваний необходимы высокие дозы НПВП. Это может представлять проблему, поскольку НПВП могут вызывать серьезные побочные эффекты, особенно в желудочно-кишечном тракте (желудок, кишечник и т. д.). НПВП могут вызывать уменьшение количества защитной слизи в желудке, что может привести к раздражению желудка. Со временем это может привести к изжоге, гастриту и, возможно, язве и даже кровотечению. Люди могут принимать другие лекарства (например, антациды), чтобы нейтрализовать или предотвратить выработку избыточной желудочной кислоты, помочь покрыть и защитить желудок (например, Carafate) или восстановить потерянную слизь (например, Cytotec).
Также может быть повышенный риск сердечного приступа или инсульта, связанный с НПВП, особенно у людей с заболеваниями сердца в анамнезе.
Другой класс НПВП, известный как ингибиторы ЦОГ-2 (или ЦОГ-ИБ), по-видимому, снижает риск желудочно-кишечных осложнений, связанных с традиционной терапией НПВП. Целебрекс (целекоксиб) до сих пор используется для лечения спондилоартрита. Другие, такие как Vioxx, были сняты с рынка в 2004 году из-за высокого уровня сердечных приступов, вызванных этим препаратом.
Целебрекс (целекоксиб) до сих пор используется для лечения спондилоартрита. Другие, такие как Vioxx, были сняты с рынка в 2004 году из-за высокого уровня сердечных приступов, вызванных этим препаратом.
Когда НПВП недостаточно
Сульфасалазин
Сульфасалазин — это лекарство, которое может помочь некоторым людям с тяжелыми заболеваниями. Известно, что он эффективно контролирует не только боль и отек суставов при артрите мелких суставов, но и поражения кишечника при воспалительных заболеваниях кишечника. Он выпускается в форме таблеток и принимается внутрь. Сульфасалазин обычно не используется при артрите позвоночника.
Побочные эффекты возникают относительно редко, но могут включать головные боли, вздутие живота, тошноту и язвы во рту. В редких случаях у кого-то, кому прописывают это лекарство, может развиться угнетение костного мозга, поэтому вашему врачу важно регулярно контролировать ваш анализ крови.
Метотрексат
Первоначально разработанный для лечения рака, этот химиотерапевтический препарат широко используется и часто очень эффективен для лечения ревматоидного артрита. Когда его назначают для лечения симптомов спондилоартрита, его назначают в меньших дозах и обычно не используют при артрите позвоночника. Метотрексат можно принимать в виде инъекций самостоятельно или перорально в форме таблеток. При приеме метотрексата также необходимо принимать витамин фолиевой кислоты, чтобы помочь подавить некоторые из возможных побочных эффектов, включая язвы во рту и тошноту. Из-за других потенциальных серьезных побочных эффектов требуется частый контроль показателей крови и функции печени. Метотрексат строго противопоказан беременным женщинам, так как он вызывает врожденные дефекты и смерть нерожденных детей.
Когда его назначают для лечения симптомов спондилоартрита, его назначают в меньших дозах и обычно не используют при артрите позвоночника. Метотрексат можно принимать в виде инъекций самостоятельно или перорально в форме таблеток. При приеме метотрексата также необходимо принимать витамин фолиевой кислоты, чтобы помочь подавить некоторые из возможных побочных эффектов, включая язвы во рту и тошноту. Из-за других потенциальных серьезных побочных эффектов требуется частый контроль показателей крови и функции печени. Метотрексат строго противопоказан беременным женщинам, так как он вызывает врожденные дефекты и смерть нерожденных детей.
Кортикостероиды
В то время как кортикостероиды, такие как преднизолон, могут быть эффективными для облегчения воспаления, побочные эффекты длительного применения системных кортикостероидов (воздействующих на весь организм) могут быть очень серьезными. Таким образом, эксперты настоятельно рекомендуют не использовать пероральные или инъекционные системные кортикостероиды. Напротив, допустимы местные инъекции в воспаленные суставы (которые не воздействуют на все тело) и могут обеспечить временное облегчение боли, вызванной артритом или бурситом.
Напротив, допустимы местные инъекции в воспаленные суставы (которые не воздействуют на все тело) и могут обеспечить временное облегчение боли, вызванной артритом или бурситом.
Биопрепараты
Биопрепараты изготавливаются из живых организмов. Материал, из которого они сделаны, может поступать из многих источников, включая людей, животных и микроорганизмы, такие как бактерии или дрожжи.
Ингибиторы TNF
Ингибиторы фактора некроза опухоли альфа (TNF-α) были первыми биологическими препаратами, показавшими большие перспективы в лечении спондилоартрита. Первый ингибитор TNF – Enbrel – был одобрен в 2003 году. быть высокоэффективным при лечении не только артрита суставов, но и воспаления в кишечнике и глазах, а также артрита позвоночника, связанного с анкилозирующим спондилитом (АС), нерентгенографическим аксиальным спондилоартритом (нр-аксСпА) и сопутствующие заболевания.
Серьезным и хорошо известным осложнением ингибиторов ФНО является повышенная частота инфекций наряду со снижением способности бороться с инфекциями, включая туберкулез.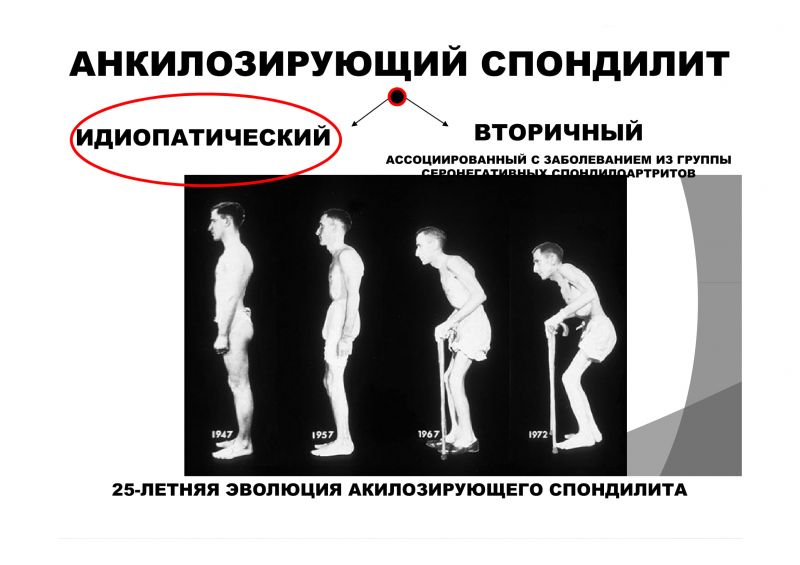 Таким образом, перед началом любой терапии ФНО необходимо пройти тест на туберкулез. Существует также несколько повышенный риск некоторых видов рака, связанных с ингибиторами ФНО, таких как лимфома (особенно у детей и подростков) и рак кожи.
Таким образом, перед началом любой терапии ФНО необходимо пройти тест на туберкулез. Существует также несколько повышенный риск некоторых видов рака, связанных с ингибиторами ФНО, таких как лимфома (особенно у детей и подростков) и рак кожи.
Следует отметить, что каждый ингибитор ФНО/биологический препарат действует немного по-разному. Таким образом, если у одного нет положительного эффекта, может быть другой.
Следующие ингибиторы TNF в настоящее время одобрены для лечения форм спондилоартрита: Enbrel, Humira, Remicade, Simponi и Cimzia.
Ингибиторы ИЛ-17
Ингибиторы ИЛ-17 представляют собой другой класс биологических препаратов, одобренных для лечения спондилоартрита. В настоящее время FDA одобрило два ингибитора IL-17 для лечения форм спондилоартрита, в частности, для анкилозирующего спондилоартрита (АС), нерентгенографического аксиального спондилоартрита (nr-axSpA) и псориатического артрита (PsA). Козэнтикс (секукинумаб) был одобрен для лечения АС и ПсА в январе 2016 г.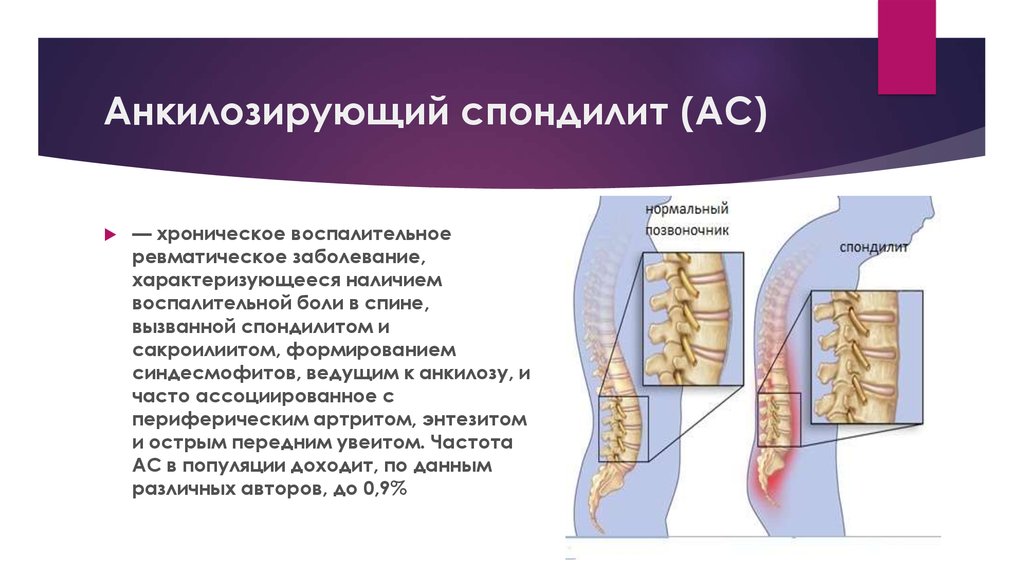 , а тальц (иксекизумаб) был одобрен для лечения ПсА в декабре 2017 г. и для лечения АС в августе 2019 г.. Оба были одобрены для nr-axSpA в июне 2020 года.
, а тальц (иксекизумаб) был одобрен для лечения ПсА в декабре 2017 г. и для лечения АС в августе 2019 г.. Оба были одобрены для nr-axSpA в июне 2020 года.
И IL-17, и TNF-α являются воспалительными цитокинами (клеточными сигнальными молекулами), которые, как следует из названия, сигнализируют об активации воспаления во всем организме, модулируя или изменяя иммунную систему. ответ системы. Воспалительные цитокины играют важную роль; однако, когда их слишком много, как описано при воспалительных заболеваниях, они могут причинить вред организму, если их не остановить.
Цитокины IL-17 и TNF-α передают сигналы определенным иммунным клеткам, направляя их на активацию воспаления, при этом каждый цитокин отвечает за передачу сигналов разным наборам клеток. ИЛ-17 и ингибитор ФНО 9Лекарства 0089 воздействуют на свои соответствующие цитокины, блокируя их сигнальные пути, и с помощью этого механизма стремятся уменьшить воспаление. Поскольку ингибиторы IL-17 нацелены на другие цитокины, чем ингибиторы TNF, есть надежда, что этот новый класс биологических препаратов поможет тем, кто плохо отреагировал на ингибиторы TNF или не может их переносить.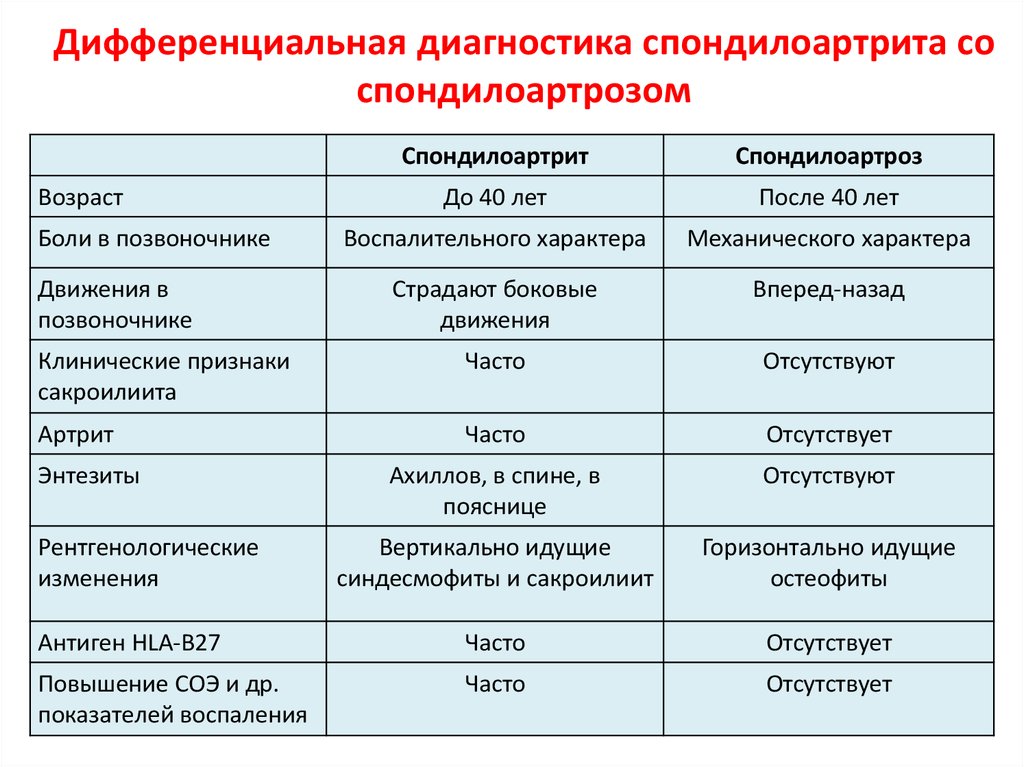
Ингибиторы IL-17 несут такой же риск инфекций и снижают способность бороться с инфекциями, что и ингибиторы TNF. Они также показали в клинических испытаниях, что они усугубляют воспалительное заболевание кишечника у пациентов, у которых оно есть, а также вызывают новые случаи воспалительного заболевания кишечника.
Ингибитор IL 12/23
Устекинумаб (Стелара) действует аналогично ингибитору IL-17, но нацелен на другие цитокины: IL-12 и IL-23. Stelara была одобрена в 2013 году для лечения псориатического артрита. Стелара также несет повышенный риск инфекций и снижение способности бороться с инфекциями, а также немного повышенный риск некоторых видов рака.
Ингибиторы JAK
Ингибиторы янус-киназы (JAK), также известные как JAKi, представляют собой новейший класс синтетических (небиологических) противоревматических препаратов, модифицирующих заболевание (DMARD), эффективность которых доказана при лечении множественные формы артрита, включая псориатический артрит (ПсА), анкилозирующий спондилоартрит (АС) и нерентгенологический аксиальный спондилоартрит (nr-axSpA).

 д.
д.