Как определить инфаркт миокарда: Диагностика и лечение инфаркта миокарда (Александров)
почему так называется, как диагностировать и лечить
- Какие симптомы микроинфаркта испытывают женщины
- Какие симптомы микроинфаркта испытывают мужчины
- Общие признаки микроинфаркта
- Причины
- К каким осложнениям приводит микроинфаркт
- Как действовать при подозрении на мелкоочаговый инфаркт
- Терапия
- Профилактика для людей с заболеваниями сердца
- Общие методы профилактики
«Микроинфаркт» — народное название заболевания — мелкоочагового инфаркта миокарда. Часто симптомы заболевания списывают на усталость или простуду, поэтому многие не придают значения недомоганиям, которые испытывают во время приступа.
Причина инфаркта миокарда – нарушение кровотока к сердечной мышце из-за тромба, который закупоривает коронарную артерию.
Распознать инфаркт можно по дискомфорту в груди, повышению температуры, слабости и ломоте в костях.
Какие симптомы микроинфаркта испытывают женщины
Заболевание очень “коварно”, так как далеко не всегда симптомы микроинфаркта у женщин бывают заметны. Из-за этого диагноз ставят постфактум при возникновении других заболеваний.
Один из первых симптомов — внезапная боль в груди. Болевые ощущения могут присутствовать в левой части плечевого пояса, лопатке и челюсти.
По статистике, женщины реже обращают внимание на симптомы инфаркта, так как менее чувствительны к боли. Также микроинфаркт зачастую остается незамеченным пациентами старше 55–60 лет и диабетиками.
Какие симптомы микроинфаркта испытывают мужчины
Мужчины сталкиваются с микроинфарктом реже и обычно не переносят его на ногах. Первый признак — боль в груди, однако, в отличие от женщин, мужчины чувствуют отдающую боль в животе. Может появиться ощущение инородного предмета в грудной клетке. У мужчин симптоматика выражена ярче. Во время приступа у пациента может наблюдаться выступание холодного пота, повышенная тревожность, синюшность губ и повышение температуры тела до 38 °C.
Несмотря на то, что риск мелкоочагового инфаркта у мужчин ниже, вероятность столкнуться с настоящим инфарктом у представителей сильного пола выше, поскольку они тяжелее переносят стрессы.
Общие признаки микроинфаркта
Поскольку симптомы микроинфаркта легко спутать с обычным недомоганием, важно обратить внимание на появление нескольких признаков одновременно.
Какие симптомы указывают на микроинфаркт:
- повышение температуры, которое вызывает некроз сердечных тканей;
- ощущение боли и ломоты в суставах;
- головокружение, слабость, возможна потеря сознания;
- отеки;
- внезапная боль в груди, отдающая в живот, плечо, лопатку;
- появление одышки, острой нехватки воздуха;
- болевые ощущения в районе солнечного сплетения;
- синюшность носогубного треугольника, губ.
Обычно приступ длится 40 минут, и, если не наступает серьезных последствий, симптомы проходят. Но это не значит, что их можно оставить без внимания. После появления признаков микроинфаркта необходимо незамедлительно обратиться к врачу.
Но это не значит, что их можно оставить без внимания. После появления признаков микроинфаркта необходимо незамедлительно обратиться к врачу.
Причины
В 95 % случаев инфаркт миокарда связан с закупоркой артерии тромбом. Причиной недомоганий становится недостаток кислорода и питательных веществ в сердечной мышце.
Запаса кислорода в клетках сердца хватает на 10 секунд. В течение следующих 30 секунд мышца сохраняет жизнеспособность, после чего начинается патологический процесс. Спустя 3–6 часов с момента начала приступа сердечная мышца на поврежденном участке погибает. Если погиб небольшой участок, то инфаркт считается мелкоочаговым.
Клиническая картина заболевания многообразна, что затрудняет диагностику, и специалистам бывает сложно подтвердить заболевание в короткий срок.
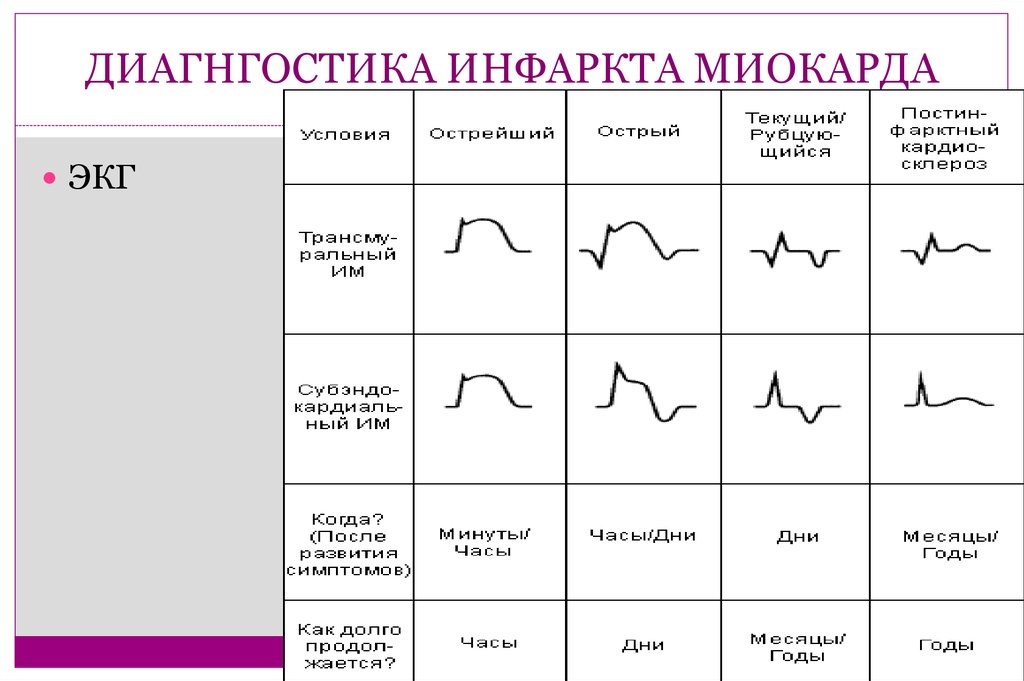
В основе диагностики лежат 3 показателя:
- анамнез, жалобы на типичные для инфаркта боли;
- показатели ЭКГ;
- результаты биохимического анализа крови.

Если у врача возникают сомнения, он может назначить дополнительные исследования, например, выявление очага поражения радиоизотопным методом.
К каким осложнениям приводит микроинфаркт
Если пациент не получил своевременной медицинской помощи, может начаться острая сердечная недостаточность, нарушения сердечного ритма, кардиогенный шок. Однако самое страшное последствие проигнорированного мелкоочагового инфаркта — разрыв сердца. Осложнения требуют срочной врачебной помощи.
Как действовать при подозрении на мелкоочаговый инфаркт
Первое, что нужно сделать, — вызвать скорую. Доврачебная помощь пациенту заключается в создании условий максимального комфорта, чтобы облегчить состояние.
Больному необходимо принять лежачее или полулежачее положение, обеспечить приток свежего воздуха в помещение (избегать сквозняков). Исключить световые и звуковые раздражители. По необходимости — избавить пациента от сковывающей одежды. Из медикаментов можно использовать нитроглицерин (рассасывать под языком) или корвалол (30–40 капель).
Из медикаментов можно использовать нитроглицерин (рассасывать под языком) или корвалол (30–40 капель).
Терапия
Больного доставляют в реанимацию, где проводится комплексная терапия. При лечении инфаркта очень важна скорость реакции: чем быстрее пациент попадет в больницу и получит должную помощь, тем выше шансы на позитивный исход и отсутствие или минимальное количество осложнений.
Врачи используют препараты, способствующие растворению тромба, обезболивающие, медикаменты для снижения артериального давления и сокращения объема циркуляции крови. Также в рамках лечения необходимо добиться снижения частоты сердечного ритма, что достигается приемом бета-адреноблокаторов.
Период реабилитации после стационарного лечения не менее важен, чем сама терапия. Период восстановления длится до 6 месяцев. Больному могут быть назначены лекарства, которые необходимо принимать постоянно. Также для поддержания нормального состояния необходимо соблюдение диеты, в частности, исключение из рациона жирной и жареной пищи, а также отказ от курения и употребления алкоголя.
При соблюдении рекомендаций врача пациент может рассчитывать на продолжительную и полноценную жизнь.
Профилактика для людей с заболеваниями сердца
Людям с хроническими заболеваниями сердечно-сосудистой системы необходимо проходить ежегодную диспансеризацию, чтобы получать своевременную и адекватную врачебную помощь.
Пациентам с ишемической болезнью сердца в качестве профилактики назначается оценка состояния коронарных артерий, в ходе которой будут выявлены степень сужения и локализация атеросклеротических бляшек. В случае необходимости сосуды расширяются изнутри методом ангиопластики. Другой метод — имплантация металлического каркаса в артерию. Он будет препятствовать сужению прохода.
Некоторым пациентам назначается аортокоронарное шунтирование. В ходе операции к аорте пересаживают дополнительные сосуды, которые огибают место сужения и создают дополнительные пути для тока крови к сердцу.
Общие методы профилактики
Обязательное условие, как для больных, перенесших мелкоочаговый инфаркт, так и для тех, кто находится в группе риска — коррекция образа жизни.
Полезными будут пешие прогулки в среднем темпе на свежем воздухе, выполнение гимнастики и посильных спортивных упражнений. Очень важен размеренный режим дня, который убережет от переутомлений.
Основу рациона должны составлять нейтральные продукты, которые поддерживают здоровье сердечной мышцы.
Полезно употребление в пищу сухофруктов. Соленые, жирные и копченые продукты необходимо исключить.
Предпочтение отдавать нежирному мясу, овощам, зелени.
Наиболее опасным считается возрастной порог 40–60 лет, однако из-за насыщенного ритма жизни многие заболевания, в том числе, инфаркт, “молодеют”, и в группу риска могут попадать люди 32–35 лет. Поэтому важно относиться бережно к своему организму и обращать внимание на любые недомогания.
9 важных вещей, которые нужно знать о сердечном приступе
Запомните первое и самое важное правило: никогда не ставьте сами себе диагноз. Люди привыкли считать, что «все само пройдет», а вызывать врача смысла нет, но это не так и даже может стоить человеку жизни. По статистике большинство смертей приходятся именно на первый час с начала приступа. Поэтому, нужно заниматься не самолечением, а вызывать скорую помощь при первых же симптомах.
Люди привыкли считать, что «все само пройдет», а вызывать врача смысла нет, но это не так и даже может стоить человеку жизни. По статистике большинство смертей приходятся именно на первый час с начала приступа. Поэтому, нужно заниматься не самолечением, а вызывать скорую помощь при первых же симптомах.
Так как же понять, когда именно бить тревогу и на что обращать особое внимание? Об этом мы и расскажем подробнее.
1. Боль в грудной клетке
Во время сердечного приступа в первую очередь ощущается боль в грудной клетке, дискомфорт, сдавливание, покалывание — все это классические симптомы. Затем боль может перейти и на другие части тела: руки, спину, шею, челюсть или живот. Совсем необязательно, что она будет постоянной, иногда продолжительность составляет 1-2 минуты, иногда — час и более.
2. Одышка
Выраженная одышка вполне может быть связана с заболеваниями легких, но с равным успехом — это один из признаков развивающегося инфаркта миокарда или сердечной недостаточности. Проблемы с дыханием часто сопровождаются ощущением дискомфорта в груди, но одышка может проявляться и без него.
Проблемы с дыханием часто сопровождаются ощущением дискомфорта в груди, но одышка может проявляться и без него.
3. Стоит также обратить внимание, если вас:
- резко бросает в холодный пот;
- кружится голова;
- тошнит;
- если вы просто чувствуете необычно выраженную усталость.
4. Дискомфорт в грудной клетке
Во время сердечного приступа кровоснабжение сердечной мышцы прекращается и ее клетки начинают отмирать. В этом случае может появится боль, которую описывают чаще «будто слон на грудь наступил», но это происходит не всегда, а особенно редко у женщин.
Большинство сердечных приступов развиваются постепенно, с легкой болью или дискомфортом.
5. Можно ли перенести сердечный приступ и даже не заметить этого?
Да, это может коснуться каждого, но людей, больных диабетом в большей степени. Это так называемый “тихий инфаркт”, при котором вы можете не испытывать никаких «ожидаемых» симптомов, но тошнота, одышка или даже обморок вполне возможны.
6. Сердечный приступ может нанести удар в любое время, но чаще всего – рано утром.
В 40 процентах случаев это происходит с 6 утра и до обеда, точно так же, как и внезапная смерть на 29 процентов чаще встречается утром.
7. Что же делать при подозрении на сердечный приступ?
Немедленно вызывайте скорую помощь и постарайтесь успокоиться: лишний стресс вам не нужен. Займите удобное положение и начните медленно разжевывать одну таблетку аспирина по 300 мг. (если нет противопоказаний). Аспирин помогает минимизировать риски развития опасного тромба. Он уменьшает «липкость» тромбоцитов, сводя вероятность их склеивания и блокировки кровеносных сосудов к минимуму.
Важно! Не забудьте оставить дверь открытой, чтобы врачи могли попасть к вам в любой момент, а лучше позовите соседа, друга или родственника, чтобы не оставаться одному. Старайтесь ничего не есть и не пить до приезда докторов.
8. Что будет происходить, если вас привезут в больницу?
Во-первых, подключат ко всем нужным аппаратам и мониторам, проведут ЭКГ-тест. Он поможет измерить электрические импульсы сердца и обнаружить любые отклонения сердечного ритма или других аномалий, указывающих на сердечный приступ. Медсестры возьмут необходимые анализы, проверят кровь, чтобы измерить уровень фермента — тропонина. Именно он выделяется в кровоток, если сердечная мышца повреждена или умирает.
Он поможет измерить электрические импульсы сердца и обнаружить любые отклонения сердечного ритма или других аномалий, указывающих на сердечный приступ. Медсестры возьмут необходимые анализы, проверят кровь, чтобы измерить уровень фермента — тропонина. Именно он выделяется в кровоток, если сердечная мышца повреждена или умирает.
В зависимости от вашего состояния врачи могут держать вас в больнице до тех пор, пока вам не станет лучше.
9. Можно ли заниматься спортом после сердечного приступа?
Упражнения фактически снижают риск повторного сердечного приступа, но это решение остается за лечащим доктором. Для вас подберут индивидуальную программу упражнений, которая будет в первую очерередь безопасна. Врач может также порекомендовать быструю ходьбу, езду на велосипеде или плавание — все это помогает укрепить сердечную мышцу и предотвратить осложнения в будущем.
Не только лечение, но в первую очередь грамотная профилактика сердечно-сосудистых заболеваний поможет снизить риск возникновения проблем с сердцем.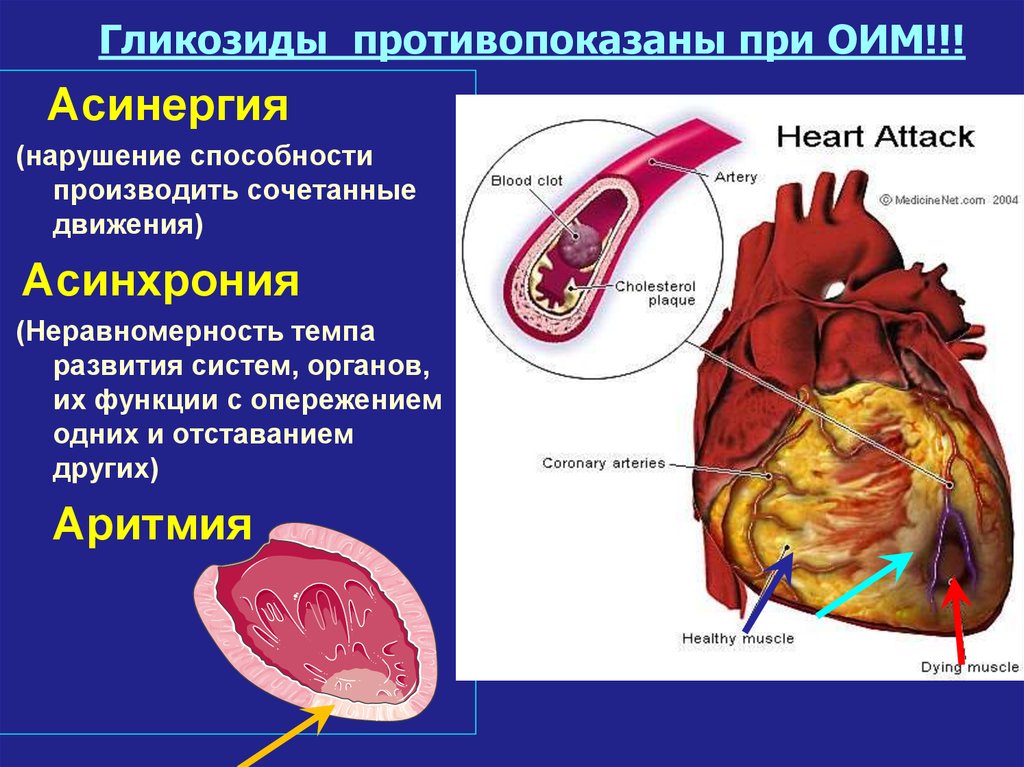
Записаться на прием к кардиологу в нашей клинике можно по телефону +7 (812) 327 03 01
Инфаркт миокарда (сердечный приступ): симптомы и прочее
Острый инфаркт миокарда, также известный как сердечный приступ, представляет собой опасное для жизни состояние, которое возникает, когда приток крови к сердечной мышце резко прекращается, вызывая повреждение тканей.
Обычно это результат закупорки одной или нескольких коронарных артерий. Закупорка может развиться из-за накопления зубного налета, вещества, в основном состоящего из жира, холестерина и клеточных отходов, или из-за внезапного образования сгустка крови при закупорке.
Немедленно позвоните в службу экстренной помощи, если вы считаете, что у вас или у кого-то из ваших знакомых может быть сердечный приступ.
В экстренных случаях
Если у вас или у кого-то из окружающих появились симптомы сердечного приступа, позвоните по номеру 911 или обратитесь в ближайшее отделение неотложной помощи.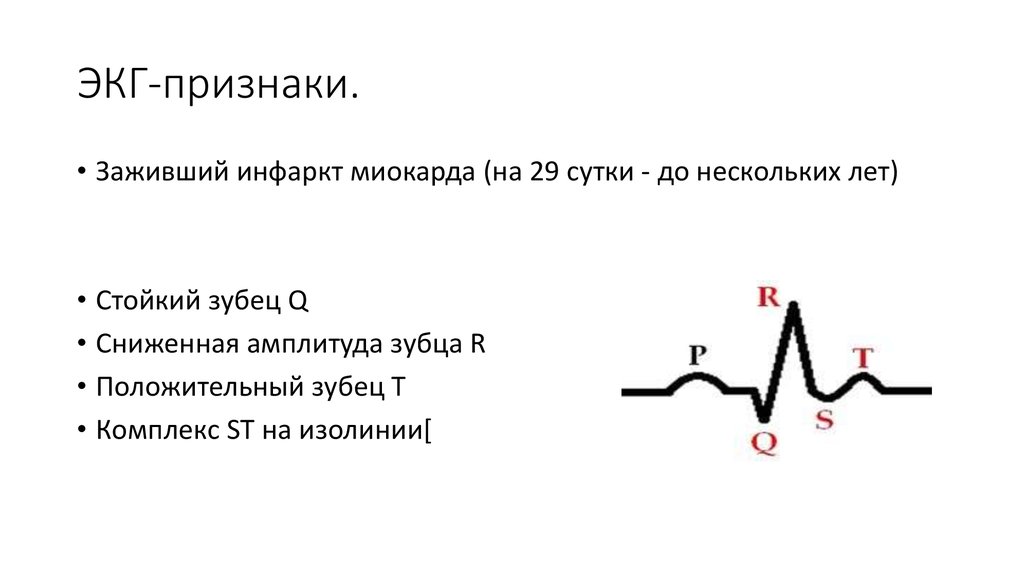
Хотя классическими симптомами сердечного приступа являются боль в груди и одышка, симптомы могут быть весьма разнообразными. К наиболее частым симптомам сердечного приступа относятся:
- давление или стеснение в груди
- боль в груди, спине, челюсти и других областях верхней части тела, которая длится более нескольких минут или проходит и возвращается снова
- ощущение, что вот-вот упадешь в обморок
- учащенное сердцебиение
- чувство надвигающейся гибели
Важно отметить, что не все люди, перенесшие сердечный приступ, испытывают одинаковые симптомы или тяжесть симптомов.
Боль в груди является наиболее частым симптомом, о котором сообщают как женщины, так и мужчины. Тем не менее, женщины немного чаще, чем мужчины, имеют больше «атипичных» симптомов, таких как:
- одышка
- боль в челюсти
- боль в верхней части спины
- головокружение
- тошнота
- 5
- 6
- 6
- 6
- 6 На самом деле, некоторые женщины, перенесшие сердечный приступ, сообщают, что их симптомы напоминают симптомы гриппа.

Сердце является основным органом сердечно-сосудистой системы, в которую также входят различные типы кровеносных сосудов. Одними из самых важных сосудов являются артерии. Они доставляют богатую кислородом кровь к вашему телу и ко всем вашим органам.
Коронарные артерии доставляют богатую кислородом кровь именно к сердечной мышце. Когда эти артерии блокируются или сужаются из-за скопления бляшек, приток крови к сердцу может значительно уменьшиться или полностью прекратиться. Это может вызвать сердечный приступ.
Основной причиной проблем с сердцем может быть жирность пищи. Люди, которые едят много обработанных и жареных продуктов, а также некоторые мясные и молочные продукты, содержащие вредные для здоровья насыщенные и транс-насыщенные жиры, подвергаются более высокому риску сердечных заболеваний. Ожирение может увеличить этот риск.
Согласно одному исследованию, замена 2 процентов потребляемых калорий из углеводов транс-жирами может удвоить риск сердечных заболеваний.

Кроме того, ваша кровь также содержит жир, известный как триглицериды, которые запасают избыточную энергию из пищи, которую вы едите. Когда уровень триглицеридов в вашей крови высок, вы можете подвергаться большему риску сердечно-сосудистых заболеваний.
Если наряду с этим у вас также имеется высокий уровень липопротеинов низкой плотности (ЛПНП) в крови, ваш риск может быть еще выше. Это связано с тем, что холестерин ЛПНП может прилипать к стенкам артерий и образовывать бляшки — твердое вещество, которое блокирует кровоток в артериях.
Для снижения уровня холестерина и нездорового жира в организме обычно требуется соблюдение сбалансированной диеты, включающей небольшое количество обработанных пищевых продуктов, и, при необходимости, прием лекарств, называемых статинами.
Ваш врач сможет порекомендовать вам лучший план питания и определить, нужно ли вам принимать лекарства.
Дополнительные риски
Помимо диеты, следующие факторы также могут увеличить риск возникновения проблем с сердцем:
- Высокое кровяное давление.
 Это может привести к повреждению артерий и ускорению образования зубного налета.
Это может привести к повреждению артерий и ускорению образования зубного налета. - Высокий уровень сахара в крови. Высокий уровень сахара в крови может повредить кровеносные сосуды и в конечном итоге привести к ишемической болезни сердца.
- Курение. Курение может увеличить риск сердечного приступа и привести к другим сердечно-сосудистым состояниям и заболеваниям.
- Возраст. Риск сердечного приступа увеличивается с возрастом. Мужчины подвергаются более высокому риску сердечного приступа после 45 лет, а женщины подвергаются более высокому риску сердечного приступа после 55 лет.
- Секс. Мало того, что у мужчин значительно выше риск сердечного приступа, чем у женщин, у них также часто случаются сердечные приступы в более раннем возрасте.
- Семейная история. У вас больше шансов получить сердечный приступ, если у вас есть семейная история ранних сердечных заболеваний.
 Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилось заболевание сердца в возрасте до 55 лет, или если у вас есть члены семьи женского пола, у которых развилось заболевание сердца до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилось заболевание сердца в возрасте до 55 лет, или если у вас есть члены семьи женского пола, у которых развилось заболевание сердца до 65 лет. - Стресс. Хотя доказательства этого все еще ограничены, стресс также может быть триггером острого инфаркта миокарда. Уменьшение хронического беспокойства или стресса может помочь снизить риск сердечного приступа и других проблем с сердцем с течением времени.
- Отсутствие физической активности. Регулярные физические упражнения помогут сохранить ваше сердце здоровым, помогая вам поддерживать умеренный вес, а также снижать кровяное давление, уровень холестерина и сахара в крови.
- Употребление наркотиков. Употребление некоторых наркотиков, включая кокаин и амфетамины, может привести к сужению кровеносных сосудов, что может увеличить риск сердечного приступа.
- Преэклампсия.
 Если у вас в анамнезе была преэклампсия или высокое кровяное давление во время беременности, у вас может быть более высокий риск развития проблем с сердцем в более позднем возрасте.
Если у вас в анамнезе была преэклампсия или высокое кровяное давление во время беременности, у вас может быть более высокий риск развития проблем с сердцем в более позднем возрасте.
Чтобы определить, был ли у вас сердечный приступ, ваш врач просмотрит историю ваших симптомов, а также ваши жизненно важные показатели, такие как артериальное давление. Затем врач проведет медицинский осмотр, уделяя особое внимание сердцу.
Ваш врач также проведет ряд различных анализов, если заподозрит, что у вас сердечный приступ. Электрокардиограмма (ЭКГ) может быть сделана для измерения электрической активности вашего сердца.
Анализы крови также будут использоваться для проверки белков, связанных с повреждением сердца, таких как тропонин.
Ваш врач может также выполнить ангиограмму с коронарной катетеризацией, чтобы найти участки закупорки артерий.
Сердечные приступы требуют немедленного лечения, поэтому лечение в большинстве случаев начинается в отделении неотложной помощи.
 Лечение может включать прием лекарств для устранения тромбов, уменьшения боли или замедления частоты сердечных сокращений.
Лечение может включать прием лекарств для устранения тромбов, уменьшения боли или замедления частоты сердечных сокращений.Врач также может направить вас на минимально инвазивную процедуру, называемую чрескожным коронарным вмешательством (ЧКВ), ранее называвшуюся ангиопластикой со стентом. Эта процедура используется для разблокировки артерий, которые снабжают кровью сердце.
Только около 36 процентов больниц в США оборудованы для проведения этой процедуры. Если ваша больница не может выполнить ангиопластику, они могут перевести вас в другую больницу, которая может это сделать.
Во время процедуры хирург введет длинную тонкую трубку, называемую катетером, через артерию, чтобы добраться до места закупорки. Затем они надувают небольшой баллон, прикрепленный к катетеру, чтобы вновь открыть артерию и возобновить кровоток.
Ваш хирург может также установить небольшую сетчатую трубку, называемую стентом, в месте закупорки. Стент может предотвратить повторное закрытие артерии.

Ваш врач может также назначить аортокоронарное шунтирование (АКШ). В ходе этой процедуры ваш хирург восстановит кровоток, изменив маршрут ваших вен и артерий, чтобы кровь могла двигаться вокруг закупорки.
АКШ иногда проводят сразу после сердечного приступа. Однако в большинстве случаев ее проводят через несколько дней после инцидента, чтобы ваше сердце успело зажить.
Еще одна процедура, которую ваш врач может назначить вам, — это операция по шунтированию, которая используется для создания новых проходов для притока крови к сердцу.
Ряд различных лекарств также можно использовать для лечения сердечного приступа:
- Разбавители крови, такие как аспирин, часто используются для разрушения тромбов и улучшения кровотока через суженные артерии.
- Тромболитики часто используются для растворения тромбов.
- Антитромбоцитарные препараты, такие как клопидогрель, можно использовать для предотвращения образования новых тромбов и роста существующих тромбов.

- Нитроглицерин можно использовать для расширения кровеносных сосудов.
- Бета-блокаторы снижают кровяное давление и расслабляют сердечную мышцу. Это может помочь ограничить тяжесть повреждения вашего сердца.
- Ингибиторы АПФ также можно использовать для снижения артериального давления и снижения нагрузки на сердце.
- Обезболивающие могут быть использованы для уменьшения любого дискомфорта, который вы можете чувствовать.
- Диуретики могут помочь уменьшить накопление жидкости, чтобы уменьшить нагрузку на сердце.
Ваши шансы на выздоровление после сердечного приступа зависят от того, насколько сильно повреждено ваше сердце и как быстро вы получите неотложную помощь. Чем раньше вы начнете лечение, тем больше шансов, что вы выживете.
Имейте в виду, что выздоровление — длительный процесс, который может занять несколько недель или месяцев после выписки из больницы. После сердечного приступа у вас также может быть более высокий риск возникновения других проблем с сердцем в будущем.

Например, при значительном повреждении сердечной мышцы ваше сердце может быть не в состоянии перекачивать достаточное количество крови по всему телу. Это может привести к сердечной недостаточности. Повреждение сердца также увеличивает риск проблем с клапанами и развития аномального сердечного ритма или аритмии.
Ваш риск повторного сердечного приступа также будет выше. На самом деле, по оценкам, каждый пятый человек, перенесший сердечный приступ, будет повторно госпитализирован из-за второго сердечного приступа в течение пяти лет.
Многие люди также испытывают боль в груди после сердечного приступа, особенно после обильного приема пищи или физической активности. Обязательно поговорите со своим врачом, если заметите какую-либо боль в груди. Они могут порекомендовать определенные лекарства или упражнения для облегчения симптомов.
В рамках вашего плана лечения вам может потребоваться принимать лекарства или пройти программу кардиореабилитации. Этот тип программы может помочь вам постепенно восстановить силы, научить вас изменениям в здоровом образе жизни и провести вас через лечение.

Последующее наблюдение
Существует несколько способов предотвратить повторный сердечный приступ и ускорить выздоровление, в том числе совместно с врачом внести изменения в свой рацион и образ жизни.
Также важно поговорить со своим врачом о своих проблемах во время выздоровления. Поскольку многие люди, перенесшие сердечный приступ, часто испытывают беспокойство и депрессию, может быть полезно присоединиться к группе поддержки или поговорить с консультантом о том, через что вы проходите.
Большинство людей могут возобновить свою обычную деятельность после сердечного приступа. Тем не менее, вам нужно будет вернуться к любой интенсивной физической активности. Ваш врач поможет вам разработать конкретный план восстановления.
Есть много способов предотвратить сердечный приступ, даже если он у вас уже был.
Один из способов снизить риск — придерживаться здоровой для сердца диеты. Эта диета должна в основном состоять из:
- цельнозерновых
- овощей
- фрукты
- нежирный белок
Вы также должны уменьшить в своем рационе следующие продукты:
- сахар
- полуфабрикаты
Это особенно важно для людей с диабетом, высоким кровяным давлением и высоким уровнем холестерина.

Занятия спортом несколько раз в неделю также улучшат здоровье сердечно-сосудистой системы. Если у вас недавно был сердечный приступ, вам следует поговорить с врачом, прежде чем начинать новый план упражнений.
Также важно бросить курить, если вы курите. Отказ от курения значительно снизит риск сердечного приступа и улучшит здоровье сердца и легких. Вам также следует избегать пассивного курения.
Острый инфаркт миокарда или сердечный приступ — это серьезное состояние, возникающее при прекращении притока крови к сердцу и требующее немедленного лечения.
К счастью, существует множество способов предотвратить осложнения, связанные с этим заболеванием, и свести к минимуму долгосрочные последствия для здоровья.
Изменения в питании и образе жизни могут не только способствовать выздоровлению после сердечного приступа, но и предотвратить повторение сердечных приступов в будущем.
Сердечный приступ (инфаркт миокарда) | Сердечно-сосудистый центр Франкеля
Сердечный приступ, также известный как инфаркт миокарда, происходит, когда кровоток к сердцу блокируется, чаще всего из-за накопления жира, холестерина или другого вещества, которое образует бляшки в коронарных артериях (венечных артериях).
 артерии, питающие сердце). Сердечный приступ также может быть вызван тромбом, который разрывается и блокирует приток крови и кислорода к сердцу.
артерии, питающие сердце). Сердечный приступ также может быть вызван тромбом, который разрывается и блокирует приток крови и кислорода к сердцу.Когда приток крови к сердцу прерывается, часть сердечной мышцы может быть необратимо повреждена или разрушена.
Факторы риска сердечного приступа включают пожилой возраст, пол (в целом мужчины имеют больший риск сердечного приступа), семейный анамнез сердечно-сосудистых заболеваний, нездоровый уровень холестерина, нездоровое питание, высокое кровяное давление, употребление алкоголя, диабет и курение.
Лечение сердечного приступа в Центре сердечно-сосудистых заболеваний им. Франкеля
Центр сердечно-сосудистых заболеваний им. Франкеля предлагает новейшие технологии для лечения сердечного приступа. Например, наши кардиохирурги используют стент, покрытый медленно высвобождающимся лекарством, чтобы предотвратить повторную закупорку отремонтированного кровеносного сосуда.
Мы также предлагаем передовые вспомогательные технологии, которые помогают поддерживать кровоснабжение сердца во время ангиопластики — операции по открытию закупоренной артерии.

Симптомы
Симптомы и тяжесть сердечного приступа варьируются от человека к человеку. У некоторых сердечный приступ может случиться внезапно, без предвестников. Другие могут испытывать симптомы от легких до интенсивных, в том числе:
- Дискомфорт в области грудной клетки
- Рецидивирующая боль или давление в груди или животе, которые возникают при нагрузке и прекращаются в состоянии покоя
- Боль или дискомфорт в руке, спине или шее, обычно слева
- Затрудненное дыхание при нагрузке или в состоянии покоя
- Потливость
- Головокружение, потеря сознания, боль в челюсти или руке
Женщины чаще испытывают более тонкие симптомы сердечного приступа, такие как:
- Усталость
- Тошнота
- Боль в спине или животе
- Холодный пот
- Боль в челюсти и/или шее
Диагностика
Тесты для диагностики сердечного приступа включают как неинвазивные, так и инвазивные тесты.
 К ним относятся:
К ним относятся:Электрокардиограмма (ЭКГ) : Электрокардиограмма регистрирует электрические сигналы, проходящие через сердце. Поврежденная сердечная мышца не проводит нормально электрические импульсы и может указывать на то, что сердечный приступ произошел или находится в процессе.
Анализы крови: Может выявить определенные сердечные белки, попадающие в кровь после повреждения сердца в результате сердечного приступа.
Рентген грудной клетки: Показывает размер сердца и кровеносных сосудов и может обнаружить жидкость в легких.
Эхокардиограмма: С помощью ультразвука эхокардиограмма создает изображения движущегося сердца, в том числе то, как его камеры и клапаны перекачивают кровь и есть ли повреждения сердца.
КТ или МРТ сердца: Тесты, которые создают изображения сердца и грудной клетки для диагностики проблем с сердцем, включая степень повреждения от сердечного приступа.

Лечение
Нехирургическое лечение
Лекарства для лечения сердечного приступа включают:
Аспирин свертываемость крови и помогают поддерживать кровоток через суженную артерию.
Тромболитики , , также известные как препараты для уничтожения тромбов, помогают растворить тромб, который блокирует приток крови к сердцу. Внутривенное или инъекционное лекарство, известное как гепарин, снижает вероятность образования тромбов в крови.
Нитроглицерин используется для лечения боли в груди и может помочь улучшить приток крови к сердцу за счет расширения кровеносных сосудов.
Бета-блокаторы и ингибиторы АПФ помогают расслабить сердечную мышцу, замедлить сердцебиение и снизить кровяное давление, чтобы ограничить повреждение сердечной мышцы и предотвратить сердечные приступы в будущем.
Статины помогают контролировать уровень холестерина в крови, который часто вызывает закупорку артерий.

Хирургическое лечение
Хирургические процедуры могут также потребоваться для лечения сердечного приступа и могут включать:
Катетеризация сердца – это тест, при котором тонкие пластиковые катетеры вставляются через артерию в паху для измерения давления внутри сердца и введения красителя, чтобы можно было сделать снимки сердца для выявления закупорки.
Ангиопластика и стентирование — это минимально инвазивная процедура, при которой баллон с катетером используется для открытия суженной коронарной артерии. Затем в артерию помещают стент, который расширяет и удерживает ее открытой.
Аортокоронарное шунтирование — это процедура, при которой здоровая вена или артерия из другой части тела соединяется с заблокированной коронарной артерией, что позволяет кровотоку обходить закупорку и позволяет богатой кислородом крови достигать сердечная мышца.
Записаться на прием
Чтобы записаться на прием, чтобы обсудить потребность в лечении сердечного приступа или любого другого сердечного заболевания, позвоните нам по телефону 888-287-1082 .

- Высокое кровяное давление.
рвота


 Это может привести к повреждению артерий и ускорению образования зубного налета.
Это может привести к повреждению артерий и ускорению образования зубного налета. Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилось заболевание сердца в возрасте до 55 лет, или если у вас есть члены семьи женского пола, у которых развилось заболевание сердца до 65 лет.
Ваш риск особенно высок, если у вас есть члены семьи мужского пола, у которых развилось заболевание сердца в возрасте до 55 лет, или если у вас есть члены семьи женского пола, у которых развилось заболевание сердца до 65 лет. Если у вас в анамнезе была преэклампсия или высокое кровяное давление во время беременности, у вас может быть более высокий риск развития проблем с сердцем в более позднем возрасте.
Если у вас в анамнезе была преэклампсия или высокое кровяное давление во время беременности, у вас может быть более высокий риск развития проблем с сердцем в более позднем возрасте. Лечение может включать прием лекарств для устранения тромбов, уменьшения боли или замедления частоты сердечных сокращений.
Лечение может включать прием лекарств для устранения тромбов, уменьшения боли или замедления частоты сердечных сокращений.




 артерии, питающие сердце). Сердечный приступ также может быть вызван тромбом, который разрывается и блокирует приток крови и кислорода к сердцу.
артерии, питающие сердце). Сердечный приступ также может быть вызван тромбом, который разрывается и блокирует приток крови и кислорода к сердцу.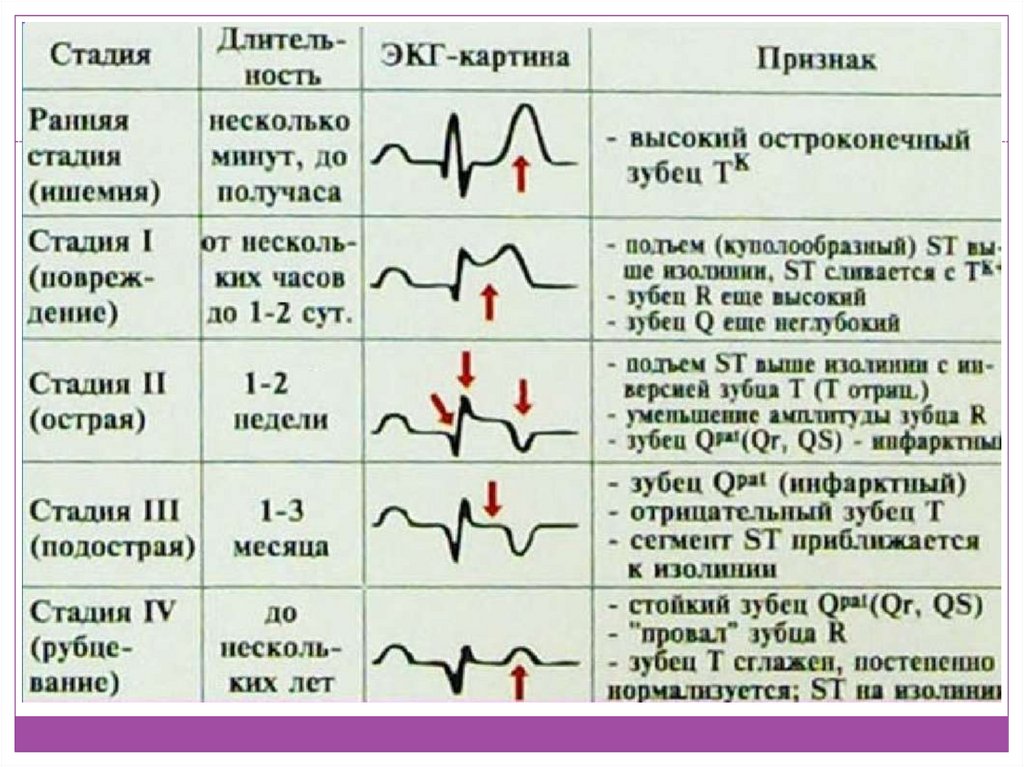
 К ним относятся:
К ним относятся:

