Как определить инфаркт: Диагностика и лечение инфаркта миокарда (Александров)
Врач Дубинин рассказал, как понять, что у вас был инфаркт
Здоровье
- Фото
- iStockphoto
Инфаркт не всегда проявляется явными болевыми симптомами — давящим чувством в груди, прострелами под лопатку и одышкой. Сердечный приступ вполне способен пройти незамеченным для человека.
Так, без боли инфаркт может протекать, например, при диабете и человек вполне способен перенести его на ногах — бессимптомно и незаметно.
Так как же узнать, что был инфаркт?
врач-эпидемиолог, бывший сотрудник НИИЭМ им. Гамалеи.
Кто может не заметить инфаркт
— Нередко человек узнает, что у него случился инфаркт, только на ежегодном плановом осмотре при расшифровке электрокардиограммы, — рассказывает врач Николай Дубинин. — Пациент просто не обращает на симптомы внимания, а иногда — приписывает их проявлениям других болезней. Особенно часто это случается с людьми с пониженным болевым порогом, у пациентов с сахарным диабетом (они не всегда адекватно чувствуют уровень боли), у людей, занимавшихся боксом и разными видами борьбы.
Особенно часто это случается с людьми с пониженным болевым порогом, у пациентов с сахарным диабетом (они не всегда адекватно чувствуют уровень боли), у людей, занимавшихся боксом и разными видами борьбы.
Инфаркт без симптомов может быть и у женщин — из-за особенностей организма, отмечает доктор.
— Боль у женщин может ощущаться не в области сердца, а в желудке, — говорит Николай Дубинин. — Поэтому они списывают неприятные ощущения на расстройство желудка, отравление.
Также незамеченным инфаркт может быть у людей с лекарственной или наркотической зависимостью.
Чем опасен инфаркт без симптомов
Если вы переживаете, что у вас был инфаркт, но он прошел незамеченным, вспомните, не было ли необычных симптомов, которые вполне могли быстро пройти, или предвестников сердечного приступа.
При любых сомнениях, надо пройти обследование у кардиолога, чтобы получить рекомендации и предотвратить возможные последствия серьезного сбоя в организме.
— Перенесенный на ногах инфаркт не менее опасен, чем обширный инфаркт миокарда, — объясняет Николай Дубинин. — Если вовремя не обратить внимания на признаки болезни, начинается некроз ткани, пораженный участок отмирает, возникает сердечная недостаточность. Итогом может стать разрыв сердца и внезапная смерть.
Симптомы инфаркта
боль в сердце, распространяющаяся за грудиной, на шею, плечи, спину,
онемение пальцев (из-за перебоев кровоснабжения),
головокружение,
сильное потоотделение (так называемый «холодный пот»),
чувство тошноты.
Предвестники инфаркта
Внезапное головокружение, за которым следуют болевые ощущения в области сердца разной интенсивности. Они могут распространяться по рукам, ногам, на нижнюю челюсть.
Женщины могут ощущать боль в животе, в желудке.
Часто боль может быть такой силы, что возникает подозрение на острый аппендицит.

Ранее академик, кардиолог Елена Голухова рассказала, что все заболевания сердца у женщин носят своеобразный характер, а симптомы отличаются от тех жалоб, которые обычно предъявляют мужчины. Существуют и различия в том, как протекает инфаркт миокарда у мужчин и женщин. А повышенные риски смертности после аортокоронарного шунтирования у женщин сохраняются в течение 10 лет.
Анна Майская
Теги
- Сердце
Сегодня читают
И люди к вам потянутся: 7 эмоционально токсичных фраз, про которые надо забыть
Мужчина в течение 25 лет съедает килограмм сыра каждый день — и вот что с ним происходит
Какой должна быть экстренная медпомощь, чтобы пациенты были довольны, а врачам хотелось работать
Как попасть на лечение в конкретную клинику бесплатно: инструкция от страховщиков
Вопрос врачу: «Как влияют размер и форма груди на риск рака у женщины?»
Как определить инфаркт по ощущениям во рту
https://rsport. ria.ru/20220509/diabet-1787680297.html
ria.ru/20220509/diabet-1787680297.html
Как определить инфаркт по ощущениям во рту
Как определить инфаркт по ощущениям во рту — РИА Новости Спорт, 09.05.2022
Как определить инфаркт по ощущениям во рту
Необычный вкус во рту может свидетельствовать о проблемах с сердечно-сосудистой системой, сообщают «ИноСМИ» со ссылкой на британский Daily Express. РИА Новости Спорт, 09.05.2022
2022-05-09T18:49
2022-05-09T18:49
2022-05-09T18:49
зож
здоровый образ жизни (зож)
здоровье — общество
здоровье
общество
инфаркты
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdnn21.img.ria.ru/images/07e6/01/0d/1767685751_0:0:3072:1728_1920x0_80_0_0_4f7b85e557c88af783b1c93ac814384b.jpg
МОСКВА, 9 мая — РИА Новости. Необычный вкус во рту может свидетельствовать о проблемах с сердечно-сосудистой системой, сообщают «ИноСМИ» со ссылкой на британский Daily Express.Самым очевидным признаком инфаркта миокарда, безусловно, является резкая боль в груди. Врач Марк Перлрот отметил, что симптомами инфаркта могут быть изжога, которая вызывает неприятный запах изо рта, и металлический привкус. Также признаком может служить расстройство желудка.Более того, предвестниками инфаркта являются периодические приступа давления на грудную клетку, неприятные ощущения в верхних конечностях, затруднение дыхания, вялость, усталость, головокружение.Специалисты из британской организации British Heart Foundation до приезда скорой помощи советуют успокоиться и принять 300 миллиграммов аспирина.Полный текст статьи читайте на сайте ИноСМИ>>
Врач Марк Перлрот отметил, что симптомами инфаркта могут быть изжога, которая вызывает неприятный запах изо рта, и металлический привкус. Также признаком может служить расстройство желудка.Более того, предвестниками инфаркта являются периодические приступа давления на грудную клетку, неприятные ощущения в верхних конечностях, затруднение дыхания, вялость, усталость, головокружение.Специалисты из британской организации British Heart Foundation до приезда скорой помощи советуют успокоиться и принять 300 миллиграммов аспирина.Полный текст статьи читайте на сайте ИноСМИ>>
https://rsport.ria.ru/20220509/diabet-1787634999.html
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2022
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og. xn--p1ai/awards/
xn--p1ai/awards/
Новости
ru-RU
https://rsport.ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
1920
1080
true
1920
1440
true
https://cdnn21.img.ria.ru/images/07e6/01/0d/1767685751_341:0:3072:2048_1920x0_80_0_0_346296228fdc3de58810b687662acb04.jpg
1920
1920
true
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости Спорт
1
5
4.7
96
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
здоровый образ жизни (зож), здоровье — общество, здоровье, общество, инфаркты
ЗОЖ, Здоровый образ жизни (ЗОЖ), Здоровье — Общество, Здоровье, Общество, инфаркты
МОСКВА, 9 мая — РИА Новости. Необычный вкус во рту может свидетельствовать о проблемах с сердечно-сосудистой системой, сообщают «ИноСМИ» со ссылкой на британский Daily Express.
Необычный вкус во рту может свидетельствовать о проблемах с сердечно-сосудистой системой, сообщают «ИноСМИ» со ссылкой на британский Daily Express.
Самым очевидным признаком инфаркта миокарда, безусловно, является резкая боль в груди. Врач Марк Перлрот отметил, что симптомами инфаркта могут быть изжога, которая вызывает неприятный запах изо рта, и металлический привкус. Также признаком может служить расстройство желудка.
Более того, предвестниками инфаркта являются периодические приступа давления на грудную клетку, неприятные ощущения в верхних конечностях, затруднение дыхания, вялость, усталость, головокружение.
Специалисты из британской организации British Heart Foundation до приезда скорой помощи советуют успокоиться и принять 300 миллиграммов аспирина.
Полный текст статьи читайте на сайте ИноСМИ>>
9 мая, 13:41ЗОЖ
Эндокринолог рассказала, какая болезнь сопровождается онемением конечностей
Анализы крови на сердечный приступ: Как они работают?
Врачи могут использовать различные анализы крови, чтобы определить, перенес ли человек сердечный приступ.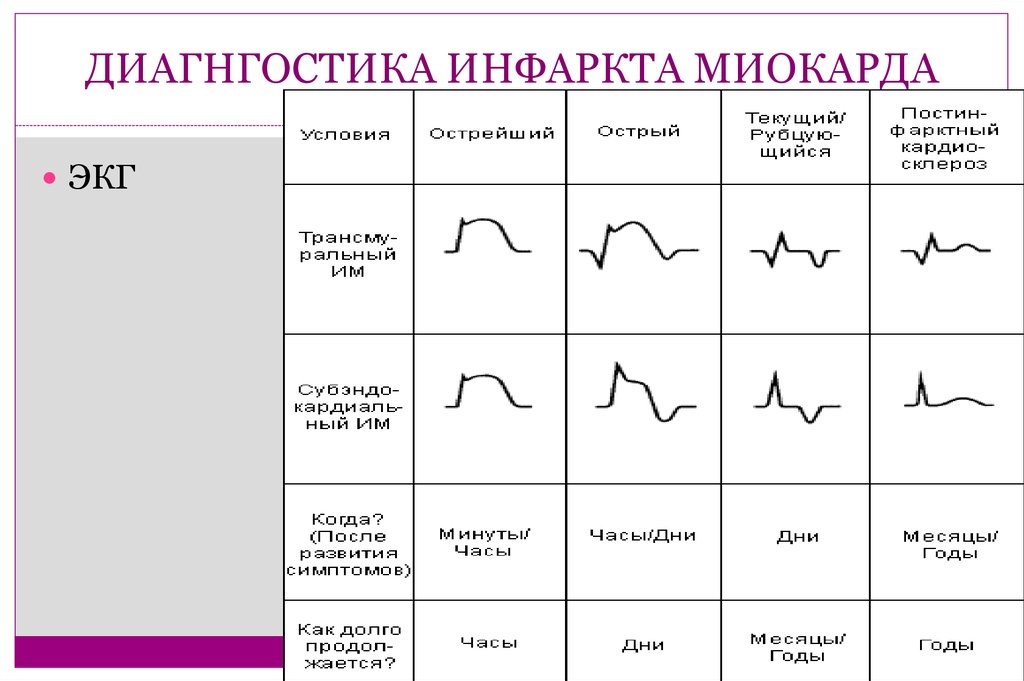 Если врач подозревает, что у человека был сердечный приступ, он, как правило, берет образец крови и проверяет наличие сердечных маркеров, которые могут указывать на сердечный приступ.
Если врач подозревает, что у человека был сердечный приступ, он, как правило, берет образец крови и проверяет наличие сердечных маркеров, которые могут указывать на сердечный приступ.
Сердечный приступ или инфаркт миокарда (ИМ) происходит, когда к сердцу поступает недостаточно богатой кислородом крови, что снижает его снабжение кислородом. Эта потеря кровоснабжения происходит, когда одна или несколько артерий, снабжающих кровью сердце, блокируются, часто из-за тромба, или когда потребность в крови, богатой кислородом, превышает предложение.
Эти сгустки развиваются из-за атеросклероза, который возникает, когда в артериях накапливаются бляшки жировых отложений, холестерина и других веществ. Когда бляшки разрываются, образуются сгустки крови, что может привести к сердечному приступу.
Длительная нехватка кислорода приводит к гибели клеток сердечной мышцы, вызывая сердечный приступ. Симптомы включают стеснение или боль в груди, которая может распространяться на шею, плечи и руки.
Чтобы ограничить повреждение сердца и начать соответствующее лечение, врачи должны диагностировать сердечные приступы как можно быстрее. Анализы крови являются частью диагностического процесса.
В этой статье мы рассмотрим анализы крови на сердечный приступ и их значение. Мы также рассмотрим другие способы диагностики сердечного приступа и то, что произойдет, если врач подтвердит диагноз сердечного приступа.
Врачи используют различные анализы крови для диагностики сердечных приступов.
Когда сердце повреждается во время сердечного приступа, мышца высвобождает в кровь специфические белки, увеличивая их концентрацию. Если врач подозревает, что у кого-то был или есть сердечный приступ, он измеряет уровень этих белков с помощью анализа крови.
Исторически врачи проверяли наличие таких белков, как креатининкиназа (CK), CK-MB и миоглобин. Однако, поскольку они могут быть повышены неспецифически и дают меньше диагностической информации, врачи больше не полагаются на них для подтверждения того, что у человека был сердечный приступ.
В настоящее время врачи измеряют только уровни сердечного тропонина, фермента, присутствующего исключительно в сердце. У большинства людей с острым сердечным приступом уровень тропонина повышается в течение 2–3 часов после прибытия в больницу.
Существует множество типов тропонина, включая тропонин С, тропонин I и тропонин Т. В сердце присутствуют только тропонины I и Т, что делает их идеальными маркерами для диагностики сердечного приступа.
Кроме того, врачи используют другие диагностические инструменты, помимо анализов крови, для подтверждения диагноза сердечного приступа, включая электрокардиограмму (ЭКГ).
Врачи могут провести тест на тропонин сразу же, как только у человека появятся симптомы. Уровни тропонина повышаются уже через 4 часа после сердечного приступа и достигают пика между 24 и 48 часами. Повышенные уровни могут сохраняться в течение 7 дней или дольше, в зависимости от функции почек.
Американский колледж кардиологов рекомендует тестировать тропонин при появлении симптомов и повторно через 3–6 часов.
Согласно диагностической оценке 2017 года, уровень тропонина, превышающий 99-й процентиль верхнего контрольного уровня, указывает на сердечный приступ. Это означает, что у 99% людей уровень тропонина ниже верхнего референтного диапазона.
Кроме того, увеличение или уменьшение на 20% или более от нормы также может свидетельствовать о сердечном приступе.
При рассмотрении точности тестов на тропонин полезно понимать определения чувствительности и специфичности.
Чувствительность относится к вероятности того, что тест на тропонин даст положительный результат, когда у человека случится сердечный приступ. Эксперты в области здравоохранения называют это истинным положительным результатом.
Напротив, специфичность относится к тому, насколько вероятно, что тест на тропонин даст отрицательный результат, когда у человека нет сердечного приступа. Эксперты в области здравоохранения называют это истинно отрицательным.
Анализы крови на тропонин Т имеют чувствительность 79% и специфичность 93%. Анализ крови на тропонин I имеет чувствительность 83% и специфичность 95%.
Анализ крови на тропонин I имеет чувствительность 83% и специфичность 95%.
Хотя тесты могут давать ложноположительные или отрицательные результаты, тесты на тропонин обычно очень точны.
Высокочувствительный тропонин может дать ложноположительный результат при некоторых состояниях, не являющихся сердечными приступами. Это может произойти при состояниях, которые могут повредить сердечную мышцу.
Некоторые состояния, которые могут повышать уровень тропонина, включают:
- перикардит, который представляет собой воспаление оболочки сердца
- расслоение аорты, при котором происходит разрыв внутреннего слоя аорты
- спазм коронарных артерий, который представляет собой внезапное сокращение мышц в артериях сердца
- миокардит, который представляет собой воспаление сердечной мышцы
Повышенный уровень тропонина сам по себе не указывает на то, что у кого-то был сердечный приступ. Врачи также проводят медицинский осмотр, собирают историю болезни и оценивают ЭКГ для диагностики сердечного приступа.
Во время физического осмотра врач оценивает человека на наличие симптомов сердечного приступа, таких как:
- боль в груди
- боль в верхней части тела
- одышка
Они также спросят об истории болезни человека, сосредоточив внимание на факторы риска сердечного приступа. К ним относятся:
- возраст
- ранее существовавшие сердечно-сосудистые заболевания
- сопутствующие заболевания
- образ жизни
ЭКГ измеряет электрическую активность сердца и является важным инструментом для диагностики сердечного приступа. Врачи должны выполнить ЭКГ в течение 10 минут после того, как у человека появятся симптомы сердечного приступа.
Для выполнения ЭКГ врач накладывает липкие электроды на грудь и конечности пациента, чтобы измерить частоту, ритм и синхронизацию электрических импульсов сердца.
Результаты ЭКГ могут указывать на нарушение электрических сигналов, вызывающих сердцебиение, и показывать, был ли у кого-то сердечный приступ.
Анализ на тропонин и результаты ЭКГ показывают, есть ли у человека ИМ с подъемом сегмента ST (ИМпST) или ИМ без подъема сегмента ST (ИМбпST). NSTEMI — это тип сердечного приступа, который обычно менее серьезен, чем STEMI, поскольку он вызывает меньше повреждений.
Если у человека ИМпST, ему может быть назначена тромболитическая терапия для растворения тромба, блокирующего кровоснабжение сердца.
Им также может быть проведена чрескожная транслюминальная коронарная ангиопластика, которую врачи также называют чрескожным коронарным вмешательством. Это нехирургическая процедура, во время которой врач вставляет крошечную трубку, называемую стентом, чтобы держать кровеносные сосуды открытыми.
Если у человека сердечный приступ NSTEMI, врач может предложить антикоагулянты и антитромбоцитарные препараты, чтобы остановить образование тромбов.
Хирург может также выполнить шунтирование коронарной артерии, также известное как операция шунтирования сердца, для улучшения притока крови к сердцу.
Сердечный приступ может изменить жизнь многих людей. После сердечного приступа люди должны полностью понимать свой план лечения, чтобы снизить риск осложнений и повторного сердечного приступа.
Человек должен спросить врача о:
- изменениях образа жизни, которые он должен внести
- о том, как принимать лекарства
- когда следует наблюдаться у кардиолога и лечащего врача
- как снизить риск повторного сердечного приступа
- что делать, если боль в груди снова появится
- сколько физической активности они могут выполнять и как часто они могут заниматься it
- когда они могут вернуться к работе
Сердечный приступ возникает, когда тромб снижает поступление крови и кислорода к сердцу.
Диагностика сердечного приступа включает комбинацию анализов крови, ЭКГ и всестороннего медицинского осмотра, включая сбор анамнеза.
Анализы крови измеряют уровни важных биомаркеров, известных как тропонины I и Т. Когда они значительно повышаются, это может указывать на сердечный приступ. Точно так же необычная ЭКГ также может указывать на сердечный приступ.
Когда они значительно повышаются, это может указывать на сердечный приступ. Точно так же необычная ЭКГ также может указывать на сердечный приступ.
Лечение зависит от типа сердечного приступа, но обычно оно включает комбинацию лекарств, хирургических процедур и изменения образа жизни.
Симптомы, причины, диагностика, профилактика, дополнительная информация
Сердечные приступы, также называемые инфарктами миокарда, очень распространены в Соединенных Штатах. На самом деле, по данным Центров по контролю и профилактике заболеваний (CDC), один случается каждые 40 секунд.
Боль в груди является наиболее распространенным предвестником сердечного приступа. Но могут быть и другие симптомы, такие как головокружение, тошнота и одышка. Симптомы могут быть тяжелыми или легкими, и часто отличаются от одного человека к другому. Некоторые люди могут даже не заметить каких-либо предупреждающих признаков сердечного приступа.
В этой статье более подробно рассматриваются причины, симптомы и факторы риска сердечного приступа, а также методы диагностики и лечения сердечного приступа.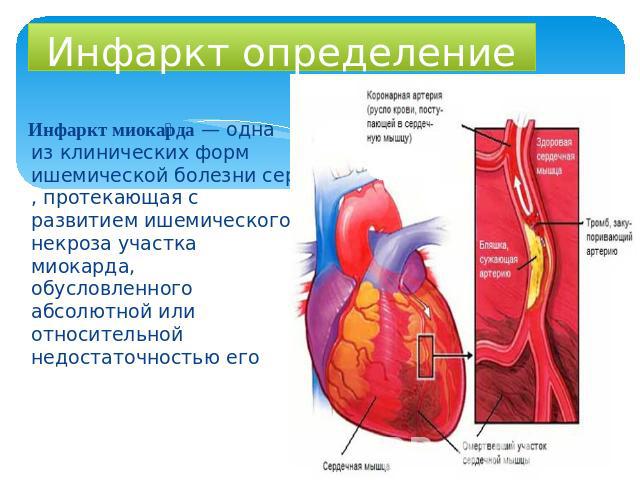
Сердечный приступ случается, когда приток крови к сердцу блокируется или прекращается. Если к сердцу поступает недостаточно богатой кислородом крови, это может привести к повреждению пораженного участка. В результате сердечная мышца начинает отмирать.
Если ваше сердце не получает крови и кислорода, необходимых ему для нормального функционирования, это повышает риск сердечной недостаточности и других серьезных осложнений.
Сердечный приступ является опасным для жизни неотложным состоянием. Чем раньше вы сможете получить лечение, которое восстановит нормальный кровоток к сердцу, тем больше у вас шансов на успешный исход.
Немедленно обратитесь за медицинской помощью
Если у вас или у кого-то из окружающих появились симптомы сердечного приступа, немедленно позвоните в службу экстренной помощи.
General symptoms for a heart attack can include:
- chest pain or discomfort
- shortness of breath
- pain in your arm, shoulder, or neck
- nausea
- sweating
- lightheadedness or dizziness
- fatigue
- боль в верхней части тела
- проблемы с дыханием
Любой, кто испытывает любой из вышеперечисленных симптомов сердечного приступа, должен немедленно обратиться в службу экстренной помощи.
Как симптомы сердечного приступа различаются у мужчин и женщин
Мы используем термины «женщины» и «мужчины» в этой статье, чтобы отразить термины, которые исторически использовались для гендерных людей. Но ваша гендерная идентичность может не совпадать с тем, как ваше тело переживает симптомы сердечного приступа. Ваш врач может лучше помочь вам понять, как ваши конкретные обстоятельства повлияют на симптомы, диагностику и лечение.
Многие люди испытывают сочетание симптомов сердечного приступа независимо от пола. Однако существуют половые различия в проявлении, биологии и исходах сердечных приступов.
Исследование, проведенное в 2019 году, показало, что боль в груди была наиболее распространенным симптомом как у мужчин, так и у женщин. У женщин боль часто описывается как стеснение, сдавливание или давление в груди, в то время как мужчины склонны описывать ее как «тяжесть в груди».
По данным Американской кардиологической ассоциации (AHA), женщины несколько чаще, чем мужчины, испытывают следующие симптомы сердечного приступа:
- одышка
- тошнота, рвота
- боль в верхней части спины или челюсти
- головокружение или предобморочное состояние
- крайняя усталость
Более высокие уровни эстрогена могут снизить риск сердечного приступа. В результате женщины имеют больший риск сердечного приступа после менопаузы, чем до менопаузы.
В результате женщины имеют больший риск сердечного приступа после менопаузы, чем до менопаузы.
Однако женщины, перенесшие сердечный приступ, более подвержены риску недостаточного диагноза и недостаточного лечения.
Например, исследование, проведенное в Швейцарии в 2018 году, показало, что женщины, как правило, дольше не обращаются в службу экстренной помощи после появления типичных симптомов сердечного приступа. Исследователи также обнаружили, что женщины, как правило, чаще сталкиваются с задержками в получении лечения в условиях неотложной помощи.
Чем могут отличаться симптомы сердечного приступа у людей с диабетом
Исследования показали, что у людей с диабетом чаще возникают тихие сердечные приступы, чем у людей, не страдающих диабетом. Другими словами, если у вас диабет, вы можете не испытывать типичных симптомов, связанных с сердечным приступом, особенно боли в груди.
Было проведено множество исследований, чтобы лучше понять, почему люди с диабетом реже испытывают боль в груди и другие симптомы сердечного приступа. Одно из объяснений заключается в том, что развитие невропатии — типа повреждения нервов, которое является частым осложнением диабета — может мешать способности чувствовать боль в груди, вызванную сердечным приступом.
Одно из объяснений заключается в том, что развитие невропатии — типа повреждения нервов, которое является частым осложнением диабета — может мешать способности чувствовать боль в груди, вызванную сердечным приступом.
Согласно исследованиям, примерно у 55 процентов людей с диабетом имеется ишемическая болезнь сердца. Нарушение кровотока в коронарных артериях является основным фактором риска сердечного приступа.
Из-за этого риска важно, чтобы люди с диабетом контролировали уровень сахара в крови, часто сдавали анализы крови для проверки уровня холестерина и тесно сотрудничали с врачом, чтобы обеспечить эффективное лечение диабета.
Стенокардия и сердечный приступ
Боль в груди, вызванная снижением притока крови к сердечной мышце, называется стенокардией. Это распространенный симптом сердечно-сосудистых заболеваний. Существует два основных типа стенокардии:
- стабильная стенокардия, наиболее распространенный тип стенокардии и предсказуемая стенокардия, часто возникающая при физической нагрузке или стрессе
- нестабильная стенокардия, которая непредсказуема и требует неотложной медицинской помощи
Приступ стенокардии может ощущаться как сердечный приступ, и во многих случаях, особенно при нестабильной стенокардии, бывает трудно отличить стенокардию от настоящего сердечного приступа.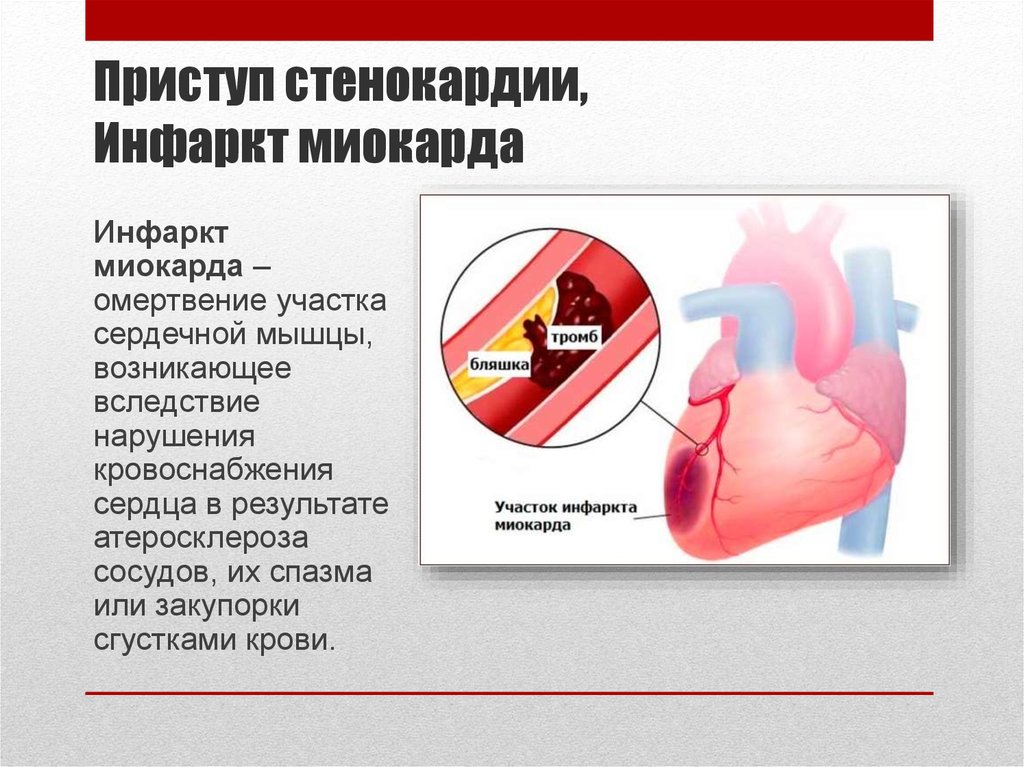
Если у вас стабильная стенокардия, которая возникает при нагрузке и ослабевает в покое, вы можете предположить, что внезапный, но непродолжительный приступ боли в груди является всего лишь приступом стенокардии. Если боль в груди не проходит во время отдыха или появляется и проходит в течение 10 минут и более, у вас может быть сердечный приступ.
Разговор с врачом о том, как справляться со стенокардией, поможет вам лучше понять разницу между симптомами стенокардии и сердечного приступа, а также поможет подготовиться к тому, если боль в груди на самом деле является симптомом сердечного приступа.
Основной причиной сердечных приступов является ишемическая болезнь сердца. Именно здесь в артериях, снабжающих кровью сердце, образуются бляшки. Общее накопление бляшек в артериях также известно как атеросклероз.
Существует два основных типа сердечного приступа.
Инфаркт I типа возникает при разрыве бляшки на внутренней стенке артерии и выбросе холестерина и других веществ в кровоток. Это может привести к образованию тромба и закупорке артерии.
Это может привести к образованию тромба и закупорке артерии.
При инфаркте II типа сердце не получает столько богатой кислородом крови, сколько ему необходимо, но полной закупорки артерии не происходит.
Другие причины сердечных приступов включают:
- разрывы кровеносных сосудов
- спазмы кровеносных сосудов
- злоупотребление лекарствами
- гипоксия, недостаток кислорода в крови
Несколько факторов могут подвергнуть вас риску сердечного приступа. Вы не можете изменить некоторые факторы, такие как возраст и семейный анамнез. Однако вы можете вносить изменения, связанные с модифицируемыми факторами риска.
Модифицируемые факторы риска, которые вы можете контролировать, включают:
- курение
- высокий уровень холестерина
- ожирение
- малоподвижный образ жизни
- высокий уровень стресса жиры
- чрезмерное употребление алкоголя
- апноэ во сне
Болезни сердца являются ведущей причиной смерти среди большинства этнических и расовых групп в Соединенных Штатах и наиболее частой причиной сердечных приступов.
По данным CDC, на его долю приходится 23,7 процента всех смертей среди белых неиспаноязычных американцев и 23,5 процента среди черных неиспаноязычных американцев. Обе цифры незначительно превышают общий уровень населения, составляющий 23,4 процента.
По данным Национального института старения, у людей старше 65 лет риск сердечного приступа выше, чем у людей моложе 65 лет. Особенно это касается женщин.
Кроме того, если у вас есть семейная история болезней сердца, высокого кровяного давления, высокого уровня холестерина, ожирения или диабета, у вас может быть более высокий риск сердечного приступа.
Врачи обычно диагностируют сердечный приступ после физического осмотра и изучения истории болезни. Ваш врач, скорее всего, проведет электрокардиограмму (ЭКГ), чтобы проверить электрическую активность вашего сердца.
Эхокардиограмма, которая использует звуковые волны для создания изображения камер и клапанов сердца, может показать, как кровь течет через сердце и какие части сердца, если таковые имеются, были повреждены.
Ваш врач может также заказать катетеризацию сердца. Это зонд, который вводят в кровеносные сосуды через гибкую трубку, называемую катетером. Это позволяет вашему врачу осмотреть области внутри и вокруг вашего сердца, где могли образоваться бляшки. Они также могут ввести краситель в ваши артерии, заказать рентген, чтобы увидеть, как течет кровь, и увидеть любые закупорки.
Медицинская бригада, скорее всего, также возьмет у вас образец крови или проведет другие анализы, чтобы выяснить, есть ли признаки повреждения сердечной мышцы.
Обычно используемый анализ крови проверяет уровень тропонина Т, белка, содержащегося в сердечной мышце. Повышенный уровень тропонина Т в крови связан с сердечным приступом.
Если у вас был сердечный приступ, ваш врач может порекомендовать процедуру (хирургическую или нехирургическую). Эти процедуры могут облегчить боль и помочь предотвратить повторный сердечный приступ.
Общие процедуры включают:
- Стент.
 Стент представляет собой трубку из проволочной сетки, которую хирурги вставляют в артерию, чтобы она оставалась открытой после ангиопластики.
Стент представляет собой трубку из проволочной сетки, которую хирурги вставляют в артерию, чтобы она оставалась открытой после ангиопластики. - Ангиопластика. Ангиопластика открывает закупоренную артерию с помощью баллона или путем удаления бляшек. Важно отметить, что медицинские работники редко используют только ангиопластику.
- Шунтирование сердца. При шунтировании ваш врач перенаправляет кровь в обход закупорки.
- Хирургия сердечного клапана. При операции по восстановлению или замене клапана хирурги восстанавливают или заменяют негерметичные клапаны, чтобы помочь сердцу сокращаться.
- Кардиостимулятор. Кардиостимулятор — это устройство, имплантированное под кожу. Это может помочь вашему сердцу поддерживать нормальный ритм.
- Трансплантация сердца. Хирурги могут порекомендовать пересадку сердца в тех случаях, когда сердечный приступ вызывает необратимую гибель тканей большей части сердца.

Ваш врач может также назначить лекарства для лечения сердечного приступа, в том числе:
- Аспирин
- Другие лекарства для разрыва сгустков
- АНТИПЛОТАТЫ и антикоагулянты, также известные как разбавители кровь
- Обезболивающие. с сердечным приступом. Чем раньше вы начнете лечение после сердечного приступа, тем быстрее будет восстановлен кровоток в пораженной части сердца, и тем успешнее будет исход.
Врачи, лечащие сердечные приступы
Поскольку сердечные приступы часто бывают неожиданными, врач отделения неотложной помощи обычно является первым медицинским работником, лечащим сердечный приступ. Когда ваше состояние стабилизируется, вас направят к врачу-кардиологу, который специализируется на заболеваниях сердца.
Альтернативные методы лечения
Альтернативные методы лечения и изменение образа жизни могут улучшить здоровье вашего сердца и снизить риск сердечного приступа. Богатая питательными веществами, сбалансированная диета и здоровый образ жизни необходимы для поддержания здоровья сердца.

Если вы находитесь с кем-то, у кого есть симптомы сердечного приступа, немедленно позвоните в службу экстренной помощи и следуйте их инструкциям относительно того, что делать.
Если человек не отвечает и у него нет пульса, ему может помочь сердечно-легочная реанимация (СЛР) или использование автоматического наружного дефибриллятора (АНД).
На большинстве предприятий и во многих общественных местах есть АНД, но если его нет, не следует откладывать сердечно-легочную реанимацию. Проведение сердечно-легочной реанимации может помочь перекачивать насыщенную кислородом кровь по телу человека до прибытия скорой помощи.
Чем раньше человек получит неотложную медицинскую помощь, тем меньший ущерб, вероятно, получит его сердечная мышца.
Если вы подозреваете, что у вас сердечный приступ, AHA рекомендует немедленно позвонить по номеру 911 (если вы живете в США), а не пытаться доехать до больницы самостоятельно. Если вы живете за пределами США, позвоните по номеру, связанному с вашей службой неотложной медицинской помощи.

Парамедики могут начать лечение по прибытии и наблюдать за вами по пути в отделение неотложной помощи.
Даже если вы не уверены, что у вас сердечный приступ, лучше перестраховаться. Когда у вас появятся симптомы, пожуйте аспирин для взрослых — если у вас нет аллергии. Антитромбоцитарные свойства аспирина могут помочь разрушить тромб, который блокирует приток крови к сердцу.
Если возможно, попросите члена семьи, друга или соседа быть с вами, пока вы ждете скорую помощь или лечитесь в больнице.
Сердечные приступы могут привести к различным осложнениям. Когда происходит сердечный приступ, он может нарушить нормальный ритм вашего сердца, потенциально полностью остановив его. Эти аномальные ритмы известны как аритмии.
Когда ваше сердце перестает получать кровь во время сердечного приступа, часть сердечной ткани может погибнуть. Это может ослабить ваше сердце и вызвать серьезные осложнения, такие как сердечная недостаточность.
Сердечные приступы также могут поражать сердечные клапаны и вызывать утечки.

Долгосрочные последствия для вашего сердца будут определяться тем, сколько времени потребуется для получения медицинской помощи и насколько большая часть вашего сердца была повреждена в результате сердечного приступа.
Сердечный приступ может повредить сердечную мышцу и нарушить ее функцию. Это может включать изменение ритма вашего сердца и снижение его способности эффективно перекачивать кровь ко всем органам и тканям вашего тела.
После сердечного приступа важно совместно с лечащим врачом разработать план восстановления. Этот план может включать следующие изменения образа жизни:
- участие в легких или умеренных физических нагрузках в соответствии с рекомендациями вашего врача
- употребление богатой питательными веществами сбалансированной диеты с низким содержанием насыщенных и трансжиров лишний вес
- отказ от курения, если вы курите
- тщательный контроль уровня сахара в крови, если у вас диабет
- принятие мер для поддержания артериального давления и уровня холестерина в пределах нормы
- избегание физических нагрузок, особенно вскоре после сердечного приступа шаги, которые вы можете предпринять, чтобы сохранить свое сердце здоровым.
 Вот несколько примеров:
Вот несколько примеров:- Соблюдайте здоровую, сбалансированную диету. Старайтесь как можно чаще включать в свой рацион продукты, богатые питательными веществами. Сосредоточьтесь на нежирных белках, цельнозерновых продуктах, фруктах, овощах, обезжиренных молочных продуктах, орехах и семенах. Постарайтесь ограничить употребление жирной, жареной пищи и продуктов, содержащих простые сахара, таких как газированные напитки, выпечка и белый хлеб.
- Регулярно делайте физические упражнения. Старайтесь уделять физической активности не менее 150 минут в неделю для оптимального здоровья сердца.
- Бросьте курить. Если вы курите, поговорите со своим врачом о начале программы отказа от курения. Отказ от курения может помочь снизить риск, поскольку курение является основной причиной сердечных заболеваний.
- Ограничьте потребление алкоголя.
 Потребление алкоголя от легкого до умеренного определяется как одна порция в день для женщин и две порции в день для мужчин.
Потребление алкоголя от легкого до умеренного определяется как одна порция в день для женщин и две порции в день для мужчин. - Проверьте уровень холестерина. Если уровень холестерина ЛПНП или триглицеридов выше, чем должен быть, поговорите со своим врачом о том, что вам нужно сделать, чтобы снизить уровень холестерина и триглицеридов.
- Лечение диабета. Если у вас диабет, принимайте лекарства, назначенные врачом, и регулярно проверяйте уровень глюкозы в крови.
- Посоветуйтесь со своим врачом. Если у вас есть проблемы с сердцем, тесно сотрудничайте со своим врачом и следуйте плану лечения, который включает прием лекарств.
Все эти шаги важны для снижения риска развития сердечных заболеваний и возможного сердечного приступа. Поговорите со своим врачом, если у вас есть опасения по поводу риска сердечного приступа.
Каждый год около 805 000 человек в Соединенных Штатах переносят сердечный приступ, подавляющее большинство из которых, по данным Центра по контролю и профилактике заболеваний (CDC).


 Стент представляет собой трубку из проволочной сетки, которую хирурги вставляют в артерию, чтобы она оставалась открытой после ангиопластики.
Стент представляет собой трубку из проволочной сетки, которую хирурги вставляют в артерию, чтобы она оставалась открытой после ангиопластики.


 Вот несколько примеров:
Вот несколько примеров: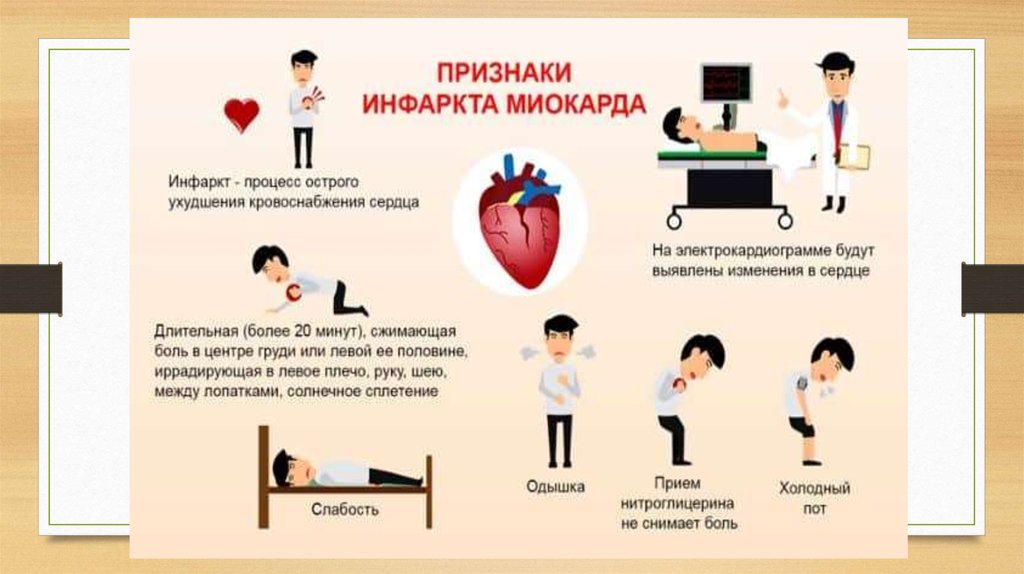 Потребление алкоголя от легкого до умеренного определяется как одна порция в день для женщин и две порции в день для мужчин.
Потребление алкоголя от легкого до умеренного определяется как одна порция в день для женщин и две порции в день для мужчин.