Как чувствуют себя люди когда умирают: Врач анестезиолог-реаниматолог из красной зоны рассказал, как умирают от коронавируса. Октябрь 2021 | 74.ru
Врач анестезиолог-реаниматолог из красной зоны рассказал, как умирают от коронавируса. Октябрь 2021 | 74.ru
Все новостиВ Челябинской области водитель сбил двух пешеходов. Один из них погиб
Минобороны показало тренировки мобилизованных на полигоне под Челябинском. Видео
Путин предложил лишать приобретенного гражданства за дискредитацию ВС РФ
«Стать миллиардерами? Почему бы и нет». Школьники создали робота, который научит детей программированию
Водители сообщили о пробках на трассе М-5 в Челябинской области
Растительное масло, сыр, мясо и еще шесть привычных продуктов, которые повышают холестерин
«Теперь кроватка не будет пустая!» Мать, у которой из-за недееспособности забрали ребенка в роддоме, вернула малышку спустя три месяца
В Челябинской области возбудили уголовное дело после смерти мужчины, прождавшего скорую несколько часов
Минометный обстрел Белгородской области и возможные переговоры РФ с Украиной: новости СВО за 12 ноября
Мобилизованный высмеял «губернаторскую посылку» и снял распаковку на видео. Что там было?
Что там было?
Под Челябинском похоронили 23-летнего мобилизованного, погибшего через месяц после отправки на службу
Детский хор из Челябинска выступил на концерте Агутина и Варум
В Челябинской области ожидаются мокрый снег и гололедица
«Орлан» — полет нормальный? Журналист 74.RU протестировала новый поезд Челябинск — Екатеринбург
Московская мода на «капельницы Золушки» добралась до регионов. Их обожают женщины после ковида — разбираем почему
Не любят одиночество: 9 продуктов и напитков, которые опасно употреблять на голодный желудок, — это может привести к раку
Вспышка, обесточившая Копейск, попала на видео. Люди до сих пор сидят без электричества
В ЮУЖД рассказали обстоятельства гибели человека, попавшего под поезд «Орлан» в Челябинске
«Контакт с новыми коллегами в Астане найти не удалось». Истории россиян, которые уехали в Казахстан из-за частичной мобилизации, но вернулись
В Челябинске новый поезд «Орлан» насмерть сбил человека
«Вы уже меня не вытащите». Мобилизовали отца четверых детей. Родные боятся, что могут не успеть добиться отсрочки
Мобилизовали отца четверых детей. Родные боятся, что могут не успеть добиться отсрочки
Жители Копейска остались без электричества из-за сбоя на сетях
Это что за ИБЛИС? Отгадайте, какие аббревиатуры существуют, а какие выдуманы
Пора домой? Юрист рассказал, что грозит уехавшим от мобилизации и безопасно ли им возвращаться в Россию
Ученикам челябинской школы предложили платный спектакль с участием педагогов, но идея зашла не всем
В Челябинске водитель фуры попал в ДТП, машина перекрыла движение на перекрестке
Злой рок преследует «Ласковый май»: музыканты культовой группы, которых уже нет в живых
«Пока не похудею, в интернет не зайду»: челябинка скинула 37 кг без операций, но чуть не сошла с ума
В Госдуме намерены ужесточить закон о пропаганде ЛГБТ
Россия перебросила войска за Днепр: новости СВО за 11 ноября
В декабре в Челябинск вернутся автобусы-гармошки. Смотрим фото
«Заявления никогда не было». Письмо челябинского режиссера «Ералаша», приговоренного к 14 годам за педофилию
Подписчица Собчак показала ужасные душевые в челябинской больнице. Что на это ответили в Минздраве
Что на это ответили в Минздраве
Мобилизованный из Челябинской области погиб через месяц после отправки на службу
В Челябинске сорвались сроки благоустройства парка «Плодушка»
Мячики для жонглирования, веник для бани, икона: что брали с собой люди, переехавшие за границу из-за мобилизации
Облсуд отменил приговор бывшему вице-мэру Челябинска из команды Тефтелева
После взрыва на Крымском мосту дальнобойщики собираются в колонны и ночуют в палаточном лагере — видео с трассы
На базе челябинской больницы открыли бесплатную стоматологию для взрослых
Все новости
Медик из ковидной больницы Екатеринбурга рассказал, какие проблемы он видит в лечении коронавирусных пациентов
Фото: Артем Устюжанин / E1.RU
Поделиться
Ситуация с коронавирусом ухудшается ежедневно по всей стране. Люди уже устали, поэтому саботируют ношение масок, не доверяют вакцинации и грезят о привычной когда-то свободной жизни. Каждый верит, что ковид и реанимация его не коснутся. Но что происходит за дверьми ковидных больниц? Как себя чувствуют врачи, которые каждый день видят смерть?
Каждый верит, что ковид и реанимация его не коснутся. Но что происходит за дверьми ковидных больниц? Как себя чувствуют врачи, которые каждый день видят смерть?
Анестезиолог-реаниматолог одной из ковидных больниц рассказал, почему ситуация с коронавирусом такая тяжелая, и поделился той болью, которую они с коллегами испытывают каждый день.
— Ужас что происходит, люди умирают каждый день пачками, и так в любом стационаре. Мы реже снимаем пациентов с ИВЛ, они гораздо тяжелее. То есть если человек попадает на аппарат искусственного дыхания, у него меньше шансов с него сойти. Начали появляться пациенты, которых вроде вытащили, у них есть светлый промежуток, а потом резкая отрицательная динамика. И в таких ситуациях мы не видим зависимости от возраста и наличия хронических болезней.
Врачи рассказали, что в последние месяцы появились пациенты, которые «ухудшаются» без веских на то причин
Фото: Артем Устюжанин / E1.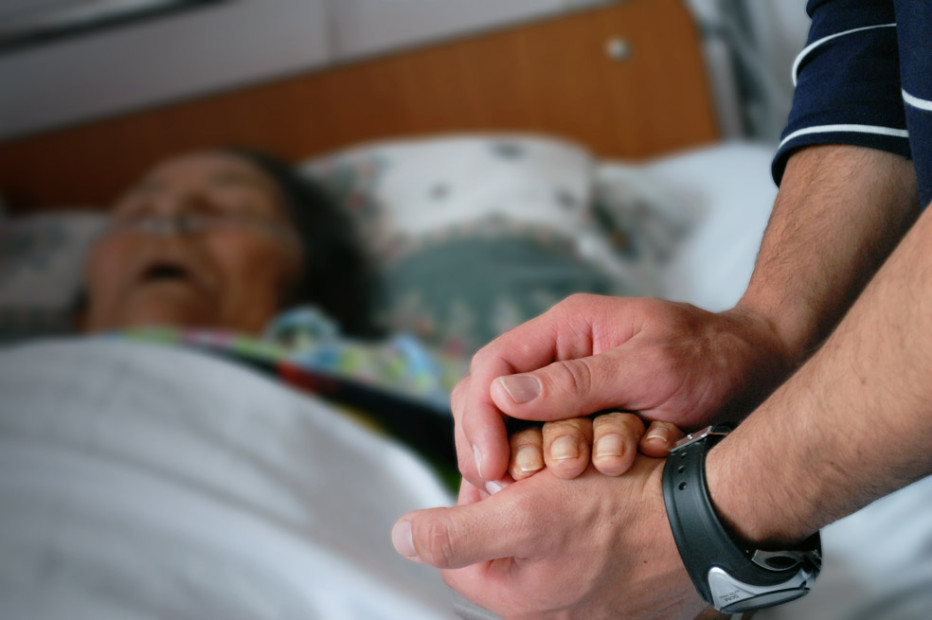 RU
RU
Поделиться
В стационар пациенты попадают очень тяжелые, есть несколько причин. Во-первых, системная проблема на амбулаторном этапе. И я хочу подчеркнуть, что виноваты не врачи поликлиник, они, скорее всего, выполняют поручения и так же работают с утра до ночи.
А проблема вот в чем: участковые говорят пациентам, что у них нет признаков коронавируса, не тестируют, не выдают направления на КТ. Они, видимо, имеют задание, чтобы не повышать статистику, и во многом отказывают, затягивают и держат пациентов дома. Или они просто видят загруз лабораторий и КТ-центров и поэтому дают направления очень выборочно. А потом люди уже в тяжелом состоянии приезжают в стационары.
Врач считает, что нужно отправлять пациента на КТ уже после трех дней очень высокой температуры
Фото: Артем Устюжанин / E1.RU
Поделиться
Вторая сторона — это мутировавший вирус, штамм агрессивный, это сразу видно, пациенты гораздо быстрее приезжают в стационар, проходит несколько дней болезни — и ухудшение.
Вроде сильной одышки нет, а уже есть показания к кислороду, который мы даем в стационаре. Даешь пациенту кислород, улучшается оксигенация, питание тканей, это тоже играет роль. В стационаре дают гормоны, антикоагулянты, которые разжижают кровь.
Всех, конечно, в стационар не увезешь, но с признаками дыхательной недостаточности явно нужно показаться врачу хотя бы амбулаторно, когда частота дыхательных движений больше 20 и сатурация ниже 95%. Всех, кого лихорадит больше трех дней, нужно проводить через КТ.
Пока что терапевты действуют по какому-то рандомному отборочному признаку, кого-то отфутболивают, кого-то направляют в стационар. В каждой больнице люди сидят в приемном отделении и ждут, пока кого-то переведут или выпишут. Они все больные, их надо госпитализировать. У них каждую минуту нарастает вирусная нагрузка, а они сидят и ждут.
Позднее обращение за помощью при одышке ухудшает состояние пациента
org/Person»>Фото: Артем Устюжанин / E1.RUПоделиться
Но тогда придется максимально урезать плановую помощь, и это тоже ужас. У нас дефицит медиков, многих лекарств нет на рынке, лечим тем, что есть. То есть пациентам показаны одни препараты, а лечим тем, что выдали.
Нам сейчас очень нужна поддержка людей, все врачи всё равно видят комментарии людей к новостям, и им очень тяжело психологически. Медики реанимации — самое уязвимое звено, мы каждый день видим, как люди умирают, мы уже не верим в свои силы, хотя делаем всё.
Анестезиолог-реаниматолог просит людей не обвинять медиков, потому что они делают всё возможное
Фото: Артем Устюжанин / E1.RU
Поделиться
Люди не могут понять, что дело не во врачах, которые каждый день приходят и борются за жизни. Сейчас мы чувствуем с врачами, что не можем контролировать вирус, даешь ты гормоны или нет, дашь генно-инженерный препарат, заинтубируешь или нет — иногда ничего не помогает, и нет человека, что бы ты ни делал.
Мы ходим на вскрытия и видим этих пациентов, там легкие, как печень, плотные, синие, пневмония сожрала легкие, и ничего не помогло. В реанимации нет вакцинированных, крайне редко появляются единичные случаи. Может, вакцинированные и попадают в стационары, но в реанимации почти нет, вакцина защищает.
Врачи изо всех сил стараются, часто задерживаются на работе, ищут новые способы лечения и просят понимания и поддержки со стороны граждан
Фото: Артем Устюжанин / E1.RU
Поделиться
Врачи очень устали. Любой пациент, которого удается снять с искусственной вентиляции легких, воспринимается как победа. Даже самые стойкие психуют, что вроде стабилизировали пациента, вложили много сил, а пациент на глазах умирает. Появляются мысли: какого черта каждый день одно и то же, что делай, что ни делай.
Единственная ужасная мысль, которая спасает врачей, — что у нас так же плохо, как и у всех, но не хуже, чем у остальных. Мы утешаем с врачами друг друга, что любая пандемия когда-то заканчивается, что это оставит тяжелый отпечаток на сердце, с которым придется жить. Но сейчас мы на передовой и делаем всё возможное. Мы очень хотим надеяться, что это пик заболеваемости, но не даем себе лишних надежд. Поэтому терпим.
Мы утешаем с врачами друг друга, что любая пандемия когда-то заканчивается, что это оставит тяжелый отпечаток на сердце, с которым придется жить. Но сейчас мы на передовой и делаем всё возможное. Мы очень хотим надеяться, что это пик заболеваемости, но не даем себе лишних надежд. Поэтому терпим.
По теме
29 ноября 2021, 09:00
«30-летние болеют так, как болели 80-летние». Интервью с врачом ковидного госпиталя26 октября 2021, 09:45
«Так хочется, чтобы они не выгорали». Челябинка, тяжело переболевшая ковидом, — о работе врачей красной зоны24 октября 2021, 09:00
«Большинству людей ставят диагноз «ОРВИ»»: фотограф — о том, почему локдаун и QR-коды не помогут
Станьте автором колонки.
Почитайте рекомендации и напишите нам!
Анестезиолог-реаниматологВрачИсповедьОграничениеПсихологическая травмаРеанимацияКоронавирусРост смертности
- ЛАЙК114
- СМЕХ3
- УДИВЛЕНИЕ1
- ГНЕВ15
- ПЕЧАЛЬ70
Увидели опечатку? Выделите фрагмент и нажмите Ctrl+Enter
КОММЕНТАРИИ562
Читать все комментарии
Что я смогу, если авторизуюсь?
ПРАВИЛА КОММЕНТИРОВАНИЯ
0 / 1400Этот сайт защищен reCAPTCHA и Google. Применяются Политика конфиденциальности и Условия использования.
Применяются Политика конфиденциальности и Условия использования.
Новости СМИ2
Новости СМИ2
Публикация Dawn Mari Shelvington | Санкт-Петербургский центр последипломного образования работников со средним медицинским и фармацевтическим образованием ФМБА России
Версия для печати
Dawn Mari Shelvington, Dip HEd Nurs, RNA, медицинская сестра, центр Priscilla Bacon — специализированная паллиативная служба, Норвич
Цели обучения
- Описать положительные и отрицательные стороны присутствия других людей при смерти пациента;
- Подумать, как ваша рабочая среда приспособлена для умирающих больных;
- Понимать важность хороших навыков общения;
- Осознавать важность личности и уважение к потребностям этой личности.
Введение
В больнице или учреждении паллиативной помощи очень часто случается так, что пациенты часто умирают в общей палате. Проблемы, которые будут обсуждены в данной публикации, одинаковы и для больницы, и для хосписа, хотя можно, конечно и поспорить относительно того, что в отделении общего профиля персонал, родственники и пациенты могут быть менее подготовлены к смерти у них на глазах, поскольку они «не ожидают, что больной может умереть» (Sadler, 1992).
На практике четко видно, что смерть соседа по палате оказывает серьезное влияние на других больных. Однако медицинские сестры и другой персонал часто заняты исключительно умирающим и его или ее семьей, поэтому у них бывает мало времени для других пациентов — элементарно, чтобы поговорить с ними о том, что они чувствуют.
Исторически сложилось так, что люди видели, как умирают их близкие — ведь почти все умирали дома, в окружении членов семьи и друзей. Сегодня, в развитых странах, когда продолжительность жизни очень велика благодаря достижениям медицины, смерть зачастую «спрятана» (Aries, 1981, in Lawton, 2000). Большинство людей никогда не видели умирающих, но все мы понимаем, что рано или поздно мы столкнемся со смертью близких, будь это член семьи или близкий знакомый.
Обзор литературы
Когда у человека выявляют неизлечимую болезнь в терминальной стадии, он может бояться умирать, и хочет знать — а как, собственно, это происходит? Thomas (2003) предположил, что «для некоторых пациентов вступление в последнюю пору жизни может оказаться пугающим, а может — умиротворяющим путешествием, но обычно они испытывают и те, и другие чувства».
Когда пациент близок к смерти, его могут перевести в отдельную палату. Причин для этого может быть множество, в том числе:
- Для обеспечения комфорта и уединения для пациента и его семьи;
- Для защиты других пациентов от присутствия при умирании соседа по палате, это может неблагоприятно подействовать на их душевное состояние;
Лели Cicely Saunders (in Sadler, 1992) говорит, что если пациентов, которые умирают, переводят в более уединенные условия, это может создать у других больных ощущение чудовищности смерти, и мысли: «Вероятно, это настолько жутко, что мне никогда не разрешат посмотреть на это».
Борьба со смертью
Современное движение хосписов продвигает идею открытого взаимодействия со смертью. Это философия «ухода, и борьбы за качество, а не за количество прожитого времени» (Lawton, 2000).
Пример такой системы в стационаре общего профиля можно увидеть в программе для умирающих пациентов, организованной в Ливерпуле — LCP (Ellershaw и Wilkinson, 2003). Программа, которая основана на логической рамочной структуре, позволяет оказать адекватную помощь и умирающим пациентам, и их родственникам в самых различных условиях. Она поддерживает мультидисциплинарный подход оказания помощи, направленной на создание и поддержание физического, психологического и духовного комфорта как для умирающих больных, так и для их родственников.
Программа, которая основана на логической рамочной структуре, позволяет оказать адекватную помощь и умирающим пациентам, и их родственникам в самых различных условиях. Она поддерживает мультидисциплинарный подход оказания помощи, направленной на создание и поддержание физического, психологического и духовного комфорта как для умирающих больных, так и для их родственников.
Вся система направлена на достижение группы целей, чтобы охватить все возможные аспекты помощи, необходимой умирающим пациентам и их родственникам. Хотя она не включает в себя аспекты помощи другим пациентам, которые окружают умирающего, вполне вероятно, что внедрение такой программы окажет положительное влияние и на этих людей.
В исследовании, проведенном с привлечением пациентов, которые находились в хосписе, и их опыта присутствия при смерти соседей по комнате, Honeybun с соавт. (1992) предположили, что «наблюдение за смертью другого человека может ухудшить душевное состояние, так как напоминает о собственной, неминуемой смерти. Но иногда такой опыт оказывается даже ободряющим».
Но иногда такой опыт оказывается даже ободряющим».
Дальнейшие исследования дали подобные результаты. Lawton (1997) предположил: «Среди пациентов распространено убеждение, что смерть может быть очень болезненной и травмирующей. В хосписе они видят комфортное умирание, в окружении тепло относящихся к больным людей, которые помогают человеку уйти с миром и без боли…»
Payne с соавт. (1996) обнаружили, что «присутствие при умирании, которое происходит в заботе и внимании, может оказаться даже полезным, так как пациенты понимают, что их не будут отвергать, и о них, когда придет из черед, будут заботиться ничуть не меньше». В противоположность этому, наблюдать за умирающим, который имеет отклонения психики (возбуждение, спутанное сознание) бывает очень трудно. Также авторы сообщили, что «двое пациентов сообщили, что им было очень трудно находиться рядом с мертвым телом за занавеской на соседней койке». Некоторые пациенты не хотят видеть горюющих родственников, или быть окруженными чужими людьми в такое трудное для них время.
С точки зрения самого умирающего пациента и его или ее семьи, одноместная палата может оказаться предпочтительнее, чем общая. В одной из работ автор рассказывает, как вдовец пожаловался: «я не мог выразить свои чувства, когда умирала моя жена, так как я не хотел расстраивать других пациентов и посетителей в отделении».
Значение для практики
Естественно, что на житейский опыт и чувства людей влияет то, что они видят при умирании других рядом с ними — уходит ли человек с миром и без боли, или же наоборот — смерть болезненная и мучительная. Пациенты считают «хорошей смертью» такую, когда человек умирает во сне, тихо, без боли и внезапно.
Было также показано, что те, кто видели, как умирают другие, меньше боятся. Однако, если пациенту приходится видеть сразу несколько смертей подряд, у него может появиться депрессия и тревожное ожидание «Следующим буду я» (Lawton, 2000; Sadler, 1992).
На практике иногда оказывается так, что пациенты неоднократно видят смерть соседа по палате, и иногда люди от сопереживания уходят в отрицание проблемы и не хотят общаться на эту тему. Они могут выбирать тактику отдаления для защиты от отрицательных эмоций вследствие присутствия при чьей-то смерти, особенно если с умирающим человеком уже установились какие-то отношения (Payne с соавт., 1996).
Они могут выбирать тактику отдаления для защиты от отрицательных эмоций вследствие присутствия при чьей-то смерти, особенно если с умирающим человеком уже установились какие-то отношения (Payne с соавт., 1996).
Эти результаты позволяют предположить, что чем больше человек видит смерть в отделении больницы или паллиативном учреждении, тем большую психическую травму он получает. Это говорит нам о важности эффективного планирования и оказания паллиативной помощи, чтобы пациент оказался именно там, где он хочет, особенно, если подошло его время покинуть этот мир. (Департамент здравоохранения, 2006).
Принимая во внимание все, сказанное выше, мы рекомендуем все-таки одноместные палаты. Исследования показали, что 75% умирающих больных хотели бы перейти из общей палаты в одноместную. Основные причины этого с точки зрения пациента — это больше личного пространства, тишины и то, что они не будут огорчать своим видом и умиранием других людей. Однако, только половина опрошенных сказали, что они бы хотели поменять палату, если будет умирать их сосед, что еще раз подтверждает мысль о неоднородности представлений о смерти среди разных пациентов.
Рассматривая вопрос о том, где именно умирать пациентам, нам нужно спросить самих себя — если умирающий находится в полном сознании, рассматриваются ли его желания или потребности, как первоочередные? (Lawton, 2000). Следует ли сделать в отделении больше одноместных палат, чтобы умирающим пациентам и их посетителям было бы удобнее? Самый правильный ответ — любой человек имеет право жить и умирать, там где он хочет, если это только возможно (Thomas, 2003).
Некоторых пациентов помещают в больницу, из-за их критического состояния, хотя они предпочли бы умереть дома. Если они совсем не могут оставаться дома, следует выяснить, в каких именно условиях они хотели бы оказаться в больнице.
Например, им может быть очень важно присутствие членов семьи, и для этого нужна отдельная палата — для обеспечения уединения и комфорта. По возможности эти желания надо удовлетворять. В своей публикации Kirk (2002) следе акцент на том, что «персонал должен очень внимательно относиться к поддержке пациентов и поддерживать такие условия, чтобы пациенты не огорчали друг друга».
Общение
Хорошие навыки общения — это, пожалуй, ключевой момент для медицинской сестры, чтобы чувствовать себя уверенными в общении с потенциально сложными пациентами. В частности, такие проблемы наступают, когда сестре приходится информировать одного больного о смерти другого, и делать это нужно очень деликатно.
Lawton (2000) сделал такое наблюдение: «смерть часто заставляет других пациентов в отделении задуматься об ухудшении состояния их здоровья и смерти, и часто — открыто и прямо».
Это может дать другим больным возможность поговорит о своих собственных беспокойствах и ожиданиях, связанных с их собственной смертью. Однако, очень важно понимать, что это вообще может быть первый раз, когда они об этом в принципе заговорят. В этой ситуации для медицинской сестры очень важно уделить пациенту максимально возможное время, чтобы поговорить о смерти другого больного, и заверить, что она всегда готова снова вернуться к этой теме.
Lugton и McIntyre (2005) предполагают, что «медицинские сестры могут научиться навыкам общения и улучшить их, если у них будет эмпатия, сопереживание по отношению к их пациентам, и на примере ролевых отработок ситуаций, которые могут встречаться в клинической практике».
Пример из практики
Случай из моей практики для меня лично ярко осветил важность общения и взаимодействия между пациентами и персоналом. Однажды умер мой пациент, который лежал с другим больным в двухместной палате. Вокруг покойного оставались задернутые занавески, и позднее тем же вечером другая пациентка попросила выключить вентиляцию «если это будет нормально для другой женщины в этой же палате». Она не поняла, что ее соседка умерла. И вот только тогда ей сказали о смерти ее соседки и дали возможность поговорить об этом. Конечно, стоило сказать раньше — хотя бы потому, что эта пациентка могла попытаться заговорить с соседкой, отодвинуть занавеску, испугавшись, что та молчит, и увидеть мертвое тело.
Этот случай четко показывает, что роль медсестры — приоритетная ее роль — это общение с пациентами, их поддержка, своевременное информирование о смерти соседа, и, если пациент хочет, поговорить с ним о его собственном умирании.
Трудности, с которыми можно встретиться на практике
Как медицинская сестра может самостоятельно справиться с теми трудностями, с которыми она встречается на практике? Некоторые сотрудники не могут сказать пациенту о том, что он умирает, и конструктивно обсудить с ним этот вопрос. Такое поведение избегания и отрицания реалиуется в виде избегания обсуждения, или быстром переходе к разговору с другим, менее тяжело больным (Wilkinson, 1991, в книге Lugton, 2002). Причины такого поведения могут быть следующими:
Такое поведение избегания и отрицания реалиуется в виде избегания обсуждения, или быстром переходе к разговору с другим, менее тяжело больным (Wilkinson, 1991, в книге Lugton, 2002). Причины такого поведения могут быть следующими:
- Медицинская сестра чувствует, что у нее нет адекватных такой ситуации навыков;
- Она хочет защитить пациента;
- Боится эмоций, которые может выражать пациент;
- «У нее нет времени».
В плане Департамента здравоохранения от 2000 года говорится «с 2002 года обязательным условием получения разрешения на работу в Национальной системе здравоохранения является доказательство компетенции в вопросах общения с пациентами». Обучающие программы по качественному общению с пациентами являются ключевым моментом в организации дипломного и последипломного образования медицинских сестер в Англии и Уэльсе (NICE, 2004).
В дополнение к теоретической программе обучения обязательна и практическая часть обучения. Чтобы медицинская сестра могла чувствовать себя уверенно в самых сложных ситуациях, бывает полезно попросить рассказать о ее собственных случаях из практики. Это позволяет объективно оценить ее слабые и сильные стороны, и сформулировать план действий, как справиться с такой же ситуацией в будущем.
Чтобы медицинская сестра могла чувствовать себя уверенно в самых сложных ситуациях, бывает полезно попросить рассказать о ее собственных случаях из практики. Это позволяет объективно оценить ее слабые и сильные стороны, и сформулировать план действий, как справиться с такой же ситуацией в будущем.
Клиническая супервизия может помочь медицинским сестрам справляться с общением с пациентами и учиться у коллег — очень часто бывает правильно и полезно обсудить с коллегами и высказать свои слабости и беспокойства в безопасной среде. Однако это не всегда возможно непосредственно в сложной клинической ситуации, хотя стоит к этому стремиться (NMC, 2006).
Зачем нужна эмпатия?
Она нужна для того, что иногда бывает полезно взглянуть на ситуацию с точки зрения пациента. Например, что чувствует больной, когда его сосед с койки напротив умирает? Как он будет чувствовать себя, если ему придется присутствовать при горюющей семье, которая только что осиротела? А что будет, если он подружится с умирающим, как он будет реагировать на его смерть и справляться с нею? Все пациенты — это личности, и никогда не надо переносить на них собственные представления, верования и чувства. Однако подумать о том, как люди реагируют на те или иные ситуации, не мешает никогда, это усиливает сочувствие и сопереживание.
Однако подумать о том, как люди реагируют на те или иные ситуации, не мешает никогда, это усиливает сочувствие и сопереживание.
Этические соображения
Паллиативная сестринская помощь вся состоит из этических моментов. Кодекс профессиональной чести говорит о том, что медсестры «должны работать с другими членами коллектива, чтобы обеспечить здоровый, безопасный и этичный климат для всех, кто там находится» (NMC, 2004).
Один из важных этических вопросов — куда помещать умирающих пациентов — в общие палаты, так, что это смогут видеть другие пациенты, или же не переводить их в общую палату?
Он порождает другой вопрос — чьи же интересы мы будем блюсти в данном случае? Может получиться, что другие пациенты, видя мирный конец их соседа по палате, успокоятся. Однако учитываются ли тут пожелания умирающего больного? Ведь у него точно такие же права, как и у остальных пациентов! (Lawton, 2000).
Можно возразить, что не всегда бывает легко выполнить все пожелания умирающего пациента. Однако, когда смерть неизбежна, всегда есть возможность поговорить и что-то изменить — до тех пор, когда пациент уже совсем не сможет общаться. Одно из исследований показало, что большинство пациентов хотели бы находиться в отдельной палате, когда они будут умирать (Kirk, 2002). Но увы, не всегда удается предложить пациентам такой выбор, поскольку одноместных палат бывает недостаточно, как в общебольничных отделениях, так и в учреждениях паллиативной помощи. Самое важное в ситуации, когда стало понятно, что заболевание больше не поддается излечению, это ухаживать за пациентом и заботиться о нем.
Однако, когда смерть неизбежна, всегда есть возможность поговорить и что-то изменить — до тех пор, когда пациент уже совсем не сможет общаться. Одно из исследований показало, что большинство пациентов хотели бы находиться в отдельной палате, когда они будут умирать (Kirk, 2002). Но увы, не всегда удается предложить пациентам такой выбор, поскольку одноместных палат бывает недостаточно, как в общебольничных отделениях, так и в учреждениях паллиативной помощи. Самое важное в ситуации, когда стало понятно, что заболевание больше не поддается излечению, это ухаживать за пациентом и заботиться о нем.
Ливерпульская группа сосредоточена на облегчении симптомов, обеспечении комфорта пациента, и прекращении всех манипуляций и процедур, которые уже не помогут пациенту, при этом по возможности — как можно больше говорить с пациентом.
Нельзя забывать об информировании и поддержке семьи умирающего больного. Конечно, хорошо было бы выполнять все пожелания умирающего — в частности, в отношении отдельной или многоместной палаты, но это пока вопрос будущего.
Выводы
Очевидно, что пациентов может глубоко затронуть смерть соседа по палате, и это — многогранный процесс. Это может оказать положительное влияние — соседи по палате видят, как заботятся об умирающем, и его семье, и увидеть, как кто-то с миром уходить в мир иной. Это может помочь ликвидировать многие заблуждения в отношении смерти, и понять, что она бывает и не такой плохой, как они себе представляли.
Однако если сосед по палате умирает тяжело, то это может оказать отрицательное влияние на других пациентов и утяжелить их страх смерти. Следует помнить о следующих отрицательных моментах:
- Если человек становится свидетелем нескольких смертей подряд, он может погрузиться в депрессию и отказаться общаться;
- Пациенты могут опасаться нарушить личное пространство умирающих и помешать горюющей семье;
- Пациентам может показаться очень тяжелым неизбежное присутствие мертвого тела в палате.
Мы также обсуждали такую проблему, как отдельные палаты. Было бы прекрасно, если бы персонал мог предложить выбирать — но к сожалению, возможность такого выбора есть не всегда. Но даже в случаях, когда палаты общие, можно сохранить некоторую приватность и уединение.
Было бы прекрасно, если бы персонал мог предложить выбирать — но к сожалению, возможность такого выбора есть не всегда. Но даже в случаях, когда палаты общие, можно сохранить некоторую приватность и уединение.
Более того, очень важной ролью медицинской сестры является информирование пациента, если умирает другой больной, поддержка и выражение понимания, помощь в том, чтобы справиться с эмоциональной реакцией на это событие.
Авторы искренне надеются, что обучение медицинских сестер аспектам ухода за умирающими больными и диалогу с их соседями и семьями позволит значительно повысить качество медицинской помощи этой группе.
Оригинальный текст
Ты кого-то ненавидишь. Они умирают. Что теперь?
Они солгали. Они украли. Они оставили после себя горы обломков.
Вас терроризировали. Обманул тебя. Звали тебя Двиб или Табби — один раз или целых 25 лет.
Они разбили вдребезги то, что ты любил. Они заставили вас хотеть исчезнуть.
Потом они умерли.
Ты всегда наполовину верил, что их смерть в некотором смысле освободит тебя.
Вы наполовину представили себе, как они уходят, а потом вдруг почувствовали облегчение и облегчение дыхания, как будто ваша ненависть была болезнью, а их последнее биение сердца — лекарством.
Почему же тогда он все еще горит?
Почему вы до сих пор связаны по рукам и ногам в раскаленной стране ненависти? Почему его колючая проволока все еще режет?
Потому что смерть иногда заставляет жизнь казаться несправедливой. Он позволяет плохим людям уйти безнаказанными, нераскаянными, неисправившимися. Вот почему наши предки — если это не реально — изобрели ад.
Также: Слава науке.
В нас встроены сильные эмоции. Мы никогда не перестанем любить наших усопших близких, верно? Ненависть также держится быстро: из-за склонности к негативизму человеческий мозг склонен регистрировать и сохранять негативные стимулы быстрее и дольше, чем хорошие.
Наш мозг учится на боли. То, что сначала заставило нас презирать этого человека — травма, страх, отвращение — вызвало реакцию «бей или беги»: миндалевидное тело в состоянии повышенной готовности; сигнальные гормоны стресса и «контур ненависти»: петля обратной связи, включающая такие структуры мозга, как скорлупа, расположенная рядом с таламусом, и небольшая часть коры головного мозга, называемая островком.
То, что сначала заставило нас презирать этого человека — травма, страх, отвращение — вызвало реакцию «бей или беги»: миндалевидное тело в состоянии повышенной готовности; сигнальные гормоны стресса и «контур ненависти»: петля обратной связи, включающая такие структуры мозга, как скорлупа, расположенная рядом с таламусом, и небольшая часть коры головного мозга, называемая островком.
Мы нейробиологически настроены на ненависть.
Связывая этого человека с этой болью, эти нервные пути пробуждались и усиливались всякий раз, когда мы видели или даже считал его/ее/их. Покажите нам фотографию сегодня, скажите, что сожалеете о нашей утрате — эти нервные пути все еще кричат: Предупреждение! Опасность! Неееет!
Смерть ничего не удаляет. Некоторый вред никогда не лечит. Милосердие никогда не бывает обязательным. На духовном уровне иногда яростно требуется ненависть к кому-то: моральная миссия, которой мы провозглашаем их преступления.
Их плоть исчезла, но история осталась. Вот почему, если оставить в стороне личное знакомство, мы ненавидим давно умерших незнакомцев, таких как Гитлер или Пол Пот. Их зло переживает их, кристаллизуясь для вечности. Их уход не возродил жертв, не восстановил разрушенных городов. Если мы хотим заявить, как сильно мы ненавидим Пол Пота или Гитлера, мы всегда можем найти нетерпеливую аудиторию. Но если мы хотим рассказать о ком-то умершем, кого мы лично знали и ненавидели? Сверчки. Истина становится эхо-камерой.
Вот почему, если оставить в стороне личное знакомство, мы ненавидим давно умерших незнакомцев, таких как Гитлер или Пол Пот. Их зло переживает их, кристаллизуясь для вечности. Их уход не возродил жертв, не восстановил разрушенных городов. Если мы хотим заявить, как сильно мы ненавидим Пол Пота или Гитлера, мы всегда можем найти нетерпеливую аудиторию. Но если мы хотим рассказать о ком-то умершем, кого мы лично знали и ненавидели? Сверчки. Истина становится эхо-камерой.
Были ли мы их единственной жертвой, единственным свидетелем? Все остальные невольно, отрицая, невосприимчивы?
Наша ненависть часто заставляет нас ненавидеть самих себя — за то, что мы «ненавистники», которых общество считает уродливыми, жестокими, жестокими, нецивилизованными. За то, что был отрицательным. За то, что застрял. За то, что упрямо жил прошлым, отказывался отпускать, взрослеть, двигаться дальше, прощать, забывать.
Мы ненавидим себя за то, что обнимаем их, за то, что притворяемся, что любим или даже любим их, смеемся над их шутками. Мы ненавидим себя за то, что мы не храбрые борцы за справедливость, а трусы, чья единственная суперсила в том, что мы не будем плакать.
Мы ненавидим себя за то, что мы не храбрые борцы за справедливость, а трусы, чья единственная суперсила в том, что мы не будем плакать.
Мы ненавидим себя за то, что в первую очередь стали жертвой этого человека, позволив ему сделать то, что он сделал с нами, раз или тысячу раз. Мы ненавидим себя, потому что, конечно же, это была наша вина? Неужели мы просили об этом?
Вот почему наши предки совершали обряды. Вот почему они писали символы на песке, а затем вытаптывали их. Вот почему они изготавливали глиняные фигурки, чтобы их можно было разбить. Вот почему наши предки бросали вещи в огонь и вместе или в одиночку танцевали на могилах. Вот почему некоторые тела хоронили лицом вниз, оскверняли древесным углем или отрицали святость самого захоронения. Вот почему наши предки писали ненавистные имена на свинцовых полосах, сворачивали их в цилиндры и бросали в реки.
Вот почему.
Facebook Изображение: rawpixel.com/shutterstock
Жизнь может фактически вспыхнуть перед вашими глазами на смерть — новое исследование
Опубликовано
000Z»> 23 февраля
Изображение Изображение.
Что происходит, когда ты умираешь? Новое исследование может дать некоторые идеи.
Холли Хондерич
BBC News, Вашингтон
Новые данные, полученные в результате научной «случайности», показали, что жизнь может действительно вспыхнуть перед нашими глазами, когда мы умираем.
Группа ученых приступила к измерению мозговых волн 87-летнего пациента, у которого развилась эпилепсия. Но во время неврологической записи у него случился сердечный приступ со смертельным исходом, что дало неожиданную запись умирающего мозга.
Выяснилось, что в течение 30 секунд до и после мозговые волны человека следовали тем же схемам, что и сны или воспоминания.
Мозговая активность такого рода может указывать на то, что последнее «воспоминание о жизни» может произойти в последние моменты жизни человека, пишет команда в своем исследовании, опубликованном во вторник в журнале Frontiers in Aging Neuroscience.
Доктор Аджмал Земмар, соавтор исследования, сказал, что то, что случайно получила команда из Ванкувера, Канада, было первой в истории записью умирающего мозга.
Он сказал Би-би-си: «На самом деле это произошло совершенно случайно, мы не планировали проводить этот эксперимент или записывать эти сигналы».
Итак, сможем ли мы заглянуть в прошлое с любимыми и другими счастливыми воспоминаниями? Доктор Земмар сказал, что это невозможно сказать.
«Если бы мне пришлось перейти к философской сфере, я бы предположил, что если бы мозг воспроизвел воспоминания, он, вероятно, хотел бы напомнить вам о хороших вещах, а не о плохих», — сказал он.
«Но то, что запоминается, будет разным для каждого человека.»
Доктор Земмар, ныне нейрохирург из Университета Луисвилля, сказал, что за 30 секунд до того, как сердце пациента перестанет снабжать кровью мозг, его мозговые волны следовали тем же схемам, что и при выполнении сложных когнитивных задач, таких как концентрация, мечтать или вызывать воспоминания.
Это продолжалось в течение 30 секунд после того, как сердце пациента перестало биться — момент, когда пациент обычно объявляется мертвым.
«Возможно, это последнее воспоминание, которое мы испытали в жизни, и оно воспроизводится в нашем мозгу в последние секунды перед смертью.»
В исследовании также поднимаются вопросы о том, когда именно жизнь заканчивается — когда перестает биться сердце или перестает функционировать мозг.
Доктор Земмар и его команда предупредили, что нельзя делать общие выводы на основе изучения одного. Тот факт, что пациент был эпилептиком, с кровоточащим и опухшим мозгом, еще больше усложняет ситуацию.
«Я никогда не чувствовал себя комфортно, сообщая об одном случае, — сказал доктор Земмар. И в течение многих лет после первоначальной записи в 2016 году он искал подобные случаи, чтобы усилить анализ, но безуспешно.
Но исследование 2013 года, проведенное на здоровых крысах, может дать ключ к разгадке.
В этом анализе американские исследователи сообщили о высоких уровнях мозговых волн в момент смерти в течение 30 секунд после того, как сердце крысы перестало биться — точно так же, как результаты, обнаруженные у пациента с эпилепсией доктора Земмара.
