Ишемический инсульт проявляется: Ишемический инсульт: симптомы, первая помощь
Инсульты: клинические проявления, диагностика, лечение
Продолжение темы «Инсульты: клинические проявления и профилактика»
Клинические проявления. Выраженность неврологического дефицита определяется обширностью зоны инсульта и эффективностью деятельности компенсаторных механизмов.
Темпы развития инсульта в значительной степени определяются особенностями патогенеза заболевания. Клинические проявления инсультов могут возникать моментально (в течение нескольких минут) или симптоматика может нарастать постепенно на протяжении от нескольких часов до 2-3 суток.
Ишемический инсульт может развиваться в любое время суток, однако чаще он развивается во время сна (под утро) или сразу после сна.
В отличие от ишемического инсульта, кровоизлияние развивается, как правило, внезапно, обычно днём или вечером, в период активной деятельности больного, после физической нагрузки или психоэмоционального стресса.
Клинические проявления инсультов разнообразны и зависят от области мозга, в которой произошла ишемия или геморрагия (кровоизлияние).

Для клинической диагностики инсультов могут использоваться предварительные диагностические признаки быстрого распознавания инсультов, рекомендованные для использования министерством здравоохранения Великобритании и Американской ассоциацией инсультов. Эти диагностические признаки рекомендуется использовать на догоспитальном этапе врачам скорой помощи, родственникам больных (не имеющим меди-цинского образования) и самим больным:
- Улыбка. При инсульте может возникать асимметрия лица, что проявляется кривой улыбкой и сглаженностью носогубной складки с одной стороны.
- Слабость в руке. В случае нерезкой слабости при поднятии обеих рук одна рука опускается. В случае выраженной слабости больной не сможет поднять руку.
- Нарушения речи, которое легко заметить, если поговорить с больным. При этом может нарушаться артикуляция речи или способность понимать обращенную речь.
К другим проявлениям

Небольшие по размерам ишемические инсульты головного мозга, образующиеся в клинически “немых” зонах, могут протекать бессимптомно и быть случайной находкой при проведении магнитно-резонансной томографии (МРТ).
Диагностика. Дифференциальная диагностика ишемического инсульта проводится в первую очередь с геморрагическим инсультом. Диагноз инсультов основывается на клинической картине и требует подтверждения методами МР или КТ (компьютерная томография), а в случае их недоступности проводится спинномозговая пункция.
Без применения МРТ или КТ вероятность ошибки в дифференциальном диагнозе инсультов, даже в случаях типичной клинической картины составляет не менее 5%. В случаях атипичной клинической картины эта цифра значительно больше.
При подозрении на развитие инсульта необходимо срочно вызывать скорую помощь.
Лечение инсультов в остром периоде проводится в стационаре (неврологическое, сосудистое, нейрохирургическое, реанимационное отделения). Эффективность лечебных мероприятий зависит от квалификации врачей, своевременной (или запоздалой) госпитализации больного, вида инсульта, обширности и локализации инсульта, наличия сопутствующих заболеваний, возраста больного и многих других факторов. Задачами лечения инсультов являются достижение максимального восстановления, предотвращение развития осложнений инсульта и повторного инсульта, а также максимальное восстановление функции всех органов и систем организма и нормализация всех констант организма.
Эффективность лечебных мероприятий зависит от квалификации врачей, своевременной (или запоздалой) госпитализации больного, вида инсульта, обширности и локализации инсульта, наличия сопутствующих заболеваний, возраста больного и многих других факторов. Задачами лечения инсультов являются достижение максимального восстановления, предотвращение развития осложнений инсульта и повторного инсульта, а также максимальное восстановление функции всех органов и систем организма и нормализация всех констант организма.
Следует помнить, что терапевтическое окно (временной промежуток, в течение которого лечебные мероприятия особенно эффективны) составляет только 3-6 часов. Поэтому чрезвычайно важна ранняя госпитализация больного в стационар.
Прогноз. Летальность в остром периоде инсульта достигает 35%, увеличиваясь на 10-15% к концу первого года после перенесённого инсульта. Причина смерти в половине случаев – отёк мозга и сдавливание мозгового ствола, в остальных случаях – пневмония, сердечные заболевания, эмболия легочной артерии, почечная недостаточность, септицемия и др. заболевания.
заболевания.
Через 6 мес. после инсульта инвалидизирующие неврологические расстройства остаются у 40% выживших больных, к концу года у 30% больных.
Восстановление двигательных функций наблюдается преимущественно в первые 3-6 мес. после инсульта. Однако улучшение координации, памяти, речевых функций, а также бытовых и профессиональных навыков может продолжаться в течение 2-х лет.
После развития инсультов большая часть больных, или умирает, или становятся инвалидами. Такие больные испытывают трудности при самообслуживании и нуждаются в постоянном постороннем уходе, и только небольшая часть больных (20-25%) возвращается к своей трудовой деятельности.
Уход за такими больными является довольно тяжелой задачей. В связи с этим чрезвычайно важное значение имеет профилактика инсультов, которая позволит значительно снизить риск их возникновения, а также улучшить качество и продолжительность жизни больного.0
В постинсультном периоде наряду с медикаментозной терапией важное значение уделяется лечебной физкультуре и реабилитационным мероприятиям. В стационаре больной может быть обучен специальным лечебным упражнениям, направленным на частичное или полное восстановление утраченных функций. После выписки из стационара рекомендуется продолжать выполнять эти специальные упражнения в домашних условиях.
В стационаре больной может быть обучен специальным лечебным упражнениям, направленным на частичное или полное восстановление утраченных функций. После выписки из стационара рекомендуется продолжать выполнять эти специальные упражнения в домашних условиях.
Профилактика инсульта. Основными методами предотвращения инсультов являются своевременные профилактика и лечение атеросклероза и гипер-тонической болезни. Важная роль уделяется лечению гиперхолестеринемии, заболеваний сердца, сахарного диабета и других заболеваний.
Большое значение имеют диета с низким содержанием холестерина (больше всего холестерина содержится в жирных сортах мяса, сале, яичном желтке, маргарине, сливочном масле и кондитерских изделиях). Также отказ от курения, активный образ жизни и снижение массы тела.
Доктор медицинских наук, невролог высшей категории Труфанов Евгений Александрович.
Инсульт — причины, факторы риска, симптомы
Неврология Инсульт является одной из основных причин ухудшения работы мозга у взрослых людей. Существует два типа инсультов.
Существует два типа инсультов.
Инсульт, он же ОНМК (Острое нарушение мозгового кровообращения) — это острое состояние, характеризующееся дефицитом кровообращения в отделе головного мозга и его ишемии.
Инсульт занимает первое место по встречаемости из всех неврологических заболеваний и лидирующие позиции по инвалидизации населения.
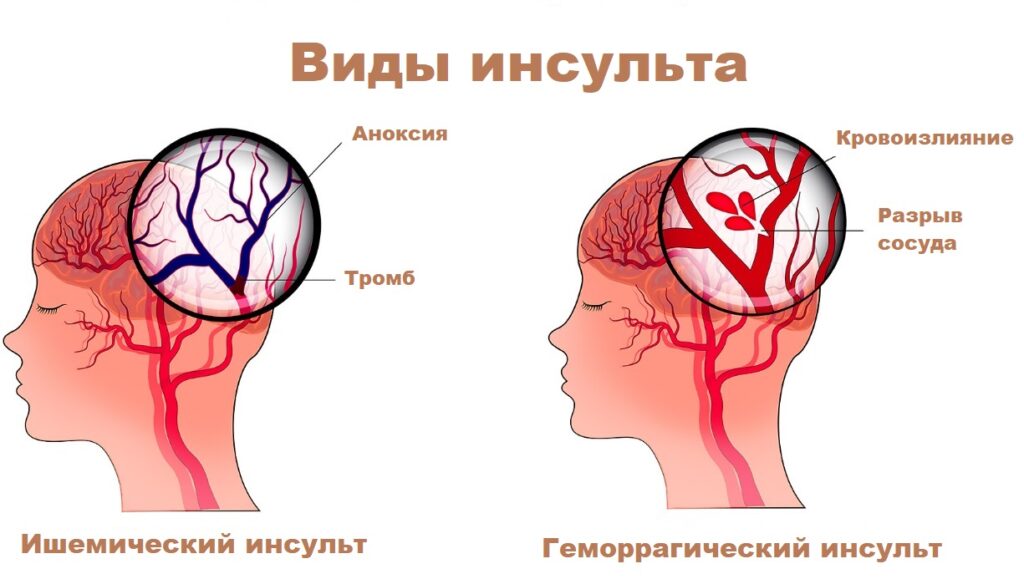
- По механизму развития инсульты разделяют на Ишемический – инфаркт мозга (75% случаев)
- Геморрагический – кровоизлияние в мозг
Эти два вида также отличаются по своему течению, методам диагностики и лечению.
Геморрагический инсульт поражает мужчин в полтора раза чаще, чем женщин. Частота ишемического инсульта у мужчин и женщин примерно равная.
Средний возраст таких больных — 60-65 лет.
Причины и факторы риска
Причиной развития инсульта являются заболевания сердца и сосудов:
- хронические ишемическая болезнь сердца, артериальная гипертензия, нарушения ритма сердца (особенно мерцательная аритмия), атеросклероз
- врожденные аномалии — сосудистая мальформация, мешотчатая аневризма.
 Свой вклад вносят нарушения в системе свертываемости крови (повышенная склонность к тромбозам) и наличие сахарного диабета
Свой вклад вносят нарушения в системе свертываемости крови (повышенная склонность к тромбозам) и наличие сахарного диабета
Причиной первой группы распространенных заболеваний и факторами риска инсульта в свою очередь выступают:
- несбалансированность рациона, и как следствие — ожирение
- гиподинамия
- злоупотребление алкоголем, курение
- длительный прием пероральных контрацептивов
Отмечено, что главенствующим фактором риска инсульта у мужчин является неумеренное употребление алкоголя, а у женщин — ожирение.
Независимо от гендера, семейная история по сосудистым катастрофам (случаи инсульта или инфаркта среди родственников до 55 лет у мужчин и 65 лет у женщин) повышает риск перенести инсульт.
Патогенетическим механизмом ишемического инсульта является нарушение тока крови по питающему область мозга сосуду, вследствие чего развивается недостаток питания и дальнейшее отмирание этого участка.
Это происходит либо из-за закупорки сосуда или резкого спазма. Перекрыть сосуд может кровяной сгусток — тромб, образовавшийся в полости сердца, что встречается у пациентов с мерцательной аритмией или фрагмент атеросклеротической бляшка при поражении сосудов.
Перекрыть сосуд может кровяной сгусток — тромб, образовавшийся в полости сердца, что встречается у пациентов с мерцательной аритмией или фрагмент атеросклеротической бляшка при поражении сосудов.
Геморрагический инсульт возникает из-за разрыва сосудистой стенки, последующего кровотечения и формирования гематомы, которая сдавливает участок мозга вплоть до его гибели.
Сосудистая стенка страдает, становится более тонкой или ломкой при системных заболеваниях, таких как атеросклероз, васкулиты, коллагенозы, при нарушениях свертываемости крови — коагулопатиях, а также при наличии аномалий развития сосудов: аневризма, артериовенозная мальформация.
В большинстве случаев разрыв сосудистой стенки следует за резким подъемом артериального давления.
Симптомы
Симптомы инсульта проявляются и прогрессируют быстро. Зачастую ишемический инсульт имеет более степенное прогрессирование, чем геморрагический.
Симптомы инсульта складываются из трех групп:
- Общемозговые — это головная боль, рвота, тошнота, расстройство сознания по типу оглушенности, сопораили кома.

- Менингеальные, связанные с раздражением мягких мозговых оболочек – ригидность (тугоподвижность) шейных и затылочных мышц, общая гиперэстезия (повышенная чувствительность), светобоязнь.
- Очаговые, зависят от отдела головного мозга, в котором произошло нарушение. При поражении корковых структур возникает гемипарез или гемиплегия, то есть снижение или полная потеря силы мышц с одной стороны тела. В то же время на лице с этой же стороны возникает парез мимических мышц, который выглядит как «перекос» лица, опущение угла рта и верхнего века. При попытке улыбнуться или поднять брови пораженная половина лица отстает от здоровой. Эти изменения противоположны стороне поражения головного мозга.
Зачастую начало инсульта сопровождается галлюцинациями, снижением критики, дезориентацией в пространстве.
Поражение вертебробазилярной системы проявляется головокружением, нарушением зрения, двоением в глазах, расстройствами слуха, нарушениями речи и глотания.
Классические первые признаки инсульта — это затруднение речи, нарушение зрения, головная боль (часто с тошнотой и рвотой) и расстройство сознания.
Проявление этих симптомов может быть как едва заметным, сглаженным, так и стремительным, быстропрогрессирующим.
Течение инсульта (постепенное ступенеобразное или внезапное), время его появления (ночью, в активное время суток) зависят от основного патологического фактора, ставшего причиной заболевания – атеросклероз, внутрисердечный тромб или резкие колебания артериального давления.
Состояние, когда симптомы инсульта продолжаются в течение от нескольких минут до часа, а затем исчезают бесследно, называют транзиторной ишемической атакой. При таком состоянии кровоток по артерии мозга восстанавливается и клетки мозга не погибают.
Диагностика
Диагностика инсульта начинается с оценки основных признаков, о которых говорилось выше. В типичных случаях клиническая картина достаточно яркая и позволяет врачу диагностировать инсульт безошибочно.
Но есть ряд состояний, имеющих схожую симптоматику, но другой подход к выбору лечения.
Следует исключить черепно-мозговую травму и эпилепсию, выяснив анамнез, задав вопросы пациенту или сопровождающим его людям.
- Для менингита помимо симптомов раздражения мозговых оболочек (менингеальных знаков) свойственен подъем температуры
- При приступе мигрени, который может имитировать инсульт отсутствуют менингеальные симптомы
- Для инфаркта миокарда с потерей сознания характерно снижение давления и признаки ишемии на ЭКГ
Следующим этапом следует дифференциальная диагностика инсульта геморрагического и ишемического типов.
Обычно, течение первого более стремительно, с быстрым расстройством сознания. Протекает он на фоне значительно повышенного артериального давления с преобладанием общемозговых и менингеальных симптомов.
Ишемический инсульт манифестирует с нормальным или слегка повышенным артериальным давлением, аритмией, из симптомов на первом плане — очаговые проявления.
Для уточнения диагноза, объема и топики пораженного участка мозга уже в больнице проводят инструментальную диагностику
МРТ или КТ головного мозга позволит определить вид инсульта, локализацию и объем пораженного очага или размер и локализацию гематомы, диагностировать смещение структур мозга
УЗ-допплерография сонных артерий и ЭХО-кардиография выполняют для исключения частых причин инсульта – атеросклеротических бляшек, внутрисердечных тромбов или измененных клапанов сердца
Люмбальная пункция проводится для оценки давления и состава спинно-мозговой жидкости.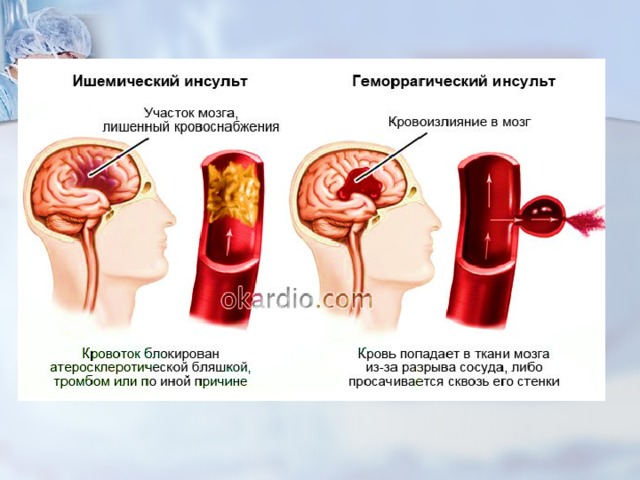
Первая помощь при инсульте
При подозрении на инсульт человека при возможности нужно положить с приподнятым головным концом, обеспечить доступ свежего воздуха и как можно скорее вызвать скорую помощь.
Лечение
Лечение инсульта проводится в неврологическом отделении. В крупных городах созданы специальные центры по лечению инсульта.
Чем раньше пациент доставлен в такое отделение, тем лучше исход заболевания.
Оптимальное время — 3-6 часов от манифестации симптомов.
Лечение подразделяется на базисное и специфическое, которое определяется геморрагическим или ишемическим характером заболевания.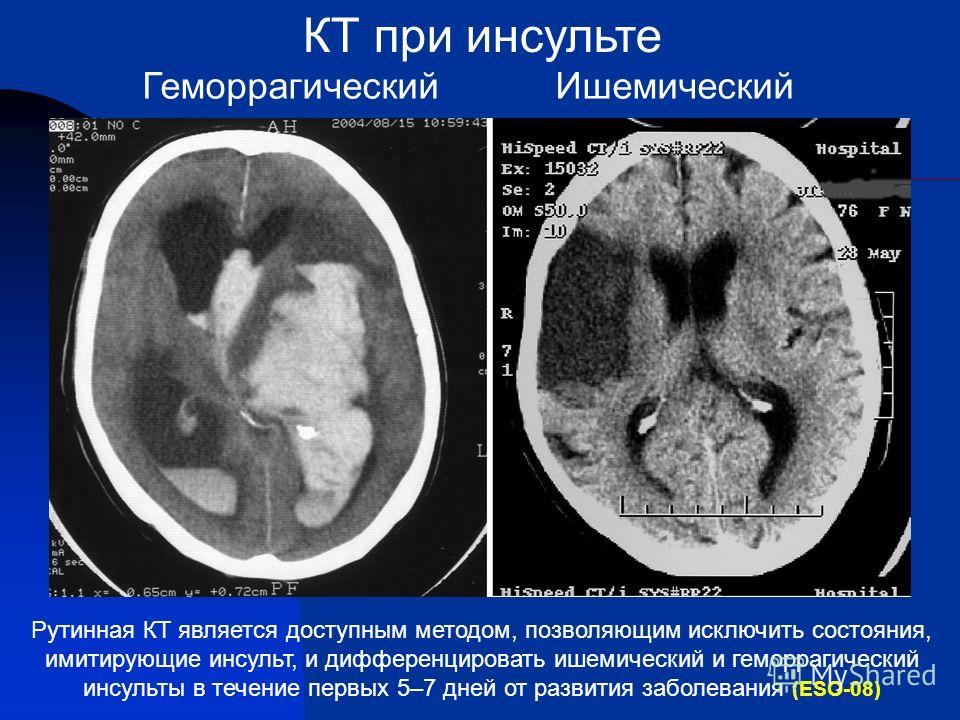
К базисной терапии обоих вариантов инсульта относят:
- Коррекция артериального давления, постепенное снижение давления показано лишь при цифрах выше 200/110 мм рт.ст. при подозрении на ишемический инсульт и от 170/100 мм рт.ст. при геморрагическом. Следует избегать резкого падения давления. Целевые цифры должны быть на 15-20 мм рт.ст. выше привтычного
- Восстановление водно-электролитного обмена путем внутривенной инфузии 0,9% раствора хлорида натрия
- Управление отеком мозга: осмотические диуретик — маннитол, кортикостероидные препараты
- Возвышенное положение в кровати с углом головного конца 30 градусов
Специфическая терапия ишемического и геморрагического вариантов заболевания принципиально разные.
Цель специфической терапии ишемического инсульта заключается в восстановлении кровотока в ишемизированной зоне.
Для этого предложены: медикаментозный тромболизис с применением тканевого активатора плазминогена rtPA, внутриартериальный тромболизис, методы эндоваскулярного (внутрисосудистого) разрушения тромба.
Если подтверждено, что причина закупорки — тромб, образовавшийся в полостях сердца, проводится антикоагулянтная терапия гепаринами.
Основная задача специфического лечения геморрагического инсульта — остановка кровотечения и при необходимости удаление гематомы. Решение о хирургическом лечении принимается нейрохирургами и зависит от местоположения и размера гематомы.
Реабилитация
Реабилитация после инсульта является важным продолжением лечения и незаменимым мероприятием по возвращению человека в повседневную жизнь.
Реабилитация в раннем периоде включает: вертикализацию, лечебную физкультуру, массаж, занятия с логопедом.
Также в программу реабилитации может входить кинезиотерапия с отработкой повседневных движений и действий, навыка ходьбы, тренировка мелкой моторики, электромиостимуляция.
Для профилактики постинсультных контрактур используются массаж, физиотерапевтические процедуры, прием миорелаксантов.
Профилактика
Первичная профилактика инсульта заключается в раннем выявлении факторов риска сердечно-сосудистых заболеваний и устранение их: достаточный уровень физической активности, отказ от курения и избыточного потребления алкоголя. Сбалансированное питание с контролем насыщенных жиров в рационе, ограничением соли и достаточным содержанием свежих овощей и фруктов показало свою эффективность в профилактике инсульта. А также контроль массы тела и, если требуется медикаментозная коррекция дислипидемии и артериальной гипертонии являются профилактическими мерами.
Сбалансированное питание с контролем насыщенных жиров в рационе, ограничением соли и достаточным содержанием свежих овощей и фруктов показало свою эффективность в профилактике инсульта. А также контроль массы тела и, если требуется медикаментозная коррекция дислипидемии и артериальной гипертонии являются профилактическими мерами.
При наличии нарушений ритма (мерцательной аритмии) важным фактором профилактики инсульта является прием препаратов, снижающих свертываемость крови
Народные средства не имеют доказанной эффективности в защите от сосудистых катастроф.
Последствия
Около 15-25% случаев ишемического и 40-60% случаев геморрагического инсульта приводят к смерти в течение первого месяца.
Основными причинами смерти выступают отек мозга и смещение его структур с угнетением дыхания, развитие осложнений: тромбоэмболия легочной артерии, острая сердечная недостаточность, пневмония.
Наиболее значительное возвращение утерянных функций происходит в первые 3 месяца, затем восстановление дается с больших трудом.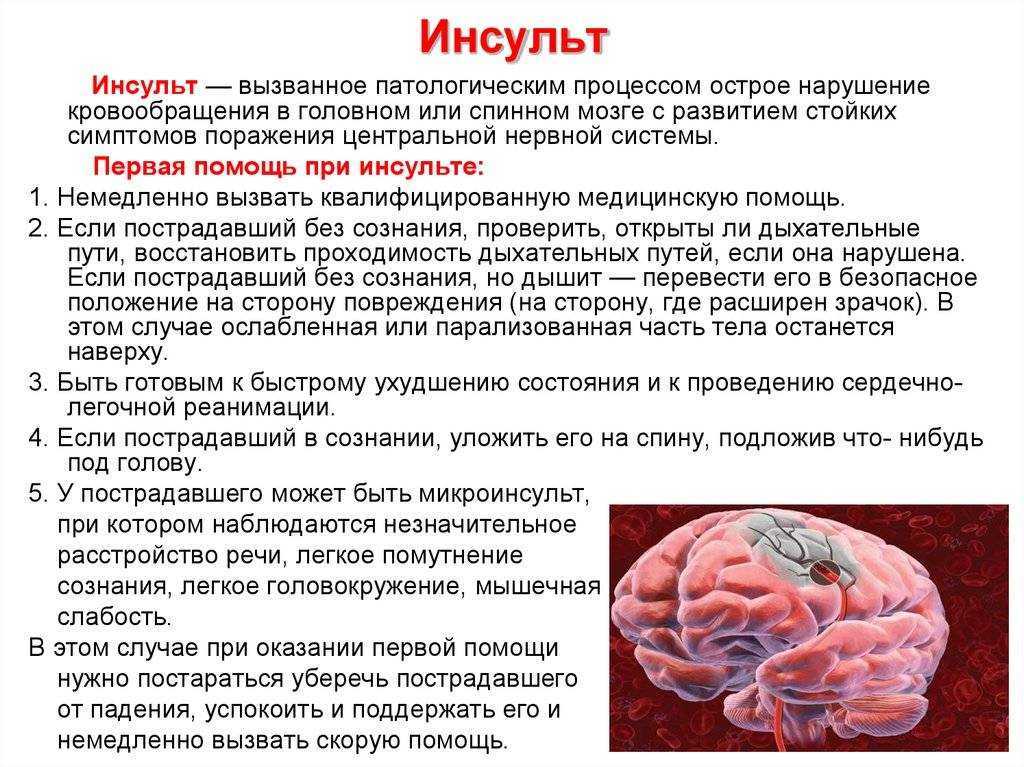 Обычно, через год после эпизода оставшиеся изменения уже не поддаются дальнейшему регрессу.
Обычно, через год после эпизода оставшиеся изменения уже не поддаются дальнейшему регрессу.
Ишемический инсульт > Информационные бюллетени > Yale Medicine
Обзор
Все слышали об инсульте, но многие люди не знакомы с его симптомами или причинами. Инсульт возникает либо при разрыве кровеносного сосуда в головном мозге, в результате чего кровь скапливается в мозгу, либо при блокировке притока крови к части мозга. В любом случае пораженные участки мозга повреждаются или умирают. Ишемический инсульт является наиболее распространенным типом инсульта. Это происходит, когда сгусток крови или жировая бляшка застревает в кровеносном сосуде в головном мозге, блокируя кровоток. Поскольку клетки головного мозга начинают умирать в течение нескольких минут после прекращения кровотока, очень важно как можно быстрее диагностировать ишемический инсульт и лечить его.
В Соединенных Штатах около 795 000 американцев ежегодно переносят ту или иную форму инсульта, и большинство из них — около 87 % — ишемические инсульты.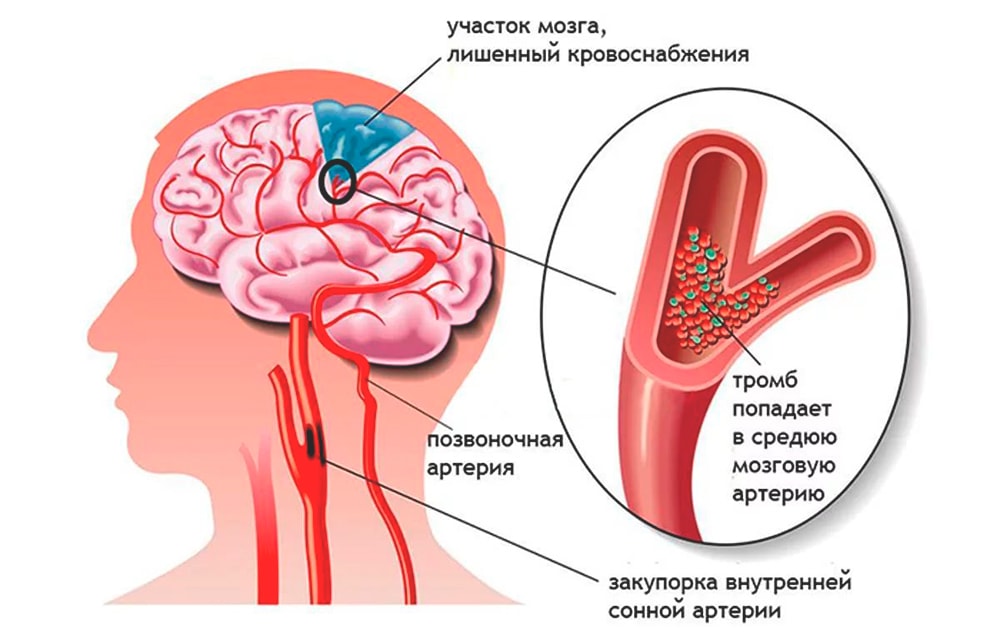 Инсульты чаще встречаются у взрослых в возрасте 65 лет и старше; риск инсульта увеличивается с возрастом.
Инсульты чаще встречаются у взрослых в возрасте 65 лет и старше; риск инсульта увеличивается с возрастом.
Люди, перенесшие один инсульт, подвержены более высокому риску повторного инсульта в будущем; около четверти всех инсультов происходят у людей, которые уже перенесли его ранее. Некоторые люди полностью восстанавливаются после ишемического инсульта. Другие впоследствии получат инвалидность, а третьи умрут в результате этого события. Инсульт является пятой по значимости причиной смерти в США и основной причиной инвалидности.
Что такое ишемический инсульт?
Ишемический инсульт является неотложным состоянием, угрожающим жизни. Возникает, когда приток крови к мозгу блокируется тромбом или кусочком жировой бляшки, оторвавшимся изнутри кровеносного сосуда. Когда кровь не может достичь ткани мозга, существует риск повреждения или гибели ткани. Вот почему ишемический инсульт может привести к повреждению головного мозга, инвалидности или смерти.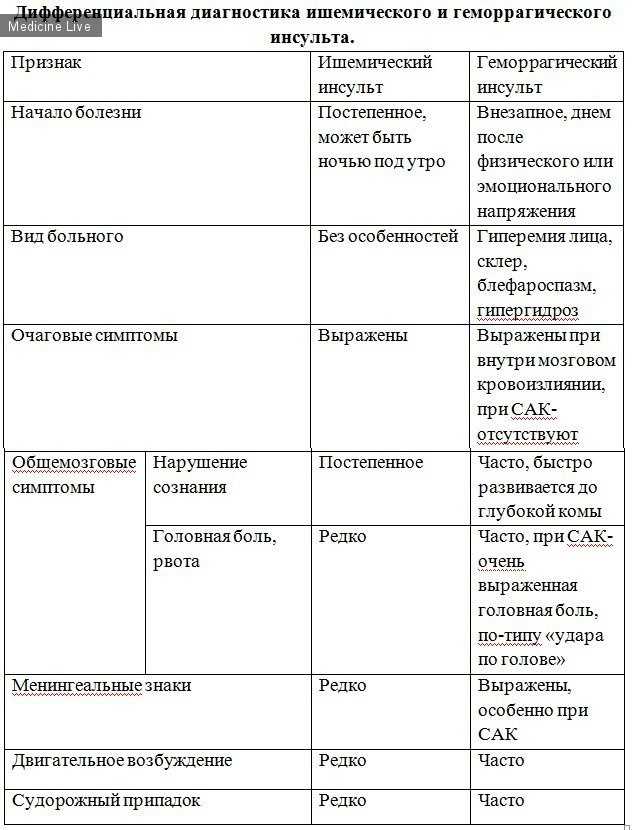
У здорового человека кровь свободно течет по всему телу, доставляя кислород к различным частям тела, включая головной мозг. Когда сгусток или кусочек бляшки нарушает приток крови к мозгу, функция нарушается. Симптомы, которые это может вызвать, зависят от области мозга, лишенной крови. Иногда нарушение кровотока может привести к затруднениям с речью, слабости лица или мышц или потере координации. В других случаях это может вызвать когнитивные проблемы. Важно, чтобы ишемический инсульт был диагностирован и вылечен быстро, чтобы разблокировать кровоток до того, как может произойти необратимое повреждение.
Что вызывает ишемический инсульт?
Ишемический инсульт возникает, когда приток крови к мозгу блокируется тромбом или кусочком жировой бляшки. Некоторые сгустки крови попадают в мозг из сердца. В других случаях сгустки крови или кусочки жировых бляшек могут попасть в мозг из отдаленной артерии. Также возможно, что часть жировой бляшки возникает в артерии головного мозга, блокируя поток крови.
В редких случаях нарушения свертываемости крови или эстрогенсодержащие пероральные контрацептивы могут вызывать образование тромбов, что может увеличить риск их попадания в головной мозг.
Каковы симптомы ишемического инсульта?
У пациентов с ишемическим инсультом могут быть следующие симптомы:
- Опущение мышц одной стороны лица
- Онемение одной стороны лица или одной руки или ноги
- Слабость или паралич одной руки, ноги или стороны тела
- Потеря чувствительности или ненормальные ощущения на одной стороне тела
- Головокружение, проблемы с равновесием
- Невнятная речь
- Трудность говорить и/или понимать речь
- Потеря зрения и/или двоение в глазах в одном или обоих глазах
- Сильная головная боль
- Путаница
- Проблемы с памятью
- Тошнота или рвота
Каковы факторы риска ишемического инсульта?
Люди со следующими заболеваниями могут подвергаться повышенному риску ишемического инсульта:
- Высокое кровяное давление
- Мерцательная аритмия
- Кардиомиопатия
- Болезнь сердечного клапана
- Высокий уровень холестерина
- Сужение сонной артерии на шее
- Диабет
- Резистентность к инсулину
- Ожирение
- Депрессия
- Мигрень
- Апноэ во сне
- Сердечный приступ
- Недавняя операция на сердце
- Инфекция клапанов сердца
- Нарушение свертываемости крови
- Инсульт в личном или семейном анамнезе
Кроме того, эти привычки образа жизни могут увеличить риск ишемического инсульта:
- Курение
- Чрезмерное употребление алкоголя
- Отсутствие физической активности
- Высококалорийная диета с высоким содержанием насыщенных жиров и/или трансжиров
- Употребление кокаина или амфетаминов
Как диагностируется ишемический инсульт?
Инсульт — это опасное для жизни неотложное состояние, которое обычно диагностируется в отделении неотложной помощи. Если вы или ваш близкий испытываете симптомы инсульта, позвоните по номеру 911 сразу.
Если вы или ваш близкий испытываете симптомы инсульта, позвоните по номеру 911 сразу.
Врачи могут поставить диагноз после изучения истории болезни, проведения неврологического осмотра и диагностических тестов. Поскольку время имеет решающее значение для лечения инсульта, важно, чтобы диагноз был поставлен быстро.
Врачи могут обратиться к вашему родственнику за подробностями вашей истории болезни, если вы испытываете спутанность сознания или вам трудно говорить. Вы или ваш близкий человек должны обсудить любые истории высокого кровяного давления, высокого уровня холестерина, диабета или предыдущего инсульта. Следует также раскрывать привычки образа жизни, включая курение и употребление алкоголя.
В отделении неотложной помощи специальная бригада инсультов проведет быструю неврологическую оценку вашей речи, лицевых мышц, силы и чувствительности в руках и ногах, а также координации и равновесия, чтобы определить, есть ли у вас инсульт.
Диагноз может быть получен с помощью следующих диагностических тестов:
- Визуализирующее исследование , такое как компьютерная томография или МРТ, для исключения других состояний, включая геморрагический инсульт, и диагностики проблемы
- Анализ уровня сахара в крови , потому что низкий уровень сахара в крови может вызвать симптомы, похожие на инсульт.

- КТ-ангиография , которая показывает изображения кровеносных сосудов в головном мозге, которые можно использовать для точного определения места закупорки
- КТ перфузии, , чтобы определить, какая ткань головного мозга необратимо повреждена и какая часть может быть сохранена
Как лечить ишемический инсульт?
Для восстановления притока крови к мозгу как можно быстрее будет назначено одно или несколько из следующих средств:
- Препараты, активирующие тканевой плазминоген (tPA), такие как альтеплаза или тенектеплаза, которые вводятся внутривенно в течение 3 часов (а для некоторых пациентов до 4,5 часов) после начала инсульта для разрыва тромба, блокирующего кровоток в мозг. Это иногда называют тромболитической терапией. Исследования показали, что чем раньше пациент получает tPA, тем больше вероятность того, что у него будут лучшие результаты.
- Тромбэктомия, хирургическая катетерная процедура, во время которой удаляют тромб, блокирующий кровоток в крупной артерии головного мозга.
 Подобно tPA, чем раньше открывается заблокированная артерия, тем выше шансы на выздоровление.
Подобно tPA, чем раньше открывается заблокированная артерия, тем выше шансы на выздоровление.
Когда вы восстанавливаетесь после инсульта, вам могут прописать лекарства для снижения риска повторного инсульта. Тип назначенного лекарства зависит от типа инсульта, который у вас был. Возможности включают в себя:
- Средства, снижающие уровень холестерина
- Препарат для снижения артериального давления
- Антиагрегантная терапия
- Антикоагулянты
Также могут быть рекомендованы изменения образа жизни, в том числе:
- Отказ от курения
- Меньше алкоголя
- Соблюдение средиземноморской диеты с низким содержанием натрия
- Регулярная физическая активность
- Снижение веса и/или поддержание здорового веса
Для снижения риска повторных инсультов врачи могут порекомендовать:
- Каротидная эндартерэктомия, хирургическая процедура, во время которой удаляется часть жировых бляшек из внутренней части сонной артерии.

- Стентирование, — минимально инвазивная процедура, во время которой катетер используется для введения сетчатого стента в форме трубки, который помогает удерживать сонную артерию открытой, предотвращая закупорку в будущем.
Каковы перспективы для людей, перенесших ишемический инсульт?
Люди, которые обращаются за неотложной помощью в отделение неотложной помощи по поводу симптомов инсульта, с большей вероятностью будут иметь лучшие результаты, чем те, кто избегает лечения или откладывает его. Многие люди испытывают некоторую степень инвалидности после ишемического инсульта, включая мышечную слабость, нарушение координации, трудности с речью или глотанием или когнитивные симптомы. Эти симптомы могут улучшиться с помощью агрессивной физической, трудовой и речевой терапии. Окно для значимого выздоровления составляет около шести месяцев, но для некоторых пациентов может быть больше.
Что делает Йельский университет уникальным в лечении ишемического инсульта?
«Комплексный центр лечения инсульта в Йельском университете предоставляет экспертные знания в области лечения как ишемического, так и геморрагического инсульта, — говорит специалист Йельского университета по лечению инсульта Хардик Амин, доктор медицинских наук. «У нас есть инсультная бригада, готовая круглосуточно и без выходных, которая может выполнить ультрасовременную визуализацию в отделении неотложной помощи и обеспечить быстрое медикаментозное и хирургическое лечение, чтобы максимизировать шансы на выздоровление».
«У нас есть инсультная бригада, готовая круглосуточно и без выходных, которая может выполнить ультрасовременную визуализацию в отделении неотложной помощи и обеспечить быстрое медикаментозное и хирургическое лечение, чтобы максимизировать шансы на выздоровление».
Наша команда высококвалифицированных неврологов и нейрохирургов, занимающихся инсультом, специально обученных стажеров, специализированных практикующих медсестер и медсестер-навигаторов оказывает всестороннюю помощь пациентам, перенесшим инсульт, с момента их прибытия в отделение неотложной помощи, во время их пребывания в больнице и при посещении нашего последуйте за клиниками, он добавляет.
«Сочетая продуманный индивидуальный подход с самыми современными методами визуализации и диагностики, мы работаем, чтобы понять причину инсульта каждого пациента и способы снижения риска будущих событий. Наши физиотерапевты, эрготерапевты и логопеды проводят подробные оценки пациентов, чтобы направить их на путь полного раскрытия своего реабилитационного потенциала», — говорит он. «Мы также участвуем в национальных клинических испытаниях, чтобы помочь нам лучше понять причины и методы лечения инсульта».
«Мы также участвуем в национальных клинических испытаниях, чтобы помочь нам лучше понять причины и методы лечения инсульта».
Виды инсульта | Медицинский центр Roane
Существует три основных типа инсульта:
- Ишемический
- Геморрагический
- Транзиторная ишемическая атака (ТИА).
Каждый тип инсульта может иметь разные предупредительные признаки и симптомы, возникать в разных областях мозга и иметь разные результаты. Чтобы узнать больше о профилактике инсульта, нажмите здесь.
Ишемический инсульт
Около 80 процентов инсультов являются ишемическими. Ишемический инсульт чаще всего вызывается тромбом, который застревает в артерии и блокирует приток крови к части мозга. Высокое кровяное давление является наиболее важным фактором риска ишемического инсульта.
Ишемическим инсультам обычно предшествуют симптомы или настораживающие признаки, которые могут включать:
- Потеря силы или чувствительности на одной стороне тела
- Проблемы с речью и языком
- Изменения зрения или равновесия.
Они обычно возникают ночью или первым делом утром. Симптомы развиваются в течение нескольких минут или ухудшаются в течение нескольких часов. Часто ТИА (транзиторная ишемическая атака) или «мини-инсульт» могут служить некоторым предупреждением о серьезном ишемическом инсульте.
Существует три типа ишемического инсульта:
- Тромботические инсульты вызываются сгустком крови (тромбом) в артерии, идущей к головному мозгу.
- Эмболические инсульты возникают, когда тромб, образовавшийся в другом месте (обычно в артериях сердца или шеи), попадает в кровоток и закупоривает кровеносный сосуд в головном мозге или ведущий к нему.
- Системная гипоперфузия (снижение кровотока) вызывается недостаточностью кровообращения сердца.

Геморрагический инсульт
Геморрагический инсульт возникает при разрыве кровеносного сосуда в головном мозге. Около 15-20 процентов инсультов являются геморрагическими. Существует два вида инсульта из-за разрыва кровеносных сосудов:
- Субарахноидальное кровоизлияние вследствие разрыва аневризмы. Субарахноидальное кровоизлияние чаще всего возникает при разрыве аневризмы и кровоизлиянии в пространство между мозгом и черепом. Большинство аневризм являются врожденными и разрываются из-за высокого кровяного давления.
- Внутримозговое кровоизлияние из-за разрыва кровеносных сосудов. Внутримозговое кровоизлияние возникает, когда кровеносный сосуд кровоточит в ткань глубоко в головном мозге. Основными причинами являются хронически высокое кровяное давление и старение кровеносных сосудов. Артериовенозные мальформации (АВМ) также являются врожденными пороками развития кровеносных сосудов головного мозга, которые могут прорываться в ткани головного мозга по мере их увеличения.


 Свой вклад вносят нарушения в системе свертываемости крови (повышенная склонность к тромбозам) и наличие сахарного диабета
Свой вклад вносят нарушения в системе свертываемости крови (повышенная склонность к тромбозам) и наличие сахарного диабета

 Подобно tPA, чем раньше открывается заблокированная артерия, тем выше шансы на выздоровление.
Подобно tPA, чем раньше открывается заблокированная артерия, тем выше шансы на выздоровление.