Гериатрия что: Кто такой врач Гериатр?
Главный гериатр города Москвы — о том, зачем пожилым людям специальный врач и как планируется обучать медиков работе с пациентами в почтенном возрасте
В 2016 году средняя продолжительность жизни в Москве достигла 77 лет. Это на шесть лет больше, чем в среднем по России. Этот показатель стал максимальным за всю историю, а сама столица — одним из самых «долгоживущих» городов страны.
Главный гериатр Ольга Ткачёва, занимающаяся проблемами старения, в интервью mos.ru рассказала о том, сколько людей почтенного возраста живёт в Москве, а также о том, как отсрочить старение, сделать свою старость активной и помочь пожилым родственникам вести более комфортную жизнь.
— Ольга Николаевна, расскажите, что такое гериатрия и кто пациент врача-гериатра?
— Гериатрия — это область медицины, которая находится на стыке медицинских и социальных проблем. Она изучает проблемы старения и помогает решить вопросы, связанные с тем, как сделать этот непростой период жизни человека более здоровым и активным. Мы должны помочь пациенту дольше сохранять социальные навыки и не лишаться возможности жить полной жизнью.
Сейчас проблема лечения, социализации и поддержки пожилых людей актуальна для всего мира. Вы удивитесь, узнав, что самая быстрорастущая популяция на планете — это люди в возрасте 80 лет. При этом есть возраст-ассоциированные заболевания, распространённость которых в геометрической прогрессии растёт с увеличением продолжительности жизни человека. Это сердечно-сосудистые и онкологические заболевания, сахарный диабет, деменция, заболевания костно-мышечной системы.
Гериатр занимается профилактикой этих болезней, а также их лечением. Наши пациенты — это пожилые люди, люди старческого возраста, долгожители.
Средняя продолжительность жизни у женщин приближается к 80 годам
— А сколько в Москве таких людей, в каких районах города больше всего пожилых?
— Средняя продолжительность жизни в городе в этом году достигла 77 лет.
Москва, как один из самых благополучных городов в плане качества жизни, уровня медицинской помощи и социального обслуживания, занимает лидирующие позиции и по продолжительности жизни, и по глубине старения, по сравнению с другими городами страны.
В Москве более четырёх тысяч столетних жителей
В столице 27 процентов населения — люди старше трудоспособного возраста. При этом в нашем городе достаточно высока глубина старения. Например, у нас более четырёх тысяч столетних жителей. И хотя столица — город с динамичной жизнью, город больших скоростей, о ней нельзя сказать: «Старикам здесь не место!»
— Сколько врачей-гериатров ведёт приём в столичных поликлиниках, их достаточно?
— В Москве врачи-гериатры принимают в крупных городских поликлиниках. Чтобы записаться к ним, нужно обратиться к участковому терапевту.
У нас также есть три госпиталя ветеранов и инвалидов войн. Они специализируются на оказании медицинской помощи пожилым людям. Там работают врачи, которые прошли специализацию по профилю «гериатрия». Их цель — продлить период независимого существования пациента, его функционирование, уменьшить риски возникновения инвалидизации и институализации в пожилом возрасте. Что такое институализация? Это помещение в дом престарелых, когда человек не может жить один, не может сам себе помочь, сам себя обслуживать.
Гериатр выступает и как медик, и как психолог, и как социальный работник. Осмотр гериатра занимает почти час
Врач анализирует весь комплекс проблем пожилого человека, выделяет те сегменты, на которые можно влиять, и составляет план лечения.
Пожилому человеку недостаточно, например, просто назначить лекарства или диету. Надо ещё выяснить, кто принесёт ему эти лекарства и проконтролирует регулярность их приёма, кто ему приготовит пищу, сможет ли он сам это сделать. На это обращает внимание гериатр. И в конце концов он определяет маршрутизацию пациента и решает вопросы о том, надо ли его помещать в дом престарелых, нужен ли ему патронаж на дому, помощь по уходу.
— Все ли пенсионеры, которые получают патронажную помощь или попадают в дома престарелых, проходят освидетельствование у гериатра?
— Нет, конечно. И сейчас стоит задача не просто увеличить количество гериатров. Нужно, чтобы врачи первичного звена, то есть участковые терапевты, могли определять показания для консультации гериатра и направлять к ним пациентов.
Мы будем учить работе с пожилыми не только врачей, но и средний медперсонал, специалистов по уходу, социальных работников. Курсы для родственников тоже войдут в проект
Для этого необходимо, чтобы все участковые терапевты получили дополнительное образование. Сейчас в Геронтологическом научно-клиническом центре РНИМУ имени Н.И. Пирогова для врачей Москвы на регулярной основе проходят лекции, семинары, занятия, которые проводят ведущие российские и международные специалисты в области гериатрии.
В 2017 году в геронтологическом центре начнётся большой образовательный проект, который называется «Гериатрия — инвестиция в будущее». Это обучение врачей первичного звена, узких специалистов основам гериатрии.
— А будут ли учить родственников пожилых людей правильному уходу за ними?
— Это очень важная для нас тема. И курсы для родственников тоже войдут в проект. Мы готовы учить семьи ухаживать за «хрупкими» пожилыми людьми. Ведь многие не подозревают, что для сохранения комфортной жизни и здоровья стариков нужно знать очень многое.
Многих стариков спасли бы, например, от падений специальное обустройство квартиры и различные приспособления. Это мягкое покрытие на полу, отсутствие скользких поверхностей, хорошее освещение, правильная обувь, трость или ходунки, правильно подобранные очки
От семьи требуются внимание, уход, терпение, обеспечение медицинской помощью. Если есть шанс, что пожилой родственник может продлить свою активность и сам обслуживать себя, то надо объяснить, как эту возможность использовать и реализовать в простых бытовых вещах. Многих стариков спасли бы, например, от падений специальное обустройство квартиры и различные приспособления. Это мягкое покрытие на полу, отсутствие скользких поверхностей, хорошее освещение, правильная обувь, трость или ходунки, правильно подобранные очки и другое.
Только пять процентов людей, которые нуждаются в посторонней помощи, находятся в домах престарелых. Остальные 95 процентов живут дома по разным причинам: потому что они сами не хотят, потому что семья не хочет. И это справедливо. Человек должен сам решить, где ему жить. Мы же должны научить медсестер, сиделок, соцработников и членов семьи правильно помогать пожилому человеку.
— Вы можете назвать тех пациентов, которым обязательно нужен гериатр?
— Есть проблемы, которые мы называем «синдром хрупкости». По сути, это и есть старость. У человека снижаются вес, тонус мышц, походка становится медленной, к появившейся немотивированной слабости добавляются недержание мочи, когнитивные нарушения.
Хрупкими в прямом смысле этого слова становятся кости. Повышается риск падений и травм. Следить за своим здоровьем нужно независимо от возраста. Но людям старше 60 лет, помимо регулярной диспансеризации, диспансерного наблюдения, я бы советовала консультироваться и с гериатром.
Телу и мозгу не нужно давать расслабляться. Мышцам помогут спорт и зарядка, а мозгу и сохранению умственной активности — постоянное изучение чего-то нового, чтение
— Может ли старение быть преждевременным и может ли оно быть здоровым?
— Есть варианты развития преждевременного старения, которые связаны с наследственностью и мутацией генов. Это так называемая прогерия. Таких больных на планете мало, счёт идёт на десятки. Но те механизмы, которые изучены у этих пациентов, могут рассматриваться как универсальные. Сегодня таких людей очень активно обследуют, идут поиски лекарств, которые помогут замедлить процессы старения. Здоровое старение тоже возможно. Здоровьем при этом можно считать длительное сохранение физической и умственной активности и социальных навыков. Могу сказать, что в рамках проекта «100-летний гражданин Москвы» врачи-гериатры посетили столичных долгожителей и пообщались с ними. У 30 процентов наших бабушек и дедушек в столь почтенном возрасте именно та старость, которую можно назвать здоровой: они сохраняют физическую активность, у них есть увлечения, они продолжают принимать участие в жизни своей семьи и в жизни общества.
Переедание — это прямой путь к старению
— А есть ли какие-то универсальные советы, как отсрочить старость?
— Как я уже говорила, на скорость старения влияют генетика и образ жизни. И если первый фактор человек изменить не в силах, то второй фактор — его прямая ответственность.
Образ жизни, который поможет отсрочить старость, основан на физической активности, рациональном питании, социальной активности человека и тренировке памяти. Телу и мозгу не нужно давать расслабляться. Мышцам помогут спорт и зарядка, а мозгу и сохранению умственной активности — постоянное изучение чего-то нового, чтение.
Телу и мозгу не нужно давать расслабляться. Мышцам помогут спорт и зарядка, а мозгу и сохранению умственной активности — постоянное изучение чего-то нового, чтение.
Что касается рационального питания, я подразумеваю под этим сбалансированное питание без переедания. Нужно ограничить употребление соли, сахара, животных жиров. Переедание — это прямой путь к старению. Рекомендую всем есть больше овощей и фруктов. И самое важное для людей, вступающих в солидный возраст, — не терять социальных связей, контактов с семьёй, друзьями, коллегами, сохранять как можно дольше приверженность делу, которое приносит пользу.
Материа заимствован с сайта: «Официальный сайт Мэра Москвы» www.mos.ru
Подробнее: https://www.mos.ru/news/item/18125073
сохранить автономность и самостоятельность пациента
Уход за пожилыми людьми требует серьезного подхода и обширных знаний, ведь человек в пожилом возрасте зачастую становится менее самостоятельным, он многом забывает, подвержен различным возраст-ассоциированным заболеваниям. Помочь человеку оставаться активным как можно дольше может врач-гериатр. Но особенно помощь нужна людям в критическом состоянии, когда они не могут сами о себе позаботиться. О том, что же является самым важным в уходе за пожилым человеком и зачем нужна паллиативная гериатрия, рассказала главный внештатный специалист гериатр Минздрава России, директор Российского геронтологического научно-клинического центра, профессор, доктор медицинских наук Ольга Николаевна Ткачева.
— Ольга Николаевна, расскажите, чем занимается врач-гериатр?
— Гериатр — это специалист по лечению и профилактике возраст-ассоциированных заболеваний и гериатрических синдромов. При этом нужно понимать, что врач-гериатр выполняет исключительно врачебную функцию, а никак не обязанности по уходу. Для этого как раз существуют специалисты по уходу, сиделки, которые работают под контролем врача-гериатра и гериатрической сестры.
— Что, по вашему мнению, самое главное и важное в уходе за пожилыми людьми?
— В уходе за пожилым человеком, наверное, важно все. Нужно понимать, как общаться с пожилым, понимать его проблемы, особенности поведения, знать, какие риски существуют в таком возрасте, например повышенные риски падения. Также необходимо помнить и о возраст-ассоциированных заболеваниях, когнитивном дефиците, деменции, которые зачастую сопровождают человека в старости. Все это требует определенной подготовки и знаний, без которых невозможно осуществлять полноценный уход за пожилым человеком.
— Оказание помощи пожилым пациентам — это не только медицинское сопровождение. Что еще?
— При составлении индивидуального плана для каждого пациента мы учитываем не только его здоровье, но и его социальный статус, где и с кем он живет, какая у него пенсия, какой доход. Это нужно, чтобы реалистично планировать помощь пожилому человеку. Вообще, сама гериатрия является медико-социальной помощью, то есть она включает в себя не только уход, медицинскую помощь, лечебные и диагностические манипуляции, но и социальную помощь. Поэтому в гериатрические бригады обязательно входят специалисты по социальной работе. Они определяют ту социальную программу, которая может помочь пациенту и которая ему в действительности нужна.
— Что это за социальная помощь?
— Например, пребывание в доме престарелых, социальный патронаж, периодическая помощь сиделки, социальные льготы или программы, которые пациент может получить в центре социального обслуживания.
— Почему сегодня стоит вопрос не столько о помощи пожилому населению, сколько о паллиативной гериатрии? Какую роль сыграет именно паллиативная помощь в гериатрии?
— Паллиативная помощь — это небольшой раздел гериатрии, которая намного шире, и включает в себя не только уход или помощь пожилому человеку в конце жизни, но и профилактику и лечение заболеваний. Все усилия гериатрии направлены на то, чтобы сохранить автономность и самостоятельность пациента, чтобы он как можно дольше жил активно.
Все усилия гериатрии направлены на то, чтобы сохранить автономность и самостоятельность пациента, чтобы он как можно дольше жил активно.
Паллиативная гериатрия — это симптоматическое лечение, когда мы не можем улучшить состояние пациента, его прогноз, когда он испытывает какие-то трудности и ему постоянно требуется помощь. Это бывает при болевом синдроме, при тяжелейшей деменции или когда пациент совсем не может сам себя обслуживать… Таких ситуаций достаточно много в гериатрии, и в этих случаях нужна паллиативная помощь.
— Какие проблемы развития паллиативной помощи в гериатрии вы видите?
— Есть проблемы, например, с патронажем на дому. Хотелось бы усилить именно помощь на дому в форме патронажа либо даже стационара на дому, что очень удобно для пациента и экономически выгодно для государства. Но пока такие системы не налажены или налажены в каких-то точечных зонах. Вторая большая проблема — это плохо налаженная связь с социальной службой. Такая служба во многом может помочь нам, а мы ей, и в области паллиативной гериатрии тоже.
— В нашей стране только появляется специальность врача паллиативной помощи. Специалисты-гериатры также не широко распространены. Как решить эту проблему с кадрами?
— У нас подготовлен проект профессионального стандарта врача-гериатра, я знаю, что готов проект профессионального стандарта сиделки. Думаю, что надо эти документы активно обсуждать, это очень важно для развития профессии. К тому же сейчас уже есть 28 кафедр, которые готовят гериатров, и в этом году подготовка идет намного интенсивнее. Меняются образовательные программы по гериатрии, они становятся более современными, более ориентированными на международный подход. И, я думаю, таким образом, мы потихоньку решим кадровый вопрос.
— Что, на ваш взгляд, должна уметь делать сиделка?
Сиделка должна уметь общаться с пожилым пациентом, обладать знаниями в области кинестетики, чтобы понимать, как пациент должен лежать, как ему менять положение, каким образом его повернуть, приподнять…
Также важно знать самые простые вещи по уходу, кормлению, питанию пожилых людей, но при этом уметь при необходимости оказать первую помощь или определить острую ситуацию (например, инфаркт или инсульт), когда нужно вызвать соответствующего врача.
Гериатрические пациенты бывают разные, и к каждому — свой подход. Если пациент лежачий, то и помощь ему нужна разносторонняя, от приготовления еды до мытья и кормления. И, наоборот, если пациент активен, может сам себя обслуживать, то ему не требуется тотальная опека. Для такого человека важно, чтобы с ним поговорили, погуляли.
Текст Анастасия Бычкова
Материа заимствован с сайта: «Про паллиатив» www.pro-palliativ.ru
Подробнее: http://www.pro-palliativ.ru/smi/news/geriatriya-sohranit-avtonomnost-i-samostoyatelnost-pacienta
Гериатрия
С целью оказания специализированной медицинской помощи гражданам пожилого возраста старше 60 лет, начиная со 2 июля 2018г. в поликлиниках №1 и №2 начали работу кабинеты гериатрии.
Гериатрия как раздел медицинской науки занимается изучением, профилактикой и лечением заболеваний пожилого возраста (старше 60 лет) с целью обеспечения здоровья, адаптации пожилых людей и обеспечения активного долголетия. Гериатрия — особый вид медицинской помощи, связанный в том числе и с социальным обеспечением.
Каждый пожилой пациент должен знать, что только сотрудничество с врачами-гериатрами с целью профилактики и лечения возрастных заболеваний обеспечит ему поддержание хорошего самочувствия и способность активно участвовать в жизни общества.
Врач-гериатр консультирует пациентов 60 лет и старше. На приеме врач определит основные проблемы со здоровьем и факторы риска, проведет комплексную гериатрическую оценку, включающую оценку физического состояния, функционального статуса, психического здоровья и разработает рекомендации по профилактике и уменьшению темпа прогрессирования хронических заболеваний.
Прием врача-гериатра осуществляется по адресам:
-
Поликлиника №1 (ул. Тельмана, 14А), кабинет №12,
Врач-гериатр Белова Юлия Викторовна
-
Поликлиника №2 (ул.
 Весны, 11), кабинет №6,
Весны, 11), кабинет №6,
Врач-гериатр Кулакова Тамара Николаевна
Запись на консультацию осуществляется по направлению участкового врача-терапевта.
На прием к врачу-гериатру Вы можете ЗАПИСАТЬСЯ следующим образом:
ПОЗВОНИТЬ в единую справочно-информационную службу по любому известному вам номеру телефона из функционирующих в наших поликлиниках, например, по телефонам: 224-39-50, 234-03-34;
ЛИЧНО обратившись в регистратуру.
Старение – не болезнь, а неизбежный процесс, который ждет каждого. Важно помнить об этом и сделать все зависящее от нас, для того, чтобы сделать жизнь пожилых людей максимально комфортной и социально значимой.
В гериатрии главное уход и забота о пожилых людях: Общество: Облгазета
Гериатрическая служба в скором времени охватит все больницы Свердловской области. Фото: Дмитрий Пономарёв
Что такое гериатрия, чем она отличается от геронтологии и какую помощь будут оказывать пожилым уральцам – об этом мы поговорили с Еленой СЫЧКИНОЙ, заведующей гериатрическим отделением Свердловского областного клинического госпиталя для ветеранов войн, который является учебной базой для подготовки будущих врачей-гериатров.
– Елена Анатольевна, в чём разница между геронтологией и гериатрией?
– Геронтология – это наука о старении и способах борьбы с ним, а гериатрия – это практическое знание, нацеленное на оказание медицинской и психологической помощи людям старшего поколения. В лечении пациентов детского, среднего и старческого возраста всегда были и остаются существенные различия. По сравнению с обычным терапевтом врач-гериатр обладает дополнительными знаниями об особенностях анатомии и физиологии пожилых людей, которые помогают ему найти минимальное количество средств для лечения, чтобы исключить так называемую полипрагмазию – одновременное назначение множества лекарственных средств.
Часто бывает так, что пожилой пациент проходит по поликлинике – и ему терапевт четыре таблетки назначит, потом эндокринолог ещё две, лор что-то выпишет и невролог какой-нибудь препарат порекомендует: так может набраться куча таблеток, да и записаться к каждому из этих докторов по отдельности не так просто. Поэтому задача врача-гериатра как раз и заключается в том, чтобы выделить наиболее значимые на данный момент патологические состояния и назначить терапию.
– Первое в нашем регионе гериатрическое отделение открылось именно в госпитале ветеранов войн. Почему выбрали вас?
– У нас накоплен большой опыт общения с пациентами преклонного возраста, их лечения и оказания им помощи по различным направлениям. Специализированное отделение для пожилых появилось в госпитале семь месяцев назад. В год мы можем принять 900 человек на 40 коек, среднее время пребывания в отделении составляет 14 дней. Пациенты лечатся не только у терапевтов и неврологов, но и у хирургов: к слову сказать, у нас оперируют людей старше 90 лет. Также на базе госпиталя проводится обучение по специальности «гериатрия» врачей из Екатеринбурга и области, которые после получения медицинского сертификата уезжают в родные города и уже там лечат пациентов. Но поскольку сейчас гериатры есть не везде, терапевты на местах направляют пожилых людей к нам. Дальше мы отбираем их для лечения в отделении. После того как пациент к нам поступил, его осматривает врач-гериатр, он формулирует предварительный диагноз-заключение и оформляет медкарту, по которой пациент будет проходить комплексное лечение. Дополнительно его осматривают психолог и врач ЛФК, которые назначают необходимые занятия и процедуры. Затем составляется лечебная программа и план реабилитации пациента. К нам могут попасть не только льготные категории граждан, но и вообще любые пожилые люди.
– Как организована гериатрическая помощь в госпитале?
– Сейчас в отделении три врача-гериатра. Кроме того, с пациентами работают психолог, врач и инструктор по лечебной физкультуре, физиотерапевт и специалист социальной службы. В отделении также открыта школа ухода за пациентами для их родственников. Мы проводим занятия один раз в две недели по вечерам. Они включают групповые и индивидуальные беседы о взаимодействии с людьми пожилого возраста. При уходе за ними есть несколько особенностей.
В отделении также открыта школа ухода за пациентами для их родственников. Мы проводим занятия один раз в две недели по вечерам. Они включают групповые и индивидуальные беседы о взаимодействии с людьми пожилого возраста. При уходе за ними есть несколько особенностей.
Во-первых, это безопасная среда. Одна из важных проблем старшего поколения – падения. Причём человеку достаточно упасть с высоты собственного роста, чтобы получить тяжёлые травмы, требующие оперативного лечения или же ещё более усиленного ухода за ним, если он неоперабельный. Чтобы это предотвратить, мебель в квартире должна стоять неплотно, острые углы и натянутые провода исключены, ковры должны быть с противоскользящими наклейками, вещи должны быть в лёгкой доступности, в ванной обязательны поручни для подъёма. Второй момент – это пациенты с когнитивными нарушениями и снижением интеллекта, которые могут уйти из дома и потеряться. Таким людям бесполезно что-то объяснять, ругать их, обижаться, нужно всё обезопасить в квартире – доступ к газу, воде и электричеству должен быть защищён. Дверь должна быть такой, чтобы человек не мог выйти на улицу без постороннего сопровождения. Или если он вышел, чтобы при нём была какая-нибудь записка или бейдж на одежде с личной информацией и телефоном родственников, к кому можно обратиться, если он вдруг потеряется. Желательно указать там же болезнь человека, от которой он страдает. И третье – это общение с пожилыми пациентами. Они всё равно специфические люди: со сниженным фоном настроения, где-то капризные и обидчивые. А самое главное – это максимально социализировать пожилых людей: чем больше они будут общаться с детьми, внуками, близкими и друзьями, тем дольше и интереснее будет их жизнь.
- Опубликовано в №97 от 06.06.2018 под заголовком «Возраст – не помеха»
Главный внештатный гериатр Минздрава объяснил “Ъ”, к чему ведет рост продолжительности жизни
Сегодня начинает работу первый всероссийский форум «Россия — территория заботы», на котором планируется «обсудить социальные, медицинские, экономические и законодательные инициативы» по улучшению качества жизни людей старше 60 лет. Накануне открытия форума главный внештатный гериатр Минздрава, директор Российского геронтологического научно-клинического центра Ольга Ткачева рассказала в интервью корреспонденту “Ъ” Валерии Мишиной, сколько пожилых людей живут в России и как работает создаваемая в последние годы система гериатрической помощи.
Накануне открытия форума главный внештатный гериатр Минздрава, директор Российского геронтологического научно-клинического центра Ольга Ткачева рассказала в интервью корреспонденту “Ъ” Валерии Мишиной, сколько пожилых людей живут в России и как работает создаваемая в последние годы система гериатрической помощи.
— Сколько в России пожилых людей?
— В России увеличивается количество людей пожилого возраста, растет ожидаемая продолжительность жизни. Сейчас в среднем по стране она приближается к 73 годам, но в некоторых регионах уже составляет 78 лет, а в Ингушетии — уже 80 лет. Есть и регионы, где продолжительность жизни составляет 68 лет, но это связано не только с ожидаемой продолжительностью жизни, но и, например, с миграционными процессами: после выхода на пенсию из северных регионов люди переезжают в более южные. Сейчас в России больше 31 млн граждан старше 60 лет, и 13,5 млн — старше 70 лет. Цифры колоссальные для системы здравоохранения, поскольку за медицинской помощью обращаются в большей степени пожилые люди. И нельзя не учитывать, что пациентам преклонного возраста необходимы особые подходы к профилактике болезней, есть специфика диагностики, течения и лечения заболеваний.
— Какова ситуация в России с возраст-ассоциированными заболеваниями?
— Основной причиной смертности в нашей стране, как и во всем мире, являются сердечно-сосудистые заболевания,— на их долю приходится около 50%. Поэтому их профилактика очень важна. Залог успешной борьбы с сердечно-сосудистыми и другими возраст-ассоциированными заболеваниями — их профилактика, и начинаться профилактика должна не в пожилом возрасте, а как можно раньше. Если человек с детских лет ведет здоровый образ жизни — занимается физическими упражнениями, правильно питается, поддерживает нормальный вес, то риск сердечно-сосудистых заболеваний значительно снижается. И это справедливо не только в отношении сердечно-сосудистых заболеваний, но и в отношении других возраст-ассоциированных проблем — онкологических заболеваний, болезни Альцгеймера, сахарного диабета второго типа, заболеваний опорно-двигательного аппарата, остеопороза и связанных с ним переломов, атрофии мышц.
Со старением действительно связано большое количество проблем, и, поскольку скорость старения закладывается еще во внутриутробном периоде, для того чтобы увеличить среднюю ожидаемую продолжительность жизни, и в том числе ожидаемую продолжительность здоровой жизни, нам надо начинать профилактику как можно раньше.
— Насколько рано?
— С детства, я бы сказала, даже с внутриутробного периода или с этапа планирования беременности. Здоровая беременность — это не только отсутствие генетических проблем, но еще и образ жизни: как мама прибавляет в весе, курит она или нет, какое у нее артериальное давление и уровень глюкозы в крови, как она питается, как двигается. Потом это все отразится на скорости старения сердца и сосудов у ее ребенка. Есть даже такая гипотеза фетального (внутриутробного.— “Ъ”) программирования: здоровье мамы, состояние фетоплацентарного кровотока определяют здоровье ребенка и скорость его старения в последующей уже взрослой жизни.
Большое значение для скорости старения имеет состояние здоровье в детском, подростковом или молодом возрасте. Например, если человек в 30 лет контролирует артериальное давление, то в 60–75 лет будут меньше прогрессировать возраст-ассоциированные заболевания сердца и сосудов. То есть все, что происходит с нами в молодости, имеет значение для нашего здоровья в пожилом возрасте. Здесь я хочу подчеркнуть два аспекта. Во-первых, современная медицина — это профилактическая медицина. И в мире, и в России это направление развивается очень активно. У нас создана система диспансеризации и профилактического консультирования. Второй аспект — это образ жизни или поведенческие факторы риска: если человек сам не заботится о своем здоровье, никто не сделает его здоровым. Какие бы новые технологии ни появлялись, они не отменяют значения образа жизни, который на 50% определяет ожидаемую продолжительность жизни. Для сравнения: вклад системы здравоохранения или экологии составляет только около 20%. Поэтому сейчас мы говорим прежде всего об информированности: нужно знать, что такое здоровый образ жизни, и сделать так, чтобы он стал модным.
— Как работает профилактическая система здравоохранения по отношению к пожилым людям?
— Профилактическая система нашего здравоохранения работает для всех возрастов, но для пожилого возраста, конечно, есть свои особенности. В каждой поликлинике есть структура, отделение или кабинет медицинской профилактики, где проводят диспансеризацию. Диспансеризацию проходят один раз в три года. Для людей старше 75 лет предусмотрены особая диспансеризация и особые моменты профилактического консультирования, направленные на поддержание здоровья именно пожилого человека.
— Что должно входить в профилактику для пожилого человека?
— Вся профилактическая часть в пожилом возрасте направлена на сохранение и по возможности на повышение качества его жизни, а также сохранение его автономности, независимости от окружающих. Когда мы говорим о профилактике для молодых людей, мы имеем в виду достижение показателей, которые влияют, предположим, на риски возникновения сердечно-сосудистых или онкологических заболеваний, например контроль артериального давления, холестерина и так далее. У пожилых людей это тоже имеет значение, но гораздо большую роль для них играют те факторы, которые могут привести к потере автономности. Например, у человека много болезней, но у него, например, высокий риск падений и переломов, остеопороз, и мы понимаем, что самое страшное для этого человека — упасть и сломать шейку бедра. И нам нужно сделать так, чтобы он не упал, не сломал себе кости, потому что после этого он не сможет себя обслуживать. Да, мы будем контролировать все его проблемы, но будем контролировать так, чтобы не ухудшить качество жизни.
Или еще один пример: например, у нашего пациента когнитивный дефицит, нарушена память, и это нарушение памяти может привести к тому, что он может забыть выключить газ, заблудиться. Это опасно для него и для окружающих. И мы должны обратить внимание на то, как организовать вокруг него жизнь так, чтобы она была безопасной. И эта безопасная среда — это тоже профилактика.
В связи со старением населения развивается новая служба и в России, и в мире. Она называется гериатрия. Часто задают вопрос, чем гериатр отличается от терапевта или от кардиолога, невролога. Терапевт лечит какое-то заболевание, но когда пожилой пациент приходит к гериатру, то, как правило, у него не одно заболевание, а десять-пятнадцать. Если гериатр будет лечить каждую болезнь, что невозможно, то это будет десятки лекарств. Гериатр должен, как менеджер, посмотреть на проблемы и понять, какая из них самая главная. Она может оказаться совсем не медицинской проблемой, а социальной. Например, человек живет один. И врач может назначить абсолютно все препараты или лечить какими-то новейшими высокотехнологичными методами, но все будет бесполезно, если некому принести этому пациенту лекарства, потому что он не выходит из дома, если он забудет их принять, если он не хочет их принимать или если он просто недоедает, потому что не может сам себе приготовить еду или боится идти в магазин. Старики иногда бывают такие же беспомощные, как дети, и бывает, что они требуют постоянного внимания, чтобы кто-то был рядом.
— Есть ли у гериатра соответствующие полномочия, чтобы решить и социальные проблемы?
— Да, это хороший вопрос, но в какой-то степени я считаю, что уже у гериатра они есть: в наших нормативных документах мы пишем о том, что в кабинете гериатра должен быть или специалист по социальной работе, или мы должны иметь связь со специалистом по социальной работе. Сейчас в России создается система долговременного ухода и помощи пожилым людям: там, где сейчас это создается, медицина и социальная служба работают вместе.
У нас реализуются два проекта такой направленности. Один проект делает фонд «Старость в радость»: это фактически система долговременной медицинской, социально-бытовой помощи пожилым людям. Кому-то такая помощь нужна полчаса в день, а кому-то — 24 часа в сутки. И тут вместе оказывается и медицинская, и социальная помощь. Но гериатрия шире, чем этот вопрос, она включает в себя еще много аспектов: как подготовить больного к операции, как после операции выхаживать, как лечить заболевания в пожилом и старческом возрасте, как оказать неотложную помощь. Гериатрия — широкая специальность, и второй проект, который сейчас идет,— это развитие гериатрической помощи. В 2016 году был утвержден порядок оказания медицинской помощи по профилю «Гериатрия», который говорит нам, сколько необходимо врачей, кабинетов, коек и так далее. И тогда же утверждена разработанная Минтрудом «Стратегия действий в интересах граждан старшего поколения». Там прямо написано, что нужно развивать гериатрическую службу, сколько нужно гериатров.
Гериатрия — широкая специальность, и второй проект, который сейчас идет,— это развитие гериатрической помощи. В 2016 году был утвержден порядок оказания медицинской помощи по профилю «Гериатрия», который говорит нам, сколько необходимо врачей, кабинетов, коек и так далее. И тогда же утверждена разработанная Минтрудом «Стратегия действий в интересах граждан старшего поколения». Там прямо написано, что нужно развивать гериатрическую службу, сколько нужно гериатров.
Более того, мне кажется, было бы здорово, если бы у нас появилась специальная инфраструктура для пожилых, специальный сегмент рынка с точки зрения понимания «серебряной» экономики. Нужна специальная одежда и обувь, оборудование, квартиры, мода, прически, телепередачи. Мы просто пока только думать начали об этом. Сейчас такой подход активно развивается в Европе, в Америке, в Израиле. Ведь все для стариков должно быть свое, удобное, включая телефоны с большими кнопками, мебель, специальное питание, которое соответствует их особым потребностям. Сейчас и у нас это делается, но, может быть, не так быстро, как нам бы хотелось. Но это потенциальный вектор развития рынка: чем больше будет потребителей—пожилых людей, тем более это будет востребовано.
— В 2018 году в России также началась реализация пилотного этапа федерального проекта «Старшее поколение», в 2019 году начнется постепенное распространение проекта на территории всей страны. Как он связан с программами, о которых вы рассказали?
— В этом разделе как раз и развиваются оба этих направления: развитие гериатрической службы и развитие систем долговременного ухода, хотя эти две зоны очень сильно пересекаются. Там же, где идет сейчас пилотный проект систем долговременного ухода, развивается гериатрическая служба, она включается в эту систему долговременного ухода. Для того чтобы эти система функционировала, надо обучить основам оказания любой помощи пожилым людям и врачей, и средний медперсонал, и сиделок, и социальных работников.
С 2018 года в России в ряде медцентров открыты гериатрические койки. Мы с января 2018 года госпитализируем на них пожилых пациентов и имеем возможность оказать более комплексную помощь. Гериатрические койки необязательно должны быть в каждой больнице. Казалось бы, есть педиатрия, и надо делать такую же гериатрию: те же участковые гериатры, гериатрические кардиологи, все то же самое, но для пожилых. Но это невозможно сделать, поэтому гериатры — это люди, которые занимаются организацией, образованием, консультированием, но вести пожилого человека будет все равно его лечащий врач — врач первичного звена или специалист, у которого наблюдается пациент. Но пациента проконсультировал гериатр, расписал план действий, и дальше пожилой человек переходит к своему семейному врачу или врачу общей практики. Точно так же и в стационарах: там нет гериатрических коек, но может быть консультирующий врач-гериатр. В больницах у нас сейчас не так много гериатрических коек, но на самом деле их много и не надо.
Мы с января 2018 года госпитализируем на них пожилых пациентов и имеем возможность оказать более комплексную помощь. Гериатрические койки необязательно должны быть в каждой больнице. Казалось бы, есть педиатрия, и надо делать такую же гериатрию: те же участковые гериатры, гериатрические кардиологи, все то же самое, но для пожилых. Но это невозможно сделать, поэтому гериатры — это люди, которые занимаются организацией, образованием, консультированием, но вести пожилого человека будет все равно его лечащий врач — врач первичного звена или специалист, у которого наблюдается пациент. Но пациента проконсультировал гериатр, расписал план действий, и дальше пожилой человек переходит к своему семейному врачу или врачу общей практики. Точно так же и в стационарах: там нет гериатрических коек, но может быть консультирующий врач-гериатр. В больницах у нас сейчас не так много гериатрических коек, но на самом деле их много и не надо.
— Какова потребность в таких койках?
— Для меня, например, как для главного специалиста по гериатрии, для Минздрава важно показать, что пожилой пациент может лечиться на любой высокотехнологичной койке, в кардиохирургическом отделении, в хирургическом отделении, в урологии, в гинекологии, в зависимости от профиля заболевания. Должна оказываться помощь в любом отделении, по возрасту отказа быть не должно, и Минздрав в этом смысле занимает очень жесткую позицию. У нас по поводу катаракты в 2017 году число операций у пожилых увеличилось по сравнению с 2015 годом на 25%, коррекция приобретенных пороков сердца — на 19%, имплантация кардиостимуляторов у пожилых увеличилось почти на 30%, протезирование тазобедренного сустава — на 26%.
— Вы говорите о росте, но насколько это покрывает потребности?
— Во-первых, каждый год ситуация меняется, старение населения — это динамичный процесс. Во-вторых, мы сейчас проводим крупное эпидемиологическое исследование, которое позволит нам оценить распространенность заболеваний и гериатрических проблем в России. Раньше у нас не было такой проблемы — проблема старения населения наблюдается только в последние годы, и надо планировать систему здравоохранения с ее учетом, с учетом того, сколько у нас будет пожилых, какие у них проблемы. Думаю, что через год мы закончим это исследование, куда включены около 10 тыс. пациентов старше 65 лет, и по итогам мы сможем оценить, какие проблемы есть у пожилых людей. Мы оцениваем параллельно и социальные аспекты, и финансовые: что пожилые люди могут себе позволить, какие у них финансовые проблемы, какие доходы. Эту работу делает наш Научно-клинический центр геронтологии совместно с Высшей школой экономики.
Раньше у нас не было такой проблемы — проблема старения населения наблюдается только в последние годы, и надо планировать систему здравоохранения с ее учетом, с учетом того, сколько у нас будет пожилых, какие у них проблемы. Думаю, что через год мы закончим это исследование, куда включены около 10 тыс. пациентов старше 65 лет, и по итогам мы сможем оценить, какие проблемы есть у пожилых людей. Мы оцениваем параллельно и социальные аспекты, и финансовые: что пожилые люди могут себе позволить, какие у них финансовые проблемы, какие доходы. Эту работу делает наш Научно-клинический центр геронтологии совместно с Высшей школой экономики.
— Какие особенности оказания медпомощи людям пожилого возраста?
— У нас сейчас, например, оперируются люди за 90 лет, и их нужно правильно готовить к операции: посмотреть, какие есть риски, эти риски корректировать. У нас есть специальные рекомендации по подготовке пожилых пациентов к операции, там другие принципы, нежели у молодых пациентов: по-другому вводят лекарства, по-другому кормят, по-другому делают наркоз, по-другому контролируют показатели, по-другому осуществляют послеоперационное выхаживание. Здесь и другие дозировки препаратов, укорочение безводного периода, когда мы перед операцией не даем пить, но для пожилых мы этот период укорачиваем, так как у пожилых людей высокие риски дегидратации и развития послеоперационных нарушений центральной нервной системы. Например, мы обращаем внимание на специальное питание, чтобы не было выраженной слабости и потери веса, чтобы пациент быстро восстановил свои силы после операции.
— Если пожилой пациент может лечиться на любых койках, зачем нужны гериатрические?
— Если нужна высокотехнологичная или специализированная помощь, то пациент может быть госпитализирован в любое отделение. Но когда у него много заболеваний и проблем, пациент теряет свою функциональность, стал медленнее ходить, хуже думать, у него ухудшилась память, есть проблемы с самообслуживанием. Тогда он госпитализируется в гериатрическое отделение, чтобы не пролечить какое-то одно конкретное заболевание, а оценить весь комплекс заболеваний, которые у него есть, и разработать для него индивидуальный план действий. Или он может попасть на гериатрическую койку, если живет далеко от медицинского центра или же ему трудно обследоваться амбулаторно, просто потому что трудно передвигаться, выйти из дома. Тогда могут его госпитализировать, для того чтобы обследовать. Если же нет поблизости гериатрического отделения, то пациент может лечь и в терапевтическое, там его просто проконсультирует гериатр. Конечно, лучше в гериатрическое, но открыть так много гериатрических коек невозможно.
Тогда он госпитализируется в гериатрическое отделение, чтобы не пролечить какое-то одно конкретное заболевание, а оценить весь комплекс заболеваний, которые у него есть, и разработать для него индивидуальный план действий. Или он может попасть на гериатрическую койку, если живет далеко от медицинского центра или же ему трудно обследоваться амбулаторно, просто потому что трудно передвигаться, выйти из дома. Тогда могут его госпитализировать, для того чтобы обследовать. Если же нет поблизости гериатрического отделения, то пациент может лечь и в терапевтическое, там его просто проконсультирует гериатр. Конечно, лучше в гериатрическое, но открыть так много гериатрических коек невозможно.
Еще очень важно, что гериатрические отделения — это фактически площадки для подготовки кадров. Нам где-то надо готовить врачей, медсестер, персонал по уходу. Стратегически будущее за тем, чтобы оказывать помощь дома. Потому что невозможно открыть огромное количество коек или домов престарелых. И сами пациенты этого не хотят, им бы хотелось стареть дома. И поэтому как раз в системе долговременного ухода заложена возможность дома получить всю эту специализированную помощь, не госпитализируясь, не отправляясь в дом престарелых. Вообще, госпитализировать пожилого человека надо очень взвешенно, потому что любая госпитализация связана с осложнениями. Любая госпитализация — это стресс-тест для старика, потому что это изменение условий, инфекция, незнакомые люди, это масса каких-то вмешательств. Поэтому гериатры всего мира считают, что госпитализироваться надо только в крайних случаях, когда это действительно надо, когда дома мы не можем оказать ему помощь.
— Сколько сейчас в России гериатрических коек?
— По данным мониторинга из регионов, 2437 гериатрических коек и 367 гериатрических кабинетов. И у нас сейчас в России около 600 гериатров, это немного. Но к 2024 году мы планируем развернуть почти 7 тыс. гериатрических коек, 1,5 тыс. гериатрических кабинетов, и у нас должно быть около 2 тыс. врачей-гериатров. Действительно, это немного, но нельзя сделать сразу все, гериатра надо готовить долго, потому что это врач с очень большим серьезным образованием. И второе: если мы будем рассчитывать на гериатров, то мы провалимся. Мы рассчитывать должны на всех врачей: каждый врач, каждая медсестра должны иметь навыки оказания помощи пожилому человеку. У каждого терапевта 50% приема — это пожилые люди. Как ему не иметь эти навыки? Нельзя взять и посадить вместо него другого врача.
врачей-гериатров. Действительно, это немного, но нельзя сделать сразу все, гериатра надо готовить долго, потому что это врач с очень большим серьезным образованием. И второе: если мы будем рассчитывать на гериатров, то мы провалимся. Мы рассчитывать должны на всех врачей: каждый врач, каждая медсестра должны иметь навыки оказания помощи пожилому человеку. У каждого терапевта 50% приема — это пожилые люди. Как ему не иметь эти навыки? Нельзя взять и посадить вместо него другого врача.
— Где есть возможность готовить гериатров?
— Около 20 кафедр в России у нас сейчас готовят гериатров, сейчас их становится все больше. Мало того, мы здесь, в РГНКЦ, делали специальный цикл для преподавателей других вузов. Мы сейчас эту систему тиражируем и привлекаем и международных экспертов, к нам приезжают ведущие специалисты по гериатрии из Европы, Японии, Израиля. В мае у нас планируется международный форум по гериатрии.
И гериатрическое образование — это мировой тренд. Вообще, в мире и у нас во многих вузах еще до получения диплома студент уже изучает гериатрию. Например, во Франции есть стационарные гериатры, а есть амбулаторные, и есть врачи общей практики, которые имеют навыки гериатра.
У нас Минздрав фактически с нуля начал развивать гериатрию, потому что ни кабинетов, ни коек фактически не было. Это все появилось в течение двух-трех предыдущих лет, это быстро. Это тяжелый очень процесс, и он занимает несколько лет. И у нас есть положительные примеры в регионах: например, Волгоград, где работает гериатрический центр на базе госпиталя ветеранов войн, там уже выполнены все нормы по койкам и кабинетам, есть кафедра в Волгоградском медуниверситете, где готовят гериатров.
Мы добились того, что нас есть регионы, где мы можем приехать и посмотреть, как должно быть. Да, конечно, наверное, может быть и лучше, но я считаю, что уже есть регионы, где просто хорошо. Очень хорошо в Башкирии, в Воронеже или в Самаре, где развивали гериатрию еще задолго всех этих наших порядков и стратегий. Очень хорошая служба в Санкт-Петербурге. В Москве много интересных проектов, например проект мониторинга пожилых пациентов с множественными хроническими заболеваниями: формируют участки по 500 человек пожилых граждан, у которых три-четыре и более хронических заболеваний, и их ведет специальный врач, который имеет навыки гериатра. Они все время могут связаться с ним по телефону. В Москве есть программа патронажа на дому, которая относится в основном к пожилым людям. Отстает, наверное, Дальневосточный федеральный округ, но там и процент пожилых меньше.
Очень хорошая служба в Санкт-Петербурге. В Москве много интересных проектов, например проект мониторинга пожилых пациентов с множественными хроническими заболеваниями: формируют участки по 500 человек пожилых граждан, у которых три-четыре и более хронических заболеваний, и их ведет специальный врач, который имеет навыки гериатра. Они все время могут связаться с ним по телефону. В Москве есть программа патронажа на дому, которая относится в основном к пожилым людям. Отстает, наверное, Дальневосточный федеральный округ, но там и процент пожилых меньше.
— В нацпроекте еще отдельно записана вакцинация для пожилых.
— Могу сказать, что вообще вакцинация у пожилых — это важный аспект. Нужна вакцинация не только от пневмококка, как указано в документе, но и против гриппа. Это как раз та самая категория пациентов, которые нуждаются в защите от этой инфекции, где очень высокая смертность, там много ослабленных людей. Для пожилых в мире рекомендуется три вида прививок: герпетическая инфекция, грипп и пневмококк, это международные подходы к вакцинации у пожилых. Как раз в ходе нацпроекта эти вопросы будут решаться, сейчас не могу точную информацию дать, как это меняется. Но мы точно будем этим заниматься и будем над этим работать.
— На недавнем российско-японском семинаре по деменции отмечалось, что у нас недостаточно точная статистика по таким пациентам.
— Вопрос касался болезни Альцгеймера, а это только часть деменции. Но почему мы не знаем об общем числе пациентов, потому что часто пациенты не обращаются к нам, семья считает, что по этому поводу не надо обращаться, а нарушение памяти — это нормальный процесс, когда человек стареет. И это проблема есть во всем обществе: она стигматизирована, мы боимся говорить о том, что в семье есть дементный пациент, мы стесняемся этого, считаем, что если у человека есть деменция, то и помощь оказывать особенно не надо, так как улучшить его здоровье невозможно. Это абсолютно неправильно, поэтому нам прежде всего надо менять подход в обществе к этой проблеме. Надо очень внимательно относиться к жалобе на нарушение памяти у старика, потому что именно у него может быть первым тревожным симптомом болезни, например болезни Альцгеймера. К сожалению, сегодня мы эту болезнь лечить не можем, но мы можем ее замедлить, можем ее профилактировать. Например, высокое артериальное давление, или высокий уровень холестерина, или низкая физическая активность являются фактором риска болезни Альцгеймера в последующей жизни. Есть лекарства специальные, которые позволяют очень сильно замедлить течение болезни Альцгеймера. Можно отодвинуть период, когда человек не сможет жить без помощи окружающих на пять, семь, десять и даже больше лет, если правильно вовремя поставить диагноз.
Надо очень внимательно относиться к жалобе на нарушение памяти у старика, потому что именно у него может быть первым тревожным симптомом болезни, например болезни Альцгеймера. К сожалению, сегодня мы эту болезнь лечить не можем, но мы можем ее замедлить, можем ее профилактировать. Например, высокое артериальное давление, или высокий уровень холестерина, или низкая физическая активность являются фактором риска болезни Альцгеймера в последующей жизни. Есть лекарства специальные, которые позволяют очень сильно замедлить течение болезни Альцгеймера. Можно отодвинуть период, когда человек не сможет жить без помощи окружающих на пять, семь, десять и даже больше лет, если правильно вовремя поставить диагноз.
В гериатрии также очень важное направление — это лечение боли. Мы должны адекватно обезболивать пожилого пациента на 100%, и мы должны использовать анальгетики, любые способы, чтобы купировать у него эту боль. И если пациент дементный, мы должны понять, что у него болит, если он нам не говорит. И у нас есть целая система шкал, которая позволяет нам определить, болит или не болит, адекватно мы его обезболили или нет. И мы не имеем право не обезболить дементного больного. Он также чувствует, как и мы, если он кричит, он отчего-то кричит, если плачет, он отчего-то плачет. И наша задача не загрузить его какими-то препаратами, которые ему ЦНС заблокируют, и он будет, как овощ лежать, а наша задача максимально сохранить качество жизни любого дементного больного. Этим вот человек отличается от животного, что он не только за детенышами ухаживает, но и за своими родителями.
— В Минздраве разработан план действий по борьбе с деменцией. Что в него входит?
— Да, это мы подготовили такой документ, он называется «Антидементный план действий», он уже готов, в декабре мы его будем рассылать в регионы. В него входит целая программа действий, и его писали разные специалисты — психиатры, неврологи, гериатры, терапевты. В нем записано, как нам выявить больного, куда он там должен пойти, кто ему на первом этапе какую помощь оказывает, а если там на этом этапе не получилось разобраться, то куда дальше ему идти. Там указаны, какие можно принимать меры, как можно лечить пациента, что можем сделать дальше, что должна сделать социальная служба. В плане целый комплекс действий, и реализовать его, конечно, будет трудно. Я вам не могу сказать, что завтра или через год мы проблему решим. Это не та проблема, которую мы решим быстро, потому что эта проблема, она еще есть в головах. Но мы ее начинаем решать. И то, что, например, в гериатрических отделениях лежат пациенты часто с болезнью Альцгеймера, но не с тяжелой деменцией. И гериатры уже в амбулаториях могут поставить диагноз болезнь Альцгеймера и назначить лечение.
Там указаны, какие можно принимать меры, как можно лечить пациента, что можем сделать дальше, что должна сделать социальная служба. В плане целый комплекс действий, и реализовать его, конечно, будет трудно. Я вам не могу сказать, что завтра или через год мы проблему решим. Это не та проблема, которую мы решим быстро, потому что эта проблема, она еще есть в головах. Но мы ее начинаем решать. И то, что, например, в гериатрических отделениях лежат пациенты часто с болезнью Альцгеймера, но не с тяжелой деменцией. И гериатры уже в амбулаториях могут поставить диагноз болезнь Альцгеймера и назначить лечение.
Думаю, по результатам исследования, которое мы сейчас проводим, мы сможем понять, сколько же у нас пациентов с деменцией. По расчетам ВОЗ, их там 1,5–2 млн, и, скорее всего, так и есть. Наши японские коллеги отмечают, что у них продолжительность жизни приблизительно уже на десять лет больше, чем у нас. И они говорят, что, когда мы добьемся вхождения в возраст 80+, мы «захлебнемся» деменцией, но не потому что мы хуже других, а потому что это реальная ситуация во всем мире, к сожалению: чем старше человек, тем выше риск деменции. И мы одновременно должны готовиться и к тому, что мы должны оказывать им помощь, профилактировать деменцию, контролировать факторы риска.
— Помимо плана борьбы с деменцией, что еще сейчас разрабатывается в области гериатрии?
— В нацпроект помимо плана по борьбе с деменцией включен еще план профилактики падений и переломов. Это тоже ужасная проблема: как только человек перешагивает рубеж 75–80–85 лет, у него колоссально возрастают риски падений и переломов. И здесь нужна также целая программа действий, которые включают и определение рисков падений, и обустройство дома, чтобы уменьшить эти риски падений, и адекватное лечение остеопороза, и наблюдение людей, которые уже упали, и ведение их, реабилитация, профилактика повторных падений и переломов. Это очень важный аспект, он тоже чисто гериатрический. Мы здесь, конечно, сотрудничаем и с европейскими партнерами, потому что в Европе есть такой план действий. В начале 2019 года мы также будем рассылать проект этого плана в регионы.
В начале 2019 года мы также будем рассылать проект этого плана в регионы.
Валерия Мишина
Что вы хотите – возраст. Кто такой гериатр, кому и когда он нужен? | ЗДОРОВЬЕ
Сегодня в Екатеринбурге активно развивается гериатрическая служба. Чем она может помочь человеку почтенного возраста и что является показанием к обращению в неё? Об этом мы беседуем с заведующим гериатрическим отделением Центральной городской клинической больницы №6 Александром Шустовым.
Сохранить автономность
Рада Боженко, «АиФ-Урал»: Александр Ильич, я правильно понимаю, что в поле зрения гериатрии пациенты «60+»?
Александр Шустов: В принципе, да. «60+» – эта та граница, которая определена государством для лечения болезней старшего возраста. Но, получая 60-летнего пациента, гериатры ретроспективно смотрят на его образ жизни, состояние здоровья, поведенческие особенности и, исходя из этого, вырабатывают план своих действий. То есть мы не работаем с человеком с нуля, нам важно понимать особенности его жизни, чтобы выработать план восстановления на перспективу. Дело в том, что все механизмы, которые привели человека в то состояние, с которым он попал к гериатру, продолжают действовать, и нам важно понимать, что это за механизмы и как их можно изменить, чтобы состояние пациента улучшилось.
– Что греха таить, некоторое время назад к заболеваниям, связанным со старением, было распространено отношение «что вы хотите – возраст».
– Это в прошлом. Справедливости ради надо сказать, что гериатрические отделения в стране были и раньше, но сегодня, да, активно развивается гериатрическая служба. С одной стороны, благодаря политической воле. А с другой, мы наблюдаем процесс, который называется красивым словосочетанием «старение населения», хотя в полной мере оно процесс не отражает, ведь кто-то старится в 50 лет, а кто-то в 80. Но факт остаётся фактом – становится всё больше людей почтенного возраста, в котором наблюдается специфическое течение любых заболеваний. Классическая же терапия занимается, главным образом, восстановлением трудоспособности, поэтому она не в полном объёме ориентируется в деталях, особенно важных в состоянии здоровья пожилых людей, для которых трудоспособность не столь актуальна. Обращать внимание на эти детали, особенности и призвана гериатрия, так же, как, например, педиатрия занимается особенностями течения заболеваний детского возраста.
Классическая же терапия занимается, главным образом, восстановлением трудоспособности, поэтому она не в полном объёме ориентируется в деталях, особенно важных в состоянии здоровья пожилых людей, для которых трудоспособность не столь актуальна. Обращать внимание на эти детали, особенности и призвана гериатрия, так же, как, например, педиатрия занимается особенностями течения заболеваний детского возраста.
– Но ведь гериатрическая служба развивается не для того, чтобы всё возрастное население перекочевало в неё из классической терапии? В таком случае кто из пожилых людей попадает в поле зрения гериатра?
– Здесь есть нюанс. Есть такой синдром, как старческая астения, по большому счёту, это определение старости организма. Он состоит из конкретных признаков, которые сильно ограничивают самостоятельность человека. Так вот, мы как раз и стараемся восстановить эту самостоятельность, стараемся привести человека к максимально возможной самостоятельности, автономности.
Иными словами, наличие признаков старческой астении и есть показание обращения к гериатру. Сегодня в поликлиниках есть гериатрические кабинеты, специалисты которых и оценивают, какое лечение необходимо пациенту – амбулаторное или в условиях стационара. К слову, не все пожилые люди хотят ложиться в стационар, в этом случае мы также определяемся с планом лечения в амбулаторных условиях.
Шёл, упал…
– Какие признаки говорят о старческой астении?
– Важный фактор – снижение веса. Дело в том, что у пожилого человека оно, как правило, обусловлено снижением не жировой, а мышечной массы. Люди почтенного возраста обычно мало двигаются, и мышечная масса у них уменьшается, что приводит к ограничению возможности двигаться, – такой вот замкнутый круг.
Мы смотрим и на снижение слуха и зрения, но в том случае, если это мешает человеку в жизни. Например, если снижено зрение, но он пользуется очками, или снижен слух, но он пользуется слуховым аппаратом – это компенсированные ситуации, которые не мешают в жизни: человек смотрит телевизор, читает, общается и так далее.
Ещё один признак старческой астении – падения, которые являются результатом комплексного снижения для возможности самостоятельного передвижения. Молодой человек, например, вряд ли споткнётся о незначительную неровность на асфальте, а если и споткнётся, то не упадёт. Пожилой же человек плохо ориентируется в пространстве, он не видит всего, что происходит вокруг, и он не так быстро реагирует на резкое изменение ситуации. Молодого человека кто-то толкнёт, он и не заметит, а пожилой может упасть и сломать, скажем, шейку бедра. Словом, для нас падение возрастного пациента уже говорит о том, что у человека снижено комплексное восприятие себя в окружающем пространстве.
Мы спрашиваем пациента, чувствует ли он себя грустным, подавленным, встревоженным? Фактор настроения очень важен, потому что за этим тянется вся жизнь человека: как он реагирует на различные обстоятельства, как он ест, гуляет, как общается с родственниками и так далее. Настроение – это фактор, который влияет на отношения человека с окружающей средой, поэтому он очень важен, и мы обязательно его оцениваем.
Как со «стометровкой»?
– Но ведь любой человек иногда испытывает грусть или подавленность.
– Да, поэтому мы оцениваем временной показатель настроения – за последние два месяца.
Следующий признак старческой астении – это проблемы с памятью, ориентацией, пониманием. Мы выясняем у пациентов, испытывают ли они эти проблемы. Простой пример: пожилой человек идёт пешком – не теряется, его везут на машине – теряется, потому что слишком часто мелькают дома, слишком быстр и обширен поток информации, и мозг человека до этого не дотягивает. А в результате? Снижается настроение, наступает паника, повышается давление и… инсульт. Понимаете? Мозговая катастрофа просто от того, что пожилой человек поехал на такси. Это, конечно, крайний случай, но тем не менее оценить признаки, о которых я сказал выше, чрезвычайно важно.
Врачи, если речь идёт о диагностике старческой астении, выясняют также, есть ли у пациента недержание мочи. Это проблема влечёт за собой целый пласт функционала, она говорит о том, что мышцы, которые должны держать органы на нужном уровне, ослабли, а это, в свою очередь, говорит о слабости мышечной ткани и других органов, сосудов. То есть, по большому счёту, речь идёт о нарушении в работе всех органов и систем.
Это проблема влечёт за собой целый пласт функционала, она говорит о том, что мышцы, которые должны держать органы на нужном уровне, ослабли, а это, в свою очередь, говорит о слабости мышечной ткани и других органов, сосудов. То есть, по большому счёту, речь идёт о нарушении в работе всех органов и систем.
Оцениваем мы и способность пожилого пациента к передвижению. Спрашиваем, например, сто метров или один лестничный пролёт – это для вас преодолимое расстояние? Если человек преодолевает его легко и непринуждённо, значит, функции передвижения у него сохранены. Если же это расстояние для него проблема, значит, способность к передвижению значительно снижена.
Показание к консультации врача-гериатра – это наличие трёх и более признаков старческой астении.
– Чем гериатр может помочь?
– Начнём с того, что важно, чтобы человек попал к нам вовремя, то есть на начальном этапе появления тех или иных признаков, при лёгкой степени их выраженности. В этом случае усилия пациента, основанные на наших рекомендациях, могут дать регресс данных признаков (у каждого признака есть потенциал регресса). Вплоть до снятия диагноза «старческая астения».
– Под рекомендациями надо понимать не только медикаментозную терапию?
– Я бы сказал, что медикаментозная терапия занимает меньшую часть процесса лечения, как и госпитализация к нам – это лишь небольшая его часть. Обычно мы выдаём нашим пациентам план действий на четыре-шесть месяцев вперёд, и они ему следуют, поскольку есть серьёзная мотивация.
Как можно попасть к гериатру?
- Направление к гериатру даёт участковый терапевт. Поэтому для начала нужно записаться к нему на приём.
- Если есть показания, терапевт сам может записать вас на приём к гериатру по удалённой системе записи.
- Для посещения гериатра понадобится заключение терапевта с полным диагнозом всех заболеваний, а также результаты анализов (общий анализ крови, биохимия, общий анализ мочи, ЭКГ).
- Гериатр на приёме может как дать рекомендации амбулаторного лечения, так и положить в стационар, если есть показания.
Телефон колл-центра ЦГКБ № 6 (для справок) +7 (343) 389-26-04.
В следующем номере «АиФ-Урал» Александр Шустов расскажет о профилактике старческой астении.
Смотрите также:
Геронтология и гериатрия — что это? Отношение к старости
30.09.2020Однако с развитием медицины отношение к ней кардинально изменилось: доктора по всему миру стали изучать особенности старения и искать способы его предотвратить. Сегодня есть целая наука, которая называется геронтология.
Что это такое?
Слово «геронтология» происходит от греческого «gerontos», что переводится «старец». Это наука, которая изучает процессы старения людей и прочих живых существ. Она также занимается поиском способов замедления этих процессов и пытается найти средства, которые помогут людям максимально долго пробыть трудоспособными.
Геронтологию возможно поделить на два раздела:
- Фундаментальную. Этот раздел исследует механизмы старения, ищет способы продления жизни и старается предупредить преждевременную старость.
- Социальную. Этот раздел решает вопросы взаимодействия пожилых людей с обществом.
Также есть и третий, частный раздел, который называется гериатрия.
Что такое гериатрия?
Многим может показаться, что геронтология и гериатрия — одно и то же, однако это не так. Гериатрия — раздел медицины, занимающийся изучением болезней пожилых людей, их лечением, профилактикой и диагностикой. Дело в том, что лечение пожилого человека имеет свои особенности. Стоит отметить, что есть целый ряд заболеваний, присущих исключительно людям в пожилом возрасте.
Геронтологический центр в Москве «Валентина» тщательно следит за пожилыми постояльцами и также вносит вклад в развитие этой отрасли. Если у вас есть пожилой родственник, за которым нужен круглосуточный уход, доверьте его нам!
Что известно о стареющем организме
Старение — естественный процесс, присущий практически всем живым организмам. По сути, это ухудшение систем организма, а также его функций. Все органы стареют практически с одинаковой скоростью, а потому узнать, что стало причиной старения одного конкретного органа, весьма непросто.
У млекопитающих этот процесс напрямую связан с состоянием нервной системы, а у других видов он несколько отличается. Считается, что человек начинает стареть уже с 30 лет, причём и женщины, и мужчины до 50 лет стареют с одинаковой интенсивностью, а после сильный пол вырывается вперёд.
Отношение к старости
Со стороны общества к пожилым людям прослеживается негативное отношение. Социум живёт активной жизнью, которая полна действий, а потому он ориентирован на молодость. По этой причине пожилые люди стоят на низшей ступени социальной значимости.
Некоторые пожилые понимают это, а потому процесс старения действует на них угнетающе. Гериатрический пансионат «Валентина» помогает таким людям приспособиться и найти новое предназначение в жизни.
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Введение в гериатрию — Гериатрия
Старение (т.е. чистое старение) относится к неизбежному, необратимому снижению функции органов, которое происходит с течением времени даже при отсутствии травм, болезней, экологических рисков или неправильного образа жизни (например, нездорового питания, отсутствия физических упражнений, злоупотребления психоактивными веществами). ). Первоначально изменения функции органов (см. Таблицу «Избранные физиологические возрастные изменения») не влияют на исходную функцию; Первые проявления — это снижение способности каждого органа поддерживать гомеостаз в условиях стресса (например, болезни, травмы).Сердечно-сосудистая, почечная и центральная нервная системы обычно наиболее уязвимы (самые слабые звенья).
Болезни взаимодействуют с чистыми эффектами старения, вызывая гериатрические специфические осложнения (теперь называемые гериатрическими синдромами), особенно в системах слабых звеньев, даже если эти органы не являются основными, пораженными болезнью. Типичными примерами являются делирий, осложняющий пневмонию или инфекции мочевыводящих путей, а также падения, головокружение, обмороки, недержание мочи и потеря веса, которые часто сопровождают многие незначительные заболевания у пожилых людей.Стареющие органы также более восприимчивы к травмам; например, внутричерепное кровоизлияние встречается чаще и вызывается менее клинически значимой травмой у пожилых людей.
Последствия старения необходимо учитывать при диагностике и лечении пожилых людей. Клиницисты не должны
Ошибочно принимать чистое старение за болезнь (например, медленный поиск информации не является слабоумием)
Заболевание, принимаемое за чистое старение (например, изнуряющий артрит, тремор или слабоумие приписывают старости)
Игнорировать повышенный риск неблагоприятного воздействия лекарств на слабые звенья систем, подвергшихся стрессу из-за болезни
Забудьте о том, что пожилые люди часто имеют несколько основных заболеваний (например, гипертонию, диабет, атеросклероз), которые увеличивают вероятность нанесения вреда
Кроме того, клиницисты должны быть внимательны в отношении заболеваний и проблем, которые гораздо чаще встречаются у пожилых людей (например, диастолическая сердечная недостаточность, болезнь Альцгеймера, недержание мочи, фибрилляция предсердий).Такой подход позволяет клиницистам лучше понимать и управлять сложностью заболеваний, которые часто сосуществуют у пожилых пациентов.
Что такое гериатрия и почему это не только для «старых-старых»
Популярная викторина: Можете ли вы дать определение гериатрии? А знаете ли вы, что это , а не только для «старых-старых»?
Если вы запутались с этими двумя вопросами, не расстраивайтесь. Большинство людей знают, что гериатрия имеет какое-то отношение к пожилым людям, но помимо этого существует много недоразумений в отношении того, что это такое, кому она может помочь и чем она отличается от геронтологии.
Чтобы прояснить путаницу и помочь всем пожилым людям — младшим и старшим — понять, как извлечь пользу из гериатрии, я написал статью для NextAvenue.org:
«Как гериатрия может вам помочь — даже если вы еще не« старый-старый »»В этой статье я объясняю:
- Что такое гериатрия
- Почему гериатрия, как и педиатрия, включает в себя базу медицинских знаний вместе с подходом, который лучше подходит для определенных возрастных групп
- Что такое гериатр
- Что такое геронтология и чем она отличается от гериатрии
- Зачем вам нужна гериатрия, но, вероятно, не нужен гериатр
Я написал эту статью, потому что гериатрия может предложить замечательные вещи, когда дело доходит до здоровья пожилых людей, точно так же, как педиатрия предлагает замечательные преимущества для детей.(Детям нужна медицинская помощь, адаптированная к их растущему уму и телу. Пожилым людям нужна медицинская помощь, адаптированная к их стареющему телу и уму.)
К сожалению, хотя все знают, что такое педиатрия, и почти каждый желающий может получить помощь непосредственно у педиатра, гериатрия находится в другом положении.
Люди часто не осознают, что гериатрия — это медицинская специальность и что существует целая база знаний об изменении системы здравоохранения для пожилых людей.
Это огромная проблема, учитывая, что наше население стареет.
И тогда, даже если люди узнают о гериатрии, они часто не могут найти гериатра.
Это очень плохо, что у нас нехватка гериатров, но это не значит, что мы не можем использовать гериатрию, чтобы помочь как можно большему количеству пожилых людей.
Мы сможем это сделать, если каждый, кто занимается уходом за пожилыми людьми, научится применять кое-что из того, что знают гериатры.
Не думайте, что гериатрия предназначена только для очень старых; Избегать рискованных лекарств, повышающих риск деменции, — это то, чем стоит начать после шестидесяти лет!
Не думайте, что только гериатры могут оказывать гериатрическую помощь; мы все можем улучшить связь пожилых людей с услугами здравоохранения, адаптированными к стареющим умам и телам.
Это единственный способ помочь растущему пожилому населению обрести лучшее здоровье и благополучие.
О гериатрии | Американское гериатрическое общество
Наши тела со временем меняются, и наше здравоохранение должно адаптироваться вместе с нами. Гериатрия — это специальность, в которой основное внимание уделяется высококачественному, ориентированному на человека уходу, в котором мы все нуждаемся с возрастом. «Качественная помощь» направлена на улучшение здоровья, независимости и качества жизни пожилых людей. «Уход, ориентированный на человека» ставит наши личные ценности и предпочтения в основу решений по уходу.
Гериатрия лидирует в том, что касается другого взгляда на здоровье, уход и качество медицинского обслуживания.
Кому нужна гериатрическая экспертиза?
Поскольку гериатрия ориентирована на человека, разные люди могут извлечь выгоду из опыта гериатрии в разное время. Жестких правил нет, но, как правило, лучше всего начинать работать со специалистом по гериатрии, когда:
- Состояние пожилого человека приводит к значительным нарушениям или слабости (обычно это происходит после 75 лет или когда кто-то начинает управлять рядом заболеваний).
- Семья, друзья или другие лица пожилого человека, осуществляющие уход, начинают испытывать значительный стресс, связанный с уходом.
- Пожилые люди или лица, осуществляющие уход за ними, начинают испытывать проблемы после комплексного лечения или работы с разными профессионалами в области здравоохранения для решения различных проблем со здоровьем.
Узнайте больше о пожилых людях в США
Чем занимаются руководители гериатрии?
Гериатрия лидирует в том, что касается другого взгляда на здоровье, уход и качество медицинского обслуживания.
- Гериатрия имеет прочную исследовательскую и клиническую базу с момента ее зарождения в 1940-х годах.
- Основные концепции гериатрии, такие как повторная госпитализация и лечение множественных хронических заболеваний, стали ключевыми показателями качества в современном здравоохранении.
- Движение в здравоохранении к вознаграждению за качество оказываемой помощи также стимулировало интерес к гериатрическим инновациям во всем: от коллективного и личностно-ориентированного ухода до безопасности пациентов и переходного периода оказания помощи.
- Руководители гериатрии разработали учебные программы в академических медицинских учреждениях для поддержки и обучения следующего поколения специалистов в области здравоохранения.
AGS — это профессиональное сообщество, в которое входят около 6000 гериатрических специалистов в области здравоохранения. Члены AGS нацелены на улучшение здоровья, независимости и качества жизни пожилых людей, обеспечивая руководство для специалистов здравоохранения, политиков и общественности в реализации и защите ухода за пациентами, гериатрических исследований, профессионального и общественного образования и поддержки государственной политики. мы все с возрастом.
Что такое гериатрия?
¤ На главную »Ресурсы» Что такое гериатрия?
Гериатрия — это отрасль медицины, ориентированная на заботу о здоровье пожилых людей . Не существует установленного возраста, который указывает на необходимость находиться под наблюдением гериатра. Однако, если ситуация пациента вызывает значительные нарушения и слабость, если из-за растущего числа отпускаемых по рецепту лекарств неясно, какие лекарства подходят, или если члены семьи и друзья испытывают значительный стресс в качестве лиц, осуществляющих уход, то пора обратиться за помощью к престарелым.
У гериатрического пациента есть определенный профиль проблем , на котором врач обучен сосредоточиться. Эти проблемы вызваны ухудшением психического здоровья, кровообращения и органов чувств у пожилых людей, и наиболее распространенными из них являются слабоумие, делирий, падения, полиаптека и ишемическая болезнь сердца. Болезни, болезни и лекарства могут влиять на пожилых людей иначе, чем на более молодых людей, а пожилые пациенты часто имеют множественные проблемы со здоровьем и принимают несколько лекарств.Гериатры предотвращают, управляют и разрабатывают планы ухода, направленные на решение особых проблем со здоровьем пожилых людей.
ДЕМЕНЦИЯ
Деменция — это постепенное снижение когнитивной функции (процесса мышления), которое приводит к апатии, замешательству и ступору. Основные характеристики включают кратковременную и долговременную потерю памяти, нарушение рассудительности, растрепанный внешний вид и плохую гигиену. Болезнь Альцгеймера (AD) является наиболее распространенной формой деменции и обычно диагностируется у людей старше 65 лет.Такое состояние вызвано ухудшением состояния мозговой ткани.
Помимо потери памяти, симптомы включают спутанность сознания, раздражительность и агрессию, перепады настроения, нарушение речи, долговременную потерю памяти и общую абстинентность по мере снижения чувств. Существует четыре стадии БА — предмения, ранняя деменция, умеренная деменция и продвинутая деменция. Болезнь Альцгеймера неизлечима; поэтому часто рекомендуются умственная стимуляция, упражнения и сбалансированная диета как возможная профилактика и разумный способ борьбы с заболеванием.
ДЕЛИРИУМ
Делирий — временное расстройство умственных способностей, такое как лихорадка, нарушение сознания или интоксикация, характеризующееся возбуждением, возбуждением, бредом, галлюцинациями и т. Д. Сам по себе бред — это не болезнь, а синдром, который может возникнуть в результате основное заболевание. Он имеет три основных характеристики: нарушение сознания (снижение ясности осознания окружающей среды с пониженной способностью фокусировать, поддерживать или переключать внимание), изменение познания (нарушение решения проблем или ухудшение памяти) или нарушение восприятия. , и переход от нескольких дней к часам с тенденцией к колебаниям.
ПАДЕНИЕ
Падения происходят часто и являются основной причиной инвалидности и смерти пожилых людей. Более трети людей старше 65 лет падают хотя бы раз в год. Травмы, полученные при падении, могут варьироваться от банальных синяков до опасных для жизни травм. Лидируют травмы головы и переломы длинных костей (например, переломы бедра). Возможна отсрочка наступления последствий травмы головы. Даже падения, которые не приводят к травмам, могут оказать негативное влияние на пожилых людей.После падения пожилые пациенты часто добровольно ограничивают свою деятельность, опасаясь следующего падения. Это сокращение упражнений приводит к еще большей слабости, что, в свою очередь, увеличивает риск еще одного падения — порочного круга. Все подвержены риску, и риск падений увеличивается с возрастом.
ПОЛИФАРМАЦИЯ
Полифармация по определению означает «множество лекарств». Это использование большего количества лекарств, чем это клинически показано или оправдано. Его больше используют пожилые люди, потому что болезни более распространены.Статистика показывает, что в настоящее время пожилые люди составляют 12% населения, но на их долю приходится 32% рецептов. Человек старше 65 лет в среднем употребляет от 2 до 6 рецептурных лекарств и от 1 до 4 лекарств, отпускаемых без рецепта. Полифармация приводит к увеличению числа побочных реакций на лекарства (НЛР) и снижению приверженности схемам приема лекарств. С увеличением количества принимаемых лекарств, ADR (нежелательные, негативные последствия от использования лекарств) значительно возрастает. Для пациентов результаты также включают низкое качество жизни, высокий уровень симптоматики и расходы на лекарства; также повышается риск падений, головокружения и проблем с памятью.
Ишемическая болезнь сердца
Ишемическая болезнь сердца (ИБС) — это состояние, при котором наблюдается плохая циркуляция крови и кислорода к сердцу и окружающим тканям. Это происходит в результате сужения кровеносных сосудов и вызвано атеросклерозом , который представляет собой накопление бляшек и жиров на стенках артерий. Определенные условия, такие как возраст (40+), диабет, генетика (наследственность), высокое кровяное давление, высокий уровень плохого холестерина (ЛПНП), недостаточная физическая активность, низкий уровень хорошего холестерина (ЛПВП), менопауза, ожирение и курение вызывают у человека с повышенным риском ИБС.Симптомами ИБС являются стенокардия (боль в груди), одышка и сердечный приступ. ИБС является ведущей причиной смерти в США (на нее приходится около 34% смертей среди пожилых людей), что делает ее диагностику и лечение еще более важными.
В чем разница между взрослым врачом (терапевтом) и пожилым врачом (гериатром)?
Гериатры предотвращают, управляют и разрабатывают планы ухода, направленные на решение особых проблем со здоровьем пожилых людей. Болезни, болезни и лекарства влияют на пожилых людей иначе, чем на молодых людей.Пожилые пациенты часто имеют множественные проблемы со здоровьем из-за старения и принимают несколько лекарств.
Когда вам следует обращаться к гериатрическому врачу?
- Если состояние пациента вызывает серьезные нарушения и слабость;
- Если из-за растущего числа рецептурных лекарств неясно, какие лекарства подходят;
- Если члены семьи и друзья испытывают значительный стресс в качестве лиц, осуществляющих уход
Кто такой воспитатель?
Любой, кто регулярно помогает другим, страдающим хроническими заболеваниями; помогать с такими основными задачами, как купание, одевание, приготовление еды и покупки.
- Официально — волонтеры или оплачиваемые сотрудники, подключенные к социальным службам или системам здравоохранения
- Неформальный — члены семьи и друзья, которые являются основным источником медицинской помощи
Каковы наиболее распространенные гериатрические проблемы со здоровьем?
Деменция, делирий, падения, полипрагмазия, координация, спутанность сознания и возбуждение, ишемическая болезнь сердца
Гериатрия — что делает гериатр?
Гериатр — это врач, специализирующийся на уходе за пожилыми людьми и их заболеваниями.Подход, как правило, носит целостный характер и предполагает участие многопрофильной команды. Гериатр концентрируется на лечении заболеваний, влияющих на пациента.
Гериатры также стремятся координировать команду смежных специалистов в области здравоохранения, таких как физиотерапевты и эрготерапевты, которые обеспечивают пациенту наилучшую среду, безопасность и поддержку в его социальной ситуации, какой бы она ни была.
Какие заболевания лечат гериатры?
Любое состояние, которое может повлиять на пожилых людей.Особенно распространены:
- Деменция
- Делириум
- Болезнь Альцгеймера
- Водопад
Запишитесь на прием к врачу онлайн
Найдите и сразу же запишитесь на следующее посещение врача с помощью HealthEngine
Найдите практикующих врачей
Специализированные направления
- Деменция
- Психогериатрия
- Паллиативная помощь
- Любая специальная область медицины с акцентом на пожилых людей
Сопутствующие тесты
Процедуры
В лечении обычно участвует многопрофильная бригада.Вмешательства будут координироваться врачом, который может начать прием лекарств и дать общие рекомендации. Конкретные советы относительно того, как справиться с ситуацией в домашних условиях и справиться с ограниченной подвижностью, дают эрготерапевты, физиотерапевты и социальные работники. Поддержка пациента и его семьи доступна из этих источников, а также от терапевта, который часто играет центральную роль в ведении пожилых пациентов.
Чего ожидать
История
Оценка будет проводиться каждым членом группы оценки ухода за престарелыми.Будут заданы вопросы о медицинских проблемах, мобильности и физических способностях и способности справляться с трудностями, памяти, а также о многих других вещах. Будет составлено представление о болезнях и проблемах, с которыми сталкивается пожилой пациент, и будет составлен оптимальный пакет услуг, адаптированный для этого человека и его семьи.
Экзамен
Пациент будет осмотрен врачом (гериатром), чтобы определить медицинские проблемы, с которыми сталкивается пациент, и решить, как лучше всего их решать. Остальная часть команды осмотрит пациента, сосредоточив внимание на его способности справляться в домашних условиях и решив, какие меры можно предпринять для улучшения ситуации.
Обучение и квалификация
Ссылки
Эта статья предназначена только для информационных целей и не может рассматриваться как медицинский совет. В случае сомнений HealthEngine рекомендует проконсультироваться с зарегистрированным практикующим врачом.
основных фактов о гериатрии | Старение и здоровье А-Я | Американское гериатрическое общество
Что такое гериатрия?
Уход за пожилыми людьми
Гериатрия — это отрасль здравоохранения, которая фокусируется на наших уникальных потребностях с возрастом.Точно так же, как педиатры специализируются на медицинских потребностях детей, гериатры и коллеги-гериатры специализируются на медицинских потребностях пожилых людей.
Многие из нас будут сталкиваться с уникальными проблемами со здоровьем и проблемами по мере взросления. Специалисты в области гериатрии проходят специальную подготовку, чтобы помочь нам управлять своим благополучием, чтобы мы могли поддерживать здоровье и сохранять независимость как можно дольше. Например, после 65 лет более половины из нас, вероятно, будут жить с тремя или более проблемами со здоровьем, такими как болезнь сердца, диабет, артрит, болезнь Альцгеймера или высокое кровяное давление.Кроме того, некоторые пожилые люди могут иметь дополнительные проблемы со здоровьем, такие как проблемы с подвижностью и трудности с выполнением повседневных дел. Эти факторы создают медицинские проблемы, с которыми могут помочь специалисты в области гериатрии.
Гериатрические врачи специализируются на 5 ключевых областях, когда речь идет о пожилых людях, находящихся на их попечении, известных как Гериатрические 5Ms.
Гериатрия 5МС
*| M сверхсложность | Гериатрические специалисты в области здравоохранения 1 уделяют внимание этим 4M… | При уходе за пожилыми людьми все медицинские работники должны учитывать… |
|---|---|---|
| …. описывает человека в целом, как правило, пожилого человека, живущего с множественными хроническими состояниями, запущенными заболеваниями и / или со сложными биопсихосоциальными потребностями. | M инд |
|
| M подвижность |
| |
| M редакции |
| |
| Что M больше всего |
|
Кто оказывает гериатрическую помощь?
Гериатрия известна своим командным подходом к уходу за пожилыми людьми и поддержке их семей и других лиц, осуществляющих уход.Команда по уходу за гериатрией может включать (но не ограничивается) любого или всех следующих специалистов:
- Гериатры — это врачи, специально обученные для оценки и управления уникальными потребностями в области здравоохранения и лечения всех нас с возрастом. Гериатры — это сертифицированные терапевты или семейные врачи, прошедшие дополнительное обучение и сертификацию в области гериатрии. Из-за своей специальной подготовки гериатры обычно оказывают помощь ослабленным пожилым людям с особыми медицинскими и социальными потребностями.
- Практикующие медсестры-геронтологи — это дипломированные медсестры с продвинутой практикой, прошедшие дополнительную подготовку для оказания помощи пожилым людям, которые могут оставаться вполне здоровыми и активными, а также людям, которым может потребоваться дополнительная помощь в комплексном уходе.
- Помощники врача — это лицензированные медицинские работники, практикующие медицину и выписывающие лекарства в составе медицинской бригады. Помощники врача работают с врачами и другими поставщиками медицинских услуг, чтобы сделать лечение возможным.
- Социальные работники — лицензированные специалисты, которые помогают людям справляться с проблемами и открывать новые возможности в их жизни. Некоторые социальные работники специализируются на диагностике и лечении психических, поведенческих и эмоциональных проблем.
- Фармацевты-консультанты — фармацевты, которые специализируются на выписывании лекарств для удовлетворения особых медицинских потребностей пожилых людей.
- Диетологи являются экспертами по роли продуктов питания и питания в поддержании здоровья.Они дают людям советы о том, какие продукты следует есть, чтобы укрепить здоровье или справиться с определенным состоянием здоровья.
- Физиотерапевты — это специалисты в области здравоохранения, которые помогают людям улучшить подвижность и уменьшить боль. Физиотерапевты, которые лечат пожилых людей, часто сосредотачиваются на лечении таких состояний, как артрит, замена суставов и проблемы с балансом.
- Трудотерапевты — это профессионалы, которые помогают людям в полной мере участвовать в повседневной деятельности.Они могут помочь пожилым людям в таких действиях, как физическое движение (включая равновесие, силу и координацию), ведение домашнего хозяйства и вождение.
- Специалисты по речи и слуху помогают пожилым людям оправиться от проблем со слухом, разговором и глотанием. Они часто помогают пожилым людям оправиться от состояний, влияющих на речь и слух, таких как болезнь Паркинсона, травмы головного мозга или инсульты, или справиться с ними.
- Психиатры — это врачи, специализирующиеся на диагностике и лечении психических заболеваний, включая назначение психиатрических препаратов.Гериатрические психиатры имеют специальную подготовку, связанную с психическим здоровьем пожилых людей, и помогают пожилым людям с такими проблемами, как депрессия, беспокойство, проблемы со сном и трудности с утратой (горе после смерти кого-то, кого вы знаете).
- Психологи — это врачи, которые не являются врачами, но лечат психические расстройства без лекарств, например, с помощью терапии и консультирования. Они часто работают с психиатрами и социальными работниками при лечении пожилых людей.
В состав бригады специалистов по гериатрическому здоровью могут входить и многие другие коллеги, в зависимости от уникальных потребностей человека.
Эти специалисты оценивают наши медицинские, социальные, эмоциональные и другие потребности по мере того, как мы стареем. Команда также фокусируется на проблемах со здоровьем, типичных для пожилых людей, таких как недержание мочи, падения, проблемы с памятью, а также на лечении множественных хронических состояний и лекарств.
В обязанности гериатрической бригады входит:
- оценка социальной поддержки и жизненного положения человека
- с учетом способности человека выполнять повседневные действия, такие как купание, одевание и прием пищи
- уделяя особое внимание личным предпочтениям и ценностям при планировании нашего ухода
Когда обращаться к гериатру
Рассмотрите возможность консультации гериатра, когда:
- У вас или у вашего знакомого пожилого человека есть проблемы со здоровьем, которые вызывают значительные нарушения или немощь (проблема, связанная со старением, когда кто-то часто слаб, менее вынослив и менее способен нормально функционировать.) Обесценение чаще всего возникает у людей старше 75 лет (хотя это может произойти, когда кто-то моложе или старше). Эти пожилые люди обычно живут с рядом заболеваний и инвалидностей, включая проблемы с познанием (мышление и память).
- Члены семьи и друзья испытывают значительный стресс в качестве опекунов.
- У вас, пожилого человека, которого вы знаете, или у тех, кто за ним ухаживает, возникают проблемы после сложного лечения или в отношениях со многими поставщиками медицинских услуг в связи с множественными проблемами со здоровьем.
Как я могу найти специалиста по гериатрии?
Вы можете использовать наш бесплатный инструмент «Найти специалиста по гериатрии», чтобы мгновенно получить список поставщиков медицинских услуг в вашем районе, которые обучены особым медицинским потребностям пожилых людей.
Выполните поиск по городу, штату или почтовому индексу или позвоните по телефону 800-563-4916, чтобы получить список по почте.
Последнее обновление: август 2017 г.
Что такое гериатрический врач? Что они делают, когда к кому обратиться и чего ожидать
Гериатрические врачи, также называемые гериатрами, специализируются на уходе за пожилыми людьми, у которых часто возникают сложные медицинские проблемы.Они уделяют особое внимание поддержанию вашей функциональности и помогают поддерживать качество жизни. Гериатрические врачи понимают роль опекунов и работают с членами семьи.
США сталкиваются с нехваткой гериатрических врачей для растущего пожилого взрослого населения. По данным Американского гериатрического общества, нам нужно примерно 20 000 гериатрических врачей для удовлетворения потребностей пожилых людей. Но сейчас у нас менее 7300 сертифицированных гериатров.
Чем занимается гериатрический врач?
Гериатрические врачи диагностируют и лечат проблемы, с которыми сталкиваются пожилые люди.Их пациенты часто имеют одну или несколько хронических проблем со здоровьем. Национальный совет по проблемам старения сообщает, что 80% пожилых людей страдают как минимум одним хроническим заболеванием, а 68% — как минимум двумя.
В то время как гериатр, как правило, управляет вашим общим лечением, он также работает с другими членами вашей медицинской бригады, например:
Пожилые люди часто принимают несколько лекарств от различных заболеваний. По этой причине гериатрические врачи хорошо осведомлены о побочных эффектах и взаимодействии лекарств.
Образование и обучение
Гериатры заканчивают медицинскую школу и резидентуру в дополнение к получению медицинской лицензии и сертификации.
Шаги, чтобы стать гериатрическим врачом, включают:
- Закончить четырехлетнюю медицинскую школу
- Завершить от трех до пяти лет по программе ординатуры на полный рабочий день
- Получить неограниченную медицинскую лицензию для практики в США и Канаде
- Сдать экзамен, составленный членом правления Американского совета медицинских специальностей.
Какие состояния лечит гериатрический врач?
Гериатрические врачи имеют опыт лечения многих возрастных состояний и заболеваний, с которыми сталкиваются пожилые люди.Гериатры обычно лечат следующие состояния:
Падение, травмы
У пожилых людей часто возникают проблемы с равновесием и подвижностью. Таким образом, гериатрические врачи лечат множество падений. Трое из 10 человек в возрасте старше 70 лет падают каждый год, а 90% переломов бедер у людей старше 70 лет возникают в результате падений. К счастью, есть способы, которыми гериатрические врачи могут помочь снизить риск падения.
Продолжение
Все врачи, принимающие пожилых пациентов, должны проводить оценку падения.Этот инструмент помогает гериатрическим врачам выявлять и устранять факторы риска ваших падений, которые могут включать принимаемые вами лекарства и такие состояния, как:
Продолжение
Деменция
Деменция — это термин, описывающий несколько заболеваний головного мозга, которые сопровождаются потерей памяти достаточно серьезной, чтобы нарушить вашу повседневную жизнь. Болезнь Альцгеймера составляет от 60% до 80% случаев деменции.
Гериатрические врачи являются экспертами в диагностике причин деменции. Используя комбинацию тестов памяти, способностей и настроения, а также анализа крови и сканирования мозга, гериатрические врачи могут предложить варианты лечения и помочь вам (и вашим опекунам) планировать будущее.
Недержание мочи
Недержание мочи (непроизвольное мочеиспускание) — распространенная проблема среди пожилых людей. Кроме того, они не всегда хотят рассказывать своему врачу. Это может быть вызвано смущением или убеждением, что это нормальная часть старения.
Гериатрические врачи знают, как лечить это заболевание. Они могут использовать вспомогательные устройства, графики мочеиспускания, упражнения, биологическую обратную связь и многое другое. Также возможны лекарства и операции.
Депрессия
Исследования показали, что от 29% до 52% пожилых людей в домах престарелых страдают депрессией.У пожилых людей меньше шансов заболеть депрессией, если они все еще живут в своих общинах, где этот показатель составляет от 1% до 5%.
Продолжение
Гериатры обучены оценивать настроение своих пациентов. Депрессия у пожилых людей не всегда выглядит так же, как депрессия у молодых людей. Его симптомы часто возникают в результате других заболеваний. Например, у пожилого пациента головокружение или одышка могут быть признаком депрессии, но их легко принять за болезнь сердца.
Сердечно-сосудистые заболевания
Гериатрические врачи принимают многих людей с сердечно-сосудистыми заболеваниями или которые уже перенесли инсульт или сердечный приступ.
Врачи должны тщательно принимать решения о лечении, особенно если вы уже принимаете много лекарств или имеете другие осложнения со здоровьем. Гериатр должен взвесить недостатки таких методов лечения, как хирургическое вмешательство или лекарства, с качеством вашей жизни.

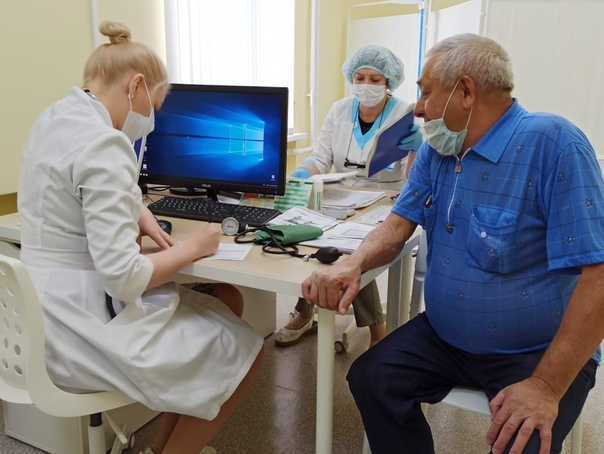 Весны, 11), кабинет №6,
Весны, 11), кабинет №6,