Деменция у пожилых лечение: Деменция у пожилых — Новая Больница
Not Found (#404)
скрыть меню
Выпуски текущего года
7-8 (136)
5-6 (135)
3-4 (134)
2 (133)
1 (132)
7-8 (136)
Содержание выпуска 7-8 (136), 2022
-
Виклики війни: допомога у кризових ситуаціях
-
Етичні та правові проблеми психічного здоров’я: Україна у фокусі міжнародної уваги
Ю.А. Крамар
-
Скринінг, діагностика та лікування діабетичної сенсомоторної полінейропатії: консенсусні рекомендації
-
Вплив засобів масової інформації на делінквентну поведінку підлітків
Р.
 І. Ісаков
І. Ісаков -
Застосування програм рухової реабілітації у нормалізації психоемоційної сфери пацієнтів з хворобою Паркінсона
Н.П. Волошина, І.В. Богданова, І.К. Волошин-Гапонов, С.В. Федосєєв, Л.П. Терещенко, Т.В. Богданова
-
Алгоритм роботи з травмою
-
Типи нейропатичного болю за Міжнародною класифікацією ротолицевого болю
-
Ведення пацієнтів із деменцією: ключові положення щодо діагностики, лікування та догляду наприкінці життя
-
Відчайдушні прерафаеліти: Джон Раскін та Еффі Грей
5-6 (135)
3-4 (134)
2 (133)
1 (132)
Другие проекты издательского дома «Здоровье Украины»
Спеціалізований медичний портал
Дитячий лікар
Медичні аспекти здоров’я жінки
Клінічна імунологія, Алергологія, ІнфектологіяРаціональна фармакотерапія
Лечение деменции у пожилых людей
Деменция — хронический или прогрессирующий синдром, при котором происходит деградация мыслительных процессов, памяти, понимания речи. Чаще всего появляется у людей пожилого возраста, но следует помнить о том, что это заболевание не является нормальным признаком старения. С деменцией необходимо бороться при помощи профессионалов. Нельзя давать болезни прогрессировать, так как в этом случае состояние больного постепенно ухудшается.
Чаще всего появляется у людей пожилого возраста, но следует помнить о том, что это заболевание не является нормальным признаком старения. С деменцией необходимо бороться при помощи профессионалов. Нельзя давать болезни прогрессировать, так как в этом случае состояние больного постепенно ухудшается.
Правильное лечение деменции
Деменция чаще всего развивается после перенесенных травм мозга, инсультов. На ранних стадиях болезнь очень тяжело диагностировать, так как признаки очень часто незаметны. Основными симптомами ранней и средней стадии болезни являются:
- нарушения памяти;
- потеря ориентации даже в знакомой местности;
- потеря счета времени и дат;
- трудности в общении.
Такой человек требует постоянного ухода за собой, его практически нельзя оставить одного. На последней стадии заболевания человек становиться абсолютно пассивным ко всему, с трудом передвигается, наблюдаются изменения в поведении, могут возникать периодические вспышки агрессии.
На последней стадии заболевания человек становиться абсолютно пассивным ко всему, с трудом передвигается, наблюдаются изменения в поведении, могут возникать периодические вспышки агрессии.
К сожалению, хотя современная медицина и не стоит на месте, сейчас не существует единого эффективного метода лечения деменции. Имеется огромное количество медикаментозных препаратов. Но все они еще не прошли полные клинические испытания. Клиника «спасение» рада предложить своим клиентам наиболее альтернативное и эффективное лечение деменции, которое заключается в комплексном подходе. Пациент будет находиться под постоянным наблюдением и контролем, за ним будет тщательный и профессиональный уход. Лечение деменции в клинике «Спасение» — это лучший вариант для помощи родному вам человеку.
«Спасение» — выход из трудной ситуации
Если нужно лечение деменции в Москве, незамедлительно обращайтесь в клинику «Спасение» Здесь вам могут гарантировать положительный результат, комплексное лечение и уход за больным. Данная клиника является лучшим вариантом из всех существующих.
Данная клиника является лучшим вариантом из всех существующих.
При поступлении в клинику больному проводят диагностику, выявляют степень и запущенность заболевания. По собранному анамнезу и результатам обследования может быть назначено наиболее эффективное и результативное лечение деменции у пожилых.
Пациенту оказывается квалифицированная психологическая помощь, консультации, которые значительно могут улучшить состояние больного. При необходимости психолог может оказать помощь и членам семьи больного. Если есть галлюцинации, панические состояния, назначается медикаментозное лечение.
Лечение деменции лучше всего проводить в домашних условиях, так как больной лучше всего чувствует себя в уютных и комфортных условиях. Но если состояние тяжелое, пациент может быть помещен в клинику. В центре «Спасение» созданы наиболее приемлемые для каждого условия, которые максимально соответствуют домашним.
Эффективность лечения зависит от правильно подхода
При лечении деменции необходимо уделять внимание устранению симптомов заболевания. Пациенту постоянно необходимо внимание, нужно правильно организовать режим его дня — питание, сон, банные процедуры. В домашних условиях сделать это не всегда реально, поэтому лучше всего обратиться сразу за профессиональной помощью. Полностью избавиться от деменции невозможно, зато можно значительно улучшить состояние больного и сделать его жизнь качественнее. Доверьте родного вам человека специалистам клиники «Спасение» и вы убедитесь в том, что это самый лучший вариант из всех существующих.
Пациенту постоянно необходимо внимание, нужно правильно организовать режим его дня — питание, сон, банные процедуры. В домашних условиях сделать это не всегда реально, поэтому лучше всего обратиться сразу за профессиональной помощью. Полностью избавиться от деменции невозможно, зато можно значительно улучшить состояние больного и сделать его жизнь качественнее. Доверьте родного вам человека специалистам клиники «Спасение» и вы убедитесь в том, что это самый лучший вариант из всех существующих.
Круглосуточные бесплатные консультации
8 (495) 664-40-40
Мы будем рады ответить на все Ваши вопросы!
Частная клиника «Спасение» уже 19 лет осуществляет эффективное лечение различных психиатрических заболеваний и расстройств. Психиатрия – сложная область медицины, требующая от врачей максимума знаний и умений. Поэтому все сотрудники нашей клиники – высокопрофессиональные, квалифицированные и опытные специалисты.
Когда обращаться за помощью?
Вы заметили, что Ваш родственник (бабушка, дедушка, мама или папа) не помнит элементарных вещей, забывает даты, названия предметов или даже не узнает людей? Это явно указывает на некое расстройство психики или психическое заболевание. Самолечение в таком случае не эффективно и даже опасно. Таблетки и лекарства, принимаемые самостоятельно, без назначения врача, в лучшем случае на время облегчат состояние больного и снимут симптомы. В худшем – нанесут здоровью человека непоправимый вред и приведут к необратимым последствиям. Народное лечение на дому также не способно принести желаемых результатов, ни одно народное средство не поможет при психических заболеваниях. Прибегнув к ним, Вы лишь потеряете драгоценное время, которое так важно, когда у человека нарушение психики.
Самолечение в таком случае не эффективно и даже опасно. Таблетки и лекарства, принимаемые самостоятельно, без назначения врача, в лучшем случае на время облегчат состояние больного и снимут симптомы. В худшем – нанесут здоровью человека непоправимый вред и приведут к необратимым последствиям. Народное лечение на дому также не способно принести желаемых результатов, ни одно народное средство не поможет при психических заболеваниях. Прибегнув к ним, Вы лишь потеряете драгоценное время, которое так важно, когда у человека нарушение психики.
Если у Вашего родственника плохая память, полная потеря памяти, иные признаки, явно указывающие на психическое расстройство или тяжелую болезнь – не медлите, обращайтесь в частную психиатрическую клинику «Спасение».
Почему выбирают именно нас?
В клинике «Спасение» успешно лечатся страхи, фобии, стресс, расстройство памяти, психопатия. Мы оказываем помощь при онкологии, осуществляем уход за больными после инсульта, стационарное лечение пожилых, престарелых пациентов, лечение рака.
Многие государственные учреждения не желают браться за пациентов в возрасте за 50-60 лет. Мы помогаем каждому обратившемуся и охотно осуществляем лечение после 50-60-70 лет. Для этого у нас есть все необходимое:
- пансионат;
- дом престарелых;
- лежачий хоспис;
- профессиональные сиделки;
- санаторий.
Старческий возраст – не причина пускать болезнь на самотек! Комплексная терапия и реабилитация дает все шансы на восстановление основных физических и мыслительных функций у подавляющего большинства пациентов и значительно увеличивает продолжительность жизни.
Наши специалисты применяют в работе современные способы диагностики и лечения, самые эффективные и безопасные лекарственные препараты, гипноз. При необходимости осуществляется выезд на дом, где врачами:
- проводится первичный осмотр;
- выясняются причины психического расстройства;
- ставится предварительный диагноз;
- снимается острый приступ или похмельный синдром;
- в тяжелых случаях возможно принудительное помещение больного в стационар – реабилитационный центр закрытого типа.

Лечение в нашей клинике стоит недорого. Первая консультация проводится бесплатно. Цены на все услуги полностью открытые, в них заранее включена стоимость всех процедур.
Родственники больных часто обращаются с вопросами: «Подскажите что такое психическое расстройство?», «Посоветуйте как помочь человеку с тяжелой болезнью?», «Сколько с ней живут и как продлить отведенное время?» Подробную консультацию Вы получите в частной клинике «Спасение»!
Мы оказываем реальную помощь и успешно лечим любые психические заболевания!
Проконсультируйтесь у специалиста!
8 (495) 664-40-40
Мы будем рады ответить на все Ваши вопросы!
Расстройства поведения при деменции: распознавание и лечение
ЭБИ В. РАЙНЕР, доктор медицинских наук, магистр здравоохранения, ДЖЕЙМС Г. О’Брайен, доктор медицинских наук, и БЕН ШЕНБАХЛЕР, доктор медицинских наук.
РАЙНЕР, доктор медицинских наук, магистр здравоохранения, ДЖЕЙМС Г. О’Брайен, доктор медицинских наук, и БЕН ШЕНБАХЛЕР, доктор медицинских наук.
Психоз может представлять большую проблему, чем снижение когнитивных функций, для пациентов с деменцией и тех, кто за ними ухаживает. Характер и частота психотических симптомов меняется в зависимости от течения болезни, но у большинства больных эти симптомы чаще возникают на поздних стадиях болезни. Лечение психоза требует комплексного немедикаментозного и фармакологического подхода, включающего точную оценку симптомов, осведомленность об окружающей среде, в которой они возникают, идентификацию провоцирующих факторов и их влияния на пациентов и лиц, осуществляющих уход. Немедикаментозные вмешательства включают в себя консультирование лица, осуществляющего уход, о непреднамеренном характере психотических особенностей и предложении стратегий преодоления.
Практически у всех пациентов с деменцией будут развиваться изменения в поведении и личности по мере прогрессирования заболевания. 1 Характер и частота симптомов меняются в зависимости от течения болезни, а психотические признаки имеют тенденцию проявляться позже, особенно когда пациент становится более зависимым. Психотические проявления и другие поведенческие проблемы могут быть более тревожными и сложными, чем когнитивные нарушения; эти особенности приводят к увеличению нагрузки на лиц, осуществляющих уход, более ранней институционализации и ускорению снижения когнитивных функций.
1 Характер и частота симптомов меняются в зависимости от течения болезни, а психотические признаки имеют тенденцию проявляться позже, особенно когда пациент становится более зависимым. Психотические проявления и другие поведенческие проблемы могут быть более тревожными и сложными, чем когнитивные нарушения; эти особенности приводят к увеличению нагрузки на лиц, осуществляющих уход, более ранней институционализации и ускорению снижения когнитивных функций.
Психотические проявления деменции включают галлюцинации (обычно зрительные), бред и ошибочные бредовые идентификации. Галлюцинации — это ложные сенсорные восприятия, которые не являются просто искажениями или неправильными интерпретациями. Обычно они не пугают и поэтому могут не требовать лечения. Бредовые идеи — это непоколебимые убеждения, вырванные из контекста социального и культурного происхождения человека. Бредовая ошибочная идентификация может быть результатом комбинированного снижения зрительной функции и познания.
В исследованиях пациентов с болезнью Альцгеймера 3 психотические признаки присутствовали у 15–75 процентов пациентов. Считается, что бредовая неправильная идентификация встречается по крайней мере у 30 процентов пациентов с деменцией. 2
Непсихотическое поведение, связанное с деменцией, включает возбуждение, блуждание и агрессию. Возбуждение представляет собой группу физических проявлений, которые предполагают эмоциональный дистресс или двигательное беспокойство. Пациентов с ажитацией следует обследовать на наличие основной провоцирующей причины, такой как голод, жажда, употребление наркотиков (включая алкоголь и кофеин) или необнаруженная инфекция. Пациентам, проявляющим физическую или вербальную агрессию, которая часто связана с бредовой ошибочной идентификацией, может потребоваться сочетание фармакологического и немедикаментозного лечения.
| Клиническая рекомендация | Рейтинг доказательств | Ссылки |
|---|---|---|
| Нефармакологические вмешательства могут использоваться для поведения в действие по поведению в DISSORDIORS DISORDIIORIIORIIRIIRIIARIIRIIRIIRIIARIIRIIARIIRIIRIIARIIRIIARIIRIIRIIARIIRIIS DISSORDIIRIIRIIARIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRIIRII. | B | 4,5,32 |
| Атипичные нейролептики следует использовать в качестве препаратов первого ряда у пациентов с психотическими симптомами деменции. | A | 8,30 |
| Дивалпроекс (депакот) или карбамазепин (тегретол) следует использовать в качестве препаратов второго ряда у пациентов с неадекватным ответом на нейролептики. | B | 7,32 |
Применение бензодиазепинов у пациентов с поведенческими расстройствами, связанными с деменцией, должно быть ограничено лечением острых симптомов, которые не реагируют на перенаправление или другие агенты./47-1.jpg) | С | 30 |
Нефармакологическое лечение
Нефармакологические вмешательства являются важным дополнением к психофармакологическим средствам и доказали свою эффективность у пациентов с деменцией. Эти вмешательства могут быть использованы у большинства пациентов с расстройствами поведения, связанными с деменцией. 4,5
Прежде чем приступить к вмешательству, поведенческая проблема или симптом должны быть идентифицированы и количественно оценены с точки зрения частоты и серьезности. Важное значение имеет выявление и устранение провоцирующих причин. Цели ухода должны быть согласованы с опекунами; целевое поведение часто не может быть устранено полностью, но может быть снижено до терпимого или приемлемого уровня. 6
ПОДХОДЫ К ЛИЦАМ, УХОДЯЩИМ
Лица, осуществляющие уход за пациентами с деменцией, должны быть осведомлены о процессе заболевания и проявляющихся проявлениях заболевания. Посещение собраний группы поддержки, личные беседы с врачом и использование таких ресурсов, как The 36-Hour Day 7 и Ассоциация Альцгеймера (веб-сайт: http://www.alz.org; телефон: 800-272- 3900) может быть полезным. В большинстве ситуаций стратегии преодоления включают сохранение спокойствия и использование прикосновений, музыки, игрушек и знакомых личных вещей. Крайне важно помочь опекуну понять отсутствие преднамеренности в поведении.
Посещение собраний группы поддержки, личные беседы с врачом и использование таких ресурсов, как The 36-Hour Day 7 и Ассоциация Альцгеймера (веб-сайт: http://www.alz.org; телефон: 800-272- 3900) может быть полезным. В большинстве ситуаций стратегии преодоления включают сохранение спокойствия и использование прикосновений, музыки, игрушек и знакомых личных вещей. Крайне важно помочь опекуну понять отсутствие преднамеренности в поведении.
ПОДХОДЫ ПОВЕДЕНИЯ
Подходы, которые были полезны в прошлом, должны быть опробованы в первую очередь. Разгневанных или агрессивных пациентов лучше отвлечь, чем пытаться их урезонить. Задавание закрытых вопросов (например, «Хотите ли вы хлопья на завтрак?») вместо открытых вопросов (например, «Что бы вы хотели на завтрак?») может быть менее запутанным и стрессовым для пациента. Терапия валидации фокусируется на реагировании на эмоции, а не на содержание того, что говорит пациент. Использование терапии воспоминаниями для описания приятных переживаний и использование терапевтических мероприятий, таких как танцы, искусство, музыка и физические упражнения, оказались полезными. Ориентация на реальность не рекомендуется, за исключением самых ранних стадий заболевания. Когда сообщается о не угрожающих галлюцинациях или бреде, единственным необходимым лечением может быть успокоение лица, осуществляющего уход.
Ориентация на реальность не рекомендуется, за исключением самых ранних стадий заболевания. Когда сообщается о не угрожающих галлюцинациях или бреде, единственным необходимым лечением может быть успокоение лица, осуществляющего уход.
МОДИФИКАЦИЯ ОКРУЖАЮЩЕЙ СРЕДЫ
Пациенты с физически неагрессивным поведением, таким как хождение взад и вперед, могут отреагировать на создание безопасной среды, в которой они могут ходить без риска. 4 Такие предметы, как ружья и ножи, следует убрать. Работа по обеспечению безопасности окружающей среды еще не завершена; по мере прогрессирования заболевания потребуются дальнейшие модификации. Для пациентов на более поздних стадиях заболевания безопасная среда может быть обеспечена только в специализированных учреждениях, таких как отделения для больных болезнью Альцгеймера или учреждения длительного ухода.
РАЗРАБОТКА И ПОДДЕРЖАНИЕ ПРОЦЕДУР
Пациентам с деменцией полезно соблюдать последовательность. Подача еды в одно и то же время каждый день снижает уровень стресса и снижает вероятность нежелательного поведения.
СЕНСОРНОЕ ВМЕШАТЕЛЬСТВО
Прикосновение может быть полезным для многих пожилых людей, страдающих бредом. Музыкальная терапия и пет-терапия, которые создают домашнюю обстановку в домах престарелых, похоже, уменьшают поведение, связанное с психозом, и улучшают качество жизни пациентов. 4
Фармакологическое лечение
Аксиомы «сначала не навреди» и «начинай с малого, иди медленно» составляют краеугольный камень психофармакологического лечения пациентов с деменцией. Рекомендуется последовательная монотерапия целевого поведения до тех пор, пока не будет достигнуто улучшение, побочные эффекты не станут невыносимыми или не будет достигнута максимальная доза. Недавний систематический обзор 8 исследований монофармакотерапии показал, что уменьшение симптомов незначительно, но небольшие улучшения могут принести пользу пациенту и лицу, осуществляющему уход. Целью фармакологического лечения должно быть снижение, а не искоренение наиболее неприятных форм поведения.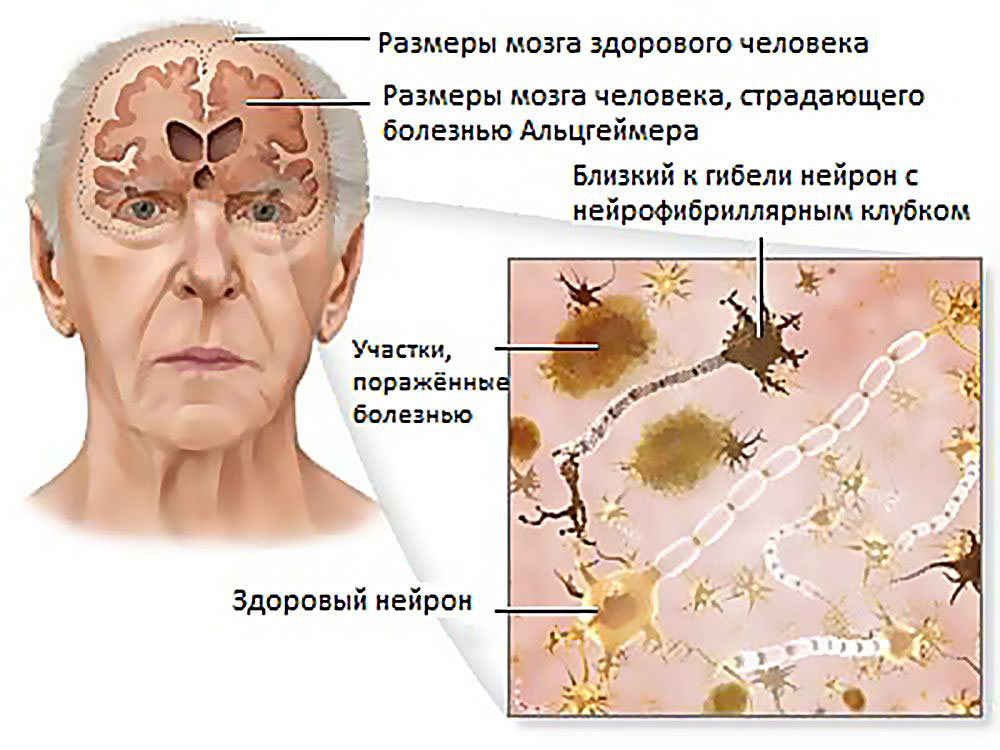 Для контроля над симптомами у большинства пациентов потребуется четкое определение целевого поведения (т. е. тех, которые вызывают наибольшее беспокойство или которые мешают оказанию медицинской помощи), тщательного титрования дозы и рассмотрения альтернативных или дополнительных препаратов, если поведение неадекватно контролируется.
Для контроля над симптомами у большинства пациентов потребуется четкое определение целевого поведения (т. е. тех, которые вызывают наибольшее беспокойство или которые мешают оказанию медицинской помощи), тщательного титрования дозы и рассмотрения альтернативных или дополнительных препаратов, если поведение неадекватно контролируется.
Периодическая переоценка поведения и изменение приоритетов целей должны быть частью текущего плана управления. Поведение можно оценить с помощью опроса лица, осуществляющего уход, с использованием краткой версии шкалы поведенческой патологии при болезни Альцгеймера (BEHAVEAD) или нейропсихиатрического опросника (NPI-Q). 9 Хотя BEHAVEAD полезен в специализированных клиниках, он может быть громоздким в загруженной практике первичного звена. Семейные врачи должны задавать соответствующие вопросы, чтобы выявить проблемное поведение, оценить снижение или усиление поведения, обнаружить изменения в функциях и определить наиболее распространенные побочные эффекты терапии. Ожидаемые эффекты и побочные эффекты лекарств, особенно возникновение экстрапирамидной дисфункции и падений, следует обсуждать с лицами, осуществляющими уход, во время каждого визита к врачу. Предоставление опекунам возможности обсудить проблемы по телефону может быть полезным.
Ожидаемые эффекты и побочные эффекты лекарств, особенно возникновение экстрапирамидной дисфункции и падений, следует обсуждать с лицами, осуществляющими уход, во время каждого визита к врачу. Предоставление опекунам возможности обсудить проблемы по телефону может быть полезным.
Некоторые классы лекарств могут быть полезны при купировании психотических симптомов у пациентов с деменцией (Таблица 1 10–29 ) . Атипичные нейролептики являются препаратами первой линии фармакотерапии психотических симптомов. 30 Противосудорожные препараты и ингибиторы ацетилхолинэстеразы могут быть рассмотрены у пациентов с неадекватным ответом на первоначальный агент. 31 Бензодиазепины могут быть полезны при эпизодах острого возбуждения. Систематические обзоры 8,32 из этих результатов были опубликованы, как и обзор 33 исследований пациентов, находящихся на длительном лечении.
| Agent | Dosage range | Outcome | Notes | |
|---|---|---|---|---|
| Acetylcholinesterase inhibitors | ||||
| Donepezil (Aricept) 10,11 | 10 mg перед сном | Улучшение у амбулаторных больных, но не у пациентов в учреждениях расширенного ухода | Анализ вторичных данных в популяциях, изучаемых на предмет потери когнитивных функций в Нейропсихиатрической инвентаризации | Вторичная конечная точка в изученных популяциях по когнитивной потере |
| Ривастигмин (Экселон) 13 | От 3 до 6 мг два раза в день | Less anxiety and psychosis | Secondary endpoint in populations studied for cognitive loss | |
| Anticonvulsants and mood stabilizers | ||||
| Carbamazepine (Tegretol) 14,15 | Variable | May reduce aggression | Side эффекты и токсичность ограничивают использование. | |
| Дивалпроекс (депакот) 16,17 | от 375 до 1375 мг в день | Постоянное уменьшение возбуждения с течением времени; хорошо переносится | — | |
| Antidepressants | ||||
| Citalopram (Celexa) 18,19 | 10 to 40 mg per day | Reduced agitation | — | |
| Fluoxetine (Prozac) 20 | 5–40 мг в день | — | Нет данных об эффекте у пациентов без депрессии | |
| Сертралин (Золофт) 20 | 25–900 мг в день | 0044 No data for effect in nondepressed patients|||
| Trazodone (Desyrel) 14,15 | 25 to 300 mg per day | Reduced verbal aggression | — | |
| Anxiolytics | ||||
| Buspirone ( BuSpar) | 15–30 мг в день | — | Ни одно рандомизированное клиническое исследование не поддерживает использование. | |
| Лоразепам (ативан) 21 | от 0,5 до 5 мг в день | — | Ни одно рандомизированное клиническое исследование не поддерживает использование. Ограничьте использование пациентами с острым возбуждением. | |
| Атипичные антипсихотики | ||||
| Клозапин (клозарил) 22,23 | 25–50 мг. мониторинг. | |||
| Оланзапин (зипрекса) 24 | 2,5–10 мг перед сном | Уменьшение возбуждения и агрессии | Значительный седативный эффект при приеме в более высоких дозах; с осторожностью применять у больных сахарным диабетом. | |
| Кветиапин (Сероквель) 25 | От 12,5 до 300 мг перед сном | Результаты в отношении психоза были отрицательными. | Антипсихотик выбора у пациентов с симптомами паркинсонизма. | |
| Рисперидон (Риспердал) 26,27 | от 0,5 до 1,5 мг перед сном | Уменьшение психоза и возбуждения | FDA предупреждает о «цереброваскулярных событиях» у пациентов, принимающих этот препарат. | |
| Типичные антипсихотики | ||||
| Галоперидол (Haldol) 28,29 | < 1,5 мг в день | Побочные эффекты Низкая эффективность; не рекомендуется, за исключением пациентов с острым возбуждением и делирием. | ||
АТИПИЧЕСКИЕ АНТИПСИХОТИЧЕСКИЕ СРЕДСТВА
Атипичные нейролептики являются наиболее изученным классом лекарственных средств для пациентов с деменцией и наиболее часто используемыми в клинической практике. Они переносятся лучше, чем типичные нейролептики, с меньшим риском развития экстрапирамидного синдрома (ЭПС). При отсутствии противопоказаний, таких как серьезная экстрапирамидная дисфункция (например, ЭПС, паркинсонизм), атипичный нейролептик следует начинать с минимальной эффективной дозы и еженедельно титровать. Тремор, ригидность, дистония и дискинезия выявляются у значительного числа пациентов в начале исследования и могут усугубляться при применении атипичных нейролептиков, особенно при приеме этих препаратов в более высоких дозах. Врачи должны соблюдать осторожность при увеличении доз и внимательно наблюдать за пациентом на предмет появления ЭПС. По результатам клинических испытаний 18,26,27 существует узкое окно переносимых эффективных доз. Все эти агенты можно вводить один раз в день, обычно на ночь, чтобы воспользоваться их седативным эффектом. Два рандомизированных контролируемых исследования 26,27 показали, что рисперидон (Риспердал) эффективен при лечении психотических расстройств при деменции. Однако ретроспективный анализ 17 плацебо-контролируемых исследований применения атипичных нейролептиков для лечения расстройств поведения у пациентов с деменцией выявил повышенный уровень смертности.
При отсутствии противопоказаний, таких как серьезная экстрапирамидная дисфункция (например, ЭПС, паркинсонизм), атипичный нейролептик следует начинать с минимальной эффективной дозы и еженедельно титровать. Тремор, ригидность, дистония и дискинезия выявляются у значительного числа пациентов в начале исследования и могут усугубляться при применении атипичных нейролептиков, особенно при приеме этих препаратов в более высоких дозах. Врачи должны соблюдать осторожность при увеличении доз и внимательно наблюдать за пациентом на предмет появления ЭПС. По результатам клинических испытаний 18,26,27 существует узкое окно переносимых эффективных доз. Все эти агенты можно вводить один раз в день, обычно на ночь, чтобы воспользоваться их седативным эффектом. Два рандомизированных контролируемых исследования 26,27 показали, что рисперидон (Риспердал) эффективен при лечении психотических расстройств при деменции. Однако ретроспективный анализ 17 плацебо-контролируемых исследований применения атипичных нейролептиков для лечения расстройств поведения у пациентов с деменцией выявил повышенный уровень смертности. Большинство смертей были от цереброваскулярных событий или инфекций. Это побудило Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США выпустить предупреждение о безопасности для всех агентов этого класса. Кветиапин (Сероквель) является наименее вероятным препаратом в этом классе для усиления симптомов у пациентов с болезнью Паркинсона или ЭПС. Внутримышечное введение оланзапина (зипрекса) было протестировано у пациентов с острым возбуждением, с более благоприятным ответом по сравнению с пациентами, получавшими плацебо и лоразепам (ативан). 34 После приемлемого контроля симптомов следует отказаться от использования лекарств «по мере необходимости». Улучшение аберрантного поведения часто происходит быстрее и при меньших дозах этих агентов, чем уменьшение психотических симптомов. Хотя реакция на лекарства может быть скромной, они могут значительно улучшить качество жизни пациентов и лиц, осуществляющих уход.
Большинство смертей были от цереброваскулярных событий или инфекций. Это побудило Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США выпустить предупреждение о безопасности для всех агентов этого класса. Кветиапин (Сероквель) является наименее вероятным препаратом в этом классе для усиления симптомов у пациентов с болезнью Паркинсона или ЭПС. Внутримышечное введение оланзапина (зипрекса) было протестировано у пациентов с острым возбуждением, с более благоприятным ответом по сравнению с пациентами, получавшими плацебо и лоразепам (ативан). 34 После приемлемого контроля симптомов следует отказаться от использования лекарств «по мере необходимости». Улучшение аберрантного поведения часто происходит быстрее и при меньших дозах этих агентов, чем уменьшение психотических симптомов. Хотя реакция на лекарства может быть скромной, они могут значительно улучшить качество жизни пациентов и лиц, осуществляющих уход.
ТИПИЧНЫЕ АНТИПСИХОТИЧЕСКИЕ СРЕДСТВА
Хотя использование галоперидола (Haldol) не рекомендуется в учреждениях длительного ухода, он широко используется для лечения делирия и острого возбуждения в других условиях. Галоперидол использовался с приемлемыми побочными эффектами при лечении поведенческих расстройств при деменции. Если он используется, его следует назначать в низких дозах и на короткие периоды (обычно дни), после чего пациента следует перевести на другой агент, такой как атипичный антипсихотик.
Галоперидол использовался с приемлемыми побочными эффектами при лечении поведенческих расстройств при деменции. Если он используется, его следует назначать в низких дозах и на короткие периоды (обычно дни), после чего пациента следует перевести на другой агент, такой как атипичный антипсихотик.
Мета-анализ 35 более ранних исследований антипсихотического лечения ажитации у пожилых пациентов с деменцией не выявил четких различий в клиническом ответе. Однако побочные эффекты (в первую очередь пролонгированная ригидность) ограничивают применение галоперидола. Это один из немногих препаратов, не связанных с риском падений у пожилых людей, но этот эффект может быть результатом выраженного нарушения подвижности пациента или его применения у пациентов, которые не реагируют на другие препараты. 36
ПРОТИВОКОНВУЛЬСНЫЕ СРЕДСТВА
Противосудорожные средства обычно используются, когда психотическое поведение приводит к агрессивному поведению. Все больше доказательств поддерживает использование дивалпроекса (Депакот) или карбамазепина (Тегретол).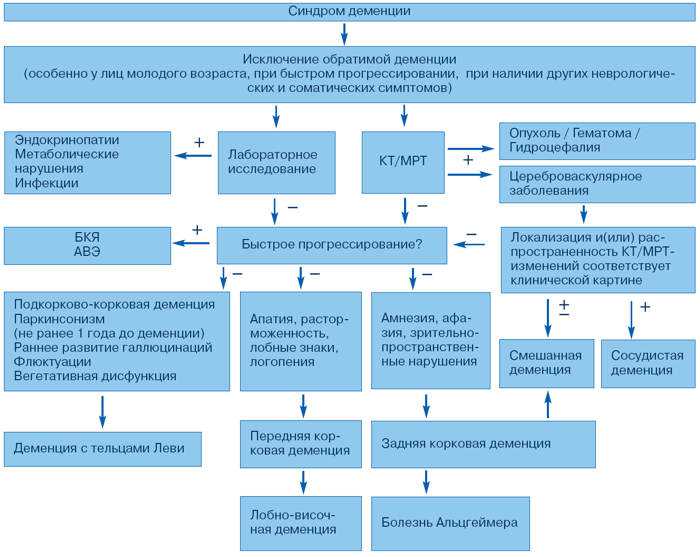 Эти препараты рекомендуются в качестве препаратов второй линии у пациентов с неадекватным ответом на нейролептики. Многочисленные небольшие, относительно краткосрочные испытания 16,17 доказали эффективность и хорошую переносимость противосудорожных препаратов. Однако на практике побочные эффекты, лекарственное взаимодействие и узкое терапевтическое окно могут ограничивать применение карбамазепина. Данные свидетельствуют о том, что у пациентов, принимающих дивалпроекс, со временем наблюдается улучшение симптомов при стабильной дозировке, хотя этот эффект может отражать естественное течение поведенческих расстройств. Седативный эффект является распространенным побочным эффектом этих агентов и может ограничивать их использование. Большинство данных о габапентине (нейронтине) были анекдотичными.
Эти препараты рекомендуются в качестве препаратов второй линии у пациентов с неадекватным ответом на нейролептики. Многочисленные небольшие, относительно краткосрочные испытания 16,17 доказали эффективность и хорошую переносимость противосудорожных препаратов. Однако на практике побочные эффекты, лекарственное взаимодействие и узкое терапевтическое окно могут ограничивать применение карбамазепина. Данные свидетельствуют о том, что у пациентов, принимающих дивалпроекс, со временем наблюдается улучшение симптомов при стабильной дозировке, хотя этот эффект может отражать естественное течение поведенческих расстройств. Седативный эффект является распространенным побочным эффектом этих агентов и может ограничивать их использование. Большинство данных о габапентине (нейронтине) были анекдотичными.
Ингибиторы ацетилхолинэстеразы
Ингибиторы ацетилхолинэстеразы, такие как донепезил (арисепт), галантамин (разадин: ранее реминил) и ривастигмин (экселон), были связаны со снижением проблемного поведения у пациентов с деменцией. Однако эти препараты следует рассматривать не как средства первой линии при лечении психозов, а скорее как дополнительное лечение. Данные по первичным конечным точкам когнитивной функции у пациентов, принимающих ингибиторы ацетилхолинэстеразы, последовательно указывают на задержку времени до госпитализации, что может отражать улучшение поведения, задержку появления поведенческих симптомов или сохранение функции. Хотя ответ скромный, даже небольшое улучшение или стабилизация симптомов может снизить нагрузку на пациентов и лиц, осуществляющих уход.
Однако эти препараты следует рассматривать не как средства первой линии при лечении психозов, а скорее как дополнительное лечение. Данные по первичным конечным точкам когнитивной функции у пациентов, принимающих ингибиторы ацетилхолинэстеразы, последовательно указывают на задержку времени до госпитализации, что может отражать улучшение поведения, задержку появления поведенческих симптомов или сохранение функции. Хотя ответ скромный, даже небольшое улучшение или стабилизация симптомов может снизить нагрузку на пациентов и лиц, осуществляющих уход.
АНТИДЕПРЕССАНТЫ
Различие между депрессией с психотическими чертами и психотическими симптомами деменции может быть проблематичным, особенно у пациентов с историей депрессии или выраженными негативными симптомами. Результаты небольшой серии показывают, что использование селективных ингибиторов обратного захвата серотонина 18 и тразодона (Desyrel) 28 может быть эффективным и может быть рассмотрено у отдельных пациентов.
АНКСИОЛИТИКИ
Бензодиазепины не следует рассматривать в качестве терапии первой линии для лечения хронических расстройств поведения при деменции, даже у пациентов с выраженной тревогой. Однако опросы населения показывают, что эти препараты обычно используются у этих пациентов. 21 Нет опубликованных исследований, подтверждающих рутинное использование бензодиазепинов для лечения психотических симптомов деменции. Хроническое употребление бензодиазепинов может усугубить нарушение поведения из-за амнестического и растормаживающего действия этих препаратов. В клинической практике использование бензодиазепинов должно быть ограничено лечением острых симптомов, которые не реагируют на перенаправление или другие агенты. 30 Бензодиазепины короткого действия с быстрым седативным эффектом могут быть полезны для расширения возможностей лица, осуществляющего уход, или учреждения сестринского ухода во время эпизода острого возбуждения, которое не реагирует на успокоение или удаление преципитанта. Бензодиазепины короткого действия следует прекратить после того, как симптомы контролируются другими препаратами. Рекомендуются бензодиазепины с коротким периодом полураспада, без активных метаболитов и с низким потенциалом взаимодействия с лекарственными средствами.
Бензодиазепины короткого действия следует прекратить после того, как симптомы контролируются другими препаратами. Рекомендуются бензодиазепины с коротким периодом полураспада, без активных метаболитов и с низким потенциалом взаимодействия с лекарственными средствами.
У пациентов с трудноизлечимыми симптомами может потребоваться госпитализация в гериатрическое психиатрическое отделение, если таковое имеется. Пациенты с болезнью телец Леви, у которых часто возникают галлюцинации, могут быть особенно резистентны к нейролептикам, и их состояние может ухудшаться при лечении этими препаратами. Поведенческие проблемы динамичны и изменчивы и могут разрешаться спонтанно. Снижение дозы или отмена агентов целесообразны при улучшении целевых симптомов. В учреждениях долгосрочного ухода за пошаговым снижением дозы лекарств легче следить, и его часто требует фармацевт-консультант. Хотя поведение пациента может меняться с течением времени, нет никаких данных, подтверждающих мнение о том, что постепенное снижение дозы лекарств приведет к появлению неконтролируемых симптомов.
Необходимы дополнительные исследования фармакологического лечения поведенческих проблем и психозов, связанных с деменцией. Клинические испытания на уровне сообщества с поэтапным дизайном с несколькими агентами обеспечат более прочную основу для рекомендаций и лучшего понимания воздействия фармакологических вмешательств на этих пациентов.
Использование художественного творчества в лечении пожилых пациентов с деменцией | Журнал этики
Медицина и изобразительное искусство являются результатом основных видов человеческой деятельности: изучения и заботы о наших собратьях и общения с ними. Цель этой статьи состоит в том, чтобы разъяснить и описать терапевтическое применение художественного творчества у пожилых людей, особенно страдающих слабоумием.
Трехосевая модель обеспечивает основу для организации взаимодействия между медициной и изобразительным искусством. Продольно зрительное функционирование является частью жизни человека с младенчества до старости. Мы с самого начала узнаем о мире с помощью визуальных стимулов и непрерывно получаем, обрабатываем и производим визуальную информацию (например, в процессе невербального общения). Мы можем думать об изобразительном искусстве как о подмножестве всего визуального функционирования.
Продольно зрительное функционирование является частью жизни человека с младенчества до старости. Мы с самого начала узнаем о мире с помощью визуальных стимулов и непрерывно получаем, обрабатываем и производим визуальную информацию (например, в процессе невербального общения). Мы можем думать об изобразительном искусстве как о подмножестве всего визуального функционирования.
Пересекая ось зрительного функционирования на каждом этапе жизни, изобразительное искусство может быть частью того, что люди делают для образования, отдыха, работы, самовыражения и общения. Художественная деятельность может помочь развить когнитивные способности, включая зрительно-пространственные способности и способность к вниманию, абстрактное мышление и мелкую моторику, которые необходимы для выполнения художественного проекта. Затем мы можем думать об художественной деятельности по этой второй оси как о содействии индивидуальному развитию когнитивного резерва, пластичности мозга и устойчивости.
Это подводит нас к третьей оси, куда я помещаю континуум здоровье-болезнь и медицинскую помощь: поскольку они способствуют когнитивному и эмоциональному развитию, связи с другими и переживанию радости, занятия искусством помогают укреплять и поддерживать здоровье. После приступа болезни художественная деятельность может стать частью терапевтического инструментария и помочь в восстановлении здоровья и реабилитации.
После приступа болезни художественная деятельность может стать частью терапевтического инструментария и помочь в восстановлении здоровья и реабилитации.
Я собираюсь более подробно остановиться на функции, которую занятия искусством могут выполнять среди пожилых людей. Удовольствие от искусства важно для многих здоровых пожилых людей, которые посещают уроки рисования в центрах для пожилых людей и посещают художественные музеи. Они могут дополнять навыки, которые сохраняют пожилые люди, позволяя им выражать свои мысли осмысленно [1] и способствуя социальному и эмоциональному росту [2]. В условиях повышенного внимания к созданию когнитивного резерва и предотвращению снижения когнитивных функций и деменции участие в когнитивных и досуговых мероприятиях становится одним из способов поддержания и развития когнитивных навыков в пожилом возрасте [3, 4]. Художественные занятия хорошо подходят для выполнения этой функции: они могут быть веселыми и социальными, а также способствовать обучению.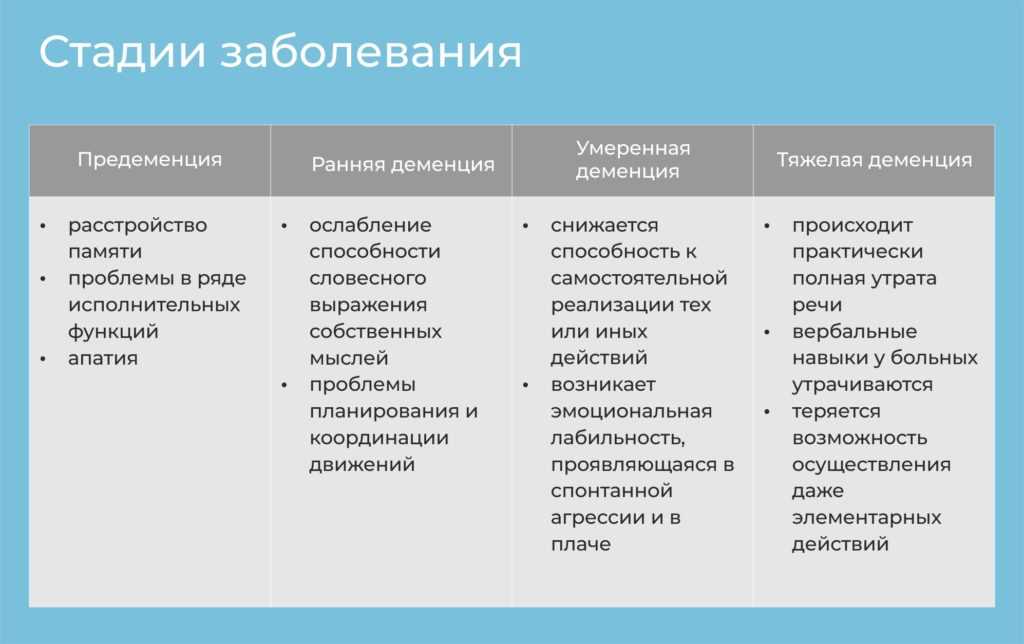 Важно отметить, что они задействуют большинство цепей мозга, задействованных в нашей повседневной деятельности.
Важно отметить, что они задействуют большинство цепей мозга, задействованных в нашей повседневной деятельности.
Для обработки и производства зрительной информации необходимы два функционально специализированных пути [5]. Вентральный зрительный путь с затылочно-височной локализацией участвует в распознавании того, что мы видим. Затем в искусстве мы можем использовать наши внутренние визуальные представления о людях, животных и предметах, чтобы изображать их на картинах и рисунках. Спинной поток с затылочно-теменной локализацией позволяет нам воспринимать где предмет находится в пространстве и видеть сцену в целом. Мы применяем эти функции, когда смотрим на картину и организуем композицию произведения искусства. Дорсальный зрительный путь также позволяет нам понимать пространственное положение, чтобы мы могли действовать в пространстве [6]. Языковые нейроцепи участвуют в интерпретации и изображении символических языковых понятий в визуальной форме на картине. Дорсолатеральная префронтальная кора помогает в планировании и организации художественного проекта. Фронтальная кора может также играть тормозящую роль в творчестве [7]. Корковые и подкорковые двигательные области, наряду с соматосенсорными путями, участвуют в искусном манипулировании художественными инструментами. Просмотр и создание произведений искусства также задействуют обширную нейросхему, отвечающую за эмоциональную обработку, регулирование и выражение.
Фронтальная кора может также играть тормозящую роль в творчестве [7]. Корковые и подкорковые двигательные области, наряду с соматосенсорными путями, участвуют в искусном манипулировании художественными инструментами. Просмотр и создание произведений искусства также задействуют обширную нейросхему, отвечающую за эмоциональную обработку, регулирование и выражение.
В условиях медицинских и психических заболеваний искусство может быть отличным терапевтическим инструментом и может помочь в реабилитации [2]. При наличии дегенеративного заболевания головного мозга поражения головного мозга изменяют характер искусства, производимого пациентами. Искусство людей с болезнью Альцгеймера обычно демонстрирует постепенное снижение, параллельное снижению других когнитивных способностей [8, 9]. Напротив, некоторые пациенты с лобно-височной деменцией (ЛВД), особенно с дегенерацией левого переднего отдела и сохраненными задними теменно-височными областями, могут временно приобретать новые художественные навыки [10, 11].
Многие люди с деменцией участвуют в арт-терапевтических мероприятиях в дневных программах для взрослых, в домах престарелых и домах престарелых [12]. Ассоциация Альцгеймера «Воспоминания в программе создания искусства» помогла в разработке некоторых из этих усилий [13]. Несколько художественных музеев, в том числе MFA в Бостоне и MOMA в Нью-Йорке, проводят художественные программы для людей с деменцией и тех, кто за ними ухаживает; такие программы, как правило, имеют успех, если измерять вовлеченность, общение и удовольствие для участников [14].
Художественные занятия могут быть частью плана лечения ажитации и других поведенческих проблем у пожилых людей с деменцией. Зрительное творчество может помочь этим пациентам поддерживать общение с другими людьми, в том числе с близкими, когда другие формы когнитивных функций заметно нарушены. Невролог и я объединили неврологическую и психиатрическую помощь, арт-терапию и вербальную психотерапию в лечении одной из наших пациенток, профессиональной художницы, у которой развилась кортикобазальная дегенерация в возрасте пятидесяти лет [15]. Хотя это был случай деменции с ранним началом, многие из принципов, которые мы использовали в ее лечении, могут быть применены к пациентам с поздними проявлениями. Она обратилась в нашу клинику когнитивной и поведенческой неврологии в связи с постепенно прогрессирующими нарушениями зрительно-пространственного функционирования. Ее теменные доли, особенно в правом полушарии, были значительно поражены. Как следствие, ее дорсальный зрительный путь, который играет основополагающую роль в восприятии и изображении пространства, а также в создании произведений искусства, был явно нарушен.
Хотя это был случай деменции с ранним началом, многие из принципов, которые мы использовали в ее лечении, могут быть применены к пациентам с поздними проявлениями. Она обратилась в нашу клинику когнитивной и поведенческой неврологии в связи с постепенно прогрессирующими нарушениями зрительно-пространственного функционирования. Ее теменные доли, особенно в правом полушарии, были значительно поражены. Как следствие, ее дорсальный зрительный путь, который играет основополагающую роль в восприятии и изображении пространства, а также в создании произведений искусства, был явно нарушен.
За несколько лет до того, как ей поставили диагноз, она была полностью погружена в свою работу, создавая серию абстрактных пейзажей (рис. 1).
Рисунок 1 .
С ухудшением ее способности изображать трехмерное пространство ее картины стали более плоскими (рис. 2).
Рисунок 2 .
Она нарисовала несколько городских пейзажей (рис. 3) и, когда больше не могла рисовать перспективу, создала «новые» версии, сделав коллажи из фрагментов своих старых рисунков (рис. 4).
4).
Рисунок 3 .
Рисунок 4 .
К тому времени, когда она впервые увидела нас, она полностью перестала заниматься искусством, что было для нее источником большого страдания. Я периодически встречался с ней в ее домашней художественной студии. Обладая неврологическим пониманием ее болезни, ее невролог и я смогли разработать специальные арт-терапевтические вмешательства, которые способствовали сохранению ее функционирования и помогли разработать стратегии компенсации ее дефицита. Терапевтические преимущества этого междисциплинарного подхода не могли бы быть достигнуты иначе. Наши вмешательства, хотя и не смогли изменить окончательное течение болезни, значительно улучшили качество ее жизни, пробудили в ней способность реализовать себя как художника, вернули ей удовольствие от творчества и вселили чувство надежды.
- Дегенеративные неврологические состояния/болезнь Альцгеймера,
- Медицинское образование/Гуманитарное образование в области здравоохранения,
- Психическое здоровье/болезнь Альцгеймера,
- Психическое здоровье/депрессия
Каталожные номера
- Калланан БО.
 Арт-терапия с ослабленными пожилыми людьми.
J Долгосрочное медицинское обслуживание на дому.
1994;13(2):20-23.
Арт-терапия с ослабленными пожилыми людьми.
J Долгосрочное медицинское обслуживание на дому.
1994;13(2):20-23.ПабМед Академия Google
Wadeson H. Уход за престарелыми с проживанием. В: H Wadeson, изд. Динамика арт-психотерапии. Нью-Йорк: Wiley & Sons; 1987: 228-233.
Академия Google
- Вергезе Дж., Липтон Р.Б., Кац М.Дж. и др.
Активный отдых и риск деменции у пожилых людей.
N Engl J Med.
2003;348(25):2508-2516.
Посмотреть статью пабмед Академия Google
- Вергезе Дж., ЛеВэлли А., Дерби С. и др.
Активный отдых и риск амнестических легких когнитивных нарушений у пожилых людей.
Неврология.
2006;66(6):821-827.
Посмотреть статью пабмед Академия Google
- Ungerleider LG, Haxby JV.
«Что» и «где» в человеческом мозгу.
Курр Опин Нейробиол.
1994;4(2):157-165.
Посмотреть статью пабмед Академия Google
- Гудейл М.А., Милнер А.Д.
Разделите зрительные пути для восприятия и действия.
 Тренды Нейроси.
1992;15(1):20-25.
Тренды Нейроси.
1992;15(1):20-25.Посмотреть статью пабмед Академия Google
- Флаэрти А.В.
Лобно-височная и дофаминергическая регуляция генерации идей и творческого драйва.
J Комп Нейрол.
2004;493(1):147-153.
Посмотреть статью пабмед Академия Google
- Каммингс Дж.Л., Зарит Дж.М.
Вероятная болезнь Альцгеймера у художника.
ДЖАМА.
1987;258(19):2731-2734.
Посмотреть статью пабмед Академия Google
- Маурер К, Првулович Д.
Картины художника с болезнью Альцгеймера: зрительно-конструктивный дефицит при деменции.
J Neural Transm.
2004;111(3):235-245.
Посмотреть статью пабмед Академия Google
- Миллер Б.Л., Хоу К.Э.
Портреты художников: возникновение изобразительного творчества при деменции.
Арх Нейрол.
2004;61(6):842-844.
Посмотреть статью пабмед Академия Google
- Сили В.В., Мэтьюз Б.Р., Кроуфорд Р.К. и др.
Unraveling Bolero: прогрессирующая афазия, трансмодальная креативность и правая задняя неокортекс.


 І. Ісаков
І. Ісаков
 Арт-терапия с ослабленными пожилыми людьми.
J Долгосрочное медицинское обслуживание на дому.
1994;13(2):20-23.
Арт-терапия с ослабленными пожилыми людьми.
J Долгосрочное медицинское обслуживание на дому.
1994;13(2):20-23. Тренды Нейроси.
1992;15(1):20-25.
Тренды Нейроси.
1992;15(1):20-25.