Больничный по уходу за лежачим больным родственником: Что-то пошло не так
Листок нетрудоспособности по уходу за больным
Согласно Инструкции о порядке проведения экспертизы временной нетрудоспособности, утвержденной постановлением Министерства здравоохранения Республики Беларусь от 24.12.2014 № 104 «Об утверждении Инструкции о порядке проведения экспертизы временной нетрудоспособности» уход
за больным членом семьи относится к одному из видов временной нетрудоспособности, то есть случаев, когда выдается листок нетрудоспособности.
В соответствии Инструкцией о порядке выдачи и оформления листков нетрудоспособности и справок о временной нетрудоспособности, утвержденной постановлением Министерства здравоохранения Республики Беларусь и Министерства труда и социальной защиты Республики Беларусь от 09.07.2002 № 52/97 «Об утверждении Инструкции о порядке выдачи и оформления листков нетрудоспособности и справок о временной нетрудоспособности» листок нетрудоспособности по уходу за больным членом семьи выдается, если отсутствие ухода угрожает его здоровью или при наличии показаний для оказания медицинской помощи в стационарных условиях его невозможно госпитализировать.
Листок нетрудоспособности по уходу за больным членом семьи выдается лицу, осуществляющему уход. В случае необходимости листок нетрудоспособности по уходу за больным членом семьи выдается попеременно разным лицам.
Листок нетрудоспособности по уходу за больным членом семьи при оказании медицинской помощи в амбулаторных условиях выдается со дня, когда лицо, осуществляющее уход, нуждается в освобождении от работы (службы, учебы) для осуществления указанного ухода. Это означает, если выдача листка нетрудоспособности по уходу осуществлена в день являющийся выходным (отпуском, праздничным) днем для лица, осуществляющего уход, то данный листок нетрудоспособности не будет принят бухгалтерией предприятия к оплате, так как листок нетрудоспособности выдается
со дня, когда лицо, осуществляющее уход, нуждается в освобождении от работы (службы, учебы) для осуществления указанного ухода. Это потребует дополнительного обращения лица, осуществляющего уход, в поликлинику для внесения данных исправлений, и затягивание сроков выплаты пособия.
Листок нетрудоспособности по уходу за больным членом семьи, достигшим 14-летнего возраста, выдается по решению врачебно-консультационной комиссии организации здравоохранения, оказывающей медицинскую помощь в амбулаторных условиях, на срок до 7 календарных дней. Это значит, что листок нетрудоспособности выдается, только если отсутствие ухода угрожает здоровью гражданина или при наличии показаний для оказания медицинской помощи в стационарных условиях его невозможно госпитализировать. Данные случаи не часто встречаются в практике врача, так как листки нетрудоспособности выдаются в случаях, если лицо старше 14 лет находится в тяжелом критическом состоянии, к которым не относятся длительно протекающие хронические заболевания, простудные заболевания, состояния при которых лицо нуждается в уходе после выписки из больницы.
Листок нетрудоспособности по уходу за больным членом семьи, достигшим 14-летнего возраста, не выдается при оказании ему медицинской помощи в стационарных условиях, а так же для ухода за пациентами, страдающими хроническими заболеваниями, и инвалидами на дому.
При оказании медицинской помощи в амбулаторных условиях выдается лицу, фактически осуществляющему уход за указанным ребенком, если данное лицо не может его осуществлять без освобождения от работы (службы, учебы). Листок нетрудоспособности (справка) выдается на период, в течение которого ребенок по заключению лечащего врача нуждается в уходе, но не более чем на 14 календарных дней по одному случаю острого заболевания (травмы), обострения хронического заболевания, в том числе проведения хирургического вмешательства.
При этом матери или отцу, листок нетрудоспособности выдается лечащим врачом ребенка на срок не более 10 календарных дней по усмотрению врача или заведующего отделением, если не требуется более частое наблюдение за ребенком. Продление листка нетрудоспособности свыше 10-дневного срока осуществляется им совместно с заведующим отделением или председателем врачебно-консультационной комиссии.
Следует обратить внимание, что иным же лицам (бабка, дед и другие) листок нетрудоспособности выдается и продлевается лечащим врачом ребенка только совместно с заведующим отделением, руководителем организации здравоохранения или председателем врачебно-консультационной комиссии.
Если ребенок нуждается в уходе на срок, превышающий 14 календарных дней, лечащим врачом совместно с заведующим отделением (председателем врачебно-консультационной комиссии) выдается справка, которая в случае необходимости ухода продлевается на общий срок до 30 календарных дней включительно от начала случая временной нетрудоспособности.
Это означает, что уход за больным ребенком в возрасте до 14 лет на дому по листку нетрудоспособности, не может превышать 14 дней. И опять обращаю ваше внимание, что выдача листка нетрудоспособности осуществляться со дня, когда лицо, осуществляющее уход, нуждается в освобождении от работы для осуществления указанного ухода (а не в выходные, праздничные дни, во время отпуска).
При оказании ребенку медицинской помощи в стационарных (больницах) условиях, листок нетрудоспособности по уходу за больным ребенком в возрасте до 5 лет выдается на весь период, в течение которого ребенок по заключению лечащего врача и заведующего отделением нуждался в уходе.
Так же обращаю Ваше внимание — в случае если мать, отец в отпуске по уходу за ребенком в возрасте до 3 лет или не работают, листок нетрудоспособности по уходу за данным ребенком, а также за другими детьми в этой семье не выдается.
Если лицо, находящееся в отпуске по уходу за ребенком в возрасте до 3 лет, одновременно работает на условиях неполного рабочего времени (не более половины месячной нормы часов) или на дому, а также обучается, листок нетрудоспособности по уходу за данным ребенком в случае его заболевания выдается только этому лицу.
Не так и редко встречаются следующие случаи когда мать находясь в отпуске по уходу за ребенком в возрасте до 3 лет (ребенком-инвалидом в возрасте до 18 лет), не может продолжать уход в связи с заболеванием или травмой, то листок нетрудоспособности по уходу за данным ребенком выдается лечащим врачом матери на период невозможности осуществления ухода, при этом кратность и частота осмотров определяется лечащим врачом матери (заведующим отделением, врачебно-консультационной комиссией).
Листок нетрудоспособности по уходу за ребенком в возрасте до 3 лет (ребенком-инвалидом в возрасте до 18 лет) в случае болезни матери не выдается, если ребенок посещает учреждение образования!
Хочется отметить, что выдача листка нетрудоспособности является административной процедурой, согласно Указу Президента Республики Беларусь от 26.04.2010 № 200 «Об административных процедурах, осуществляемых государственными органами и иными организациями по заявлениям граждан», осуществляемая на основании паспорта или иного документа удостоверяющего личность. К документам удостоверяющим личность относятся: паспорт, вид на жительство, удостоверение беженца, свидетельство о рождении у лица, не достигшего 14 летнего возраста.
В завершение хочется выразить надежду, что данная информация будет полезна и поможет правильно сориентироваться при возникновении случаев необходимости выдачи листка нетрудоспособности по уходу.
Заместитель главного врача ГУЗ «Полоцкая ЦГБ» Борисов О.А.
Какой порядок начисления оплаты листка нетрудоспособности по уходу за ребенком, сколько календарных дней оплачивается? — ГУ
В соответствии с ч. 5 ст. 6 Закона № 255-ФЗ пособие по временной нетрудоспособности при необходимости осуществления ухода за больным членом семьи выплачивается застрахованному лицу:
в случае ухода за больным ребенком в возрасте до 7 лет — за весь период лечения ребенка в амбулаторных условиях или совместного пребывания с ребенком в медицинской организации при оказании ему медицинской помощи в стационарных условиях, но не более чем за 60 календарных дней в календарном году по всем случаям ухода за этим ребенком, а в случае заболевания ребенка, включенного в перечень заболеваний, определяемый федеральным органом исполнительной власти, осуществляющим функции по выработке и реализации государственной политики и нормативно-правовому регулированию в сфере здравоохранения, не более чем за 90 календарных дней в календарном году по всем случаям ухода за этим ребенком в связи с указанным заболеванием;
в случае ухода за больным ребенком в возрасте от 7 до 15 лет — за период до 15 календарных дней по каждому случаю лечения ребенка в амбулаторных условиях или совместного пребывания с ребенком в медицинской организации при оказании ему медицинской помощи в стационарных условиях, но не более чем за 45 календарных дней в календарном году по всем случаям ухода за этим ребенком;
в случае ухода за больным ребенком-инвалидом в возрасте до 18 лет — за весь период лечения ребенка в амбулаторных условиях или совместного пребывания с ребенком в медицинской организации при оказании ему медицинской помощи в стационарных условиях, но не более чем за 120 календарных дней в календарном году по всем случаям ухода за этим ребенком;
в случае ухода за больным ребенком в возрасте до 18 лет, являющимся ВИЧ-инфицированным, — за весь период совместного пребывания с ребенком в медицинской организации при оказании ему медицинской помощи в стационарных условиях;
в случае ухода за больным ребенком в возрасте до 18 лет при его болезни, связанной с поствакцинальным осложнением, при злокачественных новообразованиях, включая злокачественные новообразования лимфоидной, кроветворной и родственных им тканей, — за весь период лечения ребенка в амбулаторных условиях или совместного пребывания с ребенком в медицинской организации при оказании ему медицинской помощи в стационарных условиях;
в остальных случаях ухода за больным членом семьи при
лечении в амбулаторных условиях — не более чем за 7 календарных дней по каждому
случаю заболевания, но не более чем за 30 календарных дней в календарном году
по всем случаям ухода за этим членом семьи (Закон № 255-ФЗ от 29. 12.2006
г.).
12.2006
г.).
В случае, если карантину подлежат дети в возрасте до 7 лет, посещающие дошкольные образовательные организации, пособие по временной нетрудоспособности выплачивается застрахованному лицу (одному из родителей, иному законному представителю или иному члену семьи) за весь период карантина.
Пособие по временной нетрудоспособности при необходимости осуществления ухода за больным ребенком выплачивается:
1) при лечении ребенка в амбулаторных условиях — за первые 10 календарных дней в размере, определяемом в зависимости от продолжительности страхового стажа застрахованного лица, за последующие дни в размере 50 процентов среднего заработка;
2) при лечении ребенка в стационарных условиях — в размере, определяемом в зависимости от продолжительности страхового стажа застрахованного лица.
Все дни больничного по уходу за ребенком оплачиваются за
счет Фонда социального страхования Российской Федерации.
Предоставляем и оплачиваем больничные | Бухгалтерский сервис «Интерактивная бухгалтерия»
Работник как застрахованное лицо имеет право на получение материального обеспечения за период болезни, ухода за больными детьми и отпуска по беременности и родам.
Рассмотрим, в каких случаях и кто может получить листок нетрудоспособности, как предоставляется пособие по временной нетрудоспособности, каков порядок исчисления больничных
В каких случаях оплачивается больничный и за какой период
В соответствии с ч. 1 ст. 22 Закона Украины «Об общеобязательном государственном социальном страховании» от 23.09.1999 г. № 1105-XIV (далее — Закон № 1105) пособие по временной нетрудоспособности предоставляется застрахованному лицу в форме материального обеспечения, полностью или частично компенсирующего потерю заработной платы (дохода), при наступлении у него одного из следующих страховых случаев:
1) временной нетрудоспособности вследствие заболевания или травмы, не связанной с несчастным случаем на производстве;
2) потребности в уходе за больным ребенком;
3) потребности в уходе за больным членом семьи;
4) потребности в уходе за ребенком в возрасте до 3 лет или ребенком с инвалидностью в возрасте до 18 лет в случае болезни матери или другого лица, ухаживающего за этим ребенком;
5) карантина, наложенного органами санитарно-эпидемиологической службы;
6) временного перевода застрахованного лица в соответствии с медицинским заключением на более легкую, нижеоплачиваемую работу;
7) протезирования с помещением в стационар протезно-ортопедического предприятия;
8) пребывания в реабилитационных отделениях санаторно-курортного заведения после перенесенных заболеваний и травм.
В свою очередь, первые 5 дней нетрудоспособности в данных случаях оплачиваются за счет работодателя, а начиная с 6 дня — за счет Фонда социального страхования (далее — Фонд). Подробнее об этом см. в таблице.
При этом пособие по временной нетрудоспособности выплачивается Фондом за весь период до восстановления трудоспособности или до установления медико-социальной экспертной комиссией (далее — МСЭК) инвалидности (установления другой группы, подтверждения ранее установленной группы инвалидности) независимо от увольнения, прекращения предпринимательской или другой деятельности застрахованного лица в период утраты трудоспособности в порядке и размерах, установленных законодательством.
Напомним
Страховой случай по социальному страхованию в связи с временной нетрудоспособностью — это событие, с наступлением которого возникает право застрахованного лица, членов его семьи или другого лица на получение в соответствии с Законом № 1105 материального обеспечения либо социальных услуг.
(абз. 3 п. 10 ч. 1 ст. 1 Закона № 1105)
При оформлении листка нетрудоспособности заведения здравоохранения руководствуются требованиями Инструкции о порядке выдачи документов, удостоверяющих временную нетрудоспособность граждан, утвержденной приказом Минздрава от 13.11.2001 г. № 455 (далее— Инструкция № 455). Ведь именно она определяет страховые события, предоставляющие право на получение листка нетрудоспособности, и его максимальную продолжительность в зависимости от конкретных обстоятельств (см. таблицу).
Можно ли оформить больничный по уходу за больным родственником? Советы +Видео
Система оформления больничных листов была изначально создана для осуществления поддержки социально незащищенных категорий населения, которые с их помощью могут рассчитывать на получение компенсации времени, которое они отсутствовали на работе по причине нетрудоспособности.
Чаще всего больничные листы открываются по болезням самого работника, время от времени еще по уходу за собственными детьми. Возможно ли открыть больничный лист, если помощь и уход требуется кому-то из других членов семьи? Как гласит законодательство РФ, такое возможно в ряде случаев и при соблюдении ряда условий.
Возможно ли открыть больничный лист, если помощь и уход требуется кому-то из других членов семьи? Как гласит законодательство РФ, такое возможно в ряде случаев и при соблюдении ряда условий.
Далее рассмотрим все возможные случаи предоставления больничного листа взрослому человеку и особенности его получения и оформления.
Содержание статьи:
Нормативно-правовая база
В законодательных документах страны достаточно подробно освещены все моменты, которые касаются нетрудоспособности взрослого населения страны. Оформление и выдача листов нетрудоспособности в России строго регулируется на государственном уровне.
Ключевым документом здесь выступает Закон «Об обязательном социальном страховании», в котором отражаются все случаи предоставления больничного листа, сроки его оформления, порядок оплаты и условия предоставления его для осуществления ухода за другими членами семьи.
Порядок оплаты листов нетрудоспособности регулируется одним из приказов Министерства здравоохранения и социального развития. Порядок начисления пособий по нетрудоспособности по причине беременности и родов, а так же уходу за детьми и иными родственниками регулируется отдельными Постановлениями Правительства РФ.
Порядок начисления пособий по нетрудоспособности по причине беременности и родов, а так же уходу за детьми и иными родственниками регулируется отдельными Постановлениями Правительства РФ.
Больничный лист представляет собой документ, подтверждающий временную не способность человека выполнять свои профессиональные обязанности, на его основе сотрудник освобождается от работы. Важное условие получения больничного листа – наличие обязательного медицинского страхования.
Образец больничного листа, соответствующего нормам и требованиям российского законодательства, выглядит так, как на фото ниже.
Кто может рассчитывать на оформление больничного листа по уходу за родственниками?
В законодательстве закреплены следующие ситуации выдачи оплачиваемых больничных листов по уходу за родственниками:
- Уход за ребенком до 7 лет. В год такой отпуск в суммарном исчислении не может превышать 2х месяцев, при превышении этого срока больничный не подлежит оплате.
 Лечение может проходить как в домашних условиях, так и в условиях стационара.
Лечение может проходить как в домашних условиях, так и в условиях стационара. - Уход за ребенком с 7 до 15 лет. В этой ситуации больничный лист подлежит оплате только за 15 дней единоразово, остальные дни не будут оплачены. Суммарно получить оплачиваемый больничный лист по уходу за ребенком 7-15 лет возможно только на 45 дней в году, остальные дни болезни не будут компенсированы работодателем. Как и в предыдущем случае, лечиться можно как в медицинском учреждении, так и в домашних условиях.
- Уход за ребенком-инвалидом. Как и в других случаях, лечение может проходить как амбулаторно, так и стационарно. Оплачиваемый больничный лист в этом случае не может быть суммарно выдан на срок более 4 месяцев в год, остальное время больничного не подлежит оплате.
- Уход за детьми с онкологическими заболеваниями. В этом случае больничный лист выдается на весь срок болезни ребенка вне зависимости, где проходит лечение ребенок дома или в медицинском учреждении.

- Уход за детьми с ВИЧ инфекцией. В этом случае больничные листы выдаются родственникам, которые осуществляют уход за ребенком, только на период нахождения последнего в стационаре.
- Уход за другими взрослыми родственниками. Получить оплачиваемый больничный лист по уходу за взрослыми родственниками можно на срок не более 7 дней, при условии, что лечение проходит в домашних условиях. Суммарное время оформления таких больничных в год не более 30 дней. Такой больничный выдается в случае необходимости осуществления ухода за одним из родителей после проведения операции, по уходу за родственником, страдающим онкологическим заболеванием, по уходу за лежачими больными, по уходу за родителями в престарелом возрасте. Больничный по уходу за родителями инвалидами 1 или 2 группы выдается бессрочно, при наличии диагноза СПИД.
В ряде случае лист нетрудоспособности по уходу за детьми до 18 лет может не ограничиваться по времени:
- Для лиц, проживающих в зонах отселения,
- Для лиц, которые были подвержены радиоактивному облучению и родившие детей,
- Для детей, заболевания которых вызваны воздействием радиации.

Кто же может рассчитывать на оформление того или иного типа больничного по уходу за близкими людьми?
Чаще всего такие листы нетрудоспособности оформляются на матерей детей, в некоторых ситуациях могут быть оформлены на отца, в редких случаях совершеннолетние дети могут оформить больничный лист по уходу за своими престарелыми родителями. Но получить лист нетрудоспособности можно и при уходе за любым другим членом семьи.
Оформить больничный по уходу за родственниками можно после достижения возраста 15 лет и до наступления возраста 80 лет. Семейный Кодекс к членам семьи относит мужа и жену, детей и родителей. Но к семье так же относятся и другие родственники – братья и сестры, тети и дяди, бабушки и дедушки, внуки, и даже самые далекие родственники могут требовать вашего ухода.
Законодательством предусмотрено предоставления листа нетрудоспособности и по уходу за людьми, которые не связаны кровными узами родства, например, пасынками и падчерицами, мачехами и отчимами, а также за лицами, которые выступают фактическими воспитателями или воспитанниками по отношению друг к другу.
Больничный лист по уходу за родственниками выдается при соблюдении следующих условий:
- Если отсутствие ухода способствует ухудшению состояния больного человека или приведет к летальному исходу,
- Если имеются какие-либо противопоказания для оформления стационарного лечения,
- Если возможности осуществлять уход у других родственников нет.
Как оформить больничный лист по уходу за родственниками?
Оформление больничного листа в этом случае проходит достаточно просто. Потребуется обратиться в медицинское учреждение пациенту, которому требуется медицинская помощь или уход. После получения квалифицированной медицинской помощи и при необходимости дальнейшего ухода за ним посторонним человеком выписывается больничный лист на одного из родственников, которые готовы предоставить больному должный уход.
Потребуется обратиться в медицинское учреждение пациенту, которому требуется медицинская помощь или уход. После получения квалифицированной медицинской помощи и при необходимости дальнейшего ухода за ним посторонним человеком выписывается больничный лист на одного из родственников, которые готовы предоставить больному должный уход.
Вероятнее всего дополнительно необходимо будет предоставить доказательства наличия родственной связи, так как этот факт должен быть отражен в самом больничном листе, и документы, удостоверяющие личности больного и его родственника.
К таким документам может относиться свидетельство о регистрации брака, свидетельство о рождении и так далее. Но, как правило, медицинским работникам достаточно устного заявления о наличие родственных связей, фактически больничный лист могут получить даже не члены семьи.
Как оплачивается больничный лист по уходу за больными родственниками?
Как уже выяснили выше, больничный лист может быть оформлен фактически на любого гражданина, даже не имеющего родственных связей с больным. Но стоит понимать, что для его оплаты подтвердить свое родство все-таки придется, иначе оплата по подобному больничному может быть признана в судебном порядке неправомерной.
Но стоит понимать, что для его оплаты подтвердить свое родство все-таки придется, иначе оплата по подобному больничному может быть признана в судебном порядке неправомерной.
Даже если он будет оплачен работодателем, то в последствие при проверке ФСС могут быть обнаружены расхождения, которые далее обжалуются в судебном порядке. Хотя, как показывает судебная практике, решения суд выносит далеко не всегда в пользу ФСС, даже в случае ухода за далекими родственниками.
Позиция законодательства в данном вопросе такова, что работник должен предоставить для оплаты только один документ, это и есть лист по уходу за больным родственником. Предоставление каких- либо дополнительных документов законодательством не предусмотрено. Требование работодателей предоставить подтверждение родства является незаконным.
Законом гарантируется оплата листа нетрудоспособности по уходу за больными членами семьи, но есть несколько исключений, которые с большой долей вероятности приведут к отказу в оплате:
- Фальсификация болезни,
- Наличие в листе нетрудоспособности ошибок или исправлений,
- Отсутствии лицензии у медицинской организации, которая выдавала больничный,
- Больной находиться на лечении в стационаре, где его уход осуществляет квалифицированный медицинский персонал,
- Больничный выдан на лицо, которое находиться под стражей или арестом,
- Заболевание родственника является хроническим и не представляет угрозы для жизни.
Оплата больничного листа осуществляется вместе с заработной платой в день ее выдачи, который установлен внутренними документами компании. Размер выплаты пособия зависит от общего страхового стажа, среднего заработка за прошедшие два года и количество пропущенных дней работы. При стаже работы более 8 лет, пособие будет составлять 100% от текущего заработка.
При стаже работы до 6 месяцев пособие будет не более минимального размера оплаты труда. При стаже работы более 5 лет больничный лист оплачивается в размере 75-80 процентов от среднемесячного дохода сотрудника.
Важно понимать, что при уходе за родственниками больничный будет оплачен только за те дни, которые положены по закону, остальные дни больничного останутся без оплаты. В этом случае больничный лист будет выступать уважительным основаниям для отсутствия на работе. Так, например, при уходе за подростками или другим взрослыми родственниками будет оплачиваться только 7 дней, даже если больничный лист открыт на больший период.
ВАЖНО: если время пребывания на больничном по уходу за родственниками выпадает на отпуск сотрудника, то пособие ему не будет выплачено, как и не подлежат переносу дни отпуска, совпавшие в периодом не трудоспособности, как это было в случае собственной болезни в период отпуска.
| m1958-8 [e-mail скрыт] Беларусь, Минск |
|
Нюансы оформления больничного по уходу за больным родственником
Больничный по уходу за больным родственником взрослым в 2019
Периодически работающему человеку приходится сталкиваться с ситуацией, когда его родным и близким требуется дополнительный уход и внимание вследствие какого-либо заболевания. В связи с этим возникает закономерный вопрос: возможно ли получить больничный по уходу за больным родственником, как правильно его оформить, будет ли он оплачен и в каком объеме.
Трудовые отношения между работником и работодателем в данном случае регулируются такими правовыми актами как Трудовой Кодекс РФ (статья 183), ФЗ «Об обязательном социальном страховании на случай временной нетрудоспособности и в связи с материнством» N255 от 29 декабря 2006 года, Порядок выдачи листков нетрудоспособности, утвержденный приказом Минздравсоцразвития N624н от 29 июня 2011 года.
Оформление больничного листка по уходу за родственником: в каких случаях это возможно
Присматривать за болеющим человеком имеют полное право члены его семьи. Четкие ограничения, кому именно разрешено это делать в данной ситуации, законодательством не оговариваются.
Непосредственными родственниками принято считать следующие категории лиц:
- супруги, состоящие в официальном браке;
- родители и дети;
- внуки, бабушки, дедушки;
- сестры и братья.
Если между больным и ухаживающим за ним, отсутствуют непосредственные семейные связи, то обязательным условием для получения листка нетрудоспособности является совместное проживание (хотя бы во время болезни) либо подтверждение данных о том, что уход фактически будет осуществляться оговоренными лицами.
Оформление документа, подтверждающего уход за родственником допускается в таких случаях:
- заболевание взрослого члена семьи протекает в тяжелой форме либо стало хроническим;
- лечение производится не в стационаре, где имеется профессиональный присмотр;
- ненадлежащий уход спровоцирует общее ухудшение здоровья заболевшего;
- уход требуется человеку с онкологическим диагнозом;
- за болеющим не кому присматривать.
Каким образом оформляется получение больничного по уходу за родственником
Механизм выписки листка нетрудоспособности по уходу за кем-то из членов собственной семьи практически такой же, как и при оформлении в связи с собственным заболеванием.
Поводом для оформления такого документа является обращение в медицинское заведение, а именно:
- визит в поликлинику;
- самостоятельный приход пациента в приемное отделение ближайшей больницы в сопровождении человека, который будет осуществлять уход;
- доставка специальным транспортом (автомобиль скорой помощи).
Именно при посещении врача может выясниться, что заболевшему человеку потребуется специальный уход на некоторое время. В этом случае пришедший с больным родственник (либо тот, кто будет фактически за ним присматривать) имеет возможность получить больничный, который в дальнейшем предоставит по месту работы в качестве подтверждения законности своего отсутствия.
Для этой цели нужно предоставить сотруднику поликлиники (больницы) собственный паспорт или документ, подтверждающий регистрацию на территории РФ.
В идеале необходимо предъявить также данные о наличие родственных связей, например свидетельство о рождении, документ о регистрации брака.
Однако, нередки случаи, когда медперсонал использует для оформления листка нетрудоспособности только сведения, полученные при устном опросе пациента и сопровождающего.
Обратите внимание
На самом бланке документа есть графа, где проставляется специальный код, обозначающий тип родственный связи больного и человека, осуществляющего уход. Кодирование производится в соответствии с приказом Министерства здравоохранения РФ и представляет интерес для кадровой службы предприятия, на котором работает человек.
Далее оформленный больничный лист (с обязательными заполненными реквизитами, подписью лечащего врача и печатью медучереждения) визируется отделом кадров и передается бухгалтерской службе для расчетов, касающихся оплаты труда.
Сроки и возможная периодичность оформления больничного
К сожалению мы не имеем возможности бесконечно быть рядом с близким человеком, который нуждается в нашей помощи, и иметь при этом гарантированный доход в виде пособия или зарплаты. В данной ситуации существуют определенные ограничения и рамки по продолжительности и периодичности.
На срок не больше двух недель можно оформить уход за болеющими родителями в следующих случаях:
- при тяжелой форме заболевания, требующей постоянного присмотра;
- родители имеют степень инвалидности либо подтвержденную
- документально потерю трудоспособности;
- при достижении родителями 80-летнего возраста.
Присматривать за болеющим супругом (или супругой) можно не более семи дней.
Максимальный срок, на который можно получить листок нетрудоспособности по уходу за взрослым болеющим родственником – 45 дней. Обязательным условием для этого является недуг члена семьи, вследствие которого он стал лежачим больным.
Указанные сроки применяются в течение одного полного календарного года. Если работнику необходимо находиться рядом с больным родственником дольше, чем оговорено действующим законодательством, то придется оформлять очередной (плановый) либо неоплачиваемый (за собственный счет) отпуск.
Расчет оплаты больничного: общий механизм и особенности
Получение пособия по временной нетрудоспособности при уходе за заболевшим родственником гарантировано пунктом 2 части 1 статьи 5 главы 2 Федерального закона «Об обязательном социальном страховании на случай временной нетрудоспособности» N255 от 29 декабря 2006 года.
Этим же нормативным актом предусмотрено, что оплата первых трех дней отсутствия по причине болезни члена семьи производится за счет собственных средств предприятия, на котором трудится оформивший больничный листок, работник. Начиная с четвертого дня, оплата осуществляется Фондом социального страхования.
Пунктом 6 части 5 статьи 6 главы 2 Федерального Закона No255 оговорен общий период, который будет оплачен в случае ухода за родственником — семь дней. Суммарное же количество дней, подлежащее оплате в данном случае на протяжении одного календарного года – не более тридцати.
При проведении начисления пособия за время нахождения на больничном применяется расчетный среднедневной (среднесуточный) доход за два года работы, которые предшествовали данному страховому случаю.
Размер, в котором будут произведены выплаты по больничному зависит непосредственно от стажа работы, а именно:
- 60% среднедневного заработка получают те, кто проработал менее пяти лет;
- 80% начисляется, если стаж работающего более пяти, но менее семи лет;
- в полном объеме среднесуточного заработка (100%) производится начисление тогда, когда период беспрерывной работы превышает восемь лет.
Если ваш близкий человек заболел и нуждается в помощи и заботе, то вы, на вполне законных основаниях, смело можете обращаться в ближайшее медучреждение, где и будут оформлены соответствующие документы, подтверждающие причину вашего отсутствия на рабочем месте.
Источник: https://trudovie-prava.ru/kak-oformit-bolnichnyj-list-po-uhodu-za-rodstvennikom.html
Близкий оказался в тяжелом состоянии? Узнайте, положен ли вам больничный по уходу за лежачим больным
Любой человек, вынужденный отсутствовать на работе по причине болезненного состояния, имеет право на получение листка нетрудоспособности. На его основании в дальнейшем выплачивается денежная компенсация за то время, в которое не было возможности осуществлять трудовую деятельность.
Но причиной отсутствия на рабочем месте может быть не только собственная болезнь, но и болезнь близких родственников, за которыми нужен уход.
Дорогие читатели! Наши статьи рассказывают о типовых способах решения юридических вопросов, но каждый случай носит уникальный характер.
Если вы хотите узнать, как решить именно Вашу проблему — обращайтесь в форму онлайн-консультанта справа или звоните по телефону +7 . Это быстро и !
Положен ли листок нетрудоспособности для заботы о тяжелобольном?
Рассмотрим, дают ли больничный в случае ухода за родственником. Если близкий человек заболел и за ним необходимо ухаживать, то положен листок нетрудоспособности. Он выдается, если больной родственник находится на амбулаторном лечении и за ним нужен присмотр. На его выдачу влияют следующие факторы:
- Отсутствие должной заботы за больным может привести к летальному исходу или серьезному ухудшению состояния здоровья.
- Наличие показаний, препятствующих возможности отправить больного на стационарное лечение в больницу.
- Среди близких ни у кого больше нет объективной возможности ухаживать за больным.
Когда в семье есть родственники-инвалиды, нередко возникают ситуации, где требуется более тщательный и пристальный уход за ними. Получить лист нетрудоспособности в этом случае можно:
- для ребенка-инвалида возрастом до 15 лет – это 120 дней в год;
- для взрослых – стандартно, 30 дней в году.
Если наступает потребность присматривать за взрослыми инвалидами, то длительность больничного по уходу не может превышать 7 дней. Так что, можно взять больничный, а по окончанию срока его продлевать, но оплачивать его сверх нормы предприятие вряд ли будет, а уж тем более оплачивать не будет Фонд социального страхования (ФСС).
Если лечение проходит в стационаре, то больничный по уходу не выдается. В больничном учреждении за больным осуществляют уход квалифицированные медицинские работники. Единственное, исключение предоставляется матерям и оформление больничного возможно при условии, что возраст ребенка меньше 15 лет и она находится вместе с ним в больнице.
При уходе за родственниками, страдающими от онкозаболевания, также выдается больничный лист. Длительность больничного не зависит от степени тяжести заболевания.
Важно
Если близкий человек перенес операцию, то из больницы его не выгонят. Он будет находиться на стационарном лечении до удовлетворительного состояния. Лист нетрудоспособности при этом не положен.
Если родственники пожелают присутствовать и помогать больному, то только по собственной инициативе и без предоставления листка нетрудоспособности. Если же после стационарного лечения требуется пристальный уход при амбулаторном наблюдении, тогда листок нетрудоспособности может быть выписан родственнику пациента.
За тяжелобольными, лежачими родственниками, которые могут находиться в таком состоянии достаточно долгое время, необходим тщательный и пристальный уход. В этом случае больничный выдается, но сроки его также регламентированы законодательством. Все равно придется оформлять отпуск без содержания или нанимать сиделку на время болезни.
На какой срок можно оформить?
Медицинский работник выдает справку о нетрудоспособности родственнику больного на 3 дня. Если в дальнейшем есть необходимость в домашнем обслуживании, то лист нетрудоспособности продлевают до семи дней. Срок продления не превышает 7 дней. Далее больничный могут переписать на другого родственника, который также может осуществлять должный уход за больным.
За один календарный год рабочие граждане могут получить денежную компенсацию по больничному листу от ФСС лишь за 30 дней в общей сложности. Это возможно при условии, что больной родственник лечился амбулаторно.
Исключением из правила остается уход за больным ребенком. Если возраст ребенка до 7 лет, то законодательство РФ не ограничивает сроки пребывания на больничном. Если возраст ребенка от 7 до 15 лет, то срок единовременного больничного регламентируется 15 днями.
Лист нетрудоспособности дают всем, кому необходимо ухаживать за близким человеком, независимо от степени родства. За больными родственниками могут ухаживать:
- родители;
- совершеннолетние дети;
- бабушки и дедушки;
- опекуны и прочие близкие люди.
Для оформления больничного листа сотрудник медицинской сферы может затребовать паспорт, свидетельство о рождении, свидетельство о заключении брака. Эта информация необходима для проставления кода в графе о родственных связях. Однако, не всегда врач требует документального подтверждения родства к пациенту. Достаточно устного заверения о родстве.
Иногда врач соглашается оформить лист нетрудоспособности человеку, не состоявшему в кровном родстве с больным. Но потом могут возникнуть проблемы при получении денежной компенсации от работодателя и ФСС.
В каких случаях листок нетрудоспособности не выдается?
Если заболел родственник, то это вовсе не повод бежать оформлять больничный. Есть критерии для отказа в предоставлении больничного листа:
- Отсутствие какого-либо присмотра за больным не повлечет за собой ухудшение или смерть больного.
- Болезнь близкого человека является хронической и сейчас нет обострения.
- Родственник, претендующий на получение больничного для присмотра и заботы за больным, находится в отпуске.
- Заболевший человек имеет возможность находиться на стационарном лечении в больнице под присмотром квалифицированных медицинских работников.
- Есть другие близкие, которые могут ухаживать за больным.
В любом случае, с работодателем всегда можно договориться об отпуске за свой счет, если никак не избежать этой ситуации.
Итак, в данной статье были рассмотрены критерии выдачи больничного листа по уходу за родственниками, факторы способствующие и препятствующие его выдаче, возможные сроки, при которых родственник точно получит компенсацию от ФСС и предприятия.
Источник: https://urexpert.online/trudovoe-pravo/bolnichnye/po-uhodu/za-bolnym.html
Отпуск по уходу за больным родственником — нюансы оформления
Входит в стаж уход за престарелыми людьми старше 80 лет На ежемесячную компенсацию могут претендовать трудоспособные люди, осуществляющие уход за людьми старше восьмидесяти лет, а также за пожилыми людьми, которые по медицинским показаниям нуждаются в. Выплаты положены и тем, кто ухаживает за инвалидами 1-й группы или за несовершеннолетним ребенком-инвалидом.
Уход за людьми 80-ти лет и старше: входит в стаж и как оформить Если ухаживающий за нетрудоспособным лицом устраивается на работу, то он обязательно должен сообщить об этом в ПФ России. В противном случае те деньги, которые будут получены уже незаконно, придется возвращать государству добровольно или по решению суда.
Право на оформление подобной опеки имеют: Самое важное: Нет статей в теме.
Как правильно оформить отпуск по уходу за больным родственником?
Для начала необходимо обратиться в любое медучреждение за помощью.
Документом должен быть не только паспорт, но, например, свидетельство о рождении или браке.
На практике обычно достаточно устного заверения, поэтому врач соглашается выписать больничный даже близкому лицу заболевшего, которое не находится с ним в кровном родстве.
Дается ли больничный по уходу за родителями?
В течение 1 года такие больничные выдаются не более чем на 30 дней суммарно на 1 больного родственника.
За время пребывания на больничном по причине болезни родственника работник получает пособие. При стаже от 8 лет оно составляет 100% среднего заработка, при стаже от 5 до 8 лет — 80%, а при стаже менее 5 лет — всего 60%.
Отпуск по уходу за больным ребенком Скачать форму приказа Скачать форму заявления Порядок получения больничного и пособия в случае ухода за заболевшими детьми законодательство регламентирует детальнее: Итак, получить отпуск по уходу за больным родственником можно только в 2 случаях: когда это предусмотрено коллективным договором или когда работодатель по своему желанию предоставляет такой отпуск.
Уход за больным родственником: тонкости и нюансы
Наконец, последней возможностью постоянно осуществлять уход за родителями, достигшими восьмидесяти лет, является увольнение с работы и оформление компенсации.
Для реализации данной процедуры потребуется расторгнуть трудовой договор, после чего подать в отделение Пенсионного фонда заявление и другие необходимые документы.
При согласии родителей на осуществление такого ухода уполномоченный орган будет выплачивать небольшую компенсацию, однако в процессе ее получения нельзя устраиваться на другую работу, получать пособие по безработице или оформлять пенсию. В любом из перечисленных случаев выплата компенсации будет прекращена, а излишне выплаченные средства могут быть взысканы с недобросовестного получателя.
Как оформить отпуск по уходу за родителями
Законом № 323 (2011 г.) об основах охраны здоровья;
Больничный по уходу за больными родителями Одним из случаев, когда работнику положен больничный и пособие является уход за взрослым родственником, в эту категорию попадают и пожилые родители.
Различий в возрасте человека, за которым требуется уход, закон не предусматривает, главное, чтобы ему было больше 15 лет, потому что до этого возраста больничный выдается родителям, ухаживающим за детьми.
Больничный с оплачиваемым пособием выдается ухаживающему родственнику или близкому за взрослыми людьми, в том числе, совершеннолетним детям, которые смотрят за своими родителями.
Как оформить отпуск по уходу за больным родственником?
Престарелыми Люди старшего возраста, если им исполнилось больше 80 лет, считаются престарелыми. Ухаживать за ними может любой из родственников или близких семьи, на основании законодательства ему будет положен больничный и пособие.
Матерью Больничный по уходу за матерью положен одному из ее детей, кто будет на ней ухаживать во время болезни, главное, чтобы этот гражданин был совершеннолетним и трудоустроенным.
Взрослым родственником Человек считается взрослым по законодательству с 15 лет, поэтому начиная с этого возраста, и до 80-летнего за ним может совершаться уход во время болезни.
Совет
Для того чтобы оформить больничный и получить пособие, ухаживающее лицо должно относиться к категории родственников или близких людей, согласно семейного законодательству.
Порядок оформления Оформить больничный за родителями или взрослыми родственниками не составляет большого труда.
Порядок и правила оформления больничного по уходу за родственником
Как производится расчет? На размер пособия влияют:
- общий страховой стаж гражданина, который находился по больничному, ухаживая за родителями;
- его среднемесячный заработок за последние 2 года, причем кроме зарплаты, учитываются все выплаты, которые получал работник;
- количество дней, проведенных по больничному.
Работая по совместительству, гражданин вправе получить столько больничных, сколько ему потребуется, но для этого в медучреждение он обязан представить подтверждающие документы.
Для расчета пособия за последние 2 года берется суммарный доход и фактическое количество дней, которые гражданин отработал.
Доход делится на отработанные дни, а полученная среднесуточная сумма умножается на количество дней по больничному.
Отпуск по уходу за престарелыми родителями старше 80 лет
Если будет обнаружена фальсификация, то впоследствии суд взыщет выплаченную сумму, несмотря на то, что медучреждением был оформлен листок временной нетрудоспособности.
- Вторым важным условием является лечение в домашних условиях.
Когда врач диагностировал заболевание, важно чтобы он назначил амбулаторное лечение, если больного родителя следует направить в стационарное отделение, предполагается, что там за ним будет ухаживать медперсонал, поэтому больничный родственнику не полагается.
Если в дальнейшем ему понадобится уход дома, один из родственников или близких может оформить на себя больничный по уходу.
Отпуск по уходу за больным родителем
Отпуск по уходу за больным родственником Трудовым кодексом не предусмотрен. На каких условиях можно получить больничный и как определить размер получаемого при этом пособия? Эти вопросы рассмотрены в настоящей статье.
Отпуск по уходу за родственником Отпуск по уходу за больным ребенком Отпуск по уходу за родственником Получить отпуск, чтобы ухаживать за больным родственником, без прямого разрешения работодателя невозможно: ч.
2 ст. 128 ТК содержит исчерпывающий перечень ситуаций, при которых работодатель обязан предоставить работнику неоплачиваемый отпуск, и необходимость ухода за заболевшим членом семьи в него не входит.
Подписывайтесь на нашканал в Яндекс.Дзен! Подписаться на канал Соответственно, получить отпуск для ухода за заболевшим родственником работник может только в порядке ч.
Оформление больничного по уходу за родственником
У многих из нас возникают ситуации, когда требуется посвятить себя заботе за близкими людьми. Это могут быть пожилые родители, внезапно заболевший ребенок или другие родные. Но при этом возникают трудности материального плана.
Государством предусмотрена поддержка социально незащищенных слоев населения, путем создания системы выдачи листов нетрудоспособности.
Подобная компенсация призвана обеспечить материально тех из нас, кто по ряду обстоятельств вынужден ухаживать за своими больными родственниками.
Этот порядок обязателен для всех предприятий и организаций, вне зависимости от формы собственности и вида хозяйственной деятельности. В этой статье мы рассмотрим, как отечественное законодательство регулирует порядок выдачи больничных листов по уходу за родственниками.
Нормативная база
В нашей стране обязательность выдачи больничных листов по уходу за родственниками обеспечивается на законодательном уровне и определяется следующими нормативными документами:
- Федеральным законом о социальном страховании, регулирующим вопросы выделения материального пособия в случае необходимости ухаживания за больными близкими или при рождении ребенка;
- приказом Министерства здравоохранения, которым утверждается процедура оформления больничных;
- постановлением Кабинета Министров, которое устанавливает необходимость выплаты компенсаций не только в случае заболеваний, но и по причине вынашивания и рождения ребенка, ухаживания за детьми или другими родными.
Дополнительная информация
Перечисленные нормативные документы не только определяют процедуру выдачи листов нетрудоспособности, но и регулируют величину пособия, продолжительность вынужденного пребывания работника в отпуске.
Главное условие – выдача больничных возможна, только если родственники не нуждаются лечению в стационаре и требуют домашнего присмотра.
Кто может взять больничный по уходу за родственником?
Возможность выдачи больничного листа по уходу за больным родственником предусмотрена для граждан, подлежащих страхованию, а также осуществляющих страховые выплаты самостоятельно. Выдача листов нетрудоспособности предусмотрена не только для граждан России, но и иностранцев, проживающих на территории нашего государства в случае возникновения подобной необходимости.
Оплата осуществляется следующим категориям населения:
- работникам, заключившим трудовой договор с работодателем;
- индивидуальным предпринимателям, занимающимся частной юридической практикой, ведущим крестьянское фермерское хозяйство;
- служащим государственных и муниципальных организаций, работающих по трудовому соглашению;
- остальным группам граждан, осуществляющих страховые выплаты в Фонд социального страхования.
При определении возможности выдачи больничного в подобных ситуациях, прежде всего возникает вопрос определения степени родства.
Единой трактовки, регулирующей эти моменты, в законодательстве не существует. Различные нормативы определяют понятие «членов семьи» по-разному:
- В Семейном кодексе сказано, что это – супруги, их ребенок (в том числе, усыновленный), мать и отец.
- Жилищный кодекс – наряду с указанными, причисляет к данной категории других родных и иждивенцев, находящихся в нетрудоспособном состоянии.
- Федеральный закон «О МРОТ в Российской Федерации» — это граждане, состоящие в родстве или проживающие совместно (ведущие общее хозяйство).
На практике, в большинстве случаев правомочность родства определяется медиком, выдающим больничный лист.
Необходимые документы при оформлении
Для оформления больничного листа по уходу за родственником, понадобится следующая документация:
- паспорт гражданина Российской федерации опекуна или другой документ, удостоверяющий личность;
- медицинская карта заболевшего;
- другие документы, в случае необходимости.
Некоторые учреждения здравоохранения могут потребовать справки или другие документы, удостоверяющие родство, но обязательность их предоставления законодательством не регламентируется. В большинстве случаев вполне достаточно устного подтверждения родства.
На какой срок дается больничный по уходу за больным родственником?
В начале больничный по уходу за больным родственником выдается продолжительностью на три дня. По истечении указанного срока, если необходимость еще существует, лист нетрудоспособности может быть продлен или переписан на другого человека. При этом общая продолжительность не должна превышать одной недели (семи календарных дней). Исключение допускается для детей:
- в возрасте до 7 лет законодательство не ограничивает продолжительность пребывания на больничном;
- если возраст ребенка от 7 до 15 лет – допускается разовая выдача листа нетрудоспособности – до 15 дней.
Фонд социального страхования имеет право оплачивать возмещение по больничному листу при опеке взрослых не более 30 дней в год, если лечение выполнялось амбулаторно.
В случае пребывания на больничном матери с ребенком возрастом до 15 лет, это количество больше:
Вынужденный отпуск по уходу за близкими может быть использован единоразово на весь предусмотренный срок, либо по частям в течение календарного года, при условии, что общее количество оплачиваемых дней нетрудоспособности не превышает установленного законодательством.
Оплата больничного по уходу за родственником
Порядок оплаты листа нетрудоспособности в данной ситуации зависит от общего страхового стажа работника и величины заработка работника. Он определяется ФЗ №255. Сумма возмещаемой компенсации не фиксирована и составляет:
% от среднемесячного заработка
Отдельно выделяется случай, когда продолжительность стажа страховки работника не превышает полугода. При этом размер компенсации не должен превышать одной минимальной расчетной заработной платы.
Средняя заработная плата рассчитывается по итогам работы сотрудника за предыдущие два года. Начисленное пособие подобного отпуска, продолжительностью до 10-ти дней оплачивается предприятием или организацией, в которой работает опекун, остальное – Фондом социального страхования.
После сдачи больничного листа по уходу в бухгалтерию, размер выплат должен быть рассчитан не менее чем в десятидневный срок. Оплата происходит в установленные даты на предприятии, вместе с заработной платой.
Лист неструдоспособности по уходу за взрослым родственником
Больничный по уходу за взрослым больным родственником может быть выдан, если возможна следующая ситуация:
- необеспечение требуемого ухода способно вызвать смертельный исход для заболевшего или образование серьезных проблем со здоровьем;
- установленные показания предусматривают невозможность лечения заболевшего в условиях стационара;
- остальные родственники не имеют возможности оказать уход за больным.
Выплата компенсации лицу, осуществляющему уход за близким взрослым человеком, гарантируется законодательством. Но существуют некоторые исключения, способные повлечь отказ от возмещения:
- если заболевание было сфальсифицировано;
- при ошибках или исправлениях в выданном листе нетрудоспособности;
- если лечение осуществлялось медицинским учреждением, не получившим лицензию на осуществление своей деятельности;
- при прохождении медицинского освидетельствования, назначенного военным комиссариатом;
- если лицо задержано властями, либо находится под арестом;
- если родственник страдает от хронической формы заболевания, не представляющей угрозы для здоровья и жизни.
Оформляется документ в учреждении здравоохранения по месту лечения больного.
Источник: https://pravovojrezultat.ru/drugoe/otpusk-po-uhodu-za-bolnym-rodstvennikom-njuansy-oformlenija.html
Больничный лист по уходу за больным родственником в 2019 году — стационаре, как оплачивается
Бывают ситуации, когда за родственниками необходим срочный домашний и круглосуточный уход.
Для того, чтобы совершать все необходимые действия, следует получить больничный лист.
Только он позволит не посещать рабочее место и проводить время с родственником до его выздоровления.
Обратите внимание
При этом стоит отметить, что порядок оформления больничного листа по уходу за больным родственником в 2019 году поможет осуществить все действия правильно.
Ведь не каждый работодатель хочет отпускать сотрудника с рабочего места.
Общие сведения
Данный лист также устанавливает временную нетрудоспособность гражданина. Оформление больничного может потребоваться:
- при болезнях профессионального характера;
- травмах и заболеваниях, которые появились вне работы;
- при необходимости совершения ухода за малолетним ребенком, человеком, находящимся на иждивении или супругом.
Исходя из данных положений и следует обращаться за оформлением документа больничного листа.
Далее нужно будет согласовывать данный момент с работодателем. Ведь ему нужно будет оплатить больничный за весь период.
Что это такое
Стоит отметить, что подобные граждане должны не иметь возможности самостоятельно ухаживать за собой.
Такими считаются малолетние дети и нетрудоспособные граждане, которые находятся на попечении гражданина.
Обычно больничные такого плана выдаются для присмотра за инвалидом или тяжелобольным человеком. В таком случае ему действительно нужна будет сиделка.
Но нужно понимать, что не всегда можно оформить такой листок нетрудоспособности из-за нескольких факторов.
Так, в законодательстве не совсем четко прописано значение родственника, да и перечня болезней, при которых следует отпускать гражданина на больничный также нет.
Продолжительность отдыха (сколько дней)
Но следует отметить, что данный показатель не является максимальным. Поэтому гражданин может рассчитывать на увеличение данного периода. Но для этого должны быть четкие основания.
Необходимо понимать, что совокупное количество дней такого вида больничного не может превышать 30 дней в год.
Так, можно взять как все 30 дней сразу, так и разделить их на несколько раз в году. Но в любом случае оплата будет проводиться по больничному только на срок в 30 дней за год. Если работнику потребуется больше — ему придется брать выходные за свой счет.
Правовая база
Поскольку именно опираясь на данные документы можно будет защитить свои права на получение больничного.
Гражданину следует понимать, что выплаты по больничному отпуску предоставляются из расчета тех сборов, которые отчислялись по страховке.
Принят данный закон был в 2006 году. И в нем в статье 1.4 говорится о видах страховых пособий, которые могут предоставляться в Российской Федерации в рамках данного законодательства.
Важно
О случаях предоставления обеспечения на время трудоспособности говорится в статье 5.
Именно там можно найти положение о том, что могут выплачивать пособие даже при необходимости ухода за членом семьи.
В этом документе в статье 5 находятся положения, в соответствии с которыми выдаются больничные листы по уходу за родственниками.
Там указаны все нюансы проведения данной процедуры. А в статье 9 говорится о том, какие данные следует вносить в документ и как он должен выглядеть.
Основания для оформления
При этом следует понимать, что существует множество особенностей данной процедуры. Ведь в каждом из вариантов могут быть свои шаги. И их следует учитывать.
Кроме того, начинать оформление лучше после того, как будут получены все основания для этого. Иначе может возникнуть много трудностей.
И сотруднику нужно подготовить все бумаги как можно быстрее — чтобы не задерживать сроки по оформлению и оплате больничного.
Когда можно его получить
Оформить документ можно в нескольких случаях:
- если необходим постоянный уход за больным, в отсутствие которого человек может скончаться или получить существенное ухудшение здоровья;
- при наличии показаний, по которым размещение больного в больничных условиях невозможно и ему нужен только домашний уход;
- отсутствуют родственники, которые могли бы совершать уход за больным.
Выдается ли листок нетрудоспособности
Получить листок по больничному можно только для ухода за членами семьи и на определенных условиях.
Чтобы определить, относится ли родственник к той категории людей, по уходу за которыми будет предоставляться больничный, необходимо ознакомиться с нормами закона.
Так, устанавливаются следующие категории родственников:
| Супруг | В случае официальной регистрации отношений |
| Дети | Как родные, так и усыновленные |
| Родители | — |
При этом есть и различные дополнительные условия, которые влияют на предоставление листка по нетрудоспособности.
В стационаре
Поскольку больной размещен в официальном медицинском учреждении, то уход за ним не требуется. Достаточно проведывать его и поддерживать морально.
Именно в соответствии с этим гражданам и не может быть предоставлен больничный отпуск.
При этом больной не нуждается в постоянном уходе и его полностью обслуживают в медицинском учреждении, а его жизни и здоровью ничего не угрожает.
Инвалидом
Так, всего за год можно получить 120 дней отпуска. Назначить необходимость ухода за ребенком может только его лечащий врач.
На основании его заключения и будет выдаваться больничный лист. Если же ребенок будет проходить лечение в стационаре, то получить больничный не удастся.
Здесь стоит учитывать и один нюанс, который предоставляет возможность получить неограниченный во времени отпуск по уходу за ребенком до исполнения ему 18 лет:
- при заболевании, которое вызвано заражением радиацией от родителя;
- за ребенком, который был рожден после полученного облучения радиацией;
- при проживании в зонах отселения.
Тяжелобольным
Стандартный отпуск составляет 7 дней. Но в случае ухода за ребенком до 7 лет родитель может получить 2 месяца.
И данные больничные не декретные и выдаются дополнительно в случае необходимости.
При наличии у малыша тяжелого заболевания, можно оформить больничный отпуск на срок до 3 месяцев. Если же речь идет не о взрослом,то выдается 120 дней в год.
Все отпуска, которые необходимы более данного периода, следует оформлять за собственный счет работника. Оплачиваться он не будет.
Престарелым
Иногда уход требуется и за престарелыми людьми. Но стоит понимать, что больничный выдают только детям для ухода за их родителями.
Здесь необходимо учесть ряд условий:
- степень тяжести заболевания — от этого будет зависеть решение врача о необходимости постоянного присмотра за больным;
- отсутствие других лиц, которые могут осуществлять уход за престарелым;
- длительность периода ухода.
В российском законодательстве предусмотрено выделение 120 дней в году для совершения ухода за больным родственником.
При этом можно разбить данное число на несколько больничных периодов. Но суммарно за один год можно взять не более 120 дней отпуска с оплатой работодателя.
Если же необходимо получить больше дней больничного, то их придется брать с оплатой за собственные средства.
Необходимые документы, которые нужно предоставить
В зависимости от того, за кем будет осуществляться уход, варьируется и документация:
| Если ухаживать необходимо за супругом | То предоставляется свидетельство о заключении брака |
| Если же необходимо пойти на больничный с ребенком | То необходимо добавить к документам свидетельство о рождении |
| При уходе за родителем | Предоставляется свое свидетельство о рождении |
Данные документы призваны установить родство с гражданином. Поскольку именно на основании родства предоставляется больничный отпуск.
Конечно же, основным документом для оформления будет паспорт и справка о назначении лечения амбулаторно и решение о необходимости ухода за гражданином.
Как оплачивается больничный лист по уходу за больным родственником
Но в соответствии с российским законодательством первые три дня пребывания на больничном оплачивает работодатель — исходя из собственных средств.
Остальные дни больничного будут оплачиваться из денежных средств Фонда социального страхования.
Поскольку именно туда подаст все необходимые расчеты и документы работодатель.
Могут ли отказать в выдаче
Случаи отказа в выдаче больничного достаточно редкие. Но есть несколько оснований для отказа:
- фальшивость болезни;
- в больничном листе есть ошибки и исправления;
- медицинское учреждение, которое выдало лист не имеет на это лицензии;
- гражданин находится на медицинском обследовании от военкома;
- заболевание родственника является хроническим и не грозит летальным исходом.
Только в связи с данными факторами гражданин может получить отказ в выдаче больничного листа.
Получить оплачиваемый отпуск по уходу за родственником не всегда просто. Здесь нужно знать несколько нюансов как в законе, так и по самой процедуре оформления.
Источник: https://posobieguru.ru/dokumenty/bolnichnyj-list-po-uhodu-za-bolnym-rodstvennikom/
Порядок и правила оформления больничного по уходу за родственником
Система выдачи больничных листов была создана с целью поддержки социально незащищенного населения. Работники различных организаций имеют право получить медицинские листы, гарантирующие выплату денежной компенсации за то время, в которое не было возможности осуществлять трудовую деятельность на рабочем месте.
Больничные листы выдаются не только заболевшим сотрудникам компаний, но и тем, у кого заболели нетрудоспособные родители или дети. В случае, если взрослый человек обеспечивает уход за больным, после операции, онкобольным, он может получить короткий отпуск, который будет оплачиваться. То же касается и ухода за ребенком.
Больничный лист дает право работнику не выходить на службу не только по причине собственной болезни, но и в случае, если болеет кто-то из близких людей, и за этим человеком требуется уход, который нет возможности обеспечить ни в каких иных условиях, кроме как амбулаторных.
Законодательное регулирование
В России выдача больничных листов установлена на законодательном уровне и регулируется такими актами и законами:
- Федеральный закон о социальном страховании, предусматривающий выплату пособий при временной нетрудоспособности в случае болезни родственника или в связи с материнством;
- Приказ Минздрава социального развития, утверждающий порядок выдачи листов;
- Постановление Правительства РФ, регулирующее порядок начисления пособий не только по случаю болезни, но и в связи с беременностью и родами, уходом за ребенком и родственниками.
Эти акты и законы полностью регулируют выдачу листов, устанавливают правила выдачи пособий, его размеры, количество дней, которые работник может провести в отпуске.
Основное правило выдачи листов – их могут получить только родственники, в том случае, если заболевший человек не подлежит госпитализации, а лечиться в домашних условиях самостоятельно не имеет возможности.
Когда можно его получить
Больничный по уходу за ребенком исчисляется, исходя из тяжести заболевания. Работнику может быть предоставлен отпуск на 2 месяца в случае, если ребенку еще не исполнилось 7 лет. Если заболевание очень тяжелое, отпуск увеличивается до 3 месяцев.
При достижении ребенком 7 – летнего возраста, и до 15 лет, родителю предоставляется 45 дней, в том числе 15 дней для совместно пребывания с ребенком в больнице. Если же ребенок является инвалидом, то на уход за ним предоставляется 120 календарных дней по решению лечащего врача.
Для ухода за детьми старше 15 лет предоставляется короткий отпуск – от 3 до 7 дней.
Законом установлены случаи, при которых отпуск по уходу за ребенком до 18 лет может быть неограниченным по времени:
- Для лиц, проживающих в зонах отселения;
- Для лиц, подвергнувшихся радиоактивному облучению, и родивших детей;
- В случае заболевания ребенка, вызванного облучением радиацией одного из родителей.
В случае необходимости, родители могут попеременно получать больничный лист по уходу за ребенком.
Больничный лист по уходу за взрослым родственником предоставляется лицам:
- осуществляющим уход за родителями после операции, заболевшими онкологическими заболеваниями, лежащими больными;
- осуществляющим уход за престарелыми родителями;
- достигшим возраста 15 лет, по уходу за больными родственниками.
После наступления 15-летнего возраста, гражданин имеет право на получение больничного по уходу за больными родственниками. Это право действует вплоть до 80 лет. Оплачиваемый больничный выдается людям, которые осуществляют уход за своими взрослыми родственниками, чаще всего, родителями.
Уход за престарелыми родственниками, достигнувшими возраста 80 лет, могут осуществлять как дети, так и внуки, достигнувшие возраста 15 лет. При этом, если они являются официально трудоустроенными, то имеют право получать пособие за время отсутствия на рабочем месте.
Согласно семейному законодательству, пособие может быть выдано только тем, кто является ближайшим родственником лица, за которым требуется уход. Больничный может быть выдан для ухода за отцом или матерью, бабушкой или дедушкой, родственниками со стороны родителей: тетей или дядей.
Продолжительность и периодичность
Законодательно было установлено, что отпуск по уходу за больным может составлять 7 дней.
Изначально врач выдает справку на 3 дня. По истечении этого срока больничный лист может быть переписан на другого человека, или же продлен. Срок продления не превышает 7 дней.
Совет
За год работающий человек может получать компенсацию по больничному листу от ФСС лишь за 30 дней и при условии, что лечение проходит амбулаторно.
Отпуск можно взять как единоразово, на 30 дней, так и несколько раз в год, при условии, что общая сумма пропущенных рабочих дней не будет превышать установленную законом цифру.
Порядок расчета
Оплачиваемый отпуск по уходу за больным родственником может получить любой взрослый, официально трудоустроенный человек.
Получить больничный несложно, если человек болеет непродолжительное время – до 30 дней. В остальных случаях получить лист достаточно тяжело, и чаще всего приходится брать отпуск за свой счет.
Выдача листа нетрудоспособности осуществляется в том случае, если:
- Отсутствие должного ухода может принести больному летальный исход или серьезное ухудшение состояния здоровья;
- Существуют показания, исходя из которых, нет возможности поместить человека на лечение в больницу;
- Среди родственников ни у кого больше нет возможности осуществлять уход за больным.
Закон гарантирует оплату компенсации лицу, осуществляющему уход за больным родственником, однако существует несколько исключений.
В выплатах может быть отказано в том случае, если:
- Болезнь была сфальсифицирована;
- При оформлении листа были допущены ошибки и исправления;
- У медицинского учреждения отсутствовала лицензия на оказание услуг;
- Человек проходит медицинскую комиссию по направлению от военного комиссариата;
- Лицо находится под стражей или арестом;
- Заболевание у родственника является хроническим и находится в фазе обострения, не представляет угрозы для жизни.
При начислении пособия, первые три дня больничного оплачиваются бухгалтерией предприятия, последние четыре дня – ФСС. Выплата производится вместе с заработной платой в день, установленный на предприятии. Даже если работник пришел спустя день – два после выплаты заработной платы, он сможет получить пособие в новом расчетном месяце.
Расчет выплаты пособия:
- Производится учет общего страхового стажа, средний заработок за последние 2 года и количества пропущенных рабочих дней;
- Бухгалтер предприятия высчитывает суммарный доход за последние 2 года и делит его на количество отработанных дней. Эта сумма умножается на количество дней, проведенных в отпуске;
- Окончательная сумма пособия зависит от коэффициента. Чем больше стаж работы на предприятии, тем больше будет сумма пособия. При стаже от восьми более лет она составляет сто процентов.
Если стаж работы составляет 6 месяцев, то размер пособия не будет больше, чем 1 МРОТ.
Порядок оформления
Чтобы оформить больничный, не нужно много времени и труда. Оформляется листок в поликлинике, в которую больной обращается за медицинской помощью.
Поликлиника должна иметь лицензию, которая дает ей право выписывать листы нетрудоспособности и предоставлять медицинские услуги.
В том случае, если больной направляется на домашнее, амбулаторное лечение, врач обязан поинтересоваться о том, кто из родственников сможет ухаживать за пациентом, и на этого человека оформляется больничный.
Шаги по оформлению:
- Обращение в поликлинику;
- Получение направления на амбулаторное лечение;
- Предоставление сведений о родстве;
- Получение документа на руки.
Для того, чтобы его получить, могут потребоваться документы, которые подтвердят родство. Таким документом может быть паспорт, свидетельство о рождении или заключении брака. При оформлении листка, в специальной графе ставится подходящий код родственной связи.
Однако на практике зачастую хватает лишь устного заверения в родстве, и иногда врач даже соглашается выдать больничный лицу, не состоящему в кровном родстве с больным.
Об особенностях оформления листков нетрудоспособности по уходу за родственниками смотрите в следующем видеоматериале:
Рекомендуем другие статьи по теме
Источник: http://posobie-help.ru/kompensacii/bolnichnyj/po-uhody/za-rodstvennikom.html
Как получить больничный лист по уходу за лежачим больным
Больничные листы выдаются сотрудникам любых учреждений с целью компенсировать денежные средства работника в связи с временной нетрудоспособностью человека. Существует несколько категорий таких больничных листов. Они выдаются не только при заболевании сотрудника, но и тогда, когда у него есть родственник, которому требуется помощь. Оформление, разумеется, имеет определенные особенности.
Кому положен больничный лист в связи с уходом за членом семьи
Он положен родственникам, опекунам, попечителям лежачего больного или пожилого человека, которые достигли совершеннолетия и подлежат страхованию. Также это возможно сделать иностранцу или человеку без гражданства.
Однако в некоторых нормативно – правовых актах несколько по-разному описано понятие «член семьи», не смотря на эту проблему родства с лежачим больным или пожилым, решает непосредственно врач пациента.
| Федеральный закон о минимальной оплате труда в России | Кодекс семьи | Жилищный кодекс |
| Те, кто связан родством с человеком или проживающим совместно и ведущим совместное хозяйство. | Жена и муж, их родители (в том числе и пожилые), а также их дети (родные или усыновленные). | Дети, супруг или родители собственника жилья. При этом родственниками являются остальные члены семьи, проживающие отдельно. |
В каких случаях возможен отказ при оформлении больничного
При оформлении существуют критерии, без которых доктор может отказать в выписке листа:
- Если у заболевшего нет признаков нетрудоспособности,
- Хронические патологии без периода обострения,
- Тем, кто проходит военную комиссию для военкомата,
- Сотрудникам учреждений, проходящих запланированный профосмотр,
- Состоящим под административным арестом,
- Пожилым людям, находящимся на пенсионном обеспечении и не имеющим работы.
Подобные критерии распространяются на заболевших родственников, а не на тех, кто собирается осуществлять уход.
При этом существуют три основных критерия для сотрудника, по которым ему могут отказать:
- Если человек может получить необходимое лечение и уход в стационаре,
- Наличие других родственников, имеющих возможность взять на себя уход,
- Если без помощи пациенту не станет хуже,
- Если сотрудник на данный момент находится в отпуске по причине ухода за ребенком.
В остальных случаях больничный по уходу за лежачим больным или пожилым должен быть оформлен и оплачен. Случается, что пожилой член семьи берет на себя хлопоты, при этом никому из остальных родственников не приходится оформлять такой документ. При условии, что пожилой способен обеспечить необходимую помощь, так как пожилые люди часто сами болеют хроническими патологиями.
Как подсчитывается оплата за больничный для сотрудника
Существует общее пособие для всех категорий работников и государственных служащих без учёта занимаемой должности. Размер выплат зависит от стажа (на основании федерального закона №255). Таким образом, если стаж работы не превышает 5 лет, размер компенсации составляет 60%, от 5 до 8 лет оплачивается в размере 80%, и только за стаж более 8 лет начисляется 100% дневного пособия.
Если у сотрудника стаж не более полугода – это считается особой ситуацией и оплачивается не дороже 1 МРОТ. По правилам, если служащий присматривал за лежачим больным родственником или пожилым родителем дольше одной недели, оплате подлежат только первая.
Как оформляется больничный лист
На основании трудового кодекса работник может сам написать заявление работодателю по причине оформления отпуска по уходу за лежачим родственником, а также пожилым. Такой отпуск берётся за свой счёт. В статье 128 ТК не говорится, что начальник должен предоставить такой отпуск – при подаче заявления может быть отказано. Длительность обговаривается и может достигать любого срока.
Для оформления требуется паспорт или любой другой документ, который подтверждает личность. Врач заполняет специальный бланк, который должен быть заверен в поликлинике. После окончания срока – работник предоставляет документ своему начальству для подсчета оплаты.
Особенности длительности периода ухода
Например, при уходе за за пожилым родителем существует несколько условий:
При этом он оформляется на срок не более 2 недель, по окончанию срока сотрудник может взять как основной (плановый) отпуск, так и отпуск за свой счёт. Если пожилой проживает в пансионате, то в больничном листе члену семьи ему окажут.
При заболевании одного из супругов, второй может попросить больничный по уходу за лежачим больным не дольше, чем на 7 дней. Если заболел ребёнок, тут тоже есть несколько условий, например, он не должен достигнуть 15-летнего возраста. При онкологической патологии у ребёнка или ВИЧ- инфекции – больничный для родителя оформляется на неограниченный срок.
На какие категории пациентов распространяется больничный лист
Если форма заболевания предусматривает обязательное присутствие другого человека рядом и нет необходимости госпитализации.
На самом деле, существуют и такие ситуации, когда стационар переполнен и нет свободных коек для больного человека или пожилого (например, при сезоне ОРВИ).
Тогда сам врач, при первичном посещении и выставлении диагноза говорит семье, что нужен круглосуточный уход для лежачего больного или пожилого человека.
При лечении находиться возможно не только дома, но и в стационаре. В некоторых случаях госпитализация стого противопоказана. Если в семье имеется инвалид, то как правило родственники берут больничный на момент обострения хронических заболеваний (которые часто мучают подобные категории граждан).
Онкологические пациенты требуют непосредственного ухода в период проведения химио- и лучевой терапии, вне зависимости – пожилой это человек или ребёнок.
При этом лежачий больной и пожилой человек может быть госпитализирован, а также посещать медицинское заведение, больничный оформляется в любой ситуации, за исключением законных отказов и, если больничный просит пожилой, неработающий человек.
Видео
044
Источник: https://zabota-doma.ru/yuridicheskie-voprosy/kak-poluchit-bolnichnyj-list-za-lezhachim-bolnym/
|
Где я могу найти помощь умирающему родственнику?
Десятилетия назад большинство людей умирали дома, но достижения медицины изменили это. Сегодня большинство американцев в конце жизни находятся в больницах или домах престарелых. Некоторые люди попадают в больницу, чтобы лечиться от болезни. Некоторые могут уже жить в доме престарелых.
Нет подходящего места для смерти. И, конечно же, не всегда решать, где мы умрем. Но, если у каждого человека и / или его семьи есть выбор, следует подумать, какой тип ухода имеет наибольший смысл, где такой уход может быть предоставлен, готовы ли его родственники и друзья помочь и как они будут платить. для этого.В этой статье мы расскажем о некоторых вариантах ухода, доступных людям в конце жизни.
Медицинская помощь в конце жизни в больницах
Омару 64 года, он живет дома, у него в анамнезе застойная сердечная недостаточность. Он решил, что несмотря ни на что, он хочет, чтобы врач сделал все возможное с медицинской точки зрения, чтобы продлить ему жизнь. С этим согласны самые близкие к Омару. Однажды ночью Омар просыпается от боли в груди и попадает в больницу, где круглосуточно работают врачи и медсестры. Больницы предлагают полный спектр вариантов лечения, анализов и другой медицинской помощи.Если сердце Омара продолжает отказывать, он может получить помощь в отделении интенсивной терапии (ICU) или отделении коронарной терапии (CCU).
Хотя в больницах есть правила, иногда они могут быть гибкими. Если врач Омара думает, что он не реагирует на лечение и умирает, семья может попросить расслабленные часы посещения. Если семья Омара хочет принести личные вещи из дома, они могут спросить персонал, есть ли ограничения по площади или нужна ли дезинфекция.
В условиях больницы доступны медицинские работники, которые знают, что делать с умирающим.Это может быть очень обнадеживающим. В дополнение к обычному медицинскому персоналу в некоторых больницах могут быть группы паллиативной помощи, которые могут помочь справиться с неприятными симптомами и принять медицинские решения для пациентов, которые могут или не могут быть в конце жизни.
ОИТ (отделение интенсивной терапии) и CCU (отделение коронарной терапии) являются типами отделений интенсивной терапии. Эти отделения являются частью больницы, где тяжелобольные пациенты могут пользоваться услугами специально обученного персонала, у которого есть быстрый доступ к современному оборудованию.Медицинский персонал в отделениях интенсивной терапии и интенсивной терапии внимательно следит за небольшим количеством пациентов и ухаживает за ними. Врачи, работающие в этих отделениях, называются реаниматологами.
Пациенты в отделении интенсивной терапии или отделении интенсивной терапии часто подключаются к мониторам, которые проверяют дыхание, частоту сердечных сокращений, пульс, артериальное давление и уровни кислорода. Через трубку для внутривенного вливания могут подаваться лекарства, жидкости и / или питание. Другая трубка, называемая катетером Фолея, может выводить мочу из организма. Трубка через нос или живот может обеспечить питание и удалить нежелательные жидкости.Дыхательная трубка может быть прикреплена к аппарату ИВЛ или респиратору, чтобы помочь дышать.
Часто эти внешние опоры, предназначенные для использования в течение короткого времени, поддерживают жизненно важные функции, пока тело заживет. Но иногда даже при интенсивной терапии организм не может зажить, и органы начинают выходить из строя. Когда это произойдет, выживание маловероятно. В этом случае медицинская бригада может поговорить с семьей — и пациентом, если он или она в сознании, — о том, следует ли продолжать интенсивное лечение.
Уход за пациентами в конце жизни в домах престарелых
В конце жизни все больше и больше людей попадают в дома престарелых. В доме престарелых всегда присутствует медперсонал. В отличие от больницы, врач не постоянно находится в учреждении, но может быть доступен по телефону. Планы ухода за пациентами в конце жизни могут быть составлены заранее, поэтому, когда придет время, помощь может быть оказана по мере необходимости без предварительной консультации с врачом.
Если человек прожил в доме престарелых какое-то время, возможно, у персонала и семьи уже есть отношения.Это может сделать лечение более индивидуальным, чем в больнице. Кроме того, если человек зарегистрирован в хосписе, команда хосписа будет доступна для оказания помощи медперсоналу с уходом в конце жизни.
Как и в больнице, в домах престарелых может возникнуть проблема с конфиденциальностью. Вы можете спросить, можно ли сделать так, чтобы ваша семья могла проводить больше времени в одиночестве, когда это необходимо.
Уход за больными на дому
Дом, вероятно, наиболее знакомая обстановка для тех, кто нуждается в уходе в конце жизни.Семья и друзья могут свободно приходить и уходить. Уход на дому может стать большой работой для семьи и друзей — в физическом, эмоциональном и финансовом отношении. Но есть и преимущества, и часто за эту работу готовы взяться лица, осуществляющие уход. Наем медсестры на дому — вариант для людей, которые нуждаются в дополнительной помощи и имеют финансовые ресурсы.
Поговорите со своим лечащим врачом о необходимом уходе. Часто эта помощь не требует участия медсестры, но может быть оказана помощниками медсестры или семьей и друзьями без медицинского образования.
Чтобы обеспечить комфортный уход на дому, вам нужно будет организовать услуги (например, медсестры) и специальное оборудование (например, больничную койку или прикроватный туалет). Медицинское страхование может покрывать эти услуги или оборудование только в том случае, если они были заказаны врачом; Перед оформлением заказа обязательно проконсультируйтесь со своей страховой компанией.
Вместе с врачом определите, что необходимо для обеспечения комфортного ухода в домашних условиях. Если тяжелобольный человек возвращается домой из больницы, иногда специалист по выписке из больницы, часто социальный работник, может помочь с планированием.Местное агентство по проблемам старения может порекомендовать другие источники помощи.
Врач должен быть доступен для наблюдения за уходом за пациентом на дому — он или она будет организовывать новые услуги, корректировать лечение и заказывать лекарства по мере необходимости. Важно следовать плану врача, чтобы умирающему было как можно комфортнее. Поговорите с врачом, если считаете, что лечение больше не помогает. Хоспис часто используется для ухода за людьми, которые в конце жизни остаются дома.
Выбор среди различных вариантов ухода в конце жизни может быть трудным. Вот несколько вопросов, которые могут помочь вам определить, что лучше для вас и вашей семьи.
- Если мы продолжим текущий курс лечения, что, по вашему мнению, будет дальше?
- Какой вид ухода в конце жизни требуется?
- Может ли наиболее вероятный опекун оказать такую помощь?
- Где умирающий хотел бы получить эту медицинскую помощь в конце жизни — в учреждении или дома, например?
- Какое место лучше всего подходит для получения желаемого ухода?
- Кто оплатит это лечение?
- Можем ли мы получить помощь в оплате временного ухода?
- Есть ли большая вероятность, что лечение в отделении интенсивной терапии обратит процесс умирания вспять или вместо этого затянет его?
Для получения дополнительной информации о том, где получить помощь при окончании срока службы
Этот контент предоставлен Национальным институтом старения NIH (NIA).Ученые NIA и другие эксперты проверяют этот контент, чтобы убедиться, что он точен и актуален.
Проверено содержание:
17 мая 2017 г.
Почему умереть дома — еще не все, до
Однажды во время последнего месяца пребывания моей матери на этой планете ей предложили дополнительную подушку, чтобы ей было удобнее. Она полушутя сказала, что подушка ей на лицо.
Если бы я знал, какими будут ее последние дни, я, возможно, обязан.
Смерть дома — это все в моде. Позволить бабушке увядать в больнице или доме престарелых — это уже давно в прошлом.
Аргумент «умереть дома» убедителен. Сторонники проводят опросы, которые показывают, что большинство людей предпочли бы умереть дома. Уйти из жизни в знакомой обстановке в окружении любящих членов семьи, а не в безличном, антисептическом и / или пропахшем мочой учреждении. К тому же это чертовски дешевле.
Зарегистрируйтесь в агентстве домашнего хосписа, и милосердные медсестры и сотрудники предоставят вашему близкому паллиативную медицинскую помощь, лекарства и оборудование, полностью покрываемые программами Medicaid и Medicare!
Умереть дома может быть страшно для умирающего.Трудно сказать, поскольку никто не удосужился заполнить опрос удовлетворенности клиентов с другой стороны. Для членов семьи домашний хоспис не всегда так радужен, как его изображают. Это может быть мучительный, истощающий душу кошмар, который никакая терапия никогда не сможет исправить.
Опыт работы семьи в домашнем хосписе сильно зависит от двух факторов: насколько вовлечена ваша семья и где живет умирающий. В идеале вам помогут несколько членов семьи.Я единственный ребенок, и, поскольку поблизости не было родственников, меня назначили основным опекуном в семье. Я должен был объявить все кадры, но я также должен был выполнить их все. В большом городе хорошо укомплектованная домашняя хосписная компания может предоставить более комплексный круглосуточный уход, чем в маленьком городке, где жила моя мать.
Я полностью поддерживал домашний хоспис после того, что случилось с моим отцом.
В 2011 году мой отец умер в учреждении для престарелых почти в 200 милях от дома.Он рухнул в душе, в объятиях незнакомцев, его истощенное тело и разрушенный болезнью Альцгеймера мозг, наконец, вывели его из состояния зомби, в котором он пребывал в течение года. Поскольку персонал не смог определить местонахождение приказа DNR, была вызвана скорая помощь, и скорая помощь проводила искусственное дыхание до тех пор, пока моему отцу не сломались ребра.
Это был ужасный способ умереть. Папа всегда боялся смерти, и мы, конечно, не сделали ему одолжение с этим хаотичным концом. Я до сих пор испытываю чувство вины за то, что мой отец умер наедине с незнакомцами в городе, далеком от дома.
Я только что видел, как моя мама умирает дома.
И я сомневаюсь, что это имело какое-то значение, что она боролась через мучительную смерть на своей собственной неровной кровати на выцветших 25-летних простынях по сравнению со стерильной больничной койкой.
За последние несколько дней ее голова была запрокинута, а стеклянные глаза все время смотрели на лепной потолок. Имело бы значение, если бы штукатурку заменили плиткой на потолке учреждения? Возможно нет.
Имело ли значение то, что я сменил ей подгузники вместо незнакомца, которому очень мало платят?
Мама сказала, что никогда не думала, что я буду вытирать ее интимные части, обмывать ее губкой, вставлять суппозитории или выполнять какие-либо интимные дела, которые могут выполнять члены семьи, осуществляющие уход, даже в домашнем хосписе.
По мере того, как состояние мамы ухудшалось, она полностью приковывалась к постели, и она задала мне вопрос, на который невозможно было ответить: «Что со мной случилось?»
Последняя неделя жизни моей матери была смесью боли и замешательства на фоне ступора, вызванного морфием. Я начал рассматривать ее не как свою мать, а как пациентку.
Медсестры домашнего хосписа мало что могли сделать, кроме как убедиться, что я даю ей достаточно обезболивающего, и помогать мне перемещать ее, чтобы она чувствовала себя комфортно.
Ежедневные посещения медсестры заключались в проверке показателей жизнедеятельности и заполнении необходимого Medicare обследования.Социальный работник организовал для меня короткие передышки волонтеров. Когда мама умерла, капеллана не было, поэтому мы так и не встретили ее.
Я был наедине с моей матерью, когда она испустила последний рваный вздох в этом мире.
Было бы лучше моей матери в стационарном хосписе или доме престарелых? (Поблизости нет стационарных хосписов; ближайший медицинский центр находится в получасе езды.) Она на удивление преуспела в учреждении квалифицированного сестринского ухода, в которое ее поместили после операции по поводу рака три года назад.Ей понравилось социальное взаимодействие, и она снова научилась ходить благодаря великолепной программе реабилитации.
Конечно, на этот раз надежды на выздоровление не было. Моей матери просто нужна была комната ожидания, пока ее слабое тело не позволит ее духу уйти.
Я не жалею, что моя мама умерла дома при уходе в хосписе. Я не жалею, что был ее верным, хотя и неуклюжим попечителем.
Я сожалею о том, что был так занят своими обязанностями по уходу, такими как прием лекарств, смена подгузников и лечение пролежней, что я упустил из виду простые радости, которые моя мама могла испытать в последние дни своей жизни.Еще раз на улице, чтобы почувствовать солнце на своем лице и посмотреть, как большие черные вороны взлетают в воздух. Ложка сливочного мороженого с орехами пекан, ее любимое лакомство. Глоток черного кофе, ее любимого напитка. Еще одно объятие, еще один поцелуй в щеку, еще немного подержав ее за руку.
Чтобы вырастить ребенка, может понадобиться деревня, но когда дело касается умирающих, вы можете обнаружить город-призрак.
Эссе Джой вошли в бестселлеры антологий, в том числе Куриный суп для души: жизнь с болезнью Альцгеймера и другими деменциями .
Джой Джонстон — цифровой журналист из Атланты, которая начала блог проекта «Воспоминания» в 2012 году после того, как ее отец умер от болезни Альцгеймера. Ее эссе вошли в бестселлеры антологий, в том числе «Куриный суп для души: жизнь с болезнью Альцгеймера и другими деменциями».
Как узнать, когда пришло время для круглосуточного обслуживания
Мгновенная загрузка: настало ли время для круглосуточного ухода на дому? Контрольный список
Решение начать с круглосуточного ухода на дому или повысить его до этого уровня может быть трудным.
Как члены семьи мы можем не захотеть мириться с ограничениями любимого человека или живем, отрицая его слабоумие или болезнь. Не ждите начала кризиса, прежде чем принимать это решение. Будьте в курсе и участвуйте. То, что вы узнаете в ходе этого процесса, будет бесценным.
Это руководство и контрольный список помогут вам перейти от дневного ухода к круглосуточному уходу на дому.
9 преимуществ круглосуточного ухода на дому
Уход на дому позволяет стареющим родителям или супругам продолжать жить там, где им наиболее комфортно.Подготовка может сделать разницу между спокойствием и хаосом. Научиться быть активным партнером поможет.
Преимущества круглосуточного ухода за вашей семьей:
- Снижение возбуждения у людей, потерявших чувство времени и места. Люди с деменцией часто теряют ориентацию во времени и месте. Это может вызвать сильное волнение. Медицинский работник из агентства личной гигиены может успокоить и успокоить человека с деменцией. Такие отвлекающие маневры, как участие в какой-либо деятельности, могут быть очень полезными и улучшать качество жизни.
- Уменьшение кожных инфекций и инфекций мочевыводящих путей. При круглосуточном уходе за пожилыми людьми есть возможность заметить изменения. Инфекции мочевыводящих путей часто встречаются у пожилых людей и могут способствовать серьезным физическим и психическим проблемам. Круглосуточный опекун может предупредить об этой возможной проблеме и известить кого-нибудь.
- Сниженный риск падения. Воспитатели могут помочь людям, которые нуждаются в помощи, чтобы встать с постели или выздоравливают после несчастного случая или болезни. Падения являются основной причиной смерти и инвалидности пожилых людей.Круглосуточный уход может иметь большое значение для предотвращения падений. Воспитатель может помочь кому-то встать с постели, принять туалет и искупаться. Избавление от лишнего мусора также может снизить риск падения. Воспитатель может взять коврики, убрать беспорядок и посоветовать улучшить освещение. Также они могут сопровождать кого-то на прогулке.
- Снижение риска обезвоживания и связанного с ним обморока. Обезвоживание часто встречается у пожилых членов семьи. Частично это связано с ослаблением механизма жажды с возрастом.Благодаря круглосуточному уходу за пожилыми людьми вашему близкому можно будет напоминать пить в течение дня. Это может снизить риск обморока или других проблем со здоровьем.
- Как избежать несчастных случаев на кухне или в ванной. Для людей с деменцией кухня и ванная могут быть опасными! Даже для члена семьи, выздоравливающего после болезни, эти две области необходимо контролировать из соображений безопасности. Воспитатели могут следить за тем, чтобы плита не оставалась включенной, и оказывать помощь, когда кто-то принимает душ.Если кто-то не может готовить самостоятельно, приготовление еды — неоценимое преимущество 24-часового ухода. При регулярном приготовлении сбалансированных и питательных блюд можно соблюдать особые диетические ограничения.
- Больше времени с товарищем улучшает социализацию. Это недооцененное преимущество 24-часового ухода. Изоляция может иметь разрушительные последствия. Социализация, будь то с самим опекуном или в результате доступа, который может предоставить опекун, может иметь огромное значение в чьей-либо жизни.Многочисленные исследования показали, что социализация помогает предотвратить снижение когнитивных функций. Это не означает, что наличие кого-то на связи 24 часа в сутки «вылечит» деменцию. Однако он может улучшить настроение и уменьшить возбуждение.
- Удовлетворение личных и медицинских потребностей в ночное или дневное время. Ночное время может быть чревато беспокойством, если вы заботитесь о члене семьи. Что делать, если произошел несчастный случай или медицинское событие, требующее действий? Даже поход в туалет посреди ночи может быть опасным.Вы также должны контролировать потребление кислорода и напоминать о приеме лекарств. Вы можете спокойно отдыхать с опекуном, который может позаботиться о проблемах или предупредить кого-то, кто может.
- Предотвращение возможного приема в учреждение престарелых или квалифицированный медперсонал. Большинство людей говорят, что хотят стареть в собственном доме. Когда безопасность становится проблемой, круглосуточный уход может позволить кому-то безопасно оставаться дома, иногда на неопределенный срок, вместо того, чтобы идти в дом престарелых или в учреждение по уходу за памятью.
- Продолжение или начало программы деятельности. Физическая и трудотерапия — это ограниченные по времени действия, покрываемые программой Medicare после болезни или несчастного случая. Лица, осуществляющие уход, не имеют лицензии на предоставление этих специализированных услуг, но могут побуждать кого-либо продолжать деятельность, независимо от того, предписано ли физиотерапевтом или нет. Даже регулярные прогулки с опекуном могут принести кому-то пользу и обезопасить их!
Как круглосуточный уход поддерживает пожилых людей дома
ИсторияДжека, приведенная ниже, является хорошим примером того, как круглосуточный уход может помочь кому-то в безопасности и в его доме.Читая его историю, вы можете заметить некоторые из тех же проблем с членом вашей семьи.
Джек — общительный 85-летний мужчина с диагнозом болезнь Альцгеймера. Несколько лет назад он потерял жену и живет самостоятельно в собственном доме. Хотя его здоровье относительно хорошее, его память со временем ухудшилась. Он забывает поесть и искупаться и недавно встретился с «девушкой», которая уговаривала его взять ее поесть. На его копейке. Джек также открывает двери для всех, кто приходит и покупает несколько систем домашней безопасности.Он также сообщает, что упал ночью по дороге в ванную. Его любимую собаку давно не ухаживали и не отправляли к ветеринару.
Семья Джека обеспокоена всеми этими проблемами и решает, что единственный способ решить их все — нанять круглосуточных опекунов. Как только график составлен и лица, обеспечивающие уход, сразу же приступят к работе.
Сиделки готовят для Джека все блюда, и его питание резко улучшается. Джеку рекомендуется принимать ванну, что в большинстве случаев помогает поддерживать его гигиену.Воспитатели идут с Джеком и его собакой к грумеру и ветеринару. По указанию семьи, Джек не должен платить за питание своей «подруги». Неудивительно, что она исчезает. Между тем, когда люди подходят к двери, сиделки вмешиваются и не позволяют Джеку подписаться на еще одну систему домашней безопасности. Они также отвечают на телефонные звонки и перехватывают мошеннические звонки. Ночью ночной опекун будет настороже, если у Джека возникнут проблемы с туалетом.
Улучшение в жизни Джека драматическое.Он счастливее и здоровее. Более того, он может оставаться в любимом доме. Мгновенная загрузка: настало ли время для круглосуточного ухода на дому? Контрольный список
Как узнать, что настало время для круглосуточного ухода на дому
Круглосуточная помощь круглосуточно, днем и ночью. Хотя в каждом штате свои правила, типичные варианты круглосуточного ухода включают:
- Один помощник по уходу, который работает полный рабочий день с перерывами, за которыми следует 8-часовой отдых дома у клиента.
- Двое сиделок работают в смену по 12 часов.Вечерний сиделка не спит всю ночь.
Спросите консультанта в вашем штате
Обратите внимание на следующие признаки того, что, возможно, пришло время перейти с почасового ухода на 24-часовой уход за вашим старшим супругом, родителем или другом:
- Частые падения или нарушение равновесия. Это может быть результатом слабоумия, неврологической проблемы или следования или несчастного случая.
- Дневное и ночное время суток путают, часто просыпаются посреди ночи или возбуждены в темноте
- Недавняя госпитализация или пребывание в реабилитационном центре после перелома бедра, инсульта или сердечного приступа
- Обморок или спутанность сознания от обезвоживания
- Сложность еда или питье без посторонней помощи
- Блуждание из дома, пешком или на автомобиле, потеря или замешательство
- Смущение или страх из-за короткого отсутствия семьи, друзей или опекунов
- Новые или частые несчастные случаи в ванной комнате
- Оставление плиты без присмотра
- Вы боитесь оставлять человека ночью или плохо спите, потому что удовлетворяете его ночные потребности.
Мгновенная загрузка: пришло время для круглосуточного ухода на дому? Контрольный список
Начало работы с круглосуточным обслуживанием
Большинство людей обращаются к лицензированному, связанному агентству, чтобы удовлетворить потребность в уходе за стареющим родителем или супругом.Наем через агентство приносит душевное спокойствие и безопасность.
24 часа — это долгий срок. Координация ухода должна быть партнерством между вами и выбранным вами агентством. Чем больше вы вовлечены, тем лучше будет.
Вопросы о круглосуточном уходе на дому
Задайте своему агентству по уходу на дому следующие вопросы, чтобы начать круглосуточный уход на дому за вашим престарелым родителем или вашим супругом:
- Сколько воспитателей мне следует ожидать в смену? Как делятся смены?
- Могу ли я побеседовать с каждым из этих лиц, осуществляющих уход? Могу ли я попросить каждого опекуна встретиться с моим престарелым родителем или супругом (-ой), чтобы узнать, подходят ли они?
- Будут ли эти же сиделки меняться в течение недели?
- Что делать, если кто-то не может сделать свою смену? Как вы справляетесь с «заменяющими» опекунами?
- Могут ли члены семьи по уходу разделять обязанности с сотрудниками агентства? Как мы будем это согласовывать?
- С кем мне поговорить, если возникнут проблемы?
- Сколько воспитателей являются сертифицированными помощниками медсестер?
- Какие конкретные задачи разрешено выполнять опекуну?
- Придет ли ко мне домой начальник? Как часто?
Координация круглосуточного ухода на дому без агентства
У вас может возникнуть соблазн нанять кого-нибудь, кого вы знаете, или нанять частного опекуна для ухода за стареющим родителем или супругом.Делайте это с открытыми глазами и вниманием к деталям.
- Вы будете нести ответственность за заработную плату, налоги (если человек классифицируется как сотрудник), оплату труда и страхование ответственности.
- Вы будете нести ответственность за управление и координацию графиков ухода за всеми вашими родителями или супругами.
- Вам нужно будет найти, часто в короткие сроки, замену для тех, кто ухаживает за вами, которые не могут сменить смену или устроиться на другую работу.
- Уточните у страхового агента вашего домовладельца или арендатора.Узнайте, покрывает ли ваш полис обязательства домашних работников.
- Узнайте требования к минимальной заработной плате и оплате сверхурочных в вашем штате.
- В некоторых штатах не разрешается сиделка по дому или обменивать домашнюю часть заработной платы на «проживание и питание».
Наличие сплоченной команды воспитателей важнее, чем люди думают. Последовательность и непрерывность оказания помощи укрепляют доверие. Разные сиделки, приходящие в разное время дня, могут сбивать с толку. Это также может привести к плохому общению.Последовательный уход ведет к постоянному уходу.
Тем не менее, уход любимого воспитателя — не редкость. Поговорите с родителями или супругой об их чувствах. Заверьте их, что вы и агентство найдете подходящую замену. Проверяйте почаще, чтобы видеть, как идут дела, и при необходимости запрашивайте корректировки.
Бесплатная консультация
Поговорите с консультантом по уходу
Хотите знать, как поддержать цель любимого человека состариться дома? Позвоните консультанту по медицинскому обслуживанию сегодня по телефону 650-770-1456 или щелкните здесь, чтобы назначить бесплатную оценку и узнать, как уход на дому может удовлетворить ваши потребности.
Запросить информациюОплата круглосуточного обслуживания
Круглосуточный уход зачастую дешевле, чем отдельная палата в учреждении квалифицированного сестринского ухода или уход за памятью. Давайте посмотрим, как оплачивать уход на дому.
Страхование долгосрочного ухода
Некоторые полисы долгосрочного ухода предусматривают ежедневную оплату ухода на дому. У многих полисов период ожидания составляет 90 дней. Если вы соответствуете требованиям, рассмотрите возможность использования этого ресурса. Если вы выберете агентство по уходу на дому, которое обрабатывает эти претензии от вашего имени, вы сэкономите часы на бумажной работе и ежедневном ведении записей.
Medicare
Многие люди считают, что Medicare оплачивает уход на дому. Medicare оплачивает медицинские услуги, которые оказываются у вас дома по назначению врача. Это включает посещение медсестры, физиотерапию и трудотерапию. Medicare не оплачивает немедицинское обслуживание в частных домах.
Работа с профессионалами
Финансовый советник или адвокат по уходу за пожилыми людьми может взглянуть на общую картину и дать рекомендации по структурированию финансов для оплаты ухода.
Будьте гибкими и терпеливыми в процессе настройки круглосуточной медицинской помощи. Работайте в тесном сотрудничестве с вашим агентством по уходу на дому, чтобы обеспечить безопасный, постоянный и качественный уход за пожилыми родителями или супругами.
Иногда человек, получающий помощь, теряется в планировании! Незнакомые люди, приходящие в дом и оказывающие интимную помощь, поначалу могут быть шоком.
Стремитесь уважать и уважать желания и потребности вашего стареющего родителя или супруга. Как можно чаще привлекайте их к выбору лиц, обеспечивающих уход.Отвечайте на их текущие проблемы, как только сотрудники будут на месте.
Мгновенная загрузка: настало ли время для круглосуточного ухода на дому? Контрольный список
Подходит ли вам live in care?
Реалии паллиативной помощи на дому
Пэт Маккей хотел умереть дома. Шестьдесят пять лет, страдающая метастатическим раком груди, Пэт сказала своей семье, что хотела бы провести последние дни в своей квартире в Торонто, где она могла бы держаться своего любимого вида с видом на деревья Св.Clair Reservoir. Ее муж Майк и двое ее сыновей согласились, переместив больничную койку в логово Пэт и делились круглосуточными обязанностями по уходу при регулярной поддержке со стороны опекунов. «Она должна была умереть так, как она хотела, и для нас это было важно», — говорит сын Пэта Джон, оглядываясь на опыт пять лет спустя.
Но Джон также помнит свою беспомощность в тот день, когда они с Майком нашли Пэт корчущимся в постели от ужасной боли в животе. Они понятия не имели, что вызвало это или как помочь остановить агонию.В конце концов они дали Пэту дозу морфия, все еще не будучи уверенными, что поступают правильно. Позже они узнали, что ее боль пришла из-за переполненного мочевого пузыря; сиделка забыла опорожнить ее мешок для мочи. Джон был ошеломлен тем, что что-то столь, казалось бы, незначительное причинило Пэт такую боль. «В очень больном человеке нет ничего стандартного, — говорит он.
Семья Маккей не единственная, кто обнаруживает суровые реалии помощи другу или родственнику в исполнении желания умереть дома. Согласно отчету Канадского института медицинской информации за 2018 год, три четверти канадцев говорят, что хотят умереть в своих домах, но только 15 процентам это удается.Согласно данным Статистического управления Канады за 2017 год, большинство — почти 60 процентов — умирают в больницах.
Причины такого несоответствия могут быть разными. Симптомы становятся неуправляемыми. Услуги, финансируемые государством, предоставляются недостаточно часто, чтобы удовлетворить потребности пациентов. Члены семьи подавлены непрекращающимися требованиями. «Большинство людей в конце жизни нуждаются в круглосуточном наблюдении», — говорит Шан Мохаммед, профессор факультета сестринского дела Университета Торонто, чьи исследовательские специализации включают паллиативную помощь и поддержку членов семьи.«Многие семьи часто жалуются, что их родственники не провели последние дни в хосписе, позволяя близким проводить больше времени с ними, а не беспокоиться о лечении симптомов и планировании ухода».
Исследование Health Quality Ontario, проведенное в 2018 году, показало, что половина жителей Онтарио, которые жили в сообществе в течение последних 30 дней жизни, не получали никакой помощи на дому, а трое из четырех не получали паллиативного ухода на дому. Такой низкий уровень профессиональной поддержки означает, что члены семьи часто остаются одни, чтобы справиться с эмоционально и физически истощающим бременем.
Опрос Health Canada 2006 года показал, что 41 процент канадцев, которые заботились об умирающем друге или родственнике, сообщили о негативном воздействии на их психическое здоровье; 38 процентов сообщили о негативном влиянии на свое физическое здоровье. И могут возникнуть финансовые затруднения. Health Quality Ontario оценивает средние затраты для лиц, обеспечивающих уход на дому для семьи или друзей, примерно в 18 200 долларов в месяц в виде потери заработной платы, потери свободного времени и наличных расходов.
Джон Маккей вспоминает, что заботился о своей маме как постоянную работу.Его брат взял отпуск с работы. Его отец был на пенсии, и ему пришлось использовать пенсионные сбережения. Они потратили деньги на то, чтобы нанять частных помощников. «Иногда вы забываете запланировать поддержку, а затем пропускаете смену и в этот день не получаете помощи», — говорит Джон. «И ты не со всеми ладишь. Некоторые работники ухода плохо подходят для семьи ». По его словам, уход на дому подчиняется закону Мерфи: все, что может пойти не так, пойдет не так.
«Это было правильное решение для нашей семьи, но оно не обошлось без затрат», — говорит Джон.«Эмоционально потребовалось время, чтобы прийти в себя».
Расходы по уходу за умирающим родственником на домуПаллиативная помощь в Онтарио финансируется Министерством здравоохранения и долгосрочного ухода. Финансирование распределяется между 14 местными сетями интеграции здравоохранения (LHIN), которые затем планируют, координируют, финансируют и контролируют услуги в каждом регионе. Сестринский и личный уход в сообществе передается по контракту множеству различных частных агентств. Решение о том, кто имеет право на получение медицинской помощи, принимает куратор в LHIN, который является профессиональным медицинским работником.
«Очень трудно сказать, сколько медсестер и временного ухода получают люди в Онтарио, потому что они сильно различаются в зависимости от LHIN, в котором вы живете», — говорит Трэвис Амелл, медсестра паллиативной помощи из Онтарио, которая изучает опыт сельских опекунов. «Часто предоставляемые услуги зависят от функционального статуса, например, от того, сколько помощи требуется для купания и одевания, и сколько дней осталось жить пациенту». (Поскольку LHIN планируется распустить, неясно, кто возьмет на себя ответственность за паллиативную помощь.)
Махогани Хайнс — одна из 38 медсестер, нанятых Министерством для консультирования и обучения врачей непаллиативной медицины в любых условиях, чтобы они могли оказывать более качественную помощь в конце жизни. По выходным она часто работает в местном хосписе, а это значит, что иногда она работает семь дней в неделю, помогая людям максимально облегчить смерть.
Список того, что нужно, чтобы помочь кому-то умереть дома, велик. «Прежде всего, вам нужен способный опекун», — говорит Хайнс.«У этого человека должна быть система поддержки. В идеале вам нужна аутрич-группа по паллиативной помощи, которая возьмет на себя или поддержит уход семейного врача. Как часть этой команды вы хотите, чтобы физиотерапевт и эрготерапевт провели домашнюю оценку. Вы хотите, чтобы врач, занимающийся психосоциальной утратой, принимал участие в оказании медицинской помощи. Как минимум, вам потребуются персональные вспомогательные работники и медсестры для передышки и медицинского обслуживания ».
Но на самом деле таких специализированных бригад немного, и они редки. Согласно последнему отчету Генерального аудитора Онтарио о паллиативной помощи за 2014 год, в Онтарио существует всего 15 таких групп.Согласно исследованию 2019 года, большинство команд расположены в городских и пригородных районах.
«Обычно в последние 30 дней жизни, когда пациент прикован к постели и ему требуется полный уход, семья имеет право на восьмичасовые ночные смены по уходу», — объясняет Амелл. «Но часто случается, что на одну ночь у них будет страховка, а затем в агентстве будет нехватка персонала, поэтому семья может не получать помощь три ночи подряд. Остальные 16 часов дня они часто остаются одни, если только не возникнет серьезная медицинская проблема и медсестра по вызову не может прийти на дом.В сельской местности медсестра может быть в двух часах езды ». Амелл предполагает, что, прежде чем пациенты будут иметь право на большее количество услуг, семье часто приходится обеспечивать недели, если не месяцы, трудоемкого, отнимающего много времени ухода без особой поддержки. «К тому времени, когда семьи получают право на дополнительную помощь, они часто сгорают и вынуждены отправлять пациента в больницу или хоспис», — говорит Амелл.
По мере приближения смерти границы между домом и больницей неизбежно стираются. Одна комната часто становится местом, где оказывается вся медицинская помощь, с больничной койкой, вставленной в стену, туалетом для посещения туалета и, возможно, кислородным баллоном или насосом для лекарств поблизости.Если есть команда паллиативной помощи, которая может помочь семье, их набор предварительно заполненных шприцев с лекарствами от боли, тошноты и рвоты, выделений, беспокойства и беспокойства хранится в доме. Команда также может иметь катетеры, оборудование для подкожных инъекций и материалы для лечения непроходимости кишечника. Для пациентов это означает, что их мир постепенно сужается до одной комнаты. Чувство клаустрофобии может распространяться на поддержку членов семьи и друзей.
Хайнс видит, что этот опыт неоднократно повторяется.«Людям, находящимся у власти, очень легко сказать:« О, ты должен умереть дома ». Но реально ли это? Предоставляем ли мы необходимую поддержку, чтобы действительно заботиться о людях дома? » она спрашивает. «Иногда члены семьи в конечном итоге переживают травму, потому что их не поддерживают». В исследовании Амелл одна участница поделилась ужасом, увидев желудочное кровотечение ее мужа, когда она была с ним наедине.
Последующие меры в связи с отчетом генерального аудитора в 2016 году показали, что министерство по-прежнему не располагает данными о ресурсах паллиативной помощи в Онтарио.Но мы знаем, что уровень поддержки зависит от того, где вы живете и сколько можете себе позволить. «Это несправедливо, — говорит Амелл. «Есть большая разница между сельскими и городскими условиями».
Отчет Генерального аудитора 2014 года показал, что паллиативная помощь оказывается только в тех областях, где отдельные клиницисты проявили инициативу, в результате чего большая часть провинции практически не получает помощи. Например, два LHIN — центрально-восточная сеть, охватывающая 16 667 квадратных километров, и северо-западная сеть, размер которой примерно равен Франции, — не имели коек в хосписах.
ИсследованиеАмелла показало, что пациенты, оказывающие паллиативную помощь в сельской местности, часто получают широкую социальную поддержку со стороны семьи, друзей и членов сообщества. «Поддержка приходит в виде домашней еды, передышки, уборки, выполнения поручений и посещений, чтобы поднять им настроение», — говорит он. Он считает, что эта тенденция возникает из-за того, что они привыкли к ограниченным ресурсам, которые могут обеспечить большую взаимную поддержку по необходимости. Напротив, городские опекуны, по его словам, могут чувствовать себя изолированными, взяв на себя все аспекты ухода в одиночку.
Согласно отчету Health Quality Ontario за 2017 год, пациенты из районов Онтарио с низкими доходами реже получают паллиативную помощь на дому (22,7 процента), чем пациенты из районов с более высокими доходами (32,2 процента).
Семья Макки быстро осознала, что даже при финансируемой государством паллиативной помощи на дому они не получали необходимой поддержки. «Работники по личному уходу покрываются определенным количеством часов в день, и этого для нас было недостаточно», — говорит Джон.«К счастью, благодаря нашим собственным деньгам и страховке моего отца мы смогли получить почти 24-часовую помощь».
«Я ставлю свою жизнь на паузу»: боль и радость от заботы о родителях
Мы продолжали работать, чтобы вырастить двух наших сыновей и стараться вести нормальный семейный распорядок, пока мы переживаем этот трудный путь увидеть лучшее. родители в мире медленно умирают.
Мне пришлось уволиться в 2016 году, чтобы заботиться о маме. Потерять доход было тяжело, но потерять себя еще хуже.
В феврале 2017 года я не прошел обследование на депрессию, и мой врач сказал мне, что мне нужно взять на себя обязательство.Я не могла этого сделать, потому что ни один член семьи не мог взять отпуск на работе, чтобы помочь моей маме.
— Марта Уайт, Роджерс, Арк .
Использование помещений, когда уход на дому слишком велик
Хотя держать маму дома было бы хорошо, на самом деле, по мере того, как ее слабоумие прогрессировало, преимущества для нее от пребывания дома уменьшались, поскольку она становилась менее способной узнавать свой дом и получать вне.
Мы поместили ее в учреждение для престарелых после падения, и, похоже, она сейчас «живет своей лучшей жизнью», наслаждаясь занятиями и общаясь с другим персоналом и пациентами.Есть пределы тому, что могут делать даже самые преданные члены семьи в домашних условиях.
— Эми Раффенспергер, Элизабеттаун, Пенсильвания.
Мне не удалось выполнить их последнее желание жить своей жизнью дома. Через 18 месяцев команда по уходу выгорела, и мне пришлось полагаться на агентства, которые взимали 50 долларов в час.
Я перевез своих родителей из их дома недалеко от Йосемити в групповой дом за углом от моего дома.
Папа умер через семь дней, а мама через восемь месяцев после этого.
Я испытываю некоторую вину за то, что переехал с ними, но напоминаю себе, что на их последнее Рождество мои родители были окружены семьей.
— Дуг ван Аман, Рино, Невада
Примечание для читателей, не являющихся подписчиками: эта статья из Reader Center не засчитывается в ваш ежемесячный лимит бесплатных статей.
Подпишитесь на @ReaderCenter в Twitter, чтобы узнать больше о ваших перспективах и опыте, а также узнать, как мы работаем.
Отправлено домой умирать — ProPublica
ProPublica — это некоммерческий отдел новостей, который расследует злоупотребления властью.Подпишитесь, чтобы получать наши самые популярные новости, как только они будут опубликованы.
Сара Джонсон провела всю свою жизнь, заботясь о людях — о шестерых детях, которых она вырастила, в основном в одиночестве, и о пациентах больницы, которых она обслуживала за свои 25 лет работы медсестрой. Но в свои 86 лет она нуждалась в уходе. Она была худой и хрупкой, у нее был COVID-19.
Ее сын Родни Лавале мучился из-за того, что она была одна; он переехал к ней четыре года назад после того, как увидел, что она изо всех сил пытается открыть банку.Но когда скорая помощь отвезла ее в Окснер Западный берег, больницу в пригороде Нового Орлеана, он не смог поехать с ней.
Получите наши лучшие расследования
Подпишитесь на рассылку новостей Big Story.
Он не мог видеть, насколько напряженной была больница в середине апреля, когда коронавирус прокатился по городу и заполнил его отделение интенсивной терапии. Он также не мог отстаивать свою мать, когда врач задавал ей вопросы, на которые она не могла ответить.
Когда ему и его братьям и сестрам позвонили из больницы всего через 23 часа после того, как она была госпитализирована, им сообщили, что врачи больше ничего не могут сделать, они были опустошены. Их мать дышала сама по себе, но у нее отказали почки. «Они сказали нам, что мы не можем ее видеть, и это, возможно, поспособствовало нашему решению привезти ее домой», — сказал он. «Они сказали, что хоспис позаботится о том, чтобы ей было комфортно».
В тот момент Охзнер принял решение, которое резко контрастировало с решениями, принятыми другими больницами в горячих точках COVID-19 по всей стране: в то время, когда родственников держали подальше от своих больных близких, чтобы предотвратить распространение заразной и смертельный вирус, Охзнер отправлял инфицированных пациентов обратно в общины, чтобы они умирали дома, и о них заботились необученные члены семьи без надлежащих средств защиты.
В нормальных условиях работники хосписа часто навещают пациента лицом к лицу, особенно в последние дни жизни пациента. Но во время пандемии, когда хосписные компании ограничивали личные посещения, семье Джонсон пришлось провести с ней последние дни наедине, наблюдая за ее стоном и убежденных, что ей больно.
Статистика смертности в городе выявляет отклонение от нормы, обнаружила ProPublica. По данным Центров по контролю и профилактике заболеваний, на национальном уровне пациенты в возрасте 85 лет и старше умирали дома только в 4% случаев; По данным местных коронеров, в Новом Орлеане этот показатель составлял 17%.Репортеры пытались связаться с семьями всех, кто умер дома.
Интервью выявили поразительную закономерность: перед смертью около двух десятков пациентов сначала обратились за помощью в больницу, которая затем выписала их, во многих случаях отправляя их домой умирать с помощью хосписа. Все были черными. Подавляющее большинство поступило из Ochsner Health, крупнейшей сети больниц в Луизиане, которая лечила 60% тяжелобольных пациентов с коронавирусом в регионе.
Семьи восьми пациентов в возрасте 69 лет рассказали ProPublica, что сотрудники Окснера оказали на них давление, чтобы они согласились принять хосписную помощь для своих близких, заболевших COVID-19, даже несмотря на то, что некоторые сомневались или отвергали это предложение.Три семьи сказали, что им сказали, что для продолжения лечения пациента в больнице недостаточно места или что больнице нужна койка для другого пациента.
Некоторые члены семьи чувствовали, что их близкие страдали без работников хосписа, которые могли справиться с болью и справиться со своими сложными симптомами. По крайней мере, двое родственников заболели из-за того, что им отказали в надлежащей защите.
Детям Джонсон было достаточно больно потерять ее, но вот что показала ее медицинская карта: на решение рекомендовать хоспис повлияли сомнительные предположения врача о ее умственных способностях; что в день выписки домой ее состояние почек улучшилось до такой степени, что почечная недостаточность исчезла; что с дополнительным лечением, по словам одного эксперта, рассматривавшего ее случай для ProPublica, она, вероятно, могла бы выжить.
Несмотря на то, что сын Джонсон подписал отказ, разрешающий Окснеру обсуждать ее лечение с ProPublica, официальные лица не ответили на вопросы о ее уходе, заявив, что они «не верят, что с этической или юридической точки зрения отказ члена семьи от этой защиты от имени умершего пациента приравнивается к нашей способности свободно говорить с широкой общественностью об уходе за пациентом ».
Охзнер не ответил на вопросы ProPublica о семьях, которые чувствуют давление в хосписе.По словам пресс-секретаря, это всегда сложные дискуссии, и в связи с быстрым ухудшением состояния пациентов с COVID-19 родственникам часто приходилось принимать решения о завершении жизни быстрее, чем при других заболеваниях. В электронном письме представитель заявил, что нагрузка, связанная с пандемией, в отношении кадров и поставок не повлияла на оказание медицинской помощи: «Мы не сокращали и не сокращали возможности оказания помощи нашим пациентам в любое время во время или после COVID-19».
До пандемии все большее число людей предпочитали умирать дома, чему способствовало растущее движение хосписов.Но данные показывают, что во время пандемии тенденция изменилась, и большинство смертей от COVID-19 происходит в больницах из-за «остроты заболевания, быстрого спада и тяжести заболевания», — сказал д-р Садия Хан, ассистент. профессор кардиологии и профилактической медицины Медицинской школы Файнберга Северо-Западного университета, в недавнем исследовании которого были проанализированы места смерти от COVID. По словам Хан, в районах, где произошло много смертей в домашних условиях, это «сигнал о том, что система здравоохранения потенциально перегружена.”
Больницыв Сиэтле, Чикаго и Нью-Йорке, трех других первых горячих точках, сообщили ProPublica, что они не отправляли пациентов домой для лечения в хосписе, отчасти из-за угрозы заражения уязвимых лиц, осуществляющих уход, и отчасти из-за ужасных смертей в семьях. возможно, придется ориентироваться в основном в одиночку.
«Вы должны быть очень агрессивными, чтобы опередить симптомы, потому что с COVID, как только начинается одышка, ее очень трудно контролировать», — сказал д-р.Даррелл Оуэнс, врач медсестер, который занимается паллиативной и поддерживающей терапией в Северо-западном медицинском центре Вашингтонского университета в Сиэтле. Он сказал, что будет «очень беспокоиться о том, чтобы попытаться справиться с этим» в домашнем хосписе, и что умирающим пациентам в его больнице была оказана паллиативная поддержка в рамках стационарной программы.
«Мы никого — ноль — отправили домой в хоспис умирать от COVID».
В середине марта, через две недели после того, как более миллиона человек приехали в Новый Орлеан на Марди Гра, вирус бесконтрольно и в геометрической прогрессии распространился по городу, обозначив его как раннюю горячую точку для COVID-19.
Лавале переехал к своей матери четыре года назад после того, как увидел, что она изо всех сил пытается открыть банку. (Предоставлено Lavalais)Сара Джонсон знала, что это значит для человека ее возраста. Ее телефонные разговоры с друзьями о происках «Молодых и неугомонных» начали смещаться в сторону новой угрозы. «Мы говорили об этом и о том, что нам нужно быть осторожными», — сказала ее кузина Лоис Смит. «Я был немного более внимателен к посетителям, но они все еще были у нее.”
Внуков зашли; двое из ее сыновей видели ее почти ежедневно. Дочь Джонсона водила ее по городу, позволяя ей путешествовать по старым районам, не выходя из машины.
Несмотря на физические ограничения, связанные со старением — она больше не могла сидеть на церковных скамьях с больной спиной — она оставалась независимой женщиной, которая закончила школу медсестер и купила дом за наличные, так непреклонно уклоняясь от долгов, что иногда она оплачивала счета до года вперед.Она все еще балансировала свою чековую книжку и проводила дни за разгадыванием кроссвордов и изучением Библии.
Итак, когда она стала слишком слабой, чтобы вставать с постели, ее дети поняли, что что-то не так. Через несколько дней ее семья вызвала скорую помощь. Техники скорой медицинской помощи пришли к выводу, что ее насыщение крови кислородом было достаточно низким, и ей потребовалась госпитализация. Днем 16 апреля они высадили ее на Западном берегу Окснера.
Хлопнула больница.Чтобы справиться с наплывом пациентов, Окснер переоборудовал операционные в импровизированные отделения интенсивной терапии. Но даже в этом случае, ранее на этой неделе ОИТ Окснера Западного берега достигло 100% мощности, согласно государственным данным, полученным в рамках проекта Документирования COVID-19 в Институте Брауна по медиаинновациям. Медсестры на Западном берегу рассказали ProPublica, что был период во время всплеска, когда использовались все аппараты ИВЛ, и тяжелобольные пациенты стояли в очереди.
Одна медсестра сказала, что ее пациент среднего возраста умер в ожидании аппарата ИВЛ.«Это было самое трудное», — сказала медсестра ProPublica. «Я весь день боролся, чтобы дать им выход».
Охзнер это отрицает. «Мы не проводили сортировку и норму использования аппаратов ИВЛ», — сказал представитель. «Все пациенты, которым требовалась вентиляция легких, своевременно получали эту помощь».
По мере сокращения производственных мощностей сотрудники Ochsner применили необычный метод, чтобы отказывать пациентам в жизнеобеспечении с плохим прогнозом, как рассказали ProPublica несколько человек. В некоторых случаях врачи приказывали пациентам не проводить реанимацию без согласия семьи или пациента, иногда отвергая семьи, которые хотели, чтобы все было сделано для их близких, сказали три медсестры.
В 2016 году ведущий поверенный Окснера опубликовал статью в медицинском журнале Окснера, в которой спрашивал, что врачи должны делать, если они считают, что «любое клиническое лечение, кроме ухода за комфортом, будет неэффективным или вредным для пациента», но семья пациента «поддерживает «делаю все» ». Адвокат написал, что было бы« благоразумно »подписать двух врачей перед тем, как в одностороннем порядке выполнять приказ о запрете реанимации.
Во время пандемии три медсестры в больничной системе рассказали ProPublica, что они видели случаи, когда два врача давали согласие на предоставление пациентам с COVID-19 статуса «не реанимировать» без согласия пациента или семьи.По их словам, для самых больных это фактически означало, что больница прекращает лечение, поскольку больной, достаточно больной, чтобы нуждаться в аппарате ИВЛ, вряд ли выживет без него, и они обычно не интубируют кого-то с DNR.
«У вас есть семья, которая говорит абсолютно нет — мы хотим, чтобы вы делали все», — сказала ProPublica одна медсестра на Западном берегу Окснера. «Когда будет достаточно вентиляционных отверстий», — сказала медсестра, врачи будут уважать пожелания семьи, даже если они не согласны с ними.«Но когда ваше решение влияет на других людей, мы не можем продолжать заботиться».
Ochsner отрицает, что его сотрудники в одностороннем порядке отдавали приказы о запрете реанимации. «DNR не выдаются без согласия или без возражений пациента или законного представителя», — сказал представитель Ochsner. «Учитывая эти трудные и необычные времена, неудивительно, что члены группы по уходу, включая медсестер, по-разному воспринимали эти разговоры о конце жизни, особенно когда они не участвовали во всех обсуждениях и взаимодействиях.”
Последний раз, когда медицинские работники Нового Орлеана столкнулись с подобным кризисом, был ураган Катрина, когда паводковые воды отключили электричество в нескольких больницах, в результате чего пациенты и персонал оказались в изоляции. В больнице «Мемориал», которая в то время принадлежала другой компании, несколько пациентов с ДНР умерли после того, как врачи ввели им большие дозы морфина. Впоследствии материнская компания «Мемориала» продала «Мемориал» и две другие больницы, в том числе то, что сейчас известно как Западный берег, компании Ochsner, что положило начало периоду расширения, в течение которого она стала крупнейшей сетью больниц в штате.
Во время весеннего всплеска вируса укомплектование персоналом было одной из самых насущных проблем системы Окснера. Еще 25 марта около 60 сотрудников Ochsner дали положительный результат, еще сотни были на карантине. Система перепрофилировала персонал из закрытых поликлиник и наняла дополнительно 140 медсестер из других мест. «Мы адаптировали наши кадровые планы по мере необходимости, чтобы практически не снижать качество ухода за пациентами», — сказал представитель.
ProPublica поговорила с более чем двумя десятками врачей, медсестер и других медицинских работников Ochsner об их опыте во время пандемии.Все просили не разглашать их имена, чтобы не подвергать опасности их работу. Многие рассказали, как ограниченное время и ресурсы не позволяли им оказывать привычный уровень ухода, а в некоторых случаях вынуждали их ограничивать лечение.
«Если бы я могла удвоить себя, я могла бы спасти некоторых людей», — сказала ProPublica медсестра из Ochsner Baptist. С тяжелобольными диализными пациентами медсестра обычно внимательно следит за их аппаратами, настраивая их уровни, прежде чем что-либо может вызвать проблемы.«Но я не могу быть везде. Другой мой пациент занимается программированием. Так что я просто перехожу от кода к коду к коду ».
Несмотря на хаос, Джонсон был обследован в течение нескольких минут, проверен на вирус и подключился к внутривенным жидкостям. Доктор Чарлейн Лайлз отметила, что она была «заметно обезвожена», а ее сердечный ритм был частым и нерегулярным — проблема, вероятно, вызванная вирусом, как позже определил кардиолог Ochsner. Однако она была настороже и ориентирована, и ее дыхание было нормальным. А благодаря дыхательной трубке в носу, наиболее легкому способу лечения проблем с легкими, уровень кислорода повысился почти до 100%.
Но ее лаборатории выявили другую проблему: Джонсон, у которой уже было умеренное хроническое заболевание почек, теперь страдала острой почечной недостаточностью, частым следствием COVID-19, который может серьезно повредить почки. Врачи согласились, что им нужно лечить обезвоживание Джонсона. Лайлс поместила Джонсон в больницу, чтобы она могла продолжать получать кислород, жидкости и сердечные лекарства и получать «тщательное наблюдение».
Ночью медсестра отключила ей кислород, дав ей возможность дышать самостоятельно, потому что Джонсон больше не нуждался в помощи.
С восходом солнца новая серия медицинских экспертов начала ее оценивать.
Первой была Занна Ричард, диетолог, которую попросили определить, страдает ли Джонсон от недоедания; При весе 106 фунтов она была худой, и ее лаборатории выявили истощенный уровень альбумина, белка печени, низкий уровень которого может быть признаком недоедания, но также связан с заболеванием почек и другими заболеваниями.
Ричард определил, что, хотя Джонсон может потерять в весе, она не страдает от недоедания.Диетолог оставила свои рекомендации для Джонсон на стикерах и отправила их в электронном виде.
Три часа спустя, без физического осмотра Джонсона, со ссылкой на протоколы коронавируса, нефролог доктор Мигель Молина просмотрел ее записи и определил, что она не кандидат на диализ. Эксперты сказали ProPublica, что это могло быть связано с тем, что она была недостаточно больна для диализа. Затем Молина решила прекратить пить.
Вскоре после этого, около 10:30 a.м., доктор Аманда Круз-Крус вошла в комнату Джонсона для более общей оценки. Джонсон спал, когда она вошла, но врач легко ее разбудил. Джонсон попросила воды, и, хотя она выглядела внимательной, ее речь была отложена, ее память ухудшилась, и она не могла «вести содержательный разговор», — отметил врач. Когда накануне вечером другой врач попытался получить ее историю болезни, Джонсон был слишком смущен, чтобы предоставить ее.
ЗатемCruz-Cruz приступил к вынесению серии суждений, которые, по словам нескольких экспертов ProPublica, сбивали их с толку и в некоторых случаях казались неуместными.
«Судя по внешнему виду и внешнему виду, у пациентки, вероятно, есть прогрессирующая [или] конечная стадия деменции», — написал Круз-Крус, предполагая, что ее деменция, вероятно, была настолько серьезной, что даже до того, как она заразилась коронавирусом, она была прикована к постели и стала недееспособной. На данный момент, согласно медицинским записям, никто в больнице не говорил с ее детьми о ее психическом состоянии.
ProPublica опросила семь родственников и друзей, которые регулярно видели или разговаривали с ней; Хотя она иногда теряла ключи или повторяла детские истории, указывая своей семье на то, что она, возможно, находится на ранних стадиях деменции, все они говорили, что она по-прежнему остроумна и совсем не недееспособна, пока не заразилась COVID-19.
Оценка также противоречила тому, что семь гериатров назвали устоявшейся передовой практикой в гериатрической медицине. «Не следует диагностировать деменцию в острой стадии», — сказала доктор Луиза Аронсон, профессор медицины Калифорнийского университета в отделении гериатрии Сан-Франциско и автор книги «Старость», финалистки Пулитцеровской премии. Распространенность делирия высока среди остро больных пожилых пациентов, особенно с COVID-19, и Аронсон сказал, что деменцию не следует диагностировать в «больничных условиях, потому что это делирий, пока не будет доказано обратное».”
Cruz-Cruz также отметил, что Джонсон был «сильно истощен». Врач не объяснил ее рассуждения, и неясно, знала ли она, что диетолог, попросивший оценить Джонсона на предмет недоедания, всего несколько часов назад определил обратное.
Крус-Крус пришел к выводу: поскольку она «не является кандидатом на диализ в случае необходимости, серьезно недоедает, [находится] в преклонном возрасте, по всей видимости, страдает деменцией на поздней стадии, а ее функциональное состояние в настоящее время [находится] в низком», Джонсон могла бы помочь приказ не проводить реанимацию и потенциально должен получать хосписную помощь в будущем.Круз-Крус не ответил на вопросы ProPublica.
Вскоре после этого медсестра отметила, что были проведены консультации со специалистами по паллиативной помощи, чтобы определить, согласится ли семья Джонсона на DNR, «что, в свою очередь, определит план лечения».
В 14:00 Кристал Берк, практикующая медсестра, специализирующаяся на паллиативной помощи, позвонила Лавале и его братьям и сестрам. Согласно ее записям, она сказала семье, что прогноз Джонсон «плохой», и они обсудили, что будет лучше для нее в свете ее «слабоумия, почечной недостаточности, дыхательной недостаточности и недоедания.Берк объяснил, как хоспис может «помочь пациенту жить с максимально возможным качеством жизни», и семья согласилась согласиться с этим планом.
Родни Лавале не смог присоединиться к своей матери в больнице. (Кэтлин Флинн / ProPublica)Лавале не помнит, чтобы кто-нибудь упоминал о запущенной деменции или недоедании, и был удивлен записью разговора Берка. Берк не ответил на вопросы ProPublica об уходе за Джонсоном.По словам членов семьи, им сказали, что у их матери COVID-19, у нее отказали почки, и она умирает, и что больница ничего не может сделать, чтобы спасти ее.
С разрешения детей в 16:18 социальный работник отправил по факсу направление в Compassus, национальную коммерческую компанию, которая предоставляет услуги хосписа и имеет офис в пригороде Нового Орлеана. Был поздний вечер пятницы, и Джонсон провел в больнице на выходных.
К утру понедельника вернулась новая группа лабораторий.Два эксперта, которые просмотрели медицинские записи Джонсон для ProPublica, сказали, что тесты показали, что ее функция почек значительно улучшилась, не приближаясь к нормальному уровню, но достаточно, чтобы у нее больше не было почечной недостаточности. Кроме того, ее электрокардиограмма показала, что ее сердцебиение нормализовалось и в течение дня билось здоровым образом. Но возникла новая проблема: уровень натрия у нее стремительно рос. Как правило, вызванное обезвоживанием, высокое содержание натрия может сбивать людей с толку и сбивать с толку, а при отсутствии лечения может привести к коме или смерти.
Ни один из врачей в Ochsner не отметил, что основные медицинские проблемы Джонсон улучшились, или что она касалась повышения натрия, на более чем 650 страницах подробных медицинских записей за время ее пребывания. Через несколько часов после выписки доктор Дайан Ван Гервен, не ответившая на вопросы ProPublica, даже написала, что сердцебиение Джонсон все еще было частым и нерегулярным и что ее «почечная недостаточность [не] не улучшалась, но не ухудшалась».
Затем, в соответствии с требованиями Medicare, Ван Гервен задокументировала причины, по которым Джонсон потребовалась помощь в хосписе, указав в качестве основной причины проблемы с почками, а также деменцию и общую «неспособность к развитию».В 18:00 Джонсона выписали.
«Если бы она осталась еще на несколько дней и получила еще капельницу жидкости, я думаю, она бы справилась», — сказал д-р Бробсон Лутц, врач-инфекционист из штата Окснера, который работал директором здравоохранения Нового Орлеана. в течение 13 лет и рассмотрел дело ProPublica. «У нее были лишь легкие симптомы COVID. Она определенно поправлялась и отвечала ».
Лутц считает, что решение перейти в хоспис вместо наблюдения за ней, вероятно, значительно ухудшило шансы Джонсона.«Она не соответствовала критериям хосписа, почечная недостаточность не нуждалась в диализе», — сказал он. «Когда она вернулась домой, у нее, вероятно, еще больше обезвоживалось. Уровень натрия в 150 был довольно высоким ».
Доктор Дэвид Голдфарб, клинический директор отделения нефрологии в NYU Langone Health в Нью-Йорке, сказал, что ее повреждение почек не было достаточно серьезным, чтобы потребовать хосписа. «У нее очень плохая функция почек, но она не умрет от почечной недостаточности», — сказал он ProPublica. «Острое повреждение почек не было достаточно серьезным, чтобы иметь смысл в качестве диагноза в хосписе.”
В соответствии с национальными критериями, по словам представителя Окснера, «хоспис был определен и рекомендован командой по уходу, если у пациента было заболевание, ограничивающее жизнь, при котором смерть ожидается в ближайшие шесть месяцев».
По словам Гольдфарба, для 86-летнего мальчика с COVID-19 и проблемами с почками средняя продолжительность жизни Джонсона была невысокой. «Вы бы удивились, если бы этот пациент умер через шесть месяцев? Вероятно, большинство врачей скажут нет », — сказал он ProPublica.«С другой стороны, сможет ли она прожить еще год? Меня это тоже не удивит «.
По этой причине, для Охснера было вполне разумно предложить хоспис, сказал Гольдфарб. Но это был не единственный вариант, и он сказал, что у семьи должен был быть выбор.
Ящик с останками Лионеля Фердинанда, умершего дома от COVID-19. (Кэтлин Флинн / ProPublica)
Чтобы понять, почему так много людей умерло за пределами больниц в Новом Орлеане, ProPublica проанализировала записи местных коронеров о более чем 460 смертях в городе в начале мая.Подавляющее большинство — 384 человека — скончались в больнице; еще 21 человек — в домах престарелых или в домах престарелых.
ProPublica сосредоточилась на тех, кто остался — 55 человек, которые умерли за пределами каких-либо отделений неотложной помощи, в категориях, которые коронер назвал «место жительства умерших», «хоспис» и «другие медицинские центры», которые часто включали случаи смерти в хосписах. Репортеры попытались связаться с каждой из их семей и поговорили с 35 из них.
Опыт казался разделенным по расовому признаку.
В то время как черные люди умирали от вируса с непропорционально высокой скоростью в Новом Орлеане, белые люди умирали вне больниц чаще, чем черные. В случаях, рассмотренных ProPublica, это было выбрано. Репортеры поговорили с тремя семьями белых людей, которые умерли дома или в хосписе; их семьи сказали, что они предпочли не попадать в больницу, а вместо этого решили остаться дома. Некоторые чернокожие пациенты также остались дома и не обращались за помощью в больницу.
Двадцать пять семей сообщили ProPublica, что смерть их близких произошла после того, как пациент обратился за помощью в больницу. Все 25 пациентов были чернокожими.
Некоторым сказали, что они недостаточно больны, чтобы их госпитализировали, и затем умерли дома. Но 18 из 25 чернокожих пациентов были отправлены больницей умирать в хосписе, по словам их семей. Подавляющее большинство поступило с предприятий Ochsner.
Семьи восьми чернокожих пациентов заявили, что они почувствовали давление со стороны персонала Ochsner, заставившего их принять помощь хосписа для своих близких.
Дети Эрмы Уинстон по-прежнему убеждены, что Охснер отправил их 83-летнюю мать в хоспис, потому что ресурсы были ограничены, и у нее не было семьи, которая могла бы защищать ее интересы. Ее взрослая внучка Чантелл, которая участвовала в разговорах о ее уходе, считает, что ее можно было бы лучше лечить. «Думаю ли я, что это произошло бы, если бы COVID не продолжался? Нет, потому что мы были бы рядом с ней ».
В начале апреля ее бабушка была доставлена на машине скорой помощи в главный кампус Охзнера с симптомами коронавируса.Когда примерно пять дней спустя медсестра помогла Уинстон видеочат с ее семьей, она казалась преображенной. Бывший почтальон, который жил самостоятельно дома, теперь почти не мог говорить. Но она ответила на голос дочери и кивнула, когда молилась.
Через день семье Уинстон позвонил член группы паллиативной помощи и порекомендовал ей перейти в хоспис, сказали они. Они оттолкнулись. Семья уже согласилась отказаться от компрессий грудной клетки, если сердце Уинстона остановится, но они не были готовы прекратить ее лечение.
Однако больница была непреклонна, рассказали ProPublica ее родственники, и ее дети поверили, что решение о выписке их матери уже принято. По словам одной из ее дочерей, в больнице ей сказали, что Уинстону нужно либо перевести в хоспис, либо выписать домой в течение следующего дня.
Ее семья мучилась из-за этого решения. Они ничего не знали о всплывающем хосписе, который частная компания создала за считанные дни для ухода за пациентами с COVID-19 на свободном месте в другой больнице.В то же время, если бы их мама вернулась домой, вся семья могла заболеть. Они умоляли социального работника больше времени подумать. Но семья сказала, что их просьбы остались без внимания. «Их определенно торопили», — сказал Шантелл. «Они могли бы продержать ее там еще пару дней, пока мы не примем решение».
На следующий день Уинстон была переведена в хоспис, где примерно через 10 дней она умерла.
«Это был плохой менеджмент», — сказал Шантелл ProPublica.«А иногда из-за плохого управления страдают афроамериканцы».
Ochsner Health отказался комментировать уход Уинстона, сославшись на ограничения конфиденциальности. Представитель сказал, что у чернокожих пациентов «непропорционально высокий уровень инфекций, госпитализаций и смертей», и что они, похоже, чувствовали себя хуже, когда попадали в отделение неотложной помощи, с «более высоким уровнем нарушений функции почек и печени».
Представитель не ответил на вопросы ProPublica о расовом неравенстве и направлениях в хосписы, но сказал, что «различия в состоянии здоровья, которые мы наблюдаем среди чернокожего населения, — это то, что мы знаем на протяжении десятилетий, и COVID-19 открыл двери для большего числа людей. заразиться, но также и возможность немедленно устранить неравенство и инициировать изменения.”
Исследования показали, что чернокожие семьи имеют непропорционально негативный опыт ухода в конце жизни. Доктор Майкл С. Фрэнсис, местный врач в штате Ochsner, сказал ProPublica, что он не понаслышке видел дискриминацию, когда его пациенты вместе с медицинскими бригадами принимали эти трудные решения.
«Они предполагают, что черные люди ничего не знают, — сказал он, — и что если врачи сделают что-то, с чем они не согласны, они не собираются ничего с этим делать.”
При нормальных обстоятельствах уход в хосписе может быть благословением для умирающих пациентов, позволяя им перемещаться в окружении близких в комфорте собственного дома. Через Medicare, если пациент неизлечимо болен и его ожидаемая продолжительность жизни составляет шесть месяцев или меньше, он может получить доступ к медсестре по вызову, медицинскому оборудованию и рецептам, а также к непрерывной помощи в критические моменты, когда симптомы обостряются. Около половины получателей Medicare умирают, получая услуги хосписа.
Но из-за инфекционного и непредсказуемого характера коронавируса использование домашних хосписов для этих пациентов стало предметом споров.
В Медицинском центре UW на северо-западе Сиэтла, одном из первых очагов распространения вируса, пациенты, умирающие от COVID-19, содержались в больнице и оказывали паллиативную поддержку в рамках стационарной программы. Медицинский центр SUNY Downstate в Нью-Йорке сделал то же самое, полностью отказавшись от домашнего хосписа для пациентов с коронавирусом, сказал д-р.Бонни Аркилла, директор больницы по готовности к чрезвычайным ситуациям. Медицинский центр Университета Раша в Чикаго также занимался паллиативными случаями в больнице, вместо того, чтобы отправлять пациентов с коронавирусом домой в хоспис, и позволял семьям посещать их, если смерть пациента была неизбежной.
Кислородный баллон и другое медицинское оборудование, которое использовал Фердинанд в последние дни его жизни в его доме в Новом Орлеане. По словам семьи, хосписная компания не вернулась, чтобы забрать его. (Кэтлин Флинн / ProPublica)Риск для здоровья населения, если ожидать, что родственники будут ухаживать за умирающими близкими дома, был бы слишком высок, сказал д-р.Пол Кейси, исполняющий обязанности главного врача Раша и врач отделения неотложной помощи. «Молодого здорового пациента, которого мы видели и у которого был диагностирован COVID, мы могли бы отправить домой и сказать:« Вам нужно изолировать себя от членов семьи и других людей, чтобы убедиться, что вы не можете повлиять на них », — Кейси. сказал. «Это совсем не то, что отправлять кого-то домой, чтобы о нем заботилась семья, где, как вы знаете, будет контакт в попытке позаботиться о нем».
Некоторые больницы смогли продолжить оказание помощи в домашних хосписах умирающим пациентам с COVID-19, но приняли меры, чтобы подготовить семьи.
В Нью-Йорке хосписы были ограничены в том, что они могли делать, потому что «просто не хватало средств индивидуальной защиты, а без достаточного количества СИЗ они не могли заходить в дома», — сказала доктор Дайан Э. Мейер, руководитель. Центра усовершенствования паллиативной помощи на горе Синай. Поэтому Мейер помог организовать круглосуточную телемедицинскую практику с паллиативными врачами, медсестрами и фельдшерами, всегда дежурившими по вызову для людей, которые хотели избежать стационарного лечения и вместо этого рискнули дома.
Служба паллиативной помощи была доступна пациентам из больниц Нью-Йорка. Но в месте, где более 20000 человек умерли от COVID-19, по словам Мейера, паллиативная служба имела около 30 случаев ухода на дому в первые пару месяцев всплеска.
Уход в конце жизни — это явно утонченная форма медицины, зависящая от деликатного общения и доверия между пациентами, семьями и медицинским персоналом. Даже в обычное время общение не всегда соответствует этому идеалу.
Доктор Уильям ЛаКорт, врач из Нового Орлеана, который работает с домами престарелых и больницами, сказал, что ему часто дают стопку документов с изложением целей пациента в конце жизни и просят подписать их, чтобы сделать их официальными. «И я не буду», — сказал он ProPublica. «Я говорю, что хочу сначала поговорить с семьей или с пациентом — и в половине случаев они не соглашаются с любым планом ухода, который они якобы только что сказали, что они хотят».
Коронавирус создал новые огромные препятствия.Ограничения на посещение больницы оставляют пациентов изолированными от членов семьи, которым часто не хватает важной информации для принятия сложных решений.
Больница Туро, еще одна больница в Новом Орлеане, позволяла членам семьи навещать своих близких в больнице, прежде чем принимать решения о конце жизни, сказала Мелисса Пеннебейкер, практикующая медсестра из команды паллиативной помощи. «На раннем этапе этой пандемии стало ясно, что семьям действительно необходимо видеть членов своих семей, когда они принимают эти трудные решения», — сказал Пеннебейкер ProPublica.
В учреждениях Ochsner, напротив, семьи обычно должны были принимать эти решения по телефону, рассказали ProPublica несколько медсестер и врачей. По их словам, Охзнер разрешил семьям навещать его, но только после того, как они решились на комфортный уход или когда пациент активно умирал.
Представитель Ochsner не сказал, разрешено ли семьям посещать хоспис и другие варианты, но сказал: «Ochsner, как и многие системы здравоохранения и больницы по всей стране, и в соответствии с требованиями [Департамента здравоохранения Луизианы] ввел нулевой запрет. политика посетителей.В этой политике действительно было исключение для основных посетителей, в том числе ограниченное количество посетителей для умерших пациентов ».
Семья Лионеля Фердинанда создала мемориальный коллаж после его смерти. (Кэтлин Флинн / ProPublica)
В конце марта 66-летний ветеран армии Лайонел Фердинанд провел примерно неделю в главном кампусе медицинского центра Ochsner, борясь с COVID-19, и его состояние становилось все более бредовым. В конце концов, он отказался от диализа, необходимого для выживания.
«Он был не в своем уме», — сказала его жена Конни, которая сказала, что в больнице ей сказали, что его органы отключаются, и больше ничего нельзя сделать. В отличие от других семей, Конни спросила, можно ли выписать ее мужа, надеясь, что ему будет комфортнее дома. В больнице организован хосписный уход.
Компания по оказанию хосписа и домашнего здоровья AmeraCare предоставила семье больничную койку, кислородные баллоны и лекарства, но ни она, ни Ochsner не предоставили СИЗ, которые было трудно найти в начале пандемии.Семья Фердинанда беспокоилась о том, чтобы заботиться о нем без защиты, отметила медсестра AmeraCare в его записях в хосписе. Она посоветовала им «связаться со всеми без исключения ресурсами, чтобы попытаться получить надлежащие СИЗ». Невестка и племянница Конни смогли разыскать тканевые маски; другой член семьи дал ей перчатки.
«Они должны были подготовить всех», — сказала его дочь Келли.
Дома Фердинанд быстро пришел в упадок, в бреду и не мог уснуть.«Он выглядел так, как будто душил себя», — сказала его дочь Тина. «Его голова выскакивала. Мы не знали, как с ним обращаться и что с этим делать ».
Они пытались успокоить его, но, поскольку он, казалось, страдает, посреди ночи позвонили в хоспис и попросили медсестру прийти на помощь. Никто не показал.
В одиночестве Тина и ее мать ухаживали за Фердинандом, стараясь не думать о вирусных частицах, посылаемых каждым кашлем. «Я боялась, — сказала Тина.«Но я знал, что моему отцу нужен хороший уход».
Около 17:00 на следующий день, наконец, приехала медсестра хосписа. По словам Конни, из коридора, не заходя в его спальню, она осмотрела Фердинанда и сказала семье, что он готовится к переходу. По данным хосписа, визит длился 20 минут.
В течение семи часов после ухода медсестры семья Фердинанда заботилась о нем, когда он лежал умирая, обильно потный, изо всех сил пытался дышать и не отвечал.Они пытались устроить его поудобнее, открыв окно, включив вентилятор и продолжая принимать успокаивающие лекарства, но его грудь тяжело вздымалась. Затем, сразу после полуночи, Фердинанд скончался. Его семья считает, что они пережили его смерть в одиночку, не будучи готовы облегчить его страдания.
Затем некоторые из них заболели.
Конни Норман, сфотографированная в доме в Новом Орлеане, где умер ее муж Фердинанд. (Кэтлин Флинн / ProPublica)«Мне казалось, что я дышу водой… как будто у меня сердечный приступ», — сказала Тина, которая первой проявила симптомы того, что, по ее мнению, было COVID-19.Она решила не идти в больницу, а изолировала себя, пока не выздоровеет. Заболела и внучка Фердинанда.
В такие моменты, как первая ночь Фердинанда дома, когда опекуны семьи изо всех сил пытаются контролировать серьезные симптомы, личные посещения работников хосписа становятся решающими, сказала доктор Джоан Тено, профессор медицины из Орегонского университета здоровья и науки и ведущий исследователь. по качеству хосписа, изучив паллиативную помощь и помощь в конце жизни более двух десятилетий.По ее словам, вмешательство, когда семьи не могут обеспечить комфорт пациента, — это не просто золотой стандарт. Невыполнение этого требования может представлять собой «действительно низкокачественное хосписное обслуживание». По ее словам, если симптомы слишком трудно контролировать, может потребоваться постоянный медицинский уход или госпитализация. Смерть — это «одно большое дозовое событие в этой семье, и когда что-то идет не так, это действительно травмирует их».
AmeraCare отказалась отвечать на конкретные вопросы о лечении Фердинанда.
В течение первых двух месяцев пандемии в Новом Орлеане хосписные компании столкнулись с тем же давлением, что и больницы, рассказали ProPublica рабочие. Сотрудник хосписа из AmeraCare, который говорил на условиях анонимности, сказал, что личные посещения были сокращены до одного в неделю, если смерть не была неизбежной. «Если бы мы могли вместо этого не выходить на улицу и заниматься телездравоохранением, как пациент, не знающий тип лекарства, побочные эффекты, то, что оно делает, мы могли бы направить его по телефону», — сказали они.В записях хосписа Фердинанда сотрудник AmeraCare отметил, что компания ограничивала посещения квалифицированными медсестрами и что они прекратили посещения сертифицированных помощников медсестры.
Принимая во внимание давление пандемии, в конце марта Центры услуг Medicare и Medicaid снизили нормативные требования к хосписам, позволив телездравоохранению заменить личные посещения, если это возможно и целесообразно. CMS также отказалась от требования о том, чтобы медсестра посещала хоспис не реже одного раза в две недели, позволив вместо этого оказывать помощь менее квалифицированным помощникам.
Медсестра, которая работала в Compassus, компании, которая заботилась о Саре Джонсон, также сказала, что их компания ограничила посещения. «Мы сократили время, которое мы ходим в дома до одного раза в две недели, если им не нужна медсестра», — сказал работник, пожелавший остаться неназванным. «Пациентам действительно нужна была медсестра. … Никто из нас не хотел заходить в дом с пациентом с COVID, поскольку нет возможности контролировать чистоту окружающей среды. … Но нам пришлось бы, если бы пришлось.”
Дана Коулман, представитель Compassus, сообщила ProPublica, что они оснастили своих сотрудников СИЗ, обучили их протоколам безопасности и использовали виртуальные посещения, как это разрешено CMS. Она также сказала, что в Новый Орлеан были направлены дополнительные сотрудники, чтобы поддерживать частоту посещений во время пандемии, и что посещения медсестры не ограничивались одним раз в две недели.
Доктор Кай Ромеро, врач скорой помощи и главный врач хосписа у залива в Северной Калифорнии, сказал ProPublica, что они не возьмутся за хоспис, связанный с COVID-19, если не будут приняты адекватные меры безопасности и инфекционного контроля. для опекунов.
«В марте и апреле у наших сотрудников не было достаточно [СИЗ]», — сказала она, добавив, что в конечном итоге им пришлось полагаться на Калифорнийский университет в Сан-Франциско, чтобы помочь найти защитное снаряжение, такое как маски. для персонала и опекунов семьи. «Соображения относительно того, кто отправляется домой в хоспис, какие предметы снабжения им предоставляются или к которым они могут получить доступ, как это определяется, — это чрезвычайно продуманный процесс, и если они не совпадают, по крайней мере здесь, в Сан-Франциско, мы не будем в домашний хоспис их не берут.”
Ochsner не ответила на вопросы ProPublica о том, как она проверяет хосписные компании, чтобы узнать, насколько они подготовлены к борьбе с инфекционным заболеванием, а также не прокомментировала семейных опекунов, которые впоследствии заразились вирусом.
Перед тем, как Джонсон вернулся из больницы, Compassus доставил кровать, кислородные баллоны и морфий, а также обучил семью тому, как вводить болеутоляющее. «Они пытались объяснить, как о ней заботиться, — сказал Лавале, — но это было трудно вспомнить.”
Как и Фердинанды, семья Джонсонов не получала СИЗ. Лавале, который страдает высоким риском диабета и гипертонии, был глубоко обеспокоен. Когда он попросил у компании маски, он получил коробку перчаток. Хотя найти их было сложно, семья нашла несколько хирургических масок в магазине, который продавал их по 5 долларов за штуку.
«В соответствии с отраслевой практикой, мы, конечно, не обеспечиваем членов семьи СИЗ», — сказал Коулман.«Учитывая, что многие опекуны, друзья, родственники, священнослужители, члены церкви, соседи и т. Д. Могут войти в дом пациента в любой момент во время его пребывания в хосписе, ни один поставщик не может предоставить СИЗ для всех возможных посетителей / экспонатов ».
Коулман указал на руководство CMS для хосписных агентств во время пандемии, в котором говорится, что они не должны подвергаться наказанию за непредоставление СИЗ, «если они испытывают трудности с получением этих материалов по независящим от них причинам.”
В руководстве также говорится: «Мы ожидаем, что поставщики / поставщики примут меры для смягчения любой нехватки ресурсов и продемонстрируют, что они принимают все необходимые меры для скорейшего получения необходимых материалов».
Когда приехала Джонсон, казалось, ей стало лучше. Она была начеку, разговаривала со своими детьми и даже ела немного еды. Она сказала своему сыну, что когда она поправится, она хотела бы посетить дом своего детства, небольшой домик в Седьмом отделении.У нее не было боли, поэтому он решил не давать ей морфий и надеялся, что она даже выздоровеет до того, как он это сделает.
Медсестра хосписа проверила Джонсон в первые два дня, когда она была дома, сказали Лавале и его брат Майкл. Они предполагали, что ежедневные визиты будут продолжаться. Но в течение следующих 11 дней работники хосписа приезжали еще два раза, сказали они. Напротив, недавнее исследование проанализировало данные национальной коммерческой хосписной компании и показало, что в обычное время пациенты домашнего хосписа получают в среднем около 7 посещений в неделю от работников хосписа, что в сумме составляет около 9 часов ухода.Даже во время пандемии Тено сказал, что личные посещения важны. «У вас должны быть СИЗ, и вы должны иметь возможность пойти туда и увидеть пациента», — сказала она.
Подробнее
COVID-19 сначала унес жизни чернокожих.Этого не было.
В Чикаго 70 из 100 первых зарегистрированных жертв COVID-19 были черными. Их жизни были богатыми, и их смерть нельзя считать неизбежной. Непосредственные факторы можно и нужно было устранить.
Коулман сказал, что сотрудники Compassus доступны 24/7 для «экстренных» звонков или посещений, если возникнет внезапная необходимость.Хотя Compassus не ответил на вопросы ProPublica о том, сколько личных посещений было сделано пациентам, Коулман сказал, что, если вы включите «виртуальные посещения», с его пациентами во время пандемии в среднем обращались четыре-пять раз в неделю.
Джонсон оставалась изолированной в своей спальне, дверь приоткрылась, чтобы ее сыновья могли ее проверить. Она стала слабее. Спустя чуть больше недели после того, как она оставалась дома, Лавале наблюдал, как она пытается сглотнуть, когда пытается напиться.По его словам, это звучало «как будто кусок стали застрял у нее в горле, и вода не могла пройти».
Когда у нее появились признаки этой проблемы на Западном берегу, логопед осмотрел ее и дал подробные рекомендации, как с этим справиться в больнице, например, загущающие жидкости, чтобы Джонсон легче было пить. Никто не сказал семье об этом.
Лавале позвонил в хосписную компанию; он говорит, что ему сказали прекратить кормить мать и пить воду, что не является необычной практикой для пациентов хосписа, находящихся на грани смерти.Ему также сказали увеличить дозу морфина. Лавале спросил, следует ли ее повторно положить в больницу. «Медсестра хосписа сказала:« Они не смогут ничего для нее сделать, но я не могу сказать вам, что делать », — сказал он.
Когда Джонсон попросила у сына воды, сказав, что хочет пить, Лавале не знал, что делать. «Я не мог ей ничего дать», — сказал он. «Я чувствовал себя ужасно». Он и его брат сказали, что, поскольку состояние Джонсон ухудшилось в течение последних трех дней, медсестра хосписа не навещала ее.
Коулман сказал, что пациенты всегда имеют право отказаться от лечения в хосписе и обратиться за более агрессивной или лечебной помощью в больницу; В рамках программы Medicare пациенты хосписа также могут обращаться в больницу, если у них «неконтролируемая боль, которую невозможно контролировать дома». Компас отказался отвечать на конкретные вопросы о Джонсон, несмотря на то, что ее сын отказался от права говорить о ее уходе.
«Когда кто-то умирает, у него появляется множество симптомов», — сказал Тено, добавив, что, когда смерть неминуема, симптомы трудно контролировать.«Мы знаем, что когда свидания не происходят в последние дни жизни, это очень тяжело для семьи». Эти посещения настолько важны, что федеральное правительство использует их для оценки качества хосписов.
Когда дети Джонсон перемещали ее, «она стонала и стонала от боли», — сказал Лавале. «Я был поражен. Мне было не по себе «.
Утром 3 мая Лавале вошел в комнату матери, чтобы проверить ее, и увидел, что она не дышит.Через тринадцать дней после возвращения из больницы она скончалась. «Я думал, что она будет в надежных руках», — сказал ее сын. «Я знаю, что она страдала».
Дорис Берк предоставила репортаж.
Когда уместна паллиативная помощь?
Паллиативная помощь: поддержка пациентов и лиц, осуществляющих уход
Если у вас диагностировано серьезное, длительное или опасное для жизни заболевание, паллиативная помощь может изменить вашу жизнь — и жизни тех, кто заботится о вас. вам — намного проще.
Паллиативная помощь может предоставляться одновременно с лечением, которое вы получаете от лечащего врача.
Паллиативная помощь направлена на облегчение боли и других тревожных симптомов, а также на удовлетворение ваших эмоциональных, духовных и практических потребностей. Короче говоря, эта новая медицинская специальность направлена на улучшение качества вашей жизни — как бы вы это ни определяли сами.
Ваши поставщики паллиативной помощи будут работать с вами, чтобы определить и выполнить ваши цели: облегчение симптомов, консультирование, душевный комфорт или что-то еще, улучшающее качество вашей жизни.Паллиативная помощь также может помочь вам понять все варианты лечения.
Одна из сильных сторон паллиативной помощи — признание человеческой стороны болезни. В опросе пациентов паллиативной помощи 2011 года они упомянули эти особые потребности: «быть признанным человеком», «иметь выбор и контролировать», «быть связанным с семьей и внешним миром», «быть духовно связанным», и «физический комфорт».
Продолжение
Будьте уверены, что вы можете получить паллиативную помощь одновременно с лечением своего заболевания.Вам не нужно будет отказываться от обычных врачей или лечения или надеяться на излечение.
Паллиативная помощь также может быть хорошим вариантом, если у вас серьезное заболевание, которое вызывало несколько госпитализаций или обращений в отделение неотложной помощи в течение предыдущего года.
Означает ли паллиативная помощь, что вы умираете? Не обязательно. Это правда, что паллиативная помощь действительно помогает многим людям с опасными для жизни или неизлечимыми заболеваниями. Но некоторые люди вылечились и больше не нуждаются в паллиативной помощи.Другие приходят и уходят из паллиативной помощи по мере необходимости.
Однако, если вы решили прекратить лечение, а ваш врач считает, что вы живете в последние несколько месяцев, вы можете перейти в хоспис. Паллиативная помощь действительно включает в себя важный компонент хосписа, но это только часть более широкой области.
Если члены вашей семьи также нуждаются в помощи, паллиативная помощь может оказать им эмоциональную и духовную поддержку, рассказать им о вашей ситуации и поддержать их в качестве лиц, обеспечивающих уход.Некоторые паллиативные программы предлагают поддержку на дому и помощь с покупками, приготовлением еды и временным уходом, чтобы дать лицам, осуществляющим уход, свободное время.
Какие заболевания можно лечить с помощью паллиативной помощи?
Первоначально паллиативная помощь была разработана для людей с неизлечимыми заболеваниями. Но за последнее десятилетие он превратился в медицинскую специальность, которая фокусируется на гораздо более широком спектре серьезных или опасных для жизни заболеваний.
Как заявляет Всемирная организация здравоохранения: «Все люди имеют право на получение высококачественной помощи во время серьезной болезни и на достойную смерть, без непреодолимой боли и в соответствии с их духовными и религиозными убеждениями.»
Сегодня пациенты с раком, сердечными заболеваниями, хроническими заболеваниями легких, СПИДом, болезнью Альцгеймера, рассеянным склерозом, боковым амиотрофическим склерозом (БАС) и многими другими серьезными заболеваниями имеют право на паллиативную помощь.
Одной из основных целей является симптоматика Лечение. Само заболевание может вызывать симптомы, но также и лечение. Например, химиотерапевтические препараты могут вызывать тошноту и рвоту. Кроме того, наркотические средства для снятия боли часто приводят к запорам.
Облегчая различные симптомы, паллиативная помощь может помочь вы не только продолжаете свою повседневную жизнь, но и улучшаете свою способность проходить или завершать лечение.
Продолжение
Вот некоторые симптомы, которые могут быть устранены при паллиативной помощи:
Когда я могу начать паллиативную помощь?
Вы можете начать паллиативную помощь на любой стадии болезни, даже после того, как вам поставят диагноз и вы начнете лечение. Вам не нужно ждать, пока ваша болезнь перейдет в запущенную стадию или когда вы окажетесь в последних месяцах жизни. Фактически, чем раньше вы начнете паллиативную помощь, тем лучше. В начале лечения могут возникнуть беспокойство, депрессия, усталость и боль.

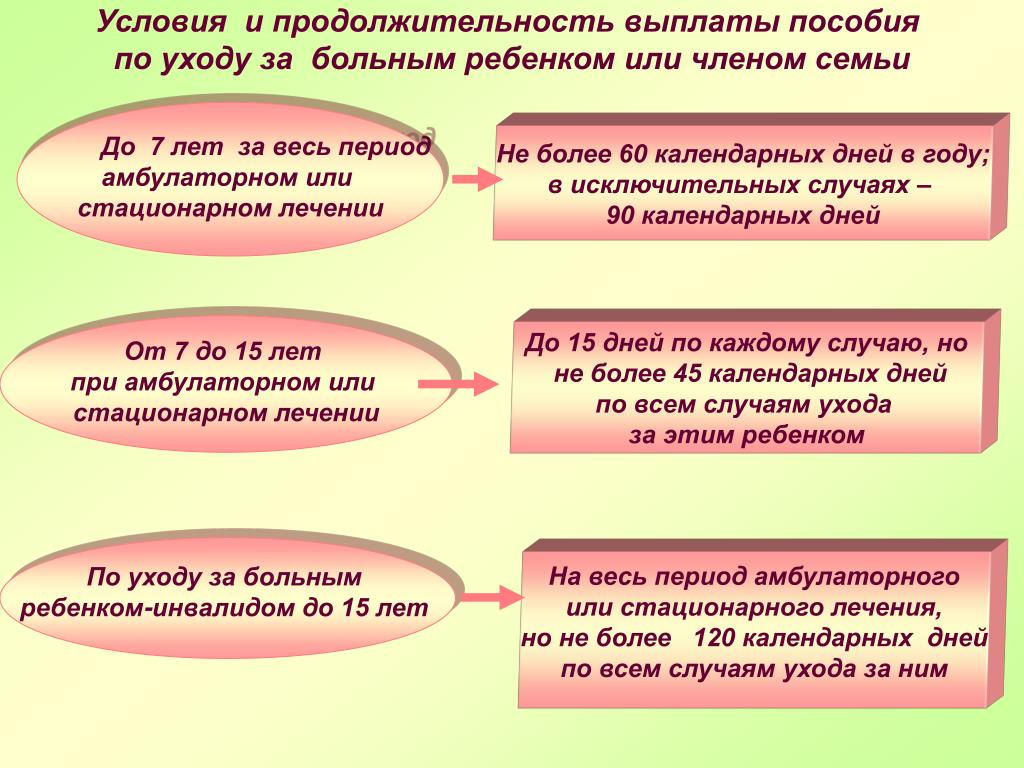 Лечение может проходить как в домашних условиях, так и в условиях стационара.
Лечение может проходить как в домашних условиях, так и в условиях стационара.

