Меню после инсульта в домашних условиях: Питание после инсульта – правильные продукты питания больному после инсульта головного мозга
Диета и меню после инсульта в домашних условиях
Врачи говорят, что во время восстановления и последующей реабилитации после инсульта, необходимо питаться так же, как бы питался здоровый человек. Это означает, что можно есть всё, кроме сильно сладких, сильно жирных, кислых и горьких продуктов, в умеренных дозах и в одно и то же время. Следует ограничить прием алкоголя (пиво, коньяк, водка), уменьшить приём вин. Однако, инсульт – болезнь непредсказуемая и у неё есть свои особенности, в том числе и в диете. Рассмотрим далее разные случаи.
Диета при инсульте головного мозга: Меню
Для начала рассмотрим общий случай – инсульт, который бывает ишемическим или геморрагическим (в основном). В основу диеты «кладут» идею контроля над весом, артериальным давлением и общим самочувствием. Во время диеты нужно регулярно посещать лечащего вас врача и, конечно же, диетолога. Я могу порекомендовать вам краткий план составления меню на основе того, что познал сам во время лечения и консультаций врачей.
- Не питайтесь однообразной пищей, чаще вносите «изюминку». Это означает, что нужно разнообразить меню, чтобы приём пищи сопровождался не «ой, опять эта каша», а «о, моя любимая каша». Помните, что чем больше полезных веществ вы будете потреблять, тем быстрее пойдёте на поправку.
- Чаще употребляйте фрукты, разноцветные тем более. Чем ярче фрукт – тем лучше, полезность этой еды ещё никто не отменял. Они являются источником витаминов, микроэлементов, клетчатки и, естественно, хорошего настроение. Я ещё не встречал человека, который с грустью кушал банан или апельсин.
- Не перегибайте с количество потребляемых фруктов и овощей. Овощи – не более пяти порций размером с тарелкой овощного салата, а фрукты – тоже не более 5, но соизмеримых со стаканом ягод или одним бананом по объему.
- Обращайте внимание на то, что покупаете в магазинах и супермаркетах. Я имею в виду – информацию о товаре на этикетке – она многое может сказать, в том числе сколько ккал, жира, белков, углеводов и других веществ содержится в продукте.

- Ограничьте прием продуктов животного происхождения, т.к. они содержат холестерин, а он довольно вредный для людей, пораженных инсультом. Бывает полезным и вредным, полезный вырабатывается организмом, а переизбыток вредного может повлечь ухудшение кровообращения в мозге и созданию негативных последствий. В общем, вам следует полностью отказаться от вредного фаст-фуда, питания в виде «перекушу и побегу» и т.д.
Всё что вы потребляли до этого, и оно было жирным – срочно убирайте и меняйте на низкокалорийные аналоги. К примеру, творог можно заменить с 9% на 0.05%, куриное мясо со шкуркой на такое же, только без и т.п.
Диета при ишемическом инсульте
Нарушение кровоснабжения мозга – основная причина ишемического инсульта. Возникает в результате тромбов и других препятствий на пути крови к участкам головного мозга. В таком случае, диета должна быть нацелена на то, чтобы улучшить кровоснабжение. Для этого, в первую очередь, необходимо полностью ограничиться от алкоголя (совершенно), жирной пищи, быстрой пищи и вообще неправильного питания.
Начните потреблять ржаной хлеб, а если не получается – максимум один кусочек белого за прием пищи. Что касается молочных продуктов, то сметана и молоко вполне подойдут. Жирность первой – не более 15%, а второго – до 1.5%. Если любите творог или сыр – выбирайте обезжиренные. Куринные яйца замените перепелиными, в другом случае – не более 3 штук в неделю, но вкрутую не ешьте. Рекомендую через день кушать гречку с молоком или кефиром, а также обезжиренные рыбу, мясо. Что касается сладкого – мёд, варенье – можно, сахар – нет. Полный отказ от мороженого, шоколада, жирного, жаренного, копчённого (особенно сыра, колбасного сегмента).
Диета при геморрагическом инсульте
Этот вид инсульта намного сложнее предыдущего, но, если вам первоначально удалось с ним справиться – это весомая заявка на успех. Я рекомендую кушать побольше фруктов, которые богаты на магний. Если у вас или другого пациента повышенное давление – исключите соль для нормализации состояния. Не забывайте, что нужно часто производить проверку давления и вести здоровый образ жизни.
Не забывайте, что нужно часто производить проверку давления и вести здоровый образ жизни.
Если говорить обобщённо – если не будете пить, курить и есть фаст-фуд – вы уже на 90% сможете соблюдать диету при геморрагическом инсульте. В случае излишней массы тела, нужно сбросить лишний вес исключив из питания солёное, копчёное, жаренное, жирное. Присмотритесь к пище, которая приготовлена на пару – рыба, овощи, мясо. Она очень полезна при такой болезни и улучшает как самочувствие, так и состояние организма в целом. В общем, кушайте свежие полезные и нежирные продукты и будет у вас всё двигаться к тому, что вы полностью победите инсульт.
Диета при инсульте и сахарном диабете
Сахарный диабет – неприятная болезнь, которая может возникнуть совершенно внезапно, но ещё хуже, когда вместе с ней вы встречается инсульт. Провоцируется страшная болезнь диабетом – повреждаются сосуды и нарушается водно-солевой баланс. Если не принимать меры, возможно отягощение сгущения крови и кровоизлияние в мозг.
Главное – кушать специальные сбалансированные смеси, которые отлично справляются с возмещением полезных элементов. Такое питание незаменимо, если потребление происходит через зонд. Питание, в общем количестве, не должно превышать 2500 ккал. Оно должно быть 3-5 раз в день небольшими порциями, состав которых пропишет ваш лечащий врач. Обычно, в рекомендациях врачей присутствуют упоминания об отказе от соли до 5 г/сутки, исключении жирного и острого питания. Продукты, которые богаты витаминами группы B, нужно наоборот увеличить.
полезные продукты и меню в первые дни
Инсультом называют патологический процесс, при котором происходит нарушение мозгового кровообращения. Заболевание представляет угрозу для жизни человека, поэтому важно лечить его своевременно и комплексно. Одной из лечебных мер после инсульта является диета.
Для чего надо соблюдать диету?
Диетическое питание после инсульта — важнейшая составляющая терапии данной патологии.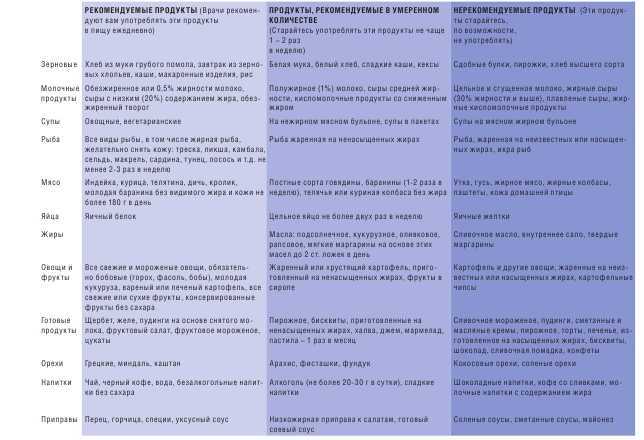 Она не уступает по своей значимости приему лекарственных препаратов или прохождению физиопроцедур. Пациенты, начавшие правильно питаться, реже поддаются рецидиву ишемического или геморрагического инсульта.
Она не уступает по своей значимости приему лекарственных препаратов или прохождению физиопроцедур. Пациенты, начавшие правильно питаться, реже поддаются рецидиву ишемического или геморрагического инсульта.
Задачами диеты больных являются:
- Предотвращение повышения уровня плохого холестерина в крови, а также вредных жиров.
- Обеспечение оптимальных условий для полноценного кровотока в мозге.
- Предупреждение возникновения осложнений после инсульта.
- Ускорение восстановления организма больного.
Все блюда, используемые в меню больного, должны быть приготовлены на пару, потушены, сварены или запечены, но не пожарены — данный способ приготовления пищи очень вреден для организма. Вследствие жарки продукты теряют свои полезные свойства, приобретают вредные вещества, а калорийность блюд увеличивается.
Основные принципы диеты:
- снижение количества животного и увеличение содержания растительного жира в блюдах;
- замена легкоусвояемых углеводов на сложные;
- увеличение количества белковой пищи;
- отказ от соленых блюд;
- ограничение употребления продуктов с высоким содержанием холестерина;
- соблюдение питьевого режима, чтобы разжижать кровь;
- обогащение рациона пищей с высокой концентрацией витаминов и минералов.

Одним из важных правил диетического питания является многократность приемов пищи. Требуется есть по 5 раз в день, но небольшими порциями. Ни в коем случае нельзя переедать, делать перекус между едой различными бутербродами и булочками. Меню должно быть составлено так, чтобы человек не чувствовал голода в перерывах между приемами пищи.
Внимание! Чем раньше пациент перейдет на здоровое питание, тем быстрее пойдет реабилитационный процесс, и будет ниже вероятность развития осложнений инсульта. Ведь определенные продукты способны спровоцировать повторное возникновение приступа.
Какие продукты нельзя?
При слове «диета» у пациентов возникает паника, так как эта процедура часто предполагает отказ от многого, что любит есть человек. Исключить потребление вредной пищи придется обязательно, но это не значит, что она будет заменена безвкусными блюдами.
Доктора запрещают больным после инсульта употреблять пищу, содержащую большое количество холестерина.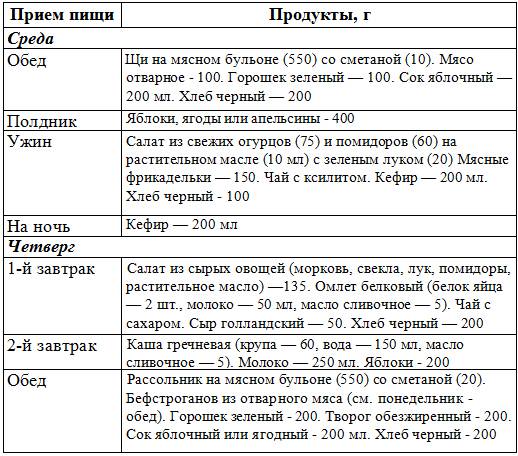 Это вещество — главный враг при профилактике повторного развития заболевания. Именно высокая концентрация плохого холестерина в крови вызывает появление атеросклероза, из-за которого происходит цереброваскулярный инсульт. Поэтому категорически запрещается включать в рацион питания жирные сорта мяса, субпродукты, сливочное масло, молочные продукты с высокой степенью жирности.
Это вещество — главный враг при профилактике повторного развития заболевания. Именно высокая концентрация плохого холестерина в крови вызывает появление атеросклероза, из-за которого происходит цереброваскулярный инсульт. Поэтому категорически запрещается включать в рацион питания жирные сорта мяса, субпродукты, сливочное масло, молочные продукты с высокой степенью жирности.
Другим врагом является соль. Чрезмерное потребление этого вещества приводит к повышению артериального давления. Больным нельзя употреблять его больше 3 мг в день. При готовке пищу рекомендуется не солить вообще, а добавлять соль в уже готовые блюда.
Большинство пациентов негативно реагируют на того, что врачи запрещают есть соленую пищу. Однако это дело времени. Рецепторы вкуса через некоторый период привыкнут к минимальному количеству соли, и блюда не будут казаться безвкусными.
Кроме холестерина и соли не разрешается употреблять спиртные напитки, кондитерские изделия, колбасу, грибы, виноград, кофе, шоколад. Диета при сахарном диабете после инсульта не должна включать продуктов, содержащих большое количество сахара. Таким пациентам можно заменить глюкозу на мед или фруктозу.
Диета при сахарном диабете после инсульта не должна включать продуктов, содержащих большое количество сахара. Таким пациентам можно заменить глюкозу на мед или фруктозу.
Разрешенные и полезные продукты
Рацион пациента после перенесенного инсульта должен быть составлен так, чтобы организм ежедневно был обеспечен всеми необходимыми питательными полезными веществами. Специалисты советуют включать в меню следующее:
- Брокколи, цельнозерновые культуры, благодаря которым организм получит достаточное количество полезной фолиевой кислоты.
- Свежие овощи, ягоды, фрукты. Их должно быть много в меню, так как они содержат в себе вещества, обладающие антиоксидантными свойствами.
- Продукты, имеющие в своем составе много витамина B6. К ним можно отнести цельнозерновой хлеб, морковь, печень, овсянку, творог.
- Пища, содержащая большую концентрацию калия. Это рыба, фрукты, орехи, изюм, томаты.
- Зеленый чай. Это самый рекомендованный напиток для пациентов, потому что он способствует выведению вредных веществ из организма.

- Морские продукты, которые содержат жирные кислоты, полезные для организма человека тем, что нормализуют обмен липидов, устраняя вредный холестерин.
- Натуральные соки, компоты, фруктовые фреши.
- Растительное масло. В нем содержится много полезных кислот. Особенно ценным является оливковое, льняное масло. При выборе стоит отдавать предпочтение не рафинированным и не дезодорированным продуктам.
Внимание! Мясо — продукт разрешенный, но врачи ограничивают количество его потребления. Больному после инсульта можно съедать в сутки не более одной порции блюда с мясом.
Отдельное внимание стоит уделить питьевому режиму. Пациенту нельзя допускать обезвоживания организма. В противном случае может повыситься артериальное давление, что приведет к повторному приступу инсульта. В сутки рекомендуется выпивать не менее 2 литров. При этом предпочтение отдается воде в чистом виде.
Как кормят пациентов, прикованных к постели?
Диетическое питание для лежачих больных после инсульта, которых поразил паралич, разрабатывается по показаниям в индивидуальном порядке. Выбор способа кормления зависит от того, какие осложнения возникли у больного после инсульта.
Выбор способа кормления зависит от того, какие осложнения возникли у больного после инсульта.
Если у человека нарушилась глотательная или двигательная функция, то применяют специальную трубку для введения пищи. Устанавливают зонд только медицинские работники. В процессе кормления важно следить, чтобы пища не проникла в трахею и не перекрыла пути дыхания в случае внезапного возникновения судорог.
Пациентов с отклонениями в психике, которые часто отказываются самостоятельно есть, также кормят энтеральным методом. Если пациент впал в кому, то питательные вещества поставляются в организм парентеральным способом. Обычно это делается внутривенно. Таким людям вводят белковую смесь, в которую еще добавляют лекарственные средства.
Рекомендации по введению продуктов в рацион больного
Врачи рекомендуют вводить продукты в рацион больных постепенно, как это делают с маленькими детьми во время прикорма. У тех пациентов, у которых нарушена функция глотания, питание при инсульте в первые дни заключается в употреблении только соков, жидких молочных продуктов. Затем включают в меню протертые овощи, куриный бульон.
Затем включают в меню протертые овощи, куриный бульон.
Как только человек сможет прожевывать пищу самостоятельно, разрешают переходить на каши и пюре. При этом крупа должна быть перетерта перед приготовлением. Со временем в рационе появляются мясо и рыба, яйца и творог. Их также измельчают до кашеобразной массы. С нормализацией функций мышечной ткани лица пациент может начинать кушать пищу небольшими кусочками.
Продукты от запоров
У многих пациентов в связи с перестройкой питания на первых порах возникают проблемы с опорожнением кишечника, выражающиеся в виде запоров. Это негативно отражается на состоянии пищеварительных органов и может привести к негативным последствиям, например, возникновению геморроидальных узлов.
Поэтому рекомендуется при составлении меню включать продукты, устраняющие запоры, смягчающие стул. К ним относятся:
- кефир, простокваша;
- сухофрукты, а именно курага или чернослив;
- ржаной хлеб;
- свежие овощи и фрукты;
- натуральные соки.

В тяжелых случаях, когда питание после инсульта в домашних условиях не помогает избавиться от запоров, доктор может назначить медицинские средства, оказывающие послабляющее действие, к примеру, «Нутрилон».
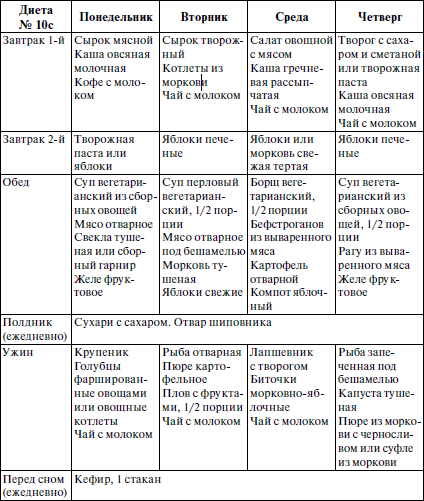
Меню на первую неделю
| Дни недели | Завтрак | Обед | Полдник | Ужин |
| Понедельник | Запеканка из творога, натуральный сок | Щи с капустой и мясом, овощной салат, чай | Овощная запеканка | Рыбные котлеты на пару, отварная гречка, томатный сок |
| Вторник | Омлет, отварные овощи, компот | Суп на курином бульоне с овощами, тушеное овощное рагу, сок | Бананы | Картофельное пюре, отварная куриная грудка, чай |
| Среда | Гречневая каша, чай | Свекольный суп, куриные котлеты на пару, сок | Йогурт | Паровые тефтели из крольчатины, овощное рагу, чай |
| Четверг | Сырники, сок | Рыбный суп с рисом, апельсиновый фреш | Кисель | Рыбное филе с овощами, гречка, компот |
| Пятница | Овсяная каша, компот | Овощной суп, куриные тефтели, чай | Яблоки | Паровые биточки из индюшатины, тушеная капуста, сок |
| Суббота | Омлет, кисель | Борщ на нежирном бульоне, винегрет, чай | Запеканка из овощей | Тушеная рыба с овощами, картофельное пюре, компот |
| Воскресенье | Творожная запеканка, компот | Куриный суп, овощной салат, чай | Творог нежирный | Гречка с отварной куриной грудкой, сок |
Рецепты разрешенных блюд
В качестве первого блюда пациентам после инсульта часто готовят куриный суп с овощами. Для этого сначала варят куриный бульон, затем мясо вынимают, режут на кусочки. В бульон опускают вариться картошку. В это время обжаривают морковку, лук, фасоль и брокколи, после чего также добавляют в бульон вместе с нарезанным мясом и варят до готовности.
Для этого сначала варят куриный бульон, затем мясо вынимают, режут на кусочки. В бульон опускают вариться картошку. В это время обжаривают морковку, лук, фасоль и брокколи, после чего также добавляют в бульон вместе с нарезанным мясом и варят до готовности.
Из вторых блюд можно привести пример рецепта вкуснейших рыбных тефтелей. Для приготовления отваривают рис. Затем делают фарш из рыбного филе, смешав его с мелко нарезанным или натертым луком, рисом, сырым яйцом. Из полученной массы делают шарики и кладут в пароварку. Готовят тефтели в течение 10 минут.
В дополнение к первым или вторым блюдам часто готовят салаты. Очень полезным и вкусным блюдом является рыбный салат. Чтобы его приготовить, берут филе любой рыбы, отваривают, нарезают. Затем отваривают картошку, свеклу и морковь, после чего также измельчают. Все компоненты смешивают, добавляют специи и заправляют подсолнечным маслом.
Отличным блюдом для пациентов после инсульта является запеканка из тыквы. Плод очищают, нарезают, добавляют муку в расчете 1 стакан на 1 кг тыквы, а также соль и сахар. Все тщательно перемешивают, выкладывают в форму для запекания и отправляют в духовку.
Все тщательно перемешивают, выкладывают в форму для запекания и отправляют в духовку.
Таким образом, диета после инсульта — это не строгое ограничение в питании, но больной вынужден отказаться от многих полюбившихся продуктов. Для каждого пациента стимул соблюдения диетических правил — это возможность предотвратить повторное развитие заболевания мозга.
Ведь даже в случае полного восстановления больному придется пожизненно соблюдать основные принципы здорового питания в целях предупреждения рецидива. Диета уже не будет настолько строгой, возможны определенные исключения, но питание должно соответствовать рекомендациям врачей.
Полезное видео
Посмотри наглядно интересную информацию про питание после инсульта в видео ниже:
Это интересно
Adblock
detector
Мягкие диеты для больных, перенесших инсульт
Есть много проблем, с которыми могут столкнуться пациенты, перенесшие инсульт, когда поражена часть пищеварительного тракта и они пытаются есть. Пациенты, перенесшие инсульт, уже подвергаются сильному стрессу, когда осознают, что утратили некоторые функции своего организма, поэтому важно максимально облегчить им прием пищи, чтобы предотвратить недоедание и анорексию.
Пациенты, перенесшие инсульт, уже подвергаются сильному стрессу, когда осознают, что утратили некоторые функции своего организма, поэтому важно максимально облегчить им прием пищи, чтобы предотвратить недоедание и анорексию.
Как правило, жертвы инсульта страдают дисфагией различной степени, что затрудняет или делает невозможным жевание, глотание, дегустацию и даже наблюдение за тем, что они едят. Пища, подаваемая таким пациентам, должна быть достаточно мягкой, чтобы каждый пациент мог легко жевать и глотать ее. Также важно, чтобы пища была на вкус, пахла и выглядела аппетитно, чтобы можно было стимулировать аппетит пациента и побуждать его/ее к еде для получения важных питательных веществ, необходимых для поддержания его/ее здоровья и жизни.
Различные формы мягкой диеты
Пациентам, перенесшим инсульт, которые не могут глотать, может потребоваться парентеральное питание, которое предполагает введение питательных веществ в кровоток через капельницу. Также возможно энтеральное питание, при котором жидкости подаются через назогастральный зонд. Эти два метода кормления обычно применяются только в больницах или специализированных учреждениях.
Эти два метода кормления обычно применяются только в больницах или специализированных учреждениях.
Однако большинству пациентов, которые возвращаются домой или находятся в медицинском учреждении, мягкая или полужидкая диета может помочь им есть пищу, необходимую для сохранения здоровья.
Мягкие диеты могут значительно различаться по степени обработки, которой должна подвергаться пища, чтобы ее было легче жевать и глотать. Некоторые больные могут есть слегка обработанную пищу, например мясной фарш с картофельным пюре и мелко нарезанным фруктовым салатом. Другим пациентам может потребоваться разжижение пищи в кухонном комбайне с добавлением питательных веществ и/или жидкости.
Например, когда вы готовите смузи для пациента, перенесшего инсульт и страдающего тяжелой дисфагией, вы можете добавить в мясной фарш дополнительную подливку, чтобы его было легче глотать. Добавляйте молоко в картофельное пюре, чтобы не только облегчить его проглатывание, но и значительно повысить питательную ценность и снизить его гликемический индекс.
Советы по приготовлению мягких диет
а) Фрукты
Фрукты должны быть очищены от кожуры и удалены все косточки. Попробуйте, может ли пациент есть свежие мелко нарезанные фрукты, и если это должно быть проблемой, попробуйте использовать нарезанные или пюре из консервированных или вареных фруктов. Если это по-прежнему слишком трудно для пациента, то фрукты можно разжижать с добавлением молока, сухого молока, порошкообразных витаминных и минеральных добавок и/или добавок незаменимых жирных кислот (льняное масло, вероятно, проще всего использовать в этих обстоятельствах). так как масло лосося может придать рыбный вкус фруктовой смеси). Добавьте мед к кислым фруктам, чтобы улучшить вкус.
Выбирайте комбинации фруктов, которые вы используете, исходя из их питательной ценности, вкуса и привлекательного цвета. Не забудьте приготовить меньшее количество этих смузи, потому что пациенты, перенесшие инсульт, могут быть не в состоянии потреблять большие объемы за один раз, а хранение смузи (даже в холодильнике) может привести к обесцвечиванию и потере питательной ценности, например витамина С.
b ) Овощи
Крахмалистые овощи (картофель, орехи, зимние кабачки, батат) можно очистить, сварить и превратить в пюре с питательной жидкостью, такой как молоко. Если больным по-прежнему трудно глотать, то может потребоваться приготовление супов (орехового, картофельного, томатного, овощного, грибного с молоком и т. д.), которые могут быть очень питательными, а также намного вкуснее, чем употребление вяло отваренных овощей.
Избегайте твердых и волокнистых овощей и придерживайтесь простых блюд. Овощное пюре для младенцев с добавлением нескольких трав также может внести некоторое разнообразие, особенно в тех случаях, когда у вас, как у лица, ответственного за пациента, не было времени приготовить супы или овощные пюре (это лекарство для особых случаев, и его не следует использовать постоянно).
c) Мясо и рыба
Мясо и рыбу подготовьте как обычно и мелко нарежьте, стараясь удалить с рыбы все хрящи, сухожилия, кожу и кости. Подавайте мелко нарезанное или рубленое мясо и рыбу с достаточным количеством соуса, чтобы облегчить глотание.
Если пациент не может проглотить мясной или рыбный фарш, эти белковые продукты можно также разжижать, добавляя жидкость (соус, молоко, разбавленный бульон). Убедитесь, что еда по-прежнему имеет приятный вкус и не выглядит непривлекательно.
d) Яйца
Некоторые пациенты, перенесшие инсульт, с легкой дисфагией могут есть мягкую яичницу-болтунью, но во многих случаях питательные преимущества яиц (высококачественный белок, железо и витамины группы В) могут быть добавлены к другим жидкие продукты, такие как овощи, упомянутые выше. Следите за тем, чтобы пища не была слишком горячей, когда вы подмешиваете сырое яйцо, чтобы предотвратить коагуляцию белка и образование твердых частиц, препятствующих глотанию.
Приготовьте традиционный заварной крем со свежими яйцами и молоком в качестве лакомства для пациента, перенесшего инсульт, чтобы увеличить потребление питательных веществ и внести разнообразие в рацион.
e) Молоко и молочные продукты
Молоко и йогурт, вероятно, являются двумя наиболее полезными продуктами, когда речь идет о поддержании здоровья и хорошего питания пациентов, перенесших инсульт, с дисфагией, поскольку они имеют высокую питательную ценность (белки, кальций, витамины и другие минералы, а также пробиотики в йогурте). Молоко можно использовать само по себе в качестве холодного или горячего напитка, а также добавлять в фруктовые или овощные коктейли, супы, омлет и заварной крем. Йогурт является превосходным десертом, а также наиболее полезен для помощи пациентам с дисфагией в приеме перемолотых лекарств.
Молоко можно использовать само по себе в качестве холодного или горячего напитка, а также добавлять в фруктовые или овощные коктейли, супы, омлет и заварной крем. Йогурт является превосходным десертом, а также наиболее полезен для помощи пациентам с дисфагией в приеме перемолотых лекарств.
Другие формы молочных продуктов, такие как творог, также можно использовать в коктейлях, но их необходимо разбавлять дополнительным молоком, чтобы облегчить проглатывание.
Использование киселя с заварным кремом позволяет сделать питание пациентов, перенесших инсульт, более вкусным и внести разнообразие в рацион. Такой десерт, как кисель со взбитым охлажденным сгущенным молоком, который был популярен несколько десятков лет назад, также с успехом может быть использован для обеспечения больных, перенесших инсульт, дополнительным вкусом и питательными веществами. Используйте диабетический желе, если пациент склонен к набору веса или также страдает диабетом.
Мороженое из молока с протертыми фруктами также относится к этой категории, а замороженный йогурт понравится тем пациентам, перенесшим инсульт, которые любят есть холодную пищу.
f) Крупы и крупы
Хотя хлеб и печеные крупы трудно жевать и глотать, каши обычно можно есть, особенно если для разбавления каши добавляется молоко. Ячмень, рис и другие мягкие вареные зерна могут быть включены в рецепты супов и превращены в пюре или в жидком виде. Гладкие каши, такие как Tastee Wheat и Maltabella, подходят для пациентов с некоторой способностью глотать. Пропускание каши через сито также может помочь удалить шелуху или твердые кусочки, которые мешают пациенту легко глотать.
Специальные каши, такие как ProNutro или Future Life, могут быть подходящими для повышения потребления питательных веществ у пациентов, перенесших инсульт. Воспитатели могут экспериментировать с разными вкусами, но не забывайте добавлять в такие каши молоко или теплую воду, чтобы разбавить их.
g) Жиры и масла
В то время как у пациентов, перенесших инсульт, которые прикованы к постели или инвалидному креслу, снижена потребность в энергии, всем пациентам необходимо принимать некоторые моно- и/или полиненасыщенные жиры или масла, особенно так называемые эфирные жиры кислоты, как предложено в пункте (а) выше. Одна чайная ложка мононенасыщенного маргарина может быть добавлена, например, к вареным овощным блюдам, а мононенасыщенные масла, такие как оливковое масло, могут использоваться при приготовлении супов и мясных или рыбных блюд.
Одна чайная ложка мононенасыщенного маргарина может быть добавлена, например, к вареным овощным блюдам, а мононенасыщенные масла, такие как оливковое масло, могут использоваться при приготовлении супов и мясных или рыбных блюд.
h) Жидкие добавки к пище
В некоторых случаях у пациентов, перенесших инсульт, наблюдается настолько сильная дисфагия, что они вынуждены полагаться на жидкие добавки к пище, такие как Sure, Peptamen или Nutren. Врач и диетолог, отвечающие за конкретного пациента с инсультом, должны проконсультироваться с лицами, осуществляющими уход, относительно того, какая жидкая добавка к пище требуется пациенту (высококалорийная или низкокалорийная, с пищевыми волокнами, лактозой или глютеном или без них, или с хромом для улучшения толерантности к глюкозе). Некоторым пациентам легче глотать жидкую пищевую добавку, когда она холодная, в то время как другие предпочитают, чтобы она была чуть теплой.
i) Витаминные и минеральные добавки
У пациентов, страдающих дисфагией, может легко развиться дефицит различных питательных веществ, если у них разовьется анорексия, поэтому важно убедиться, что они по-прежнему получают сбалансированную диету, содержащую все группы продуктов или использование полностью сбалансированной пищевой добавки.
Спросите лечащего врача и диетолога, требуется ли больному с инсультом, за которым вы ухаживаете, дополнительные витамины или минеральные добавки. Имейте в виду, что неизбирательное употребление высоких доз витаминов и минералов также может быть вредным (например, слишком много витамина С может вызвать образование камней в почках у восприимчивых людей, избыток витамина А может вызвать гипервитаминоз А и т. д.), поэтому проконсультируйтесь с вашим диетологом, который проверьте диету и прием пищи пациентов и определите, не хватает ли определенных питательных веществ или у пациента наблюдается передозировка определенных питательных веществ.
Уход за больным, перенесшим инсульт, часто затруднен, особенно когда речь идет о приеме пищи, но независимо от того, с какими проблемами сталкиваются ваши близкие, их можно преодолеть с пониманием и инновациями, чтобы удовлетворить их особые потребности.
(Фото медсестры, кормящей пациента от Shutterstock)
Мы живем в мире, где факты и вымысел смешиваются
Во времена неопределенности вам нужна журналистика, которой можно доверять. В течение 14 бесплатных дней вы можете получить доступ к миру глубокого анализа, журналистских расследований, лучших мнений и ряду функций. Журналистика укрепляет демократию. Инвестируйте в будущее сегодня. После этого вам будет выставляться счет 75 руб. в месяц. Вы можете отменить в любое время, и если вы отмените в течение 14 дней, вам не будет выставлен счет.
В течение 14 бесплатных дней вы можете получить доступ к миру глубокого анализа, журналистских расследований, лучших мнений и ряду функций. Журналистика укрепляет демократию. Инвестируйте в будущее сегодня. После этого вам будет выставляться счет 75 руб. в месяц. Вы можете отменить в любое время, и если вы отмените в течение 14 дней, вам не будет выставлен счет.
Подписаться на новости24
Лечение инфантильных спазмов | ААФП
КЭРРИ МОРАНЦ И БРАЙАН ТОРРИ
Семейный врач. 2004;70(2):400
Американская кардиологическая ассоциация; Совет по уходу за сердечно-сосудистыми заболеваниями; Совет по питанию, физической активности и обмену веществ; и Совет по инсульту выпустили научное заявление о физических упражнениях для выживших после инсульта. «Рекомендации по физической активности и упражнениям для выживших после инсульта» опубликованы в выпуске журнала 9 от 27 апреля 2004 г.0109 Тираж и доступен в Интернете по адресу http://circ.ahajournals.org/cgi/content/full/109/16/2031.
«Рекомендации по физической активности и упражнениям для выживших после инсульта» опубликованы в выпуске журнала 9 от 27 апреля 2004 г.0109 Тираж и доступен в Интернете по адресу http://circ.ahajournals.org/cgi/content/full/109/16/2031.
Заявление является первой попыткой предоставить рекомендации по физическим упражнениям для выживших после инсульта. Лечение инсульта традиционно сосредоточено на лечении острого инсульта или реабилитации в течение первых нескольких месяцев после инсульта. Согласно заявлению, не менее 20 минут аэробных упражнений от трех до семи раз в неделю могут помочь снизить риск повторного инсульта.
По оценкам, 700 000 человек в Соединенных Штатах ежегодно переносят инсульт, и около одной трети из них — повторные инсульты. Инсульты могут снижать способность к физическим упражнениям, а депрессия (часто сопровождающая инсульт) может подавлять мотивацию к физическим упражнениям. Эти проблемы могут создать «порочный круг» дальнейшего снижения активности и большей непереносимости физической нагрузки, что приводит к вторичным осложнениям, таким как снижение кардиореспираторной выносливости, мышечная атрофия, остеопороз и нарушение кровообращения в нижних конечностях у перенесших инсульт.
Физическая активность является краеугольным камнем мероприятий по снижению риска для профилактики и лечения инсульта и инфаркта миокарда. Более того, физические упражнения могут улучшить качество жизни людей, перенесших инсульт, за счет укрепления мышц и улучшения подвижности — и все это с целью восстановления функций.
Перенесшие инсульт должны пройти полную историю болезни и физикальное обследование перед началом программы упражнений. Могут потребоваться специальные настройки, такие как добавление поручней или ремней к тренажерам.
Руководство рекомендует, чтобы выжившие после инсульта занимались аэробными упражнениями от 20 до 60 минут, такими как ходьба, от трех до семи дней в неделю. Упражнение можно выполнять с 10-минутными интервалами, желательно не менее 20 минут в день.
У перенесших инсульт часто наблюдается мышечная слабость, поэтому в заявлении рекомендуются силовые тренировки с легкими весами или сопротивлением, которые позволяют выполнить по крайней мере один подход из 10–15 повторений.