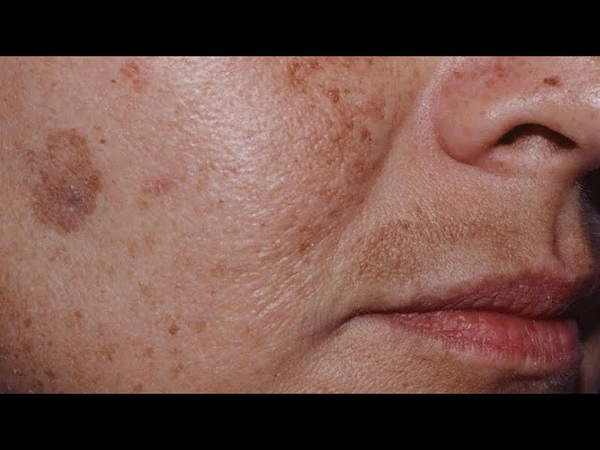
Виды пигментных пятен фото: Возрастные пигментные пятна: почему появляются и как их убрать?
Пигментация кожи: виды, причины, лечение. Удаление пигментации при помощи пилинга.
Наверное, каждая из Вас обращала внимание на свое отражение в зеркале и спустя какое-то время обнаруживала на коже маленькое пигментное пятнышко, а иногда таких пятнышек было несколько.
Незначительное количество веснушек очень украшают лицо, но встречаются случаи, когда пигментации на коже значительно больше и она достаточно сильно отличается от ее основного цвета. Однако не стоит паниковать, осенне-зимний период самое подходящее время избавится от пигментации и веснушек.
Одним из самых важных факторов, влияющих на цвет кожи, является содержание в ней меланина: чем его больше, тем смуглее цвет кожи.
Существует несколько разновидностей меланина:
- Зумеланин (придает коже оттенок близкий к черному)
- Феомеланин (оттенок кожи варьируется от желтого до красно-коричневого)
- Альбинизм (полное отсутствие меланина).

Цель мелонина – регулировать попадание на кожу ультрафиолетового излучения, тем самым защищая ее от повреждения.
Изменение количества меланина в человеческом организме проявляется в виде нарушений пигментации кожи, которые можно легко устранить с помощью процедуры пилинга в студии красоты «Тера».
Избыток меланина может привести к:
- появлению большого количества пигментных пятен,
- образованию родинок и родимых пятен,
- Возможно появление коричневых пятен симметричной формы – хлоазмы. Чаще всего это проявляется в виде пигментации на лице.
- Возникновению эфелидов (веснушек) – маленьких бурых пятен, которые образуются с появлением первых солнечных лучей на открытых частях тела.
Среди видов пигментации выделяют:
Веснушки. Зачастую этот вид пигментации имеет желтоватый оттенок. Солнечные лучи способствуют потемнению веснушек, тем самым делая их наиболее заметными. Их количество идет на спад в старшем возрасте. Чтобы избежать появления веснушек желательно пользоваться солнцезащитной косметикой.
Их количество идет на спад в старшем возрасте. Чтобы избежать появления веснушек желательно пользоваться солнцезащитной косметикой.
Хлоазма. Такая пигментация может быть результатом беременности, а исчезнуть уже после родов. Причиной могут стать некоторые гинекологические заболевания или нарушение функции печени.
Родимые пятна. Родинки есть у каждого человека и на лице их значительно больше, чем в других местах. Родимое пятно – это доброкачественная опухоль небольшого размера. Удалить ее можно холодом или лазером.
Лентиго – пятна коричневого цвета, образующиеся на коже вследствие воздействия УФ-лучей. В большей степени такая пигментация свойственна людям пожилого возраста.
Витилиго – пятна белого цвета, образующиеся из-за нарушения образования меланина. Склонность к такому виду пигментации – наследственная.
Причины пигментации
Перед тем как задумываться о том, как избавиться от пигментных пятен, стоит задуматься о причинах их появления. Причины пигментации на лице не зависят от возраста, однако у молодежи на этот процесс обычно влияет какой-то определенный фактор.
Причины пигментации на лице не зависят от возраста, однако у молодежи на этот процесс обычно влияет какой-то определенный фактор.
- Изменения гормонального фона, связанные как с беременностью, так и с длительным использованием некоторых разновидностей противозачаточных и лекарственных средств, а также косметики сомнительного качества.
- Возрастные изменения, свойственные людям старше сорока лет. Это связано с потерей способности самостоятельно вырабатывать пигмент. У некоторых женщин появлению пигментных пятен способствует менопауза, приводящая в свою очередь к дисбалансу в организме
- Женские болезни, такие как дисфункция яичников и воспалительные заболевания.
- Заболевания желчевыводящих путей и печени.
- Нарушения функции щитовидной железы
- У людей, чья работа связана с химическим производством или высокими температурами.
- Нехватка витамина С в организме
- Попадание различных веществ на кожу: начиная от графита и заканчивая порохом.

- Последствия от использования косметических средств, вызывающих раздражение
- Результат различного рода травм, например выдавливание угрей.
- По причине надавливания или трения различных предметов одежды
Значительную роль при возникновении пигментации играет весеннее солнце. Это приводит к появлению веснушек. Чтобы не допустить этого старайтесь прятать кожу от прямых солнечных лучей.
Нередко пигментные пятна появляются в результате загара, не смотря на использования солнцезащитной косметики. В этом случае пигментные пятна желательно вывести как можно быстрее.
Лечение пигментации
Современные средства помогают избавиться от пигментации, способствуя восстановлению пигментного и белкового баланса и удалению поврежденного эпидермиса, с последующим применением питательных и увлажняющих масок.
Удаление пигментации в салоне красоты «Тера» с помощью пилинга на основе аскорбиновой, фруктовой и салициловой кислот – просто и безопасно. Во время процедуры удаляется верхний слой пигментации. Такой метод является наиболее эффективным при легких солнечных ожогах. Во время повышения концентрации кислоты затрагиваются внутренние слои кожи, удаляя тем самым застарелую пигментацию.
Во время процедуры удаляется верхний слой пигментации. Такой метод является наиболее эффективным при легких солнечных ожогах. Во время повышения концентрации кислоты затрагиваются внутренние слои кожи, удаляя тем самым застарелую пигментацию.
Криогенные методики – это заморозка поврежденных участков кожи, с последующим их удалением с помощью слабого щелочного раствора, через небольшой промежуток времени.
Зачастую для этого используют средства на основе протеинов, витаминов и гормонов, тем самым восстанавливая недостатки коллагена и, одновременно, блокируя действие тирозиназы (красящее вещество; фермент роста меланина). Следующим шагом кожа обогащается витаминами С и А, которые ускоряют процесс регенерации белков, выводя токсины.
Не так давно для лечения пигментации начали использовать азелаиновую и койевую кислоты, а также стероиды, и все это одновременно с соединениями ретинола. Кислоты оказывают противовоспалительное действие и одновременно с этим нейтрализуют меланин. В то время как стероиды в несколько раз увеличивают скорость восстановления на молекулярном уровне.
В то время как стероиды в несколько раз увеличивают скорость восстановления на молекулярном уровне.
Хотя методики, используемые для лечения пигментации на лице, и считаются достаточно эффективными, увлекаться ими все-таки не стоит, так как каждая из них имеет строгие дозировки. Современный человек стремиться получить все одновременно, однако оптимального результата можно достичь лишь под контролем косметологов студии красоты «Тера».
Пигментация кожи. Причины и лечение.
Прошли времена, когда мерилом успешного отпуска считалась интенсивность вашего загара. «А что ты так не загорела?» — вопрос стал моветоном для поколений миллениалов и зумеров. Наоборот, все чаще к дерматологам приходят, чтобы избавиться от пигментации — ярком напоминании о юности без SPF и часах, проведенных в солярии. Что делать и почему, отвечают наши эксперты.
Что такое пигментация и зачем она нужна?
Пигментные пятна — это результат избыточной выработки пигмента меланина. Он синтезируется защитными клетками меланоцитами и отвечает за цвет нашей кожи. Количество меланина обусловлено генетически, но также зависит и от ультрафиолетового воздействия на кожу.
Он синтезируется защитными клетками меланоцитами и отвечает за цвет нашей кожи. Количество меланина обусловлено генетически, но также зависит и от ультрафиолетового воздействия на кожу.
«Имеет значение вся доза УФ, которую мы получили за жизнь. Солнце — самый главный триггер для пигментации. Ультрафиолетовые лучи UVА проникают глубоко и вызывают старение кожи, а UVВ проникают более поверхностно и больше ответственны за сам загар, — говорит Майя Самойлова, врач-косметолог клиники эстетической медицины Tori. — Солнечные ожоги бесследно не проходят: проникшие в кожу лучи ультрафиолета могут повредить ДНК клеток и вызвать их злокачественное перерождение».
По последним исследованиям инфракрасный и синий свет (а также от излучения мониторов) могут провоцировать пигментацию и оксидативный стресс в коже.
Какие бывают типы пигментации?
Можно выделить несколько основных типов:
возрастная пигментация;
родинки;
постпигментация;
мелазма;
солнечное лентиго;
пойкилодермия;
веснушки (эфелиды).

Важно изначально правильно понимать свой тип пигментации и вызвавшие ее причины, чтобы подобрать эффективные средства и процедуры. Лучше всего проконсультироваться с дерматологом, в том числе и по домашнему уходу.
Я всегда была аккуратна с солнцем. Какие еще причины могут способствовать появлению нежелательного пигмента?
1
Генетическая предрасположенность. Те же самые веснушки — это генетически обусловленное избыточное и неравномерное накопление меланина. «Наследственная недостаточность коллагеновых волокон может вызвать разрушение опорных слоев кожи (базальной мембраны) и попадание пигмента в глубокие слои. А то, что попало за базальную мембрану, для нас очень сложно «достать». Поэтому такие случаи пигментации самые стойкие и упорные», — говорит Самойлова.
2
Любые воспалительные процессы. Поцарапались, расчесали укус комара, боретесь с акне? Медиаторы воспаления влияют на клетки, и те вырабатывают все больше меланина.
 «Рискованно злоупотреблять скрабами и пилингами. Это может привести к хроническому воспалению кожи и появлению гиперпигментации», — добавляет Самойлова.
«Рискованно злоупотреблять скрабами и пилингами. Это может привести к хроническому воспалению кожи и появлению гиперпигментации», — добавляет Самойлова.3
Агрессивные процедуры у косметолога. «Посттравматическая пигментация появляется после неудачно проведенных лазерных процедур или пилингов, если повреждения дошли до уровня меланоцитов», — говорит Софья Пахомова, медицинский директор, врач-дерматолог, косметолог, трихолог клиники Remedy Lab.
4
Дефицитные состояния. «Самые частые — это дефицит железа и витамина D3. А также дефицит витаминов А, С, В3, микроэлементов меди и цинка», — говорит Самойлова.
5
Гормональный фактор, беременность, заболевания печени и ЖКТ. «Любые нарушения, связанные с избытком эстрогенов и прогестерона, могут давать избыточную гиперпигментацию», — говорит Пахомова.
 У женщин она появляется чаще, чем у мужчин, так как эстрогены вызывают сверхпродукцию меланина. Интересно, что женщины с повышенным уровнем андрогенов и прогестерона страдают гиперпигментацией реже.
У женщин она появляется чаще, чем у мужчин, так как эстрогены вызывают сверхпродукцию меланина. Интересно, что женщины с повышенным уровнем андрогенов и прогестерона страдают гиперпигментацией реже.6
Препараты, повышающие чувствительность кожи к солнцу. К ним относятся производные витамина А — ретиноиды, оральные контрацептивы, антимикробные средства, диуретики, тетрациклин, сульфаниламиды и другие. Имейте в виду, что некоторые парфюмерные отдушки и масла превращаются на солнце в фотосенсибилизант через два часа после нанесения их на кожу.
7
Загрязнение воздуха. Соли тяжелых металлов могут проникать в кожу, вызывать в ней повреждение, что приводит к гиперпигментации и преждевременному старению.
8
Фотокумарины. Это вещества, под действием которых кожа становится чувствительнее к ультрафиолетовым лучам.
 Имеет смысл как минимум летом исключить из своей диеты продукты, богатые фотокумаринами: бергамот, цитрусовые, инжир, корень петрушки, имбирь, куркуму, лемонграсс.
Имеет смысл как минимум летом исключить из своей диеты продукты, богатые фотокумаринами: бергамот, цитрусовые, инжир, корень петрушки, имбирь, куркуму, лемонграсс.
Как предотвратить гиперпигментацию?
«Лучший способ борьбы с гиперпигментацией — это ее профилактика с самого детства. Обязательно приучайте детей пользоваться солнцезащитным кремом и носить панамки. Лечите хронические заболевания, корректируйте дефицитные состояния витаминов и микроэлементов. Нужно очень внимательно относиться к коже в период беременности и приема КОК, — считает Самойлова. — Нужно поддерживать собственные защитные функции кожи, сохранять ее липидный барьер, подбирать качественные средства для умывания (без анионных ПАВ). Умываться чистой, негорячей водой». Для профилактики гиперпигментации косметолог подберет общеукрепляющие процедуры: микротоки, легкие пилинги, инъекции гиалуроновой кислоты с пептидами и антиоксидантами.
Что безопаснее — ходить с пигментными пятнами или постоянно использовать средства с SPF?
Однозначно небезопасно ходить с пигментными пятнами. «Это может приводить к предраковым заболеваниям и раку. Чем раньше начать заниматься лечением гиперпигментации, тем эффективнее будет лечение и лучше прогноз», — говорит Самойлова. Плюс без солнцезащитных средств все результаты от косметических процедур могут пойти насмарку. Выбирайте средства с физическими фильтрами: как маленькие экранчики, они отражают солнечные лучи. Ищите в составе оксид цинка, диоксид титана и оксид железа. «Они остаются на поверхности кожи и не попадают в кровоток», — объясняет Пахомова. Вы должны защищать не только кожу лица, но и тела, особенно открытые участки (руки, плечи, шея, ноги). Раз в год приходите к дерматологу на осмотр пигментных пятен, следите, чтобы они не меняли свою форму и цвет.
«Это может приводить к предраковым заболеваниям и раку. Чем раньше начать заниматься лечением гиперпигментации, тем эффективнее будет лечение и лучше прогноз», — говорит Самойлова. Плюс без солнцезащитных средств все результаты от косметических процедур могут пойти насмарку. Выбирайте средства с физическими фильтрами: как маленькие экранчики, они отражают солнечные лучи. Ищите в составе оксид цинка, диоксид титана и оксид железа. «Они остаются на поверхности кожи и не попадают в кровоток», — объясняет Пахомова. Вы должны защищать не только кожу лица, но и тела, особенно открытые участки (руки, плечи, шея, ноги). Раз в год приходите к дерматологу на осмотр пигментных пятен, следите, чтобы они не меняли свою форму и цвет.
Не надо забывать о вреде инфракрасного и синего света. Не забывайте наносить защиту с антиоксидантами, если долго работаете за монитором.
Какие средства нужно использовать для осветления пигментных пятен?
До XX века основным отбеливающим средством были токсичные ртутные кремы и белила.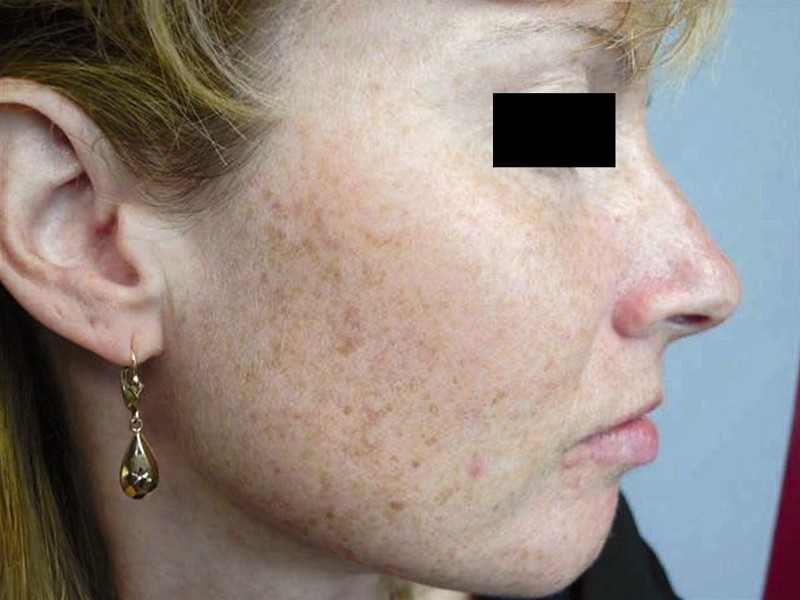 По заявлению Американской академии дерматологов, во многих осветляющих средствах до сих пор находят ртуть.
По заявлению Американской академии дерматологов, во многих осветляющих средствах до сих пор находят ртуть.
«Сегодня скорее актуальны не средства для осветления, а средства-блокаторы, прерывающие синтез меланина. Их использование через какое-то время приводит к уменьшению выработки меланина и постепенному осветлению пятен», — объясняет Софья Пахомова.
«Самым эффективным на сегодняшний день и не токсичным для клеток является тиамидол. По исследованиям, он превосходит гидрохинон. Но у нас пока еще мало опыта работы с ним. Хорошо себя зарекомендовали препараты с резорцинолом», — говорит Самойлова. Для домашнего использования желательно, чтобы кремы от пигментации содержали и антиоксиданты — например, витамины С, Е, А, ниацинамиды, экстракт виноградной косточки, экстракт алоэ вера или зеленого чая. Они улучшают общие защитные свойства кожи и способствуют ее восстановлению после солнечных ожогов.
На этикетках средств от пигментации ищите следующие ингредиенты:
Тиамидол
Арбутин
Койевая кислота
Азелаиновая кислота
Транексамовая кислота
Экстракт солодки
Гликолевая и молочная кислоты
Ретиноиды
Гидрохинон был в свое время золотым стандартом средств от пигментации.
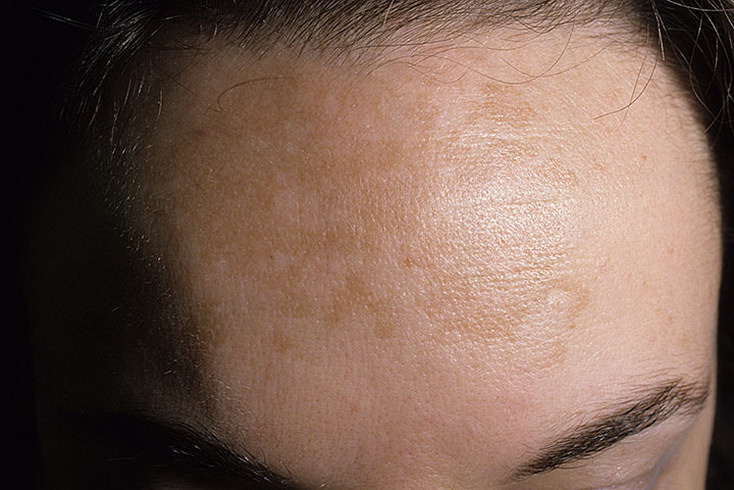 Что вы думаете об этом ингредиенте? Почему в России и Европе он запрещен, а в США его по-прежнему советуют в кабинете дерматолога?
Что вы думаете об этом ингредиенте? Почему в России и Европе он запрещен, а в США его по-прежнему советуют в кабинете дерматолога?Производить и продавать средства с гидрохиноном не разрешается с февраля 2001 года в странах ЕС и Швейцарии. Некоторые европейские страны придерживаются позиции, при которой препарат может быть запрещен, пока не получит полное подтверждение о своей безопасности. Для других стран опасность того или иного ингредиента недостаточно критична, поэтому их использование на территории этих стран разрешено. В США еще в 2006 году началось рассмотрение безопасности гидрохинона. И в результате там свободно могут продаваться средства, содержащие не более 2% гидрохинона (например, Murad Rapid Age Spot and Pigment Lightening Serum), а с концентрацией 2–4% должны назначаться врачом.
Как работает гидрохинон? «Он блокирует тирозиназу — фермент, который принимает активное участие в выработке меланина. Гидрохинон необратимо работает с меланоцитами и может их разрушить. При длительном применении помимо осветления вы можете получить дополнительную пигментацию, например, отложение желтого пигмента в дерме вокруг волокон коллагена и эластина с их повреждением (охроноз). Кроме того, есть ряд исследований, которые доказывают его негативное влияние на иммунную систему, — говорит Пахомова. — Это довольно неоднозначный ингредиент. В своей практике я использую его довольно редко. Он должен назначаться под контролем врача в определенной дозировке и временных промежутках, длительность применения не более 12 недель, и он не должен быть монопрепаратом при лечении пигментации».
Гидрохинон необратимо работает с меланоцитами и может их разрушить. При длительном применении помимо осветления вы можете получить дополнительную пигментацию, например, отложение желтого пигмента в дерме вокруг волокон коллагена и эластина с их повреждением (охроноз). Кроме того, есть ряд исследований, которые доказывают его негативное влияние на иммунную систему, — говорит Пахомова. — Это довольно неоднозначный ингредиент. В своей практике я использую его довольно редко. Он должен назначаться под контролем врача в определенной дозировке и временных промежутках, длительность применения не более 12 недель, и он не должен быть монопрепаратом при лечении пигментации».
Даже при недолгом использовании гидрохинон истончает кожу, разрушает ее защитный слой и повышает чувствительность к солнцу, что часто приводит к повторной пигментации или появлению белых пятен. Он абсолютно противопоказан в период беременности и кормления грудью.
Попадание гидрохинона в глаза грозит повреждением роговицы и пигментацией глаза, поэтому средства с этим ингредиентом ни в коем случае нельзя наносить на кожу области глаз и тем более веки.
Есть ли какой-то ингредиент, который может заменить гидрохинон?
Транексамовая кислота — новый многообещающий ингредиент, которому дерматологи пророчат большое будущее в борьбе с пигментацией, и на полках появляется все больше новинок с ней. Она блокирует образование меланина в клетках, не позволяет ему накапливаться локально и рассеивает меланин, который уже есть в коже, плюс снижает чувствительность кожи к ультрафиолету. Еще в своей книге «Наука красоты» косметолог и специалист по косметической безопасности Тийна Орасмяэ-Медер пела оды этому ингредиенту: транексамовая кислота совершенно не токсична, не раздражает самую чувствительную кожу, и средство с этой кислотой можно использовать даже летом. Транексамовая кислота не проникает в глубокие слои кожи, поэтому средства с ней можно использовать для лечения пигментации, возникшей после лазерных шлифовок, химических пилингов, пластических операций или обострения акне. В таблетках его назначают при мелазме. Уже в первый месяц использования средств с транексамовой кислотой видны результаты. Плюс она хорошо сочетается с другими осветляющими ингредиентами, включая фруктовые кислоты.
Уже в первый месяц использования средств с транексамовой кислотой видны результаты. Плюс она хорошо сочетается с другими осветляющими ингредиентами, включая фруктовые кислоты.
Почему во время беременности появляется пигментация и что с ней делать?
«У беременных повышается уровень эстрогенов, что само по себе стимулирует синтез меланина. Если к тому же девушка набрала изрядную дозу УФ-облучения за жизнь, да еще имеет наследственную предрасположенность, то избежать гиперпигментации во время беременности будет практически невозможно», — говорит Самойлова.
Мелазма чаще всего возникает на лбу, щеках, подбородке и над верхней губой, образуя так называемую «маску беременных». Часто летом состояние кожи ухудшается, а зимой пятна светлеют. Мелазма может также появиться при смене контрацептивов и гормональном лечении.
Чтобы пигментация не ухудшилась, нужно обязательно использовать кремы с самой высокой защитой от солнца и физическими фильтрами.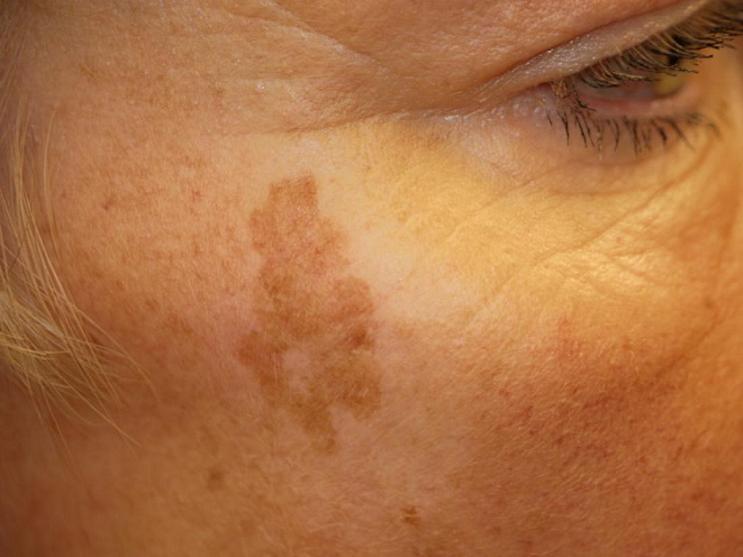 Цинк защитит кожу от ультрафиолетового излучения, а оксид железа — от флуоресцентного света лампочек, которые тоже ухудшают состояние мелазмы. Если у вас мелазма, стоит также избегать перегревания — в том числе исключить пребывание в сауне, бане и классы горячей йоги. А после родов как можно раньше нужно начинать бороться с пигментацией — поверхностное мягкое осветление и выравнивание тона кожи, но никаких экстремальных процедур.
Цинк защитит кожу от ультрафиолетового излучения, а оксид железа — от флуоресцентного света лампочек, которые тоже ухудшают состояние мелазмы. Если у вас мелазма, стоит также избегать перегревания — в том числе исключить пребывание в сауне, бане и классы горячей йоги. А после родов как можно раньше нужно начинать бороться с пигментацией — поверхностное мягкое осветление и выравнивание тона кожи, но никаких экстремальных процедур.
Какие процедуры у косметолога можно делать, чтобы сократить видимость пигментации?
Во-первых, на прием к косметологу лучше идти сразу с результатами анализов на ферритин, общий уровень витамина D и гомоцистеин (отражает нарушения тканевого дыхания), а также после консультации с эндокринологом и гинекологом.
Во-вторых, какие бы процедуры ни были назначены, необходимо предварительно подготовить кожу, то есть снизить в ней уровень меланина. Для этого в течение месяца на кожу лица утром и вечером наносятся определенные препараты. За это время следует нивелировать любые хронические процессы и устранить базовые дефициты (железо, витамин D и так далее). «Например, при железодефиците любые процедуры могут вызвать неадекватный ответ меланоцитов в виде посттравматической или поствоспалительной гиперпигментации. Если на этом этапе пациент принимает гормональные контрацептивы, то любые травмирующие процедуры могут также привести к гиперпигментации», — говорит Пахомова.
За это время следует нивелировать любые хронические процессы и устранить базовые дефициты (железо, витамин D и так далее). «Например, при железодефиците любые процедуры могут вызвать неадекватный ответ меланоцитов в виде посттравматической или поствоспалительной гиперпигментации. Если на этом этапе пациент принимает гормональные контрацептивы, то любые травмирующие процедуры могут также привести к гиперпигментации», — говорит Пахомова.
Ни один метод не дает гарантии, что пигментация не вернется. Врач подбирает индивидуальный протокол процедуры в зависимости от давности пигментации, чувствительности и оттенка вашей кожи, типа пигмента и вашего бюджета.
«Самое распространенное назначение — это различные пилинги (AHA-кислоты, у которых прямые показания для работы с гиперпигментацией, BHA-кислоты, поверхностные пилинги и т. д). Еще одна методика — фототерапия BBL с применением широкополосного импульсного света. Суть процедуры состоит в вспышках света определенной длины волны, которые направлены на коагуляцию меланина. Например, с поверхностным пигментом он работает прекрасно. А с глубоким, дермальным, есть риск простимулировать увеличение пигментации. При определенных видах пигментации (мелазма) фототерапия BBL эффективно работает в комбинации с лазерной методикой Halo (коагуляция + удаление)», — говорит Пахомова.
Суть процедуры состоит в вспышках света определенной длины волны, которые направлены на коагуляцию меланина. Например, с поверхностным пигментом он работает прекрасно. А с глубоким, дермальным, есть риск простимулировать увеличение пигментации. При определенных видах пигментации (мелазма) фототерапия BBL эффективно работает в комбинации с лазерной методикой Halo (коагуляция + удаление)», — говорит Пахомова.
Если гиперпигментация возникла недавно…
«…И пациент в последние две недели был на активном солнце, нужно успокоить меланоцитарную систему и остановить распространение пигмента. Назначаются легкие пилинги, инъекции плазмы, гиалуроновой кислоты с пептидами и антиоксидантами. Через три-четыре недели можно приступать к лазерному лечению. Чем темнее пигментация и четче контуры, тем поверхностнее пигментация и легче с ней бороться. Может быть достаточно нескольких процедур фотоомоложения BBL. Нельзя нападать на пигментацию сразу агрессивными пилингами и шлифовками. Она может «выстрелить» посттравматической гиперпигментацией. Меланоциты активируются не только солнцем, но и травмой кожи. Очень важно не перегреть кожу и работать минимально эффективными параметрами», — объясняет Самойлова.
Нельзя нападать на пигментацию сразу агрессивными пилингами и шлифовками. Она может «выстрелить» посттравматической гиперпигментацией. Меланоциты активируются не только солнцем, но и травмой кожи. Очень важно не перегреть кожу и работать минимально эффективными параметрами», — объясняет Самойлова.
Если пигментации много лет…
«Базальная мембрана уже повреждена, и пигмент ушел глубоко в кожу. Генетические поломки клеток кожи долгое время накапливались. В таком случае используются сочетанные методики: фототерапия BBL и лазерная шлифовка в одну процедуру. Предпочтение отдается «холодным» лазерам, в идеале эрбиевым. Параметры выбираются щадящие. Очень важно ведение реабилитационного периода. Пациент должен выполнять все рекомендации доктора. С седьмого-десятого дня назначаются кремы с блокаторами тирозиназы. Обязательное использование солнцезащиты. Часто требуются повторные процедуры», — говорит Самойлова.
Гиперпигментация кожи: причины, лечение
Гиперпигментация — это потемнение отдельных участков лица и тела в результате отложения большого количества пигмента в клетках эпидермиса. Данное явление может быть как диффузным (занимающим довольно большие участки кожи), так и очаговым.
Виды гиперпигментации
В бытовом понимании гиперпигментация – это скопление веснушек. Впрочем, это всего лишь один из видов данного дефекта кожи. В зависимости от причин, степени выраженности и характера пигментации можно выделить еще несколько ее разновидностей.
- Меланодермия — коричневые симметричных пятна, локализующиеся на шее, плечах, иногда лице
- Хлоазма – темно-коричневые пятна неправильной формы, возникающие чаще всего на лице
- Вторичная гиперпигментация – темно- или светло-коричневые пятна, возникающие вследствие перенесенных кожных заболеваний: нейродермитов, экзем и т.

Причины гиперпигментации
Гиперпигментация обусловлена отложением под кожей пигмента меланина. В зависимости от его количества кожа может принимать различные оттенки – от телесного до темно-коричневого. Этот процесс играет защитную роль для организма: меланин способен поглощать ультрафиолетовые лучи, защищая кожу от излишней солнечной активности. Вот почему в теплое время года пигментация усиливается. Если процесс синтеза меланина в норме, то особых проблем с внешним видом кожи, как правило, не возникает. При нарушении же некоторых функций работы организма появляется гиперпигментация. Она может усиливаться в периоды гормонального дисбаланса (беременность, климактерический период), при нарушениях обменных процессов в организме, гормональном сбое, а также при некоторых заболеваниях желудочно-кишечного тракта. Спровоцировать гиперпигментацию могут и некоторые лекарственные средства, например, антибиотики. Большую роль в этом процессе играют наследственность и тип кожи: чем она светлее, тем больше подвержена гиперпигментации.
Методы борьбы с гиперпигментацией
Гиперпигментация не представляет опасности для здоровья человека, однако является косметическим дефектом, который портит жизнь многим представительницам прекрасного пола и вызывает серьезный психологический дискомфорт. Домашние средства лечения (пилинги, скрабы и иные косметические средства) могут не только не принести желаемого результата, но и усугубить дефект. Экспериментировать самостоятельно нет смысла — ведь сегодня существует множество эффективных профессиональных средств борьбы с гиперпигментацией кожи. В клинике Ego Estetic применяются следующие методы лечения.
 В результате цвет кожи выравнивается. Отбеливание кожи возможно сразу после первой процедуры. При сильно выраженной гиперпигментации может потребоваться несколько сеансов: в среднем от 4 до 6. Через год курс процедур можно повторить для закрепления результата. Проводить процедуры в летний период не рекомендуется.
В результате цвет кожи выравнивается. Отбеливание кожи возможно сразу после первой процедуры. При сильно выраженной гиперпигментации может потребоваться несколько сеансов: в среднем от 4 до 6. Через год курс процедур можно повторить для закрепления результата. Проводить процедуры в летний период не рекомендуется.- Химические пилинги. Эффективность химических пилингов в борьбе с гиперпигментацией обусловлена реакцией организма на микроповреждения кожи. Пилинг активизирует регенеративные процессы в клетках кожи, в результате чего обменные процессы ускоряются. Это позволяет устранить неглубокую пигментацию кожи, а заодно и обновить верхний слой эпидермиса, восстановить здоровый цвет лица, усилить воздействие питательных и увлажняющих косметических средств. В клинике «Эго Эстетик» для борьбы с гиперпигментацией используются гликолевый и желтый пилинг, а также препарат Kojicol Gel. Это эффективное средство для восстановления внешнего вида кожи благотворно влияет не только на ее цвет, но и на общий тонус.

- Мезотерапия отбеливающими коктейлями. Метод позволяет доставить активные вещества прямо в клетки эпидермиса, воздействуя на пигментные пятна изнутри. Выполняемая опытным косметологам с помощью тончайших игл инъекционная процедура является эффективной, безопасной и безболезненной.
- Косметический уход. Для ухода за пигментированной кожей специалисты клиники «Эго Эстетик» применяют специальные средства профессиональных косметических премиум-марок Germaine De Capuccini (Испания) и Ericson Laboratoire (Франция). Комплексный уход за кожей включает в себя очищение, питание и увлажнение. Все средства содержат отбеливающие компоненты, позволяющие уменьшить проявление пигментации на коже лица и предотвратить ее дальнейшее распространение.
- Микрофракционная терапия. Процедура заключается в обработке пигментированных участков кожи специальным прибором, оборудованным микроиглами. Проникая в кожу на глубину 0,25-2 мм, они вызывают ее микроповреждения.
 Этот процесс способствует высвобождению факторов роста в клетках кожи, их регенерации. А это, в свою очередь, приводит к исчезновению пигментации, омоложению кожи и повышению ее тонуса.
Этот процесс способствует высвобождению факторов роста в клетках кожи, их регенерации. А это, в свою очередь, приводит к исчезновению пигментации, омоложению кожи и повышению ее тонуса. - Косметика для домашнего ухода за кожей. Для домашнего ухода за пигментированной кожей косметологи Ego Estetic индивидуально подбирают для пациентов косметические средства, содержащие отбеливающие компоненты и блокирующие меланогенез.
- Солнцезащитные средства. Гиперпигментация – проблема рецидивирующая, поэтому использование солнцезащитных средств круглый год для такой кожи обязательно. Летом, когда солнце особенно активно, защитный фактор должен быть не менее 40-50 SPF для лица и 30 SPF для тела. Регулярное обновление средства имеет так же важное значение, потому что его действие ослабляется со временем и под воздействием водных процедур.
В борьбе с гиперпигментацией стойкого эффекта можно достичь только при комплексном и профессиональном подходе к лечению.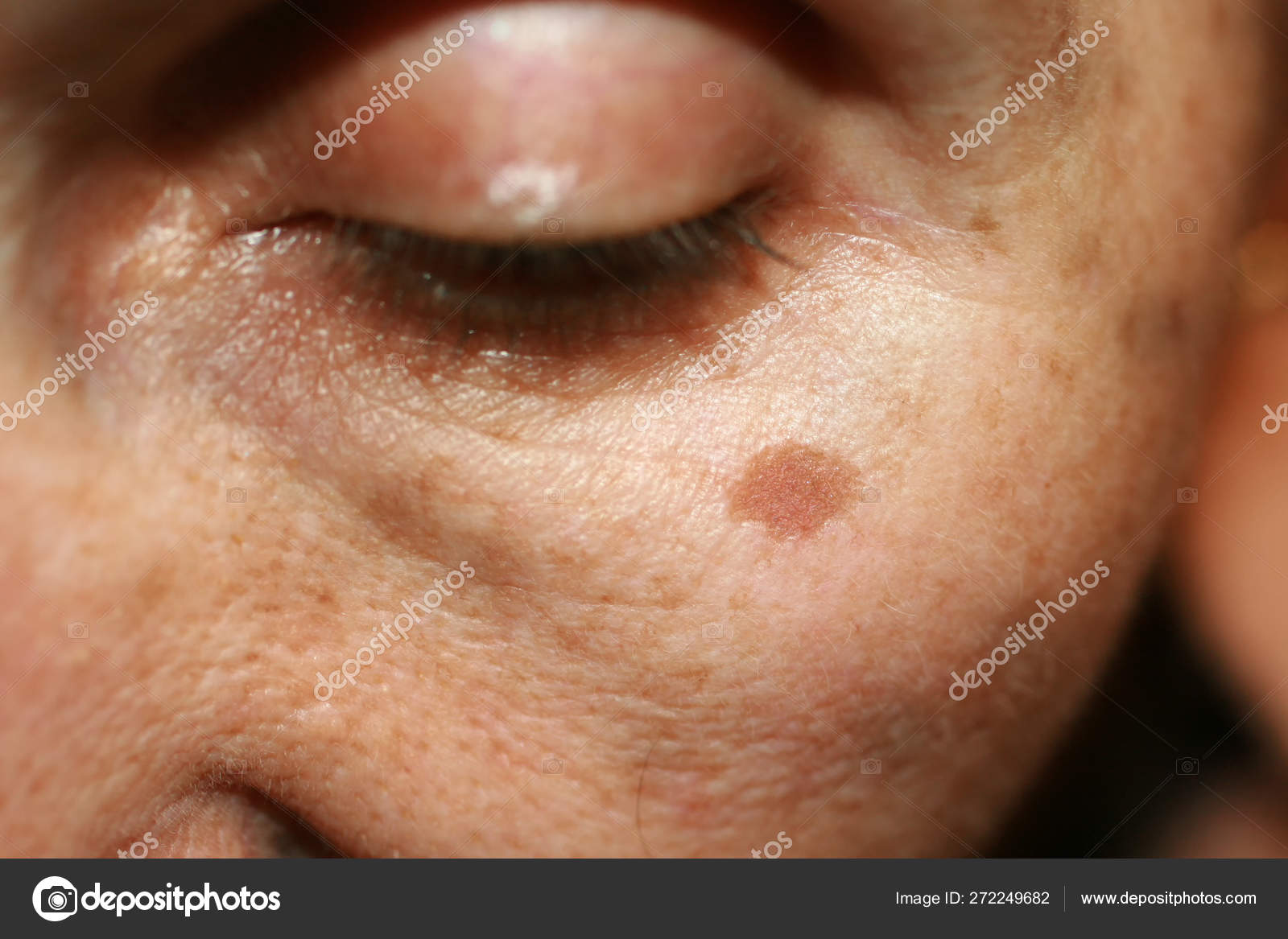 Вот почему не стоит самостоятельно пытаться справиться с этой проблемой, обращайтесь к нашим специалистам.
Вот почему не стоит самостоятельно пытаться справиться с этой проблемой, обращайтесь к нашим специалистам.
Читайте также
Все статьиКАчество и проблемы кожи
Лоб
Лицо
Губы
Читайте также
Все статьиКАчество и проблемы кожи
Лоб
Лицо
Губы
Запись на прием
виды болезни, как проявляется, первые признаки и лечение и профилактика
Лентиго — это пигментация кожных покровов, их окрашивание в темный цвет.
Бывает точечным (когда образуются пятна небольшого диаметра) или зональным (в этом случае изменения происходят на небольшом участке дермы).
- Появляется лентиго на лице, руках, стопах, спине, плечах, груди и в других местах.
- Такие пигментные пятна имеют округлую или овальную форму. Что и отражается в переводе названия болезни, на латинском языке оно звучит как «чечевичное зерно».

- С различными видами лентиго к врачам обращаются более 22% людей, страдающих заболеваниями кожи.
Размеры пигментных пятен при данной патологии варьируют от 0,5 мм. до нескольких сантиметров и более. Их темное окрашивание является результатом скопления пигмента – меланина. В отличие от родинок эти пятна минимально возвышаются над поверхностью кожи и на ощупь имеют более плотную структуру.
Лентиго в области щек, носа и скул в народе называют веснушками, а крайней его формой является лентигиноз, при нем темные пятна образуются по всему телу человека.
Легкие формы заболевания не влияют на здоровье человека и чаще всего представляют собой косметический дефект. Однако, при лентиго всегда существует риск его перерождения, так как может развиться меланома (злокачественная опухоль дермы).
Именно поэтому врачи советуют избегать таким пациентам воздействия факторов, негативно влияющих на клетки кожи (эпидермис).
Код по МКБ-10
Медицина относит эту патологию к группе болезней с нарушением пигментации и повышения уровня меланина в эпидермисе.
Код лентиго — L81.
Ученые выделяют несколько разновидностей этой болезни:
- гиперпигментация после воспаления;
- мелазма, хлоазма;
- кофейные пятна.
Точные причины образования лентиго неизвестны, дерматологи только строят предположения о том, что может вызвать болезнь:
- Наследственная предрасположенность к активной выработке и аккумуляции меланина в клетках кожи.
- Обменные патологии, при которых нарушается химическое равновесие в эпидермисе.
- Кожные болезни с изменением структуры дермы под влиянием воспалительных реакций или дегенеративных процессов.
- Эндокринные патологии, когда избыток или недостаток гормонов негативно влияет на питание и функционирование дермы.
- Вредные привычки, которые агрессивны в отношении мелких сосудов, их спазм или утрата тонуса провоцируют нарушения клеточного питания.
- Строгие диеты и голодания, вызывающие дефицит полезных веществ в организме.

- Болезни системы пищеварения: желудка, печени, желчного пузыря, кишечника.
- Гормональные перестройки в пубертатный период, при беременности и лактации, во время климакса.
- Ожоги и обморожения кожных покровов.
- Излучения и контакт с химическими реагентами. Открытые участки кожи подвержены влиянию ультрафиолета и магнитных волн, чистящих и моющих средств, которые могут запустить в эпидермисе процессы избыточной пигментации.
Виды
- Солнечное. Для такого лентиго характерно появление множественных мелких пятен на теле. Чаще всего они обнаруживаются у светлокожих людей или любителей долго позагорать.
- Юношеское. Выражается в появлении веснушек у детей раннего возраста. Обычно проходит самостоятельно, при смене подросткового периода на зрелый. Случаев перерождения этого вида лентиго в злокачественные не выявлено.
- Старческое. Появляется в пожилом возрасте и чаще всего локализуется на руках, стопах и лице.
 Пятна при нем различных размеров и размытых очертаний.
Пятна при нем различных размеров и размытых очертаний. - Печеночное или сенильное. Диагностируется у людей 40-45 лет и старше на фоне заболеваний пищеварительной системы.
- Хлоазма. Возникновение гиперпигментации на одном участке кожи, которое имеет четкие границы. Часто развивается при беременности или в период климакса у женщин.
- Злокачествленное. Представляет собой одиночное пятно с неровными краями, цвет пятна очень темный или коричневый с черными вкраплениями, образование постоянно увеличивается в размерах и может достигать 20 см. и более.
- Чернильное. Проявляется в образовании на теле множества черных пятен, похожих на капли.
Также лентиго всегда сопровождает такие системные заболевания как:
- Генодерматозы.
- Наследственный цетральный лентигиоз Турена. При нем, без связи с внешними воздействиями, мелкая гиперпигментация на теле возникает в течение всей жизни человека.
 Такая болезнь появляется перед первым приступом эпилепсии, может сочетаться с ночным энурезом у ребенка и его отставанием в умственном и физическом развитии.
Такая болезнь появляется перед первым приступом эпилепсии, может сочетаться с ночным энурезом у ребенка и его отставанием в умственном и физическом развитии. - Периорифициальный лентигиоз Турена, который сочетается с полипами в желудке и тонком кишечнике.
- Синдром L.E.O.P.A.R.D., генетическая патология, выражающаяся в нарушении деятельности сердца, замедленном росте и наборе веса у младенца, а также образовании крупных пятен лентиго на всем теле малыша.
- Болезнь МакКьюна-Олбрайта, с яркой триадой симптомов: образованием гиперпигментации, нарушением работы эндокринной системы, патологиями развития костно-мышечного аппарата.
Лечение
Для устранения косметического дефекта при доброкачественном течении болезни применяют следующие процедуры:
- фотоомоложение, методика воздействия световыми потоками, которые запускают в эпидермисе процессы регенерации и восстановления;
- лазерный пилинг, «снимает» с поверхности кожи клетки с избыточной пигментацией;
- мезотерапию, технику с использованием синтетических и природных препаратов, отбеливающих кожные покровы;
- дермабразию, механическое аппаратное соскабливание с кожных покровов пигментных клеток;
- химический пилинг, способ удаления патологических клеток при помощи нанесения на проблемные участки специальных препаратов;
- криодеструкуию, замораживание пигментных пятен сверхнизкими температурами.

При подозрении на озлакочествление лентиго, трогать опухоли и применять к ним методы косметологии строго запрещено! Для подтверждения диагноза необходимо пройти полное обследование: изучение пигментного пятна под микроскопом, анализы крови на онкомаркеры, биохимические тесты, биопсию и гистологию.
Для лечения меланом применяются хирургические методы, чем быстрее они будут удалены, тем выше шанс на выздоровление больных.
Отличия доброкачественных лентиго от злокачественных:
- не растут, не чешутся, не изменяют цвет;
- не кровоточат, не трескаются;
- не причиняют никакого дискомфорта, кроме внешней неприглядности.
Домашние методы лечения лентиго
- Обтирания кожи. Для этого применяют перекись водорода или сок петрушки, трижды в день.
- Маски из яичного белка и соков лимона, яблока, клубники.
- Аптечные средства. Мазь Клотримазол, наносят на проблемные участки не менее трех раз в день.

- Чаи для чистки организма с мятой, календулой, ромашкой.
Профилактика
- Ограничение времени приема солнечных ванн, отказ от солярия.
- Использование средств для уменьшения негативного воздействия ультрафиолета.
- Правильное питание, с ограничением жирных блюд, алкоголя, соленного, газированных и возбуждающих напитков.
- Отказ от курения.
- Своевременное лечение желудочно-кишечных заболеваний, кожных патологий, эндокринных нарушений.
Лучшие статьи по теме:
Красная волчанка: что это за болезнь? Фото у женщин, симптомы, причины
Источник: https://skinbolit.ru/lentigo-foto-na-litse-i-tele-vidy-lechenie/
Лентиго: причины, виды, проявление и лечение
Термин лентиго произошло от латинского слова, которое можно перевести как пятно в виде чечевицы, веснушка. Лентиго принято называть плоские пятна на кожном покрове. Они темно-коричневого цвета, а размер их составляет от 1,5 мм до 3 см.
Лентиго принято называть плоские пятна на кожном покрове. Они темно-коричневого цвета, а размер их составляет от 1,5 мм до 3 см.
Такое заболевание может быть как врожденным, так и приобретенным.
Причины возникновения
Медицина еще не может сказать точно, почему возникает данная хворь. Но врачи выделяют определенные факторы, при которых эти пятна появляются чаще:
- Солнечные ожоги в детском возрасте;
- Светлые волосы и кожа;
- Преклонный возраст;
- Ослабленный иммунитет вследствие приема иммунодепрессантов;
- Вирус папилломы человека;
- Постоянное посещение солярия;
- Повышенная чувствительность к ультрафиолету;
- Длительное пребывание на солнце;
- Гормональные изменения;
- Беременность.
Симптомы лентиго
Врожденное лентиго, как правило, может быть множественным. Такое явление называют лентигиоз. Пятна в таком случае располагаются по всему телу, но на лице нет никаких отметин.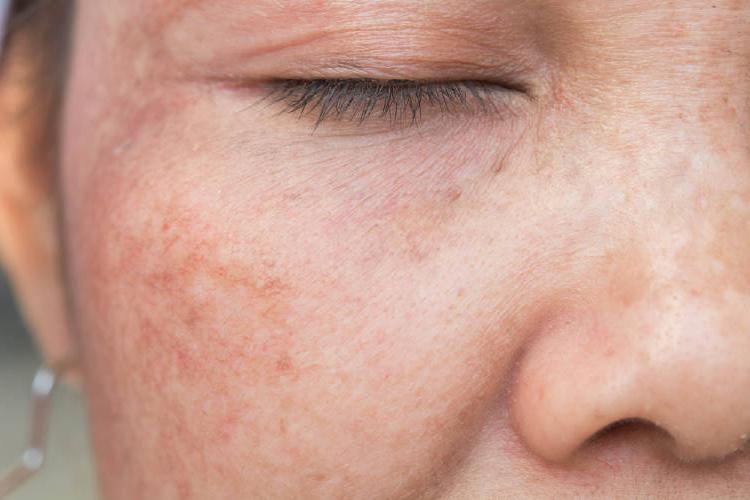
Стоит отметить, что чаще всего передается по наследству центральный лентигиноз Турена. У человека на лице многочисленные веснушки, присутствует эпилепсия, недержание мочи и общее отставание ребенка в развитии.
В некоторых случаях лентиго на лице может сочетаться с пороками развития: глухотой врожденной, аномалиями и пороками сердца и позвоночника.
Врачи выделяют разные формы данного заболевания.
Юношеское лентиго
Такая форма развития заболевания может встречаться на любом участке тела. Но чаще всего пятна появляются на губах и головке полового члена у мальчиков. Как правило, такие образования не перерастают в рак кожи.
Образования могут быть одиночными и множественными, цвет варьируется от коричневого до более темного оттенка.
Старческое лентиго
Старческое лентиго возникает у светлокожих людей, которые живут, как правило, в южных районах.
Связано оно с постоянным воздействием солнечного цвета на кожные покровы. Также такие образования могут встречаться при некоторых заболеваниях печени.
Также такие образования могут встречаться при некоторых заболеваниях печени.
Пятна довольно светлые и достигают в размере до 3 мм в диаметре. Появляются они, как правило, там, где воздействие солнца присутствует больше всего – кисти рук, лицо.
Эта форма заболевания может переходить в рак кожи.
Лентиго-меланома
Лентиго-меланома, или злокачественное лентиго, — это по внешнему виду обыкновенное пигментное пятно. Но стоит отметить, что именно у такой формы заболевания риск, что это злокачественное образование, выше чем у других.
Эти новообразования относятся к невусам. Врачи в некоторых случаях называют эти образования предраковыми, поэтому их стоит незамедлительно лечить.
Больше всех от данной формы болезни страдают женщины со светлой кожей за пятьдесят лет, которые живут в небольших поселках или деревнях. На коже сначала под воздействием солнечного света возникает небольшое пятно, которое напоминает веснушку. Потом оно начинает увеличиваться в размерах и превращается в лентиго.
На коже сначала под воздействием солнечного света возникает небольшое пятно, которое напоминает веснушку. Потом оно начинает увеличиваться в размерах и превращается в лентиго.
В таком виде у кого-то сразу начинают образовываться раковые клетки, у кого-то немного позже.
Внешне злокачественное образование выглядит так: пятно коричневого цвета с дряблой поверхностью. Как правило, располагается на лице. Иногда на месте пятна могут начать расти волосы. Если начинается перерождением в меланому, то есть в рак, то с поверхности пятна волосы выпадают.
С течением заболевания пятна темнеют. Меланома уже имеет синюшный оттенок. Размер также постоянно увеличивается. В запущенных и очень тяжелых случаях может достигать двадцати сантиметров.
Стоит особо отметить, что злокачественное лентиго может годами существовать и не перерождаться в раковое состояние. Но это обязательно произойдет. В среднем, через десять лет существования меланомы начнется ее перерождение в рак. Об этом будет сигнализировать изменение цвета, формы, размера. На нем могут начать появляться точки, пятна. Также отмечается зуд и склонность к кровоточивости.
На нем могут начать появляться точки, пятна. Также отмечается зуд и склонность к кровоточивости.
Диагностика заболевания
Диагностика заболевания проходит три этапа:
- Самодиагностика;
- Осмотр дерматолога и дерматоскопия лентиго;
- Микроскопический анализ образования с выявлением атипичных клеток.
В принципе, каждый должен понимать, что при наличии таких пятен необходимо хотя бы раз в месяц осматривать пораженные участки кожи.
Симптомы, говорящие, что есть злокачественное перерождение:
- Увеличение размеров пятна;
- Изменение цвета;
- Внешние изменения;
- Трещинки на поверхности пятна;
- Неровные края;
- Появление неприятных ощущений в области пятна, которых раньше не было.
Если есть хотя бы один признак из вышеперечисленных, необходимо сразу же обратиться к врачу-дерматологу.
Сначала проводится осмотр невуса или пятна.
Если есть подозрение, что это уже злокачественное образование, берется биопсия пораженного участка. Кусочек взятой ткани окрашивается специальным красителем и изучается под микроскопом. Этот анализ позволяет различать формы лентиго, а также обнаружить раковые клетки.
Кусочек взятой ткани окрашивается специальным красителем и изучается под микроскопом. Этот анализ позволяет различать формы лентиго, а также обнаружить раковые клетки.
Также может быть проведен анализ крови на онкомаркеры. Если присутствует меланома, то будет обнаружен рост фибробластов.
Методы лечения
У заболевания лентиго лечение проводится только в том случае, если пятно большое. Оно может подвергаться воздействию солнечных лучей, трению и другим повреждающим факторам.
Если есть одиночное пятно на коже, которое постоянно подвергается травматизации, то его можно удалить хирургическим путем.
Народное лечение
- Народное лечение возможно только в том случае, если врач подтвердил, что это не злокачественное образование и разрешил использовать нетрадиционные средства.
- Народные методы основаны прежде всего на использовании осветляющих соков.
- Например, использование перекиси, мыла, нашатырного спирта, сока одуванчика и лимона, календулы, рябины или черной смородины.

- Также могут применяться маски из белой глины с добавлением лимонного сока.
- Эти средства наносятся на кожу не реже одного раза в день и держатся на протяжении двадцати минут.
- Чтобы защитить себя от появления лентиго или меланомы необходимо пользоваться солнцезащитными средствами с SPF не ниже 30.
- Людям после пятидесяти следует регулярно посещать врача дерматолога, реже находиться под прямыми солнечными лучами и не посещать солярий.
Источник: https://24doctor.info/disease/lentigo/
5 видов лентиго, их причины и лечение
Лентиго называют патологический процесс в коже, результатом которого является образование пигментных пятен. Их цвет может варьироваться от бледно-желтого до темно-коричневого, почти черного.
Пигментные пятна являются доброкачественными образованиями, могут появиться на любом участке тела. Подвержены патологии все возрастные группы людей.
Возникновение вызвано скоплением в коже вещества – меланина. Он вырабатывается в организме человека под действием ультрафиолетовых лучей.
Он вырабатывается в организме человека под действием ультрафиолетовых лучей.
Симптомы
Появление на коже пятен, имеющих круглую или овальную форму. Их величина может быть от 1 до 5 миллиметров и больше. Они имеют более плотную структуру, чем кожа, могут выступать над ее поверхностью. Возможен цвет от светло-коричневого до почти черного.
Причины возникновения
При попадании на кожу солнечного света в большом количестве, происходит усиленное образование клеток – меланоцитов. Они вырабатывают меланин, который приводит к появлению загара. Этот процесс является защитной реакцией организма и спасает его от перегрева.
Отклонения в механизме образования меланина повышают концентрацию пигмента на отдельных участках кожи, это и ведет к возникновению патологического процесса. Причины этого явления:
Нарушения в работе эндокринной системы:
- беременность;
- климакс;
- патология щитовидной железы.
- Проблемы с органами ЖКТ.

- Нарушение обмена веществ, обусловленное недостатком витаминов и микроэлементов.
- Солнечные ожоги, вызванные долгим пребыванием на солнце.
- Хронические кожные заболевания.
- Генные нарушения.
Виды лентиго
Различают:
- Приобретенное.
- Врожденное.
Приобретенное
Юношеское
Часто встречающееся проявление пигментации. Пятна могут появиться на теле у ребенка в грудном возрасте или позже. Они обычно имеют небольшой размер, несколько миллиметров, располагаются на различных частях тела. Их появление не является следствием солнечного облучения.
Старческое или печеночное
Пигментные пятна формируются на участках кожи, которые в течение жизни подвергались солнечному облучению: лице, кистях рук, декольте, плечах. Размер их больше, чем при юношеском лентиго, края размыты, могут сливаться друг с другом, захватывая большие участки кожи.
Надо знать! Пигментные пятна старческого лентиго могут перерождаться в злокачественные новообразования. Необходим контроль и регулярное посещение врача.
Необходим контроль и регулярное посещение врача.
Солнечное
Чаще возникает у людей со светлой кожей, проживающих на юге. Причина появления –продолжительное нахождение на солнце. Считается первичным признаком фотостарения кожных покровов. Пятна возникают на участках рук, шеи, лица, которые чаще подвергаются солнечному воздействию.
Надо знать! Солнечное лентиго не относят к кожному заболеванию. Считается, что это косметическая проблема.
Злокачественное
Другое название – лентиго меланома, внешне напоминает пигментное пятно. Врачи относят эту форму кожной патологии к признаку, предшествующему онкологическому заболеванию.
Статистика показывает, что этой болезни подвержены женщины старше 50 лет, проживающие в деревнях, часто находящиеся на солнце. Спровоцировать могут травмы участков кожи, имеющих родинки. Высока вероятность возникновения злокачественного новообразования у тех людей, чья кожа не подвержена загару. К группе риска также относятся люди преклонного возраста.
Признаки злокачественного лентиго: пятна имеют неправильную форму, дряблую структуру тканей, коричневый неравномерный цвет, есть участки более темного оттенка. Находятся обычно на коже лица, поверхность может быть покрыта волосами. При перерождении в меланому, цвет пятна делается синюшным. Размер его становится больше, при отсутствии лечения достигает размера больше 15 см.
Обычно злокачественная форма перерождается в раковое заболевание кожи, спустя 10 лет после возникновения. Начинается с появления более темных пятен, зуда. Возникает кровоточивость.
Диагностика заболевания
Человек, имеющий на коже пигментные пятна должен проходить диагностику. Ее можно проводить:
Самостоятельно, путем периодического осмотра в дневное время. Измерять их величину. Что является признаком перерождения пигментного пятна в злокачественную опухоль:
- оно увеличилось в размере;
- цвет стал неоднородный, появились более темные участки;
- края приобрели видимую неровность очертаний;
- начали возникать непривычные ощущения в области пятна.

Осмотр проводит врач-дерматолог. Он исследует пятно визуально, делает его фотоснимок, измеряет. Если есть признаки перерождения в злокачественное новообразование, дает направление на биопсию.
Биопсия – это забор части ткани с пораженного участка для проведения специальных исследований на определение раковых клеток.
Анализ крови, позволяющий найти в крови содержание веществ, указывающих на онкологическое заболевание.
Проведение конфокальной лазерной сканирующей микроскопии.
Лечение
Лазером
Современные технологии позволяют удалять пигментные пятна. Для этого используют лазер. Происходит не только лечение кожи, но и ее омоложение. Преимущества лечения лазером:
- полностью восстанавливается структура кожных покровов;
- процедура бесконтактна;
- исключается инфицированность кожи;
- происходит воздействие только на поврежденные клетки;
- исключается повторное возникновение.
Косметическими средствами
Для осветления пигментных пятен можно использовать косметические препараты, в состав которых входит солодка, азелаиновая кислота, ретиноиды.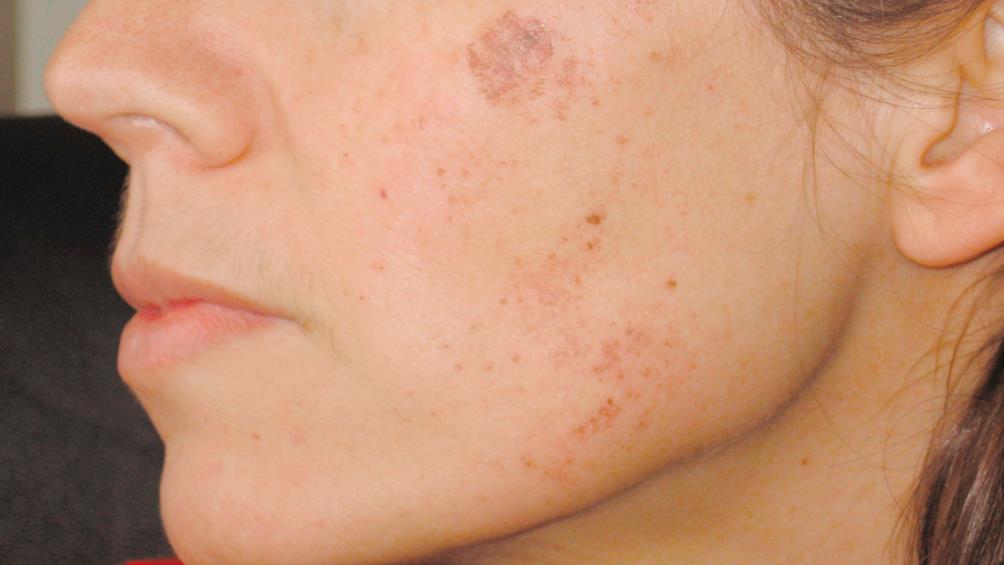
Надо знать! Лечение косметическими средствами допустимо, если диагностика показала отсутствие злокачественного новообразования.
Чтобы уменьшить вероятность заболевания лентиго, надо исключить длительное нахождение на солнце без использования защитных средств.
Источник: https://medicskin.ru/lentigo.html
Лентиго
Лентиго – доброкачественные высыпания на коже в виде небольших пятен (1–2 сантиметра в диаметре) жёлтого или тёмно-коричневого цвета. Относится к меланодермальным образованиям.
Не является предраковым состоянием, однако, при условии частой травматизации и чрезмерного воздействия солнечных лучей может спровоцировать рак кожи. По международной классификации болезней десятого пересмотра (МКБ-10) данному заболеванию присвоен код L 81.4.
Лечение должен назначать только врач, после обследования и установления этиологии и формы развития этого недуга.
Онлайн консультация по заболеванию «Лентиго».
Задайте бесплатно вопрос специалистам: Дерматолог.
Этиология
Выделяют такие этиологические факторы развития этого патологического процесса:
- повышенная восприимчивость к ультрафиолетовым лучам;
- воздействие на кожу искусственных источников излучения;
- использование косметических средств, которые содержат оксидированные компоненты;
- частые косметологические процедуры;
- перенесённые ранее дерматологические заболевания;
- приём гормональных противозачаточных средств;
- беременность;
- период полового созревания;
- приём иммуносупрессоров;
- слабая иммунная система;
- инфицирование вирусом папилломы человека;
- ВИЧ;
- перенесённые ранее операции по трансплантации органов;
- возрастные изменения.
Редко, но все же встречаются случаи, когда этиология этого дерматологического заболевания не установлена или имеет наследственный характер.
Классификация
Исходя из провоцирующих факторов, различают две формы развития этого недуга:
- врождённая;
- приобретённая.
В свою очередь, приобретённая форма развития этого заболевания кожи разделяется на такие виды:
- простая – чаще всего обусловлена сбоями в гормональном фоне, нарушением процесса обмена веществ;
- актиническое лентиго;
- старческое или печёночное лентиго – возникает на фоне нарушенного обмена веществ сенильного характера, может сопровождаться выраженным процессом гиперпигментации;
- юношеское — обусловлено перестройкой в гормональном фоне в связи с естественными физиологическими процессами;
- лентигиоз слизистых покровов – характеризуется проявлением светлых полосок на слизистых оболочках;
- солнечное лентиго – обусловлено повышенной восприимчивостью кожи к ультрафиолетовым лучам.
Солнечное лентиго
Пятна солнечного лентиго, в большинстве случаев, проявляются после солнечного ожога или длительного облучения под искусственными солнечными лучами.
Отдельно следует выделить две формы заболевания, которые встречаются крайне редко:
- центральный лентигиноз Турена – пятна наблюдаются в области рта, щёк, реже переходят на плечи. Сопровождаются крайне тяжёлой симптоматикой — эпилептическими приступами, психиатрическими расстройствами, задержкой в развитии;
- периорифициальный лентигиноз – пятна локализуются в области лица, особенно губ. Болезнь сопровождается появлением множественных пятен, а также полипов в различных органах, которые склонны к злокачественному перерождению.
По характеру течения различают доброкачественное и злокачественное лентиго. Наиболее неблагоприятный прогноз имеет последняя форма.
Развитие злокачественной формы заболевания характеризуется четырьмя стадиями:
- первая и вторая стадия — припухлость новообразования, метастазирования в другие органы нет, прогноз положительный;
- третья стадия – изъявление новообразования, болевые ощущения. При своевременно начатом лечении прогноз может быть положительным;
- четвёртая стадия – начинается процесс метастазирования в другие органы, что провоцирует проявление соответствующей симптоматики. Прогноз крайне неблагоприятный, эффективность лечения наблюдается только в 10%.
Из этого следует, что чем раньше будет диагностировано заболевание, тем выше будет эффективность лечения и оптимистичнее прогноз.
Симптоматика
Лентиго на лице
Доброкачественная форма лентиго, как правило, не доставляет физиологических неудобств человеку. Клиническая картина этого заболевания характеризуется следующим образом:
- наличие пятен на коже от светло-жёлтого до тёмно-коричневого цвета;
- форма пятен округлая, в диаметре не более 2 сантиметров;
- высыпания локализуются на открытых частях тела, реже в области гениталий и спины;
- пятна не группируются;
- зуд, шелушение, образование язв не наблюдается.
Злокачественное лентиго (меланома) проявляется в виде следующих симптомов:
- пятна начинают расти;
- границы новообразования меняют форму, края становятся размытыми;
- на поверхности пятна могут образовываться рубцы;
- очаги сопровождаются зудом.
Если лечение злокачественной формы лентиго не будет начато своевременно, то возможно развитие лентигинозной меланомы, что приводит к образованию на коже раковых метастазов. В этом случае наиболее благоприятный прогноз имеет меланома 1 степени – метастазирования в органы и лимфатические узлы не наблюдается, риск развития рецидива заболевания крайне низкий.
Диагностика
При наличии такого образования на коже следует, в первую очередь, обращаться к дерматологу. При необходимости может понадобиться консультация онколога.
Программа диагностики может включать в себя следующее:
- общий и биохимический анализ крови;
- развёрнутый биохимический анализ крови;
- дерматоскопия;
- биопсия поражённого участка кожи;
- конфокальная лазерная сканирующая микроскопия;
- анализ крови на онкомаркеры.
Также может понадобиться дифференциальная диагностика, для того чтобы подтвердить или исключить риск развития таких дерматологических заболеваний:
На основании полученных результатов обследования врач ставит окончательный диагноз, определяет этиологический фактор развития этого заболевания и выбирает наиболее эффективный курс лечения.
Лечение
Лечение лентиго может осуществляться следующим образом:
- хирургический метод — иссечение участка кожи с новообразованием. Однако такой метод лечения нельзя использовать, если пятна локализуются на лице;
- близкофокусная рентгенотерапия — посредством рентгеновских лучей снижается активность аномальных клеток.
Также устранение пятен (если они не являются проявлением онкологического процесса) возможно посредством следующих методик:
- фотопротекция – разрушение пигментного слоя;
- мезотерапия;
- лазерная шлифовка;
- химический пилинг;
- фотоомоложение;
- дермабразия — целесообразна только при одиночных пятнах.
Возможно, потребуется коррекция рациона и прекращение приёма гормональных препаратов.
Если это дерматологическое заболевание не принимает злокачественную форму, прогноз положительный, осложнений не возникает. Однако нужно понимать и то, что для эффективного удаления пятен 1–2 процедур будет недостаточно.
При злокачественной форме заболевания проводится соответствующая базисная терапия. Возможно хирургическое вмешательство.
Профилактика
Полностью исключить развитие этого заболевания невозможно. Свести к минимуму риск развития данной патологии можно, если придерживаться таких рекомендаций:
- при длительном нахождении на солнце следует использовать специальные защитные средства;
- применять только качественные косметические средства по уходу за кожей;
- правильно, сбалансированно питаться.
При проявлении вышеописанной клинической картины нужно обращаться к врачу, а не заниматься самолечением или игнорировать симптомы.
Источник: https://SimptoMer.ru/bolezni/kozhnye-zabolevaniya/2376-lentigo-simptomy
Лентиго
Лентиго – доброкачественная локальная меланоцитарная гиперхромия кожи с возможной малигнизацией. Проявляется мелкими, чаще множественными плоскими образованиями бурого цвета с чёткими границами и медленным ростом. Лентиго локализуется на открытых участках кожного покрова: лице, шее и конечностях. Существует в нескольких вариантах: простое, юношеское, старческое, солнечное (на фоне гиперинсоляции), генодерматоз. Особенностью лентиго является его эстетическая составляющая, нарушающая качество жизни пациентов при условии распространённости процесса. Заболевание диагностируется клинически и дерматоскопически. Лечение – косметические процедуры, хирургическое иссечение образования.
Лентиго – доброкачественное новообразование кожи в форме чечевицы, состоящее из меланоцитов, характеризующееся медленным ростом и способностью к спонтанному озлокачествлению. Лентиго не имеет возрастных, гендерных и расовых ограничений, не эндемично, однако чаще встречается у европейцев со светлой кожей.
Чрезвычайно широко распространено. В практической дерматологии принято обращать внимание на то, что множественное лентиго может сочетаться с генодерматозами, имеющими в своей основе поражение сердечно-сосудистой системы.
С учетом данного обстоятельства при выявлении множественных образований показаны консультации генетика, кардиолога и ревматолога.
Большое значение имеет возможность перерождения лентиго в меланому, наблюдающаяся примерно в 3% случаев заболевания.
Дерматологи называют несколько факторов риска озлокачествления: более трёх солнечных ожогов в течение жизни пациента, сочетание лентиго с банальными веснушками кожи, наличие на поверхности кожи более трёх атипичных (окраска, размеры, форма) невусов из меланоцитов. Актуальность проблемы связана с возможностью неконтролируемой малигнизации процесса.
Существует много причин образования лентиго.
В числе предрасполагающих факторов стоит особо отметить УФО, мутации, воздействие на кожу искусственных источников излучения, светлый оттенок кожи, применение косметических средств, содержащих оксидированные компоненты, косметологические процедуры, возраст, состояние защитных сил организма, гормональные сдвиги (половое созревание, беременность, прием противозачаточных средств), вирусоносительство возбудителя папилломы человека и приём иммуносупрессоров по жизненным показаниям.
Механизм образования лентиго до конца не ясен, поскольку дерматозов, возникающих с участием пигментных клеток кожи, чрезвычайно много. Лентиго относится к меланодермальным образованиям, в основе которых лежит процесс гиперпигментации. Само пигментообразование связано с биохимическими реакциями, происходящими в коже.
Меланин ферментативно синтезируется в меланоцитах, расположенных в базальном слое эпидермиса, а затем по отросткам клеток передаётся кератиноцитам, в которых равномерно накапливается, определяя цвет кожи.
Далее под воздействием эндо- и экзогенных причин запускается процесс гиперпигментации – интенсивного накопления пигмента отдельными локально сгруппированными кератиноцитами.
Гиперпигментация может быть первичной (на неизменённой коже) и вторичной (на фоне инволюции уже имеющихся на коже первичных элементов).
В случае лентиго наблюдается смешанное накопление пигмента, связанное с наследственной предрасположенностью, гормональными сдвигами, воспалением, воздействием солнца и с возрастными изменениями кожи.
Смешанный характер пигментообразования является основным отличием лентиго от веснушек и вульгарных пигментных пятен, поскольку в процессе старения кожи возникает гиперкератоз, который утолщает первичную гиперпигментированную эритему и делает её заметной на ощупь.
В современной дерматологии существует чёткое деление лентиго на врождённые и приобретённые формы. В связи с этим принято различать несколько видов заболевания. Приобретённые разновидности лентиго представлены следующими формами:
Простые формы лентиго, не имеющие прямой связи с солнечным облучением, образующиеся на фоне нарушения обменных процессов и гормональной перестройки организма:
- Старческое (печёночное) лентиго, возникающее из-за нарушения обмена веществ сенильного характера, сопровождающееся выраженными процессами гиперкератоза и гиперпигментации.
- Юношеское (детское) лентиго, не связанное с солнечным облучением, возникающее спонтанно из-за нарушения гормонального фона пациента, сопровождающееся процессом первичного пигментообразования с минимальными процессами гиперкератинизации.
- Лентигиоз слизистых, характеризующийся высыпанием светлых плоских пятен на слизистых оболочках.
Солнечное лентиго, имеющее чёткую причину повышенного пигментообразования в виде УФО. Элементы заболевания появляются после солнечного ожога, чаще у людей с белой чувствительной кожей:
- Лентиго, приобретённое в естественных условиях.
- Лентиго, возникшее на фоне или после курса ПУВА-терапии.
- Лентиго чернильное (ретикулярное меланотическое), проявляющееся «чернильными каплями», хаотично разбросанными по поверхности кожи, открытой солнечным лучам.
Генодерматозы включают несколько редких заболеваний, относящихся к генетическим аномалиям:
- Центральный лентигиоз Турена – генодерматоз аутосомно-доминантного типа наследования. Элементы лентиго появляются спонтанно без определённых причин на протяжении всей жизни, локализуются на лице. Лентигиоз Турена считается предвестником эпилепсии, энуреза, отставания в умственном и физическом развитии ребёнка.
- Периорифициальный лентигиоз Турена – наследственная патология, отличительной чертой которой является локализация вокруг ротового отверстия и на красной кайме губ с переходом на слизистые. Может сочетаться с полипозом желудочно-кишечного тракта, что говорит о возможной спонтанной малигнизации. Удаление полипов приводит к регрессу лентиго.
- Синдром L.E.O.P.A.R.D. – генодерматоз аутосомно-доминантного типа наследования, проявляющийся множественными высыпаниями лентиго до 3 см в диаметре, слегка возвышающимися над поверхностью кожи, сочетающимися с сердечной патологией, глухотой и задержкой роста.
- Синдром МакКьюна-Олбрайта – генодерматоз, для которого характерна триада признаков: лентиго, дисфункция эндокринных желёз, дистрофия костей.
Клиническая картина простого лентиго складывается из образования очагов гиперпигментации с явлениями небольшого гиперкератоза на неизменённой коже. В каждом очаге присутствуют пигментные пятна бурого цвета, слегка возвышающие над уровнем здоровой кожи.
По форме пятна напоминают чечевичные зёрна, количество и величина образований могут варьировать. При лентиго на лице можно чётко скоррелировать его возникновение с другими симптомами фотоповреждения кожи. Нарушается структура эластических волокон дермы, появляются шелушащиеся пятна актинического кератоза.
При лентиго на фоне фотохимиотерапии пятна образуются не только на лице, но и на туловище, напоминают пигментный крап.
Высыпания лентиго не вызывают негативных ощущений, они безболезненны, не склонны к изъязвлению и рубцеванию.
С течением времени лентиго начинает распространяться по всей поверхности кожи, особенно в области конечностей, спины и половых органов, что связано с возрастным старением дермы и её составляющих (коллагеновых и эластических волокон, межклеточного вещества, клеток эпидермиса), нарушением липидного обмена и проницаемости клеток рогового слоя эпидермиса. Увеличение размеров, изменение окраски невоидных образований на более тёмную, резкое утолщение (выпуклость) и уплотнение пятен являются маркерными признаками возможной малигнизации лентиго в самую злокачественную опухоль – меланому.
Использование специальных инструментальных методов в дерматологической диагностике лентиго не требуется.
Врач выставляет клинический диагноз на основании анамнеза, симптомов, данных дерматоскопии (фотографирования невоидного образования в большом разрешении при хорошем освещении) и результатов гистологии.
Биопсия необходима для подтверждения отсутствия атипичных клеток, являющихся предвестниками малигнизации. Достоверным доказательством доброкачественности заболевания является анализ крови на белковые онкомаркеры.
Риск озлокачествления можно также оценить по результатам анализа фактора роста фибробластов (гепарин-связывающие белки) и фактора роста сосудов (тромбоцитарный фактор роста – основа новообразования сосудов).
Исключить малигнизацию можно проведением конфокальной лазерной сканирующей микроскопии (КЛСМ), при которой лазер используется в качестве источника света для получения изображения послойного среза кожи. Метод обладает высокой точностью и не имеет противопоказаний.
Дифференцируют лентиго, прежде всего, с банальными веснушками, родимыми пятнами, родинками, сенильным кератозом, хлоазмой, меланомой, меланозом Дюбрея и болезнью Реклингхаузена.
Простые случаи лентиго не требуют лечения, если не приносят эстетических неудобств и не нарушают качество жизни пациента. Показано наблюдение врача-дерматолога.
Элементы, подвергающиеся повторному травмированию, подлежат хирургическому удалению или криодеструкции.
Методы лечения лентиго схожи с устранением веснушек и включают в себя ежедневное отбеливание кожи, фотопротекцию, профессиональные косметические манипуляции с целью деструкции и удаления образований.
После консультации дерматолога, косметолога и онколога назначают отбеливающие средства (азелаиновую кислоту, ретиноиды). Фотопротекцию осуществляют путем индивидуального подбора солнцезащитных кремов с ультрафиолетовыми фильтрами.
Косметологические манипуляции включают ретиноловый пилинг и лазерную шлифовку кожи. Старческое лентиго удаляют фотоомоложением – воздействием на глубокие и поверхностные слои кожи импульсного света, восстанавливающего коллагеновые и эластические волокна.
При малейшем подозрении на малигнизацию необходимо обратиться к онкологу для уточнения диагноза и последующего лечения новообразования.
Прогноз и профилактика лентиго
Прогноз лентиго зависит от митотического индекса – соотношения между делящимися клетками и общим количеством клеток в поле зрения. Чем ниже данный показатель – тем благоприятнее прогноз в части малигнизации, метастазирования и выживаемости.
Профилактика заключается в дозированном пребывании на солнце с использованием солнцезащитных кремов. Всем пациентам с лентиго необходимо избегать травмирования образований, тщательно следить за изменением цвета и размера «веснушек» и наличием периодических кровотечений из пятен.
При обнаружении перечисленных признаков следует обратиться к дерматоонкологу.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_dermatologia/lentigo
Лентиго — причины, симптомы, диагностика, лечение
Удаление элементов лентигиоза производится различными способами. Выбор способа лечения зависит от количества пятен, глубины проникновения опухоли, противопоказаний, а также общего состояния пациента.
Эффективные методы лечения лентиго:
- Лучевая терапия. Эффективна как до операции, так и в послеоперационный период. Дозы облучения большие — до 600 R еженедельно;
- Перфузия. Проводится при борьбк со злокачественным лентиго в области конечностей. Процедура позволяет замедлить или полностью останавливать рост опухолей. Перфузия рекомендована при образовании метастазов, при рецидивах;
- Хирургическое вмешательство. Производится вскрытие воспалённого узелка и прилегающих тканей. Резекция (иссечение) прилегающих лимфатических узлов назначается при выявлении метастазов;
- Химиотерапия. При лечении заболевания врачи используют сильнодействующие препараты – Блеомицина, Лоустина, которые позволяют остановить развитие раковых клеток на различных этапах развития опухоли;
- Генная терапия. Современная методика. Вводится ген класса IMCH посредством инъекции;
- Метастазы удаляют, когда они проникают в мозг, печень, лёгкие человека. В тоже время применяют специфические препараты для предотвращения дальнейшего роста метастазов. Подбор — строго индивидуален;
Лекарственная терапия
К отбеливающим (отшелушивающим) средствам относят препараты на основе койевой, азелаиновой кислоты, экстракта солодки, арбутина, аскорбиновой кислоты и т.д.
- Кроме этого, дерматологи часто назначают для лечения такого состояния низкопотентные кортикостероиды (гормональные средства) в виде кремов и мазей. Гормоны не влияют на сам процесс фотосенсибилизации, но при этом помогают устранить воспалительный процесс, что не позволяет пятну увеличиться и «закрепиться».
- Эффективным средством при лечении лентиго являются ретиноиды. Это синтетические аналоги ретинола, т.е. витамина А.
- Ретиноиды — это структурные вариации витамина А (ретинола) – Третиноин, Аккутан, Изотретиноин и другие их аналоги. Эти препараты воздействуют на восстановительные процессы, помогая регенерации кожи после солнечных ожогов.
- Также они оказывают эффекты, похожие с гормональными препаратами, т.е. препятствуют воспалительным изменениям в коже.
- Существуют также комбинированные препараты, которые включают сразу несколько активных лекарственных компонентов, такие как крем Иклен Мелано-Эксперт (руцинол, софора, изомер аскорбиновой кислоты, центаридин).
Народное лечение
Лечение лентиго возможно и с помощью народной медицины, но необходимо соблюдать ряд правил: нельзя прижигать или осветлять пятно, не надо смазывать новообразования сомнительными кремами и мазями, действие которых Вы не знаете или не уверены в них.
Рецепты народной медицины, нужно использовать с учетом рекомендаций Вашего лечащего врача-дерматолога, тогда они способны эффективно помочь уменьшить количество и размер новообразований, а также не вызвать развития осложнений. Приведём ряд популярных рецептов:
- Нанести на пигментные пятна крем, состоящий из мелко измельченных кусочков детского мыла и добавив туда 3% перекись водорода и нескольких капель нашатырного спирта, затем через полчаса смажьте поражённый участок.
- Очень эффективно воздействует на высыпания сок рябины, лимона, грейпфрута, граната и огурца. Соком из свежих листьев петрушки, черной смородины и листьев одуванчика смазывайте пигментные пятна 2-3 раза в течение дня.
- Рецепты с использованием белой глины, на основе которой готовят мази, не менее эффективно помогают при лечении лентиго. Смешайте равные пропорции белой глины с пищевой содой и тальком, смесь разведите борной кислотой до образования вязкой субстанции. Накладывайте получившуюся массу на поражённые пигментными пятнами участки кожи, и смывайте через 20-25 мин. Хорошо помогает смесь из белой глины со свежеотжатым лимонным соком, которую нужно нанести на пятна и затем выдержать 20 минут, после можно смыть теплой водой. Кожные покровы после применения таких мазей обязательно смажьте питательными кремами.
- Вы также можете неограниченное количество раз протирать пигментные пятна соком из свежих цветков и листьев календулы.
Источник: https://dermhelp.ru/disease/lentigo
Лечение и удаление пигментных пятен на лице. Цены на удаление пигментных пятен в Киеве
Пигментные пятна – пятна на теле, темнее нормального цвета кожи. Они бывают различной формы, на разных участках лица и тела, и появляются в следствии нарушения правильного, равномерного пигментообразования в коже. Причинами появления пигментации может стать излишнее время пребывания на солнце, повышенная чувствительность кожи к солнечному свету (особенно у людей со светлой кожей), нарушения обмена веществ, гормональные сбои, фотостарение. Чаще всего пигментация появляется на открытых участках тела – лицо, область декольте, руки. Безусловно, это приносит эстетический дискомфорт, особенно при локализации пигментных пятен на лице, и является проблемой в уходе за кожей для многих людей.
Преимущества лазерного оборудования
Лечение пигментных пятен всегда являлось непростой задачей, однако с появлением современных лазерных технологий этот вопрос стал решаемым. Удаление пигментных пятен и веснушек с помощью лазерных систем — безболезненно и очень эффективно.
В медицинском центре «LaserOne» для лечения пигментных пятен используются два вида лазера – александритовый и СО2 лазер.
Удаление пигментных пятен александритовым лазером
Александритовый лазер Synchro REPLA:Y подходит для удаления поверхностных пигментных пятен со светлой кожи. Процедура абсолютно безболезненна, без реабилитационного периода, без нарушения обычного распорядка жизни. Под воздействием луча с длиной волны 755 нм, происходит избирательное термическое разрушение пигмента-меланина. Сразу после процедуры пигментное пятно немного темнеет в результате термического эффекта, и через 10-15 дней кожа начинает приобретать нормальный оттенок.
Удаление пигментных пятен CO
2 лазеромДля удаления более глубоких пигментных пятен, с любого типа кожи, в том числе пигментных пятен на лице, также применяется SmartXide DOT CO2 лазер. В результате воздействия данного лазера на кожу происходит фракционный термолиз эпидермиса в месте локализации пятна – образуются множественные микроперфорации на коже, окруженные неповрежденной тканью. На месте микроперфораций начинают расти новые молодые клетки кожи, с адекватным количеством пигмента. За счет участков нетронутой кожи процесс реабилитации занимает всего пару дней. Большим преимуществом данного метода является одновременное омоложение кожи в месте воздействия лазера. После процедуры на обработанном участке кожи может наблюдаться покраснение и небольшой отек, которые проходят в течение 2–3 дней, а отшелушивание точечных корочек на месте микроперфораций – в течение одной–двух недель.
Курс лечения
Курс лечения по удалению пигментных пятен зависит от выраженности, глубины и размера пигментного пятна, и в среднем составляет 2-4 процедуры с промежутком в 2-3 недели.
Лечение пигментации лазером — цена на лечение мелазмы Q-Switch
Пигментация кожи — один из наиболее распространенных эстетических недостатков. Пигментные пятна могут проявляться практически на любом участке кожи. Но чаще всего пациентов косметологических центров интересует лечение пигментации на лице, в зоне декольте и на руках. Патологические изменения цвета кожи в этих областях вызывают наибольший психологический дискомфорт.
Специалисты медицинского центра Anna Vi Clinics успешно решают эту проблему с помощью ультрасовременного оборудования — лазерного модуля Q-Switched ND:YAG мультифункциональной платформы Lumenis M22.
Особенности методики
Для лечения пигментации используется модуль, излучающий световые волны длиной 1064 нм. Под их воздействием содержащийся в клетках пигмент меланин разрушается и измельчается под воздействием фотомеханического/фотоакустического лазерного воздействия воздействия . Мелкие частицы захватываются макрофагами — клетками, способными поглощать инородные тела — и выводятся из организма через лимфатическую систему.
Особенность данного метода в том, что к воздействию световых волн этой длины восприимчив только целевой хромофор — меланин. При этом остальная структура клеток кожи не затрагивается.
Преимущества
- В отличие от других Q-Switch-лазеров, модуль платформы Lumenis M22 обеспечивает более глубокое проникновение световых лучей. Благодаря этому он подходит для лечения дермального гипермеланоцитоза (мелазма)
- Данная методика успешно применяется для устранения пигментных образований у пациентов с темной кожей
- Процедура практически безболезненна и комфортна для пациента
- Лечение дает достаточно быстрый и выраженный результат
Показания
Данная методика эффективна при следующих формах гиперпигментации:
- Невус Ота
- Невус Хори
- Невус Беккера
- Врожденный невус
- Пигментация кожи, вызванная приемом фотосенсибилизирующих препаратов
- Мелазма
- Другие типы доброкачественных пигментных изменений кожи
Противопоказания
Лечение пигментации у врача косметолога с помощью лазера не проводится, если у пациента в анамнезе присутствуют следующие патологии:
- Онкологические заболевания
- Психические расстройства
- Нарушения свертываемости крови
- Образование келоидных рубцов
- Аллергическая реакция на ультрафиолет
- Эпилепсия
- Сахарный диабет в стадии декомпенсации
Противопоказаниями также являются:
- Беременность и лакация
- Обострение хронических заболеваний
- Острая форма вирусных или бактериальных инфекций
- Воспаления кожи в области предполагаемой обработки
- Загар в солярии или естественных условиях за 3-4 недели до процедуры
Как проводится процедура
На предварительной консультации врач дерматолог-косметолог обследует пациента, изучает его анамнез на предмет возможных противопоказаний. А также определяет необходимые параметры лазерного воздействия в соответствии с цветотипом кожи и особенностями пигментных изменений.
За сутки до сеанса лазерной терапии на обрабатываемой области удаляются волосы. Перед процедурой на зону предстоящего воздействия наносится местный анестетик. Через 30 минут врач проводит пробу, чтобы исключить атипичную реакцию на лечение. При отсутствии нехарактерной реакции специалист проводит сеанс лазеротерапии. После процедуры в области обработки наблюдается небольшое покраснение кожи, а также изменение цвета пигмента, а именно потемнение. Это является правильной реакцией пигментированной кожи на лазерное воздействия и прогнозирует эффективное лечение.
На последнем этапе сеанса врач наносит успокаивающее противовоспалительное средство, чтобы пациент не ощущал дискомфорта после лечения.
Результат
Гиперпигментация становится менее выраженной уже после первой процедуры через 2-3 недели, когда разрушенные частицы пигмента выводятся из клеток кожи макрофагами.
Для полного удаления пигментных изменений требует курс из нескольких процедур. Их количество зависит от этиологии образования, а также индивидуальных особенностей пациента. В среднем курс составляет от 5 до 8 сеансов, которые проводятся с интервалом в 3-4 недели.
Рекомендации после проведения лазеротерапии
- На протяжении всего периода лечения пациенту необходимо избегать пребывания под прямыми солнечными лучами, не посещать солярий, наносить солнцезащитный крем с SPF не менее 50 перед выходом на улицу
- После процедуры в течение 2 недель не рекомендуется посещать баню, сауну, бассейн, использовать скраб, пудру
- Обязательно выполнять рекомендации врача, проводившего лечение
В Астане Q-Swich-терапию пигментации успешно проводят специалисты медицинского центра Anna Vi Clinics. Большой опыт работы и современное оборудование эксперного класса LUMENIS M22 позволяют нам эффективно бороться с этим неприятным, но поддающимся коррекции эстетическим недостатком.
Чтобы узнать подробнее о методике и стоимости лечения, записывайте к нам на консультацию. Телефоны для записи указаны на сайте. Не откладывайте решения проблемы — звоните прямо сейчас!
Лечение пигментных пятен
AFT-омоложение Harmony PRO (насадка SSR)AFT-омоложение не оставляет пигментации ни единого шанса! Эта процедура совершает то, что не под силу обычным процедурам фотоомоложения. Технология буквально стирает с лица пигментные пятна и морщинки. Без боли, реабилитации, безопасно и легко.
Лечение пигментных пятен Clear LiftМетодика фракционного 4D-омоложения на аппарате Harmony XL стимулирует об- новление кожи, борется с пигментацией, осветляет, выравнивает тон, устраняет мор- щинки 356 дней в году. ClearLift может проводиться курсом (3-4 процедуры раз в месяц) или как процедура выходного дня. Неоспоримое преимущество – полное отсутствие боли и реабилитации.
Карбоновый пилингПревосходный результат очищения и осветления кожи дает карбоновый пилинг. Лазер прицельно действует только на более темные участки кожи и расщепляет пигмент.
Клеточный детокс HELEO4™Курс процедур позволяет существенно осветлиКоктейли для кожи содержат витамин С, янтарную кислоту, пептиды и аминокислоты, за счет чего прекрасно осветляют кожу. Она приобретает здоровый и ровный оттенок, а также исключительную гладкость. Инъекции можно делать даже летом. ть и выровнять тон кожи, придав лицу здоровый вид. Программа улучшает микроциркуляцию, нормализует все процессы в коже на клеточном уровне.
Инъекционная терапия: мезотерапия и биорепарацияКоктейли для кожи содержат витамин С, янтарную кислоту, пептиды и аминокислоты, за счет чего прекрасно осветляют кожу. Она приобретает здоровый и ровный оттенок, а также исключительную гладкость. Инъекции можно делать даже летом.
PRX-T33 терапия«Жидкий лазер» (не путать с пилингом!). PRX-T33 превосходно осветляет кожу, выравнивает тон, при это подтягивает и устраняет мелкую сеточку морщин. Препарат содержит запатентованную молекулу – настоящее открытие в медицине.
Профессиональный домашний уход для выравнивания тона кожиМожет ли косметика ощутимо помочь в избавлении от пигментации? Да, если это профессиональная космецевтика, подобранная врачом. На консультации врач-косметолог порекомендует вам оптимальную уходовую систему, которая усилит действие аппаратных процедур.
Биологически активные добавкиНаш врач подберет для вас БАДы от пигментации, которые помогут поддержать эффект процедур и сохранить результат надолго.
АнализыОбразование пигментных пятен на коже часто связано с внутренними процессами, поэтому при необходимости вы можете сдать анализы и пройти чек-ап, чтобы взять физиологические процессы под контроль.
Пигментные пятна (пятна печени) // Middlesex Health
Обзор
Возрастные пятна — это маленькие плоские темные участки на коже. Они различаются по размеру и обычно появляются на участках, подверженных воздействию солнца, например на лице, руках, плечах и руках. Возрастные пятна также называют солнечными пятнами, пятнами на печени и солнечными лентиго.
Пигментные пятна очень часто встречаются у взрослых старше 50 лет, но у молодых людей они могут появиться, если они проводят время на солнце.
Возрастные пятна могут выглядеть как раковые образования.Истинные пигментные пятна не нуждаются в лечении, но они являются признаком того, что кожа подверглась сильному воздействию солнца, и являются попыткой вашей кожи защитить себя от большего воздействия солнца. По косметическим причинам их можно осветлить или убрать.
Вы можете предотвратить появление пигментных пятен, регулярно используя солнцезащитный крем и избегая солнечных лучей.
Если у вас светлая кожа и вы много времени проводите на солнце, у вас с большей вероятностью появятся пигментные пятна — участки повышенной пигментации.
Симптомы
Возрастные пятна могут поражать людей с любым типом кожи, но чаще встречаются у взрослых со светлой кожей.В отличие от веснушек, которые часто встречаются у детей и исчезают без воздействия солнца, пигментные пятна не исчезают.
Возрастных пятен:
- Плоские, овальные участки повышенной пигментации
- Обычно от коричневого до темно-коричневого
- Возникают на коже, которая на протяжении многих лет подвергалась наибольшему воздействию солнца, например на тыльной стороне рук, на верхней части ступней, на лице, плечах и верхней части спины.
- Диапазон от размера веснушки до примерно 1/2 дюйма (13 миллиметров) в поперечнике
- Могут группироваться, делая их более заметными
Когда обращаться к врачу
Возрастные пятна не требуют медицинской помощи.Попросите врача осмотреть пятна, которые стали черными или изменились по внешнему виду. Эти изменения могут быть признаками меланомы, серьезной формы рака кожи.
Любые новые изменения кожи лучше всего проверять у врача, особенно если пятно:
- Черный
- Увеличивается в размере
- Имеет неровную границу
- Имеет необычное сочетание цветов
- Кровоточит
Возрастные пятна могут увеличиваться в размерах и группироваться, придавая коже пятнистый или пятнистый вид.Они очень распространены на участках, которые постоянно находятся на солнце, например на тыльной стороне ладони.
Причины
Возрастные пятна вызваны сверхактивными пигментными клетками. Ультрафиолетовый (УФ) свет ускоряет выработку меланина, естественного пигмента, придающего коже ее цвет. На коже, которая в течение многих лет находилась на солнце, появляются пигментные пятна, когда меланин слипается или вырабатывается в высоких концентрациях.
Использование коммерческих ламп для загара и кроватей также может вызвать появление пигментных пятен.
Факторы риска
Вероятность появления пигментных пятен у вас выше, если вы:
- Имеют светлую кожу
- Имеют в анамнезе частое или интенсивное пребывание на солнце или солнечные ожоги
Профилактика
Чтобы избежать пигментных пятен и новых пятен после лечения, следуйте этим советам по ограничению пребывания на солнце:
- Не заходите на солнце с 10:00 до 14:00. Поскольку солнечные лучи наиболее интенсивны в это время, попробуйте запланировать мероприятия на свежем воздухе на другое время дня.
- Используйте солнцезащитный крем. За 15–30 минут до выхода на улицу нанесите солнцезащитный крем широкого спектра действия с фактором защиты от солнца (SPF) не менее 30. Наносите солнцезащитный крем обильно и повторно наносите каждые два часа — или чаще, если вы плаваете или вспотеете.
Прикрыть. Для защиты от солнца надевайте плотно плетеную одежду, закрывающую руки и ноги, и широкополую шляпу, которая обеспечивает большую защиту, чем бейсболка или козырек для гольфа.
Рассмотрите возможность ношения одежды, предназначенной для защиты от солнца. Ищите одежду с маркировкой с фактором защиты от ультрафиолета (UPF) от 40 до 50, чтобы получить лучшую защиту.
Диагностика
Диагностика возрастных пятен может включать:
- Визуальный осмотр. Ваш врач обычно может диагностировать возрастные пятна, глядя на вашу кожу. Важно отличать пигментные пятна от других кожных заболеваний, потому что методы лечения различаются, а использование неправильной процедуры может отсрочить другое необходимое лечение.
- Биопсия кожи. Ваш врач может провести другие анализы, например взять небольшой образец кожи для исследования в лаборатории (биопсия кожи). Это поможет отличить пигментное пятно от других заболеваний, например, от злокачественного лентиго, одного из видов рака кожи. Биопсия кожи обычно проводится в кабинете врача с использованием местного анестетика.
Лечение
Если вы хотите, чтобы ваши пигментные пятна были менее заметными, доступны процедуры для их осветления или удаления. Поскольку пигмент находится у основания эпидермиса — самого верхнего слоя кожи, любые процедуры, направленные на осветление пигментных пятен, должны проникать через этот слой кожи.
Обработка возрастных пятен включает:
- Лекарства. Применение только рецептурных отбеливающих кремов (гидрохинон) или с ретиноидами (третиноин) и легкими стероидами может постепенно сгладить пятна в течение нескольких месяцев. Лечение может вызвать временный зуд, покраснение, жжение или сухость.
- Лазер и интенсивный импульсный свет. Некоторые методы лечения лазером и интенсивным импульсным светом разрушают клетки, продуцирующие меланин (меланоциты), не повреждая поверхность кожи.Эти подходы обычно требуют двух-трех сеансов. Раневые (абляционные) лазеры удаляют верхний слой кожи (эпидермис).
- Замораживание (криотерапия). При этой процедуре обрабатывается пятно с помощью ватного тампона, который наносит жидкий азот на пять секунд или меньше. Это разрушает лишний пигмент. По мере заживления кожа становится светлее. Замораживание распылением можно использовать для небольших групп пятен. Обработка может временно вызвать раздражение кожи и создать небольшой риск необратимого рубцевания или обесцвечивания.
- Дермабразия. Dermabrasion шлифует поверхностный слой кожи быстро вращающейся щеткой. На ее месте вырастает новая кожа. Возможно, вам придется пройти процедуру более одного раза. Возможные побочные эффекты включают временное покраснение, шелушение и отек. Для исчезновения розового цвета может потребоваться несколько месяцев.
- Микродермабразия. Микродермабразия — менее агрессивный подход, чем дермабразия. Оставляет легкие пятна на коже и делает ее более гладкой.Чтобы получить скромные временные результаты, вам понадобится серия процедур в течение нескольких месяцев. Вы можете заметить легкое покраснение или покалывание на обработанных участках. Если у вас розацеа или крошечные красные вены на лице, этот метод может ухудшить состояние.
- Химический пилинг. Этот метод заключается в нанесении на кожу химического раствора для удаления верхних слоев. На ее место образуется новая, более гладкая кожа. Возможные побочные эффекты включают рубцы, инфекцию и осветление или потемнение цвета кожи.Покраснение держится до нескольких недель. Вам может потребоваться несколько процедур, прежде чем вы заметите какие-либо результаты.
Лечение пигментных пятен с целью удаления кожи обычно проводится в кабинете врача и не требует госпитализации. Продолжительность каждой процедуры и время, необходимое для получения результатов, варьируются от недель до месяцев.
После лечения, находясь на открытом воздухе, вам необходимо использовать солнцезащитный крем широкого спектра действия с фактором защиты от солнца (SPF) не менее 30 и носить защитную одежду.
Поскольку лечение пигментных пятен считается косметическим, оно обычно не покрывается страховкой.А поскольку процедуры могут иметь побочные эффекты, внимательно обсудите возможные варианты с врачом, специализирующимся на кожных заболеваниях (дерматологом). Кроме того, убедитесь, что ваш дерматолог специально обучен и имеет опыт в рассматриваемой вами технике.
Образ жизни и домашние средства
В продаже имеется множество безрецептурных кремов и лосьонов для осветления пигментных пятен. Они могут улучшить внешний вид пигментных пятен, в зависимости от того, насколько темные пятна и как часто вы наносите крем.Возможно, вам придется использовать такой продукт регулярно в течение нескольких недель или месяцев, прежде чем вы заметите результаты.
Если вы хотите попробовать безрецептурный крем для обесцвечивания, выберите тот, который содержит гидрохинон, гликолевую кислоту или койевую кислоту. Некоторые продукты, особенно те, которые содержат гидрохинон, могут вызывать раздражение кожи.
Вы также можете нанести макияж, чтобы сделать пигментные пятна менее заметными.
Подготовка к приему
Скорее всего, вы начнете с посещения лечащего врача, который затем направит вас к дерматологу.
Ваш врач может задать вам ряд вопросов, например:
- Когда вы впервые заметили пятна на коже?
- Пятна появились постепенно или быстро?
- Заметили ли вы какие-либо другие изменения во внешнем виде вашей кожи?
- Является ли состояние зудящим, болезненным или беспокоящим по другим причинам?
- Были ли у вас частые или сильные солнечные ожоги?
- Как часто вы подвергаетесь воздействию солнца или ультрафиолетового излучения?
- Вы регулярно защищаете кожу от УФ-излучения?
- Какую защиту от солнца вы используете?
- Были ли у вас в семье пигментные пятна или рак кожи?
- Какие лекарства вы принимаете?
Вопросы, которые вы можете задать своему врачу, включают:
- Какие подозрительные изменения на коже мне следует искать?
- Если пятна являются пигментными пятнами, что я могу сделать, чтобы улучшить внешний вид моей кожи?
- Лечение заставляет их полностью исчезнуть или просто осветляет пигментные пятна?
- Могут ли эти пятна перерасти в рак кожи?
© 1998-2021 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия использования
13 фотографий пятен на коже и их причины
Вы смотрите на свое тело в зеркало и ждете, откуда взялось это новое пятно? Конечно, ваш мозг делает худший вывод: рак кожи.
Прежде чем волноваться, вы должны знать, что существует множество причин появления нового пятна или шишки на вашей коже, и многие из них совершенно безвредны, даже если на них надоедает смотреть или бороться с ними.
Если появляется новое пятно, вы все равно должны сообщить об этом своему дерматологу, — говорит доктор.Мишель Пелле, дерматолог и медицинский директор MedDerm Associates в Сан-Диего. Таким образом можно сразу исключить что-то более зловещее.
Вот разбивка всех не очень серьезных кожных пятен (и пара проблем, вызывающих беспокойство), как их идентифицировать и что вы можете сделать, чтобы вернуть своей коже былую славу.
1. Вишневая ангиома
Вишневая ангиома может выглядеть как небольшая красная шишка, хотя она может лежать на вашей коже совершенно ровно.На самом деле это просто группа расширенных кровеносных сосудов.
«Пациенты будут приходить и говорить, что их становится все больше и больше», — говорит д-р Нада Эльбулюк, доцент кафедры дерматологии Медицинского центра Нью-Йоркского университета в Лангоне. «И это правда, они появляются с возрастом», — сказала она.
Они также могут работать семьями — так что, если они есть у вашей старшей сестры, скорее всего, вы тоже.
Хорошие новости: они абсолютно безвредны.Если вы хотите их удалить, Пелле обработает их интенсивным импульсным светом, световой терапией, которая похожа на лечение лазером.
2. Псориаз
Псориаз — распространенное аутоиммунное заболевание, при котором организм быстро производит клетки кожи, заставляя их накапливаться на поверхности. Это может привести к появлению красных пятен, выпуклостей и корок на коже.
Хотя существует несколько типов псориаза, по данным Национального фонда псориаза, от 80% до 90% людей с этим заболеванием страдают от бляшечного псориаза.Эти поражения кожи могут быть красного или розового цвета с белыми или серебристыми чешуйками, которые вызывают зуд или болезненность. Чаще всего они появляются на локтях, коленях, пояснице и волосистой части головы. Если вы думаете, что можете иметь дело с псориазом, обязательно поговорите со своим врачом, так как обычно для этого требуются прописанные лекарства и методы лечения, в зависимости от степени тяжести.
3. Волосный кератоз (он же куриная кожа)
Если вы заметили крошечные грубые красные пятна на коже, особенно на плечах, бедрах, щеках или ягодицах, возможно, вы имеете дело с волосяным кератозом, которые представляют собой пробки отмерших клеток кожи, согласно данным Американской академии дерматологии.Обычное состояние совершенно безвредно, но может вызвать зуд и сухость.
Если вас беспокоит их внешний вид, лучше всего будет лечить сухую кожу. Эти неровности часто усиливаются зимой из-за более низкой влажности воздуха. Регулярное нанесение лосьонов для тела или даже увлажняющих средств, содержащих химические отшелушивающие вещества, такие как молочная или салициловая кислоты, может помочь выровнять текстуру кожи. Если общее отшелушивание и регулярное увлажнение не помогают, поговорите со своим дерматологом о лечении по рецепту.
4. Теги кожи
Кожные бирки — это безвредные мясистые наросты, которые часто появляются скоплениями. Они могут раздражать, особенно если расположены вокруг ремешка бюстгальтера или в месте, которое ваша одежда имеет тенденцию тереть.
Это постоянное трение может вызвать раздражение и воспаление, но если бирка на коже вас не беспокоит, удалять ее не нужно. А если они есть? Не пытайтесь избавиться от них самостоятельно, отрезая или соскребая их.
«Люди будут использовать нестерильные инструменты и приходить с воспаленной, раздраженной и инфицированной кожей», — сказал Эльбулук. Единственный безопасный способ — обратиться к дерматологу, который либо заморозит, либо обезболит, прежде чем отрезать.
5. Фолликулит
Согласно AAD, фолликулит — это инфекция, которая находится под волосяными фолликулами. Это может сильно напоминать внезапное высыпание прыщей, но каждое пятно будет окружено красным кольцом.К сожалению, это состояние может быть болезненным, но при этом совсем не ощущаться, поскольку симптомы сильно различаются. Инфекция также может вызвать отек и зуд кожи.
Все, что повреждает ваши волосяные фолликулы — например, ношение тесной одежды, частое растирание кожи, натирания, бритье или даже пребывание в грязной горячей ванне — может облегчить микробам создание магазина и вызвать инфекцию, утверждает AAD. .
Фолликулит обычно проходит сам по себе, если вы перестанете делать то, что его вызвало.Также могут помочь теплые компрессы и свободная дышащая одежда. Но поскольку это может быть очень похоже на прыщи, поговорите со своим врачом, чтобы поставить правильный диагноз, если симптомы не исчезнут.
6. Экзема
Экзема — это общий термин для обозначения группы кожных заболеваний, которые вызывают красные, зудящие, сухие, опухшие пятна на любом участке тела, но особенно на руках, ногах, лице, щеках или внутренней стороне колен или локтей. Экзема также может сделать кожу грубой и потрескавшейся, неровной, толстой или ломкой и покрытой волдырями.
Существует несколько типов экземы, и все они вызваны разными причинами — от факторов окружающей среды до стресса и генетики. Атопический дерматит, наиболее распространенный тип экземы, связан с воспалением и иммунной системой. Контактный дерматит вызывается аллергенами или раздражителями, такими как определенные химические вещества или кислоты, содержащиеся в средствах для ухода за кожей или моющими средствами.
После правильного диагноза дерматолога — это важно, поскольку экзема может выглядеть как другие состояния — симптомы часто устраняются с помощью безрецептурных противовоспалительных мазей и увлажняющих средств или рецептурных препаратов и инъекций.
7. Бородавки
Если вы когда-нибудь сталкивались с бородавкой, вы знаете, насколько они могут быть упрямыми. На самом деле бородавки вызываются вирусом папилломы человека, который состоит из нескольких штаммов, которые могут поражать различные части вашего тела (да, включая гениталии).
Хорошая новость в том, что они обычно безвредны и безболезненны, если появляются на других частях вашего тела, например на руках или лице. Однако подошвенные бородавки могут развиваться на подошвах ног, что может стать болезненным и мешать бегу или ходьбе, поскольку вы постоянно оказываете на них давление.
Не поддавайтесь желанию сорвать его с себя, потому что это просто открывает ворота для инфекции. Вместо этого поговорите со своим дерматологом, который сначала выполнит биопсию, чтобы убедиться, что это не рак кожи. Затем они могут удалить его с помощью рецептурных лекарств, лазерного лечения или заморозить или сжечь. Затем обязательно выполните следующие действия, чтобы предотвратить появление новой бородавки.
8. Дерматофиброма
Дерматофибромы чаще всего встречаются на руках и ногах, они могут быть розовыми или коричневыми.Шишка состоит из фиброзной рубцовой ткани, которая может образоваться в результате чего-то вроде укуса насекомого или вросшего волоса.
«Пациентка войдет и скажет мне, что у нее была эта шишка, которая остается на ее коже годами и никогда не проходит», — сказал Эльбулук.
Подобно кожным биркам или вишневой ангиоме, они совершенно безвредны. Но поскольку он может выглядеть как родинка, вам нужно, чтобы дерматолог посмотрел, чтобы определить, какая именно родинка, поскольку «родинки могут превращаться в меланому, а дерматофиброма — нет», — сказал Пелле.
9. Солнечные лентигины
Вы знаете их по более распространенным названиям: солнечные пятна или пигментные пятна. Они выглядят как скопление родинок, которые появляются на открытых участках, таких как руки, лицо, шея, верхняя часть груди и ноги. По словам Эльбулука, хотя они связаны с продолжительностью пребывания на солнце, они не приводят к развитию рака кожи.
Тем не менее, трудно сказать, кроме родинок, что может стать злокачественным. Кроме того, из-за их большого количества вам становится еще труднее исследовать свою кожу — тем более, что еще больше причин проходить ежегодный осмотр кожи у сертифицированного дерматолога.Если это просто солнечные пятна и они вас беспокоят, вот как от них избавиться.
10. Себорейный кератоз
Себорейный кератоз — это темное, чешуйчатое, доброкачественное образование корок на верхнем слое вашей кожи, — объяснил Эльбулук. Это обычное явление, когда вы достигаете среднего возраста и старше. Ваш дерматолог может удалить их, отрезав их, используя жидкий азот или обработав лазером.
Но важно отметить, что «поскольку это неопасно, страховка не покроет его, если только он не окажется в плохом месте, например, на вашем воротнике или при хроническом раздражении», — сказал Эльбулук.
11. Инфекция опоясывающего лишая
Опоясывающий лишай может выглядеть как маленькая красная родинка или изменение цвета — почти как пятно на коже. Но эти пятна на самом деле являются разновидностью грибковой инфекции, включая стригущий лишай и стопу спортсмена, согласно данным Национального института здоровья. Опоясывающий лишай бывает разных форм и размеров, и тот вид, который поражает вашу кожу, может распространяться (и заражать других людей) или ухудшаться, если его не лечить.
К счастью, лечение часто сводится к простому мытью инфицированной области с помощью рецептурного мыла или шампуня, которые может вам подобрать врач.
12. Базальноклеточный или плоскоклеточный рак
Да, это один из плохих — но многие люди не осознают, что существует несколько типов рака кожи, — сказал Эльбулук. «Я спрошу, был ли у кого-нибудь рак кожи, и они мне ответят:« Нет, только базальная клетка »».
Базальноклеточный и плоскоклеточный карциномы являются наиболее распространенными типами рака кожи; По данным Американского онкологического общества, ежегодно они диагностируются у более 3 миллионов человек.В отличие от доброкачественной родинки, они часто выглядят красными, чешуйчатыми или жемчужными. Хотя они не так опасны, как меланома, Эльбулук все же рекомендовал сообщить дерматологу, если родинка выглядит странно, растет, меняется или начинает чесаться и кровоточить.
Лучший способ предотвратить рак кожи? Нанесите солнцезащитный крем с SPF не ниже 30.
13. Меланома
Меланома не так распространена, как базально-клеточная карцинома — на нее приходится всего около 1% случаев рака кожи, — но она гораздо более смертельна, если не заразиться на ранней стадии, сообщает ACS.
Чтобы определить меланому, используйте трюк ABCDE: ищите родинки, которые имеют асимметричный , неправильную или менее выраженную границу , кажутся неровными в цвете , больше, чем размер горошины в диаметре и что развиваются с течением времени .
Вот почему так важно замечать любые новые пятна на коже. Если вы поймаете подозрительную родинку достаточно рано, ваш дерматолог может удалить ее и предотвратить распространение рака на другие части вашего тела, что может спасти вам жизнь.
Дополнительная отчетность Алисы Хрустич
возрастных пятен и веснушек | Партнеры по дерматологии США
Возрастные пятна, также называемые солнечными пятнами, веснушками или солнечными лентиго, возникают в результате воздействия солнца с течением времени. Их коллективно называют «возрастными пятнами», потому что они видны, когда человеку от 40 и старше. Пигментные пятна — это постоянные темные участки, которые не исчезают со временем или со сменой сезона.
Хотя пигментные пятна не представляют опасности для здоровья, некоторые виды рака кожи напоминают пигментные пятна, поэтому рекомендуется проверить их у дерматолога.
Почему ваша кожа меняет цвет?Наша кожа и ногти приобретают цвет благодаря пигменту меланину. Когда наша кожа и ногти контактируют с резкими солнечными лучами, ультрафиолетовые солнечные лучи активируют меланин, который, в свою очередь, пытается защитить кожу от чрезмерного воздействия, что приводит к появлению темных пятен и солнечного загара. Если вы заметили пятна на коже темнее, чем ваш нормальный цвет кожи, это гиперпигментация. Две формы гиперпигментации — это пигментные пятна и веснушки.
Возрастные пятна: Также называемые печеночными пятнами, они больше, чем крошечные веснушки. Они видны на лицах и руках детей и взрослых. Это выступающие коричневые пятна, которые могут появиться из-за длительного пребывания на солнце. На участках кожи, которые больше всего подвергаются солнечному свету, появляются пигментные пятна.
Веснушки: С другой стороны, веснушки — это крошечные темные пятна, которые видны на любой части кожи. Они возникают, когда солнце повреждает клетки кожи, вырабатывающие меланин, и создает небольшие пятна этого пигмента.
Лечение:
- Лучше всего использовать гидрохинон для избавления от пигментных пятен. Другие варианты включают экстракт солодки, койевую кислоту и витамин С.
- Широкополосный свет также является хорошей терапией, которая включает в себя воздействие на кожу фототепловой энергии. Это стимулирует рост нового коллагена и подтягивает кожу, что улучшает гиперпигментацию, возрастные пятна и веснушки.
- Используйте осветлитель для лица вместе с витамином С.
- Используйте ретинол, который, как известно, помогает при гиперпигментации.Используйте солнцезащитный крем каждый день, иначе пятна вернутся.
- Используйте осветляющий продукт с гликолевой или салициловой кислотой. Эти химические эксфолианты мягко избавляют от мертвых клеток и осветляют кожу.
- Если у вас есть пятна на груди и шее, не игнорируйте их, а используйте их в своем лечении. Однако делайте это постепенно, так как кожа на шее и груди нежная. Сначала используйте это через день, постепенно переходите к регулярному использованию.
- Вы также можете заморозить их жидким азотом и использовать лазерную терапию.
- Вы можете помочь себе, используя солнцезащитный крем, надев одежду с длинными рукавами и широкополую шляпу. Это предотвратит потемнение пигментных пятен и веснушек.
Удаление возрастных пятен и гиперпигментации
Удаление пигментных пятен или других состояний гиперпигментации с помощью процедуры для лица Broadband Light — щадящий и малоинвазивный способ быстрого улучшения здоровья и внешнего вида кожи.
Через портативное лечебное устройство мягкая импульсная энергия прикладывается непосредственно к верхним слоям кожи, которые могут ощущаться как щелчок резиновой ленты.По мере того как кожа поглощает теплую фототермическую энергию, стимулируется выработка нового коллагена, тем самым укрепляя и подтягивая кожу, резко улучшая гиперпигментацию, родимые пятна, пигментные пятна и веснушки.
Галерея изображений рака кожи: изображения и фотографии
Рак кожи — это атипичный рост клеток кожи. Наиболее частой причиной является продолжительное пребывание на солнце, но оно также может развиться в местах, где не было солнечного света. Существует четыре типа рака кожи: базальноклеточная карцинома, плоскоклеточная карцинома, меланома и карцинома из клеток Меркеля.
В Соединенных Штатах рак кожи — самая распространенная форма рака. Ежегодно от рака кожи страдают более 300 миллионов американцев, что эквивалентно совокупным затратам на лечение чуть более 8 миллиардов долларов в год. Рак кожи, и особенно меланома, одинаково поражает все типы кожи, хотя люди с более темным оттенком кожи больше подвержены риску пропустить раннее обнаружение и, следовательно, имеют более низкий уровень выживаемости.
Показатели выживаемости при раке кожи различаются в зависимости от типа. В случае базальноклеточного рака и плоскоклеточного рака выживаемость составляет 92% при раннем обнаружении.Профилактика и ранняя диагностика имеют первостепенное значение. Знание признаков и симптомов рака кожи может помочь вам определить, нужно ли вам проверить какие-либо подозрительные родинки или пятна на коже.
Когда проблема связана с родинкой?
Если новая или существующая родинка начинает менять форму, цвет, размер, становится шелушащейся, твердой или начинает кровоточить, пора записаться на прием к дерматологу, чтобы проверить ее. В редких случаях родинка может превратиться в меланому.При ранней меланоме форма родинки становится асимметричной и неровной.
kali9 / Getty Images
Узловая базально-клеточная карцинома
Библиотека научных фотографий — DR. П. МАРАЦЦИ / Getty Images
Узловая базальноклеточная карцинома — это тип рака кожи, который чаще всего встречается на голове. Этот тип рака начинается в базальных клетках, которым поручено создавать новые клетки кожи, чтобы подтолкнуть старые к поверхности кожи. Узловая базальноклеточная карцинома ответственна за 60% -80% всех базальноклеточных карцином.По оценкам, в Соединенных Штатах ежегодно диагностируется 4,3 миллиона случаев базальноклеточного рака, из которых 2,5–3,4 миллиона случаев — узловой базальноклеточный рак.
Этот тип рака проявляется в виде круглой жемчужной папулы, окруженной нитевидными красными линиями на коже, состоящими из крошечных кровеносных сосудов. Риск развития узловой базально-клеточной карциномы может быть увеличен, если проводить много времени на солнце, жить в высокогорных и солнечных местах и проводить лучевую терапию.
К другим факторам риска относятся:
- Со светлой кожей
- Старение
- Семейный или личный анамнез рака кожи
- Прием иммунодепрессантов
- Длительное воздействие мышьяка
- Некоторые редкие генетические нарушения, такие как синдром базальноклеточного невуса
Хотя этот тип рака распространен, он хорошо поддается лечению, а пятилетняя относительная выживаемость составляет 100%.
Инфильтративная базально-клеточная карцинома
DermNet NZ
Инфильтративная базальноклеточная карцинома возникает, когда опухоль проникает в дерму (внутренний слой двух основных слоев кожи) через тонкие нити между коллагеновыми волокнами.Этот агрессивный тип рака кожи сложнее диагностировать и лечить из-за его локализации. Обычно инфильтративная базальноклеточная карцинома проявляется в виде рубцовой ткани или утолщения кожи и требует биопсии для правильной диагностики.
Чтобы удалить этот тип базальноклеточного рака, используется особая форма хирургического вмешательства, называемая Моосом. Во время операции Мооса, также называемой микрографической операцией Мооса, тонкие слои кожи удаляются до тех пор, пока не останется раковая ткань.
Поверхностная базально-клеточная карцинома
DermNet NZ
Поверхностная базальноклеточная карцинома, также известная как базально-клеточная карцинома in situ, как правило, возникает на плечах или верхней части туловища, но ее также можно найти на ногах и руках.Этот тип рака обычно не является инвазивным, поскольку он имеет медленную скорость роста и его довольно легко обнаружить и диагностировать. Он имеет красноватый или розоватый цвет, может покрыться коркой или сочиться. Поверхностная базальноклеточная карцинома составляет примерно 15–26% всех случаев базальноклеточной карциномы.
Плоскоклеточный рак (ранняя стадия)
DermNet NZ
Когда плоскоклеточные клетки, составляющие средний и внешний слои кожи, становятся злокачественными, это называется плоскоклеточной карциномой.Этот тип рака имеет чрезвычайно высокую выживаемость, хотя может быть агрессивным по своей природе. Если его не лечить, он может распространиться на другие части тела и вызвать серьезные осложнения.
Плоскоклеточная карцинома чаще всего встречается на тех участках тела, которые больше всего подвергаются солнечному воздействию, например на лице, губах, ушах, волосистой части головы, плечах, шее, тыльной стороне рук и предплечьях. Они также могут развиваться на коже, которая была каким-либо образом повреждена, обычно в рубцах или кожных язвах.На ранних стадиях плоскоклеточного рака образуется узелок, напоминающий опалесцирующую бородавку. Бородавчатый узелок также может иметь углубление посередине, которое выглядит как кратер.
Плоскоклеточный рак (центральный гиперкератоз)
DermNet NZ
Плоскоклеточный рак на более поздней стадии более отличен от базальноклеточного рака из-за его отличительного внешнего вида. Бородавчатый узелок превращается в пятна, которые могут быть чешуйчатыми и красными (так называемый гиперкератоз).Это также может проявляться в виде открытой язвы. Когда это происходит, покрытая коркой кожа может периодически кровоточить и становиться зудящей. На этой стадии или до нее важно обратиться за лечением, потому что плоскоклеточный рак может проникнуть в организм и привести к более серьезным проблемам со здоровьем.
Плоскоклеточный рак ежегодно поражает примерно 1 миллион американцев. У мужчин больше шансов заболеть этим типом рака, как и у людей старше 50 лет. Люди со светлой кожей, волосами и глазами подвержены повышенному риску развития этого типа рака кожи.Ослабленная иммунная система, хроническая инфекция, рак крови или костного мозга, трансплантация органов, повреждение или повреждение кожи также могут увеличить риск этого заболевания. Пациенты с пигментной ксеродермией, редким генетическим заболеванием, которое снижает способность организма восстанавливать ДНК кожи после повреждения от солнца, также подвергаются повышенному риску.
Плоскоклеточный рак (изъязвление)
Исследовательские ворота
Когда плоскоклеточная карцинома перерастает в язву или поражается ею, это называется язвой Марджолина.Хотя язвы марджолина можно рассматривать как инфильтративный тип базальноклеточной карциномы, чаще всего они представляют собой плоскоклеточный рак. Язвы маржолина образуются на коже, которая была каким-то образом повреждена, но особенно на сильно обожженной коже. Они также могут возникать из-за инфекций костей, пролежней, обморожений, пересадки кожи и радиации.
Язве марджолина может потребоваться от 11 до 75 лет, чтобы превратиться в рак, хотя средняя продолжительность составляет от 30 до 35 лет.Этот тип рака довольно агрессивен, даже если он медленно растет, и может проникать в другие части тела. На ранних стадиях этого заболевания поврежденная кожа, на которой образовалась язва, начинает чесаться и гореть, а вскоре после этого появляется новая язва. Эта язва обычно плоская с твердыми выступающими краями и может сопровождаться другими симптомами, такими как сильная боль, кровотечение, образование корок или гной с неприятным запахом.
Плоскоклеточная карцинома in situ
DermNet NZ
Плоскоклеточный рак in situ, также известный как болезнь Боуэна, представляет собой предраковое состояние, которое проявляется в виде красного или коричневатого пятна или налета на коже, который со временем медленно растет.Пятна часто встречаются на ногах и нижней части тела, а также на голове и шее. В редких случаях он обнаруживается на руках и ногах, в области гениталий и в области вокруг анального отверстия.
Болезнь Боуэна встречается редко: только 15 из 100 000 человек заболевают этим заболеванием каждый год. Заболевание обычно поражает население европеоидной расы, но у женщин вероятность развития болезни Боуэна выше, чем у мужчин. Большинство случаев приходится на взрослых старше 60 лет. Как и другие виды рака кожи, болезнь Боуэна может развиться после длительного пребывания на солнце.Он также может развиться после лучевой терапии. Другие причины включают подавление иммунитета, повреждение кожи, воспалительные состояния кожи и инфекцию вируса папилломы человека.
Болезнь Боуэна обычно поддается лечению и не переходит в плоскоклеточный рак. До 16% случаев перерастают в рак.
В чем разница между базально-клеточной карциномой и плоскоклеточной карциномой?
Как базальноклеточный, так и плоскоклеточный рак обычно не опасны для жизни, но плоскоклеточный рак с большей вероятностью проникает в более глубокие слои кожи.
Меланома (ранние признаки)
DermNet NZ
Меланома — самая серьезная форма рака кожи. Факторы риска включают пребывание на солнце, светлую кожу и семейный анамнез меланомы. Некоторые исследования показывают, что генетические факторы играют роль в 72% случаев. Используйте метод ABCDE, чтобы проверить эту форму рака:
- Асимметрия — Доброкачественные родинки обычно симметричны по форме. Если родинка асимметрична, это может быть признаком меланомы.
- Граница — Безвредные родинки будут иметь правильные края, тогда как у тех, которые могут быть меланомой, часто будет граница неправильной формы.
- Цвет — Цвет родинки может быть хорошим индикатором того, требует ли она дальнейшего осмотра. Родинки меланомы будут иметь более выраженную окраску, которая может варьироваться. Они могут быть красного, черного, темно-коричневого или телесного цвета.
- Диаметр —Размер родинки имеет значение. Если родинка больше ластика на конце карандаша, ее следует осмотреть дополнительно.
- Evolving —Мыки, которые со временем меняются, могут нуждаться в оценке. Ваш врач всегда должен проверять изменения цвета, размера, формы или возвышения.
Использование метода ABCDE поможет вам отслеживать родинки и любые изменения, требующие посещения дерматолога.
Меланома (знак гадкого утенка)
Признак меланомы «гадкий утенок» — это метод наблюдения, который помогает людям определить родинку, которая может быть признаком меланомы.
Меланома (узелковая)
DermNet NZ
Узловая меланома чаще всего возникает на ногах, туловище, руках и голове, но может развиваться на любой части тела.Похоже на родинку, укус клопа или прыщик. Обычно он однотонный, особенно черный, но также может быть розовым, коричнево-коричневым, синим, серым, красным или белым. У мужчин больше шансов заболеть узловатой меланомой, чем у женщин, и это заболевание часто встречается у взрослых старше 50 лет.
Метод EFG может использоваться для обнаружения меланомы такого типа:
- Высота —Если рассматриваемая родинка возвышается над кожей, это может быть причиной для беспокойства. Высота может быть ровной или неровной.
- Firm — Узловые меланомы обычно очень твердые на ощупь.
- Рост — Рост костей является серьезным поводом для беспокойства и требует дальнейшего обследования.
Узелковые меланомы быстро растут. Способ отличить новую родинку, растущую нормально, от узловатой меланомы заключается в том, что меланома будет продолжать расти, превышая типичный двух-трехнедельный рост нормальной родинки.
Меланома (амеланотическая)
DermNet NZ
Амеланотическая меланома часто практически не имеет пигментации, что придает ей розоватый или беловатый оттенок.На его долю приходится большинство случаев меланомы у детей. Это может быть трудно исследовать с помощью метода ABDCE, поскольку этот тип меланомы не проявляет типичных черт других типов меланомы.
Меланома (Acral Lentiginous)
DermNet NZ
Акральная лентигинозная меланома возникает на ладонях рук, подошвах стоп или под ногтями. Она может развиваться сама по себе или внутри существующей родинки. Сначала он выглядит как плоское пятно, которое обесцвечивается, но может проникать в кожу, когда проходит через базальную мембрану, часть кожи, которая находится между внешним слоем (эпидермисом) кожи и дермой.Этот тип меланомы обычно выглядит как большая родинка с гладкой поверхностью и со временем утолщается. Его цвет варьируется от коричневого, синего и серого до черного и красного цветов.
Это происходит для всех типов кожи и цветов, но это наиболее распространенная форма рака кожи, обнаруживаемая у людей с более темным оттенком кожи, составляющая 29–72% всех случаев меланомы у людей с темной кожей. И мужчины, и женщины в равной степени страдают от акральной лентигинозной меланомы, и большинство случаев встречается у взрослых в возрасте старше 40 лет.
Карцинома из клеток Меркеля
DermNet NZ
Этот тип редкого рака кожи быстро растет и представляет собой узелок телесного или синевато-красного цвета. Чаще всего его можно найти на лице, голове или шее. У пожилых людей выше вероятность развития карциномы из клеток Меркеля, а факторы риска включают пребывание на солнце, иммуносупрессию, светлую кожу и другие виды рака кожи в анамнезе. Он очень агрессивен и может легко распространяться по телу. Риск его возвращения также высок.Подсчитано, что у каждого 130 000 человек в Соединенных Штатах в какой-то момент своей жизни разовьется карцинома из клеток Меркель.
Карцинома из клеток Меркеля
DermNet NZ
Клинические особенности карциномы из клеток Меркеля привели к разработке метода AEIOU, который помогает людям с ранней диагностикой:
- Бессимптомно —Если в узелке нет болезненности, можно заподозрить карциному из клеток Меркеля.
- Быстро разрастается — Если узелок быстро разрастается менее чем за три месяца, это может означать, что это случай карциномы из клеток Меркеля.
- Иммуносупрессия — Ослабленная иммунная система может означать, что у человека повышен риск развития карциномы из клеток Меркеля.
- Пожилой возраст — Взрослые старше 50 более подвержены этому типу рака.
- УФ-облучение —Поскольку пребывание на солнце может увеличить риск развития этого типа рака кожи, наблюдение за тем, сколько солнца получает человек, является хорошим способом определить уровень риска при появлении роста.
Карцинома из клеток Меркеля (коллизионная опухоль)
Европа PMC
Коллизионная опухоль возникает, когда существует несколько типов рака кожи, непосредственно прилегающих друг к другу.Чаще всего это случается, когда у кого-то есть рак из клеток Меркеля и плоскоклеточный рак, но это также может произойти с клетками Меркеля и болезнью Боуэна или базальноклеточным раком. Коллизионные опухоли чаще возникают у взрослых старше 60 лет после время пребывания на солнце.
Слово от Verywell
Большинство раковых заболеваний кожи легко поддаются лечению, если они обнаружены на ранней стадии. Важно знать признаки и как самостоятельно исследовать родинки и узелки на теле, чтобы определить, являются ли новые родинки или другие кожные изменения нормальными или злокачественными.Обычно рекомендуется, чтобы дерматолог осмотрел любые новообразования, даже если они кажутся нормальными.
Принятие мер предосторожности для предотвращения рака кожи, таких как избегание чрезмерного пребывания на солнце, солнечных ожогов и загара, может значительно снизить риск развития этого заболевания. Всегда используйте солнцезащитный крем с широким спектром SPF не менее 15 и максимально закрывайте свое тело на открытом воздухе.
Терапия солнечных пятен | Лечение лентиго
Да! Люди не рождаются с веснушками или солнечными пятнами; скорее, они рождаются со склонностью создавать их.
Веснушки — это начальное проявление воздействия солнца и повреждений на солнце у людей со светлой кожей. Они круглые с плавными краями и обычно появляются в детстве после воздействия солнечных лучей. С возрастом эти милые маленькие точки на щеках и лбу трансформируются в коричневые или коричневые пятна с неровными границами… и так рождается солнечное пятно.
Солнечные пятна также называют лентиго, потому что они напоминают бобы или чечевицу. Солнечные пятна чаще всего возникают на лице, груди, руках, спине и ногах.Их количество и размер увеличиваются с возрастом, в зависимости от типа кожи человека и продолжительности пребывания на солнце.
Меланоциты, клетки кожи, вырабатывающие пигмент, стимулируются солнечным ультрафиолетовым излучением, чтобы продуцировать меланин в избытке. Подобно мозолям, это способ кожи защитить или защитить более глубокие слои кожи от травм. Этот защитный механизм может проявляться в виде загара, веснушки или солнечного пятна, известного как возрастное пятно.
Возрастные пятна, точнее говоря, солнечные пятна, обычно безвредны, они не исчезают зимой и, к сожалению, не исчезают, если их не лечить.Солнечные пятна могут быть неприглядными и способствовать старению поврежденной солнцем кожи.
Кремы для местного применения, содержащие гидрохинон и ретин-А работают вместе, чтобы замедлить выработку аномального пигмента, вырабатываемого меланоцитами. Витамин C для местного применения (L-аскорбиновая кислота), такой как Super Serum IS Clinical’s Super Serum и Retin-A, улавливает свободные радикалы; восстанавливают вызывающие рак мутации ДНК, вызванные солнечными ультрафиолетовыми лучами, и смягчают морщинки и пятна.
Фотоомоложение процедуры IPL являются «золотым стандартом» для лечения веснушек, солнечных пятен, пигментных пятен, вен лица и большинства форм солнечных повреждений.Серия из трех-шести 15-минутных процедур может устранить 85-95% солнечных пятен.
Фотодинамическая терапия (PDT) с использованием ALA Levulan резко уменьшает солнечные пятна, пигментные пятна, веснушки, угри и рубцы от угревой сыпи за одну процедуру. PDT также уменьшает предраковые поражения кожи и немеланомный рак кожи. Флакон этого прозрачного безболезненного раствора также улучшает текстуру кожи, морщины и тонкие линии, размер пор и все аспекты повреждения солнцем. Чтобы узнать больше о PDT и лечении рака кожи или солнечных пятен, посетите нашу страницу PDT или запланируйте консультацию по омоложению кожи сегодня .
Если ваше лицо, шея или грудь имеют более серьезные повреждения, включая тонкие линии и морщины, процедуры Fraxel ™ Repair или Fraxel ™ Dual laser удаляют солнечные пятна и стимулируют выработку коллагена в дерме, чтобы подтянуть дряблую кожу и восстановить ее молодую эластичность.
Cosmetic Vein & Laser Center — единственная клиника в Панама-Сити-Бич, предлагающая новейшие достижения в области омоложения кожи, Fraxel re: store Dual. Эта процедура лазерной шлифовки кожи присоединяется к оригинальным процедурам Fraxel re: store и более глубоким процедурам Fraxel re: pair, доступным в CVLC, и предлагает феноменальный способ устранения видимых признаков старения, таких как тонкие линии, морщины, солнечные пятна, пигментные пятна, меланодермия и излишки. пигмент на лице и теле.
Лазерная процедура Fraxel ™ — это безопасный и эффективный способ помочь коже выглядеть моложе и свежей. Результаты видны после одной процедуры и продолжают улучшаться, поскольку заживление происходит под поверхностью кожи.
Если вы хотите узнать больше о лазерных процедурах для кожи Fraxel ™ от солнечных и пигментных пятен, запишитесь на консультацию по омоложению кожи в The Cosmetic Vein & Laser Center сегодня.
Исследователи и клиницисты работали с неинвазивными светоизлучающими диодами (LED) , которые естественным образом стимулируют внутриклеточные процессы, которые излечивают клетки .Синие, красные и желтые светодиоды используются отдельно для уменьшения морщин, омоложения кожи и акне или в сочетании для улучшения результатов других процедур, таких как химический пилинг, лазеры Fraxel ™, фотодинамическая терапия (PDT) и IPL.
Веснушки и солнечные пятна должны быть тщательно осмотрены специалистом по коже или дерматологом перед лечением, поскольку некоторые виды рака кожи очень похожи по внешнему виду.
Пятна и веснушки можно уменьшить с помощью пигментных лазеров.Если вы хотите уменьшить появление солнечных пятен и солнечных лучей, запланируйте консультацию с доктором Кимберли Московиц в Центре косметических вен и лазера.
Прочтите статью, опубликованную доктором Московиц. «Когда веснушка становится солнечным пятном»
11 распространенных типов кожи, поврежденной солнцем (см. Рисунки)
Ультрафиолетовые (УФ) лучи могут оказывать негативное воздействие на кожу.В приведенном ниже списке описаны различные типы повреждений от солнца, которые могут произойти.
Солнечный загар
(Источник: Reddit)
Загар — это потемнение кожи под воздействием солнечных лучей. Загар, который появляется сразу же, в первую очередь является ответом на воздействие УФ-А, тогда как загар, который появляется через несколько дней после воздействия, в основном обусловлен УФ-В. Загар отражает изменения в коже, происходящие на молекулярном уровне. Люди с определенными типами кожи могут быть более или менее чувствительны к воздействию солнца, но такого понятия, как «здоровый загар» не существует.”
Солнечный ожог
(Источник: Allure)
Солнечный ожог — это термический ожог внешнего слоя кожи после длительного воздействия ультрафиолетовых (УФ) лучей. Солнечный ожог первой степени — это более легкая форма, при которой кожа краснеет и может болеть при прикосновении. Солнечные ожоги второй степени могут привести к образованию волдырей на коже и повреждению глубоких тканей. Солнечный ожог в детстве или подростковом возрасте значительно увеличивает шансы на развитие меланомы в более позднем возрасте.Всегда обращайтесь за медицинской помощью, если на коже появились волдыри из-за солнечного ожога.
Веснушки
(Источник: она находит)
Веснушки — это плоские и круглые пятна, обычно небольшого размера, коричневого или бежевого цвета. Обычно они появляются скоплениями на участках тела, которые регулярно подвергаются воздействию солнца, например на лице и предплечьях. Многие люди замечают, что их веснушки темнеют в летние месяцы, когда воздействие ультрафиолета наиболее велико.Есть много способов минимизировать появление веснушек, в том числе кремы для местного применения и лазерная шлифовка кожи.
Мелазма
(Источник: American Medical Aesthetics)
Мелазма (или хлоазма) — это патологическое изменение цвета / потемнение кожи, которое обычно возникает на лбу, щеках, носу, подбородке или верхней губе. Часто меланодермия бывает однородной и симметричной по обеим сторонам лица. На мелазму сильно влияют гормональные сдвиги, в том числе беременность.
Людям с меланодермией следует практиковать безопасную защиту от солнца, так как дополнительное УФ-облучение приведет к ухудшению состояния. Мелазму можно лечить с помощью местного осветления кожи, химического пилинга или микродермабразии.
Возрастные пятна
(Источник: Mayo Clinic)
Также называемые солнечными пятнами или солнечными линзами, возрастные пятна представляют собой плоские коричневые пятна, которые появляются, когда кожа постоянно подвергается воздействию ультрафиолетового (УФ) света либо от солнца, либо от соляриев.Пигментные пятна обычно образуются на участках тела, которые чаще всего подвергаются воздействию солнца, например на лице, руках, шее, зоне декольте, руках и ногах. Варианты лечения пигментных пятен включают в себя средства для местного осветления кожи, химический пилинг, лазерное лечение и микродермабразию.
Актинический кератоз
(Источник: Healthline)
Актинический кератоз (АК) — это грубые, чешуйчатые пятна красного или коричневого цвета на коже, вызванные чрезмерным пребыванием на солнце.АК часто встречается у людей со светлым оттенком кожи и рыжими или светлыми волосами, поскольку они могут в дальнейшем перерасти в рак кожи (карциному).
AK можно лечить несколькими способами. Мы предлагаем специальную двухэтапную терапию для лечения актинического кератоза, в которой сочетается лювелан (раствор для местного применения) и световая терапия Blu-U. Узнайте больше о лечении AK
Актинический хейлит
(Источник: MedicineNet)
Актинический хейлит, который иногда называют губой фермера, очень похож на актинический кератоз, но проявляется на нижней губе.Симптомы включают постоянно сухие и потрескавшиеся губы, а также появление чешуйчатых пятен.
Болезнь Боуэна
(Источник: NHS)
Болезнь Боуэна — это форма рака кожи, которая остается на поверхности кожи. Обычно он выглядит как чешуйчатый или твердый налет красного / коричневого цвета. После того, как дерматолог поставит правильный диагноз, участки, пораженные болезнью Боуэна, могут быть иссечены хирургическим путем.
Базально-клеточная карцинома
(Источник: Healthline)
Базальноклеточная карцинома — наиболее распространенная форма рака кожи.Обычно это не опасно для жизни и редко распространяется, так как растет очень медленно. Базально-клеточная карцинома может проявляться по-разному, наиболее распространенным из которых является прыщик, который не проходит, пятно, которое кровоточит при умывании лица, блестящая розовая шишка или незаживающая язва. Базальноклеточный рак может появиться на любом участке кожи.
Плоскоклеточный рак
(Источник: Американская академия дерматологии)
Плоскоклеточный рак — вторая по распространенности форма рака кожи.Это также редко опасно для жизни и очень излечимо, если обнаружено на ранней стадии. Он часто встречается на голове, лице, ушах или руках и может иметь размер от нескольких миллиметров до нескольких сантиметров в диаметре. Плоскоклеточный рак может выглядеть как красная шишка или язва / язва, которые просто не заживают сами по себе.
Меланома
(Источник: Healthline)
Злокачественная меланома — наименее распространенная, но наиболее серьезная форма рака кожи. Обычно это темно-коричневая или черная родинка с неровными краями и неправильным цветом, с оттенками черного / синего, красного или белого.Обратитесь к дерматологу, если вы заметили какие-либо родинки или поражения неправильной формы.
Предотвращение повреждения от солнцаЛучший способ избежать повреждения кожи солнцем — это ежедневно защищать кожу от солнца. Это означает всегда носить солнцезащитный крем широкого спектра действия с высоким SPF (даже в пасмурные дни), избегать пребывания на открытом воздухе в часы пиковой нагрузки ультрафиолета и носить одежду, устойчивую к ультрафиолетовому излучению. Дополнительные советы по защите от солнца можно найти в следующих дополнительных публикациях:
Об авторе
Элисон Мозли, М.Д. получила степень доктора медицины в Медицинском отделении Техасского университета в Галвестоне, который окончила с отличием Magna Cum Laude. Доктор Мозли является сертифицированным советом Американского совета дерматологии и активен в различных медицинских организациях, включая Американскую академию дерматологии, Американское общество дерматологов, Техасское дерматологическое общество, Техасскую медицинскую ассоциацию и Медицинское общество округа Трэвис. В настоящее время она принимает пациентов в нашем отделении в Лейквее.
Элисон Мозли, доктор медицины, получила степень доктора медицины в Медицинском отделении Техасского университета в Галвестоне, где она получила диплом с отличием Magna Cum Laude. Доктор Мозли является сертифицированным советом Американского совета дерматологии и активен в различных медицинских организациях, включая Американскую академию дерматологии, Американское общество дерматологов, Техасское дерматологическое общество, Техасскую медицинскую ассоциацию и Медицинское общество округа Трэвис.В настоящее время она принимает пациентов в нашем отделении в Лейквее.
вековых пятен: ракушки на корабле жизни | Возрастные пятна Wellesley Hills
Подробнее о себорейном кератозе (также известном как возрастные пятна)
Себорейный кератоз может покраснеть, опухнуть и стать твердым. Эти воспаленные поражения могут быть зудящими или болезненными. Многие страховки покрывают удаление воспаленных образований. Лечение бессимптомных, невоспаленных пигментных пятен считается косметическим. Большинство практик выполняют удаление нескольких кожных покровов за разумную плату.После замораживания поражений, нанесение вазелина или мази Аквафор на обработанный участок 2–3 раза в день ускорит процесс заживления. Ранее более мелкие и плоские поражения удалить намного легче, чем большие и толстые. Для достижения лучшего косметического результата периодически лечите их жидким азотом в кабинете дерматолога.
Одна большая проблема с косметическими средствами — они затрудняют самостоятельный осмотр кожи. В течение многих лет мы инструктируем наших пациентов следить за своей кожей на предмет изменения родинок и «A, B, C, D, E» меланомы.Когда у вас много коричневых пятен, и все они имеют неправильную форму, разные цвета и меняются, идентификация вызывающих беспокойство родинок и меланом становится затруднительной. Родинки (невусы) имеют более гладкую текстуру, чем кожный покров, но иногда об этом трудно судить.



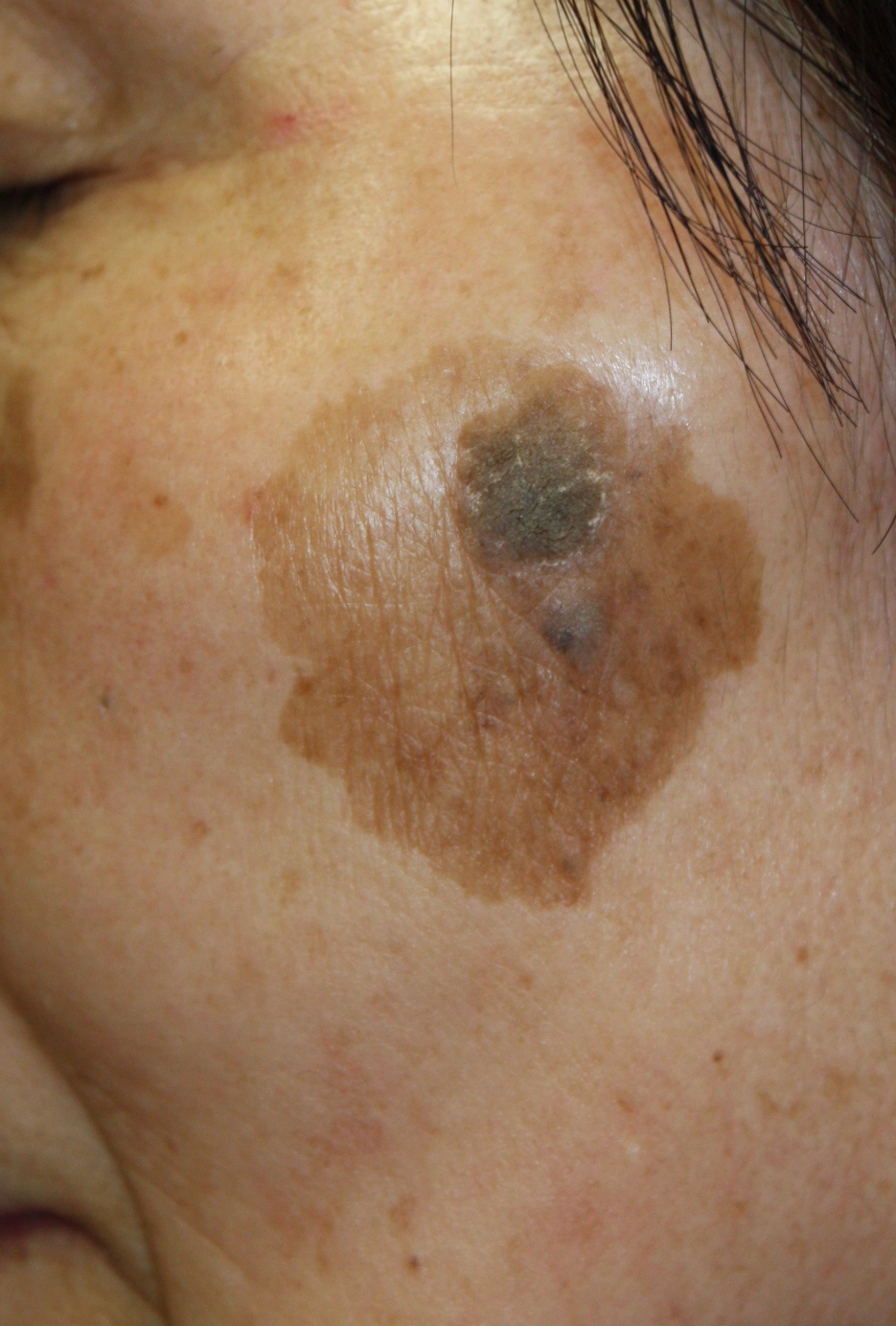
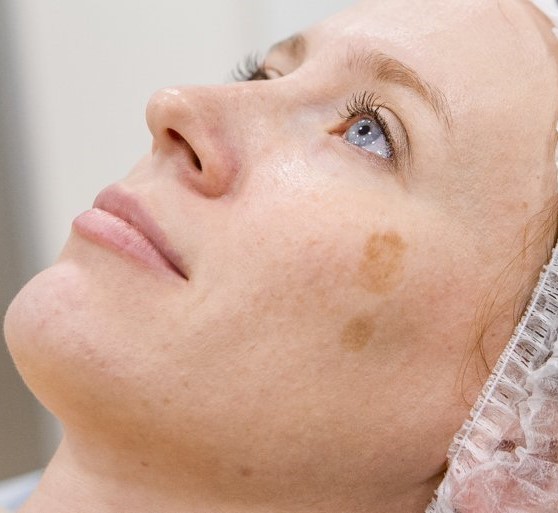 «Рискованно злоупотреблять скрабами и пилингами. Это может привести к хроническому воспалению кожи и появлению гиперпигментации», — добавляет Самойлова.
«Рискованно злоупотреблять скрабами и пилингами. Это может привести к хроническому воспалению кожи и появлению гиперпигментации», — добавляет Самойлова. У женщин она появляется чаще, чем у мужчин, так как эстрогены вызывают сверхпродукцию меланина. Интересно, что женщины с повышенным уровнем андрогенов и прогестерона страдают гиперпигментацией реже.
У женщин она появляется чаще, чем у мужчин, так как эстрогены вызывают сверхпродукцию меланина. Интересно, что женщины с повышенным уровнем андрогенов и прогестерона страдают гиперпигментацией реже. Имеет смысл как минимум летом исключить из своей диеты продукты, богатые фотокумаринами: бергамот, цитрусовые, инжир, корень петрушки, имбирь, куркуму, лемонграсс.
Имеет смысл как минимум летом исключить из своей диеты продукты, богатые фотокумаринами: бергамот, цитрусовые, инжир, корень петрушки, имбирь, куркуму, лемонграсс.
 В результате цвет кожи выравнивается. Отбеливание кожи возможно сразу после первой процедуры. При сильно выраженной гиперпигментации может потребоваться несколько сеансов: в среднем от 4 до 6. Через год курс процедур можно повторить для закрепления результата. Проводить процедуры в летний период не рекомендуется.
В результате цвет кожи выравнивается. Отбеливание кожи возможно сразу после первой процедуры. При сильно выраженной гиперпигментации может потребоваться несколько сеансов: в среднем от 4 до 6. Через год курс процедур можно повторить для закрепления результата. Проводить процедуры в летний период не рекомендуется.
 Этот процесс способствует высвобождению факторов роста в клетках кожи, их регенерации. А это, в свою очередь, приводит к исчезновению пигментации, омоложению кожи и повышению ее тонуса.
Этот процесс способствует высвобождению факторов роста в клетках кожи, их регенерации. А это, в свою очередь, приводит к исчезновению пигментации, омоложению кожи и повышению ее тонуса.
 Такая болезнь появляется перед первым приступом эпилепсии, может сочетаться с ночным энурезом у ребенка и его отставанием в умственном и физическом развитии.
Такая болезнь появляется перед первым приступом эпилепсии, может сочетаться с ночным энурезом у ребенка и его отставанием в умственном и физическом развитии.