В лежачем положении аритмия: Аритмия в положении лежа — Кардиология — 18.12.2017
Если сердце сбилось с ритма – витебские медики о причинах и лечении мерцательной аритмии
Тэги: #Яндекс.Новости, #новости витебск, #Витебск, #новости витебска
Витебские медики рассказали о причинах и лечении этого «проблемного» сердечно-сосудистого заболевания.
Мерцательная аритмия – одна из сложно поддающихся лечению болезней системы кровообращения (БСК). Последнее время ей уделяется все больше внимания. А вызвано это тем, что отмечается рост инсультов, спровоцированных зачастую именно данной патологией, хотя ее распространенность среди взрослого населения региона всего 2-5%. Мерцательная аритмия и другие нарушения ритма сердца могут приводить к развитию хронической сердечной недостаточности. К слову, заболевания системы кровообращения, в том числе и аритмии, имеет каждый третий житель Витебщины.
Чем вызвана аритмия? Кто находится в группе риска и как не пропустить первые признаки недуга? Какие возможности его лечения имеются в области? Ответы на эти вопросы корреспондент «Витебских вестей» искала у специалистов областного центра.
От щитовидки до надпочечников
– Аритмия может развиться на фоне артериальной гипертензии, ишемической болезни сердца. Способствуют ей и физические перегрузки, патологии щитовидной железы, болезни надпочечников, гормональные расстройства в климактерическом периоде у женщин, сахарный диабет, нарушение липидного обмена, анемия, дефицит калия и магния в крови, ожирение, хронический алкоголизм, – поясняет заведующая кардиологическим диспансерным отделением областного кардиологического центра Надежда Селезнева.
Отдельная тема – стресс. Он способен спровоцировать мерцательную аритмию даже на фоне общего благополучия и отсутствия предрасполагающих заболеваний. Длительная работа без отдыха, эмоциональное напряжение могут настолько исчерпать резервы организма, что произойдет срыв сердечного ритма.
В возрасте до 55 лет аритмии подвержены больше мужчины, женщин защищает гормон эстроген. А после полувекового юбилея в группе риска оказываются и представительницы прекрасного пола.
Нарушение ритма может произойти и в 30 лет, особенно если имеются пороки сердца – врожденные или приобретенные (например, полученные в результате перенесенных «на ногах» тяжелых вирусных или бактериальных инфекций), а также если имеется нарушение функции щитовидной железы.
Проблема аритмии еще в том, что такую жизненно опасную ее разновидность, как желудочковая аритмия, с внезапной потерей сознания и остановкой сердца, редко удается своевременно диагностировать, поскольку человека, как правило, сердце не беспокоит и, соответственно, за кардиологической помощью он не обращается.
И все же Надежда Селезнева рассказала о некоторых признаках, которые должны насторожить каждого. Первым тревожным звонком являются утомляемость, одышка, предобморочные состояния с потемнением в глазах, сердце словно «кувыркается» в груди.
– Неприятные ощущения в области сердца чаще возникают в ночное время, в положении лежа на спине или левом боку. Это может сигнализировать о неправильной работе сердца. В норме мы его не должны слышать ни при физической нагрузке, ни в покое, – говорит медик. – Если впервые внезапно возникло учащенное сердцебиение с чувством нехватки воздуха, повышением или понижением давления, обморочным или предобморочным состоянием, следует вызвать «скорую» или обратиться к участковому терапевту, а при необходимости – к кардиологу.
Это может сигнализировать о неправильной работе сердца. В норме мы его не должны слышать ни при физической нагрузке, ни в покое, – говорит медик. – Если впервые внезапно возникло учащенное сердцебиение с чувством нехватки воздуха, повышением или понижением давления, обморочным или предобморочным состоянием, следует вызвать «скорую» или обратиться к участковому терапевту, а при необходимости – к кардиологу.
Стимулятор жизни
Когда возможности медикаментозной терапии в лечении аритмии исчерпаны, приходится прибегать к хирургии.
В областной больнице таким пациентам имплантируются электрокардиостимуляторы, кардиовертеры-дефибрилляторы, проводятся операции радиочастотной аблации и прочее. Здесь же год назад открыто первое в республике отделение хирургического лечения сложных нарушений ритма сердца, электрокардиостимуляции и рентгеноэндоваскулярной хирургии.
– Есть две большие группы аритмии, связанные с уменьшением (брадиаритмия) и увеличением (тахиаритмия) частоты сокращений сердца, при которых может зачастую помочь только рентгеноэндоваскулярная хирургия. В первом случае устанавливается электрокардиостимулятор, что позволяет продлить пациенту жизнь и обеспечить ее качество, во втором – кардиовертерный дефибриллятор, в целях профилактики внезапной смерти, – поясняет заведующий отделением и главный внештатный рентгеноэндоваскулярный хирург области Андрей Кутько. – Это мы делали и раньше, но с открытием отделения выработалась четкая последовательность действий, специализированная помощь стало более понятной и доступной для населения. Пациенты попадают к нам напрямую, по направлению кардиологов. Прежде они находились в разных отделениях больницы, а то и вовсе в других лечебных учреждениях города. Теперь же собственный коечный фонд позволил на месте наблюдать своих пациентов во время обследования, лечения и в послеоперационный период.
В первом случае устанавливается электрокардиостимулятор, что позволяет продлить пациенту жизнь и обеспечить ее качество, во втором – кардиовертерный дефибриллятор, в целях профилактики внезапной смерти, – поясняет заведующий отделением и главный внештатный рентгеноэндоваскулярный хирург области Андрей Кутько. – Это мы делали и раньше, но с открытием отделения выработалась четкая последовательность действий, специализированная помощь стало более понятной и доступной для населения. Пациенты попадают к нам напрямую, по направлению кардиологов. Прежде они находились в разных отделениях больницы, а то и вовсе в других лечебных учреждениях города. Теперь же собственный коечный фонд позволил на месте наблюдать своих пациентов во время обследования, лечения и в послеоперационный период.
Отделение рассчитано на 25 коек, из них 6 интенсивной терапии. В команду специалистов входят 12 рентгеноэндоваскулярных хирургов, врач-ангиохирург, кардиолог и невролог.
Как сообщил Андрей Кутько, в год службой имплантируется около 250 электрокардиостимуляторов пациентам со всей области.
Как правило, это женщины и мужчины старше 60-70 лет, у которых в силу возрастных изменений сердце не может само сокращаться с должной частотой. Но встречаются и более молодые, особенно после перенесенных операций на сердце и других патологий кардиологического спектра.
В 2019 году в отделении пролечено более 450 человек. Помимо хирургического лечения аритмии, большой пласт работы – помощь пациентам с острым коронарным синдромом. Современные технологии и созданные в регионе условия для доставки больного в течение «золотого часа» позволяют избежать инфаркта миокарда. В год около 300 человек минует сердечную катастрофу благодаря специалистам отделения. В основном на операционном столе оказываются мужчины около 50 лет, самому молодому пациенту – чуть более 20.
– Эндоваскулярные операции по восстановлению кровотока сердца, имплантация кардиостимуляторов – это технологии, которые сегодня позволяют увеличивать продолжительность жизни населения, – резюмировал Андрей Кутько.
Правильно едим и дышим
Всем, кто страдает аритмией, независимо от того, перенес операцию или нет, имеет заболевание или входит в группу риска, медики рекомендуют соблюдать определенную диету. В рационе обязательно должны быть продукты, богатые калием и магнием, в том числе сухофрукты (особенно курага, изюм), бананы, яблоки, мед.
В принципе, подходы к питанию, которых кардиологи советуют придерживаться для профилактики всех сердечно-сосудистых заболеваний, уместны и для аритмии в частности. Это прежде всего отказ от животных масел и жиров, мучных, кондитерских изделий в пользу постного мяса птицы, телятины, кролика, рыбы, нежирных молочных продуктов, овощей и фруктов.
Важная составляющая здоровья сердца и сосудов – физическая активность. Однако для страдающих аритмией она должны быть умеренной: допускаются плавание, скандинавская ходьба, длительные прогулки.
Один из тех факторов риска нарушения сердечного ритма, с которым, пожалуй, сложнее всего бороться, – стресс. Конечно, исключить его из современной жизни практически невозможно, но, например, дыхательные техники помогут справиться с ним. Так, в кризисную минуту по возможности лучше сесть поудобнее, сделать несколько глубоких вдохов, причем дышать надо грудью и диафрагмой одновременно (при вдохе живот выпячивается, а не втягивается), медленно выдыхать воздух через нос. По мнению медиков, концентрация на процессе дыхания заставляет на время забыть об источнике стресса, появляется возможность спокойно оценить неприятную ситуацию и посмотреть на нее со стороны. А в принципе, лучше изначально правильно расставить приоритеты, где во главе угла должно быть собственное здоровье.
Конечно, исключить его из современной жизни практически невозможно, но, например, дыхательные техники помогут справиться с ним. Так, в кризисную минуту по возможности лучше сесть поудобнее, сделать несколько глубоких вдохов, причем дышать надо грудью и диафрагмой одновременно (при вдохе живот выпячивается, а не втягивается), медленно выдыхать воздух через нос. По мнению медиков, концентрация на процессе дыхания заставляет на время забыть об источнике стресса, появляется возможность спокойно оценить неприятную ситуацию и посмотреть на нее со стороны. А в принципе, лучше изначально правильно расставить приоритеты, где во главе угла должно быть собственное здоровье.
Фото Антона Степанищева
При использовании материалов vitvesti.by указание источника и размещение активной ссылки на публикацию обязательны
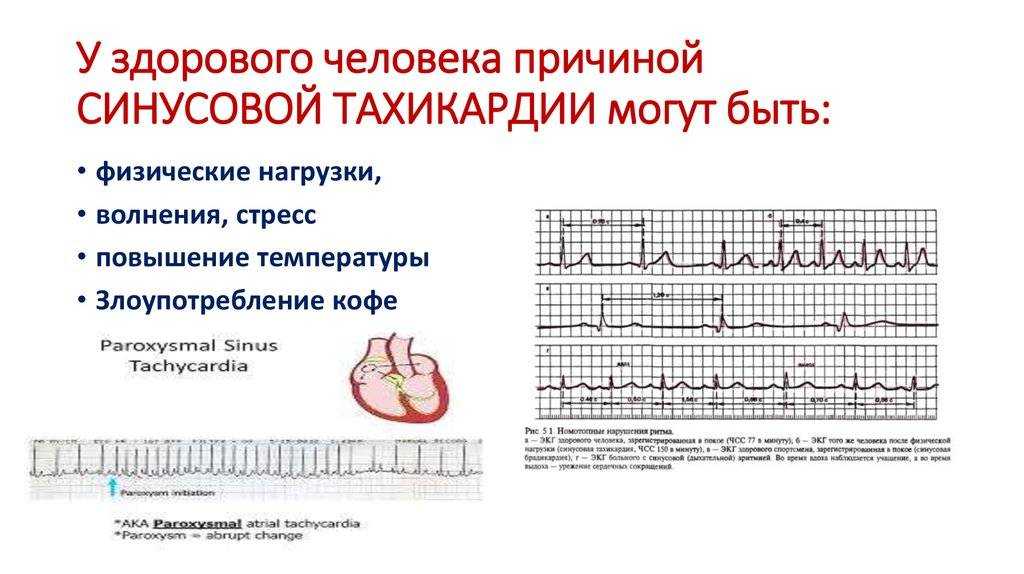
Синдром постуральной ортостатической тахикардии в практике семейного врача
Синдром постуральной ортостатической тахикардии является хроническим заболеванием, характеризующимся умеренным расстройством когнитивных функций, предобморочным состоянием, общей вялостью, нарушениями сна и учащением сердечных сокращений в сочетании с головокружениями, несмотря на поддержание нормального артериального давления. Выраженность большинства перечисленных симптомов снижается при перемещении тела в лежачее положение. Критерием усиления сердечной реакции при постуральной тахикардии принято считать прирост числа сердечных сокращений >30/мин для взрослых и >40/мин для детей на протяжении 10 мин с момента перевода тела в положение стоя. Развитие симптомов может быть постепенным, нарастающим или резким, как правило, после инфекционного заболевания.
Выраженность большинства перечисленных симптомов снижается при перемещении тела в лежачее положение. Критерием усиления сердечной реакции при постуральной тахикардии принято считать прирост числа сердечных сокращений >30/мин для взрослых и >40/мин для детей на протяжении 10 мин с момента перевода тела в положение стоя. Развитие симптомов может быть постепенным, нарастающим или резким, как правило, после инфекционного заболевания.
Неспецифический характер симптомов, колоколообразная кривая реакции сердечного ритма на ортостаз в целом среди населения и отсутствие специфических биомаркеров длительное время затрудняли оценку истинного уровня распространенности постуральной ортостатической тахикардии. Заболевание наиболее распространено среди подростков, но иногда выявляется у пациентов старше 40 лет. Фактический уровень заболеваемости синдромом постуральной ортостатической тахикардии в сочетании с синдромом хронической усталости значительно превышает предполагаемый. К такому выводу пришли ученые из Аделаиды (Adelaide), Австралия, которые занимались рассмотрением факторов и механизмов, приводящих к возникновению симптомов постуральной ортостатической тахикардии. Результаты исследования, опубликованные в декабре 2017 г. в журнале «Vascular Health and Risk Management», наметили новые перспективы в клиническом подходе, диагностике и управлении этим сложным синдромом. Работа выполнена на клинических базах Университета Аделаиды (University of Adelaide) и Королевской больницы Аделаиды (Royal Adelaide Hospital), Австралия.
Результаты исследования, опубликованные в декабре 2017 г. в журнале «Vascular Health and Risk Management», наметили новые перспективы в клиническом подходе, диагностике и управлении этим сложным синдромом. Работа выполнена на клинических базах Университета Аделаиды (University of Adelaide) и Королевской больницы Аделаиды (Royal Adelaide Hospital), Австралия.
Многофакторная патофизиология, лежащая в основе синдрома постуральной ортостатической тахикардии, по-прежнему остается малоизученной и характеризуется индивидуальной вариабельностью. Обусловливать развитие заболевания могут в равной степени умеренная вегетативная дисфункция, повышенный тонус симпатической нервной системы, перенесенные тяжелые клинические состояния и нарушения венозной гемодинамики. К примеру, ухудшение венозного оттока может быть результатом нарушения вазоконстрикции — вторичного по ряду признаков и в то же время отдельного клинического синдрома. При аутоиммунных состояниях и синдроме активации тучной клетки проявления постуральной ортостатической тахикардии усиливаются, однако роль иммунных факторов в развитии заболевания остается спорной.
Подобная сложность и неоднородность представлений о синдроме постуральной ортостатической тахикардии часто приводит к проведению обширных, ненужных обследований, а ведение пациента осуществляют фрагментарно несколько специалистов. Существующие подходы к лечению при этом заболевании ограничиваются контролем симптомов путем увеличения внутрисосудистого объема, контроля сердечного ритма и повышения тонуса периферических кровеносных сосудов. Реакция пациентов на такие терапевтические вмешательства сильно варьирует, а их применение далеко не всегда улучшает качество жизни. На самом деле, надежные данные о методах лечения при синдроме постуральной ортостатической тахикардии отсутствуют, а многие описанные подходы базируются на единичных случаях. В данной работе исследователи приводят данные о возможной взаимосвязи между синдромом постуральной ортостатической тахикардии и несколькими другими клиническими синдромами и подробно рассматривают вопросы составления истории болезни, физикального и инструментального обследования. Авторы стремились обобщить сведения о фармакологических и нефармакологических методах лечения и управления при этом сложном синдроме.
Авторы стремились обобщить сведения о фармакологических и нефармакологических методах лечения и управления при этом сложном синдроме.
Синдром раздраженного кишечника
Довольно часто у пациентов с синдромом постуральной ортостатической тахикардии выявляют синдром раздраженного кишечника, пищевую непереносимость и аллергический синусит. Редкие случаи выполнения плетизмографии у пациентов с синдромом раздраженного кишечника регистрировали висцеральную венозную гиперемию. Барорефлексный ответ на снижение венозного оттока может быть причиной развития синдрома постуральной ортостатической тахикардии. Кроме этого, снижение транзитной функции желудка при синдроме раздраженного кишечника повышает вероятность возникновения вегетативной невропатии. Определенная часть совпадений симптоматики может быть объяснена повышенной тревожностью пациентов.
Синдром гипермобильности суставов
Наличие синдрома гипермобильности суставов, встречающегося у пациентов с постуральной ортостатической тахикардией с высокой частотой, свидетельствует о слабости соединительнотканного матрикса, что в свою очередь обуславливает снижение венозного оттока из-за недостаточности сосудистой стенки. Однако эта теория не является единственным объяснением сочетания описываемых синдромов. Некоторые исследователи сообщают о связи между синдромом постуральной ортостатической тахикардии, тревожными состояниями, интероцептивной реакцией, синдромами хронической усталости и раздраженного кишечника.
Однако эта теория не является единственным объяснением сочетания описываемых синдромов. Некоторые исследователи сообщают о связи между синдромом постуральной ортостатической тахикардии, тревожными состояниями, интероцептивной реакцией, синдромами хронической усталости и раздраженного кишечника.
Компрессионные корешково-сосудистые синдромы
Синдром постуральной ортостатической тахикардии иногда ассоциируется с компрессионным стенозом чревного ствола, синдромом грудного выдоха и синдромом тазового дна по все той же причине снижения венозного оттока, наблюдаемого при этих состояниях. Постпрандиальная или постэкскреторная абдоминальная боль у пациентов с постуральной ортостатической тахикардией свидетельствует о наличии стеноза чревного ствола аорты.
История болезни
Наиболее часто синдром постуральной ортостатической тахикардии развивается после продолжительной болезни, нарушений суточного ритма или недоедания. Границы между характеристиками синдрома хронической усталости, фибромиалгии и постуральной ортостатической тахикардии зачастую размыты, а большинство признаков совпадают. Наблюдение достаточно выраженных симптомов в качестве критериев верификации при данной сочетанной патологии становится возможным в те дни, когда пациенты потребляют меньше жидкости или клинические проявления усиливаются под воздействием других факторов. Наиболее полезной информацией для составления истории болезни являются обстоятельства, связанные с началом проявления симптомов постуральной ортостатической тахикардии. Иногда данные, полученные от пациента, указывают на иммунологический триггер (вакцинация, вирусная инфекция Эпштейна — Барр) или травматическую причину развития заболевания. В литературе встречаются описания гиперактивности мочевого пузыря у пациентов с постуральной ортостатической тахикардией. Обобщенные клинические данные приведены авторами в таблице.
Наблюдение достаточно выраженных симптомов в качестве критериев верификации при данной сочетанной патологии становится возможным в те дни, когда пациенты потребляют меньше жидкости или клинические проявления усиливаются под воздействием других факторов. Наиболее полезной информацией для составления истории болезни являются обстоятельства, связанные с началом проявления симптомов постуральной ортостатической тахикардии. Иногда данные, полученные от пациента, указывают на иммунологический триггер (вакцинация, вирусная инфекция Эпштейна — Барр) или травматическую причину развития заболевания. В литературе встречаются описания гиперактивности мочевого пузыря у пациентов с постуральной ортостатической тахикардией. Обобщенные клинические данные приведены авторами в таблице.
Таблица. Сочетанные и взаимоисключающие диагнозы у пациентов с синдромом постуральной ортостатической тахикардии
| Диагноз | Соответствующая история | Результаты исследования |
|---|---|---|
| Сопутствующие состояния при синдроме постуральной ортостатической тахикардии | ||
| Обморок | Факторы и обстоятельства, сопутствующие потере сознания | — |
| Гипермобильность суставов | Рецидивирующий подвывих или смещение суставов, склонность к гематомам | Оценка гиперэкстензии по разгибанию пястно-фалангового, локтевого, коленного и лучезапястного суставов |
| Синдром раздраженного кишечника | Частые диарея, запор и вздутие живота | Повышенная чувствительность области живота, вздутие |
| Вегетативная невропатия | Оценка тяжести вегетативной симптоматики с помощью клинического инструмента COMPASS 31 | Отсутствие вариабельности сердечного ритма при глубоком дыхании и значительной постуральной гипотензии |
| Постуральная гипотензия | Симптомы купируются при постельном режиме и надлежащем врачебном уходе | Оценка артериального давления и частоты сердечных сокращений в стоячем и лежачем положении |
| Диагнозы, исключающие ортостатическую непереносимость | ||
| Анемия или железодефицит | Кровопотеря (постоперационная, меноррагия, мелена), недостаток употребления красного мяса | Бледность, бледные конъюнктивы |
| Болезнь почек | Тошнота, рвота, усталость, потеря аппетита | Периферическая отечность, изменение анализа мочи, резистентная артериальная гипертензия |
| Сахарный диабет | Полидипсия, полиурия, усталость | Кетоновое дыхание, непроизвольная потеря массы тела |
| Несахарный диабет | Полидипсия, полиурия | Признаки обезвоживания |
| Заболевания щитовидной железы | Аномальный сердечный ритм у пациента в положении лежа | Тахикардия покоя, ретракция века, зоб |
| Недостаточность надпочечников | История применения кортикостероидов | Гиперпигментация кожи |
| Синдром гиперкортицизма | Текущее применение кортикостероидов | Стрии, дисфункциональное расположение жировой ткани |
| Рак | Рак в истории болезни, потеря массы тела, усталость | Лимфаденопатия, уплотнения в груди, новообразование при пальцевом обследовании прямой кишки |
| Хронические инфекции | Фебрилитет перед проявлением симптоматики | Лихорадка |
| Эмболия легких | Боль в области груди, отдышка, тромбоз глубоких вен в анамнезе | Шум трения плевры, спинальная тахикардия, отек нижних конечностей |
| Аритмия или сердечные заболевания | Ощущение сильного сердцебиения (симптомы не зависят от положения тела) | Аномальный пульс, сердечные шумы |
| Аутоиммунные заболевания | Усталость, поражения суставов | Волчаночная бабочка, воспаление суставов, синдром Эйди — Холмса у пациентов с аутоиммунной автономной ганглионопатией (крайне редко) |
Внимательный опрос пациентов о применении лекарственных средств в текущее время и в прошлом может помочь идентифицировать вещества, прием которых способен усугубить симптомы за счет снижения внутрисосудистого объема (диуретики, антагонисты минералокортикоидных рецепторов, такие как дроспиренон), усиления вазодилатации (блокаторы кальциевых каналов, антагонисты α-рецепторов), накопления усталости (антагонисты β-рецепторов). Не менее важно выяснить сопутствующие внешние факторы, таки как ежедневное потребление поваренной соли и воды, гигиена сна и уровень физической активности, наличие депрессии или тревожного состояния. Иногда синдром постуральной ортостатической тахикардии может сопровождаться холинергическими симптомами (уменьшение выработки слюнной и слезной жидкости, снижение транзиторной функции желудка, преждевременное насыщение, тошнота, дисфункция мочевого пузыря).
Не менее важно выяснить сопутствующие внешние факторы, таки как ежедневное потребление поваренной соли и воды, гигиена сна и уровень физической активности, наличие депрессии или тревожного состояния. Иногда синдром постуральной ортостатической тахикардии может сопровождаться холинергическими симптомами (уменьшение выработки слюнной и слезной жидкости, снижение транзиторной функции желудка, преждевременное насыщение, тошнота, дисфункция мочевого пузыря).
Осмотр пациента
Характеристики сердечного ритма и артериального давления при постуральной ортостатической тахикардии следует оценивать у пациентов вначале в положении лежа, а затем после 10-минутного пребывания в положении стоя. При повторных пробах следует учитывать, что прирост сердечного ритма может иметь значительную суточную продолжительность и динамику. С этим, в частности, связаны жалобы, характерные для постуральной ортостатической тахикардии, возникающие значительно позже времени проведения 10-минутного теста. В ходе общего физикального обследования можно выявить сыпь, признаки синдрома Рейно, акроцианоз. Обязательно проводить аускультацию на наличие сердечных шумов. Отдельное внимание следует уделить оценке гипермобильности суставов и зрачковой реакции на свет, чтобы не пропустить признаки холинергической недостаточности.
Обязательно проводить аускультацию на наличие сердечных шумов. Отдельное внимание следует уделить оценке гипермобильности суставов и зрачковой реакции на свет, чтобы не пропустить признаки холинергической недостаточности.
Инструментальное исследование
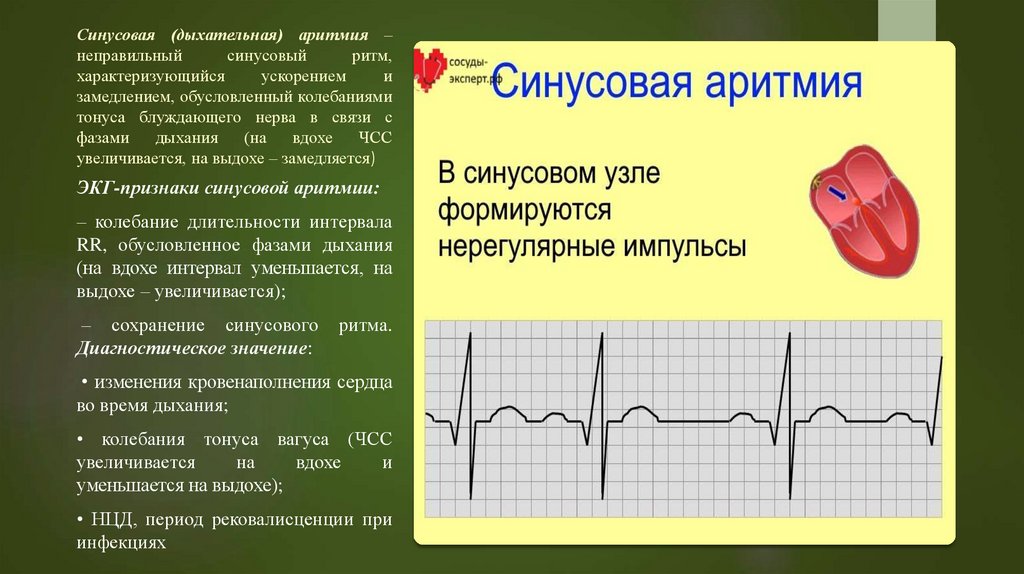
С помощью электрокардиографии и суточного мониторинга сердечного ритма можно выявлять аномалии сердечной проводимости или эпизоды аритмии. Чаще всего синусовая тахикардия коррелирует с симптомами ортостатической непереносимости.
Тест на ортостатическом столе
Наклонный тест (пассивная ортостатическая проба) является золотым стандартом для диагностики ортостатических нарушений и вазовагального обморока, будучи способным выявить даже незначительные физиологические изменения. Некоторые клиники используют провокационные пробы с применением сублингвальных нитратов или внутривенного введения изопротеренола согласно протоколу.
Оценка вегетативной реактивности
Для интерпретации функций автономной нервной системы важно иметь базовое понимание рефлексов барорецепторов, которые представляют собой чувствительные к растяжению механорецепторы дуги аорты и каротидных синусов. Они обеспечивают быстрый цикл обратной связи между сердечным ритмом и артериальным давлением. Барорефлекс-индуцированные изменения артериального давления опосредуются обеими, симпатической и парасимпатической, ветвями вегетативной нервной системы. У пациентов со сниженным венозным оттоком во время ортостаза постоянное сокращение растяжения барорецепторов приводит к устойчивой тахикардии. Снижение способности к буферизации спада активации барорецепторов может возникать в подгруппе пациентов с гиперадренергической постуральной ортостатической тахикардией и повышенным тонусом симпатической нервной системы.
Они обеспечивают быстрый цикл обратной связи между сердечным ритмом и артериальным давлением. Барорефлекс-индуцированные изменения артериального давления опосредуются обеими, симпатической и парасимпатической, ветвями вегетативной нервной системы. У пациентов со сниженным венозным оттоком во время ортостаза постоянное сокращение растяжения барорецепторов приводит к устойчивой тахикардии. Снижение способности к буферизации спада активации барорецепторов может возникать в подгруппе пациентов с гиперадренергической постуральной ортостатической тахикардией и повышенным тонусом симпатической нервной системы.
Катехоламины в плазме крови и моче
У пациентов с гиперадренергической постуральной ортостатической тахикардией обычно повышена выработка норадреналина или нарушен его клиренс. Повышение норадреналина после 10-минутного теста является критерием для дифференциальной диагностики.
Оценка внутрисосудистого объема
В литературе описаны варианты пониженного уровня ренина и ангиотензина у пациентов с постуральной ортостатической тахикардией, несмотря на недостаточный внутрисосудистый объем. Однако оценка состояния обеих систем относится к разряду научных исследований и в клинической практике не используется.
Однако оценка состояния обеих систем относится к разряду научных исследований и в клинической практике не используется.
Оценка мозгового кровотока
Когнитивные расстройства (спутанность сознания) относится к распространенным симптомам при постуральной ортостатической тахикардии. Это связано с неспособностью системы мозгового кровообращения компенсировать изменения в периферическом русле во время постуральных маневров. Тест с наклоном головы обычно выявляет повышение колебаний мозгового кровотока и заметное снижение когнитивных характеристик.
Иммунологические нарушения
Иммунофлуоресцентный анализ у пациентов с постуральной ортостатической тахикардией часто выявляет аутоантитела к адренергическим рецепторам. В настоящее время применение иммунотерапии при этих состояниях изучено недостаточно и, как правило, риски ее использования превосходят ожидаемые выгоды.
Терапевтический подход
Первым непременным условием в управлении постуральной ортостатической тахикардией является понимание механизмов развития симптомов и обучение пациентов многочисленным простым стратегиям образа жизни. Важно избегать перегрева тела, при необходимости улучшения венозного оттока применять сокращения мышц голени и тонических мышц при головокружении. Поддержание надлежащего уровня гидратации может включать увеличение потребления соли, воды и отказ от препаратов, понижающих сосудистый объем. Предоставление диетических рекомендаций при подозрении на непереносимость компонентов пищи. Использование компрессионных чулок. Сон в сидячем положении для пациентов с вегетативной недостаточностью. Отмечено, что подъем головного конца на 10 см во время сна приводит к постепенному увеличению секреции ренина и альдостерона. Назначение комплекса физических упражнений, выполняемых в положении лежа. Необходимо настроить пациента на скромный уровень физической активности в начале курса физиотерапии и неизбежную усталость после упражнений. Это позволит избежать отказа от дальнейших нагрузок. Улучшению всех показателей способствует восстановление циркадных ритмов и постоянная психологическая поддержка, направленная на реалистичные ожидания пациентов.
Важно избегать перегрева тела, при необходимости улучшения венозного оттока применять сокращения мышц голени и тонических мышц при головокружении. Поддержание надлежащего уровня гидратации может включать увеличение потребления соли, воды и отказ от препаратов, понижающих сосудистый объем. Предоставление диетических рекомендаций при подозрении на непереносимость компонентов пищи. Использование компрессионных чулок. Сон в сидячем положении для пациентов с вегетативной недостаточностью. Отмечено, что подъем головного конца на 10 см во время сна приводит к постепенному увеличению секреции ренина и альдостерона. Назначение комплекса физических упражнений, выполняемых в положении лежа. Необходимо настроить пациента на скромный уровень физической активности в начале курса физиотерапии и неизбежную усталость после упражнений. Это позволит избежать отказа от дальнейших нагрузок. Улучшению всех показателей способствует восстановление циркадных ритмов и постоянная психологическая поддержка, направленная на реалистичные ожидания пациентов.
Фармакологические вмешательства
В недавнем консенсусном заявлении подчеркивается отсутствие качественных доказательств использования фармакотерапии при синдроме постуральной ортостатической тахикардии. На практике же прибегают к применению однократной или комбинированной терапии, направленной на увеличение внутрисосудистого объема (чаще всего флудрокортизона). Неселективные антагонисты β2-рецепторов в невысоких дозах могут быть полезными для снижения сердечного ритма. Этим препаратам следует отдать предпочтение перед кардиоселективными, учитывая дополнительный потенциал в снижении периферической или висцеральной вазодилатации. Одним из весомых ограничивающих факторов применения антагонистов β2-рецепторов является потенциальное ухудшение симптомов хронической усталости. Альтернативным средством, как показано в одном из недавних исследований, является ивабрадин. Экстренная помощь при острой декомпенсации может быть выполнена внутривенным введением физиологического раствора.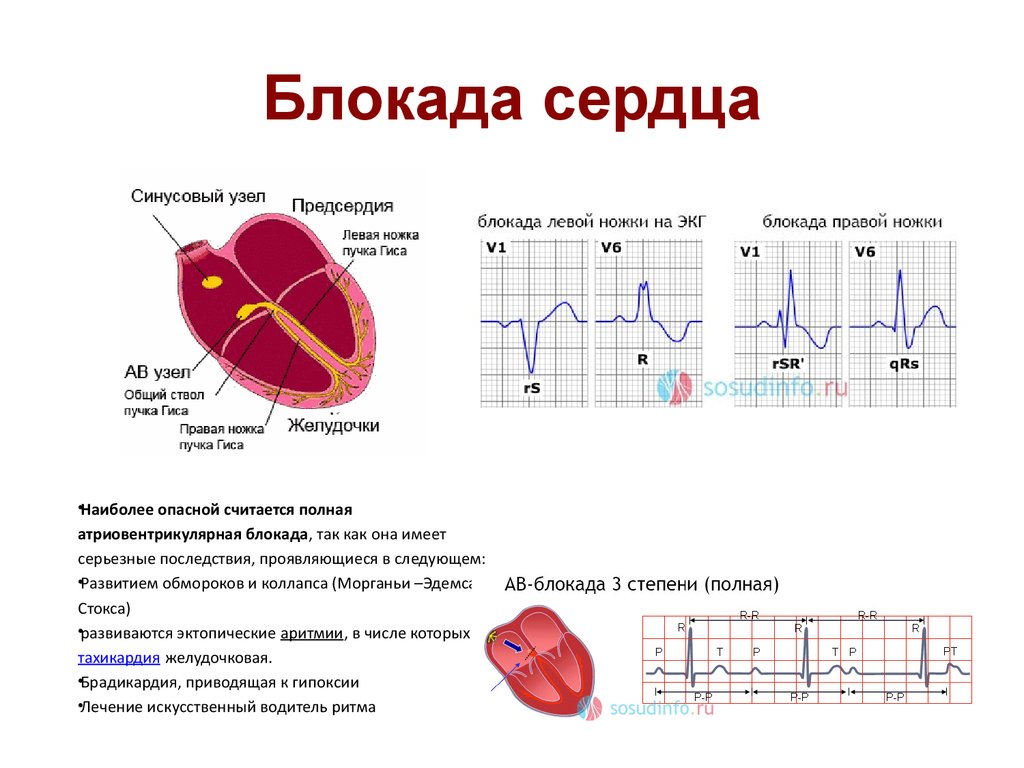 Прерывистые инфузии иногда применяют для пациентов с повышенной симптоматикой и отсутствием эффекта стандартной терапии.
Прерывистые инфузии иногда применяют для пациентов с повышенной симптоматикой и отсутствием эффекта стандартной терапии.
Прогноз при синдроме постуральной ортостатической тахикардии затруднен из-за неоднородности данных и нехватки полного понимания патофизиологии этого заболевания. По данным клиники Майо, 31% пациентов сообщают об отсутствии симптомов спустя 10 лет после прохождения комбинированного курса лечения. Большинство пациентов могут испытывать улучшение состояния, в то время как прогрессирование симптомов и полное выздоровление случаются крайне редко.
Александр Гузий
Учащенное сердцебиение ночью: причины, лечение и профилактика
Большинство людей не замечают своего сердцебиения. Но некоторые люди могут испытывать учащенное сердцебиение, то есть ощущение, будто ваше сердце колотится или учащается.
Учащенное сердцебиение возможно в любое время суток. Однако некоторые люди могут замечать их чаще или исключительно ночью. Вот что нужно знать о учащенном сердцебиении ночью.
Вот что нужно знать о учащенном сердцебиении ночью.
Учащенное сердцебиение ночью проявляется ощущением сильного пульса в груди, шее или голове после того, как вы ложитесь спать. Хотя они могут показаться тревожными, обычно они не являются признаком чего-то серьезного.
Учащенное сердцебиение, когда ложишься ночью
Если вы спите на боку, вы можете быть более восприимчивы к учащенному сердцебиению ночью из-за того, что ваше тело изгибается и давление нарастает внутри.
Еще один фактор, который следует учитывать при появлении учащенного сердцебиения ночью, заключается в том, что оно может происходить в течение всего дня, а вы этого не замечаете. В этом случае вы можете заметить их ночью из-за более низкого уровня шума и меньшего количества отвлекающих факторов, пока вы лежите в постели.
Симптомы учащенного сердцебиения могут вызывать беспокойство, если они неожиданны или вы не испытывали их раньше. Эти симптомы включают в себя:
- ощущение нерегулярного пульса или кратковременной остановки сердца
- ощущение «трепетания» в груди
- учащенное или сильное сердцебиение
Кратковременное и нечастое сердцебиение ночью обычно не является поводом для беспокойства . Вообще говоря, учащенное сердцебиение обычно безвредно.
Вообще говоря, учащенное сердцебиение обычно безвредно.
Однако вам следует немедленно обратиться к врачу, если вы испытываете учащенное сердцебиение вместе с любым из следующих симптомов:
- одышка
- обморок или потеря сознания
- боль в груди
- головокружение
Существует несколько факторов, которые могут вызывать учащенное сердцебиение, с некоторыми из которых вы можете контактировать каждый день, в том числе:
- стимуляторы , такие как кофеин, никотин, отпускаемые без рецепта лекарства, содержащие псевдоэфедрин, или наркотики, такие как кокаин или амфетамины
- медицинские состояния, такие как анемия, низкое кровяное давление, низкий уровень сахара в крови или заболевания щитовидной железы
- Шоколад
- Алкоголь
- усталость или отсутствие сна
- Депрессия или тревога
- Стресс
- Лихо врач и определил, что у вас есть основное заболевание сердца, учащенное сердцебиение, как правило, не требует никакого лечения.
 Симптомы, как правило, исчезают в течение нескольких секунд.
Симптомы, как правило, исчезают в течение нескольких секунд.Избегание триггеров учащенного сердцебиения — самый важный способ предотвратить его. Например, если вы заядлый курильщик или пьяница, подумайте о том, чтобы бросить или сократить потребление табака или алкоголя.
Один из методов выявления триггеров — отследить ночи, когда вы испытываете учащенное сердцебиение, и задать следующие вопросы:
- Когда произошел эпизод?
- Как долго это продолжалось?
- Как вы себя чувствовали до и после?
- Вы о чем-то чрезмерно беспокоитесь?
- Занимались ли вы чем-нибудь, когда это произошло?
- Участвовали ли вы в каком-либо необычном поведении перед сном, например, ели пищу, которую обычно не едите?
Предоставление этой информации врачу также может помочь ему определить основные заболевания, требующие лечения.
Если вы испытываете частое сердцебиение по ночам, подумайте о том, чтобы записаться на прием к врачу.
 Они могут провести обзор вашей истории болезни. Они могут порекомендовать физикальное обследование и анализы, такие как:
Они могут провести обзор вашей истории болезни. Они могут порекомендовать физикальное обследование и анализы, такие как:- электрокардиограмму
- анализ крови
- УЗИ сердца
- тест с физической нагрузкой, если есть сопутствующая боль в груди
- холтеровский монитор для мониторинга сердечной деятельности в течение определенного периода времени, если у вас может быть нерегулярное сердцебиение.
В редких случаях учащенное сердцебиение может быть признаком более серьезных заболеваний сердца или щитовидной железы. К ним могут относиться:
- сверхактивная щитовидная железа (гипертиреоз)
- нерегулярный сердечный ритм (аритмия)
- необычно учащенное сердцебиение (тахикардия)
- необычно медленное сердцебиение (брадикардия)
- сердечный приступ или сердечная недостаточность
- кардиомиопатия
- заболевание клапанов сердца скорее всего ничего серьезного.
Если ваши симптомы ухудшаются или сохраняются в течение длительного периода времени, запишитесь на прием к врачу.
 Они могут определить, есть ли у вас более серьезное заболевание или ваше состояние делает вас более восприимчивым к увеличению сердца.
Они могут определить, есть ли у вас более серьезное заболевание или ваше состояние делает вас более восприимчивым к увеличению сердца.Прочитайте эту статью на испанском языке.
Учащенное сердцебиение ночью: причины, лечение и профилактика
Большинство людей не замечают своего сердцебиения. Но некоторые люди могут испытывать учащенное сердцебиение, то есть ощущение, будто ваше сердце колотится или учащается.
Учащенное сердцебиение возможно в любое время суток. Однако некоторые люди могут замечать их чаще или исключительно ночью. Вот что нужно знать о учащенном сердцебиении ночью.
Учащенное сердцебиение ночью проявляется ощущением сильного пульса в груди, шее или голове после того, как вы ложитесь спать. Хотя они могут показаться тревожными, обычно они не являются признаком чего-то серьезного.
Учащенное сердцебиение, когда ложишься ночью
Если вы спите на боку, вы можете быть более восприимчивы к учащенному сердцебиению ночью из-за того, что ваше тело изгибается и давление нарастает внутри.

Еще один фактор, который следует учитывать при появлении учащенного сердцебиения ночью, заключается в том, что оно может происходить в течение всего дня, а вы этого не замечаете. В этом случае вы можете заметить их ночью из-за более низкого уровня шума и меньшего количества отвлекающих факторов, пока вы лежите в постели.
Симптомы учащенного сердцебиения могут вызывать беспокойство, если они неожиданны или вы не испытывали их раньше. Эти симптомы включают:
- ощущение нерегулярного пульса или кратковременной остановки сердца
- ощущение «трепетания» в груди
- учащенное или сильное сердцебиение
Кратковременное и нечастое сердцебиение ночью обычно не повод для тревоги. Вообще говоря, учащенное сердцебиение обычно безвредно.
Тем не менее, вам следует немедленно обратиться к врачу, если вы испытываете учащенное сердцебиение вместе с любым из следующих симптомов:
- одышка
- обмороки или потеря сознания
- боль в груди
- чувство головокружения
Существует несколько факторов которые могут вызвать учащенное сердцебиение, с некоторыми из которых вы можете соприкасаться каждый день, в том числе:
- стимуляторы, такие как кофеин, никотин, отпускаемые без рецепта лекарства, содержащие псевдоэфедрин, или наркотики, такие как кокаин или амфетамины
- медицинские состояния, такие как анемия, низкое кровяное давление, низкий уровень сахара в крови или заболевания щитовидной железы
- шоколад
- алкоголь
- усталость или недостаток сна
- депрессия или тревога
- стресс
- лихорадка 90718
- изменения гормонов в связи с беременностью, менопаузой или менструацией
Если вы уже не обратились к врачу и не определили, что у вас есть основное заболевание сердца, учащенное сердцебиение обычно не требует лечения.
 Симптомы, как правило, исчезают в течение нескольких секунд.
Симптомы, как правило, исчезают в течение нескольких секунд.Избегать причин сердцебиения — самый важный способ предотвратить его. Например, если вы заядлый курильщик или пьяница, подумайте о том, чтобы бросить или сократить потребление табака или алкоголя.
Один из методов выявления триггеров состоит в том, чтобы отслеживать ночи, когда вы испытываете учащенное сердцебиение, и задавать следующие вопросы:
- Когда произошел эпизод?
- Как долго это продолжалось?
- Как вы себя чувствовали до и после?
- Вы о чем-то чрезмерно беспокоитесь?
- Занимались ли вы чем-нибудь, когда это произошло?
- Участвовали ли вы в каком-либо необычном поведении перед сном, например, ели пищу, которую обычно не едите?
Предоставление этой информации врачу также может помочь ему определить основные заболевания, требующие лечения.
Если вы испытываете частое сердцебиение по ночам, подумайте о том, чтобы записаться на прием к врачу.
 Они могут провести обзор вашей истории болезни. Они могут порекомендовать медицинский осмотр и тесты, такие как:
Они могут провести обзор вашей истории болезни. Они могут порекомендовать медицинский осмотр и тесты, такие как:- электрокардиограмма
- анализ крови
- УЗИ сердца
- тест с физической нагрузкой, если есть сопутствующая боль в груди
- холтеровское мониторирование для мониторинга активности вашего сердца в течение определенного периода времени, если у вас может быть нерегулярное сердцебиение
Если врач подозревает, что у вас есть основное заболевание, ему также может потребоваться проведение более инвазивных исследований.
В редких случаях учащенное сердцебиение может быть признаком более серьезных заболеваний сердца или щитовидной железы. Среди них могут быть:
- сверхактивная щитовидная железа (гипертиреоз)
- нерегулярный сердечный ритм (аритмия)
- необычно быстрый сердечный ритм (тахикардия)
- необычно медленный сердечный ритм (брадикардия)
- сердечный приступ или сердечная недостаточность
- кардиомиопатия 90
- болезнь сердечных клапанов
Хотя учащенное сердцебиение ночью может вызывать беспокойство, оно, скорее всего, не является чем-то серьезным.


 Симптомы, как правило, исчезают в течение нескольких секунд.
Симптомы, как правило, исчезают в течение нескольких секунд. Они могут провести обзор вашей истории болезни. Они могут порекомендовать физикальное обследование и анализы, такие как:
Они могут провести обзор вашей истории болезни. Они могут порекомендовать физикальное обследование и анализы, такие как: Они могут определить, есть ли у вас более серьезное заболевание или ваше состояние делает вас более восприимчивым к увеличению сердца.
Они могут определить, есть ли у вас более серьезное заболевание или ваше состояние делает вас более восприимчивым к увеличению сердца.
 Симптомы, как правило, исчезают в течение нескольких секунд.
Симптомы, как правило, исчезают в течение нескольких секунд. Они могут провести обзор вашей истории болезни. Они могут порекомендовать медицинский осмотр и тесты, такие как:
Они могут провести обзор вашей истории болезни. Они могут порекомендовать медицинский осмотр и тесты, такие как: