Увеличение яичек: Увеличение яичек у мужчин: причина заболевания, самодиагностика
Боль в яичках
Мужские яички – это не только важнейший орган мужской репродуктивной системы. Анатомическое расположение яичек обусловлено тем, что созревание сперматозоидов происходит при температуре немного ниже нормальной температуры тела, поэтому они находятся в кожно-мышечном образовании — мошонке. Кроме того, яички пронизаны густой сетью нервных волокон и кровеносных сосудов.
Этот орган уязвим к различным факторам внешней и внутренней среды: он подвержен травмам, инфекционным атакам, а также сосудистым патологиям и опухолевым новообразованиям.
Между тем, именно в яичках вырабатываются тестостерон – главный мужской половой гормон и сперматозоиды, необходимые для оплодотворения женской яйцеклетки. То есть, повреждение яичек не только снижает качество жизни мужчины, но и может привести к полной утрате им репродуктивной функции.
Причины и симптомы
Причины боли в яичках могут быть весьма разнообразны, и каждая из них обладает своими симптомами.
1. Воспаление яичка (орхит) или придатка яичка (эпидидимит). В этих случаях боль в яичке интенсивная и постоянная. Кроме того, данные заболевания, как правило, сопровождаются общим недомоганием и повышением температуры тела до 38-39 градусов Цельсия. Мошонка на стороне воспаления краснеет, становится увеличенной в объеме, напряженной и болезненной при пальпации. Быстро начавшееся и нарастающее воспаление яичка или его придатка требует неотложной медицинской помощи, лечения и ежедневного наблюдения врача. Чем раньше начато лечение при орхите или эпидидимите, тем больше шансов сохранить свою репродуктивную функцию. При несвоевременном лечении увеличивается риск оперативного вмешательства.
2. Варикоцеле — варикозное расширение вен яичка. Развивается из-за особенностей анатомического строения кровеносной системы и может сопровождаться ноющей болью внизу живота и в мошонке, либо протекать бессимптомно.
3. Патологии предстательной железы: обострение хронического простатита, аденома (доброкачественная гиперплазия) или злокачественная опухоль. Важным симптомом, указывающим на предстательную железу как корень проблемы, является боль, отдающая в поясницу, ногу, низ живота или мошонку. Сами же яички остаются на ощупь такими же, как были, без выраженных изменений, а интенсивность боли в них варьируется от дискомфорта до умеренных болевых ощущений.
4. Перекрут яичка. Спровоцировать его могут ношение тесной одежды, резкие движения или перенапряжение пресса (например, во время тренировки), и даже неловкие движения во сне или сильный, надрывный кашель. Симптомами перекрута являются:
- Острая боль в мошонке
- Подтягивание яичка вверх
- Тошнота и рвота
- Может измениться цвет и форма мошонки
- Увеличение в размере яичка
Эта патология больше характерна для молодых людей, но также встречается в возрасте старше 18-20 лет. В данном случае требуется немедленное обращение к врачу — лучше всего вызвать скорую помощь. При отсутствии медицинской помощи в течение 3-4 часов после появления острой боли, может начаться некроз яичка — в результате вы рискуете потерей этого органа.
В данном случае требуется немедленное обращение к врачу — лучше всего вызвать скорую помощь. При отсутствии медицинской помощи в течение 3-4 часов после появления острой боли, может начаться некроз яичка — в результате вы рискуете потерей этого органа.
5. Нереализованное половое возбуждение.
Сексуальное возбуждение сопровождается усилением кровотока в половых органах и накоплением в них компонентов, входящих в состав спермы. Таком образом, скопившееся содержимое половых желез при задержке или отсутствии семяизвержения часто вызывает дискомфорт или ноющие боли в яичках и внизу живота.6. Длительное половое воздержание. Боль в яичках у взрослого мужчины может появиться уже после недельного сексуального воздержания.
7. Водянка яичка (гидроцеле) — скопление жидкости между оболочками яичка. Заболевание чаще встречается у молодых мужчин в возрасте 20-30 лет. Это происходит из-за нарушения кровоснабжения и лимфооттока. Одной из самых частых причин этой патологии является воспалительный процесс, который может развиться под воздействием вирусной, бактериальной инфекции, травмы или в следствие перенесенных операций. Основной симптом гидроцеле – увеличение одной или обеих половин мошонки. При этом само яичко в оболочках, наполненных жидкостью, не прощупывается.
Одной из самых частых причин этой патологии является воспалительный процесс, который может развиться под воздействием вирусной, бактериальной инфекции, травмы или в следствие перенесенных операций. Основной симптом гидроцеле – увеличение одной или обеих половин мошонки. При этом само яичко в оболочках, наполненных жидкостью, не прощупывается.
8. Киста придатка яичка или семенного канатика. Причины патологии многообразны — эндокринные нарушения, воздействие инфекции, травмы. При небольших размерах киста не доставляет дискомфорта мужчине и обнаруживается обычно случайно, во время медицинского осмотра при пальпации или на УЗИ. Но со временем она может прогрессировать, увеличиваясь в размерах, причиняя неприятные ощущения, что становится причиной обращения к врачу.
9. Рак яичка — злокачественная опухоль, развивающаяся из тканей яичек. К группе риска относятся молодые люди в возрасте от 20 до 40 лет. Вероятность возникновения заболевания выше у тех мужчин, которые в детстве страдали крипторхизмом – неопущением яичка. Требует специализированного обследования, подлежит радикальному лечению.
Вероятность возникновения заболевания выше у тех мужчин, которые в детстве страдали крипторхизмом – неопущением яичка. Требует специализированного обследования, подлежит радикальному лечению.
Преимущества лечения в Первой мужской клинике:
- Узкоспециализированная урологическая клиника.
- Возможность обследования за один день (прием, анализы, УЗИ)
- Комфортный приемный кабинет.
- Продолжительность приема — 40 минут.
- Анализы можно сдать в любой лаборатории города.
- В прием входит: консультация, осмотр, составление плана обследования.
Записаться к врачу
Приём ведут:
Записаться к врачу
Диагностика и лечение
Не бывает двух одинаковых пациентов: одна и та же болезнь может проявляться абсолютно по-разному в зависимости от своей формы и стадии, от состояния организма больного и его возраста, от наличия сопутствующих заболеваний и медицинских препаратов, которые принимает человек, а также от множества других факторов.
Может оказаться и так, что урологи не обнаружат никакого заболевания, которое могло бы вызвать боль в яичке. В таком случае вас направят к неврологу и мануальному терапевту — в штате «Первой мужской клиники» имеются и такие специалисты. Дело в том, что боль может быть следствием нарушений в мышечном корсете — речь идет прежде всего о мышцах спины и тазового дна. Кроме того, причины могут крыться в повреждении нервов поясничного и крестцового сплетения или разных отделов позвоночника — в этом случае характерно одностороннее или двустороннее распространение болевых ощущений по ноге, ягодице и пояснице, иногда это сопровождается потерей чувствительности пальцев стопы, сегментов конечности или чувством покалывания, мурашек в проекции половых органов.
Первая мужская клиника отличается комплексным подходом в лечении, сочетая медикаментозное лечение, хирургические вмешательства и физиопроцедуры.
Записаться к врачу
При подготовке статьи использованы следующие материалы:
Клиническая уроандрология под редакцией В. Мироне, в переводе с английского Чалого М.Е., 2019 год.
Клинические рекомендации Европейской Ассоциации Урологов. 2019 г.
Урология: Национальное руководство. Лопаткин Н.А. (ред.) 2009г.
Андрология. Фармакотерапия без ошибок. Руководство для врачей. Камалов А.А. 2017 г.
Национальное руководство по онкоурологии Под ред. В.И. Чиссова, Б.Я. Алексеева, И.Г. Русакова, 2012
В.И. Чиссова, Б.Я. Алексеева, И.Г. Русакова, 2012
Автор статьи: врач уролог, терапевт Пыров А.А.
Водянка яичка у детей — лечение, диагностика, симптомы и причины болезни
Водянка яичка
Что такое водянка яичка?
Водянка яичка, иначе гидроцеле или водянка оболочек яичка представляет собой накопление жидкости в оболочках яичка, которое приводит к увеличению мошонки, и иногда припухлости в паховой области.
Встречается изолированная водянка оболочек яичка, когда жидкость окружает яичко и не может перетекать в другие полости, и сообщающаяся водянка.
Сообщающееся гидроцеле отличается тем, что водяночная жидкость может перетекать в брюшную полость и обратно через особый проток — вагинальный отросток брюшины. Водянка яичка нередко сочетается с паховой грыжей.
Лимфоцеле — близкое к водянке яичка понятие, означающее скопление в оболочках яичка лимфы, возникающее при повреждении или сдавлении лимфатических сосудов яичка.
Почему водянку яичка необходимо лечить?
Яичко чрезвычайно чувствительно к изменениям температуры и может нормально работать лишь в узком температурном диапазоне. Повышение температуры яичка даже на десятые доли градуса нарушает развитие и функцию яичка.
Водянка яичка представляет собой дополнительную прослойку вокруг яичка, которая препятствует отдаче тепла и приводит к перегреву яичка. В результате нарушается сперматогенез и гормональная функция яичка, что и является причиной бесплодия.
Сообщающаяся водянка яичка у детей. Каков механизм формирования сообщающегося гидроцеле?
Термин сообщающаяся водянка яичка или сообщающееся гидроцеле означает, что между полостью окружающей яичко и брюшной полостью есть сообщение – незаращенный вагинальный отросток брюшины, по которому жидкость из брюшной полости попадает в мошонку и обратно.
В процессе развития плода, яичко опускается в мошонку через паховый канал. Вместе с ним в мошонку опускается влагалищный отросток — вырост брюшины, окутывающий яичко и, таким образом, образующий две ближайшие к яичку оболочки.
Вместе с ним в мошонку опускается влагалищный отросток — вырост брюшины, окутывающий яичко и, таким образом, образующий две ближайшие к яичку оболочки.
К моменту рождения или в течение первых месяцев жизни в норме влагалищный отросток брюшины зарастает, а сообщение оболочки яичка с брюшной полостью исчезает. Таким образом, ни брюшинная жидкость, ни органы брюшной полости не могут проникнуть в полость, где находится яичко. Нижняя часть влагалищного отростка брюшины образует щелевидную полость вокруг яичка, которая, которая при водянке служит вместилищем для водяночной жидкости.
Основная причина возникновения сообщающейся водянки яичка — незаращение влагалищного отростка брюшины, служащего протоком для перемещения брюшинной жидкости из брюшной полости в оболочки яичка.
Причины незаращения отростка брюшины.
Множество теорий объясняют незаращение влагалищного отростка брюшины. Так в открытом влагалищном отростке брюшины были обнаружены гладкие мышечные волокна, которых нет в обычной брюшине. Гладкие мышцы могут препятствовать заращению брюшинного отростка.
Гладкие мышцы могут препятствовать заращению брюшинного отростка.
По нашим данным более высокая частота сообщающейся водянки яичка у детей, родившихся после патологически протекавшей беременности с угрозой выкидыша, а также у недоношенных детей.
Еще одна причина кроется в повышении внутрибрюшного давления, которое наблюдается при проведении реанимационных мероприятий, при частом беспокойстве ребенка или в процессе физических упражнений.
Что общего между сообщающейся водянкой оболочек яичка и паховой грыжей?
Паховая или пахово-мошоночная грыжа образуется у детей с широким незаращенным влагалищным отростком брюшины. В открытый влагалищный отросток брюшины проникает не только жидкость из брюшной полости, но и могут выходить подвижные органы брюшной полости (петля кишечника, прядь сальника, придатки у девочек и др.), что характеризует «косую» паховую или пахово-мошоночную грыжи.
У взрослых – паховые грыжи отличаются от таковых у детей. Они связаны с дефектами мышц и сухожилий передней брюшной стенки, возникающими при нагрузках. В детском возрасте такие грыжи встречаются крайне редко. Поэтому операции при паховых грыжах у детей и взрослых выполняются различными методами.
Они связаны с дефектами мышц и сухожилий передней брюшной стенки, возникающими при нагрузках. В детском возрасте такие грыжи встречаются крайне редко. Поэтому операции при паховых грыжах у детей и взрослых выполняются различными методами.
Каким образом сообщающаяся водянка может превратиться в паховую или пахово-мошоночную грыжу?
Проблемы с кишечником или повышенная возбудимость ребенка могут приводить к преобразованию сообщающейся водянки яичка в паховую или пахово-мошоночную грыжу. Это происходит в результате расширения брюшинного отростка и пахового канала при беспокойстве ребенка и повышении внутрибрюшного давления.
Как часто сообщающаяся водянка яичка исчезает без операции?
Самостоятельное заращение брюшинного отростка и самоизлечение сообщающейся водянки яичка нередко наблюдается в первые месяцы жизни и очень редко позже 1 года (не более 5 % наблюдений). Большинству детей при сообщающейся водянке яичка требуется оперативное лечение, которое рекомендуется проводить в возрасте 1,5 – 2 лет. Невыполнение этих рекомендаций ведет к недоразвитию яичка и снижению шансов иметь детей.
Невыполнение этих рекомендаций ведет к недоразвитию яичка и снижению шансов иметь детей.
Водянка оболочек яичка у новорожденных и детей раннего возраста. Изолированная водянка яичка.
У новорожденных и детей грудного возраста водянка яичка в 80% случаев бывает (или становится в течение первых месяцев жизни) изолированной от брюшной полости и проходит самостоятельно в течение 6-12 месяцев. Изолированная водянка новорожденных связана с родовой травмой, особенностями гормонального статуса и состояния оттока лимфы из мошонки у детей 1 года.
Изолированная водянка яичек чаще бывает двухсторонней. Нередко происходит увеличение водянки, и она становится напряженной. При напряженной водянке обычно проводятся пункции для удаления жидкости из оболочек яичек. Оперативное лечение, как правило, не показано.
Изолированная водянка оболочек яичка у мальчиков старше 3 лет.
Изолированная водянка яичка в возрасте старше трех лет чаще возникает после травмы или воспаления. Встречаются также случаи преобразования сообщающейся водянки в несообщающуюся, вследствие закрытия просвета брюшинного отростка изнутри, например, прядью сальника.
Встречаются также случаи преобразования сообщающейся водянки в несообщающуюся, вследствие закрытия просвета брюшинного отростка изнутри, например, прядью сальника.
Водянка яичка у подростков 12-17 лет. Посттравматическая и послеоперационная водянка яичка. Лимфоцеле.
Наиболее часто возникновение водянки яичка у подростков происходит после операций по поводу паховой грыжи или варикоцеле. В обоих случаях причиной развития водянки яичка является нарушение оттока лимфы от яичка, вызванное повреждением (в случае варикоцеле) или сдавлением (в процессе грыжесечения) лимфатических сосудов яичка. Поэтому оправданно такую водянку называют лимфоцеле. В таких случаях застой лимфы бывает не только в оболочках яичка, но и в самом яичке (лимфостаз яичка). Реже встречается посттравматическая водянка.
Одной из причин лимфоцеле и лимфостаза в яичке у детей после грыжесечения бывает использование методик предназначенных для взрослых. Обычная для взрослой хирургии пластика пахового канала в детском возрасте нередко вызывает сдавление лимфатических сосудов.
Изолированная водянка у подростков обычно требует консервативного лечения в течение 3-6 месяцев, обязательного наблюдения и обследования. При сохраняющейся водянке проводится хирургическое лечение.
Как часто встречается водянка яичек и насколько часто требуется операция?
Водянка оболочек яичка у новорожденных и мальчиков на первом году жизни встречается в 8-10% наблюдений. В 80% наблюдений бывает изолированной и проходит самостоятельно. У 20% детей проводится операция после года.
Сообщающаяся водянка яичка у детей после 1 года 0,5-2,0%. В 95% наблюдений показано хирургическое лечение.
Лимфоцеле и лимфостаз яичка у подростков после операций по поводу варикоцеле от 1% до 25% от числа всех оперативных вмешательств в зависимости от вида операции и хирургической техники (в среднем около 10-12%). В 80% поддается консервативному лечению. У остальных 20% показано хирургическое лечение.
Гидроцеле и лимфоцеле после операций по поводу паховой грыжи у подростков — статистика как у взрослых 3-10%.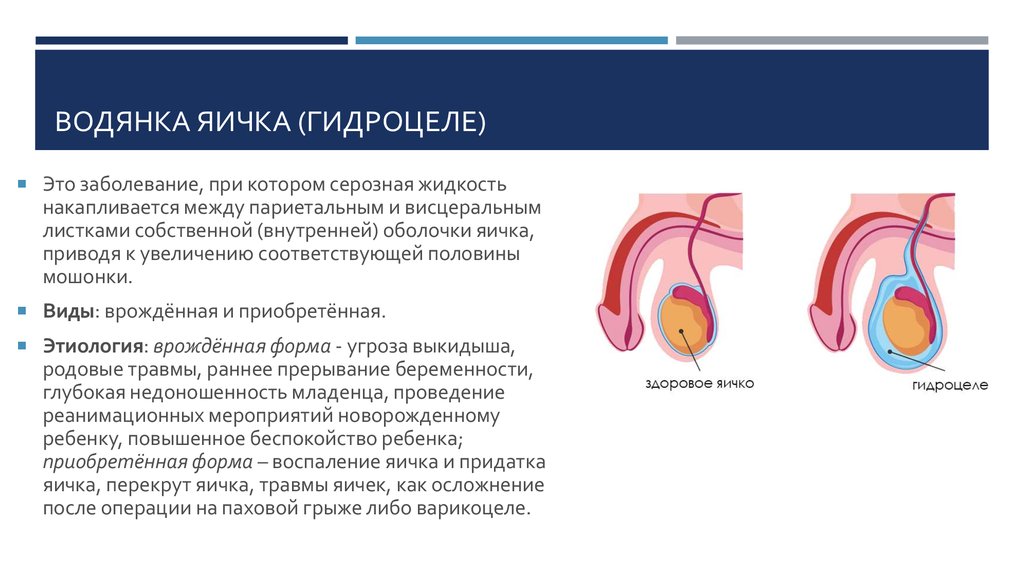 Нередко проводится хирургическое лечение.
Нередко проводится хирургическое лечение.
Как поставить диагноз водянки яичка?
Заболевание протекает обычно с очевидными внешними проявлениями – набухание (увеличение объема) мошонки с одной или с двух сторон. Увеличение мошонки может уменьшаться или исчезать ночью, когда ребенок находится в горизонтальном положении, и вновь появляться при бодрствовании. Это свидетельствует в пользу сообщающейся водянки оболочек яичка. Увеличение мошонки иногда наблюдается также и при напряжении или «надувании» живота.
Субъективные ощущения незначительны. Жалобы отмечаются редко. При остро возникшей, инфицированной или напряженной водянке могут наблюдаться болевые ощущения.
Для установления правильного диагноза используется УЗИ – ультразвуковое исследование паховых каналов и органов мошонки и дуплексное исследование сосудов яичка.
УЗИ нередко позволяет обнаружить проблему с другой стороны – например, невидимую при осмотре паховую грыжу или кисту семенного канатика.
Иногда увеличение мошонки и паховой области то появляется, то исчезает, причем при осмотре врача может отсутствовать. Тогда решить вопрос о диагнозе помогает фотография, выполненная при появлении припухлости в мошонке или паховой области сделанная родителями.
Заболевания и обстоятельства, которые нередко сопровождаются возникновением водянки яичка
- Крипторхизм (неопущение яичка)
- Гипоспадия
- Ложный гермафродитизм
- Эписпадия и экстрофия
- Вентрикуло-перитонеальный шунт
- Недоношенность
- Низкий вес при рождении
- Болезни печени с асцитом
- Дефекты передней брюшной стенки
- Перитонеальный диализ
- Отягощенная наследственность
- Муковисцидоз
- Воспалительные заболевания мошонки приводящие к развитию реактивной водянки яичка
- Перекрут яичка
- Травма
- Инфекция
- Перенесенные операции, затрагивающие лимфатическую систему яичка
Лечение водянки яичка (гидроцеле) и лимфоцеле без операции.
 Сроки наблюдения.
Сроки наблюдения.Гидроцеле у детей в возрасте до 1 года жизни требует наблюдения детского уролога-андролога. В случае накопления жидкости и появления напряжения в оболочках яичка проводятся пункции с удалением водяночной жидкости. Иногда требуются повторные пункции.
Сообщающуюся водянку при узком брюшинном отростке обычно наблюдают до 2 лет.
Наблюдение требуется и при травматической водянке , возникающей в результате ушиба без нарушения целостности яичка. Как правило, достаточно 3 месяцев, чтобы оценить динамику процесса и при отсутствии улучшения назначить оперативное лечение. То же относится к гидроцеле образовавшемуся после воспаления.
Наиболее сложным является ведение больных с лимфоцеле, формирующимся после оперативного лечения паховой грыжи и варикоцеле. В этом случае преждевременно выполненная операция имеет мало шансов на успех. В течение 6-12 месяцев необходим мониторинг состояния яичка по данным УЗИ и дуплексного исследования органов мошонки, чтобы оценить динамику процесса и эффективность проводимой терапии.
Когда выполняются операции при водянке яичка?
- Операции при сообщающейся водянке яичка чаще проводятся у детей в 2- летнем возрасте.
- От 1 до 2 лет операции по поводу сообщающейся водянки выполняются если:
- сочетается водянка и паховая грыжа
- когда объем мошонки явно меняется при изменениях положения тела
- водянка увеличивается, причиняя дискомфорт
- присоединяется инфекция
- Операции по поводу посттравматической водянки – через 3-6 месяцев после травмы.
- Лимфоцеле, возникшее после операции по поводу паховой грыжи или по поводу варикоцеле оперируют через 6 — 18 месяцев после появления жидкости в оболочках яичка.
Какой вариант наркоза лучше подходит ребенку?
Лучший вариант обезболивания во время операций по поводу водянки яичка в детском возрасте современное комбинированное обезболивание с использованием местной анестезии препаратами длительного действия (маркаин, наропин) и масочного наркоза (севофлюран).
Операция при водянке яичка (гидроцеле). Варианты хирургических вмешательств.
Вид операции зависит от возраста пациента и особенностей водянки.
Операция при сообщающейся водянке яичка. Операция Росса.
При сообщающейся водянке, как правило, используется методика Росса – выделение из элементов семенного канатика, иссечение и перевязка у внутреннего пахового кольца брюшинного отростка, а также формирование «окна» в оболочках яичка. Операция выполняется из небольшого разреза в паховой области.
Операция деликатная, требующая хорошей техники — аккуратного и бережного препарирования с сохранением всех анатомических образований семенного канатика — семявыносящего протока и сосудов яичка, а также пахового нерва.
Иногда используются лапароскопические операции при водянке яичка, однако травматичность, риск рецидивов и осложнений при их использовании выше, а продолжительность наркоза больше, поэтому широкого распространения они не находят.
Операции при изолированной водянке оболочек яичка и лимфоцеле у детей и подростков.
Изолированная водянка и лимфоцеле служат показаниями к операции Бергмана – иссечению внутренних оболочек яичка из мошоночного доступа. В случаях объемных гидроцеле и лимфоцеле нередко в ране оставляют дренажи и накладывают давящие повязки.
Операция Винкельмана – рассечение оболочек яичка спереди и сшивание образовавшихся краев оболочек позади придатка. В настоящее время используется редко в связи с изменением вида мошонки и контуров яичка.
Среди осложнений наиболее часто встречается рецидив водянки (5-20%), который при лимфоцеле может достигать 70%. Особенно высокий процент рецидивов отмечается при несвоевременном выполнении операций.
Осложнения операций.
Общий риск осложнений составляет от 2 до 8%.
Рецидивы водянки встречаются с частотой от 0,5 до 6% . В подростковом возрасте рецидивы водянки отмечаются чаще.
Риск бесплодия после подобных операций обусловлен операционной травмой и составляет в среднем около 2-5% и преимущественно зависит от техники выполнения вмешательства.
Бесплодие не всегда является проявлением повреждения семявыносящего протока. У 5-8% пациентов встречаются рудименты зачатков женских половых органов, которые указывают на наличие более или менее выраженных дефектов половой системы, возникающих внутриутробно или генетически предопределенных.
Одним из осложнений является высокая фиксация яичка, когда яичко подтягивается вверх к паховому каналу и в последующем закрепляется там рубцовыми сращениями.
Атрофия яичка может наблюдаться в связи с нарушением кровообращения в яичке, возникающем при мобилизации брюшинного отростка из элементов семенного канатика.
Неприятные или болезненные ощущения в области раны или мошонки на стороне операции – гиперестезия, связанные с ущемлением в рубце или повреждением нервных окончаний. Эти явления обычно исчезают через6-12 месяцев после операции.
Эти явления обычно исчезают через6-12 месяцев после операции.
Профилактика осложнений.
Предотвратить развитие осложнений позволяют высокий уровень техники операций и своевременное определение показаний к оперативному лечению.
Послеоперационный период
Операции при водянке обычно хорошо переносятся детьми и существенно не мешают их движениям. Однако при резких движениях или запорах в результате повышения внутрибрюшного давления или прямых воздействий возможно образование гематом в области мошонки и паха. Поэтому следует ограничивать активность детей до заживления послеоперационной раны и соблюдать диету.
В первые сутки после операции обычно назначают ненаркотические обезболивающие средства (анальгин, парацетамол, ибупрофен, Панадол и другие). В течение 4-5 дней после операции применяются слабительные.
В течение 2 недель после операции не одевают белье, сдавливающее мошонку, чтобы избежать выталкивания яичка вверх к паховому каналу, ввиду возможной фиксации яичка над мошонкой.
Дети школьного возраста освобождаются от физкультуры на 1 месяц.
Прогноз на будущее?
При соблюдении сроков хирургического лечения и технически безупречном выполнении операций прогноз в отношении здоровья и возможности иметь детей благоприятный в подавляющем большинстве наблюдений.
Актуальное направление:
В нашем центре проводятся исследования причин формирования водянки яичка, влияние течения беременности на частоту заболевания, разработаны методики успешного лечения наиболее сложных вариантов гидроцеле и лимфоцеле.
Назад
Одностороннее увеличение яичек у подростка с синдромом Беквита-Видеманна: клинический случай | Итальянский журнал педиатрии
- История болезни
- Открытый доступ
- Опубликовано:
- Мария Кьяра Пеллегрин ORCID: orcid.org/0000-0002-0801-3645 1 ,
- Алессандро Мауро Спинелли 2 ,
- Джанлука Торнезе 1 и
- …
- Эджидио Барби 1,3
Итальянский педиатрический журнал том 45 , Номер статьи: 79 (2019) Процитировать эту статью
3262 доступа
3 Цитаты
Сведения о показателях
Abstract
История вопроса
Синдром Беквита-Видеманна (BWS) — редкое врожденное нарушение роста.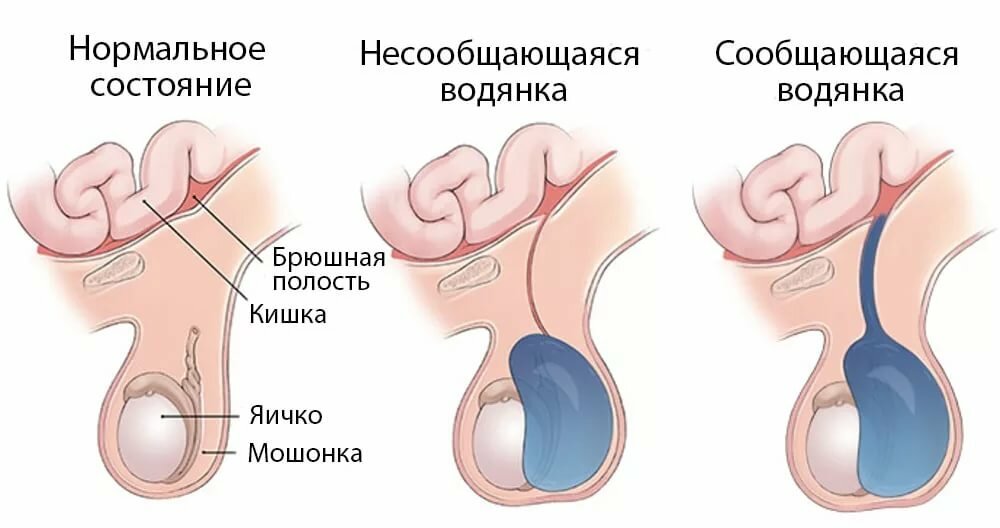 Основной особенностью является латеральный разрастание, которое может варьировать от одного участка тела до всей гемисомы. Наблюдалось висцеральное асимметричное поражение, обычно представленное увеличением одной почки или надпочечника, а не одной гонады.
Основной особенностью является латеральный разрастание, которое может варьировать от одного участка тела до всей гемисомы. Наблюдалось висцеральное асимметричное поражение, обычно представленное увеличением одной почки или надпочечника, а не одной гонады.
Представление клинического случая
Мы сообщаем о случае пубертатного мальчика, пораженного BWS, у которого развилось прогрессирующее увеличение яичек, ипсилатеральное по отношению к ранее существовавшему чрезмерному росту тела. Бессимптомное одностороннее увеличение яичка началось после обычного начала полового созревания и со временем ухудшалось, без каких-либо сопутствующих патологических изменений в долгосрочном наблюдении. Поскольку биопсия не показана в случае доброкачественного макроорхизма, мы предполагаем, что это асимметричное увеличение может быть выражением висцерального латерального разрастания при BWS.
Выводы
Насколько нам известно, это первый подробный отчет об одностороннем разрастании яичек при BWS. Мы пересмотрели распространенные причины безболезненных односторонних образований мошонки в детском возрасте. Принимая во внимание как общую частоту неоплазии, так и предрасположенность к злокачественным новообразованиям при BWS, следует тщательно исключить рак яичка путем тщательного наблюдения, прежде чем констатировать доброкачественное состояние. Нормальная ультразвуковая картина вместе с нормальным уровнем гормонов в сыворотке и отрицательными онкомаркерами делает новообразования яичек маловероятными.
Мы пересмотрели распространенные причины безболезненных односторонних образований мошонки в детском возрасте. Принимая во внимание как общую частоту неоплазии, так и предрасположенность к злокачественным новообразованиям при BWS, следует тщательно исключить рак яичка путем тщательного наблюдения, прежде чем констатировать доброкачественное состояние. Нормальная ультразвуковая картина вместе с нормальным уровнем гормонов в сыворотке и отрицательными онкомаркерами делает новообразования яичек маловероятными.
Исходная информация
Синдром Беквита-Видеманна (СБВ) представляет собой врожденное нарушение избыточного роста с гетерогенным генетическим фоном и вариабельным фенотипическим выражением, недавно определенное как спектр Беквита-Видеманна (СБВВ) [1]. Состояние обычно возникает в результате нарушения регуляции импринтированной области хромосомы 11p15 и включает чрезмерный рост во многих тканях, часто в виде мозаики. Это редкое заболевание с расчетной распространенностью 1 пораженный ребенок на 10 340 живорождений, чаще всего диагностируемое в неонатальном периоде или в раннем детстве [1]. Согласно недавнему Заявлению о консенсусе, основной чертой этого состояния является латеральный чрезмерный рост (ранее известный как гемигипертрофия или гемигиперплазия), определяемый как значительное увеличение длины и/или обхвата большей части или всей одной стороны тела по сравнению с его контралатеральной стороне в дополнение к молекулярной аномалии хромосомы 11p15 [1, 2]. Это может встречаться при всех молекулярных подтипах BWSp, но чаще всего у пациентов с отцовской однородительской дисомией (UPD) по хромосоме 11p15 [1]. Разрастание происходит при отсутствии узнаваемого паттерна больших или малых пороков развития, дисплазии или морфологических вариантов и может охватывать всю гемисому, одну конечность, одну сторону лица или их комбинацию (может присутствовать даже в разных частях лица). тела, отличающиеся латеральностью). С возрастом асимметрия может стать более выраженной или менее заметной [3]. Даже если асимметрия в первую очередь касается внешних конечностей тела, избыточный рост органа может присутствовать или отсутствовать [2].
Согласно недавнему Заявлению о консенсусе, основной чертой этого состояния является латеральный чрезмерный рост (ранее известный как гемигипертрофия или гемигиперплазия), определяемый как значительное увеличение длины и/или обхвата большей части или всей одной стороны тела по сравнению с его контралатеральной стороне в дополнение к молекулярной аномалии хромосомы 11p15 [1, 2]. Это может встречаться при всех молекулярных подтипах BWSp, но чаще всего у пациентов с отцовской однородительской дисомией (UPD) по хромосоме 11p15 [1]. Разрастание происходит при отсутствии узнаваемого паттерна больших или малых пороков развития, дисплазии или морфологических вариантов и может охватывать всю гемисому, одну конечность, одну сторону лица или их комбинацию (может присутствовать даже в разных частях лица). тела, отличающиеся латеральностью). С возрастом асимметрия может стать более выраженной или менее заметной [3]. Даже если асимметрия в первую очередь касается внешних конечностей тела, избыточный рост органа может присутствовать или отсутствовать [2]. Висцеромегалия является возможной ассоциированной находкой [3], часто обнаруживаемой при пренатальном УЗИ [1]. Помимо увеличения одного органа (обычно печени, селезенки, поджелудочной железы), у пациентов, пораженных BWS, может наблюдаться асимметричная органомегалия одной почки, надпочечника, яичка или яичника [3]. Избыточный рост как внешних органов, так и висцеральных тканей представляет собой фактор риска развития рака [1,2,3].
Висцеромегалия является возможной ассоциированной находкой [3], часто обнаруживаемой при пренатальном УЗИ [1]. Помимо увеличения одного органа (обычно печени, селезенки, поджелудочной железы), у пациентов, пораженных BWS, может наблюдаться асимметричная органомегалия одной почки, надпочечника, яичка или яичника [3]. Избыточный рост как внешних органов, так и висцеральных тканей представляет собой фактор риска развития рака [1,2,3].
Описание случая
Мальчик, страдающий СБВ, наблюдался в нашем отделении детской эндокринологии для наблюдения за ростом и половым развитием. Учитывая выявленные у новорожденных макросомию (масса тела при рождении >2SDS), транзиторную гиперинсулинемическую гипогликемию и пупочную «перманентную грыжу» (выражение дефекта передней брюшной стенки), был сделан вывод о диагнозе BWS, который был дополнительно подтвержден молекулярным анализом, который выявил мозаичную изодисомию отца. хромосомы 11p15. История семьи ничем не примечательна. По годам линейный рост оценивается по 90-й процентиль, с все более очевидным правосторонним разрастанием туловища и конечностей (расхождение в длине ног на 2 см, лечится с помощью подъемников для обуви, чтобы избежать наклона таза и сколиоза). Эмбриональных опухолей не было. Половое развитие регулярно начиналось в возрасте 11 лет с двусторонним объемом яичек 5 мл, связанным с увеличением фаллоса. В возрасте 13 лет была замечена незначительная асимметрия яичек. В 14 лет была выражена тестикулярная асимметрия: клинически оцененный объем яичек справа составил 18 мл, слева — 12 мл. Большое яичко имело нормальную консистенцию, без интра- или паратестикулярных узелковых образований. Трансиллюминация мошонки была непрозрачной. Мальчик был бессимптомным и отрицал травмы. Скорость роста соответствовала нормальному пубертатному скачку.
Эмбриональных опухолей не было. Половое развитие регулярно начиналось в возрасте 11 лет с двусторонним объемом яичек 5 мл, связанным с увеличением фаллоса. В возрасте 13 лет была замечена незначительная асимметрия яичек. В 14 лет была выражена тестикулярная асимметрия: клинически оцененный объем яичек справа составил 18 мл, слева — 12 мл. Большое яичко имело нормальную консистенцию, без интра- или паратестикулярных узелковых образований. Трансиллюминация мошонки была непрозрачной. Мальчик был бессимптомным и отрицал травмы. Скорость роста соответствовала нормальному пубертатному скачку.
Ультразвуковое исследование яичка подтвердило клиническую асимметрию (правое яичко размером 46 × 31 × 24 мм и левое яичко размером 35 × 23 × 14 мм с расчетным объемом 18 мл и 12 мл соответственно) и показало правильную эхоструктуру обоих яичек и эпидидимиды, за исключением очаговых поражений. УЗИ брюшной полости — отрицательные изменения. Лабораторные исследования, включая общий анализ крови, лактатдегидрогеназу, онкомаркеры сыворотки (bHCG, aFP, CEA), гормоны яичек, надпочечников и щитовидной железы неоднократно были нормальными. При отсутствии клинических признаков злокачественного новообразования предпочтительнее биопсии метод наблюдения и ожидания. Асимметрия немного увеличилась в течение последующего наблюдения: в возрасте 15 лет правое яичко измерено 54,5 × 20,2 × 34,3 мм по УЗИ с предполагаемым объемом 190,7 мл, а размеры левого яичка 46,2 × 18,6 ×29,1 мм с предполагаемым объемом 13,3 мл (рис. 1), с разницей между правой и левой гонадой, которая оставалась довольно стабильной. Между тем, разница в длине ног сохранялась на 2 см. Клинико-лабораторные маркеры неоплазии, повторявшиеся каждые полгода, всегда были отрицательными. При отсутствии злокачественных новообразований или других очаговых мальформаций тканей в течение 4 лет наблюдения нашим окончательным диагнозом была висцеральная доброкачественная асимметрия.
При отсутствии клинических признаков злокачественного новообразования предпочтительнее биопсии метод наблюдения и ожидания. Асимметрия немного увеличилась в течение последующего наблюдения: в возрасте 15 лет правое яичко измерено 54,5 × 20,2 × 34,3 мм по УЗИ с предполагаемым объемом 190,7 мл, а размеры левого яичка 46,2 × 18,6 ×29,1 мм с предполагаемым объемом 13,3 мл (рис. 1), с разницей между правой и левой гонадой, которая оставалась довольно стабильной. Между тем, разница в длине ног сохранялась на 2 см. Клинико-лабораторные маркеры неоплазии, повторявшиеся каждые полгода, всегда были отрицательными. При отсутствии злокачественных новообразований или других очаговых мальформаций тканей в течение 4 лет наблюдения нашим окончательным диагнозом была висцеральная доброкачественная асимметрия.
Ультразвуковое исследование яичек нашего 15-летнего пациента показало нормальную сонографическую картину как яичек, так и придатков яичка и подтвердило объемную асимметрию (правое яичко размером 54,5 х 20,2 х 34,3 мм с предполагаемым объемом 19,7 мл, левое яичко размером 46,2 х 18,6 х 29,1). мм при расчетном объеме 13,3 мл).
мм при расчетном объеме 13,3 мл).
Изображение полного размера
Обсуждение и выводы
При СБВ описаны различные урологические проявления, чаще всего почечные нарушения [4, 5]. Другие урологические проявления менее подробно описаны в литературе. Аномалии яичек, о которых сообщалось при BWS, проиллюстрированы в таблице 1. Крипторхизм представляет собой наиболее частую находку, особенно у пациентов с потерей метилирования центра импринтинга 2 [5], в то время как гонадобластома была описана как возможная причина интратестикулярной неоплазии [4]. Гиперплазия интерстициальных клеток яичка была зарегистрирована в первом отчете об этом заболевании в 19 лет.63, в то время как у новорожденных сообщалось как о двустороннем увеличении яичек, так и о гиперплазии клеток Лейдига (не связанной с увеличением размера яичек) [4, 6, 7]. Конкретных отчетов о пубертатном возрасте у BWS нет. Асимметрия половых желез упоминалась вместе с другими более распространенными участками висцерального асимметричного увеличения, вместо этого никогда ранее не сообщалось о чрезмерном росте одного яичка, вызванного половым созреванием.
Полноразмерная таблица
При рассмотрении всей детской возрастной группы дифференциальная диагностика безболезненного одностороннего увеличения яичка варьируется от доброкачественных проявлений до опухолей яичка или экстра-тестикулярных опухолей (см. Таблицу 1).
Поскольку опухоли являются основной причиной образования безболезненных образований мошонки у детей (более 70% случаев) [8], это состояние по определению является раковым, пока не доказано обратное [9]. Физикальное обследование не позволяет адекватно идентифицировать все новообразования, поэтому критически важными являются визуализирующие и биохимические данные. Ультразвук считается методом визуализации выбора при оценке асимметричных образований мошонки, поскольку это неинвазивный метод с высокой чувствительностью для обнаружения новообразований яичка (почти 100%, с отрицательным прогностическим значением почти 100%): когда яички имеют гомогенную нормальную эхогенность, что всегда соответствует доброкачественной патологии (избыточное яичко, односторонняя гипертрофия яичка, двусторонняя гипертрофия при БВ) [7,8,9].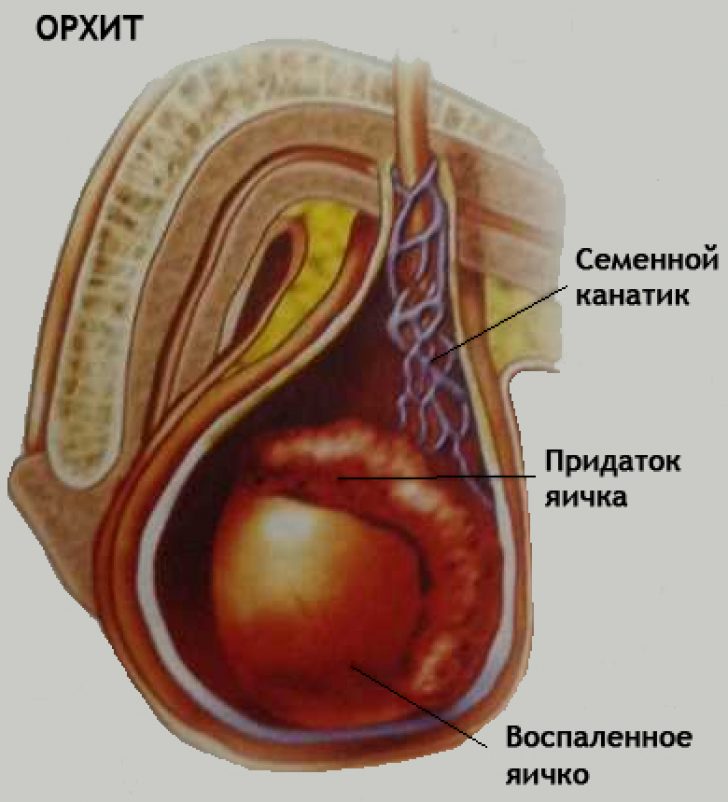 ]. Односторонняя гипертрофия яичка (также называемая идиопатическим доброкачественным макроорхизмом) является возможной причиной безболезненного увеличения яичка у населения в целом. Это редкое состояние (о частоте не сообщалось), описываемое как вариант нормы у здоровых людей, вероятно, из-за гиперплазии клеток Лейдига и не связанное с основным патологическим процессом или аномалиями контралатерального яичка [10]. Это может произойти в детстве или подростковом возрасте, двусторонне или односторонне, что свидетельствует о различной рецепторной реакции яичек на гонадотропины и андрогены. Она может сохраняться или полностью исчезать с течением времени [9]., 10]. Клинические, сонографические и лабораторные признаки этого состояния отличаются от других причин увеличения яичка (нормальный ультразвук, отрицательные онкомаркеры и нормальный биохимический анализ) и позволяют поставить диагноз без хирургического исследования или биопсии яичка [10].
]. Односторонняя гипертрофия яичка (также называемая идиопатическим доброкачественным макроорхизмом) является возможной причиной безболезненного увеличения яичка у населения в целом. Это редкое состояние (о частоте не сообщалось), описываемое как вариант нормы у здоровых людей, вероятно, из-за гиперплазии клеток Лейдига и не связанное с основным патологическим процессом или аномалиями контралатерального яичка [10]. Это может произойти в детстве или подростковом возрасте, двусторонне или односторонне, что свидетельствует о различной рецепторной реакции яичек на гонадотропины и андрогены. Она может сохраняться или полностью исчезать с течением времени [9]., 10]. Клинические, сонографические и лабораторные признаки этого состояния отличаются от других причин увеличения яичка (нормальный ультразвук, отрицательные онкомаркеры и нормальный биохимический анализ) и позволяют поставить диагноз без хирургического исследования или биопсии яичка [10].
Поскольку у нашего пациента в анамнезе отрицательны крипторхизм и перекрут яичка, компенсаторная гипертрофия была исключена. С другой стороны, принимая во внимание, что асимметричный избыточный рост начинается в пубертатном периоде и учитывая онкогенный риск при СБВ, особенно в случае UPD хромосомы 11p15 [1], злокачественные новообразования были немедленно рассмотрены и впоследствии исключены посредством строгого клинического, биохимического и визуализирующего обследования. следовать за. УЗИ подтвердило асимметрию и продемонстрировало постоянную нормальную эхогенность яичек, коррелируя это открытие с доброкачественным идиопатическим макроорхизмом и избегая биопсии (консервативный подход предпочтителен для здоровых людей с этим заболеванием).
С другой стороны, принимая во внимание, что асимметричный избыточный рост начинается в пубертатном периоде и учитывая онкогенный риск при СБВ, особенно в случае UPD хромосомы 11p15 [1], злокачественные новообразования были немедленно рассмотрены и впоследствии исключены посредством строгого клинического, биохимического и визуализирующего обследования. следовать за. УЗИ подтвердило асимметрию и продемонстрировало постоянную нормальную эхогенность яичек, коррелируя это открытие с доброкачественным идиопатическим макроорхизмом и избегая биопсии (консервативный подход предпочтителен для здоровых людей с этим заболеванием).
Без биопсии невозможно оценить патологические изменения и поставить точный окончательный диагноз, но, учитывая генетическую предрасположенность и ранее существовавшую асимметрию тела, мы не можем исключить, что это событие было выражением латерализованного висцерального разрастания при СБВ.
В заключение мы сообщаем о редком случае прогрессирующего бессимптомного увеличения яичка у подростка, страдающего синдромом аутоиммунного синдрома: оно происходило медленно и бессимптомно, в рамках нормального пубертатного развития и сопутствовало существовавшей ранее асимметрии тела. При длительном наблюдении совершенно нормальное ультразвуковое исследование вместе с постоянным отрицательным результатом оценки онкомаркеров убедительно свидетельствует о доброкачественном состоянии. Консервативный подход может быть приемлемым, если доступно строгое последующее наблюдение, учитывая, что это синдромальное расстройство связано с повышенным риском развития опухолей.
При длительном наблюдении совершенно нормальное ультразвуковое исследование вместе с постоянным отрицательным результатом оценки онкомаркеров убедительно свидетельствует о доброкачественном состоянии. Консервативный подход может быть приемлемым, если доступно строгое последующее наблюдение, учитывая, что это синдромальное расстройство связано с повышенным риском развития опухолей.
Доступность данных и материалов
Совместное использование данных неприменимо к этой статье, поскольку в ходе текущего исследования наборы данных не создавались и не анализировались.
Сокращения
- aFP:
Альфа-фетопротеин
- бХГЧ:
Бета-хорионический гонадотропин человека
- БВС:
Синдром Беквита-Видеманна
- БВСп:
Спектр Беквит-Видеманн
- СЕА:
Карциноэмбриональный антиген
- UPD:
Однородительская дисомия
Ссылки
- «>
Калиш Дж.М., Бизекер Л.Г., Бриуде Ф., Диардорф М.А., Ди Чезаре-Мерлоне А., Друли Т. и др. Номенклатура и определение асимметричного разрастания регионарных органов. Am J Med Genet A. 2017;173:1735–8.
Артикул Google ученый
Hoyme HE, Seaver LH, Jones KL, Procopio F, Crooks W, Feingold M. Изолированная гемигиперплазия (гемигипертрофия): отчет о проспективном многоцентровом исследовании заболеваемости неоплазией и обзор. Am J Med Genet. 1998;79:274-8.
Артикул КАС Google ученый
«>Мусса А., Перуцци Л., Кьеза Н., Де Крещенцо А., Руссо С., Мелис Д. и др. Нефрологические данные и корреляция генотип-фенотип при синдроме Беквита-Видеманна. Педиатр Нефрол. 2012;27:397–406.
Артикул Google ученый
Нистал М., Гонсалес-Перамато П., Паниагуа Р. Врожденная гиперплазия клеток Лейдига. Гистопатология. 1988; 12: 307–17.
Артикул КАС Google ученый
Арагон Ф., Пескатори Э., Таленти Э., Тома П., Малена С., Глазель Г.П. Безболезненные образования мошонки в детской популяции: распространенность и возрастное распределение различных патологических состояний — 10-летнее ретроспективное многоцентровое исследование.
 Дж Урол. 1996;155:1424–6.
Дж Урол. 1996;155:1424–6.Артикул КАС Google ученый
Yuan X, Wei G, Lin T, He D, Li X. Необычные безболезненные новообразования мошонки у детей: загадка педиатров и урологов. Инт Урол Нефрол. 2010;42:979–84.
Артикул Google ученый
Aragona F, Talenti E, Santacatterina U, Perale R, Passerini Glazel G. Необычные, доброкачественные бессимптомные образования мошонки у детей: отчеты о клинических случаях и обзор литературы. Инт Урол Нефрол. 1994;26:563–70.
Артикул КАС Google ученый
MacMahon RA, Cussen LJ. Одностороннее увеличение яичка в детском возрасте: нужно ли обследование? J Pediatr Surg. 1991; 26: 68–9.
Артикул КАС Google ученый
Brioude F, Kalish JM, Mussa A, Foster AC, Bliek J, Ferrero GB, et al. Документ консенсуса экспертов: клиническая и молекулярная диагностика, скрининг и лечение синдрома Беквита-Видеманна: заявление международного консенсуса. Нат Рев Эндокринол. 2018;14:229–49.
Артикул Google ученый
Wong CA, Cuda S, Kirsch A. Обзор урологических проявлений синдрома Беквита-Видеманна. J Педиатр Урол. 2011;7:140–4.
Артикул Google ученый
Скачать ссылки
Благодарности
Авторы выражают благодарность профессору Джованни Баттиста Ферреро (Университет Турина) за его любезные советы и предложения.
Финансирование
Нет финансирования для декларирования.
Информация об авторе
Авторы и организации
Институт охраны здоровья матери и ребенка, IRCCS Burlo Garofolo, Via dell’Istria 65/1, 34137, Триест, Италия
Университет Удине, Удине, Италия
Алессандро Мауро Спинелли
Университет Триеста, Триест, Италия
Эгидио Барби
Авторы
- Мария Кьяра Пеллегрин
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Alessandro Mauro Spinelli
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Gianluca Tornese
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Egidio Barbi
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
MCP, AMS, GT участвовали в сборе, анализе и интерпретации данных.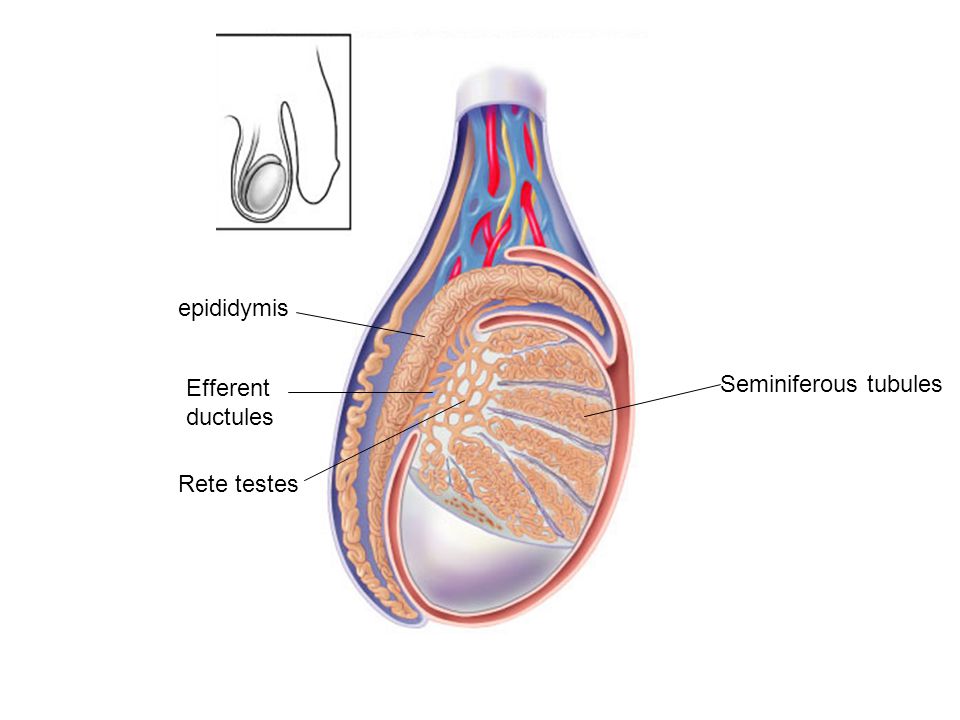 MCP и AMS написали первый черновик рукописи. GT и EB рассмотрели и критически проконтролировали окончательную работу. Все авторы прочитали и одобрили окончательный вариант рукописи.
MCP и AMS написали первый черновик рукописи. GT и EB рассмотрели и критически проконтролировали окончательную работу. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Связь с Мария Кьяра Пеллегрин.
Декларация этики
Одобрение этики и согласие на участие
Неприменимо.
Согласие на публикацию
Пациент и его родители дали согласие на размещение.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья распространяется в соответствии с условиями международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4. 0/), которая разрешает неограниченное использование, распространение, и воспроизведение на любом носителе, при условии, что вы укажете автора(ов) оригинала и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
0/), которая разрешает неограниченное использование, распространение, и воспроизведение на любом носителе, при условии, что вы укажете автора(ов) оригинала и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения. Отказ Creative Commons от права на общественное достояние (http://creativecommons.org/publicdomain/zero/1.0/) применяется к данным, представленным в этой статье, если не указано иное.
Перепечатки и разрешения
Об этой статье
Отек яичка, приводящий к диагнозу адренокортикальной карциномы – совпадение или причинно-следственная связь?
- Список журналов
- Эндокринол Диабет Metab Представитель дела
- v.2021; 2021
- PMC8240723
Endocrinol Diabetes Metab Case Rep. 2021; 2021: 20-0177.
2021; 2021: 20-0177.
Published online 2021 Jun 1. doi: 10.1530/EDM-20-0177
, 1 , 1 , 1 , 2 , 2 , 1 and 1
Информация об авторе Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
Резюме
Адренокортикальная карцинома (АКК) — редкое злокачественное новообразование с частотой 0,7–2,0 случаев на миллион в год. У большинства пациентов наблюдается избыток стероидных гормонов или массовые явления в брюшной полости, а у 15% пациентов ОКХ обнаруживается случайно. Мы представляем случай 30-летнего бессимптомного мужчины европеоидной расы с опухолью яичка. Последующая визуализация и исследования выявили диссеминированный саркоидоз и поражение надпочечников размером 11 см. Выполнена адреналэктомия. Гистологическое исследование резецированного образца подтвердило ACC, а также продемонстрировало тонкий ободок ткани надпочечника, содержащий неказеозные гранулемы, совместимые с саркоидом надпочечников.
Очки обучения
Этот случай демонстрирует необычное проявление двух необычных заболеваний.
Этот случай также подчеркивает, как отдельные и потенциально несвязанные болезненные процессы могут возникать одновременно, и, следовательно, важность непредвзятости при работе с необычными диагностическими данными.
Мы также предполагаем потенциальную связь между ACC и саркоидозом у нашего пациента.
Демографические данные пациента: Взрослый, мужчина, белый, Ирландия
Клинический обзор: Надпочечники, Надпочечники
Сведения о публикации: Уникальные/неожиданные симптомы или проявления заболевания, июнь 2021 г.
Редкие злокачественные опухоли надпочечников аренокортикальный рак , с диагностируемыми 0,7–2,0 новых случая на миллион человек в год (1). Сообщалось о удручающей 5-летней выживаемости в 35% для этих опухолей (2). Биологически инертные опухоли обычно диагностируются из-за масс-эффекта или обнаруживаются случайно во время исследования органов брюшной полости, проводимого по другому показанию (2). В случае опухолей, секретирующих гормоны, избыточная секреция гормонов может определять клиническую картину (2). Здесь мы представляем необычный случай, когда опухоль яичка косвенно привела к диагнозу ОКХ, но также и к редкому диагнозу диссеминированного саркоидоза с поражением надпочечников и яичек.
В случае опухолей, секретирующих гормоны, избыточная секреция гормонов может определять клиническую картину (2). Здесь мы представляем необычный случай, когда опухоль яичка косвенно привела к диагнозу ОКХ, но также и к редкому диагнозу диссеминированного саркоидоза с поражением надпочечников и яичек.
30-летний бессимптомный мужчина европеоидной расы поступил с опухолью левого яичка. Фоновый анамнез был значимым для гипертонии, диагностированной в возрасте 18 лет и получавшей лечение блокаторами рецепторов ангиотензина. У его отца в семейном анамнезе была артериальная гипертензия, диагноз которой был поставлен в возрасте 40 лет. Пациент сообщил о потере 12 кг веса за 3–4 месяца до обращения. У него не было никаких других симптомов, он всю жизнь не курил и не имел других значимых семейных анамнезов.
При УЗИ яичек выявлено двустороннее диффузное поражение яичек (левостороннее немного больше, чем правое), свидетельствующее о метастазах или инфильтративном процессе, но при УЗИ брюшной полости также выявлено комплексное образование размером 11 см выше левой почки, подозрительное на почечную недостаточность клеточная карцинома/абсцесс ().
Открыть в отдельном окне
УЗИ яичек, показывающее двустороннее поражение яичек, но также выявляющее сложное образование размером 11 см выше левой почки.
Назначена срочная КТ органов грудной клетки, брюшной полости и таза. Это продемонстрировало диффузные центрилобулярные узелки, распределенные по обоим полям легких, с обширной медиастинальной лимфаденопатией, а также в селезенке и яичках были обнаружены многоочаговые поражения с низким затуханием. Изменения в легких, средостении, селезенке и яичках очень напоминали саркоидоз (14). На КТ также выявлено сложное поражение надпочечников размерами 7×10×7 см.
Открыть в отдельном окне
КТ грудной клетки, брюшной полости и таза, показывающая поражение левого надпочечника размером 7 × 10 × 7 см.
Была выполнена трансбронхиальная биопсия, и бронхиальные смывы подтвердили диагноз саркоидоза. Функциональные тесты легких показали нормальную спирометрию, легочные объемы и газообмен. Гормональное обследование подтвердило, что надпочечники не функционируют.
Выполнена левосторонняя адреналэктомия. Гистология резецированного надпочечника подтвердила ОКХ (1). Оценка Вейсса составила 4 (ядерный плеоморфизм, капсулярная инвазия, синусоидальная инвазия и сосудистая инвазия — каждая точка дает 1 балл), модифицированная оценка Вейсса 3 (фокальный светлоклеточный компонент, капсулярная инвазия и аномальный митоз). Интересно, что тонкий ободок невовлеченной ткани надпочечников остался и содержал неказеозные гранулемы, характерные для саркоидоза надпочечников (14).
Открыть в отдельном окне
Макроскопия левого надпочечника размером 7 × 10 × 7 см.
Открыть в отдельном окне
Гистология резецированного надпочечника показывает тонкий ободок неопухолевой остаточной ткани, которая содержит неказеозную гранулему (гранулема указана стрелкой), соответствующую саркоидозу надпочечников.
После междисциплинарного обсуждения пациентке была начата терапия митотаном, и она очень хорошо на нее отреагировала. Его лечили низкими дозами стероидов по поводу саркоидоза, который прекратился, с нормальной функцией легких и визуализацией (разрешение лимфаденопатии и отека яичек) при последующем наблюдении.
Наш пациент чувствует себя хорошо, рецидива заболевания при последующем наблюдении нет.
Инциденталомы надпочечников, определяемые как опухоли надпочечников, обнаруженные случайно при визуализации органов брюшной полости по другому показанию, представляют собой распространенную клиническую головоломку в современной эндокринной и медицинской практике. Большинство инциденталом надпочечников являются доброкачественными и нефункционирующими, но значительная часть представляет собой функционирующие и/или злокачественные опухоли надпочечников, требующие лечения.
На первый взгляд кажется, что поражение надпочечников у нашего пациента было инциденталомой, обнаруженной, когда ему делали визуализацию для исследования возможного рака яичка. Однако его клиническая картина была чрезвычайно необычной, поскольку в конечном итоге был поставлен синхронный диагноз двух редких состояний – диссеминированного саркоидоза с поражением яичек и надпочечников и ОКХ.
Саркоидоз является мультисистемным воспалительным заболеванием, которое может проявляться разнообразными клиническими проявлениями (3, 4). Наиболее частые внелегочные проявления вовлекают лимфоидную систему, глаза и кожу (4, 5), а поражение мочеполового тракта — редкое явление. Генитоуринарный саркоидоз у мужчин встречается менее чем в 0,2% случаев и в 5% аутопсий. шнур или мошонку (3, 4, 6).
Наиболее частые внелегочные проявления вовлекают лимфоидную систему, глаза и кожу (4, 5), а поражение мочеполового тракта — редкое явление. Генитоуринарный саркоидоз у мужчин встречается менее чем в 0,2% случаев и в 5% аутопсий. шнур или мошонку (3, 4, 6).
Гистологически доказанный саркоидоз надпочечников — еще одна редкая находка. Надпочечниковый саркоидоз обычно не имеет клинического значения, так как функция надпочечников обычно сохранена, а резецированные образцы надпочечников обычно недоступны для гистологического исследования у пациентов с диссеминированным саркоидом, так как обычно нет показаний к хирургии надпочечников. Один случай в литературе, однако, описывает 50-летнюю пациентку с инциденталомой надпочечника, требующую резекции, где последующее гистологическое исследование выявило саркоид надпочечника (7).
Вильям Оккам, философ-схоласт (1285-1347), постулировал следующее: «pluralitas non est ponenda sine necessitate», «множественность не должна постулироваться без необходимости».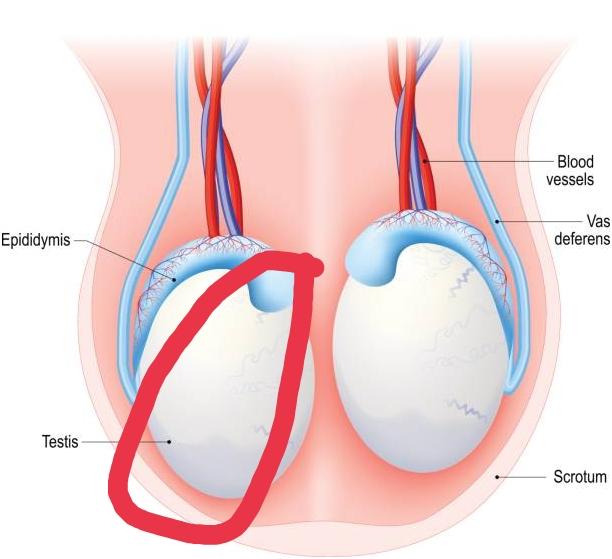 С древности поколения ученых-медиков принимали эти строки близко к сердцу, особенно когда искали свой путь в лабиринтах диагностической медицины. Однако с момента своего появления у этого изречения были свои проблемы, наиболее заметными из которых был Хикэм, который противопоставил закону Оккама следующее: «Человек может иметь столько болезней, сколько ему чертовски хорошо (или чертовски хорошо) нравится». (8) Если бы в данном случае мы были на стороне Хикама, то могли бы просто считать, что нашему пациенту чрезвычайно повезло: потенциально фатальный ОКХ был диагностирован раньше, чем это было бы в противном случае, с огромным потенциальным влиянием на его долгосрочный исход. как косвенный результат необычного проявления другого редкого состояния (саркоид мочеполовой системы). Однако обзор литературы дает пищу для размышлений и предполагает, что в данном случае не следует сразу отбрасывать «бритву Оккама». Норенья-Ренхифо и др. (9) описали случай пациента с болезнью Кушинга, у которого после транссфеноидальной хирургии и лечения гиперкортицизма развился диссеминированный саркоидоз.
С древности поколения ученых-медиков принимали эти строки близко к сердцу, особенно когда искали свой путь в лабиринтах диагностической медицины. Однако с момента своего появления у этого изречения были свои проблемы, наиболее заметными из которых был Хикэм, который противопоставил закону Оккама следующее: «Человек может иметь столько болезней, сколько ему чертовски хорошо (или чертовски хорошо) нравится». (8) Если бы в данном случае мы были на стороне Хикама, то могли бы просто считать, что нашему пациенту чрезвычайно повезло: потенциально фатальный ОКХ был диагностирован раньше, чем это было бы в противном случае, с огромным потенциальным влиянием на его долгосрочный исход. как косвенный результат необычного проявления другого редкого состояния (саркоид мочеполовой системы). Однако обзор литературы дает пищу для размышлений и предполагает, что в данном случае не следует сразу отбрасывать «бритву Оккама». Норенья-Ренхифо и др. (9) описали случай пациента с болезнью Кушинга, у которого после транссфеноидальной хирургии и лечения гиперкортицизма развился диссеминированный саркоидоз. Авторы предполагают, что падение уровня кортизола в сыворотке, произошедшее после операции, разоблачило ранее латентный саркоидоз, который был эффективно «самолечен» избыточным уровнем кортизола, присутствующим в период активной болезни Кушинга. Дедифференцировка, приводящая к потере функции, была описана при других злокачественных новообразованиях — например, дедифференцировка рака щитовидной железы может привести к потере реакции на радиоактивный йод из-за потери функций дифференцировки щитовидной железы, таких как поглощение йода и организация. Аашик и др. . (10) сообщили об этом явлении. Мы предполагаем, что подобный процесс мог иметь место и у нашего пациента. Если на более ранних стадиях болезни его поражение надпочечников гиперсекретировало кортизол, то по мере его увеличения со временем оно могло дедифференцироваться, что привело к падению уровня кортизола в сыворотке; это, как было ясно продемонстрировано в случае, упомянутом выше, может разоблачить саркоидоз в состоянии покоя; это, в свою очередь, привело к отеку яичек пациента, что в конечном итоге привело к ранней диагностике и лечению патологического процесса.
Авторы предполагают, что падение уровня кортизола в сыворотке, произошедшее после операции, разоблачило ранее латентный саркоидоз, который был эффективно «самолечен» избыточным уровнем кортизола, присутствующим в период активной болезни Кушинга. Дедифференцировка, приводящая к потере функции, была описана при других злокачественных новообразованиях — например, дедифференцировка рака щитовидной железы может привести к потере реакции на радиоактивный йод из-за потери функций дифференцировки щитовидной железы, таких как поглощение йода и организация. Аашик и др. . (10) сообщили об этом явлении. Мы предполагаем, что подобный процесс мог иметь место и у нашего пациента. Если на более ранних стадиях болезни его поражение надпочечников гиперсекретировало кортизол, то по мере его увеличения со временем оно могло дедифференцироваться, что привело к падению уровня кортизола в сыворотке; это, как было ясно продемонстрировано в случае, упомянутом выше, может разоблачить саркоидоз в состоянии покоя; это, в свою очередь, привело к отеку яичек пациента, что в конечном итоге привело к ранней диагностике и лечению патологического процесса. Однако это явно остается предметом догадок. Хотя у нашего пациента в анамнезе была гипертония, которая развилась в молодом возрасте, у него была четкая семейная история того же самого, и гипертония развилась за много лет до обращения; единственной другой клинической особенностью, которая могла бы поддержать наше предположение, была его потеря веса на 12 кг за месяцы, предшествовавшие госпитализации. Очевидно, что это может иметь альтернативные объяснения, кроме спонтанного разрешения гиперкортизолемии.
Однако это явно остается предметом догадок. Хотя у нашего пациента в анамнезе была гипертония, которая развилась в молодом возрасте, у него была четкая семейная история того же самого, и гипертония развилась за много лет до обращения; единственной другой клинической особенностью, которая могла бы поддержать наше предположение, была его потеря веса на 12 кг за месяцы, предшествовавшие госпитализации. Очевидно, что это может иметь альтернативные объяснения, кроме спонтанного разрешения гиперкортизолемии.
Подводя итог, мы представляем случай пациента с опухолью яичка и двумя синхронными и редкими состояниями: диссеминированный саркоидоз с вовлечением надпочечников и яичек и ОКХ.
Авторы заявляют об отсутствии конфликта интересов, который мог бы быть воспринят как наносящий ущерб беспристрастности исследования, о котором сообщалось .
От пациента получено письменное информированное согласие на публикацию его клинических данных и клинических изображений.
1. Либе Р., Вал П., Уллоа-Агирре А. Адренокортикальная карцинома (АКК): диагностика, прогноз и лечение. Границы клеточной биологии и биологии развития
2015.
3 45. ( 10.3389/fcell.2015.00045) [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Либе Р., Вал П., Уллоа-Агирре А. Адренокортикальная карцинома (АКК): диагностика, прогноз и лечение. Границы клеточной биологии и биологии развития
2015.
3 45. ( 10.3389/fcell.2015.00045) [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
острый живот. Отчеты о случаях в хирургии 2013. 2013 132726. ( 10.1155/2013/132726) [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. Аркема Е.В., Козиер Ю.К. Эпидемиология саркоидоза: текущие данные и будущие направления. Терапевтические достижения при хронических заболеваниях 2018. 9 227–240. (10.1177/20406223187
) [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 4. Заявление о саркоидозе. Совместное заявление Американского торакального общества (ATS), Европейского респираторного общества (ERS) и Всемирной ассоциации саркоидоза и других гранулематозных заболеваний (WASOG), принятое Советом директоров ATS и Исполнительным комитетом ERS, 19 февраля.99. Американский журнал респираторной и интенсивной терапии. 1999.
160
736–755. ( 10.1164/ajrccm.160.2.ats4-99) [PubMed] [CrossRef] [Google Scholar]
1999.
160
736–755. ( 10.1164/ajrccm.160.2.ats4-99) [PubMed] [CrossRef] [Google Scholar]
5. Paknejad O, Gilani MA, Khoshchehreh M. Массы яичка у мужчины с вероятным саркоидозом. Индийский журнал урологии 2011. 27 269–271. (10.4103/0970-1591.82848) [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Rohani P, Rana RK, Barot N, Yick D, Kamangar N. Диссеминированный саркоидоз с поражением яичек: отчет и обзор литературы. Клиническая легочная медицина 2014. 21 96–100. ( 10.1097/CPM.0000000000000027) [CrossRef] [Google Scholar]
7. Cha YS, Kim HJ, Lee JC, Yoo J, Hwang SS, Cho H. Саркоидоз левого надпочечника. Журнал Корейского хирургического общества 2010. 79 306–309. ( 10.4174/jkss.2010.79.4.306) [CrossRef] [Google Scholar]
8. Мани Н., Слевин Н., Хадсон А. Что три мудреца говорят о диагностике. БМЖ 2011. 343 д7769. ( 10.1136/bmj.d7769) [PubMed] [CrossRef] [Google Scholar]
9. Noreña-Rengifo BD, Gomez-Corrales JD, Roman-Gonzalez A. Разоблачение саркоидоза после успешного лечения синдрома Кушинга.

 Дж Урол. 1996;155:1424–6.
Дж Урол. 1996;155:1424–6.