Удаление хрусталика глаза последствия: Осложнения после операции по удалению катаракты
Послеоперационный и реабилитационный периоды после замены хрусталика глаза
Операция на глазах проводится амбулаторно. Пациенту не требуется госпитализация, через несколько часов будет отправлен домой. Исключение составляют сложные случаи – например, когда операция проводилась под общим наркозом. Но операцией лечение глаза не оканчивается. Предстоит реабилитация. И стоит понимать, что разрешено и что нельзя делать после замены хрусталика глаза, чтобы быстрее восстановиться и не навредить себе.
После операции
На протяжении нескольких часов после хирургического вмешательства врач убеждается, что нет осложнений, что все прошло хорошо, отпускает пациента домой. На прооперированный глаз накладывают стерильную повязку, которую можно снять только на утро. Поэтому желательно, чтобы пациента встретил кто-то из близких и помог добраться домой.
В течение 24 часов после замены хрусталика глаза рекомендовано не напрягать зрение, не перенапрягаться, не заниматься работой, связанной со зрительным напряжением. И вообще, в целом, больше спать, лежать.
И вообще, в целом, больше спать, лежать.
Через день разрешено постепенно возвращаться к обычному ритму жизни. Но неделю нужно закрывать прооперированный глаз повязкой и солнцезащитными очками, выходя на улицу.
Реабилитационный период
Восстановление зрения, отсутствие осложнений во многом зависят от поведения в реабилитационный период. Этот этап включает в себя следующие рекомендации:
- Режим. Через сутки после вмешательства можно возвращаться к обычному распорядку жизни. Однако до полного восстановления следует избегать чрезмерных нагрузок – зрительных и физических вообще. Следует отказаться от управления автомобилем, пока лечащий врач не разрешит.
- Уход. Предполагает соблюдение гигиенических мер, использование специальных препаратов. Нужно умываться теплой водой без агрессивных средств, регулярно менять повязку. А также использовать глазные капли по инструкции.
- Защита. Нужно избегать нагрузок на прооперированный глаз, попадания пыли, грязи, яркого солнечного света.

Также необходимо посещать лечащего врача по установленному графику для профилактических осмотров, наблюдения. Если будут какие-то неблагоприятные изменения глаза, появление нехарактерной боли, то следует незапланированно обратиться к офтальмологу.
Что нельзя делать
Следует знать после замены хрусталика в глазу при помощи лазерной коррекции, что нельзя слишком напрягать зрение, то есть – следует исключать зрительные нагрузки. Кроме этого, есть ряд других предосторожностей в реабилитационный срок (2-4 недели):
- избегать попадания мыла, шампуня в глаза во время водных процедур;
- не поднимать тяжести, исключить интенсивные тренировки;
- не наклоняться так, чтобы голова была ниже уровня талии, потому что это вызывает прилив крови к глазным яблокам;
- исключить механическое воздействие;
- ограничить попадание воды;
- не делать макияж глаз;
- не бывать на свету без защитных очков;
- стараться не спать на том боку, с какой стороны находится оперированный глаз.

В остальном особых ограничений после замены хрусталика глаза при катаракте нет.
Важно! При появлении запоров необходимо пить слабительное. Это поможет избежать дополнительной нагрузки на глазное яблоко.
Использование лекарственных препаратов
Во время реабилитационного периода после замены хрусталика глаза обязательно назначают капли. Это нужно, чтобы стимулировать восстановление, предотвратить развитие осложнений, инфекции.
Все препараты, назначаемые в этот период, можно разделить на три группы:
- Антибактериальные. Чаще всего содержащие антибиотики ципрофлоксацин, тобрамицин.
- Противовоспалительные. Нестероидные диклофенак, индометацин.
- Комбинированные. В состав входят гормональные и антибактериальные компоненты.
Дозировку и порядок приема определяет врач в индивидуальном порядке.
Возможно применение нескольких видов препаратов одновременно. В этом случае их закапывают с минимальным интервалом в 5 минут.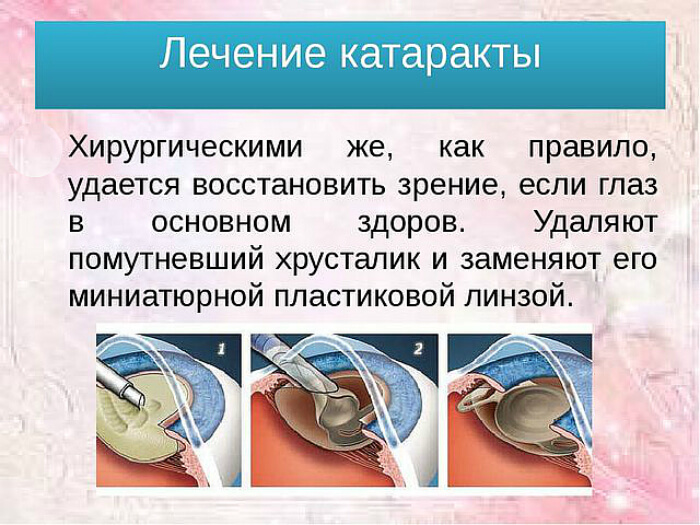
Через сколько восстановится зрение
Вопрос, который больше всего волнует всех прооперированных, это через сколько после замены хрусталика восстановится зрение.
Сразу после процедуры зрение будет замутненным, но постепенно будут заметны его изменения, положительная динамика. На протяжении недели зрение будет обретать четкость. Во многом скорость восстановления определяет бережное отношение к глазам, отсутствие нагрузок.
Острота зрения станет еще сильнее спустя 2-3 недели, а максимальное восстановление произойдет к концу четвертой недели. В этот период прооперированный хрусталик заживает окончательно. Возможна повышенная чувствительность к свету, но она также быстро проходит.
Через какое время зрение восстановится полностью, зависит от офтальмологической проблемы – первопричины операции. Например, если хрусталик был заменен из-за катаракты, то первое время цвета будут казаться очень яркими. Если причина – глаукома, то зрение будет восстанавливаться хуже.
Норма в послеоперационный период
Если произведена замена хрусталика глаза при катаракте, послеоперационный период может подарить неприятные ощущения.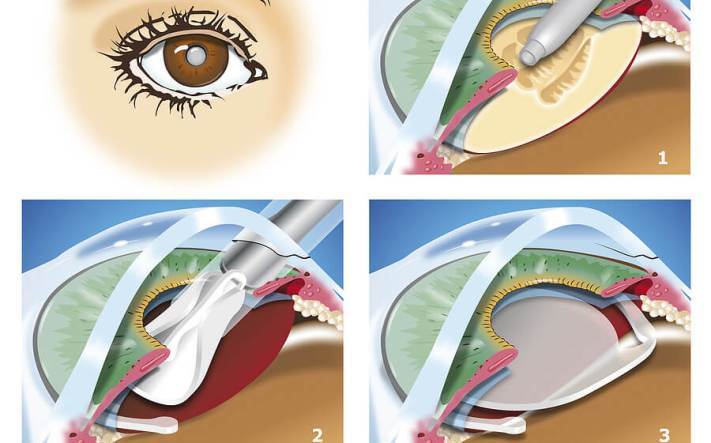 Не стоит пугаться болезненных симптомов, обычно они исчезают через 7 дней.
Не стоит пугаться болезненных симптомов, обычно они исчезают через 7 дней.
К нормальным симптомам в этот период относятся:
- незначительная боль в глазу и области вокруг него;
- зуд прооперированной области;
- мутность зрения;
- чувство постороннего тела в глазу;
- ощущение песка в глазу;
- несильная головная боль.
Не нужно тереть глаз, неприятные симптомы следует перетерпеть. Если дискомфорт ощутим, то можно принять ибупрофен, парацетамол. Если сильно болит голова после операции или появляется острая боль в прооперированном глазу, то нужно обратиться к врачу.
Риски и осложнения
Операция по замене хрусталика обычно проходит без осложнений. Риски офтальмолог выявляет на стадии подготовки, а в первые часы после процедуры оценивает возможность осложнений. В дальнейшем пациент должен внимательно наблюдать за своим состоянием и обратиться в поликлинику при ухудшении состояния.
Возможные послеоперационные риски:
- кровотечения после операции;
- занесение инфекции;
- повышение внутриглазного давления;
- отек;
- вторичная катаракта.

Профилактические осмотры помогут выявить развитие возможных осложнений на ранней стадии.
При соблюдении предписаний врача реабилитационный период проходит без осложнений, а зрение скоро восстанавливается. Операция по замене хрусталика – одна из наиболее безопасных. Благодаря современным методикам, риск сводится к минимуму. А в послеоперационный срок многое зависит от поведения пациента. Нужно соблюдать все предписания, не делать то, что запрещено, избегать нагрузок.
Катаракта
КАТАРАКТА — помутнение хрусталика глаза (прозрачной линзы внутри глаза). Заболевание приводит к ухудшению зрения. Почти половина населения земного шара старше 40 лет страдает от этого недуга. Люди, имеющие катаракту, видят окружающие их предметы как через запотевшее стекло. Чаще всего катаракта развивается медленно и не очень ухудшает зрение на ранней стадии. Но со временем катаракта может привести к значительной или полной потере зрения.
youtube.com/embed/6qwdXMaa5rk» title=»YouTube video player» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»>Возможные признаки катаракты
- Потеря четкости изображения
- Размытость контуров предметов
- Двоение изображения
При начальной катаракте помогают более яркое освещение или сильные очки. Но если нарушение зрения мешает вашей обычной деятельности, возможно, потребуется операция по удалению катаракты.
Современные хирургические методы по удалению катаракты – безопасная и эффективная процедура.
Оперативное вмешательство как правило выполняется в амбулаторных условиях под местной анестезией (капельной).
Ежегодно тысячам пациентов проводятся операции по удалению катаракты, и они снова радуются краскам окружающего мира.
Симптомы катаракты
- Дымчатое, размытое или тусклое зрение
- Ухудшение зрения в ночное время
- Видимые «ореолы» вокруг источников света
- Необходимость часто менять очки из-за изменения зрения
- Выцветание или пожелтение цветов
- Двоение
Если катаракта находится на периферии хрусталика, то первоначально не происходит значимых изменений в зрении. Чем ближе к центру хрусталика находится помутнение, тем значительнее ухудшение зрения.
Чем ближе к центру хрусталика находится помутнение, тем значительнее ухудшение зрения.
Когда обратиться к врачу
Если вы почувствовали ухудшение зрения, двоение или размытость, обратитесь к офтальмологу.
Никакие капли не помогают избавиться от катаракты. Единственный способ лечения катаракты – это операция.
Не ждите созревания катаракты.
Причины катаракты
Причиной возникновения катаракты может быть травма, нарушение питания тканей глаза, связанное с возрастом, лучевое воздействие, диабет, некоторые заболевания глаз (например, глаукома) или наследственные особенности организма, обменные нарушения.
Возрастная катаракта встречается чаще всего. В результате старения организма увеличивается плотность хрусталика и он мутнеет. Такая катаракта может возникнуть уже в возрасте 45-50 лет.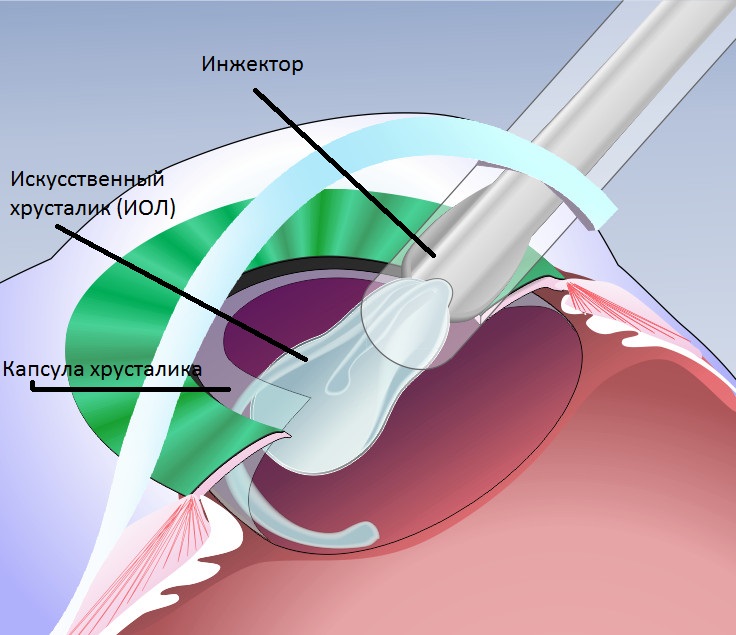
Врожденная катаракта развивается в детском возрасте и связана с наследственной патологией (25-33%) или патологией хрусталика, возникшей при внутриутробном развитии эмбриона.
Травматическая катаракта может возникнуть в любом возрасте. Сильный удар, порез, прокол, термический или химический ожог могут привести к помутнению хрусталика.
Диабетическая катаракта возникает как осложнение сахарного диабета. Она характеризуется быстрым развитием помутнения в хрусталиках обоих глаз.
Факторы риска
Факторы, которые повышают риск развития катаракты:
- Пожилой возраст
- Диабет
- Чрезмерное употребление алкоголя
- Чрезмерное пребывание на солнце
- Воздействие ионизирующего излучения
- Наличие катаракты у членов семьи
- Ожирение
- Предыдущая травмы глаз или воспаление
- Предыдущая хирургии глаза
- Длительное применение кортикостероидов
- Курение
Диагностика катаракты
В «Микрохирургии глаза» имени академика С. Н. Федорова проводится комплексное обследование на высокоточном диагностическом оборудовании. Проводятся рефрактометрия и кератометрия, определяется острота зрения, внутриглазное давление, проводится ультразвуковое исследование, исследуется поле зрения. При необходимости производится подсчет эндотелиальных клеток. По результатам обследования производится расчет оптической силы искусственного хрусталика.
Н. Федорова проводится комплексное обследование на высокоточном диагностическом оборудовании. Проводятся рефрактометрия и кератометрия, определяется острота зрения, внутриглазное давление, проводится ультразвуковое исследование, исследуется поле зрения. При необходимости производится подсчет эндотелиальных клеток. По результатам обследования производится расчет оптической силы искусственного хрусталика.
Все исследования — оперативные и совершенно безболезненные.
Лечение катаракты
Единственным эффективным методом лечения катаракты глаза является операция. Никакими каплями или другими лекарственными средствами невозможно избавится от катаракты.
Когда делать операцию по поводу катаракты?
Большинство офтальмологов предлагают проводить хирургическое лечение катаракты тогда, когда она начинает отрицательно влиять на качество Вашей жизни, мешает работать и выполнять ежедневные действия, такие как чтение, просмотр телевизора, работу на компьютере или вождение автомобиля.
Современные методики хирургии катаракты с помощью лазера или ультразвука позволяют оперировать катаракту на ранних стадиях, не дожидаясь ее созревания. При отсрочке операции необходимо чаще посещать офтальмолога, проверять зрение, внутриглазное давление и состояние хрусталика, иначе это может привести к серьезным осложнениям.
Как проходит операция по удалению катаракты?
Хирургия катаракты включает удаление мутного хрусталика и замену его на прозрачный искусственный хрусталик. Искусственный хрусталик называется интраокулярной линзой, он позиционируется в том же месте, что и ваш естественный хрусталик и становится неотъемлемой частью вашего глаза.
В редких случаях из-за наличия других глазных и общих заболеваний имплантация искусственного хрусталика невозможна. В таких ситуациях, после удаления катаракты, зрение может быть скорректировано с помощью очков или контактных линз.
Хирургия катаракты может проводиться на амбулаторной основе, которая означает, что вы не должны оставаться в стационаре после операции.
Бесшовная хирургия катаракты
Мы предлагает своим пациентам наименее травматичную, бесшовную хирургию катаракты, в том числе с помощью ультразвука и лазера. Удаление помутневшего хрусталика проводят через сверхмалый разрез. После завершения операции на него не надо накладывать швы.
Преимущества бесшовных операций:
- Безопасность и безболезненность;
- Быстрая реабилитация;
- Отсутствие ограничений зрительных нагрузок;
- Достижение высокой остроты зрения в короткие сроки;
- Уменьшение послеоперационного астигматизма;
- Отсутствие необходимости удалять швы через 6 мес. после основной операции.
Если Вы ведете активный образ жизни и дорожите своим временем, бесшовная хирургия — Ваш выбор!
Методы бесшовной хирургии катаракты
Хирургия катаракты с использованием фемтосекундного лазера — новый этап в применении роботизированной технологии удаления катаракты и имплантации искусственного хрусталика. Хирург в данном случае только задает программу работы лазера, который с недостижимой для традиционной хирургии точностью создает отверстие в передней капсуле хрусталика пациента, что обеспечивает в последующем правильное и надежное положение искусственного хрусталика внутри глаза.
Хирург в данном случае только задает программу работы лазера, который с недостижимой для традиционной хирургии точностью создает отверстие в передней капсуле хрусталика пациента, что обеспечивает в последующем правильное и надежное положение искусственного хрусталика внутри глаза.
Кроме того, разделение мутного ядра на фрагменты позволяет на втором этапе операции уменьшить дозу ультразвука и тем самым сделать операцию более безопасной.
В «Микрохирургии глаза» имени академика С.Н. Федорова впервые в Санкт-Петербурге и на Северо-Западе России внедрен в практику хирургии катаракты современный новейший фемтосекундный лазер Victus (Германия). Впервые в мире стало возможным выполнять все этапы операции по поводу катаракты только с помощью лазерного излучения благодаря комбинации фемтосекундного лазера и созданного в МНТК под руководством академика С.Н.Федорова лазерного прибора для удаления мутного хрусталика.
Ультразвуковая факоэмульсификация — удаление мутного хрусталика с помощью ультразвука – является золотым стандартом хирургического лечения катаракты глаза. Операционная клиники оснащена современными факоэмульсификаторами ведущих фирм-производителей медицинской техники – Alcon, Bausch&Lomb, AMO. Операция проводится высококлассными офтальмохирургами клиники, имеющими самый большой опыт в России.
Операционная клиники оснащена современными факоэмульсификаторами ведущих фирм-производителей медицинской техники – Alcon, Bausch&Lomb, AMO. Операция проводится высококлассными офтальмохирургами клиники, имеющими самый большой опыт в России.
Интраокулярная линза (искусственный хрусталик
Самый удобный, надежный и эффективный способ восстановления зрения после удаления катаракты — это имплантация искусственного хрусталика (интраокулярной линзы).
Интраокулярная линза по свойствам сходна с естественным хрусталиком. Она очень надежна и может простоять в глазу всю жизнь.
В клинике имеется широкий выбор искусственных хрусталиков различных отечественных и зарубежных производителей.
Мультифокальные (аккомодирующие) линзы позволяют хорошо видеть как на ближнем, так и на дальнем расстоянии.
Торические линзы необходимы тем пациентам, у которых имеется роговичный астигматизм.
Линзы с желтым фильтром защищают сетчатку от ультрафиолетового и опасной части синего спектра света.
Для получения лучшего результата операции, обсудите вопрос о виде искусственного хрусталика с офтальмохирургом!
Расчет интраокулярных линз
Правильно рассчитать искусственный хрусталик глаза очень важно. От этого зависит, какую остроту зрения приобретет прооперированный пациент. Расчет оптической силы интраокулярной линзы (ИОЛ) наряду с качественным выполнением операции обеспечивает высокий результат хирургического лечения патологий.
В Санкт-Петербургском филиале проводится детальная диагностика зрения при помощи целого комплекса самого современного компьютеризированного оборудования, что в свою очередь дает возможность получить объективную и полную картину состояния зрения пациента.
Послеоперационный период
Зрение после операции по замене хрусталика улучшается сразу после операции, полное восстановление может занять от 1 до 1. 5 месяцев.
5 месяцев.
После амбулаторной операции вы проведете в клинике 1-3 часа под медицинским наблюдением, а затем сможете поехать домой. Будет хорошо, если родные или близкие помогут Вам добраться до дома.
Если вы госпитализировались в стационар, выписка происходит в зависимости от состояния глаза после операции, по рекомендации лечащего врача. Обычно пациенты находятся в стационаре 1-3 дня, но срок госпитализации может быть увеличен по медицинским показаниям.
Обычно мы назначаем 1-2 посещения пациента после операции, дальнейшее наблюдение проводится по месту жительства.
Вторичная катаракта
У некоторых пациентов через 1-2 года после операции по поводу катаракты наблюдается затуманивание и снижение зрения вследствие помутнения капсулы хрусталика. Данное состояние называется вторичной катарактой.
Если после операции по замене хрусталика вы заметили ухудшение зрения, обратитесь к своему офтальмологу по месту жительства для установления причины такого ухудшения.
В Санкт-Петербургском Филиале МНТК «Микрохирургия глаза» вторичная катаракта легко устраняется с помощью одного сеанса лазерного воздействия специальным импульсным лазером. Манипуляция выполняется амбулаторно и практически гарантирует восстановление зрения.
Как правильно закапывать глазные капли
После операции вам будет необходимо закапывать противовоспалительные глазные капли по схеме, рекомендованной офтальмохирургом.
Чтобы закапать капли правильно:
- тщательно вымойте и вытрите чистым полотенцем руки;
- примите удобное положение;
- приподнимите голову и посмотрите наверх;
- оттяните нижнее веко и закапайте 1-2 капли, не касаясь пипеткой век и ресниц;
- если назначены несколько видов капель, применяйте их с интервалом 20-30 секунд (если врач не рекомендовал другое).
Советы для скорейшего выздоровления
В течение 1 месяца после операции по поводу катаракты:
- не трите оперированный глаз, не нажимайте на него;
- при приеме душа, следите, чтобы вода и мыльная пена не попадала в глаз, после душа закапайте противовоспалительные капли;
- на улице пользуйтесь солнцезащитными очками;
- старайтесь не подвергать глаз резким перепадам температуры, воздержитесь от посещения бани, бассейна;
- не поднимайте тяжести;
- не работайте внаклонку.

Желаем скорейшего выздоровления и прекрасного зрения на долгие годы!
Хирургия катаракты — клиника Майо
Обзор
Хирургия катаракты — это процедура удаления хрусталика глаза и, в большинстве случаев, замены его искусственным хрусталиком. В норме хрусталик вашего глаза чистый. Катаракта вызывает помутнение хрусталика, что в конечном итоге влияет на ваше зрение.
Операция по удалению катаракты проводится глазным врачом (офтальмологом) в амбулаторных условиях, что означает, что вам не нужно оставаться в больнице после операции. Хирургия катаракты очень распространена и, как правило, является безопасной процедурой.
Товары и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Книга: Руководство клиники Мэйо по улучшению зрения
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — электронное издание
Почему это делается
Как катаракта влияет на ваше зрение
Как катаракта влияет на ваше зрение
Нормальное зрение (слева) становится нечетким по мере формирования катаракты (справа).
Хирургия катаракты проводится для лечения катаракты. Катаракта может вызвать размытое зрение и усилить блики от света. Если катаракта мешает вам заниматься обычной деятельностью, врач может предложить операцию по удалению катаракты.
Когда катаракта мешает лечению другой проблемы с глазами, может быть рекомендована операция по удалению катаракты. Например, врачи могут порекомендовать операцию по удалению катаракты, если из-за катаракты окулисту сложно осмотреть заднюю часть глаза для наблюдения или лечения других проблем со зрением, таких как возрастная дегенерация желтого пятна или диабетическая ретинопатия.
В большинстве случаев ожидание операции по удалению катаракты не повредит вашему глазу, поэтому у вас есть время подумать о возможных вариантах. Если ваше зрение все еще достаточно хорошее, вам может не понадобиться операция по удалению катаракты в течение многих лет, если вообще понадобится.
При рассмотрении вопроса об операции по удалению катаракты имейте в виду следующие вопросы:
- Вы можете безопасно выполнять свою работу и водить машину?
- У вас есть проблемы с чтением или просмотром телевизора?
- Вам трудно готовить, делать покупки, работать во дворе, подниматься по лестнице или принимать лекарства?
- Влияют ли проблемы со зрением на ваш уровень независимости?
- Яркий свет мешает видеть?
Записаться на прием в Mayo Clinic
Из клиники Майо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной медицинской информации, мы будем рассматривать всю эту информацию как информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на ссылка для отписки в письме.
Риски
Осложнения после операции по удалению катаракты встречаются редко, и большинство из них можно успешно лечить.
Риски операции по удалению катаракты включают:
- Воспаление
- Инфекция
- Кровотечение
- Отек
- Опущенное веко
- Вывих искусственного хрусталика
- Отслойка сетчатки
- Глаукома
- Вторичная катаракта
- Потеря зрения
Риск осложнений выше, если у вас другое глазное заболевание или серьезное заболевание. Иногда операция по удалению катаракты не может улучшить зрение из-за основного повреждения глаз от других состояний, таких как глаукома или дегенерация желтого пятна. Если возможно, может быть полезно оценить и вылечить другие проблемы со зрением, прежде чем принимать решение об операции по удалению катаракты.
Как вы готовитесь
Продукты питания и лекарства
Вам могут запретить есть и пить за 12 часов до операции по удалению катаракты. Ваш врач может также посоветовать вам временно прекратить прием любых лекарств, которые могут увеличить риск кровотечения во время процедуры. Сообщите своему врачу, если вы принимаете какие-либо лекарства от проблем с предстательной железой, так как некоторые из этих препаратов могут помешать операции по удалению катаракты.
Сообщите своему врачу, если вы принимаете какие-либо лекарства от проблем с предстательной железой, так как некоторые из этих препаратов могут помешать операции по удалению катаракты.
Глазные капли с антибиотиком могут быть назначены для использования за один или два дня до операции.
Другие меры предосторожности
Обычно вы можете отправиться домой в день операции, но вы не сможете водить машину, поэтому договоритесь о том, чтобы вас отвезли домой. При необходимости также организуйте помощь по дому, потому что ваш врач может ограничить такие действия, как наклоны и поднятие тяжестей, примерно через неделю после операции.
Что вы можете ожидать
Перед процедурой
Примерно за неделю до операции ваш врач проводит безболезненное ультразвуковое исследование, чтобы измерить размер и форму вашего глаза. Это помогает определить правильный тип имплантата линзы (интраокулярная линза или ИОЛ).
Почти всем, кто перенес операцию по удалению катаракты, ИОЛ s. Эти линзы улучшают ваше зрение, фокусируя свет на задней части глаза. Вы не сможете увидеть или почувствовать линзу. Он не требует ухода и становится постоянной частью вашего глаза.
Эти линзы улучшают ваше зрение, фокусируя свет на задней части глаза. Вы не сможете увидеть или почувствовать линзу. Он не требует ухода и становится постоянной частью вашего глаза.
Доступны различные ИОЛ с различными функциями. Перед операцией вы и ваш глазной врач обсудите, какой тип ИОЛ может лучше всего подойти вам и вашему образу жизни. Стоимость также может быть фактором, поскольку страховые компании могут платить не за все типы линз.
ИОЛ изготавливаются из пластика, акрила или силикона. Некоторые ИОЛ и блокируют ультрафиолетовый свет. Некоторые ИОЛ изготовлены из жесткого пластика и имплантированы через разрез, для закрытия которого требуется несколько стежков (швов).
Однако многие ИОЛ являются гибкими, что позволяет делать меньший разрез, который требует небольшого количества швов или вообще не требует их. Хирург складывает этот тип линзы и вставляет ее в пустую капсулу, где раньше была естественная линза. Оказавшись внутри глаза, свернутая ИОЛ разворачивается, заполняя пустую капсулу.
Хирург складывает этот тип линзы и вставляет ее в пустую капсулу, где раньше была естественная линза. Оказавшись внутри глаза, свернутая ИОЛ разворачивается, заполняя пустую капсулу.
Доступны следующие типы объективов:
- Монофокальный с фиксированным фокусным расстоянием. Этот тип линз имеет одиночную силу фокусировки для зрения вдаль. Чтение, как правило, требует использования очков для чтения.
- Монофокальный объектив с аккомодационной фокусировкой. Хотя эти линзы имеют только одну силу фокусировки, они могут реагировать на движения глазных мышц и смещать фокус на близкие или удаленные объекты.
- Мультифокальный. Эти линзы аналогичны очкам с бифокальными или прогрессивными линзами. Различные области линзы имеют разную силу фокусировки, что позволяет видеть вблизи, на среднем и далеком расстоянии.
- Коррекция астигматизма (торическая).
 Если у вас выраженный астигматизм, торическая линза может помочь исправить ваше зрение.
Если у вас выраженный астигматизм, торическая линза может помочь исправить ваше зрение.
Обсудите преимущества и риски различных типов ИОЛ с вашим глазным хирургом, чтобы определить, что лучше для вас.
Во время процедуры
Хирургия катаракты
Хирургия катаракты
Во время факоэмульсификации — наиболее распространенного типа хирургии катаракты — быстро вибрирующий наконечник ультразвукового датчика эмульгирует и помогает разрушить катаракту, которую хирург затем отсасывает (вверху ). Внешний корпус катаракты (капсула хрусталика) обычно остается на месте. После удаления эмульгированного материала хирург вставляет линзу в пустое пространство внутри капсулы, где раньше находилась естественная линза (внизу).
Операция по удалению катаракты, обычно амбулаторная процедура, занимает час или меньше.
Сначала врач закапает вам глазные капли, чтобы расширить зрачок. Вам введут местные анестетики, чтобы обезболить область, и вам могут дать успокоительное, чтобы помочь вам расслабиться. Если вам дали успокоительное, вы можете оставаться в сознании, но сонным во время операции.
Вам введут местные анестетики, чтобы обезболить область, и вам могут дать успокоительное, чтобы помочь вам расслабиться. Если вам дали успокоительное, вы можете оставаться в сознании, но сонным во время операции.
Во время операции по удалению катаракты помутневший хрусталик удаляют и обычно имплантируют прозрачный искусственный хрусталик. Однако в некоторых случаях катаракту можно удалить без имплантации искусственного хрусталика.
Хирургические методы, используемые для удаления катаракты, включают:
Использование ультразвукового датчика для разрушения линзы для ее удаления. Во время процедуры, называемой факоэмульсификацией (fak-o-e-mul-sih-fih-KAY-shun), хирург делает крошечный разрез в передней части глаза (роговица) и вводит тонкий, как игла, зонд в вещество хрусталика, где образовалась катаракта.
Затем ваш хирург использует зонд, который передает ультразвуковые волны, чтобы разрушить (эмульгировать) катаракту и отсосать фрагменты.
 Сама задняя часть вашего хрусталика (капсула хрусталика) остается нетронутой, чтобы служить местом для отдыха искусственного хрусталика. Швы могут быть использованы для закрытия крошечного разреза в роговице по завершении процедуры.
Сама задняя часть вашего хрусталика (капсула хрусталика) остается нетронутой, чтобы служить местом для отдыха искусственного хрусталика. Швы могут быть использованы для закрытия крошечного разреза в роговице по завершении процедуры.Разрез глаза и удаление хрусталика за одно целое. Менее часто используемая процедура, называемая экстракапсулярной экстракцией катаракты, требует большего разреза, чем при факоэмульсификации. Через этот более крупный разрез ваш хирург использует хирургические инструменты для удаления передней капсулы хрусталика и помутневшего хрусталика, содержащего катаракту. Самая задняя капсула вашего хрусталика остается на месте, чтобы служить местом для отдыха искусственного хрусталика.
Эта процедура может быть выполнена, если у вас есть определенные глазные осложнения. При большем разрезе требуются швы.
После удаления катаракты с помощью факоэмульсификации или экстракапсулярной экстракции искусственный хрусталик имплантируют в пустую капсулу хрусталика.
После процедуры
После операции по удалению катаракты ваше зрение начнет улучшаться в течение нескольких дней. Сначала ваше зрение может быть размытым, пока ваш глаз заживает и приспосабливается.
После операции цвета могут казаться ярче, потому что вы смотрите через новую прозрачную линзу. Катаракта обычно имеет желтый или коричневый оттенок перед операцией, приглушая цвет.
Обычно вы посещаете своего офтальмолога через день или два после операции, на следующей неделе и снова примерно через месяц, чтобы контролировать заживление.
Зуд и легкий дискомфорт в течение нескольких дней после операции — это нормально. Избегайте трения или нажатия на глаза.
Ваш врач может попросить вас надеть повязку на глаз или защитный экран в день операции. Ваш врач также может порекомендовать носить повязку на глаз в течение нескольких дней после операции и защитный экран, когда вы спите в период восстановления.
Ваш врач может прописать глазные капли или другие лекарства для предотвращения инфекции, уменьшения воспаления и контроля внутриглазного давления. Иногда эти лекарства могут быть введены в глаз во время операции.
Иногда эти лекарства могут быть введены в глаз во время операции.
Через пару дней большая часть неприятных ощущений должна исчезнуть. Часто полное заживление происходит в течение восьми недель.
Немедленно обратитесь к врачу, если вы испытываете что-либо из следующего:
- Потеря зрения
- Боль, которая не проходит, несмотря на прием безрецептурных обезболивающих
- Повышенное покраснение глаз
- Отек век
- Световые вспышки или множественные новые точки (мушки) перед глазами
Большинству людей после операции по удалению катаракты по крайней мере иногда нужны очки. Ваш врач сообщит вам, когда ваши глаза достаточно заживут, чтобы вы могли получить окончательный рецепт на очки. Обычно это от одного до трех месяцев после операции.
Если у вас катаракта обоих глаз, врач обычно назначает вторую операцию после заживления первого глаза.
Результаты
Хирургия катаракты успешно восстанавливает зрение у большинства людей, прошедших эту процедуру.
У людей, перенесших операцию по удалению катаракты, может развиться вторичная катаракта. Медицинский термин для этого распространенного осложнения известен как помутнение задней капсулы ( PCO ). Это происходит, когда задняя часть капсулы хрусталика — часть хрусталика, которая не была удалена во время операции и которая теперь поддерживает имплантат хрусталика, — становится мутной и ухудшает ваше зрение.
PCO лечится с помощью безболезненной пятиминутной амбулаторной процедуры, называемой иттрий-алюминиево-гранатовой ( YAG ) лазерной капсулотомией. При лазерной капсулотомии YAG лазерный луч используется для создания небольшого отверстия в помутневшей капсуле, чтобы обеспечить свободный путь, по которому может проходить свет.
После процедуры вы обычно остаетесь в кабинете врача около часа, чтобы убедиться, что ваше глазное давление не повышается. Другие осложнения встречаются редко, но могут включать повышение внутриглазного давления и отслоение сетчатки.
Другие осложнения встречаются редко, но могут включать повышение внутриглазного давления и отслоение сетчатки.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Операция по удалению хрусталика дает надежду на лечение ранней глаукомы
Это простое краткое изложение оригинальной научной статьи лучший выбор для некоторых людей с одним типом глаукомы, чем лазерное лечение.
Глаукома — это группа заболеваний глаз, которые повреждают зрительный нерв и в конечном итоге приводят к слепоте. Обычно внутриглазное давление повышено, и повреждение нервов можно контролировать путем снижения давления.
Исследователи случайным образом распределили 419 человек с недавно диагностированной первичной закрытоугольной глаукомой для лечения лазером, которое является обычным лечением, или для удаления хрусталика хирургическим путем. Через 36 месяцев у тех, у кого была экстракция хрусталика, было несколько более низкое глазное давление и более высокие баллы по опроснику здоровья, хотя разница имела сомнительное клиническое значение. Однако они с меньшей вероятностью нуждались в дальнейшем лечении, кроме глазных капель.
Через 36 месяцев у тех, у кого была экстракция хрусталика, было несколько более низкое глазное давление и более высокие баллы по опроснику здоровья, хотя разница имела сомнительное клиническое значение. Однако они с меньшей вероятностью нуждались в дальнейшем лечении, кроме глазных капель.
Одного испытания недостаточно, чтобы изменить практику, но его результаты могут стать началом доказательной базы для извлечения хрусталика в качестве экономически эффективного лечения первой линии для людей с первичной закрытоугольной глаукомой.
Зачем было нужно это исследование?
Глаукома поражает 2% людей в возрасте 40 лет и старше в Великобритании. Управление осуществляется на протяжении всей жизни, и это дорого обходится Национальной службе здравоохранения и отдельным лицам. На глаукому приходится 10% регистраций слепоты в Великобритании. Наиболее распространенным типом является «открытоугольная» глаукома, которая обычно вызывает медленную потерю зрения. Закрытоугольная глаукома встречается реже, но может вызвать быструю потерю зрения и с большей вероятностью привести к слепоте.
Первичная закрытоугольная глаукома возникает, когда жидкость не может выйти из глаза. Обычно это лечится с помощью лазерной периферической иридотомии, которая открывает части глаза, что способствует дренированию жидкости.
Удаление хрусталика обычно проводят людям, у которых также есть катаракта. Но возрастной рост нормального хрусталика также может способствовать повышению давления при первичной закрытоугольной глаукоме.
Исследователи не обнаружили испытаний, оценивающих удаление хрусталика в качестве первой терапии этого типа глаукомы у людей без катаракты. Это исследование было направлено на оценку безопасности, стоимости и эффективности по сравнению со стандартным лечением.
Что дало это исследование?
В этом рандомизированном контролируемом исследовании EAGLE приняли участие 419 человек из 30 больниц, 22 из которых находятся в Великобритании, а остальные — в Австралии, Китае и Восточной Азии.
Исследователи привлекли взрослых старше 50 лет, у которых недавно была диагностирована первичная закрытоугольная глаукома или ее предвестник первичной закрытоугольной глаукомы. Ни у кого из них не было катаракты или предыдущей операции на глазах.
Ни у кого из них не было катаракты или предыдущей операции на глазах.
Исследователи случайным образом распределили 208 человек на операцию по извлечению прозрачного хрусталика и 211 на стандартную лазерную периферическую иридотомию с последующим применением глазных капель. Они измерили результаты через 36 месяцев, сравнив внутриглазное давление, общее состояние здоровья и экономическую эффективность.
Результаты этого крупного многоцентрового исследования, вероятно, будут надежными, хотя хирурги и пациенты знали, какие процедуры проводились, что вносило некоторую предвзятость. Однако оценка результатов была объективной.
Что он нашел?
Все измерения проводились через 36 месяцев после процедур.
- Среднее глазное давление после удаления хрусталика составило 16,6 мм рт. ст. по сравнению с 17,9 мм рт. ст. при лазерной терапии, на 1,18 мм рт. ст. ниже (95% доверительный интервал [ДИ] -1,9).9 до -0,38). Целевое глазное давление составляло от 15 до 20 мм рт.
 ст., поэтому маловероятно, что эта небольшая разница будет иметь клиническое значение.
ст., поэтому маловероятно, что эта небольшая разница будет иметь клиническое значение. - Согласно европейскому опроснику качества жизни-5 измерений (диапазон от 0 до 1, где 1 означает отличное здоровье), у пациентов с удалением хрусталика средний балл был немного выше 0,870, по сравнению с 0,838 для лазерного лечения, разница 0,054 (95% ДИ от 0,015 до 0,088).
- Люди, перенесшие удаление хрусталика, реже получали последующее лечение. Один человек в группе вмешательства и 24 человека в группе лазерного лечения нуждались в дальнейшем хирургическом вмешательстве. Лекарства для контроля внутриглазного давления потребовались у 21% людей, у которых была удалена линза, по сравнению с 61% у тех, кто прошел лазерное лечение, хотя большинству людей в каждой группе требовались глазные капли.
- Анализ затрат, основанный на опросе 179 участников в британских центрах, показал, что дополнительный коэффициент эффективности затрат составляет 14 284 фунтов стерлингов на каждый год жизни с поправкой на качество для удаления хрусталика.
 Вероятность того, что извлечение линзы будет рентабельным, при обычной пороговой отметке в 20 000 фунтов стерлингов в Национальной службе здравоохранения Великобритании составляла 67%.
Вероятность того, что извлечение линзы будет рентабельным, при обычной пороговой отметке в 20 000 фунтов стерлингов в Национальной службе здравоохранения Великобритании составляла 67%. - Трем пациентам, перенесшим экстракцию хрусталика, и одному пациенту, перенесшему лазерное лечение, потребовалась дополнительная операция для лечения осложнений. Исследователи говорят, что операция по удалению «может быть связана с серьезными интраоперационными и послеоперационными осложнениями».
Что говорится в текущем руководстве по этому вопросу?
Королевский колледж офтальмологов рекомендует лазерную периферическую иридотомию при первичной закрытоугольной глаукоме. Удаление хрусталика является альтернативой при наличии сопутствующей катаракты, но они сообщают, что сначала может потребоваться иридотомия, чтобы предотвратить закрытие острого угла во время операции.
Каковы последствия?
Это высококачественное исследование предполагает, что экстракция хрусталика может быть полезным вариантом лечения первичной закрытоугольной глаукомы. Большая часть пользы исходит от того, что не требуется последующее лечение. Это также делает лечение рентабельным, хотя первоначальные затраты на удаление хрусталика выше.
Большая часть пользы исходит от того, что не требуется последующее лечение. Это также делает лечение рентабельным, хотя первоначальные затраты на удаление хрусталика выше.
Одного этого исследования, вероятно, недостаточно, чтобы изменить существующую практику. Специалисты-офтальмологи могут предложить удаление хрусталика подходящим пациентам на индивидуальной основе, но должны убедиться, что они осведомлены о потенциальных рисках. Клиницисты могли бы записывать данные о дальнейшем лечении с извлечением хрусталика, чтобы создать более надежную доказательную базу.
Цитирование и финансирование
Azuara-Blanco A, Burr J, Ramsay C, et al; Учебная группа ОРЕЛ. Эффективность ранней экстракции хрусталика для лечения первичной закрытоугольной глаукомы (EAGLE): рандомизированное контролируемое исследование. Ланцет. 2016;388(10052):1389-97.
Это исследование финансировалось Советом медицинских исследований. Один из исследователей поддерживается за счет заработной платы от Национального института исследований в области здравоохранения через грант Центру биомедицинских исследований в глазной больнице Мурфилдс и Институту офтальмологии UCL.



