У умирающего человека какое давление: На исходе жизни: чего ожидать вам и вашим родным
И смерть отступила | Наука и жизнь
Жизнь этой женщины висела на волоске. После родов у нее развилось тяжелое шоковое состояние, артериальное давление упало до нуля, исчез пульс.
Дефибриллятор. С его помощью налаживают работу оживающего сердца.
Профессор В. А. Неговский о операционной. Идет опыт по оживлению опезьяны и условиях гипотермии.
В ампулу налита кровь. Все готово для введения ее в артерию.
Научный сотрудник лаборатории В. И. Соболева с собакой Цыган, перенесшей двухчасовую клиническую смерть в условиях гипотермии.
‹
›
Открыть в полном размере
Буран усиливался. Мелкие колючие снежники слепили глаза. Ледяной ветер обрывал дыхание… Окоченевшие пальцы уже не держали инструмента. Нет, два часа потеряны, кажется, напрасно: повреждение не исправишь, мотор трактора заглох окончательно, а силы иссякли! Надо возвращаться в совхоз. Он недалеко — всего каких-нибудь десять километров…
И Владимир пошел. Падал в сугробы, поднимался, опять падал.
…Утром 26 марта 1960 года рабочие целинного совхоза «Ярославский», Актюбинском области, нашли своего товарища, тракториста Владимира Харина, в снегу, в большом сугробе. Все говорило за то, что он мертв. Ноги, согнутые в коленях, не разгибались. Замерзшие руки сжаты в кулаки. Окоченевшее тело, когда его положили в машину, издало глухой деревянный звук. Глаза, покрытые прозрачно-ледяной пленкой, напоминали стеклянные протезы…
Тело Харина отвезли в больницу совхоза. Чтобы не повредить окоченевшие ткани, главный врач больницы Павел Степанович Абрамян прежде всего разрезал одежду Владимира. Сомнении не было. Сердце не билось. Дыхание отсутствовало. Зрачки не реагировали на свет. Но цвет тела… Он не мертвенно-бледен, как бывает у мертвых. Тело Владимира багрово-синее, и на нем нет характерных трупных пятен.
Павел Степанович просит всех — и врачей и сестер больницы — помочь ему. Ноги Владимира помещают в таз с теплой водой, чтобы расширить сосуды. Руки и тело беспрерывно протирают спиртом. В мышцу сердца введен адреналин — медикамент, возбуждающий сердечную деятельность. Павел Степанович начинает артериальное нагнетание крови, а когда ткани стали мягче, приступает к искусственному дыханию.
Через сорок минут тело Владимира стало оживать.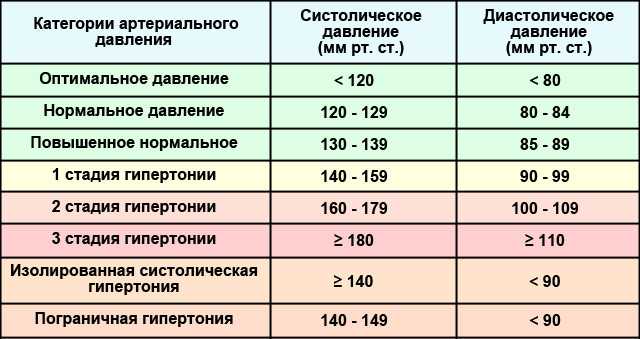 Потеплела кожа, появился слабый, едва ощутимый пульс. В руках у врачей тоненькая ниточка жизни. Она легко может оборваться. И больной опять станет только телом, телом уже умершего человека.
Потеплела кожа, появился слабый, едва ощутимый пульс. В руках у врачей тоненькая ниточка жизни. Она легко может оборваться. И больной опять станет только телом, телом уже умершего человека.
Вновь делают переливание крови. Больного укладывают в стерильную постель, согревают грелками. В одиннадцать часов вечера, через двенадцать часов после того, как Владимира доставили в больницу, он пришел в сознание, ответил на вопросы врача. Выходило, что пролежал он в снегу около трех часов.
Владимиру Харину пришлось пробыть в больнице несколько месяцев. И все это время врачи упорно боролись за его жизнь, которую они отвоевали у смерти… Сейчас Владимир Харин здоров и вполне трудоспособен.
А могло ли все это так счастливо окончиться, если бы случай с Хариным произошел не в марте прошлого года, а, скажем, лет пятьдесят — шестьдесят назад? Нет, тогда бы и в голову не пришло оживлять умершего. Проблема оживления организма стала развиваться по-настоящему, получила глубокую научную основу только в последние двадцать — тридцать лет.
Процессы возникновения, зарождения жизни, течение ее в нормальном состоянии и при болезни и, наконец, сама смерть изучены наукой уже довольно глубоко. А вот как угасает жизнь? Что происходит при этом в организме? Как задержать угасание? Как оживить умирающего? Ответить на эти вопросы раньше наука была не в состоянии.
- 1
- 2
- 3
- 4
- 5
- Следующая страница
«Я провожу последние мгновения с умирающими от коронавируса»: исповедь медсестры
Подпишитесь на нашу рассылку ”Контекст”: она поможет вам разобраться в событиях.
Автор фото, AFP
Подпись к фото,Врачам в реанимационном отделении часто приходится принимать нелегкие решения, в том числе — кого отключать от аппарата ИВЛ
Для многих пациентов с острой формой Covid-19 своевременное подключение к аппарату искусственной вентиляции легких (ИВЛ) — зачастую вопрос жизни и смерти.
Однако даже это устройство не гарантирует спасения, и медикам во всем мире приходится делать нелегкий выбор, отключая ИВЛ в тех случаях, когда надежды больше не остается.
«Отключать аппарат эмоционально очень тяжело и очень больно. Порой даже кажется, что я несу личную ответственность за чью-то смерть», — признается Хуанита Ниттла.
Хуанита родилась на юге Индии, но последние 16 лет работает в британской системе национального здравоохранения (NHS).
Она — старшая медсестра в отделении реанимации лондонской больницы Royal Free Hospital.
42-летняя Ниттла нередко оказывается в ситуациях, когда врачам не остается ничего другого, кроме как прекратить поддерживать жизнь пациента с помощью аппартов искусственной вентиляции легких (ИВЛ).
Для просмотра этого контента вам надо включить JavaScript или использовать другой браузер
Подпись к видео,Один день в реанимации Лондона
- «Девочки-неврологи плакали и шли в красную зону»: как работают врачи в московских Covid-больницах
- С мусорным мешком на голове.
 Рассказ врача, лечащего зараженных коронавирусом
Рассказ врача, лечащего зараженных коронавирусом - Аппараты ИВЛ для больных Covid-19 — что это такое и как они работают?
Автор фото, Getty Images
Подпись к фото,Аппараты ИВЛ помогают поддерживать дыхание тяжелобольных с диагнозом Covid-19
Воля умирающего
Как-то в начале апреля, когда Хуанита пришла на утреннюю смену, начальник отделения сообщил, что ей придется прервать лечение пациента с Covid-19.
Пациентом оказалась тоже медсестра, женщина в возрасте за 50. Хуаните пришлось объяснять ее дочери, в чем будет заключаться эта процедура.
«Я постаралась заверить девушку, что ее мама не испытывает боли и ощущает себя вполне комфортно, а также спросила, есть ли у больной какие-то последние пожелания, в том числе и религиозного характера».
- Кому жить, а кому умирать от Covid-19: британским врачам придется делать сложный выбор
- «Я не могла дышать, началась истерика»: рассказ пациентки из Беларуси, пережившей коронавирус в Британии
В палате реанимации койки стоят рядом друг с другом, и помимо умирающей пациентки Ниттлы там находились и другие больные, которые также были без сознания.
«Она лежала в боксе на восемь коек, там все — тяжелобольные. Я задернула занавеску и отключила звуковое оповещение у приборов».
Автор фото, Juanita Nittla
Подпись к фото,Медсестрам в отделении реанимации за смену редко удается даже присесть
Весь медперсонал в палате замер на несколько минут.
«Медсестры замолчали, ведь человеческое достоинство и комфорт пациентов — наша первоочередная задача», — говорит Ниттла.
Потом она поднесла телефонную трубку к уху больной и дала дочери возможность сказать прощальные слова матери.
«Для меня это был просто телефонный звонок, но для ее семьи он имел огромное значение. Конечно, они хотели бы иметь возможность сделать видеозвонок, но, к сожалению, в реанимации запрещено пользоваться мобильными телефонами».
ВЫКЛ.
По просьбе родственников умирающей Хуанита включила на компьютере выбранный ими музыкальный видеоклип, а потом отключила аппарат ИВЛ.
«Я сидела рядом и держала ее за руки, пока она не скончалась», — рассказывает медсестра.
Автор фото, Juanita Nittla
Подпись к фото,Многие больницы, в том числе и лондонская Royal Free, вынуждены были увеличить количество койкомест в отделениях реанимации
Решение о прекращении лечения и отключении от аппаратуры принимается группой медиков только после тщательной оценки состояния больного, его возраста, медицинской истории, реакции на курс лечения и шансов на выздоровление.
В случае с Ниттлой ее подопечная умерла через пять минут после отключения ИВЛ.
«Я видела как на мониторе стали мигать сигналы тревоги, а потом кардиограмма показала сплошную прямую линию на экране — сердце перестало биться».
Смерть в одиночестве
После этого медсестра отсоединила капельницы, подававшие в кровь больной седативные препараты.
При этом дочь пациентки, не зная о том, что происходит в палате, продолжала что-то говорить матери по телефону и читать молитвы. С тяжелым сердцем Ниттла вынуждена была взять трубку и сообщить, что все кончено.
С тяжелым сердцем Ниттла вынуждена была взять трубку и сообщить, что все кончено.
Автор фото, AFP
Подпись к фото,Многие пациенты больниц умирают в одиночестве, поскольку из-за карантина к ним не допускают родственников
Впрочем, по словам Хуаниты, со смертью больного ее обязанности не прекращаются.
«С помощью коллег я обмыла ее, завернула в белый саван и поместила тело в специальный мешок, но сперва нанесла на ее лоб изображение креста», — объясняет медсестра.
До эпидемии коронавируса родственники лично обсуждали с врачами процедуру прекращения терапии.
Прежде родным также разрешалось присутствовать в отделении реанимации при отключении поддерживающей жизнь аппаратуры. Однако в связи со сложившейся ситуацией в большинстве стран мира такая практика сейчас отменена.
«Горестно наблюдать, как люди умирают в одиночестве», — говорит Ниттла и признается, что, помогая умирающим, она сама лучше справляется с ситуацией.
Автор фото, Getty Images
Подпись к фото,В больницы продолжают прибывать все новые пациенты с коронавирусом
Нехватка коек
В связи с большим притоком пациентов реанимационное отделение больницы было расширено с 34 до 60 коек. Сейчас все они заняты.
В реанимации трудится целая армия из 175 медсестер.
«Обычно в реанимации соотношение один к одному, но сейчас на каждую медсестру приходится по трое больных. А если ситуация и дальше будет ухудшаться, то на каждую медсестру будет уже по шесть пациентов».
Автор фото, Juanita Nittla
У некоторых медсестер проявились симптомы коронавируса, и они ушли в самоизоляцию. Пришлось перепрофилировать медсестер других специальностей для работы в реанимации.
«Перед каждой сменой мы беремся за руки и говорим как мантру: «Пусть все будет хорошо». Мы присматриваем друг за другом, следим, чтобы все носили перчатки, маски и другие средства защиты», — говорит Ниттла.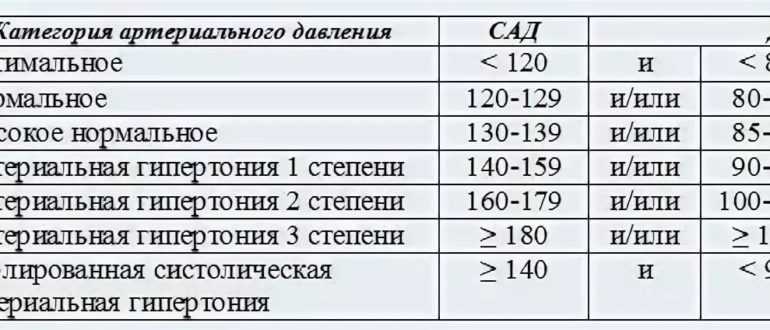
Автор фото, Juanita Nittla
Подпись к фото,Хуанита (в центре) с двумя коллегами в отделении реанимации
Пропустить Подкаст и продолжить чтение.
Подкаст
Что это было?
Мы быстро, просто и понятно объясняем, что случилось, почему это важно и что будет дальше.
эпизоды
Конец истории Подкаст
В больнице ощущается нехватка аппаратов ИВЛ, инфузионных насосов (для дозированного введения больным лекарств), кислородных баллонов и многих необходимых медикаментов.
К счастью, в Royal Free хватает средств индивидуальной защиты для всего персонала.
В отделении реанимации в среднем регистрируется одна смерть в день, это намного выше среднего уровня в период до пандемии.
«Это очень угнетает, — признается Ниттла, — У меня бывают ночные кошмары, я не могу заснуть, мне кажется, что я заражусь, я много общаюсь с коллегами, и все они боятся».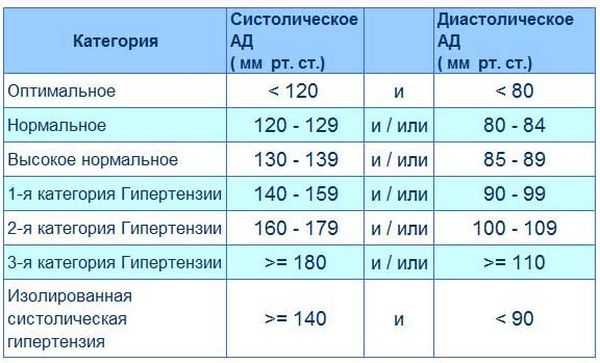
В прошлом году она несколько месяцев проболела туберкулезом и прекрасно знает, что возможности ее легких сильно ограничены. Но ей, как старшей медсестре, иногда приходится подавлять собственные страхи.
«Мне часто говорят, что я не должна бы выходить на работу, но ведь сейчас пандемия, и приходится обо всем забыть и делать свою работу».
«В конце смены я всегда думаю о пациентах, которые в этот день скончались, но я стараюсь переключиться на что-то другое, когда выхожу из стен больницы».
Active Dying: чего ожидать
Автор: Дункан ГумаерПодписаться
Смерть редко бывает предсказуемой. Иногда здоровье человека ухудшается постепенно; иногда это может произойти в мгновение ока.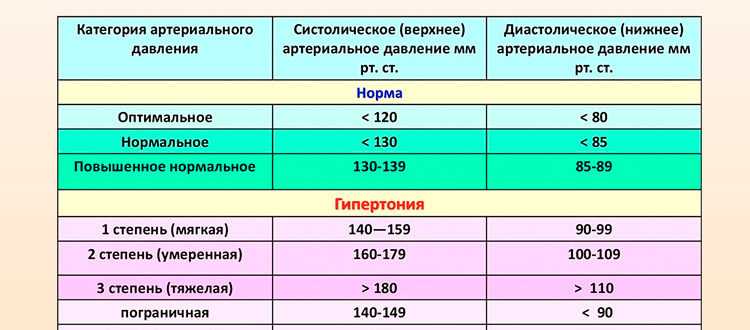 Изучив признаки активного умирания, у вас будет больше шансов оказаться там в конце, создавая для вас возможность провести последние моменты вместе.
Изучив признаки активного умирания, у вас будет больше шансов оказаться там в конце, создавая для вас возможность провести последние моменты вместе.
Уход из жизни любимого никогда не бывает легким. Знание того, чего ожидать, может лучше подготовить вас к вашей роли: помочь им сохранить достоинство и служить утешительным присутствием. Но что активно умирает, и есть ли что-нибудь, что вы можете сделать, чтобы помочь близким, попавшим в беду?
Активная фаза умирания
Активное умирание — это двухэтапный процесс. Первая стадия – предактивное умирание. На этом этапе человек может отказаться от социальной деятельности, проводить больше времени во сне или казаться особенно вялым. Они могут потреблять меньше пищи и воды или казаться неспособными оправиться от ран.
Эта стадия часто включает спутанность сознания, беспокойство и отек конечностей. Нередко кто-то комментирует, что нужно позаботиться о незавершенных делах, или даже открыто объявляет, что умирает. Эта стадия активного умирания может длиться до трех недель.
Признаки активного умирания
Второй этап — активное умирание. На этом этапе тело начинает проявлять признаки смерти или неминуемой смерти. Тремя наиболее распространенными признаками активного умирания являются влажное и шумное дыхание, беспокойство и возбуждение, а также боль. Задержка или недержание мочи встречаются почти так же часто.
Уменьшить этот дистресс часто можно с помощью легкой степени седативного или обезболивающего препарата. Оба обычно используются для людей, приближающихся к смерти, помогая обеспечить столько комфорта, сколько может позволить современная медицина. Для тех, кто активно умирает, исследователи не нашли доказательств того, что прием этих видов лечения ускоряет смерть.
И еще несколько реже встречаются признаки активного умирания. Они включают пятнистость кожи, кому, галлюцинации, спутанность сознания, нерегулярное дыхание, холодные конечности, потливость, тошноту и обесцвечивание мочи. Уровень артериального давления может упасть на 20-30 пунктов ниже нормы, что приводит к потере сознания.
Как долго длится активное умирание?
В среднем активный процесс умирания длится до трех суток. Однако каждый человек индивидуален. Даже когда вы знаете признаки активного умирания, предсказать приближение конца жизни человека сложно. Прогнозы не могут быть сделаны с уверенностью, и не всегда очевидно, что происходит активное умирание или предактивное умирание.
Узнав признаки активного умирания, вы уже предприняли шаги, чтобы убедиться, что вы сможете быть там в конце. Но даже бдительный взгляд может быть застигнут врасплох. Признаки и симптомы активного умирания могут проявляться, а могут и не проявляться, и могут легко остаться незамеченными. Еще одна причина заботиться о своих близких при каждом удобном случае.
Чтобы узнать больше о наших услугах по уходу на дому, свяжитесь с нашей командой по уходу сегодня по адресу (877) 268-3277 или найти сиделку рядом с вами.
Чтобы узнать больше о наших услугах по уходу на дому,
свяжитесь с нашей командой по уходу сегодня онлайн или позвоните нам по телефону
(877) 268-3277.
- Хоспис и конец жизни
- Предыдущий пост
- Следующий пост
Учащенное сердцебиение у умирающих — BK Books
Барбара Карнс
Дорогая Барбара, я работаю в хосписе, который заключает контракты с другими хосписами. Мы принимаем их пациентов по разным причинам, на передышку или по месту жительства и, конечно же, на общее стационарное лечение. Если другой пациент хосписа становится общим стационарным пациентом, хоспис часто подчиняется нашему медицинскому директору.
Я много лет работаю в хосписах и понимаю, что протоколы и правила меняются, но мне нужна ясность, и я надеюсь, что вы сможете пролить свет на это. Наш медицинский директор рекомендует давать пациентам морфин и/или ативан, когда пациенты не реагируют, но испытывают тахикардию. Он считает, что если учащается сердцебиение, это указывает на то, что они страдают и им потребуются лекарства.
Он считает, что если учащается сердцебиение, это указывает на то, что они страдают и им потребуются лекарства.
Недавно это стало яблоком раздора с хосписом, заключившим контракт. Они считали, что тахикардия была вызвана обезвоживанием, и считали, что прием лекарств в это время можно рассматривать как разновидность эвтаназии.
Я чувствую, что обе причины (боль/обезвоживание) могут быть причиной тахикардии. Любое понимание, которое вы можете предложить, будет высоко оценено.
Спасибо за обращение. Я согласен с вами, это может быть либо боль, либо обезвоживание, вызывающее учащенное сердцебиение. НО я хочу думать не только о причине, чтобы давать лекарства, и признать, что учащенное сердцебиение связано с тем, что человек
Их тело пытается продолжать работать, даже когда отключается. Защитные силы организма делают все возможное, чтобы поддерживать его функционирование, ПОЭТОМУ и возникает учащенное сердцебиение.
Что мы, работники службы спасения, должны помнить, так это то, что мы ничего не «чиним». Мы обеспечиваем человеку комфорт. Если боль не была частью болезненного процесса, то нет оснований полагать, что человек сейчас испытывает боль. Если раньше не было боли, то, вероятно, и сейчас боли нет только потому, что смерть близка.
Обезвоживание является частью процесса умирания. Он увеличивает содержание кальция в крови, вызывает сон и, в конечном итоге, смерть. Это часть естественного способа умирания тела. Обезвоживание обеспечивает мягкий путь к смерти.
Наша работа — не мешать процессу умирания. Это должно направить пациента и семью к как можно более мягкому опыту.
Для семьи это помогает им понять естественный процесс умирания. Помочь им увидеть, что ничего «плохого» или патологического не происходит, что их близкий хорошо справляется с освобождением от своего тела, И то, что они видят, это то, как это делается.
Медицинские работники, включая врачей, часто забывают, что смерть — это не медицинское событие. Это социальный, коллективный опыт.
Это социальный, коллективный опыт.
Учреждения, больницы, учреждения престарелых, даже хосписы часто уделяют слишком много внимания медицинским аспектам умирания. В конечном итоге они пренебрегают образовательным компонентом, который так важен для понимания конца жизни.
Забота о ком-то в конце жизни отличается от заботы о ком-то, кому скоро станет лучше. Большинство людей, в том числе некоторые медицинские работники, не знают об этом.
Незнание разницы между тем, кто выздоравливает, и тем, кто умирает, приводит к непониманию, путанице и неудовлетворенности уходом в конце жизни.
В первую очередь наши медицинские работники в конце жизни должны понимать динамику умирания. К сожалению, многие до сих пор относятся к умирающим, как к человеку, которому скоро станет лучше. Уход разный. Организм реагирует иначе. У нас другой подход к уходу.
Еще кое-что… о учащенном сердцебиении у умирающих
«Студенты-медсестры недостаточно подготовлены к смерти и умиранию, — говорит Фольц-Рамос.

 Рассказ врача, лечащего зараженных коронавирусом
Рассказ врача, лечащего зараженных коронавирусом