Травматическая асфиксия это: Травматическая асфиксия
Травматическая асфиксия
Данный симптомокомплекс развивается при резком сдавливании груди, живота или всего туловища. Причинами травматичес-кой асфиксии являются: сдавление человека в толпе, засыпание сыпучими материалами, аварии. Название «травматическая асфиксия» происходит от сходства окраски пострадавшего с окраской кожных покровов при тяжелой асфиксии.
Клиническая
картина зависит от тяжести состояния.
Кожные покровы головы, шеи, верхней
половины груди имеют багровую,
пурпурно-красную, темно-фиолетовую, а
в тяжелых случаях почти черную окраску
с мелкоточечными кровоизлияниями,
которые распространяются
на слизистые оболочки полости рта,
глотки, конъюнктиву
глаз. Там, где одежда плотно прилегает
к коже, кровоизлияния отсутствуют.
Отмечается четкая граница между
пораженными и здоровыми
участками кожи. Кровоизлияние и венозный
застой приводят к увеличению объема
головы и шеи (одутловатость).
Неотложная помощь. В легких случаях пострадавшему придается полусидячее положение, обеспечивается покой, дают чай, кофе,
64
алкоголь. Важное место отводится применению обезболивающих средств. Тугая повязка при переломах ребер не накладывается.
В
тяжелых случаях при неэффективном
самостоятельном дыхании
и нарушении сердечной деятельности до
прибытия бригады скорой
помощи производят искусственную
вентиляцию легким способом «изо
рта в рот» или «изо рта в нос» и
непрямой массаж сердца.
Утопление
Утопление — это нарушение жизненно важных систем организма (центральной нервной системы, дыхания, кровообращения) под воздействием водной среды, реже иной жидкости.
Среди многих причин утопления ведущее место занимает эмоциональный фактор — страх. Существенную роль при утоплении играет температура воды, ее характер (пресная, морская). Утопление может развиваться быстро при раздражении водой слизистой носа или слухового нерва.
Особую опасность представляет купание в состоянии алкогольного опьянения или похмелья. Причинами утопления также являются болезненные состояния, переутомление, механические травмы при прыжках в воду, неумение плавать.
При извлечении пострадавшего без признаков жизни различают следующие типы утонувших: «белый», «синий», на шее которого нет вздувшихся вен, «синий» со вздутыми на шее венами.
У
«белого» утонувшего кожа бледная,
что говорит о том, что смерть
наступила мгновенно, как правило, от
испуга, холодной воды,
инфаркта и т. п. Пострадавший в воде
практически не дышал, поэтому она не
успела попасть в легкие. Результаты
оживления у них
более благоприятные, чем у «синих».
п. Пострадавший в воде
практически не дышал, поэтому она не
успела попасть в легкие. Результаты
оживления у них
более благоприятные, чем у «синих».
У «синего» утонувшего, на шее которого нет вздувшихся вен, воды в легких небольшое количество, предположительно он утонул быстро, и смерть наступила от удушья.
Самым тяжелым является «синий» тип утонувшего со вздувшимися на шее венами. Обычно это происходит, когда человек активно борется за свою жизнь и в легкие попадает много воды, которая, проникая в сосуды, увеличивает объем крови, следствием чего является вздутие вен на шее. Оживить такого пострадавшего очень трудно.
Неотложная помощь при утоплении. Если пострадавший, извлеченный из воды, в сознании и у него имеются самостоятельные дыхание и сердцебиение, то его надо успокоить, снять мокрую одежду, согреть, интенсивно растереть тело, переодеть в сухую одежду, укутать, дать горячий чай, кофе.
65
В
том случае, если у пострадавшего имеются
самостоятельные дыхание и сердцебиение,
а сознание отсутствует, то следует
проверить
проходимость дыхательных путей: пальцем,
обернутым тканью,
проверить, нет ли во рту песка, ила,
рвотных масс, протезов,
и очистить ротовую полость.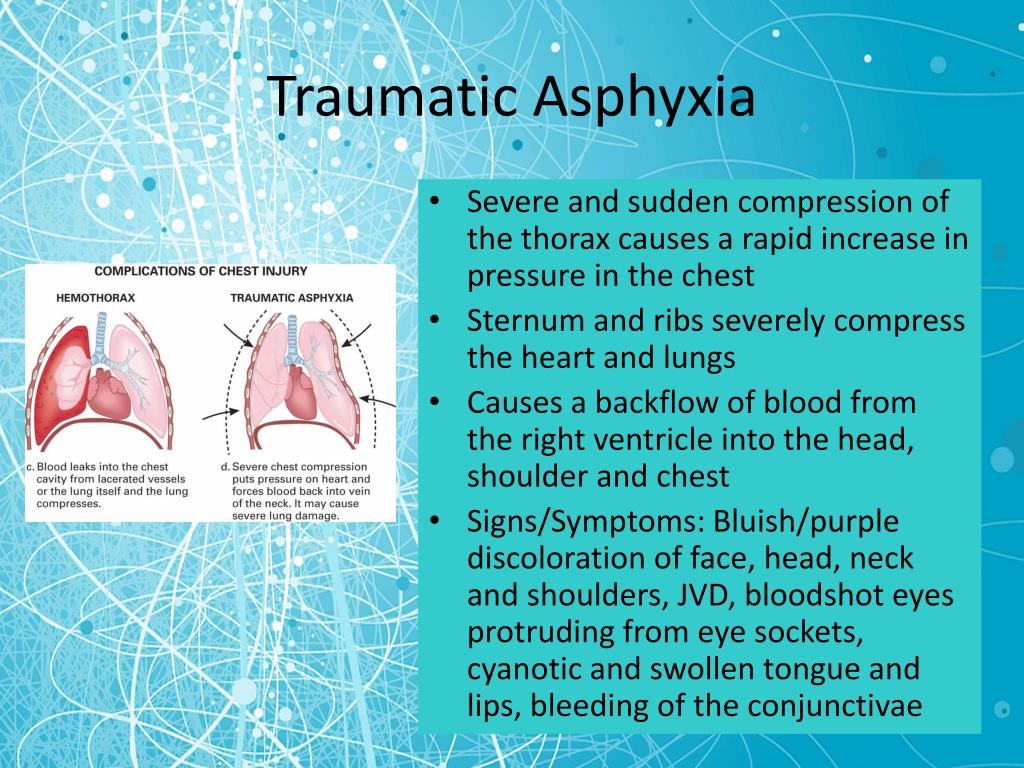 После чего
проверить состояние языка,
и если есть хрипящее, затрудненное
дыхание, голову пострадавшего,
лежащего на спине, запрокидывают назад.
Оказывающий
помощь одну руку подкладывает под заднюю
поверхность шеи,
а другой надавливает на лоб, при этом
открывается рот пострадавшего.
Если данный прием не приводит к полному
открытию дыхательных
путей (грудная клетка не поднимается),
выдвигают нижнюю
челюсть вперед: оказывающий помощь
встает у изголовья пострадавшего,
лежащего на спине, захватывает четырьмя
пальцами
обеих рук угол нижней челюсти и, упираясь
большими пальцами в скуловые кости,
выдвигает нижнюю челюсть вперед так,
пока зубы нижней челюсти не окажутся
впереди верхних. При этом положении
корень языка отходит от задней стенки
глотки и освобождает
вход в гортань и трахею. Целесообразно
дать понюхать ватку с нашатырным
спиртом, расстегнуть стесняющую его
одежду или быстро снять ее. При
необходимости следует немедленно
приступить
к искусственному дыханию и непрямому
массажу сердца.
После чего
проверить состояние языка,
и если есть хрипящее, затрудненное
дыхание, голову пострадавшего,
лежащего на спине, запрокидывают назад.
Оказывающий
помощь одну руку подкладывает под заднюю
поверхность шеи,
а другой надавливает на лоб, при этом
открывается рот пострадавшего.
Если данный прием не приводит к полному
открытию дыхательных
путей (грудная клетка не поднимается),
выдвигают нижнюю
челюсть вперед: оказывающий помощь
встает у изголовья пострадавшего,
лежащего на спине, захватывает четырьмя
пальцами
обеих рук угол нижней челюсти и, упираясь
большими пальцами в скуловые кости,
выдвигает нижнюю челюсть вперед так,
пока зубы нижней челюсти не окажутся
впереди верхних. При этом положении
корень языка отходит от задней стенки
глотки и освобождает
вход в гортань и трахею. Целесообразно
дать понюхать ватку с нашатырным
спиртом, расстегнуть стесняющую его
одежду или быстро снять ее. При
необходимости следует немедленно
приступить
к искусственному дыханию и непрямому
массажу сердца.
При отсутствии признаков жизни необходимо установить: жив или мертв пострадавший? Для этого проводят несколько приемов, позволяющих оценить состояние кровообращения и дыхания. Сокращения сердца выявляются выслушиванием сердечных тонов ухом в области левого соска и определением пульса на сонных артериях. Охватив с одной стороны большим, а с другой указательным и средним пальцами выступающий на передней поверхности шеи щитовидный хрящ, соскальзывают по его боковым стенкам кзади по направлению к позвоночнику. При наличии сердечных сокращений под кончиками пальцев появится ощущение толчков (пульсация) сонных артерий.
Для оценки внешнего дыхания наблюдаем за ритмичными движениями грудной клетки, расширяющейся и поднимающейся при вдохе и опускающейся при выдохе. Если дыхательные движения ослаблены и на глаз не заметны, ко рту и носу пострадавшего надо поднести зеркало. Если есть самостоятельное дыхание, то зеркало потеет.
У
живого человека отмечается реакция
зрачков на свет. Если прикрыть
глаза от света ладонью, а затем быстро
убрать ее — сокращение
зрачков укажет на то, что человек жив.
Если прикрыть
глаза от света ладонью, а затем быстро
убрать ее — сокращение
зрачков укажет на то, что человек жив.
Существуют относительные и абсолютные признаки смерти. При отсутствии сердцебиения, дыхания, реакции на уколы, зрачка
66
на свет отказываться от спасательных мероприятий не следует. Они должны продолжаться до появления абсолютных (биологических) признаков смерти: помутнение и высыхание роговицы глаза, при сдавлении глаза с боков пальцами зрачок суживается, напоминая «кошачий глаз», охлаждение тела, появление трупных пятен, которые образуются через 40 — 60 минут после смерти от застоя крови. Кровь у мертвого человека не свертывается и в силу своей тяжести стекает в нижележащие части тела. Через 2—3 часа наступает трупное окоченение, заключающееся в напряженности мышц.
При
отсутствии признаков биологической
смерти приступают к оживлению, методика
которого отличается у «белых» и
«синих» пострадавших. У «белых» тонувших необходимо
обеспечить проходимость
путей и проводить непрямой массаж сердца
и искусственную вентиляцию
легких по обычной методике. У «синих»
пострадавших после очищения рта и глотки
от песка, ила, инородных тел удаляют
воду
из верхних дыхательных путей. Пострадавшего
кладут нижним отделом грудной клетки
на бедро согнутой в колене правой ноги
спасателя,
надавливают на спину левой рукой,
сдавливая грудную клетку,
как бы «выжимая» воду из верхних
дыхательных путей. На это отводится
не более 30 секунд. Не следует пытаться
удалить всю воду из
легких: как только вытекло примерно
около 1 л — сразу же приступают
к непрямому массажу сердца и искусственному
дыханию по известной методике. Если
через несколько минут появляются
признаки
эффективности реанимационных мероприятий
(кожа розовеет, зрачки суживаются, легкие
при вдохе раздуваются, появляются
толчки
на крупных артериях), то оживление не
прекращают в течение 2
— 3 часов. Если же в течение 30 минут
признаков жизни добиться не удается,
то дальнейшая реанимация является
малоперспективной.
У «белых» тонувших необходимо
обеспечить проходимость
путей и проводить непрямой массаж сердца
и искусственную вентиляцию
легких по обычной методике. У «синих»
пострадавших после очищения рта и глотки
от песка, ила, инородных тел удаляют
воду
из верхних дыхательных путей. Пострадавшего
кладут нижним отделом грудной клетки
на бедро согнутой в колене правой ноги
спасателя,
надавливают на спину левой рукой,
сдавливая грудную клетку,
как бы «выжимая» воду из верхних
дыхательных путей. На это отводится
не более 30 секунд. Не следует пытаться
удалить всю воду из
легких: как только вытекло примерно
около 1 л — сразу же приступают
к непрямому массажу сердца и искусственному
дыханию по известной методике. Если
через несколько минут появляются
признаки
эффективности реанимационных мероприятий
(кожа розовеет, зрачки суживаются, легкие
при вдохе раздуваются, появляются
толчки
на крупных артериях), то оживление не
прекращают в течение 2
— 3 часов. Если же в течение 30 минут
признаков жизни добиться не удается,
то дальнейшая реанимация является
малоперспективной.
После оказания медицинской помощи для предотвращения поздних осложнений пострадавшего госпитализируют в лечебное учреждение.
возможные причины, симптомы, первая помощь
Асфиксия – состояние, несущее крайнюю опасность жизни человека, сопровождающееся нарушением газообмена, а также появлением гипоксии. Как результат: нарушение полноценного дыхания и проблемы с процессом кровообращения.
Виды асфиксии
По степени удушья асфиксию классифицируют на острую и подострую. Также в медицине этот синдром разделяют (в зависимости от механизма появления) на такие виды:
- Травматическая асфиксия – удушье, которое появляется в результате повреждения органов внутри грудной клетки из-за сдавливания.
- Токсическая асфиксия. Развивается вследствие угнетения дыхательного центра. Также может быть как результат паралича дыхательных мышц.
- Механическая асфиксия. Развивается при механическом воздействии: прекращении поступления воздуха в дыхательные пути.
 Это может быть сдавление или сужение.
Это может быть сдавление или сужение.
Травматическая асфиксия
Ее также называют синдромом верхней полой вены или сдавлением грудной клетки. Этот вид асфиксии имеет место быть, когда на грудную клетку оказывается сильное давление или придавлена верхняя часть живота. Чаще всего травматическую асфиксию медики фиксируют при сильных столпотворениях (когда люди толкаются и давят друг друга в толпе), при землетрясениях (когда на человека падает тяжелый шкаф в квартире или на него рушится дерево). Нередко специалисты сталкиваются и с шахтерами, которые попали под обвал, в результате чего произошло сдавление грудной клетки.
Синдром травматической асфиксии называют синдромом верхней полой вены потому, что в ней повышается давление и могут происходить микрокровоизлияния в коже, а также во всех внутренних органах и даже в головном мозге.
Первые симптомы
К самым первым симптомам, которые помогут диагностировать травматическую асфиксию, относят:
- Кровоизлияния точечного размера в коже.
 Особенно в тех местах, где одежда тесно прилегает к телу.
Особенно в тех местах, где одежда тесно прилегает к телу. - Также можно заметить разницу между верхней и нижней частью тела. Шея и голова при этом выглядят как обычно, а нижние части бледнее.
- Также человек может учащенно дышать и слабо ориентироваться в пространстве.
- В исключительных, тяжелых случаях возможна потеря сознания.
Первая помощь
Оказать первую помощь при травматической асфиксии может каждый человек, знающий ее основы. Для начала необходимо помочь пострадавшему снять одежду, сковывающую движения. Затем нужно переместить человека на свежий воздух. Если он находится в помещении, нужно открыть все окна и двери. Хорошая вентиляция воздуха – один из главных факторов, решающих быстроту выздоровления пациента.
В самых легких случаях будет достаточно приложить мешочек со льдом ко лбу. Если пациент находится в возбужденном состоянии, необходимо сделать ему укол с седативным препаратом. В случаях средней тяжести пациента нужно уложить в слегка приподнятом положении и открыть к нему полноценный доступ свежего воздуха. В самых тяжелых ситуациях, когда человек находится в бессознательном состоянии, необходимо сделать ему искусственное дыхание при помощи АМБУ (мешок АМБУ – аппарат для ручной искусственной вентиляции легких). Также нужно ввести внутривенно раствор 40% глюкозы и лазикс для предотвращения отечности головного мозга.
В самых тяжелых ситуациях, когда человек находится в бессознательном состоянии, необходимо сделать ему искусственное дыхание при помощи АМБУ (мешок АМБУ – аппарат для ручной искусственной вентиляции легких). Также нужно ввести внутривенно раствор 40% глюкозы и лазикс для предотвращения отечности головного мозга.
В тяжелом случае нужно госпитализировать пациента в реанимационное отделение. В более легких ситуациях — в травматологию или торакальное отделение. Перевозить человека при этом нужно в лежачем положении с приподнятой головой. Легкая степень асфиксии не требует госпитализации — достаточно находиться под наблюдением медиков в течение одного часа. Далее пациента выписывают на амбулаторное лечение, но только в случае отсутствия нарушений в работе дыхательной системы.
Асфиксия у новорожденных
Увы, но этот синдром может атаковать не только взрослых, но и только родившихся на свет маленьких деток. Формы травматической асфиксии у детей:
- Тяжелая степень удушья.
 Ребенок имеет бледные кожные покровы, учащенное сердцебиение. Дыхание в это время очень затрудненное или полностью отсутствует.
Ребенок имеет бледные кожные покровы, учащенное сердцебиение. Дыхание в это время очень затрудненное или полностью отсутствует. - Средняя степень удушья характеризуется вялостью и снижением рефлексов. Кожный покров ребенка меняется с розового на синюшный. Дыхание становится более частым, возможны кратковременное прерывание – апноэ.
- Легкая степень асфиксии – это когда у новорожденного наблюдаются нарушения в работе дыхательных органов и слабнет реакция на раздражители.
Травматическую асфиксию, как и другие ее виды, у новорожденных оценивают по шкале Апгар.
Профилактические меры
В качестве профилактики асфиксии нужно избегать, не допускать и всячески предотвращать ситуации, в которых может возникнуть удушье. Например, нужно преждевременно лечить опасные заболевания, предотвращать любые травмы грудины. Также нужно максимально ограждать себя от токсических веществ и ядов. После асфиксии медики настоятельно рекомендуют находиться под пристальным присмотром и наблюдением квалифицированных специалистов.
причины, симптомы, диагностика и лечение
Асфиксия – это состояние удушья, сопровождающееся критическим падением уровня кислорода (гипоксией) и избытком углекислого газа (гиперкапнией) в крови и тканях. При асфиксии остро или подостро нарастают явления дыхательной недостаточности: синюшность кожи, тахипноэ, участие в дыхании вспомогательной мускулатуры; в терминальной стадии развивается кома, судороги, остановка дыхания и сердечной деятельности. Состояние асфиксии диагностируется на основании оценки жалоб и физикальных данных, пульсоксиметрии. В этом случае требуется оказание неотложной помощи, которая включает в себя восстановление проходимости дыхательных путей, ингаляции кислорода, трахеотомию, ИВЛ, медикаментозную терапию.
Общие сведения
Асфиксия (asphyxia; греч. — а — отрицание + sphyxis — пульс; буквально — «отсутствие пульса») – жизнеугрожающее состояние, связанное с нарушением газообмена, развитием гипоксического и гиперкапнического синдромов и приводящее к расстройству дыхания и кровообращения. В основе асфиксии может лежать дисфункция дыхательного центра, механическое препятствие для поступления воздуха в легкие, поражение дыхательной мускулатуры. Все виды и формы асфиксии, независимо от причин, требуют проведения неотложных (а иногда и реанимационных) мероприятий, поскольку уже через несколько минут после развития острого кислородного голодания, может наступить смерть. В медицине проблема асфиксии актуальна для неонатологии, пульмонологии, травматологии, токсикологии, реаниматологии и других дисциплин.
В основе асфиксии может лежать дисфункция дыхательного центра, механическое препятствие для поступления воздуха в легкие, поражение дыхательной мускулатуры. Все виды и формы асфиксии, независимо от причин, требуют проведения неотложных (а иногда и реанимационных) мероприятий, поскольку уже через несколько минут после развития острого кислородного голодания, может наступить смерть. В медицине проблема асфиксии актуальна для неонатологии, пульмонологии, травматологии, токсикологии, реаниматологии и других дисциплин.
Асфиксия
Причины асфиксии
Все причины, приводящие к асфиксическому состоянию, можно разделить на легочные и внелегочные. Первые из них чаще всего связаны с внешним сдавлением дыхательных путей или их внутрипросветной непроходимостью (обтурацией). Компрессия воздухоносных путей извне наблюдается при удушении (повешении, удавлении петлей или руками), сдавлении трахеи, травмах шеи и т. п. Обструктивные расстройства дыхания чаще всего вызываются западением языка, закупоркой трахеи и бронхов инородными телами, внутрипросветными опухолями, попаданием в дыхательные пути пищи, рвотных масс, воды при утоплении, крови при легочном кровотечении. Острый стеноз дыхательных путей может развиваться при трахеобронхите, астматическом приступе, аллергическом отеке или ожоге гортани, отеке голосовых связок. Также к числу легочных причин асфиксии относят нарушения газообмена, вызванные острой пневмонией, массивным экссудативным плевритом, тотальным пневмотораксом или гемотораксом, ателектазом либо отеком легких, ТЭЛА.
Острый стеноз дыхательных путей может развиваться при трахеобронхите, астматическом приступе, аллергическом отеке или ожоге гортани, отеке голосовых связок. Также к числу легочных причин асфиксии относят нарушения газообмена, вызванные острой пневмонией, массивным экссудативным плевритом, тотальным пневмотораксом или гемотораксом, ателектазом либо отеком легких, ТЭЛА.
Среди внелегочных факторов асфиксии лидируют состояния, приводящие к поражению дыхательного центра: интоксикации, черепно-мозговые травмы, инсульты, передозировка лекарственных и наркотических средств (например, морфина, барбитуратов). Паралич дыхательных мышц, как причина асфиксии, может развиваться на фоне инфекционных заболеваний (ботулизма, полиомиелита, столбняка), отравления курареподобными препаратами, позвоночно-спинномозговой травмы, миастении и пр. Нарушения транспортировки кислорода в ткани возникает при массивных кровотечениях, расстройствах кровообращения, отравлении угарным газом, метгемоглобинообразователями.
В основе травматической асфиксии лежит сдавление или повреждение грудной клетки, затрудняющее дыхательные экскурсии. Асфиксия, вызванная недостаточным содержанием кислорода во вдыхаемом воздухе, может развиваться при длительном пребывании в плохо вентилируемых шахтах и колодцах, при высотной болезни, при нарушении подачи кислорода в ограниченные замкнутые системы (например, у водолазов). К асфиксии новорожденных чаще всего приводят фетоплацентарная недостаточность, внутричерепные родовые травмы, аспирация околоплодных вод.
Патогенез
Механизм развития асфиксии при всех видах удушья имеет общие патогенетические черты. Следствием кислородной недостаточности служит накопление в крови продуктов неполного окисления с развитием метаболического ацидоза. В клетках развиваются тяжелые нарушения биохимических процессов: резко уменьшается количество АТФ, изменяется протекание окислительно-восстановительных процессов, снижается рН и т. д. Следствием протеолитических процессов является аутолиз клеточных компонентов и гибель клетки. Раньше всего необратимые изменения развиваются в клетках головного мозга, а при повреждении дыхательного и сосудодвигательного центров быстро наступает смерть. В сердечной мышце при асфиксии возникают отек, дистрофия и некроз мышечных волокон. Со стороны легких отмечается альвеолярная эмфизема и отек. В серозных оболочках (перикарде, плевре) обнаруживаются мелкопятнистые кровоизлияния.
Раньше всего необратимые изменения развиваются в клетках головного мозга, а при повреждении дыхательного и сосудодвигательного центров быстро наступает смерть. В сердечной мышце при асфиксии возникают отек, дистрофия и некроз мышечных волокон. Со стороны легких отмечается альвеолярная эмфизема и отек. В серозных оболочках (перикарде, плевре) обнаруживаются мелкопятнистые кровоизлияния.
Классификация
В зависимости от скорости развития удушья (нарушения функции дыхания и гемодинамики) различают острую и подострую асфиксию. По механизму возникновения принято различать следующие виды асфиксии:
- механическую – ограничение или прекращение доступа воздуха в дыхательные пути вызвано их сдавлением, обтурацией или сужением;
- токсическую – удушье развивается в результате угнетения дыхательного центра, паралича дыхательной мускулатуры, нарушения транспорта кислорода кровью в результате попадания в организм химических соединений;
- травматическую — удушье является следствием закрытых повреждений грудной клетки.

Другой вариант классификации предлагает выделять асфиксию от сдавления (компрессионную и странгуляционную – удушение), асфиксию от закрытия (аспирационную, обтурационную, утопление) и асфиксию в ограниченном замкнутом пространстве. Особым видом удушья является асфиксия новорожденных, рассматриваемая в рамках педиатрии.
Симптомы асфиксии
В клиническом течении асфиксии выделяют четыре фазы. Первая фаза характеризуется компенсаторным увеличением активности дыхательного центра в условиях недостатка кислорода. В этот период у пациента возникает испуг, беспокойство, возбуждение; головокружение, цианоз кожных покровов, инспираторная одышка с форсированным вдохом; тахикардия, повышение АД. При асфиксии, вызванной сдавлением или нарушением проходимости дыхательных путей, пациент сильно кашляет, сипит, предпринимает попытки освобождения от сдавливающего фактора; лицо становится одутловатым, багрово-синим.
Во вторую фазу на фоне истощения компенсаторных реакций одышка приобретает экспираторный характер (усиливается и удлиняется выдох), нарастает синюшная окраска кожи, урежается частота дыхательных движений и сердечных сокращений, снижается АД. В третью, претерминальную фазу, происходит кратковременное прекращение активности дыхательного центра: возникают эпизоды апноэ, происходит падение артериального давления, угасают рефлексы, развивается потеря сознания и кома. В последнюю, четвертую фазу асфиксии наблюдается агональное дыхание, отмечаются судороги, пульс и АД не определяются; возможны непроизвольные мочеиспускание, дефекация и семяизвержение.
В третью, претерминальную фазу, происходит кратковременное прекращение активности дыхательного центра: возникают эпизоды апноэ, происходит падение артериального давления, угасают рефлексы, развивается потеря сознания и кома. В последнюю, четвертую фазу асфиксии наблюдается агональное дыхание, отмечаются судороги, пульс и АД не определяются; возможны непроизвольные мочеиспускание, дефекация и семяизвержение.
При постепенно развивающейся асфиксии (в течение нескольких часов или суток) пострадавший сидит, наклонив туловище и вытянув вперед шею; широко раскрытым ртом жадно ловит воздух, язык часто высунут наружу. Кожа обычно бледная, выражен акроцианоз губ и ногтей; на лице отображается страх смерти. При декомпенсации асфиксия приобретает стадийное течение, описанное выше.
Осложнения
Асфиксия осложняется фибрилляцией желудочков, отеком легких и мозга, травматическим шоком, анурией. У беременных может случиться самопроизвольный выкидыш. Причиной гибели пациента обычно служит паралич дыхательного центра. При остром развитии смерть наступает уже через 3-7 минут. В отдаленном периоде у пациентов, переживших асфиксию, могут наблюдаться аспирационная пневмония, парез голосовых связок, различные виды амнезии, изменения эмоционального статуса (раздражительность, безразличие), нарушения интеллекта вплоть до слабоумия.
При остром развитии смерть наступает уже через 3-7 минут. В отдаленном периоде у пациентов, переживших асфиксию, могут наблюдаться аспирационная пневмония, парез голосовых связок, различные виды амнезии, изменения эмоционального статуса (раздражительность, безразличие), нарушения интеллекта вплоть до слабоумия.
Диагностика
В острых случаях и при известной причине диагностика асфиксии не представляет трудностей. Если пациент в сознании, он может предъявлять жалобы на головокружение, одышку, потемнение в глазах. Объективные данные зависят от фазы асфиксии. Пульсоксиметрия позволяет определить величину пульса и степень насыщения гемоглобина кислородом. Для выявления и устранения легочных причин асфиксии требуется консультация пульмонолога, иногда – врача-эндоскописта. В остальных случаях к диагностике могут привлекаться травматологи, неврологи, инфекционисты, токсикологи, психиатры, наркологи и др. Диагностический этап должен быть максимально сжатым по времени, поскольку проведение углубленного обследования (рентгенографии, диагностической бронхоскопии и др. ) из-за тяжести состоянии больного зачастую фактически невозможно.
) из-за тяжести состоянии больного зачастую фактически невозможно.
Патоморфологическими признаками, свидетельствующими о том, что смерть наступила от асфиксии, служат цианоз лица, кровоизлияния в конъюнктивы, трупные пятна синевато-лилового цвета с множественными экхимозами, жидкое состояние крови, застой крови в правых отделах сердца при пустой левой половине, кровенаполнение внутренних органов и др. При удушении на шее видна странгуляционная борозда от сдавливающей петли, определяются переломы шейных позвонков.
Первая помощь при асфиксии
Комплекс неотложных мероприятий определяется причиной и фазой асфиксии. При механическом удушье, прежде всего, требуется восстановить проходимость воздухоносных путей: удалить скопившуюся слизь, кровь, воду, пищевые массы, инородные тела с помощью трахеальной аспирации, бронхоскопии, специальных приемов; ослабить сдавливающую шею петлю, устранить западение языка и т. д. При отсутствии самостоятельного дыхания и сердечной деятельности переходят к проведению сердечно-легочной реанимации – искусственного дыхания и закрытого массажа сердца. При наличии показаний и технической возможности может производиться трахеостомия или интубация трахеи с переводом больного на аппаратную ИВЛ. Развитие фибрилляции желудочков служит основанием для электрической дефибрилляции.
При наличии показаний и технической возможности может производиться трахеостомия или интубация трахеи с переводом больного на аппаратную ИВЛ. Развитие фибрилляции желудочков служит основанием для электрической дефибрилляции.
В некоторых случаях первоочередными мерами по ликвидации асфиксии служат торакоцентез или дренирование плевральной полости. С целью снижения венозного давления выполняется кровопускание. Первая помощь при токсической асфиксии заключается во введении антидотов. После восстановления вентиляции легких и сердечной деятельности производится медикаментозная коррекция водно-электролитного и кислотно-щелочного баланса, поддержание функции сердечно-сосудистой и дыхательной систем, дегидратационная терапия (с целью профилактики отека мозга и легких), переливание крови и кровезамещающих растворов (при обильной кровопотере). Если причиной асфиксии явились другие заболевания (инфекционные, нервные и др.) необходимо проведение их патогенетического лечения.
Прогноз и профилактика
При остро прогрессирующей асфиксии прогноз чрезвычайно серьезный — имеется высокий риск летального исхода; при затяжном развитии – более благоприятный. Однако даже в тех случаях, когда удается восстановить жизненно важные функции, последствия асфиксии могут дать о себе знать в ближайшее или отдаленное время после выхода больного из критического состояния. Исход асфиксии во многом предопределяется своевременностью проведения и объемом реанимационных мероприятий. Профилактикой асфиксии служит недопущение ситуаций, которые могут вызвать удушье: раннее лечение потенциально опасных заболеваний, предупреждение травм грудной клетки, аспирации жидких веществ и инородных предметов, суицидов; исключение контакта с токсическими веществами (в т. ч. лечение токсикомании и наркомании) и др. После перенесенной асфиксии больным нередко требуется тщательный уход и длительное наблюдение специалистов.
Однако даже в тех случаях, когда удается восстановить жизненно важные функции, последствия асфиксии могут дать о себе знать в ближайшее или отдаленное время после выхода больного из критического состояния. Исход асфиксии во многом предопределяется своевременностью проведения и объемом реанимационных мероприятий. Профилактикой асфиксии служит недопущение ситуаций, которые могут вызвать удушье: раннее лечение потенциально опасных заболеваний, предупреждение травм грудной клетки, аспирации жидких веществ и инородных предметов, суицидов; исключение контакта с токсическими веществами (в т. ч. лечение токсикомании и наркомании) и др. После перенесенной асфиксии больным нередко требуется тщательный уход и длительное наблюдение специалистов.
Травматическая асфиксия при повреждении груди
Другим своеобразным закрытым повреждением груди является так называемая травматическая асфиксия. При внезапном сдавлении груди наступает затруднение для оттока венозной крови по системе верхней полой вены из верхней половины тела в правое сердце. Это приводит к выраженному стазу в венозной сети головы, шеи и надплечья, сопровождающемуся разрывом мелких сосудов и образованием мелкоточечных кровоизлияний на коже и слизистых.
Это приводит к выраженному стазу в венозной сети головы, шеи и надплечья, сопровождающемуся разрывом мелких сосудов и образованием мелкоточечных кровоизлияний на коже и слизистых.Внешний вид таких пострадавших чрезвычайно характерен. Лицо и шея одутловаты, кожа покрыта мелкоточечными кровоизлияниями, местами сливающимися, что придает лицу багрово-синюшный оттенок. Особенно выражены субконъюнктивальные кровоизлияния (склеры полностью закрыты гематомой). Возможно кровотечение из носа и ушей, что нередко приводит к ошибочному диагнозу перелома основания черепа. Интересно, что линия кровоизлияний на коже имеет четко обрисованную границу, обрывающуюся на уровне верхней линии сдавления. В местах плотного прилегания одежды (воротник гимнастерки, рубашки, мужские подтяжки, женский бюстгальтер и др.) кровоизлияния на коже отсутствуют и здесь остаются белые пятна. Могут наблюдаться отпечатки подтяжек, ожерелья, серег и др.
Нередко сочетающиеся со сдавлением груди множественные переломы ребер и повреждения л’ёгочной паренхимы, несомненно, отягощают течение заболевания. Сдавление груди («травматическая асфиксия») в первые часы и дни после травмы сопровождается тяжелым состоянием, одышкой, иногда острой дыхательной недостаточностью. Внешний вид больного производит крайне тяжелое впечатление. Однако при правильно проведенной консервативной терапии (см. ниже) травматическая асфиксия может закончиться выздоровлением.
Сдавление груди («травматическая асфиксия») в первые часы и дни после травмы сопровождается тяжелым состоянием, одышкой, иногда острой дыхательной недостаточностью. Внешний вид больного производит крайне тяжелое впечатление. Однако при правильно проведенной консервативной терапии (см. ниже) травматическая асфиксия может закончиться выздоровлением.
Весь комплекс нарушений, возникающих при травме груди, некоторые авторы обозначают термином «торакальный шок». Независимо от того, признаем мы этот термин удачным или пет, следует помнить, что при тяжелой закрытой травме груди сочетается ряд неблагоприятных факторов: гипоксия, нередко гиперканния и гиповолемия вследствие кровопотери и недостаточность правого сердца, особенно характерная для эндоторакалыюй травмы.
При несвоевременном лечении развиваются тяжелые метаболические нарушения, вплоть до развития «ацидотической комы» (цикл Куриана). Несмотря на наличие множества кровоизлияний на коже и слизистых лица и головы, кровоизлияния в веществе мозга у умерших от травматической асфиксии наблюдается редко. По-видимому, смертельный исход этого вида повреждения зависит от развития легочно-сердечной недостаточности, а не от мозговых нарушений.
По-видимому, смертельный исход этого вида повреждения зависит от развития легочно-сердечной недостаточности, а не от мозговых нарушений.
Лечение травматической асфиксии — консервативное. Больному предоставляется покой, он должен находиться в постели в полусидячем положении. На ПМП проводится вагосимпатическая, а при переломе ребер — и сегментарная блокады, а также ингаляции увлажненного кислорода. Вводятся дыхательные и сердечные аналептики, антибиотики широкого спектра действия.
В медсб и СХППГ особое внимание следует уделять регуляции дыхания и санации трахеобропхиального дерева, для чего искусственно вызывают кашель, проводят отсасывание слизи и мокроты, бронхоскопию. В тяжелых случаях показано применение трахеотомии. После ликвидации явлений дыхательной недостаточности раненых эвакуируют в СХППГ.
Перелом грудины
Такой перелом может быть изолированным или сочетаться с переломами ребер, особенно их хрящевой части. Чаще всего перелом грудины наступает при прямом приложении силы, он особенно характерен для потерпевших аварию водителей автотранспорта, когда в результате резкого торможения руль как бы вклинивается в переднюю поверхность грудной клетки.
Перелом грудины сопровождается кровоизлиянием под надкостницу и в клетчатку переднего средостения.
Пострадавший жалуется на резкую боль в месте перелома, чувство удушья и тупую боль за грудиной, напоминающую стенокардию. Отмечается видимая на глаз припухлость и деформация грудины, кровоизлияние в месте приложения силы, а иногда и изолированное кровоизлияние над яремной ямкой (распространяющаяся гематома средостения).
Лечение заключается в обеспечении покоя, в полусидячем положении больного в постели, назначении анальгетиков, кислородной терапии, производится местная новокаиновая блокада
При глубоком внедрении отломков или их выраженной подвижности показана операция — приподнимание отломков и наложение шва на грудину (шелк, проволока, остеосинтез металлическим стержнем),—которую можно выполнять в медсб или специализированном госпитале.
Сотрясение, ушиб и сдавление груди
Сотрясение, ушиб, сдавление груди возникают в результате действия взрывной воздушной или водяной волны, падения с высоты, обвалов сооружений и т д. При этом, несмотря на отсутствие внешних признаков повреждения грудной клетки, возможны значительные разрушения ткани легкого: кровоизлияния, разрывы, ателектазы отдельных сегментов, а иногда — и долей легкого. Возможно и развитие синдрома «мокрого легкого».
При этом, несмотря на отсутствие внешних признаков повреждения грудной клетки, возможны значительные разрушения ткани легкого: кровоизлияния, разрывы, ателектазы отдельных сегментов, а иногда — и долей легкого. Возможно и развитие синдрома «мокрого легкого».Непосредственно после травмы наступают тяжелые дыхательные расстройства, вплоть до апноэ, учащение пульса, в первые часы- повышение АД, сменяющееся снижением его. Возможно кровохарканье и развитие подкожной эмфиземы в области шеи и лица, что указывает на разрыв веточки бронха и возникновение клапанного пневмоторакса. В поздние сроки нередко присоединяется пневмония.
Лечение этих повреждений такое же, как травматической асфиксии, полусидячее положение больного в постели, кислородная терапия, дыхательные и сердечные аналептики, вагосимпатическая блокада, анальгетики, антибиотики, лечебная физкультура.
Торакотомия применяется редко. Лишь при признаках продолжающегося виутриплеврального кровотечения или нарастающем клапанном пневмотораксе, вызванном разрывом крупного бронха (см. ниже), в условиях медсб или СХППГ она может быть произведена после тщательного наблюдения за больным п уверенности в безуспешности консервативной терапии.
ниже), в условиях медсб или СХППГ она может быть произведена после тщательного наблюдения за больным п уверенности в безуспешности консервативной терапии.
А.Н. Беркутов
Опубликовал Константин Моканов
Травматическая асфиксия.
Травматическая асфиксия относится к закрытым повреждениям грудной клетки. Причиной данного повреждения является долгое ее сдавление. В результате этого выше места сдавления появляется венозный застой, постозность и отечность. По этой причине симптомы данного повреждения следующие: часть грудной клетки, свободной от сдавления отечна, кожа имеет цианозный оттенок. В тех местах, где элементы одежды (воротничок, подтяжки и др.) плотно прилегают к телу, кожа имеет нормальный цвет. Лицо пострадавшего одутловато, синее, вены шеи набухшие, а на коже лица, конъюнктиве глаз, слизистой полости рта видны точечные кровоизлияния; появляется кровотечение из носа и ушей с понижением слуха. Имеются также и симптомы повреждения ребер, легких или других органов плевральной полости.
ПМП состоит в освобождении пострадавшего от сдавления, проверки наличия других повреждений. В случае если имеются раны, то они обрабатываются спиртовыми растворами с последующим наложением асептической повязки; вводятся обезболивающее средство. В случае наличия только симптомов сдавления, пострадавшего укладывают в полулежачем положении, вводят обезболивающее и лобелин (препарат, активизирующий деятельность дыхательного центра). В случае если у пострадавшего отсутствует дыхание, то пострадавшему делают ингаляцию увлажненного кислорода. НЕЛЬЗЯ! – проводить искусственную вентиляцию легких и вводить морфий или его производные, в качестве обезболивающих средств (т.к. морфий угнетает функцию дыхательного центра).
Занятие № 6.
Семинар по теме:
ʼʼПонятие об инфекции. Основные профилактические мероприятия, проводимые эпидемическом очаге инфекций.ʼʼ.
Учебное время – 2 часа.
Место проведения – учебная аудитория.
Цель занятия –Ознакомить студентов с основными возбудителями инфекционных болезней (бактериями, вирусами, грибками, простейшими). Обсудить свойства болезнетворных микробов. Определить основные противоэпидемические и профилактические мероприятия в борьбе с ними и роль иммунитета.
План занятия.
1. Дать понятие ʼʼинфекцияʼʼ, ʼʼинфекционный процессʼʼ и охарактеризовать патогенные микроорганизмы.
2. Стадии и уровни инфекционного процесса (входные ворота инфекции, доза возбудителя, резистентность макроорганизма)
3. Факторы действия микробов на организм: экзо- и эндотоксины, ферменты агрессии.
4. Динамика развития инфекционного процесса.
Задание для студентов: Сделать таблицу ʼʼХарактеристика групп патогенных микроорганизмовʼʼ
5. Эпидемический процесс, его звенья.
6. Интенсивность проявления эпидемических процессов.
7. Классификация инфекционных заболеваний.
Задание для студентов: Сделать таблицу ʼʼМеханизмы, пути и факторы передачи инфекционных болезнейʼʼ
8.Основные группы профилактических и противоэпидемических мероприятий:
— в отношении источника инфекции; понятия – дезинфекция (виды) , дезинсекция, дератизация.
— по разрыву путей передачи инфекций;
— в отношении восприимчивого коллектива.
9.Иммунитет, как способ защиты организма от возбудителей инфекционных
болезней.
Травматическая асфиксия — Med24info.com
Травматическая асфиксия (синдром длительного сдавления грудной клетки) возникает в результате продолжительной компрессии груди. Употребление термина «травматическая асфиксия» объясняется тем, что при этом повреждении внешний вид пострадавшего указывает на явления удушья механического характера. Причины подобного состояния могут быть различные.
 В данном разделе мы будем обсуждать травматическую асфиксию, вызванную длительным сдавленней
В данном разделе мы будем обсуждать травматическую асфиксию, вызванную длительным сдавленнейгрудной клетки (симптомокомплекс Пертеса). При сильном сдавлении, приводящем к смерти пострадавшего, М.Н. Аничков и И.В. Вигдорчук (1975) предлагают пользоваться термином «раздавливание». Симптомы травматической асфиксии в результате сдавления груди впервые были описаны ОШуег в 1837 г., затем Hardy Sthar (1871). Патогенез травматической асфиксии описали Braun (1898, 1904), Rerthes (1898, 1900, 1904). В отечественную литературу термин «травматическая асфиксия» ввел Р.Л. Герцберг (1907).
Это осложнение при закрытом повреждении груди встречается относительно редко. Так, А.О. Берзин (1950), анализируя повреждения в годы Великой Отечественной войны, обнаружил его у 0,2% больных, а А.Н. Зебольд и С.Р. Фельдман (1936) — у 0,2%, Р.К. Крикент (1959) — у 0,18%, В.А. Аскерханов (1967) — у 3,7%, Я.Л. Цивьян и Э.Ф. Туршев (1972) — у 11,6%. Мы диагностировали этот синдром у 0,4% (20 больных).
Н.
 Н. Соколов (1928), А.О. Берзин (1950) считают, что приводимые показатели не соответствуют истинной частоте травматической асфиксии, так как она в большей или меньшей степени встречается почти при всех выраженных сдавлениях грудной клетки. Причиной такого несоответствия является часто встречающееся при этом наличие тяжелых сопутствующих повреждений, на которых акцентируется основное внимание, а симптомокомплекс травматической асфиксии отходит на второй план. Н.Н. Соколов (1928), А.О. Берзин (1950) считают причиной этого несоответствия недостаточное ознакомление врачей с обсуждаемым осложнением.
Н. Соколов (1928), А.О. Берзин (1950) считают, что приводимые показатели не соответствуют истинной частоте травматической асфиксии, так как она в большей или меньшей степени встречается почти при всех выраженных сдавлениях грудной клетки. Причиной такого несоответствия является часто встречающееся при этом наличие тяжелых сопутствующих повреждений, на которых акцентируется основное внимание, а симптомокомплекс травматической асфиксии отходит на второй план. Н.Н. Соколов (1928), А.О. Берзин (1950) считают причиной этого несоответствия недостаточное ознакомление врачей с обсуждаемым осложнением. Травматическую асфиксию мы наблюдали у 20 больных: вследствие обвалов на строительстве — у 8, в шахтах — у 9 и в других местах — у 3. У 8 пострадавших грудная клетка была повреждена без нарушения целости костей, у 10 отмечались переломы ребер, у 8 из них — множественные. Повреждения легких диагностированы у 6 больных (у 3 — контузии, у 3 — разрывы легких), сочетанная травма — у 3 больных (у 2 — сотрясение головного мозга, у 1 — разрывы печени и почки).
 Сдавление грудной клетки без перелома ребер, грудины было у пострадавших в возрасте 10—29 лет.
Сдавление грудной клетки без перелома ребер, грудины было у пострадавших в возрасте 10—29 лет. У 4 человек отмечена при поступлении эректильная фаза шока, у 3 — I степень, у 2 — II степень, у 2 — III—IV степень торпидной фазы шока.
Относительно большая часть эректильной фазы шока является, по-видимому, результатом действия гипоксии, которая при длительном сдавлении грудной клетки приобретает наиболее выраженную форму.
У 6 человек была кратковременная потеря сознания. Длительность бессознательного состояния может быть различной. М.М. Рожинский и Э.Ф. Туршев (1968) наблюдали больного, у которого она длилась 11 ч.
В табл. 14 приведены данные осмотра больных с травматической асфиксией. У всех больных были кровоизлияния в конъюнктиву глаз. Этот признак следует считать наиболее постоянным при данной патологии. По-видимому, сосуды слизистой оболочки глаз очень чувствительны к малейшему изменению давления в кровеносных сосудах и поэтому раньше всех реагируют на венозную гипертензию большого круга кровообращения. Кроме указанных признаков, возможно также кровоизлияние в ретробульбарную клетчатку, сетчатку, стекловидное тело. В.И. Ефет (1962) наблюдал больного с временной потерей зрения, Е.Г. Милейко (1966) — с геморрагией в области желтого пятна зрительного нерва с застойным соском и последующей атрофией зрительных нервов. Кровоизлияния в слизистую оболочку гортани могут вызвать осиплость или потерю голоса, а в барабанную перепонку, в кортиев орган — ослабление слуха. Отмечаемые иногда кровавая рвота, альбуминурия, гематурия могут быть объяснены гипертензией в нижней полой вене. М.И. Кузин (1959) указывает на возможность появления боли в паховых и подмышечных областях вследствие перерастяжения венозных клапанов обратным током крови в венах, как правило, возникающим в момент сжатия груди.
В тяжелых случаях может наблюдаться также преждевременная менструация, вялая нижняя параплегия из-за нарушения кровообращения в спинном мозге.
Длительная компрессия грудной клетки, приводящая к частичной или полной иммобилизации дыхательных движений, вызывает ряд нарушений функциональных систем: сердечно-сосудистой, дыхательной.
В.Н. Гончаренко (1970) в эксперименте на собаках в начале сдавления обнаружил повышение среднего артериального давления, а потом его резкое снижение, которое продолжалось и после снятия груза (2—7 мин). Через 10—20 мин этот показатель нормализовался. Подобную закономерность обнаружил Р.С. Тетерян (1961) в опытах на кроликах. По данным Crem (1929), артериальное давление вначале снижается, а потом повышается и снова падает. Частота сердечных сокращений часто увеличивалась. Венозное давление у животных во время эксперимента обычно повышалось. Давление в легочной артерии после кратковременного снижения также повышалось.
Результаты экспериментов названных авторов позволяют сделать вывод, что синдром сдавления характеризуется резкими сдвигами в сердечно-сосудистой деятельности. По-видимому, определенную роль играет непосредственное воздействие травмы на сердце, а также положительное давление в плевральной полости, возникающее при компрессии груди. Экспериментальные данные подтверждаются и в клинике. Так, при изучении гемодинамических показателей у наших больных отмечалось как снижение (до 104—91/78—65 гПа), так и повышение (до 195/117 гПа) артериального давления. Пульс как учащался до 130 в 1 мин, так и становился более редким — до 60 в мин. На ЭКГ, кроме увеличения нагрузки на правые отделы сердца, что характерно для закрытой травмы груди, наблюдались изменения ритма (аритмия, экстрасистолия). Иногда отмечались атриовентрикулярная и внутрижелудочковая блокады, инверсия зубца Т, смещение интервала ST.
Б.Я. Гаусман (1970), В.Н. Смыслова с соавторами (1972) одновременно наблюдали нарушение функции внешнего дыхания. У всех больных имело место учащение дыхания до 22—34 в 1 мин.
Сердечно-сосудистая деятельность, функция легких нарушаются в результате как иммобилизации грудной клетки, повышения внутригрудного давления, так и анатомических изменений в легких, которые выражаются в образовании участков ателектаза, эмфиземы, отека. В ряде случаев наступает спазм бронхов (М.М. Рубинчик, 1963; Kuhtz, 1956). Кроме этого, иногда образуется пневмо- или гемоторакс. По-видимому, определенную роль играет и непосредственное воздействие травмы на сердце. М.М. Рожинский с соавторами (1967) обращают внимание также на рефлекторное расстройство дыхания, проявляющееся при легких травмах и ограничением дыхательных экскурсий грудной клетки, а при более тяжелых — расстройством ритма, глубины, частоты дыхания, вплоть до клинически выраженной асфиксии.
Больной Г., 34 лет (история болезни № 105), доставлен в клинику с жалобой на боль в груди, одышку. Час тому назад был сдавлен буферами железнодорожных вагонов. Отмечалась кратковременная потеря сознания, после чего больной стал очень возбужденным. В машине скорой медицинской помощи пострадавшему введен кордиамин, начата ингаляция кислорода.
При обследовании: состояние тяжелое, бледен, цианоз слизистых оболочек губ, кровоизлияния в конъюнктиву
глаз.
Грудная клетка обычной формы, левая ее половина отстает в акте дыхания. При пальпации определяется костная крепитация VI—VII ребер в подмышечной области, а также IV ребра под кожей у места прикрепления к грудине. При перкуссии слышен легочный звук, при аускультации — дыхание везикулярное, слева ослабленное. Частота дыхания — 36 в 1 мин. Границы сердца не расширены, тоны чистые, ритмичные. Пульс 110 в 1 мин, артериальное давление — 114/78 гПа. На ЭКГ — ритм синусовый, нормограмма, гипоксия миокарда. Рентгенологически определяется перелом VI—VII ребер по средней подмышечной линии слева со смещением отломков, затенение в нижней трети легочного поля слева.
Анализ крови: эр. — 4,39Ч012, НЬ — 140 г/л, л. — 1,78Ч09. В моче определяются следы белка.
Назначено лечение: наркотические препараты, сердечные средства, ингаляция кислорода, антибиотики. Произведены межреберная новокаиновая блокада, пункция левой плевральной полости (получено 300,0 мл кровянистой жидкости).
Состояние больного постепенно улучшалось. Через день пульс — 80 в 1 мин, частота дыхания — 22 в 1 мин. Артериальное давление — 143/91 гПа. На протяжении 9 сут температура тела субфебрильная. Через 19 сут выписан в удовлетворительном состоянии для амбулаторного лечения.
При сдавлении грудной клетки также нарушается минеральный обмен. Э.Ф. Туршев, М.М. Грищенко (1972) у больных с компрессией груди наблюдали гиперкалиемию, гипокальцие- мию, гипонатриемию на протяжении 10 сут после травмы, несмотря на корригирующую терапию.
асфиксия — перевод на Английский с примерами в тексте, произношение
существительное
They could be asphyxiated.
У них может быть асфиксия.
Strangled, asphyxiated, or both?
Задушен, асфиксия или как?
She was asphyxiated from the application of a slow, constant pressure to her trachea.
У нее была асфиксия, вызванная медленным, постоянным надавливанием на ее трахею.
And yet, this dude asphyxiated.
И все-таки, у чувака асфиксия.
There are four ways a man can asphyxiate —
Есть четыре способа умереть от асфиксии…
No, she asphyxiated. In silver paint.
Нет, она умерла от асфиксии, вызванной серебряной краской.
Or then, he could be suffering from some form of asphyxia.
Возможно, у него форма асфиксии.
Respiratory apnea with loss of tone.
Дыхательная асфиксия с потерей тонуса.
Okay, if he was left upside dowlong enough, congestion of the head and brain would lead to asphyxiation.
Итак, если он достаточно долгое время оставался в положении вниз головой, прилив крови к голове и мозгу могли привести к асфиксии.
Coroner confirmed C.O.D.— asphyxiation.
Коронер подтвердил причину смерти — асфиксия.
Acute cause of death appears to be asphyxia.
Причина смерти — асфиксия.
C.O.D. was asphyxiation due to manual strangulation.
Причина смерти — асфиксия из-за удушения руками.
Blow to the head may have immobilized him, but the real C.O.D. Is chemical asphyxia.
Удар по голове, вероятно, обездвижил его, но настоящая причина смерти — химическая асфиксия.
He died from crush asphyxia.
Умер от асфиксии вызванной давлением.
I can confirm cause of death was asphyxiation due to strangulation.
Я могу подтвердить причину смерти, асфиксия введу удушения.
отчет о клиническом случае и обзор литературы
J Med Case Rep. 2012; 6: 257.
, 1 , 1 , 1 , 1 и 1Элени Сертариду
1 Отделение интенсивной терапии, Университетская больница Александруполиса, Драгана, Греция00
Василиос Папаиоанну
1 Отделение интенсивной терапии университетской больницы Александруполиса, Драгана, Александруполис 68100, Греция
Георгиос Куляцис
1 Отделение интенсивной терапии, университетская больница Александруполиса, Драгана, Александруполис
03 68100or, Греция
1 Отделение интенсивной терапии, Университетская клиника Александруполиса, Драгана, Александруполис 68100, Греция
Иоаннис Пневматикос
1 Отделение интенсивной терапии, Университетская больница Александруполиса, Драгана, Александруполис 68100, Греция
1 Университет Больница Александруполиса, Драгана, Александруполис 68100, Греция
Автор, ответственный за переписку.Получено 16 февраля 2012 г .; Принято 8 июня 2012 г.
Copyright © 2012 Sertaridou et al .; лицензиат BioMed Central Ltd. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе, при условии, что оригинальная работа процитирована должным образом. Эта статья цитировалась в других статьях в PMC.Abstract
Введение
Асфиксия с раздавливанием отличается от позиционной асфиксии, поскольку респираторная недостаточность при последней вызывается шинированием грудной клетки и / или диафрагмы, что препятствует нормальному расширению грудной клетки.В литературе есть только несколько случаев или небольших серий случаев тяжелой асфиксии, сообщающих, как правило, о плохих исходах.
Описание клинического случая
Мы представляем случай 44-летнего мужчины европеоидной расы, у которого развилась травматическая асфиксия с тяжелой травмой грудной клетки и легким отеком мозга после раздавливания механическими частями тяжелого автомобиля. Он оставался без сознания в течение неизвестного времени. Лечение включало в себя ротоглоточную интубацию и искусственную вентиляцию легких, двустороннюю грудную торакостомию, лечение отека мозга и другие поддерживающие меры.Результат нашего пациента был хорошим. О травматической асфиксии обычно не сообщают, и большинство авторов применяют поддерживающие меры, в то время как окончательный результат, по-видимому, зависит от продолжительности компрессии грудной клетки и от связанных травм.
Заключение
Лечение травматической асфиксии в основном поддерживающее с особым вниманием к восстановлению адекватной оксигенации и перфузии; Лечение сопутствующих травм также может повлиять на окончательный результат.
Введение
Асфиксия определяется как любое состояние, которое приводит к кислородной недостаточности тканей [1].Травматическая асфиксия — это тип механической асфиксии, при которой дыхание предотвращается внешним давлением на тело, в то же время подавлением дыхательных движений и нарушением венозного оттока от головы. Сообщалось о таких состояниях, как сжатие груди и / или живота под тяжелым весом и заклинивание тела в узком пространстве или большом скоплении людей [2]. Для развития синдрома перед компрессией грудной клетки необходим маневр Вальсальвы [3]. Обычные результаты вскрытия включают интенсивный лиловый застой на лице и отек с геморрагическими петехиями лица, шеи и верхней части грудной клетки, краниоцервикальный цианоз и субконъюнктивальное кровоизлияние.
Изложение дела
44-летний мужчина европеоидной расы работал под автомобилем, когда трансмиссия автомобиля упала ему на грудь, зажав его туловище между тяжелым предметом и землей. Спустя неизвестное время его нашел в бессознательном состоянии родственник, который обратился за медицинской помощью. Было подсчитано, что до того, как нашему пациенту была оказана медицинская помощь, прошел не менее часа.
По прибытии в отделение неотложной помощи у нашего пациента было затрудненное дыхание без инородных тел в носовых полостях, регулярный пульс с частотой 130 ударов в минуту и артериальное давление 80/40 мм рт. Ст.При импульсной оксиметрии у него было 80% насыщения комнатным воздухом. Его оценка по шкале комы Глазго составила 8 (отсутствие открытия глаз, неразборчивые голосовые реакции и вялое отстранение от болезненных раздражителей), его сосочки были изохорическими, а световые рефлексы присутствовали с обеих сторон. Из-за измененного сознания и надвигающейся дыхательной недостаточности нашему пациенту срочно интубировали и поместили на контролируемую искусственную вентиляцию легких.
Остальной медицинский осмотр показал, что его лицо, передняя часть шеи и верхняя часть груди были перегружены, отечны и покрыты многочисленными петехиями, особенно на конъюнктивах и периорбитальной коже.При более позднем прикроватном офтальмологическом обследовании наблюдались легкая двусторонняя периорбитальная припухлость, тяжелые двусторонние субконъюнктивальные кровоизлияния, хемоз, умеренный экзофтальм и умеренный отек диска зрительного нерва. Экхимотические синяки были также отмечены на задней части шеи и верхней части обоих плеч. Его барабанные перепонки были чистыми, кровоизлияния в слизистую оболочку верхних дыхательных путей отсутствовали.
Отсутствие дыхательных звуков над обеими верхушками легких в сочетании с пальпируемой подкожной эмфиземой на шее указывает на наличие двустороннего пневмоторакса.Кроме того, через эндотрахеальную трубку слили кровянистую жидкость, что указывало на возможные ушибы легких. Физикальное обследование его сердца и живота не выявило примечаний, электрокардиограмма была нормальной. При рентгенологическом исследовании грудной клетки выявлен двусторонний пневмоторакс и множественные переломы ребер (рисунок). В связи с этим были вставлены двусторонние трубчатые торакостомии, с отводом воздуха и крови и значительным улучшением его гемодинамических параметров. На последующих рентгенограммах были очевидны двусторонние помутнения легких, что соответствовало клиническим подозрениям на ушибы легких.Фибробронхоскопия не проводилась из-за двустороннего пневмоторакса. Впоследствии наш пациент был переведен в наше отделение интенсивной терапии (ОИТ). Газы артериальной крови при поступлении в нашу реанимацию были: pH 7,246; парциальное давление диоксида углерода: 58,3 мм рт. парциальное давление кислорода: 441 мм рт. бикарбонат: 21,9 мэкв / л; насыщение кислородом: 99,9%; и лактат: 1,1 ммоль / л при вентиляции нашего пациента с частотой 15 вдохов / мин; дыхательный объем: 700 мл; положительное давление в конце выдоха: 5 см вод. ст. 2 O; и доля вдыхаемого кислорода: 100%.Его оценка острой физиологии и хронического здоровья II составила 14 баллов, в то время как его история болезни была незначительной.
Рентген грудной клетки, сделанный после вставки торакостомии через трубку. Обратите внимание на множественные переломы ребер, подкожную эмфизему, множественные помутнения легких, особенно справа, соответствующие участкам ушиба легкого и остаточному пневмотораксу слева.
Дальнейшее обследование включало рентгенологическое обследование позвоночника и конечностей, которое было без особенностей, нормальную эхокардиографию и компьютерную томографию (КТ) головы, шеи, груди и живота.На КТ-сканировании наблюдался легкий отек мозга без признаков кровоизлияния, в то время как КТ его грудной клетки выявила двусторонний гемопневмоторакс и значительные двусторонние ушибы легких, особенно правого легкого (рисунок).
Компьютерная томография грудной клетки, показывающая двусторонний гемопневмоторакс и множественные ушибы легких, особенно справа.
Биохимия сыворотки включала повышенные уровни (в десять раз превышающие верхние пределы нормы) креатинфосфокиназы, лактатдегидрогеназы, аспартатаминотрансферазы и аланинаминотрансферазы.Анализ мочи нормальный (таблица).
Таблица 1
Лабораторные параметры пациента во время пребывания в реанимации
| Сутки | 1 | 2 | 3 | 4 | 5 | 7 | 8 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Гематокрит (%) | 45,5 | — | — | 31 90 .1392 | 31 | 33,3 | |||||||||||
| Гемоглобин (г / дл) | 15,5 | — | — | 10,5 | 10,5 | ||||||||||||
| Лейкоциты (К / мкл) | 9390 | — | — | 9310 | 11,750 | 18,530 | 18,530 | 245 | — | — | 189 | 212 | 244 | 303 | |||
| Международное нормализованное отношение 1 | 07 | — | — | — | — | — | 1,25 | ||||||||||
| Азот мочевины крови (мг / дл) | 38 | 38 | 33 | 35 | |||||||||||||
| Креатинин (мг / дл) | 0,7 | 0,9 | 0,8 9 | 0,9 | 0,7 | 0,7 | |||||||||||
| Аспартатаминотрансфераза (Ед / л) | 367 | 208 | 208 | 44 | 54 | 30 | |||||||||||
| Аланинаминотрансфераза (ед. / Л) | 507 9 | 357 | 357 | 112 | 95 | 66 | |||||||||||
| Лактатдегидрогеназа (ед. / Л) | 5 879 | 545 | 545 900 | 247 | 447 | 317 | Креатинфосфокиназа (Ед / л) | 924 | 1287 | 930 | 729 8 | 462 | 462 | ||||
| Креатинфосфокиназа -MB (Ед / л) | 65 | 49 | 17 | 16 | 15 | 29139| γ-глутамилтранспептидаза (Ед / л) | 22 | 19 | 18 | 26 | 67 | 84 | 72 | |
Наш пациент находился на ИВЛ, наш пациент находился на ИВЛ. режим контроля объема, с дыхательным объемом 7 мл / кг, частотой от 10 до 12 ударов в минуту, положительным давлением в конце выдоха, не превышающим 5 см вод. ст. 2 O и газовая смесь, которая быстро уменьшалась до 40% вдыхаемого кислорода.Беспрепятственная вентиляция, быстрое восстановление гиперкапнии, гипоксии и гемодинамики, спонтанное сдерживание трахеобронхиального кровотечения, быстрое рентгенологическое улучшение в последующие дни (исчезновение помутнений) и быстрое выздоровление, просто установив торакостомические трубки, сделали событие значительным. вероятность разрыва основной ветви бронха или артерии менее вероятна. Поэтому мы не приступили к дальнейшим инвазивным диагностическим процедурам, таким как бронхоскопия, которые не добавили бы больше информации о надлежащем ведении нашего пациента и даже могли бы создать некоторые риски.
Жидкая реанимация кристаллоидов была обильной, чтобы предотвратить почечные осложнения, связанные с возможным травматическим рабдомиолизом. Особое внимание уделялось отеку головного мозга при введении маннита и частых неврологических обследованиях. Что касается его респираторной функции, состояние нашего пациента быстро улучшилось, что привело к экстубации без осложнений на второй день госпитализации в ОИТ. Однако его неврологический статус отставал, так как он оставался дезориентированным и возбужденным до четвертого дня.Петехии на лице и груди постепенно исчезли в течение следующих трех дней. Уровни аспартатаминотрансферазы, аланинаминотрансферазы, креатинфосфокиназы и лактатдегидрогеназы в сыворотке снизились до нормы на седьмой день, и наш пациент был выписан из отделения интенсивной терапии и переведен в торакальное хирургическое отделение.
Обсуждение
Раздавленная асфиксия вызывается внезапной компрессионной травмой торакоабдоминальной области и проявляется цианозом и отеком лица, гипосфагматами и петехиальными кровоизлияниями на лице, шее и верхней части грудной клетки [4].Обычно это связано с преходящим ишемическим неврологическим дефицитом и травмами грудной клетки, живота и конечностей.
Травматическая асфиксия была впервые описана более 170 лет назад Оливье в его наблюдениях над трупами людей, растоптанных во время массовых беспорядков в Париже в день взятия Бастилии [1]. Позже Пертес добавил к первоначальному описанию некоторые другие характеристики, такие как умственная тупость, гиперпирексия, кровохарканье, тахипноэ и «контузионная пневмония» [1]. Другие термины для этого состояния: синдром Оливье, комплекс симптомов Пертеса, компрессионный цианоз, травматический цианоз, шейно-лицевой статический цианоз и шейно-лицевая кожная асфиксия.
Обзор литературы показывает, что травматическая асфиксия — редкое заболевание, поскольку оно может остаться нераспознанным или даже не сообщаться. Лэрд и Борман обнаружили только семь случаев из 107 000 пациентов больниц и клиник за 30-месячный период, из которых 75 000 попали в серьезные аварии [5]. Двек сообщил только об одном случае из 18 500 пострадавших в дорожно-транспортных происшествиях в районе с интенсивным военным движением [6].
Наш пациент страдал от травматической асфиксии из-за длительного сжатия между землей и большим тяжелым предметом, механизм, довольно часто встречающийся в аналогичных опубликованных отчетах.В частности, случаи тяжелой асфиксии в основном являются следствием автомобильной аварии, столкновения с другими телами в панической толпе, попадания в ловушку под транспортными средствами или падения в узком пространстве [7]. Другие причины включают травмы от машин и мебели, взрывной удар, обхват питона вокруг грудной клетки и, в редких случаях, глубоководные погружения, тяжелая атлетика, эпилептические припадки, тяжелые роды в акушерстве и приступ астмы. Типичный диапазон продолжительности сжатия составляет от двух до пяти минут [8].Продолжительность и величина давления влияют на исход травматической асфиксии. Значительный вес может переноситься в течение короткого времени, тогда как относительно небольшой вес, применяемый в течение более длительного периода, может привести к смерти [8]. В нашем случае продолжительность компрессии не может быть подтверждена, но оценивается как довольно большая, хотя это примерно соответствует быстрому и полному выздоровлению пациента.
Диагноз ставится на основании внешнего вида, клинического осмотра, анамнеза и механизма травмы [3].Обструкция верхней полой вены (ВПВ) и перелом базилярного черепа имеют особенности, которые очень напоминают травматическую асфиксию. Тем не менее, история травматической травмы должна исключить обструкцию ВПВ, в то время как переломы черепа при травматической асфиксии редки, если к голове не приложена сила сжатия [7]. У нашего пациента не было травмы головы, что подтверждается исследованиями изображений.
Точный патофизиологический механизм травматической асфиксии остается спорным. Обычно считается, что сжимающая сила в торакоабдоминальной области вместе с «реакцией страха» (глубокий вдох и закрытие голосовой щели) вызывают огромное повышение центрального венозного давления.Это вызывает изменение направления венозного кровотока из сердца через ВПВ в безымянные и яремные вены головы и шеи. Обратная передача повышенного центрального венозного давления на венулы и капилляры головы и шеи при продолжении артериального кровотока приводит к застою и разрыву капилляров, вызывая характерные петехиальные и субконъюнктивальные кровоизлияния в верхней части тела [1]. Эти особенности часто более заметны на веках, носу и губах [4]. Отсутствие петехий в нижней части тела может быть связано с компрессионной обструкцией нижней полой вены грудной клетки или брюшной полости.Более того, тот факт, что нижняя часть тела защищена от обратной передачи венозного давления рядом клапанов, может быть другим механизмом, поскольку ВПВ, безымянная и яремная вены не имеют клапанов [4].
Сопутствующие травмы, такие как легочные, сердечные, неврологические, офтальмологические, абдоминальные и ортопедические травмы, у нашего пациента не были очевидны. Как следует из Rosato et al ., травмы сердца при травматической асфиксии встречаются крайне редко. За последние три года зарегистрировано только два случая ушиба сердца и один случай разрыва желудочка [9].Нормальная электрокардиограмма не исключает тупого повреждения сердца. Еще одно редкое последствие травматической асфиксии — перенесенный инфаркт миокарда из-за ушиба коронарной артерии [1]. Миоглобинурия, рабдомиолиз и острый некроз почечных канальцев (синдром раздавливания) наблюдаются только при сочетанном повреждении и ишемии крупных групп мышц [3].
После пробуждения и, несмотря на нормальные результаты визуализации мозга, наш пациент находился в состоянии возбуждения и замешательства, которое длилось четыре дня.Согласно Пертесу, неврологическое повреждение при травматической асфиксии включает гипоксию или аноксию головного мозга, ишемию, венозную гипертензию, заложенность сосудов головного мозга, разрыв мелких сосудов, петехиальные кровоизлияния и гидростатический отек [2]. Однако быстрое полное выздоровление отговорило нас от необходимости запрашивать дальнейшие исследования мозга, такие как магнитно-резонансная томография, которые, как ожидается, не повлияют на план лечения. На зрение может влиять тот же механизм: кровоизлияние в сетчатку, ретробульбарное кровоизлияние и экссудаты стекловидного тела (ретинопатия Пурчера) [10].Нарушение слуха может быть вызвано отеком евстахиевой трубы или гемотимпаном. Другими неврологическими проявлениями синдрома являются потеря сознания, длительная, но самоограничивающаяся спутанность сознания, дезориентация, возбуждение, беспокойство, судороги, нарушения зрения, нечеткость зрения, папиллярные изменения, атрофия зрительного нерва, экзофтальм, диплопия и потеря слуха [10]. Часто неврологический статус улучшается при переводе в отделение неотложной помощи [8]. Предлагаемый механизм потери сознания и продолжительной дезориентации, связанных с травматической асфиксией, включает гипоксию головного мозга, ишемию и венозную гипертензию, которые приводят к корковой дисфункции.Эта дисфункция проходит в течение следующих 24-48 часов. Внутричерепное кровоизлияние у пациента редко когда-либо было очевидным [8]. КТ головного мозга обычно нормальные, тогда как в смертельных случаях вскрытие выявляет только петехии и застойные явления, что указывает на повреждение мозга на клеточном уровне [1].
Несмотря на драматический вид «экхимотической маски», смертность от удушающей асфиксии низка. Однако на это могут влиять тяжесть, характер и продолжительность действия силы сжатия, а также наличие сопутствующих травм, которые могут быть полезными маркерами тяжести сжатия [2].Предлагаемый алгоритм для ведения всех пациентов с травмами по прибытии и на начальных этапах лечения представляет собой алгоритм ABCDE (дыхательные пути, дыхание, кровообращение, инвалидность, окружающая среда), описанный в рекомендациях по расширенной поддержке жизни при травмах Комитета Американского колледжа хирургов. по травме. Результат улучшается за счет контроля проходимости дыхательных путей и защиты шейного отдела позвоночника, быстрого восстановления вентиляции, оксигенации и кровообращения путем декомпрессии грудной клетки, жидкостной реанимации и предотвращения почечных осложнений, вторичных по отношению к рабдомиолизу и другим вторичным причинам [1].Ведение таких пациентов может быть осложнено тяжелым отеком верхних дыхательных путей, поэтому возможность трудной интубации следует учитывать на ранней стадии. Прогноз благоприятный, если пациент выживает в первые несколько часов после травмы, хотя длительное грудное сжатие может привести к церебральной аноксии и стойким неврологическим последствиям [3].
Заключение
Оптимальное лечение травматической асфиксии должно быть сосредоточено на раннем распознавании этой сущности на основе классических физических признаков и механизма травмы.Реанимационные мероприятия должны включать быстрое введение кислорода с эффективной вентиляцией и жидкостной реанимацией, а также должны быть сосредоточены на обращении гипоксии и предотвращении дальнейшего повреждения тканей.
Согласие
От пациента было получено письменное информированное согласие на публикацию этого описания случая и сопутствующих изображений. Копия письменного согласия доступна для ознакомления главному редактору журнала.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Вклад авторов
ES, GK и VT провели лечение пациента, проанализировали литературу и внесли свой вклад в подготовку рукописи; Вице-президент и ИП рассмотрели рукопись и внесли свой вклад в ее окончательную форму. Все авторы прочитали и одобрили окончательную рукопись.
Информация об авторах
Элени Сертариду, доктор медицины, хирург-реаниматолог в больнице ICU Университетского госпиталя Александруполиса, Александруполис, Греция. Василиос Папаиоанну, доктор медицины, магистр наук, доктор философии, доцент кафедры реанимации в Университетской больнице ОИТ Александруполиса, Александруполис, Греция.Георгиос Куляцис, доктор медицины, пульмонолог-реаниматолог Университетской больницы интенсивной терапии в Александруполисе, Александруполис, Греция. Василики Теодору, доктор медицины, анестезиолог-реаниматолог в Университетской больнице ICU Александруполиса, Александруполис, Греция. Иоаннис Пневматикос, доктор медицины, доктор философии, FCCP — профессор реанимации в Университете Демокрита во Фракии и руководитель отделения интенсивной терапии Университетской больницы Александруполиса, Александруполис, Греция.
Ссылки
- Richards EC, Wallis ND.Удушье: обзор. Травма. 2005; 7: 37–45. DOI: 10.1191 / 1460408605ta330oa. [CrossRef] [Google Scholar]
- Эрен Б., Тюркмен Н., Федакар Р. Необычный случай сжатия грудной клетки. Дж. Аюб Мед Колл Абботтабад. 2008. 20 (1): 134–135. [PubMed] [Google Scholar]
- Карамустафаоглу А.Ю., Явасман И., Тирьяки С., Йорук Ю. Травматическая асфиксия. Int J Emerg Med. 2010; 3: 379–380. DOI: 10.1007 / s12245-010-0204-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Дженкер Э., Озлем Ю. Травматическая асфиксия: редкий синдром у пациентов с травмами.Int J Emerg Med. 2009; 2: 255–256. DOI: 10.1007 / s12245-009-0115-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Laird WR, Bormon MC. Травматическая асфиксия с сообщением о пяти дополнительных случаях. Surg Gynecol Obstet. 1930; 50: 578–585. [Google Scholar]
- Двек Дж. Экхимотическая маска. J Int Coll Surg. 1946; 9: 257–265. [PubMed] [Google Scholar]
- Байард В. Р., Вик Р., Симпсон Р., Гилберт Дж. Д. Патологические особенности и обстоятельства смерти от смертельного удара / травматической асфиксии у взрослых — 25-летнее исследование.Foren Scien Inter. 2006; 159: 200–205. DOI: 10.1016 / j.forsciint.2005.08.003. [PubMed] [CrossRef] [Google Scholar]
- Jongewaard WR, Cogbill TH, Landercasper J. Неврологические последствия травматической асфиксии. J Trauma. 1992; 32: 28–31. DOI: 10.1097 / 00005373-19
00-00006. [PubMed] [CrossRef] [Google Scholar]
- Розато Р.М., Шапиро М.Дж., Киган М.Дж., Коннорс Р.Х., Минор CB. Поражение сердца, осложняющее травматическую асфиксию. J Trauma. 1991; 31: 1387–1389. DOI: 10.1097 / 00005373-1900-00012.[PubMed] [CrossRef] [Google Scholar]
- Чой Дж. Ю., Ли Дж. С., Ким Дж. Х., Йим Дж. Х. Двустороннее ретробульбарное кровоизлияние и потеря зрения после травматической асфиксии. Корейский J Opthalmol. 2010. 24: 380–383. DOI: 10.3341 / kjo.2010.24.6.380. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
отчет о клиническом случае и обзор литературы
J Med Case Rep. 2012; 6: 257.
, 1 , 1 , 1 , 1 и 1Элени Сертариду
1 Отделение интенсивной терапии, Университетская больница Александруполиса, Драгана, Греция00
Василиос Папаиоанну
1 Отделение интенсивной терапии университетской больницы Александруполиса, Драгана, Александруполис 68100, Греция
Георгиос Куляцис
1 Отделение интенсивной терапии, университетская больница Александруполиса, Драгана, Александруполис
03 68100or, Греция
1 Отделение интенсивной терапии, Университетская клиника Александруполиса, Драгана, Александруполис 68100, Греция
Иоаннис Пневматикос
1 Отделение интенсивной терапии, Университетская больница Александруполиса, Драгана, Александруполис 68100, Греция
1 Университет Больница Александруполиса, Драгана, Александруполис 68100, Греция
Автор, ответственный за переписку.Получено 16 февраля 2012 г .; Принято 8 июня 2012 г.
Copyright © 2012 Sertaridou et al .; лицензиат BioMed Central Ltd. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе, при условии, что оригинальная работа процитирована должным образом. Эта статья цитировалась в других статьях в PMC.Abstract
Введение
Асфиксия с раздавливанием отличается от позиционной асфиксии, поскольку респираторная недостаточность при последней вызывается шинированием грудной клетки и / или диафрагмы, что препятствует нормальному расширению грудной клетки.В литературе есть только несколько случаев или небольших серий случаев тяжелой асфиксии, сообщающих, как правило, о плохих исходах.
Описание клинического случая
Мы представляем случай 44-летнего мужчины европеоидной расы, у которого развилась травматическая асфиксия с тяжелой травмой грудной клетки и легким отеком мозга после раздавливания механическими частями тяжелого автомобиля. Он оставался без сознания в течение неизвестного времени. Лечение включало в себя ротоглоточную интубацию и искусственную вентиляцию легких, двустороннюю грудную торакостомию, лечение отека мозга и другие поддерживающие меры.Результат нашего пациента был хорошим. О травматической асфиксии обычно не сообщают, и большинство авторов применяют поддерживающие меры, в то время как окончательный результат, по-видимому, зависит от продолжительности компрессии грудной клетки и от связанных травм.
Заключение
Лечение травматической асфиксии в основном поддерживающее с особым вниманием к восстановлению адекватной оксигенации и перфузии; Лечение сопутствующих травм также может повлиять на окончательный результат.
Введение
Асфиксия определяется как любое состояние, которое приводит к кислородной недостаточности тканей [1].Травматическая асфиксия — это тип механической асфиксии, при которой дыхание предотвращается внешним давлением на тело, в то же время подавлением дыхательных движений и нарушением венозного оттока от головы. Сообщалось о таких состояниях, как сжатие груди и / или живота под тяжелым весом и заклинивание тела в узком пространстве или большом скоплении людей [2]. Для развития синдрома перед компрессией грудной клетки необходим маневр Вальсальвы [3]. Обычные результаты вскрытия включают интенсивный лиловый застой на лице и отек с геморрагическими петехиями лица, шеи и верхней части грудной клетки, краниоцервикальный цианоз и субконъюнктивальное кровоизлияние.
Изложение дела
44-летний мужчина европеоидной расы работал под автомобилем, когда трансмиссия автомобиля упала ему на грудь, зажав его туловище между тяжелым предметом и землей. Спустя неизвестное время его нашел в бессознательном состоянии родственник, который обратился за медицинской помощью. Было подсчитано, что до того, как нашему пациенту была оказана медицинская помощь, прошел не менее часа.
По прибытии в отделение неотложной помощи у нашего пациента было затрудненное дыхание без инородных тел в носовых полостях, регулярный пульс с частотой 130 ударов в минуту и артериальное давление 80/40 мм рт. Ст.При импульсной оксиметрии у него было 80% насыщения комнатным воздухом. Его оценка по шкале комы Глазго составила 8 (отсутствие открытия глаз, неразборчивые голосовые реакции и вялое отстранение от болезненных раздражителей), его сосочки были изохорическими, а световые рефлексы присутствовали с обеих сторон. Из-за измененного сознания и надвигающейся дыхательной недостаточности нашему пациенту срочно интубировали и поместили на контролируемую искусственную вентиляцию легких.
Остальной медицинский осмотр показал, что его лицо, передняя часть шеи и верхняя часть груди были перегружены, отечны и покрыты многочисленными петехиями, особенно на конъюнктивах и периорбитальной коже.При более позднем прикроватном офтальмологическом обследовании наблюдались легкая двусторонняя периорбитальная припухлость, тяжелые двусторонние субконъюнктивальные кровоизлияния, хемоз, умеренный экзофтальм и умеренный отек диска зрительного нерва. Экхимотические синяки были также отмечены на задней части шеи и верхней части обоих плеч. Его барабанные перепонки были чистыми, кровоизлияния в слизистую оболочку верхних дыхательных путей отсутствовали.
Отсутствие дыхательных звуков над обеими верхушками легких в сочетании с пальпируемой подкожной эмфиземой на шее указывает на наличие двустороннего пневмоторакса.Кроме того, через эндотрахеальную трубку слили кровянистую жидкость, что указывало на возможные ушибы легких. Физикальное обследование его сердца и живота не выявило примечаний, электрокардиограмма была нормальной. При рентгенологическом исследовании грудной клетки выявлен двусторонний пневмоторакс и множественные переломы ребер (рисунок). В связи с этим были вставлены двусторонние трубчатые торакостомии, с отводом воздуха и крови и значительным улучшением его гемодинамических параметров. На последующих рентгенограммах были очевидны двусторонние помутнения легких, что соответствовало клиническим подозрениям на ушибы легких.Фибробронхоскопия не проводилась из-за двустороннего пневмоторакса. Впоследствии наш пациент был переведен в наше отделение интенсивной терапии (ОИТ). Газы артериальной крови при поступлении в нашу реанимацию были: pH 7,246; парциальное давление диоксида углерода: 58,3 мм рт. парциальное давление кислорода: 441 мм рт. бикарбонат: 21,9 мэкв / л; насыщение кислородом: 99,9%; и лактат: 1,1 ммоль / л при вентиляции нашего пациента с частотой 15 вдохов / мин; дыхательный объем: 700 мл; положительное давление в конце выдоха: 5 см вод. ст. 2 O; и доля вдыхаемого кислорода: 100%.Его оценка острой физиологии и хронического здоровья II составила 14 баллов, в то время как его история болезни была незначительной.
Рентген грудной клетки, сделанный после вставки торакостомии через трубку. Обратите внимание на множественные переломы ребер, подкожную эмфизему, множественные помутнения легких, особенно справа, соответствующие участкам ушиба легкого и остаточному пневмотораксу слева.
Дальнейшее обследование включало рентгенологическое обследование позвоночника и конечностей, которое было без особенностей, нормальную эхокардиографию и компьютерную томографию (КТ) головы, шеи, груди и живота.На КТ-сканировании наблюдался легкий отек мозга без признаков кровоизлияния, в то время как КТ его грудной клетки выявила двусторонний гемопневмоторакс и значительные двусторонние ушибы легких, особенно правого легкого (рисунок).
Компьютерная томография грудной клетки, показывающая двусторонний гемопневмоторакс и множественные ушибы легких, особенно справа.
Биохимия сыворотки включала повышенные уровни (в десять раз превышающие верхние пределы нормы) креатинфосфокиназы, лактатдегидрогеназы, аспартатаминотрансферазы и аланинаминотрансферазы.Анализ мочи нормальный (таблица).
Таблица 1
Лабораторные параметры пациента во время пребывания в реанимации
| Сутки | 1 | 2 | 3 | 4 | 5 | 7 | 8 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Гематокрит (%) | 45,5 | — | — | 31 90 .1392 | 31 | 33,3 | |||||||||||
| Гемоглобин (г / дл) | 15,5 | — | — | 10,5 | 10,5 | ||||||||||||
| Лейкоциты (К / мкл) | 9390 | — | — | 9310 | 11,750 | 18,530 | 18,530 | 245 | — | — | 189 | 212 | 244 | 303 | |||
| Международное нормализованное отношение 1 | 07 | — | — | — | — | — | 1,25 | ||||||||||
| Азот мочевины крови (мг / дл) | 38 | 38 | 33 | 35 | |||||||||||||
| Креатинин (мг / дл) | 0,7 | 0,9 | 0,8 9 | 0,9 | 0,7 | 0,7 | |||||||||||
| Аспартатаминотрансфераза (Ед / л) | 367 | 208 | 208 | 44 | 54 | 30 | |||||||||||
| Аланинаминотрансфераза (ед. / Л) | 507 9 | 357 | 357 | 112 | 95 | 66 | |||||||||||
| Лактатдегидрогеназа (ед. / Л) | 5 879 | 545 | 545 900 | 247 | 447 | 317 | Креатинфосфокиназа (Ед / л) | 924 | 1287 | 930 | 729 8 | 462 | 462 | ||||
| Креатинфосфокиназа -MB (Ед / л) | 65 | 49 | 17 | 16 | 15 | 29139| γ-глутамилтранспептидаза (Ед / л) | 22 | 19 | 18 | 26 | 67 | 84 | 72 | |
Наш пациент находился на ИВЛ, наш пациент находился на ИВЛ. режим контроля объема, с дыхательным объемом 7 мл / кг, частотой от 10 до 12 ударов в минуту, положительным давлением в конце выдоха, не превышающим 5 см вод. ст. 2 O и газовая смесь, которая быстро уменьшалась до 40% вдыхаемого кислорода.Беспрепятственная вентиляция, быстрое восстановление гиперкапнии, гипоксии и гемодинамики, спонтанное сдерживание трахеобронхиального кровотечения, быстрое рентгенологическое улучшение в последующие дни (исчезновение помутнений) и быстрое выздоровление, просто установив торакостомические трубки, сделали событие значительным. вероятность разрыва основной ветви бронха или артерии менее вероятна. Поэтому мы не приступили к дальнейшим инвазивным диагностическим процедурам, таким как бронхоскопия, которые не добавили бы больше информации о надлежащем ведении нашего пациента и даже могли бы создать некоторые риски.
Жидкая реанимация кристаллоидов была обильной, чтобы предотвратить почечные осложнения, связанные с возможным травматическим рабдомиолизом. Особое внимание уделялось отеку головного мозга при введении маннита и частых неврологических обследованиях. Что касается его респираторной функции, состояние нашего пациента быстро улучшилось, что привело к экстубации без осложнений на второй день госпитализации в ОИТ. Однако его неврологический статус отставал, так как он оставался дезориентированным и возбужденным до четвертого дня.Петехии на лице и груди постепенно исчезли в течение следующих трех дней. Уровни аспартатаминотрансферазы, аланинаминотрансферазы, креатинфосфокиназы и лактатдегидрогеназы в сыворотке снизились до нормы на седьмой день, и наш пациент был выписан из отделения интенсивной терапии и переведен в торакальное хирургическое отделение.
Обсуждение
Раздавленная асфиксия вызывается внезапной компрессионной травмой торакоабдоминальной области и проявляется цианозом и отеком лица, гипосфагматами и петехиальными кровоизлияниями на лице, шее и верхней части грудной клетки [4].Обычно это связано с преходящим ишемическим неврологическим дефицитом и травмами грудной клетки, живота и конечностей.
Травматическая асфиксия была впервые описана более 170 лет назад Оливье в его наблюдениях над трупами людей, растоптанных во время массовых беспорядков в Париже в день взятия Бастилии [1]. Позже Пертес добавил к первоначальному описанию некоторые другие характеристики, такие как умственная тупость, гиперпирексия, кровохарканье, тахипноэ и «контузионная пневмония» [1]. Другие термины для этого состояния: синдром Оливье, комплекс симптомов Пертеса, компрессионный цианоз, травматический цианоз, шейно-лицевой статический цианоз и шейно-лицевая кожная асфиксия.
Обзор литературы показывает, что травматическая асфиксия — редкое заболевание, поскольку оно может остаться нераспознанным или даже не сообщаться. Лэрд и Борман обнаружили только семь случаев из 107 000 пациентов больниц и клиник за 30-месячный период, из которых 75 000 попали в серьезные аварии [5]. Двек сообщил только об одном случае из 18 500 пострадавших в дорожно-транспортных происшествиях в районе с интенсивным военным движением [6].
Наш пациент страдал от травматической асфиксии из-за длительного сжатия между землей и большим тяжелым предметом, механизм, довольно часто встречающийся в аналогичных опубликованных отчетах.В частности, случаи тяжелой асфиксии в основном являются следствием автомобильной аварии, столкновения с другими телами в панической толпе, попадания в ловушку под транспортными средствами или падения в узком пространстве [7]. Другие причины включают травмы от машин и мебели, взрывной удар, обхват питона вокруг грудной клетки и, в редких случаях, глубоководные погружения, тяжелая атлетика, эпилептические припадки, тяжелые роды в акушерстве и приступ астмы. Типичный диапазон продолжительности сжатия составляет от двух до пяти минут [8].Продолжительность и величина давления влияют на исход травматической асфиксии. Значительный вес может переноситься в течение короткого времени, тогда как относительно небольшой вес, применяемый в течение более длительного периода, может привести к смерти [8]. В нашем случае продолжительность компрессии не может быть подтверждена, но оценивается как довольно большая, хотя это примерно соответствует быстрому и полному выздоровлению пациента.
Диагноз ставится на основании внешнего вида, клинического осмотра, анамнеза и механизма травмы [3].Обструкция верхней полой вены (ВПВ) и перелом базилярного черепа имеют особенности, которые очень напоминают травматическую асфиксию. Тем не менее, история травматической травмы должна исключить обструкцию ВПВ, в то время как переломы черепа при травматической асфиксии редки, если к голове не приложена сила сжатия [7]. У нашего пациента не было травмы головы, что подтверждается исследованиями изображений.
Точный патофизиологический механизм травматической асфиксии остается спорным. Обычно считается, что сжимающая сила в торакоабдоминальной области вместе с «реакцией страха» (глубокий вдох и закрытие голосовой щели) вызывают огромное повышение центрального венозного давления.Это вызывает изменение направления венозного кровотока из сердца через ВПВ в безымянные и яремные вены головы и шеи. Обратная передача повышенного центрального венозного давления на венулы и капилляры головы и шеи при продолжении артериального кровотока приводит к застою и разрыву капилляров, вызывая характерные петехиальные и субконъюнктивальные кровоизлияния в верхней части тела [1]. Эти особенности часто более заметны на веках, носу и губах [4]. Отсутствие петехий в нижней части тела может быть связано с компрессионной обструкцией нижней полой вены грудной клетки или брюшной полости.Более того, тот факт, что нижняя часть тела защищена от обратной передачи венозного давления рядом клапанов, может быть другим механизмом, поскольку ВПВ, безымянная и яремная вены не имеют клапанов [4].
Сопутствующие травмы, такие как легочные, сердечные, неврологические, офтальмологические, абдоминальные и ортопедические травмы, у нашего пациента не были очевидны. Как следует из Rosato et al ., травмы сердца при травматической асфиксии встречаются крайне редко. За последние три года зарегистрировано только два случая ушиба сердца и один случай разрыва желудочка [9].Нормальная электрокардиограмма не исключает тупого повреждения сердца. Еще одно редкое последствие травматической асфиксии — перенесенный инфаркт миокарда из-за ушиба коронарной артерии [1]. Миоглобинурия, рабдомиолиз и острый некроз почечных канальцев (синдром раздавливания) наблюдаются только при сочетанном повреждении и ишемии крупных групп мышц [3].
После пробуждения и, несмотря на нормальные результаты визуализации мозга, наш пациент находился в состоянии возбуждения и замешательства, которое длилось четыре дня.Согласно Пертесу, неврологическое повреждение при травматической асфиксии включает гипоксию или аноксию головного мозга, ишемию, венозную гипертензию, заложенность сосудов головного мозга, разрыв мелких сосудов, петехиальные кровоизлияния и гидростатический отек [2]. Однако быстрое полное выздоровление отговорило нас от необходимости запрашивать дальнейшие исследования мозга, такие как магнитно-резонансная томография, которые, как ожидается, не повлияют на план лечения. На зрение может влиять тот же механизм: кровоизлияние в сетчатку, ретробульбарное кровоизлияние и экссудаты стекловидного тела (ретинопатия Пурчера) [10].Нарушение слуха может быть вызвано отеком евстахиевой трубы или гемотимпаном. Другими неврологическими проявлениями синдрома являются потеря сознания, длительная, но самоограничивающаяся спутанность сознания, дезориентация, возбуждение, беспокойство, судороги, нарушения зрения, нечеткость зрения, папиллярные изменения, атрофия зрительного нерва, экзофтальм, диплопия и потеря слуха [10]. Часто неврологический статус улучшается при переводе в отделение неотложной помощи [8]. Предлагаемый механизм потери сознания и продолжительной дезориентации, связанных с травматической асфиксией, включает гипоксию головного мозга, ишемию и венозную гипертензию, которые приводят к корковой дисфункции.Эта дисфункция проходит в течение следующих 24-48 часов. Внутричерепное кровоизлияние у пациента редко когда-либо было очевидным [8]. КТ головного мозга обычно нормальные, тогда как в смертельных случаях вскрытие выявляет только петехии и застойные явления, что указывает на повреждение мозга на клеточном уровне [1].
Несмотря на драматический вид «экхимотической маски», смертность от удушающей асфиксии низка. Однако на это могут влиять тяжесть, характер и продолжительность действия силы сжатия, а также наличие сопутствующих травм, которые могут быть полезными маркерами тяжести сжатия [2].Предлагаемый алгоритм для ведения всех пациентов с травмами по прибытии и на начальных этапах лечения представляет собой алгоритм ABCDE (дыхательные пути, дыхание, кровообращение, инвалидность, окружающая среда), описанный в рекомендациях по расширенной поддержке жизни при травмах Комитета Американского колледжа хирургов. по травме. Результат улучшается за счет контроля проходимости дыхательных путей и защиты шейного отдела позвоночника, быстрого восстановления вентиляции, оксигенации и кровообращения путем декомпрессии грудной клетки, жидкостной реанимации и предотвращения почечных осложнений, вторичных по отношению к рабдомиолизу и другим вторичным причинам [1].Ведение таких пациентов может быть осложнено тяжелым отеком верхних дыхательных путей, поэтому возможность трудной интубации следует учитывать на ранней стадии. Прогноз благоприятный, если пациент выживает в первые несколько часов после травмы, хотя длительное грудное сжатие может привести к церебральной аноксии и стойким неврологическим последствиям [3].
Заключение
Оптимальное лечение травматической асфиксии должно быть сосредоточено на раннем распознавании этой сущности на основе классических физических признаков и механизма травмы.Реанимационные мероприятия должны включать быстрое введение кислорода с эффективной вентиляцией и жидкостной реанимацией, а также должны быть сосредоточены на обращении гипоксии и предотвращении дальнейшего повреждения тканей.
Согласие
От пациента было получено письменное информированное согласие на публикацию этого описания случая и сопутствующих изображений. Копия письменного согласия доступна для ознакомления главному редактору журнала.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Вклад авторов
ES, GK и VT провели лечение пациента, проанализировали литературу и внесли свой вклад в подготовку рукописи; Вице-президент и ИП рассмотрели рукопись и внесли свой вклад в ее окончательную форму. Все авторы прочитали и одобрили окончательную рукопись.
Информация об авторах
Элени Сертариду, доктор медицины, хирург-реаниматолог в больнице ICU Университетского госпиталя Александруполиса, Александруполис, Греция. Василиос Папаиоанну, доктор медицины, магистр наук, доктор философии, доцент кафедры реанимации в Университетской больнице ОИТ Александруполиса, Александруполис, Греция.Георгиос Куляцис, доктор медицины, пульмонолог-реаниматолог Университетской больницы интенсивной терапии в Александруполисе, Александруполис, Греция. Василики Теодору, доктор медицины, анестезиолог-реаниматолог в Университетской больнице ICU Александруполиса, Александруполис, Греция. Иоаннис Пневматикос, доктор медицины, доктор философии, FCCP — профессор реанимации в Университете Демокрита во Фракии и руководитель отделения интенсивной терапии Университетской больницы Александруполиса, Александруполис, Греция.
Ссылки
- Richards EC, Wallis ND.Удушье: обзор. Травма. 2005; 7: 37–45. DOI: 10.1191 / 1460408605ta330oa. [CrossRef] [Google Scholar]
- Эрен Б., Тюркмен Н., Федакар Р. Необычный случай сжатия грудной клетки. Дж. Аюб Мед Колл Абботтабад. 2008. 20 (1): 134–135. [PubMed] [Google Scholar]
- Карамустафаоглу А.Ю., Явасман И., Тирьяки С., Йорук Ю. Травматическая асфиксия. Int J Emerg Med. 2010; 3: 379–380. DOI: 10.1007 / s12245-010-0204-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Дженкер Э., Озлем Ю. Травматическая асфиксия: редкий синдром у пациентов с травмами.Int J Emerg Med. 2009; 2: 255–256. DOI: 10.1007 / s12245-009-0115-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Laird WR, Bormon MC. Травматическая асфиксия с сообщением о пяти дополнительных случаях. Surg Gynecol Obstet. 1930; 50: 578–585. [Google Scholar]
- Двек Дж. Экхимотическая маска. J Int Coll Surg. 1946; 9: 257–265. [PubMed] [Google Scholar]
- Байард В. Р., Вик Р., Симпсон Р., Гилберт Дж. Д. Патологические особенности и обстоятельства смерти от смертельного удара / травматической асфиксии у взрослых — 25-летнее исследование.Foren Scien Inter. 2006; 159: 200–205. DOI: 10.1016 / j.forsciint.2005.08.003. [PubMed] [CrossRef] [Google Scholar]
- Jongewaard WR, Cogbill TH, Landercasper J. Неврологические последствия травматической асфиксии. J Trauma. 1992; 32: 28–31. DOI: 10.1097 / 00005373-19
00-00006. [PubMed] [CrossRef] [Google Scholar]
- Розато Р.М., Шапиро М.Дж., Киган М.Дж., Коннорс Р.Х., Минор CB. Поражение сердца, осложняющее травматическую асфиксию. J Trauma. 1991; 31: 1387–1389. DOI: 10.1097 / 00005373-1900-00012.[PubMed] [CrossRef] [Google Scholar]
- Чой Дж. Ю., Ли Дж. С., Ким Дж. Х., Йим Дж. Х. Двустороннее ретробульбарное кровоизлияние и потеря зрения после травматической асфиксии. Корейский J Opthalmol. 2010. 24: 380–383. DOI: 10.3341 / kjo.2010.24.6.380. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
отчет о клиническом случае и обзор литературы
J Med Case Rep. 2012; 6: 257.
, 1 , 1 , 1 , 1 и 1Элени Сертариду
1 Отделение интенсивной терапии, Университетская больница Александруполиса, Драгана, Греция00
Василиос Папаиоанну
1 Отделение интенсивной терапии университетской больницы Александруполиса, Драгана, Александруполис 68100, Греция
Георгиос Куляцис
1 Отделение интенсивной терапии, университетская больница Александруполиса, Драгана, Александруполис
03 68100or, Греция
1 Отделение интенсивной терапии, Университетская клиника Александруполиса, Драгана, Александруполис 68100, Греция
Иоаннис Пневматикос
1 Отделение интенсивной терапии, Университетская больница Александруполиса, Драгана, Александруполис 68100, Греция
1 Университет Больница Александруполиса, Драгана, Александруполис 68100, Греция
Автор, ответственный за переписку.Получено 16 февраля 2012 г .; Принято 8 июня 2012 г.
Copyright © 2012 Sertaridou et al .; лицензиат BioMed Central Ltd. Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License (http://creativecommons.org/licenses/by/2.0), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе, при условии, что оригинальная работа процитирована должным образом. Эта статья цитировалась в других статьях в PMC.Abstract
Введение
Асфиксия с раздавливанием отличается от позиционной асфиксии, поскольку респираторная недостаточность при последней вызывается шинированием грудной клетки и / или диафрагмы, что препятствует нормальному расширению грудной клетки.В литературе есть только несколько случаев или небольших серий случаев тяжелой асфиксии, сообщающих, как правило, о плохих исходах.
Описание клинического случая
Мы представляем случай 44-летнего мужчины европеоидной расы, у которого развилась травматическая асфиксия с тяжелой травмой грудной клетки и легким отеком мозга после раздавливания механическими частями тяжелого автомобиля. Он оставался без сознания в течение неизвестного времени. Лечение включало в себя ротоглоточную интубацию и искусственную вентиляцию легких, двустороннюю грудную торакостомию, лечение отека мозга и другие поддерживающие меры.Результат нашего пациента был хорошим. О травматической асфиксии обычно не сообщают, и большинство авторов применяют поддерживающие меры, в то время как окончательный результат, по-видимому, зависит от продолжительности компрессии грудной клетки и от связанных травм.
Заключение
Лечение травматической асфиксии в основном поддерживающее с особым вниманием к восстановлению адекватной оксигенации и перфузии; Лечение сопутствующих травм также может повлиять на окончательный результат.
Введение
Асфиксия определяется как любое состояние, которое приводит к кислородной недостаточности тканей [1].Травматическая асфиксия — это тип механической асфиксии, при которой дыхание предотвращается внешним давлением на тело, в то же время подавлением дыхательных движений и нарушением венозного оттока от головы. Сообщалось о таких состояниях, как сжатие груди и / или живота под тяжелым весом и заклинивание тела в узком пространстве или большом скоплении людей [2]. Для развития синдрома перед компрессией грудной клетки необходим маневр Вальсальвы [3]. Обычные результаты вскрытия включают интенсивный лиловый застой на лице и отек с геморрагическими петехиями лица, шеи и верхней части грудной клетки, краниоцервикальный цианоз и субконъюнктивальное кровоизлияние.
Изложение дела
44-летний мужчина европеоидной расы работал под автомобилем, когда трансмиссия автомобиля упала ему на грудь, зажав его туловище между тяжелым предметом и землей. Спустя неизвестное время его нашел в бессознательном состоянии родственник, который обратился за медицинской помощью. Было подсчитано, что до того, как нашему пациенту была оказана медицинская помощь, прошел не менее часа.
По прибытии в отделение неотложной помощи у нашего пациента было затрудненное дыхание без инородных тел в носовых полостях, регулярный пульс с частотой 130 ударов в минуту и артериальное давление 80/40 мм рт. Ст.При импульсной оксиметрии у него было 80% насыщения комнатным воздухом. Его оценка по шкале комы Глазго составила 8 (отсутствие открытия глаз, неразборчивые голосовые реакции и вялое отстранение от болезненных раздражителей), его сосочки были изохорическими, а световые рефлексы присутствовали с обеих сторон. Из-за измененного сознания и надвигающейся дыхательной недостаточности нашему пациенту срочно интубировали и поместили на контролируемую искусственную вентиляцию легких.
Остальной медицинский осмотр показал, что его лицо, передняя часть шеи и верхняя часть груди были перегружены, отечны и покрыты многочисленными петехиями, особенно на конъюнктивах и периорбитальной коже.При более позднем прикроватном офтальмологическом обследовании наблюдались легкая двусторонняя периорбитальная припухлость, тяжелые двусторонние субконъюнктивальные кровоизлияния, хемоз, умеренный экзофтальм и умеренный отек диска зрительного нерва. Экхимотические синяки были также отмечены на задней части шеи и верхней части обоих плеч. Его барабанные перепонки были чистыми, кровоизлияния в слизистую оболочку верхних дыхательных путей отсутствовали.
Отсутствие дыхательных звуков над обеими верхушками легких в сочетании с пальпируемой подкожной эмфиземой на шее указывает на наличие двустороннего пневмоторакса.Кроме того, через эндотрахеальную трубку слили кровянистую жидкость, что указывало на возможные ушибы легких. Физикальное обследование его сердца и живота не выявило примечаний, электрокардиограмма была нормальной. При рентгенологическом исследовании грудной клетки выявлен двусторонний пневмоторакс и множественные переломы ребер (рисунок). В связи с этим были вставлены двусторонние трубчатые торакостомии, с отводом воздуха и крови и значительным улучшением его гемодинамических параметров. На последующих рентгенограммах были очевидны двусторонние помутнения легких, что соответствовало клиническим подозрениям на ушибы легких.Фибробронхоскопия не проводилась из-за двустороннего пневмоторакса. Впоследствии наш пациент был переведен в наше отделение интенсивной терапии (ОИТ). Газы артериальной крови при поступлении в нашу реанимацию были: pH 7,246; парциальное давление диоксида углерода: 58,3 мм рт. парциальное давление кислорода: 441 мм рт. бикарбонат: 21,9 мэкв / л; насыщение кислородом: 99,9%; и лактат: 1,1 ммоль / л при вентиляции нашего пациента с частотой 15 вдохов / мин; дыхательный объем: 700 мл; положительное давление в конце выдоха: 5 см вод. ст. 2 O; и доля вдыхаемого кислорода: 100%.Его оценка острой физиологии и хронического здоровья II составила 14 баллов, в то время как его история болезни была незначительной.
Рентген грудной клетки, сделанный после вставки торакостомии через трубку. Обратите внимание на множественные переломы ребер, подкожную эмфизему, множественные помутнения легких, особенно справа, соответствующие участкам ушиба легкого и остаточному пневмотораксу слева.
Дальнейшее обследование включало рентгенологическое обследование позвоночника и конечностей, которое было без особенностей, нормальную эхокардиографию и компьютерную томографию (КТ) головы, шеи, груди и живота.На КТ-сканировании наблюдался легкий отек мозга без признаков кровоизлияния, в то время как КТ его грудной клетки выявила двусторонний гемопневмоторакс и значительные двусторонние ушибы легких, особенно правого легкого (рисунок).
Компьютерная томография грудной клетки, показывающая двусторонний гемопневмоторакс и множественные ушибы легких, особенно справа.
Биохимия сыворотки включала повышенные уровни (в десять раз превышающие верхние пределы нормы) креатинфосфокиназы, лактатдегидрогеназы, аспартатаминотрансферазы и аланинаминотрансферазы.Анализ мочи нормальный (таблица).
Таблица 1
Лабораторные параметры пациента во время пребывания в реанимации
| Сутки | 1 | 2 | 3 | 4 | 5 | 7 | 8 | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Гематокрит (%) | 45,5 | — | — | 31 90 .1392 | 31 | 33,3 | |||||||||||
| Гемоглобин (г / дл) | 15,5 | — | — | 10,5 | 10,5 | ||||||||||||
| Лейкоциты (К / мкл) | 9390 | — | — | 9310 | 11,750 | 18,530 | 18,530 | 245 | — | — | 189 | 212 | 244 | 303 | |||
| Международное нормализованное отношение 1 | 07 | — | — | — | — | — | 1,25 | ||||||||||
| Азот мочевины крови (мг / дл) | 38 | 38 | 33 | 35 | |||||||||||||
| Креатинин (мг / дл) | 0,7 | 0,9 | 0,8 9 | 0,9 | 0,7 | 0,7 | |||||||||||
| Аспартатаминотрансфераза (Ед / л) | 367 | 208 | 208 | 44 | 54 | 30 | |||||||||||
| Аланинаминотрансфераза (ед. / Л) | 507 9 | 357 | 357 | 112 | 95 | 66 | |||||||||||
| Лактатдегидрогеназа (ед. / Л) | 5 879 | 545 | 545 900 | 247 | 447 | 317 | Креатинфосфокиназа (Ед / л) | 924 | 1287 | 930 | 729 8 | 462 | 462 | ||||
| Креатинфосфокиназа -MB (Ед / л) | 65 | 49 | 17 | 16 | 15 | 29139| γ-глутамилтранспептидаза (Ед / л) | 22 | 19 | 18 | 26 | 67 | 84 | 72 | |
Наш пациент находился на ИВЛ, наш пациент находился на ИВЛ. режим контроля объема, с дыхательным объемом 7 мл / кг, частотой от 10 до 12 ударов в минуту, положительным давлением в конце выдоха, не превышающим 5 см вод. ст. 2 O и газовая смесь, которая быстро уменьшалась до 40% вдыхаемого кислорода.Беспрепятственная вентиляция, быстрое восстановление гиперкапнии, гипоксии и гемодинамики, спонтанное сдерживание трахеобронхиального кровотечения, быстрое рентгенологическое улучшение в последующие дни (исчезновение помутнений) и быстрое выздоровление, просто установив торакостомические трубки, сделали событие значительным. вероятность разрыва основной ветви бронха или артерии менее вероятна. Поэтому мы не приступили к дальнейшим инвазивным диагностическим процедурам, таким как бронхоскопия, которые не добавили бы больше информации о надлежащем ведении нашего пациента и даже могли бы создать некоторые риски.
Жидкая реанимация кристаллоидов была обильной, чтобы предотвратить почечные осложнения, связанные с возможным травматическим рабдомиолизом. Особое внимание уделялось отеку головного мозга при введении маннита и частых неврологических обследованиях. Что касается его респираторной функции, состояние нашего пациента быстро улучшилось, что привело к экстубации без осложнений на второй день госпитализации в ОИТ. Однако его неврологический статус отставал, так как он оставался дезориентированным и возбужденным до четвертого дня.Петехии на лице и груди постепенно исчезли в течение следующих трех дней. Уровни аспартатаминотрансферазы, аланинаминотрансферазы, креатинфосфокиназы и лактатдегидрогеназы в сыворотке снизились до нормы на седьмой день, и наш пациент был выписан из отделения интенсивной терапии и переведен в торакальное хирургическое отделение.
Обсуждение
Раздавленная асфиксия вызывается внезапной компрессионной травмой торакоабдоминальной области и проявляется цианозом и отеком лица, гипосфагматами и петехиальными кровоизлияниями на лице, шее и верхней части грудной клетки [4].Обычно это связано с преходящим ишемическим неврологическим дефицитом и травмами грудной клетки, живота и конечностей.
Травматическая асфиксия была впервые описана более 170 лет назад Оливье в его наблюдениях над трупами людей, растоптанных во время массовых беспорядков в Париже в день взятия Бастилии [1]. Позже Пертес добавил к первоначальному описанию некоторые другие характеристики, такие как умственная тупость, гиперпирексия, кровохарканье, тахипноэ и «контузионная пневмония» [1]. Другие термины для этого состояния: синдром Оливье, комплекс симптомов Пертеса, компрессионный цианоз, травматический цианоз, шейно-лицевой статический цианоз и шейно-лицевая кожная асфиксия.
Обзор литературы показывает, что травматическая асфиксия — редкое заболевание, поскольку оно может остаться нераспознанным или даже не сообщаться. Лэрд и Борман обнаружили только семь случаев из 107 000 пациентов больниц и клиник за 30-месячный период, из которых 75 000 попали в серьезные аварии [5]. Двек сообщил только об одном случае из 18 500 пострадавших в дорожно-транспортных происшествиях в районе с интенсивным военным движением [6].
Наш пациент страдал от травматической асфиксии из-за длительного сжатия между землей и большим тяжелым предметом, механизм, довольно часто встречающийся в аналогичных опубликованных отчетах.В частности, случаи тяжелой асфиксии в основном являются следствием автомобильной аварии, столкновения с другими телами в панической толпе, попадания в ловушку под транспортными средствами или падения в узком пространстве [7]. Другие причины включают травмы от машин и мебели, взрывной удар, обхват питона вокруг грудной клетки и, в редких случаях, глубоководные погружения, тяжелая атлетика, эпилептические припадки, тяжелые роды в акушерстве и приступ астмы. Типичный диапазон продолжительности сжатия составляет от двух до пяти минут [8].Продолжительность и величина давления влияют на исход травматической асфиксии. Значительный вес может переноситься в течение короткого времени, тогда как относительно небольшой вес, применяемый в течение более длительного периода, может привести к смерти [8]. В нашем случае продолжительность компрессии не может быть подтверждена, но оценивается как довольно большая, хотя это примерно соответствует быстрому и полному выздоровлению пациента.
Диагноз ставится на основании внешнего вида, клинического осмотра, анамнеза и механизма травмы [3].Обструкция верхней полой вены (ВПВ) и перелом базилярного черепа имеют особенности, которые очень напоминают травматическую асфиксию. Тем не менее, история травматической травмы должна исключить обструкцию ВПВ, в то время как переломы черепа при травматической асфиксии редки, если к голове не приложена сила сжатия [7]. У нашего пациента не было травмы головы, что подтверждается исследованиями изображений.
Точный патофизиологический механизм травматической асфиксии остается спорным. Обычно считается, что сжимающая сила в торакоабдоминальной области вместе с «реакцией страха» (глубокий вдох и закрытие голосовой щели) вызывают огромное повышение центрального венозного давления.Это вызывает изменение направления венозного кровотока из сердца через ВПВ в безымянные и яремные вены головы и шеи. Обратная передача повышенного центрального венозного давления на венулы и капилляры головы и шеи при продолжении артериального кровотока приводит к застою и разрыву капилляров, вызывая характерные петехиальные и субконъюнктивальные кровоизлияния в верхней части тела [1]. Эти особенности часто более заметны на веках, носу и губах [4]. Отсутствие петехий в нижней части тела может быть связано с компрессионной обструкцией нижней полой вены грудной клетки или брюшной полости.Более того, тот факт, что нижняя часть тела защищена от обратной передачи венозного давления рядом клапанов, может быть другим механизмом, поскольку ВПВ, безымянная и яремная вены не имеют клапанов [4].
Сопутствующие травмы, такие как легочные, сердечные, неврологические, офтальмологические, абдоминальные и ортопедические травмы, у нашего пациента не были очевидны. Как следует из Rosato et al ., травмы сердца при травматической асфиксии встречаются крайне редко. За последние три года зарегистрировано только два случая ушиба сердца и один случай разрыва желудочка [9].Нормальная электрокардиограмма не исключает тупого повреждения сердца. Еще одно редкое последствие травматической асфиксии — перенесенный инфаркт миокарда из-за ушиба коронарной артерии [1]. Миоглобинурия, рабдомиолиз и острый некроз почечных канальцев (синдром раздавливания) наблюдаются только при сочетанном повреждении и ишемии крупных групп мышц [3].
После пробуждения и, несмотря на нормальные результаты визуализации мозга, наш пациент находился в состоянии возбуждения и замешательства, которое длилось четыре дня.Согласно Пертесу, неврологическое повреждение при травматической асфиксии включает гипоксию или аноксию головного мозга, ишемию, венозную гипертензию, заложенность сосудов головного мозга, разрыв мелких сосудов, петехиальные кровоизлияния и гидростатический отек [2]. Однако быстрое полное выздоровление отговорило нас от необходимости запрашивать дальнейшие исследования мозга, такие как магнитно-резонансная томография, которые, как ожидается, не повлияют на план лечения. На зрение может влиять тот же механизм: кровоизлияние в сетчатку, ретробульбарное кровоизлияние и экссудаты стекловидного тела (ретинопатия Пурчера) [10].Нарушение слуха может быть вызвано отеком евстахиевой трубы или гемотимпаном. Другими неврологическими проявлениями синдрома являются потеря сознания, длительная, но самоограничивающаяся спутанность сознания, дезориентация, возбуждение, беспокойство, судороги, нарушения зрения, нечеткость зрения, папиллярные изменения, атрофия зрительного нерва, экзофтальм, диплопия и потеря слуха [10]. Часто неврологический статус улучшается при переводе в отделение неотложной помощи [8]. Предлагаемый механизм потери сознания и продолжительной дезориентации, связанных с травматической асфиксией, включает гипоксию головного мозга, ишемию и венозную гипертензию, которые приводят к корковой дисфункции.Эта дисфункция проходит в течение следующих 24-48 часов. Внутричерепное кровоизлияние у пациента редко когда-либо было очевидным [8]. КТ головного мозга обычно нормальные, тогда как в смертельных случаях вскрытие выявляет только петехии и застойные явления, что указывает на повреждение мозга на клеточном уровне [1].
Несмотря на драматический вид «экхимотической маски», смертность от удушающей асфиксии низка. Однако на это могут влиять тяжесть, характер и продолжительность действия силы сжатия, а также наличие сопутствующих травм, которые могут быть полезными маркерами тяжести сжатия [2].Предлагаемый алгоритм для ведения всех пациентов с травмами по прибытии и на начальных этапах лечения представляет собой алгоритм ABCDE (дыхательные пути, дыхание, кровообращение, инвалидность, окружающая среда), описанный в рекомендациях по расширенной поддержке жизни при травмах Комитета Американского колледжа хирургов. по травме. Результат улучшается за счет контроля проходимости дыхательных путей и защиты шейного отдела позвоночника, быстрого восстановления вентиляции, оксигенации и кровообращения путем декомпрессии грудной клетки, жидкостной реанимации и предотвращения почечных осложнений, вторичных по отношению к рабдомиолизу и другим вторичным причинам [1].Ведение таких пациентов может быть осложнено тяжелым отеком верхних дыхательных путей, поэтому возможность трудной интубации следует учитывать на ранней стадии. Прогноз благоприятный, если пациент выживает в первые несколько часов после травмы, хотя длительное грудное сжатие может привести к церебральной аноксии и стойким неврологическим последствиям [3].
Заключение
Оптимальное лечение травматической асфиксии должно быть сосредоточено на раннем распознавании этой сущности на основе классических физических признаков и механизма травмы.Реанимационные мероприятия должны включать быстрое введение кислорода с эффективной вентиляцией и жидкостной реанимацией, а также должны быть сосредоточены на обращении гипоксии и предотвращении дальнейшего повреждения тканей.
Согласие
От пациента было получено письменное информированное согласие на публикацию этого описания случая и сопутствующих изображений. Копия письменного согласия доступна для ознакомления главному редактору журнала.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Вклад авторов
ES, GK и VT провели лечение пациента, проанализировали литературу и внесли свой вклад в подготовку рукописи; Вице-президент и ИП рассмотрели рукопись и внесли свой вклад в ее окончательную форму. Все авторы прочитали и одобрили окончательную рукопись.
Информация об авторах
Элени Сертариду, доктор медицины, хирург-реаниматолог в больнице ICU Университетского госпиталя Александруполиса, Александруполис, Греция. Василиос Папаиоанну, доктор медицины, магистр наук, доктор философии, доцент кафедры реанимации в Университетской больнице ОИТ Александруполиса, Александруполис, Греция.Георгиос Куляцис, доктор медицины, пульмонолог-реаниматолог Университетской больницы интенсивной терапии в Александруполисе, Александруполис, Греция. Василики Теодору, доктор медицины, анестезиолог-реаниматолог в Университетской больнице ICU Александруполиса, Александруполис, Греция. Иоаннис Пневматикос, доктор медицины, доктор философии, FCCP — профессор реанимации в Университете Демокрита во Фракии и руководитель отделения интенсивной терапии Университетской больницы Александруполиса, Александруполис, Греция.
Ссылки
- Richards EC, Wallis ND.Удушье: обзор. Травма. 2005; 7: 37–45. DOI: 10.1191 / 1460408605ta330oa. [CrossRef] [Google Scholar]
- Эрен Б., Тюркмен Н., Федакар Р. Необычный случай сжатия грудной клетки. Дж. Аюб Мед Колл Абботтабад. 2008. 20 (1): 134–135. [PubMed] [Google Scholar]
- Карамустафаоглу А.Ю., Явасман И., Тирьяки С., Йорук Ю. Травматическая асфиксия. Int J Emerg Med. 2010; 3: 379–380. DOI: 10.1007 / s12245-010-0204-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Дженкер Э., Озлем Ю. Травматическая асфиксия: редкий синдром у пациентов с травмами.Int J Emerg Med. 2009; 2: 255–256. DOI: 10.1007 / s12245-009-0115-х. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
- Laird WR, Bormon MC. Травматическая асфиксия с сообщением о пяти дополнительных случаях. Surg Gynecol Obstet. 1930; 50: 578–585. [Google Scholar]
- Двек Дж. Экхимотическая маска. J Int Coll Surg. 1946; 9: 257–265. [PubMed] [Google Scholar]
- Байард В. Р., Вик Р., Симпсон Р., Гилберт Дж. Д. Патологические особенности и обстоятельства смерти от смертельного удара / травматической асфиксии у взрослых — 25-летнее исследование.Foren Scien Inter. 2006; 159: 200–205. DOI: 10.1016 / j.forsciint.2005.08.003. [PubMed] [CrossRef] [Google Scholar]
- Jongewaard WR, Cogbill TH, Landercasper J. Неврологические последствия травматической асфиксии. J Trauma. 1992; 32: 28–31. DOI: 10.1097 / 00005373-19
00-00006. [PubMed] [CrossRef] [Google Scholar]
- Розато Р.М., Шапиро М.Дж., Киган М.Дж., Коннорс Р.Х., Минор CB. Поражение сердца, осложняющее травматическую асфиксию. J Trauma. 1991; 31: 1387–1389. DOI: 10.1097 / 00005373-1900-00012.[PubMed] [CrossRef] [Google Scholar]
- Чой Дж. Ю., Ли Дж. С., Ким Дж. Х., Йим Дж. Х. Двустороннее ретробульбарное кровоизлияние и потеря зрения после травматической асфиксии. Корейский J Opthalmol. 2010. 24: 380–383. DOI: 10.3341 / kjo.2010.24.6.380. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Редкий и серьезный синдром, требующий внимания в службе неотложной помощи: травматическая асфиксия
Травматическая асфиксия — это редкий синдром, вызванный тупой торакоабдоминальной травмой и характеризующийся цианозом, отек, субконъюнктивальные и петехиальные кровоизлияния на лице, шее, верхних конечностях и верхней части грудной клетки.Травматическая асфиксия обычно диагностируется на основании анамнеза и осмотра; тем не менее, пациент должен находиться под более тщательным наблюдением из-за возможных осложнений торакоабдоминальных травм. Лечение консервативное, но прогноз зависит от тяжести сопутствующих травм. Здесь мы представляем травматическую асфиксию из-за аварии лифта у 32-летнего пациента мужского пола и обсуждаем диагноз, лечение и прогноз, просматривая соответствующую литературу.
1. Введение
Травматическая асфиксия — редкий синдром, возникающий в результате внезапной тяжелой тупой травмы грудной клетки и верхней части живота [1, 2].Он характеризуется цианозом шейно-лицевой области, отеком, субконъюнктивальным кровоизлиянием и петехиальными высыпаниями на лице, шее, верхней части грудной клетки и верхних конечностях [3]. Обычно эту ситуацию сопровождают травмы грудной клетки, такие как ушиб легкого, гемоторакс и пневмоторакс [1, 2].
2. Случай
Больной 32-х лет был доставлен в службу неотложной помощи после несчастного случая на производстве, в результате которого на него упала кабина лифта. Пациент был в сознании, при первичном обследовании имел стабильное гемодинамическое состояние.У него была одышка, боли в спине, цианоз лица, субконъюнктивальное кровоизлияние и петехиальные высыпания на передней поверхности грудной клетки и на левой верхней конечности (Рисунки 1 (a) и 1 (b)). Лабораторное обследование подтвердило наличие травмы. Двусторонние ушибы легких, минимальный пневмоторакс и перелом поперечных отростков первых поясничных позвонков выявлены на компьютерной аксиальной томографии грудных и поясничных позвонков (рисунки 2 (а) и 2 (б)). Рентгенологическое исследование грудной клетки выявило двустороннее неоднородное увеличение плотности (рис. 3).
Пациент госпитализирован в реанимацию для наблюдения. За ним постоянно наблюдали. Изголовье кровати было поднято на 30 градусов, чтобы помочь преодолеть повышенное внутричерепное давление. Была проведена непрерывная кислородная терапия. Через определенные промежутки времени проверяли гемодинамическое состояние пациента, анализ газов артериальной крови, уровень насыщения кислородом, гематологические и биохимические параметры. Его доставили в палату, так как в первый день травмы никаких осложнений не наблюдалось.Симптомы регрессировали, никаких осложнений не наблюдалось; Таким образом, он был выписан на пятый день госпитализации.
3. Обсуждение
Травматическая асфиксия встречается довольно редко [3]. В 1937 году, когда Оливер д’Ангерс впервые дал определение травматической асфиксии, он использовал термин «экхимотическая маска» [4]. Травматический цианоз, компрессионный цианоз, травматическое апноэ, синдром Оливера и синдром Перта также использовались для описания ситуации [5, 6]. Обычно это происходит после внезапной и тяжелой торакоабдоминальной травмы, но также может наблюдаться при астматических приступах, эпизодах эпилептических припадков, чрезмерной рвоте и кашле [6, 7].Считается, что внезапное повышение внутригрудного давления передается в венозную и капиллярную системы головы и шеи, что приводит к застою и разрыву, что приводит к характерным результатам [3, 8]. Другой возможный механизм — отсутствие клапанной системы в верхней полой вене, безымянной вене и яремных венах. Глубоко расположенные структуры впадают во внутренние яремные вены, а поверхностные — во внешнюю яремную систему. Поскольку клапаны внешней яремной системы не могут предотвратить обратный ток, симптомы чаще встречаются в поверхностных структурах, таких как кожа головы, по сравнению с более глубокими структурами, такими как мозг и дыхательные пути [9].Сжатая НПВ защищает нижнюю часть тела от травм во время травмы.
Степень признаков и симптомов зависит от продолжительности и силы сжатия, которому подвергаются грудная клетка и верхняя часть живота [10]. Характерные находки могут сопровождать многие признаки. Наиболее частыми из них являются спутанность сознания, амнезия, дезориентация, беспокойство, возбуждение, гипоксия, отек мозга и кровотечение [6]. Помимо субконъюнктивального кровоизлияния, наиболее частыми глазными находками являются снижение зрения, нечеткость зрения, папиллярные изменения, атрофия зрительного нерва, диплопия и экзофтальмия.Другими вероятными находками являются носовые кровотечения из-за разрыва капилляров, потеря слуха из-за отека евстахиевой трубы или гемотимпанума [6, 8, 9]. Могут сосуществовать тяжелые опасные для жизни состояния, поскольку травматическая асфиксия развивается в результате серьезной травмы грудной клетки, средостения и верхней части живота. Это грудные и внегрудные травмы, такие как ушиб легкого, гемоторакс, пневмоторакс, удар грудной клетки и разрыв печени [1, 2, 9]. Могут наблюдаться признаки легочного поражения, такие как одышка, тахипноэ и кровохарканье.В редких случаях может наблюдаться повреждение сердца [9]. Повышение давления в брюшной полости может привести к травмам органов, гематемезисе и гематурии. Апноэ и гипоксемия, связанные с длительным сдавлением грудной клетки, могут быть опасными для жизни и приводить к увеличению смертности. Результаты могут быть такими тяжелыми, как шок, церебральная аноксия, неврологические осложнения и внезапная смерть [7, 9].
Хотя травматическую асфиксию можно легко диагностировать с помощью краткого анамнеза и физического осмотра, необходимо оценить другие причины, такие как синдром верхней полой вены и переломы основания черепа, ведущие к субконъюнктивальному кровоизлиянию и периорбитальному экхимозу [7].Необходимо тщательное и тщательное обследование для выявления травм грудной и внегрудной области, требующих срочного вмешательства. В нашем случае не было обнаружено никаких серьезных повреждений, кроме двустороннего ушиба легких и легкого пневмоторакса.
В случае травматической асфиксии необходимо вести наблюдение после защиты дыхательных путей и фиксации шейного отдела позвоночника. Необходимо начать кислородную ингаляционную терапию и внутривенное восполнение жидкости; пациента следует интубировать и, при необходимости, сопровождать на ИВЛ [9].Интубация может быть затруднена из-за отека дыхательных путей, который наблюдается редко [11]. Неосложненные случаи лечат консервативно. Изголовье кровати предпочтительно поднимать на 30 градусов, и необходимо введение кислорода. Эта процедура снижает внутричерепное давление. Постоянное наблюдение за пациентом, определение газов артериальной крови, исследование уровня насыщения кислородом через определенные промежутки времени и поддерживающая кислородная терапия являются ключевыми факторами для ведения пациента в течение всего периода госпитализации [6, 10].
Травматическая асфиксия имеет почти идеальный прогноз. Он заживает спонтанно в течение нескольких недель, за исключением неврологических и глазных симптомов. В случаях без сопутствующих травм смерть может наступить из-за длительного сдавливания, апноэ и гипоксии [6, 10].
4. Заключение
Травматическая асфиксия — редкое явление. Прогноз обычно зависит от продолжительности компрессии и тяжести сопутствующих травм. Быстрая и тщательная оценка возможных опасных для жизни состояний в службе экстренной помощи имеет решающее значение; однако кислородная ингаляционная терапия, эффективная вентиляция, внутривенная гидратация и меры по предотвращению повышения внутричерепного давления должны быть начаты как можно скорее.
Согласие
Письменное согласие было взято у пациента на использование его фотографий в этой научной статье.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Травматическая асфиксия — WikEM
Фон
- Травматическая асфиксия возникает, когда внезапная тупая травма грудной клетки вызывает ретроградный ток крови через верхнюю полую вену в шею и голову.
- Обычно в результате тупой травмы грудной клетки от MVA [1]
- У детей грудная клетка более податлива, и часто наблюдается меньшая заболеваемость, если нет также полиорганной травмы [2]
Prehospital
- Поддерживать адекватную оксигенацию> 92%
- Поддерживайте артериальное давление с помощью небольших болюсов жидкости, если необходимо (болюсы 250 куб. См)
- Оценка напряженного пневмоторакса, если у пациента гипоксия или гипотензия
- Подготовьтесь к расширенной проходимости дыхательных путей, если у пациента стойкая гипоксия, неспособность поддерживать проходимость дыхательных путей или ожидаемое плохое клиническое течение
Клинические особенности
Многие из следующих особенностей можно увидеть при осмотре в зависимости от степени воздействия. [3]
- Цианоз верхних конечностей
- Двустороннее субконъюнктивальное кровоизлияние
- Отек лица и шеи
- Заложенный язык
Признаки и симптомы
- Ушиб грудной стенки или значительный механизм, соответствующий торакальной травме (например, признак ремня безопасности, деформация рулевого колеса, срабатывание надувной подушки)
- Аритмия
- Нарушение кровотока в головном мозге может вызвать
Дифференциальная диагностика
Травма грудной клетки
- Дыхательные пути / легочные
- Сердечный / сосудистый
- Скелетно-мышечный
- Другое
Оценка
- Рентген грудной клетки
- КТ с внутривенным контрастированием для лучшей оценки легких и сосудов
Лечение
См. Также
Список литературы
- ↑ Центры по контролю и профилактике заболеваний.Несчастные случаи или непреднамеренные травмы. http://www.cdc.gov/nchs/fastats/accidental-injury.htm
- ↑ Gutierrez IM, Ben-Ishay O, Mooney DP. Детские травмы грудной клетки и живота. Минерва Чир. Июнь 2013 г .; 68 (3): 263-74
- ↑ Хаббл М.В. и др. Травма груди. В Hubble MW, Hubble JP, eds, Principles of Advanced Trauma Care. Олбани, штат Нью-Йорк: обучение Дельмара / Томпсона, 2002.
- ↑ Cook AD, Klein JS, Rogers FB, et al. Рентгенограммы грудной клетки имеют ограниченную полезность в диагностике тупого травматического разрыва аорты.J Trauma. Май 2001; 50 (5): 843-7
Травматическая асфиксия | SpringerLink
Abstract
Травматическая асфиксия — редкое состояние после компрессии грудной клетки. Оливье впервые описал это во время вскрытия трупов людей, растоптанных толпой в Париже в 1837 году. Он описал комплекс, получивший название masque ecchymotique , который состоял из краниоцервикального цианоза, субконъюнтивального кровоизлияния и нагрубания сосудов головного мозга. С тех пор синдром был дополнительно определен, чтобы включать петехии слизистых оболочек, носовое кровотечение, кровотечение из пищевода, гематемезис, микроскопическую гематурию, альбуминурию, паралич спинного мозга, повреждение периферических нервов, амнезию и судороги.
Ключевые слова
Травма периферического нерва Микроскопическая гематурия Ушиб легкого ассоциированная травма Цепная грудная клеткаЭти ключевые слова были добавлены машиной, а не авторами. Это экспериментальный процесс, и ключевые слова могут обновляться по мере улучшения алгоритма обучения.
Это предварительный просмотр содержимого подписки,
войдите в, чтобы проверить доступ.
Предварительный просмотр
Невозможно отобразить предварительный просмотр. Скачать превью PDF.
Избранные источники
Dunne JR, Shaked G, and Golocovsky M.Травматическая асфиксия: индикатор потенциально серьезной травмы при травме.
Травма1996; 27 (10): 746–49.
PubMedCrossRefGoogle ScholarJongewaard WR, Cogbill TH, and Landercasper J. Неврологические последствия травматической асфиксии.
J Trauma1992; 32 (l): 28–31.
PubMedCrossRefGoogle ScholarНанн С.Р., Басс Дж. Г., Настански Ф., Моррис Дж. А. Синдром травматической асфиксии.
Tenn Med1991,90 (4): 144–6.
Google ScholarSchmid-Schoenbein G, Ross J. Сердечно-сосудистая система. В: JB W, ed. Физиологические основы медицинской практики компании Best & Taylor. 12
-еИздание. Балтимор: Уильямс и Уилкинс, 1991; 182–31.
Google Scholar
Информация об авторских правах
© Springer Science + Business Media New York 2002
Авторы и аффилированные лица
Нет данных о филиалах
Отчет о клиническом случае и обзор литературы
Венозное давление.Это вызывает обратный поток венозной крови
из сердца через ВПВ в малые и яремные вены головы и шеи. Обратная передача повышенного центрального венозного давления на
головные и шейные венулы и капилляры, в то время как артериальный поток
продолжается, приводит к застою капилляров и разрыву, образуя характерный петехиальный
верхней части тела и субконъюнктивальные кровоизлияния [1].Эти особенности
часто более заметны на веках, носу и губах [4].
Отсутствие петехий в нижней части тела может быть связано с
компрессионной обструкцией нижней полой вены в
грудной клетке или брюшной полости. Более того, тот факт, что нижняя часть тела
защищена от обратной передачи —
передача венозного давления с помощью ряда клапанов, может быть другим механизмом, поскольку SVC, безымянная и
яремных вен не имеют клапанов. [4].
Сопутствующие травмы, такие как легочные, сердечные, нейро-
логические, офтальмологические, абдоминальные и ортопедические травмы,
у нашего пациента не были выражены. Согласно заключению
от Rosato et al., Травмы сердца при травматической асфиксии
встречаются крайне редко. Только два случая ушиба сердца
и один разрыв желудочка были зарегистрированы на данный момент за последние три года [9]. Нормальная электрокардиограмма
не исключает тупого повреждения сердца.
Еще одно редкое последствие травматической асфиксии —
отсроченный инфаркт миокарда из-за ушиба коронарной артерии
[1]. Миоглобинурия, рабдомиолиз и острый
некроз почечных канальцев (синдром сдавления) присутствуют только в
случаях сочетанного повреждения и ишемии крупных мышц
групп [3].
После пробуждения и, несмотря на нормальные результаты
визуализации мозга, наш пациент находился в состоянии возбуждения
и замешательства, которое длилось четыре дня.Согласно
Perthes, неврологическое повреждение при травматической асфиксии
включает гипоксию или аноксию головного мозга, ишемию, венозную гипертензию
, гипертонию головного мозга, разрыв мелких сосудов
, петехиальные кровоизлияния и гидростатический отек
[]. Однако быстрое полное выздоровление отговорило
нас от необходимости запрашивать дополнительные исследования мозга, такие как
, как магнитно-резонансная томография, которые, как ожидалось, не повлияли на план лечения
.Зрение может быть затронуто
с тем же механизмом: кровоизлияние в сетчатку,
ретробульбарное кровоизлияние и экссудаты стекловидного тела (ретинопатия
Пурчера) [10]. Нарушение слуха может быть вызвано
отеком евстахиевой трубы или гемотимпаном.
Другие неврологические проявления синдрома:
потеря сознания, длительное, но самоограничивающееся кон-
слияние, дезориентация, возбуждение, беспокойство, судороги,
нарушения зрения, помутнение зрения, папиллярные изменения,
атрофия зрительного нерва , экзофтальм, диплопия и потеря слуха
[10].Часто неврологический статус улучшается во время перевода
в отделение неотложной помощи [8]. Предлагаемый механизм
потери сознания и продолжительной
спутанности сознания, связанной с травматической асфиксией, включает
церебральную гипоксию, ишемию и венозную гипертензию,
, которые приводят к корковой дисфункции. Эта дисфункция
разрешается в течение следующих 24-48 часов. Внутричерепное кровоизлияние
редко когда-либо было очевидным у пациента
[8].КТ головного мозга обычно в норме, тогда как в
смертельных случаях вскрытие выявляет только петехии и гиперемию,
предполагают повреждение мозга на клеточном уровне [1].
Несмотря на драматический вид «экхимотической маски
», смертность от раздавленной асфиксии низка. Однако на
могут влиять тяжесть, характер и продолжительность
силы сжатия и наличие сопутствующих
травм, которые могут быть полезными маркерами тяжести
компрессии [2].Предлагаемый алгоритм для лечения
всех пациентов с травмами по прибытии и в течение
начальных фаз лечения представляет собой алгоритм ABCDE (дыхательные пути,
дыхание, кровообращение, инвалидность, окружающая среда),
, описанный в Advanced Trauma Life Support. руководство —
линий Комитета американских хирургов
по травмам. Результат улучшается за счет контроля дыхательных путей
и защиты шейного отдела позвоночника, быстрого восстановления вентиляции, оксигенации и кровообращения за счет грудной декомпрессии
, жидкостной реанимации и предотвращения почечных
осложнений, вторичных по отношению к рабдомиолизу и других
вторичные причины [1].Ведение таких пациентов может быть осложнено тяжелым отеком верхних дыхательных путей, поэтому
возможность трудной интубации следует учитывать на ранней стадии. Прогноз хороший, если пациент выживает в первые несколько часов после травмы, хотя длительное сжатие грудной клетки
может привести к церебральной гипоксии
и стойким неврологическим последствиям [3].
Заключение
Оптимальное лечение травматической асфиксии должно сосредоточиться на
на раннем распознавании этой сущности на основе классических
физических признаков и механизма травмы.Усилия по реанимации
должны включать быстрое введение окси-
gen с эффективной вентиляцией и жидкостной реанимацией, а
должны быть сосредоточены на обращении гипоксии и предотвращении дальнейшего повреждения тканей
.

 Это может быть сдавление или сужение.
Это может быть сдавление или сужение. Особенно в тех местах, где одежда тесно прилегает к телу.
Особенно в тех местах, где одежда тесно прилегает к телу. Ребенок имеет бледные кожные покровы, учащенное сердцебиение. Дыхание в это время очень затрудненное или полностью отсутствует.
Ребенок имеет бледные кожные покровы, учащенное сердцебиение. Дыхание в это время очень затрудненное или полностью отсутствует.