Срастается ли шейка бедра у стариков: Срастётся – не срастётся… Чем коварен перелом шейки бедра
Срастётся – не срастётся… Чем коварен перелом шейки бедра
Статья из газеты: АиФ Здоровье № 40 03/10/2017
Бытует мнение, что перелом шейки бедра – это травма, которая происходит исключительно в пожилом возрасте. Но, оказывается, это совсем не так.
Всё чаще к травматологам и хирургам поступают пациенты молодого и среднего возраста с этим диагнозом. Почему это происходит?
Слово – нашему эксперту, травматологу-ортопеду ГКБ им. В. В. Вересаева ДЗМ Дмитрию Хряпину.
Источник бед
Причин, по которым этот вид травмы всё чаще поражает людей ещё совсем нестарых, множество. Рацион, в котором отсутствуют богатые кальцием продукты, овощи и фрукты, а преобладает фастфуд, сидячий образ жизни, нет адекватных физических нагрузок – всё это подтачивает наш каркас. В результате страдает костная и мышечная ткань, а также ткани суставов. А там и до перелома недалеко.
Механизм травмы тазобедренного сустава обычно простой: упал, ударился боком, встать самостоятельно уже не смог. У пожилых, малоподвижных людей перелом может случиться даже без падения. Травма обычно происходит во время ходьбы, когда пациент вдруг ощущает острую боль в суставе.
В отличие от остальных видов переломов в тазобедренной области, которые обычно срастаются, шейка бедра восстанавливается очень плохо, так как у неё другая анатомия кровоснабжения. После травмы кровь практически не поступает в зону перелома. Кроме того, нарушается питание головки бедра, развивается асептический некроз или коксартроз. В этих случаях жизнь пациента оказывается под угрозой. Особенно часто тяжёлые осложнения случаются в пожилом возрасте, когда страдает процесс восстановления тканей.
Срастётся – не срастётся…
Считается, что вероятность срастания перелома шейки бедра напрямую зависит от возраста человека. Чем пациент моложе, тем эта вероятность выше. Скажем, если такая травма произошла у 80‑летней пациентки, то врачи могут быть на 80% уверены, что кость не срастётся.
У молодых операции, как правило, приводят к сращению кости и возвращению к нормальной жизни, однако после операции требуется длительный восстановительный период – массаж, гимнастика, тренировки в ходьбе. У пожилых, к сожалению, даже операция помогает далеко не всегда.
Движение – жизнь
Почему же у пожилых людей травмы преодолеваются значительно сложнее? Дело в том, что с возрастом двигательная активность падает. Кость без нагрузки ослабевает, становится хрупкой, кровообращение в зоне сустава сводится к минимуму, поэтому пожилому человеку достаточно слегка оступиться, чтобы получить перелом.
Всё это означает, что сохранение подвижности в любом возрасте, в том числе в пожилом, – залог минимизации подобных травм. Лечебная физкультура, гимнастика, а также правильное, полноценное питание, бесспорно, ключ к долголетию.
Профилактика перелома шейки бедра
Людям молодого и среднего возраста рекомендуется:
o Плавать. А вот злоупотреблять бегом и особенно прыжками на батуте не следует – эти виды спорта травматологи называют убийцами суставов.
o Следить за массой тела.
o Выполнять упражнения на тренажёрах, направленные на уменьшение жировой ткани и увеличение мышечной массы в зоне тазобедренного сустава.
Лечение переломов шейки бедра
Рассказываем о различиях между чрезвертельным переломом бедра и переломом шейки бедра, о существующих вариантах лечения и реабилитации, о результатах эндопротезирования сустава, а также о возможностях хирургического лечения пожилых пациентов в клинике «Скандинавия».
Речь пойдет о переломах проксимального отдела бедра ― верхней части бедренной кости, куда относится перелом чрезвертельный и перелом шейки бедра.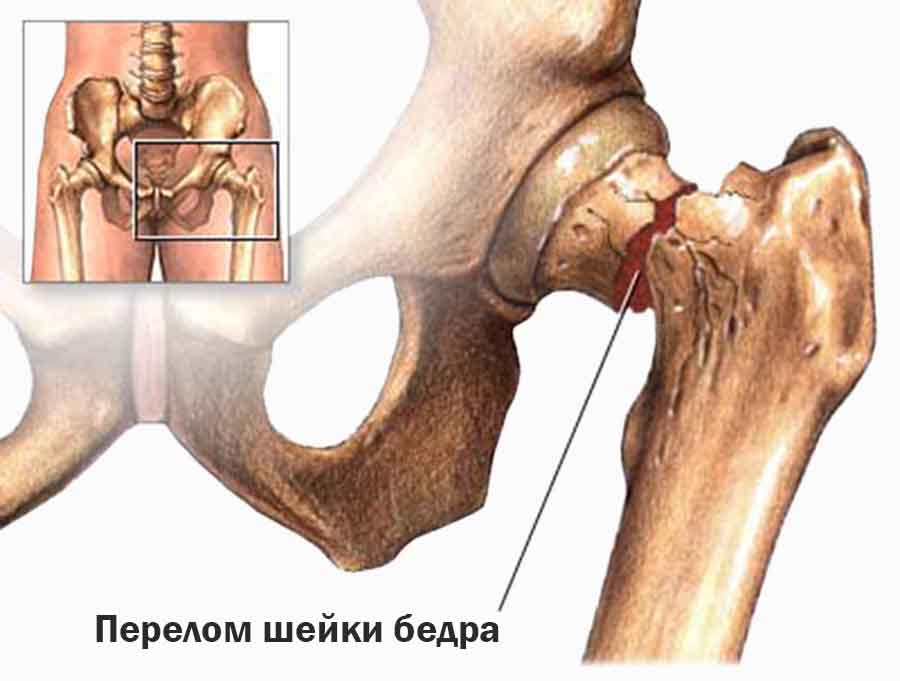
С этой проблемой сталкивается большое количество людей, особенно в пожилом возрасте. Причем эта травма обычно относится к низкоэнергетическим, то есть падение с высоты собственного роста на фоне возрастного остеопороза приводит к околосуставным переломам шейки бедра и чрезвертельным.
Чрезвертельный перелом отличается от перелома шейки бедра тем, что он срастается в любом положении и в любой ситуации, даже без оперативного лечения, но всегда со смещением. Таким образом, это будет неправильно сросшийся перелом с плохой возможностью опороспособности этой конечности.
Переломы шейки бедра типично не срастаются без внешней помощи, потому что обычно между отломками нет контакта. Это особенность данной зоны. Какие варианты лечения есть? Чрезвертельный перелом оперируется специальными металлоконструкциями, сейчас это делается закрытыми методами. Первое преимущество ― это ранний подъем на ноги, то есть металлоконструкции позволяют начинать опору на следующий день после операции. Как только стихает болевой синдром, можно наступать на ногу и начинать заниматься лечебной физкультурой для восстановления нормальной функции.
В недавнем прошлом практически все переломы шейки бедра оперировали путем эндопротезирования. Это связано с тем, что очень тяжело было добиться нормальных результатов при синтезе, поскольку не было адекватных металлоконструкций. У молодых пациентов синтезировали отдельными винтами и это давало сращение. В случае же пожилых пациентов, ввиду другого характера кости, такие операции можно было делать только путем замещения большого количества костной массы металлоконструкцией, что, в свою очередь, приводило к несращению перелома.
На данный момент, кроме эндопротезирования, все больше и больше используется вариант остеосинтеза шейки бедра. Перелом шейки бедра имеет три локализации, от которых зависит прогноз сращения: это перелом, максимально приближенный к головке бедра; перелом средней трети шейки бедра и базисцервикальный перелом, который максимально удален от сустава. Наиболее благоприятным для сращения в любом случае является третий вариант перелома, потому что сохраняется бОльшая часть костной массы шейки, которая не позволяет рассосаться головке.
Наиболее благоприятным для сращения в любом случае является третий вариант перелома, потому что сохраняется бОльшая часть костной массы шейки, которая не позволяет рассосаться головке.
В настоящее время оперируются все типы переломов, причем предпочтение все-таки отдается остеосинтезу, а не эндопротезированию. Эндопротезирование при переломах шейки бедра показано в случае уже имеющегося грубо выраженного артроза, который при синтезе не даст хороших результатов за счет того, что есть изменения в хряще и в самой головке бедра. Если сохранна головка и сохранна впадина, то преимуществом пользуется метод остеосинтеза. Для остеосинтеза в настоящий момент применяется конструкция, которая позволяет максимально сохранить костную ткань шейки бедра и создать условия для сращения перелома. К ним относятся несколько видов интрамедуллярных стержней и конструкция targon-fn, которая представляет собой пластину с длинными телескопическими винтами. Когда человек начинает наступать на ногу, благодаря этой конструкции происходит компрессия между отломками и они сближаются.
Что касается послеоперационной реабилитации, то буквально на следующий день можно начинать наступать на ногу чуть ли не с полной нагрузкой. Отдаленные результаты хорошие. Максимальные отдаленные результаты пациентов клиники ― это 1,5-2 года, люди чувствуют себя отлично, все восстановились. Есть несколько работающих людей, они так и продолжают работать, ходить на работу, несмотря на такие достаточно тяжелые переломы. Зачастую пациентам старшей возрастной группы ― 70-80 лет ― в городских больницах отказывают в оперативном лечении на основании того, что у них масса сопутствующей патологии и есть риск не справиться с послеоперационными осложнениями. Такие пациенты какое-то время находятся дома, но при этом они остаются лежачими и не получают адекватной помощи. Врачи клиники «Скандинавия» имеют возможность оперировать пациентов с несвежими переломами. Анестезиологическая, терапевтическая, кардиологическая поддержка в клинике на высоком уровне, что позволяет оперировать пациентов с тяжелой сопутствующей патологией и получать благоприятные результаты.
Уход за больными с переломом шейки бедра
- Что представляет собой перелом шейки бедра
- Клиническая картина
- Причины перелома и группы риска
- Гигиенические процедуры и выбор подгузников
- Виды переломов шейки бедра и первая помощь
- Лечение перелома и возможные осложнения
- Правильный домашний уход за пожилым с переломом
- Профилактика осложнений
Содержание:
Что представляет собой перелом шейки бедра у пожилых людей?
Шейка бедра находится в суставной впадине тазобедренного сустава, образованного тазовой костью. Она связывает головку и тело бедренной кости. Ее окружает надежный футляр из мышц, поэтому перелом шейки бедра в молодом возрасте диагностируется крайне редко.
Риск возникновения этого патологического состояния существенно увеличивается в пожилом возрасте, когда кости с каждым годом становятся все более пористыми и хрупкими. К перелому шейки бедра может привести случайное падение с небольшой высоты, при котором произошел ушиб большого вертела.
Главной опасностью данной травмы является то, что костный отломок из-за отсутствия кровоснабжения по
причине разрыва сосудов, со временем может полностью рассосаться. Это приведет к тому, что бедренная кость
не срастется и человек больше не станет на ноги никогда. Перелом шейки бедра подтверждает рентген, а в
некоторых случаях – МРТ. Этот вид травмы имеет яркие симптомы и признаки, вынуждающие немедленно
обратиться за медицинской помощью.
Это приведет к тому, что бедренная кость
не срастется и человек больше не станет на ноги никогда. Перелом шейки бедра подтверждает рентген, а в
некоторых случаях – МРТ. Этот вид травмы имеет яркие симптомы и признаки, вынуждающие немедленно
обратиться за медицинской помощью.
Клиническая картина перелома шейки бедра у пожилых людей
Перелом шейки бедра у пожилых людей не может пройти незамеченным. Данный вид травмы бедренной кости сопровождает яркая симптоматика, вынуждающая немедленно обратиться за неотложной помощью, а именно:
- выраженные болевые ощущения в паху;
- опоясывающая боль вокруг тазобедренного сустава разной интенсивности;
- выворот конечности наружу, хорошо заметный по стопе;
- невозможность удерживать ногу навесу в выпрямленном состоянии;
- невозможность оторвать от поверхности пятку поврежденной конечности.
Почти сразу к специфическим симптомам перелома шейки бедра присоединяются общие признаки сильной травмы конечности – общая слабость, головокружение, тошнота, бледность кожных покровов, отечность и гематомы.
Причины перелома шейки бедра у пожилых людей и группа риска
Перелом шейки бедра провоцирует сильный ушиб большого вертела при неудачном падении с высоты. Особенно осторожными пожилым людям нужно быть во время гололеда. К основным факторам, повышающим риск получения этой грозной травмы, относят:
- менопаузу;
- остеопороз;
- онкопатологии;
- гиподинамию;
- лишний вес;
- вегетарианство;
- неврологические патологии, при которых наблюдается нарушение координации движений.

Предрасположенность к перелому шейки бедра имеют люди, страдающие сахарным диабетом и другими эндокринными патологиями.
Виды переломов шейки бедра и первая помощь
В современной травматологии чаще всего диагностируются следующие виды перелома шейки бедра у пожилых людей:
- открытый;
- закрытый, со смещением или без;
- вколоченный;
- чрезвертельный.
Все виды переломов шейки бедра нуждаются в неотложной медицинской помощи. До приезда врачей больного рекомендуется положить на ровную поверхность, поврежденную конечность зафиксировать шиной, наложив ее на участок от бедра и до пятки. Больного разрешается переносить только на жесткой поверхности.
Лечение перелома шейки бедра у пожилых людей и возможные осложнения
К консервативному лечению перелома шейки бедра у пожилых людей прибегают крайне редко, поскольку оно не всегда имеет должный эффект. Более распространен оперативный метод, который в некоторых ситуациях в буквальном смысле слова может спасти человеку жизнь, вернув ему способность самостоятельно передвижения. Пожилым людям, столкнувшимся с этой грозной травмой, рекомендуют:
- остеосинтез шейки бедра, то есть скрепление поврежденных суставов винтами;
- эндопротезирование шейки бедра, предполагающее полную замену сустава.
От хирургического лечения придется отказаться при наличии у больного серьезных сопутствующих патологий, к
примеру – недавно перенесенного инфаркта-миокарда.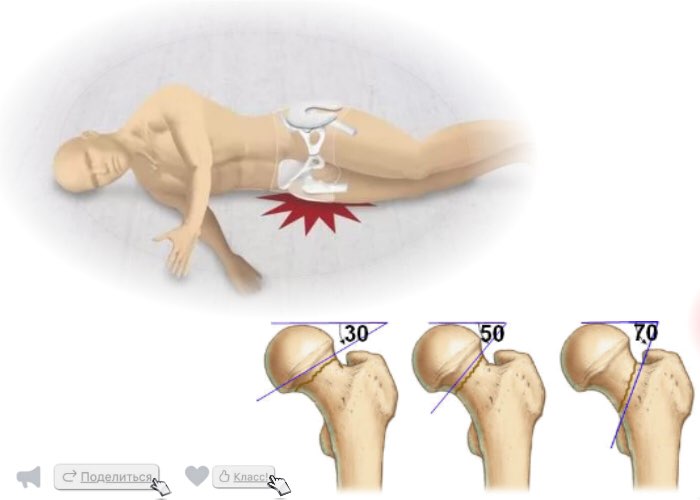 В этом случае единственным вариантом выбора будет
консервативная терапия, иногда требующая иммобилизации больного, то есть обездвиживание конечностей для
сохранения ему жизни.
В этом случае единственным вариантом выбора будет
консервативная терапия, иногда требующая иммобилизации больного, то есть обездвиживание конечностей для
сохранения ему жизни.
И оперативное, и терапевтическое лечение перелома шейки бедра у пожилых людей может сопровождаться осложнениями. Их вероятность возрастает, если медицинская помощь не была оказана немедленно. К ним относятся:
- пролежни;
- пневмония;
- атрофия мышц;
- тромбоэмболия;
- воспаление мочевыводящих путей и энурез.
Посттравматический стресс и вынужденный постельный режим могут привести к резкому ухудшению здоровья у пожилых больных, поэтому крайне важно обеспечить им правильный и полноценный уход. Не обученным людям крайне сложно справиться с ним самостоятельно.
Данные медицинской статистики неутешительны – более чем у 50% пожилых пациентов смерть после перелома шейки бедра наступает спустя несколько месяцев. Ее причиной являются осложнения, которые повлек за собой неправильный уход. Для недопущения этого правильным решением будет помещение больного в пансионат, где ему будет обеспечен круглосуточный уход, регулярный врачебный контроль и адекватная реабилитация.
Правильный домашний уход за пожилым больным с переломом шейки бедра
Если за своим пожилым родственником с переломом шейки бедра вы решили ухаживать самостоятельно, приготовьтесь к тому, что вам придется кардинально изменить свою жизнь и привычный распорядок.
Люди с этой травмой полностью беспомощны – травмированный сустав нельзя сгибать и разгибать.
Для ухода за таким больным дома нужно правильно оборудовать кровать, чтобы минимально тревожить его при выполнении необходимых действий. На нее следует положить ортопедический матрас для предупреждения пролежней, и установить продольную дугу с передвижным поручнем, о которую будет опираться больной при необходимости подставить судно, перестелить постель, переодеть рубашку. Позже установленная дуга будет нужна для выполнения упражнений лечебной физкультуры.
Правильный домашний уход за пожилым больным с переломом шейки бедра включает в себя:
- регулярный массаж, при выполнении которого пациента следует приподнимать и переворачивать на здоровый бок;
- массирование поврежденной ноги – стопы, мышц голени и бедра, ее удерживание в приподнятом состоянии;
- регулярную замену нательного и постельного белья, особенно если пациент страдает неконтролируемым мочеиспусканием;
- обработку пролежней при их появлении;
- правильное питание и обеспечение оптимального питьевого режима;
- регулярную влажную уборку комнаты, в которой он лежит, и ее кварцевание.
Крайне важна психологическая поддержка, которую больному могут обеспечить близкие люди, направленная на предупреждение апатичности и впадения в депрессивное состояние. В особо тяжелых случаях может понадобиться помощь специалиста.
Профилактика осложнений
Правильный уход за больным с переломом шейки бедра включает в себя, в том числе и профилактику осложнений,
которые могут серьезно ухудшить жизнь и даже привести к смерти.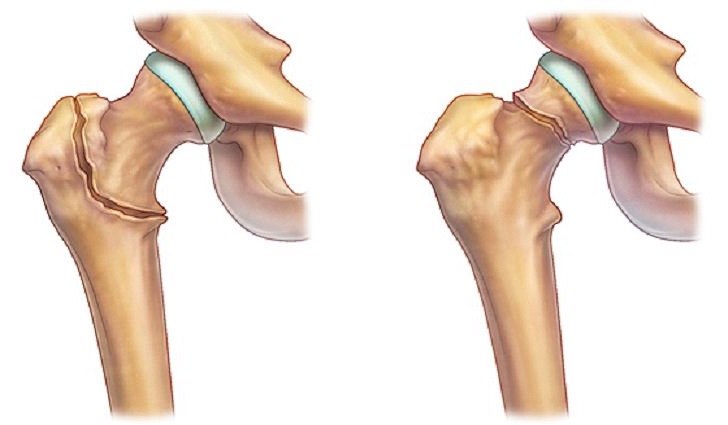 К ним относится:
К ним относится:
- Выраженный болевой синдром.
Для его купирования рекомендованы пероральные и инъекционные препараты, разрешенные к применению в домашних условиях.
- Недержание мочи.
Это явления при подобных травмах чаще всего носит временный характер. Во время энуреза рекомендуется пользоваться пеленками и подгузниками, которые следует регулярно менять.
Для их недопущения больного нужно постоянно передвигать и регулярно делать массаж поврежденной конечности за исключением травмированного участка.
- Легочные осложнения.
Они опасны тем, что при присоединении инфекции переходят в пневмонию, которая крайне опасна в пожилом возрасте. Для предупреждения этого больному назначают препараты для разжижения мокроты, рекомендуют регулярно проветривать комнату, в которой он лежит, делать дыхательную гимнастику и массаж грудной клетки.
Спустя 3,5 месяца при отсутствии противопоказаний больному рекомендуют возобновлять двигательную активность без нагрузки на травмированный сустав. Изначально следует начинать передвигать тело на кровати, опираясь руками на установленную над кроватью дугу, затем аккуратно садиться, вставать и понемногу передвигаться по комнате, придерживаясь за опору, а затем – перейти на костыли.
Уход за пожилыми больными с переломом шейки бедра в частном пансионате в Ленинградской области
Уход за пожилым больным с переломом шейки бедра требует серьезных временных затрат – для его осуществления
кому-то из родственников придется уволиться с работы.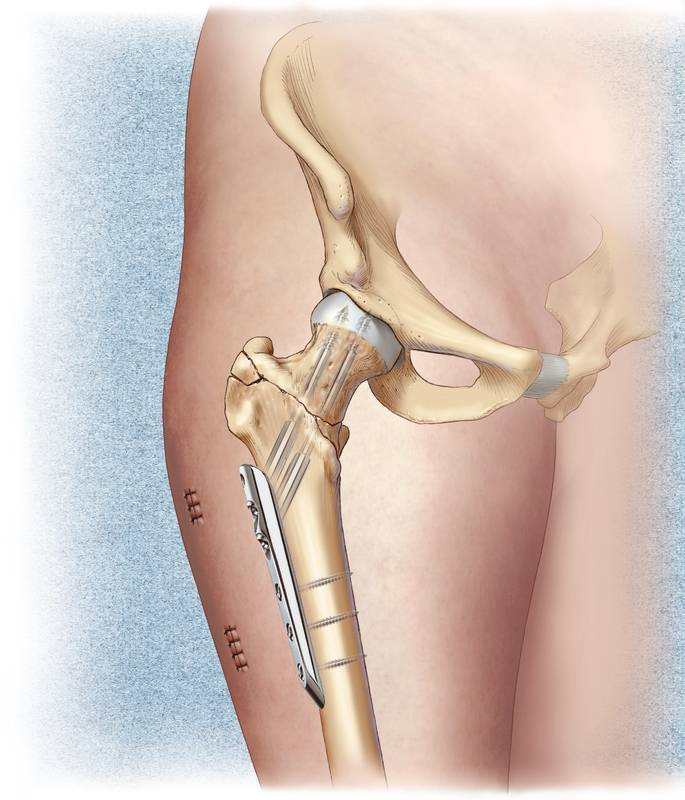 Пациента с этой тяжелой травмой нельзя оставлять
одного, за ним нужно ухаживать круглосуточно. Это очень сложно делать в одиночку, переворачивание,
подтягивание, купание, переодевание беспомощного человека требует специальных навыков и физической силы.
Пациента с этой тяжелой травмой нельзя оставлять
одного, за ним нужно ухаживать круглосуточно. Это очень сложно делать в одиночку, переворачивание,
подтягивание, купание, переодевание беспомощного человека требует специальных навыков и физической силы.
Услуги частной сиделки не всем окажутся по карману, но выход есть – частный пансионат для пожилых «Вита» в Санкт-Петербурге или Ленинградской области. Это – не просто дом престарелых, а полноценный реабилитационный центр, где есть все, что нужно для удовлетворения потребностей пожилых людей с серьезной травмой бедренного сустава. К вашим услугам:
- светлые, просторные и оборудованные всем необходимым палаты;
- вежливый, приветливый и хорошо обученный медицинский персонал;
- комфортные условия проживания;
- полноценный сестринский уход;
- правильное и полноценное питание;
- проведение реабилитации согласно индивидуально составленной программы, включающей в себя и лечебную физкультуру, и массаж.
Полноценный профессиональный уход в условиях пансионатов обеспечит больному с переломом шейки бедра быстрое восстановление. Ваш пожилой родственник снова сможет ходить и сам себя обслуживать. Доверьте уход за ним после серьезной травмы нашему квалифицированному персоналу.
Не знаете как обеспечить качественный уход близкому человеку?
Мы поможем!
8 (812) 245-66-20
В сети пансионатов «Вита» мы гарантируем Вам полноценную заботу.
Помогаем с транспортировкой в пансионат.
Мы предлагаем
- Проживание в комнате для одного, двух, трех или четырех постояльцев по выбору.
- Диетическое сбалансированное питание. Только качественные и свежие продукты.
- Игры, занятия спортом, прогулки на свежем воздухе, концерты и многое другое.
- Контроль самочувствия и принятия назначенных врачом лекарственных препаратов.
- Полный медицинский уход и контроль здоровья 24 часа в сутки (сопровождение, помощь в принятии пищи, проведении гигиенических процедур).
- Предоставление специализированного оборудования и средств технического ухода.
- Регулярную смену постельного белья, стирка одежды.
- Помощь в проведении гигиенических процедур.
- Оптимальное соотношение цены и качества для вас и ваших близких.
В доверительной беседе мы выясним особенности здоровья будущего постояльца, ответим на ваши вопросы
Приезжайте в наши пансионатыНа месте вы ознакомитесь с условиями проживания и реабилитации пожилых постояльцев. Осмотрите комнаты и выберете ту, которая понравится больше
Не забудьте выписку из больницыПеред заселением мы просим иметь на руках результаты анализов и заключение врача
Операция при переломе шейки бедра у пожилых людей
Полное эндопротезирование головки бедра
Исследования показали, что полное эндопротезирование является наиболее эффективным и обеспечивает наилучший результат для больных пожилого возраста. Эндопротезирование — замена тазобедренного сустава протезом. Наиболее распространенный вид — двухполюсное эндопротезирование: головка с шейкой кости и вертлужная впадина замещаются протезом. Его компоненты фиксируются либо вколачиванием в кость в ходе операции — это бесцементная фиксация, либо плотно насаживаются. Благодаря специальному покрытию кость в дальнейшем прорастает в поверхность конструкции. Бесцементная методика предпочтительнее для пациентов помоложе благодаря более высокой плотности кости, в дальнейшем, по истечении срока службы, конструкцию легко заменить.
Эндопротезирование — замена тазобедренного сустава протезом. Наиболее распространенный вид — двухполюсное эндопротезирование: головка с шейкой кости и вертлужная впадина замещаются протезом. Его компоненты фиксируются либо вколачиванием в кость в ходе операции — это бесцементная фиксация, либо плотно насаживаются. Благодаря специальному покрытию кость в дальнейшем прорастает в поверхность конструкции. Бесцементная методика предпочтительнее для пациентов помоложе благодаря более высокой плотности кости, в дальнейшем, по истечении срока службы, конструкцию легко заменить.
У больных постарше чаще применяются цементные эндопротезы, крепящиеся с использованием материала, идеального при сниженной плотности кости. Ножка эндопротеза изготовлена из специального сплава, прочного и достаточно эластичного, что важно при нагрузке. Кроме того, материал не только хорошо срастается, но и биосовместим с организмом. Форма ножки бывает в нескольких вариантах, каждый соответствует определенным видам канала бедренной кости. Хирург , планируя протезирование, подбирает подходящую ножку среди моделей различных типов и размеров. При этом принимается во внимание ряд дополнительных параметров: форма канала, выраженность остеопороза, наличие деформаций и т.п.
Эндопротезирование является малотравматичной процедурой, кровопотеря практически исключена. Операция хорошо переносится пациентами, риск осложнений сведен к минимуму. На следующий день пациент уже может подниматься на ноги. Но каждый случай требует индивидуального подхода, его по праву можно назвать уникальным. Ведь во время планирования операции подбирается модель протеза, максимально соответствующая анатомическим особенностям скелетной системы больного. Но главное — во избежание риска возможных осложнений операция должна быть проведена как можно раньше после получения травмы. До операции хирург расскажет вам о том, какие протезы подходят в вашем случае, какими плюсами и минусами обладает каждый из них, вместе вы выберете оптимальный вариант.
Ахов Андемир Олегович
Врач травматолог-ортопедВажно правильно подобрать пару трения: сочетание головки и вкладки. От этого будет зависеть надежность, долговечность протеза, риск осложнений и удобство для пациента.
Частичное эндопротезирование
В некоторых случаях после перелома заменяют на искусственный протез только шейку и головку бедра. Хирург может отдать предпочтение такому вмешательству у пожилого человека, у пациента, который имеет сопутствующие заболевания, нарушения в когнитивной сфере, нуждается в уходе близких.
Остиосинтез — соединение отломков металлическими конструкциями.
Остеосинтез обычно применяют у больных относительно молодого возраста, без серьезных сопутствующих заболеваний, при несложных переломах, когда есть высокие шансы, что кость срастется. Отломки фиксируют винтами, иногда их соединяют с пластиной, которую крепят на бедренную кость. Восстановление обычно происходит в течение 4 месяцев, после этого на поврежденную ногу можно опираться. А ходить на костылях можно уже практически на следующий день после операции. Однако, остеосинтез помогает не всегда. Нет гарантии, что отломки успешно срастутся. Иногда после операции из-за нарушения кровоснабжения головки развивается ее аваскулярный некроз. Иногда нарушается форма головки, и сустав перестает адекватно выполнять свои функции, со временем формируется артроз.
Ахов Андемир Олегович
Врач травматолог-ортопедСвести риск осложнений к минимуму помогает тщательное планирование вмешательства, оценка всех за и против, правильный выбор протеза. Конечно же, многое зависит и от мастерства, опыта хирурга.
Реабилитация после хирургического лечения
Основная цель реабилитации – как можно скорее «активировать» больного, чтобы избежать серьезных осложнений. Зачастую уже на следующий день после вмешательства пациенту разрешают ходить на костылях. Лежачие больные тоже выполняют специальные комплексы лечебной гимнастики.
Лежачие больные тоже выполняют специальные комплексы лечебной гимнастики.
Что мы можем предложить
Перелом шейки бедра – серьезная травма, и его лечение связано с определенными сложностями из-за некоторых особенностей:
- Диагностика — все необходимое в одном месте. От своевременной диагностика и вовремя оказанной помощи зависит дальнейшее течение болезни. При получении травмы необходима неотложная помощь хирурга. Мы работаем круглосуточно. Все виды диагностики, включая рентгенологическое обследование, проведение КТ, МРТ пациенты могут пройти у нас — все в одном месте и без необходимости ожидания очереди.
- Операция — от того, насколько оперативно будет начато лечение, зависят сроки восстановления. У нас хирургические вмешательства проводятся в любой день недели, в том числе и в выходные. Наши хирурги проведут операцию любой сложности в день получения травмы! Чем быстрее пациент обратится к врачу, тем быстрее будет избавлен от неприятных ощущений, которые сопровождают любую травму.
- Реабилитация. При переломе шейки бедра чрезвычайно важно не только правильное сращение, но и восстановление нарушенных функций поврежденной ноги. А ведь избавиться от последствий травмы можно с помощью раннего начала реабилитационного лечения. От грамотного подхода к восстановлению зависит качество жизни пациента в дальнейшем. Наши специалисты с первого дня начинают работать с пациентом, начиная с дыхательной гимнастики на начальном этапе, постепенно увеличивая нагрузки. Одновременно с лечебной физкультурой назначаются физиотерапевтические процедуры и массаж. Полное восстановление наступает гораздо быстрее, чем у пациентов, которые не прошли курс реабилитационного лечения. Кроме того, риск развития осложнений, связанный с вынужденной малоподвижностью, сведен к минимуму.
У нас есть необходимое оборудование, специально обученная команда опытных специалистов, используются современные методики лечения перелома шейки бедра и эффективные методы реабилитации после травмы.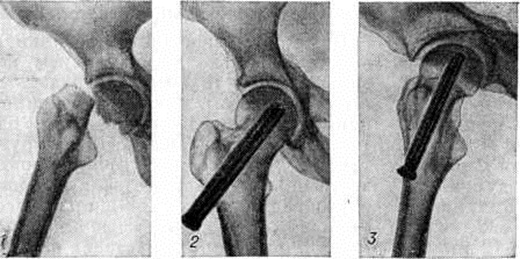 Наши врачи поставят пациента на ноги в максимально короткие сроки!
Наши врачи поставят пациента на ноги в максимально короткие сроки!
8 правил, которые помогут избежать перелома шейки бедра в зрелом возрасте
Перелом шейки бедра ― опасная травма, которая в буквальном смысле делит жизнь человека на до и после ее получения. Восстановление подобного повреждения занимает долгие месяцы и требует не только медикаментозного лечения, но и психологической адаптации. Особенно тяжело перелом шейки бедра переносят люди пожилого возраста, поэтому с ними важно заниматься профилактикой. В частных пансионатах Senior Group этому вопросу уделяется особое внимание.
В соответствии с данными Российской ассоциации по остеопорозу в нашей стране каждые 5 минут происходит перелом шейки бедра. При этом в каждом третьем случае человеку необходим патронажный уход на постоянной основе, а каждый четвертый случай, к сожалению, заканчивается летальным исходом в результате развития осложнений. Несомненно, шанс вернуться к прежней жизни после травмы существует, однако предпочтительнее всего предотвратить возможные риски.
Причины перелома шейки бедра
Чаще всего травма возникает в результате:
- Падения. У многих пожилых людей ухудшается координация движений, походка становится неуверенной и медленной, снижается скорость физической реакции на нарушение равновесия. Все это становится причиной падений. Место и обстановка получения травмы значения не имеют. Пожилой человек может упасть дома, на улице, в любом общественном месте, споткнувшись о какое-либо препятствие, поскользнувшись или плохо себя почувствовав. Не исключены и падения с высоты во время работы по дому или на приусадебном участке (со стула или стремянки).
- Неудачных движений. Спровоцировать неестественные движения ноги в области тазобедренного сустава с последующим переломом может потеря равновесия, чрезмерная физическая нагрузка после долгого перерыва, любое внешнее воздействие (собака потянула за поводок, маленький внук ухватился за руку и др.
 ). Занятия спортом также сюда относятся, поэтому пожилым людям рекомендуется тренироваться под наблюдением специалистов.
). Занятия спортом также сюда относятся, поэтому пожилым людям рекомендуется тренироваться под наблюдением специалистов.
- Заболеваний. Перелом шейки бедра может возникнуть и без сильных внешних воздействий и неудачных падений. Причиной травмы могут стать остеопороз, опухоль, остеохондроз, грыжа межпозвонкового диска, артроз коленного или голеностопного сустава, спондилоартроз и др. Усугубить заболевание и, соответственно, увеличить риск перелома шейки бедра могут вредные привычки и лишний вес. Если своевременно не принять меры, травма может возникнуть даже в результате обычного переворачивания в кровати с бока на бок.
- Ударов. Перелом шейки бедра может возникнуть в результате ДТП, производственной травмы и других внешних воздействий, которые невозможно предвидеть и предотвратить. Но и в этом случае есть шанс обойтись без перелома, если пожилой человек активно занимался профилактикой и укреплением здоровья.
Среди остальных причин возникновения травмы можно выделить плохое зрение, малоподвижный образ жизни, несбалансированное питание, период менопаузы у женщин, заболевания нервной системы, которые сопровождаются нарушением координации движений, и пр.
Переломы шейки бедренной кости (переломы «шейки бедра»)
| Перелом шейки бедра — тяжелая и опасная травма, которая может возникать как у пожилых, так и у молодых людей. | |
| Опасен осложнениями. Длительный постельный режим у пожилых пациентов с такими переломами приводит к катастрофическому ухудшению здоровья и в подавляющем большинстве случаев заканчивается смертью в течение нескольких месяцев от осложнений, обусловленных вынужденным постельным режимом (сердечная недостаточность, пневмонии, тромбоэмболии). | |
В большинстве случаев оптимальное лечение — оперативное. У молодых пациентов выполняют остеосинтез тремя винтами, а у пожилых — эндопротезирование.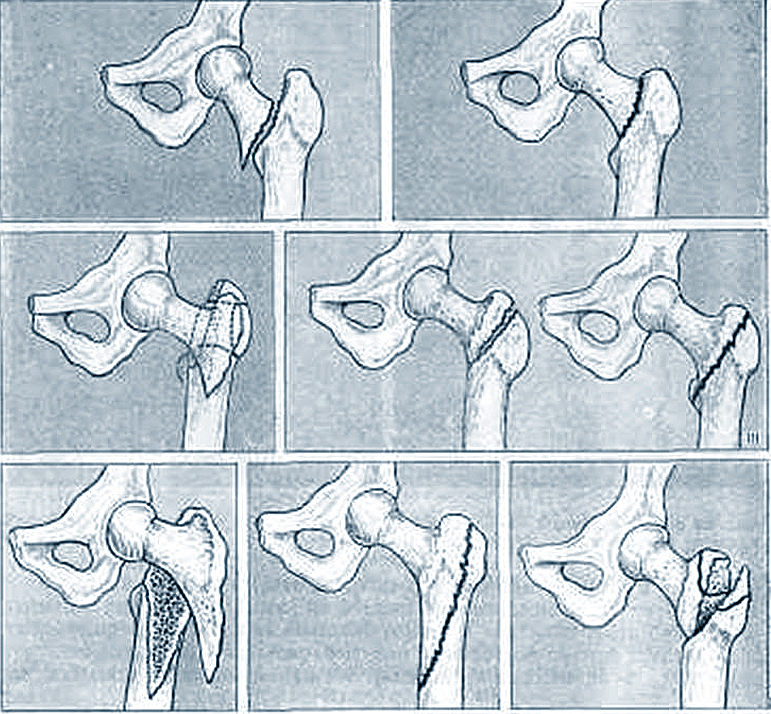 |
|
| Распространено опасное заблуждение: «пожилой человек с переломом шейки бедра не перенесет операцию, наркоз»… К сожалению, пожилые пациенты гораздо чаще не выносят длительного и мучительного консервативного лечения (деротационные сапожки, гипс), и все это заканчивается трагедией — смертью близкого и любимого человека. | |
| Если пожилой человек до перелома мог ходить, то лечить нужно только оперативно — выполнять эндопротезирование сустава. | |
| У молодых людей даже при отсутствии смещения отломков может быть целесообразна операция (фиксация перелома тремя винтами). В противном случае нефиксированный перелом может несростись или произойдет рассасывание головки бедренной кости (остеонекроз). Даже минимальное смещение отломков может значительно ухудшить функцию тазобедренного сустава. |
Анатомия и кровоснабжение
Тазобедренный сустав является одним из самых крупных суставов нашего тела. Из-за того, что человек в результате эволюции встал на две ноги, тазобедренный сустав у него является основным опорным суставом и несет значительную нагрузку при ходьбе, беге, переносе тяжестей. Форму тазобедренного сустава можно представить в виде шара, расположенного в глубоком гнезде округлой формы.
Суставная впадина тазобедренного сустава образована тазовой костью и называется вертлужной (ацетабулярной) впадиной. В ней находится головка бедренной кости, которая связана с телом бедренной кости при помощи шейки. Часто шейку бедренной кости называют «шейкой бедра», но это жаргонизм. Несколько ниже шейки бедра находятся костные возвышения, называемые большим и малым вертелами. К ним прикрепляются мощные мышцы. Вокруг сустава есть суставная капсула, которая содержит связки, укрепляющие тазобедренный сустав. С одной стороны эти мощные связки прикрепляются одним концом к тазовой, а другим концом — к бедренной кости. Еще одна мощная связка (называемая связкой головки бедренной кости, часто ее еще называют круглой связкой) связывает головку бедренной кости с дном вертлужной впадины.
Еще одна мощная связка (называемая связкой головки бедренной кости, часто ее еще называют круглой связкой) связывает головку бедренной кости с дном вертлужной впадины.
Тазобедренный сустав прикрыт мышцами ягодичной области сзади и мышцами передней группы бедра спереди. Головка бедренной кости, расположенная в ацетабулярной впадине, покрыта суставным хрящом. Суставной хрящ в тазобедренном суставе в среднем достигает 4 мм в толщину, имеет очень гладкую поверхность белесоватого цвета и плотноэластическую консистенцию. Благодаря наличию суставного хряща значительно уменьшается трение между соприкасающимися суставными поверхностями.
Кость может жить только тогда, когда к ней поступает кровь. Кровоснабжение головки бедренной кости осуществляется тремя основными путями:
- Сосуды, идущие к кости через капсулу сустава
- Сосуды, идущие внутри самой кости
- Сосуд, проходящий внутри связки головки бедренной кости. Этот сосуд хорошо работает у молодых пациентов, но в зрелом возрасте этот кровеносный сосуд обычно истончается и закрывается.
При переломе шейки бедренной кости (переломе шейки бедра) повреждается не только кость, но и разрываются сосуды, и костный отломок (головка и часть шейки бедренной кости), лишенный кровоснабжения, может рассосаться, постепенно исчезнуть. Такое состояние называют остеонекрозом или аваскулярным некрозом головки и шейки бедренной кости. Кроме того, лишенный кровоснабжения костный отломок головки и шейки бедренной кости может не прирасти, т.е. возникнет такое состояние как несращение перелома или так называемый ложный сустав. Особенно высок риск несращения после перелома шейки бедра у пожилых людей, у которых сосуд, проходящий внутри связки головки, закрыт.
У пожилых людей при переломе шейки бедра или головки бедренной кости костный отломок оказывается лишенным кровоснабжения и перелом может не срастись вообще.
Подробнее об анатомии тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте (кликните мышкой, чтобы перейти к статье об анатомии).
Частота переломов и механизм травмы
Переломы шейки бедренной кости – это серьезная медицинская проблема. Связано это с ее высокой частотой (статистика показывает, что этот вид перелома составляет 6% от всех переломов) и теми поистине драматическими последствиями, которые этот перелом может повлечь за собой. Перелом шейки бедра – это в 90% участь пожилых людей старше 65 лет, женщины страдают от них данных переломов в три раза чаще, чем мужчины. К сожалению, даже в развитых странах 30% престарелых пациентов умирает в течение года после перелома шейки бедра. Это обусловлено тем, что если пациенту не выполнить операцию, то он вынужден быть длительно прикованным к постели, что у пожилых пациентов катастрофически пагубно влияет на здоровье: обостряются сопутствующие заболевания, усугубляется сердечная недостаточность, на фоне сниженной вентиляции легких возникают пневмоннии (так называемые гиповентиляционные или «застойные» пневмонии).
Причины перелома шейки бедра сильно отличаются у молодых и пожилых пациентов. У пациентов старшего возраста переломы наступают на фоне уменьшения прочности костей, так называемого остеопороза, развивающегося после наступления менопаузы. Остеопороз развивается и у мужчин в престарелом возрасте, но обычно в меньшей степени. Кости, подверженные остеопорозу, могут сломаться даже при обычном падении на ровном месте. Факторами риска также являются неврологические заболевания, ослабленное зрение, онкологические заболевания, недостаточность питания и сниженная физическая активность.
У молодых пациентов переломы шейки бедренной кости («шейки бедра») связаны с так называемой высокоэнергетической травмой — дорожно-транспортные происшествия, падения с большой высоты и др.
Классификация переломов
Для того чтобы стандартизировать подходы к лечению переломов шейки бедра было разработано несколько классификаций. Каждая из них учитывает какой-либо критерий перелома, влияющий на дальнейшее течение заболевания и, соответственно, на выбор метода лечения.
Важным для прогноза является ход линии перелома в шейке бедренной кости. Чем ближе она расположена к головке бедренной кости, тем меньше шансов, что сохранится достаточное кровоснабжение ее головки. Это увеличивает риск аваскулярного некроза головки (гибели костной ткани) и несращения перелома шейки бедра. Особенно этот риск возрастает у пожилых людей, у которых кровоснабжение и так снижено.
Виды переломов по их анатомической локализации
- базисцервикальные (расположенные у основания шейки бедра, наиболее удаленные от головки переломы),
- трансцервикальные (проходящие непосредственно через шейку бедренной кости)
- субкапитальные переломы (расположенные в непосредственной близости к головке бедренной кости).
Слева: субкапитальный перелом шейки бедра, линия перелома проходит чуть ниже головки. Этот вариант самый неблагоприятный в плане прогноза сращения, поскольку головка очень плохо кровоснабжается. В центре: трансцервикальный перелом шейки бедра, линия перелома проходит по середине шейки. Справа: базисцервикальный перелом, линия перелома проходит в самом начале шейки бедренной кости. По сравнению с предыдущими двумя вариантами он более благоприятен в плане прогноза сращения.
Однако важно не только как расположена линия перелома в шейке бедренной кости, но и ее угол. В частности, чем более вертикальна линия перелома, тем выше шансы того, что перелом сместится и не срастется. Для описания переломов по этому признаку используется классификация, предложенная F. Pauwels в 1935 г. Первая степень соответствует углу менее 30°, вторая –углу от 30 до 50°, и третья – углу более 50°.
Различные варианты линии угла перелома (классификация F. Pauwels).
Достаточно часто используется классификация переломов шейки бедра по Garden. Она делит переломы шейки бедренной кости в зависимости от смещения отломков на степени – от I (неполный перелом без смещения) до IV (полное разобщение отломков).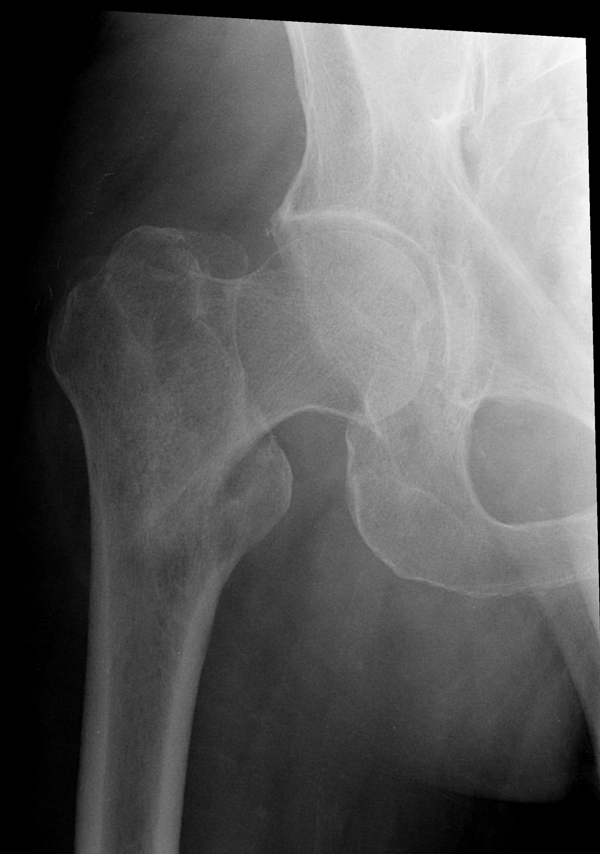
Классификация переломов шейки бедренной кости по Garden.
Можно обобщить, что чем более вертикально расположена линия перелома шейки бедренной кости, чем ближе перелом к головке бедренной кости и чем старше пациент – тем выше шанс того, что перелом не срастется.
Симптомы
Перелом шейки бедра можно заподозрить по типичному механизму травмы, характерным клиническим признакам и подтвердить с помощью рентгеновских снимков.
Пожилые пациенты, как правило, отмечают случайное падение и ушиб в области тазобедренного сустава (большого вертела – костного выступа, который можно прощупать по наружной поверхности бедра в его верхней трети).
У молодых пациентов переломы случаются при более тяжелых травмах – при падении с высоты или при автомобильных авариях.
В состоянии покоя боль носит нерезкий характер. Боль в области тазобедренного сустава усиливается при попытке движений ногой. Кровоподтеков в области тазобедренного сустава обычно не бывает. Поколачивание по пятке вызывает боль в тазобедренном суставе, в паху.
При переломе шейки бедренной кости нога может быть укорочена за счет смещения отломков кости. Кроме того, наружный край стопы может лежать на поверхности постели (наружная ротация) – тоже за счет смещения отломков. При этом больной не может самостоятельно вывести ногу из этого положения. Кроме того, в подавляющем большинстве случаев пациент не может самостоятельно оторвать пятку от поверхности кровати. Этот признак получил свое название — «симптом прилипшей пятки».
Наружная ротация и укорочение ноги при переломе шейки бедренной кости – стопа левой ноги своим наружным краем лежит на постели. Также можно отметить укорочение ноги.
Точный диагноз перелома шейки бедренной кости («шейки бедра») можно поставить по данным рентгенограмм. В некоторых случаях для уточнения характера смещения отломков может понадобиться компьютерная томография.
Рентгенограммы различных вариантов переломов
В некоторых неясных случаях, когда по стандартным рентгенограммам возникают сомнения в переломе шейки бедра, подтвердить диагноз можно с помощью МРТ или сцинтиграфии, но в абсолютном большинстве случаев в них не возникает необходимости.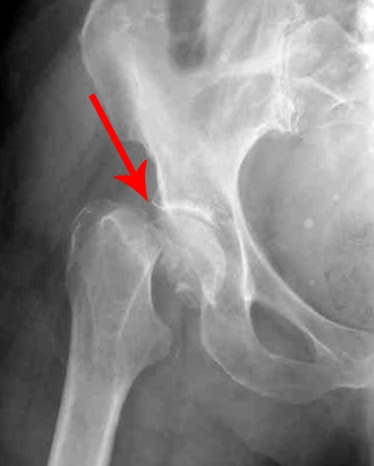
Магнитно-резонансная томограмма при базисцервикальном, практически межвертельном переломе шейки бедренной кости
Варианты лечения
Подходы к лечению переломов шейки бедра изменялись вместе с развитием травматологии и оперативной ортопедии. Изначально каких-либо альтернатив консервативному лечению не существовало. В арсенале хирурга были иммобилизация, т.е. обездвиживание сустава с помощью различных повязок и скелетное вытяжение, позволяющее сопоставить отломки при длительном его осуществлении. Все эти способы несколько увеличивали шанс на сращение перелома шейки бедренной кости и сопровождались большим количеством осложнений. Постепенно стали появляться методики, позволяющие зафиксировать костные отломки. Эти методы по мере своего совершенствования находили все больше и больше сторонников. В настоящее время «золотым» стандартом лечения таких переломов за редкими исключениями является оперативный метод.
Консервативное лечение переломов шейки бедра может быть применено только в том случае, если у пациента есть серьезные сопутствующие заболевания, такие как, например, недавний инфаркт миокарда. Еще одно исключение – если по каким-либо организационным причинам провести операцию невозможно (например, нет оборудования или компетентного хирурга) и если при этом перелом шейки бедренной кости без смещения, а линия перелома расположена под углом менее 30 градусов, т.е. почти горизонтально и такой перелом шейки бедра не имеет тенденции к смещению.
В целом консервативное лечение переломов шейки бедра – это метод отчаяния, и надо четко понимать, что зачастую операция у пожилых пациентов направлена на спасение жизни, ведь будучи прикованными к постели на долгие месяцы такие пациенты постепенно «угасают» и нередки случаи летальных исходов.
Возможные осложнения при консервативном лечении
Основное осложнение консервативного лечения переломов шейки бедренной кости («шейки бедра») – несращение перелома. Как мы уже отмечали, это возникает ввиду того что головка часто лишена кровоснабжения и перелом шейки бедра попросту не может срастись.
Несросшиеся переломы шеек обеих бедренных костей после безуспешного консервативного лечения. Произошел лизис, т.е. рассасывание шеек бедренных костей. В последствии при таком варианте течения произойдет лизис и головок бедренных костей
Основной причиной возможных осложнений при консервативном лечении перелома шейки бедренной кости является потеря пациентом способности к самостоятельному передвижению. В совокупности с преклонным возрастом вынужденный постельный режим для многих пациентов становится фатальным.
У пожилых людей, находящиеся на постельном режиме в связи с переломом шейки бедра, нередко возникает застойная пневмония, которая плохо поддается лечению. Пневмония приводит к развитию дыхательной недостаточности и может привести к смерти пациента.
При длительном вынужденном нахождении в постели у пожилых пациентов с переломами шейки бедра часто возникают пролежни, которые обычно располагаются в области крестца и ягодиц. Развитие пролежня, т.е. участка омертвения тканей связано с нарушением кровообращения в них, обусловленным длительным давлением на кожу и глубжележащие ткани.
У пациентов с переломом шейки бедра нередко возникают различные психо-эмоциональные нарушения вплоть до развития психоза и депрессивных состояний.
Грозным осложнением перелома шейки бедра является и развитие тромбоза глубоких вен нижних конечностей, также обусловленное длительной неподвижностью пациента, что бывает как при оперативном, так и при консервативном лечении переломов шейки бедренной кости. Опасность тромбоза в том, что образующиеся в венах тромбы с током крови могут попадать в легкие, вызывая тромбоэмболию легочных артерий, смертельно опасное осложнение.
Наиболее действенным методом предотвращения или уменьшения вероятности всех этих осложнений является наискорейшая активизация пациента с переломом шейки бедра — человека нужно ставить на ноги!
Таким образом, оперативное лечение при переломах шейки бедра, позволяющее активизировать пациента, поставить его на ноги и начать ходить с дополнительной опорой на костыли или ходунки, зачастую спасает жизнь пациента и проводится по жизненным показаниям.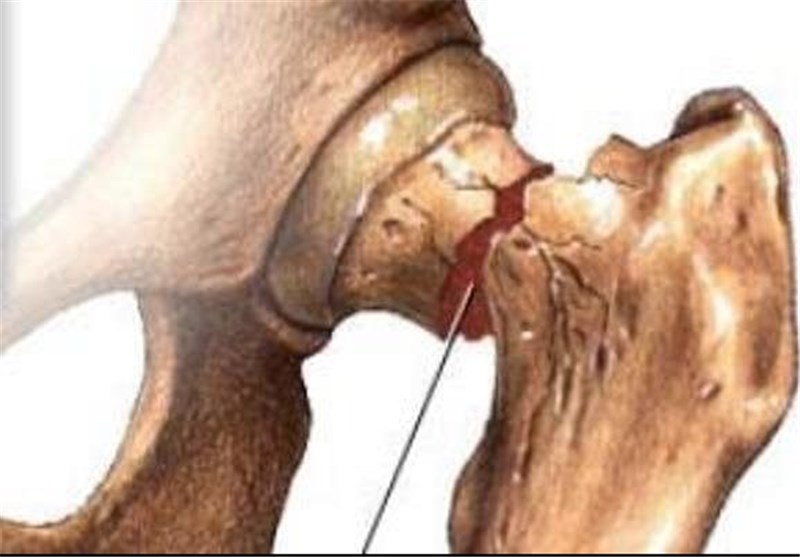 У молодых пациентов с переломами шейки бедра операция позволяет уменьшить вероятность несращения перелома, добиться лучших функциональных результатов и быстрее вернуться к привычному образу жизни.
У молодых пациентов с переломами шейки бедра операция позволяет уменьшить вероятность несращения перелома, добиться лучших функциональных результатов и быстрее вернуться к привычному образу жизни.
Оперативное лечение
В настоящее время существует несколько вариантов оперативного лечения переломов шейки бедра. Выбор конкретной методики зависит от возраста пациента, сопутствующих заболеваний, общего состояния здоровья пациента.
В этой таблице приведены примерные критерии, которыми может руководствоваться врач при выборе того или иного метода лечения при переломах шейки бедренной кости. Необходимо учитывать, что к каждому пациенту требуется индивидуальный подход с учетом гораздо большего количества критериев, и в этой таблице указаны лишь приблизительные и возможные варианты.
|
Биологический возраст (лет) |
Функциональный статус до перелома шейки бедренной кости |
Лечение |
|
<65 |
Свободно передвигается, выходит на улицу |
Репозиция, внутренняя фиксация |
|
>65 |
Свободно передвигается, выходит на улицу |
Эндопротезирование двуполюсным эндопротезом |
|
>75 |
Передвигается ограниченно, в пределах дома |
Эндопротезирование однополюсным (униполярным) цементным эндопротезом |
Расскажем подробнее о каждом из возможных методов лечения перелома шейки бедренной кости
Репозиция – это сопоставление костных отломков. Перед тем, как фиксировать отломки кости при переломе шейки бедра, их нужно сопоставить.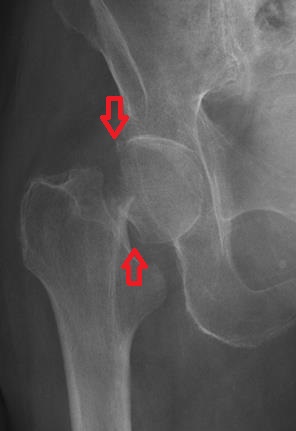 В некоторых случаях для того, чтобы повысить шансы на срастание перелома шейки бедра, репозицию выполняют не анатомическую, т.е. не восстанавливают исходное, предшествующее перелому положение кости, а специальную – т.е. отломки смещают таким образом, чтобы перелом стал более «простым». В частности, линии перелома шейки бедра стараются придать более «горизонтальное» положение, что уменьшает риск смещения в послеоперационном периоде. После того, как будет выполнена репозиция, выполняют фиксацию перелома.
В некоторых случаях для того, чтобы повысить шансы на срастание перелома шейки бедра, репозицию выполняют не анатомическую, т.е. не восстанавливают исходное, предшествующее перелому положение кости, а специальную – т.е. отломки смещают таким образом, чтобы перелом стал более «простым». В частности, линии перелома шейки бедра стараются придать более «горизонтальное» положение, что уменьшает риск смещения в послеоперационном периоде. После того, как будет выполнена репозиция, выполняют фиксацию перелома.
Специальная репозиция, при которой смещению отломков придают более «горизонтальное» положение
У молодых пациентов с переломами шейки бедра фиксацию чаще всего выполняют тремя большими винтами. Винты могут быть каннюлироваными, т.е. иметь внутри себя полый канал, как инъекционная игла. При их использовании сначала в кость вводятся несколько тонких металлических спиц, выбираются наиболее удачно расположенные из них, на эти спицы одевают винты и ввинчивают в кость, как по направителю.
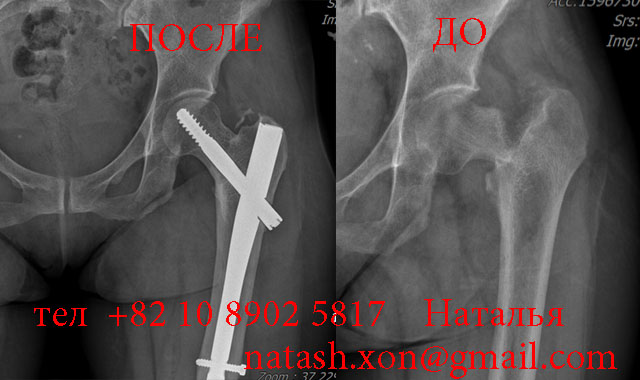
Остеосинтез тремя винтами при переломе шейки бедра у молодых пациентов. Такое введение обеспечивает быстроту и точность выполнения операции. Винты, введенные таким образом, сдавливают между собой отломки кости, что повышает стабильность фиксации и вероятность сращения.
Фиксация отломков при переломе шейки бедра может быть выполнена и более массивными металлическими конструкциями (компрессионный бедренный винт DHS, компрессионный мыщелковый винт DCS), но это достаточно громоздкие фиксаторы, и если сломана только шейка бедра, травматологи предпочитают пользоваться несколькими отдельными винтами.
Остеосинтез перелома шейки бедра системой DHS (Dynamic Hip Screw — динамический бедренный винт)
Используемая ранее фиксация при переломах шейки бедра с помощью пучка тонких спиц, трехлопастного гвоздя в настоящее время практически не применяется как ненадежная, а предпочтение безоговорочно отдается более современным и стабильным методам фиксации.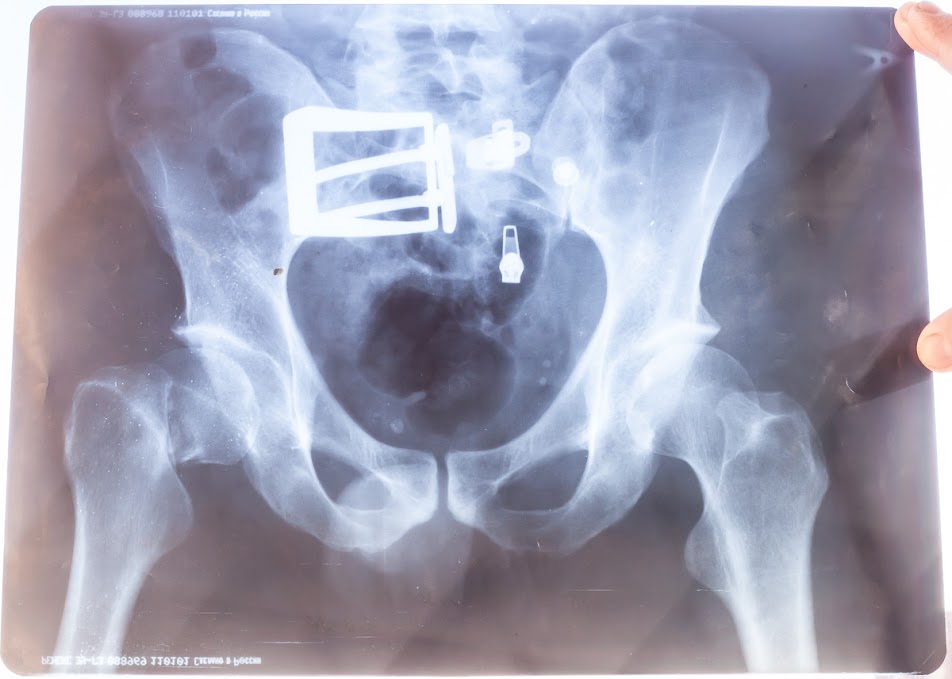
Видеоролики упражнений по реабилитации после остеосинтеза шейки бедренной кости вы можете посмотреть на нашем сайте (кликните мышкой, чтобы перейти к статье, посвященной реабилитации).
В тех случаях, когда после перелома шейки бедра слишком велик риск таких осложнений, как несращение перелома, остеонекроз головки и шейки бедренной кости (аваскулярный или асептический некроз), что чаще бывает у пожилых пациентов, при значительном смещении отломков, сложном переломе шейки бедра, оптимальным лечением является эндопротезирование тазобедренного сустава.
При эндопротезиовании тазобедренного сустава по поводу перелома шейки бедра выполняется замещение только шейки и головки бедренной кости (однополюсное эндопротезирование) или замещение как шейки с головкой, так и вертлужной впадины (двуполюсное или тотальное эндопротезирование).
При замещении обоих компонентов сустава (головка и впадина) эндопротезирование называется тотальным. Компоненты эндопротеза могут фиксироваться за счет вколачивания в кость во время операции — так называемая бесцементная фиксация пресс-фит (press-fit). Впоследствии кость прорастает в пористую поверхность или специальные борозды эндопротеза. Чашка эндопротеза (тазовый компонент, замещающий вертлужную впадину) при бесцементной фиксации также имеет пористое покрытие для последующего прорастания кости. Чашка может дополнительно фиксироваться винтами.
Бесцементный метод фиксации более предпочтителен для молодых пациентов: он обеспечивает хорошую фиксацию благодаря высокой плотности кости и более благоприятен в отношении повторной операции по замене эндопротеза. Хотя сроки службы эндопротезов постоянно увеличиваются благодаря развитию технологий, они все еще остаются ограниченными и у молодых пациентов в будущем может потребоваться плановая замена эндопротеза.
Тотальное (двуполюсное, т.е. замещается и шейка бедренной кости, и вертлужная впадина) бесцементное эндопротезирование при переломе шейки бедра. Слева – рентгенограмма после операции. Справа – внешний вид бесцементного эндопротеза с пористым покрытием. Представлена одна из самых рапространенных компоновок бесцементного эндопротеза, состоящая из чашки, вкладыша из высокомолекулярного полиэтилена, металлической головки и ножки.
Справа – внешний вид бесцементного эндопротеза с пористым покрытием. Представлена одна из самых рапространенных компоновок бесцементного эндопротеза, состоящая из чашки, вкладыша из высокомолекулярного полиэтилена, металлической головки и ножки.
У пожилых пациентов с переломами шейки бедра чаще выбирают фиксацию эндопротезов с помощью особого полимерного цемента, который обеспечивает быструю и надежную фиксацию даже в условиях снижения прочности и плотности костей, часто наблюдаемой у этой группы пациентов. Однако если сопутствующие заболевания у пожилого пациента с переломом шейки бедра не критичны, а состояние кости хорошее, то возможна установка и бесцементного эндопротеза.
Эндопротез цементной фиксации
Отличие цементных и бесцементных моделей эндопротезов тазобедренного сустава заключается в принципе их фиксации. Бесцементные компоненты эндопротеза покрыты пористым или гидроксиапатитовым покрытием, устанавливаются в кость по методу «плотной посадки» и впоследствии кость врастает в поверхность импланта. Цементные эндопротезы фиксируются в кости специальным полимерным цементом, как правило изготовленным из полиметилметакрилата.
Цементная и безцементная фиксация ножек эндопротеза
У больных с переломами шейки бедра еще более преклонного возраста, физически ослабленных, которым необходимо выполнить более щадящую операцию, обычно выполняют замещение только шейки и головки бедренной кости, сохраняя собственную вертлужную впадину. Это уменьшает длительность операции, сокращает кровопотерю и улучшает переносимость операции.
При выборе этого метода лечения перелома шейки бедра могут использоваться однополюсные (униполярные) эндопротезы, головка которых непосредственно контактирует с поверхностью хряща суставной впадины. Это самая щадящая операция, ее выполняют пожилым пациентам в наиболее тяжелом состоянии. Недостатком этой операции является то, что непосредственный контакт головки с эндопротезом приводит к достаточно быстрому изнашиванию суставного хряща.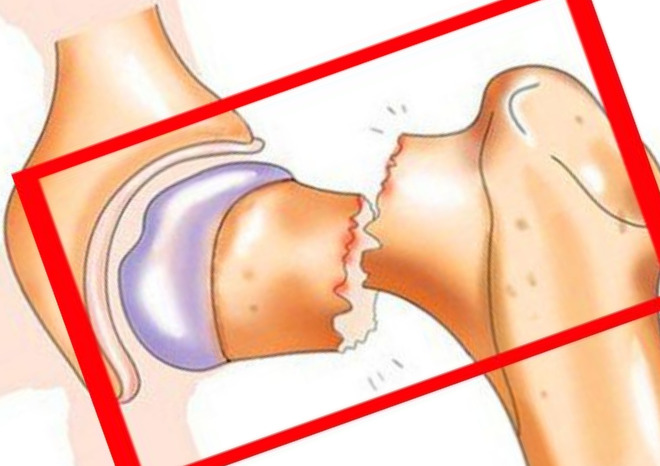
Уменьшить его износ можно за счет уменьшения трения между хрящом и головкой эндопротеза. Для этого головка делается в виде двух полусфер, вложенных одна в другую (по типу кукол-матрешек), при этом движения в таком суставе происходят между полусферами головки, что позволяет уменьшить износ и разрушение суставного хряща. Такие эндопротезы называют биполярными.
Биполярные и монополярные эндопротезы тазобедренного сустава, применяемые у пожилых ослабленных пациентов с переломами шейки бедра и высоким риском осложнений – при такой модели эндопротезирование чашки не производится, т.е. чашка эндопротеза не устанавливается и головка эндопротеза скользит по хрящу вертлужной впадины
Рентгенограмма тазобедренного сустава пациента, которому было выполнено биполярное эндопротезирование по поводу перелома шейки бедренной кости. Чашка не устанавливалась, головка эндопротеза скользит по хрящу вертлужной впадины
О том, как подготовиться к эндопротезированию, каковы правила и особенности послеоперационного и реабилитационного периода после эндопротезирования тазобедренного сустава вы можете узнать в отдельной статье на нашем сайте.
Видео упражнений по реабилитации после эндопротезирования тазобедренного сустава вы можете посмотреть в другой статье на нашем сайте.
Осложнения остеосинтеза
Аваскулярный остеонекроз (гибель костной ткани головки).
Как и несращение перелома остеонекроз связан со степенью первоначальной травмы и степенью смещения отломков. Остеонекроз наблюдается в 11-19 % случаев при переломах со смещением. Именно поэтому при переломах со смещением реопозиция перелома должна быть выполнена в кратчайшие сроки, аккуратно, и завершена надежной фиксацией отломков, особенно у молодых пациентов.
Несостоятельность остеосинтеза
Несостоятельность остеосинтеза (фиксации отломков с помощью металлоконструкций) могут быть вызваны следующими причинами: (1) инфекционный процесс в области перелома (2) потеря фиксации, (3) несращение перелома, (4) остеонекроз. Если перелом не срастается несмотря на остеосинтез, то обычно возникает прорезывание металлоконструкций или так называемый cut-off процесс. При правильно выполненной операции и при соблюдении правил поведения в послеоперационном периоде вероятность этого осложнения сводится к минимуму.
Если перелом не срастается несмотря на остеосинтез, то обычно возникает прорезывание металлоконструкций или так называемый cut-off процесс. При правильно выполненной операции и при соблюдении правил поведения в послеоперационном периоде вероятность этого осложнения сводится к минимуму.
Инфекционные осложнения после остеосинтеза переломов шейки бедра обычно приводят к значимому нарушению функции тазобедренного сустава. Частота этого осложнения составляет менее 1 %. Риск зависит от множества факторов, в основном от сопутствующих заболеваний (сахарный диабет), вредных привычек (курение, злоупотребление алкоголем).
Переломы шейки бедренной кости являются внутрисуставными, то есть отломки омывает синовиальная жидкость, в норме содержащаяся в суставах и содержащая вещества, препятствующие прорастанию сосудов и затрудняющие заживление перелома. Точное сопоставление отломков (репозиция перелома) и надежная фиксация снижают риск несращения перелома до приемлемого уровня. В среднем частота несращения перелома составляет примерно 8.9 %. Переломы со смещением, требующие открытой репозици сопровождаются частотой несращений в 11,2%. Если удается выполнить репозицию закрыто, частота снижается до 4,7%. При переломах без смещения эта частота составляет всего 0,9%.
Несращение перелома может быть связано с недостаточным кровообращением в области перелома, неточным сопоставлением отломков и несостоятельностью остеосинтеза. Последняя может быть связана с использованием устаревших методов, не обеспечивающих стабильной фиксации отломков, ошибками при выполнении остеосинтеза, низкой плотностью костной ткани, не позволяющей стабильно фиксировать отломки (металлоконструкции «прорезаются» через кость, также как нож проходит через кусок мокрого сахара). Понятно, что при гибели костной ткани головки сращения перелома наступить не может в принципе.
Точно установить несращение перелома шейки бедра можно через год после перелома, предположить его с высокой вероятностью – уже через полгода.
При несращении перелома могут быть использованы следующие методы лечения:
1) повторный остеосинтез (реостеосинтез), 2) подвертельная остеотомия – пересечение бедренной кости ниже ее вертелов для изменения ее геометрии и перераспределения нагрузок 3) эндопротезирование тазобедренного сустава – тотальное или только головки бедренной кости 4) выполнение артродеза тазобедренного сустава – операция по его устранению, направленная на сращение бедренной кости и таза.
Осложнения после эндопротезирования тазобедренного сустава
К сожалению, как и любое другое оперативное вмешательство, эндопротезирование сопряжено с риском осложнений. Благодаря развитию медицины риск этих осложнений был уменьшен и будет еще меньшим в будущем по мере совершенствования методов профилактики.
Общие возможные осложнения: такие как нежелательная реакция на анестезию или развитие сердечного приступа. Современное развитие анестезиологии позволяет свести риск таких осложнений к минимуму.
Тромбоэмболические осложнения. Для профилактики этих осложнений лечащий врач может назначить Вам антикоагулянты (Клексан, Фрагмин, Варфарин, Арикстра, Ксарелто или Прадакса).
Что такое антикоагулянт? Антикоагулянты или противосвертывающие препараты часто представляют как лекарства, которые разжижают кровь, но они действуют не так. Скорее, они предотвращают образование кровяных сгустков (тромбов). Ваш хирург может назначить вам один из следующих препаратов, объяснив, как долго нужно его принимать. Это может быть: Клексан, Фрагмин, Варфарин,Арикстра, Ксарелто или Прадакса.
Почему так важно предотвратить образование тромбов? После операции, особенно если Вы вынуждены быть менее подвижным, увеличивается риск образования тромбов в венах. Чаще всего тромбы образуются в венах голеней. Иногда тромбы могут с током крови попадать в легкие. Это опасно и может угрожать жизни. Именно поэтому так важно проводить профилактику образования тромбов.
В чем разница между антикоагулянтами? Варфарин — это таблетка, принимаемая через рот (перорально). Недостатком этого препарата является то, что его дозировку необходимо подбирать на основе анализа крови (оценивается международное нормализованное отношение, МНО), что порой бывает достаточно сложно.
Арикстра, Клексан, Фрагмин – это уколы, которые делают под кожу живота один или два раза в день. Преимуществом является то, что их дозировка определяется только массой тела и сопутствующими заболеваниями, т.е. нет необходимости выполнять лабораторный контроль дозировки по анализу крови.
Ксарелто или Прадакса – это таблетки, которые точно также как и арикстра, клексан или фрагмин не требуют лабораторного подбора дозировки.
Эффективность всех этих препаратов в плане предотвращения тромбоэмболических осложнений при правильном приеме одинакова.
Инфекционные осложнения. Как мы уже отмечали, в течение двух-трех суток после операции вам будут вводить антибиотики. Хотя инфекционные осложнения при эндопротезировании тазобедренного сустава достаточно редки, это серьезное осложнение, которое требует срочного хирургического лечения. Риск инфекционных осложнений можно значительно снизить. Например, плановое лечение зубов у стоматолога, включая профессиональную чистку, может повлечь поступление бактерий в кровеносное русло и инфицирование Вашего имплантата. Прием антибиотика приблизительно за час до этих манипуляций может сильно уменьшить или устранить риск инфицирования. То же самое касается хирургических операций и таких исследований, как колоноскопия. Попросите своего хирурга, чтобы он проинструктировал Вас, если будет планироваться какое-либо вмешательство.
Вывих. После любой операции по замене тазобедренного сустава есть риск вывиха («выскакивания») эндопротеза, особенно в первые несколько дней и недель после операции. К счастью, это то осложнение, риск которого Вы можете значительно уменьшить, если будете соблюдать правила и заниматься реабилитацией, которая укрепит Ваши мышцы.
Если у Вас произошел вывих эндопротеза, первым делом сообщите своему врачу. Ваш хирург проинструктирует Вас о том, как немедленно получить помощь — в той больнице, где Вы оперировались или в отделении неотложной помощи дежурной больницы. Каждый травматолог-ортопед знает, как вправить вывих эндопротеза (вернуть его головку в чашку).
Чтобы уменьшить риск повторного вывиха эндопротеза Ваш хирург может рекомендовать ношение специального приспособления, брейса, ограничивающего движения в тазобедренном суставе. Хотя какой-то риск вывиха всегда остается, он значительно уменьшается после того, как восстановятся мягкие ткани, окружающие сустав, примерно через 3 месяца.
Всегда помните о Правиле прямого угла, избегайте крайнего скручивания и сгибания бедра.
Расшатывание имплантов и его изнашивание. После стандартной замены тазобедренного сустава вероятность того, что он прослужит Вам более 10 лет, составляет 90-95%. Но эндопротез все еще не вечен. Через какое-то время могут появиться признаки изнашивания импланта, его расшатывания, может потребоваться его замена, ревизионное эндопротезирование. Продолжающиеся исследования дают надежду на увеличение сроков службы имплантов и облегчение их замены в будущем. Не стесняйтесь обсуждать с врачом уровень технических достижений, обсуждая конструкцию импланта.
Повреждение кровеносного сосуда или нерва. При эндопротезировании, как и при любой другой операции, есть риск повреждения нервов или кровеносных сосудов, но он чрезвычайно низкий. Если после операции Вы вдруг почувствуете внезапное онемение или слабость в Вашей ноге или стопе, немедленно сообщите об этом врачу или медсестре.
Разная длина ног. У больных с застарелыми, несросшимися переломами шейки бедренной кости часто нога на стороне поражения оказывается короче, чем другая. Хотя Ваш врач и постарается выровнять длину Ваших ног, это не всегда возможно и не всегда нужно. Абсолютное большинство пациентов не отмечает сколько-нибудь значимого различия. Если Вы отмечаете различие в длине ног, и оно доставляет Вам дискомфорт, его легко можно устранить с помощью подкладок под пятку или набоек на каблук обуви.
Абсолютное большинство пациентов не отмечает сколько-нибудь значимого различия. Если Вы отмечаете различие в длине ног, и оно доставляет Вам дискомфорт, его легко можно устранить с помощью подкладок под пятку или набоек на каблук обуви.
|
Автор статьи – кандидат медицинских наук Середа Андрей Петрович |
Восстановление после перелома шейки бедра
Перелом шейки бедра – одна из наиболее распространенных травм среди пожилых людей. Чаще всего она происходит с теми, чей возраст превышает 65-70 лет. С возрастом костная ткань становится более хрупкой, особенно если человек страдает остеопорозом – разрыхлением костной ткани. В результате фрагменты костей срастаются очень медленно, если срастаются вообще.
Женщины подвержены перелому шейки бедра больше, чем мужчины. Это объясняется тем, что у них, с возрастом, сокращается выработка женского гормона – эстрогена, что влияет и на состояние костной ткани. При переломе шейки бедра, для которого достаточно падения или сильного ушиба, пожилому человеку редко назначается консервативное лечение. Обычно его направляют на замену тазобедренного сустава – эндопротезирование. Восстановление после замены сустава занимает до полугода, в течение которого пожилой человек должен находиться под наблюдением специалистов.
Одним из главных пунктов его реабилитации является возвращение к активному образу жизни. Оно происходит в несколько этапов и начинается через несколько дней после замены сустава. Сначала пожилой с переломом шейки бедра под руководством инструктора по ЛФК, начинает постепенно сокращать и расслаблять мышцы здоровой ноги, поднимает и опускает ее. После успешных тренировок пациент делает аналогичные движения прооперированной ногой. Дополнительно постояльцу назначается лечебный массаж – сначала только здоровой ноги, потом и прооперированной тоже.
Через несколько недель после эндопротезирования пожилой человек передвигается на костылях.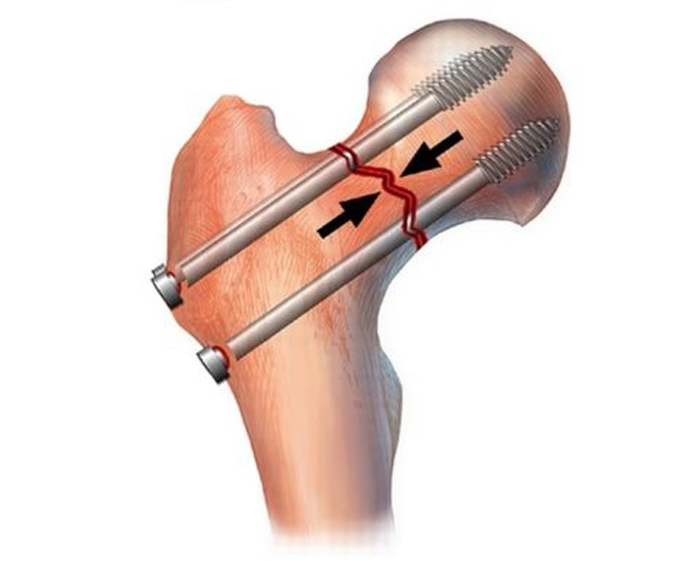 Все необходимые средства передвижения выдаются в наших пансионатах. Начинать вставать на ноги и передвигаться после тяжелой травмы – это не так просто, как может показаться, поэтому рядом с пожилым человеком постоянно находится сиделка, страхующая его от падений.
Все необходимые средства передвижения выдаются в наших пансионатах. Начинать вставать на ноги и передвигаться после тяжелой травмы – это не так просто, как может показаться, поэтому рядом с пожилым человеком постоянно находится сиделка, страхующая его от падений.
Считается, что перелом шейки бедра – это практически полная гарантия инвалидности, однако, это не так. При должном уходе пожилой человек может вернуться к активному образу жизни и не нуждаться в посторонней помощи.
Типы переломов бедра у мужчин и женщин по-разному меняются с возрастом | BMC Geriatrics
Chang KP, Center JR, Nguyen TV, Eisman JA: Частота переломов бедра и других остеопоротических переломов у пожилых мужчин и женщин: эпидемиологическое исследование остеопороза Даббо. J Bone Miner Res. 2004, 19 (4): 532-536. 10.1359 / JBMR.040109.
Артикул PubMed Google Scholar
Джонелл О., Канис Дж .: Эпидемиология остеопоротических переломов.Osteoporos Int. 2005, 16: S3-S7. 10.1007 / s00198-004-1702-6.
Артикул PubMed Google Scholar
Riggs BL, Wahner HW, Seeman E, Offord KP, Dunn WL, Mazess RB, Johnson KA, Melton LJ: Изменения минеральной плотности костей проксимального отдела бедренной кости и позвоночника с возрастом: различия между постменопаузальным и старческим синдромы остеопороза. J Clin Invest. 1982, 70: 716-723. 10.1172 / JCI110667.
CAS Статья PubMed PubMed Central Google Scholar
Карагас М.Р., Лу-Яо Г.Л., Барретт Дж. А., Бич М. Л., Барон Дж. А.: Гетерогенность перелома бедра: возраст, раса, пол и географические особенности переломов шейки бедра и вертела среди пожилых людей в США. Американский журнал эпидемиологии. 1996, 143 (7): 677-682.
CAS Статья PubMed Google Scholar
Фокс К.М., Каммингс С.Р., Вильямс Э., Стоун К. Переломы шейки бедренной кости и межвертельные переломы имеют разные факторы риска: проспективное исследование.Osteoporos Int. 2000, 11: 1018-1023. 10.1007 / s001980070022.
CAS Статья PubMed Google Scholar
Schott AM, Hans D, Duboeuf F, Dargent-Molina P, Hajiri T., Breart G, Meunier PJ: Количественные ультразвуковые параметры, а также минеральная плотность костной ткани являются лучшими предикторами вертела, чем переломы шейного отдела бедра у пожилых женщин. : Результаты исследования EPIDOS. Кость. 2005, 37: 858-863. 10.1016 / j.bone.2005.06.024.
CAS Статья PubMed Google Scholar
Маутален К.А., Вега Е.М., Эйнхорн Т.А.: Отличаются ли этиологии шейных и вертельных переломов бедра ?. Кость. 1996, 18 (3): 133С-137С. 10.1016 / 8756-3282 (95) 00490-4.
CAS Статья PubMed Google Scholar
Fox KM, Magaziner J, Hebel JR, Kenjora JE, Kasher TM: Межвертельные переломы шейки бедра в сравнении с переломами шейки бедра: дифференциальные характеристики, лечение и последствия.J Gerontol. 1999, 54А (12): M635-M640.
Артикул Google Scholar
Michaelsson K, Weiderpass E, Farahmand BY, Baron JA, Persson PG, Ziden L, Zetterberg C, Ljunghall S: Различия в моделях факторов риска при переломах шейного и вертельного отдела бедра. Osteoporos Int. 1999, 10: 487-494. 10.1007 / s001980050259.
CAS Статья PubMed Google Scholar
Бьоргул К., Рейкерас О.: Заболеваемость переломом бедра в юго-восточной Норвегии. Int Orthopaedics. 2007, 31: 3665-669.
Артикул Google Scholar
Балтес П.Б., Смит Дж .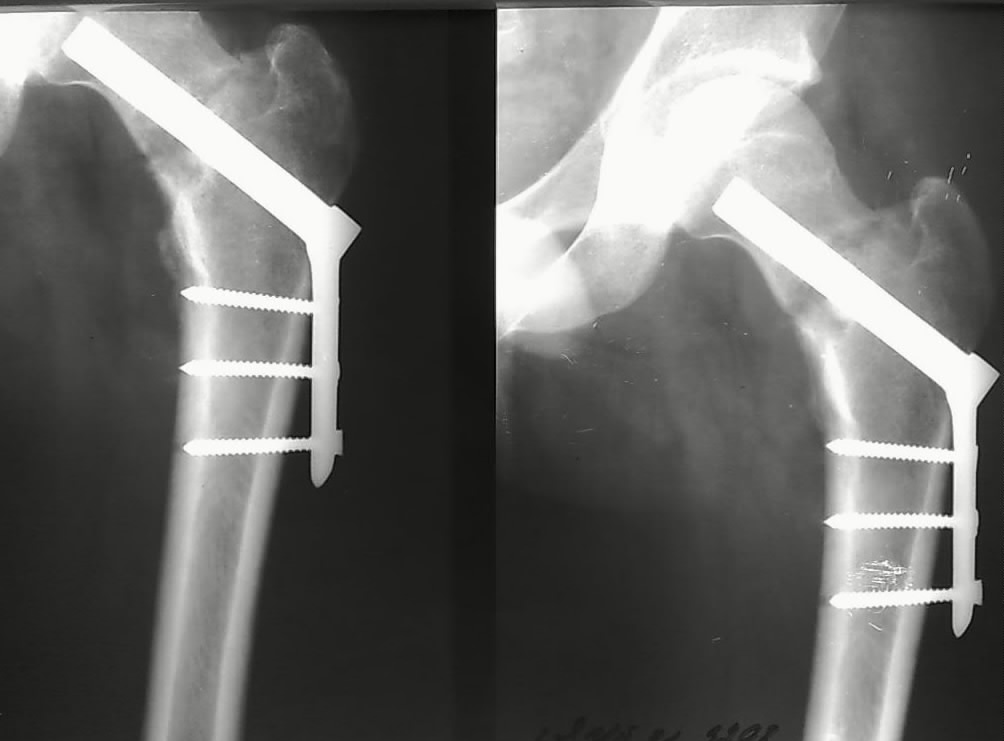 : Новые рубежи в будущем старения: от успешного старения молодых людей до дилеммы четвертого возраста. J Gerontol. 2003, 49: 123-135. 10.1159 / 000067946.
: Новые рубежи в будущем старения: от успешного старения молодых людей до дилеммы четвертого возраста. J Gerontol. 2003, 49: 123-135. 10.1159 / 000067946.
Артикул Google Scholar
Jaglal SB: Частота переломов бедра при падении (письмо в редакцию). J Bone Miner Res. 2007, 22 (7): 1098-10.1359 / jbmr.070325.
Артикул PubMed Google Scholar
Рэй В.А., Гриффин М.Р., Вест Р., Стрэнд Л., Мелтон Л.Дж .: Частота переломов бедра в Саскачеване, Канада, 1976–1985 гг. . Я специалист по эпидемиологии. 1990, 131: 502-509.
CAS Google Scholar
Деннисон Э, Истелл Р., Фолл С.Х., Келлонгрей С., Вуд П.Дж., Купер С. Детерминанты потери костной массы у пожилых мужчин и женщин: проспективное популяционное исследование. Osteoporos Int. 1999, 10 (5): 384-91. 10.1007 / s001980050244.
CAS Статья PubMed Google Scholar
Siris ES, Chen YT, Abbott TA, Barrett-Conner E, Miller PD, Wehren LE, Berger ML: Пороговые значения минеральной плотности костной ткани для фармакологического вмешательства с целью предотвращения переломов.Arch Intern Med. 2004, 164: 1108-1112. 10.1001 / archinte.164.10.1108.
Артикул PubMed Google Scholar
Wainwright SA, Marshall LM, Ensrud KE, Cauley JA, Black DM, Hillier TA, Hochberg MC, Vogt MT, Orwoll ES: Перелом бедра у женщин без остеопороза. J Clin Endocrinol Metab. 2005, 90: 2787-2793. 10.1210 / jc.2004-1568.
CAS Статья PubMed Google Scholar
Talbot LA, Musiol RJ, Witham EK, Metter EJ: Падения среди взрослых людей молодого, среднего и старшего возраста: предполагаемая причина, факторы окружающей среды и травмы. BMC Pub Health. 2005, 5: 86-10.1186 / 1471-2458-5-86.
BMC Pub Health. 2005, 5: 86-10.1186 / 1471-2458-5-86.
Артикул Google Scholar
Невитт М.К., Каммингс С.Р .: Тип падения и риск переломов бедра и запястья: исследование остеопоротических переломов. Группа по изучению остеопоротических переломов. J Am Geriatr Soc.1993, 41: 1226-1234.
CAS Статья PubMed Google Scholar
Hayes WC, Myers ER, Robinovitch SN, Kroonenberg Van den A, Courtney A, McMahon T: Этиология и профилактика возрастных переломов шейки бедра. Кость. 1996, 18 (1 доп.): 77С-86С. 10.1016 / 8756-3282 (95) 00383-5.
CAS Статья PubMed Google Scholar
Крооненберг ван ден А.Дж., Хейс В.К., МакМахон Т.А.: Скорости удара бедра и конфигурации тела при произвольном падении с высоты стоя.J Биомеханика. 1995, 29: 804-811.
Google Scholar
Beauchet O, Annweiler C, Allali G, Berrut G, Hermann FR, Dubost V: Периодические падения и снижение скорости ходьбы, связанное с двойной задачей: есть ли связь ?. ЯЗЫКИ. 2008, 56: 1265-1269. 10.1111 / j.1532-5415.2008.01766.x.
Артикул Google Scholar
Каммингс С.Р., Невитт М.К. Нескелетные детерминанты переломов: потенциальное значение механики падения.Исследование группы исследования остеопоротических переломов. Osteoporos Int. 1994, 4 (Дополнение 1): 67-70. 10.1007 / BF01623439.
Артикул PubMed Google Scholar
Вега Э., Маутален С., Гомес Х., Гарридо А., Мело Л., Сахорес А.О .: Минеральная плотность костной ткани у пациентов с шейными и вертельными переломами проксимального отдела бедренной кости. Osteoporos Int. 1991, 1: 81-86. 10.1007 / BF01880448.
CAS Статья PubMed Google Scholar

Center JR, Nguyen TV, Pocock NA, Noakes KA, Kelly PJ, Eisman JA, Sambrook PN: длина доступа к шейке бедра, потеря роста и риск перелома бедра у мужчин и женщин. Osteoporos Int. 1998, 8 (1): 75-81. 10.1007 / s001980050051.
Артикул Google Scholar
Duboeuf F, Hans D, Schott AM, Cotzki PO, Favier F, Marcelli C, Meunier PJ, Delmas PD: Различные морфометрические и денситометрические параметры позволяют прогнозировать перелом шейки матки и вертела бедра: исследование EPIDOS.J Bone Miner Res. 1997, 12: 1895-1902. 10.1359 / jbmr.1997.12.11.1895.
CAS Статья PubMed Google Scholar
Выживаемость и функциональный результат у пациентов в возрасте 90 лет и старше после перелома шейки бедра | Возраст и старение
SIR — Эпидемиологические исследования широко продемонстрировали, что в промышленно развитых странах население все больше стареет. Поскольку пожилые люди могут быть слабыми, инвалидами или иждивенцами [1, 2], это явление приведет к значительному социальному и финансовому бремени.Ежегодно 35% людей в возрасте старше 65 лет падают, и до 10% падений приводят к перелому шейки бедра [3]. Кроме того, у пожилых людей падения и переломы шейки бедра являются наиболее частыми причинами госпитализации с тяжелой формой инвалидности [3, 4]. Эти драматические события связаны с заболеваемостью, смертностью, а также с низким качеством жизни [5, 6]. Растущее число людей старше 90 лет будет страдать от травм и переломов бедра, которые потребуют ухода и реабилитационного лечения, однако этот пожилой возраст связан с повышенной смертностью и более слабым функциональным восстановлением [7–9].Несколько сообщений [9–16] в литературе касаются восстановления «самых старых» [17] после перелома бедра. Однако в нескольких исследованиях изучались пожилые люди в возрасте 90 лет и старше [11–16], и только в одном исследовании наблюдались пациенты в течение> 1 года [15].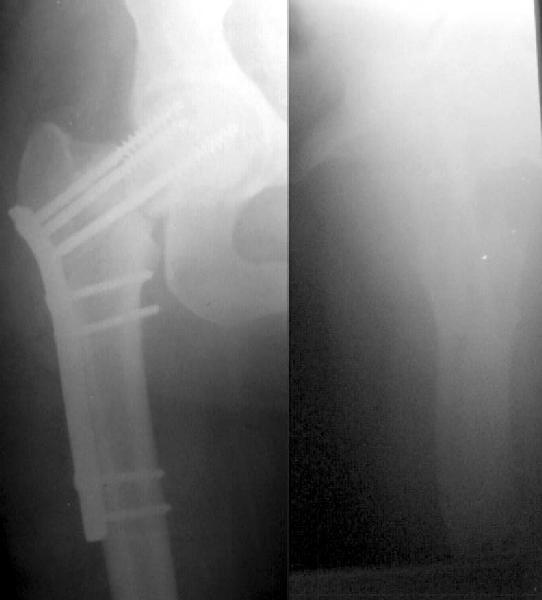 Хирургия и реабилитация могут вызывать сомнения у многих из этих очень пожилых людей [12, 18], которым, по крайней мере, может потребоваться другой подход, а также стационарное обслуживание для оказания услуг [19, 20]. Целью настоящего исследования было оценить функциональное восстановление у пациентов с переломами шейки бедра в недесятилетнем возрасте.Исследование было сосредоточено на (i) функциональном исходе и восстановлении походки после интенсивного реабилитационного лечения; (ii) выживаемость и (iii) сохранение ходьбы и функциональных способностей у пациентов, наблюдаемых в течение почти 2 лет.
Хирургия и реабилитация могут вызывать сомнения у многих из этих очень пожилых людей [12, 18], которым, по крайней мере, может потребоваться другой подход, а также стационарное обслуживание для оказания услуг [19, 20]. Целью настоящего исследования было оценить функциональное восстановление у пациентов с переломами шейки бедра в недесятилетнем возрасте.Исследование было сосредоточено на (i) функциональном исходе и восстановлении походки после интенсивного реабилитационного лечения; (ii) выживаемость и (iii) сохранение ходьбы и функциональных способностей у пациентов, наблюдаемых в течение почти 2 лет.
Предметы и методы
После утверждения местным этическим комитетом и получения письменного информированного согласия последовательные пациенты в возрасте 90 лет и старше с переломами бедра, поступившие в отделение интенсивной реабилитации в нашем отделении реабилитационной медицины, были зачислены.Пациенты с историей предыдущего перелома бедра, патологических или множественных переломов, деменции или неизлечимой болезни с ожидаемой продолжительностью жизни <3–6 месяцев были исключены. Все пациенты оценили способность передвигаться до травмы. Клиническая оценка и сопутствующие заболевания были установлены у всех пациентов (см. Приложение 1 в дополнительных данных, доступных в Интернете по адресу Age and Aging ). Краткое обследование психического состояния (MMSE) использовалось для оценки когнитивного статуса. Функциональные возможности оценивали по шкале Бартеля при поступлении, выписке и последующем наблюдении (26.3 ± 8,8 месяцев). Шкала Бартеля позволяет количественно оценить глобальное функциональное восстановление и зависимость в некоторых основных действиях по уходу за собой [21, 22] (см. Приложение 1). Ограничение этой шкалы заключается в определении функциональной модификации при передвижении. Чтобы компенсировать эту неадекватность, походка была независимо разделена на четыре функциональных уровня, оцененных от 0 до 3: степень 0, отсутствие походки или прикованность к постели; 1 класс, пользуется инвалидной коляской; 2 класс, использует двойную опору или ходунки; 3 класс — ходьба без посторонней помощи или трость [15].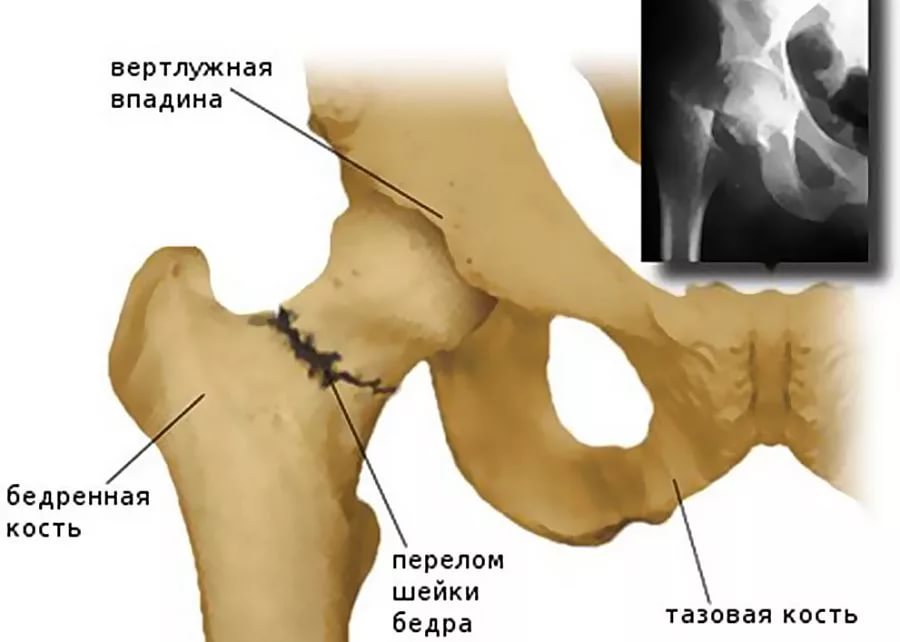
Всем пациентам вводили низкомолекулярный гепарин для предотвращения тромботических и / или легочных эмболий в течение месяца после операции. Был принят междисциплинарный подход, который включал обзор гериатрической медицинской помощи и ортопедические и неврологические консультации. Все пациенты получали реабилитационное лечение почти 2 часа в день (6 дней в неделю) в соответствии с их клиническим состоянием (Приложение 1).
Статистический анализ включал тест ANOVA для повторяющихся измерений во времени и U-критерий Манна – Уитни или непарный двусторонний тест Стьюдента t для сравнений в каждой временной точке.
Результаты
Обследовано 60 пациентов в возрасте 90 лет и старше (50 F, 10 M; средний возраст 93,2 ± 2,4 года). Из них 18 (12 F, 6 M) не соответствовали критериям включения, оставив 42 субъекта (38 F, 4 M; средний возраст 92,6 ± 3,5 года, диапазон 90–101) для окончательного набора. Клинические характеристики этих пациентов недолетнего возраста представлены в таблице 1. У 30 пациентов был межвертельный перелом бедра, у 12 — перелом шейки бедра. У 24 пациентов хирургическое вмешательство заключалось в протезировании бедра, у 18 — в установке динамического компрессионного винта бедра с пластиной.Среднее количество сопутствующих заболеваний составило 2,62 ± 1,53. Два (4,7%) пациента умерли от сердечной недостаточности во время пребывания в стационаре. При поступлении, выписке и последующем наблюдении, соответственно, средний балл по шкале Бартеля составил 51,6 ± 7,8, 82,7 ± 18,2 и 81,4 ± 19,1 ( P <0,001). При выписке 32 (80%) пациента имели хороший балл (по шкале Бартеля 90,9 ± 6,6). После реабилитации 8 (20%) пациентов передвигались без посторонней помощи и были независимыми, 28 (70%) ходили с посторонней помощью (12 и 16 с тростью или ходунками соответственно) и 4 (10%) пациентов были прикованы к постели (Таблица 2). ).Во всем мире у 18 (45%) испытуемых было хорошее восстановление походки. Восемнадцать (45%) пациентов восстановили способность передвигаться на более низком функциональном уровне, чем до травмы. Из 34 пациентов в период наблюдения 14 (41,1%) имели самостоятельную походку, 8 (23,5%) нуждались в поддержке при ходьбе (6 и 2 с тростью и ходунками соответственно), 2 (5,8%) использовали инвалидную коляску. и 10 (29,4%) испытуемых были прикованы к постели. Пациенты с неблагоприятным исходом не имели значительно более высокой сопутствующей патологии (3,6 ± 2,3 против 2,2 ± 1,1, P = нс), чем пациенты с хорошим выздоровлением.Средняя продолжительность пребывания в стационаре составила 45,6 ± 14,6 дня. Через 12 месяцев 2 пациента умерли, а при последующем наблюдении 34 (80,9%) были еще живы. Тридцать четыре пациента были выписаны домой, а 6 (14,2%) — в учреждения квалифицированного сестринского ухода. При последующем наблюдении 26 из выживших пациентов (76,4%) все еще жили дома и 8 (23,5%) в учреждениях сестринского ухода (подробности в Приложении 1).
Восемнадцать (45%) пациентов восстановили способность передвигаться на более низком функциональном уровне, чем до травмы. Из 34 пациентов в период наблюдения 14 (41,1%) имели самостоятельную походку, 8 (23,5%) нуждались в поддержке при ходьбе (6 и 2 с тростью и ходунками соответственно), 2 (5,8%) использовали инвалидную коляску. и 10 (29,4%) испытуемых были прикованы к постели. Пациенты с неблагоприятным исходом не имели значительно более высокой сопутствующей патологии (3,6 ± 2,3 против 2,2 ± 1,1, P = нс), чем пациенты с хорошим выздоровлением.Средняя продолжительность пребывания в стационаре составила 45,6 ± 14,6 дня. Через 12 месяцев 2 пациента умерли, а при последующем наблюдении 34 (80,9%) были еще живы. Тридцать четыре пациента были выписаны домой, а 6 (14,2%) — в учреждения квалифицированного сестринского ухода. При последующем наблюдении 26 из выживших пациентов (76,4%) все еще жили дома и 8 (23,5%) в учреждениях сестринского ухода (подробности в Приложении 1).
Демографические характеристики и сопутствующие заболевания очень пожилых пациентов с переломами шейки бедра
| Возраст | 92.6 ± 3,5 | ||
| Женский | 38 (89,4) | ||
| Мужской | 4 (10,5) | ||
| Перелом бедра | |||
| Intertrochanteric 30184 | |||
| 9018 | 9018 | ||
| Тип операции | |||
| Протез | 24 | ||
| Внутренняя фиксация | 18 | ||
| Коморбидность заболевания 84 2,18362 ± 1,53 | |||
| Сердечно-сосудистые | 28 (66,6) | ||
| Гипертония | 22 (52,3) | ||
| Сахарный диабет | 8 (19,4) | 8 (19,4) | 8 (19,4) |
| Хроническая почечная недостаточность | 8 (19,4) | ||
| Цереброваскулярная | 6 (15,7) | ||
| Гематологическая | 12 (28,5) | 9018 9018 9018 | |
| Женский | 38 (89,4) | ||
| Мужской | 4 (10,5) | ||
| Перелом бедра | |||
| Intertrochanteric 30184 | |||
| 9018 | 9018 | ||
| Тип операции | |||
| Протез | 24 | ||
| Внутренняя фиксация | 18 | ||
| Коморбидность заболевания 84 2,18362 ± 1,53 | |||
| Сердечно-сосудистые | 28 (66,6) | ||
| Гипертония | 22 (52,3) | ||
| Сахарный диабет | 8 (19,4) | 8 (19,4) | 8 (19,4) |
| Хроническая почечная недостаточность | 8 (19,4) | ||
| Цереброваскулярные заболевания | 6 (15,7) | ||
| Гематологические | 12 (28,5) |
| Возраст | 92.6 ± 3,5 | ||
| Женский | 38 (89,4) | ||
| Мужской | 4 (10,5) | ||
| Перелом бедра | |||
| Intertrochanteric 30184 | |||
| 9018 | 9018 | ||
| Тип операции | |||
| Протез | 24 | ||
| Внутренняя фиксация | 18 | ||
| Коморбидность заболевания 84 2,18362 ± 1,53 | |||
| Сердечно-сосудистые | 28 (66,6) | ||
| Гипертония | 22 (52,3) | ||
| Сахарный диабет | 8 (19,4) | 8 (19,4) | 8 (19,4) |
| Хроническая почечная недостаточность | 8 (19,4) | ||
| Цереброваскулярная | 6 (15,7) | ||
| Гематологическая | 12 (28,5) | 9018 9018 9018 | |
| Женский | 38 (89,4) | ||
| Мужской | 4 (10,5) | ||
| Перелом бедра | |||
| Intertrochanteric 30184 | |||
| 9018 | 9018 | ||
| Тип операции | |||
| Протез | 24 | ||
| Внутренняя фиксация | 18 | ||
| Коморбидность заболевания 84 2,18362 ± 1,53 | |||
| Сердечно-сосудистые | 28 (66,6) | ||
| Гипертония | 22 (52,3) | ||
| Сахарный диабет | 8 (19,4) | 8 (19,4) | 8 (19,4) |
| Хроническая почечная недостаточность | 8 (19,4) | ||
| Цереброваскулярная | 6 (15,7) | ||
| Гематологическая | 12 (28,5) |
Функциональный статус при поступлении, выписке и последующем наблюдении пациентов в возрасте 90 лет и старше с переломами бедра
| . | Прием . | Разряд . | Последующая деятельность . |
|---|---|---|---|
| Пациенты | 42 | 40 | 34 |
| MMSE | 23,4 ± 2,2 | 22,8 ± 3,6 | 22,3 ± 4,1 |
| 81,4 ± 19,1 * | |||
| Походка | |||
| Степень 3 | 0 | 20 (50) 14 (41) | ..1)|
| Сорт 2 | 20 | 16 (40) | 10 (29,4) |
| Сорт 1 | 8 | 0 | 2 (5,8) |
| 4 (10) | 10 (29,4) | ||
| Умерший | — | 2 (4,7) | 6 (19,04) |
| Проживание дома | 40 (95,2) | ) | 26 (76.4) |
| Медпункты | 2 (4,7) | 6 (15) | 8 (23,5) |
| . | Прием . | Разряд . | Последующая деятельность . | ||||
|---|---|---|---|---|---|---|---|
| Пациенты | 42 | 40 | 34 | ||||
| MMSE | 23,4 ± 2,2 | 22,8 ± 3.6 | 22,3 ± 4,1 | ||||
| Бартел | 51,6 ± 7,8 | 82,7 ± 18,2 * | 81,4 ± 19,1 * | ||||
| Способность к походке | 9018 | 0 | 20 (50) | 14 (41,1) | |||
| Уровень 2 | 20 | 16 (40) | 10 (29,4) | ||||
| Уровень 1 | 8 | 2 (5.8)||||||
| 0 класс | 12 | 4 (10) | 10 (29,4) | ||||
| Умерший | — | 2 (4,7) | 6 (19,04) | 40 (95,2) | 34 (85) | 26 (76,4) | |
| Медицинские учреждения | 2 (4,7) | 6 (15) | 8 (23,5) |
Функциональные Статус при поступлении, выписке и последующем наблюдении за пациентами в возрасте 90 лет и старше с переломами шейки бедра
| . | Прием . | Разряд . | Последующая деятельность . |
|---|---|---|---|
| Пациенты | 42 | 40 | 34 |
| MMSE | 23,4 ± 2,2 | 22,8 ± 3,6 | 22,3 ± 4,1 |
| 81,4 ± 19,1 * | |||
| Походка | |||
| Степень 3 | 0 | 20 (50) 14 (41) | ..1)|
| Сорт 2 | 20 | 16 (40) | 10 (29,4) |
| Сорт 1 | 8 | 0 | 2 (5,8) |
| 4 (10) | 10 (29,4) | ||
| Умерший | — | 2 (4,7) | 6 (19,04) |
| Проживание дома | 40 (95,2) | ) | 26 (76.4) |
| Медпункты | 2 (4,7) | 6 (15) | 8 (23,5) |
| . | Прием . | Разряд . | Последующая деятельность . | ||||
|---|---|---|---|---|---|---|---|
| Пациенты | 42 | 40 | 34 | ||||
| MMSE | 23,4 ± 2,2 | 22,8 ± 3.6 | 22,3 ± 4,1 | ||||
| Бартел | 51,6 ± 7,8 | 82,7 ± 18,2 * | 81,4 ± 19,1 * | ||||
| Способность к походке | 9018 | 0 | 20 (50) | 14 (41,1) | |||
| Уровень 2 | 20 | 16 (40) | 10 (29,4) | ||||
| Уровень 1 | 8 | 2 (5.8)||||||
| 0 класс | 12 | 4 (10) | 10 (29,4) | ||||
| Умерший | — | 2 (4,7) | 6 (19,04) | 40 (95,2) | 34 (85) | 26 (76,4) | |
| Медицинские учреждения | 2 (4,7) | 6 (15) | 8 (23,5) |
Пациенты недолетнего возраста, страдающие переломами бедра и проходившие курс интенсивной реабилитации, достигли хорошего функционального результата, но только 41% восстановили и сохранили самостоятельное передвижение.Многие исследования были сосредоточены на факторах, влияющих на выздоровление пожилых пациентов после перелома шейки бедра [23–28], но в них участвовали преимущественно пожилые люди со средним возрастом не старше 85 лет.
Большое значение имеет состояние пациента при выписке после реабилитационного лечения, так как некоторые пациенты никогда не восстанавливают функциональный уровень до травмы и не возвращаются к самостоятельной жизни. Восстановление функционального уровня до травмы у очень старых пациентов с переломом бедра зарегистрировано в 53% [12] и 69% случаев.8% [13].
Настоящее исследование показало, что 80% пациентов восстановили свой общий функциональный уровень до травмы. Этот вывод может быть специфическим для терапевтического подхода, для направленных пациентов, которые могут быть более здоровыми и менее зависимыми до травмы или типа реабилитационного вмешательства, режима, который мог бы привести к лучшему функциональному результату при выписке. Аналогичные результаты были получены в предыдущих исследованиях с использованием различных систем оценки [9, 10].
Сообщается, что уровень госпитальной смертности среди пациентов старше 90 лет колеблется от 10 до 36.4%, а уровень смертности в течение года еще выше — от 25 до 54% [9–13] (таблица 3, приложение 2). Напротив, мы определили внутрибольничный и двухлетний уровень смертности 4,7% и 20% соответственно. Этот более положительный результат также мог быть результатом нашего междисциплинарного подхода к лечению пациентов. Наши сотрудники работают в группах, чтобы применять стратегию лечения, реабилитации и комплексную гериатрическую оценку, направленную на предотвращение осложнений и лечение сопутствующих заболеваний. Также возможно, что терапевты и персонал проявляют больше, чем обычно, сочувствие к пациентам недолетнего возраста, что позволяет им лучше работать с этими пациентами.Преимущество гериатрического междисциплинарного подхода заключается в сокращении количества осложнений и госпитализаций у пожилых людей в целом [10, 29], а также у лиц старшего возраста [12].
Мы обнаружили, что 40% пациентов восстанавливали походку без посторонней помощи после реабилитации. Этот вывод согласуется с выводом Ishida et al . которые сообщили, что 45% пациентов могли ходить без посторонней помощи [15], и Shah et al . которые обнаружили, что 44,4% очень старых пациентов восстановили свой уровень передвижения до перелома [13].Напротив, недавнее крупное проспективное исследование Holt et al . сообщили, что только 2% очень старых пациентов восстановили походку без посторонней помощи и сохранили независимую подвижность через 120 дней после перелома [16]. Эти расходящиеся результаты могут быть снова связаны с более молодыми участниками нашей выборки (средний возраст 92,6 и 96 лет соответственно). Почти все наши пациенты, у которых походка восстановилась без посторонней помощи, оставались независимыми с течением времени, и только 14% были прикованы к постели при последующем наблюдении. Результаты настоящего исследования демонстрируют, что люди девяностолетнего возраста с переломом шейки бедра и несколькими сопутствующими заболеваниями могут достичь и поддерживать хорошее восстановление после интенсивного реабилитационного лечения.
Пациенты преклонного возраста чаще выписываются в учреждение квалифицированного сестринского ухода при выписке из больницы, но наши выводы ставят под сомнение эту практику. Действительно, 85% пациентов были выписаны на дому и только 15% — в учреждениях квалифицированного сестринского ухода. 76,4% выживших все еще жили дома, а 23,5% — в учреждениях сестринского ухода при последующем посещении. Этот вывод можно объяснить различиями в социальных и культурных аспектах, политике и доступе к услугам системы здравоохранения.
Настоящее исследование имеет некоторые ограничения, включая небольшое количество пациентов, а также отсутствие контрольной группы и рандомизированного дизайна.Поскольку пациенты с деменцией и / или предтравматической зависимостью не были включены в исследование, результаты не могут быть обобщены на них. В качестве компенсации, однако, это исследование также имеет некоторые сильные стороны. Насколько нам известно, это первое исследование, проведенное в условиях интенсивной реабилитации, и пациенты наблюдались в течение почти 2 лет после перелома. В заключение, эти результаты показывают, что пациенты в возрасте 90 лет и старше с переломом шейки бедра достигли удивительно хорошего результата и вернулись домой после интенсивного реабилитационного лечения.Около половины из них достигли независимой походки или функционального уровня передвижения до травмы, а уровень смертности был низким, так как большинство детей младшего возраста были живы на момент последующего наблюдения. Обширные исследования с большим количеством субъектов и сравнение различных реабилитационных центров дадут более окончательные результаты.
Ключевые моменты
Ожидается, что в будущем число людей в возрасте 90 лет и старше с переломами бедра значительно возрастет.
В настоящем исследовании 80% пациентов после интенсивного реабилитационного лечения достигли своего общего функционального уровня до травмы, но только 41% восстановили и сохранили самостоятельное передвижение.
Положительный результат также мог быть результатом нашего междисциплинарного подхода и комплексной гериатрической оценки, предотвращающей осложнения.
Пациенты в возрасте 90 лет и старше с переломом бедра достигли удивительно хорошего результата и вернулись домой после реабилитации.
По прошествии двух лет уровень смертности был низким, и большинство молодых людей все еще были живы.
Предварительные данные были представлены на XXXVI Национальном конгрессе Итальянского общества физической медицины и реабилитации, 16–20 ноября 2008 г., Рим.
Список литературы
1,,,,.Модели функционального снижения в конце жизни
,JAMA
,2003
, vol.289
(стр.2387
—92
) 2,,,,.Болезнь, госпитализация и прогрессирование инвалидности в когорте пожилых женщин-инвалидов
,Am J Med
,2005
, vol.118
(стр.1225
—31
) 3,,,,.Пациенты с рецидивирующими падениями, получающие травму и неотложную помощь в результате многофакторного вмешательства — рандомизированное контролируемое исследование
,Возрастное старение
,2005
, vol.34
(стр.162
—8
) 4,,,.Госпитализация, ограничение деятельности и развитие инвалидности среди пожилых людей
,JAMA
,2004
, vol.292
(стр.2115
—24
) 5,,,,.Дополнительные доказательства важности субклинических функциональных ограничений и оценки субклинической инвалидности в геронтологии и гериатрии
,J Gerontol B Psychol Sci Soc Sci
,2005
, vol.60
(стр.S146
—51
) 6,,,,.Влияние недавнего перелома на качество жизни, связанное со здоровьем у женщин в постменопаузе
,J Bone Miner Res
,2006
, vol.21
(стр.809
—16
) 7,,,,.Предиктор функционального восстановления через год после выписки из больницы по поводу перелома шейки бедра: проспективное исследование
,J Gerontol Med Sci
,1990
, vol.45
(стр.M101
—7
) 8,.Возраст и пол как детерминанты смертности после перелома шейки бедра: 3895 пациентов наблюдались в течение 2,5–18,5 лет
,J Orthop Trauma
,1993
, vol.7
(стр.525
—31
) 9,,,,.Функциональное восстановление после перелома бедра у пожилых и пожилых пациентов
,Arch Gerontol Geriatr
,2005
, vol.40
(стр.327
—36
) 10,,,,,.У очень пожилых людей может быть благоприятный исход после перелома шейки бедра: на реабилитацию направлено 58 пациентов
,Arch Gerontol Geriatr
,2000
, vol.31
(стр.13
—8
) 11,,.Результаты реабилитации после перелома шейки бедра у лиц 90 лет и старше
,Arch Phys Med Rehabil
,1987
, vol.68
(стр.369
—71
) 12,,.Смертность и заболеваемость у пациентов девятилетнего возраста после операции по поводу перелома шейки бедра
,Геронтология
,2003
, vol.49
(стр.41
—5
) 13,,,,.Исход после перелома шейки бедра у лиц в возрасте девяноста лет и старше
,J Orthop Trauma
,2001
, vol.15
(стр.34
—9
) 14,.Переломы бедра у долгожителей
,Травма
,2004
, т.35
(стр.1025
—30
) 15,,.Факторы, влияющие на амбулаторный статус и выживаемость пациентов старше 90 лет с переломами бедра
,Clin Orthop Relat Res
,2005
, vol.436
(стр.208
—15
) 16,,,,.Исход после операции по лечению перелома бедра у пожилых людей
,J Bone Joint Surg Am
,2008
, vol.90
(стр.1899
—905
) 17Бюро переписи населения США
. ,1996
18,.Следует ли оперировать детей девятилетнего возраста с переломом бедра?
,Травма
,1999
, т.30
(стр.169
—72
) 19,,,,.Современное состояние в гериатрической реабилитации. Часть I: обзор слабости и всесторонняя гериатрическая оценка
,Arch Phys Med Rehabil
,2003
, vol.84
(стр.890
—7
) 20,,,,.Современное состояние в гериатрической реабилитации. Часть II: клинические проблемы
,Arch Phys Med Rehabil
,2003
, vol.84
(стр.898
—903
) 21,.Функциональная оценка: индекс Бартеля
,Md State Med J
,1965
, vol.14
(стр.61
—5
) 22,,,,.Реабилитация после инсульта: анализ повторных измерений индекса Бартеля
,Arch Phys Med Rehabil
,1979
, vol.60
(стр.14
—7
) 23,,,.Влияние когнитивных нарушений на краткосрочные исходы у пациентов с переломом шейки бедра
,Arch Gerontol Geriatr
,2006
, vol.43
(стр.45
—52
) 24,,.Функциональное восстановление после перелома шейки бедра: комбинированные эффекты депрессивных симптомов, когнитивных нарушений и делирия
,J Am Geriatr Soc
,2008
, vol.56
(стр.1075
—9
) 25,,,,.Результаты модульного протезирования проксимального отдела бедренной кости при лечении сложных переломов проксимального отдела бедренной кости: серия клинических случаев
,Int J Surg
,2008
, vol.6
(стр.140
—6
) 26,,,.Результаты шлифовки тазобедренных суставов «металл по металлу»: можно ли улучшить функцию?
,Arch Phys Med Rehabil
,2008
, т.89
(стр.660
—6
) 27,,,,,.Заболеваемость и смертность среди пациентов с переломами бедра, перенесенными хирургическим путем в течение и после 48 часов
,Am J Ther
,2007
, vol.14
(стр.508
—13
) 28,.Стратегии мобилизации после операции по поводу перелома шейки бедра у взрослых
,Кокрановская база данных Syst Rev
,2007
29,,,,.Улучшение показателей повседневной жизни и мобильности после мультидисциплинарной послеоперационной реабилитации пожилых людей с переломом шейки бедренной кости: рандомизированное контролируемое исследование с последующим наблюдением в течение 1 года
,J Rehabil Med
,2007
, vol.39
(стр.232
—8
)© Автор 2009. Опубликовано Oxford University Press от имени Британского гериатрического общества. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Oxford University Press
Определение идеальной конфигурации винтовой фиксации шейки бедра у пожилых людей
Для винтовой фиксации критически важно всестороннее понимание морфологии шейки бедра.Многие клинические результаты показали, что треугольная конфигурация является фактором риска несращения при переломах шейки бедренной кости; однако ни одно исследование не посвящено морфологии, чтобы объяснить причину. Результаты показали, что только один канюлированный винт может быть установлен только на бедренной кости. NCW увеличился с нижней 1/3 до верхней 1/3, а NCH был слегка уменьшен в передней стенке, но отчетливо в задней стенке. Судя по морфологическому анализу, передняя стенка была почти параллельна PNA, а задняя стенка была проиллюстрирована как широкое пространство в верхней части и узкое пространство в нижней части шейки бедра.Мы пришли к выводу, что задний винт следует вводить осторожно. Исследование обогатило наше понимание морфологии шейки бедренной кости, измерило ширину и высоту на разных уровнях, определило безопасный диапазон установки винтов и улучшило опыт молодых клинических хирургов-ортопедов.
Канюлированные винты наиболее широко используются для внутренней фиксации при лечении переломов шейки бедра. Кортикальная опора для положения винта необходима для стабилизации перелома.Для обеспечения кортикальной поддержки винт следует вводить по периферии, чтобы закрыть кору шейки бедренной кости, выдержать вертикальные сдвиговые силы и добиться соединения кости 8,9 . Уменьшение разлета винтов может привести к увеличению количества несращений 10 . Чтобы добиться поддержки кортикальными винтами, в первую очередь необходимо знать морфологию шейки бедра. В нашем исследовании NCW измеряли в трех разных NSS, и мы обнаружили, что он постепенно увеличивался от дистального к верхнему среднему пересечению шейки бедра.Верхнее среднее пересечение шейки бедренной кости считалось идеальным положением для установки проксимального винта большинством хирургов при лечении перелома шейки бедренной кости. Среднее значение (21,42 ± 2,55 мм) показывает, что на NCWS допускается расстояние в 2–3 диаметра винта. Измерение NCW-3.5 должно было продемонстрировать минимальную ширину шейки бедренной кости, необходимую для достижения кортикальной поддержки для введения дистального канюлированного винта. Значение составило 13,56 ± 1,6 мм, что позволяет устанавливать не более двух канюлированных винтов близко друг к другу.При использовании винта большего размера (7,3 мм) можно вставить только один винт. При измерении NCW на различных NSS была доказана анатомическая рациональность внутренней фиксации с перевернутой треугольной конфигурацией. Треугольная конфигурация увеличивала риск перфорации коры. Если показано, что установка двух дистальных винтов безопасна, идеальное положение в NSS должно быть увеличено почти до нижней трети. Причина заключалась в том, что базовая сторона треугольной конфигурации должна иметь диаметр не менее 3 винтов, а расстояние составляло 19.5 мм при использовании винтов 6,5 мм. Ширина шейки бедра в нижней трети была сопоставима с этим требованием. Однако в клинике были разные варианты выбора в зависимости от размера пациента; хотя достижение кортикальной поддержки в треугольных винтах казалось трудным по сравнению с таковым в перевернутых треугольниках.
Кроме того, NCH на верхней 1/3 и нижней 1/3 также был измерен в различных NSS. Результаты показали, что NCH умеренно увеличился в передней стенке шейки бедра с нижней 1/3 до верхней 1/3, а у некоторых пациентов не было обнаружено никаких изменений.Напротив, NCH значительно увеличился в задней стенке. Следовательно, после всестороннего измерения шейки бедра морфология задней части шейки бедра должна быть проиллюстрирована как обратный вопросительный знак, а передняя часть шейки бедра — как плоская поверхность. Казалось, что в задней стенке было больше места для установки винта. Однако компьютерная томография в клинике показала, что задние винты вставлены неправильно. Одна из причин заключалась в том, что ось шейки бедренной кости не совпадала с осью диафиза бедренной кости; точное положение винта невозможно определить на нестандартных видах сбоку.Другая причина заключалась в том, что установка заднего винта могла быть нарушена, особенно если передний винт не находился рядом с передней стенкой. Когда это произошло, большая площадь боковой стенки проксимального отдела бедренной кости может помешать установке заднего винта. Следовательно, оценка переднего винта была важна для заднего. Винт, расположенный у передней стенки, можно легко вставить с помощью С-образной дуги. Анатомию задней стенки можно проиллюстрировать в виде обратного вопросительного знака, и винт, расположенный рядом с задней стенкой, должен быть вставлен сзади и параллельно FNA с максимальной точностью, чтобы избежать неправильного введения.В дополнение к снижению стабильности внутренней фиксации неправильно вставленный задний винт может повредить глубокую медиальную огибающую бедренную артерию, которая продолжает свой внутрикапсульный путь в качестве верхней ретинакулярной артерии. Верхняя ретинакулярная артерия считается первичным кровоснабжением или конечной ветвью верхней головки 130 бедренной кости. Следовательно, после установки винта для калькарта в шейку бедренной кости сначала можно ввести задний винт, чтобы минимизировать ятрогенное повреждение во время хирургических вмешательств.Кроме того, если точка вставки была низкой, риск входа-выхода-входа также может возрасти. Из-за угла антеверсии винты, вставленные сзади, были наклонены для перекрытия с осью диафиза бедренной кости за счет имитации траектории винта с помощью Mimics. Ось диафиза бедренной кости также может помочь нам повысить точность установки задних канюлированных винтов.
Насколько нам известно, сообщений с описанием морфологии шейки бедра немного. Чтобы оценить риск ятрогенной перфорации, Zhang обнаружил, что винтам, расположенным рядом с корой, на обоих рентгенограммах в задневерхнем и передне-нижнем квадрантах следует уделять особое внимание 11 .Наканиши нашел идеальные позиции для установки винта; задняя стенка была ближе к оси бедренной кости по сравнению с передней стенкой после исследования с участием 50 пациентов, в ходе которого был сделан вывод о том, что задний винт следует вводить немного позади оси бедренной кости 7 . Однако в этом исследовании были обнаружены явные недостатки. Измерение поперечного сечения не было основано на истинном осевом виде шейки бедренной кости, а измерение линейных данных было сосредоточено на одном поперечном сечении.В нашем исследовании были созданы стандартизированные NAS, NSS и NCS, учитывающие анатомию шейки бедра; Было полезно измерить относительные данные на шейке бедренной кости. Мы заметили, что минимальные NCW и NCH также не были в одном NAS. Кроме того, основной проблемой исследования Наканиши была ошибка в определении передней и задней стенки шейки бедра, что снижает достоверность исследования. Однако с помощью программного обеспечения Mimics были выявлены значительные различия в NCW и NCH на передней стенке между верхней 1/3 и нижней 1/3; изменения в NCH на передней стенке были умеренными, и это можно было считать почти параллельным FNA.Напротив, изменения в NCH на задней стенке между верхней 1/3 и нижней 1/3 были заметны. Таким образом, боковая рентгенограмма шейки бедренной кости убедительно отражала винты, расположенные рядом с передней стенкой, но неэффективна для иллюстрации положения винта возле задней стенки, особенно когда изображения не были стандартными. Кроме того, наблюдалось значительное увеличение PIA по сравнению с AIA. Правильная морфология была необходима для получения исчерпывающих данных, подтверждающих лечение переломов шейки бедренной кости.
Чтобы лучше понять и способствовать успешной внутренней фиксации, необходимо с особым вниманием наблюдать не только морфологию, но и характер перелома. Переломы шейки бедренной кости 3-го типа по Пауэлсу с высокими сдвигающими нагрузками могут привести к несращению (от 16% до 59%) и остеонекрозу (от 11 до 86%) при фиксации внутренней фиксацией 12 . Е. сообщил, что канюлированные винты в сочетании с медиальной контрфорсной пластиной были использованы для лечения вертикальных переломов шейки бедренной кости, и они улучшили скорость разрушения накидной 13 .Увеличение пластины не увеличивает скорость аваскулярного некроза. В нашем предыдущем исследовании мы обнаружили, что канюлированный винт, дополненный интрамедуллярным штифтом, был еще одним вариантом лечения вертикальных штифтов 4 . После всестороннего понимания анатомии и характера переломов было полезно выбрать оптимальную внутреннюю фиксацию и уменьшить количество осложнений после переломов шейки бедренной кости. В ходе исследования был найден новый метод трехмерной оценки морфологии шейки бедра.Без необходимости сбора образцов канал шейки бедренной кости был оценен с помощью специального измерения трехмерной конфигурации, которую невозможно оценить с помощью двумерного рентгенографического измерения. Фактическая ось шейки бедра, сагиттальный и коронарный виды были настроены с помощью программного обеспечения Mimics. Благодаря трехмерной реконструкции идеальное положение винтов можно увидеть прямо на трехмерных изображениях. Традиционные измерения на рентгенограммах давали разные результаты при различных поворотах бедра, а результаты нашего исследования были более точными.
Ограничением этого исследования было ограниченное количество включенных пациентов. Морфология молодых субъектов отсутствовала, поскольку все субъекты были пациентами старше 50 лет. Эти результаты наиболее полезны для взрослых, но не должны экстраполироваться на переломы у молодых. Все включенные пациенты были обычными пациентами без переломов шейки бедренной кости, но по-прежнему играли важную роль в изучении морфологии проксимального отдела бедренной кости. В будущие исследования будут включены и изучены пациенты с переломами шейки бедренной кости.
В заключение, это исследование шейки бедренной кости продемонстрировало, что обратная треугольная фиксация соответствовала морфологии шейки бедра, а треугольная фиксация имела высокий риск перфорации, которая может привести к несращению и бессосудистому некрозу. Передний винт может быть легко вставлен с помощью C-ARM, а задний винт рекомендуется расположить слегка позади оси диафиза бедренной кости.
Все данные, полученные в ходе исследования, включены в дополнительные файлы.
Перелом шейки бедра — обзор
Переломы шейки бедра
Переломы бедренной кости делятся на те, которые касаются головки бедренной кости, шейки бедра, межвертельной области, диафиза и мыщелков. Как отмечалось ранее, переломы головки бедренной кости возникают при вывихах и проявляются в виде импактных или срезанных травм. Такие переломы имеют высокий риск несращения и АВН. КТ полезна для поиска фрагментов внутрисуставных переломов, требующих хирургического удаления.
Переломы шейки бедра и межвертельные переломы редки у молодых людей и пациентов среднего возраста, но часто встречаются у пожилых людей. Такая высокая распространенность соответствует высокой распространенности остеопороза у пожилых людей. К 80 годам у 10% белых женщин и 5% белых мужчин возникает перелом шейки бедра. К 90 годам ставки увеличиваются до 20% и 10% соответственно. Падения, приводящие к переломам шейки бедренной кости, часто связаны с переломами дистального отдела лучевой кости и проксимального отдела плечевой кости.
Что хочет знать врач
Переломы шейки бедренной кости
Голова, шея, межвертельный канал или диафиз
Шея: субкапитальная, среднецервикальная или базисервикальная
- 000
- Переломы шейки бедра делятся на субкапитальные, среднецервикальные и базисервикальные.В целом, чем проксимальнее линия перелома и чем больше смещение перелома, тем выше риск АВН и несращения. Переломы основной и средней шейки матки встречаются редко. Подкапитальный перелом встречается часто. Согласно классификации Сада, субкапитальные переломы делятся на четыре стадии. Важным ключом к определению правильной стадии является относительная ориентация трабекул шейки бедра, головки бедренной кости и вертлужной впадины. Переломы I стадии считаются неполными переломами с боковым сдавлением из-за наружной ротации диафиза бедренной кости и вальгусом головки бедренной кости (рис.11-5). Это определяется по вальгусной ориентации трабекул головки бедренной кости и шейки. Поскольку головка бедренной кости находится в вальгусном направлении, трабекулы головки бедренной кости и вертлужной впадины расположены в варусном направлении (т.е. вершина угла, образованного этими трабекулами, ориентирована латерально).
Переломы II стадии — полные субкапитальные переломы без смещения. На этом этапе проводится анатомическое позиционирование диафиза бедренной кости, а головка бедренной кости показывает умеренное варусное или анатомическое положение.Эта стадия определяется по умеренной варусной ориентации головки бедренной кости и шейных трабекул. Поскольку головка бедренной кости находится в варусном направлении, трабекулы головки бедренной кости и вертлужной впадины выровнены вальгусно (то есть вершина угла, образованного этими трабекулами, ориентирована медиально).
Трещины III стадии — полные трещины с частичным смещением. Диафрагма бедренной кости вращается наружу, а головка бедренной кости вращается медиально и в мягком варусе (рис. 11-6). Эта стадия определяется по более серьезной варусной ориентации головки бедренной кости и шейных трабекул, обычно образующих угол менее 160 градусов (нормальный, 180 градусов). Наружная ротация диафиза бедренной кости может проявляться как выступание малого вертела.Как и при переломах II стадии, варусное совмещение головки бедренной кости приводит к вальгусному совмещению трабекул головки бедренной кости и вертлужной впадины.
Переломы IV стадии — это полные переломы со значительным проксимальным смещением диафиза относительно головы. Ствол бедренной кости не только вращается наружу, но и выдвигается. Однако головка бедренной кости анатомически совмещена с вертлужной впадиной (рис. 11-7). Таким образом, трабекулы головки бедренной кости и вертлужной впадины параллельны.
Система стадирования Garden используется потому, что она указывает на более высокую степень осложнений при переломах более высокой стадии и, следовательно, направляет терапию. Основными осложнениями после перелома субкапитала являются несращение и АВН. Возникновение обоих осложнений существенно увеличивается с более высокими стадиями. Переломы I стадии имеют наилучший прогноз и могут адекватно лечиться с помощью чрескожной фиксации штифта Ноулза или винтовой фиксации. Среди переломов стадии IV частота несращения составляет более 40%, а АВН — 30%.Таким образом, многие хирурги-ортопеды приступают непосредственно к гемиартропластике при лечении перелома IV стадии. Лечение переломов II и III стадии зависит от предпочтений хирурга.
Обнаружить перелом шейки бедренной кости может быть чрезвычайно сложно. Кости часто деминерализованы и поэтому плохо видны на рентгенограммах. Кортикальные и трабекулярные нарушения могут быть минимальными. Кольцевидные остеофиты головки бедренной кости при остеоартрите могут давать линейное увеличение плотности, покрывающее шейку бедренной кости, и создавать ложное впечатление о переломе.Осведомленность об этой ловушке может привести к заниженной диагностике перелома у пациентов с остеоартритом. Когда диагноз неясен, МРТ имеет чрезвычайно высокую точность даже при использовании сканеров с малым полем поля и не зависит от возраста пациента или остеопороза (рис. 11-8). Оценка может быть сокращена до T1-взвешенных последовательностей спин-эхо и инверсии восстановления с общим временем сканирования примерно от 10 до 15 минут. МРТ также продемонстрирует другие переломы, такие как переломы тазового кольца, ушибы мягких тканей, растяжения мышц (см.рис.11-8 C ), а иногда и неожиданные причины боли, такие как метастатическое заболевание (см. Рис. 11-8 D ). У пациентов с противопоказаниями к МРТ, например, с кардиостимулятором, или при отсутствии МРТ полезно радионуклидное сканирование костей (рис. 11-9); однако этот тест нечувствителен к обнаружению переломов в первые 72 часа у пожилых людей. Через 72 часа чувствительность составляет около 90%. КТ с переформатированием также используется в острых или отсроченных случаях, но она менее чувствительна, чем МРТ.
Заболевания тазобедренного сустава — канал «Лучшее здоровье»
О заболеваниях тазобедренного сустава
Тазобедренный сустав — самый крупный сустав человеческого тела. Это шарнирное соединение. Бедренная кость (бедренная кость) заканчивается округлым выступом или шаром (головка бедренной кости), который входит в впадину (вертлужную впадину) тазового пояса. И шарик, и лунка покрыты амортизирующей тканью, называемой хрящом.
Сустав герметизирован внутри прочной капсулы из мембраны (синовиальной капсулы), которая содержит смазывающую жидкость, которая способствует плавному движению сустава.Мяч прочно закреплен в лунке с помощью прочной соединительной ткани, называемой связками. Эти связки покрывают мышцы ног.
Тазобедренный сустав сложен, чтобы обеспечить широкий диапазон движений, при этом поддерживая вес тела.
Симптомы проблемы с тазобедренным суставом
Симптомы проблемы с бедром могут включать:
- боль в тазобедренном суставе (обычно ощущается в области паха)
- отнесена к боли в бедре и колене
- хромая
- уменьшенная амплитуда движений
- скованность
- боль при попытке перенести вес через ногу на пораженной стороне.
Причины проблем с тазобедренным суставом
Есть много состояний, которые могут вызвать проблемы с тазобедренным суставом, например.
Есть также некоторые проблемы с тазобедренным суставом, которые преимущественно наблюдаются у детей, в том числе:
Боль вокруг бедра возникает из-за структур, отдельных от самого тазобедренного сустава, например:
Остеоартрит
Остеоартрит — распространенная форма артрита, которая имеет тенденцию влиять на люди по мере старения. Как и тазобедренные суставы, чаще всего поражаются кисти рук, позвоночник, колени и стопы.Это связано с дегенерацией суставного хряща и изменениями в костях, лежащих в основе сустава. Точная причина остеоартрита неизвестна, но считается, что генетика, нагрузка на сустав и местное воспаление играют роль.
Остеоартрит бедра может вызывать боль в паховой или ягодичной области, особенно при ходьбе. Также может быть ограничено движение бедра.
Ревматоидный артрит
Ревматоидный артрит — это аутоиммунное заболевание, которое вызывает воспаление в суставах, таких как руки, запястья, локти, плечи, шея, бедра, колени и ступни.
Точная причина, по которой у некоторых людей развивается ревматоидный артрит, неизвестна, хотя генетические факторы и факторы окружающей среды, такие как курение, могут повышать риск.
Воспаление суставов приводит к боли, длительной скованности (особенно по утрам или после периодов отдыха) и отекам.
Анкилозирующий спондилит
Эта необычная форма воспалительного артрита поражает позвоночник, колени и бедра. Типичные симптомы включают боль и скованность по утрам.Причина неизвестна, но считается, что гены играют важную роль.
Анкилозирующий спондилит может возникать сам по себе или в сочетании с другими заболеваниями, включая болезнь Крона, язвенный колит и псориаз. Наиболее восприимчивы мужчины европеоидной расы в возрасте от 16 до 33 лет.
Перелом или вывих
Пожилые люди более склонны к переломам бедра, потому что с возрастом кости становятся менее плотными. В некоторых случаях у человека развивается остеопороз — заболевание, характеризующееся чрезмерной потерей костной ткани.Кости становятся мягкими и ломкими, склонными к переломам и деформациям. Остеопороз страдает больше женщин, чем мужчин.
Вывих бедра возникает, когда головка бедренной кости выталкивается вперед или назад из гнезда. Обычно это происходит из-за травмы, такой как автомобильная авария или падение.
Дисплазия развития тазобедренного сустава
Дисплазия развития тазобедренного сустава означает, что тазобедренный сустав новорожденного ребенка вывихнут или склонен к вывихам.Гнездо слишком неглубокое, что мешает надежной посадке. Ослабленные связки также могут позволить головке бедренной кости выскользнуть из сустава.
Возможные причины включают тазовое предлежание (ноги впереди), семейный анамнез и такие заболевания, как расщелина позвоночника. Около 95% детей, рожденных с дисплазией тазобедренного сустава, можно успешно вылечить.
Болезнь Пертеса
Болезнь Пертеса — болезнь тазобедренного сустава. Как правило, он поражает детей в возрасте от 3 до 11 лет.Шарик бедренной кости размягчается и в конечном итоге повреждается из-за недостаточного кровоснабжения костных клеток.
Большинство детей с болезнью Пертеса в конечном итоге выздоравливают, но для регенерации головки бедренной кости может потребоваться от 2 до 5 лет. Причина неизвестна.
Смещение эпифиза верхней части бедренной кости
В детстве бедренный шар прикрепляется к бедренной кости с помощью костной пластинки. У некоторых подростков мяч может выскользнуть из своего надлежащего положения, в результате чего нога на пораженной стороне выворачивается из тела.
Возможные факторы включают форму и расположение головки бедренной кости по отношению к бедренной кости, повышение половых гормонов в период полового созревания и увеличение веса. Без лечения эпифиз головной бедренной кости соскользнет, и в более позднем возрасте у ребенка может развиться артрит тазобедренного сустава.
Синдром раздраженного тазобедренного сустава
Синдром раздраженного тазобедренного сустава (иногда называемый токсическим синовитом) — это временная форма артрита, которая по неизвестным причинам имеет тенденцию поражать детей в препубертатном возрасте.Мальчиков с токсическим синовитом в четыре раза больше, чем девочек. Симптомы включают боль в бедре (обычно только с одной стороны), неспособность ходить (или хромоту), боль в коленях и лихорадку. В большинстве случаев токсический синовит проходит самостоятельно в течение одной-двух недель.
Боль в мягких тканях и отраженная боль
Боль, которая может исходить из тазобедренного сустава, на самом деле может быть связана со структурами мягких тканей вокруг бедра, такими как мышцы, сухожилия и сумки, или может передаваться из спины проблема. Частой причиной боли, испытываемой над внешней стороной бедра, является вертельный бурсит (синдром большой вертельной боли).Это состояние возникает из-за раздражения мягких тканей, окружающих внешнюю часть бедра, из-за чрезмерного использования или локальной мышечной слабости.
Диагностика проблем с тазобедренным суставом
Проблемы с тазобедренным суставом можно диагностировать несколькими способами. Обычно первым шагом является сбор анамнеза и медицинский осмотр.
Иногда могут проводиться дополнительные тесты, в том числе:
- рентген
- другие виды сканирования, такие как УЗИ, КТ или МРТ
- анализы крови
- забор проб жидкости или ткани из сустава.
Варианты лечения проблем с тазобедренным суставом
Существуют различные варианты лечения проблем с бедром, в зависимости от основной причины и тяжести симптомов:
- для всех форм артрита существуют варианты немедикаментозного лечения — методы лечения, которые подходят не принимать лекарства — например, программы упражнений, программы обучения и самоконтроля. Специальные методы лечения доступны для различных типов артрита. При остеоартрите, наиболее распространенном типе артрита, часто эффективны простые обезболивающие.Операция по замене сустава (бедра или колена) иногда рассматривается при тяжелом остеоартрите
- ревматоидный артрит и анкилозирующий спондилит обычно требует более сложного медицинского лечения, такого как противовоспалительные препараты и лекарства, нацеленные на иммунную систему. Обычно их лечит специалист
- Перелом или вывих обычно требует госпитализации, а иногда и хирургического вмешательства
- Для младенцев с дисплазией тазобедренного сустава в течение от шести до 12 недель носят специальную привязь для фиксации сустава. место, пока скелет ребенка растет и созревает
- Болезнь Пертеса — варианты включают постельный режим, обезболивающие, бандаж или шину (носят от одного до двух лет, чтобы побудить растущую головку бедренной кости сесть в лунку) и хирургическое вмешательство для лечения деформаций
- эпифиз головки бедренной кости поскользнулся — хирургическое вмешательство может изменить положение головки бедренной кости и надежно закрепить ее на месте
- Синдром раздраженного бедра — варианты включают постельный режим, обезболивающие и нестероидные противовоспалительные лекарства
- боль в мягких тканях — программы упражнений, простые обезболивающие, муравьи Полезны воспалительные кремы и иногда местные инъекции кортизона.
Куда обратиться за помощью
Продукты — Краткие сведения — Номер 93
Краткий обзор данных NCHS № 93, апрель 2012 г.
Версия в формате PDFpdf icon (748 КБ)
Энн С. Лукер, доктор философии; Лори Г. Борруд, доктор философии; Бесс Доусон-Хьюз, доктор медицины; Джон А. Шеперд, доктор философии; и Николь С. Райт, доктор философии.
Основные выводы
Данные Национального обследования здоровья и питания, 2005–2008 гг.
- Девять процентов взрослых в возрасте 50 лет и старше страдали остеопорозом шейки бедра или поясничного отдела позвоночника, по определению Всемирной организации здравоохранения.Примерно половина пациентов имела низкую костную массу на обоих участках, а 48% имели нормальную костную массу на обоих участках.
- Оценки плохого состояния скелета шейки бедра или поясничного отдела позвоночника по отдельности не совпадали с оценками, основанными на двух участках скелета вместе, потому что у некоторых людей было состояние на одном участке, но не на другом.
- Распространенность остеопороза или низкой костной массы в шейке бедра или поясничном отделе позвоночника различалась в зависимости от возраста, пола, расы и этнической принадлежности. Распространенность была выше у женщин и увеличивалась с возрастом.Различия между расовыми и этническими группами варьировались в зависимости от пола и категории скелетного статуса.
Многие современные клинические руководства рекомендуют, чтобы оценка остеопороза или низкой костной массы, как определено Всемирной организацией здравоохранения (ВОЗ) (1), основывалась на минеральной плотности костной ткани либо в области шейки бедренной кости проксимального отдела бедра (бедра), либо поясничный отдел (2,3). В этом кратком обзоре данных представлены самые последние национальные данные по остеопорозу или низкой костной массе в шейке бедренной кости или поясничном отделе позвоночника среди пожилых людей в популяции Соединенных Штатов, основанные на этих категориях ВОЗ.Результаты представлены по возрасту, полу, расе и этнической принадлежности.
Ключевые слова: шейка бедра, поясничный отдел позвоночника, остеопороз, низкая костная масса
Каков был скелетный статус неинституционализированного населения США в возрасте 50 лет и старше в 2005–2008 годах на основе минеральной плотности костной ткани в шейке бедренной кости или поясничном отделе позвоночника?
В 2005–2008 гг. Девять процентов людей в возрасте 50 лет и старше страдали остеопорозом шейки бедра или поясничного отдела позвоночника (рис. 1).Примерно половина пожилых людей в популяции имела низкую костную массу либо в шейке бедренной кости, либо в поясничном отделе позвоночника. Сорок восемь процентов пожилых людей в США имели нормальную плотность костной ткани как в области шейки бедра, так и в поясничном отделе позвоночника.
Рис. 1. Состояние скелета лиц в возрасте 50 лет и старше: США, 2005–2008 гг.
значок изображенияПРИМЕЧАНИЕ: Сумма показанных процентов не будет равна 100% из-за двойного подсчета среди пациентов с остеопорозом на любом участке скелета или с низкой массой кости на любом участке скелета.
ИСТОЧНИК: CDC / NCHS, Национальное исследование здоровья и питания, 2005–2008 гг.Какова распространенность остеопороза или низкой костной массы в шейке бедра или поясничном отделе позвоночника, если рассматривать их по отдельности?
Распространенность остеопороза шейки бедра составляет 5%, а распространенность остеопороза поясничного отдела позвоночника — 6% (рис. 2). Оценки распространенности низкой костной массы в шейке бедра или поясничном отделе позвоночника при раздельном рассмотрении составляют 39% и 27% соответственно. Эти оценки распространенности отличаются от распространенности остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе позвоночника, если рассматривать их вместе.Это происходит потому, что распространенность остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе позвоночника встречается у некоторых людей, у которых есть заболевание на одном из двух участков скелета, но не на другом. В частности, распространенность остеопороза на шейке бедренной кости или поясничном отделе позвоночника составляет 9%, из которых 4% приходится на остеопороз только на поясничном отделе позвоночника, 3% — на остеопороз только на шейке бедра и 2% — на остеопороз обоих позвонков. поясничный отдел позвоночника и шейка бедра. Распространенность низкой костной массы на любом участке скелета составляет 49%, что составляет 10% с низкой костной массой в поясничном отделе позвоночника, 22% с низкой костной массой в шейке бедра и 17% с низкой костной массой в поясничном отделе. позвоночник и шейка бедра.
Рис. 2. Остеопороз или низкая костная масса только в шейке бедра, только в поясничном отделе позвоночника или в любой другой области у взрослых в возрасте 50 лет и старше
значок изображенияИСТОЧНИК: CDC / NCHS, Национальное исследование здоровья и питания, 2005–2008 гг.
Какова распространенность остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе позвоночника по возрасту?
Распространенность остеопороза на любом участке скелета по возрасту колебалась от 3% до 10% у мужчин и от 7% до 35% у женщин (Рисунок 3).У мужчин распространенность остеопороза не увеличивалась с возрастом до 80 лет и старше, но у женщин она увеличивалась каждое десятилетие после 50 лет. Распространенность низкой костной массы на любом участке скелета по возрасту колебалась от 32% до 60% у мужчин и от 54% до 67% у женщин. У мужчин распространенность низкой костной массы не увеличивалась с возрастом до 70 лет, после чего она постепенно увеличивалась. У женщин распространенность низкой костной массы увеличивалась до возраста 70 лет, после чего она оставалась стабильной.
Рис. 3. Остеопороз или низкая костная масса в шейке бедра или поясничном отделе позвоночника, по возрасту у взрослых в возрасте 50 лет и старше
значок изображения1 p <0,05 по сравнению с предыдущей возрастной группой в пределах категории пола и скелетного статуса.
2 p <0,05 для тенденции по возрастным группам внутри пола как для остеопороза, так и для низкой костной массы.
ИСТОЧНИК: CDC / NCHS, Национальное исследование здоровья и питания, 2005–2008 гг.Отличается ли распространенность остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе позвоночника в зависимости от пола?
Распространенность остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе позвоночника у женщин выше, чем у мужчин в каждое десятилетие (Рисунок 3) или при сравнении в целом в возрасте 50 лет и старше после поправки на возрастные различия между двумя полами ( Рисунок 4).Распространенность остеопороза на любом участке скелета с поправкой на возраст составляла 16% у женщин по сравнению с 4% у мужчин (рис. 4). Распространенность низкой костной массы на любом участке скелета с поправкой на возраст составляла 61% у женщин по сравнению с 38% у мужчин (Рисунок 4).
Рис. 4. Остеопороз или низкая костная масса шейки бедра или поясничного отдела позвоночника в разбивке по полу у взрослых в возрасте 50 лет и старше
значок изображения1 p <0,05 по сравнению с мужчинами в категории статуса скелета.
ИСТОЧНИК: CDC / NCHS, Национальное исследование здоровья и питания, 2005–2008 гг.Отличается ли распространенность остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе у мужчин от расы и этнической принадлежности?
Распространенность остеопороза или низкой костной массы на любом участке скелета различается в зависимости от расы и этнической принадлежности у мужчин после поправки на возрастные различия между расовыми и этническими группами (рис. 5). Скорректированная по возрасту распространенность остеопороза на любом участке скелета у мужчин других рас (9%) была выше, чем распространенность среди белых мужчин неиспаноязычного происхождения (4%).Скорректированная по возрасту распространенность низкой костной массы на любом участке скелета была ниже у нелатиноамериканских чернокожих мужчин (24%) по сравнению с неиспаноязычными белыми мужчинами (39%).
Рис. 5. Остеопороз или низкая костная масса в области шейки бедра или поясничного отдела позвоночника по расе и этнической принадлежности у мужчин в возрасте 50 лет и старше
значок изображения1 p <0,05 по сравнению с белыми мужчинами неиспаноязычного происхождения в категории статуса скелета.
2 Распространенность остеопороза у нелатиноамериканских чернокожих мужчин не показана, поскольку стандартная ошибка, деленная на процент, превышала 40%.
ИСТОЧНИК: CDC / NCHS, Национальное исследование здоровья и питания, 2005–2008 гг.Отличается ли у женщин распространенность остеопороза или низкой костной массы шейки бедра или поясничного отдела позвоночника в зависимости от расы и этнической принадлежности?
Распространенность остеопороза или низкой костной массы в шейке бедра или поясничном отделе позвоночника у женщин различается в зависимости от расы и этнической принадлежности после поправки на возрастные различия между расовыми и этническими группами (рис. 6). По сравнению с скорректированной по возрасту распространенностью остеопороза у неиспаноязычных белых женщин (15%), скорректированная по возрасту распространенность остеопороза на любом участке скелета выше у мексиканско-американских женщин (26%) и ниже у неиспаноязычных чернокожих. женщины (9%).По сравнению с скорректированной по возрасту распространенностью среди белых неиспаноязычных женщин (62%), скорректированная по возрасту распространенность низкой костной массы на любом участке скелета выше у женщин других рас (72%) и ниже у неиспаноязычных чернокожих. женщины (44%).
Рис. 6. Остеопороз или низкая костная масса в области шейки бедра или поясничного отдела позвоночника по расовой и этнической принадлежности у женщин в возрасте 50 лет и старше
значок изображения1 p <0,05 по сравнению с белыми женщинами неиспаноязычного происхождения в категории статуса скелета.
ИСТОЧНИК: CDC / NCHS, Национальное исследование здоровья и питания, 2005–2008 гг.Резюме
Девять процентов взрослых старше 50 лет страдали остеопорозом шейки бедра или поясничного отдела позвоночника, и примерно половина имела низкую костную массу в любом из этих двух участков скелета. Остеопороз повышает риск переломов (1,2). Распространенность остеопороза или низкой костной массы в шейке бедренной кости или поясничном отделе позвоночника не была такой же, как распространенность этих состояний, когда два участка скелета рассматривались отдельно, потому что у некоторых людей эти состояния были на одном из участков скелета, но не на другом. .Распространенность остеопороза или низкой костной массы зависит от возраста, пола, расы и этнической принадлежности. Распространенность была выше у женщин и увеличивалась с возрастом. Различия по расе и этнической принадлежности варьировались в зависимости от пола и категории скелетного статуса, но по сравнению с неиспаноязычными белыми людьми, американцы мексиканского происхождения и лица других рас, как правило, подвергались более высокому риску, а неиспаноязычные черные люди, как правило, с меньшим риском остеопороза или низкой костной массы шейки бедра или поясничного отдела позвоночника.
Определения
Низкая костная масса : значение минеральной плотности костной ткани более чем на 1 стандартное отклонение (SD) ниже среднего значения у молодых женщин, но менее чем на 2,5 SD ниже этого значения (1).
Остеопороз : значение минеральной плотности костной ткани на 2,5 SD или более ниже среднего значения для молодых женщин (1).
Среднее значение и стандартное отклонение (SD) для молодых женщин : Для шейки бедренной кости среднее и стандартное отклонение были основаны на данных для белых женщин неиспаноязычного происхождения в возрасте 20–29 лет из Третьего национального обследования состояния здоровья и питания ( NHANES III) (4).Для поясничного отдела позвоночника среднее значение и стандартное отклонение были основаны на данных для 30-летних белых женщин от производителя денситометра с двухэнергетической рентгеновской абсорбциометрией (5).
Другие расы : Лица из расовых и этнических групп, кроме белых неиспаноязычных, черных неиспаноязычных или американцев мексиканского происхождения. Эта группа состоит в основном из лиц латиноамериканского происхождения, помимо американцев мексиканского происхождения, азиатов, коренных американцев и лиц многорасового происхождения.
Источник данных и методы
Для этого анализа использовались данные Национального исследования здоровья и питания (NHANES).NHANES — это перекрестное исследование, предназначенное для мониторинга состояния здоровья и питания гражданского, неинституционализированного населения США (6). Обследование состоит из собеседований, проводимых на дому у участников, и стандартных медицинских осмотров, которые включают лабораторные тесты с использованием образцов крови и мочи, предоставленных участниками во время медицинского осмотра.
Выборка NHANES отбирается посредством сложной многоступенчатой схемы, которая включает отбор первичных единиц выборки (округов), сегментов домохозяйств в округах и, наконец, выборку лиц из выбранных домохозяйств.План выборки включает избыточную выборку для получения надежных оценок показателей здоровья и питания для подгрупп населения. В 1999 году NHANES превратился в непрерывное исследование, проводимое на постоянной основе. Ежегодный сбор данных основан на репрезентативной выборке, охватывающей все возрасты гражданского, неинституционализированного населения. Файлы данных для общего пользования выпускаются с двухлетним циклом.
Веса выборки, которые учитывают дифференциальные вероятности выбора, неполучения ответов и неполного охвата, были включены в процесс оценки.Стандартные ошибки процентных значений были оценены с использованием линеаризации ряда Тейлора, метода, который включает веса выборки и дизайн выборки. Оценки распространенности были скорректированы по возрасту с учетом стандартного населения США 2000 года с использованием следующих возрастных групп: 50–59, 60–69, 70–79 и в возрасте 80 лет и старше. Различия между группами оценивали с использованием t-статистики при уровне значимости p <0,05. Тестирование тенденций проводилось с использованием уровня значимости p <0,05.Все представленные результаты имеют относительную стандартную ошибку менее 30%. Все указанные различия являются статистически значимыми, если не указано иное. Статистический анализ проводился с использованием SAS System for Windows (выпуск 9.2; SAS Institute Inc., Кэри, Северная Каролина) и SUDAAN (выпуск 10.0; Research Triangle Institute, Research Triangle Park, Северная Каролина).
Об авторах
Энн С. Лукер и Лори Г. Борруд работают в Национальном центре статистики здравоохранения при Центрах по контролю и профилактике заболеваний, в отделе обследований по вопросам здоровья и питания.Бесс Доусон-Хьюз работает в Центре питания Министерства сельского хозяйства США при Университете Тафтса. Джон А. Шеперд работает с отделения радиологии Калифорнийского университета в Сан-Франциско. Николь С. Райт работает с кафедры эпидемиологии Университета Алабамы в Бирмингеме.
Список литературы
- Канис Дж. А., Макклоски Е. В., Йоханссон Х. и др. Справочный стандарт для описания остеопороза. Кость 42 (4) 67–75. 2008.
- Национальный фонд остеопороза.Руководство клинициста по профилактике и лечению остеопороза. Национальный фонд остеопороза, Вашингтон, округ Колумбия. 1–36. 2008.
- Баим С., Бинкли Н., Билезикян Дж. П., Кендлер Д. Л. и др. Официальные позиции Международного общества клинической денситометрии и резюме конференции ISCD по разработке позиции 2007 года. J Clin Densitom 11: 75–91. 2008.
- Looker AC, Wahner HW, Dunn WL, Calvo MS и др. Обновленные данные об уровне минеральных веществ в проксимальных отделах бедренной кости у взрослых в США.Osteoporos Int 8: 468–89. 1998.
- Келли Т.Дж. Справочные базы данных минеральной плотности костей для американских мужчин и женщин. J Bone Miner Res 5 (Suppl1): S249. 1990.
- Центры по контролю и профилактике заболеваний, Национальный центр статистики здравоохранения. 1999 г. — Текущее национальное обследование состояния здоровья и питания (NHANES). По состоянию на 12 марта 2012 г., 1990. .
Предлагаемая ссылка
Looker AC, Borrud LG, Dawson-Hughes B, Shepherd JA, Wright NC. Остеопороз или низкая костная масса шейки бедра или поясничного отдела позвоночника у пожилых людей: США, 2005–2008 гг.Краткий обзор данных NCHS № 93. Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения. 2012.
Информация об авторских правах
Все материалы, представленные в этом отчете, являются общественным достоянием и могут воспроизводиться или копироваться без разрешения; цитирование источника, однако, приветствуется.
Национальный центр статистики здравоохранения
Эдвард Дж. Сондик, доктор философии, Директор
Отдел статистики здравоохранения
Дженнифер Х. Маданс, доктор философии, Заместитель директора по наукеКлиффорд Л.Джонсон, M.S.P.H., Директор
Антеверсия бедренной кости | Johns Hopkins Medicine
Что такое антеверсия бедренной кости?
Бедренная кость — длинная кость, соединяющая тазобедренный сустав с коленным суставом. Антеверсия означает «наклон вперед». Антеверсия бедренной кости — это состояние, при котором шейка бедра наклонена вперед по отношению к остальной части бедра. Это заставляет ногу вращаться внутри, так что колено и ступня поворачиваются к средней линии тела.
Некоторая степень вращения бедренной кости всегда присутствует, когда дети растут. Это повод для беспокойства только в том случае, если он существенно отличается от средней ротации у детей того же возраста. Обычно дети рождаются с антеверсией бедренной кости 40 градусов. В подростковом возрасте она постепенно снижается до 10-15 градусов и в целом улучшается по мере дальнейшего роста.
Что вызывает антеверсию бедренной кости?
Антеверсия бедренной кости формируется при развитии плода в утробе матери.Обычно он поражает обе ноги и чаще встречается у девочек. Точный механизм бедренной антеверсии неизвестен. Считается, что это связано с генетическими факторами и положением плода в матке.
Каковы признаки и симптомы антеверсии бедренной кости?
Антеверсия бедренной кости обычно наиболее заметна у детей в возрасте от 4 до 6 лет. Вы можете заметить, что ваш ребенок ходит с повернутыми внутрь пальцами ног. Это также может сделать ноги искривленными. Дети с антеверсией бедренной кости могут спотыкаться и падать чаще, чем их сверстники, но это состояние редко бывает болезненным.
Диагностика антеверсии бедренной кости
Антеверсия бедренной кости диагностируется путем наблюдения и обследования. Специалист будет наблюдать за вашим ребенком, чтобы увидеть, поворачиваются ли пальцы ног и / или коленные чашечки внутрь во время ходьбы. Физический осмотр обычно проводится, когда ребенок лежит. Это положение помогает определить степень внутреннего вращения бедренной кости.
Лечение антеверсии бедренной кости
Антеверсия бедренной кости обычно улучшается по мере роста ребенка. Если степень вращения находится в пределах нормы, лечение не требуется.
При антеверсии бедренной кости хирургическое вмешательство требуется редко. Может быть рекомендован детям старшего возраста (от 8 лет и старше). И антеверсия должна быть достаточно серьезной, чтобы нарушать ходьбу, бег или другие функции. Операция называется деротационной остеотомией бедра. Остеотомия означает, что хирург разрезает кость, в данном случае бедренную кость. Затем бедро поворачивается и фиксируется в более анатомически естественном положении.
Как будет жить ребенок с антеверсией бедренной кости в долгосрочной перспективе?
Антеверсия обычно исправляется к раннему подростковому возрасту.Исследования показывают, что у этих детей нет повышенного риска артрита тазобедренного или коленного сустава или спортивных проблем в более позднем возрасте.


 Люди с
этой травмой полностью беспомощны – травмированный сустав нельзя сгибать и разгибать.
Люди с
этой травмой полностью беспомощны – травмированный сустав нельзя сгибать и разгибать.
 ). Занятия спортом также сюда относятся, поэтому пожилым людям рекомендуется тренироваться под наблюдением специалистов.
). Занятия спортом также сюда относятся, поэтому пожилым людям рекомендуется тренироваться под наблюдением специалистов.