Сосудистая деменция википедия: HTTP 429 — too many requests, слишком много запросов
Винпоцетин — описание вещества, фармакология, применение, противопоказания, формула
Содержание
- Структурная формула
- Русское название
- Английское название
- Латинское название вещества Винпоцетин
- Химическое название
- Брутто формула
- Фармакологическая группа вещества Винпоцетин
- Нозологическая классификация
- Код CAS
- Фармакологическое действие
- Характеристика
- Фармакология
- Применение вещества Винпоцетин
- Противопоказания
- Применение при беременности и кормлении грудью
- Побочные действия вещества Винпоцетин
- Взаимодействие
- Передозировка
- Способ применения и дозы
- Меры предосторожности
- Особые указания
- Торговые названия с действующим веществом Винпоцетин
Структурная формула
Русское название
Винпоцетин
Английское название
Vinpocetine
Латинское название вещества Винпоцетин
Vinpocetinum (род. Vinpocetini)
Vinpocetini)
Химическое название
Этил-(3альфа,16альфа)-эбурнаменин-14-карбоксилат
Брутто формула
C22H26N2O2
Фармакологическая группа вещества Винпоцетин
Корректоры нарушений мозгового кровообращения
Нозологическая классификация
Список кодов МКБ-10
- H83.2 Лабиринтная дисфункция
- H81.9 Нарушение вестибулярной функции неуточненное
- I63 Инфаркт мозга
- G46 Сосудистые мозговые синдромы при цереброваскулярных болезнях
- G45 Преходящие транзиторные церебральные ишемические приступы [атаки] и родственные синдромы
- F07.
 2 Постконтузионный синдром
2 Постконтузионный синдром - I69 Последствия цереброваскулярных болезней
- F79 Умственная отсталость неуточненная
- G93.4 Энцефалопатия неуточненная
- H83.
 9 Болезнь внутреннего уха неуточненная
9 Болезнь внутреннего уха неуточненная - h44 Окклюзии сосудов сетчатки
- h45.3 Дегенерация макулы и заднего полюса
- F04 Органический амнестический синдром, не вызванный алкоголем или другими психоактивными веществами
- h50 Глаукома
- H93.
 1 Шум в ушах (субъективный)
1 Шум в ушах (субъективный) - H91 Другая потеря слуха
- H81.4 Головокружение центрального происхождения
- H81.0 Болезнь Меньера
- h44.
 0 Преходящая ретинальная артериальная окклюзия
0 Преходящая ретинальная артериальная окклюзия - F03 Деменция неуточненная
- I61 Внутримозговое кровоизлияние
- S06 Внутричерепная травма
- I67.
 9 Цереброваскулярная болезнь неуточненная
9 Цереброваскулярная болезнь неуточненная - G45.0 Синдром вертебробазилярной артериальной системы
- R51 Головная боль
- I74 Эмболия и тромбоз артерий
- T90.
 5 Последствия внутричерепной травмы
5 Последствия внутричерепной травмы - R46.4 Заторможенность и замедленная реакция
- F01 Сосудистая деменция
- H93.3 Болезни слухового нерва
- R41.
 3.0* Снижение памяти
3.0* Снижение памяти - h44.8 Другие ретинальные сосудистые окклюзии
Код CAS
42971-09-5
Фармакологическое действие
Фармакологическое действие — антиагрегационное, антигипоксическое, сосудорасширяющее, улучшающее мозговое кровообращение.
Характеристика
Белый кристаллический порошок, практически нерастворим в воде, растворим в спирте.
Фармакология
Расслабляет гладкую мускулатуру сосудов головного мозга, усиливает кровоснабжение ишемизированных участков. Ингибирует Ca2+-кальмодулинзависимую цГМФ-фосфодиэстеразу, повышает содержание катехоламинов (дофамина и норадреналина), активность аденилатциклазы и содержание цГМФ и цАМФ в тканях мозга. Снижает функциональную активность клеточных трансмембранных натриевых и кальциевых каналов, рецепторов NMDA и AMPA. Облегчает транспорт кислорода и энергетических субстратов к тканям. Усиливает поглощение и обмен глюкозы, переключает метаболизм на аэробное направление, улучшает переносимость гипоксии клетками головного мозга. Оказывает антиоксидантное действие, увеличивает деформируемость эритроцитов и тормозит агрегацию тромбоцитов, следствием чего является уменьшение вязкости крови. Обладает нейропротекторной активностью. Незначительно понижает системное АД.
Ингибирует Ca2+-кальмодулинзависимую цГМФ-фосфодиэстеразу, повышает содержание катехоламинов (дофамина и норадреналина), активность аденилатциклазы и содержание цГМФ и цАМФ в тканях мозга. Снижает функциональную активность клеточных трансмембранных натриевых и кальциевых каналов, рецепторов NMDA и AMPA. Облегчает транспорт кислорода и энергетических субстратов к тканям. Усиливает поглощение и обмен глюкозы, переключает метаболизм на аэробное направление, улучшает переносимость гипоксии клетками головного мозга. Оказывает антиоксидантное действие, увеличивает деформируемость эритроцитов и тормозит агрегацию тромбоцитов, следствием чего является уменьшение вязкости крови. Обладает нейропротекторной активностью. Незначительно понижает системное АД.
Быстро и полностью абсорбируется из ЖКТ. Биодоступность — 50–70%. Связывается с белками плазмы на 66%. max»>Cmax достигается через 1 ч. Терапевтическая концентрация в плазме — 10–20 нг/мл. При парентеральном введении объем распределения достигает 5,3 л/кг. Проходит через плаценту и проникает в грудное молоко. Подвергается биотрансформации в печени до аповинкаминовой кислоты, гидроксивинпоцетина, гидроксиаповинкаминовой кислоты, дигидрокси-винпоцетин-глицината. Главный метаболит — аповинкаминовая кислота — обладает некоторой фармакологической активностью. Винпоцетин выводится с мочой в неизмененном виде (незначительно) и в виде метаболитов. T1/2 — 4,8–5 ч.
Проходит через плаценту и проникает в грудное молоко. Подвергается биотрансформации в печени до аповинкаминовой кислоты, гидроксивинпоцетина, гидроксиаповинкаминовой кислоты, дигидрокси-винпоцетин-глицината. Главный метаболит — аповинкаминовая кислота — обладает некоторой фармакологической активностью. Винпоцетин выводится с мочой в неизмененном виде (незначительно) и в виде метаболитов. T1/2 — 4,8–5 ч.
Применение вещества Винпоцетин
Нарушение мозгового кровообращения (в т.ч. инсульт, вертебро-базилярная недостаточность, мозговая травма, атеросклеротические изменения сосудов головного мозга, сосудистая деменция, гипертоническая и посттравматическая энцефалопатия), перемежающаяся недостаточность и спазм сосудов головного мозга; частичная окклюзия артерий, головная боль, головокружение (в т.ч. лабиринтного происхождения), нарушение памяти, двигательные расстройства, в т.ч. апраксия, афазия, артериолосклеротические и ангиоспастические изменения сетчатки и сосудистой оболочки глаза, артериальные и венозные тромбозы сосудов глаза, дегенеративные изменения желтого пятна, вторичная глаукома вследствие обтурации сосудов; возрастные, сосудистые или токсические (медикаментозные) нарушения слуха, болезнь Меньера, кохлеовестибулярный неврит, шум в ушах; вазовегетативные проявления климактерического синдрома (в сочетании с гормонотерапией).
Противопоказания
Гиперчувствительность, тяжелые формы ИБС и аритмий, первые дни после церебрального геморрагического инсульта, повышенное внутричерепное давление; беременность, кормление грудью.
Применение при беременности и кормлении грудью
Противопоказано при беременности.
Категория действия на плод по FDA — не определена.
На время лечения следует прекратить грудное вскармливание.
Побочные действия вещества Винпоцетин
Со стороны нервной системы и органов чувств: головокружение, головная боль, бессонница, сонливость, слабость.
Со стороны сердечно-сосудистой системы и крови (кроветворение, гемостаз): замедление внутрижелудочковой проводимости; депрессия сегмента ST и удлинение интервала QT, гипотензия, тахикардия, экстрасистолия, покраснение кожи, тромбофлебит в месте введения.
Со стороны органов ЖКТ: сухость во рту, тошнота, изжога.
Со стороны кожных покровов: потливость.
Прочие: аллергические реакции.
Взаимодействие
Повышает риск геморрагических осложнений на фоне гепаринотерапии. Усиливает действие гипотензивных средств.
Передозировка
Лечение: промывание желудка, назначение активированного угля, симптоматическая терапия.
Способ применения и дозы
Внутрь, после еды, по 5–10 мг 3 раза в сутки. Поддерживающая доза — по 5 мг 3 раза в сутки. Курс лечения в течение 2 мес.
В/в капельно, медленно (максимальная скорость инфузии — 80 капель/мин), по 10–20 мг в 500–1000 мл изотонического раствора натрия хлорида. При необходимости в течение 3–4 дней дозу увеличивают до максимальной — 1 мг/кг/сут. Курс лечения — 10–14 дней. Затем переходят на прием препарата внутрь (по 10 мг 3 раза в сутки) с постепенным уменьшением дозы перед отменой.
Меры предосторожности
Не рекомендуется назначать при лабильном АД и низком сосудистом тонусе.
С осторожностью назначают больным, принимающим гипотензивные препараты или лекарства, увеличивающие интервал QT, а также пациентам с плохой переносимостью алкалоидов Барвинка малого (Vinca minor) и страдающим печеночной недостаточностью.
Не допускается п/к, в/м и струйное в/в введение.
Не следует применять во время работы водителям транспортных средств и людям, профессия которых связана с повышенной концентрацией внимания.
Особые указания
При парентеральном введении больным сахарным диабетом необходим контроль содержания глюкозы в крови (в растворе содержится сорбит). При наличии синдрома удлиненного интервала QT или при одновременном применении препаратов, провоцирующих удлинение интервала QT, необходим контроль ЭКГ.
При геморрагическом инсульте парентеральное применение препарата допустимо только после исчезновения острых явлений (через 5–7 дней).
Нет достаточного числа наблюдений по применению препарата в детской практике.
Торговые названия с действующим веществом Винпоцетин
Сбросить фильтры
Лек. форма Все лек. формы концентрат для приготовления раствора для инфузий раствор для внутривенного введения раствор для инъекций субстанция субстанция-порошок таблетки таблетки, диспергируемые в полости рта таблетки, покрытые оболочкой таблетки, покрытые пленочной оболочкой
Дозировка
Все дозировки 0. 005 г 0.5% 10 мг 5 мг 5 мг/мл Без дозировки
005 г 0.5% 10 мг 5 мг 5 мг/мл Без дозировки
Производитель
Все производители АКРИХИН АО АЛСИ Фарма АО АЛСИ Фарма ЗАО Акрихин ОАО Алиум АО Алхем Интернешнл Лимитед Биоком ЗАО Биосинтез ОАО Биосинтез ПАО Биохимик АО Биохимик ОАО Биохимик ПАО Борисовский завод медицинских препаратов ОАО (ОАО «БЗМП») Брынцалов-А АО Брынцалов-А ЗАО Брынцалов-А ПАО Валента Фармацевтика АО (АО «Валента Фарм») Валента Фармацевтика ОАО Велфарм ООО Верофарм ОАО Гедеон Рихтер Деко компания Изварино Фарма ООО Ирбитский химико-фармацевтический завод ОАО Канонфарма продакшн ЗАО Керн Фарма С.Л. Кировская Фармацевтическая Компания ООО Ковекс А.О. Лекфарм СООО Линнеа С.А. М.Дж.Биофарм Пвт. Лтд МАКИЗ-ФАРМА ЗАО МАКИЗ-ФАРМА ООО Мосхимфармпрепараты им. Н.А. Семашко Новосибхимфарм АО Новосибхимфарм ОАО Обновление ПФК АО Обновление ПФК ЗАО Оболенское — фармацевтическое предприятие АО Оболенское — фармацевтическое предприятие ЗАО Озон ООО Радуга Продакшн ЗАО Северная звезда НАО Синтез ОАО Уралбиофарм ОАО Фармпроект АО Фармпроект ЗАО Чэдом Фармасьютикал Ко. , Лтд. Шрея Лайф Саенсиз Пвт. Лтд. Эллара МЦ ООО Эллара ООО
, Лтд. Шрея Лайф Саенсиз Пвт. Лтд. Эллара МЦ ООО Эллара ООО
Лейкоареоз (гиперинтенсивность белого вещества) — Неврология — LiveJournal
[читать] (или скачать)
статью в формате PDF
Обратите внимание: Международным экспертным комитетом по разработке критериев и стандартов визуализации Болезни Малых Сосудов [БМС] (STRIVE [STandards for ReportIng Vascular changes on nEuroimaging]) рекомендован [2013 год] термин «гиперинтенсивность белого вещества вероятно сосудистого происхождения» вместо ранее используемого «лейкоареоз».
Впервые изменения перивентрикулярного белого вещества головного мозга, обнаруживаемые при компьютерной томографии (КТ) и получившие название «лейкоареоз», были описаны V.C. Hachinski и соавт. (1987). Подобные изменения белого вещества выглядят на МРТ как зоны патологического сигнала, поскольку она обладает большей чувствительностью к изменениям мягких тканей, чем КТ. Измененный сигнал преобладает в перивентрикулярных и глубоких отделах белого вещества, поэтому обычно его называют «очаговое поражение белого вещества». Эти зоны гиперинтенсивны на Т2-взвешенных изображениях (Т2- ВИ) и в режиме инверсии-восстановления с редукцией сигнала от свободной жидкости (Fluid attenuation inversion recovery — FLAIR) при МРТ, поэтому их принято называть «гиперинтенсивность белого вещества».
Измененный сигнал преобладает в перивентрикулярных и глубоких отделах белого вещества, поэтому обычно его называют «очаговое поражение белого вещества». Эти зоны гиперинтенсивны на Т2-взвешенных изображениях (Т2- ВИ) и в режиме инверсии-восстановления с редукцией сигнала от свободной жидкости (Fluid attenuation inversion recovery — FLAIR) при МРТ, поэтому их принято называть «гиперинтенсивность белого вещества».
Лейкоареоз (или «перивентрикулярное свечение») – это диффузное двустороннее изменение белого вещества полушарий головного мозга в виде снижения его плотности, чаще всего вокруг боковых желудочков (особенно их передних рогов — «шапочки» или «уши Микки-Мауса»), или [реже] субкортикально, которое [изменение белого вещества полушарий] выявляется при проведении нейровизуализации: компьютерной томографии [КТ] или магнитно-резонансной томографии [МРТ]) и, как правило, связанное с ОНМК (т.е. инсультом) и его факторами риска: возрастом, артериальной гипертензией, кардиальной патологией и сахарным диабетом.
 Следует заметить, что лейкоареоз нередко рассматривается как вариант «незавершенного» инсульта, обширного по своей распространенности и связанного с артериальной гипертензией. У больных с лейкоареозом в 4 раза чаще имеется указание на перенесенное ОНМК, чем у больных без лейкоареоза.
Следует заметить, что лейкоареоз нередко рассматривается как вариант «незавершенного» инсульта, обширного по своей распространенности и связанного с артериальной гипертензией. У больных с лейкоареозом в 4 раза чаще имеется указание на перенесенное ОНМК, чем у больных без лейкоареоза.Таким образом, выделяют [1] перивентрикулярный лейкоареоз, имеющий вид «шапочек», расположенных вокруг переднего или заднего полюсов боковых желудочков, либо равномерной или неравномерной полосы, окружающей их по периметру, и [2] лейкоареоз субкортикальный, представляющий собой множественные рассеянные или сливающиеся очажки в глубинных отделах больших полушарий, включая семиовальный центр.
Лейкоареоз может выявляться у здоровых лиц [как правило] пожилого возраста и у больных с когнитивными и поведенческими расстройствами. Небольшой по размерам лейкоареоз может наблюдаться при болезни Альцгеймера, у пожилых людей без выраженных когнитивных нарушений, при мультифокальной лейкоэнцефалопатии и лейкоэнцефалитах, ВИЧ-энцефалите, рассеянном склерозе, болезни Крейтцфельда–Якоба.
 Этот нейровизуализационный феномен чаще выявляется у пациентов с сосудистой деменцией, чем при других типах деменции и при нормальном старении. Лейкоареоз облигатное проявление (так сказать, патогномоничный признак) гипертонической энцефалопатии (то есть, гипертензивной ангиопатии).
Этот нейровизуализационный феномен чаще выявляется у пациентов с сосудистой деменцией, чем при других типах деменции и при нормальном старении. Лейкоареоз облигатное проявление (так сказать, патогномоничный признак) гипертонической энцефалопатии (то есть, гипертензивной ангиопатии).Феномен (морфологический субстрат) лейкоареоза связан с диффузным изменением ткани белого вещества головного мозга, которое включает деструкцию волокон белого вещества с утратой миелина (демиелинизация), очаги неполного некроза — «неполные» инфаркты (с частичной или полной демиелинизацией и избирательной утратой клеточных элементов или аксонов, но без чётко отграниченной зоны некроза), персистирующей отек ткани мозга, расширение внеклеточных пространств, образование кист, ангиоэктазии, расширение околососудистых пространств, что [выше перечисленное] приводит к спонгиозу. Таким образом, при лейкоареозе диффузные изменения часто сочетаются с очаговыми изменениями в белом веществе – лакунарными инфарктами [►].

Генез изменений, приводящих к лейкоареозу, носит гетерогенный характер. Перивентрикулярные изменения белого вещества, особенно около передних рогов боковых желудочков, являются вторичными вследствие нарушения эпендимы и накопления жидкости в ткани мозга. Мелкие точечные очаги на МРТ связаны с расширением периваскулярных пространств. Возникновение крупных очагов обусловлено инфарктами или лакунами вследствие поражения перфорирующих артерий (которые находятся в зонах смежного кровообращения между центрифугальными и центрипетальными веточками артерий). При этом очаги локализуются в зонах конечного кровообращения перфорирующих артерий (диаметром в 100 — 300 мкм) и артерий микроциркуляторного русла, которые не имеют коллатерального кровообращения. Эти зоны крайне уязвимы в условиях нестабильного кровотока, например, при постуральных нагрузках или во время сна, при артериальной гипертензии или гипотензии. Сначала эти изменения развиваются перивентрикулярно у передних рогов боковых желудочков, распространяясь далее по боковым отделам желудочков симметрично в обоих полушариях мозга.
 Также важным патогенетическим механизмом, приводящим к поражению вещества головного мозга, является эндотелиальная дисфункция.
Также важным патогенетическим механизмом, приводящим к поражению вещества головного мозга, является эндотелиальная дисфункция.Запомните! В норме плотность капилляров в белом веществе полушарий головного мозга существенно ниже, чем в сером веществе. К тому же перивентрикулярные отделы [белого вещества] находятся в зонах смежного кровообращения между центрифугальными и центрипетальными веточками артерий (и крайне уязвимы в условиях нестабильного кровотока). Это объясняет тот факт, что объемный кровоток в белом веществе примерно в 5 раз меньше, чем в сером веществе. Поэтому аксоны нейронов, располагающиеся в белом веществе, более уязвимы к ишемии (плотность капилляров в среднем на 20% меньше в области лейкоареоза, чем в неизмененном белом веществе). Кроме того, необходимо учитывать и отличия в выраженности метаболических процессов, что также отчасти объясняет повышенную чувствительность белого вещества к ишемии. Степень атеросклеротических изменений интракраниальных сосудов, включая пенетрирующие артерии, в значительной степени зависит от того, имеется или нет повышенное системное АД.
 Так, у лиц с длительно существующей АГ в 2 раза выше риск возникновения выраженных изменений белого вещества по сравнению с пациентами, у которых АГ возникла недавно. Неблагоприятное значение имеют и другие факторы — сердечная недостаточность, метаболические расстройства, дыхательная гипоксия.
Так, у лиц с длительно существующей АГ в 2 раза выше риск возникновения выраженных изменений белого вещества по сравнению с пациентами, у которых АГ возникла недавно. Неблагоприятное значение имеют и другие факторы — сердечная недостаточность, метаболические расстройства, дыхательная гипоксия.На компьютерных томограммах лейкоареоз представляет собой гиподенсивные зоны, выраженность этих изменений, так же как и выраженность расширения желудочковой системы, коррелирует с тяжестью клинических расстройств. По данным КТ лейкоареоз визуализируется более чем у 90% больных с сосудистой деменций. МРТ, особенно проведенная в Т2-режиме, является более чувствительным методом выявления диффузных и очаговых изменений головного мозга по сравнению с КТ. Лейкоареоз выявляется по данным МРТ практически у всех больных с сосудистой деменцией.
Таким образом, лучшей методикой выявления лакунарных инфарктов и лейкоареоза является МРТ в режиме Т2-ВИ (особенно в варианте последовательности с подавлением сигнала от ликвора – FLAIR).
 В последние годы широкое распространение получила также последовательность в режиме подчеркивания магнитной восприимчивости (Т2-ВИ со звездочкой – Т2* [ВИ — взвешенное изображение]). С помощью этой последовательности у части больных можно видеть множественные гипоинтенсивные очаги, преимущественно локализующиеся в базальных ганглиях и таламусе, лучистом венце, стволе мозга, мозжечке.
В последние годы широкое распространение получила также последовательность в режиме подчеркивания магнитной восприимчивости (Т2-ВИ со звездочкой – Т2* [ВИ — взвешенное изображение]). С помощью этой последовательности у части больных можно видеть множественные гипоинтенсивные очаги, преимущественно локализующиеся в базальных ганглиях и таламусе, лучистом венце, стволе мозга, мозжечке.Запомните! Лейкоареоз в отличие от церебральных инфарктов представляет собой неспецифическое изменение плотности перивентрикулярного белого вещества, которое отмечается не только при дисциркуляторной энцефалопатии [►] (хронической ишемии мозга), но и при (как было указано выше) демиелинизирующих, дегенеративных и дисметаболических поражениях головного мозга. Поэтому при отсутствии инфарктов мозга лейкоареоз не является надежным доказательством сосудистой природы патологического процесса.
Следует подчеркнуть, что лейкоареоз может визуализироваться не только при дисциркуляторной энцефалопатии и сосудистой деменции, но и при деменциях несосудистого генеза, а также при нормальном старении [►].
 Лейкоареоз выявляется у 30% пациентов с болезнью Альцгеймера и у 10 — 90% клинически здоровых пожилых. Наличие лейкоареоза у клинически здоровых лиц связано с увеличением возраста и наличием сосудистых факторов риска.
Лейкоареоз выявляется у 30% пациентов с болезнью Альцгеймера и у 10 — 90% клинически здоровых пожилых. Наличие лейкоареоза у клинически здоровых лиц связано с увеличением возраста и наличием сосудистых факторов риска.Дифференциально-диагностическое значение имеет то, что при сосудистой патологии выраженность лейкоареоза более значительна, он может локализоваться как в перивентрикулярных, так и в субкортикальных отделах. Как упоминалось выше, лейкоареоз чаще визуализируется с помощью МРТ, чем КТ, однако выявленные при КТ изменения более специфичны для сосудистого процесса. Важным представляется то, что далеко не всегда выявляемые при КТ и МРТ-исследованиях изменения мозговой ткани сопровождаются клиническими проявлениями. Это ставит под сомнение их изолированную диагностическую значимость и требует совместного анализа с клинической картиной данными инструментального исследования сердечно-сосудистой системы.
Клиническое значение лейкоареоза. Лейкоареоз длительное время может протекать бессимптомно, но при его прогрес-сировании (накоплении) развивается феномен корково-подкоркового разобщения, то есть разобщение коры головного мозга и базальных ганглиев — нарушение кортико-стриатопаллидо-таламических связей (в белом веществе локализуются проводящие нервные волокна), что приводит к интеллектуально-мнестическим (когнитивнм), эмоциональным (чаще — депрессия) и двигательным нарушениям, и в конечном итоге развиваются сосудистая деменция, нарушения ходьбы, тонуса мышц и постуральной функции.
 Замечено, что у пациентов с инсультом, у которых выявляется выраженный лейкоареоз, выше риск возникновения в последующем постинсультной деменции (для возникновения постинсультной деменции более важным является не наличие лейкоареоза, а его выраженность). В ряде исследований выявлена связь между тяжестью и/или локализацией нейровизуализационных изменений и выраженностью когнитивных нарушений. Так, показано, что умеренное когнитивное расстройство возникает, когда распространенность лейкоареоза превышает как минимум 10% белого вещества полушарий, а деменция — если распространенность лейкоареоза превысит 1/4 объема белого вещества полушарий. Отмечена также связь между распространенностью лейкоареоза, особенно в передних отделах мозга, локализацией лакунарных очагов в чечевицеобразном ядре и выраженностью нарушений ходьбы и равновесия. Лейкоареоз является характерным нейро-визуализационным проявлением болезни Бинсвангера [►]. Сочетание лейкоареоза с сахарным диабетом и высоким гематокритом — существенный фактор риска усугубления и дальнейшего развития цереброваскуярной патологии.
Замечено, что у пациентов с инсультом, у которых выявляется выраженный лейкоареоз, выше риск возникновения в последующем постинсультной деменции (для возникновения постинсультной деменции более важным является не наличие лейкоареоза, а его выраженность). В ряде исследований выявлена связь между тяжестью и/или локализацией нейровизуализационных изменений и выраженностью когнитивных нарушений. Так, показано, что умеренное когнитивное расстройство возникает, когда распространенность лейкоареоза превышает как минимум 10% белого вещества полушарий, а деменция — если распространенность лейкоареоза превысит 1/4 объема белого вещества полушарий. Отмечена также связь между распространенностью лейкоареоза, особенно в передних отделах мозга, локализацией лакунарных очагов в чечевицеобразном ядре и выраженностью нарушений ходьбы и равновесия. Лейкоареоз является характерным нейро-визуализационным проявлением болезни Бинсвангера [►]. Сочетание лейкоареоза с сахарным диабетом и высоким гематокритом — существенный фактор риска усугубления и дальнейшего развития цереброваскуярной патологии.
Запомните! Лейкоареоз может выявлятьсяпри различных поражениях головного мозга. Он может визуализироваться при дисциркуляторной энцефалопатии, при деменциях несосудистого и сосудистого генеза, а также при нормальном старении. Обнаруживается он при нейродегенеративных и демиелинизирующих заболеваниях, лучевом поражении мозга, болезни Альцгеймера, травматических поражениях мозга, поражении головного мозга при СПИДе, метаболических и метастатических поражениях мозга, энцефалитах, прогрессирующей мультифокальной лейкоэнцефалопатии, нормотензивной гидроцефалии, окклюзии или стенозе обеих внутренних сонных артерий, болезни Крейтцфельдта-Якоба и др. Он может выявляться у практически здоровых людей пожилого возраста (в 7 — 35% случаев при КТ и в 22 — 96% — при МРТ).
Следует помнить, что несмотря на существующую корреляцию между степенью выраженности (распространенности) лейкоареоза и расширения желудочковой системы с тяжестью клинических нарушений, полное соотношение (соответствие) между выраженностью нейровизуализационной картины и клинической картины [при лейкоареозе] наблюдается не всегда.

читайте также:
статью «Патология белого вещества при дисциркуляторной энцефалопатии: диагностические и терапевтические аспекты» О.С. Левин, Российская медицинская академия последипломного образования, Москва (журнал «Трудный пациент» декабрь, 2011) [читать];
статью «Роль лейкоареоза в развитии цереброваскулярных заболеваний» Е.М. Захарова, к.м.н., зав. кабинетом МРТ, Областная клиническая больница им. Н.А. Семашко, Н. Новгород (журнал «Современные технологии в медицине» №1, 2010 ) [читать];
статью «Когнитивные нарушения при поражении мелких церебральных сосудов» И.В.Дамулин, Кафедра нервных болезней и нейрохирургии ГБОУ ВПО Первый МГМУ им. И.М.Сеченова Минздрава России (журнал «Consilium Medicum» №9, 2014) [читать]
читайте также пост: Болезнь мелких сосудов (БМС) (на laesus-de-liro.livejournal.com) [читать]
© Laesus De Liro
Сосудистая деменция | Психология Вики
в:
Страницы с неработающими ссылками на файлы, Статьи, требующие дополнительных ссылок, с декабря 2007 г. , Когнитивные расстройства,
, Когнитивные расстройства,
а также еще 5
Посмотреть источник Оценка |
Биопсихология |
Сравнительный |
Познавательный |
Развивающие |
Язык |
Индивидуальные различия |
Личность |
Философия |
Социальные |
Методы |
Статистика |
Клинический |
Образовательные |
промышленный |
Профессиональные товары |
Мировая психология |
Клинический: Подходы · Групповая терапия · Методы · Типы проблем · Области специализации · Таксономии · Терапевтические проблемы · Способы доставки · Проект перевода модели · Личный опыт ·
Мультиинфарктная деменция , также известная как сосудистая деменция , является второй наиболее распространенной формой деменции после болезни Альцгеймера (БА) у пожилых людей. [1] Термин относится к группе синдромов, вызванных различными механизмами, приводящих к поражению сосудов головного мозга. Раннее выявление и точная диагностика важны, поскольку сосудистую деменцию можно хотя бы частично предотвратить.
Основными подтипами этого заболевания, описанными на данный момент, являются: легкие когнитивные нарушения, мультиинфарктная деменция, сосудистая деменция вследствие стратегического одиночного инфаркта (поражающего таламус, переднюю мозговую артерию, теменные доли или поясную извилину), сосудистая деменция из-за геморрагических поражений, заболевание мелких сосудов (которое включает сосудистую деменцию из-за лакунарных поражений и болезнь Бинсвангера) и смешанная болезнь Альцгеймера и сосудистая деменция.
Сосудистые поражения могут быть результатом диффузного цереброваскулярного заболевания или очагового поражения (или их сочетания, что наблюдается в большинстве случаев). Смешанная деменция диагностируется, когда у пациентов имеются признаки атопического дерматита и цереброваскулярных заболеваний либо клинически, либо на основании нейровизуализационных признаков ишемических поражений. Фактически сосудистая деменция и болезнь Альцгеймера часто сосуществуют, особенно у пожилых пациентов с деменцией.
стрелки: лакунарные инфаркты
Содержание
- 1 Эпидемиология
- 2 Смертность/заболеваемость
- 3 Клиническая картина
- 4 Диагностика
- 5 Этиология
- 6 Расследований
- 7 Лечение
- 8 Каталожные номера
- 9 См. также
- 10 Внешние ссылки
Эпидемиология
Сосудистая деменция является второй наиболее распространенной причиной деменции у пожилых людей в Соединенных Штатах и Европе, но является наиболее распространенной формой в некоторых частях Азии. Распространенность болезни составляет 1,5% в западных странах и примерно 2,2% в Японии. На его долю приходится 50% всех деменций в Японии, от 20% до 40% в Европе и 15% в Латинской Америке. Заболеваемость деменцией составляет 9раз выше у пациентов, перенесших инсульт, чем в контроле. У 25% пациентов с инсультом впервые развивается деменция в течение 1 года после инсульта. Относительный риск возникновения деменции составляет 5,5% в течение 4 лет после инсульта.
Распространенность сосудистой деменции выше у мужчин, чем у женщин, и увеличивается с возрастом.
Смертность/заболеваемость
Пятилетняя выживаемость составляет 39% для пациентов с сосудистой деменцией по сравнению с 75% для контрольной группы того же возраста. Сосудистая деменция связана с более высокой смертностью, чем болезнь Альцгеймера, предположительно из-за избытка сердечно-сосудистых факторов риска.
Клиническая картина
Пациенты, страдающие сосудистой деменцией, проявляют острое или подострое когнитивное расстройство после острого нарушения мозгового кровообращения. После начала типично ступенчатое прогрессирование. Однако ступенчатое прогрессирование может не наблюдаться при болезни мелких сосудов, болезни Бинсвангера или сосудистой деменции из-за небольших лакунарных инфарктов.
Пик заболеваемости болезнью мелких сосудов приходится на 4–7-е десятилетия жизни, и у 80 % в анамнезе имеется артериальная гипертензия. У пациентов развиваются прогрессирующие когнитивные, двигательные и поведенческие признаки и симптомы. У значительной части из них также развиваются аффективные симптомы. Эти изменения происходят в течение 5-10 лет. Если поражены лобные доли, что бывает часто, пациенты могут проявлять апатию или абулию. Это часто сопровождается проблемами с вниманием, ориентацией и недержанием мочи.
У значительной части из них также развиваются аффективные симптомы. Эти изменения происходят в течение 5-10 лет. Если поражены лобные доли, что бывает часто, пациенты могут проявлять апатию или абулию. Это часто сопровождается проблемами с вниманием, ориентацией и недержанием мочи.
Как уже говорилось, заболевание мелких сосудов и очаговые поражения часто перекрывают друг друга, поэтому эти две модели могут проявляться одновременно у одного и того же человека.
Редкие генетические нарушения, приводящие к поражению сосудов головного мозга, имеют другие формы проявления. Как правило, они проявляются в более раннем возрасте и имеют более агрессивное течение.
Диагностика
Для диагностики сосудистой деменции можно использовать несколько конкретных диагностических критериев, [2] , включая критерии Диагностического и статистического руководства по психическим расстройствам, четвертое издание (DSM-IV), Международную классификацию болезней, критерии десятого издания , критерии Национального института неврологических расстройств и инсульта Международной ассоциации исследований и исследований в области неврологии (NINDS-AIREN), [3] критерии Центра диагностики и лечения болезни Альцгеймера и ишемическая шкала Хачинского. [4]
[4]
Могут наблюдаться латеральные признаки, такие как гемипарез, брадикинезия, гиперрефлексия, разгибательные подошвенные рефлексы, атаксия, псевдобульбарный паралич, затруднения походки и глотания.
С точки зрения когнитивного тестирования у пациентов отмечаются очаговые нарушения. У них, как правило, лучше свободное воспоминание и меньше вторжений в воспоминание по сравнению с пациентами с болезнью Альцгеймера. Поскольку заболевание мелких сосудов часто поражает лобные доли, апатия на ранних стадиях заболевания больше указывает на сосудистую деменцию, поскольку она обычно возникает на более поздних стадиях болезни Альцгеймера. Следовательно, пациенты с сосудистой деменцией хуже, чем их коллеги с болезнью Альцгеймера, выполняют задачи на лобные доли, такие как беглость речи. Они также склонны демонстрировать более настойчивое поведение. У них также может наблюдаться общее замедление способности к обработке данных, трудности с переключением наборов и нарушение абстрактного мышления. У более тяжелых пациентов или у пациентов со стратегическими инфарктами в зонах Вернике или Брока; могут присутствовать дизартрии, дисфазии и афазии.
У более тяжелых пациентов или у пациентов со стратегическими инфарктами в зонах Вернике или Брока; могут присутствовать дизартрии, дисфазии и афазии.
Этиология
Факторы риска сосудистой деменции включают гипертонию, курение, гиперхолестеринемию, сахарный диабет, сердечно-сосудистые и цереброваскулярные заболевания.
Обследования
Необходимо провести рекомендуемые исследования для выявления когнитивных нарушений, включая скрининговый анализ крови на деменцию, рентген грудной клетки, компьютерную томографию и ЭКГ. Скрининговый анализ крови, как правило, должен включать общий анализ крови, функциональные пробы печени, функциональные пробы щитовидной железы, липидный профиль, скорость оседания эритроцитов, С-реактивный белок, серологию сифилиса, уровень кальция в сыворотке, глюкозу натощак, мочевину и электролиты, витамин B-12, фолиевую кислоту. . У отдельных пациентов могут быть проведены серологические тесты на ВИЧ и аутоантитела.
Лечение
Целью лечения является предотвращение дальнейших цереброваскулярных поражений. Это включает введение антитромбоцитарных препаратов и контроль основных сосудистых факторов риска (гипертензия, гиперхолестеринемия, курение и сахарный диабет, и это лишь некоторые из них).
Это включает введение антитромбоцитарных препаратов и контроль основных сосудистых факторов риска (гипертензия, гиперхолестеринемия, курение и сахарный диабет, и это лишь некоторые из них).
Общее ведение деменции включает направление в общественные службы, вынесение суждений и принятие решений по юридическим и этическим вопросам (например, вождение, дееспособность, предварительные указания) и учет стресса лица, осуществляющего уход.
Ингибиторы холинэстеразы, такие как галантамин, показали свою эффективность в различных рандомизированных контролируемых исследованиях. Однако их использование еще не лицензировано для этого показания.
Поведенческие и аффективные симптомы особенно важны для этой группы пациентов и заслуживают особого внимания. Эти проблемы, если они развиваются, имеют тенденцию быть устойчивыми к обычному психофармакологическому лечению и во многих случаях приводят к госпитализации и помещению под постоянный уход. Агенты, которые могут быть полезны, включают антидепрессанты, нейролептики и стабилизаторы настроения.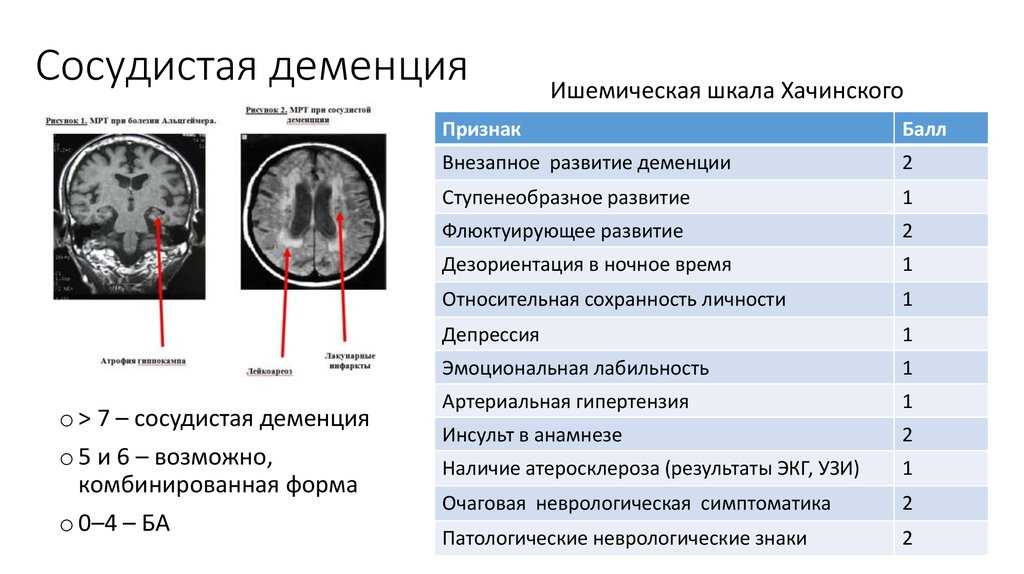 Электросудорожная терапия может быть показана в крайних случаях при отсутствии медицинских противопоказаний.
Электросудорожная терапия может быть показана в крайних случаях при отсутствии медицинских противопоказаний.
Каталожные номера
| Эта статья нуждается в дополнительных ссылках для проверки. Пожалуйста, помогите улучшить эту статью, добавив надежные ссылки. Неисходный материал может быть оспорен и удален. (декабрь 2007 г.) |
- ↑ Информационный бюллетень по мультиинфарктной деменции.
- ↑ Веттерлинг Т., Каниц Р.Д., Боргис К.Дж. (январь 1996 г.). Сравнение различных диагностических критериев сосудистой деменции (ADDTC, DSM-IV, ICD-10, NINDS-AIREN). Ход 27 (1): 30–6.
- ↑ Тан В., Чан С., Чиу Х., Унгвари Г., Вонг К., Квок Т., Мок В., Вонг К., Ричардс П., Ахуджа А. (2004). Влияние применения критериев вероятной сосудистой деменции NINDS-AIREN на клинические и радиологические характеристики когорты пациентов с инсультом и деменцией.
 Цереброваскулярная. Дис. 18 (2): 98–103.
Цереброваскулярная. Дис. 18 (2): 98–103. - ↑ Пантони Л., Инзитари Д. (1993). Ишемическая оценка Хачинского и диагностика сосудистой деменции: обзор. Итальянский журнал неврологических наук 14 (7): 539–46.
См. также
- Болезнь Бинсвангера
- Инсульт
- Цереброваскулярные расстройства
Внешние ссылки
- Справочная статья о сосудистой деменции
- J Bowler & V Hachinsky, Сосудистые когнитивные нарушения: предотвратимая деменция , Oxford University Press 2003, ISBN 0-19-263267-1.
- Информационный бюллетень о мультиинфарктной деменции на ninds.nih.gov
- Мультиинфарктная деменция на nmha.org
- Сосудистая деменция: симптомы, прогноз и поддержка на сайте helpguide.org
- Американская академия неврологии (21 декабря 2007 г.). Ходьба и умеренные физические нагрузки помогают предотвратить слабоумие .
 ScienceDaily. Получено 21 декабря 2007 г. с http://www.sciencedaily.com/releases/2007/12/071219202948.htm .
ScienceDaily. Получено 21 декабря 2007 г. с http://www.sciencedaily.com/releases/2007/12/071219202948.htm . - Профилактика сосудистой деменции на dementiaguide.com
- Что такое сосудистая деменция? Информационный бюллетень Общества Альцгеймера
| На этой странице используется лицензированный Creative Commons контент из Википедии (просмотр авторов). |
Контент сообщества доступен по лицензии CC-BY-SA, если не указано иное.
Болезнь Бинсвангера – NORD (Национальная организация редких заболеваний)
Болезнь Бинсвангера
NORD выражает благодарность Роджеру Дж. Элблу, доктору медицинских наук, профессору неврологии, директору Центра болезни Паркинсона и двигательных расстройств Медицинской школы Университета Южного Иллинойса , за помощь в подготовке этого отчета.
Synonyms of Binswanger Disease
- Binswanger encephalopathy
- multi-infarct dementia, Binswanger type
- subcortical arteriosclerotic encephalopathy, SAE
- subcortical dementia
- subcortical ischemic vascular disease
- vascular dementia, Binswanger type
Signs & Symptoms
Причины
Болезнь Бинсвангера вызывается атеросклерозом, тромбоэмболией и другими заболеваниями, которые закупоривают кровеносные сосуды, кровоснабжающие глубокие структуры головного мозга. Гипертония, курение, гиперхолестеринемия, болезни сердца и сахарный диабет являются факторами риска развития болезни Бинсвангера. Редкие наследственные заболевания, такие как CADASIL (церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией), также вызывают болезнь Бинсвангера. Таким образом, болезнь Бинсвангера на самом деле является клиническим синдромом сосудистой деменции с множественными причинами, а не конкретным заболеванием. Снижение кровотока в тканях головного мозга, по-видимому, вызывает вторичное воспаление, которое может стать целью лечения.
Гипертония, курение, гиперхолестеринемия, болезни сердца и сахарный диабет являются факторами риска развития болезни Бинсвангера. Редкие наследственные заболевания, такие как CADASIL (церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией), также вызывают болезнь Бинсвангера. Таким образом, болезнь Бинсвангера на самом деле является клиническим синдромом сосудистой деменции с множественными причинами, а не конкретным заболеванием. Снижение кровотока в тканях головного мозга, по-видимому, вызывает вторичное воспаление, которое может стать целью лечения.
Пораженные группы населения
Болезнь Бинсвангера поражает мужчин и женщин в равной степени и обычно встречается у лиц в возрасте 50 лет и старше.
Диагностика
Диагноз болезни Бинсвангера обычно основывается на тщательном клиническом обследовании, включая подробный анамнез, физикальное обследование и магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) головного мозга. МРТ и КТ выявляют дегенерацию нервных волокон (белого вещества) и множественные мелкие инсульты в глубоких структурах головного мозга.
МРТ и КТ выявляют дегенерацию нервных волокон (белого вещества) и множественные мелкие инсульты в глубоких структурах головного мозга.
Стандартная терапия
Лечение
Ишемическое поражение головного мозга при болезни Бинсвангера необратимо, поэтому лечение направлено на снижение факторов риска инсульта, тем самым замедляя прогрессирование заболевания. Лечение обычно включает использование антигипертензивных препаратов для контроля артериального давления, антитромбоцитарных препаратов (например, аспирин) или варфарина для уменьшения тромбоэмболии, статинов для уменьшения атеросклероза, отказа от курения и контроля диабета. Антидепрессанты полезны при лечении депрессии, связанной с болезнью Бинсвангера. Другое лечение является симптоматическим и поддерживающим.
Investigational Therapies
Информация о текущих клинических испытаниях размещена в Интернете на сайте www.clinicaltrials.gov. Все исследования, финансируемые правительством США, а некоторые из них поддерживаются частным сектором, публикуются на этом правительственном веб-сайте.
Для получения информации о клинических испытаниях, проводимых в Клиническом центре NIH в Бетесде, штат Мэриленд, обращайтесь в отдел набора пациентов NIH:
Бесплатный звонок: (800) 411-1222
Телетайп: (866) 411-1010
Электронная почта: [email защищено]
Некоторые текущие клинические испытания также размещены на следующей странице веб-сайта NORD:
https://rarediseases.org/for-patients-and-families/information-resources/news-patient-recruitment/ клинические испытания, спонсируемые частными источниками, контакт:
www.centerwatch.com
Для получения информации о клинических испытаниях, проведенных в Европе, контакт:
https://www.clinicaltrialsregister.eu/
Контакт для получения дополнительной информации о болезни Бинсвангера:
Rodger J. Elble, MD, PhD
Профессор неврологии
Директор Центра болезней Паркинсона и двигательных расстройств
Медицинский факультет Университета Южного Иллинойса
PO Box 19645
Springfield, IL 62794-9645
Телефон: (217) 545-7194
ФАКС: (217) 545-1903
электронная почта: [email protected]
Ссылки
ОБЗОРНЫЕ СТАТЬИ
Huisa BN, Rosenberg GA. Болезнь Бинсвангера: к согласованию диагноза и терапевтическому подходу. Эксперт преподобный Нейротер. 2014;14:1203-13.
Болезнь Бинсвангера: к согласованию диагноза и терапевтическому подходу. Эксперт преподобный Нейротер. 2014;14:1203-13.
Erkinjuntti T. Диагностика и лечение сосудистых когнитивных нарушений и деменции. Приложение J Neural Transm. 2002;63:91-101.
Erkinjuntti T. Подкорковая сосудистая деменция. Цереброваскулярная дис. 2002;13 Приложение 2:58-60.
Леб С. Болезнь Бинсвангера не является единичным заболеванием. Неврология наук. 2000;21:343-48.
Olsen CG, Classen ME. Старческое слабоумие по типу Бинсвангера. Ам семейный врач. 1998;58:2068-74.
Каплан ЛР. Болезнь Бинсвангера – новый взгляд. Неврология 1995;45:626-633.
ЖУРНАЛЬНЫЕ СТАТЬИ
Розенберг Г.А. Болезнь Бинсвангера: биомаркеры воспалительной формы сосудистых когнитивных нарушений и деменции. Дж. Нейрохим. 2018;144:634-43.
Дичганс М. Новая причина наследственной болезни мелких сосудов: ангиопатия сетчатки и головного мозга. Неврология 2003;60:8-9.
Еллингер К. А. Патология ишемически-сосудистой деменции: актуальная информация. Журнал неврологических наук 2002; 203-204: 153-157.
А. Патология ишемически-сосудистой деменции: актуальная информация. Журнал неврологических наук 2002; 203-204: 153-157.
Erkinjuntti T, Inzitari D, Pantoni L, et al. Ограничения клинических критериев диагностики сосудистой деменции в клинических исследованиях. Является ли фокус на подкорковой сосудистой деменции решением? Энн Н.Ю. Академия наук. 2000;903:262-72.
Davous P. CADASIL: обзор с предлагаемыми диагностическими критериями. Евр Дж Нейрол. 1998;5:219-33.
Синдром CADASIL: генетическая форма сосудистой деменции. J Geriatr Psychiatry Neurol. 1998;11:71-77.
ИНТЕРНЕТ
Страница информации о болезни Бинсвангера NINDS. Последнее обновление 2019-03-27. https://www.ninds.nih.gov/Disorders/All-Disorders/Binswangers-Disease-Information-Page По состоянию на 29 апреля 2019 г.
Год публикации
1989, 1996, 1997, 2003, 2007, 2009, 2011, 2012, 2016, 2019
Информация в базе данных редких заболеваний NORD предназначена только для образовательных целей и не предназначена для замены рекомендаций врача или другого квалифицированного медицинского работника.

 2 Постконтузионный синдром
2 Постконтузионный синдром 9 Болезнь внутреннего уха неуточненная
9 Болезнь внутреннего уха неуточненная 1 Шум в ушах (субъективный)
1 Шум в ушах (субъективный) 0 Преходящая ретинальная артериальная окклюзия
0 Преходящая ретинальная артериальная окклюзия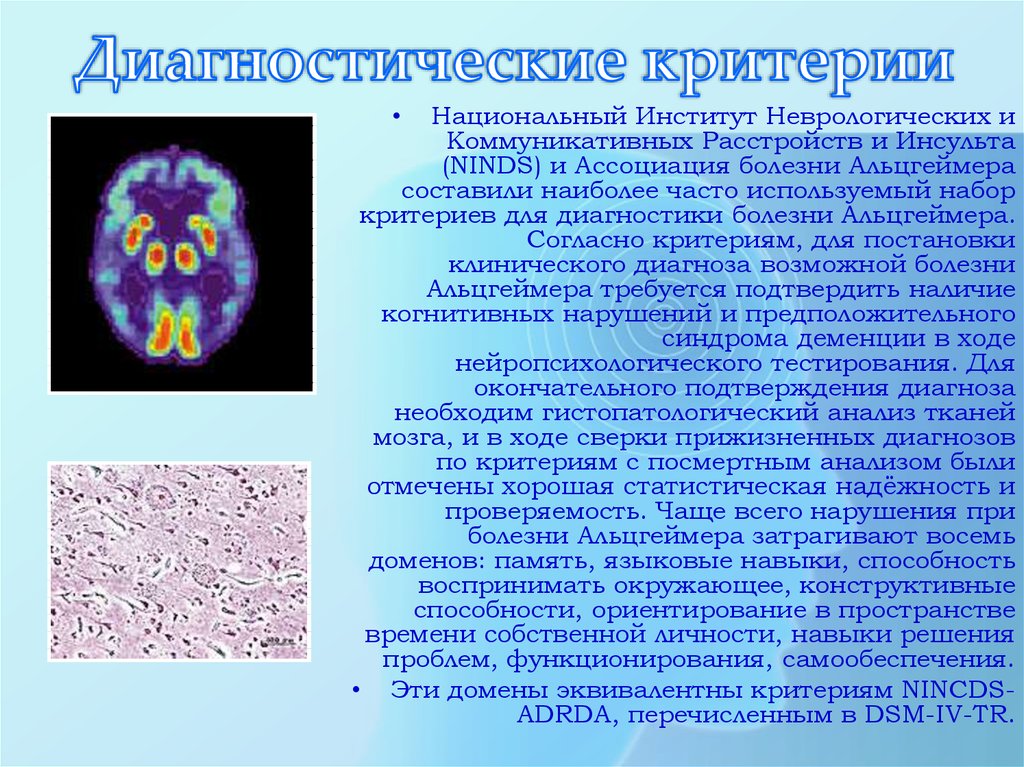 9 Цереброваскулярная болезнь неуточненная
9 Цереброваскулярная болезнь неуточненная 5 Последствия внутричерепной травмы
5 Последствия внутричерепной травмы 3.0* Снижение памяти
3.0* Снижение памяти Цереброваскулярная. Дис. 18 (2): 98–103.
Цереброваскулярная. Дис. 18 (2): 98–103.  ScienceDaily. Получено 21 декабря 2007 г. с http://www.sciencedaily.com/releases/2007/12/071219202948.htm
ScienceDaily. Получено 21 декабря 2007 г. с http://www.sciencedaily.com/releases/2007/12/071219202948.htm