Состояние после микроинсульта: Реабилитация и восстановления после микроинсульта
Шестимесячный исход транзиторной ишемической атаки и ее имитаторов
Введение
После транзиторной ишемической атаки (ТИА) риск ишемического инсульта высок и колеблется от 9 до 20% в течение первых 3 месяцев (1–3) . Пациенты, страдающие ТИА, также имеют более высокий риск инфаркта миокарда (4), инвалидности и смерти (5, 6). Исследование долгосрочных исходов у пациентов с ТИА показало, что 10-летний риск инсульта может достигать 19%, в то время как комбинированный риск исходов, включая инсульт, инфаркт миокарда и смерть, может достигать 43% (7).
Хотя не существует общепринятого определения ТИА, имитирующего ТИА, и имеется лишь ограниченное количество исследований пациентов с ТИА, имитирующих ТИА (3, 8), отчеты показывают, что более 50% пациентов, которые направляются в клиники ТИА, имеют ТИА мимики (9, 10). Пациенты, которые классифицируются как имитаторы ТИА, имеют гетерогенную этиологию, начиная от ишемических событий, деменции, инсультов и заканчивая доброкачественными состояниями (11, 12).
Имеются ограниченные данные о результатах имитации ТИА. В то же время в некоторых из предыдущих исследований исходов ТИА использовалось клиническое определение ТИА, которое само по себе не может отличить ДВИ-отрицательную (ДВИ: диффузионно-взвешенная визуализация, отрицательная: отрицательная) ТИА и ДВИ-позитивную (положительная) ТИА. В этом проспективном исследовании мы стремились оценить и сравнить 6-месячные исходы у пациентов с ТИА на ДВИ-нег и ТИА, имитирующих ТИА, а также у пациентов с ТИА на ДВ-позиции.
Материалы и методы
Мы проспективно изучили последовательных пациентов с диагнозом ТИА при поступлении в один из трех третичных инсультных центров Гейзингера или с диагнозом ТИА при направлении в нашу единственную ТИА клинику на северо-востоке Пенсильвании за 2-летний период (2016–2018). Geisinger — это комплексная система здравоохранения с несколькими больницами и клиниками и более чем одним миллионом активных пациентов, около 90% которых составляют белые, в центральной и северо-восточной Пенсильвании, а также на юго-востоке Нью-Джерси.
Критерии включения пациентов
Пациенты, включенные в наше исследование, имели диагноз ТИА при поступлении в один из наших трех центров лечения инсульта третьего уровня или были направлены в нашу специализированную клинику ТИА с диагнозом ТИА. У каждого включенного пациента была интерпретируемая начальная магнитно-резонансная томография головного мозга (МРТ). У каждого пациента был транзиторный очаговый неврологический дефицит, который длился менее 24 часов. Все госпитализированные пациенты были осмотрены лечащим неврологом в течение 24 часов. У каждого пациента были последующие визиты в нашу клинику ТИА/инсульта или телефонные встречи со следующими интервалами: 1 месяц, три и 6 месяцев ± 7 дней после индексного события ТИА. Мы исключили пациентов, пропустивших 6-месячный курс наблюдения.
Диагностический процесс
Окончательные диагнозы ТИА-отрицательная ТИА, ТИА-мимика или ТИА-позитивная ТИА были поставлены независимо от выписки из больницы и клинического диагноза в конце 6-месячного периода наблюдения. Хотя нет четкого определения ТИА-имитаторов, мы заключили пациентов с «ТИА-имитаторами», когда диагноз ТИА был исключен и был поставлен другой диагноз (например, судороги, мигрень). Пациенты с диагнозом «ТИА на ДВ-нег» включали пациентов, у которых не было альтернативного диагноза, или пациентов с вероятным диагнозом ТИА с отрицательными результатами на ДВ-МРТ. У пациентов с диагнозом «ТИА на ДВИ-позиции» симптомы купировались в течение 24 часов; однако у них был положительный ДВИ для острого ишемического инсульта. Мы независимо рассмотрели каждый случай, и окончательные диагнозы были поставлены на основе всей клинической информации после завершения всех последующих наблюдений и консенсуса между нашим научным сотрудником по инсульту (AS) и одним из наших сосудистых неврологов (NE). В отсутствие диагностического консенсуса наш второй сосудистый невролог (RZ) просмотрел медицинскую карту пациента и выступил в качестве разрешения споров.
Хотя нет четкого определения ТИА-имитаторов, мы заключили пациентов с «ТИА-имитаторами», когда диагноз ТИА был исключен и был поставлен другой диагноз (например, судороги, мигрень). Пациенты с диагнозом «ТИА на ДВ-нег» включали пациентов, у которых не было альтернативного диагноза, или пациентов с вероятным диагнозом ТИА с отрицательными результатами на ДВ-МРТ. У пациентов с диагнозом «ТИА на ДВИ-позиции» симптомы купировались в течение 24 часов; однако у них был положительный ДВИ для острого ишемического инсульта. Мы независимо рассмотрели каждый случай, и окончательные диагнозы были поставлены на основе всей клинической информации после завершения всех последующих наблюдений и консенсуса между нашим научным сотрудником по инсульту (AS) и одним из наших сосудистых неврологов (NE). В отсутствие диагностического консенсуса наш второй сосудистый невролог (RZ) просмотрел медицинскую карту пациента и выступил в качестве разрешения споров.
Критерии исхода
Первичный исход определялся как сочетание внутримозгового кровоизлияния (ВМК), ишемического инсульта, ТИА, ишемической болезни сердца (ИБС) и смерти от всех причин. У пациентов был исход ишемического инсульта, когда они предъявляли очаговый неврологический дефицит и подтверждали МРТ или КТ головного мозга. Заключены все случаи повторного инсульта и ТИА с ДВИ-нег. Пациентам с ВМК также выполняли подтверждающие МРТ или КТ головного мозга. Пациенты с ИБС имели признаки типичной боли в груди, подтвержденные изменениями ST-T на ЭКГ или высоким уровнем тропонина в крови. Мы также рассмотрели заметки кардиолога для дальнейшего подтверждения. Мы подсчитали общее количество сложных исходов для исследуемой когорты в следующих интервалах: 30, 90 и 180 дней ± 7 дней после индексного события. Мы записали всю информацию о медицинских картах пациентов, включая демографические данные, имеющиеся симптомы, прошлую историю болезни, список лекарств, клиническое обследование и результаты визуализирующих исследований. Мы рассчитали шкалу риска ABCD 2 для каждого пациента (13). Мы также рассмотрели последовательности DWI, FLAIR, T2*-взвешенного градиентного эхо (GRE) и КТ.
У пациентов был исход ишемического инсульта, когда они предъявляли очаговый неврологический дефицит и подтверждали МРТ или КТ головного мозга. Заключены все случаи повторного инсульта и ТИА с ДВИ-нег. Пациентам с ВМК также выполняли подтверждающие МРТ или КТ головного мозга. Пациенты с ИБС имели признаки типичной боли в груди, подтвержденные изменениями ST-T на ЭКГ или высоким уровнем тропонина в крови. Мы также рассмотрели заметки кардиолога для дальнейшего подтверждения. Мы подсчитали общее количество сложных исходов для исследуемой когорты в следующих интервалах: 30, 90 и 180 дней ± 7 дней после индексного события. Мы записали всю информацию о медицинских картах пациентов, включая демографические данные, имеющиеся симптомы, прошлую историю болезни, список лекарств, клиническое обследование и результаты визуализирующих исследований. Мы рассчитали шкалу риска ABCD 2 для каждого пациента (13). Мы также рассмотрели последовательности DWI, FLAIR, T2*-взвешенного градиентного эхо (GRE) и КТ. Мы применяли шкалу Фазекаса для оценки поражений белого вещества (14, 15). Это исследование было частью текущего реестра инсультов Geisinger и одобрено институциональным наблюдательным советом Geisinger.
Мы применяли шкалу Фазекаса для оценки поражений белого вещества (14, 15). Это исследование было частью текущего реестра инсультов Geisinger и одобрено институциональным наблюдательным советом Geisinger.
Статистический анализ
Мы суммировали все непрерывные переменные как среднее ± стандартное отклонение (нормальное распределение) и как медиану с межквантильным диапазоном (IQR, для асимметричного распределения). Мы суммировали все категориальные переменные в процентах с соответствующими 95% доверительными интервалами. Мы применили тест Краскела-Уоллиса для непрерывных переменных. Мы провели статистические сравнения между тремя группами, используя критерий χ2 или, в случае малых ожидаемых частот, точный критерий Фишера. Мы провели многофакторный анализ модели логистической бинарной регрессии. Мы выполнили анализ выживаемости Каплана-Мейера для оценки информации о «времени до сложного исхода», а также статистический критерий логарифмического ранга был применен для оценки различий между изучаемыми группами (9).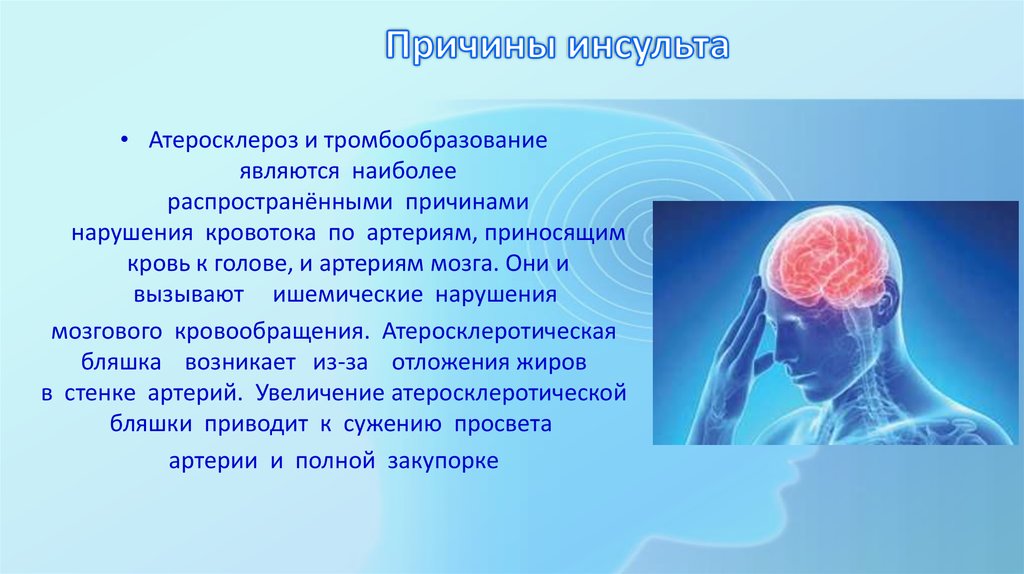 0031 P < 0,05). Мы использовали SPSS 24.0 (Чикаго, Иллинойс, США) для всего нашего статистического анализа. Показатели заболеваемости были рассчитаны с использованием программного обеспечения MedCalc (16).
0031 P < 0,05). Мы использовали SPSS 24.0 (Чикаго, Иллинойс, США) для всего нашего статистического анализа. Показатели заболеваемости были рассчитаны с использованием программного обеспечения MedCalc (16).
Результаты
Из 269 пациентов с первоначальным диагнозом ТИА в окончательный анализ были включены 259 пациентов (средний возраст 70,5 ± 15,0 [30–100] лет, 56,8% мужчины) (табл. 1). Из исследования были исключены 10 пациентов (2 пациента с диагнозом ТИА, имитирующая ТИА, и 8 пациентов с диагнозом ТИА с ДВИ-нег), пропустивших 180-дневный курс наблюдения. Из 259у 97 (37,4%) пациентов был установлен диагноз ТИА-мимика, у 131 (50,6%) пациента — ДВИ-нег ТИА и у 31 (12,0%) пациента — ДВ-позитивная ТИА. Каротидная эндартерэктомия выполнена только трем (1,2%) пациентам в группе DWI-отрицательной ТИА. Наиболее частым альтернативным диагнозом в группе пациентов, имитирующих ТИА, были токсико-метаболические заболевания, за которыми следовала мигрень (рис. 1).
Таблица 1 . Однофакторный анализ, сравнивающий группы ТИА, имитирующие ТИА, ДВИ-отрицательную ТИА и ДВИ-позитивную ТИА.
Однофакторный анализ, сравнивающий группы ТИА, имитирующие ТИА, ДВИ-отрицательную ТИА и ДВИ-позитивную ТИА.
Рисунок 1 . Альтернативные диагнозы пациентов с мимикой ТИА.
Среди изучаемой когорты ( N = 259) одномерный анализ выявил значимое различие ( P < 0,05) между тремя группами (миметическая ТИА, ТИА на ДВИ-отрицательная и ТИА на ДВИ-положительная) по возрасту , артериальная гипертензия в анамнезе, мерцательная аритмия, гиперлипидемия, ишемическая болезнь сердца, заболевание внутричерепных артерий, психическое заболевание, заболевание сонных артерий и применение антиагрегантов (таблица 1). Пациенты с DWI-позитивной ТИА имели большую продолжительность симптомов и более высокий ABCD 2 баллов (табл. 1).
Из 259 пациентов у 21 (8,1%, 95% доверительный интервал [ДИ] 5,1–12,1%) в течение 6-месячного наблюдения развился комбинированный исход. Хотя несколько пациентов были повторно госпитализированы по другим причинам, у нас не было ни одного пациента, у которого было более одного комбинированного исхода в течение 6 месяцев наблюдения.
Таблица 2 . Составные исходы событий в ранние и поздние интервалы.
Рисунок 2 . Хронология составных результатов.
Таблица 3 . Доля исходов и заболеваемости в течение 180 дней наблюдения для исследуемой когорты.
Исходы у пациентов с диагнозом ТИА, имитирующим
Общая частота исходов составила 2,1% (2 из 97 пациентов) в этой группе. В первые 30 дней после первоначальной госпитализации не было комбинированных исходов. В первые 90 дней имело место только одно комбинированное исходное событие (ИБС), за которым последовало одно комбинированное исходное событие — смерть от рака во вторые 90 дней (97-й день) (рис.
Рисунок 3 . Оценки Каплана-Мейера составных результатов.
Исходы у пациентов с диагнозом DWI-нег ТИА
Общая частота исходов составила 12,2% (16 из 131 пациента) в этой группе. Более половины комбинированных исходов (9 событий; 56,3%) произошли в первые 90 дней. Единственное исходное событие ICH произошло в этой когорте. Наше самое раннее исходное событие (ишемический инсульт) произошло на 4-й день. Частота ишемического инсульта в течение одного и шести месяцев составила 1,5 и 4,6% соответственно. Одномесячная и шестимесячная смертность составила 0,0 и 3,8% соответственно (табл. 3).
Исходы у пациентов с диагнозом DWI-pos TIA
Общая частота исходов составила 9,7% (3 из 31 пациента) среди пациентов с DWI-позитивной ТИА. В этой группе не было ни одной смерти. У нас был один пациент с исходом ТИА на 4-й день после первичной госпитализации. У нас был только один (3,2%) пациент с повторным исходом ишемического инсульта (табл. 3).
3).
Доля частоты комбинированного исхода была выше среди пациентов с диагнозом ТИА на ДВИ-нег по сравнению с теми, у кого был диагностирован аналог ТИА (12,2 против 2,1%), разница была достоверной (относительный риск 5,9).; 95% ДИ, 1,4–25,2). Хотя не было существенной разницы в частоте комбинированных исходов между пациентами с диагнозом ТИА на ДВИ и пациентами с имитацией ТИА (относительный риск 4,7; 95% ДИ 0,82–26,8), существовала тенденция к более высокая частота комбинированных исходов у пациентов с DWI-позитивной ТИА (9,7 против 2,1%) (таблица 3).
Мы провели однопараметрический анализ среди пациентов с ТИА на ДВИ-нег и ТИА на ДВИ-положительно (табл. 4). Хотя мы наблюдали более высокий уровень артериальной гипертензии ( P = 0,078), тяжесть поражения белого вещества ( P = 0,076) и заболевания периферических сосудов ( P = 0,082) среди пациентов с положительным комбинированным результатом, разница не была значимой. В нашем анализе возраст ( P = 0,017) был единственным фактором, который был значимо связан с возникновением комбинированного исхода.
Таблица 4 . Одномерный анализ: комбинированный исход и ассоциированные факторы среди пациентов с ТИА на ДВИ-нег и ТИА на ДВИ-положительно.
Обсуждение
В нашем исследовании оценивалась общая шестимесячная частота комбинированных исходов (ВМК, ишемический инсульт, ТИА, ИБС и смерть от всех причин) среди пациентов с ТИА на ДВИ-нег, ТИА на ДВИ-позитивной и ТИА мимик был 12.2, 90,7 и 2,1% соответственно. Шестимесячная частота комбинированных исходов комбинированной ТИА на ДВИ-нег и ТИА на ДВ-позиции составила 11,7%. Более половины комбинированных исходов произошли в течение 3 месяцев после индексного события. Пациенты с имитацией ТИА не имели инсульта или ВЧГ через 6 месяцев наблюдения. Наши результаты подчеркивают ценность представления с несколькими разрешениями, в котором используются высокоточные данные в разные моменты времени, для лучшего определения более эффективных планов лечения для этой группы пациентов из группы риска.
Более половины комбинированных исходов произошли в течение 3 месяцев после индексного события. Пациенты с имитацией ТИА не имели инсульта или ВЧГ через 6 месяцев наблюдения. Наши результаты подчеркивают ценность представления с несколькими разрешениями, в котором используются высокоточные данные в разные моменты времени, для лучшего определения более эффективных планов лечения для этой группы пациентов из группы риска.
За последние несколько десятилетий было проведено множество исследований, в которых измерялась частота инсульта после ТИА. Более ранние исследования показали диапазон 9–15% (17–20) в течение 3 месяцев после ТИА; однако в более новых исследованиях сообщается о более низком диапазоне 0,9–4,3% (8, 21–23). В нашей когорте у пациентов с DWI-отрицательной ТИА риск возникновения инсульта через 6 месяцев составлял 4,6%. Несмотря на то, что между исследованиями наблюдалась значительная неоднородность из-за различного фенотипа ТИА и определения исхода, расчетный риск инсульта (4,6%) в нашем исследовании аналогичен недавним исследованиям. Литература по имитаторам ТИА ограничена; тем не менее, мы нашли два исследования (3, 8), в которых оценивались исходы у пациентов с имитацией ТИА. У наших пациентов с имитацией ТИА не было исходов инсульта в течение 6 месяцев наблюдения, что было сходно с результатами исходов, имитирующими ТИА, через 3 месяца в двух других исследованиях (3, 8). У наших пациентов, имитирующих ТИА, общая частота исходов составила 2,1% через 6 месяцев, включая 1,0% смертности от всех причин и 1,0% ИБС, что было близко к ретроспективному исследованию Dutta et al. (8) со смертностью от всех причин 0,6% и частотой ИБС 0,6% через 3 месяца наблюдения. Примечательно, что отсутствие общепринятого определения имитаторов ТИА и гетерогенный характер имитаторов ТИА следует учитывать при интерпретации исходов в различных исследованиях.
Литература по имитаторам ТИА ограничена; тем не менее, мы нашли два исследования (3, 8), в которых оценивались исходы у пациентов с имитацией ТИА. У наших пациентов с имитацией ТИА не было исходов инсульта в течение 6 месяцев наблюдения, что было сходно с результатами исходов, имитирующими ТИА, через 3 месяца в двух других исследованиях (3, 8). У наших пациентов, имитирующих ТИА, общая частота исходов составила 2,1% через 6 месяцев, включая 1,0% смертности от всех причин и 1,0% ИБС, что было близко к ретроспективному исследованию Dutta et al. (8) со смертностью от всех причин 0,6% и частотой ИБС 0,6% через 3 месяца наблюдения. Примечательно, что отсутствие общепринятого определения имитаторов ТИА и гетерогенный характер имитаторов ТИА следует учитывать при интерпретации исходов в различных исследованиях.
Тенденция к снижению частоты рецидивов церебральной ишемии может быть связана с изменениями в определении ТИА, лучшей вторичной профилактикой и более быстрой оценкой пациентов с ТИА (24). Недавние исследования показали, что за последнее десятилетие пациенты с первичной ТИА или инсультом в развитых странах стали старше, вероятно, за счет улучшения первичной профилактики. Концепция быстрого доступа в клинику ТИА или неотложной стационарной помощи также могла сыграть важную роль в снижении частоты повторных ишемических событий.
Недавние исследования показали, что за последнее десятилетие пациенты с первичной ТИА или инсультом в развитых странах стали старше, вероятно, за счет улучшения первичной профилактики. Концепция быстрого доступа в клинику ТИА или неотложной стационарной помощи также могла сыграть важную роль в снижении частоты повторных ишемических событий.
В нашем исследовании у пациентов с DWI-позитивной ТИА частота комбинированного исхода в течение 6 месяцев наблюдения составила 9,7%. Сравнение наших результатов с годовой оценкой исходов большой международной когорты (22) показывает едва схожую совокупную частоту исходов (6,2%). Одно важное различие между этими двумя исследованиями заключается в том, что мы использовали МРТ для дифференциации между ТИА с ДВИ-позитивной и ТИА с ДВ-позицией, в то время как в другом исследовании для оценки результатов рассматривался смешанный пул пациентов с ТИА с ДВ-позицией или ТИА с ДВ-позицией. У нас не было смертей в течение 6-месячного периода наблюдения, в то время как в другом исследовании смертность от всех причин составила 1,8%. Эту разницу можно легко объяснить размером изучаемой популяции и более длительным периодом наблюдения. Наиболее частым исходом у наших пациентов с ТИА с DWI-позицией была ТИА (6,5%), которая была аналогична другому результату исследования (7,4%).
Эту разницу можно легко объяснить размером изучаемой популяции и более длительным периодом наблюдения. Наиболее частым исходом у наших пациентов с ТИА с DWI-позицией была ТИА (6,5%), которая была аналогична другому результату исследования (7,4%).
Как было показано в нашем и других исследованиях, пациенты с ТИА на ДВИ-положительной или отрицательной ТИА на ДВИ имеют самый высокий риск повторного ишемического инсульта в первые 30 и 90 дней после исходного события (25), это подчеркивает важность быстрой и надлежащей оценки и лечения первоначального ишемического события. Роль гипертонии как важного модифицируемого фактора риска инсульта известна, однако в недавнем метаанализе установлено, что гипертония также является наиболее важным модифицируемым фактором риска повторного инсульта (26). В нашей когорте у нас была значимая разница между пациентами с диагнозами ТИА на ДВИ-нег и ТИА на ДВИ-нег и пациентами с ТИА, имитирующей гипертензию. Мы также наблюдали более высокий уровень артериальной гипертензии ( P = 0,078) среди пациентов с исходным событием; однако разница не достигла существенного уровня. В целом строгий контроль артериальной гипертензии наряду с другими модифицируемыми рисками на ранней стадии после исходного события может сыграть уникальную роль в профилактике вторичного инсульта. Хотя в нашей когорте более 60 % комбинированных исходов произошло в первые 90 дней, что согласуется с предыдущими исследованиями, нам все еще нужно ответить на важный вопрос о ценности модификации факторов риска после раннего периода наблюдения ( 27). Наконец, дизайн с несколькими разрешениями в этом исследовании был важен для того, чтобы сделать некоторые из этих важных выводов.
В целом строгий контроль артериальной гипертензии наряду с другими модифицируемыми рисками на ранней стадии после исходного события может сыграть уникальную роль в профилактике вторичного инсульта. Хотя в нашей когорте более 60 % комбинированных исходов произошло в первые 90 дней, что согласуется с предыдущими исследованиями, нам все еще нужно ответить на важный вопрос о ценности модификации факторов риска после раннего периода наблюдения ( 27). Наконец, дизайн с несколькими разрешениями в этом исследовании был важен для того, чтобы сделать некоторые из этих важных выводов.
Хотя оценка исхода среди пациентов с диагнозом ТИА-мимика, учитывая гетерогенный характер состояния, затруднена, очень низкий уровень неблагоприятного исхода среди пациентов в этой группе может быть клинически важным. Это может еще больше подчеркнуть важность сортировки и правильной диагностики этих пациентов, поскольку многим из этих пациентов может не потребоваться срочное клиническое обследование и госпитализация. У некоторых из наших пациентов в этой группе были альтернативные диагнозы токсической или метаболической энцефалопатии, которые охватывают широкий спектр заболеваний, требующих другого плана лечения. Основной этиологией единственного исхода смерти в этой группе был рак, а не цереброваскулярное заболевание; однако наиболее часто определяемым альтернативным диагнозом была мигрень, как и в предыдущем отчете (28). В целом это говорит о том, что исследование исходов при ТИА является сложной задачей, однако оно подтверждает, что большинству этих пациентов может не помочь госпитализация.
У некоторых из наших пациентов в этой группе были альтернативные диагнозы токсической или метаболической энцефалопатии, которые охватывают широкий спектр заболеваний, требующих другого плана лечения. Основной этиологией единственного исхода смерти в этой группе был рак, а не цереброваскулярное заболевание; однако наиболее часто определяемым альтернативным диагнозом была мигрень, как и в предыдущем отчете (28). В целом это говорит о том, что исследование исходов при ТИА является сложной задачей, однако оно подтверждает, что большинству этих пациентов может не помочь госпитализация.
Шкала ABCD 2 с момента ее введения широко использовалась в учреждениях первичной медико-санитарной помощи для выявления пациентов с повышенным риском повторного инсульта. Хотя мы обнаружили значительно более низкий показатель ABCD 2 среди пациентов с имитацией ТИА, этот показатель не смог предсказать риск возникновения комбинированного исхода через 6 месяцев. Наш вывод аналогичен результатам недавних исследований (29, 30), которые показали, что шкала ABCD 2 может быть ненадежным инструментом для определения более высокого риска повторного инсульта.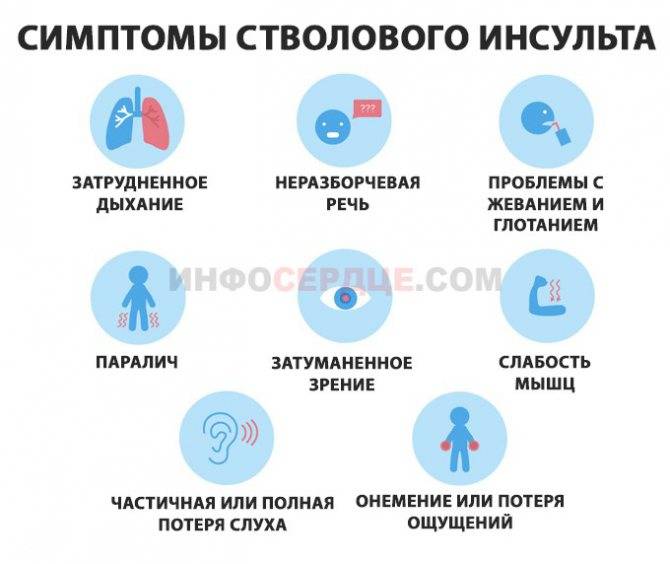
Наше исследование имеет некоторые ограничения. Хотя пациенты были набраны из разных больниц в сельских и городских районах центральной и северо-восточной Пенсильвании, исследование было единым исследованием системы здравоохранения. У нас был относительно небольшой размер выборки с отсутствием этнического разнообразия в исследуемой популяции. Тем не менее, отсутствие разнообразия также можно рассматривать как преимущество этого исследования из-за меньшей неоднородности и более высокой степени обобщаемости для аналогичной популяции.
В заключение, наше исследование показало, что общая шестимесячная частота комбинированных исходов (ВМК, ишемический инсульт, ТИА, ИБС и смерть от всех причин) среди пациентов с ТИА на ДВИ-нег, ТИА на ДВ-позитивной имитирующей ТИА составили 12,2, 9,7 и 2,1% соответственно. Более половины комбинированных исходов произошли в течение 90 дней после индексного события. Возраст был единственным фактором, который был значимо связан с возникновением комбинированного исхода.
Доступность данных
Наборы данных, созданные для этого исследования, доступны по запросу соответствующему автору.
Заявление об этике
Это исследование было частью текущего реестра инсультов Geisinger и одобрено экспертным советом Geisinger.
Вклад авторов
ASa: обзор карт, сбор данных, клинический диагноз, статистический анализ, написание рукописи. ВА: сбор данных, конструктор архива данных, статистический анализ, рецензирование рукописей. ASt, MB и NH: обзор рукописи. RZ: дизайнер исследования, клинический диагноз, статистический анализ, написание рукописи. NE: обзор карты, клинический диагноз.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могли бы быть истолкованы как потенциальный конфликт интересов.
Благодарности
Эта исследовательская работа была частью более крупного исследования, которое финансировалось Исследовательской инициативой Бакнелла Гейзингера (BGRI).
Ссылки
1. Coutts SB, Eliasziw M, Hill MD, Scott JN, Subramaniam S, Buchan AM, et al. Усовершенствованная система оценки для выявления пациентов с высоким ранним риском развития инсульта и функциональных нарушений после острой транзиторной ишемической атаки или малого инсульта. Int J Ход. (2008) 3:3–10. doi: 10.1111/j.1747-4949.2008.00182.x
Полный текст CrossRef | Google Scholar
2. Ois A, Gomis M, Rodríguez-Campello A, Cuadrado-Godia E, Jiménez-Conde J, Pont-Sunyer C, et al. Факторы, связанные с высоким риском рецидива у пациентов с транзиторной ишемической атакой или малым инсультом. Ход . (2008) 39:1717–21. doi: 10.1161/STROKEAHA.107.505438
CrossRef Полный текст | Google Scholar
3. Аморт М., Флури Ф., Шефер Дж., Вайскопф Ф., Катан М., Буров А. и др. Транзиторная ишемическая атака в сравнении с имитацией транзиторной ишемической атаки: частота, клинические характеристики и исход. Цереброваскулярная дис . (2011) 32:57–64. doi: 10.1159/000327034
(2011) 32:57–64. doi: 10.1159/000327034
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
4. Элкинс Дж.С., Сидней С., Гресс Д.Р., Го А.С., Бернштейн А.Л., Джонстон С.К. Данные электрокардиографии позволяют прогнозировать кратковременную сердечную заболеваемость после транзиторной ишемической атаки. Арка Нейрол. (2002) 59:1437–41. doi: 10.1001/archneur.59.9.1437
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
5. Петтерсен Р., Даль Т., Уиллер Т.Б. Прогнозирование отдаленных функциональных результатов после реабилитации после инсульта. Клиника реабилитации. (2002) 16:149–59. doi: 10.1191/0269215502cr482oa
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
6. Дхамун М.С., Шакка Р.Р., Рундек Т., Сакко Р.Л., Элкинд М.С.В. Рецидивирующий инсульт и сердечные риски после первого ишемического инсульта: исследование Северного Манхэттена. Неврология. (2006) 66:641–6. doi: 10.1212/01.wnl.0000201253.93811.f6
doi: 10.1212/01.wnl.0000201253.93811.f6
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
7. Члены писательской группы, Mozaffarian D, Benjamin EJ, Go AS, Arnett DK, Blaha MJ, et al. Обновление статистики сердечных заболеваний и инсультов за 2016 год: отчет Американской кардиологической ассоциации. Тираж. (2016) 133:e38–360. doi: 10.1161/CIR.0000000000000350
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
8. Датта Д., Боуэн Э., Фой С. Четырехлетнее наблюдение за транзиторными ишемическими атаками, инсультами и имитациями: ретроспективное когортное исследование клиники транзиторной ишемической атаки. Инсульт. (2015) 46:1227–32. doi: 10.1161/STROKEAHA.114.008632
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
9. Ferro JM, Falcão I, Rodrigues G, Canhão P, Melo TP, Oliveira V, et al. Диагностика транзиторной ишемической атаки неврологом. Проверочное исследование. Инсульт. (1996) 27:2225–9.
Инсульт. (1996) 27:2225–9.
Реферат PubMed | Google Scholar
10. Прабхакаран С., Сильвер А.Дж., Уорриор Л., Маккленатан Б., Ли В.Х. Ошибочный диагноз транзиторных ишемических атак в отделении неотложной помощи. Цереброваскулярная дис. (2008) 26:630–5. doi: 10.1159/000166839
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
11. Paul NLM, Simoni M, Rothwell PM, Oxford Vascular Study. Транзиторные изолированные симптомы ствола головного мозга, предшествующие инсульту заднего кровообращения: популяционное исследование. Ланцет Нейрол. (2013) 12:65–71. doi: 10.1016/S1474-4422(12)70299-5
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
12. Bos MJ, van Rijn MJE, Witteman JCM, Hofman A, Koudstaal PJ, Breteler MMB. Частота и прогноз транзиторных неврологических приступов. ЯМА . (2007) 298:2877–85. doi: 10.1001/jama.298.24.2877
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
13. Johnston SC, Rothwell PM, Nguyen-Huynh MN, Giles MF, Elkins JS, Bernstein AL, et al. Валидация и уточнение показателей для прогнозирования очень раннего риска инсульта после транзиторной ишемической атаки. Ланцет. (2007) 369: 283–92. doi: 10.1016/S0140-6736(07)60150-0
Johnston SC, Rothwell PM, Nguyen-Huynh MN, Giles MF, Elkins JS, Bernstein AL, et al. Валидация и уточнение показателей для прогнозирования очень раннего риска инсульта после транзиторной ишемической атаки. Ланцет. (2007) 369: 283–92. doi: 10.1016/S0140-6736(07)60150-0
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
14. Фазекас Ф., Чавлюк Дж. Б., Алави А., Хуртиг Х.И., Циммерман Р.А. Аномалии МР-сигнала при 1,5 Тл при деменции при болезни Альцгеймера и нормальном старении. Am J Рентгенол. (1987) 149:351–6.
Реферат PubMed | Google Scholar
15. Wahlund LO, Barkhof F, Fazekas F, Bronge L, Augustin M, Sjögren M, et al. Новая оценочная шкала возрастных изменений белого вещества, применимая к МРТ и КТ. Ход . (2001) 32:1318–22. doi: 10.1161/01.STR.32.6.1318
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
16. Статистическое программное обеспечение MedCalc. Брюгге: Программное обеспечение MedCalc (2016).
17. Johnston SC, Gress DR, Browner WS, Sidney S. Краткосрочный прогноз после диагностики ТИА в отделении неотложной помощи. ЯМА . (2000) 284:2901–6. doi: 10.1001/jama.284.22.2901
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
18. Hill MD, Yiannakoulias N, Jeerakathil T, Tu JV, Svenson LW, Schopflocher DP. Высокий риск инсульта сразу после транзиторной ишемической атаки: популяционное исследование. Неврология. (2004) 62:2015–20. doi: 10.1212/01.WNL.0000129482.70315.2F
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
19. Кляйндорфер Д., Панагос П., Панчоли А., Хури Дж., Киссела Б., Ву Д. и другие. Заболеваемость и краткосрочный прогноз транзиторной ишемической атаки в популяционном исследовании. Инсульт. (2005) 36:720–3. doi: 10.1161/01.STR.0000158917.59233.b7
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
20. Lin H-J, Yeh P-S, Tsai T-C, Cheng T-J, Ke D, Lin K-C и другие. Дифференциальные риски последующих сосудистых событий для транзиторной ишемической атаки и малого ишемического инсульта. J Clin Neurosci. (2007) 14:17–21. doi: 10.1016/j.jocn.2005.07.026
Дифференциальные риски последующих сосудистых событий для транзиторной ишемической атаки и малого ишемического инсульта. J Clin Neurosci. (2007) 14:17–21. doi: 10.1016/j.jocn.2005.07.026
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
21. Sundararajan V, Thrift AG, Phan TG, Choi PM, Clissold B, Srikanth VK. Тенденции во времени риска инсульта после транзиторной ишемической атаки. Инсульт. (2014) 45:3214–8. doi: 10.1161/STROKEAHA.114.006575
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
22. Amarenco P, Lavallée PC, Labreuche J, Albers GW, Bornstein NM, Canhão P, et al. Годичный риск инсульта после транзиторной ишемической атаки или легкого инсульта. N Engl J Med. (2016) 374:1533–42. doi: 10.1056/NEJMoa1412981
CrossRef Полный текст | Google Scholar
23. Park H-K, Kim BJ, Han M-K, Park J-M, Kang K, Lee SJ и др. Годичные исходы после малого инсульта или транзиторной ишемической атаки высокого риска: анализ корейского многоцентрового регистра инсульта. Инсульт. (2017) 48:2991–8. doi: 10.1161/STROKEAHA.117.018045
Инсульт. (2017) 48:2991–8. doi: 10.1161/STROKEAHA.117.018045
CrossRef Полный текст | Google Scholar
24. Rothwell PM, Giles MF, Chandratheva A, Marquardt L, Geraghty O, Redgrave JN, et al. Влияние неотложного лечения транзиторной ишемической атаки и малого инсульта на ранний повторный инсульт (исследование EXPRESS): проспективное последовательное популяционное сравнение. Ланцет. (2007) 370:1432–42. doi: 10.1016/S0140-6736(07)61448-2
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
25. Ханевский А.Н., Бьеркрейм А.Т., Новотный В., Нэсс Х., Томассен Л., Логалло Н. и другие. Тридцатидневный рецидив после ишемического инсульта или ТИА. Поведение мозга. (2018) 8:e01108. doi: 10.1002/brb3.1108
Полный текст CrossRef | Google Scholar
26. Zheng S, Yao B. Влияние факторов риска на рецидив после первого ишемического инсульта у взрослых: систематический обзор и метаанализ. J Clin Neurosci. (2019) 60: 24–30. doi: 10.1016/j.jocn.2018.10.026
doi: 10.1016/j.jocn.2018.10.026
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
27. Amarenco P, Lavallée PC, Monteiro Tavares L, Labreuche J, Albers GW, Abboud H, et al. Пятилетний риск инсульта после ТИА или малого ишемического инсульта. N Engl J Med. (2018) 378:2182–90. doi: 10.1056/NEJMc1808913
CrossRef Полный текст | Google Scholar
28. Надараджан В., Перри Р.Дж., Джонсон Дж., Верринг Д.Дж. Транзиторные ишемические атаки: мимики и хамелеоны. Практика Нейрол. (2014) 14:23–31. doi: 10.1136/practneurol-2013-000782
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
29. Chiu LHS, Yau WH, Leung LP, Pang P, Tsui CT, Wan KA, et al. Краткосрочный прогноз транзиторной ишемической атаки и прогностическая ценность шкалы ABCD2 у китайцев из Гонконга. Цереброваск дис экстра. (2014) 4:40–51. doi: 10.1159/000360074
Полный текст CrossRef | Google Scholar
30. Виген Т. , Томмессен Б., Роннинг О.М. Риск инсульта после срочно леченной транзиторной ишемической атаки низкий. J Инсульт Цереброваскулярная дис. (2018) 27:291–5. doi: 10.1016/j.jstrokecerebrovasdis.2017.08.037
, Томмессен Б., Роннинг О.М. Риск инсульта после срочно леченной транзиторной ишемической атаки низкий. J Инсульт Цереброваскулярная дис. (2018) 27:291–5. doi: 10.1016/j.jstrokecerebrovasdis.2017.08.037
PubMed Abstract | Полный текст перекрестной ссылки | Google Scholar
Инсульт | Бостонская детская больница
Как диагностируется детский инсульт?
В остром периоде — вскоре после начала инсульта — нашей первоочередной задачей является диагностика основной причины. Мы тщательно визуализируем мозг, чтобы определить степень инсульта и какие области мозга поражены. Диагностические процедуры, которые мы используем для диагностики инсульта, включают:
- визуализация головного мозга и сосудов головы и шеи с помощью МРТ, КТ и катетерной ангиографии
- кардиологическое обследование для выявления возможных кардиоэмболических причин инсульта
- анализы крови, включая набор тестов, связанных с кровотечениями или нарушениями свертываемости крови (тест на тромбофилию), воспалительными заболеваниями или нарушениями обмена веществ
- генетических исследований для поиска наследственных факторов риска образования тромбов транскраниальное ультразвуковое исследование для оценки кровотока в головном мозге
Эти оценки позволяют клиницистам предпринять шаги для предотвращения повторного инсульта.
Какие существуют варианты лечения инсульта у детей?
Лечение инсульта состоит из двух частей:
Неотложная помощь при инсульте
При лечении острого инсульта врач быстро оценит, следует ли применять препараты, разрушающие тромбы (тромболитики), такие как тканевый активатор плазминогена (tPA), или тромбэктомию. подходит для вашего ребенка. Ранее применявшееся только у взрослых, это лечение может открыть кровеносные сосуды, закупоренные тромбами, и ограничить влияние инсульта на мозг. В настоящее время для достижения эффекта tPA необходимо вводить в течение первых 4,5 часов после появления симптомов.
У некоторых пациентов в критическом состоянии врач может выполнить эндоваскулярную тромбэктомию. Это лечение включает в себя введение очень маленького катетера непосредственно в область сгустка и удаление самого сгустка.
Когда удаление тромба невозможно, цель состоит в том, чтобы обеспечить наилучшую возможную нейропротективную помощь, чтобы ограничить дальнейшее повреждение головного мозга.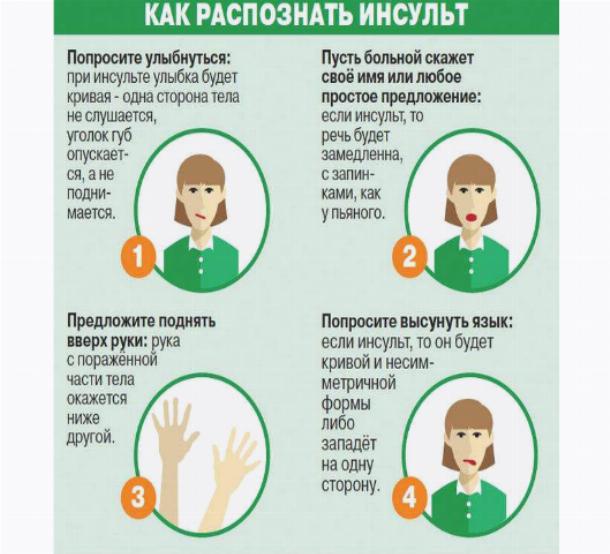 Эта помощь направлена на поддержание высокого уровня кислорода в крови и оптимального артериального давления, чтобы мозг получал необходимый ему кровоток и кислород, а также на контроле уровня глюкозы в крови и лечении лихорадки, которая может усугубить повреждение мозга в результате инсульта.
Эта помощь направлена на поддержание высокого уровня кислорода в крови и оптимального артериального давления, чтобы мозг получал необходимый ему кровоток и кислород, а также на контроле уровня глюкозы в крови и лечении лихорадки, которая может усугубить повреждение мозга в результате инсульта.
Долгосрочная помощь при инсульте
Независимо от причины, проблемы, возникающие в результате инсульта (такие как слабость и онемение), часто улучшаются с течением времени при терапии. После того, как острый период прошел, за детьми внимательно следит амбулаторная программа Бостонской детской больницы по инсульту и цереброваскулярному центру под наблюдением детского невролога, гематолога, физиотерапевта, нейропсихолога и нейрорадиолога, а также эрготерапевтов и физиотерапевтов.
Наша команда разрабатывает комплексный план реабилитации для каждого ребенка, направленный на устранение долгосрочных последствий инсульта. Это может включать физическую, профессиональную, зрительную или речевую и языковую терапию или их комбинацию. Также доступна непрерывная нейрохирургическая и нейрорадиологическая помощь.
Также доступна непрерывная нейрохирургическая и нейрорадиологическая помощь.
Инсульт может очень внезапно изменить профиль обучения ребенка и успеваемость в школе. Каждый ребенок в Центре инсульта и цереброваскулярных заболеваний проходит нейропсихологическую оценку для обоснования академического планирования. Эти оценки, проводимые опытным нейропсихологом, дают профиль когнитивной функции и приводят к конкретным рекомендациям о том, как лучше всего структурировать образовательную программу ребенка.
Как мы лечим инсульт у детей
Разнообразная команда специалистов Центра инсульта и цереброваскулярных заболеваний обеспечивает быструю всестороннюю оценку, чтобы быстро определить, произошел ли инсульт и почему. У нас есть опыт проведения терапии на самых ранних стадиях инсульта, предназначенной для устранения закупорки кровеносных сосудов в головном мозге.
Если инсульт вызван пороками развития кровеносных сосудов головного мозга, наша команда может лечить вашего ребенка с помощью хирургических или катетерных методов.
