Смерть от тромба мгновенная: Боюсь умереть от тромба. Что нужно знать
Чтобы вены не подвели… — Медицинский центр «НАРУС» г. Химки
Когда обращаться к флебологу и делать УЗИ сосудов конечностей?
Проблемы с венами – это не просто некрасивые синие полоски на ногах, из-за которых не наденешь короткую юбку или шорты, а гораздо более серьёзная проблема.
Причем варикозная болезнь достаточно часто встречается как у женщин, так и у мужчин.
Варикоз – опасное заболевание, чреватое развитием тромбофлебита и возникновением трофических язв. И то и другое – крайне опасные патологии, ведь из-за внезапно оторвавшегося тромба может наступить мгновенная смерть. Поэтому даже с небольшими сосудистыми «звёздочками» лучше как можно скорее показаться флебологу и при необходимости сделать УЗИ сосудов конечностей.
Уколы «красоты»… Где их лучше делать на венах?…
Женщин, особенно молодых, обычно больше беспокоит не медицинская, а эстетическая сторона вопроса. Хочется демонстрировать красивые ноги, а приходится их прятать под брюками, ведь они исполосованы сосудами. Намучившись с маскировкой, дамы решаются кардинально избавиться от дефекта. Хорошо, если они догадываются обратиться с этой проблемой к врачу, а не идут прямиком в салон красоты, где часто удалением сосудистых «звёздочек» занимается не врач-флеболог, а подчас человек без медицинского образования.
Намучившись с маскировкой, дамы решаются кардинально избавиться от дефекта. Хорошо, если они догадываются обратиться с этой проблемой к врачу, а не идут прямиком в салон красоты, где часто удалением сосудистых «звёздочек» занимается не врач-флеболог, а подчас человек без медицинского образования.
Самый простой способ распроститься с сосудистыми «звёздочками» – склеротерапия. Это инъекционный метод. Он довольно простой технически, так скажем, но очень важно определить показания и противопоказания к этому инвазивному методу.
В расширенную венку на коже иглой вводят специальный препарат, который «склеивает» этот сосуд изнутри, и дефект на глазах исчезает. Однако важно не только технически верно выполнить эту процедуру, но и понять, с чем именно имеет дело врач: просто с косметическим дефектом или с более серьёзными проблемами? Для того чтобы это выяснить, не всегда достаточно профессионального осмотра. Может потребоваться ультразвуковое исследование сосудов конечностей (возможно и вен, и артерий)
Перед операцией – к врачу
Впрочем, с варикозом и тромбофлебитом пациенты всё-таки доходят до флеболога и делают УЗИ сосудов, но подчас забывают, что этого врача необходимо посетить также перед любой операцией.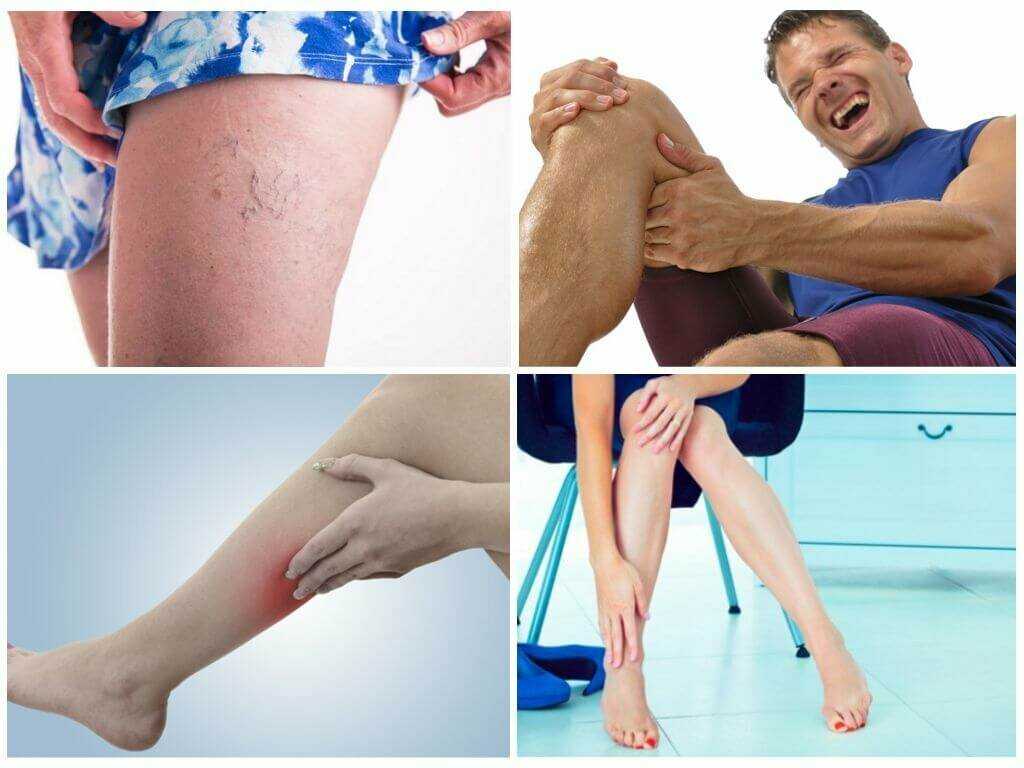 Ведь как само хирургическое вмешательство, так и ограничение движений после операции могут спровоцировать сгущение крови и образование тромбов в глубоких венах. Флеболог поможет оценить риск возникновения тромбоза и принять меры, чтобы его не допустить. Если уделить себе 1 час времени и обследоваться у флеболога перед операцией, то даже в случае обнаружения венозной недостаточности можно обезопасить себя от дальнейшего развития варикоза, выполняя рекомендации врача.
Ведь как само хирургическое вмешательство, так и ограничение движений после операции могут спровоцировать сгущение крови и образование тромбов в глубоких венах. Флеболог поможет оценить риск возникновения тромбоза и принять меры, чтобы его не допустить. Если уделить себе 1 час времени и обследоваться у флеболога перед операцией, то даже в случае обнаружения венозной недостаточности можно обезопасить себя от дальнейшего развития варикоза, выполняя рекомендации врача.
Особая категория пациентов, которым обследование у флеболога необходимо, – это будущие мамы, потому что при беременности повышается свёртываемость крови и увеличивается риск тромбообразования. Да и сами роды (не важно, естественные или с помощью кесарева сечения) – это огромная нагрузка на сосуды конечностей и вообще на сосудистую систему всего организма. И если изначально имелась венозная недостаточность, то во время вынашивания ребёнка и последующих родов, если не предпринять особые меры, может существенно ухудшиться состояние вен.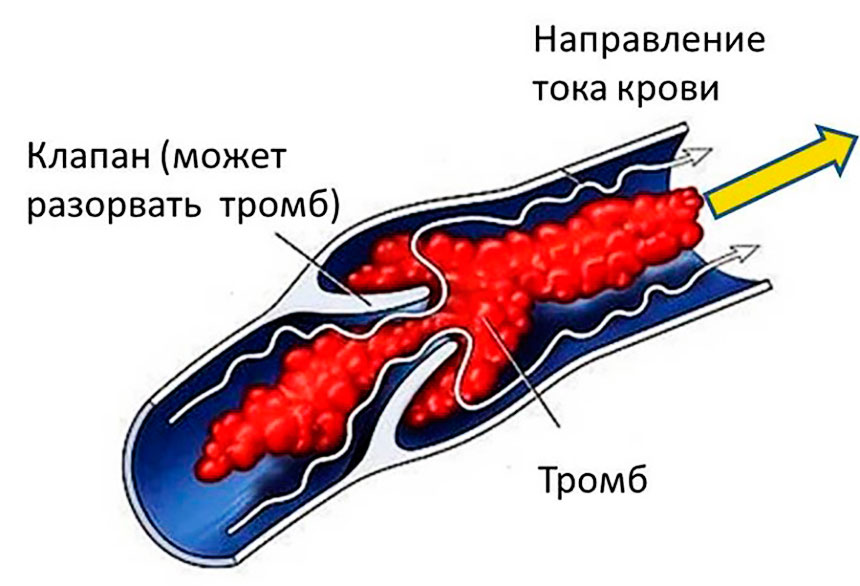 Впрочем, даже женщинам, не имеющим варикоза, лучше отправляться на роды после консультации и рекомендации врача флеболога в специальных компрессионных чулках.
Впрочем, даже женщинам, не имеющим варикоза, лучше отправляться на роды после консультации и рекомендации врача флеболога в специальных компрессионных чулках.
В нашем центре работает врач флеболог, который в совершенстве владеет ультразвуковой диагностикой сосудов головы, шеи, конечностей и который обязательно поможет разобраться с проблемой профилактики и лечения варикоза как у женщин, так и у мужчин.
Смерть от тромба: мгновенная, умер, причина, тромбоэмболии
Тромбоз сопровождается формирование кровяного сгустка в сосудах, перекрывающим отток крови. Патологический процесс развивается в результате нарушения свертываемости крови. Главная опасность заболевания заключается в высоком риске отрывания тромба и его перемещении по кровеносной системе. Смерть от тромба возникает по причине закупорки артерий жизненно важных органов – мозга, кишечника, сердца, легких и т.д. На спасение человека выделяется несколько минут. Успеть принять меры за этот непродолжительный период непросто.
В статье расскажем:
- 1 Образование тромба
- 2 Почему происходит отрыв?
- 3 Как определить, что у человека оторвался тромб?
- 4 Когда наиболее вероятен летальный исход?
- 5 Как лечат тромбоз вен и артерий?
- 6 Меры профилактики
- 7 Отличия тромба от посмертного сгустка
Образование тромба
Тромб в сосудах формируется в результате повышения свертываемости крови. В медицине эту патологию называют гиперкоагуляцией. Причины её развития заключаются в злоупотреблении алкоголем или курением, длительном приеме определенных медикаментов, наследственных заболеваниях сосудистой системы и т.д.
Смерть от тромба развивается стремительно, поэтому важно диагностировать заболевание до момента отрывания сгустка.
В возрасте после 40 лет риск развития болезни увеличивается. Это обусловлено естественным замедлением обменных процессов в организме, что сказывается на состоянии сосудов. Замедлить эти процессы можно и в более молодом возрасте.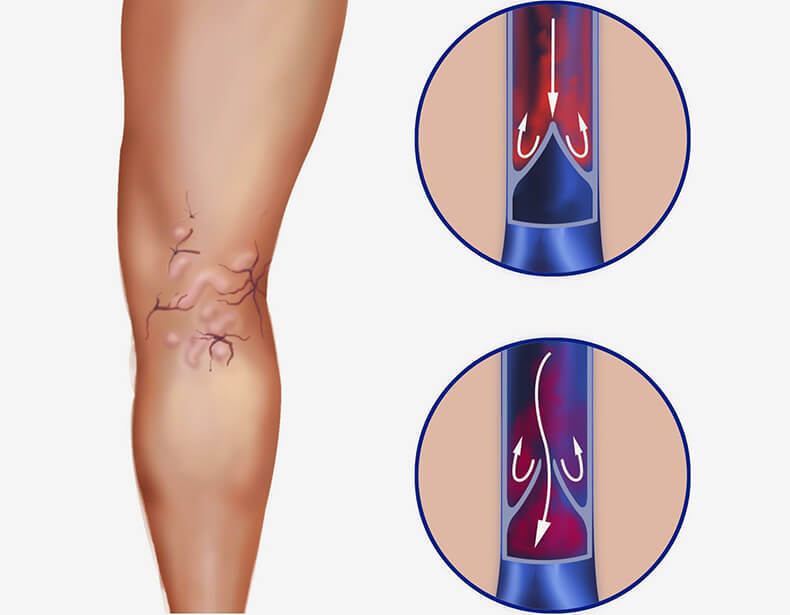
Раннии стадии этих заболеваний не опасны при своевременном обращении к врачу, но если запустить болезнь с каждым днем к образовавшейся пробке будут добавляться новые кровяные элементы увеличивающие ее.
Этому способствует низкий уровень физической активности, вредные привычки и лишний вес. По статистике, у мужчин тромбоз возникает в два раза чаще, чем у женщин.
Тромбоз способен развиваться на фоне других заболеваний – сахарного диабета, варикозного расширения вен, атеросклероза, лейкоза и после перенесения инфаркта миокарда. У женщин тромб может сформироваться во время вынашивания ребенка из-за давления, оказываемого маткой на другие органы.
Еще одна причина его появления – длительный прием оральных контрацептивов. Перед их применением необходимо сдать анализ, показывающий состав крови.
Расширение зрачков, сбивчивое дыхание, судороги и потеря сознания считаются основными признаками того, что человек умирает по причине отсоединения тромба.
Почему происходит отрыв?
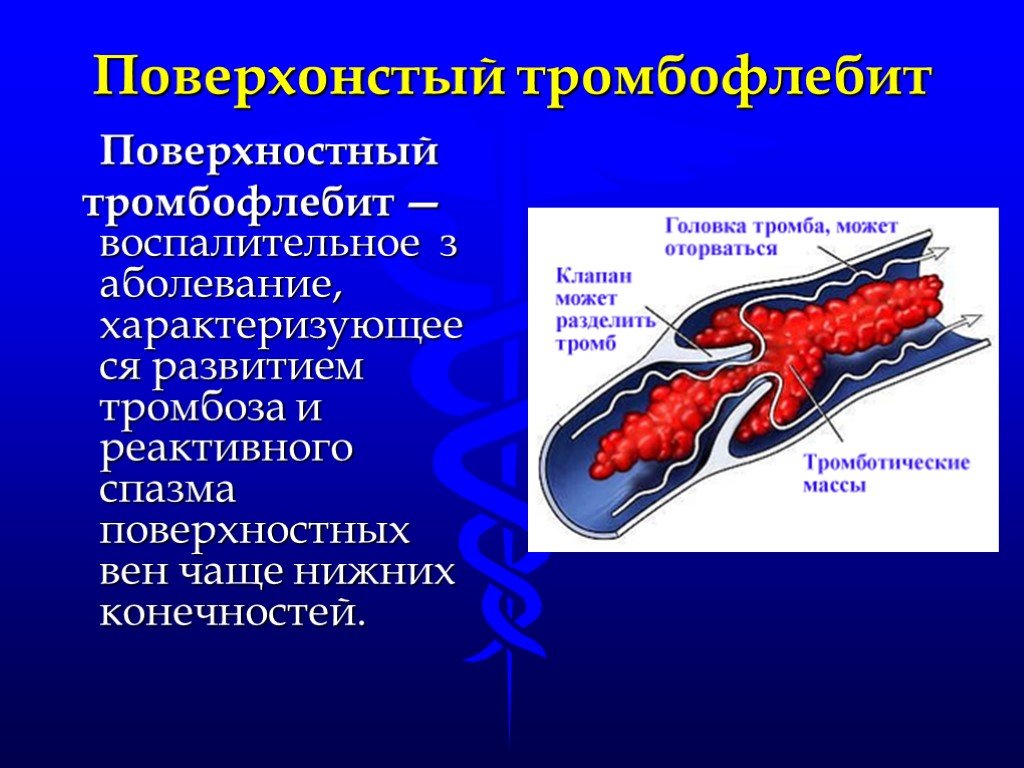
Долгое время болезнь может протекать в скрытой форме. Со временем тромб увеличивается в размерах, заполняя основную часть полости сосуда. Его отсоединение возможно в результате быстрого потока крови или по причине неполноценности ножки флотирующего тромба, а также из-за наличия просвета в сосуде.
Со временем тромб увеличивается в размерах, заполняя основную часть полости сосуда. Его отсоединение возможно в результате быстрого потока крови или по причине неполноценности ножки флотирующего тромба, а также из-за наличия просвета в сосуде.
Консервативное лечение тромбофлебита осуществляется в первые 3 дня. Симптомы в этот период недостаточно выражены.
В последующем сгусток начинает уплотняться, что затрудняет его лечение. Жидкость, которая в нем содержится, постепенно проступает наружу. Это предшествует его отрыванию от сосудистой стенки. Находясь в свободном плавании, тромб способен попасть в любой орган человеческого тела.
Как определить, что у человека оторвался тромб?
Смерть от тромба мгновенная, поэтому каждому следует знать, какую помощь оказать больному и как выявить патологию. Симптоматика нахождения тромба в свободном плавании зависит от места его локализации.
Следует ориентироваться на следующие данные:
- При попадании сгустка в коронарную артерию возникает чувство давления в области сердца.
 В некоторых случаях болевой синдром отдает в нижнюю челюсть, шею, область между лопатками и живот. Из-за болезненных ощущений может нарушаться функция дыхания.
В некоторых случаях болевой синдром отдает в нижнюю челюсть, шею, область между лопатками и живот. Из-за болезненных ощущений может нарушаться функция дыхания. - Сосредоточение тромба в нижних конечностях провоцирует покраснение и отек, сопровождающийся сильными болевыми ощущениями. В более осложненных случаях развивается гангрена, которая приводит к полной потере конечности.
- При поражении легочных артерий отмечаются трудности с дыханием. Фиксируется его остановка. Может присутствовать отдышка и посинение кожных покровов.
- В случае расположения тромба в области кишечника появляются сильные боли в животе. Закупорка сосудов в этой области провоцирует развитие перитонита. Он становится причиной внезапной смерти.
При ярко выраженных проявлениях тромбоэмболии следует обеспечить первую помощь пациенту. Признаки смерти констатирует медицинская бригада скорой помощи. До её прибытия необходимо поместить больного в удобное положение, обеспечив доступ к кислороду.
Признаки смерти констатирует медицинская бригада скорой помощи. До её прибытия необходимо поместить больного в удобное положение, обеспечив доступ к кислороду.
Если человек чувствует надвигающиеся симптомы инсульта или инфаркта, ему следует позвать на помощь. Далеко не всегда такая ситуация кончается смертью. Существует возможность спасти пациента, если вовремя доставить его в стационар.
Людям, имеющим склонность к нарушению свертываемости крови, категорически запрещено курить и принимать крепкие алкогольные напитки.
Когда наиболее вероятен летальный исход?
Перемещаясь по кровеносной системе, тромб может остановиться в любом месте. Если это произойдет, последует смерть. Этому способствует полная остановка кровообращения в том органе, где сосредоточен тромб.
На этой почве развивается застой крови, воспалительный процесс и сепсис. В дальнейшем возникает некроз тканей, что полностью останавливает их функционирование.
Смерть от тромба мгновенная!
В том случае, если ткани сгустка остаются рыхлыми можно решить проблему консервативным путем. На высокую вероятность летального исхода указывают прямые признаки ишемической болезни, инфаркта или инсульта. Они сопровождаются резким ухудшением самочувствия человека.
На высокую вероятность летального исхода указывают прямые признаки ишемической болезни, инфаркта или инсульта. Они сопровождаются резким ухудшением самочувствия человека.
Как лечат тромбоз вен и артерий?
После выявления тромбоза проводится комплексное лечение, подразумевающее прием лекарственных средств и введение инъекций. При необходимости проводится операция. Лечение производится только в условиях стационара. Пациент принимает антикоагулянты.
Внутримышечно вводят инъекции с веществами, способствующими растворению тромба. С этой целью используют препараты: Фибринолизин, Стрептокиназу и Тромбофлюкс. В случае развития аритмии назначают Эликвис, Прадакса или Ривароксабан.
Для укрепления сосудистой стенки необходим прием Детралекса, Аскорутина и Венорутона. Если была проведена операция, в период восстановления рекомендуется лечебная гимнастика.
Особое значение уделяется формированию рациона. В нем должно присутствовать большое количество продуктов с содержанием витамина K. Он принимает участие в процессах свертываемости крови. Запас этого витамина можно восполнить, употребляя в пищу шпинат, капусту, зелень и мясные блюда.
Он принимает участие в процессах свертываемости крови. Запас этого витамина можно восполнить, употребляя в пищу шпинат, капусту, зелень и мясные блюда.
Эмболия верхних и нижних конечностей развивается медленней других разновидностей патологического процесса. Несмотря на это, к лечению следует приступать незамедлительно.
Меры профилактики
Чтобы избежать тромбообразования в области сердца, головного мозга и других жизненно важных органов, следует вовремя предпринять профилактические меры. Особое значение они имеют при наследственной расположенности человека к сосудистым патологиям. Профилактика нужна и в том случае, если периодически увеличиваются показатели свертываемости крови.
Профилактические меры заключаются в следующем:
- Желательно отказаться от употребления продуктов с большим содержанием холестерина. Его избыток в организме провоцирует структурные изменения сосудистой стенки, что становится причиной формирования тромба.

- На процесс кровообращения оказывает влияние уровень физической активности человека. При малоподвижном образе жизни образуются застойные процессы, приводящие к появлению тромба. Аналогичным образом действует тесная одежда, ношение обуви на высоком каблуке и т.д.
- Людям с нарушением состава крови и сосудистыми патологиями не рекомендуется подвергать организм чрезмерному перегреву или переохлаждению. По этой причине необходимо отказаться от посещения бани и сауны.
- При нарушении кровообращения в нижних конечностей показан массаж, ношение компрессионного белья и принятие лечебных ванночек. Желательно избегать переизбытка нагрузок на ногах.
- В демисезонный период следует принимать витаминные комплексы, предотвращающие развитие авитаминоза.
- При необходимости длительного приема гормональных препаратов или медикаментов, оказывающих влияние на свертываемость, следует регулярно сдавать общий анализ крови.
Отличия тромба от посмертного сгустка
При проведении диагностических манипуляций важно знать об отличиях тромба от посмертного сгустка.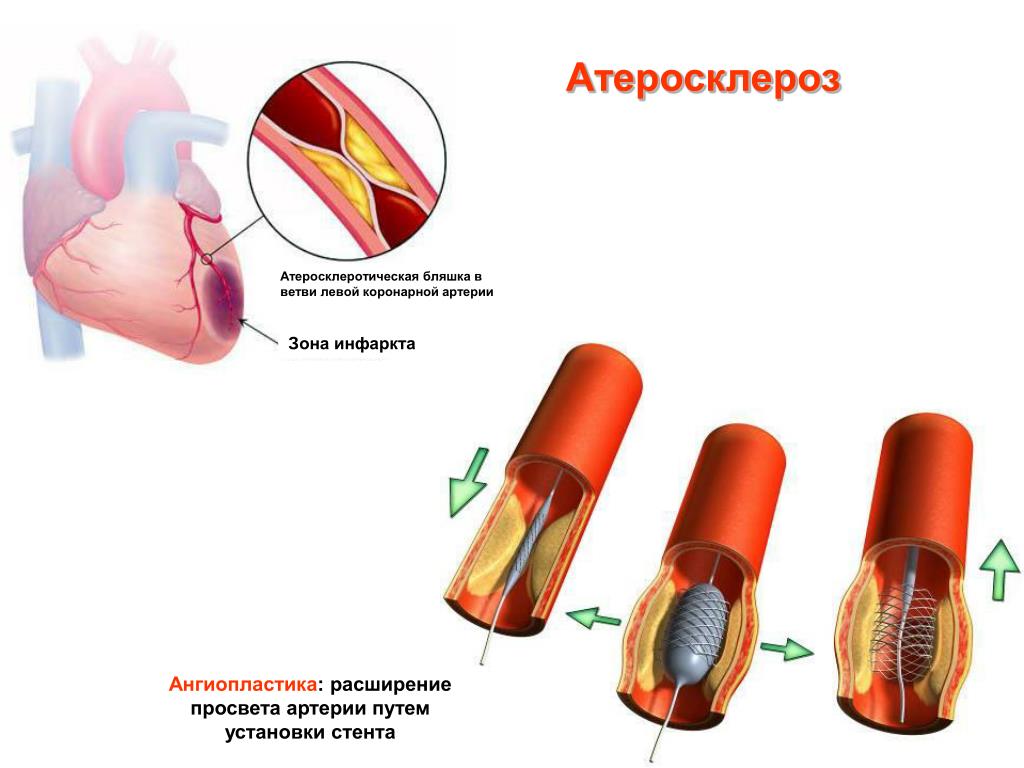 Если в первом случае консервативная терапия эффективна, во втором – она не поможет.
Если в первом случае консервативная терапия эффективна, во втором – она не поможет.
Тромбы формируются в результате атеросклеротических изменении структуры сосудов. Сгустки являются тромбом, покинувшим свое изначальное местоположение. Они считаются более опасны, как для здоровья, так и для жизни в целом.
В качестве первой помощи пациенту нужно дать анальгетики и спазмолитики, чтобы облегчить боль.
Тромб отличается внешними данными. Он имеет гофрированную структуру и блеклую поверхности. Основание тромба плотно крепится к стенке сосуда. Посмертный сгусток находится в «свободном плаванье». Еще одно отличие тромба от посмертного свертка крови заключается в цвете.
Тромбы имеют серо-красный или темно-красный оттенок. Посмертные сгустки отличаются мягкой структурой и блестящей поверхностью. Они не прикреплены к сосудам, поэтому их с легкостью извлекают при проведении операции.
Нередко тромбоз кончается тем, что человек погибает. Это обусловлено невозможностью предсказать направление движения тромба после отсоединения от стенки сосудов.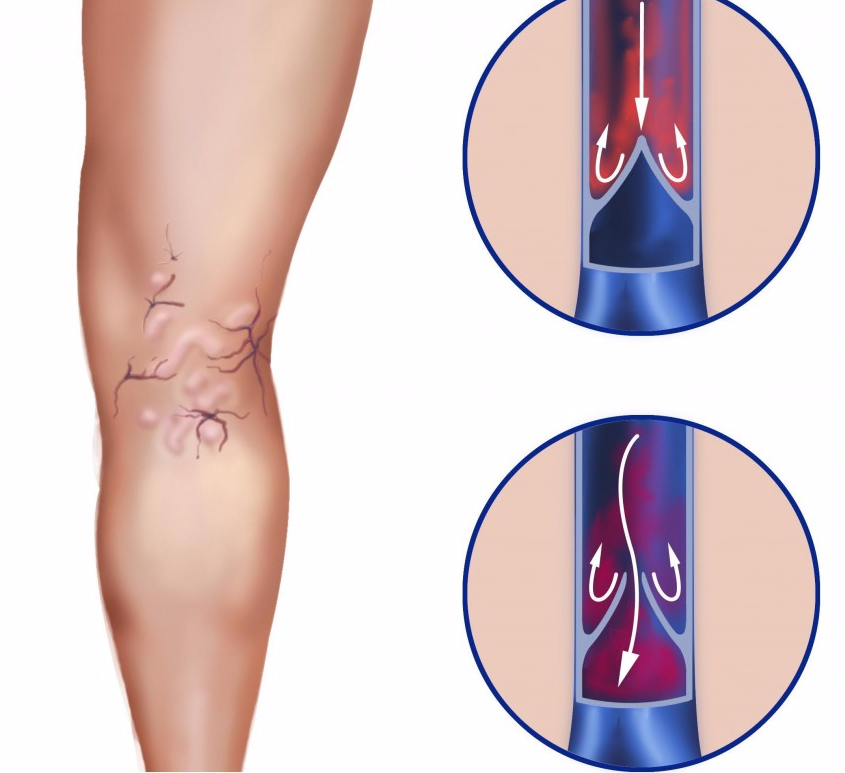
Медики советуют регулярно проходить обследование, выявляющее наличие тромба до момента его перемещения по кровеносной системе. Это позволяет сохранить жизнь и избежать нежелательных осложнений.
Почему люди падают замертво? Причины внезапной смерти
Почему люди падают замертво? Причины внезапной смерти- Дом
- Блог
- Почему люди падают замертво? Причины внезапной смерти
Блог
Назад к статье Главная
Популярные статьи
- Все, что вы когда-либо задумывались о маневре Геймлиха
- Симптомы сердечного приступа у женщин
- Почему вашим сотрудникам необходимо пройти обучение по соблюдению требований HIPAA
- Правильная глубина компрессий грудной клетки при сердечно-легочной реанимации: насколько глубоко вы должны идти?
- Что означает СЛР?
Позвоните нам!
Остались вопросы или хотите узнать цену по телефону? Поговорите с реальным человеком.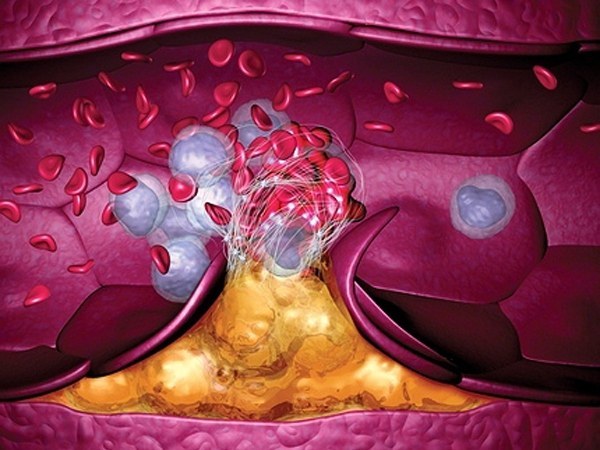
- Сертификация сердечно-легочной реанимации онлайн
- Обучение СЛР и АВД для взрослых
- СЛР только для взрослых и дирхамов ОАЭ
- Сертификация BLS
- Сертификат первой помощи
- Сертификация сердечно-легочной реанимации и первой помощи
- Патогены, передающиеся через кровь
- Обучение воздушно-капельным патогенам
23 августа 2017 г. Доктор Мэри Уильямс, RN, округ КолумбияКомментарии
Представьте себе: вы наслаждаетесь прогулкой с семьей. Светит солнце, вид красивый, и лучше быть не может.
Затем один из членов вашей семьи падает и не встает.
Это звучит как кошмарный сценарий, но это происходит регулярно. Некоторые из причин внезапной, неожиданной смерти встречаются редко, но другие встречаются довольно часто.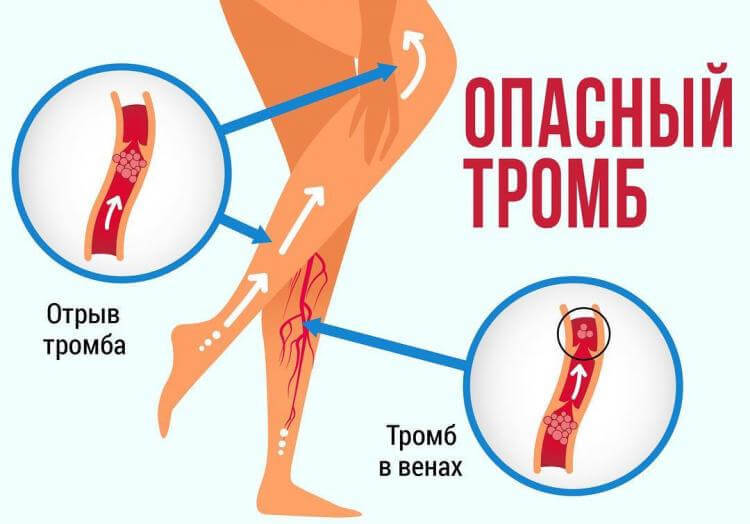
Вот обзор некоторых причин внезапной, неожиданной смерти.
Остановка сердца
Согласно статистике AHA за 2015 год, около 326 200 человек ежегодно переносят остановку сердца за пределами больницы. Уровень выживаемости невелик — только около 10,6% переживают событие и только 8,3% сохраняют хорошую неврологическую функцию.
Однако, когда происшествие становится свидетелем события, выживаемость возрастает до одного из трех. Это связано с тем, что при остановке сердца быстрое лечение абсолютно необходимо для выздоровления и хорошего результата.
Сердце поддерживает свое биение с помощью электрических импульсов, которые заставляют мышцы сокращаться в регулярном ритме. Когда этот ритм нарушается, это может быть опасно для жизни. Сердечные аритмии возникают, когда сердце бьется нерегулярно, слишком быстро или слишком медленно для поддержания надлежащего кровотока.
Сердечные аритмии не всегда приводят к мгновенной смерти. У некоторых людей есть хроническая аритмия, которая длится годами с небольшими симптомами или без них. Когда врачи обнаруживают его, состояние можно контролировать и часто оно не опасно для жизни.
Однако, когда сердечный ритм слишком сильно нарушен, чтобы перекачивать кровь, может произойти остановка сердца, которая может очень быстро привести к смерти, если пациент не получит немедленного надлежащего лечения.
Каковы симптомы?
В повседневной жизни сердечная аритмия может не иметь симптомов. В более серьезных случаях, требующих неотложной медицинской помощи, симптомы могут включать:
- Одышка
- Головокружение или предобморочное состояние
- Боль в груди
- Сильное сердцебиение
- Чувство тревоги
- Пот
Каковы факторы риска?
Некоторые люди рождаются с большей предрасположенностью к сердечной аритмии, чем другие. Тем не менее, это также часто является побочным эффектом других проблем со здоровьем и поведением. К факторам риска относятся:
Тем не менее, это также часто является побочным эффектом других проблем со здоровьем и поведением. К факторам риска относятся:
- Ишемическая болезнь сердца, предшествующие операции на сердце и другие заболевания сердца. Если ваше сердце или ключевые артерии уже получили повреждения, вы подвергаетесь дополнительному риску.
- Врожденный порок сердца. Некоторые люди рождаются с пороками сердца, которые делают их восприимчивыми.
- Проблемы с щитовидной железой. Фактором риска могут быть как гипоактивные, так и гиперактивные щитовидные железы.
- Высокое кровяное давление. Повышенное кровяное давление может привести к утолщению стенок левого желудочка, что может нарушить электрические импульсы. Это также может увеличить риск ишемической болезни сердца, что создает дополнительный риск.
- Диабет. Диабет приводит к ряду вторичных проблем со здоровьем, включая высокое кровяное давление и ишемическую болезнь сердца, которые могут увеличить риск.

- Некоторые лекарства. Как рецептурные, так и некоторые безрецептурные лекарства могут вызывать или повышать риск.
- Кофеин и никотин. Оба они могут усилить сердцебиение и усугубить уже существующую проблему аритмии, заставляя сердце биться быстрее.
- Алкоголь. Чрезмерное употребление алкоголя также вызывает множество проблем. Среди них он может нарушать электрический ритм сердца, вызывая развитие аритмии.
- Незаконные наркотики. Кокаин, амфетамины и другие стимуляторы могут вызывать аритмии даже в ранее здоровом сердце.
- Электролитный дисбаланс. Калий, магний, кальций и натрий необходимы для передачи электрических импульсов, поддерживающих биение сердца. Дисбаланс электролитов может быть вызван обезвоживанием, потливостью, рвотой и диареей. В тяжелых случаях эти дисбалансы могут вызывать сердечные аритмии.
- Ночное апноэ.
 Сильный храп, когда ваше дыхание регулярно блокируется во время сна, может привести к сердечной аритмии.
Сильный храп, когда ваше дыхание регулярно блокируется во время сна, может привести к сердечной аритмии.
Как действовать в чрезвычайной ситуации
Когда у человека развивается тяжелая аритмия, это приводит к фибрилляции желудочков — нижние камеры сердца теряют свой ритм и способность перекачивать кровь. Когда это происходит, следует остановка сердца, и пациент может потерять сознание практически без предупреждения. В этих случаях важно, чтобы человек получил неотложную помощь немедленно. СЛР свидетеля часто играет важную роль в выживании пациента.
Наличие автоматического внешнего дефибриллятора (АНД) также может спасти жизнь пациента. Эти устройства обеспечивают разряд, который может сбросить ритм сердца, и их могут использовать как обученные, так и неподготовленные операторы.
Сердечный приступ
У кого-то в Соединенных Штатах случается сердечный приступ каждые 43 секунды. Каждый пятый из них протекает бессимптомно. Сердечно-сосудистые заболевания являются наиболее распространенной причиной смерти в Соединенных Штатах, ежегодно унося жизни около 375 000 человек.
Сердечно-сосудистые заболевания являются наиболее распространенной причиной смерти в Соединенных Штатах, ежегодно унося жизни около 375 000 человек.
В дополнение к регулярному ритму сердцу для продолжения работы требуется постоянный приток кислорода и других питательных веществ. Они доставляются к сердцу через три коронарные артерии. Если одна из этих артерий блокируется, часть сердца теряет кислород и начинает умирать. Это то, что вызывает сердечный приступ.
Каковы симптомы?
Мужчины и женщины, как правило, испытывают разные симптомы, хотя люди обоих полов могут испытывать любой из перечисленных ниже симптомов. Многие люди считают, что сердечные приступы происходят внезапно, но они также могут растянуться на несколько часов.
Общие симптомы у мужчин включают:
- Тяжелая, сдавливающая боль в груди, которая может быть постоянной или приходить и уходить
- Боль в верхней части тела, включая левое плечо, спину и шею, челюсть, живот и руки
- Учащенное или пропущенное сердцебиение
- Расстройство желудка
- Одышка
- Потливость или «холодный пот»
- Головокружение
- Симптомы, более распространенные у женщин, включают:
- Внезапная или постоянная усталость
- Проблемы со сном
- Тревога
- Головокружение или предобморочное состояние
- Одышка
- Расстройство желудка или чувство газа или вздутие живота
- Боль в верхней части спины, шее или плече
- Боль в груди, которая распространяется вверх по руке
- Боль в челюсти
- Тошнота
Каковы факторы риска?
Основные факторы риска сердечного приступа включают как ранее существовавшие заболевания, так и образ жизни. К ним относятся:
К ним относятся:
- Ваш возраст. Женщины старше 55 лет и мужчины старше 45 лет подвержены более высокому риску сердечных приступов.
- Определенные состояния здоровья. Такие заболевания, как диабет, некоторые аутоиммунные состояния, такие как волчанка или ревматоидный артрит, а также преэклампсия, состояние, вызывающее высокое кровяное давление во время беременности, могут повышать риск сердечных приступов.
- Курение и нелегальные наркотики. Как курение, так и постоянное воздействие пассивного курения могут повышать восприимчивость к сердечным приступам. Наркотики, такие как амфетамины и кокаин, могут вызывать спазм коронарных артерий, что приводит к сердечному приступу.
- Генетика. Люди с семейной историей сердечных приступов подвергаются повышенному риску, особенно те, чьи родственники перенесли сердечные приступы в раннем возрасте — к 55 годам для мужчин или к 65 годам для женщин.

- Факторы образа жизни. Малоподвижный образ жизни, диета с высоким содержанием холестерина и постоянный стресс могут иметь каскадный эффект, влияющий на многие области здоровья. Эти факторы могут привести к высокому кровяному давлению, высокому уровню холестерина в крови, ожирению и ишемической болезни сердца, что значительно увеличивает риск сердечного приступа.
Что делать в экстренной ситуации
Если пациент потерял сознание и не отвечает, необходимо позвонить по номеру 9.11 немедленно и начните сердечно-легочную реанимацию. Если вы не квалифицированный медицинский работник, лучше пропустить искусственное дыхание и просто выполнять компрессии грудной клетки — сильно и быстро, тыльной стороной ладони, в такт «Stayin’ Alive» группы Bee Gees.
Некоторые сердечные приступы происходят в течение нескольких часов, а не минут. Если у человека есть известное заболевание сердца, он должен принимать любые лекарства, которые ему прописали от боли в груди — обычно нитроглицерин. Помогите человеку сесть и сохранять спокойствие, и если симптомы не улучшатся в течение 3 минут или около того, позвоните по номеру 9.11 сразу.
Помогите человеку сесть и сохранять спокойствие, и если симптомы не улучшатся в течение 3 минут или около того, позвоните по номеру 9.11 сразу.
Ход
Инсульт не так смертоносен, как сердечно-сосудистые заболевания в Соединенных Штатах — только около 140 000 человек ежегодно умирают от инсульта, — но более 795 000 человек ежегодно переносят инсульт. Примерно 75% пострадавших старше 65 лет.
Как и сердце, мозг нуждается в постоянном снабжении кислородом, чтобы функционировать. Инсульт возникает, когда приток крови к части мозга блокируется, перекрывая доступ кислорода. Всего через несколько минут кислородного голодания клетки мозга начинают умирать, что может привести к необратимым повреждениям и даже смерти.
Различают два типа инсульта: ишемический и геморрагический. Ишемический инсульт возникает, когда артерия блокируется, что приводит к прекращению поступления кислорода к мозгу. Геморрагический инсульт возникает при разрыве артерии внутри головного мозга. Возникающее в результате кровотечение в головном мозге вызывает давление, которое приводит к повреждению и гибели клеток.
Возникающее в результате кровотечение в головном мозге вызывает давление, которое приводит к повреждению и гибели клеток.
Каковы симптомы?
Симптомы инсульта могут быть разными. В то время как тяжелый инсульт может вызвать необратимый паралич или другие серьезные проблемы со здоровьем — даже внезапную смерть — более легкий эпизод может вызвать только временную слабость в такой области, как рука или нога.
В начале инсульта симптомы обычно проявляются на одной стороне тела. Обычно они возникают внезапно, и конкретные симптомы могут различаться в зависимости от пораженной части мозга. Общие симптомы включают:
- Онемение или покалывание в любой части тела
- Потеря координации
- Слабость или паралич любой части тела
- Затуманенное зрение или другие нарушения зрения или непроизвольные движения глаз
- Головокружение
- Сильная головная боль
- Спутанность сознания, потеря памяти и изменения в поведении
- Невнятная речь или неспособность говорить
- Жесткие мышцы
- Проблемы с глотанием
Каковы факторы риска?
У любого человека может случиться инсульт в любое время. Однако определенное поведение подвергает некоторых людей большему риску; как и некоторые болезни, генетические факторы и другие вещи, не зависящие от вас. Факторы риска включают:
Однако определенное поведение подвергает некоторых людей большему риску; как и некоторые болезни, генетические факторы и другие вещи, не зависящие от вас. Факторы риска включают:
- Определенные состояния здоровья. Наиболее распространенным фактором риска инсульта является высокое кровяное давление. Проблемы с сердцем, такие как мерцательная аритмия, сердечная недостаточность и ишемическая болезнь сердца, также являются основными факторами риска, как и диабет и аневризмы головного мозга.
- Курение. Курение повышает кровяное давление и со временем ослабляет кровеносные сосуды, повышая вероятность разрыва кровеносного сосуда в головном мозге. Это также снижает количество кислорода в крови для начала. Длительное воздействие пассивного курения может нанести такой же вред, как и курение.
- Пол и возраст. Чем вы старше, тем выше вероятность инсульта — самый высокий риск, как правило, у людей в возрасте 65 лет и старше.
 Пол является фактором риска, хотя картина не на 100% однозначна; У молодых мужчин инсульт чаще, чем у женщин, но у женщин, как правило, более серьезные инсульты, которые приводят к смерти.
Пол является фактором риска, хотя картина не на 100% однозначна; У молодых мужчин инсульт чаще, чем у женщин, но у женщин, как правило, более серьезные инсульты, которые приводят к смерти. - Лекарства. Некоторые лекарства, такие как гормональные противозачаточные средства, могут повышать риск инсульта.
- История семьи. Если члены вашей семьи перенесли инсульт, вы также подвергаетесь повышенному риску.
- Инсульты в анамнезе. Люди, перенесшие один инсульт, подвержены повышенному риску повторного; обычно риск наиболее высок сразу после первого инсульта.
- Гонка. Инсульты чаще встречаются у коренных американцев и афроамериканцев, чем у латиноамериканцев, белых или азиатов.
- Наркотики и алкоголь. Тяжелый алкоголизм может привести к инсульту, равно как и употребление таких наркотиков, как кокаин и амфетамины.
- Малоподвижный образ жизни.
 Отсутствие физической активности и нездоровое питание могут привести к высокому уровню холестерина, ожирению и состояниям, которые могут привести к инсульту.
Отсутствие физической активности и нездоровое питание могут привести к высокому уровню холестерина, ожирению и состояниям, которые могут привести к инсульту. - Использование НПВП. Нестероидные противовоспалительные препараты, такие как напроксен и ибупрофен, могут повышать риск инсульта, особенно у пациентов, перенесших в анамнезе сердечный приступ. Чем дольше используются эти лекарства, отпускаемые без рецепта, тем выше риск инсульта.
Что делать в экстренной ситуации
В то время как некоторые люди полностью выздоравливают, примерно 66% жертв имеют постоянные проблемы со здоровьем после инсульта. Чем быстрее человек получит лечение, тем больше у него шансов на полное выздоровление. Вот почему так важно быстро распознать симптомы инсульта:
- Лицо опущено. Инсульты часто появляются сначала на нервах лица. Когда человек улыбается, одна сторона может быть опущенной или казаться неровной.
 Часть лица может чувствовать онемение.
Часть лица может чувствовать онемение. - Слабость руки. Когда человек поднимает обе руки, одна сторона слабее другой или смещается вниз? Нет ли онемения в одной руке?
- Проблемы с речью. Инсульты могут вызывать невнятную, неразборчивую речь, или пострадавшие могут вообще не говорить.
Если у пациента есть какие-либо из этих симптомов, позвоните по номеру 911, даже если симптомы исчезнут.
Легочная эмболия
Данные о том, сколько людей страдают от легочной эмболии, неясны — по некоторым оценкам, до 900 000 человек страдают от легочной эмболии, и около 60 000–100 000 человек умирают от нее каждый год в Соединенных Штатах. Из них около 10-30% умирают в течение месяца после постановки диагноза. Самое пугающее, что внезапная смерть является первым симптомом примерно у 25% пациентов.
Легочная эмболия возникает, когда что-то — обычно тромб — блокирует артерию в легком. Обычно сгустки крови образуются глубоко в венах и артериях, обычно в ногах, и попадают в легкие.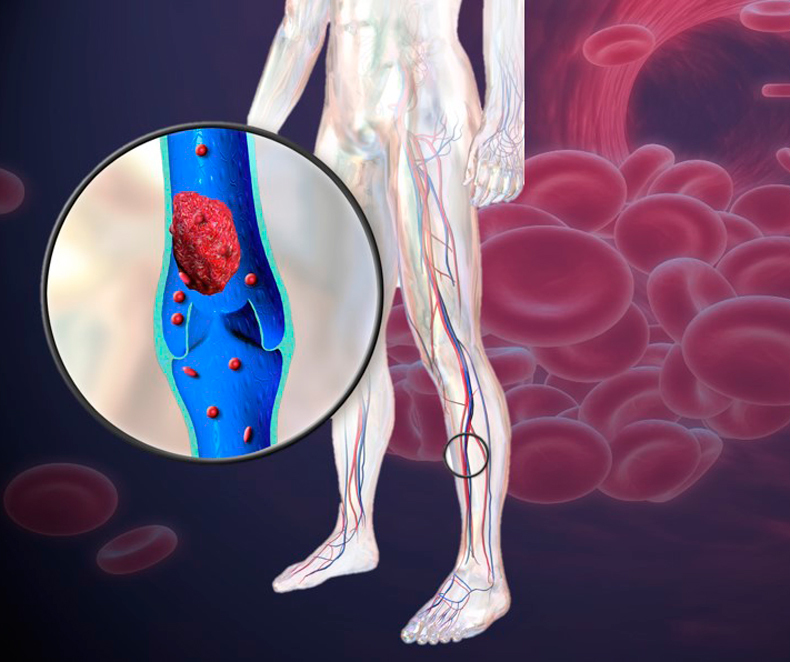
Легочная эмболия не всегда смертельна — иногда тромбы достаточно малы, чтобы вызвать повреждение, но не смерть. Однако большие сгустки крови могут быть фатальными, поэтому необходимо быстрое лечение.
Каковы симптомы?
Существуют как генерализованные, так и очень специфические симптомы, связанные с легочной эмболией. К ним относятся:
- Резкая боль при вдохе или кашле
- Кашель с кровью или розовой пенистой слизью
- Внезапное затруднение дыхания или одышка
- Чувство беспокойства или головокружения
- Внезапное потоотделение
- Учащенное сердцебиение или учащенное сердцебиение
- Массивная легочная эмболия вызывает потерю сознания, учащенное дыхание и иногда заметное вздутие вен шеи. Обычно они приводят к летальному исходу, часто в течение часа или меньше.
Каковы факторы риска?
Глубокие сгустки крови часто образуются, когда люди не двигались в течение длительного периода времени.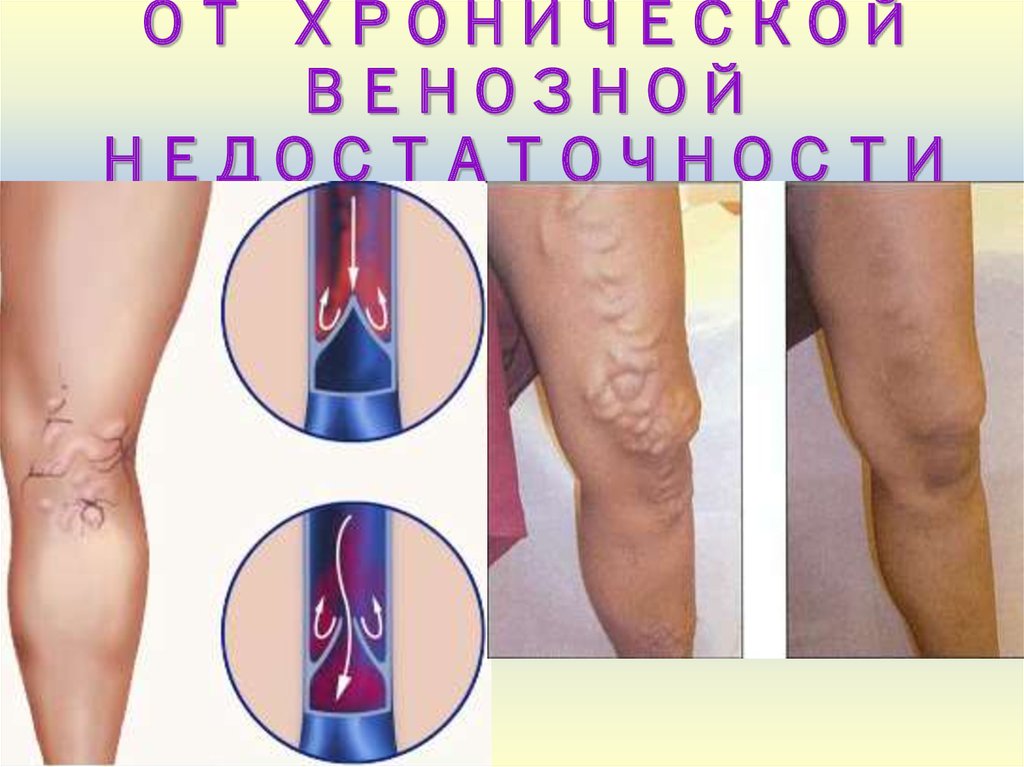 В результате легочная эмболия более вероятна у людей, прикованных к постели из-за серьезного заболевания или травмы, или у тех, кто восстанавливается после операции. Риск возрастает для людей, которые сидят в течение длительного времени во время дальних перелетов или автомобильных поездок. Другие факторы включают:
В результате легочная эмболия более вероятна у людей, прикованных к постели из-за серьезного заболевания или травмы, или у тех, кто восстанавливается после операции. Риск возрастает для людей, которые сидят в течение длительного времени во время дальних перелетов или автомобильных поездок. Другие факторы включают:
- Хирургия. Хирургические процедуры, направленные на область живота, ног и коленей, области таза и головного мозга, по-видимому, подвергают людей особому риску легочной эмболии.
- Рак. Некоторые виды рака вызывают сгущение крови, что повышает вероятность образования больших сгустков. Это особенно верно для рака органов малого таза и брюшной полости на поздних стадиях.
- Роды и беременность. Существует повышенный риск легочной эмболии у женщин как во время, так и сразу после родов, особенно у женщин, перенесших кесарево сечение.
- Предшествующая травма нижних конечностей.
 Недавние переломы конечностей, проблемы с подвижностью из-за предыдущих травм спинного мозга или инсультов, а также варикозное расширение вен могут подвергать пациентов повышенному риску.
Недавние переломы конечностей, проблемы с подвижностью из-за предыдущих травм спинного мозга или инсультов, а также варикозное расширение вен могут подвергать пациентов повышенному риску. - Некоторые лекарства. Противозачаточные таблетки и гормональная терапия подвергают людей особому риску.
- Курение. Длительное курение или пассивное курение могут увеличить риск легочной эмболии.
- Возраст. Пожилые люди более склонны к легочной эмболии — риск возрастает после 70 лет.
- Вес. Те, у кого очень избыточный вес, также подвержены большему риску.
- История легочной эмболии. Те, у кого это было раньше, с большей вероятностью получат его снова.
Что делать в экстренной ситуации
Ключом к лучшему исходу в случаях легочной эмболии является быстрая диагностика и лечение. Если вы подозреваете, что у кого-то легочная эмболия, немедленно позвоните по номеру 911.
На что следует обратить внимание:
- Частота дыхания. Как быстро дышит человек? Насколько затруднено дыхание? Некоторые люди испытывают только один симптом перед лицом легочной эмболии: одышка.
- Ранее существовавший риск. У людей, подпадающих под категорию высокого риска, следует предположить наличие легочной эмболии, если они испытывают какие-либо симптомы.
- Опухшие ноги. У некоторых пациентов с тромбозом глубоких вен одна нога может быть более опухшей, чем другая; нога также может быть болезненной, красной и горячей на ощупь.
Разрыв аорты
Это одна из самых редких причин смерти в Соединенных Штатах, но и одна из самых смертоносных. Около 90% людей, перенесших разрыв аорты, умирают от него.
Аорта – самая крупная артерия в организме. Он также является самым прочным, рассчитанным на работу с большим объемом крови. Когда стенки аорты ослабевают, они могут выпячиваться наружу, создавая аневризму аорты.
Не все аневризмы аорты разрываются. Однако иногда аневризма, которая существовала годами, внезапно разрывается, и когда это происходит, требуется неотложная медицинская помощь. Аневризмы аорты отводят большие объемы крови от других органов, и могут возникнуть проблемы, включая сердечные приступы, инсульт, серьезное повреждение почек и, в конечном итоге, смерть.
Каковы симптомы?
Иногда симптомы аневризмы аорты отсутствуют до тех пор, пока она не станет очень большой или пока не разорвется. Однако более крупные аневризмы могут вызывать симптомы по мере их роста, в том числе:
- Проблемы с дыханием или глотанием
- Одышка
- Боль в груди или спине
- Охриплость и кашель
Когда возникает аневризма аорты, быстро следует потеря сознания. Пациент может испытывать ощущение разрывающей боли в боку, животе, спине или паху. Другие симптомы могут включать:
- Внезапное падение артериального давления
- Гоняющееся сердце
- Синий оттенок кожи
- Психическое расстройство
- Синяк на боку
- Тошнота и рвота
- Пот
- Признаки шока, такие как дезориентация, потеря сознания и слабость
Каковы факторы риска?
Разрыв аорты происходит, когда разрывается аневризма или выпуклость, вызванная слабым местом в стенке аорты. Некоторые факторы риска аневризмы аорты включают:
Некоторые факторы риска аневризмы аорты включают:
- Высокое кровяное давление
- Атеросклероз
- Высокий уровень холестерина
- Пороки развития сердца, такие как сужение аорты или двустворчатый аортальный клапан
- История кардиохирургии
- Некоторые заболевания соединительной ткани
- Беременность
- Внезапная травма грудной клетки
- Семейный анамнез и генетика
- Курение
- Некоторые инфекции
- Возраст
Что делать в экстренной ситуации
Если вы подозреваете разрыв аорты, время имеет решающее значение. Немедленно звоните 911. Обеспечьте пациенту спокойствие и комфорт. Если пациент теряет сознание, вам, возможно, придется начать сердечно-легочную реанимацию.
Источники
Дополнительные ресурсы:
Клиника Майо http://www.mayoclinic.org/diseases-conditions/sudden-cardiac-arrest/in-depth/sudden-death/art-20047571?pg=2
Журнал неотложной медицинской помощи http://www. jems.com/articles/print/volume-40/issue-1/features/five-common-causes-sudden-unexpected-dea.html
jems.com/articles/print/volume-40/issue-1/features/five-common-causes-sudden-unexpected-dea.html
Национальный институт сердца, легких и крови https://www.nhlbi.nih.gov/health/health-topics/topics/aed/howdoes
Национальная медицинская библиотека США https://medlineplus.gov/ency/article/000063.htm
«Вы можете умереть мгновенно»: женщина, пережившая рак, предупреждает о тромбах каждый год.
Ричмондская больная, пережившая рак, делится своей историей о близком контакте со сгустком крови, чтобы побудить других узнать о признаках и симптомах блокады кровообращения, от которой ежегодно умирают тысячи канадцев.
Уинделин Галанг живет со своей дочерью на первом этаже дома в южном Ричмонде, а семья ее сестры находится наверху. В 2013 году, когда ей исполнилось 50 лет, у нее диагностировали рак молочной железы.
«Мой путь довольно труден. Я прошел через многое. Прямо сейчас я все еще на химиотерапии», — сказала она Richmond News.
Доктор Агнес Ли, гематолог, говорит, что ее пациент «прошел через весь спектр». Ли является директором программы тромбоза (сгустка крови) в Ванкуверской больнице общего профиля. Ее исследования привели к тому, что около 15 лет назад новое лекарство стало стандартом лечения онкологических больных со сгустками крови.
По ряду причин, в том числе из-за того, что опухоли выделяют белки, вызывающие свертывание крови, и химиотерапия, повреждающая слизистую оболочку кровеносных сосудов, больные раком подвержены образованию тромбов. Сгустки являются для них второй по значимости причиной смерти после прогрессирования рака.
Галанг выиграла свою первую битву с раком, но снова обратилась к врачу в 2016 году, когда ее левая рука распухла.
«Он был действительно очень большим. И оно было блестящим. И… это было тяжело, — сказала она, изображая, как поднимает мертвый вес левой руки правой.
«Я не знал, что происходит. Я ничего не знал о свертывании крови».
Компьютерная томография и УЗИ подтвердили, что ее рука была налита кровью из-за тромба. Как оказалось, это был первый признак того, что ее рак вернулся.
После этой новости ей пришлось уйти с работы в аптеке. Ее дочь, которая только что закончила среднюю школу, работает помощником по административным вопросам, чтобы поддерживать их, а сестра Галанга берет отпуск, чтобы отвезти ее в VGH.
Она все еще получает регулярную химиотерапию, поскольку врачи следят за раком, и антикоагулянты, чтобы предотвратить образование тромбов.
«Меня больше беспокоит тромб, чем мой рак», — сказал Галанг. «Из-за свертывания крови вы можете умереть мгновенно».
Сгустки крови должны образовываться естественным путем, чтобы остановить кровотечение, когда мы ранены. Но иногда процесс свертывания идет с форсированной скоростью, и внутри крупных кровеносных сосудов тела образуются сгустки. Проблемы возникают, когда они закупоривают сосуд и блокируют кровоток или отрываются и попадают в сердце и легкие.
«Это похоже на плохой трафик», — сказал Ли. «Эта кровь попадет в ткани и органы и может нанести ущерб».
Ситуация становится опасной, когда тромб возникает в ключевых органах, таких как мозг (инсульт), сердце (сердечный приступ) или легкие (легочная эмболия).
Каждый год в Канаде от них умирает много людей. Из примерно 100 000 канадцев, у которых ежегодно образуется тромб, около 10 000 не выживут.
По словам Ли, легочная эмболия ежегодно вызывает больше смертей, чем рак груди, ВИЧ и автомобильные аварии вместе взятые.
Опрос, проведенный Thrombosis Canada, в котором приняли участие около 1000 канадцев, показал тревожное отсутствие знаний о признаках, симптомах образования тромбов и путаницу, связанную с факторами риска.
В то время как люди в целом знают, что такое сердечные приступы и инсульты, меньше людей знают о тромбах в легких или тромбозе глубоких вен (чаще всего о тромбах в ногах). У них также были проблемы с определением наиболее серьезных факторов риска образования тромбов.

 В некоторых случаях болевой синдром отдает в нижнюю челюсть, шею, область между лопатками и живот. Из-за болезненных ощущений может нарушаться функция дыхания.
В некоторых случаях болевой синдром отдает в нижнюю челюсть, шею, область между лопатками и живот. Из-за болезненных ощущений может нарушаться функция дыхания.
 Сильный храп, когда ваше дыхание регулярно блокируется во время сна, может привести к сердечной аритмии.
Сильный храп, когда ваше дыхание регулярно блокируется во время сна, может привести к сердечной аритмии.
 Пол является фактором риска, хотя картина не на 100% однозначна; У молодых мужчин инсульт чаще, чем у женщин, но у женщин, как правило, более серьезные инсульты, которые приводят к смерти.
Пол является фактором риска, хотя картина не на 100% однозначна; У молодых мужчин инсульт чаще, чем у женщин, но у женщин, как правило, более серьезные инсульты, которые приводят к смерти.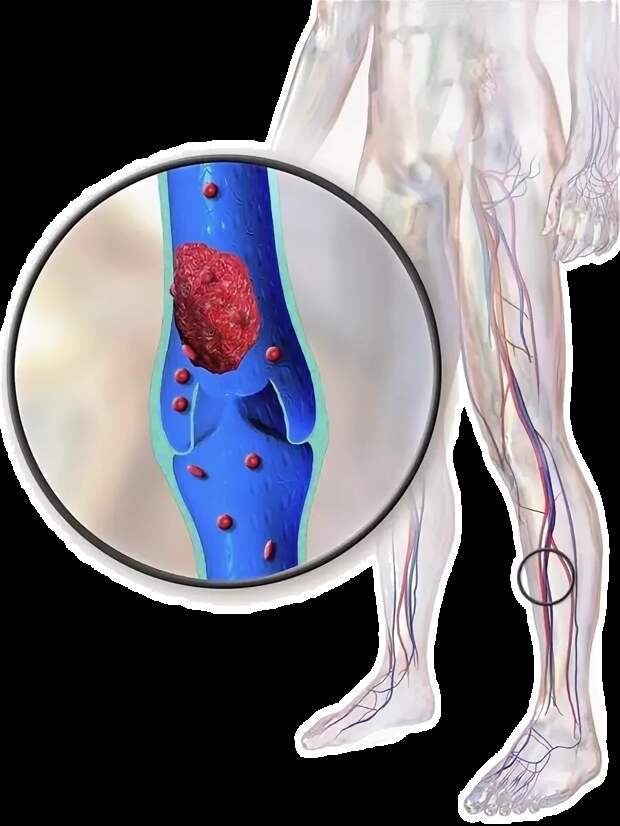 Отсутствие физической активности и нездоровое питание могут привести к высокому уровню холестерина, ожирению и состояниям, которые могут привести к инсульту.
Отсутствие физической активности и нездоровое питание могут привести к высокому уровню холестерина, ожирению и состояниям, которые могут привести к инсульту. Часть лица может чувствовать онемение.
Часть лица может чувствовать онемение.