Смерть от рака мозга: Стадии рака головного мозга: симптомы, диагностика, лечение, фото
Онколог перечислил самые распространенные симптомы рака головного мозга :: Общество :: РБК
Фото: Сергей Бобылев / ТАСС
Головная боль, быстрая утомляемость, головокружения, тошнота, потери сознания, судороги, ухудшение зрения и слуха являются самыми распространенными признаками рака головного мозга.
По его словам, на ранних этапах заболевание развивается бессимптомно и его сложно распознать.
Эксперт объяснил, что опухоль головного мозга — это новообразование в тканях, которое типизируется по принципу локализации в организме.
«Форма рака головного мозга может быть первичной, развивающейся непосредственно в тканях головного мозга, и вторичной, являющейся метастазом опухоли, локализованной в другом органе», — отметил Мяснянкин.
Эксперт также добавил, что опухоли подразделяются на два типа: доброкачественные и злокачественные. Зачастую доброкачественные новообразования специалистам удается распознать, тогда как злокачественные требуют незамедлительного лечения.
По словам Мяснянкина, основными причинами образования опухолей головного мозга являются генетическая предрасположенность, лучевая терапия, метастазы опухолей других локализаций организма, а также постоянная травматизация головного мозга и сотрясения.
Эксперт добавил, что при поражении органов, отвечающих за вестибулярную функцию, начинают проявляться нарушения письменной речи, звукопроизношения, при речи могут выпадать словосочетания, буквы.
«Когда такие симптомы начинают проявляться у пациента, необходимо незамедлительно обратиться к специалисту», — предупредил врач.
лечение, симптомы, диагностика опухоли — клиника ЛИСОД в Киеве, Украине
В клетках наиболее агрессивной опухоли головного мозга выявили фермент, который и обуславливает ее агрессивность. Сегодня ведутся работы над тем, чтобы заблокировать клеточные рецепторы к этому ферменту, что позволит существенно затормозить развитие и рост опухоли.
Сегодня ведутся работы над тем, чтобы заблокировать клеточные рецепторы к этому ферменту, что позволит существенно затормозить развитие и рост опухоли.
Читать полностью
Ученые обнаружили, что вакцина от полиомиелита может предупредить рецидив глиобластомы – злокачественной опухоли головного мозга. Эта вакцина является модифицированной (измененной) формой вируса полиомиелита. Она смертельна для раковой клетки и абсолютно безвредна для здоровых клеток. Введенная непосредственно в опухоль вакцина стимулирует иммунную систему организма для выработки естественных иммунных клеток-киллеров, атакующих опухоль. Этот метод действенный еще и потому, что нет необходимости преодолевать гематоэнцефалический барьер (естественный защитный барьер между мозгом и кровеносной системой). Когда метод будет полностью отработан, откроются новые возможности, и лечение рака головного мозга станет более эффективным.
Скрыть
Опухоль головного мозга значительно отличается от других новообразований. Эти отличия состоят в гистогенезе, клинических проявлениях, возможностях лечения. Специфичность опухолей головного мозга определяет наличие гематоэнцефалического барьера. Гематоэнцефалический барьер ограничивает проникновение многих веществ (в том числе, и лекарственных) из кровеносного русла в ткань мозга. Опухоль головного мозга может встречаться в любом возрасте. Злокачественные астроцитарные опухоли, такие как анапластическая
Эти отличия состоят в гистогенезе, клинических проявлениях, возможностях лечения. Специфичность опухолей головного мозга определяет наличие гематоэнцефалического барьера. Гематоэнцефалический барьер ограничивает проникновение многих веществ (в том числе, и лекарственных) из кровеносного русла в ткань мозга. Опухоль головного мозга может встречаться в любом возрасте. Злокачественные астроцитарные опухоли, такие как анапластическая
Диагностика
Основанием для предположительного диагноза опухоли мозга и направления больного на консультацию к онкологу являются появление и прогрессивное нарастание выраженности тех или иных неврологических симптомов.
Неинвазивные методы
- Неврологическое исследование.
- Патопсихологическое исследование.
- Нейроофтальмологическое исследование.
- Отоневрологическое исследование.
- Компьютерная томография.
- Эхоэнцефалография (ультразвук).
- Электроэнцефалография.
Инвазивные методы
- Исследование ликвора: давление ликвора, содержание белка в ликворе, цитологическое исследование, цитоскопия ликвора, исследование ликвора на предмет активности В- глюкуронидазы, исследование изоферментного состава ликвора.
- КТ с внутривенным контрастированием
- Эндоскопическое исследование (вентрикулоскопия + операции)
- Иммуногистохимическая диагностика
- Пункционная биопсия непосредственно перед операцией для окончательного уточнения диагноза.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Лечение опухолей головного мозга является одной из наиболее сложных задач. Глиомы лечатся хирургическим удалением, постоперационной лучевой терапией и применением различных схем химиотерапии. Анапластическая астроцитома и мультиформная глиобластома отличаются значительно большей радио- и химиорезистентностью по сравнению с другими опухолями.
Значение хирургического вмешательства переоценить сложно, однако не всегда есть возможность его осуществить. Ввиду отсутствия четких границ между опухолью и мозговым веществом макроскопически полное удаление злокачественных опухолей можно выполнить с помощью уточненной предоперационной диагностики их распространения и расположения с использованием современных методов диагностики (КТ, АГ, предоперационное окрашивание опухоли).
Эффективность лечения большинства злокачественных опухолей головного мозга достигается за счет комбинированного хирургического, лучевого (лучевая терапия опухолей головного мозга) и химиотерапевтического (химиотерапия опухолей головного мозга) методов лечения.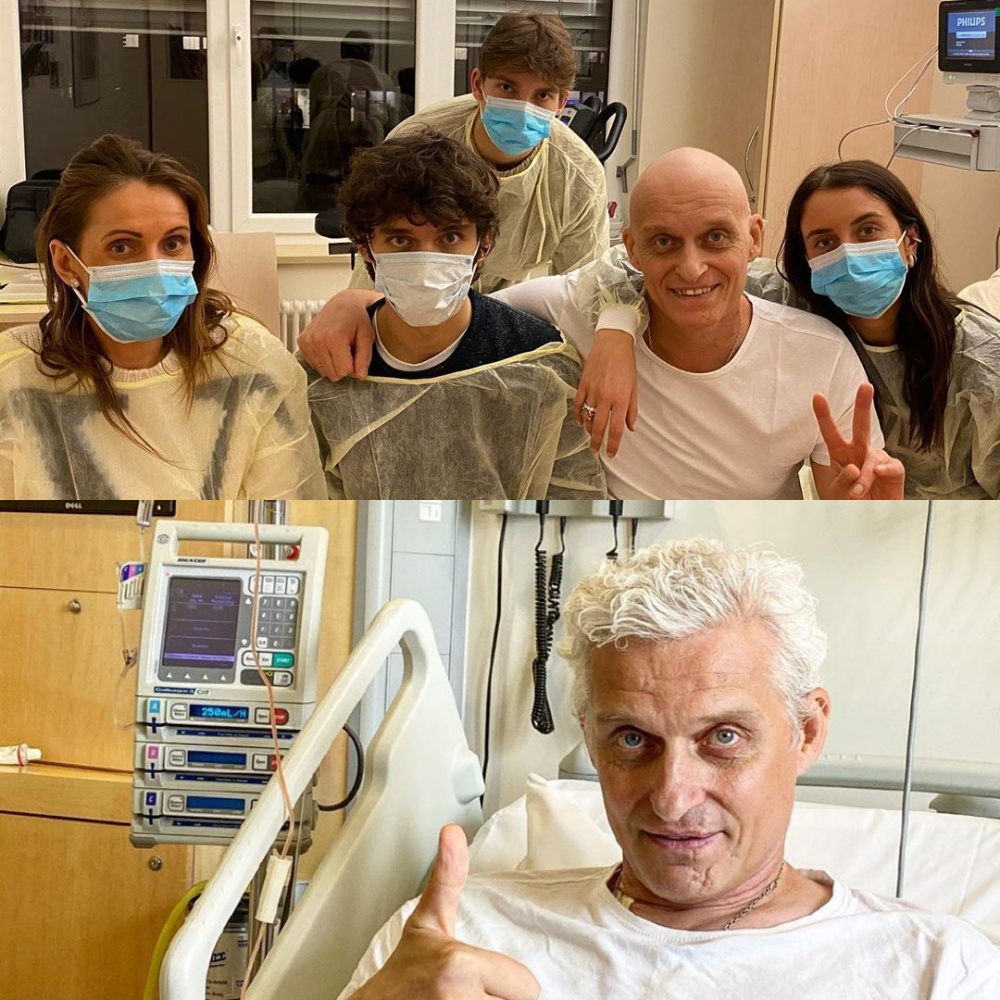 При некоторых опухолях основными методами лечения являются облучение головного мозга или химиотерапия опухолей головного мозга. Метастатические опухоли головного мозга – злокачественные новообразования, которые формируются в раковых клетках, возникающих в различных областях или органах тела. Такие онкологические заболевания, как рак легкого, молочной железы, рак кожи и почек являются наиболее частой причиной метастатических опухолей головного мозга. Лечение метастазов головного мозга проходит по правилам лечения того вида рака, который эти метастазы и породил.
При некоторых опухолях основными методами лечения являются облучение головного мозга или химиотерапия опухолей головного мозга. Метастатические опухоли головного мозга – злокачественные новообразования, которые формируются в раковых клетках, возникающих в различных областях или органах тела. Такие онкологические заболевания, как рак легкого, молочной железы, рак кожи и почек являются наиболее частой причиной метастатических опухолей головного мозга. Лечение метастазов головного мозга проходит по правилам лечения того вида рака, который эти метастазы и породил.
Симптомы
В зависимости от локализации опухоли мозга и ее размеров рак головного мозга может давать самые разнообразные симптомы. Клинические проявления опухолей головного мозга обычно усиливаются с развитием заболевания. Это может выражаться в нарастании очаговых, общемозговых и общесоматических симптомов. Если опухоль мозга доброкачественная, заболевание развивается обычно постепенно, медленно и мягко на протяжении нескольких лет. Развитие опухоли мозга может протекать скрыто длительное время, с периодическими обострениями клинических проявлений. При злокачественных опухолях заболевание обычно начинается остро, иногда инсультообразно, наподобие сосудистого заболевания головного мозга или инфекционного вирусного менинго-энцефалита.
Это может выражаться в нарастании очаговых, общемозговых и общесоматических симптомов. Если опухоль мозга доброкачественная, заболевание развивается обычно постепенно, медленно и мягко на протяжении нескольких лет. Развитие опухоли мозга может протекать скрыто длительное время, с периодическими обострениями клинических проявлений. При злокачественных опухолях заболевание обычно начинается остро, иногда инсультообразно, наподобие сосудистого заболевания головного мозга или инфекционного вирусного менинго-энцефалита.
Головная боль является одним из основных, частых и ранних общемозговых симптомов развивающихся опухолей. Характер головной боли может зависеть от локализации опухоли и ее гистоструктуры.
Как общемозговой симптом рвота встречается часто и имеет ряд характерных черт: внезапный, рефлекторный, фонтанирующий характер. Возникновение рвоты не зависит от приема пищи, бывает часто натощак и без предварительной тошноты, отрыжки и болей в животе.
Головокружение наступает под влиянием острого повышения внутричерепного и ликворного давления. Обычно головокружение сопровождается шумом в ушах, снижением слуха, а также головной болью, рвотой.
Психические симптомы возникают постепенно вместе с другими общемозговыми симптомами в результате нарастающего повышения внутричерепного давления, расстройства крово- и лимфообращения, гипоксии, отека мозга и дистрофии клеточных структур коры больших полушарий. Интоксикация также может вызывать психические симптомы. Наиболее типичные расстройства психики: оглушенность, ослабление внимания, притупление восприятия и памяти, замедление ассоциативных процессов, снижение критического отношения к себе, к своей болезни и окружающим, общая вялость, безучастность, безынициативность.
Существуют также психические синдромы, которые имеют топикодиагностическое значение.
При опухолях лобной доли:
- общая вялость, инертность, безынициативность, апатия, снижение памяти и интеллекта;
- психическое возбуждение, агрессивность, которые сменяются благодушием и эйфорией;
- легкомысленность, некритичность, странности в поведении, неопрятность с мочой и калом.

При опухолях височной доли: обонятельные, вкусовые и слуховые галлюцинации.
При локализации опухоли на стыке височной и затылочной долей: зрительные галлюцинации.
При поражении теменной доли: боли в конечностях.
Менингеальные симптомы могут развиваться в результате повышения внутричерепного давления, а также вследствие местного воздействия на оболочки мозга. Эпилептический синдром часто возникает на ранних стадиях заболевания до появления внутричерепной гипертензии (в 36,7% случаев проявляется в первую очередь).
Факторы риска
К сожалению, до сих пор не известны причины возникновения опухолей мозга. Большая вероятность, по мнению многих исследователей, может быть отдана черепно-мозговой травме, наследственности и неблагоприятному влиянию окружающей среды.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день, доктор! Помогите! Брату 25 лет сделали операцию в 2011 году по удалению протоплазматической астроцитомы левой височной доли головного мозга. Выписали с заключением: Ликворно-гипертенвионный, судорожный синдром. Правосторонняя пирамидная недостаточность. Делаем повторное МРТ ежегодно наблюдается изменение опухоли, признаки продолжения роста образования левой лобно-высочной области, отрицательная динамика с 2013 в сторону появления кисты в лобной области слева. Судорожные и приступы рвоты не прекращаются. Принимает карбомазепин по назначению доктора. Какие Вы можете дать прогнозы? Мы в растерянности не знаем что делать и как поступить. Спасибо огромное!
Выписали с заключением: Ликворно-гипертенвионный, судорожный синдром. Правосторонняя пирамидная недостаточность. Делаем повторное МРТ ежегодно наблюдается изменение опухоли, признаки продолжения роста образования левой лобно-высочной области, отрицательная динамика с 2013 в сторону появления кисты в лобной области слева. Судорожные и приступы рвоты не прекращаются. Принимает карбомазепин по назначению доктора. Какие Вы можете дать прогнозы? Мы в растерянности не знаем что делать и как поступить. Спасибо огромное!
Следует проконсультироваться с нейрохирургами по вопросу повторного оперативного вмешательства (даже частичного удаления при выраженном т. н. масс-эффекте) и после гистологического исследования решить о необходимости дополнительного онкологического лечения (лучевая, химиотерапия или их сочетание). Если операция в принципе невозможна, следует провести стереотактическую биопсию опухоли (она, как правило, меняет свою природу со временем – становится более агрессивной) и затем решать вопрос о виде лечения.
н. масс-эффекте) и после гистологического исследования решить о необходимости дополнительного онкологического лечения (лучевая, химиотерапия или их сочетание). Если операция в принципе невозможна, следует провести стереотактическую биопсию опухоли (она, как правило, меняет свою природу со временем – становится более агрессивной) и затем решать вопрос о виде лечения.
Здравствуйте, сможет ли ваша клиника нам помочь? Моему мужу 28 лет. У него опухоль в головном мозге, диагноз следующий: многоузловая внутримозговая глиальная опухоль с распространением в хиазмально-селлярною область, паравентрикулярно с двух сторон, атрофия зрительных нервов. Сам он болеет уже 2 года несахарным диабетом. Два месяца назад у него начались такие симптомы: ухудшение зрения, нарушение памяти и координации, боли в спине и ногах. У нас в больнице мы сделали МРТ, заключение: На серии полученных МР-томограмм в сагиттальной, аксиальной и коронарной проекции в Т1ВИ режиме в супраселлярной области определяется объемное образование размерами 39х32х32 мм, неравномерно интенсивно накапливающее парамагнетик, прорастающее в третий и боковые желудочки.
Желудочки мозга и подпаутинные пространства расширены. Желудочки мозга неравномерно деформированы. Срединные структуры не смещены. Что нужно делать? Благодарю!
Сам он болеет уже 2 года несахарным диабетом. Два месяца назад у него начались такие симптомы: ухудшение зрения, нарушение памяти и координации, боли в спине и ногах. У нас в больнице мы сделали МРТ, заключение: На серии полученных МР-томограмм в сагиттальной, аксиальной и коронарной проекции в Т1ВИ режиме в супраселлярной области определяется объемное образование размерами 39х32х32 мм, неравномерно интенсивно накапливающее парамагнетик, прорастающее в третий и боковые желудочки.
Желудочки мозга и подпаутинные пространства расширены. Желудочки мозга неравномерно деформированы. Срединные структуры не смещены. Что нужно делать? Благодарю!
Основной метод лечения подобных опухолей — хирургический, с последующим решением вопроса о необходимости лучевой терапии или лучевой терапии совмещенной с химотерапией в соответствии с гистологическим диагнозом и объемом оперативного вмешательства.
Если случай признан неоперабельным — проводится биопсия (предпочтительно — стереотактическая) с последующим решением решением о консервативной терапии (лучевая +/- химиотерапия).
Здравствуйте, доктор! Моему брату (27 лет) удалили в Одессе опухоль головного мозга. Сначала говорили, что она доброкачественная, после гистологии оказалась мультиформная глиобластома. Подскажите, какие прогнозы и что в данном случае можно сделать? Спасибо!
Следует провести ревизию гистологических препаратов (в таком возрасте глиобластома — достаточно редкое заболевание) и решить о необходимости профилактического лечения ( лучевая терапия +/- химиотерапия либо одна из двух опций).
Здравствуйте! Женщине 67 лет. С ней случился инсульт неделю назад. На данный момент находится в больнице. Состояние плохое. МРТ: объемное поражение височно-лобно -теменной области слева (глиобластома?) с признаками правосторонней латеральной и аксиальной дислокации срединных структур и компрессией левого бокового желудочка, дифференцировать с внутримозговой гематомой в стадии обратного развития. Отек вещества мозга левой гемисферы. Остеохондроз С4-5, С5-6, С6-7 дисков ШОП.
Доктор сказал, что в мозгу три очага метастаз. Предполагают распространение метастаз еще в организме. И тем не менее предлагают оперировать. Спасет ли это больную. Готовы от Вас услышать любой вариант ответа.
Спасет ли это больную. Готовы от Вас услышать любой вариант ответа.
Первичные опухоли головного мозга, а глиобластома – это первичная опухоль мозга, как правило не дают метастазов в другие органы. Они, правда, могут быть мультицентрическими (несколько отдельных очагов), что иногда затрудняет дифференциальную диагностику первичных опухолей мозга и метастазов в мозг опухолей других органов. Оптимальная диагностика — это биопсия и гистологическое исследование, а если это не возможно (по различным причинам),- в некоторых случаях может помочь МРТ с контрастированием. Оперируются как первичные опухоли мозга таки метастатические. В первом случае — это основной метод лечения (в зависимости от типа опухоли в последующем проводится лучевая +/- химиотерапия), во втором – операция показана при больших, оказывающих объемный эффект, метастазах, как правило, единичных при хорошем общем состоянии пациента и ожидаемой выживаемости более 3-4 месяцев. В зависимости от размеров и локализации метастазов также может быть эффективна так называемая стереотактическая лучевая терапия (точное, прицельное облучение метастаза в большой дозе в один-три приема) которая уже доступна и в Украине.
В зависимости от размеров и локализации метастазов также может быть эффективна так называемая стереотактическая лучевая терапия (точное, прицельное облучение метастаза в большой дозе в один-три приема) которая уже доступна и в Украине.
Добрый день, доктор! Помогите! Диагноз — анапластическая астроцитома в правой гемосфере, в 2010 году проведена лучевая терапия в Израиле, динамика была отличная. Размер уменшился с 7-8 мм до 3мм. В феврале 2013 года удалили вновь выросшую опухоль. МРТ от июля 2013 показало отрицательную динамику. Какой Ваш совет?
Возможно взвесить стереотактическую реиррадиацию опухоли (на аппарате Кибер-нож или Гамма-нож) и, если речь идет об анапластической астроцитоме, возможна также химиотерапия Темодалом.
Здравствуйте! Моей маме (63 года) 21.03.2013 сделали операцию по удалению опухоли головного мозга. Диагноз — глиобластома 4 стадии. После операции произошел неврологический дефицит правых конечностей. Возможно ли дальнейшее лечение химией? На сколько можно продлить жизнь при таком диагнозе? Спасибо за ответ.
Стандартным лечением после проведенной операции по удалению глиобластомы, является лучевая терапия совместно с химиотерапией Темодалом. Средняя двухлетняя выживаемость всей этой группы больных составляет около 20-25%.
Здравствуйте! У моего дяди МРТ показало опухоль примерно 3 на 2,5 см в левой височно-теменной области. У него наблюдалось онемение правой руки и ноги, головные боли и потеря сознания два раза. На консультации в НИИ нейрохирургии отказали в операции из-за расположения опухоли в глубинных слоях мозга, рекомендовали сделать биопсию. Помогите, пожалуйста, с приблизительным прогнозом, поскольку дядя не верит в излечении, а боится, что лечение возможно принесет даже ухудшение состояния. Какова статистика выживаемости с таким диагнозом? Каковы варианты лечения могут назначить после биопсии и принесёт ли вообще лечение какие-то результаты. Заранее спасибо за ответ!
У него наблюдалось онемение правой руки и ноги, головные боли и потеря сознания два раза. На консультации в НИИ нейрохирургии отказали в операции из-за расположения опухоли в глубинных слоях мозга, рекомендовали сделать биопсию. Помогите, пожалуйста, с приблизительным прогнозом, поскольку дядя не верит в излечении, а боится, что лечение возможно принесет даже ухудшение состояния. Какова статистика выживаемости с таким диагнозом? Каковы варианты лечения могут назначить после биопсии и принесёт ли вообще лечение какие-то результаты. Заранее спасибо за ответ!
Диагноза-то, к сожалению, и нет. По приведенным данным ничего сказать невозможно. Необходима стереотактическая биоспия опухоли, после чего можно будет говорить о тактике лечения и прогнозе.
Добрий день! Моїй мамі зробили КТ (вік 49 років — втрата зору на ліве око), на якій наймовірніше виявлена доброякісна менінгіома. Результати обстеження: Об’ємний утвір ГМ (найімовірніше менінгеома).
Знаходиться у складному місці для оперування. Найімовірніше вона доброякісна. Чи є якісь можливості зупинки росту пухлини, або ж можливості із застосуванням радіохірургії (променева терапія)?
Результати обстеження: Об’ємний утвір ГМ (найімовірніше менінгеома).
Знаходиться у складному місці для оперування. Найімовірніше вона доброякісна. Чи є якісь можливості зупинки росту пухлини, або ж можливості із застосуванням радіохірургії (променева терапія)?
Применение радиохирургии по эффективности сопоставимо с результатами хирургического удаление менингиомы и широко используется в практике. При невозможности, по разным причинам (включая экономические) использовать этот вид облучения («Кибернож», «Гамманож»), возможно применить и конформальную трехмерную фракционированную радиотерапию – это, в отличии от первого, длительное ежедневное лечение и поля несколько больше, но эффект практически тот же.
Доктор, добрый день! Мужу сделали операцию по удалению глиобластомы в декабре 2011. В феврале 2011 проведена лучевая терапия 60 Грей и два цикла химиотерапии (первая — препаратом Темодал 1800мг, вторая препаратом Темонат 1800мг). Через 7 месяцев провели компьютерную томографию и обнаружили опухоль такой же величины в том же части, что и до операции. Предлагают опять хирургическое вмешательство. Что делать? Нужно ли после операции опять проходить облучение и химиотерапию? Сколько раз опухоль может появляться еще?
В феврале 2011 проведена лучевая терапия 60 Грей и два цикла химиотерапии (первая — препаратом Темодал 1800мг, вторая препаратом Темонат 1800мг). Через 7 месяцев провели компьютерную томографию и обнаружили опухоль такой же величины в том же части, что и до операции. Предлагают опять хирургическое вмешательство. Что делать? Нужно ли после операции опять проходить облучение и химиотерапию? Сколько раз опухоль может появляться еще?
Рецидивы (возврат) глиобластом одна из основных их биологических особенностей и хорошо известна. Повторное вмешательство предпочтительно (если оно возможно без значительных функциональных последствий). Затем возобновить химиотерапию Темозоламидом. Повторное облучение с учетом полученной дозы, сроков проведенного лечения и возможных осложнений, менее приемлемая опция. Надо понимать, что все это не гарантирует отсутствие очередного рецидива в дальнейшем.
лечение, симптомы, диагностика опухоли — клиника ЛИСОД в Киеве, Украине
В клетках наиболее агрессивной опухоли головного мозга выявили фермент, который и обуславливает ее агрессивность. Сегодня ведутся работы над тем, чтобы заблокировать клеточные рецепторы к этому ферменту, что позволит существенно затормозить развитие и рост опухоли.
Читать полностью
Ученые обнаружили, что вакцина от полиомиелита может предупредить рецидив глиобластомы – злокачественной опухоли головного мозга. Эта вакцина является модифицированной (измененной) формой вируса полиомиелита. Она смертельна для раковой клетки и абсолютно безвредна для здоровых клеток. Введенная непосредственно в опухоль вакцина стимулирует иммунную систему организма для выработки естественных иммунных клеток-киллеров, атакующих опухоль. Этот метод действенный еще и потому, что нет необходимости преодолевать гематоэнцефалический барьер (естественный защитный барьер между мозгом и кровеносной системой). Когда метод будет полностью отработан, откроются новые возможности, и лечение рака головного мозга станет более эффективным.
Эта вакцина является модифицированной (измененной) формой вируса полиомиелита. Она смертельна для раковой клетки и абсолютно безвредна для здоровых клеток. Введенная непосредственно в опухоль вакцина стимулирует иммунную систему организма для выработки естественных иммунных клеток-киллеров, атакующих опухоль. Этот метод действенный еще и потому, что нет необходимости преодолевать гематоэнцефалический барьер (естественный защитный барьер между мозгом и кровеносной системой). Когда метод будет полностью отработан, откроются новые возможности, и лечение рака головного мозга станет более эффективным.
Скрыть
Опухоль головного мозга значительно отличается от других новообразований. Эти отличия состоят в гистогенезе, клинических проявлениях, возможностях лечения. Специфичность опухолей головного мозга определяет наличие гематоэнцефалического барьера. Гематоэнцефалический барьер ограничивает проникновение многих веществ (в том числе, и лекарственных) из кровеносного русла в ткань мозга. Опухоль головного мозга может встречаться в любом возрасте. Злокачественные астроцитарные опухоли, такие как анапластическая астроцитома и мультиформная глиобластома, составляют около 60% всех образований головного мозга и относятся к злокачественным глиомам. Астроцитома располагается обычно в белом веществе головного мозга. Рак головного мозга встречается относительно редко – около 1,5 % среди всех видов опухолей.
Опухоль головного мозга может встречаться в любом возрасте. Злокачественные астроцитарные опухоли, такие как анапластическая астроцитома и мультиформная глиобластома, составляют около 60% всех образований головного мозга и относятся к злокачественным глиомам. Астроцитома располагается обычно в белом веществе головного мозга. Рак головного мозга встречается относительно редко – около 1,5 % среди всех видов опухолей.
Диагностика
Основанием для предположительного диагноза опухоли мозга и направления больного на консультацию к онкологу являются появление и прогрессивное нарастание выраженности тех или иных неврологических симптомов. В LISOD применяют современные методы диагностики опухолей мозга.
Неинвазивные методы
- Неврологическое исследование.

- Патопсихологическое исследование.
- Нейроофтальмологическое исследование.
- Отоневрологическое исследование.
- Компьютерная томография.
- Эхоэнцефалография (ультразвук).
- Электроэнцефалография.
Инвазивные методы
- Исследование ликвора: давление ликвора, содержание белка в ликворе, цитологическое исследование, цитоскопия ликвора, исследование ликвора на предмет активности В- глюкуронидазы, исследование изоферментного состава ликвора.
- КТ с внутривенным контрастированием
- Эндоскопическое исследование (вентрикулоскопия + операции)
- Иммуногистохимическая диагностика
- Пункционная биопсия непосредственно перед операцией для окончательного уточнения диагноза.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
Лечение опухолей головного мозга является одной из наиболее сложных задач. Глиомы лечатся хирургическим удалением, постоперационной лучевой терапией и применением различных схем химиотерапии. Анапластическая астроцитома и мультиформная глиобластома отличаются значительно большей радио- и химиорезистентностью по сравнению с другими опухолями.
Значение хирургического вмешательства переоценить сложно, однако не всегда есть возможность его осуществить. Ввиду отсутствия четких границ между опухолью и мозговым веществом макроскопически полное удаление злокачественных опухолей можно выполнить с помощью уточненной предоперационной диагностики их распространения и расположения с использованием современных методов диагностики (КТ, АГ, предоперационное окрашивание опухоли).
Эффективность лечения большинства злокачественных опухолей головного мозга достигается за счет комбинированного хирургического, лучевого (лучевая терапия опухолей головного мозга) и химиотерапевтического (химиотерапия опухолей головного мозга) методов лечения. При некоторых опухолях основными методами лечения являются облучение головного мозга или химиотерапия опухолей головного мозга. Метастатические опухоли головного мозга – злокачественные новообразования, которые формируются в раковых клетках, возникающих в различных областях или органах тела. Такие онкологические заболевания, как рак легкого, молочной железы, рак кожи и почек являются наиболее частой причиной метастатических опухолей головного мозга. Лечение метастазов головного мозга проходит по правилам лечения того вида рака, который эти метастазы и породил.
При некоторых опухолях основными методами лечения являются облучение головного мозга или химиотерапия опухолей головного мозга. Метастатические опухоли головного мозга – злокачественные новообразования, которые формируются в раковых клетках, возникающих в различных областях или органах тела. Такие онкологические заболевания, как рак легкого, молочной железы, рак кожи и почек являются наиболее частой причиной метастатических опухолей головного мозга. Лечение метастазов головного мозга проходит по правилам лечения того вида рака, который эти метастазы и породил.
Симптомы
В зависимости от локализации опухоли мозга и ее размеров рак головного мозга может давать самые разнообразные симптомы. Клинические проявления опухолей головного мозга обычно усиливаются с развитием заболевания. Это может выражаться в нарастании очаговых, общемозговых и общесоматических симптомов. Если опухоль мозга доброкачественная, заболевание развивается обычно постепенно, медленно и мягко на протяжении нескольких лет. Развитие опухоли мозга может протекать скрыто длительное время, с периодическими обострениями клинических проявлений. При злокачественных опухолях заболевание обычно начинается остро, иногда инсультообразно, наподобие сосудистого заболевания головного мозга или инфекционного вирусного менинго-энцефалита.
Это может выражаться в нарастании очаговых, общемозговых и общесоматических симптомов. Если опухоль мозга доброкачественная, заболевание развивается обычно постепенно, медленно и мягко на протяжении нескольких лет. Развитие опухоли мозга может протекать скрыто длительное время, с периодическими обострениями клинических проявлений. При злокачественных опухолях заболевание обычно начинается остро, иногда инсультообразно, наподобие сосудистого заболевания головного мозга или инфекционного вирусного менинго-энцефалита.
Головная боль является одним из основных, частых и ранних общемозговых симптомов развивающихся опухолей. Характер головной боли может зависеть от локализации опухоли и ее гистоструктуры.
Как общемозговой симптом рвота встречается часто и имеет ряд характерных черт: внезапный, рефлекторный, фонтанирующий характер. Возникновение рвоты не зависит от приема пищи, бывает часто натощак и без предварительной тошноты, отрыжки и болей в животе.
Головокружение наступает под влиянием острого повышения внутричерепного и ликворного давления. Обычно головокружение сопровождается шумом в ушах, снижением слуха, а также головной болью, рвотой.
Психические симптомы возникают постепенно вместе с другими общемозговыми симптомами в результате нарастающего повышения внутричерепного давления, расстройства крово- и лимфообращения, гипоксии, отека мозга и дистрофии клеточных структур коры больших полушарий. Интоксикация также может вызывать психические симптомы. Наиболее типичные расстройства психики: оглушенность, ослабление внимания, притупление восприятия и памяти, замедление ассоциативных процессов, снижение критического отношения к себе, к своей болезни и окружающим, общая вялость, безучастность, безынициативность.
Существуют также психические синдромы, которые имеют топикодиагностическое значение.
При опухолях лобной доли:
- общая вялость, инертность, безынициативность, апатия, снижение памяти и интеллекта;
- психическое возбуждение, агрессивность, которые сменяются благодушием и эйфорией;
- легкомысленность, некритичность, странности в поведении, неопрятность с мочой и калом.

При опухолях височной доли: обонятельные, вкусовые и слуховые галлюцинации.
При локализации опухоли на стыке височной и затылочной долей: зрительные галлюцинации.
При поражении теменной доли: боли в конечностях.
Менингеальные симптомы могут развиваться в результате повышения внутричерепного давления, а также вследствие местного воздействия на оболочки мозга. Эпилептический синдром часто возникает на ранних стадиях заболевания до появления внутричерепной гипертензии (в 36,7% случаев проявляется в первую очередь).
Факторы риска
К сожалению, до сих пор не известны причины возникновения опухолей мозга. Большая вероятность, по мнению многих исследователей, может быть отдана черепно-мозговой травме, наследственности и неблагоприятному влиянию окружающей среды.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м. н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Добрый день, доктор! Помогите! Брату 25 лет сделали операцию в 2011 году по удалению протоплазматической астроцитомы левой височной доли головного мозга. Выписали с заключением: Ликворно-гипертенвионный, судорожный синдром. Правосторонняя пирамидная недостаточность. Делаем повторное МРТ ежегодно наблюдается изменение опухоли, признаки продолжения роста образования левой лобно-высочной области, отрицательная динамика с 2013 в сторону появления кисты в лобной области слева. Судорожные и приступы рвоты не прекращаются. Принимает карбомазепин по назначению доктора. Какие Вы можете дать прогнозы? Мы в растерянности не знаем что делать и как поступить. Спасибо огромное!
Выписали с заключением: Ликворно-гипертенвионный, судорожный синдром. Правосторонняя пирамидная недостаточность. Делаем повторное МРТ ежегодно наблюдается изменение опухоли, признаки продолжения роста образования левой лобно-высочной области, отрицательная динамика с 2013 в сторону появления кисты в лобной области слева. Судорожные и приступы рвоты не прекращаются. Принимает карбомазепин по назначению доктора. Какие Вы можете дать прогнозы? Мы в растерянности не знаем что делать и как поступить. Спасибо огромное!
Следует проконсультироваться с нейрохирургами по вопросу повторного оперативного вмешательства (даже частичного удаления при выраженном т. н. масс-эффекте) и после гистологического исследования решить о необходимости дополнительного онкологического лечения (лучевая, химиотерапия или их сочетание). Если операция в принципе невозможна, следует провести стереотактическую биопсию опухоли (она, как правило, меняет свою природу со временем – становится более агрессивной) и затем решать вопрос о виде лечения.
н. масс-эффекте) и после гистологического исследования решить о необходимости дополнительного онкологического лечения (лучевая, химиотерапия или их сочетание). Если операция в принципе невозможна, следует провести стереотактическую биопсию опухоли (она, как правило, меняет свою природу со временем – становится более агрессивной) и затем решать вопрос о виде лечения.
Здравствуйте, сможет ли ваша клиника нам помочь? Моему мужу 28 лет. У него опухоль в головном мозге, диагноз следующий: многоузловая внутримозговая глиальная опухоль с распространением в хиазмально-селлярною область, паравентрикулярно с двух сторон, атрофия зрительных нервов. Сам он болеет уже 2 года несахарным диабетом. Два месяца назад у него начались такие симптомы: ухудшение зрения, нарушение памяти и координации, боли в спине и ногах. У нас в больнице мы сделали МРТ, заключение: На серии полученных МР-томограмм в сагиттальной, аксиальной и коронарной проекции в Т1ВИ режиме в супраселлярной области определяется объемное образование размерами 39х32х32 мм, неравномерно интенсивно накапливающее парамагнетик, прорастающее в третий и боковые желудочки.
Желудочки мозга и подпаутинные пространства расширены. Желудочки мозга неравномерно деформированы. Срединные структуры не смещены. Что нужно делать? Благодарю!
Сам он болеет уже 2 года несахарным диабетом. Два месяца назад у него начались такие симптомы: ухудшение зрения, нарушение памяти и координации, боли в спине и ногах. У нас в больнице мы сделали МРТ, заключение: На серии полученных МР-томограмм в сагиттальной, аксиальной и коронарной проекции в Т1ВИ режиме в супраселлярной области определяется объемное образование размерами 39х32х32 мм, неравномерно интенсивно накапливающее парамагнетик, прорастающее в третий и боковые желудочки.
Желудочки мозга и подпаутинные пространства расширены. Желудочки мозга неравномерно деформированы. Срединные структуры не смещены. Что нужно делать? Благодарю!
Основной метод лечения подобных опухолей — хирургический, с последующим решением вопроса о необходимости лучевой терапии или лучевой терапии совмещенной с химотерапией в соответствии с гистологическим диагнозом и объемом оперативного вмешательства.
Если случай признан неоперабельным — проводится биопсия (предпочтительно — стереотактическая) с последующим решением решением о консервативной терапии (лучевая +/- химиотерапия).
Здравствуйте, доктор! Моему брату (27 лет) удалили в Одессе опухоль головного мозга. Сначала говорили, что она доброкачественная, после гистологии оказалась мультиформная глиобластома. Подскажите, какие прогнозы и что в данном случае можно сделать? Спасибо!
Следует провести ревизию гистологических препаратов (в таком возрасте глиобластома — достаточно редкое заболевание) и решить о необходимости профилактического лечения ( лучевая терапия +/- химиотерапия либо одна из двух опций).
Здравствуйте! Женщине 67 лет. С ней случился инсульт неделю назад. На данный момент находится в больнице. Состояние плохое. МРТ: объемное поражение височно-лобно -теменной области слева (глиобластома?) с признаками правосторонней латеральной и аксиальной дислокации срединных структур и компрессией левого бокового желудочка, дифференцировать с внутримозговой гематомой в стадии обратного развития. Отек вещества мозга левой гемисферы. Остеохондроз С4-5, С5-6, С6-7 дисков ШОП.
Доктор сказал, что в мозгу три очага метастаз. Предполагают распространение метастаз еще в организме. И тем не менее предлагают оперировать. Спасет ли это больную. Готовы от Вас услышать любой вариант ответа.
Спасет ли это больную. Готовы от Вас услышать любой вариант ответа.
Первичные опухоли головного мозга, а глиобластома – это первичная опухоль мозга, как правило не дают метастазов в другие органы. Они, правда, могут быть мультицентрическими (несколько отдельных очагов), что иногда затрудняет дифференциальную диагностику первичных опухолей мозга и метастазов в мозг опухолей других органов. Оптимальная диагностика — это биопсия и гистологическое исследование, а если это не возможно (по различным причинам),- в некоторых случаях может помочь МРТ с контрастированием. Оперируются как первичные опухоли мозга таки метастатические. В первом случае — это основной метод лечения (в зависимости от типа опухоли в последующем проводится лучевая +/- химиотерапия), во втором – операция показана при больших, оказывающих объемный эффект, метастазах, как правило, единичных при хорошем общем состоянии пациента и ожидаемой выживаемости более 3-4 месяцев. В зависимости от размеров и локализации метастазов также может быть эффективна так называемая стереотактическая лучевая терапия (точное, прицельное облучение метастаза в большой дозе в один-три приема) которая уже доступна и в Украине.
В зависимости от размеров и локализации метастазов также может быть эффективна так называемая стереотактическая лучевая терапия (точное, прицельное облучение метастаза в большой дозе в один-три приема) которая уже доступна и в Украине.
Добрый день, доктор! Помогите! Диагноз — анапластическая астроцитома в правой гемосфере, в 2010 году проведена лучевая терапия в Израиле, динамика была отличная. Размер уменшился с 7-8 мм до 3мм. В феврале 2013 года удалили вновь выросшую опухоль. МРТ от июля 2013 показало отрицательную динамику. Какой Ваш совет?
Возможно взвесить стереотактическую реиррадиацию опухоли (на аппарате Кибер-нож или Гамма-нож) и, если речь идет об анапластической астроцитоме, возможна также химиотерапия Темодалом.
Здравствуйте! Моей маме (63 года) 21.03.2013 сделали операцию по удалению опухоли головного мозга. Диагноз — глиобластома 4 стадии. После операции произошел неврологический дефицит правых конечностей. Возможно ли дальнейшее лечение химией? На сколько можно продлить жизнь при таком диагнозе? Спасибо за ответ.
Стандартным лечением после проведенной операции по удалению глиобластомы, является лучевая терапия совместно с химиотерапией Темодалом. Средняя двухлетняя выживаемость всей этой группы больных составляет около 20-25%.
Здравствуйте! У моего дяди МРТ показало опухоль примерно 3 на 2,5 см в левой височно-теменной области. У него наблюдалось онемение правой руки и ноги, головные боли и потеря сознания два раза. На консультации в НИИ нейрохирургии отказали в операции из-за расположения опухоли в глубинных слоях мозга, рекомендовали сделать биопсию. Помогите, пожалуйста, с приблизительным прогнозом, поскольку дядя не верит в излечении, а боится, что лечение возможно принесет даже ухудшение состояния. Какова статистика выживаемости с таким диагнозом? Каковы варианты лечения могут назначить после биопсии и принесёт ли вообще лечение какие-то результаты. Заранее спасибо за ответ!
У него наблюдалось онемение правой руки и ноги, головные боли и потеря сознания два раза. На консультации в НИИ нейрохирургии отказали в операции из-за расположения опухоли в глубинных слоях мозга, рекомендовали сделать биопсию. Помогите, пожалуйста, с приблизительным прогнозом, поскольку дядя не верит в излечении, а боится, что лечение возможно принесет даже ухудшение состояния. Какова статистика выживаемости с таким диагнозом? Каковы варианты лечения могут назначить после биопсии и принесёт ли вообще лечение какие-то результаты. Заранее спасибо за ответ!
Диагноза-то, к сожалению, и нет. По приведенным данным ничего сказать невозможно. Необходима стереотактическая биоспия опухоли, после чего можно будет говорить о тактике лечения и прогнозе.
Добрий день! Моїй мамі зробили КТ (вік 49 років — втрата зору на ліве око), на якій наймовірніше виявлена доброякісна менінгіома. Результати обстеження: Об’ємний утвір ГМ (найімовірніше менінгеома).
Знаходиться у складному місці для оперування. Найімовірніше вона доброякісна. Чи є якісь можливості зупинки росту пухлини, або ж можливості із застосуванням радіохірургії (променева терапія)?
Результати обстеження: Об’ємний утвір ГМ (найімовірніше менінгеома).
Знаходиться у складному місці для оперування. Найімовірніше вона доброякісна. Чи є якісь можливості зупинки росту пухлини, або ж можливості із застосуванням радіохірургії (променева терапія)?
Применение радиохирургии по эффективности сопоставимо с результатами хирургического удаление менингиомы и широко используется в практике. При невозможности, по разным причинам (включая экономические) использовать этот вид облучения («Кибернож», «Гамманож»), возможно применить и конформальную трехмерную фракционированную радиотерапию – это, в отличии от первого, длительное ежедневное лечение и поля несколько больше, но эффект практически тот же.
Доктор, добрый день! Мужу сделали операцию по удалению глиобластомы в декабре 2011. В феврале 2011 проведена лучевая терапия 60 Грей и два цикла химиотерапии (первая — препаратом Темодал 1800мг, вторая препаратом Темонат 1800мг). Через 7 месяцев провели компьютерную томографию и обнаружили опухоль такой же величины в том же части, что и до операции. Предлагают опять хирургическое вмешательство. Что делать? Нужно ли после операции опять проходить облучение и химиотерапию? Сколько раз опухоль может появляться еще?
В феврале 2011 проведена лучевая терапия 60 Грей и два цикла химиотерапии (первая — препаратом Темодал 1800мг, вторая препаратом Темонат 1800мг). Через 7 месяцев провели компьютерную томографию и обнаружили опухоль такой же величины в том же части, что и до операции. Предлагают опять хирургическое вмешательство. Что делать? Нужно ли после операции опять проходить облучение и химиотерапию? Сколько раз опухоль может появляться еще?
Рецидивы (возврат) глиобластом одна из основных их биологических особенностей и хорошо известна. Повторное вмешательство предпочтительно (если оно возможно без значительных функциональных последствий). Затем возобновить химиотерапию Темозоламидом. Повторное облучение с учетом полученной дозы, сроков проведенного лечения и возможных осложнений, менее приемлемая опция. Надо понимать, что все это не гарантирует отсутствие очередного рецидива в дальнейшем.
Опухоли головного и спинного мозга у детей и подростков
Жизнь после опухолей головного и спинного мозга
Влияние опухоли головного мозга на качество жизни ребенка сильно различается. У некоторых пациентов влияние болезни на состояние здоровья и жизнедеятельность проявляется после болезни минимально; у других могут быть долгосрочные проблемы физического, когнитивного и эмоционального характера.
Иногда проблемы являются результатом повреждения головного мозга, вызванного самой опухолью и/или хирургическим вмешательством. Другие изменения могут быть связаны с долгосрочными или отдаленными последствиями химиотерапии и/или лучевой терапии.
Другие изменения могут быть связаны с долгосрочными или отдаленными последствиями химиотерапии и/или лучевой терапии.
Реабилитационная и поддерживающая терапия
Реабилитация помогает в решении временных или постоянных проблем с физическими функциями после перенесенной опухоли головного мозга. Такая терапия может включать в себя физиотерапию, эрготерапию, речевую терапию, поддержку органов зрения и применение слуховых аппаратов.
При лечении опухолей головного мозга необходимо следить за физическим состоянием пациента и обращать внимание на появление изменений или проблем:
- Функциональный статус: мышечная слабость, равновесие, координация
- Когнитивные функции: мышление, обучение, память, внимание, обработка информации
- Поведение, эмоции и социальные функции
- Проблемы с речью, слухом и зрением
- Судороги
- Гормональные и эндокринные функции
В решении эмоциональных и социальных проблем, а также проблем развития и обучения могут помочь службы психологической помощи. После лечения опухоли головного мозга часто необходима дополнительная поддержка для возвращения в школу. Оценка нейропсихологического состояния до и после лечения может помочь членам семьи определить задачи обучения. Специалисты клиники могут помочь родителям в планировании сдачи экзаменов и посещения учебных занятий.
После лечения опухоли головного мозга часто необходима дополнительная поддержка для возвращения в школу. Оценка нейропсихологического состояния до и после лечения может помочь членам семьи определить задачи обучения. Специалисты клиники могут помочь родителям в планировании сдачи экзаменов и посещения учебных занятий.
Навыки здорового образа жизни
Простые здоровые привычки помогут поддержать здоровье мозга и улучшить общее самочувствие.
- Здоровое питание
- Физическая активность
- Достаточная продолжительность сна
- Снятие стресса
Отдаленные последствия терапии
Для поддержания общего здоровья и профилактики заболеваний всем людям, перенесшим онкозаболевания, необходимо придерживаться здорового образа жизни и режима питания и проходить регулярные осмотры у врача-терапевта. Пациенты, в детстве перенесшие онкозаболевание и прошедшие курс системной химиотерапии и/или лучевой терапии, должны проходить обследования на наличие острых и отдаленных последствий терапии.
Метастазы в головном мозге — Brainlab
Запись текста документального фильма
Brain Metastases: A Documentary
Механизм развития и перспективные методы лечения
Что такое метастазы в головном мозге?
Дэвид Эндрюс, врач: Рак. Страшнейшая болезнь. Ужасный недуг, лекарство от которого еще не найдено. Однако сегодня мы, бесспорно, находимся на одной из самых динамичных и многообещающих стадий поисков его лечения.
Бренда Винченц-Смит: Я чувствовала, что с моей правой грудью что-то не так. Оказалось, что у меня рак молочной железы. Я перенесла семь месяцев химиотерапии, мастэктомию, облучение. Наконец все признаки болезни исчезли. Онколог предложил мне пройти сканирование мозга, потому что я не делала этого с самой постановки диагноза, когда мне делали ПЭТ. У меня нашли три опухоли.
Дуайт Херон, врач: Метастазы в головном мозге — это скопление раковых клеток, которые мигрировали из другой части тела, где они появились изначально. Из-за них возникают сильные отеки. Отеки и давление на мозг вызывают неврологические симптомы и могут привести к смерти, если их должным образом не лечить.
Из-за них возникают сильные отеки. Отеки и давление на мозг вызывают неврологические симптомы и могут привести к смерти, если их должным образом не лечить.
Бренда Винченц-Смит: Моя первая мысль была: «Ну ладно, и что дальше? Каким будет качество моей жизни?» На самом деле, я уже была готова к смерти.
Вероника Чанг, врач: Это приводит в ужас. Пациенты боятся, что скоро умрут. Они боятся лечения, которое мы можем им предложить.
Дуглас Кондзиолка, врач: Несколько лет назад мы провели исследование. Я попытался спрогнозировать, как долго проживет каждый из моих пациентов. Мы поделились этими данными с 17 самыми уважаемыми врачами в мире. Это было удивительно. Оказалось, что врачи не в состоянии определить, кто победит болезнь, несмотря ни на что, а для кого борьба будет безуспешной. Возможно, мы не так уж хорошо можем предсказать, сколько времени отведено людям.
Вероника Чанг, врач: Мы обязательно найдем лекарство от рака, но пока этого не произошло, мы хотим, чтобы люди могли жить с раком, а не доживать свои дни.
Дуайт Херон, врач: Благодаря радиохирургии мы можем лечить даже самые глубокие и труднодоступные опухоли, почти не нанося вреда организму. Лечение настолько точное, что не имеет значительных побочных эффектов.
Дуглас Кондзиолка, врач: Это произвело революцию в нейрохирургии и радиационной онкологии. До этого приходилось выбирать между открытой хирургией и облучением всей головы и нельзя было облучать только образования.
Дэвид Эндрюс, врач: Преимущество радиохирургии заключается в том, что, фокусируя облучение, мы ограждаем окружающие структуры мозга от радиационного поражения.
Дуглас Кондзиолка, врач: Пациенты удивляют нас. Они живут дольше, они побеждают болезнь. Мы наблюдаем случаи выздоровления, которые не наблюдали никогда раньше.
Дэвид Эндрюс, врач: Мы можем с высокой долей уверенности утверждать, что удалим раковую опухоль в мозге и вернем вас к вашей обычной жизни.
Как и почему возникают метастазы в головном мозге?
Дэвид Роберж, врач: Есть разные виды опухолей головного мозга. Выделяют первичный рак мозга, то есть опухоль, изначально развившуюся в мозге, что на самом деле редкость. Также есть метастатический рак мозга, который встречается в пять раз чаще. Особенностью раковой опухоли является ее способность распространяться по всему телу. Так, опухоль может образоваться в молочной железе, по достижении определенного размера мутировать, в результате ее клетка может отделиться и попасть в кровь, а затем в мозг. Она укореняется там и образует другие опухоли. Это и есть метастазирование.
Выделяют первичный рак мозга, то есть опухоль, изначально развившуюся в мозге, что на самом деле редкость. Также есть метастатический рак мозга, который встречается в пять раз чаще. Особенностью раковой опухоли является ее способность распространяться по всему телу. Так, опухоль может образоваться в молочной железе, по достижении определенного размера мутировать, в результате ее клетка может отделиться и попасть в кровь, а затем в мозг. Она укореняется там и образует другие опухоли. Это и есть метастазирование.
Орин Блох, врач: Мозг защищен от возбудителей инфекций, токсинов и других веществ, которые могут присутствовать в крови, гематоэнцефалическим барьером. Рак способен проникать сквозь этот барьер, и у некоторых видов рака механизм проникновения лучше, чем у других. Так, большинство наблюдаемых нами метастатических опухолей возникают из-за рака легких, рака молочной железы, меланомы и рака яичка. Если удалить одну из таких метастатических опухолей из мозга хирургическим путем и посмотреть на нее под микроскопом, она будет похожа на рак из первоисточника. Например, метастазы рака молочной железы выглядят как патологическая ткань молочной железы, а не ткань мозга. Эти клетки создают шарообразное скопление, которое является раком, но не является частью мозга. Они как плохие соседи, так сказать.
Например, метастазы рака молочной железы выглядят как патологическая ткань молочной железы, а не ткань мозга. Эти клетки создают шарообразное скопление, которое является раком, но не является частью мозга. Они как плохие соседи, так сказать.
Дуглас Кондзиолка, врач: Наша цель — обнаруживать подобные опухоли как можно раньше, потому что по мере их роста шансы на успех лечения снижаются. Обычно при использовании радиохирургии риск дальнейшего развития опухоли головного мозга снижается примерно на 85 %. Но как довести этот показатель до 95 %, 98 %, 99 %? Для этого важно как можно раньше выявлять опухоли, а значит, периодически нужно проводить сканирование мозга. Если пропустить момент образования опухоли, она вырастет, и это порой вызывает неврологические симптомы, которых можно было бы избежать.
Каковы возможные варианты лечения?
Химиотерапия
Орин Блох, врач: Обычно, когда у вас диагностируют метастатический рак или рак, распространяющийся по всему телу, вам назначают системную химиотерапию, при которой используемый препарат должен убивать раковые клетки во всем теле. Но такой препарат не попадает в мозг из-за гематоэнцефалического барьера.
Но такой препарат не попадает в мозг из-за гематоэнцефалического барьера.
Дэвид Эндрюс, врач: Противораковый препарат должен иметь сильный эффект, но так как сквозь гематоэнцефалический барьер проникает только небольшая его часть, химиотерапия существенно затрудняется.
Орин Блох, врач: Поэтому опухоли в мозге необходимо лечить как образования, полностью отделенные от опухолей в других частях тела.
Дэвид Эндрюс, врач: Таким образом, инструменты, доступные для лечения метастазов в мозге, — это облучение и хирургия.
Дуглас Кондзиолка, врач: В отдельных случаях выполняется оценка и тестирование разных протоколов исследований и медикаментозного лечения. Мы надеемся, что любое полученное медикаментозное лечение приносит пользу организму, особенно в аспекте предотвращения появления опухолей в будущем.
Лучевая терапия всего головного мозга
Дуайт Херон, врач: Облучение всего головного мозга полностью соответствует своему названию. Мы облучаем весь мозг радиацией.
Дэвид Роберж, врач: Методика традиционной радиотерапии неизменна уже много лет: каждый день дается небольшая доза радиации, и это повторяется пять дней в неделю в течение семи или восьми недель. При этом многие здоровые клетки получают такую же дозу радиации, как и раковые, но здоровые клетки быстрее восстанавливаются между процедурами облучения. Если вы проходите процедуру сегодня, а следующую через 24 часа, здоровые клетки восстановятся быстрее, чем раковые.
Эрик Чанг, врач: К сожалению, если пациенту диагностировали метастазы в головном мозге, многие из этих опухолей не обнаруживаются с помощью МРТ или других доступных методов лучевой диагностики. И они могут увеличиваться. Некоторые называют это «эффектом одуванчика». Когда вы дуете на одуванчик, все семена разлетаются. Так же происходит и с первичным раком в организме: у раковых клеток есть возможность распространиться и прорасти в разных областях головного мозга. Лучевая терапия всего головного мозга используется для того, чтобы удалить не только видимые метастазы, но и микроскопические, которых пока не видно.
Дэвид Роберж, врач: Облучение начали применять почти 100 лет назад, и это был очень важный шаг в лечении рака. Для некоторых людей это оптимальная терапия, но у нее много побочных эффектов. Почти все пациенты чувствуют утомление, иногда даже изнеможение. У них выпадают волосы. Может возникнуть воспаление уха, и иногда это приводит к потере слуха. Иногда облучение вызывает тошноту. Но больше всего пациентов и врачей беспокоит то, что облучение может повлиять на память, концентрацию внимания и другие функции мозга.
Орин Блох, врач: Лучевая терапия всего головного мозга оказывает разрушительное воздействие на когнитивные функции. Мы воздействуем на области, где формируются новые воспоминания, гиппокамп, а также все взаимосвязи между различными частями мозга, которые критически важны для памяти и мыслительной деятельности более высокого уровня. Нельзя подвергать такой объем тканей мозга токсическому воздействию радиации и ожидать, что последствий не будет. Поэтому в поисках метода лечения рака или, по крайней мере, его долговременного подавления, позволяющего продлить жизнь пациентов на многие годы, нам нужно задуматься, каким будет качество их жизни. А качество жизни начинается здесь.
А качество жизни начинается здесь.
Стереотаксическая радиохирургия
Дуайт Херон, врач: Благодаря современным технологиям визуализации, которые позволяют увидеть самые крошечные опухоли внутри мозга, мы можем избежать облучения всего головного мозга и лечить эти опухоли с помощью радиохирургии.
Говард Чандлер, врач: Стереотаксическая радиохирургия — это метод точной доставки облучения в конкретную точку внутри головы.
Дуайт Херон, врач: Принцип заключается в том, что вы разрушаете опухоли внутри тела с точностью лезвия ножа. Опухоль уничтожается глубоко внутри тела, почти как если ее вырезать, только используется неинвазивный способ.
Дэвид Роберж, врач: Радиохирургические устройства обычно имеют точность до миллиметра. И с той же точностью мы можем обнаружить местоположение опухоли на МРТ- или КТ-снимке, так что эта точность вполне близка к необходимой.
Говард Чандлер, врач: Это оборудование использует несколько пучков излучения, которые сходятся в одной точке. Я говорю пациентам, что это очень похоже на увеличительное стекло и листок. Если поместить листок под солнечные лучи, он не загорится сам по себе, но если взять линзу и направить малую дозу солнечной энергии в одну точку, она прожжет в листке дыру. Примерно так работает оборудование стереотаксической радиохирургии.
Я говорю пациентам, что это очень похоже на увеличительное стекло и листок. Если поместить листок под солнечные лучи, он не загорится сам по себе, но если взять линзу и направить малую дозу солнечной энергии в одну точку, она прожжет в листке дыру. Примерно так работает оборудование стереотаксической радиохирургии.
Дэвид Роберж, врач: Излучение поступает со всех направлений и фокусируется в одной точке. Но область вокруг этой точки почти не облучается, и поражается именно опухоль.
Дэвид Эндрюс, врач: Метастазы — одни из немногих очагов поражения в головном мозге, которые можно полностью устранить с помощью облучения. Огромное преимущество радиохирургии заключается в том, что она позволяет не прерывать системного лечения, в то время как пациент, проходящий лучевую терапию всего мозга, должен приостановить стандартное лечение.
Какие бывают типы стереотаксической радиохирургии?
Гамма-нож
Дуглас Кондзиолка, врач: Гамма-нож — первая стационарная специализированная радиохирургическая система.
Вероника Чанг, врач: Облучение гамма-ножом — это однодневная процедура.
Дуглас Кондзиолка, врач: Они приходят в больницу рано утром. Мы даем им немного успокоительного. Мы очищаем кожу, и я ввожу небольшое количество местного анестетика в лоб и затылок перед тем, как установить то, что я называю направляющим устройством стереотаксической рамы. Это похоже на кольцо с маленькими штырями, которые мы прикрепляем к голове в онемевших зонах. Пациент находится в нем во время процедуры. Направляющее устройство стереотаксической рамы предотвращает движения головой. Второе, что делает рама, — это фактически создает GPS-устройство для головы, чтобы мы знали местонахождение опухоли внутри мозга с математической точки зрения: точные координаты в трехмерном пространстве.
Дуайт Херон, врач: В гамма-ноже 192 источника, и все они сфокусированы в одной точке пространства.
Дуглас Кондзиолка, врач: Каждое из облучающих устройств по-разному создает подобный конформный план неправильной формы. В гамма-ноже используются так называемые изоцентры или порции радиации. Каждая порция похожа на шар. Чтобы получить неправильную форму, можно сделать серию шаров, которые математически объединяются в трех измерениях для создания нужной формы. После этого группа выбирает дозу радиации, которая лучше всего подходит для данной опухоли в данном месте у данного пациента. При этом необходимо учитывать множество факторов: проводилось ли облучение ранее, размер опухоли, ее местоположение, есть ли другие варианты лечения на случай, если этот не сработает, есть ли риски и как ими можно управлять.
В гамма-ноже используются так называемые изоцентры или порции радиации. Каждая порция похожа на шар. Чтобы получить неправильную форму, можно сделать серию шаров, которые математически объединяются в трех измерениях для создания нужной формы. После этого группа выбирает дозу радиации, которая лучше всего подходит для данной опухоли в данном месте у данного пациента. При этом необходимо учитывать множество факторов: проводилось ли облучение ранее, размер опухоли, ее местоположение, есть ли другие варианты лечения на случай, если этот не сработает, есть ли риски и как ими можно управлять.
Вероника Чанг, врач: После завершения процедуры мы снимаем головную раму, накладываем повязки на места, где были установлены штифты, перебинтовываем голову и пациент почти сразу идет домой.
Линейные ускорители
Дэвид Эндрюс, врач: Для стереотаксического облучения также используются линейные ускорители. Используемые в них ускоренные электроны сталкиваются с мишенью из тяжелого металла, в результате чего образуются фотоны высокой энергии.
Джеймс Робар, доктор наук: Когда они замедляются, они испускают рентгеновское излучение, но не такое, которое используется, например, для флюорографии. Это излучение почти в 100 раз сильнее. Такое рентгеновское излучение предназначено для уничтожения раковых клеток. Появление линейных ускорителей открыло доступ к огромному числу новых методов лечения. Мы смогли направлять радиационные пучки под разными углами и перекрывать их. Нам даже не нужно подавать все пучки одновременно. Биологический эффект облучения аддитивен, даже если подавать эти пучки последовательно. И это довольно быстро. Подача всей серии пучков и полной дозы облучения занимает от 15 минут до получаса.
В чем разница между безрамным облучением и процедурой с использованием рамы?
Орин Блох, врач: Преимущество радиохирургии с использованием рамы состоит в том, что пациент жестко зафиксирован на столе. Благодаря этому гарантируется неподвижность пациента, а определить мишень можно с высокой точностью. В безрамной радиохирургии используются термопластические маски, которые изготавливают индивидуально для каждого пациента. Для этого пластик нагревают, придают ему форму и после этого охлаждают, чтобы он стал жестким. Как и рама, маска удерживает пациента на столе, но все же допускает микродвижения на один-два миллиметра. Это намного удобнее, чем жесткая фиксация на столе, но потенциально может привести к ошибкам.
Для этого пластик нагревают, придают ему форму и после этого охлаждают, чтобы он стал жестким. Как и рама, маска удерживает пациента на столе, но все же допускает микродвижения на один-два миллиметра. Это намного удобнее, чем жесткая фиксация на столе, но потенциально может привести к ошибкам.
Тимоти Зольберг, доктор наук: Существуют безрамные технологии, позволяющие отслеживать поверхность тела пациента и на основе этих данных триангулировать находящуюся внутри тела мишень, которую невозможно увидеть.
Джеймс Робар, доктор наук: Технологии оптического отслеживания поверхности тела хорошо подходят для лечения рака некоторых локализаций, например в молочной железе. При лечении опухолей мозга пространственная точность важнее, чем при лечении любой другой части тела. На чувствительность отслеживания может влиять даже цвет кожи. Кроме того, кожа может сдвинуться, деформироваться, растянуться. В этом главное ограничение метода сопоставления поверхностей. Чтобы компенсировать ограниченную точность сопоставления поверхностей, можно добавить вокруг облучаемой опухоли дополнительный зазор.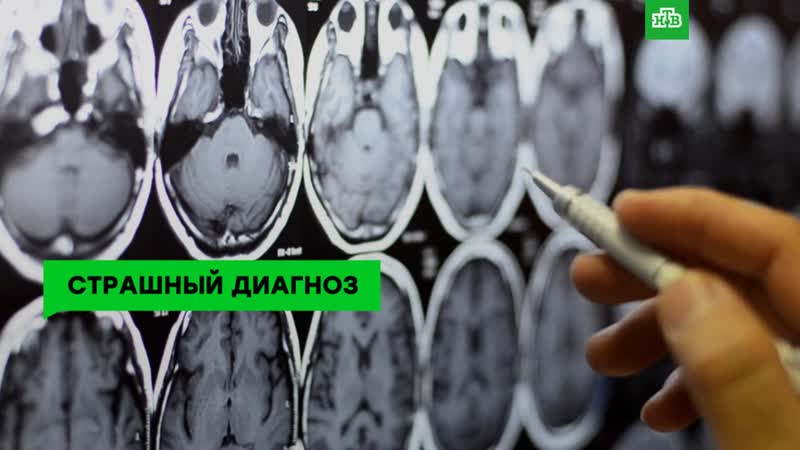 Мы стремимся сделать эти зазоры как можно меньше, поскольку такое расширение мишени означает намеренное облучение здоровой ткани мозга. К примеру, возьмем вторичные метастазы в мозге по 15 мм в диаметре. Если добавить зазор, который составляет всего 2 мм, мы практически удвоим объем опухоли, который нужно облучить. Чего бы нам действительно хотелось, так это иметь средства для более наглядного мониторинга фактического расположения опухоли.
Мы стремимся сделать эти зазоры как можно меньше, поскольку такое расширение мишени означает намеренное облучение здоровой ткани мозга. К примеру, возьмем вторичные метастазы в мозге по 15 мм в диаметре. Если добавить зазор, который составляет всего 2 мм, мы практически удвоим объем опухоли, который нужно облучить. Чего бы нам действительно хотелось, так это иметь средства для более наглядного мониторинга фактического расположения опухоли.
Тимоти Зольберг, доктор наук: Благодаря безрамной технологии под контролем визуализации, например с помощью ExacTrac, можно в режиме реального времени увидеть, куда направлен пучок. Таким образом, можно постоянно следить за пациентом. Если он по какой-то причине начал двигаться, кашлять или вздрогнул, вы это заметите и сможете скорректировать процедуру.
Орин Блох, врач: Если к термопластической маске добавить визуализацию и корректировку микродвижений, можно достигнуть того же уровня точности, что и при использовании рамы. Это можно сделать с помощью такой системы, как ExacTrac. В ней используется встроенная рентгеновская визуализация и роботизированное перемещение стола, которые позволяют производить небольшие корректировки положения пациента с учетом любого его движения.
В ней используется встроенная рентгеновская визуализация и роботизированное перемещение стола, которые позволяют производить небольшие корректировки положения пациента с учетом любого его движения.
Говард Чандлер, врач: Исходя из моего опыта лечения сотен пациентов с использованием как рамы, так и безрамных технологий, безрамная иммобилизация более удобна и для пациента, и для специалиста. Для пациентов это значит, что не нужно терпеть болезненную анестезию и принимать успокоительное, не нужно терпеть дискомфорт от ношения рамы в течение всего дня лечения. Они обездвижены, только когда находятся на столе во время облучения.
Дэвид Роберж, врач: Не имеет значения, проводится ли одна процедура, три или пять. Можно достигать такой же точности и выполнять любое количество процедур, лучше всего подходящее для пациента и лечения его опухоли.
Технология CyberKnife
Дуайт Херон, врач: CyberKnife — это небольшой роботизированный линейный ускоритель, который позволяет проводить лучевую терапию с дозой гораздо меньшей мощности. Он работает по узловой схеме и поэтому перемещается из одного положения в следующее и так далее. Без лишних перемещений. Зачастую это позволяет создавать качественно схожие планы облучения. То есть, если необходимо доставить дозу в 18 греев в небольшую опухоль, то будь это гамма-нож, система Novalis или система CyberKnife — подойдет любая. Принципиальное различие в способе распределения дозы и ее доставки. И также в скорости. Продолжительность процедуры исключительно важна. Как и система Novalis, CyberKnife использует стереоскопическую визуализацию, которая позволяет визуализировать пациента и контролировать его правильное положение на протяжении всего курса облучения.
Он работает по узловой схеме и поэтому перемещается из одного положения в следующее и так далее. Без лишних перемещений. Зачастую это позволяет создавать качественно схожие планы облучения. То есть, если необходимо доставить дозу в 18 греев в небольшую опухоль, то будь это гамма-нож, система Novalis или система CyberKnife — подойдет любая. Принципиальное различие в способе распределения дозы и ее доставки. И также в скорости. Продолжительность процедуры исключительно важна. Как и система Novalis, CyberKnife использует стереоскопическую визуализацию, которая позволяет визуализировать пациента и контролировать его правильное положение на протяжении всего курса облучения.
Многолепестковый коллиматор
Говард Чандлер, врач: Следующим шагом в развитии технологий формирования пучка являются микромноголепестковые коллиматоры. В основе этой технологии лежит факт, что не все опухоли имеют правильную круглую форму. Круговой пучок идеально подходит для сферической мишени, но если представить, например, хот-дог, то он будет круглой формы в одной проекции, но вытянутой в другой.
Джеймс Робар, доктор наук: Многолепестковый коллиматор позволяет подстраивать эти формы в зависимости от проекции опухоли. Мы не можем использовать магниты для управления рентгеновским излучением или использовать линзы, например оптические. Нам нужно просто заблокировать области, куда не должны попадать рентгеновские лучи, и создать отверстие, куда они должны проходить.
Говард Чандлер, врач: В микромноголепестковых коллиматорах несколько лепестков закрывают часть пучка, чтобы он по форме точно соответствовал опухоли. Контур пучка точно совпадает с краем опухоли на данной проекции. И все это производится во время процедуры, пока пучок движется по дуге облучения вокруг опухоли.
Джеймс Робар, доктор наук: Если управление лепестками осуществляется динамически, можно менять интенсивность излучения, испускаемого линейным ускорителем.
Говард Чандлер, врач: Я считаю, что разработка микромноголепесткового коллиматора — самый большой успех в радиохирургии в мое время. Он позволяет более точно и стабильно доставлять дозу непосредственно в мишень, что снижает облучение здоровых тканей мозга вокруг опухоли.
Он позволяет более точно и стабильно доставлять дозу непосредственно в мишень, что снижает облучение здоровых тканей мозга вокруг опухоли.
Облучение нескольких метастазов
Дэвид Эндрюс, врач: Пусть даже пациенту назначено 36 часов радиохирургии, не важно. Благодаря поразительным технологиям линейных ускорителей мы можем выполнить облучение десяти метастазов в кратчайшие сроки — всего за полчаса.
Тимоти Зольберг, доктор наук: Применяемый сегодня метод лечения множественных метастазов заключается в том, чтобы облучать один метастаз за другим, и, безусловно, можно так и делать. С помощью гамма-ножа это традиционно делается на линейном ускорителе. Облучается метастаз за метастазом, и процедура занимает 15–20 минут для каждого. Если у пациента 12 метастазов, приходится облучать его в течение трех, а то и четырех часов.
Дэвид Роберж, врач: Это не так актуально, когда речь идет о двух или трех опухолях. Но если необходимо облучить 10 или 15 опухолей, крайне неудобно облучать их по одной за раз. Гораздо проще использовать технологию, с помощью которой можно облучить все сразу.
Гораздо проще использовать технологию, с помощью которой можно облучить все сразу.
Тимоти Зольберг, доктор наук: Исторически сложилось, что планирование облучения выполняется вручную и зависит от знаний и опыта физика, сидящего за компьютером. Все делается вручную, шаг за шагом, пока не получается план. Не самый лучший план, поскольку вы знаете, что могли бы потратить немного больше времени и получить лучший результат. Но этот план клинически приемлем, и нет причин его переделывать, поскольку есть компьютеры, которые оптимизируют его автоматически.
Джеймс Робар, доктор наук: Новые подходы позволяют облучать все метастазы с использованием единого изоцентра. Одним из таких методов является дуговая терапия с объемной модуляцией. Поворачивая гантри линейного ускорителя, можно создавать отверстия очень сложной формы для облучения сразу всех метастазов. В зависимости от ориентации микромноголепесткового коллиматора может быть сложно создать две отдельные апертуры без создания между ними области, которую облучать нежелательно.
Новое программное обеспечение для облучения множественных метастазов
Джеймс Робар, доктор наук: Набирает популярность еще один метод, в котором используется иной подход для выбора групп метастазов в головном мозге и их облучения за один поворот гантри. Допустим, у пациента семь метастазов в головном мозге. Данный алгоритм оценивает эти метастазы и решает, что три из семи можно облучить с использованием одной дуги гантри, а затем для второго поворота гантри алгоритм может выбрать оставшиеся четыре метастаза. Такое решение будет принято, чтобы подвергнуть облучению как можно меньший объем здоровой ткани мозга.
Почему иногда необходимо проводить несколько сеансов радиохирургии?
Дуайт Херон, врач: Все чаще мы сталкиваемся с более сложными во всех отношениях и более крупными опухолями, а также опухолями, которые расположены очень близко к критическим структурам, таким как перекрест зрительных нервов, ствол головного мозга или один из основных черепно-мозговых нервов. Использовать одну фракцию было бы нежелательно, это было бы чревато слишком серьезными побочными эффектами. И сегодня благодаря современным технологиям, переставляемым рамам, визуализационному контролю и возможности регулировать интенсивность пучка радиации мы можем доставлять эффективную дозу облучения, разбивая ее на более мелкие фракции. Это называется «гипофракционирование». Например, для самых маленьких опухолей можно подать 21 или 24 грея. И это доза излучения в одной фракции. Но для опухоли размером три сантиметра мы используем гораздо более низкую дозу — 16 греев. Звучит странно, ведь в большой опухоли больше клеток, которые нужно уничтожить. Тогда почему мы используем более низкую дозу? Дело в том, что, если мы попытаемся подать 24 греев на трехсантиметровую опухоль, побочные эффекты, а именно отек и некроз, то есть омертвение тканей мозга, будут чрезвычайно тяжелыми.
Использовать одну фракцию было бы нежелательно, это было бы чревато слишком серьезными побочными эффектами. И сегодня благодаря современным технологиям, переставляемым рамам, визуализационному контролю и возможности регулировать интенсивность пучка радиации мы можем доставлять эффективную дозу облучения, разбивая ее на более мелкие фракции. Это называется «гипофракционирование». Например, для самых маленьких опухолей можно подать 21 или 24 грея. И это доза излучения в одной фракции. Но для опухоли размером три сантиметра мы используем гораздо более низкую дозу — 16 греев. Звучит странно, ведь в большой опухоли больше клеток, которые нужно уничтожить. Тогда почему мы используем более низкую дозу? Дело в том, что, если мы попытаемся подать 24 греев на трехсантиметровую опухоль, побочные эффекты, а именно отек и некроз, то есть омертвение тканей мозга, будут чрезвычайно тяжелыми.
Дэвид Роберж, врач: В промежутках между процедурами здоровая ткань мозга может восстанавливаться. Между процедурами некоторые участки опухоли, которые были более устойчивы к радиации, например потому, что получали недостаточно кислорода, могут получить больше кислорода и стать более чувствительными к облучению.
Дуайт Херон, врач: Всем клеткам в организме нужен кислород, а клеткам опухоли требуется еще больше кислорода, потому что они очень быстро растут. Фактически их рост может опережать кровоснабжение. И когда они опережают кровоснабжение, их называют гипоксическими. В центре опухоли мало кислорода. Именно поэтому эффективнее подавать меньшую дозу радиации, но в нескольких фракциях. От этого опухоль уменьшается, и та часть, которая была гипоксической, получает больше крови. По мере дальнейшего сокращения ее кровоснабжение увеличивается, поэтому облучение становится более эффективным. Становится больше кислорода, а значит, и больше свободных радикалов для уничтожения раковых клеток. В результате эффективность лечения повышается.
Дэвид Роберж, врач: Для некоторых крупных опухолей, возможно, будет эффективнее проводить три или пять процедур вместо одной. К тому же, если есть система, которая позволяет ничего не прикручивать к голове пациента, выбор оптимального варианта облучения опухоли становится шире. Если это три процедуры, мы сделаем три облучения. Если одна процедура, мы сделаем одно облучение. Качество и точность будут одинаковыми.
Если это три процедуры, мы сделаем три облучения. Если одна процедура, мы сделаем одно облучение. Качество и точность будут одинаковыми.
Почему лучевая терапия всего головного мозга до сих пор применяется?
Эрик Чанг, врач: Практика лучевой терапии всего головного мозга очень прочно укоренилась в сознании многих онкологов-радиологов, и это неизменно уже очень много лет.
Дэвид Эндрюс, врач: Лучевая терапия без фокусирования наносит ущерб окружающей ткани.
Дуайт Херон, врач: Зачем продолжать использовать технологии и метод облучения, которые приводят к развитию серьезных, долгосрочных, необратимых побочных эффектов, таких как потеря памяти и деменция, когда тщательно продуманный клинический подход в радиохирургии в сочетании с внимательным последующим наблюдением позволяет получить идентичные результаты. Мне кажется вопиющим, что страховые компании отказывают в хороших методах лечения. Одной из причин, почему лучевая терапия всего головного мозга так популярна, является то, что даже в центрах с необходимыми специалистами и возможностями для проведения радиохирургии пациенты получают отказ.
Эрик Чанг, врач: Если начать лечение пациента с радиохирургии, это не значит, что дополнительные методы лечения исключаются. Лучевую терапию всего головного мозга можно провести позже, если это будет необходимо. Я считаю, что лучевая терапия всего головного мозга всегда будет занимать определенное место в лечении метастатических заболеваний мозга, но я также думаю, что популярность этого метода будет постепенно сходить на нет из-за пациентов с более сложными случаями метастазирования.
Что я могу сделать как пациент для поддержания наилучшего качества жизни?
Дэвид Роберж, врач: Если назначить пациенту радиохирургическое лечение и не наблюдать его после процедуры, вероятность образования новых метастазов в мозге, к сожалению, составляет примерно 50/50. И если не наблюдать пациентов, то единственными причинами для повторной встречи будут ухудшение их состояния и поступление в реанимацию. Но если приглашать их на прием каждые несколько месяцев и делать МРТ, вы можете обнаружить новые метастазы, пока их размер не превышает нескольких миллиметров. Вы можете удалить их до того, как они станут представлять проблему. Зачастую пациентов даже с прогрессирующим раком и метастазированием в головном мозге можно спасти, если контролировать ситуацию, выявлять метастазы и облучать их, пока они малы.
Вы можете удалить их до того, как они станут представлять проблему. Зачастую пациентов даже с прогрессирующим раком и метастазированием в головном мозге можно спасти, если контролировать ситуацию, выявлять метастазы и облучать их, пока они малы.
Дуглас Кондзиолка, врач: Фактически на этом этапе мониторинг рака схож с ведением хронических заболеваний, для которых необходимо периодически сдавать анализы. Как и для поддержания здоровья других органов, ПЭТ-сканирование, периодические КТ-сканирования нужны и для головного мозга.
Орин Блох, врач: Если вы заметили пару сорняков в саду, вы можете пойти и вырвать эти сорняки либо перекопать весь газон. Но могут остаться два или три сорняка, которых вы не заметили. Если они вырастут, вы можете просто вырвать их позже.
Почему иногда необходимо хирургическое лечение?
Орин Блох, врач: Конечно, пациенты хотели бы избежать операции. Перспектива, что вам вскроют черепную коробку и будут копаться в вашем мозге, очень пугает.
Дуглас Кондзиолка, врач: Если опухоль большая и имеет клинические проявления, вызывая невыносимые головные боли, частые судороги или проблемы с равновесием, и ее расположение подходит для хирургического удаления, может быть показано удаление этой опухоли оперативным путем, чтобы уменьшить давление на мозг. Многие пациенты благодарны за такое решение. Когда я объясняю, что это самый быстрый способ улучшить их самочувствие, их это радует. Вот когда мы задумываемся об операции: когда это отвечает нуждам пациента.
Орин Блох, врач: Как только мы удаляем опухоль, отек начинает спадать, поэтому после удаления метастазов в головном мозге пациентам становится лучше уже на следующий день после операции. Мы используем минимально инвазивный способ: делаем небольшие краниотомии непосредственно над местом вмешательства. В современных условиях для этого мы используем технологию, называемую интраоперационной нейронавигацией. С ее помощью мы можем рассчитать кратчайшее расстояние от поверхности черепа до опухоли и сделать наименьшее отверстие из возможных.
Почему иногда нужны и хирургические операции, и радиохирургия?
Орин Блох, врач: При хирургическом вмешательстве невозможно гарантировать 100%-ное удаление опухоли. Порой, даже если мы удалили все, что можно увидеть на МРТ, мы знаем, что остались микроскопические клетки. Данные ясно показывают, что результаты лечения улучшаются, если в области, где была удалена опухоль, провести радиохирургию. Облучение радиацией до хирургической операции — это очень любопытная идея, которая начинает вызывать все больший интерес. Концепция заключается в том, что, если облучить опухоль радиацией до того, как сделать операцию, облучение начнет убивать клетки опухоли. Поэтому когда мы приступаем к операции по удалению опухоли, большая ее часть уже мертва, а клетки, которые попадают в ткани во время операции, уже не смогут распространиться и образовать новые опухоли. Когда облучение радиацией выполняется до операции, гораздо проще очертить контуры опухоли и точно понять, где граница между нею и здоровой тканью мозга.
Как выбрать самое лучшее и самое подходящее отделение терапии?
Тимоти Зольберг, доктор наук: Радиохирургия — это все еще новое направление. Двадцать лет — довольно небольшой срок. Стандарты медицинского обслуживания включают довольно много доступных процедур.
Дэвид Роберж, врач: Радиохирургия весьма быстро развивается. И это палка о двух концах, поскольку радиохирургию, особенно метастазов в мозге, теперь можно пройти в сравнительно небольших клиниках со стандартным оборудованием для лучевой терапии. Но качество лечения в таких условиях может существенно отличаться от качества лечения в крупных учреждениях, в которых есть устройства, предназначенные для радиохирургии. Для пациента и даже для меня сложно с порога определить, насколько такие клиники квалифицированы для радиохирургии.
Тимоти Зольберг, доктор наук: Честно говоря, нет никаких гарантий, что не будет проблем. Novalis Certified — единственная в мире программа, которая предполагает наличие независимой группы специалистов. Они могут прийти, посмотреть на вашу практику и подтвердить, что вы выполняете стереотаксическую радиохирургию на высоком уровне с клинической точки зрения, с технической точки зрения, с точки зрения физики и гарантируете качество всех своих услуг. Это очень важный показатель.
Они могут прийти, посмотреть на вашу практику и подтвердить, что вы выполняете стереотаксическую радиохирургию на высоком уровне с клинической точки зрения, с технической точки зрения, с точки зрения физики и гарантируете качество всех своих услуг. Это очень важный показатель.
Как будет развиваться лечение метастатического рака головного мозга в будущем?
Элизабет Уилсон, CEO: В вопросах лечения метастатического рака и метастазов в головном мозге в частности мы только в начале пути. Ценность этого фильма заключается в том, что к его созданию привлекается Американская ассоциация онкологии головного мозга. Он служит нашей миссии. Если люди поймут, что у них достаточно времени для осознания своей опухоли, осознания своего диагноза, достаточно времени для того, чтобы изучить возможные варианты лечения, то улучшится и ход лечения, и его результат. Я думаю, это и есть путь реализации миссии нашей организации.
Орин Блох, врач: Если лечение токсично и приведет к снижению когнитивных способностей, пациенты не смогут наслаждаться годами жизни, которые мы подарим им с помощью новых методов лечения. Поэтому в современных условиях при лечении больных раком необходимо учитывать и качество жизни, которую им предстоит прожить.
Поэтому в современных условиях при лечении больных раком необходимо учитывать и качество жизни, которую им предстоит прожить.
Вероника Чанг, врач: Мы хотим, чтобы люди продолжали жить, работать и делать все, что для них важно.
Дуайт Херон, врач: Радиохирургия является неотъемлемой частью новейших методик лечения рака.
Бренда Винченц-Смит: Знаете, я больше не думаю о смерти. Правда. Я считаю, это показатель.
Дэвид Эндрюс, врач: Если мы можем продлить жизнь пациента хоть ненадолго, он сможет воспользоваться возможностями лечения, которые станут доступны в будущем. Возможностями, которых не было, например, еще три года назад. Это дает пациентам реальную надежду.
Орин Блох, врач: Технологии достигли уровня, когда мы можем улучшать самочувствие пациентов и зачастую даже излечивать интракраниальные заболевания. Большинство пациентов с раком, у которых нашли метастазы в головном мозге, осознают, что окончательный прогноз зависит от того, что происходит с раком в остальных частях тела. Будущее для этих людей действительно светлое, потому что наши системные методы лечения постоянно совершенствуются, а процент выживания намного выше, чем когда-либо в прошлом. Я считаю, что в будущем рак перестанет считаться смертельной болезнью и станет просто хроническим заболеванием.
Будущее для этих людей действительно светлое, потому что наши системные методы лечения постоянно совершенствуются, а процент выживания намного выше, чем когда-либо в прошлом. Я считаю, что в будущем рак перестанет считаться смертельной болезнью и станет просто хроническим заболеванием.
Рак мозга
Рак мозга – злокачественная опухоль в области головного мозга (первично возникшая там, а не метастазировавшая из другого органа).
Мозг – это главный орган центральной нервной системы, состоящий из множества взаимосвязанных между собой нейронов (нервных клеток) и их отростков.
Злокачественные заболевания мозга очень редки. Их симптомы, как правило, являются достаточно выраженными, лечение в большинстве случаев невозможно, что приводит к быстрому летальному исходу.
Синонимы русские
Рак мозга, полиморфная глиобластома, злокачественная опухоль мозга.
Синонимы английские
Brain Cancer, Вrain tumor, Glioblastoma.
Симптомы
Симптомырака мозга зависят от размера опухоли, от вовлечения пораженных отделов мозга. Сначала они выражены в минимальной степени, затем постепенно усиливаются. Проявления рака мозга схожи с признаками инсульта.
Наиболее распространенные симптомы рака мозга:
- головные боли, которые со временем становятся более сильными и частыми,
- тошнота, рвота, особенно рано утром, что связано с повышением внутричерепного давления,
- нарушение внимания, памяти,
- нарушение координации движений, неуклюжесть,
- слабость, быстрая утомляемость,
- нарушения речи,
- нарушения зрения – раздвоение в глазах, потеря периферического (бокового) зрения,
- проблемы со слухом,
- постепенная потеря чувствительности руки или ноги,
- судороги,
- изменения поведения.
Общая информация о заболевании
Рак мозга – это злокачественная опухоль из клеток головного мозга (подразумевается первичное возникновение опухоли в мозге, а не метастазирование в мозг рака других органов).
Головной мозг – орган центральной нервной системы, состоящий из множества взаимосвязанных между собой нейронов (нервных клеток) и их отростков.
Злокачественные заболевания мозга встречаются редко, обычно у людей старше 50 лет.
При раке мозга происходит перерождение нормальных клеток мозга в раковые. В здоровом организме клетки, появляясь в нужном количестве, в определенное время отмирают, уступая место новым. Раковые же клетки начинают бесконтрольно расти, не отмирая в положенное время. Их скопления и образуют опухоль.
На данный момент причины рака мозга не установлены; он может быть связан с наследственной предрасположенностью, с воздействием некоторых производственных факторов, ионизирующим облучением.
Наиболее распространенные типы рака мозга:
- Глиомы (полиморфная глиобластома, анапластические глиомы) – наиболее распространенный тип. Возникают из клеток глии – структурного каркаса головного мозга. Опухоль развивается достаточно быстро, приводя к смерти больного примерно в течение 12 месяцев.

- Медуллобластома. Возникает в мозжечке, чаще всего встречается у детей, может метастазировать. Ее симптомы: неустойчивая походка и трясущиеся движения конечностей. Нарушение оттока спинномозговой жидкости приводит к развитию гидроцефалии (избыточного скопления спинномозговой жидкости в полости черепа). Прогноз неблагоприятный.
- Первичная лимфома. Данный вид опухоли встречается все чаще. Ей подвержены люди с пониженным иммунитетом, больные СПИДом.
Кто в группе риска?
- Лица старше 50 лет.
- Те, у кого есть генетические мутации и наследственная предрасположенность.
- Подвергавшиеся регулярному воздействию токсинов – веществ, используемых на нефтеперерабатывающих заводах, в химической, резиновой промышленности.
- Инфицированные ВИЧ.
- Курящие.
- Подвергавшиеся ионизирующему излучению при лучевой терапии или после взрыва атомной бомбы.
Диагностика
При подозрении на рак мозга проводится тщательное неврологическое обследование, магнитно-резонансная томография и компьютерная томография головного мозга. Биопсия позволяет подтвердить диагноз и определить тип рака.
Биопсия позволяет подтвердить диагноз и определить тип рака.
Кроме того, выполняется стандартный перечень лабораторных исследований в целях оценки общего состояния больного и функций важнейших органов:
Инструментальные методы исследования:
- компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют выявить опухоль мозга, определить ее размеры и расположение; МРТ обладает более высокой чувствительностью в отношении опухолевой ткани;
- биопсия – взятие клеток мозга для последующего изучения под микроскопом; только биопсия позволяет определить тип рака.
Лечение
Особенности лечения рака головного мозга зависят от типа, размера и локализации опухоли, а также от состояния здоровья больного. Обычно оно в него входит операция, химио- и лучевая терапия. Если от опухоли избавиться невозможно, проводится паллиативная терапия – направленная на облегчение симптомов.
- Хирургия. При возможности опухоль удаляютли, однако чаще всего рак является неоперабельным.

- Лучевая терапия – это использование излучения, направленное на уничтожение раковых клеток. Она применяется при невозможности провести операцию или в сочетании с операцией. Также лучевая терапия может проводиться совместно с химиотерапией.
- Химиотерапия – применение препаратов для уничтожения раковых клеток.
- Паллиативная терапия направлена на улучшение качества жизни больного и снятие симптомов, когда лечение уже невозможно.
Профилактика
Не существует способов предотвратить рак мозга, однако риск его развития можно несколько снизить:
- необходимо избегать контактов с излучением (особенно с направленным на область головы), избегать воздействия токсичных химических веществ, используемых на нефтеперерабатывающих заводах, в химической, в резиновой промышленности;
- не курить.
Рекомендуемые анализы
Злокачественная — не значит приговор. Что мы знаем о раке головного мозга? | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Об опухолях головного мозга широкой общественности известно по большому счету из-за глиобластомы. Эта болезнь стала причиной смерти многих знаменитостей: Жанны Фриске, Дмитрия Хворостовского, Михаила Задорнова и других. На самом деле видов рака головного мозга насчитывается несколько десятков. Почему метастазы при опухолях главного органа не распространяются по всему организму и как на ранней стадии «поймать» болезнь, в материале «АиФ-Тюмень».
Эта болезнь стала причиной смерти многих знаменитостей: Жанны Фриске, Дмитрия Хворостовского, Михаила Задорнова и других. На самом деле видов рака головного мозга насчитывается несколько десятков. Почему метастазы при опухолях главного органа не распространяются по всему организму и как на ранней стадии «поймать» болезнь, в материале «АиФ-Тюмень».
Самый опасный враг
«Рака головного мозга не бывает, — сразу поясняет заведующий детским отделением Федерального нейрохирургического центра в Тюмени Юрий Якимов. — Рак — это недуг эпителейных клеток, а мозг состоит из нейронов. Правильнее говорить «опухоли головного мозга и центральной нервной системы».
Из-за особенностей, и не только клеточных, опухоли головного мозга выделяют в отдельную группу. Например, при этих опухолях метастазы не распространяются в другие органы. Пораженные клетки можно обнаружить только в спинном мозге и внутри самой нервной системы. Но никогда метастазы не появятся в легких или почке, а вот, когда рак почки «находят» в головном мозге — запросто.
Фото: Федеральный центр нейрохирургии (г.Тюмень)«Все дело в гематоэнцефалическом барьере — плотной мембране между кровью и мозгом, которая не позволяет распространяться опухолям в другие места. При раке других органов очень мелкие метастазы приживаются в сосудистом русле и по нему проникают в наш главный орган, — рассказывает врач».
Опухолей мозга насчитывается несколько десятков и с каждым годом этот список только пополняется. Самая опасная из всего перечня и не оставляющая шансов на жизнь — та самая глиобластома. Она считается наиболее злокачественной из всех видов рака, возникающих в человеческом организме. Причина этого печального лидерства в том, что убрать ее полностью из мозга не удается, это болезнь клеток всего органа. Поэтому все хирургическое лечение направлено только на то, чтобы удалить сдавливающий участки мозга узел опухоли, в котором сконцентрирована большая часть пораженных клеток. Остальные больные клетки остаются в органе и уничтожают их прицельно — таргетной, лучевой, брахи-, химиотерапией. При этом используется практически весь арсенал имеющихся сегодня методов лечения опухолей. Но несмотря на это, болезнь пока все равно побеждает. При глиобластоме до года доживают 50% больных, случаи, когда больной живет 5-10 лет после постановки диагноза встречаются крайне редко. К сожалению, эта опухоль излечению не поддается, доктора могут только продлить жизнь, насколько это возможно.
Причиной страха оказалась опухоль
«Почему возникают опухоли? Над этим вопросом ломают головы ученые, врачи, им же задаются сами больные. Точного ответа пока не знает никто. На мой взгляд, основная причина в иммунном ответе организма, того, как он защищается. В организме ежедневно происходят миллионы процессов, похожие на опухолевые, только это контролируемое деление клеток, — рассказывает врач. — При раке проблема в том, что деление клеток происходит бесконтрольно. Если бы организм смог регулировать этот процесс, было бы легче. Успешному лечению мешает еще и то, что организм воспринимает раковые клетки как часть себя, поэтому нет хорошей защитной реакции, которая бывает при тех же вирусах».
Вылечить рак на ранних стадиях — легче и проще. Об этом говорят всегда. Вот только в случае с опухолями мозга, «поймать» взбунтовавшиеся клетки на ранней стадии практически невозможно. Нет таких исследований, которые бы показали только зарождающиеся изменения. Симптомы опухолей мозга тоже не всегда могут указать именно на этот недуг. Головные боли, тошнота, рвота, ухудшение зрения, нарушения слуха и памяти могут возникнуть и при других болезнях.
«Конечно, та же плохая память может быть из-за переутомления, большой загруженности на работе, но если это повторяется регулярно и прогрессирует — повод обратиться к врачу, точно так же и с головными болями», — комментирует Юрий Якимов.
Из-за расплывчатых симптомов опухоли часто обнаруживают либо случайно, либо когда они уже начинают давить на определенные участки мозга, что приводит к серьезным сбоям в работе органов. Это может быть не только угасание, отказ каких-то функций, но и, наоборот, раздражение нервной системы. Несколько месяцев назад на приеме у Юрия Алексеевича оказался мальчик у которого обнаружили опухоль в височной доле мозга. Поводом для беспокойства родителей стали регулярные приступы страха у ребенка. Данные электроэнцефалограммы показали судороги в мозге, а уже МРТ-исследование помогло определить точную причину, казалось бы, незначительного симптома, на который пациент не обращает особого внимания.
У детей сложнее
В структуре детских онкозаболеваний опухоли мозга выходят на лидирующие позиции
В структуре онкозаболеваний взрослых опухоли мозга не занимают лидирующих позиций. На первых строчках — рак легкого, желудка, прямой кишки и т.д. А вот в числе детских онкозаболеваний опухоли мозга – в первых строчках. По словам Юрия Якимова, это связано с незрелостью нервной системы и в целом детского организма. У взрослых дифференциация (зрелость) клеток очень высокая и переродиться в злокачественные им сложно. У подрастающего поколения деление клеток происходит быстро, а сбой в этой работе может привести к перерождению больных клеток. Свою роль играет и незрелая иммунная система, которая не может вовремя распознать и уничтожить «врага». Чаще всего опухоли головного мозга у детей бывают злокачественные и располагаются в задней черепной ямке, мозжечке и стволе мозга. А вот коварная глиобластома, к счастью, у маленьких пациентов встречается очень редко. В основном это медуллобластомы, астроцитомы, эпендимомы.
Кстати, доброкачественная опухоль — вовсе не значит, что поводов для волнения нет. Они тоже могут привести к печальному исходу. Некоторые группы доброкачественных опухолей продолжают расти и после удаления, в итоге пациент может умереть от возникающих эндокринных нарушений.
«А есть злокачественные внутримозговые опухоли, которые очень хорошо лечатся химиотерапией и от них не остается и следа. Доброкачественная или злокачественная — означает только характер роста опухоли, это информация для врача о дальнейшем лечении», — говорит Юрий Якимов.
Лечение опухолей головного мозга у детей сложнее, чем у взрослых. В силу возраста не все методы лечения применимы к маленьким пациентам. Например, последствия от лучевого лечения могут оказаться губительнее, чем сам недуг.
«Для детей прогноз исхода заболеваний такой же, как и для взрослых. Но каким бы он ни был, и детям, и их родителям мы говорим всегда, что бороться и лечиться нужно несмотря ни на что».
В здоровом теле — здоровый мозг
Рост онкозаболеваний объясняют многим: плохая экология, некачественные продукты питания, курение, алкоголь и множество других причин. Некоторые онкологи считают, что рак так или иначе коснется каждого, вопрос только во времени.
«Если говорить в целом об онкологии, я согласен с этим утверждением, — говорит Юрий Якимов. — На мой взгляд, рост онкозаболеваний связан не только с экологией, вредной едой и т.д. Дело ведь еще и в увеличении продолжительности жизни человека. Жить стали дольше, но не лучше, если рассуждать с этой точки зрения. В организме копятся генетические поломки, мутации. А известно, что генетический мусор приводит к опухолям».
Профилактика опухолей головного мозга такая же, как и для других болезней. «В здоровом теле — здоровый мозг», — говорит Юрий Алексеевич, и напоминает, что здоровый образ жизни, правильное питание, отсутствие вредных привычек, хорошее настроение и минимальное количество переживаний уберегут не только от онкозаболеваний, но и от множества других болезней.
Опухоль головного мозга: Статистика | Cancer.Net
НА ЭТОЙ СТРАНИЦЕ: Вы найдете информацию о количестве людей, у которых ежегодно диагностируется опухоль головного мозга. Вы также прочтете общую информацию о том, как пережить болезнь. Помните, что выживаемость зависит от нескольких факторов. Используйте меню для просмотра других страниц.
Первичная опухоль головного или спинного мозга — это опухоль, которая начинается в головном или спинном мозге. В этом году примерно у 24 530 взрослых (13840 мужчин и 10 690 женщин) в Соединенных Штатах будут диагностированы первичные раковые опухоли головного и спинного мозга.Вероятность развития этого типа опухоли в течение жизни у человека составляет менее 1%. Опухоли головного мозга составляют от 85% до 90% всех опухолей первичной центральной нервной системы (ЦНС).
Около 3460 детей в возрасте до 15 лет также будут диагностированы опухоли головного мозга или ЦНС в этом году. Остальная часть этого руководства посвящена первичным опухолям головного мозга у взрослых. Узнать больше о опухолях головного мозга у детей .
Помимо первичных опухолей головного мозга, существуют также вторичные опухоли головного мозга или метастазы в головной мозг.Это когда опухоль началась где-то в другом месте тела и распространилась на мозг. Наиболее распространенными видами рака, которые распространяются на головной мозг, являются рак мочевого пузыря , груди , почки и рак легких , а также лейкемия, лимфома и меланома . В этом руководстве рассматриваются только первичные опухоли головного мозга у взрослых.
Рак головного мозга и других заболеваний нервной системы занимает 10-е место среди причин смерти мужчин и женщин. По оценкам, в этом году 18 600 взрослых (10 500 мужчин и 8 100 женщин) умрут от первичных раковых опухолей головного мозга и ЦНС.
Пятилетняя выживаемость показывает, какой процент людей живет не менее пяти лет после обнаружения опухоли. Процент означает, сколько из 100. 5-летняя выживаемость для людей с раком головного мозга или опухолью ЦНС составляет 36%. 10-летняя выживаемость составляет около 31%.
Выживаемость уменьшается с возрастом. 5-летняя выживаемость для людей моложе 15 лет составляет более 75%. Для людей в возрасте от 15 до 39 лет 5-летняя выживаемость составляет более 72%. 5-летняя выживаемость людей в возрасте 40 лет и старше составляет более 21%.Однако показатели выживаемости широко варьируются и зависят от нескольких факторов, включая тип опухоли головного или спинного мозга. Поговорите со своим врачом о том, чего ожидать с вашим диагнозом.
Важно помнить, что статистика выживаемости людей с опухолью головного мозга является приблизительной. Оценка основана на ежегодных данных, основанных на количестве людей с этой опухолью в Соединенных Штатах. Также каждые 5 лет специалисты измеряют статистику выживаемости. Таким образом, оценка может не отражать результаты более точной диагностики или лечения, доступного менее чем за 5 лет.Если у вас есть вопросы по поводу этой информации, поговорите со своим врачом. Узнайте больше о , понимая статистику .
Статистика адаптирована из публикации Американского онкологического общества, Cancer Facts & Figures 2021 , веб-сайта ACS, Статистического отчета CBTRUS: первичные опухоли головного мозга и других опухолей центральной нервной системы, диагностированные в США в 2013-2017 гг. 2020, и веб-сайт Национального института рака (источники по состоянию на январь 2021 г.).
Следующий раздел в этом руководстве — Факторы риска . Он объясняет, какие факторы могут увеличить вероятность развития опухоли головного мозга. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Уход за человеком с опухолью головного мозга или метастатическим раком головного мозга
Уход за близким человеком, у которого опухоль головного мозга или рак, распространившийся на мозг из другой части тела, может быть уникальной задачей.Помимо физических изменений, люди с опухолью головного мозга или раком, распространившимся на мозг, могут испытывать изменения в своем настроении, личности и мышлении. В результате на опекунов часто возлагается множество обязанностей, которые могут стать непосильными. Планирование этой роли поможет вам обеспечить качественный уход, а также позаботиться о своем здоровье и благополучии.
Описание симптомов опухоли или метастазов в головной мозг
Первичная опухоль головного мозга — это опухоль, которая начинается в головном мозге.Вторичная опухоль головного мозга — это злокачественная опухоль, которая начинается в другой части тела, а затем распространяется на мозг. Распространение рака из места его возникновения в другую часть тела называется метастазированием, или метастазами, когда существует несколько областей распространения. Метастазы в мозг могут развиться при любом типе рака. Типы рака, которые чаще всего распространяются на мозг, — это рак груди, рак легких, рак почек и меланома.
Симптомы опухоли или метастазов в головной мозг зависят от того, где именно в головном мозге образуется опухоль, размера опухоли и скорости ее распространения.Лечение рака также может вызывать симптомы и побочные эффекты. У вашего любимого человека может быть несколько симптомов или вообще не быть.
Типы симптомов, которые могут возникнуть при раке головного мозга:
Физические симптомы . К ним могут относиться головные боли, судороги, тошнота, мышечная слабость, проблемы со зрением, а также проблемы с кишечником и мочевым пузырем.
Когнитивные симптомы . Когда опухоль влияет на то, как мозг человека обрабатывает информацию, симптомы могут включать изменения личности, замешательство, нарушение суждений, потерю памяти и социально неприемлемое поведение.
Эмоциональные симптомы . Преодоление опухоли или метастазов в головной мозг может быть очень напряженным, вызывая депрессию, беспокойство, гнев и другие эмоциональные изменения.
Вам важно следить за этими и другими симптомами. Облегчение симптомов и побочных эффектов у человека является важной частью лечения рака. Это называется паллиативной или поддерживающей терапией. Паллиативная помощь может продолжаться даже после прекращения активного лечения, направленного на излечение или замедление рака.Обязательно поговорите с медицинским персоналом вашего любимого человека о новых симптомах или изменениях существующих симптомов.
Варианты облегчения симптомов могут включать:
Лекарства, такие как кортикостероиды, уменьшающие отек мозга, противосудорожные препараты и обезболивающие
Вспомогательные устройства, такие как инвалидные коляски, трости и ходунки
Эмоциональная поддержка, например, консультирование
Реабилитация, например, методика решения проблем, логопедия и языковая терапия, физиотерапия
Здоровое питание
Дополнительные методы лечения, такие как дыхательные упражнения, массаж, медитация и иглоукалывание
Управление обязанностями по уходу
Узнайте как можно больше о диагнозе, вариантах лечения и шансах на выздоровление любимого человека.Также важно спросить о медицинских, финансовых и справочных ресурсах, доступных вам и вашему близкому. По мере изменения болезни и ее лечения изменится и ваша роль. Очень важно:
Познакомьтесь с бригадой здравоохранения вашего близкого. Запросите встречу с командой, чтобы получить четкую и точную информацию о болезни и лечении вашего близкого. Также узнайте, какую роль играет каждый поставщик в команде.
Обратитесь за помощью к семье и друзьям.Определите задачи, которые необходимо выполнить. Затем организуйте сеть людей, которые могут помочь вам с задачами. Некоторые люди создают список адресов электронной почты или веб-страницу. Вы также можете использовать один из множества доступных веб-сайтов, чтобы упростить этот процесс. Узнайте больше о разделении ответственности.
Узнайте, как предоставлять повседневную и медицинскую помощь. Спросите у медицинского персонала вашего любимого человека, как лучше всего обеспечить повседневный уход. Это может включать купание, одевание и прием пищи.Также спросите, как оказывать медицинскую помощь, например делать уколы или ухаживать за раной.
Рассмотрите возможность профессионального ухода. Если возможно, было бы полезно нанять медицинских специалистов для выполнения медицинских обязанностей, которые вам неудобно выполнять. Вы также можете нанять немедицинских помощников по уходу на дому, которые помогут с повседневными задачами по уходу, такими как уход за внешностью и приготовление пищи. Узнайте, оплачивает ли медицинское страхование вашего близкого эти услуги. Узнайте больше о других вариантах ухода.
Изучите ресурсы сообщества. Многие сообщества имеют широкий спектр ресурсов для лиц, осуществляющих уход, включая ведение дел, юридическую помощь, финансовую помощь и консультации. Медицинская бригада вашего близкого может предоставить направления.
Оставайтесь организованными. Используйте ресурсы, чтобы систематизировать медицинскую информацию о человеке, отслеживать медицинские счета и требования по страхованию здоровья, отслеживать лечение, управлять лекарствами, отслеживать побочные эффекты и планировать встречи с врачом.Бесплатное мобильное приложение Cancer.Net также может помочь.
Узнайте больше о том, как выполнять общие задачи по уходу и оказывать помощь на дому.
Перспективное планирование
Опухоль или метастазы в мозг могут повлиять на способность человека общаться или принимать решения. Поговорите с любимым человеком о его или ее приоритетах в лечении. Они могут варьироваться от максимально возможного выживания до поддержания определенного качества жизни, даже если это означает прекращение лечения.Если вашей семье сложно это обсудить, попросите члена его или ее медицинской бригады, социального работника или консультанта помочь вести беседу.
Темы для обсуждения включают:
Предварительное распоряжение . Предварительное распоряжение — это юридический документ, в котором указывается, кто хочет говорить за него, если он слишком болен, чтобы принимать решения. Он также предоставляет информацию о типах помощи, которую пациент хочет и не хочет. Отдайте копию документа медицинскому персоналу вашего близкого и храните копию дома.
Хосписное обслуживание . Люди, которые, как ожидается, будут жить менее 6 месяцев, могут захотеть рассмотреть вариант паллиативной помощи, называемой хосписной помощью. Уход в хосписе призван обеспечить максимально возможное качество жизни людям, находящимся на грани конца жизни. Ваш любимый человек должен заранее подумать о том, где ему или ей будет наиболее комфортно по мере прогрессирования рака. Это может быть дома, в больнице или в хосписе. Уход за больными и специальное оборудование могут сделать пребывание дома вариантом для многих семей.
Уход за собой
Может быть трудно сбалансировать все ваши обязанности по уходу с обязанностями собственной жизни. Люди, ухаживающие за людьми с опухолью головного мозга или метастазами в мозг, могут быть эмоционально затронуты. Например, вы можете испытывать беспокойство или депрессию. У лица, осуществляющего уход, также могут быть физические симптомы, такие как чувство сильной усталости. Такие события, как обострение болезни, усиление симптомов, изменение лечения или перевод вашего близкого в хоспис, могут вызвать сильный стресс.
Изменения личности, характерные для опухолей головного мозга, также могут быть очень неприятными. Вам может быть грустно смотреть, как любимый человек ведет себя иначе. Вы также можете чувствовать себя виноватым из-за гнева, разочарования или других эмоций. Важно помнить, что нет правильного способа чувствовать себя опекуном. И заботиться о себе тоже — это нормально. На самом деле ваше психическое и физическое здоровье важно для благополучия вашего любимого человека.
Спросите социального работника-онколога или медицинского работника вашего близкого о:
Как связаться с другими опекунами
Онлайн или местные группы поддержки
Индивидуальные или семейные консультации профессионального психиатра
Методы управления стрессом, такие как медитация, глубокое дыхание и йога
Узнайте больше о том, как позаботиться о себе.
Уход в последние дни
Когда человек приближается к концу своей жизни, трудно понять, чего ожидать. Знание того, как обеспечить уход в последние дни, может помочь сделать процесс более мирным для вашего любимого и вас. Когда вы почувствуете, что это уместно, поговорите с медицинской бригадой этого человека о том, как:
Распознавать признаки приближающейся смерти
Обеспечить комфорт
Облегчите боль, которую испытывает ваш любимый
Получите срочную помощь медперсонала, если считаете, что это необходимо
Заниматься практическими делами после смерти
Медицинская бригада вашего близкого также может предоставить информацию о том, как справиться с горем и утратой.Это может помочь вам подготовиться к потере любимого человека и к изменениям, которые могут возникнуть по завершении вашего пути к уходу.
Связанные ресурсы
Информационный бюллетень ASCO: Когда рак распространяется в мозг (PDF)
Информационный бюллетень ASCO Answers : Эффективный уход в домашних условиях (PDF)
Основы ухода
Дистанционное обслуживание
Как я прошел путь от опекуна до защитника пациентов
Когда вам нужно принимать решения для любимого человека, больного раком
Дополнительная информация
Американская ассоциация опухолей головного мозга
Калифорнийский университет, Сан-Франциско: Ориентация на уход: Справочник для членов семьи, осуществляющих уход за пациентами с опухолями головного мозга и переходными этапами оказания помощи пациентам с опухолями головного мозга: паллиативная и хосписная помощь (PDF)
Если опухоль головного мозга не излечима
Некоторые опухоли головного мозга растут очень медленно (низкой степени злокачественности) и не поддаются лечению.В зависимости от вашего возраста на момент постановки диагноза опухоль может в конечном итоге стать причиной вашей смерти. Или вы можете прожить полноценную жизнь и умереть от чего-то другого. Это будет зависеть от типа вашей опухоли, от того, где она находится в головном мозге и как она реагирует на лечение.
Опухоли головного мозга также могут быстро расти (высокой степени злокачественности) и возвращаться, несмотря на лечение.
Лечение
Даже если опухоль головного мозга невозможно вылечить, лечение может уменьшить размер опухоли и замедлить ее рост. Он может на некоторое время контролировать ваши симптомы и улучшить ваше самочувствие.
Возможно, вам предстоит операция, лучевая терапия или химиотерапия. Или сочетание этих методов лечения.
Получение второго мнения
Не все хотят иметь второе мнение другого специалиста. Но некоторые люди могут захотеть это сделать. Возможно, вам и вашей семье важно почувствовать, что вы изучили каждый вариант. Спросив мнение другого специалиста, вы можете убедиться, что все сделано.
Лучший способ узнать мнение другого врача — попросить терапевта направить вас к другому специалисту.Люди часто спрашивают второе мнение. Так что ваш специалист не будет возражать, если вы получите другое мнение.
Ваш специалист может отправить копии всех ваших результатов анализов и сканированных изображений другому специалисту.
Ищу другие методы лечения
Вы можете найти информацию о лечении, которое, по вашему мнению, является новым или может быть вам предложено. Вы должны передать эту информацию своему специалисту. Вы можете обсудить это с ними и узнать, актуально ли это для вашей ситуации.
Некоторые люди могут подумать о поездке за границу на лечение. Важно обсудить это со своим врачом. Возможно, вам не подходит какое-то конкретное лечение или оно доступно в Великобритании.
Лечение за границей может быть серьезным обязательством. Это может быть дорого и потребовать времени вдали от дома, семьи и друзей.
Вы также можете рассмотреть возможность участия в клиническом исследовании. Обратитесь к базе данных клинических исследований Cancer Research UK, если вы ищете исследование опухолей головного и спинного мозга в Великобритании.Вам необходимо поговорить со своим специалистом, если есть какие-либо испытания, в которых, по вашему мнению, вы могли бы принять участие.
Что происходит в конце
Что произойдет в конце, зависит от того, как развивается опухоль вашего мозга. Поговорите со своим врачом или медсестрой-специалистом. Они знают вашу ситуацию и могут дать вам конкретную информацию о том, что может произойти.
Когда опухоли головного мозга становятся очень большими, давление в голове увеличивается, вызывая сонливость. Поначалу это можно будет контролировать, увеличив дозу стероидов.В конце концов, стероиды больше не смогут уменьшить отек.
У вас могут появиться головные боли и недомогание. Их часто можно контролировать с помощью обезболивающих и лекарств от болезней. Но вы можете стать более сонным (сонливость), и вам нужно будет чаще спать. Это может произойти внезапно или медленно. На этом этапе вы можете вести относительно нормальный образ жизни. Но вы можете спать больше, чем раньше.
Некоторые люди, у которых никогда не было припадков (припадков), могут иметь их в последние несколько недель своей жизни.В этом случае врач может назначить вам противоэпилептические препараты.
Постепенно вам нужно будет спать все больше и больше, и разбудить вас станет труднее. В конце концов, большинство людей теряют сознание. Перед смертью вы можете находиться без сознания несколько дней или недель. В течение этого времени вам потребуется медицинский уход, чтобы вы чувствовали себя комфортно.
Выбор места смерти
Есть много вариантов, которые следует учитывать, когда вы думаете о том, где вы хотите провести последние недели своей жизни.
Больница
Вы можете чувствовать себя в большей безопасности в больнице. Возможно, вы захотите получить уверенность, зная, что поблизости есть врачи и медсестры.
Хоспис
Хосписы заботятся о людях, которые больше не получают активного лечения, направленного на их выздоровление. Но у вас есть лечение, чтобы контролировать симптомы и чувствовать себя комфортно. Уход за больными осуществляется круглосуточно. Медицинскую помощь оказывают местный терапевт и специалист по паллиативной помощи. Хосписы стремятся сохранить здоровье людей как можно дольше.
Вы можете пойти в хоспис на несколько дней, если у вас есть проблема, которую они могут помочь решить. Тогда ты снова можешь идти домой. Вы также можете воспользоваться услугами хосписа для временного ухода, чтобы дать семье передышку, если они очень устали заботиться о вас. Во многих хосписах также есть дневные центры.
Дом
Если вы захотите, о вас могут позаботиться дома. Возможно, вы все время сможете быть дома. Это зависит от ваших обстоятельств. Например, план вашего дома и есть ли кто-нибудь, кто поможет за вами ухаживать.Это может потребовать немного размышлений и планирования.
Помощь в составлении планов
Может быть полезно обсудить возможные варианты с ближайшими родственниками или друзьями, пока у вас есть такая возможность. Это поможет избежать неправильного понимания того, что все думают лучше всего. Обсуждение вариантов поможет каждому составить план, с которым вы все согласны.
Возможно, вы почувствуете себя счастливее, зная, что вы приняли наилучшие решения для всех вас. Решение о том, что делать во время кризиса, может стать очень тяжелым бременем для семей.Было бы проще, если бы они знали, чего бы вы хотели.
Уход за умирающим может стать огромным эмоциональным и физическим испытанием. Важно, чтобы вы получали всю необходимую помощь и поддержку.
быстрых фактов об опухолях головного мозга | Национальное общество опухолей головного мозга
БЫСТРЫЕ ФАКТЫ ОБ ОПУХОЛЯХ МОЗГА
- Примерно 700000 американцев живут с первичной опухолью головного мозга
- Примерно 70% всех опухолей головного мозга доброкачественные
- Примерно 30% всех опухолей головного мозга злокачественные
- Примерно 58% всех опухолей головного мозга возникают у женщин
- Примерно 42% всех опухолей головного мозга возникают у мужчин
- Приблизительно 84170 человек получат диагноз первичной опухоли головного мозга в 2021 году.
- Примерно 59 040 будут доброкачественными (доброкачественными)
- Менингиомы являются наиболее часто встречающимися первичными незлокачественными опухолями головного мозга, на их долю приходится 38.3% всех опухолей и 54,5% всех незлокачественных опухолей
- Приблизительно 25130 будут злокачественными
- Глиобластома — наиболее часто встречающаяся первичная злокачественная опухоль головного мозга, составляющая 14,5% всех опухолей и 48,6% всех злокачественных опухолей
- Примерно 59 040 будут доброкачественными (доброкачественными)
- Средний возраст при постановке диагноза первичной опухоли головного мозга составляет 60 лет
- Средняя выживаемость для всех пациентов с первичной опухолью головного мозга составляет 75.2%
- Показатели выживаемости зависят от возраста и типа опухоли и обычно снижаются с возрастом
- Для пациентов с доброкачественной опухолью головного мозга средняя пятилетняя выживаемость составляет 91,7%
- Для пациентов со злокачественной опухолью головного мозга пятилетняя относительная выживаемость после постановки диагноза составляет 36%
- Для наиболее распространенной формы первичных злокачественных опухолей головного мозга, глиобластомы, пятилетняя относительная выживаемость составляет всего 7,2%, а медиана выживаемости составляет всего 8 месяцев
- Приблизительно 18600 человека умерли от злокачественной опухоли головного мозга (рак головного мозга) в 2021 году
- 13 657 ребенка, по оценкам, живут с первичной опухолью головного мозга в США.С.
- Примерно 4,3% всех ежегодно диагностируемых случаев опухолей головного мозга приходится на детей в возрасте 0-14 лет
- Приблизительно 3460 Ожидается, что в 2021 году будет диагностировано новых случая опухолей головного мозга у детей
- Опухоли головного мозга являются наиболее распространенным солидным раком у людей в возрасте 0-14 лет
- Пятилетняя относительная выживаемость для всех первичных опухолей головного мозга у детей составляет 82,5%
- Для злокачественных опухолей пятилетняя выживаемость составляет 75.4%
- Опухоли головного мозга являются основной причиной смерти от рака среди детей в возрасте 0-14 лет
- Наиболее распространенными типами опухолей головного мозга у детей являются:
- Пилоцитарная астроцитома (17,7%)
- Глиома злокачественная (14,5%)
- Эмбриональные опухоли (12,7%)
- Медуллобластома (64,7%)
- AT / RT (16,6%)
- PNET (9,5%)
- Примерно 6% всех опухолей головного мозга приходится на педиатрическую популяцию
- Примерно 1.8% всех опухолей головного мозга встречаются в популяции подростков (15-19 лет) у детей с опухолями головного мозга
- По оценкам, в 2021 году в США будет диагностировано 4630 новых случаев опухолей головного мозга у детей
- Опухоли головного мозга являются наиболее распространенным солидным раком у людей в возрасте 0-19 лет в США.
- Пятилетняя относительная выживаемость при всех первичных опухолях головного мозга у детей составляет 76,7%
- Ставка составляет 64,7%, для злокачественных опухолей и 95.4% для доброкачественных опухолей
- Опухоли головного мозга у детей являются основной причиной смерти от рака среди детей и подростков в возрасте 0-19 лет
- Наиболее распространенными типами опухолей головного мозга у всех педиатрических пациентов являются:
- Пилоцитарная астроцитома (14,9%)
- Глиома злокачественная (11,9%)
- Эмбриональные опухоли (9,9%)
- Наиболее распространенными типами опухолей головного мозга у подростков (15-19 лет) являются опухоли гипофиза
- В целом, для всех первичных опухолей головного мозга у детей заболеваемость выше у женщин по сравнению с мужчинами и у белых людей по сравнению с другими расами / этническими группами
- Приблизительно 31 299 подростков и молодых людей (AYA), по оценкам, живут с опухолью головного мозга в США.С.
- Примерно 14,5% всех опухолей головного мозга встречаются в популяции AYA
- Приблизительно 11700 новых случая опухолей головного мозга AYA будут диагностированы в 2021 году
- Опухоли головного мозга являются третьим по распространенности раком среди людей в возрасте 15-39 лет, вторым по распространенности раком у мужчин и третьим по частоте у женщин в этой возрастной группе.
- Только среди подростков (15-19 лет) опухоли головного мозга являются наиболее частой формой рака, на которую ежегодно приходится 21% диагнозов в этой возрастной группе
- Опухоли головного мозга являются пятой по значимости причиной смерти от рака в этой возрастной группе.
- Опухоли головного мозга являются ведущей причиной смерти от рака у мужчин в возрасте 20-39 лет и четвертой по значимости причиной смерти от рака у женщин в этой возрастной группе
- Пятилетняя относительная выживаемость пациентов с AYA с диагнозом первичная опухоль головного мозга составляет 90.4%
- Коэффициент 72,5% для злокачественных опухолей и 97,3% для доброкачественных опухолей
- Наиболее распространенными опухолями головного мозга в популяции AYA являются: опухоли гипофиза, менингиомы и опухоли нервных оболочек
- Приблизительно 69 950 взрослых в возрасте 40+ будут диагностированы с первичной опухолью головного мозга в 2021 году в США
- Опухоли головного мозга занимают восьмое место среди наиболее распространенных онкологических заболеваний среди людей в возрасте 40+ лет, девятое место среди мужчин и пятое место среди женщин в этой возрастной группе
- Опухоли головного мозга являются третьей по значимости причиной смерти от рака у лиц 40 лет и старше
- Пятилетняя относительная общая выживаемость взрослых с диагнозом первичная опухоль головного мозга составляет 71.7%
- Коэффициент 21,5% для злокачественных опухолей и 90,2% для доброкачественных опухолей
- Наиболее распространенными типами опухолей головного мозга у взрослых являются:
- Менингиомы
- Глиомы (например, глиобластомы, эпендимомы, астроцитомы и олигодендроглиомы), составляющие 81% злокачественных опухолей головного мозга у взрослых
- В целом у чернокожих / афроамериканцев уровень заболеваемости первичными опухолями головного мозга и других опухолей ЦНС несколько выше, чем у представителей других рас в 23 года.88 на 100 000 человек в США, за которыми следуют:
- Белый — 23,83 / 100,000
- Испанцы / латиноамериканцы / а / латиноамериканцы — 21,48 / 100 000
- Американец, выходец из азиатских и тихоокеанских островов (APIA) — 15.04 / 100,00
- Американские индейцы и коренные жители Аляски (AIAN) — 14,23 / 100 000
- Заболеваемость доброкачественными опухолями головного мозга наиболее высока у чернокожих / афроамериканцев и составляет 19,45 на 100 000 человек в США, за которыми следуют:
- Белый — 16.25/100 000
- Испанцы / латиноамериканцы / а / латиноамериканцы — 15,78 / 100 000
- Американец, выходец из азиатских и тихоокеанских островов (APIA) — 11,65 / 100 000
- Американские индейцы и коренные жители Аляски (AIAN) — 10,64 / 100 000
- Уровень заболеваемости злокачественными опухолями головного мозга самый высокий среди белых людей — 7,58 на 100 000 человек в США, далее следуют:
- Испанцы / латиноамериканцы / а / латиноамериканцы — 5,70 / 100 000
- Темнокожие / афроамериканцы — 4,44 / 100 000
- Американские индейцы и коренные жители Аляски (AIAN) — 3.54/100 000
- Американец, выходец из азиатских и тихоокеанских островов (APIA) — 3,38 / 100 000
- Показатели заболеваемости для определенных типов опухолей головного мозга различаются **:
- Заболеваемость глиобластомой у белых в два раза выше, чем у чернокожих / афроамериканцев
- Уровень заболеваемости менингиомой и опухолями гипофиза значительно выше у чернокожих / афроамериканцев по сравнению с белыми людьми
- У чернокожих / афроамериканцев более низкие показатели выживаемости по сравнению с белыми людьми, за исключением глиобластомы
- Американцы азиатских и тихоокеанских островов (APIA) имеют лучшую выживаемость при многих типах опухолей по сравнению с белыми людьми, за исключением опухолей сосудистого сплетения
- Латиноамериканская / латиноамериканская / а / латиноамериканская этническая принадлежность связана с улучшенной выживаемостью при большинстве типов опухолей
- Опухоли гипофиза и лимфомы ЦНС — единственные типы опухолей, которые были выше у латиноамериканцев / латиноамериканцев / а / латиноамериканцев, чем у тех, кто не латиноамериканец / латиноамериканец / а / латиноамериканец
* The U.Бюро переписи населения определяет расу как самоидентификацию человека с одной или несколькими социальными группами, которые могут включать белых, черных или афроамериканцев, азиатов, американских индейцев, коренных жителей Аляски, коренных жителей Гавайев и / или других жителей тихоокеанских островов. Федеральные статистические стандарты, используемые при переписи населения и Национальным центром статистики образования, концептуализируют этническую принадлежность человека в одну из двух категорий: латиноамериканец (или латиноамериканец / a / x) или не латиноамериканец (латиноамериканец / a / x). Латиноамериканец (или латиноамериканец / а / х) может сообщать о себе как о любой расе.
** Несмотря на то, что существует несколько типов опухолей, в которых наблюдались значительные различия в частоте встречаемости в зависимости от расы и / или этнической принадлежности, в большинстве случаев фактическая разница в уровне заболеваемости небольшая и может быть незначительной.
ОПУХОЛИ МОЗГА ПО ПОЛУ- В целом частота всех первичных опухолей головного мозга и ЦНС выше у женщин (58% диагнозов), чем у мужчин (42%)
- Незлокачественные опухоли головного мозга значительно чаще встречаются у женщин (64%), чем у мужчин (36%)
- Злокачественные опухоли головного мозга несколько чаще встречаются у мужчин (56%), чем у женщин (44%)
- Показатели заболеваемости для определенных типов опухолей головного мозга различаются, например, диагнозы глиобластомы чаще встречаются у мужчин, в то время как диагнозы менингиомы чаще встречаются у женщин
- В целом, у мужчин уровень смертности от злокачественных опухолей головного мозга выше, чем у женщин, за исключением глиобластомы, эмбриональных опухолей и опухолей половых клеток
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
- В отличие от других типов рака, первичные опухоли головного мозга и другие опухоли ЦНС не являются стадиями, а классифицируются в соответствии с Классификацией опухолей центральной нервной системы ВОЗ, которая присваивает «степень» I-IV в зависимости от степени агрессивности опухоли. прогнозируется, что опухоль будет вести себя клинически
- Опухоли I степени, как правило, не являются злокачественными и имеют низшую или наименее агрессивную степень.В то время как опухоли IV степени, в первую очередь глиобластома, являются самой высокой и наиболее агрессивной степенью опухолей
- Опухоли головного мозга в большей степени, чем любой другой рак, могут оказывать длительное и изменяющее жизнь физическое, когнитивное и психологическое воздействие на жизнь пациента
- Злокачественные опухоли головного мозга вызывают в среднем 20 лет потенциальной потери жизни (YPLL) для людей, диагностированных у взрослых, что превышает количество наиболее распространенных видов рака. Среди детей в возрасте 0-19 лет опухоли головного мозга представляют собой самую большую причину YPLL из-за рака со средним значением YPLL около 80 лет [1]
- Уровень заболеваемости опухолями головного мозга наиболее высок среди людей в возрасте 85+ и самый низкий среди детей и подростков в возрасте 0-19 лет
- Несмотря на количество опухолей головного мозга и их разрушительный прогноз, существует только пять одобренных FDA препаратов и одно устройство для лечения опухолей головного мозга.
- При многих типах опухолей хирургическое вмешательство и лучевая терапия остаются стандартом лечения
- Не существовало лекарств, разработанных и одобренных специально для лечения злокачественных опухолей головного мозга у детей.
- Пять одобренных препаратов для лечения опухолей головного мозга лишь постепенно улучшили выживаемость пациентов, а уровень смертности за последние 30 лет практически не изменился.
- Ежегодно у примерно 70 000–170000 онкологических больных выявляются метастазы в головной мозг (метастатические опухоли головного мозга / вторичные опухоли головного мозга), а около 100 000 ежегодно умирают в результате метастазов в мозг.
- Частота метастазов в мозг увеличивается [2]
- В нескольких исследованиях указывается, что процент больных раком, у которых разовьются метастазы в мозг, составляет от 6 до 28%.
- Примерно 80% случаев рака связаны со способностью метастазировать в мозг.
- К ним относятся меланома (при которой почти 50% случаев метастазируют в мозг), рак легких, молочной железы, почек и колоректального рака
- Опухоли головного мозга представляют собой самые высокие начальные затраты на лечение в расчете на одного пациента для любой онкологической группы, при этом среднегодовая чистая стоимость лечения приближается к 150 000 долларов США; и самые высокие среднегодовые чистые затраты на лечение в последний год жизни по сравнению с другими видами рака, в размере от 135 000 до 210 000 долларов (в зависимости от возраста и пола) на пациента [3]
ПРИМЕЧАНИЯ
- Если не указано иное, все статистические данные были получены из Центрального реестра опухолей головного мозга США (CBTRUS) в статистическом отчете CBTRUS: первичные опухоли головного мозга и другие опухоли центральной нервной системы, диагностированные в США в 2013–2017 гг.2020 г. (www.cbtrus.org).
- Статистика опухолей головного мозга в исследовательских отчетах обычно классифицируется как «опухоли головного мозга и другой центральной нервной системы (ЦНС)». Для простоты и ясности в этом документе мы используем термин «опухоли головного мозга» для обозначения как опухолей, возникающих в головном мозге, так и в других местах центральной нервной системы.
- Если не указано иное, все ссылки на этой странице относятся к первичным опухолям головного мозга, а вся статистика относится к населению США.
СНОСКИ
[1] Чатурия Роуз, Хейли Гиттлман, Куинн Т.Остром, Кэрол Кручко, Джилл С. Барнхольц-Слоан, Годы потенциальной жизни, потерянные из-за опухолей головного мозга и ЦНС по сравнению с другими видами рака у взрослых в США, 2010 г., Нейроонкология, Том 18, выпуск 1, январь 2016 г., стр. 70 –77, https://doi.org/10.1093/neuonc/nov249
[2] Семинар по разработке продуктов для лечения метастазов центральной нервной системы
[3] J Natl Cancer Inst. 2011 19 января; 103 (2): 117–128.
Опухоли головного мозга — Классификация, симптомы, диагностика и лечение
Типы опухолей головного мозга
Опухоль головного мозга, известная как внутричерепная опухоль, представляет собой аномальную массу ткани, в которой клетки бесконтрольно растут и размножаются, по-видимому, не контролируемые механизмами, контролирующими нормальные клетки.Было зарегистрировано более 150 различных опухолей головного мозга, но две основные группы опухолей головного мозга называются первичными и метастатическими .
Первичные опухоли головного мозга включают опухоли, происходящие из тканей головного мозга или его непосредственного окружения. Первичные опухоли подразделяются на глиальные (состоящие из глиальных клеток, ) или неглиальные (развитые на структурах мозга, включая нервы, кровеносные сосуды и железы) и доброкачественные или злокачественные .
Метастатические опухоли головного мозга включают опухоли, которые возникают в других частях тела (например, в груди или легких) и мигрируют в мозг, обычно через кровоток. Метастатические опухоли считаются злокачественными и злокачественными.
Метастатические опухоли в мозг поражают почти каждого четвертого пациента с раком, или примерно 150 000 человек в год. До 40 процентов людей с раком легких разовьются метастатические опухоли головного мозга. В прошлом исход для пациентов с диагнозом этих опухолей был очень плохим, с типичной выживаемостью всего несколько недель.Более сложные диагностические инструменты в дополнение к инновационным хирургическим и лучевым подходам помогли увеличить выживаемость до нескольких лет; а также позволили улучшить качество жизни пациентов после постановки диагноза.
Типы доброкачественных опухолей головного мозга
- Хордомы — доброкачественные, медленно растущие опухоли, которые наиболее распространены у людей в возрасте от 50 до 60 лет. Их наиболее частые локализации — основание черепа и нижняя часть позвоночника.Хотя эти опухоли доброкачественные, они могут поражать соседнюю кость и оказывать давление на соседнюю нервную ткань. Это редкие опухоли, составляющие всего 0,2 процента всех первичных опухолей головного мозга.
- Краниофарингиомы обычно доброкачественные, но их трудно удалить из-за их расположения рядом с критическими структурами глубоко в головном мозге. Обычно они возникают из части гипофиза (структура, которая регулирует многие гормоны в организме), поэтому почти всем пациентам потребуется гормональная заместительная терапия .
- Ганглиоцитомы , ганглиомы и анапластические ганглиоглиомы — это редкие опухоли, которые включают неопластических нервных клеток , которые относительно хорошо дифференцированы и встречаются в основном у молодых людей.
- Glomus jugulare Опухоли чаще всего доброкачественные и обычно располагаются непосредственно под основанием черепа, в верхней части яремной вены. Они представляют собой наиболее частую форму опухоли гломуса . Однако гломусные опухоли, как правило, вносят вклад только в 0.6 процентов новообразований головы и шеи.
- Менингиомы — самые распространенные доброкачественные внутричерепные опухоли, составляющие от 10 до 15 процентов всех новообразований головного мозга, хотя очень небольшой процент злокачественных. Эти опухоли происходят из мозговых оболочек и , мембраноподобных структур, окружающих головной и спинной мозг.
- Пинеоцитомы обычно представляют собой доброкачественные образования, которые возникают из клеток эпифиза и встречаются преимущественно у взрослых.Чаще всего они четко выражены, неинвазивны, однородны и медленно растут.
- Аденомы гипофиза — самые частые внутричерепные опухоли после глиом, менингиом и шванном. Подавляющее большинство аденом гипофиза доброкачественные и довольно медленно растут. Даже злокачественные опухоли гипофиза редко распространяются на другие части тела. Аденомы — одно из самых распространенных заболеваний гипофиза. Обычно они поражают людей в возрасте от 30 до 40 лет, хотя диагностируются и у детей.Большинство этих опухолей можно успешно лечить.
- Шванномы — распространенные доброкачественные опухоли головного мозга у взрослых. Они возникают вдоль нервов и состоят из клеток, которые обычно обеспечивают «электрическую изоляцию» нервных клеток. Шванномы часто смещают остаток нормального нерва вместо того, чтобы вторгаться в него. Акустические невриномы — наиболее распространенная шваннома, возникающая из восьмого черепного нерва, или вестибулярно-улиткового нерва , который проходит от мозга к уху.Хотя эти опухоли доброкачественные, они могут вызвать серьезные осложнения и даже смерть, если они растут и оказывают давление на нервы и, в конечном итоге, на мозг. Другие места включают позвоночник и, реже, нервы, идущие к конечностям.
Типы злокачественных опухолей головного мозга
Глиомы являются наиболее распространенным типом опухолей головного мозга у взрослых, на их долю приходится 78 процентов злокачественных опухолей головного мозга. Они возникают из поддерживающих клеток мозга, называемых глии и .Эти клетки подразделяются на астроцитов , эпендимных клеток и олигодендроглиальных клеток (или олигонуклеотидов). Глиальные опухоли включают следующие:
- Астроцитомы — наиболее распространенные глиомы, на их долю приходится около половины всех первичных опухолей головного и спинного мозга. Астроцитомы развиваются из звездчатых глиальных клеток, называемых астроцитами, которые являются частью поддерживающей ткани мозга. Они могут возникать во многих частях мозга, но чаще всего в головном мозге.У людей любого возраста могут развиться астроцитомы, но они чаще встречаются у взрослых, особенно у мужчин среднего возраста. Астроцитомы в основании головного мозга чаще встречаются у детей и молодых людей и составляют большинство опухолей головного мозга у детей. У детей большинство этих опухолей считаются низкозлокачественными, в то время как у взрослых большинство — высокозлокачественными.
- Эпендимомы происходят из неопластической трансформации эпендимных клеток, выстилающих желудочковую систему , и составляют от двух до трех процентов всех опухолей головного мозга.Большинство из них четко определены, но некоторые нет.
- Мультиформная глиобластома (GBM) — наиболее инвазивный тип глиальной опухоли. Эти опухоли имеют тенденцию быстро расти, распространяться на другие ткани и иметь плохой прогноз. Они могут состоять из нескольких различных типов клеток, таких как астроциты и олигодендроциты. ГБМ чаще встречается у людей в возрасте от 50 до 70 лет и чаще встречается у мужчин, чем у женщин.
- Медуллобластомы обычно возникают в мозжечке , чаще всего у детей.Это опухоли высокой степени злокачественности, но они обычно поддаются лечению , и химиотерапии , .
- Олигодендроглиомы происходят из клеток, которые производят миелин , который является изоляцией для проводки мозга.
Другие типы опухолей головного мозга
- Гемангиобластомы — это медленнорастущие опухоли, обычно локализующиеся в мозжечке. Они берут начало из кровеносных сосудов, могут быть большого размера и часто сопровождаются кистой.Эти опухоли чаще всего встречаются у людей в возрасте от 40 до 60 лет и чаще встречаются у мужчин, чем у женщин.
- Рабдоидные опухоли — редкие, очень агрессивные опухоли, которые имеют тенденцию распространяться по всей центральной нервной системе. Они часто появляются в разных частях тела, особенно в почках. Они чаще встречаются у маленьких детей, но могут встречаться и у взрослых.
Детские опухоли головного мозга
Опухоли головного мозга у детей обычно возникают из тканей, отличных от тканей, поражающих взрослых.Лечение, которое довольно хорошо переносится мозгом взрослого человека (например, лучевая терапия), может препятствовать нормальному развитию мозга ребенка, особенно у детей младше пяти лет.
Согласно данным фонда Pediatric Brain Tumor Foundation , примерно у 4200 детей в США диагностирована опухоль головного мозга. Семьдесят два процента детей, у которых диагностирована опухоль головного мозга, моложе 15 лет. Большинство этих опухолей головного мозга растут в задней черепной ямке. (или задняя часть) мозга.У детей часто наблюдается гидроцефалия (скопление жидкости в головном мозге), либо лицо или тело не работают должным образом.
Некоторые типы опухолей головного мозга чаще встречаются у детей, чем у взрослых. Наиболее распространенными типами детских опухолей являются медуллобластомы, астроцитомы низкой степени злокачественности (пилоцитарные), эпендимомы, краниофарингиомы и глиомы ствола мозга .
Всемирная организация здравоохранения (ВОЗ) разработала систему классификации для определения злокачественности или доброкачественности опухоли на основе ее гистологических характеристик под микроскопом.
- Наиболее злокачественные
- Быстрый рост, агрессивный
- Широко проникающая
- Быстрое повторение
- Некроз склонность
Причины опухолей головного мозга
Считается, что опухоли головного мозга возникают, когда определенные гены на хромосомах клетки повреждены и больше не функционируют должным образом. Эти гены обычно регулируют скорость деления клетки (если она вообще делится) и восстанавливают гены, которые исправляют дефекты других генов, а также гены, которые должны вызывать самоуничтожение клетки, если повреждение не подлежит восстановлению.В некоторых случаях человек может родиться с частичными дефектами одного или нескольких из этих генов. В этом случае факторы окружающей среды могут привести к дальнейшему ущербу. В других случаях единственной причиной может быть экологическое повреждение генов. Неизвестно, почему у одних людей в «окружающей среде» развиваются опухоли головного мозга, а у других — нет.
Когда клетка быстро делится и внутренние механизмы, сдерживающие ее рост, повреждены, клетка может в конечном итоге вырасти в опухоль. Другой линией защиты может быть иммунная система организма, которая оптимально обнаружит аномальную клетку и убьет ее.Опухоли могут производить вещества, которые блокируют распознавание иммунной системой аномальных опухолевых клеток и в конечном итоге подавляют все внутренние и внешние факторы, сдерживающие их рост.
Для быстро растущей опухоли может потребоваться больше кислорода и питательных веществ, чем может обеспечить местное кровоснабжение нормальных тканей. Опухоли могут продуцировать вещества, называемые факторами ангиогенеза , которые способствуют росту кровеносных сосудов. Новые сосуды, которые растут, увеличивают снабжение опухоли питательными веществами, и, в конечном итоге, опухоль становится зависимой от этих новых сосудов.В этой области проводятся исследования, но необходимы более обширные исследования, чтобы воплотить эти знания в потенциальных методах лечения.
Лечение опухолей головного мозга
Опухоли головного мозга (первичные или метастатические, доброкачественные или злокачественные) обычно лечат с помощью хирургического вмешательства, лучевой терапии и / или химиотерапии — отдельно или в различных комбинациях. Хотя верно, что лучевая и химиотерапия чаще используется при злокачественных, резидуальных или рецидивирующих опухолях, решения о том, какое лечение использовать, принимаются в каждом конкретном случае и зависят от ряда факторов.С каждым типом терапии связаны риски и побочные эффекты.
Хирургия
Принято считать, что полное или почти полное хирургическое удаление опухоли головного мозга полезно для пациента. Задача нейрохирурга — удалить как можно больше опухоли, не повреждая ткани мозга, важные для неврологической функции пациента (например, способности говорить, ходить и т. Д.). Традиционно нейрохирурги вскрывают череп с помощью краниотомии , чтобы убедиться, что они могут получить доступ к опухоли и удалить как можно большую ее часть.Дренаж (EVD) может оставаться в полостях для жидкости мозга во время операции, чтобы слить нормальную мозговую жидкость, когда мозг восстанавливается после операции.
Другая процедура, которая обычно выполняется, иногда перед трепанацией черепа, называется стереотаксической биопсией . Эта небольшая операция позволяет врачам получить ткани для постановки точного диагноза. Обычно к голове пациента прикрепляется рама, выполняется сканирование, а затем пациента доставляют в операционную зону, где в черепе просверливают небольшое отверстие для доступа к аномальной области.В зависимости от местоположения поражения некоторые больницы могут выполнять эту же процедуру без использования рамки. Берут небольшой образец для исследования под микроскопом.
В начале 1990-х были представлены компьютеризированные устройства, названные хирургическими навигационными системами. Эти системы помогали нейрохирургу определять, определять местонахождение и ориентировать опухоли. Эта информация снизила риски и улучшила степень удаления опухоли. Во многих случаях хирургические навигационные системы позволяли удалять ранее неоперабельные опухоли с приемлемым риском.Некоторые из этих систем также можно использовать для биопсии без прикрепления каркаса к черепу. Одним из ограничений этих систем является то, что они используют сканирование (КТ или МРТ), полученное до операции, чтобы направлять нейрохирурга. Таким образом, они не могут учитывать движения мозга, которые могут происходить во время операции. Исследователи разрабатывают методы с использованием ультразвука и проводят операции на МРТ-сканерах, чтобы обновлять данные навигационной системы во время операции.
Интраоперационное картирование языка рассматривается некоторыми как критически важный метод для пациентов с опухолями, влияющими на языковую функцию, такими как большие глиомы доминантного полушария.Эта процедура включает в себя операцию на сознательном пациенте и отображение анатомии его языковой функции во время операции. Затем врач решает, какие части опухоли можно безопасно удалить. Недавние исследования определили, что картирование коркового языка может использоваться в качестве безопасного и эффективного дополнения для оптимизации резекции глиомы при сохранении основных языковых участков.
Вентрикулоперитонеальное шунтирование может потребоваться некоторым пациентам с опухолями головного мозга. У каждого человека спинномозговой жидкости (CSF) в головном мозге и позвоночнике, которая постоянно медленно циркулирует.Если этот поток блокируется, мешочки, содержащие жидкость (желудочки), могут увеличиваться, создавая повышенное давление внутри головы, что приводит к состоянию, называемому гидроцефалией. Если не лечить, гидроцефалия может вызвать повреждений головного мозга, и даже смерть. Нейрохирург может решить использовать шунт , чтобы отвести спинномозговую жидкость от мозга и, следовательно, снизить давление. Полостью тела, в которую отводится спинномозговая жидкость, обычно является брюшная полость , (область, окружающая органы брюшной полости).Шунт обычно постоянный. Если он блокируется, симптомы аналогичны исходному состоянию гидроцефалии и могут включать, среди прочего, головные боли, рвоту, проблемы со зрением и / или спутанность сознания или летаргию. Другой метод, который можно использовать для контроля обструкции путей отвода жидкости в головном мозге, называется эндоскопической третьей вентрикулостомией. Это помогает отвести мозговую жидкость вокруг препятствия без шунтирования.
Лучевая терапия
Лучевая терапия использует высокоэнергетические рентгеновские лучи для уничтожения раковых клеток и аномальных клеток мозга, а также для уменьшения размеров опухолей.Лучевая терапия может быть вариантом, если опухоль не может быть эффективно вылечена хирургическим путем.
- Стандартная внешняя лучевая лучевая терапия использует различные пучки излучения для создания конформного покрытия опухоли, ограничивая дозу до окружающих нормальных структур. Риск долгосрочного лучевого поражения при современных методах доставки очень низок. Более новые методы доставки, кроме 3-мерной конформной лучевой терапии (3DCRT) , включают лучевую терапию с модуляцией интенсивности (IMRT) .
- Обработка протонным лучом использует особый тип излучения, при котором протоны (форма радиоактивности) направляются конкретно к опухоли. Преимущество состоит в том, что меньшее количество тканей, окружающих опухоль, вызывает повреждение.
- Стереотаксическая радиохирургия (например, гамма-нож, Novalis и Cyberknife) — это метод, который фокусирует излучение с помощью множества различных лучей на ткани-мишени. Это лечение, как правило, меньше повреждает ткани, прилегающие к опухоли.В настоящее время нет данных, позволяющих предположить, что одна система доставки превосходит другую с точки зрения клинического исхода, и каждая имеет свои преимущества и недостатки.
Химиотерапия
Химиотерапия обычно считается эффективной при определенных детских опухолях, лимфомах и некоторых олигодендроглиомах. Хотя было доказано, что химиотерапия улучшает общую выживаемость пациентов с наиболее злокачественными первичными опухолями головного мозга, она делает это только примерно у 20 процентов всех пациентов, и врачи не могут легко предсказать, какие пациенты получат пользу до лечения.Поэтому некоторые врачи предпочитают не использовать химиотерапию из-за потенциальных побочных эффектов ( рубцевание легких, , подавление иммунной системы, тошнота и т. Д.).
Химиотерапия работает, вызывая повреждение клеток, которое лучше восстанавливается нормальной тканью, чем опухолевой тканью. Устойчивость к химиотерапии может включать выживание опухолевой ткани, которая не может реагировать на лекарство, или неспособность лекарства проходить из кровотока в мозг. Между кровотоком и тканью мозга существует особый барьер, называемый гематоэнцефалическим барьером .Некоторые исследователи пытались улучшить эффект химиотерапии, разрушив этот барьер или введя лекарство в опухоль или мозг. Целью другого класса лекарств является не уничтожение опухолевых клеток, а, скорее, блокирование дальнейшего роста опухоли. В некоторых случаях модификаторы роста (такие как лекарство от рака груди Тамоксифен ) использовались, чтобы попытаться остановить рост опухолей, устойчивых к другим методам лечения.
В 1996 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило использование вафель, пропитанных химиотерапией, которые нейрохирург может применять во время операции.Пластинки медленно выделяют лекарство в опухоль, и пациент получает химиотерапию с системными побочными эффектами лечения.
Visualase
Лазерная термическая абляция — это новая методика, которую некоторые центры используют для лечения небольших опухолей, особенно в областях, которые могут быть более труднодоступными при использовании предыдущих открытых хирургических процедур. Это включает в себя размещение крошечного катетера внутри поражения, возможно, завершение биопсии, а затем использование лазера для термической абляции поражения.Этот метод используется для лечения опухолей головного мозга совсем недавно, поэтому его долгосрочная эффективность не установлена.
Исследовательские методы лечения
В настоящее время изучаются многие типы новых методов лечения, особенно в отношении опухолей, для которых прогноз обычно неблагоприятный при использовании существующих традиционных методов лечения. Неизвестно, подействуют ли эти методы лечения. Такие методы лечения назначаются в соответствии с протоколом и включают различные формы иммунотерапии, терапию с использованием целевых токсинов, терапию против ангиогенеза, генную терапию и терапию дифференцировки.Комбинации методов лечения также могут улучшить прогноз для пациентов, снизив при этом побочные эффекты.
AANS не одобряет какие-либо виды лечения, процедуры, продукты или врачей, упомянутые в этих информационных бюллетенях о пациентах. Эта информация предоставляется в качестве образовательной услуги и не предназначена для использования в качестве медицинской консультации. Любой, кому нужен конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в своем районе с помощью онлайн-инструмента AANS «Найди сертифицированного нейрохирурга».
Мой брат умер от рака мозга. 20 лет спустя, это было и у меня.
Отчет о патологии прибыл через несколько дней и показал олигодендроглиому низкой степени злокачественности. Мне дали второй шанс! У меня была поддающаяся лечению, даже если не излечимая, опухоль.
Олигодендроглиомы составляют только 4 процента всех первичных опухолей головного мозга, а у более молодых пациентов выживаемость составляет 90 процентов в течение пяти лет. Напротив, глиобластома, подобная той, что была у моего брата, является наиболее распространенной и агрессивной опухолью, составляющей чуть более половины всех первичных опухолей головного мозга, со средней выживаемостью всего от 12 до 18 месяцев.
Несмотря на облегчение, которое принесла положительная новость, я все еще смотрю на годовой курс лечения лучевой и химиотерапией. Радиация, вероятно, окажет долгосрочное неблагоприятное воздействие на мои когнитивные способности. Но если стоит выбор между этим или несколькими годами жизни, решение несложное, особенно если у вас есть маленькие дети.
Ирония заключается в том, что большую часть своей взрослой жизни, с тех пор как умер мой брат, я постоянно просил врачей проверить мою голову на наличие каких-либо признаков опухоли головного мозга, учитывая мою семейную историю.Все говорили мне одно и то же: они не наследственные. Хотя я задавался вопросом, могло ли быть что-то из окружающей среды, которому подверглись мой брат и я, меня больше беспокоило то, что это было генетическим. Я вырос в совместной семейной системе с обоими родителями, бабушкой, дядями, тетями и множеством молодых двоюродных братьев и сестер — ни у кого из них этого нет (хотя они и находились в одной и той же среде).
Еще до того, как мне поставили диагноз, я однажды пришел к врачу и попросил ее сделать M.Р.И., но она отказалась и любезно сказала мне, что опухоли не передаются по наследству. Позже, после моего припадка, я столкнулся с несколькими нейроонкологами, спросив, не проверили бы они меня до постановки диагноза. Но все они сказали мне, что не будут проверять пациентов на опухоли головного мозга, если они не имеют симптомов.
Медицинские исследования на их стороне. Это показывает, что вероятность того, что опухоли головного мозга являются наследственными, составляет всего 5 процентов. Мой брат был первым среди наших восьми дядей и теток и 19 двоюродных братьев, а теперь я второй.
По моему настоянию врач провел генетический тест, проверив наличие мутаций, чтобы определить, предрасположен ли я к опухоли головного мозга. Результат оказался отрицательным и не показал никакой связи с болезнью моего брата. Но врач признал пробелы в своем понимании. Например, он лечил человека с глиобластомой, у двоих детей которого она была тоже, и генетический отчет оказался отрицательным. «Спросите меня через 10 лет, и я могу ответить по-другому», — сказал он.
Смерть сенатора Маккейна проливает свет на глиобластому
Лос-Анджелес,
25
августа
2018
|
20:11
Америка / Лос-Анджелес
Глиобластома — самая распространенная форма рака головного мозга у взрослых
Смерть сегодня сен.Джон Маккейн (Род-Айленд) проливает новый свет на глиобластому, форму рака мозга, которая, по оценкам Американской ассоциации опухолей мозга, в этом году будет диагностирована почти у 13 000 человек.
«Глиобластома составляет около 60 процентов того, что мы называем первичными опухолями головного мозга, опухолями, которые начинаются в головном мозге», — сказал Кейт Л. Блэк, доктор медицины , председатель отделения нейрохирургии в Cedars-Sinai и ведущий эксперт. на опухоль. «Он имеет тенденцию быть очень агрессивным — поражает людей в расцвете сил, и при наилучшей стандартной терапии выживаемость все еще очень коротка, со средней выживаемостью около 24 месяцев.«
Блэк сказал, что одним из важнейших факторов прогноза и выживаемости является возраст. Хотя он не лечил 81-летнего Маккейна, у которого прошлым летом была диагностирована глиобластома, и не был проинформирован о его лечении, Блэк сказал, что неудивительно, что болезнь быстро прогрессировала. «Если у пациента разовьется глиобластома в возрасте старше 40 лет, прогноз будет хуже, и он только улучшится с возрастом», — сказал он. «В 60, 70, 80 лет прогноз будет хуже»
Глиобластома обычно появляется в головном мозге спонтанно.«В отличие от рака легких, который связан с такими факторами риска, как курение, мы не знаем каких-либо явных факторов риска, связанных с более высоким риском развития глиобластомы», — сказал Блэк. По его словам, около 5 процентов могут иметь генетический компонент.
Симптомы глиобластомы связаны с расположением опухоли в головном мозге. Чаще всего приступы возникают у взрослых, которые ранее ими не страдали. «Другие симптомы могут включать головную боль и изменения во всем, что контролируется мозгом — способность двигать руками или ногами, развитие слабости или онемения, потеря зрения и трудности с речью», — сказал Блэк.Стандартное лечение глиобластомы — это комбинация хирургического вмешательства, химиотерапии и лучевой терапии.
Нажмите здесь , чтобы получить информационный бюллетень о болезни.
.





