Сколько микроинсультов может быть у человека: симптомы, лечение ~ 【Диагностика в Киеве】
9 мифов об инсульте – Здоровье – Материалы сайта – Сноб
- Фото: Getty Images
1. Инсульт — это самостоятельное заболевание
Нет. На самом деле это осложнение или последствие одного или нескольких хронических заболеваний. Инсульт молниеносен, недаром в прошлом его называли «апоплексический удар». Его можно сравнить со взрывом, который никогда не возникает из ниоткуда. Наиболее частой причиной острого нарушения мозгового кровообращения (ОНМК) — так еще врачи называют инсульт — является атеросклероз, болезнь, которая поражает кровеносную систему человека. Она приводит к хрупкости сосудов, лопанью так называемых атеросклеротических бляшек и образованию на месте повреждения бляшки тромбов. Если тромб не растворяется и продолжает расти, то в конце концов он отрывается и уносится по ходу сосуда с артериальным кровотоком. Если тромб закрывает сосуд головного мозга, то происходит инсульт. Атеросклероз ускоряется гипертонией, повышенным содержанием холестерина и сахара в крови.
2. Инсульт нельзя предотвратить
Это не так. Есть два типа факторов риска, которые приводят к инсульту. Одни называют немодифицируемыми: на них нельзя повлиять. Например, к ним относят пол и возраст. Но другие факторы — модифицируемые — человек вполне может контролировать. Среди них — уровень холестерина и сахара в крови, давление и вес.
По статистике, у мужчин инсульт бывает чаще, чем у женщин, а после 55 лет риск инсульта увеличивается в два раза каждые 10 лет. При этом если следить за давлением, контролировать уровень сахара и холестерина в крови, риск значительно снижается. Этот процесс можно сравнить с ремнем безопасности в машине: если вы пристегнуты, полностью исключить вероятность аварии нельзя, при этом шансов выжить, если она все же произойдет, значительно больше.
- Фото: Getty Images
3. Инсульт грозит только пожилым
Нет. К сожалению, инсульт может быть даже у детей. Когда ребенок находится в утробе матери, его легкие еще не работают, а в сердце имеется отверстие, через которое поступает кровь. Потом ребенок рождается, начинается кровообращение через легкие, и отверстие закрывается. Но иногда этого не происходит: вместо того чтобы раствориться в легких, венозный тромб попадает через это незаросшее отверстие в артериальную систему кровообращения, а оттуда в головной мозг — в результате происходит инсульт. Поэтому, если отверстие не закрылось само, его закрывают хирургическим путем.
Потом ребенок рождается, начинается кровообращение через легкие, и отверстие закрывается. Но иногда этого не происходит: вместо того чтобы раствориться в легких, венозный тромб попадает через это незаросшее отверстие в артериальную систему кровообращения, а оттуда в головной мозг — в результате происходит инсульт. Поэтому, если отверстие не закрылось само, его закрывают хирургическим путем.
Инсульты случаются и у молодых людей. Как правило, это связано с генетическими особенностями. К инсульту может привести врожденный диабет или повышенное тромбообразование. Но генетика определяет не все. Например, иногда во время родов у женщин очень сильно поднимается давление, и из-за этого тоже может произойти инсульт.
4. Инсульт всегда заканчивается параличом
Если вы порежете палец, в организме сразу же запустятся восстановительные процессы. То же и с инсультом. Инсульт не всегда заканчивается параличом, но, даже если часть тела парализована, подвижность можно восстановить. Как правило, 50% двигательной активности после инсульта восстанавливается в первые три месяца, если сразу начать над этим работать. Мы не задумываемся, когда чистим зубы и завариваем чай. Но для человека, пережившего инсульт, даже такие простые действия оказываются сложными. Поэтому уже на начальном этапе крайне важна реабилитация: выполнение определенных упражнений и движений ускорит процесс и сделает его более эффективным. Заключительная часть восстановления начинается спустя год, когда здоровые участки мозга берут на себя функцию погибших. К примеру, та часть мозга, которая отвечает за ногу, может взять на себя функции руки. Конечно, при этом рука не будет такой подвижной, как раньше, но совершать определенные действия сможет.
Мы не задумываемся, когда чистим зубы и завариваем чай. Но для человека, пережившего инсульт, даже такие простые действия оказываются сложными. Поэтому уже на начальном этапе крайне важна реабилитация: выполнение определенных упражнений и движений ускорит процесс и сделает его более эффективным. Заключительная часть восстановления начинается спустя год, когда здоровые участки мозга берут на себя функцию погибших. К примеру, та часть мозга, которая отвечает за ногу, может взять на себя функции руки. Конечно, при этом рука не будет такой подвижной, как раньше, но совершать определенные действия сможет.
5. Повторный инсульт всегда приводит к смерти
К счастью, это не так. Бывает и такое, что люди переживают по пять инсультов. В целом же медицина активно развивается, врачебное сообщество становится более образованным и может вовремя определить причины инсульта и назначить необходимую профилактику. Кроме того, существует много просветительских проектов, которые популяризируют эту тему, рассказывают, как распознать инсульт, на что обратить внимание и какую помощь оказать в первую очередь. В совокупности все это приводит к тому, что сегодня повторные инсульты происходят гораздо реже, чем раньше.
В совокупности все это приводит к тому, что сегодня повторные инсульты происходят гораздо реже, чем раньше.
6. При симптомах инсульта можно принять таблетку и отлежаться дома, а скорую нужно вызывать только в крайнем случае
Это заблуждение. Оставаться дома нельзя: в конечном итоге это может стоить жизни. По статистике, 30% инсультов смертельны, поэтому своевременная помощь критически важна. К тому же инсульт имеет тенденцию прогрессировать. Можно провести такую аналогию: если вы прищемили палец дверью — это инсульт, а последующий отек — это прогресс инсульта. Соответственно, в первые несколько дней признаки инсульта нарастают, и состояние человека может ухудшаться. Как правило, пациентов в таком состоянии кладут в палаты интенсивной терапии: здесь постоянно следят за их состоянием и оказывают всю необходимую помощь. Кроме того, в 25–30% случаев за одним инсультом следует другой, а чтобы этого не допустить, важна профилактика.
- Фото: Getty Images
7.
 Курение, алкоголь и стресс не влияют на риск развития инсульта
Курение, алкоголь и стресс не влияют на риск развития инсультаЭто не так. Доказано, что образ жизни влияет на риск возникновения инсульта. Например, курение вызывает ускоренный атеросклероз. Алкоголь в умеренных дозах не повредит, но если им злоупотреблять, может повышаться давление, и в результате есть риск возникновения гипертонического криза. Стресс тоже может спровоцировать возникновение инсульта. Когда человек нервничает, происходит выброс адреналина, учащается сердцебиение и повышается давление.
Для профилактики инсульта важна физическая нагрузка. Она сохраняет эластичность сосудов и увеличивает количество рецепторов, которые захватывают холестерин и сахар, тем самым не давая им повыситься. Именно поэтому людям, страдающим диабетом, часто рекомендуют заниматься гимнастикой.
8. Восстановиться после инсульта можно с помощью робота
С этим можно поспорить. Действительно, иногда восстановление происходит с помощью роботов: человека помещают в подвесную систему, закрепляют ремнями, нажимают на определенные кнопки, и робот начинает за него идти.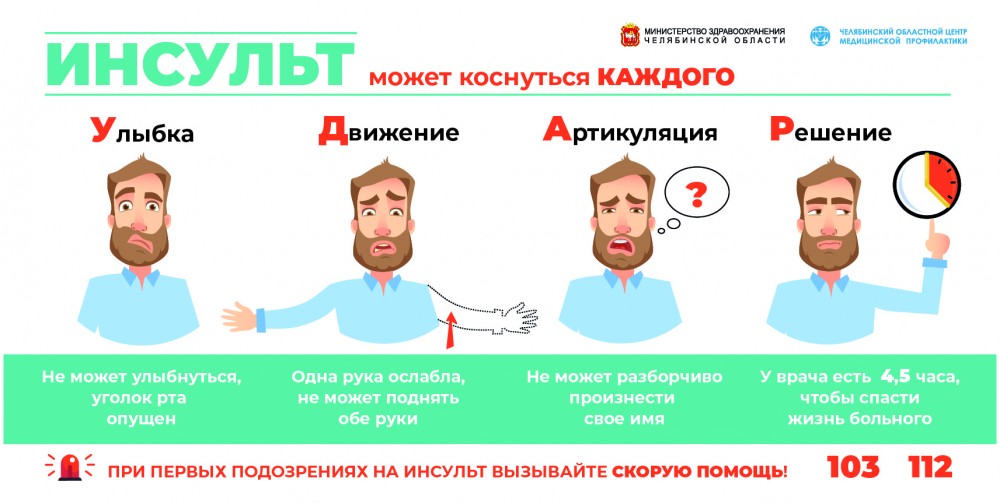 У пациента, который долго лежал, создается иллюзия, будто он может свободно ходить. Но это часто дает обратный эффект. Когда его отсоединяют от системы, оказывается, что он не может пошевелиться, а эйфория и надежда были ложными. Важно, что при инсульте поражена ткань головного мозга, а не конечности. Для восстановления нейрона нужно повторение задачи. Пассивное изменение положения рук и ног без обратной связи не способствует восстановлению двигательной функции. Пациент сам должен прикладывать усилия. Этот процесс можно сравнить с игрой на гитаре: когда вы учитесь, вам нужно самостоятельно и многократно брать аккорды до тех пор, пока вы не получите результат.
У пациента, который долго лежал, создается иллюзия, будто он может свободно ходить. Но это часто дает обратный эффект. Когда его отсоединяют от системы, оказывается, что он не может пошевелиться, а эйфория и надежда были ложными. Важно, что при инсульте поражена ткань головного мозга, а не конечности. Для восстановления нейрона нужно повторение задачи. Пассивное изменение положения рук и ног без обратной связи не способствует восстановлению двигательной функции. Пациент сам должен прикладывать усилия. Этот процесс можно сравнить с игрой на гитаре: когда вы учитесь, вам нужно самостоятельно и многократно брать аккорды до тех пор, пока вы не получите результат.
9. Во время реабилитации главное — снова научиться двигаться
Конечно, восстановление двигательных функций крайне важно. Но это еще не все. Представьте, что вы бы ходили в школу, где учат только математике. Вы бы не знали ни языка, ни биологии, ни физики и были бы односторонне развиты.
После инсульта тоже важна междисциплинарная реабилитация.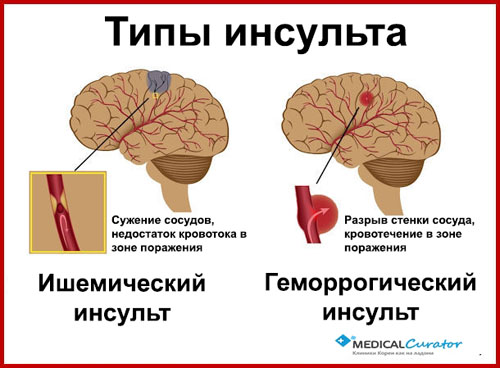 Поэтому ее рекомендуют проходить в специальных центрах, где с пациентом работают сразу несколько специалистов, включая физического терапевта, логопеда и когнитивного психолога, который занимается памятью, мышлением и прагматикой.
Поэтому ее рекомендуют проходить в специальных центрах, где с пациентом работают сразу несколько специалистов, включая физического терапевта, логопеда и когнитивного психолога, который занимается памятью, мышлением и прагматикой.
Почему это важно? Иногда бывает, что пациент может двигаться, но при этом у него есть проблемы с памятью. Например, он все время забывает выключить газ. Восстановить такие функции как раз помогает когнитивный психолог.
Во время реабилитации крайне важна и работа психолога, который занимается эмоциональным состоянием пациента. Инсульт часто разделяет жизнь на до и после. Люди нередко впадают в депрессию. Психолог учит тому, что инсульт — это не приговор, и помогает найти мотивацию жить дальше.
Автор: Маргарита Шило
Пять мифов о загаре
Мы много лет слышали, что солнце полезно для здоровья, но в последнее время ученые все чаще говорят о вреде ультрафиолетового излучения. «Сноб» опровергает распространенные заблуждения о загаре
«Сноб» опровергает распространенные заблуждения о загаре
Это тихое место Солсбери
От чего зависит репутация города
Эти пугающие реформы
Российские вузы назвали систему госаккредитации устаревшей — и в адресованном Владимиру Путину письме попросили ее поменять. Преподаватель журфака МГУ объясняет, почему этого ни в коем случае не стоит делать
Микроинсульт- признаки, симптомы, лечение, последствия
В официальной медицине такого понятия как микроинсульт не существует. Есть единственный конкретный диагноз — инсульт, когда при остром нарушении мозгового кровообращения, у человека буквально за несколько часов или минут возникает неврологическая симптоматика, либо общемозговая, либо очаговая.
Но на практике зачастую микроинсульт, миниинсульт это термины, которые используют и врачи, и пациенты. Давайте разберемся, что это такое, как он возникает и какие признаки свидетельствуют о том, что у человека был микроинсульт.
Что такое микроинсульт
Микроинсу
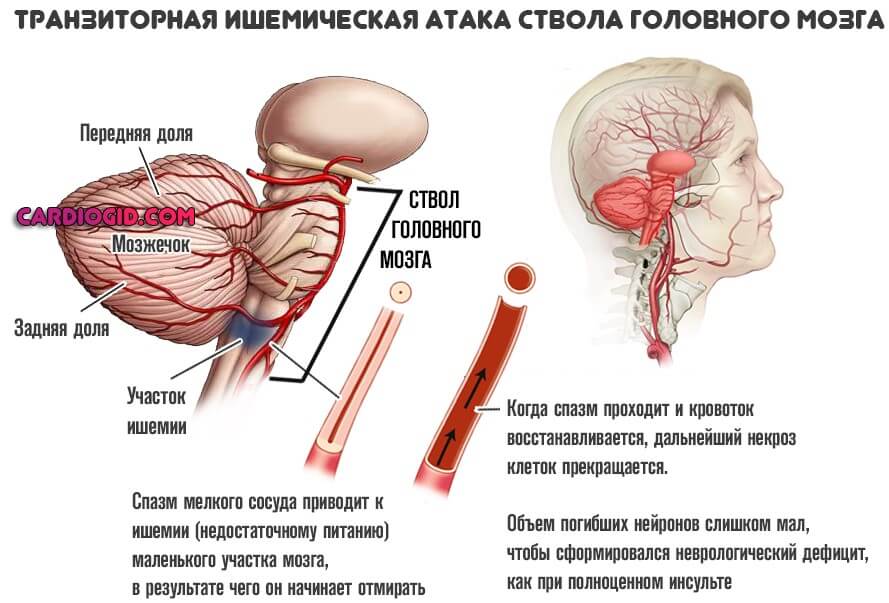
Чаще всего транзитроная ишемическая атака происходит из-за тромба, что приводит к временной блокировке или ограничению кровоснабжения какого-либо участка мозга, но как правило, только мелких сосудов, а когда кровоток восстанавливается, то и «инсультоподобные» признаки исчезают.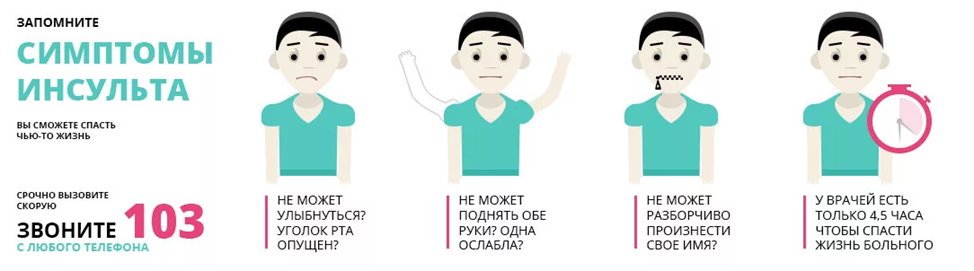 При истинном же инсульте пораженный сосуд или несколько сосудов так и остаются заблокированными.
При истинном же инсульте пораженный сосуд или несколько сосудов так и остаются заблокированными.
По сути микроинсульт- это тот же инсульт, только поражающий мелкие сосуды головного мозга, поэтому нарушение малозаметно, и восстановление происходит быстро.
Коварство микроинсульта заключается в том, что человек не догадывается, что произошло, а ведь это является первым сигналом, предупреждением, что существует реальный риск возникновения серьезного инсульта в дальнейшем.
Установить то, что у человека было мелкоточечное кровоизлияние в мозг можно лишь в результате патологоанатомического исследования (см. простой тест на определение риска инсульта).
Факторы риска и причины микроинсульта
Многие ошибочно полагают, что инсульт и микроинсульт поражает людей старше 45 лет, однако, риск развития этого грозного заболевания увеличивается уже после 30 лет, особенно у метеозависимых людей, находящихся в состоянии хронического стресса, переутомления, при безмерных физических нагрузках.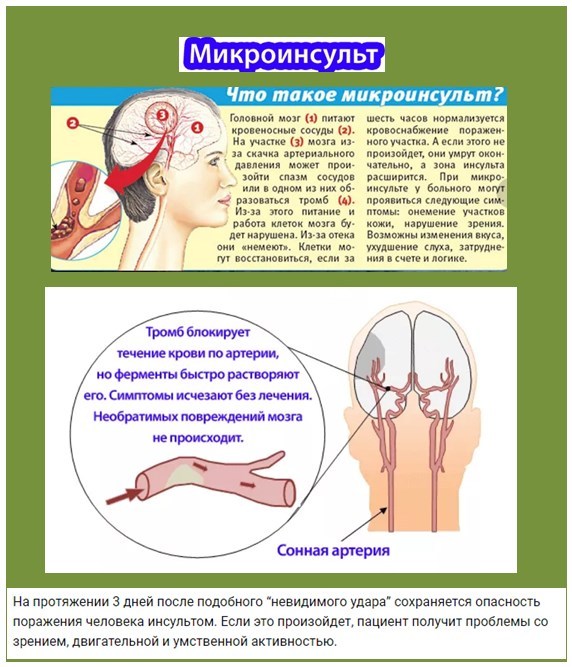 Кроме того существует ряд заболеваний, при которых повышается риск развития ишемического микроинсульта, это:
Кроме того существует ряд заболеваний, при которых повышается риск развития ишемического микроинсульта, это:
- Гипертония (особенно при гипертонических кризах)
- Атеросклероз сосудов головного мозга (см. повышенный холестерин в крови)
- Мерцательная аритмия, тахиаритмия и брадиаритмия
- Инфаркт миокарда
К провоцирующим факторам риска развития точечных кровоизлияний в головном мозге также относятся:
- Возраст. С возрастом риск значительно увеличивается, особенно после 60 лет. Но на сегодняшний день при прочих провоцирующих факторах и сопутствующих заболеваниях риск повышается уже после 35 лет.
- Переедание, ожирение, избыточный вес, нерациональное питание, употребление большого количества жирной пищи.
- Малоподвижный образ жизни, сидячая работа, отсутствие регулярной физической нагрузки.
- Злоупотребление алкоголем
- Курение
- Метеочувствительность
- Сахарный диабет
- Чрезмерные физические нагрузки
- Хроническое переутомление и стрессы
Причиной микроинсульта является спазм мелких кровеносных сосудов, питающих головной мозг, поэтому из-за точечного кровоизлияния часть клеток отмирает.
Основные симптомы микроинсульта
Признаки микроинсульта идентичны симптомам серьезного инсульта, поэтому при появлении следующих недомоганий, человеку следует принять неподвижное положение, голову приподнять, положить холодное полотенце на лоб, обеспечить свежий воздух в помещении и вызвать «Скорую помощь». К основным симптомам относятся:
- Онемение лица и конечностей
- Головокружение и внезапная интенсивная головная боль (см. головная боль в области лба)
- Резкое повышение артериального давления
- Нарушение координации движений, возникают проблемы при ходьбе или удержании равновесия
- Гиперчувствительность на яркий свет и громкие звуки
Также могут быть дополнительные симптомы:
- Общая слабость — чувство оглушенности, разбитости, сонливости
- Возможно, но не обязательно — кратковременная потеря сознание
- Кратковременное ухудшение зрения
- Проблемы с речью, затруднение в произношении и понимании речи
Даже если проявляются лишь 4-5 из перечисленных признаков микроинсульта, это является поводом для незамедлительного медицинского осмотра и оказания соответствующей помощи.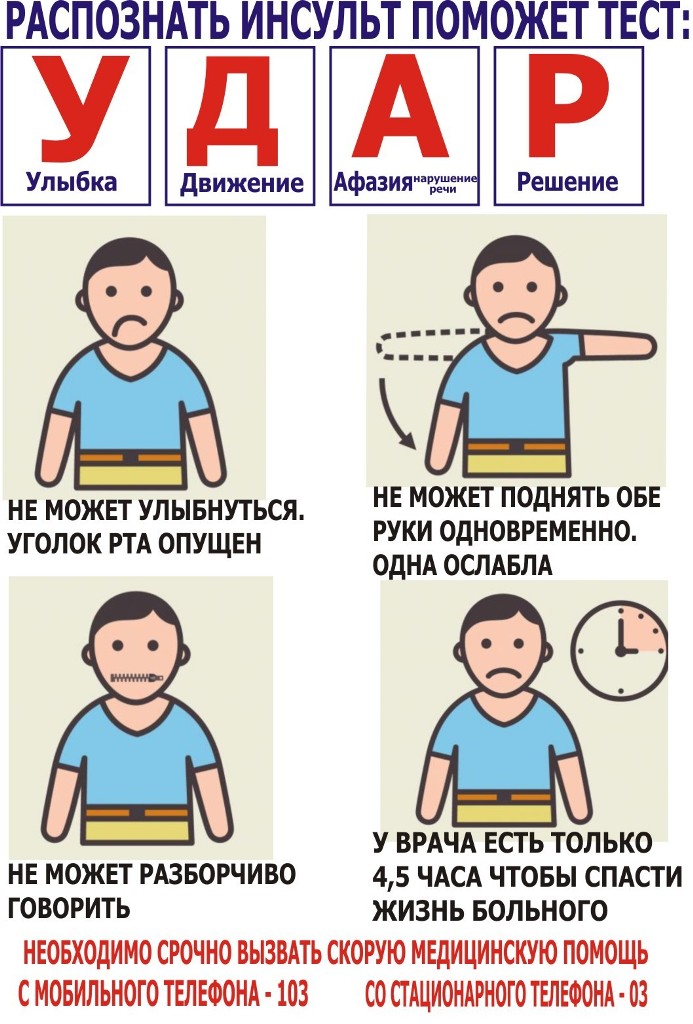
Микроинсульты не проходят бесследно: несколько таких мелких нарушений мозгового кровообращения приводит к угнетению интеллектуальной функции вплоть до слабоумия (деменции).
Диагностика
В первую очередь – это томография. Томографами в настоящее время снабжены все приличные сосудистые центры, и исследование точно дифференцирует диагноз инсульта от транзиторной ишемии или объемных новообразований в мозге.
Лечение микроинсульта
При микроинсульте очень важно вовремя оказать медикаментозную медицинскую помощь. Терапия может быть эффективной только в первые 3 часа после начала характерных симптомов, поэтому, чем раньше будет доставлен человек в лечебное учреждение, чем быстрее ему окажут помощь, тем больше шансов у пациента на полное восстановление. Если же после микроинсульта прошло более 6 часов, любая терапия будет малоэффективна.
Для восстановления кровотока в пораженном участке головного мозга применяют следующие препараты:
- Тромболитики.

- Антикоагулянты. Прямые (Гепарин). Низкомолекулярные гепарины, надропарин (фраксипарин), эноксипарин (клексан), далтепарин (фрагмин). Непрямые — варфарин, синкумар, неодикумарин.
- Дезагреганты. Ацетилсалициловая кислота (аспирин-кардио, ТромбоАСС, аспилат). При ее непереносимости – клопидогрель, дипиридомол, тиклопидин.
- Вазоактивные препараты. Пентоксифиллин, винпоцетин, трентал, курантил.
- Низкомолекулярные декстраны. Реополиглюкин, реомакродекс.
- Гипотензивные. Применяют при АД > 180/105 мм.рт.ст. Ингибиторы АПФ (эналаприл, каптоприл). Блокаторы кальциевых каналов (никардипин).
- Нейропротекторы. При невысоком уровне доказательности эффектов, применяются в практической неврологии.
2. Ингибиторы глутамата (глицин, семакс).
3. Ноотропы (церебролизин, пирацетам).
4. Антиоксиданты (витамин Е, милдронат). - В восстановительном периоде пациенту показан — массаж, дыхательная гимнастика, лечебная физкультура, диета, физиопроцедуры.

Очень интересные исследования, проведенные американскими учеными, доказали, что применение сосновых шишек от инсульта, значительно сокращают последствия разрушения клеток мозга. Поэтому всем, кто находится в группе риска по микроинсульту, инсульту, да просто всем, кто следит за своим здоровьем, особенно людям после 40 лет, в профилактических целях можно проводить курсы такой терапии, употребляя настой или настойку из сосновых шишек. Об этом подробнее в нашей статье.
Последствия микроинсульта
Чаще всего после преходящих нарушений мозгового кровообращения заметных ближайших последствий не бывает. Однако, у некоторых людей после перенесенного микроинсульта могут наблюдаться такие нарушения как — ухудшение памяти, снижение концентрации внимания, рассеянность, также может появиться повышенная раздражительность, депрессивное состояние, плаксивость или наоборот агрессивность.
Но бывают случаи, когда буквально в течение 3 следующих дней после точечного кровоизлияния у пациента происходит серьезный геморрагический или ишемический инсульт. По статистике в 60% случаев после микроинсульта наступает повторная транзиторная ишемическая атака головного мозга. И, соответственно, последствия становятся более тяжелыми.
По статистике в 60% случаев после микроинсульта наступает повторная транзиторная ишемическая атака головного мозга. И, соответственно, последствия становятся более тяжелыми.
Перенесенное нарушение мозгового кровообращения должно служить поводом задуматься о состоянии своего здоровья и изменении образа жизни. Нормализовать режим отдыха и труда, физической активности, отказаться от курения и алкоголя, соблюдать диету, каждые 2-3 года проходить диспансеризацию, чтобы вовремя диагностировать и лечить ИБС, аритмии, гипертоническую болезни, атеросклероз, сахарный диабет и др. заболевания.
Автор: Селезнева Валентина Анатольевна врач-терапевт
Что такое инсульт? Причины, симптомы и лечение
Авторы: Редакторы WebMD
В этой статье
- Как возникает инсульт?
- Каковы симптомы инсульта?
- Что делать, если у меня появились симптомы инсульта?
- Можно ли предотвратить инсульт?
Знание признаков инсульта является первым шагом в профилактике инсульта. Инсульт, иногда называемый «мозговой атакой», возникает, когда прекращается приток крови к области мозга. Клетки мозга, лишенные кислорода и глюкозы, необходимых для выживания, умирают. Если инсульт не распознать на ранней стадии, это может привести к необратимому повреждению головного мозга или смерти.
Инсульт, иногда называемый «мозговой атакой», возникает, когда прекращается приток крови к области мозга. Клетки мозга, лишенные кислорода и глюкозы, необходимых для выживания, умирают. Если инсульт не распознать на ранней стадии, это может привести к необратимому повреждению головного мозга или смерти.
Как возникает инсульт?
Существует два типа хода.
- Ишемический инсульт похож на сердечный приступ, за исключением того, что он возникает в кровеносных сосудах головного мозга. Сгустки могут образовываться в кровеносных сосудах головного мозга, в кровеносных сосудах, ведущих к мозгу, или даже в кровеносных сосудах в других частях тела, а затем перемещаться в мозг. Эти сгустки блокируют приток крови к клеткам головного мозга. Ишемический инсульт также может произойти, когда слишком много бляшек (жировых отложений и холестерина) закупоривают кровеносные сосуды головного мозга. Около 80% всех инсультов являются ишемическими.
- Геморрагический (heh-more-raj-ik) инсульт возникает при разрыве или разрыве кровеносного сосуда в головном мозге.
 В результате кровь просачивается в ткани головного мозга, вызывая повреждение клеток головного мозга. Наиболее частыми причинами геморрагического инсульта являются высокое кровяное давление и аневризмы головного мозга. Аневризма – это слабость или истончение стенки кровеносного сосуда.
В результате кровь просачивается в ткани головного мозга, вызывая повреждение клеток головного мозга. Наиболее частыми причинами геморрагического инсульта являются высокое кровяное давление и аневризмы головного мозга. Аневризма – это слабость или истончение стенки кровеносного сосуда.
Каковы симптомы инсульта?
Наиболее распространенными симптомами инсульта являются:
- Слабость или онемение лица, руки или ноги на одной стороне тела
- Потеря зрения или помутнение (как будто занавес) в одном или обоих глазах
- Потеря речи, трудности с речью или пониманием того, что говорят другие
- Внезапная сильная головная боль без известной причины
- Потеря равновесия или нестабильность ходьба, обычно в сочетании с другим симптомом
Что делать, если у меня появились симптомы инсульта?
Немедленно позвоните по номеру 911, если у вас или у кого-то из ваших знакомых появились симптомы инсульта. Инсульт требует неотложной медицинской помощи. Немедленное лечение может спасти вашу жизнь или увеличить ваши шансы на полное выздоровление.
Инсульт требует неотложной медицинской помощи. Немедленное лечение может спасти вашу жизнь или увеличить ваши шансы на полное выздоровление.
Можно ли предотвратить инсульт?
До 50 % всех инсультов можно предотвратить. Многие факторы риска можно контролировать до того, как они вызовут проблемы.
Контролируемые факторы риска для инсульта:
- Высокое артериальное давление
- Фибрилляция предсердий
- Неконтролируемый диабет
- Высокий холестерин
- Carming
- Вышитый алкоголь
- CAROTRED CAROTRED CAROTRED CAROTRED CAROTRED CAROTREID или CAROTREID CAROTRED CAROTREID или CAROTRED CAROTREID или CAROTRED CAROTREID или CAROTRED CAROTREID.0015
Неконтролируемые факторы риска инсульта:
- Возраст (старше 65 лет)
- Пол (у мужчин больше инсультов, но у женщин они более опасны)
- Раса (афроамериканцы подвергаются повышенному риску)
- инсульт
Ваш врач может оценить риск инсульта и помочь вам контролировать факторы риска.
 Иногда перед инсультом люди испытывают предупреждающие знаки.
Иногда перед инсультом люди испытывают предупреждающие знаки.Это называется транзиторной ишемической атакой (также называемой ТИА или «мини-инсультом») и представляет собой короткие эпизоды перечисленных выше симптомов инсульта. У некоторых людей нет симптомов, предупреждающих их об инсульте, или симптомы настолько слабые, что их не замечают. Регулярные осмотры важны для выявления проблем до того, как они станут серьезными. Сообщите своему врачу о любых симптомах или факторах риска.
© 2021 WebMD, LLC. Все права защищены. Посмотреть политику конфиденциальности и информацию о доверииЧто вам нужно знать о Mini-Stroke
Патрик Салливан
Медицинское освидетельствование в ноябре 2022 г.
Транзиторные ишемические атаки (ТИА) часто называют мини-инсультами, но не позволяйте этому названию одурачить вас — они имеют большое значение. Почти 800 000 американцев ежегодно переносят ишемический инсульт, но около 240 000 из них на самом деле являются ТИА.

Около 87 процентов инсультов являются ишемическими инсультами, когда приток крови к мозгу частично или полностью блокируется. В течение 24 часов ТИА неотличима от ишемического инсульта, говорит Ласло Мишкольци, доктор медицинских наук, нейроинтервенционный рентгенолог из больницы Святого Креста в Форт-Лодердейле, Флорида. Что изменится за эти 24 часа и чем ТИА отличается от инсульта? Читай дальше что бы узнать.
ТИА и инсульт
В течение первых 24 часов ишемический инсульт и ТИА практически неотличимы. «Основное определение транзиторной ишемической атаки — это то, что выглядит как инсульт, но спонтанно проходит через 24 часа», — говорит Мишкольци. «Мы не знаем, это ТИА или инсульт, когда он начинается. Мы узнаем через 24 часа».Как ишемический инсульт, так и ТИА являются результатом закупорки артерии или артерий, ограничивающих приток крови к мозгу. Но при ТИА «об этом заботится тромболитическая система организма — механизм растворения тромбов», — говорит Мишкольци.
 «Затем артерия снова открывается, и симптомы исчезают».
«Затем артерия снова открывается, и симптомы исчезают».ТИА часто называют «предупреждающим инсультом», потому что ваше тело предупреждает вас о серьезном риске инсульта или сердечного приступа. Сгусток, вызвавший ТИА, возможно, растворился сам по себе, но если ваши артерии заполнены бляшками, это только вопрос времени, когда еще больше оторвется от стенки артерии, вокруг нее образуются клетки крови, образуя сгусток, и сгусток вызывает инсульт или инфаркт.
Хорошие новости о ТИА
Наличие ТИА повышает риск полного инсульта или другого сердечно-сосудистого события, но исследование 2016 года, опубликованное в Медицинский журнал Новой Англии обнаружил, что риск был ниже, чем предполагалось в предыдущих исследованиях. Исследование, в котором приняли участие более 4700 человек, показало, что вероятность инсульта через 90 дней после ТИА составила 3,7 %, в отличие от 12–20 %, обнаруженных в предыдущих исследованиях. Авторы предположили, что это произошло потому, что лечение после ТИА — антикоагулянты для предотвращения образования тромбов и лекарства для контроля высокого кровяного давления и высокого уровня холестерина — улучшилось.
Исследование, в котором приняли участие более 4700 человек, показало, что вероятность инсульта через 90 дней после ТИА составила 3,7 %, в отличие от 12–20 %, обнаруженных в предыдущих исследованиях. Авторы предположили, что это произошло потому, что лечение после ТИА — антикоагулянты для предотвращения образования тромбов и лекарства для контроля высокого кровяного давления и высокого уровня холестерина — улучшилось.Мишкольци говорит, что риск более серьезных проблем после ТИА зависит от основного заболевания и его лечения. Если ТИА была вызвана болезнью сердца, но пациент принимает антикоагулянты, риск инсульта или инфаркта невелик. «Но если мы не вылечим серьезную проблему, она нанесет необратимый ущерб».
Симптомы ТИА
Симптомы ТИА такие же, как и при инсульте. Когда вы подозреваете, что у кого-то инсульт, вы должны Б.Е. БЫСТРЫЙ. в признании его.- B равновесие — внезапная потеря равновесия или координации?
- E да — есть ли внезапная потеря зрения, искажение зрения или слепые пятна на одном глазу?
- F туз — попросите человека улыбнуться и посмотреть, не опускается ли одна сторона рта.

- A rms — попросить человека поднять обе руки над головой; одна рука опускается?
- S речь — речь звучит невнятно?
- T время — если вы заметили какой-либо из этих симптомов, немедленно позвоните по номеру 911.
Диагноз ТИА
Если вы считаете, что у вас или у кого-то еще инсульт или ТИА, немедленно позвоните по номеру 911. Не берите себя в больницу и не просите кого-то отвезти вас. Вы попадете в больницу быстрее, если вызовете скорую помощь; лечение инсульта тем эффективнее, чем раньше оно начато. «Каждая минута на счету, — говорит Мишкольци. «Каждую минуту 2 миллиона клеток мозга могут погибнуть во время инсульта».Врачи исходят из предположения, что любой человек с описанными выше симптомами перенес инсульт. Сканирование головного мозга может помочь врачам увидеть, какие области мозга были поражены, а сканирование кровеносных сосудов и анализы сердца могут показать им, где находится тромб, и помочь им определить, что его вызвало.



 В результате кровь просачивается в ткани головного мозга, вызывая повреждение клеток головного мозга. Наиболее частыми причинами геморрагического инсульта являются высокое кровяное давление и аневризмы головного мозга. Аневризма – это слабость или истончение стенки кровеносного сосуда.
В результате кровь просачивается в ткани головного мозга, вызывая повреждение клеток головного мозга. Наиболее частыми причинами геморрагического инсульта являются высокое кровяное давление и аневризмы головного мозга. Аневризма – это слабость или истончение стенки кровеносного сосуда.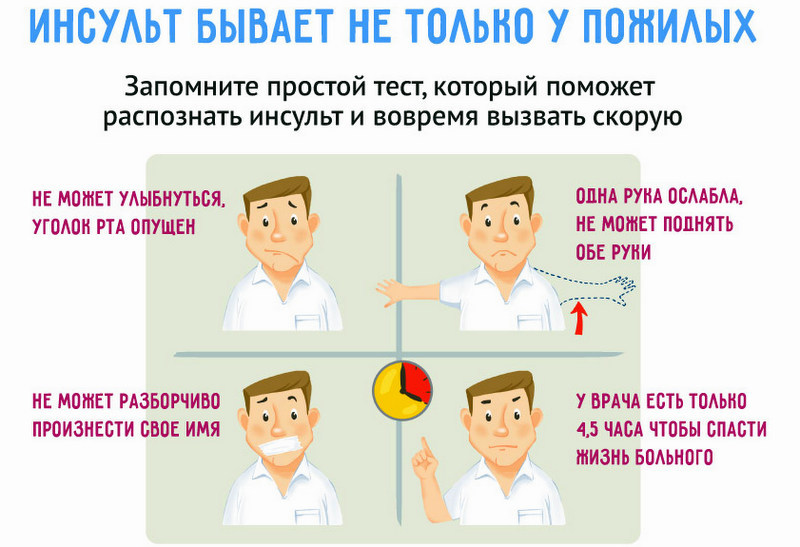 Иногда перед инсультом люди испытывают предупреждающие знаки.
Иногда перед инсультом люди испытывают предупреждающие знаки.
 «Затем артерия снова открывается, и симптомы исчезают».
«Затем артерия снова открывается, и симптомы исчезают». Исследование, в котором приняли участие более 4700 человек, показало, что вероятность инсульта через 90 дней после ТИА составила 3,7 %, в отличие от 12–20 %, обнаруженных в предыдущих исследованиях. Авторы предположили, что это произошло потому, что лечение после ТИА — антикоагулянты для предотвращения образования тромбов и лекарства для контроля высокого кровяного давления и высокого уровня холестерина — улучшилось.
Исследование, в котором приняли участие более 4700 человек, показало, что вероятность инсульта через 90 дней после ТИА составила 3,7 %, в отличие от 12–20 %, обнаруженных в предыдущих исследованиях. Авторы предположили, что это произошло потому, что лечение после ТИА — антикоагулянты для предотвращения образования тромбов и лекарства для контроля высокого кровяного давления и высокого уровня холестерина — улучшилось.
