Симптомы смерти: Названы признаки приближающейся смерти — Газета.Ru
Названы признаки приближающейся смерти — Газета.Ru
Первые звоночки
Наблюдения за 2406 шведками и датчанками, рожденными в 1908-1952 годах, показали: каждый сантиметр роста, потерянный женщинами, был связан с увеличением риска смерти от любых причин на 15%, а у тех, кто потерял более 2 см роста, риск смерти возрастал на 74%.
Изменения в росте прочнее всего коррелировали с рисками смерти от сердечно-сосудистых заболеваний и инсультов.
«Существуют какие-то процессы, приводящие у женщин к потере роста и также повышающие риск преждевременной смерти, — заключили исследователи. — Если удастся выяснить, что приводит к потере роста, то, устранив эту причину, можно будет улучшить общее состояние здоровья женщин и поднять общую выживаемость».
Еще одним недавно обнаруженным фактором риска преждевременной смерти стали выкидыши. Как выяснили исследователи из Гарварда, женщины, пережившие выкидыши, в среднем на 19% чаще рисковали умереть преждевременно. Наиболее высокие риски наблюдались у тех, кто столкнулся с несколькими выкидышами, и у тех, кто пережил выкидыш в возрасте до 24 лет.
С выкидышами сталкивается около четверти беременных. Ранее уже было известно, что пережившие выкидыш женщины чаще страдают от сердечно-сосудистых заболеваний, повышенного давления, диабета 2 типа. Разумеется, не выкидыш становился причиной этих проблем — очевидно, определенные факторы способствовали и выкидышам, и проблемам со здоровьем.
Для мужчин же поводом побеспокоиться о приближающейся смерти может быть импотенция. Как установили специалисты Наньчанского университета в Китае, мужчины с эректильной дисфункцией на 59% больше рискуют пострадать от ишемической болезни сердца или атеросклероза, на 34% — от инсульта, а также у них на 33% выше риск смерти от всех причин.
Больше всех рискуют мужчины старше 55 лет, страдающие диабетом или курящие.
Проблемы с потенцией — важный сигнал о возможных проблемах с сердечно-сосудистой системой. Мелкие сосуды страдают первыми, поэтому своевременное обращение к врачу позволит вовремя выявить и затормозить развивающуюся патологию. На потенции также могут сказаться стрессы или употребление алкоголя — что, впрочем, тоже не добавляет здоровья.
На потенции также могут сказаться стрессы или употребление алкоголя — что, впрочем, тоже не добавляет здоровья.
Плоть и кровь
На риск скорой смерти может указывать слишком частый пульс — если в среднем возрасте он превышает 75 ударов в минуту, вероятность ранней смерти ото всех причин возрастает вдвое по сравнению с теми, у кого ЧСС 55 ударов в минуту и ниже. Хотя нормой считается пульс до 90 ударов в минуту, высокая его частота может быть признаком сердечно-сосудистых заболеваний, основной причиной смерти в среднем и пожилом возрасте. Кроме того, высокая ЧСС сама по себе перегружает сердце, способствуя развитию патологий.
Также частый пульс может говорить о повышенной восприимчивости к стрессам, что повышает риск развития ожирения и сопутствующих заболеваний вроде диабета.
Предсказать смерть человека в течение следующих пяти лет можно по анализу крови. Финские ученые определили четыре биомаркера, повышенное содержание которых говорит о скорой кончине — белок альбумин, альфа-1-кислый гликопротеин, цитраты (соли лимонной кислоты) и размер частиц липопротеинов очень низкой плотности. Как показали наблюдения за 17 тыс. изначально здоровых людей, рост этих показателей коррелирует с высокой вероятностью смерти от рака, сердечно-сосудистых заболеваний и других болезней. Впрочем, что именно станет причиной смерти, анализ не покажет.
Как показали наблюдения за 17 тыс. изначально здоровых людей, рост этих показателей коррелирует с высокой вероятностью смерти от рака, сердечно-сосудистых заболеваний и других болезней. Впрочем, что именно станет причиной смерти, анализ не покажет.
Другой способ оценить риск смерти в течение следующих 10 лет по крови придумали исследователи из Института биологии старения Общества Макса Планка.
Они выявили 14 надежно связанных со смертью биомаркеров, говорящих о метаболизме липопротеинов и жирных кислот, гликолизе, водном балансе и воспалениях.
Отклонения в уровнях глюкозы и холестерина использовались и ранее — они связаны с диабетом, болезнями сердца и раком. Гликопротеиновые ацетилы и полиненасыщенные жирные кислоты указывали на воспалительные процессы, белок альбумин сообщал о проблемах с почками и печенью.
ИИ тебя сосчитал
Возможно, в будущем прогнозировать примерную дату смерти будут нейросети. Предпосылки к этому есть уже сейчас. В 2018 году специалисты Google продемонстрировали, как с помощью ИИ можно предсказать вероятность смерти пациента с точностью до 95%.
Создатели нейросети обучили ее на данных 215 тыс. пациентов, использовав информацию о возрасте, поле, расе, истории болезни, а также отдельные заметки врачей — всего более 46 млн фактов.
Нейросеть оказалась способна предсказать продолжительность пребывания пациента в больнице с точностью в 86%, вероятность смерти — в 95% и вероятность возвращения в больницу после выписки — в 77%.
Есть и более простые способы — например, «калькуляторы смерти», оценивающие перспективы продолжительности жизни, сопоставляя введенные пользователем данные с информацией о связанных с ними рисках. Недавно подобный калькулятор разработали ученые из Университета Восточной Англии. Для его создания специалисты использовали данные о здоровье более ста тысяч человек старше 60 лет, отслеживая их показатели каждые полгода. На основе полученной информации эксперты выделили 648 «профилей риска».
«Калькулятор» высчитывает возраст смерти, опираясь на показатели пола, возраста, индекса массы тела, наличие вредных привычек и хронических болезней. Также приложение учитывает давление, уровень холестерина, место жительства и расу.
Также приложение учитывает давление, уровень холестерина, место жительства и расу.
Разработчики подобных систем надеются, что результаты подсчетов позволят врачам вовремя корректировать планы лечения и понимать, кому из пациентов нужно уделить больше внимания, а прочим пользователям — задуматься о своем здоровье и образе жизни.
Десять признаков того, что смерть близка
Никто из нас не может предсказать, когда именно наступит смерть. Однако врачи и медсестры, которые имеют дело с тяжелобольными, знают, что приближение смерти сопровождается определенными симптомами.
Признаки надвигающейся смерти у каждого человека разные, и не все из перечисленных ниже симптомов «обязательны». Но кое-что общее все-таки есть.
1. Потеря аппетита
Потребность организма в энергии становится все меньше. Человек может начать противиться приему пищи и питья или же есть лишь определенные блюда (например, каши). В первую очередь умирающий человек отказывается от мяса, поскольку ослабленному организму трудно его переварить. А потом и самые любимые продукты уже не вызывают никакого аппетита. Под конец жизни больной, случается, даже физически оказывается не в состоянии проглотить то, что находится у него во рту.
А потом и самые любимые продукты уже не вызывают никакого аппетита. Под конец жизни больной, случается, даже физически оказывается не в состоянии проглотить то, что находится у него во рту.
Кормить умирающего насильно нельзя, как бы вы ни переживали из-за того, что он не ест. Можно периодически предлагать больному немного воды, льда или мороженого. А чтобы его губы не пересыхали, смачивать их влажной тканью или увлажнять бальзамом для губ.
2. Чрезмерная усталость и сонливость
На пороге смерти человек начинает нетипично много спать, а разбудить его становится все сложнее. Обмен веществ замедляется, а недостаточное потребление пищи и воды способствуют обезвоживанию организма, который включает защитный механизм и погружается в спячку. В этом больному нельзя отказывать — пусть спит. Не стоит пихать его, чтобы он наконец проснулся. То, что вы будете говорить человеку в таком состоянии, он вполне может услышать и запомнить, каким бы глубоким ни казался сон. В конце концов, даже в коме больные слышат и осознают те слова, которые им адресованы.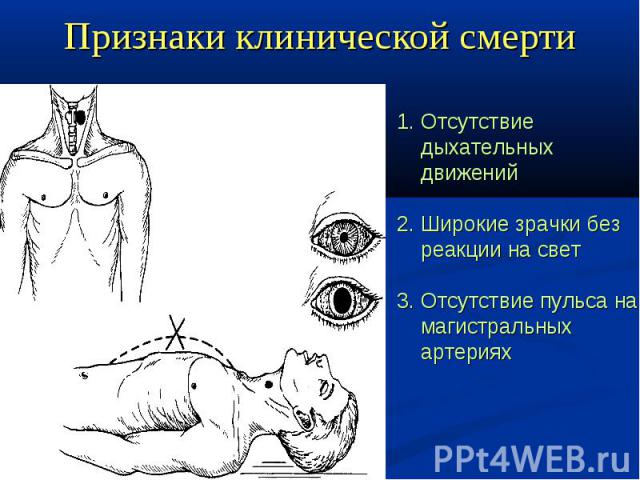
3. Физическая слабость
Из-за потери аппетита и вытекающей из этого нехватки энергии у умирающего не получаются даже самые простые вещи — например, он не может перевернуться на бок, поднять голову или втянуть сок через соломинку. Все, что можно сделать — постараться обеспечить ему максимум комфорта.
4. Замутненность сознания и дезориентация
Органы начинают давать сбой, в том числе и головной мозг. Человек может перестать понимать, где он и кто находится рядом с ним, начать говорить бессмыслицу или метаться по постели. При этом нужно сохранять спокойствие. Каждый раз, приближаясь к умирающему, стоит называть себя по имени и говорить с ним предельно мягко.
5. Затрудненное дыхание
Дыхание умирающих становится прерывистям и неровным. Часто у них наблюдается так называемое дыхание Чейна-Стокса: поверхностные и редкие дыхательные движения постепенно становятся глубже и продолжительнее, снова ослабляются и урежаются, затем следует пауза, после которой цикл повторяется.
6. Самоизоляция
По мере того, как жизненные силы угасают, человек теряет интерес к тому, что происходит вокруг. Он может перестать разговаривать, отвечать на вопросы или же будет попросту отворачиваться от всех. Это естественная часть процесса умирания, а не ваша вина. Покажите умирающему, что вы рядом, просто дотронувшись до него или взяв его руку в свою, если он не против, и поговорите с ним, даже если эта беседа будет вашим монологом.
7. Нарушение мочеиспускания
Поскольку воды в организм поступает мало, а почки работают все хуже, то умирающий «ходит по-маленькому» действительно мало, а концентрированная моча имеет коричневатый или красноватый оттенок. Именно поэтому в хосписах в последние дни жизни неизлечимо больному часто ставят катетер.
8. Отек ног
Когда почки отказывают, биологические жидкости вместо того, чтобы выводиться наружу, скапливаются в теле — чаще всего в ногах. Из-за этого перед смертью многие отекают. Сделать тут ничего нельзя, да и смысла это не имеет: отеки являются побочным эффектом приближающейся смерти, а не ее причиной.
9. «Оледенение» кончиков пальцев рук и ног
За несколько часов или даже минут до смерти кровь отливает от периферийных органов, чтобы поддержать жизненно важные. По этой причине конечности становятся заметно холоднее остального тела, а ногти могут приобрести бледный или голубоватый оттенок. Обспечить умирающему комфорт поможет теплое одеяло, которым нужно укрыть его посвободнее, чтобы не создавать ощущения спеленутости.
10. Венозные пятна
На бледной коже появляется характерный «узор» из пурпурных, красноватых или голубоватых пятен — результат ухудшения кровообращения и неравномерного заполнения вен кровью. Первыми эти пятна проявляются обычно на подошвах и ступнях.
Первыми эти пятна проявляются обычно на подошвах и ступнях.
Наталья Синица
Материал опубликован на ресурсе www.medpulse.ru
Предсмертный хрип: признаки, значение и продолжительность
Когда кто-то приближается к смерти, его тело начинает проявлять симптомы. Паттерн дыхания меняется и может создавать хрипящий звук. Этот звук известен как предсмертный хрип, и он является частью процесса умирания.
Предсмертный хрип может возникать, когда умирающий больше не может глотать, кашлять или иным образом очищать заднюю стенку глотки от слюны и слизи, а также из-за увеличения секреции в дыхательных путях.
Звук меняется. Это может быть треск, влажный шум, который усиливается при дыхании человека. В других случаях это может звучать как тихий стон при каждом вдохе или очень громкое бульканье или храп.
Хотя звук может быть неприятным, человек, издающий предсмертный хрип, обычно не чувствует боли или дискомфорта.
Предсмертный хрип сигнализирует о том, что смерть очень близка. В среднем человек обычно живет около 25 часов после предсмертного хрипа и начала процесса умирания.
В среднем человек обычно живет около 25 часов после предсмертного хрипа и начала процесса умирания.
Предсмертный хрип возникает из-за того, что человек больше не может удалять выделения, такие как слюна и мокрота, из задней части горла.
Обычно люди без труда избавляются от этих выделений, но у человека на грани смерти может не хватить сил.
Характер дыхания меняется, когда кто-то приближается к смерти, и дыхание может чередоваться от тихого до очень громкого.
Умирающий может сделать резкий вдох, а затем не дышать несколько мгновений. Это затрудненное дыхание может усилить предсмертный хрип.
Предсмертный хрип — это знак того, что человек приближается к смерти. При каждом вдохе человек может издавать стон, храп или хрипящий звук.
На пороге смерти также могут возникнуть следующие состояния:
- спутанность сознания
- застой в легких
- недержание мочи
- изменение характера дыхания или затрудненное дыхание
- Разница в запахе человека
- темных синяков
- холодные и голубоватые конечности
- Агитация
- Сонность
- Drifting and Out of Sogration
- Моторная кожа
Смерти. задыхаясь. Однако нет никаких доказательств того, что умирающий осознает звук или испытывает какую-либо связанную с ним боль или беспокойство.
задыхаясь. Однако нет никаких доказательств того, что умирающий осознает звук или испытывает какую-либо связанную с ним боль или беспокойство.
Поделиться на PinterestМедсестра или медицинский работник могут дать совет, как уменьшить звук предсмертного хрипа. Изображение предоставлено: SDI Productions/iStock
Предсмертный хрип не болезненный. Однако это может огорчить близких умирающего человека. Медсестра может сделать следующее, чтобы ослабить звук:
- повернуть пострадавшего на бок
- поднять голову, чтобы выделения могли оттекать
- смочить рот влажными тампонами
- использовать отсасывание для удаления выделений изо рта
- ограничение потребления жидкости
- введение лекарств для выведения выделений
Предлагаемые методы лечения вряд ли предотвратят предсмертный хрип, подчеркнув, что это естественная стадия умирания.
Медицинские работники, ухаживающие за умирающим, объяснят шум всем присутствующим близким.
Обращение к горю и нуждам близких может помочь каждому чувствовать себя более комфортно во время процесса умирания.
Количество времени, которое проживет человек после начала предсмертного хрипа, может варьироваться в зависимости от множества различных факторов.
Однако одно исследование показало, что процесс умирания длился в среднем около 25 часов и характеризовался такими симптомами, как предсмертный хрип, беспокойство и спутанность сознания.
Согласно исследованию, процесс умирания длится немного дольше у людей, находящихся в хосписе, чем у тех, кто находится в больнице. К тому же предсмертный хрип бывает не у всех.
На самом деле предсмертный хрип был зарегистрирован примерно у 40% людей во время фазы умирания и примерно у 35% людей в течение последних 24 часов жизни.
Предсмертный хрип является естественной частью процесса умирания многих неизлечимо больных людей.
Шумное дыхание может беспокоить членов семьи и других близких, ставших свидетелями смерти, но нет никаких доказательств того, что умирающий испытывает боль или дискомфорт.
Хотя предотвратить предсмертный хрип невозможно, медсестра или врач могут предпринять несколько шагов, чтобы уменьшить звук и сделать процесс более комфортным.
Что на самом деле означает «хорошая смерть»?
Хотя многие люди избегают размышлений о неизбежности смерти, большинство согласится, что они хотели бы умереть достойно. В новом обзоре существующей литературы, опубликованном в Американском журнале гериатрической психиатрии , задается вопрос, что, по мнению тех, кто участвует в процессе, делает смерть «хорошей».
Поделиться на PinterestМожно ли обобщить факторы, связанные с планированием «хорошей смерти»?Хотя правильное умирание подробно освещается в светской литературе, научной литературы по этому вопросу гораздо меньше.
Концепция открытия смысла жизни, когда человек сталкивается со своей смертностью, является общей темой в фильмах, романах и биографиях.
Но когда придет конец, каково общее мнение? Что умирающие и те, кто скоро потеряют, считают хорошей смертью?
Некоторые считают, что американская культура, да и западная культура в целом, становится все более фобией смерти.
В отличие от 100 лет назад, когда увидеть мертвое тело было обычным явлением, в настоящее время люди, не работающие в соответствующих отраслях (здравоохранение, похоронные бюро), очень редко видят труп. Следовательно, смерть вряд ли будет обсуждаться и рассматриваться.
В хосписах и учреждениях паллиативной помощи эти темы чаще обсуждаются. Но придумать четкое определение «хорошей смерти», подходящее для всех точек зрения, сложно, и очень мало исследований, подтверждающих этот разговор.
Некоторые организации попытались сформулировать принципы хорошей смерти. Согласно отчету Института медицины, хорошей смертью является:
«Без предотвратимых страданий и страданий для пациента, семьи и лиц, осуществляющих уход, в целом согласующаяся с пожеланиями пациента и семьи и разумно соответствующая клиническим, культурным и этическим стандартам. ».
Мало кто не согласится с большинством пунктов, перечисленных выше, но каковы различия между каждым аспектом? Каковы основные цели человека, которому грозит неминуемая смерть?
Исследовательская группа из Института исследований старения Сэма и Роуз Стейн при Медицинской школе Калифорнийского университета в Сан-Диего решила провести обзор существующей литературы, чтобы выяснить, что влечет за собой хорошая смерть.
Группа, возглавляемая доктором Дилипом Джесте, сосредоточила свое исследование на трех группах людей: пациенты, члены семьи (до и во время утраты) и медицинские работники. Насколько могут судить авторы, это первый раз, когда эти три группы сравнивались и противопоставлялись таким образом. По словам доктора Джесте:
«Смерть — явно спорная тема. Люди не любят говорить об этом подробно, но мы должны. Важно честно и прозрачно говорить о том, какую смерть предпочел бы каждый из нас».
Поиск литературы группы дал 32 соответствующих статьи. Из этих источников команда обнаружила 11 основных элементов, которые следует учитывать при обдумывании хорошей смерти:
- Предпочтение определенного процесса умирания
- Религиозный или духовный элемент
- Эмоциональное благополучие
- Завершение жизни
- Предпочтения в лечении
- Достоинство
- Семья
- Качество жизни
- Отношения с врачом
- Другое Завершение жизни.

Во всех трех исследуемых группах наиболее важными категориями считались предпочтения определенного процесса умирания (94% всех сообщений), отсутствие боли (81%) и эмоциональное благополучие (64%).
Однако выявились определенные расхождения между группами. Например, духовность и религиозность пациенты считали более важными, чем члены семьи — 65% против 50% соответственно.
Члены семьи чаще придавали значение завершенности жизни (80%), качеству жизни (70%) и достоинству (70%). Между тем медицинские работники, как правило, занимали промежуточное положение между пациентами и членами их семей.
Первый автор Эмили Мейер подтверждает суть этих выводов из своего личного опыта работы психологом в Онкологическом центре Мура, Калифорнийский университет в Сан-Диего Здоровье:
«Клинически мы часто видим разницу между тем, что пациенты, члены семьи и поставщики медицинских услуг считают наиболее важным ближе к концу жизни».
Мейер продолжает, что «в конечном итоге среди пациентов могут преобладать экзистенциальные и другие психосоциальные проблемы, и это служит напоминанием о том, что мы должны спрашивать обо всех аспектах ухода, которые необходимы в конце жизни».
