Шкала meld: Шкала MELD | Онлайн калькулятор
Прогностическая оценка посттрансплантационной выживаемости реципиентов трансплантатов печени
Введение. Для снижения смертности пациентов, находящихся в листе ожидания ортотопической трансплантации печени (ОТП), был разработан алгоритм, основанный на модели MELD (Model of End-Stage Liver Disease). С февраля 2002 года он стал методом выбора для отбора кандидатов на ОТП. Изначально модель MELD использовалась для прогнозирования смертности у пациентов, которым выполнялась операция трансюгулярного внутрипеченочного портосистемного шунтирования (TIPS), ее прототип − для прогнозирования выживания пациентов с первичным билиарным циррозом печени. Для оценки тяжести пациента с помощью модели MELD были выбраны следующие параметры: общий билирубин, альбумин, возраст пациента, протромбиновое время, выраженность отечного синдрома. В дальнейшем формула была модифицирована и применена к циррозам любой этиологии с целью оценки риска ранней смерти после TIPS [1, 2].
На сегодняшний день современные шкалы MELD (Model of End-Stage Liver Disease) и PELD (Pediatric End-Stage Liver Disease) позволяют прогнозировать вероятность 3-месячной выживаемости пациентов, нуждающихся в трансплантации печени [3].
В последние годы многие исследования были посвящены возможности использования модели MELD для прогнозирования не только смертности в листе ожидания, но и посттрансплантационной выживаемости пациентов, в том числе была предпринята попытка проведения мета-анализа результатов исследований, опубликованных с 2001 по 2011 годы. Для анализа было отобрано 37 проспективных и ретроспективных исследований с общим числом пациентов 53691.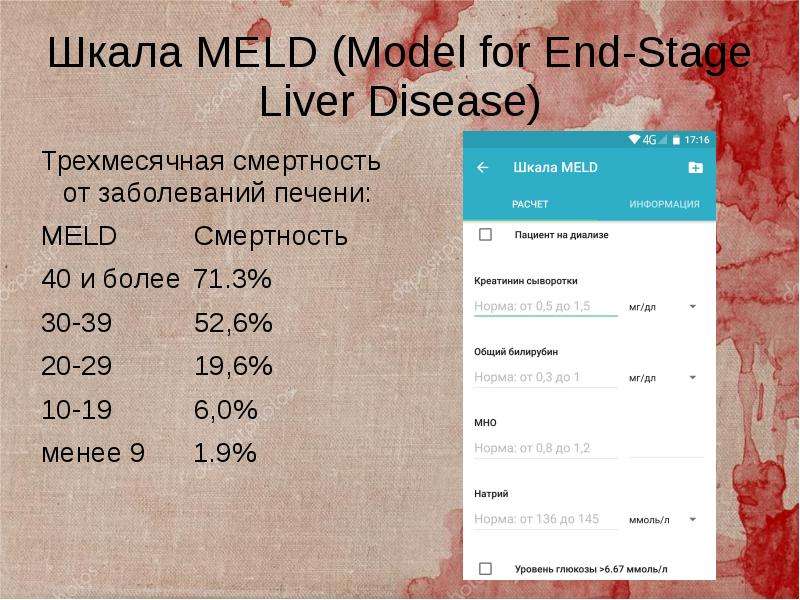

Цель исследования − определить прогностическое значение модели MELD для оценки посттрансплантационной выживаемости реципиентов трансплантатов печени и модифицировать представленную модель с учетом выявленных в предоперационном периоде факторов риска внезапной сердечной смерти (ВСС).
Материалы и методы. В исследование включено 157 пациентов РНПЦ трансплантации органов и тканей, нуждающихся в трансплантации печени. Длительность наблюдения составила 4,5 года: период нахождения в листе ожидания, один год после ОТП.
Длительность наблюдения составила 4,5 года: период нахождения в листе ожидания, один год после ОТП.
Среди обследованных лиц 85 человек (54,1%) были мужчины, 72 пациента (45,9%) – женщины. Соотношение мужчины: женщины составило 1:1,17. При включении в активный лист ожидания у реципиентов трансплантатов печени артериальная гипертензия была выявлена у 27 (17,2%) пациентов, семейный анамнез ранних сердечно-сосудистых заболеваний имели 53 (33,8%) человека, отягощенную наследственность в отношении сахарного диабета 2-го типа – 17 (10,8%), распространенность курения составила 7,6% (12 чел.). При первичном осмотре среднее значение частоты сердечных сокращений в покое у реципиентов донорской печени было 100,8±23,18 мин
Основные заболевания, приведшие к трансплантации печени в группе обследованных пациентов, представлены в таблице 1.
Таблица 1 – Заболевания печени, приведшие к терминальной печеночной недостаточности и трансплантации у пациентов, включенных в исследование
| Заболевание, приведшее к ОТП | Количество пациентов, включенных в исследование, n (%) |
| Цирроз печени | 133 (84,7) |
| Холестатические заболевания | 7 (4,5) |
| Злокачественные новообразования | 2 (1,3) |
| Острая печеночная недостаточность | 2 (1,3) |
| Метаболические заболевания | 6 (3,7) |
| Другие (синдром Бадда—Киари, доброкачественные опухоли печени) | 7 (4,5) |
После трансплантации печени все реципиенты получали 2–3-компонентную иммуносупрессивную терапию, включающую такролимус.
Помимо лабораторных тестов, показатели которых были необходимы для оценки статуса пациента по модели MELD, выполнены исследования, определяющие структурно-функциональное состояние сердечно-сосудистой системы (электрокардиограмма, холтеровское мониторирование, эхокардиография (ЭхоКГ), допплерЭхоКГ), определены уровни маркеров кардиометаболического риска (ФНО-α, гомоцистеин, NTproВNP).
Используемая формула MELD выглядела следующим образом: 10 × (0,957 × ln (креатинин, мг/дл) + 0,387 × ln (билирубин, мг/дл) + 1,120 × ln (МНО) + 0,643 × этиология цирроза (0 − алкогольное, холестатические заболевания, 1 − прочие).
Статистическая обработка данных проводилась с помощью компьютерной программы Statistica 6 (StatSoft, США). Описание изучаемых показателей осуществлялось с использованием описательной статистики Мean±SD и Me (25%;75%). Критический уровень значимости при проверке статистических гипотез принимали равным 0,05. Оценка влияния нескольких показателей на летальный исход и прогноз вероятности летального исхода выполнены методом бинарной логистической регрессии.
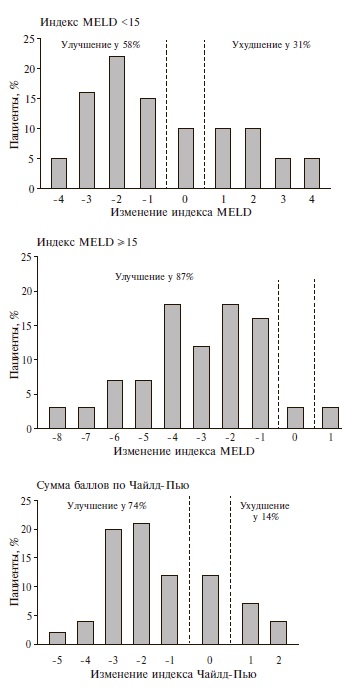
Результаты и их обсуждение. Распределение обследованных пациентов по группам в зависимости от тяжести печеночной недостаточности представлено в таблице 2. Показатель MELD варьировал от 6 до 40 и был связан с выживаемостью в течение 3 месяцев от 90% до 7% соответственно.
Таблица 2 – Показатель тяжести печеночной недостаточности у обследованных пациентов при включении в лист ожидания (MELD) и на момент выполнения трансплантации печени (дельта- MELD)
| Показатель MELD в баллах | Показатель 3-х месячной летальности | Показатель дельта-MELD в баллах Me (25%;75%) | Количество пациентов при включении в лист ожидания, n (%) | Количество пациентов на момент выполнения трансплантации печени, n (%) |
| 10−19 | 6,0% | 6 (4;9) | 47 (29,9) | 38 (24,2) |
| 20–29 | 19,6% | 8 (3;11) | 84 (53,5) | 88 (56,1) |
| 30–39 | 52,6% | 7 (2;14) | 24 (15,3) | 29 (18,4) |
| 40 и более | 71,3% | 4 (1;6) | 2 (1,3) | 2 (1,3) |
Преимуществом шкалы MELD как прогностической модели является то, что оценка тяжести печеночной дисфункции представлена в виде непрерывной переменной, а не в виде категориального значения (класс или статус). В то же время модель MELD не включает оценку частоты развития осложнений цирроза печени, что рассматривается как некоторое ограничение ее применения. Другими ограничениями считаются влияние лабораторной методики на результат измерения уровня креатинина и МНО, что ставит под сомнение сопоставимость оценки тяжести по шкале MELD в разных центрах. Более того, на уровень креатинина влияют пол, возраст, этническая принадлежность, мышечная масса, что также негативно сказывается на сопоставимости одинакового балла по MELD у пациентов разных групп, в частности у пациентов женского пола или низкого питания.
В то же время модель MELD не включает оценку частоты развития осложнений цирроза печени, что рассматривается как некоторое ограничение ее применения. Другими ограничениями считаются влияние лабораторной методики на результат измерения уровня креатинина и МНО, что ставит под сомнение сопоставимость оценки тяжести по шкале MELD в разных центрах. Более того, на уровень креатинина влияют пол, возраст, этническая принадлежность, мышечная масса, что также негативно сказывается на сопоставимости одинакового балла по MELD у пациентов разных групп, в частности у пациентов женского пола или низкого питания.
В попытках преодолеть вышеуказанные ограничения продолжается процесс модификации модели MELD, включающий оценку прогностической значимости дополнительных параметров: концентрации натрия и альбумина в сыворотке, возраста донора, наличия и тяжести асцита, градиента давления в печеночной вене. Считается, что включение уровня сывороточного альбумина и натрия повышает прогностическую значимость модели MELD [5, 8]. Научная гипотеза исследования, проведенного на базе РНПЦ трансплантации органов и тканей Республики Беларусь, состояла в том, что выявление в предоперационном периоде факторов риска внезапной сердечной смерти позволит модифицировать представленную модель MELD и улучшить ее прогностическую значимость в постоперационном периоде.
Научная гипотеза исследования, проведенного на базе РНПЦ трансплантации органов и тканей Республики Беларусь, состояла в том, что выявление в предоперационном периоде факторов риска внезапной сердечной смерти позволит модифицировать представленную модель MELD и улучшить ее прогностическую значимость в постоперационном периоде.
Анализ результатов холтеровского мониторирования реципиентов трансплантатов печени при их постановке в активный лист ожидания выявил наличие пароксизмов неустойчивой желудочковой тахикардии (ЖТ) у 42,7% пациентов (67 человек). По литературным данным у пациентов с отсутствием выраженной структурной патологии сердца внезапная сердечная смерть, как правило, возникает из-за развития полиморфной ЖТ или ЖТ по типу torsades de pointes. При этом независимо от основного диагноза, пусковыми факторами развития фатальных аритмий могут являться изменения тонуса вегетативной нервной системы, физическая нагрузка, прием некоторых лекарственных средств, электролитные нарушения, токсические воздействия, гипоксия. Таким образом, независимо от наличия кардиоваскулярного анамнеза, реципиенты трансплантатов печени, имеющие терминальную стадию печеночной и/или почечной недостаточности, по мере их прогрессирования могут быть подвержены риску развития ВCC еще в предоперационном периоде, на этапе включения в активный лист ожидания [11, 12].
Таким образом, независимо от наличия кардиоваскулярного анамнеза, реципиенты трансплантатов печени, имеющие терминальную стадию печеночной и/или почечной недостаточности, по мере их прогрессирования могут быть подвержены риску развития ВCC еще в предоперационном периоде, на этапе включения в активный лист ожидания [11, 12].
При выполнении эхокардиографического исследования у 71,3% (n=112) реципиентов донорской печени отмечено достоверное уменьшение отношения скорости раннего к скорости позднего наполнения правого желудочка (ПЖ) Е/АТК 0,92±0,04, что является признаком наличия диастолической дисфункции ПЖ, умеренное снижение сократительной способности левого желудочка (ЛЖ) c фракцией выброса 50,32±6,19% отмечено у 36,3% реципиентов (n=57).
При определении уровней маркеров миокардиального стресса у реципиентов трансплантатов печени в предоперационном периоде выявлено достоверное увеличения уровней NT-proBNP до 416,7±34,8 пг/мл и ФНО-α до 16,74±3,14 пг/мл. Средний уровень гомоцистеина у пациентов, включенных в лист ожидания, составил 5,1 мкмоль/л (25-й процентиль – 2,27 мкмоль/л, 75-й процентиль – 9,07 мкмоль/л). У 27,4% (n=43) обследованных пациентов уровень гомоцистеина был выше верхней границы референтных значений. Исходно высокие уровни гомоцистеина и ФНО-α, повышение сывороточного содержания NT-proBNP, свидетельствующее о наличии сердечной недостаточности у лиц, нуждающихся в органозамещающей операции, рассматриваются как неблагоприятные факторы, влияющие на функцию трансплантата печени в раннем посттрансплантационном периоде.
Средний уровень гомоцистеина у пациентов, включенных в лист ожидания, составил 5,1 мкмоль/л (25-й процентиль – 2,27 мкмоль/л, 75-й процентиль – 9,07 мкмоль/л). У 27,4% (n=43) обследованных пациентов уровень гомоцистеина был выше верхней границы референтных значений. Исходно высокие уровни гомоцистеина и ФНО-α, повышение сывороточного содержания NT-proBNP, свидетельствующее о наличии сердечной недостаточности у лиц, нуждающихся в органозамещающей операции, рассматриваются как неблагоприятные факторы, влияющие на функцию трансплантата печени в раннем посттрансплантационном периоде.
Для определения прогностической значимость модели MELD при оценке посттрансплантационной выживаемости и вычисления коэффициента конкордантности оценивали площадь под ROC-кривой. Показатель 0,5 соответствовал случайному развитию событий, при значении 1 отмечалась полная предопределенность развития событий, <0,7 − низкая прогностическая значимость, >0,7 − тест был приемлем для прогноза, значения >0,8 оценивались как хорошая прогностическая точность модели. При проспективном наблюдении за 157 реципиентами, включенными в исследование, анализируемый показатель оказался <0,7, что свидетельствовало о низкой пригодности модели MELD для прогнозирования выживания реципиентов после трансплантации печени. Также было выявлено, что прогностическая точность MELD снижалась по мере удлинения периода наблюдения: с 0,614 для 3-месячной выживаемости до 0,539 для однолетней выживаемости.
При проспективном наблюдении за 157 реципиентами, включенными в исследование, анализируемый показатель оказался <0,7, что свидетельствовало о низкой пригодности модели MELD для прогнозирования выживания реципиентов после трансплантации печени. Также было выявлено, что прогностическая точность MELD снижалась по мере удлинения периода наблюдения: с 0,614 для 3-месячной выживаемости до 0,539 для однолетней выживаемости.
Модифицированная формула MELD выглядела следующим образом: 10 × (0,957 × ln (креатинин, мг/дл) + 0,387 × ln (билирубин, мг/дл) + 1,120 × ln (МНО) + 0,643 × этиология цирроза (0 − алкогольное, холестатические заболевания, 1 − прочие) + 0,734 × наличие пароксизмов желудочковой тахикардии (0 – отсутствуют пароксизмы ЖТ, 1 – зарегистрированы пароксизм/пароксизмы ЖТ) + 0,819 × наличие диастолической дисфункции правого желудочка (0 – изменения отсутствуют, 1 – выявлено уменьшение отношения скорости раннего к скорости позднего наполнения правого желудочка).
При определении прогностической значимости модифицированной модели MELD анализируемый показатель составил 0,82, что свидетельствует о хорошей прогностической точности разработанной модели.
Заключение. Согласно результатам проведенного исследования, тяжесть печеночной дисфункции по шкале MELD коррелировала с посттрансплантационной выживаемостью реципиентов трансплантатов печени, но при этом обладала низкой прогностической точностью. Для повышения прогностической точности шкалы MELD при оценке посттрансплантационной смертности показано сочетание ее применения с оценкой таких факторов риска, как наличие пароксизмов желудочковой тахикардии, диастолической дисфункции правого желудочка.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов, способного повлиять на результаты исследования или их трактовку.
1. Cholongitas E., Marelli L., Shusang V., Senzolo M., Rolles K., Patch D., Burroughs A. K. A systematic review of the performance of the model for end-stage liver disease (MELD) in the setting of liver transplantation. Liver Transpl, 2006, vol. 12, no. 7, pp. 1049-1061.
2. Ghobrial R. M., Gornbein J., Steadman R. , Danino N., Markmann J. F., Holt C., Anselmo D., Amersi F., Chen P., Farmer D. G., Han S., Derazo F., Saab S., Goldstein L. I., McDiarmid S.V., Busuttil R. W. Pretransplant model to predict posttransplant survival in liver transplant patients. Ann Surg, 2012, vol. 236, no. 3, pp. 315-323.
, Danino N., Markmann J. F., Holt C., Anselmo D., Amersi F., Chen P., Farmer D. G., Han S., Derazo F., Saab S., Goldstein L. I., McDiarmid S.V., Busuttil R. W. Pretransplant model to predict posttransplant survival in liver transplant patients. Ann Surg, 2012, vol. 236, no. 3, pp. 315-323.
3. Huo T. I., Lin H. C., Lee S. D. Model for end-stage liver disease and organ allocation in liver transplantation: where are we and where should we go? J Chin Med Assoc, 2006, vol. 69, no. 5, pp. 193-198.
4. Huang H. C., Lee F. Y., Huo T. I. Major adverse events, pretransplant assessment and outcome prediction. J Gastroenterol Hepatol, 2009, vol. 24, no. 11, pp. 1716-1724.
5. Choi P.C., Kim H. J., Choi W. H. Park D. I., Park J. H., Cho Y. K., Sohn C. I., Jeon W. K., Kim B. I. Model for end-stage liver disease, model for end-stage liver disease-sodium and Child-Turcotte-Pugh scores over time for the prediction of complications of liver cirrhosis. Liver Int, 2009, vol. 29, no. 2, pp. 221-226.
6. Huo T. I., Wu J. C., Lin H. C. Lee F. Y., Hou M. C., Lee P. C., Chang F. Y., Lee S. D. Evaluation of the increase in Model for end-stage liver disease (DeltaMELD) score over time as a prognostic predictor in patients with advanced cirrhosis: risk factor analysis and comparison with initial MELD and Child-Turcotte-Pugh score. J Hepatol, 2015, vol. 42, no. 6, pp. 826-832.
7. Lee S. H., Park S. H., Kim G. W., Lee W. J., Hong W. K., Ryu M. S., Park K. T., Lee M. Y., Lee C. W., Kim J. H., Kim Y.M., Kim S. J., Baik G. H., Kim J. B., Kim D. J. Comparison of the Model for End-stage Liver Disease and hepatic venous pressure gradient for predicting survival in patients with decompensated Liver cirrhosis. Korean J Hepatol, 2009, vol. 15, no. 3, pp. 350-356.
8. Myers R. P., Shaheen A. A., Faris P. Revision of MELD to include serum albumin improves prediction of mortality on the liver transplant waiting list. PLoSONE, 2013, vol. 8, no. 1, pp. 519-526.
9. Halldorson J. B., Bakthavatsalam R. , Fix O., Reyes J. D., Perkins J. D. D-MELD, a simple predictor of post liver transplant mortality for optimization of donor/recipient matching. Am J Transplant, 2009, vol. 9, no. 2, pp. 318-326.
, Fix O., Reyes J. D., Perkins J. D. D-MELD, a simple predictor of post liver transplant mortality for optimization of donor/recipient matching. Am J Transplant, 2009, vol. 9, no. 2, pp. 318-326.
10. Cholongitas E., Senzolo M., Patch D., Kwong K., Nikolopoulou V., Leandro G., Shaw S., Burroughs A. K. Risk factors, sequential organ failure assessment and model for end- stage liver disease scores for predicting short term mortality in cirrhotic patients admitted to intensive care unit. AllmentPharmacol Ther, 2009, vol. 23, no. 7, pp. 883-893.
11. Pyko A., Grigorenko E., Statkevich T., Pyko A., Mukalova O., Mitkovskaya N. Vnezapnaya serdechnaya smert’: epidemiologicheskie aspekty, vozmozhnosti profilakticheskich technologiy [Sudden cardiac death: epidemiological aspects, the possibilities of preventive technologies]. Kardiologiya v Belarusi, 2016, vol. 4, pp. 534-553.
12. Mitkovskaya N., Rummo O., Grigorenko E. Stratifikaziya riska vnezapnoy serdechnoy
smerti u rezipientov transplantatov pecheni i pochek [Stratification of the risk of sudden cardiac death in recipients of liver and kidney transplants]. Kardiologiya v i, 2014,
Kardiologiya v i, 2014,
vol. 3, pp. 27-33.
Шкала MELD
Шкала MELD (от Model for End Stage Liver Disease) служит моделью для оценки терминальных стадий заболеваний печени и прогноза жизни у пациентов с конечной стадией печеночной недостаточности. Это надежный и достоверный инструмент для прогнозирования уровня смертности больных, нуждающихся в пересадке печени. Наиболее точные результаты он дает при обследовании пациентов старше 30 лет.
Модель основана на учете результатов следующих лабораторных исследований.
- Уровень билирубина в крови говорит о том, вырабатывает ли печень этот пигмент (вызывающий желтушное окрашивание кожи и склер), а также вырабатывается ли печенью желчь в нормальных количествах.
- МНО/ПВ (международный нормализированный уровень/протромбиновое время) показывает, достаточно ли печень вырабатывает свертывающих факторов.
- Уровень креатинина используется для оценки функции почек, которая часто страдает на фоне печеночной недостаточности.

Для оценки терминальных стадий заболеваний печени и прогноза жизни у детей с конечной стадией печеночной недостаточности используется шкала PELD — она основана на тех же трех факторах, что и MELD, плюс учет уровня альбумина, оценка физического развития (соответствие веса и роста возрасту), а также возраст на момент обследования.
Данные вводятся в компьютер, где обрабатываются с помощью специального программного обеспечения: результат по шкале MELD/PELD выдает вычислительная техника. Диапазон возможных значений — от 6 до 40. Результаты, превышающие 40, классифицируются как 40, поскольку это предел в данной программе. Чем выше показатели по шкалам MELD/PELD, тем серьезнее заболевание печени.
Шкалы MELD/PELD были разработаны с целью выявления среди пациентов подходящих кандидатов на пересадку донорской печени. Помимо этого универсального и общепринятого метода используются дополнительные. Когда речь заходит о пересадке печени,» счет обычно идет на недели, если не дни. Поэтому разрабатываются все новые методы, Позволяющие быстро и точно определять, способен ли конкретный пациент перенести операцию, и главное — необходима ли она ему.
Поэтому разрабатываются все новые методы, Позволяющие быстро и точно определять, способен ли конкретный пациент перенести операцию, и главное — необходима ли она ему.
Все пациенты, внесенные в «Лист ожидания», регулярно проходят осмотры; тех, чье состояние ухудшается, переводят на более высокий уровень, соответствующий более срочной необходимости в пересадке печени. Частоту проверок устанавливает врач, который курирует вас в трансплантационном центре. Придерживайтесь его рекомендаций, иначе можете упустить возможность пересадки печени.
Гепсидин и индекс фиброза печени MELD-XI как маркеры полиорганной недостаточности у пациентов хронической сердечной недостаточностью с сохраненной и сниженной фракцией выброса левого желудочка | Подзолков
1. Мареев В.Ю., Фомин И.В., Агеев Ф. Т. и др. Клинические рекомендации ОССН-РКО-РНМОТ Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58(6S):8-158. doi:10.18087/cardio.2475.
Диагностика, профилактика и лечение. Кардиология. 2018;58(6S):8-158. doi:10.18087/cardio.2475.
2. Ponikowski P, Voors AA, Anker SD, et al. ESC Scientific Document Group. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: The Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) Developed with the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J. 2016;37(27):2129-200. doi:10.1093/eurheartj/ehw128.
3. Rich JD, Burns J, Freed BH, et al. Meta‐Analysis Global Group in Chronic (MAGGIC) Heart Failure Risk Score: Validation of a Simple Tool for the Prediction of Morbidity and Mortality in Heart Failure With Preserved Ejection Fraction. J Am Heart Assoc. 2018;7(20):0 09594. doi:10.1161/JAHA.118.009594.
4. Lee DS, Austin PC, Rouleau JL, et al. Predicting mortality among patients hospitalized for heart failure: derivation and validation of a clinical model. JAMA 2003;290(19):2581-7. doi:10.1001/jama.290.19.2581.
5. Yamada T, Morita T, Furukawa Y, et al. Prognostic value of the combination of cardiac power index and Model of Endstage Liver Disease eXcluding INR (MELD-XI) score in patients admitted for acute decompensated heart failure. JACC. 2018;71;12(2):e0170987. doi:10.1371/journal.pone.0170987.
6. Scholfield M, Schabath MB, Guglin M. Longitudinal trends, hemodynamic profiles, and prognostic value of abnormal liver function tests in patients with acute decompensated heart failure: an analysis of the ESCAPE Trial. J Card Fail. 2014;20(7):476-84. doi:10. 1016/j.cardfail.2014.05.001.
1016/j.cardfail.2014.05.001.
7. Yang JA, Kato TS, Shulman BP, et al. Liver dysfunction as a predictor of outcomes in patients with advanced heart failure requiring ventricular assist device support: Use of the Model of End-stage Liver Disease (MELD) and MELD eXcluding INR (MELDXI) scoring system. J Heart Lung Transplant. 2012;31(6):601-10. doi:10.1016/j.healun.2012.02.027.
8. Vela D. Low hepcidin in liver fibrosis and cirrhosis; a tale of progressive disorder and a case for a new biochemical marker. Molecular Medicine. 2018;24:5. doi:10.1186/s10020-018-0008-7.
9. Ruchala P, Nemeth E. The pathophysiology and pharmacology of hepcidin. Trends Pharmacol Sci. 2014;35(3):155-61. doi:10.1016/j.tips.2014.01.004.
10. Wang CY, Babitt JL. Hepcidin regulation in the anemia of inflammation. Curr Opin Hematol. 2016;23(3):189-97. doi:10.1097/MOH.0000000000000236.
Wang CY, Babitt JL. Hepcidin regulation in the anemia of inflammation. Curr Opin Hematol. 2016;23(3):189-97. doi:10.1097/MOH.0000000000000236.
11. Vuppalanchi R, Troutt JS, Konrad RJ, et al. Serum hepcidin levels are associated with obesity but not liver disease. Obesity (Silver Spring). 2014;22(3):836-41. doi:10.1002/oby.20403.
12. Divakaran V. Hepcidin in anemia of chronic heart failure Am J Hematol. 2011; 86(1):107-9. doi:10.1002/ajh.21902.
13. Соломахина Н.И., Находнова Е.С., Гитель Е.П., Беленков Ю.Н. Гепсидин и его связь с воспалением у больных с анемией хронических заболеваний на фоне ХСН в пожилом и старческом возрасте. Кардиология. 2018;58(S2):4-11. doi:10.18087/cardio.2457.
14. Ohno Y, Hanawa H, Jiao S, et al. Liver congestion in heart failure contributes to inappropriately increased serum hepcidin despite anemia. J Exp Med. 2015;235:69-79. doi:10.1620/tjem.235.69.
Ohno Y, Hanawa H, Jiao S, et al. Liver congestion in heart failure contributes to inappropriately increased serum hepcidin despite anemia. J Exp Med. 2015;235:69-79. doi:10.1620/tjem.235.69.
15. Jamali R, Razavizade M, Arj A, Aarabi MH. Serum adipokines might predict liver histology findings in non-alcoholic fatty liver disease. World J Gastroenterol. 2016;22(21):5096-103. doi:10.3748/wjg.v22.i21.5096.
Оценка тяжести состояния пациентов с циррозом печени
1. Оценка тяжести состояния пациентов с циррозом печени
Циррозпечени
–
это
прогрессирующее заболевание печени,
носящее
хронический
характер
и
характеризующееся
замещением
соединительной
тканью
нормальных
клеток печени. Появиться цирроз печени
может как отдаленный результат ряда
болезней печени, таких как холестаз,
гепатит и др.

4. Почему развивается цирроз печени?
Большую часть (примерно 80 %) случаев цирроза печени вызывают двепричины:
вирусный гепатит (главным образом, гепатиты С и В),
алкогольная зависимость.
В целом можно перечислить ряд причин, оказывающих влияние на
развитие цирроза печени:
алкогольные поражения печени (т.н. алкогольный гепатит),
вирусные заболевания печени хронического и острого характера:
гепатиты B, C и D,
паразитарные болезни печени: эхинококкоз и проч.,
поражения печени вследствие приема лекарств: лекарственный
гепатит.
болезни желчевыделительной системы (холестатический гепатите)
аутоиммунные заболевания печени: первичный биллиарный цирроз,
аутоиммунный гепатит.
нарушения обмена веществ, носящие врожденный характер:
нарушение обмена жиров в организме, галактоземия и проч.,
болезни других органов: тромбоз воротной вены, сердечная
недостаточность и т.д.
6. Стадии протекания заболевания:
7.
 Ранние симптомы при компенсированном циррозе печени: — Усталость и потеря энергии
Ранние симптомы при компенсированном циррозе печени: — Усталость и потеря энергии— Потеря аппетита и уменьшение веса
— Тошнота и боль в животе
— Очаги ангиом на коже (красные
пятна размером с булавочную головку,
«сосудистые звёздочки»).
8. «Сосудистые звёздочки»
9. Симптомы декомпенсированного цирроза печени
10. Асцит
Накопление жидкости вногах (отеки) и в брюшной
полости.
Основные симптомы асцита
проявляются только тогда,
когда в брюшной полости
накопилось около 1 литра
жидкости.
Может пройти
много недель до появления
явных признаков. Живот при
асците
постепенно
увеличивается и отвисает,
пупок
выпячивается,
становятся заметными вены в
области пупка.
11. Желтуха
12. Кожный зуд
Он появляетсявследствие
накопления желчных
кислот при
поражении
желчевыводящих
путей.
13. Ладонная эритема, или «печеночные ладони»
Появляется в результатеповышенного притока
крови к коже в области
ладоней
Телеангиэктазии,
имеющие форму
многочисленных мелких
прожилок, в основном
проявляются на ладонях у
большого пальца и
мизинца
14.
 Склонность к кровотечениям часто образуются синяки; если
Склонность к кровотечениям часто образуются синяки; еслибольной был травмирован, кровь в
течение долгого времени нельзя
остановить
15. Половые дисфункции
У мужчин можетнаблюдаться набухание
молочных желез или сжатие
яичек.
Мужская
грудь
при
гинекомастии
увеличивается, ореол вокруг
сосков становится более
четким, чем прежде. В груди
ощущается сдавленность и
дискомфорт, особенно при
ношении одежды. Могут
наблюдаться выделения из
сосков.
При
пальпации
определяется
подвижное
уплотнение в груди.
Синдром портальной гипертензии – один
из основных признаков цирроза печени.
Возникновение
его
связано
с
повышением давления в воротной вене,
которая приносит кровь к печени от
органов брюшной полости (воротная
вена). Когда давление в воротной вене
повышено, кровь не имеет возможности
оттекать от органов брюшной полости, в
результате она в них застаивается.

17. Синдром портальной гипертензии
18. Оценка тяжести цирроза печени
К основным способам оценки тяжестипоражений печени относятся:
шкала Чайлд-Трукотт
Шкала Чайлд-Пью
классификация статуса пациента по
UNOS
шкалы MELD и PELD
19. Классификация печеночно-клеточной функции при циррозе по Child-Turcotte
ПоказательГруппа по Child-Turcotte (баллы)
А (1 балл)
В (2 балла)
С (3 балла)
Асцит
Нет
Легко поддается
лечению
Плохо поддается
лечению
Неврологич
еские
нарушения
Нет
Минимальные
Билирубин
(мг%)
2-3
>3,0
Альбумин
(г%)
>3,5
3,0-3,5
Среднее
Сниженное
(истощение)
Питание
Хорошее
Кома
Три степени тяжести – хорошая функция
печени (5-8 баллов), умеренно нарушенная
– 9-11 баллов и значительно нарушенная – 1215 баллов
Основным недостатком шкалы Child-Turcotte
является возможная субъективная трактовка
таких показателей, как питание больного и
наличие портосистемной энцефалопатии.

Признана модификация R. Pugh (1973), в
которой
показатель
питания
больного
заменен протромбиновым индексом, данная
модифицированная
шкала
получила
название Child-Pugh (встречается также и
название Child-Turcotte-Pugh).
21. Оценка степени тяжести цирроза по Child-Pugh
ПоказательАсцит
Нет
Небольшой
Энцефалопатия
Билирубин, мг/дл
(ммоль/л)
Альбумин, г/дл (г/л)
Нет
I-II ст.
3
Значительн
ый
III-IV ст.
2-3 (34-51)
>3,0 (> 51)
>3,5 (> 35)
2,8-3,5 (28-35)
>70
50-70
(
(4-6)
(>6)
Протромбиновый
индекс, %
(протромбиновое
время, свыше
контроля, с)
1
Баллы
2
В настоящее время критерий Child-Pugh используется
повсеместно для характеристики степени риска выполнения
хирургического вмешательства и функционального резерва
печени у больных с циррозом печени, при этом выделяют
группу А (5-6 баллов), группу В (7-9 баллов) и группу С (10-15
баллов).
 У больных класса А ожидаемая продолжительность
У больных класса А ожидаемая продолжительностьжизни составляет 15-20 лет, послеоперационная летальность
при полостном хирургическом вмешательстве – 10%. Класс
В является показанием для рассмотрения вопроса о
пересадке печени; послеоперационная летальность при
полостном хирургическом вмешательстве достигает 30%.
Ожидаемая продолжительность жизни больных класса С
составляет 1-3 года, а послеоперационная летальность при
полостном вмешательстве – 82%. A. Habib с соавт.
(2001) предлагает на основании критериев Child-Pugh у
больных
циррозом
оценивать
необходимость
в
трансплантации
печени,
считая
необходимость
в
трансплантации высокой у больных, относящихся к классу
С, умеренной – у больных класса В и низкой – у класса А.
23. Шкала MELD (от Model for End Stage Liver Disease)
служит моделью для оценки терминальныхстадий заболеваний печени и прогноза
краткосрочной
(3-месячной)
жизни
дотрансплантационной выживаемости у
пациентов с 12 лет и старше.
 Это
Этонадежный и достоверный инструмент для
прогнозирования
уровня
смертности
больных,
нуждающихся
в
пересадке
печени. Наиболее точные результаты он
дает при обследовании пациентов старше
30 лет.
Модель MELD выглядит следующим образом:
MELD = 0,957 × log e (креатинин, мг/дл) + 0,378 × log e
(общий билирубин, мг/дл) + 1,120 × log e (МНО) + 0,643
× (причина цирроза),
• где МНО – международный нормализованный
уровень для протромбинового времени, причина
цирроза – холестатический и алкогольный – 0,
другая – 1.
• Если пациенту произведен диализ 2 и более раза за
последнюю неделю, то уровень креатинина для
расчета автоматически принимается за 4 мг/дл
• С июля 2001 года при расчете MELD этиология
поражения печени не учитывается, но стандартно
прибавляют 0,643, чтобы полученные значения
можно
было
сопоставлять
с
ранее
опубликованными данными
Модель основана на учете результатов
следующих лабораторных
исследований:
• Уровень билирубина в крови говорит о том,
вырабатывает ли печень этот пигмент (вызывающий
желтушное окрашивание кожи и склер), а также
вырабатывается ли печенью желчь в нормальных
количествах.

• МНО/ПВ(международный нормализированный
уровень/протромбиновое время) показывает,
достаточно ли печень вырабатывает свертывающих
факторов.
• Уровень креатинина используется для оценки
функции почек, которая часто страдает на фоне
печеночной недостаточности.
26. Шкала PELD(Pediatric End-Stage Liver Disease)
дляоценки
терминальных
стадий
заболеваний
печени
и
прогноза
краткосрочной
(3-месячной)
жизни
дотрансплантационной выживаемости у
пациентов от рождения до 12 лет — она
основана на тех же трех факторах, что и
MELD, плюс учет уровня альбумина,
оценка
физического
развития
(соответствие веса и роста возрасту), а
также возраст на момент обследования.
PELD = 0,480 × log e (общий билирубин, мг/дл) + 1,857
× log e (МНО) – 0,687 log e (альбумин, г/дл) + 0,436
(если возраст младше 1 года)
+ 0,667 (если
показатели физического развития по массе или
росту ниже средних значений более чем на 2
стандартных отклонения)
Данные вводятся в компьютер, где обрабатываются с
помощью
специального
программного
обеспечения: результат по шкале MELD/PELD выдает
вычислительная техника.
Диапазон возможных значений — от 6 до 40.
Результаты, превышающие 40, классифицируются
как 40, поскольку это предел в данной программе.
!Чем выше показатели по шкалам MELD/PELD, тем
серьезнее заболевание печени.
• Шкалы MELD/PELD были разработаны с целью
выявления среди пациентов подходящих кандидатов
на пересадку донорской печени.
• Все пациенты, внесенные в «Лист ожидания»,
регулярно проходят осмотры; тех, чье состояние
ухудшается, переводят на более высокий уровень,
соответствующий более срочной необходимости в
пересадке печени.
• При использовании классификации MELD/PELD
было выявлено, что она обладает большой
достоверностью при прогнозировании летального
исхода в течение трех месяцев у пациентов с
хроническими
диффузными
заболеваниями
печени (ХДЗП). Так, при MELD/PELD >35 баллов
летальный исход прогнозируется в 80% случаев, при
MELD/PELD от 20 до 34 баллов — 10-60%, при
MELD/PELD
неактивную фазу ЛО ТП.

29. Критерии UNOS (United Network for Organ Sharing) для проведения трансплантации печени пациентам с хроническими заболеваниями печени
острая печеночнаянедостаточность
пациенты
с
острой
печеночной
недостаточностью, или пациенты с первичной
дисфункцией трансплантанта или с тромбозом
печеночной артерии развившемся в первые
недели после трансплантиции, или дети с
декомпенсированным
ЦП
требующие
постоянного
нахождения
в
отделении
интенсивной терапии
декомпенсированное
заболевание печени и
ожидаемая
продолжительность жизни
менее 7 дней
балл по шкале СТР-10 и более, нахождение в
ОИТ и ожидаемая продолжительность жизни
менее 7 дней.
Статус 2В
декомпенсированное
хроническое заболевание
печени
балл по шкале СТР 7-10 в сочетании с
рефрактерными к лечению осложнениями
синдрома
портальной
гипертензии,
или
наличием ГЦК следующих параметров: 1 очаг до
5 см или 3 и менее очагов до 3 см каждый при
отсутствии признаков метастазирования
Статус 3
стабильное хроническое
заболевание печени
Статус 1
Статус 2А
балл по шкале СТР 7 и менее
• Пациенты с UNOS статусом 1 получают приоритет для
проведения
трансплантации
печени
перед
всеми
остальными пациентами.

• Пациенты с UNOS статусом 2 и 3 не имеют корреляции
между длительностью нахождения в листе ожидания и
краткосрочной летальностью, поэтому в настоящее время
UNOS статус 2 и 3 не определяют
• Определение балла по шкале MELD используется вместо
UNOS статуса 2А, 2В и 3; UNOS статус 1 (пациенты с острой
печеночной
недостаточностью
и
ожидаемой
продолжительностью жизни менее 7 дней при отсутствии
трансплантации) продолжает использоваться как критерий
настоятельной
необходимости
трансплантации
вне
зависимости от рассчитанного балла по шкале MELD.
• Определение балла по шкале PELD используется вместо
UNOS статуса 2В и 3 для детей; UNOS статус 1 продолжает
использоваться
как
критерий
настоятельной
необходимости трансплантации вне зависимости от
рассчитанного балла по шкале PELD.
31. График переоценки тяжести ЦП для кандидатов на трансплантацию: ВЗРОСЛЫЕ
Переоценка балла MELDтребуется не реже чем
каждые:
Лабораторные
данные для
расчета должны
быть получены не
позднее чем:
UNOS статус
2А
7 дней
48 часов назад
балл MELD >25
7 дней
48 часов назад
балл MELD 1824
1 месяц
7 дней назад
балл MELD 1118
3 месяца
14 дней назад
балл MELD 0-10
12 месяцев
30 дней назад
32.
 График переоценки тяжести ЦП для кандидатов на трансплантацию: ДЕТИ UNOS статус 2А
График переоценки тяжести ЦП для кандидатов на трансплантацию: ДЕТИ UNOS статус 2Аили 2В
балл PELD/MELD
>25
балл PELD/MELD
18-24
балл PELD/MELD
11-18
балл PELD/MELD
0-10
Переоценка балла
PELD/MELD требуется не
реже чем каждые:
Лабораторные
данные для
расчета должны
быть получены не
позднее чем:
7 дней
48 часов назад
14 дней
48 часов назад
1 месяц
7 дней назад
3 месяца
14 дней назад
12 месяцев
30 дней назад
Цирроз печени
«Медицина заставляет нас умирать продолжительнее и мучительнее» Плутарх
ОПРЕДЕЛЕНИЕ
Диффузный процесс в печени, характеризующийся фиброзом и образованием узлов.Морфология цирроза печени
Макронодулярный (крупноузловой) цирроз печени.
ЭТИОЛОГИЯ ЦИРРОЗА ПЕЧЕНИ
• Вирусный гепатит В, С.• Алкогольный стеатогепатит.
• Метаболические нарушения: жировая болезнь печени, гемохроматоз, болезнь Вильсона.

• Аутоиммунные болезни: первичный билиарный холангит, первичный склерозирующий холангит.
• Холестаз внутри- или внепеченочный: камни, атрезия, опухоль.
• Нарушение венозного оттока: синдром Бадда-Киари.
• Лекарства: амиодарон, метотрексат.
Морфология цирроза печени
Фиброзные перегородки, отделяющие узлы регенерирующих гепатоцитов.
КЛИНИЧЕСКАЯ КАРТИНА
• Портальная гипертензия: отеки, асцит, расширение вен пищевода, кровотечения из пищевода, расширение подкожных вен.• Печеночная недостаточность: гипопротеинемические отеки, коагулопатия (> протромбинового времени, МНО), гинекомастия.
• Бактериальный перитонит: лихорадка, боли в животе, напряжение брюшной стенки отеки, >250 полиморфноядерных лейкоцитов в мм3 асцитической жидкости.
• Гепатокарцинома.
• Гепаторенальный синдром.
Прогрессирование цирроза печени
РААС — ренин-ангиотензин-альдостероновая система. Ge P, Runyon B. N Engl J Med. 2016;375:767–77.
Ge P, Runyon B. N Engl J Med. 2016;375:767–77.
ДИАГНОСТИКА
• Общий анализ крови с тромбоцитами.• Биохимический анализ крови: АСТ, АЛТ, ЩФ, ГГТП, протеинограмма, коагулограмма, альфа–фетопротеин, креатинин.
• Шкала APRI: неинвазивная оценка цирроза печени.
• Сонография: узлы, неравномерная плотность, асцит, v.portae >13 мм. Повторять через 2–3 года.
• Эзофагогастроскопия (обычная, ультратонкая ≤6 мм): варикоз вен пищевода, желудка.
• Эластография печени.
• Вирусы гепатита В (HBsAg, анти-HBc, анти-HBs, HCV DNA, HBeAg), С (анти-HCV, HCV RNA, HCVcAg).
По показаниям
• Компьютерная томография: гепатокарцинома.
• Биопсия: узлы, гепатокарцинома.
• Парацентез: анализ и посев асцитической жидкости.
• Биохимический анализ крови: церулоплазмин, железо сыворотки, ферритин, насыщение трансферрина железом.
• Антимитохондриальные антитела (первичный билиарный холангит).
• Магнитнорезонансная холангиопанкреатография (первичный склерозирующий холангит).
Цирроз печени и легочная эмболия
Wu H, Nguyen G. Clin Gastroenterol Hepatol. 2010;8:800–5.
КРИТЕРИИ Baveno VI
Критерии низкой вероятности варикоза вен пищевода и нецелесообразности эндоскопии:• Тромобоциты >150•109/л.
• Плотность печени при эластографии <20 кПа.
КЛАССИФИКАЦИЯ ЦИРРОЗА ПЕЧЕНИ
• Этиология: вирусы гепатита В или С, алкоголь…• Тяжесть: шкалы MELD, Child-Pugh.
• Варикоз пищевода, желудка: малый (<5 мм), большой (>5 мм).
• Морфология: крупноузловой, мелкоузловой, смешанный.
Спонтанный бактериальный перитонит
Правая доля при терминальной болезни печени (светлая стрелка), фибриновый налет на кишечнике (темная стрелка). Lancet. 2017;389.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Цирроз печени вирусный (HCV), класс С, портальная гипертензия (большой варикоз пищевода, асцит), печеночная энцефалопатия 2 степени.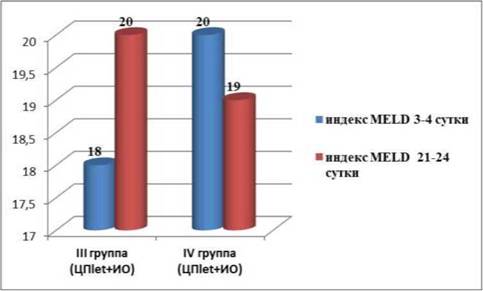 Бактериальный перитонит. [K70.3]
Бактериальный перитонит. [K70.3] □ Цирроз печени алкогольный, класс А, портальная гипертензия (малый варикоз пищевода). Кардиомиопатия, сердечная недостаточность II ФК [K70.3]
□ Цирроз печени неуточненный, декомпенсация печеночной недостаточности. Рецидивирующее пищеводное кровотечение. [K74.6]
Асцит при циррозе печени
ПОКАЗАНИЯ К ПАРАЦЕНТЕЗУ (AASLD, BGS, WGO)
• Для уточнения причины ухудшения (спонтанный перитонит).• Напряженный асцит с дыхательной недостаточностью, дискомфортом, рвотой при стабильной гемодинамике.
• Выраженный или рефрактерный к диуретической терапии асцит.
• Невысокий риск геморрагий: протромбиновый индекс >40%, МНО <2–3, тромбоциты >25–40•109/л.
• Отсутствие острого живота.
Асцит при сонографии
Парацентез
• Однократно 5–10 л.• Можно 10 л за 1 час с введением 6 г бессолевого альбумина (хуже 150 мл декстрана) на 1 л удаляемой жидкости.
• Не более 6 л, если креатинин >265 мкмоль/л, билирубин >170 мкмоль/л, альбумин <30 мг/л.
Лечение портальной гипертензии
Reiberger T, et al. Gut 2013;62:1634–41.
ЛЕЧЕНИЕ ЦИРРОЗА ПЕЧЕНИ (AASLD, BSG)
• Противовирусная терапия, отказ от алкоголя и лечение зависимости.• Асцит: ограничение соли (Na 2 г/сут), спиронлактон 200–400 мг/сут, фуросемид <160 мг/сут, парацентезы, перитонеовенозный шунт.
• Профилактика кровотечений: неселективные бета–блокаторы (титровать пропранолол 20–160 мг 2 раза, карведилол 6.25–25 мг 2 раза), лигирование узлов, склеротерапия.
• Лечение кровотечений: переливание эритроцитов, свежезамороженная плазма, тромбомасса (<50•109/л), вазопрессоры (соматостатин, вазопрессин), эндоскопическая склеротерапия, лигирование узлов.
• Тромбоцитопения: кортикостероиды, спленэктомия, стимуляторы гемопоэза (элтромбопаг, ромиплостим).
• Гепаторенальный синдром: альбумин + норадреналин/терлипрессин.
• Профилактика бактериального перитонита: норфлоксацин 400 мг, рифаксимин 1200 мг однократно, постоянно.
• Бактериальный перитонит: в/в ципрофлоксацин 400 мг 2 раза, цефотаксим 2 г 3 раза, цефтриаксон 1 г 1 раз, офлоксацин 400 мг 2 раза per os.
• Печеночная недостаточность: ограничение белка (1 г/кг/сут), лактулоза 15–30 мл 3 раза, рифаксимин 400 мг 3 раза.
• Трансплантация печени.
Облитерация варикоза вен желудка с помощью спирали
Rustagi T, et al. Am J Med. 2020;133.
ПОКАЗАНИЯ К ПРОФИЛАКТИКЕ БАКТЕРИАЛЬНОГО ПЕРИТОНИТА (AASLD, EASL)
• Острое гастроинтестинальное кровотечение (7 сут).• Низкий уровень белка в асцитической жидкости (<1.5 г/дл) + дисфункция почек (креатинин ≥106 мкмоль/л, Na ≤130 мкмоль/л) или печеночная недостаточность (шкала Чайлд ≥9 и билирубин ≥154 мкмоль/л).

• Бактериальный перитонит в анамнезе.
Динамика смертности при трансплантации печени
Fayek S, et al. Am J Transplant. 2016;16:3093–104.
СКРИНИНГ (AASLD)
Варикоз вен пищевода• Компенсированный цирроз без варикоза: фиброэзофагогастроскопия каждые 2–3 года.
• Компенсированный цирроз с малым варикозом: фиброэзофагогастроскопия каждые 1–2 года.
• Нет варикоза или малый варикоз при декомпенсации.
Гепатокарцинома (AASLD)
• Сонография печени ± альфа-фетопротеин каждые 6 мес.
• Не показан у пациентов с классом Child-Pugh С, если не в листе ожидания трансплантации.
ПОКАЗАНИЯ ДЛЯ ТРАНСПЛАНТАЦИИ ПЕЧЕНИ (AASLD, OPTN)
• Острая печеночная недостаточность.• Осложнения цирроза печени: асцит, хроническая желудочно-кишечная кровопотеря вследствие портальной гипертензивной гастропатии, энцефалопатия, рак печени, рефрактерные варикозные кровотечения, дисфункция синтеза.
• Печеночные метаболические нарушения с системными проявлениями: дефицит альфа1-антитрипсина, семейный амилоидоз, болезнь накопления гликогена, гемохроматоз, первичная оксалурия, болезнь Вильсона.
• Системные осложнения хронической болезни печени: гепатопульмональный синдром, портопульмональная гипертензия.
• Шкала MELD ≥15.
Clinicodiagnostic problems of hepatic fibrosis/cirrhosis | Schekotova
ЦИРРОЗ ПЕЧЕНИ КАК МНОГОФАКТОРНОЕ ЗАБОЛЕВАНИЕ
Несмотря на достигнутый прогресс в диагностических и терапевтических методах управления хроническими заболеваниями печени, цирроз печени (ЦП) остается значимой медико-социальной и экономической проблемой здравоохранения во всем мире. Более 20 млн человек в мире страдают ЦП. В экономически развитых странах ЦП входит в число шести основных причин смертности трудоспособного населения и составляет свыше 1 млн случаев в год [22]. В России количество больных с ЦП возрастает на 200 000 в год [4].
Хотя хронический гепатит имеет разнообразную этиологию, развитие фиброза печени (ФП) является универсальным результатом [25, 29]. Основными причинами ЦП являются вирусные гепатиты, алкоголь и жировая болезнь печени. По данным ВОЗ (2017 г.), в мире заражено гепатотропными вирусами около 2 млрд человек [22]. Риск развития ЦП у лиц с хроническим вирусным гепатитом составляет 15–30 % в течении 20 лет [4]. В настоящее время злоупотребление алкоголем является важнейшим этиологическим фактором развития ЦП. По официальным данным, в России зарегистрировано более 10 млн больных алкоголизмом, из них более 500 тысяч страдают ЦП, который развивается в среднем через 10–20 лет злоупотребления алкоголем [28]. Особенно тяжелое и быстропрогрессирующее течение характерно для сочетанных форм ЦП. Пятилетняя выживаемость больных со смешанным циррозом, по некоторым данным, составляет 40–43 % [7].
Скудная клиническая симптоматика и практически полное отсутствие жалоб на ранних стадиях заболевания усложняют диагностику ЦП [1, 2]. На более поздних стадиях декомпенсации заболевание характеризуется многообразием клинической картины и развитием осложнений. К наиболее частым осложнениям ЦП относятся гепатаргия, спонтанный бактериальный перитонит, кровотечения из расширенных вен пищевода и желудка, печеночная энцефалопатия, мочевые инфекции, гепаторенальный синдром, пневмонии [2, 7]. В течение первого года от момента появления асцита выживают 45–82 % больных, в течение пяти лет – менее 40–50 % [4]. Гепатокарцинома развивается как в исходе вирусного и алкогольного ЦП, так и на фоне жирового поражения печени [5]. По данным Европейской ассоциации по изучению печени, в 2012 г. от гепатоцеллюлярной карциномы в мире умерло 745 000 человек [22].
Прогноз развития ЦП зависит от ряда причин: своевременной диагностики, правильного выбора тактики лечения и профилактики осложнений. По данным литературы, к прогрессирующим факторам риска относятся избыточная масса тела, гипергликемия, употребление алкоголя, сочетанные гепатиты, иммуносупрессия, повышенный уровень железа, фенотип человека, возраст и мужской пол [22].
В прошлом ЦП считался необратимым явлением, однако в последнее время происходит изменение взгляда на эту проблему. Появились экспериментальные и клинические доказательства возможной обратимости фиброза на стадии как гепатита, так и цирроза печени. Один из путей стимуляции регресса фиброза – устранение его причины. Другой метод – воздействие на патогенетические механизмы, в частности применение антифибротических препаратов. Однако возможность обратного развития фиброза печени зависит от его продолжительности [29, 33, 35].
Таким образом, актуальные задачи изучения хронических диффузных заболеваний печени (ХДЗП) заключаются в расшифровке механизмов патогенеза фиброза и поиске информативных методов диагностики его стадий, а также возможности прогнозирования перехода в F4 по METAVIR и выявлении начального ЦП.
СОВРЕМЕННЫЕ МЕТОДЫ ЛАБОРАТОРНОЙ ДИАГНОСТИКИ ФИБРОЗА/ЦИРРОЗА ПЕЧЕНИ
На современном этапе диагностика ЦП основывается на лабораторных, инструментальных, морфологических методах исследования и расчетных индексах [1, 22, 25]. К наиболее надежным методам диагностики относится пункционная биопсия печени. Этот метод позволяет определить стадию ФП и рассчитать индекс гистологической активности, но имеет методологические ограничения: исследуется очень небольшой участок ткани, около 1/50 000 части органа, а также есть субъективизм в оценке результата. К тому же у больных с ЦП проведение биопсии ограничено наличием портальной гипертензии, угрозой кровотечений и риском летальности [18]. Возможные расхождения результатов и инвазивность процедуры не позволяют использовать морфологическое исследование для динамического наблюдения, что привело к развитию неинвазивных методов диагностики фиброза/цирроза печени [26, 33].
Широко распространенные стандартные печеночные пробы, такие как билирубин, холестерин, общий белок, альбумин, активность трансаминаз, протромбиновый индекс, позволяют выявить функциональные нарушения печени, но не являются специфическими маркерами фиброза/цирроза и отражают собственно функциональное состояние печени [1]. Хотя активность ферментов при ЦП чаще повышается, по мере прогрессирования процесса уровень трансаминаз может снижаться. Повышение активности гамма-глутамилтранспептидазы может также отмечаться у людей, злоупотребляющих алкоголем, при отсутствии ФП [13]. Гематологические симптомы, такие как лейкопения, анемия, тромбоцитопения, являются при ЦП косвенными тестами выраженности портальной гипертензии. Тем не менее функциональные печеночные тесты широко используются в диагностике фиброза как непрямые маркеры [19].
Наиболее простой традиционно используемый показатель для диагностики ЦП – коэффициент де Ритиса (AAR): соотношение АСТ/АЛТ более 1 предполагает наличие цирроза и имеет сильную корреляционную связь с морфологической стадией по данным биопсии. Но при алкогольной болезни печени на стадии гепатита коэффициент де Ритиса может быть в пределах 2,0. При хроническом вирусном гепатите В без перехода в цирроз этот показатель также может быть больше 1,0 [32].
Для дифференциации гепатита и цирроза можно применять индекс APRI, определяемый по соотношению АСТ/тромбоциты. Для пациентов с хроническим гепатитом С индекс менее 1,5 исключает ЦП с чувствительностью 91 % и специфичностью 65 %, более 2 – предполагает наличие ЦП с чувствительностью 65 % и специфичностью 95 % [23].
Прямые сывороточные маркеры фиброза – гиалуроновая кислота, коллагеназы, матриксные металлопротеиназы, тканевые ингибиторы металлопротеиназ и др. – имеют высокую эффективность для диагностики фиброза/цирроза печени. Например, при концентрации гиалуроновой кислоты выше 100 нг/мл тест имеет 100%-ную чувствительность для диагностики ЦП, при этом специфичность, т.е. способность исключать ЦП ниже этой концентрации, составляет 80 % [14, 15]. Тем не менее применение прямых сывороточных маркеров фиброза не нашло широкого применения для диагностики, во-первых, из-за высокой стоимости, во-вторых, по причине относительной специфичности тестов, которые могут быть изменены не только при развитии фиброза в печени [1, 13, 19].
Наиболее эффективными для дифференциации стадий фиброза являются такие гепатопанели, как FibroMax, FibroTest, Hepascore, Fibrometer, Fib-4, FibroIndex и ряд других, включающие определения сывороточных концентраций непрямых маркеров фиброза – гаптоглобина, альфа-2-макроглобулина, аполипопротеина-А1, ГГПТ, АЛТ, АСТ, гамма-глобулина, билирубина, тромбоцитов, протромбинового времени – с применением математических алгоритмов. В качестве золотого стандарта для обоснования эффективности этих моделей применялась пункционная биопсия печени [1, 19]. Помимо решения задачи диагностики фиброза/цирроза печени, ряд моделей предложено использовать для определения прогноза заболевания. В частности, для оценки стадии тяжести ЦП и прогноза выживаемости чаще всего применяют классификацию Чайлд-Пью [11]. На основе балльной системы с использованием лабораторных тестов и клинических симптомов шкала Чайлд-Пью позволяет оценить функцию печеночных клеток и определить стадию заболевания. Кроме того, шкала позволяет прогнозировать выживаемость пациентов. При сумме менее 5 баллов средняя продолжительность жизни составляет 6,4 г., больше 12 баллов – выживаемость сокращается до 2 месяцев [11].
С 2002 г. была принята модель MELD (Model for End-Stage Liver Disease) для пациентов с циррозом, ожидающих трансплантацию печени [27]. Применение шкалы MELD позволило прогнозировать летальный исход у пациентов в терминальной стадии ЦП. Неблагоприятный прогноз смертельного исхода заболевания связан с количеством более 18 баллов. Шкала не зависит от субъективных параметров, от этиологии, от стадии тяжести, а сывороточный уровень креатинина позволяет оценить функциональное состояние почек на фоне портальной гипертензии вплоть до формирования гепаторенального синдрома [11]. Тем не менее сравнительный анализ двух шкал Чайлд-Пью и MELD показал, что шкала Чайлд-Пью может прогнозировать смертность лучше, чем MELD в течение 9 месяцев [27].
При анализе эффективности различных шкал и панелей понятно, что ни один из предложенных тестов и лабораторных маркеров фиброза/цирроза печени не является на 100 % специфичным для печени, так как на их результаты могут влиять изменения в клиренсе каждого отдельного параметра и выраженность воспалительного компонента в ткани печени [1, 19] . Для интерпретации каждого теста требуется критический анализ, например, при использовании шкалы FibroTest следует учитывать наличие гемолиза или синдрома Жильбера, которые могут приводить к ложноположительным результатам, обусловленным уменьшением уровня гаптоглобина или увеличением концентрации билирубина [26].
С целью исключения гепатоцеллюлярной карциномы, развивающейся на фоне ЦП, сыворотку крови исследуют на содержание альфа-фетопротеина (АФП), который отражает процессы патологической регенерации и пролиферации в печени. Уровень концентрации АФП коррелирует с тяжестью поражения органа и может использоваться в качестве прогностического показателя [31]. М.И. Рачковский с соавт. (2013) установили взаимосвязь АФП с классами ЦП и предложили использовать определение АФП для диагностики декомпенсированной стадии ЦП вирусной этиологии [10].
В работе M.D. Zhu Shao Ming (2017) установлена роль С-реактивного белка как патогенетического фактора на фоне персистирующего воспаления при ЦП для прогнозирования смертности у госпитализированных больных с ЦП [36].
Развитие фиброза/цирроза печени взаимосвязано с ремоделированием сосудов, а регрессия фиброза может сопровождаться восстановлением сосудистых изменений [29, 33]. В этом контексте понятна возможность использования определения в качестве теста дифференциальной диагностики между фиброзом при хроническом гепатите и при ЦП уровня васкулоэндотелиального фактора роста, который стимулирует неоангиогенез и ремоделирование сосудистой системы печени. Концентрация этого показателя зависит от степени повреждения эндотелия, которое запускается вирусным или другим поражением гепатоцитов, позволяет диагностировать ЦП с чувствительностью до 90 % и специфичностью 78 % при точке разделения 312 нг/мл [14]. Другие маркеры эндотелиальной дисфункции также могут стратифицировать фиброз и цирроз, так как по мере тяжести поражения печени возрастает и поражение эндотелия. Эндотелин и васкулоэндотелиальный фактор роста непосредственно стимулируют продукцию грубой соединительной ткани звездчатыми клетками печени [33]. Снижение выработки оксида азота и повышение синтеза фактора Виллебранда также прогрессирует с развитием ЦП, в том числе за счет эндогенной интоксикации, поэтому чем тяжелее поражение печени, тем более выражена эндотелиальная дисфункция. Маркеры эндотелиальной дисфункции могут выступать в роли непрямых тестов фиброза при ХДЗП, тем более что эти показатели имеют значимые корреляции с прямым маркером фиброза – гиалуроновой кислотой [3, 14].
Методы визуализации печени в настоящее время играют ключевую роль в диагностике ЦП. К ним относятся ультразвуковое исследование, эластометрия печени, компьютерная и магнитно-резонансная томография печени, ультразвуковая доплерография сосудов печени и селезенки с расчетом индексов фиброза и портальной гипертензии. Наиболее доступным методом диагностики является ультразвуковое исследование, однако оно не позволяет дифференцировать морфологические стадии фиброза и практически не проявляет специфические признаки на ранних стадиях заболевания. Как альтернатива пункционной биопсии печени предложен метод ультразвуковой эластометрии с помощью аппарата FibroScan Echosens (Франция) [17 30]. Он позволяет судить о плотности органа, которая возрастает пропорционально накоплению соединительной ткани. Эластография диагностирует ЦП (F4 METAVIR) с чувствительностью 94 %, выявляет выраженный фиброз (F2-3) с чувствительностью 84 %, но при этом имеет ряд технических ограничений: асцит, ожирение, узкие межреберные промежутки у пациента. Результат исследования зависит от модификации прибора/датчика и опыта специалиста [30].
В настоящее время эффективным признан алгоритм комплексной диагностики и мониторинга фиброза при различных ХДЗП, в котором сочетаются лабораторные маркеры, методы визуализации и пункционная биопсия печени. При этом диагностика начинается с исследования лабораторных маркеров фиброза, оптимально с использованием шкалы Fibrotest, что позволяет избежать биопсию у 50 % пациентов. Если выявлен фиброз (стадия F1 и выше), больному проводят эластографию. В случае подтверждения стадии F2 и выше больному рекомендуют биопсию печени [16]. Естественно, это затратный алгоритм. Поэтому, в частности, по рекомендациям Европейской ассоциации по изучению печени продолжаются поиски простых и более дешевых тестов для диагностики фиброза и ЦП [22].
Новые возможности использования непрямых маркеров фиброза на модели больных хроническим гепатитом С для прогнозирования темпа развития ФП показаны И.А. Булатовой с соавт. (2016 г.) [3]. Установлена значимая корреляционная связь темпа прогрессии фиброза с ГК, АФП и глюкозой. Оптимальное пороговое значение ГК для дифференциации темпа прогрессирования фиброза печени равнялось 40,4 нг/мл при чувствительности 97,1 % и специфичности 87 %. Пороговое значение АФП для дифференциации темпа прогрессирования ФП составило 2,14 МЕ/мл при чувствительности и специфичности 94,4 и 78,1 % соответственно. Оптимальное пороговое значение глюкозы для дифференциации темпа прогрессирования ФП – 4,1 ммоль/мл при чувствительности 100 % и специфичности 85,7 %. Показатели ниже пороговых значений позволяют прогнозировать медленное развитие фиброза, показатели выше этих значений – быстрый темп его развития [3].
Таким образом, в диагностике фиброза/цирроза печени могут использоваться различные тесты, которые отражают патогенетические механизмы поражения печени. Так как ХДЗП начинаются или поддерживаются процессами воспаления, в этом плане заслуживает интерес исследование провоспалительных и противовоспалительных цитокинов.
РОЛЬ ЦИТОКИНОВ В ЛАБОРАТОРНОЙ ДИАГНОСТИКЕ ЦИРРОЗА ПЕЧЕНИ
По современным представлениям, вследствие длительного поражения печеночной ткани ключевым патогенетическим фактором развития цирроза является воспаление [25]. Недавно описанный синдром «циррозассоциированная иммунная дисфункция» относится к сочетанию иммунной дисфункции и системного воспаления [20]. Поврежденные гепатоциты и эндотелиальные клетки выделяют активные радикалы кислорода и фиброгенные медиаторы, индуцируют активацию макрофагов, звездчатых клеток и миофибробластов [35]. При этом активируется выработка интерлейкинов, интерферонов лимфоцитами и макрофагами. В результате в начале происходит продукция провоспалительных цитокинов: интерлейкин-6 (IL-6), интерлейкин-12 (IL-12), интерлейкин-23 (IL-23) – и фактора некроза опухоли альфа (TNF-α), а также других противовоспалительных цитокинов [6, 8, 24].
Цитокины играют значимую роль в патогенезе воспаления при ХДЗП и подтверждают наличие активного воспалительного процесса, том числе на стадии ЦП. Хотя результаты исследований не всегда представляются однозначными, что может быть связано с различными методологическими подходами, дифференцированным участием цитокинов в патогенезе поражения печени при различных причинах и стадиях ХДЗП [9, 12]. Тем не менее представляется перспективным уточнение значимости определения конкретных цитокинов при фиброзе/циррозе печени.
Установлено, что провоспалительные цитокины IL-2, IL-6, IL-8 имеют прямую корреляцию и IFN-γ отрицательную корреляцию с тяжестью заболевания и наиболее полезны в качестве прогностических биомаркеров [20]. В работе М. Dirchwolf (2016) установлено, что для пациентов с ЦП в стадии декомпенсации характерны пониженные уровни цитокинов IL-10, IL-12,TNF-a, MCP-1 (макрофагального хемоатрактантного протеина-1) и IFN-γ как результат чрезмерного воспалительного ответа [20]. Одним из первых при этом включается в реализацию воспалительных и регенераторных реакций TNF-a, который также усиливает пролиферацию эндотелия и синтез коллагена. В ряде работ установлены взаимосвязи уровней TNF-a, IL-6 с функциональными показателями печени и особенностями течения цирроза [12]. В работе Б.Н. Левитана с соавт. (2017) установлено, что повышение TNF-a и его рецепторов ассоциируется с активностью воспаления и классом тяжести по шкале Чайлд-Пью [6]. Показано, что гиперпродукция TNF-α является признаком персистирующего системного воспаления при циррозе и свидетельствует о прогрессировании заболевания. На фоне прогрессирования ЦП отмечается статистически значимое повышение уровня концентрации IL-6 в сыворотке крови в зависимости от тяжести заболевания. Определена роль IL-6 как маркера для прогнозирования прогрессирования и смертности у пациентов с циррозом [34]. Провоспалительные цитокины IL-6 и TNF-a коррелируют с функциональными печеночными пробами, такими как билирубин, трансаминазы, что подтверждает их способность отражать тяжесть поражения гепатоцитов. IL-6 продемонстрировал прямые взаимосвязи со стадиями ЦП по классификации Чайлд-Пью [9]. Концентрация гранулоцитарного колониестимулирующего фактора также повышалась по мере нарастания тяжести поражения печени [3]. Аналогично коррелировал со степенью тяжести поражения печени и ВЭФР, который является маркером неоангиогенеза и ремоделирования сосудистой системы печени. Этот фактор участвует в патогенезе ХДЗП как показатель эндотелиальной дисфункции, который также стимулирует фиброз [14].
Полученные данные подтверждают патогенетическое значение воспаления при ЦП, что должно учитываться не только в диагностике и определении прогноза при этой патологии, но и при мониторинге и определении тактики лечения пациентов.
Для уточнения значимости цитокинов как непрямых маркеров фиброза/цирроза печени необходимо в качестве стандарта использовать признанные методы диагностики – биопсию либо эластометрию печени. Например, в 2016 г. был предложен способ диагностики стадии ФП с включением провоспалительного цитокина у пациентов с хроническим гепатитом С. Диагностическая модель включала количество тромбоцитов, уровень TNF-a и концентрацию альбумина. Коэффициент корреляции со степенью фиброза по шкале METAVIR по данным эластографии печени составил 0,9. Диагностическая чувствительность предлагаемой панели для определения стадии фиброза печени у пациентов с гепатитом С составила 93,3 %, специфичность – 88 %. Значение индекса фиброза в интервале от 0 до 0,5 свидетельствует об отсутствии фиброза (стадия F0), значение индекса фиброза в интервале от 0,6 до 2,5 соответствует умеренной стадии (F1-2), более 2,5 – выраженной стадии (F3-4). Таким образом, предложенный пермскими исследователями отечественный тест на выраженность фиброз/цирроза практически не уступает зарубежным панелям по операционным характеристикам стратификации стадий фиброза и может использоваться с учетом его доступности и дешевизны не только для диагностики, но и для мониторинга ФП [3].
Несмотря на достигнутые успехи, в эру молекулярной медицины существует большая потребность в лабораторных тестах, которые могли бы более точно с патогенетических позиций определить динамическое развитие фиброза/цирроза и влияние маркеров анеоангиогенеза, некровоспаления, регенерации на его эволюцию [29].
Алкогольная болезнь печени
Алкогольная болезнь печени (АБП) – это различные морфологические формы поражения печени, возникающие при употреблении гепатотоксичных доз алкоголя и обусловленные этим клинические проявления.
Дифференциальный диагноз АБП
Необходимо проводить со следующими заболеваниями:
- Неалкогольный стеатогепатит.
- Лекарственное поражение печени.
- Острый жировой гепатоз беременных.
- Синдром Рейе.
ПАТОГЕНЕЗ АБП
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ АЛКОГОЛЬНОЙ БОЛЕЗНИ ПЕЧЕНИ
ОЦЕНКА ТЯЖЕСТИ АЛКОГОЛЬНОГО ГЕПАТИТА
Шкала Глазго оценки тяжести алкогольного гепатита (Glasgow alcoholic hepatitis score – GAHS)
Примечание. 8 баллов – жизненный прогноз неблагоприятный. При значениях более 9 баллов к 28-му дню выживает 46% больных, а к 84-му дню – 40%.
Шкала MELD (Model for End-Stage Liver Disease),
MELD = 11,2 х ln (МНО) + 9,6 х ln (креатинин, мг/дл) + 3,8 х ln (билирубин, мг/дл) +6,4,
где ln – натуральный логарифм, МНО – международное нормализованное отношение.
Чем выше значение индекса, тем более тяжело протекает заболевание печени. Неблагоприятный жизненный прогноз ассоциирован со значением МELD > 18.
Шкала Лилль используется для решения вопроса о целесообразности продолжения лечения кортикостероидами. При расчете используются лабораторные показатели пациента до начала терапии и спустя неделю от начала применения кортикостероидов. Данная регрессионная функция позволяет при значении менее 0,45 прогнозировать, что в течение 6 мес. выживаемость больных составляет, в среднем, 25%.
R = 3,19 – 0,101 (возраст в годах) + 0,147 (альбумин в день поступления, г/л) + 0,0165 (сывороточный билирубин, мкмоль) + 0,206 (наличие почечной недостаточности – 0 или 1*) + 0,0065 (сывороточный билирубин в день поступления, мкмоль) + 0,0096 (протромбиновое время, с).
Индекс Maddrey = 4,6 x (ПВ пациента – ПВ контроль) + уровень сывороточного билирубина (мг%),
где ПВ – протромбиновое время в секундах.
У больных со значением индекса более 32 вероятность летального исхода в текущую госпитализацию составляет приблизительно 50%, а течение алкогольного гепатита расценивается как тяжелое!
Что такое баллы по шкале MELD и Чайлд-Пью при заболевании печени?
Показатели MELD и Чайлд-Пью определяют серьезность вашего заболевания печени.
Оценка MELD
Если вы взрослый человек с заболеванием печени, которое может потребовать трансплантации, ваша оценка MELD поможет определить, насколько быстро она может вам понадобиться.
MELD означает «модель терминальной стадии заболевания печени». Врачи используют аналогичную систему, называемую PELD (детская терминальная стадия заболевания печени), для детей младше 12 лет.
Оценка MELD — это число от 6 до 40 на основе лабораторных тестов.Он оценивает степень вашего заболевания, которая показывает, насколько вам нужна пересадка печени. Чем больше число, тем более срочно ваше дело.
Причины, по которым вам может потребоваться пересадка печени, включают наличие состояний, вызывающих печеночную недостаточность, таких как:
- Цирроз
- Гепатит
- Алкогольная болезнь печени
- Гемохроматоз
- Болезнь Вильсона
- Первичный билиарный цирроз
- Первичный склерозирующий холангит
- Атрезия желчных путей
Если ваш врач говорит, что вам нужна трансплантация печени, вы будете добавлены в список ожидания, который ведется национальной организацией под названием United Network for Organ Sharing.Ваша оценка MELD — это одна из нескольких вещей, которые говорят о вашем месте в списке.
Получение оценки MELD
Ваша оценка MELD основана на результатах нескольких лабораторных тестов, включая:
- Уровень креатинина, который связан с тем, насколько хорошо работают ваши почки
- Уровень билирубина, который показывает, насколько хорошо ваша печень очищает вещество, называемое желчью
- INR (международное нормализованное соотношение), которое отражает, насколько хорошо ваша печень вырабатывает факторы, необходимые для образования тромбов
- Уровень натрия в сыворотке, который показывает концентрацию натрия в вашей крови
Вы получите MELD оценка время от времени пересчитывается.Ваше состояние здоровья, лечение и предыдущая оценка MELD влияют на то, как часто это делается.
Если ваша оценка MELD:
- Меньше 10 лет: она будет пересчитываться один раз в год.
- 11-18: Он будет пересчитываться каждые 3 месяца.
- 19-24: Пересчет будет производиться раз в месяц.
- 25 или выше: будет пересчитываться каждую неделю.
Чтобы узнать о своем балле по шкале MELD, вы можете поговорить со своим врачом или ввести свои последние лабораторные результаты в калькулятор на веб-сайте Сети по закупке и трансплантации органов.
MELD — это еще не все
Оценка MELD не может предсказать время ожидания в списке трансплантатов. Другие факторы влияют на то, когда вам могут предложить печень, в том числе
- Предложение и спрос на печень в вашем регионе
- Насколько вы географически близки к донорской печени
- Группа крови
- Размер тела
- Возраст донора
Если центр трансплантологии считает, что ваша оценка MELD не точно отражает, насколько срочно вам нужна трансплантация печени, он может попытаться добавить «очки исключения» к вашей оценке.Для этого он подает документы в региональный наблюдательный совет. Условия, требующие создания пунктов исключения, включают:
Центр трансплантации будет обновлять информацию о ваших пунктах исключения каждые 3 месяца.
В кризисной ситуации вы можете получить особый приоритетный статус под названием Status 1A. Это происходит, если ваш врач считает, что у вас могут быть часы или дни до того, как вам понадобится трансплантат, чтобы жить.
Оценка по шкале Чайлд-Пью
Оценка по шкале Чайлд-Пью, также называемая оценкой по шкале Чайлд-Тюркотт-Пью, оценивает тяжесть хронического заболевания печени.
Он начался в 1964 году двумя хирургами по имени Чайлд и Тюркотт, которые разработали его для прогнозирования риска смерти у людей, перенесших определенный тип операции на печени. В 1973 году группа ученых под руководством доктора Пью предложила изменения.
Оценка помогает понять, насколько сильным должно быть лечение болезни печени. Например, в зависимости от того, как классифицируется ваше заболевание, вы можете получать лекарства или делать операцию. Это также может дать врачам представление о том, как будут себя чувствовать пациенты после некоторых других серьезных операций.
Как рассчитывается оценка
В шкале Чайлд-Пью используются пять показателей заболевания печени:
- Общий билирубин, желтоватое соединение, обнаруживаемое в желчи и крови при расщеплении гемоглобина. что ваша печень составляет
- Протромбиновое время или МНО, сколько времени требуется вашей крови для свертывания
- Асцит, жидкость в брюшной полости
- Энцефалопатия, поражен ли ваш мозг заболеванием печени
Продолжение
Каждый показатель получает один, два или три балла, причем три — самые серьезные.
Например, если у вас нет асцита, вы получаете один балл в этой категории. Если у вас легкий асцит, вы получаете два балла. Если у вас умеренный или тяжелый асцит, вы получаете три балла.
Результаты оценки по шкале Чайлд-Пью
После подсчета баллов их складывают, и ваше заболевание печени помещается в один из трех классов: A, B или C.
Класс A: от пяти до шести баллов
- Ваше заболевание считается легким.
- Операция должна быть для вас безопасной.
Класс B: от семи до девяти баллов
- Ваше заболевание считается умеренным.
- Возможно, вам сделают операцию.
Класс C: 10-15 баллов
- Ваше заболевание считается тяжелым.
- Вам, вероятно, не следует делать операцию, кроме пересадки печени.
Некоторые люди сомневаются в правильности оценки по шкале Чайлд-Пью, потому что некоторые из оценок являются субъективными. Например, один врач может оценивать асцит или энцефалопатию иначе, чем другой. Но врачи говорят, что это хороший инструмент для определения того, насколько хорошо работает печень и насколько серьезно заболевание печени.Это также может помочь составить план лечения.
Оценка MELD (модель терминальной стадии заболевания печени) (от 12 лет и старше)
Почему вы разработали шкалу MELD? Был ли конкретный клинический опыт или встреча с пациентом, которые вдохновили вас на создание этого инструмента для врачей?
После процедуры трансъяремного внутрипеченочного портосистемного шунта (TIPS) при осложнениях портальной гипертензии некоторые пациенты чувствуют себя хорошо, а другие плохо. Мой коллега по статистике Майк Малинчок и я изучили лабораторные параметры перед процедурой и определили INR, креатинин сыворотки, билирубин сыворотки и этиологию цирроза, которые позволяют прогнозировать выживаемость.Мы разработали шкалу, основанную на этих переменных, и продемонстрировали, что она позволяет прогнозировать выживаемость у широкого круга пациентов с циррозом, не подвергавшихся TIPS. Первоначально эта оценка называлась моделью конечной стадии болезни печени Майо (MELD) и оказалась лучше, чем оценка по шкале Чайлда-Туркотта-Пью.
Примерно в то время, когда мы опубликовали оценку, Институт медицины определил, что распределение органов для трансплантации печени должно больше основываться не на времени ожидания, а на объективной оценке, отражающей тяжесть заболевания печени.Оценка MELD соответствовала их критериям и была принята в качестве оценки для определения приоритетности распределения органов при трансплантации печени. Мы изменили «MELD» на «Модель терминальной стадии заболевания печени», предполагая, что оценка была бы более воспринята сообществом трансплантологов печени, если бы она не была идентифицирована в одном учреждении.
Какие подводные камни, подводные камни и / или советы вы можете дать пользователям MELD Score? Были ли случаи, когда это применялось, интерпретировалось или использовалось ненадлежащим образом?
Оценка MELD была подтверждена в качестве предиктора выживаемости у пациентов с циррозом, алкогольным гепатитом, острой печеночной недостаточностью и у пациентов с острым гепатитом.У неизлечимо больных пациентов с циррозом печени количество внепеченочных органных недостаточностей является более прогностическим фактором смертности, чем показатель MELD Score.
Таким образом, MELD иногда применяется к пациентам с любой степенью дисфункции печени, а не только к потенциальным кандидатам на трансплантацию, как быстрый, надежный и понятный способ сообщить, насколько болен пациент. Есть мысли об этом использовании?
Да, оценка MELD — это показатель степени болезни пациента.Однако пациенты любят, когда мы обсуждаем риски, когда им дают номер. В этом вам помогут калькуляторы MELD в Mayo.
Какие рекомендации вы дадите врачам после того, как они применили шкалу MELD Score? Будете ли вы вносить какие-либо корректировки или обновления в оценку с учетом последних изменений в медицине?
Низкий уровень натрия в сыворотке крови является независимым предиктором смертности у пациентов с циррозом печени. В 2008 году мой коллега Рэй Ким опубликовал шкалу MELD-Na Score, которая включает сывороточный Na; этот показатель немного улучшает точность прогноза MELD при прогнозировании смертности.
Есть ли случаи, когда вы бы порекомендовали использовать MELD-Na Score доктора Кима вместо новой MELD Score, которая включает натрий (согласно обновлению политики OPTN 1/2016)?
В настоящее время только для трансплантации печени.
Как вы используете шкалу MELD Score в своей клинической практике? Вы можете привести пример сценария, в котором вы его используете?
Я использую шкалу MELD для консультирования пациентов и их семей. Я говорю о риске смерти, о фактических процентах, а не о «высоком» или «низком», которых можно ожидать, если они перенесут процедуру TIPS или операцию.Если они находятся в списке ожидания трансплантации печени, я могу дать им некоторое представление о том, когда они могут получить орган. Если пациенты страдают алкогольным гепатитом, я использую шкалу MELD для прогнозирования риска смерти. Если оценка MELD> 40 и пациенты с алкогольным гепатитом не являются кандидатами на трансплантацию печени, я обсуждаю паллиативную помощь.
Есть ли другие исследования, над которыми вы работаете, и которые вас особенно вдохновляют?
Мой коллега Виджей Шах возглавляет исследовательскую группу в Mayo, частью которой я являюсь.Мы ищем новые методы лечения алкогольного гепатита.
Оценка MELD для трансплантации печени
Любой человек с серьезным заболеванием печени должен понимать, что такое оценка MELD и как врачи приходят к этому важному числу. Если вы являетесь кандидатом на трансплантацию печени, оценка MELD помогает определить, насколько срочно вам нужна трансплантация.
Оценка MELD варьируется от шести до 40 и основана на результатах нескольких лабораторных тестов. Чем выше число, тем больше вероятность получить печень от умершего донора, когда орган станет доступным.
Что означает оценка MELD?
Оценка MELD оценивает шансы пациента выжить в течение следующих трех месяцев. Распределение органов определяется Сетью по закупке и трансплантации органов (OPTN). Печень умерших доноров передается в первую очередь наиболее тяжелым пациентам.
Список ожидания трансплантата печени: дополнительные соображения
Ваша оценка по шкале MELD — главный показатель, определяющий, насколько срочно вам нужна трансплантация. Но это не единственный фактор.Другие соображения включают:
- Ваша группа крови
- Ваш размер относительно донора
- Географические соображения (например, насколько вы близки к донорской печени)
- Текущее предложение и спрос на печень умершего донора
Пересадка печени от живого донора пациентам с низким показателем MELD
В то время как пациенты с оценкой MELD менее 15 часто не включаются в список для трансплантации печени, потому что их шанс получить печень при традиционном распределении настолько низок, трансплантация печени от живого донора предлагает вариант, спасающий жизнь, и возможность получить пересадить раньше.При исследовании трансплантата от живого донора пациенты с низким показателем MELD все еще могут рассматриваться для трансплантации печени.
Как рассчитывается ваша оценка MELD?
Ваша оценка MELD основана на результатах четырех анализов крови, которые вместе показывают, насколько хорошо ваше тело функционирует. Вас будут проверять на:
- МНО (внутреннее нормализованное соотношение): указывает, вырабатывает ли ваша печень белки, необходимые для свертывания крови.
- Креатинин: показывает, насколько хорошо работают ваши почки.
- Билирубин: показывает, насколько хорошо ваша печень очищает вещество, называемое желчью.
- Натрий в сыворотке: показывает, насколько хорошо ваше тело регулирует баланс жидкости
Как часто обновляется ваша оценка MELD?
Ваша оценка MELD меняется по мере изменения вашего состояния.Если вам станет хуже, ваш счет возрастет.
В зависимости от того, насколько серьезно ваше заболевание, ваш показатель MELD может пересчитываться не реже одного раза в неделю.
Врачи смотрят на ваш последний результат MELD, чтобы определить, когда заказывать новые лабораторные анализы.
Вот типичные оценки MELD и частота их пересчета:
- 25 и выше: каждую неделю
- 19-24: Каждые 30 дней
- 11-18: каждые три месяца
- 10 или менее: 1 раз в год
Обновление вашей оценки MELD
Поскольку ваш показатель MELD рассчитывается вашим врачом, вы не несете ответственности за его обновление.Ваш врач должен решить, когда вам понадобятся новые анализы.
Убедитесь, что вы посещаете все контрольные приемы и выполняете все необходимые лабораторные анализы — и обращайтесь к врачу в любое время, когда ваше состояние ухудшается. Вам следует позвонить своему координатору трансплантологии, если у вас есть вопросы о вашей оценке MELD.
Дополнительные вопросы? Свяжитесь с нами
Чтобы узнать больше о процессе трансплантации печени и получить ответы на вопросы, связанные с оценкой MELD, посетите UPMC Transplant Services или позвоните по телефону 833-514-5999 .
Модельдля терминальной стадии заболевания печени — обзор
Координация ухода за пациентом сразу после выписки
Создание системы модели терминальной стадии болезни печени (MELD) для выявления реципиентов для трансплантации печени привело к возникновению крайне ослабленных и сложных население-получатель. Многие пациенты выписываются, требуя гемодиализа, трахеостомических трубок, зондов для кормления, периферически вводимых центральных катетеров (PICC), комплексного ухода за ранами, квалифицированного ухода и интенсивной физической реабилитации.Многие пациенты после трансплантации должны быть переведены в лечебное учреждение для дальнейшего выздоровления, а не выписываются домой. Такие учреждения, как учреждения квалифицированного сестринского ухода, учреждения оказания подострой помощи, учреждения долгосрочной неотложной помощи и учреждения неотложной реабилитации являются одними из наиболее распространенных учреждений, используемых центром трансплантации для оказания квалифицированного сестринского ухода и физиотерапии пациенту после трансплантации. PTCNC должен иметь представление о критериях уровня обслуживания, которым должен соответствовать пациент для каждой категории учреждения (Таблица 83-4). 3 Каждое учреждение имеет свои особые критерии приема, и хотя учреждение может относиться к определенной категории, его критерии приема могут отличаться от критериев приема в другое учреждение. Для обеспечения правильного размещения пациента после трансплантации необходимо доскональное знание требований к плательщикам и критериям приема каждого учреждения. PTCNC также должен знать о препятствиях для приема в учреждения каждого типа (Таблица 83-5). 4
Наиболее интенсивный уход за пациентом сразу после выписки происходит в поликлиниках трансплантологического центра.PTCNC часто отвечает за оценку состояния пациента, координацию текущего ухода и содействие в лечении выявленных проблем. Частота исследований крови и посещения клиники зависит от состояния пациента и политики центра трансплантологии. Перед передачей ухода за пациентом от хирургической бригады к гепатологу PTCNC должен оценить пациента на предмет любых нерешенных хирургических проблем (таблица 83-6). В случае выявления нерешенных хирургических проблем пациент должен оставаться под наблюдением хирургической бригады.
PTCNC часто отвечает за мониторинг результатов исследований крови пациентов. В Таблице 83-7 перечислены общие базовые исследования крови, а также конкретные исследования, основанные на предтрансплантационном заболевании печени пациента. Первоначально эти исследования крови проводятся в центре трансплантологии. По мере увеличения времени после трансплантации эти исследования крови могут стать обязанностью местных медицинских работников. PTCNC отвечает за обеспечение правильного проведения исследований крови в местных амбулаторных лабораториях.Доступ в Интернет к результатам тестов, проведенных в местных амбулаторных лабораториях, значительно ускорит анализ результатов лабораторных исследований и вмешательств, необходимых для лечения отклонений от нормы лабораторных показателей.
После выписки пациентов следует побуждать к восстановлению отношений со своим лечащим врачом. PTCNC — это первая линия связи между центром трансплантологии и терапевтом. Врачам первичной медико-санитарной помощи может потребоваться обучение от PTCNC относительно ухода за реципиентом трансплантата.PTCNC может разъяснить врачу первичной медико-санитарной помощи важность сообщения об изменениях в статусе пациента, которые требуют немедленного рассмотрения центром трансплантологии (Таблица 83-8). 5,6
Амбулаторные пациенты могут обращаться в отделение неотложной помощи с широким спектром проблем, включая отторжение трансплантата, инфекцию, сосудистые осложнения, осложнения желчевыводящих путей, побочные эффекты лекарств, дисбаланс жидкости и электролитов, лихорадку, чрескожную трубку (T- трубка) утечки и проблемы с раной.PTCNC должен иметь критерии, которым необходимо следовать при принятии решения, когда посоветовать пациенту обратиться за помощью в отделение неотложной помощи (Таблица 83-9). 7 Для облегчения оказания помощи в отделении неотложной помощи PTCNC должен сообщать о проблемах пациента лечащему врачу отделения неотложной помощи и медсестре, а также предоставлять любые внешние записи в отделение неотложной помощи до прибытия пациента.
Уход за раной — важная часть ухода за пациентом сразу после трансплантации. Пациенты, находящиеся в амбулаторных условиях, проходят пролиферативную и регенеративную стадии первичного закрытия ран.Максимальная прочность на разрыв раны достигается через 6-8 недель после последнего разреза. PTCNC может выявлять пациентов, подверженных риску замедленного заживления ран и инфицирования, и назначать меры по устранению выявленных проблем (Таблица 83-10). Если выявлена раневая инфекция, после лечения следует провести оценку раневых осложнений, таких как свищи, ходы носовых пазух и послеоперационные грыжи.
Пациенты, получающие внутривенную (IV) терапию дома, будут выписаны с помощью линии PICC или центральной линии венозного доступа.Уход за этими линиями должен соответствовать протоколу медицинского учреждения, осуществляющего уход за пациентом. PTCNC должен быть знаком с этим протоколом в случае возникновения проблем с линией. PTCNC должен проводить оценку участков линий, катетеров для диализного доступа, зондов для питания и трахеостомических трубок на предмет инфекции и проходимости при каждом посещении клиники. Любая трубка или катетер, установленная бригадой трансплантологов, должна удаляться только бригадой трансплантологов.
Пациенты могут быть выписаны домой с Т-образной трубкой. Перед выпиской PTCNC должен проинструктировать пациента о правильном уходе за Т-образной трубкой.Т-образные трубки обычно удаляются через 3–6 месяцев после трансплантации, когда дозы стероидов низкие и показатели функции печени нормализовались. Инструкции по уходу за Т-образной трубкой являются важным компонентом обучения пациентов (Таблица 83-11). На месте образуется фиброзная оболочка вдоль дренажного тракта на внешней стороне Т-образной трубки. Когда Т-образная трубка медленно удаляется, этот фиброзный тракт разрушается и склерозируется над отверстием, оставленным Т-образной трубкой в желчном протоке. Склеротическая пробка обычно предотвращает утечку желчи.Утечка желчи может произойти после удаления Т-образной трубки или если она была случайно удалена или смещена. Обычно манипуляция на расстоянии более 1,5 дюймов приводит к смещению Т-образной трубки с исходного места установки и подвергает пациента риску билиарного перитонита. PTCNC должен знать, что боль в животе, лихорадка, тошнота, вздутие живота, кишечная непроходимость, желтуха и боль в правом плече после манипуляции с Т-образной трубкой или удаления могут быть признаком желчного перитонита и что показана экстренная оценка и лечение в центре трансплантации. 8-10
У пациентов может возникнуть значительное количество хирургических проблем после выписки из больницы. PTCNC может быть первым членом бригады по трансплантации для оценки этих проблем и должен иметь опыт выявления осложнений, которые могут возникнуть в период сразу после выписки. Предвидение вмешательств, необходимых для лечения этих осложнений, ускорит лечение и улучшит результаты лечения пациентов. В Таблице 83-12 представлены ключевые моменты, которые следует учитывать при возникновении осложнений в период сразу после выписки. 11
Пациент после трансплантации должен по-прежнему находиться под наблюдением специалиста по любой медицинской специальности, которая требовалась во время госпитализации для трансплантата. Общие консультации включают эндокринологию, гематологию-онкологию, ортопедию, неврологию, обезболивание, пульмонологию, кардиологию, нефрологию и психиатрию.
Взаимосвязь модели терминальной стадии заболевания печени (Meld) …: Официальный журнал Американского колледжа гастроэнтерологии
ЦЕЛЬ:
Недавно было высказано предположение, что Модель терминальной стадии заболевания печени (MELD) является лучшим и более объективным предиктором смертности у пациентов с терминальной стадией заболевания печени.Целью нашего исследования было определить взаимосвязь между оценкой MELD и печеночной энцефалопатией (HE), определяемой электроэнцефалографией (ЭЭГ), клиническим и нейропсихометрическим обследованием, а также асцитом.
МЕТОДЫ:
В общей сложности 66 пациентов прошли ЭЭГ, нейропсихометрический скрининг с помощью краткого обследования психического состояния, тестов на следы, тестов на комплексную фигуру Рей-Остеррейта и вербального обучения Хопкинса, а также клиническую оценку HE. Оценка MELD рассчитывалась, как описано ранее, с использованием сывороточного креатинина, билирубина и международного нормализованного отношения.Субклиническая HE диагностировалась, если клиническое обследование не выявляло HE, но нейропсихометрические тесты и ЭЭГ были ненормальными.
РЕЗУЛЬТАТЫ:
Шестнадцать пациентов не имели HE, 28 имели субклиническую HE, а 22 пациента имели клиническую HE. Возраст, пол, раса и причина заболевания печени были одинаковыми во всех трех группах. Оценка по шкале Чайлд-Тюркотт-Пью была значительно выше у пациентов с клинической HE по сравнению с двумя другими группами. Была лишь небольшая корреляция ( r = 0.5) между оценками по шкале Чайлд-Тюркотт-Пью и MELD. Распределение и средние показатели MELD были одинаковыми у пациентов с HE или без него, что определялось клиническим или нейропсихометрическим обследованием и ЭЭГ. Приблизительно у 90% пациентов с клинической HE или аномальными ЭЭГ и нейропсихометрическими тестами оценка MELD была меньше 25. Точно так же оценка MELD не зависела от тяжести асцита.
ВЫВОД:
Оценка MELD плохо коррелирует с тяжестью HE или асцита.Пациенты с HE и асцитом могут не получить своевременную трансплантацию печени, если показатели MELD будут использоваться исключительно для распределения органов.
MELD обеспечивает аддитивное производство крупных деталей с использованием готового к применению Al 6061
.18 апреля 2020
Крупномасштабные компоненты, аддитивно изготовленные из алюминия 6061 с использованием процесса MELD (с разрешения MELD Manufacturing Corporation)MELD Manufacturing Corporation, Кристиансбург, Вирджиния, США, сообщает, что достигла «важной вехи в производстве крупных деталей» с аддитивным производством компонентов крупнее 1.Диаметр 4 м с использованием стандартного алюминия 6061. MELD ® — это запатентованный процесс сварки трением, используемый для сборки и ремонта металлических компонентов с использованием стандартных материалов. Процесс MELD не включает плавление и позволяет аддитивному производству полностью плотных деталей.
Согласно MELD, компоненты 1,4 м имеют твердые стенки, некоторые из которых имеют толщину более 100 мм; размер этих компонентов представляет преимущества, которые открытая машина предлагает в плане масштабируемости.Использование алюминия 6061 примечательно тем, что, несмотря на его широкое применение в промышленности, он пока несовместим с другими технологиями металлических АМ. Используя технологию MELD, аддитивное производство металла больших структур из алюминия 6061, обычно производимых с использованием ковки, теперь может производиться аддитивно по запросу.
Д-р Чейз Кокс, директор по технологиям MELD Manufacturing Corporation, пояснил, что сокращение отечественных заводов и кузниц привело к большему спросу, чем иностранные мощности могут обеспечить, а влияние коронавируса (COVID-19) усугубило задержки во всем мире.
«До пандемии наш заказчик сказал нам, что эти детали, напечатанные за несколько дней в MELD, потребовали бы до двух лет, чтобы получить их от их цепочки поставок», — заявил он. «Эта остановка глобальной экономики, вероятно, добавила шесть месяцев или больше к двухлетнему сроку выполнения заказа. MELD представляет собой возможность восстановить внутренние производственные мощности в критический момент ».
www.meldmanufacturing.com
Последние новости
10 мая 2021 г.
Objectify Technologies, Нью-Дели, Индия, запускает AMIC 2021 (промышленная конференция аддитивного производства), виртуальное аддитивное производство e… »
7 мая 2021 г.
Компания ExOne, Северный Хантингдон, штат Пенсильвания, США, недавно объявила о партнерстве с Solukon Maschinenbau GmbH, Аугсбург, Германия, чтобы …»
7 мая , 2021
The Index Group, Эсслинген, Германия, приобрела контрольный пакет акций компании Trumpf One Click Metal GmbH, расположенной в Тамме, Германия. Сделка … »
11 мая 2021 г.
Impact Innovations, Раттенкирхен, Германия, выпустила свою новейшую систему холодного распыления: Impact EvoCSII.Основа «подключи и работай» системы … »
Старший инженер-программист в Property Meld
Добро пожаловать в будущее обслуживания недвижимости
ВидениеProperty Meld — радикально улучшить то, как отрасль управления недвижимостью занимается обслуживанием собственности. Если у вас когда-либо были проблемы с обслуживанием в арендуемом вами жилье, вы знаете, насколько сложной задачей может быть быстрое и надежное устранение этой проблемы. Присоединяйтесь к Property Meld и помогите решить головную боль, связанную с обслуживанием аренды! Мы небольшая прибыльная компания, работающая удаленно задолго до того, как это стало модным.Мы признаны одним из самых быстрорастущих стартапов в сфере управления недвижимостью. Мы ищем мотивированного старшего инженера-программиста, который хочет оказать немедленное влияние.
Ваша роль
Вы будете решать сложные инженерные задачи, разрабатывая и поставляя новые функции для нашего продукта, обеспечивая их производительность, масштабируемость и продуманность. Как часть нашей команды разработчиков, ориентированных на удаленный доступ, вы будете строить на основе современного веб-приложения, которым пользуются сотни тысяч людей.Вы поможете масштабировать веб-приложение Property Meld путем разработки новых функций, улучшения наших процессов CI / CD, профилирования и устранения проблем с производительностью, а также решения технических проблем вместе с остальной командой.
Вы тот, кто…
- Может ли владеть проектами и спроектировать их с нуля, создавая масштабируемые, хорошо спроектированные системы?
- Имеет ли опыт поставки и поддержки высококачественных веб-приложений?
- Имеет ли опыт разработки полного стека с использованием современных интерфейсных и серверных веб-фреймворков и реляционных баз данных?
- Любит задачу стартапа, где в любой день вы могли бы добавить новые функции, улучшить наши процессы разработки или создать ту классную новую вещь, которая, по вашему мнению, нам действительно нужна!
- Имеет склонность к действию и любит решать проблемы таким образом, чтобы они оставались неизменными?
- Имеет 5+ лет профессионального опыта в разработке программного обеспечения?
Если да, то мы хотели бы с вами поговорить! Подайте заявку, чтобы узнать больше о том, как мы используем Python, Django и React — не беспокойтесь, если вы не использовали их раньше; мы понимаем, что хорошие инженеры могут изучить любую технологию.
Что вы получите
- Удаленная рабочая среда и рабочий ноутбук по вашему выбору.
- Отличный баланс между работой и личной жизнью
- Возможность построить и масштабировать амбициозный проект
- Командная среда с культурой исполнения
- Участие в процессе принятия решений
- Шанс помочь миллионам людей избавиться от головной боли, связанной с арендным обслуживанием
Заработная плата и пособия
Мы предлагаем конкурентоспособный план льгот, включая страхование здоровья, стоматологии и зрения, а также план 401 (k).Мы предоставляем план опционов на долю сотрудников, в котором каждый член команды заинтересован в успехе, которого мы добиваемся.
Команда разработчиков Property Meld занимается удаленной работой. Нам требуется 4 часа перекрытия времени, ежедневно, с часовым поясом в горах. Должность полностью удаленная, за исключением пары ежегодных корпоративных встреч для личных встреч.

