Шелушится пигментное пятно: Как предотвратить рак кожи
Пигментные пятна с шелушением: причины, симптоматика
Шелушение — процесс, при котором на поверхностных участках эпидермиса возникает избыточное количество омертвевших клеток кожи. Пигментные пятна с шелушением — распространенное явление в медицине. Их возникновение может быть связано с разными причинами. Обычно, с нарушением функционирования определенного органа или всего организма. Чтобы достоверно определить причину и поставить верный диагноз, необходимо обратиться к врачу дерматологу.
Появление пигментных пятен не стоит оставлять без внимания, а если эти участки начинают шелушиться – тем более обратитесь к врачу.Возможные причины появления шелушений на коже
Если на участках тела возникают пигментные пятна — рекомендуется обратиться к специалисту и пройти обследование. Длительность процесса зависит от причины, которая его вызвала. Иногда, чтобы устранить причину необходимо просто сменить косметических средств, больше употреблять воды и витаминов, а в некоторых случаях — длительно лечить организм от определенного заболевания.
Возможные провокаторы шелушения пигментированных участков:
Проблемы со здоровьем, внешние климатические факторы, микроорганизмы, недостаток витаминов могут провоцировать шелушение кожи.- Аллергия. Распространенная причина появления пигментных пятен с шелушением.
- Стресс. Сильные эмоциональные потрясения, шок и стрессовые ситуации влияют на работу организма, в некоторых случаях приводит к возникновению пигментных пятен с шелушением и покраснением.
- Длительное пребывание на холоде.
- Грибок. Может приобрести хроническую форму, поэтому не нужно затягивать с лечением.
- Проблемы с эндокринной системой. Щитовидная железа связана со здоровьем эпидермиса, поэтому заболевания эндокринной системы приводят к образованию пигментных пятен с шелушением.
- Заболевания ЖКТ. Проблемы в работе ЖКТ отражаются на состоянии дермы. Неправильное питание, употребление еды в чрезмерных количествах — явные причины проблем с кожей, вследствие чего появляются пигментные пятна.

- Аллергия на синтетику.
- Несоблюдение элементарных правил гигиены.
- Недостаточное количество витаминов в организме. Витамины стимулируют дыхание тканей дермы, сохраняют здоровье и внешний вид.
- Неправильно подобранные моющие и косметические средства. Появление пигментного пятна, которое шелушится, — следствие индивидуальной непереносимости отдельных ингредиентов. Иногда вызывает нездоровую реакцию в виде иссушения кожи.
- Длительное нахождение на морозе.
- Недостаток влаги в организме.
- Обветривание.
Подозрительная симптоматика
Сопутствующие симптомы шелушения, при которых рекомендуется срочно обратиться к врачу. Основные из них:
- пигментные пятна имеют темно-коричневый окрас и выпуклую форму;
- сильное воспаление и выделение гноя;
- появление пузырьков, волдырей, узелковых элементов;
- образование плотных, больших чешуек;
- лечение в течение 2—3 недель не приносит результата.

Шелушение пигментных пятен при удалении: норма или патология?
Обычно, пигментное пятно прекращается шелушиться на 5—7-й день после процедуры. Если срок превысил 10 дней, то лучше обратиться за консультацией врачу-дерматологу.
Один из популярных и действенных методов устранения пигментации — удаление лазером. Процедура безболезненная и включает в себя 3—4 сеанса. Рекомендуемый между ними перерыв — 2—3 недели. Результат заметен уже после первого сеанса. По окончании процедуры пятно становится более темным, а потом некоторое время шелушиться и вскоре самоудаляется. Поэтому шелушение при его удалении — норма, так как является свидетельствованием того, что процедура проходит правильно.
Поделись с друзьями:
Поставь оценку:
Загрузка…Пигментные пятна (пигментация кожи) — удаление на лице и теле.
 Диагностика и лечение
Диагностика и лечениеПигментные пятна, гиперпигментация или хлоазма — это следствие изменений работы кожного покрова, вызванных неравномерным распределением меланина. Некоторые пигментные пятна могут проходить самостоятельно, так например, гиперпигментация, вызванная гормональными изменениями на фоне беременности. Но чаще без вмешательства дерматолога-косметолога, пигмент может оставаться на коже долгие годы или даже всю жизнь.
Причины пигментации
- инсоляция на солнце или в солярии;
- воспалительные гинекологические заболевания, беременность;
- заболевания печени или желчевыводящих путей;
- возрастные изменения;
- применение гормональных контрацептивов;
- нарушения функции щитовидной железы;
- стрессы, ослабленный иммунитет, работа при высокой температуре с химическими веществами;
- дефицит витамина С;
- некорректное применение мазей и кремов;
- травмы кожи, механическое воздействие;
- сочетание перечисленных факторов.

ДОТ-терапия
ДОТ-терапия основана на точечном воздействии на кожу инфракрасным тепловым лазером, под влиянием которого происходит «выпаривание» каждого слоя кожи, включая глубокие. В итоге в микроранках включается процесс регенерации кожи: осуществляется выработка коллагена, эластина, происходит рост молодых клеток. Пигментное покрытие начинает замещаться обновленной кожей, обладающей естественной окраской и структурой. Врач воздействует на область проблемы современным ДОТ-лазером, который настраивается индивидуально для конкретного пациента. Фракционный фототермолиз длится 15-30 минут, в зависимости от серьезности решаемой проблемы.
Подробнее об услуге:
Цены на услуги:
ДОТ: верхние веки
5 000 ₽
ЗаписатьсяДОТ: глубокое декольте
13 000 ₽
ЗаписатьсяДОТ: кисти рук
10 000 ₽
ЗаписатьсяДОТ: лицо и шея
23 000 ₽ 18 000 ₽
ЗаписатьсяДОТ: лицо полностью (анестезия оплачивается отдельно)
20 000 ₽ 14 000 ₽
ЗаписатьсяДОТ: нижние веки
5 000 ₽
ЗаписатьсяДОТ: область глаз (веки + гусиные лапки)
10 000 ₽
ЗаписатьсяДОТ: область декольте
8 000 ₽
ЗаписатьсяДОТ: шея
9 000 ₽
Записаться
Мезотерапия
Мезотерапия, как средство активизации кожных процессов, также хорошо справляется с проблемой гиперпигментации. Данный метод основывается на введении в кожу определённой смеси лекарственных препаратов — мезококтейля. После этого процессы регенерации в коже начинают идти активнее, выработка меланина становится более правильной и гиперпигментация сходит. Надо отметить, что фотолечение и пилинги справляются с пигментными пятнами быстрее, чем мезотерапия.
Данный метод основывается на введении в кожу определённой смеси лекарственных препаратов — мезококтейля. После этого процессы регенерации в коже начинают идти активнее, выработка меланина становится более правильной и гиперпигментация сходит. Надо отметить, что фотолечение и пилинги справляются с пигментными пятнами быстрее, чем мезотерапия.
Подробнее об услуге:
Цены на услуги:
Мезотерапия: лицо
от 2 500 ₽
ЗаписатьсяМезотерапия: тело
от 2 500 ₽
Записаться
Фототерапия
Одним из самых эффективных методов устранения пигментных пятен по праву считается фототерапия. В некоторых случаях для того, чтобы убрать этот дефект, достаточно всего одной процедуры, иногда требуется курс фотолечения для полного избавления от гиперпигментации. Принцип фототерапии основан на способности интенсивного импульсного света проникать в кожу и усиливать работу клеток. После окончания курса фототерапии пигментные пятна становятся гораздо светлее, а потом и вовсе исчезают. Это достаточно комфортная процедура, выполняемая с аппликационной анестезией охлаждающим гелем. После процедуры может сохраняться покраснение кожа 1-2 часа, процесс шелушения отмерших частичек кожи в скором времени приведёт к тому, что и участки гиперпигментации сойдут. После удаления пигментации фотовспышками нельзя некоторое время появляться на открытом солнце и в солярии, пользоваться баней или сауной.
В некоторых случаях для того, чтобы убрать этот дефект, достаточно всего одной процедуры, иногда требуется курс фотолечения для полного избавления от гиперпигментации. Принцип фототерапии основан на способности интенсивного импульсного света проникать в кожу и усиливать работу клеток. После окончания курса фототерапии пигментные пятна становятся гораздо светлее, а потом и вовсе исчезают. Это достаточно комфортная процедура, выполняемая с аппликационной анестезией охлаждающим гелем. После процедуры может сохраняться покраснение кожа 1-2 часа, процесс шелушения отмерших частичек кожи в скором времени приведёт к тому, что и участки гиперпигментации сойдут. После удаления пигментации фотовспышками нельзя некоторое время появляться на открытом солнце и в солярии, пользоваться баней или сауной.
Подробнее об услуге:
Цены на услуги:
Пигментное пятно (до 10 см2) на аппарате Harmony XL
4 500 ₽
ЗаписатьсяПигментное пятно (до 1см2) на аппарате Harmony XL
1 500 ₽
ЗаписатьсяПигментное пятно (до 20 см2) на аппарате Harmony XL
7 000 ₽
ЗаписатьсяПигментное пятно (до 5 см2) на аппарате Harmony XL
3 000 ₽
ЗаписатьсяФототерапия: 1 пигментное пятно до 10 см в диаметре (на аппарате Lovely2)
2 000 ₽
ЗаписатьсяФототерапия: 1 пигментное пятно до 20 см в диаметре (на аппарате Lovely2)
2 500 ₽
ЗаписатьсяФототерапия: 1 пигментное пятно до 5 см в диаметре (на аппарате Lovely2)
1 200 ₽
ЗаписатьсяФототерапия: веснушки и пигментные изменения всего лица (на аппарате Lovely2)
6 000 ₽
ЗаписатьсяФототерапия: веснушки и пигментные изменения щёк (на аппарате Lovely2)
4 500 ₽
ЗаписатьсяФототерапия: кисти рук (на аппарате Lovely2)
3 500 ₽
ЗаписатьсяФототерапия: область спины — верхняя треть (на аппарате Lovely2)
5 500 ₽
ЗаписатьсяФототерапия: плечи (на аппарате Lovely2)
5 000 ₽
ЗаписатьсяФототерапия: предплечья (на аппарате Lovely2)
5 000 ₽
Записаться
Химический пилинг
Химические пилинги — салициловый, голливудский, жёлтый и екоторые другие, и в том числе механические (микродермабразия) также являются проверенным и надёжным средством для избавления от пигментных пятен. Чтобы кожа вновь приобрела ровный цвет и красивый тон, понадобится курс пилингов, возможно с предварительной подготовкой более лёгкими пилингами на основе гликолевой кислоты. Курс пилингов подбираются индивидуально на очной консультации у врача косметолога-дерматолога. Пилинги, как метод лечения гиперпигментации, требуют несколько более длительного применения, чем фототерапия.
Чтобы кожа вновь приобрела ровный цвет и красивый тон, понадобится курс пилингов, возможно с предварительной подготовкой более лёгкими пилингами на основе гликолевой кислоты. Курс пилингов подбираются индивидуально на очной консультации у врача косметолога-дерматолога. Пилинги, как метод лечения гиперпигментации, требуют несколько более длительного применения, чем фототерапия.
Подробнее об услуге:
Цены на услуги:
Голливудский пилинг (желтый) — Cosmedix, США: лицо
6 000 ₽
ЗаписатьсяГолливудский пилинг (желтый) — Cosmedix, США: лицо + шея
8 000 ₽
ЗаписатьсяГолливудский пилинг (желтый) — Cosmedix, США: лицо + шея + декольте
10 000 ₽
ЗаписатьсяПоверхностные химические пилинги с гликолевыми кислотами (Sweet Skin System, Италия): гель 25% АНА-кислот
2 200 ₽
ЗаписатьсяПоверхностные химические пилинги с гликолевыми кислотами (Sweet Skin System, Италия): гель 35% АНА-кислот
2 200 ₽
ЗаписатьсяПоверхностные химические пилинги с гликолевыми кислотами (Sweet Skin System, Италия): гель 50% АНА-кислот
2 500 ₽
ЗаписатьсяСрединные химические пилинги ТСА — Skin Tech (Испания), Proantox (Италия): лицо
6 500 ₽
ЗаписатьсяСрединные химические пилинги ТСА — Skin Tech (Испания), Proantox (Италия): лицо + шея
10 000 ₽
Записаться
Несколько фактов о меланоме!
Меланома-это одна из наиболее агрессивных опухолей кожи, которая развивается в результате злокачественного перерождения клеток, окрашивающих кожу — меланоцитов. Меланома повреждает эпидермис — верхний слой кожи и дерму — более глубокий слой кожи, где расположены кровеносные и лимфатические сосуды, благодаря чему, появляется высокий риск образования метастазов (что очень часто происходит при позднем выявлении меланомы).
Меланома повреждает эпидермис — верхний слой кожи и дерму — более глубокий слой кожи, где расположены кровеносные и лимфатические сосуды, благодаря чему, появляется высокий риск образования метастазов (что очень часто происходит при позднем выявлении меланомы).
Меланома визуально напоминает своего ближайшего родственника меланоформный невус, именуемый в быту «родинкой». Эта злокачественная опухоль может развиться как из существовавшей родинки, так и на ранее неизменной здоровой коже.
Что может спровоцировать образование меланомы?
Одним из самых основных факторов риска развития меланомы является избыточное воздействие ультрафиолетового излучения, проще говоря, чрезмерное пребывание на солнце, в т.ч. неоднократные эпизоды солнечных ожогов, посещение соляриев и использование любого оборудования для загара, которые оказывают канцерогенное воздействие.
ВАЖНО понимать, солнце полезно и необходимо для любого организма, но его избыток может быть опасен!
Кроме того, немаловажно обратить на следующие предрасполагающие факторы:
- Наследственность, отягощенная раком кожи у родственников.

- Семейный синдром множественных пигментных пятен.
- Светлая кожа (риск заболевания выше у людей с I-II фототипом кожи), светлые глаза, веснушки.
- Длительный прием гормональных препаратов.
- Постоянный контакт с канцерогенными химическими средствами (проф.вредности).
Как самостоятельно отличить меланому от обычной родинки?
Для этого существуют легкозапоминающиеся признаки злокачественного перерождения, так называемый АККОРД меланомы для первичной самодиагностики.
Ассиметрия Если вы попробуете визуально разделить родинку пополам, то необходимо сравнить половинки. При подозрении на меланому можно обнаружить ассиметрию, у здоровой же родинки половинки будут одинаковые.
Край Здоровая родинка имеет ровные, гладкие края. Нечеткие, неравномерные края, размытые контуры, неровности и зазубинки могут свидетельствовать о перерождении образования.
Кровоточивость Здоровая родинка не кровоточит, не покрывается кровяными корочками. Появление подобных симптомов без предшествующей травматизации родинки так же могут являться признаком перерождения.
Окрас Здоровые родинки, как правило, имеют равномерный окрас. Изменение цвета, появление вкраплений разных цветов – от серо-голубого до черного, должно вас насторожить.
Размер Единичные родинки размером менее 0,6 см в диаметре считаются менее опасными. Риск злокачественного перерождения возрастает с ростом самого образования.
Динамика Любые изменения родинок: изменение размера, цвета, появление корочек, трещинок, язвочек, воспаления, кровоточивости, шелушения, выпадение имевшихся волосков на поверхности родинки, а так же выраженный зуд, жжение, болезненность — повод незамедлительно обратиться к врачу дерматовенерологу или дерматоонкологу.
Имейте в виду, что рак кожи может протекать совершенно безболезненно, поэтому необходимо регулярно осматривать кожные покровы и обращать внимание на вышеперечисленные признаки. Во время пребывания на солнце необходимо пользоваться солнцезащитными кремами людям с любым типом кожи и вне зависимости от того есть или нет у них родинки/родимые пятна. Так же стоит избегать солнца и ежегодно обследоваться у специалистов, если у вас имеется большое количество родинок, большие пигментные или родимые пятна.
Обращаем ваше внимание, что ежегодно 4 раза в год в Тюменском областном кожно-венерологическом диспансере проводится «День диагностики меланомы» (с информацией можно ознакомиться на сайте учреждения ГАУЗ ТО «ОКВД»), где по предварительной записи вы можете бесплатно получить осмотр и консультацию врача — дерматолога.
Если при прочтении данной статьи у вас появились вопросы, то просим Вас записываться на консультацию к врачу- дерматовенерологу поликлиники ФКУЗ «МСЧ МВД России по Тюменской области».
Основные виды невусов, их отличия друг от друга, принципы диагностики и профилактики меланомы
Меланома – это злокачественное онкологическое заболевание с высокой смертностью. Развивается из родинок в результате воздействия внешних или внутренних неблагоприятных факторов.
Прогрессирует болезнь быстро, важно заметить перерождение клеток в раковые на начальных этапах, вовремя поставить знак равенства между словами родинка меланома. Это повысит шанс на выздоровление.
Если находитесь в зоне риска, есть наследственная предрасположенность, следует изучить отличия родинки от меланомы, регулярно проводить самодиагностику.
Клиническая картина меланомы
Онкологические опухоли на кожном покрове бывают трех видов: плоскоклеточный рак, базалиома, меланома. Последняя разновидность отличается быстрым темпом роста и высокой скоростью метастазирования.
Злокачественные новообразования чаще диагностируются у людей молодого возраста. Одной из главных причин развития считается ультрафиолетовое излучение.
Источник болезни — пигментные пятна, родинки на теле. Часть из них носит врожденный характер. Склонность к развитию закладывается на генном уровне, после достижения ребенком 6-месячного возраста отмечается активное проявление.
Опасность для онкологов представляют изменяющиеся невусы. Растут на коже под воздействием солнца, в посттравматический период кожи, на фоне гормональных всплесков и различных заболеваний внутренних органов.
У опухолевидных наростов высокая склонность к изменению характера течения.
Меланома — царица рака, она беспощадна и сложно поддается лечению. Первая причина гибели среди онкобольных.
Первоначально поражает кожный покров, обнаруживается в виде метастазов во влагалище, глазах, мозге, кишечнике, глотке. Имеет способность метастазировать в лимфатические узлы, поражая через лимфу легкие, печень, кости.
Как отличить меланому от обычной родинки
Предупредить онкологию можно. Важное значение для диагностики и терапии представляет домеланомный период. Длится значительный промежуток времени, позволяет определить состояние, когда структура и ядро у клетки изменились не до рака. Важно точно определить признаки меланомы родинки.
Длится значительный промежуток времени, позволяет определить состояние, когда структура и ядро у клетки изменились не до рака. Важно точно определить признаки меланомы родинки.
Для распознавания опасного невуса следует воспользоваться алгоритмом АККОРД, разработанным Американским онкологическим обществом. Тестирование не требует специальных знаний и инструментов.
Изучаем вид пигментного образования. Мысленно отметьте в центре точку и проведите через нее ровную черту. Здоровое образование имеет полуовальную или полукруглую форму. Меланома имеет выраженную асимметрию.
Рассматриваем край. Обычный невус имеет ровные гладкие границы. У перерождающегося образования край неровный, размытый, зубчатый.
Появление крови в месте локализации невуса.
Изучите окраску поверхности. Неопасная бородавка имеет равномерный коричневый окрас с разной степенью яркости. Злокачественный пигмент приобретает одновременно несколько оттенков, начиная от черного до синего.
Изучаем развитие. Особое внимание обратите на ускоренный рост.
Опасность представляют следующие изменения: плоский пигмент стал выпуклый, изменил размер на меньший или больший, поменялся цвет — черный, красный, бесцветный — главный признак перерождения.
Незамедлительная консультация врача требуется, если родинка стала чесаться, шелушиться, кровоточить, покрываться узелками, корочками и трещинами, болеть.
Определяем изменения диаметра новообразования. Когда развивается меланома опухолевидный нарост начинает расти и превышает 6 мм. Начальная стадия характеризуется меньшими размерами.
Следует обратить внимание на изменение структуры. Родимый здоровый пигмент имеет гладкую поверхность, опасный — приобретает бугристость, покрывается язвами, впадинами, шелушится или блестит, кожный рисунок пропадает совсем. Кожа вокруг больного невуса воспалена, болит, при надавливании на нарост выделяется гной, бесцветная жидкость или кровь.
Не игнорируйте признаки начала меланомы.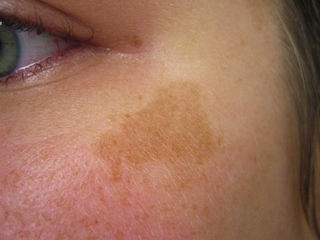 Требуется пройти срочное лечение.
Требуется пройти срочное лечение.
Как быстро развивается меланома из родинки
Рак кожи имеет две основные фазы роста: вертикальная и горизонтальная. В первом случае измененная клетка формируется, распространяется в верхнем слое эпидермиса. При отсутствии лечения, активном прогрессировании меланоциты начинают углубляться в дерму, переходя в вертикальную фазу.
Меланобластома может развиваться с разной скоростью. На рост влияет степень заболевания и различные негативные факторы.
- Первая. Начальный этап формирования, нет метастазов, толщина невуса не превышает 2 мм. Длится от 1 года до 5 лет. При своевременной диагностике шансы на выздоровление составляют 97-99%.
- Вторая. Выпуклость возвышается на 4 мм. В этом случае перерождение в диспластический рак происходит за несколько месяцев. У больного сохраняются шансы на жизнь до 80%.
- Третья. Если патология перешла в эту фазу развития, то шанс на выживание всего 50%. Скорость развития и метастазирования высокая — всего 1-3 месяца.
 Метастазы проникают в лимфоузлы, мозг, внутренние органы. Симптоматика выраженная — поверхность кожи покрывается язвами.
Метастазы проникают в лимфоузлы, мозг, внутренние органы. Симптоматика выраженная — поверхность кожи покрывается язвами. - Четвертая. Отличается агрессивностью, срок развития — несколько недель. На этой стадии основная часть больных погибает. Болезнь пускает метастазы во внутренние органы. Статистика говорит всего о 15% случаев выживаемости из 100.
На скорость прогрессирования меланомы влияет тип болезни:
- узловая — диагностируется у пожилых людей, имеет высокий риск смертельного исхода. Заболевание агрессивное, развивается быстро — 6 месяцев — 1,5 года;
- поверхностная — сложно отличить здоровую родинку от меланомы. Наросты появляются в течение 10 лет, переходят в рак за несколько месяцев;
- лентиго — опасность подстерегает в основном пожилых людей. На поверхности образуется нарост, похожий на узелок. Оттенки разные. Прорастание в дерму занимает 15-20 лет.
Особенности родинок, похожих на меланому
Медики различают опасные и неопасные невусы. Одни несут прямую угрозу, вторые могут никогда себя не проявить. Оба вида способны переходить в рак, отличие носит условный характер.
Одни несут прямую угрозу, вторые могут никогда себя не проявить. Оба вида способны переходить в рак, отличие носит условный характер.
Меланомоопасными образованиями являются:
- Пигментное пятно, большой невус черной, коричневой и неоднородной окраски с размытыми границами. Внутри может расти волос, при перерождении выпадает.
- Образование синего, голубого цвета диаметром до 5 мм. Отличительная характеристика: плотная консистенция, четкие границы, возвышение над окружающей тканью.
- Меланоз Дюбрея. Важно уметь распознавать, похож на родимое пятно. Со временем изменяет окраску и четкость.
- Сложные родинки. Выпуклого вида, темного цвета и гладкого верха. Локализация: лицо, спина, голова.
- Невусы меланоцитарные. Имеют различие по оттенку. Форма овала, диаметр не более 15 мм.
Пограничные родинки, удаление обязательно, так как в них может быстро зародиться и развиться онкология.
Родинки, похожие на меланому:
- Монгольское пятно.
 Носит врожденный характер. Имеет нечеткие очертания, неправильный вид, бледную окраску — голубую, серую, бежевую. Вырастает до нескольких сантиметров.
Носит врожденный характер. Имеет нечеткие очертания, неправильный вид, бледную окраску — голубую, серую, бежевую. Вырастает до нескольких сантиметров. - Halo-невус. Подозрительный нарост темного коричневого или красного оттенка. Размеры небольшие — до 5 мм. Слегка возвышается над поверхностью кожи. На поверхности видны узелки. Окружающие ткани обесцвечены.
- Родимое пятно. Равномерной окраски с четкими границами и диаметром до 1,5 см.
- Родинка фиброзноэпителиальная. Разница между ней и простым пигментом в телесном или розовом цвете с синюшным отливом и в резком возвышении над кожей. По размерам достигает 10 мм.
- Веррукозный невус. Внешне напоминает бородавку — висячий узелок на ножке с узловатой неровной поверхностью. Имеет неправильную форму. Локализуется на голове, сквозь нарост проходят волосы.
Симптомы меланомы у родинок выраженные, перерождение происходит редко. Точно определить характер может только врач.
Принципы лечения
Каждая стадия ракового заболевания имеет свои особенности терапии.
На домеланомном этапе проводится хирургическое иссечение. Во время процедуры врач полностью срезает злокачественные клетки и часть здоровой ткани. Полученные ткани отправляются на биопсию. Лазер не применяется, полностью выжигает ткани и повышает риск развития меланомы после удаления родинки!
Важно соблюдать рекомендации в восстановительный период и проходить осмотр у онкодерматолога в последующие 5 лет.
Первую стадию лечат иссечением. Хирург применяет разные методики в зависимости от размеров образования. После операции требуются регулярные осмотры и посещения онколога.
Вторая стадия включает удаление меланомы и применение адъювантной химиотерапии. В дальнейшем больной должен проходить тщательное обследование при помощи МРТ и КТ.
На третьей стадии заболевание опухоль удаляются опухоль и пораженные лимфоузлы. После операции прописывает химиотерапия. При большой площади поражения назначается лучевая терапия.
Четвертая стадия отличается активным делением злокачественных клеток, хирургическое удаление в ряде случаев не принесет желаемых результатов. Лечение медикаментозное. При обнаружении метастазов назначается паллиативная терапия.
Уничтожить очаг помогает инъекция T-Vec. При метастазировании в жизненно важные органы проводится системная медикаментозная, таргетная химиотерапия. Важно облучение метастазов. Совмещение методов значительно увеличивает годы жизни пациента.
Ведущие онкодерматологи из разных стран ищут эффективный способ борьбы с меланомой. Шансы на выживание у больных невелики, важно своевременно диагностировать раковую опухоль.
Маленькая пигментная точка способна быстро переродиться. Если вовремя не заметить опасный симптом, не пройти обследование, онкология не оставит шансов.
Источник: https://ProMelanin.ru/rodinki/i-melanoma.html
Основные виды невусов, их отличия друг от друга, принципы диагностики невусов и профилактики меланомы
Меланома — одна из наиболее злокачественных опухолей, бурно метастазирующая лимфогенным и гематогенным путем. Она происходит из клеток, называемых меланоцитами. Меланома встречается примерно в 10 раз реже. Чем рак кожи. она составляет около 1% от общего числа злокачественных новообразований.
Частота возникновения меланомы в последнее время увеличивается, у женщин она возникает чаще, чему мужчин.
Заболеваемость меланомой резко увеличивается в возрастной группе 30–39 лет, затем наблюдается постепенное, медленное нарастание частоты опухоли вплоть до преклонного возраста. Наиболее опасны пограничные невусы.
Частота малигнизации смешанных невусов значительно ниже. А из дермальных невусов меланома развивается в единичных случаях.
Врожденные меланоцитарные невусы
В настоящее время полагают, что иссечение любого и даже пограничного невуса в пределах здоровой ткани гарантирует выздоровление и является надежной мерой профилактики меланомы.
Примерно 40% больных меланомой признаки злокачественности проявляются вскоре после случайной или намеренной травмы пигментного невуса. В отдельных случаях изменение гормонального статуса приводит к торможению и даже регрессии опухоли.
В отличие от рака кожи преимущественного расположения меланомы на лице не наблюдается. Меланома характеризуется бурным и ранним метастазированием. Лечение меланом представляет трудную задачу из-за бурной, рано наступающей диссеминации.
В случае расположения меланомы на пальцах кистей или стопы приходится прибегать к ампутации или экзартикуляции пальцев. Пигментные пятна весьма разнообразны по форме, размеру и цвету.
Размер невусов колеблется от одного-двух миллиметров в диаметре до огромных пятен неправильной формы размеров в 10-20 сантиметров.
Пигментные невусы могут совершенно не возвышаться над кожей, быть несколько выпуклыми и даже напоминать бородавки.
В результате меланобласты образуют в коже компактные скопления, которые затем и превращаются в невусы. В пубертатном периоде невусы отмечаются у 95% подростков. Существует общепринятая международная классификация, согласно которой выделяют несколько групп невусов, и каждая из этих групп имеет ряд своих разновидностей.
Это самый распространенный тип невусов. Меланоцитарные невусы относятся к приобретенным; в среднем у каждого человека имеется от 5 до 15 подобных образований. Пограничный невус – назван так из-за особенностей локализации новоцитов – на границе эпидермиса и дермы. Имеет вид плоского пятна, локализация на теле – в любой области.
Эта зона в 2-3 раза шире самого невуса. Невус из баллонообразных клеток – редкая разновидность невусов. Рецидивирующий меланоцитарный невус, называемый также псевдомеланомой – образуется в результате неполного удаления дермальных или сложных невусов. Разновидностью является невус Рида, представляющий собой образование 3-10 мм в диаметре в виде сине-черной папулы с четкими краями.
Клеточный голубой невус, имеющий вид узла синего цвета. Его отличия от простого: более выраженная пигментация и большие размеры – до 3 см. Потенциально опасен в плане малигнизации.
Глубоко пенетрирующий невус – еще одна разновидность смешанного невуса, в котором встречаются компоненты, характерные для сложного, голубого и Spitz невусов. Невус Оты (Ота) – выраженная пигментации кожи вокруг глаз и склер.
Выглядит как более темные пятна, расположенные с одной стороны лица и склонные к слиянию.
Гигантские невусы часто напоминают формой «трусы», купальный костюм или же располагаются в виде «леопардовой шкуры».
К невусам относят и другие доброкачественные опухоли кожи, которые не содержат в своей структуре невоцитов и меланина – так называемые, эпидермальные невусы.
Обратите внимание: Основное отличие эпидермальных невусов от родинок состоит в отсутствии в их структуре меланинсодержащих клеток. Обязательно производится измерение невуса, описывается его форма, цвет и другие характеристики.
В некоторых случаях может быть использован метод взятия мазка с поверхности невуса, если на нем имеются трещины. Суть метода заключается в изучении невуса под микроскопом непосредственно на человеке.
Все популярнее сегодня становится компьютерная диагностика невусов, в ходе которой фото невуса сравнивается с обширной базой изображений. При повреждениях отмечается зуд в области невуса и кровотечение с его поверхности.
Однако самым опасным явлением, к которому могут приводить невусы, является трансформация их в злокачественную опухоль – меланому.
Классификация невусов
Опасность меланомы заключается в том, что опухоль даже при небольших размерах склонна давать метастазы – в печень, головной мозг и другие органы. Полностью предупредить появление меланомы невозможно, но, придерживаясь нехитрых рекомендаций, можно значительно уменьшить риск перерождения невусного новообразования в меланому.
Постараться исключить полностью попадание ультрафиолета на потенциально опасные невусы, в том числе – и во время посещения солярия. На ранних стадиях меланома полностью излечима. Меланома является одной из наиболее агрессивных форм раковых опухолей.
Израильские медики непрерывно работают над пониманием причин возникновения меланомы и придают большое значение профилактике этого заболевания. Ранняя диагностика меланомы – это основополагающий фактор успешного лечения. Внимательное отношение к своему здоровью, знание причин и симптомов меланомы помогают своевременно распознать злокачественный процесс и начать лечение.
В целях профилактики развития меланомы каждый человек должен знать о том, сколько невусов у него на коже и к какому типу они относятся.
В некоторых случаях невусами называют доброкачественные образования, в которых не содержится пигмент меланин.
Истинные меланоцитарные невусы, которые могут озлокачествляться, представляют собой образование, происходящее из атипичных клеток меланоцитов-невоцитов.
Меланома кожи развивается из эпидермальных меланоцитов как нормальной кожи, так и пигментных невусов. Исследовать родинки необходимо, чтобы выявить опасные невусы и предупредить их трансформацию в злокачественную опухоль – меланому. Превращению пигментных невусов в меланому способствует травма, ультрафиолетовое облучение и гормональная перестройка организма.
Источник: http://amanfertul.ru/osnovnye-vidy-nevusov-ikh-otlichiya-drug/
Меланома кожи. Виды невусов
Термин «меланома» был впервые предложен R. Carswell в 1838 г. В зарубежной литературе при описании этой опухоли используется термин «злокачественная меланома». Другие термины (такие, как меланоцитома, меланосаркома, меланокарцинома) в настоящее время не применяются.
Почти в 90% случаев первичный очаг меланомы локализуется на коже. Однако опухоль может возникать и в других органах и тканях (глаз, прямая кишка, слизистая полости рта и др.). Эта опухоль развивается из пигментообразующих клеток — меланоцитов.
В общей структуре заболеваемости злокачественными новообразованиями меланома кожи составляет 1—4%. Частота развития опухоли в последние десятилетия значительно увеличилась, особенно среди лиц европейской расы.
Так, в США меланома кожи у белых встречается в 7—10 раз чаще, чем у афроамериканцев. Высокая заболеваемость меланомой имеет место в Австралии. При этом наибольший риск возникновения меланомы отмечается у рыжеволосых женщин с белой кожей.
В целом каждые 6—8 лет отмечается удвоение числа больных меланомой. В Республике Беларусь за последние десять лет заболеваемость увеличилась почти на 40%.
2. Причины развития меланомы
Одной из главных причин развития меланомы является воздействие на кожу ультрафиолетового излучения. В ряде исследований подчеркивается, что большее значение для развития меланомы в отличие от рака кожи имеет не кумулятивная доза ультрафиолетового излучения полученного кожей, а его интенсивность.
Отчасти это объясняет более молодой возраст заболевших меланомой, а также частое развитие меланомы на обычно незакрытых от солнца участках кожи. Около половины случаев развития меланомы приходится на лиц в возрасте 30—50 лет. Крайне редко опухоль может развиваться у детей.
Определенная роль в развитии меланомы отводится травме.
Хорошо известны случаи установления диагноза меланомы после травмы пигментного новообразования кожи. Однако не исключено и то, что травма провоцирует прогрессирование уже имеющейся опухоли.
Предполагается влияние некоторых гормонов на развитие и клиническое течение меланомы. Половое созревание, беременность и климактерическая перестройка расцениваются как факторы риска развития меланомы из пигментных невусов. Определенное значение имеют генетические факторы и эндогенные конституциональные особенности.
Примерно в 20—30% случаев опухоль развивается на визуально неизмененной коже (melanoma cutis de novo). В остальных случаях — на месте врожденных или приобретенных пигментных невусов и меланоза Дюбрея (до 70—80%).
3. Виды невусов
Пигментный невус — доброкачественное поражение кожи, развивающееся из меланоцитов (невусных клеток) эпидермиса или дермы. Невусы могут локализоваться на любом участке поверхности кожи, быть одиночными и множественными. Обычно их количество и размеры увеличиваются к периоду половой зрелости.
Истинная частота возникновения меланом из невусов до настоящего времени не установлена. Фоном для развития меланомы наиболее часто являются: пограничный, сложный, диспластический невусы и ограниченный предраковый меланоз Дюбрея. Однако, как свидетельствует практика, меланома может развиться из любого типа пигментного невуса.
Поэтому при их удалении обязательным является послеоперационное гистолргическое исследование.
Пограничный невус (юнкциональный) обычно имеет вид небольшого плоского или слегка выступающего над поверхностью кожи узелка, цвет которого варьирует от светло-коричневого до черного. Поверхность гладкая без волосков. Контуры новообразования иногда могут иметь волнистую форму.
Клинически выделяют пятнистую, кокардную и мишенеподобную формы. Этот тип невуса может локализоваться на любой части кожного покрова. Пограничными невусами наиболее часто являются новообразования, локализующиеся на ладонях и стопах. Принято считать, что эти невусы обладают наибольшей склонностью к малигнизации.
Обычно их размеры колеблются от нескольких миллиметров до 1 см. Пограничные невусы могут медленно (годы) изменяться в размерах и цвете. Смешанный (сложный) невус представляет собой переходную стадию развития от пограничного во внутридермальный невус. Клинически смешанный невус не отличается от внутри дермального.
Встречается на различных участках тела обычно в возрасте от 20 до 50 лет.
Внутридермальный невус — самый частый среди разновидностей невусов и чрезвычайно разнообразен по внешнему виду. Обычно это бородавчатое, папилломатозное, полиповидное или полушаровидное новообразование.
На поверхности внутри дермального невуса иногда могут расти волосы. Цвет его варьирует от цвета кожи до темно-коричневого. Размер невусов колеблется в широких пределах — от 0,3 до 5 см в диаметре.
Отличительной клинической особенностью этих невусов являются четкие границы, мягкая консистенция и обычно стойкая гиперпигментация.
Эпителиоидный, или веретеноклеточный, невус (невус Шпитца, юношеская меланома) — плоское или полушаровидное образование, четко ограниченное от окружающих тканей, в болы шинстве случаев одиночное. Поверхность его обычно гладкая, рисунок покрывающей кожи сохранен, волосы не растут.
Цвет новообразования розовый или бледно-красный, редко — коричневый. Вокруг невуса иногда имеется гиперемия кожи с телеангиэктазиями по краям. Обычно возникает в период полового созревания, но может наблюдаться и у взрослых. Дифференциальная диагностика с начальной формой меланомы на основании клинических данных крайне затруднена.
Микроскопически это сложный невус с пограничной активностью.
Галоневус — термин используется для описания пигментного невуса, окруженного зоной (венчиком) гипопигментации кожи.
При этом очаг гипопигментации в несколько раз больше располагающегося в его центре невуса, который обычно представляет собой красновато-коричневое образование, слегка возвышающееся над поверхностью кожи, ягкоэластической консистенции, диаметром 2—5 мм.
Невус постепенно уменьшаетсяв размере и исчезаетоставляя после ебя зону депигментированной кожи, которая может репигментироваться. Эти невусы наиболее часто встречаются у олодых людей, локализуются на туловище, могут быть множественными.
Гигантский пигментный невус может окализоваться на любой части тела, но чаще — на конечностях и туловище. Иногда могут наблюдаться невусы-сателлиты.
Новообразование представляет собой сильно пигментированное пятно больших размеров, цвет которого варьирует от серого до черного, часто покрытое волосами, поверхность его может быть неровной, бородавчатой, с трещинами. Малигнизация наблюдается в 1,8—13% случаев.
Синий невус представляет собой голубоватое или голубовато серое образование округлой или овальной формы, диаметром от 0,4 до 15 мм, иногда слегка возвышающееся над поверхностью кожи. Однако могут встречаться и узловые формы. Располагается на лице, предплечье, тыльной поверхности запястья и крестцовой области.
Голубой невус нередко впервые обнаруживают в детском возрасте. Характерный цвет невуса определяется глубоким расположением пигмента. Особенностью клинического течения голубого невуса является раннее прекращение его развития и роста. Разновидность голубого невуса — невус Оты, который встречается главным образом в Японии.
Поражение представляет собой голубые, голубоватокоричневые пятна, локализующиеся на коже лица в области иннервации I—II ветвей лицевого нерва, в сочетании с пигментацией склеры, конъюнктивы или радужной оболочки глаза.
Считается, что из синего невуса может развиваться меланома, однако объективные сведения о частоте ее возникновения отсутствуют.
Диспластические невусы возникают в разном возрасте. Средние размеры новообразования, как правило, превышают таковые обычных приобретенных невусов (более 5 мм).
Диспластические невусы могут быть одиночными, чаще — множественными. Форма новообразования неправильная (овоидная). Поверхность в основном плоская, контуры нечеткие с размытым краем.
Диспластический невус имеет неравномерную пигментацию (центр невуса одного цвета, края — другого) и широкие вариации цвета (от светло-серого до темно-коричневого и розового).
Гистологически представляет собой смешанный невус, дермальный компонент которого представлен невусными клетками, расположенными в верхних слоях дермы. Эпидермальный компонент представлен лентигозной или эпителиоидной меланоцитарной дисплазией.
Диспластические невусы являются наиболее частыми предшественниками меланомы и клиническими маркерами высокого риска развития меланомы. При диспластическом невус-синдроме имеется сочетание большого количества неправильной формы невусов и случаев семейного возникновения меланомы (в том числе первичномножественной).
Пациенты с этим синдромом должны наблюдаться у онколога каждые 3—6 месяцев на протяжении всей жизни.
Ограниченный предраковый меланоз Дюбрея (melanosis maligna) начинается с маленького коричневого пятна, медленно распространяющегося по периферии, которое может достигать размеров 6 см и более. Характерной особенностью является неравномерная окраска, наличие участков от светло-коричневого до синевато-черного цвета.
Вначале пятно с неровными краями не возвышается над поверхностью кожи, не уплотнено, рельеф кожи не изменен. В последующем на поверхности могут появляться небольшие папулы и бляшки. Развивается преимущественно у людей пожилого возраста.
Частота развития меланомы на фоне меланоза Дюбрея достигает 30—80% с инкубационным периодом от 3 до 20 лет.
4. Классификация
В настоящее время применимы гистологическая классификация и ΤΝΜ-классификация.
5. Клиническая картина
Основными клиническими формами меланомы являются: поверхностно распространяющаяся (39— 75%), узловая, злокачественная лентиго-меланома и акральная меланома.
Поверхностно распространяющаяся меланома (плоская, радиально растущая меланома) развивается одинаково часто как на неизмененной коже, так и из пигментного невуса.
Может локализоваться на открытых и закрытых участках кожного покрова, преимущественно на нижних конечностях у женщин И верхней половине спины у мужчин.
Представляет собой бляшку неправильной конфигурации с фестончатым контуром, очагами регрессии и обесцвечивания, мозаичной окраски.
В среднем через 4—5 лет на бляшке возникает узел, свидетельствующий о переходе горизонтального роста в вертикальный. Узловая меланома, составляющая 10—30% всех меланом кожи, является наиболее агрессивной разновидностью опухоли.
Новообразование обычно появляется на неизмененной коже. Клинически представляет собой узел, реже полиповидное образование на коже.
Больные отмечают быстрое, в течение нескольких месяцев, удвоение объема узла, его раннее изъязвление и кровоточивость. Наиболее частой локализацией является кожа спины, шеи, головы, конечностей.
Гистологически выявляется инвазия атипичных меланоцитов на разную глубину дермы и подкожно-жировой клетчатки.
Меланома типа злокачественного лентиго составляет около 10—13% всех меланом. Характеризуется длительной фазой горизонтального роста. В типичных случаях возникает у пожилых людей на открытых участках кожи лица и шеи в виде пятен или бляшек черно-коричневого цвета. Этот тип меланомы менее агрессивен, чем другие плоские меланомы.
Акральная меланома возникает в ложе ногтя и составляет около 8% всех меланом кожи. Обычно представляет собой темное пятно под ногтем, что крайне затрудняет ее своевременную диагностику.
6. Диагностика
Несмотря на то что меланома кожи является опухолью визуальной локализации, в ряде случаев ее диагностика представляет определенную трудность.
Основываясь исключительно на клинических данных, отличить пигментный невус от меланомы иногда вообще невозможно.
Тем не менее, знание особенностей сбора анамнеза у этих больных и перечня признаков малигнизации образований на коже позволяет правильно построить план диагностических мероприятий и последующего лечения меланомы.
Обычно больные меланомой кожи предъявляют жалобы на возникновение или рост уже имевшегося пигментного новообразования, появление кровоточивости и субъективных неприятных ощущений в области опухоли.
Диагностическая ценность этих симптомов в значительной мере повышается при уточнении их длительности и динамики во времени. Наряду с осмотром пигментного новообразования обязательным является осмотр кожных покровов всего тела.
При этом следует обращать внимание на перечень наиболее показательных диагностических признаков малигнизации новообразований на коже (табл. 17).
Таблица 17. ABCD — система
| A | Asymmetry (Асимметрия) | Форма меланомы обычно асимметричная |
| B | Boundary (Граница) | Границы меланомы четкие, неровные |
| C | Colour (Цвет) | Цвет меланомы чаще синеватый или коричнево-черный, неравномерно распределенный по опухоли |
| D | Dimension (Величина) | Диаметр меланомы обычно 7—9 мм |
- Сопоставление визуальной информации с данными анамнеза позволяет более точно осуществлять клиническую диагностику. С этой целью наиболее целесообразно использовать 7-точечную глазговскую систему признаков малигнизации: 1 — изменение размеров, объема; 2 — изменение формы, очертаний; 3 — изменение цвета; 4 — воспаление; 6 — изменение ощущений, чувствительности;
- 7 — диаметр более 7 мм.
Наличие любого из вышеуказанных признаков требует отношения к новообразованию кожи как потенциально злокачественному.
Дополнительными клиническими признаками малигнизации могут также служить нарушение или полное исчезновение рисунка кожи на поверхности новообразования, шелушение, выпадение имевшихся волосков, появление уплотнений, увеличение регионарных лимфатических узлов.
Очень ценную дополнительную уточняющую информацию можно получить, выполнив дерматоскопическое исследование, позволяющее дать визуальную оценку новообразования при 10—40-кратном увеличении. К дополнительным методам обследования также относится радиоизотопная диагностика (32Р) и термография. Эти методы дают высокий процент совпадений диагноза при меланоме.
- Однако у больных с пигментными невусами в большинстве случаев отмечаются ложноположительные результаты.
- Метод диагностики меланомы, основанный на развитии спонтанной и лучевой мел анурии (реакция Якша), в настоящее время представляет больше исторический интерес.
- Цитологическое исследование, позволяющее уточнить диагноз меланомы на дооперационном этапе, выполняется исключительно при наличии изъязвления на поверхности опухоли (мазки-отпечатки) или увеличенного лимфатического узла (мазки пунктата).
- Если диагноз меланомы, несмотря на проведенное обследование, вызывает сомнение, в качестве завершающего метода диагностики используется эксцизионная биопсия со срочным интраоперационным гистологическим исследованием.
Эксцизионная биопсия заключается в полном иссечении опухоли с отступлением от ее краев на 2—10 мм. Удаленную опухоль направляют на срочное гистологическое исследование.
В случае подтверждения диагноза меланомы немедленно выполняют радикальное хирургическое вмешательство.
В исключительных случаях (если патоморфологи по объективным причинам затрудняются со срочным ответом) адекватное хирургическое вмешательство выполняется сразу после получения заключения по парафиновым препаратам.
При выполнении эксцизионной биопсии может применяться и местная анестезия. Однако в этом случае необходимо иметь возможность сразу же перейти к хирургическому вмешательству под наркозом.
Параллельно с общеклиническим обследованием больных с подозрением на меланому кожи, учитывая склонность опухоли к раннему гематогенному метастазированию, в обязательном порядке необходимо выполнить рентгенографическое исследование органов грудной клетки и ультразвуковое исследование органов брюшной полости. При наличии клинических симптомов поражения костной системы и головного мозга дополнительно выполняется остеосцинтиграфия или рентгенография костей скелета, компьютерная томография головного мозга.
Источник: http://therapycancer.ru/novosti/rak/3728-melanoma-kozhi-vidy-nevusov
Стадии и признаки перерождения невуса в меланому
Родимый знак является «отметиной» на всю жизнь. Это «визитная карточка», которая подчеркивает индивидуальные особенности каждого человека. Родинка никак не влияет на состояние здоровья.
Но при некоторых обстоятельствах она способна переродиться в злокачественную меланому, что приводит к серьезным проблемам со здоровьем.
Нужно уметь отличать ее от родимого пятна и в случае необходимости обращаться за медицинской помощью.
Что такое родинка?
Родинки или невусы есть на теле практически каждого человека. Они являются его «опознавательным знаком», место их локализации может быть разным. Иногда невусы находятся в самых неожиданных местах, доставляя своему хозяину некоторые неудобства.
Родимые пятна отличаются по размеру, цветовому оттенку, глубиной проникновения в ткани. Обычно они наследуются и возникают на тех же участках тела, что и у родителей. Насыщенность цвета невуса также зависит от предков, их генотипа.
Родинка представляет собой скопление клеток, насыщенных меланином – пигментом, который защищает кожу от УФ-лучей, поэтому их обычный окрас варьирует от бежевого до темно-коричневого. Речь идет об аномальном скоплении, которое абсолютно безвредно и считается меланомонеопасным до той поры, пока не переходит перерождение родимого пятна в меланому.
Они выглядят как плоские пятна разных размеров: от маленьких (до 1,5 см) до крупных (больше 10 см). Бывают и гигантские родимые знаки, которые закрывают значительные пространства кожи. Форма их разнообразна: от округлой до самых необычных контуров с неровными краями.
Если на коже образуются коричневые пятна, напоминающие бляшки – это себорейная дерматома, висячие наросты – акрохордомы, а образования красного цвета – гемангиомы.
Родинки классифицируются и по глубине расположения под кожей:
- пограничные, расположенные между поверхностным слоем и эпидермисом; они гладкие, но могут разрастаться и приобретать выпуклую форму при изменении гормонального фона или продолжительном воздействии УФ-лучей;
- эпидермальные, затрагивающие верхний слой эпидермиса, плоские или слегка выпуклые;
- интрадермальные, которые локализуются в нижних слоях кожи, отличаются выпуклостью, шершавой поверхностью; иногда из них растут волоски.
По степени риска онкологических заболеваний также существует своя градация:
- К опасным относят родинку Ота, голубой и пограничный невус, врожденную родинку огромных размеров, атипический невус. Если диагноз подтверждает наличие таких форм родимых пятен, то следует готовиться к их удалению.
- К неопасным относят все остальные виды. Их злокачественное перерождение возможно только при повреждении родимого пятна во время бритья, при самостоятельном удалении или при трении одежды.
Родинки возникают не только по наследственным причинам. Они могут сформироваться при внутриутробной аномалии развития клеток, когда плод испытывает кислородное голодание или при изменении гормонального фона.
Характеристика меланом
К одной из разновидностей рака кожи относится меланома. Именно ее онкологи называют «царицей рака» за быстрые темпы роста и скорость образования метастазов. Она разрастается под кожей и на ее поверхности в разных направлениях и плоскостях.
Попадая во внутренние слои дермы, клетки меланомы способны проникать в кровеносное русло или лимфу, распространяясь с током крови по телу и закрепляясь в определенных органах. Так формируются метастазы (скопления больных клеток) и болезнь быстро прогрессирует.
Из-за быстрого развития процент летальных исходов достаточно большой.
Среди рака кожи меланома самая молодая, возникает даже у младенцев и детей. Ее проявлению больше подвержен женский пол. Родимое пятно или пигментные пятна служат базовой площадкой, источником для перерождения в меланому.
Виновниками кожного рака считаются УФ-лучи.
Их влияние усиливается:
- из-за тонкого озонового слоя, образования «озоновых дыр»;
- в результате большой восприимчивости людей к ультрафиолету;
- при длительном пребывании на солнце и регулярном принятии солнечных ванн;
- при частом посещении солярия или жарких экзотических стран.
Особенно опасна солнечная инсоляция и солярии для людей, у которых на теле много родимых пятен или высока склонность к пигментации. Нельзя избежать последствий, заклеивая родинки пластырем или закрывая их полотенцем: «парниковый эффект» наносит вред, усиливая риск возникновения меланомы.
Иногда раковые клетки образуются «на пустом месте» по разным причинам. На чистой, не пораженной болезнью коже возникает темного цвета ассиметричное пятно, которое разрастается и становится потенциально опасным. Обычно это связано с генетическими факторами и прослеживается в родословном древе.
Чем отличается родинка от меланомы?
Чаще всего человек не следит за состоянием пигментации или родинок, которые привычны.
Между тем, при перерождении родимого пятна заметны характерные признаки:
- изменении окраски на более темную;
- отсутствие однотонного цвета, шелушение и потеря четких границ родимого знака;
- покраснение по контуру родинки в результате ее воспаления;
- разрастание и уплотнение поверхности;
- формирование у основания невуса плотных узелков с признаками некроза;
- раздражение родинки: она чешется или возникает жжение;
- образование трещинок, небольших язв, в результате чего возможна кровоточивость.
Отличить невус от меланомы не так сложно, если следить за состоянием кожного покрова. При возникающих «метаморфозах» с родимыми пятнами обязательна консультация онколога или дерматолога. Провести ее следует в кратчайшие сроки, поскольку быстрое развитие меланомы оставляет низкие шансы на успех.
Не обязательно искать отличия по всем названным показателям. Достаточно одного изменения, например, окраски или формы, чтобы это стало сигналом для похода к врачу. Осмотр обязателен после посещения жарких стран, при травмировании невуса или его значительном потемнении.
Виды меланом
Обычно меланома – родинка в стадии перерождения.
Известны разные виды меланом:
- Лентиго обычно наблюдается у пожилых людей на лице или шее, немного выступая над поверхностью кожи.
- Узловатая — наиболее агрессивное проявление рака. Образована мелкими сплетающимися узелками, отличающимися по цвету и объему. Приподнята над эпидермисом и отличается оттенками темного или багрового цвета.
- Поверхностная мало чем отличается от обычного родимого пятна. И поскольку отличить этот вид меланомы проблематично, она наиболее опасна, так как развивается незамеченной.
- Ногтевая образуется под ногтевой пластинкой большого пальца на ноге. У каждого 10-го больного меланомой наблюдается этот вид патологии.
В нахождении меланомы действует принцип «белой вороны», когда одна из родинок становится непохожей на остальные по цвету, форме или другим показателям. При обнаружении необычного пятна следует пройти медицинское обследование.
Симптомы и признаки меланомы
Как отличить злокачественный рост клеточной массы от доброкачественного?
Есть некоторые признаки, которые дают ответ на данный вопрос:
- если невус условно разделить на две части, то заметна асимметрия;
- у родимого пятна пропадают четкие границы, он становится бесформенным;
- цвет не просто меняется, он становится неравномерным, с вкраплениями разных оттенков;
- заметно быстрое разрастание пятна и покраснение на его границах;
- наблюдается ощущение жжения и зуда.
При изменении невуса, когда он начинает отличаться от обычной родинки, используется аббревиатура АКОРД (исследуется симметричность, четкость края, цветовая гамма, размер, диаметр).
На заметку: Для диагностики меланомы осмотр проводится раз в 3 месяца. Желательно привлекать другого человека, поскольку родинки иногда расположены в труднодоступных местах на теле. Тщательное исследование проводится в области ног, спины, волосяного покрова на голове.
Причины, ведущие к перерождению родинок
Основных причин, ведущих к деформации родинки, две: избыток солнечного излучения и повреждение (раздражающие факторы) невуса. Обе они не являются фатальными, поскольку их можно избежать. Но принято считать, что загар полезен для здоровья и за лето люди стараются получить красивый оттенок кожи.
Загар имеет много негативных проявлений. Кожа стареет раньше времени и теряет эластичность. Наблюдается фотостарение: эпидермис покрывается пигментными пятнами, развивается лентиго. При агрессивном воздействии солнечных лучей в дневное время суток возникают ожоги. Если они получены в детстве, то в более зрелом возрасте возможно развитие кожной онкологии.
Загар ведет и к обилию пигментных пятен, которые формируются и становятся хорошо заметны уже к 30 годам. В лучшем случае они являются косметическим дефектом, а в худшем – ведут к раку кожи.
Доказано, что люди из солнечных стран более подвержены онкологии. В Австралии, Бразилии и Израиле наиболее высокий процент появления меланомы. В Европе чаще всего болеют жители Финляндии и Швейцарии, поскольку уровень меланина в коже низкий, и он не может защитить более глубокие слои дермы от УФ-излучения.
Факторы риска
По ряду признаков каждый человек может оценить риск получить меланому:
- светлые оттенки кожи, бедные меланином;
- обилие родимых пятен;
- веснушки, разбросанные по всему телу;
- наследственная предрасположенность;
- получение солнечных ожогов в детстве;
- возраст от 30 лет;
- работа на солнце или регулярный загар, посещение солярия;
- изменение внешнего вида родинок.
Люди, имеющие наследственный альбинизм (отсутствие пигмента в эпидермисе), ксеродерму, кератоз также находятся в группе риска.
На заметку: Ежегодно в России 8 000 человек заболевают меланомой. Цифра небольшая, но у заболевших на запущенных стадиях высок процент летального исхода. Иногда спустя 2-3 года после удаления меланомы в организме обнаруживаются метастазы, что осложняет лечение и повышает смертность.
Методы лечения родинок
Если родимое пятно является исключительно косметическим дефектом, то используют народные средства или проводят процедуры в косметических салонах. Из народных методов следует отметить сок лимона и чеснока и настойку чистотела.
Медикаментозно проводят хирургическое вмешательство, удаление лазером, применяют криодеструкцию или прижигание жидким азотом и электрокоагуляцию.
Необходимость в удалении невуса возникает в случае:
- изменение окраски или ее неравномерный тон;
- изменение внешнего вида;
- покраснение в пограничной зоне;
- шелушение, зуд, расслоение;
- выделение капелек крови;
- выпадение волос из родимого пятна;
- травмирование.
Но если нет особой необходимости, то пятно следует оставить в покое и лишний раз не нарушать кожный покров, что может привести к необратимым изменениям.
Способы лечения меланомы
К основным способам лечения меланомы относят ее хирургическое удаление. На ранних стадиях болезнь излечима. На более поздних потребуется облучение, химиотерапия, иммунотерапия или биологическое лечение. Обычно используют комбинированные методы борьбы с раком.
При появлении метастазов исцеление невозможно. В этом случае врач ставит целью снять боль и продлить жизнь пациента.
Даже при удалении новообразования на ранний стадии достаточно высок риск рецидивов, когда через несколько лет в органах обнаруживаются метастазы.
Профилактика
Профилактика значительно снижает риск развития рака кожи.
Она включает простые и доступные каждому действия:
- Ежегодные осмотры у онкологов (дерматологов) при появлении новых пятен или изменения внешнего вида прежних.
- Сведение к минимуму травмирующих моментов: не пытаться избавиться от родинок без помощи специалиста.
- Если пребывание на солнце необходимо, пользоваться кремами с УФ-фильтрами, чтобы снизить влияние солнечных лучей на дерму. Нежелательно находится в солнечный день на воздухе с 10 до 17 часов.
- После посещения экзотических стран пройти осмотр у врача.
- Отказаться от солярия, где искусственное облучение гораздо сильнее натурального.
Правила просты и выполнимы, а здоровье одно и восстановить его бывает сложно. Поэтому принимайте солнечные ванны в утренние часы, проверяйте состояние своих родимых пятен и радуйтесь жизни, правильное отношение к которой подарит много положительных моментов.
Источник: https://dermatologiya.su/novoobrazovaniya/rodinka/melanoma
Клинические признаки меланомы | #01/99
Каковы ранние признаки меланомы?
Какие пациенты подвергаются наибольшему риску развития меланомы?
Что можно посоветовать для предотвращения болезни?
|
Рисунок 1 (основная фотография). Себоррейная бородавка (кератоз), отличающаяся разнообразием окрашивания Рисунок 1 (вставка). Чешуйчатая папиллома спины у человека 66 лет. Отмечается пигментированная область у нижнего края, обусловленная недавней травмой и кровотечением. Внизу виден маленький доброкачественный невус. Лечения не требуется; можно просто удалить образование |
Это заболевание, являясь тяжелой формой рака, непропорционально часто поражает молодых людей: 18% заболеваемости приходится на людей в возрасте 15-39 лет, в то время как другие злокачественные новообразования в этой возрастной группе составляют всего 4%. Меланома занимает второе место среди злокачественных опухолей у женщин (на первом — рак шейки матки) и шестое — у мужчин.
Хотя кожная меланома может развиваться de novo, чаще она появляется из предсуществующей родинки. Согласно недавним исследованиям, обычно люди больше беспокоятся по поводу родинки или другого кожного образования, которое чешется или кровоточит, чем по поводу родинки, увеличивающейся в размерах, меняющей форму или цвет.
|
Пятна и чешуйчатые папилломы на коже тела нередко сдираются, болят, чешутся и иногда кровоточат. Себоррейные бородавки, или кератозы, распространенные среди людей старшего возраста, также часто вызывают зуд и кровоточат при повреждении. Но ни одно из таких образований не грозит малигнизацией.
В настоящее время дерматологи используют опросник, содержащий семь пунктов, который помогает решить, развилась ли меланома из родинки или она представляет собой новообразованное пигментное пятно. Клинические признаки разделены на три главных и четыре второстепенных (табл. 2). Наличие любого из главных признаков уже позволяет с высокой степенью вероятности предполагать меланому, а второстепенные признаки еще усиливают такое подозрение.
Прогноз в каждом индивидуальном случае определяется глубиной инвазии меланомы в подлежащую кожу — толщиной Бреслоу, но, как правило, наилучшие результаты достигаются при ранней диагностике и удалении опухоли. С ростом толщины уменьшается пятилетняя выживаемость.
Главные клинические признаки
|
Только 21% населения знает, что наиболее часто меланома у мужчин развивается на спине, и только 8% знает, что у женщин, как правило, меланома поражает голень. К сожалению, спина и голень не всегда обращают на себя внимание пациентов и подвергаются врачебному осмотру.
При осмотре пациента с подозрением на меланому необходимо раздеть его полностью, можно с помощью сопровождающих, чтобы тщательно осмотреть всю поверхность кожи. Кроме всего прочего, это позволяет врачу общей практики дать пациенту представление о возможном риске развития меланомы и рассказать о мерах ее профилактики.
- Пациенты с высоким риском развития меланомы
Солнечный свет, особенно в периоды интенсивного облучения, является главным фактором развития меланомы. Однако у некоторых пациентов с различными факторами риска, при прочих равных условиях, меланома развивается чаще.
|
Независимые факторы риска развития меланомы приведены в табл. 3. По данным последних исследований, группа высокого риска, в которую входят люди с отдельными или всеми этими факторами, составляет 10% всего населения. Меланома в семейном анамнезе, несомненно, считается фактором риска, независимо от того, имеются или нет иные факторы. Другими наследственными факторами, которые могут проявляться у родственников, служит светлая, нежная, легко сгорающая или плохо загорающая кожа, а также сочетание рыжих волос и голубых глаз.
Значительному риску подвержены и бледнокожие люди, по роду занятий большую часть времени проводящие в помещении и подвергающиеся интенсивному солнечному воздействию во время отдыха. В современном мире этот фактор играет все большее значение.
|
Людей с повышенным риском развития меланомы следует проинформировать о мерах, уменьшающих влияние вредных факторов (меры первичной профилактики), и обучить распознавать ранние признаки меланомы (табл. 4). Врач общей практики также должен разбираться в ранних клинических проявлениях опухоли и суметь быстро поставить диагноз, что способствует более успешному лечению (вторичная профилактика).
Для людей, предрасположенных к развитию меланомы, солнечный свет представляет особый риск. В этой группе пациентов должно уделяться особое внимание профилактическим мерам.
- Ведение больных с родинками, пигментными образованиями и меланомами
Невусы (родинки). Следует успокоить пациентов с обычными непигментированными родинками, доброкачественными папилломами или пятнами на коже. В этих случаях не требуется никакого лечения. Однако, если такое образование постоянно травмируется и вызывает определенные неудобства, можно просто срезать его или иссечь бритвой, слегка прижечь под местной анестезией и получить гистологическое подтверждение диагноза. Обнаруженные у пациента множественные мелкие пигментированные родинки без значимых признаков озлокачествления также представляют собой высокий риск развития меланомы. Таких пациентов надо успокоить и снабдить информацией и советами, представленными в табл. 1-4, а также предложить им повторно обратиться к врачу при появлении новых беспокойств, связанных с родинками.
Пигментные себоррейные бородавки (кератозы). Себоррейные бородавки могут чесаться и темнеть. Зачастую они неправильной формы и кровоточат при повреждении. Себоррейные бородавки редко нуждаются в лечении, но, если они раздражают пациента и он хочет от них избавиться, их можно легко удалить простым выскабливанием и легким прижиганием под местной анестезией.
Важно исследовать гистологическое строение образования, так как то, что выглядит темной себоррейной бородавкой, может, хотя и редко, оказаться меланомой.
Подозрительные родинки и меланомы. Поскольку дерматологические и хирургические навыки врача общей практики, как правило, ограниченны, всех пациентов с кожными образованиями с подозрением на меланому следует немедленно направлять на консультацию к дерматологу.
Обученный дерматологии и кожной хирургии врач общей практики должен следовать нижеперечисленным указаниям.
|
Если наиболее вероятным диагнозом представляется меланома, отошлите больного в отделение дерматологии или пластической хирургии (это не относится к случаям простой поверхностной опухоли).
Если дифференциальная диагностика проводится между простым невусом, диспластическим невусом и мелкой поверхностной распространенной меланомой, необходимо выполнить простую первичную биопсию иссечением свободного латерального края (размер биоптата 2 мм) под местной анестезией и удаленный образец отправить на гистологическое исследование.
Если последнее определяет доброкачественный невус, то нужно успокоить пациента и в случае необходимости продолжать наблюдение. При обнаружении диспластического невуса или простой поверхностной распространенной меланомы образование полностью иссекается. При толщине Бреслоу менее 0,5 мм дальнейшего лечения не требуется, но пациент должен регулярно проходить осмотр.
Если при гистологическом исследовании выявляется, что меланома удалена не полностью или толщина Бреслоу превышает 0,5 мм, пациента следует направить в отделение дерматологии или пластической хирургии для полного иссечения опухоли и дальнейшего наблюдения.
Рассматривая родинки и меланомы в свете вышеизложенного и ознакомясь с индивидуальными факторами риска, врач общей практики и члены его бригады могут:
- успокоить большинство пациентов, испытывающих тревогу по поводу своих родинок;
- проводить первичную и вторичную профилактику у пациентов с высоким риском развития меланомы;
- предпринимать, при достаточном опыте работы, некоторые скрининговые исследования и меры первичной профилактики прямо на обычном приеме и клиническом обследовании.
Краткий атлас
(из клинической практики)
| Рисунок 2. Мясистый меланоцитный невус на ножках у 28-летней женщины. Это доброкачественное образование, но его можно удалить или подвергнуть бритвенной биопсии |
| Рисунок 3. Пигментированная себоррейная бородавка (кератоз) у 50-летней женщины. Обратите внимание на кератинизированную грубую поверхность со слегка неровными краями. Лучше всего произвести обычное выскабливание и слегка прижечь, а затем отослать образец на гистологическое исследование |
| Рисунок 4. Некоторые себоррейные бородавки могут варьировать по цвету и контурам. Это образование на ноге 58-летней женщины было удалено для исключения озлокачествления |
| Рисунок 5. Диспластический невус кожи у 31-летней женщины. Обратите внимание на размер более 7 мм и слегка неровную форму и окрашивание. За пациенткой наблюдали, отмечая происходящие изменения. Впоследствии была произведена биопсия |
| Рисунок 6. Диспластический невус на спине 32-летнего мужчины. Вокруг расположены множественные мелкие доброкачественные невусы. Образование диаметром более 7 мм с неровными краями. Вследствие недавнего увеличения в размерах проведено его иссечение |
| Рисунок 7. Поверхностная распространенная меланома на спине 41-летней женщины. Отмечается некоторая неровность краев, окрашивания и легкое воспаление краев. Проведено иссечение. Толщина Бреслоу 0,3 мм |
| Рисунок 8. Поверхностная распространенная меланома груди. Неправильной формы, неровных контуров и окрашивания. Лечение иссечением. Толщина Бреслоу 0,8 мм |
| Рисунок 9. Поверхностная распространенная меланома плеча у 46-летней женщины. Более 7 мм в поперечнике. Неправильной формы, неровных контуров и окрашивания. Направлена к пластическим хирургам для иссечения. Толщина Бреслоу 1,3 мм |
| Рисунок 10. Крупная толстая меланома спины у 44-летнего мужчины. Имеет неправильную форму и пигментацию с небольшим сателлитным образованием и окружающим ее невусом. Немедленно направлен к пластическим хирургам для удаления и последующего наблюдения |
| Рисунок 11. Злокачественное лентиго на передней части головы 76-летней женщины. Отправлена на биопсию и лечение |
| Рисунок 12. Запущенная подногтевая меланома у 44-летней женщины. Направлена к онкологу для последующего ведения, удаления опухоли и наблюдения |
Аппарат M22
Задача:
Комплексное омоложение: вернуть коже тонус, сделать ее более упругой, подтянутой, устранить нависание верхнего века, морщинки вокруг глаз и губ, более глубокие морщины, сузить поры, осветлить и улучшить цвет кожи. А также: сгладить шрамы, рубцы от постакне или хирургические, растяжки на теле (включая грудь).
Как решаем:
Фракционный эрбиевый лазер ResurFX идеален для омоложения. При фракционном фототермолизе лазер, воздействуя на кожу точечно, проникает на глубину около 1 мм, создает зону микроповреждения и запускает механизм интенсивного образования нового коллагена. Новый коллагеново-эластиновый каркас делает кожу плотной, упругой, гладкой, ровной, то есть снова молодой.
Во время процедуры происходит постоянное контактное охлаждение кожи, чтобы свести болевые ощущения к минимуму. Главное преимущество омоложения лазером ResurFX — очень короткая реабилитация. Базальный слой эпидермиса полностью восстанавливается за 24 часа (при классической лазерной шлифовке этот процесс занимает 2-4 недели). Умеренное покраснение сохраняется максимум 2-3 дня. В день проведения процедуры можно умываться, наносить косметику. На следующий день можно спокойно выходить на работу.
Для максимального результата:
Сочетание IPL и фракционного лазерного воздействия в одной процедуре – уникальный протокол ФотоФраксель. В первой части процедуры можно поработать над удалением пигментации или сосудов на лице, улучшить цвет лица.
Потом нанести обезболивающий крем и сразу же фракционным лазером скорректировать морщины, рубцы, подтянуть и уплотнить кожу. Получаем отличный, гарантированный результат за меньшее время.
Периодичность:
Для получения желаемого результата — 3-4 процедуры с интервалом в месяцВажно:
Среди противопоказаний — беременность, лактация, недавний химический пилинг. После процедуры в течение 3-х недель необходимо защищать обработанную зону от солнечных лучей во избежание гиперпигментации. Лучшее время для лазерного омоложения — с октября по март.
Результат:
Эффект омоложения заметен после первой же процедуры. После курса кожа становится здоровой, гладкой, нежной, действительно молодой. Черты лица остаются естественными, при этом мелкие морщины исчезают, овал лица подтягивается, поры сужаются, текстура кожи и цвет лица заметно улучшаются. Также исчезают мелкие неровности, пигментные пятна, следы от акне, растяжки. Стойкий эффект омоложения сохраняется надолго благодаря усилению внутренних ресурсов кожи: улучшению микроциркуляции, а главное — стимулированию выработки нового коллагена.
Как бороться с пигментными пятнами после солнечного ожога
22 августа 2018
Различной формы и внешнего вида пигментация на незащищенной коже чаще всего появляется после длительного пребывания на солнцепеке. Основные признаки – очаги воспаления, многочисленные волдыри, шелушение. Верхним слоям кожи наносится значительный ущерб.
Образование эпидермиса в дальнейшем связано с длительным процессом избавления от неровных розовых и темных пятен.
Разумные меры предосторожности
Перед приемом солнечных ванн определите вместе с дерматологом чувствительность своего кожного покрова и степень вероятности образования пигментации. Для того чтобы эпидермис без проблем адаптировался к ультрафиолетовым лучам, принимайте солнечные ванны небольшими порциями, постепенно увеличивая время пребывания на открытом воздухе.
Методики лечения
Темные пигментные пятна можно вывести за счет длительных косметических процедур и специального ухода за телом. Для полной очистки кожи косметологам приходится удалять поврежденный ее слой.
В качестве инструмента используются:
- Лазерная микрохирургия. Лечебные лучи уничтожают меланин, не задевая здоровые ткани. Длительность и частота процедур зависит от величины и количества пораженных участков.
- Некоторые виды кислот (например, винная, яблочная и т. д.) С их помощью истончается кожа, поэтому пациентам рекомендуют дополнительное использование крема, блокирующего образование меланина, а также качественных солнцезащитных лосьонов.
- Азот в жидком виде. Постепенные процедуры с его применением должны проводиться с соблюдением строгой безопасности. Кожу необходимо уберечь от рубцевания!
Существует большой перечень специальных и полностью безопасных препаратов с мощным отбеливающим, восстанавливающим и косметологическим эффектом. Заказывайте качественные средства от пигментных пятен на сайте социальных аптек Столички.
Пигментные пятна: причины, симптомы и лечение
Пигментные пятна — это отметины, которые обычно появляются на коже после длительного пребывания на солнце. Они безвредны, но некоторые люди хотят удалить их по косметическим причинам.
Другие названия возрастных пятен включают солнечные лентиго и печеночные пятна, хотя они не имеют никакого отношения к печени.
Эти пятна плоские и темнее окружающей кожи. Они могут быть коричневыми, коричневыми или черными и могут напоминать веснушки.
В этой статье мы исследуем причины и симптомы возрастных пятен и описываем безопасные способы избавления от них.
Поделиться в Pinterest Возрастные пятна обычно появляются после пребывания на солнце.Изображение предоставлено: DermNet, Новая Зеландия
Возрастные пятна являются результатом выработки организмом избыточного меланина. Меланин — это пигмент, придающий коже цвет.
Когда кожа подвергается воздействию солнечного света, в организме вырабатывается дополнительный меланин для защиты кожи от солнечных ультрафиолетовых (УФ) лучей.
Чем больше вырабатывается меланина, тем темнее становится кожа.
Возрастные пятна появляются, когда избыток меланина в коже собирается вместе.
Возрастные пятна обычно появляются на участках кожи, которые часто подвергаются солнечному воздействию, включая:
- лицо
- тыльную сторону рук
- плечи
- спину
- руки
- верхнюю часть стопы
Возраст пятна могут развиваться поодиночке или группами. Они различаются по размеру и могут составлять от 0,2 до 2,0 сантиметров в диаметре.
Возрастные пятна, как правило, образуются у людей в возрасте 40 лет и старше, хотя они могут развиваться и у молодых людей, которые часто получают солнечные ожоги или пользуются соляриями.
Эти пятна могут образовываться на коже любого человека, хотя они чаще встречаются у людей со светлой кожей, которая более чувствительна к солнцу.
Врач сможет определить возрастные пятна при визуальном осмотре. Они могут использовать дерматоскоп, ручной увеличительный инструмент, который медицинские работники используют для исследования участков кожи.
В некоторых случаях бывает трудно отличить возрастное пятно от меланомы, типа рака, который формируется в клетках, содержащих пигмент.
Если врач не уверен, он может назначить биопсию кожи. Для этого нужно взять небольшой образец пораженной кожи и отправить его в лабораторию, где технический специалист проведет тесты для определения типа роста.
Пигментные пятна безвредны и не требуют лечения. Однако, поскольку они могут напоминать рак кожи, важно, чтобы их осмотрел врач.
Если человек хочет удалить подтвержденное возрастное пятно по косметическим причинам, у него есть множество вариантов.
Кремы для местного применения могут осветлить пигментные пятна. Однако избегайте осветлителей, содержащих ртуть, поскольку они могут представлять серьезный риск для здоровья. Медицинский работник может прописать безопасный продукт.
Крем для местного применения для осветления пигментных пятен может содержать:
- ретиноидов, таких как третиноин
- кортизон
- гидрохинон
Эти кремы постепенно осветляют пятна. Иногда они могут вызывать раздражение кожи, поэтому лучше обсудить побочные эффекты с врачом, прежде чем выбирать подходящий крем.
Некоторые косметические процедуры могут также осветлить или удалить пигментные пятна. Перед процедурой обсудите варианты с дерматологом или врачом, специализирующимся на уходе за кожей.
Дерматолог может предложить одну из следующих процедур:
- криотерапия, которая включает удаление пятна холодным веществом, например жидким азотом
- лазерная хирургия или интенсивная импульсная световая терапия, которая включает использование высокоинтенсивных лучей
- микродермабразия, неинвазивное лечение, которое включает отшелушивание кожи
- химический пилинг, который включает нанесение химического раствора на кожу для ее отшелушивания, а затем удаление мертвых клеток
Все эти процедуры сопряжены с риском и могут привести к образованию рубцов на коже .По данным Американской академии дерматологии (AAD), их должен выполнять специально обученный дерматолог.
Эти методы удаления также могут сделать кожу очень чувствительной к солнечному свету. Любой, кто прошел одну из этих процедур, должен принять дополнительные меры предосторожности на солнце и следовать советам врача.
Натуральные средства также могут помочь осветлить пигментные пятна. К ним относятся:
- Алоэ вера : Некоторые исследования на животных показывают, что ежедневное нанесение алоэ вера на пигментные пятна может осветлить пятна.
- Красный лук : Результаты одного исследования показывают, что высушенная кожица красного лука может осветлять пигментные пятна. Человек может поискать кремы для местного применения, содержащие Allium cepa .
- Экстракт орхидеи : Авторы другого исследования пришли к выводу, что экстракты орхидей могут осветлять пигментные пятна. Экстракты входят в состав некоторых средств по уходу за кожей.
Кремы для местного применения также могут уменьшить появление пигментных пятен. Исследования показывают, что могут помочь кремы, содержащие один или несколько из следующих ингредиентов:
Некоторые люди используют макияж, чтобы скрыть пигментные пятна.Дерматолог или продавец косметики может посоветовать полезные продукты.
Поделиться на Pinterest Люди должны использовать водостойкий солнцезащитный крем с защитой от UVA и UVB лучей.Часто можно предотвратить образование пигментных пятен.
AAD рекомендует использовать солнцезащитный крем с минимальной защитой SPF 30. Он должен быть водостойким и иметь защиту от UVA и UVB. Нанесите солнцезащитный крем на открытые участки кожи за 15 минут до выхода на улицу.
Результаты исследования 2018 года показывают, что ежедневное использование крема SPF 30 также может предотвратить потемнение пигментных пятен весной и летом.
Другие способы защиты кожи и предотвращения возрастных пятен включают:
- повторное нанесение солнцезащитного крема каждые 2 часа или после потоотделения или пребывания в воде
- прикрытие кожи шляпой с широкими полями, длинными рукавами, длинными брюками и солнцезащитными очками.
- не выходить на солнце в самые жаркие часы дня, обычно с 10:00 до 14:00.
- воздержание от использования соляриев
- использование бальзама для губ с SPF 30 или выше
- использование перчаток при езде на велосипеде или в саду в течение длительного периода на солнце
- принятие дополнительных мер предосторожности при приближении к воде, снегу или песку, поскольку эти поверхности отражают солнечные лучи
- ношение одежды с фактором защиты от ультрафиолета, или UPF, 40–50
Избегание чрезмерного пребывания на солнце также снижает риск рака кожи.
Возрастные пятна не являются злокачественными. Однако иногда они могут напоминать типы рака кожи, поэтому важно помнить о различиях.
Рак кожи с большей вероятностью разовьется в областях, которые находились на солнце в течение длительного периода.
Возрастные пятна могут выглядеть как наросты актинического кератоза (АК), которые являются предраковыми. Однако пигментные пятна плоские, а наросты АК обычно грубые.
Другие проблемы, на которые следует обратить внимание, включают:
- грубые участки кожи, которые могут вызывать боль при растирании
- сухие, чешуйчатые, розовые или красные участки кожи
- белые, чешуйчатые пятна, похожие на бородавки
Если Если человек подозревает, что у него опухоль АК, ему следует обратиться к врачу для обследования.
В случае необычных изменений кожи рекомендуется проконсультироваться с врачом. Если врач диагностирует рак кожи на ранней стадии, лечение будет успешным.
Пигментные пятна безвредны и не требуют лечения. Некоторые люди предпочитают осветлить или удалить их по косметическим причинам.
Всем, кто обеспокоен появлением новых следов или других изменений на коже, следует обратиться к врачу для осмотра.
Пигментные пятна: причины, симптомы и лечение
Пигментные пятна — это пятна, которые обычно появляются на коже после длительного пребывания на солнце.Они безвредны, но некоторые люди хотят удалить их по косметическим причинам.
Другие названия возрастных пятен включают солнечные лентиго и печеночные пятна, хотя они не имеют никакого отношения к печени.
Эти пятна плоские и темнее окружающей кожи. Они могут быть коричневыми, коричневыми или черными и могут напоминать веснушки.
В этой статье мы исследуем причины и симптомы возрастных пятен и описываем безопасные способы избавления от них.
Поделиться в Pinterest Возрастные пятна обычно появляются после пребывания на солнце.Изображение предоставлено: DermNet, Новая Зеландия
Возрастные пятна являются результатом выработки организмом избыточного меланина. Меланин — это пигмент, придающий коже цвет.
Когда кожа подвергается воздействию солнечного света, в организме вырабатывается дополнительный меланин для защиты кожи от солнечных ультрафиолетовых (УФ) лучей.
Чем больше вырабатывается меланина, тем темнее становится кожа.
Возрастные пятна появляются, когда избыток меланина в коже собирается вместе.
Возрастные пятна обычно появляются на участках кожи, которые часто подвергаются солнечному воздействию, включая:
- лицо
- тыльную сторону рук
- плечи
- спину
- руки
- верхнюю часть стопы
Возраст пятна могут развиваться поодиночке или группами.Они различаются по размеру и могут составлять от 0,2 до 2,0 сантиметров в диаметре.
Возрастные пятна, как правило, образуются у людей в возрасте 40 лет и старше, хотя они могут развиваться и у молодых людей, которые часто получают солнечные ожоги или пользуются соляриями.
Эти пятна могут образовываться на коже любого человека, хотя они чаще встречаются у людей со светлой кожей, которая более чувствительна к солнцу.
Врач сможет определить возрастные пятна при визуальном осмотре. Они могут использовать дерматоскоп, ручной увеличительный инструмент, который медицинские работники используют для исследования участков кожи.
В некоторых случаях бывает трудно отличить возрастное пятно от меланомы, типа рака, который формируется в клетках, содержащих пигмент.
Если врач не уверен, он может назначить биопсию кожи. Для этого нужно взять небольшой образец пораженной кожи и отправить его в лабораторию, где технический специалист проведет тесты для определения типа роста.
Пигментные пятна безвредны и не требуют лечения. Однако, поскольку они могут напоминать рак кожи, важно, чтобы их осмотрел врач.
Если человек хочет удалить подтвержденное возрастное пятно по косметическим причинам, у него есть множество вариантов.
Кремы для местного применения могут осветлить пигментные пятна. Однако избегайте осветлителей, содержащих ртуть, поскольку они могут представлять серьезный риск для здоровья. Медицинский работник может прописать безопасный продукт.
Крем для местного применения для осветления пигментных пятен может содержать:
- ретиноидов, таких как третиноин
- кортизон
- гидрохинон
Эти кремы постепенно осветляют пятна.Иногда они могут вызывать раздражение кожи, поэтому лучше обсудить побочные эффекты с врачом, прежде чем выбирать подходящий крем.
Некоторые косметические процедуры могут также осветлить или удалить пигментные пятна. Перед процедурой обсудите варианты с дерматологом или врачом, специализирующимся на уходе за кожей.
Дерматолог может предложить одну из следующих процедур:
- криотерапия, которая включает удаление пятна холодным веществом, например жидким азотом
- лазерная хирургия или интенсивная импульсная световая терапия, которая включает использование высокоинтенсивных лучей
- микродермабразия, неинвазивное лечение, которое включает отшелушивание кожи
- химический пилинг, который включает нанесение химического раствора на кожу для ее отшелушивания, а затем удаление мертвых клеток
Все эти процедуры сопряжены с риском и могут привести к образованию рубцов на коже .По данным Американской академии дерматологии (AAD), их должен выполнять специально обученный дерматолог.
Эти методы удаления также могут сделать кожу очень чувствительной к солнечному свету. Любой, кто прошел одну из этих процедур, должен принять дополнительные меры предосторожности на солнце и следовать советам врача.
Натуральные средства также могут помочь осветлить пигментные пятна. К ним относятся:
- Алоэ вера : Некоторые исследования на животных показывают, что ежедневное нанесение алоэ вера на пигментные пятна может осветлить пятна.
- Красный лук : Результаты одного исследования показывают, что высушенная кожица красного лука может осветлять пигментные пятна. Человек может поискать кремы для местного применения, содержащие Allium cepa .
- Экстракт орхидеи : Авторы другого исследования пришли к выводу, что экстракты орхидей могут осветлять пигментные пятна. Экстракты входят в состав некоторых средств по уходу за кожей.
Кремы для местного применения также могут уменьшить появление пигментных пятен. Исследования показывают, что могут помочь кремы, содержащие один или несколько из следующих ингредиентов:
Некоторые люди используют макияж, чтобы скрыть пигментные пятна.Дерматолог или продавец косметики может посоветовать полезные продукты.
Поделиться на Pinterest Люди должны использовать водостойкий солнцезащитный крем с защитой от UVA и UVB лучей.Часто можно предотвратить образование пигментных пятен.
AAD рекомендует использовать солнцезащитный крем с минимальной защитой SPF 30. Он должен быть водостойким и иметь защиту от UVA и UVB. Нанесите солнцезащитный крем на открытые участки кожи за 15 минут до выхода на улицу.
Результаты исследования 2018 года показывают, что ежедневное использование крема SPF 30 также может предотвратить потемнение пигментных пятен весной и летом.
Другие способы защиты кожи и предотвращения возрастных пятен включают:
- повторное нанесение солнцезащитного крема каждые 2 часа или после потоотделения или пребывания в воде
- прикрытие кожи шляпой с широкими полями, длинными рукавами, длинными брюками и солнцезащитными очками.
- не выходить на солнце в самые жаркие часы дня, обычно с 10:00 до 14:00.
- воздержание от использования соляриев
- использование бальзама для губ с SPF 30 или выше
- использование перчаток при езде на велосипеде или в саду в течение длительного периода на солнце
- принятие дополнительных мер предосторожности при приближении к воде, снегу или песку, поскольку эти поверхности отражают солнечные лучи
- ношение одежды с фактором защиты от ультрафиолета, или UPF, 40–50
Избегание чрезмерного пребывания на солнце также снижает риск рака кожи.
Возрастные пятна не являются злокачественными. Однако иногда они могут напоминать типы рака кожи, поэтому важно помнить о различиях.
Рак кожи с большей вероятностью разовьется в областях, которые находились на солнце в течение длительного периода.
Возрастные пятна могут выглядеть как наросты актинического кератоза (АК), которые являются предраковыми. Однако пигментные пятна плоские, а наросты АК обычно грубые.
Другие проблемы, на которые следует обратить внимание, включают:
- грубые участки кожи, которые могут вызывать боль при растирании
- сухие, чешуйчатые, розовые или красные участки кожи
- белые, чешуйчатые пятна, похожие на бородавки
Если Если человек подозревает, что у него опухоль АК, ему следует обратиться к врачу для обследования.
В случае необычных изменений кожи рекомендуется проконсультироваться с врачом. Если врач диагностирует рак кожи на ранней стадии, лечение будет успешным.
Пигментные пятна безвредны и не требуют лечения. Некоторые люди предпочитают осветлить или удалить их по косметическим причинам.
Всем, кто обеспокоен появлением новых следов или других изменений на коже, следует обратиться к врачу для осмотра.
Пигментные пятна: причины, симптомы и лечение
Пигментные пятна — это пятна, которые обычно появляются на коже после длительного пребывания на солнце.Они безвредны, но некоторые люди хотят удалить их по косметическим причинам.
Другие названия возрастных пятен включают солнечные лентиго и печеночные пятна, хотя они не имеют никакого отношения к печени.
Эти пятна плоские и темнее окружающей кожи. Они могут быть коричневыми, коричневыми или черными и могут напоминать веснушки.
В этой статье мы исследуем причины и симптомы возрастных пятен и описываем безопасные способы избавления от них.
Поделиться в Pinterest Возрастные пятна обычно появляются после пребывания на солнце.Изображение предоставлено: DermNet, Новая Зеландия
Возрастные пятна являются результатом выработки организмом избыточного меланина. Меланин — это пигмент, придающий коже цвет.
Когда кожа подвергается воздействию солнечного света, в организме вырабатывается дополнительный меланин для защиты кожи от солнечных ультрафиолетовых (УФ) лучей.
Чем больше вырабатывается меланина, тем темнее становится кожа.
Возрастные пятна появляются, когда избыток меланина в коже собирается вместе.
Возрастные пятна обычно появляются на участках кожи, которые часто подвергаются солнечному воздействию, включая:
- лицо
- тыльную сторону рук
- плечи
- спину
- руки
- верхнюю часть стопы
Возраст пятна могут развиваться поодиночке или группами.Они различаются по размеру и могут составлять от 0,2 до 2,0 сантиметров в диаметре.
Возрастные пятна, как правило, образуются у людей в возрасте 40 лет и старше, хотя они могут развиваться и у молодых людей, которые часто получают солнечные ожоги или пользуются соляриями.
Эти пятна могут образовываться на коже любого человека, хотя они чаще встречаются у людей со светлой кожей, которая более чувствительна к солнцу.
Врач сможет определить возрастные пятна при визуальном осмотре. Они могут использовать дерматоскоп, ручной увеличительный инструмент, который медицинские работники используют для исследования участков кожи.
В некоторых случаях бывает трудно отличить возрастное пятно от меланомы, типа рака, который формируется в клетках, содержащих пигмент.
Если врач не уверен, он может назначить биопсию кожи. Для этого нужно взять небольшой образец пораженной кожи и отправить его в лабораторию, где технический специалист проведет тесты для определения типа роста.
Пигментные пятна безвредны и не требуют лечения. Однако, поскольку они могут напоминать рак кожи, важно, чтобы их осмотрел врач.
Если человек хочет удалить подтвержденное возрастное пятно по косметическим причинам, у него есть множество вариантов.
Кремы для местного применения могут осветлить пигментные пятна. Однако избегайте осветлителей, содержащих ртуть, поскольку они могут представлять серьезный риск для здоровья. Медицинский работник может прописать безопасный продукт.
Крем для местного применения для осветления пигментных пятен может содержать:
- ретиноидов, таких как третиноин
- кортизон
- гидрохинон
Эти кремы постепенно осветляют пятна.Иногда они могут вызывать раздражение кожи, поэтому лучше обсудить побочные эффекты с врачом, прежде чем выбирать подходящий крем.
Некоторые косметические процедуры могут также осветлить или удалить пигментные пятна. Перед процедурой обсудите варианты с дерматологом или врачом, специализирующимся на уходе за кожей.
Дерматолог может предложить одну из следующих процедур:
- криотерапия, которая включает удаление пятна холодным веществом, например жидким азотом
- лазерная хирургия или интенсивная импульсная световая терапия, которая включает использование высокоинтенсивных лучей
- микродермабразия, неинвазивное лечение, которое включает отшелушивание кожи
- химический пилинг, который включает нанесение химического раствора на кожу для ее отшелушивания, а затем удаление мертвых клеток
Все эти процедуры сопряжены с риском и могут привести к образованию рубцов на коже .По данным Американской академии дерматологии (AAD), их должен выполнять специально обученный дерматолог.
Эти методы удаления также могут сделать кожу очень чувствительной к солнечному свету. Любой, кто прошел одну из этих процедур, должен принять дополнительные меры предосторожности на солнце и следовать советам врача.
Натуральные средства также могут помочь осветлить пигментные пятна. К ним относятся:
- Алоэ вера : Некоторые исследования на животных показывают, что ежедневное нанесение алоэ вера на пигментные пятна может осветлить пятна.
- Красный лук : Результаты одного исследования показывают, что высушенная кожица красного лука может осветлять пигментные пятна. Человек может поискать кремы для местного применения, содержащие Allium cepa .
- Экстракт орхидеи : Авторы другого исследования пришли к выводу, что экстракты орхидей могут осветлять пигментные пятна. Экстракты входят в состав некоторых средств по уходу за кожей.
Кремы для местного применения также могут уменьшить появление пигментных пятен. Исследования показывают, что могут помочь кремы, содержащие один или несколько из следующих ингредиентов:
Некоторые люди используют макияж, чтобы скрыть пигментные пятна.Дерматолог или продавец косметики может посоветовать полезные продукты.
Поделиться на Pinterest Люди должны использовать водостойкий солнцезащитный крем с защитой от UVA и UVB лучей.Часто можно предотвратить образование пигментных пятен.
AAD рекомендует использовать солнцезащитный крем с минимальной защитой SPF 30. Он должен быть водостойким и иметь защиту от UVA и UVB. Нанесите солнцезащитный крем на открытые участки кожи за 15 минут до выхода на улицу.
Результаты исследования 2018 года показывают, что ежедневное использование крема SPF 30 также может предотвратить потемнение пигментных пятен весной и летом.
Другие способы защиты кожи и предотвращения возрастных пятен включают:
- повторное нанесение солнцезащитного крема каждые 2 часа или после потоотделения или пребывания в воде
- прикрытие кожи шляпой с широкими полями, длинными рукавами, длинными брюками и солнцезащитными очками.
- не выходить на солнце в самые жаркие часы дня, обычно с 10:00 до 14:00.
- воздержание от использования соляриев
- использование бальзама для губ с SPF 30 или выше
- использование перчаток при езде на велосипеде или в саду в течение длительного периода на солнце
- принятие дополнительных мер предосторожности при приближении к воде, снегу или песку, поскольку эти поверхности отражают солнечные лучи
- ношение одежды с фактором защиты от ультрафиолета, или UPF, 40–50
Избегание чрезмерного пребывания на солнце также снижает риск рака кожи.
Возрастные пятна не являются злокачественными. Однако иногда они могут напоминать типы рака кожи, поэтому важно помнить о различиях.
Рак кожи с большей вероятностью разовьется в областях, которые находились на солнце в течение длительного периода.
Возрастные пятна могут выглядеть как наросты актинического кератоза (АК), которые являются предраковыми. Однако пигментные пятна плоские, а наросты АК обычно грубые.
Другие проблемы, на которые следует обратить внимание, включают:
- грубые участки кожи, которые могут вызывать боль при растирании
- сухие, чешуйчатые, розовые или красные участки кожи
- белые, чешуйчатые пятна, похожие на бородавки
Если Если человек подозревает, что у него опухоль АК, ему следует обратиться к врачу для обследования.
В случае необычных изменений кожи рекомендуется проконсультироваться с врачом. Если врач диагностирует рак кожи на ранней стадии, лечение будет успешным.
Пигментные пятна безвредны и не требуют лечения. Некоторые люди предпочитают осветлить или удалить их по косметическим причинам.
Всем, кто обеспокоен появлением новых следов или других изменений на коже, следует обратиться к врачу для осмотра.
Как избавиться от возрастных и солнечных пятен
Вы замечали появление некрасивых пятен на лице, шее, плечах, тыльной стороне рук или предплечьях? Эти пятна плоские или круглые? Они варьируются по цвету от светло-коричневого до черного? Это пигментные пятна, также известные как солнечные пятна или пятна на печени.
Что вызывает возрастные пятна?Солнечный свет содержит ультрафиолетовые (УФ) лучи. УФ-лучи ускоряют выработку меланина, который является пигментом эпидермиса или верхнего слоя кожи. Меланин — это то, что придает цвет вашей коже. Под воздействием ультрафиолетовых лучей вы можете получить солнечный ожог или загар. Со временем при частом и продолжительном пребывании на солнце в коже образуются сгустки или высокие концентрации меланина. В конце концов, эти отложения меланина приводят к появлению солнечных пятен.
Возрастные пятна возникают не только из-за пребывания на солнце на улице.Вы можете получить солнечные пятна, используя коммерческие лампы для загара и солярии.
Кто получает возрастные пятна?У женщин и мужчин любой расы могут появиться пигментные пятна. Однако солнечные пятна чаще встречаются у людей со светлой или светлой кожей. Поскольку пигментные пятна появляются со временем из-за пребывания на солнце, у большинства людей они появляются в возрасте 50, 60 или старше. Тем не менее, солнечные пятна могут появиться у любого человека — даже у людей в возрасте от 20 до 30 лет, — которые часто подвергались воздействию солнца, частым солнечным ожогам или периодическому использованию лампы для загара или постели.
Какие методы лечения доступны для возрастных пятен?В оздоровительном спа-центре Euphoria, расположенном в Эйвоне, штат Индиана, можно заказать несколько косметических процедур от пигментных пятен:
- Химический пилинг. Во время химического пилинга на кожу наносится раствор кислоты, в результате чего она отслаивается и, в конечном итоге, отслаивается. Как только ваша кожа отшелушивается, ее место занимает новая регенерированная кожа. Ваша новая кожа станет более гладкой и менее морщинистой, чем старая кожа.Химический пилинг может удалить пигментное пятно. Однако для полного удаления пигментного пятна могут потребоваться дополнительные процедуры. В Euphoria Spa мы рады предложить профессиональные химические пилинги PCA SKIN®. Для стареющей кожи и солнечных пятен мы рекомендуем пилинг Ultra Peel I Blended TCA. Однако перед первым визитом поговорите с нашим сертифицированным специалистом PCA SKIN®, чтобы определить лучшее решение для вашей кожи.
- Dermaplaning — это безопасная неинвазивная процедура, при которой используется небольшое хирургическое лезвие для удаления омертвевших клеток с верхнего слоя кожи.Дермапланирование помогает устранить пигментные пятна, а также тонкие линии, морщины и сломанные капилляры. Вы заметите, что ваша кожа стала более гладкой и свежей. В зависимости от глубины ваших возрастных пятен могут потребоваться дополнительные процедуры.
- Процедура Skin Classic. Процедура Skin Classic использует высокочастотный радиоток для быстрого удаления мелких неровностей кожи, например пигментных пятен, с минимальным дискомфортом. Ваша кожа заживает в течение нескольких дней, придавая вам более естественный вид.Как только пигментное пятно обработано, оно больше не вернется в эту область. Специалисты Skin Classic в Euphoria Spa рекомендуют вам перед процедурой следовать рекомендациям по уходу. Предложения по предварительному уходу включают использование продуктов ежедневного ухода PCA SKIN, избегание пребывания на солнце и воздержание от использования солярия.
Избавьтесь от некрасивых пигментных пятен уже сегодня! Позвоните в оздоровительный и спа-центр Euphoria по телефону 317-718-0800, чтобы узнать больше о нашем возрасте и других процедурах по уходу за кожей или записаться на прием.Или нажмите здесь, чтобы написать нам по электронной почте со своими вопросами.
Отказ от ответственности: Информация, содержащаяся в этой статье, предназначена только для образовательных целей. Его не следует использовать вместо профессиональных медицинских консультаций, диагностики или лечения.
веснушек и возрастных пятен — как избавиться от них и держать в бухте
Веснушки — эти золотисто-коричневые пятна на лице и груди — возможно, были с вами с детства. Может, тогда они были милыми, а может, сейчас нет? Или, может быть, характерные пятна коричневого цвета появились после того, как годы пребывания на солнце сделали свое дело.В любом случае, нет необходимости стесняться и накладывать кучу макияжа, чтобы скрыть его. Обожаете ли вы свои веснушки или просто хотите перемен, выбор — это только медицинский или личный вопрос, а не конформность, и для вашего здоровья важно, чтобы вы лучше понимали эти маленькие коричневые пятна. Однако, если вы все же стремитесь к изменениям, жизненно важно, чтобы вы знали о надлежащих методах и мерах, которые следует предпринять для их удаления, чтобы не нанести вред и повреждение вашей коже и получить желаемые результаты.
Лето подходит к концу, и сейчас самое время подвести итоги любого ущерба, нанесенного игрой на солнышке. Независимо от того, вызвало ли летнее солнце рост ваших веснушек или привело к появлению пигментных пятен, вы можете встретиться с дерматологом Калифорнийского института кожи, чтобы обсудить, как избавиться от этих коричневых точек прямо сейчас. И как не дать им вернуться.
Внешний вид, веснушки и их трехмерные родственники, родинки могут сигнализировать о раке кожи — серьезном заболевании, которое ваш дерматолог исследует вместе с вами.Если установлено, что ваши веснушки доброкачественные, их можно удалить с помощью лечения, включая лазеры, пилинги, кремы для местного применения, отпускаемые по рецепту, или их комбинацию, в зависимости от типа веснушек и типа вашей кожи.
Слово «веснушка» происходит от среднеанглийского слова freken, которое само происходит от древнескандинавского freknur. Все три слова означают одно и то же; эти коричневые пятна.
Веснушки обычно возникают группами на больших участках кожи. Пигментные пятна обычно появляются сами по себе или в непосредственной близости от одного или двух других.И веснушки, и пигментные пятна вызваны пигментацией кожи, называемой меланином.
Меланин — это пигмент, придающий цвет коже, волосам и глазам. Меланин образован специализированными клетками, называемыми меланоцитами. Их работа — защитить нас от вредных солнечных лучей. Воздействие солнца активирует их. У людей с более темным оттенком кожи появилось больше меланоцитов, что может привести к более однородному внешнему виду, известному как загар. Меланоциты людей с более светлой кожей реагируют на солнечные лучи веснушками.Однако некоторые веснушки могут быть наследственными и появляться независимо от воздействия солнца. И почти для всех типов кожи годы пребывания на солнце вызывают пигментные пятна, небольшие концентрированные участки повышенной выработки меланина.
Более темный цвет веснушек и пигментных пятен зависит от того, сколько меланоцитов объединяется в кластеры и сколько меланина производят эти кластеры.
Веснушки бывают двух типов:
Ephelides, медицинский термин греческого происхождения, обозначающий веснушки, которые появляются летом из-за пребывания на солнце.Эти веснушки обычно светло-коричневые и обычно исчезают зимой. Защита от солнца, в том числе солнцезащитный крем, может помочь предотвратить их. В 2004 году ученые нанесли ген этих наследственных веснушек на хромосому 4q32-q34. Имейте в виду, что у людей с этим типом веснушек может быть больше шансов заболеть раком кожи — дополнительная причина быть осторожнее на солнце.
Лентигины, от латинского слова «чечевица», имеют более темный цвет и стойкие. Те, что появляются на месте предшествующего солнечного повреждения, называются солнечным лентиго.Лентигины, особенно на тыльной стороне ладоней, раньше назывались «печеночными пятнами». Но они не имеют ничего общего с печенью. Лентигины — это те, которые можно удалить профессиональным лечением.
Удаление веснушек с помощью лазеров
Лечение высокотехнологичным лазером — это эффективный способ минимизировать или устранить веснушки, что приводит к более гладкому и четкому цвету лица. Однако использование неправильного типа лазера для вашей кожи может иметь противоположный эффект — возбуждать меланоциты и вызывать гиперпигментацию.Вот почему так важно искать опытных профессиональных дерматологов, таких как Калифорнийский институт кожи.
Взаимодействие лазерного света с кожей вызывает физиологическую реакцию, в результате которой целевой пигмент распадается на более мелкие фрагменты, поглощаемые телом. Предлагаем несколько типов лазеров. К ним относятся лазер ND Yag с модуляцией добротности, который воздействует на определенный пигмент кожи *, александритовый лазер с модуляцией добротности с уникальной длиной световой волны, которая значительно меньше поглощается меланином *, и наш новый PicoSure, который может быстрее достичь результатов и с меньшим количеством тепла.*
Другие виды лечения
На основании профессионального медицинского осмотра ваш дерматолог может предложить другие виды лечения ваших веснушек и / или пигментных пятен. Обратите внимание, что нет домашних средств или безрецептурных средств, которые удаляют веснушки, хотя в Интернете утверждается иное. Из-за высокой концентрации активных ингредиентов, необходимых для эффективности, лучшие продукты должны назначаться и контролироваться лицензированным специалистом в области здравоохранения.
Рецептурные продукты для местного применения могут включать кремы, содержащие гидрохинон или ретиноиды, высококонцентрированную форму витамина А, такую как ретин-А. Криохирургия, по сути, замораживание пигментного пятна или веснушки путем насыщения ее жидким азотом, также может быть вариантом. Мы также предлагаем микродермабразию, гликолевый химический пилинг и терапию интенсивным импульсным светом, которые также могут помочь восстановить коллаген.
Какое бы лечение вы и ваш дерматолог ни выбрали наилучшим образом, сохранение преимуществ профессионального удаления веснушек и возрастных пятен будет означать отказ от чрезмерного воздействия солнца, соляриев и даже средств для автозагара.Мы думаем, вы сочтете, что компромисс того стоит.
* Индивидуальные результаты могут отличаться и не гарантируются.
возрастных пятен: что это такое и как от них избавиться — VEI Aesthetics
Возрастные пятна обычно встречаются у взрослых в возрасте 50 лет и старше со светлой кожей. Они выглядят на коже в виде небольших темных плоских участков. Они бывают разных форм, размеров и цветов. Однако обычно они:
- Близкая вариация овальной формы.
- Желто-коричневого, черного или коричневого цвета.
- Размер от маленькой веснушки до десятицентовика США. Они также могут группироваться вместе, чтобы их было легче заметить.
Следует ли мне обратиться к врачу?
Каждый раз, когда на вашей коже появляется что-то новое, в вашей голове может сработать тревожный сигнал. В наши дни, когда пагубное воздействие солнца находится на переднем крае внимания как никогда, у вас есть все основания для беспокойства.Хорошая новость заключается в том, что, хотя настоящие пигментные пятна выглядят злокачественными, они совершенно безвредны и не могут привести к раку кожи.
Возрастные пятна не требуют медицинской помощи, если они не на самом деле возрастных пятен. Вы можете определить разницу, задав себе следующие вопросы:
- Пятно слишком темное или состоит из комбинации цветов?
- Пятно больше десяти центов и / или быстро увеличивается в размерах?
- Вы страдаете от зуда, кровотечения, болезненности или покраснения вокруг пятна?
- Пятно неправильной формы (не похоже на овал)?
Если вы можете ответить «да» на любой из этих вопросов, немедленно обратитесь к своему терапевту.
Так почему я должен их лечить?
Хотя пигментные пятна не вызывают никаких медицинских проблем, они могут регистрироваться как косметические. Вы можете удалить их, чтобы улучшить свой внешний вид, уверенность в себе или общее состояние кожи.
Как образуются пигментные пятна?
Солнечное лентиго, научное название возрастных или печеночных пятен, образовалось по множеству причин. Основная из них — передержка на солнце. Вот почему вы, скорее всего, увидите эти пятна темной кожи на участках своего тела, которые постоянно подвергаются воздействию солнца.Такие области, как: ваше лицо, плечи, предплечья и тыльная сторона рук считаются одними из любимых мест для отдыха ваших солнечных лентиго.
Некоторые люди также генетически предрасположены к пигментным пятнам. Это может привести к появлению пигментных пятен в более раннем возрасте, чем обычно. То же самое мы часто видим и с другими кожными дефектами, такими как веснушки.
Помимо генетики и чрезмерного воздействия солнечного света, старение кожи и воздействие альтернативных форм УФ-излучения также являются факторами развития пигментных пятен.Поскольку они являются результатом избыточного производства меланина. Ультрафиолетовое излучение (которое ускоряет рост меланина), например, в соляриях, также может считаться причиной пигментных пятен.
Как избавиться от пигментных пятен?
Есть несколько способов избавиться от пигментных пятен. Если вы просто хотите скрыть их или постепенно осветлить, существует множество безрецептурных кремов и лосьонов для выцветания, созданных специально для пигментных пятен. Их можно найти в Интернете или в местной аптеке.
Активные ингредиенты, которые могут улучшить пигментные пятна, включают: гидрохинон, гликолевую кислоту, дезоксиарбутин, койевую кислоту или альфа-гидроксикислоту. При чрезмерном применении гидрохинон может иметь побочные эффекты, включая раздражение или потемнение кожи. Мы не рекомендуем использовать этот ингредиент более 3 месяцев подряд, и его лучше всего использовать под наблюдением врача. Если вы ищете что-то более сильное, мы рекомендуем проконсультироваться с врачом, чтобы получить по рецепту крем для осветления кожи.
Если вы хотите полностью удалить пигментные пятна, вам может потребоваться медицинская процедура. Когда дело доходит до полного удаления, существует 4 основных варианта процедуры.
- Лазерная терапия и световая терапия : Лазерная терапия, широко известная как самый быстрый способ полного удаления пигментных пятен, может уничтожить ваше лентиго всего за один или два сеанса, обеспечивая при этом долговременные результаты. В Центре эстетики мы предлагаем два вида процедур по удалению пигментных пятен:
- Процедура с интенсивным импульсным светом, или процедура IPL, испускает на вашу кожу свет разных длин волн.Время простоя практически отсутствует, а выполнение одного сеанса занимает менее 40 минут.
- Лазерная шлифовка кожи удаляет кожу слой за слоем. В свою очередь, новые более молодые клетки кожи вырастают, чтобы заменить старые разрушенные.
- Криотерапия : В этой процедуре дерматолог замораживает пигментные пятна контролируемым образом. Сеанс может быть болезненным, но он быстро проходит. По мере заживления обработанного участка вы заметите, что ваша кожа светлее.
- Химический пилинг : удаляет внешний слой кожи. Это включает нанесение кислоты на пораженный участок кожи. Для достижения результата может потребоваться несколько сеансов лечения.
- Микродермабразия : В этой процедуре врач использует очень острое и точное лезвие, чтобы аккуратно удалить верхний слой кожи. Это разглаживает кожу и в течение нескольких сеансов лечения может удалить пятна на коже. Этот метод обычно лучше работает в сочетании с другой процедурой, например с химическим пилингом.
Как предотвратить повторное появление пигментных пятен после лечения?
Возрастных пятен нельзя полностью предотвратить, но есть определенные вещи, которые вы можете сделать, чтобы уменьшить их образование в будущем.
- Наносите солнцезащитный крем каждый день. Попробуйте наносить повторно каждые два часа и чаще, если вы плаваете или потеете. Для оптимальной защиты от солнца ищите фактор SPF не менее 30. Чтобы узнать больше о защите от солнца, щелкните здесь.
- По возможности держитесь подальше от прямых солнечных лучей с 10:00 a.м. до 14:00 Это когда солнце наиболее интенсивно и, скорее всего, ускорит образование пигментных пятен.
- Носите одежду, защищающую от солнца. Одежда, разработанная специально для защиты от солнца, существует. Поищите в Интернете или в ближайших к вам магазинах солнцезащитную одежду с коэффициентом защиты от ультрафиолета (UPF) не менее 40.
Если у вас есть какие-либо вопросы или опасения, или вы хотите назначить встречу, свяжитесь с нами по телефону
(804) 287-4200родинок / возрастных пятен — консультанты по дерматологии
Обзор процедур
У большинства людей на теле есть несколько небольших цветных пятен — родинок, веснушек и родинок.У среднего молодого человека есть не менее 10 коричневых родинок. Некоторые из этих пятен присутствуют при рождении, а большинство других развиваются в течение всей жизни. Практически все родинки в норме и остаются таковыми. Однако изменение родинки или другого пятна на коже может быть первым признаком ранней злокачественной меланомы или другой формы рака кожи.
Консультанты по дерматологии из Далласа помогут вам определить лучший курс лечения ваших родинок и пигментных пятен. Некоторые родинки и пигментные пятна быстро и легко удаляются по косметическим причинам, другие — по состоянию здоровья.
Возрастные пятна часто называют «печеночными пятнами» или «ракушками». Печеночные пятна — это плоские коричневые пятна, которые могут возникать на руках и лице. Моллюски, технически называемые себорейным кератозом, грубые, могут чесаться и быть коричневыми, черными или розовыми.
Себорейный кератоз может выглядеть некрасиво, особенно если он растет на лице. К счастью, в отделении дерматологии в Далласе от них легко избавиться. Чаще всего их замораживают жидким азотом.Жидкий азот распыляется на очаг поражения из специальной канистры. Он очень холодный и проводится только в отделении дерматологии врачом, имеющим квалификацию криохирургии. Эта процедура немного болезненна, но не проходит. Пятно опухнет, покраснеет, а затем сформируется струп, который отпадет через одну-две недели. Время заживления зависит от местоположения пятна. Себорейный кератоз может возобновиться после лечения и образоваться новые. Поэтому лечат только те пятна, которые косметически выглядят плохо или чешутся.Лечить все себорейный кератоз нецелесообразно.
Плоские коричневые пятна, также известные как пятна печени, также можно лечить жидким азотом. Однако, если пятен много, лучше всего использовать IPL или фото-процедуру для лица, чтобы избавиться от них.
Многие наши пациенты жалуются на родинки на лице и не любят, как они выпирают. Лучший способ удалить торчащую родинку с лица — сбрить ее с помощью местного анестетика.



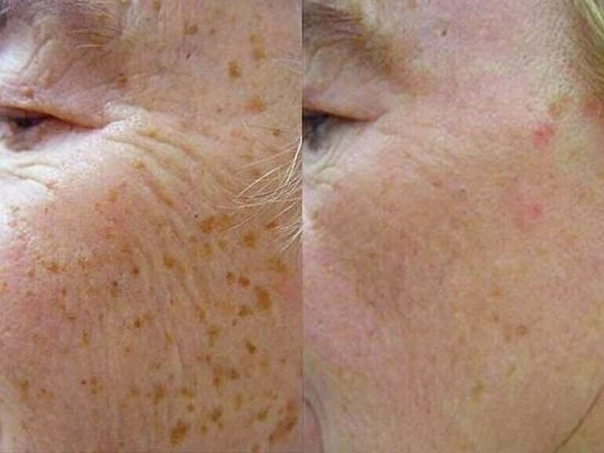

 Метастазы проникают в лимфоузлы, мозг, внутренние органы. Симптоматика выраженная — поверхность кожи покрывается язвами.
Метастазы проникают в лимфоузлы, мозг, внутренние органы. Симптоматика выраженная — поверхность кожи покрывается язвами. Носит врожденный характер. Имеет нечеткие очертания, неправильный вид, бледную окраску — голубую, серую, бежевую. Вырастает до нескольких сантиметров.
Носит врожденный характер. Имеет нечеткие очертания, неправильный вид, бледную окраску — голубую, серую, бежевую. Вырастает до нескольких сантиметров.