Ритм сердца нарушен: Что такое нарушение ритма сердца или аритмия?
Нарушения ритма и проводимости сердца
Нарушения ритма и проводимости сердца
Заболевания сердца и сосудов — наиболее распространенная группа болезней, с каждым годом все больше поражающая население развитых стран и являющаяся там основной причиной смертности. Росту сердечно-сосудистых заболеваний способствует современный уклад жизни с гиподинамией, стрессами, неправильным питанием. Аритмии, являющиеся нарушением ритма и проводимости сердца, могут быть как самостоятельными заболеваниями, так и развиваться как осложнение других патологических процессов в организме.
Аритмия проявляется нарушением ритмичности сердечных сокращений, патологическим изменением их частоты, выпадением отдельных сокращений. Некоторые виды аритмий могут представлять серьезную угрозу для жизни человека и требуют экстренной специализированной помощи; в других случаях аритмия течет длительно и при отсутствии адекватной коррекции становится причиной прогрессирующего нарушения работы сердца.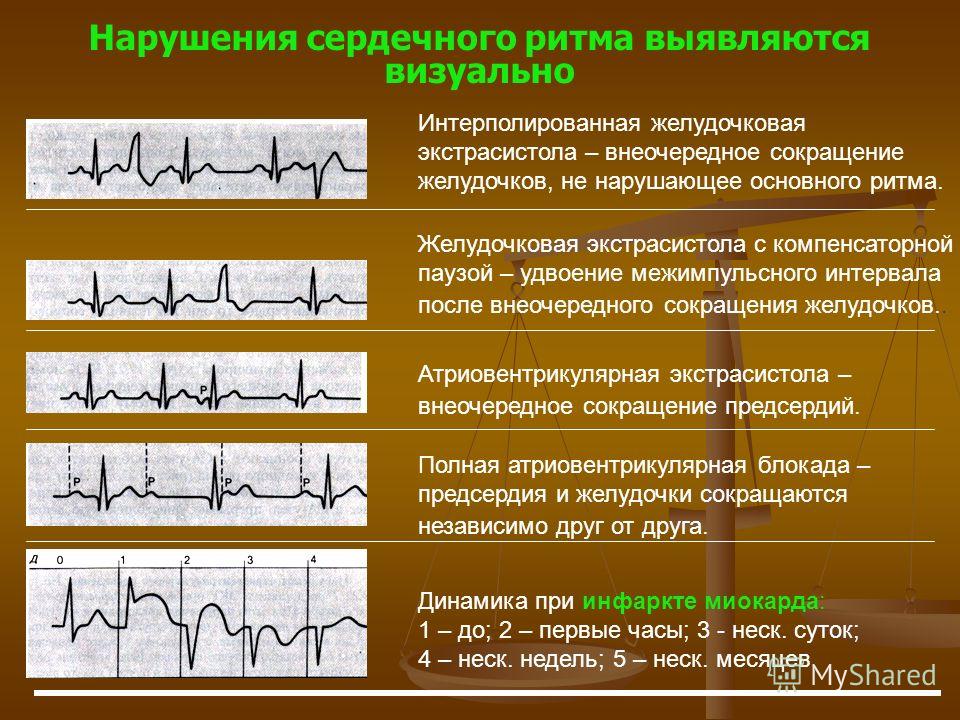
Причины аритмий
Аритмия возникает в результате нарушения функционирования проводящей системы сердца, отвечающей за тонкую регуляцию работы каждого его отдела. Аритмия может возникать вследствие следующих заболеваний:
- Ишемическая болезнь сердца — любая ее форма.
- Пороки сердца — врожденные и приобретенные.
- Сердечная недостаточность.
- Кардиодистрофии.
- Воспалительные заболевания сердца.
- Внесердечные причины: интоксикации, прием некоторых фармпрепаратов, электролитные нарушения, эндокринные расстройства (например, гипертиреоз).
Симптомы и диагностика аритмий
В ряде случаев аритмия может никак не проявлять себя, однако чаще всего пациент предъявляет такие жалобы, как:
- ощущение перебоев в работе сердца;
- головокружение;
- слабость;
- потеря сознания;
- боль в области сердца, за грудиной;
- одышка.
Главным методом диагностики является электрокардиография, фиксирующая электрическую активность сердца, и ЭКГ-мониторирование. В дополнение к ЭКГ используют УЗИ, допплерографию, КТ.
В дополнение к ЭКГ используют УЗИ, допплерографию, КТ.
Лечение
Коррекция аритмии требует высокой квалификации от врача и ответственности от больного. Чаще всего аритмия устраняется медикаментозным путем: после обследования пациента специалист подбирает комплекс препаратов, нормализующих ритм сердца и воздействующих на первопричину возникшего расстройства. В некоторых случаях больным аритмией показано хирургическое лечение.
В сети клиник семейной медицины «Медиус» прием ведут опытные высококлассные кардиологи, постоянно совершенствующие свои знания и использующие современные эффективные схемы лечения. Запись на консультацию ведется на сайте или по телефону +7 (812) 777-34-03.
Что такое ритм сердца и аритмии |
Ритм сердца. Нарушения ритма сердца (аритмия)
Нормальный ритм сердца
Сердце человека имеет относительно малый размер по сравнению с той работой, которую оно выполняет. Оно прокачивает через сосуды в среднем 4,7 литров крови каждую минуту, или 282 литра каждый час, снабжая органы и ткани кислородом. Нарушения частоты, ритмичности и последовательности возбуждения и сокращения сердца называются аритмией сердца.
Нарушения частоты, ритмичности и последовательности возбуждения и сокращения сердца называются аритмией сердца.
Сердце имеет две верхние камеры — предсердия, и две нижние — желудочки. Предсердие перекачивает кровь в желудочки, затем правый желудочек перекачивает кровь в легкие, в то время как левый желудочек снабжает кровью все органы тела. Ритмичные сокращения сердца возникают благодаря электрическим импульсам, поступающим от «естественного стимулятора» — синоатриального узла. Каждый импульс проходит через предсердия в атриовентрикулярный (предсердно-желудочковый) узел, а затем — в желудочки. После сокращения наступает пауза до следующего импульса, во время которой сердце «отдыхает». Нормальная частота сердечных сокращений 60 — 80 ударов в минуту в спокойном состоянии, при повышении активности частота сокращений увеличивается.
Аритмия сердца и ее признаки
Аритмия сердца (греч. arrhythmia отсутствие ритма, неритмичность)
Если сердце бьется слишком быстро
При некоторых заболеваниях (ишемическая болезнь сердца, инфаркт, кардиомиопатия, врожденные заболевания сердца) нормальная деятельность сердца может нарушаться. Возникает аритмия сердца. Чрезмерно частые сердечные сокращения называются тахиаритмией. Одна из разновидностей тахиаритмии — желудочковая тахикардия, при которой электрические импульсы возникают в желудочках сердца.
Возникает аритмия сердца. Чрезмерно частые сердечные сокращения называются тахиаритмией. Одна из разновидностей тахиаритмии — желудочковая тахикардия, при которой электрические импульсы возникают в желудочках сердца.
Желудочковая тахикардия относится к опасным для жизни нарушениям ритма. При чрезмерно частых сокращениях желудочки сердца не успевают наполниться достаточным количеством крови. В результате в органы, в том числе в головной мозг, поступает недостаточное количество крови. При этом помимо сердцебиения может ощущаться слабость, головокружение, возможна потеря сознания.
Хаотичные нестабильные сокращения мышечных волокон называют фибрилляцией, которая, в свою очередь, приводит к остановке сердца. Это наиболее опасное осложнение желудочковой тахикардии, при котором требуется немедленная реанимация. Остановка сердца, как правило, происходит внезапно. Чтобы восстановить нормальный сердечный ритм, необходимо немедленно провести дефибрилляцию — электрический импульс, восстанавливающий нормальный ритм сердца.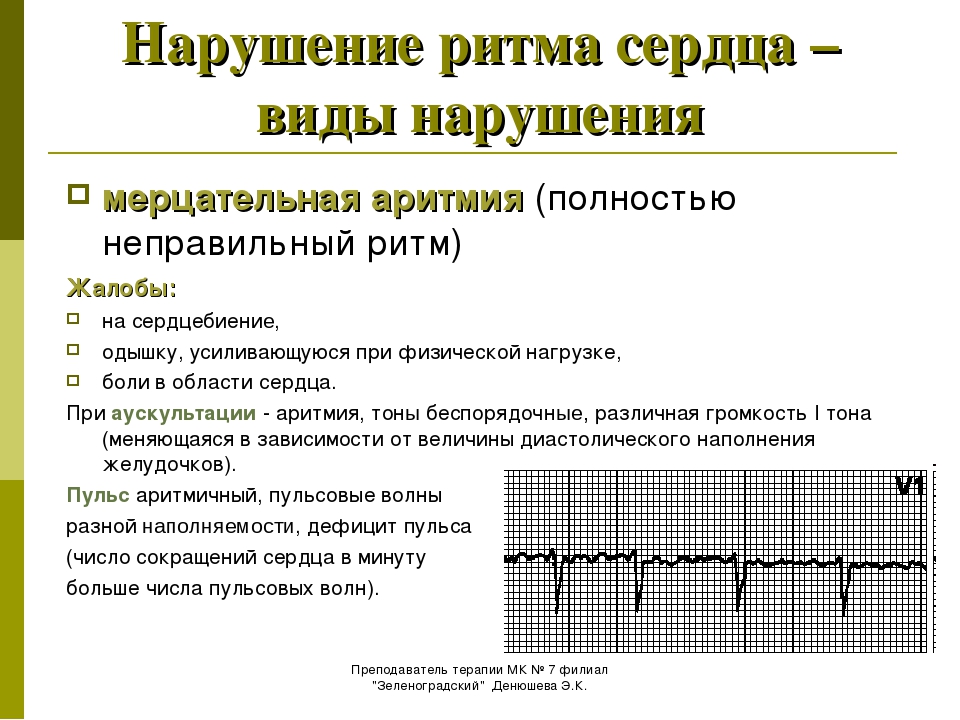
К сожалению, выполнение этой процедуры не всегда возможно в первые минуты при остановке сердца. Поэтому имплантируемый ИКД имеет встроенный дефибриллятор и электронный стимулятор сердца. Дефибриллятор при помощи стимуляции или электрических импульсов выводит сердце из состояния желудочковой тахикардии или фибрилляции.
Если сердце бьется слишком медленно
При некоторых заболеваниях сердце бьется слишком медленно. Такие нарушения ритма сердца называют брадикардией. При брадикардии объем крови, поступающий к органам, недостаточен. Возникает головокружение, слабость, чувство нехватки воздуха, обмороки.
Брадикардия может возникать при нарушениях работы синусового узла или при блокадах сердца, когда нарушено проведение импульсов от синусового узла к желудочкам. При брадикардии имплантируемый ИКД восстанавливает нормальную частоту сердечных сокращений. Объем крови, поступающий к органам, нормализуется, симптомы брадикардии устраняются.
Что делать, если появилась аритмия и одышка?
Любое нарушение регулярности или частоты нормального сердечного ритма, а также электрической проводимости сердца, считается аритмией.
Сегодня аритмия достаточно распространенное явление, что подтверждается статистическими данными. 1% людей в возрасте 50 лет страдают аритмией в разных формах. К 60 годам распространенность заболеваемости аритмией составляет уже 10%. У представителей мужского пола аритмия развивается в 1,5 раза чаще, чем у женской половины населения. У 0,6% детей и подростков наблюдается врожденная аритмия, у 8% детей аритмия связана с различными патологиями. Значимый признак аритмии выражается появлении одышки – ощущения, что не хватает воздуха в сочетании с тахи- или брадиаритмией, что подтверждает нарушение способности сердца перекачивать кровь.
Чем лечить одышку при аритмии?
Стоит понимать, что универсальная схема лечения недуга отсутствует. Чтобы избавить пациента от проблемы одышки при аритмии, врачи назначают:
— Анксиолитические средства, так как изменение восприятия больным данного симптома способствует уменьшению нарушения дыхания;
— Кислород: показано пациентам, у которых одышка наблюдается даже во сне.
— Респираторная помощь — вентиляция лёгких специальными масками.
Чтобы устранить одышку, человек должен не только соблюдать рекомендации по лечению, но и вести соответствующий образ жизни. Людям, желающим избавиться от одышки, надо научиться управлять своим стрессом, придерживаться диеты и соблюдать двигательную активность. Больной должен забыть о вредных привычках. Таким людям рекомендуется часто и много гулять в парках или в лесных массивах.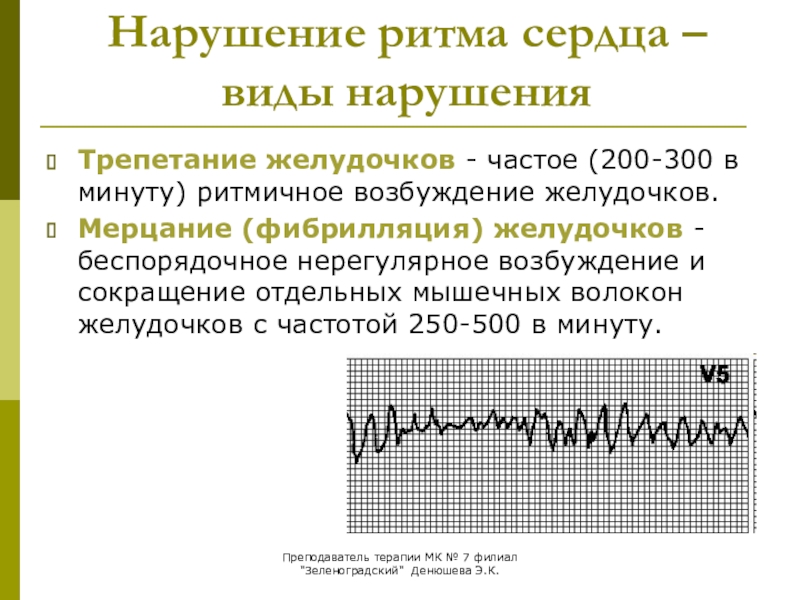
Что нельзя делать при одышке:
— Принимать лекарственные препараты, которые задерживают жидкость;
— Изменять дозировку, не посоветовавшись с врачом;
— Игнорировать назначенный режим дня;
— Спать меньше 8 часов;
— Долго пребывать в душном помещении.
Нарушения ритма сердца | Компендиум
Пальпация лучевой артерии, оценка венозной пульсации, определение регулярности тонов сердца при аускультации помогают оценить автоматизм и проводимость, представив их во врачебном сознании как ритм сердца. Частота (ЧСС) и регулярность сердечных сокращений значительно определяют гемодинамику, будучи сами во многом зависимы от ее состояния.
Система специализированных клеток водителей ритма и проводящей системы сердца составляет незначительную долю общей массы миокарда.
В норме сокращения сердца вызываются электрическими импульсами, возникающими в синусовом узле. Синусовый (синоатриальный) узел расположен в месте впадения верхней полой вены в правое предсердие. Он является водителем ритма первого порядка, генерируя первичные электрические разряды в здоровом сердце. При накожном отведении ЭКГ его активность не улавливается, но ритмические разряды, регулируемые вегетативной нервной системой и циркулирующими в крови катехоламинами, случаются за 80–120 мс до начала волны зубца
Синоатриальный и атриовентрикулярный узел, другие участки проводящей системы способны к автономной деполяризации.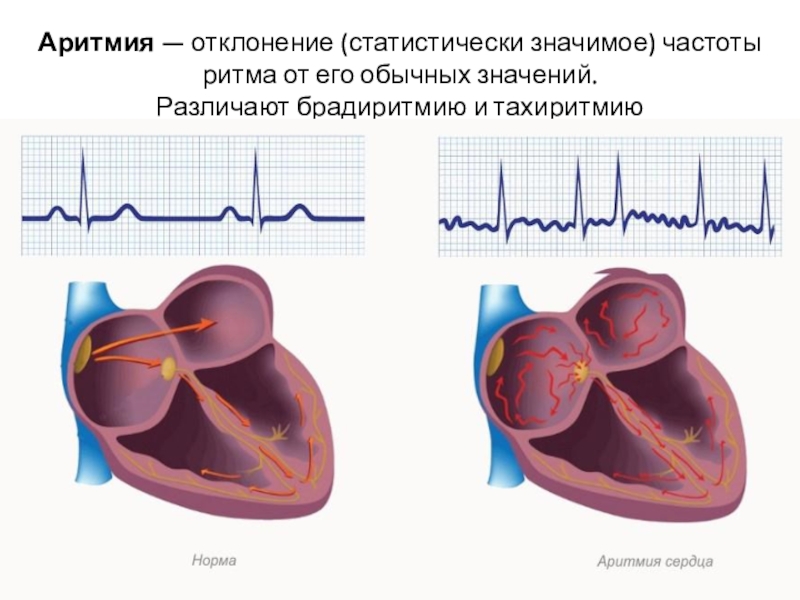 Но синоатриальный узел оказывает наивысшую активностью и доминирует над ниже расположенными более медленными водителями ритма (второго и третьего порядка).
Но синоатриальный узел оказывает наивысшую активностью и доминирует над ниже расположенными более медленными водителями ритма (второго и третьего порядка).
Ритм сердца регулируется корой головного мозга, ретикулярной формацией, продолговатым мозгом, сердечно-сосудистым регулирующим центром (парасимпатический замедляющий, симпатический ускоряющий, симпатический сосудосуживающий). Блуждающий нерв (парасимпатическое влияние) угнетает функцию синусового узла и может вызвать синусовую брадикардию, синусо-предсердную блокаду и отказ синусового узла, ускоряет проведение в предсердиях и укорачивает их рефрактерный период, замедляет проведение в AV-узле и может вызвать различные степени AV-блокады, угнетает сократимость миокарда предсердий и желудочков. Симпатический нерв повышает автоматизм синусового узла и вызывает тахикардию, ускоряет проведение в AV-узле и укорачивает интервал P–Q, повышает возбудимость AV-узла и может обусловить активный узловой ритм, укорачивает систолу и увеличивает силу сокращения миокарда, повышает возбудимость миокарда предсердий и желудочков и может вызвать мерцание. Синусовый и атриовентрикулярный узлы находятся исключительно под влиянием блуждающего нерва, в меньшей степени — симпатического. Желудочки контролируются только симпатическим нервом. Из других механизмов, регулирующих ритм сердца, известны гуморальный (рСО2,О2, pH крови), геморецепторный, прессорецепторный рефлексы, рефлексы Бейнбриджа, Геринга — Брайера, Бецольда — Яриша.
Синусовый и атриовентрикулярный узлы находятся исключительно под влиянием блуждающего нерва, в меньшей степени — симпатического. Желудочки контролируются только симпатическим нервом. Из других механизмов, регулирующих ритм сердца, известны гуморальный (рСО2,О2, pH крови), геморецепторный, прессорецепторный рефлексы, рефлексы Бейнбриджа, Геринга — Брайера, Бецольда — Яриша.
Дыхательную синусовую аритмию, обусловленную колебаниями тонуса блуждающего нерва, достаточно часто регистрируют у детей и подростков. С возрастом эти колебания ритма становятся менее выраженными, но полностью не исчезают.
Нарушения ритма сердца проявляются учащением, урежением сокращений, их нерегулярностью. Нерегулярный ритм при мониторировании определяют и у здоровых людей. Чем старше пациент, тем выше вероятность колебания длительности сердечного цикла. Более того, строго постоянный ритм служит основанием для диагноза «ригидный синусовый узел». Преходящие и бессимптомные нарушения ритма сердца у здоровых субъектов не отягощают прогноз. Но если аритмия возникла на фоне заболевания сердца, патологии иных органов и систем, то она требует адекватного обследования и лечения. То есть все время надо помнить, что аритмия не всегда связана с собственно кардиальной патологией. Для их расшифровки и оценки возможного влияния на организм необходимо учитывать общую клиническую картину, гемодинамику в важнейших органах, прежде всего в мозгу. Обычно у одного и того же больного одновременно регистрируют несколько форм нарушений ритма: брадиаритмию, тахикардию и экстрасистолию, брадикардию с гетеротопными экстрасистолами и т. п.
Но если аритмия возникла на фоне заболевания сердца, патологии иных органов и систем, то она требует адекватного обследования и лечения. То есть все время надо помнить, что аритмия не всегда связана с собственно кардиальной патологией. Для их расшифровки и оценки возможного влияния на организм необходимо учитывать общую клиническую картину, гемодинамику в важнейших органах, прежде всего в мозгу. Обычно у одного и того же больного одновременно регистрируют несколько форм нарушений ритма: брадиаритмию, тахикардию и экстрасистолию, брадикардию с гетеротопными экстрасистолами и т. п.
При сборе анамнеза необходимо обратить внимание на периоды сердцебиений, приступы слабости, адинамии, синкопальные состояния, тошноту, приступы судорог, выделение больших количеств светлой мочи после приступа. Очень важны сведения о предшествующих заболеваниях, инфаркте, кардитах, признаках застойной сердечной недостаточности. Имеет значение выяснение возможных провоцирующих факторов: кофе, никотин, алкоголь, физическое или психическое перенапряжение. Информативны сведения о применявшихся препаратах, особенно наперстянки.
Информативны сведения о применявшихся препаратах, особенно наперстянки.
При аускультации изменение интенсивности 1-го тона при задержке дыхания — признак мерцания предсердий или атриовентрикулярной диссоциации при желудочковой тахикардии и полной AV-блокадой. Мерцание предсердий характеризуется непрерывно меняющейся интенсивностью 1-го тона в сочетании с выраженной аритмией. Желудочковая тахикардия проявляется регулярным ритмом и ускоренной сердечной деятельностью, а полная AV-блокада — регулярным, но очень медленным ритмом. Аритмия вызывается колебаниями САД.
Регулярный ритм в зависимости от ЧСС может свидетельствовать о следующих состояниях:
- <30 уд./мин — полная AV-блокада с идиовентрикулярным ритмом, реже — AV-блокада II степени;
- 40–60 уд./мин — синусовая брадикардия, полная AV-блокада, AV-блокада II степени с узловым ритмом;
- 60–100 уд./мин — нормальный синусовый ритм, предсердная тахикардия с AV-блокадой 2:1, непароксизмальная узловая тахикардия с или без AV-диссоциации;
- 100–160 уд.
 /мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия;
/мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия; - 160–250 уд./мин — пароксизмальная предсердная или пароксизмальная узловая тахикардия, трепетание предсердий с AV-блокадой 2:1, желудочковая тахикардия;
- 250–350 уд./мин — трепетание предсердий, желудочковая тахикардия с трепетанием предсердий.
Нерегулярный ритм — это экстрасистолы или мерцание предсердий. Возможны следующие варианты:
- брадиаритмия с частотой <60 уд./мин — мерцание предсердий со значительной AV-блокадой;
- аритмия 60–100 уд./мин — мерцание предсердий после лечения наперстянкой, частые экстрасистолы, синусовая аритмия, предсердная тахикардия и трепетание предсердий с переменной степенью AV-блокады;
- аритмия при ЧСС 120–200 уд./мин — трепетание предсердий или предсердная тахикардия с переменной степенью AV-блокады.
Наличие усиленной венозной пульсации по типу «залпов» — характерный признак AV-диссоциации при желудочковой тахикардии и полной AV-блокады.
С практической точки зрения очень удобна следующая классификация (Love J., Rippe J., 1991):
>100 уд./мин. Тахикардия:
- регулярная: синусовая тахикардия, суправентрикулярная тахикардия, трепетание предсердий, желудочковая тахикардия;
- регулярная нерегулярность: предсердная фибрилляция с вариабельным блоком, синусовая тахикардия с преждевременным сокращением желудочков;
- нерегулярная нерегулярность: фибрилляция предсердий с быстрым ответом желудочков, трепетание предсердий с вариабельной блокадой, мультифокальная предсердная тахикардия.
60–100 уд./мин. Норма:
- регулярность: норма;
- регулярная (правильная) нерегулярность: преждевременное сокращение желудочков или преждевременное сокращение предсердий с бигеминией или тригеминией и т. д.;
- нерегулярная нерегулярность: преждевременное сокращение предсердий, преждевременное сокращение желудочков, синусовая аритмия, фибрилляция предсердий с быстрым ответом желудочков.

<60 уд./мин. Брадикардия:
- регулярная: синусовая брадикардия, полная AV-блокада, 2:1 AV-блокада II степени;
- регулярная нерегулярность: AV-блокада II степени;
- нерегулярная нерегулярность: фибрилляция предсердий с медленным ответом желудочков.
Гемодинамическое значение нарушения ритма сердца определяется частотой сокращения желудочков. Мозговая симптоматика возникает преимущественно при брадикардии и блокаде, но может возникать и при выраженной тахикардии и тахиаритмии.
Клинические исследования позволяют установить только предварительный диагноз. Окончательный диагноз возможен только после проведения ЭКГ. Сложности возникают при пароксизмальных нарушениях, когда приходится применять холтеровское мониторирование. Иногда нарушения ритма возникают при физических нагрузках, что требует проведения ЭКГ с нагрузочными пробами. Для точной локализации нарушения ритма сердца может потребоваться регистрация вызванных потенциалов или интракардиальных потенциалов при зондировании сердца.
Брадикардия — состояние, при котором ЧСС составляет <50–60 уд./мин. Но синусовую брадикардию (<40 уд./мин) отмечают крайне редко. При ЧСС <30 уд./мин брадикардия практически никогда не бывает синусовой. Для синусовой брадикардии характерно учащение ЧСС после применения атропина, физической нагрузки, проведения ортостатической пробы, психоэмоциональных воздействий, а также типично сочетание с дыхательной аритмией. При синусовой брадикардии нет дефицита пульса. Во всех остальных случаях брадикардия не носит характер синусовой.
Клинические симптомы брадикардии неспецифичны. Отмечают утомляемость, одышку при нагрузке. При значительном снижении ЧСС появляются признаки гипоперфузии мозга. Но если включается компенсаторный водитель ритма, то симптомы могут вообще отсутствовать. Самым частым вариантом является синусовая брадикардия, развивающаяся у лиц с ваготонией, особенно во сне, у спортсменов, у больных, получающих препараты наперстянки, транквилизаторы, пилокарпин или блокаторы β-адренорецепторов, после надавливания на глазные яблоки и/или каротидный синус, при задержке дыхания, во второй половине беременности, при рвоте. Токсическая брадикардия характерна при отравлениях наперстянкой, опиатами, хинидином, лидокаином, резерпином, прокаинамидом. В качестве экстракардиальных причин выступает повышение внутричерепного давления, ваго-вагальные рефлексы при почечной, желчной и кишечной коликах, при непроходимости кишечника, микседеме, гипопитуитаризме. При брюшном тифе и болезни Банта развивается относительная брадикардия, то есть ЧСС не соответствует степени лихорадки. Патологическая синусовая брадикардия, то есть неспособность адекватно повысить ЧСС при физических нагрузках, развивается при слабости синусового узла, чаще улиц пожилого возраста. Лицам старческого возраста свойственна брадикардия при атеросклерозе коронарных артерий, атеросклеротическом миокардиосклерозе, ишемических повреждениях синоаурикулярного узла.
Токсическая брадикардия характерна при отравлениях наперстянкой, опиатами, хинидином, лидокаином, резерпином, прокаинамидом. В качестве экстракардиальных причин выступает повышение внутричерепного давления, ваго-вагальные рефлексы при почечной, желчной и кишечной коликах, при непроходимости кишечника, микседеме, гипопитуитаризме. При брюшном тифе и болезни Банта развивается относительная брадикардия, то есть ЧСС не соответствует степени лихорадки. Патологическая синусовая брадикардия, то есть неспособность адекватно повысить ЧСС при физических нагрузках, развивается при слабости синусового узла, чаще улиц пожилого возраста. Лицам старческого возраста свойственна брадикардия при атеросклерозе коронарных артерий, атеросклеротическом миокардиосклерозе, ишемических повреждениях синоаурикулярного узла.
Нарушение синоаурикулярной передачи возбуждения может варьировать по степени замедления вплоть до полного отсутствия. Включение вторичного водителя ритма (узловой ритм) компенсирует возникающие паузы. При отстутствии такого водителя развиваются периоды Морганьи — Адамса — Стокса. AV-блокада может быть интермиттирующей. Поэтому требуется проведение ЭКГ-мониторинга для исключения кардиального генеза синкопальных состояний.
При отстутствии такого водителя развиваются периоды Морганьи — Адамса — Стокса. AV-блокада может быть интермиттирующей. Поэтому требуется проведение ЭКГ-мониторинга для исключения кардиального генеза синкопальных состояний.
AV-блокада I степени: продолжительность интервала P–Q более 0,21 с. Каждое предсердное возбуждение передается на желудочки без потери. Блокада импульса происходит, как правило, на уровне пучка Гиса. Блокада I степени обычно бессимптомная. Часто возникает у детей, хорошо тренированных спортсменов и людей с высоким тонусом блуждающего нерва. Достаточно часто ее отмечают при лечении сердечными гликозидами, но вовсе не обязательно свидетельствует об их токсическом действии. AV-блокада II степени возможна в двух вариантах: тип Мобитц 1: продолжительность интервала Р–Q постепенно увеличивается, через 3–6 сокращений желудочковый комплекс полностью выпадает (периоды Самойлова — Венкенбаха). После чего картина повторяется. Уровень блокады вероятней всего в проксимальной части пучка Гиса.
Тип Мобитц 2: устанавливается постояннное соотношение выпадения желудочкого комплекса. На ЭКГ желудочковый комплекс регистрируют после 2, 3 или более зубцов Р. Уровень блокады вероятней всего в дистальной части пучка Гиса. AV-блокада III степени или полная AV-блокада — при полной диссоциации предсердного и желудочкового ритма. Желудочковый комплекс деформирован в зависимости от локализации компенсаторного водителя ритма. Полная блокада может возникать при мерцании или трепетании предсердий. Часто сочетается с врожденными пороками сердца. Развивается после инфаркта миокарда задней стенки ЛЖ, при миокардиосклерозе, кардите. С клинико-терапевтической точки зрения полную блокаду удобно распределить на следующие группы:
1. Бессимптомная полная AV-блокада.
2. Хроническая или интермиттирующая полная AV-блокада с мозговыми нарушениями (синкопы — синдром Морганьи — Адамса — Стокса) или с сердечной недостаточностью.
3. Острые преходящие формы полной AV-блокады при остром инфаркте миокарда, интоксикации гликозидами наперстянки, кардите, после оперативных вмешательств на сердце.
Клинический диагноз «полная AV-блокада» строится на наличии предсердных тонов, выслушиваемых после длительных диастолических пауз как глухие удары, наличии «пушечного» первого тона. Он выслушивается лучше всего на верхушке сердца обычно на каждое 4–6-е сокращение. Возникает несоответствие пульса на артериях и на яремных венах. ЧСС не изменяется в ответ на введение атропина или физическую нагрузку.
Блокада пучка Гиса и его ножек вызывает характерные изменения на ЭКГ, имеет ДД и прогностическое значение. Частичная (неполная) блокада правой ножки пучка Гиса без расширения комплекса QRS (только с его деформацией), без изменения сегмента ST и зубца Т часто выявляют у здоровых людей. Полная блокада (комплекс QRS расширен, второй зубец в отведениях aVR и V1–2, сегмент ST и зубец Т дискордантны по отношению к комплексу QRS) возникает при переднем инфаркте миокарда, после оперативных вмешательств на сердце и очень редко — как врожденная особенность. Возникшая блокада указывает на прогрессирующее поражение сердца. Транзиторная может появиться после эмболии легочной артерии. Полная блокада левой ножки пучка Гиса (комплекс QRS расширен, грубое расщепление зубца R в отведениях I и V6, сегмент ST и зубец Т дискордантны по отношению к комплексу QRS) всегда рассматривалась как неблагоприятный признак кардиомиопатии, стеноза аорты. Но при массовых популяционных исследованиях выявлены доброкачественные варианты подобных изменений.
Возникшая блокада указывает на прогрессирующее поражение сердца. Транзиторная может появиться после эмболии легочной артерии. Полная блокада левой ножки пучка Гиса (комплекс QRS расширен, грубое расщепление зубца R в отведениях I и V6, сегмент ST и зубец Т дискордантны по отношению к комплексу QRS) всегда рассматривалась как неблагоприятный признак кардиомиопатии, стеноза аорты. Но при массовых популяционных исследованиях выявлены доброкачественные варианты подобных изменений.
Тахикардия— состояние с развитием частых, более 100уд./мин, сокращений сердца. Клинически важно выделять стабильную и пароксизмальную формы тахикардии. В норме синусовая тахикардия возникает при беременности, эмоциональных или физических нагрузках.
Пароксизмальная синусовая тахикардия в отличии от пароксизмальной эктопической тахикардии нарастает и уходит постепенно, сохранены физиологические механизмы регуляции сердечного ритма (снижение ЧСС при надавливании на глазные яблоки или каротидный синус, учащение при вдохе), интервал P–Q не изменен, конфигурация зубца Р и комплекса QRS не нарушена. Одновременно с исключением всех нижеперечисленных причин врач должен исключить так называемую функциональную тахикардию. Ее диагностируют на основании отсутствия каких-либо симптомов заболевания или интоксикации и медикаментозных воздействий. В этих случаях тахикардия часто только признак вегетативной дистонии. Вегетативная дистония развивается и после инфекционных заболеваний. Поэтому синусовую тахикардию, сохраняющуюся после инфекционных заболеваний, следует трактовать как нарушение регуляции, не расценивая ее однозначно как признак миокардита.
Одновременно с исключением всех нижеперечисленных причин врач должен исключить так называемую функциональную тахикардию. Ее диагностируют на основании отсутствия каких-либо симптомов заболевания или интоксикации и медикаментозных воздействий. В этих случаях тахикардия часто только признак вегетативной дистонии. Вегетативная дистония развивается и после инфекционных заболеваний. Поэтому синусовую тахикардию, сохраняющуюся после инфекционных заболеваний, следует трактовать как нарушение регуляции, не расценивая ее однозначно как признак миокардита.
Эмоциональные стрессы, конфликтные ситуации на работе или в семье способны вызвать у людей с вегетативной дистонией длительную тахикардию. К этой же группе состояний может быть отнесен и синдром гиперкинетического сердца. Он проявляется повышением МОК в покое, упорной тахикардией, сниженной работоспособностью. Пациенты жалуются на прекардиальную боль и одышку при физической нагрузке. В основе расстройства лежит перераздражение β-адренорецепторов, поэтому даже однократное применение блокаторов β-адренорецепторов приводит к положительному эффекту. Длительный прием препаратов этой группы устраняет большую часть негативной симптоматики. Но назначению этих препаратов должна предшествовать реография, определение МОК, эргометрия с и без назначения блокаторов β-адренорецепторов. Применение блокаторов β-адренорецепторов обусловливает нормализацию работоспособности.
Длительный прием препаратов этой группы устраняет большую часть негативной симптоматики. Но назначению этих препаратов должна предшествовать реография, определение МОК, эргометрия с и без назначения блокаторов β-адренорецепторов. Применение блокаторов β-адренорецепторов обусловливает нормализацию работоспособности.
У физически ослабленных лиц неадекватная тахикардия возникает после минимальных физических нагрузок. При ДД всегда следует помнить о субклиническом тиреотоксикозе.
Близко к группе функциональной тахикардии стоит учащение ритма сердца при злоупотреблении крепким чаем или кофе, табакокурении, приеме вазодилататоров, адреномиметиков, ваголитических средств, производных ксантина и некоторых других препаратов. Поэтому при обследовании пациента с тахикардией должен быть тщательнейшим образом собран «лекарственный» анамнез и учтены пищевые привычки.
Тахикардия может быть обусловлена компенсаторной реакцией на снижение УОК при сердечной недостаточности. Поэтому необходимо учесть анамнестические сведения (предшествующие инфаркты), а также наличие пороков сердца, расширение его границ, одышку, застой крови на периферии, ритм галопа и т. д.
Поэтому необходимо учесть анамнестические сведения (предшествующие инфаркты), а также наличие пороков сердца, расширение его границ, одышку, застой крови на периферии, ритм галопа и т. д.
Тахикардия свойственна воспалительным заболеваниям сердца (эндо-, мио- и перикардитам). Подробнее см. в соответствующем разделе.
Тахикардия нередко бывает обусловлена экстракардиальными причинами. У лежачих больных упорная тахикардия может свидетельствовать о ЛГ. Тахикардия возникает при лихорадке, анемии, гиповолемии, гипоксии, гипотонии, феохромоцитоме, гипертиреозе, при хроническом алкоголизме, в период воздержания от наркотиков.
Суправентрикулярную тахикардию определяют по месту возникновения и регулярности ритма. В последнем случае, при нерегулярном ритме — это тахиаритмия.
Предсердная тахикардия чаще всего носит пароксизмальный характер, исходит из эктопических очагов в предсердиях с ЧСС 130–220 уд./мин. Возникает при передозировке препаратов наперстянки, при воспалительных и дистрофических заболеваниях миокарда, острой перегрузке предсердий при инфаркте миокарда, недостаточности левого AV-клапана или стенозировании левого AV-отверстия, при хронических заболеваниях легких. Если существует только один очаг возбуждения и передача импульса в желудочки сердца не нарушена, то сокращения сердца регулярные, ритмичные. При мультифокальном возбуждении предсердия сокращаются нерегулярно, часто варьирует и скорость AV-проведения, поэтому возникает так называемый хаотический предсердный ритм. На ЭКГ отмечают атипичные P-зубцы, нерегулярные желудочковые комплексы, что затрудняет ДД с мерцанием предсердий.
Если существует только один очаг возбуждения и передача импульса в желудочки сердца не нарушена, то сокращения сердца регулярные, ритмичные. При мультифокальном возбуждении предсердия сокращаются нерегулярно, часто варьирует и скорость AV-проведения, поэтому возникает так называемый хаотический предсердный ритм. На ЭКГ отмечают атипичные P-зубцы, нерегулярные желудочковые комплексы, что затрудняет ДД с мерцанием предсердий.
Тахикардию обозначают как узловую, если она исходит из AV-узла, из пучка Гиса до его разветвления или из дополнительных AV-путей. Такие преимущественно пароксизмальные суправентрикулярные тахикардии выявляют у людей молодого возраста без признаков поражения сердца или других заболеваний. Не исключены в ряде случаев анатомические или функциональные изменения в AV-узле, приводящие к циркуляции волны возбуждения по механизму re-entry, возникающего при наличии манифестного или латентного дополнительного пути проведения возбуждения.
Реципрокные тахикардии. Импульс из предсердия в желудочки следует обычным путем, возвращаясь к предсердию через дополнительный путь (ортодромно). Волна P оказывается после комплекса QRS (PR–RP). Очень редко возникает антидромная реципрокная тахикардия с широким комплексом QRS. Наиболее важные состояния этой группы, так называемый синдром преждевременного возбуждения, это синдромы Вольфа — Паркинсона — Уайта и Клерка — Леви — Кристеско. Нередко эти состояния развиваются у людей с врожденными пороками сердца или на фоне синдромов гипермобильности и долихостеномелии (пролапса митрального клапана). Эти два типа нарушения ритма достаточно часто являются причиной скоропостижной смерти спортсменов, так как именно в этой группе часты носители гена гипермобильности и марфаноидного типа. При синдроме Вольфа — Паркинсона — Уайта имеет значение наличие пучка Кента, а при синдроме Леви — пучка Джеймса. Существует 3 возрастных пика проявления этих синдромов: грудные дети, 10–22-летние и 45–60-летние.
Импульс из предсердия в желудочки следует обычным путем, возвращаясь к предсердию через дополнительный путь (ортодромно). Волна P оказывается после комплекса QRS (PR–RP). Очень редко возникает антидромная реципрокная тахикардия с широким комплексом QRS. Наиболее важные состояния этой группы, так называемый синдром преждевременного возбуждения, это синдромы Вольфа — Паркинсона — Уайта и Клерка — Леви — Кристеско. Нередко эти состояния развиваются у людей с врожденными пороками сердца или на фоне синдромов гипермобильности и долихостеномелии (пролапса митрального клапана). Эти два типа нарушения ритма достаточно часто являются причиной скоропостижной смерти спортсменов, так как именно в этой группе часты носители гена гипермобильности и марфаноидного типа. При синдроме Вольфа — Паркинсона — Уайта имеет значение наличие пучка Кента, а при синдроме Леви — пучка Джеймса. Существует 3 возрастных пика проявления этих синдромов: грудные дети, 10–22-летние и 45–60-летние. У детей первого года жизни состояние проявляется периодами сердечной недостаточности, остановкой дыхания, патологической сонливостью, отказом от еды, быстрой прекардиальной пульсацией. У подростков реципрокная тахикардия развивается именно как атака: неожиданно, быстро. Очень часто приступы связаны с физическими нагрузками. Длятся от нескольких секунд до часов (редко 12 часов). Молодые астеничные пациенты обычно очень хорошо переносят приступы тахикардии. У людей зрелого возраста приступы тахикардии развиваются внезапно после физического или эмоционального стресса, приема кофе, курения. Развивается общее недомогание, слабость, тахикардия (160–220 уд./мин), чувство тяжести в сердце, прекардиальная боль, одышка, полиурия в конце приступа. Прогноз в этом возрасте хуже. Имеют диагностическое значение проба Вальсальвы, каротидный рефлекс или надавливание на глазные яблоки (у детей грудного возраста ни в коем случае нельзя давить на глазные яблоки. Давление на каротидные синусы или их массаж заменить наложением холодного компресса).
У детей первого года жизни состояние проявляется периодами сердечной недостаточности, остановкой дыхания, патологической сонливостью, отказом от еды, быстрой прекардиальной пульсацией. У подростков реципрокная тахикардия развивается именно как атака: неожиданно, быстро. Очень часто приступы связаны с физическими нагрузками. Длятся от нескольких секунд до часов (редко 12 часов). Молодые астеничные пациенты обычно очень хорошо переносят приступы тахикардии. У людей зрелого возраста приступы тахикардии развиваются внезапно после физического или эмоционального стресса, приема кофе, курения. Развивается общее недомогание, слабость, тахикардия (160–220 уд./мин), чувство тяжести в сердце, прекардиальная боль, одышка, полиурия в конце приступа. Прогноз в этом возрасте хуже. Имеют диагностическое значение проба Вальсальвы, каротидный рефлекс или надавливание на глазные яблоки (у детей грудного возраста ни в коем случае нельзя давить на глазные яблоки. Давление на каротидные синусы или их массаж заменить наложением холодного компресса). Реакция на эти вмешательства следует по закону «все или ничего»: приступ или завершается внезапно, или продолжается без каких- либо изменений. Приступ длится от нескольких минут до суток, прекращается также неожиданно, как и начинался. Если на ЭКГ нет наложений зубцов Т предшествующих циклов, то регистрируются инвертированные зубцы Р, предшествующие желудочковому комплексу или следующие за ним. Синдром преждевременного возбуждения характеризуется укорочением интервала P–Q, наличием дельта-волн при синдроме Вольфа — Паркинсона — Уайта (расширение комплекса QRS с нарушением реполяризации). При синдроме Клерка — Леви — Кристеско дельта волны отсутствуют. В результате аберрации возбуждения, распространяющегося внутри желудочков, развивается деформация комплекса QRS по типу блокады ножки пучка Гиса. Этот феномен может создавать ДД сложности при разграничении с желудочковой тахикардией. Диагностика может оказаться настолько затруднена, что требуется внутрикардиальное отведение ЭКГ.
Реакция на эти вмешательства следует по закону «все или ничего»: приступ или завершается внезапно, или продолжается без каких- либо изменений. Приступ длится от нескольких минут до суток, прекращается также неожиданно, как и начинался. Если на ЭКГ нет наложений зубцов Т предшествующих циклов, то регистрируются инвертированные зубцы Р, предшествующие желудочковому комплексу или следующие за ним. Синдром преждевременного возбуждения характеризуется укорочением интервала P–Q, наличием дельта-волн при синдроме Вольфа — Паркинсона — Уайта (расширение комплекса QRS с нарушением реполяризации). При синдроме Клерка — Леви — Кристеско дельта волны отсутствуют. В результате аберрации возбуждения, распространяющегося внутри желудочков, развивается деформация комплекса QRS по типу блокады ножки пучка Гиса. Этот феномен может создавать ДД сложности при разграничении с желудочковой тахикардией. Диагностика может оказаться настолько затруднена, что требуется внутрикардиальное отведение ЭКГ.
Желудочковая тахикардия чаще прогностически неблагоприятна, развивается при инфаркте миокарда, аневризме ЛЖ, миокардите или при кардиомиопатиях. Очень редко она наблюдается у практически здоровых лиц при холтеровском мониторировании. ЧСС при желудочковой тахикардии обычно колеблется в пределах 160 уд./мин, хотя возможна ЧСС и 200 уд./мин. Не исключена вероятность так называемых медленных форм, идиовентрикулярного ритма, ЧСС <100 уд./мин. Такой вариант типичен как следствие реперфузии или тромболитической терапии. Ритм правильный, не реагирует на надавливание глазных яблок или каротидного синуса. Клиническая картина определяется предшествующим основным заболеванием, длительностью приступа и его выраженностью. Отмечают одышку, слабость, артериальную гипотензию, обморочные состояния. На ЭКГ регистрируют расширенный и деформированный комплекс QRS, при ретроградной передаче возбуждения предсердия возбуждаются позже желудочков. Хотя чаще зубцы Р вообще не выражены. Если предсердные зубцы и определяются, то возникают вне регулярной фиксированной связи с желудочковым комплексом, так как возбуждение предсердий в этих случаях возникает антеградно соответственно медленному синусовому ритму. Особой формой желудочковой тахикардии является тахикардия с ЧСС 200–250 уд./мин и варьирующими интервалами R–R. Особенно характерным является изменение направления комплекса QRS каждые 5–12 сокращений. Реполяризация нарушается и интервал Q–T длится более 0,5 с. Этот тип желудочковой тахикардии развивается на фоне брадикардии, калийпенических состояний, терапии антиаритмическими препаратами. Возможны синкопальные состояния и летальный исход. Трепетание желудочков характеризуется более или менее регулярным их сокращением с ЧСС 200–300 уд./мин. На ЭКГ вместо желудочковых комплексов выявляют двухфазную ундуляцию. Возможен переход в мерцание желудочков. Последнее выглядит на ЭКГ как хаотичные по амплитуде и частоте колебания потенциалов.
Если предсердные зубцы и определяются, то возникают вне регулярной фиксированной связи с желудочковым комплексом, так как возбуждение предсердий в этих случаях возникает антеградно соответственно медленному синусовому ритму. Особой формой желудочковой тахикардии является тахикардия с ЧСС 200–250 уд./мин и варьирующими интервалами R–R. Особенно характерным является изменение направления комплекса QRS каждые 5–12 сокращений. Реполяризация нарушается и интервал Q–T длится более 0,5 с. Этот тип желудочковой тахикардии развивается на фоне брадикардии, калийпенических состояний, терапии антиаритмическими препаратами. Возможны синкопальные состояния и летальный исход. Трепетание желудочков характеризуется более или менее регулярным их сокращением с ЧСС 200–300 уд./мин. На ЭКГ вместо желудочковых комплексов выявляют двухфазную ундуляцию. Возможен переход в мерцание желудочков. Последнее выглядит на ЭКГ как хаотичные по амплитуде и частоте колебания потенциалов. Оба расстройства желудочковой деятельности чаще всего возникают при остром инфаркте миокарда и если их незамедлительно не распознают, в течение ближайших минут могут приводить к смерти из-за выраженных нарушений гемодинамики.
Оба расстройства желудочковой деятельности чаще всего возникают при остром инфаркте миокарда и если их незамедлительно не распознают, в течение ближайших минут могут приводить к смерти из-за выраженных нарушений гемодинамики.
Типичная смена трепетания желудочков их мерцанием и наоборот возникает при синдроме Джервела — Ланге — Нильсена). Диагностическими критериями являются:
1. Врожденная нейросенсорная тугоухость.
2. Синкопальные состояния с возможным летальным исходом. Факторами, провоцирующими приступы потери сознания, являются физическая или психоэмоциональная перегрузка.
3. На ЭКГ — значительно удлиненный интервал Q–T, признаков электролитных нарушений нет, а в период синкопальных состояний — смена трепетания желудочков их мерцанием и наоборот.
4. А/p тип передачи синдрома.
Вариантом синдрома без манифестной глухоты является синдром Романо — Варда (передается а/д).
Оба этих состояния объединяются в синдром увеличенного интервала Q–T.
Аритмия — нерегулярные по ЧСС, которые очень обобщенно классифицируют как бради-, тахиаритмию и экстрасистолию. Более или менее точное выделение различных типов аритмий возможно только при ЭКГ-исследовании. Аритмии могут быть функциональными или идиопатическими, развиваются при коронарной патологии, электролитных нарушениях (прежде всего — при гипокалиемии), дисплазии соединительной ткани и пролабировании клапанов сердца, врожденных пороках сердца, кардиомиопатиях, миокардите, гипоксемии, медикаментозных интоксикациях.
Экстрасистолы единичные возможны у практически здоровых людей, вероятность их появления повышается с возрастом. У детей экстрасистолия невоспалительного генеза ассоциируется с повышением внутричерепного давления. Генетически обусловленная экстрасистолия возникает при укороченном и широком большом пальце кистей (синдром рука — сердце, или синдром Табачника), а также при абеталипопротеинемии, миотонической дистрофии, эпизодических гипокалиемических параличах, оксалозе 1-го типа, всех синдромах гипермобильности и ряде других. Частые экстрасистолы вызывают большие сложности в ДД с мерцанием предсердий. Субъективная симптоматика при экстрасистолиях очень разнообразна. Фиксируемая пациентом частота экстрасистол (перебои, «замирание» сердца) может очень сильно расходиться с истинной. Фиксация внимания приводит к невротизации личности с развитием ощущения страха, приступами прекардиальной боли, гипервентиляционным синдромом.
Частые экстрасистолы вызывают большие сложности в ДД с мерцанием предсердий. Субъективная симптоматика при экстрасистолиях очень разнообразна. Фиксируемая пациентом частота экстрасистол (перебои, «замирание» сердца) может очень сильно расходиться с истинной. Фиксация внимания приводит к невротизации личности с развитием ощущения страха, приступами прекардиальной боли, гипервентиляционным синдромом.
Суправентрикулярные экстрасистолы могут исходить из синусового узла, предсердий или из AV-области.
Синусовые экстрасистолы на ЭКГ характеризуются нормальным зубцом Р, нормальной продолжительностью периода P–Q, неизмененным комплексом QRS. Если синусовые экстрасистолы регистрируют изолированно, то они обычно не связаны с патологическими изменениями и характеризуются благоприятным прогнозом.
Предсердные экстрасистолы характеризуются преждевременным появлением зубца Р. В зависимости от места возникновения патологического импульса зубец Р может быть неизмененным, двухфазным или отрицательным. Интервал P–Q обычно увеличен, но в случае импульса разряда близ AV-узла уменьшен. Компенсаторная пауза неполная. Чаше всего комплекс QRS не изменен, он деформируется при наличии дополнительных пучков или аберрантной внутрижелудочковой передачи, что затрудняет ДД с желудочковыми экстрасистолами. В случае попадания предсердной экстрасистолы на рефрактерную паузу желудочковый комплекс не регистрируют. Частые предсердные экстрасистолы с полиморфными зубцами Р могут быть предвестником мерцания предсердий.
Интервал P–Q обычно увеличен, но в случае импульса разряда близ AV-узла уменьшен. Компенсаторная пауза неполная. Чаше всего комплекс QRS не изменен, он деформируется при наличии дополнительных пучков или аберрантной внутрижелудочковой передачи, что затрудняет ДД с желудочковыми экстрасистолами. В случае попадания предсердной экстрасистолы на рефрактерную паузу желудочковый комплекс не регистрируют. Частые предсердные экстрасистолы с полиморфными зубцами Р могут быть предвестником мерцания предсердий.
Узловые экстрасистолы возникают из эктопических очагов возбуждения в области AV-узла. Предсердия возбуждаются ретроградно, поэтому зубец Р отрицательный, непосредственно предшествует желудочковому комплексу, накладывается на него и не определяется или следует за ним. Желудочковый комплекс деформируется сравнительно редко, только при очень раннем возникновении экстрасистол.
Желудочковые экстрасистолы характеризуются отсутствием предшествующего зубца Р, расширенным (>0,11 с) и деформированным желудочковым комплексом. Если на фоне брадикардии экстрасистола возникает между двумя нормальными сокращениями, то компенсаторную паузу при этом не выявляют. Левожелудочковые экстрасистолы выглядят на ЭКГ как блокада правой ножки пучка Гиса, а правожелудочковые — как левой. Появление экстрасистол после каждого нормального желудочкового комплекса обозначается как бигеминия, возникновение двух экстрасистол на одно нормальное сокращение — тригеминия и т. д. Если экстрасистолы исходят из одного и того же очага, они имеют однотипную кривую на ЭКГ и обозначаются как мономорфные и монотопные. Чаще эти экстрасистолы, будучи единичными, не имеют органической природы. Они провоцируются алкоголем, курением, кока-колой, крепким чаем, кофеином, холодом, выявляют при дисплазии соединительной ткани. Политопные и полиморфные экстрасистолы, то есть исходящие из различных участков миокарда и имеющие варьирующую форму на ЭКГ, особенно при залповом появлении, с феноменом «Л на Г», свидетельствуют о воспалительном, атеросклеротическом или дистрофическом поражении миокарда.
Если на фоне брадикардии экстрасистола возникает между двумя нормальными сокращениями, то компенсаторную паузу при этом не выявляют. Левожелудочковые экстрасистолы выглядят на ЭКГ как блокада правой ножки пучка Гиса, а правожелудочковые — как левой. Появление экстрасистол после каждого нормального желудочкового комплекса обозначается как бигеминия, возникновение двух экстрасистол на одно нормальное сокращение — тригеминия и т. д. Если экстрасистолы исходят из одного и того же очага, они имеют однотипную кривую на ЭКГ и обозначаются как мономорфные и монотопные. Чаще эти экстрасистолы, будучи единичными, не имеют органической природы. Они провоцируются алкоголем, курением, кока-колой, крепким чаем, кофеином, холодом, выявляют при дисплазии соединительной ткани. Политопные и полиморфные экстрасистолы, то есть исходящие из различных участков миокарда и имеющие варьирующую форму на ЭКГ, особенно при залповом появлении, с феноменом «Л на Г», свидетельствуют о воспалительном, атеросклеротическом или дистрофическом поражении миокарда. Прогностически неблагоприятными являются желудочковые экстрасистолы, возникшие на фоне стеноза аорты, сердечной недостаточности и спустя 48 ч и более после инфаркта миокарда.
Прогностически неблагоприятными являются желудочковые экстрасистолы, возникшие на фоне стеноза аорты, сердечной недостаточности и спустя 48 ч и более после инфаркта миокарда.
Особой и достаточно редкой формой является парасистолия. Чаще всего желудочковые парасистолы возникают при интерференции ритмов синусового узла и автономного желудочкового центра.
Мерцание предсердий чаще всего не вызывает диагностических трудностей и устанавливается по беспорядочному ритму. При тахи- или брадиаритмической форме мерцания предсердий диагностические ошибки возникают при наличии относительно частого и регулярного самостоятельного желудочкового ритма. Мерцание предсердий развивается иногда без видимых причин (идиопатически), при пороках митрального клапана, особенно при гигантском левом предсердии, при АГ, тиреотоксикозе, перикардите, заболеваниях коронарных артерий сердца и при синдроме синусового узла, после злоупотребления алкоголем, кофе и никотином («сердце отпускника»). Наиболее прогностически благоприятный формой является идиопатическая, при всех других вариантах высокая вероятность эмболий, частота которых при наличии мерцания предсердий может достигать 4–6 в год. Поэтому при наличии повторных эмболий при анализе возможных причин необходимо исключать и мерцание предсердий. При синдроме преждевременного возбуждения аберрантная передача импульсов по добавочному пучку может привести к мерцанию желудочков. Такой механизм вполне реален при внезапной смерти пациентов с синдромом Вольфа — Паркинсона — Уайта. Различают интермиттирующую или преходящую форму (пароксизмальное мерцание предсердий) и хроническую форму. Если частота желудочковых сокращений поддерживается на уровне 60–80 уд./мин, то состояние пациентов обычно не нарушается или эти нарушения не обусловлены мерцанием предсердий. При тахисистолической форме или при полной аритмии развиваются ощущение сдавливания в области сердца, прекардиальная боль, быстрая утомляемость, одышка при физической нагрузке.
Наиболее прогностически благоприятный формой является идиопатическая, при всех других вариантах высокая вероятность эмболий, частота которых при наличии мерцания предсердий может достигать 4–6 в год. Поэтому при наличии повторных эмболий при анализе возможных причин необходимо исключать и мерцание предсердий. При синдроме преждевременного возбуждения аберрантная передача импульсов по добавочному пучку может привести к мерцанию желудочков. Такой механизм вполне реален при внезапной смерти пациентов с синдромом Вольфа — Паркинсона — Уайта. Различают интермиттирующую или преходящую форму (пароксизмальное мерцание предсердий) и хроническую форму. Если частота желудочковых сокращений поддерживается на уровне 60–80 уд./мин, то состояние пациентов обычно не нарушается или эти нарушения не обусловлены мерцанием предсердий. При тахисистолической форме или при полной аритмии развиваются ощущение сдавливания в области сердца, прекардиальная боль, быстрая утомляемость, одышка при физической нагрузке.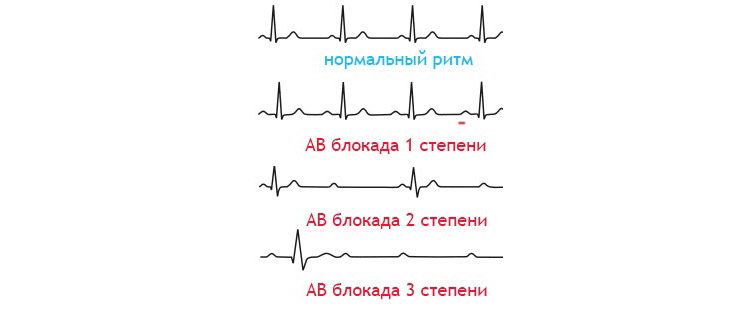 ДД при мерцании предсердий проводятся с частой экстрасистолией и трепетанием предсердий с непостоянной передачей возбуждения. Пальпация периферического пульса не отражает истинную ЧСС (дефицит пульса), так как часть пульсовых волн не достигает периферии. ЭКГ-признаками мерцания предсердий являются отсутствие нормальных зубцов Р, появление низкоамплитудных волн мерцания (F-волн) с ЧСС 300–600 уд./мин. Они особенно отчетливо регистрируются в отведении V1. Наряду с этим отмечают колебание вольтажа комплексов QRS и их нерегулярное возникновение.
ДД при мерцании предсердий проводятся с частой экстрасистолией и трепетанием предсердий с непостоянной передачей возбуждения. Пальпация периферического пульса не отражает истинную ЧСС (дефицит пульса), так как часть пульсовых волн не достигает периферии. ЭКГ-признаками мерцания предсердий являются отсутствие нормальных зубцов Р, появление низкоамплитудных волн мерцания (F-волн) с ЧСС 300–600 уд./мин. Они особенно отчетливо регистрируются в отведении V1. Наряду с этим отмечают колебание вольтажа комплексов QRS и их нерегулярное возникновение.
Трепетания предсердий никогда не отмечают у здоровых людей. Возможен переход мерцания в трепетание и наоборот. Причины трепетания те же, что перечислены при мерцании предсердий. Чаще всего выявляют пороки сердца с перегрузкой правых отделов и заболевания легких. Частота сокращений предсердий при трепетании достигает 250–300 уд./мин, клинически выявляют диссоциацию между шейным венным и артериальным пульсом. При постоянном AV-проведении желудочковый ритм сохранен, при непостоянной AV-проводимости регистрируют тахиаритмию. На ЭКГ выявляют F-волны, в результате чего кривая напоминает зубья пилы, особенно в правых грудных отведениях.
При постоянном AV-проведении желудочковый ритм сохранен, при непостоянной AV-проводимости регистрируют тахиаритмию. На ЭКГ выявляют F-волны, в результате чего кривая напоминает зубья пилы, особенно в правых грудных отведениях.
Аритмия может возникнуть при синоатриальных или AV-блоках (см. брадикардии), при интермиттирующей! блокаде правой или левой ножке пучка Гиса. В последнем случае они зависят от частоты, на ЭКГ выделяются нарушением морфологии желудочкового комплекса. Наиболее частой формой двойного ритма является AV-диссоциация. Условием ее возникновения является очень медленный синусовый ритм. На ЭКГ регистрируют синусовую брадикардию, колебания положения зубца Р относительно комплекса QRS, периодически — ретроградное возбуждение предсердий. Наиболее частой причиной является ваготония. Клиническое значение этой формы нарушения ритма сердца невелико.
Аритмию отмечают при нарушенной функции водителя ритма (пейсмекера).
Серьезные брадитахикардии развиваются при синдроме синусового узла. Причинами являются генетические факторы, постдифтерийный кардит, кардиомиопатия, АГ и коронарогенные заболевания сердца. Синдром диагностируют на основании персистирующей синусовой брадикардии, пауз синусового ритма или AV-блокады с или без заместительного ритма, нестабильного синусового ритма, нарушений AV-передачи, хронического или интермиттирующего мерцания предсердий. Клиническая симптоматика разнообразна: от прекардиальной боли до синкопальных состояний. На ЭКГ часто регистрируют узловой или желудочковый ритм. Нередко даже мониторирование ЭКГ не позволяет установить диагноз, в связи с чем приходится прибегать к интракардиальной регистрации потенциалов.
Причинами являются генетические факторы, постдифтерийный кардит, кардиомиопатия, АГ и коронарогенные заболевания сердца. Синдром диагностируют на основании персистирующей синусовой брадикардии, пауз синусового ритма или AV-блокады с или без заместительного ритма, нестабильного синусового ритма, нарушений AV-передачи, хронического или интермиттирующего мерцания предсердий. Клиническая симптоматика разнообразна: от прекардиальной боли до синкопальных состояний. На ЭКГ часто регистрируют узловой или желудочковый ритм. Нередко даже мониторирование ЭКГ не позволяет установить диагноз, в связи с чем приходится прибегать к интракардиальной регистрации потенциалов.
НАРУШЕНИЯ РИТМА СЕРДЦА У НОВОРОЖДЕННЫХ И ДЕТЕЙ РАННЕГО ВОЗРАСТА: ХАРАКТЕР ТЕЧЕНИЯ И ПЕРИНАТАЛЬНЫЕ ФАКТОРЫ РИСКА ВОЗНИКНОВЕНИЯ АРИТМИЙ | Ковалёв
1. Hoogaars W.M.H., Tessari A., Moorman A.F.M., de Boer P.A.J., Hagoort J., Soufan A.T. , Campione M., Christoffels V.M. The transcriptional respressor Tbx3 delineates the developing central conduction system of the heart // Cardiovasc Res. 2004. V. 62. P. 489–499.
, Campione M., Christoffels V.M. The transcriptional respressor Tbx3 delineates the developing central conduction system of the heart // Cardiovasc Res. 2004. V. 62. P. 489–499.
2. Rentschler S., Vaidya D.M., Tamaddon H., Degenhardt K., Sassoon D., Gregory E. Morley G.E., Jalife J., Fishman G.I. Visualization and functional characterization of the developing murine cardiac conduction system // Development. 2001. V. 128. P. 1785–1792.
3. Jongbloed M.R.M, Schalij M.J., Poelmann R.E., Blom N.A., Fekkes M.L., Wang Z., Fishman G.I., Gittenberger-de Groot A.C. Embryonic conduction tissue: a spatial correlation with adult arrhythmogenic areas? Transgenic CCS/lacZ expression in the cardiac conduction system of murine embryos // J. Cardiovasc. Electrophysiol. 2004. V. 15. P. 349–355.
4. Morgan D.R., Hanratty C.G., Dixon L.J., Trimble M., O’Keeffe D.B. Anomalies of cardiac venous drainage associated with abnormalities of cardiac conduction system // Europace. 2002. V. 4. P. 281–287.
Morgan D.R., Hanratty C.G., Dixon L.J., Trimble M., O’Keeffe D.B. Anomalies of cardiac venous drainage associated with abnormalities of cardiac conduction system // Europace. 2002. V. 4. P. 281–287.
5. Школьникова М.А., Кравцова Л.А. Физиология и патология сердечно-сосудистой системы у детей первого года жизни. М.: Медпрактика, 2002. 160 с.
6. Боровиков В.П., Боровиков И.П. Статистический анализ и обработка данных в среде Windows. М.: Информ.-изд. дом «Филинъ», 1997. 608 с.
7. Лакин Г.Ф. Биометрия: учебник для вузов. М.: Высшая школа, 1980. 293 с.
8. Harris M., Taylor G. Medical statistics made easy. London: Taylor and Francis, 2006. 114 p.
9. Park M.K. Pediatric Cardiology for Practitioners. 5th ed. Mosby: Inc., an affiliate of Elsevier Inc., 2008. 680р.
Park M.K. Pediatric Cardiology for Practitioners. 5th ed. Mosby: Inc., an affiliate of Elsevier Inc., 2008. 680р.
10. Абрамченко В.В. Клиническая перинатология. СПб., 1996. 240с.
11. La Rovere M.T., Pinna G.D., Maestri R., Mortara A., Capomolla S., Febo O., Ferrari R., Franchini M., Gnemmi M., Opasich C., Riccardi P.G., Traversi E., Cobelli F. ShortTerm Heart Rate Variability Strongly Predicts Sudden Cardiac Death in Chronic Heart Failure Patients // Circulation. 2003. V. 107. P. 565–570.
12. American College of Cardiology. Cardiovascular Technology Assesment Committee. Heart Rate Variability for Risk Stratification of Life-Treatening Arrhythmias // J. Am. Coll. Cardiol. 1993. V. 22. P. 948–950.
13. Школьникова М.А. Жизнеугрожающие аритмии у детей. М., 1999. С. 230
Школьникова М.А. Жизнеугрожающие аритмии у детей. М., 1999. С. 230
14. Svintsova L.I., Popov S.V., Kovalev I.A. Radiofrequency Ablation of Drug-Refractory Arrhythmias in Small Children Younger Than 1 Year of Age: Single-Center Experience // Pediatric Cardiology. 2013. V. 34, № 1. Doi 10.1007/s00246013-0643-2.
Фибрилляция предсердий — новое название мерцательной аритмии
23.10.2019Фибрилляция предсердий – это такое состояние сердца, которое приводит к нерегулярному и ненормально частому ритму сердца. Нормальный сердечный ритм должен быть регулярным и составлять в покое от 60 до 100 ударов в минуту.
Вы можете измерить свой ритм сердца нащупав пульс на шее или запястье.
При фибрилляции предсердий сердечный ритм нерегулярный и может быть иногда очень частым. В некоторых случаях он может быть значительно чаще чем 100 ударов в минуту. Это может приводить к плохому самочувствию, включая головокружение, одышку, усталость. Вы можете ощущать будто сердце колотится, трепещет или бьется нерегулярно. Иногда, фибрилляция предсердий никак не ощущается человеком, и он может не подозревать о том, что его ритм сердца нарушен.
Это может приводить к плохому самочувствию, включая головокружение, одышку, усталость. Вы можете ощущать будто сердце колотится, трепещет или бьется нерегулярно. Иногда, фибрилляция предсердий никак не ощущается человеком, и он может не подозревать о том, что его ритм сердца нарушен.
Когда сердце бьется нормально, его мышечные стенки то сокращаются, то расслабляются, в результате чего кровь циркулирует по телу. Этот процесс повторяется все время с каждым ударом сердца. При фибрилляции предсердий верхние камеры сердца (предсердия) сокращаются беспорядочно (случайно) и иногда так часто, что сердечная мышца не успевает расслабиться между сокращениями. Это снижает эффективность и производительность работы сердца.
СимптомыНаиболее очевидный симптом фибрилляции предсердий – это сердцебиение, когда сердце колотится, трепещется или бьется нерегулярно от нескольких секунд до минут или часов.
Другие симптомы, которые могут возникать при фибрилляции предсердий:
- усталость, хуже переносятся привычные физические нагрузки
- одышка
- ощущение слабости или головокружения
- боли в груди
При фибрилляции предсердий сердце бьется нерегулярно, поэтому снижается производительность его работы, что в свою очередь может приводить к снижению артериального давления.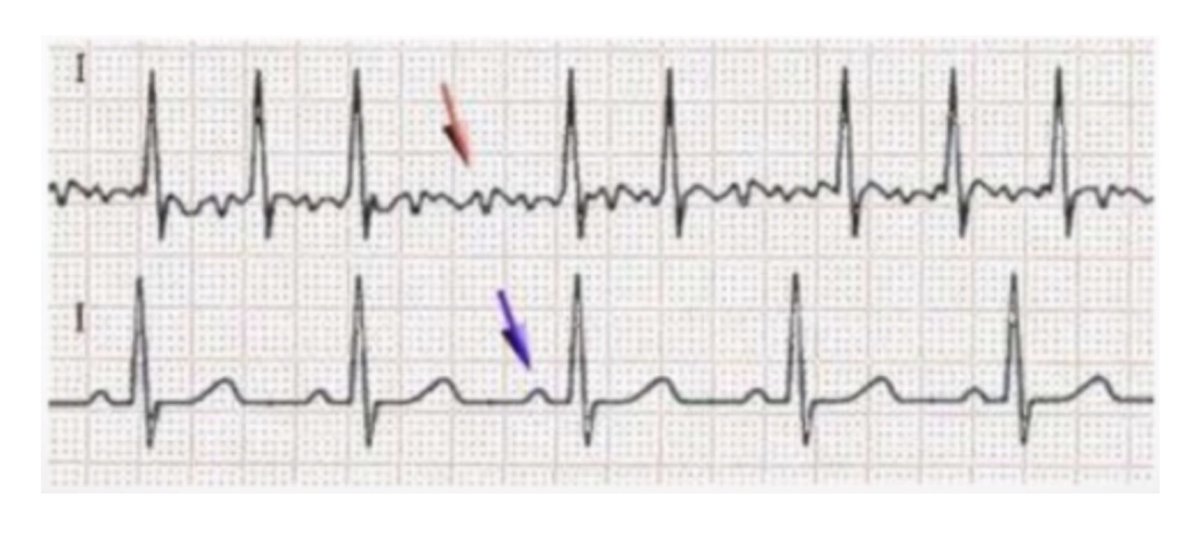
Причины
Причины возникновения фибрилляции предсердий до конца не изучены, но чаще данное нарушение ритма возникает у определенных групп людей и может быть спровоцировано, например, такими ситуациями как избыточное употребление алкоголя или курение.
Кроме этого, фибрилляция предсердий распространена у людей, которые имеют:- высокое кровяное давление (артериальная гипертензия)
- атеросклероз (состояние, при котором артерии засоряются жировыми субстанциями, известными как атеросклеротические бляшки или атеромы)
- пороки сердца
- кардиомиопатии
- перикардиты
Фибрилляция предсердий также может возникать при повышении функции щитовидной железы (гипертироз), пневмонии, бронхиальной астме, хронических обструктивных заболеваниях легких, раке легких, диабете, тромбоэмболии легочных артерий, отравлениях.
Лечение
Лечение включает препараты, которые контролируют сердечный ритм, снижают риск развития инсульта. Для восстановления нормального синусового ритма используют кардиоверсию, которая бывает медикаментозной (ритм восстанавливают введением лекарственного препарата) и электрической (ритм восстанавливают при помощи электрического разряда).
Для восстановления нормального синусового ритма используют кардиоверсию, которая бывает медикаментозной (ритм восстанавливают введением лекарственного препарата) и электрической (ритм восстанавливают при помощи электрического разряда).
Наиболее подходящий для пациента план лечения выбирает лечащий врач (кардиолог или аритмолог).
При назначении лечения учитывают следующие факторы:
- ваш возраст
- общее состояние здоровья и заболевание, которое лежит в основе возникновения аритмии
- имеющийся у вас тип фибрилляции предсердий
- ваши симптомы
- наличие у вас острых заболеваний, которые нуждаются в лечении.
- восстановления нормального ритма сердца и/или
- контроля частоты сердечного ритма.
Выбор антиаритмического препарата зависит от типа фибрилляции предсердий, сопутствующих заболеваний, возможных побочных эффектов препарата, а также от того, насколько хорошо отвечает аритмия на лечение.
Лечение должно проходить под наблюдением Вашего лечащего врача!
Если у Вас есть сомнения относительно Ваших ощущений или симптомов, Вы должны обращаться за консультацией квалифицированного специалиста.
8 причин нарушения сердечного ритма у собак
Нарушения сердечного ритма у собак нередко встречаются в практике врача ветеринарной медицины. Нормальная работа сердца у собак зависит от скоординированного проведения импрульса по миокарду. Благодаря эффективной работе проводящей системы у клинически здоровых собак сохраняется правильная последовательность сокращений.
Нарушения ритма сердца у собак или аритмии, чаще всего возникают вторично на фоне какого-либо основного заболевания.
Как заподозрить наличия патологии ритма сердца у своей собака?
Аритмии мелких домашних животных могут протекать скрыто.
Часто дисритмии становятся случайными находками при стандартном кардиологическом обследовании собака терапевтом, анестезиологом или кардиологом.
Клинические признаки, которые могут указывать на наличие дисритмии у мелкого домашнего животного, неспецифичны и поэтому владельцы питомцев часто не догадываются, что у их любимца имеется нарушения сердечного ритма и проводимости. Обмороки, слабость и снижение толератности к физическим нагрузкам, периодическая одышка должны послужить мотивацией для срочного обращения к врачу ветеринарной медицины и проведения всех необходимых диагностических тестов.
Этиология аритмий у собак
Аритмии у собак часто возникают при патологии самого сердца, но не менее редко и при различных других болезнях:
- болезнях желудочно-кишечного тракта
- болезнях легких
- болезнях почек
- заболевания сопровождающихся рвотой и поносом
- при анемиях
- при кровопотерях
- при онкологических процессах в брюшной полости
- при онкологических процессах в грудной клетке
Нарушения ритма у собак могут появляться в ответ на стресс и боль.
Голод, а также длительное отсутствие воды, переохлаждение и тепловой удар и другие критические состояния — могут привести к нарушению электрической активности миокарда у собак.
Различные травмы, острые хирургические патологии (например, перекрут желудка или селезенки, диафрагмальная грыжа, травмы и ранения грудной клетки) нередко осложняются аритмиями.
Данный список причин патологии сердечного ритма у собак можно продолжать практически бесконечно.
Важно помнить, что патология проводимости и аритмии значительно осложняют течение основной болезни, так как могут приводить к снижению сердечного выброса, в результате чего нарушается процесс циркуляции крови в организме, ткани и органы недополучают кислород, а продукты метаболизма аккумулируются в клетках, вызывая интоксикацию организма собаки.
Кроме этого, аритмии могут служить причиной внезапной смерти собак, породы немецкая овчарка и родезийский риджбек.
Что будет делать врач ветеринарной медицины Ветеринарного Центра «В мире с животными»?
Врач клинически осмотрит вашего питомца, снимет электрокардиограмму. Заподозрить наличие нарушений в ритме сердца часто можно уже на этом этапе.
Зачастую аритмии у собак выслушиваются при обычной аускультации сердца, и требуют проведения дальнейшей диагностики.
ЭКГ у собак – это главный способ определить вид дисритмии, ее прогноз и позволяет подобрать терапию и эффективно ее контролировать.
Эхокардиография собак – экспертный метод, который позволяет выявить патологические изменения в миокарде и дисфункцию сердца, указать на наличие застойной сердечной недостаточности у собаки.
Обнаружив нарушения на электрокардиограмме, врачу ветмедицины необходимо выяснить причину дисритмии. Для этого потребуется взять анализы крови у вашей собаки (общеклинический и биохимический). Данные тесты помогут выявить наличие системных заболеваний у собаки, наличие метаболических нарушений, которые так же могут послужить причиной развития патологии сердца.
Для выявления стадии сердечно-сосудистого заболевания и сопутствующих патологий, возможно потребуется обзорная торакальная рентгенография как минимум в двух проекциях.
Для более подробной диагностики кардиологической патологии у собаки необходимо будет провести полное кардиологическое обследование у узкопрофильного специалиста — ветеринарного кардиолога. Кроме результатов анализов крови и ЭКГ, кардиолог может сделать эхокардиографию.
Породная предрасположенность к нарушениям сердечного ритма у собак
У собак породы доберман и боксер, встречается болезни сердца, при котором дисритмии являются основным симптомом заболевания и угрожают жизни собаки. У данных пород встречается бессимптомное течение дилатационной кардиомиопатии. Всем собакам данных пород целесообразно рекомендовать проходить ежегодное скрининговое профилактическое кардиообследование.
Холтеровское мониторирование у мелких домашних животных
Аритмия у собак не всегда постоянна. Если данных на наличие аритмии у больной собаки достаточно, но при стандартном электрокардиографическом обследовании она не выявляется, – проводят так называемое Холтеровское мониторирование. С этой целью на туловище больной собаки с помощью специальной жилетки крепится небольшого размера прибор, который записывает электрокардиограмму в течение суток, при этом питомец не обязательно должен находится в ветеринарной клинике. Затем данные с прибора переносят на компьютер, где врач-кардиолог может их проанализировать.
Лечение аритмий у собак
Необходимо выявить основную первичную проблему, которая привела к развитию нарушения ритма, и попытаться ее устранить. Если терапия основной патологии не устраняет нарушения сердечного ритма, то назначают специальные антиаритмические препараты. Эффективность терапии собак проверяют при повторном электрокардиографическом исследовании.
Обычно проводящая система у собак хорошо отвечает на медикаментозное лечение и при устранении основного этиологического фактора, восстановлении водно-электролитного баланса и под влиянием антиаритмических препаратов, в большинстве случаев удается прекратить приступ дисритмии и профилактировать развитие новых приступов. Но в некоторых случаях кардиологам приходится сталкиваться со стойкими, тяжелыми аритмиями, которые угрожают жизни собака. В этом случае врач ветеринарной медицины постарается подобрать максимально эффективный препарат антиаритмик для пожизненного использования или будет рекомендовать установить вашей собаке электрокардиостимулятор.
В ветеринарном центре «В мире с животными» (г. Серпухов) прием ведет врач-кардиолог Руденко Андрей Анатольевич. Запишитесь к нам на прием.
Лечит нарушения сердечного ритма | Сервис
Когда дело касается здоровья вашего сердца, у вас нет лишнего времени. Не заставляйте себя ждать в бесконечных залах ожидания отделения неотложной помощи. Вместо этого доберитесь до ближайшего отделения неотложной помощи. Если вам нужна высококачественная помощь в кратчайшие сроки, не тратьте время на прием в отделение неотложной помощи. Доберитесь до ближайшего к вам местоположения UR в Ваднаис-Хайтс, Вудбери или Игане.
Открыт 365 дней в году с 8:00 до 22:00, включая праздничные дни. Легкодоступные пункты неотложной помощи могут помочь вам в трудную минуту.Наши современные учреждения, принадлежащие и управляемые Профессиональной ассоциацией врачей скорой помощи (EPPA), также имеют опыт оценки, диагностики и лечения нарушений сердечного ритма.
Что такое нарушение сердечного ритма?
Нарушения сердечного ритма, также известные как аномальные сердечные ритмы или аритмии, означают, что у вас нет нормального сердечного ритма. Ваше сердце не обязательно бьется слишком быстро или слишком медленно; это означает, что ваше сердце не бьется в постоянном ритме.Вместо того, чтобы поддерживать постоянный ритм, ваше сердце может чувствовать, что оно почти пропустило или даже увеличило удар.
Вы можете даже не заметить, что у вас нарушение сердечного ритма, но иногда вы можете заметить, что ваше сердце учащенно бьется или бьется медленно. Хотя нерегулярное сердцебиение не является экстренной ситуацией, всегда полезно проверить его у медицинского работника. Врачи отделения неотложной помощи могут обследовать ваше сердце за меньшее время, чем вы потратите в приемном отделении отделения неотложной помощи.
Симптомы могут быть незначительными или серьезными, поэтому обратите внимание, если вы испытываете стук в груди, головокружение, обморок, одышку, боль в груди, усталость или ощущение учащенного сердцебиения.Хотя вы можете даже не заметить этих симптомов, и они проявятся только во время медицинского осмотра.
Что вызывает нарушения сердечного ритма?
Вы можете никогда не увидеть приближения аритмии. Возможно, у вас всегда было здоровое сердце, но есть ряд причин, по которым у вас может быть нерегулярное сердцебиение, в том числе:
- Болезнь сердца
- Хирургия сердца
- Сердечный приступ
- Электролитный дисбаланс
Все эти причины могут ослабить или повлиять на вашу сердечную мышцу, нарушив синхронизацию с ранее регулярным сердцебиением.Существуют и другие типы нарушений сердечного ритма, которые должны быть оценены врачом. Некоторые аритмии включают:
Преждевременные сокращения желудочков
Также известные как «пропущенные» сердечные сокращения, ЖЭ являются наиболее распространенным типом нарушения сердечного ритма. Если вы замечаете, что это происходит часто, откажитесь от кофеина, уменьшите стресс и обратитесь к врачу.
Мерцательная аритмия
Неравномерное сокращение верхних камер сердца.
Желудочковая тахикардия
Особенно опасен для людей с сердечными заболеваниями. V-tach — это учащенный сердечный ритм, который начинается в нижних камерах сердца.Это препятствует способности сердца наполняться достаточным количеством крови.
Фибрилляция желудочков
Аритмия, возникающая, когда нижние камеры сердца дрожат и не могут наполнить сердце кровью или перекачивать кровь в организм.
Лечение аритмии
Лечение нарушений сердечного ритма зависит от степени тяжести и типа аритмии. Существует множество лекарств, изменений в образе жизни и даже операций, которые могут помочь облегчить или устранить нерегулярное сердцебиение.Некоторые типы изменений, которые вы можете внести самостоятельно, включают ограничение потребления кофеина, отказ от курения, ограничение потребления алкоголя и ограничение деятельности, которая вызывает обострение нарушений сердечного ритма.
Если у вас есть дополнительные вопросы о вариантах лечения нерегулярного сердцебиения, обращайтесь к любому UR сегодня.
Premier Care в Миннеаполисе / Сент. Пол для нарушений сердечного ритма
Вне зависимости от того, живете ли вы в Миннеаполисе или Сент-Поле, отделение неотложной помощи всегда рядом, чтобы помочь вам во время медицинской необходимости.Стремясь заполнить пробел между неотложной и неотложной медицинской помощью, наши врачи поставят вам диагноз и предоставят вам лечение таким образом, чтобы вы снова встали на ноги раньше, чем вы думали. Наши пациенты неизменно впечатлены качеством обслуживания, которое им оказывают наши опытные и заботливые врачи.
Когда дело касается здоровья вашего сердца, не ждите. Если вы заметили какое-либо нарушение сердечного ритма, как можно скорее приходите в отделение неотложной помощи в Игане, Ваднаис-Хайтс или Вудбери.Вас будут осматривать быстрее, и вам будет оказана лучшая медицинская помощь по сравнению со средним отделением неотложной помощи.
Если у вас есть еще вопросы, мы готовы на них ответить! Позвоните нам сегодня или ответьте на другие часто задаваемые вопросы. Вас увидят в считанные минуты, вы получите высококачественный уход и уйдете с душевным спокойствием, когда дело доходит до здоровья вашего сердца.
Об аритмии | Американская кардиологическая ассоциация
Термин «аритмия» относится к любому отклонению от нормальной последовательности электрических импульсов.Электрические импульсы могут происходить слишком быстро, слишком медленно или беспорядочно, заставляя сердце биться слишком быстро, слишком медленно или хаотично. Когда сердце не бьется должным образом, оно не может эффективно перекачивать кровь. Когда сердце не перекачивает кровь эффективно, легкие, мозг и все другие органы не могут работать должным образом и могут отключиться или быть повреждены. Просмотрите анимацию аритмии.
Типы аритмий
Нормальное сердце — это сильный мышечный насос размером чуть больше кулака.Он непрерывно перекачивает кровь по кровеносной системе.
Каждый день сердце в среднем бьется (расширяется и сжимается) 100 000 раз и перекачивает около 2 000 галлонов крови по телу. За 70 лет жизни среднее человеческое сердце бьется более 2,5 миллиардов раз.Чтобы понять, как работает сердце, изучите: Строение сердца
Посмотреть анимацию анатомии сердечного клапана
Сердце: четыре камеры, четыре клапана
Сердце имеет четыре камеры, две справа и две слева:
- Две верхние камеры называются предсердиями (одна называется атриумом).
- Две нижние камеры называются желудочками.
Сердце также имеет четыре клапана, которые открываются и закрываются, чтобы позволить крови течь только в одном направлении, когда сердце сокращается (сокращается). Четыре сердечных клапана:
- Трехстворчатый клапан, расположенный между правым предсердием и правым желудочком
- Легочный или легочный клапан между правым желудочком и легочной артерией
- Митральный клапан между левым предсердием и левым желудочком
- Аортальный клапан между левым желудочком и аортой
У каждого клапана есть набор заслонок (также называемых створками или бугорками).Митральный клапан имеет две створки; у остальных — три. Кровоток возникает только тогда, когда между клапанами есть разница в давлении, которая заставляет их открываться. В нормальных условиях клапаны позволяют крови течь только в одном направлении.
Сердце перекачивает кровь к легким и всем тканям тела посредством последовательности высокоорганизованных сокращений четырех камер. Чтобы сердце функционировало должным образом, четыре камеры должны биться организованно.
Электросистема сердца
Электрические сигналы управления насосом
Сердцебиение (сокращение) начинается, когда через него проходит электрический импульс от синоатриального узла (также называемого узлом SA или синусовым узлом).Узел SA иногда называют «естественным кардиостимулятором» сердца, потому что он инициирует импульсы для сердцебиения.
Нормальная электрическая последовательность начинается в правом предсердии и распространяется через предсердия к атриовентрикулярному (АВ) узлу. От АВ-узла электрические импульсы проходят по группе специализированных волокон, называемых системой Гиса-Пуркинье, ко всем частям желудочков.
Этот точный маршрут необходимо соблюдать, чтобы сердце могло нормально перекачивать кровь. Пока электрический импульс передается нормально, сердце качается и бьется в обычном темпе.У взрослого человека нормальное сердце бьется от 60 до 100 раз в минуту.
Электрокардиография (ЭКГ или ЭКГ) — это безболезненная, неинвазивная процедура, которая регистрирует электрическую активность сердца и может помочь в диагностике аритмий.
Нарушение сердечного ритма (аритмии)
Аритмии — это аномальные сокращения. Термин «аритмия» относится к любому отклонению от нормальной последовательности электрических импульсов, вызывающему нарушение сердечного ритма. Аритмии могут быть совершенно безвредными или опасными для жизни.
Некоторые аритмии настолько короткие (например, временная пауза или преждевременное сердцебиение), что не сильно влияет на общую частоту сердечных сокращений или ритм. Но если аритмии длятся дольше, они могут вызвать слишком медленную или слишком высокую частоту сердечных сокращений или неустойчивый сердечный ритм, в результате чего сердце будет работать менее эффективно.
- Учащенное сердцебиение (у взрослых более 100 ударов в минуту) называется тахикардией.
- Низкая частота сердечных сокращений (менее 60 ударов в минуту) называется брадикардией.
Причины
- Обычно клетки сердца, которые активнее всего запускаются, находятся в синусовом (или синоатриальном, или SA) узле, что делает эту область естественным кардиостимулятором.
- При некоторых условиях почти вся сердечная ткань может запускать импульс типа сердцебиения.
- Клетки проводящей системы сердца могут автоматически срабатывать и вызывать электрическую активность. Эта активность может нарушить нормальный порядок работы сердца.
- Вторичные кардиостимуляторы в другом месте сердца обеспечивают «резервный» ритм, когда синусовый узел не работает должным образом или когда импульсы блокируются где-то в проводящей системе.
Аритмия возникает при:
- У естественного водителя ритма сердца развивается ненормальная частота или ритм.
- Нормальный проводящий путь прерван.
- Другая часть сердца играет роль кардиостимулятора.
Насколько серьезно нерегулярное сердцебиение?
Хотя мы можем сказать, что наше сердце замирает, когда дело доходит до влюбленности.Но когда ваше сердце буквально пропускает удар, это называется аритмией.
Изо дня в день вы, вероятно, вообще не замечаете своего сердцебиения, особенно если оно функционирует нормально. Однако, когда вы испытываете стресс или выполняете напряженные упражнения, вы можете заметить учащение пульса или даже ощущение трепетания в груди.
Однако у людей, живущих с аритмией, подобные чувства и ощущения могут возникать вообще без какого-либо напряжения или стресса.
«Проще говоря, аритмия — это медицинское название нерегулярного сердцебиения», — говорит Шалаб Чандра, доктор медицины, , электрофизиолог кардиологического центра NGMC. «Существует множество различных форм аритмий, из-за которых ваше сердце может биться слишком быстро, слишком медленно или нерегулярно».
Если вам поставили диагноз аритмия, является ли это серьезной проблемой для здоровья? Доктор Чандра отвечает на этот вопрос и дает ключевые идеи об этом распространенном сердечном заболевании ниже:
В: Что такое аритмия?
Др.Chandra: Электрическая система сердца — это то, что координирует каждое сердцебиение и координирует сокращение и качание между его камерами. Однако, когда эта система нарушена или работает некорректно из-за повреждения, болезни или других факторов, это может вызвать нарушение сердечного ритма.
В некоторых случаях ненормальное сердцебиение может быть временным и будет приходить и уходить (эпизодически) или может присутствовать все время (постоянное).
Q: Какие бывают типы аритмии?
Др.Chandra: Когда ваше сердце бьется слишком быстро, это называется тахикардией. Когда ваше сердце бьется слишком медленно, это называется брадикардией. Когда ваше сердце бьется слишком рано, это называется преждевременным сокращением. А когда ваше сердце бьется хаотично, это называется фибрилляцией.
Возможно, вы слышали о фибрилляции предсердий, наиболее распространенном типе аритмии, когда ваше сердце бьется хаотично и быстро.
В: Что вызывает аритмию?
Др.Chandra: Нерегулярное сердцебиение может иметь множество причин. Если ваше сердце когда-либо «екнуло», когда вы о чем-то беспокоитесь, вы знаете, что ваше психическое здоровье может повлиять на ваше сердце.
На самом деле аритмия может иметь физические, эмоциональные и генетические причины, и во многих случаях это комбинация нескольких различных факторов. Это может включать все, от других заболеваний, сердечных заболеваний или заболеваний щитовидной железы.
Существует также важное различие между триггерами и причинами.У людей, страдающих эпизодами аритмии, есть определенные факторы, которые могут вызвать нерегулярное сердцебиение, такие как обезвоживание, кофеин и стресс.
В: Есть ли у аритмии симптомы?
Доктор Чандра: Когда вы испытываете нерегулярное сердцебиение, вы, вероятно, заметите какое-то ощущение в груди и / или сердце. В зависимости от типа аритмии это может ощущаться как пропущенный удар, трепетание или стук в груди.
Стойкие аритмии могут вызывать развитие других симптомов, включая утомляемость или слабость, головокружение, головокружение, обмороки, одышку, потоотделение, боль или давление в груди.
Поскольку эти симптомы частично совпадают с симптомами сердечного приступа, важно пройти обследование у поставщика медицинских услуг. Если у вас диагностирована аритмия, ваш врач может порекомендовать, необходимо ли лечение и какой вид лечения лучше всего подходит для ваших уникальных потребностей.
В: Опасна ли аритмия?
Доктор Чандра : Это зависит от обстоятельств. В какой-то момент каждый человек испытывает аритмию, которая, вероятно, ощущается так, как будто ваше сердце трепещет или бешено колотится.
Во многих случаях такое нерегулярное сердцебиение безвредно и проходит само по себе. Но когда они возникают постоянно, они могут быть серьезными.
Когда ваш сердечный ритм нарушен, он не перекачивает насыщенную кислородом кровь эффективно, что может нанести вред сердцу и остальному телу.
Например, если ваше сердце бьется слишком быстро, желудочки сердца могут «дрожать», что может вызвать резкую потерю функции сердца, известную как внезапная остановка сердца. Другие аритмии также могут привести к более серьезным нарушениям здоровья; фибрилляция предсердий связана со значительно повышенным риском инсульта.
В: Как лечат аритмию?
Д-р Чандра: Хотя аритмии могут быть сложными и серьезными, у нас есть надежный набор диагностических и лечебных средств, доступных для лечения всех типов нарушений сердечного ритма.
В кардиологическом центре NGMC у нас есть опытная команда электрофизиологов, прошедших стажировку — экспертов, специализирующихся в лечении аритмий, — наряду с передовыми специалистами, которые работают вместе, чтобы эффективно диагностировать и лечить вашу аритмию.
Узнайте больше об инновационных и комплексных услугах, которые мы предлагаем, и легко запишитесь на прием прямо сегодня!
Аномальные ритмы предсердий
Несколько видов нарушений сердечного ритма (аритмии) возникают в верхних камерах сердца (предсердиях).К ним относятся фибрилляция предсердий, трепетание предсердий, предсердная тахикардия и пароксизмальная предсердная тахикардия или пароксизмальная наджелудочковая тахикардия.
Фибрилляция предсердий — распространенное нарушение сердечного ритма. Оно есть у более чем 2,5 миллионов американцев. Вместо того чтобы скоординированно с силой сокращаться, стенки левого и правого предсердий дрожат и не перекачивают кровь в желудочки эффективно.
Иногда мерцательная аритмия приходит и уходит, а иногда остается постоянной.Как и многие другие нарушения сердечного ритма, фибрилляция предсердий часто вызывается ишемической болезнью сердца.
Это может произойти у людей со здоровым сердцем, но чаще встречается у тех, у кого есть нарушение сердечного клапана, гиперактивная щитовидная железа, заболевание легких, сгусток крови, застрявший в легком, и воспаление внутренней оболочки сердца.
Мерцательная аритмия важна по трем причинам:
- Может сигнализировать о наличии другого расстройства.
- Сердце перекачивает кровь менее эффективно, заставляя его работать тяжелее.
- Кровь может скапливаться в предсердиях и образовывать сгустки. Такие сгустки могут перемещаться из сердца и оседать в артерии другой части тела. Если один из этих сгустков блокирует сосуд в головном мозге, это может вызвать инсульт. Фибрилляция предсердий вызывает около 15% всех инсультов.
Трепетание предсердий похоже на фибрилляцию предсердий, но сокращения предсердий более регулярны. Они все еще не так эффективны, как должны, при перемещении крови из предсердий в желудочки.При трепетании предсердий сердце может биться с опасной скоростью. Хотя это два разных нарушения ритма, фибрилляция предсердий может развиваться и сосуществовать у людей с трепетанием предсердий.
Тахикардия означает, что сердце бьется быстрее, чем должно. Предсердная тахикардия возникает, когда электрические импульсы генерируются где-то в предсердиях, кроме синоатриального (СА) узла — естественного водителя ритма сердца. Результат — учащенное сердцебиение, но очень регулярное.
Когда это состояние возникает внезапно и длится от нескольких секунд до нескольких часов, оно называется пароксизмальной предсердной тахикардией или пароксизмальной наджелудочковой тахикардией . Часто это результат нарушения сигнала запуска сердца, когда он проходит через атриовентрикулярный узел. Состояние может возникнуть у людей, не страдающих сердечными заболеваниями, часто во время эмоционального стресса. Это усугубляет, но обычно не является серьезной проблемой.Это также может произойти, если вы родились с необычными электрическими путями в сердце, и в этом случае это может быть более серьезной проблемой.
Блуждающий предсердный кардиостимулятор и мультифокальная предсердная тахикардия являются примерами нарушений ритма предсердий, при которых частые, непредсказуемые биения возникают в разных областях предсердий. Эти нарушения обычно являются признаком заболеваний легких или сердца, серьезных метаболических нарушений или токсичности определенных лекарств.
Симптомы
Аномальные ритмы предсердий могут вообще не вызывать никаких симптомов.Некоторые люди ощущают учащенное сердцебиение — ощущение, что ваше сердце бьется в быстром темпе, трепещет или «трепещет».
Люди часто чувствуют учащенное сердцебиение. Одно только учащенное сердцебиение не вызывает беспокойства. Однако, если из-за ненормального ритма сердце работает менее эффективно, могут появиться следующие симптомы:
- усталость
- одышка
- головокружение
- давление или стеснение в груди.
Если у вас есть эти симптомы наряду с учащенным сердцебиением, обратитесь к врачу.
Диагностика
Основной способ определения нарушения сердечного ритма — электрокардиограмма. В этом тесте используется серия подушечек, размещенных на теле, для анализа сердцебиения.
Если ритм приходит и уходит, возможно, вам понадобится холтеровский монитор, который записывает каждое сердцебиение в течение 24 часов. Некоторым людям нужно использовать монитор событий в течение нескольких дней или недель. Более новые версии могут быть имплантированы в грудь.
Лечение
Блуждающий кардиостимулятор и мультифокальная предсердная тахикардия обычно не вызывают серьезных симптомов и не требуют лечения.
Приступы предсердной тахикардии или пароксизмальной предсердной тахикардии часто можно остановить с помощью различных маневров, которые вы можете выполнить самостоятельно (см. Домашние средства от пароксизмальной предсердной тахикардии). Если они не работают, такие препараты, как бета-блокаторы или блокаторы кальциевых каналов, могут предотвратить или остановить приступ.
Фибрилляция предсердий или трепетание предсердий требуют немедленного лечения, если у вас боль в груди, сердечная недостаточность или учащенное сердцебиение. Идеальное лечение фибрилляции предсердий — восстановить нормальный сердечный ритм, а затем поддерживать его с помощью лекарств.
Есть несколько способов восстановить нормальный ритм. Один из самых эффективных — кардиоверсия. Это осторожно прикладываемый к сердцу электрический разряд, который прерывает ненормальный сердечный ритм и «перезагружает» кардиостимулятор, обеспечивая нормальный ритм.
Иногда бета-адреноблокаторы или лекарство под названием амиодарон могут нормализовать частоту сердечных сокращений. Когда аномальные ритмы вызваны аномальными электрическими путями в сердце и не могут быть успешно вылечены лекарствами, ваш врач может порекомендовать лечение, называемое радиочастотной абляцией.
В этой процедуре в сердце продевается небольшая проволока, называемая катетером. Радиоволны от кончика катетера разрушают аномальные пути.
Имплантируемое устройство можно использовать для выявления повторяющейся фибрилляции предсердий и нанесения небольшого разряда в сердце, чтобы ритм снова стал регулярным. Это похоже на имплантируемый дефибриллятор, используемый для коррекции аномальных ритмов желудочков.
Если ваше сердце не работает в нормальном ритме, есть два основных варианта лечения:
Первым выбором обычно является регулятор скорости .Такие лекарства, как бета-блокаторы, блокаторы кальциевых каналов и дигиталис, могут удерживать частоту сердечных сокращений от слишком высокой. Ваши симптомы должны исчезнуть, как только лекарства начнут контролировать вашу частоту сердечных сокращений.
Другой вариант — контроль ритма . Различные лекарства могут контролировать сердечный ритм. Однако это может быть опасно из-за серьезных побочных эффектов и необходимости мониторинга сердца при запуске некоторых из них.
Кроме того, большинству людей с фибрилляцией предсердий необходимо принимать варфарин или другие разжижающие кровь препараты, чтобы предотвратить образование тромбов в предсердиях, потенциально вызывающих инсульт.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей. На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Изменения сердечного ритма (аритмии) — устранение побочных эффектов
Chemocare.ком
Уход во время химиотерапии и после нее
Что такое изменения сердечного ритма (аритмии)?
Что такое изменения сердечного ритма (аритмии)?
Ваше сердце непрерывно и систематически перекачивает кровь по телу.Кровь
течет из верхней правой части сердца (правое предсердие сердца) и
движется вниз по сердечной ткани в нижние камеры сердца, называемые желудочками.
Изменения сердечного ритма или аритмии возникают при нарушении сердечного ритма.
нормальная электрическая система, из-за чего она работает нерегулярно.
Изменения сердечного ритма можно легко диагностировать, если ваш лечащий врач
ЭКГ.Вам могут или могут также заказать эхокардиограмму, которая является еще одним инструментом
в диагностике аритмии.
Ваше лечение будет зависеть от типа нерегулярного сердечного ритма, ваших симптомов,
и ваше общее состояние здоровья.
Распространенный тип аритмии называется мерцательной аритмией, когда сердцебиение
нерегулярно, нерегулярно и быстро. Это означает, что сердце не может перекачивать кровь.
по телу очень хорошо.Аритмии возникают по многим причинам. Они могут быть из-за
Кому:
- Болезнь сердца
- Давление повышенное длительное время
- Повреждение сердечной мышцы
- Хроническая болезнь легких или пневмония
- Потребление алкоголя
- Лекарства
- Аритмии могут быть осложнением сердечной недостаточности
Симптомы, на которые следует обратить внимание:
- Боль в груди
- Головокружение и чрезмерная усталость
- Вы можете испытывать одышку как в покое, так и во время выполнения любого вида упражнений. деятельности.Это может быть ходьба к двери или подъем по лестнице.
- Вы можете быть очень слабыми, и вам может быть трудно выполнять свои обычные повседневные дела
- Вы можете ощущать сердцебиение или нерегулярное сердцебиение.
- Может возникнуть учащенное сердцебиение.
Что вы можете сделать:
- Обязательно сообщите своему врачу, а также всем поставщикам медицинских услуг о любых других лекарства, которые вы принимаете (включая безрецептурные, витамины или лечебные травы).
- Напомните своему врачу или поставщику медицинских услуг, если у вас в анамнезе диабет, печень, болезнь почек или сердца.
- Если у вас есть семейный анамнез сердечных заболеваний, инсульта, высокого холестерина в крови или высокое кровяное давление, у родственника первой или второй степени родства вы можете подвергнуться риску определенные проблемы. Сообщите своему врачу, если у вас есть какое-либо из этих заболеваний. в семье.
- Курение может вызвать учащенное сердцебиение или нерегулярную частоту сердечных сокращений. Если ты куришь, обязательно бросить. Курение также может увеличить вероятность развития сердечного сосуда. повреждать.
- Кофеин и алкоголь могут вызвать учащенное сердцебиение. Исключите кофеин и алкоголь из ваша диета, и ваше сердцебиение может исчезнуть.
- Вести дневник нерегулярного пульса или учащенного сердцебиения, если они возникают. регулярно.Запишите продукты, которые вы ели, упражнения или действия, которые вы проходили, когда произошло учащенное или нерегулярное сердцебиение, и как вы себя чувствовали до того, как они произошли. Этот дневник может оказаться полезным для определения причины вашего сердцебиение.
- Вопросы, которые стоит задать себе, могут включать:
- Нерегулярное сердцебиение или учащенное сердцебиение возникли постепенно, или этот эпизод произошел? вдруг загорелся? Чувствовал ли я беспокойство? Я занимался какой-либо деятельностью, или я отдыхал?
- Обязательно выполняйте упражнения под наблюдением врача.Гулять пешком, плавание или легкая аэробная активность могут помочь вам сбросить вес и способствовать приток кислорода в легкие и кровь.
- Используйте техники релаксации, чтобы уменьшить тревогу. Если ты чувствуешь встревоженный, поместите себя в тихую обстановку и закройте глаза. Не торопитесь, ровные, глубокие вдохи и постарайтесь сосредоточиться на вещах, которые вас расслабляют. прошлое (например, отпуск, место в вашем доме и т. д.).
- Если вам назначили лекарство для лечения этого расстройства, не прекращайте прием лекарств. если ваш лечащий врач не говорит вам об этом. Принимайте лекарство точно так, как указано. Ни с кем не делитесь своими таблетками.
- Если вы пропустите прием лекарства, обсудите со своим врачом, что ты должен сделать.
- Если вы испытываете симптомы или побочные эффекты, особенно тяжелые, обязательно обсудите их вместе с вашей медицинской бригадой.Они могут прописать лекарства и / или предложить другие предложения, которые эффективны при решении таких проблем.
- Соблюдайте все записи на приемы для лечения.
Лекарства, которые может выписать вам врач:
Есть много типов лекарств, которые можно использовать для лечения аритмий. Эти может включать:
- Ингибиторы АПФ — Эти препараты действуют, открывая или расширяя ваши артерии.Они снизят ваше кровяное давление и улучшат приток крови к почкам, и по всему телу. Ваш лечащий врач также может прописать эти лекарства. если у вас диабет или белок в моче, для защиты почек. Несколько примеров этого лекарства может включать: малеат эналаприла (Vasotec ® ), лизиноприл (Зестрил ® ) и фозиноприл натрия (Моноприл ® )
- Антикоагулянты — Эти лекарства предотвращают свертывание крови.Каждый из них работает по-разному. В зависимости от вашего общего состояния здоровья, тип химиотерапии, которую вы получаете, и местонахождение тромба, Ваш лечащий врач может порекомендовать варфарин натрия (Coumadin ® ), или энаксопарин (Lovenox ® ).
- Лекарства от тревожности — Если ваши симптомы вызваны тревогой, Ваш лечащий врач может прописать вам успокаивающее лекарство, называемое анксиолитиком.Эти лекарства помогут вам расслабиться. Эти лекарства помогут вам расслабиться. Они могут включать лоразепам (Ativan ® ) или алпразолам. (Xanax ® ). Важно принимать эти лекарства. только когда вы чувствуете беспокойство. Не управляйте тяжелой техникой и не водите автомобиль. принимая эти. Если эти лекарства не контролируют ваши симптомы, обсудите это. с вашим доктором.
- Аспирин — В зависимости от вашего общего состояния здоровья и типа и тяжести вашей аритмии, ваш лечащий врач может назначить аспирин как «разжижитель крови». Аспирин предотвращает образование тромбоцитов в крови. сгустки крови (антитромбоцитарные).
- Бета-адреноблокаторы — могут использоваться для замедления сердечного ритма и улучшения кровоток по вашему телу.Вы можете принимать этот препарат, если вам поставили диагноз: при нерегулярном сердцебиении или повышенном артериальном давлении. Некоторые примеры этого лекарства может включать: метопролол (Lopressor ® ), пропранолол (Inderal ® ) и атенолол (Tenormin ® ).
- Блокаторы кальциевых каналов — Эти лекарства можно назначать для лечения боль в груди, высокое кровяное давление или нерегулярное сердцебиение.Несколько распространенных препаратов включают: верапамил гидрохлорид (Calan ® ) и дилтиазем (Dilacor XR ® ).
- Дигоксин — Это лекарство, также называемое дигиталисом, замедляет снизить частоту сердечных сокращений и сделать его более эффективным. Это лучше прокачивает кровь по телу. Его также называют Lanoxin ® .
- Диуретики — могут быть известны как «водные пилюли», поскольку они предотвращают сердечная недостаточность, из-за которой у вас выделяется лишняя жидкость.Вы получите это, если ваш аритмии возникают из-за скопления жидкости в сердце или легких. Несколько примеров этого лекарства может включать фуросемид (Lasix ® ), и гидрохлоротиазид. Вы можете принимать это лекарство отдельно или в комбинации. с другими лекарствами.
- Не прекращайте прием любого из этих лекарств внезапно, так как могут возникнуть серьезные побочные эффекты.
Когда обращаться к врачу или поставщику медицинских услуг:
- Лихорадка 100.5 ° F (38 ° C), озноб, боль в горле (возможные признаки инфекции).
- Одышка, боль в груди или дискомфорт; отек губ или горла должен немедленно оценить
- Чувство учащенного сердцебиения (сердцебиение)
- Любые новые высыпания на коже, особенно если вы недавно меняли лекарства.
- Любые необычные отеки на ступнях и ногах
- Увеличение веса от 3 до 5 фунтов за 1 неделю.
Примечание: Мы настоятельно рекомендуем вам поговорить о своем здоровье. профессиональный уход за вашим конкретным заболеванием и лечением. Информация Содержимое этого веб-сайта предназначено для помощи и обучения, но не заменяет для медицинской консультации.
Chemocare.com предназначен для предоставления самой последней информации о химиотерапии пациентам и их семьям, лицам, осуществляющим уход, и друзьям.Для получения информации о программе наставничества «Четвертый ангел» посетите сайт www.4thangel.org
.Аритмии — Кардиомиопатия UK
Введение в нарушения сердечного ритма.
Скачать версию PDF
- Сердце обычно бьется в «синусовом ритме», управляемом электрическими сигналами изнутри сердца.
- Когда электрические сигналы нарушаются, это может вызвать «аритмию» — когда сердце бьется слишком быстро,
слишком медленно или хаотично. - Некоторые аритмии безвредны. Другим требуется лечение с помощью лекарств, хирургическое вмешательство или устройства.
Перейти к:
Фибрилляция предсердий
Трепетание предсердий
Блокада пучковой ветви
Блокада сердца
Фибрилляция желудочков
Желудочковая тахикардия
Строение сердца
Сердце состоит из четырех камер, двух справа и двух слева. Верхние камеры — это предсердия, в которых собирается кровь, поступающая в сердце.Нижние камеры — это желудочки, которые
получают кровь из предсердий, расположенных выше. Желудочки разделены мышечной стенкой, называемой перегородкой.
Сердечный цикл
Кровь обтекает тело «двойной циркуляцией»: проходит через сердце дважды за каждый полный цикл (от сердца к легким, чтобы забрать кислород, затем от сердца к остальным частям тела, чтобы доставить кислород). Вот как это происходит.
- Деоксигенированная кровь (не содержащая кислорода) поступает в правое предсердие, и камера наполняется кровью.
- Предсердие сокращается, заставляя кровь попадать в правый желудочек.
- Желудочек расслабляется и наполняется кровью.
- Желудочек сокращается, вытесняя кровь из сердца через легочную артерию.
- Кровь поступает в легкие, где поглощает кислород.
- Из легких кровь течет в левое предсердие.
- Предсердие сокращается, заставляя кровь попадать в желудочек.
- Желудочек расслабляется и наполняется кровью.
- Желудочек сокращается, заставляя кровь через аорту доставлять кислород.
Как бьется сердце
Сердцебиение контролируется изнутри самого сердца, из области специализированных мышечных клеток, называемых синоатриальным узлом или «SAN».
SAN спонтанно генерирует и проводит регулярные электрические импульсы, которые заставляют камеры
сердца расслабляться и заполняться или сжиматься и опустошаться последовательно, заставляя кровь проходить через сердце к легким и телу.Поскольку SAN контролирует ритм и скорость сердцебиения, его иногда называют «кардиостимулятором». Вот как это происходит.
- Сеть SAN спонтанно генерирует электрическую активность.
- Электрическая активность распространяется через мышечную стенку обоих предсердий, заставляя их сокращаться.
- Электрическая активность не распространяется на желудочки за счет слоя соединительной ткани.
- Вместо этого активность достигает второй группы специализированных мышечных клеток, называемых атриовентрикулярным узлом
(или AVN), между двумя предсердиями и верхушкой желудочков. - АВН передает электрическую активность по группе мышечных волокон, называемой пучком Гиса,
, которая находится в перегородке — мышечной стенке между двумя желудочками. - Из пучка Гиса активность распространяется на левую и правую ветви пучка и на более мелкие мышечные волокна
(волокна Пуркинье). Это заставляет стенки желудочка сокращаться от нижней точки сердца (верхушки) вверх, выталкивая кровь из сердца.
Узнайте больше о том, как работает сердце.
Что такое нормальный ритм?
Нормальный ритм сердца называется «синусовым ритмом». Это когда электрические сигналы, которые контролируют сердцебиение, передаются через сердце, заставляя камеры сердца заполняться и опорожняться эффективно и последовательно.
Скорость, с которой бьется сердце (откачивает кровь), может быть разной и зависит от того, что делает человек. Например, сердце бьется быстрее, когда кто-то тренируется, а его организму требуется больше кислорода, чтобы добраться до мышц, чем когда кто-то отдыхает.Нормальное сердцебиение «покоя» у взрослого обычно составляет от 60 до 100 ударов в минуту.
Что такое аритмия?
«Аритмия» — это общий термин для обозначения любого нарушения сердечного ритма, при котором сердце не бьется в синусовом ритме. Аритмия возникает, когда электрические сигналы, контролирующие сердцебиение, каким-то образом нарушаются.
Аритмии — это изменения сердцебиения, которые происходят независимо от состояния человека (не вызваны его деятельностью или эмоциями). Например, сердце обычно бьется быстрее во время упражнений или в ответ на эмоции, такие как страх или стресс, но если сердце бьется слишком быстро вне контекста (где нет другой известной причины), это может быть аритмия.
Некоторые аритмии начинаются в предсердиях (верхних камерах сердца) и могут быть названы «наджелудочковыми», поскольку они начинаются над (над) желудочками. Некоторые начинаются в желудочках (нижних камерах).
Аритмия может вызывать слишком частое сердцебиение (называемое «тахикардией», обычно более 100 ударов в минуту у взрослого) или слишком медленное (так называемое «брадикардия», обычно менее 60 ударов в минуту у взрослого). Некоторые вызывают «фибрилляцию», когда электрические сигналы заставляют сердце биться хаотично (так называемая «фибрилляция») и не координировать свою работу.
Примечание: аритмии иногда называют «аритмией», и можно использовать любой термин.
Как влияет аритмия?
Аритмия может снизить эффективность сердцебиения и перекачивания крови по телу. Это потому, что камеры сердца не скоординированы или не могут нормально перекачивать кровь.
Некоторые аритмии являются «нормальными» и не нуждаются в лечении. Например, «синусовая аритмия» является нормальным явлением и возникает при вдохе. Некоторые аритмии кратковременны и могут не вызывать у человека длительных проблем.Они могут даже не осознавать, что это происходит. Однако некоторые люди могут осознавать изменения в том, как бьется их сердце. Вам может казаться, что он стучит или трепещет, что может быть неудобно. Это называется «сердцебиение». Аритмия также может вызывать чувство головокружения, головокружения или потери сознания из-за пониженного выброса крови из сердца.
Однако некоторые аритмии более стойкие или могут иметь серьезные последствия. Поскольку они снижают эффективность сердца в перекачивании крови по телу, они могут быть опасными для жизни.
Как лечат аритмию?
Аритмии часто лечат лекарствами («антиаритмическими препаратами»). Однако некоторые опасные для жизни аритмии можно лечить с помощью ICD (имплантируемый кардиовертер-дефибриллятор). Эти устройства постоянно контролируют сердечный ритм, а также обнаруживают и контролируют любые аритмии в желудочках. В зависимости от типа аритмии это будет лечить ИКД.
Виды аритмии
Ниже приведены различные типы аритмии, которые могут возникнуть у людей с кардиомиопатией.Им ставят диагноз ЭКГ (электрокардиограф). Этот тест регистрирует электрическую активность сердца и проверяет частоту и ритм сердечных сокращений, а также то, как электрические сигналы проходят через сердце.
Фибрилляция предсердий (ФП)
Фибрилляция предсердий (ФП) — это распространенная аритмия, которая может поражать любого человека любого возраста. При кардиомиопатии это может быть вызвано изменениями в структуре сердца, вызванными состоянием, например, когда мышца увеличена при дилатационной кардиомиопатии.Он влияет на верхнюю камеру сердца (предсердие).
При ФП нормальные электрические сообщения, вызывающие сокращение сердечной мышцы, прерываются аномальными электрическими импульсами от стенок предсердий. Это означает, что в отличие от нормального ритма сокращений предсердия сокращаются быстро, беспорядочно и нескоординированно (так называемая «фибрилляция»). Кровоток вокруг предсердий становится «турбулентным». Некоторые электрические импульсы передаются нижним желудочкам, вызывая характерное быстрое и неустойчивое сердцебиение.
ФП может быть приступообразной (кратковременной) или стойкой (происходящей постоянно). Он может снизить эффективность работы сердца и вызвать сердцебиение, одышку и головокружение. Хотя ФП не опасна для жизни, турбулентный поток крови в предсердиях может увеличить риск образования тромбов. Это может увеличить риск инсульта, если сгусток крови заблокировал кровоток в головном мозге.
AF лечится антикоагулянтами (такими как варфарин или апиксабан), чтобы снизить вероятность образования тромбов.Для контроля частоты сердечных сокращений и ритма часто используются противоаритмические препараты. В некоторых случаях используется электрическая кардиоверсия. Здесь под общим наркозом к сердцу подается электрический заряд, чтобы вернуть его в нормальный ритм. Некоторым людям может быть проведена операция, которая останавливает электрические импульсы от предсердий, идущие к желудочкам, например, «удаление атриовентрикулярного узла». После этой операции электрическую сигнализацию в желудочках должен взять на себя имплантированный кардиостимулятор.
Прочтите обсуждение в нашей группе в Facebook (открывается в новом окне) об опыте AF.
Трепетание предсердий
Трепетание предсердий — обычное явление, которое может перерасти в фибрилляцию предсердий. Это когда предсердие бьется (сокращается и расслабляется) в обычном ритме, но быстрее, чем обычно. Это означает, что он бьется чаще и несинхронно с нижним желудочком (который бьется регулярно, но медленнее).
Трепетание предсердий возникает из-за проблем с нормальной электрической сигнализацией сердца, которая обеспечивает синхронное биение камер сердца.Это вызвано небольшими электрическими цепями, которые образуются внутри предсердий, поэтому электрические сообщения проходят по этим цепям, а не передаются из SAN в AVN.
Трепетание предсердий может снизить эффективность работы сердца и вызвать сердцебиение, головокружение
и одышку. Хотя это не опасно для жизни, оно может увеличить риск образования тромбов. Это может увеличить риск инсульта, если они заблокируют кровоток в головном мозге.
Трепетание предсердий лечится антикоагулянтами (такими как варфарин или апиксабан), чтобы уменьшить вероятность образования тромбов, а также антиаритмические препараты часто используются для контроля сердечного ритма.Хирургия, называемая «катетерная абляция», часто используется для лечения трепетания предсердий и заключается в том, что катетер (тонкая трубка) вводится через вену или артерию в паху в сердце. Затем радиоволны передаются, чтобы разрушить области сердечной мышцы и остановить передачу электрических сигналов, вызывающих аритмию.
Блок разветвления пучка (BBB)
Блокада пучковой ветви (BBB) - это когда передача электрических сообщений по пучковым ветвям в стенках желудочка замедляется или блокируется.Эти электрические сообщения обычно вызывают сокращение желудочков, и поэтому, когда они замедляются или блокируются, желудочки сокращаются медленнее, чем обычно.
ГЭБ может поражать левую и правую часть сердца. Когда закупорка находится в левом пучке (называемом LBBB), электрические сообщения проходят вниз по правому пучку (для сокращения правого желудочка), а затем должны распространяться от правого желудочка к левому желудочку, чтобы левый желудочек договор. Это означает, что желудочки, которые обычно сокращаются вместе, теряют координацию.
Медленное и нескоординированное сокращение желудочков снижает количество крови, которая покидает сердце и циркулирует по телу.
ГЭБ может не нуждаться в лечении, в зависимости от того, как часто это происходит и как влияет на человека. Однако важно попытаться определить причину. ГЭБ в левом желудочке может возникать как при дилатационной, так и при гипертрофической кардиомиопатии и может влиять на то, насколько эффективно сердце перекачивает кровь. В некоторых случаях может потребоваться бивентрикулярный кардиостимулятор.Этот тип кардиостимулятора используется в сердечной ресинхронизирующей терапии (CRT), поскольку он помогает обеим сторонам сердца биться вместе. Это нацелено на повышение эффективности работы сердца, увеличение выработки крови и уменьшение любых симптомов.
Блокада сердца
Блокада сердца происходит, когда нормальное распространение электрической активности от SAN к AVN, которое контролирует последовательное сокращение предсердий и желудочков, замедляется или прекращается. Сообщения из SAN могут быть частично заблокированы и, таким образом, задерживаться в достижении AVN, или они могут быть полностью заблокированы.Это приводит к слишком медленному сердцебиению (брадикардия) или прерываниям сердечного ритма.
Блокада сердца иногда называется блокадой сердца атриовентрикулярного узла (или АВ-узла), если нарушены электрические сигналы между SAN и AVN (между предсердием и желудочком). При синдроме тахибрадии поражается сам SAN, который влияет на электрические сигналы, которые он посылает в AVN.
Блокада сердца может быть вызвана многими заболеваниями, такими как ишемическая болезнь сердца или сердечный приступ, высокое кровяное давление, а также кардиомиопатия.Обычно это диагностируется с помощью ЭКГ, которая отслеживает электрическую активность сердца. Это также может произойти естественным образом в процессе старения.
Блокировку сердца можно разделить на первую, вторую или третью степень, в зависимости от симптомов.
- Блокада сердца первой степени — передача импульса в желудочки немного задерживается. У человека
, вероятно, не будет явных симптомов, и он может не осознавать, что они у него есть. Может быть найден
во время тестов для других условий.Если у них нет симптомов, они могут не нуждаться в лечении. - Блокада сердца второй степени — некоторые импульсы от предсердий не проходят в желудочки. У человека могут быть симптомы, которые необходимо лечить, например ощущение головокружения или головокружения, а также обморок (потеря сознания). У них также может быть боль в груди и одышка. Лечение включает имплантацию кардиостимулятора, который передает электрические сигналы в сердце, чтобы координировать сокращение камер сердца.
- Блокада сердца третьей степени — ни один из импульсов от предсердий не проходит к желудочкам.
Симптомы те же, что и при блокаде сердца второй степени, но хуже,
человек теряет сознание и испытывает учащенное сердцебиение. Этот тип сердечной блокады может потребовать срочного лечения.
Фибрилляция желудочков (ФЖ)
Фибрилляция желудочков (ФЖ) — серьезная аритмия. Сокращение желудочков некоординировано и неэффективно, поэтому кровь не выкачивается из сердца.Это состояние опасно для жизни и требует срочного лечения с помощью дефибриллятора.
VF возникает, когда электрическая активность сердца становится дезорганизованной и беспорядочной, когда аномальные импульсы
, исходящие от многих частей стенок желудочков, прерывают передачу электрических сигналов. Это заставляет желудочки сокращаться быстро, нескоординированно и «дрожать» (или «фибриллировать»), а не нормально сокращаться. Это означает, что сердце не может эффективно откачивать кровь, поэтому сердечный выброс значительно снижается.Это означает, что нарушается кровоснабжение жизненно важных органов, таких как мозг. Ранние симптомы могут включать головокружение и одышку, человек потеряет сознание и потеряет сознание.
VF может быть причиной остановки сердца. Это когда выброс сердца внезапно прекращается, и человек падает в обморок, что может быть фатальным. Однако удар в сердце (от AED или ICD) прерывает эти аномальные «хаотические» сигналы. Это буквально «де-фибриллирует» (останавливает фибрилляцию) и восстанавливает синусовый ритм.
У ФЖ может быть много причин, включая сердечный приступ или развитие желудочковой тахикардии.
Это также может быть вызвано кардиомиопатией. Риск ФЖ, вызванный кардиомиопатией, можно лечить несколькими способами. Такие лекарства, как антиаритмические препараты, контролируют сердечный ритм и помогают предотвратить возникновение аритмий.
можно использовать для контроля сердечного ритма и, если обнаруживается опасная аритмия, такая как фибрилляция желудочков, произвести разряд в сердце, чтобы прервать аритмию и восстановить нормальный сердечный ритм.
Желудочковая тахикардия (ЖТ)
Желудочковая тахикардия (ЖТ) — это аритмия, которая начинается из-за аномальной электрической активности в стенках желудочков, которая влияет на нормальную передачу электрических сигналов в сердце. Это заставляет желудочки сокращаться слишком быстро (более 100 ударов в минуту), не синхронно с предсердиями. Это означает, что желудочек не успевает наполниться должным образом, поэтому кровь не может эффективно циркулировать по телу.
VT может быть вызвано различными сердечными заболеваниями, включая сердечный приступ, и часто встречается у людей
с сердечной недостаточностью.Однако кардиомиопатия — частая причина ЖТ.
VT может быть кратким и не вызывать никаких проблем. Однако он может быть более продолжительным, может вызвать головокружение и бред, а иногда и коллапс. У человека может быть сердцебиение и боль в груди. В крайних случаях это может привести к фибрилляции предсердий (см. Выше) и вызвать такое снижение функции сердца, что потребуется экстренная реанимация.
VT можно лечить антиаритмическими препаратами, чтобы контролировать сердечный ритм и таким образом помочь предотвратить возникновение
аритмий.В некоторых случаях операция, известная как радиочастотная абляция, используется для разрушения области сердечной мышцы, которая генерирует аномальную электрическую активность.
Некоторым людям будет установлен ИКД для контроля сердечного ритма и выявления аритмий. Если он обнаруживает слишком быстрый ритм, который не возвращается к синусовому ритму, он «задает ритм» сердцу (берет на себя электрические сигналы, контролирующие частоту сердечных сокращений), давая быстрые электрические импульсы, чтобы прервать аритмию. Это называется «стимуляция тахикардии».Если кардиостимуляция не восстанавливает синусовый ритм, ИКД посылает в сердце электрический разряд, чтобы попытаться остановить аритмию и преобразовать сердце обратно в синусовый ритм.
© Cardiomyopathy UK. Февраль 2018 г.
Обзор аномальных сердечных ритмов
Аномальный сердечный ритм, также называемый аритмией, возникает, когда ваши удары слишком быстрые, слишком медленные или нерегулярные.
Сердце — сложный орган, состоящий из клапанов, электрических узлов и камер, которые помогают крови перемещаться по вашему телу.Когда он работает должным образом, это довольно впечатляющий и мощный орган. Но если что-то в вашем сердце повреждено или нарушено, это может изменить то, как ваше сердце бьется. В то время как некоторые аномальные ритмы не вызывают никаких симптомов, другие могут вызывать чувство трепетания, ударов, дискомфорта или боли.
Вот некоторые из наиболее распространенных типов нарушений сердечного ритма.
Мерцательная аритмия
Фибрилляция предсердий, также называемая AFib, является наиболее распространенной аритмией и возникает в верхних камерах сердца.Ошибочные электрические импульсы могут вызвать учащение пульса, иногда до 100-200 ударов в минуту, и стать неустойчивым. ФП можно лечить абляцией, кардиоверсией или лекарствами. Из-за повышенного риска инсульта пациентам с ФП обычно назначают разбавитель крови.
Трепетание предсердий
Трепетание предсердий чаще всего возникает в правом предсердии, одной из верхних камер сердца. Это вызывает учащение пульса, но оно остается более регулярным, чем при фибрилляции предсердий.Лечение трепетания предсердий аналогично лечению фибрилляции предсердий.
Брадикардия
Брадикардия — это общий термин, обозначающий аномально низкую частоту сердечных сокращений, которая классифицируется как менее 60 ударов в минуту. Брадикардия возникает, когда электрические сигналы в сердце нарушаются, что может привести к обмороку или даже обмороку. Наиболее распространенное лечение этого типа нарушения сердечного ритма — это кардиостимулятор.
Блок сердца
Блокада сердца, также известная как атриовентрикулярная блокада, возникает, когда электрические импульсы от верхних камер сердца к нижним камерам сердца каким-либо образом нарушаются.Предсердия регулярно сокращаются, но сигналы, идущие к желудочкам, блокируются, в результате чего сердце бьется слишком медленно. Это состояние обычно лечится с помощью кардиостимулятора.
Преждевременные схватки
Преждевременные сокращения могут происходить в предсердиях или желудочках. Когда это происходит, электрический импульс, который возникает раньше, чем должен, вызывает дополнительное биение сердца, что создает нерегулярный ритм. В большинстве случаев преждевременные схватки не требуют лечения, хотя тяжелые или часто повторяющиеся преждевременные схватки могут потребовать приема лекарств.
Тахикардия
Тахикардия — это общий термин, обозначающий слишком быстрое сердцебиение, которое классифицируется как что-либо более 100 ударов в минуту. Желудочковая тахикардия возникает в нижних камерах, а наджелудочковая тахикардия возникает в верхних камерах (предсердиях). Синусовая тахикардия — это учащенное сердцебиение, которое возникает при возбуждении или болезни, после чего частота сердечных сокращений возвращается к норме.

 /мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия;
/мин — синусовая тахикардия, мерцание предсердий, предсердная тахикардия с AV-блокадой 2:1, узловая тахикардия;