Реабилитация при катаракте: Реабилитация после замены хрусталика при катаракте
Реабилитационный период после удаления катаракты глаза
Содержание
- Для чего нужны глазные капли
- Применение повязки
- Режим и правила поведения
- Очки в послеоперационный период
- Офтальмологические осмотры
После проведенной операции хирургического лечения катаракты, сразу назначают несколько препаратов для закапывания в прооперированный глаз. Это глазные капли с дезинфицирующим и противовоспалительным действием. Среди рекомендованных дезинфицирующих капель могут быть: Фурациллин, Витабакт и пр. Из противовоспалительных капель чаще всего прописывают Индоколлир, Диклоф, Наклоф и пр.
Также существуют препараты комплексного воздействия, которые имеют в составе и антибактериальные, и противовоспалительные вещества (чаще всего дексаметазон). Наиболее популярными препаратами комплексного действия являются Торбадекс, Макситрол и пр.
Для чего нужны глазные капли
Капли необходимо применять после операции по поводу катаракты для предотвращения возникновения инфицирования прооперированного органа, а также с целью ускорения заживления и восстановления глазных тканей. Обычно, схема закапывания капель составлена по убыванию, т.е. в первую послеоперационную неделю необходимо 4-кратное ежедневное закапывание, во вторую — 3-кратное закапывание, в третью – 2-кратное и так далее до пятой недели. На пятой неделе все препараты, как правило, отменяются совсем, если течение послеоперационного периода не осложняется глазными инфекциями.
Обычно, схема закапывания капель составлена по убыванию, т.е. в первую послеоперационную неделю необходимо 4-кратное ежедневное закапывание, во вторую — 3-кратное закапывание, в третью – 2-кратное и так далее до пятой недели. На пятой неделе все препараты, как правило, отменяются совсем, если течение послеоперационного периода не осложняется глазными инфекциями.
Правильное закапывание капель не вызывает трудностей, но требует соблюдения некоторой последовательности. То есть, необходимо сделать следующее:
- Подготовить флакон с препаратом и стерильную салфетку.
- Открутить защитный колпачок и перевернуть флакон с препаратом вверх дном.
- Лечь на спину или запрокинуть голову назад.
- Легко оттянуть нижнее веко пальцами.
- Нажимая на флакон извлечь 1-2 капли препарата и отправить их за нижнее веко.
- Закрыть глаза.
- Указательным пальцем поверх стерильной салфетки слегка прижать внутренний угол глаза на 1-2 минуты.
Если назначены несколько разных капель сразу, между их закапыванием обязательно соблюдать интервал как минимум 3-5 минут. Закапывая капли, необходимо избегать соприкосновения носика дозатора с поверхностью век и глаза, чтобы сохранить стерильность раствора.
Закапывая капли, необходимо избегать соприкосновения носика дозатора с поверхностью век и глаза, чтобы сохранить стерильность раствора.
Применение повязки
Прооперированный глаз сразу после вмешательства закрывается стерильной повязкой. Такая повязка изготавливается в удобном размере из двух слоев марли и крепится над глазом на лбу медицинским лейкопластырем. Ее функция – защита раневой поверхности от неблагоприятного воздействия внешней среды (пыль, яркий свет, дым). Срок ношения повязки определяется лечащим врачом, и обычно составляет 1-2 дня.
В день выписки из стационара повязка может быть выполнена из 3-4 слоев стерильной марли, для защиты от ветра, смога и прочих негативных факторов присущих улицам города.
Режим и правила поведения
Для ускорения заживления раневой поверхности, обеспечения безопасности искусственного хрусталика и предотвращения его смещения, в послеоперационном периоде необходимо соблюдать определенный режим и придерживаться установленных правил поведения.
Срок соблюдения приведенных ниже правил оговаривается с лечащим врачом, но как правило не превышает 1 месяца.
- Не наклонять надолго голову вниз;
- Не садиться за руль;
- Не спать на боку со стороны прооперированного глаза;
- Не поднимать тяжести свыше 3- 5 килограммов;
- Не тереть прооперированный глаз и не прикасаться к нему;
- Носить на улице солнцезащитные очки;
- Мыть голову с откинутой назад головой;
- Избегать попадания воды и мыла в прооперированный глаз;
- Строго соблюдать график осмотров у лечащего врача.
Очки в послеоперационный период
Операция удаления катаракты обычной экстракапсулярной методикой предполагает в качестве завершения вмешательства наложение на роговицу швов для герметизации раны. Снятие швов при благоприятном течение процесса реабилитации происходит через 6 месяцев после выполнения операции.
Зрение пациента, начиная с первых послеоперационных дней, станет прогрессивно улучшаться, и все же достижение окончательного результата произойдет только спустя какое-то время после снятия послеоперационных швов. Весь этот период пациенту стоит использовать временные очки. Подбором постоянных очков необходимо заняться после снятия швов и полной стабилизации зрительных функций.
Весь этот период пациенту стоит использовать временные очки. Подбором постоянных очков необходимо заняться после снятия швов и полной стабилизации зрительных функций.
Пациентам, прооперированным методом факоэмульсификации, это ограничение не актуально, они во временных очках не нуждаются. Спустя 1-1,5 месяца после хирургического вмешательства, им могут быть подобраны любые необходимые постоянные очки (для дали, для чтения), в зависимости от типа имплантированной интраокулярной линзы.
Офтальмологические осмотры
До завершения восстановительного периода после операции по поводу катаракты, пациенты должны проходить регулярные осмотры у офтальмолога. График этих осмотров составляется лечащим врачом и озвучивается пациенту при выписке.
Экстренно обратиться за помощью к лечащему врачу необходимо если в раннем послеоперационном периоде появились следующие симптомы:
- Повысилась температура;
- В прооперированном органе возникла боль;
- Глаз покраснел, из него выделяется гной;
- Ухудшилось зрение.

Реабилитация после ФЭК | Santen
Хирургическое лечение катаракты сейчас очень часто проводится микроинвазивным бесшовным методом факоэмульсификации в амбулаторных условиях, и после замены хрусталика пациент возвращается домой уже через несколько часов. Для быстрого восстановления после удаления катаракты необходимо выполнять рекомендации лечащего врача по режиму применения глазных капель и соблюдать некоторые ограничения. Как правило, реабилитационный период занимает несколько недель.
Какие ощущения отмечают пациенты в послеоперационном периоде после удаления катаракты?
Сначала – нечеткость и затуманивание. Зрение после замены хрусталика обычно улучшается постепенно, в течение нескольких дней. После катаракты, приглушающей реальные цвета из-за желто-коричневого оттенка мутного хрусталика, цвета могут казаться ярче, потому что теперь свет проходит через новую прозрачную линзу. Оперируют, как правило, один глаз, и, если на парном глазу также имеется катаракта, после операции может присутствовать зрительный дискомфорт до тех пор, пока не будет прооперирован второй глаз (обычно через 1–4 недели). Также в течение нескольких дней после операции по замене хрусталика могут беспокоить зуд и чувство инородного тела, но важно не допускать механическое воздействие на глаз (трение и надавливание).
Также в течение нескольких дней после операции по замене хрусталика могут беспокоить зуд и чувство инородного тела, но важно не допускать механическое воздействие на глаз (трение и надавливание).
Осложнения
Осложнения в послеоперационном периоде после замены хрусталика возникают редко, и большинство из них успешно поддаются лечению. Для их профилактики необходимы осмотры офтальмолога в 1-ые сутки после удаления катаракты, через день или два, и далее на 7, 15 и 30 дни.
Риски хирургии катаракты включают:
Описанные осложнения развиваются крайне редко.
Риск осложнений может быть выше при наличии некоторых хронических заболеваний, например, сахарного диабета, или сопутствующей патологии глаз. Иногда при наличии выраженных изменений сетчатки или зрительного нерва зрение может не улучшиться после замены хрусталика глаза.
У 33% пациентов с катарактой в послеоперационном периоде возникает помутнение задней капсулы хрусталика («вторичная катаракта»). Это происходит из-за того, что задняя часть капсулы, которую не удаляют во время операции, чтобы обеспечить правильное положение и стабилизацию интраокулярной линзы, через несколько месяцев или лет теряет прозрачность и мутнеет, что приводит к постепенному снижению зрения.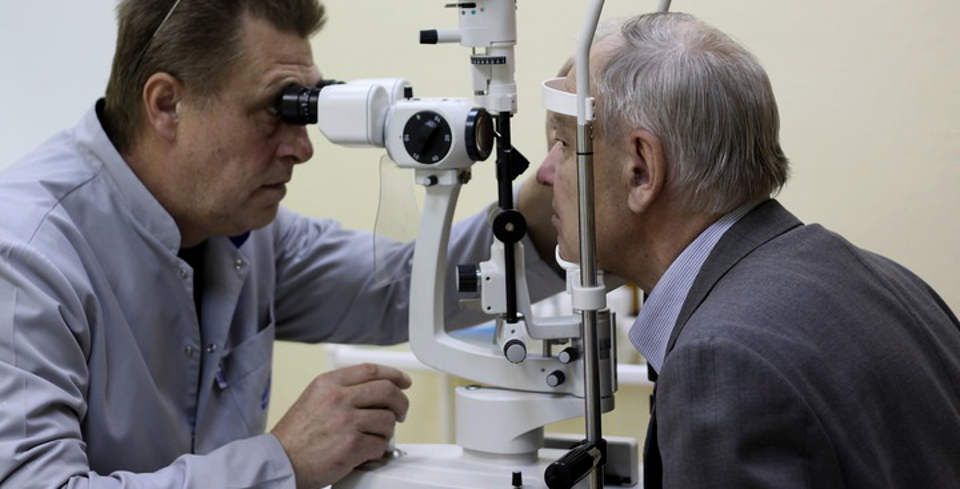 В этом случае нужно сделать небольшое отверстие в центре задней капсулы хрусталика, с помощью YAG-лазера (лазерная капсулотомия), что восстанавливает оптические свойства глаза, и зрение улучшается. Процедура безопасна и эффективна, проводится неинвазивно, амбулаторно и занимает всего несколько минут, но после нее рекомендуется оставаться под наблюдением врача около часа, так как в редких случаях возможно кратковременное повышение внутриглазного давления.
В этом случае нужно сделать небольшое отверстие в центре задней капсулы хрусталика, с помощью YAG-лазера (лазерная капсулотомия), что восстанавливает оптические свойства глаза, и зрение улучшается. Процедура безопасна и эффективна, проводится неинвазивно, амбулаторно и занимает всего несколько минут, но после нее рекомендуется оставаться под наблюдением врача около часа, так как в редких случаях возможно кратковременное повышение внутриглазного давления.
Ограничения после операции
Специальная повязка
Чтобы минимизировать риск инфекции и попадания инородного тела, сразу после операции на глаз надевают специальную стерильную повязку, которую пациент должен носить в первые сутки, регулярно меняя на новую после каждого закапывания капель. В редких случаях врач рекомендует продолжать ношение повязки в течение нескольких дней.
Глазные капли
Для профилактики развития инфекции в послеоперационном периоде, уменьшения воспалительной реакции и контроля внутриглазного давления врач дает подробные рекомендации, какие капли капать и сколько дней.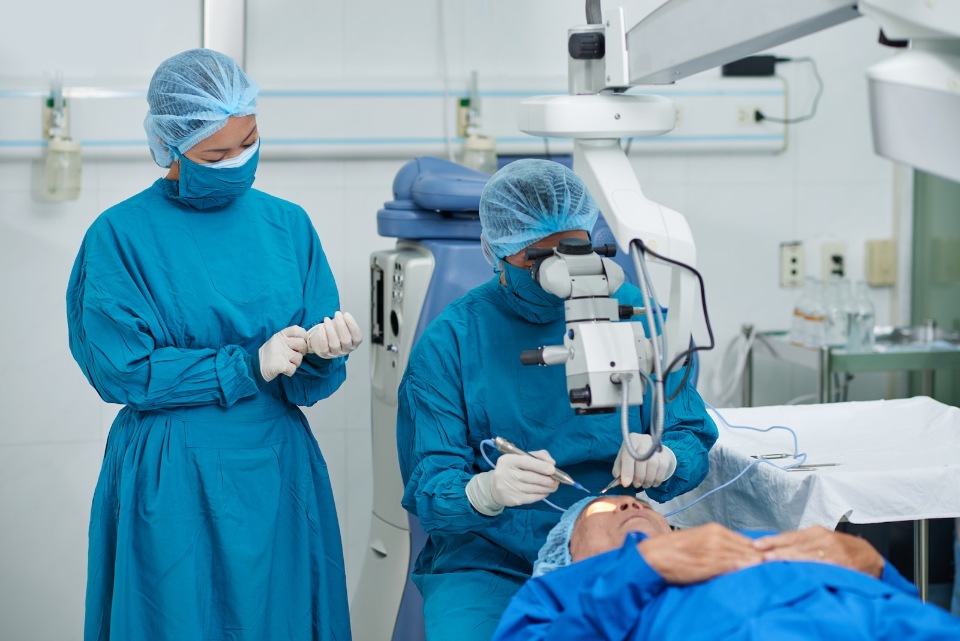 Как правило, это антибактериальные и противовоспалительные препараты. Пожилым пациентам желательно помогать правильно закапывать глазные капли. Перед проведением любых манипуляций с повязкой и каплями, необходимо тщательно вымыть руки. При наличии корочек на ресницах нужно аккуратно удалить их с помощью стерильной одноразовой салфетки, смоченной чистой (можно кипяченой) водой.
Как правило, это антибактериальные и противовоспалительные препараты. Пожилым пациентам желательно помогать правильно закапывать глазные капли. Перед проведением любых манипуляций с повязкой и каплями, необходимо тщательно вымыть руки. При наличии корочек на ресницах нужно аккуратно удалить их с помощью стерильной одноразовой салфетки, смоченной чистой (можно кипяченой) водой.
Правила питания
Перед операцией рекомендуется не есть и не пить в течение 12 часов. Иногда (строго по назначению врача) за несколько дней до хирургического вмешательства отменяется прием лекарств, которые могут увеличить риск кровотечения. Приём других препаратов, как правило, не прерывают. В послеоперационном периоде противопоказан алкоголь.
Подбор и ношение очков
В зависимости от того, какой хрусталик подобран пациенту на предоперационном обследовании, лечащий врач предупреждает о том, будут ли необходимы очки после операции. Это могут быть очки для дали или для работы на близком расстоянии. Чтобы избежать ошибок в рецепте, очки желательно подбирать не ранее, чем через 1 месяц, когда завершается период реабилитации после замены хрусталика и зрение восстанавливается окончательно.
Чтобы избежать ошибок в рецепте, очки желательно подбирать не ранее, чем через 1 месяц, когда завершается период реабилитации после замены хрусталика и зрение восстанавливается окончательно.
Что нельзя делать после замены хрусталика?
Хотя большинство людей могут вести практически обычный образ жизни уже через 24 часа после операции по удалению катаракты, есть несколько ограничений, которых очень важно придерживаться:
- Исключить физическую нагрузку, резкие движения, прыжки, длительное наклонное положение, натуживание и подъем тяжестей более 10 кг в течение 1 месяца
- Не садиться за руль в первые дни: вернуться к вождению автомобиля можно только с разрешения лечащего врача, так как восстановление после операции у каждого пациента протекает индивидуально.
- Стараться избегать пыльных мест. В период реабилитации глаза будут особенно чувствительны к переносимым по воздуху аллергенам и пыли.
- Не тереть глаз, исключить любое механическое воздействие.
 В течение недели не рекомендуется спать на стороне оперированного глаза.
В течение недели не рекомендуется спать на стороне оперированного глаза. - Избегать водных процедур, где вода может попасть в глаз (плавание или купание в гидромассажной ванне). Мыть голову можно в положении стоя или сидя, отклонив голову назад, избегая попадания мыла или шампуня на лицо. Принимать душ можно, но без «распаривания».
- Запрещено пользоваться декоративной косметикой.
Непродолжительная зрительная работа не относится к противопоказаниям после операции катаракты. Можно читать, смотреть телевизор и заниматься легкими повседневными делами.
Необходимо немедленно обратиться к врачу при следующих симптомах после операции:
Красный глаз, сохраняющиеся и нарастающие ощущения боли, светобоязни, затуманивания, наличие гноя или других выделений из глаз, внезапное появление плавающих пятен, черных пятен, полос или вспышек света, резкое снижение зрения.
При своевременной диагностике осложнения в послеоперационном периоде чаще всего хорошо поддаются лечению и позволяют сохранить положительный результат хирургического вмешательства, в то время как отсутствие грамотного врачебного контроля и попытки самолечения могут привести к значительному и необратимому снижению зрения. Большинство ограничений и противопоказаний распространяются только на 1 месяц после операции. В дальнейшем пациентам рекомендуется плановый осмотр офтальмолога 1 раз в год.
Большинство ограничений и противопоказаний распространяются только на 1 месяц после операции. В дальнейшем пациентам рекомендуется плановый осмотр офтальмолога 1 раз в год.
В случаях, когда хирургическое вмешательство пациенту противопоказано (медицинские противопоказания) или человек на текущий момент не готов оперироваться (эмоциональная неготовность и пр.) можно замедлить развитие катаракты с помощью медикаментозных средств – глазных капель с антиоксидантным и витаминным эффектами. Читать подробнее.
Статья носит исключительно информационный характер. Необходимо получить консультацию специалиста.
Варианты восстановления зрения после операции по удалению катаракты и рефракционной замены хрусталика
Написано Schulze Eye & Surgery Center . Опубликовано в Хирургия катаракты
Поймите, что основной целью операции по удалению катаракты является удаление помутневшего хрусталика (катаракты) и замена его прозрачным хрусталиком (интраокулярная линза [ИОЛ] или «имплантат»).
Вторая цель операции по удалению катаракты — уменьшить вашу зависимость от очков и контактных линз. Благодаря недавним достижениям в технологии ИОЛ, а также технологии, используемой для измерения глаза и планирования операции, мы часто можем сделать наших пациентов менее зависимыми от очков. Некоторым пациентам удается полностью отказаться от очков, хотя ни одна из этих технологий не может гарантировать, что вы сможете выполнять все задачи без очков.
Для пациентов без клинически значимой катаракты, которым проводится рефракционная замена хрусталика, цели несколько отличаются. Поскольку эти пациенты уже имеют адекватное зрение в очках (в отличие от пациентов с катарактой), основной целью замены рефракционных линз является снижение вашей зависимости от очков и контактных линз.
Поймите, что основной целью базовой хирургии катаракты является удаление помутневшего хрусталика (катаракты) и замена его прозрачным хрусталиком — имплантатом. Замена помутневшего хрусталика имплантатом позволяет восстановить зрительный потенциал глаза. Чтобы получить наилучшее зрение после операции по удалению катаракты, часто необходимо носить очки или контактные линзы, особенно для чтения.
Благодаря последним достижениям в технологии ИОЛ, а также технологии, используемой для измерения глаза и планирования операции, мы часто можем сделать наших пациентов менее зависимыми от очков. Использование специальных имплантатов и хирургических методов для уменьшения зависимости наших пациентов от очков и контактных линз — это то, что мы называем индивидуальной хирургией катаракты.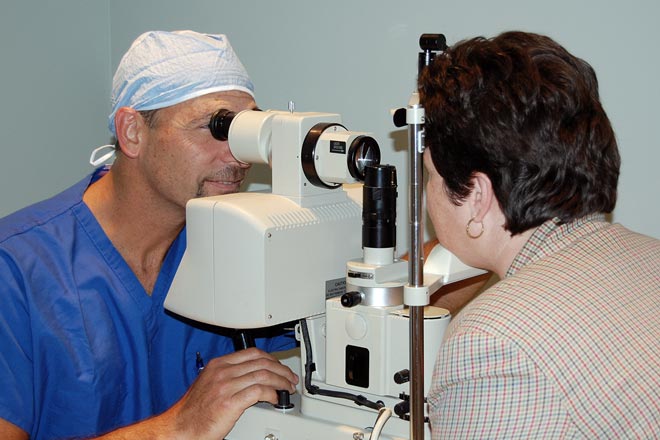
Для пациентов без клинически значимой катаракты, которые хотят воспользоваться преимуществами интраокулярных линз новейшей технологии, мы предлагаем процедуру, которую мы называем рефракционной заменой линз. При рефракционной замене хрусталика цели несколько отличаются от целей пациентов, перенесших традиционную операцию по удалению катаракты. Поскольку эти пациенты уже имеют адекватное зрение в очках (в отличие от пациентов с катарактой), основной целью замены рефракционных линз является уменьшение или устранение вашей зависимости от очков и контактных линз. Поймите, что, хотя у большинства наших пациентов, прошедших рефракционную замену хрусталика, зависимость от очков и контактных линз будет меньше, а многие вообще обходятся без них, невозможно гарантировать, что все пациенты смогут вообще обходиться без очков.
Реабилитация детей с катарактой.
- Список журналов
- Trans Am Ophthalmol Soc
- v.96; 1998 г.
- PMC1298408
Trans Am Ophthalmol Soc. 1998 год; 96: 475–517.
Информация об авторе Информация об авторских правах и лицензии Отказ от ответственности
Abstract
В течение 10 лет 160 детей с катарактой были прооперированы в Медицинском центре Университета Теннесси, Мемфис. Проанализирована и изучена хирургическая, оптическая и психосоциальная реабилитация этих пациентов. Оптическая реабилитация включала пациентов с очками, имплантатами интраокулярных линз, эпикератофакией и контактными линзами. Семьдесят три из этих пациентов были выбраны случайным образом и повторно оценены в отношении зрительного результата, а 46 были подвергнуты психосоциальному тесту для оценки их качества жизни и их реабилитации. Восемнадцать из них также прошли психосоциальный тест для оценки качества жизни этих детей в более старшем возрасте после лечения катаракты. Обсуждается также хирургическая, оптическая и психосоциальная реабилитация таких детей. Это первый отчет о психологической оценке таких детей. Подробно обсуждаются дальнейшие потребности этих детей по мере их взросления.
Семьдесят три из этих пациентов были выбраны случайным образом и повторно оценены в отношении зрительного результата, а 46 были подвергнуты психосоциальному тесту для оценки их качества жизни и их реабилитации. Восемнадцать из них также прошли психосоциальный тест для оценки качества жизни этих детей в более старшем возрасте после лечения катаракты. Обсуждается также хирургическая, оптическая и психосоциальная реабилитация таких детей. Это первый отчет о психологической оценке таких детей. Подробно обсуждаются дальнейшие потребности этих детей по мере их взросления.
Полный текст
Полный текст доступен в виде отсканированной копии оригинальной печатной версии. Получите печатную копию (файл PDF) полной статьи (3,5M) или щелкните изображение страницы ниже, чтобы просмотреть страницу за страницей. Ссылки на PubMed также доступны для Selected References .
475
476
477
478
479
480
481
482
483
484
9000485
486
487
488
489
490
491
492
493
494
495
496
497
498
499
500
501
502
503
504
505
506
507
508
509
510
511
512
513 9000
514 514
512
513 9000 9000 5 514 514 514 514
512
513
514 514 514512
5105
5119
512
5105
511
512
510 9000 5 511
0005
515
516
517
Избранные ссылки
Эти ссылки находятся в PubMed. Возможно, это не полный список литературы из этой статьи.
Возможно, это не полный список литературы из этой статьи.
- Ллойд И.К., Госс-Сэмпсон М., Джеффри Б.Г., Крисс А., Рассел-Эггитт И., Тейлор Д. Неонатальная катаракта: этиология, патогенез и лечение. Глаз (Лондон) 1992; 6 (часть 2): 184–196. [PubMed] [Google Scholar]
- Левин А.В., Эдмондс С.А., Нельсон Л.Б., Калхун Дж.Х., Харли Р.Д. Контактные линзы пролонгированного ношения для лечения детской афакии. Офтальмология. 1988 августа; 95 (8): 1107–1113. [PubMed] [Google Scholar]
- Гоггин М., О’Киф М. Детская слепота в Ирландской Республике: национальное исследование. Бр Дж Офтальмол. 1991 г., июль; 75 (7): 425–429. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Rogers GL, Tishler CL, Tsou BH, Hertle RW, Fellows RR. Острота зрения у детей с врожденной катарактой, оперированных до 6-месячного возраста. Арка Офтальмол. 1981 г., июнь; 99 (6): 999–1003. [PubMed] [Google Scholar]
- Davidson IF, Simmons JN. Маленькие слепые дети: к оценке для реабилитации.
 Int J Rehabil Res. 1992;15(3):219–226. [PubMed] [Google Scholar]
Int J Rehabil Res. 1992;15(3):219–226. [PubMed] [Google Scholar] - Von Noorden GK, Ryan SJ, Maumenee AE. Лечение врожденной катаракты. Trans Am Acad Офтальмол Отоларингол. 1970 март-апрель; 74 (2): 352–359. [PubMed] [Google Scholar]
- Enoch JM, Rabinowicz IM. Ранняя операция и коррекция зрения у ребенка, родившегося с односторонним помутнением хрусталика. Док Офтальмол. 1976 г., 15 октября; 41 (2): 371–382. [PubMed] [Google Scholar]
- Stark WJ, Taylor HR, Michels RG, Maumenee AE. Лечение врожденной катаракты. Офтальмология. 1979 сент.; 86 (9): 1571–1578. [PubMed] [Google Scholar]
- Ламберт С.Р., Амайя Л., Тейлор Д. Выявление и лечение детской катаракты. Международная офтальмологическая клиника. Весна 1989 г .; 29 (1): 51–56. [PubMed] [Google Scholar]
- Phillips CI, Levy AM, Newton M, Stokoe NL. Слепота у школьников: значение наследственности, врожденная катаракта и недоношенность. Бр Дж Офтальмол. 1987 г., август; 71 (8): 578–584. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- COSTENBADER FD, ALBERT DG.
 Консерватизм в лечении врожденной катаракты. AMA Arch Офтальмол. 1957 сент.; 58(3):426–430. [PubMed] [Google Scholar]
Консерватизм в лечении врожденной катаракты. AMA Arch Офтальмол. 1957 сент.; 58(3):426–430. [PubMed] [Google Scholar] - Kennerdell JS. Оценка глаз с непрозрачными передними сегментами с использованием как ультрасонографии, так и электроретинографии. Am J Офтальмол. 1973 г., май; 75 (5): 853–860. [PubMed] [Google Scholar]
- Chandler PA. Хирургия врожденной катаракты. Am J Офтальмол. 1968 г., май; 65 (5): 663–674. [PubMed] [Google Scholar]
- Dabezies OH., Jr Дефекты зрения через афакичные очковые линзы. Офтальмология. 1979 г., март; 86 (3): 352–379. [PubMed] [Академия Google]
- Бизли Х. Поля зрения при афакии. Trans Am Ophthalmol Soc. 1965; 63: 363–416. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Hoyt CS. Оптическая коррекция детской афакии. Арка Офтальмол. 1986 г., май; 104 (5): 651–652. [PubMed] [Google Scholar]
- Woods AC. АДАПТАЦИЯ К АПАКИИ. Бр Дж Офтальмол. 1964 г., июль; 48 (7): 349–353. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Hiles DA.
 Необходимость имплантации интраокулярных линз у детей. Офтальмологический хирург. 1977 июня; 8 (3): 162–169. [PubMed] [Google Scholar]
Необходимость имплантации интраокулярных линз у детей. Офтальмологический хирург. 1977 июня; 8 (3): 162–169. [PubMed] [Google Scholar] - Binkhorst CD, Gobin MH, Leonard PA. Посттравматические имплантаты искусственных хрусталиков (псевдофакии) у детей. Бр Дж Офтальмол. 1969 г., август; 53 (8): 518–529. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Binkhorst CD, Gobin MH. Лечение врожденной и ювенильной катаракты имплантами интраокулярных линз (псевдофакои). Бр Дж Офтальмол. 1970 ноябрь; 54 (11): 759–765. [Бесплатная статья PMC] [PubMed] [Google Scholar]
- Hiles DA. Имплантация интраокулярных линз у детей с монокулярной катарактой. 1974-1983. Офтальмология. 1984 г., октябрь; 91 (10): 1231–1237. [PubMed] [Google Scholar]
- ван Бален AT. Четырехлетний опыт имплантации линз Бинхорста. Am J Офтальмол. 1973 г., май; 75 (5): 755–763. [PubMed] [Google Scholar]
- Alpar JJ. Руководство по показаниям к имплантации интраокулярной линзы и выбору подходящей линзы.

- Кульвин С.М., Магун Р.С., Миллер Г.Р. Хирургическое лечение постпсевдофакозных мембран. Офтальмологический хирург. 1975 Зима; 6 (4): 47–53. [PubMed] [Google Scholar]
- Legro MW. Качество жизни и катаракта: обзор исследований результатов хирургии катаракты, ориентированных на пациента. Офтальмологический хирург. 1991 авг.; 22 (8): 431–443. [PubMed] [Google Scholar]
- Brenner MH, Curbow B, Javitt JC, Legro MW, Sommer A. Изменение зрения и качество жизни пожилых людей. Реакция на операцию по удалению катаракты и лечение других хронических заболеваний глаз. Арка Офтальмол. 1993 г., май; 111 (5): 680–685. [PubMed] [Академия Google]
- Саттерфилд Д., Келтнер Д.Л., Моррисон Т.Л. Психосоциальные аспекты изучения косоглазия. Арка Офтальмол. 1993 г., август; 111 (8): 1100–1105. [PubMed] [Google Scholar]
- Hiles DA. Зрительная реабилитация афакичных детей. III. Интраокулярные линзы.
 Сурв Офтальмол. 1990 март-апрель; 34 (5): 371–379. [PubMed] [Google Scholar]
Сурв Офтальмол. 1990 март-апрель; 34 (5): 371–379. [PubMed] [Google Scholar] - Дахан Э., Салменсон Б.Д. Псевдофакия у детей: меры предосторожности, техника и возможности. J Катаракта рефракта Surg. 1990 г., январь; 16 (1): 75–82. [PubMed] [Академия Google]
- Фрей Т., Френдли Д., Вятт Д. Повторная оценка монокулярной катаракты у детей. Am J Офтальмол. 1973 г., сентябрь 76 (3): 381–388. [PubMed] [Google Scholar]
- Keech RV, Tongue AC, Scott WE. Осложнения после операций по поводу врожденной и детской катаракты. Am J Офтальмол. 1989 г., 15 августа; 108 (2): 136–141. [PubMed] [Google Scholar]
- Cheng KP, Hiles DA, Biglan AW, Pettapiece MC. Визуальные результаты раннего оперативного лечения односторонней врожденной катаракты. Офтальмология. 1991 июнь; 98 (6): 903–910. [PubMed] [Google Scholar]
- Parks MM. Зрительные результаты у афакичных детей. Am J Офтальмол. 1982 г., октябрь; 94 (4): 441–449. [PubMed] [Google Scholar]
- фон Ноорден Г.
 К. Экспериментальная амблиопия у обезьян. Дальнейшие поведенческие наблюдения и клинические корреляции. Инвестируйте офтальмол. 1973 г., 12 октября (10): 721–726. [PubMed] [Google Scholar]
К. Экспериментальная амблиопия у обезьян. Дальнейшие поведенческие наблюдения и клинические корреляции. Инвестируйте офтальмол. 1973 г., 12 октября (10): 721–726. [PubMed] [Google Scholar] - Vaegan, Taylor D. Критический период депривационной амблиопии у детей. Trans Ophthalmol Soc U K. 1979;99(3):432–439. [PubMed] [Академия Google]
- Драммонд Г.Т., Скотт В.Е., Кич Р.В. Лечение монокулярной врожденной катаракты. Арка Офтальмол. 1989 г., январь; 107 (1): 45–51. [PubMed] [Google Scholar]
- Драммонд Г.Т., Скотт В.Е., Кич Р.В. Лечение монокулярной врожденной катаракты. Арка Офтальмол. 1989 г., январь; 107 (1): 45–51. [PubMed] [Google Scholar]
- Beller R, Hoyt CS, Marg E, Odom JV. Хорошая зрительная функция после неонатальной операции по поводу врожденной монокулярной катаракты. Am J Офтальмол. 1981 г., май; 91 (5): 559–565. [PubMed] [Академия Google]
- Райт К.В., Кристенсен Л.Е., Ногучи Б.А. Результаты поздних операций по поводу предполагаемой врожденной катаракты.
 Am J Офтальмол. 1992 г., 15 октября; 114 (4): 409–415. [PubMed] [Google Scholar]
Am J Офтальмол. 1992 г., 15 октября; 114 (4): 409–415. [PubMed] [Google Scholar] - Gelbart SS, Hoyt CS, Jastrebski G, Marg E. Долгосрочные визуальные результаты при двусторонней врожденной катаракте. Am J Офтальмол. 1982 г., май; 93 (5): 615–621. [PubMed] [Google Scholar]
- Pratt-Johnson JA, Tillson G. Односторонняя врожденная катаракта: бинокулярный статус после лечения. J Pediatr Ophthalmol Косоглазие. 1989 март-апрель; 26(2):72–75. [PubMed] [Google Scholar]
- Francois J. Поздние результаты операции по удалению врожденной катаракты. Офтальмология. 1979 г., сен; 86 (9): 1586–1598. [PubMed] [Google Scholar]
- Hiles DA. Имплантация интраокулярных линз у детей с монокулярной катарактой. 1974-1983 гг. Офтальмология. 1984 г., октябрь; 91 (10): 1231–1237. [PubMed] [Google Scholar]
- Гимбел Х.В., Ференсович М., Раанан М., ДеЛука М. Имплантация у детей. J Pediatr Ophthalmol Косоглазие. 1993 март-апрель; 30 (2): 69–79. [PubMed] [Академия Google]
- Эльзас Ф.



 В течение недели не рекомендуется спать на стороне оперированного глаза.
В течение недели не рекомендуется спать на стороне оперированного глаза. Int J Rehabil Res. 1992;15(3):219–226. [PubMed] [Google Scholar]
Int J Rehabil Res. 1992;15(3):219–226. [PubMed] [Google Scholar] Консерватизм в лечении врожденной катаракты. AMA Arch Офтальмол. 1957 сент.; 58(3):426–430. [PubMed] [Google Scholar]
Консерватизм в лечении врожденной катаракты. AMA Arch Офтальмол. 1957 сент.; 58(3):426–430. [PubMed] [Google Scholar] Необходимость имплантации интраокулярных линз у детей. Офтальмологический хирург. 1977 июня; 8 (3): 162–169. [PubMed] [Google Scholar]
Необходимость имплантации интраокулярных линз у детей. Офтальмологический хирург. 1977 июня; 8 (3): 162–169. [PubMed] [Google Scholar]
 Сурв Офтальмол. 1990 март-апрель; 34 (5): 371–379. [PubMed] [Google Scholar]
Сурв Офтальмол. 1990 март-апрель; 34 (5): 371–379. [PubMed] [Google Scholar] К. Экспериментальная амблиопия у обезьян. Дальнейшие поведенческие наблюдения и клинические корреляции. Инвестируйте офтальмол. 1973 г., 12 октября (10): 721–726. [PubMed] [Google Scholar]
К. Экспериментальная амблиопия у обезьян. Дальнейшие поведенческие наблюдения и клинические корреляции. Инвестируйте офтальмол. 1973 г., 12 октября (10): 721–726. [PubMed] [Google Scholar] Am J Офтальмол. 1992 г., 15 октября; 114 (4): 409–415. [PubMed] [Google Scholar]
Am J Офтальмол. 1992 г., 15 октября; 114 (4): 409–415. [PubMed] [Google Scholar]