Пятна на коже блестящие: Заболевания в дерматологии, узнайте значение терминов
Eucerin: О коже | Ксероз
Большинство людей в той или иной форме на протяжении своей жизни страдают от ксероза, или сухости кожи. Когда эта проблема становится серьезной, она может влиять на людей как физически, так и эмоционально. Ключ к победе над симптомами ксероза — в правильном ежедневном уходе за кожей, который не ухудшает ее состояние и обеспечивает надлежащую заботу и увлажнение. Понимание различных причин возникновения сухости и применения соответствующего ухода помогает индивидуализировать этот процесс для повышения его эффективности.
Ксероз — что это?
Ксероз — это медицинское название сухой кожи. Оно происходит от греческих слов «xero», что означает сухой, и «osis» — болезнь, заболевания. Ксероз связан с недостатком влаги в коже, может возникнуть в результате старения (возрастной ксероз) или сопровождать некоторые заболевания, такие как диабет. В итоге кожа становится сухой, огрубевшей и натянутой, что может перерасти в ороговение, привести к шелушению и отслоению кожи.
Каждый раз, когда Вы сомневаетесь в состоянии Вашей кожи, важно проконсультироваться с дерматологом для точной диагностики. Также для диагностирования можно воспользоваться кожным тестом.
Сухая кожа не способна регулировать свое увлажнение Внутренние и внешние факторы могут повредить способность кожи к увлажнению.Способность кожи регулировать гидратацию, или насыщение влагой ее верхних слоев, зависит от трех основных процессов, происходящих на разных глубинах в коже:
- В верхних слоях кожи молекулы различных гигроскопичных веществ, таких как мочевина, молочная кислота, ПКК (пирролидон карбоновых кислот), соли и аминокислоты, впитывают и связывать большое количество воды.
- Собственные защитные липиды кожи (например, церамид-3) выполняют жизненно важную функцию снижения потерь воды через испарение.
- В более глубоких слоях собственная естественная система увлажнения кожи передает воду к поверхности через аквапориновые каналы.

Узнайте больше о сухой коже.
Эта тонкая система работает достаточно четко и способна приспосабливаться к потребностям в увлажнении кожи, поддерживая необходимую концентрацию влаги при изменениях во внешней среде. Тем не менее, несколько внутренних (эндогенных) и внешних (экзогенных) факторов могут нарушить работу этой системы, что приводит к сухости кожи. При этом тяжесть симптомов зависит от ряда комплексных факторов.
Ксероз — признаки и симптомы
Ксероз — это распространенное состояние кожи, которое испытывают миллионы людей в хронической или острой форме. Так же, как система увлажнения кожи поддерживается многими факторами, недостаток влаги в коже может проявляться различными путями. Чаще всего в сухой коже проявляются лишь несколько из этих симптомов, тогда как в очень сухой коже обычно присутствуют все эти симптомы в той или иной степени:
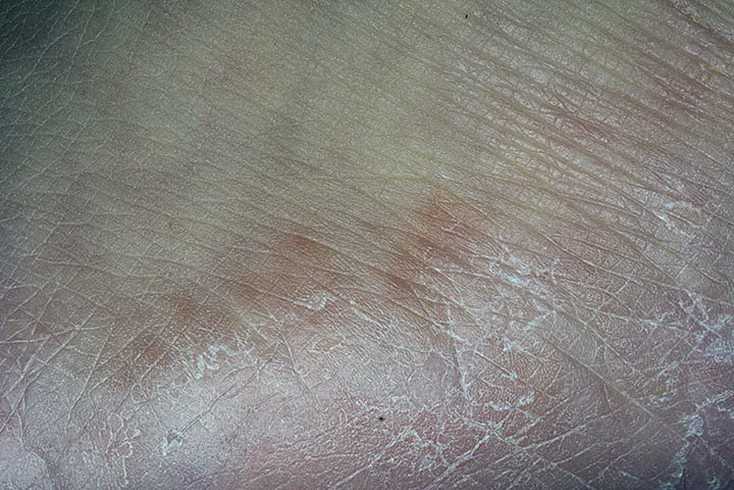
 Сухая, огрубевшая и плотная кожа может появиться и на лице.
Сухая, огрубевшая и плотная кожа может появиться и на лице.- Уплотнение обусловлено тем, что кожа теряет свою эластичность из-за обезвоживания. Когда возникает дефицит влаги, кожа становится менее упругой и теряет объем.
- Шероховатость (ороговение) также вызывается сухостью, которая повышает скорость гибели клеток в верхних слоях кожи, в связи с чем возникает толстый слой омертвевших клеток на поверхности кожи.
- Шелушащаяся кожа похожа на ороговевшую кожу с той разницей, что верхний роговой слой кожи становится сухим и неэластичным.
- Отслаивание кожи происходит, когда частицы сухой кожи отшелушиваются. Иногда она выглядит лишь как мелкая пыль.
- Зуд — еще один эффект, который возникает вследствие сухости кожи и является резкой реакцией на дискомфорт, вызванный уплотнением кожи, которая функционирует неправильно.
- Чувствительность вызвана неспособностью сухой кожи противостоять воздействию раздражителей, таких как горячая вода, духи и другие вещества, которые могут проникнуть сквозь поверхность кожи.
 Тем не менее, чувствительная кожа не всегда связана с сухостью.
Тем не менее, чувствительная кожа не всегда связана с сухостью.
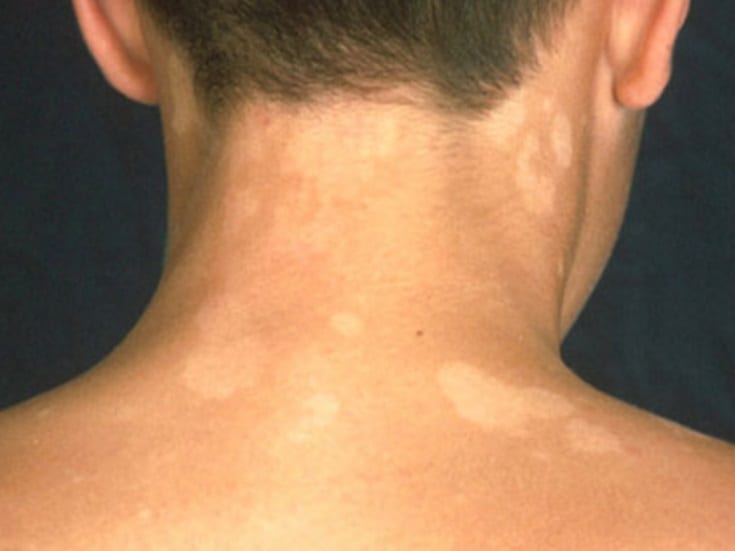
Сухая кожа может появиться на любом участке тела, хотя в целом возникает в местах, которые наиболее подвержены внешним воздействиям.
Воспалительные заболевания кожи, такие как атопический дерматит и псориаз, преимущественно приводят к появлению локализованных участков ксеротичной кожи. Узнайте больше о псориазе, атопическом дерматите на лице и на теле или о детской атопической коже на лице и теле.
Всегда обращайтесь за профессиональным советом и диагнозом к врачу, если у Вас развиваются какие-либо из этих симптомов.
Ксероз — что его вызывает?
Было доказано, что к сухости приводят три основных дефекта кожи:
Когда в коже не хватает липидов или других природных увлажняющих факторов, она становится сухой и поврежденной Сниженный уровень влаги в связи с уменьшением количества аквапоринов.
Недостаток защитных липидов кожи
Клетки рогового слоя соединены друг с другом с помощью эпидермальных липидов. Эти липиды необходимы для поддержания здорового состояния кожи: они создают ее защитный барьер и удерживают влагу. Когда липидов нет, кожа может стать сухой, может возникнуть ощущение уплотнения и огрубения.
Недостаток природных увлажняющих факторов (ПУФ)
В дополнение к мочевине, в коже присутствуют несколько других природных увлажняющих факторов (ПУФ). К ним относятся ПКК, молочная кислота, соли и сахары. Как и мочевина, эти природные увлажняющие факторы подтягивают и удерживают влагу вблизи рогового слоя (верхнего слоя кожи), предотвращая его сухость, шелушение и повреждение.
Неэффективность собственной системы увлажнения кожи
Аквапорины — это микроскопические водные каналы, расположенные в клеточных мембранах, которые контролируют транспорт воды внутрь клетки и наружу.
Аквапорины образуют систему, которая передает влагу через различные слои эпидермиса кожи.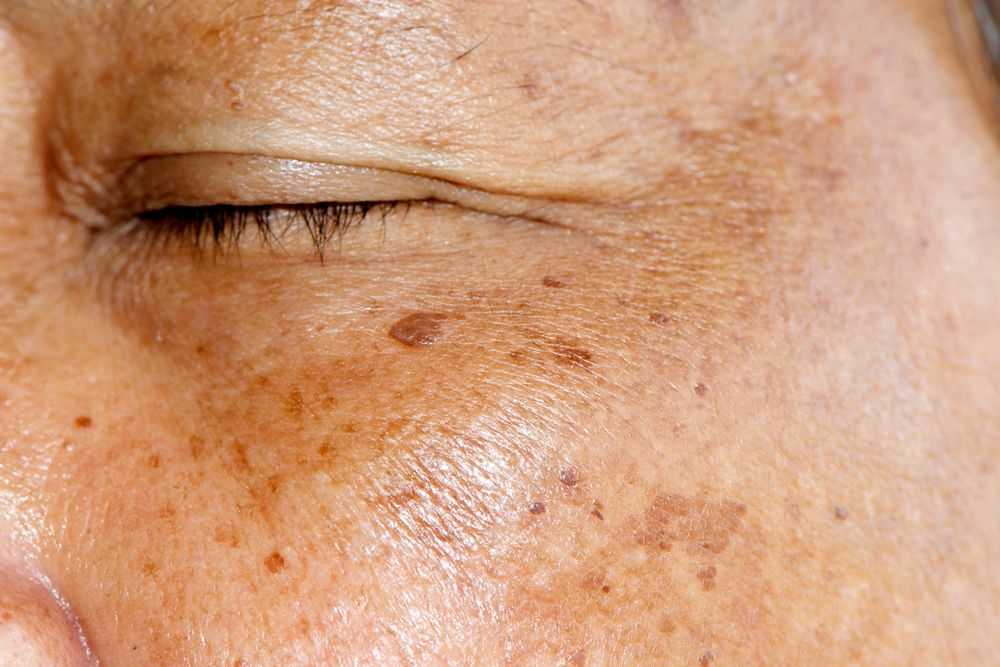
Факторы, вызывающие сухость кожи
Некоторые внешние факторы провоцируют описанные выше физиологические изменения, которые могут привести к ксерозу:
Факторы внешней среды, такие как холод, могут вызвать физиологические изменения. Не нужно мыться слишком часто, это может разрушить природный барьер кожи. Лекарственные средства могут обезвоживать организм.
• Сухая кожа характерна чаще для условий пониженной влажности воздуха, что случается в зимнее время, а иногда и во время жаркого лета.
• Частая очистка, особенно постоянное мытье, часто вызывает разрушение естественного барьера кожи. Опасность возрастает при использовании агрессивных очищающих и моющих средств.
• Солнечные лучи могут вызвать сухость кожи, а ультрафиолетовые лучи повышают скорость испарения с поверхности кожи, в длительной перспективе может привести к преждевременному старению кожи, влияет на ее способность поддерживать необходимый уровень увлажнения.
Внутренняя среда кожи — возраст, обезвоживание, питание, медикаментозное лечение и заболевания
• Исследования показали, что концентрация липидов в роговом слое с возрастом уменьшается. Это может привести к сухости, связанной с возрастом.
• Обезвоженный организм не может себе позволить поставлять воду к коже.
• Способ питания важен, так как для здоровой кожи необходимо поступление природных липидов, ПУФ и питательных веществ.
• Некоторые лекарства, особенно диуретики, вызывают обезвоживание организма, что, в свою очередь, может привести к сухости кожи.
• Заболевания кожи, такие как атопический дерматит, псориаз и диабет, характеризуются симптомом сухой кожи.
Ксероз — как можно помочь?
Исторически, лечение ксероза было в большей степени симптоматическим, с целью кратковременного облегчения симптомов путем местного применения липидов, преимущественно растительных масел, увлажнителей и ПУФ, таких как мочевина и молочная кислота. С тех пор, как стало известно о причинах и факторах возникновения ксероза, врачи обнаружили, что более целостный, комплексный подход к лечению ксероза дает значительно лучший результат. Эта стратегия заключается в избежании или сведении к минимуму причин и факторов, способствующих развитию ксероза, сосредоточении на обеспечении необходимого ежедневного ухода за кожей лица и тела, очистки и увлажнения.
С тех пор, как стало известно о причинах и факторах возникновения ксероза, врачи обнаружили, что более целостный, комплексный подход к лечению ксероза дает значительно лучший результат. Эта стратегия заключается в избежании или сведении к минимуму причин и факторов, способствующих развитию ксероза, сосредоточении на обеспечении необходимого ежедневного ухода за кожей лица и тела, очистки и увлажнения.
Очищение сухой кожи
Рекомендуется применять мягкие очистители. Мягкое, но эффективное очищение кожи является важным условием не только для последующего применения местных средств, например, при атопическом дерматите, но и для увлажнения лица при уходе за сухой кожей. Выбор средства, которое подходит для очистки кожи и не ставит под угрозу барьерную функцию кожи, имеет решающее значение для эффективности дальнейшего увлажнения и ухода за кожей.Улучшение увлажнения кожи
Увлажнения кожи регулируется различными способами, каждый из которых зависит от многих различных факторов. Для эффективного лечения ксероза, необходимо воздействовать на каждый фактор, который участвует в регулировании и поддержке гидратации кожи.
Для эффективного лечения ксероза, необходимо воздействовать на каждый фактор, который участвует в регулировании и поддержке гидратации кожи.
Во время клинических испытаний по сравнению с лосьоном на основе мочевины, молочной кислоты и глицерина (с аналогичными функциями) увлажнители, в состав которых входит ряд ПУФ, Глико-Глицерол и Церамид-3, обеспечили лучшую гидратацию кожи и длительное увлажнение, продемонстрировав успешное продвижение в лечении ксероза. Кроме того, оба эти увлажнителя значительно улучшили гидратацию и защитную функцию кожи, устранили видимую сухость и шероховатость кожи на ощупь по сравнению с их аналогами. Отмечена также очень хорошая переносимость этих средств кожей.
Кроме того, оба эти увлажнителя значительно улучшили гидратацию и защитную функцию кожи, устранили видимую сухость и шероховатость кожи на ощупь по сравнению с их аналогами. Отмечена также очень хорошая переносимость этих средств кожей.
Таким образом, средства по уходу за кожей, такие как линейка Eucerin Urea, используют уникальные сочетания эффективных увлажняющих компонентов, которые целенаправленно устраняют основные дефекты кожи, вызванные ксерозом, и обеспечивают самые современные терапевтические возможности для лечения этого заболевания кожи.
Избегание факторов, способствующих ксерозу
В дополнение к качественной очистки и процедуре увлажнения, очень важно избегать факторов, которые способствуют развитию сухости кожи. Это поможет облегчить проблему сухой кожи и уменьшить потребность в лечении:
Убедитесь, что Вы пьете достаточное количество воды.- Избегайте сухого воздуха, проводя меньше времени на улице при жаркой и засушливой или холодной погоде и пользуясь увлажнителями, если в помещении включено отопление.

- Сократите время пребывания в горячей воде, принимая быстрые теплые души вместо длительных горячих ванн.
- Используйте перчатки при мытье посуды — это поможет избежать воздействия горячей воды и агрессивных моющих средств.
- Носите одежду из натуральных материалов, таких как хлопок и шелк, которые не раздражают кожу. Шерсть — также природный материал, однако может раздражать атопическую кожу, поэтому ее следует избегать при таком состоянии.
- Старайтесь использовать средства для стирки одежды без красителей или ароматизаторов, поскольку они могут оставаться на одежде после стирки и раздражать сухую кожу.
Соответствующие продукты
ᐈ Чем лечить лишай? ~【Виды, лечение в Киеве】
Лишай – это термин, которым называют группу дерматологических патологий, вызывающих похожие между собой элементы сыпи в виде мелких узелков и пятен. Не все виды лишая у человека заразны, поскольку вызывать эти заболевания могут как вирусные и грибковые агенты, так и эндокринные, неврологические или генетические нарушения. Внешние проявления этих патологий бывают настолько похожими, что поставить правильный диагноз, определить, чем лечить лишай, и как исключить его заразность может только врач после полного обследования.
Не все виды лишая у человека заразны, поскольку вызывать эти заболевания могут как вирусные и грибковые агенты, так и эндокринные, неврологические или генетические нарушения. Внешние проявления этих патологий бывают настолько похожими, что поставить правильный диагноз, определить, чем лечить лишай, и как исключить его заразность может только врач после полного обследования.
Ранее для обозначения этих заболеваний применялся термин «лихен».
Відкрити Згорнути
Этиология и классификация лишая
В зависимости от причин развития выделяют несколько видов лишая:
- Опоясывающий.
Является заразным, вызывается возбудителем ветряной оспы (вирусом семейства Herpesviridae – Varicella zoster). Чаще развивается у людей старшего или среднего возраста, дети при контакте с такими больными заболевают ветрянкой. - Стригущий (трихофития, микроспория).
Относится к заразным, провоцируется грибками рода Trichophyton или Microsporum canis, ferrugineum или audoin, которые часто разносятся бездомными животными: кошками, собаками, кроликами, обезьянами и др. Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр.
Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр. - Черный (кладоспориоз эпидермальный, микроспороз черный).
Относится к заразным микозам, вызывается Cladosporium wemeckii и Stenella arguata, которые более распространены в зонах с жарким и влажным климатом: Юго-Восточной Азии, Африке, странах тропического пояса Америки. - Отрубевидный (разноцветный).
Относится к малозаразным кератомикозам, поскольку заражение вероятно только на фоне предрасполагающих факторов при продолжительном и тесном контакте с больным. Вызывается грибками Malassezia furfur, Pityrpsporum orbiculare или ovale. - Розовый (питириаз, болезнь Жибера).
Не считается заразным. Точные причины лишая пока неизвестны, предполагается его инфекционно-аллергическая природа. - Красный плоский (кожи и полости рта).

Является незаразным, точные причины развития пока неизвестны. Часто наблюдается при стрессе, патологиях пищеварительного тракта, печени и поджелудочной железы, сахарном диабете, гипертонической болезни, токсико-аллергических реакциях, например, при длительном приеме тетрациклина и препаратов золота, у людей, чья работа заключается в проявке цветной кинопленки или связана с контактом с парафенилдиамином. - Белый (солнечный).
Не относится к заразным, причины развития пока точно не известны. Но, скорее всего, связаны с деятельностью грибков Malassezia, выделяющих компонент, который прекращает поступление ультрафиолета на кожу и замедляет доставку меланина. - Чешуйчатый (псориаз).
Не является заразным, предположительно вызывается мультифакторными причинами: наследственность, невротические реакции, перенесенные инфекции. - Мокнущий (экзема).
Не относится к заразным, может провоцироваться множеством причин или сразу несколькими: нарушениями иммунной системы, аллергией, эндокринными патологиями, нарушениями в работе ЖКТ, стрессом, работой на вредных производствах, нарушениями трофики при запущенной варикозной болезни и др.
- Склероатрофический (болезнь белых пятен, крауроз вульвы/пениса, каплевидная склеродермия).
Является незаразным, причины пока изучены недостаточно, обычно возникает на фоне наследственной предрасположенности, аутоиммунных нарушений, гормонального дисбаланса, эндокринных патологий или частых психоэмоциональных стрессов. - Линейный (полосовидный).
Не относится к заразным, причины развития пока точно не известны, вероятнее всего, они связаны с врожденными изменениями в развитии нервных и кожных тканей или заболевание развивается как нейродермит, чаще возникает в 2–3 года. - Блестящий лишай.
Не является заразным, предполагается инфекционно-аллергическая природа заболевания.
Відкрити Згорнути
Пути заражения лишаем
Лишай у людей может быть заразным и незаразным. При незаразных формах причины или предрасполагающие факторы являются толчком к появлению высыпаний. Заразные виды лишая возникают при контакте с больными людьми или животными. Вероятность их развития увеличивает несоблюдение правил гигиены, травмирование кожи и сниженный иммунитет.
Заразные виды лишая возникают при контакте с больными людьми или животными. Вероятность их развития увеличивает несоблюдение правил гигиены, травмирование кожи и сниженный иммунитет.
Возбудитель опоясывающего лишая передается воздушно-капельным, контактным или трансплацентарным путем. До момента появления первых проявлений проходит от 11 до 21 дня (в среднем 2 недели).
Грибковые возбудители лишая передаются контактно. Такие высоко контагиозные микозы как микроспория и трихофития часто появляются после контакта с больными животными. Они быстро распространяются в коллективе или семье через обсемененные спорами грибков предметы быта или при прямом контакте с пораженной кожей. Пик заболеваемости приходится на май-сентябрь. Инкубационный период составляет около недели.
Відкрити Згорнути
Клинические проявления лишая
Признаки лишая зависят от его разновидности. Основным проявлением этих заболеваний является сыпь в виде мелких пузырьков, которые обычно зудят, сливаются в пятна, имеют ровные очертания и шелушатся. Симптомы лишая доставляют больному и физические, и психологические неудобства из-за появления косметического дефекта.
Симптомы лишая доставляют больному и физические, и психологические неудобства из-за появления косметического дефекта.
Опоясывающий лишай
Проявления могут варьировать от легких до тяжелых форм. Примерно за 3–4 дня до появления сыпи больной ощущает болезненность по ходу нервов. Затем на теле, обычно в межреберной области, появляются пузырьки с жидкостью, которые сливаются в розоватые зудящие пятна. После вскрытия элементов сыпи появляется корочка, иногда — шелушение.
Кроме внешних проявлений, признаки опоясывающего лишая дополнятся ухудшением самочувствия. В легких случаях наблюдаются только симптомы общей интоксикации (лихорадка, слабость и пр.), при осложненном течении — проявления поражения ЦНС.
Стригущий лишай (трихофития, микроспория)
Этот лишай у человека может появляться на любом участке гладкой кожи или волосистой части головы, реже — на ногтях. На пораженном участке возникают розоватые пятна с ровными очертаниями, которые состоят из мелких пузырьков. На начальном этапе они не вызывают зуд, и он иногда появляется только со временем.
На начальном этапе они не вызывают зуд, и он иногда появляется только со временем.
Жизнедеятельность грибков приводит к выпадению волос в зоне пятна. При локализации на волосистой части головы образуются заметные проплешины, на которых видны «пеньки волос». Инфекция может распространяться путем самозаражения по всему телу. Иногда очаги лишая нагнаиваются.
Черный лишай
Очаги темного цвета и небольшого размера появляются на ладонях, стопах и пальцах или на предплечьях и туловище. Со временем они растут, светлеют в центре, срастаются между собой и формируют полициклические участки. Внешне могут напоминать меланому. При рассмотрении через лупу на поверхности заметны небольшие чешуйки.
Отрубевидный (разноцветный) лишай
Симптомами лишая этой разновидности являются множественные слегка выступающие над кожей округлые пятна диаметром до 1 см. Цвет высыпаний варьирует и может быть кофейным, желтым, розово-коричневым или бурым. Края лишая неровные. Со временем пятна шелушатся и немного чешутся. Под воздействием солнца высыпания часто регрессируют. После их устранения пораженный участок не загорает и остается белым.
Под воздействием солнца высыпания часто регрессируют. После их устранения пораженный участок не загорает и остается белым.
Розовый лишай (болезнь Жибера)
Примерно у 50–80 % больных вначале появляется только одна (иногда 2–3) материнская бляшка ярко-розового цвета с признаками шелушения и размером около 3–5 см. Чаще она локализуется на груди.
Спустя 7–10 дней на коже рук, ног и туловища возникают новые очаги в виде более мелких розовых пятен округлой или овальной формы. На протяжении 2 дней пятна увеличиваются до 2 см и более. Они не склонны к сливанию.
Со временем центр пятен желтеет, покрывается мелкими чешуйками и шелушится. Внешний вид пятна напоминает медальон. Зуд присутствует у половины больных, у 25 % он сильный. Через 6–8 недель высыпания устраняются. На коже остаются пигментированные или депигментированные участки, которые со временем устраняются. Рецидивов обычно не бывает.
Красный плоский лишай (кожи и полости рта)
На коже высыпания выглядят как множественные красно-фиолетовые или малиновые папулы (2–5 мм) со втянутой серединой и восковидным блеском.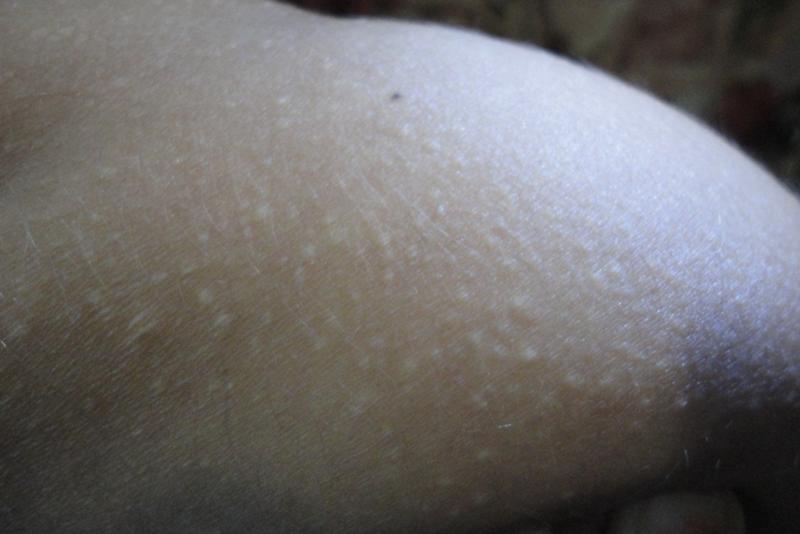 Шелушение обычно незначительное, иногда схоже с псориазом. Сыпь располагается группами в виде колец, гирлянд или линий. Проявления зуда могут быть выражены в разной степени. После устранения сыпи остается стойкая гиперпигментация.
Шелушение обычно незначительное, иногда схоже с псориазом. Сыпь располагается группами в виде колец, гирлянд или линий. Проявления зуда могут быть выражены в разной степени. После устранения сыпи остается стойкая гиперпигментация.
При поражении полости рта лишай протекает в разных формах:
- типичная — на слизистой появляются серо-белые узелки (до 2 мм), при слиянии напоминают узор кружева;
- экссудативно-гиперемическая — на покрасневшей и отечной слизистой возникают сероватые папулы;
- гиперкератолитическая — появляются серые бляшки, которые со временем грубеют, возвышаются и вызывают ощущение шероховатости и сухости во рту;
- эрозивно-язвенная — слизистая покрывается кровоточащими язвами и эрозиями с фибринозным налетом;
- буллезная — возникают буллезные пузыри (до 1,5 см) с кровянистым экссудатом, которые вскрываются и формируют эрозии с фибринозным налетом;
- атипичная — сыпь возникает на деснах и верхней губе.

Один пациент может иметь признаки нескольких форм. У 1 % больных (обычно пожилых) высыпания малигнизируются.
Чешуйчатый лишай (псориаз)
Сыпь обычно располагается на разгибательной (реже — на сгибательной) поверхности конечностей. Иногда появляется на волосистой части головы, подошвах, ладонях и гениталиях. Элементы сыпи представлены папулами в виде округлого пятна с четкими контурами. Они покрываются плотными серебристо-белыми чешуйками. После регресса пятна остаются участки депигментации.
Белый (солнечный) лишай
Проявляется в виде небольших белых округлых пятен, которые возникают весной и летом. Они выступают над поверхностью кожи, зудят, воспаляются и шелушатся. В них не поступает меланин и при воздействии ультрафиолета возникают ожоги. Белый лишай может становиться хроническим.
Мокнущий лишай (экзема)
Заболевание протекает хронически. Проявляется высыпаниями в виде скоплений пузырьков на участке покраснения кожи. После выделения экссудата формируются эрозии с мягкой корочкой. Сыпь сильно зудит и постоянный зуд может вызывать бессонницу.
Сыпь сильно зудит и постоянный зуд может вызывать бессонницу.
Склероатрофический лишай
Высыпания располагаются возле подмышек, на груди, шее, бедрах, лобке и гениталиях. Чаще возникают у женщин 35–50 лет. Элементы выглядят как белые папулы, которые трансформируются в приподнимающиеся над кожей светлые или розовые бляшки. Они шелушатся и сильно чешутся. Со временем бляшки атрофируются и могут приводить к раку кожи и половых органов.
Линейный лишай
Сыпь появляется очень быстро и выглядит как выступающие над кожей папулезно-сквамотозные элементы (около 2–3 мм) розового или ярко-красного цвета. Они располагаются прямыми, волнистыми или завиткообразными полосами с шириной 1–2 см и длинной 5–30 см. Сыпь обычно не зудит, постепенно светлеет и оставляет самоустраняющиеся очаги депигментации.
Блестящий лишай
Чаще возникает у мальчиков до 6 лет. Высыпания почти никогда не поражают лицо, голову, ладони и подошвы. Обычно располагаются на головке пениса, коже низа живота, коленей и локтей. Сыпь выглядит как блестящие плотные перламутровые плоские узелки, которые находятся близко друг от друга, но не сливаются и не шелушатся. Через несколько недель или лет сыпь самоустраняется.
Сыпь выглядит как блестящие плотные перламутровые плоские узелки, которые находятся близко друг от друга, но не сливаются и не шелушатся. Через несколько недель или лет сыпь самоустраняется.
Відкрити Згорнути
Особенности течения лишая при беременности
Вероятность развития или обострения лишая при беременности повышается, поскольку в организме происходит мощная гормональная перестройка и снижается иммунитет. Опасность для гестации и плода определяется разновидностью лишая. Лечение должно проводиться с учетом срока гестации.
Відкрити Згорнути
Особенности лишая у детей
Лишай у детей выявляется чаще, чем у взрослых. Риск инфицирования его заразными видами выше, поскольку дети часто не соблюдают правила личной гигиены и кожа более восприимчива к инфекциям.
Відкрити Згорнути
Осложнения лишая
Характер и тяжесть последствий лишая определяются его разновидностью.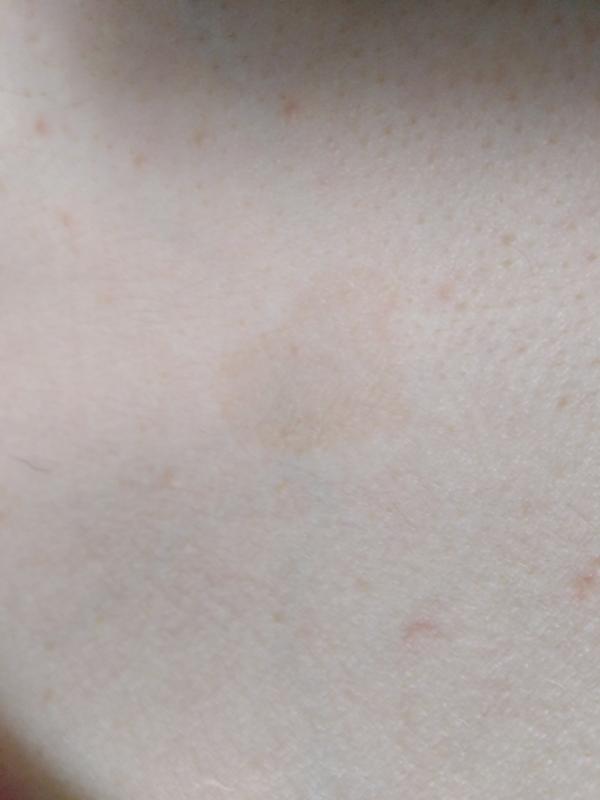 Неэстетичные симптомы этих заболеваний часто становятся причиной психологических проблем и неврозов. Опоясывающий лишай может приводить к тяжелым поражениям:
Неэстетичные симптомы этих заболеваний часто становятся причиной психологических проблем и неврозов. Опоясывающий лишай может приводить к тяжелым поражениям:
- ЦНС — менингиту, энцефалиту, миелиту;
- органов зрения — невриту зрительного или глазодвигательного нервов, кератиту и пр.
Псориатический лишай провоцирует артриты, склероатрофический и красный плоский – малигнизацию.
Відкрити Згорнути
Диагностика лишая
Узнать, как лечить лишай, можно после детального обследования, которое для каждого пациента проводится индивидуально.
При появлении признаков лишая необходимо обратиться к дерматологу. После внимательного изучения всех жалоб и осмотра врач может назначить ряд дополнительных исследований:
Відкрити Згорнути
- дерматоскопию;
- осмотр с лампой Вуда;
- пробы Бальцера и др.;
- микроскопию соскоба кожи;
- биопсию кожи;
- общий анализ крови и мочи;
- иммунограмму и др.

Відкрити Згорнути
При необходимости пациенту назначают дополнительные исследования или консультации трихолога, иммунолога, эндокринолога и других профильных специалистов. Обязательно проводится дифференциальная диагностика с другими дерматологическими патологиями.
Відкрити Згорнути
Лечение лишая
Тактика лечения лишая определяется его разновидностью. При заразных формах рекомендуется изоляция больного. Необходимость госпитализации определяется индивидуально. Врач может рекомендовать ограничение водных процедур, контакт с солнцем, применение косметических средств, обработку одежды и белья кипячением. Всем пациентам нужно носить удобную одежду из натуральных тканей.
Для лечения лишаев, которые вызываются вирусами и грибками, могут назначаться противовирусные и противогрибковые препараты. При необходимости применяют симптоматическую терапию: жаропонижающие, антигистаминные, седативные, транквилизаторы и пр. В тяжелых случаях врач может выписать системные глюкокортикоиды. Для усиления иммунного ответа используются витаминные, общеукрепляющие и иммуномодулирующие препараты.
В тяжелых случаях врач может выписать системные глюкокортикоиды. Для усиления иммунного ответа используются витаминные, общеукрепляющие и иммуномодулирующие препараты.
Местное лечение лишая может включать применение различных средств:
- антисептические растворы;
- средства для подсушивания кожи;
- противогрибковые мази;
- противовирусные мази;
- глюкокортикоидные местные препараты;
- ранозаживляющие средства.
Відкрити Згорнути
Медикаментозная терапия может дополняться физиотерапевтическими процедурами: электрофорезом, УФО, ПУВА-терапией, бальнеотерапией, грязелечением и пр. В некоторых случаях рекомендуется санаторно-курортное лечение.
Відкрити Згорнути
Профилактика лишая
Для предотвращения лишая необходимо:
- соблюдать правила личной гигиены;
- укреплять иммунитет;
- выбирать качественные средства для ухода за кожей;
- своевременно лечить хронические заболевания;
- ограничивать контакт с вредными химическими веществами;
- ограничивать контакт с бродячими или больными животными.

Відкрити Згорнути
Вопрос-Ответ
Заразен ли опоясывающий лишай?
Опоясывающий лишай заразен, развитие заболевания вызывает вирус варицелла-зостер. При первичном заражении наблюдается развитие ветряной оспы. Повторное заражение провоцирует развитие лишая. Продолжительное время человек может являться вирусоносителем, не представляя при этом опасности для окружающих. Передается вирус контактным путем: через биологические жидкости организма, воздушно-капельным путем, от матери плоду, через предметы обихода.
Может ли аллергия быть похожа на лишай?
Вначале заболевания лишай имеет те же проявления, что и аллергия. Высыпания похожи по форме, локализации и цвету. Но есть и отличительные признаки: сыпь при лишае имеет четкие очертания и расположена на четко определенных участках тела, зуд появляется редко, но часто отмечается повышение температуры и увеличение лимфоузлов. При аллергии, наоборот, высыпания распространяются по телу беспорядочно, кожа отекает, пациента беспокоит сильный зуд. Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Температура при аллергической реакции чаще всего повышается только у детей. Для дифференциации заболевания необходима консультация аллерголога. При появлении любых высыпаний у ребенка необходимо обратиться к педиатру и детскому аллергологу.
Как выглядит лишай от солнца?
Солнечный лишай, или солнечная болезнь — это сезонное заболевание, которое появляется под действием прямых солнечных лучей. Характерные признаки лишая от солнца: гиперпигментация и шелушение. Пятна различной формы нежно-розового цвета, чаще всего появляются на спине, плечах, шее, груди и животе, на солнце пятна становятся светлее здоровых участков кожи. При механическом воздействии, контакте с одеждой пятна начинают шелушиться.
Чем мазать отрубевидный лишай?
Одним из основных методов лечения отрубевидного лишая является местная терапия. На пораженные участки кожи наносят противогрибковые препараты (мази, кремы, спреи, шампуни и специальные растворы с антимикотическими свойствами), широко используются серная и салициловая мази. Обязательным условием успешного лечения лишая является консультация у дерматолога.
Обязательным условием успешного лечения лишая является консультация у дерматолога.
Можно ли вылечить лишай уксусом или йодом?
Часто для лечения лишая в домашних условиях используют уксус и йод. Дерматологи настоятельно не рекомендуют использовать эти средства и заниматься самолечением. Уксус (уксусная эссенция) и йод при длительном применении способны вызвать сильный ожог кожи. При появлении у ребенка любых высыпаний и поражений кожи необходима консультация детского дерматолога.
Чем опасен отрубевидный лишай?
Несмотря на кажущуюся безопасность, последствия отрубевидного лишая могут быть крайне неблагоприятны. К числу таких осложнений относятся: дерматит, кожные аллергические реакции, косметический дефект и психологический дискомфорт. Заболевание склонно к частым рецидивам.
Как появляется розовый лишай?
Розовый лишай развивается на фоне ослабления иммунитета, после переохлаждения или перенесенного инфекционного заболевания. Инфекционные агенты являются «спусковым крючком» для развития аллергической реакции в виде лишая.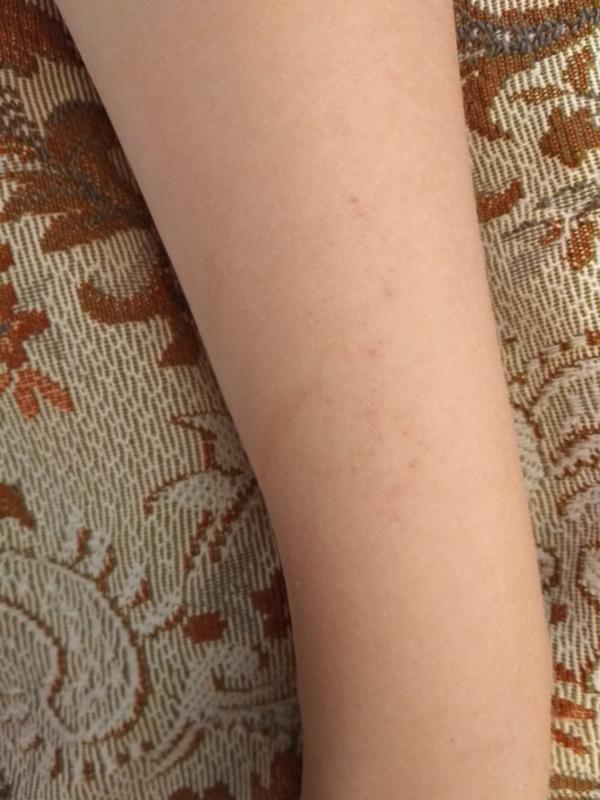 Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Спровоцировать развитие заболевания могут стресс, нарушения пищеварения и обмена веществ, укусы насекомых и др. Любые проявления розового лишая у ребенка — это повод записаться на консультацию к детскому иммунологу. Врач выяснит причины заболевания, назначит необходимое лечение, расскажет, как укрепить иммунитет.
Может ли стригущий лишай пройти без лечения?
Стригущий лишай, или микроспория — это грибковое заболевание, поражающее верхний слой кожи. Самостоятельно, без должного лечения стригущий лишай проходит исключительно в редких случаях. Для того чтобы узнать, как навсегда избавиться от заболевания, необходима консультация трихолога.
Можно ли делать Манту если у ребенка лишай?
Лишай у ребенка является одним из относительных противопоказаний для проведения пробы Манту, так как возможно искажение результатов. Проведение пробы допускается после выздоровления. На консультации у педиатра перед пробой Манту или прививкой необходимо сообщить о всех имеющихся у ребенка высыпаниях и пятнах.![]()
Відкрити Згорнути
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Відкрити Згорнути
Автор статьи:
Приймак Артем Валентинович
Врач-дерматолог, дерматовенеролог, трихолог первой категории, кандидат медицинский наук
Эксперт по направлению:
Закордонец Валентина Петровна
Врач-дерматолог, дерматовенеролог высшей категории
Какой врач лечит лишай?
Узнать, какой врач лечит лишай в клинике МЕДИКОМ в подразделениях на Оболони и Печерске, помогут операторы колл-центра. Провести лечение лишая в городе Киеве можно при помощи профессионалов. В нашей клинике созданы все условия для правильной диагностики и лечения, прием детей ведут детские дерматологи, возможна консультация детского иммунолога. Обращайтесь к нам и мы поможем вам вернуть здоровье вашей кожи.
Показать еще
Сертификаты
Отзывы
12. 03.2021 09:42
03.2021 09:42
Алесандр 54
Обсыпало все тело, думал аллергия, спасибо завтра иду к врачу.
25.02.2021 14:05
Никита Максимович
Хорошие советы, спасибо.
04.02.2021 07:15
Георгій Васильович
Рекомендую спробувал, допомогло.
16.01.2021 17:58
Людмила Василівна
Дякую за інформацію.
08.11.2020 11:26
Артур Андрійович
Хороша стаття, але мені не допомогло.
17.10.2020 10:49
Ирина
Благодарю, помогли.
23.08.2020 20:35
Ярослава
Вся информация верная, спасибо автору.
Показать еще 3
Всего 7 отзывов
оставить отзыв
Хирургия Мооса — Клиника Майо
Обзор
Хирургия Мооса — это процедура, используемая для лечения рака кожи. Эта операция включает в себя срезание тонких слоев кожи. Каждый тонкий слой внимательно изучается на наличие признаков рака. Процесс продолжается до тех пор, пока не исчезнут признаки рака.
Целью операции по Моосу является удаление всего рака кожи без повреждения здоровой кожи вокруг него. Операция Моса позволяет хирургу быть уверенным, что весь рак исчез. Это повышает вероятность излечения рака. Это снижает потребность в других видах лечения или большем количестве хирургических вмешательств.
Операция Моса позволяет хирургу быть уверенным, что весь рак исчез. Это повышает вероятность излечения рака. Это снижает потребность в других видах лечения или большем количестве хирургических вмешательств.
Во время операции по методу Мооса обычно вводят лекарство для обезболивания области, чтобы вы не чувствовали боли. Большинство людей могут вернуться домой после операции, и им не нужно оставаться в больнице.
Хирургия Мооса также называется микрографической хирургией Мооса.
Товары и услуги
- Солнцезащитные средства, доступные в магазине клиники Мэйо
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание0016
Почему это делается
Операция Мооса используется для лечения рака кожи. Сюда входят распространенные типы рака кожи, такие как базально-клеточная карцинома и плоскоклеточная карцинома. Он также включает меланому и другие менее распространенные виды рака кожи.
Хирургия Мооса наиболее эффективна при раке кожи, который:
- Имеют высокий риск рецидива или рецидивы после предыдущего лечения.

- Находятся в областях, где вы хотите сохранить как можно больше здоровых тканей. Это включает области вокруг глаз, ушей, носа, рта, рук, ног и половых органов.
- Наличие ребер, которые трудно определить.
- Большие или быстро растут.
Записаться на прием в клинику Майо
Риски
Проблемы, которые могут возникнуть во время и после операции Мооса, включают:
- Кровотечение
- Боль или болезненность в местах проведения операции
- Инфекция
Другие проблемы, которые могут возникнуть, встречаются реже. Они могут включать:
- Временное или постоянное онемение хирургической области. Это может произойти, если перерезаны мелкие нервные окончания.
- Временная или постоянная слабость операционного поля. Это может произойти, если перерезать мышечный нерв, чтобы удалить большой рак кожи.
- Стреляющая боль в области.
- Большой шрам.

Как вы подготовитесь
Ваш хирург может порекомендовать способы подготовки к операции. Вас могут попросить:
- Прекратить прием определенных лекарств. Сообщите хирургу, какие лекарства или добавки вы принимаете. Обязательно упомянуть любые лекарства, разжижающие кровь. Некоторые добавки могут усилить кровотечение после операции. Вот почему вы хотите убедиться, что ваш хирург также знает о добавках, которые вы принимаете. Продолжайте принимать любые лекарства, отпускаемые по рецепту, если ваш хирург не скажет вам прекратить.
- Очистить расписание на день. Невозможно узнать, сколько времени займет операция Мооса. Для большинства людей процедура занимает менее четырех часов. Ваш хирург может порекомендовать вам запланировать операцию на весь день на всякий случай. Но есть очень маленький шанс, что это может занять так много времени.
- Носите удобную одежду. Носите удобную повседневную одежду.
 Одевайтесь слоями, если в комнате тепло или холодно.
Одевайтесь слоями, если в комнате тепло или холодно. - Принесите что-нибудь, чтобы скоротать время. Подождите немного во время операции Мооса. Возьмите с собой книгу, журнал или другое занятие, которое поможет вам скоротать время.
- Ешьте перед операцией. Обычно перед приемом можно поесть. Если член вашей медицинской бригады не скажет вам иначе, вы можете есть свою обычную пищу.
Что вы можете ожидать
Обычно вы посещаете амбулаторный хирургический центр или кабинет врача для проведения операции по методу Мооса. Процедура проводится в операционной или процедурном кабинете. Рядом с комнатой находится лаборатория.
В большинстве случаев процедура занимает менее четырех часов. Но может быть трудно сказать, насколько велик рак кожи, просто взглянув на него. Поэтому поставщики медицинских услуг часто рекомендуют планировать процедуру на целый день.
Вам, вероятно, не придется носить хирургический халат, если этого не требует локализация рака.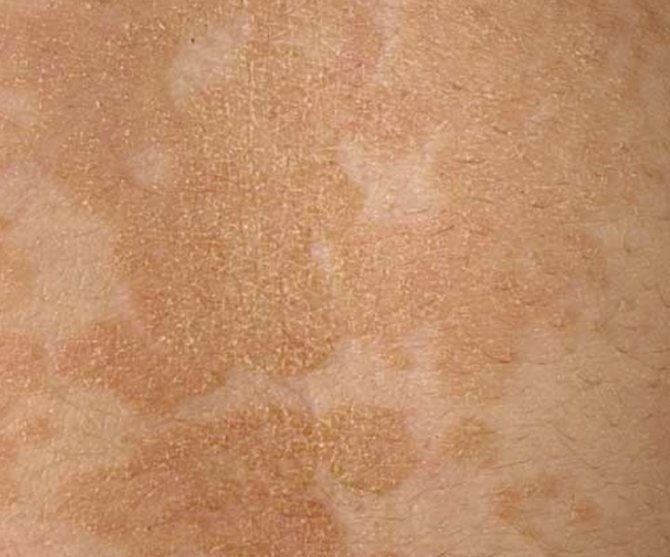 Оперируемый участок кожи очищается, а затем обводится специальной ручкой. После этого вам делают укол в области с лекарством, называемым местным анестетиком. Укол может причинять боль в течение нескольких секунд, а затем лекарство вызывает онемение кожи. Это сделано для того, чтобы вы не чувствовали боли во время процедуры.
Оперируемый участок кожи очищается, а затем обводится специальной ручкой. После этого вам делают укол в области с лекарством, называемым местным анестетиком. Укол может причинять боль в течение нескольких секунд, а затем лекарство вызывает онемение кожи. Это сделано для того, чтобы вы не чувствовали боли во время процедуры.
Во время процедуры
После того, как анестезия подействует, хирург использует нож, называемый скальпелем, для удаления видимой части рака. Хирург также берет тонкий слой ткани под опухолью и вокруг нее. Там, где была снята кожа, накладывается временная повязка. Это занимает всего несколько минут.
Затем ткань отправляется в лабораторию для анализа. Эта часть процедуры обычно занимает больше всего времени.
Вы будете ждать около часа в зале ожидания. Это может помочь принести книгу или журнал, чтобы скоротать время. Вы можете воспользоваться туалетом или перекусить, если вам нужно. Но вы не сможете уйти, пока процедура не будет сделана.
Хирург или техник разрезает образец ткани на срезы и изучает их в микроскоп. Хирург составляет карту, чтобы отслеживать точное место, где был удален каждый кусочек ткани. Поэтому, если в одном кусочке ткани обнаруживается небольшой участок рака, хирург знает, где продолжить операцию.
Если рака больше, операция Мооса продолжается. Хирург удаляет дополнительный слой ткани с пораженного участка. Хирург старается удалить ткань, содержащую рак, и оставить как можно больше здоровой ткани. Опять же, вы будете ждать, пока хирург осмотрит ткань в лаборатории.
Этот процесс продолжается до тех пор, пока последний взятый образец ткани не станет свободным от рака. При необходимости вам могут сделать еще один укол местного анестетика.
После процедуры
После того, как вся опухоль будет удалена, вы и ваш хирург можете решить, как залечить рану. Это может включать:
- Дать ране зажить самостоятельно
- Наложение швов на рану
- Стягивание кожи с близлежащей области, чтобы закрыть рану
- Использование кусочка кожи с другой части тела, например, за ухом, для закрытия раны
Большинство ран заживают в конце операции Мооса. Если рана большая или сложная, хирург может временно закрыть рану. Для восстановления раны может потребоваться еще одна операция, хотя это случается редко.
Если рана большая или сложная, хирург может временно закрыть рану. Для восстановления раны может потребоваться еще одна операция, хотя это случается редко.
После операции у вас может быть легкая боль и болезненность. Могут помочь обезболивающие, которые можно купить без рецепта. Сильная боль после операции встречается нечасто. Обратитесь к поставщику медицинских услуг, если у вас сильная боль.
Ожидайте носить повязку на ране в течение недели или дольше. Хотя точно, как долго вам понадобится повязка, зависит от вашей ситуации. Ваш врач даст вам инструкции о том, как ухаживать за раной. Вас могут попросить менять повязку каждый день.
Результаты
Одним из преимуществ операции по Моосу является то, что вы сразу узнаете свои результаты. Обычно вы не уходите со своего визита до тех пор, пока весь рак кожи не будет удален. Вы можете еще раз посетить своего хирурга или поставщика первичной медико-санитарной помощи, чтобы убедиться, что ваша рана заживает правильно.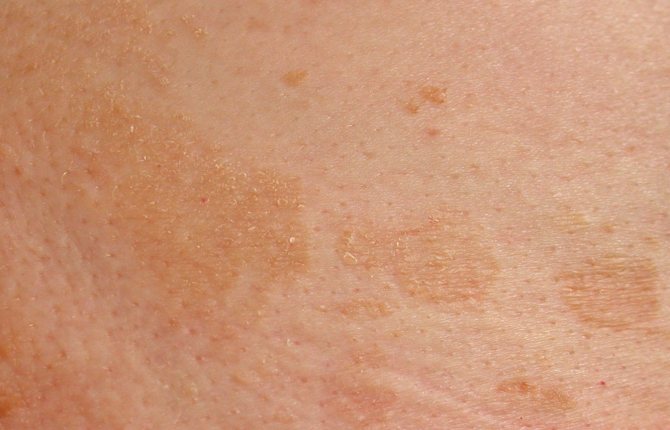
Персонал клиники Мэйо
Похожие
Новости клиники Мэйо
Продукты и услуги
Блестящая кожа | Симптом ЗПА
Является ли блестящая кожа признаком заболевания периферических артерий?Болезнь периферических артерий (ЗПА) — это хроническое состояние, при котором кровоток к конечностям, особенно к ногам, стопам и лодыжкам, затруднен. Причиной этого сниженного кровотока является накопление бляшек в артериях, ведущих к конечностям, состояние, известное как атеросклероз.
Зубной налет накапливается в течение всей жизни, и у некоторых людей симптомы не становятся заметными до тех пор, пока болезнь не значительно прогрессирует. Вот почему крайне важно, чтобы вы посетили специалиста по сосудистым заболеваниям, например наших врачей в Сосудистых центрах США, если у вас есть какие-либо симптомы или проблемы. Опыт и рейтинги наших врачей свидетельствуют об их приверженности обеспечению наилучшего ухода за ЗПА в стране.
Одним из наиболее частых признаков ЗПА является боль в ногах при физической нагрузке (перемежающаяся хромота). Тем не менее, есть несколько дополнительных симптомов, на которые следует обратить внимание, например, блестящая кожа на ногах, ступнях и лодыжках.
Если вы столкнулись с этим симптомом и думаете, что ваше заболевание периферических артерий проявляется в виде блестящей кожи, запланируйте обследование у специалистов по сосудам в Сосудистых центрах США. Наши врачи имеют большой опыт в диагностике и лечении ЗПА. Ваша команда по уходу за сосудистыми центрами США может предоставить вам индивидуальный план, который поможет облегчить симптомы.
Запросить консультацию
Что вызывает блестящую кожу на голенях и ступнях? Если вам интересно, почему кожа блестит при заболевании периферических артерий, вы не одиноки. При ЗПА ваше кровообращение нарушено. Богатая кислородом кровь из вашего сердца должна проходить через суженные артерии, что делает кровоток медленным и неэффективным.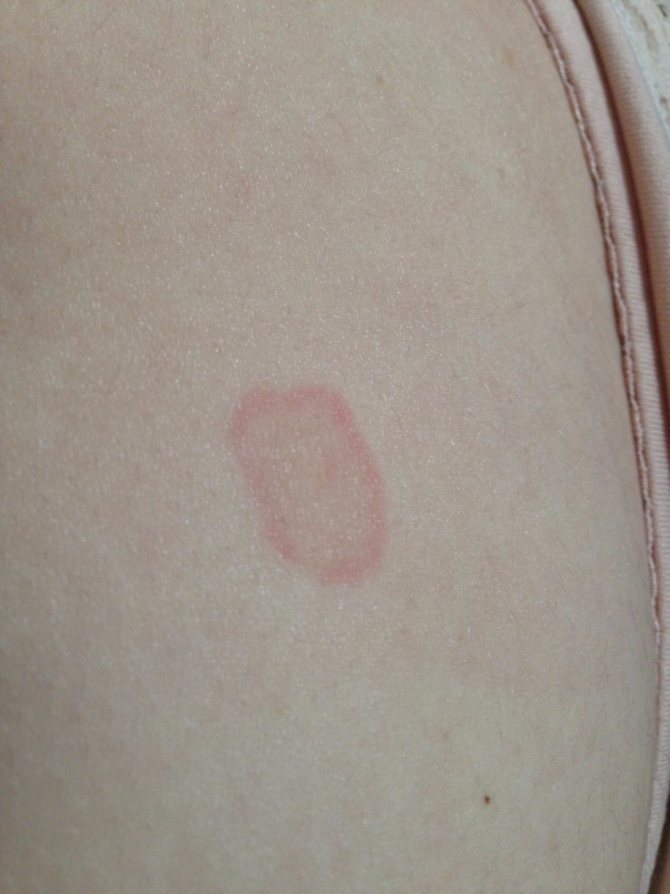
Блестящая кожа известна как «трофическое изменение» и является формой атрофии или признаком ухудшения состояния кожи из-за недостатка кровотока. Блестящая кожа, связанная с заболеванием периферических артерий, также может быть результатом воспаления и отека нижних конечностей, что связано с высоким кровяным давлением, которое часто идет рука об руку с ЗПА.
Из-за отрицательного воздействия на кровообращение нижние конечности также могут задерживать кровь, вызывая отек и тугую, блестящую кожу на ногах. Без лечения ЗПА может привести к гибели тканей, но серьезных последствий можно избежать. Вот почему важно обращаться за лечением к знающим специалистам, например, к врачам в Сосудистых центрах США. Наши известные специалисты проводят расширенную диагностику и лечение ЗПА.
Диагностика ЗПА Наши сосудистые центры США знают, на что обращать внимание, когда речь идет о симптомах заболевания периферических артерий. Перед консультацией составьте список симптомов ЗПА, которые вы испытываете.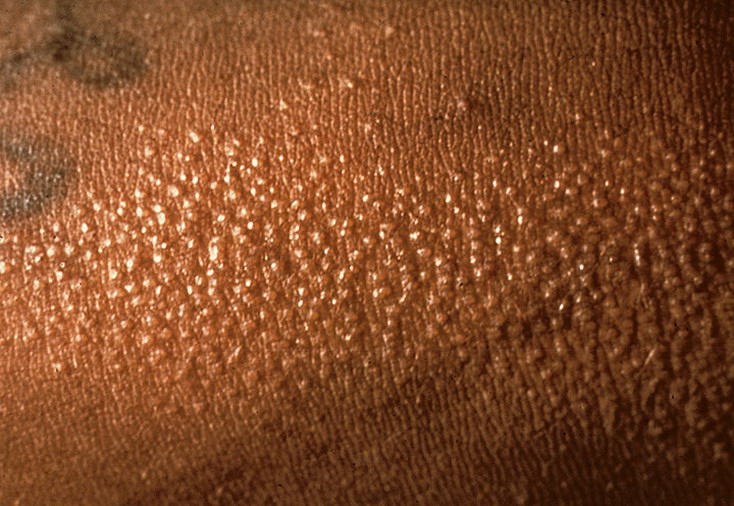 Например, вы замечаете ненормально блестящую кожу на нижних конечностях? Как насчет дополнительных симптомов ЗПА, таких как:
Например, вы замечаете ненормально блестящую кожу на нижних конечностях? Как насчет дополнительных симптомов ЗПА, таких как:
- Выпадение волос на ногах
- Синие, обесцвеченные ступни или ноги
- Замедленный рост ногтей на ногах
- Ломкая кожа
- Онемение ног
- Боль в ногах во время тренировки
- Замедленное заживление ран
- Язвы на голенях, стопах и лодыжках
При своевременном лечении ЗПА можно контролировать, поэтому крайне важно проконсультироваться с сосудистым специалистом, когда вы впервые заметите симптомы заболевания периферических артерий, такие как блестящая кожа. Чтобы диагностировать ЗПА, врач может провести тест на лодыжечно-плечевой индекс (ЛПИ), который измеряет и сравнивает артериальное давление на руках и лодыжках.
Ваш врач может также провести ультразвуковое исследование сосудов с помощью портативного устройства, называемого датчиком, который отражает звуковые волны от ваших клеток, создавая ультразвуковые изображения ваших артерий.
Также можно выполнить ангиограмму. Это минимально инвазивная процедура, при которой катетер, контрастное вещество и рентгеновское изображение используются для обнаружения закупорки сосудистой системы. После того, как ваш врач поставил диагноз ЗПА, вы можете перейти к плану лечения.
ЗНАКОМЬТЕСЬ С НАШИМИ ВРАЧАМИ
Как лечить блестящую кожу и заболевание периферических артерийВаш врач может порекомендовать изменить образ жизни для лечения заболевания периферических артерий и блестящей кожи, в том числе:
- Отказ от курения
- Начало плана питания
- Начало тренировки
Эти изменения образа жизни могут помочь облегчить симптомы ЗПА. Например, регулярные физические упражнения могут подтолкнуть ваше тело к росту новых кровеносных сосудов. Это может помочь снизить кровяное давление и улучшить кровообращение, и, как следствие, помочь улучшить состояние вашей блестящей кожи ног.

 Тем не менее, чувствительная кожа не всегда связана с сухостью.
Тем не менее, чувствительная кожа не всегда связана с сухостью.
 Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр.
Риск заражения возрастает при частом контакте с источником инфекции: при работе в ветеринарных клиниках, кормлении бродячих кошек и собак, работе на животноводческих фермах и пр.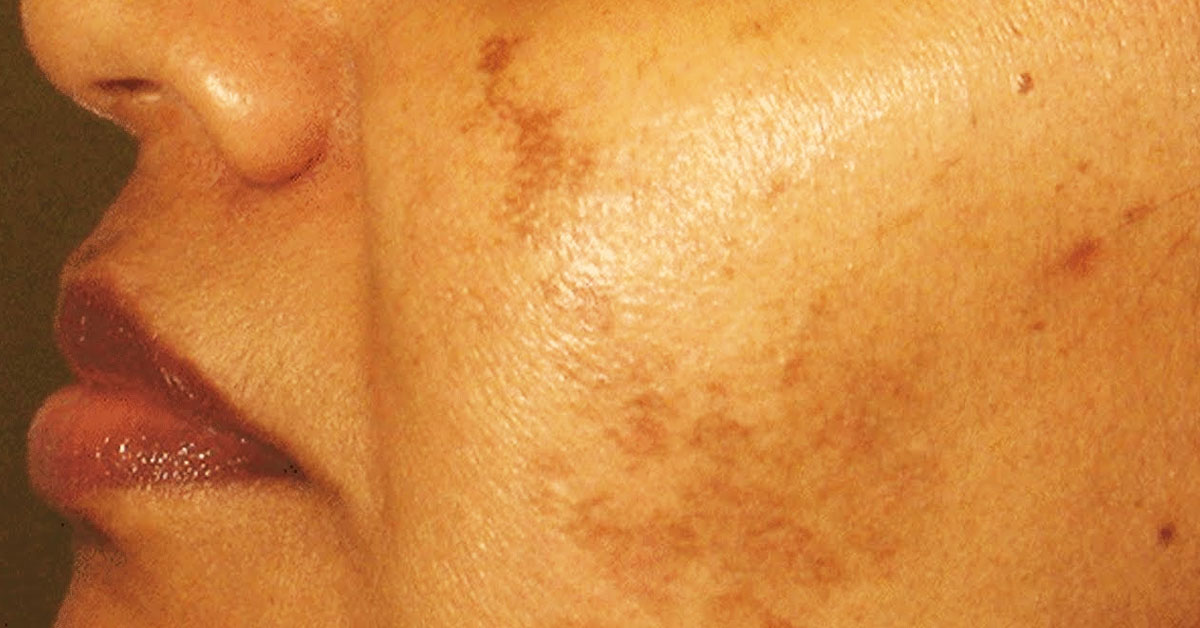



 Одевайтесь слоями, если в комнате тепло или холодно.
Одевайтесь слоями, если в комнате тепло или холодно.