Пульс 96 ударов в минуту: Тахикардия – как понизить пульс в домашних условиях — клиника «Добробут»
Что делать при низком пульсе
Читайте в этой статье:
- Почему замедляется пульс?
- Причины снижения пульса
- Виды брадикардии
- Симптомы сниженного пульса
- Диагностические мероприятия
- Действия при низком пульсе
- Профилактика брадикардии
- Брадикардия может быть опасна
Пульс считается одним из основных биомаркеров человеческого организма. Этот показатель позволяет оценить состояние организма и качество работы сердечно-сосудистой системы. Нарушение ритма сердца, при котором частота его сокращений замедляется, называется тахикардией.
Почему замедляется пульс?
Брадикардия – что это такое с точки зрения физиологии? При работе сердца сначала сокращаются два его предсердия, направляя кровь в желудочки. Затем происходит сокращение двух желудочков, и в результате кровь выбрасывается в аорту. От этого крупного сосуда она разносится ко всем тканям и органам.
За сокращения сердца отвечает специальная проводящая система. Ее работу регулирует синусовый узел, расположенный в стенке правого предсердия. Именно он замедляет частоту сердечных сокращений, когда человек спит, и увеличивает ее при физической нагрузке. От синусового узла импульс передается к предсердиям, из-за чего они сокращаются, а затем к желудочкам. Снижение пульса происходит из-за сбоев на одном из этих этапов.
Причины снижения пульса
Нижней границей нормы сердечных сокращений считается 60 ударов за минуту. Если показатель опускается ниже данного значения, это обычно связано с патологическими состояниями. Низкий пульс может считаться нормой только для тренированных спортсменов.
В остальных случаях причины снижения пульса делятся на несколько групп:
- Экстракардиальные – заболевания, не связанные с работой сердца;
- Органические – возникающие на фоне сердечных патологий;
- Токсикологические – обусловленные интоксикацией организма;
-
Физиологические.

Одной из наиболее частых причин замедления сердечных сокращений является нарушение выработки импульса в синусовом узле. Такое случается при инфаркте миокарда и миокардите (воспалении сердечной мышцы), отравлениях и нарушении гормонального фона. В этом случае речь идет о синусовой брадикардии.
К экстракардиальным причинам низкого пульса относятся ишемия сердца, кардиомиопатия, сердечная недостаточность и пороки сердца, как приобретенные, так и врожденные. Среди других заболеваний, вызывающих такие проявления:
- Тяжелые инфекции, например, менингит или дифтерия, брюшной тиф или гепатит;
- Анемия;
- Патологии эндокринных желез – диабет, нарушения функции надпочечников или щитовидки;
- Вегетососудистая дистония;
- Болезни органов дыхания – астма, бронхит.
К низкому пульсу могут приводить токсикологические факторы. К ним относятся бесконтрольный прием лекарств, например, стимуляторов сердечной деятельности или мочегонных средств. То же касается употребления алкоголя и наркотических веществ, курения, любой острой интоксикации организма. Пульс может снижаться из-за недостатка или переизбытка ионов натрия, магния, калия, кальция в организме.
То же касается употребления алкоголя и наркотических веществ, курения, любой острой интоксикации организма. Пульс может снижаться из-за недостатка или переизбытка ионов натрия, магния, калия, кальция в организме.
Что касается физиологических факторов, способных вызвать замедление пульса, в их число входят длительное пребывание в условиях пониженной температуры, гормональная перестройка у подростков, общая усталость организма, замедление метаболизма у пожилых людей.
Различают несколько видов брадикардии:
- Абсолютная – со стабильно сниженным пульсом, который не увеличивается даже при физической нагрузке;
- Относительная – пульс возрастает пропорционально степени нагрузки или на фоне инфекционных болезней;
- Умеренная – в состоянии покоя пульс не превышает 40 ударов за минуту.
Даже если снижение пульса не беспокоит человека и не вызывает неприятных ощущений, необходимо выявить причину таких изменений, чтобы предотвратить риск опасных осложнений.
Симптомы сниженного пульса
Симптомы низкого пульса – это признаки, которые сопровождают замедление сердечных сокращений:
- Полуобморочные или обморочные состояния;
- Затруднение дыхания;
- Головокружение и слабость;
- Болезненность в груди;
- Скачки артериального давления;
- Периодические непродолжительные расстройства зрения;
- Нарушения концентрации внимания, функции памяти;
- Головная боль;
- Спутанность создания;
- Онемение конечностей, чувство холода в руках и ногах.
При умеренном снижении частоты сердечных сокращений (5-10% от нормы) брадикардия может никак себя не проявлять. Симптомы в основном появляются при более существенном падении показателей.
Диагностические мероприятия
В целях диагностики брадикардии изучается общая клиническая картина: образ жизни человека, его жалобы, сопутствующие симптомы.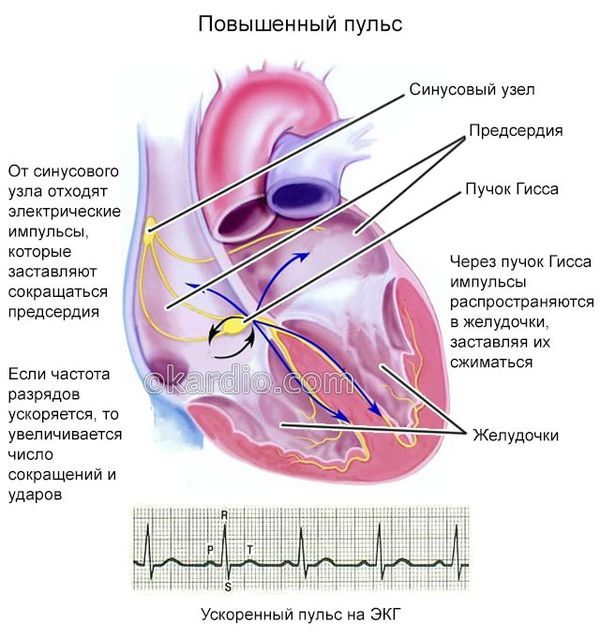 Обязательно проводится кардиологическое обследование, чтобы выявить возможные патологии сердца. Врач анализирует информацию о медикаментах, которые принимает человек, сопоставляет данные электрокардиограммы с другими показателями, полученными в результате лабораторных анализов и обследования. Могут применяться классический метод Холтера или недельное наблюдение за ритмом сердца при помощи специального мобильного прибора.
Обязательно проводится кардиологическое обследование, чтобы выявить возможные патологии сердца. Врач анализирует информацию о медикаментах, которые принимает человек, сопоставляет данные электрокардиограммы с другими показателями, полученными в результате лабораторных анализов и обследования. Могут применяться классический метод Холтера или недельное наблюдение за ритмом сердца при помощи специального мобильного прибора.
Действия при низком пульсе
Брадикардия может быть опасна, ведь при редких сокращениях миокарда и замедлении циркуляции крови развивается гипоксия. Кислородное голодание крайне негативно воздействует на головной мозг, вызывает потерю сознания. Если человеку своевременно не оказать помощь, возможна остановка дыхания. Именно поэтому важно точно знать, что делать при низком пульсе.
Помощь при снижении пульса зависит от причин, которыми оно вызвано. Если речь не идет о сердечных заболеваниях, можно справиться с проблемой своими силами:
- Принять корвалол;
- Дважды в день пить по 20 капель пустырника;
-
Принимать капли Зеленина до полного восстановления пульса (препарат имеет противопоказания: органические повреждения сердца, поджелудочной железы, зрения).

Если же пульс снижается на фоне заболеваний сердца или других патологий, необходимо вызвать «Скорую помощь». До приезда врача человека необходимо уложить так, чтобы ноги находились выше сердца. При болезненности у груди можно дать нитроглицерин – быстродействующий препарат, который дает облегчение всего через 5 минут. При первых приступах брадикардии может помочь экстракт белладонны, однако эффект от него наступает примерно через полчаса.
Профилактика брадикардии
В целях профилактики брадикардии необходимо регулярно проходить медицинские осмотры, а при наличии сердечных болезней выполнять все рекомендации врача. В таких случаях очень важно систематически измерять давление и сообщать доктору и существенных изменениях показателей. К слову, домашние автоматические тонометры определяют не только верхнее и нижнее давление, но и частоту пульса, а также фиксируют аритмию.
Избежать развития брадикардии помогает здоровый образ жизни: оптимальное сочетание труда и отдыха, правильное питание, регулярные физические нагрузки, соответствующие возрасту и состоянию здоровья.
Брадикардия может быть опасна
Постоянное снижение пульса называется брадикардией. У такого состояния могут быть различные причины и симптомы. Вне зависимости от внешних проявлений и ухудшения самочувствия, необходимо определить причину замедления сердечных сокращений и своевременно принять меры, поскольку речь может идти и серьезных патологиях сердца.
Американские врачи рассказали, как лечили первого пациента с коронавирусом 2019-nCoV
https://www.znak.com/2020-02-03/amerikanskie_vrachi_rasskazali_kak_lechili_pervogo_pacienta_s_koronavirusom_2019_ncov2020.02.03
Американские врачи, лечившие первого зарегистрированного в США пациента с коронавирусом 2019-nCoV, опубликовали отчет в «Медицинском журнале Новой Англии» (The New England Journal of Medicine). Как сказано в публикации, подписанной десятью врачами во главе с Мишелем Холшуэ, 35-летний мужчина пришел в клинику неотложной помощи округа Снохомиш, штат Вашингтон, 19 января. Он жаловался на кашель и жар, которые продолжались уже четыре дня.
Он жаловался на кашель и жар, которые продолжались уже четыре дня.
15 января мужчина вернулся в Вашингтон из китайского Уханя, куда ездил навещать свою семью. Прочитав предупреждение Центра по контролю и профилактике заболеваний США, он решил обратиться в больницу.
У мужчины была хроническая гипертриглицеридемия (заболевание, при котором повышается уровень простых жиров триглицеридов в крови), в остальном он не имел серьезных заболеваний и не курил. При осмотре температура его тела составляла 37,2 градуса по Цельсию, артериальное давление — 134/87 мм рт. ст., пульс 110 ударов в минуту, частота дыхания — 16 вдохов в минуту. Прослушивание легких выявило хрипы, но на рентгеновском снимке грудной клетки отклонений не обнаружилось.
Первые рентгеновские снимки не выявили аномалийwww.nejm.orgМужчине провели тесты на грипп А и В, результаты были отрицательны. Также в течение 48 часов были получены отрицательные анализы на парагрипп, респираторно-синцитиальный вирус, риновирус, аденовирус и четыре распространенных штамма коронавируса, которые вызывают заболевания у людей (HKU1, NL63, 229E и OC43).
Учитывая недавнюю поездку в Китай, врачи уведомили о пациенте местные и государственные власти. Мужчина рассказал, что не посещал морской рынок в Китае и не контактировал с больными. Однако было решено проверить пациента на 2019-nCoV. У него взяли мазки из носоглотки и ротоглотки, а потом отправили домой, наказав соблюдать изоляцию под контролем департамента здравоохранения.
20 января анализы дали положительный результат. Анализ делался методом полимеразной цепной реакции в реальном времени (rRT-PCR). После этого пациента поместили в изолированное отделение регионального медицинского центра в Провиденсе. Врачам дали рекомендации по защите от вируса.
При поступлении в медицинский центр пациент пожаловался на сухой кашель, тошноту и рвоту, которые мучили его последние два дня. На затрудненное дыхание или боли в груди жалоб не было. Жизненные показатели были нормальными, но слизистые оболочки сухими. В остальном состояние пациента описано как «ничем не примечательное». Ему назначили поддерживающую терапию, включавшую в себя 2 литра физраствора и ондансетрон от тошноты.
Со второго по пятый день госпитализации (шестой — девятый дни болезни) жизненные показатели пациента в целом были стабильны, за исключением лихорадки и периодов тахикардии. Пациент по-прежнему жаловался на кашель и казался переутомленным. (Судя по приведенной таблице, начиная со второго дня в больнице температура пациента поднялась до 39,2 градуса и оставалась высокой шесть дней).
Таблица симптомов: долгий кашель, повышение температуры, понос (2 дня), тошнота и рвота.www.nejm.orgВ середине второго дня госпитализации пациент пожаловался на понос и дискомфорт в животе. Образцы стула вместе с новыми мазками из рото- и носоглотки были отправлены на анализ, который вновь показал наличие вируса. Анализ сыворотки крови на вирус при этом был отрицательным.
Лечение в этот период было в основном поддерживающим. Пациенту давали жаропонижающие (650 мг ацетаминофена каждые 4 часа и 600 мг ибупрофена каждые 6 часов), средство от кашля и примерно 6 литров физраствора каждый из первых шести дней госпитализации.
На третий день госпитализации пациенту сделали полные анализы крови, которые выявили лейкопению, легкую тромбоцитопению и повышенные уровни креатинкиназы. Кроме того, произошли изменения в показателях функции печени.
Рентгенограмма, сделанная на третий день госпитализации (седьмой день в больнице), не показала аномалий. Однако на пятый день госпитализации рентген показал наличие пневмонии в нижней доле левого легкого. В это время насыщение кислородом при обычном дыхании упало до 90% (при поступлении было 96%). На шестой день пациенту стали давать дополнительный кислород через нос со скоростью 2 литра в минуту. Было начато лечение ванкомицином и цефепимом.
На шестой день в больнице (десятый день болезни) на рентгенограмме грудной клетки были обнаружены полосатые помутнения в обоих легких, что является признаком атипичной пневмонии. При прослушивании отмечались хрипы в обоих легких.
Позднее рентген показал признаки атипичной пневмонииwww.nejm.orgВечером седьмого дня госпитализации пациенту начали лечение ремдесивиром (это экспериментальное лекарство, которое ранее испытывали на больных Эболой). Побочных эффектов не наблюдалось. Вечером седьмого дня отменили ванкомицин, а затем и цефепим.
Побочных эффектов не наблюдалось. Вечером седьмого дня отменили ванкомицин, а затем и цефепим.
На восьмой день госпитализации состояние пациента улучшилось. Дополнительный кислород отменили, так как естественное насыщение вернулось к показателю 94-96%. Аппетит улучшился, а все симптомы, за исключением периодического сухого кашля и заложенного носа, исчезли. По состоянию на 30 января (статья опубликована 31 января) пациент оставался в больнице, лихорадка спала, а все симптомы исчезли, за исключением кашля, который становится все слабее.
В завершение авторы статьи отмечают, что клиническое течение 2019-nCoV может быть неотличимо от других распространенных заболеваний, особенно в период зимних респираторных заболеваний. Хотя использование ремдесивира было успешным, необходимы рандомизированные контролируемые исследования для определения безопасности и эффективности этого средства.
Напомним, по данным на текущий момент, в мире подтверждено 17 488 случаев заболевания коронавирусом 2019-nCoV. Подавляющее большинство случаев — в Китае. От заболевания скончались 362 человека, выздоровели 523 (речь идет о тех пациентах, у кого наличие вируса было подтверждено врачами). В связи со вспышкой заболевания Китай предпринял строгие меры безопасности, закрыв на карантин несколько крупных городов. Россия закрыла сухопутную границу с Китаем, а также сократила авиасообщение. ВОЗ признала вспышку коронавируса чрезвычайной ситуацией международного масштаба.
Подавляющее большинство случаев — в Китае. От заболевания скончались 362 человека, выздоровели 523 (речь идет о тех пациентах, у кого наличие вируса было подтверждено врачами). В связи со вспышкой заболевания Китай предпринял строгие меры безопасности, закрыв на карантин несколько крупных городов. Россия закрыла сухопутную границу с Китаем, а также сократила авиасообщение. ВОЗ признала вспышку коронавируса чрезвычайной ситуацией международного масштаба.
Хочешь, чтобы в стране были независимые СМИ? Поддержи Znak.com
держи руку на пульсе — Амурская правда
Как заниматься бегом, чтобы получить ожидаемый эффект
Результат — усталость, травмы, убежденность в том, что «мне бегать вредно». На самом деле бегать не вредно ни одному среднестатистическому человеку. Еще из древней Эллады до нас дошло изречение, высеченное на камне: «Если хочешь быть сильным — бегай, хочешь быть красивым — бегай, хочешь быть умным — бегай».
При занятии бегом активизируются все наши органы и системы, улучшается биосинтез в клетках. Бег воздействует благотворно на дыхательную систему, вырабатывает выносливость, способствует появлению правильной осанки. Только бегать надо правильно. Как это делать, чтобы получить ожидаемый эффект? На эти вопросы искал ответ корреспондент «АП».
Бег воздействует благотворно на дыхательную систему, вырабатывает выносливость, способствует появлению правильной осанки. Только бегать надо правильно. Как это делать, чтобы получить ожидаемый эффект? На эти вопросы искал ответ корреспондент «АП».
Аэробика для сердца
Особенно значительная работа во время бега выпадает на долю сердечно-сосудистой системы, которая интенсивно начинает снабжать кислородом ткани организма.
При беге вся кровь в организме практически участвует в кровообращении, как бы извлекается из резерва.
Оказывается, у нас есть органы, которые являются резервными «депо», рассказали специалисты Амурского областного центра медицинской профилактики. Прежде всего селезенка, в которой скапливается примерно десятая часть всей крови организма. Эта кровь при беге «выжимается» в общий кровоток рефлекторным сокращением мускулатуры селезенки. Примерно столько же застойной крови содержится в сосудах легких. Еще до литра крови скапливается в сосудах кожи.
— Аэробная нагрузка укрепляет нашу сердечную мышцу, — подчеркнула врач Наталья Артемчук. — Самая привычная аэробная нагрузка — это бег трусцой и спортивная ходьба. Но надо иметь в виду, что аэробные упражнения превращаются в анаэробные, если их выполнять медленнее, чем нужно.
Выбери верный ритм
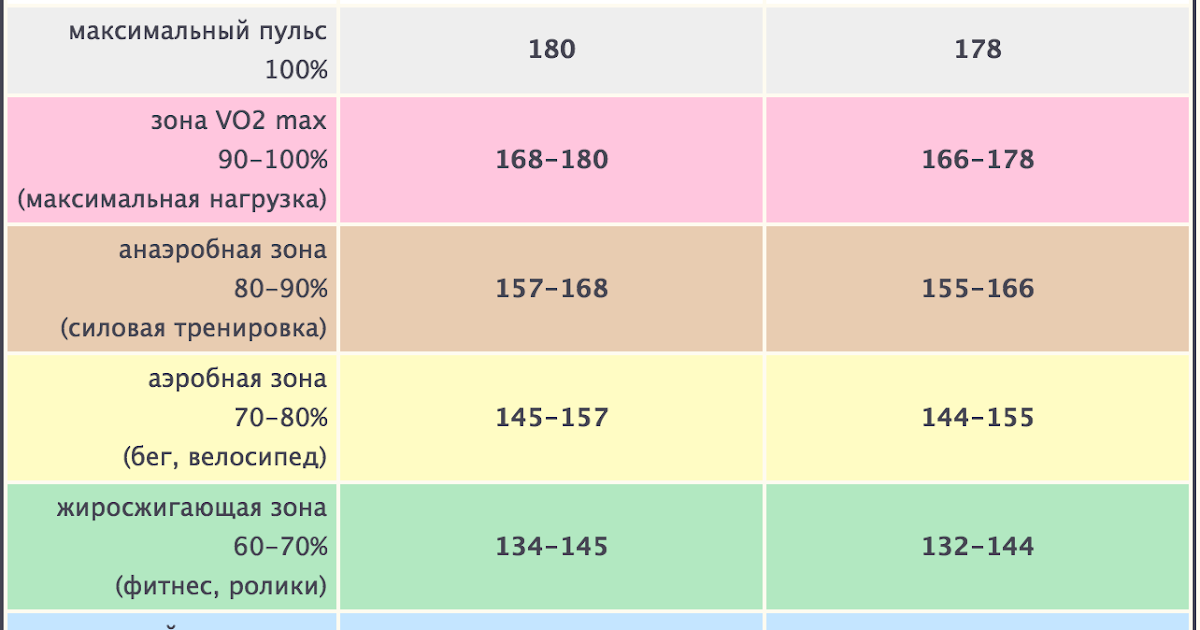
Анаэробные — это такие упражнения, которые делают с силой или в медленном темпе. Чтобы ходьба и бег тренировали сердечную мышцу, нужно выбрать верный ритм. Он определяется по пульсу. Для каждого возраста есть своя предельная частота сердечных сокращений, которые нельзя превышать. Исходя из нее рассчитывается базовый тренировочный пульс. Он должен составлять 65 — 80 процентов от максимального.
У спортивных врачей есть специальные таблицы — соответствие частоты пульса каждому возрасту: какой должна быть при физической нагрузке частота пульса нормальная, максимально допустимая и тренировочная.
— Допустим, бегом решил заняться 50-летний амурчанин. В его возрасте нормальная частота пульса должна быть 74, максимальная — 170, а тренировочный уровень будет составлять 65 — 80 процентов от максимального показателя, то есть от 111 до 136 ударов в минуту, — привела пример Наталья Леонидовна. — Базовый тренировочный пульс надо стараться удерживать на этом уровне, чтобы получать именно ту нагрузку, которая будет тренировать сердечную мышцу. Если пульс ниже, то это все равно, что вы просто гуляете на свежем воздухе.
В его возрасте нормальная частота пульса должна быть 74, максимальная — 170, а тренировочный уровень будет составлять 65 — 80 процентов от максимального показателя, то есть от 111 до 136 ударов в минуту, — привела пример Наталья Леонидовна. — Базовый тренировочный пульс надо стараться удерживать на этом уровне, чтобы получать именно ту нагрузку, которая будет тренировать сердечную мышцу. Если пульс ниже, то это все равно, что вы просто гуляете на свежем воздухе.
— А если выше?
— Это чревато осложнениями. Тем более, если на беговую дорожку выходят люди, кому за сорок.
Главные правила, которые необходимо знать всем, кто занимается бегом: чтобы выйти на заданный уровень нагрузки, нужно тренироваться не менее 12 минут. Исследования многих ученых, которые занимаются этой проблемой, показывают: чтобы иметь здоровое сердце, вполне достаточно 12 — 15 минут ежедневной аэробной нагрузки. Отсчет этой нагрузки ведется не с начала старта, а с того момента, когда ваш пульс повысился до нужной частоты тренировочного уровня.
…и тренировочный темп
При любом возрасте необходимо следить за пульсом во время физических нагрузок. Как его измерять? Есть специальные приборы — напульсники и кардиопояса для контрольных тренировок. Они продаются в аптеках. Если нет возможности приобрести эти приборы, то используйте старый дедовский способ. Пульс обычно определяют на запястье и при спазме периферических сосудов — на шее. Берем часы с секундной стрелкой и начинаем считать.
— Пробежав в среднем темпе минут пять, остановитесь и измерьте свой пульс, — советует врач. — Обхватываем правой рукой левое запястье, на тыльной стороне предплечья в углублении у наружного основания кисти кончиками указательного и среднего пальцев нащупываем пульсирующую лучевую артерию. Можно посчитать удары за шесть секунд и умножить на 10, получится пульс за одну минуту. Соответственно, если посчитать число ударов за 15 секунд, то умножаем на четыре.
Если ваш пульс не дошел до тренировочного уровня, значит нужно прибавить темп, еще пробежать и снова измерить пульс. Вы должны примерно рассчитать, за какой срок вы разгоняетесь до нужного ритма, чтобы в таком ритме и с этой нагрузкой потом бежать не менее 15 минут, не ускоряя и не замедляя темп.
Вы должны примерно рассчитать, за какой срок вы разгоняетесь до нужного ритма, чтобы в таком ритме и с этой нагрузкой потом бежать не менее 15 минут, не ускоряя и не замедляя темп.
Еще и антидепрессант
Физические нагрузки увеличивают выработку эндорфинов, что приводит к повышению настроения. По мнению психиатров, регулярные пробежки не менее эффективны, чем психотерапия или антидепрессанты. Причем улучшение наступает не только в результате изменения биохимических процессов — при регулярных занятиях постепенно изменяется отношение к себе, растет уверенность в собственных силах.
Ходьба или бег?
Для людей недостаточно физически тренированных и пожилых предпочтительней быстрый шаг, чем бег. Быстрая ходьба (со скоростью 6—7 километров в час) может оказывать на организм такое же воздействие, как медленный бег.
Частота сердечных сокращений у людей среднего возраста достигает при быстрой ходьбе обычно 120—140 ударов в минуту, а энерготраты равны 400—500 килокалориям в час, то есть как при беге примерно с такой же скоростью.
Однако в ходьбе отсутствует так называемая фаза полета, а значит, и меньше нагрузка на опорно-двигательный аппарат (стопу, позвоночник). Поэтому при плоскостопии, остеохондрозе, ожирении, опущении внутренних органов (желудка или почек) лучше заниматься быстрой ходьбой, нежели бегом.
Как выбрать темп
— Медленная ходьба — до 70 шагов в минуту — рекомендуется выздоравливающим после инфаркта и страдающим выраженной стенокардией, 71—90 шагов в минуту со средней скоростью (3—4 км/час) — больным с сердечно-сосудистыми заболеваниями. Для здоровых людей этот темп не дает тренирующего эффекта. Ходьба в темпе 91—110 шагов в минуту считается быстрой, скорость передвижения при ней 4—5 км/час.
Средняя длина одного квартала в Благовещенске 600 — 800 метров. С учетом этого можно подсчитать, что 5 км — это приблизительно 6,5 — 8,5 городских кварталов.
— Такой темп доступен всем здоровым людям, — говорит Геннадий Корсаков, начальник управления по физкультуре и спорту администрации Благовещенска. — Техника такой оздоровительной ходьбы отличается от прогулочной, пассивной. Для нее характерны активное отталкивание стопой с мягким перекатом с пятки на носок, поворот таза и активное движение в тазобедренном суставе путем «подтягивания» туловища к опорной ноге, постановка стоп почти параллельно друг другу с минимальным разворотом их в стороны.
— Техника такой оздоровительной ходьбы отличается от прогулочной, пассивной. Для нее характерны активное отталкивание стопой с мягким перекатом с пятки на носок, поворот таза и активное движение в тазобедренном суставе путем «подтягивания» туловища к опорной ноге, постановка стоп почти параллельно друг другу с минимальным разворотом их в стороны.
Ходьба в темпе 111—130 шагов в минуту является очень быстрой. Не все, даже здоровые, выдерживают этот темп в течение продолжительного времени. Такая ходьба оказывает достаточно интенсивное тренирующее влияние.
К ходьбе уже свыше 130 шагов в минуту организм приспосабливается трудно. На этом рубеже происходит интересный физиологический парадокс. Бег в таком темпе переносится гораздо легче. Энергозатраты при беге в темпе 130—140 шагов в минуту меньше, чем при ходьбе в этом же темпе. Кровоснабжение мышц ног при такой ходьбе гораздо хуже, чем при беге аналогичного темпа, поэтому ноги утомляются быстрее.
Секреты комфортных пробежек
Если собираетесь бегать по вечерам, делайте это на освещенной трассе.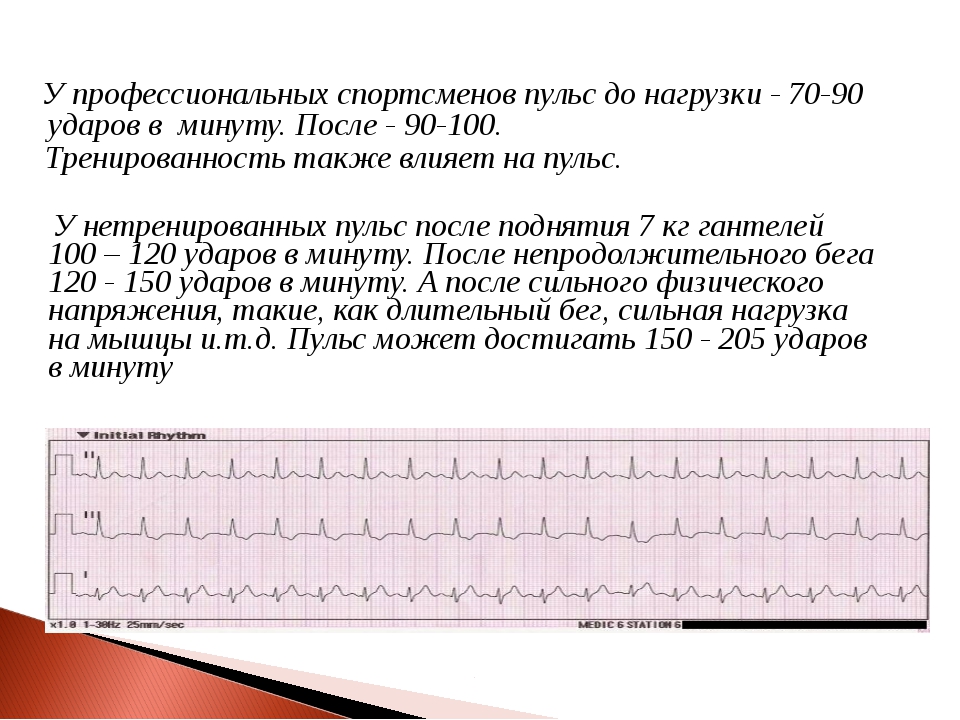 Не видеть дороги — нарваться на травму. Можно купить специальные налобные фонари для бегунов.
Не видеть дороги — нарваться на травму. Можно купить специальные налобные фонари для бегунов.
Кроссовок надо иметь хотя бы две пары и менять через день. Это делается не ради сохранения обуви, а суставов.
Хорошие беговые кроссовки таят в себе не меньше технологических хитростей, чем современный автомобиль. Запоминайте: основа подошвы должна быть из этилвинилацетата (EVA) или суперэтилвинилацетата (SpEVA). В пятке обязательно нужна амортизирующая вставка, предпочтительно из геля. Если у вас большой вес, пожалейте свои ноги и купите кроссовки с двумя амортизирующими вставками: под пяткой и под носком.
Спортивные ткани из высокотехнологичного полиэстера и нейлона мало весят, вовремя выводят пот с тела, защищают от ветра и дождя. Ищите на этикетке слова DuoTech (Asics), DryFit (Nike), ClimaCool и ClimaLite (Adidas), Hydromove (Reebok), Coolmax Extreme (Brooks), а также Micro-poly, Vapor-dry, Coolmax, Linel, Supplex, Meryl, Tactel.
Если бегаете ради похудения, не вздумайте «ускорять» процесс поясами и брюками с «эффектом сауны». Во-первых, они стесняют движения, так что вы сойдете с дистанции раньше, чем войдете в аэробный (жиросжигающий) режим. Во-вторых, пот на 96-98% состоит из воды, а значит, ваша кровь становится гуще, и сердце перегружается, перекачивая слишком густую жидкость.
Во-первых, они стесняют движения, так что вы сойдете с дистанции раньше, чем войдете в аэробный (жиросжигающий) режим. Во-вторых, пот на 96-98% состоит из воды, а значит, ваша кровь становится гуще, и сердце перегружается, перекачивая слишком густую жидкость.
Возрастная категория материалов: 18+
Материалы по теме
«Похудеть — не цель»: тренер из Циолковского сбросил полцентнера и предлагает методику оздоровленияДумай о прессе, убери телефон и не рвись в бой: советы тренера новичкам фитнес-клубовНа набережной Благовещенска появились мотивационные таблички о спортеВрач-невролог из Белогорска сбросила за год 46 килограммов: «Пациенты меня с трудом узнают»Спортсмены из Италии, Швейцарии, Украины пробегут Амурский марафон «Бег к мечте»Врач-диетолог Алексей Ковальков: как нельзя худеть и откуда берутся лишние килограммыКак правильно бегать: советы опытного тренера по легкой атлетикеБлаговещенцы в Пасху пробегут около 20 километров до храма в ИгнатьевеСто спортсменов пробегут трейлраннинг по сопкам в Моховой Пади«Скользить к мечте»: 60 амурских спортсменов пробежали по глади замерзшего озераБегуны из трех стран примут участие в ледовом полумарафоне на озере под БлаговещенскомПоказать еще
В Сант Жоан де Деу успешно провели операцию на сердце ребенку весом 1,310 грамм
Команда специалистов, которая вела беременность у матери, обнаружила на 20 неделе беременности, что у плода наблюдается непрерывная тахикардия, из-за которой его сердце бьется до 300 ударов в минуту, при норме не более 150 ударов. Кардиологи из университетского госпиталя Мигель Сервет, которые вели этот случай (семья проживает в Сарагосе), сначала пытались бороться с тахикардией, назначив несколько фармакологических препаратов беременной женщине.
Кардиологи из университетского госпиталя Мигель Сервет, которые вели этот случай (семья проживает в Сарагосе), сначала пытались бороться с тахикардией, назначив несколько фармакологических препаратов беременной женщине.
Благодаря фармакологическому лечению, полученному плодом в материнской утробе через плаценту, удалось продлить срок беременности и отложить роды до 30-й недели — когда ребенок уже был жизнеспособен, — однако, применение лекарств не излечило болезнь. Девочка, которая родилась с весом 1310 грамм, продолжала страдать от тяжелой сердечной недостаточности, которая не реагировала на медикаметозное лечение и угрожала ее жизни.
Кардиохирургическая операция на сердце размером два сантиметра
Через десять дней после рождения, новорожденная девочка была переведена в госпиталь Сант Жоан де Деу для проведения абляции сердца группой специалистов по аритмии, возглавляемой врачами Жозепом Бругадой и Георгией Саркелья. Речь идет о процедуре, которую используют электрофизиологи для разрушения электрической ткани сердца, ответственной за нарушение сердечного ритма. Техника заключается в том, чтобы ввести катетер через пах пациента и направить его через бедренную вену к сердцу, чтобы с помощью радиочастотного излучения, воздействовать на область, вызывающую тахикардию.
Речь идет о процедуре, которую используют электрофизиологи для разрушения электрической ткани сердца, ответственной за нарушение сердечного ритма. Техника заключается в том, чтобы ввести катетер через пах пациента и направить его через бедренную вену к сердцу, чтобы с помощью радиочастотного излучения, воздействовать на область, вызывающую тахикардию.
Сложность, связанная с применением этой техники , очень высока и требует большой точности в случае недоношенного ребенка, так как вена, через которую кардиологи должны ввести катетер, имеет диаметр менее одного миллиметра, а сердце, на котором будет произведена процедура абляции — всего два сантиметра.
Отделение аритмии госпиталя Сант Жоан де Деу является единственным ведущим центром в Испании, назначенным Министерством здравоохранения для лечения детской аритмии.
Данная операция на сердце была успешно проведена 4 января командой специалистов в области кардиологии, неонатологии, анестезиологии и сестринского дела.
Новорожденная девочка — самый маленький ребенок в мире, перенесший абляцию сердца.
Новейшее современное оборудование
Процедура проводилась в операционной, оборудованной новейшими современными технологиями, которая позволяет проводить катетеризацию сердца недоношенных детей и даже у плода, страдающих врожденным пороком сердца. В этой операционной, финансируемой благодаря пожертвованию Частного фонда Даниэля Браво Андреу, ежегодно проводится около 550 электрофизиологических процедур, таких как абляция сердца, установка кардиостимулятора, дефибрилляторов и т.д. Средний возраст одной трети пациентов, проходящих лечение, — младше одного года, а показатель эффективности лечения составляет 96%.
Дела сердечные — BurdaStyle.ru
Вся наша жизнь — сплошной стресс! Раз за разом повторяя эту расхожую фразу, мы даже не задумываемся, к каким последствиям могут привести физические и эмоциональные перегрузки. Сегодня проблемы с сердцем и артериальным давлением встречаются не только у пожилых людей — к сожалению, эти болезни значительно «помолодели». И остановить их дальнейшее развитие можем только мы сами.
Сегодня проблемы с сердцем и артериальным давлением встречаются не только у пожилых людей — к сожалению, эти болезни значительно «помолодели». И остановить их дальнейшее развитие можем только мы сами.
Серцебиение
Обычно человек не ощущает биения своего сердца. Но иногда стук «пламенного мотора» становится настолько сильным, что отдается в ушах, груди, висках, подложечной области или кончиках пальцев. Такое сердцебиение может сопровождаться пульсацией сосудов шеи, шумом в ушах, болевыми ощущениями в области сердца, чувством дискомфорта в грудной клетке, затрудненным дыханием. Бывает трудно заснуть, кажется, что даже кровать пульсирует вместе с сердцем. При этом частота пульса остается совершенно нормальной, а проведенные обследования признаков поражения сердца не фиксируют. Научным языком такое сердцебиение называется усиленным сердечным толчком. Как правило, оно возникает на фоне затянувшегося эмоционального перенапряжения: вовремя сессии, при аврале на работе и т. д.
д.
Совет: учитесь расслабляться! Если выдался тяжелый день, вечером отправляйтесь в бассейн, сходите в спортзал или просто прогуляйтесь по парку. Физическая активность отлично снимает напряжение, уменьшает уровень стрессовых гормонов в крови и помогает привести сердцебиение в норму.
Пульс
От усиленного сердцебиения следует отличать увеличение частоты сердечных сокращений (ЧСС) — тахикардию. У взрослого человека в покое частота пульса колеблется в пределах 60−80 ударов в минуту. Ваше сердце совершает на 10−15 ударов больше нормы? Причины могут быть разные: жара, быстрый подъем по лестнице, внезапный испуг, кофеинсодержащие напитки (кофе, чай, кола), некоторые лекарства (особенно от насморка или гипертонии). Если же факторов-провокаторов нет, а пульс все равно то и дело учащается до 96 и более ударов в минуту, стоит насторожиться. О том, что ЧСС достигла тревожных значений, подскажут неприятные ощущения, когда кажется, что сердце вот-вот выпрыгнет из груди, а при малейшей физической нагрузке возникают слабость и одышка.
Совет: успокоить сердцебиение поможет следующий прием. Закройте глаза и нажимайте по 10 секунд подушечками среднего и указательного пальцев обеих рук на глазные яблоки. Повторите 3 раза в течение минуты. Но главное — не откладывайте визит в поликлинику! Подобная чечетка опасна: она истощает энергетические резервы сердечной мышцы. Пройдите обследование у кардиолога, невропатолога и эндокринолога. Наиболее вероятные диагнозы — пароксизмальная тахикардия, гиперфункция щитовидной железы и надпочечников.
Медленный ритм
Порой, наоборот, сердце стучит очень медленно. Если пульс составляет всего 50−60 ударов в минуту, возможно, речь уже идет о брадикардии. При этом заболевании сердце бьется слишком редко, кровоснабжение органов и тканей ухудшается — в результате головноймозг, почки да и само сердце начинают страдать от недостатка кислорода и питательных веществ. Когда ЧСС снижается до 40 ударов в минуту, возникают резкая слабость, головокружение, полуобморочное состояние и кратковременная потеря сознания.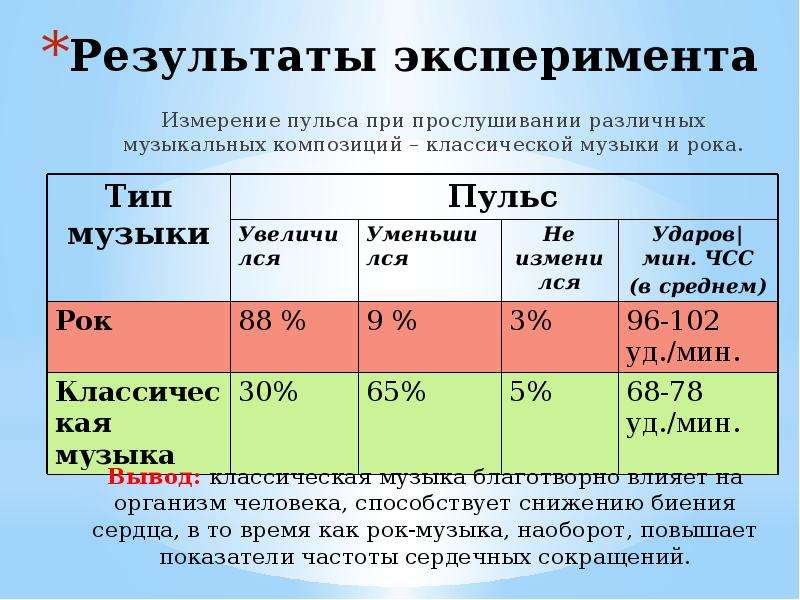
Совет: обязательно проконсультируйтесь с врачом. Брадикардия может быть функциональной, если причина редкого ритма не связана с сердцем (например, при холецистите), или органической — при стенокардии, воспалении сердечной мышцы (миокардите) или других ее заболеваниях (кардиопатиях). Пусть точный диагноз поставит специалист.
Боль в груди
Она не всегда связана с сердцем, как часто считают. Одна из возможных причин — остеохондроз грудного отдела позвоночника. В этом случае возникает ощущение, что боль пронзает человека насквозь, не дает глубоко вздохнуть, а при перемене положения тела только усиливается. Другой причиной являются заболевания легких — тогда боль усиливается во время глубокого вдоха. Впрочем, боль в груди нередко сопровождает и заболевания пищевода, такие, как грыжа пищеводного отверстия диафрагмы, дивертикулы, воспаление слизистой. Кроме того, под сердечные недуги могут маскироваться язвенная болезнь, воспаление желчного пузыря и поджелудочной железы.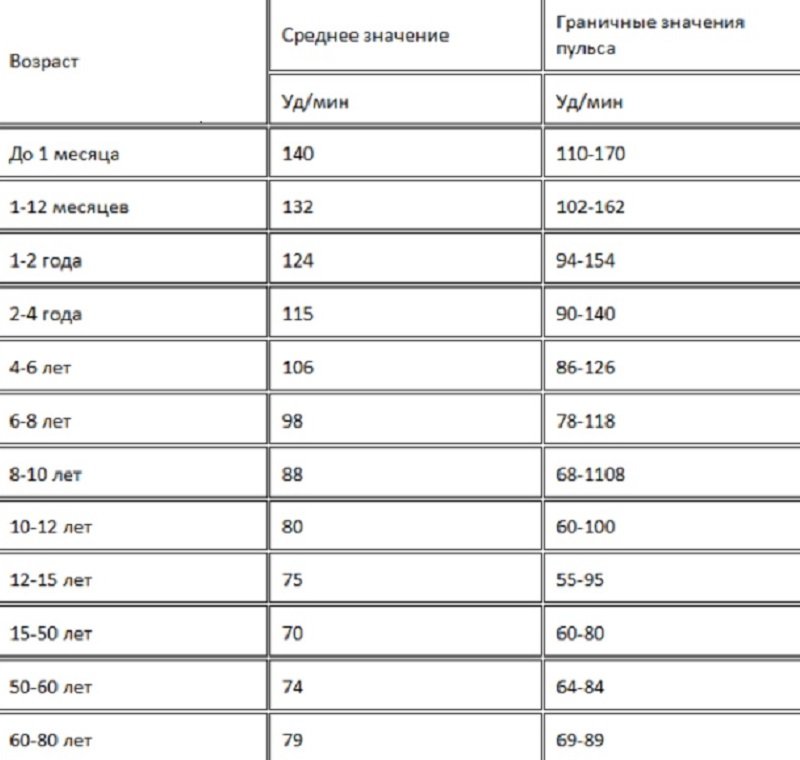
Совет: при непонятных болевых ощущениях в груди не стоит заниматься самолечением, необходимо пройти медицинское обследование.
Низкое давление
Одни говорят, что артериальная гипотония является «сестрой» гипертонии. Другие считают пониженное давление не заболеванием, а физиологической особенностью организма. Между тем гипотония доставляет много проблем: головные боли, снижение работоспособности, метеочувствительность, плохое настроение, дискомфортные ощущения в области сердца. Добавим, что при гипотонии нередко снижается уровень физической активности, нарушается половая функция. Часто с возрастом гипотоники переходят в отряд гипертоников, и для них даже небольшой скачок давления может стать гипертоническим кризом. Эффективных медикаментозных средств для лечения этого недуга, увы, не найдено. Тем не менее держать давление под контролем можно.
Совет: учитесь правильно вставать. Если гипотоник резко вскочит с кровати, он может потерять сознание. Проснувшись, не вставая с постели, сделайте легкую гимнастику: разотрите уши, повращайте кистями рук, согните и разогните колени. Немного размявшись, примите контрастный душ (без резких перепадов температуры воды). Водные процедуры улучшают кровообращение, а заодно заряжают бодро-стью и энергией на целый день. Обязательно занимайтесь спортом: плавание, йога, аэробика — то, что надо. Держать сосуды в тонусе помогут и природные стимуляторы — настои или отвары элеутерококка, женьшеня, лимонника. Кофе тоже не возбраняется, но не более 1 чашечки в день.
Проснувшись, не вставая с постели, сделайте легкую гимнастику: разотрите уши, повращайте кистями рук, согните и разогните колени. Немного размявшись, примите контрастный душ (без резких перепадов температуры воды). Водные процедуры улучшают кровообращение, а заодно заряжают бодро-стью и энергией на целый день. Обязательно занимайтесь спортом: плавание, йога, аэробика — то, что надо. Держать сосуды в тонусе помогут и природные стимуляторы — настои или отвары элеутерококка, женьшеня, лимонника. Кофе тоже не возбраняется, но не более 1 чашечки в день.
Выше нормы
● ОТ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ страдает около 40% взрослого населения, но только половина из них контролирует давление и соблюдает рекомендации лечащего врача. Остальные либо не знают о своем заболевании, либо лечатся нерегулярно. Кстати, гипертония может носить и вторичный характер, то есть развиваться на фоне других заболеваний, связанных с эндокринной системой, почками и т. д. В любом случае к гипертонии нельзя относиться легкомысленно, ведь она может привести к таким тяжелым осложнениям, как сердечная недостаточность, инфаркт, инсульт.
● В КАЖДОМ ДОМЕ ДОЛЖЕН БЫТЬ ТОНОМЕТР — прибор для измерения давления. В зависимости от вашего веса, возраста, сопутствующих заболеваний оно может колебаться в пределах 120/80−135/85 мм ртутного столба. Тонометр показывает 140/90 и более? Это уже тревожный симптом. Если в течение двух недель регулярных измерений давление поднималось выше этих цифр 2−3 раза, обязательно обратитесь к врачу и сделайте комплексное обследование: анализ крови, мочи, электрокардиограмму, УЗИ сердца и сосудов, рентгенограмму грудной клетки.
● ЛИШНИЙ ВЕС провоцирует развитие гипертонии: среди полных людей она встречается в 3−4 раза чаще. Поэтому важно следить за своим питанием, обязательно включать в него продукты, снижающие уровень «плохого» холестерина в крови: рыбу, растительное масло, бобовые, овощи и фрукты. А препараты с витаминами А, В, С, Е и Р, магнием, калием, кальцием, цинком в целом укрепят сердце и сосуды.
ТЕКСТ: ЕЛЕНА ШВЕДОВА. ФОТО: FOTOLIA.COM
Материал подготовила Юлия Деканова
показателей жизнедеятельности (температура тела, частота пульса, частота дыхания, артериальное давление) | ColumbiaDoctors
Что такое жизненно важные признаки?
Показатели жизненно важных функций — это измерения самых основных функций организма.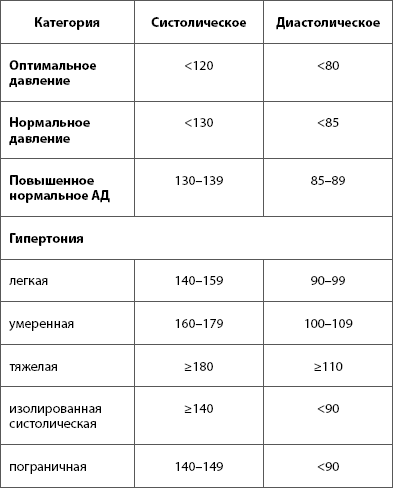 Четыре основных показателя жизненно важных функций, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующее:
Четыре основных показателя жизненно важных функций, которые регулярно контролируются медицинскими работниками и поставщиками медицинских услуг, включают следующее:
- Температура тела
- Частота пульса
- Частота дыхания (частота дыхания)
- Артериальное давление (Артериальное давление не считается показателем жизненно важных функций, но часто измеряется вместе с показателями жизненно важных функций.)
Показатели жизнедеятельности полезны при обнаружении или мониторинге медицинских проблем. Жизненно важные показатели можно измерить в медицинских учреждениях, дома, в месте оказания неотложной медицинской помощи или в другом месте.
Что такое температура тела?
Нормальная температура тела человека варьируется в зависимости от пола, недавней активности, потребления пищи и жидкости, времени суток и, у женщин, стадии менструального цикла. Нормальная температура тела может составлять 97,8 градусов по Фаренгейту, что эквивалентно 36. От 5 градусов Цельсия до 37,2 градусов Цельсия для здорового взрослого человека. Температуру тела человека можно измерить одним из следующих способов:
От 5 градусов Цельсия до 37,2 градусов Цельсия для здорового взрослого человека. Температуру тела человека можно измерить одним из следующих способов:
- Устно. Температуру можно измерять через рот с помощью классического стеклянного термометра или более современных цифровых термометров, в которых для измерения температуры тела используется электронный зонд.
- Ректально. Температура, измеренная ректально (с использованием стеклянного или цифрового термометра), как правило, на 0,5–0,7 градуса по Фаренгейту выше, чем при измерении через рот.
- Подмышечный. Температуру можно измерять под мышкой с помощью стеклянного или цифрового термометра. Температура, измеряемая этим путем, обычно на 0,3–0,4 градуса по Фаренгейту ниже, чем температура, принимаемая внутрь.
- На слух. С помощью специального термометра можно быстро измерить температуру барабанной перепонки, которая отражает внутреннюю температуру тела (температуру внутренних органов).

- По коже. С помощью специального термометра можно быстро измерить температуру кожи на лбу.
Температура тела может быть ненормальной из-за лихорадки (высокая температура) или переохлаждения (низкая температура). По данным Американской академии семейных врачей, лихорадка показана, когда температура тела повышается примерно на один градус или более по сравнению с нормальной температурой 98,6 градусов по Фаренгейту. Гипотермия определяется как падение температуры тела ниже 95 градусов по Фаренгейту.
О стеклянных термометрах, содержащих ртуть
По данным Агентства по охране окружающей среды, ртуть является токсичным веществом, представляющим угрозу для здоровья людей, а также для окружающей среды.Из-за риска поломки стеклянные термометры, содержащие ртуть, следует прекратить использовать и утилизировать надлежащим образом в соответствии с местными, государственными и федеральными законами. Обратитесь в местный отдел здравоохранения, службу утилизации отходов или пожарную службу за информацией о том, как правильно утилизировать ртутные термометры.
Какая частота пульса?
Частота пульса — это измерение частоты пульса или количества ударов сердца в минуту. Когда сердце проталкивает кровь по артериям, они расширяются и сужаются вместе с током крови.Измерение пульса не только измеряет частоту сердечных сокращений, но также может указывать на следующее:
- Сердечный ритм
- Сила пульса
Нормальный пульс у здоровых взрослых колеблется от 60 до 100 ударов в минуту. Частота пульса может колебаться и увеличиваться в зависимости от физических упражнений, болезней, травм и эмоций. У женщин в возрасте от 12 лет и старше, как правило, частота сердечных сокращений выше, чем у мужчин. Спортсмены, например бегуны, которые много тренируют сердечно-сосудистую систему, могут иметь частоту сердечных сокращений около 40 ударов в минуту и не испытывать никаких проблем.
Как проверить пульс
Когда сердце нагнетает кровь по артериям, вы ощущаете биения, сильно надавливая на артерии, которые расположены близко к поверхности кожи в определенных точках тела. Пульс можно обнаружить сбоку на шее, на внутренней стороне локтя или на запястье. Для большинства людей легче всего измерить пульс на запястье. Если вы используете нижнюю часть шеи, не давите слишком сильно и никогда не нажимайте на пульс с обеих сторон нижней части шеи одновременно, чтобы предотвратить блокировку кровотока в головном мозге.При измерении пульса:
Пульс можно обнаружить сбоку на шее, на внутренней стороне локтя или на запястье. Для большинства людей легче всего измерить пульс на запястье. Если вы используете нижнюю часть шеи, не давите слишком сильно и никогда не нажимайте на пульс с обеих сторон нижней части шеи одновременно, чтобы предотвратить блокировку кровотока в головном мозге.При измерении пульса:
- Сильно, но осторожно надавите на артерии первым и вторым пальцами, пока не почувствуете пульс.
- Начните отсчет импульсов, когда секундная стрелка часов будет на 12.
- Считайте свой пульс в течение 60 секунд (или в течение 15 секунд, а затем умножьте на четыре, чтобы вычислить удары в минуту).
- Во время счета не смотрите постоянно на часы, а сосредоточьтесь на ударах пульса.
- Если вы не уверены в своих результатах, попросите другого человека посчитать за вас.
Если ваш врач назначил вам проверять собственный пульс, но вы не можете его определить, проконсультируйтесь с врачом или медсестрой за дополнительными инструкциями.
Какая частота дыхания?
Частота дыхания — это количество вдохов, которые человек делает в минуту. Частота обычно измеряется, когда человек находится в состоянии покоя, и включает в себя просто подсчет количества вдохов в течение одной минуты путем подсчета того, сколько раз поднимается грудь. Частота дыхания может увеличиваться при лихорадке, болезни и других заболеваниях.При проверке дыхания важно также отметить, нет ли у человека затруднений с дыханием.
Нормальная частота дыхания взрослого человека в состоянии покоя составляет от 12 до 16 вдохов в минуту.
Что такое артериальное давление?
Артериальное давление, измеренное с помощью манжеты для измерения артериального давления и стетоскопа медсестрой или другим медицинским работником, представляет собой силу давления крови на стенки артерий. Каждый раз, когда сердце бьется, оно перекачивает кровь в артерии, что приводит к самому высокому кровяному давлению при сокращении сердца.Невозможно измерить собственное артериальное давление, если не используется электронное устройство для измерения артериального давления. Электронные тонометры также могут измерять частоту сердечных сокращений или пульс.
Электронные тонометры также могут измерять частоту сердечных сокращений или пульс.
Два числа записываются при измерении артериального давления. Более высокое число, или систолическое давление, относится к давлению внутри артерии, когда сердце сокращается и перекачивает кровь по телу. Меньшее число, или диастолическое давление, относится к давлению внутри артерии, когда сердце находится в состоянии покоя и наполняется кровью.И систолическое, и диастолическое давление записываются как «мм рт. Ст.» (Миллиметры ртутного столба). Эта запись показывает, насколько высоко ртутный столбик в старомодном ручном приборе для измерения артериального давления (называемом ртутным манометром) поднимается давлением крови. Сегодня в кабинете вашего врача для этого измерения с большей вероятностью будет использоваться простой циферблат.
Высокое кровяное давление или гипертония напрямую увеличивает риск ишемической болезни сердца (сердечного приступа) и инсульта (мозговой приступ). При высоком кровяном давлении артерии могут иметь повышенное сопротивление потоку крови, в результате чего сердцу становится труднее перекачивать кровь.
По данным Национального института сердца, легких и крови (NHLBI) Национального института здоровья, высокое кровяное давление у взрослых определяется как:
- Систолическое давление 140 мм рт. Ст. Или выше или
- Диастолическое давление 90 мм рт. Ст. Или выше
В обновленных рекомендациях NHLBI по артериальной гипертензии в 2003 г. была добавлена новая категория артериального давления, называемая предгипертонией:
- 120 мм рт. Ст. — систолическое давление 139 мм рт. Ст. или
- Диастолическое давление 80 — 89 мм рт. Ст.
В рекомендациях NHLBI теперь нормальное артериальное давление определяется следующим образом:
- Систолическое давление менее 120 мм рт. Ст. и
- Диастолическое давление менее 80 мм рт. Ст.
Эти цифры следует использовать только в качестве ориентировочных.Единичное измерение повышенного артериального давления не обязательно указывает на проблему. Ваш врач захочет увидеть несколько измерений артериального давления в течение нескольких дней или недель, прежде чем поставить диагноз гипертонии (высокое артериальное давление) и начать лечение. Человек, который обычно имеет более низкое, чем обычно, артериальное давление, может считаться гипертоником с более низкими показателями артериального давления, чем 140/90.
Ваш врач захочет увидеть несколько измерений артериального давления в течение нескольких дней или недель, прежде чем поставить диагноз гипертонии (высокое артериальное давление) и начать лечение. Человек, который обычно имеет более низкое, чем обычно, артериальное давление, может считаться гипертоником с более низкими показателями артериального давления, чем 140/90.
Почему я должен контролировать свое кровяное давление дома?
Для людей с гипертонией домашний мониторинг позволяет врачу отслеживать, насколько изменяется ваше кровяное давление в течение дня и изо дня в день.Это также может помочь вашему врачу определить, насколько эффективно действует ваше лекарство от артериального давления.
Какое специальное оборудование необходимо для измерения артериального давления?
Для измерения артериального давления можно использовать либо анероидный монитор, который имеет циферблатный индикатор и считывание показаний осуществляется при помощи указателя, либо цифровой монитор, на котором показания артериального давления мигают на маленьком экране.
Об анероидном мониторе
Анероидный монитор дешевле цифрового монитора.Манжета надувается вручную, сжимая резиновую грушу. Некоторые устройства даже имеют специальную функцию, облегчающую надевание манжеты одной рукой. Однако прибор может быть легко поврежден и станет менее точным. Поскольку человек, использующий его, должен отслеживать сердцебиение с помощью стетоскопа, он может не подходить для людей с нарушениями слуха.
О цифровом мониторе
Цифровой монитор работает автоматически, измерения отображаются на маленьком экране. Поскольку записи легко читаются, это самый популярный прибор для измерения артериального давления.Его также проще использовать, чем анероидное устройство, и, поскольку нет необходимости прослушивать сердцебиение через стетоскоп, это хорошее устройство для пациентов с нарушениями слуха. Одним из недостатков является то, что движения тела или нерегулярная частота сердечных сокращений могут изменить точность. Эти устройства также дороже анероидных мониторов.
О манометрах для измерения давления на руках и на запястье
Испытания показали, что устройства измерения артериального давления на пальцах и / или запястьях не так точны при измерении артериального давления, как другие типы мониторов.К тому же они дороже других мониторов.
Перед тем, как измерить артериальное давление:
- Перед измерением отдохните от трех до пяти минут, не разговаривая.
- Сядьте в удобный стул, поддерживая спину, не скрещивая ноги и лодыжки.
- Сядьте неподвижно и положите руку на стол или твердую поверхность на уровне сердца.
- Плавно и плотно оберните манжету вокруг верхней части руки.Размер манжеты должен быть таким, чтобы она могла плотно прилегать, но при этом оставалось достаточно места для того, чтобы под ней мог проскользнуть кончик пальца.
- Убедитесь, что нижний край манжеты находится как минимум на один дюйм выше складки на локте.
Также важно, чтобы при измерении артериального давления вы записывали дату и время дня, когда вы снимаете показания, а также измерения систолического и диастолического давления. Это будет важная информация для вашего врача. Попросите своего врача или другого медицинского работника научить вас правильно пользоваться тонометром.Регулярно проверяйте точность монитора, беря его с собой в кабинет врача. Также важно убедиться, что трубка не перекручена, когда вы ее храните, и держите ее подальше от тепла, чтобы предотвратить трещины и утечки.
Это будет важная информация для вашего врача. Попросите своего врача или другого медицинского работника научить вас правильно пользоваться тонометром.Регулярно проверяйте точность монитора, беря его с собой в кабинет врача. Также важно убедиться, что трубка не перекручена, когда вы ее храните, и держите ее подальше от тепла, чтобы предотвратить трещины и утечки.
Правильное использование тонометра поможет вам и вашему врачу контролировать ваше кровяное давление.
Частота сердечных сокращений 75 ударов в минуту связана с удвоением риска ранней смерти
Мужчины среднего возраста с частотой сердечных сокращений в состоянии покоя 75 ударов в минуту в два раза чаще умирают раньше времени и заболевают сердечными заболеваниями, считают ученые.
В исследовании, опубликованном в журнале Open Heart , ученые проанализировали 798 мужчин, живущих в шведском городе Гётеборг, которые родились в 1943 году. Трижды, в 1993, 2003 и 2014 годах, участники проходили обследования, включая анализы крови. и ЭКГ для измерения электрической активности сердца. Они также заполнили анкеты по факторам, включая семейный анамнез и уровень стресса. В 2003 году 654 человека были живы или согласились снова принять участие, а к 2014 году 536 не умерли и хотели продолжить исследования.
и ЭКГ для измерения электрической активности сердца. Они также заполнили анкеты по факторам, включая семейный анамнез и уровень стресса. В 2003 году 654 человека были живы или согласились снова принять участие, а к 2014 году 536 не умерли и хотели продолжить исследования.
Мужчины были разделены на четыре категории: те, у кого 55 или меньше ударов в минуту, или ударов в минуту; от 56 до 65 ударов в минуту; От 66 до 75 ударов в минуту; и более 75 ударов в минуту. Из общего числа принявших участие мужчин к 2014 году скончались 119 человек; У 237 процентов развились сердечно-сосудистые заболевания; и 113 ишемическая болезнь сердца.
Частота сердечных сокращений в состоянии покоя описывает количество ударов, совершаемых органом за минуту, когда человек не напрягает себя. Это число можно рассчитать, проверив пульс, поместив указательный и третий пальцы на шею под челюсть с левой стороны, а затем подсчитав количество ударов за 15 секунд.Эта цифра умножается на четыре — это частота пульса в состоянии покоя.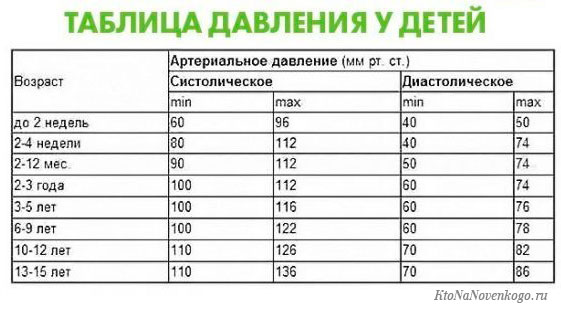 Нормальным считается частота от 50 до 100 ударов в минуту.
Нормальным считается частота от 50 до 100 ударов в минуту.
В исследовании приняли участие те, кто подвергался стрессу; курильщики; и / или вели малоподвижный образ жизни с большей вероятностью имели удары в минуту выше 55 в начале исследования. Авторы обнаружили, что мужчины, у которых в 1993 году частота сердечных сокращений в состоянии покоя превышала 75 ударов в минуту, имели в два раза больше шансов умереть, заболеть сердечно-сосудистыми заболеваниями или ишемической болезнью сердца по сравнению с теми, у кого частота сердечных сокращений была около 55 ударов в минуту.
Между тем, у мужчин, у которых в течение десятилетия после 1993 года была стабильная частота сердечных сокращений в состоянии покоя, вероятность развития сердечно-сосудистых заболеваний была на 44 процента ниже, чем у мужчин, у которых частота сердечных сокращений в состоянии покоя увеличивалась с течением времени.
Кроме того, увеличение частоты сердечных сокращений в состоянии покоя с 1993 года было связано с повышением вероятности смерти на 3 процента, риском сердечно-сосудистых заболеваний на 1 процент и риском ишемической болезни сердца на 2 процента.
Исследователи полагают, что это может быть связано с тем, что высокая частота сердечных сокращений в состоянии покоя может вызвать стресс у сердца и увеличить потребление кислорода. Это также связано с гиперактивностью симпатической нервной системы, когда нервная система работает слишком тяжело, что связано с такими состояниями, которые влияют на сердце, как высокое кровяное давление и метаболический синдром.
Доктор Салим Бэри Барывани из отдела молекулярной и клинической медицины в Университете Гетеборга сообщил Newsweek , что в будущих исследованиях следует рассматривать людей в возрасте до 90 лет, чаще измерять частоту сердечных сокращений и охватывать женщин таким образом. результаты могут относиться к более широким группам населения.
Эшли Ли, старшая кардиологическая медсестра благотворительного фонда British Heart Foundation, которая не принимала участия в исследовании, сообщила изданию Newsweek : «Это исследование, кажется, предполагает связь между более высокой частотой сердечных сокращений в состоянии покоя и шансами на развитие сердца и болезнь кровообращения.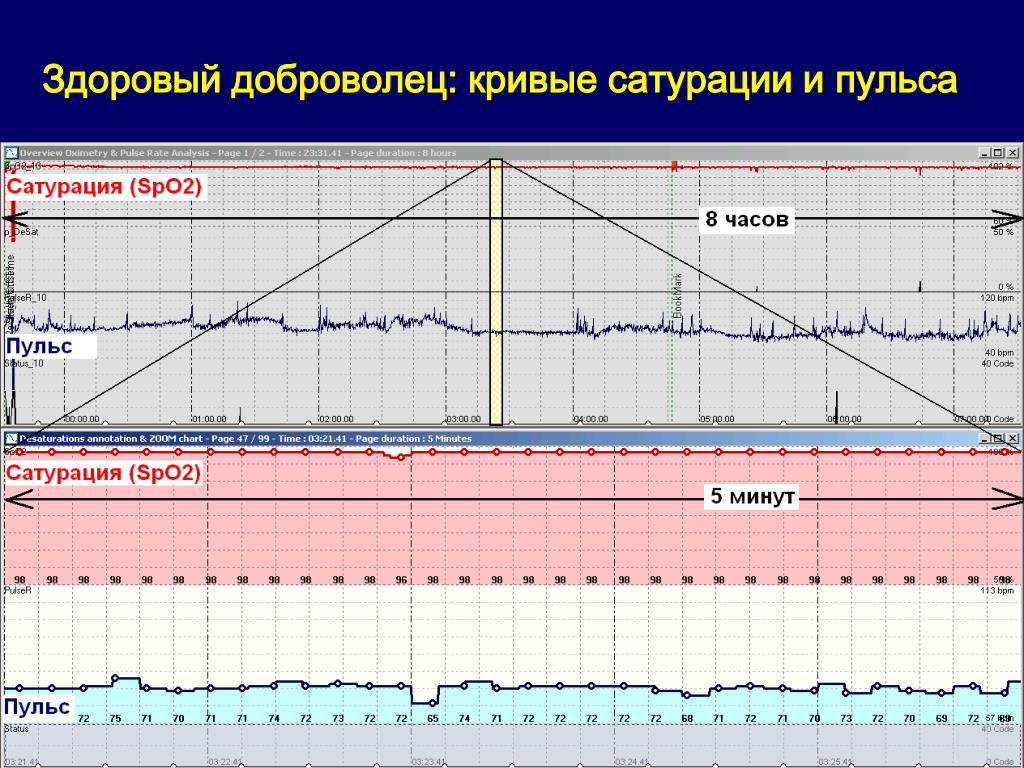 Однако это исследование ограничено. Он только показывает, что ссылка может существовать, но не может сказать нам, почему.
Однако это исследование ограничено. Он только показывает, что ссылка может существовать, но не может сказать нам, почему.
«Поскольку в исследовании участвовали только мужчины, нам нужно гораздо больше данных, чтобы действительно выяснить, верна ли эта связь для всех нас — мужчин и женщин любого возраста.
« Существуют определенные факторы риска, такие как артериальное давление и Уровень холестерина, который, как мы знаем, связан с повышенным риском сердечного приступа и инсульта. Мы все можем что-то с этим поделать, придерживаясь здоровой, сбалансированной диеты, сокращая потребление соли и проявляя больше активности.Это исследование должно служить для всех нас напоминанием о том, что мы должны знать наши цифры, кровяное давление, холестерин и вес, а также частоту сердечных сокращений в состоянии покоя ».
Во всем мире около 17,9 миллиона человек ежегодно умирают из-за той или иной формы сердечно-сосудистых заболеваний. по данным Всемирной организации здравоохранения.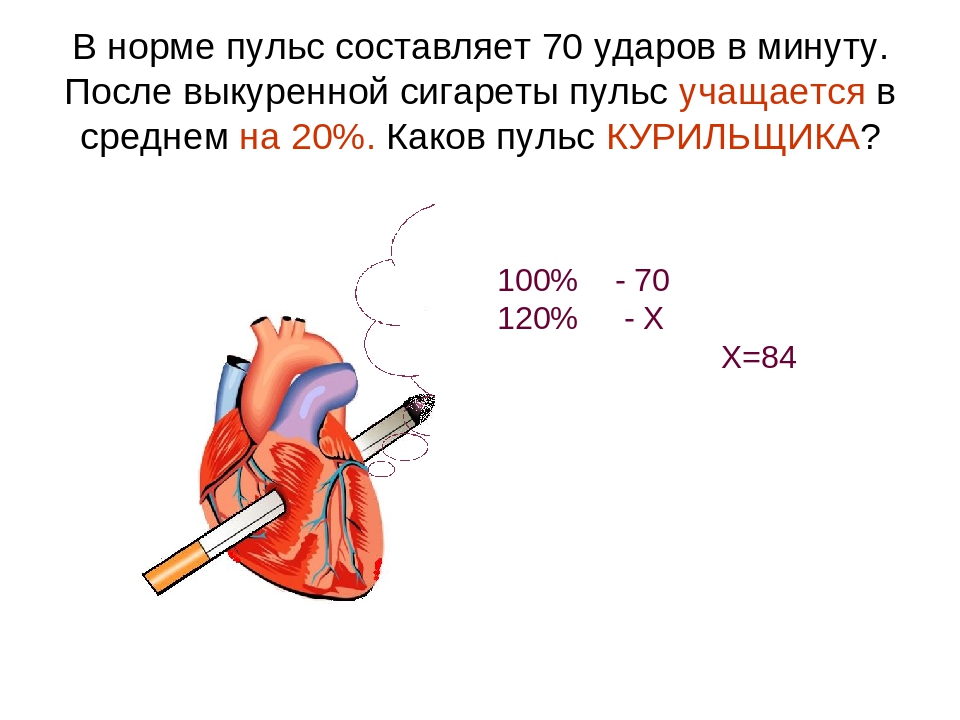 Это составляет 31 процент всех смертей. В США это причина каждой четвертой смерти, или 610 000 человек в год.
Это составляет 31 процент всех смертей. В США это причина каждой четвертой смерти, или 610 000 человек в год.
Ранее в этом году отдельное исследование выявило мужчин, которые могли завершить более 40 отжиманий снижали риск сердечных заболеваний и инсульта на 96%.Исследователи из Гарвардского института T.H. Школа общественного здравоохранения Чана опубликовала результаты своего исследования в журнале JAMA Network Open.
Сердце вашего ребенка бьется слишком быстро?
Когда ребенок жалуется на учащенное сердцебиение или нерегулярное сердцебиение, беспокойство родителей понятно. Учащенное сердцебиение у детей в большинстве ситуаций является нормальной реакцией на повышенный уровень активности или, иногда, на беспокойство. Однако иногда это может быть признаком нарушения сердечного ритма, требующего медицинской помощи.
Симптомы
Мы видим два типа нерегулярного сердцебиения у детей. Нерегулярное сердцебиение из-за преждевременных сокращений — довольно распространенное явление. Но иногда это может быть признаком более серьезного заболевания или плохой работы сердца. Если у ребенка наблюдается устойчивое учащенное сердцебиение, когда он или она просто сидит, или если молодой человек тренируется и учащенное сердцебиение продолжается еще долгое время после остановки, это может быть признаком чего-то более серьезного.
Но иногда это может быть признаком более серьезного заболевания или плохой работы сердца. Если у ребенка наблюдается устойчивое учащенное сердцебиение, когда он или она просто сидит, или если молодой человек тренируется и учащенное сердцебиение продолжается еще долгое время после остановки, это может быть признаком чего-то более серьезного.
Аномальное учащенное сердцебиение может возникнуть в любом возрасте, но пиковый возраст, как правило, приходится на подростковый возраст.Дети младшего возраста часто описывают учащенное сердцебиение как «писк» в груди. Дети старшего возраста и подростки описывают «учащенное сердцебиение» и часто связывают это ощущение с болью в груди.
Диагностика
Родителям следует обратиться к педиатру своей семьи, если ребенок жалуется на учащенное сердцебиение. Затем педиатр направит пациента к кардиологу. Если диагноз не является очевидным после стандартного неинвазивного тестирования, следующим шагом кардиолога будет попытка зафиксировать эпизод с помощью портативного 30-дневного кардиомонитора.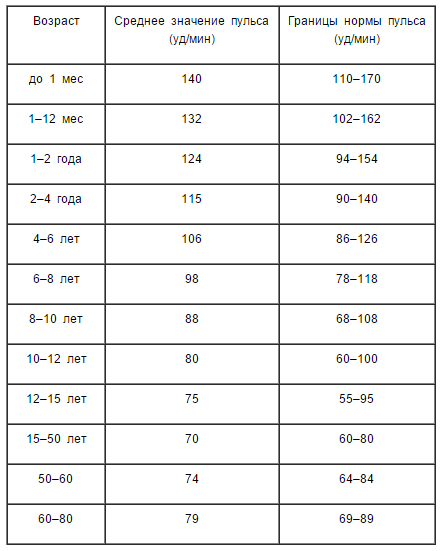
Причины
Наиболее частой проблемой сердечного ритма у молодых людей является суправентрикулярная тахикардия (СВТ), которая возникает из-за неправильной проводки в сердце ребенка. Когда дети, занимающиеся спортом, испытывают СВТ, они должны прекратить свою деятельность до тех пор, пока эпизод не закончится. СВТ часто ассоциируется с серьезным нарушением сердечного ритма, известным как синдром Вольфа-Паркинсона-Уайта (WPW), которое может привести к внезапной смерти, если его не лечить.
Лечение
Как только мы поймем, с чем имеют дело наши пациенты, есть несколько способов лечения нарушения сердечного ритма.Некоторые дети могут просто остановить учащенное сердцебиение самостоятельно. Также доступны лекарства для контроля сердцебиения. И SVT, и WPW можно лечить с помощью катетерной абляции — процедуры, проводимой с катетерами через кровеносные сосуды, где сердце отображается электрически, а путь, вызывающий проблему, устраняется, что приводит к излечению от расстройства.