Пульс 50 ударов в минуту в состоянии покоя что делать: Брадикардия сердца – причины, симптомы и лечение в ФНКЦ ФМБА России
О чем говорит учащенный или замедленный пульс
По характеристикам пульса (ритмичности, частоте, наполнению, симметричности) можно судить о наличии изменений в работе сердца.
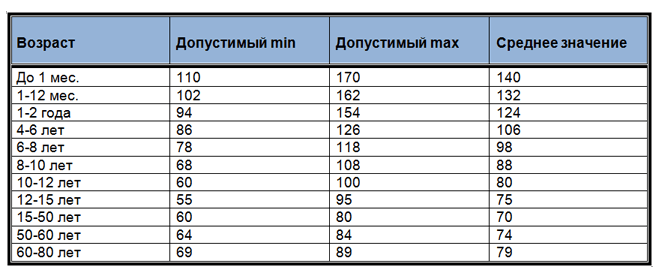
Нормальной считается частота от 60 до 90 ударов/мин. Если число ударов меньше 60, речь идет о брадикардии, если более 90 — о тахикардии. При этом надо учитывать тот факт, что пульс здорового человека меняет частоту в течение дня, а также при наличии нагрузки — это абсолютно естественно.
Норма частоты пульса для людей разных возрастов может варьироваться. Это связано с тем, что средний мышечный слой растет, и миокарду требуется все меньше сокращений для перекачивания крови.
Кроме того, у разных людей в состоянии покоя нормальными будут разные значения пульса. Для кого-то это будет 60 ударов в минуту, а для кого-то 75 или даже 80. Это будет зависеть от общего состояния организма, уровня физической подготовки, массы тела и индивидуальных особенностей.
Замедленный пульс
На низкую частоту пульса часто жалуются пациенты с кардиологическими проблемами. Данное явление сопровождается такими неприятными симптомами, как слабость, холодный пот, головокружение, полуобморочное состояние, и нередко оно оказывается признаком серьезного заболевания. В случае систематического замедления пульса стоит обратиться в многопрофильный медицинский центр КИТ для обследования и выявления причины.
Показатели частоты пульса индивидуальны и зависят от множества факторов, однако если он составляет всего 50 ударов/мин или меньше, то это является признаком болезни. При снижении пульса до 40 ударов головной мозг начинает ощущать кислородное голодание, что представляет угрозу для жизни и здоровья человека. Если такая низкая ЧСС держится более 7 суток, ставится диагноз брадикардия. В случае прогрессирующего снижения пульса необходимо незамедлительно обратиться к врачу.
Причины замедленного пульса условно можно разделить на несколько категорий:
- Физиологические.
 Пульс замедляется во время сна, при снижении температуры воздуха, во время перестройки гормонального фона, у профессиональных спортсменов. Все это естественные состояния, не представляющие опасности.
Пульс замедляется во время сна, при снижении температуры воздуха, во время перестройки гормонального фона, у профессиональных спортсменов. Все это естественные состояния, не представляющие опасности. - Кардиологические. Низкий пульс может быть вызван нарушениями в работе сердца: ишемией, инфарктом, кардиомиопатией, миокардитом, пороком сердца.
- Токсикологические. Снижение пульса и давления может являться следствием лучевой терапии, отравления ядами, лекарственными препаратами при самолечении, алкоголем, наркотиками, переизбытка калия или других микроэлементов при приеме неподходящих витаминных комплексов.
- Сопутствующие. Низкий пульс может сопровождать такие патологии, как вегетососудистая дистония, сахарный диабет, анемия и другие.
В случае снижения ЧСС до 40 и менее ударов в минуту у пациента наблюдаются: слабость, полуобморочные или обморочные состояния, головокружение, затруднение дыхания, болевые ощущения в груди, забывчивость, нарушения зрения, скачки давления, судороги.
В случаях умеренного снижения пульса, не сопровождающегося перечисленной симптоматикой, лечение не требуется. Однако мы рекомендуем пройти обследование для выявления причины замедленного пульса и назначения терапии, направленной на устранение основного заболевания.
Если сердечного заболевания у пациента не обнаружили, а замедление пульса обусловлено одной из физиологических причин, то можно использовать простые средства и методы для устранения неприятных симптомов.
При стрессе, сильном расстройстве, волнении поможет прием настойки пустырника, Корвалола или капель Зеленина. При снижении АД и пульса рекомендуется отвар шиповника или тысячелистника. При снижении пульса на фоне повышенного давления можно приложить на правую часть груди компресс из горчичников, помассировать ушные мочки, растереть ладони, погладить руки по всей длине. В случае снижения пульса у беременной ее нужно посадить на стул, открыть окно, предложить теплой воды, некрепкий кофе или чай с лимоном и медом, положить на лоб теплый компресс, вызвать врача.
Учащенный пульс
Повышение частоты пульса до 90 и более ударов/мин называется тахикардией. Такое явление может вызвать заболевание сердца, сосудов, например, инфаркт, ишемия, сердечная, аортальная недостаточность, артериальная гипертензия, аномалия проводящих путей.
Повышенная ЧСС может наблюдаться у пациентов с:
- ожирением,
- эмфиземой легких, дыхательной недостаточностью,
- сахарным диабетом,
- паническими атаками,
- вегетососудистой дистонией,
- при злоупотреблении наркотиками, алкоголем, крепким кофе, переедании.
При тахикардии могут наблюдаться следующие симптомы: тошнота, частое зевание, одышка, холодный пот, обморок, головокружение, чувство сдавливания/боль в груди, слабость, беспокойство и др.
У некоторых пациентов отмечается учащение пульса после еды. Речь идет о гастрокардинальном синдроме, при котором происходит обострение патологий желудка за счет приема острой или жирной пищи.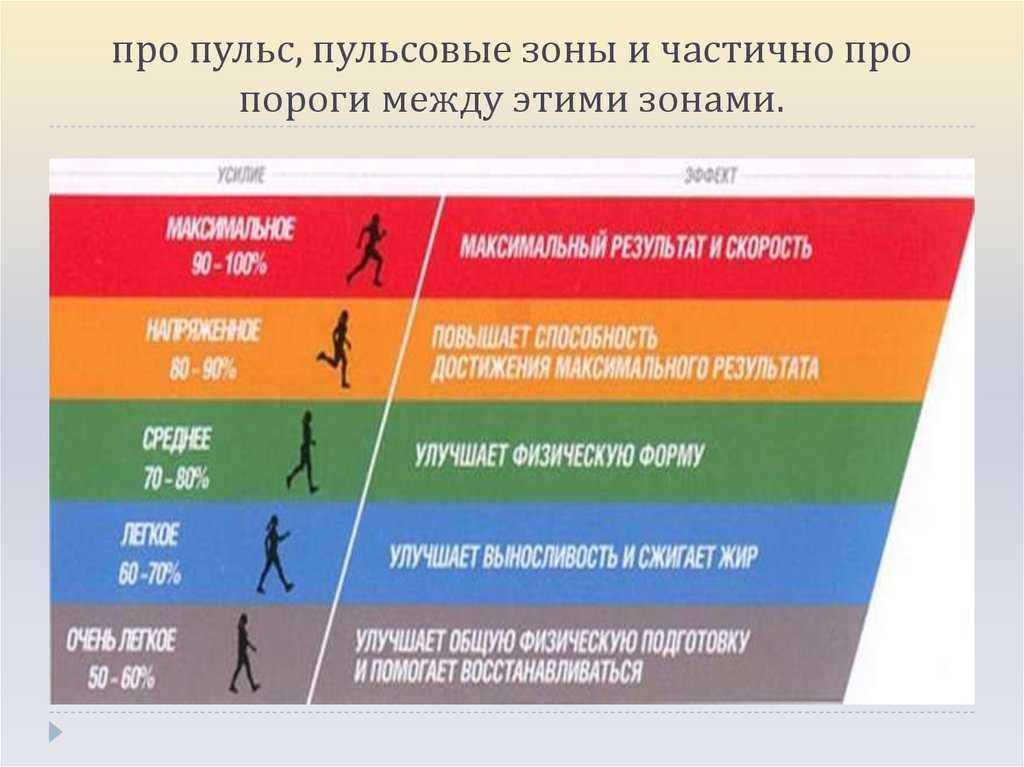 Синдром проявляется в виде боли в животе и сочетается с увеличением ЧСС. Если пульс повышается именно после еды, стоит обратиться не только к кардиологу, но и к гастроэнтерологу. Слабость, потливость и учащение пульса характерны для пациентов, перенесших резекцию желудка. Пища слишком быстро поступает из усеченного желудка в кишечник, что и приводит к появлению этих трех симптомов.
Синдром проявляется в виде боли в животе и сочетается с увеличением ЧСС. Если пульс повышается именно после еды, стоит обратиться не только к кардиологу, но и к гастроэнтерологу. Слабость, потливость и учащение пульса характерны для пациентов, перенесших резекцию желудка. Пища слишком быстро поступает из усеченного желудка в кишечник, что и приводит к появлению этих трех симптомов.
У людей, имеющих избыточный вес, наполненный желудок может давить на диафрагму, что проводит к учащению дыхания и увеличению ЧСС. Обильная пища и у здоровых людей с нормальным весом может заставить сердце работать быстрее, поскольку это необходимо для обеспечения достаточного притока крови к органам пищеварительной системы.
Тахикардия может являться проявлением невротических состояний, она часто встречается у пациентов с нарушениями психоэмоциональной сферы. Человек должен успокоиться, тогда пульс быстро вернется к норме.
Однократное учащение пульса и быстрое возвращение ЧСС в норму не должно служить поводом для особого беспокойства. Сердцебиение может усиливаться вследствие адаптации организма к различным ситуациям и внешним условиям. Например, тренировка в фитнес-зале вызывает активацию симпатической нервной системы, это неизбежно ведет к повышению артериального давления и учащению сердцебиений.
Сердцебиение может усиливаться вследствие адаптации организма к различным ситуациям и внешним условиям. Например, тренировка в фитнес-зале вызывает активацию симпатической нервной системы, это неизбежно ведет к повышению артериального давления и учащению сердцебиений.
При частом появлении данного симптома без видимых на то оснований мы советуем обратиться к кардиологу. Только после тщательного обследования и определения причины тахикардии мы назначаем лечение.
Самостоятельное измерение пульса
Измерение пульса является достаточно простой и быстрой процедурой, которую может провести каждый человек самостоятельно. Если под рукой нет тонометра, который одновременно с артериальным давлением замеряет и пульс, нет «умных» часов или других приборов для замера ЧСС, вы можете измерить пульс вручную.
Нащупайте пальцами лучевую артерию на тыльной стороне запястья или сонную артерию на шее, почувствуйте пульсацию и подсчитайте количество ударов за 15 секунд. Умножьте полученное число на 4, и вы получите конкретное число ударов в минуту. Замеры нужно делать в состоянии покоя, предварительно отдохнув от физической нагрузки или успокоившись после переживаний.
Замеры нужно делать в состоянии покоя, предварительно отдохнув от физической нагрузки или успокоившись после переживаний.
Если ваш пульс регулярно выходит за рамки общепринятой нормы (60-80 уд./мин) и сопровождается описанными выше симптомами, приходите в многопрофильный медицинской центр КИТ на консультацию.
Пульс в состоянии покоя может многое рассказать о вашем здоровье
Человеческое тело удивительно. Это единая структура, но она состоит из миллиардов более мелких структур — клеток, тканей, органов или систем. Оно творит чудеса в течение всего дня, даже когда мы спим, не замечая и не беспокоясь о каких-либо физиологических процессах или функциях.
Наш желудок переваривает пищу, наши легкие обмениваются газами, наше сердце перекачивает кровь, а маэстро, мозг, контролирует все эти функции и регулирует их.
В организме любого человека есть десять основных систем:
- Скелетная система
- Мышечная система.

- Нервная система.
- Эндокринная система.
- Сердечно-сосудистая система.
- Лимфатическая система.
- Дыхательная система.
- Пищеварительная система.
- Мочевыделительная система.
- Репродуктивная система.
Каждая система представляет собой организацию различного количества и типов органов. Эти органы устроены особым образом, поэтому вместе они могут выполнять сложные физиологические функции тела.
Функции тела бывают физиологическими или психологическими. Выживание организма зависит от его способности восстанавливать нормальное состояние внутренней среды.
Все системы человеческого тела необходимы для жизни.
Давайте посмотрим на сердечно-сосудистую систему. Давайте поговорим обо всем, что вам нужно знать о сердце.
Человеческое сердце — невероятный орган. Оно обслуживает все тело и перекачивает кровь ко всем органам и тканям. Оно совершает около 100000 ударов в день, прокачивая 5 литров крови снова и снова по всему телу 24 часа в сутки, 7 дней в неделю.
Итак, что такое сердце?
Это небольшой мышечный орган размером с кулак, расположенный в груди немного левее.
Оно доставляет кислород и богатую питательными веществами кровь к различным тканям и органам тела и уносит продукты жизнедеятельности.
Сердце также берет дезоксигенированную кровь и доставляет ее в легкие, где кровь насыщается кислородом и выгружает углекислый газ и другие продукты метаболизма.
Это кровообращение, включая сердце, кровь и кровеносные сосуды, называется сердечно-сосудистой системой или системой кровообращения.
Механизм действия сердца зависит от его анатомического строения. Каждая камера и каждый сосуд работают определенным образом, чтобы кровь текла по всему телу.
Каково анатомическое строение сердца?
Сердце состоит из четырех камер:
- Два предсердия. Это две верхние тонкостенные камеры, которые принимают кровь из вен.

- Желудочки. Это две нижние камеры с толстыми стенками, которые принудительно перекачивают или выпускают кровь из сердца.
Каждый желудочек и предсердие отделены от другого желудочка или предсердия тканевой стенкой, называемой перегородкой.
И каждое предсердие отделено от желудочка клапанами.
Различия в толщине стенок разных камер в основном связаны с разным количеством миокарда в разных стенках. Это показатель того, какое количество силы требуется каждой стене или камере для выполнения своей функции.
Это еще не все об анатомии сердца.
Сами стенки сердца состоят из трех слоев ткани:
- Эндокард. Это самый внутренний слой. Он покрывает внутреннюю часть сердца и защищает различные клапаны и камеры.
- Миокард. Это мышечный слой стенок сердца. В желудочках он толще.
- Перикард. Это тонкий защитный слой, который снаружи окружает сердце.

- Эпикард. Это часть перикарда; это самый внутренний слой перикарда. Это защитный слой, состоящий в основном из соединительной ткани.
Клапаны сердца
Любому насосу потребуется набор клапанов, чтобы жидкость, которую он перекачивает, текла в одном направлении и предотвращала возврат жидкости обратно. Сердце не исключение.
Сердце имеет два типа клапанов, чтобы кровь текла в правильном направлении.
Первый тип клапана — это клапан между предсердиями и желудочками. Их называют атриовентрикулярными клапанами или клыковыми клапанами.
Правый предсердно-желудочковый клапан называется трикуспидальным клапаном, а левый предсердно-желудочковый клапан известен как митральный или двустворчатый клапан.
С другой стороны, клапаны у основания крупных сосудов, выходящих из желудочков, таких как аорта, называются полулунными клапанами.
Клапан между легочным стволом и правым желудочком называется легочным полулунным клапаном. Что касается клапана между аортой и левым желудочком, его называют аортальным полулунным клапаном.
Что касается клапана между аортой и левым желудочком, его называют аортальным полулунным клапаном.
Итак, у сердца четыре клапана:
- Аортальный клапан. Он находится между левым желудочком и аортой.
- Митральный клапан. Он находится между левым предсердием и левым желудочком.
- Клапан легочной артерии. Он находится между правым желудочком и легочной артерией.
- Трехстворчатый клапан. Он находится между правым предсердием и правым желудочком.
Как мы объяснили, эти клапаны очень важны для поддержания правильного пути кровотока. Когда желудочки сокращаются, предсердно-желудочковые клапаны закрываются, чтобы предотвратить обратный ток крови в предсердия. А когда желудочки расслабляются, полулунные клапаны закрываются, и кровь не попадает обратно в желудочки.
Таким образом, кровь поступает к тканям и органам, снабжая их необходимыми питательными веществами и кислородом.
Многие люди слышат звук своего сердца. Но сердце издает много типов звуков, и закрытие и открытие клапанов являются ключевыми составляющими звука сердцебиения.
Если вы задумаетесь на минуту, вы зададитесь вопросом, как же сердце питается? Как сердце удовлетворяет потребности в кислороде и питательных веществах?
Миокард сердца — это мышечная часть, которая постоянно работает и сокращается, поэтому ему требуется постоянный приток питательных веществ и кислорода, иначе он не будет работать эффективно. По этой причине сердце имеет разветвленную сеть кровеносных сосудов, которые доставляют кислород и питательные вещества к работающим мышечным клеткам и удаляют продукты жизнедеятельности.
Восходящая аорта посылает две ветви, правую и левую коронарную артерию, чтобы снабжать стенки миокарда.
После того, как кровь проходит через капилляры миокарда, она становится частью системы коронарных вен. Почти все сердечные вены стекают в коронарный синус, который стекает в правое предсердие.
Это все, что вам нужно знать о структурной анатомии сердца.
Пришло время познакомиться с физиологией и механизмом работы сердца.
Итак, как работает сердце?
Давайте поговорим о двух сторонах сердца, левой и правой сторонах.
Левая и правая стороны работают вместе организованно. Предсердия и желудочки сжимаются и расслабляются определенным образом, по очереди вызывая ритмичное сердцебиение.
Как это происходит?
Правая сторона сердца — это сторона, которая получает дезоксигенированную кровь и отправляет ее в легкие.
Правое предсердие получает дезоксигенированную кровь от тела через самые большие вены тела, верхнюю и нижнюю полые вены.
Когда правое предсердие сокращается, кровь перекачивается в правый желудочек. Когда правый желудочек наполняется, он сокращается, перекачивая кровь в легкие через легочную артерию.
В легких происходит газообмен, кровь поглощает кислород и выводит углекислый газ. Это простая функция легких, которую мы все изучили на уроках биологии. Хотя на самом деле это довольно сложный процесс.
Когда кровь попадает в легкие через легочные артерии, она проходит через крошечные капилляры. Эти капилляры соединяются на поверхности альвеол, воздушных мешочков легких. Кислород попадает в кровь, а углекислый газ покидает ее через капилляры альвеол.
После этого цикла с правой стороны кровь попадает в левую сторону. Функция левой стороны — принимать насыщенную кислородом кровь, поступающую из легких, и перекачивать ее по всему телу.
Когда насыщенная кислородом кровь возвращается из легких через легочные вены, левое предсердие сокращается, выталкивая кровь в левый желудочек. Когда левый желудочек заполнен, он сокращается и выталкивает кровь обратно в тело через аорту.
Большинство врачей и ученых, говоря о сердечном цикле, делят его на две части: правую и левую. Но это просто для легкого объяснения. Все происходит одновременно. И предсердия, и желудочек сокращаются одновременно.
Но это просто для легкого объяснения. Все происходит одновременно. И предсердия, и желудочек сокращаются одновременно.
Другими словами, сердце работает как два насоса, один справа и один слева, работающих одновременно.
Мы измеряем эти циклы по ударам сердца.
Каждое сердцебиение состоит из двух частей:
- Диастола. В этой части цикла желудочки расслабляются и наполняются кровью, в то время как предсердия сокращаются, чтобы вывести всю кровь в желудочки.
- Систола. В этой части желудочки сокращаются, выкачивая кровь из сердца, в то время как предсердия расслабляются, чтобы снова наполняться кровью.
Эти две части очень важны, когда кто-то измеряет кровяное давление. Когда вы измеряете артериальное давление, прибор выдаст два значения: высокое и низкое. Более высокое число представляет систолическое артериальное давление, а меньшее — диастолическое артериальное давление.
Систолическое артериальное давление указывает на давление, которое кровь создает на стенки артерии во время систолы. Диастолическое артериальное давление показывает, какое давление в артериях во время диастолы.
Измерение артериального давления очень важно, потому что показания артериального давления являются жизненно важными данными.
Некоторые показания означают, что пациенту в настоящее время требуется неотложная помощь, а другие показания означают, что у пациента определенное состояние и требуется лечение и последующее наблюдение.
Что еще важно? Вы когда-нибудь слышали об электрической системе сердца?
Вы когда-нибудь были в отделении неотложной помощи, и врач просил вас сделать электрокардиограмму или для краткости ЭКГ?
Для чего нужна эта ЭКГ?
Чтобы понять что такое ЭКГ, вам нужно знать об электрической системе сердца.
Чтобы перекачивать кровь по всему телу, мышцы сердца должны работать вместе, чтобы перекачивать кровь в нужном направлении в нужное время с нужной силой.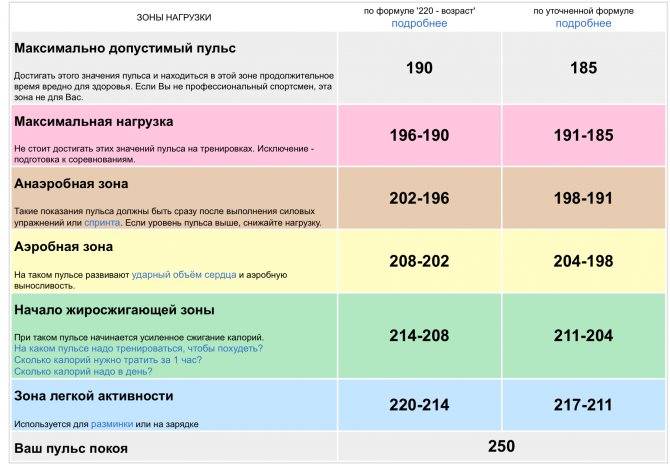
Чтобы координировать эту деятельность, необходимы электрические импульсы, контролирующие действие этих мышц.
Электрические сигналы поступают из определенной части сердца, известной как синоатриальный узел или узел SA. Это естественный кардиостимулятор сердца. Он расположен вверху правого предсердия.
Электрические сигналы начинаются в узле SA, заставляя предсердия сокращаться, выталкивая кровь вниз к желудочкам.
Когда сигналы достигают области клеток в нижней части правого предсердия, происходит небольшая задержка.
Эти клетки в нижней части правого предсердия, между предсердиями и желудочками, называются атриовентрикулярным узлом или атриовентрикулярным узлом. Они действуют как привратники, координируя электрические сигналы, чтобы предсердия и желудочки не сокращались одновременно.
После этого сигналы проходят через пучок волокон, лежащих в стенках желудочков, которые называются волокнами Пуркинье. Это специализированные волокна, которые передают импульсы сердечным мышцам, так что желудочки сокращаются.
Это специализированные волокна, которые передают импульсы сердечным мышцам, так что желудочки сокращаются.
А как насчет пульса? Это также одно из жизненно важных данных о сердечном заболевании.
Пора поговорить о пульсе, который мы ощущаем, когда артерии проходят близко к поверхности кожи.
Человек может легко почувствовать свой пульс в определенных точках, где артерии находятся ближе всего к поверхности кожи, например, на запястье или шее.
Пульс, который мы ощущаем, представляет собой прилив крови, который сердце перекачивает по всему телу.
Когда врачи чувствуют пульс, они считают его за минуту, потому что он показывает, сколько раз сердце бьется за одну минуту.
Частота пульса варьируется от человека к человеку. Частота пульса меняется даже у одного человека. Он ниже в состоянии покоя и увеличивается при выполнении упражнений.
Если вы знаете, как измерить пульс, вы легко сможете оценить свою программу упражнений.
Если вы хотите знать, как измерить пульс, позвольте нам вкратце рассказать вам, как это сделать.
Во-первых, вы должны положить кончики указательного, второго и третьего пальцев на ладонную сторону запястья другой руки ниже основания большого пальца. Или вы также можете почувствовать его в нижней части шеи по обе стороны от трахеи.
Во-вторых, вы должны слегка нажимать на пальцы, пока не почувствуете, как кровь толкает пальцы и пульсирует под ними.
Если вы этого не чувствуете, вы можете двигать пальцами вокруг или немного вверх или вниз, пока не почувствуете это.
Используйте часы с секундной стрелкой, чтобы считать удары, которые вы ощущаете в течение 10 секунд, а затем умножьте это число на шесть, чтобы получить частоту сердечных сокращений в минуту.
Какая нормальная частота пульса?
Нормальный пульс обычно составляет 60-100 ударов в минуту, но нормальное состояние может меняться у разных людей.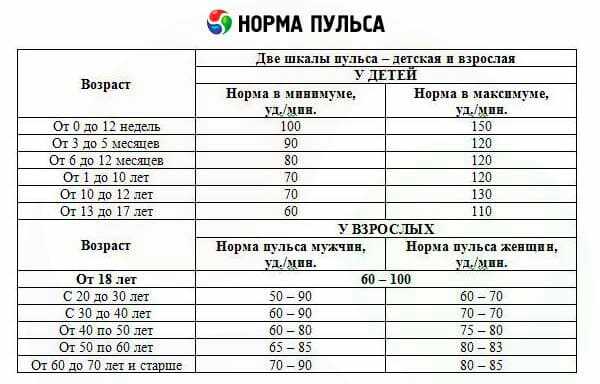 Это называется пульсом в состоянии покоя.
Это называется пульсом в состоянии покоя.
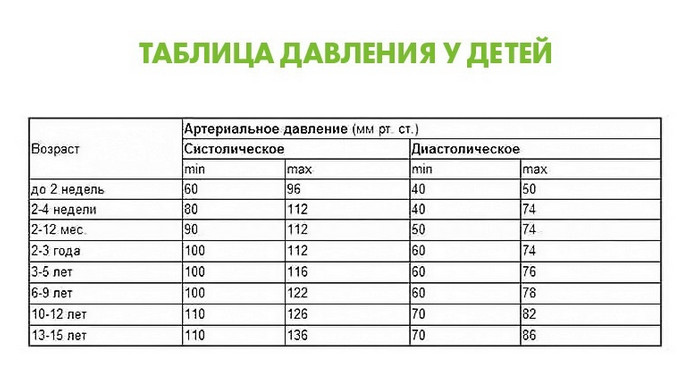
Нормальная частота пульса для разных возрастных групп:
- Дети (6-15 лет) от 70 до 100 ударов в минуту.
- Взрослые (18 лет и старше) от 60 до 100 ударов в минуту.
Некоторые люди могут подумать, что частота сердечных сокращений у женщин может отличаться от частоты сердечных сокращений мужчин.
Фактически, для большинства здоровых взрослых, мужчин и женщин, частота сердечных сокращений в состоянии покоя колеблется от 60 до 100, как мы уже упоминали.
У беременных дело обстоит иначе.
Во время беременности количество крови, перекачиваемой сердцем, или сердечного выброса, увеличивается на 30-50%. По мере увеличения сердечного выброса частота сердечных сокращений в состоянии покоя увеличивается с нормальных примерно 70 ударов в минуту до 90 ударов в минуту.
Кроме того, во время упражнений сердечный выброс и частота сердечных сокращений увеличиваются больше, когда женщина беременна, чем когда она не беременна.
Однако, как правило, более низкая частота сердечных сокращений в состоянии покоя означает более эффективную работу сердца и лучшее состояние сердечно-сосудистой системы. Например, у хорошо тренированного спортсмена нормальная частота пульса в состоянии покоя может составлять около 40 ударов в минуту.
Кроме того, в отчете Инициативы по охране здоровья женщин (WHI) за 2010 год указано, что частота пульса в состоянии покоя на нижнем конце диапазона может обеспечить некоторую защиту от сердечных приступов.
На частоту сердечных сокращений могут влиять многие факторы, в том числе:
- Возраст.
- Фитнес и уровень активности.
- Быть курильщиком.
- Сердечно-сосудистое заболевание.
- Высокий уровень холестерина.
- Диабет.
- Эмоции.
- Вес тела.
- Лекарства. Некоторые лекарства, такие как препараты от гипертонии и аритмии, могут влиять на частоту сердечных сокращений.
- Температура воздуха.

- Положение тела. Частота сердечных сокращений может меняться в зависимости от положения тела, например, в положении стоя или лежа.
Несмотря на такой широкий диапазон нормальных измерений частоты пульса, аномально высокая или низкая частота пульса указывает на основную проблему или состояние здоровья.
Когда вам следует проконсультироваться с врачом по поводу пульса?
Если ваш пульс в состоянии покоя постоянно превышает 100 ударов в минуту, это называется тахикардией, и вам следует проконсультироваться по этому поводу со своим врачом, особенно если вы не тренированный спортсмен.
Если ваш пульс в состоянии покоя постоянно ниже 60 ударов в минуту, это называется брадикардией, и вам следует проконсультироваться по этому поводу со своим врачом, особенно если у вас есть другие признаки или симптомы, такие как обмороки, головокружение или одышка.
Вы наверное слышали, как люди говорят «максимальная частота пульса» в тренажерном зале или оздоровительных клубах.
 Что же такое максимальная частота пульса?
Что же такое максимальная частота пульса?Это частота, с которой ваше сердце бьется и изо всех сил старается удовлетворить потребности вашего организма в кислороде.
Это наивысшая частота сердечных сокращений, достигнутая при максимальной нагрузке.
Максимальная частота пульса играет важную роль в аэробной способности человека. Аэробная способность означает количество кислорода, которое можно потребить.
Несколько исследований показали, что высокая аэробная способность связана с низким риском сердечных приступов и смерти.
Как можно улучшить максимальную частоту сердечных сокращений?
Во-первых, вы должны знать свою максимальную частоту сердечных сокращений.
Один простой способ рассчитать вашу прогнозируемую максимальную частоту сердечных сокращений — использовать эту формулу:
220 — ваш возраст = ваша прогнозируемая максимальная частота пульса.
Однако есть способ узнать точную максимальную частоту сердечных сокращений. Наиболее точно он определяется с помощью теста максимальной градуированной нагрузки под медицинским наблюдением.
Итак, лучший способ как снизить частоту пульса в состоянии покоя, так и увеличить максимальную частоту пульса и аэробную способность — это энергичные упражнения.
А поскольку поддерживать максимальную частоту пульса дольше нескольких минут практически невозможно, врачи рекомендуют устанавливать процентное значение максимальной частоты пульса в качестве целевого значения при выполнении упражнений.
Например, вы можете установить целевую частоту пульса на уровне 50% от максимальной частоты пульса и постепенно увеличивать интенсивность тренировки до 70–80%.
Таким образом вы сможете получить максимальную пользу и снизить риски.
Но если вы не занимаетесь спортом регулярно, вам следует проконсультироваться с врачом, прежде чем устанавливать целевую частоту сердечных сокращений.
Некоторым людям также принесут наибольшую пользу высокоинтенсивные интервальные тренировки, но это также следует обсудить с врачом.
И, как правило, всегда проконсультируйтесь со своим врачом перед началом любой программы упражнений, чтобы он или она мог найти вам целевую частоту сердечных сокращений и программу тренировок, которая соответствует вашим потребностям.
Сердце — важный и мощный орган, он постоянно работает днем и ночью, снабжая все тело кислородом и питательными веществами.
Если нормальная работа сердца прекратится, долго не выжить.
Итак, оставаться активным и регулярно заниматься спортом — лучший способ сохранить свое сердце в безопасности и здоровье.
Не забывайте придерживаться здорового питания, чтобы защитить свое сердце от болезней, потому что, как вы знаете, вы есть то, что вы едите.
Брадикардия: симптомы, причины и лечение
Обзор
Пример брадикардии на электрокардиограмме.
Что такое брадикардия?
Брадикардия — это состояние, при котором сердце бьется менее 60 раз в минуту, что является необычно медленным. Это состояние может быть опасным, если оно мешает вашему сердцу перекачивать достаточное количество крови для удовлетворения потребностей вашего тела. Однако брадикардия может возникать и без каких-либо вредных последствий, особенно у очень физически активных людей.
Как узнать, есть ли у меня брадикардия или тахикардия?
Брадикардия и тахикардия являются противоположными состояниями.
- Брадикардия : Название брадикардия происходит от греческих слов «bradys» и «kardia». Эти слова вместе означают «медленное сердце».
- Тахикардия : Также от греческого. Он сочетает в себе греческие слова «тахис» и «кардия». Эти слова вместе означают «быстрое сердце».
На кого это влияет?
Брадикардия может возникнуть у людей любого возраста и происхождения, но чаще встречается у взрослых старше 65 лет. Она реже встречается у молодых взрослых и детей, поскольку с возрастом частота сердечных сокращений естественным образом замедляется. Исключение составляют случаи, когда это происходит из-за определенных условий, с которыми вы родились (генетических или иных).
Она реже встречается у молодых взрослых и детей, поскольку с возрастом частота сердечных сокращений естественным образом замедляется. Исключение составляют случаи, когда это происходит из-за определенных условий, с которыми вы родились (генетических или иных).
Это также чаще встречается у людей с определенными заболеваниями, некоторые из которых вы можете унаследовать от своих родителей, или если вы принимаете определенные виды лекарств. Это также может произойти из-за травм грудной клетки или из-за проблем с питанием и расстройств пищевого поведения.
Насколько распространено это состояние?
Брадикардия является распространенным заболеванием среди людей определенных возрастных групп и при определенных обстоятельствах. Чаще всего встречается у следующих лиц:
- Люди старше 65 лет . Это состояние вызывает симптомы примерно у 1 из каждых 600 взрослых старше 65 лет. Это означает, что более полумиллиона взрослых старше 65 лет имеют симптомы этого состояния.
 Однако количество людей с брадикардией, но без симптомов, вероятно, намного выше. Брадикардия особенно часто встречается у пожилых людей, когда они спят.
Однако количество людей с брадикардией, но без симптомов, вероятно, намного выше. Брадикардия особенно часто встречается у пожилых людей, когда они спят. - Физически активные люди . У людей, которые регулярно занимаются спортом, может быть брадикардия, потому что они находятся в хорошей физической форме. Брадикардия не влияет на этих людей, потому что их сердце качает кровь более эффективно и удовлетворяет потребности их тела, даже если оно бьется медленнее.
Является ли брадикардия аритмией?
Брадикардия — это аритмия (аномальный сердечный ритм), так как она медленнее обычного. Нормальный диапазон пульса для взрослых составляет от 60 до 100 ударов в минуту.
Синусовый ритм — это когда ваше сердце бьется регулярно и нормально. Синусовая брадикардия означает, что ваше сердце бьется регулярно, но медленнее, чем обычно. Синусовая брадикардия обычно является доброкачественной аритмией (особенно у очень активных людей). Это означает, что, хотя он медленнее, чем ожидалось, он также не вреден.
Хотя брадикардия сама по себе является заболеванием, она часто возникает вместе с другими заболеваниями или из-за них. В этих случаях брадикардию часто рассматривают скорее как симптом, чем как отдельное состояние.
Как это состояние влияет на мой организм?
При брадикардии ваше сердце бьется медленнее, чем сердце среднего взрослого человека. Это становится проблемой, когда ваше сердце работает слишком медленно, чтобы удовлетворить потребность организма в кислороде. Этот недостаток кровотока и кислорода влияет на все ваше тело, особенно на мозг и сердце.
Симптомы и причины
Каковы симптомы брадикардии?
У многих людей брадикардия протекает бессимптомно. Это особенно верно для людей, которые очень физически активны и страдают брадикардией, потому что их сердце работает более эффективно. У людей, чье сердце не может или не может компенсировать, симптомы, как правило, вызывают следующие симптомы:
- Одышка.
- Боль в груди (стенокардия).

- Усталость.
- Учащенное сердцебиение (неприятное ощущение собственного сердцебиения без использования рук для нащупывания пульса).
- Проблемы с памятью.
- Путаница.
- Трудности с концентрацией внимания.
- Головокружение, предобморочное состояние и обморок (обморок).
- Раздражительность, возбуждение или другие изменения личности.
Эти симптомы возникают из-за того, как брадикардия влияет на сердце и мозг.
Мозг
В среднем человеческий мозг весит около 3 фунтов — около 1,6% от общего веса 180-фунтового человека. Несмотря на свой небольшой размер, мозг получает от 15% до 20% крови, вытекающей из сердца. Если кровотока недостаточно, это влияет на работу вашего мозга.
Сердце
Симптомы брадикардии часто очень похожи на симптомы сердечной недостаточности. Брадикардия также может выглядеть как стенокардия, которая представляет собой боль в груди или давление, что является предупреждающим признаком болезни сердца.
Что вызывает это состояние?
Брадикардия может возникнуть по целому ряду причин. Многие из других наиболее распространенных причин включают перечисленные ниже.
- Электролит дефицит . Недостаток определенных электролитов, таких как кальций, магний и калий, может повлиять на частоту сердечных сокращений.
- Нервная анорексия . Это расстройство пищевого поведения является потенциальной причиной брадикардии.
- Воспаление : Это включает воспаление внутренней оболочки вашего сердца (эндокардит), самой сердечной мышцы (миокардит) или околосердечной сумки, которая удерживает и смягчает ваше сердце (перикардит).
- Инфекции : Бактерии, вызывающие большинство инфекций горла, могут также повредить ваше сердце, особенно ваши сердечные клапаны, если их не лечить достаточно быстро.
- Ревматическая лихорадка и ревматическая болезнь сердца .
 Ревматическая лихорадка может развиться, когда бактериальная инфекция, такая как острый фарингит, не лечится быстро. Через несколько лет ревматическая лихорадка также вызывает ревматическую болезнь сердца.
Ревматическая лихорадка может развиться, когда бактериальная инфекция, такая как острый фарингит, не лечится быстро. Через несколько лет ревматическая лихорадка также вызывает ревматическую болезнь сердца. - Болезнь Лайма . Это состояние, которое вы получаете от бактерий, которые распространяются через укусы клещей. Это состояние, также известное как боррелиоз, может повлиять на ваше сердце, если вы слишком долго не лечитесь.
- Болезнь Шагаса . Подобно болезни Лайма, это состояние возникает из-за паразита, который вы можете получить от кровососущих насекомых, называемых «целующимися жуками».
- Синдром слабости синусового узла . Это когда естественный водитель ритма сердца, группа клеток, называемая синоатриальным (СА) узлом, дает сбой. Это означает, что узел SA неправильно создает электрический ток, который проходит через ваше сердце и заставляет различные части сжиматься в нужное время.
- Блокада сердца .
 Это широкий термин, который относится к любому сбою в электрической системе вашего сердца. Эти прерывания блокируют или замедляют электрический ток во время его прохождения, нарушая процесс биения сердца. Блоки могут возникать во многих различных точках системы электропроводности вашего сердца.
Это широкий термин, который относится к любому сбою в электрической системе вашего сердца. Эти прерывания блокируют или замедляют электрический ток во время его прохождения, нарушая процесс биения сердца. Блоки могут возникать во многих различных точках системы электропроводности вашего сердца. - Наркотики . К ним относятся отпускаемые по рецепту лекарства, такие как бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты, наркотические препараты, литий и депрессанты. Рекреационные наркотики, такие как каннабис (марихуана), также могут вызывать брадикардию.
- Кардиохирургия . Лечение врожденных пороков сердца (имеется в виду состояние, с которым вы родились), восстановление и замена клапана — все это может вызвать брадикардию.
- Лучевая терапия . Это лечение может вызывать токсические эффекты, которые приводят к лучевой болезни сердца.
Другие состояния включают:
- Сердечный приступ.

- Сердечная недостаточность.
- Ишемическая болезнь сердца.
- Мышечная дистрофия Дюшенна.
- Синдром удлиненного интервала Q-T.
- Волчанка.
- Ревматоидный артрит.
- Склеродермия.
- Травмы/травмы.
- Гипотермия (низкая температура тела).
- Гипотиреоз.
- Ночное апноэ.
- Внутричерепная гипертензия (слишком сильное давление на головной мозг из-за отека, кровотечения или других причин).
Является ли брадикардия заразной?
Брадикардия не заразна (но некоторые условия, вызывающие ее, заразны).
Диагностика и тесты
Как диагностируется?
Врач может диагностировать брадикардию на основе комбинации физического осмотра и тестов, которые измеряют частоту сердечных сокращений и анализируют ваш сердечный ритм.
Какие анализы будут проводиться для диагностики этого состояния?
Наиболее вероятные тесты на брадикардию включают:
- Физикальное обследование .
 При медицинском осмотре медицинский работник осматривает ваше тело на наличие видимых признаков заболеваний или проблем. Они также могут чувствовать любые пораженные участки, так как некоторые проблемы вызывают изменения, которые вы можете почувствовать, но не увидеть.
При медицинском осмотре медицинский работник осматривает ваше тело на наличие видимых признаков заболеваний или проблем. Они также могут чувствовать любые пораженные участки, так как некоторые проблемы вызывают изменения, которые вы можете почувствовать, но не увидеть. -
Лабораторные тесты также возможны для выявления брадикардии, большинство из которых может помочь исключить другие проблемы. Эти тесты включают в себя:
- Уровень электролитов : Эти тесты измеряют уровни электролитов в крови, особенно кальция, калия и магния.

- Уровень гормонов щитовидной железы : Гипотиреоз (снижение функции щитовидной железы) может вызвать брадикардию.
- Тропонин : Клетки сердечной мышцы содержат особый тип тропонина, белка. Повреждение этих клеток вызывает утечку тропонина в кровь, что может указывать на повреждение сердца. Тропонин является ключевым индикатором, который врачи используют для диагностики сердечных приступов.
- Токсикологический анализ . Этот тест ищет токсичные вещества в крови. Этот тест может выявить лекарства (рецептурные или рекреационные), которые могут вызывать брадикардию, а также другие вещества, повреждающие сердце.
Другие тесты возможны, если у вас брадикардия, но многие из них необходимы только в том случае, если медицинские работники подозревают, что у вас есть другое заболевание или проблема. Ваш лечащий врач лучше всех объяснит, какие дополнительные тесты они рекомендуют проводить и почему.
Управление и лечение
Как лечится брадикардия и излечима ли она?
Если у вас нет брадикардии, но нет симптомов, маловероятно, что вам нужно лечение. Для тех, у кого есть симптомы, брадикардия почти всегда поддается лечению, а иногда и излечима. Если у вас брадикардия из-за другого заболевания, иногда лечения этого состояния достаточно, чтобы остановить брадикардию. Примером этого является брадикардия из-за лекарства, которое вы принимаете.
Какие лекарства/методы лечения используются?
Существует два основных способа лечения брадикардии.
Лекарства
Если брадикардия вызывает серьезные проблемы, такие как опасно низкое кровяное давление, внутривенное (IV) или инъекционное лекарство, такое как атропин, может заставить ваше сердце биться быстрее. Подобное лечение обычно зависит от больницы, потому что люди, получающие эти лекарства, могут нуждаться в наблюдении и дополнительном уходе.
Вы также можете ежедневно принимать лекарства перорально, чтобы помочь улучшить работу сердца, в том числе силу его сердцебиения или частоту сердечных сокращений.
Временная кардиостимуляция
Это устройство с электрическими контактами, которые касаются или прикрепляются к коже груди. Эти контакты позволяют слабому электрическому току проникать в ваше тело и заставлять ваше сердце биться. Для людей, которые нуждаются в постоянном кардиостимуляторе или у которых брадикардия, вероятно, будет недолгой, временная кардиостимуляция является эффективным краткосрочным лечением.
Постоянный кардиостимулятор
Для многих людей с брадикардией постоянный кардиостимулятор является лучшим способом лечения этого состояния. Это особенно эффективно при таких состояниях, как синдром слабости синусового узла, когда естественные клетки кардиостимулятора вашего сердца не работают должным образом.
Хотя постоянный кардиостимулятор не может полностью вылечить это состояние, он может быть долгосрочным решением, которое лечит это состояние и предотвращает возникновение проблемы. Большинство кардиостимуляторов могут работать в течение нескольких лет, а некоторые имеют батареи, которые могут работать более десяти лет.
Установка постоянного кардиостимулятора обычно связана с операцией по имплантации кардиостимулятора, который будет подавать электрические импульсы к сердечной мышце. Во время этой процедуры электрофизиолог или хирург сделает небольшой мешочек под кожей, куда будет помещен кардиостимулятор. Затем они размещают и подключают провода (иногда называемые отведениями) к различным точкам вашего сердца.
Некоторым людям можно избежать операции по имплантации кардиостимулятора. Это связано с тем, что существуют более новые безэлектродные кардиостимуляторы для лечения брадиаритмий, которые можно имплантировать с помощью процедуры на основе катетера. Эта процедура включает использование трубчатого катетера, который врач вводит через разрез, сделанный в крупный кровеносный сосуд. Медицинский работник может затем направить катетер вверх и внутрь вашего сердца, где он может имплантировать кардиостимулятор прямо внутрь. Эти устройства очень маленькие (немного больше, чем большая поливитаминная таблетка), и вы можете пойти домой гораздо раньше, чем после операции.
Каковы возможные осложнения или побочные эффекты брадикардии или возможные методы лечения?
Осложнения брадикардии чаще возникают, если это состояние слишком долго не лечится. Вот почему так важны своевременная диагностика и своевременное лечение.
Побочные эффекты или осложнения, которые возможны при приеме лекарств, сильно различаются в зависимости от того, какие лекарства вы принимаете или уже принимаете. Ваш поставщик медицинских услуг лучше всего ответит на этот вопрос, потому что он может адаптировать свой ответ в соответствии с вашей конкретной ситуацией, потребностями и обстоятельствами.
Как позаботиться о себе или справиться с симптомами?
Брадикардия не является состоянием, при котором вы должны лечиться самостоятельно без помощи медицинского работника. Если вы подозреваете, что он у вас есть, вам следует обратиться к своему врачу (и лучше раньше, чем позже).
Как скоро после лечения мне станет лучше?
Если вы лечитесь от брадикардии, вы должны начать чувствовать себя лучше, когда это лечение пройдет. Многие лекарства, которые лечат это состояние, начинают действовать быстро (особенно внутривенные препараты). Если вам нужен кардиостимулятор, ваши симптомы должны улучшиться сразу после операции, и вы должны чувствовать себя лучше по мере восстановления после процедуры.
Многие лекарства, которые лечат это состояние, начинают действовать быстро (особенно внутривенные препараты). Если вам нужен кардиостимулятор, ваши симптомы должны улучшиться сразу после операции, и вы должны чувствовать себя лучше по мере восстановления после процедуры.
Большинство людей восстанавливаются после имплантации кардиостимулятора в течение нескольких недель. Тем не менее, ваш лечащий врач лучше всех расскажет вам о том, чего следует ожидать и сколько времени, вероятно, потребуется для вашего выздоровления.
Профилактика
Можно ли предотвратить брадикардию или снизить риск ее развития?
Для многих людей профилактика брадикардии невозможна. Это особенно верно, когда речь идет о брадикардии, которая возникает из-за того, что вы находитесь в очень хорошей физической форме, или о брадикардии, которая возникает естественным образом с возрастом.
Брадикардию можно предотвратить только в тех случаях, когда она возникает по следующим причинам:
- Рекреационное употребление наркотиков .
 Эти препараты не назначаются, и вы не принимаете их по какой-либо медицинской причине. Отказ от рекреационного употребления наркотиков, особенно наркотиков и наркотиков на основе каннабиса, может помочь вам избежать развития брадикардии.
Эти препараты не назначаются, и вы не принимаете их по какой-либо медицинской причине. Отказ от рекреационного употребления наркотиков, особенно наркотиков и наркотиков на основе каннабиса, может помочь вам избежать развития брадикардии. - Инфекции . Своевременное лечение инфекций, даже если они кажутся незначительными, может иметь большое значение для предотвращения долгосрочных проблем с сердцем.
- Нервная анорексия . Лечение нервной анорексии может помочь вам предотвратить долгосрочные проблемы, такие как брадикардия.
Во всех остальных ситуациях брадикардия возникает непредсказуемо. Поскольку вы не можете предсказать, когда это произойдет, вы не можете предотвратить это. Однако у многих людей брадикардия по-прежнему развивается из-за старения, независимо от того, что они делают для снижения риска.
Перспективы/прогноз
Чего мне ожидать, если у меня такое заболевание?
У многих людей брадикардия не вызывает симптомов и не является проблемой. Это особенно актуально для людей с брадикардией, поскольку они находятся в хорошей физической форме.
Это особенно актуально для людей с брадикардией, поскольку они находятся в хорошей физической форме.
Для людей, у которых есть симптомы или проблемы из-за брадикардии, вы, скорее всего, получите хороший результат при ранней диагностике и лечении. Задержки в лечении, особенно когда брадикардия возникает из-за определенных состояний, обычно увеличивают риск осложнений или смерти.
Как долго длится брадикардия?
Брадикардия может быть проблемой на всю жизнь, а может быть и недолгой. Основной причиной обычно является то, что решает, как долго это будет продолжаться. Брадикардия, скорее всего, будет краткосрочной проблемой, когда она возникает из-за наркотиков (рецептурных или рекреационных) или других краткосрочных состояний.
В целом, ваш лечащий врач лучше всех может сказать вам, будет ли это состояние беспокоить вас в краткосрочной перспективе или оно останется у вас на всю оставшуюся жизнь. В большинстве случаев, когда у вас есть симптомы, и они будут у вас до конца жизни, вам нужно будет ежедневно принимать лекарства или сделать операцию по имплантации кардиостимулятора.
Жить с
Как мне позаботиться о себе?
Если у вас брадикардия с симптомами, вам следует сделать следующее:
- Обратитесь за помощью к своему лечащему врачу . Поговорите со своим лечащим врачом, чтобы вы могли получить наилучшее руководство о том, как заботиться о себе.
- Возьмите лекарства . Если у вас брадикардия и вы принимаете лекарства от нее, принимайте лекарства в соответствии с предписаниями. Вы также можете обратиться к своему врачу за дополнительной информацией о том, как лучше всего принимать лекарства, если у вас есть какие-либо вопросы или опасения.
- Обратитесь к своему поставщику медицинских услуг по мере необходимости. Если у вас брадикардия, но симптомы отсутствуют, вам следует обратиться к врачу, когда он порекомендует ее. Мониторинг вашего состояния в долгосрочной перспективе может помочь быстрее обнаружить любые потенциальные признаки проблем.
Когда мне следует обратиться к поставщику медицинских услуг или обратиться за медицинской помощью?
Вы должны посещать своего поставщика медицинских услуг не реже одного раза в год для ежегодного медицинского осмотра, независимо от того, есть ли у вас брадикардия. Этот ежегодный визит является ключевым способом для вашего лечащего врача выявить широкий спектр проблем со здоровьем на ранней стадии, особенно тех, которые не имеют симптомов, которые вы можете почувствовать.
Этот ежегодный визит является ключевым способом для вашего лечащего врача выявить широкий спектр проблем со здоровьем на ранней стадии, особенно тех, которые не имеют симптомов, которые вы можете почувствовать.
Если у вас есть брадикардия, но нет симптомов, вам следует обратиться к врачу, если вы заметите какие-либо новые симптомы или какие-либо изменения в вашем общем состоянии здоровья. Если у вас есть симптомы, вам также следует обратиться к своему врачу, если вы заметите, что ваши симптомы меняются, особенно так, как это влияет на вашу повседневную жизнь и распорядок дня.
Когда мне следует обратиться в отделение неотложной помощи больницы?
Вам следует обратиться в больницу, если у вас быстро развиваются симптомы брадикардии или если у вас внезапно ухудшаются или изменяются симптомы.
Вам также следует немедленно обратиться в больницу, если у вас есть какие-либо из следующих симптомов (которые также могут быть симптомами гораздо более серьезных проблем, таких как сердечный приступ):
- Боль в груди (стенокардия).

- Одышка (диспноэ).
- Головокружение, предобморочное состояние и обморок (обморок).
Справка из клиники Кливленда
Брадикардия — это состояние, при котором симптомы или проблемы могут отсутствовать, особенно если это происходит по определенным причинам. Тем не менее, это нормально нервничать или беспокоиться, если у вас есть вопросы без ответа сейчас или потенциальные проблемы в будущем. К счастью, брадикардия — это состояние, которое почти всегда поддается лечению. Ваш лечащий врач также может дать вам рекомендации и советы, которые помогут вам подготовиться к тому, с чем вы столкнетесь и что вас ждет впереди.
Брадикардия: симптомы, причины и лечение
Обзор
Пример брадикардии на электрокардиограмме.Что такое брадикардия?
Брадикардия — это состояние, при котором сердце бьется менее 60 раз в минуту, что является необычно медленным. Это состояние может быть опасным, если оно мешает вашему сердцу перекачивать достаточное количество крови для удовлетворения потребностей вашего тела. Однако брадикардия может возникать и без каких-либо вредных последствий, особенно у очень физически активных людей.
Однако брадикардия может возникать и без каких-либо вредных последствий, особенно у очень физически активных людей.
Как узнать, есть ли у меня брадикардия или тахикардия?
Брадикардия и тахикардия являются противоположными состояниями.
- Брадикардия : Название брадикардия происходит от греческих слов «bradys» и «kardia». Эти слова вместе означают «медленное сердце».
- Тахикардия : Также от греческого. Он сочетает в себе греческие слова «тахис» и «кардия». Эти слова вместе означают «быстрое сердце».
На кого это влияет?
Брадикардия может возникнуть у людей любого возраста и происхождения, но чаще встречается у взрослых старше 65 лет. Она реже встречается у молодых взрослых и детей, поскольку с возрастом частота сердечных сокращений естественным образом замедляется. Исключение составляют случаи, когда это происходит из-за определенных условий, с которыми вы родились (генетических или иных).
Это также чаще встречается у людей с определенными заболеваниями, некоторые из которых вы можете унаследовать от своих родителей, или если вы принимаете определенные виды лекарств. Это также может произойти из-за травм грудной клетки или из-за проблем с питанием и расстройств пищевого поведения.
Насколько распространено это состояние?
Брадикардия является распространенным заболеванием среди людей определенных возрастных групп и при определенных обстоятельствах. Чаще всего встречается у следующих лиц:
- Люди старше 65 лет . Это состояние вызывает симптомы примерно у 1 из каждых 600 взрослых старше 65 лет. Это означает, что более полумиллиона взрослых старше 65 лет имеют симптомы этого состояния. Однако количество людей с брадикардией, но без симптомов, вероятно, намного выше. Брадикардия особенно часто встречается у пожилых людей, когда они спят.
- Физически активные люди . У людей, которые регулярно занимаются спортом, может быть брадикардия, потому что они находятся в хорошей физической форме.
 Брадикардия не влияет на этих людей, потому что их сердце качает кровь более эффективно и удовлетворяет потребности их тела, даже если оно бьется медленнее.
Брадикардия не влияет на этих людей, потому что их сердце качает кровь более эффективно и удовлетворяет потребности их тела, даже если оно бьется медленнее.
Является ли брадикардия аритмией?
Брадикардия — это аритмия (аномальный сердечный ритм), так как она медленнее обычного. Нормальный диапазон пульса для взрослых составляет от 60 до 100 ударов в минуту.
Синусовый ритм — это когда ваше сердце бьется регулярно и нормально. Синусовая брадикардия означает, что ваше сердце бьется регулярно, но медленнее, чем обычно. Синусовая брадикардия обычно является доброкачественной аритмией (особенно у очень активных людей). Это означает, что, хотя он медленнее, чем ожидалось, он также не вреден.
Хотя брадикардия сама по себе является заболеванием, она часто возникает вместе с другими заболеваниями или из-за них. В этих случаях брадикардию часто рассматривают скорее как симптом, чем как отдельное состояние.
Как это состояние влияет на мой организм?
При брадикардии ваше сердце бьется медленнее, чем сердце среднего взрослого человека. Это становится проблемой, когда ваше сердце работает слишком медленно, чтобы удовлетворить потребность организма в кислороде. Этот недостаток кровотока и кислорода влияет на все ваше тело, особенно на мозг и сердце.
Это становится проблемой, когда ваше сердце работает слишком медленно, чтобы удовлетворить потребность организма в кислороде. Этот недостаток кровотока и кислорода влияет на все ваше тело, особенно на мозг и сердце.
Симптомы и причины
Каковы симптомы брадикардии?
У многих людей брадикардия протекает бессимптомно. Это особенно верно для людей, которые очень физически активны и страдают брадикардией, потому что их сердце работает более эффективно. У людей, чье сердце не может или не может компенсировать, симптомы, как правило, вызывают следующие симптомы:
- Одышка.
- Боль в груди (стенокардия).
- Усталость.
- Учащенное сердцебиение (неприятное ощущение собственного сердцебиения без использования рук для нащупывания пульса).
- Проблемы с памятью.
- Путаница.
- Трудности с концентрацией внимания.
- Головокружение, предобморочное состояние и обморок (обморок).
- Раздражительность, возбуждение или другие изменения личности.

Эти симптомы возникают из-за того, как брадикардия влияет на сердце и мозг.
Мозг
В среднем человеческий мозг весит около 3 фунтов — около 1,6% от общего веса 180-фунтового человека. Несмотря на свой небольшой размер, мозг получает от 15% до 20% крови, вытекающей из сердца. Если кровотока недостаточно, это влияет на работу вашего мозга.
Сердце
Симптомы брадикардии часто очень похожи на симптомы сердечной недостаточности. Брадикардия также может выглядеть как стенокардия, которая представляет собой боль в груди или давление, что является предупреждающим признаком болезни сердца.
Что вызывает это состояние?
Брадикардия может возникнуть по целому ряду причин. Многие из других наиболее распространенных причин включают перечисленные ниже.
- Электролит дефицит . Недостаток определенных электролитов, таких как кальций, магний и калий, может повлиять на частоту сердечных сокращений.

- Нервная анорексия . Это расстройство пищевого поведения является потенциальной причиной брадикардии.
- Воспаление : Это включает воспаление внутренней оболочки вашего сердца (эндокардит), самой сердечной мышцы (миокардит) или околосердечной сумки, которая удерживает и смягчает ваше сердце (перикардит).
- Инфекции : Бактерии, вызывающие большинство инфекций горла, могут также повредить ваше сердце, особенно ваши сердечные клапаны, если их не лечить достаточно быстро.
- Ревматическая лихорадка и ревматическая болезнь сердца . Ревматическая лихорадка может развиться, когда бактериальная инфекция, такая как острый фарингит, не лечится быстро. Через несколько лет ревматическая лихорадка также вызывает ревматическую болезнь сердца.
- Болезнь Лайма . Это состояние, которое вы получаете от бактерий, которые распространяются через укусы клещей.
 Это состояние, также известное как боррелиоз, может повлиять на ваше сердце, если вы слишком долго не лечитесь.
Это состояние, также известное как боррелиоз, может повлиять на ваше сердце, если вы слишком долго не лечитесь. - Болезнь Шагаса . Подобно болезни Лайма, это состояние возникает из-за паразита, который вы можете получить от кровососущих насекомых, называемых «целующимися жуками».
- Синдром слабости синусового узла . Это когда естественный водитель ритма сердца, группа клеток, называемая синоатриальным (СА) узлом, дает сбой. Это означает, что узел SA неправильно создает электрический ток, который проходит через ваше сердце и заставляет различные части сжиматься в нужное время.
- Блокада сердца . Это широкий термин, который относится к любому сбою в электрической системе вашего сердца. Эти прерывания блокируют или замедляют электрический ток во время его прохождения, нарушая процесс биения сердца. Блоки могут возникать во многих различных точках системы электропроводности вашего сердца.
- Наркотики .
 К ним относятся отпускаемые по рецепту лекарства, такие как бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты, наркотические препараты, литий и депрессанты. Рекреационные наркотики, такие как каннабис (марихуана), также могут вызывать брадикардию.
К ним относятся отпускаемые по рецепту лекарства, такие как бета-блокаторы, блокаторы кальциевых каналов, антиаритмические препараты, наркотические препараты, литий и депрессанты. Рекреационные наркотики, такие как каннабис (марихуана), также могут вызывать брадикардию. - Кардиохирургия . Лечение врожденных пороков сердца (имеется в виду состояние, с которым вы родились), восстановление и замена клапана — все это может вызвать брадикардию.
- Лучевая терапия . Это лечение может вызывать токсические эффекты, которые приводят к лучевой болезни сердца.
Другие состояния включают:
- Сердечный приступ.
- Сердечная недостаточность.
- Ишемическая болезнь сердца.
- Мышечная дистрофия Дюшенна.
- Синдром удлиненного интервала Q-T.
- Волчанка.
- Ревматоидный артрит.
- Склеродермия.
- Травмы/травмы.
- Гипотермия (низкая температура тела).

- Гипотиреоз.
- Ночное апноэ.
- Внутричерепная гипертензия (слишком сильное давление на головной мозг из-за отека, кровотечения или других причин).
Является ли брадикардия заразной?
Брадикардия не заразна (но некоторые условия, вызывающие ее, заразны).
Диагностика и тесты
Как диагностируется?
Врач может диагностировать брадикардию на основе комбинации физического осмотра и тестов, которые измеряют частоту сердечных сокращений и анализируют ваш сердечный ритм.
Какие анализы будут проводиться для диагностики этого состояния?
Наиболее вероятные тесты на брадикардию включают:
- Физикальное обследование . При медицинском осмотре медицинский работник осматривает ваше тело на наличие видимых признаков заболеваний или проблем. Они также могут чувствовать любые пораженные участки, так как некоторые проблемы вызывают изменения, которые вы можете почувствовать, но не увидеть.

- Электрокардиограмма (ЭКГ или ЭКГ) . Этот тест необходим для диагностики брадикардии, поскольку он позволяет очень точно отслеживать электрическую активность вашего сердца. В этом тесте используется несколько датчиков (обычно их 12), называемых электродами, которые прикрепляются к коже груди. Электроды могут обнаруживать электрическую активность в вашем сердце и отображать ее в виде волны на распечатке или на экране компьютера.
Лабораторные тесты также возможны для выявления брадикардии, большинство из которых может помочь исключить другие проблемы. Эти тесты включают в себя:
- Уровень электролитов : Эти тесты измеряют уровни электролитов в крови, особенно кальция, калия и магния.
- Уровень гормонов щитовидной железы : Гипотиреоз (снижение функции щитовидной железы) может вызвать брадикардию.
- Тропонин : Клетки сердечной мышцы содержат особый тип тропонина, белка.
 Повреждение этих клеток вызывает утечку тропонина в кровь, что может указывать на повреждение сердца. Тропонин является ключевым индикатором, который врачи используют для диагностики сердечных приступов.
Повреждение этих клеток вызывает утечку тропонина в кровь, что может указывать на повреждение сердца. Тропонин является ключевым индикатором, который врачи используют для диагностики сердечных приступов. - Токсикологический анализ . Этот тест ищет токсичные вещества в крови. Этот тест может выявить лекарства (рецептурные или рекреационные), которые могут вызывать брадикардию, а также другие вещества, повреждающие сердце.
Другие тесты возможны, если у вас брадикардия, но многие из них необходимы только в том случае, если медицинские работники подозревают, что у вас есть другое заболевание или проблема. Ваш лечащий врач лучше всех объяснит, какие дополнительные тесты они рекомендуют проводить и почему.
Управление и лечение
Как лечится брадикардия и излечима ли она?
Если у вас нет брадикардии, но нет симптомов, маловероятно, что вам нужно лечение. Для тех, у кого есть симптомы, брадикардия почти всегда поддается лечению, а иногда и излечима. Если у вас брадикардия из-за другого заболевания, иногда лечения этого состояния достаточно, чтобы остановить брадикардию. Примером этого является брадикардия из-за лекарства, которое вы принимаете.
Если у вас брадикардия из-за другого заболевания, иногда лечения этого состояния достаточно, чтобы остановить брадикардию. Примером этого является брадикардия из-за лекарства, которое вы принимаете.
Какие лекарства/методы лечения используются?
Существует два основных способа лечения брадикардии.
Лекарства
Если брадикардия вызывает серьезные проблемы, такие как опасно низкое кровяное давление, внутривенное (IV) или инъекционное лекарство, такое как атропин, может заставить ваше сердце биться быстрее. Подобное лечение обычно зависит от больницы, потому что люди, получающие эти лекарства, могут нуждаться в наблюдении и дополнительном уходе.
Вы также можете ежедневно принимать лекарства перорально, чтобы помочь улучшить работу сердца, в том числе силу его сердцебиения или частоту сердечных сокращений.
Временная кардиостимуляция
Это устройство с электрическими контактами, которые касаются или прикрепляются к коже груди. Эти контакты позволяют слабому электрическому току проникать в ваше тело и заставлять ваше сердце биться. Для людей, которые нуждаются в постоянном кардиостимуляторе или у которых брадикардия, вероятно, будет недолгой, временная кардиостимуляция является эффективным краткосрочным лечением.
Для людей, которые нуждаются в постоянном кардиостимуляторе или у которых брадикардия, вероятно, будет недолгой, временная кардиостимуляция является эффективным краткосрочным лечением.
Постоянный кардиостимулятор
Для многих людей с брадикардией постоянный кардиостимулятор является лучшим способом лечения этого состояния. Это особенно эффективно при таких состояниях, как синдром слабости синусового узла, когда естественные клетки кардиостимулятора вашего сердца не работают должным образом.
Хотя постоянный кардиостимулятор не может полностью вылечить это состояние, он может быть долгосрочным решением, которое лечит это состояние и предотвращает возникновение проблемы. Большинство кардиостимуляторов могут работать в течение нескольких лет, а некоторые имеют батареи, которые могут работать более десяти лет.
Установка постоянного кардиостимулятора обычно связана с операцией по имплантации кардиостимулятора, который будет подавать электрические импульсы к сердечной мышце. Во время этой процедуры электрофизиолог или хирург сделает небольшой мешочек под кожей, куда будет помещен кардиостимулятор. Затем они размещают и подключают провода (иногда называемые отведениями) к различным точкам вашего сердца.
Во время этой процедуры электрофизиолог или хирург сделает небольшой мешочек под кожей, куда будет помещен кардиостимулятор. Затем они размещают и подключают провода (иногда называемые отведениями) к различным точкам вашего сердца.
Некоторым людям можно избежать операции по имплантации кардиостимулятора. Это связано с тем, что существуют более новые безэлектродные кардиостимуляторы для лечения брадиаритмий, которые можно имплантировать с помощью процедуры на основе катетера. Эта процедура включает использование трубчатого катетера, который врач вводит через разрез, сделанный в крупный кровеносный сосуд. Медицинский работник может затем направить катетер вверх и внутрь вашего сердца, где он может имплантировать кардиостимулятор прямо внутрь. Эти устройства очень маленькие (немного больше, чем большая поливитаминная таблетка), и вы можете пойти домой гораздо раньше, чем после операции.
Каковы возможные осложнения или побочные эффекты брадикардии или возможные методы лечения?
Осложнения брадикардии чаще возникают, если это состояние слишком долго не лечится. Вот почему так важны своевременная диагностика и своевременное лечение.
Вот почему так важны своевременная диагностика и своевременное лечение.
Побочные эффекты или осложнения, которые возможны при приеме лекарств, сильно различаются в зависимости от того, какие лекарства вы принимаете или уже принимаете. Ваш поставщик медицинских услуг лучше всего ответит на этот вопрос, потому что он может адаптировать свой ответ в соответствии с вашей конкретной ситуацией, потребностями и обстоятельствами.
Как позаботиться о себе или справиться с симптомами?
Брадикардия не является состоянием, при котором вы должны лечиться самостоятельно без помощи медицинского работника. Если вы подозреваете, что он у вас есть, вам следует обратиться к своему врачу (и лучше раньше, чем позже).
Как скоро после лечения мне станет лучше?
Если вы лечитесь от брадикардии, вы должны начать чувствовать себя лучше, когда это лечение пройдет. Многие лекарства, которые лечат это состояние, начинают действовать быстро (особенно внутривенные препараты). Если вам нужен кардиостимулятор, ваши симптомы должны улучшиться сразу после операции, и вы должны чувствовать себя лучше по мере восстановления после процедуры.
Если вам нужен кардиостимулятор, ваши симптомы должны улучшиться сразу после операции, и вы должны чувствовать себя лучше по мере восстановления после процедуры.
Большинство людей восстанавливаются после имплантации кардиостимулятора в течение нескольких недель. Тем не менее, ваш лечащий врач лучше всех расскажет вам о том, чего следует ожидать и сколько времени, вероятно, потребуется для вашего выздоровления.
Профилактика
Можно ли предотвратить брадикардию или снизить риск ее развития?
Для многих людей профилактика брадикардии невозможна. Это особенно верно, когда речь идет о брадикардии, которая возникает из-за того, что вы находитесь в очень хорошей физической форме, или о брадикардии, которая возникает естественным образом с возрастом.
Брадикардию можно предотвратить только в тех случаях, когда она возникает по следующим причинам:
- Рекреационное употребление наркотиков . Эти препараты не назначаются, и вы не принимаете их по какой-либо медицинской причине.
 Отказ от рекреационного употребления наркотиков, особенно наркотиков и наркотиков на основе каннабиса, может помочь вам избежать развития брадикардии.
Отказ от рекреационного употребления наркотиков, особенно наркотиков и наркотиков на основе каннабиса, может помочь вам избежать развития брадикардии. - Инфекции . Своевременное лечение инфекций, даже если они кажутся незначительными, может иметь большое значение для предотвращения долгосрочных проблем с сердцем.
- Нервная анорексия . Лечение нервной анорексии может помочь вам предотвратить долгосрочные проблемы, такие как брадикардия.
Во всех остальных ситуациях брадикардия возникает непредсказуемо. Поскольку вы не можете предсказать, когда это произойдет, вы не можете предотвратить это. Однако у многих людей брадикардия по-прежнему развивается из-за старения, независимо от того, что они делают для снижения риска.
Перспективы/прогноз
Чего мне ожидать, если у меня такое заболевание?
У многих людей брадикардия не вызывает симптомов и не является проблемой. Это особенно актуально для людей с брадикардией, поскольку они находятся в хорошей физической форме.
Для людей, у которых есть симптомы или проблемы из-за брадикардии, вы, скорее всего, получите хороший результат при ранней диагностике и лечении. Задержки в лечении, особенно когда брадикардия возникает из-за определенных состояний, обычно увеличивают риск осложнений или смерти.
Как долго длится брадикардия?
Брадикардия может быть проблемой на всю жизнь, а может быть и недолгой. Основной причиной обычно является то, что решает, как долго это будет продолжаться. Брадикардия, скорее всего, будет краткосрочной проблемой, когда она возникает из-за наркотиков (рецептурных или рекреационных) или других краткосрочных состояний.
В целом, ваш лечащий врач лучше всех может сказать вам, будет ли это состояние беспокоить вас в краткосрочной перспективе или оно останется у вас на всю оставшуюся жизнь. В большинстве случаев, когда у вас есть симптомы, и они будут у вас до конца жизни, вам нужно будет ежедневно принимать лекарства или сделать операцию по имплантации кардиостимулятора.
Жить с
Как мне позаботиться о себе?
Если у вас брадикардия с симптомами, вам следует сделать следующее:
- Обратитесь за помощью к своему лечащему врачу . Поговорите со своим лечащим врачом, чтобы вы могли получить наилучшее руководство о том, как заботиться о себе.
- Возьмите лекарства . Если у вас брадикардия и вы принимаете лекарства от нее, принимайте лекарства в соответствии с предписаниями. Вы также можете обратиться к своему врачу за дополнительной информацией о том, как лучше всего принимать лекарства, если у вас есть какие-либо вопросы или опасения.
- Обратитесь к своему поставщику медицинских услуг по мере необходимости. Если у вас брадикардия, но симптомы отсутствуют, вам следует обратиться к врачу, когда он порекомендует ее. Мониторинг вашего состояния в долгосрочной перспективе может помочь быстрее обнаружить любые потенциальные признаки проблем.
Когда мне следует обратиться к поставщику медицинских услуг или обратиться за медицинской помощью?
Вы должны посещать своего поставщика медицинских услуг не реже одного раза в год для ежегодного медицинского осмотра, независимо от того, есть ли у вас брадикардия. Этот ежегодный визит является ключевым способом для вашего лечащего врача выявить широкий спектр проблем со здоровьем на ранней стадии, особенно тех, которые не имеют симптомов, которые вы можете почувствовать.
Этот ежегодный визит является ключевым способом для вашего лечащего врача выявить широкий спектр проблем со здоровьем на ранней стадии, особенно тех, которые не имеют симптомов, которые вы можете почувствовать.
Если у вас есть брадикардия, но нет симптомов, вам следует обратиться к врачу, если вы заметите какие-либо новые симптомы или какие-либо изменения в вашем общем состоянии здоровья. Если у вас есть симптомы, вам также следует обратиться к своему врачу, если вы заметите, что ваши симптомы меняются, особенно так, как это влияет на вашу повседневную жизнь и распорядок дня.
Когда мне следует обратиться в отделение неотложной помощи больницы?
Вам следует обратиться в больницу, если у вас быстро развиваются симптомы брадикардии или если у вас внезапно ухудшаются или изменяются симптомы.
Вам также следует немедленно обратиться в больницу, если у вас есть какие-либо из следующих симптомов (которые также могут быть симптомами гораздо более серьезных проблем, таких как сердечный приступ):
- Боль в груди (стенокардия).


 Пульс замедляется во время сна, при снижении температуры воздуха, во время перестройки гормонального фона, у профессиональных спортсменов. Все это естественные состояния, не представляющие опасности.
Пульс замедляется во время сна, при снижении температуры воздуха, во время перестройки гормонального фона, у профессиональных спортсменов. Все это естественные состояния, не представляющие опасности.